этиология, симптомы, диагностика, способы лечения
В данной статье мы расскажем о наследственном заболевании печени – синдроме Жильбера, также именуемым в медицинской литературе, как конституциональная печеночная дисфункция, семейная негемолитическая желтуха, простая семейная холемия и идиопатическая неконъюгированная гипербилирубинемия. Причиной к написанию этой статьи послужило недавнее обнаружение синдрома Жильбера у одного из сотрудников нашей компании, нежелательные проявления которого он успешно контролирует. Но об этом позже.
Синдром Жильбера: этиология, симптоматика, диагностика
Синдром Жильбера – наследственное заболевание печени, при котором в крови пациента накапливается пигмент билирубин. У здоровых людей билирубин, продукт расщепления гемоглобина, перерабатывается печенью и выводится из организма естественным путем. При синдроме Жильбера в организме нарушаются процессы захвата, транспорта или коньюгации (обезвреживания) билирубина в гепатоцитах.
Симптоматика
Первые симптомы болезни обычно проявляются в 20-30 лет, при этом по статистике у мужчин данное заболевание встречается в 10 раз чаще, чем у женщин. Заболевание остается на всю жизнь, однако, 30% больных не ощущают его, а при соблюдении режима и правильном питании купировать проявления болезни не очень тяжело. Для синдрома Жильбера свойственно:
- Небольшое повышение уровня непрямого билирубина в крови
- Снижение активности фермента УДФГТ на 70% и больше
- Снижение высокого уровня билирубина под влиянием фенобарбитала
- Отсутствие иных функциональных или анатомических изменений печени
- Образование билирубинатных камней в желчном пузыре или желчных протоках.
Проявляться синдром Жильбера может следующими путями:
- Быстрая утомляемость
- Частые головокружения, чувство слабости
- Приступы бессонницы, нарушения сна
- Ноющая боль или дискомфорт в правом подреберье
- Пожелтение склер различной степени, в редких случаях – проявление желтого оттенка на коже
- Реже больные жалуются на проблемы с пищеварением: горечь во рту, изжога, отрыжка, потеря аппетита, тошнота, иногда рвота, нарушения стула, вздутие, ощущение переполненности желудка.

Диагностика
Если у врача после сбора анамнеза и проведения осмотра появилось подозрение на синдром Жильбера, то пациенту назначают проведение ряда лабораторных и аппаратных исследований:
- Общий анализ крови – у здоровых людей нормой считаются показатели 5,1-17,1 мкмоль/л для общего билирубина; 1,7—5,1 мкмоль/л для прямого; 3,4-12 мкмоль/л для непрямого билирубина. Для людей с синдромом Жильбера оптимальным показателем общего билирубина является значение 21-24 мкмоль/л
- Общий анализ мочи с определением билирубина
- Копрограмма с определением стеркобилина
- Проба с голоданием – одним из признаков синдром Жильбера является увеличение показателя общего билирубина на фоне голодания (на протяжении 48 часов пациент потребляет не более 400 ккал/сутки). Проба будет считаться положительной, если билирубин увеличится на 50-100%
- Реже в условиях стационара применяют пробы с фенобарбиталом и с никотиновой кислотой: организм больного синдромом Жильбера реагирует повышением билирубина на никотиновую кислоту и, наборот, понижением на фенобарбитал.

- Анализ ДНК гена УДФГТ на наличие мутаций
- УЗИ органов брюшной полости
- При наличии показаний назначаются дополнительные исследования: на протромбиновое время, на маркеры вирусов гепатита B, C, D, бромсульфалеиновая проба, биопсия печени и др.
Теперь, после того как вы получили некоторое представление о синдроме Жильбера, мы поделимся историей нашего коллеги.
История болезни Алексея
Пациент Алексей О., 27 лет. В сентябре 2015 года был поставлен диагноз «синдром Жильбера», на момент обследования показатель общего билирубина составлял 70 мкмоль/л.
Лечащий врач назначил: «Гептрал» 800 мг (внутривенно капельно, на 200 мл физраствора) – 10 дней, «Гептрал» 400 мг по 2 таблетки утром после еды – 10 дней, далее 1 таблетка – 10 дней, «Урсофальк» – 2 капсулы 3 раза в день после еды, питание по диете №5 с исключением острой, копченой, жирной пищи, газированных напитков, кофе, томатов, уксуса, баранины, грибов, желтков и порекомендовал пить желчегонные чаи и сборы.
В течение первого месяца после постановки диагноза, Алексей соблюдал диету, исключающую сильные стимуляторы секреции желудка и поджелудочной, жареные блюда, тугоплавкие жиры и продукты с высоким содержанием пурина и холестерина. С другой стороны, упор в питании был сделан на приеме овощей, некислых ягод и фруктов, круп, супов, молочных продуктов, нежирного мяса (куриное филе, индейка, телятина) и рыбы. Подобный рацион питания стимулировал усиление желчегонного действия, нормализовал перистальтику кишечника и поспособствовал выведению из организма холестерина. В результате, спустя месяц диеты и медикаментозного лечения в домашних условиях, уровень билирубина опустился до показателя 60 мкмоль/л.
Повторный курс медикаментозного лечения был рекомендован для повторения с периодичностью в полгода. Но весьма дорогостоящие капельницы весной и осенью 2016 года не принесли желаемого результата, поэтому было принято решение попробовать санаторное лечение в качестве альтернативы медикаментозному.
Следующим этапом в лечении стала поездка на 10 дней в декабре 2017 года в санаторий «Vytautas mineral SPA» в Бирштонасе (Литва). На протяжении всего срока пребывания в Литве, Алексей продолжал соблюдать диету, проходил питьевой курс минеральной воды «Витаутас» и вел активный образ жизни: много гулял, бегал, выполнял различные упражнения.За 10 дней, проведенных в санатории, общий билирубин в крови снизился до 47 мкмоль/л. Для справки: минеральная вода «Витаутас» насыщена натрием, бромом, калием, кальцием, магнием, сульфатами, хлоридами и гидрокарбонатами. Вода «Витаутас» нормализует кислотность и процесс выделения желудочного сока, улучшает работу желудка. При заболеваниях печени вода помогает тем, что стимулирует образование желчи и ее отток в 12-перстную кишку, улучшает биофизические свойства и химический состав желчи.
Следующие 2 месяца Алексей провел дома, продолжая питаться в соответствии с диетой №5, пил чаи, лекарственные отвары. Строгое соблюдение режима позволило сохранить к середине февраля билирубин на уровне 47 мкмоль/л.
Завершающим этапом длительного лечебного курса стала поездка в феврале в Карловы Вары. На протяжении 21 дня Алексей проживал в санатории «Pavlov», продолжал питаться по диете № 5, активно гулял и бегал и трижды в день пил минеральную воду из источника №6 – «Мельничного» или «Млынского» источника. Итогом стало снижение уровня билирубина до уровня 27 мкмоль/л, что при норме 24 мкмоль/л является прекрасным результатом.
Подводя итоги, стоит сказать, что люди с синдромом Жильбера практически здоровы и в случае своевременного обнаружения, а также при соблюдении режима ведут нормальный образ жизни. Несмотря на то, что гипербилирубинемия сопровождает больных всю жизнь, она не влияет на сокращение продолжительности жизни, но если запустить болезнь, то могут развиться холелитиаз, психосоматические расстройства, желчнокаменная болезнь, хронический гепатит, иногда возникают дуоденальные язвы. При обнаружении первых симптомов незамедлительно обращайтесь к врачу, а если диагноз подтвердится, то строго следуйте рекомендациям врача и сможете быстро вернуться к привычному образу жизни.
Билирубин общий повышен — что это значит у взрослого
О чём может говорить повышенный билирубин?
Когда происходит распад такого вещества в организме человека, как гемоглобин, в крови начинает вырабатываться билирубин. За счет этого вещества у человека полноценно работает печень. Но бывает, что билирубина в крови слишком много, а как известно, это отрицательно сказывается на здоровье.
После сдачи крови на анализ, может появиться повышенное содержание билирубина, но если нет никаких следующих симптомов, то это скорее всего ошибка в анализе и следует его пересдать после консультации с доктором.
- Частые боли головы, а так же неприятное головокружение, которое не мешает нормальной жизнедеятельности.
- Тошнота, иногда доходящая до рвоты.
- Беспричинный неприятный вкус и запах в ротовой полости.

- Пожелтение глазного белка, а так же кожи.
- Боли, недомогания, неприятные ощущения в области печени.
- Изжога, боли в желудке, проблемы с ЖКТ.
- Повышенное желание прилечь, отдохнуть. Постоянная усталость.
- Проблемы со стулом, недомогания, вздутие после еды.
Если нет даже намеков на эти симптомы, то возможно, что всё хорошо. Но если совпадает хотя бы два, то это повод обращения к врачу, ведь повышенный билирубин не представляет особой опасности при своевременном обращении к специалисту (в этом случае нужный врач — гастроэнтеролог).
Причины повышения билирубина- Билирубин возникает из-за наличия острого гепатита А и гепатита В, а так же из-за хронических форм гепатита.
- Различные заболевания печени или ближайших органов.

- Рак, поражающий органы брюшной полости.
- Наличие гельминтов (глистов) в организме.
- Наличие различных инфекций.
- Желтуха, появившаяся вследствие принятия лекарств.
Значит причину или причины возникновения повышенного билирубина желательно, ведь врачу важно не только разобраться именно с этим веществом в крови, а еще и устранить заболевание, которое привело к этому.
Лечение повышенного билирубинаЕсли проигнорировать лечение двух факторов, то они будут влиять друг на друга и обострятся, что приведет к другим не менее неприятным недугам.
Если выяснилось, что билирубин всё-таки повышен, то лечение нужно начинать сразу же, чтобы не было поздно.
- В том случае, если билирубин повышен из-за возникновения опухолей, кист, камнях, находящихся в организме, то нужно удалять их хирургическим путем. В случае опухолей и кист, можно попробовать лечение с помощью лазерной терапии, которая либо совсем уберет эти неприятности, либо уменьшить в размерах, что так же является помощью для хирургов.

- Если такие вирусы, как гепатиты различных форм и типов, послужили первопричиной возникновения повышенного билирубина, то нужно как можно раньше попросить лечащего врача-вирусолога назначить лечение медикаментозно с помощью противовирусных препаратов.
- Гельминты, вызывающие повышение билирубина, должны быть незамедлительно выведены из организма, так как если с ними ничего не делать, то они приведут к нарушению других жизненно важных процессов органов брюшной полости, а это приведет к еще большему повышению билирубина.
- Для того, чтобы улучшить состояние желудка, печени, желчного пузыря и других органов в то время, когда наблюдается повышение билирубина, нужно соблюдать специальную диету. Если после еды появляется тошнота, рвота, отрыжка, изжога и т.д., то нужно исключить абсолютно все продукты, обжаренные в масле, а также тяжелые жирные продукты.
 Необходимо кушать больше свежих овощей и не цитрусовых фруктов, пить воду. Главное не наедаться и не чувствовать пустоту в желудке. Лучше есть чаще, но небольшими порциями. Так же нужен полный отказ от спиртных, табачных изделий, хотя бы на период лечения и восстановления.
Необходимо кушать больше свежих овощей и не цитрусовых фруктов, пить воду. Главное не наедаться и не чувствовать пустоту в желудке. Лучше есть чаще, но небольшими порциями. Так же нужен полный отказ от спиртных, табачных изделий, хотя бы на период лечения и восстановления. - Во время беременности, если есть небольшое повышение билирубина, то это не страшно, главное наблюдаться у врача. В том случае, если билирубин повышен сильно, то нужно обязательно пройти комплексное обследование и снизить показатель билирубина в крови до нормы.
- Настойки и отвары шиповника, зверобоя и мяты в том случае, если не вызывают аллергию, оказывают профилактическое действие на организм человека с повышенным билирубином. Эти травы, добавленные в чай или другие напитки очень мягко воздействуют на желудочно-кишечный тракт, после чего печени проще восстанавливаться.
- Фототерапия — это самый эффективный метод лечения у маленьких и новорожденных детей, но так же эту процедуру проводят и взрослым.
 Нахождение под лампой 1-2 раза в день благоприятно воздействует на здоровье человека. Это особенно полезно при наличии желтухи у человека.
Нахождение под лампой 1-2 раза в день благоприятно воздействует на здоровье человека. Это особенно полезно при наличии желтухи у человека.
В случае, если назначенное доктором лечение не помогает в течение долгого времени, то нужно срочно проходить более обширное обследование и просить назначить другое лечение.
Как понизить уровень билирубина у новорожденных дома
Если желтуха у новорожденного появилась к концу вторых суток, не переходит ниже пупочной линии, при этом ребенок активен, у него нормальная температура тела, он хорошо кушает, активно сосет грудь, у него светлая моча, окрашенный кал, то с вашим ребенком все в порядке.
От вас требуется обеспечить уход за ним, адекватное грудное вскармливание(т.е. достаточное, не менее 12 раз в сутки в т.ч и ночью) и продолжать наблюдать за развитием желтушки.
Есть повод для беспокойства(
Если же желтуха появилась к концу вторых суток и распространилась при этом ниже пупочной линии, до коленок и до локтей и при этом ребенок вялый, сонливый, плохо сосет — необходимо обследование и определение уровня билирубина крови.
Так же следует поступить, если желтуха приобрела затяжной характер или появилась впервые после 7-го дня жизни ребенка.
Помним, что при физиологической желтухе уровень билирубина сыворотки крови не превышает 200 мкмль/л.
ВАЖНО! Грудное вскармливание и уровень билирубина.
Доказано, что отсроченное начало грудного вскармливания и неадекватное грудное вскармливание являются причиной недостаточного получения ребенком необходимого количества еды.
Это приводит к повышению уровня билирубина в крови.
Увеличение частоты кормлений как минимум до 12 раз в сутки достоверно снижает уровень билирубина в сыворотке крови, тогда, как употребление ребенком жидкости(воды или раствора глюкозы) не предотвращает развития желтухи и не влияет на уровень билирубина.
Поэтому важно не ограничивать грудное кормление.
Одним из основных и наиболее эффективных методов снижения уровня билирубина в крови у ребенка есть влияние светом на кожу — это называется — фототерапия.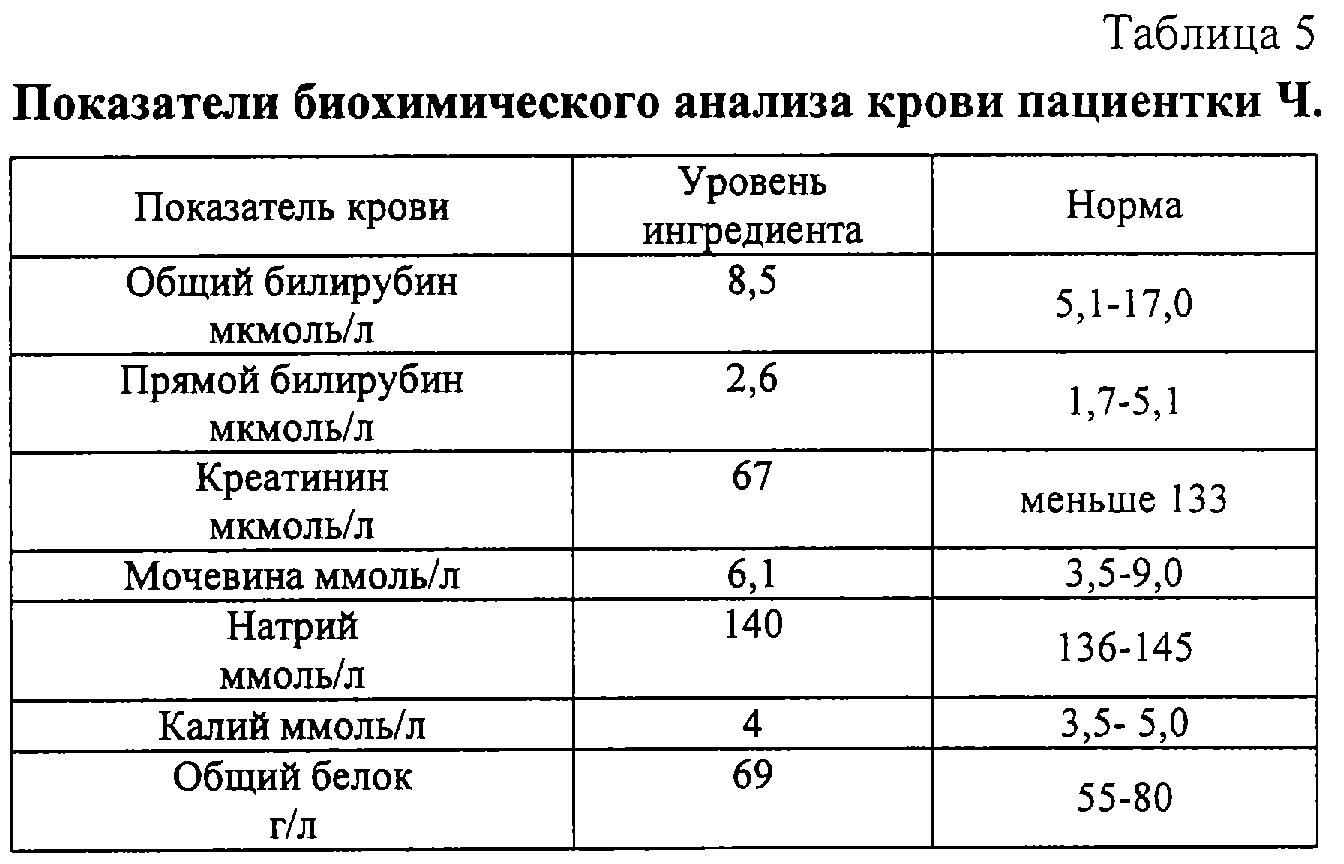
Фототерапия — почитать подробнее…
Для тех, кто интересуется еще более детально вопросами лечения желтушки новорожденных, мы нашли и выложили клинические протоколы по лечению неонатальной желтухи. Так что можете почитать.
В домашних условиях можно использовать специальные лампы в установках, которые крепятся на кроватки, или на штатив. Они удобны в эксплуатации и от установок, которые используются в медучреждениях отличаются только размером и видом самих установок, а лампы стоят везде одинаковые. Для эффективного сеанса достаточно двух ламп.
В роддомах есть установки с плафонами на 2-4 лампы, но для эффективной фототерапии достаточно и 2-х. Одной — не достаточно.
Возможно также использовать облучатели со светодиодами, где источник света может находиться как над ребенком, так и под ним.
В холодное время года необходим и медицинский матрасик с подогревом для новорожденных, где температура регулируется по градусам (30-37), т. к. малыш должен лежать раздетым (прикрыта паховая зона).
к. малыш должен лежать раздетым (прикрыта паховая зона).
Необходимы будут и весы для новорожденных, т.к. нужен ежедневный контроль веса.
У нас в прокате вы можете взять лампы для лечения желтушки бытовые для домашнего использования по цене 95 грн в сутки.
ДОБРО ПОЖАЛОВАТЬ НА НАШ САЙТ ДЛЯ ПУТЕШЕСТВИЙ С ДЕТЬМИ 🙂
Желтухи у новорожденных | #10/06
Желтуха, или визуальное проявление гипербилирубинемии, включает синдромы различного происхождения, общей чертой которых является желтушное прокрашивание кожи и слизистых оболочек. Всего насчитывается около 50 заболеваний, которые сопровождаются появлением желтушности кожных покровов. У взрослых прокрашивание кожи происходит при повышении уровня билирубина более 34 мкмоль/л, у новорожденных — при уровне билирубина от 70 до 120 мкмоль/л.
Желтухи периода новорожденности, обусловленные накоплением в крови избыточного количества билирубина, встречаются часто и иногда требуют проведения неотложных лечебных мероприятий. Непрямой билирубин является нейротоксическим ядом и при определенных условиях (недоношенность, гипоксия, гипогликемия, длительная экспозиция и т. д.) вызывает специфическое поражение подкорковых ядер и коры головного мозга — так называемую билирубиновую энцефалопатию. По различным данным, на первой неделе жизни желтуха встречается у 25–50% доношенных и у 70–90% недоношенных новорожденных.
Билирубин является конечным продуктом катаболизма гема и образуется преимущественно вследствие распада гемоглобина (около 75%) с участием гемоксигеназы, биливердинредуктазы, а также неферментных восстанавливающих веществ в клетках ретикулоэндотелиальной системы (РЭС). Другими источниками билирубина являются миоглобин и гемсодержащие ферменты печени (около 25%).
Естественный изомер билирубина — непрямой свободный билирубин — хорошо растворим в липидах, но плохо растворим в воде. В крови он легко вступает в химическую связь с альбумином, образуя билирубин-альбуминовый комплекс, благодаря чему в ткани поступает только менее 1% образующегося билирубина. Теоретически одна молекула альбумина может связать две молекулы билирубина. В комплексе с альбумином билирубин попадает в печень, где он путем активного транспорта проникает в цитоплазму, связывается с Y- и Z-протеинами и транспортируется в эндоплазматический ретикулум. Там под влиянием уридиндифосфатглюкуронилтрансферазы (УДФГТ) происходит соединение молекул билирубина с глюкуроновой кислотой и образуется моноглюкуронидбилирубин (МГБ). При транспортировке МГБ через цитоплазматическую мембрану в желчные капилляры происходит присоединение второй молекулы билирубина и образуется диглюкуронидбилирубин (ДГБ). Конъюгированный билирубин является водорастворимым, нетоксичным и выводится из организма с желчью и мочой. Далее билирубин в виде ДГБ экскретируется в желчные капилляры и выводится вместе с желчью в просвет кишечника.
В крови он легко вступает в химическую связь с альбумином, образуя билирубин-альбуминовый комплекс, благодаря чему в ткани поступает только менее 1% образующегося билирубина. Теоретически одна молекула альбумина может связать две молекулы билирубина. В комплексе с альбумином билирубин попадает в печень, где он путем активного транспорта проникает в цитоплазму, связывается с Y- и Z-протеинами и транспортируется в эндоплазматический ретикулум. Там под влиянием уридиндифосфатглюкуронилтрансферазы (УДФГТ) происходит соединение молекул билирубина с глюкуроновой кислотой и образуется моноглюкуронидбилирубин (МГБ). При транспортировке МГБ через цитоплазматическую мембрану в желчные капилляры происходит присоединение второй молекулы билирубина и образуется диглюкуронидбилирубин (ДГБ). Конъюгированный билирубин является водорастворимым, нетоксичным и выводится из организма с желчью и мочой. Далее билирубин в виде ДГБ экскретируется в желчные капилляры и выводится вместе с желчью в просвет кишечника. В кишечнике под влиянием кишечной микрофлоры происходит дальнейшая трансформация молекул билирубина, в результате которой образуется стеркобилин, выводящийся с калом.
В кишечнике под влиянием кишечной микрофлоры происходит дальнейшая трансформация молекул билирубина, в результате которой образуется стеркобилин, выводящийся с калом.
Практически все этапы билирубинового обмена у новорожденных характеризуются рядом особенностей: относительно большее количество гемоглобина на единицу массы тела, умеренный гемолиз эритроцитов даже в нормальных условиях, даже у здорового доношенного новорожденного ребенка содержание Y- и Z-протеинов, а также активность УДФГТ резко снижены в первые сутки жизни и составляют 5% от активности таковых систем у взрослых. Повышение концентрации билирубина приводит к повышению активности ферментных систем печени в течение 3–4 дней жизни. Полное становление ферментных систем печени происходит к 1,5–3,5 мес жизни. Морфофункциональная незрелость, эндокринные расстройства (гипотиреоз, повышение в женском молоке прогестерона), нарушения углеводного обмена (гипогликемия), наличие сопутствующей инфекционной патологии существенно удлиняют сроки становления ферментных систем печени. Процессы выведения билирубина из организма также несовершенны, с чем связана повышенная кишечная реабсорбция билирубина. Заселение кишечника новорожденного нормальной кишечной микрофлорой резко сокращает количество билирубина, всасываемого из кишечника, и способствует нормализации процессов его выведения из организма.
Процессы выведения билирубина из организма также несовершенны, с чем связана повышенная кишечная реабсорбция билирубина. Заселение кишечника новорожденного нормальной кишечной микрофлорой резко сокращает количество билирубина, всасываемого из кишечника, и способствует нормализации процессов его выведения из организма.
Все желтухи принято делить по уровню блока билирубинового обмена:
- на надпеченочные (гемолитические), связанные с повышенным распадом эритроцитов, когда клетки печени не способны утилизировать лавинообразно образующиеся большие количества билирубина;
- печеночные (паренхиматозные), связанные с наличием воспалительного процесса, нарушающего функции клеток печени;
- подпеченочные (механические), связанные с нарушением оттока желчи.
В практике неонатолога используется патогенетическая классификация желтух новорожденных (по Н. П. Шабалову, 1996), согласно которой выделяют:
- Желтухи, обусловленные повышенной продукцией билирубина (гемолитические): гемолитическая болезнь новорожденных, полицитемический синдром, синдром заглоченной крови, кровоизлияния, лекарственный гемолиз (передозировка витамина К, окситоцина, применение сульфаниламидов и др.
 ), наследственные формы эритроцитарных мембрано- и ферментопатий, гемоглобинопатии.
), наследственные формы эритроцитарных мембрано- и ферментопатий, гемоглобинопатии. - Желтухи, обусловленные пониженным клиренсом билирубина гепатоцитами (конъюгационные): наследственно обусловленные синдромы Жильбера, Криглера–Найяра I и II типов, Ариаса, нарушения обмена веществ (галактоземия, фруктоземия, тирозиноз, гиперметионинемия и др.), нарушение конъюгации билирубина при пилоростенозе, высокой кишечной непроходимости, применении некоторых лекарственных средств.
- Желтухи, обусловленные нарушением эвакуации конъюгированного билирубина с желчью по желчным путям и кишечнику (механические): аномалии развития желчевыводящих путей в сочетании с другими пороками развития (синдром Эдвардса, Аладжилля), семейные холестазы Байлера, Мак-Элфреша, синдромы Ротора и Дубина–Джонсона, муковисцидоз, α-1-антитрипсиновая недостаточность, синдром сгущения желчи, сдавление желчевыводящих путей опухолью, инфильтратами и др.
- Смешанного генеза: сепсис, внутриутробные инфекции.

На патологический характер желтухи всегда указывают следующие признаки: появление желтухи в первые сутки жизни, уровень билирубина более 220 мкмоль/л, почасовой прирост билирубина более 5 мкмоль/л в час (более 85 мкмоль/л в сутки), длительность ее более 14 дней, волнообразное течение заболевания, появление желтухи после 14-го дня жизни.
Наиболее частой причиной конъюгационных гипербилирубинемий у новорожденных является несоответствие между нормальной продукцией билирубина и несовершенной системой его выведения из организма вследствие незрелости ферментных систем печени. Для конъюгационной желтухи характерно появление ее на 3-и сутки жизни, отсутствие увеличения печени и селезенки, изменений в окраске стула и мочи, анемического симптомокомплекса.
Для транзиторной гипербилирубинемии новорожденных характерно появление желтухи в возрасте более 36 ч жизни. Почасовой прирост билирубина не должен превышать 3,4 мкмоль/л ч (85,5 мкмоль в сутки). Наибольшая интенсивность желтушного прокрашивания кожи приходится на 3–4-е сутки, при этом максимальный уровень билирубина не поднимается выше 204 мкмоль/л. Для транзиторной гипербилирубинемии характерно прогрессирующее снижение уровня билирубина и интенсивности желтухи после 4 сут и угасание ее к 8–10-м суткам. Общее состояние ребенка при этом не нарушается. Лечение не требуется.
Наибольшая интенсивность желтушного прокрашивания кожи приходится на 3–4-е сутки, при этом максимальный уровень билирубина не поднимается выше 204 мкмоль/л. Для транзиторной гипербилирубинемии характерно прогрессирующее снижение уровня билирубина и интенсивности желтухи после 4 сут и угасание ее к 8–10-м суткам. Общее состояние ребенка при этом не нарушается. Лечение не требуется.
Для желтухи недоношенных новорожденных характерно более раннее начало (1–2-е сутки жизни), что создает трудности при дифференциации ее с гемолитической болезнью новорожденных. Однако данные анамнеза (группа крови матери и ребенка, отсутствие сенсибилизации) и лабораторных исследований (нормальный уровень гемоглобина, эритроцитов, отсутствие ретикулоцитоза) помогают поставить правильный диагноз. Длительность конъюгационной желтухи у недоношенных — до 3 нед.
В 1963 г. И. М. Ариасом была описана «желтуха от материнского молока» (прегнановая желтуха) у детей, находящихся на грудном вскармливании. Патогенез этого вида желтухи до конца не выяснен. Однако считается, что ее причиной является низкая конъюгация билирубина, являющаяся следствием тормозящего влияния прегнандиола, который содержится в избыточном количестве в крови некоторых женщин в послеродовом периоде, а также пониженная экскреция билирубина. Длительность желтухи составляет от 3 до 6 нед. Диагностическим тестом является отмена грудного вскармливания на 2–3-и сутки, на фоне чего желтуха начинает быстро разрешаться. При возобновлении вскармливания грудью уровень билирубина снова начинает расти.
Патогенез этого вида желтухи до конца не выяснен. Однако считается, что ее причиной является низкая конъюгация билирубина, являющаяся следствием тормозящего влияния прегнандиола, который содержится в избыточном количестве в крови некоторых женщин в послеродовом периоде, а также пониженная экскреция билирубина. Длительность желтухи составляет от 3 до 6 нед. Диагностическим тестом является отмена грудного вскармливания на 2–3-и сутки, на фоне чего желтуха начинает быстро разрешаться. При возобновлении вскармливания грудью уровень билирубина снова начинает расти.
Синдром Жильбера (конституциональная печеночная дисфункция) — наследственное заболевание, наследуемое по аутосомно-доминантному типу. Частота в популяции составляет 2–6%. Причиной является наследственное нарушение конъюгации непрямого билирубина вследствие нарушения захвата последнего печеночной клеткой. У новорожденных заболевание имеет сходство с транзиторной желтухой. Случаев ядерной желтухи не описано. Прогноз благоприятный. Диагноз ставится на основании семейного анамнеза, длительно сохраняющейся гипербилирубинемии при отсутствии других патологических изменений. Назначение фенобарбитала приводит к резкому уменьшению желтушности, что также свидетельствует о наличии данного заболевания.
Прогноз благоприятный. Диагноз ставится на основании семейного анамнеза, длительно сохраняющейся гипербилирубинемии при отсутствии других патологических изменений. Назначение фенобарбитала приводит к резкому уменьшению желтушности, что также свидетельствует о наличии данного заболевания.
Наследуемое нарушение пигментного обмена при синдроме Криглера–Найяра обусловлено отсутствием (I тип) или очень низкой активностью (II тип) глюкуронилтрансферазы в клетках печени.
При синдроме Криглера–Найяра I типа заболевание наследуется по аутосомно-рецессивному типу. Характерна интенсивная желтуха с первых дней жизни с повышением уровня непрямого билирубина сыворотки крови в 15–50 раз выше нормы, полным отсутствием прямой фракции билирубина. При естественном течении заболевания в большинстве случаев происходит прокрашивание ядер мозга, может отмечаться летальный исход. Назначение фенобарбитала неэффективно. Единственным способом лечения являются проведение фототерапии и трансплантация печени.
При II типе заболевания, которое наследуется по аутосомно-доминантному типу, наряду с менее интенсивной желтухой и уровнем непрямого билирубина в 15–20 раз больше нормы, в крови определяется прямая фракция билирубина. Отличительной чертой является положительный ответ на назначение фенобарбитала. Прогностически синдром Криглера–Найяра II типа более благоприятный. Развитие билирубиновой энцефалопатии наблюдается крайне редко.
Первым симптомом наследственно обусловленных нарушений обмена веществ, таких, как галактоземия, фруктоземия, тирозинемия и др., также может быть желтуха, имеющая конъюгационный характер. В первую очередь врача должно насторожить сочетание затяжной желтухи с такими симптомами, как рвота, диарея, гепатомегалия, прогрессирующая гипотрофия, тяжелая неврологическая симптоматика в виде судорог, мышечной гипотонии, парезов, параличей, атаксии, развитие катаракты, задержки нервно-психического развития. Диагноз подтверждается наличием галактозы в моче, позитивными пробами на сахар и другими специальными методами выявления нарушения обмена веществ в каждом отдельном случае.
Желтуха при гипотиреозе отмечается у новорожденных в зависимости от степени недостаточности функции щитовидной железы и сочетается с другими симптомами заболевания, такими, как крупный вес при рождении, выраженный отечный синдром, низкий тембр голоса новорожденного, ранние и упорные запоры и др. В биохимическом анализе крови наряду с непрямой гипербилирубинемией отмечается повышение холестерина. Скрининг-тест на гипотиреоз положительный, в крови повышен уровень тиреотропного гормона при снижении Т4. Длительная (от 3 до 12 нед) желтуха при гипотиреозе обусловлена замедлением всех метаболических процессов, в том числе и созревания глюкуронилтрансферазных систем печени. Своевременная постановка диагноза (в течение первого месяца жизни) и назначение заместительной терапии тиреоидином или L-тироксином приводят к нормализации билирубинового обмена.
Желтуха при полицитемии (диабетической фетопатии) обусловлена задержкой созревания ферментных систем печени на фоне гипогликемии при повышенном гемолизе. Контроль и коррекция гипогликемии, назначение индукторов микросомальных ферментов печени способствуют нормализации обмена билирубина.
Контроль и коррекция гипогликемии, назначение индукторов микросомальных ферментов печени способствуют нормализации обмена билирубина.
Желтуха при пилоростенозе и высокой кишечной непроходимости обусловлена как нарушением конъюгирующих систем печени вследствие обезвоживания и гипогликемии, так и повышенным обратным всасыванием билирубина из кишечника. В данной ситуации лишь устранение пилоростеноза и обструкции кишечника приводят к нормализации пигментного обмена.
Применение лекарственных средств (глюкокортикоиды, некоторые виды антибиотиков и др.) может приводить к резкому нарушению процессов конъюгации в печени вследствие конкурентного вида метаболизма вышеуказанных препаратов. В каждом конкретном случае необходим анализ терапевтических мероприятий, а также знание метаболических особенностей препаратов, назначаемых новорожденному.
Для всех гемолитических желтух характерно наличие симптомокомплекса, включающего желтуху на бледном фоне (лимонная желтуха), увеличение печени и селезенки, повышение в сыворотке крови уровня непрямого билирубина, разной степени тяжести нормохромную анемию с ретикулоцитозом. Тяжесть состояния ребенка всегда обусловлена не только билирубиновой интоксикацией, но и выраженностью анемии.
Тяжесть состояния ребенка всегда обусловлена не только билирубиновой интоксикацией, но и выраженностью анемии.
Гемолитическая болезнь новорожденных возникает в результате несовместимости крови матери и ребенка по резус-фактору, его подтипам или группам крови. Заболевание протекает в виде отечной, желтушной и анемической форм. Отечная форма наиболее тяжелая и проявляется врожденной анасаркой, выраженной анемией, гепатоспленомегалией. Как правило, такие дети нежизнеспособны. Желтушная и анемическая формы заболевания более благоприятны, но также могут представлять угрозу здоровью ребенка. При легком течении уровень гемоглобина в пуповинной крови составляет более 140 г/л, уровень непрямого билирубина в сыворотке крови менее 60 мкмоль/л. В этом случае достаточно проведения консервативной терапии. При гемолитической болезни новорожденных средней степени тяжести и тяжелом течении может потребоваться проведение операции заменного переливания крови. В клинической картине желтуха либо врожденная, либо появляется в течение первых суток жизни, имеет бледно-желтый (лимонный) оттенок, неуклонно прогрессирует, на фоне чего может появляться неврологическая симптоматика билирубиновой интоксикации. Всегда отмечается гепатоспленомегалия. Изменения цвета кала и мочи нехарактерно.
Всегда отмечается гепатоспленомегалия. Изменения цвета кала и мочи нехарактерно.
Поражение структур центральной нервной системы (ЦНС) происходит при повышении уровня непрямого билирубина в сыворотке крови у доношенных новорожденных выше 342 мкмоль/л.
Для недоношенных детей этот уровень колеблется от 220 до 270 мкмоль/л, для глубоконедоношенных — от 170 до 205 мкмоль/л. Однако необходимо помнить, что глубина поражения ЦНС зависит не только от уровня непрямого билирубина, но и от времени его экспозиции в тканях головного мозга и сопутствующей патологии, усугубляющей тяжелое состояние ребенка.
Профилактические мероприятия для предупреждения развития гемолитической болезни новорожденных, которые должны проводиться уже в женской консультации, заключаются в постановке на учет всех женщин с резус-отрицательной и с 0(I) группой крови, выяснении данных анамнеза в плане наличия фактора сенсибилизации, определении уровня резус-антител и при необходимости проведении досрочного родоразрешения. Всем женщинам с резус-отрицательной кровью в первый день после родов показано введение анти-D-глобулина.
Всем женщинам с резус-отрицательной кровью в первый день после родов показано введение анти-D-глобулина.
При развитии гемолитической болезни новорожденному проводится заменное переливание крови, в дооперационном периоде применяют фото- и инфузионную терапию.
Наследственные гемолитические анемии отличаются большим разнообразием. Самая распространенная из них — микросфероцитарная гемолитическая анемия Минковского–Шоффара. Дефектный ген локализован в 8-й паре хромосом. Результатом мутации является продукция аномальных эритроцитов, имеющих сферическую форму и меньшие (менее 7 нм) размеры, подвергающихся избыточному разрушению в криптах селезенки. Для анамнеза характерно наличие в семье родственников с аналогичным заболеванием. Диагноз подтверждается обнаружением микросфероцитарных эритроцитов, сдвигом кривой Прайс–Джонса влево, снижением осмотической стойкости эритроцитов, изменением индекса сферичности и средней концентрации гемоглобина в эритроцитах. Заболевание протекает волнообразно, гемолитические кризы сопровождаются повышением температуры тела, снижением аппетита и рвотами. Кризы провоцируются, как правило, острыми вирусными заболеваниями, переохлаждением, назначением сульфаниламидов и т. д. Основным методом лечения считается спленэктомия.
Заболевание протекает волнообразно, гемолитические кризы сопровождаются повышением температуры тела, снижением аппетита и рвотами. Кризы провоцируются, как правило, острыми вирусными заболеваниями, переохлаждением, назначением сульфаниламидов и т. д. Основным методом лечения считается спленэктомия.
В период новорожденности может выявляться еще один вид наследственной гемолитической анемии, характеризующийся изменением формы эритроцитов — так называемый инфантильный пикноцитоз. Первые признаки заболевания появляются на первой неделе жизни и чаще у недоношенных детей. Эритроциты в окрашенном мазке крови имеют шиповидные отростки. Помимо анемии выявляются также отеки и тромбоцитоз. Назначение витамина Е в дозе 10 мг/кг в сутки приводит в большинстве случаев к клинико-лабораторной ремиссии.
При исследовании мазка крови у новорожденных могут быть выявлены и мишеневидные эритроциты, что характерно для гемоглобинопатий (талассемия, серповидно-клеточная анемия). Серповидно-клеточная анемия встречается чаще у жителей Средней Азии, Азербайджана и Армении и проявляется в неонатальном периоде только у гомозиготных носителей s-гемоглобина.
Серповидно-клеточная анемия встречается чаще у жителей Средней Азии, Азербайджана и Армении и проявляется в неонатальном периоде только у гомозиготных носителей s-гемоглобина.
Диагноз наследственных энзимопенических анемий (дефицит глюкозо-6-фосфатдегидрогеназы, пируваткиназы, гексогеназы, 2,3-дифосфоглицеромутазы, фосфогексоизомеразы) новорожденным ставится крайне редко, так как требует проведения высокодифференцированных исследований. В клинической картине у новорожденных с этой патологией выявляются гемолитическая анемия с ретикулоцитозом, увеличение печени и селезенки. Характерен семейный анамнез.
Большие гематомы в периоде новорожденности также могут стать причиной выраженной непрямой гипербилирубинемии и анемии. Наличие у ребенка больших размеров кефалогематом, внутрижелудочковых кровоизлияний, субкапсулярных гематом паренхиматозных органов, массивных кровоизлияний в мягкие ткани сопровождается характерной клинической картиной.
Механические желтухи характеризуются накоплением в крови прямого (связанного) билирубина, что сопровождается желтухой, имеющей зеленоватый оттенок, увеличением размеров печени, изменением окраски стула (обесцвечивание) и мочи (нарастание интенсивности окраски).
Синдром сгущения желчи у новорожденных развивается как осложнение гемолитической болезни новорожденных, имеющих обширные кефалогематомы, а также перенесших асфиксию в родах. При этом нарастание интенсивности желтухи отмечается с конца первой недели жизни, сопровождается увеличением размеров печени, иногда значительным, и частичным обесцвечиванием стула. Лечение заключается в применении холеретиков и холекинетиков.
Кроме того, синдром сгущения желчи может являться одним из наиболее ранних клинических проявлений муковисцидоза, особенно если он сочетается с мекониальным илеусом или поражением бронхолегочной системы. Постановке правильного диагноза в данном случае способствуют определение содержания альбумина в меконии, ультразвуковое исследование (УЗИ) поджелудочной железы, проведение потовой пробы.
Причиной механической желтухи в периоде новорожденности могут быть пороки развития желчевыводящих путей: внутри- и внепеченочная атрезия желчных ходов, поликистоз, перекруты и перегибы желчного пузыря, артериопеченочная дисплазия, синдром Аладжилля, синдромальное уменьшение количества междольковых желчных протоков.
При атрезии желчевыводящих путей первым признаком порока развития служит желтуха, которая носит упорно нарастающий характер, сопровождается зудом кожных покровов, из-за чего дети бывают очень беспокойны и раздражительны. Постепенно нарастают размеры и плотность печени, изменяется характер стула: он становится частично или полностью обесцвеченным. Явления холестаза приводят к мальабсорбции жиров и жирорастворимых витаминов, нарастают гипотрофия и гиповитаминоз. В возрасте 4–6 мес появляются признаки портальной гипертензии, геморрагического синдрома. Без оперативного вмешательства такие пациенты погибают в возрасте до 1–2 лет жизни. Биохимический анализ крови выявляет наличие гипопротеинемии, гипоальбуминемии, повышение прямого билирубина, щелочной фосфатазы.
При синдроме канальцевой гипоплазии желчных путей (синдром Аладжилля), наследуемом по аутосомно-рецессивному типу, определяются и другие пороки развития: гипоплазия или стеноз легочной артерии, аномалии позвоночных дуг, почек. Характерны стигмы дизэмбриогенеза: гипертелоризм, выступающий лоб, глубоко посаженные глаза, микрогнатия.
Характерны стигмы дизэмбриогенеза: гипертелоризм, выступающий лоб, глубоко посаженные глаза, микрогнатия.
Известны семейные формы холестаза, проявляющиеся в периоде новорожденности. При синдроме Мак-Элфреша отмечается наличие обесцвеченного стула в течение длительного периода времени, вплоть до нескольких месяцев. В дальнейшем отклонений в состоянии ребенка не отмечается. При синдроме Байлера, напротив, после эпизода холестаза в первые месяцы жизни развивается билиарный цирроз печени.
Механические желтухи могут быть обусловлены сдавлением желчных протоков извне опухолью, инфильтратами и другими образованиями брюшной полости. Нередко отмечается обтурация общего желчного протока при врожденной желчнокаменной болезни.
Выделяют группу наследственно обусловленных дефектов экскреции связанного билирубина. К ним относятся синдром Дубина–Джонсона, обусловленный «поломкой» каналикулярной транспортной системы. Синдром наследуется по аутосомно-рецессивному типу, сопровождается умеренным повышением уровня прямого билирубина, небольшим увеличением размеров печени, массивным выделением с мочой копропорфиринов. В биоптатах в клетках печени наблюдается отложение коричнево-черного пигмента, напоминающего меланин. Синдром Ротора также наследуется по аутосомно-рецессивному типу, но в основе этого синдрома лежит дефект захвата и накопления клетками печени органических анионов. Клиническая картина аналогична таковой при синдроме Дубина–Джонсона. Отложения пигмента в клетках печени нет.
В биоптатах в клетках печени наблюдается отложение коричнево-черного пигмента, напоминающего меланин. Синдром Ротора также наследуется по аутосомно-рецессивному типу, но в основе этого синдрома лежит дефект захвата и накопления клетками печени органических анионов. Клиническая картина аналогична таковой при синдроме Дубина–Джонсона. Отложения пигмента в клетках печени нет.
Постановке правильного диагноза при синдроме холестаза в период новорожденности помогают УЗИ печени, радиоизотопное сканирование, чрескожная биопсия печени, холангиография и т. д.
Паренхиматозные желтухи обусловлены поражением паренхимы печени воспалительного характера. Причиной поражения могут являться вирусы, бактерии и простейшие: вирус гепатита В и С, цитомегаловирус, Коксаки, краснухи, Эпстайна–Барр, вирус простого герпеса, бледная трепонема, токсоплазма и др. Септический процесс у новорожденного может сопровождаться прямым бактериальным поражением печени.
Клиническая картина паренхиматозной желтухи включает в себя ряд общих и строго специфических признаков: дети часто рождаются недоношенными или незрелыми, с задержкой внутриутробного развития, маловесными к сроку гестации, имеют признаки поражения нескольких органов и систем, вследствие чего состояние их при рождении расценивается как крайне тяжелое. Желтуха имеется уже при рождении и носит сероватый, «грязный» оттенок, на фоне выраженных нарушений микроциркуляции, часто с проявлениями кожного геморрагического синдрома. Характерна гепатоспленомегалия. При исследовании биохимического анализа сыворотки крови выявляются как прямая, так и непрямая фракции билирубина, повышенная активность (в 10-100 раз) трансаминаз печени, увеличение щелочной фосфатазы, глутаматдегидрогеназы. Метод Эберлейна свидетельствует о серьезных нарушениях в конъюгационных механизмах печеночной клетки — подавляющее количество прямого билирубина представлено фракцией моноглюкуронидбилирубина. Общий анализ крови нередко выявляет анемию, ретикулоцитоз, тромбоцитопению, лейкоцитоз или лейкопению. В коагулограмме — дефицит плазменного звена гемостаза, фибриногена. Для установления возбудителя инфекционного процесса проводятся его идентификация путем полимеразной цепной реакции (ПЦР), определение титров специфических иммуноглобулина М и иммуноглобулина G. Лечение заключается в назначении специфической антибактериальной, противовирусной и иммунокорригирующей терапии.
Желтуха имеется уже при рождении и носит сероватый, «грязный» оттенок, на фоне выраженных нарушений микроциркуляции, часто с проявлениями кожного геморрагического синдрома. Характерна гепатоспленомегалия. При исследовании биохимического анализа сыворотки крови выявляются как прямая, так и непрямая фракции билирубина, повышенная активность (в 10-100 раз) трансаминаз печени, увеличение щелочной фосфатазы, глутаматдегидрогеназы. Метод Эберлейна свидетельствует о серьезных нарушениях в конъюгационных механизмах печеночной клетки — подавляющее количество прямого билирубина представлено фракцией моноглюкуронидбилирубина. Общий анализ крови нередко выявляет анемию, ретикулоцитоз, тромбоцитопению, лейкоцитоз или лейкопению. В коагулограмме — дефицит плазменного звена гемостаза, фибриногена. Для установления возбудителя инфекционного процесса проводятся его идентификация путем полимеразной цепной реакции (ПЦР), определение титров специфических иммуноглобулина М и иммуноглобулина G. Лечение заключается в назначении специфической антибактериальной, противовирусной и иммунокорригирующей терапии.
Обобщая вышесказанное, отметим, что диагностические мероприятия при неонатальных желтухах должны учитывать ряд положений.
- При сборе анамнеза необходимо обратить внимание на возможный семейный характер заболевания: имеют значение случаи затяжной желтухи, анемии, спленэктомии у родителей или родственников.
- Анамнез со стороны матери должен обязательно содержать сведения о группе крови и резус-факторе у нее и отца ребенка, наличии предыдущих беременностей и родов, операций, травм, переливаний крови без учета резус-фактора. У женщины во время беременности могут быть выявлены нарушение толерантности к глюкозе, сахарный диабет, инфекционный процесс. Необходимо также выяснить, не принимала ли женщина препараты, оказывающие влияние на билирубиновый обмен.
- Анамнез новорожденного включает определение срока гестации, масса-ростовых показателей, оценки по шкале Апгар при рождении, выяснение характера вскармливания (искусственного или естественного), времени появления желтушного прокрашивания кожи.

- Физикальное обследование помогает определить оттенок желтухи, установить ориентировочный уровень билирубина при помощи иктерометра. Определяется наличие кефалогематом или обширных экхимозов, геморрагических проявлений, отечного синдрома, гепатоспленомегалии. Следует обращать внимание на характер окраски мочи и стула. Важным диагностическим моментом является правильная трактовка неврологического статуса ребенка.
- Лабораторные методы включают клинический анализ крови с определением гематокрита, мазок периферической крови (необходимы для диагностики нарушений формы и размеров эритроцитов), определение группы крови и резус-фактора у матери и ребенка (позволяет установить причину гемолитической болезни новорожденных).
Кроме того, проведение прямой и непрямой пробы Кумбса позволит предположить, имеет ли место несовместимость крови матери и ребенка по редким факторам.
Биохимический анализ крови (определение общего билирубина и его фракций, уровня трансаминаз печени, щелочной фосфатазы, концентрации общего белка, альбумина, глюкозы, мочевины и креатинина, холестерина и триглицеридов, С-реактивного белка, тимоловой пробы и т. д.) позволяет не только диагностировать вид желтухи, но и собрать данные о состоянии других органов и систем, имеющие большое значение при назначении радикальных способов лечения (например, об изначальной функции почек очень важно иметь представление до проведения заменного переливания крови, так как одним из осложнений этой операции является острая почечная недостаточность).
д.) позволяет не только диагностировать вид желтухи, но и собрать данные о состоянии других органов и систем, имеющие большое значение при назначении радикальных способов лечения (например, об изначальной функции почек очень важно иметь представление до проведения заменного переливания крови, так как одним из осложнений этой операции является острая почечная недостаточность).
Метод Эберлейна (определение фракций прямого билирубина — моно- и диглюкуронидбилирубина) имеет значение при дифференциальной диагностике механических и паренхиматозных желтух.
Необходимо также проведение тестов на выявление инфекционного агента в крови, стадии заболевания (ПЦР, иммуноферментный анализ, определение количества и вида иммуноглобулинов, определение авидности и аффинности антител, реакция Вассермана и др.).
Определение профиля гормонов щитовидной железы проводится при подозрении на гипотиреоз.
Осмотическая резистентность эритроцитов, электрофорез гемоглобина, скрининг-тесты на определение глюкозо-6-фосфатдегидрогеназы проводятся с целью уточнения причины наследственных гемолитических анемий.
Потовая проба при подозрении на муковисцидоз проводится у детей старше 1 мес жизни; в раннем неонатальном периоде можно практиковать определение содержания альбумина в меконии.
Анализы включают также определение содержания a-1-антитрипсина в сыворотке крови, УЗИ головного мозга, внутренних органов брюшной полости.
Рентгенологический метод, компьютерная томография проводятся при подозрении на кишечную непроходимость, внутричерепные кровоизлияния, фиброэзофагогастродуоденоскопия — при подозрении на пилоростеноз. Чрескожная биопсия печени проводится в спорных случаях с целью верификации диагноза.
До начала проведения лечебных мероприятий необходимо определить способ кормления новорожденного: грудное вскармливание не допускается при гемолитической болезни новорожденных, галактоземии, тирозинемии.
Лечение гипербилирубинемий
Рассмотрим сновные методы лечения гипербилирубинемий.
- Фототерапия на современном этапе — самый эффективный метод лечения непрямой гипербилирубинемии.
 Суть действия фототерапии заключается в фотоизомеризации непрямого билирубина, т. е. превращении его в водорастворимую форму. В настоящее время существует несколько разновидностей ламп синего света, с длиной волны 410–460 нм, позволяющих выбрать необходимую схему лечения (непрерывную, прерывистую). Современные оптико-волоконные аппараты Biliblanket лишены практически всех побочных эффектов, компактны, не нарушают обычного режима ребенка и общения его с матерью. Фототерапию начинают проводить, когда есть угроза роста билирубина до токсического значения. Лампы располагают на расстоянии 20–40 см от уровня кожи ребенка, мощность излучения должна составлять не менее 5–9 нВТ/см2/нм. Фототерапия проводится непрерывно, прерывать ее можно только на время кормления и визитов матери. Глаза и наружные половые органы ребенка закрываются светонепроницаемой тканью. Если фототерапию применяют у новорожденного с прямой гипербилирубинемией, можно наблюдать изменение цвета кожных покровов — синдром «бронзового ребенка».
Суть действия фототерапии заключается в фотоизомеризации непрямого билирубина, т. е. превращении его в водорастворимую форму. В настоящее время существует несколько разновидностей ламп синего света, с длиной волны 410–460 нм, позволяющих выбрать необходимую схему лечения (непрерывную, прерывистую). Современные оптико-волоконные аппараты Biliblanket лишены практически всех побочных эффектов, компактны, не нарушают обычного режима ребенка и общения его с матерью. Фототерапию начинают проводить, когда есть угроза роста билирубина до токсического значения. Лампы располагают на расстоянии 20–40 см от уровня кожи ребенка, мощность излучения должна составлять не менее 5–9 нВТ/см2/нм. Фототерапия проводится непрерывно, прерывать ее можно только на время кормления и визитов матери. Глаза и наружные половые органы ребенка закрываются светонепроницаемой тканью. Если фототерапию применяют у новорожденного с прямой гипербилирубинемией, можно наблюдать изменение цвета кожных покровов — синдром «бронзового ребенка». К осложнениям фототерапии относятся ожоги кожи, непереносимость лактозы, гемолиз, дегидратация, гипертермия и загар. При проведении фототерапии обязательны мероприятия по поддержанию постоянного водного баланса новорожденного.
К осложнениям фототерапии относятся ожоги кожи, непереносимость лактозы, гемолиз, дегидратация, гипертермия и загар. При проведении фототерапии обязательны мероприятия по поддержанию постоянного водного баланса новорожденного. - Инфузионная терапия применяется для предотвращения нарушений водного баланса при проведении фототерапии с использованием ламп с недифференцированным светом; при этом физиологическая потребность в жидкости увеличивается на 0,5–1,0 мл/кг/ч. Основой инфузионной терапии являются растворы глюкозы, к которым добавляются мембраностабилизаторы (с целью уменьшения процессов перекисного окисления), электролиты, сода (при необходимости их коррекции), кардиотрофики и препараты, улучшающие микроциркуляцию. Для ускорения выведения билирубина из организма иногда применяют методику форсированного диуреза. Возможно введение в схему инфузионной терапии растворов альбумина в дозе 1 г/кг в сутки.
- Целесообразность применения индукторов микросомальных ферментов печени (фенобарбитал, зиксорин, бензонал) объясняется способностью последних повышать содержание лигандина в клетках печени и активность глюкуронилтрансферазы.
 Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4–6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20–30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного.
Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4–6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20–30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного. - Энтеросорбенты (смекта, полифепан, энтеросгель, холестирамин, агар-агар и др.) включаются в терапию с целью прервать печеночно-кишечную циркуляцию билирубина. Однако они не оказывают существенного влияния на уровень сывороточного билирубина. Тем не менее, учитывая отсутствие токсического влияния этих препаратов, их можно применять при лечении гипербилирубинемий, но только как вспомогательный метод.
- Синтетические металлопорфирины ранее широко использовались при лечении непрямых гипербилирубинемий. Механизм их действия основан на конкурентном ингибировании гемоксигеназы, приводящем к снижению продукции билирубина.
 В настоящее время эти препараты в лечении неонатальных желтух не используются, так как был отмечен фототоксический эффект олово-протопорфирина IX.
В настоящее время эти препараты в лечении неонатальных желтух не используются, так как был отмечен фототоксический эффект олово-протопорфирина IX. - Заменное переливание крови проводится при неэффективности консервативных методов терапии, прогрессирующем нарастании уровня билирубина, при наличии абсолютных показаний, т. е. когда есть угроза развития ядерной желтухи. Заменное переливание крови выполняется в объеме двух объемов циркулирующей крови, что позволяет заменить до 85% циркулирующих эритроцитов и снизить уровень билирубина в 2 раза. Показаниями к проведению данной процедуры в настоящее время являются: отечно-анемическая форма гемолитической болезни новорожденных, когда переливание проводится в первые 2 ч жизни; уровень непрямого билирубина пуповинной крови выше 60 мкмоль/л; уровень гемоглобина пуповинной крови ниже 140 г/л; почасовой прирост билирубина выше 6 мкмоль/л; почасовой прирост билирубина выше 8,5 мкмоль/л при падении гемоглобина ниже 130 г/л; наличие прогрессирующей анемии; превышение билирубина в последующие сутки выше 340 мкмоль/л.

- Из холеретиков и холекинетиков — при явлениях холестаза (за исключением атрезии внепеченочных желчных протоков и нарушения синтеза желчных кислот вследствие ферментопатии) могут использоваться магния сульфат, аллохол, однако в настоящее время предпочтение отдается препарату урсодезоксихолевой кислоты — урсофальк, который выпускается в виде суспензии, отличается легкостью дозирования для новорожденных, характеризуется быстрым и отчетливым терапевтическим эффектом. Начальная лечебная доза составляет 15–20 мг/кг в сутки. При недостаточной эффективности доза может быть увеличена до 30–40 мг/кг в сутки. При проведении длительного лечения используют поддерживающую дозу 10 мг/кг в сутки.
- Коррекция жирорастворимых витаминов проводится при гипоплазиях и атрезиях желчевыводящих путей и длительно существующих явлениях холестаза в дооперационном периоде. Витамин Д3 — 30 000 МЕ внутримышечно 1 раз в месяц или по 5000-8000 МЕ внутрь ежедневно. Витамин А — 25 000–50 000 МЕ внутримышечно 1 раз в месяц или 5000-20000 МЕ внутрь 1 раз в сутки.
 Витамин Е — 10 мг/кг внутримышечно; 25 МЕ/кг в сутки внутрь 1 раз в 2 нед. Витамин К — 1 мг/кг 1 раз в 1–2 нед.
Витамин Е — 10 мг/кг внутримышечно; 25 МЕ/кг в сутки внутрь 1 раз в 2 нед. Витамин К — 1 мг/кг 1 раз в 1–2 нед. - Коррекция микроэлементов: кальций — 50 мг/кг в сутки внутрь, фосфор — 25 мг/кг в сутки внутрь, цинка сульфат — 1 мг/кг внутрь в сутки.
- Увеличение белковой и калорийной нагрузки у таких детей необходимо для обеспечения нормального роста и развития, кроме того в питании должны присутствовать среднецепочечные триглицериды. Потребность у таких новорожденных в белках — 2,5–3 г/кг, жирах — 8 г/кг, углеводах — 15–20 г/кг, калориях — 150 ккал/кг (60% — углеводы, 40% — жиры).
- При синдроме Аладжилля, несиндромальной форме гипоплазии внутрипеченочных желчных протоков, перинатальном склерозирующем холангите методы этиопатогенетического лечения отсутствуют. Формирование цирроза печени при этих процессах служит показанием к трансплантации печени.
- Внепеченочные причины развития синдрома холестаза являются показанием к удалению причины холестаза или проведению операции по Касаи, с последующей профилактикой развития инфекционных процессов и склеротических изменений желчных протоков.
 Противовоспалительная терапия включает назначение высоких доз преднизолона внутривенно в течение первой недели после операции (10 > 2 мг/кг в сут), затем 2 мг/кг/сут внутрь в течение 1–3 мес.
Противовоспалительная терапия включает назначение высоких доз преднизолона внутривенно в течение первой недели после операции (10 > 2 мг/кг в сут), затем 2 мг/кг/сут внутрь в течение 1–3 мес. - При гипербилирубинемии, вызванной метаболическими нарушениями, чаще всего прибегают к консервативным методам лечения. При галактоземии применяется диета, не содержащая галактозу и лактозу. На первом году жизни используются лечебные смеси: NAN безлактозный, Нутрамиген, Прегистимил и другие смеси, не содержащие лактозу. При тирозинемии назначается диета, не содержащая тирозин, метионин и фенилаланил (лофенолак, ХР Аналог, ХР Аналог LCP, Афенилак, Фенил-Фри, Тетрафен 40 и др.). в последние годы также используется ингибитор фермента 4-гидроксифенилпируват-диоксигеназы — нитисинон, который назначают из расчета 1 мг/кг/сут, перорально. При фруктоземии необходимо исключить из питания продукты, содержащие фруктозу, сукрозу и мальтозу. Назначаются препараты, компенсирующие недостаток желчных кислот — холевой и дезоксихолевой из расчета 10 мг/кг/сут.

- При заместительной энзимотерапии чаще всего используется креон 10 000, доза препарата подбирается соответственно недостаточности функции поджелудочной железы, панкреатин — по 1000 ЕД липазы/кг/сут.
Литература
- Абрамченко В. В., Шабалов Н. П. Клиническая перинатология. Петрозаводск: ООО «Издательство Интел Тех», 2004. 424 с.
- Болезни плода и новорожденного, врожденные нарушения обмена веществ/под ред. Р. Е. Бермана, В. К. Вогана. М.: Медицина, 1991. 527 с.
- Дегтярев Д. Н., Иванова А. В., Сигова Ю. А. Синдром Криглера-Найяра//Российский вестник перинатологии и педиатрии. 1998. № 4. С. 44–48.
- Комаров Ф. И., Коровкин Б. Ф., Меньшиков В. В. Биохимические исследования в клинике. М.: АПП «Джангар», 2001.
- Неонатология/под ред. Т. Л. Гомеллы, М. Д. Каннигам. М.: Медицина, 1998. 640 с.
- Папаян А. В., Жукова Л. Ю. Анемии у детей. СПб.: Питер, 2001.
- Руководство по фармакотерапии в педиатрии и детской хирургии.
 Неонатология/под ред. А. Д. Царегородцева, В. А. Таболина. М.: Медпрактика-М, 2003.
Неонатология/под ред. А. Д. Царегородцева, В. А. Таболина. М.: Медпрактика-М, 2003. - Таболин В. А. Билирубиновый обмен у новорожденных. М.: Медицина, 1967.
- Шабалов Н. П. Неонатология: пособие для врачей. СПб., 1996. Т. 1, 2.
- Шерлок Ш., Дули Д. Заболевания печени и желчных путей: практическое руководство/под ред. З. Г. Апросиной, Н. А. Мухина: пер. с англ. М.: ГЭОТАР Медицина, 1999. 864 с.
- Подымова С. Д. Болезни печени. М., Медицина. 1993.
- Balistreri W. F. Nontransplant options for the treatment of metabolic liver disease: saving livers while saving lives//Hepatology. 1994; 9: 782–787.
- Bernard O. Early diagnosis of neonatal cholestatic jaundice//Arch. Pediatr. 1998; 5: 1031–1035.
- Nedim Hadzie, Giorgina Mieli-Vergani. Chronic liver disease in childhood. Int. Semin. Paediatr. Gastroenterol. Nutr. 1998; 7: 1–9.
Л. А. Анастасевич, кандидат медицинских наук
Л.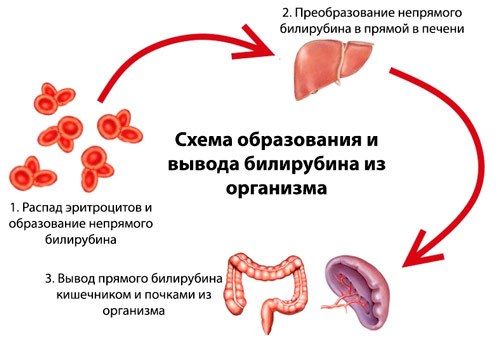 В. Симонова, кандидат медицинских наук
В. Симонова, кандидат медицинских наук
РГМУ, Москва
Синдром Жильбера
При отсутствии жалоб пациенты с синдромом Жильбера обычно в лечении не нуждаются. Если уровень билирубина повышается выше 50 ммоль/л и самочувствие ухудшается, показано применение гепатопротекторов. Лечение направлено как на снижение общего уровня билирубина, как непрямого, свободного для уменьшения общей интоксикации (поскольку непрямой билирубин токсичен для нервной системы), так и на снижение прямого связанного билирубина для предотвращения поражений билиарного тракта.
Пациентам с нарушением оттока желчи необходимо наблюдение и профилактическое лечение для предупреждения желчнокаменной болезни.
Пациент в результате лечения получит
- Отсутствие симптомов и улучшение качества жизни.
- Профилактику осложнений и удлинение ремиссии.
- Устранение факторов риска развития желчнокаменной болезни.
Советы и рекомендации
Желательно по-возможности исключить провоцирующие факторы риска: значительные физические нагрузки, обезвоживание, голодание, злоупотребление алкоголем.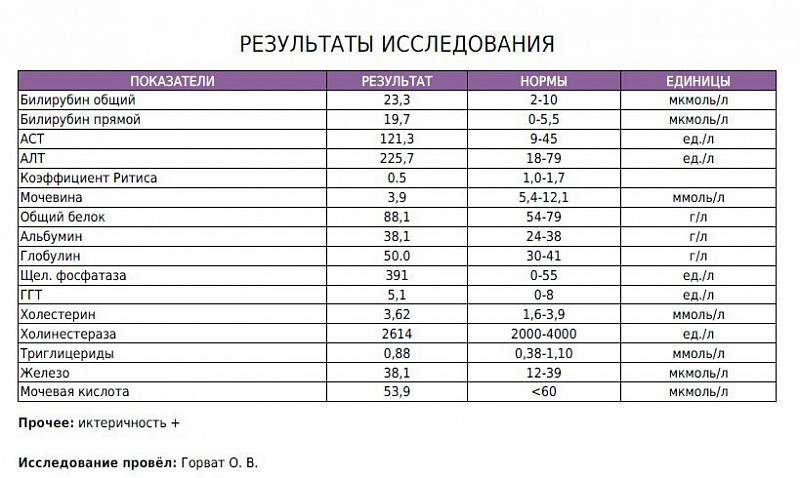 Пациентам с синдромом Жильбера не рекомендуется прием препаратов, в метаболизме которых участвует фермент глюкуронил-трансфераза, так как возможно развитие желтухи и повышение билирубина.
Пациентам с синдромом Жильбера не рекомендуется прием препаратов, в метаболизме которых участвует фермент глюкуронил-трансфераза, так как возможно развитие желтухи и повышение билирубина.
Справочная информация
Синдром Жильбера (непрямая гипербилирубинемия) – это распространенное наследственное нарушение обмена билирубина, при котором увеличивается содержание непрямого билирубина в крови. Это происходит из-за снижения скорости поглощения непрямого билирубина гепатоцитами (клетками печени) из плазмы крови. Вызывает это нарушение мутация гена, который отвечает за кодирование фермента, участвующего в обмене билирубина.
Прогноз заболевания благоприятный, возможны обострения, которые провоцируются нервной и физической перегрузкой и некоторыми заболеваниями. У пациентов может наблюдаться желтушность кожи и белков глаз, но во многих случаях сохраняется нормальный цвет при повышенном билирубине.
диета, народные средства и препараты
Что делать, если в анализах был обнаружен повышенный билирубин? Чрезмерно высокие показатели этого вещества могут быть симптомом многих заболеваний. Билирубин образуется в результате распада гемоглобина. Он очень токсичен и может негативно влиять на все органы человека, если его количество в крови увеличено. Поэтому очень важно найти и устранить причину повышения билирубина и принять меры по его устранению. О том, как быстро снизить билирубин в крови медикаментами и при помощи народной медицины, вы сможете прочесть в этой статье.
Билирубин образуется в результате распада гемоглобина. Он очень токсичен и может негативно влиять на все органы человека, если его количество в крови увеличено. Поэтому очень важно найти и устранить причину повышения билирубина и принять меры по его устранению. О том, как быстро снизить билирубин в крови медикаментами и при помощи народной медицины, вы сможете прочесть в этой статье.
Общие сведения о пигменте
Перед рассмотрением способов снижения билирубина необходимо понять, что же представляет собой это вещество. Это соединение имеет желто-зеленый цвет, образуется после распада гемоглобина на отдельные составляющие, что может происходить по разным причинам. В организме человека билирубин можно встретить в крови и в желчи. За его выведение отвечает печень, поэтому повышение этого пигмента часто связано с печеночной недостаточностью.
Всего выделяют два вида билирубина:
- Прямой – переработанный печенью пигмент, который безопасен для организма.
- Непрямой – токсичный билирубин, который не успел связаться.
 Является свободным веществом, опасным для человека.
Является свободным веществом, опасным для человека. - Общий билирубин получается из суммы этих двух показателей.
Чем же так опасен билирубин для организма? Дело в том, что он не выводится почками и не растворяется в воде. Однако он хорошо проникает в клетки организма, вызывая нарушения в них. Транспортировкой билирубина в печень занимается белок альбумин. В том случае, если в организме произошли какие-то изменения, а процесс был нарушен, пигмент остается в крови и разносится кровеносной системой по всему организму. Так как это токсин, он оказывает негативное воздействие на все клетки, но «выходит из строя», как правило, самый слабый орган.
Норма билирубина в крови для взрослого — 3,4 – 17,1 мкмоль/л для суммы прямого и непрямого билирубина. У новорожденных количество этого пигмента всегда завышено. Сразу после рождения количество вещества составляет 50-60 мкмоль/л, а через день эта цифра может увеличиться до 170-250 мкмоль/л. Происходит это из-за активного распада гемоглобина, в процессе которого и образуется билирубин. Организм малыша адаптируется к новым условиям: гемоглобин плода заменяется «взрослым», а печень не всегда может справиться с такими нагрузками. Поэтому новорожденный «желтеет». Чтобы узнать, как снизить билирубин в крови, нужно понять, какие болезни его вызывают.
Организм малыша адаптируется к новым условиям: гемоглобин плода заменяется «взрослым», а печень не всегда может справиться с такими нагрузками. Поэтому новорожденный «желтеет». Чтобы узнать, как снизить билирубин в крови, нужно понять, какие болезни его вызывают.
Причины повышенного билирубина
Если у взрослого человека в крови повышен билирубин, то это может быть симптомом различных проблем со здоровьем.
Чаще всего причиной являются:
- Желчнокаменная болезнь, воспалительные заболевания поджелудочной, поражения 12-перстной кишки, нарушение оттока желчи в кишечник.
- Гепатиты всех форм и видов.
- Инфекционный мононуклеоз.
- Раковые заболевания.
- Аномально быстрый распад эритроцитов.
- Разрушение печени.
- Желтуха беременных.
- Сокращение выработки ферментов, отвечающих за переработку билирубина.
- Болезни, которые приводят к ускоренному распаду эритроцитов.
- Генетические аномалии.
- Укусы змеи, отравление ядами.

Повышенный билирубин говорит о множестве заболеваний, которые порой можно заметить только после сдачи анализа крови. Как снизить билирубин в крови у взрослых? Для начала нужно выполнить диагностику организма и понять, какое заболевание вызвало нарушения в организме.
Подготовка к анализу
Если ваш врач назначил вам сдать анализ на билирубин, нужно знать, что существует ряд определенных требований. Они должны быть соблюдены, чтобы снизить вероятность неточности в результатах. Лучше всего сдавать кровь на билирубин натощак с утра. Если же вы идете на анализ днем, то еду нужно исключить минимум за 4 часа до сдачи. К детям никаких ограничений не применяется. Также нужно знать, что на результат анализов влияют некоторые вещества и препараты:
- Все продукты, содержащие кофе и кофеин: некоторые сладкие газированные напитки, энергетики, шоколадки, зеленый чай.
- Голодание.
- Некоторые препараты для печени и желчегонные средства.
- Некоторые лекарства: «Аспирин», «Варфарин», «Гепарин».

- Беременность.
- Алкоголь.
- Жареная и жирная пища.
Если вы принимали какой-то препарат или ели определенную пищу до анализа, не забудьте сообщить об этом врачу, чтобы исключить неточность в тесте.
Как снизить билирубин в крови у взрослых?
Так как спектр возможных причин повышения билирубина в крови довольно широк, способы лечения очень различаются между собой. Анализ на билирубин назначают, если у вас следующие сопутствующие симптомы или показания:
- Анемия.
- Желтуха.
- Длительный прием лекарственных препаратов, влияющих на печень.
- Алкогольная или наркотическая зависимость.
- Беременность.
Как снизить билирубин в крови? Для этого необходимо комплексное лечение. Обычно назначают два вида препаратов — влияющие на основное заболевание и снижающие билирубин в крови. В тяжелых случаях, когда имеется поражение печени или других внутренних органов, необходимо лечение в стационаре под постоянным наблюдением врача. В легких случаях, как правило, назначаются следующие препараты:
В легких случаях, как правило, назначаются следующие препараты:
- Желчегонные лекарства, которые способствуют нормальной выработке желчи и нормализации ее оттока. Это «Карсил», «Аллохол» и их аналоги.
- Лекарства, защищающие печень и способствующие ее восстановлению: «Эссенциале», «Гепатрин».
- Сорбенты – для вывода части токсинов из организма.
- Антиоксиданты – для предотвращения появления свободных радикалов.
- Антибактериальные препараты – в случае воспалительных процессов в поджелудочной железе или 12-перстной кишке.
- Иммуномодуляторы назначают для поддержания общего состояния организма.
- Противовирусные средства. Если повышение билирубина вызвано инфекционными болезнями, то эти препараты помогают справиться с ними организму.
Понижение билирубина у детей
Снижение билирубина в крови медикаментами доступно не только взрослым, но и детям. У новорожденных повышенная концентрация пигмента в крови может привести к поражению нервной системы и головного мозга, причем развивается эта болезнь весьма стремительно.
Цитотоксическое воздействие билирубина на организм младенца может проявляться запрокидыванием головы, повышенным тонусом, судорогами. Для того, чтобы такого не произошло, у всех новорожденных контролируются показатели билирубина в крови. Если его количество повышено, то лечение осуществляется с помощью лампы для снижения билирубина у новорожденных.
Фототерапия или светолечение является одним из самых результативных методов для лечения желтухи новорожденных, которая появляется в результате повышения билирубина в крови. Секрет кроется в синих лучах, разрушающих пигмент. Под их действием он распадается на вещества, которые легко выводятся из организма. У новорожденных могут иметь место такие причины для применения лечения лампой:
- Недоношенность.
- Низкая температура тела (до 35 градусов).
- Резус-конфликт с матерью.
- Анемия, кровоизлияния, гематомы.
- Желтизна кожи.
- Пожелтевшие глазные яблоки.
Своевременно принятые меры лечения и диагностика могут предотвратить серьезные поражения организма крохи.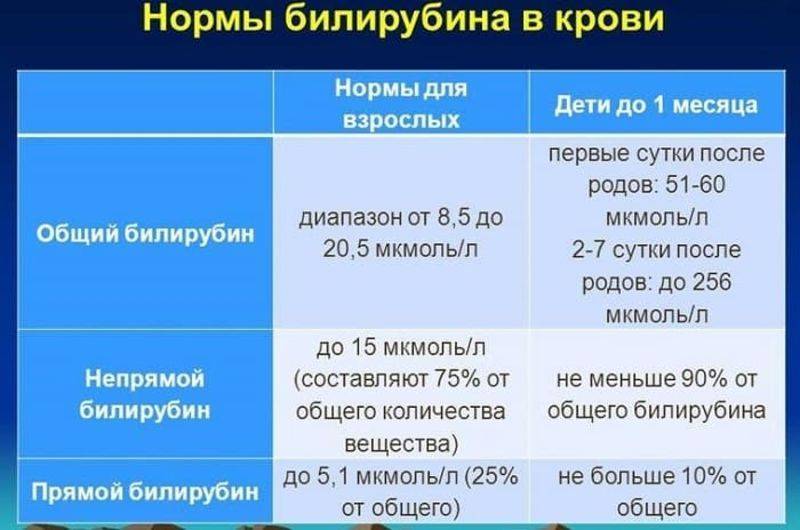 Если вы заметили у новорожденного видимые глазу нарушения, необходимо сразу обратиться к врачу.
Если вы заметили у новорожденного видимые глазу нарушения, необходимо сразу обратиться к врачу.
Лечение с помощью диеты
Способы снижения билирубина в крови у взрослых включат в себя не только лекарства. Для нормализации процессов в организме рекомендуется также соблюдать специальную диету, которая способствует нормализации пигмента и профилактике подобных состояний в будущем.
Диета для снижения билирубина в крови основа на правильном режиме питания, исключающем все вредные вещества:
- Питание должно быть 5-6-разовым.
- Все жареные, острые, соленые и копченые блюда, не подходящие под понятие «диетические», должны быть исключены. То же касается и сладких газированных напитков и соков, которые содержат много сахара.
- Кофе, зеленый чай и соль также должны быть убраны из рациона.
- Диета должна содержать большое количество клетчатки и зелени, а вот мучных и хлебобулочных изделий лучше употреблять поменьше.
- Приготовленная на пару или отварная пища может быть не только полезной, но и вкусной.

- Количество выпиваемой жидкости может быть увеличено до 2-2,5 литров в сутки, если с почками все в порядке.
Нужно отметить, что использовать диету в качестве единственного способа снижения билирубина в крови не рекомендуется.Это связано с тем, что фитотерапия действует более медленно, чем лекарственные препараты Это может негативно отразиться на здоровье ребенка, так как пигмент токсичен. А вот в качестве поддерживающего средства или способа профилактики употребление продуктов для снижения билирубина в крови может принести отличные результаты.
Народные средства для снижения билирубина
Лекарства, сделанные на основе рецептов знахарей, уже давно применяются во всем мире как эффективный поддерживающий способ лечения. Существует множество народных средств для снижения билирубина в крови.
Приведем несколько рецептов:
- Настойку из ромашки, зверобоя и коры дуба можно принимать каждый день перед сном в количестве 100 мл.
- Отвар календулы обладает гепатопротекторными свойствами.
 Принимать лекарство нужно по 1 стакану 3 раза в день.
Принимать лекарство нужно по 1 стакану 3 раза в день. - Свежий сок свеклы может стать не только источником витаминов, но и лекарством. Для снижения билирубина в крови необходимо принимать его перед едой.
- Две чайные ложки ромашки, пустырника и зверобоя, залитые кипятком, необходимо настоять около 20 минут. Полученное лекарство принимать за 20 минут до еды 2 раза в день.
- Расторопша для снижения билирубина уже давно используется в народной медицине. Она помогает быстро уменьшить количество пигмента в крови. Для приготовления настойки необходимо 1 ч.л. семян залить стаканом воды и подождать 20 минут. Принимать процеженный раствор нужно несколько раз в день до еды, но не более 3 недель.
Народная медицина не может быть единственным способом лечения билирубина в крови. Осмотр у врача и лечение медикаментами обязательны при повышенном билирубине. Но народные средства могут помочь нормализовать состояние больного и быстрее прийти в норму.
Как быстро снизить билирубин в крови?
Лечение повышенного билирубина должно исходить из общей картины болезни и анализов. Все препараты должен назначать только врач после полного обследования пациента. Иногда повышение пигмента вызвано нарушением оттока желчи. В таких случаях быстрый эффект могут оказать желчегонные препараты.
Все препараты должен назначать только врач после полного обследования пациента. Иногда повышение пигмента вызвано нарушением оттока желчи. В таких случаях быстрый эффект могут оказать желчегонные препараты.
Бывает, что повышение билирубина вызывается инфекционными заболеваниями печени. Тогда курс лечения включает антибиотики и противовирусные средства. Если у пациента обнаружен синдром Жильбера, то ему могут прописать «Зиксорин» и «Фенобарбитал». Нужно учесть, что для появления явного эффекта должно пройти не менее 7 дней. Если вы хотите увидеть результат быстрее, можете попробовать подключить народные средства, которые ускорят действие лекарств.
Профилактика
Чтобы избежать повышения билирубина в крови, важно соблюдать ряд профилактических действий.
В их основе лежит здоровый образ жизни, который благотворно влияет на весь организм и позволяет всем органам нормально функционировать, не отвлекаясь на нейтрализацию негативных последствий от курения, питания или вредных привычек. В список профилактических мероприятий против повышения билирубина в крови входят:
В список профилактических мероприятий против повышения билирубина в крови входят:
- Отказ от вредных привычек: алкоголя, курения, наркотиков.
- Соблюдение диеты и отказ от снеков и подобных продуктов (чипсов, жареной и соленой пищи и т.д.).
- Занятия спортом 4-5 раз в неделю.
- Прогулки на свежем воздухе продолжительностью 20 минут и более.
- Сбалансированное питание.
- Диспансеризация раз в год у основных специалистов.
- Своевременные обследования и лечение желчного пузыря и печени.
Советы специалистов
Лечение повышенного билирубина эффективно на ранних стадиях болезни. Поэтому врачи рекомендуют сдавать анализ на билирубин в следующих обстоятельствах:
- В комплексных и биохимических обследованиях.
- При отравлении.
- При тянущей боли в области печени.
- Если у вас есть холецистит, панкреатит или желчнокаменная болезнь.
- При подозрении на гепатит или цирроз печени.
- Если у вас есть алкогольная или наркотическая зависимость в анамнезе.

- При гемолитической болезни.
- У новорожденных.
- С целью контроля лечения в стационаре или при ряде других заболеваний.
Итоги
Повышенный билирубин является маркером многих опасных заболеваний. Само по себе чрезмерное образование этого пигмента может быть разрушительным для организма и приводить к разнообразным патологиям. Методика снижения билирубина для каждого отдельного случая своя. Не существует единого препарата, который снизил бы количество этого вещества.
У каждого пациента для снижения уровня билирубина в крови проводится сбор анамнеза и обследования. Эти методы позволяют оценить общее состояние человека и назначить адекватное лечение, которое быстро окажет эффект. Если вам требуется снизить билирубин, помните, что медикаменты справляются с этой работой лучше. Народная медицина хороша только в составе комплексной терапии. От того, насколько быстро будет начато лечение, зависит общий прогноз течения болезни, поэтому при первых подозрительных симптомах обратитесь к врачу.
Фототерапия новорожденных
Применение фототерапии для новорожденных
С момента своего рождения организм ребенка начинает адаптацию к новым условиям окружающей среды. Одним из главных адаптационных механизмов новорожденного является проявления признаков физиологической желтухи. Пока ребенок находится в материнской утробе, его кровь содержит гораздо больше клеток-эритроцитов, чем кровь взрослого человека. Это явление связано с тем, что плод получает кислород путем его транспортировки из крови матери через пуповину. А для приемлемого уровня насыщения клеток и тканей организма плода необходимо много гемоглобина, который входит в состав эритроцитов. С того момента, как ребенок перешел к легочному дыханию (момент появления на свет), его организм перестает нуждаться в таком большом количестве красных кровяных телец, они начинают разрушаться и, как результат, высвобождать фетальный гемоглобин, разрушающий и высвобождающий из организма билирубин. Большое количество свободного билирубина и вызывает окрашивание слизистых оболочек и кожного покрова новорожденного в желтый цвет. В большинстве случаев такое явление, как физиологическая желтуха, начинает проявляться на третьи-четвертые сутки жизни ребенка и самостоятельно без следа исчезает спустя 14-21 день.
В большинстве случаев такое явление, как физиологическая желтуха, начинает проявляться на третьи-четвертые сутки жизни ребенка и самостоятельно без следа исчезает спустя 14-21 день.
Билирубин является токсичным веществом. Организм пытается от него избавиться, связывая его с особым белком — альбумином. Однако в том случае, если количество билирубина намного больше, чем альбумина, то он начинает негативно воздействовать на ЦНС ребенка, провоцируя развитие так называемой «ядерной желтухи». Кроме физиологической желтухи, которая в принципе является нормой, существуют и ее патологические формы: конъюгационная наследственная желтуха, гемолитическая болезнь новорожденных, инфекционно-токсические печеночные желтухи. Все эти состояния требуют направленной терапии, цель которой состоит в снижении токсичности билирубина. На сегодняшний день одним из наиболее эффективных способов этого добиться является применение фототерапии. Рассмотрим вопросы о том, что же это за метод, какие имеет показания, какие возможные побочные эффекты может вызвать.
Что такое фототерапия?
Фототерапию относят к одной из процедур физиотерапии, которая основана на лечебном воздействии ультрафиолетового спектра солнечного света с длинной волны в диапазоне от 400 до 550 нм на организм человека. Световая волна нужной длины трансформирует лишний билирубин в изомер. Организм новорожденного способен без труда естественным образом (моча и кал) выводить полученный изомер, в результате чего уровень билирубина в его крови снижается и в целом организм получает защиту от негативного токсического воздействия.
На сегодняшний день, среди множества систем фототерапии, лампа фототерапии Photo-Therapy 4000 для новорождённых выделяется рядом преимуществ:
- Новый подход к фототерапии. Благодаря высокой надежности и низкой стоимости аппарат Photo-Therapy 4000 рекомендуется как высокоэффективное решение для лечения гипербилирубинемии у новорожденных.
- Экономная и эффективная фототерапия. Синяя часть спектра, с пиком поглощения 460 нм, особенно эффективна для превращения билирубина.
 Синие флуоресцентные лампы Drager излучают свет именно в этом диапазоне спектра и поэтому идеально подходят для такой терапии.
Синие флуоресцентные лампы Drager излучают свет именно в этом диапазоне спектра и поэтому идеально подходят для такой терапии. - Сбалансированная терапия для борьбы с гипербилирубинемией. PT4000 обеспечивает высокую интенсивность излучения света с наиболее эффективной длиной волны и охватывает большую площадь вокруг детской кроватки.
- Компактные размеры. Малый вес, бесшумность и компактность делают это устройство идеальным для детских палат, палат интенсивной терапии новорожденных и педиатрических отделений.
- В аппарате Photo-Therapy 4000 используются 2 лампы белого света (для освещения) и 4 лампы фототерапии синего света. Оба вида ламп могут включаться независимо друг от друга. Мощность излучения на расстоянии 30 см составляет 43 мкВт/см2/нм. Лампа снабжена жидкокристаллическим дисплеем — счетчиком времени, отображающим общее время работы устройства, что позволяет отслеживать ресурс ламп фототерапии (синего света) для их своевременной замены. Производитель рекомендует менять эти лампы через 1000 часов использования.

- Лампа для фототерапии может использоваться на мобильном стенде, или может быть помещена непосредственно на навес инкубатора.
- Мобильный стенд оснащен четырьмя колесами, каждое из которых имеет тормозной замок.
Как проводится фототерапия?
Полностью раздетого новорожденного укладывают в специальный кувез, для защиты от вредного ультрафиолета глаза ребенка закрывают специальными очками. Мальчикам дополнительно прикрывают темной тканью половые органы. На расстоянии от новорожденного примерно в полметра устанавливают ультрафиолетовую лампу. Интересно, что эффективнее всего использовать не одну ультрафиолетовую лампу, а сочетание четырех УФ и двух ламп дневного света. Ребенок «греется» под светом столько времени, сколько скажет врач. Первые улучшения визуально заметны уже на десятый час терапии. Максимальный перерыв в фототерапии может длиться не дольше четырех часов к ряду. В отдельных, особенно тяжелых случаях, фототерапия проводится без перерыва. Средний курс лечения составляет приблизительно 96 часов.
Средний курс лечения составляет приблизительно 96 часов.
Каждые 60 минут нахождения новорожденного в кувезе следует менять положение его тела – переворачивать со спины на живот и обратно, класть на бок. Чтобы исключить возможность перегрева ребенка, необходимо каждые два часа измерять температуру его тела при помощи электронного или ртутного термометра.
Важный момент: в период проведения фототерапии объем необходимой для ребенка жидкости следует увеличить на 15-20% от нормы физиологической потребности.
На протяжении всего курса лечения фототерапией необходимо каждый день проводить забор крови ребенка для ее исследования на биохимию. Если существует угроза развития энцефалопатии, то кровь следует проверять не реже трех раз в сутки. Биохимический анализ крови является единственным методом, позволяющим оценить эффективность фототерапии.
Показания к лечению
Показаниями к проведению фототерапии новорожденных детей считаются следующие состояния:
- Высокий риск развития гипербилирубинемии у плода, который был выявлен еще в период его внутриутробного развития.

- Недостаточная морфофункциональная зрелость ребенка.
- Обширные кровоизлияния и гематомы на теле.
- Высокий риск возникновения наследственной формы гемолитического малокровия.
- Физиологическая желтуха новорожденного.
- Гемолитическая болезнь новорожденного, спровоцированная несовместимостью по группе крови (фототерапия в такой ситуации является основным методом терапии).
- Гемолитическая болезнь новорожденного, спровоцированная резус-конфликтом (в качестве дополнительного лечения после проведения переливания крови как способ профилактики повторного повышения уровня билирубина).
- Подготовка к переливанию крови и реабилитационный период после проведения операции.
- Повышение уровня билирубина более чем 5 мкмоль/л в час — для детей, родившихся в срок, и более чем 4 мкмоль/л в час для детей, родившихся недоношенными.
Показания для новорожденных первых семи дней жизни в зависимости от массы тела и уровня билирубина:
- масса тела менее 1.
 5 кг, уровень билирубина 85-140 мкмоль/л;
5 кг, уровень билирубина 85-140 мкмоль/л; - масса тела до 2-ух кг, уровень билирубина 140-200 мкмоль/л;
- масса тела до 2.5 кг, уровень билирубина 190-240 мкмоль/л;
- масса тела более 2.5 кг, уровень билирубина 255–295 мкмоль/л.
Помимо перечисленных выше показаний, следует адекватно оценивать риск развития билирубиновой энцефалопатии:
- Оценка по шкале Апгар на пятой минуте после рождения – 4 балла.
- Стремительное развитие анемии.
- Стремительное ухудшение общего состояния новорожденного на фоне гипербилирубинемии.
- Критически низкая концентрация белка альбумина в плазме крови (не более 25 г/л).
- Уровень парциального давление кислорода менее чем 40 мм рт. ст.
- Кислотность артериальной крови менее 7,15 более 1 часа.
- Низкая ректальная температура (не выше 35 C).
Когда прекращают курс фототерапии?
Лечение прекращают только при том условии, что биохимический анализ крови новорожденного показывает стабильное снижение общего билирубина и неповышение свободного. Если эти условия соблюдаются, то фототерапию можно заканчивать без каких-либо опасений за состояние здоровья ребенка.
Если эти условия соблюдаются, то фототерапию можно заканчивать без каких-либо опасений за состояние здоровья ребенка.
Бывают ли побочные эффекты?
Побочные эффекты при проведении фототерапии не оказывают никакого негативного влияния на общее состояние новорожденного, но они имеют место быть:
- Шелушение и сухость кожных покровов.
- Повышенная сонливость — практически весь курс лечения дети под лампами дети проводят во сне.
- Частый стул.
- Кожа новорожденного приобретает бронзовый оттенок (который похож на загар).
Все эти изменения не подразумевают под собой лечения медикаментозными препаратами, они без следа исчезают спустя пару суток после завершения курса фототерапии.
Когда фототерапия запрещена?
Несмотря на всю пользу и безобидность фототерапии, этот метод лечения имеет ряд противопоказаний, в числе которых выявленные у новорожденного:
- Высокий уровень связанного билирубина в крови.

- Патологические нарушения в работе печени.
- Диагностированная обтурационная желтуха.
Если верить неонатологической статистике, то более 70-ти % новорожденных так или иначе сталкиваются с физиологической желтухой. Родителям не стоит пугаться этого явления, нужно лишь следовать указаниям врача. Некоторые матери считают УФ-излучение губительным для своего ребенка и отказываются от проведения лечения. Этого делать ни в коем случае нельзя, ведь если не снижать уровень свободного билирубина искусственно, то организм новорожденного будет страдать от токсического отравления и, вероятнее всего, не сможет самостоятельно справиться с таким состоянием, возникнут осложнения желтухи, вплоть до сильнейшего поражения центральной нервной системы и отказа печени. Следует ответственно подходить к новой роли родителя с самых первых минут жизни своего ребенка!
Лампы синего и белого света для новорожденных Photo-Therapy 4000
youtube.com/embed/abnt3QVURZo» allowfullscreen=»» frameborder=»0″/>
продуктов, которые нужно есть и продуктов, которых следует избегать
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Почему ваша диета имеет значение
Ваша печень перерабатывает все, что вы едите и пьете. Это помогает вашему организму усваивать питательные вещества из пищи и превращать их в энергию. Ваша печень также выводит из организма токсины и старые поврежденные клетки крови. Когда этот процесс нарушается, это может вызвать накопление билирубина в продуктах жизнедеятельности.Это может привести к желтухе.
То, что вы едите и пьете, напрямую влияет на функцию печени. Соблюдение здоровой диеты позволяет вашей печени работать более эффективно и выводить из организма лишние токсины. Это поможет устранить симптомы и снизить риск возникновения желтухи в будущем.
Продолжайте читать, чтобы узнать, как изменить свой рацион, чтобы облегчить симптомы.
Советы
- Выпивайте не менее восьми стаканов жидкости в день. Вода и травяной чай — отличные варианты.
- Попробуйте добавить в свой распорядок дня расторопшу. Вы можете приготовить свежий чай или съесть семена в качестве закуски.
- Выбирайте фрукты, такие как папайя и манго, которые богаты пищеварительными ферментами.
- Съешьте не менее 2 1/2 стакана овощей и 2 стакана фруктов в день.
- Ищите продукты с высоким содержанием клетчатки, например овсянку, ягоды и миндаль.
Сбалансированная диета, состоящая из всех пяти групп продуктов, может помочь поддержать здоровье печени и уменьшить желтуху. MyPlate Министерства сельского хозяйства США — хорошая модель для использования.
Тем не менее, есть определенные продукты и напитки, которые имеют доказанное влияние на здоровье печени. Добавление их в свой рацион или увеличение их потребления может значительно уменьшить симптомы и улучшить общее состояние здоровья. Сюда входят:
Сюда входят:
Вода
Питье не менее восьми стаканов воды в день помогает печени выводить токсины. Он также поддерживает здоровый вес и разжижает кровь, облегчая фильтрацию печени.
Кофе или травяной чай
Было показано, что умеренное потребление кофе улучшает здоровье печени за счет снижения:
- вашего риска цирроза
- уровней вредных ферментов печени
- воспаления
Он также может повысить уровень антиоксидантов, что помогает вывести токсины из организма.
Исследования 2017 года показывают, что употребление около трех чашек в день может положительно повлиять на жесткость печени. Это же исследование также предполагает, что ежедневное употребление травяного чая может иметь аналогичные эффекты.
Расторопша
Расторопша пятнистая не только богата антиоксидантами, но и содержит силимарин. Силимарин помогает восстанавливать поврежденные клетки печени.
Чтобы воспользоваться этими преимуществами, добавьте в салат листья расторопши, обжарьте ее семена для полуденного перекуса или приготовьте свежий травяной чай.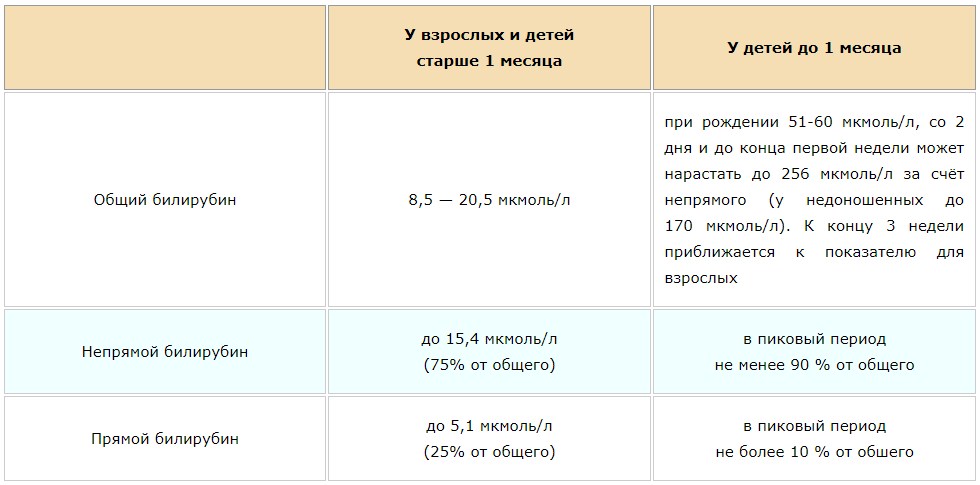
Хотя расторопша в целом безопасна в использовании, вам следует проконсультироваться с врачом перед использованием, если вы:
- беременны
- кормите грудью
- имеете гормоноспецифический рак
- принимаете лекарства по рецепту
Приобретаете расторопшу добавки онлайн.
Пищеварительные ферменты
Природные пищеварительные ферменты могут помочь снизить уровень билирубина. Пищеварительные ферменты можно найти в:
- меде
- апельсиновой цедре
- ананасе
- папайе
- манго
фруктах и овощах
Хотя фрукты, содержащие пищеварительные ферменты, являются лучшими, главное — есть их разнообразие.В рекомендациях Министерства сельского хозяйства США рекомендуется употреблять не менее 2 1/2 стакана овощей и 2 стакана фруктов каждый день.
Хороший выбор для здоровья печени:
- грейпфрут
- авокадо
- Брюссельская капуста
- виноград
- зелень горчицы
Волокно
Волокно — особенно растворимое волокно — помогает выводить желчь из печени. Это может снизить токсичность.
Это может снизить токсичность.
Это важнейшее питательное вещество содержится в различных продуктах питания, включая:
- фрукты
- овощи
- бобовые
- орехи
- цельные зерна
Продукты с высоким содержанием клетчатки включают:
- крестоцветные овощи, такие как капуста и брокколи
- ягоды
- овсяные хлопья
- миндаль
- коричневый рис
- киноа
Старайтесь съедать одну или несколько порций продуктов с высоким содержанием клетчатки при каждом приеме пищи.Мужчинам следует стремиться съедать 38 граммов клетчатки в день, а женщинам — не менее 25 граммов.
Советы
- Алкоголь может нанести дополнительный вред вашей печени, поэтому лучше полностью избегать его.
- Выбирайте нежирные белки, такие как рыба, которые с меньшей вероятностью способствуют повреждению печени.
- Насыщенные жиры, содержащиеся в мясе, также хуже перерабатываются вашей печенью.

- Ненасыщенные жиры, такие как оливковое масло, можно употреблять в умеренных количествах.
- Рафинированный сахар может вызвать накопление жира в печени, поэтому выбирайте продукты, содержащие натуральный сахар. Используйте агаву в качестве подсластителя и обратите внимание на фрукты, чтобы удовлетворить свое пристрастие к сладкому.
- Уменьшите потребление натрия, избегая консервов и полуфабрикатов.
Важно избегать или ограничивать прием пищи и напитков, которые могут нанести дополнительный вред вашей печени. Это включает:
Железо
Важно помнить о потреблении железа. Слишком много железа может вызвать рубцевание печени (цирроз).
Белок — хороший источник железа, поэтому узнайте, какое количество вам подходит, когда вы пытаетесь уменьшить проблемы с печенью. Поговорите со своим врачом о том, сколько белка вам следует съесть, и всегда выбирайте нежирные белки, такие как рыба и курица, вместо говядины или свинины.
Fat
Жирные и жареные продукты следует есть в умеренных количествах или полностью исключить, так как они могут вызвать накопление жира в печени.
Насыщенные жиры, содержащиеся в мясе и молочных продуктах, могут быть тяжелее для вашей печени, чем ненасыщенные жиры.Хотя ненасыщенные жиры, такие как оливковое масло, считаются полезными для здоровья, их все же следует употреблять в умеренных количествах. Текущие исследования показывают, что ненасыщенные жиры по-прежнему могут способствовать развитию ожирения печени.
Сахар
Рафинированный сахар, кукурузный сироп с высоким содержанием фруктозы и другие формы обработанного сахара также могут вызывать накопление жира в печени. Многие обработанные продукты с высоким содержанием сахара также содержат много жира, что вдвое увеличивает риск повреждения.
Попробуйте съесть фрукт или нежирный йогурт с низким содержанием сахара, когда в следующий раз пристраститесь к сладкому.Наряду с рафинированным сахаром рекомендуется ограничить количество искусственных подсластителей, так как они могут вызвать дополнительную нагрузку на печень.
Соль
Диета с высоким содержанием соли также может способствовать повреждению печени и задержке воды. Исключение обработанных и консервированных продуктов может быть простым способом снизить потребление натрия.
Исключение обработанных и консервированных продуктов может быть простым способом снизить потребление натрия.
Вместо того, чтобы тянуться к солонке, попробуйте использовать травы, такие как чесночный порошок, луковый порошок или орегано, для придания аромата блюду.
Ведение дневника питания — отличный способ начать и придерживаться плана питания против желтухи.Запишите все, что вы едите, включая то, что вы едите, сколько вы едите и когда. Вам также следует обратить внимание на то, как вы себя чувствуете после еды, так как определенные продукты могут вызвать симптомы.
Вот некоторые общие практические правила:
- Ешьте часто небольшими порциями, а не три больших.
- Пейте воду в течение дня.
- Не добавляйте сахар в кофе или чай.
- Заменить цельное молоко и сливки нежирными сортами.
- Вместо поваренной соли поэкспериментируйте с разными ароматизаторами.Это включает специи, экстракты и сок лимона или лайма.
- Заменить алкогольные напитки низкокалорийными безалкогольными напитками.

Желтуха возникает из-за накопления билирубина в крови. Его первопричина частично определяет, сколько времени потребуется, чтобы очистить вашу систему. Здоровая, хорошо сбалансированная диета, поддерживающая здоровье печени, может помочь облегчить желтуху и предотвратить ее повторение.
Если у вас есть вопросы, поговорите со своим врачом или диетологом. Они могут дать конкретные рекомендации о том, что вам следует есть и чего следует избегать.
Печень и холестерин: что вы должны знать
Введение и обзор
Сбалансированный уровень холестерина важен для поддержания хорошего здоровья. Печень — это малоизвестная часть этих усилий.
Печень — самая большая железа в организме, расположенная в верхней правой части живота. Это главный очиститель организма от наркотиков и других посторонних веществ. В нем хранится гликоген, который организм использует для получения энергии. Он также важен для метаболизма жиров, углеводов и белков.Здоровая печень делает все это незаметно.
Важная функция печени — вырабатывать и выводить из организма холестерин. Большая часть внимания, уделяемого холестерину, описывает его потенциальную опасность для здоровья. Но холестерин необходим для выработки гормонов, витамина D и ферментов, необходимых для пищеварения.
Связки, называемые липопротеинами, переносят холестерин по всему телу. Двумя важными типами являются липопротеины высокой плотности (ЛПВП) и липопротеины низкой плотности (ЛПНП).«Высокий» и «низкий» относятся к относительному соотношению белка и жира в связке. Телу нужны оба типа в регулируемых пропорциях.
Важно знать уровни ЛПВП («хороший» холестерин), ЛПНП («плохой» холестерин) и общего холестерина в организме. Приблизительная оценка общего холестерина — это ЛПВП плюс ЛПНП плюс одна пятая часть третьего типа жира, называемого триглицеридом.
Национальный институт сердца, легких и крови рекомендует следующие уровни:
Уровни ЛПВП не менее 40 миллиграммов на децилитр (мг / дл) крови. Все, что меньше этого, увеличивает риск сердечных заболеваний. Уровень не менее 60 мг / дл помогает снизить риск сердечных заболеваний.
Все, что меньше этого, увеличивает риск сердечных заболеваний. Уровень не менее 60 мг / дл помогает снизить риск сердечных заболеваний.
Осложнения функции печени могут снизить способность органа вырабатывать или выводить холестерин. Оба условия могут вызвать всплеск холестерина и повлиять на здоровье человека. Следующие ниже состояния могут повлиять на печень таким образом, что уровень холестерина станет ненормальным.
Неалкогольная жировая болезнь печени
Наиболее распространенной формой нарушения функции печени является неалкогольная жировая болезнь печени (НАЖБП).От него страдает примерно четверть населения. Это часто наблюдается у людей с избыточным весом или диабетом.
НАЖБП связана с дислипидемией, аномальным уровнем холестерина и аналогичных соединений в крови. НАЖБП также может вызвать липодистрофию, нарушение распределения жира в организме.
НАЖБП охватывает широкий спектр состояний. Среди НАЖБП более серьезным является неалкогольный стеатогепатит (НАСГ). Диагноз НАСГ часто приводит к циррозу, печеночной недостаточности и гепатоцеллюлярной карциноме.
Диагноз НАСГ часто приводит к циррозу, печеночной недостаточности и гепатоцеллюлярной карциноме.
Цирроз
Цирроз может вызвать рубцевание и помешать печени выполнять основные метаболические функции. Состояние является реакцией на длительное повреждение органа. Травма может включать воспаление, вызванное таким заболеванием, как гепатит C. После гепатита C длительное злоупотребление алкоголем является наиболее частой причиной цирроза печени в Соединенных Штатах.
Наркотики
Другой важной причиной проблем с печенью является повреждение лекарствами. Работа печени — метаболизировать химические вещества в организме.Это делает его уязвимым для травм из-за рецептурных, отпускаемых без рецепта или рекреационных наркотиков.
Распространенные лекарственные поражения печени и лекарственные препараты, связанные с этими состояниями, включают:
Острый гепатит
Сопутствующие препараты:
- ацетаминофен
- бромфенак
- изониазид
- невирапин
02
- ритонавирит
Сопутствующие лекарственные препараты:
- дантролен
- диклофенак
- метилдопа
- миноциклин
- нитрофурантоин
Смешанный образец или атипичный гепатит03 АС-ингибиторы
Неалкогольный стеатогепатит
Сопутствующие препараты:
Микровезикулярный стеатоз
Сопутствующие препараты:
9 0245 Веноокклюзионная болезнь
Сопутствующие препараты:
После отмены препарата поражение печени обычно не является серьезным и часто проходит. В редких случаях повреждение может быть серьезным или постоянным.
В редких случаях повреждение может быть серьезным или постоянным.
Подробнее: Жировая печень »
Высокий уровень холестерина ЛПНП увеличивает риск жировых отложений на сосудах, по которым кровь идет к сердцу. Слишком низкий уровень холестерина ЛПВП указывает на то, что организм не в состоянии удалить бляшки и другие жировые отложения. Оба условия создают риск сердечных заболеваний и сердечного приступа.
Повреждение печени может протекать в течение месяцев или лет без каких-либо симптомов. К моменту появления симптомов поражение печени часто бывает обширным.Некоторые симптомы требуют обращения к врачу. К ним относятся:
- желтуха (пожелтение кожи и глаз)
- усталость
- слабость
- потеря аппетита
- скопление жидкости в брюшной полости
- склонность к легким синякам
Врач может диагностировать проблемы с печенью наблюдая за своими симптомами и заполнив историю болезни. Вы также можете пройти тесты на функцию печени. Эти тесты включают
Эти тесты включают
Тест ферментов печени : Обычными ферментами в этой панели являются аланинтрансаминаза, аспартаттрансаминаза, щелочная фосфатаза и гамма-глутамилтранспептидаза.Высокий уровень любого из этих ферментов может указывать на повреждение.
Тест на белок печени : Низкий уровень белков глобулина и альбумина может указывать на нарушение функции печени. Протромбин — это белок печени, необходимый для свертывания крови. Обычный тест измеряет, сколько времени требуется для свертывания крови. Медленное время свертывания может означать недостаток протромбина и повреждение печени.
Тест на билирубин : кровь переносит билирубин в печень и желчный пузырь. Затем он выводится с калом.Кровь в моче или избыток билирубина в крови могут указывать на повреждение печени.
Панель одиночных липопротеинов : Панель тестирует холестерин в крови и триглицериды вместе. Кровь обычно берется после голодания.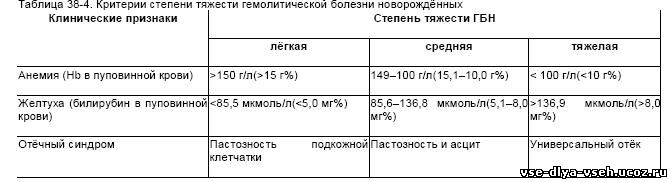
Подробнее: Функциональные тесты печени »
Лечение заболеваний печени часто начинается с устранения основного заболевания. Различные состояния печени требуют определенных диетических изменений, но у Американского фонда печени есть несколько общих советов.
Do’s
- Ешьте зерна, фрукты, овощи, мясо и бобы, молоко и масло пропорционально. Ключевыми являются продукты, богатые клетчаткой.
- Избегайте обезвоживания.
Избегайте
- продуктов с высоким содержанием жира, сахара и соли
- сырых или недоваренных моллюсков
- алкоголя
Лечение высокого холестерина включает в себя диетические рекомендации, например, при заболеваниях печени. Медикаментозное лечение высокого уровня холестерина также часто включает в себя класс препаратов, называемых статинами.Исследователи выяснили, безопасны ли статины для людей с заболеваниями печени.
«В целом статины безопасны для пациентов с заболеваниями печени», — говорит Дэвид Бернстайн, доктор медицинских наук, FACG, руководитель гепатологического отделения в Northwell Health и профессор медицины в Медицинской школе Hofstra Northwell в Хемпстеде, штат Нью-Йорк.![]() «Пациенты с декомпенсированным циррозом печени должны находиться под очень тщательным наблюдением, но в целом они безопасны».
«Пациенты с декомпенсированным циррозом печени должны находиться под очень тщательным наблюдением, но в целом они безопасны».
«Есть ли риск? Да, но это очень небольшой риск, и пациенты находятся под наблюдением в течение первых трех-шести месяцев », — говорит Бернштейн.
Терапевтические вмешательства обещают более эффективный контроль холестерина даже среди людей с заболеваниями печени. Но изменение образа жизни и диетический контроль остаются важными и эффективными частями полного подхода к контролю холестерина с вовлечением печени.
Национальный институт сердца, легких и крови предлагает, как контролировать высокий уровень холестерина в крови с помощью диеты и изменения образа жизни:
Бернштейн считает, что эти рекомендации по образу жизни являются хорошим советом для всех, кто пытается контролировать уровень холестерина, в том числе тех, у кого повышен уровень холестерина. проблема основного заболевания печени.
Повышенный билирубин у взрослых: причины и домашние средства
Повышенный билирубин является результатом распада гемоглобина в старых красных кровяных тельцах. Когда гемоглобин расщепляется, образуется билирубин, который перемещается по телу в печень, где превращается в желчь. Затем эта желчь накапливается в желчном пузыре или выводится с калом. Часть этой желчи останется в крови, что нормально.
Когда гемоглобин расщепляется, образуется билирубин, который перемещается по телу в печень, где превращается в желчь. Затем эта желчь накапливается в желчном пузыре или выводится с калом. Часть этой желчи останется в крови, что нормально.
Если вам интересно, что считается высоким уровнем билирубина у взрослых, это любое значение выше 1.9 мг, так как нормальное значение должно быть от 0,3 до 1,9 мг.
Существует множество различных состояний, которые могут способствовать повышению уровня билирубина, которые мы объясним ниже, наряду с некоторыми домашними средствами, которые могут помочь снизить уровень билирубина.
Причины повышенного билирубина у взрослых
Заболевание печени: Работа печени заключается в переработке билирубина и его превращении в желчь. Когда человек страдает заболеванием печени, способность печени завершать этот процесс нарушается.Это может вызвать накопление билирубина. Заболевания печени включают вирусный гепатит, , цирроз, и синдром Жильбера.
Заболевание желчных протоков и желчного пузыря: Желчь, вырабатываемая из билирубина в печени, отправляется в желчный пузырь. Если ваш желчный пузырь болен или если у вас закупорка желчных протоков, это может вызвать повышенный уровень билирубина. Другие состояния, которые могут привести к повышенному билирубину, включают опухоли желчного пузыря, поджелудочной железы или желчного протока.
Гемолитическая анемия: При этом типе анемии эритроциты умирают преждевременно.Это приводит к большему количеству разрушенных красных кровяных телец, производящих билирубин. Заболевания, которые могут способствовать развитию гемолитической анемии, включают волчанку, серповидно-клеточную анемию, лимфому или лейкоз.
Лекарства: Повышенный уровень билирубина может быть побочным эффектом некоторых лекарств. Некоторые препараты снижают захват билирубина печенью, повышая его уровень. Другие препараты влияют на секрецию желчи, способствуя повышению уровня билирубина.
Реакция при переливании: Во время переливания крови может возникнуть аллергическая реакция, которая заставляет иммунную систему разрушать эритроциты.Когда большое количество красных кровяных телец разрушается, это приводит к повышению уровня билирубина.
Домашние средства для лечения повышенного уровня билирубина
Ешьте питательные продукты: Питательные продукты повышают энергию и помогают поддерживать здоровую функцию печени. Здоровая работающая печень способствует выведению токсинов и может перерабатывать билирубин в желчь. Здоровая пища включает цельнозерновые, рыбу, фрукты и овощи, оливковое масло и обезжиренные молочные продукты.
Ешьте больше клетчатки: Клетчатка также может помочь омолодить печень.Рекомендуемое потребление клетчатки составляет 35 граммов для женщин и 25 граммов для мужчин. Исследования показали, что здоровое потребление клетчатки может эффективно снизить уровень билирубина.
Выбирайте красные овощи и фрукты: Соединение, придающее фруктам и овощам красный цвет, также снижает уровень билирубина. Помидоры содержат самый высокий уровень этого соединения, поэтому регулярное употребление их может поддерживать здоровый уровень билирубина.
Избегайте нездоровой пищи: Сахар и жир могут нанести ущерб вашей печени, вызывая болезни и нарушая ее функции.Когда ваша печень не может нормально функционировать, уровень билирубина может повышаться. Избегайте фаст-фуда, жареной пищи, полуфабрикатов и сладких продуктов, чтобы сохранить здоровье печени.
Ешьте ячмень: Было показано, что ячмень способствует выведению токсинов. Легкий способ насладиться ячменем — это выпить порошок жареного ячменя, растворенный в воде с небольшим количеством меда.
Ешьте редис: Было доказано, что редис помогает улучшить функцию печени — его часто используют для лечения желтухи. Вы можете есть редис или даже пить сок редьки, чтобы получить достаточное количество для поддержания здоровья печени.
Что следует знать о тесте на билирубин
Для анализа на билирубин ваш врач запросит у вас образец крови. Эти результаты расскажут вашему врачу о прямом, непрямом и общем билирубине. Косвенный билирубин не растворяется в воде и попадает в печень. Прямой билирубин растворяется в воде и вырабатывается печенью из непрямого билирубина. Нормальные результаты по билирубину составляют 1,2 мг для взрослых и 1 мг для детей младше 18 лет.
На результаты могут влиять пол, упражнения, диета или лекарства.Важно сообщить врачу обо всех лекарствах, которые вы принимаете, о тренировках, которые вы выполняете, или о еде, которую вы едите, чтобы результаты можно было правильно интерпретировать.
Повышенный уровень билирубина может указывать на проблемы с печенью наряду с другими возможными проблемами со здоровьем.
Тесты на билирубин часто проводятся для проверки функции печени, выявления закупорки желчных протоков, диагностики различных состояний и принятия решения о лечении новорожденных с желтухой.
Вам не нужно проходить какую-либо специальную подготовку перед тестом на билирубин, но обязательно сообщите своему врачу, если вы принимаете какие-либо лекарства, у вас есть аллергия на лекарства, у вас были проблемы с кровотечением или принимали антикоагулянты, и если вы можете или беременны.
4 способа естественного снижения уровня билирубина
Билирубин — это вязкое коричневато-желтое вещество, которое является естественным побочным продуктом печеночных процессов, таких как разрушение старых красных кровяных телец.
Обычно он выводится из организма без повода для беспокойства, но иногда он может накапливаться в больших количествах, что указывает на основное состояние здоровья, такое как неалкогольная жировая болезнь печени, гепатит или алкогольный цирроз.
Вот четыре способа естественного снижения уровня билирубина и улучшения здоровья печени:
Высокий билирубин обычно является признаком проблем с печенью.

Уровень билирубина может служить показателем здоровья печени.Например, люди с серьезным циррозом или рубцеванием печени часто имеют повышенный уровень билирубина, потому что их печень не может эффективно фильтровать токсины. К состояниям печени, которые могут вызвать цирроз, относятся:
- Неалкогольная жировая болезнь печени
- Алкогольный цирроз
- Гепатит
- Желчные камни
Однако некоторые состояния, такие как синдром Гилберта (безвредное наследственное состояние), могут вызывать повышенный уровень билирубина. .
Билирубин измеряется в миллиграммах билирубина на децилитр крови или мочи (мг / дл). У взрослых нормальный уровень билирубина составляет менее одного миллиграмма на децилитр. Высокий уровень билирубина превышает 2,5 миллиграмма билирубина на децилитр.
Высокий уровень билирубина приводит к желтухе — состоянию, которое вызывает отчетливый желтый оттенок на коже, белках глаз и нижней части языка.
При заболевании печени билирубин «накапливается» в печени, который затем попадает в кровоток и распространяется по всему телу. Вот почему вы выглядите желтым «, — говорит Пол Кво, доктор медицины, профессор медицины и директор отделения гепатологии Медицинского центра Стэнфордского университета.
Вот почему вы выглядите желтым «, — говорит Пол Кво, доктор медицины, профессор медицины и директор отделения гепатологии Медицинского центра Стэнфордского университета.
По словам Кво, люди с повышенным уровнем билирубина в результате тяжелого заболевания или повреждения печени также могут испытывать:
Если вы испытываете эти симптомы, немедленно обратитесь за медицинской помощью, так как основное заболевание печени потребует не только домашних средств, но и следующих четырех советов может помочь вам улучшить общее состояние печени в дополнение к медицинским рекомендациям.
1. Сохраняйте водный баланс
Сохраняйте водный баланс помогает снизить уровень билирубина, облегчая удаление шлаков из организма. Мужчинам следует выпивать около 125 унций воды в день, а женщинам — 91 унцию.
Поскольку вода стимулирует обмен веществ и подавляет аппетит, она также является эффективным способом поддерживать нормальный вес. По словам Кво, ожирение является основной причиной неалкогольной жировой болезни печени, от которой страдает до четверти населения мира.
2. Потребляйте свежие фрукты и овощи
Поскольку фрукты и овощи содержат мало жира и сахара, они способствуют общему здоровью печени и органов.
Почему диетологи считают средиземноморскую диету одной из лучшихКво — большой поклонник средиземноморской диеты для тех, кто хочет улучшить здоровье своей печени. В диете упор делается на листовые зеленые овощи. «Итак, шпинат, брокколи, капуста, руккола — все это полезно для печени», — говорит Кво.К другим полезным для печени продуктам относятся:
- Виноград
- Клюква
- Черника
- Орехи
- Оливковое масло
Но вы не должны употреблять их килограммами при каждом приеме пищи. «Настоящий ключ здесь — умеренность», — говорит Кво.
3. Увеличьте потребление клетчатки
6 преимуществ клетчатки для здоровья и как добавить больше в свой рацион По данным Американского фонда печени, диета с высоким содержанием клетчатки способствует здоровью печени. Женщины должны стрелять, чтобы потреблять от 21 до 25 граммов клетчатки в день, а мужчины — от 30 до 38.
Женщины должны стрелять, чтобы потреблять от 21 до 25 граммов клетчатки в день, а мужчины — от 30 до 38.
Хорошие источники клетчатки включают:
Шаянн Гал / Инсайдер4. Избегайте алкоголя
Если вы хотите улучшить здоровье своей печени, важно снизить потребление алкоголя. Это потому, что «если вы пьете слишком много, ваша печень будет повреждена», — говорит Кво.
Кво говорит, что Консультативный комитет по диетическим рекомендациям, федеральный орган, состоящий из 20 экспертов в области здравоохранения, недавно рекомендовал мужчинам и женщинам ограничиваться одним напитком в день.Однако для максимального здоровья печени вам следует полностью избегать употребления алкоголя.
Вывод инсайдера
Высокий уровень билирубина может быть предупреждающим признаком серьезного нарушения функции печени. Если у вас повышенный уровень билирубина, вам следует предпринять шаги по его снижению и укрепить здоровье печени, внеся несколько изменений в свой рацион. Эти изменения включают употребление большего количества воды, сокращение потребления алкоголя и употребление большего количества фруктов и овощей и меньшего количества обработанных пищевых продуктов.
Эти изменения включают употребление большего количества воды, сокращение потребления алкоголя и употребление большего количества фруктов и овощей и меньшего количества обработанных пищевых продуктов.
Синдром Гилберта — myDr
Синдром Жильбера — это безобидное заболевание печени, при котором иногда бывает избыток билирубина в крови.Билирубин — это пигмент желто-коричневого цвета, образующийся при расщеплении красных кровяных телец. Если уровень билирубина достаточно высок, это может вызвать желтуху — пожелтение кожи и глаз. Синдром Гилберта — это пожизненное состояние.
Синдром Жильбера назван в честь французского врача, впервые описавшего синдром в 1901 году, и обычно произносится как «медведь Джил». Это также известно как доброкачественная неконъюгированная гипербилирубинемия.
Что вызывает синдром Гилберта?
Люди с синдромом Жильбера имеют дефицит фермента (называемого UGT), который отвечает за переработку билирубина в печени.
Билирубин обычно транспортируется с кровью в печень, где он обрабатывается перед тем, как вывести с желчью. Если есть дефицит UGT, то печень не может справиться с обработкой билирубина, и это приводит к небольшому увеличению уровня билирубина в крови, что можно заметить как повышение уровня билирубина на в анализах крови. Помимо этой проблемы с переработкой билирубина, печень функционирует нормально.
Если есть дефицит UGT, то печень не может справиться с обработкой билирубина, и это приводит к небольшому увеличению уровня билирубина в крови, что можно заметить как повышение уровня билирубина на в анализах крови. Помимо этой проблемы с переработкой билирубина, печень функционирует нормально.
Уровень билирубина в крови у людей с синдромом Жильбера повышается и понижается, а иногда и остается нормальным.
Симптомы
Многие люди с синдромом Жильбера не замечают никаких симптомов. Однако иногда у вас может развиться легкая желтуха с легким пожелтением кожи и белков глаз. Желтуха обычно более очевидна, когда у вас другое заболевание, например, простуда или грипп. Другими возможными причинами развития желтухи у людей с синдромом Жильбера являются диета или голодание, обезвоживание, менструация, стресс и физические нагрузки.
Поскольку желтуха легкая, она может быть заметна только в белках глаз, но не на коже.
Некоторые люди сообщают о симптомах во время эпизодов желтухи, которые могут включать боль в животе, усталость и плохое самочувствие. Желтуха проходит сама по себе и не требует лечения.
Желтуха проходит сама по себе и не требует лечения.
Факторы риска
Синдром Гилберта — довольно распространенное явление, которым страдает около 5 процентов населения Австралии. Это наследственное заболевание, иногда известное из семейного анамнеза. Если у обоих ваших родителей есть ненормальная копия гена, вызывающего синдром Жильбера, вы рискуете его развить.
Мужчины болеют чаще, чем женщины.
Диагноз
Синдром Гилберта диагностируется путем определения уровня билирубина в крови или моче. Поскольку симптомы часто настолько легкие, что остаются незамеченными, синдром Жильбера часто обнаруживается только при анализе крови, который проводится по другой причине.
Билирубин — одно из химических веществ, которые обычно измеряются при тестировании функции печени, поэтому это один из способов обнаружения синдрома Жильбера. Функциональные пробы печени проводятся на образце крови, взятой из вены, обычно в руке.Помимо небольшого повышения уровня билирубина, результаты тестов функции печени будут нормальными у человека с синдромом Жильбера.
Повышенный уровень билирубина в крови обычно более выражен, если человек голодает (не ест) или у него высокая температура. Таким образом, как правило, образец крови натощак дает более высокий билирубин, чем образец не натощак.
Имеется генетический тест для выявления дефицита фермента при синдроме Жильбера, но он редко необходим.
Каков нормальный уровень билирубина?
Функциональные пробы печени обычно дают результат для общего билирубина .В Австралии нормальный диапазон общего билирубина в анализе крови составляет от 3 до 20 микромоль / литр . Билирубин 20 или более в анализе крови будет отмечен как высокий. Желтуха может возникнуть, когда общий билирубин в крови достигает уровня примерно от 35 до 50 микромоль / л.
Общий билирубин измеряет 2 формы билирубина — конъюгированный и неконъюгированный билирубин. Неконъюгированный билирубин образуется в результате нормального разложения старых красных кровяных телец. Не растворяется в воде.Неконъюгированный билирубин отправляется в печень, где он конъюгируется (объединяется) с глюкуроновой кислотой, что делает его растворимым в воде. Конъюгированный билирубин может затем выводиться с желчью в кишечник и из организма.
Не растворяется в воде.Неконъюгированный билирубин отправляется в печень, где он конъюгируется (объединяется) с глюкуроновой кислотой, что делает его растворимым в воде. Конъюгированный билирубин может затем выводиться с желчью в кишечник и из организма.
Билирубин в моче
Билирубин также можно измерить с помощью анализа мочи. В моче обнаруживается только конъюгированный билирубин (который является растворимым). Если в моче обнаружен билирубин, это может быть признаком заболевания печени. Врачи могут проверить мочу на билирубин, чтобы получить больше информации о причине повышенного уровня билирубина в анализе крови.
Другие причины повышенного билирубина
Хотя синдром Гилберта время от времени вызывает повышение уровня билирубина, это не единственная возможная причина повышенного билирубина. Повышение уровня билирубина может быть вызвано другими заболеваниями печени.
Повышенный билирубин может указывать на повреждение печени, поэтому можно провести полный спектр функциональных тестов печени, чтобы исключить высокий билирубин из-за заболевания печени. Более конкретные анализы крови, измеряющие уровни прямого (конъюгированного) и непрямого (неконъюгированного) билирубина, могут помочь диагностировать причину проблемы.
Более конкретные анализы крови, измеряющие уровни прямого (конъюгированного) и непрямого (неконъюгированного) билирубина, могут помочь диагностировать причину проблемы.
Заблокированные желчные протоки, например, из-за камней в желчном пузыре, являются одной из причин высокого билирубина. Заблокированные протоки могут вызвать накопление желчи в печени, что, в свою очередь, приводит к накоплению билирубина в кровотоке.
Чрезмерное разрушение эритроцитов — еще одна причина высокого билирубина. Билирубин вырабатывается нормальным распадом определенного процента эритроцитов в процессе, называемом гемолизом. Но если одновременно разрушается слишком много эритроцитов, высвобождается больше билирубина. Таким образом, любое состояние, вызывающее чрезмерный гемолиз, может привести к высокому билирубину, например гемолитическая анемия.
Уровень билирубина часто повышается у людей, употребляющих слишком много алкоголя. Повреждение печени от длительного чрезмерного употребления алкоголя означает, что печень не может обрабатывать билирубин, и он накапливается в кровотоке.
Осложнения
Люди с синдромом Жильбера подвергаются повышенному риску побочных эффектов от некоторых лекарств, которые обрабатываются тем же ферментом, обрабатывающим билирубин, которого у них недостаточно (известный как UGT). Поскольку иногда фермента UGT не хватает для обработки лекарств, они накапливаются в организме, вызывая побочные эффекты.
Лекарства, которые могут быть проблемой для людей с синдромом Жильбера, включают некоторые химиотерапевтические препараты от рака и препараты против ВИЧ (ингибиторы протеазы), а также препараты, снижающие уровень холестерина, гемфиброзил, а также статины при использовании с гемфиброзилом.
Самопомощь
Синдром Жильбера — безвредное заболевание, которое обычно не вызывает серьезных проблем и не требует лечения. Просто избегая ситуаций, вызывающих повышение уровня билирубина, вы можете контролировать приступы желтухи.Придерживайтесь здоровой диеты, избегайте диет, голодания и пропусков приемов пищи и управляйте уровнем стресса. Пейте много воды, так как обезвоживание может вызвать повышение билирубина.
Пейте много воды, так как обезвоживание может вызвать повышение билирубина.
Поскольку синдром Гилберта влияет на то, как ваше тело обрабатывает определенные лекарства, потенциально усиливая побочные эффекты, вам следует сообщить своему врачу, что у вас синдром Гилберта, прежде чем принимать какие-либо новые лекарства.
Синдром Гилберта и алкоголь
Употребление алкоголя может вызвать повышение уровня билирубина у людей с синдромом Жильбера, поэтому, вероятно, стоит избегать употребления алкоголя, если у вас высокий уровень билирубина.
Какие врачи занимаются синдромом Жильбера?
Синдром Гилберта может быть диагностирован вашим терапевтом или врачом-специалистом по имени гастроэнтеролог , который является экспертом в области желудочно-кишечной системы, включая печень. Если у вас синдром Жильбера, обычно не требуется постоянного ухода или наблюдения.
Нравится:
Нравится Загрузка …
Связанные Последняя редакция:
14. 11.2017
11.2017
myDr
Список литературы
1.Королевский колледж патологов. Руководство RCPA: Билирубин. https://www.rcpa.edu.au/Library/Practising-Pathology/RCPA-Manual/Items/Pathology-Tests/B/Bilirubin (по состоянию на сентябрь 2017 г.).
2. Лабораторные тесты онлайн AU. Билирубин. http://www.labtestsonline.org.au/learning/test-index/bilirubin (по состоянию на сентябрь 2017 г.).
3. Руководство MSD. Желтуха. http://www.msdmanuals.com/professional/hepatic-and-biler-disorders/approach-to-the-patient-with-liver-disease/jaundice
4. British Liver Trust. Синдром Жильбера.https://www.britishlivertrust.org.uk/liver-information/liver-conditions/gilberts-syndrome/ (по состоянию на сентябрь 2017 г.).
5. Выбор NHS. Синдром Жильбера. http://www.nhs.uk/conditions/Gilbertssyndrome/Pages/Introduction.aspx (по состоянию на сентябрь 2017 г.).
6. Клиника Мэйо. Синдром Гилберта. Проверено в июле 2015 г. http://www.mayoclinic.org/diseases-conditions/gilberts-syndrome/basics/definition/con-20024904 (по состоянию на сентябрь 2017 г. ).
).
Билирубин | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
(19 января 2018 г., обновлено) Гемолитическая анемия.Национальная медицинская библиотека США. Доступно онлайн по адресу https://medlineplus.gov/ency/article/000571.htm. По состоянию на октябрь 2019 г.
Вехби, Мохаммад. (2015 14 января) Билирубин. Medscape. Доступно в Интернете по адресу https://emedicine.medscape.com/article/2074068-overview. По состоянию на октябрь 2019 г.
Калаконда, Адитья, Савио, Иоанн. (5 мая 2019 г., обновлено) Билирубин, физиология. Национальный центр биотехнологической информации. Доступно онлайн по адресу https://www.ncbi.nlm.nih.gov/books/NBK470290/.По состоянию на октябрь 2019 г.
(сентябрь 2017 г., обновлено) Определение и факты атрезии желчных путей. Национальный институт диабета, болезней органов пищеварения и почек. Доступно в Интернете по адресу https://www.niddk.nih.gov/health-information/liver-disease/bilary-atresia/definition-facts. По состоянию на октябрь 2019 г.
По состоянию на октябрь 2019 г.
Гемолитическая болезнь новорожденных. Детская больница Филадельфии. Доступно в Интернете по адресу https://www.chop.edu/conditions-diseases/hemolytic-disease-newborn. По состоянию на октябрь 2019 г.
(9 апреля 2018 г., обновлено) Что такое желтуха и ядохимикат? Центры по контролю и профилактике заболеваний. Доступно на сайте https://www.cdc.gov/ncbddd/jaundice/facts.html. По состоянию на октябрь 2019 г.
Витек Л. (5 апреля 2017 г.) Билирубин и артеросклеротические заболевания. Физиологические исследования. Доступно на сайте https://www.ncbi.nlm.nih.gov/pubmed/28379026. По состоянию на октябрь 2019 г.
Источники, использованные в предыдущих обзорах
Клиника Кливленда.Желтуха (информация онлайн). Доступно в Интернете на сайте http://www.clevelandclinic.org. По состоянию на март 2008 г.
KidsHealth, Фонд Немур. Желтуха у здоровых новорожденных (информация онлайн). Доступно на сайте http://kidshealth. org. По состоянию на март 2008 г.
org. По состоянию на март 2008 г.
Пагана К., Пагана Т. Мосби Руководство по диагностическим и лабораторным испытаниям. 3-е издание, Сент-Луис: Мосби Эльзевьер; 2006 стр. 131-135.
(22 января 2007 г.) MedlinePlus. Билирубин (информация онлайн). Доступно в Интернете по адресу http: // www.nlm.nih.gov/medlineplus/ency/article/003479.htm. По состоянию на апрель 2008 г.
Ву, А. (2006). Клиническое руководство по лабораторным испытаниям Тиц, четвертое издание. Сондерс Эльзевир, Сент-Луис, Миссури.
Пагана К., Пагана Т. Мосби Справочник по диагностическим и лабораторным исследованиям. 5-е издание, Сент-Луис: Mosby, Inc .; 2001.
WebMD. Билирубин. Доступно в Интернете на сайте http://www.webmd.com. По состоянию на декабрь 2005 г.
Пагана и Пагана. Руководство Мосби по диагностическим и лабораторным исследованиям.4-е издание. Стр. 130-135.
Медицинская энциклопедия MedlinePlus. Билирубин — кровь. Доступно в Интернете по адресу http://www. nlm.nih.gov/medlineplus/ency/article/003479.htm. По состоянию на январь 2012 г.
nlm.nih.gov/medlineplus/ency/article/003479.htm. По состоянию на январь 2012 г.
Медицинская энциклопедия MedlinePlus: Атрезия желчных путей. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/001145.htm. По состоянию на январь 2012 г.
Медицинская энциклопедия MedlinePlus. Желтуха новорожденных. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/001559.htm. По состоянию на январь 2012 г.
MayoClinic.com. Билирубиновая проба. Доступно в Интернете по адресу http://www.mayoclinic.com/health/bilirubin/MY00094. По состоянию на январь 2012 г.
Национальный институт крови сердца и легких. Гемолитическая анемия. Доступно в Интернете по адресу http://www.nhlbi.nih.gov/health/health-topics/topics/ha/. По состоянию на январь 2012 г.
Национальный информационный центр по заболеваниям органов пищеварения. Билиарная атрезия. Доступно в Интернете по адресу http://digestive.niddk.nih.gov/ddiseases/pubs/atresia/. По состоянию на январь 2012 г.
По состоянию на январь 2012 г.
Кларк В. и Дюфур Д. Р., редакторы (2006). Современная практика клинической химии, AACC Press, Вашингтон, округ Колумбия. С. 269-270.
2015 Обзор выполнен Дэниелом Х. Такером, доктором философии, DABCC, FACB, техническим директором, WVUH Лабораторная химия и масс-спектрометрия.
Буртис, Карл А. и Брунс, Дэвид Э. (редакторы). (© 2015). Глава 28: Гемоглобин, железо и билирубин. Основы клинической химии и молекулярной диагностики Тиц.7-е издание: Эльзевир, Сент-Луис, Миссури. Стр. 513-519.
Уильямсон, Мэри А. и Снайдер, Л. Майкл (редакторы). (© 2015). Интерпретация диагностических тестов Валлаха: пути к клиническому диагнозу. 10-е издание: Вольтерс Клувер, Филадельфия, Пенсильвания. С. 829-831.
Макферсон, Ричард А. и Пинкус, Мэтью Р. (редакторы). (© 2011) Клиническая диагностика и лечение Генри с помощью лабораторных методов. 22-е издание: Эльзевир, Филадельфия, Пенсильвания. С. 297-299.
(26 августа 2015 г. ).Желтуха. MedlinePlus (Национальная медицинская библиотека США). Доступно на сайте https://www.nlm.nih.gov/medlineplus/jaundice.html. Проверено 8 сентября 2015 г.
).Желтуха. MedlinePlus (Национальная медицинская библиотека США). Доступно на сайте https://www.nlm.nih.gov/medlineplus/jaundice.html. Проверено 8 сентября 2015 г.
(23 февраля 2015 г.) Факты о желтухе и ядерной желтухе. Центры по контролю и профилактике заболеваний. Доступно в Интернете по адресу http://www.cdc.gov/ncbddd/jaundice/facts.html. Проверено 8 сентября 2015 г.
Повышенный билирубин у взрослых: причины и домашние средства
Когда красные кровяные тельца стареют, гемоглобин в них разрушается и производит побочный продукт, называемый билирубином.Когда билирубин проходит через вашу систему, печень превращает большую часть его в желчь, а затем либо накапливает ее в желчном пузыре, либо выводит через стул. Тем не менее, немного останется в вашей крови. Нормальный уровень общего билирубина в крови составляет от 0,3 до 1,9 миллиграмма на децилитр, тогда как нормальный уровень прямого билирубина составляет 0-0,3 миллиграмма на децилитр. Есть много типов заболеваний, которые могут вызвать высокий уровень билирубина, включая состояния желчного пузыря, печени или эритроцитов.
Причины повышенного билирубина у взрослых
1. Болезнь печени
Обычно ваша печень переводит билирубин в растворимое состояние, которое можно удалить из вашего организма. Если ваша печень не функционирует должным образом, в вашей системе произойдет накопление билирубина. Такие состояния, как вирусный гепатит, цирроз и синдром Жильбера, могут влиять на функцию печени и вызывать повышение уровня билирубина.
2. Заболевание желчных протоков и желчного пузыря
Когда вы страдаете от состояния, которое блокирует или повреждает желчные протоки, у вас также может быть повышенный билирубин в крови.Холестаз возникает, когда поток желчи снижается из-за снижения секреции желчи или закупорки желчных протоков, что вызывает высокий уровень билирубина. Другие состояния, которые могут вызывать повышенный уровень, включают камни в желчном пузыре и опухоли желчного пузыря, поджелудочной железы или желчных протоков.
3. Гемолитическая анемия
Состояние, называемое гемолитической анемией, может привести к преждевременной смерти красных кровяных телец.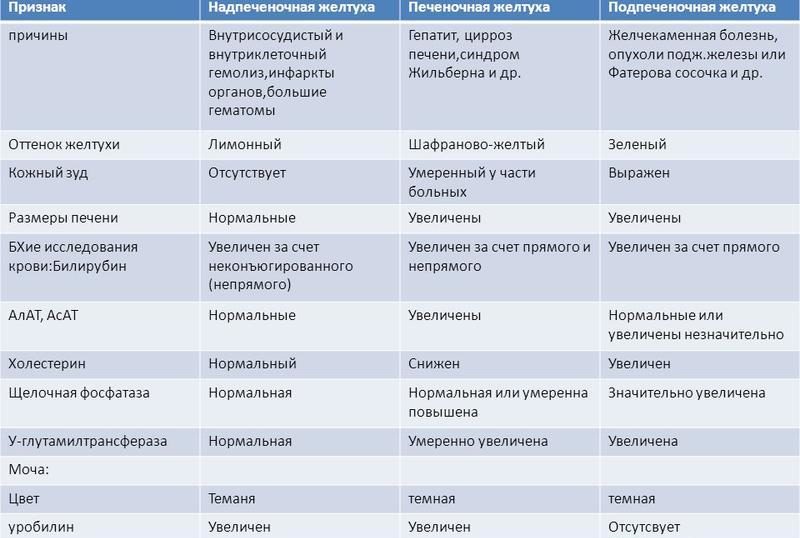 Это состояние может привести к большему разрушению эритроцитов, в результате чего вырабатывается больше билирубина и повышается его уровень.Есть несколько состояний, которые могут вызвать гемолитическую анемию, включая волчанку, серповидно-клеточную анемию, лимфому или лейкоз.
Это состояние может привести к большему разрушению эритроцитов, в результате чего вырабатывается больше билирубина и повышается его уровень.Есть несколько состояний, которые могут вызвать гемолитическую анемию, включая волчанку, серповидно-клеточную анемию, лимфому или лейкоз.
4. Лекарства
Некоторые лекарства могут вызывать побочные эффекты, приводящие к повышению уровня билирубина. Лекарства, которые снижают захват билирубина печенью, такие как пробенецид и микобутин, могут вызывать его повышение. Некоторые лекарства, такие как хлорпромазин и эстрогены, могут влиять на секрецию желчи, что также может повышать уровень билирубина в кровотоке.Более того, высокая доза ацетаминофена может нанести вред печени, что может повысить уровень билирубина.
5. Реакция переливания крови
У вас может возникнуть аллергическая реакция во время переливания крови, из-за которой ваша иммунная система разрушает переданные вам эритроциты. Когда это происходит, большое количество клеток разрушается и вырабатывается большое количество билирубина, вызывая повышенный уровень билирубина у взрослых.
Домашние средства от повышенного уровня билирубина
1.Ешьте питательную пищу
Питательные продукты полезны для вас, поскольку они повышают уровень энергии и помогают печени выводить токсины из крови. Когда ваша печень работает должным образом, она лучше обрабатывает билирубин и поддерживает уровень билирубина на оптимальном уровне. Попробуйте добавить в свой рацион такие питательные продукты, как рыба, бобы, птица, фрукты, цельное зерно, оливковое масло и обезжиренные молочные продукты.
2. Добавьте больше волокон
Диета с высоким содержанием клетчатки помогает вашей печени, способствуя регенерации клеток.Мужчинам рекомендуется употреблять около 35 граммов клетчатки в день, а женщинам — около 25 граммов. Исследования показали, что повышенный уровень билирубина у взрослых можно снизить, добавив в свой рацион 2 ½ стакана овощей и 2 стакана фруктов в день. Фасоль богата клетчаткой, поэтому добавление всего ½ стакана ее в суп или салат также увеличит потребление клетчатки.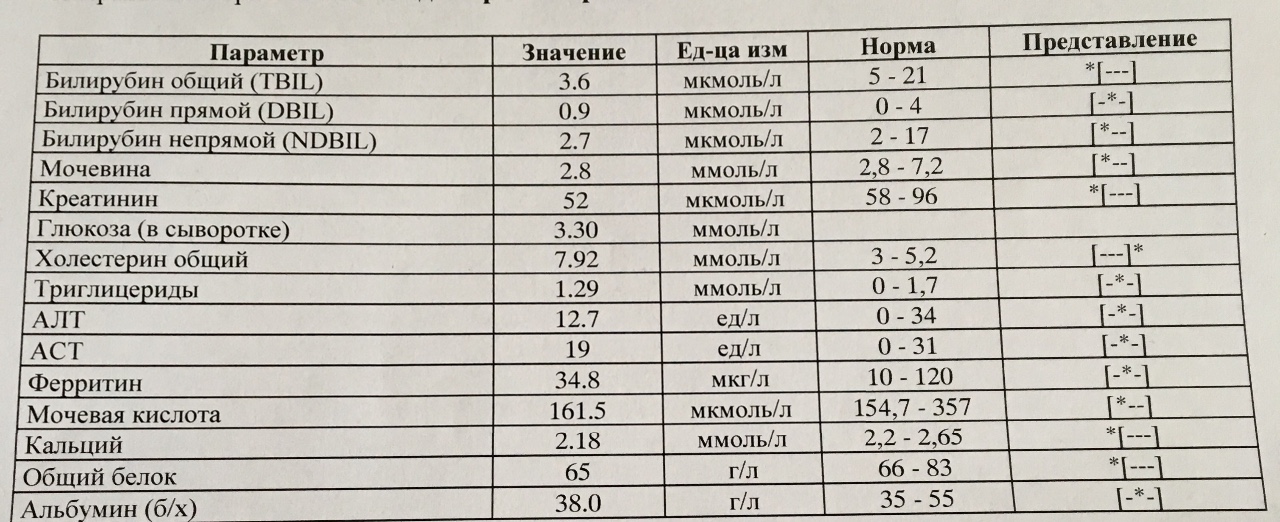
3. Выберите красные овощи и фрукты
Красные овощи и фрукты от природы богаты ликопином, который является антиоксидантом, полезным для вашей печени, поэтому употребление большего количества их может помочь снизить уровень билирубина.Фактически, это питательное вещество придает многим продуктам красный цвет. Вареные помидоры, такие как томатная паста или томатный сок, содержат самый высокий уровень ликопина, до 6000 микрограммов на порцию. Другими источниками, богатыми ликопином, являются красный перец, арбуз, гуава, грейпфрут и папайя.
4. Ограничьте потребление нездоровой пищи
Продукты, содержащие много нездоровых жиров и добавленный сахар, могут увеличивать жировые отложения в печени и вызывать воспаление жизненно важного органа, вызывая повышение уровня билирубина.Поэтому старайтесь избегать таких продуктов, как жареная пища, фаст-фуд, печенье, газированные напитки и обработанные сладости. Кроме того, следите за потреблением соли и ограничивайте потребление алкоголя до одного напитка в день для женщин и двух в день для мужчин.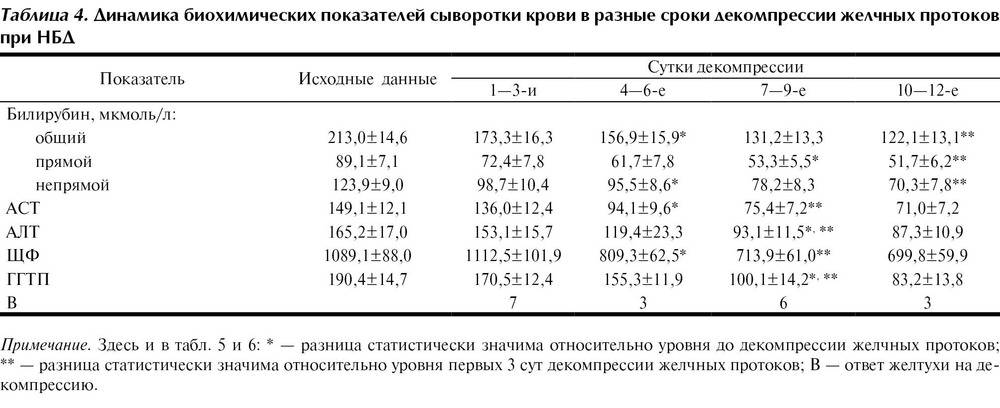
5. Ешьте ячмень
Ячмень может помочь с повышенным билирубином у взрослых, помогая вывести токсины из вашего организма. Зерно действует как естественное мочегонное средство и может быть легко приготовлено к употреблению. Для ячменной воды варите одну чашку ячменя в 6 литрах воды.Варить около трех часов. Вы также можете добавить лимонный сок, сахар и соль для усиления вкуса. Более простой способ добавить воду с ячменем в свой рацион — купить жареный порошок ячменя и добавить одну чайную ложку к одному стакану воды вместе с чайной ложкой меда. Перемешивать и пить дважды в день.
6. Приправьте куркумой
Куркума считается лечебной специей, известной своими лечебными и очищающими свойствами. Он помогает детоксикации печени и помогает вывести билирубин из организма.Чтобы добавить его в свой рацион, положите четверть чайной ложки порошка куркумы в стакан теплой воды. Пейте эту смесь примерно три раза в неделю.
7. Попробуйте имбирь
Являясь естественным противоядием, имбирь защищает печень от токсинов. Добавление этой специи в свой рацион может помочь вашей печени правильно и эффективно функционировать, а значит, снизить уровень билирубина. Вы можете приготовить имбирный сок с помощью чесночного пресса. Добавьте сок в одну чайную ложку сока лайма, одну столовую ложку меда и одну чайную ложку сока мяты.Пить смесь четыре раза в день в течение 14 дней.
Добавление этой специи в свой рацион может помочь вашей печени правильно и эффективно функционировать, а значит, снизить уровень билирубина. Вы можете приготовить имбирный сок с помощью чесночного пресса. Добавьте сок в одну чайную ложку сока лайма, одну столовую ложку меда и одну чайную ложку сока мяты.Пить смесь четыре раза в день в течение 14 дней.
8. Ешьте редис
Редис также является естественным противоядием. Он помогает снизить повышенный билирубин у взрослых за счет улучшения функции печени. Кроме того, этот корнеплод довольно часто применяют при желтухе. Вы можете добавить редис в свой рацион, добавив свежий в суп или салат. Вы также можете получить сок редьки из свежих листьев редьки и выпивать по шесть унций два раза в день в течение двух недель, чтобы ускорить выздоровление.
Когда обращаться за медицинской помощью
Если у вас был диагностирован повышенный билирубин и у вас есть какие-либо из следующих симптомов, немедленно обратитесь за медицинской помощью:
- Охлаждение
- Лихорадка
- Гриппоподобные симптомы
- Боль в животе
- Изменение цвета кожи





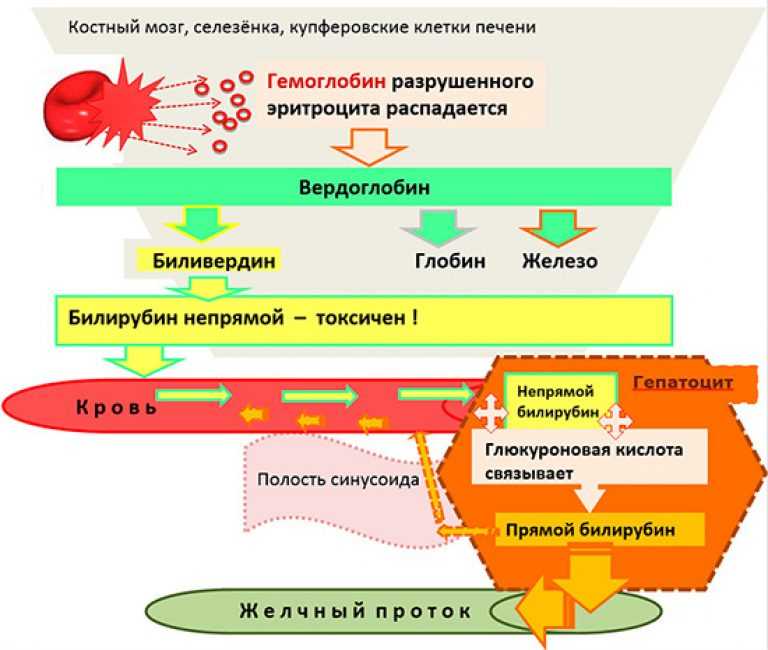

 Необходимо кушать больше свежих овощей и не цитрусовых фруктов, пить воду. Главное не наедаться и не чувствовать пустоту в желудке. Лучше есть чаще, но небольшими порциями. Так же нужен полный отказ от спиртных, табачных изделий, хотя бы на период лечения и восстановления.
Необходимо кушать больше свежих овощей и не цитрусовых фруктов, пить воду. Главное не наедаться и не чувствовать пустоту в желудке. Лучше есть чаще, но небольшими порциями. Так же нужен полный отказ от спиртных, табачных изделий, хотя бы на период лечения и восстановления.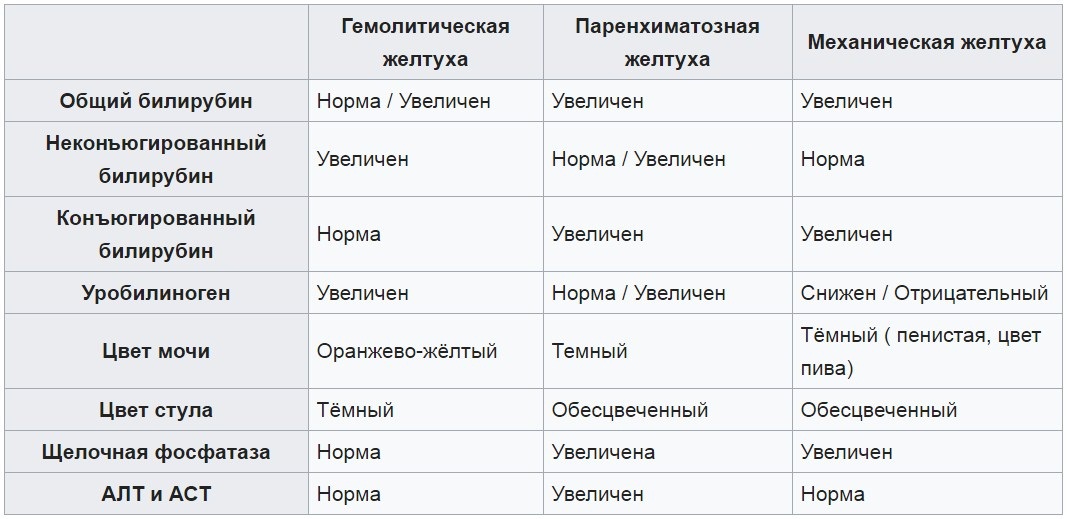 Нахождение под лампой 1-2 раза в день благоприятно воздействует на здоровье человека. Это особенно полезно при наличии желтухи у человека.
Нахождение под лампой 1-2 раза в день благоприятно воздействует на здоровье человека. Это особенно полезно при наличии желтухи у человека. ), наследственные формы эритроцитарных мембрано- и ферментопатий, гемоглобинопатии.
), наследственные формы эритроцитарных мембрано- и ферментопатий, гемоглобинопатии.

 Суть действия фототерапии заключается в фотоизомеризации непрямого билирубина, т. е. превращении его в водорастворимую форму. В настоящее время существует несколько разновидностей ламп синего света, с длиной волны 410–460 нм, позволяющих выбрать необходимую схему лечения (непрерывную, прерывистую). Современные оптико-волоконные аппараты Biliblanket лишены практически всех побочных эффектов, компактны, не нарушают обычного режима ребенка и общения его с матерью. Фототерапию начинают проводить, когда есть угроза роста билирубина до токсического значения. Лампы располагают на расстоянии 20–40 см от уровня кожи ребенка, мощность излучения должна составлять не менее 5–9 нВТ/см2/нм. Фототерапия проводится непрерывно, прерывать ее можно только на время кормления и визитов матери. Глаза и наружные половые органы ребенка закрываются светонепроницаемой тканью. Если фототерапию применяют у новорожденного с прямой гипербилирубинемией, можно наблюдать изменение цвета кожных покровов — синдром «бронзового ребенка».
Суть действия фототерапии заключается в фотоизомеризации непрямого билирубина, т. е. превращении его в водорастворимую форму. В настоящее время существует несколько разновидностей ламп синего света, с длиной волны 410–460 нм, позволяющих выбрать необходимую схему лечения (непрерывную, прерывистую). Современные оптико-волоконные аппараты Biliblanket лишены практически всех побочных эффектов, компактны, не нарушают обычного режима ребенка и общения его с матерью. Фототерапию начинают проводить, когда есть угроза роста билирубина до токсического значения. Лампы располагают на расстоянии 20–40 см от уровня кожи ребенка, мощность излучения должна составлять не менее 5–9 нВТ/см2/нм. Фототерапия проводится непрерывно, прерывать ее можно только на время кормления и визитов матери. Глаза и наружные половые органы ребенка закрываются светонепроницаемой тканью. Если фототерапию применяют у новорожденного с прямой гипербилирубинемией, можно наблюдать изменение цвета кожных покровов — синдром «бронзового ребенка».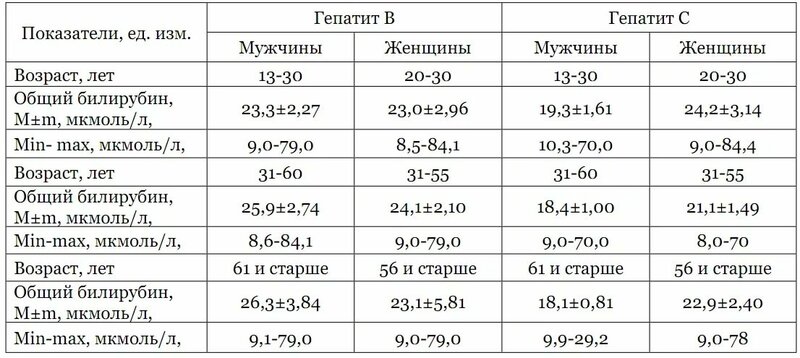 К осложнениям фототерапии относятся ожоги кожи, непереносимость лактозы, гемолиз, дегидратация, гипертермия и загар. При проведении фототерапии обязательны мероприятия по поддержанию постоянного водного баланса новорожденного.
К осложнениям фототерапии относятся ожоги кожи, непереносимость лактозы, гемолиз, дегидратация, гипертермия и загар. При проведении фототерапии обязательны мероприятия по поддержанию постоянного водного баланса новорожденного.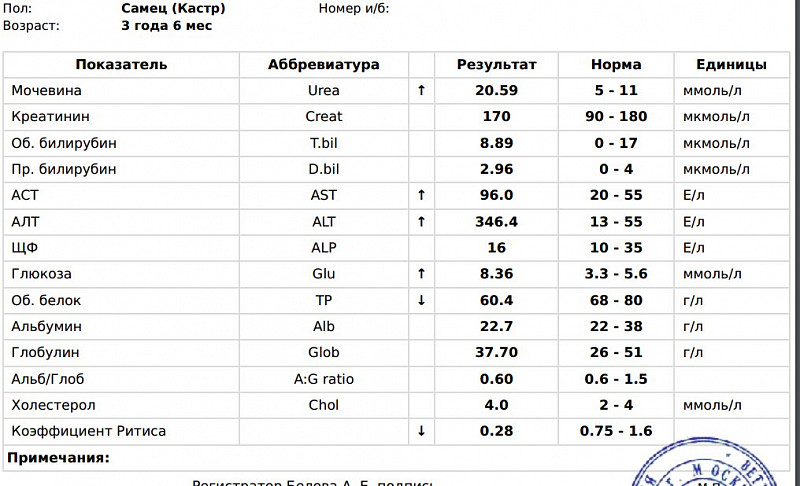 Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4–6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20–30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного.
Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4–6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20–30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного. В настоящее время эти препараты в лечении неонатальных желтух не используются, так как был отмечен фототоксический эффект олово-протопорфирина IX.
В настоящее время эти препараты в лечении неонатальных желтух не используются, так как был отмечен фототоксический эффект олово-протопорфирина IX.
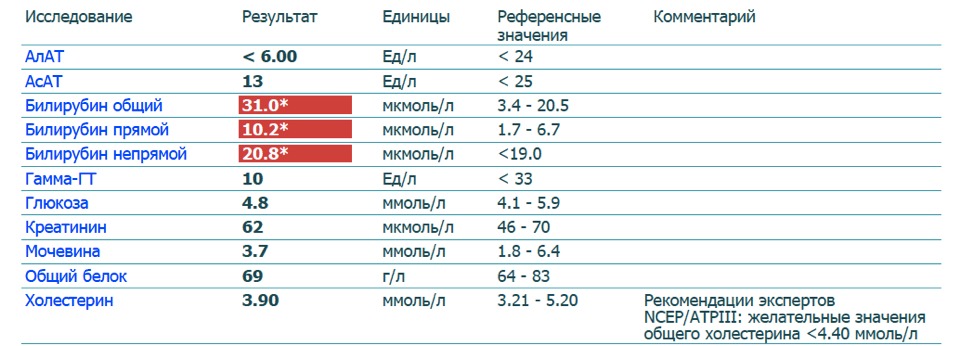 Витамин Е — 10 мг/кг внутримышечно; 25 МЕ/кг в сутки внутрь 1 раз в 2 нед. Витамин К — 1 мг/кг 1 раз в 1–2 нед.
Витамин Е — 10 мг/кг внутримышечно; 25 МЕ/кг в сутки внутрь 1 раз в 2 нед. Витамин К — 1 мг/кг 1 раз в 1–2 нед. Противовоспалительная терапия включает назначение высоких доз преднизолона внутривенно в течение первой недели после операции (10 > 2 мг/кг в сут), затем 2 мг/кг/сут внутрь в течение 1–3 мес.
Противовоспалительная терапия включает назначение высоких доз преднизолона внутривенно в течение первой недели после операции (10 > 2 мг/кг в сут), затем 2 мг/кг/сут внутрь в течение 1–3 мес.
 Неонатология/под ред. А. Д. Царегородцева, В. А. Таболина. М.: Медпрактика-М, 2003.
Неонатология/под ред. А. Д. Царегородцева, В. А. Таболина. М.: Медпрактика-М, 2003. Является свободным веществом, опасным для человека.
Является свободным веществом, опасным для человека.


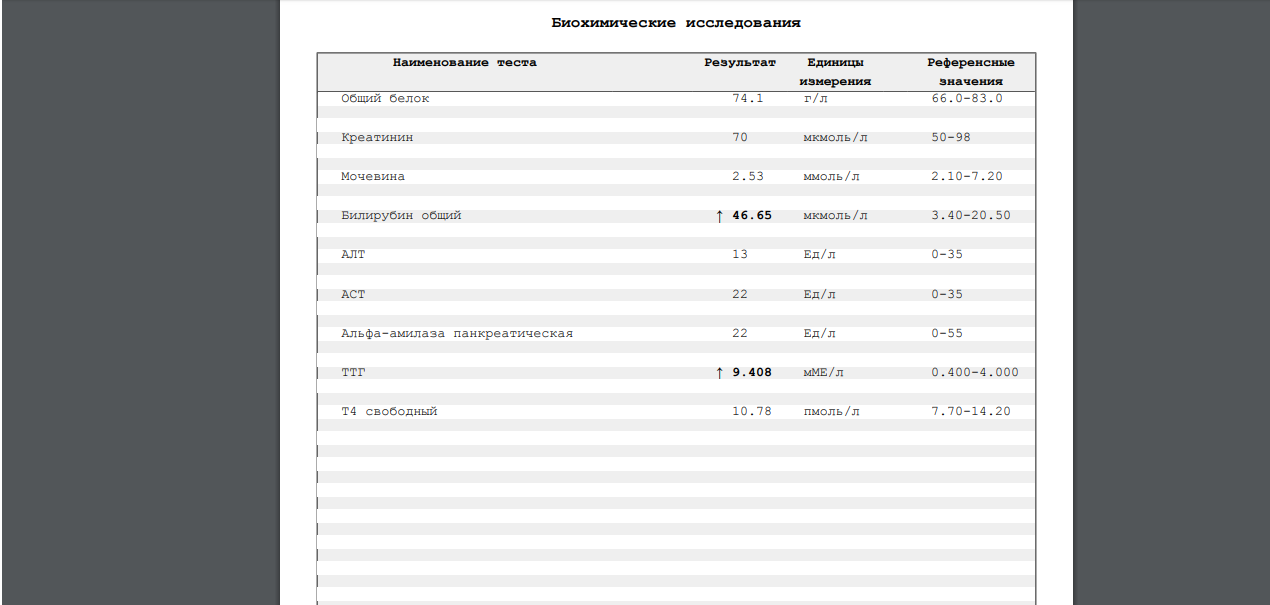
 Синие флуоресцентные лампы Drager излучают свет именно в этом диапазоне спектра и поэтому идеально подходят для такой терапии.
Синие флуоресцентные лампы Drager излучают свет именно в этом диапазоне спектра и поэтому идеально подходят для такой терапии.

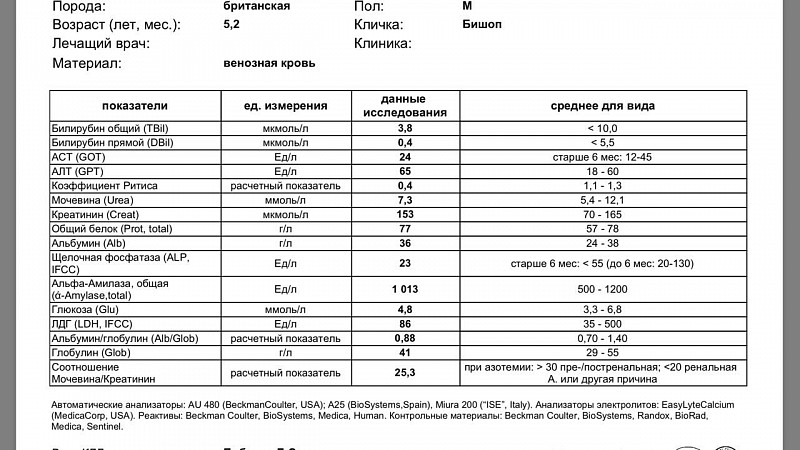 5 кг, уровень билирубина 85-140 мкмоль/л;
5 кг, уровень билирубина 85-140 мкмоль/л;

