Лечение синдрома портальной гипертензии
- Главная
- Эндоваскулярная хирургия
- Эндоваскулярная хирургия в лечении синдрома портальной гипертензии
Что такое портальная гипертензия рассказывает врач-рентгеноваскулярный хирург, профессор, доктор медицинских наук, лауреат Премии Правительства Российской Федерации, Сергей Анатольевич Капранов.
Синдром портальной гипертензии – это характерный симптомокомплекс, возникающий при повышении давления в системе воротной вены. Самым грозным проявлением портальной гипертензии является острое кровотечение из варикозно-расширенных вен пищевода и желудка. Кроме того, у таких больных нередко развивается асцит, возникает печеночная недостаточность.
Воротная вена и ее притоки обеспечивают отток крови от органов брюшной полости. В отличие от всех других вен, она не впадает напрямую в венозную систему большого круга кровообращения. Воротная вена впадает в печень, где разделяется на множество ветвей, которые заканчиваются синусоидными капиллярами печени. Оттуда уже по печеночным венам происходит отток в нижнюю полую вену. Любые препятствия на этом пути приводят к развитию синдрома портальной гипертензии. При этом кровь начинает оттекать по коллатеральным (обходным) путям. Существует множество путей коллатерального оттока (см. рисунок), но наибольшее клиническое значение имеет коллатеральный отток по венам пищевода и желудка. Этот компенсаторный механизм, к сожалению, может стать причиной грозных осложнений. Не приспособленные для больших объемов кровотока вены пищевода и желудка варикозно расширяются, их стенка истончается, и в конечном итоге они становятся источником тяжелых и опасных для жизни кровотечений.
В зависимости от уровня нарушения кровотока выделяют подпеченочный блок кровотока, внутрипеченочный и надпеченочный. Подпеченочным блоком называют нарушение кровотока в воротной вене до ее впадения в ворота печени. Причиной такого блока может являться тромбоз или стеноз воротной вены, ее сдавление опухолью, кавернозная трансформация воротной вены.
Причиной такого блока может являться тромбоз или стеноз воротной вены, ее сдавление опухолью, кавернозная трансформация воротной вены.
Внутрипеченочный блок развивается как правило при циррозе печени. При этом происходит сдавление мелких синусоидных капилляров паренхимы печени,что значительно увеличивает периферическое сосудистое сопротивление. Надпеченочный блок возникает при нарушении венозного оттока из печени. Как правило, его причиной является болезнь Бадда-Киари – стенозы печеночных вен или синдром Бадда-Киари – сдавление нижней полой вены на уровне впадения печеночных вен.
Необходимо подчеркнуть, что в комплексном лечении синдрома портальной гипертензии огромная роль принадлежит традиционной полостной хирургии и эндоскопическим методикам. Мы же остановимся только на эндоваскулярных методах лечения, которые в последние годы находят все более широкое применение в лечении больных с портальной гипертензией.
К ним относятся:
Эндоваскулярная эмболизация варикозных вен пищевода и желудка
TIPS – эндоваскулярное наложение внутрипеченочного порто-кавального шунта
Эндоваскулярная редукция селезеночного/печеночного кровотока (парциальная эмболизация селезеночной/печеночной артерии)
Эндопротезирование печеночных и нижней полой вен
Эндоваскулярная эмболизация варикозных вен пищевода и желудка
Это вмешательство выполняют при кровотечении из варикозно-расширенных вен пищевода и желудка или при угрозе его возникновения. Через небольшой прокол на коже в воротную вену проводят тонкий катетер и устанавливают его в варикозно-расширенных венах. Через катетер вводят эмболизационные спирали, которые полностью закрывают варикозно-расширенные сосуды. Эффективность эмболизации достаточно высока. Практически у всех больных прекращается кровотечение и резко снижается риск его рецидива.
TIPS (transjugular intrahepatic portosystemic stent-shunting) – эндоваскулярное наложение внутрипеченочного порто-кавального шунта TIPS – это искусственное внутрипеченочное соустье между воротной и печеночной веной. ТИПС создает прямой сброс крови по относительно безопасному пути, обеспечивая декомпрессию системы воротной вены. Это довольно сложное в техническом отношении вмешательство, которое доступно только опытным эндоваскулярным хирургам. Для выполнения ТИПС производится прокол ткани печени из печеночной вены в воротную. В образовавшееся соустье устанавливают металлический каркас – стент, который не позволяет шунту закрыться.
Эндоваскулярная редукция селезеночного/печеночного кровотока (парциальная эмболизация селезеночной/печеночной артерии) Одним из способов уменьшения степени выраженности портальной гипертензии является снижение артериального притока путем редукции селезеночного кровотока. Для этого чрескожным доступом (пункция бедренной артерии) в селезеночную артерию вводят спирали, которые не перекрывают ее просвет полностью, а лишь уменьшают объем кровотока. Таким образом, уменьшается приток, а следовательно и отток крови от селезенки в воротную вену. Функция селезенки при этом не страдает.
Эндопротезирование печеночных и нижней полой вен Если причиной портальной гипертензии является болезнь или синдром Бадда-Киари, возможно выполнение эндопротезирования воротной или нижней полой вен. Для этого в суженные или закупоренные вены устанавливаются стенты, восстанавливающие их просвет. Важно отметить, что при этом устраняется сама первопричина портальной гипертензии, а также ее вторичные симптомы.
В значительном количестве случаев возможно применение комбинаций различных эндоваскулярных методик. Кроме того, зачастую эндоваскулярные методы применяются в сочетании с методами традиционной полостной хирургии, эндоскопии.
Вы можете получить первую консультацию по телефону +7 (495) 021-82-99 или отправить нам сообщение с медицинской информацией, имеющей отношение к вашей проблеме.
Портальная гипертензия
Портальная гипертензия
Портальная гипертензия – это синдром повышения кровяного давления в системе воротной вены, возникающий как осложнение другого серьезного заболевания в организме, например, цирроза печени, острого гепатита, злокачественных опухолей и др. Это не отдельное самостоятельное заболевание, а патологическое состояние, развивающееся на фоне другой болезни, вызывающей нарушение кровотока в портальных сосудах и печеночных венах.
Синдром портальной гипертензии возникает тогда, когда при токе крови из воротной вены появляется преграда – блокада кровотока формируется ниже печени, внутри или выше нее. Нормальное значение кровяного давления в портальной системе составляет около 7 мм рт. ст. При возникновении преграды кровяное давление увеличивается до 12-20 мм рт. ст., что приводит к расширению вен под напором крови. Стенки у вен тонкие, они не могут растягиваться до бесконечности, поэтому происходит разрыв вен. Как результат, возникает сильное кровотечение: кровопотеря может быть настолько велика, что может угрожать жизни человека.
Симптомы
- Ранние признаки портальной гипертензии – боль в правом подреберье, тошнота, метеоризм, снижение аппетита, исхудание, повышенная утомляемость, желтушность кожи и слизистых (особенно заметно под языком).
- Спленомегалия (увеличение селезенки), иногда в сочетании с гиперспленизмом, который характеризуется нарушением свертываемости крови, снижением уровня лейкоцитов, эритроцитов и тромбоцитов.
- Асцит (появление жидкости в полости живота).
- Варикозные вены пищевода, желудка, прямой кишки.
- Кровотечения в пищеводе, которые проявляются кровавой рвотой, кровью во рту.
- Кровотечения в желудке и кишечнике – появление крови в кале.
- Гепатомегалия – увеличение печени.
- Увеличение температуры тела.

Причины развития
Причины портальной гипертензии многообразны. Наиболее распространенной причиной является повреждение печени под действием серьезного заболевания: хронического гепатита, цирроза печени, опухоли, а также гельминтоза и отравления сильнодействующими токсическими веществами (лекарствами, ядом, грибами, химическими веществами). Другие возможные причины: тромбоз печеночных вен при синдроме Бадда-Киари, стеноз портальной вены, констриктивный перикардит, травмы живота, сепсис, послеоперационные осложнения.
Факторы, повышающие риск возникновения данной патологии: инфекционные заболевания, поражающие органы ЖКТ, длительное употребление стероидов, диуретиков, хронический алкоголизм, прием сильнодействующих антибиотиков без сочетания с гепатопротекторами и др.
Принято выделять 4 формы заболевания:
- Предпеченочная (внепеченочная) – встречается в 4% случаев.
- Печеночная – встречается в 86% случаев.
- Надпеченочная – составляет 10% случаев.
- Смешанная – сочетание нескольких вышеперечисленных форм.
Причиной внепеченочной формы заболевания могут стать воспаления в брюшной полости, способные перекрыть ветви воротной вены, послеоперационные осложнения при операциях на печени и желчном пузыре, стеноз или тромбоз портальной вены, инфекционные заболевания органов пищеварения. Причиной печеночной портальной гипертензии чаще всего становится цирроз печени, реже – гепатит, опухоль, шистосомоз, саркоидоз. Причиной надпеченочной формы обычно становится сдавление нижней полой вены, синдром Бадда-Киари, констриктивный перикардит. При смешанной форме нарушение кровотока происходит одновременно во внепеченочных венах и в самой печени, например, тромбоз сочетается с циррозом печени.
Стадии заболевания
1. Начальная стадия – появляются первые признаки синдрома.
2. Умеренная (компенсированная) – селезенка немного увеличена, вены пищевода чуть расширены, жидкости в полости живота нет.
3. Выраженная (декомпенсированная) – селезенка и печень увеличены, возникает асцит.
4. Кровотечения из расширенных вен пищевода, желудка, кишечника, печеночная недостаточность.
Методы диагностики
1. Первичный осмотр пациента, сбор и изучение анамнеза. При осмотре врач обращает внимание на наличие асцита, околопупочной грыжи и т.д.
2. Общий анализ крови – низкий показатель гемоглобина, понижение уровня железа, лейкоцитов, эритроцитов, тромбоцитов (признаки гиперспленизма).
3. Биохимический анализ крови – определение уровня ферментов, сывороточных иммуноглобулинов, аутоантител и др.
4. Эзофагогастроскопия – рентгенологическое исследование пищевода для определения состояния вен. Гастродуоденоскопия – диагностика состояния желудка. Ректоманоскопия – обследование прямой кишки на наличие геморроидальных узлов.
5. Спленоманометрия – измерение портального давления (норма – 120 мм вод. ст., при патологии давление может повышаться до 500 мм вод. ст.).
6. Спленопортография – обследование спленопортального русла.
7. УЗИ брюшной полости – выявление увеличенной селезенки, печени, асцита.
8. Ангиография, венография – диагностика тромбоза вен.
9. Допплерография сосудов печени – требуется для оценки размеров воротной и верхней брыжеечной вены – наличие расширения вен является важнейшим элементом при постановке диагноза.
10. Реогепатография, внутривенная радиогепатография – оценка внутрипеченочного кровообращения.
11. Вспомогательные методы: кавография, целиакография, биопсия печени, диагностическая лапароскопия и др.
Осложнения
Развитие портальной гипертензии может привести к ряду осложнений:
- Кровотечения из расширенных вен пищевода, желудка, прямой кишки – рвота с кровью (красного цвета – из пищевода, коричневого – из желудка), мелена (зловонный кал черного цвета), кровь в кале.

- Печеночная энцефалопатия – поражение нервной системы, проявляющееся бессонницей, депрессией, раздражительностью, заторможенной реакцией, амнезией, потерей сознания – возможен летальный исход.
- Аспирационная пневмония – вдыхание рвотных масс и крови может привести к дыхательной недостаточности, закупорка бронхов препятствует нормальной вентиляции легких.
- Почечная недостаточность, пневмония, перитонит, сепсис.
- Гепаторенальный синдром – тяжелое поражение печени и почек, которое проявляется снижением суточного выделения мочи до менее 500 мл, дисгевзией, асцитом, расширением подкожных вен на животе, околопупочной грыжей, спленомегалией, гепатомегалией, у мужчин – гинекомастией.
Лечение синдрома
На ранней стадии заболевания применяется консервативное лечение: назначаются нитроглицерин, нитросорбид, атенолол, анаприлин, эднит, моноприл, сулодексид и др. В первую очередь лечение портальной гипертензии направлено на устранение опасности для жизни пациента, предупреждение возможных осложнений (асцита, печеночной энцефалопатии, внутренних кровотечений). Параллельно проводят полное обследование пациента, выясняют причину повышения кровяного давления в системе воротной вены и занимаются лечением основного заболевания.
Когда симптомы ярко выражены, появляются осложнения, то прибегают к хирургическому лечению. При сильных кровотечениях из желудка и пищевода проводят неотложную операцию, при асците, расширенных венах пищевода, гиперспленизме – плановую операцию. Противопоказания для проведения операции: беременность, раковые опухоли, туберкулез на поздних стадиях, серьезные заболевания сердца, возрастные ограничения, острый тромбофлебит портальной вены.
Для остановки кровотечения из вен пищевода и желудка применяют препараты соматостатин, терлипрессин, пропанолол, проводят эндоскопическую склеротерапию – при помощи эндоскопа вводят соматостатин в вены пищевода и желудка, что позволяет скрепить стенки вен и остановить истечение крови.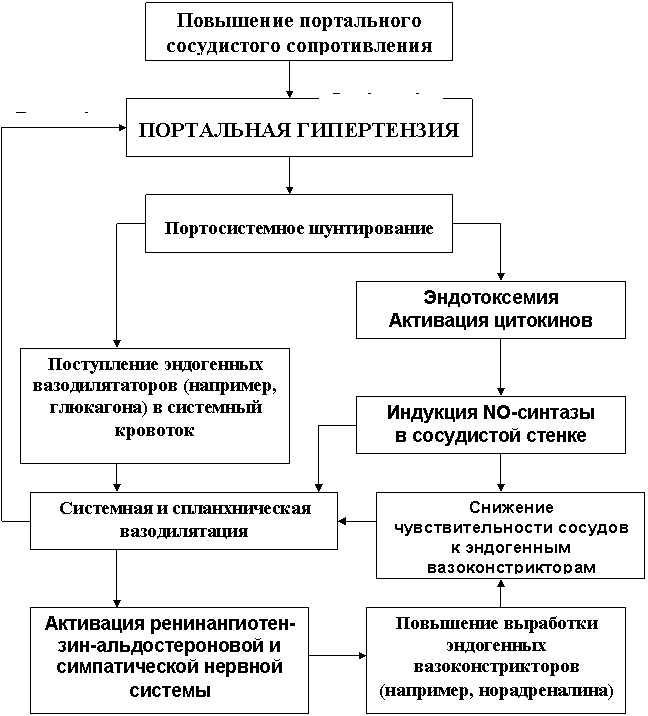 Метод достаточно эффективен – улучшение наступает в 80-85% случаев. Иногда выполняют и другие операции: эндоскопическое легирование (перевязка вен пищевода и желудка с помощью эластичных колец), портокавальное шунтирование, селективное спленоренальное шунтирование, дренирование брюшной полости, спленэктомия, трансплантация печени.
Метод достаточно эффективен – улучшение наступает в 80-85% случаев. Иногда выполняют и другие операции: эндоскопическое легирование (перевязка вен пищевода и желудка с помощью эластичных колец), портокавальное шунтирование, селективное спленоренальное шунтирование, дренирование брюшной полости, спленэктомия, трансплантация печени.
Прогноз зависит от протекания основного заболевания. При печеночной портальной гипертензии зачастую возникает печеночная недостаточность, а кровотечения из вен желудка и кишечника приводят к огромной потере крови, что приводит к летальному исходу. При внепеченочной форме заболевания прогноз более благоприятный: при правильно выбранной методике лечения, включая операцию, пациенты проживают еще более 10 лет.
В целом, синдром портальной гипертензии – это очень опасное патологическое состояние, поэтому необходимо избегать токсического поражения печени, инфекционных заболеваний желудка и кишечника, проходить регулярное обследование органов пищеварения, сдавать анализ кала на гельминты, выполнять анализы крови для контроля состояния печени.
Портальная гипертензия: причины, признаки и симптомы, диагностика, лечение синдрома портальной гипертензии
Состояние, при котором наблюдается повышение давления в системе воротной вены, носит название «синдром портальной гипертензии». При портальной гипертензии имеет место препятствие оттоку крови, и в зависимости от причины, его вызывающей, она может быть классифицирована следующим образом:
- Портальная гипертензия подпеченочного генеза. При этом состоянии отток венозной крови затруднен вследствие наличия препятствия в крупных ветвях или стволе воротной вены.
- При локализации причины стаза крови в самой печени портальная гипертензия носит название внутрипеченочной.
- И наконец, если отток крови из печени нарушен по причине препятствия на уровне внепеченочных отделов печеночных вен, портальная гипертензия носит название постпеченочной.

Причины портальной гипертензии
К портальной гипертензии может приводить целый ряд заболеваний и состояний, связанных непосредственно с поражением печени либо имеющих в своей основе другой патологический механизм. Рассмотрим причины портальной гипертензии:
- Циррозы печени различной (либо смешанной) этиологии — вирусный, токсический, аутоиммунный. Цирроз (фиброз) печени, хронический гепатит, обусловленный воздействием на ткань печени вирусов парентеральных гепатитов (B, C, D и др.).
- Алкогольное воздействие на печень (жировая дистрофия, гепатит) или цирроз (фиброз) печени алкогольного генеза. Данное осложнение возникает при длительном употреблении значительных количеств алкоголя, при котором последовательно наблюдается переход от жирового алкогольного стеатогепатоза до необратимых цирротических изменений в печени.
- Опухоли или злокачественные новообразования различного характера, которые приводят к сдавлению или компрессии печеночной или нижней полой вены. Опухоль может исходить как из тканей печени (первичный рак печени), так и от других органов (головки поджелудочной железы). Также новообразование, нарушающее отток крови и вызывающее повышение давления в системе портальных сосудов, может иметь метастатический характер (органы малого таза, кишечник, метастатическая карцинома).
- Первичный билиарный цирроз часто сопровождается, наряду с другими симптомами, портальной гипертензией.
- Тромбоз печеночных или нижней полой вены — одно из острых состояний, в течение короткого времени приводящих к портальной гипертензии.
- Некоторые наследственные болезни (Вильсона — Коновалова, гемохроматоз), при которых из-за фиброза нарушается функция печени, вследствие чего наблюдается нарушение венозного оттока из печени — портальная гипертензия.

- Наследственные аномалии врожденного характера (нехватка 1-антитрипсина).
- Врожденные особенности строения нижней полой вены (печеночных вен).
- Заболевания сердца, сопровождающиеся недостаточностью кровообращения и застоем крови, например при пороках сердца, кардиомиопатии, сдавлении сердца при перикардите, могут приводить к кардиальному циррозу печени. И как следствие, к портальной гипертензии.
- Закупорка или образование тромботических масс в бассейнах селезеночных (портальных) вен.
- Портальная гипертензия идиопатического характера — неизвестной этиологии фиброз печени без обструкции вен портального тракта, но с увеличением селезенки, асцитом и другими характерными симптомами.
Портальная гипертензия: симптомы и признаки
Симптомы портальной гипертензии могут развиваться медленно, либо при острых состояниях иметь стремительное развитие. Ранняя стадия портальной гипертензии проявляется симптомами основного заболевания, которое послужило причиной этого состояния.
Нередко в эту стадию больного начинают беспокоить неопределенные боли в разных сегментах брюшной полости, часто в правом подреберье, повышенный метеоризм или газообразование. Больные часто жалуются на ощущение переполнения в животе, быстрое насыщение, снижение аппетита. При портальной гипертензии нередки эпизоды тошноты, горечи во рту, тяжести в верхнем отделе живота.
Со временем при прогрессировании неспецифические симптомы портальной гипертензии становятся более отчетливыми. Снижается масса тела больного и количество жировой клетчатки, становятся заметными трофические нарушения кожи (отмечается сухость кожных покровов, истончение, снижение тонуса). Налицо признаки гиповитаминоза (нарушение строение ногтевой пластинки, волос).
При портальной гипертензии, вследствие недостаточности и истощения сформировавшегося ранее коллатерального кровотока между воротной веной и сосудами системного кровообращения, образуется асцит и расширение вен, локализующихся на передней брюшной стенке, видимых на глаз.
Эти варикозно-расширенные вены имеют извитой характер, синюшный цвет. Расположены расширенные вены в околопупочной области и по боковым отделам живота. Часто этот симптом именуется «головой медузы» и сочетается с асцитом.
Асцит — характерное увеличение объема живота при заболеваниях печени и при портальной гипертензии. При скоплении значительного количества асцитической жидкости при портальной гипертензии асцит может приобретать значительную выраженность и носить характер напряженного. Асцит особенно типичен для портальной гипертензии внутрипеченочного генеза.
Отеки нижних конечностей при портальной гипертензии начинают формироваться с дистальных отделов, с пальцев ног. Затем застой может усугубляться, при отсутствии лечения отек поднимается выше, вплоть до паховых областей и живота.
Увеличение размеров печени — характернейший симптом, наблюдающийся при портальной гипертензии. Печень может увеличиваться в разной степени, это может сопровождаться болью или болезненностью в правом подреберье, горечью, отрыжкой горьким. При пальпации области печени можно отметить бугристый характер печеночной ткани, значительную плотность нижнего печеночного края, различную степень болезненности.
Увеличение селезенки при синдроме портальной гипертензии обусловлено общими путями оттока венозной крови. Спленомегалия (увеличение) селезенки приводит к разрушению форменных элементов крови, что проявляется снижением количества эритроцитов, белых кровяных клеток и тромбоцитарных пластинок. Снижение тромбоцитов и значительное расширение коллатеральных путей оттока крови (истончение стенки вен) приводит к частому развитию кровотечений из нижнепищеводных (желудочных) сосудов, вен прямой кишки. Нередки значительные кровотечения из носа.
Портальная энцефалопатия как проявление портальной гипертензии имеет место при длительном анамнезе заболевания. При этом состоянии к симптомам, характерным для синдрома портальной гипертензии, присоединяются неврологические признаки, головная боль, резкое снижение памяти, головокружение, изменение поведения больных.
При прогрессировании портальной гипертензии больные плохо ориентируются в различных вопросах, в пространстве, могут отмечать немотивированную эйфорию, возбуждение, затем сменяющуюся апатией и чувством безысходности. При портальной гипертензии с поражением головного мозга (энцефалопатия) у больных нарушается координация движений, почерк, они не могут выполнить простые манипуляции и задачи. В тяжелых случаях наблюдается бред, поведение становится неадекватным, больные не отдают отчет своим поступкам, могут быть галлюцинации, судороги и тремор.
При различных формах портальной гипертензии указанные симптомы поражения нервной системы могут иметь различную степень выраженности.
Диагностика синдрома портальной гипертензии
УЗИ органов, располагающихся в брюшной полости (печень, селезенка, поджелудочная железа), с исследованием диаметра селезеночной, воротной, брыжеечной вен позволяют уточнить наличие синдрома портальной гипертензии. Нарушение диаметра этих венозных стволов говорит о повышении давления и затруднении оттока крови. Рентгенологические методы визуализации желудка и пищевода также позволяют уточнить первичный диагноз и его осложнение в виде портальной гипертензии.
КТ брюшной полости значительно расширяет диагностические возможности врача — позволяет установить характер основного заболевания, наличие асцита и вида портальной гипертензии.
Для уточнения наличия анастомозов применяют гастроскопию с одновременным осмотром пищевода. При ректороманоскопии можно выявить варикозно-расширенные вены в прямой кишке, что также является признаком синдрома портальной гипертензии.
Лапароскопические методы диагностики при портальной гипертензии позволяют осмотреть брюшную полость, печень.
Степень снижения функции печени и других органов (значения АЛТ, АСТ, билирубина) определяют с помощью биохимических анализов. В гемограмме выявляется снижение показателей, указывающих на анемию, — уровня гемоглобина и числа эритроцитов. Снижение протромбинового индекса, белка и фибриногена типично для лабораторных изменений при синдроме портальной гипертензии.
Снижение протромбинового индекса, белка и фибриногена типично для лабораторных изменений при синдроме портальной гипертензии.
Осложнения портальной гипертензии
Портальная гипертензия опасна своими осложнениями и сопутствующими состояниями, которые могут развиваться стремительно (кровотечения из варикозно-расширенных пищеводно-желудочных, прямокишечных вен) или иметь относительно медленное развитие (прогрессирование печеночной энцефалопатии, нарастание отеков).
Лечение портальной гипертензии
Лечение портальной гипертензии основывается на терапии основного заболевания, приведшего к формированию этого синдрома. Например, при лечении цирроза печени вирусной, алкогольной и другой этиологии применяются противовирусные, глюкокортикоидные препараты, гепатопротекторы, ферменты.
Применяются препараты для снижения портального давления, проводится профилактика кровотечений и снижения степени выраженности портальной энцефалопатии. Лечение проводится в стационаре и амбулаторно под наблюдением врача.
Симптоматическими средствами при лечении портальной гипертензии являются мочегонные, которые уменьшают асцит и степень отечного синдрома, гипотензивные препараты. Назначается специальная диета, подразумевающая снижение соли. При тяжелых, рефрактерных к лечению отеков назначается комбинация нескольких мочегонных средств. Значительное скопление асцитической жидкости не может быть удалено только с помощью мочегонных средств. В таком случае применяется парацентез с одномоментным извлечением не более 2,5-3 литров жидкости. При снижении уровня белка (альбумина) крови используется вливание белковых препаратов.
К другим хирургическим методам лечения при синдроме портальной гипертензии относится создание соустий, уменьшающих давление в системе воротной вены, формирование спленоренальных, портосистемных шунтов, использование склерозирующих препаратов (профилактика массивных кровотечений).
При случившемся кровотечении из сосудов желудка (пищевода) применяется метод баллонной тампонады, имеющей смысл механического сжатия кровоточащих сосудов.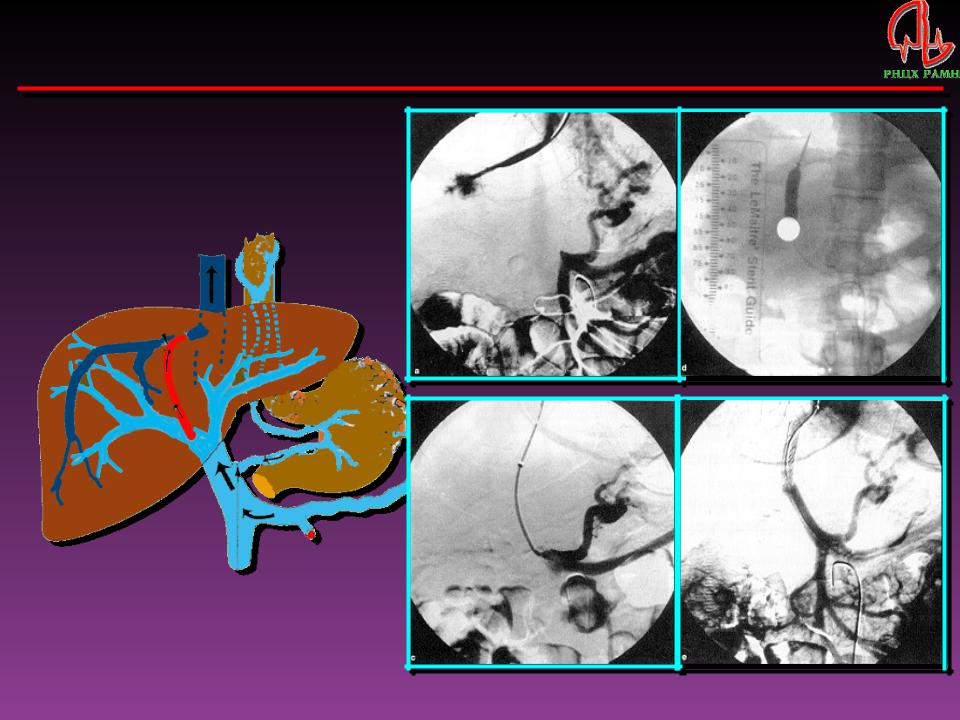 Кровотечения из прямокишечных вен купируются ушиванием одноименных сосудов, применением гемостатиков. Также при неэффективности других методов применяется удаление (эктомия) части желудка, спленэктомия (удаление селезенки).
Кровотечения из прямокишечных вен купируются ушиванием одноименных сосудов, применением гемостатиков. Также при неэффективности других методов применяется удаление (эктомия) части желудка, спленэктомия (удаление селезенки).
Таким образом, лечение портальной гипертензии возможно с применением консервативных и оперативных методик. Прогноз болезни зависит от формы портальной гипертензии и заболевания, которое вызвало формирование данного синдрома. В последнее время, вследствие развития хирургических методов лечения портальной гипертензии, прогноз для жизни для таких больных стал более благоприятным.
Лечение портальной гипертензии — БУ «Городская клиническая больница №1» Минздрава Чувашии
Лечение портальной гипертензии
Цирроз печени — тяжелое заболевание печени, сопровождающееся необратимым замещением паренхиматозной ткани печени фиброзной соединительной тканью, или стромой.
В экономически развитых странах цирроз входит в число шести основных причин смерти пациентов от 35 до 60 лет, составляя 14—30 случаев на 100 тыс. населения. Ежегодно в мире 40 млн человек умирает от вирусного цирроза печени и гепатоцеллюлярной карциномы, развивающейся на фоне носительства вируса гепатита В. В странах СНГ болезнь встречается у 1 % населения.
Цирроз печени чаще наблюдается у мужчин: соотношение мужчин и женщин составляет в среднем 3:1. Заболевание может развиться во всех возрастных группах, но чаще после 40 лет. Чаще цирроз развивается при длительной интоксикации алкоголем (по разным данным, от 40—50 % до 70—80 %) и на фоне вирусных гепатитов В, С и D (30—40 %). Более редкие причины цирроза — болезни желчевыводящих путей (внутри- и внепеченочных), застойная сердечная недостаточность, различные химические и лекарственные интоксикации. Цирроз может развиваться и при наследственных нарушениях обмена веществ (гемохроматоз, гепатолентикулярная дегенерация, недостаточность α1-антитрипсина), и окклюзионными процессами в системе воротной вены (флебопортальный цирроз). Первичный билиарный цирроз печени возникает первично без видимой причины. Приблизительно у 10—35 % больных этиология остается неясной. Вследствие цирроза у больного может развиться портальная гипертензия — синдром повышенного давления в системе воротной вены, вызванного нарушением кровотока в портальных сосудах, печёночных венах и нижней полой вене. В норме давление в системе портальных вен составляет 5-10 мм рт.ст. Повышение давления в системе портальных вен выше 12 мм рт.ст. свидетельствует о развитии портальной гипертензии. Портальная гипертензия сопровождается спленомегалией (увеличением селезенки), варикозным расширением вен пищевода и желудка, асцитом, печеночной энцефалопатией (печеночной недостаточностью).Варикозное расширение вен возникает при давлении в портальной системе больше 12 мм рт. ст. Если при портальной гипертензии давление в малой печеночной вене больше или равно 12 мм рт. ст., между портальной системой и системной венозной сетью возникает коллатеральное кровообращение. По коллатералям (варикозам) отводится часть портального кровотока от печени, что способствует уменьшению портальной гипертензии, но никогда полностью не устраняет ее. Именно кровотечение из варикозно — расширенных вен пищевода часто является непосредственной причиной смерти. Смертность после первого эпизода кровотечения составляет 30-50%. У 70% пациентов, переживших один эпизод кровотечения из варикозных вен пищевода, кровотечения возникают повторно.
Коллатерали возникают в местах близкого расположения ветвей портальной и системной венозной сети: в слизистой оболочке пищевода, желудка, прямой кишки; на передней брюшной стенке (между пупочными и эпигастральными венами).
Лечение портальной гипертензии заключается в медикаментозных и эндоскопических мероприятиях, направленных на профилактику кровотечений из расширенных вен пищевода, желудка, кишечника. К хирургическим методам терапии относится портосистемное шунтирование. До последнего времени арсенал методов лечения был очень скудным, пациенту с кровотечением из варикозно-расширенных вен пищевода устанавливался зонд Блэкмора, а портальное давление снижалось терапевтическими методам.
С 2008 года в МУЗ «Городская клиническая больница №1» успешно выполняются высокотехнологичные операции портосистемного шунтирования, направленные на снижение давления в портальной системе. В этом направлении тесно сотрудничают гепатологическое, эндоскопическое и хирургическое отделения.
С 2009 года в эндоскопическом отделении МУЗ «Городская клиническая больница №1» внедрен метод эндоскопического лигирования варикозных вен. На данный момент активно внедряется метод стентирования пищевода при кровотечениях из варикозно-расширенных вен.
При портсоситемном шунтировании создаются искусственные внутрипеченочные каналы между печеночной веной и крупным стволом воротной вены и в него устанавливаются металлический саморасправляющийся стент. Эта методика позволяет практически всегда остановить кровотечение. Процедуру выполняют под местной анастезией. Основным недостатком методики является высокая сложность и малая доступность в условиях нашей страны.
Лечение портальной гипертензии
Согласно новому исследованию, проведенному исследователями клиники Майо (Mayo Clinic), лекарственная терапия может эффективно лечить потенциально опасное для жизни состояние- портальную гипертензию. Исследование было опубликовано на сайте Gastroenterology .
Несмотря на доступность методов лечения некоторых заболеваний печени, включая гепатит С и аутоиммунный гепатит, возможности лечения портальной гипертензии более ограничены.
Портальная гипертензия- синдром повышенного давления в системе воротной вены, вызванного нарушением кровотока в портальных сосудах, печёночных венах и нижней полой вене. Портальная гипертензия сопровождается спленомегалией, варикозным расширением вен пищевода и желудка, асцитом, печеноной энцефалопатией.Портальная гипертензия связана с циррозом и другими хроническими заболеваниями печени.
Согласно исследованию, препарат сивелестат может эффективно снижать портальную гипертензию, улучшая симптомы и исходы для этих пациентов. Результаты исследования были получены на мышиных моделях, но с тех пор были подтверждены и в образцах печени людей, по словам Виджая Шаха (Vijay Shah), доктора медицины, гастроэнтеролога клиники Майо и старшего автора.
Исследование Майо показало, что отложения фибрина способствуют портальной гипертензии, а воспалительные клетки, известные как нейтрофилы, способствуют образованию фибрина. Ингибируя функцию нейтрофилов с помощью сивелестата, они смогли снизить портальную гипертензию.
«Нейтрофилы ранее не были определены в качестве значимых факторов портальной гипертензии», — говорит Мойра Хильшер (Moira Hilscher), доктор медицинских наук, первый автор статьи. Результаты были проверены на двух разных моделях хронических заболеваний печени.
«Исследование прокладывает путь для разработки новых лекарств и использования существующих соединений для устранения воспаления в печени и уменьшения портальной гипертензии», — говорит доктор Хильшер. «Учитывая растущую распространенность прогрессирующих заболеваний печени из-за алкоголя и ожирения, это явная необходимость».
Вы можете оценить статью: 2 0
Лечение портальной гипертензии в Израиле
Критическое повышение давления крови в системе воротных венозных сосудов является одним из жизнеугрожающих исходов различных заболеваний печени. Пытаясь предотвратить разрыв стенки воротной вены, вследствие критического повышения в ней давления, организм формирует коллатерали для дополнительного сброса крови из её полости. Этими обходными путями становятся вены пищевода и желудка, которые легко травмируются при натуживании, рвоте или приёме агрессивной пищи. Открывается кровотечение, которое практически невозможно остановить стандартными методами, вследствие чего возникает необходимость в проведении экстренного оперативного вмешательства.
К сожалению, с прогрессированием основного заболевания, частота подобных кровотечений значительно возрастает, что открывает вопрос о выполнении шунтирующей разгрузочной операции. Но техническое оснащение и зачастую, недостаточная квалификация отечественных специалистов делает невозможным выполнение по-настоящему действенной операции. В результате пациент получает только симптоматическое лечение и манипуляции (баллонная компрессия), медленно угасая от нарастающих осложнений.
Если вы ищете по-настоящему эффективное лечение портальной гипертензии, стоит обратиться за помощью к зарубежным специалистам. Израиль уже много годы входит в списки стран-лидеров, занимающихся действенным и безопасным лечением данного заболевания. Новейшее техническое оснащение клиник, многолетний опыт специалистов и значительное повышение качества жизни после операции – от пациентов поступаю только положительные отзывы о лечении портальной гипертензии в Израиле.
Получить цены в клиникеМетоды лечения портальной гипертензии в Израиле
Израильские специалисты применяют в своей клинической практике следующие эффективные и безопасные терапевтические подходы:
- Микрохирургическая портокавальная ангиопластика (TIPS) – целью операции является «разгрузка» сосудистого пучка, расположенного в воротах печени. Техника выполнения заключается в создании анастомоза между воротной и полой веной, путём подшивания гипоаллергенной полиуретановой системы или собственного венозного сосуда пациента Донорский сосуд берётся из русла поверхностных вен нижней конечности. После наложения шунта происходит эффективный сброс «излишков» крови из системы воротной вены. Израильские специалисты применяют методику TIPS, в вариациях TJB или IHB. В результате давление плавно понижается, диаметр ранее расширенных сосудов уменьшается, а процесс фиброзирования тканей печени значительно замедляется.
- Устранение варикозного расширения коллатерального русла вен пищевода и желудка – в крупных клиниках Израиля давным-давно отказались от лапаратомического открытого доступа и травматичного непрерывного прошивания сосудистых коллатералей. Например, в клинике Ассута используются различные эндоскопические методы. С помощью эндоскопов SonoScape1080p хирурги клиники с высокой точностью выполняют эмболизацию и лигирование латексными кольцами варикозно расширенных сосудов.
- Склерозирование варикозно расширенных сосудов — с помощью эндоскопа, вводимого в полость пищевода или желудка, к варикозно расширенным сосудам подводится полиуретановая трубка. По ней вводится раствор лекарственного вещества, который при контакте с эндотелием сосуда вызывает его мгновенный некроз. Лечение портальной гипертензии в Израиле с помощью склеротерапии является абсолютно безопасным методом, который можно использовать как у детей, так и у ослабленных пациентов.
- Консервативная терапия – применение различных групп лекарственных препаратов позволяет стабилизировать состояние пациента, подготовить его к операции, устранить проявления интоксикации и «разгрузить» детоксикационную функцию печени. Специалисты клиники Ассута индивидуально подбирают комбинацию из следующих групп препаратов:
– диуретики для уменьшения проявлений асцита
– бета-блокаторы создают компенсированный спазм варикозно расширенных сосудов
– гепатопротекторы и препараты лактулозы для уменьшения всасывания аммиака
– коррекция гемостатических нарушений: переливание плазмы
Диагностика портальной гипертензии в Израиле
Своевременное и точное выявление гипертензии в русле воротной вены может быть не доступна в отечественных клиниках из-за недостаточной оснащённости необходимым диагностическим оборудованием. Но иногда, даже после проведения необходимых исследований, врач затрудняется в постановке диагноза из-за своей недостаточной компетенции. К счастью сегодня можно получить мнение независимого зарубежного эксперта, не покидая пределов квартиры. Услуга «второе мнение» осуществляется в формате видеосвязи по скайпу или в другом приложении связи. Описав свою проблему русскоязычному консультанту, вы присылаете скан-копии необходимых для ознакомления медицинских заключений. Далее согласовываются время и дата проведения видеоконсультации. При необходимости будет производится синхронный перевод речи специалиста, что исключит возникновение недопонимания.
Но для по-настоящему точной и быстрой диагностики, от которой напрямую зависит эффективность назначенного лечения необходимо посетить Израиль. Высокоточная диагностика позволяет составлять максимально достоверные прогнозы лечения портальной гипертензии: в Израиле данный метод имеет высокую степень доказательности. В клинике Ассута используются следующие направления в диагностике данного заболевания:
Лабораторная диагностика:
- Общие анализы мочи и крови
- Биохимия крови (билирубин, трансаминазы, креатинин, глюкоза и печёночные пробы)
- Коагулограмма
- Время кровотечения по Дьюке
- Антитела к гепатитам, ВИЧ и сифилису
- Микроскопия асцитической жидкости
Инструментальная диагностика:
- Измерение венозного наполнения в системе воротного сосудистого пучка
- УЗИ брюшной полости и забрюшинного пространства
- Допплерография кровотока в сосудах печени
- МРТ
- Взятие толстоигольной биопсии печени с дальнейшим микроскопированием
- Забор асцитической жидкости
- Каваграфия с ретгенконтрастным веществом
- Эндоскопия пищевода и желудка
- Сцинтиграфия печени
- УЗИ
- Ангиография
- Инвазивная эндоскопическая диагностика
Сколько стоит лечение портальной гипертензии в Израиле
Несмотря на высокий уровень оказания медицинской помощи, цены на лечение портальной гипертензии в Израиле на 30-50% ниже, чем в клиниках аналогичного уровня Германии, Швейцарии, Канады и США. Также пациент застрахован от начисления скрытых процентов и внесения «дополнительных» услуг в счёт за лечение, ведь оплата производится только по факту выполнения процедуры.
Запрос ценыПреимущества лечения портальной гипертензии в Израиле
- Своевременная и достоверная диагностика, позволяющая подобрать наиболее эффективную тактику лечения.
- Применение новейших оперативных методик, позволяющих с минимальным риском добиться стойкого улучшения состояния пациента.
- Быстрая реабилитация, направленная на сохранение и восстановление функций печени.
- Комфортные условия пребывания, круглосуточное присутствие сопровождающего, осуществление синхронного перевода речи врача.
- Доступные цены, возможность заказать бесплатный финансовый аудит, позволяющий рассчитать примерную стоимость лечения.
- 5
- 4
- 3
- 2
- 1
Эффективное лечение портальной гипертензии и кровотечений из варикозных вен желудка без полостной операции путем установки искусственного сосуда через пластиковые катетеры
Хронический гепатит и другие заболевания печени могут вызывать затруднения кровотока во внутренних органах и вызывать кровотечения из варикозно расширенных вен пищевода и желудка. Такое осложнение называется портальной гипертензией и часто встречается при циррозе печени.
Формирование перехода крови из области высокого давления в области живота к крупным венам всего тела надежно снижает риск кровотечений из расширенных вен пищевода и желудка.
Чем такая операция отличается от обычной хирургии? Процедура формирования соустья между воротной веной (высокое давление крови) и печеночной веной (низкое давление крови) выполняется под местным обезболиванием через тонкую трубочку. Отсутствие наркоза, разреза и риска инфекции сокращают число тяжелых осложнений и пребывание в клинике ограничивается до 2-3 дней.
Подготовка к процедуре
Весьма похожа на подготовку к амбулаторной хирургии. Сохраняются все лекарственные назначения. Утром накануне процедуры рекомендуется только прием жидкости. Очистка кишечника не требуется. За 30 минут до самого вмешательства пациент(ка) принимает таблетку успокающего препарата, обеспечивающего некоторую сонливость.
Как проводится операция? Пациент(-ка) находится на специальном столе с мягким матрасом. Обезболивание выполняется тем же лекарством, каким пользуются стоматологи. Тонкая пластиковая трубочка вводится на шее без разреза через прокол. Сама операция занимает от 1,5 до 3,0 часов в зависимости от анатомического строения сосудов и их изменений и связана с выполнением ряда последовательных стадий и контроля функциональной эффективности внутрисосудистых манипуляций. После выполнения лечения трубочки удаляются и кровь в области их постановки останавливается после прижимания в течение 7-10 минут самостоятельно.
Насколько безопасно вводить инструменты в сосуды и использовать внутрисосудистые протезы и контрастные препараты?
Следование четким показаниям и всесторонняя оценка состояния пациента позволяют предотвратить большинство осложнений и негативных реакций. Риск осложнений самой процедуры не превышает 1,0 — 3,0 %. Если учесть, что после первого кровотечения при циррозе печени погибает до 30 % пациентов и риск повторного кровотечения в течение 1 года составляет 70 %, то операция по снижению давления крови в воротной вене является действительным решением сложной проблемы.
Почему КардиоКлиника?
Это оптимальное сочетание оснащения клиники современным оборудованием, наличие опытной бригады врачей и медсестер, комфортное и краткосрочное пребывание.
Создание внутрипеченочного сосудистого соустья сложный комплексный метод помощи больным циррозом печени, осложненным портальной гипертензией, требующий умелой уверенной работы врача, глубоких и разносторонних профессиональных знаний, и опыта в оценке полученных результатов.
Профессор Рыжков Владимир Константинович, выполняющий такие процедуры в КардиоКлинике имеет за плечами опыт работы более 20 лет и, что очень важно, доверие со стороны направляющих коллег из ведущих клиник Санкт-Петербурга и РФ.
Больше
Причины, симптомы, лечение, тесты портальной гипертензии
Портальная гипертензия — это повышение артериального давления в системе вен, называемой портальной венозной системой. Вены желудка, кишечника, селезенки и поджелудочной железы сливаются с воротной веной, которая затем разветвляется на более мелкие сосуды и проходит через печень. Если сосуды в печени заблокированы из-за повреждения печени, кровь не может нормально течь через печень. В результате возникает высокое давление в портальной системе.Это повышенное давление в воротной вене может привести к развитию крупных опухших вен (варикозного расширения вен) в пищеводе, желудке, прямой кишке или пупочной области (пупок). Варикозные узлы могут разорваться и кровоточить, что приведет к потенциально опасным для жизни осложнениям.
Что вызывает портальную гипертензию?
Наиболее частой причиной портальной гипертензии является цирроз печени. Цирроз — это рубцевание, которое сопровождает заживление повреждений печени, вызванных гепатитом, алкоголем или другими менее распространенными причинами повреждения печени.При циррозе рубцовая ткань блокирует кровоток через печень.
Другие причины портальной гипертензии включают сгустки крови в воротной вене, закупорку вен, по которым кровь идет от печени к сердцу, паразитарная инфекция, называемая шистосомозом, и очаговая узловая гиперплазия, болезнь, наблюдаемая у людей, инфицированных ВИЧ. вирус, который может привести к СПИДу. Иногда причина неизвестна.
Каковы симптомы портальной гипертензии?
Начало портальной гипертензии не всегда может быть связано с конкретными симптомами, которые определяют то, что происходит в печени.Но если у вас заболевание печени, которое приводит к циррозу, высока вероятность развития портальной гипертензии.
Основные симптомы и осложнения портальной гипертензии включают:
- Желудочно-кишечное кровотечение, отмеченное черным дегтеобразным стулом или кровью в стуле, или рвота кровью из-за спонтанного разрыва и кровотечения из варикозно расширенных вен
- Асцит (скопление жидкости в брюшной полости)
- Энцефалопатия или спутанность сознания и забывчивость, вызванные плохой функцией печени
- Пониженный уровень тромбоцитов, клеток крови, которые помогают формировать тромбы, или лейкоцитов, клеток, которые борются с инфекцией
Как диагностируется портальная гипертензия?
Обычно врачи ставят диагноз портальной гипертензии на основании наличия асцита, расширенных вен или варикозного расширения вен во время физического осмотра брюшной полости или заднего прохода.Также могут использоваться различные лабораторные тесты, рентгенологические исследования и эндоскопические исследования.
Как лечится портальная гипертензия?
К сожалению, большинство причин портальной гипертензии не поддаются лечению. Вместо этого лечение направлено на предотвращение или лечение осложнений, особенно кровотечения из варикозно расширенных вен. Диета, лекарства, эндоскопическая терапия, хирургия и радиологические процедуры — все это играет роль в лечении или предотвращении осложнений. Другое лечение зависит от серьезности симптомов и от того, насколько хорошо функционирует ваша печень.
Лечение может включать:
- Эндоскопическая терапия. Обычно это первая линия лечения кровотечения из варикозно расширенных вен, состоящая из бандажирования или склеротерапии. Бандаж — это процедура, при которой гастроэнтеролог использует резинки, чтобы перекрыть кровеносный сосуд и остановить кровотечение. Склеротерапия иногда используется, когда перевязка не может быть использована, и представляет собой процедуру, при которой раствор для свертывания крови вводится в кровоточащие варикозные узлы, чтобы остановить кровотечение.
- Лекарства. Неселективные бета-адреноблокаторы (надолол или пропранолол) могут быть назначены отдельно или в сочетании с эндоскопической терапией для снижения давления при варикозном расширении вен и дальнейшего снижения риска кровотечения. Неселективные бета-блокаторы также назначаются для предотвращения первого кровотечения из варикозно расширенных вен у пациентов с варикозным расширением вен, которые, как считается, подвержены риску кровотечения. С этой целью также использовалось бандажирование варикозно расширенных вен пищевода, особенно у пациентов, которые не могут принимать бета-адреноблокаторы. Препарат лактулоза может помочь в лечении спутанности сознания и других психических изменений, связанных с энцефалопатией.При скоплении жидкости могут быть назначены диуретики.
Какие изменения в образе жизни следует сделать при портальной гипертензии?
Правильное питание и здоровый образ жизни могут помочь вам избежать портальной гипертензии. Вот некоторые из вещей, которые вы можете сделать для улучшения функции своей печени:
- Не употребляйте алкоголь или уличные наркотики.
- Не принимайте какие-либо лекарства, отпускаемые без рецепта или по рецепту, или лекарственные травы, не посоветовавшись предварительно со своим врачом или медсестрой.(Некоторые лекарства могут усугубить заболевание печени.)
- Следуйте рекомендациям по питанию, данным вашим лечащим врачом, включая диету с низким содержанием натрия (соли). Вероятно, вам потребуется потреблять не более 2 граммов натрия в день. Если симптомом спутанности сознания является спутанность сознания, может потребоваться снижение потребления белка. Диетолог может составить для вас план питания.
Другие варианты лечения портальной гипертензии
Если эндоскопическая терапия, медикаментозная терапия и / или диетические изменения не позволяют успешно контролировать варикозное кровотечение или асцит (скопление жидкости в животе), вам может потребоваться одна из следующих процедур для снижения давления в этих венах.Процедуры декомпрессии включают:
- Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS): Эта процедура включает размещение стента (трубчатого устройства) в середине печени. Стент соединяет печеночную вену с воротной веной, которая перенаправляет кровоток в печень и помогает снизить давление в аномальных венах.
- Дистальный селезеночный шунт (DSRS): Реже в наши дни эта процедура соединяет вену селезенки с веной левой почки, чтобы снизить давление в варикозных узлах и остановить кровотечение.
Какие тесты можно провести перед процедурами TIPS и DSRS?
Перед проведением любой из этих процедур по поводу портальной гипертензии могут быть выполнены следующие тесты для определения степени и серьезности вашего состояния:
- Оценка вашей истории болезни
- Физический осмотр
- Анализы крови
- Ангиограмма ( Рентгеновский тест, который делает снимки кровотока в конкретной артерии)
- Ультразвук
- Эндоскопия
Перед процедурой TIPS или DSRS ваш врач может попросить вас пройти другие тесты, которые могут включать электрокардиограмму (ЭКГ). ) (тест, который регистрирует электрическую активность вашего сердца), рентген грудной клетки или дополнительные анализы крови.Если ваш врач считает, что вам понадобятся дополнительные продукты крови (например, плазма), они будут заказаны в это время.
Что происходит во время процедуры TIPS?
Во время процедуры TIPS рентгенолог проделывает через печень иглой туннель, соединяющий воротную вену с одной из печеночных вен (вен, соединенных с печенью). В этот туннель помещается металлический стент, чтобы он оставался открытым.
Процедура перенаправляет кровоток в печени и снижает давление в аномальных венах не только в желудке и пищеводе, но также в кишечнике и печени.
Это не операция. Радиолог выполняет процедуру в сосудах под рентгенологическим контролем. Процесс длится от одного до трех часов, но вы должны остаться в больнице на ночь после процедуры.
Насколько успешна процедура TIPS?
Процедура TIPS позволяет немедленно остановить кровотечение более чем у 90% пациентов с портальной гипертензией. Однако примерно у 20% пациентов шунт может сузиться, вызывая повторное кровотечение из варикозно расширенных вен в более позднее время.
Какие осложнения связаны с TIPS?
Сужение или закупорка шунта может произойти в течение первого года после процедуры TIPS.Последующие ультразвуковые исследования часто выполняются после процедуры TIPS для выявления этих осложнений. Признаки закупорки включают усиление асцита (скопление жидкости в брюшной полости) и повторное кровотечение. Это состояние может лечить рентгенолог, который повторно расширяет шунт с помощью баллона или повторяет процедуру для установки нового стента.
Энцефалопатия или ненормальное функционирование мозга может возникнуть при тяжелом заболевании печени. Печеночная энцефалопатия может ухудшиться, если приток крови к печени уменьшается с помощью TIPS, что может привести к тому, что токсические вещества попадут в мозг, но не метаболизируются сначала печенью.Это состояние можно лечить с помощью лекарств, диеты или путем закрытия шунта.
Что происходит в процедуре DSRS?
DSRS — это хирургическая процедура, во время которой вена от селезенки (называемая селезеночной веной) отделяется от воротной вены и прикрепляется к левой (почечной) вене. Эта операция выборочно снижает давление в варикозных узлах и контролирует кровотечение, связанное с портальной гипертензией. Обычно его проводят только пациентам с хорошей функцией печени.
Перед операцией вводится общий наркоз, который длится около четырех часов. Вам следует ожидать пребывания в больнице от семи до 10 дней после операции.
Насколько успешна операция DSRS?
Процедура DSRS обеспечивает хороший долгосрочный контроль кровотечения у многих людей с портальной гипертензией. DSRS контролирует кровотечение более чем у 90% пациентов, с самым высоким риском повторного кровотечения в течение первого месяца.
Какие осложнения связаны с операцией DSRS?
Асцит, скопление жидкости в брюшной полости, может возникнуть при хирургическом вмешательстве DSRS.Это можно лечить диуретиками и ограничением натрия в рационе.
Последующий уход в соответствии с процедурами TIPS или DSRS
Последующий уход за TIPS и DSRS может отличаться в зависимости от того, где выполняются процедуры. Вот основные рекомендации:
- Через десять дней после выписки из больницы обратитесь к своему хирургу или гепатологу (специалисту по печени), чтобы оценить свой прогресс. Лабораторные работы, скорее всего, будут выполнены в это время.
- Через шесть недель после процедуры TIPS (и снова через три месяца после процедуры) часто проводится ультразвуковое исследование, чтобы врач мог проверить правильность работы шунта.Вам могут сделать ангиограмму (рентген кровеносных сосудов), если ультразвуковое исследование указывает на наличие проблемы. В это время вам, вероятно, также придется выполнять лабораторные работы.
- Через шесть недель после процедуры DSRS (и еще раз через три месяца после процедуры) хирург оценит ваш прогресс. В это время можно проводить лабораторные работы.
- Через шесть месяцев после процедуры TIPS или DSRS можно провести ультразвуковое исследование, чтобы убедиться, что шунт работает правильно.
- Через двенадцать месяцев после любой процедуры часто проводят повторное ультразвуковое исследование шунта.Кроме того, вам может быть сделана ангиограмма, чтобы врач мог проверить давление в венах через шунт.
- Если шунт работает нормально, каждые шесть месяцев после первого года контрольных посещений вы можете проходить УЗИ, работать в лаборатории и посещать врача.
- В зависимости от вашего состояния могут потребоваться более частые контрольные визиты.
Продолжение
Посещайте все контрольные приемы в соответствии с графиком, чтобы убедиться, что шунт работает должным образом.Обязательно соблюдайте диетические рекомендации, которые дает вам ваш лечащий врач.
Посещайте все контрольные приемы в соответствии с графиком, чтобы убедиться, что шунт работает должным образом. Обязательно соблюдайте диетические рекомендации, которые дает вам ваш лечащий врач.
Другие методы лечения портальной гипертензии
- Пересадка печени . Это делается при терминальной стадии заболевания печени.
- Деваскуляризация. Хирургическая процедура по удалению кровотечения из варикозно расширенных вен; эта процедура выполняется, когда TIPS или хирургическое шунтирование невозможно или не удается остановить кровотечение.
- Парацентез. Это процедура, при которой непосредственно удаляется скопление жидкости в брюшной полости (асцит). Результаты обычно временные, и процедуру придется повторять по мере необходимости.
Причины, симптомы, диагностика и лечение
Симптомы и причины
Что вызывает портальную гипертензию?
Наиболее частой причиной портальной гипертензии является цирроз или рубцевание печени.Цирроз возникает в результате заживления повреждения печени, вызванного гепатитом, злоупотреблением алкоголем или другими причинами повреждения печени. При циррозе рубцовая ткань блокирует кровоток через печень и замедляет ее обрабатывающие функции.
Портальная гипертензия также может быть вызвана тромбозом или тромбом, который образуется в воротной вене.
Каковы симптомы портальной гипертензии?
Начало портальной гипертензии не всегда может быть связано со специфическими симптомами, которые определяют то, что происходит в печени.Но если у вас заболевание печени, которое приводит к циррозу, высока вероятность развития портальной гипертензии.
К основным симптомам и осложнениям портальной гипертензии относятся:
- Желудочно-кишечное кровотечение: черный, дегтеобразный стул или кровь в стуле; или рвота кровью из-за самопроизвольного разрыва и кровотечения из варикозно расширенных вен.
- Асцит: скопление жидкости в брюшной полости.
- Энцефалопатия: спутанность сознания и забывчивость, вызванные плохой функцией печени и отклонением кровотока от печени.
- Пониженный уровень тромбоцитов или снижение количества лейкоцитов.
Диагностика и тесты
Как диагностируется портальная гипертензия?
Эндоскопическое обследование, рентгенологические исследования и лабораторные исследования могут подтвердить, что у вас кровотечение из варикозно расширенных вен. Дальнейшее лечение необходимо для снижения риска повторного кровотечения.
Какие тесты необходимы перед процедурами TIPS и DSRS?
Перед проведением любой из этих процедур вам необходимо пройти следующие тесты для определения степени и серьезности вашей портальной гипертензии:
Перед процедурой TIPS или DSRS ваш врач может попросить вас пройти другие предоперационные тесты, которые могут включать электрокардиограмму (также называемую ЭКГ), рентген грудной клетки или дополнительные анализы крови. Если ваш врач считает, что вам понадобятся дополнительные продукты крови (например, плазма), они будут заказаны в это время.
Ведение и лечение
Какие варианты лечения портальной гипертензии?
Последствия портальной гипертензии можно контролировать с помощью диеты, лекарств, эндоскопической терапии, хирургии или радиологии. После стабилизации эпизода кровотечения назначаются варианты лечения в зависимости от тяжести симптомов и того, насколько хорошо функционирует ваша печень.
Первый уровень лечения
Когда вам впервые поставят диагноз кровотечения из варикозно расширенных вен, вас могут лечить эндоскопической терапией или лекарствами. Также важны изменения в питании и образе жизни.
Эндоскопическая терапия состоит из склеротерапии или бандажирования. Склеротерапия — это процедура, выполняемая гастроэнтерологом, при которой раствор вводится в кровотечение из варикозно расширенных вен, чтобы остановить или контролировать риск кровотечения. Бандажирование — это процедура, при которой гастроэнтеролог использует резинки, чтобы заблокировать кровоснабжение каждой варикозной болезни (расширенной вены).
Лекарства, такие как бета-блокаторы или нитраты, могут быть прописаны отдельно или в сочетании с эндоскопической терапией для снижения давления в варикозных узлах и дальнейшего снижения риска повторного кровотечения.
Для снижения давления в воротной вене и снижения риска повторного кровотечения могут быть назначены такие лекарства, как пропранолол и изосорбид.
Препарат лактулоза может помочь в лечении спутанности сознания и других психических изменений, связанных с энцефалопатией. Этот препарат обладает способностью увеличивать количество ежедневных дефекаций.
Изменения в питании и образе жизни
Правильное питание и здоровый образ жизни помогут вашей печени правильно функционировать. Вот некоторые из вещей, которые вы можете сделать для улучшения функции печени:
- Не употребляйте алкоголь или уличные наркотики.
- Не принимайте лекарства, отпускаемые без рецепта или по рецепту, без предварительной консультации с врачом или медсестрой. Некоторые лекарства могут усугубить заболевание печени и могут повлиять на положительный эффект других лекарств, отпускаемых по рецепту.
- Следуйте рекомендациям по питанию, данным вам врачом или медсестрой. Соблюдайте диету с низким содержанием натрия (соли). Вероятно, вам потребуется потреблять не более 2 граммов натрия в день. Уменьшение потребления белка требуется только в том случае, если симптомом спутанности сознания является спутанность сознания. Ваш диетолог поможет вам составить план питания, который поможет вам следовать этим рекомендациям по питанию.
Второй уровень лечения
Если первый уровень лечения не помогает остановить кровотечение из варикозно расширенных вен, вам может потребоваться одна из следующих процедур декомпрессии для снижения давления в этих венах.
- Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS) : радиологическая процедура, при которой стент (трубчатое устройство) помещается в середину печени.
- Дистальный селезеночный шунт (DSRS) : хирургическая процедура, которая соединяет селезеночную вену с веной левой почки, чтобы снизить давление в варикозных узлах и остановить кровотечение.
Что происходит во время процедуры TIPS?
Во время процедуры TIPS рентгенолог проделывает туннель через печень с помощью иглы, соединяя воротную вену (вену, по которой кровь от органов пищеварения к печени) с одной из печеночных вен (3 вены, по которым кровь от печень).В этот туннель помещается металлический стент, чтобы туннель оставался открытым.
Процедура TIPS перенаправляет кровоток в печени и снижает давление во всех аномальных венах, не только в желудке и пищеводе, но также в кишечнике и печени.
Процедура TIPS не является хирургической. Радиолог выполняет процедуру в сосудах под рентгенологическим контролем. Процедура длится от 1 до 3 часов. Вам следует ожидать пребывания в больнице через 1-2 дня после процедуры.
Процедура TIPS позволяет немедленно остановить кровотечение более чем у 90% пациентов. Однако примерно у 30% пациентов шунт может сузиться, что приведет к повторному кровотечению из варикозно расширенных вен в более позднее время.
Каковы возможные осложнения процедуры TIPS?
Сужение или окклюзия (закупорка) шунта может произойти в любое время после процедуры и чаще всего в течение первого года. После процедуры TIPS часто проводятся повторные ультразвуковые исследования для выявления этих осложнений.Признаки окклюзии включают усиление асцита или периодическое кровотечение. Это состояние может лечить рентгенолог, который повторно расширяет шунт с помощью баллона или повторяет процедуру для установки нового стента.
Энцефалопатия или психические изменения, вызванные ненормальным функционированием мозга, которые возникают при тяжелом заболевании печени, является еще одним потенциальным осложнением. Энцефалопатия может усугубляться, если приток крови к печени снижается с помощью TIPS, что может привести к тому, что токсические вещества попадут в мозг, но не метаболизируются сначала печенью.Это состояние можно лечить лекарствами, диетой или заменой шунта.
Что происходит во время процедуры DSRS?
DSRS — это хирургическая процедура. Во время операции вена от селезенки (называемая селезеночной веной) отделяется от воротной вены и прикрепляется к левой (почечной) вене. Эта операция выборочно снижает давление в варикозных узлах и контролирует кровотечение.
Перед операцией вам сделают общий наркоз. Операция длится около 4 часов.Ожидайте, что вы проведете в больнице от 7 до 10 дней.
DSRS контролирует кровотечение более чем у 90% пациентов; самый высокий риск повторного кровотечения — в первый месяц. Однако процедура DSRS обеспечивает хороший долгосрочный контроль кровотечения.
Потенциальным осложнением операции DSRS является асцит (скопление жидкости в брюшной полости). Это можно лечить диуретиками и ограничением потребления натрия.
Каков последующий уход после процедур TIPS или DSRS?
Последующее медицинское обслуживание может отличаться от больницы к больнице.Ниже приведены некоторые общие рекомендации по планированию последующего лечения:
- Через десять дней после выписки из больницы вы встретитесь со своим хирургом или гепатологом и медсестрой-координатором, чтобы оценить свой прогресс. Лабораторные работы будут выполнены в это время.
- Через шесть недель после процедуры TIPS (и еще раз через 3 месяца после процедуры) вам сделают УЗИ, чтобы ваш врач мог проверить правильность работы шунта. Вам сделают ангиограмму только в том случае, если УЗИ покажет наличие проблемы.В это время вам также будут выполнены лабораторные работы и вы посетите хирурга или гепатолога и медсестру-координатора.
- Через шесть недель после процедуры DSRS (и еще раз через 3 месяца после процедуры) вы встретитесь с хирургом и медсестрой-координатором, чтобы оценить ваш прогресс. Лабораторные работы будут выполнены в это время.
- Через шесть месяцев после процедуры TIPS или DSRS вам сделают УЗИ, чтобы убедиться, что шунт работает правильно. Вы также посетите хирурга или гепатолога и медсестру-координатора, чтобы оценить свой прогресс.В это время также будут выполнены лабораторные работы и проверка функции печени на галактозу.
- Через 12 месяцев после любой процедуры вам будет проведено повторное ультразвуковое исследование шунта. Вам также сделают ангиограмму, чтобы врач мог проверить давление в ваших венах через шунт. Вы встретитесь со своим хирургом или гепатологом и медсестрой-координатором. В это время будут выполнены лабораторные работы и проверка функции печени на галактозу.
Если шунт работает нормально, каждые 6 месяцев после первого года последующих посещений вам будут проходить ультразвуковое исследование и лабораторные исследования, и вы будете посещать врача и медсестру-координатора.
В зависимости от вашего состояния могут потребоваться более частые контрольные визиты.
Приходите на все контрольные приемы в соответствии с графиком, чтобы убедиться, что шунт работает должным образом. Обязательно соблюдайте диетические рекомендации, которые дает вам ваш лечащий врач.
Какие еще процедуры лечения портальной гипертензии?
- Пересадка печени проводится при терминальной стадии заболевания печени.
- Деваскуляризация — это хирургическая процедура по удалению кровотечения из варикозно расширенных вен.Эта процедура выполняется, когда TIPS или хирургическое шунтирование невозможно или не удается остановить кровотечение.
- Скопление жидкости в брюшной полости (называемое асцитом) иногда необходимо удалить напрямую. Эта процедура называется парацентезом.
Портальная гипертензия: симптомы, причины и лечение
Портальная гипертензия означает повышение артериального давления внутри воротной вены, которое происходит из-за повреждения печени.
В этой статье мы обсудим симптомы и причины портальной гипертензии.Мы также рассказываем, как врачи диагностируют и лечат это состояние.
Портальная гипертензия возникает, когда артериальное давление в воротной вене превышает 10 миллиметров ртутного столба (мм рт. Ст.).
По воротной вене кровь, богатая питательными веществами, переносится из желудка, селезенки, поджелудочной железы и других органов пищеварения в печень. Портальная вена не является настоящей веной, потому что она не впадает в сердце, но обеспечивает около 75% кровоснабжения печени.
Печень фильтрует токсины из крови и перерабатывает питательные вещества, прежде чем отправить их в остальной организм.Проблемы, влияющие на печень, такие как цирроз и воспаление, также могут влиять на воротную вену.
Изменения артериального давления в воротной вене могут привести к серьезным осложнениям, таким как желудочно-кишечное кровотечение, инфекции и почечная недостаточность.
Большинство людей не испытывают симптомов портальной гипертензии до тех пор, пока болезнь не прогрессирует или у них не разовьются осложнения.
Портальная гипертензия и ее осложнения могут приводить к неспецифическим симптомам, таким как:
- варикозное расширение вен или увеличенные вены в пищеводе и желудке
- внутреннее кровотечение из сломанного или разорванного варикозного узла, которое может привести к черному или кровянистый стул
- асцит или вздутие живота, которое возникает, когда жидкость собирается в пространстве между внутренней брюшной стенкой и органами
- энцефалопатия , которая повреждает мозг, приводя к проблемам с концентрацией и памятью и другим когнитивным функциям нарушения
- анемия , или дефицит железа, который возникает в результате хронической кровопотери
- снижение свертываемости крови из-за низкого уровня тромбоцитов
- ослабленная иммунная система в результате снижения уровня лейкоцитов
В некоторых случаях также может возникнуть спленомегалия, увеличенная селезенка.Портальная гипертензия может уменьшить кровоток из селезенки, заставляя этот орган увеличиваться в размерах, чтобы вместить избыток крови. Это также может вызвать гепатоспленомегалию, то есть отек печени и селезенки.
Цирроз — наиболее частая причина портальной гипертензии. Цирроз — это тип заболевания печени, при котором рубцовая ткань заменяет здоровую ткань печени. Эта рубцовая ткань может блокировать кровоток и повышать кровяное давление внутри воротной вены.
У человека может развиться цирроз в результате:
Идиопатическая нецирротическая портальная гипертензия (INCPH) относится к портальной гипертензии, которая развивается у людей, не страдающих циррозом.
Причины INCPH включают:
- тромбы в воротной вене
- хронические бактериальные или паразитарные инфекции
- недоразвитые желчные протоки
- с ослабленной иммунной системой
- болезнь Крона
- наследственные заболевания, включая синдром Адамса-Оливера и Синдром Тернера
Люди с высоким риском заболевания печени и цирроза также имеют повышенный риск портальной гипертензии.
По данным Национального института диабета, болезней пищеварительной системы и почек, у людей старше 50 лет выше вероятность развития цирроза, и он чаще встречается у мужчин, чем у женщин.
Другие факторы, которые могут увеличить риск цирроза печени, включают:
Портальную гипертензию трудно диагностировать только по симптомам человека. Однако врач может заподозрить, что у человека портальная гипертензия, если его история болезни и текущее состояние здоровья указывают на высокий риск цирроза печени.
Врачи могут использовать несколько различных тестов для выявления и диагностики портальной гипертензии. Ультразвуковая визуализация — это неинвазивная процедура, при которой используются высокочастотные звуковые волны для создания изображений внутренних структур тела.
С помощью ультразвука врач может контролировать кровоток в воротной вене и оценивать состояние желудка и селезенки. Они также могут выполнять эластографию с использованием ультразвукового исследования.
Эластография измеряет эластичность ткани печени. Области с низкой эластичностью предполагают наличие рубцовой ткани.
Врач может оценить систему воротной вены с помощью других методов визуализации, таких как компьютерная томография и магнитно-резонансная томография.
Если эти тесты не дадут окончательных результатов, врач, скорее всего, выполнит биопсию печени, которая включает удаление небольшого кусочка ткани печени.Патолог исследует образец ткани на наличие рубцов, воспалений и других признаков заболевания.
Врач может прописать одно или несколько из следующих лекарств от портальной гипертензии:
- бета-блокаторов , таких как пропранолол (гемангеол), которые помогают снизить артериальное давление
- сосудорасширяющих средств , таких как изосорбид (Имдур, Monoket), которые расширяют вены и снижают риск кровотечения
- лактулоза , синтетический сахар, который врачи используют для лечения симптомов печеночной энцефалопатии
- антибиотики , такие как рифаксимин (ксифаксан), для лечения бактериальных инфекций и помогают снизить уровень токсинов в головном мозге
- диуретики , включая фуросемид (Лазикс) и спиронолактон (Альдактон), которые выводят излишки жидкости из организма и могут помочь уменьшить отек и асцит
Врач также может предложить принять определенные изменения образа жизни, такие как:
- ограничение или отказ от употребления алкоголя
- отказ от курения 9001 9 снижение потребления натрия
- регулярные упражнения
Некоторые люди проходят следующие процедуры по поводу портальной гипертензии:
- Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS): Процедура, при которой хирург помещает сетчатый стент в воротную вену для изменения маршрута приток крови в печеночную вену.
- Перевязка варикозно расширенных вен: Процедура, предотвращающая кровотечение из варикозно расширенных вен. При этом хирург накладывает резиновую ленту вокруг расширенной вены.
- Парацентез: Эффективное лечение тяжелого асцита. Во время этой процедуры врач сливает лишнюю жидкость в брюшной полости через полую иглу.
- Пересадка печени: Эта сложная хирургическая процедура заключается в замене больной или поврежденной печени на здоровую. Врачи обычно назначают пересадку печени людям с терминальной стадией печеночной недостаточности или раком печени.
Повышенное кровяное давление в воротной вене может привести к варикозному расширению вен пищевода или желудка. Эти расширенные вены могут разорваться, вызывая внутреннее кровотечение, кровянистый стул или анемию.
Другие потенциальные осложнения портальной гипертензии включают:
- желтуху, вызывающую пожелтение кожи и глаз
- асцит, возникающий при скоплении жидкости в брюшной полости
- отек или отек ног и ступней
- печеночная энцефалопатия, которые могут привести к потере памяти, изменениям личности и спутанности сознания
- хронические инфекции
Следующие советы могут помочь предотвратить портальную гипертензию:
- умеренное употребление алкоголя
- отказ от курения или отказ от пассивного курения
- соблюдение здоровой диеты
- регулярно заниматься спортом
- поддерживать умеренную массу тела
- избегать чрезмерного употребления определенных лекарств, которые могут повредить печень
- скрининг на заболевание печени
- получение вакцины против гепатита
Существует несколько вариантов лечения портальной гипертензии.Людям может потребоваться сочетание лекарств, изменения образа жизни и хирургического вмешательства.
Лечение основных причин портальной гипертензии может помочь предотвратить дальнейшее повреждение печени.
Людям с тяжелым поражением печени или раком печени может потребоваться пересадка печени.
Портальная гипертензия часто развивается в результате цирроза печени. Однако сгустки крови, аутоиммунные заболевания и хронические инфекции также могут способствовать портальной гипертензии.
Без лечения портальная гипертензия может привести к серьезным осложнениям, таким как хроническое кровотечение, вздутие живота и печеночная недостаточность.
Врачи обычно лечат портальную гипертензию с помощью комбинации препаратов для снижения артериального давления, изменения образа жизни и хирургического вмешательства.
Портальная гипертензия: симптомы, причины и лечение
Портальная гипертензия означает повышение артериального давления внутри воротной вены, которое происходит из-за повреждения печени.
В этой статье мы обсудим симптомы и причины портальной гипертензии. Мы также рассказываем, как врачи диагностируют и лечат это состояние.
Портальная гипертензия возникает, когда артериальное давление в воротной вене превышает 10 миллиметров ртутного столба (мм рт. Ст.).
По воротной вене кровь, богатая питательными веществами, переносится из желудка, селезенки, поджелудочной железы и других органов пищеварения в печень. Портальная вена не является настоящей веной, потому что она не впадает в сердце, но обеспечивает около 75% кровоснабжения печени.
Печень фильтрует токсины из крови и перерабатывает питательные вещества, прежде чем отправить их в остальной организм. Проблемы, влияющие на печень, такие как цирроз и воспаление, также могут влиять на воротную вену.
Изменения артериального давления в воротной вене могут привести к серьезным осложнениям, таким как желудочно-кишечное кровотечение, инфекции и почечная недостаточность.
Большинство людей не испытывают симптомов портальной гипертензии до тех пор, пока болезнь не прогрессирует или у них не разовьются осложнения.
Портальная гипертензия и ее осложнения могут приводить к неспецифическим симптомам, таким как:
- варикозное расширение вен или увеличенные вены в пищеводе и желудке
- внутреннее кровотечение из сломанного или разорванного варикозного узла, которое может привести к черному или кровянистый стул
- асцит или вздутие живота, которое возникает, когда жидкость собирается в пространстве между внутренней брюшной стенкой и органами
- энцефалопатия , которая повреждает мозг, приводя к проблемам с концентрацией и памятью и другим когнитивным функциям нарушения
- анемия , или дефицит железа, который возникает в результате хронической кровопотери
- снижение свертываемости крови из-за низкого уровня тромбоцитов
- ослабленная иммунная система в результате снижения уровня лейкоцитов
В некоторых случаях также может возникнуть спленомегалия, увеличенная селезенка.Портальная гипертензия может уменьшить кровоток из селезенки, заставляя этот орган увеличиваться в размерах, чтобы вместить избыток крови. Это также может вызвать гепатоспленомегалию, то есть отек печени и селезенки.
Цирроз — наиболее частая причина портальной гипертензии. Цирроз — это тип заболевания печени, при котором рубцовая ткань заменяет здоровую ткань печени. Эта рубцовая ткань может блокировать кровоток и повышать кровяное давление внутри воротной вены.
У человека может развиться цирроз в результате:
Идиопатическая нецирротическая портальная гипертензия (INCPH) относится к портальной гипертензии, которая развивается у людей, не страдающих циррозом.
Причины INCPH включают:
- тромбы в воротной вене
- хронические бактериальные или паразитарные инфекции
- недоразвитые желчные протоки
- с ослабленной иммунной системой
- болезнь Крона
- наследственные заболевания, включая синдром Адамса-Оливера и Синдром Тернера
Люди с высоким риском заболевания печени и цирроза также имеют повышенный риск портальной гипертензии.
По данным Национального института диабета, болезней пищеварительной системы и почек, у людей старше 50 лет выше вероятность развития цирроза, и он чаще встречается у мужчин, чем у женщин.
Другие факторы, которые могут увеличить риск цирроза печени, включают:
Портальную гипертензию трудно диагностировать только по симптомам человека. Однако врач может заподозрить, что у человека портальная гипертензия, если его история болезни и текущее состояние здоровья указывают на высокий риск цирроза печени.
Врачи могут использовать несколько различных тестов для выявления и диагностики портальной гипертензии. Ультразвуковая визуализация — это неинвазивная процедура, при которой используются высокочастотные звуковые волны для создания изображений внутренних структур тела.
С помощью ультразвука врач может контролировать кровоток в воротной вене и оценивать состояние желудка и селезенки. Они также могут выполнять эластографию с использованием ультразвукового исследования.
Эластография измеряет эластичность ткани печени. Области с низкой эластичностью предполагают наличие рубцовой ткани.
Врач может оценить систему воротной вены с помощью других методов визуализации, таких как компьютерная томография и магнитно-резонансная томография.
Если эти тесты не дадут окончательных результатов, врач, скорее всего, выполнит биопсию печени, которая включает удаление небольшого кусочка ткани печени.Патолог исследует образец ткани на наличие рубцов, воспалений и других признаков заболевания.
Врач может прописать одно или несколько из следующих лекарств от портальной гипертензии:
- бета-блокаторов , таких как пропранолол (гемангеол), которые помогают снизить артериальное давление
- сосудорасширяющих средств , таких как изосорбид (Имдур, Monoket), которые расширяют вены и снижают риск кровотечения
- лактулоза , синтетический сахар, который врачи используют для лечения симптомов печеночной энцефалопатии
- антибиотики , такие как рифаксимин (ксифаксан), для лечения бактериальных инфекций и помогают снизить уровень токсинов в головном мозге
- диуретики , включая фуросемид (Лазикс) и спиронолактон (Альдактон), которые выводят излишки жидкости из организма и могут помочь уменьшить отек и асцит
Врач также может предложить принять определенные изменения образа жизни, такие как:
- ограничение или отказ от употребления алкоголя
- отказ от курения 9001 9 снижение потребления натрия
- регулярные упражнения
Некоторые люди проходят следующие процедуры по поводу портальной гипертензии:
- Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS): Процедура, при которой хирург помещает сетчатый стент в воротную вену для изменения маршрута приток крови в печеночную вену.
- Перевязка варикозно расширенных вен: Процедура, предотвращающая кровотечение из варикозно расширенных вен. При этом хирург накладывает резиновую ленту вокруг расширенной вены.
- Парацентез: Эффективное лечение тяжелого асцита. Во время этой процедуры врач сливает лишнюю жидкость в брюшной полости через полую иглу.
- Пересадка печени: Эта сложная хирургическая процедура заключается в замене больной или поврежденной печени на здоровую. Врачи обычно назначают пересадку печени людям с терминальной стадией печеночной недостаточности или раком печени.
Повышенное кровяное давление в воротной вене может привести к варикозному расширению вен пищевода или желудка. Эти расширенные вены могут разорваться, вызывая внутреннее кровотечение, кровянистый стул или анемию.
Другие потенциальные осложнения портальной гипертензии включают:
- желтуху, вызывающую пожелтение кожи и глаз
- асцит, возникающий при скоплении жидкости в брюшной полости
- отек или отек ног и ступней
- печеночная энцефалопатия, которые могут привести к потере памяти, изменениям личности и спутанности сознания
- хронические инфекции
Следующие советы могут помочь предотвратить портальную гипертензию:
- умеренное употребление алкоголя
- отказ от курения или отказ от пассивного курения
- соблюдение здоровой диеты
- регулярно заниматься спортом
- поддерживать умеренную массу тела
- избегать чрезмерного употребления определенных лекарств, которые могут повредить печень
- скрининг на заболевание печени
- получение вакцины против гепатита
Существует несколько вариантов лечения портальной гипертензии.Людям может потребоваться сочетание лекарств, изменения образа жизни и хирургического вмешательства.
Лечение основных причин портальной гипертензии может помочь предотвратить дальнейшее повреждение печени.
Людям с тяжелым поражением печени или раком печени может потребоваться пересадка печени.
Портальная гипертензия часто развивается в результате цирроза печени. Однако сгустки крови, аутоиммунные заболевания и хронические инфекции также могут способствовать портальной гипертензии.
Без лечения портальная гипертензия может привести к серьезным осложнениям, таким как хроническое кровотечение, вздутие живота и печеночная недостаточность.
Врачи обычно лечат портальную гипертензию с помощью комбинации препаратов для снижения артериального давления, изменения образа жизни и хирургического вмешательства.
Портальная гипертензия: симптомы, причины и лечение
Портальная гипертензия означает повышение артериального давления внутри воротной вены, которое происходит из-за повреждения печени.
В этой статье мы обсудим симптомы и причины портальной гипертензии. Мы также рассказываем, как врачи диагностируют и лечат это состояние.
Портальная гипертензия возникает, когда артериальное давление в воротной вене превышает 10 миллиметров ртутного столба (мм рт. Ст.).
По воротной вене кровь, богатая питательными веществами, переносится из желудка, селезенки, поджелудочной железы и других органов пищеварения в печень. Портальная вена не является настоящей веной, потому что она не впадает в сердце, но обеспечивает около 75% кровоснабжения печени.
Печень фильтрует токсины из крови и перерабатывает питательные вещества, прежде чем отправить их в остальной организм. Проблемы, влияющие на печень, такие как цирроз и воспаление, также могут влиять на воротную вену.
Изменения артериального давления в воротной вене могут привести к серьезным осложнениям, таким как желудочно-кишечное кровотечение, инфекции и почечная недостаточность.
Большинство людей не испытывают симптомов портальной гипертензии до тех пор, пока болезнь не прогрессирует или у них не разовьются осложнения.
Портальная гипертензия и ее осложнения могут приводить к неспецифическим симптомам, таким как:
- варикозное расширение вен или увеличенные вены в пищеводе и желудке
- внутреннее кровотечение из сломанного или разорванного варикозного узла, которое может привести к черному или кровянистый стул
- асцит или вздутие живота, которое возникает, когда жидкость собирается в пространстве между внутренней брюшной стенкой и органами
- энцефалопатия , которая повреждает мозг, приводя к проблемам с концентрацией и памятью и другим когнитивным функциям нарушения
- анемия , или дефицит железа, который возникает в результате хронической кровопотери
- снижение свертываемости крови из-за низкого уровня тромбоцитов
- ослабленная иммунная система в результате снижения уровня лейкоцитов
В некоторых случаях также может возникнуть спленомегалия, увеличенная селезенка.Портальная гипертензия может уменьшить кровоток из селезенки, заставляя этот орган увеличиваться в размерах, чтобы вместить избыток крови. Это также может вызвать гепатоспленомегалию, то есть отек печени и селезенки.
Цирроз — наиболее частая причина портальной гипертензии. Цирроз — это тип заболевания печени, при котором рубцовая ткань заменяет здоровую ткань печени. Эта рубцовая ткань может блокировать кровоток и повышать кровяное давление внутри воротной вены.
У человека может развиться цирроз в результате:
Идиопатическая нецирротическая портальная гипертензия (INCPH) относится к портальной гипертензии, которая развивается у людей, не страдающих циррозом.
Причины INCPH включают:
- тромбы в воротной вене
- хронические бактериальные или паразитарные инфекции
- недоразвитые желчные протоки
- с ослабленной иммунной системой
- болезнь Крона
- наследственные заболевания, включая синдром Адамса-Оливера и Синдром Тернера
Люди с высоким риском заболевания печени и цирроза также имеют повышенный риск портальной гипертензии.
По данным Национального института диабета, болезней пищеварительной системы и почек, у людей старше 50 лет выше вероятность развития цирроза, и он чаще встречается у мужчин, чем у женщин.
Другие факторы, которые могут увеличить риск цирроза печени, включают:
Портальную гипертензию трудно диагностировать только по симптомам человека. Однако врач может заподозрить, что у человека портальная гипертензия, если его история болезни и текущее состояние здоровья указывают на высокий риск цирроза печени.
Врачи могут использовать несколько различных тестов для выявления и диагностики портальной гипертензии. Ультразвуковая визуализация — это неинвазивная процедура, при которой используются высокочастотные звуковые волны для создания изображений внутренних структур тела.
С помощью ультразвука врач может контролировать кровоток в воротной вене и оценивать состояние желудка и селезенки. Они также могут выполнять эластографию с использованием ультразвукового исследования.
Эластография измеряет эластичность ткани печени. Области с низкой эластичностью предполагают наличие рубцовой ткани.
Врач может оценить систему воротной вены с помощью других методов визуализации, таких как компьютерная томография и магнитно-резонансная томография.
Если эти тесты не дадут окончательных результатов, врач, скорее всего, выполнит биопсию печени, которая включает удаление небольшого кусочка ткани печени.Патолог исследует образец ткани на наличие рубцов, воспалений и других признаков заболевания.
Врач может прописать одно или несколько из следующих лекарств от портальной гипертензии:
- бета-блокаторов , таких как пропранолол (гемангеол), которые помогают снизить артериальное давление
- сосудорасширяющих средств , таких как изосорбид (Имдур, Monoket), которые расширяют вены и снижают риск кровотечения
- лактулоза , синтетический сахар, который врачи используют для лечения симптомов печеночной энцефалопатии
- антибиотики , такие как рифаксимин (ксифаксан), для лечения бактериальных инфекций и помогают снизить уровень токсинов в головном мозге
- диуретики , включая фуросемид (Лазикс) и спиронолактон (Альдактон), которые выводят излишки жидкости из организма и могут помочь уменьшить отек и асцит
Врач также может предложить принять определенные изменения образа жизни, такие как:
- ограничение или отказ от употребления алкоголя
- отказ от курения 9001 9 снижение потребления натрия
- регулярные упражнения
Некоторые люди проходят следующие процедуры по поводу портальной гипертензии:
- Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS): Процедура, при которой хирург помещает сетчатый стент в воротную вену для изменения маршрута приток крови в печеночную вену.
- Перевязка варикозно расширенных вен: Процедура, предотвращающая кровотечение из варикозно расширенных вен. При этом хирург накладывает резиновую ленту вокруг расширенной вены.
- Парацентез: Эффективное лечение тяжелого асцита. Во время этой процедуры врач сливает лишнюю жидкость в брюшной полости через полую иглу.
- Пересадка печени: Эта сложная хирургическая процедура заключается в замене больной или поврежденной печени на здоровую. Врачи обычно назначают пересадку печени людям с терминальной стадией печеночной недостаточности или раком печени.
Повышенное кровяное давление в воротной вене может привести к варикозному расширению вен пищевода или желудка. Эти расширенные вены могут разорваться, вызывая внутреннее кровотечение, кровянистый стул или анемию.
Другие потенциальные осложнения портальной гипертензии включают:
- желтуху, вызывающую пожелтение кожи и глаз
- асцит, возникающий при скоплении жидкости в брюшной полости
- отек или отек ног и ступней
- печеночная энцефалопатия, которые могут привести к потере памяти, изменениям личности и спутанности сознания
- хронические инфекции
Следующие советы могут помочь предотвратить портальную гипертензию:
- умеренное употребление алкоголя
- отказ от курения или отказ от пассивного курения
- соблюдение здоровой диеты
- регулярно заниматься спортом
- поддерживать умеренную массу тела
- избегать чрезмерного употребления определенных лекарств, которые могут повредить печень
- скрининг на заболевание печени
- получение вакцины против гепатита
Существует несколько вариантов лечения портальной гипертензии.Людям может потребоваться сочетание лекарств, изменения образа жизни и хирургического вмешательства.
Лечение основных причин портальной гипертензии может помочь предотвратить дальнейшее повреждение печени.
Людям с тяжелым поражением печени или раком печени может потребоваться пересадка печени.
Портальная гипертензия часто развивается в результате цирроза печени. Однако сгустки крови, аутоиммунные заболевания и хронические инфекции также могут способствовать портальной гипертензии.
Без лечения портальная гипертензия может привести к серьезным осложнениям, таким как хроническое кровотечение, вздутие живота и печеночная недостаточность.
Врачи обычно лечат портальную гипертензию с помощью комбинации препаратов для снижения артериального давления, изменения образа жизни и хирургического вмешательства.
Портальная гипертензия: симптомы, причины и лечение
Портальная гипертензия означает повышение артериального давления внутри воротной вены, которое происходит из-за повреждения печени.
В этой статье мы обсудим симптомы и причины портальной гипертензии. Мы также рассказываем, как врачи диагностируют и лечат это состояние.
Портальная гипертензия возникает, когда артериальное давление в воротной вене превышает 10 миллиметров ртутного столба (мм рт. Ст.).
По воротной вене кровь, богатая питательными веществами, переносится из желудка, селезенки, поджелудочной железы и других органов пищеварения в печень. Портальная вена не является настоящей веной, потому что она не впадает в сердце, но обеспечивает около 75% кровоснабжения печени.
Печень фильтрует токсины из крови и перерабатывает питательные вещества, прежде чем отправить их в остальной организм. Проблемы, влияющие на печень, такие как цирроз и воспаление, также могут влиять на воротную вену.
Изменения артериального давления в воротной вене могут привести к серьезным осложнениям, таким как желудочно-кишечное кровотечение, инфекции и почечная недостаточность.
Большинство людей не испытывают симптомов портальной гипертензии до тех пор, пока болезнь не прогрессирует или у них не разовьются осложнения.
Портальная гипертензия и ее осложнения могут приводить к неспецифическим симптомам, таким как:
- варикозное расширение вен или увеличенные вены в пищеводе и желудке
- внутреннее кровотечение из сломанного или разорванного варикозного узла, которое может привести к черному или кровянистый стул
- асцит или вздутие живота, которое возникает, когда жидкость собирается в пространстве между внутренней брюшной стенкой и органами
- энцефалопатия , которая повреждает мозг, приводя к проблемам с концентрацией и памятью и другим когнитивным функциям нарушения
- анемия , или дефицит железа, который возникает в результате хронической кровопотери
- снижение свертываемости крови из-за низкого уровня тромбоцитов
- ослабленная иммунная система в результате снижения уровня лейкоцитов
В некоторых случаях также может возникнуть спленомегалия, увеличенная селезенка.Портальная гипертензия может уменьшить кровоток из селезенки, заставляя этот орган увеличиваться в размерах, чтобы вместить избыток крови. Это также может вызвать гепатоспленомегалию, то есть отек печени и селезенки.
Цирроз — наиболее частая причина портальной гипертензии. Цирроз — это тип заболевания печени, при котором рубцовая ткань заменяет здоровую ткань печени. Эта рубцовая ткань может блокировать кровоток и повышать кровяное давление внутри воротной вены.
У человека может развиться цирроз в результате:
Идиопатическая нецирротическая портальная гипертензия (INCPH) относится к портальной гипертензии, которая развивается у людей, не страдающих циррозом.
Причины INCPH включают:
- тромбы в воротной вене
- хронические бактериальные или паразитарные инфекции
- недоразвитые желчные протоки
- с ослабленной иммунной системой
- болезнь Крона
- наследственные заболевания, включая синдром Адамса-Оливера и Синдром Тернера
Люди с высоким риском заболевания печени и цирроза также имеют повышенный риск портальной гипертензии.
По данным Национального института диабета, болезней пищеварительной системы и почек, у людей старше 50 лет выше вероятность развития цирроза, и он чаще встречается у мужчин, чем у женщин.
Другие факторы, которые могут увеличить риск цирроза печени, включают:
Портальную гипертензию трудно диагностировать только по симптомам человека. Однако врач может заподозрить, что у человека портальная гипертензия, если его история болезни и текущее состояние здоровья указывают на высокий риск цирроза печени.
Врачи могут использовать несколько различных тестов для выявления и диагностики портальной гипертензии. Ультразвуковая визуализация — это неинвазивная процедура, при которой используются высокочастотные звуковые волны для создания изображений внутренних структур тела.
С помощью ультразвука врач может контролировать кровоток в воротной вене и оценивать состояние желудка и селезенки. Они также могут выполнять эластографию с использованием ультразвукового исследования.
Эластография измеряет эластичность ткани печени. Области с низкой эластичностью предполагают наличие рубцовой ткани.
Врач может оценить систему воротной вены с помощью других методов визуализации, таких как компьютерная томография и магнитно-резонансная томография.
Если эти тесты не дадут окончательных результатов, врач, скорее всего, выполнит биопсию печени, которая включает удаление небольшого кусочка ткани печени.Патолог исследует образец ткани на наличие рубцов, воспалений и других признаков заболевания.
Врач может прописать одно или несколько из следующих лекарств от портальной гипертензии:
- бета-блокаторов , таких как пропранолол (гемангеол), которые помогают снизить артериальное давление
- сосудорасширяющих средств , таких как изосорбид (Имдур, Monoket), которые расширяют вены и снижают риск кровотечения
- лактулоза , синтетический сахар, который врачи используют для лечения симптомов печеночной энцефалопатии
- антибиотики , такие как рифаксимин (ксифаксан), для лечения бактериальных инфекций и помогают снизить уровень токсинов в головном мозге
- диуретики , включая фуросемид (Лазикс) и спиронолактон (Альдактон), которые выводят излишки жидкости из организма и могут помочь уменьшить отек и асцит
Врач также может предложить принять определенные изменения образа жизни, такие как:
- ограничение или отказ от употребления алкоголя
- отказ от курения 9001 9 снижение потребления натрия
- регулярные упражнения
Некоторые люди проходят следующие процедуры по поводу портальной гипертензии:
- Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS): Процедура, при которой хирург помещает сетчатый стент в воротную вену для изменения маршрута приток крови в печеночную вену.
- Перевязка варикозно расширенных вен: Процедура, предотвращающая кровотечение из варикозно расширенных вен. При этом хирург накладывает резиновую ленту вокруг расширенной вены.
- Парацентез: Эффективное лечение тяжелого асцита. Во время этой процедуры врач сливает лишнюю жидкость в брюшной полости через полую иглу.
- Пересадка печени: Эта сложная хирургическая процедура заключается в замене больной или поврежденной печени на здоровую. Врачи обычно назначают пересадку печени людям с терминальной стадией печеночной недостаточности или раком печени.
Повышенное кровяное давление в воротной вене может привести к варикозному расширению вен пищевода или желудка. Эти расширенные вены могут разорваться, вызывая внутреннее кровотечение, кровянистый стул или анемию.
Другие потенциальные осложнения портальной гипертензии включают:
- желтуху, вызывающую пожелтение кожи и глаз
- асцит, возникающий при скоплении жидкости в брюшной полости
- отек или отек ног и ступней
- печеночная энцефалопатия, которые могут привести к потере памяти, изменениям личности и спутанности сознания
- хронические инфекции
Следующие советы могут помочь предотвратить портальную гипертензию:
- умеренное употребление алкоголя
- отказ от курения или отказ от пассивного курения
- соблюдение здоровой диеты
- регулярно заниматься спортом
- поддерживать умеренную массу тела
- избегать чрезмерного употребления определенных лекарств, которые могут повредить печень
- скрининг на заболевание печени
- получение вакцины против гепатита
Существует несколько вариантов лечения портальной гипертензии.Людям может потребоваться сочетание лекарств, изменения образа жизни и хирургического вмешательства.
Лечение основных причин портальной гипертензии может помочь предотвратить дальнейшее повреждение печени.
Людям с тяжелым поражением печени или раком печени может потребоваться пересадка печени.
Портальная гипертензия часто развивается в результате цирроза печени. Однако сгустки крови, аутоиммунные заболевания и хронические инфекции также могут способствовать портальной гипертензии.
Без лечения портальная гипертензия может привести к серьезным осложнениям, таким как хроническое кровотечение, вздутие живота и печеночная недостаточность.
Врачи обычно лечат портальную гипертензию с помощью комбинации препаратов для снижения артериального давления, изменения образа жизни и хирургического вмешательства.
Портальная гипертензия: симптомы, причины и лечение
Портальная гипертензия означает повышение артериального давления внутри воротной вены, которое происходит из-за повреждения печени.
В этой статье мы обсудим симптомы и причины портальной гипертензии. Мы также рассказываем, как врачи диагностируют и лечат это состояние.
Портальная гипертензия возникает, когда артериальное давление в воротной вене превышает 10 миллиметров ртутного столба (мм рт. Ст.).
По воротной вене кровь, богатая питательными веществами, переносится из желудка, селезенки, поджелудочной железы и других органов пищеварения в печень. Портальная вена не является настоящей веной, потому что она не впадает в сердце, но обеспечивает около 75% кровоснабжения печени.
Печень фильтрует токсины из крови и перерабатывает питательные вещества, прежде чем отправить их в остальной организм. Проблемы, влияющие на печень, такие как цирроз и воспаление, также могут влиять на воротную вену.
Изменения артериального давления в воротной вене могут привести к серьезным осложнениям, таким как желудочно-кишечное кровотечение, инфекции и почечная недостаточность.
Большинство людей не испытывают симптомов портальной гипертензии до тех пор, пока болезнь не прогрессирует или у них не разовьются осложнения.
Портальная гипертензия и ее осложнения могут приводить к неспецифическим симптомам, таким как:
- варикозное расширение вен или увеличенные вены в пищеводе и желудке
- внутреннее кровотечение из сломанного или разорванного варикозного узла, которое может привести к черному или кровянистый стул
- асцит или вздутие живота, которое возникает, когда жидкость собирается в пространстве между внутренней брюшной стенкой и органами
- энцефалопатия , которая повреждает мозг, приводя к проблемам с концентрацией и памятью и другим когнитивным функциям нарушения
- анемия , или дефицит железа, который возникает в результате хронической кровопотери
- снижение свертываемости крови из-за низкого уровня тромбоцитов
- ослабленная иммунная система в результате снижения уровня лейкоцитов
В некоторых случаях также может возникнуть спленомегалия, увеличенная селезенка.Портальная гипертензия может уменьшить кровоток из селезенки, заставляя этот орган увеличиваться в размерах, чтобы вместить избыток крови. Это также может вызвать гепатоспленомегалию, то есть отек печени и селезенки.
Цирроз — наиболее частая причина портальной гипертензии. Цирроз — это тип заболевания печени, при котором рубцовая ткань заменяет здоровую ткань печени. Эта рубцовая ткань может блокировать кровоток и повышать кровяное давление внутри воротной вены.
У человека может развиться цирроз в результате:
Идиопатическая нецирротическая портальная гипертензия (INCPH) относится к портальной гипертензии, которая развивается у людей, не страдающих циррозом.
Причины INCPH включают:
- тромбы в воротной вене
- хронические бактериальные или паразитарные инфекции
- недоразвитые желчные протоки
- с ослабленной иммунной системой
- болезнь Крона
- наследственные заболевания, включая синдром Адамса-Оливера и Синдром Тернера
Люди с высоким риском заболевания печени и цирроза также имеют повышенный риск портальной гипертензии.
По данным Национального института диабета, болезней пищеварительной системы и почек, у людей старше 50 лет выше вероятность развития цирроза, и он чаще встречается у мужчин, чем у женщин.
Другие факторы, которые могут увеличить риск цирроза печени, включают:
Портальную гипертензию трудно диагностировать только по симптомам человека. Однако врач может заподозрить, что у человека портальная гипертензия, если его история болезни и текущее состояние здоровья указывают на высокий риск цирроза печени.
Врачи могут использовать несколько различных тестов для выявления и диагностики портальной гипертензии. Ультразвуковая визуализация — это неинвазивная процедура, при которой используются высокочастотные звуковые волны для создания изображений внутренних структур тела.
С помощью ультразвука врач может контролировать кровоток в воротной вене и оценивать состояние желудка и селезенки. Они также могут выполнять эластографию с использованием ультразвукового исследования.
Эластография измеряет эластичность ткани печени. Области с низкой эластичностью предполагают наличие рубцовой ткани.
Врач может оценить систему воротной вены с помощью других методов визуализации, таких как компьютерная томография и магнитно-резонансная томография.
Если эти тесты не дадут окончательных результатов, врач, скорее всего, выполнит биопсию печени, которая включает удаление небольшого кусочка ткани печени.Патолог исследует образец ткани на наличие рубцов, воспалений и других признаков заболевания.
Врач может прописать одно или несколько из следующих лекарств от портальной гипертензии:
- бета-блокаторов , таких как пропранолол (гемангеол), которые помогают снизить артериальное давление
- сосудорасширяющих средств , таких как изосорбид (Имдур, Monoket), которые расширяют вены и снижают риск кровотечения
- лактулоза , синтетический сахар, который врачи используют для лечения симптомов печеночной энцефалопатии
- антибиотики , такие как рифаксимин (ксифаксан), для лечения бактериальных инфекций и помогают снизить уровень токсинов в головном мозге
- диуретики , включая фуросемид (Лазикс) и спиронолактон (Альдактон), которые выводят излишки жидкости из организма и могут помочь уменьшить отек и асцит
Врач также может предложить принять определенные изменения образа жизни, такие как:
- ограничение или отказ от употребления алкоголя
- отказ от курения 9001 9 снижение потребления натрия
- регулярные упражнения
Некоторые люди проходят следующие процедуры по поводу портальной гипертензии:
- Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS): Процедура, при которой хирург помещает сетчатый стент в воротную вену для изменения маршрута приток крови в печеночную вену.
- Перевязка варикозно расширенных вен: Процедура, предотвращающая кровотечение из варикозно расширенных вен. При этом хирург накладывает резиновую ленту вокруг расширенной вены.
- Парацентез: Эффективное лечение тяжелого асцита. Во время этой процедуры врач сливает лишнюю жидкость в брюшной полости через полую иглу.
- Пересадка печени: Эта сложная хирургическая процедура заключается в замене больной или поврежденной печени на здоровую. Врачи обычно назначают пересадку печени людям с терминальной стадией печеночной недостаточности или раком печени.
Повышенное кровяное давление в воротной вене может привести к варикозному расширению вен пищевода или желудка. Эти расширенные вены могут разорваться, вызывая внутреннее кровотечение, кровянистый стул или анемию.
Другие потенциальные осложнения портальной гипертензии включают:
- желтуху, вызывающую пожелтение кожи и глаз
- асцит, возникающий при скоплении жидкости в брюшной полости
- отек или отек ног и ступней
- печеночная энцефалопатия, которые могут привести к потере памяти, изменениям личности и спутанности сознания
- хронические инфекции
Следующие советы могут помочь предотвратить портальную гипертензию:
- умеренное употребление алкоголя
- отказ от курения или отказ от пассивного курения
- соблюдение здоровой диеты
- регулярно заниматься спортом
- поддерживать умеренную массу тела
- избегать чрезмерного употребления определенных лекарств, которые могут повредить печень
- скрининг на заболевание печени
- получение вакцины против гепатита
Существует несколько вариантов лечения портальной гипертензии.Людям может потребоваться сочетание лекарств, изменения образа жизни и хирургического вмешательства.
Лечение основных причин портальной гипертензии может помочь предотвратить дальнейшее повреждение печени.




