Паратонзиллярный абсцесс лечение. Паратонзиллярный абсцесс симптомы.
Паратонзиллярный абсцесс – это финальная стадия воспаления ткани, расположенной около небных миндалин, с образованием гнойной полости. При отсутствии своевременного лечения состояние представляет угрозу для жизни. Как правило, абсцесс является следствием бактериальной инфекции, которая чаще всего становится осложнением острого фарингита или тонзиллита. В более редких случаях паратонзиллярные абсцессы могут возникать без предшествующей инфекции в горле. Абсцесс представляет собой заполненное гноем пространство за небной миндалиной.
Симптомы паратонзиллярного абсцесса схожи с симптомами тонзиллита, но более выражены. Повышение температуры тела, сильная боль в горле, как правило, хуже с одной стороны, может отдавать в ухо, боль при глотании, трудность при открывании рта (тризм), отек в подчелюстной области и в области шеи, изменение голоса («hot potato voice»- как будто у вас во рту горящий картофель).При осмотре горла врач фиксирует отек и покраснение небной миндалины, миндалина смещена к центру, отек и гиперемия небных дужек. Похожие симптомы могут проявляться и при других заболеваниях (острый тонзиллит, мононуклеоз, опухоль небной миндалины), поэтому визит к врачу необходим для правильного установления диагноза и составления оптимальной тактики лечения.
Паратонзиллярный абсцесс опасен своими осложнениями, поэтому требует экстренной консультации врача. Как правило, для диагностики паратонзиллярного абсцесса достаточно консультации оториноларинголога, но иногда необходимо выполнить бактериологическое исследование, сдать анализ крови. В редких случаях требуется проведение МРТ или КТ исследования. Ильинская больница оснащена современными аппаратами КТ и МРТ. Диагностические изображения хранятся в электронной системе госпиталя и всегда доступны врачам.
При возникновении паратонзиллярного абсцесса пациенту
необходимо экстренное хирургическое лечение: вскрытие и дренирование абсцесса. Процедура достаточно болезненна, поэтому в Ильинской больнице ее можно
выполнить под общим обезболиваем, особенно важно это для детей. Во время
операции отоларинголог делает небольшой разрез скальпелем в месте абсцесса и
удаляет гнойное содержимое. Если абсцесс небольшого размера, то возможно
обойтись без разреза, аспирировать гной через иглу.
Процедура достаточно болезненна, поэтому в Ильинской больнице ее можно
выполнить под общим обезболиваем, особенно важно это для детей. Во время
операции отоларинголог делает небольшой разрез скальпелем в месте абсцесса и
удаляет гнойное содержимое. Если абсцесс небольшого размера, то возможно
обойтись без разреза, аспирировать гной через иглу.
В 10-15 % случаев абсцесс может возникнуть повторно через несколько недель или месяцев. В этом случае или если у пациента до этого было несколько эпизодов острого тонзиллита в течение года, врачи могут рекомендовать более радикальную операцию – абсцесстонзиллэктомию. Во время операции не только вскрывается абсцесс, но и удаляются небные миндалины.
Помимо хирургических методов, необходима антибактериальная терапия, противовоспалительная терапия, адекватное обезболивание, восполнение жидкости (гидратация), если из-за боли пациент не мог есть и пить. В связи с этим может потребоваться нахождение в стационаре.
Многие заболевания ЛОР-органов хорошо поддаются амбулаторному лечению. Однако в определенных случаях нельзя обойтись без госпитализации, в частности, при проведении хирургического лечения. Все палаты стационара Ильинской больницы одно- или двухместные. Родственники могут посещать пациента круглосуточно. Жизненно важные показатели пациента (пульс, давление, сатурация кислорода и др.) контролируются мониторами и фиксируются электронной системой.
Паратонзиллярный абсцесс и его лечение
Рейтинг статьиПаратонзиллярный абсцесс — это воспалительный процесс возникающий в клетчатке вокруг небной миндалины, который приводит к образованию гнойной полости и развитию обширного воспалительного процесса.
Причиной развития данного заболевания могут быть патогенные микроорганизмы. Чаще всего это стрептококки, но могут быть и другие возбудители. Часто паратонзиллярный абсцесс является следствием хронического тонзиллита или ангины, иногда патология появляется после кариеса зубов.
Симптомы паратонзиллярного абсцесса
Для паратононзиллярного абсцесса характерно нарушение общего самочувствия, слабость, головная боль, повышение температуры, иногда до 40*С. В горле, на стороне воспаления возникают выраженные болевые ощущения, человек испытывает сильный дискомфорт при глотании и затруднение при открывании рта. Может отмечаться боль в ухе не стороне воспаления. В горле отмечается отечность тканей и возникает асимметрия, выбухание в районе воспалительного процесса.
При появлении этих признаков нужно немедленно обратиться к врачу оториноларингологу.
Лечение паратонзиллярного абсцесса
Лечение паратонзиллярного абсцесса проводится тремя основными методами
Консервативное лечение паратонзиллярного абсцесса оказывается эффективным только в начальной стадии. Это общая антибактериальная терапия, полоскания с использованием антисептических и местных антибактериальных средств.
При позднем обращении пациента за помощью консервативных методов недостаточно, необходимо использовать хирургические способы лечения.
В этом случае пациенту показана госпитализация для вскрытия абсцесса и дальнейшего лечения, но в исключительных случаях вскрытие проводится в амбулаторных условиях.
Перед вскрытием абсцесса, оториноларинголог проводит местную, аппликационную анестезию места воспаления. Затем, с помощью скальпеля, врач вскрывает абсцесс и эвакуирует накопившееся гнойное отделяемое, после чего промывает полость дезинфицирующими растворами. Как правило пациент уже через несколько часов чувствует облегчение. Обязательно, даже после вскрытия абсцесса, назначается общая и местная антибактериальная терапия. На следующий день после вмешательства пациент приходит на прием для осуществления ревизии места вскрытия. Оно заключается в разведении краев раны, под местной анестезией, для удаление остатков патологического содержимого. Ревизия может проводиться неоднократно, по мере необходимости.
Оно заключается в разведении краев раны, под местной анестезией, для удаление остатков патологического содержимого. Ревизия может проводиться неоднократно, по мере необходимости.
Меры профилактики паратонзиллярного абсцесса
своевременное лечение хронических очагов инфекции и адекватное лечение острых процессов
укрепление иммунитета, здоровый образ жизни, отказ от вредных привычек
ежегодное профилактическое посещение оториноларинголога и стоматолога.
В условиях «ЛОР клиники №1», врачи оториноларингологи, проведут полное обследование ЛОР органов с применением эндоскопической техники, поставят точный диагноз и окажут квалифицированную помощь. По показаниям госпитализируют пациента или проведут вскрытие паратонзиллярного абсцесса и назначат адекватное лечение.
Вскрытие паратонзиллярного абсцесса — Медицинский центр «Парацельс»
Вскрытие паратонзиллярного абсцесса
Вскрытие паратонзиллярного абсцесса
Вскрытие паратонзилярного абцесса — это вскрытие и опорожнение от гноя полости , расположенной в клетчатке,окружающей миндалины. Вскрытие абсцесса является основным методом лечения гнойных заболеваний в области глотки (паратонзиллярный абсцесс, заглоточный абсцесс).
Воспалительный процесс вызывают проникшие в организм различные патогенные бактерии, среди которых особенно опасными являются стрептококки стафилококк. Обосновавшись на слизистой гланд, они своей жизнедеятельностью провоцируют развитие ангины. При отсутствии своевременной диагностики и эффективного лечения патологический процесс имеет тенденцию к последующему распространению на близлежащие ткани и развитию гнойного паратонзиллита.
Первоначальные признаки паратонзиллярного абсцесса обнаруживаются на той стороне, где в будущем будет сформирован участок гнойного воспаления. По мере развития воспаления они могут распространиться на другую сторону, в результате чего характер патологии существенно усложнится, а состояние пациента заметно ухудшится.
Показания:
Воспаления тканей, окружающих миндалины,с признаками формирования абцесса ( паратонзиллит).
Противопоказания:
Тромбоз сосудов головного мозга;,общее тяжелое состояние больного,обусловленное хроническим заболеванием в стадии декомпрессии; разлитой гнойный менингит.
Анестезия:
Местное орошение аэрозолем Лидокаин 10%
Техника проведения:
Место разреза смазывают, либо орашают 10% раствором лидокаина. Затем в месте наибольшего выбухания тканей производят разрез скальпелем, а края раны разводят корнцангом с тупыми краями, вводя в рану. Опорожняют гнойну полость и обрабатывают рану.
Если вовремя не провести хирургическое лечение, то паратонзиллярный абсцесс может способствовать развитию в организме грозного недуга – сепсиса.
Паратонзиллярный абсцесс.
Паратонзиллярный абсцесс-это острое воспаление околоминдаликовой клетчатки.
Паратонзиллярный абсцесс не является первичным заболеванием, а является осложнением, как правило, острого тонзиллита. Значительно реже причиной паратонзиллярного абсцесса являются кариозные зубы (преимущественно кариес задних зубов нижней челюсти), то есть одонтогенный путь распространения инфекции.
В зависимости от локализации воспалительного процесса различают следующие виды паратонзиллярного абсцесса: передний(73 %), задний (16 %), нижний (7%), боковой (4%). Данная классификация и локализация патологического процесса имеет значение для врача, для выбора лечебной тактики.
Основные жалобы пациента при наличии у него паратонзиллярного абсцесса:
-резкая, чаще односторонняя боль в горле, иногда она иррадиирует в ухо.
-спазм жевательной мускулатуры (возникает затруднение при открывании рта)
— как правило, невозможность приёма пищи, питья, лекарств.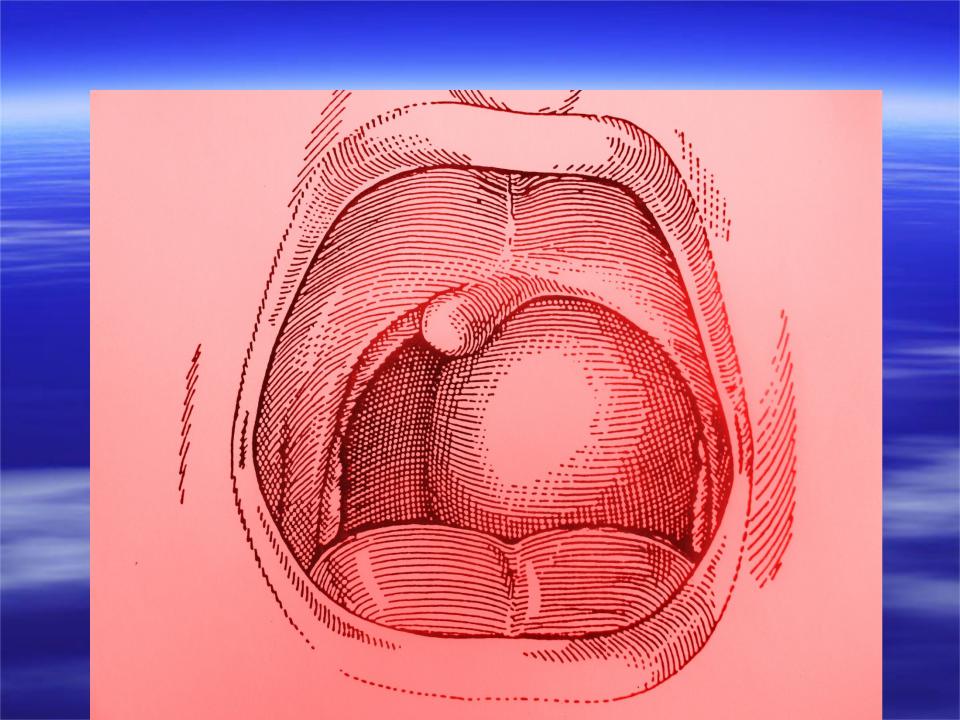
-обильное слюноотделение.
-невнятность и гнусавость речи.
-неприятный запах изо рта.
-общие реакции организма (повышение температуры тела, общая слабость, разбитость, нарушение сна)
Для постановки диагноза паратонзиллярного абсцесса не нужны сложные методы диагностики, достаточно обычного физикального осмотра пациента. При осмотре обращают внимание на следующие моменты:
— тризм жевательной мускулатуры( затруднение при открывании рта, в связи с чем, осмотр полости рта иногда бывает затруднительным).
-при проведении мезофарингоскопии — резкая асимметрия в зеве, небная миндалина контурируется плохо, характерен отёк паратонзиллярной клетчатки, отёчность нёбного язычка, смещение его в противоположную(здоровую) сторону.
-пальпация подчелюстных лимфатических узлов резко болезненна.
Лечение паратонзиллярного абсцесса преимущественно производится в условиях стационара. Обязательно показано хирургическое лечение-вскрытие паратонзиллярного абсцесса с последующим разведение краев раны, промыванием. А так же обязательно назначение медикаментозной терапии (антибактериальные препараты, жаропонижающие, антигистаминные, обезболивающие, антисептики для полоскания горла). В среднем сроки лечения паратонзиллярного абсцесса составляют 10-12 дней.
Иногда при отсутствии эффекта от вскрытия абсцесса производят абсцесстонзиллэктомия (т.е вскрытие абсцесса и удаление миндалины). Выбор оперативного вмешательства при развитии паратонзиллярного абсцесса зависит от его формы. Но в любом случае, при развитии паратонзиллярного абсцесса требуется хирургическое лечение, т.к. при отказе от лечения возможно развитие грозных для жизни осложнений (флегмона шеи).
Профилактикой развития паратонзиллярного абсцесса является своевременность лечения острых заболеваний полости рта и глотки.
Будьте здоровы!
Врач-оториноларинголог
поликлиники №1
Атрахимович А.Н.
Паратонзиллит и паратонзиллярный абсцесс
Паратонзиллит — это острое инфильтративное воспаление паратонзиллярной клетчатки, возникающее как осложнение ангины или хронического тонзиллита вследствие распространения воспалительного процесса из небных миндалин.
Паратонзиллярный абсцесс это гнойное воспаление паратонзиллярной кдетчатки возникающее вследствие расплавления паратонзиллярного инфильтрата.
Паратонзиллит развивается при проникновении возбудителей из крипт пораженной миндалины через ее капсулу в окружающую паратонзиллярную клетчатку. В результате формируется инфильтрат, который может переходить в стадию абсцесса. Основные возбудителями считаются гематогенный стрептококк группы А, В, золотистый стафилококк, и анаэробы.
Клиническая картина острого паратонзиллита типичная: обычно развивается на 2−3 день ангины и характеризуется резким ухудшением состояния, повышением температуры и усилением болей в горле на стороне поражения. Голос становится гнусавым, появляется затруднение открывания рта вплоть до невозможности полностью открыть рот. При осмотре глотки отмечается асимметрия зева за счёт инфильтрации паратонзиллярного пространства, миндалина и малый язычок смещаются в здоровую сторону. Слизистая глотки, мягкого неба ярко гиперемированная, отечная, миндалина инфильтрирована, иногда покрыта налетом, в случае абсцедирования отмечается флюктуация.
Диагностика проста, основана на анамнезе и типичной картине в горле.
Минимальный объем лабораторных исследований: общий анализ крови, общий анализ мочи, мазок из зева на BL.
Дифференциальная диагностика проводится с воспалением зубочелюстной системой, воспаление или анкилоз височно-челюстного сустава, мышечный спазм, отек тканей глотки или шеи, опухоли миндалины, аневризма сонной артерии, сифилисом глотки, туберкулезом миндалины, дифтерией.
Лечение данных заболеваний стационарное, в ЛОР или инфекционное отделение. Производят вскрытие и дренирование абсцесса или абсцесстонзиллэктомию. Внутривенная антибиотикотерапия показана во всех случаях.
При адекватном лечении и своевременном хирургическом вмешательстве симптомы заболевания исчезают на 7−10 сутки.
При несвоевременном вскрытии и недостаточном дренировании абсцесса возможны осложнения (флегмона шеи, медиастенит, тонзиллогенный сепсис, восходящий тромбоз крупных венозных сосудов).
Прогноз по заболеванию благоприятный, при рецидивирующих абсцессах показана тонзиллэктомия.
Будьте здоровы!
Записаться на прием к отоларингологу
Записаться можно по телефону (391) 218−35−13 или через личный кабинет
Паратонзиллярные абсцессы у детей. Клинико-микробиологические методы исследования Текст научной статьи по специальности «Клиническая медицина»
Паратонзиллярные абсцессы у детей. Клинико-микробиологические методы исследования
Н. В. СИРЕНКО’, С. И. АЛЕКСЕЕНКО1’2, Г. П. ЦУРИКОВА2, М. О. ВОЛКОВА3
1 Детская городская больница №19 им. К. А. Раухфуса, Санкт-Петербург
2 Северо-Западный государственный медицинский университет им. И. И. Мечникова Минздрава РФ, Санкт-Петербург
3 НИИ детских инфекций Федерального медико-биологического агентства России, Санкт-Петербург
Peritonsillar Abscess in Children. Clinical and Microbiological Methods of Investigation
N.V. SIRENKO1, S.I. ALEKSEYENKO12, G.P.TSURIKOVA2, M.O. VOLKOVA3
1 K. A.Raukhfus Children’s City Hospital №19, St. Petersburg
2 Mechnikov North-West State Medical University, St Petersburg
3 Scientific and Research Institute of Children’s Infections of FMBA of Russia, St. Petersburg
Пролечено и обследовано 70 пациентов с диагнозом паратонзиллярный абсцесс (ПТА) в возрастной группе от 2 до 17 лет. Всем пациентам при поступлении выполнялось хирургическое лечение — вскрытие ПТА под местной анестезией, с последующим забором гнойного содержимого непосредственно из полости ПТА на микрофлору и её чувствительность. Исходя из проведённого исследования пациентов с паратонзиллярными абсцессами, хирургическое вскрытие и дренирование является терапией выбора при лечении паратонзиллярных абсцессов. Однако антимикробная терапия является неотъемлемой частью в комплексном лечении данной патологии, и предотвращает развитие местных и системных осложнений данной инфекции. Выбор антибактериальной терапии зависит от возбудителя, но на начальном этапе лечения следует отдавать предпочтение препаратам широкого спектра действия, в том числе антибактериальным препаратам группы пени-циллинового ряда.
Исходя из проведённого исследования пациентов с паратонзиллярными абсцессами, хирургическое вскрытие и дренирование является терапией выбора при лечении паратонзиллярных абсцессов. Однако антимикробная терапия является неотъемлемой частью в комплексном лечении данной патологии, и предотвращает развитие местных и системных осложнений данной инфекции. Выбор антибактериальной терапии зависит от возбудителя, но на начальном этапе лечения следует отдавать предпочтение препаратам широкого спектра действия, в том числе антибактериальным препаратам группы пени-циллинового ряда.
Ключевые слова: дети, паратонзиллярные абсцессы, хирургическое лечение, антимикробная терапия.
70 patients with a diagnosis of paratonsillar abscess (PTA) in the age group from 2 to 17 years were treated and examined. All patients underwent surgical treatment at admission — opening of PTA under local anesthesia, followed by removal of purulent contents directly from the cavity of PTA to reveal microflora and its sensitivity. Based on the conducted study of patients with paratonzillar abscesses, surgical opening and drainage is the therapy of choice in the treatment of paratonsillar abscesses. However, antimicrobial therapy is an integral part in the complex treatment of this pathology, and prevents the development of local and systemic complications of this infection. The choice of antibiotic therapy depends on the pathogen, but at the initial stage of treatment preference should be given to broad-spectrum drugs, including antibacterial drugs of the penicillin group.
Keywords: children, paratonlesillar abscesses, surgical treatment, antimicrobial therapy.
Введение
Паратонзиллярный абсцесс — грозное осложнение хронического тонзиллита, характеризующееся скоплением гнойного содержимого в пара-тонзиллярной и околоминдаликовой области, представляет опасность для развития различной тонзиллогенной инфекции: флегмонозной и аб-сцедирующей форм ларингита, гнойного воспаления парафаренгиальной клетчатки, вторичной флегмоны шеи и др.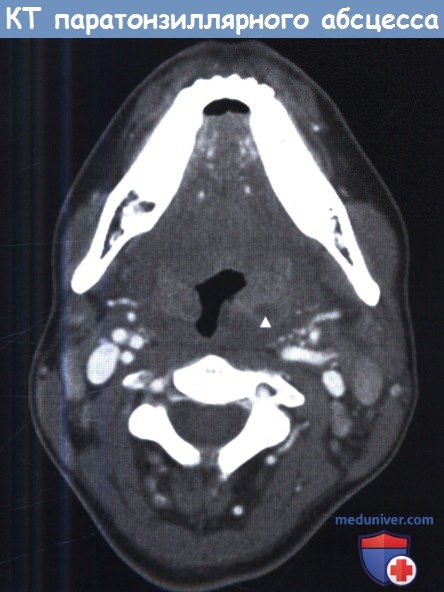 Паратонзиллярные абсцессы являются частой причиной посещения больными отделения неотложной помощи, так, в частности, в США в год регистрируется около 45 000 случаев
Паратонзиллярные абсцессы являются частой причиной посещения больными отделения неотложной помощи, так, в частности, в США в год регистрируется около 45 000 случаев
© Коллектив авторов, 2017
Адрес для корреспонденции: 191036 Санкт-Петербург, Лигов-ский пр., д. 8. Детская городская больница №19 им. К. А. Раухфуса
паратонзиллярных абсцессов, что составляет 30 на 100 000 человек [1].
Гнойные процессы в глотке в детском возрасте встречаются у 2,6 % больных. Чаще развивается паратонзиллярный абсцесс, реже — заглоточные абсцессы [2]. В первые годы жизни паратонзиллярные абсцессы встречаются довольно редко. В литературе имеются единичные сообщения о паратонзилли-тах и паратонзиллярных абсцессах у детей первого года жизни: Т. М. Державина [3] описывает пара-тонзилярный абсцесс у ребёнка в возрасте 12 дней, М. Ларина [4] — у ребёнка 27-дневного возраста и Н. Я. Лекарева [5] — у одномесячного ребенка. Наличие этого заболевания у детей первых лет жизни ещё не нашло клинического объяснения, поэтому накопление клинических наблюдений по данному вопросу имеет определённый интерес.
Развитие паратонзиллярных абсцессов обусловлено анатомическими особенностями строения передней поверхности шеи, скопление там рыхлой клетчатки, наличием межфасциальных пространств. Распространение инфекции из па-ратонзиллярного абсцесса может также происходить лимфогенным и гематогенным путями. Некоторые осложнения, такие как глубокие флегмоны шеи, медиастенит, тонзилогенный шок, могут представлять прямую угрозу жизни пациента и требуют незамедлительных лечебных мероприятий. Эффективность лечения таких пациентов зависит от срочной госпитализации в ЛОР-стационар и хирургического лечения (вскрытия паратонзиллярного абсцесса и дальнейшего его дренирования), а также целенаправленной антибактериальной терапии.
Паратонзиллярный абсцесс наиболее часто является осложнением острой ангины или хронического тонзиллита, при этом патогенная микрофлора проникает в паратонзиллярную клетчатку контактным путём из глубины изменённых, расширенных и ветвящихся лакун миндалин через расплавленные ткани прилежащего участка капсулы при соответствующем некрозе мышечных волокон. Причиной паратонзиллярного абсцесса могут быть также инородные тела в миндалинах, травма дужек и паратонзиллярной области.
У детей раннего возраста это заболевание возникает в основном после травматического повреждения миндалин или паратонзиллярной области и встречается редко, что обусловлено низкой заболеваемостью хроническим тонзиллитом и морфологическими особенностями структуры миндалин.
Лакуны в этом возрасте щелеобразные, поверхностные, маловетвящиеся, что предотвращает проникновение инфекции к соединительнотканной капсуле и распространение на паратонзиллярную ткань. Заболевание может быть одонтогенным в результате распространения инфекции на паратонзиллярную клетчатку из кариозных зубов. Возникновению заболевания способствует понижение сопротивляемости организма, задержка гноя в лакунах при их затруднённом положении. Существенную роль в патогенезе паратонзиллита играет охлаждение. Абсцесс может развиваться за верхним полюсом миндалины в переднем направлении, тогда говорится о переднем абсцессе (наиболее частом), кзади от миндалины в направлении нёбно-гло-точной дуги, т.е. развивается задний абсцесс, или книзу от миндалины, в направлении корня языка — нижний абсцесс.
При паратонзиллярном абсцессе состояние больного тяжёлое, обусловленное интоксикацией, лихорадкой, слабостью. Наиболее важными симптомами являются: боль в горле, затруднение
глотания, обильная саливация, вынужденное положение головы, тризм. Лечение паратонзиллярного абсцесса заключается в необходимости вскрытия и дренирования полости абсцесса, с последующим забором гнойного отделяемого, в том числе из полости абсцесса для исследования её на микрофлору и чувствительность к антибактериальным препаратам [2, 6—8].
Лечение паратонзиллярного абсцесса заключается в необходимости вскрытия и дренирования полости абсцесса, с последующим забором гнойного отделяемого, в том числе из полости абсцесса для исследования её на микрофлору и чувствительность к антибактериальным препаратам [2, 6—8].
Поскольку современные микробиологические методы не позволяют быстро получить результаты по этиологии инфекционного процесса и антибиотикочувствительности возбудителя, то антибактериальная терапия в подавляющем большинстве случаев оказывается эмпирической. В такой ситуации возрастает роль анализа данных мониторинга этиологической структуры пара-тонзиллярных абсцессов и антибиотикочувстви-тельности возбудителей.
Цель работы заключалась в расшифровке этиологии паратонзиллярных абсцессов у детей и оценке антибиотикочувствительности возбудителей для определения дальнейшей тактики лечения пациентов детского возраста.
Материал и методы
В период 2012—2014 гг. в ЛОР-отделении ДГБ №19 им. К. А. Раухфуса было пролечено и обследовано 70 пациентов с диагнозом паратонзиллярный абсцесс (ПГА) в возрастной группе от 2 до 17 лет. Всем пациентам при поступлении выполнялось хирургическое лечение — вскрытие ПГА под местной анестезией, с последующим забором гнойного содержимого непосредственно из полости ПГА на флору и чувствительность, с прицелом на наличие анаэробной флоры.
Материалом для бактериологического исследования являлось гнойное отделяемое из полости ПГА. Отделяемое забирали специальным транспортным микробиологическим тампоном, который помещали в транспортную среду SIGMA TRANSWAB. В лаборатории клинической микробиологии (ФГБУ НИИ детских инфекций ФМБА России, Санкт-Петербург) бактериологическое исследование включало предварительную микроскопию мазков клинического материала, окрашенных по Граму, и культуральное бактериологическое исследование. Бактериоскопия мазков позволяла оценить наличие в них полиморфноядерных лейкоцитов, а также обнаружить грамположительные и грамотрицательные кокки или палочки.
Бактериоскопия мазков позволяла оценить наличие в них полиморфноядерных лейкоцитов, а также обнаружить грамположительные и грамотрицательные кокки или палочки.
Бактериологический посев гнойного отделяемого из ПГА производили из жидкой транспортной среды с использованием стандартного полуколичественного метода, позволяющего определить число микроорганизмов в 1 мл исследуемой среды. Гак как основными возбудителями ПГА являются Streptococcus pyogenes, Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, для бактериологического посева использовали различные питательные среды. Для выявления S.pneumoniae, S.pyogenes и M.catarrhalis использовали чашки с кровяным агаром, приготовленные на основе колумбийского агара (bioMerieux, Франция) c добавлением 5% донорской эритроцитарной массы и 10% лошадиной сыворотки. Микроорганизмы рода Haemophilus выращивали на шоколадном агаре с ростовыми факторами PolyVitex (bioMerieux, Франция). Использовали также селективные среды для выделения грамотрицательных бактерий — агар Мак-Конки (bioMerieux), маннитол-солевой агар для обнаружения Staphylococcus aureus (bioMerieux, Франция) и для выявления патогенных грибов — агар Сабуро (НИЦФ). Инкубация кро-
вяных и шоколадных чашек проводилась в атмосфере с повышенным содержанием СО2 (3—7%) при температуре 36°С в течение 24 ч. Идентификация пневмококков осуществлялась на основе характерной морфологии колоний на кровяном агаре, наличия а-гемолиза, чувствительности к оптохину (bioMerieux, Франция). Для идентификации других микроорганизмов использовали MALDI-TOF масс-спектрометр Microflex (Bruker Daltonics) c программным обеспечением BioTyper II (Bruker Daltonics).
Чувствительность к антибактериальным препаратам оценивали на агаре Мюллера-Хин-тон (bioMerieux, Франция) диско-диффузионным методом, в соответствии с рекомендациями EUCAST (www. eucast.org) 2015 г. Антибиотикочувстви-тельность S.pneumoniae оценивали на среде Мюллера-Хинтон с добавлением 5% дефибриниро-ванной крови лошади и 20 мг/л в-NAD. Для определения чувствительности пневмококка к бе-та-лактамным антибиотикам проводили скрининг с диском, содержащим 1 мкг оксациллина, что позволяло разделить микроорганизмы на чувствительные и устойчивые к бета-лактамам. Для устойчивых к бета-лактамам штаммов пневмококка методом серийных разведений определяли МПК, в соответствии с рекомендациями EUCAST 2015 г. [9].
eucast.org) 2015 г. Антибиотикочувстви-тельность S.pneumoniae оценивали на среде Мюллера-Хинтон с добавлением 5% дефибриниро-ванной крови лошади и 20 мг/л в-NAD. Для определения чувствительности пневмококка к бе-та-лактамным антибиотикам проводили скрининг с диском, содержащим 1 мкг оксациллина, что позволяло разделить микроорганизмы на чувствительные и устойчивые к бета-лактамам. Для устойчивых к бета-лактамам штаммов пневмококка методом серийных разведений определяли МПК, в соответствии с рекомендациями EUCAST 2015 г. [9].
У штаммов H.influenzae оценивали чувствительность к ампициллину диско-диффузионным методом на шоколадном агаре и проводили тест на продукцию бета-лактамаз с нитроцефи-ном. Для выявления метициллинорезистентного S.aureus (MRSA) использовали скрининговый метод определения чувствительности к цефокситину (30 мкг) (НИИ им Пастера). Для M.catarrhalis, S.aureus, Pseudomonas aeruginosa и других возбудителей чувствительность к антибиотикам определяли диско-диффузионным методом на агаре Мюллера-Хинтон. Набор необходимых антибиотиков, учёт и интерпретацию размеров зоны подавления роста исследуемого микроорганизма вокруг диска с антибиотиком оценивали согласно рекомендациям EUCAST (ver. 5.0, 2015).
Результаты исследования
Распределение больных по половому признаку показало, что среди пациентов преобладали девочки (58%). Большинство пациентов с паратон-зиллярными абсцессами составляли подростки и юноши (рис. 1). Однако в последнее время отмечена тенденция к увеличению числа пациентов дошкольного и младшего школьного возрастов.
Видовой состав бактерий, выделенных из содержимого абсцессов, представлен на рис. 2. В целом видовой состав выделенных бактерий практи-
Рис. 1. Характеристика изучаемых групп больных по возрастному составу.
Рис. 2. Видовой состав выделенных микроорганизмов из содержимого ПТА.
чески не отличался от представленных данных литературы [10—12]. Как и следовало ожидать, наиболее часто встречающимся патогеном был S.pyo-genes. Однозначную этиологическую роль в развитии ПТА следует признать также за S.aureus и H.influenzae (роль других представителей рода Haemophilus менее очевидна). Роль классических респираторных патогенов (S.pneumoniae и M.catarrhalis), а также Neisseria meningitidis, стрептококков группы «viridans» и Pseudomonas spp., скорее всего, невелика. Грибы рода Candida следует рассматривать как контаминанты.
Результаты оценки антибиотикочувствитель-ности S.pyogenes приведены на рис 3. Полученные результаты в целом совпадают с данными литературы. Так, в настоящее время во всем мире не зафиксировано снижения чувствительности пио-генных стрептококков к пенициллину. Согласно современным рекомендациям, чувствительность ко всем бета-лактамам определяется, исходя из чувствительности к пенициллину, постановка чувствительности к отдельным препаратам этой группы не рекомендуется. С клинической точки
Рис. 3. Чувствительность к антибиотикам выделенных штаммов S.pyogenes (в %).
зрения большинство бета-лактамных антибиотиков равно эффективны при лечении стрептококковых инфекций, выбор конкретных препаратов определяется, исходя из удобства их применения, а также наличия/отсутствия аллергии и нежелательных эффектов. Исключение составляют пе-роральные цефалоспорины (цефиксим и цефти-бутен), а также цефтазидим, не обладающие реальной антистрептококковой активностью.
Альтернативой бета-лактамам, прежде всего при наличии аллергии к указанным антибиотикам, рассматриваются макролиды и линкозами-ды. Среди изолятов, включенных в настоящее исследование, устойчивых к макролидам выявлено не было. Однако широко экстраполировать эти данные вряд ли возможно. Так, в недавнем сообщении об исследовании, проведённом в клиниках Москвы, среди пиогенных стрептококков, выделенных при инфекциях верхних дыхательных путей, частота устойчивости к эритромицину достигала 16%, а к клиндамицину — 10% [13]. Препаратами резерва при стрептококковых инфекциях считаются фторхинолоны и тетрацикли-ны, применение которых у детей запрещено, а также ко-тримоксазол. К перечисленным препаратам устойчивости выявлено не было.
Среди изолятов, включенных в настоящее исследование, устойчивых к макролидам выявлено не было. Однако широко экстраполировать эти данные вряд ли возможно. Так, в недавнем сообщении об исследовании, проведённом в клиниках Москвы, среди пиогенных стрептококков, выделенных при инфекциях верхних дыхательных путей, частота устойчивости к эритромицину достигала 16%, а к клиндамицину — 10% [13]. Препаратами резерва при стрептококковых инфекциях считаются фторхинолоны и тетрацикли-ны, применение которых у детей запрещено, а также ко-тримоксазол. К перечисленным препаратам устойчивости выявлено не было.
Как следует из рис. 3 пиогенные стрептококки проявляли 100% чувствительность ко всем клинически значимым антибиотикам.
Бактерии рода Haemophilus проявляют природную устойчивость к пенициллину, но сохраняют чувствительность к ампициллину и другим бета-лактамам. Основной механизм устойчивости к бета-лактамам — продукция бета-лактамаз широкого спектра, гидролизующих природные и полусинтетические пенициллины, а также цефа-
лоспорины всех поколений, в то время как защи-щённые пенициллины устойчивы к гидролизу. Учитывая этот факт, практически важным является оценка продукции бактериями этой группы бета-лактамаз с помощью дисков с нитроцефином. Среди изученных бактерий рода Haemophilus продуцентов бета-лакта-маз выявлено не было. Редким механизмом устойчивости гемофилов к бета-лактамам является модификация пеницил-линсвязывающих белков, при этом наблюдается устойчивость к ампициллину при отсутствии продукции бета-лактамаз. Среди изученных нами штаммов такого механизма выявлено не было.
Характеристика чувствительности гемофилов к макролидным антибиотикам является предметом интенсивных дискуссий на протяжении последних 15—20 лет. Согласно одной из точек зрения, при стандартных дозировках концентрации макролидов в очагах инфекции недостаточны для проявления антибактериального эффекта. В ряде исследований показано, что на фоне лечения макролидами частота эрадикации Haemophilus influenzae из очага инфекции не превышает спонтанной эрадикации, составляющей около 50%. Так, согласно рекомендаций EUCAST, гемофилы рассматриваются как бактерии с промежуточной чувствительностью к макролидам, корреляции между величиной МПК этих антибиотиков и клиническим исходом лечения не наблюдается. Все включенные в настоящее исследование изоляты относились к промежуточным. Препаратами резерва при гемофильных инфекциях (но не у детей) могут рассматриваться фторхинолоны, устойчивость к этим антибиотикам описывают крайне редко, в настоящем исследовании этот феномен выявлен не был.
В ряде исследований показано, что на фоне лечения макролидами частота эрадикации Haemophilus influenzae из очага инфекции не превышает спонтанной эрадикации, составляющей около 50%. Так, согласно рекомендаций EUCAST, гемофилы рассматриваются как бактерии с промежуточной чувствительностью к макролидам, корреляции между величиной МПК этих антибиотиков и клиническим исходом лечения не наблюдается. Все включенные в настоящее исследование изоляты относились к промежуточным. Препаратами резерва при гемофильных инфекциях (но не у детей) могут рассматриваться фторхинолоны, устойчивость к этим антибиотикам описывают крайне редко, в настоящем исследовании этот феномен выявлен не был.
Оценивая антибиотикочувствительность микроорганизмов, выделенных в единичном количестве, следует отметить следующее. Все изученные моракселллы продуцировали бета-лактамазы, что соответствует данным литературы. Среди S.aureus устойчивых к оксациллину выявлено не было.
Обсуждение результатов
Этиология паратонзиллярных абсцессов в детском возрасте в целом соответствует известным представлениям о этом осложнении хронического
тонзиллита. При этом необходимо учитывать особенность детского возраста: высокую подверженность заболеваниям респираторного характера, связанную с формированием иммунного статуса; отсутствие анаэробов в бактериологических посевах, связанное с острым характером течения заболевания, сокращением периода между началом яркой клинической картины и началом лечения, среди ведущих возбудителей основным возбудителем является S.pyogenes. Данный микроорганизм высокочувствителен ко многим антибактериальным препаратам, при этом устойчивости к бета-лактамам, которые являются средствами выбора при лечении стрептококковых инфекций, в мире до сих пор не зарегистрировано, несмотря на почти 70-летний период применения пенициллина, что является уникальным фактом среди возбудителей болезней человека.
Разумное применение антибиотиков должно сдерживать микробную резистентность и сократить нежелательные эффекты. Результаты различных эпидемиологических исследований документируют рост и распространение антибиотикорезистентных микроорганизмов как в стационарах, так и вне стационаров. Это объясняется тем, что формирование устой-ЛИТЕРАТУРА
1. Peritonsillar abscess, Nichdas J. Galioto,MD, Broadlawns Medical Center, DesMoines, Iowa, vd.77 2008.
2. Детская оториноларингология, М.Р.Богомильский, В.Р.Чистякова М.: ГЭОТАР-Медиа, 2007; 384. / Detskaja otorinolaringologija, M.R.Bogomil’skij, V.R.Chistjakova M.: GJeOTAR-Media, 2007; 384. [in Russian]
3. Державина Г. M. Паратонзиллярный абсцесс у ребенка 12 дней. Вестн оториноларингол 1963; 4: 86. / Derzhavina G.M. Paratonzilljarnyj abscess u rebenka 12 dnej. Vestn otorinolaringol 1963; 4: 86. [in Russian]
4. Ларина Г.МПаратонзиллярный абсцесс у 27-дневного ребенка. Вестн оториноларингол 1963; 5: 98. / Larina G.M.Paratonzilljarnyj abscess u 27-dnevnogo rebenka. Vestn otorinolaringol 1963; 5: 98. [in Russian]
5. Лекарева Н.Я. Паратонзиллярный абсцесс у 1-мисечнева ребёнка. ЖУНГБ 1974; 2: 112. / Lekareva N.Ja. Paratonzilljarnyj abscess u 1-mis-echneva rebjonka. ZhUNGB 1974; 2: 112.
6. Аденотонзиллиты и их осложнения у детей / Цветков Э.А. СПб.: ЭЛБИ-СПб, 2003. / Adenotonzillity i ikh oslozhnenija u detej / Cvetkov Je.A. SPb.: JeLBI-SPb, 2003.
7. Хронический тонзиллит у детей. М.: «Медицина», 1973; 191—192. / Khronicheskij tonzillit u detej. M.: «Medicina», 1973; 191—192. [in Russian]
8. Плужников M.C., Лавренова Г.В., Левин М.Я., Назаров П.Г., Никитин К.А. Хронический тонзиллит: клиника и иммунологические аспек-
СВЕДЕНИЯ ОБ АВТОРАХ:
Сиренко Никита Вячеславович — врач-оториноларинголог СПб ГБУЗ «ДГБ №19 им. К. А. Раухфуса», заочный аспирант кафедры оториноларингологии ГБОУ ВПО СЗГМУ им. И. И. Мечникова, Москва
чивости микробов к антибиотикам является многофакторным процессом, причём многие его составляющие взаимосвязаны. Известно, что использование антибиотиков сопровождается селективным давлением на возбудителей заболевания, что ведёт к росту их устойчивости к используемым антибиотикам и снижению их эффективности.
Выводы
Исходя из проведённого исследования у пациентов с паратонзиллярными абсцессами, пролеченными в ДГБ №19 им. К. А. Раухфуса в период 2012—2014 гг., хирургическое вскрытие и дренирование абсцессов является терапией первоочередного выбора при лечении паратонзиллярных абсцессов. Однако антимикробная терапия — неотъемлемая часть в комплексном лечении данной патологии. Она предотвращает развитие местных и системных осложнений данной инфекции. Выбор антибактериальной терапии зависит от возбудителя и его антибиотикочувствительности, но на начальном этапе лечения следует отдавать предпочтение препаратам широкого спектра действия, в том числе препаратам группы пенициллинового ряда.
ты. СПб.: 2010; 104—106. / Pluzhnikov M.S., Lavrenova G.V., Levin M.Ja, Nazarov P.G., Nikitin K.A. Khronicheskij tonzillit: klinika i immunologicheskie aspekty. SPb.: 2010; 104—106.
9. The European committee on Antimicrobial Susceptibility Testing. Breakpoint tables for interpretation of MICs and zone diameters. Version 5.0, 2015.
10. Mazuv E. Epidemiology, clinical history and microbiology of peritonsillar abscess., Eczerwinska, 2014.
11. Herzon F.S., Martin A.D. Medical and surgical treatment of peritonsillar, retrofaryngeal abscess. Curr infect Dis rep 2006.
12. Шпынев K.B., Кречикова О.И., Кречиков B.A., Козлов Р.С. Streptococcus pyogenes: характеристика микроорганизма, выделение, идентификация и определение чувствительности к антибактериальным препаратам. Клин микробиол антимикробя химиотер 2007; 9: 2: 104—121. / Shpynev K.V., Krechikova O.I., Krechikov V.A., Kozlov R.S. Streptococcus pyogenes: kharakteristika mikroorganizma, vydelenie, identifikacija i opre-delenie chuvstvitel’nosti k antibakterial’nym preparatam. Klin mikrobiol antimikrobja khimioter 2007; 9: 2: 104—121. [in Russian]
13. Катосова Л.К., Лазарева A.B., Хохлова T.A., Пономаренко О.А., Алябьева Н.М. Распространение и механизмы устойчивости к макролидам Streptococcus pyogenes, выделенных у детей. Антибиотики и химиотер 2016; 3—4: 23—29. / Katosova L.K., Lazareva A.V., Khokhlova T.A., Ponomarenko O.A., Aljab ‘eva N.M.Rasprostranenie i mekhanizmy usto-jchivosti k makrolidam Streptococcus pyogenes, vydelennykh u detej. Antibiotiki i khimioter 2016; 3—4: 23—29. [in Russian]
Алексеенко Светлана Иосифовна — к.м.н., заведующая ЛОР отделением СПб ГБУЗ «ДГБ №19 им. К. А. Раухфуса», доцент кафедры оториноларингологии ГБОУ ВПО СЗГМУ им. И. И. Мечникова, Москва
Паратонзиллярный абсцесс (паратонзиллит, флегмонозная ангина) > Клинические протоколы МЗ РК
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
1. ОАК.
2. ОАМ.
3. Соскоб на яйца глист (требование СЭС).
4. Микрореакция, RW.
Перечень дополнительных диагностических мероприятий:
1. Определение уровня глюкозы.
2. ЭКГ.
3. Флюорография.
4. Мазок на BL.
5. Диагностическая пункция паратонзиллярной клетчатки с целью определения наличия абсцедирования и уточнения локализации процесса.
6. Бактериологическое исследование отделяемого ротоглотки.
7. УЗИ шеи по показаниям.
8. R-скопия или КТ шеи по показаниям.
Диагностические критерии
Жалобы и анамнез:
— сильная боль в горле, чаще с одной стороны, с иррадиацией в ухо,;
— повышение температуры тела до 38-40оС;
— головная боль;
— симптомы интоксикации.
Физикальное обследование
Классическая триада паратонзиллярного абсцесса: обильное слюнотечение, тризм жевательной мускулатуры, гнусавость.
Лабораторные исследования
Картина, характерная для острого инфекционно-гнойного процесса в развернутом ОАК: лейкоцитоз со сдвигом влево, повышение СОЭ.
Инструментальные исследования
При фарингоскопии отмечается:
— асимметрия зева за счет инфильтрации гиперемированной слизистой оболочки небных дужек, небного язычка на соответствующей стороне, смещение небной миндалины в здоровую сторону;
— иногда несколько кверху и кнаружи от миндалины может просматриваться сквозь слизистую оболочку гнойное содержимое;
— воспаленное мягкое нёбо;
— увеличеные и болезненные регионарные лимфоузлы (особенно подчелюстные и шейные).
Показанием для консультации специалистов является дифференциальная диагностика с другими заболеваниями глотки и наличием осложнений:
— хирург;
— инфекционист;
— онколог по показаниям;
— гематолог по показаниям;
— дерматовенеролог по показаниям.
Причины, симптомы, диагностика и лечение
Перитонзиллярный абсцесс — это болезненное скопление ткани, заполненное гноем, которое формируется в задней части глотки возле одной из миндалин.
Перитонзиллярные абсцессы, также называемые ангинами, часто возникают в результате тонзиллита. Эти абсцессы встречаются редко, потому что врачи обычно лечат ангины и ангины с помощью антибиотиков.
В этой статье мы даем обзор перитонзиллярных абсцессов, включая их причины, симптомы и варианты лечения.
Перитонзиллярные абсцессы обычно вызываются Streptococcus pyogenes , теми же бактериями, которые вызывают ангины и тонзиллит. Если инфекция распространяется за пределы миндалины, вокруг миндалины может образоваться абсцесс.
Перитонзиллярные абсцессы обычно возникают у молодых людей зимой и весной, когда наиболее распространены ангины и ангины.
В редких случаях у людей могут развиться перитонзиллярные абсцессы без тонзиллита. Тонзиллит чаще всего встречается у детей, а перитонзиллярные абсцессы — у молодых людей.
Эти абсцессы редко возникают после удаления миндалин, хотя они все еще могут возникать.
Симптомы перитонзиллярного абсцесса могут быть похожи на симптомы тонзиллита и ангины, но они часто более серьезны.
Иногда человек может видеть абсцесс ближе к задней части глотки, и он может выглядеть как волдырь или нарыв.
Люди обычно испытывают:
- болезненное глотание, называемое одинофагией
- неспособность глотать слюну
- лихорадка и озноб
- боль, которая вызывает тризм, то есть затруднение или неспособность открыть рот
- приглушенный голос
- головная боль
- отек шеи и лица
Человек не может лечить перитонзиллярный абсцесс в домашних условиях.Обратитесь к врачу, чтобы обсудить подходящие варианты. Лучшее лечение будет зависеть от того, насколько серьезен абсцесс и насколько хорошо человек реагирует на антибиотики.
Врач может сначала попробовать лечить перитонзиллярный абсцесс антибиотиками. Если они не действуют, врач может удалить гной из абсцесса, чтобы помочь ему зажить.
Медицинские процедуры для лечения перитонзиллярного абсцесса включают:
- удаление гноя с помощью иглы и шприца
- вскрытие абсцесса скальпелем для высвобождения и дренирования гноя
- хирургическое удаление миндалин в процедуре, называемой острой тонзиллэктомия, которую врач может порекомендовать, если у человека есть рецидивирующие перитонзиллярные абсцессы.
Когда человек получает лечение, перитонзиллярный абсцесс обычно проходит, не вызывая дальнейших проблем.Однако при отсутствии лечения абсцесс может вызвать серьезные проблемы.
Осложнения перитонзиллярного абсцесса включают:
Поделиться на PinterestВрач может порекомендовать ультразвуковое исследование для диагностики перитонзиллярного абсцесса.Врач осмотрит рот и горло, чтобы диагностировать перитонзиллярный абсцесс. Обычно они могут определить это состояние при визуальном осмотре.
Для облегчения обследования врач, скорее всего, воспользуется небольшой лампочкой и шпателем для языка. Отек и покраснение одной миндалины могут указывать на абсцесс.Они могут уколоть опухшую область, чтобы определить, есть ли внутри гной.
Если присутствует гной, врач может взять образец для отправки в лабораторию для дальнейшего исследования.
В некоторых случаях поставщик медицинских услуг может запросить рентгеновские снимки или ультразвуковое исследование полости рта или шеи, чтобы исключить другие состояния, такие как перитонзиллярный целлюлит, эпиглоттит или другие инфекции верхних дыхательных путей.
Невозможно предотвратить перитонзиллярные абсцессы, но человек может снизить риск за счет:
- воздержания от курения
- лечения бактериального тонзиллита до его ухудшения
- лечения инфекций полости рта
- соблюдения надлежащей гигиены полости рта
длительного Перспективы перитонзиллярного абсцесса хороши, если человеку назначено соответствующее лечение, например, антибиотики или процедура для отвода гноя.
Без лечения перитонзиллярный абсцесс может перерасти в более серьезную проблему, такую как сепсис или закупорка дыхательных путей.
Перитонзиллярный абсцесс — это болезненный, заполненный гноем тканевый карман, образующийся в задней части глотки возле миндалины. Обычно это осложнение ангины или ангины.
Лучшее лечение перитонзиллярного абсцесса зависит от того, насколько серьезен абсцесс и насколько хорошо он реагирует на антибиотики. Некоторые методы лечения включают дренирование абсцесса или выполнение острой тонзиллэктомии.
Перитонзиллярный абсцесс
Абсцесс перитонзиллярного типа — это скопление гноя, которое образуется около миндалин. Это осложнение бактериальной инфекции миндалин (тонзиллит). Абсцесс вызывает опухание одной или обеих миндалин. Инфекция и отек могут распространиться на близлежащие ткани. Если ткани набухают настолько, что блокируют горло, состояние может стать опасным для жизни. Также опасно, если абсцесс лопается и инфекция распространяется или попадает в легкие.Цель состоит в том, чтобы вылечить перитонзиллярный абсцесс до того, как он ухудшится и не станет угрожать вашему здоровью.
Признаки и симптомы перитонзиллярного абсцесса
Сильная ангина (часто хуже с одной стороны)
Опухшие и увеличенные миндалины
Лихорадка и озноб
Боль при глотании или затрудненном открытии челюсти рта. Это также известно как тризм или тризм.
Изменения голоса
Слюнотечение
Опухание или болезненность лимфоузлов на шее
Диагностика перитонзиллярного абсцесса
Ваш лечащий врач осмотрит вас и заглянет внутрь вашего рта и горла.Вас спросят о ваших симптомах и истории болезни. Также могут быть выполнены тесты или процедуры, в том числе перечисленные ниже.
Тампон из горла. Этот тест проверяет наличие инфекции. Это делается путем протирания задней части глотки стерильной ватной палочкой. Тампон можно использовать для получения немедленного результата. При необходимости его также можно отправить в лабораторию для посева.
Анализы крови. Это может быть сделано, чтобы проверить, как ваше тело реагирует на инфекцию.
Ультразвук или компьютерная томография.Эти тесты позволяют получить изображения абсцесса. Они также помогают исключить другие проблемы.
Аспирационная игла. Эта процедура позволяет удалить образец гноя из абсцесса с помощью иглы. Затем образец отправляется в лабораторию для проверки на наличие инфекции. По возможности из абсцесса удаляется весь гной.
Лечение перитонзиллярного абсцесса
Сам абсцесс можно лечить. Также необходимо лечение основной инфекции. Общие методы лечения перечислены ниже.
Лекарства. Антибиотики необходимы для лечения основной инфекции. Их можно принимать внутрь или вводить внутривенно. При необходимости также могут быть назначены обезболивающие.
Дренирование абсцесса. Может потребоваться процедура для слива гноя из абсцесса. Гной можно удалить из абсцесса с помощью иглы (игольчатая аспирация). Или в абсцессе делают небольшой разрез. Затем гной откачивается и отсасывается из горла и рта. Это называется разрезом и дренированием.
Тонзиллэктомия. Это операция по удалению миндалин. Это может быть сделано, если абсцесс не проходит с помощью лекарств. Это также можно сделать, если у вас частые инфекции миндалин или абсцессы.
Выздоровление и последующее наблюдение
Лечение бактериальной инфекции обычно решает проблему. Как только инфекция пройдет, вы должны полностью выздороветь. Проконсультируйтесь с вашим лечащим врачом в соответствии с указаниями. А если у вас разовьется еще одна инфекция горла, немедленно обратитесь к врачу.
Перитонзиллярный абсцесс и сопутствующий COVID-19 у 21-летнего мужчины
Предпосылки
Трансоральное дренирование перитонзиллярного абсцесса во время пандемии COVID-19 представляет собой процедуру с высоким риском из-за потенциальной аэрозолизации SARS-CoV-2. Этот случай имеет важное значение для медицинских работников при оценке пациентов с потенциальным перитонзиллярным абсцессом и рассмотрении планового дренирования во время пандемии COVID-19. Мы демонстрируем, что перитонзиллярный абсцесс можно лечить с помощью высоких доз внутривенных антибиотиков и стероидной терапии без чрезмерного риска для медицинских работников или ухудшения результатов лечения пациента.
Описание клинического случая
21-летний мужчина поступил в областную больницу с 5-дневной историей боли в горле, лихорадки, прогрессирующей одинофагии и изменением голоса. Пациент находился в обычном состоянии здоровья до 5 дней до госпитализации, когда появились боли в горле и миалгия. За день до госпитализации у пациента поднялась температура с сопутствующим ознобом и ознобом.
При поступлении пациент отрицал кашель, одышку, боль в груди, аносмию или желудочно-кишечные симптомы.За семь недель до обращения пациент вернулся из 6 месяцев путешествия в Канаду и прошел обязательный пандемический домашний карантин на 14 дней по возвращении. В анамнезе пациент не предъявлял медицинских жалоб, не принимал текущие лекарства и не имел симптомов во время пребывания за границей.
При обследовании у пациента был выявлен правосторонний перитонзиллярный отек с окружающей эритемой, отклонением язычка и тризмом, что соответствует классической клинической картине перитонзиллярного абсцесса (ангины). Его температура была 38.9 ° C, частота сердечных сокращений 66 ударов в минуту, артериальное давление 117/65 мм рт.ст., сатурация кислорода 98% в воздухе помещения и частота дыхания 16 вдохов в минуту. Не было ни стридора, ни стертора. У пациента были взяты кровь для общего анализа крови, мочевины, электролитов и креатинина, функциональные пробы печени, D-димер, C-реактивный белок, прокальцитонин и исследования свертывания крови, а также был взят мазок из носоглотки.
Быстрый анализ (ПЦР Cepheid Xpert Xpress SARS-CoV-2) мазка из носоглотки показал обнаружение РНК SARS-CoV-2.Официальный анализ SARS-CoV-2 (анализ ПЦР Roche 6800/800 SARS-CoV-2) подтвердил присутствие РНК SARS-CoV-2. Количество лейкоцитов у пациента составляло 14,2 × 10 9 / л (контрольный диапазон, от 3,5 × 10 9 / л до 11,0 × 10 9 / л) с нейтрофилией 11,59 × 10 9 / л (контрольный диапазон , 1,7 × 10 9 / л до 7,0 × 10 9 / л) и лимфопения 1,16 × 10 9 / л (референсный диапазон, 1,5 × 10 9 / л до 4,0 × 10 9 / л ), нормальный D-димер 0,41 мг / л (нормальный диапазон <0.50 мг / л) и с повышенным уровнем C-реактивного белка 156 мг / л (референсный диапазон <3 мг / л) (таблица 1). Расширенная панель респираторных вирусов дала отрицательный результат в отношении сопутствующего гриппа A, гриппа B и респираторно-синцитиальной вирусной инфекции.
Таблица 1Результаты клинических лабораторных исследований
Пациент был переведен в ближайший специализированный специализированный центр для помещения в изолятор COVID-19. Ни плановая аспирация, ни разрез и дренирование абсцесса не производились из-за риска аэрозолизации SARS-CoV-2.Было начато консервативное лечение с применением высоких доз внутривенных антибиотиков (бензилпенициллин и метронидазол) и внутривенных стероидов (дексаметазон).
КТ-исследование с контрастированием подтвердило диагноз перитонзиллярного абсцесса, показав скопление 22,3 × 19,5 мм в аксиальном измерении и 23 мм в краниокаудальном измерении без распространения на парафарингеальное или заглоточное пространство (рис. 1).
Рисунок 1Правый перитонзиллярный абсцесс у здорового, иммунокомпетентного мужчины 21 года с COVID-19.
Серология на SARS-CoV-2 по иммунофлуоресценции в день госпитализации (5 дней от появления симптомов) была отрицательной (IgG <10, IgM <10, IgA <10).
Повторный анализ ПЦР SARS-CoV-2 на мазке из носоглотки дал отрицательный результат через 72 часа после госпитализации (через 8 дней с момента появления симптомов).
Клиническое улучшение у пациента улучшилось, и через 5 дней внутривенного введения антибиотиков (10 дней с момента появления симптомов) стероидная терапия была прекращена, а антибиотикотерапия была снижена до перорального амоксициллина и перорального метронидазола.
Перитонзиллярный абсцесс значительно уменьшился в размерах за период терапии. Повторная серология на SARS-CoV-2 по иммунофлуоресценции (IgG <10, IgM <10, IgA <10) дала отрицательный результат через 5 дней после госпитализации (через 10 дней от появления симптомов). Пациент был выписан через 7 дней после поступления (12 дней с момента появления симптомов) на пероральных антибиотиках.
Исход и наблюдение
Повторный анализ ПЦР SARS-CoV-2 на мазке из носоглотки дал отрицательный результат через 2 дня после выписки (14 дней с момента появления симптомов), а повторная серология на SARS-CoV-2 с помощью иммунофлуоресценции продемонстрировала сероконверсию (IgG 40 , IgM 10, IgA <10).
Амбулаторный осмотр через 4 дня после выписки (16 дней с момента появления симптомов) подтвердил полное клиническое разрешение перитонзиллярного абсцесса без тризма, нормальную полость рта и ротоглотку (рис. 2). Пациент указал, что может нормально есть и пить.
Рисунок 2Нормальное обследование ротоглотки при прекращении антибактериальной терапии.
КТ обследование, назначенное через 4 дня, показало, что перитонзиллярный абсцесс почти полностью разрешился (рис. 3), и антибактериальная терапия была прекращена.
Рисунок 3 Внешний видКТ по завершении лечения антибиотиками.
Обсуждение
Это первый зарегистрированный случай COVID-19 с одновременным перитонзиллярным абсцессом. Современное понимание патофизиологии перитонзиллярного абсцесса — это развитие бактериальной инфекции в перитонзиллярном пространстве, вторичное по отношению к вирусной инфекции верхних дыхательных путей, остром бактериальному тонзиллиту или распространению бактерий из перитонзиллярных слюнных желез.1 2 Этот случай показывает, что перитонзиллярный абсцесс может возникать при инфекции COVID-19 как отдельные, но одновременные образования.
Этот случай подчеркивает значительные риски рутинного дренирования перитонзиллярного абсцесса3 во время пандемии COVID-19, учитывая, что это процедура, генерирующая аэрозоль.4 5 Разрез и дренирование перитонзиллярного абсцесса были впервые описаны в 14 веке6 и остались основой лечения для перитонзиллярного абсцесса, переживающего наступление эры антибиотиков.Единственный доступный Кокрановский систематический обзор рандомизированных контролируемых исследований по лечению перитонзиллярного абсцесса касается пункционной аспирации, разреза и дренирования, но не рассматривает консервативное лечение только внутривенными антибиотиками и стероидной терапией.3 Недавний систематический обзор рандомизированных контролируемых исследований дополнительных стероидов терапия показала возможное более короткое время восстановления у тех, кто лечился с помощью пункционной аспирации или разреза и дренирования, но не только с внутривенными антибиотиками.7
В рекомендациях общества отоларингологии и хирургии головы и шеи по лечению перитонзиллярного абсцесса во время пандемии COVID-19 рекомендовано консервативное лечение с медикаментозной терапией в случаях отсутствия нарушения дыхательных путей или системного сепсиса8. это руководство во время пандемии COVID-19. Таким образом, перитонзиллярный абсцесс можно лечить с помощью внутривенных высоких доз антибиотиков и терапии стероидами без чрезмерного риска для медицинских работников или ухудшения результатов лечения пациента, как в этом случае.Ограничения такого подхода включают длительное пребывание в больнице (в данном случае 7 дней) в отличие от амбулаторного лечения.9
Этот случай имеет важные последствия для медицинских работников при оценке пациента с потенциальным перитонзиллярным абсцессом во время пандемии COVID-19. На момент презентации не было зарегистрировано новых местных случаев COVID-19 в течение 5 недель (несмотря на обширное тестирование, проведенное правительством штата). Общее количество новых случаев COVID-19 в Австралии за 24 часа до постановки диагноза составило 12, при этом большая часть активных случаев была выявлена у вернувшихся путешественников в обязательном карантине отеля, что свидетельствует об очень низкой скорости передачи инфекции в сообществе.10
Этот случай должен напоминать врачам о необходимости сохранять высокую степень подозрительности в районах с низкой распространенностью COVID-19, особенно при обследовании пациентов с симптомами инфекции верхних дыхательных путей и такими проявлениями, как перитонзиллярный абсцесс.
Очки обучения
COVID-19 и перитонзиллярная инфекция могут проявляться одновременно, и медицинские работники должны знать о таком потенциальном сосуществовании.
Перитонзиллярный абсцесс можно лечить с помощью внутривенных высоких доз антибиотиков и стероидной терапии без чрезмерного риска для медицинских работников или ухудшения результатов лечения пациента.
Сохраняйте высокую степень подозрительности в регионах с низкой распространенностью COVID-19, особенно при обследовании пациентов с симптомами инфекции верхних дыхательных путей и такими проявлениями, как перитонзиллярный абсцесс.
Тонзиллит и перитонзиллярный абсцесс | SpringerLink
Тонзиллит — это воспаление миндалин, особенно небных миндалин.
Эпидемиология
Острый фарингит — одно из наиболее распространенных заболеваний, наблюдаемых в учреждениях первичной медико-санитарной помощи, на которое приходится до 1.2% всех обращений в отделения неотложной помощи и до 6% обращений к врачам для детей и подростков [4, 5]. Большинство случаев у детей наблюдается зимой и ранней весной, когда респираторные вирусы более распространены. В летние месяцы энтеровирусы являются причиной большинства случаев [6]. Тонзиллит, вызванный β-гемолитическим стрептококком группы А (БГСА), чаще всего встречается у детей в возрасте 5–15 лет, поражая менее 15% детей младше 3 лет, 24% детей младше 5 лет и 37% детей. дети школьного возраста [7].Финансовое бремя тонзиллита, вызванного БГСА, оценивается в размере от 224 до 539 миллионов долларов в год, причем более половины приходится на немедицинские расходы [8]. Neisseria gonorrhoeae — важный патоген у сексуально активных людей или жертв сексуального насилия [6]. О повторных эпизодах тонзиллита всех причин сообщается у 0,9% детей в возрасте до 1 года и у 5,3% детей в возрасте от 1 до 4 лет [9].
Microbiology
Тонзиллит может быть вызван вирусной или бактериальной инфекцией миндалин, чаще всего небных миндалин.Вирусная этиология — самая частая причина тонзиллита в педиатрической популяции. Общие вирусные патогены включают энтеровирусы, в частности вирус Коксаки, респираторные вирусы (например, аденовирус, риновирус, вирус гриппа, коронавирус, вирус парагриппа и респираторно-синцитиальный вирус) и вирусы семейства герпесвирусов, такие как вирус Эпштейна-Барра (ВЭБ), цитомегаловирус (ЦМВ). и вирус простого герпеса (HSV) [7]. Наиболее распространенным бактериальным патогеном, вызывающим острый тонзиллит, является GABHS, на который приходится до 30% всех эпизодов острого фаринготонзиллита у детей.Менее частые бактериальные причины включают золотистый стафилококк , Streptococcus pneumoniae , стрептококк группы C, Mycoplasma pneumoniae , Chlamydophila pneumoniae , Corynebacterium diphtheriae , Corynebacterium diphtheriae Francis09, 910emolis
Arcanobacterium dhtheriais09,
0009Acanobacterium Yersinia enterocolitica и смешанная анаэробная флора полости рта [7]. Fusobacterium necrophorum , грамотрицательные аэробные бациллы, наиболее частая причина синдрома Лемьера, были культивированы у подростков и молодых людей с неосложненным тонзиллитом [10].
Симптомы
Пациенты с тонзиллитом имеют множество симптомов, включая боль в горле, лихорадку, озноб, одинофагию, аденопатию шейки матки, тризм, галитоз, эритематозные и экссудативные миндалины и миндалины (рис. 10.2). Наличие конъюнктивита, ринита, кашля, стоматита, диареи и охриплости с большой вероятностью указывает на вирусную этиологию. У детей младше 3 лет может быть атипичное проявление инфекции GABHS, называемое стрептококкозом, которое характеризуется лихорадкой, слизисто-гнойным или серозным ринитом и аденопатией, за которыми следует раздражительность, потеря аппетита и вялость.Экссудативный тонзиллит в этой возрастной группе встречается редко. При физикальном обследовании часто бывает трудно отличить вирусный тонзиллит от бактериального, но некоторые клинические данные могут дать важные ключи к разгадке этиологического агента. Например, ВПГ обычно проявляется стоматитом, ВЭБ может включать лимфаденит, а инфекции, вызванные вирусом Коксаки, могут проявляться язвами в горле (герпангина) или как часть заболевания ладонно-ногтевой области. 10.2Тонзиллит с нагноением (фото любезно предоставлено доктором Дэниелом П. Фоксом)
Осложнения
Осложнения тонзиллита могут иметь гнойный или негнойный характер.Гнойные осложнения включают перитонзиллярный абсцесс, абсцесс парафарингеального или заглоточного пространства и гнойный шейный лимфаденит. Острое нарушение дыхательных путей, ревматическая лихорадка, гломерулонефрит и скарлатина — негнойные осложнения тонзиллита, вызванного GABHS. Синдром стрептококкового токсического шока, редкое, но быстро прогрессирующее заболевание, может осложнять случаи фарингита, вызванного токсическим штаммом GABHS [11].
Диагностика
Тонзиллит — это в первую очередь клинический диагноз.Поддерживающие тесты включают посевы из горла, экспресс-тест на антиген GABHS и титры антител к стрептолизину-O (ASO), дезоксирибонуклеазе B (анти-ДНКаза B), антигиалуронидазе и стрептокиназе [12]. Другие тесты могут быть полезны на основании клинических подозрений, например, серологический тест на ВЭБ или тест на моноспот (гетерофильные антитела), полимеразную цепную реакцию ВЭБ (ПЦР) или ПЦР на ВПГ, если это необходимо. Тест с моноспотом особенно нечувствителен к детям младшего возраста: только 25–50% детей в возрасте до 12 лет, инфицированных ВЭБ, имеют положительный тест с моноспотом [13].Специфическая серология EBV для обнаружения антител против вирусных капсидных антигенов (VCA), которая включает VCA-IgG и VCA-IgM в сочетании с антителами против ядерного антигена Эпштейна-Барра или EBNA, является предпочтительным методом диагностики в этой возрастной группе. ПЦР-анализ ВЭБ в реальном времени полезен у пациентов с иммунодефицитными состояниями и для подтверждения диагноза у пациентов с отрицательной серологией, но с сильным клиническим подозрением на инфекцию [14].
Самым важным шагом в диагностике является различение вирусного тонзиллита от GABHS, поскольку антибактериальные средства неэффективны при лечении вирусного тонзиллита.Кроме того, за некоторыми редкими исключениями (например, Arcanobacterium haemolyticum , Neisseria gonorrhoeae и Fusobacterium spp.) Противомикробное лечение не оказывает положительного воздействия на бактериальные причины тонзиллита, за исключением GABHS, учитывая отсутствие значительного снижения частоты осложнений или продолжительности клинических симптомов [7]. Семьдесят процентов пациентов с болью в горле лечат антибиотиками, в то время как только у 20–30% задокументирован тонзиллит, вызванный БГСА.Лечение антибиотиками может быть связано с побочными эффектами лекарств, которые варьируются от легкой диареи до тяжелых аллергических реакций. Таким образом, необходимо определить полезность этих препаратов, чтобы избежать потенциального отбора резистентных организмов, воздействия побочных эффектов, связанных с применением противомикробных препаратов, и дополнительных затрат. Лечение GABHS играет важную роль в предотвращении потенциально долгосрочных и опасных для жизни осложнений, связанных с этим патогеном, особенно, что наиболее важно, с ОПН. Лечение также помогает контролировать острые признаки и симптомы, предотвращает гнойные осложнения и снижает передачу БГСА близким контактам [7].Боль в горле и жар проходят самостоятельно через 1 неделю и 3-5 дней, соответственно, после начала, если их не лечить; при лечении оба симптома исчезают в течение 3 дней [15]. Микроорганизмы удаляются из глотки через 10 дней лечения. ОПН можно предотвратить, даже если лечение начато через 9 дней от начала заболевания [11]. Следует отметить, что лечение не предотвращает развитие ПСГН [7].
Американское общество инфекционных болезней (IDSA) рекомендует тестирование на БГСА, если только у пациента не появляются симптомы, явно указывающие на вирусную этиологию; примеры таких симптомов включают кашель, насморк, ринорею, стоматит или охриплость голоса.Тестирование на БГСА также не показано детям младше 3 лет. У детей этой возрастной группы нет классических симптомов БГСА-тонзиллита, а заболеваемость острой почечной недостаточностью редка и поражает примерно 0,2% детей [7, 9]. Тестирование на БГСА у этих детей должно проводиться только при наличии других факторов риска, таких как братья и сестры школьного возраста с задокументированной инфекцией БГСА, тесный домашний контакт с диагнозом симптоматического заболевания или при наличии в личном или семейном анамнезе осложнения БГСА (ОРБ). ) [7].
Одним из наиболее часто используемых в офисе диагностических тестов на БГСА является тест на быстрое определение антигена (RADT). Этот тест проводится с помощью мазка из зева с поверхности миндалин или миндалин и задней стенки глотки. Мазки с других участков ротоглотки или полости рта могут давать ложноотрицательные результаты. Затем проводят иммуноферментный анализ со временем оборота всего 5 мин. Он специфичен на 95% и чувствителен на 70–90% в зависимости от типа или производителя используемого RADT. В случае положительного результата RADT следует лечить детей антибиотиками.В случае отрицательного результата RADT IDSA рекомендует сделать посев из горла во время того же визита в офис. Из-за вариабельности чувствительности RDTA в зависимости от производителя, высокого уровня GABHS у детей и последствий осложнений рекомендуется посев из горла для выявления любых ложноотрицательных результатов. Быстрое время выполнения RADT делает его полезным для быстрого выявления и лечения GABHS. Быстрое лечение снижает риск распространения БГСА среди близких людей, количество пропущенных из школы или работы времени для лиц, осуществляющих уход, а также продолжительность и тяжесть острых признаков и симптомов БГСА тонзиллита [7].
Посев из горла рекомендуется детям в случае отрицательного RADT перед назначением антибиотиков, чтобы избежать ложноотрицательных результатов. Чувствительность одного мазка из зева при правильном выполнении составляет 90–95%. Берут мазок из зева, аналогичный тесту RADT, который затем либо обрабатывают в офисной лаборатории, либо отправляют в микробиологическую лабораторию. Если культуры выращиваются в офисе, необходимо соблюдать особые инструкции. Мазок обрабатывают на чашке с агаром с овечьей кровью и инкубируют при 35–37 ° C в течение 18–24 часов.В то время как решение о лечении может быть принято на основе модели роста через 24 часа, пластина без роста должна быть повторно исследована через 48 часов, чтобы убедиться в правильности диагноза. Два основных недостатка использования посевов из горла в диагностических целях — это обучение и стоимость, связанные с точным тестированием, а также отложенная диагностика из-за времени обработки. Однако даже поздняя диагностика может быть полезной. Исследования показывают, что лечение БГСА-тонзиллита можно отложить на срок до 9 дней с момента появления симптомов и при этом эффективно предотвратить такие осложнения, как ОПН [7, 16, 17].Поэтому, независимо от задержки в лечении, у детей с отрицательным RADT следует делать посев из горла [7].
Другие варианты тестирования включают титры антистрептококковых антител; однако эти титры не помогают при диагностике острого тонзиллита, вызванного GABHS. Скорее, они указывают на предыдущую инфекцию. Титры антител становятся положительными через 3–8 недель после острой инфекции и могут сохраняться до года после разрешения инфекции. Таким образом, они могут быть полезны при определении этиологии осложнений [7, 17, 18].
Дети с рецидивирующим тонзиллитом иногда являются хроническими носителями БГСА с наложенными вирусными инфекциями. До 20% бессимптомных детей школьного возраста могут быть носителями БГСА в зимние и весенние месяцы [7, 19]. IDSA не рекомендует выявление или лечение этих хронических носителей по нескольким причинам. Отличить хронических носителей от рецидивирующих остро инфицированных детей невозможно при нынешних диагностических методах, хронические носители БГСА вряд ли распространят бактерии среди близких людей, и у них минимальный риск развития осложнений БГСА или его отсутствие [7].Более того, ликвидация GABHS из колонизированных миндалин и аденоидов намного сложнее, чем лечение острого GABHS тонзиллита. Однако определенные обстоятельства требуют лечения хронических носителей БГСА [7]. Эти показания, а также варианты лечения обсуждаются ниже в разделе «Лечение тонзиллита».
Не рекомендуется рутинная процедура после лечения RADT или посев из горла для подтверждения искоренения GABHS. Тестирование после лечения может проводиться в случае пациента с высоким риском развития ОПН (личный или семейный анамнез ОПН) или рецидивирующих классических симптомов БГСА тонзиллита вскоре после завершения лечения.Тестирование или лечение бессимптомных домашних контактов не рекомендуется, так как не было показано, что это снижает частоту последующего GABHS тонзиллита [7].
Лечение
Лечение вирусного тонзиллита в основном состоит из поддерживающих мер, включая постельный режим, гидратацию, анальгетики и гигиену полости рта. В большинстве случаев вирусный тонзиллит проходит через 3-4 дня. Рекомендуемые анальгетики включают парацетамол и нестероидные противовоспалительные препараты (НПВП). Следует избегать приема аспирина из-за риска синдрома Рея, редкого тяжелого заболевания, характеризующегося быстро прогрессирующей энцефалопатией с нарушением функции печени и уровнем смертности до 40% у детей и подростков, страдающих вирусной инфекцией, особенно ветряной оспой или гриппом. в связи с применением салицилатов [20].Могут использоваться другие НПВП, такие как ибупрофен или диклофенак. НПВП и парацетамол не только снимают боль, но и снижают температуру. Кортикостероиды доказали свою эффективность в уменьшении продолжительности и тяжести других признаков и симптомов, но они не влияют на уровень боли. Таким образом, они не рекомендуются для симптоматического контроля при остром тонзиллите [7, 21].
Острый бактериальный тонзиллит лечится антимикробной терапией в дополнение к поддерживающим мерам, перечисленным выше.Пенициллины нацелены на наиболее часто замешанный патоген, GABHS. Это препараты узкого спектра действия с наивысшим профилем безопасности и максимальной эффективностью при более низкой стоимости, чем другие альтернативы. Кроме того, не было зарегистрировано случаев резистентного к пенициллину БГСА. Десятидневный курс перорального приема пенициллина или амоксициллина или одноразовая доза бензатин-пенициллина G внутримышечно является лечением выбора. Суспензия амоксициллина предпочтительна для детей младшего возраста из-за приема препарата один раз в день и лучшего вкуса, что способствует лучшему соблюдению режима лечения.Хотя клинический ответ должен быть достигнут в течение 24–48 часов после начала антибактериальной терапии, было показано, что 10-дневный курс антибиотиков позволяет достичь максимальной скорости уничтожения бактерий в глотке [7].
Пациентов с предшествующими неанафилактическими аллергическими реакциями на пенициллин можно лечить цефалоспоринами первого поколения в течение 10 дней. Цефалоспорины первого поколения узкого спектра, такие как цефадроксил и цефалексин, предпочтительнее цефалоспоринов широкого спектра, таких как цефаклор, цефуроксим, цефиксим, цефдинир и цефподоксим.Примерно 10% пациентов с аллергией на пенициллины также будут иметь аллергию на цефалоспорины. Этих пациентов можно лечить 10-дневным курсом клиндамицина, кларитромицина или 5-дневным курсом азитромицина. Эритромицин следует применять для лечения резистентных инфекций из-за высокого уровня побочных эффектов со стороны желудочно-кишечного тракта. Уровень устойчивости БГСА к антибиотикам в США составляет примерно 1% к клиндамицину и 5–8% к макролидам [7, 22].
Ампициллин и пероральные антибиотики на основе пенициллина могут вызывать генерализованную папулезную сыпь на фоне инфекционного мононуклеоза.Таким образом, при подозрении на инфекционный мононуклеоз лечение антибиотиками не рекомендуется.
IDSA не рекомендует использовать некоторые антибиотики для лечения тонзиллита GABHS. Учитывая высокую распространенность резистентных штаммов GABHS, тетрациклины не рекомендуются, а триметоприм-сульфаметоксазол не эффективно устраняет GABHS при остром тонзиллите. Новые фторхинолоны, такие как левофлоксацин и моксифлоксацин, доказали свою активность против GABHS in vitro, но их эффективность in vivo не подтверждена.Фторхинолоны также являются дорогими антибиотиками широкого спектра действия с развивающейся устойчивостью к Streptococcus pneumoniae во всем мире и не рекомендуются детям в возрасте 18 лет и младше из-за их потенциальной токсичности для суставов и хрящей [7, 23, 24].
Рецидивирующий тонзиллит можно лечить с помощью пенициллина, цефалоспоринов, макролидов или клиндамицина. Если тонзиллит рецидивирует вскоре после завершения курса антибиотиков, следует рассмотреть возможность внутримышечного введения пенициллина.Альтернативно, 3–6-недельный курс пенициллина в сочетании с ингибитором бета-лактамазы, таким как амоксициллин плюс клавуланат, оказался эффективным при лечении рецидивирующего тонзиллита [7].
Как обсуждалось ранее, рутинное лечение хронических носителей БГСА не рекомендуется. Однако есть несколько конкретных показаний к лечению. Согласно IDSA и Американской академии педиатрии, хронических носителей следует лечить в следующих случаях: (1) во время локальной вспышки ОРЛ, ПСГН или инвазивной инфекции БГСА, (2) вспышки фарингита БГСА в закрытом сообществе, (3) личный или семейный анамнез ОПН, (4) чрезмерная тревога семьи или опекуна по поводу инфекции GABHS, или (5) если тонзиллэктомия рассматривается только на основании хронического носительства GABHS.Пациентам, отвечающим любому из вышеперечисленных критериев, следует назначать пероральный клиндамицин, пероральный пенициллин плюс рифампин, пероральный амоксициллин плюс клавуланат или внутримышечный пенициллин плюс пероральный рифампин [7, 11].
Тонзиллэктомию следует рассматривать у пациентов, страдающих хроническим или рецидивирующим тонзиллитом, частота инфицирования которых не снижается, несмотря на соответствующее лечение антибиотиками и при отсутствии других объяснений тонзиллита. Конкретные показания к тонзиллэктомии более подробно рассматриваются в разделе «Тонзиллэктомия».”
Дренирование перитонзиллярного абсцесса — HQMedEd.com
Перитонзиллярный абсцесс (ПТА) является наиболее распространенной инфекцией глубокого космоса головы / шеи, и тем не менее, дренирование всегда легче сказать, чем сделать. Вот основанный на фактах обзор процедуры и несколько советов, которые помогут вам добиться успеха.
Основы
Слюнные железы Уэббера, расположенные чуть выше столбов миндалин, считаются виновниками, поскольку они могут закупориваться и воспаляться, что приводит к полимикробной инфекции 1 .
Классическое проявление боли в горле, «горячего картофельного» голоса, тризма и перитонзиллярного отека, отталкивающего язычок от пораженной стороны, может представлять спектр заболеваний от перитонзиллярного целлюлита до перитонзиллярного абсцесса. В то время как перитонзиллярный целлюлит можно лечить с помощью одних антибиотиков, ЧТА необходимо либо аспирировать иглой, либо надрезать и дренировать. Фактически, PTA потенциально опасны для жизни без вмешательства.
Аспирация иглой, разрез и дренирование одинаково эффективны и имеют сопоставимую частоту неудач — около 10%. 2 .Однако I&D приводит к усилению боли и большему кровотечению 3 . Какую процедуру вы бы предпочли?
Куда мне целиться?
Большинство ПТА развиваются в верхнем полюсе небной миндалины, поэтому это должна быть ваша первая цель 4 . Однако до 40% PTA могут находиться на средних или нижних полюсах. Если попытка слить воду с верхнего полюса не увенчалась успехом, попробуйте еще раз на среднем полюсе, а затем еще одну попытку на нижнем полюсе. 5
Перитонзиллярный абсцесс, любезно предоставленный Робертсом и Хеджесом и доктором.Ghorayeb на www.ghorayeb.comЧего мне следует избегать?
Сонная артерия, следующий вопрос.
Нет, но серьезно, внутренняя сонная артерия находится прямо там, кзади и латеральнее PTA. Как далеко? Трудно сказать, поскольку существует множество анатомических вариаций, включая изгибы, изгибы и петли ICA, когда она проходит через шею 6 . Каждый раз, когда вы дренируете PTA, вы должны думать, что ICA может находиться на расстоянии от миллиметров до нескольких сантиметров от кончика вашей иглы 7 .
Анатомия шеи в разрезе, любезно предоставлено Roberts and HedgesМогу ли я вслепую ткнуть в нее?
Конечно, но зачем вам это?
Прежде всего, трудно отличить перитонзиллярный целлюлит от ПТА. Одно исследование показало, что даже клинические осмотры, проводимые ЛОР-докторами, имеют чувствительность 78% и специфичность 50% 2 . Какой ужасный способ диагностировать ЗБТ! Вместо того, чтобы гадать, есть ли гнойный карман, для визуализации анатомии можно использовать ультразвук.
Во-вторых, мы используем ультразвук для установки капельниц и центральных трубок, когда мы беспокоимся о поражении ближайшего кровеносного сосуда. Чем это отличается? Вы находитесь в нескольких сантиметрах от СОННОЙ АРТЕРИИ. Почти неразумно НЕ использовать ультразвук для диагностики PTA.
При этом о повреждении сонной артерии во время дренирования РТА никогда не сообщалось в медицинской литературе. 3 . Но не хотелось бы быть первым!
Внутриротовое ультразвуковое исследование
Внутриполостные зонды доступны во многих отделениях неотложной помощи.(Попробуйте называть их внутриротовыми, а не трансвагинальными датчиками.) Они использовались для точной диагностики PTA и помощи при прямой визуализации. 8-11 .
Поместив зонд в рот пациента, просканируйте нормальную миндалину и затем сравните с пораженной стороной. Абсцессы обычно представляют собой гипоэхогенные или сложные кистозные образования, которые заметно колеблются при сжатии зондом. Помимо измерения расстояния от слизистой оболочки до центра абсцесса, всегда измеряйте расстояние до сонной артерии.
Слева, 1,14 см до центра перитонзиллярного абсцесса. Справа, 3,57 см до внутренней сонной артерииЕсли вы дренируете левостороннюю ЧТА под контролем ультразвука, держите иглу в сагиттальной плоскости на левой стороне рта пациента, при этом ультразвук, поступающий с правой стороны рта, указывает влево. Таким образом, в сторону ВСА будет направлен ультразвуковой датчик, а не ваша игла.
Советы и хитрости
- Обезболивание — В дополнение к местным и местным анестетикам для ротоглотки, парентеральные обезболивающие помогают пациентам шире открывать рот, настраивая вас на более успешную процедуру.Меньший по размеру высокочастотный изогнутый зонд.
- УЗИ — Если тризм затрудняет визуализацию, попробуйте использовать чрескожное УЗИ шейки матки вместо внутриротового УЗИ 1 . При этом не требуется, чтобы пациенты открывали рот так широко. Кроме того, у некоторых ED есть доступ к меньшим по размеру высокочастотным изогнутым датчикам, также известным как «педиатрические» датчики.
- Спинальные иглы — Обязательно, если вы также используете ультразвук. Прикрепите спинномозговую иглу непосредственно к шприцу объемом 10 куб. См для техники, выполняемой одним человеком, или к трубке для внутривенного вливания, а затем к шприцу объемом 10 куб. См, что дает вам больше контроля, но требует помощника для помощи при аспирации.
- Визуализация — Два распространенных метода включают использование ларингоскопа или модифицированного оптоволоконного тазового зеркала 13 в качестве депрессора языка и источника света. Если позволить пациентам держать его самостоятельно, то рвотные рефлексы уменьшаются. Использование видеоларингоскопа идеально подходит для обучения. Местные жители проводят процедуру, а присутствующие комментируют свою технику…
- Безопасность — Всегда надевайте на иглу предохранитель, чтобы она не зашла глубже, чем ожидалось.Обычным вариантом является отрезание 1 см от дистального конца интродьюсера спинномозговой иглы или крышки иглы весом 20 г. Менее идеальные методы, включая использование резиновой пробирки или задней части колпачка иглы, как показано ниже. Они рискуют соскользнуть назад, когда вы надавливаете на ротоглотку.
#FOAMed Resources
Хотите узнать больше? Ознакомьтесь с другими сайтами #FOAMed:
ПодкастEM Res с Бобом Стантцем @BobStuntz
ALiEM с Мишель Лин @M_Lin
Ультразвуковой подкаст с Мэттом и Майком @ultrasoundpod
Процитированные работы
1.Пасси В. Патогенез перитонзиллярного абсцесса. Ларингоскоп. 1994; 104: 185-190. PMI 8302122
2. Пауэлл, Дж. И Уилсон, Дж. А. Обзор перитонзиллярного абсцесса, основанный на фактических данных. Clin. Отоларингол. 2012. 37: 136–145. PMI 22321140
3. Herzon F, Martin A. Медикаментозное и хирургическое лечение перитонзиллярных, заглоточных и парафарингеальных абсцессов. Текущие отчеты о заражении. 2006; 8: 196-202. PMI 16643771
4. Робертс Дж., Хеджес Дж. Клинические процедуры в неотложной медицине, 6-е изд.Филадельфия, Пенсильвания: Сондерс, 2014; 1303-1308
5. Скотт П.М., Лофтус В.К., Кью Дж. И др. Диагностика перитонзиллярных инфекций: проспективное ультразвуковое исследование, компьютерная томография и клиническая диагностика. J Laryngol Otol. 1999; 113: 229–232. PMI 10435129
6. Паульсен Ф., Тиллманн Б., Кристофидес С. и др. Изгиб и петлеобразование внутренней сонной артерии по отношению к глотке: частота, эмбриология и клинические последствия. J. Anat. 2000; 197; 373–381. PMI 11117624
7.Haeggstrom A, Gustafsson O, Engstrom C. Внутриротовое ультразвуковое исследование в диагностике перитонзиллярного абсцесса. Otolaryngol Head Neck Surg. 1993; 108: 243-247. PMI 8464636
8. Бакли А., Мосс Э., Блокманис А. Диагностика перитонзиллярного абсцесса: значение интрамуральной сонографии. AJR. 1994; 162: 961-964. PMI 8141026
9. Блайвас М., Теодоро Д., Дуггал С. Дренирование перитонзиллярного абсцесса под ультразвуковым контролем врачом скорой помощи. Am J Emerg Med 2003. 21: 155-158. PMI 12671820
10.Лион М. и Блайвас М. Интраоральное ультразвуковое исследование в диагностике и лечении подозрения на перитонзиллярный абсцесс в отделении неотложной помощи. Акад. Emerg. Med. 2005; 12: 85–88. PMI 15635144
11. Константино Т., Сатц В., Денкамп В., Гетт Х. Рандомизированное исследование, сравнивающее внутриротовое ультразвуковое исследование с пункционной пункционной аспирацией на основе ориентиров у пациентов с подозрением на перитонзиллярный абсцесс. Academic Emerg Med. 2012; 6: 626-631. PMI 22687177
12. Рехер М., Мантуани Д., Нагдев А. Выявление перитонзиллярного абсцесса с помощью чрескожного ультразвукового исследования шейки матки.Am J Emerg Med. 2013; 31: 267.e1-267.e3. PMI 22795424
13. Брауде Д., Шалит М. Новый подход для улучшения визуализации во время дренирования перитонзиллярного абсцесса. J Emerg Med. 2008; 3: 297–298. PMI 18296007
Медицинский центр округа Хеннепин | Экстренная медицина
Перитонзиллярный абсцесс
Перевод статей: (испанский)
Что такое перитонзиллярный абсцесс?
Перитонзиллярный абсцесс — это область ткани, заполненная гноем, в задней части рта, рядом с одной из миндалин.Абсцесс может быть очень болезненным и затруднять открытие рта.
Это также может вызвать отек, который может подтолкнуть миндалину к язычку (свисающий мясистый предмет в задней части рта). Это может заблокировать горло, из-за чего будет трудно глотать, говорить, а иногда даже дышать.
Абсцесс, который не лечить вовремя, может привести к распространению инфекции на шею и грудь и другим серьезным осложнениям.
Что вызывает перитонзиллярный абсцесс?
Большинство перитонзиллярных абсцессов вызывается теми же бактериями (группа A streptococcus ), которые вызывают ангины.Иногда участвуют и другие виды бактерий.
Перитонзиллярные абсцессы обычно возникают как осложнение тонзиллита, когда инфекция распространяется от миндалины в пространство вокруг нее. К счастью, такие абсцессы встречаются редко, потому что врачи используют антибиотики для лечения тонзиллита.
Заболевания зубов или десен и курение могут увеличить вероятность развития абсцесса.
Каковы признаки перитонзиллярного абсцесса?
Первым признаком перитонзиллярного абсцесса обычно является боль в горле.По мере развития абсцесса появляются другие симптомы, такие как:
- красный цвет, опухшие миндалины
- болезненные опухшие железы (лимфатические узлы) с одной стороны шеи
- миндалина, которая прижимается к язычку
- Сильная боль с одной стороны горла
- затруднение и боль при глотании или открытии рта
- лихорадка и озноб
- головная боль
- боль в ухе
- слюни
- приглушенный или хриплый голос
Абсцесс, который долго не лечить, может привести к серьезным осложнениям — например, инфекция может распространиться на челюсть, шею и грудь.Если абсцесс разрывается, инфекция может привести к пневмонии.
Как диагностировать перитонзиллярный абсцесс?
Обратитесь к врачу, если у вашего ребенка наряду с лихорадкой болит горло или есть какие-либо другие симптомы перитонзиллярного абсцесса. Редко, когда абсцесс ограничивает дыхание, но если это так, вам может потребоваться немедленно отвезти ребенка в отделение неотложной помощи.
Врач осмотрит рот, горло и шею вашего ребенка. Врач также может сделать посев из горла и анализ крови.В редких случаях врач может назначить компьютерную томографию или УЗИ для постановки диагноза.
Как лечить перитонзиллярный абсцесс?
Обычное лечение перитонзиллярного абсцесса включает его дренирование. Это можно сделать в кабинете врача, взяв гной с помощью иглы (так называемая аспирация) или сделав небольшой разрез в абсцессе с помощью скальпеля, чтобы гной мог вытечь.
Если это не сработает, возможно, потребуется удалить миндалины при тонзиллэктомии. Это особенно актуально для детей, у которых в последнее время было несколько случаев тонзиллита или предшествующего перитонзиллярного абсцесса.
Детям, перенесшим тонзиллэктомию, может потребоваться кратковременное пребывание в больнице. Таким образом, врачи могут следить за ними, чтобы убедиться, что все прошло по плану.
Врач наверняка пропишет обезболивающие и антибиотики. Убедитесь, что ваш ребенок завершил полный курс лечения антибиотиками, даже если он или она чувствует себя лучше через несколько дней. В противном случае инфекция может вернуться.
Чем быстрее диагностируется перитонзиллярный абсцесс, тем легче его лечить. Поэтому, если вы заметили симптомы, немедленно позвоните своему врачу.
Можно ли предотвратить перитонзиллярные абсцессы?
Соблюдение правил гигиены полости рта может помочь детям избежать перитонзиллярного абсцесса. Подростки не должны курить, потому что, помимо прочего риска для здоровья, курение может увеличить их шансы на развитие абсцесса.
Вернуться к началу
Уловка: дренирование перитонзиллярного абсцесса 3,0
Входит 25-летний студент-медик с приглушенным голосом, болью в горле и тризмом. Вы смотрите на заднюю часть ее горла и видите, что язычок отклонился вправо.Вы проницательно диагностировали перитонзиллярный абсцесс (ПТА). Вы думаете о том, чтобы сделать вдох, и хотите узнать, как это сделать.
Д-р Мишель Лин и д-р Демиан Шилд создали отличные руководства по общей и важной процедуре экстренной медицины по дренированию PTA (освещение ларингоскопа и спинальная игла для аспирации; локализация ультразвука и защитный кожух спинальной иглы; избегание неудобной иглы для одной руки стремление). В этом обновлении рассматриваются эти приемы, а также некоторые дополнительные методы для оптимального успеха при дренировании PTA, избегая при этом наиболее опасного осложнения прокола сонной артерии.
1. Используйте ультразвуковое исследование в месте оказания медицинской помощи (POCUS)
Использование внутриполостного зонда обеспечивает прекрасный обзор как абсцесса, так и близлежащих сосудов (рис. 1). POCUS не только подтверждает наличие абсцесса по сравнению с флегмоной, но и дает оператору представление о глубине сонной артерии по отношению к видимой поверхности задней части глотки и TPA.
Рис. 1. Ультразвуковое исследование перитонзиллярного абсцесса с сонной артерией (красная) позади новообразования (измерено зелеными линиями) с использованием внутриполостного зонда.Фото любезно предоставлено доктором Виветой Лобо.2. Визуализация
Используйте нижнюю часть одноразового светового крепления тазового зеркала с удаленной верхней частью (рис. 2), оставив только одну часть, которую пациент может удерживать.
Оборудование :
- Инструмент визуализации:
- OPB Medical ER-SPEC (Рисунок 2), или видеоларингоскоп
- C-MAC S, или
- Лезвие ларингоскопа Macintosh
- Отсасывание: отсасывающее устройство Янкауэра
Pro tip # 1: Обратите внимание, что, попросив пациента подержать свет, оператор освобождает дополнительную руку для всасывания или стабилизации с другой стороны. Сделайте дополнительный шаг по настройке с достаточным освещением, чтобы добиться успеха.
Рис. 3. Пациенту дают зеркало, прямое лезвие для ларингоскопа Macintosh или лезвие для видеоларингоскопа и инструктируют прижать основание языка (слева).В другой руке пациент держит отсос Янкауэра (справа).3. Обезболивание
Хорошая анальгезия важна для этой вызывающей беспокойство и болезненной процедуры. Мы добились успеха, впервые применив бензокаиновый спрей для местного применения. В качестве альтернативы можно использовать распыление лидокаина (2% или 4% без адреналина) в течение 5 минут. Затем введите 2-3 мл 1% -ного лидокаина с адреналином в слизистую оболочку и мышцы. 1
Оборудование:
- Спрей для местного обезболивания, например HurriCaine Benzocaine
- Прямая инфильтрация анестетика:
- Шприц 5-10 мл
- Игла 25-27 г для введения лидокаина
Совет № 2 : Мы ожидаем, что у пациента будет выделяться слюноотделение или стекать гной после фенестрации.Передайте пациенту отсос. Как и в стоматологическом кабинете, пациент может сплюнуть в отсасывающее отверстие, чтобы улучшить обзор задней части глотки и минимизировать риск аспирации.
Совет от профессионала № 3 : Коммуникация — ключ к успеху. Поскольку пациенту будет трудно сформулировать свои опасения, когда у вас в руке игла и расширитель, втягивающий язык вниз, попросите пациента поднять отсос, чтобы привлечь ваше внимание, вместо того, чтобы говорить что-то или, что еще хуже, отстраняться.Это обеспечивает безопасность оператора и пациента.
4. Дренаж: детская пулевая трубка в качестве ограничителя глубины.
Существует множество методов фактического дренирования, в том числе использование спинномозговой иглы или традиционной иглы диаметром 1–1,5 дюйма, вырезание крышки иглы для уменьшения глубины реальной иглы. Это предохраняет иглу от слишком глубокого проникновения в слизистую оболочку. Обратите внимание на то, что край крышки иглы может быть острым и неровным. Также существует вероятность того, что пластик отколется, что приведет к аспирации (рис. 4).
Рисунок 4 . Обрежьте колпачок иглы, обнажив только 1 см кончика иглы (слева). Край крышки иглы может быть острым и зазубренным (справа).Профессиональный совет №4. Мы предлагаем альтернативный подход к обрезке тубуса крышки иглы. Отрежьте верхнюю крышку детской пули / микротейнера и вставьте иглу 18 г через верх в центральную часть нижней части микротейнера (рис. 5). Из заднего конца трубки выйдет 1 см иглы. Отрезанная труба пули не оставляет острых краев.Гладкая поверхность задней части этого микротейнера, которая не повредит заднюю часть глотки при контакте и не приведет к смещению кусочков пластика.
Оборудование:
Рис. 5. Отрежьте верхнюю крышку детской пули / микротейнера (слева) и используйте ее, чтобы закрыть иглу 18 г (справа).5. Аспирация
Направьте иглу в область наибольшего колебания.
Наконечник Pro № 5: Начните со шприца на 5–10 мл вместо шприца на 20–30 мл.Это связано с тем, что чем больше калибр шприца, тем большее натяжение требуется для преодоления давления жидкости (помните закон Лапласа! Напряжение = давление x радиус), что может не потребоваться при довольно небольшом абсцессе. Кроме того, чем меньше размер шприца, тем лучше будет доступ к задней стенке горла пациента.
Рис. 6. Используйте шприц на 5–10 мл для легкого доступа к ротоглотке. Обратите внимание, что защитный кожух направлен в сторону, чтобы этот кусок пластика не задевал верхний зубной ряд при входе.Совет от профессионала №6: Хотя точность является ключевым моментом и направлена на достижение точки максимального колебания, несколько преднамеренных попыток фактически приводят к фенестрации, которая в дальнейшем позволяет гною продолжать стекать после процедуры.
Microskill: Техника аспирации с помощью одноручной иглы (рисунок 7)
- Ведущей рукой оператора возьмите шприц между 1-м и 2-м пальцами. Как только игла войдет в слизистую оболочку, оберните третий палец вокруг поршня и примените отрицательное давление / потяните назад, продвигая шприц.
6. Разрез
Рассмотрите возможность выполнения разреза и дренирования (I&D) даже после аспирации с помощью иглы и шприца при больших / локализованных абсцессах. Кокрановский обзор исследования I&D и пункционной аспирации в 2016 г. выявил доказательства низкого качества, что частота рецидивов I&D может быть ниже, чем у пункционной аспирации. 2 На практике мы обнаружили, что аспирация отлично подходит для удаления гноя, но для больших или локализованных абсцессов один разрез скальпелем с 11 лезвиями после аспирации позволяет любому оставшемуся гною стекать и, таким образом, избегать рецидива.
Наконечник для профессионального использования № 7 : Приклейте крышку скальпеля / ретрактора на желаемую глубину. Это гарантирует, что скальпель не проникнет более чем на 1 см. За один раз сделайте надрез примерно на 1 см вдоль области максимального флюктуации (рис. 8).
Рис. 8. Скальпель с заклеенной лентой, чтобы избежать слишком глубокого надреза абсцесса.Наконечник Pro № 8 : Дайте пациенту ледяную воду для полоскания и сплевывания. Это также помогает контролировать боль и позволяет продолжить дренаж.
Профессиональный совет № 9 : Наденьте перчатки на ведущую руку пациента. Недоминантная рука пациента уже держит аспирацию Янкауэра (рис. 2). Попросите пациента дотянуться до недавно осушенного абсцесса указательным пальцем и попросите его слегка надавить, «доливая» скопившуюся оставшуюся жидкость. Польза от этого для пациента:
• Это не вызывает у них рвотного рефлекса в такой степени, как если бы это делал оператор.
• Пациент с меньшей вероятностью укусит собственную руку.
• Давление на спину действительно помогает облегчить боль, которую они могут испытывать.
7. Успешное выполнение процедуры
Успешный дренаж наблюдается, когда:
- Колебание меньше.
- Тризм у пациента значительно улучшился.
- Пациент субъективно чувствует себя намного лучше.
8. Уход после I&D
Дренаж PTA приводит к снижению перорального приема, поэтому у большинства этих пациентов будет обезвоживание. Внутривенное введение жидкости может помочь пациенту субъективно почувствовать себя лучше.Всегда назначают пероральные антибиотики, направленные против стрептококка группы А и пероральных анаэробов в течение 14 дней. 3 Мы предлагаем любую схему:
- Амоксициллин-клавуланат 875 мг перорально два раза в день (45 мг / кг / доза для детей до 875 мг на дозу) или
- Клиндамицин 300- 450 мг внутрь каждые 6 часов (10 мг / кг / доза каждые 8 часов для детей до максимум 450 мг на дозу, хотя DynaMed / UpToDate заявляет, что разрешена 600 мг на дозу), если есть подозрение на MRSA.
В связи с новым появлением устойчивости к антибиотикам можно собрать культуру из абсцесса. 4 Стероиды также помогают облегчить тризм, а также могут уменьшить боль и время восстановления. 5 Предлагаем схему:
- Дексаметазон 10 мг внутривенно или перорально
Заключение случая
Пациент чувствует себя значительно лучше. Приглушенный голос улучшился вместе с тризмом.Пациенту вводятся меры предосторожности при возвращении, подчеркивающие такие симптомы, как затрудненное дыхание, усиливающаяся боль или тризм, трудности с переносимостью перорального приема жидкости, увеличение массы, лихорадка, ригидность шеи или кровотечение. Пациент выписан домой с указанным выше режимом приема антибиотиков плюс рекомендацией по безрецептурным обезболивающим и инструкцией по полосканию соленой водой .
