Медикаментозное лечение ожирения у больных метаболическим синдромом uMEDp
В последние годы в большинстве стран мира распространенность ожирения среди населения неуклонно растет. Наша страна не исключение: по данным Эндокринологического диспансера департамента здравоохранения г. Москвы, количество лиц, страдающих ожирением, за последние 10 лет увеличилось среди взрослого населения на 51%, среди подростков – на 75% и на 66% среди детей.
Рисунок 1. Динамика показателей углеводного обмена на фоне 24-недельной терапии препаратом Ксеникал
Рисунок 2. Динамика чувствительности тканей к инсулину (Si) на фоне терапии препаратом Ксеникал
Рисунок 3. Динамика показателей липидного обмена на фоне 24-недельной терапии препаратом Ксеникал
Рисунок 4. Динамика средних показателей суточного мониторирования АД на фоне 24-недельной терапии препаратом Ксеникал
Таблица. Динамика показателей ЭхоКГ на фоне терапии Ксеникалом
Рисунок 5. Динамика перфузии головного мозга у пациентов с МС на фоне снижения массы тела на 16 кг (14%) при 24-недельном приеме препарата Ксеникал
Рисунок 6. Орлистат влияет на все проявления метаболического синдрома
Особую опасность представляет собой центральный тип ожирения с преимущественным отложением жира в абдоминальной области, который ассоциируется с инсулинорезистентностью (ИР), нарушением углеводного, липидного обмена, артериальной гипертонией (АГ) и повышенной сердечно-сосудистой заболеваемостью. Все эти нарушения патогенетически взаимосвязаны и объединены в понятие метаболический синдром (МС). Установлено, что наличие МС в 3-6 раз повышает риск развития сахарного диабета (СД) 2 типа (6) и АГ (9), а сердечно-сосудистая заболеваемость и смертность у людей с МС существенно выше по сравнению с лицами без него (4).
Первостепенной и патогенетически обоснованной задачей терапии больных с МС являются меры, направленные на лечение ожирения и нормализацию метаболических нарушений. Немедикаментозные мероприятия нацелены на снижение массы тела, изменение стереотипов питания, отказ от вредных привычек, таких как курение и злоупотребление алкоголем, повышение физической активности, т.е. на формирование так называемого здорового образа жизни. Немедикаментозное лечение является более физиологичным, доступным и не требует больших материальных затрат, в то же время необходимы значительные усилия со стороны врачей и самого больного, так как проведение данного вида лечения связано с затратами дополнительного времени.
В ряде случаев необходимо к немедикаментозным методам лечения ожирения добавлять лекарственные препараты, снижающие вес. Существуют показания к их назначению, а именно:
- индекс массы тела (ИМТ) ≥ 30 кг/м
- или ИМТ ≥ 27 кг/м2 в сочетании с абдоминальным ожирением, наследственной предрасположенностью к СД 2 типа и наличием факторов риска сердечно–сосудистых осложнений (дислипидемия, АГ и СД 2 типа).
Лекарственные средства для снижения веса подразделяются на группы препаратов центрального действия, периферического действия и различного действия (гормон роста, андрогены).
Большинство препаратов центрального действия, снижающих аппетит, было снято с производства из-за побочных эффектов, зачастую приводящих к гибели больных, наиболее тяжелым из которых являлось возникновение тяжелой легочной гипертонии. Эти эффекты возникали, как правило, вследствие системного действия данных лекарственных средств.
История создания и внедрения в лечебную практику «аноректиков» – препаратов для уменьшения аппетита – драматична (7). Первым препаратом, предложенным для снижения веса, был хорошо известный всем амфетамин. Это было в 1938 году. Но вскоре стали известны неблагоприятные побочные эффекты при его назначении – выраженное стимулирующее действие на ЦНС, а также синдром отмены, возникающий при прекращении его приема.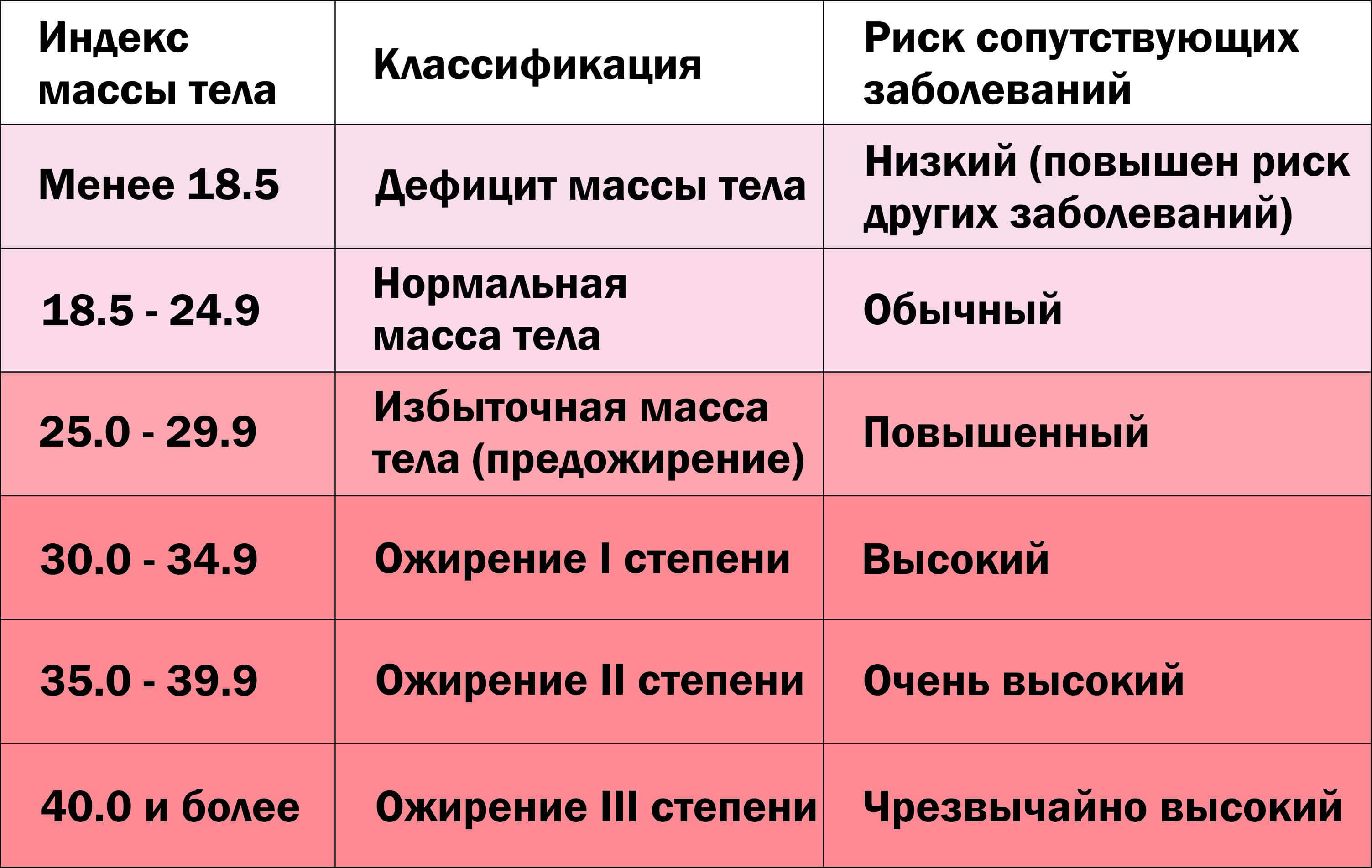 В настоящее время амфетамин для лечения ожирения не применяется.
В настоящее время амфетамин для лечения ожирения не применяется.
Следующая «черная полоса» истории применения аноректиков связана с эпидемией первичной легочной гипертензии (ПЛГ), разра-зившейся в середине 1960-х годов в Швейцарии, Германии и Австрии. Она возникла после распространения аминорекса фумората. ПЛГ относится к наиболее тяжелым сердечно-сосудистым заболеваниям. К счастью, эта патология встречается очень редко – в среднем в 1-2 случаях на миллион населения, но при назначении некоторых аноректиков частота ее увеличивается многократно. Так, в работах группы американских пульмонологов было показано, что частота развития ПЛГ при применении аминорекса возрастает приблизительно в 30 раз.
В 1980-90-х годах препаратами выбора для лечения ожирения были фенфлюрамины, препараты, влияющие на обмен серотонина, а также фентермин, обладающий стимулирующим воздействием на симпатическую нервную систему. Популярностью также пользовалась комбинация фентермина и фенфлюрамина – так называемый препарат фен-фен. Эти лекарственные средства привлекали своей высокой эффективностью и хорошей, по сравнению с предшественниками, переносимостью. Но, к сожалению, стимулирующее влияние на симпатическую нервную систему, а также токсическое влияние высоких концентраций серотонина приводило к дисфункции и повреждению сосудистого эндотелия, в первую очередь легких, что сопровождалось повышением сосудистого тонуса и развитием легочной гипертензии. Фенфлюрамины, кроме того, в ряде случаев приводили к возникновению патологии клапанного аппарата сердца (10). В ряде исследований также было показано, что фенфлюрамины могут повышать системное давление и увеличивать частоту сердечных сокращений (ЧСС), что является неблагоприятным моментом у пациентов с АГ (2). Частота развития легочной гипертензии при назначении фенфлюраминов была значительно ниже, чем при использовании аминорекса и, как правило, побочные эффекты при назначении этих препаратов развивались после 6 месяцев постоянного применения.
Предыдущие неудачи и желание иметь как можно более безопасный и эффективный препарат заставили ученых идти другим путем – создать препарат не центрального, а местного действия. Усилия фармацевтов были направлены на создание лекарства, действие которого носило бы локальный характер. Таким препаратом является Ксеникал (орлистат 120 мг) – лекарственное средство для лечения ожирения с несистемным эффектом.
В 2009 г. во втором пересмотре рекомендаций ВНОК по диагностике и лечению МС эксперты предложили использовать два лекарственных препарата для лечения ожирения. Это препарат периферического действия – орлистат – и препарат центрального действия – сибутрамин.
Сибутрамин отличается от своих предшественников фенфлюраминов тем, что в меньшей степени влияет на дофаминовый обмен и не влияет на холинергические процессы. Прием сибутрамина приводит к быстрому наступлению чувства насыщения и снижению аппетита. Однако уже первые исследования показали, что применение сибутрамина у лиц, не страдающих АГ, может сопровождаться повышением АД на 3-4 мм рт. ст. и повышением ЧСС. Это его свойство повышать АД и ЧСС ограничивало применение сибутрамина у пациентов с АГ, МС и повышенным риском сердечно-сосудистых заболеваний.
В 2009 году закончилось рандомизированное, двойное слепое, плацебо-контролируемое исследование SCOUT (Sibutramine Cardiovascular Outcomes Trial), в которое было включено более 10000 пациентов с избыточной массой тела и ожирением, с СД или коронарной болезнью сердца в анамнезе, поражением периферических артерий или инсультом, а также с другими факторами сердечно-сосудистого риска. Исследование было предназначено для оценки безопасности длительного приема сибутрамина у данной категории больных.
При анализе первичных конечных точек этого исследования (случаи инфаркта миокарда, инсульта, реанимации при остановке сердца или смерти) выявилось, что этот показатель был 11,4% в группе пациентов, получавших сибутрамин, и 10% в группе плацебо. Таким образом, риск сердечно-сосудистых осложнений был достоверно выше у пациентов, принимающих сибутрамин (p = 0,023) (5).
Полученные в исследовании SCOUT данные имеют большое клиническое значение, так как у пациентов с избыточной массой тела и ожирением имеется изначально высокий риск развития сердечно-сосудистых осложнений. Таким образом, в свете новых данных использование сибутрамина для лечения ожирения у больных с МС противопоказано. Европейское медицинское агентство (ЕМЕА) завершило анализ безопасности лекарственных препаратов, содержащих сибутрамин. Европейский комитет по лекарственным препаратам (CHMP) пришел к заключению, что риск при использовании данных препаратов превышает пользу и рекомендовал приостановить действие лицензии на их продажу на территории Европейского Союза.
С 21 января 2010 г. сибутрамин запрещен к применению у пациентов с сердечно-сосудистыми заболеваниями в анамнезе, что было объявлено Управлением контроля качества пищевых продуктов и лекарств (FDA). Опираясь на новые данные исследования SCOUT, комитет FDA обязал внести в инструкцию по применению препарата новые дополнительные противопоказания.
В России лекарственный препарат сибутрамин зарегистрирован под следующими торговыми наименованиями: Меридиа (Abbot, Германия), Редуксин (ООО «Озон», Россия), Голдлайн (Ranbaxy, Индия), Слимия (Torrent, Индия), Линдакса (Zentiva, Чехия).
Таким образом, у врачей всего мира в арсенале остается единственный безопасный препарат для лечения ожирения у больных МС – орлистат.
Ксеникал (орлистат 120 мг) – это препарат периферического действия, который тормозит всасывание жиров пищи в желудочно-кишечном тракте (ЖКТ) вследствие ингибирования желудочно-кишечных липаз – ключевых ферментов, участвующих в гидролизе триглицеридов пищи, высвобождении жирных кислот и моноглицеридов. Это приводит к тому, что около 30% триглицеридов пищи не переваривается и не всасывается, что позволяет создать дополнительный дефицит калорий по сравнению с применением только гипокалорийной диеты. После отмены орлистата активность липаз быстро восстанавливается. Орлистат не действует на другие ферменты ЖКТ, не влияет на всасывание углеводов, белков и фосфолипидов. Препарат оказывает собственный дополнительный гиполипидемический эффект, поскольку, подавляя липазы ЖКТ, он снижает количество свободных жирных кислот в кишечнике и тем самым уменьшает растворимость и всасывание холестерина. Как было показано в ряде исследований, орлистат уменьшает уровень холестерина в большей степени, чем этого можно было ожидать только из-за уменьшения массы тела на фоне его применения.
Это приводит к тому, что около 30% триглицеридов пищи не переваривается и не всасывается, что позволяет создать дополнительный дефицит калорий по сравнению с применением только гипокалорийной диеты. После отмены орлистата активность липаз быстро восстанавливается. Орлистат не действует на другие ферменты ЖКТ, не влияет на всасывание углеводов, белков и фосфолипидов. Препарат оказывает собственный дополнительный гиполипидемический эффект, поскольку, подавляя липазы ЖКТ, он снижает количество свободных жирных кислот в кишечнике и тем самым уменьшает растворимость и всасывание холестерина. Как было показано в ряде исследований, орлистат уменьшает уровень холестерина в большей степени, чем этого можно было ожидать только из-за уменьшения массы тела на фоне его применения.
Ксеникал используется для лечения ожирения уже более 11 лет, за это время было проведено более 100 клинических исследований, результаты которых позволили не только оценить эффективность и безопасность препарата для лечения ожирения по степени снижения массы тела, но также оценить его влияние на кардиометаболические факторы риска.
У пациентов, получавших орлистат в сочетании с гипокалорийной диетой, снижение массы тела составляло 4,7-10,3 кг, в то время как пациенты, получавшие плацебо, теряли от 0,9 до 6,4 кг (р
Были проведены многочисленные исследования по оценке эффективности терапии орлистатом у пациентов с МС. Так, по данным этих исследований было выявлено, что терапия Ксеникалом приводила к достоверно большему снижению уровня общего холестерина и фракции ХС ЛПНП по сравнению с группой плацебо. Также во всех сравнительных исследованиях было отмечено достоверное снижение АД (8).
В США проводилось исследование влияния препарата Ксеникал на массу тела и состояние углеводного обмена у больных СД 2 типа, принимавших препараты сульфанилмочевины. Результаты этого исследования показали, что орлистат достоверно снижает массу тела у больных СД и ожирением (3). На фоне терапии орлистатом заметно падал уровень гликемии натощак и снижалась концентрация гликированного гемоглобина. Одним из наиболее важных результатов этого исследования явилось то, что у больных, принимавших орлистат, снижалась потребность в препаратах сульфанилмочевины для компенсации СД.
На фоне терапии орлистатом заметно падал уровень гликемии натощак и снижалась концентрация гликированного гемоглобина. Одним из наиболее важных результатов этого исследования явилось то, что у больных, принимавших орлистат, снижалась потребность в препаратах сульфанилмочевины для компенсации СД.
Кроме того, анализ данных этого исследования показал, что среди пациентов с нормальной толерантностью к глюкозе на фоне приема орлистата в течение 2 лет не было выявлено ни одного нового случая СД 2 типа, в то время как в группе плацебо СД 2 типа развивался в 1,5% случаев. Нарушение толерантности к глюкозе определялось с течением времени в группе плацебо в 2 раза больше, чем в группе орлистата.
Результаты проспективного, рандомизированного, плацебо-контролируемого исследования XENDOS с участием 3304 тучных пациентов подтвердили эффективность и безопасность длительной терапии (непрерывно в течение 4 лет) препаратом Ксеникал у больных ожирением. К концу четвертого года терапии уровень ХС ЛПНП снизился на 12,8%, а в группе плацебо – на 5,1%. Систолическое АД у пациентов, принимавших орлистат, снизилось в среднем на 4,9 мм рт. ст. и диастолическое на 2,6 мм рт. ст., что было достоверно выше по сравнению с пациентами, принимавшими плацебо (3,4 мм рт. ст. и 1,9 мм рт. ст. соответственно). Риск развития СД 2 типа уменьшился на 37% в группе орлистата по сравнению с группой плацебо (11).
Способность орлистата частично блокировать всасывание жиров пищи послужила основанием для проведения исследования по изучению влияния его длительного применения на концентрацию жирорастворимых витаминов. Его результаты показали, что прием препарата в течение 2 лет сопровождался незначительным изменением концентрации жирорастворимых витаминов (A, D, E, K) и в среднем их уровень сохранялся в пределах нормальных значений. Кроме того, было установлено, что снижение концентрации витаминов наблюдалось лишь в первый месяц лечения, в дальнейшем она сохранялась неизменной до конца исследования. Ни у одного из пациентов в исследовании не наблюдалось симптомов гиповитаминоза.
Ни у одного из пациентов в исследовании не наблюдалось симптомов гиповитаминоза.
Лабораторных и клинических признаков нарушений кальци-евого обмена на фоне длительного применения орлистата (Ксеникал) также не наблюдалось. В нескольких работах было показано, что усиления остеокласт-остеобластной активности или снижения костной массы при длительном назначении орлистата не было. На основании этих наблюдений был сделан вывод, что орлистат не оказывает влияния на обменные процессы в костной ткани.
Терапия Ксеникалом, как показал ряд исследований, не приводит к увеличению риска образования камней в желчевыводящих путях. Эти нежелательные явления встречались лишь в 1% случаев как в группе орлистата, так и в группе плацебо. В ряде других исследований было установлено, что препарат не вызывал клинически значимых нарушений физиологических процессов в ЖКТ.
Клинические исследования препарата Ксеникал выполнены на огромном контингенте больных, более 30000 человек участвовали в этих исследованиях, среди них были пациенты с СД 2 типа, с нарушенной толерантностью к глюкозе и с другими множественными факторами сердечно-сосудистого риска. В связи с этим можно с уверенностью говорить, что в настоящее время данное лекарственное средство является наиболее широко и тщательно изученным препаратом для лечения ожирения.
Положительный опыт применения Ксеникала в Отделе системных гипертензий НИИ кардиологии имени А.Л. Мясникова РК НПК МЗ РФ у больных МС еще раз подтвердил его высокую эффективность и безопасность для лечения пациентов с высоким сердечно-сосудистым риском (1). Целью данного исследования было изучение влияния снижения массы тела на фоне терапии орлистатом на показатели углеводного и липидного обменов, ИР, суточный профиль АД, гипертрофию миокарда левого желудочка и состояние перфузии головного мозга у пациентов с МС. В исследовании принимали участие 30 пациентов возрасте 39,9 ± 8,6 года с МС, средняя масса тела составила 116,5 ± 5,7 кг. Всем пациентам назначали Ксеникал в дозе 120 мг 3 раза в день во время приема пищи, давали рекомендации по умеренной гипокалорийной диете с ограничением употребления жиров.
Всем пациентам назначали Ксеникал в дозе 120 мг 3 раза в день во время приема пищи, давали рекомендации по умеренной гипокалорийной диете с ограничением употребления жиров.
В результате приема препарата Ксеникал на протяжении 24 недель удалось достичь значительного снижения массы тела, в среднем на 16 кг, или более чем на 14%, причем это снижение сопровождалось и уменьшением выраженности висцерального ожирения. Снижение массы тела на фоне терапии Ксеникалом приводило к достоверному снижению ИР, улучшению показателей углеводного и липидного обмена. Уровень глюкозы плазмы натощак достоверно снизился на 26% и постпрандиальный уровень – на 29% (рисунок 1).
Также отмечалось уменьшение гиперинсулинемии – исходно повышенные базальные уровни инсулина и С-пептида снизились на 54% и 32% соответственно и постпрандиальные их уровни – на 38% и 7% соответственно. На фоне приема препарата Ксеникал отмечалось достоверное повышение чувствительности периферических тканей к инсулину, что продемонстрировали результаты инсулин-модифицированного теста толерантности к глюкозе (Минимальная модель N. Bergman) (рисунок 2).
Исходно нарушенные показатели липидного обмена на фоне приема Ксеникала значимо улучшились. Достоверно снизился уровень общего ХС на 12%, ХС ЛПНП на 17,6%, повысился уровень ХС ЛПВП на 22%, и отмечалась тенденция к снижению триглицеридов (рисунок 3).
На фоне снижения массы тела, повышения чувствительности тканей к инсулину и улучшения показателей углеводного и липидного обмена достоверно снизилось АД (и систолическое, и диастолическое) как в дневное, так и в ночное время суток, и улучшился суточный профиль АД (рисунок 4). Снижение АД в результате уменьшения массы тела может быть опосредованно снижением повышенной активации СНС, ренин-ангиотензин-альдостероновой системы. Эти эффекты, вероятно, обусловлены уменьшением количества СЖК, повышением чувствительности тканей к инсулину на фоне снижения массы тела.
Через 24 недели терапии препаратом Ксеникал пациентов с МС и признаками гипертрофии миокарда левого желудочка (ГМЛЖ) она достоверно уменьшилась на фоне снижения массы тела, АД и благоприятных метаболических эффектов (см. таблицу).
Уменьшение ГМЛЖ на фоне приема Ксеникала, вероятно, обусловлено снижением массы тела, улучшением чувствительности периферических тканей к инсулину, следствием чего является снижение гиперинсулинемии, которая, вероятно, может играть значительную роль в формировании ГМЛЖ. Кроме того, снижение АД также могло оказать благотворное влияние на структурно-функциональное состояние миокарда.
Исходно сниженная перфузия головного мозга у пациентов с МС достоверно улучшилась на фоне снижения массы тела, АД, ИР и улучшения показателей углеводного и липидного обмена (рисунок 5).
Такой выраженный позитивный эффект на состояние перфузии головного мозга, скорее всего, можно связать с уменьшением ИР, улучшением углеводного и липидного обмена, которое, вероятно, привело к улучшению гемостаза и реологии крови и вызвало улучшение кровообращения не только в крупных, но и в сосудах микроциркуляторного русла. Кроме того, уменьшение ИР, возможно, привело к улучшению эндотелиальной функции и повышению эндотелий-зависимой вазодилатации.
Из нежелательных явлений у пациентов наблюдалась только стеаторея, которая, как известно, возникает лишь при превышении приема жиров с пищей более 30%. Стеаторея являлась своеобразным «индикатором» излишнего потребления жиров, и это помогало пациентам самостоятельно корректировать диету.
Высокая периферическая селективность препарата Ксеникал, отсутствие системного действия и серьезных побочных эффектов, значимое снижение массы тела, которое сопровождается снижением АД и значительным улучшением липидного и углеводного обмена, являющимися серьезными факторами сердечно-сосудистого риска, дает основание рекомендовать Ксеникал для применения в кардиологической практике. В виду того, что данный препарат положительно влияет на все проявления МС (рисунок 6), нивелируя их, Ксеникал может также успешно применяться для профилактики развития МС у здоровых лиц с избыточной массой тела.
В виду того, что данный препарат положительно влияет на все проявления МС (рисунок 6), нивелируя их, Ксеникал может также успешно применяться для профилактики развития МС у здоровых лиц с избыточной массой тела.
Ожирение / Заболевания / Клиника ЭКСПЕРТ
Ожирение – это заболевание, характерным признаком которого является избыточное развитие жировой ткани в организме.
Классификация
Различают первичное и вторичное ожирение.
Первичное – самостоятельное заболевание.
Вторичное – следствие неправильной работы желез внутренней секреции и поражения центральной нервной системы.
Также в зависимости от характера распределения жировой ткани выделяют:
- абдоминальное ожирение (мужской или андроидный тип) – локализация жировой ткани в брюшной стенке, в области лица, туловища, шеи
- бедренно-ягодичное ожирение (женский или гиноидный тип) – локализация жировой ткани на ягодицах и бедрах.
Кроме того, заболевание подразделяется на общее и местное ожирение и имеет две стадии – прогрессирующую и стабильную.
Степени ожирения
- первая степень: увеличение массы тела на 29%
- вторая степень: на 30-40%
- третья степень: на 50-99%
- четвертая степень: на 100%
Симптомы
Избыточная масса тела – общий признак всех форм ожирения.
Симптомы ожирения:
- превышение веса на 20% (расчет проводится с учетом роста, возраста, пола и конституции)
- объем талии 100 см – у мужчин
- объем талии 90 см – у женщин
- соотношение объема бедер и объема талии больше «1» у мужчин и больше «0,45» – у женщин
При первой степени ожирения жалоб практически нет. При массивном ожирении наблюдаются:
- слабость
- апатия
- склонность к депрессиям
- сонливость
- подавленное настроение
- нервозность
- раздражительность
- тошнота
- горький привкус во рту
- одышка (даже при незначительных физических нагрузках)
- боль в суставах
- боль в позвоночнике
- отеки нижних конечностей
- чувство голода ночью
- постоянное чувство голода, усиливающееся во второй половине дня
- жажда
- нарушения менструального цикла у женщин
- бесплодие
- гирсутизм (женское заболевание, характеризующееся избыточным ростом волос по мужскому типу – на лице и теле)
- снижение потенции у мужчин
- склонность к угревым высыпаниям
- трофические нарушения кожи
- стрии (растяжки) розового цвета на бедрах, животе, плечах, в подмышечных впадинах
- гиперпигментация
- повышенное артериальное давление
Если вы обнаружили у себя похожие симптомы, не откладывайте на потом! Обратитесь за консультацией к квалифицированному врачу диетологу!
На фоне ожирения может развиться метаболический синдром.
Диагностика
Какую диагностику проводят в нашей клинике?
Для установления степени ожирения проводится взвешивание, измерение роста.
- Вычисляется ИМТ – индекс массы тела (индекс Кетле). Расчет производится по следующей формуле: масса тела в килограммах делится на квадрат роста в метрах. Полученный результат – индекс в пределах от 20 до 25 является нормой. Превышение индекса определяет степень ожирения.
- Проводится дифференциальная диагностика типа ожирения: на основании значений индекса талия/бедро. Рассчитывается значение: отношение ОТ (окружность талии) к ОБ (окружности бедра).
- Проводится исследование биоимпедансометрия – развернутый анализ состава тела.
- Проведение анализа на содержание глюкозы в крови (натощак). Назначается при жалобах на жажду и сухость во рту.
- Глюкозотолерантный тест. Назначается по показаниям.
- Малый дексаметазоновый тест, рентген черепа и позвоночника. Проводится с целью дифференциальной диагностики гиперкортицизма и гипоталамического типа ожирения.
- УЗИ органов малого таза и обследование у гинеколога. Проводится при нарушениях менструального цикла у женщин.
Мы проводим современную диагностику. Вы получите консультацию у опытного врача, который назначит Вам индивидуальное лечение по результатам обследования.
Когда диагноз «ожирение» уже установлен, важно регулярно контролировать показатели крови, чтобы не допустить развитие осложнений органов сердечно-сосудистой, эндокринной, пищеварительной систем. Для этого врачи Клиники ЭКСПЕРТ создали перечень базовых показателей.
Лечение ожирения
Поскольку ожирение – результат метаболических, клинических и гормональных нарушений, лечение заболевания должно быть комплексным.
Лечение включает в себя мероприятия, направленные на уменьшение избыточной массы тела, а также физические методы.
Потеря массы тела, в результате которой происходит снижение основного обмена, способствует сохранению энергии, полученной с приемом пищи. Это уменьшает эффективность лечения диетами. Поэтому в процессе лечения необходимо производить перерасчет суточной калорийности пищи. Кроме того, пациент нуждается в увеличении двигательной активности.
Это уменьшает эффективность лечения диетами. Поэтому в процессе лечения необходимо производить перерасчет суточной калорийности пищи. Кроме того, пациент нуждается в увеличении двигательной активности.
При неконтролируемом аппетите назначаются анорексигенные препараты.
Женщинам, страдающим ожирением, у которых функция яичников с потерей лишнего веса не восстанавливается, проводят медикаментозную терапию под наблюдением врача гинеколога.
Применяются также хирургические методы лечения (при ожирении четвертой степени).
Ожирение – это заболевание, характерным признаком которого является избыточное развитие жировой ткани в организме.
Прогноз
Ожирение – один из основных факторов возникновения заболеваний сердца и сосудов. При отсутствии адекватного лечения прогноз ожирения неблагоприятен. Самостоятельные попытки избавиться от лишнего веса часто ведут к развитию серьезных осложнений.
Не занимайтесь самолечением! Доверьте свое здоровье квалифицированным врачам!
Рекомендации при ожирении
- Сбалансированная низкокалорийная диета, в которую включены продукты с низким содержанием углеводов и животных жиров. При этом продукты должны содержать достаточное количество минеральных веществ, белков, витаминов, клетчатки. Питание должно быть дробным. Показаны разгрузочные дни, например, фруктовые и белковые.
- Необходимо наладить режим дня, проводить систематическую лечебную гимнастику. Хорошие результаты дает массаж.
Не рискуйте своим здоровьем. Запишитесь на прием к врачу.
Часто задаваемые вопросы
Можно ли избавиться от ожирения?
Ожирение – это хроническое, рецидивирующее заболевание. Следовательно, оно существует у пациента на протяжении жизни (хроническое) и заболевание возвращается (рецидивирует) при отсутствии лечения. Поэтому нужно всегда применять меры борьбы с этим недугом, как можно дольше не дать ему вернуться.
Ожирение – генетическое заболевание?
Вероятнее всего – да, но не только. Поэтому обычное ожирение называют «экзогенно-конституциональным». Конституциональное – зависящее от природы и экзогенное – связанное с перееданием. Причем переедание – главный фактор ожирения. Без переедания генетическая особенность так и останется особенностью.
Ожирение из-за приема различных препаратов, не стоит и бороться с ним.
Многие лекарственные препараты способны вызвать нарушение обмена веществ, когда метаболизм становится медленным или когда неукротимо повышается аппетит, или когда происходит перераспределение собственного подкожного жира. Эти препараты известны врачам. При назначении Вам препаратов, следует поинтересоваться, могут ли они влиять на вес. При все равно, без фактора нарушенного питания, даже при всех особенностях таблетированных препаратов, вес связан с избытком поступления калорий в организм. Поэтому лечение одинаково для любого вида ожирения.
В нашей семье все «крупные». Это такая особенность?
Прежде всего, семья – это традиции. Если в семье традиция вкусно и много поесть, вести малоактивный образ жизни, то все в этой семье будут иметь ожирение. Обратите внимание на родителей и детей. Очень часто, если у одного из них есть лишний вес, то он есть у каждого.
На фоне «быстродействующих» различных диет достигнут желаемый вес, но после возвращения к обычному питанию вес вновь повысился до больших цифр, чем был. Почему?
Это происходит потому, что на диете нельзя «посидеть» и….встать. Это не стул и не «курс антибиотикотерапии», когда за короткий срок можно победить заболевание. Рациональный образ питания (не та строгая новомодная диета, которую Вы еле выдержали) должен остаться с Вами навсегда. От момента, когда Вы задумали привести свой вес в порядок, до последнего вздоха. Чудеса бывают редко.
Истории лечения
История №1
Пациентка К., 42 года. Жалуется на избыточный вес, продолжающийся набор массы тела, несмотря на ограничения в питании. Вес стала набирать после беременностей. Периодически применяет «разные диеты», которые дают быстрый эффект, но вскоре после окончания диеты вес снова возвращается, иногда в большем количестве. Настаивает, что ест не много. Мать пациентки также страдает ожирением.
Вес стала набирать после беременностей. Периодически применяет «разные диеты», которые дают быстрый эффект, но вскоре после окончания диеты вес снова возвращается, иногда в большем количестве. Настаивает, что ест не много. Мать пациентки также страдает ожирением.
В беседе с пациенткой выяснено, что питание хоть и небольшое по объему, но высококалорийное (майонез, орехи, масло, выпечка). При осмотре: вес избыточный, 107 кг. Рост 164 см. Окружность талии 100 см, окружность бедер 122 см. Распределение подкожной жировой клетчатки равномерное, больше в области ягодиц и бедер. Патологии щитовидной железы и органов брюшной полости не выявлено.
Врач рекомендовал пациентке рациональное питание, объяснил понятие калорийности продуктов пищи(белков, жиров, углеводов). Составили план наблюдения. На фоне диеты пациентка через 2 месяца стала постепенно, но стабильно снижать вес. К исходным цифрам (до беременностей) вес не вернулся, но достиг «верхней границы» нормальной массы тела, соответственно росту.
История №2
Пациент М., 56 лет. Жалуется на одышку, ограничивающую активное передвижение (из-за этого не может заниматься спортом), повышение артериального давления, боли в суставах, избыточный вес (проблему веса, однако, считает второстепенной). Вес стал набирать после 40 лет.
В настоящее время М. — руководящий работник, часто в «разъездах». Питание редкое, бывают большие пропуски в приеме пищи из-за нехватки времени.Н ередко прием алкоголя в значительном количестве. Не завтракает, приходит с работы поздно, голодным. После обильного ужина ложится спать. В выходные дни в основном «отсыпается».
При осмотре: избыточный вес 114 кг. Рост 172 см. Окружность талии 116 см, окружность бедер 98 см. Отложение подкожного жира в основном в области живота. Артериальное давление 148/90 мм рт. ст. В лабораторных данных — повышение холестерина, мочевой кислоты, печеночных показателей, умеренное повышение уровня глюкозы крови. При УЗИ брюшной полости выявлено увеличение в размерах печени, признаки жирового гепатоза.
Врач назначил диетотерапию и объяснил принцип питания и выбора продуктов при избыточном весе. С супругой пациента врач провел беседу о питании, т.к. именно она занимается приготовлением пищи и объяснил последовательность возникновения симптомов болезни, когда ожирение стоит не на последнем, а на первом месте среди жалоб и все они обусловлены как раз избыточным весом.
Дополнительно больному назначены препараты для коррекции артериального давления, холестерина, гепатопротекторы. Обязательно занятия физкультурой. На фоне изменения образа жизни и питания пациент снижает массу тела. Артериальное давление и сахар крови нормализовались. Лечение продолжается.
Ожирение | Лечение ожирения | Дорожная клиническая больница
ОЖИРЕНИЕ – это не только косметическая проблема. Несмотря на довольный и процветающий внешний вид, у больных с ожирением масса сопутствующих ожирению заболеваний и проблем.
У них нарушена социальная адаптация: постоянная отдышка, низкая физическая активность, повышенное потоотделение.
Кроме того, ожирению сопутствуют заболевания: гипертоническая болезнь, сахарный диабет II типа; инсульты, инфаркты, хроническая венозная недостаточность и ранний летальный исход.
Ожирение представляет серьезную опасность для физического здоровья. Статистические данные страховых компаний неоспоримо свидетельствуют о том, что значительное ожирение сопряжено с повышенной смертностью от ряда тяжелых заболеваний.
Смертность мужчин с ожирением составляет 150 %, а женщин – 147% от обычной; в особенности возрастает смертность от болезней сердца (142% для мужчин и 175% для женщин), инсультов (159% для мужчин и 162% для женщин), нефрита, т.е. поражения почек (191% для мужчин и 211% для женщин), сахарного диабета (383% для мужчин и 372% для женщин) и цирроза печени (249% для мужчин и 147% для женщин). Поскольку тучность принято связывать с обжорством, а худобу – с красотой и правильным образом жизни, ожирение имеет тяжелые психологические последствия, главным образом для женщин и подростков.
Тучные молодые девушки не только чересчур озабочены своим состоянием, но и отличаются пассивностью, опасаясь неприязненного отношения к себе. Эти опасения подкрепляются реальными проявлениями антипатии со стороны окружающих. Более того, журналы мод и кинофильмы с участием очень худых манекенщиц и актрис, пропаганда в газетах и журналах диет для похудания и навязчивая реклама шарлатанских приемов, таблеток и рецептов для снижения веса – увеличивают психологическую опасность, которой подвергаются страдающие ожирением молодые люди.
Ожирение можно классифицировать по его этиологии (происхождению) на генетически обусловленное, при котором на первый план выступает наследственность; травматическое, обусловленное повреждением определенного участка головного мозга, а именно гипоталамуса, эндокринными заболеваниями или психическими расстройствами; и экзогенное, развивающееся в результате неподвижности или избытка жиров в питании (этот тип ожирения наблюдается и у некоторых видов животных). Разные этиологические факторы, несомненно, взаимодействуют друг с другом. Например, «генетическое» ожирение проявляется лишь при условии достаточного питания.
Важное значение в контролировании веса имеет отношение к этому самого человека и окружающих. Хотя борьба с ожирением требует самодисциплины и настойчивости, оно представляет в основном медицинскую, а не нравственную проблему, и врачи, как и все окружающие, должны помогать пациенту, а не превращать ожирение в повод для упреков.
Пугать, конечно, не рекомендуется, однако подчеркивание связи между ожирением и болезнями, а также положительного влияния снижения веса на внешний вид часто служит для пациента побудительным мотивом. Тем не менее, обещания быстрого успеха могут оказаться столь же опасными, как и угрозы.
В Дорожной клинической больнице г. Новосибирска применяются все известные хирургические способы лечения ожирения. Программа хирургического лечения морбидного ожирения активно развивается с 2006 года. Для каждого пациента больницы, с учетом его начального индекса массы тела (ИМТ), подбирается индивидуальная программа хирургического лечения, опирающаяся на уникальный опыт врачей больницы.
Для каждого пациента больницы, с учетом его начального индекса массы тела (ИМТ), подбирается индивидуальная программа хирургического лечения, опирающаяся на уникальный опыт врачей больницы.
За несколько лет решений проблемы морбидного ожирения врачи Дорожной клинической больницы показали, что некоторые общепринятые методики лечения не столь эффективны и не обеспечивают закрепляющегося результата. Так, например, не рекомендуется в качестве самостоятельно метода лечения установка внутрижелудочных баллонов, потому что после их удаления вновь начинается увеличение массы тела.
Для достижения эффективного результата зарекомендовал себя метод
вертикальной гастропластики по Мейсону. BIB SYSTEM Операция заключается в формировании малого желудочка объемом до 30—40 мл с наложением особого клапана из полоски безопасного материала. Средняя длительность операции составляет 90 минут. Доступ к желудку во время операции обеспечивается путем лапароскопии, что способствует снижению числа послеоперационных осложнений и ранней активизации пациента. При соблюдении режима питания, после операции создается эффект быстрого насыщения и объем потребляемой пищи резко уменьшается. Достоверное снижение избыточной массы тела в течение года после операции достигает 65—70 %.
Для пациентов с ИМТ от 40 до 45 эффективной является
операция бандажирования желудка BIB SYSTEM с использованием швейцарских расходных материалов. Средняя длительность этой лапароскопической операции составляет 45 минут. Первая коррекция объема бандажа проводится через месяц после операции под контролем рентгеноскопии, а в дальнейшем по необходимости. Снижение избыточной массы тела в течение года составляет до 45 %. Окончательный результат проведенного хирургического вмешательства, по нашим данным, зависит в большей степени от четкости выполнения пациентами рекомендаций по питанию.
При увеличении ИМТ от 45 и больше нами применяется
операция билиопанкреатического шунтирования (БПШ) BIB SYSTEM по D. S,Hess, P.Marceau. Она применяется для лечения тяжелых форм ожирения с 1976 года, а в более современной модификации с начала 90-х годов. БПШ сочетает в себе два ключевых момента: уменьшение объема желудка и реконструкцию тонкой кишки, направленную на уменьшение всасывания компонентов пищи. Изменения объема желудка происходят, что немаловажно, с сохранением мышц-сфинктеров входного и выходного отделов. В результате уменьшается количество потребляемой пищи и возникает быстрое насыщение по мере наполнения уменьшенного в объеме желудка. За счет реконструкции кишечника длина участка тонкой кишки, участвующего в пищеварении, уменьшается до 250 см. Как правило, операция предусматривает также удаление желчного пузыря и червеобразного отростка. Удаление желчного пузыря целесообразно в связи с высокой вероятностью образования в нем камней по мере снижения массы тела и является мерой профилактики обострения холецистита и панкреатита. БПШ обеспечивает значительное и устойчивое снижение массы тела на 65-75 % от исходного избытка массы тела. К бесспорным плюсам операции относится также эффективное лечебное воздействие при сахарном диабете II типа. Согласно опыту клиники, уже вскоре после операции пациент не будет нуждаться в каких-либо препаратах, снижающих уровень сахара в крови. Возможность питания без каких-либо ограничений у пациента появляется, начиная уже с третьей недели после операции. Период снижения массы тела после БПШ составляет обычно от 16 до 18 месяцев, повторных операций в связи с восстановлением избыточной массы тела выполнять не приходится.
S,Hess, P.Marceau. Она применяется для лечения тяжелых форм ожирения с 1976 года, а в более современной модификации с начала 90-х годов. БПШ сочетает в себе два ключевых момента: уменьшение объема желудка и реконструкцию тонкой кишки, направленную на уменьшение всасывания компонентов пищи. Изменения объема желудка происходят, что немаловажно, с сохранением мышц-сфинктеров входного и выходного отделов. В результате уменьшается количество потребляемой пищи и возникает быстрое насыщение по мере наполнения уменьшенного в объеме желудка. За счет реконструкции кишечника длина участка тонкой кишки, участвующего в пищеварении, уменьшается до 250 см. Как правило, операция предусматривает также удаление желчного пузыря и червеобразного отростка. Удаление желчного пузыря целесообразно в связи с высокой вероятностью образования в нем камней по мере снижения массы тела и является мерой профилактики обострения холецистита и панкреатита. БПШ обеспечивает значительное и устойчивое снижение массы тела на 65-75 % от исходного избытка массы тела. К бесспорным плюсам операции относится также эффективное лечебное воздействие при сахарном диабете II типа. Согласно опыту клиники, уже вскоре после операции пациент не будет нуждаться в каких-либо препаратах, снижающих уровень сахара в крови. Возможность питания без каких-либо ограничений у пациента появляется, начиная уже с третьей недели после операции. Период снижения массы тела после БПШ составляет обычно от 16 до 18 месяцев, повторных операций в связи с восстановлением избыточной массы тела выполнять не приходится.
На сегодняшний день максимальная масса тела обратившегося пациента составляет 270 кг (ИМТ — 74). Среди пациентов были отмечены и люди с гипертонической болезнью III степени, сахарным диабетом II типа, синдромом Пиквика. С целью предоперационной подготовки и предварительного снижения массы тела, нами устанавливается внутрижелудочный баллон BIB SYSTEM на сроки от 3 до 5 месяцев. Данная манипуляция позволяет в лучшей степени подготовить больного к оперативному вмешательству, нормализовать артериальное давление, увеличить жизненную емкость легких и активизировать пациента. Наибольший срок наблюдения пациента после БПШ в нашей больнице составил 18 месяцев, снижение избыточной массы тела за это время достигло 80 %.
Наибольший срок наблюдения пациента после БПШ в нашей больнице составил 18 месяцев, снижение избыточной массы тела за это время достигло 80 %.
Об эффективности лечения морбидного ожирения в Дорожной клинической больнице можно смело утверждать, основываясь на бесценный опыт наших врачей, прекрасный результат после операций и теплые отзывы наших бывших пациентов, которые смогли вернуться к нормальной жизни без каких-либо ограничений и страха осложнений.
Ожирение — диагностика и лечение в Москве, цена
Ожирение — это заболевание, характеризующееся избыточным отложением жировой ткани в организме.
Общепринятой классификации ожирения не существует. Условно выделяют первичное (масса тела превышает норму при отсутствии основного заболевания) и вторичное (связано с эндокринными заболеваниями (эндокринное) или патологией центральной нервной системы (церебральное)) ожирение.
Причины и патогенез ожирения
Причины первичного ожирения — в дисбалансе между поступающей с пищей энергией и ее расходами. Это обусловлено избыточной калорийностью пищи, содержащей жиры животного происхождения и углеводы; нарушением режима питания (употребление основной доли рациона вечером, обильные, но редкие приемы пищи). Также важную роль играет генетическая предрасположенность.
Эндокринное ожирение наблюдается при гипотиреозе, синдроме гиперкортицизма, гипогонадизме, синдроме «пустого» турецкого седла, может быть обусловлено наличием опухоли гипофиза и коры надпочечников. Возможно развитие ожирения после удаления яичников и во время климакса.
Церебральное ожирение связано с нарушением центральной регуляции пищевого рефлекса, воспалительными заболеваниями центральной нервной системы, черепно-мозговыми травмами, опухолями мозга.
Механизм развития ожирения заключается в нарушении регуляции энергетического баланса, образовании и отложении жира при избыточном поступлении в организм жиров и углеводов.
Далее происходит интенсивное отложение триглицеридов в липоцитах, жировых клетках, которые увеличиваются в размерах, что и становится основной причиной ожирения.
Патогенез вторичного ожирения связан с заболеванием, которое его спровоцировало.
Симптомы ожирения
Заболевание развивается постепенно.
Первичное ожирение имеет четыре степени, которые определяются в соответствии с индексом Кетле (норма для мужчин — 20–25, для женщин — 19 — 23,8). Данный показатель определяется путем деления массы тела (кг) на квадрат роста (м).
Итак, I степень ожирения — 15–29% избыточной массы тела, II — 30–49%, III — 50–100%, IV — более 100%.
Основные симптомы первичного ожирения: повышенная утомляемость, апатия, слабость, сонливость, одышка, повышенный аппетит, сухость кожи или, наоборот, потливость, грибковые заболевания, воспалительные процессы кожи, гиперсекреция желудочного сока.
Ожирение может спровоцировать развитие миокардиодистрофии, гипертонии, варикозного расширения вен, атеросклероза, холецистита, остеоартроза, остеохондроза, дыхательной недостаточности, панкреатита, никтурии, мочекаменной болезни, гиперинсулинемии, гиперкортицизмома, нарушение менструального цикла.
Симптомы вторичного ожирения определяются основным заболеванием. Среди эндокринных форм вторичного ожирения выделяют гипофизарное, надпочечниковое, гипотиреоидное, гипоовариальное и климактерическое. Так, эндокринное ожирение может принимать гипофизарную, надпочечниковую, климактерическую и др. формы. При церебральном ожирении жир откладывается в основном в области туловища и конечностей.
Диагностика и лечение ожирения в Клиническом госпитале на Яузе
Эндокринолог Клинического госпиталя на Яузе ставит диагноз на основе анамнеза, осмотра, результатов гормональных, рентгенологических и функциональных исследований. Главным показателем ожирения при обследовании служит индекс массы тела.
Только выявив истинную причину ожирения, специалист назначает комплексное лечение.
Пациентам нужно соблюдать диету и повышать физическую активность, выполнять лечебную гимнастику. Кроме того, может быть назначена медикаментозная терапия, все препараты подбираются в индивидуальном порядке.
При вторичном ожирении необходимо провести лечение основного заболевания. Врачи Клинический госпиталь на Яузе подберут терапию, чтобы нормализовать деятельность эндокринной или центральной нервной систем.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
степени, типы, причины, симптомы, лечение, профилактика в домашних условиях
Известно, что масса тела определяется двумя основными факторами – потреблением калорий и их тратой. Следовательно, к избыточной массе тела и ожирению может привести либо избыточно поступающие энергоресурсы, либо недостаточный их расход.Физически, при соблюдении рационального питания с пониженной калорийностью, масса тела будет снижаться. Но при условии, что расход калорий превысит их потребление. Необходимое максимальной количество калорий в суточном рационе, при котором человек будет терять массу тела рассчитывается индивидуально врачом-терапевтом, эндокринологом или нутрициологом.
Часто проблемой в снижении массы тела при таком подходе, когда мы лишь уменьшаем потребление калорий, становится синхронное с этим снижение двигательной активности. Пациенты говорят: «меньше стали кушать, но и сил нет – даже не гуляю совсем». В данном случае уменьшается и потребление калорий, и их расход. И суммарно все сводится к тому, что вес не меняется, а когда у пациента заканчиваются силы поддерживать рацион длительно, происходит возврат к привычному питанию и отсюда – откат по массе тела. Чтобы предотвратить такие последствия я подхожу к проблеме ожирения комплексно: меняю рацион питания и физическую активность.
А еще крайне часто мы находим те или иные вторичные факторы, в том числе, гормональные, которые мешают поддерживать нормальный вес. Это могут быть недостаточная работа щитовидной железы (гипотиреоз), инсулино-резистентность, гиперлептинемия, недостаток витаминов и минералов, дефицит тестостерона у мужчин и избыток андрогенов у женщин, анемия и другое. Все это требует комплексного врачебного (повторюсь, профессионального) подхода к решению проблемы ожирения.
Это могут быть недостаточная работа щитовидной железы (гипотиреоз), инсулино-резистентность, гиперлептинемия, недостаток витаминов и минералов, дефицит тестостерона у мужчин и избыток андрогенов у женщин, анемия и другое. Все это требует комплексного врачебного (повторюсь, профессионального) подхода к решению проблемы ожирения.
Нельзя забывать и о психологических проблемах причины ожирения. Если они есть, нужна помощь психолога. В легких случаях я обхожусь личными беседами с пациентами. Часто доброго слова врача бывает достаточно (конечно, в совокупности с вышеуказанными подходами), что позволяет достичь очень хороших результатов.
А еще целесообразно вести дневник питания – он позволяет улучшить контроль потребления пищи. Уже это позволит снизить массу тела до 5 кг и более.
Лечение ожирения в Самаре | «Мать и Дитя
В 1997 году Всемирная Организация Здравоохранения объявила эпидемию ожирения. Ожирение является мощным и независимым фактором риска внезапной смерти — в 2,8 раза, инсульта – в 2 раза, риска развития СД2 типа, рака толстого кишечника, желчного пузыря, эндометрия, яичников, молочных желез…
Ожирение – хроническое многофакторное заболевание, характеризующееся накоплением жировой ткани в организме на 25% и выше массы тела. Ожирение развивается в результате продолжительного нарушения энергетического баланса и обусловлено взаимодействием следующих предрасполагающих факторов:
- Наследственных.
- Демографических (пол, возраст, национальность).
- Социальных (уровень доходов).
- Поведенческих (стрессовые ситуации).
- Психологических (депрессия).
Конечно, современное общество провоцирует избыточный вес у своих граждан: с одной стороны – вкусная и высококалорийная пища, с большим содержанием жиров, с другой стороны — благодаря техническому прогрессу, стимулирует малоподвижный образ жизни. Ежегодно ожирение служит причиной примерно 300 000 случаев смерти. Больший вред здоровью причиняет только курение.
Больший вред здоровью причиняет только курение.
Таким образом, ожирение – это не косметическая проблема, это заболевание.
По статистике 25% женщин не толстеют, чтобы они не ели, остальные 75% подвержены ожирению.
Различают андроидное (висцеральное) – центральное («яблоко») и гиноидное — периферическое («груша») распределение жира.
Висцеральное ожирение — одна из причин развития яичниковой гиперандрогении (у женщины вырабатывается больше мужских гормонов, что может привести к развитию синдрома поликистозных яичников).
Синдром поликистозных яичников встречается у почти 30-50% женщин с ожирением.
Ожирение – основная причина нарушений менструальной функции, нарушений функции репродуктивной системы, патологического течения беременности и родов.
С нарушением менструальной функции у девушек с ожирением:
- 67% — с ожирением;
- 21,8% — с нормальным весом;
- 46,1% — с недостатком веса.
Частота бесплодия при ожирении – 33,6%, при нормальном весе – 18,6%. При заболевании значительно снижается эффективность терапии, направленной на восстановление фертильности, возрастает риск ранних потерь беременности, частота которых достигает 19-40%.
Где начинается болезнь?
| Категория МТ | Категория кг/м2 | Риск |
|---|---|---|
| Дефицит веса | <18,5 | низкий |
| Нормальный вес | 18,5–24,9 | «обычный» |
| Избыточный вес | 25–29,9 | умеренный |
| Ожирение | ||
| I | 30–34,9 | высокий |
| II | 35–39,9 | очень высокий |
| III | 40 и > | чрезвычайно высокий |
По степени выраженности ожирения различают:
1-ая степень — +10% от нормальной массы тела;
2-ая степень — +30-49% от нормальной массы тела;
3-я степень — +50-99% от нормальной массы тела:
4-ая степень — +100% и более от нормальной массы тела.
По данным эпидемиологических исследований женщины с ИМТ 29кг/м2 имеют риск развития рака эндометрия в 3 раза выше по сравнению с женщинами с нормальным весом.
Какие жалобы обычно предъявляет больной?
- общее недомогание (повышенная утомляемость, слабость, апатия и сонливость, повышенный аппетит, повышенная жажда)
- кожа (мацерация), выпадение волос, повышенная ломкость ногтей, гнойничковые заболевания, экзема
- опорно-двигательный аппарат (боли в коленных, тазобедренных, плюснефаланговые и межфаланговых суставах и позвоночнике)
- органы дыхания (одышка вследствие)
- сердечно-сосудистая система (сердцебиение, одышка, отеки нижних конечностей, боли в области сердца)
- органы пищеварения (изжога, подташнивание, расстройство стула, боли в животе)
К каким врачам чаще всего обращаются больные ожирением
- Кардиологам — лечат повышенное давление, ИБС
- Психиатрам — лечат депрессию
- Неврологам — лечат дорсопатию–различные патологии позвоночника, синдром ночного апноэ – остановка дыхания во сне
- Эндокринологам — лечат диабет
- Терапевтам — нарушения пищеварения и т.п.
- Но не лечат ожирение perse, т.е причину всего вышеперечисленного
Много женщин с этим заболеванием думают — а может быть, это моя (или наша) норма? Другие версии: у меня кость широкая, все родственники такие, в моем возрасте должны быть послабления, полнота – отрицается лишь современной модой?
Чтобы развеять эти сомнения, разобраться в причине возникновения ожирения, назначить правильное лечение и добиться хороших результатов, нужно обратиться к врачу-специалисту – врачу гинекологу-эндокринологу, который и назначит правильное обследование, соответственно жалобам, осмотру, анамнезу и лечение по результатам полученных анализов — медикаментозное, правильно подобранную диету, а в некоторых случаях и хирургическое лечение.
Лечение ожирения – это не спринтерский бег, а марафон на всю жизнь! Не важно, сколько Вам лет – человек может похудеть в любом возрасте!
Задать все интересующие Вас вопросы и записаться на прием можно по телефону
8 800 250 24 24
Лечение ожирения 2 степени в Санкт-Петербурге у женщин, цены в СПб
Ожирение II степени – это патология, при которой объем жировой ткани составляет 35-40%. В лечении ожирения II степени у женщин акцент делается на питание, физические нагрузки и прием медикаментов. Рационально подобранная методика позволяет сбросить лишний вес, обрести уверенность в себе и сохранить здоровье на долгие годы.
Бесплатная диагностика лишнего веса в клинике Доктор Борменталь, успей записаться сейчас и получи подарок!
Причины и последствия ожирения у женщин
Существует множество причин избыточной массы тела, и вот лишь ключевые из них:
- недостаточная двигательная активность;
- нерациональное питание;
- наследственная предрасположенность;
- заболевания эндокринной системы;
- изменение гормонального фона при беременности и после родов;
- психологические факторы.
Лишний вес – это не только эстетическая проблема. Если не лечить ожирение, объем жировой ткани будет увеличиваться, что приведет к развитию осложнений:
- остеохондроз и межпозвоночные грыжи;
- варикозная болезнь;
- инфаркт миокарда;
- инсульт и др.
Эти заболевания возникают на фоне ожирения и уменьшают продолжительность жизни.
Принципы лечения ожирения II степени
Основной признак ожирения – это отложение жировой ткани на боках, животе, ягодицах, бедрах. Со временем лишний вес ведет к нарушению работы пищеварительной, сердечно-сосудистой и других систем организма.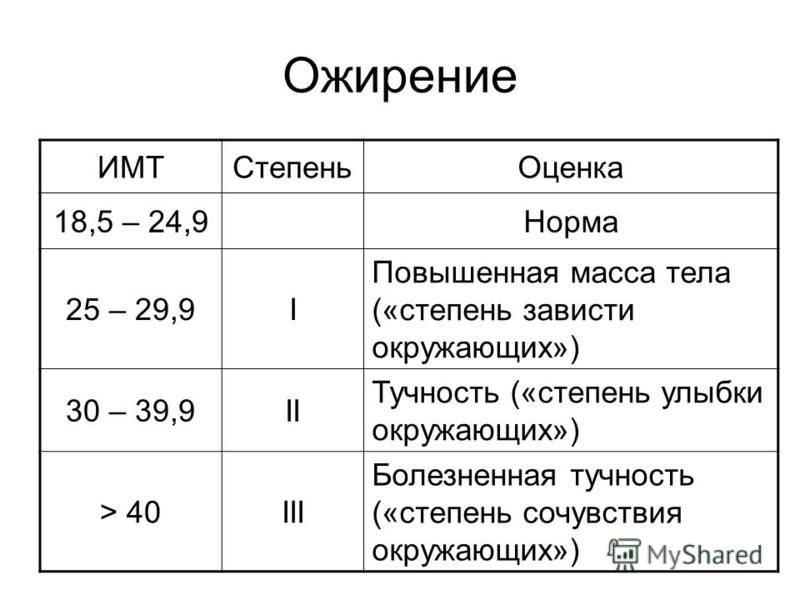 Повышается артериальное давление, возникают диспепсические явления, нарушается течение менструального цикла. Чтобы этого избежать, требуется комплексный подход к лечению ожирения:
Повышается артериальное давление, возникают диспепсические явления, нарушается течение менструального цикла. Чтобы этого избежать, требуется комплексный подход к лечению ожирения:
- Диета. Меню подбирается с учетом вкусовых пристрастий и сопутствующей патологии. Ограничивается объем жиров и углеводов, уменьшается калорийность пищи.
- Физические упражнения. Предлагаются различные методы, и все они направлены на сжигание жира, укрепление мышц, нормализацию обмена веществ.
- Косметологические процедуры. Проводится криолиполиз, лазерная липосакция и др.
- Медикаментозная терапия. Назначаются препараты, устраняющие чувство голода, снижающие усвоение жиров, нормализующие обмен веществ.
- Психологическая помощь. Рекомендована консультация психолога, групповая терапия и др.
Многие клиники Санкт-Петербурга занимаются лечением ожирения. Специалисты рекомендуют обращаться за врачебной помощью, если лишний вес составляет от 10 кг и держится более года, возникает на фоне перенесенных болезней и стрессов. В медицинском центре «Доктор Борменталь» в СПб предлагаются гибкие программы похудения для женщин с участием различных специалистов. Чем раньше будет начато лечение, тем меньше лишние килограммы скажутся на качестве жизни.
8. Управление ожирением для лечения диабета 2 типа: стандарты медицинской помощи при диабете — 2019
Рекомендации
8,11 Метаболическая хирургия должна быть рекомендована как вариант лечения диабета 2 типа у подходящих хирургических кандидатов с ИМТ ≥40 кг / м 2 (ИМТ ≥37,5 кг / м 2 у американцев азиатского происхождения) и у взрослых с ИМТ 35,0–39,9 кг / м 2 (32,5–37,4 кг / м 2 у американцев азиатского происхождения) которые не достигают стойкой потери веса и улучшения сопутствующих заболеваний (включая гипергликемию) с помощью разумных нехирургических методов. A
8,12 Метаболическая хирургия может рассматриваться как вариант для взрослых с диабетом 2 типа и ИМТ 30,0–34,9 кг / м 2 (27,5–32,4 кг / м 2 для американцев азиатского происхождения), которые не добиться стойкой потери веса и улучшения сопутствующих заболеваний (включая гипергликемию) с помощью разумных нехирургических методов.
 A
A 8.13 Метаболические операции должны выполняться в многопрофильных центрах с многопрофильными бригадами, которые разбираются в лечении диабета и желудочно-кишечной хирургии и имеют опыт их лечения. C
8,14 Долгосрочная поддержка образа жизни и регулярный мониторинг микронутриентов и статуса питания должны предоставляться пациентам после операции в соответствии с рекомендациями национальных и международных профессиональных обществ по послеоперационному ведению метаболической хирургии. C
8.15 Люди, поступающие на метаболическую операцию, должны пройти комплексную оценку готовности и психического здоровья. В
8.16 Людей, перенесших метаболическую операцию, следует обследовать, чтобы оценить потребность в постоянных услугах по охране психического здоровья, чтобы помочь им приспособиться к медицинским и психосоциальным изменениям после операции. C
Несколько операций на желудочно-кишечном тракте (ЖКТ), включая частичную гастрэктомию и бариатрические процедуры (35), способствуют резкому и стойкому снижению веса и улучшению состояния диабета 2 типа у многих пациентов. Учитывая масштабы и скорость воздействия хирургии желудочно-кишечного тракта на гипергликемию и экспериментальные данные о том, что изменения анатомии желудочно-кишечного тракта, аналогичные таковым при некоторых метаболических процедурах, напрямую влияют на гомеостаз глюкозы (36), вмешательства со стороны желудочно-кишечного тракта были предложены в качестве лечения диабета 2 типа и в этом контексте они называются «метаболической хирургией».”
К настоящему времени накоплен значительный объем доказательств, включая данные многочисленных рандомизированных контролируемых (неслепых) клинических испытаний, демонстрирующих, что метаболическая хирургия обеспечивает лучший гликемический контроль и снижение факторов риска сердечно-сосудистых заболеваний у пациентов с диабетом 2 типа и ожирением по сравнению с различными образ жизни / медицинские вмешательства (17). Улучшение микрососудистых осложнений диабета, сердечно-сосудистых заболеваний и рака наблюдалось только в нерандомизированных обсервационных исследованиях (44–53).Когортные исследования, в которых пытались сопоставить хирургических и нехирургических субъектов, предполагают, что процедура может снизить долгосрочную смертность (45).
Улучшение микрососудистых осложнений диабета, сердечно-сосудистых заболеваний и рака наблюдалось только в нерандомизированных обсервационных исследованиях (44–53).Когортные исследования, в которых пытались сопоставить хирургических и нехирургических субъектов, предполагают, что процедура может снизить долгосрочную смертность (45).
На основе этого растущего числа данных несколько организаций и правительственных агентств рекомендовали расширить показания к метаболической хирургии, включив в них пациентов с диабетом 2 типа, которые не достигают стойкой потери веса и улучшения сопутствующих заболеваний (включая гипергликемию) с помощью разумных нехирургических методов во время лечения. ИМТ всего 30 кг / м 2 (27.5 кг / м 2 для американцев азиатского происхождения) (54–61). Пожалуйста, обратитесь к « Метаболическая хирургия в алгоритме лечения диабета 2 типа: совместное заявление международных диабетических организаций » для более подробного обзора (17).
Рандомизированные контролируемые испытания документально подтвердили ремиссию диабета во время послеоперационного наблюдения в диапазоне от 1 до 5 лет у 30% — 63% пациентов с обходным желудочным анастомозом по Ру (RYGB), что обычно приводит к большей степени и продолжительности ремиссии по сравнению с другими бариатрическими операциями (17,62).Имеющиеся данные предполагают уменьшение ремиссии диабета с течением времени (63): 35% — 50% или более пациентов, которые первоначально достигают ремиссии диабета, в конечном итоге испытывают рецидив. Однако средний период без болезни среди таких людей после RYGB составляет 8,3 года (64,65). С рецидивом диабета или без него у большинства пациентов, перенесших операцию, сохраняется существенное улучшение гликемического контроля по сравнению с исходным уровнем в течение по крайней мере от 5 (66,67) до 15 (45,46,65,68–70) лет.
Было выявлено очень мало предоперационных предикторов успеха, но более молодой возраст, более короткая продолжительность диабета (например,g.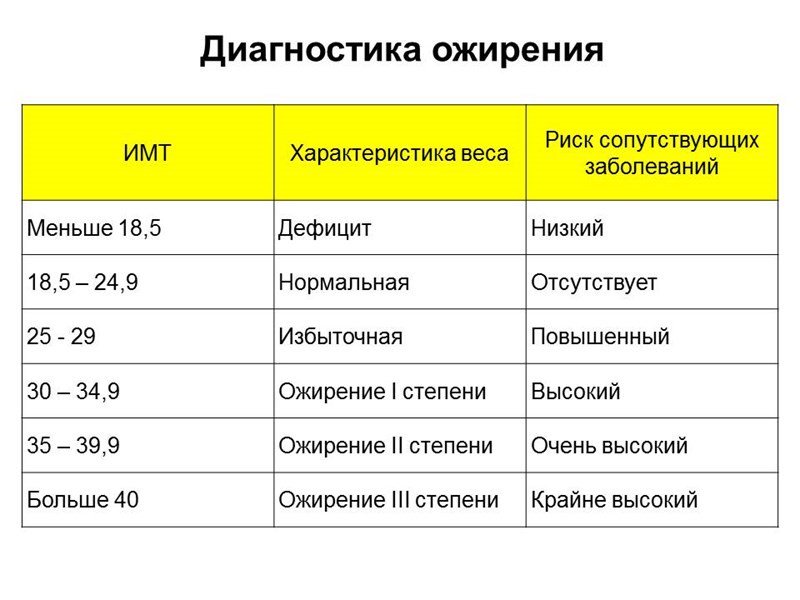 , <8 лет) (71), неиспользование инсулина, поддержание потери веса и лучший гликемический контроль неизменно связаны с более высокими показателями ремиссии диабета и / или более низким риском восстановления веса (45,69,71,72) . Большая базовая площадь висцерального жира также может помочь предсказать лучшие послеоперационные исходы, особенно среди американских пациентов азиатского происхождения с диабетом 2 типа, у которых обычно больше висцерального жира по сравнению с европейцами с диабетом того же ИМТ (73).
, <8 лет) (71), неиспользование инсулина, поддержание потери веса и лучший гликемический контроль неизменно связаны с более высокими показателями ремиссии диабета и / или более низким риском восстановления веса (45,69,71,72) . Большая базовая площадь висцерального жира также может помочь предсказать лучшие послеоперационные исходы, особенно среди американских пациентов азиатского происхождения с диабетом 2 типа, у которых обычно больше висцерального жира по сравнению с европейцами с диабетом того же ИМТ (73).
Помимо улучшения гликемии, в ходе рандомизированных контролируемых исследований было показано, что метаболическая хирургия приносит дополнительные преимущества для здоровья, включая значительное снижение факторов риска сердечно-сосудистых заболеваний (17), снижение частоты микрососудистых заболеваний (74) и улучшение качества жизни ( 66,71,75).
Хотя было показано, что метаболическая хирургия улучшает метаболические профили у пациентов с диабетом 1 типа и патологическим ожирением, определение роли метаболической хирургии у таких пациентов потребует более масштабных и продолжительных исследований (76).
Метаболическая хирургия дороже, чем нехирургические стратегии ведения, но ретроспективный анализ и исследования моделирования показывают, что метаболическая хирургия может быть рентабельной или даже экономичной для пациентов с диабетом 2 типа. Однако результаты во многом зависят от предположений о долгосрочной эффективности и безопасности процедур (77,78).
7. Управление ожирением для лечения диабета 2 типа: стандарты медицинской помощи при диабете — 2018
Рекомендации
Метаболическая хирургия должна быть рекомендована как вариант лечения диабета 2 типа у подходящих кандидатов на хирургическое вмешательство с ИМТ ≥40 кг / м 2 (ИМТ ≥37,5 кг / м 2 у американцев азиатского происхождения), независимо от уровня гликемического контроля или сложности глюкозоснижающих режимов, и у взрослых с ИМТ 35,0–39,9 кг / м 2 (32.
 5–37,4 кг / м ( 2 у американцев азиатского происхождения), когда гипергликемия не контролируется должным образом, несмотря на образ жизни и оптимальную медикаментозную терапию. A
5–37,4 кг / м ( 2 у американцев азиатского происхождения), когда гипергликемия не контролируется должным образом, несмотря на образ жизни и оптимальную медикаментозную терапию. A Метаболическая хирургия должна рассматриваться как вариант для взрослых с диабетом 2 типа и ИМТ 30,0–34,9 кг / м 2 (27,5–32,4 кг / м 2 для американцев азиатского происхождения), если гипергликемия неадекватна контролируется, несмотря на оптимальный медицинский контроль с помощью пероральных или инъекционных препаратов (включая инсулин). B
Метаболические операции должны выполняться в крупных центрах с мультидисциплинарными бригадами, которые понимают и имеют опыт ведения диабета и желудочно-кишечной хирургии. C
В соответствии с рекомендациями национальных и международных профессиональных сообществ по послеоперационному ведению метаболической хирургии пациентам после операции необходимо обеспечить долгосрочную поддержку образа жизни и регулярный мониторинг микронутриентов и статуса питания. C
Люди, поступающие на метаболическую операцию, должны пройти комплексную оценку психического здоровья. B Хирургия должна быть отложена пациентам с историей злоупотребления алкоголем или психоактивными веществами, значительной депрессией, суицидальными идеями или другими психическими расстройствами до тех пор, пока эти состояния не будут полностью устранены. E
Людей, перенесших метаболическую операцию, следует обследовать, чтобы оценить потребность в постоянных услугах по охране психического здоровья, чтобы помочь им приспособиться к медицинским и психосоциальным изменениям после операции. C
Несколько операций на желудочно-кишечном тракте (ЖКТ), включая частичную гастрэктомию и бариатрические процедуры (35), способствуют резкому и стойкому улучшению диабета 2 типа. Учитывая масштабы и скорость воздействия хирургии желудочно-кишечного тракта на гипергликемию, а также экспериментальные доказательства того, что изменения анатомии желудочно-кишечного тракта, аналогичные таковым при некоторых метаболических процедурах, напрямую влияют на гомеостаз глюкозы (36), вмешательства со стороны желудочно-кишечного тракта были предложены в качестве лечения диабета 2 типа, и в этом контексте называются «метаболической хирургией».
Учитывая масштабы и скорость воздействия хирургии желудочно-кишечного тракта на гипергликемию, а также экспериментальные доказательства того, что изменения анатомии желудочно-кишечного тракта, аналогичные таковым при некоторых метаболических процедурах, напрямую влияют на гомеостаз глюкозы (36), вмешательства со стороны желудочно-кишечного тракта были предложены в качестве лечения диабета 2 типа, и в этом контексте называются «метаболической хирургией».
К настоящему времени накоплен значительный объем доказательств, включая данные многочисленных рандомизированных контролируемых клинических испытаний, демонстрирующих, что метаболическая хирургия обеспечивает лучший гликемический контроль и снижение факторов риска сердечно-сосудистых заболеваний у пациентов с ожирением и диабетом 2 типа по сравнению с различными образами жизни / медицинскими вмешательствами ( 35). Улучшение микро- и макрососудистых осложнений диабета, сердечно-сосудистых заболеваний и рака наблюдалось только в нерандомизированных обсервационных исследованиях (37–46).Когортные исследования, в которых пытались сопоставить хирургических и нехирургических субъектов, предполагают, что процедура может снизить долгосрочную смертность (38).
На основе этого растущего числа данных несколько организаций и правительственных агентств рекомендовали расширить показания к метаболической хирургии, включив пациентов с неадекватно контролируемым диабетом 2 типа и ИМТ до 30 кг / м 2 (27,5 кг / м 2 для американцев азиатского происхождения) (47–50). Пожалуйста, обратитесь к «Метаболическая хирургия в алгоритме лечения диабета 2 типа: совместное заявление международных диабетических организаций» для более подробного обзора (35).
Рандомизированные контролируемые испытания с продолжительностью послеоперационного наблюдения от 1 до 5 лет документально подтвердили стойкую ремиссию диабета у 30–63% пациентов (35). Имеющиеся данные предполагают уменьшение ремиссии диабета с течением времени (51): у 35–50% или более пациентов, которые первоначально достигают ремиссии диабета, в конечном итоге возникает рецидив. Тем не менее, средний период отсутствия заболевания среди таких людей после желудочного обходного анастомоза по Ру (RYGB) составляет 8,3 года (52,53). С рецидивом диабета или без него у большинства пациентов, перенесших операцию, сохраняется значительное улучшение гликемического контроля по сравнению с исходным уровнем в течение как минимум 5 (54,55) до 15 (38,39,53,56–58) лет.
Тем не менее, средний период отсутствия заболевания среди таких людей после желудочного обходного анастомоза по Ру (RYGB) составляет 8,3 года (52,53). С рецидивом диабета или без него у большинства пациентов, перенесших операцию, сохраняется значительное улучшение гликемического контроля по сравнению с исходным уровнем в течение как минимум 5 (54,55) до 15 (38,39,53,56–58) лет.
Более молодой возраст, более короткая продолжительность диабета (например, <8 лет) (59), неиспользование инсулина и лучший гликемический контроль неизменно связаны с более высокими показателями ремиссии диабета и / или более низким риском рецидивизма (38,57,59 ). Большая базовая площадь висцерального жира также может помочь в прогнозировании лучших послеоперационных результатов, особенно среди американских пациентов азиатского происхождения с диабетом 2 типа, у которых обычно больше висцерального жира по сравнению с европейцами с диабетом того же ИМТ (60).
Помимо улучшения гликемии, в рандомизированных контролируемых исследованиях было показано, что метаболическая хирургия приносит дополнительную пользу для здоровья, включая большее снижение факторов риска сердечно-сосудистых заболеваний (35) и улучшение качества жизни (54,59,61).
Безопасность метаболической хирургии значительно повысилась за последние два десятилетия благодаря постоянному совершенствованию минимально инвазивных подходов (лапароскопическая хирургия), усиленному обучению и аттестации, а также привлечению мультидисциплинарных бригад. Смертность при метаболических операциях обычно составляет 0,1–0,5%, как при холецистэктомии или гистерэктомии (62–66). Заболеваемость также резко снизилась при использовании лапароскопических доступов. Частота серьезных осложнений составляет 2–6%, при незначительных — до 15% (62–70), по сравнению с другими обычно выполняемыми плановыми операциями (66).Эмпирические данные показывают, что квалификация оперирующего хирурга является важным фактором для определения смертности, осложнений, повторных операций и повторных госпитализаций (71).
Хотя было показано, что метаболическая хирургия улучшает метаболические профили пациентов с патологическим ожирением и диабетом 1 типа, определение роли метаболической хирургии у таких пациентов потребует более масштабных и продолжительных исследований (72).
Ретроспективный анализ и исследования моделирования показывают, что метаболическая хирургия может быть рентабельной или даже экономичной для пациентов с диабетом 2 типа, но результаты в значительной степени зависят от предположений о долгосрочной эффективности и безопасности процедур (73, 74).
Медикаментозная терапия ожирения — Американский семейный врач
Ожирение — одна из самых распространенных и серьезных проблем со здоровьем в Соединенных Штатах. Избыточный вес независимо связан с повышенным уровнем смертности при различных заболеваниях (таблица 1) .1,2 Примерно четверть взрослых американцев (более 60 миллионов человек) имеют избыточный вес2. Из-за социальной и психологической стигмы ожирения неудивительно, что в любое время 50 процентов американских женщин и 25 процентов американских мужчин пытаются похудеть, ежегодно тратя 30 миллиардов долларов на лечение для похудания.2,3
Этиология
Для большинства людей ожирение является первичным — не существует очевидной причины, кроме дисбаланса в потреблении и расходе энергии. Медицинские расстройства, такие как синдром Кушинга, гипотиреоз и гипогонадизм, редко вызывают ожирение. Генетические факторы играют роль, но конкретный механизм неясен. Недавно было обнаружено, что мутация в гене, кодирующем бета- 3 -адренергический рецептор, связана с повышенной способностью набирать вес у некоторых лиц с болезненным ожирением.4 Теоретически низкая бета- 3 -адренергическая активность может способствовать ожирению за счет замедления липолиза, вызывая задержку липидов в жировых клетках. 5 Независимо от последних достижений в понимании этой проблемы, ожирение следует рассматривать как состояние с множеством причин. Генетические, культурные, социально-экономические, поведенческие и ситуационные факторы играют роль в диетических привычках и контроле веса.
Генетические, культурные, социально-экономические, поведенческие и ситуационные факторы играют роль в диетических привычках и контроле веса.
Оценка
Оценка людей с избыточным весом или ожирением должна начинаться с тщательного сбора анамнеза и физического осмотра.Следует проанализировать историю веса пациента с детства, включая различные использованные методы похудания и результаты каждой попытки. Также следует проанализировать уровень активности и диетический анамнез. Поскольку увеличение веса является частым побочным эффектом некоторых лекарств (таблица 2), история использования лекарств является важным аспектом первоначальной оценки.6 Увеличение веса также является обычным явлением на начальных этапах отказа от курения.7
Просмотр / Распечатать Таблицу
ТАБЛИЦА 2Лекарства, связанные с набором веса
Психотропные агенты | |
Антидепрессанты (трициклические антидепрессанты, ингибиторы моноаминоксидазы) 609 | |
Литий | |
Противосудорожные препараты | |
Вальпроевая кислота (депакен) | |
Кортикостероиды | |
Эстроген, прогестерон, тестостерон или другие анаболические / андрогенные стероиды | |
Инсулин и большинство пероральных гипогликемических средств | |
 агенты
агентыАнтидепрессанты (трициклические антидепрессанты, ингибиторы моноаминоксидазы)
Антипсихотические препараты
Вальпроевая кислота (Депакен)
Карбамазепин (Тегретол)
Стероидные гормоны
Эстроген, прогестерон, тестостерон или другие анаболические / андрогенные стероиды
Инсулин и большинство пероральных гипогликемических средств
Традиционно использовалась масса тела в зависимости от роста, пола и размера тела как фундаментальная оценка ожирения.Национальные институты здоровья и Национальный институт сердца, легких и крови рекомендуют, чтобы все взрослые периодически измеряли рост и вес по индексу массы тела (ИМТ = вес в килограммах, деленный на рост в метрах в квадрате) с использованием стандартных таблиц (Рисунок 1). 8 предлагаемых весов, наряду с оценкой других факторов, таких как состояние здоровья или отношение окружности талии к бедрам, в качестве основы для дальнейшей оценки, вмешательства или направления к специалистам2. «Избыточный вес» определяется как ИМТ, равный 25.От 0 до 29,9 кг на м2, а «ожирение» определяется как ИМТ более 30 кг на м2 2,2 Может быть полезно определить распределение массы тела между жировой и безжировой массой тела у некоторых пациентов, пытающихся похудеть; однако эффективность этих измерений у всех пациентов неизвестна.
8 предлагаемых весов, наряду с оценкой других факторов, таких как состояние здоровья или отношение окружности талии к бедрам, в качестве основы для дальнейшей оценки, вмешательства или направления к специалистам2. «Избыточный вес» определяется как ИМТ, равный 25.От 0 до 29,9 кг на м2, а «ожирение» определяется как ИМТ более 30 кг на м2 2,2 Может быть полезно определить распределение массы тела между жировой и безжировой массой тела у некоторых пациентов, пытающихся похудеть; однако эффективность этих измерений у всех пациентов неизвестна.
Посмотреть / распечатать Рисунок
График ИМТ
РИСУНОК 1.
График индекса массы тела (ИМТ). (Темно-синяя заливка = недостаточный вес; средняя синяя заливка = ИМТ с минимальным риском; белый = ИМТ с низким риском; голубая заливка = ИМТ с повышенным риском [ИМТ: от 27 до 29 = умеренный риск; от 30 до 34 = высокий риск; 35 до 39 = очень высокий риск и 40+ = чрезвычайно высокий риск.])
Адаптировано с разрешения «Руководства по лечению ожирения у взрослых», Shape Up America !, 6707 Democracy Blvd., Ste. 306, Bethesda, MD 20817, и Американская ассоциация ожирения, 1250 24th St., NW, Ste. 300, Вашингтон, округ Колумбия, 20037, 1996, 1998.
График ИМТ
РИСУНОК 1.
График индекса массы тела (ИМТ). (Темно-синяя заливка = недостаточный вес; средняя синяя заливка = ИМТ с минимальным риском; белый = ИМТ с низким риском; голубая заливка = ИМТ с повышенным риском [ИМТ: от 27 до 29 = умеренный риск; от 30 до 34 = высокий риск; 35 до 39 = очень высокий риск и 40+ = чрезвычайно высокий риск.])
Адаптировано с разрешения «Руководства по лечению ожирения у взрослых», Shape Up America !, 6707 Democracy Blvd., Ste. 306, Bethesda, MD 20817, и Американская ассоциация ожирения, 1250 24th St., NW, Ste. 300, Washington, DC 20037, 1996, 1998.
Лечение
Подобно диабету или гипертонии, ожирение является хроническим заболеванием, которое редко поддается лечению; чаще всего целью лечения является паллиативное облегчение.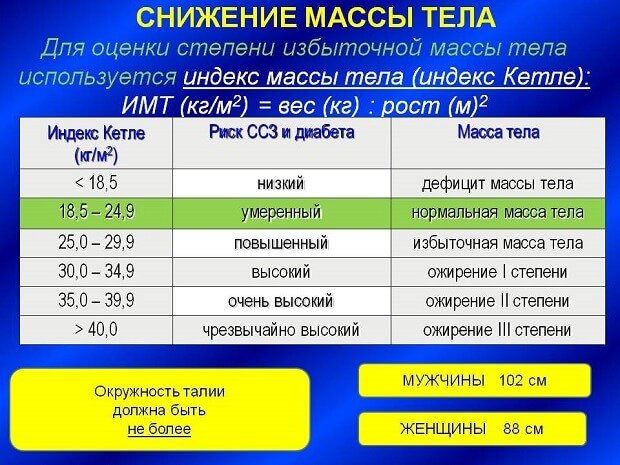 К сожалению, не существует безопасного и эффективного лечения ожирения, которое удовлетворило бы желание большинства пациентов быстро и надолго похудеть.Дефицит калорий в 3500 ккал необходим для потери 0,45 кг (1 фунт) жировой ткани. Поскольку большинство экспертов рекомендуют терять не более 0,45–0,90 кг (1–2 фунта) в неделю, потеря веса обычно происходит медленно, а рецидивы высоки.9
К сожалению, не существует безопасного и эффективного лечения ожирения, которое удовлетворило бы желание большинства пациентов быстро и надолго похудеть.Дефицит калорий в 3500 ккал необходим для потери 0,45 кг (1 фунт) жировой ткани. Поскольку большинство экспертов рекомендуют терять не более 0,45–0,90 кг (1–2 фунта) в неделю, потеря веса обычно происходит медленно, а рецидивы высоки.9
Из множества вариантов контроля ожирения, поведенческая терапия, включая изменение диеты, предпочтительнее. В более ранних исследованиях было показано, что поведенческая терапия более благоприятна и экономична, чем фармакологическое лечение для поддержания потери веса.10 Хотя использование фармакотерапии привело к более быстрой начальной потере веса, потеря веса, полученная с помощью поведенческой терапии, лучше сохранялась через один год. Физическая активность и упражнения являются ключом к успешной потере веса и поддержанию потери веса.
Фармакологическая терапия
СРЕДСТВА АППЕТИТА
Различные фармакологические средства, называемые аноректическими средствами, используются в качестве дополнений к поведенческой терапии в программах снижения веса. В настоящее время доступны два класса аноректических препаратов: норадренергические и серотонинергические.
Норадренергические агенты. Норадренергические препараты влияют на потерю веса, воздействуя на центр аппетита.11 Фенилпропаноламин (дексатрим), симпатомиметический препарат и синтетическое производное эфедрина, доступен в качестве безрецептурного средства для подавления аппетита и противоотечного средства. В исследованиях продолжительностью 14 недель субъекты, принимавшие фенилпропаноламин, потеряли больше веса, чем те, кто принимал плацебо, хотя разница была минимальной12,13 (таблица 3) .12–20 При приеме в суточных дозах от 20 до 75 мг часто возникали нежелательные явления. эффекты включали нервозность, бессонницу, головокружение, сердцебиение и головные боли.Прием фенилпропаноламина в дозе 75 мг один раз в день не вызывал клинически значимого повышения артериального давления.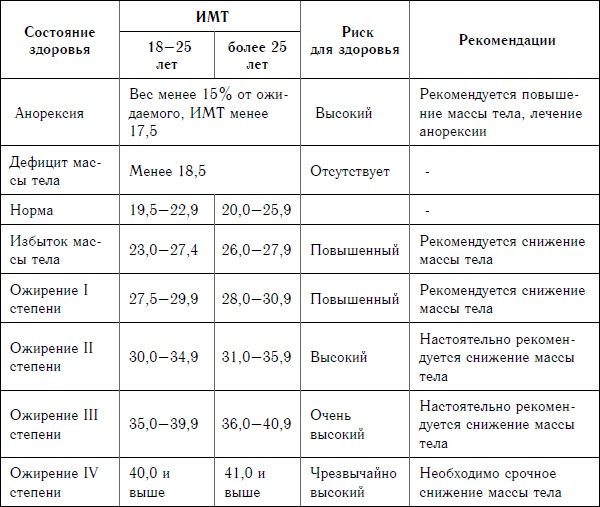 13 Когда фенилпропаноламин используется для лечения ожирения, производители рекомендуют наблюдение врача, если пациенты также проходят лечение от высокого кровяного давления, депрессии. или тревожное расстройство, или если они страдают диабетом, сердечным заболеванием или заболеванием щитовидной железы.11
13 Когда фенилпропаноламин используется для лечения ожирения, производители рекомендуют наблюдение врача, если пациенты также проходят лечение от высокого кровяного давления, депрессии. или тревожное расстройство, или если они страдают диабетом, сердечным заболеванием или заболеванием щитовидной железы.11
Просмотреть / распечатать таблицу
ТАБЛИЦА 3Снижение веса, достигнутое с помощью доступных агентов для лечения ожирения
| Агент | Суточная доза (мг) | Продолжительность терапии (недели) | Средняя потеря веса, кг (фунты) | ||||
|---|---|---|---|---|---|---|---|
| Группа лечения | Группа плацебо | ||||||
Фенилпропаноламин (Дексатрим) 12,13 0 | 202 9 | 14 | 6.1 (13,4) | 4,3 (9,5) | |||
75 | 14 | 5,96 (13,1) | 2,35 (5,2) | Paminter 14 | от 30,0 до 37,5 | 24 | 10,2 (22,4) | 4,4 (9,7) |
Флуоксетин (прозак) * 15,16 | 12 | 6. | 6,7 (14,7) | ||||
60 | 52 | 1,7 (3,7) | 2,1 (4,6) | ||||
17,18 | 10, 15 | 24 | 5,8, 6,4 (12,8, 14,1) | 0,8 (1,8) | |||
от 15 до 30 | 22.6 (5,7) | — | |||||
Орлистат (Ксеникал) 19,20 | 120 три раза в день | 52 | 9,5 (20,9) | 9 ) | |||
Потеря веса, достигнутая с помощью доступных агентов для лечения ожирения
| Агент | Суточная доза (мг) | Продолжительность терапии (недели) | Средняя потеря веса, кг (фунты) | ||||
|---|---|---|---|---|---|---|---|
| Группа лечения | Группа плацебо | ||||||
Фенилпропаноламин (Дексатрим) 12,13 | 20 | 14 | 6. | 4,3 (9,5) | |||
75 | 14 | 5,96 (13,1) | 2,35 (5,2) | Paminter 14 | от 30,0 до 37,5 | 24 | 10,2 (22,4) | 4,4 (9,7) |
Флуоксетин (прозак) * 15,16 | 12 | 6.0 (13,2) | 6,7 (14,7) | ||||
60 | 52 | 1,7 (3,7) | 2,1 (4,6) | ||||
17,18 | 10, 15 | 24 | 5,8, 6,4 (12,8, 14,1) | 0,8 (1,8) | |||
от 15 до 30 | 2 2. | — | |||||
Орлистат (Ксеникал) 19,20 | 120 три раза в день | 52 | 9,5 (20,9) | 9 ) | |||
Фентермин (ионамин) структурно подобен амфетамину и модулирует норадренергическую нейротрансмиссию, снижая аппетит; однако он практически не влияет на дофаминергическую нейротрансмиссию, что снижает вероятность злоупотребления им.11 Использование фентермина в качестве единственного средства обычно ограничивается непереносимостью его стимулирующей активности. Фентермин ранее использовался в сочетании с фенфлурамином (пондимин) для улучшения потери веса и противодействия побочным эффектам использования фентермина. В связи с изъятием фенфлурамина с рынка США фентермин теперь используется в качестве единственного средства для похудания.
В более ранних клинических испытаниях использование только фентермина приводило к значительной потере веса по сравнению с плацебо14 (таблица 3).В дозировках от 30,0 до 37,5 мг в день фентермин помечен для лечения экзогенного ожирения в качестве краткосрочного (то есть, несколько недель) дополнения к режиму снижения веса, основанному на ограничении калорийности. Наиболее частые побочные эффекты фентермина включают головную боль, бессонницу, нервозность и раздражительность. Также могут возникать учащенное сердцебиение, тахикардия и повышение артериального давления. Фентермин не следует принимать людям с гипертиреозом, глаукомой, возбужденным состоянием, развитым артериосклерозом, симптоматическими сердечно-сосудистыми заболеваниями, умеренной или тяжелой гипертензией или злоупотребляющими наркотиками в анамнезе. 11
11
Серотонинергические агенты. Серотонинергические препараты частично ингибируют обратный захват серотонина и высвобождают серотонин в синаптическую щель, тем самым воздействуя на гипоталамус, снижая чувство насыщения.11 Фенфлурамин и дексфенфлурамин (Redux), первые серотонинергические агенты, предназначенные для лечения ожирения, были изъяты из США рынка в сентябре 1997 года из-за сообщений о случаях клапанного порока сердца и первичной легочной гипертензии.21,22
Флуоксетин (прозак) — высокоселективный ингибитор обратного захвата серотонина (СИОЗС), который изучался при лечении ожирения.15,16 Флуоксетин может увеличивать расход энергии за счет повышения базальной температуры тела; однако потеря веса среди субъектов клинических испытаний не была последовательной. В трехмесячном исследовании флуоксетин не приводил к значительному снижению веса по сравнению с плацебо15 (таблица 3). В более длительном клиническом испытании значительно большая потеря веса была достигнута у субъектов, принимавших флуоксетин через 20 недель, по сравнению с субъектами, принимавшими плацебо. Однако через год потеря веса в двух группах не различалась.16
Хотя флуоксетин был отмечен Управлением по контролю за продуктами и лекарствами США (FDA) для лечения депрессии, булимии и обсессивно-компульсивного расстройства, FDA не пометило флуоксетин для терапии потери веса.
Адренергические / серотонинергические агенты. Сибутрамин (Меридиа) — адренергический / серотонинергический агент, недавно отмеченный FDA для использования при ожирении. 11 Сибутрамин и его метаболит подавляют захват моноаминов, подавляя аппетит аналогично СИОЗС.Сибутрамин может также стимулировать термогенез, активируя бета-систему 3 в коричневой жировой ткани. Первоначально было обнаружено, что сибутрамин на антидепрессивную активность вызывает потерю веса на 1-2 кг (от 2,2 до 4,4 фунта) у здоровых пациентов и пациентов с депрессией. В шестимесячных исследованиях потеря веса у субъектов, принимавших сибутрамин, хотя и была умеренной, была значительно выше, чем у субъектов, принимавших плацебо, и потеря веса увеличивалась с увеличением дозировки17 (Таблица 3). В продолженном открытом 96-недельном расширенном исследовании вес был восстановлен даже у субъектов, принимавших сибутрамин в высоких дозах.18
В продолженном открытом 96-недельном расширенном исследовании вес был восстановлен даже у субъектов, принимавших сибутрамин в высоких дозах.18
Сибутрамин показан для лечения ожирения, включая снижение веса и поддержание потери веса, и его следует использовать в сочетании с диетой с пониженным содержанием калорий. Рекомендуется для пациентов с ожирением с исходным ИМТ более 30 кг на м2 или более 27 кг на м2 при наличии других факторов риска (например, артериальной гипертензии, диабета, гиперлипидемии).
Рекомендуемая начальная доза сибутрамина составляет 10 мг один раз в день с пищей или без нее.Если через четыре недели наблюдается недостаточная потеря веса, дозу можно уменьшить до 15 мг один раз в день. Дозировка 5 мг должна быть зарезервирована для пациентов, которые не переносят дозу 10 мг.11 Наиболее частыми побочными эффектами, связанными с применением сибутрамина, являются сухость во рту, анорексия, запор и бессонница. У некоторых участников исследования, не страдающих гипертензией, было отмечено умеренное повышение артериального давления и частоты сердечных сокращений.11
ТЕРМОГЕННЫЕ АГЕНТЫ
Комбинация эфедрина и кофеина обладает аноректическими и термогенными свойствами с легкими временными побочными эффектами.Эфедрин увеличивает высвобождение норадреналина, который модулирует прием пищи и действует как симпатомиметический агент, стимулирующий частоту сердечных сокращений и артериальное давление, а также усиливающий термогенез. Кофеин, антагонист аденозина, снижает распад норадреналина в синаптических соединениях. Эфедрин (20 мг) с кофеином (200 мг [комбинированный продукт] или две-три чашки кофе с кофеином), принимаемый три раза в день, оказался более эффективным, чем плацебо или один из агентов по отдельности.23 Побочные эффекты от использования эфедрина / Комбинации кофеина (тремор, бессонница и головокружение) были временными после восьми недель лечения и сопоставимы с эффектами плацебо.Эта комбинация в настоящее время недоступна на рынке США.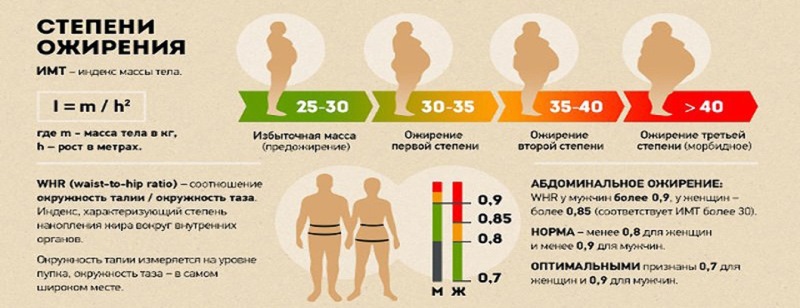
Селективный бета 3 -адренергических агонистов в настоящее время исследуются. Считается, что они увеличивают скорость метаболизма и вызывают снижение веса за счет снижения содержания липидов в организме.11 Интерес к этому классу лекарств начался с недавнего открытия, что мутация в гене, кодирующем бета- 3 -адренергический рецептор был связан с увеличением веса, абдоминальным ожирением и инсулинорезистентностью.4
ИНГИБИТОРЫ ПИЩЕВАРЕНИЯ
Другой стратегией лечения ожирения является использование ингибиторов пищеварения, которые препятствуют расщеплению, перевариванию и всасыванию пищевых жиров в желудочно-кишечном тракте. Уменьшение количества жира рекомендуется в большинстве диет для похудения; однако пациенты обычно плохо соблюдают эти диеты. Следовательно, ингибиторы пищеварения могут играть роль в создании отрицательного энергетического баланса, необходимого для последующей потери веса.
Желудочные и панкреатические липазы способствуют перевариванию пищевых триглицеридов, превращая их в свободные жирные кислоты, которые затем абсорбируются на щеточной кайме тонкой кишки.Ингибирование этих ферментов приводит к подавлению переваривания пищевых триглицеридов и снижению всасывания холестерина, а также может уменьшать всасывание жирорастворимых витаминов (A, D, E и K) .24 Орлистат (Ксеникал), первый ингибитор липазы, отмеченный FDA для лечения ожирения является мощным и необратимым ингибитором липаз желудка и поджелудочной железы, предотвращающим всасывание около 30 процентов пищевых жиров. 24,25
Орлистат показан для применения пациентам с ИМТ не менее 30 кг на человека. м2 или пациентам с гипертонией, диабетом или дислипидемией, у которых ИМТ превышает 27 кг на м2 2.25 Некоторые сообщения о возникновении новообразований молочной железы среди пользователей орлистата задерживают его первоначальное высвобождение. 26 Поскольку орлистат имеет минимальную системную абсорбцию, эти результаты были плохо изучены и исследовались в рандомизированных контролируемых исследованиях. В ходе этих плацебо-контролируемых исследований не было различий в частоте рака груди у пациентов, принимавших орлистат, и пациентов, принимавших плацебо.19,20
В ходе этих плацебо-контролируемых исследований не было различий в частоте рака груди у пациентов, принимавших орлистат, и пациентов, принимавших плацебо.19,20
В двойных слепых плацебо-контролируемых исследованиях потеря веса в течение одного года колебалась от 3 до 4 кг (6.От 6 до 8,8 фунтов) с орлистатом в дозе 120 мг три раза в день по сравнению с плацебо.19,20 Пациенты набрали примерно половину веса (около 2 кг [4,4 фунта]) в течение второго года лечения орлистатом по сравнению с плацебо. Статистически значимое улучшение показателей артериального давления, уровня холестерина, глюкозы и инсулина было отмечено у пациентов, принимавших орлистат, но разница не была клинически значимой.20
Побочные эффекты со стороны желудочно-кишечного тракта наблюдались у 40% пациентов и привели к прекращению приема. примерно у 10 процентов пациентов.19,20 Основываясь на механизме действия орлистата, побочные эффекты были бы более значительными у пациентов, соблюдающих диету с высоким содержанием жиров. Побочные эффекты со стороны желудочно-кишечного тракта включали газообразование с выделениями, масляные кровянистые выделения и жирный стул, позывы к фекалиям, недержание кала и боль в животе. Концентрация жирорастворимых витаминов может изменяться во время терапии, но добавки редко нуждаются в добавках. Орлистат, по-видимому, не влияет на эффективность других препаратов, которые постоянно вводятся (например, гипотензивных средств, варфарина [кумадина] и пероральных контрацептивов).11
ЖИРОВЫЕ ЗАМЕНИТЕЛИ
Стремясь сохранить вкус пищевых продуктов при одновременном снижении содержания жира, американские производители приветствовали разработку заменителей жира. Цель заменителей жира — снизить калорийность жиров при сохранении кремообразности и насыщенности жиров. Самый последний заменитель жиров, олестра (Olean), содержит ноль ккал на грамм. Olestra — это полиэфир сахарозы, маркированный FDA для использования в качестве пищевой добавки в расфасованных снэках (картофельные, кукурузные и тортильевые чипсы, а также крекеры) для замены 100 процентов жира.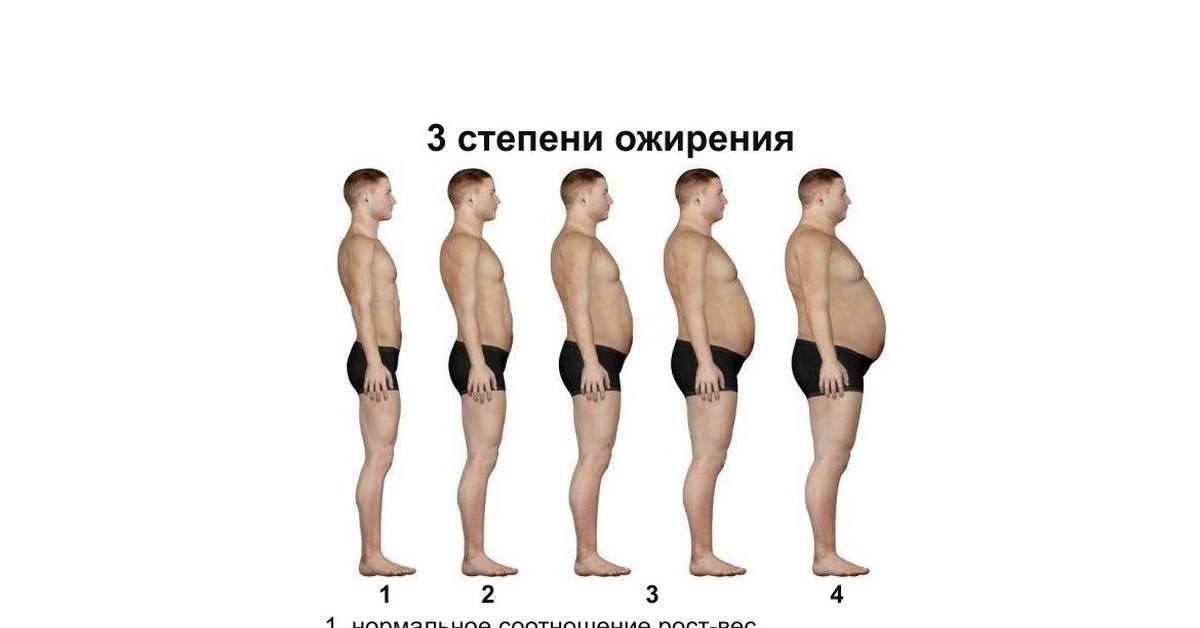 27 Как сложный полиэфир сахарозы с 6-8 боковыми цепями жирных кислот, он слишком велик для гидролиза пищеварительными ферментами и, следовательно, не всасывается и не имеет калорийности. 28-граммовая порция картофельных чипсов, обжаренных в жире, содержит 10 г жира и 150 калорий, в то время как такая же порция картофельных чипсов олестра не содержит жира и содержит всего 70 калорий.
27 Как сложный полиэфир сахарозы с 6-8 боковыми цепями жирных кислот, он слишком велик для гидролиза пищеварительными ферментами и, следовательно, не всасывается и не имеет калорийности. 28-граммовая порция картофельных чипсов, обжаренных в жире, содержит 10 г жира и 150 калорий, в то время как такая же порция картофельных чипсов олестра не содержит жира и содержит всего 70 калорий.
Переносимость и безопасность олестры были тщательно изучены, но влияние на потерю веса длительного замещения пищевых жиров олестрой не оценивалось.Четырехнедельное исследование привело к потере веса на 4 кг (8,8 фунта), когда олестра (в дозировке 30 г в день) была заменена диетическим жиром в гипокалорийной диете.28 Таким образом, олестра может быть эффективной для увеличения потери веса. при использовании в диете с ограничением калорий.
Было показано, что употребление олестрасодержащих продуктов вызывает побочные эффекты со стороны желудочно-кишечного тракта, такие как вздутие живота, метеоризм, диарея, жидкий стул и анальное истечение. В одном исследовании участникам было предложено выпить напиток и 369-граммовый пакет картофельных чипсов, приготовленных с олестрой, или картофельных чипсов, приготовленных с использованием триглицеридов, во время бесплатного просмотра фильма.29 Через два и 10 дней после приема внутрь не было значительной разницы в наличии или частоте желудочно-кишечных симптомов между группой, принимавшей олестру, и группой, принимавшей триглицериды. Однако во время фильма было употреблено значительно меньше чипсов, содержащих олестру.
Есть опасения, что олестра может ингибировать всасывание жирорастворимых витаминов (A, D, E и K) и каротиноидов. Важно помнить, что на всасывание жирорастворимых витаминов из пищеварительного тракта может повлиять только присутствие олестры, если оба продукта употребляются одновременно.FDA потребовало, чтобы все продукты, содержащие олестру, были дополнены (и помечены) витаминами A, D, E и K.20
Системная биодоступность липофильных пероральных препаратов потенциально может быть изменена совместным введением с олестрой, но этого не произошло. было продемонстрировано в комбинации с пропранололом (индерал), диазепамом (валиум), норэтиндроном (айгестин), этинилэстрадиолом (эстинил) или норгестрелом (ло оврал) .30,31 Из-за возможного влияния олестры на абсорбцию витамина К его следует использовать с осторожность у пациентов, принимающих варфарин, хотя этот эффект недостаточно изучен.
было продемонстрировано в комбинации с пропранололом (индерал), диазепамом (валиум), норэтиндроном (айгестин), этинилэстрадиолом (эстинил) или норгестрелом (ло оврал) .30,31 Из-за возможного влияния олестры на абсорбцию витамина К его следует использовать с осторожность у пациентов, принимающих варфарин, хотя этот эффект недостаточно изучен.
ГОРМОНАЛЬНЫЕ МАНИПУЛЯЦИИ
Желудочно-кишечный тракт и центральная нервная система содержат несколько пептидов и гормонов, регулирующих пищевое поведение. Например, холецистокинин и серотонин снижают аппетит и потребление пищи.11 И наоборот, нейропептид Y увеличивает потребление пищи и снижает расход энергии.11,32 Лептин может ограничивать потребление пищи, снижать уровень инсулина в плазме и увеличивать расход энергии.11 Следовательно, агонисты и антагонисты Эти гормоны и пептиды в настоящее время исследуются для лечения ожирения.
Препарат от диабета значительно снижает массу тела у взрослых с ожирением
- Клиническое исследование фазы 3, опубликованное в The New England Journal of Medicine , продемонстрировало снижение массы тела в среднем на 14,9% у взрослых с ожирением или избыточным весом, получавших инъекционные препараты. лекарства от диабета, семаглутид, в дополнение к изменениям образа жизни.
- Примерно 50% участников в группе семаглутида достигли значительного снижения веса на 15% или более, в то время как 69% участников достигли 10% или более, а 86% участников достигли 5% или более.
- Испытание показало снижение факторов риска диабета и сердечных заболеваний и улучшение физического состояния участников, получавших семаглутид.
Ожирение — распространенная и серьезная проблема для здоровья как в Соединенных Штатах, так и во всем мире. Центры по контролю и профилактике заболеваний (CDC) сообщают, что распространенность ожирения в США существенно увеличилась с 30,5% в 1999–2000 годах до 42,4% в 2017–2018 годах, а уровень тяжелого ожирения увеличился с 4. От 7% до 9,2%.
От 7% до 9,2%.
Врачи часто используют индекс массы тела (ИМТ), который человек может рассчитать, разделив свой вес в килограммах (кг) на квадрат своего роста в метрах, чтобы определить, является ли человек здоровым. ИМТ от 25 до
Ожирение снижает продолжительность жизни и является основным фактором риска сердечно-сосудистых заболеваний, диабета 2 типа, неалкогольной жировой болезни печени и некоторых видов рака, включая рак груди, яичников, эндометрия, простаты, печени и других заболеваний. рак толстой кишки.
В настоящее время основным методом лечения ожирения является сочетание диеты и физических упражнений. Если эти изменения образа жизни оказываются неэффективными в течение 6 месяцев, клинические руководства рекомендуют лекарства для людей с ИМТ ≥30 или людей с ИМТ ≥27, у которых есть другие связанные с этим заболевания.
Вопросы эффективности, стоимости и безопасности ограничивают использование имеющихся в настоящее время лекарств. Семаглутид для инъекций — это препарат, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для взрослых с диабетом 2 типа и сердечно-сосудистыми заболеваниями.
Семаглутид является аналогом природного гормона человеческого глюкагоноподобного пептида-1 (GLP-1), присутствующего в организме. Организм высвобождает GLP-1 из кишечника в кровоток после еды, повышая чувство сытости и уменьшая чувство голода и тяги.
В клиническом исследовании фазы 2 с участием взрослых с диабетом 2 типа и ожирением инъекционное лечение семаглутидом привело к снижению веса.
Этот результат побудил исследователей провести глобальное исследование фазы 3 под названием «Эффект лечения семаглутидом у людей с ожирением» (STEP) для изучения безопасности и эффективности семаглутида у участников в возрасте 18 лет и старше.
Участники имели ИМТ ≥30 или ИМТ ≥27 и состояние здоровья, связанное с весом. Группа участников получала плацебо вместо лечения.
В исследование были исключены люди, страдающие диабетом, ранее перенесшие операцию по поводу ожирения или принимавшие лекарства для лечения ожирения в течение 90 дней до включения в исследование. Однако у участников были некоторые заболевания, связанные с весом, включая гипертонию, высокий уровень холестерина, обструктивное апноэ во сне и сердечно-сосудистые заболевания.
Исследователи случайным образом распределили в общей сложности 1961 участника, которые получали либо семаглутид (в виде инъекции под кожу в дозе 2,4 миллиграмма), либо плацебо, при этом обе группы также получали вмешательства в образ жизни.
В течение 68 недель 1 306 участников получали семаглутид, а 655 участников получали плацебо еженедельно.
Исходно средняя масса тела составляла 105,3 кг, средний возраст — 46 лет, а средний ИМТ — 37,9. Кроме того, у 75% участников было хотя бы одно сосуществующее условие.
В среднем участники группы семаглутида значительно снизили свою массу тела на 14,9% (-15,3 кг) от исходного уровня по сравнению с 2,4% (-2,6 кг) в группе плацебо.
Испытание продемонстрировало значительное снижение веса:
- 5% или более у 86,4% участников в группе семаглутида по сравнению с 31,5% в группе плацебо
- 10% или более у 69,1% участников в группе семаглутида по сравнению с 12% в группе плацебо
- 15% и более из 50.5% участников в группе семаглутида по сравнению с 4,9% в группе плацебо
Участники исследования, получавшие семаглутид, также имели большее снижение окружности талии, артериального давления, уровней липидов натощак и глюкозы в крови, чем у участников, получавших плацебо. Кроме того, они повысили самооценку физического функционирования.
Наиболее частыми побочными эффектами были тошнота и диарея от легкой до умеренной степени, которые обычно со временем стихали. Больше участников прекратили лечение из-за побочных эффектов со стороны желудочно-кишечного тракта в группе семаглутида (4. 5%), чем в группе плацебо (0,8%).
5%), чем в группе плацебо (0,8%).
Испытание имело некоторые ограничения, в том числе его короткую продолжительность и исключение людей с диабетом.
Большинство участников были белыми (75,1%) и женщинами (74,1%) и, следовательно, не соответствовали общей популяции с ожирением. Это ограничивает возможность обобщения результатов.
Кроме того, люди, страдающие боязнью игл, могут не захотеть употреблять инъекционные наркотики в течение длительного времени.
Один из основных авторов исследования, Рэйчел Баттерхэм, М.Б., бакалавр наук, доктор философии, профессор ожирения, диабета и эндокринологии в Центре исследований ожирения Университетского колледжа Лондона (UCL) и Больничном центре управления весом UCL, комментирует результаты:
«Ни один другой препарат не приблизился к достижению такого уровня потери веса — это действительно меняет правила игры. Впервые с помощью лекарств люди могут достичь того, что было возможно только с помощью операции по снижению веса ».
На основании результатов этих испытаний, Novo Nordisk, фармацевтическая компания, финансирующая клинические испытания, подала запрос на одобрение регулирующих органов на инъекционный семаглутид для лечения ожирения в FDA, Европейское агентство по лекарственным средствам и Национальный институт здравоохранения и качества ухода. .
Хотя результаты исследования кажутся многообещающими, для определения его возможной роли в лечении потребуются прямые испытания, сравнивающие семаглутид с другими стандартными вариантами фармакологического и хирургического лечения.
Доктор Баттерхэм добавляет: «Влияние ожирения на здоровье стало особенно очевидным из-за COVID-19, когда ожирение заметно увеличивает риск смерти от вируса, а также увеличивает риск многих серьезных заболеваний, ограничивающих жизнь. включая болезни сердца, диабет 2 типа, заболевания печени и некоторые виды рака.»
« Этот препарат может иметь серьезные последствия для политики Великобритании в области здравоохранения на долгие годы ».
Ожирение и диабет 2 типа
Джоан З. Роджерс, MSN, RN, CNSN, APRN, BC-AD, и Кристофер Д. Стилл, DO, FACN, FACP
Осень 2005
Чтобы просмотреть PDF-версию этой статьи, щелкните здесь.
Ожирение и диабет 2 типа — это заболевания, которые могут существенно сократить продолжительность жизни, снизить качество жизни и увеличить расходы на здравоохранение.Заболеваемость ожирением и диабетом продолжает расти масштабами эпидемии. Термин «диабет» был придуман для описания диабета, зависимого от ожирения.
По данным Американской диабетической ассоциации, в 2002 году 18,2 миллиона человек, или 6,3 процента населения, были больны диабетом. Диабет был шестой по значимости причиной смерти, указанной в свидетельствах о смерти в США в 2000 году. Прямые и косвенные издержки диабета в США в 2002 году оценивались в 132 миллиарда долларов. Было подсчитано, что ежегодные затраты на избыточный вес и ожирение в США.S. составляет 122,9 миллиарда долларов. Эта оценка включает 64,1 млрд долларов прямых затрат и 58,8 млрд долларов косвенных затрат.
Что такое диабет?
Диабет — это заболевание, характеризующееся высоким уровнем глюкозы в крови, возникающим в результате нарушения выработки инсулина, действия инсулина или того и другого. Диабет 1 типа развивается, когда иммунная система организма разрушает бета-клетки поджелудочной железы, единственные клетки в организме, вырабатывающие гормон инсулин, регулирующий уровень глюкозы в крови. Эта форма диабета обычно поражает детей и молодых людей, хотя начало болезни может возникнуть в любом возрасте.
На диабет 1 типа приходится от пяти до 10 процентов всех диагностированных случаев диабета. Факторы риска диабета 1 типа включают аутоиммунные, генетические факторы и факторы окружающей среды.
На диабет 2 типа приходится от 90 до 95 процентов всех диагностированных случаев диабета. Обычно это начинается с инсулинорезистентности — заболевания, при котором клетки не используют инсулин должным образом. По мере увеличения потребности в инсулине поджелудочная железа постепенно теряет способность вырабатывать инсулин.
По мере увеличения потребности в инсулине поджелудочная железа постепенно теряет способность вырабатывать инсулин.
Риск развития диабета 2 типа определяется некоторыми факторами, которые можно изменить, а другими — нет.Некоторые люди подвержены более высокому риску развития диабета 2 типа из-за своих генов. У родственника первой степени родства человека с диабетом 2 типа риск в 5-10 раз выше, чем у человека без семейного анамнеза.
Еще одним фактором, который может увеличить риск диабета 2 типа, является низкая масса тела при рождении. Ограничение внутриутробного развития, ведущее к низкому весу при рождении, по-видимому, связано с повышенным риском развития инсулинорезистентности, непереносимости глюкозы и диабета 2 типа во взрослом возрасте. Однако обнадеживающие исследования в U.S. и за рубежом обнаружили, что изменения в образе жизни, такие как изменение диеты и физических упражнений, могут предотвратить или отсрочить возникновение диабета 2 типа у взрослых из группы высокого риска.
В любом возрасте риск диабета 2 типа повышается с увеличением массы тела. Распространенность диабета 2 типа в три-семь раз выше среди людей, страдающих ожирением, чем среди взрослых с нормальным весом, и в 20 раз выше среди людей с индексом массы тела (ИМТ) более 35 кг / м 2.
Роль ожирения в развитии диабета 2 типаТочно неизвестно, почему у некоторых людей развивается инсулинорезистентность, но известно, что ожирение и недостаток физической активности усугубляют ситуацию.Развитие инсулинорезистентности — важный компонент в развитии диабета 2 типа. Связь также видна в том факте, что потеря веса может улучшить контроль или вылечить диабет 2 типа. В дополнение к степени ожирения, где откладывается излишек жира, важно определить риск диабета 2 типа.
Уровень инсулинорезистентности и заболеваемость диабетом 2 типа наиболее высок у человека, имеющего форму «яблоко». Эти люди переносят большую часть своего избыточного веса на живот.Напротив, человек в форме «груши» несет большую часть своего веса на бедрах и бедрах, и это вряд ли связано с инсулинорезистентностью.
Эти люди переносят большую часть своего избыточного веса на живот.Напротив, человек в форме «груши» несет большую часть своего веса на бедрах и бедрах, и это вряд ли связано с инсулинорезистентностью.
Похудение — важная цель для людей с избыточным весом или ожирением, особенно с диабетом 2 типа. Умеренная и продолжительная потеря веса (от пяти до 10 процентов массы тела) может улучшить действие инсулина, снизить концентрацию глюкозы натощак и снизить потребность в некоторых лекарствах от диабета.Программа диеты, физических упражнений и модификации поведения может успешно лечить ожирение, но может потребоваться фармакотерапия и / или хирургическое вмешательство.
ДиетаСнижение веса происходит, когда расход энергии превышает потребление энергии. Создание дефицита энергии в 500–1000 калорий в день приведет к потере от одного до двух фунтов веса в неделю. Было обнаружено, что запись пищи, размера порции и количества калорий повышает осведомленность и дает объективные доказательства потребления калорий.
Для эффективного похудения важны калории, а не доля жиров, углеводов или белков. Однако, когда люди худеют, они должны соблюдать диету, аналогичную той, которая рекомендована в Руководстве США по питанию на 2005 год: жир 20-35 процентов калорий; углеводы 45-65 процентов; белок 10-35 процентов.
Для пациентов, страдающих ожирением, диабетом или инсулинорезистентностью, ограничение приема сложных углеводов может быть полезным. Эти продукты включают хлеб, рис, макаронные изделия, картофель, крупы, горох и сладкий картофель.Сложные углеводы, как правило, повышают уровень сахара в крови больше, чем другие продукты, и заставляют организм вырабатывать больше инсулина. При инсулинорезистентности это повышенное количество инсулина может способствовать увеличению веса.
Увеличение количества клетчатки в рационе может быть полезным как при диабете, так и при ожирении. Высокое потребление пищевых волокон, особенно растворимых, может улучшить гликемический контроль, снизить гиперинсулинемию и снизить концентрацию липидов в плазме у пациентов с диабетом 2 типа.Кроме того, продукты с высоким содержанием клетчатки способствуют снижению веса и долгосрочному поддержанию веса за счет того, что они требуют большего количества пережевывания и более длительного приема пищи, обеспечивают меньшее количество калорий на порцию, создают ощущение полноты живота и увеличивают сытость между приемами пищи.
Высокое потребление пищевых волокон, особенно растворимых, может улучшить гликемический контроль, снизить гиперинсулинемию и снизить концентрацию липидов в плазме у пациентов с диабетом 2 типа.Кроме того, продукты с высоким содержанием клетчатки способствуют снижению веса и долгосрочному поддержанию веса за счет того, что они требуют большего количества пережевывания и более длительного приема пищи, обеспечивают меньшее количество калорий на порцию, создают ощущение полноты живота и увеличивают сытость между приемами пищи.
Регулярная физическая активность помогает поддерживать потерю веса и предотвращает его восстановление. Он также улучшает чувствительность к инсулину и гликемический контроль, может снизить риск развития диабета и снизить смертность пациентов с диабетом.
Следует установить цель — от 30 до 45 минут умеренных упражнений пять раз в неделю. Чтобы упражнение было полезным, необязательно проводить его за один сеанс. Разделение занятия на несколько коротких эпизодов дает аналогичные преимущества и может улучшить соблюдение требований. Использование шагомера может помочь установить объективные цели упражнений. Постепенное увеличение количества шагов в день до 8000 шагов — идеальный вариант. Любое увеличение активности по сравнению с исходным уровнем поможет сбалансировать соотношение меньшего количества потребляемых и большего количества калорий, что способствует снижению веса.
ЛекарстваЕсть несколько лекарств, предназначенных для лечения диабета, инсулинорезистентности и ожирения. Полный обзор этих препаратов выходит за рамки данной статьи. Однако метформин — это лекарство, которое помогает снизить риск диабета 2 типа у пациентов с инсулинорезистентностью. Метформин снижает скорость прогрессирования диабета у людей, страдающих ожирением с нарушенной толерантностью к глюкозе.
У мужчин, получавших метформин, у которых было центральное ожирение и другие признаки метаболического синдрома (инсулинорезистентность, гипертония, гиперлипидемия), потеря веса и уровень глюкозы в крови натощак были немного выше, чем у тех, кто получал плацебо.
По данным Национального института здоровья (NIH), бариатрическую операцию следует рассматривать тем, у кого ИМТ больше 40 или ИМТ 35-39,9, а также у тех, у кого есть медицинские проблемы, такие как диабет, болезни сердца или апноэ во сне.
Бариатрическая хирургия изменяет нормальный процесс пищеварения. Существует три типа хирургических вмешательств: рестриктивная, мальабсорбционная и комбинированная рестриктивная / мальабсорбционная. На веб-сайте NIH представлен обзор процедур и того, как они способствуют снижению веса.
Исследования продолжают показывать, что диабет можно вылечить у многих пациентов с помощью бариатрической хирургии. Эти клинические улучшения происходят не только из-за значительной потери веса, но и из-за гормональных изменений, которые происходят, когда пища проходит мимо желудка.
Пациенты и их врачи должны учитывать риск бариатрической хирургии по сравнению с риском ожирения и связанных с ним медицинских проблем. Когда другие методы похудания потерпели неудачу, бариатрическая хирургия может быть лучшим шансом для значительной и устойчивой потери веса.
ПрофилактикаПрофилактика и лечение ожирения поможет в профилактике и лечении диабета. Пропаганда здорового образа жизни среди детей и подростков направит их на путь, который снизит риск диабета и его осложнений. Помогая взрослым с высоким риском диабета изменить свой рацион и образ жизни, можно предотвратить развитие диабета и его последствий.
Об авторах:
Джоан Роджерс, MSN, RN, CNSN, APRN, BC-AD, клиническая медсестра-специалист в системе здравоохранения Geisinger.Последние 11 лет она проработала в Центре питания и контроля веса. Она является частью многопрофильной команды, которая оказывает помощь людям с патологическим ожирением и сопутствующими заболеваниями с помощью диеты, физических упражнений, модификации поведения и / или фармакотерапии и бариатрической хирургии.
Кристофер Стилл, DO, FACN, FACP, уже почти десять лет изучает разработки в области поддержки питания и ожирения. Он является главным исследователем исследования питания и старения пожилых людей в сельских районах, в котором приняли участие около 22 000 человек.Интерес доктора Стилла к снижению веса проистекает из его личного опыта с ожирением. Доктор Стилл когда-то весил 365 фунтов, и потеря веса изменила жизнь и карьеру. Он также является членом национального совета директоров OAC.
Артикул:
- Американская диабетическая ассоциация, Североамериканская ассоциация изучения ожирения, Американское общество клинического питания. Управление весом с помощью образа жизни. Модификация в профилактике и лечении диабета 2 типа: обоснование и стратегии.Клинический диабет 23 (3): 130-136, 2005. .
- Национальные институты здравоохранения, Национальный институт диабета, болезней органов пищеварения и почек. «Статистика, связанная с избыточным весом и ожирением: экономические издержки». www.niddk.nih.gov/health/nutrit/pubs/statobes.htm#econ.
- Исследовательская группа Программы профилактики диабета, Снижение заболеваемости диабетом 2 типа с помощью изменения образа жизни или метформина. NEJM 346: 393-402. 2002.
- Министерство здравоохранения и социальных служб США.Рекомендации по питанию для американцев, 2005 г.
- Министерство здравоохранения и социальных служб США. Желудочно-кишечная хирургия при тяжелом ожирении. http://win.niddk.nih.gov/publications/gastric.htm.
Инъекционные препараты обеспечивают потерю веса до 20% в испытаниях — Новости здоровья потребителей
СРЕДА, 10 февраля 2021 г. (Новости HealthDay) — Новый препарат для похудания почти вдвое эффективнее существующих лекарств, результаты клинических испытаний шоу, и эксперты говорят, что это может произвести революцию в лечении ожирения.
Люди с избыточным весом и ожирением теряли в среднем 15% своего веса при еженедельной инъекционной дозе семаглутида (Ozempic) в количестве 2,4 миллиграмма, говорится в новом отчете.
Более того, одна треть всех участников потеряла 20% веса тела, результат сопоставим с результатами людей, перенесших операцию по снижению веса («бариатрическую»), говорят исследователи.
Это означает, что человек, который весит 250 фунтов, может потерять до 50 фунтов после полутора лет приема препарата, как показали результаты.
«Этот препарат оказался на удивление более эффективным, чем все, что мы видели раньше», — сказал старший научный сотрудник доктор Роберт Кушнер, профессор медицины, специализирующийся на лечении ожирения в Медицинской школе Файнберга Северо-Западного университета в Чикаго. «Это первый раз, когда у нас есть лекарство, которое даже приближается к тому, что люди могут похудеть с помощью бариатрической хирургии».
Доктор Аня Ястребофф, вице-председатель комитета по клинической помощи Общества ожирения, согласилась, что эффективность семаглутида может значительно изменить область медицины ожирения.
«Эта степень потери веса значительно больше, чем то, что мы наблюдали с любыми другими лекарствами до сих пор», — сказал Ястребофф, содиректор Йельского центра управления весом в Нью-Хейвене, штат Коннектикут.
Производитель препарата. , Датская фармацевтическая компания Novo Nordisk подала заявку на одобрение в Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США в январе на основании результатов этих клинических испытаний. Он надеется на одобрение до конца года, сказал Кушнер. Компания профинансировала испытание препарата.
Семаглутид уже присутствует на рынке в более низкой дозировке для лечения диабета 2 типа.
Препарат представляет собой синтетическую версию человеческого глюкагоноподобного пептида-1 (GLP-1), «гормона, который вырабатывается всеми нами», — сказал Кушнер.
«Когда этот гормон высвобождается, он помогает снизить аппетит, уменьшает чувство голода и помогает нам быстрее почувствовать сытость», — сказал Кушнер.
Около 2000 взрослых с избыточным весом или ожирением приняли участие в 68-недельном клиническом испытании, которое проводилось с осени 2019 по весну 2020 года в 129 центрах в 16 странах.
Вся группа начала со средним весом 232 фунта и индексом массы тела (ИМТ) 38, что однозначно поместило их в категорию страдающих ожирением, говорят исследователи.ИМТ — это показатель жира в организме, основанный на росте и весе.
У людей, принимавших семаглутид, средняя потеря веса составляла 15%, по сравнению с примерно 2% в группе, получавшей плацебо, как показали результаты исследования.
Это делает семаглутид примерно в 1,5–2 раза более эффективным, чем другие препараты для похудания, которые, как правило, помогают людям терять от 4% до 11%, говорят исследователи.
Семь из 10 участников потеряли не менее 10% своей начальной массы тела, а каждый третий потерял 20% или более.
Авторы исследования заявили, что есть некоторые побочные эффекты, в основном со стороны желудочно-кишечного тракта. Более четырех из 10 человек, принимавших семаглутид, испытывали тошноту. Некоторые другие сообщили о диарее, рвоте или запоре.
Однако с этими побочными эффектами можно справиться, сказал Кушнер. Только 7% участников были выброшены из испытания, потому что они не переносили препарат.
Врачи, прописывающие этот препарат, вероятно, смогут ограничить эти побочные эффекты, постепенно увеличивая дозировку у новых пациентов, сказал Ястребофф.
Пациенты также должны будут быть начеку в отношении заболеваний, связанных с желчным пузырем, о которых сообщалось почти у 3% людей, принимавших препарат, по сравнению с немногим более 1% в группе плацебо, сказал Ястребофф. Камни в желчном пузыре являются причиной большинства этих проблем.
«Если вы так быстро худеете, вам все равно придется искать камни в желчном пузыре», — сказала она.
Ястребофф сказала, что она может видеть использование этого препарата в сочетании с другими методами снижения веса, такими как бариатрическая хирургия, чтобы помочь людям с ожирением снизить вес.
«Скажем, если кто-то весил 400 фунтов до операции, и он потерял 100 фунтов, и они хотели бы сбросить еще 45 фунтов», — сказал Ястребов в качестве примера. «Идея состоит в том, что лечение ожирения должно быть комплексным, и мы должны иметь возможность предлагать нашим пациентам всевозможные варианты».
«Идея состоит в том, что лечение ожирения должно быть комплексным, и мы должны иметь возможность предлагать нашим пациентам всевозможные варианты».
Результаты были опубликованы в Интернете 10 февраля в журнале New England Journal of Medicine .
Дополнительная информация
Национальный институт диабета, болезней органов пищеварения и почек США может больше узнать о лекарствах от ожирения, отпускаемых по рецепту.
ИСТОЧНИКИ: Роберт Кушнер, доктор медицины, профессор медицины, специализирующийся на лечении ожирения, Медицинская школа им. Файнберга Северо-Западного университета, Чикаго; Аня Ястребофф, доктор медицинских наук, содиректор Йельского центра управления весом, Нью-Хейвен, штат Коннектикут; Медицинский журнал Новой Англии , 10 февраля 2021 г., онлайн
Новая роль ингибиторов SGLT-2 в лечении ожирения
Всемирная организация здравоохранения. Информационный бюллетень по ожирению и избыточной массе тела. 2017. http: //www.who.int / mediacentre / factheets / fs311 / en /. По состоянию на 05 февраля 2018 г.
Martin-Rodriguez E, Guillen-Grima F, Marti A, Brugos-Larumbe A. Коморбидность, связанная с ожирением в большой популяции: исследование APNA. Исследования и клиническая практика ожирения. 2015; 9 (5): 435–47.
Артикул Google Scholar
Сиртори А., Брунани А., Каподаглио П., Берселли М.Э., Вилла V, Цериани Ф. и др. Пациенты с сопутствующими заболеваниями, связанными с ожирением, имеют более высокую степень инвалидности по сравнению с пациентами без сопутствующих заболеваний, связанных с ожирением: результаты перекрестного исследования.Int J Rehabil Res. 2016; 39 (1): 63–9.
Артикул PubMed Google Scholar
Саймон Г.Е., Фон Корфф М., Сондерс К., Мильоретти Д.Л., Крейн П.К., ван Белль Г. и др. Связь между ожирением и психическими расстройствами у взрослого населения США. Arch Gen Psychiatry. 2006. 63 (7): 824–30.
Arch Gen Psychiatry. 2006. 63 (7): 824–30.
Артикул PubMed PubMed Central Google Scholar
Малник С.Д., Кноблер Х.Медицинские осложнения ожирения. QJM. 2006. 99 (9): 565–79.
Артикул CAS PubMed Google Scholar
Ноулер В.С., Барретт-Коннор Э., Фаулер С.Е., Хамман Р.Ф., Лачин Дж.М., Уокер Е.А. и др. Снижение заболеваемости диабетом 2 типа с помощью изменения образа жизни или метформина. N Engl J Med. 2002. 346 (6): 393–403.
Артикул CAS PubMed Google Scholar
Lean ME, Leslie WS, Barnes AC, Brosnahan N, Thom G, McCombie L и др. Управление весом под руководством первичной медико-санитарной помощи для ремиссии диабета 2 типа (DiRECT): открытое кластерно-рандомизированное исследование. Ланцет. 2018; 391 (10120): 541–51.
Артикул PubMed Google Scholar
Линдстром Дж., Лоухеранта А., Маннелин М., Растас М., Салминен В., Эрикссон Дж. И др. Финское исследование профилактики диабета (DPS): изменение образа жизни и трехлетние результаты по диете и физической активности.Уход за диабетом. 2003. 26 (12): 3230–6.
Артикул PubMed Google Scholar
Sjostrom L, Peltonen M, Jacobson P, Sjostrom CD, Karason K, Wedel H, et al. Бариатрическая хирургия и отдаленные сердечно-сосудистые события. ДЖАМА. 2012. 307 (1): 56–65.
Артикул PubMed Google Scholar
Sjostrom L, Gummesson A, Sjostrom CD, Narbro K, Peltonen M, Wedel H, et al.Влияние бариатрической хирургии на заболеваемость раком у пациентов с ожирением в Швеции (Swedish Obese Subjects Study): проспективное контролируемое исследование вмешательства. Ланцет Онкол. 2009. 10 (7): 653–62.
Артикул PubMed Google Scholar
Sjostrom L, Narbro K, Sjostrom CD, Karason K, Larsson B, Wedel H, et al. Влияние бариатрической хирургии на смертность у шведских пациентов с ожирением. N Engl J Med. 2007. 357 (8): 741–52.
Артикул PubMed Google Scholar
Wilding JP. Комбинированная терапия ожирения. J Psychopharmacol. 2017; 31 (11): 1503–8.
Артикул CAS PubMed Google Scholar
DeFronzo RA, Hompesch M, Kasichayanula S, Liu X, Hong Y, Pfister M, et al. Характеристика реабсорбции глюкозы почками в ответ на дапаглифлозин у здоровых субъектов и субъектов с диабетом 2 типа. Уход за диабетом. 2013; 36 (10): 3169–76.
Артикул CAS PubMed PubMed Central Google Scholar
Генри Р.Р., Кляйн Э.Дж., Хан Дж., Икбал Н. Эффективность и переносимость эксенатида один раз в неделю в течение 6 лет у пациентов с диабетом 2 типа: неконтролируемое открытое расширение исследования DURATION-1. Диабет Technol Ther. 2016; 18 (11): 677–86.
Артикул CAS PubMed PubMed Central Google Scholar
Болиндер Дж., Юнггрен О., Йоханссон Л., Уилдинг Дж., Лангкилде А.М., Шостром С.Д. и др. Дапаглифлозин поддерживает гликемический контроль при одновременном снижении веса и жировой массы в течение 2 лет у пациентов с сахарным диабетом 2 типа, недостаточно контролируемых метформином.Диабет ожирения Metab. 2014. 16 (2): 159–69.
Артикул CAS PubMed Google Scholar
Del Prato S, Nauck M, Duran-Garcia S, Maffei L, Rohwedder K, Theuerkauf A, et al. Долгосрочный гликемический ответ и переносимость дапаглифлозина по сравнению с сульфонилмочевиной в качестве дополнительной терапии к метформину у пациентов с диабетом 2 типа: данные за 4 года. Диабет ожирения Metab. 2015; 17 (6): 581–90.
Диабет ожирения Metab. 2015; 17 (6): 581–90.
Артикул CAS PubMed Google Scholar
Frias JP, Guja C, Hardy E, Ahmed A, Dong F, Ohman P и др. Эксенатид один раз в неделю плюс дапаглифлозин один раз в день по сравнению с только эксенатидом или дапаглифлозином у пациентов с диабетом 2 типа, недостаточно контролируемым с помощью монотерапии метформином (ДЛИТЕЛЬНОСТЬ-8): 28-недельное многоцентровое двойное слепое рандомизированное контролируемое исследование 3 фазы Ланцет Диабет и эндокринология. 2016; 4 (12): 1004–16.
Артикул CAS Google Scholar
Zaccardi F, Htike ZZ, Webb DR, Khunti K, Davies MJ. Преимущества и вред еженедельного лечения агонистами рецепторов глюкагоноподобного пептида-1: систематический обзор и сетевой метаанализ. Ann Intern Med. 2016. 164 (2): 102–13.
Артикул PubMed Google Scholar
Поттс Дж. Э., Грей Л. Дж., Брэди Е. М., Кхунти К., Дэвис М. Дж., Бодикоут Д.Х. Влияние агонистов рецепторов глюкагоноподобного пептида 1 на потерю веса при диабете 2 типа: систематический обзор и метаанализ сравнения смешанного лечения.PLoS ONE. 2015; 10 (6): e0126769.
Артикул CAS PubMed PubMed Central Google Scholar
Shyangdan DS, Uthman OA, Waugh N. Ингибиторы рецептора SGLT-2 для лечения пациентов с сахарным диабетом 2 типа: систематический обзор и сетевой метаанализ. BMJ Open. 2016; 6 (2): e009417.
Артикул PubMed PubMed Central Google Scholar
Lundkvist P, Pereira MJ, Katsogiannos P, Sjostrom CD, Johnsson E, Eriksson JW. Дапаглифлозин один раз в день плюс эксенатид один раз в неделю у взрослых с ожирением без диабета: устойчивое снижение массы тела, гликемии и артериального давления в течение 1 года.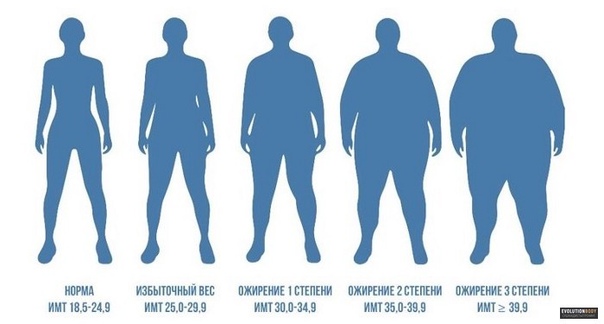 Диабет ожирения Metab. 2017.
Диабет ожирения Metab. 2017.
Мирнс ES, Saulsberry WJ, White CM, Kohn CG, Lemieux S, Sihabout A, et al. Эффективность и безопасность схем лечения антигипергликемическими препаратами, добавленных к терапии метформином и сульфонилмочевиной при диабете 2 типа: сетевой метаанализ.Diabet Med. 2015; 32 (12): 1530–40.
Артикул CAS PubMed Google Scholar
Рамирес-Родригес А.М., Гонсалес-Ортис М., Мартинес-Абундис Э. Влияние дапаглифлозина на секрецию инсулина и чувствительность к инсулину у пациентов с преддиабетом. Exp Clin Endocrinol Diabetes. 2018.
Буш Р.С., Кейн М.П. Комбинированная терапия ингибитором SGLT2 и агонистом рецептора GLP-1: дополнительный подход к лечению диабета 2 типа.Postgrad Med. 2017; 129 (7): 686–97.
Артикул PubMed Google Scholar
Василаку Д., Карагианнис Т., Атанасиаду Е., Майноу М., Лиакос А., Бекиари Е. и др. Ингибиторы натрий-глюкозного котранспортера 2 при диабете 2 типа: систематический обзор и метаанализ. Ann Intern Med. 2013. 159 (4): 262–74.
Артикул PubMed Google Scholar
Zaccardi F, Webb DR, Htike ZZ, Youssef D, Khunti K, Davies MJ.Эффективность и безопасность ингибиторов ко-транспортера 2 натрия и глюкозы при сахарном диабете 2 типа: систематический обзор и сетевой метаанализ. Диабет ожирения Metab. 2016; 18 (8): 783–94.
Артикул CAS PubMed Google Scholar
Лю XY, Zhang N, Chen R, Zhao JG, Yu P. Эффективность и безопасность ингибиторов натрий-глюкозного котранспортера 2 при диабете 2 типа: метаанализ рандомизированных контролируемых исследований продолжительностью от 1 до 2 лет.J Осложнения диабета. 2015; 29 (8): 1295–303.
Артикул PubMed Google Scholar
Maruthur NM, Tseng E, Hutfless S, Wilson LM, Suarez-Cuervo C, Berger Z, et al. Лекарства от диабета как монотерапия или комбинированная терапия на основе метформина для диабета 2 типа: систематический обзор и метаанализ. Ann Intern Med. 2016; 164 (11): 740–51.
Артикул PubMed Google Scholar
Bays HE, Weinstein R, Law G, Canovatchel W. Канаглифлозин: эффекты у субъектов с избыточным весом и ожирением без сахарного диабета. Ожирение (Серебряная весна). 2014; 22 (4): 1042–9.
Артикул CAS Google Scholar
Lundkvist P, Sjostrom CD, Amini S, Pereira MJ, Johnsson E, Eriksson JW. Двойная терапия дапаглифлозином один раз в день и эксенатидом один раз в неделю. Двойная терапия: 24-недельное рандомизированное плацебо-контролируемое исследование фазы II, изучающее влияние на массу тела и преддиабет у взрослых с ожирением без диабета.Диабет ожирения Metab. 2017; 19 (1): 49–60.
Артикул CAS PubMed Google Scholar
Lundkvist P, Pereira MJ, Katsogiannos P, Sjostrom CD, Johnsson E, Eriksson JW. Дапаглифлозин один раз в день плюс эксенатид один раз в неделю у взрослых с ожирением без диабета: устойчивое снижение массы тела, гликемии и артериального давления в течение 1 года. Диабет ожирения Metab. 2017; 19 (9): 1276–88.
Артикул CAS PubMed PubMed Central Google Scholar
Monami M, Nardini C, Mannucci E. Эффективность и безопасность ингибиторов ко-транспорта-2 натрия глюкозы при диабете 2 типа: метаанализ рандомизированных клинических испытаний. Диабет ожирения Metab. 2014. 16 (5): 457–66.
Артикул CAS PubMed Google Scholar
Gerich JE. Физиология гомеостаза глюкозы. Диабет ожирения Metab. 2000. 2 (6): 345–50.
Артикул CAS PubMed Google Scholar
Merovci A, Solis-Herrera C, Daniele G, Eldor R, Fiorentino TV, Tripathy D и др. Дапаглифлозин улучшает чувствительность мышц к инсулину, но увеличивает выработку эндогенной глюкозы. J Clin Invest. 2014; 124 (2): 509–14.
Артикул CAS PubMed PubMed Central Google Scholar
Мирнс Е.С., Собиерай Д.М., Уайт С.М., Солсберри В.Дж., Кон К.Г., Долех Ю.и др. Сравнительная эффективность и безопасность схем лечения сахарным диабетом, добавленных к монотерапии метформином у пациентов с диабетом 2 типа: сетевой метаанализ.PLoS ONE. 2015; 10 (4): e0125879.
Артикул CAS PubMed PubMed Central Google Scholar
Цай Х, Ян В., Гао Х, Чен И, Чжоу Л., Чжан С. и др. Связь между дозировкой ингибитора SGLT2 и снижением веса у пациентов с диабетом 2 типа: метаанализ. Ожирение. 2018; 26 (1): 70–80.
Артикул CAS PubMed Google Scholar
Bolinder J, Ljunggren O, Johansson L, Wilding J, Langkilde AM, Sjostrom CD, et al. Дапаглифлозин поддерживает гликемический контроль при одновременном снижении веса и жировой массы в течение 2 лет у пациентов с сахарным диабетом 2 типа, недостаточно контролируемых метформином. Диабет ожирения Metab. 2014. 16 (2): 159–69.
Артикул CAS PubMed Google Scholar
Бейли С.Дж., Моралес Виллегас ЕС, Ву В., Тан В., Пташинска А., Список JF.Эффективность и безопасность монотерапии дапаглифлозином у людей с диабетом 2 типа: рандомизированное двойное слепое плацебо-контролируемое 102-недельное исследование. Diabet Med. 2015; 32 (4): 531–41.
Артикул CAS PubMed Google Scholar
Del Prato S, Nauck M, Duran-Garcia S, Maffei L, Rohwedder K, Theuerkauf A, et al. Долгосрочный гликемический ответ и переносимость дапаглифлозина по сравнению с сульфонилмочевиной в качестве дополнительной терапии к метформину у пациентов с диабетом 2 типа: данные за 4 года.Диабет ожирения Metab. 2015; 17 (6): 581–90.
Артикул CAS PubMed Google Scholar
Ферраннини Г., Хач Т., Кроу С., Сангви А., Холл К.Д., Ферраннини Э. Энергетический баланс после ингибирования натрий-глюкозного котранспортера 2. Уход за диабетом. 2015; 38 (9): 1730–5.
Артикул CAS PubMed PubMed Central Google Scholar
Лейбель Р.Л., Розенбаум М., Хирш Дж.Изменения в расходе энергии в результате изменения массы тела. N Engl J Med. 1995. 332 (10): 621–8.
Артикул CAS PubMed Google Scholar
Hollander P, Bays HE, Rosenstock J, Frustaci ME, Fung A, Vercruysse F, et al. Совместное применение канаглифлозина и фентермина для контроля веса у людей с избыточным весом и ожирением без диабета: рандомизированное клиническое испытание. Уход за диабетом. 2017; 40 (5): 632–9.
Артикул CAS PubMed Google Scholar
Девенни Дж. Дж., Годонис Х. Э., Харви С. Дж., Руни С., Каллен М. Дж., Пеллимаунтер Массачусетс. Потеря веса, вызванная хроническим лечением дапаглифлозином, ослабляется компенсаторной гиперфагией у крыс с ожирением, вызванным диетой (DIO). Ожирение. 2012. 20 (8): 1645–52.
Артикул CAS PubMed Google Scholar
Йоконо М., Такасу Т., Хаяшизаки Ю., Мицуока К., Кихара Р., Мурамацу Ю. и др. Селективный ингибитор SGLT2 ипраглифлозин снижает жировую массу тела за счет увеличения окисления жирных кислот у крыс с ожирением, вызванных диетой с высоким содержанием жиров.Eur J Pharmacol. 2014; 727: 66–74.
Артикул CAS PubMed Google Scholar
Ferrannini E, Baldi S, Frascerra S, Astiarraga B, Heise T, Bizzotto R, et al. Переход к использованию жировых субстратов в ответ на ингибирование натрий-глюкозного котранспортера 2 у субъектов без диабета и пациентов с диабетом 2 типа. Сахарный диабет. 2016; 65 (5): 1190–5.
Артикул CAS PubMed Google Scholar
Xu L, Nagata N, Nagashimada M, Zhuge F, Ni Y, Chen G и др. Ингибирование SGLT2 эмпаглифлозином способствует утилизации жира и потемнению, а также ослабляет воспаление и резистентность к инсулину за счет поляризации макрофагов M2 у мышей с ожирением, вызванным диетой. EBioMedicine. 2017; 20: 137–49.
Артикул PubMed PubMed Central Google Scholar
Sugizaki T, Zhu S, Guo G, Matsumoto A, Zhao J, Endo M, et al. Лечение мышей с диабетом ингибитором SGLT2 TA-1887 противодействует диабетической кахексии и снижает смертность.NPJ Aging Mech Dis. 2017; 3: 12.
Артикул CAS PubMed PubMed Central Google Scholar
Гринберг А.С., Обин М.С. Ожирение и роль жировой ткани в воспалении и обмене веществ. Am J Clin Nutr. 2006; 83 (2): 461С – 5С.
Артикул CAS PubMed Google Scholar
Neal B., Perkovic V, Mahaffey KW, de Zeeuw D, Fulcher G, Erondu N, et al.Канаглифлозин и сердечно-сосудистые и почечные нарушения при диабете 2 типа. N Engl J Med. 2017; 377 (7): 644–57.
Артикул CAS Google Scholar
Зинман Б., Ваннер С., Лачин Дж. М., Фитчетт Д., Блумки Е., Хантел С. и др. Эмпаглифлозин, сердечно-сосудистые исходы и смертность при диабете 2 типа. N Engl J Med. 2015; 373 (22): 2117–28.
Артикул CAS PubMed Google Scholar
Wiviott SD, Raz I, Bonaca MP, Mosenzon O, Kato ET, Cahn A. et al. Дапаглифлозин и сердечно-сосудистые исходы при диабете 2 типа. N Engl J Med. 2019; 380 (4): 347–57.
Артикул CAS PubMed Google Scholar
Rajasekeran H, Литвин Y, Черный ДЗ. Ингибирование натрий-глюкозного котранспортера 2 и снижение риска сердечно-сосудистых заболеваний у пациентов с диабетом 2 типа: новая роль натрийуреза. Kidney Int. 2016; 89 (3): 524–6.
Артикул CAS PubMed Google Scholar
Mudaliar S, Alloju S, Henry RR. Может ли изменение в топливной энергетике объяснить положительные кардиоренальные результаты исследования EMPA-REG OUTCOME? Объединяющая гипотеза. Уход за диабетом. 2016; 39 (7): 1115–22.
Артикул CAS PubMed Google Scholar
Zelniker TA, Wiviott SD, Raz I, Im K, Goodrich EL, Bonaca MP, et al.Ингибиторы SGLT2 для первичной и вторичной профилактики сердечно-сосудистых и почечных исходов при диабете 2 типа: систематический обзор и метаанализ исследований сердечно-сосудистых исходов. Ланцет. 2019; 393 (10166): 31–9.
Артикул CAS PubMed Google Scholar
Wilson PW, D’Agostino RB, Sullivan L, Parise H, Kannel WB. Избыточный вес и ожирение как детерминанты сердечно-сосудистого риска: опыт Фрамингема. Arch Intern Med.2002. 162 (16): 1867–72.
Артикул PubMed Google Scholar
Oliva RV, Bakris GL. Эффекты артериального давления ингибиторов ко-транспорта натрия и глюкозы 2 (SGLT2). J Am Soc Hypertens. 2014; 8 (5): 330–9.
Артикул CAS PubMed Google Scholar
Sjostrom CD, Hashemi M, Sugg J, Ptaszynska A, Johnsson E. Снижение веса, вызванное дапаглифлозином, влияет на 24-недельный гликированный гемоглобин и уровни артериального давления.Диабет ожирения Metab. 2015; 17 (8): 809–12.
Артикул CAS PubMed Google Scholar
Lambers Heerspink HJ, de Zeeuw D, Wie L, Leslie B, List J. Дапаглифлозин — лекарственное средство, регулирующее глюкозу, с мочегонными свойствами у субъектов с диабетом 2 типа. Диабет ожирения Metab. 2013. 15 (9): 853–62.
Артикул CAS PubMed Google Scholar
Сано М.Новый класс лекарств от сердечной недостаточности: ингибиторы sGLT2 снижают гиперактивность симпатической нервной системы. J Cardiol. 2018; 71 (5): 471–6.
Артикул PubMed Google Scholar
Hall JE, do Carmo JM, da Silva AA, Wang Z, Hall ME. Гипертензия, вызванная ожирением: взаимодействие нейрогуморальных и почечных механизмов. Circ Res. 2015; 116 (6): 991-1006.
Сейду С., Кунуцор С.К., Кос Х, Гиллани С., Кхунти К., Фор и др. Ингибиторы SGLT2 и почечные исходы при диабете 2 типа с почечной недостаточностью или без: систематический обзор и метаанализ.Первичный диабет. 2018; 12 (3): 265-83.
Ваннер К. РЕЗУЛЬТАТ EMPA-REG: точка зрения нефролога. Am J Cardiol. 2017; 120 (1S): S59–67.
Артикул CAS PubMed Google Scholar
Fioretto P, Del Prato S, Buse JB, Goldenberg R, Giorgino F, Reyner D, et al. Эффективность и безопасность дапаглифлозина у пациентов с сахарным диабетом 2 типа и умеренной почечной недостаточностью (хроническая болезнь почек стадии 3А): исследование DERIVE.Диабет ожирения Metab. 2018; 20 (11): 2532–40.
Артикул CAS PubMed PubMed Central Google Scholar
Генри Р.Р., Таккар П., Тонг С., Полидори Д., Альба М. Эффективность и безопасность канаглифлозина, ингибитора натрий-глюкозного котранспортера 2, в качестве дополнения к инсулину у пациентов с диабетом 1 типа. Уход за диабетом. 2015; 38 (12): 2258–65.
Артикул CAS PubMed Google Scholar
Дандона П., Матье К., Филип М., Хансен Л., Гриффен С. К., Чоп Д. и др. Эффективность и безопасность дапаглифлозина у пациентов с недостаточно контролируемым диабетом 1 типа (DEPICT-1): 24-недельные результаты многоцентрового двойного слепого рандомизированного контролируемого исследования фазы 3. Ланцет Диабет и эндокринология. 2017; 5 (11): 864–76.
Артикул CAS Google Scholar
Гарг С.К., Генри Р.Р., Бэнкс П., Бус Дж. Б., Дэвис М. Дж., Фулчер Г. Р. и др.Эффекты сотаглифлозина, добавленного к инсулину, у пациентов с диабетом 1 типа. N Engl J Med. 2017; 377 (24): 2337–48.
Артикул CAS PubMed Google Scholar
Альсахли М, Герих Дж. Гипогликемия у больных сахарным диабетом и почечной недостаточностью. J Clin Med. 2015; 4 (5): 948–64.
Артикул CAS PubMed PubMed Central Google Scholar
Ferrannini E, Muscelli E, Frascerra S, Baldi S, Mari A, Heise T, et al.Метаболический ответ на ингибирование натрий-глюкозного котранспортера 2 у пациентов с диабетом 2 типа. J Clin Invest. 2014. 124 (2): 499–508.
Артикул CAS PubMed PubMed Central Google Scholar
Петерс А.Л., Бушур Е.О., Бузе Дж.Б., Коэн П., Дайнер Дж.С., Хирш И.Б. Эугликемический диабетический кетоацидоз: возможное осложнение лечения с ингибированием натрий-глюкозного котранспортера 2. Уход за диабетом. 2015; 38 (9): 1687–93.
Артикул CAS PubMed PubMed Central Google Scholar
Handelsman Y, Henry RR, Bloomgarden ZT, Dagogo-Jack S, DeFronzo RA, Einhorn D, et al. Заявление о позиции Американской ассоциации клинических эндокринологов и Американского колледжа эндокринологов в отношении ассоциации ингибиторов Sglt-2 и диабетического кетоацидоза. Endocr Pract. 2016. 22 (6): 753–62.
Артикул PubMed Google Scholar
Райан П., Дж. Б. Б., Шуеми М., ДеФалко Ф., Юань З., Станг П. и др. Канаглифлозин в сравнении с другими антигипергликемическими средствами в отношении риска ампутации ниже колена у пациентов с диабетом 2 типа: реальный анализ> 700 000 пациентов в США.54-е ежегодное собрание EASD 2018; http://abstractsonline.com/pp8/#!/4612/presentation/41802018.
Равуссин Ю., Лейбель Р.Л., Ферранте А.В. мл. Недостающее звено в гомеостазе массы тела: катаболический сигнал перекормленного состояния. Cell Metab. 2014. 20 (4): 565–72.
Артикул CAS PubMed PubMed Central Google Scholar
Перейра М.Дж., Лундквист П., Камбл П.Г., Лау Дж., Мартинс Дж. Г., Шостром С.Д. и др.Рандомизированное контролируемое исследование дапаглифлозина плюс эксенатид один раз в неделю по сравнению с плацебо у лиц с ожирением и без диабета: метаболические эффекты и маркеры, связанные с потерей веса. Диабет Тер. 2018; 9 (4): 1511–32.
Артикул CAS PubMed PubMed Central Google Scholar
Schafer SA, Mussig K, Staiger H, Machicao F, Stefan N, Gallwitz B, et al. Распространенный генетический вариант WFS1 определяет нарушение секреции инсулина, индуцированной глюкагоноподобным пептидом-1.Диабетология. 2009. 52 (6): 1075–82.
Артикул CAS PubMed Google Scholar
Enigk U, Breitfeld J, Schleinitz D, Dietrich K, Halbritter J, Fischer-Rosinsky A, et al. Роль генетической изменчивости гена натрий-глюкозного котранспортера 2 человека (SGLT2) в гомеостазе глюкозы. Фармакогеномика. 2011; 12 (8): 1119–26.
Артикул CAS PubMed Google Scholar
Zimdahl H, Haupt A, Brendel M, Bour L, Machicao F, Salsali A и др. Влияние общих полиморфизмов в гене SLC5A2 на метаболические признаки у субъектов с повышенным риском диабета и на реакцию на лечение эмпаглифлозином у пациентов с диабетом. Pharmacogenet Genomics. 2017; 27 (4): 135–42.
Артикул CAS PubMed Google Scholar
Холл К.Д., Сакс Дж., Чандрамохан Д., Чоу С.К., Ван Ю.С., Гортмейкер С.Л. и др.Количественная оценка влияния энергетического дисбаланса на массу тела. Ланцет. 2011. 378 (9793): 826–37.
Артикул PubMed Google Scholar
Frias JP, Nauck MA, Van J, Kutner ME, Cui X, Benson C et al. Эффективность и безопасность LY3298176, нового двойного агониста рецепторов GIP и GLP-1, у пациентов с диабетом 2 типа: рандомизированное, плацебо-контролируемое исследование фазы 2, контролируемое активным компаратором. Ланцет. 2018.
Ambery P, Parker VE, Stumvoll M, Posch MG, Heise T, Plum-Moerschel L и др. MEDI0382, двойной агонист рецепторов GLP-1 и глюкагона, у пациентов с ожирением или избыточной массой тела с диабетом 2 типа: рандомизированное контролируемое двойное слепое исследование с возрастающей дозой и фазой 2а. Ланцет. 2018; 391 (10140): 2607–18.
Артикул CAS PubMed Google Scholar
Цитром L. Лорказерин, комбинация фентермина топирамата и комбинация налтрексона бупропиона для похудания: 15-минутная задача, чтобы отсортировать эти агенты.Int J Clin Pract. 2014. 68 (12): 1401–5.
Артикул CAS PubMed Google Scholar
Деол Х, Леккаку Л., Вишванат АК, Паппачан Дж. М.. Комбинированная терапия аналогами GLP-1 и ингибиторами SGLT-2 в лечении диабета: реальный мировой опыт. Эндокринная. 2017; 55 (1): 173–8.
Артикул CAS PubMed Google Scholar
Наполитано А., Миллер С., Мургатройд П.Р., Хасси Е., Доббинс Р.Л., Буллмор Е.Т. и др.Изучение глюкозурии как механизма снижения веса и жировой массы. Пилотное исследование ремоглифлозина этабоната и серглифлозина этабоната на здоровых людях с ожирением. J Clin Transl Endocrinol. 2014; 1 (1): e3-e8.
Lundkvist P, Sjostrom CD, Amini S, Pereira MJ, Johnsson E, Eriksson JW. Двойная терапия дапаглифлозином один раз в день и эксенатидом один раз в неделю. Двойная терапия: 24-недельное рандомизированное плацебо-контролируемое исследование фазы II, изучающее влияние на массу тела и преддиабет у взрослых с ожирением без диабета.Диабет ожирения Metab. 2016.
Бейли С.Дж., Икбал Н., Т’Джоен С., Лист Дж. Ф. Монотерапия дапаглифлозином у пациентов с диабетом, ранее не получавших лекарств: рандомизированное контролируемое исследование диапазона низких доз. Диабет ожирения Metab. 2012. 14 (10): 951–9.
Артикул CAS PubMed Google Scholar
Ферраннини Э., Рамос С.Дж., Салсали А., Тан В., Лист Дж.Ф. Монотерапия дапаглифлозином у пациентов с диабетом 2 типа с неадекватным контролем гликемии с помощью диеты и физических упражнений: рандомизированное, двойное слепое, плацебо-контролируемое исследование фазы 3.Уход за диабетом. 2010. 33 (10): 2217–24.
Артикул PubMed PubMed Central Google Scholar
Джи Л., Ма Дж., Ли Х., Мэнсфилд Т.А., Т’Джоен С.Л., Икбал Н. и др. Дапаглифлозин в качестве монотерапии у азиатских пациентов с сахарным диабетом 2 типа, ранее не получавших лекарств: рандомизированное слепое проспективное исследование III фазы. Clin Ther. 2014; 36 (1): 84-100 e9.
Каку К., Киёсуэ А., Иноуэ С., Уэда Н., Токудоме Т., Ян Дж. И др.Эффективность и безопасность монотерапии дапаглифлозином у японских пациентов с диабетом 2 типа, недостаточно контролируемых диетой и физическими упражнениями. Диабет ожирения Metab. 2014. 16 (11): 1102–10.
Артикул CAS PubMed Google Scholar
Бейли С.Дж., Гросс Дж.Л., Питерс А., Бастьен А., Лист Дж.Ф. Эффект дапаглифлозина у пациентов с сахарным диабетом 2 типа, у которых отсутствует адекватный гликемический контроль с помощью метформина: рандомизированное двойное слепое плацебо-контролируемое исследование.Ланцет. 2010. 375 (9733): 2223–33.
Артикул CAS PubMed Google Scholar
Бейли С.Дж., Гросс Дж.Л., Хенникен Д., Икбал Н., Мэнсфилд Т.А., Список Дж.Ф. Добавление дапаглифлозина к метформину при диабете 2 типа, недостаточно контролируемом метформином: рандомизированное двойное слепое плацебо-контролируемое 102-недельное исследование. BMC Med. 2013; 11: 43.
Артикул CAS PubMed PubMed Central Google Scholar
Болиндер Дж., Люнггрен О., Куллберг Дж., Йоханссон Л., Уилдинг Дж., Лангкильде А.М. и др. Влияние дапаглифлозина на массу тела, общую жировую массу и региональное распределение жировой ткани у пациентов с сахарным диабетом 2 типа с недостаточным гликемическим контролем на метформин. J Clin Endocrinol Metab. 2012. 97 (3): 1020–31.
Артикул CAS PubMed Google Scholar
Strojek K, Yoon KH, Hruba V, Elze M, Langkilde AM, Parikh S.Эффект дапаглифлозина у пациентов с сахарным диабетом 2 типа, у которых отсутствует адекватный гликемический контроль с помощью глимепирида: рандомизированное 24-недельное двойное слепое плацебо-контролируемое исследование. Диабет ожирения Metab. 2011; 13 (10): 928–38.
Артикул CAS PubMed Google Scholar
Strojek K, Yoon KH, Hruba V, Sugg J, Langkilde AM, Parikh S. Дапаглифлозин, добавленный к глимепириду у пациентов с сахарным диабетом 2 типа, поддерживает гликемический контроль и снижение веса в течение 48 недель: рандомизированный, двойной слепое плацебо-контролируемое исследование в параллельных группах.Диабет Тер. 2014. 5 (1): 267–83.
Артикул CAS PubMed PubMed Central Google Scholar
Наук М.А., Дель Прато С., Мейер Дж. Дж., Дюран-Гарсия С., Роведдер К., Эльзе М. и др. Дапаглифлозин по сравнению с глипизидом в качестве дополнительной терапии у пациентов с сахарным диабетом 2 типа, у которых наблюдается неадекватный гликемический контроль с помощью метформина: рандомизированное 52-недельное двойное слепое исследование не меньшей эффективности с активным контролем. Уход за диабетом. 2011; 34 (9): 2015–22.
Артикул CAS PubMed PubMed Central Google Scholar
Nauck MA, Del Prato S, Duran-Garcia S, Rohwedder K, Langkilde AM, Sugg J, et al. Устойчивость гликемической эффективности дапаглифлозина по сравнению с глипизидом в течение 2 лет в качестве дополнительной терапии у пациентов, у которых сахарный диабет 2 типа неадекватно контролируется метформином. Диабет ожирения Metab. 2014; 16 (11): 1111–20.
Артикул CAS PubMed Google Scholar
Fulcher G, Matthews DR, Perkovic V, de Zeeuw D, Mahaffey KW, Mathieu C и др. Эффективность и безопасность канаглифлозина при одновременном применении с инкретин-миметиками у пациентов с сахарным диабетом 2 типа. Диабет ожирения Metab. 2016; 18 (1): 82–91.
Артикул CAS PubMed Google Scholar
Людвик Б., Фриас Дж. П., Тинахонс Ф. Дж., Вайнштейн Дж., Цзян Х., Робертсон К. Э. и др. Дулаглутид в качестве дополнительной терапии к ингибиторам SGLT2 у пациентов с неадекватно контролируемым диабетом 2 типа (AWARD-10): 24-недельное рандомизированное двойное слепое плацебо-контролируемое исследование.Ланцет Диабет и эндокринология. 2018; 6 (5): 370–81.
Артикул CAS Google Scholar
Jabbour SA, Hardy E, Sugg J, Parikh S, Study G. Дапаглифлозин эффективен в качестве дополнительной терапии к ситаглиптину с метформином или без него: 24-недельное многоцентровое рандомизированное двойное слепое плацебо -контролируемое исследование. Уход за диабетом. 2014; 37 (3): 740–50.
Артикул CAS Google Scholar
ДеФронцо Р.А., Левин А., Патель С., Лю Д., Касте Р., Верле Х. Дж. И др. Комбинация эмпаглифлозина и линаглиптина в качестве терапии второй линии у пациентов с диабетом 2 типа, недостаточно контролируемых метформином. Уход за диабетом. 2015; 38 (3): 384–93.
Артикул CAS PubMed Google Scholar
Pratley RE, Eldor R, Raji A, Golm G, Huyck SB, Qiu Y, et al. Эртуглифлозин плюс ситаглиптин в сравнении с любым индивидуальным агентом в течение 52 недель у пациентов с сахарным диабетом 2 типа, недостаточно контролируемым метформином: рандомизированное исследование VERTIS FACTORIAL.Диабет ожирения Metab. 2018; 20 (5): 1111–20.
Артикул CAS PubMed PubMed Central Google Scholar
Rosenstock J, Hansen L, Zee P, Li Y, Cook W, Hirshberg B, et al. Двойная дополнительная терапия при диабете 2 типа, плохо контролируемом монотерапией метформином: рандомизированное двойное слепое испытание добавления саксаглиптина и дапаглифлозина по сравнению с однократным добавлением саксаглиптина или дапаглифлозина к метформину. Уход за диабетом.2015; 38 (3): 376–83.
Артикул CAS PubMed Google Scholar
Матье К., Эррера Мармолехо М., Гонсалес Гонсалес Дж. Г., Хансен Л., Чен Х., Джонссон Е. и др. Эффективность и безопасность тройной терапии с добавлением дапаглифлозина к саксаглиптину и метформину в течение 52 недель у пациентов с сахарным диабетом 2 типа. Диабет ожирения Metab. 2016; 18 (11): 1134–7.
Артикул CAS PubMed Google Scholar
Rosenstock J, Vico M, Wei L, Salsali A, List JF. Влияние дапаглифлозина, ингибитора SGLT2, на HbA (1c), массу тела и риск гипогликемии у пациентов с диабетом 2 типа, недостаточно контролируемых монотерапией пиоглитазоном. Уход за диабетом. 2012. 35 (7): 1473–8.
Артикул CAS PubMed PubMed Central Google Scholar
Ковач С.С., Сешайя В., Ласточка Р., Джонс Р., Раттунде Х., Верле Г.Дж. и др. Эмпаглифлозин улучшает контроль гликемии и веса в качестве дополнительной терапии к пиоглитазону или пиоглитазону плюс метформин у пациентов с диабетом 2 типа: 24-недельное рандомизированное плацебо-контролируемое исследование.Диабет ожирения Metab. 2014. 16 (2): 147–58.
Артикул CAS PubMed Google Scholar
Wilding JP, Woo V, Rohwedder K, Sugg J, Parikh S, Dapagliflozin 006 Исследование G. Дапаглифлозин у пациентов с диабетом 2 типа, получающих высокие дозы инсулина: эффективность и безопасность в течение 2 лет. Диабет ожирения Metab. 2014; 16 (2): 124-36.
Rosenstock J, Jelaska A, Frappin G, Salsali A, Kim G, Woerle HJ, et al.Улучшение контроля уровня глюкозы с потерей веса, более низкими дозами инсулина и отсутствием повышенной гипогликемии с добавлением эмпаглифлозина к титрованным многократным ежедневным инъекциям инсулина при ожирении и недостаточно контролируемом диабете 2 типа.

 A
A  5–37,4 кг / м ( 2 у американцев азиатского происхождения), когда гипергликемия не контролируется должным образом, несмотря на образ жизни и оптимальную медикаментозную терапию. A
5–37,4 кг / м ( 2 у американцев азиатского происхождения), когда гипергликемия не контролируется должным образом, несмотря на образ жизни и оптимальную медикаментозную терапию. A  0 (13,2)
0 (13,2)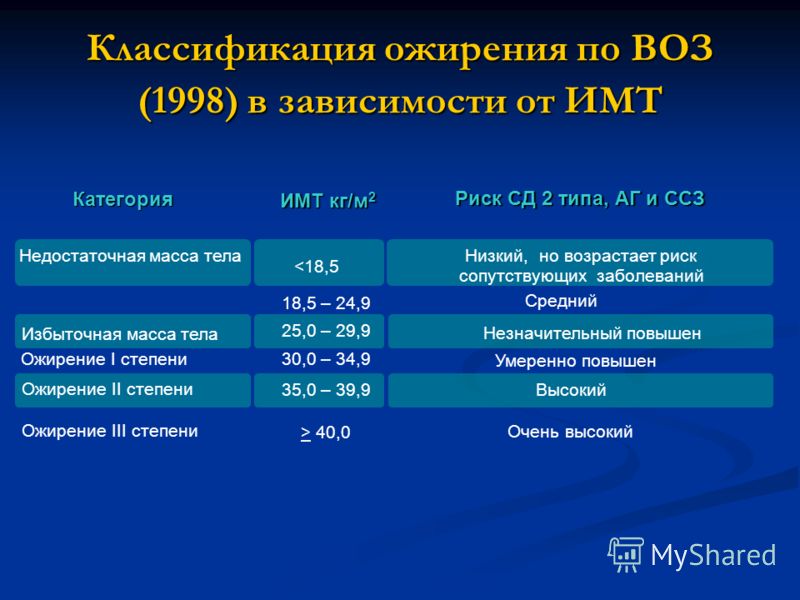 1 (13,4)
1 (13,4) 6 (5,7)
6 (5,7)