Медикаментозное лечение стенокардии: надежды и разочарования | Карпов Ю.А., Сорокин Е.В.
Современная кардиология по праву считается одной из наиболее динамично развивающихся медицинских специальностей. Стремительное развитие доказательной медицины наряду с многочисленными разработками новых медикаментозных средств и способов инвазивных вмешательств приводит к тому, что рекомендации по диагностике и лечению сердечно–сосудистых заболеваний регулярно пополняются новыми данными. При этом новые способы выявления и коррекции сердечно–сосудистых заболеваний подвергаются жесткому «отбору» посредством строгих клинических испытаний с большим количеством участников и тщательным статистическим анализом. И лишь убедительно доказавшие свою эффективность диагностические и лечебные вмешательства рекомендуются к повсеместному применению.
Стенокардия, как форма ишемической болезни сердца (ИБС), издавна считается одной из основных кардиологических проблем. Безусловно, это связано в первую очередь и с большой распространенностью этого заболевания, и с высоким риском развития инфаркта миокарда (ИМ) и других неблагоприятных последствий.
Цель лечения стенокардии
Лечение стабильной стенокардии преследует две цели. Первая – это профилактика развития ИМ и смерти и, соответственно, увеличение продолжительности жизни. Вторая –
С точки зрения пациента, последняя цель часто имеет известное преимущество, поскольку субъективно воспринимается, как более актуальная.
Однако наибольшим приоритетом обладает терапия, направленная на снижение риска развития ИМ и смерти. Поэтому, если различные терапевтические стратегии равно эффективны в облегчении симптоматики заболевания, следует отдать предпочтение терапии с доказанным или очень вероятным преимуществом в профилактике смерти. Идеальными для лечения больного с ИБС и стенокардией можно считать препараты, одновременно обеспечивающие и высокое качество жизни, и увеличивающие ее продолжительность. Выбор лечения нередко зависит от клинического ответа на первоначальную медикаментозную терапию, хотя некоторые пациенты сразу отдают предпочтение процедурам реваскуляризации миокарда (ангиопластика и стентирование, коронарное шунтирование). Поэтому в процессе принятия решения о выборе лечения должны быть учтены такие факторы, как соотношение цены и эффективности предполагаемой терапии и мнение пациента. Не следует забывать, что во многих случаях с помощью различных методик восстановления коронарного кровообращения решается только одна из целей – устранение или уменьшение болевых ощущений, т. е. улучшение качества жизни, в то время как для предупреждения дальнейшего развития и прогрессирования атеросклероза необходима регулярная медикаментозная терапия.
Поэтому, если различные терапевтические стратегии равно эффективны в облегчении симптоматики заболевания, следует отдать предпочтение терапии с доказанным или очень вероятным преимуществом в профилактике смерти. Идеальными для лечения больного с ИБС и стенокардией можно считать препараты, одновременно обеспечивающие и высокое качество жизни, и увеличивающие ее продолжительность. Выбор лечения нередко зависит от клинического ответа на первоначальную медикаментозную терапию, хотя некоторые пациенты сразу отдают предпочтение процедурам реваскуляризации миокарда (ангиопластика и стентирование, коронарное шунтирование). Поэтому в процессе принятия решения о выборе лечения должны быть учтены такие факторы, как соотношение цены и эффективности предполагаемой терапии и мнение пациента. Не следует забывать, что во многих случаях с помощью различных методик восстановления коронарного кровообращения решается только одна из целей – устранение или уменьшение болевых ощущений, т. е. улучшение качества жизни, в то время как для предупреждения дальнейшего развития и прогрессирования атеросклероза необходима регулярная медикаментозная терапия.
Медикаментозная терапия, направленная на предотвращение инфаркта миокарда и смерти
Антитромбоцитарные средства
Во всех современных кардиологических руководствах прием антитромбоцитарных средств является обязательным компонентом лечения ИБС и стенокардии
В основе антитромбоцитарного действия ацетилсалициловой кислоты (аспирина) лежит ингибирование циклооксигеназы и синтеза тромбоцитарного тромбоксана А2. При назначении аспирина пациентам со стабильной стенокардией в среднем на 33% снижается риск неблагоприятных сердечно–сосудистых исходов – ИМ, внезапной смерти.
Тиклопидин ингибирует агрегацию тромбоцитов, вызванную АДФ, тромбином, коллагеном, тромбоксаном А2 и фактором агрегации тромбоцитов. Помимо того, при стабильной стенокардии тиклопидин снижает вязкость крови, уменьшая концентрацию фибриногена плазмы.
Клопидогрель, подобно тиклопидину, является производным тиенопиридина, однако превосходит тиклопидин по антитромботическому эффекту. В сравнительных исследованиях клопидогрель превосходил аспирин в снижении комбинированного риска ИМ, сосудистой смерти и инсульта среди пациентов с постинфарктным кардиосклерозом, инсультом и периферическим атеросклерозом.
Рандомизированное исследование CURE, включавшее более 12500 больных, убедительно доказало эффективность клопидогреля (300 мг/сут в остром периоде, затем 75 мг/сут) в сочетании с аспирином (75–325 мг/сут) в предотвращении (в среднем на 20%) вероятности инфаркта, инсульта и смерти от сердечно–сосудистых осложнений у больных с нестабильной стенокардией и другими острыми коронарными синдромами. Недавно этот препарат был рекомендован американской Комиссией по пищевым и лекарственным веществам, как средство выбора в интенсивной терапии острых коронарных синдромов. Однако целесообразность назначения клопидогреля при стабильной стенокардии в рандомизированных проспективных исследованиях пока недостаточно изучена. Несмотря на доказанное в ходе исследования
Однако целесообразность назначения клопидогреля при стабильной стенокардии в рандомизированных проспективных исследованиях пока недостаточно изучена. Несмотря на доказанное в ходе исследования
Интересны результаты мета–анализа сравнительной эффективности и безопасности назначения различных доз аспирина с целью длительной вторичной профилактики сердечно–сосудистых осложнений (табл. 1).
Учитывая повсеместное назначение аспирина для продолжительного приема при самых разных сердечно–сосудистых заболеваниях (в том числе пожилым людям) вопросы безопасности терапии этим препаратом становятся весьма актуальными.
 Следует заметить, что специальное проспективное исследование по сравнительной оценке различных доз аспирина только планируется. Однако данные, полученные ранее и обобщенные в ходе мета–анализа, свидетельствуют, что на фоне приема малых доз аспирина (75–150 мг/сут) вся циклооксигеназа тромбоцитов практически полностью блокирована через несколько суток, что обеспечивает антитромботический эффект препарата. Прием средних (160–325 мг/сут) и высоких (500–1500 мг/сут) доз аспирина не усиливает его антитромботическую активность и соответственно не повышает профилактическую целесообразность приема. Наряду с этим средние и высокие дозы аспирина вызывают достоверно более частые осложнения (как правило, желудочно–кишечные кровотечения, в том числе опасные для жизни).
Следует заметить, что специальное проспективное исследование по сравнительной оценке различных доз аспирина только планируется. Однако данные, полученные ранее и обобщенные в ходе мета–анализа, свидетельствуют, что на фоне приема малых доз аспирина (75–150 мг/сут) вся циклооксигеназа тромбоцитов практически полностью блокирована через несколько суток, что обеспечивает антитромботический эффект препарата. Прием средних (160–325 мг/сут) и высоких (500–1500 мг/сут) доз аспирина не усиливает его антитромботическую активность и соответственно не повышает профилактическую целесообразность приема. Наряду с этим средние и высокие дозы аспирина вызывают достоверно более частые осложнения (как правило, желудочно–кишечные кровотечения, в том числе опасные для жизни).
Антикоагулянты
В небольших плацебо–контролируемых исследованиях изучен эффект ежедневного подкожного введения низкомолекулярного гепарина пациентам со стабильной стенокардией. Продемонстрировано снижение уровня фибриногена плазмы, улучшение толерантности к физической нагрузке, увеличение времени нагрузки до появления признаков ишемии на ЭКГ и уменьшение амплитуды депрессии сегмента ST на ЭКГ. Но клинический опыт подобной терапии пока невелик, и ее влияние на прогноз не изучено. Более современные препараты – рекомбинантный гирудин и антагонисты рецепторов IIb/IIIa тромбоцитов также не продемонстрировали эффективности в клинических исследованиях у пациентов со стабильной стенокардией. Поэтому данные препараты пока не следует рекомендовать к повсеместному применению при стабильной стенокардии.
Прием непрямых антикоагулянтов в отсутствие терапии антиагрегантами
Эффективность непрямых антикоагулянтов при ИБС оценивалась в мета–анализе 20 рандомизированных клинических исследований. В 16 из них пациенты получали высокие дозы антикоагулянтов (МНО>2,8) (всего 1056 больных), и в 4 исследованиях назначались средние дозы антикоагулянтов (всего 1365 больных). Ни в одном исследовании не проводили сопутствующей регулярной терапии антиагрегантами. Оказалось, что на фоне высоких доз антикоагулянтов комбинированный риск развития инфаркта миокарда и инсульта был достоверно ниже, чем в контрольных группах (снижение шансов развития – 43% при 95%-ном доверительном интервале 37–49%, снижение абсолютного риска 9,8%). Влияние средних доз антикоагулянтов было меньшим и статистически недостоверным. При прямом сравнении высоких и средних доз антикоагулянтов с аспирином различий по влиянию на смертность и комбинированный риск развития инфаркта миокарда и инсульта не выявлено (отношение шансов 1,04 при 95%-ном доверительном интервале 0,80–1,34). Однако по сравнению с плацебо применение высоких доз антикоагулянтов сопровождалось почти шестикратным повышением частоты развития тяжелых (как правило, внутричерепных) кровотечений (отношение шансов 6,0 при 95%-ном доверительном интервале 3,3–17,6).
В 16 из них пациенты получали высокие дозы антикоагулянтов (МНО>2,8) (всего 1056 больных), и в 4 исследованиях назначались средние дозы антикоагулянтов (всего 1365 больных). Ни в одном исследовании не проводили сопутствующей регулярной терапии антиагрегантами. Оказалось, что на фоне высоких доз антикоагулянтов комбинированный риск развития инфаркта миокарда и инсульта был достоверно ниже, чем в контрольных группах (снижение шансов развития – 43% при 95%-ном доверительном интервале 37–49%, снижение абсолютного риска 9,8%). Влияние средних доз антикоагулянтов было меньшим и статистически недостоверным. При прямом сравнении высоких и средних доз антикоагулянтов с аспирином различий по влиянию на смертность и комбинированный риск развития инфаркта миокарда и инсульта не выявлено (отношение шансов 1,04 при 95%-ном доверительном интервале 0,80–1,34). Однако по сравнению с плацебо применение высоких доз антикоагулянтов сопровождалось почти шестикратным повышением частоты развития тяжелых (как правило, внутричерепных) кровотечений (отношение шансов 6,0 при 95%-ном доверительном интервале 3,3–17,6).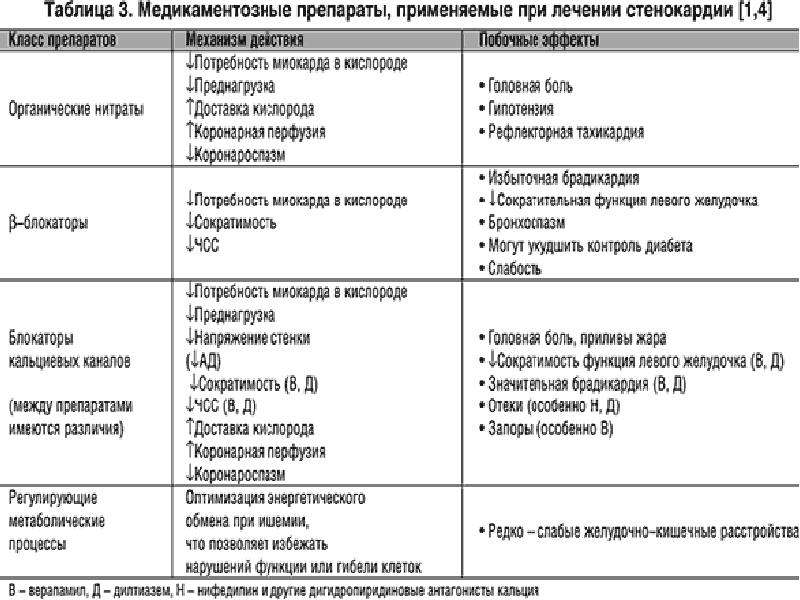 По сравнению с аспирином профилактический прием антикоагулянтов повышал риск тяжелых кровотечений почти в 2 раза (отношение шансов 2,4 при 95%-ном доверительном интервале 1,6–3,6).
По сравнению с аспирином профилактический прием антикоагулянтов повышал риск тяжелых кровотечений почти в 2 раза (отношение шансов 2,4 при 95%-ном доверительном интервале 1,6–3,6).
Таким образом изолированный прием высоких доз антикоагулянтов сопровождается существенным снижением риска сердечно–сосудистых осложнений при ИБС. В связи с тем, что риск тяжелых кровотечений превышает таковой на фоне приема антиагрегантов, необходимо постоянное наблюдение за больными и мониторирование коагулограмм. Прием аспирина в малых и средних дозах столь же эффективен, как и прием антикоагулянтов, однако риск осложнений антиагрегантной терапии гораздо меньше, а наблюдать за больными, принимающими аспирин, проще. Частота кровотечений на фоне различных доз аспирина представлено в таблице 2.
Прием непрямых антикоагулянтов в комбинации с антиагрегантами
В этом же мета–анализе оценивалась эффективность комбинации непрямых антикоагулянтов и антиагрегантов во вторичной профилактике ИБС. Всего рассмотрено 6 рандомизированных исследований с общим количеством участников 8915. В 3 исследованиях (8435 больных) прием низких доз антикоагулянтов (МНО<1,5) не привел к достоверному изменению комбинированного риска ИМ и инсульта (отношение шансов 0,91 при 95% доверительном интервале 0,79–1,06). При этом показано недостоверное повышение риска тяжелых кровотечений на фоне комбинации аспирина с низкими и высокими дозами непрямых антикоагулянтов. В остальных исследованиях, где пациенты получали более активную антикоагулянтную терапию (МНО 2–3), размер выборки был недостаточным (480 больных) для расчета показателей эффективности и безопасности лечения. В настоящее время этот вопрос исследуется в нескольких рандомизированных клинических испытаниях.
Всего рассмотрено 6 рандомизированных исследований с общим количеством участников 8915. В 3 исследованиях (8435 больных) прием низких доз антикоагулянтов (МНО<1,5) не привел к достоверному изменению комбинированного риска ИМ и инсульта (отношение шансов 0,91 при 95% доверительном интервале 0,79–1,06). При этом показано недостоверное повышение риска тяжелых кровотечений на фоне комбинации аспирина с низкими и высокими дозами непрямых антикоагулянтов. В остальных исследованиях, где пациенты получали более активную антикоагулянтную терапию (МНО 2–3), размер выборки был недостаточным (480 больных) для расчета показателей эффективности и безопасности лечения. В настоящее время этот вопрос исследуется в нескольких рандомизированных клинических испытаниях.
Гиполипидемические средства
К настоящему времени нет сомнений в том, что снижение уровня холестерина плазмы при высоком риске осложнений ИБС сопровождается значительным снижением риска сердечно–сосудистых осложнений, в том числе фатальных, а также снижением общей смертности. Среди всех методов лекарственной монотерапии ингибиторы ГМГ–КоА–редуктазы (статины) наиболее эффективно снижают как уровень холестерина, так и риск сердечно–сосудистых осложнений. Последнее десятилетие ознаменовалось лавинообразным накоплением доказательств благоприятного влияния статинов на показатели заболеваемости и смертности у самых разных категорий больных – мужчин, женщин, при сопутствующем диабете, атеросклерозе периферических и мозговых артерий и т.д. Это привело к тому, что практикующие врачи стали более активно назначать статины. Однако имеются свидетельства, что многие категории пациентов «недополучают» статины – во многом из–за отсутствия убедительных доказательств эффективности этого класса препаратов у женщин, у пожилых, при исходно нормальном и низком уровне холестерина плазмы. Также остаются не совсем ясными вопросы о дозах, в которых следует назначать статины, а также сравнительная эффективность различных препаратов.
Среди всех методов лекарственной монотерапии ингибиторы ГМГ–КоА–редуктазы (статины) наиболее эффективно снижают как уровень холестерина, так и риск сердечно–сосудистых осложнений. Последнее десятилетие ознаменовалось лавинообразным накоплением доказательств благоприятного влияния статинов на показатели заболеваемости и смертности у самых разных категорий больных – мужчин, женщин, при сопутствующем диабете, атеросклерозе периферических и мозговых артерий и т.д. Это привело к тому, что практикующие врачи стали более активно назначать статины. Однако имеются свидетельства, что многие категории пациентов «недополучают» статины – во многом из–за отсутствия убедительных доказательств эффективности этого класса препаратов у женщин, у пожилых, при исходно нормальном и низком уровне холестерина плазмы. Также остаются не совсем ясными вопросы о дозах, в которых следует назначать статины, а также сравнительная эффективность различных препаратов.
К настощему времени больше всего данных получено по вторичной профилактике ИБС с помощью правастатина и симвастатина.
В рамках мета–исследования The Prospective Pravastatin Pooling project проведен совокупный анализ результатов 3 крупных проспективных рандомизированных испытаний правастатина в первичной и вторичной профилактике ИБС. Эффективность правастатина во вторичной профилактике оценивалась, в общей сложности, среди 13173 пациентов, которым правастатин назначали в дозе 40 мг/сут, в течение 5–6 лет. Среди принимавших правастатин отмечено снижение общей смертности до 7,9% против 9,8% в группе плацебо (снижение относительного риска смерти 20% при 95% доверительном интервале 12–27%). Кроме того, правастатин снизил риск коронарной смерти на 24% (при 95% доверительном интервале 14–33%).
Новым этапом в профилактике сердечно–сосудистых заболеваний стали результаты применения симвастатина для первичной и вторичной профилактики сердечно–сосудистых заболеваний и осложнений в исследовании Heart Protection Study (HPS), которое окажет заметное влияние на стратегию ведения больных, страдающих стенокардией.
Ингибиторы ангиотензинпревращающего фермента
Ингибиторы АПФ (иАПФ) не подтвердили прямой антиишемической эффективности, хотя при лечении приступов стенокардии, спровоцированных повышением артериального давления, данная группа препаратов используется весьма широко.
В обзоре рандомизированных клинических исследований (с общим числом участников 5966) получены убедительные доказательства того, что назначение иАПФ при дисфункции левого желудочка после ИМ достоверно по сравнению с плацебо снижает смертность, частоту госпитализаций по поводу застойной недостаточности кровообращения и риск повторных нефатальных ИМ. Эффективность применения иАПФ после ИМ в отсутствие дисфункции левого желудочка или у больных стабильной ИБС без клинических проявлений недостаточности кровообращения изучена пока недостаточно. Результаты крупного рандомизированного исследования HOPE (9297 больных с высоким риском развития сердечно–сосудистых осложнений, средний срок наблюдения 4,7 лет) свидетельствуют о благоприятном влиянии рамиприла в дозе 10 мг/сут на основные показатели заболеваемости, общей и сердечно–сосудистой смертности и на потребность в реваскуляризации миокарда.
В настоящее время этот вопрос изучается в двух крупных многоцентровых исследованиях. В исследовании PEACE в ходе 5–летнего наблюдения оценивается присоединение иАПФ трандолаприла 4 мг или плацебо к стандартной терапии у более 8000 больных стабильной ИБС без нарушений функции левого желудочка (фракция выброса более 40%) и его влияние на такие «твердые» конечные точки, как смерть от сердечно–сосудистых причин и ИМ.
Другое крупное исследование, результаты которого ожидаются в 2003 г., – EUROPA. У 10500 больных с ИБС без значительной левожелудочковой дисфункции изучается эффект от длительного (более 3 лет) лечения периндоприлом – ингибитором с высокой специфичностью к тканевым АПФ. Первичной целью исследования EUROPA является оценка влияния периндоприла в суточной дозе 8 мг на комбинированную конечную точку – смерть от всех причин, нефатальный ИМ, нестабильная стенокардия и остановка сердца с последующей успешной реанимацией. В качестве вторичных целей выбран широкий спектр сердечно–сосудистых осложнений (смерть от сердечно–сосудистых причин, сердечная недостаточность, необходимость в проведении процедур реваскуляризации миокарда, инсульт и др. ). В рамках этого исследования для изучения механизмов благоприятного влияния иАПФ у этой категории больных запланированы 2 фрагмента – PERSPECTIVE и PERFECT, позволяющие уточнить механизмы благоприятного влияния иАПФ на развитие атеросклероза. В исследовании PERSPECTIVE будет оцениваться эффект влияния периндоприла на структуру стенки коронарных артерий по данным количественной коронарной ангиографии и внутрисосудистого ультразвукового исследования (ВСУЗИ). В этом исследовании c помощью самого точного на сегодняшний день метода оценки – ВСУЗИ будет изучено влияние периндоприла на прогрессирование коронарного атеросклероза в течение 3 лет у 400 больных стабильной ИБС без признаков нарушений левожелудочковой функции.
). В рамках этого исследования для изучения механизмов благоприятного влияния иАПФ у этой категории больных запланированы 2 фрагмента – PERSPECTIVE и PERFECT, позволяющие уточнить механизмы благоприятного влияния иАПФ на развитие атеросклероза. В исследовании PERSPECTIVE будет оцениваться эффект влияния периндоприла на структуру стенки коронарных артерий по данным количественной коронарной ангиографии и внутрисосудистого ультразвукового исследования (ВСУЗИ). В этом исследовании c помощью самого точного на сегодняшний день метода оценки – ВСУЗИ будет изучено влияние периндоприла на прогрессирование коронарного атеросклероза в течение 3 лет у 400 больных стабильной ИБС без признаков нарушений левожелудочковой функции.
Исследование PERFECT будет изучать воздействие периндоприла на эндотелиальную функцию плечевой артерии у 300 больных. Поток–зависимая дилатация плечевой артерии с помощью УЗИ высокого разрешения будет определяться до рандомизации и через 6, 12, 24 и 36 месяцев лечения периндоприлом или плацебо. Первичной целью этого фрагмента будет оценка процента изменений поток–зависимой дилатации плечевой артерии между исходным состоянием и 36 месяцем наблюдения, а также процент изменений выраженности вазоконстрикции плечевой артерии, обусловленной нейрогормональной активацией при холодовой пробе, в эти же сроки. Эти исследования помогут окончательно определить место иАПФ в лечении больных стабильной стенокардией без нарушений функционального состояния левого желудочка с целью улучшения прогноза.
Первичной целью этого фрагмента будет оценка процента изменений поток–зависимой дилатации плечевой артерии между исходным состоянием и 36 месяцем наблюдения, а также процент изменений выраженности вазоконстрикции плечевой артерии, обусловленной нейрогормональной активацией при холодовой пробе, в эти же сроки. Эти исследования помогут окончательно определить место иАПФ в лечении больных стабильной стенокардией без нарушений функционального состояния левого желудочка с целью улучшения прогноза.
Заместительная гормональная терапия эстрогенами
Многие ранние обсервационные исследования свидетельствовали, что назначение изолированной или комбинированной гормонотерапии эстрогенами и прогестинами женщинам с признаками ИБС в постменопаузе снижает выраженность факторов риска ИБС (нормализует липидный спектр плазмы) и риск неблагоприятных осложнений ИБС – на 35–80%. Однако в крупном проспективном плацебо–контролируемом исследовании HERS (2763 женщины с ИБС в постменопаузе, срок наблюдения 4,1 года) назначение комбинированной заместительной гормонотерапии не привело к достоверному снижению риска развития нестабильной стенокардии, застойной сердечной недостаточности, остановки кровообращения, инсульта преходящего нарушения мозгового кровообращения, тромбозов периферических артерий, нефатального ИМ, общей смертности и смертности от ИБС. Заместительная гормононотерапия не уменьшала также потребность в реваскуляризации миокарда. Изолированное применение эстрогенов без прогестинов для профилактики ИБС в рандомизированных клинических испытаниях не изучено.
В то же время длительный прием эстрогенов более часто сопровождался развитием периферических венозных тромбозов и тромбоэмболии легочной артерии, рака эндометрия и молочных желез, а также заболеваниями желчного пузыря.
Нитраты
Лечение стенокардии многие врачи традиционно начинают с назначения нитратов, которые представлены в различных лекарственных формах. Эти препараты улучшают толерантность к нагрузке, увеличивают время до появления стенокардии и уменьшают депрессию сегмента ST на ЭКГ при нагрузке. Слабой стороной нитратов является развитие к ним толерантности и побочные эффекты, затрудняющие их использование. Неизвестно также, улучшают ли нитраты прогноз у больных стабильной стенокардией при длительном применении, что делает сомнительным целесообразность их назначения в отсутствие стенокардии (ишемии миокарда). Во многих случаях нитраты применяются в периоды ухудшения состояния или при предполагаемых дополнительных нагрузках (по требованию).
b–адреноблокаторы
b–блокаторы уменьшают ЧСС и АД во время нагрузки, задерживают или предотвращают развитие болей и ишемических изменений ЭКГ. При подборе дозы ориентируются на частоту приступов, обычно стараются замедлить ЧСС до 55–60 уд/мин. В отсутствие противопоказаний (а их достаточно много) надо стремиться к обязательному назначению b–блокаторов всем больным стабильной стенокардией, так как предполагается (хотя и менее доказанное, чем после ИМ) их благоприятное влияние на прогноз. Описанные ранее отрицательные метаболические эффекты b–блокаторов (ухудшение липидных показателей) обычно незначительны и чаще всего в расчет не принимаются. Новые представители класса b–блокаторов с дополнительными свойствами вазодилататоров, антиоксидантов и эндотелиальных протекторов в целом лучше переносятся и имеют более благоприятный метаболический профиль, однако пока не известно, насколько эти преимущества реализуются при длительном применении. Необходимость контроля за назначением b–блокаторов и встречающиеся побочные эффекты приводят к тому, что врачи не всегда используют этот ценный класс препаратов.
Антагонисты кальция
Обычно назначаются при недостаточном антиангинальном эффекте нитратов или b–блокаторов. Антагонисты кальция особенно показаны для лечения вазоспастической стенокардии. Это препараты с различным гемодинамическим эффектом (группа дигидропиридинов и препараты с ритм–замедляющими эффектами верапамил и дилтиазем) и соответственно спектром побочного действия, что необходимо учитывать при выборе препарата. Для длительного лечения стенокардии из производных дигидропиридинов рекомендуется использовать только пролонгированные лекарственные формы или длительно действующие новые генерации антагонистов кальция (амлодипин). Кроме того, применение амлодипина особо эффективно для контроля повышения АД и лечения артериальной гипертонии, являющейся фактором риска развития ИБС. Короткодействующие формы нифедипина не показаны для лечения больных с ИБС. Необходимо также учитывать отрицательное инотропное действие дилтиазема и верапамила и избегать их назначения у больных с нарушением систолической функции левого желудочка и особенно при клинических проявлениях сердечной недостаточности. Хотя и предполагается благоприятное влияние антагонистов кальция на течение атеросклероза (предупреждение развития новых атером), доказательства улучшения прогноза больных стенокардией при их регулярном применении пока отсутствуют. Этот вопрос изучается в крупных исследованиях – CAMELOT (амлодипин), ACTION (нифедипин СЛ, ГИТС), INVEST (верапамил).
Другие антиангинальные средства
Никорандил – активатор АТФ–зависимых калиевых каналов. Разработан в 1984 г. в Японии, применяется при стенокардии в европейских странах. Подобен нитратам по механизму венодилатирующего действия, обладает также свойствами артериолодилататора – посредством воздействия на АТФ–зависимые калиевые каналы в клеточной мембране. В экспериментальных и клинических наблюдениях никорандил неоднократно демонстрировал антиишемические свойства, которые объясняли его способностью «адаптировать» миокард к продолжительным эпизодам ишемии.
Для проверки влияния никорандила на клинические исходы при стенокардии в Великобритании было проведено крупное рандомизированное плацебо–контролируемое исследование IONA (Impact Of Nicorandil in Angina), в котором участвовали 5126 пациентов со стабильной стенокардией (средний возраст 67 лет, 24% женщин) и различными сопутствующими факторами сердечно–сосудистого риска (гипертрофия левого желудочка сердца, артериальная гипертония – 46%, систолическая дисфункция левого желудочка, сахарный диабет – 8%). У 89% включенных в исследование больных был I–II функциональный класс стенокардии (по классификации NYHA). В дополнение к антиагрегантам, антиангинальной (b–блокаторы, антагонисты кальция) и гиполипидемической терапии (статины) и иАПФ по показаниям участники исследования получали никорандил (40 мг/сут в 2 приема), либо плацебо в течение 12–36 мес (в среднем 1,6 года). Суммарной первичной конечной точкой считали смерть от ИБС, нефатальный ИМ, госпитализацию по поводу стенокардии. Вторичной конечной точкой была смерть от ИБС и нефатальный ИМ. Никорандил существенно (на 17%) снизил риск наступления первичной конечной точки – в основном за счет уменьшения частоты острых коронарных синдромов без развития ИМ (на 21%) и общего количества сердечно–сосудистых осложнений (14%). Общая смертность на фоне лечения никорандилом достоверно не изменилась, хотя была отмечена тенденция к ее снижению (на 15%). Из побочных эффектов при приеме никорандила отмечена головная боль.
Метаболические препараты
В последнее время наблюдается заметный интерес к метаболическому направлению в лечении стабильной стенокардии. Этот подход позволяет избежать неблагоприятных последствий при назначении или увеличении доз гемодинамических активных средств (нитраты, b–блокаторы, антагонисты кальция) в виде снижения АД, брадикардии и т.д. В целом ряде контролируемых исследований показано, что триметазидин, пока единственный разрешенный препарат этой группы для лечения стенокардии, как в монотерапии, так и в комбинации с любым классом антиангинальных средств, не только уменьшает количество приступов стенокардии и потребность в приеме нитроглицерина, но и достоверно увеличивает продолжительность физической нагрузки, время до появления депрессии сегмента ST на ЭКГ. Недавно был установлен более точно механизм действия триметазидина – селективное угнетение «длинноцепочечной» 3–кетоацил–КоА–тиолазы – фермента, участвующего в окислении свободных жирных кислот, и этот класс получил название 3–КАТ ингибиторы. Новая лекарственная форма препарата – триметазидин МВ, назначаемый по 35 мг дважды в сутки, должна существенно повысить приверженность больных лечению.
Другой представитель этой группы – ранолазин, частичный ингибитор окисления жирных кислот, оценивался в ходе 2 клинических плацебо–контролируемых исследований – в качестве монотерапии в дозах 500 мг, 1000 мг и 1500 мг 2 раза в сутки (исследование MARISA) и в составе комбинированной терапии при добавлении к другим антиангинальным средствам в дозах 750 мг и 1000 мг 2 раза в сутки (исследование CARISA). К 12 неделе приема ранолазин, по данным тредмил–теста, увеличивал время безболевой ходьбы, общее время физической нагрузки и время до появления ишемических изменений на ЭКГ. Было отмечено небольшое, но достоверное дозозависимое увеличение продолжительности сегмента QT на ЭКГ, хотя и не сопровождавшееся клинически значимыми нарушениями ритма. Изучение безопасности и переносимости приема ранолазина, а также его влияния на прогноз при стабильной стенокардии в настоящее время продолжается (пока препарат не зарегистрирован).
Таким образом, в арсенале врача для успешного лечения больного стабильной стенокардией имеется немало лекарственных средств с доказанными клиническими эффектами, включая благоприятное влияние на прогноз.
Литература:
1. «Доказательная медицина». Ежегодный справочник. Выпуск 1. Москва, Издательство «МедиаСфера», 2002г. С.140–184
2. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes withoutST–segment elevation. N Engl J Med, 2001 Aug 16; 347(7):494–502
3. CAPRIE Steering Committee. Clopidogrel vs Aspirin in Patients at Risk of Ischemic Events A randomised, blinded trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). Lancet 1996;348:1329–39
4. Collaborative meta–analysis of randomized trials of antiplatelet therapy for prevention of death, myocardial infarction and stroke in high risk patients. BMJ, 2002, Jan, 12;324(7329):71–86
5. Hankley GJ, Sudlow CLM, Dunbabin DW, et al «Thienopiridine derivatives (ticlopidine, clopidogrel vs aspirin) for preventing stroke and otherserious vascular events in high vascular risk patients» In: The Cochrane Library, Issue 2, 2000. Oxford: Update Software
6. Anand SS, Yusuf S «Oral anticoagulant therapy in patients with coronary artery disease: a meta–analysis» JAMA, 1999;282:2058–2067
7. Flatber M, Kober L, Pfeffer MA, et al «Metaanalysis of individual patient data from trials of long–term ACE–inhibitor treatment after acute myocardial infarction (SAVE, AIRE and TRACE studies)» Circulation, 1997;96(suppl 1):I–706
8. The Heart Outcomes Prevention Evaluation (HOPE) Investigators. Effects of angiotensin–converting enzyme inhibitor, ramipril, on cardiovascular events in high–risk patients. N Engl J Med, 2000;342:145–153
9. Hulley S, Grady D, Bush T. et al «Randomised trial of estrogen plus progestin for secondary prevention of coronary heart disease in postmenopausal women». JAMA, 1998;280:605–613
10. The LIPID Study Group. Prevention of cardiovascular events and death with pravastatin in patients with coronary heart disease and a broad range of of initial cholesterol levels. N Engl J Med, 1998;339:1349–1357
11. Simes J, Furberg CD, Braunwald E, et al «Effects of pravastatin on mortality in patients with and without coronary heart disease across a broad range of cholesterol levels. The Prospective Pravastatin Pooling project» Eur Heart J, 2002; 23(3):207–215
12. Shepherd J, Cobbe SM, Ford I, et al «Prevention of coronary heart disease with pravastatin in men with hypercholesterolaemia». N Engl J Med, 1995;333:1301–1307
13. Sacks FM, Pfeffer MA, Moye LA, et al «The effect of pravastatin on coronary events after myocardial infarction in patients with average cholesterol levels». N Engl J Med, 1996;335:1001–1009
14. Жиляев ЕВ, Уржумова ТВ, Глазунов АВ, и соавт. «Клинические аспекты применения триметазидина (предуктала) в качестве антиангинального препарата» Тер. Архив 2000;72(8):20–3
15. Заславская РМ, Келимбердиева ЕС, Комиссарова ИА, и соавт. «Сравнительная эффективность комбинированной терапии предукталом и комбинацией аминокислот у пожилых больных с коронарной болезнью сердца и стенокардией II–III функционального класса» Тер. Архив 1999;71(11):58–61
16. «The IONA Study Group. Effect of nicorandil on coronary events in patients with stable angina: the Impact Of Nicorandil in Angina (IONA) randomised trial» The Lancet 2002;359(9314):1269–1275
17. ACC/AHA/ACP–ASIM Guidelines for the management of patients with chronic stable angina. J Am Coll Cardiol 1999;33(7):2081–2118
18. Melandri G, Semprini F, Cervi V, et al «benefit of adding low–molecular weight heparin to the conventional treatment of stable angina pectoris. A double–blind randomized placebo–controlled trial». Circulation, 1993;88:2517–23
19. Van der Bos AA, Deckers JW, Heyndricks GR, et al «Safety and efficacy of recombinant hirudin vs heparin in patients with stable angina undergoing coronary angioplasty». Circulation 1993;88:2058–66
20. Simoons ML, Vos J, de Feyter PJ, et al. EUROPA substudies, confirmation of pathophysiological concepts. Eur Heart J 1998; 19 (Suppl J): 56–60.
21. The HOPE Study Investigators. Effects of an angiotensin–converting enzyme inhibitor, ramipril, on death from cardiovascular causes, myocardial infarction, and stroke in high–risk patients. N Engl J Med 2000; 342: 145–53.
22. Pfeffer MA, Domanski M, Rosenberg Y, et al. Prevention of events with angiotensin–converting enzyme inhibition (the PEACE study design). Am J Cardiol 1998; 82 (Suppl H): 25–30.
23. Fox KM, Henderson JR, Bertrand ME, et al. The European trial on reduction of cardiac events with perindopril in stable coronary artery disease (EUROPA). Eur Heart J 1998; 19 (Suppl J): 52–55
.
Ишемическая болезнь сердца в Старом Осколе
Ишемическая болезнь сердца — это патологическое состояние, в основе которого лежит ишемия миокарда, возникающая вследствие нарушения равновесия между потребностями сердечной мышцы и коронарным кровотоком.
В 90 % случаев причиной ИБС является атеросклероз, который возникает в результате нарушения холестеринового (липидного) обмена и способствует образованию бляшек на стенках коронарных артерий.
Что надо знать о холестерине?
Холестерин — это одна из жировых фракций крови. Печень синтезирует 80% необходимого холестерина, с пищей должно поступать не более 20%. У здоровых людей холестерин используется для образования новых клеток, синтеза желчных кислот и т.д., а избыток утилизируется. При нарушении липидного обмена лишний холестерин откладывается на стенках сосудов в виде бляшек.
Из печени холестерин проникает в различные органы и стенки кровеносных сосудов в виде особых частиц — липопротеидов низкой плотности (ЛПНП) и липопротеидов высокой плотности (ЛПВП).
Холестерин ЛПНП («плохой») способствует отложению жира на стенках сосудов и приводит к сужению просвета.
Холестерин ЛПВП («хороший») выводит холестерин из сосудистой стенки и препятствует образованию атеросклеротических бляшек. Для поддержания нормального уровня холестерина в крови в первую очередь необходимо ограничить его потребление с пищей.
Триглицериды — еще один тип переносчиков жиров, находящихся в крови. Они служат основными источниками энергии. При повышении уровня триглицеридов более 2 ммоль / л риск появления и роста атеросклеротических бляшек тоже возрастает.
Что такое липидный профиль?
Липидным профилем называется специальный анализ крови, определяющий уровни концентрации жиров и липопротеидов.
Целевые (нормальные) уровни липидного профиля
|
Показатели |
Для здорового человека |
Для пациента с ИБС |
|
Общий холестерин (ХС) |
< 5 ммоль/л |
< 4,5 ммоль/л |
|
«Плохой» ХС ЛПНП |
< 3 ммоль/л |
< 1,8 — 2 ммоль/л |
|
«Хороший» ХС ЛПВП |
> 1 ммоль/л |
> 1 ммоль/л |
|
Триглицериды |
< 1,7 ммоль/л |
< 1,7 ммоль/л |
Как проявляется ишемическая болезнь сердца?
Ишемическая болезнь сердца начинает проявляться, когда хотя бы одна из крупных коронарных артерий сужена более чем на 50-70%.
При сужении просвета артерий доставка крови значительно уменьшается и сердечная мышца не получает необходимого количества кислорода и питательных веществ, в результате возникает ишемия и, как следствие, боль за грудиной.
В критических ситуациях бляшка полностью перекрывает сосуд, кровоснабжение миокарда прекращается и развивается жизнеугрожающее состояние — инфаркт миокарда.
ОСНОВНЫЕ ФОРМЫ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Основными формами ИБС являются стабильная стенокардия, нестабильная стенокардия, коронарный синдром и инфаркт миокарда.
Стабильная стенокардия
Для стабильной стенокардии характерно появление болей за грудиной, возникающих при усилении работы сердца на фоне физической или эмоциональной нагрузок, когда потребность в кислороде больше, чем его поступление.
Симптомы стабильной стенокардии
Боли, чувство тяжести, давления, жжения за грудиной или в области сердца, которые отдают в шею, плечи, руки (чаще левую).
Первая помощь при приступе стенокардии
1. Прекратите физическую нагрузку. Остановитесь, при возможности сядьте. Обеспечьте приток свежего воздуха.
2. Измерьте артериальное давление (АД). При подъеме АД до 160–180/100 мм рт. ст. разжуйте 1 таблетку коринфара (10 мг) или капотена (25 мг).
3. Если это уже не первый приступ и есть рекомендации врача, то примите 1 таблетку нитроглицерина под язык или ингаляцию нитроспрея. Если боль не проходит через 3 – 5 мин., то повторите прием 1 табл. нитроглицерина под язык или ингаляцию нитроспрея.
4. Если приступ загрудинных болей не удается снять в течение 20 минут, то надо немедленно разжевать 1 таблетку (0,5 г) аспирина (нельзя исключить инфаркт миокарда) и срочно вызвать «Скорую помощь»!
Нестабильная стенокардия
Для нестабильной стенокардии характерно появление болей за грудиной, возникающих в покое или при физических нагрузках, которые раньше хорошо переносились.
Симптомы нестабильной стенокардии
Симптомы такие же как при стабильной стенокардии, однако приступы продолжительней, повторяются чаще, боли становятся интенсивней.
Важно отличать стабильное течение болезни от нестабильного, когда приступы вдруг начинают возникать в состоянии покоя или чаще обычного. Например, раньше вы могли без приступа: пройти в привычном темпе 500 м и вдруг боль стала возникать после 100 м ходьбы подняться по лестнице на пятый этаж, а теперь боли в груди возникают после второго этажа.
Как купировать приступ нестабильной стенокардии?
Первая помощь такая же как при стабильной стенокардии, однако для купирования приступов нестабильной стенокардии требуется более 1 – 2 доз нитроглицерина или ингаляций нитроспрея. При отсутствии эффекта от приема нитроглицерина в течение 20 минут или ухудшении самочувствиия – немедленный вызов «Скорой помощи!»
Острый коронарный синдром
Острый коронарный синдром (ОКС) — острая фаза ишемической болезни сердца продолжительностью до 24 часов. ОКС — первичный (временный) диагноз, трансформирующийся в течение 24 часов в инфаркт миокарда или нестабильную стенокардию.
Симптомы острого коронарного синдрома
Острый коронарный синдром — это пограничное положение между нестабильной стенокардией и инфарктом миокарда. Больные с этим диагнозом являются группой высокого риска и нуждаются в экстренном и интенсивном лечении («Скорая помощь» и госпитализация в блок реанимации и интенсивной терапии или Сосудистый центр)
Инфаркт миокарда
Инфаркт миокарда — гибель участка сердечной мышцы вследствие закупорки коронарной артерии тромбом на фоне атеросклеротической бляшки.
Причиной приступов стенокардии является нарушение кровотока через суженные коронарные артерии, пораженные атеросклерозом. На поверхности бляшки может произойти разрыв и на его месте начинают накапливаться и склеиваться тромбоциты, в итоге образуется тромб — сгусток крови, который сначала затрудняет кровоток, а затем, частично или полностью закупоривая коронарный сосуд, приводит к инфаркту миокарда.
Симптомы инфаркта миокарда
Сжимающая, давящая боль за грудиной, в области сердца, в отдельных случаях в нижней части грудины и в подложечной области, отдает в шею, левую руку, плечо, по интенсивности очень сильная и часто имеет волнообразный характер
Первая помощь при остром коронарном синдроме и инфаркте миокарда
При подозрении на ИМ своевременный вызов «Скорой медицинской помощи» является решающим фактором, так как первые два часа от начала болевого синдрома наиболее опасны для жизни пациента в связи с тяжелыми осложнениями острого ИМ.
Эффективная специализированная кардиологическая помощь:
— «Скорая медицинская помощь»: растворение тромба (внутривенная тромболитическая терапия) — чем раньше, тем лучше!
— Доставка в Сосудистый центр, где проводят коронароангиографию и при необходимости стентирование пораженных коронарных артерий.
КОРОНАРОАНГИОГРАФИЯ
Кровоснабжение сердца осуществляется по левой и правой коронарным артериям.
Коронарные артерии — это сосуды, отходящие от аорты в самом ее начале. Они доставляют кровь в сердце, обеспечивая его насосную функцию и снабжают все органы и ткани организма питательными веществами.
Если хотя бы одна артерия закупоривается или сужается, то уменьшается кровоток и возникает ишемия. Интенсивность и частота приступов зависят от степени поражения атеросклерозом коронарных артерий, питающих сердце.
«Золотым стандартом» в диагностике ИБС является коронароангиография — рентгеноконтрастное исследование сосудов сердца, которое с большой точностью позволяет определить характер, место и степень сужения коронарной артерии.
Основные показания для проведения коронароангиографии (КАГ):
— обострение ИБС, ОКС и ИМ;
— нестабильная стенокардия;
— тяжелая форма стабильной стенокардии III-IV функционального классов.
КАГ является самым информативным методом диагностики коронарного атеросклероза, который позволяет получить информацию об анатомическом состоянии коронарных артерий, выбрать метод лечения и определить прогноз.
При КАГ делают прокол лучевой или бедренной артерии и через специальные катетеры в коронарные артерии вводят контрастное вещество. Рентгеновское изображение коронарных артерий отображает просвет магистральных артерий и их ответвлений, что позволяет точно определить локализацию, характер и степень их поражения.
При неэффективности терапевтического лечения ИБС и сужении диаметра одной или нескольких коронарных артерий на 50– 70 % и более назначается реваскуляризация коронарных сосудов (восстановление просвета артерии, пораженной атеросклерозом) с использованием метода ангиопластики со стентированием.
СТЕНТИРОВАНИЕ КОРОНАРНЫХ АРТЕРИЙ
Ангиопластика со стентированием — малоинвазивный способ восстановления внутреннего просвета стенозированных артерий сердца с помощью эндоваскулярных приспособлений — баллонных катетеров и стентов.
Как проводится стентирование коронарных артерий?
Если во время проведения коронароангиографии были обнаружены критические сужения в коронарных артериях, то сразу проводится процедура стентирования.
Через бедренную или лучевую артерии с помощью катетера в место стеноза сосуда вводится в сложенном состоянии баллон с надетым на него стентом (металический каркас).
В месте сужения баллон раскрывается под давлением и «раздавливает» атеросклеротическую бляшку, расширяя артерию и расправляя стент.
После этого баллон сдувают и удаляют из артерии, а стент остается в месте бывшего стеноза постоянно, обеспечивая нормальный кровоток, и тем самым устраняет причину приступов стенокардии. В зависимости от длины и локализации стенозов может понадобиться несколько стентов.
Это вмешательство является малотравматичной процедурой, не требующей наркоза, больной находится в сознании и помогает врачу, сообщая о своих ощущениях. Продолжительность процедуры составляет 45-60 минут.
Послеоперационный период
1. После стентирования больной из операционной переводится в отделение кардиологической реанимации и интенсивной терапии (ОКРИТ) под наблюдение медицинского персонала с постоянным мониторированием ЭКГ, пульса, артериального давления.
2. На место прокола накладывается тугая повязка.
3. Больной должен соблюдать строгий постельный режим, при лучевом доступе и отсутствии противопоказаний по основному заболевани, возможна
4. Время нахождения в БРИТ:
— при нестабильной стенокардии — 12–24 часа
— при инфаркте миокарда — 1–4 дня
— при стабильной стенокардии — 12-24 часа
5. При выписке больной должен получить:
— выписку из истории болезни и ЭКГ
— диск с результатати КАГ и стентирования
— рекомендации для дальнейшего лечения.
6. После выписки больному, которому проведено стентирование, для адаптации и предовращения осложнений требуется медикаментозная терапия, рекомендации по образу жизни и кардиореабилитация.
Медикаментозное лечение после стентирования коронарных артерий
Итак, Вам установили стент в коронарном сосуде и сердце получило «вторую жизнь». Однако Вы должны знать, что стентирование только ликвидирует сужение сосуда, но не влияет на атеросклероз — причину стеноза, и если не лечить основное заболевание, то неизбежно произойдет рецидив: образование тромбов и зарастание стента, следовательно повторное развитие инфаркта миокарда. Все пациенты после стентирования коронарных артерий должны принимать следующие группы препаратов. − Антитромбоцитарные препараты
Ацетилсалициловая кислота: аспирин (75-100 мг) утром — неопределенно долго. Регулярный прием аспирина при отсутствии противопоказаний (язва желудка, 12-перстной кишки, гиперчувствительность к аспирину и др.) при ишемической болезни сердца снижает риск развития инфаркта миокарда в среднем на 25–30 %.
Тикагрелор (90 мг 2 раза в сутки) или клопидогрел (75 мг в сутки) утром — принимать не менее 1 года.
Гиполипидемические препараты, понижающие уровень холестерина крови
Статины: розувастатин, аторвастатин — 1 раз вечером. Положительное влияние статинов на продолжительность жизни больных ИБС отмечается через 1,5 – 2 года, а первые благоприятные сдвиги — через 3 – 6 мес. Статины назначаются однократно, вечером, поскольку синтез холестерина наиболее активен ночью. Доза статина определяется врачом в зависимости от уровней липидного профиля (целевой уровень холестерина ЛПНП < 1,8 ммоль/л)
Бета-адреноблокаторы
Метопролол, бисопролол, небиволол — дозы по назначению врача
Нитраты
Для купирования приступов стенокардии необходим прием препаратов из группы нитратов (нитроглицерин, нитроспрей), для профилактики приступов — изосорбит-5 мононитрат.
Ингибиторы АПФ, антагонисты рецепторов ангиотензина II
Для лечения повышенного артериального давления и сердечной недостаточности назначают:
— ингибиторы ангиотензин-превращающего фермента (ИАПФ): эналаприл, периндоприл, лизиноприл
— антагонисты рецепторов ангиотензина II (назначают, если при приеме ИАПФ появляется кашель): валсартан, кандесартан, лосартан
КАК ДОЛЖНА ИЗМЕНИТЬСЯ ЖИЗНЬ ПАЦИЕНТА ПОСЛЕ СТЕНТИРОВАНИЯ КОРОНАРНЫХ АРТЕРИЙ?
Оздоровление образа жизни
Контроль артериального давления
Ежедневное измерение артериального давления и пульса с записью в Дневнике пациента. При неоднократном повышении АД более 140/90 мм рт. ст. необходимо обратиться к врачу для коррекции лечения!
Категорический отказ от курения
Гиполипидемическая диета
— Уменьшить потребление животных жиров. В диете должны преобладать тощие сорта мяса и птицы (150 г / сутки)
— Увеличить долю ненасыщенных жиров: растительное, оливковое масла, жирная рыба «холодных морей» (сельдь, скумбрия, форель и лосось)
— Низкокалорийные кисломолочные и молочные продукты (0,5–1 %)
— Овощи и фрукты — не менее 500 г
— Хлеб из муки грубого помола, отруби, крупы из неочищенных зерен
— Ограничить сахар, соль (не более 1 чайной ложки без верха, включая готовые продукты) — Исключить алкоголь
Нормализация массы тела
Наибольшее распространение для определения избыточной массы тела получил индекс Кетле:
ИК = масса тела (кг) : рост 2 (м2 )
ИК = 19–24 — нормальный вес
ИК = 25–29 — избыточный вес
ИК = 30 и более — ожирение
Избыточная масса тела является независимым фактором риска ИБС и сопровождается увеличением потребности миокарда в кислороде. Причиной ожирения в 80 % случаев являются переедание и малоподвижный образ жизни, 20 % — эндокринные и церебральные нарушения.
Для нормализации веса при ожирении рекомендуется низкокалорийная диета (1600–1800 ккал в сутки) и аэробная физическая активность (ходьба, плавание и др.) 30–60 мин. 3–5 раз в неделю с соблюдением рекомендаций врача.
Адекватные физические нагрузки
В последние годы появилась отчетливая тенденция к более активному назначению дозированных аэробных нагрузок больным ИБС, в том числе после стентирования коронарных артерий. Интенсивность и режим физической нагрузки подбираются индивидуально.
Кардиореабилитация
Эффективная кардиореабилитация позволяет повысить качество жизни и снизить смертность среди больных, перенесших инфаркт миокарда и коронарное стентирование. Программа восстановления должна проводиться под контролем врача кардиолога. После выписки из стационара реабилитацию необходимо продолжить в амбулаторных центрах кардиореабилитации, коронарных клубах, загородных базах реабилитации, кардиологических санаториях.
Полный цикл кардиореабилитации поможет больному адаптироваться к реальным условиям жизни после того, как он окажется без постоянного медицинского наблюдения.
Физическая реабилитация
Допустимая интенсивность и режим физической активности подбираются индивидуально в зависимости от тяжести заболевания на основании порогового значения частоты сердечных сокращений (ЧСС), которая определяется врачом во время нагрузочного теста.
Нагрузочный тест проводится врачом на велоэргометре или «бегущей дорожке» с регистрацией артериального давления, пульса, ЭКГ. ЧСС в момент возникновения болей в груди или ишемических изменений на ЭКГ считается пороговой, а зона безопасного пульса (ЗБП) определяется следующим образом:
ЗБП = ЧСС пороговая х (0,6…0,75)
Пример Во время тестирования боли в груди или ишемия на ЭКГ появились при ЧСС = 120 уд. / мин. Следовательно, ЧСС порог. = 120, а ЗБП находится от 72 до 90 уд. / мин ЗБП1 = 120 х 0,6= 72; ЗБП2 = 120 х 0,75 = 90
С учетом ЗБП для каждого больного кардиолог и врач лечебной физкультуры составляют индивидуальную программу дозированных физических тренировок, определяют их интенсивность, продолжительность и частоту.
Для больных ИБС благоприятны только аэробные тренировки (ходьба, бег трусцой, велосипед, плавание и др.). Статические нагрузки (подъем тяжестей) противопоказаны. Длительные физические тренировки в аэробном режиме увеличивают резервы сердца, уменьшают частоту приступов стенокардии, что позволяет уменьшать дозы лекарственных препаратов и повысить качество жизни.
Цикл тренировок проходит под наблюдением врача до полной адаптации больного к нагрузке. Затем пациент должен продолжить тренировки самостоятельно. Домашние тренировки могут продолжаться неопределенно долго, но обязательно 1 раз в 6–12 мес. надо проводить контрольные нагрузочные тесты.
Психологическая реабилитация
Частые приступы стенокардии, страх перед возможным инфарктом миокарда или уже случившийся инфаркт нередко являются причиной длительного стресса.
Своевременная консультация психотерапевта поможет выявить депрессию, тревогу и другие психневротические отклонения с использованием «шкалы депрессий и тревоги», компьютерного теста «СМОЛ» и назначить адекватное лечение (рациональная психотерапия, видео-аудио технологии, аутотренинг, мышечная релаксация, седативные и психотропные средства).
Профессиональная реабилитация
Профессиональная реабилитация подразумевает обязательное согласование допустимой интенсивности нагрузок, режима и условий труда с лечащим врачом. По возможности надо исключить ночные смены и длительные командировки, может возникнуть необходимость смены профессии сопряженной с физическими нагрузками или частыми стрессами. При необходимости лечащий врач с кардиологом направляют больного на специальную комиссию для решения вопроса о группе инвалидности и перехода на более легкий труд.
Сексуальная реабилитация
Во время интимной близости у больных ИБС может увеличиваться пульс до 120 – 130 уд. / мин. и значительно повышаться артериальное давление. Это приводит к росту потребности сердца в кислороде и может явиться провоцирующим моментом для развития приступа стенокардии.
Вопрос возможности возобновления сексуальных отношений у больных ИБС требует достижения определенного уровня физической активности и решается врачом после выполнения стресс-теста с нагрузкой не менее 75 Вт или нагрузочной пробы Larsona (подъем по лестнице на 20 ступенек за 10 сек. без боли и дискомфорта в груди).
Медицинский контроль состояния здоровья
При острой боли за грудиной более 20 мин. — срочно вызвать «Скорую помощь»!
1. Две недели контроль ЭКГ (2 раза в день)
2. Нагрузочная проба (тредмил-тест, велоэргометр) через 2 месяца после стентирования — по назначению кардиолога
3. Контрольный осмотр кардиолога РСЦ (при себе иметь результаты нагрузочной пробы, эзофагогастродуоденоскопию) через 2 мес. после выписки, через 1 год, либо по индивидуальным показателям.
4. При ухудшении самочувствия (появление или учащение приступов стенокардии) обращаться к кардиологу поликлиники (терапевту), при приступе в течение 20 минут – немедленный вызов СМП.
Диспансерное наблюдение
1. Визит к врачу при отсутствии жалоб на боли в груди — 1 раз в 3 мес. в течение 6 мес., далее 1 раз в год
2. Функциональные методы исследования (по назначению врача): ЭКГ – 1 раз в 3 мес. в течении 6 мес., далее 1 год; нагрузочная проба на велоэргометре или тредмиле («бегущей дорожке») – через 3 мес., затем 1 раз в год в 6-12 мес.; суточное мониторирование ЭКГ (ХолтерЭКГ) – через 3 мес. и ЭХОКГ— через 6 мес.
3. Контроль липидного профиля каждые 3 мес. в течение 1 года после стентирования, в последующем —по назначению лечащего врача.
Пациенты, которым установлены стенты в коронарных артериях должны помнить, что стентирование ликвидирует только сужение сосуда, но не избавляет от основного заболевания. Для того, чтобы избежать повторного стеноза необходим регулярный врачебный контроль, адекватная лекарственная терапия и оздоровление образа жизни, направленное на коррекцию факторов риска ишемической болезни сердца.
Стенокардия, спорные вопросы лечения. | РЕАЛМЕД
Спорные вопросы в лечении стенокардии.
Когда я начал работать в 1988 году в кардиологическом отделении, обратили на себя внимание 2 интересные особенности, связанные с больными ишемической болезнью сердца (ИБС) – увеличение заболеваемости в холодное время года острым коронарным синдромом (ОКС), куда входят инфаркт миокарда и нестабильные формы стенокардии, и редкость выявления повышенного уровня холестерина у больных ИБС. В холодное время года отмечается рост заболеваемости респираторными инфекциями, и синхронно увеличивается количество больных ОКС. Это наводило на мысль о роли инфекции в заболеваемости ИБС, о чем я подробнее расскажу позже. Сначала же я хотел остановиться на теме, которую с потрясающим воображение упорством надежно проплаченные фармацевтическими фирмами академики вытаскивают из нафталина уже несколько раз – на холестерине. Если исследовать уровень холестерина у какой – либо совокупности больных ИБС, то выяснится, что он повышен в той или иной степени максимум у 30%. Возникает резонный вопрос: «А холестерин ли является решающим фактором прогрессирования сосудистого процесса у больных ИБС?». Скорее всего, нет. Однако ситуация продолжает развиваться по законам жанра, когда экономические вопросы перевешивают вопросы врачебного искусства. Фармбизнес, в котором крутятся во много раз большие, чем в медицине, деньги, откровенно коррумпирует медицину, начиная с «лидеров мнений» — лиц, облеченных должностями и учеными степенями, которые затем пытаются навязать выгодную фармфирмам трактовку основной массе медицинских работников. В угоду фармфирмам академики и прочие профессора «посоветовались» и решили, что верхний уровень холестерина в сыворотке крови должен быть не 6,5, а 5,5 ммоль/л. Однако со временем и этого стало мало. В последние 2 – 3 года начали циркулировать откровенно патологические идеи, что снижать холестерин надо, даже если он изначально был в нормальных пределах, а именно 3,3 – 5,5 ммоль/л. Таким образом, происходит попытка стимулировать избыточное потребление препаратов, тормозящих синтез холестерина (статинов), которые являются далеко не самыми безопасными из лекарственных средств (внимательно читайте инструкции). Кроме того, избыточное снижение холестерина усиливает тенденцию к онкогенезу.
Дезагреганты.
Важной составляющей лечения ИБС, и, в частности, стенокардии, являются дезагреганты, то есть средства, снижающие способность тромбоцитов к склеиванию, Стандартным препаратом в этой группе является аспирин. В последние 10 лет усиленно пропагандировались 2
препарата – плавикс (клопидогрель) и тиклид. По итогам использования этих препаратов сделан вывод, что аспирин по дезагрегантному эффекту эти препараты не превосходят, количество побочных эффектов даже больше, диапазон доз такой же; при этом они отличаются от аспирина более высокой стоимостью.
В ряду лекарственных форм аспирина тоже много существенных различий. Препарат кардиомагнил относится к так называемым забуференным формам аспирина, то есть в таблетке кроме аспирина есть компонент, понижающий
кислотность желудочного сока. Сначала этим компонентом была окись магния (эквивалент негашеной извести). Согласитесь, чтобы помещать такое в свой желудок, надо быть по-настоящему героической личностью. Затем «ошибка» была исправлена, и на этикетке кардиомагнила появилась составляющая – гидроокись магния (неопасный реагент). Более прогрессивными препаратами поначалу представлялись оболочечные формы аспирина (аспирин – кардио, тромбо – АСС). Оболочка этих таблеток
обеспечивает растворение аспирина в тонком кишечнике, что уменьшает вероятность эрозивно – язвенных повреждений желудка. Однако практика показала, что этот эффект существенно ниже того, что декларировался, и составляет около 40% снижения эрозивно – язвенных
поражений по сравнению с обычным аспирином. При этом аспирин — кардио и тромбо – АСС существенно проигрывают обычному аспирину в ценовом отношении. Как говорится, если результат один и тот же, то зачем платить больше?
Гепарин и нитраты.
В лечении стенокардии всегда присутствовали эти 2 группы препаратов. В последние годы их совершенно незаслуженно попытались подвергнуть «остракизму», причем делалось это без детального объяснения причин.
Если рассмотреть вопрос с гепарином, то этот препарат, уменьшающий свертываемость крови, в своем сегменте вообще никаким другим препаратом заменен быть не может. Является обязательным компонентом лечения всех острых состояний, протекающих с увеличением свертывания крови и тромбообразованием. Кроме нефракционированного гепарина, в этой группе присутствуют фракционированный гепарин (фраксипарин, клексан) и гепариноиды (Вессел Дуэ). Попытка не использовать гепарин на стационарном этапе лечения нестабильной стенокардии существенно ухудшает результаты лечения. Попытка отказаться от нитратов также ни к чему хорошему не привела. Среди 3 групп основных средств для лечения стенокардии (антиангинальных средств) – нитратов, бетаадреноблокаторов, антагонистов кальция – именно нитраты отличаются наибольшим эффектом на коротком (до 1 месяца) отрезке времени. Кроме того, при хроническом применении это единственный антиангинальный препарат, способный вызывать новообразование коронарных сосудов.
Кардиохирургия
Возможности кардиохирургии в плане лечения ИБС очень существенно продвинулись вперед. В дополнение к аортокоронарному шунтированию, появление внутрисосудистых (эндоваскулярных) методик – баллонной дилатации и стентирования коронарных сосудов буквально способно произвести революцию в неокрепших умах. Однако при более спокойном ознакомлении с проблемой вырисовывается не столь радужная картина. Процесс в коронарных сосудах может быть в 3 формах: в крупных сосудах (проксимальный, или атеросклероз), в мелких сосудах (дистальный, или микроваскулит), и комбинация этих нарушений. Так вот, методы кардиохирургии могут быть применены только при изолированной форме процесса в крупных коронарных сосудах. При других формах процессов применимы только консервативные (терапевтические) методы лечения.
Предуктал. История взлета и падения.
В лечении стенокардии, как и многих других заболеваний, есть место мифологизации. В 80-е годы ХХ века бешеной популярностью пользовался препарат АТФ (аденозинтрифосфорная кислота). Якобы использование этого препарата позволяло улучшить энергообеспечение ишемизированного миокарда. При ретроспективной оценке выяснилось, что результативность использования этого препарата стремится к нулю. Примерно в этот же период была сделана попытка внедрить в практику препарат глиосиз. Этому препарату приписывалась возможность в условиях существенного нарушения коронарного кровотока, ограничения доставки кислорода к миокарду, переключать обмен веществ в клетках миокарда с окислительного фосфорилирования на гликолиз, и, таким образом, несколько улучшать энергообеспечение. Препарат в условиях реальной клинической практики себя не «показал», и как – то тихо исчез с фармацевтического поля. Но идея «впаривать» людям «чудодейственные» средства не умерла, и возродилась в форме препарата предуктал. Механизм действия, судя по аннотации, идентичен препарату глиосиз. Под предуктал проводилась колоссальной интенсивности информационная накачка.
При оценке декларируемого механизма действия препарата возникают вопросы:
1. При каких формах стенокардии может использоваться препарат?
Версия производителя (ВП): При всех.
Альтернативная версия (АВ): При стабильной стенокардии 3-4 функциональных классов.
2. Позитивно ли вмешательство препарата в обмен веществ в миокарде, если оксигенация (доставка кислорода) нарушена умеренно?
ВП: Позитивно.
АВ: Негативно, так как избыточное переключение обмена на гликолиз при сохраненной оксигенации приводит к на гликолиз при сохраненной оксигенации приводит к нарастанию лактатацидоза и падению энергообеспечения (синтеза АТФ).
3. Имеет ли смысл использовать препарат при других процессах в миокарде (миокардиты, миокардиодистрофии)?
ВП: Имеет (без объяснения причин).
АВ: Не имеет, так как при этих процессах оксигенация не нарушена, а неоправданное назначение препарата приводит к лактатацидозу и падению энергообеспечениямиокарда, что вызывает появление симптомов сердечной недостаточности.
4. На каких лекарственных воздействиях должно быть сосредоточено внимание врача при стенокардии 3-4 функциональных классов?
ВП: Предуктал.
АВ: На основных антиангинальных средствах (нитраты, бетаадреноблокаторы, антагонисты кальция), дезагрегантах, для восстановления коронарного кровотока. Предуктал может быть использован как одно из возможных вспомогательных средств. По итогам применения предуктала в последние 10 лет можно сказать, что приписываемые ему «уникальные» терапевтические свойства не нашли подтверждения в клинической практике и он вполне заслуживает отправки на «скамейку запасных».
Роль инфекции.
В начале статьи я упоминал о четко прослеживающейся сезонности в увеличении заболеваемости острым коронарным синдромом. Острые респираторные вирусные инфекции обладают способностью вызывать обострение хронических инфекций; некоторые из них участвуют в развитии процессов в коронарных сосудах. Согласно современным литературным данным, следующие комбинации микробных агентов имеют отношение к процессам в сегментах коронарного русла:
1 В крупных сосудах (атеросклероз) – цитомегаловирус, хламидия пневмонии.
2 В мелких сосудах (микроваскулит) – цитомегаловирус, вирус простого герпеса 2 типа, вирус опоясывающего герпеса.
Подтвердить активность инфекционного процесса можно с помощью следующих методов:
1 Полимеразная цепная реакция.
2 Иммуноферментные антитела.
Для подбора лечения необходимо выполнение иммунограммы. Стандартная программа лечения коронарного процесса в фазе обострения:
1 Антибиотик, действующий на хламидию пневмонии.
2 Ацикловир и его аналоги.
3 Индукторы интерферона.
4 Другие иммуностимуляторы.
5 Антиангинальные препараты.
6 Дезагреганты.
7 Гепарин или его аналоги.
Лечение коронарного процесса в стадии ремиссии:
1 Бетаадреноблокаторы или антагонисты кальция.
2 Дезагреганты.
3 Малоактивные индукторы интерферона.
4 Малоактивные иммуностимуляторы других групп.
Более широкое использование, чем сейчас, новых концепций лечения, позволит улучшить управление течением коронарного процесса, снизить число эпизодов острого коронарного синдрома, замедлить процесс появления тяжелых поражений миокарда.
Автор : Белоусов О.В.
Врач-терапевт.
Лекарства для лечения Нестабильной стенокардии
Abbott [Эбботт]
Actavis [Актавис]
Alkaloid [Алколоид]
AstraZeneca AB [АстраЗенека]
Bayer [Байер]
Dr. Reddy’s Laboratories [Доктор Реддис Лабораторис]
EGIS Pharmaceuticals [ЭГИС Фармасьютикалс]
Gedeon Richter [Гедеон Рихтер]
GlaxoSmithKline [ГлаксоСмитКляйн]
Hemofarm [Хемофарм]
Ipca Laboratories [Ипка Лабораториз]
Jenahexal Pharma [Йенагексал Фарма]
KRKA [КРКА]
Lannacher Heilmittel [Ланнахер Хайльмиттель]
Lilly [Эли Лилли энд Компани]
Pfizer [Пфайзер]
Pliva [Плива]
Polpharma [Польфарма]
Renewal [Обновление]
Salutas Pharma [Салютас Фарма]
Sandoz [Сандоз]
Stada Arzneimittel AG [Штада Арцнаймиттель]
Torrent Pharmaceuticals [Торрент Фармасьтикалс]
Акрихин
Алкалоид
Белмедпрепараты
Билим Фармасьютикалз
Биоком
Биосинтез
Борисовский завод медицинских препаратов
Верофарм
Вертекс
Дальхимфарм ОАО
Изварино Фарма ООО
Ирбитский химико-фармацевтический завод
Канонфарма продакшн ЗАО
Макиз-Фарма
Марбиофарм ОАО
Медисорб АО
Озон ООО
Пранафарм
Розлекс Фарм ООО
Санофи-Авентис/Sanofi-Aventis
Северная Звезда ЗАО
Синтез ОАО
Сотекс ФармФирма
Такеда Ярославль
Татхимфармпрепараты
Тева/Teva
Тюменский химико-фармацевтический завод
Фармстандарт-Лексредства
Современное медикаментозное лечение стабильной ишемической болезни сердца
В декабре 2012 года в Journal of the American College of Cardiology опубликованы новые практические рекомендациям по диагностике и лечению больных со стабильной ишемической болезнью сердца (ИБС) [1].
В редакционный комитет по подготовке рекомендаций вошли: Американский колледж кардиологии (ACCF), Американская ассоциация сердца (AHA), Американский колледж врачей (АСР), Американская ассоциация по торакальной хирургии (AATS), Профилактическая ассоциация медицинских сестер (PCNA), Общество сердечно-сосудистой ангиографии и интервенционных вмешательств (SCAI), Общество торакальных хирургов (STS). Рекомендации содержат 120 страниц, 6 глав, 4 приложения, список литературы — 1266 источников.
В главе 4 этих рекомендаций рассмотрены вопросы медикаментозного лечения стабильной ИБС. В настоящей статье рассматриваются только вопросы медикаментозного лечения стабильной ИБС.
Рекомендации по лечению стабильной ИБС должны помочь практическим врачам принять правильные решения в различных клинических ситуациях. Для этого важно ориентироваться в классе рекомендаций (I, II, III) и уровнях доказательности (A, B, C) каждого из рекомендуемых вмешательств (таблица).
Пациентам со стабильной ИБС должно быть проведено лечение согласно рекомендациям (руководству) направленной медикаментозной терапии — guideline-directed medical therapy (GDMT) (новый термин, означающий оптимальную медикаментозную терапию, как это было определено ACCF/AHA; в первую очередь, это относится к I классу рекомендаций).
Пакет рекомендаций GDMT содержит изменение образа жизни, прием препаратов, которые, как было показано, улучшают прогноз, и включает в себя (в соответствующих случаях):
Традиционные модифицируемые факторы риска развития ИБС — курение, АГ, дислипидемия, СД и ожирение — отмечаются у большинства пациентов и связаны с высоким коронарным риском. Поэтому влияние на основные факторы риска: контроль диеты, физическая нагрузка, лечение СД, АГ и дислипидемии (4.4.1.1), прекращение курения и снижения массы тела должны быть частью общей стратегии лечения всех больных стабильной ИБС.
1. Модификация образа жизни, в том числе ежедневная физическая активность, настоятельно рекомендуется для всех пациентов со стабильной ИБС (уровень доказательности В).
2. Диетическая терапия для всех пациентов должна включать уменьшение потребления насыщенных жиров (<7% от общей калорийности), трансжирных кислот (<1% от общей калорийности) и общего холестерина (<200 мг/дл) (уровень доказательности В).
3. В дополнение к терапевтическим изменениям образа жизни следует назначать умеренные или высокие дозы статинов в отсутствие противопоказаний и документированных побочных эффектов (уровень доказательности А).
1. Для пациентов, которые не переносят статины, целесообразно снижение уровня холестерина липопротеидов низкой плотности (ХС ЛПНП) с помощью секвестрантов желчных кислот (СЖК), ниацина или их комбинации (уровень доказательности В).
Приводим резюме американских клинических рекомендаций, состоящих из медикаментозной терапии с целью предотвращения инфаркта миокарда и смерти (4.4.2) и терапии для облегчения синдромов (4.4.3).
1. Лечение АСК в дозе 75–162 мг ежедневно должно быть продолжено на неопределенный срок в отсутствие противопоказаний у пациентов со стабильной ИБС (уровень доказательности А).
2. Лечение клопидогрелом является разумным в тех случаях, когда АСК противопоказана пациентам со стабильной ИБС (уровень доказательности B).
1. Лечение АСК в дозах от 75 до 162 мг ежедневно и клопидогрелом 75 мг в сутки может быть разумным у некоторых пациентов со стабильной ИБС высокого риска (уровень доказательности В).
1. Дипиридамол не рекомендуется в качестве антиагрегантной терапии для пациентов со стабильной ИБС (уровень доказательности В).
1. Терапия блокаторами b-адренорецепторов (b-адреноблокаторами) должна быть начата и продолжаться в течение 3 лет у всех пациентов с нормальной функцией левого желудочка после инфаркта миокарда или острого коронарного синдрома (уровень доказательности В).
2. Блокаторы b-адренорецепторов следует применять у всех больных с систолической дисфункцией левого желудочка (ФВ ≤ 40%), сердечной недостаточностью или до инфаркта миокарда, если нет противопоказаний; рекомендуется использование карведилола, метопролола сукцината или бисопролола, которые, как было показано, снижают риск смерти (уровень доказательности А).
Класс IIb1. Блокаторы b-адренорецепторов могут рассматриваться как хроническая терапия для всех других пациентов с ИБС или другими сосудистыми заболеваниями (уровень доказательности С).
4.4.2.3. Ингибиторы АПФ и блокаторы рецепторов ангиотензина (ренин-ангиотензин-альдостерон-блокаторы)
Класс I
1. Ингибиторы АПФ следует назначать всем больным со стабильной ИБС, которые также имеют АГ, СД, ФВ левого желудочка 40% и меньше или хронические заболевания почек, если нет противопоказаний (уровень доказательности А).
2. Блокаторы рецепторов ангиотензина рекомендуются для пациентов со стабильной ИБС, которые имеют АГ, СД, систолическую дисфункцию левого желудочка или хроническое заболевание почек и показания для ингибиторов АПФ, но их не переносят (уровень доказательности А).
Класс IIa
1. Лечение ингибитором АПФ разумно у пациентов как со стабильной ИБС, так и с другими сосудистыми заболеваниями (уровень доказательности В).
2. Блокаторы рецепторов ангиотензина целесообразно использовать и у других пациентов, которые не переносят ингибиторы АПФ (уровень доказательности С).
4.4.2.4. Вакцинация против гриппа
Класс I
1. Ежегодная вакцинация против гриппа рекомендуется пациентам со стабильной ИБС (особенно в зимний период: январь–апрель) (уровень доказательности В).
4.4.2.5. Дополнительная терапия для снижения риска развития инфаркта миокарда и смерти
Класс III. Польза не доказана.
1. Терапия эстрогенами не рекомендуется у женщин в постменопаузальный период со стабильной ИБС с целью снижения сердечно-сосудистого риска или улучшения клинических исходов (уровень доказательности А).
2. Витамин С, витамин Е и b-каротин не рекомендуются с целью снижения сердечно-сосудистого риска или улучшения клинических исходов у пациентов со стабильной ИБС (уровень доказательности А).
3. Лечение повышенного уровня гомоцистеина фолиевой кислотой, витаминами В6 и В12 с целью снижения сердечно-сосудистого риска или улучшения клинических исходов у пациентов со стабильной ИБС не рекомендуется (уровень доказательности А).
4. Терапия хелатами (внутривенное введение ЕDТА — ethylene diamine tetraacetic acid) с целью улучшения симптомов или снижения сердечно-сосудистого риска у пациентов со стабильной ИБС не рекомендуется (уровень доказательности С).
5. Лечение чесноком, коэнзимом Q10, селеном и хромом с целью снижения сердечно-сосудистого риска или улучшения клинических исходов у пациентов со стабильной ИБС не рекомендуется (уровень доказательности С).
4.4.3. Медикаментозная терапия для облегчения симптомов
4.4.3.1. Терапия антиишемическими препаратами
Класс I
1. Блокаторы b-адренорецепторов следует назначать в качестве начальной терапии для облегчения симптомов у пациентов со стабильной ИБС (уровень доказательности B).
2. Блокаторы кальциевых каналов или длительно действующие нитраты следует назначать для купирования симптомов, когда b-адреноблокаторы противопоказаны или вызывают неприемлемые побочные эффекты у пациентов со стабильной ИБС (уровень доказательности B).
3. Блокаторы кальциевых каналов или длительно действующие нитраты в комбинации с b-адреноблокаторами должны быть назначены для облегчения симптомов в случаях, когда при начальной терапии b-адреноблокаторами отсутствует их эффективность у пациентов со стабильной ИБС (уровень доказательности B).
4. Прием нитроглицерина сублингвально или ингаляционно рекомендуется для немедленного облегчения стенокардии у пациентов со стабильной ИБС (уровень доказательности B).
Класс IIa
1. Лечение длительно действующими недигидропиридиновыми блокаторами кальциевых каналов (верапамил или дилтиазем) разумно для облегчения симптомов при недостаточной эффективности b-адреноблокаторов в качестве начальной терапии у пациентов со стабильной ИБС (уровень доказательности B).
2. Лечение ранолазином может быть полезно, когда назначается в качестве замены для b-адреноблокатора с целью облегчения симптомов у пациентов со стабильной ИБС, если начальное лечение b-адреноблокатором приводит к неприемлемым побочным эффектам или является неэффективным, либо первоначальное лечение b-адреноблокатором противопоказано (уровень доказательности В).
3. Лечение ранолазином в комбинации с b-адреноблокаторами у пациентов со стабильной ИБС может быть полезным для облегчения симптомов, когда при начальной монотерапии b-адреноблокатором оно неэффективно (уровень доказательности А).
Рассмотрим антиангинальные препараты, которые применяются либо не одобрены к применению в США в новых американских рекомендациях по лечению стабильной ИБС за 2012 год. Различные уровни доказательств эффективности новых фармакологических средств в целом сильно различаются, препараты не лишены побочных эффектов, особенно у пожилых больных и при комбинированном назначении с другими препаратами.
4.4.3.1.4. Ранолазин
Ранолазин — частичный ингибитор окисления жирных кислот, у которого установлены антиангинальные свойства. Является селективным ингибитором поздних натриевых каналов, которые предотвращают перегрузку внутриклеточным кальцием — негативным фактором при ишемии миокарда. Ранолазин снижает сократимость, жесткость миокардиальной стенки, оказывает антиишемический эффект и улучшает перфузию миокарда без изменения сердечного ритма и АД. Антиангинальная эффективность ранолазина была показана в трех исследованиях у больных ИБС со стабильной стенокардией (МАRISA, CARISA, ERICA) [2]. Препарат метаболического действия, снижает потребность миокарда в кислороде, показан для применения в сочетании с традиционной антиангинальной терапией у тех пациентов, у которых остаются симптомы при приеме традиционных средств [3, 4]. По сравнению с плацебо ранолазин снижал частоту приступов стенокардии и увеличивал толерантность к физической нагрузке в большом исследовании у пациентов со стенокардией, перенесших острый коронарный синдром (MERLIN-TIMI) [5].
С 2006 года ранолазин применяется в США и в большинстве европейских стран. При приеме препарата может происходить удлинение интервала QT на ЭКГ (приблизительно на 6 мс на максимально рекомендуемой дозе), хотя это не считается ответственным за феномен torsades de pointes, особенно у пациентов, которые испытывают головокружение [2, 6]. Ранолазин также снижает уровень гликозилированного гемоглобина (HbA1c) [7] у больных СД, но механизм и последствия этого пока не установлены. Комбинированная терапия ранолазином (1000 мг 2 раза в сутки) с симвастатином увеличивает концентрацию в плазме симвастатина и его активного метаболита в 2 раза. Ранолазин хорошо переносится, побочные эффекты (запор, тошнота, головокружение и головная боль) встречаются редко [8]. Частота синкопе при приеме ранолазина — менее 1%.
4.4.3.1.5.1. Никорандил
Молекула никорандила содержит нитратную группу и остаток амида никотиновой кислоты, поэтому обладает свойствами органических нитратов и активаторов аденозинтрифосфат-зависимых калиевых каналов. Препарат сбалансированно снижает пред- и постнагрузку на миокард. Открывая АТФ-зависимые калиевые каналы, никорандил полностью воспроизводит эффект ишемического прекондиционирования: способствует энергосбережению в сердечной мышце и предотвращает необходимые клеточные изменения в условиях ишемии [9, 10]. Доказано, что никорандил уменьшает агрегацию тромбоцитов, стабилизирует коронарную бляшку, нормализует функцию эндотелия и симпатическую нервную активность в сердце. Никорандил не вызывает развития толерантности, не влияет на ЧСС и АД, проводимость и сократимость миокарда, на липидный обмен и метаболизм глюкозы. Никорандил рекомендуется к назначению в Европейских рекомендациях (2006) и рекомендациях ВНОК (2008) в качестве монотерапии при непереносимости или противопоказаниях к b-адреноблокаторам или антагонистам кальция либо как дополнительное лекарственное средство при их недостаточной эффективности.
Антиангинальная активность никорандила была продемонстрирована во многих исследованиях [11]. Его прогностическая польза была показана в сравнении с плацебо у пациентов с коронарной болезнью сердца в исследовании IONA [12]. В этом исследовании (n=5126, период наблюдения 12–36 месяцев) значительные преимущества в группе лечения (20 мг 2 раза в сутки) были найдены по нескольким составным показателям, в том числе по первичной конечной точке (смерть от ИБС, нефатальный ИМ или незапланированная госпитализация по поводу ИБС: отношение рисков 0,83; 95% доверительный интервал 0,72–0,97; р=0,014). Этот положительный результат был в основном обусловлен снижением острых коронарных событий. Любопытно, что в этом исследовании лечение никорандилом не сопровождалось снижением симптомов, оцениваемых по Канадской классификации.
Основным побочным эффектом при приеме никорандила является головная боль в начале лечения (частота отмены препарата 3,5–9,5%), которой можно избежать путем постепенного увеличения дозы до оптимального уровня. Возможно развитие аллергических реакций, кожной сыпи, зуда, желудочно-кишечных симптомов. Изредка развиваются такие нежелательные эффекты, как головокружение, недомогание и утомляемость. Изъязвления сначала были описаны в ротовой полости (афтозный стоматит) и встречались редко. Тем не менее, при последующих исследованиях было описано несколько случаев ульцерации перианальной области, толстой кишки, вульвовагинальной и паховой области, которые могут быть очень серьезными, хотя всегда обратимыми после прекращения лечения. Никорандил включен в первые российские «Национальные рекомендации по кардиоваскулярной профилактике»: класс рекомендаций I, уровень доказательности В [13].
4.4.3.1.5.2. Ивабрадин
Новый класс антиангинальных средств — ингибиторы активности клеток синусового узла (ивабрадин) — обладает выраженной селективной способностью к блокаде If-ионных каналов, которые ответственны за синоатриальный водитель ритма и вызывают замедление ЧСС [14]. В настоящее время ивабрадин является единственным применяемым в клинике пульс-замедляющим лекарственным средством, реализующим свои эффекты на уровне пейсмекерных клеток синоатриального узла, т.е. является истинным блокатором If-токов. Ивабрадин может применяться у больных стабильной стенокардией с синусовым ритмом как при непереносимости или противопоказаниях к применению b-адреноблокаторов, так и для совместного применения с b-адреноблокаторами, если последние не контролируют ЧСС (больше 70 ударов в минуту), а увеличение их дозы невозможно. При хронической стабильной стенокардии препарат в дозе 5–10 мг в сутки понижает сердечный ритм и потребность миокарда в кислороде без отрицательного инотропного действия. Продолжаются дальнейшие испытания препарата, в том числе у больных с рефрактерной стенокардией и хронической сердечной недостаточностью. Одним из побочных эффектов ивабрадина является индукция фосфен-нарушений световосприятия (светящиеся точки, различные фигуры, появляющиеся в темноте), связанные с изменениями сетчатки глаз. Частота глазных симптомов — около 1%, они проходят самостоятельно (в первые 2 месяца лечения — у 77% больных) либо при прекращении приема ивабрадина. Возможна чрезмерная брадикардия (частота появления — 2% при рекомендуемой дозе 7,5 мг 2 раза в сутки). Таким образом, новые фармакологические препараты — ивабрадин, никорандил, ранолазин — могут быть эффективны у части больных стенокардией, однако необходимо провести дополнительные клинические испытания.
4.4.3.1.5.3. Триметазидин
В основе антиишемического действия триметазидина лежит его способность повышать синтез аденозинтрифосфорной кислоты в кардиомиоцитах при недостаточном поступлении кислорода за счет частичного переключения метаболизма миокарда с окисления жирных кислот на менее кислородозатратный путь — окисление глюкозы [6, 15]. Это увеличивает коронарный резерв, хотя антиангинальный эффект триметазидина происходит не за счет снижения ЧСС, снижения сократимости миокарда или вазодилатации. Триметазидин способен уменьшать ишемию миокарда на ранних этапах ее развития (на уровне метаболических нарушений) и тем самым предотвращать возникновение ее более поздних проявлений — ангинозной боли, нарушений ритма сердца, снижения сократительной способности миокарда.
B мета-анализе, проведенном Coсhrane Collaboration [17], были сгруппированы сравнительные испытания триметазидина в сравнении с плацебо или другими антиангинальными препаратами у больных со стабильной стенокардией. Анализ показал, что по сравнению с плацебо триметазидин значительно сокращает частоту еженедельных приступов стенокардии, потребление нитратов и время наступления выраженной депрессии сегмента ST при нагрузочных пробах. Антиангинальная и антиишемическая эффективность триметазидина, принимаемого в сочетании с b-адреноблокаторами, превосходит таковое действие пролонгированных нитратов и антагонистов кальция. Выраженность положительного эффекта триметазидина возрастает по мере увеличения продолжительности лечения. Дополнительные преимущества терапии препаратом могут быть получены у больных с систолической дисфункцией левого желудочка ишемической природы, в том числе после перенесенного острого ИМ. Использование триметазидина до оперативных вмешательств на коронарных артериях (ЧКВ, АКШ) позволяет уменьшить выраженность повреждения миокарда во время их проведения. Длительное лечение триметазидином после оперативных вмешательств снижает вероятность возобновления приступов стенокардии и частоты госпитализаций по поводу острого коронарного синдрома, уменьшает выраженность ишемии, улучшает переносимость физических нагрузок и качество жизни. Результаты клинических исследований и их мета-анализы подтверждают хорошую переносимость терапии триметазидином, превосходящую переносимость ангиангинальных препаратов гемодинамического действия. Триметазидин можно использовать либо как добавление к стандартной терапии, либо как замену ей при ее плохой переносимости. Препарат не применяется в США, но широко используется в Европе, в РФ и в более чем 80 странах мира.
Выводы
Стабильная стенокардия (с учетом лиц, ранее перенесших инфаркт миокарда) является одной из наиболее распространенных форм ИБС. Рассчитано, что число лиц, страдающих стенокардией, составляет 30–40 тысяч на 1 млн населения. В США — более 13 млн больных с коронарной болезнью сердца, из них около 9 млн имеют стенокардию [1].
Основные цели лечения стенокардии — облегчение боли и предотвращение прогрессирования заболевания путем снижения сердечно-сосудистых осложнений.
В американских рекомендациях дается определение успешности лечения. Первостепенными целями лечения больных со стабильной ИБС являются минимизация вероятности смерти при сохранении хорошего здоровья и функции сердца. Наиболее специфическими целями являются: снижение преждевременной сердечной смерти; предупреждение осложнений стабильной ИБС, которые прямо или косвенно ведут к ухудшению функциональной способности, включая нефатальный инфаркт миокарда и сердечную недостаточность; поддержание или восстановление уровня активности, функциональной способности и качества жизни, которые удовлетворяют пациента; полное или почти полное устранение симптомов ишемии; минимизация расходов на сохранение здоровья, снижение частоты госпитализаций и проведения повторных (часто необоснованных) функциональных методов исследования и лечения, уменьшение побочных эффектов излишних назначений лекарственных препаратов и методов обследования.
Врачи привыкли проводить симптоматическую терапию, направленную на снятие приступов стенокардии, уменьшение одышки или отеков, снижение АД или ЧСС до нормальных показателей. Однако необходимо и стратегическое мышление у постели больного: следует думать об отдаленном прогнозе, оценивать риск возможной смерти и тяжелых осложнений болезни, пытаться достичь целевых уровней основных показателей липидов крови, биохимических показателей и маркеров воспаления, нормализации массы тела больных и др. [18].
Как показано в новых американских рекомендациях, стратегическая терапия с помощью статинов, АСК и, по показаниям, прием b-адреноблокаторов, ингибиторов АПФ или антагонистов рецепторов ангиотензина II как раз и дает реальную и надежную возможность добиться снижения смертности и улучшения течения ИБС. Больным следует определенно знать, что конечной целью применения этих лекарств является предотвращение преждевременной смерти и коренное улучшение течения болезни и прогноза, а для этого необходимо длительно (по крайней мере, в течение 3–5 лет) применять указанные препараты. Индивидуальная терапия пациентов с высоким риском (к которому относятся больные со стенокардией) отличается от населения в целом увеличением усилий по предотвращению факторов риска (от появления до снижения их тяжести).
В последние годы наряду с традиционными классами препаратов, такими как нитраты (и их производные), b-адреноблокаторы, блокаторы кальциевых каналов, к лечению ИБС могут быть добавлены другие препараты с различным механизмом действия (триметазидин, ивабрадин, отчасти никорандил), а также новый препарат (ранолазин), недавно утвержденный в США, снижающий ишемию миокарда и являющийся полезным дополнением к лечению. В американских рекомендациях указаны также те препараты (класс III), прием которых не приводит к облегчению течения стабильной ИБС и улучшению прогноза больных.
Литература
Fihn S.D., Cardin J.M., Abrams J. et al. 2012 ACCF/AHA/ACP/FCP/AATS/PCNA/SCAI/SNS Guideline for the Diagnosis and Management of Patients With Stable Ischemic Heart Disease // J. Am. Coll. Cardiol. – 2012. – Vol. 60, №24. – P. e44–e164. Nash D.N., Nash S.D. Ranolazine for chronic stable angina // Lancet. – 2008. – Vol. 372. – P. 1335–1341. Stone P.Y. The Anti-Ischemic Mechanism of Action of Ranolazine in Stable Ischemic Heart Disease // JACC. – 2010. – Vol. 56 (12). – P. 934–942. Лупанов В.П. Ранолазин при ишемической болезни сердца // Рациональная фармакотерапия в кардиологии. – 2012. – Т. 8, №1. – С. 103–109. Wilson S.R., Scirica B.M., Braunwald E. еt al. Efficacy of ranolazine in patients with chronic angina observations from the randomized, double-blind, placebo-controlled MERLIN-TIMI (Metabolic Efficiency With Ranolazine for Less Ischemia in Non–ST–Segment Elevation Acute Coronary Syndromes) 36 Trial // J. Am. Coll. Cardiol. – 2009. – Vol. 53 (17). – P. 1510–1516.Полный список литературы, включающий 18 пунктов, находится в редакции.
Впервые статья была опубликована в РМЖ, 2013, №4.
Лечение стенокардии в санатории-курорте Шахтёр в Ессентуках
Лечение стенокардии в санатории-курорте Шахтёр в Ессентуках Мы заботимся о наших гостях и принимаем меры по борьбе с распространением вируса COVID-19. Мы заботимся о безопасности наших гостей. Подробнее
Гарантия лучшей цены!
Большой крытый бассейн на 25м
Дети до 4х лет проживают бесплатно
Удобное расположение — 100 метров до лечебного парка и бювета с минеральной водой
Бесплатная доставка багажа в номер
Ежедневная анимационная программа
VIP сервис в номерах повышенной комфортности
Уникальные лечебные программы
Развитию стенокардии способствуют факторы риска, например повышение уровня холестерина в крови, повышенное артериальное давление, курение, избыточный вес, сахарный диабет, малоподвижный образ жизни, нервно-психические перенапряжения, наследственность. Особенно опасно сочетание нескольких факторов риска, так как при этом вероятность заболевания возрастает в несколько раз. Приступы болезни возникают при физической нагрузке, эмоциональном стрессе, повышении артериального давления, в тяжелых случаях — при перемене положения тела и даже в покое.
При стенокардии необходимо обязательно следить за своим питанием, особенно за уровнем холестерина. Лекарственная терапия состоит в приеме препаратов, которые расширяют сосуды и улучшают кровоснабжение сердца.
Противопоказания
- Нестабильная стенокардия
- Частые приступы стенокардии напряжения и покоя(4 функциональный класс)
- Недостаточность кровообращения выше 2 А стадии.
Результаты лечения
Лечение препаратами и общая терапия восстанавливают кровоснабжение сердечной мышцы и расширяет кровеносные сосуды. Таким образом, приступы стенокардии становятся реже и пациент чувствует себя прекрасно.Последствия отсутствия лечения
Осложнения стенокардии затрагивают непосредственно сердце. Часто заболевание становится причиной инфаркта миокарда и аритмии. На фоне стенокардии возникают недостаточность кровообращения и блокады сердца.Стенокардия, еще эту болезнь называют грудная жаба, развивается из-за атеросклероза артерий, снабжающих кровью сердечную мышцу.
Лечение по данному заболеванию назначают врачи-консультанты санатория «Шахтёр» как сопутствующую патологию к основным заболеваниям, являющимся профильными для санатория – заболевания органов пищеварения и эндокринной системы.
Более подробную консультацию можно получить в отделе продаж курорта: +7 (863) 310-01-43
Санаторно-курортные программы
Программа «Гастроэнтерологическая программа»
Путевки от 12 до 21 дня
Лечение стабильной ИБС | Ассоциация сердечно-сосудистых хирургов России Секция «Кардиология и визуализация в кардиохирургии»
Лечение стабильной ИБСОсновные цели лечения больных со стабильной ИБС заключаются в предотвращении острых коронарных событий, замедлении прогрессирования атеросклероза, в уменьшении тяжести и частоты приступов стенокардии и тем самым улучшении качества жизни больного; у пациентов, перенесших инфаркт миокарда – предотвращении ремоделирования левого желудочка, которое может привести к развитию сердечной недостаточности.
Фармакологическое лечение стабильной ИБС.
Антитромбоцитарная терапия.
Атеросклероз является первоочередным обстоятельством, связанным с заболеваниями коронарных артерий и сосудов головного мозга, основных причин заболеваемости и смертности. Разрыв атеросклеротических бляшек и последующее формирование тромба играют решающую роль в развитии клинических синдромов. При разрыве бляшки, высоко тромбогенное липидное ядро подвергается контакту с циркулирующими элементами крови, в частности с тромбоцитами, что приводит к запуску сложного процесса их активации, адгезии и агрегации. Эти механизмы схожи независимо от локализации поражения и рассматриваются на сегодняшний день в качестве приоритетных путей как прогрессирования атеросклеротического процесса, так и развития острых сосудистых расстройств. Признание центральной роли тромбоцитов в формировании артериального тромбоза патогенетически обосновывает использование антиагрегантов для лечения сердечно-сосудистых заболеваний.
На сегодняшний день существует достаточно внушительный перечень групп препаратов, обладающих антитромбоцитарной активностью, однако с целью лечения стабильных форм ИБС и в качестве мер первичной и вторичной профилактики рекомендуются аспирин – ацетилсалициловая кислота и клопидогрель.
На протяжении длительного времени доминирующие позиции в этом вопросе занимает аспирин (ацетилсалициловая кислота), доказавший свой действенность и в первичной, и во вторичной профилактике сосудистых событий. Всасываясь в желудке, он появляется в крови в течение 10 минут, достигая пиковой концентрации в плазме через 30-40 минут.
Согласно имеющимся на сегодняшний день
«Рекомендациям» ВНОК «Всем больным
со стабильной стенокардией при
отсутствии абсолютных противопоказаний
(желудочно-кишечное кровотечение,
аллергия к аспирину) рекомендован
неограниченно долгий приём аспирина в
суточной дозе 75-100 мг. У больных
стабильной стенокардией клопидогрель
в суточной дозе 75 мг может быть
альтернативой аспирину при наличии
противопоказаний к его приёму».
Аспирин и клопидогерь воздействуют на разные, но дополняющие друг друга пути активации тромбоцитов. Клопидогрель селективно блокирует АДФ-индуцированную агрегацию тромбоцитов и АДФ-зависимое увеличение концентрации других агонистов ингибируя, таким образом, связь фибриногена и рецепторов GP IIb/IIIa.
Как и аспирин, клопидогрель обладает кумулятивным и длительным эффектом. Период полураспада метаболита SR 26334 – 8 часов. При регулярном, ежедневном приеме клопидогреля степень ингибирования тромбоцитов увеличивается, сохраняясь и после отмены препарата. Тромбоцитарный ответ на АДФ восстанавливается медленно, параллельно с образованием новых клеток.
Гиполипидемическая терапия
Нарушение липидного обмена является одним из важнейших факторов развития атеросклероза и ИБС. Коррекция дислипидемии – одно из основных патогенетически обоснованных направлений лечения ИБС.
К препаратам, влияющим на липидный обмен относятся: статины, ингибитор абсорбции (всасывания) холестерина в кишечнике, фибраты, никотиновая кислота (ниацин), омега-з полиненасыщенные жирные кислоты.
Статины. Статины являются структурными ингибиторами фермента ГМГ-КоА, основного фермента, регулирующего биосинтез ХС в гепатоцитах.
Клинические исследования показали, что лечение статинами приводит к:
– Снижению частоты всех сердечно-сосудистых осложнений и общей смертности на 30%.
– Снижению ХС ЛНП на 30-50%, триглицеридов на 20%.
– Снижению апо-В и апо-Е на 15-25%.
Лечебное действие статинов может быть связано со стабилизацией атеросклеротических бляшек, уменьшением их предрасположенности к разрыву, улучшением эндотелиальной функции, уменьшением склонности коронарных артерий к вазоспазму, подавлением воспалительных реакций. Статины положительно влияют на ряд показателей, определяющих склонность к тромбообразованию: вязкость крови, агрегацию тромбоцитов, концентрацию фибриногена. У больных с ИБС терапию статинами нужно начинать, невзирая на уровень общего холестерина и ХС ЛПНП.
Статины назначаются в дозе от 20 до 80 мг/сут однократно с вечерним приемом пищи. В связи с тем, что биосинтез холестерина осуществляется главным образом во время сна, вечерний прием препарата более эффективен. Начальная доза увеличивается через каждые 4 недели, если не достигнут желаемый уровень липидов. Целевой уровень гиполипидемической терапии, оценивается по уровню ХС ЛПНП и составляет 1,8 ммоль/л или снижение ЛПНП на 50% от исходного уровня.
При назначении статинов необходимо исходно взять анализ крови на липидный профиль, АСТ, АЛТ, КФК. Через 4 недели лечения следует оценить переносимость и безопасность лечения (жалобы пациента, повторный анализ крови на липиды, АСТ, АЛТ, КФК). При титровании дозы следует ориентироваться на переносимость и безопасность лечения, во вторую очередь на достижение целевых уровней липидов. Для обеспечения безопасности лечения необходим биохимический контроль ежемесячно в период подбора дозы (первые 3 месяца). В период поддерживающей терапии биохимические анализы можно делать 1 раз в 3-6 месяцев.
Противопоказанием к назначению статинов являются активные патологические процессы в печени, исходно повышенный уровень печеночных ферментов (более чем на 50% выше нормальных значений), индивидуальная непереносимость препарата, беременность и кормление грудью.
Ингибитор кишечной абсорбции холестерина. При назначении препарата в виде монотрерапии в минимальной дозе 5 мг/сут уровень ХС ЛПНП снижается на 15,7%, а при назначении обычной терапевтической дозы 10 мг/сут- на 18,5%. Влияние эзетимиба на другие липидные параметры незначительно, уровень триглицеридов снижается на 6-8%, а уровень ХС ЛПВП повышается на 2-4%.
Фибраты. Производные фиброевой кислоты (фибраты) преимущественно влияют на обмен липопротеиновых частиц, богатых триглицеридами. Лечение фибратами приводит к снижению уровня триглицеридов на 20-50% от исходного уровня и повышению уровня ХЛ ЛПВП на 10-20%. Фибраты существенно снижают степень постпрандиальной дислипидемии. В сравнительных исследованиях со статинами фенофибрат имел преимущество в снижении уровня триглицеридов до 50% перед начальными дозами симвастатина, правастатина и аторвастатина (-12- 25%).
Никотиновая кислота в дозах 2-4 г/сут обладает липодемическим действием.
Омега-3 полиненасыщенные жирные кислоты. Исследование у больных ИБС с перенесенным инфарктом миокарда в анамнезе, показало, что в группе больных, принимавших препарат, общая смертность была ниже на 20%, сердечно-сосудистая смертность – на 30%, частота внезапной смерти ниже на – 45%.
Бета-адреноблокаторы
Бета-адреноблокаторы (БАБ) – эффективные антиангинальные препараты, которые устраняют симптомы, увеличивают переносимость нагрузок и сокращают потребление короткодействующих нитратов. Они уменьшают потребность в кислороде, снижая ЧСС, АД и сократимость миокарда (отрицательный хронотропный и отрицательный инотропный эффекты). Перфузия ишемизированных сегментов улучшается за счет удлинения диастолы (т.е. времени перфузии).
Метаанализ влияния различных БАБ на смертность показал существенное сокращение смертности при длительной вторичной профилактике после перенесенного ИМ. БАБ решают обе задачи лечения стабильной ИБС: улучшают прогноз (особенно больных с ИМ в анамнезе) и качество жизни (за счет антиангинального эффекта). В связи с этим в настоящее время БАБ рекомендуется назначать всем больным стабильной стенокардией, если нет противопоказаний к их применению. Если больной не переносил ИМ, то возможно назначение любого препарата этой группы, однако предпочтение следует отдавать кардиоселективным БАБ в силу меньшего количества противопоказаний и побочных эффектов.
Ингибиторы АПФ
К настоящему времени накоплено достаточное количество клинических и экспериментальных данных, существенно расширивших первоначальные представления о механизмах действия ингибиторов АПФ. Благоприятный эффект этого класса препаратов связан с уменьшением неблагоприятных воздействий ангиотензина II, потенцированием положительных влияний брадикининовой системы. Препараты этого класса способствуют сохранению структуры и функции левого желудочка, предотвращают развитие фиброза и гиперактивацию симпатической нервной системы. Могут улучшать эндотелиальную функцию, нейрогуморальный баланс, ингибировать ремоделирование коронарных артерий, стабилизировать структуру атеросклеротической бляшки.
Рекомендации по фармакотерапии, улучшающей прогноз у больных стабильной стенокардией (ЕОК, 2006 г.).
Класс I
1. Аспирин 75 мг/сут у всех больных при отсутствии противопоказаний (активное желудочно-кишечное кровотечение, аллергия на аспирин или его непереносимость) (уровень доказательств А)
2. Статины у всех больных с коронарной болезнью сердца (уровень доказательств А)
3. Ингибиторы АПФ при наличии артериальной гипертонии, сердечной недостаточности, дисфункции левого желудочка, перенесенного инфаркта миокарда с дисфункцией левого желудочка или сахарного диабета (уровень доказательств А)
4. Бета-блокаторы внутрь больным после инфаркта миокарда в анамнезе или с сердечной недостаточностью (уровень доказательств А)
Класс II а
1. Ингибиторы АПФ у всех больных со стенокардией и подтвержденным диагнозом коронарной болезни сердца (уровень доказательств В)
2. Клопидогрель как альтернатива аспирину у больных стабильной стенокардией, которые не могут принимать аспирин, например, из-за аллергии (уровень доказательств В)
3. Статины в высоких дозах при наличии высокого риска (сердечно-сосудистая смертность более 2% в год) у больных с доказанной коронарной болезнью сердца (уровень доказательств В)
Класс II b
1. Фибраты при низком уровне ЛПВП или высоком содержании триглицеридов у больных сахарным диабетом или метаболическим синдромом (уровень доказательств В).
Медикаментозная терапия, направленная на уменьшение частоты приступов стенокардии (антиангинальная терапия)
Антиангинальные препараты – препараты, предупреждающие приступы стенокардии за счёт профилактики ишемии миокарда, значительно улучшают самочувствие больных и повышают переносимость ими физической нагрузки. В настоящее время существуют три основных группы антиангинальных препаратов: бета-блокаторы, нитраты и пролонгированные антагонисты кальция. До сих пор не ясен вопрос о том, влияет ли терапия антиангинальными препаратами на прогноз жизни больных со стабильной ИБС. В нескольких небольших исследованиях было показано, что устранение ишемии миокарда способствует улучшению прогноза.
Рекомендации по антиангинальной терапии у больных стабильной стенокардией (ЕОК, 2006г.).
Класс I
1. Короткодействующий нитроглицерин для купирования стенокардии и ситуационной профилактики (пациенты должны получить адекватные инструкции по применению нитроглицерина) (уровень доказательств В).
2. Оценить эффективность бета1-адреноблокатора и титровать его дозу до максимальной терапевтической; оценить целесообразность применения длительно действующего препарата (уровень доказательств А).
3. При плохой переносимости или низкой эффективности бета-адреноблокатора назначить монотерапию антагонистом кальция (уровень доказательств А), длительно действующим нитратом (уровень доказательств С).
4. Если монотерапия бета-адреноблокатором недостаточно эффективна, добавить дигидропиридиновый антагонист кальция (уровень доказательств В).
Класс II а
1. При плохой переносимости бета-адреноблокатора назначить ингибитор If каналов синусового узла – ивабрадин (уровень доказательств В).
2. Если монотерапия антагонистом кальция или комбинированная терапия антагонистом кальция и бета-бадренолокатором оказывается неэффективной, заменить антагонист кальция на пролонгированный нитрат. Избегать развития толерантности к нитратам (уровень доказательств С).
Класс II b
1. Препараты метаболического действия (триметазидин) могут быть использованы в дополнение к стандартным средствам или в качестве альтернативы им при плохой переносимости (уровень доказательств В).
антитромбоцитарных агентов, гиполипидемических агентов, статинов, ингибиторов PCSK9, антитромбоцитарных агентов, сердечно-сосудистых заболеваний, бета-блокаторов, селективных бета-1, селективных бета-блокаторов, бета-1 селективных; Антидисритмические препараты, II, бета-адреноблокаторы, неселективные, бета-адреноблокаторы, неселективные; Антидритмические препараты, II, антикоагулянт, низкомолекулярный гепарин, ингибиторы АПФ, ингибиторы тромбина, нитраты, стенокардия
Basra SS, Virani SS, Paniagua D, Kar B, Jneid H. Острые коронарные синдромы: нестабильная стенокардия и миокард без подъема сегмента ST инфаркт. Клиника сердечной недостаточности . 2016 12 января (1): 31-48. [Медлайн].
Хедаяти Т., Ядав Н., Ханагави Дж. Острые коронарные синдромы без сегмента ST. Кардиол Клин . 2018 Февраль 36 (1): 37-52. [Медлайн].
Каковы симптомы сердечного приступа и нестабильной стенокардии ?. eMedicineHealth. 8 мая 2013 г. Доступно по адресу http://www.emedicinehealth.com/heart_attack_and_unstable_angina-health/page5_em.htm#Symptoms .. Дата обращения: 9 мая 2013 г.
Stone GW, Maehara A, Lansky AJ, et al.Перспективное естественно-историческое исследование коронарного атеросклероза. N Engl J Med . 2011 20 января. 364 (3): 226-35. [Медлайн].
Harrap SB, Zammit KS, Wong ZY, et al. Полногеномный анализ сцепления острого коронарного синдрома предполагает наличие локуса на хромосоме 2. Arterioscler Thromb Vasc Biol . 2002 1 мая. 22 (5): 874-8. [Медлайн].
Zhao YH, Xu Y, Gu YY, Li Y, Zhang JY, Su X. Функциональное влияние полиморфизма гена гликопротеина ia мембраны тромбоцитов в патогенезе нестабильной стенокардии. J Int Med Res . 2011. 39 (2): 541-8. [Медлайн].
Fiotti N, Moretti ME, Bussani R, et al. Особенности уязвимых бляшек и клинические исходы UA / NSTEMI: Связь с функциональным полиморфизмом матриксных металлопротеиназ. Атеросклероз . 2011 Март 215 (1): 153-9. [Медлайн].
Уайт А.Дж., Даффи С.Дж., Уолтон А.С. и др. Матричная металлопротеиназа-3 и коронарное ремоделирование: последствия для нестабильной коронарной болезни. Cardiovasc Res . 2007 сентября 1. 75 (4): 813-20. [Медлайн].
Манцоли А., Андреотти Ф., Варлотта С. и др. Аллельный полиморфизм гена антагониста рецептора интерлейкина-1 у пациентов с острым или стабильным проявлением ишемической болезни сердца. Кардиология . 1999 Сентябрь 44 (9): 825-30. [Медлайн].
Tziakas DN, Chalikias GK, Antonoglou CO, et al. Генотип аполипопротеина E и уровни циркулирующего интерлейкина-10 у пациентов со стабильной и нестабильной ишемической болезнью сердца. Джам Колл Кардиол . 2006 декабрь 19, 48 (12): 2471-81. [Медлайн].
Виллерсон JT. Системное и местное воспаление у пациентов с нестабильными атеросклеротическими бляшками. Prog Cardiovasc Dis . 2002 май-июнь. 44 (6): 469-78. [Медлайн].
Scirica BM, Moliterno DJ, Every NR, et al. Различия между мужчинами и женщинами в ведении нестабильной стенокардии (Регистр ГАРАНТИИ). ГАРАНТИЯ Следователи. Ам Дж. Кардиол .1999 15 ноября. 84 (10): 1145-50. [Медлайн].
Сколник А.Х., Александр К.П., Чен А.Ю. и др. Характеристики, лечение и исходы 5,557 пациентов в возрасте> или = 90 лет с острыми коронарными синдромами: результаты инициативы CRUSADE. Джам Колл Кардиол . 2007 May 1. 49 (17): 1790-7. [Медлайн].
Hoekstra JW, Pollack CV Jr, Roe MT, et al. Улучшение ухода за пациентами с острыми коронарными синдромами без подъема сегмента ST в отделении неотложной помощи: инициатива CRUSADE. Acad Emerg Med . 2002 9 ноября (11): 1146-55. [Медлайн].
Эффекты рекомбинантного гирудина (лепирудина) по сравнению с гепарином на смерть, инфаркт миокарда, рефрактерную стенокардию и процедуры реваскуляризации у пациентов с острой ишемией миокарда без подъема сегмента ST: рандомизированное исследование. Организация по оценке стратегий для исследователей ишемических синдромов (OASIS-2). Ланцет . 1999, 6 февраля. 353 (9151): 429-38. [Медлайн].
Luepker RV.Проект ВОЗ MONICA: чему мы научились и куда двигаться дальше ?. Public Health Rev.2012 . Доступ: 8 мая 2013 г. 33 (2): 373-96. [Полный текст].
GRACE, Глобальный регистр острых коронарных событий. Доступно на http://www.outcomes-umassmed.org/grace/. Доступ: 16 сентября 2010 г.
Puelacher C, Gugala M, Adamson PD, et al. Частота и исходы нестабильной стенокардии по сравнению с инфарктом миокарда без подъема сегмента ST. Сердце .24 апреля 2019 г. [Medline].
Cannon CP, McCabe CH, Stone PH и др. Электрокардиограмма предсказывает годичный исход пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q: результаты вспомогательного исследования ЭКГ регистра TIMI III. Тромболизис при ишемии миокарда. Джам Колл Кардиол . 1997 июля 30 (1): 133-40. [Медлайн].
Лупон Дж., Валле В., Марругат Дж. И др. Шестимесячный исход у пациентов с нестабильной стенокардией без перенесенного инфаркта миокарда в соответствии с использованием третичных кардиологических ресурсов.RESCATE Следователи. Recursos Empleados en el Síndrome Coronario Agudo y Tiempos de Espera. Джам Колл Кардиол . 1999 Декабрь 34 (7): 1947-53. [Медлайн].
Валлентин Л., Беккер Р.С., Будай А. и др. Тикагрелор в сравнении с клопидогрелом у пациентов с острыми коронарными синдромами. N Engl J Med . 2009, 10 сентября. 361 (11): 1045-57. [Медлайн].
Tanindi A, Erkan AF, Ekici B. Толщина эпикардиальной жировой ткани может использоваться для прогнозирования серьезных неблагоприятных сердечных событий. Дис. Коронарной артерии . 2015 26 декабря (8): 686-91. [Медлайн].
Karcz A, Holbrook J, Burke MC, et al. Закрытые иски о злоупотреблении служебным положением в области оказания неотложной медицинской помощи Массачусетса: 1988–1990 годы. Энн Эмерг Мед . 1993 22 марта (3): 553-9. [Медлайн].
Li Z, Liu X, Wang J и др. Анализ метаболомного профиля мочи при нестабильной стенокардии на основе спектроскопии ядерного магнитного резонанса. Мол Биосист . 2015 10 декабря.11 (12): 3387-96. [Медлайн].
Гурсес К.М., Коцигит Д., Ялчин М.Ю. и др. Повышенная экспрессия тромбоцитарных рецепторов 2 и 4 при остром коронарном синдроме и стабильной стенокардии. Ам Дж. Кардиол . 2015 декабрь 1. 116 (11): 1666-71. [Медлайн].
Meune C, Balmelli C, Twerenbold R и др. Пациенты с острым коронарным синдромом и нормальным высокочувствительным тропонином. Am J Med . 2011 декабрь 124 (12): 1151-7. [Медлайн].
Susilovic Grabovac Z, Bakovic D, Lozo M, Pintaric I, Dujic Z.Ранние изменения размера и количества тромбоцитов у пациентов с острым коронарным синдромом. Инт Дж Ангиол . 2017 26 декабря (4): 249-52. [Медлайн].
Мисра Д., Лейбовиц К., Гоуда Р.М., Шапиро М., Хан И.А. Роль N-ацетилцистеина в профилактике контрастно-индуцированной нефропатии после сердечно-сосудистых процедур: метаанализ. Клин Кардиол . 2004 27 ноября (11): 607-10. [Медлайн].
Calmarza P, Lapresta C, Martínez M, Lahoz R, Povar J.Использование миелопероксидазы в дифференциальной диагностике острого коронарного синдрома. Арка Кардиол Мекс . 7 декабря 2017 г. [Medline].
Than M, Cullen L, Reid CM, et al. Двухчасовой диагностический протокол для оценки пациентов с симптомами боли в груди в Азиатско-Тихоокеанском регионе (ASPECT): проспективное обсервационное валидационное исследование. Ланцет . 2011 26 марта. 377 (9771): 1077-84. [Медлайн].
Thygesen K, Alpert JS, Jaffe AS, et al.Третье универсальное определение инфаркта миокарда. Евро Сердце J . 2012 Октябрь 33 (20): 2551-67. [Медлайн]. [Полный текст].
Januzzi JL, Cannon CP, DiBattiste PM, Murphy S, Weintraub W., Braunwald E. Влияние почечной недостаточности на раннее инвазивное лечение пациентов с острыми коронарными синдромами (испытание TACTICS-TIMI 18). Ам Дж. Кардиол . 2002 декабрь 1. 90 (11): 1246-9. [Медлайн].
Acara AC, Bolatkale M. Уровень эндотелиального оксида азота как предиктор коронарной сложности у пациентов с нестабильной стенокардией. Am J Med Sci . 2019 13 февраля [Medline].
[Рекомендации] Острый коронарный синдром и инфаркт миокарда. Руководство по EBM. Доказательная медицина [Интернет] . Хельсинки, Финляндия: Wiley Interscience. Джон Уайли и сыновья; 2011. [Полный текст].
de Zwaan C, Bar FW, Wellens HJ. Характерная электрокардиографическая картина, указывающая на критический стеноз в верхней части левой передней нисходящей коронарной артерии у пациентов, госпитализированных из-за надвигающегося инфаркта миокарда. Am Heart J . Апрель 1982 г .; 103 (4, п. 2): 730-6. [Медлайн].
Нисбет BC, Злупко Г. Повторный синдром Веллена: клинический случай критического рестеноза проксимального отдела левой передней нисходящей артерии. J Emerg Med . 2010 Сентябрь 39 (3): 305-8. [Медлайн].
Квонг Р.Ю., Чан А.К., Браун К.А. и др. Влияние нераспознанного рубца миокарда, обнаруженного с помощью магнитно-резонансной томографии сердца, на бессобытийную выживаемость пациентов с признаками или симптомами ишемической болезни сердца. Тираж . 2006, 13 июня. 113 (23): 2733-43. [Медлайн].
Kwong RY, Sattar H, Wu H и др. Заболеваемость и прогностическое значение нераспознанного рубца миокарда, характеризуемого магнитным резонансом сердца, у пациентов с диабетом без клинических признаков инфаркта миокарда. Тираж . 2008 сен 2. 118 (10): 1011-20. [Медлайн]. [Полный текст].
Stratmann HG, Younis LT, Wittry MD, Amato M, Miller DD. Томография миокарда с технецием-99m с физической нагрузкой для стратификации риска у мужчин с нестабильной стенокардией, леченной медикаментами Ам Дж. Кардиол . 1995, 1 августа. 76 (4): 236-40. [Медлайн].
Удельсон Дж. Э., Шпиглер Э. Дж. Визуализация перфузии в отделении неотложной помощи при подозрении на ишемическую болезнь сердца: испытание ERASE Chest Pain Trial. мкр Мед . 2001 Весна. Дополнение: 90-4. [Медлайн].
Тегн Н., Абдельнур М., Оберже Л. и др. Для исследователей исследования After Eighty. Связанное со здоровьем качество жизни у пожилых пациентов с острым коронарным синдромом, рандомизированных для инвазивной или консервативной стратегии.Рандомизированное контролируемое исследование After Eighty. Возраст . 2018 г. 1. 47 (1): 42-7. [Медлайн].
[Рекомендации] Амстердам Е.А., Венгер Н.К., Бриндис Р.Г. и др. Для членов Рабочей группы ACC / AHA. Руководство AHA / ACC от 2014 г. по ведению пациентов с острыми коронарными синдромами без подъема сегмента ST: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. Тираж . 2014 декабря 23.130 (25): e344-426.[Медлайн]. [Полный текст].
Юсуф С., Чжао Ф., Мехта С.Р., Хролавичюс С., Тоньони Г., Фокс К.К. Эффекты клопидогреля в дополнение к аспирину у пациентов с острыми коронарными синдромами без подъема сегмента ST. N Engl J Med . 2001 16 августа. 345 (7): 494-502. [Медлайн].
Beavers CJ, Naqvi IA. Клопидогрель. Июнь 2017 г. [Medline]. [Полный текст].
Петерс Р.Дж., Мехта С.Р., Фокс К.А. и др. Эффекты дозы аспирина при использовании отдельно или в комбинации с клопидогрелом у пациентов с острыми коронарными синдромами: наблюдения из исследования клопидогреля при нестабильной стенокардии для предотвращения рецидивов (CURE). Тираж . 7 октября 2003 г. 108 (14): 1682-7. [Медлайн].
Steinhubl SR, Berger PB, Mann JT 3rd, et al. Ранняя и продолжительная двойная пероральная антитромбоцитарная терапия после чрескожного коронарного вмешательства: рандомизированное контролируемое исследование. JAMA . 2002 20 ноября. 288 (19): 2411-20. [Медлайн].
Mega JL, Close SL, Wiviott SD и др. Полиморфизм цитохрома p-450 и ответ на клопидогрель. N Engl J Med . 2009 22 января.360 (4): 354-62. [Медлайн].
Паре Г., Мехта С.Р., Юсуф С. и др. Влияние генотипа CYP2C19 на результаты лечения клопидогрелем. N Engl J Med . 28 октября 2010 г. 363 (18): 1704-14. [Медлайн].
Park KW, Kim HS. Варианты преодоления вариабельности ответа на клопидогрель. Циркуляр J . 2012. 76 (2): 287-92. [Медлайн].
О’Коннор Ф.Ф., Шилдс Д.К., Фицджеральд А., Кэннон С.П., Браунвальд Е., Фицджеральд Д.Генетическая изменчивость гликопротеина IIb / IIIa (GPIIb / IIIa) как детерминанта ответов на пероральный антагонист GPIIb / IIIa у пациентов с нестабильными коронарными синдромами. Кровь . 2001 декабрь 1. 98 (12): 3256-60. [Медлайн].
Де Серви С., Гедике Дж., Ширмер А., Видимски П. Клинические результаты применения прасугрела по сравнению с клопидогрелем у пациентов с нестабильной стенокардией или инфарктом миокарда без подъема сегмента ST: анализ исследования TRITON-TIMI 38. евро Heart J Acute Cardiovasc Care .2014 декабрь 3 (4): 363-72. [Медлайн].
Рудольф Т.К., Фукс А., Клинке А. и др. Прасугрел в отличие от клопидогрела улучшает биодоступность оксида азота эндотелия и снижает взаимодействие тромбоцитов и лейкоцитов у пациентов с нестабильной стенокардией: рандомизированное контролируемое исследование. Инт Дж. Кардиол . 2017 декабрь 1. 248: 7-13. [Медлайн].
Эффрон МБ, Наир К.В., Молиф С. и др. Годовое сравнение клинической эффективности прасугрела и тикагрелора: результаты ретроспективного обсервационного исследования с использованием интегрированной базы данных утверждений. Am J Cardiovasc Drugs . 8 декабря 2017 г. [Medline].
US FDA одобряет расширенные показания для BRILINTA, которые включают долгосрочное использование у пациентов с сердечным приступом в анамнезе [пресс-релиз]. AstraZeneca. 3 сентября 2015 г. Доступно по адресу http://www.astrazeneca.com/Media/Press-releases/Article/20150903. Доступ: 9 сентября 2015 г.
Бонака М.П., Бхатт Д.Л., Коэн М. и др., Для Руководящего комитета и следователей PEGASUS-TIMI 54.Длительное применение тикагрелора у пациентов с перенесенным инфарктом миокарда. N Engl J Med . 2015 7 мая. 372 (19): 1791-800. [Медлайн].
Simoons ML. Влияние блокатора рецепторов гликопротеина IIb / IIIa абциксимаба на исходы у пациентов с острыми коронарными синдромами без ранней коронарной реваскуляризации: рандомизированное исследование GUSTO IV-ACS. Ланцет . 2001 16 июня. 357 (9272): 1915-24. [Медлайн].
Ibbotson T, McGavin JK, Goa KL.Абциксимаб: обновленный обзор его терапевтического применения у пациентов с ишемической болезнью сердца, перенесших чрескожную коронарную реваскуляризацию. Наркотики . 2003. 63 (11): 1121-63. [Медлайн].
Роффи М., Чу Д.П., Мукерджи Д. и др. Ингибиторы гликопротеина тромбоцитов IIb / IIIa снижают смертность у пациентов с диабетом с острыми коронарными синдромами без подъема сегмента ST. Тираж . 2001 декабрь 4. 104 (23): 2767-71. [Медлайн].
Andrade-Castellanos CA, Colunga-Lozano LE, Delgado-Figueroa N, Magee K.Гепарин в сравнении с плацебо при острых коронарных синдромах без подъема сегмента ST. Кокрановская база данных Syst Rev . 2014 27 июня, 6: CD003462. [Медлайн].
Коэн М., Демерс С., Гурфинкель Е.П. и др. Низкомолекулярные гепарины при ишемии без подъема сегмента ST: исследование ESSENCE. Эффективность и безопасность эноксапарина подкожно по сравнению с внутривенным нефракционированным гепарином при коронарных событиях без зубца Q. Ам Дж. Кардиол . 1998 10 сентября. 82 (5B): 19L-24L. [Медлайн].
Фергюсон Дж. Дж., Калифф Р. М., Антман Е. М. и др.Эноксапарин по сравнению с нефракционированным гепарином у пациентов из группы высокого риска с острыми коронарными синдромами без подъема сегмента ST, леченных с помощью предполагаемой ранней инвазивной стратегии: первичные результаты рандомизированного исследования SYNERGY. JAMA . 2004, 7 июля. 292 (1): 45-54. [Медлайн].
Mehta SR, Granger CB, Eikelboom JW, et al. Эффективность и безопасность фондапаринукса по сравнению с эноксапарином у пациентов с острыми коронарными синдромами, перенесших чрескожное коронарное вмешательство: результаты исследования OASIS-5. Джам Колл Кардиол . 30 октября 2007 г. 50 (18): 1742-51. [Медлайн].
Theroux P, Waters D, Lam J, Juneau M, McCans J. Реактивация нестабильной стенокардии после прекращения приема гепарина. N Engl J Med . 1992 16 июля. 327 (3): 141-5. [Медлайн].
Прямые ингибиторы тромбина при острых коронарных синдромах: основные результаты метаанализа, основанного на данных отдельных пациентов. Ланцет . 2002, 26 января, 359 (9303): 294-302.[Медлайн].
Metz BK, White HD, Granger CB и др. Рандомизированное сравнение прямого ингибирования тромбина и гепарина в сочетании с фибринолитической терапией острого инфаркта миокарда: результаты исследования GUSTO-IIb. Глобальное использование стратегий для открытия окклюзированных коронарных артерий при острых коронарных синдромах (GUSTO-IIb) Исследователи. Джам Колл Кардиол . 1998 июн.31 (7): 1493-8. [Медлайн].
Maroo A, Lincoff AM. Бивалирудин в ЧКВ: обзор исследования REPLACE-2. Семин тромб Hemost . 2004 июн. 30 (3): 329-36. [Медлайн].
Stone GW, McLaurin BT, Cox DA и др. Бивалирудин для пациентов с острыми коронарными синдромами. N Engl J Med . 2006 г. 23 ноября. 355 (21): 2203-16. [Медлайн].
Schwartz GG, Olsson AG, Ezekowitz MD, et al. Влияние аторвастатина на ранние рецидивирующие ишемические события при острых коронарных синдромах: исследование MIRACL: рандомизированное контролируемое исследование. JAMA .2001, 4 апреля. 285 (13): 1711-8. [Медлайн].
Murphy SA, Cannon CP, Wiviott SD, McCabe CH, Braunwald E. Снижение повторяющихся сердечно-сосудистых событий при интенсивной гиполипидемической терапии статинами по сравнению с умеренной гиполипидемической терапией статинами после острых коронарных синдромов из PROVE IT-TIMI 22 (правастатин или оценка аторвастатина и инфекционная терапия — тромболизис при инфаркте миокарда 22) испытание. Джам Колл Кардиол . 2009 15 декабря. 54 (25): 2358-62.[Медлайн].
US FDA. Безопасность: статины — информация о безопасности лекарств: изменение маркировки класса. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. 28 февраля 2012 г. Доступно по адресу http://www.fda.gov/Safety/MedWatch/SafetyInformation/SafetyAlertsforHumanMedicalProducts/ucm2.htm. Доступ: 5 июня 2013 г.
US FDA. Безопасность: Зокор (симвастатин): изменение этикетки — новые ограничения, противопоказания и ограничения дозы. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. 8 июня 2011 г.Доступно по адресу http://www.fda.gov/Safety/MedWatch/SafetyInformation/SafetyAlertsforHumanMedicalProducts/ucm258384.htm. Доступ: 5 июня 2013 г.
US FDA. Безопасность: Меридиа (сибутрамин): прекращение продажи из-за риска серьезных сердечно-сосудистых событий. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. 8 октября 2010 г. Доступно по адресу http://www.fda.gov/Safety/MedWatch/SafetyInformation/SafetyAlertsforHumanMedicalProducts/ucm228830.htm. Доступ: 5 июня 2013 г.
Soukoulis V, Boden WE, Smith SC Jr, O’Gara PT.Неантитромботические варианты лечения острых коронарных синдромов: старые агенты и новые перспективы на горизонте. Circ Res . 2014 6 июня. 114 (12): 1944-58. [Медлайн]. [Полный текст].
Андерсон Х.В., Cannon CP, Stone PH и др. Годовые результаты клинического исследования тромболизиса при инфаркте миокарда (TIMI) IIIB. Рандомизированное сравнение тканевого активатора плазминогена с плацебо и ранней инвазивной и ранней консервативной стратегии при нестабильной стенокардии и инфаркте миокарда без зубца Q. Джам Колл Кардиол . 1995 26 декабря (7): 1643-50. [Медлайн].
Boden WE, O’Rourke RA, Crawford MH, et al. Результаты у пациентов с острым инфарктом миокарда без зубца Q, случайным образом отнесенных к инвазивной стратегии по сравнению с консервативной стратегией ведения. Стратегии лечения ветеранов инфаркта без Q-волны в больнице (VANQWISH) Исследователи исследования. N Engl J Med . 1998, 18 июня. 338 (25): 1785-92. [Медлайн].
Инвазивное лечение по сравнению с неинвазивным лечением нестабильной ишемической болезни сердца: проспективное рандомизированное многоцентровое исследование FRISC II.FRagmin и быстрая реваскуляризация при нестабильности у исследователей ишемической болезни сердца. Ланцет . 1999 28 августа. 354 (9180): 708-15. [Медлайн].
Фокс К.А., Пул-Уилсон П.А., Хендерсон Р.А. и др. Интервенционное и консервативное лечение пациентов с нестабильной стенокардией или инфарктом миокарда без подъема сегмента ST: рандомизированное исследование British Heart Foundation RITA 3. Рандомизированное исследование нестабильной стенокардии. Ланцет . 2002 7 сен.360 (9335): 743-51. [Медлайн].
Damman P, Hirsch A, Windhausen F, Tijssen JG, de Winter RJ. Пятилетние клинические результаты в исследовании ICTUS (инвазивное против консервативного лечения нестабильных коронарных синдромов) рандомизированное сравнение раннего инвазивного и селективного инвазивного лечения у пациентов с острым коронарным синдромом без подъема сегмента ST. Джам Колл Кардиол . 2 марта 2010 г. 55 (9): 858-64. [Медлайн].
Neumann FJ, Kastrati A, Pogatsa-Murray G, et al.Оценка длительной предварительной антитромботической терапии (стратегия «охлаждения») перед вмешательством у пациентов с нестабильными коронарными синдромами: рандомизированное контролируемое исследование. JAMA . 2003 24 сентября. 290 (12): 1593-9. [Медлайн].
Валлентин Л., Лагерквист Б., Хустед С., Контни Ф., Стейл Е., Сван Е. Результат через 1 год после инвазивной терапии по сравнению с неинвазивной стратегией при нестабильной ишемической болезни сердца: инвазивное рандомизированное исследование FRISC II. Исследователи FRISC II.Быстрая реваскуляризация при нестабильности ишемической болезни сердца. Ланцет . 2000 г. 1. 356 (9223): 9-16. [Медлайн].
Сабатин М.С., Джульяно Р.П., Кич А.С. и др. Для Руководящего комитета и следователей FOURIER. Эволокумаб и клинические исходы у пациентов с сердечно-сосудистыми заболеваниями. N Engl J Med . 2017 4 мая. 376 (18): 1713-22. [Медлайн]. [Полный текст].
Szarek M, White HD, Schwartz GG и др., Для комитетов ODYSSEY OUTCOMES и следователей.Алирокумаб снижает общее количество нефатальных сердечно-сосудистых и смертельных событий: исследование ODYSSEY OUTCOMES. Джам Колл Кардиол . 2019 5 февраля. 73 (4): 387-96. [Медлайн]. [Полный текст].
[Рекомендации] Американская диабетическая ассоциация. Стандарты медицинской помощи при диабете-2016 для поставщиков первичной медико-санитарной помощи. Клинический диабет . 2016 января 34 (1): 3-21. [Медлайн]. [Полный текст].
[Рекомендации] Collet JP, Thiele H, Barbato E, et al, для группы научной документации ESC.Рекомендации ESC 2020 по ведению острых коронарных синдромов у пациентов без стойкого подъема сегмента ST. Евро Сердце J . 2020 августа 29. ehaa575. [Медлайн]. [Полный текст].
Золер МЛ. Пересмотренные рекомендации ESC NSTE-ACS включают в себя hsT, индивидуальное противоишемическое лечение. Медицинские новости Medscape. 1 сентября 2020 г. Доступно по адресу https://www.medscape.com/viewarticle/
[Рекомендации] Roffi M, Patrono C, Collet JP, et al.Руководство ESC 2015 по ведению острых коронарных синдромов у пациентов без стойкого подъема сегмента ST: Целевая группа по лечению острых коронарных синдромов у пациентов без стойкого подъема сегмента ST Европейского общества кардиологов (ESC). Евро Сердце J . 2016 14 января. 37 (3): 267-315. [Медлайн]. [Полный текст].
[Рекомендации] Левин Г. Н., Бейтс Э. Р., Биттл Дж. А., Бриндис Р. Г., Фин С. Д., Флейшер Л. А. и др. Обновление рекомендаций ACC / AHA, 2016 г., о продолжительности двойной антитромбоцитарной терапии у пациентов с ишемической болезнью сердца: отчет Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим практическим рекомендациям: обновление рекомендаций ACCF / AHA / SCAI 2011 г. по чрескожному коронарному вмешательству, 2011 ACCF / AHA Guideline for the Coronary Artery Bypass Grafts Surgery, 2012 ACC / AHA / ACP / AATS / PCNA / SCAI / STS Руководство по диагностике и ведению пациентов со стабильным Isc… Тираж . 2016 29 марта. [Medline]. [Полный текст].
Amgen Inc. FDA одобряет препарат Amgen Repatha (эволокумаб) для предотвращения сердечного приступа и инсульта. Доступно по адресу https://www.amgen.com/media/news-releases/2017/12/fda-approves-amgens-repatha-evolocumab-to-prevent-heart-attack-and-stroke/. 1 декабря 2017 г .; Доступ: 5 декабря 2017 г.
Санофи-Авентис. FDA одобрило использование препарата Пралуент (алирокумаб) для предотвращения сердечного приступа, инсульта и нестабильной стенокардии, требующих госпитализации [пресс-релиз].Доступно по адресу http://www.news.sanofi.us/2019-04-26-FDA-approves-Praluent-R-alirocumab-to-prevent-heart-attack-stroke-and-unstable-angina-requiring-hospitalization. 26 апреля 2019 г .; Доступ: 30 апреля 2019 г.
Буско М. Новые правила САУ без подъема сегмента ST: новое название, новый подход. Медицинские новости Medscape от WebMD. 29 сентября 2014 г. Доступно по адресу http://www.medscape.com/viewarticle/832513. Доступ: 4 октября 2014 г.
Eggers KM, Jernberg T, Lindahl B.Нестабильная стенокардия в эпоху сердечных тестов на тропонин с повышенной чувствительностью — клиническая дилемма. Am J Med . 2017 декабрь 130 (12): 1423-30.e5. [Медлайн].
Новак Р., Мюллер С., Яннитсис Э. и др. Высокая чувствительность сердечного тропонина Т у пациентов без острого коронарного синдрома: результаты исследования TRAPID-AMI. Биомаркеры . 2017 22 декабря (8): 709-14. [Медлайн].
Rottger E, de Vries-Spithoven S, Reitsma JB, et al.Безопасность 1-часового исключения высокочувствительного протокола тропонина Т у пациентов с болью в груди в отделении неотложной помощи. Crit Pathw Cardiol . 2017 16 декабря (4): 129-34. [Медлайн].
Дрисколл А., Барнс Э. Х., Бланкенберг С. и др. Предикторы сердечной недостаточности у пациентов после острого коронарного синдрома: модель прогнозирования риска сердечной недостаточности LIPID. Инт Дж. Кардиол . 2017 г. 1. 248: 361-8. [Медлайн].
Нестабильная стенокардия: первые 48 часов и позже в стационаре | Британский медицинский бюллетень
Пациенты с нестабильной стенокардией жалуются на длительную стенокардическую боль в грудной клетке, которая может возникать в состоянии покоя или усиливаться при уменьшении физической нагрузки. Это может проявляться на фоне хронической стабильной стенокардии или в виде феномена de novo .Хотя это неоднородная группа пациентов, классификация Браунвальда пытается дать объективное описание клинической картины и контекста, а также реакции на терапию (Таблица 1).
Таблица 1Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКОЕ ПРЕДСТАВЛЕНИЕ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками.Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками. Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, e.грамм. анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками. Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками. Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Физическое обследование направлено на выявление потенциальных провоцирующих факторов, таких как анемия, осложняющие сердечные заболевания, такие как критический стеноз аорты, и осложнения сердечной ишемии, такие как гипотония или сердечная недостаточность.Это также может выявить степень сопутствующего сосудистого заболевания, такого как наличие сосудистых синяков или отсутствие периферических импульсов.
059″> Электрокардиограмма
Электрокардиограмма часто, но не всегда, показывает признаки ишемии, которая обычно принимает форму депрессии сегмента ST, инверсии зубца Т и блокады новой ножки пучка Гиса. Следует проводить частые повторные записи, особенно в ранней острой фазе и / или при продолжающейся боли в груди.Ишемические электрокардиографические изменения являются важными маркерами неблагоприятного прогноза 2 с наличием и степенью депрессии сегмента ST, которые являются независимыми предикторами смертности 4 , 5 . Они также выявляют пациентов, которые больше всего выигрывают от терапевтических вмешательств, таких как чрескожное коронарное вмешательство 6 .
066″> Вторичные причины нестабильной стенокардии
Иногда нестабильная стенокардия может быть спровоцирована или обострена интеркуррентным заболеванием (класс А по Браунвальду). Следовательно, необходимо провести управляемое исследование потенциальных осадителей, но как минимум следует оценить концентрацию гемоглобина, насыщение кислородом и функцию щитовидной железы. У пациентов, поступивших в течение 24 часов с момента появления боли, может быть определена концентрация общего холестерина в сыворотке, хотя полный липидный профиль сыворотки необходимо будет повторно оценить после полного выздоровления.
073″> Антитромботическая терапия075″> Аспирин
Аспирин имеет относительно короткий период полувыведения из плазмы, составляющий 1-2 часа, но способен подавлять долгосрочную активность тромбоцитов за счет необратимого ацетилирования фермента циклооксигеназы тромбоцитов, тем самым предотвращая образование тромбоксана A 2 .Хотя аспирин является слабым ингибитором агрегации тромбоцитов, он обладает значительными клиническими преимуществами 11 , которые могут частично быть связаны с его дополнительным противовоспалительным действием 12 .
Эффективность терапии аспирином у пациентов с нестабильной стенокардией была впервые описана почти 20 лет назад. Совместное исследование администрации ветеранов 13 из 1266 мужчин с нестабильной стенокардией продемонстрировало снижение риска смерти или инфаркта миокарда на 50%. Более поздний метаанализ, проведенный сотрудниками Antiplatelet Trialists Collaboration, неопровержимо подтвердил преимущества терапии аспирином у пациентов с нестабильной стенокардией 11 .В связи с этим заметным снижением риска смерти от сердечно-сосудистых заболеваний, инфаркта миокарда и инсульта всем пациентам с нестабильной стенокардией следует начинать терапию аспирином.
Аспирин использовался в различных дозировках (80–325 мг), но разумный режим дозирования — это начальная статическая доза 300 мг, за которой следует поддерживающая доза 75 мг в день. Начальной дозы 300 мг достаточно для достижения максимального антиагрегантного действия, а поддерживающее ингибирование достигается 75 мг в день. Это попытка достичь максимальной эффективности при минимизации связанных с дозой побочных эффектов аспирина со стороны желудочно-кишечного тракта.
082″> Антагонисты рецепторов гликопротеина IIb / IIIa
Доказательства использования антагонистов гликопротеиновых рецепторов IIb / IIIa в лечении пациентов с нестабильной стенокардией сбивают с толку и порой противоречат друг другу. Это, отчасти, является результатом разнообразия соединений (пептидных, непептидных и пероральных агентов), авидности связывания рецептора (короткие и длинные периоды полураспада рецептора) и фармакокинетических профилей.Хотя антагонисты рецепторов гликопротеина IIb / IIIa эффективно предотвращают агрегацию тромбоцитов, они не ингибируют активацию, секрецию или адгезию тромбоцитов. Действительно, этот класс соединений может парадоксальным образом вызывать активацию тромбоцитов.
Клинические испытания показали, что некоторые агенты оказываются наиболее подходящими при определенных обстоятельствах. У пациентов с нестабильной стенокардией внутривенное введение тирофибана или эптифибатида связано со значительным снижением комбинированной конечной точки смерти, инфаркта миокарда или рефрактерной ишемии в течение 6 месяцев наблюдения 17 , 18 .Это преимущество не зависело от чрескожного коронарного вмешательства. Напротив, внутривенное введение абциксимаба оказалось полезным в контексте чрескожного коронарного вмешательства 19 , 20 и имеет более высокую эффективность по сравнению с тирофибаном в этих условиях 21 . Однако введение абциксимаба, по-видимому, не приносит пользы пациентам с нестабильной стенокардией вне контекста чрескожного коронарного вмешательства 23 .
Метаанализ 16 рандомизированных контролируемых исследований с участием 32 135 пациентов подтвердил, что антагонисты гликопротеиновых рецепторов IIb / IIIa имеют умеренные положительные эффекты (снижение относительного риска на 14%) у пациентов во время чрескожного коронарного вмешательства или острых коронарных синдромов 24 .
088″> Антикоагулянтная терапия
092″> Гепарин фракционированный
Фракционированные или низкомолекулярные гепарины имеют несколько преимуществ перед нефракционированным гепарином. Они обладают большей избирательностью в отношении ингибирования фактора Ха, обладают меньшими свойствами неспецифического связывания с белками и производят более сильное ингибирование образования тромбина. В частности, простота их применения, меньшая частота идиосинкразических реакций и более предсказуемая фармакокинетика и фармакодинамика делают их клиническое использование особенно привлекательным.
Было проведено четыре крупных рандомизированных контролируемых испытания, в которых сравнивали фракционированный и нефракционированный гепарин у пациентов с нестабильной стенокардией: FRIC 26 , ESSENCE 27 , TIMI-11B 28 и FRAXIS 29 . Похоже, что фракционированные гепарины имеют эквивалентные преимущества по сравнению с нефракционированным гепарином 30 и, особенно в случае эноксапарина, могут иметь более высокую эффективность в предотвращении смерти, инфаркта миокарда или рецидива стенокардии: относительное снижение риска на 15-18% 27 , 28 .Эти потенциальные дополнительные преимущества невелики, но преимущественно наблюдаются у пациентов с высоким риском на ранней стадии обострения и сохраняются при последующем наблюдении в течение 1 года 31 . Существует мало доказательств того, что продолжение терапии фракционированным гепарином после 7 дней дает какие-либо дополнительные преимущества. 30 , 55 .
097″> Краткое изложение антикоагулянтной терапии
Основные клинические преимущества антикоагулянтной терапии у пациентов с нестабильной стенокардией очевидны.В недавнем метаанализе использование фракционированного или нефракционированного гепарина связано со снижением относительного риска на 47% ( P <0,001) по сравнению с плацебо или контролем 30 . Хотя преимущество конкретного терапевтического подхода к лечению антикоагулянтами еще предстоит окончательно установить, использование фракционированного гепарина имеет преимущество простоты введения без необходимости терапевтического мониторинга. Более того, эноксапарин может обеспечить устойчивое небольшое снижение клинических проявлений, что свидетельствует о снижении затрат на здравоохранение. 36 .
100″> Бета-адреноблокаторы Β-Блокаторы
подавляют β- 1 -адренергические рецепторы миокарда, вызывая отрицательный хронотропизм и отрицательный инотропизм сердца. Ослабление реакции сердечного ритма на физическую нагрузку и стресс снижает потребность миокарда в кислороде и тяжесть ишемии. Воздействие также продлевает диастолу, главный фактор, определяющий время перфузии миокарда.Рандомизированные контролируемые исследования хронической стабильной стенокардии продемонстрировали, что терапия β-адреноблокаторами эффективна для уменьшения симптомов стенокардии, эпизодов ишемии и повышения переносимости упражнений 37 , 38 . Более того, метаанализ исследований после перенесенного инфаркта миокарда продемонстрировал снижение относительного риска смертности на 23% у пациентов, получающих длительную терапию β-блокаторами 39 .
Прямые доказательства нестабильной стенокардии ограничены, но в метаанализе исследований, включающих почти 5000 пациентов с нестабильной стенокардией, терапия β-блокаторами снижала риск инфаркта миокарда на 13% (1-23%; P < 0.04) 40 . Из-за предполагаемой пользы от исследований после инфаркта миокарда терапия β-блокаторами стала препаратом первой линии при нестабильной стенокардии. Следует рассмотреть возможность введения внутривенных препаратов, особенно при наличии продолжающейся боли или тахикардии, и титровать их, чтобы снизить частоту сердечных сокращений в состоянии покоя ниже 70 ударов в минуту. Следует соблюдать осторожность пациентам с острым отеком легких, брадикардией и бронхоспазмом.
107″> Блокаторы кальциевых каналов
Дигидропиридиновые блокаторы кальциевых каналов, такие как нифедипин и амлодипин, вызывают коронарную и системную вазодилатацию, улучшая коронарный кровоток и уменьшая постнагрузку сердца. Однако рефлекторная тахикардия может ограничивать их использование в отсутствие лекарств, ограничивающих скорость, таких как β-адреноблокаторы.Недигидропиридиновые блокаторы кальциевых каналов, такие как верапамил и дилтиазем, обладают дополнительным отрицательным хронотропным и более выраженным отрицательным инотропным действием, что также способствует снижению потребности миокарда в кислороде.
Хотя есть предположение, что дигидропиридины, особенно нифедипин, связаны с неблагоприятным исходом у пациентов с нестабильной стенокардией 44 , общие антагонисты кальция, по-видимому, оказывают нейтральное влияние на исход 40 . Более того, исследования после инфаркта миокарда показывают, что недигидропиридиновый антагонист кальциевых каналов, ограничивающий скорость, такой как верапамил 45 и дилтиазем 46 , может иметь умеренные прогностические преимущества при отсутствии сердечной недостаточности.Следовательно, ограничивающие скорость недигидропиридиновые антагонисты кальция следует использовать в качестве препаратов второго ряда у пациентов с противопоказаниями к терапии β-адреноблокаторами или у пациентов с резистентными ангинозными симптомами.
113″> Внутриаортальный баллонный насос
Внутриаортальная баллонная контрпульсация имеет два основных положительных гемодинамических эффекта в условиях нестабильной стенокардии: увеличение диастолического давления в аорте и коронарного перфузионного давления, а также снижение сердечной постнагрузки и потребности миокарда в кислороде.Отражая инвазивную природу и связанные с этим потенциальные сосудистые осложнения этого подхода, установка внутриаортального баллонного насоса обычно предназначена для пациентов с гемодинамической нестабильностью или тяжелой рефрактерной стенокардией, особенно в качестве моста к коронарной ангиографии и окончательной коронарной реваскуляризации. Хотя рандомизированных контролируемых исследований у пациентов с нестабильной стенокардией не проводилось, его использование связано с заметными клиническими улучшениями в рефрактерных нестабильных случаях.
116″> Оценка рисков
Выявление пациентов с риском будущих событий поможет направить дальнейшее обследование и ведение пациентов с нестабильной стенокардией. Те, кто подвержен особенно высокому риску, больше всего выиграют от дальнейшего интенсивного и инвазивного лечения. 6 , 22 .
Существует несколько полезных клинических маркеров риска, которые были идентифицированы на основе данных испытаний (Таблица 2) 48 , 49 .Эти факторы связаны с неэффективностью медикаментозной терапии и могут использоваться для определения пациентов, которым следует рассмотреть возможность катетеризации сердца и потенциальной коронарной реваскуляризации.
Таблица 2Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или ангина стенокардия |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
ЭЛЕКТРОКАРДИОГРАФИЯ УПРАЖНЕНИЯ
. • Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) • ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) • ≥ 2 мм депрессия ST в любое время • Ограниченная реакция артериального давления, i.е. падение или отсутствие повышения по сравнению с исходным уровнем СЦИНТИГРАФИЯ ПЕРФУЗИИ МИОКАРДА • Обратимый дефект перфузии радионуклидов на более чем одной территории 8 Повышенное поглощение радионуклида легкими ЭХОКАРДИОГРАФИЯ СТРЕССА • Нарушение движения стенки, включающее более двух сегментов, развивающееся при низком стрессе • (доза добутамина ≤ 10 мг / мин) частота сердечных сокращений • Признаки обширной ишемии
| ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т. Е. Падение или отсутствие подъема на по сравнению с исходным уровнем |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый дефект перфузии одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| СТРЕСС ЭХОКАРДИОГРАФИЯ | |
| • | 9 0577 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Доказательства обширной ишемии |
Неинвазивное стресс-тестирование у пациентов с ишемической болезнью сердца: особенности, которые особенно связаны с плохим прогнозом и указывают на тяжелое заболевание
| ЭЛЕКТРОКАРДИОГРАФИЯ УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т. Е. Падение или отсутствие подъема на по сравнению с исходным уровнем |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый дефект перфузии одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| СТРЕСС ЭХОКАРДИОГРАФИЯ | |
| • | 9 0577 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
| ЭЛЕКТРОКАРДИОГРАФИЯ ТРЕНИРОВКИ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т. Е. Падение или отсутствие подъема на по сравнению с исходным уровнем |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый дефект перфузии одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| СТРЕСС ЭХОКАРДИОГРАФИЯ | |
| • | 9 0577 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
129″> Коронарная реваскуляризация
Первоначальные рандомизированные исследования, посвященные ранним инвазивным вмешательствам, показали, что такие подходы оказывали либо нейтральный, либо вредный эффект у пациентов с острыми коронарными синдромами. 51 , 52 . Однако эти исследования подверглись резкой критике за высокую частоту перекрестного пересечения с половиной пациентов в группе консервативного лечения, которым проводилась катетеризация сердца. Более того, частота коронарной реваскуляризации была очень похожей и составляла 44% и 33% для инвазивной и неинвазивной групп соответственно.Следовательно, вероятно, что пациентам из группы высокого риска проводилось вмешательство независимо от их рандомизированного лечения, а пациенты из группы низкого риска получали реваскуляризацию только в том случае, если они находились в группе инвазивного лечения. Из исследований ACME и RITA-2 мы уже знаем, что у пациентов с более низким риском, получавших чрескожное коронарное вмешательство, наблюдается избыток событий. 53 .
Данные наблюдений из реестра OASIS показали, что ранняя инвазивная стратегия, вероятно, будет особенно полезной у пациентов с рефрактерными симптомами и может снизить частоту повторных госпитализаций с нестабильной стенокардией 54 .Недавно было сообщено о двух рандомизированных контролируемых испытаниях, которые демонстрируют уместность ранней инвазивной стратегии, особенно при наличии электрокардиографических изменений или повышения сердечных ферментов 6 , 22 . По результатам 1-летнего наблюдения за исследованием FRISC II ранняя стратегия коронарной реваскуляризации связана с значительным снижением риска смерти (ОР 0,57, ДИ 0,36–0,90; P <0,02), инфаркта миокарда (ОР 0,74, ДИ 0,59–0,94; P <0.02) или повторная госпитализация (ОР 0,67, ДИ 0,62–0,72; P <0,001) 55 . Эти результаты были подтверждены последующим испытанием TACTICS с участием 2220 пациентов, которое продемонстрировало снижение риска на 22% ( P = 0,03) в первичной конечной точке смерти, инфаркта миокарда или повторной госпитализации по поводу острого коронарного синдрома через 6 месяцев. ‘ следовать за. В обоих этих испытаниях наблюдались существенные различия в скорости раннего вмешательства между группами инвазивной и неинвазивной стратегии: например, 71% против 9%, соответственно, в исследовании FRISC II 55 .Однако преимущества интервенционных стратегий еще не ясны, как могут показаться на первый взгляд. В обоих исследованиях использовался более чувствительный порог диагностики инфаркта миокарда для инфаркта миокарда, не связанного с процедурой, что способствовало диагностике инфаркта миокарда в консервативной группе. Это особенно уместно, учитывая, что большая часть абсолютного клинического преимущества наблюдалась в частоте инфаркта миокарда.
135″> Раннее начало вторичной профилактики в стационаре
Кардиологическая реабилитация, управление факторами риска и использование вторичной профилактической терапии у пациентов, выздоравливающих после эпизода нестабильной стенокардии, обсуждаются в другом месте этого тома.
При необходимости, все пациенты должны получать терапию аспирином, клопидогрелем и β-адреноблокаторами во время выписки из больницы. Однако в исследовании LIPID, в котором участвовали пациенты с нестабильной стенокардией, начало гиполипидемической терапии приходилось на 3–24 месяца после индексного события. Недавно в исследовании MIRACL оценивался эффект раннего начала госпитализации (в течение 24–96 часов после поступления) аторвастатина в дозе 80 мг в день у 3086 пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q 57 .В течение 16 недель терапии комбинированная конечная точка смерти, инфаркта миокарда или повторной госпитализации по поводу ишемии миокарда снизилась на 16% ( P = 0,048), главным образом за счет сокращения повторных госпитализаций по поводу ишемии миокарда (26 %, P = 0,02). Эти данные требуют подтверждения, но, следовательно, может показаться, что агрессивную гиполипидемическую терапию можно безопасно начать в больнице 57 .
143″> Список литературы
1Fox KAA, Cokkinos DV, Deckers J, Keil U, Maggioni A, Steg G. Исследование ENACT: панъевропейский обзор острых коронарных синдромов. Европейская сеть по лечению острых коронарных заболеваний.
Eur Heart J
2000
;21
:1440
–92Collinson J, Flather MD, Fox KA et al.Клинические результаты, стратификация риска и практика нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST: проспективный реестр острых ишемических синдромов в Великобритании (PRAIS-UK).
Eur Heart J
2000
;21
:1450
–73Hamm CW, Braunwald E. Повторное рассмотрение классификации нестабильной стенокардии.
Тираж
2000
;102
:118
–224Холмванг Л., Клемменсен П., Вагнер Г., Гранде П.Стандартная электрокардиограмма при поступлении для ранней стратификации риска у пациентов с нестабильной ишемической болезнью сердца, не подходящих для лечения острой реваскуляризации: подисследование TRIM. Ингибирование тромбина при инфаркте миокарда.
Am Heart J
1999
;137
:24
–335Линдаль Б., Тосс Х., Зигбан А., Венге П., Валлентин Л. Маркеры повреждения и воспаления миокарда в связи с долгосрочной смертностью при нестабильной ишемической болезни сердца. Исследовательская группа FRISC.Фрагмин при нестабильности при ишемической болезни сердца.
N Engl J Med
2000
;343
:1139
–476Исследователи Fragmin и быстрая реваскуляризация при нестабильности ишемической болезни сердца (FRISC II). Инвазивное лечение по сравнению с неинвазивным лечением нестабильной ишемической болезни сердца: проспективное рандомизированное многоцентровое исследование FRISC II.
Ланцет
1999
;354
:708
–157Антман Е.М., Танасиевич М.Дж., Томпсон Б. и др.Уровни кардиоспецифического тропонина I для прогнозирования риска смерти у пациентов с острыми коронарными синдромами.
N Engl J Med
1996
;335
:1342
–98Хамм CW, Хеешен С., Гольдманн Б. и др. Преимущество абциксимаба у пациентов с рефрактерной нестабильной стенокардией по отношению к уровням тропонина Т в сыворотке. Исследователи исследования c7E3 Fab-антитромбоцитарной терапии при нестабильной рефрактерной стенокардии (CAPTURE).
N Engl J Med
1999
;340
:1623
–99Хеешен К., Хамм CW, Гольдманн Б., Деу А, Лангенбринк Л., Белый HD.Концентрации тропонина для стратификации пациентов с острыми коронарными синдромами в зависимости от терапевтической эффективности тирофибана. Исследователи исследования PRISM. Ингибирование рецепторов тромбоцитов при лечении ишемического синдрома.
Ланцет
1999
;354
:1757
–6210Хаверкейт Ф., Томпсон С.Г., Пайк С.Д., Галлимор Дж. Р., Пепис МБ. Продукция C-реактивного белка и риск коронарных событий при стабильной и нестабильной стенокардии. Европейская группа по изучению согласованных действий по борьбе с тромбозом и инвалидностью стенокардии.
Ланцет
1997
;349
:462
–611Сотрудничество специалистов по борьбе с тромбоцитами. Совместный обзор рандомизированных исследований антитромбоцитарной терапии — I: предотвращение смерти, инфаркта миокарда и инсульта путем длительной антитромбоцитарной терапии у различных категорий пациентов.
BMJ
1994
;308
:81
–10612Ридкер П.М., Кушман М., Стампфер М.Дж., Трейси Р.П., Хеннекенс СН. Воспаление, аспирин и риск сердечно-сосудистых заболеваний у практически здоровых мужчин.
N Engl J Med
1997
;336
:973
–913Льюис HD, Дэвис Дж. У., Арчибальд Д. Г. и др. Защитные эффекты аспирина от острого инфаркта миокарда и смерти у мужчин с нестабильной стенокардией. Результаты совместного исследования администрации ветеранов.
N Engl J Med
1983
;309
:396
–40314Balsano F, Rizzon P, Violi F et al. Антиагрегантное лечение тиклопидином при нестабильной стенокардии. Контролируемое многоцентровое клиническое исследование.Студия делла Тиклопидина nell’Angina Instabile Group.
Обращение
1990
;82
:17
–2615Руководящий комитет CAPRIE. Рандомизированное слепое исследование клопидогреля по сравнению с аспирином у пациентов с риском ишемических событий.
Ланцет
1996
;348
:1329
–3916Исследователи CURE. Эффекты клопидогреля в дополнение к аспирину у пациентов с острыми коронарными синдромами без подъема сегмента ST.
N Engl J Med
2001
;345
:494
–50217Ингибирование рецепторов тромбоцитов при лечении ишемического синдрома у пациентов, ограниченных нестабильными признаками и симптомами (PRISM-PLUS), исследователи исследования. Ингибирование рецептора гликопротеина IIb / IIIa тромбоцитов с помощью тирофибана при нестабильной стенокардии и инфаркте миокарда без зубца Q.
N Engl J Med
1998
;338
:1488
–9718Исследователи исследования гликопротеина тромбоцитов IIb / IIIa при нестабильной стенокардии: подавление рецепторов с помощью терапии интегрилином (PURSUIT).Подавление гликопротеина тромбоцитов IIb / IIIa эптифибатидом у пациентов с острыми коронарными синдромами.
N Engl J Med
1998
;339
:436
–4319Следователи EPIC. Использование моноклональных антител, направленных против рецептора гликопротеина тромбоцитов IIb / IIIa при коронарной ангиопластике высокого риска.
N Engl J Med
1994
;330
:956
–6120Исследователи исследования CAPTURE. Рандомизированное плацебо-контролируемое исследование абциксимаба до и во время коронарного вмешательства при рефрактерной нестабильной стенокардии: исследование CAPTURE.
Ланцет
1997
;349
:1429
–3521ЦЕЛЕВЫЕ Следователи. Испытывают ли Тирофибан и РеоПро аналогичное испытание эффективности . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
22Следователи ТАКТИКА. Лечение стенокардии Агграстатом и определение стоимости терапии инвазивными или консервативными методами . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
23Глобальное использование стратегий открытия окклюзированных коронарных артерий (GUSTO) IV. GUSTO-IV: Абциксимаб при нестабильной стенокардии . Амстердам: Европейское общество кардиологов, 2000
24Kong DF, Califf RM, Miller DP et al. Клинические результаты терапевтических средств, блокирующих интегрин гликопротеина IIb / IIIa при ишемической болезни сердца.
Тираж
1998
;98
:2829
–3525Олер А., Вули М.А., Олер Дж., Грейди Д. Добавление гепарина к аспирину снижает частоту инфаркта миокарда и смертность у пациентов с нестабильной стенокардией.Метаанализ.
JAMA
1996
;276
:811
–526Klein W, BuchWald A, Hillis SE
и др.
для исследователей FRagmin In нестабильной коронарной болезни сердца (FRIC). Сравнение низкомолекулярного гепарина с нефракционированным гепарином в острой форме и с плацебо в течение 6 недель при лечении нестабильной ишемической болезни сердца.Тираж
1997
;96
:61
–827Cohen M, Demers C, Gurfinkel EP et al для группы исследования «Эффективность и безопасность подкожного введения эноксапарина при коронарных событиях без зубца Q» (ESSENCE).Сравнение низкомолекулярного гепарина с нефракционированным гепарином при нестабильной ишемической болезни сердца.
N Engl J Med
1997
;337
:447
–5228Антман Э.М., МакКейб С.Х., Гурфинкель Е.П. и др. Эноксапарин предотвращает смерть и сердечные ишемические события при нестабильной стенокардии / инфаркте миокарда без зубца Q. Результаты исследования тромболизиса при инфаркте миокарда (TIMI) 11B.
Тираж
1999
;100
:1593
–60129Исследовательская группа FRAXIS.Сравнение двух длительностей лечения (6 дней и 14 дней) низкомолекулярного гепарина с 6-дневным лечением нефракционированным гепарином при начальном лечении нестабильной стенокардии или инфаркта миокарда без зубца Q: FRAXIS (FRAXiparine при ишемическом синдроме) .
Eur Heart J
1999
;20
:1553
–6230Эйкельбум Дж. У., Ананд С. С., Мальмберг К., Вайц Дж. И., Гинсберг Дж. С., Юсуф С. Нефракционированный гепарин и низкомолекулярный гепарин при остром коронарном синдроме без элевации сегмента ST: метаанализ.
Ланцет
2000
;355
:1936
–4231Гудман С.Г., Коэн М., Бигонзи Ф. и др. Рандомизированное испытание низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином при нестабильной ишемической болезни сердца: результаты исследования ESSENCE за один год. Эффективность и безопасность подкожного введения эноксапарина при коронарных событиях без зубца Q.
J Am Coll Cardiol
2000
;36
:693
–832Глобальное использование стратегий для открытия окклюзированных коронарных артерий (GUSTO) Исследователи IIb.Сравнение рекомбинантного гирудина с гепарином для лечения острых коронарных синдромов.
N Engl J Med
1996
;335
:775
–8233Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-1). Сравнение эффектов двух доз рекомбинантного гирудина по сравнению с гепарином у пациентов с острой ишемией миокарда без подъема сегмента ST: пилотное исследование.
Тираж
1997
;96
:769
–7734Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-2).Эффекты рекомбинантного гирудина (лепирудина) по сравнению с гепарином на смерть, инфаркт миокарда, рефрактерную стенокардию и процедуры реваскуляризации у пациентов с острой ишемией миокарда без подъема сегмента ST: рандомизированное исследование.
Ланцет
1999
;353
:429
–3835Грайнахер А., Любенов Н. Рекомбинантный гирудин в клинической практике: основное внимание уделяется лепирудину.
Тираж
2001
;103
:1479
–8436Марк Д. Б., Каупер П. А., Берковиц С. Д. и др.Экономическая оценка низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином у пациентов с острым коронарным синдромом: результаты рандомизированного исследования ESSENCE. Эффективность и безопасность подкожного эноксапарина при коронарных событиях без зубца Q.
Тираж
1998
;97
:1702
–737Stone PH, Gibson RS, Glasser SP et al. Сравнение пропранолола, дилтиазема и нифедипина при лечении амбулаторной ишемии у пациентов со стабильной стенокардией.
Обращение
1990
;82
:1962
–7238Дарги Х.Дж., Форд I, Фокс КМ. Европейское исследование общей ишемической нагрузки (TIBET). Влияние ишемии и лечения атенололом, нифедипином SR и их комбинацией на исходы у пациентов с хронической стабильной стенокардией.
Eur Heart J
1996
;17
:104
–1239Фримантл Н., Клеланд Дж., Янг П., Мейсон Дж., Харрисон Дж. Β-блокада после инфаркта миокарда: систематический обзор и мета-регрессионный анализ.
BMJ
1999
;318
:1730
–740Юсуф С., Виттес Дж., Фридман Л. Обзор результатов рандомизированных клинических исследований болезней сердца. II. Нестабильная стенокардия, сердечная недостаточность, первичная профилактика аспирином и модификация факторов риска.
JAMA
1988
;260
:2259
–6341Коттер Г., Мецкор Е., Калуски Е. и др. Рандомизированное исследование высоких доз изосорбида динитрата плюс низкие дозы фуросемида по сравнению с высокими дозами фуросемида плюс низкие дозы изосорбида динитрата при тяжелом отеке легких.
Ланцет
1998
;351
:389
–9342Friedensohn A, Meshulam R, Schlesinger Z. Рандомизированное двойное слепое сравнение эффектов ретард изосорбида динитрата, замедленного высвобождения верапамила и их комбинации на эпизоды ишемии миокарда.
Кардиология
1991
;79 (Дополнение 2)
:31
–4043Chrysant SG, Glasser SP, Bittar N. et al. Эффективность и безопасность мононитрата изосорбида пролонгированного действия при стабильной стенокардии напряжения.
Am J Cardiol
1993
;72
:1249
–5644Lubsen J, Tijssen JG. Эффективность нифедипина и метопролола в раннем лечении нестабильной стенокардии в отделении коронарной терапии: результаты голландского межвузовского исследования нифедипина / метопролола (HINT).
Am J Cardiol
1987
;60
:18A
–25A45Датская исследовательская группа по верапамилу при инфаркте миокарда. Влияние верапамила на смертность и основные события после острого инфаркта миокарда (датское испытание инфаркта верапамила — DAVIT II).
Am J Cardiol
1990
;66
:779
–8546Исследовательская группа многоцентрового исследования после инфаркта дилтиазема (MDPIT). Влияние дилтиазема на смертность и повторный инфаркт миокарда.
N Engl J Med
1988
;319
:385
–9247Патель Д. Д., Перселл Х. Дж., Фокс К. М.. Кардиопротекция путем открытия канала К (АТФ) при нестабильной стенокардии. Это клиническое проявление прекондиционирования миокарда? Результаты рандомизированного исследования никорандила.CESAR 2 расследование. Клинические европейские исследования стенокардии и реваскуляризации.
Eur Heart J
1999
;20
:51
–748Stone PH, Thompson B, Zaret BL et al. Факторы, связанные с неэффективностью медикаментозной терапии у пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q. Исследование базы данных TIMI-IIIB.
Eur Heart J
1999
;20
:1084
–9349Антман Э.М., Коэн М., Бернинк П.Дж. и др.Шкала риска TIMI для нестабильной стенокардии / ИМ без подъема сегмента ST: метод прогнозирования и принятия терапевтических решений.
JAMA
2000
;284
:835
–4250Браунвальд Э., Антман Э.М., Бизли Дж. У. и др. Рекомендации ACC / AHA по ведению пациентов с нестабильной стенокардией и инфарктом миокарда без подъема сегмента ST. Отчет Американской коллегии кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по ведению пациентов с нестабильной стенокардией).
J Am Coll Cardiol
2000
;36
:970
–106251Андерсон Х.В., Cannon CP, Stone PH и др. Годовые результаты клинического исследования «Тромболизис при инфаркте миокарда (TIMI) IIIB»: рандомизированное сравнение тканевого активатора плазминогена с плацебо и ранней инвазивной и ранней консервативной стратегии при нестабильной стенокардии и инфаркте миокарда без зубца Q.
J Am Coll Cardiol
1995
;26
:1643
–5053Участники исследования RITA-2.Коронарная ангиопластика в сравнении с медикаментозной терапией стенокардии: второе исследование рандомизированного интервенционного лечения стенокардии (RITA-2).
Ланцет
1997
;350
:461
–852Boden WE, O’Rourke RA, Crawford MH et al. Результаты у пациентов с острым инфарктом миокарда без зубца Q, случайным образом отнесенных к инвазивной стратегии по сравнению с консервативной стратегией ведения: исследователи исследования «Стратегии лечения инфаркта без зубца Q в больнице для ветеранов» (VANQWISH).
N Engl J Med
1998
;338
:1785
–9254Юсуф С., Флатер М., Погу Дж. и др. для исследователей реестра OASIS. Различия между странами в инвазивных кардиологических процедурах и исходах у пациентов с подозрением на нестабильную стенокардию или инфаркт миокарда без первоначальной элевации ST.
Ланцет
1998
;352
:507
–1455Валлентин Л., Лагерквист Б., Хустед С., Контны Ф, Столе, Сван Е. для следователей FRISC II.Результат через 1 год после инвазивного вмешательства по сравнению с неинвазивной стратегией при нестабильной ишемической болезни сердца: инвазивное рандомизированное исследование FRISC II.
Ланцет
2000
;356
:9
–1656Юсуф С., Цукер Д., Педуцци П. и др. Влияние операции по аортокоронарному шунтированию на выживаемость: обзор 10-летних результатов рандомизированных исследований, проведенных Коллаборацией исследователей хирургии коронарного шунтирования.
Ланцет
1994
;344
:563
–7057Schwartz GG, Olsson AG, Egekowitz MD et al.Влияние атонастатина на ранние рецидивирующие ишемические события при острых коронарных синдромах.
JAMA
2001
;285
:1711
–18Нестабильная стенокардия: первые 48 часов и позже в стационаре | Британский медицинский бюллетень
054″> Клиническая картина
Пациенты с нестабильной стенокардией жалуются на длительную стенокардическую боль в грудной клетке, которая может возникать в состоянии покоя или усиливаться при уменьшении физической нагрузки. Это может проявляться на фоне хронической стабильной стенокардии или в виде феномена de novo .Хотя это неоднородная группа пациентов, классификация Браунвальда пытается дать объективное описание клинической картины и контекста, а также реакции на терапию (Таблица 1).
Таблица 1Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКОЕ ПРЕДСТАВЛЕНИЕ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками.Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками. Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, e.грамм. анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками. Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками. Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Физическое обследование направлено на выявление потенциальных провоцирующих факторов, таких как анемия, осложняющие сердечные заболевания, такие как критический стеноз аорты, и осложнения сердечной ишемии, такие как гипотония или сердечная недостаточность.Это также может выявить степень сопутствующего сосудистого заболевания, такого как наличие сосудистых синяков или отсутствие периферических импульсов.
059″> Электрокардиограмма
Электрокардиограмма часто, но не всегда, показывает признаки ишемии, которая обычно принимает форму депрессии сегмента ST, инверсии зубца Т и блокады новой ножки пучка Гиса. Следует проводить частые повторные записи, особенно в ранней острой фазе и / или при продолжающейся боли в груди.Ишемические электрокардиографические изменения являются важными маркерами неблагоприятного прогноза 2 с наличием и степенью депрессии сегмента ST, которые являются независимыми предикторами смертности 4 , 5 . Они также выявляют пациентов, которые больше всего выигрывают от терапевтических вмешательств, таких как чрескожное коронарное вмешательство 6 .
066″> Вторичные причины нестабильной стенокардии
Иногда нестабильная стенокардия может быть спровоцирована или обострена интеркуррентным заболеванием (класс А по Браунвальду). Следовательно, необходимо провести управляемое исследование потенциальных осадителей, но как минимум следует оценить концентрацию гемоглобина, насыщение кислородом и функцию щитовидной железы. У пациентов, поступивших в течение 24 часов с момента появления боли, может быть определена концентрация общего холестерина в сыворотке, хотя полный липидный профиль сыворотки необходимо будет повторно оценить после полного выздоровления.
073″> Антитромботическая терапия075″> Аспирин
Аспирин имеет относительно короткий период полувыведения из плазмы, составляющий 1-2 часа, но способен подавлять долгосрочную активность тромбоцитов за счет необратимого ацетилирования фермента циклооксигеназы тромбоцитов, тем самым предотвращая образование тромбоксана A 2 .Хотя аспирин является слабым ингибитором агрегации тромбоцитов, он обладает значительными клиническими преимуществами 11 , которые могут частично быть связаны с его дополнительным противовоспалительным действием 12 .
Эффективность терапии аспирином у пациентов с нестабильной стенокардией была впервые описана почти 20 лет назад. Совместное исследование администрации ветеранов 13 из 1266 мужчин с нестабильной стенокардией продемонстрировало снижение риска смерти или инфаркта миокарда на 50%. Более поздний метаанализ, проведенный сотрудниками Antiplatelet Trialists Collaboration, неопровержимо подтвердил преимущества терапии аспирином у пациентов с нестабильной стенокардией 11 .В связи с этим заметным снижением риска смерти от сердечно-сосудистых заболеваний, инфаркта миокарда и инсульта всем пациентам с нестабильной стенокардией следует начинать терапию аспирином.
Аспирин использовался в различных дозировках (80–325 мг), но разумный режим дозирования — это начальная статическая доза 300 мг, за которой следует поддерживающая доза 75 мг в день. Начальной дозы 300 мг достаточно для достижения максимального антиагрегантного действия, а поддерживающее ингибирование достигается 75 мг в день. Это попытка достичь максимальной эффективности при минимизации связанных с дозой побочных эффектов аспирина со стороны желудочно-кишечного тракта.
082″> Антагонисты рецепторов гликопротеина IIb / IIIa
Доказательства использования антагонистов гликопротеиновых рецепторов IIb / IIIa в лечении пациентов с нестабильной стенокардией сбивают с толку и порой противоречат друг другу. Это, отчасти, является результатом разнообразия соединений (пептидных, непептидных и пероральных агентов), авидности связывания рецептора (короткие и длинные периоды полураспада рецептора) и фармакокинетических профилей.Хотя антагонисты рецепторов гликопротеина IIb / IIIa эффективно предотвращают агрегацию тромбоцитов, они не ингибируют активацию, секрецию или адгезию тромбоцитов. Действительно, этот класс соединений может парадоксальным образом вызывать активацию тромбоцитов.
Клинические испытания показали, что некоторые агенты оказываются наиболее подходящими при определенных обстоятельствах. У пациентов с нестабильной стенокардией внутривенное введение тирофибана или эптифибатида связано со значительным снижением комбинированной конечной точки смерти, инфаркта миокарда или рефрактерной ишемии в течение 6 месяцев наблюдения 17 , 18 .Это преимущество не зависело от чрескожного коронарного вмешательства. Напротив, внутривенное введение абциксимаба оказалось полезным в контексте чрескожного коронарного вмешательства 19 , 20 и имеет более высокую эффективность по сравнению с тирофибаном в этих условиях 21 . Однако введение абциксимаба, по-видимому, не приносит пользы пациентам с нестабильной стенокардией вне контекста чрескожного коронарного вмешательства 23 .
Метаанализ 16 рандомизированных контролируемых исследований с участием 32 135 пациентов подтвердил, что антагонисты гликопротеиновых рецепторов IIb / IIIa имеют умеренные положительные эффекты (снижение относительного риска на 14%) у пациентов во время чрескожного коронарного вмешательства или острых коронарных синдромов 24 .
088″> Антикоагулянтная терапия
092″> Гепарин фракционированный
Фракционированные или низкомолекулярные гепарины имеют несколько преимуществ перед нефракционированным гепарином. Они обладают большей избирательностью в отношении ингибирования фактора Ха, обладают меньшими свойствами неспецифического связывания с белками и производят более сильное ингибирование образования тромбина. В частности, простота их применения, меньшая частота идиосинкразических реакций и более предсказуемая фармакокинетика и фармакодинамика делают их клиническое использование особенно привлекательным.
Было проведено четыре крупных рандомизированных контролируемых испытания, в которых сравнивали фракционированный и нефракционированный гепарин у пациентов с нестабильной стенокардией: FRIC 26 , ESSENCE 27 , TIMI-11B 28 и FRAXIS 29 . Похоже, что фракционированные гепарины имеют эквивалентные преимущества по сравнению с нефракционированным гепарином 30 и, особенно в случае эноксапарина, могут иметь более высокую эффективность в предотвращении смерти, инфаркта миокарда или рецидива стенокардии: относительное снижение риска на 15-18% 27 , 28 .Эти потенциальные дополнительные преимущества невелики, но преимущественно наблюдаются у пациентов с высоким риском на ранней стадии обострения и сохраняются при последующем наблюдении в течение 1 года 31 . Существует мало доказательств того, что продолжение терапии фракционированным гепарином после 7 дней дает какие-либо дополнительные преимущества. 30 , 55 .
097″> Краткое изложение антикоагулянтной терапии
Основные клинические преимущества антикоагулянтной терапии у пациентов с нестабильной стенокардией очевидны.В недавнем метаанализе использование фракционированного или нефракционированного гепарина связано со снижением относительного риска на 47% ( P <0,001) по сравнению с плацебо или контролем 30 . Хотя преимущество конкретного терапевтического подхода к лечению антикоагулянтами еще предстоит окончательно установить, использование фракционированного гепарина имеет преимущество простоты введения без необходимости терапевтического мониторинга. Более того, эноксапарин может обеспечить устойчивое небольшое снижение клинических проявлений, что свидетельствует о снижении затрат на здравоохранение. 36 .
100″> Бета-адреноблокаторы Β-Блокаторы
подавляют β- 1 -адренергические рецепторы миокарда, вызывая отрицательный хронотропизм и отрицательный инотропизм сердца. Ослабление реакции сердечного ритма на физическую нагрузку и стресс снижает потребность миокарда в кислороде и тяжесть ишемии. Воздействие также продлевает диастолу, главный фактор, определяющий время перфузии миокарда.Рандомизированные контролируемые исследования хронической стабильной стенокардии продемонстрировали, что терапия β-адреноблокаторами эффективна для уменьшения симптомов стенокардии, эпизодов ишемии и повышения переносимости упражнений 37 , 38 . Более того, метаанализ исследований после перенесенного инфаркта миокарда продемонстрировал снижение относительного риска смертности на 23% у пациентов, получающих длительную терапию β-блокаторами 39 .
Прямые доказательства нестабильной стенокардии ограничены, но в метаанализе исследований, включающих почти 5000 пациентов с нестабильной стенокардией, терапия β-блокаторами снижала риск инфаркта миокарда на 13% (1-23%; P < 0.04) 40 . Из-за предполагаемой пользы от исследований после инфаркта миокарда терапия β-блокаторами стала препаратом первой линии при нестабильной стенокардии. Следует рассмотреть возможность введения внутривенных препаратов, особенно при наличии продолжающейся боли или тахикардии, и титровать их, чтобы снизить частоту сердечных сокращений в состоянии покоя ниже 70 ударов в минуту. Следует соблюдать осторожность пациентам с острым отеком легких, брадикардией и бронхоспазмом.
107″> Блокаторы кальциевых каналов
Дигидропиридиновые блокаторы кальциевых каналов, такие как нифедипин и амлодипин, вызывают коронарную и системную вазодилатацию, улучшая коронарный кровоток и уменьшая постнагрузку сердца. Однако рефлекторная тахикардия может ограничивать их использование в отсутствие лекарств, ограничивающих скорость, таких как β-адреноблокаторы.Недигидропиридиновые блокаторы кальциевых каналов, такие как верапамил и дилтиазем, обладают дополнительным отрицательным хронотропным и более выраженным отрицательным инотропным действием, что также способствует снижению потребности миокарда в кислороде.
Хотя есть предположение, что дигидропиридины, особенно нифедипин, связаны с неблагоприятным исходом у пациентов с нестабильной стенокардией 44 , общие антагонисты кальция, по-видимому, оказывают нейтральное влияние на исход 40 . Более того, исследования после инфаркта миокарда показывают, что недигидропиридиновый антагонист кальциевых каналов, ограничивающий скорость, такой как верапамил 45 и дилтиазем 46 , может иметь умеренные прогностические преимущества при отсутствии сердечной недостаточности.Следовательно, ограничивающие скорость недигидропиридиновые антагонисты кальция следует использовать в качестве препаратов второго ряда у пациентов с противопоказаниями к терапии β-адреноблокаторами или у пациентов с резистентными ангинозными симптомами.
113″> Внутриаортальный баллонный насос
Внутриаортальная баллонная контрпульсация имеет два основных положительных гемодинамических эффекта в условиях нестабильной стенокардии: увеличение диастолического давления в аорте и коронарного перфузионного давления, а также снижение сердечной постнагрузки и потребности миокарда в кислороде.Отражая инвазивную природу и связанные с этим потенциальные сосудистые осложнения этого подхода, установка внутриаортального баллонного насоса обычно предназначена для пациентов с гемодинамической нестабильностью или тяжелой рефрактерной стенокардией, особенно в качестве моста к коронарной ангиографии и окончательной коронарной реваскуляризации. Хотя рандомизированных контролируемых исследований у пациентов с нестабильной стенокардией не проводилось, его использование связано с заметными клиническими улучшениями в рефрактерных нестабильных случаях.
116″> Оценка рисков
Выявление пациентов с риском будущих событий поможет направить дальнейшее обследование и ведение пациентов с нестабильной стенокардией. Те, кто подвержен особенно высокому риску, больше всего выиграют от дальнейшего интенсивного и инвазивного лечения. 6 , 22 .
Существует несколько полезных клинических маркеров риска, которые были идентифицированы на основе данных испытаний (Таблица 2) 48 , 49 .Эти факторы связаны с неэффективностью медикаментозной терапии и могут использоваться для определения пациентов, которым следует рассмотреть возможность катетеризации сердца и потенциальной коронарной реваскуляризации.
Таблица 2Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или ангина стенокардия |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
ЭЛЕКТРОКАРДИОГРАФИЯ УПРАЖНЕНИЯ
. • Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) • ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) • ≥ 2 мм депрессия ST в любое время • Ограниченная реакция артериального давления, i.е. падение или отсутствие повышения по сравнению с исходным уровнем СЦИНТИГРАФИЯ ПЕРФУЗИИ МИОКАРДА • Обратимый дефект перфузии радионуклидов на более чем одной территории 8 Повышенное поглощение радионуклида легкими ЭХОКАРДИОГРАФИЯ СТРЕССА • Нарушение движения стенки, включающее более двух сегментов, развивающееся при низком стрессе • (доза добутамина ≤ 10 мг / мин) частота сердечных сокращений • Признаки обширной ишемии
| ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т. Е. Падение или отсутствие подъема на по сравнению с исходным уровнем |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый дефект перфузии одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| СТРЕСС ЭХОКАРДИОГРАФИЯ | |
| • | 9 0577 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Доказательства обширной ишемии |
Неинвазивное стресс-тестирование у пациентов с ишемической болезнью сердца: особенности, которые особенно связаны с плохим прогнозом и указывают на тяжелое заболевание
| ЭЛЕКТРОКАРДИОГРАФИЯ УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т. Е. Падение или отсутствие подъема на по сравнению с исходным уровнем |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый дефект перфузии одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| СТРЕСС ЭХОКАРДИОГРАФИЯ | |
| • | 9 0577 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
| ЭЛЕКТРОКАРДИОГРАФИЯ ТРЕНИРОВКИ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т. Е. Падение или отсутствие подъема на по сравнению с исходным уровнем |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый дефект перфузии одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| СТРЕСС ЭХОКАРДИОГРАФИЯ | |
| • | 9 0577 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
129″> Коронарная реваскуляризация
Первоначальные рандомизированные исследования, посвященные ранним инвазивным вмешательствам, показали, что такие подходы оказывали либо нейтральный, либо вредный эффект у пациентов с острыми коронарными синдромами. 51 , 52 . Однако эти исследования подверглись резкой критике за высокую частоту перекрестного пересечения с половиной пациентов в группе консервативного лечения, которым проводилась катетеризация сердца. Более того, частота коронарной реваскуляризации была очень похожей и составляла 44% и 33% для инвазивной и неинвазивной групп соответственно.Следовательно, вероятно, что пациентам из группы высокого риска проводилось вмешательство независимо от их рандомизированного лечения, а пациенты из группы низкого риска получали реваскуляризацию только в том случае, если они находились в группе инвазивного лечения. Из исследований ACME и RITA-2 мы уже знаем, что у пациентов с более низким риском, получавших чрескожное коронарное вмешательство, наблюдается избыток событий. 53 .
Данные наблюдений из реестра OASIS показали, что ранняя инвазивная стратегия, вероятно, будет особенно полезной у пациентов с рефрактерными симптомами и может снизить частоту повторных госпитализаций с нестабильной стенокардией 54 .Недавно было сообщено о двух рандомизированных контролируемых испытаниях, которые демонстрируют уместность ранней инвазивной стратегии, особенно при наличии электрокардиографических изменений или повышения сердечных ферментов 6 , 22 . По результатам 1-летнего наблюдения за исследованием FRISC II ранняя стратегия коронарной реваскуляризации связана с значительным снижением риска смерти (ОР 0,57, ДИ 0,36–0,90; P <0,02), инфаркта миокарда (ОР 0,74, ДИ 0,59–0,94; P <0.02) или повторная госпитализация (ОР 0,67, ДИ 0,62–0,72; P <0,001) 55 . Эти результаты были подтверждены последующим испытанием TACTICS с участием 2220 пациентов, которое продемонстрировало снижение риска на 22% ( P = 0,03) в первичной конечной точке смерти, инфаркта миокарда или повторной госпитализации по поводу острого коронарного синдрома через 6 месяцев. ‘ следовать за. В обоих этих испытаниях наблюдались существенные различия в скорости раннего вмешательства между группами инвазивной и неинвазивной стратегии: например, 71% против 9%, соответственно, в исследовании FRISC II 55 .Однако преимущества интервенционных стратегий еще не ясны, как могут показаться на первый взгляд. В обоих исследованиях использовался более чувствительный порог диагностики инфаркта миокарда для инфаркта миокарда, не связанного с процедурой, что способствовало диагностике инфаркта миокарда в консервативной группе. Это особенно уместно, учитывая, что большая часть абсолютного клинического преимущества наблюдалась в частоте инфаркта миокарда.
135″> Раннее начало вторичной профилактики в стационаре
Кардиологическая реабилитация, управление факторами риска и использование вторичной профилактической терапии у пациентов, выздоравливающих после эпизода нестабильной стенокардии, обсуждаются в другом месте этого тома.
При необходимости, все пациенты должны получать терапию аспирином, клопидогрелем и β-адреноблокаторами во время выписки из больницы. Однако в исследовании LIPID, в котором участвовали пациенты с нестабильной стенокардией, начало гиполипидемической терапии приходилось на 3–24 месяца после индексного события. Недавно в исследовании MIRACL оценивался эффект раннего начала госпитализации (в течение 24–96 часов после поступления) аторвастатина в дозе 80 мг в день у 3086 пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q 57 .В течение 16 недель терапии комбинированная конечная точка смерти, инфаркта миокарда или повторной госпитализации по поводу ишемии миокарда снизилась на 16% ( P = 0,048), главным образом за счет сокращения повторных госпитализаций по поводу ишемии миокарда (26 %, P = 0,02). Эти данные требуют подтверждения, но, следовательно, может показаться, что агрессивную гиполипидемическую терапию можно безопасно начать в больнице 57 .
143″> Список литературы
1Fox KAA, Cokkinos DV, Deckers J, Keil U, Maggioni A, Steg G. Исследование ENACT: панъевропейский обзор острых коронарных синдромов. Европейская сеть по лечению острых коронарных заболеваний.
Eur Heart J
2000
;21
:1440
–92Collinson J, Flather MD, Fox KA et al.Клинические результаты, стратификация риска и практика нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST: проспективный реестр острых ишемических синдромов в Великобритании (PRAIS-UK).
Eur Heart J
2000
;21
:1450
–73Hamm CW, Braunwald E. Повторное рассмотрение классификации нестабильной стенокардии.
Тираж
2000
;102
:118
–224Холмванг Л., Клемменсен П., Вагнер Г., Гранде П.Стандартная электрокардиограмма при поступлении для ранней стратификации риска у пациентов с нестабильной ишемической болезнью сердца, не подходящих для лечения острой реваскуляризации: подисследование TRIM. Ингибирование тромбина при инфаркте миокарда.
Am Heart J
1999
;137
:24
–335Линдаль Б., Тосс Х., Зигбан А., Венге П., Валлентин Л. Маркеры повреждения и воспаления миокарда в связи с долгосрочной смертностью при нестабильной ишемической болезни сердца. Исследовательская группа FRISC.Фрагмин при нестабильности при ишемической болезни сердца.
N Engl J Med
2000
;343
:1139
–476Исследователи Fragmin и быстрая реваскуляризация при нестабильности ишемической болезни сердца (FRISC II). Инвазивное лечение по сравнению с неинвазивным лечением нестабильной ишемической болезни сердца: проспективное рандомизированное многоцентровое исследование FRISC II.
Ланцет
1999
;354
:708
–157Антман Е.М., Танасиевич М.Дж., Томпсон Б. и др.Уровни кардиоспецифического тропонина I для прогнозирования риска смерти у пациентов с острыми коронарными синдромами.
N Engl J Med
1996
;335
:1342
–98Хамм CW, Хеешен С., Гольдманн Б. и др. Преимущество абциксимаба у пациентов с рефрактерной нестабильной стенокардией по отношению к уровням тропонина Т в сыворотке. Исследователи исследования c7E3 Fab-антитромбоцитарной терапии при нестабильной рефрактерной стенокардии (CAPTURE).
N Engl J Med
1999
;340
:1623
–99Хеешен К., Хамм CW, Гольдманн Б., Деу А, Лангенбринк Л., Белый HD.Концентрации тропонина для стратификации пациентов с острыми коронарными синдромами в зависимости от терапевтической эффективности тирофибана. Исследователи исследования PRISM. Ингибирование рецепторов тромбоцитов при лечении ишемического синдрома.
Ланцет
1999
;354
:1757
–6210Хаверкейт Ф., Томпсон С.Г., Пайк С.Д., Галлимор Дж. Р., Пепис МБ. Продукция C-реактивного белка и риск коронарных событий при стабильной и нестабильной стенокардии. Европейская группа по изучению согласованных действий по борьбе с тромбозом и инвалидностью стенокардии.
Ланцет
1997
;349
:462
–611Сотрудничество специалистов по борьбе с тромбоцитами. Совместный обзор рандомизированных исследований антитромбоцитарной терапии — I: предотвращение смерти, инфаркта миокарда и инсульта путем длительной антитромбоцитарной терапии у различных категорий пациентов.
BMJ
1994
;308
:81
–10612Ридкер П.М., Кушман М., Стампфер М.Дж., Трейси Р.П., Хеннекенс СН. Воспаление, аспирин и риск сердечно-сосудистых заболеваний у практически здоровых мужчин.
N Engl J Med
1997
;336
:973
–913Льюис HD, Дэвис Дж. У., Арчибальд Д. Г. и др. Защитные эффекты аспирина от острого инфаркта миокарда и смерти у мужчин с нестабильной стенокардией. Результаты совместного исследования администрации ветеранов.
N Engl J Med
1983
;309
:396
–40314Balsano F, Rizzon P, Violi F et al. Антиагрегантное лечение тиклопидином при нестабильной стенокардии. Контролируемое многоцентровое клиническое исследование.Студия делла Тиклопидина nell’Angina Instabile Group.
Обращение
1990
;82
:17
–2615Руководящий комитет CAPRIE. Рандомизированное слепое исследование клопидогреля по сравнению с аспирином у пациентов с риском ишемических событий.
Ланцет
1996
;348
:1329
–3916Исследователи CURE. Эффекты клопидогреля в дополнение к аспирину у пациентов с острыми коронарными синдромами без подъема сегмента ST.
N Engl J Med
2001
;345
:494
–50217Ингибирование рецепторов тромбоцитов при лечении ишемического синдрома у пациентов, ограниченных нестабильными признаками и симптомами (PRISM-PLUS), исследователи исследования. Ингибирование рецептора гликопротеина IIb / IIIa тромбоцитов с помощью тирофибана при нестабильной стенокардии и инфаркте миокарда без зубца Q.
N Engl J Med
1998
;338
:1488
–9718Исследователи исследования гликопротеина тромбоцитов IIb / IIIa при нестабильной стенокардии: подавление рецепторов с помощью терапии интегрилином (PURSUIT).Подавление гликопротеина тромбоцитов IIb / IIIa эптифибатидом у пациентов с острыми коронарными синдромами.
N Engl J Med
1998
;339
:436
–4319Следователи EPIC. Использование моноклональных антител, направленных против рецептора гликопротеина тромбоцитов IIb / IIIa при коронарной ангиопластике высокого риска.
N Engl J Med
1994
;330
:956
–6120Исследователи исследования CAPTURE. Рандомизированное плацебо-контролируемое исследование абциксимаба до и во время коронарного вмешательства при рефрактерной нестабильной стенокардии: исследование CAPTURE.
Ланцет
1997
;349
:1429
–3521ЦЕЛЕВЫЕ Следователи. Испытывают ли Тирофибан и РеоПро аналогичное испытание эффективности . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
22Следователи ТАКТИКА. Лечение стенокардии Агграстатом и определение стоимости терапии инвазивными или консервативными методами . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
23Глобальное использование стратегий открытия окклюзированных коронарных артерий (GUSTO) IV. GUSTO-IV: Абциксимаб при нестабильной стенокардии . Амстердам: Европейское общество кардиологов, 2000
24Kong DF, Califf RM, Miller DP et al. Клинические результаты терапевтических средств, блокирующих интегрин гликопротеина IIb / IIIa при ишемической болезни сердца.
Тираж
1998
;98
:2829
–3525Олер А., Вули М.А., Олер Дж., Грейди Д. Добавление гепарина к аспирину снижает частоту инфаркта миокарда и смертность у пациентов с нестабильной стенокардией.Метаанализ.
JAMA
1996
;276
:811
–526Klein W, BuchWald A, Hillis SE
и др.
для исследователей FRagmin In нестабильной коронарной болезни сердца (FRIC). Сравнение низкомолекулярного гепарина с нефракционированным гепарином в острой форме и с плацебо в течение 6 недель при лечении нестабильной ишемической болезни сердца.Тираж
1997
;96
:61
–827Cohen M, Demers C, Gurfinkel EP et al для группы исследования «Эффективность и безопасность подкожного введения эноксапарина при коронарных событиях без зубца Q» (ESSENCE).Сравнение низкомолекулярного гепарина с нефракционированным гепарином при нестабильной ишемической болезни сердца.
N Engl J Med
1997
;337
:447
–5228Антман Э.М., МакКейб С.Х., Гурфинкель Е.П. и др. Эноксапарин предотвращает смерть и сердечные ишемические события при нестабильной стенокардии / инфаркте миокарда без зубца Q. Результаты исследования тромболизиса при инфаркте миокарда (TIMI) 11B.
Тираж
1999
;100
:1593
–60129Исследовательская группа FRAXIS.Сравнение двух длительностей лечения (6 дней и 14 дней) низкомолекулярного гепарина с 6-дневным лечением нефракционированным гепарином при начальном лечении нестабильной стенокардии или инфаркта миокарда без зубца Q: FRAXIS (FRAXiparine при ишемическом синдроме) .
Eur Heart J
1999
;20
:1553
–6230Эйкельбум Дж. У., Ананд С. С., Мальмберг К., Вайц Дж. И., Гинсберг Дж. С., Юсуф С. Нефракционированный гепарин и низкомолекулярный гепарин при остром коронарном синдроме без элевации сегмента ST: метаанализ.
Ланцет
2000
;355
:1936
–4231Гудман С.Г., Коэн М., Бигонзи Ф. и др. Рандомизированное испытание низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином при нестабильной ишемической болезни сердца: результаты исследования ESSENCE за один год. Эффективность и безопасность подкожного введения эноксапарина при коронарных событиях без зубца Q.
J Am Coll Cardiol
2000
;36
:693
–832Глобальное использование стратегий для открытия окклюзированных коронарных артерий (GUSTO) Исследователи IIb.Сравнение рекомбинантного гирудина с гепарином для лечения острых коронарных синдромов.
N Engl J Med
1996
;335
:775
–8233Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-1). Сравнение эффектов двух доз рекомбинантного гирудина по сравнению с гепарином у пациентов с острой ишемией миокарда без подъема сегмента ST: пилотное исследование.
Тираж
1997
;96
:769
–7734Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-2).Эффекты рекомбинантного гирудина (лепирудина) по сравнению с гепарином на смерть, инфаркт миокарда, рефрактерную стенокардию и процедуры реваскуляризации у пациентов с острой ишемией миокарда без подъема сегмента ST: рандомизированное исследование.
Ланцет
1999
;353
:429
–3835Грайнахер А., Любенов Н. Рекомбинантный гирудин в клинической практике: основное внимание уделяется лепирудину.
Тираж
2001
;103
:1479
–8436Марк Д. Б., Каупер П. А., Берковиц С. Д. и др.Экономическая оценка низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином у пациентов с острым коронарным синдромом: результаты рандомизированного исследования ESSENCE. Эффективность и безопасность подкожного эноксапарина при коронарных событиях без зубца Q.
Тираж
1998
;97
:1702
–737Stone PH, Gibson RS, Glasser SP et al. Сравнение пропранолола, дилтиазема и нифедипина при лечении амбулаторной ишемии у пациентов со стабильной стенокардией.
Обращение
1990
;82
:1962
–7238Дарги Х.Дж., Форд I, Фокс КМ. Европейское исследование общей ишемической нагрузки (TIBET). Влияние ишемии и лечения атенололом, нифедипином SR и их комбинацией на исходы у пациентов с хронической стабильной стенокардией.
Eur Heart J
1996
;17
:104
–1239Фримантл Н., Клеланд Дж., Янг П., Мейсон Дж., Харрисон Дж. Β-блокада после инфаркта миокарда: систематический обзор и мета-регрессионный анализ.
BMJ
1999
;318
:1730
–740Юсуф С., Виттес Дж., Фридман Л. Обзор результатов рандомизированных клинических исследований болезней сердца. II. Нестабильная стенокардия, сердечная недостаточность, первичная профилактика аспирином и модификация факторов риска.
JAMA
1988
;260
:2259
–6341Коттер Г., Мецкор Е., Калуски Е. и др. Рандомизированное исследование высоких доз изосорбида динитрата плюс низкие дозы фуросемида по сравнению с высокими дозами фуросемида плюс низкие дозы изосорбида динитрата при тяжелом отеке легких.
Ланцет
1998
;351
:389
–9342Friedensohn A, Meshulam R, Schlesinger Z. Рандомизированное двойное слепое сравнение эффектов ретард изосорбида динитрата, замедленного высвобождения верапамила и их комбинации на эпизоды ишемии миокарда.
Кардиология
1991
;79 (Дополнение 2)
:31
–4043Chrysant SG, Glasser SP, Bittar N. et al. Эффективность и безопасность мононитрата изосорбида пролонгированного действия при стабильной стенокардии напряжения.
Am J Cardiol
1993
;72
:1249
–5644Lubsen J, Tijssen JG. Эффективность нифедипина и метопролола в раннем лечении нестабильной стенокардии в отделении коронарной терапии: результаты голландского межвузовского исследования нифедипина / метопролола (HINT).
Am J Cardiol
1987
;60
:18A
–25A45Датская исследовательская группа по верапамилу при инфаркте миокарда. Влияние верапамила на смертность и основные события после острого инфаркта миокарда (датское испытание инфаркта верапамила — DAVIT II).
Am J Cardiol
1990
;66
:779
–8546Исследовательская группа многоцентрового исследования после инфаркта дилтиазема (MDPIT). Влияние дилтиазема на смертность и повторный инфаркт миокарда.
N Engl J Med
1988
;319
:385
–9247Патель Д. Д., Перселл Х. Дж., Фокс К. М.. Кардиопротекция путем открытия канала К (АТФ) при нестабильной стенокардии. Это клиническое проявление прекондиционирования миокарда? Результаты рандомизированного исследования никорандила.CESAR 2 расследование. Клинические европейские исследования стенокардии и реваскуляризации.
Eur Heart J
1999
;20
:51
–748Stone PH, Thompson B, Zaret BL et al. Факторы, связанные с неэффективностью медикаментозной терапии у пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q. Исследование базы данных TIMI-IIIB.
Eur Heart J
1999
;20
:1084
–9349Антман Э.М., Коэн М., Бернинк П.Дж. и др.Шкала риска TIMI для нестабильной стенокардии / ИМ без подъема сегмента ST: метод прогнозирования и принятия терапевтических решений.
JAMA
2000
;284
:835
–4250Браунвальд Э., Антман Э.М., Бизли Дж. У. и др. Рекомендации ACC / AHA по ведению пациентов с нестабильной стенокардией и инфарктом миокарда без подъема сегмента ST. Отчет Американской коллегии кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по ведению пациентов с нестабильной стенокардией).
J Am Coll Cardiol
2000
;36
:970
–106251Андерсон Х.В., Cannon CP, Stone PH и др. Годовые результаты клинического исследования «Тромболизис при инфаркте миокарда (TIMI) IIIB»: рандомизированное сравнение тканевого активатора плазминогена с плацебо и ранней инвазивной и ранней консервативной стратегии при нестабильной стенокардии и инфаркте миокарда без зубца Q.
J Am Coll Cardiol
1995
;26
:1643
–5053Участники исследования RITA-2.Коронарная ангиопластика в сравнении с медикаментозной терапией стенокардии: второе исследование рандомизированного интервенционного лечения стенокардии (RITA-2).
Ланцет
1997
;350
:461
–852Boden WE, O’Rourke RA, Crawford MH et al. Результаты у пациентов с острым инфарктом миокарда без зубца Q, случайным образом отнесенных к инвазивной стратегии по сравнению с консервативной стратегией ведения: исследователи исследования «Стратегии лечения инфаркта без зубца Q в больнице для ветеранов» (VANQWISH).
N Engl J Med
1998
;338
:1785
–9254Юсуф С., Флатер М., Погу Дж. и др. для исследователей реестра OASIS. Различия между странами в инвазивных кардиологических процедурах и исходах у пациентов с подозрением на нестабильную стенокардию или инфаркт миокарда без первоначальной элевации ST.
Ланцет
1998
;352
:507
–1455Валлентин Л., Лагерквист Б., Хустед С., Контны Ф, Столе, Сван Е. для следователей FRISC II.Результат через 1 год после инвазивного вмешательства по сравнению с неинвазивной стратегией при нестабильной ишемической болезни сердца: инвазивное рандомизированное исследование FRISC II.
Ланцет
2000
;356
:9
–1656Юсуф С., Цукер Д., Педуцци П. и др. Влияние операции по аортокоронарному шунтированию на выживаемость: обзор 10-летних результатов рандомизированных исследований, проведенных Коллаборацией исследователей хирургии коронарного шунтирования.
Ланцет
1994
;344
:563
–7057Schwartz GG, Olsson AG, Egekowitz MD et al.Влияние атонастатина на ранние рецидивирующие ишемические события при острых коронарных синдромах.
JAMA
2001
;285
:1711
–18Нестабильная стенокардия: первые 48 часов и позже в стационаре | Британский медицинский бюллетень
054″> Клиническая картина
Пациенты с нестабильной стенокардией жалуются на длительную стенокардическую боль в грудной клетке, которая может возникать в состоянии покоя или усиливаться при уменьшении физической нагрузки. Это может проявляться на фоне хронической стабильной стенокардии или в виде феномена de novo .Хотя это неоднородная группа пациентов, классификация Браунвальда пытается дать объективное описание клинической картины и контекста, а также реакции на терапию (Таблица 1).
Таблица 1Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКОЕ ПРЕДСТАВЛЕНИЕ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками.Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками. Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, e.грамм. анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками. Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и провоцируется значительно меньшими нагрузками. Никаких болей в покое в течение последних 2 месяцев. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс A | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, связанном с наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Физическое обследование направлено на выявление потенциальных провоцирующих факторов, таких как анемия, осложняющие сердечные заболевания, такие как критический стеноз аорты, и осложнения сердечной ишемии, такие как гипотония или сердечная недостаточность.Это также может выявить степень сопутствующего сосудистого заболевания, такого как наличие сосудистых синяков или отсутствие периферических импульсов.
059″> Электрокардиограмма
Электрокардиограмма часто, но не всегда, показывает признаки ишемии, которая обычно принимает форму депрессии сегмента ST, инверсии зубца Т и блокады новой ножки пучка Гиса. Следует проводить частые повторные записи, особенно в ранней острой фазе и / или при продолжающейся боли в груди.Ишемические электрокардиографические изменения являются важными маркерами неблагоприятного прогноза 2 с наличием и степенью депрессии сегмента ST, которые являются независимыми предикторами смертности 4 , 5 . Они также выявляют пациентов, которые больше всего выигрывают от терапевтических вмешательств, таких как чрескожное коронарное вмешательство 6 .
066″> Вторичные причины нестабильной стенокардии
Иногда нестабильная стенокардия может быть спровоцирована или обострена интеркуррентным заболеванием (класс А по Браунвальду). Следовательно, необходимо провести управляемое исследование потенциальных осадителей, но как минимум следует оценить концентрацию гемоглобина, насыщение кислородом и функцию щитовидной железы. У пациентов, поступивших в течение 24 часов с момента появления боли, может быть определена концентрация общего холестерина в сыворотке, хотя полный липидный профиль сыворотки необходимо будет повторно оценить после полного выздоровления.
073″> Антитромботическая терапия075″> Аспирин
Аспирин имеет относительно короткий период полувыведения из плазмы, составляющий 1-2 часа, но способен подавлять долгосрочную активность тромбоцитов за счет необратимого ацетилирования фермента циклооксигеназы тромбоцитов, тем самым предотвращая образование тромбоксана A 2 .Хотя аспирин является слабым ингибитором агрегации тромбоцитов, он обладает значительными клиническими преимуществами 11 , которые могут частично быть связаны с его дополнительным противовоспалительным действием 12 .
Эффективность терапии аспирином у пациентов с нестабильной стенокардией была впервые описана почти 20 лет назад. Совместное исследование администрации ветеранов 13 из 1266 мужчин с нестабильной стенокардией продемонстрировало снижение риска смерти или инфаркта миокарда на 50%. Более поздний метаанализ, проведенный сотрудниками Antiplatelet Trialists Collaboration, неопровержимо подтвердил преимущества терапии аспирином у пациентов с нестабильной стенокардией 11 .В связи с этим заметным снижением риска смерти от сердечно-сосудистых заболеваний, инфаркта миокарда и инсульта всем пациентам с нестабильной стенокардией следует начинать терапию аспирином.
Аспирин использовался в различных дозировках (80–325 мг), но разумный режим дозирования — это начальная статическая доза 300 мг, за которой следует поддерживающая доза 75 мг в день. Начальной дозы 300 мг достаточно для достижения максимального антиагрегантного действия, а поддерживающее ингибирование достигается 75 мг в день. Это попытка достичь максимальной эффективности при минимизации связанных с дозой побочных эффектов аспирина со стороны желудочно-кишечного тракта.
082″> Антагонисты рецепторов гликопротеина IIb / IIIa
Доказательства использования антагонистов гликопротеиновых рецепторов IIb / IIIa в лечении пациентов с нестабильной стенокардией сбивают с толку и порой противоречат друг другу. Это, отчасти, является результатом разнообразия соединений (пептидных, непептидных и пероральных агентов), авидности связывания рецептора (короткие и длинные периоды полураспада рецептора) и фармакокинетических профилей.Хотя антагонисты рецепторов гликопротеина IIb / IIIa эффективно предотвращают агрегацию тромбоцитов, они не ингибируют активацию, секрецию или адгезию тромбоцитов. Действительно, этот класс соединений может парадоксальным образом вызывать активацию тромбоцитов.
Клинические испытания показали, что некоторые агенты оказываются наиболее подходящими при определенных обстоятельствах. У пациентов с нестабильной стенокардией внутривенное введение тирофибана или эптифибатида связано со значительным снижением комбинированной конечной точки смерти, инфаркта миокарда или рефрактерной ишемии в течение 6 месяцев наблюдения 17 , 18 .Это преимущество не зависело от чрескожного коронарного вмешательства. Напротив, внутривенное введение абциксимаба оказалось полезным в контексте чрескожного коронарного вмешательства 19 , 20 и имеет более высокую эффективность по сравнению с тирофибаном в этих условиях 21 . Однако введение абциксимаба, по-видимому, не приносит пользы пациентам с нестабильной стенокардией вне контекста чрескожного коронарного вмешательства 23 .
Метаанализ 16 рандомизированных контролируемых исследований с участием 32 135 пациентов подтвердил, что антагонисты гликопротеиновых рецепторов IIb / IIIa имеют умеренные положительные эффекты (снижение относительного риска на 14%) у пациентов во время чрескожного коронарного вмешательства или острых коронарных синдромов 24 .
088″> Антикоагулянтная терапия
092″> Гепарин фракционированный
Фракционированные или низкомолекулярные гепарины имеют несколько преимуществ перед нефракционированным гепарином. Они обладают большей избирательностью в отношении ингибирования фактора Ха, обладают меньшими свойствами неспецифического связывания с белками и производят более сильное ингибирование образования тромбина. В частности, простота их применения, меньшая частота идиосинкразических реакций и более предсказуемая фармакокинетика и фармакодинамика делают их клиническое использование особенно привлекательным.
Было проведено четыре крупных рандомизированных контролируемых испытания, в которых сравнивали фракционированный и нефракционированный гепарин у пациентов с нестабильной стенокардией: FRIC 26 , ESSENCE 27 , TIMI-11B 28 и FRAXIS 29 . Похоже, что фракционированные гепарины имеют эквивалентные преимущества по сравнению с нефракционированным гепарином 30 и, особенно в случае эноксапарина, могут иметь более высокую эффективность в предотвращении смерти, инфаркта миокарда или рецидива стенокардии: относительное снижение риска на 15-18% 27 , 28 .Эти потенциальные дополнительные преимущества невелики, но преимущественно наблюдаются у пациентов с высоким риском на ранней стадии обострения и сохраняются при последующем наблюдении в течение 1 года 31 . Существует мало доказательств того, что продолжение терапии фракционированным гепарином после 7 дней дает какие-либо дополнительные преимущества. 30 , 55 .
097″> Краткое изложение антикоагулянтной терапии
Основные клинические преимущества антикоагулянтной терапии у пациентов с нестабильной стенокардией очевидны.В недавнем метаанализе использование фракционированного или нефракционированного гепарина связано со снижением относительного риска на 47% ( P <0,001) по сравнению с плацебо или контролем 30 . Хотя преимущество конкретного терапевтического подхода к лечению антикоагулянтами еще предстоит окончательно установить, использование фракционированного гепарина имеет преимущество простоты введения без необходимости терапевтического мониторинга. Более того, эноксапарин может обеспечить устойчивое небольшое снижение клинических проявлений, что свидетельствует о снижении затрат на здравоохранение. 36 .
100″> Бета-адреноблокаторы Β-Блокаторы
подавляют β- 1 -адренергические рецепторы миокарда, вызывая отрицательный хронотропизм и отрицательный инотропизм сердца. Ослабление реакции сердечного ритма на физическую нагрузку и стресс снижает потребность миокарда в кислороде и тяжесть ишемии. Воздействие также продлевает диастолу, главный фактор, определяющий время перфузии миокарда.Рандомизированные контролируемые исследования хронической стабильной стенокардии продемонстрировали, что терапия β-адреноблокаторами эффективна для уменьшения симптомов стенокардии, эпизодов ишемии и повышения переносимости упражнений 37 , 38 . Более того, метаанализ исследований после перенесенного инфаркта миокарда продемонстрировал снижение относительного риска смертности на 23% у пациентов, получающих длительную терапию β-блокаторами 39 .
Прямые доказательства нестабильной стенокардии ограничены, но в метаанализе исследований, включающих почти 5000 пациентов с нестабильной стенокардией, терапия β-блокаторами снижала риск инфаркта миокарда на 13% (1-23%; P < 0.04) 40 . Из-за предполагаемой пользы от исследований после инфаркта миокарда терапия β-блокаторами стала препаратом первой линии при нестабильной стенокардии. Следует рассмотреть возможность введения внутривенных препаратов, особенно при наличии продолжающейся боли или тахикардии, и титровать их, чтобы снизить частоту сердечных сокращений в состоянии покоя ниже 70 ударов в минуту. Следует соблюдать осторожность пациентам с острым отеком легких, брадикардией и бронхоспазмом.
107″> Блокаторы кальциевых каналов
Дигидропиридиновые блокаторы кальциевых каналов, такие как нифедипин и амлодипин, вызывают коронарную и системную вазодилатацию, улучшая коронарный кровоток и уменьшая постнагрузку сердца. Однако рефлекторная тахикардия может ограничивать их использование в отсутствие лекарств, ограничивающих скорость, таких как β-адреноблокаторы.Недигидропиридиновые блокаторы кальциевых каналов, такие как верапамил и дилтиазем, обладают дополнительным отрицательным хронотропным и более выраженным отрицательным инотропным действием, что также способствует снижению потребности миокарда в кислороде.
Хотя есть предположение, что дигидропиридины, особенно нифедипин, связаны с неблагоприятным исходом у пациентов с нестабильной стенокардией 44 , общие антагонисты кальция, по-видимому, оказывают нейтральное влияние на исход 40 . Более того, исследования после инфаркта миокарда показывают, что недигидропиридиновый антагонист кальциевых каналов, ограничивающий скорость, такой как верапамил 45 и дилтиазем 46 , может иметь умеренные прогностические преимущества при отсутствии сердечной недостаточности.Следовательно, ограничивающие скорость недигидропиридиновые антагонисты кальция следует использовать в качестве препаратов второго ряда у пациентов с противопоказаниями к терапии β-адреноблокаторами или у пациентов с резистентными ангинозными симптомами.
113″> Внутриаортальный баллонный насос
Внутриаортальная баллонная контрпульсация имеет два основных положительных гемодинамических эффекта в условиях нестабильной стенокардии: увеличение диастолического давления в аорте и коронарного перфузионного давления, а также снижение сердечной постнагрузки и потребности миокарда в кислороде.Отражая инвазивную природу и связанные с этим потенциальные сосудистые осложнения этого подхода, установка внутриаортального баллонного насоса обычно предназначена для пациентов с гемодинамической нестабильностью или тяжелой рефрактерной стенокардией, особенно в качестве моста к коронарной ангиографии и окончательной коронарной реваскуляризации. Хотя рандомизированных контролируемых исследований у пациентов с нестабильной стенокардией не проводилось, его использование связано с заметными клиническими улучшениями в рефрактерных нестабильных случаях.
116″> Оценка рисков
Выявление пациентов с риском будущих событий поможет направить дальнейшее обследование и ведение пациентов с нестабильной стенокардией. Те, кто подвержен особенно высокому риску, больше всего выиграют от дальнейшего интенсивного и инвазивного лечения. 6 , 22 .
Существует несколько полезных клинических маркеров риска, которые были идентифицированы на основе данных испытаний (Таблица 2) 48 , 49 .Эти факторы связаны с неэффективностью медикаментозной терапии и могут использоваться для определения пациентов, которым следует рассмотреть возможность катетеризации сердца и потенциальной коронарной реваскуляризации.
Таблица 2Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или ангина стенокардия |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при поступлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные маркеры сердца (креатининкиназа и тропонин) |
ЭЛЕКТРОКАРДИОГРАФИЯ УПРАЖНЕНИЯ
. • Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) • ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) • ≥ 2 мм депрессия ST в любое время • Ограниченная реакция артериального давления, i.е. падение или отсутствие повышения по сравнению с исходным уровнем СЦИНТИГРАФИЯ ПЕРФУЗИИ МИОКАРДА • Обратимый дефект перфузии радионуклидов на более чем одной территории 8 Повышенное поглощение радионуклида легкими ЭХОКАРДИОГРАФИЯ СТРЕССА • Нарушение движения стенки, включающее более двух сегментов, развивающееся при низком стрессе • (доза добутамина ≤ 10 мг / мин) частота сердечных сокращений • Признаки обширной ишемии
| ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т. Е. Падение или отсутствие подъема на по сравнению с исходным уровнем |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый дефект перфузии одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| СТРЕСС ЭХОКАРДИОГРАФИЯ | |
| • | 9 0577 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Доказательства обширной ишемии |
Неинвазивное стресс-тестирование у пациентов с ишемической болезнью сердца: особенности, которые особенно связаны с плохим прогнозом и указывают на тяжелое заболевание
| ЭЛЕКТРОКАРДИОГРАФИЯ УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т. Е. Падение или отсутствие подъема на по сравнению с исходным уровнем |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый дефект перфузии одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| СТРЕСС ЭХОКАРДИОГРАФИЯ | |
| • | 9 0577 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
| ЭЛЕКТРОКАРДИОГРАФИЯ ТРЕНИРОВКИ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или меньше (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т. Е. Падение или отсутствие подъема на по сравнению с исходным уровнем |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый дефект перфузии одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| СТРЕСС ЭХОКАРДИОГРАФИЯ | |
| • | 9 0577 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
129″> Коронарная реваскуляризация
Первоначальные рандомизированные исследования, посвященные ранним инвазивным вмешательствам, показали, что такие подходы оказывали либо нейтральный, либо вредный эффект у пациентов с острыми коронарными синдромами. 51 , 52 . Однако эти исследования подверглись резкой критике за высокую частоту перекрестного пересечения с половиной пациентов в группе консервативного лечения, которым проводилась катетеризация сердца. Более того, частота коронарной реваскуляризации была очень похожей и составляла 44% и 33% для инвазивной и неинвазивной групп соответственно.Следовательно, вероятно, что пациентам из группы высокого риска проводилось вмешательство независимо от их рандомизированного лечения, а пациенты из группы низкого риска получали реваскуляризацию только в том случае, если они находились в группе инвазивного лечения. Из исследований ACME и RITA-2 мы уже знаем, что у пациентов с более низким риском, получавших чрескожное коронарное вмешательство, наблюдается избыток событий. 53 .
Данные наблюдений из реестра OASIS показали, что ранняя инвазивная стратегия, вероятно, будет особенно полезной у пациентов с рефрактерными симптомами и может снизить частоту повторных госпитализаций с нестабильной стенокардией 54 .Недавно было сообщено о двух рандомизированных контролируемых испытаниях, которые демонстрируют уместность ранней инвазивной стратегии, особенно при наличии электрокардиографических изменений или повышения сердечных ферментов 6 , 22 . По результатам 1-летнего наблюдения за исследованием FRISC II ранняя стратегия коронарной реваскуляризации связана с значительным снижением риска смерти (ОР 0,57, ДИ 0,36–0,90; P <0,02), инфаркта миокарда (ОР 0,74, ДИ 0,59–0,94; P <0.02) или повторная госпитализация (ОР 0,67, ДИ 0,62–0,72; P <0,001) 55 . Эти результаты были подтверждены последующим испытанием TACTICS с участием 2220 пациентов, которое продемонстрировало снижение риска на 22% ( P = 0,03) в первичной конечной точке смерти, инфаркта миокарда или повторной госпитализации по поводу острого коронарного синдрома через 6 месяцев. ‘ следовать за. В обоих этих испытаниях наблюдались существенные различия в скорости раннего вмешательства между группами инвазивной и неинвазивной стратегии: например, 71% против 9%, соответственно, в исследовании FRISC II 55 .Однако преимущества интервенционных стратегий еще не ясны, как могут показаться на первый взгляд. В обоих исследованиях использовался более чувствительный порог диагностики инфаркта миокарда для инфаркта миокарда, не связанного с процедурой, что способствовало диагностике инфаркта миокарда в консервативной группе. Это особенно уместно, учитывая, что большая часть абсолютного клинического преимущества наблюдалась в частоте инфаркта миокарда.
135″> Раннее начало вторичной профилактики в стационаре
Кардиологическая реабилитация, управление факторами риска и использование вторичной профилактической терапии у пациентов, выздоравливающих после эпизода нестабильной стенокардии, обсуждаются в другом месте этого тома.
При необходимости, все пациенты должны получать терапию аспирином, клопидогрелем и β-адреноблокаторами во время выписки из больницы. Однако в исследовании LIPID, в котором участвовали пациенты с нестабильной стенокардией, начало гиполипидемической терапии приходилось на 3–24 месяца после индексного события. Недавно в исследовании MIRACL оценивался эффект раннего начала госпитализации (в течение 24–96 часов после поступления) аторвастатина в дозе 80 мг в день у 3086 пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q 57 .В течение 16 недель терапии комбинированная конечная точка смерти, инфаркта миокарда или повторной госпитализации по поводу ишемии миокарда снизилась на 16% ( P = 0,048), главным образом за счет сокращения повторных госпитализаций по поводу ишемии миокарда (26 %, P = 0,02). Эти данные требуют подтверждения, но, следовательно, может показаться, что агрессивную гиполипидемическую терапию можно безопасно начать в больнице 57 .
143″> Список литературы
1Fox KAA, Cokkinos DV, Deckers J, Keil U, Maggioni A, Steg G. Исследование ENACT: панъевропейский обзор острых коронарных синдромов. Европейская сеть по лечению острых коронарных заболеваний.
Eur Heart J
2000
;21
:1440
–92Collinson J, Flather MD, Fox KA et al.Клинические результаты, стратификация риска и практика нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST: проспективный реестр острых ишемических синдромов в Великобритании (PRAIS-UK).
Eur Heart J
2000
;21
:1450
–73Hamm CW, Braunwald E. Повторное рассмотрение классификации нестабильной стенокардии.
Тираж
2000
;102
:118
–224Холмванг Л., Клемменсен П., Вагнер Г., Гранде П.Стандартная электрокардиограмма при поступлении для ранней стратификации риска у пациентов с нестабильной ишемической болезнью сердца, не подходящих для лечения острой реваскуляризации: подисследование TRIM. Ингибирование тромбина при инфаркте миокарда.
Am Heart J
1999
;137
:24
–335Линдаль Б., Тосс Х., Зигбан А., Венге П., Валлентин Л. Маркеры повреждения и воспаления миокарда в связи с долгосрочной смертностью при нестабильной ишемической болезни сердца. Исследовательская группа FRISC.Фрагмин при нестабильности при ишемической болезни сердца.
N Engl J Med
2000
;343
:1139
–476Исследователи Fragmin и быстрая реваскуляризация при нестабильности ишемической болезни сердца (FRISC II). Инвазивное лечение по сравнению с неинвазивным лечением нестабильной ишемической болезни сердца: проспективное рандомизированное многоцентровое исследование FRISC II.
Ланцет
1999
;354
:708
–157Антман Е.М., Танасиевич М.Дж., Томпсон Б. и др.Уровни кардиоспецифического тропонина I для прогнозирования риска смерти у пациентов с острыми коронарными синдромами.
N Engl J Med
1996
;335
:1342
–98Хамм CW, Хеешен С., Гольдманн Б. и др. Преимущество абциксимаба у пациентов с рефрактерной нестабильной стенокардией по отношению к уровням тропонина Т в сыворотке. Исследователи исследования c7E3 Fab-антитромбоцитарной терапии при нестабильной рефрактерной стенокардии (CAPTURE).
N Engl J Med
1999
;340
:1623
–99Хеешен К., Хамм CW, Гольдманн Б., Деу А, Лангенбринк Л., Белый HD.Концентрации тропонина для стратификации пациентов с острыми коронарными синдромами в зависимости от терапевтической эффективности тирофибана. Исследователи исследования PRISM. Ингибирование рецепторов тромбоцитов при лечении ишемического синдрома.
Ланцет
1999
;354
:1757
–6210Хаверкейт Ф., Томпсон С.Г., Пайк С.Д., Галлимор Дж. Р., Пепис МБ. Продукция C-реактивного белка и риск коронарных событий при стабильной и нестабильной стенокардии. Европейская группа по изучению согласованных действий по борьбе с тромбозом и инвалидностью стенокардии.
Ланцет
1997
;349
:462
–611Сотрудничество специалистов по борьбе с тромбоцитами. Совместный обзор рандомизированных исследований антитромбоцитарной терапии — I: предотвращение смерти, инфаркта миокарда и инсульта путем длительной антитромбоцитарной терапии у различных категорий пациентов.
BMJ
1994
;308
:81
–10612Ридкер П.М., Кушман М., Стампфер М.Дж., Трейси Р.П., Хеннекенс СН. Воспаление, аспирин и риск сердечно-сосудистых заболеваний у практически здоровых мужчин.
N Engl J Med
1997
;336
:973
–913Льюис HD, Дэвис Дж. У., Арчибальд Д. Г. и др. Защитные эффекты аспирина от острого инфаркта миокарда и смерти у мужчин с нестабильной стенокардией. Результаты совместного исследования администрации ветеранов.
N Engl J Med
1983
;309
:396
–40314Balsano F, Rizzon P, Violi F et al. Антиагрегантное лечение тиклопидином при нестабильной стенокардии. Контролируемое многоцентровое клиническое исследование.Студия делла Тиклопидина nell’Angina Instabile Group.
Обращение
1990
;82
:17
–2615Руководящий комитет CAPRIE. Рандомизированное слепое исследование клопидогреля по сравнению с аспирином у пациентов с риском ишемических событий.
Ланцет
1996
;348
:1329
–3916Исследователи CURE. Эффекты клопидогреля в дополнение к аспирину у пациентов с острыми коронарными синдромами без подъема сегмента ST.
N Engl J Med
2001
;345
:494
–50217Ингибирование рецепторов тромбоцитов при лечении ишемического синдрома у пациентов, ограниченных нестабильными признаками и симптомами (PRISM-PLUS), исследователи исследования. Ингибирование рецептора гликопротеина IIb / IIIa тромбоцитов с помощью тирофибана при нестабильной стенокардии и инфаркте миокарда без зубца Q.
N Engl J Med
1998
;338
:1488
–9718Исследователи исследования гликопротеина тромбоцитов IIb / IIIa при нестабильной стенокардии: подавление рецепторов с помощью терапии интегрилином (PURSUIT).Подавление гликопротеина тромбоцитов IIb / IIIa эптифибатидом у пациентов с острыми коронарными синдромами.
N Engl J Med
1998
;339
:436
–4319Следователи EPIC. Использование моноклональных антител, направленных против рецептора гликопротеина тромбоцитов IIb / IIIa при коронарной ангиопластике высокого риска.
N Engl J Med
1994
;330
:956
–6120Исследователи исследования CAPTURE. Рандомизированное плацебо-контролируемое исследование абциксимаба до и во время коронарного вмешательства при рефрактерной нестабильной стенокардии: исследование CAPTURE.
Ланцет
1997
;349
:1429
–3521ЦЕЛЕВЫЕ Следователи. Испытывают ли Тирофибан и РеоПро аналогичное испытание эффективности . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
22Следователи ТАКТИКА. Лечение стенокардии Агграстатом и определение стоимости терапии инвазивными или консервативными методами . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
23Глобальное использование стратегий открытия окклюзированных коронарных артерий (GUSTO) IV. GUSTO-IV: Абциксимаб при нестабильной стенокардии . Амстердам: Европейское общество кардиологов, 2000
24Kong DF, Califf RM, Miller DP et al. Клинические результаты терапевтических средств, блокирующих интегрин гликопротеина IIb / IIIa при ишемической болезни сердца.
Тираж
1998
;98
:2829
–3525Олер А., Вули М.А., Олер Дж., Грейди Д. Добавление гепарина к аспирину снижает частоту инфаркта миокарда и смертность у пациентов с нестабильной стенокардией.Метаанализ.
JAMA
1996
;276
:811
–526Klein W, BuchWald A, Hillis SE
и др.
для исследователей FRagmin In нестабильной коронарной болезни сердца (FRIC). Сравнение низкомолекулярного гепарина с нефракционированным гепарином в острой форме и с плацебо в течение 6 недель при лечении нестабильной ишемической болезни сердца.Тираж
1997
;96
:61
–827Cohen M, Demers C, Gurfinkel EP et al для группы исследования «Эффективность и безопасность подкожного введения эноксапарина при коронарных событиях без зубца Q» (ESSENCE).Сравнение низкомолекулярного гепарина с нефракционированным гепарином при нестабильной ишемической болезни сердца.
N Engl J Med
1997
;337
:447
–5228Антман Э.М., МакКейб С.Х., Гурфинкель Е.П. и др. Эноксапарин предотвращает смерть и сердечные ишемические события при нестабильной стенокардии / инфаркте миокарда без зубца Q. Результаты исследования тромболизиса при инфаркте миокарда (TIMI) 11B.
Тираж
1999
;100
:1593
–60129Исследовательская группа FRAXIS.Сравнение двух длительностей лечения (6 дней и 14 дней) низкомолекулярного гепарина с 6-дневным лечением нефракционированным гепарином при начальном лечении нестабильной стенокардии или инфаркта миокарда без зубца Q: FRAXIS (FRAXiparine при ишемическом синдроме) .
Eur Heart J
1999
;20
:1553
–6230Эйкельбум Дж. У., Ананд С. С., Мальмберг К., Вайц Дж. И., Гинсберг Дж. С., Юсуф С. Нефракционированный гепарин и низкомолекулярный гепарин при остром коронарном синдроме без элевации сегмента ST: метаанализ.
Ланцет
2000
;355
:1936
–4231Гудман С.Г., Коэн М., Бигонзи Ф. и др. Рандомизированное испытание низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином при нестабильной ишемической болезни сердца: результаты исследования ESSENCE за один год. Эффективность и безопасность подкожного введения эноксапарина при коронарных событиях без зубца Q.
J Am Coll Cardiol
2000
;36
:693
–832Глобальное использование стратегий для открытия окклюзированных коронарных артерий (GUSTO) Исследователи IIb.Сравнение рекомбинантного гирудина с гепарином для лечения острых коронарных синдромов.
N Engl J Med
1996
;335
:775
–8233Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-1). Сравнение эффектов двух доз рекомбинантного гирудина по сравнению с гепарином у пациентов с острой ишемией миокарда без подъема сегмента ST: пилотное исследование.
Тираж
1997
;96
:769
–7734Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-2).Эффекты рекомбинантного гирудина (лепирудина) по сравнению с гепарином на смерть, инфаркт миокарда, рефрактерную стенокардию и процедуры реваскуляризации у пациентов с острой ишемией миокарда без подъема сегмента ST: рандомизированное исследование.
Ланцет
1999
;353
:429
–3835Грайнахер А., Любенов Н. Рекомбинантный гирудин в клинической практике: основное внимание уделяется лепирудину.
Тираж
2001
;103
:1479
–8436Марк Д. Б., Каупер П. А., Берковиц С. Д. и др.Экономическая оценка низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином у пациентов с острым коронарным синдромом: результаты рандомизированного исследования ESSENCE. Эффективность и безопасность подкожного эноксапарина при коронарных событиях без зубца Q.
Тираж
1998
;97
:1702
–737Stone PH, Gibson RS, Glasser SP et al. Сравнение пропранолола, дилтиазема и нифедипина при лечении амбулаторной ишемии у пациентов со стабильной стенокардией.
Обращение
1990
;82
:1962
–7238Дарги Х.Дж., Форд I, Фокс КМ. Европейское исследование общей ишемической нагрузки (TIBET). Влияние ишемии и лечения атенололом, нифедипином SR и их комбинацией на исходы у пациентов с хронической стабильной стенокардией.
Eur Heart J
1996
;17
:104
–1239Фримантл Н., Клеланд Дж., Янг П., Мейсон Дж., Харрисон Дж. Β-блокада после инфаркта миокарда: систематический обзор и мета-регрессионный анализ.
BMJ
1999
;318
:1730
–740Юсуф С., Виттес Дж., Фридман Л. Обзор результатов рандомизированных клинических исследований болезней сердца. II. Нестабильная стенокардия, сердечная недостаточность, первичная профилактика аспирином и модификация факторов риска.
JAMA
1988
;260
:2259
–6341Коттер Г., Мецкор Е., Калуски Е. и др. Рандомизированное исследование высоких доз изосорбида динитрата плюс низкие дозы фуросемида по сравнению с высокими дозами фуросемида плюс низкие дозы изосорбида динитрата при тяжелом отеке легких.
Ланцет
1998
;351
:389
–9342Friedensohn A, Meshulam R, Schlesinger Z. Рандомизированное двойное слепое сравнение эффектов ретард изосорбида динитрата, замедленного высвобождения верапамила и их комбинации на эпизоды ишемии миокарда.
Кардиология
1991
;79 (Дополнение 2)
:31
–4043Chrysant SG, Glasser SP, Bittar N. et al. Эффективность и безопасность мононитрата изосорбида пролонгированного действия при стабильной стенокардии напряжения.
Am J Cardiol
1993
;72
:1249
–5644Lubsen J, Tijssen JG. Эффективность нифедипина и метопролола в раннем лечении нестабильной стенокардии в отделении коронарной терапии: результаты голландского межвузовского исследования нифедипина / метопролола (HINT).
Am J Cardiol
1987
;60
:18A
–25A45Датская исследовательская группа по верапамилу при инфаркте миокарда. Влияние верапамила на смертность и основные события после острого инфаркта миокарда (датское испытание инфаркта верапамила — DAVIT II).
Am J Cardiol
1990
;66
:779
–8546Исследовательская группа многоцентрового исследования после инфаркта дилтиазема (MDPIT). Влияние дилтиазема на смертность и повторный инфаркт миокарда.
N Engl J Med
1988
;319
:385
–9247Патель Д. Д., Перселл Х. Дж., Фокс К. М.. Кардиопротекция путем открытия канала К (АТФ) при нестабильной стенокардии. Это клиническое проявление прекондиционирования миокарда? Результаты рандомизированного исследования никорандила.CESAR 2 расследование. Клинические европейские исследования стенокардии и реваскуляризации.
Eur Heart J
1999
;20
:51
–748Stone PH, Thompson B, Zaret BL et al. Факторы, связанные с неэффективностью медикаментозной терапии у пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q. Исследование базы данных TIMI-IIIB.
Eur Heart J
1999
;20
:1084
–9349Антман Э.М., Коэн М., Бернинк П.Дж. и др.Шкала риска TIMI для нестабильной стенокардии / ИМ без подъема сегмента ST: метод прогнозирования и принятия терапевтических решений.
JAMA
2000
;284
:835
–4250Браунвальд Э., Антман Э.М., Бизли Дж. У. и др. Рекомендации ACC / AHA по ведению пациентов с нестабильной стенокардией и инфарктом миокарда без подъема сегмента ST. Отчет Американской коллегии кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по ведению пациентов с нестабильной стенокардией).
J Am Coll Cardiol
2000
;36
:970
–106251Андерсон Х.В., Cannon CP, Stone PH и др. Годовые результаты клинического исследования «Тромболизис при инфаркте миокарда (TIMI) IIIB»: рандомизированное сравнение тканевого активатора плазминогена с плацебо и ранней инвазивной и ранней консервативной стратегии при нестабильной стенокардии и инфаркте миокарда без зубца Q.
J Am Coll Cardiol
1995
;26
:1643
–5053Участники исследования RITA-2.Коронарная ангиопластика в сравнении с медикаментозной терапией стенокардии: второе исследование рандомизированного интервенционного лечения стенокардии (RITA-2).
Ланцет
1997
;350
:461
–852Boden WE, O’Rourke RA, Crawford MH et al. Результаты у пациентов с острым инфарктом миокарда без зубца Q, случайным образом отнесенных к инвазивной стратегии по сравнению с консервативной стратегией ведения: исследователи исследования «Стратегии лечения инфаркта без зубца Q в больнице для ветеранов» (VANQWISH).
N Engl J Med
1998
;338
:1785
–9254Юсуф С., Флатер М., Погу Дж. и др. для исследователей реестра OASIS. Различия между странами в инвазивных кардиологических процедурах и исходах у пациентов с подозрением на нестабильную стенокардию или инфаркт миокарда без первоначальной элевации ST.
Ланцет
1998
;352
:507
–1455Валлентин Л., Лагерквист Б., Хустед С., Контны Ф, Столе, Сван Е. для следователей FRISC II.Результат через 1 год после инвазивного вмешательства по сравнению с неинвазивной стратегией при нестабильной ишемической болезни сердца: инвазивное рандомизированное исследование FRISC II.
Ланцет
2000
;356
:9
–1656Юсуф С., Цукер Д., Педуцци П. и др. Влияние операции по аортокоронарному шунтированию на выживаемость: обзор 10-летних результатов рандомизированных исследований, проведенных Коллаборацией исследователей хирургии коронарного шунтирования.
Ланцет
1994
;344
:563
–7057Schwartz GG, Olsson AG, Egekowitz MD et al.Влияние атонастатина на ранние рецидивирующие ишемические события при острых коронарных синдромах.
JAMA
2001
;285
:1711
–18Современное лечение стенокардии: Часть II. Медицинское ведение хронической стабильной стенокардии
ДИАНА Р. ЗАНГЕР, доктор медицины, АЛЛЕН Дж. СОЛОМОН, доктор медицины, и БЕРНАРД Дж. ГЕРШ, магистр медицины, доктор медицинских наук, доктор медицинских наук, Медицинский центр Джорджтаунского университета, Вашингтон, округ Колумбия
Я семейный врач., 1 января 2000 г.; 61 (1): 129-138.
Это вторая из двух статей о лечении стенокардии. Часть I, «Оценка риска», появилась в выпуске за декабрь 1999 г. (Am Fam Physician 1999; 60: 2543–52).
За исключением небольшой группы пациентов со стенокардией, выживаемость которых улучшается с помощью операции аортокоронарного шунтирования, у подавляющего большинства пациентов с хронической стабильной стенокардией можно надлежащим образом справиться с помощью медикаментозной терапии. Медикаментозная терапия включает аспирин, бета-адреноблокаторы, средства, снижающие уровень холестерина, и другие противоишемические препараты, которые могут облегчить стенокардию и улучшить качество жизни пациента.Понимание того, как и когда использовать эти лекарства, предполагает знание механизмов действия этих лекарств, а также знакомство с литературой, подтверждающей их эффективность в различных группах пациентов.
Управление стабильной стенокардией включает устранение или контроль определенных факторов риска коронарной болезни, изменение образа жизни для снижения риска ишемической болезни сердца, контроль провоцирующих факторов и назначение соответствующих противоишемических лекарств.1 Меры по устранению или изменению факторов риска включают контроль артериальной гипертензии. и диабет, снижение уровня холестерина, отказ от курения, снижение веса до идеального веса тела пациента, регулярные физические упражнения и отказ от физических нагрузок, которые, как известно, провоцируют стенокардию.Также важна коррекция провоцирующих состояний, таких как анемия, пороки сердца и аритмии.
Целями лекарственной терапии при хронической стабильной стенокардии являются устранение ишемии, устранение или снижение частоты и тяжести приступов стенокардии, предотвращение инфаркта миокарда и потенциально улучшение долгосрочной выживаемости пациента. Поскольку ключевым аспектом патофизиологии стенокардии является несоответствие подачи кислорода и потребности в кислороде, лекарственная терапия направлена на снижение потребности миокарда в кислороде и увеличение поступления кислорода в миокард.Было показано, что антиангинальные агенты, такие как нитраты, блокаторы кальциевых каналов, бета-адреноблокаторы и аспирин, уменьшают ишемию сердца или предотвращают инфаркт миокарда.
Нитраты
Эндотелий сосудов, который когда-то считался просто пассивным барьером, отделяющим просвет от стенки сосуда, активно участвует в реакции на вредные раздражители окружающей среды. Эти защитные механизмы включают высвобождение релаксирующего фактора эндотелия (EDRF), который, как теперь известно, представляет собой оксид азота.2 Оксид азота расслабляет гладкие мышцы сосудов, а также подавляет агрегацию и адгезию тромбоцитов. Различные формы нитратной терапии являются экзогенным источником оксида азота.
Нитраты являются сильнодействующими венодилататорами, а в более высоких дозах они также расширяют артериальные сосуды. Венодилатация, вызванная нитратами, вызывает уменьшение венозного возврата к сердцу, тем самым уменьшая напряжение стенки левого желудочка, что приводит к снижению потребности миокарда в кислороде. Расширение стенозированного сосуда, а также расширение интракоронарных коллатеральных артерий увеличивает приток крови к ишемизированному миокарду.Также было показано, что нитраты снимают коронарный спазм.
Нитраты во всех формах введения — сублингвальном, спрей, буккальном, пероральном, внутривенном и местном — являются эффективными противоишемическими средствами. Они различаются в первую очередь началом действия и скоростью выведения (таблица 1). Начало действия сублингвальных нитратов, нитратов для внутривенного введения и спрея нитратов происходит в течение нескольких минут после введения, что делает эти препараты полезными для немедленного облегчения стенокардии. В качестве альтернативы спрей и сублингвальные формы нитроглицерина могут использоваться в качестве профилактической меры до того, как пациент начнет деятельность, которая обычно вызывает стенокардию.Пероральные или трансдермальные нитраты могут быть полезны для пациентов, у которых частые приступы стенокардии или которые не могут предсказать приступ. Новые мононитраты длительного действия обладают преимуществом улучшенной биодоступности, так как они предотвращают элиминацию через печень при первом прохождении. Они, по крайней мере, так же эффективны, как изосорбид динитраты, в облегчении стенокардии и увеличении продолжительности физических упражнений до начала ишемии. Мононитраты длительного действия также требуют менее частого приема.
ТАБЛИЦА 1Характеристики различных составов нитратов, обычно используемых при лечении стенокардии
Правообладатель не предоставил права на воспроизведение этого элемента на электронных носителях.Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации.
Переносимость, а с ней и потеря антиангинального эффекта, развивается при длительном применении любых форм нитратов. Поэтому важно обеспечить интервал от 10 до 12 часов без нитратов. Если необходима ночная защита от стенокардии, может оказаться целесообразным пробное ночное дозирование с интервалом без нитратов в дневное время. В качестве альтернативы таким пациентам может быть полезно добавление другого класса антиангинальных средств, как и пациентам, которые продолжают страдать стенокардией, несмотря на терапию нитратами.
Бета-адреноблокаторы
Доказано, что бета-адреноблокаторы эффективны в снижении частоты симптоматических и бессимптомных эпизодов ишемии, а также частоты сердечных приступов у пациентов со стабильной ишемией.3 Они оказывают свое действие, блокируя бета 1 и бета 2 рецепторов на миокардиальных и гладкомышечных клетках (таблица 2). Подавление бета-рецепторов миокарда снижает как частоту сердечных сокращений, особенно во время упражнений, так и силу сокращения, что приводит к снижению потребности миокарда в кислороде.По мере замедления сердечного ритма диастолический период удлиняется, что позволяет увеличить доставку кислорода за счет улучшения перфузии миокарда.
ТАБЛИЦА 2Фармакологические и фармакокинетические свойства бета-адреноблокаторов
Правообладатель не предоставлял права на воспроизведение этого элемента на электронных носителях. Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации.
Первоначальное титрование дозы бета-блокатора для достижения частоты сердечных сокращений в состоянии покоя от 50 до 60 ударов в минуту является хорошим показателем того, что препарат работает.Дальнейшее изменение дозы для устранения симптомов — обычная цель лечения стенокардии. Терапию бета-адреноблокаторами следует прекращать постепенно в течение 5-10 дней, чтобы избежать повторной стенокардии или гипертонии.
Выбор конкретного бета-блокатора часто зависит от других клинических факторов. Кардиоселективные препараты, такие как ацебутолол (Сектрал), атенолол (Тенормин), бетаксолол (Керлон) и метопролол (Лопрессор), в основном блокируют бета--1 сердечные рецепторы и полезны для пациентов с реактивным заболеванием дыхательных путей или заболеванием периферических сосудов.Однако все бета-блокаторы становятся неселективными при более высоких дозировках. Таким образом, самый безопасный подход у пациентов с астмой — это полный отказ от бета-адреноблокаторов. Бета-адреноблокаторы с внутренней симпатомиметической активностью, такие как ацебутолол и пиндолол (Вискен), могут быть полезны, если проблема синусовой брадикардии.
Блокаторы кальциевых каналов
Блокаторы кальциевых каналов представляют собой разнообразную группу соединений, которые блокируют проникновение кальция в миокардиальные и гладкомышечные клетки, вызывая расслабление мышц и расширение сосудов.Некоторые из блокаторов кальциевых каналов также оказывают угнетающее действие на синусовые и атриовентрикулярные узлы, вызывая замедление сердечного ритма.
Блокаторы кальциевых каналов делятся на три структурных класса: производные папаверина (например, верапамил [Calan]), производные бензотиазапина (например, дилтиазем [Cardizem]) и дигидропиридины (например, нифедипин [Adalat]). Препараты каждого класса в разной степени влияют на сосудистую сеть, миокард и проводящую систему (Таблица 3).Расширение периферических сосудов — преобладающий эффект дигидропиридинов. Это может спровоцировать рефлекторную тахикардию, которую часто можно свести к минимуму с помощью препаратов длительного действия. Напротив, замедление частоты сердечных сокращений и снижение сократимости преобладают при приеме верапамила, производного папаверина. Дилтиазем имеет промежуточные свойства между препаратами двух других категорий.
ТАБЛИЦА 3Физиологические эффекты блокаторов кальциевых каналов
Правообладатель не предоставил права на воспроизведение этого элемента на электронных носителях.Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации.
Блокаторы кальциевых каналов каждого из трех классов продемонстрировали эффективность в уменьшении скрытой и явной ишемии.4 Замедление частоты сердечных сокращений, снижение сократимости и уменьшение постнагрузки — все это способствует снижению потребности миокарда в кислороде. Расширение коронарных артерий улучшает доставку кислорода. Редко может произойти коронарное обкрадывание, которое может усугубить стенокардию.
Следует проявлять осторожность при назначении любого отрицательного инотропного агента пациентам с нарушением функции левого желудочка.Дигидропиридины оказывают наименьшее влияние на сократительную способность и кажутся более безопасными в таких ситуациях. В частности, было показано, что амлодипин 5 (Норваск) и фелодипин 6 (Плендил) безопасны для пациентов с компенсированной застойной сердечной недостаточностью. Как и в случае с бета-блокаторами, блокаторы кальциевых каналов следует отменять постепенно, чтобы избежать обратного эффекта.
Недавно исследование случай-контроль7 и метаанализ8 вызвали дискуссию о безопасности блокаторов кальциевых каналов у пациентов с ишемической болезнью сердца.Авторы этих двух статей предположили, что использование блокатора кальциевых каналов увеличивает смертность у таких пациентов. Однако последующий обзор данных выявил возможные недостатки в методах исследования и выводах.9 Тем не менее, все эти исследования пришли к единому мнению: следует избегать использования дигидропиридинов короткого действия у пациентов с ишемической болезнью сердца. Однако многие хорошо спланированные испытания продемонстрировали безопасность и эффективность других блокаторов кальциевых каналов при лечении стабильной стенокардии.Блокаторы кальциевых каналов играют важную роль в лечении стенокардии, особенно у пациентов с противопоказаниями к бета-блокаторам (таблица 4).
ТАБЛИЦА 4Сосуществующие медицинские или сердечно-сосудистые заболевания, которые могут повлиять на выбор антиангинальных препаратов
Правообладатель не предоставил права на воспроизведение этого элемента на электронных носителях. Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации.
Комбинированная терапия
Хотя минимизация количества лекарств, необходимых для контроля стенокардии, является предпочтительной, комбинированная терапия показана, если пациент не переносит или продолжает испытывать стенокардию, несмотря на оптимальную дозировку одного лекарства (таблица 5).Комбинированная терапия с бета-блокаторами и нитратами10 или блокаторами кальциевых каналов11 снижает степень ишемии сердца и улучшает переносимость физической нагрузки. Однако использование дилтиазема или верапамила с бета-блокаторами требует тщательного контроля частоты сердечных сокращений и артериального давления, поскольку эта комбинация оказывает аддитивное воздействие на синус и атриовентрикулярные узлы. При развитии запредельной брадикардии эффективной альтернативой дилтиазему или верапамилу является дигидропиридиновый блокатор кальциевых каналов.
ТАБЛИЦА 5Выгодные комбинации антиангинальных препаратов
Правообладатель не предоставлял права на воспроизведение этого элемента на электронных носителях.Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации.
Монотерапия бета-блокаторами или нитратами является первым выбором для пациентов со стабильной стенокардией, если нет противопоказаний. Если монотерапия не дает улучшения, комбинация бета-блокатора и дигидропиридинового блокатора кальциевых каналов или нитрата может облегчить симптомы и смягчить ишемию. Если комбинированная терапия не помогает облегчить симптомы, следует рассмотреть возможность применения инвазивных подходов к лечению.
Меры по увеличению выживаемости
Было показано, что за исключением использования бета-блокаторов после инфаркта миокарда, антиангинальные препараты улучшают только симптомы; они не снижают смертность.12 Это противоречит применению аспирина и гиполипидемических средств у пациентов с хронической стабильной стенокардией, которые, как было показано, улучшают выживаемость.
АСПИРИН
Аспирин подавляет синтез простагландинов, особенно тромбоксана А 2 , сильнодействующего вазоконстриктора и активатора тромбоцитов.Было показано, что аспирин улучшает краткосрочную и долгосрочную смертность и снижает частоту сердечных приступов, инсульта и острых миокардиальных синдромов, при которых тромбоциты способствуют образованию тромба, например, при инфаркте миокарда и нестабильной стенокардии.13
A мета Анализ 25 исследований, в которых участвовало 29 000 пациентов, показал, что антитромбоцитарная терапия была связана со статистически значимым (30%) снижением нефатальных инфарктов или инсультов и 15-процентным снижением общей сосудистой смертности.14 В частности, аспирин в суточной дозе от 300 до 325 мг привел к снижению риска общих сосудистых событий на 24%. Этот эффект был эквивалентен тому, который наблюдается при более высоких дозах аспирина. Аналогичный вывод был сделан из последующего метаанализа исследований, в которых участвовало значительное количество пациентов из группы высокого риска, пожилых пациентов и женщин с хронической стабильной стенокардией, а также пациентов с нестабильной стенокардией.15 Также примечательным в этом исследовании был вывод. Эти низкие дозы аспирина, равные 75 мг в день, привели к значительному снижению частоты сосудистых событий на 29 процентов, что существенно не отличается от того, что достигается при более высоких дозировках.
Было показано, что аспирин в качестве основной профилактической меры снижает количество смертельных и нефатальных сердечных приступов. Исследование «Здоровье врачей» 16, проспективное рандомизированное исследование примерно 22 000 врачей-мужчин без известных коронарных заболеваний, показало, что прием 325 мг аспирина через день снижает риск первого сердечного приступа на 44 процента. Эта доза также значительно снизила фатальные и нефатальные сосудистые события.
Другое исследование первичной профилактики, шведское исследование аспирина грудной клетки 17, показало, что аспирин полезен для пациентов с хронической стабильной стенокардией.Суточная доза 75 мг была связана с 34-процентным снижением комбинированной частоты нефатального инфаркта миокарда и сердечной смерти.
Таким образом, подавляющее большинство данных свидетельствует в пользу использования аспирина при отсутствии противопоказаний в качестве вторичной профилактики у всех пациентов с сердечными заболеваниями — молодых и старых, мужчин и женщин. Терапия аспирином также может играть роль в первичной профилактике у здоровых в остальном мужчин с факторами сердечного риска. Хотя результаты клинических испытаний первичной профилактики у женщин еще не доступны, кажется логичным рекомендовать профилактическое применение аспирина у женщин, если эти данные подтвердятся.
Наконец, ни одно лекарство не обходится без побочных эффектов. Некоторые исследования показали повышенный риск нефатальных инсультов и побочных эффектов со стороны желудочно-кишечного тракта у пациентов, получающих аспирин. Поэтому, как всегда, необходимо взвесить риски и преимущества для каждого отдельного пациента. В то время как наиболее распространенная доза аспирина для первичной и вторичной профилактики составляет 325 мг в день, имеются существенные доказательства того, что такая низкая доза, как 75 мг в день, приводит к аналогичному снижению сердечных событий и смертности и может быть связана с меньшим количеством побочных эффектов. эффекты.
ТЕРАПИЯ СНИЖЕНИЯ ЛИПИДОВ
Исследования первичной и вторичной профилактики доказали, что снижение повышенного уровня липопротеидов низкой плотности (ЛПНП) в сыворотке снижает риск летальных и нефатальных сердечных событий18–20. Одна из наиболее впечатляющих вторичных профилактических мер. В исследованиях Scandinavian Simvistatin Survival Study (4S) 19 оценивался эффект симвистатина у пациентов с гиперхолестеринемией от 35 до 75 лет с ишемической болезнью сердца и стабильными симптомами. Было достигнуто значительное снижение уровней ЛПНП и общего холестерина, а также значительное увеличение уровней липопротеинов высокой плотности (ЛПВП).Пятилетнее наблюдение показало снижение риска коронарной смерти на 42%, снижение риска серьезных коронарных событий (сердечные смерти, нефатальный инфаркт миокарда и реанимационная остановка сердца) на 34% и снижение риска сердечных приступов на 37%. риск реваскуляризации миокарда.21 Данные исследования холестерина и рецидивирующих явлений (CARE) 20 убедительно документально подтвердили, что снижение уровня холестерина ЛПНП до 100 мг на дл (2,60 ммоль на л) у мужчин и женщин с известной ишемической болезнью сердца, но лишь незначительно. повышенный уровень холестерина также значительно снижает риск фатальных и нефатальных коронарных событий.
Аналогичные преимущества наблюдались в исследовании по профилактике коронарных заболеваний на западе Шотландии. 18 Это проспективное рандомизированное плацебо-контролируемое исследование первичной профилактики включало более 6000 мужчин с гиперхолестеринемией, но без известных заболеваний сердца. После пяти лет наблюдения было обнаружено, что правастатин значительно снизил уровень общего холестерина, триглицеридов и ЛПНП, а также значительно снизил частоту ангиографии и реваскуляризации. По сравнению с группой плацебо, группа лечения правастатином имела значительное (31 процент) снижение нефатальных инфарктов миокарда и сердечно-сосудистой смерти, а также общее снижение (22 процента) смертности от всех причин.
Исследования влияния статинов на диаметр коронарной артерии и размер бляшки, подтвержденные ангиографическим мониторингом, показали, что снижение холестерина с помощью этих агентов замедляет прогрессирование бляшки, а иногда даже вызывает ее регресс22,23. диаметра были статистически значимыми в этих испытаниях, абсолютные изменения были относительно небольшими (менее 5 процентов) по сравнению с впечатляющим снижением клинических событий и смертности. Значительное сокращение числа новых полных окклюзий в этих исследованиях породило гипотезу о том, что статины истощают богатую липидами сердцевину бляшки, тем самым снижая вероятность ее растрескивания, разрыва и развития полной окклюзии.
Вес доказательств, демонстрирующих улучшение выживаемости и меньшее количество сердечных приступов после снижения холестерина у пациентов с сердечными заболеваниями и без них, побудило группу экспертов Национальной образовательной программы по холестерину (NCEP) рекомендовать следующие цели для снижения холестерина (Таблица 6) : все пациенты с известной ишемической болезнью сердца должны стремиться к уровню холестерина ЛПНП в сыворотке менее 100 мг на дл, пациенты без коронарной болезни, но с двумя или более факторами сердечного риска должны стремиться к уровню ЛПНП менее 130 мг на дл ( 3.35 ммоль на л), а все остальные пациенты должны стремиться к уровню ЛПНП менее 160 мг на дл (4,15 ммоль на л).
ТАБЛИЦА 6Решения о лечении на основе факторов риска ишемической болезни сердца и уровня холестерина ЛПНП
Правообладатель не предоставил права на воспроизведение этого элемента на электронных носителях. Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации.
Методы снижения уровня холестерина в сыворотке включают диету, упражнения и лекарственную терапию.В рекомендациях NCEP подробно описывается поэтапный подход, начиная с изменения диеты и затем с начала медикаментозной терапии, как показано для достижения желаемого уровня холестерина. Однако обзор данных по диетической терапии показывает, что диета с низким содержанием жиров приводит к снижению холестерина в диапазоне от 1 до 17 процентов.24 Дальнейший анализ диетической терапии в кабинетах врачей показал, что в обычной практике диетическая терапия дает , в среднем, менее чем на 10 процентов снижение уровня холестерина.25 Учитывая, насколько часто уровень холестерина превышает 200 мг на дл (5,15 ммоль на л), большинству пациентов потребуется гораздо более чем 10-процентное снижение. Таким образом, одной диетической терапии часто бывает недостаточно.
Признавая это ограничение, руководящие принципы NCEP предлагают начинать лекарственную терапию в качестве лечения первой линии у всех с заметно повышенным холестерином (ЛПНП более 190 мг на дл [4,90 ммоль на л]) и у пациентов с ишемической болезнью сердца из группы повышенного риска. но снижает уровень холестерина.
Ценность здоровой диеты с низким содержанием жиров невозможно переоценить. Следует помнить, что долгосрочные эффекты средств, снижающих уровень холестерина, хорошо не известны, и пока еще могут существовать непредвиденные риски от пожизненной гиполипидемической терапии. Следует поощрять диету с низким содержанием холестерина даже у пациентов, получающих препараты, снижающие уровень холестерина. Было показано, что сочетание диеты с низким содержанием жиров и лекарств снижает уровень холестерина в большей степени, чем любое вмешательство по отдельности.
АНТИОКСИДАНТЫ
Антиоксиданты, такие как витамины A и E, являются правдоподобным, но еще не доказанным средством уменьшения сердечно-сосудистых заболеваний.Теоретическая польза антиоксидантов основана на данных, которые предполагают, что окисленные ЛПНП являются решающим фактором в развитии атеросклероза. 26 Антиоксиданты, ингибируя превращение ЛПНП в окисленные ЛПНП или вмешиваясь в действие окисленных ЛПНП, могут предотвратить атеросклероз.
Ряд крупномасштабных наблюдательных исследований подтверждают полезную роль антиоксидантов, показывая более низкую смертность от сердечно-сосудистых заболеваний у здоровых женщин и мужчин с самым высоким потреблением витамина Е и бета-каротина, а также у пожилых мужчин и женщин с высоким потреблением бета-каротина. .27 Исследование первичной профилактики28, в котором приняли участие более 29 000 курильщиков-мужчин, за которыми наблюдали в течение восьми лет, не сообщило об уменьшении коронарных событий среди тех, кто получал витамин Е, и об увеличении общей смертности среди тех, кто принимал бета-каротин. Вывод из этого большого исследования состоит в том, что в определенных подгруппах соотношение риск / польза бета-каротина может быть слишком высоким, чтобы оправдать его рутинное использование для профилактики коронарных заболеваний.
Исследование эффектов витамина Е предполагает, что он может быть полезным дополнением к кардиопротекторному режиму.Кембриджское исследование сердечных антиоксидантов (CHAOS) 29 продемонстрировало, что витамин Е в дозах 400 и 800 МЕ ежедневно у пациентов из группы высокого риска с явной ишемической болезнью сердца значительно снижает комбинированную частоту смерти и нефатального инфаркта миокарда. Не было обнаружено влияния только на частоту смерти от сердечно-сосудистых заболеваний. Клиническое значение состоит в том, что 400 МЕ витамина Е могут снизить частоту сердечных приступов у пациентов с известным заболеванием сердца, но бета-каротина, вероятно, следует избегать.Хотя витамин Е кажется многообещающим, определенные рекомендации по его применению ждут результатов других исследований.
Заключительный комментарий
Медицинское лечение пациентов с сердечными заболеваниями — это комплексное мероприятие, включающее изменение образа жизни и лекарственную терапию. Что касается поведенческих изменений, Американская кардиологическая ассоциация рекомендует полное прекращение курения, диету с низким содержанием холестерина, минимум 30 минут физической активности три-четыре раза в неделю и поддержание идеальной массы тела.1
Очевидно, что всем пациентам с ишемической болезнью сердца следует принимать аспирин ежедневно, если нет противопоказаний. Кроме того, любой пациент, перенесший инфаркт миокарда в анамнезе, должен получить бета-блокатор (при отсутствии противопоказаний). Наконец, те, кто не может добиться адекватного снижения ЛПНП только с помощью диеты, должны получить средство, снижающее уровень холестерина. Поскольку преимущества ингибиторов HMG-CoA-редуктазы были настолько впечатляющими в популяции пациентов, перенесших инфаркт миокарда, стало обычной практикой начинать эту терапию при выписке из больницы (даже без первоначального исследования диеты).
Целью лечения пациентов со стенокардией является не только продление выживаемости, но и облегчение симптомов и улучшение качества жизни. Выбор подходящего антиангинального режима для каждого отдельного пациента и знание того, когда следует рассматривать паллиативное интервенционное лечение, — задача, требующая смешения искусства и науки медицины.
Стенокардия — Лечение — NHS
Лекарства
Лекарства от приступов
Если у вас стабильная стенокардия (самый распространенный тип), вам дадут лекарство, чтобы принять его во время приступа стенокардии.
Это называется тринитратом глицерина или GTN. Он выпускается в виде спрея для рта или таблеток, которые растворяются под языком.
Если у вас приступ стенокардии:
- Прекратите дела и отдохните.
- Используйте лекарство GTN.
- Примите еще одну дозу через 5 минут, если первая не помогает.
- Позвоните 999, чтобы вызвать скорую помощь, если через 5 минут после приема второй дозы симптомы не исчезнут.
Вы также можете использовать GTN, чтобы избежать атаки, прежде чем делать что-то вроде упражнений.Вскоре после его использования у вас может возникнуть головная боль, покраснение или головокружение.
Срок годности таблетокGTN обычно истекает через 8 недель после вскрытия упаковки, после чего их необходимо заменить. Спрей GTN действует намного дольше, поэтому может быть удобнее.
Лекарства от атак
Чтобы избежать большего числа приступов, вам также необходимо принимать по крайней мере 1 другое лекарство каждый день до конца вашей жизни. Некоторым людям необходимо принимать 2 или более лекарств.
Основными лекарствами, применяемыми для предотвращения приступов стенокардии, являются:
- бета-адреноблокаторы — для замедления сердцебиения и уменьшения силы
- Блокаторы кальциевых каналов — для расслабления артерий, увеличения кровоснабжения сердечной мышцы
Если у вас нет ни одного из этих лекарств, вам могут дать другое лекарство, такое как ивабрадин, никорандил или ранолазин.
Лекарства от инфарктов и инсультов
Стенокардия — это предупреждающий знак того, что у вас повышенный риск серьезных проблем, таких как сердечные приступы или инсульты.
Вам также может потребоваться прием дополнительных лекарств, чтобы снизить этот риск.
Сюда входят:
- аспирин в низких дозах для предотвращения образования тромбов
- статинов для снижения уровня холестерина (жиров в крови)
- Ингибиторы АПФ для снижения артериального давления
Распознавание и лечение нестабильной стенокардии
Graves EJ. Подробная диагностика и процедуры. Национальное обследование выписки из больниц, 1992 год. Национальный центр статистики здравоохранения. Статистика естественного движения населения за 1994 год; 13 (118)
Линденфельд Дж., Моррисон Д.А. К стабильной клинической классификации нестабильной стенокардии. J Am Coll Cardiol, май 1995 года; 25 (6): 1293–4
PubMed Статья CAS Google Scholar
Conti CR. Патофизиология и лечение нестабильной стенокардии [от редакции].Clin Cardiol, ноябрь 1989 г .; 12 (11): 616–7
PubMed Статья CAS Google Scholar
Браунвальд Э. Нестабильная стенокардия. Классификация. Тираж 1989 август; 80 (2): 410–4
PubMed Статья CAS Google Scholar
Ризик Д.Г., Хили С., Маргулис А. и др. Новая клиническая классификация для госпитального прогноза нестабильной стенокардии. Am J Cardiol, май 1995 г .; 75 (15): 993–7
PubMed Статья CAS Google Scholar
Braunwald E, Mark DB, Jones RH, et al. Нестабильная стенокардия: диагностика и лечение. Руководство по клинической практике № 10. Публикация AHCPR № 94-0602. Роквилл (Мэриленд): Агентство по политике и исследованиям в области здравоохранения и Национальный институт сердца, легких и крови, Служба общественного здравоохранения, Министерство здравоохранения и социальных служб США, 1994 г.,
,. Google Scholar
Гринфилд С., Нельсон Э.С., Субкофф М. и др. Различия в использовании ресурсов среди медицинских специальностей и систем оказания помощи: результаты исследования медицинских результатов.JAMA 1992 25 марта; 267 (12): 1624–30
PubMed Статья CAS Google Scholar
Ван де Верф Ф., Тополь Э.Дж., Ли К.Л. и др. Для исследователей GUSTO. Варианты ведения пациентов и исходы острого инфаркта миокарда в США и других странах. Результаты испытаний GUSTO. Глобальное использование стрептокиназы и тканевого активатора плазминогена для окклюзированных коронарных артерий. JAMA 1995 May; 273 (20): 1586–91
PubMed Статья Google Scholar
Следователи TIMI IIIB. Эффекты тканевого активатора плазминогена и сравнение ранних инвазивных и консервативных стратегий при нестабильной стенокардии и инфаркте миокарда без зубца Q. Результаты исследования TIMI IIIB. Тираж 1994 апр; 89 (4): 1545–56
Статья Google Scholar
ISIS-2 (Второе международное исследование выживаемости при инфаркте). Совместная группа. Рандомизированное исследование стрептокиназы, перорального приема аспирина, обоих препаратов или ни одного из 17 187 случаев подозрения на острый инфаркт миокарда: ISIS-2.Lancet 13 августа 1988 г .; II (8607): 349–60
Google Scholar
Lewis HDJ, Davies JW, Archibald DG, et al. TI: Защитные эффекты аспирина от острого инфаркта миокарда и смерти у мужчин с нестабильной стенокардией. Результаты совместного исследования администрации ветеранов. N Engl J Med 1983, 18 августа; 309 (7): 396–403
PubMed Статья Google Scholar
Кэрнс Дж. А., Гент М., Зингер Дж. И др. Аспирин, сульфинпиразон или оба препарата при нестабильной стенокардии. Результаты канадского многоцентрового исследования. N Engl J Med 1985 28 ноября; 313 (22): 1369–75
PubMed Статья CAS Google Scholar
Валлентин LC. Аспирин (75 мг / день) после эпизода нестабильной ишемической болезни сердца: долгосрочное влияние на риск инфаркта миокарда, возникновение тяжелой стенокардии и необходимость реваскуляризации.Исследовательская группа по нестабильности ишемической болезни сердца в Юго-Восточной Швеции. J Am Coll Cardiol 1991 Dec; 18 (7): 1587–93
PubMed Статья CAS Google Scholar
Веджар М., Хакетт Д., Брунелли С. и др. Сравнение низких доз аспирина и коронарных вазодилататоров при острой нестабильной стенокардии. Тираж 1990 Янв; 81 (1 доп.): 14–111
Google Scholar
Сотрудничество исследователей антитромбоцитов. Общий обзор рандомизированного исследования антитромбоцитарной терапии. I. Профилактика смерти, инфаркта миокарда и инсульта длительной антиагрегантной терапией у различных категорий пациентов. BMJ 1994, 8 января; 308 (6921): 81–106
Статья Google Scholar
Причард П.Дж., Китчингман Г.К., Уолт Р.П. и др. Кровотечение из слизистой оболочки желудка человека вызвано низкими дозами аспирина, но не варфарина.BMJ 1989 25 февраля; 298 (6672): 493–6
PubMed Статья CAS Google Scholar
Hawkey CJ, Somerville KW, Marshall S. Профилактика кровотечения слизистой оболочки желудка, вызванного аспирином, с помощью ранитидина. Aliment Pharmacol Ther 1988 июн; 2 (3): 245–52
PubMed Статья CAS Google Scholar
Причард П.Дж., Китчингман Г.К., Хоуки С.Дж. Кровотечение слизистой оболочки желудка: какая доза аспирина безопасна? [абстрактный].Gut 1987; 28: A1401
Артикул Google Scholar
Бальсано Ф, Риццон П., Виоли П. и др. Антиагрегантное лечение тиклопидином при нестабильной стенокардии. Контролируемое многоцентровое клиническое исследование. Studio della Ticlopidina nell’Angina Instabile Group. Тираж 1990 июл; 82 (1): 17–26
PubMed Статья CAS Google Scholar
Салтьель Э., Уорд А.Тиклопидин: обзор его фармакодинамических и фармакокинетических свойств и терапевтической эффективности при заболеваниях, зависимых от тромбоцитов. Drugs 1987 Aug; 34 (2): 222–6
PubMed Статья CAS Google Scholar
Телфорд AM, Уилсон С. Испытание гепарина по сравнению с атенололом в профилактике инфаркта миокарда при промежуточном коронарном синдроме. Lancet, июнь 1981 г .; I (8232): 1225–8
Статья Google Scholar
Готтлиб С.О., Вайсфельдт М.Л., Оуян П. и др. Эффект от добавления пропранолола к терапии нестабильной стенокардией нифедипином: рандомизированное двойное слепое плацебо-контролируемое исследование. Тираж 1986 фев; 73 (2): 331–7
PubMed Статья CAS Google Scholar
Lubsen J, Tijssen JG. Эффективность нифедипина и метопролола в раннем лечении нестабильной стенокардии в отделении коронарной терапии: результаты голландского межвузовского исследования нифедипина / метопролола (HINT).Am J Cardiol 1987 Jul; 60 (2): 18A – 25A
PubMed Статья CAS Google Scholar
Юсуф С., Виттес Дж., Фридман Л. Обзор результатов рандомизированного клинического исследования сердечных заболеваний. Нестабильная стенокардия, сердечная недостаточность, первичная профилактика аспирином и модификация факторов риска. JAMA 1988 Oct; 260 (15): 2259–63
PubMed Статья CAS Google Scholar
Нордландер Р. Использование нитратов в лечении нестабильной стенокардии и вариантной стенокардии. Наркотики 1987; 33 Дополнение. 4: 131–9
PubMed Статья Google Scholar
Фитцджеральд Д. Д., Рой Л., Робертсон Р. М. и др. Влияние органических нитратов на биосинтез простациклина и функцию тромбоцитов у людей. Тираж 1984 Август; 70: 297–302
PubMed Статья CAS Google Scholar
Loscalzo J. Антиагрегантные и антитромботические эффекты органических нитратов. Am J Cardiol 1992, 24 сентября; 70 (8): 18B – 22B
PubMed Статья CAS Google Scholar
Abrams J. Роль нитратов при заболеваниях коронарных сосудов сердца. Arch Intern Med, 1995, 27 февраля; 155 (4): 357–64
PubMed Статья CAS Google Scholar
Фигерас Дж., Лидон Р., Кортаделлас Дж.Повторная ишемия миокарда после резкого прекращения внутривенного вливания нитроглицерина у пациентов с нестабильной стенокардией в покое. Eur Heart J, 1991 март; 12 (3): 405–11
PubMed CAS Google Scholar
Hirsh J, Dalen JE, Deykin D, et al. Гепарин: механизм действия, фармакокинетика, рекомендации по дозировке, мониторинг, эффективность и безопасность. Chest 1992 Oct; 102 (4 доп.): 337S – 51S
PubMed CAS Google Scholar
Theroux P, Ouimet H, McCans J, et al. Аспирин, гепарин или оба препарата для лечения острой нестабильной стенокардии. N Engl J Med 1988, 27 октября; 319 (17): 1105–11
PubMed Статья CAS Google Scholar
Теру П., Уотерс Д., Цю С. и др. Аспирин против гепарина для предотвращения инфаркта миокарда во время острой фазы нестабильной стенокардии. Тираж 1993 Ноябрь; 88 (5 Pt 1): 2045–8
PubMed Статья CAS Google Scholar
Группа компаний RISC. Риск инфаркта миокарда и смерти во время лечения низкими дозами аспирина и внутривенного гепарина у мужчин с нестабильной ишемической болезнью сердца. Lancet 1990 Oct 6; 336 (8719): 827–30
Статья Google Scholar
Холдрайт Д., Патель Д., Каннингем Д. и др. Сравнение влияния только гепарина и аспирина на преходящую ишемию миокарда и госпитальный прогноз у пациентов с нестабильной стенокардией.J Am Coll Cardiol, июль 1994 года; 24: 39–45
PubMed Статья CAS Google Scholar
Коэн М., Адамс П.К., Парри Г. и др. Комбинированная антитромботическая терапия при нестабильной стенокардии покоя и инфаркте без зубца Q у лиц, не принимающих аспирин. Анализ первичных конечных точек из исследования ATACS. Антитромботическая терапия в группе исследования острых коронарных синдромов. Тираж 1994 Янв; 89 (1): 81–8
PubMed Статья CAS Google Scholar
Neri Serneri GG, Gensini GF, Poggesi L, et al. Влияние гепарина, аспирина или альтеплазы на уменьшение ишемии миокарда при рефрактерной нестабильной стенокардии. Lancet, 17 марта 1990 г .; 335 (8690): 615–8
PubMed Статья CAS Google Scholar
Гуннарссон П.С., Сойер В.Т., Монтегю Д. и др. Соответствующее применение гепарина. Эмпирическое дозирование по сравнению с дозированием на основе номограммы. Arch Intern Med, 1995 13 марта; 155 (5): 526–32
PubMed Статья CAS Google Scholar
Neri Serneri GG, Modesti PA, Gensini GF, et al. Рандомизированное сравнение подкожного гепарина, внутривенного гепарина и аспирина при нестабильной стенокардии. Студия Eparina Sottocutanea nell’Angina Instabile Refrattaria Group (SESAIR). Lancet 1995 13 мая; 345 (8959): 1201–4
PubMed Статья CAS Google Scholar
Теру П., Уотерс Д., Лам Дж. И др. Реактивация нестабильной стенокардии после отмены гепарина.N Engl J Med 1992, 16 июля; 327 (3): 141–5
PubMed Статья CAS Google Scholar
Голд Х.К., Торрес Ф., Гарабедян Х. и др. Доказательства феномена рикошетной коагуляции после прекращения 4-часовой инфузии специфического ингибитора тромбина у пациентов с нестабильной стенокардией. J Am Coll Cardiol 1993 Apr; 21 (5): 1039–47
PubMed Статья CAS Google Scholar
Granger CB, Miller JM, Bovill EG, et al. Возврат к увеличению образования и активности тромбина после прекращения внутривенного введения гепарина у пациентов с острыми коронарными синдромами. Тираж 1995 г., 1 апреля; 91 (7): 1929-35
Google Scholar
Gurfinkel EP, Manos EJ, Mejaìl RI, et al. Низкомолекулярный гепарин по сравнению с обычным гепарином или аспирином при лечении нестабильной стенокардии и бессимптомной ишемии. J Am Coll Cardiol, август 1995 года; 26 (2): 313–8
PubMed Статья CAS Google Scholar
Fragmin во время исследования нестабильности ишемической болезни сердца (FRISC). Низкомолекулярный гепарин при нестабильности ишемической болезни сердца. Lancet 1996; 347: 561–8
Google Scholar
Теру П., Тейманс Й., Мориссетт Д. и др. Рандомизированное исследование, сравнивающее пропранолол и дилтиазем при лечении нестабильной стенокардии. J Am Coll Cardiol, март 1985 года; 5 (3): 717–22
PubMed Статья CAS Google Scholar
Held PH, Юсуф С., Фурберг С. Блокаторы кальциевых каналов при остром инфаркте миокарда и нестабильной стенокардии: обзор. BMJ 1989 Nov; 299; 1187–92
PubMed Статья CAS Google Scholar
Muller JE, Turi ZG, Pearle DL, et al. Нифедипин и традиционная терапия нестабильной стенокардии: рандомизированное двойное слепое сравнение. Тираж: апрель 1984 г .; 69: 728–39
PubMed Статья CAS Google Scholar
Gerstenblith G, Ouyang P, Achuff SC, et al. Нифедипин при нестабильной стенокардии: двойное слепое рандомизированное исследование. N Engl J Med 1982 Apr; 306 (15): 885–9
PubMed Статья CAS Google Scholar
Шрайбер Т.Л., Эльхатиб А., Гринес С.Л. и др. Кардиолог против терапевтического ведения пациентов с нестабильной стенокардией: схемы лечения и исходы. J Am Coll Cardiol 1995 сентябрь; 26: 577–82
PubMed Статья CAS Google Scholar
Fennerty AG, Thomas P, Backhouse G, et al. Аудит контроля лечения гепарином. BMJ 1985, 5 января; 290 (6461): 27–8
PubMed Статья CAS Google Scholar
Уиллер А.П., Джакисс РДБ, Ньюман Дж. Х. Врач занимается лечением тромбоэмболии легочной артерии и тромбоза глубоких вен. Arch Intern Med, 1988 июн; 148 (6): 1321–5
PubMed Статья CAS Google Scholar
Grambow DW, Topol EJ. Влияние максимальной медикаментозной терапии на рефрактерность нестабильной стенокардии. Am J Cardiol, 1 сентября 1992 г .; 70 (6): 577–81
PubMed Статья CAS Google Scholar
Kaiser GC, Schaff HV, Killip T. Реваскуляризация миокарда при нестабильной стенокардии. Тираж 1989 июн; 79 (6 Pt 2): 160–7
Google Scholar
Коули М.Дж., Доррос Г., Келси С.Ф. и др. Острые коронарные события, связанные с чрескожной транслюминальной коронарной ангиопластикой. Am J Cardiol 1984, 15 июня; 53: 12C – 16C
PubMed Статья CAS Google Scholar
Gotoh K, Minamino T, Katoh O, et al. Роль интракоронарного тромба при нестабильной стенокардии: ангиографическая оценка и тромболитическая терапия во время продолжающихся приступов стенокардии. Тираж 1988 Мар; 77 (3): 526–34
PubMed Статья CAS Google Scholar
Coller BE, Scudder LE. Ингибирование функции тромбоцитов у собак путем инфузии in vivo фрагментов F (ab ‘) 2 моноклонального антитела к рецептору гликопротеина IIb / IIIa тромбоцитов. Blood 1985 Dec; 66 (6): 1456–9
PubMed CAS Google Scholar
Тополь Э.Дж. Новые антитромботические подходы к лечению ишемической болезни сердца. Am J Cardiol 1995, 23 февраля; 75 (6): 27B – 33B
PubMed Статья CAS Google Scholar
Simoons ML, de Boer MJ, van den Brand MJ, et al. Рандомизированное исследование блокатора рецепторов тромбоцитов GPIIB / IIIA при резистентной нестабильной стенокардии. Европейская группа совместных исследований. Тираж 1994 фев; 89 (2): 596–603
PubMed Статья CAS Google Scholar
Фергюсон Дж. Дж., Редактор. Объявлены результаты IMPACT II. Тираж 1995 15 августа; 92 (4): 697
Статья Google Scholar
Brunelli C, Spallarossa P, Ghigliotti G, et al. Тромболизис при рефрактерной нестабильной стенокардии ?. Am J Cardiol 1991, 3 сентября; 68 (7): 110B – 8B
PubMed Статья CAS Google Scholar
Фальк Э. Коронарный тромбоз: патогенез и клинические проявления. Am J Cardiol 1991, 3 сентября; 68 (7): 28B – 35B
PubMed Статья CAS Google Scholar
Фитцджеральд Д. Д., Кателла Ф., Рой Л. и др. Заметная активация тромбоцитов in vivo после внутривенного введения стрептокиназы у пациентов с острым инфарктом миокарда. Тираж 1988 Янв; 77 (1): 142–50
PubMed Статья CAS Google Scholar
Оуэн Дж., Фридман К.Д., Гроссман Б.А. и др. Тромболитическая терапия тканевым активатором плазминогена или стрептокиназой вызывает временную активность тромбина. Blood 1988 Aug; 72 (2): 616–20
PubMed CAS Google Scholar
Romeo F, Rosano GMC, Martuscelli E, et al. Эффективность пролонгированного действия низких доз рекомбинантного тканевого активатора плазминогена при рефрактерной нестабильной стенокардии. J Am Coll Cardiol, май 1995 года; 25 (6): 1295–9
PubMed Статья CAS Google Scholar
Schoebel FC, Leschke M, Stein D, et al. Хронически-прерывистая терапия урокиназой при рефрактерной стенокардии. Fibrinolysis 1995 Apr; 9 Прил. 1: 121–5
CAS Google Scholar
Brunelli C, Spallarossa P, Ghigliotti G, et al. Тромболитическая терапия при рефрактерной нестабильной стенокардии: роль холтеровского мониторирования. Clin Cardiol 1991 Apr; 14 (4): 297–304
PubMed Статья CAS Google Scholar
Colman RW, Marder VJ, Salzman EW, et al. Обзор в гемостазе. В: Colman RW, Hirsh J, Marder VJ, et al., Редакторы. Гемостаз и тромбоз: основные принципы и клиническая практика. 3-е изд. Филадельфия: Дж. Б. Липпинкотт, 1994: 3–18
Google Scholar
Cannon CP, Браунвальд Э. Гирудин: первые результаты острого инфаркта миокарда, нестабильной стенокардии и ангиопластики. J Am Coll Cardiol, июнь 1995 года; 25 (7 доп.): 30S – 7S
PubMed Статья CAS Google Scholar
Verstraete M, Zoldhelyi P. Новые антитромботические препараты в разработке. Drugs 1995 Jun; 49 (6): 856–84
PubMed Статья CAS Google Scholar
Topol EJ, Fuster V, Harrington RA, et al. Рекомбинантный гирудин при нестабильной стенокардии. Многоцентровое рандомизированное ангиографическое исследование. Тираж 1994 апр; 89 (4): 1557–66
PubMed Статья CAS Google Scholar
Исследователи GUSTO Ha. Рандомизированное испытание внутривенного гепарина по сравнению с рекомбинантным гирудином при острых коронарных синдромах. Тираж 1994 Октябрь; 90 (4): 1631–7
Статья Google Scholar
Линдон Р.М., Теру П., Джуно М. и др. Первоначальный опыт применения прямого антитромбина, гирулога, при нестабильной стенокардии: антикоагулянтный, антитромботический и клинический эффекты. Тираж 1993 Октябрь; 88 (4): 1495–501
Статья Google Scholar
Sharma GVRK, Lapsey D, Vita JA, et al. Польза и переносимость Hirulog, прямого ингибитора тромбина, при нестабильной стенокардии. Am J Cardiol 1993 Dec; 72 (18): 1357–60
PubMed Статья CAS Google Scholar
Fuchs J, Cannon CP и исследователи TIMI 7. Гирулог в лечении нестабильной стенокардии. Результаты исследования ингибирования тромбина при ишемии миокарда (TIMI 7). Тираж 1995 15 августа; 92 (4): 727–33
PubMed Статья CAS Google Scholar
Лефковиц Дж, Тополь Э. Прямые ингибиторы тромбина в сердечно-сосудистой медицине. Тираж, сентябрь 1994 г .; 90 (3): 1522–36
PubMed Статья CAS Google Scholar
Фальк Э., Шах П.К., Фустер В. Разрушение коронарной бляшки. Тираж 1995 Август; 92: 657–71
PubMed Статья CAS Google Scholar
Frishman WH, Lazar EJ. Снижение смертности, внезапной смерти и нефатального повторного инфаркта с помощью бета-адреноблокаторов у выживших после острого инфаркта миокарда: новая гипотеза относительно кардиозащитного действия β-адренергической блокады. Am J Cardiol 1990, 6 ноября; 66 (16): 66G – 70G
PubMed Статья CAS Google Scholar
Lonn EM, Yusuf S, Jha P, et al. Растущая роль ингибиторов ангиотензинпревращающего фермента в защите сердца и сосудов. Тираж 1994 Октябрь; 90 (4): 2056–69
PubMed Статья CAS Google Scholar
Скандинавская группа изучения выживания симвастатина. Рандомизированное исследование снижения уровня холестерина у 4444 пациентов с ишемической болезнью сердца: Скандинавское исследование выживания симвастатина (4S). Lancet 1994 Nov; 344: 1383–9
Google Scholar
Brown BG, Zhao X-Q, Sacco DE, et al. Снижение липидов и регресс зубного налета. Новые взгляды на предотвращение разрушения бляшек и клинических проявлений ишемической болезни сердца. Тираж 1993 Июнь; 87 (6): 1781–91
PubMed Статья CAS Google Scholar
