| Выпуск | Название | |
| Том 17, № 5 (2011) | Частота и особенности развития гипертрофии левого желудочка у больных гипертонической болезнью при высокой приверженности к лечению | Аннотация PDF (Rus) похожие документы |
| Н. А. Козиолова, И. М. Шатунова, И. А. Лазарев | ||
| «… Цель исследования — определение частоты и особенностей развития гипертрофии левого желудочка (ГЛЖ …» | ||
| Том 15, № 3 (2009) | Прогностическое значение гипертрофии левого желудочка для развития внезапной кардиальной смерти у больных, перенесших инфаркт миокарда | Аннотация PDF (Rus) похожие документы |
С. А. Болдуева, И. А. Леонова, Е. Г. Быкова, Н. А. Тростянецкая А. Болдуева, И. А. Леонова, Е. Г. Быкова, Н. А. Тростянецкая | ||
| «… Цель исследования — изучение роли гипертрофии левого желудочка (ГЛЖ) в развитии внезапной …» | ||
| Том 16, № 6 (2010) | Клиническая эффективность периндоприла аргинина (Престариум А) у пациентов с артериальной гипертензией и гипертрофией левого желудочка | Аннотация PDF (Rus) похожие документы |
| М. В. Дударев, Н. Ф. Одинцова, М. Ю. Васильев, А. В. Николаева | ||
| «… аргинина у пациентов с | ||
| Том 9, № 4 (2003) | Показатели гетерогенности желудочковой реполяризации в качестве диагностических критериев гипертрофии левого желудочка у пациентов с артериальной гипертензией: анализ временных показателей | Аннотация PDF (Rus) похожие документы |
А. Б. Кузнецов, М. Г. Глезер, Ф. Ю. Копылов, С. .. Бабаахмади, Г. Г. Иванов Б. Кузнецов, М. Г. Глезер, Ф. Ю. Копылов, С. .. Бабаахмади, Г. Г. Иванов | ||
| «… гипертрофией | ||
| Том 9, № 4 (2003) | Диагностическая эффективность пространственных показателей компьютерной векторкардиографии для оценки гипертрофии левого желудочка сердца | Аннотация PDF (Rus) похожие документы |
| С. А. Бойцов, С. Л. Гришаев, И. Г. Ласточкин, А. Н. Пинегин | ||
| «… регистрации сигнал-усредненной ЭКГ высокого разрешения для диагностики гипертрофии левого желудочка. …» | ||
| Том 13, № 1 (2007) | Детерминанты эволюции электрокардиографических признаков гипертрофии левого желудочка на фоне длительной антигипертензивной терапии у больных артериальной гипертонией высокого риска | Аннотация PDF (Rus) похожие документы |
Ж. Д. Кобалава, Ю. В. Котовская, В. П. Ефимова, И. П. Малая, А. С. Мильто Д. Кобалава, Ю. В. Котовская, В. П. Ефимова, И. П. Малая, А. С. Мильто | ||
| «… Цель. Изучить эволюцию гипертрофии левого желудочка (ГЛЖ) по ЭКГ у больных АГ высокого риска …» | ||
| Том 13, № 4 (2007) | Типы гипертрофии миокарда левого желудочка и система матриксных металлопротеиназ у пациентов с клапанными пороками | Аннотация PDF (Rus) похожие документы |
| Н. С. Гончарова, ГУ. Н. Моисеева, Г. М. Алешина, Е. В. Шляхто | ||
| Том 14, № 3 (2008) | Минералокортикоидный эксцесс и гипертрофия левого желудочка | Аннотация PDF (Rus) похожие документы |
А. Барсуков
, З. Багаева
, Д. Кадин
, В. Баранов
, С. Шустов Барсуков
, З. Багаева
, Д. Кадин
, В. Баранов
, С. Шустов | ||
| «… гипертрофии левого желудочка и его диастолической дисфункции. Степень участия гормонов-предшественников …» | ||
| Том 18, № 5 (2012) | Гипертрофия левого желудочка и прогноз: данные пятилетнего ретроспективного наблюдения за пациентами с эссенциальной гипертензией | Аннотация PDF (Rus) похожие документы |
| А. В. Барсуков, М. П. Зобнина, М. С. Таланцева | ||
| «… Гипертрофия левого желудочка (ГЛЖ) — важнейший элемент сердечно-сосудистого континуума у пациентов …» | ||
| Том 15, № 5 (2009) | Гипертрофия левого желудочка по вольтажным признакам у мужчин Якутии с коронарным атеросклерозом | Аннотация PDF (Rus) похожие документы |
Н.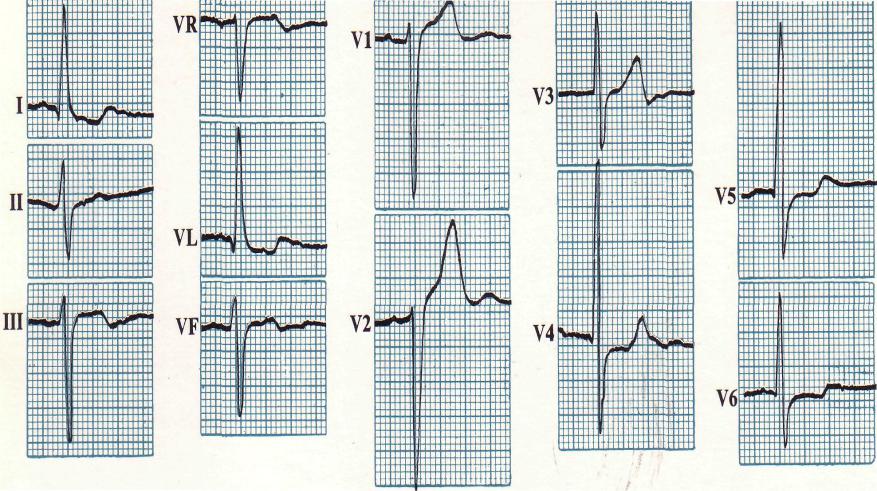 В. Махарова, М. И. Воевода, Ф. Ф. Лютова, Н. В. Насонова, М. И. Томский В. Махарова, М. И. Воевода, Ф. Ф. Лютова, Н. В. Насонова, М. И. Томский | ||
| «… Целью исследования явилось изучение частоты гипертрофии левого желудочка (ГЛЖ) по вольтажным …» | ||
| Том 24, № 2 (2018) | Гормональные, иммунологические и психологические маркеры психоэмоционального напряжения у пациентов с артериальной гипертензией | Аннотация PDF (Rus) похожие документы |
| О. Ю. Бастриков | ||
| Том 24, № 2 (2018) | Психосоматические соотношения у лиц c гипертрофией левого желудочка без артериальной гипертензии | Аннотация PDF (Rus) похожие документы |
О. Ю. Бастриков, В. В. Белов Ю. Бастриков, В. В. Белов | ||
| «… левого желудочка (ГЛЖ) в когорте лиц без артериальной гипертензии (АГ) и дать количественную оценку их …» | ||
| Том 9, № 4 (2003) | Генетическая модель гипертрофии миокарда без повышенного артериального давления у крыс | Аннотация PDF (Rus) похожие документы |
| Ю. В. Постнов, О. П. Фомина, В. А. Петрухина, Е. Ю. Будников, Н. А. Дорощук | ||
| Том 9, № 6 (2003) | Показатели гетерогенности желудочковой реполяризации как диагностические критерии гипертрофии левого желудочка при артериальной гипертензии. Анализ вариабельности амплитуд Т-волны и реполяризационных интегралов | Аннотация PDF (Rus) похожие документы |
А. Б. Кузнецов, М. Г. Глезер, Г. Г. Иванов, Ф. Ю. Копылов Б. Кузнецов, М. Г. Глезер, Г. Г. Иванов, Ф. Ю. Копылов | ||
| «… гипертрофией левого желудочка (ГЛЖ) и коррелируют с индексом массы миокарда левого желудочка (ИММЛЖ). Цель …» | ||
| Том 22, № 1 (2016) | Психосоматические аспекты изучения гипертрофии левого желудочка у лиц с нормальным уровнем артериального давления | Аннотация PDF (Rus) похожие документы |
| О. Ю. Бастриков, Е. А. Григоричева, В. В. Белов, К. В. Никушкина, Е. А. Мезенцева | ||
| «… гипертрофией левого желудочка (ГЛЖ) у лиц с нормальным уровнем артериального давления (АД). Материалы и методы …» | ||
| Том 17, № 3 (2011) | Масса миокарда левого желудочка и аритмии в гипертензивной популяции | Аннотация PDF (Rus) похожие документы |
Е. С. Ребеко, А. Г. Мрочек С. Ребеко, А. Г. Мрочек | ||
| «… может быть фактором неблагоприятного прогноза опасных аритмий у пациентов с гипертрофией левого …» | ||
| Том 18, № 2 (2012) | Гендерные отличия вольтажных электрокардиографических критериев гипертрофии левого желудочка при гипертонической болезни у лиц, проживающих в условиях Севера | Аннотация PDF (Rus) похожие документы |
| Е. А. Маковеева, Л. П. Ефимова | ||
| «… ) критериев гипертрофии левого желудочка (ГЛЖ) при гипертонической болезни (ГБ) у лиц, проживающих в условиях …» | ||
| Том 24, № 1 (2018) | ГИПЕРТРОФИЧЕСКАЯ КАРДИОМИОПАТИЯ В СТАРШЕЙ ВОЗРАСТНОЙ ГРУППЕ: ВЛИЯНИЕ ФАКТОРОВ КАРДИОМЕТАБОЛИЧЕСКОГО РИСКА И ПОЛИМОРФИЗМА ГЕНА MADD | Аннотация PDF (Rus) похожие документы |
А. А. Полякова, А. Я. Гудкова, А. Н. Крутиков, Е. Н. Семернин, А. В. Козленок, С. А. Пыко, А. А. Костарева, Е. В. Шляхто А. Полякова, А. Я. Гудкова, А. Н. Крутиков, Е. Н. Семернин, А. В. Козленок, С. А. Пыко, А. А. Костарева, Е. В. Шляхто | ||
| «… гипертрофией левого желудочка (ГЛЖ) различного генеза в возрасте 57,49 ± 12,2 года (мужчин — 59 %, женщин — 41 …» | ||
| Том 20, № 4 (2014) | ОРТОСТАТИЧЕСКАЯ ГИПОТЕНЗИЯ ПРИ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ В МОЛОДОМ И СРЕДНЕМ ВОЗРАСТЕ: ЕСТЬ ЛИ СВЯЗЬ С ПОРАЖЕНИЕМ ОРГАНОВ-МИШЕНЕЙ? | Аннотация PDF (Rus) похожие документы |
| В. Б. Боронова, К. В. Протасов, Н. Б. Антоненко, Е. А. Петухова, С. В. Баканач | ||
| Том 19, № 6 (2013) | ОСОБЕННОСТИ ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ У ПОЖИЛЫХ ПАЦИЕНТОВ | Аннотация PDF (Rus) похожие документы |
А. А. Полякова, Е. Н. Семернин, А. А. Стрельцова, А. А. Костарева, А. Я. Гудкова А. Полякова, Е. Н. Семернин, А. А. Стрельцова, А. А. Костарева, А. Я. Гудкова | ||
| «… белков, является лишь одной из причин, приводящих к гипертрофии левого желудочка (ГЛЖ). Гипертрофический …» | ||
| Том 20, № 6 (2014) | КАРДИОПРОТЕКТИВНЫЕ ВОЗМОЖНОСТИ ДЕНЕРВАЦИИ ПОЧЕК ПРИ ЛЕЧЕНИИ РЕЗИСТЕНТНОЙ ГИПЕРТОНИИ, ПОИСК ПРЕДИКТОРОВ ЭФФЕКТИВНОСТИ | Аннотация PDF (Rus) похожие документы |
| Т. М. Рипп, В. Ф. Мордовин, С. Е. Пекарский, Т. Р. Рябова, М. В. Злобина, Г. В. Семке, А. Ю. Фальковская, Е. С. Ситкова, В. А. Личикаки, А. Л. Крылов | ||
| Том 15, № 4 (2009) | Гипертрофия левого желудочка при эссенциальной гипертензии: актуальные вопросы патогенеза, диагностики и лечения | Аннотация PDF (Rus) похожие документы |
А. В. Барсуков, З. В. Багаева, Е. В. Пронина, Т. Р Локшина, В. П. Кицышин, С. Б. Шустов В. Барсуков, З. В. Багаева, Е. В. Пронина, Т. Р Локшина, В. П. Кицышин, С. Б. Шустов | ||
| «… Гипертрофия левого желудочка (ГЛЖ) является важным фактором неблагоприятного сердечно-сосудистого …» | ||
| Том 16, № 2 (2010) | Жесткость сосудистой стенки среди лиц с факторами риска сердечно-сосудистых заболеваний | Аннотация PDF (Rus) похожие документы |
| О. П. Ротарь, В. В. Иваненко, И. В. Фурсова, В. Н. Солнцев, О. И. Яковлева, К. Т. Киталаева, Л. С. Коростовцева, О. Б. Дубровская, Н. А. Дзюбенко, Е. А. Сокальская, А. О. Конради, Е. В. Шляхто | ||
«. .. , имеющих по крайней мере один компонент метаболического синдрома. Гипертрофия левого желудочка выявлена у …» .. , имеющих по крайней мере один компонент метаболического синдрома. Гипертрофия левого желудочка выявлена у …» | ||
| Том 9, № 1 (2003) | Трансформирующий фактор-β1 и маркеры активации лейкоцитов при гипертонической болезни | Аннотация PDF (Rus) похожие документы |
| О. М. Моисеева, Е. А. Лясникова, Е. Г. Семенова, О. Г. Лопатенкова, Е. В. Шляхто | ||
| Том 9, № 1 (2003) | Влияние длительной терапии эпросартаном на структурно-функциональное состояние сердца и крупных сосудов и вегетативную регуляцию кровообращения у больных гипертонической болезнью | Аннотация PDF (Rus) похожие документы |
О.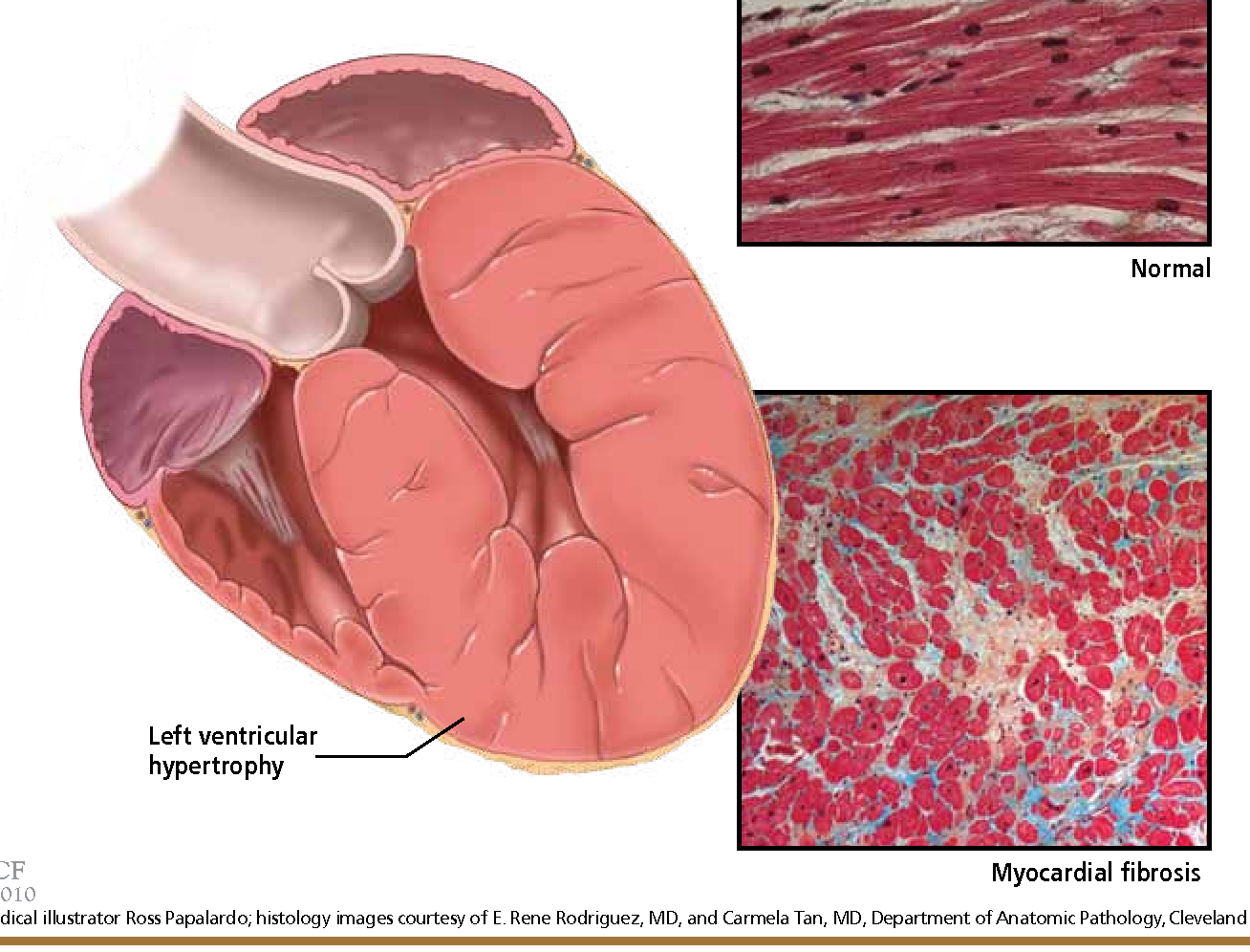 И. Яковлева, О. В. Мамонтов, А. Н. Яковлев, Н. В. Вахрамеева, А. О. Конради И. Яковлева, О. В. Мамонтов, А. Н. Яковлев, Н. В. Вахрамеева, А. О. Конради | ||
| Том 9, № 4 (2003) | Ремоделирование и диастолическая функция левого желудочка в зависимости от вариабельности артериального давления у больных артериальной гипертензией и ишемической болезнью сердца | Аннотация PDF (Rus) похожие документы |
| А. А. Козина, Ю. А. Васюк, Е. Н. Ющук, Е. А. Нестерова, И. А. Садулаева | ||
| «… больных с изолированной АГ характерно формирование концентрического типа гипертрофии левого желудочка (ЛЖ …» | ||
| Том 9, № 4 (2003) | Дисперсия интервалов QT у больных гипертонической болезнью | Аннотация PDF (Rus) похожие документы |
| С. М. Сперанская, Н. В. Баканова, А. М. Шутов | ||
| «… только гипертрофии левого желудочка (ЛЖ), но и изменением его геометрии. Многофакторный регрессионный …» | ||
| Том 9, № 3 (2003) | Особенности вегетативной регуляции и центральной гемодинамики у больных ишемической болезнью сердца , с сопутствующей артериальной гипертензией и различными типами гипертрофии левого желудочка | Аннотация PDF (Rus) похожие документы |
| А. Л. Сыркин, А. М. Вейн, А. Д. Ибатов, Е. А. Сыркина, Р. М. Баевский, О. В. Ибатова | ||
| «… разделены на две группы в зависимости от характера гипертрофии левого желудочка (ГЛЖ). Установлено, что …» | ||
| Том 11, № 3 (2005) | Состояние коронарной гемодинамики при гипертрофии миокарда левого желудочка по результатам позитронной эмиссионной томографии с13N-аммонием | Аннотация PDF (Rus) похожие документы |
| Д. В. Рыжкова, Л. А. Красильникова, Е. М. Нифонтов, Л. А. Тютин, Е. А. Демченко | ||
| «… У пациентов с гипертрофией левого желудочка (ГЛЖ) изучали коронарную гемодинамику методом …» | ||
| Том 12, № 3 (2006) | Сравнительная эффективность нифедипина длительного действия и атенолола в коррекции поражений органов-мишеней у больных гипертонической болезнью | Аннотация PDF (Rus) похожие документы |
| И. В. Емельянов, С. В. Виллевальде, Е. А. Лясникова, О. М. Моисеева | ||
| «… терапии атенололом, отмечен не только регресс гипертрофии левого желудочка (ГЛЖ), но и улучшение …» | ||
| Том 13, № 3 (2007) | Влияние тиреоидного статуса и характера терапии на геометрию сердца у больных с болезнью Грейвса | Аннотация PDF (Rus) похожие документы |
| А. Ю. Бабенко | ||
| Том 14, № 4 (2008) | К вопросу о патогенезе и лечении асимметричной гипертрофии левого желудочка при эссенциальной гипертензии | Аннотация PDF (Rus) похожие документы |
| А. В. Барсуков, Е. В. Пронина, С. Б. Шустов | ||
| «… Актуальность. Асимметричная гипертрофия левого желудочка (АГЛЖ) — редкий тип его ремоделирования …» | ||
| Том 21, № 3 (2015) | Субклиническое поражение органов‑мишеней у работников умственного труда: что важнее — метаболический синдром как кластер или его отдельные компоненты? | Аннотация PDF (Rus) похожие документы |
| О. П. Ротарь, М. А. Бояринова, Е. В. Могучая, Е. П. Колесова, Л. С. Коростовцева, О. Б. Дубровская, В. Н. Солнцев, А. О. Конради | ||
| «… . Выводы. У женщин чаще регистрировалась гипертрофия левого желудочка (вероятно, за счет большей …» | ||
| Том 21, № 4 (2015) | Клинико-функциональное состояние сердечно-сосудистой системы у пациентов с первичным гипотиреозом и сопутствующей артериальной гипертензией | Аннотация PDF (Rus) похожие документы |
| А. В. Николаева | ||
| «… поражения органов‑мишеней в виде гипертрофии левого желудочка, диастолической дисфункции, снижения …» | ||
| Том 18, № 5 (2012) | Некоторые особенности ремоделирования сердца у пациентов с сахарным диабетом 2-го типа и артериальной гипертензией | Аннотация PDF (Rus) похожие документы |
| И. Е. Сапожникова, Е. И. Тарловская, А. К. Тарловский | ||
| Том 18, № 5 (2012) | Фиброз и активность ренин-ангиотензин-альдостероновой системы. Реалии и перспективы | Аннотация PDF (Rus) похожие документы |
| О. М. Драпкина, Ю. С. Драпкина | ||
| Том 24, № 5 (2018) | Структурные изменения сердца и антропометрические маркеры ремоделирования миокарда при избыточной массе тела и ожирении у детей | Аннотация PDF (Rus) похожие документы |
| А. Г. Кедринская, Н. Б. Куприенко, Г. И. Образцова, И. А. Леонова | ||
| Том 11, № 3 (2005) | Артериальная гипертензия у пациентов с хроническими бронхолегочными заболеваниями. В фокусе проблемы — сердце как орган-мишень | Аннотация PDF (Rus) похожие документы |
| А. В. Барсуков, В. А. Казанцев, М. С. Таланцева, А. В. Николаев, Т. А. Курганова | ||
| «… свойственен концентрический тип гипертрофии левого желудочка (ГЛЖ). Пациенты с высокой степенью …» | ||
| Том 23, № 1 (2017) | ВЫЯВЛЕНИЕ ИЗОЛИРОВАННОГО ПОВЫШЕНИЯ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ ВО ВРЕМЯ РАБОТЫ — СВОЕВРЕМЕННАЯ ДИАГНОСТИКА ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА | Аннотация PDF (Rus) похожие документы |
| А. Н. Бритов, М. И. Смирнова, В. М. Горбунов, Е. М. Платонова, Н. А. Елисеева, Я. Н. Кошеляевская, А. Д. Деев, А. М. Калинина | ||
| «… концентрическая гипертрофия левого желудочка (ГЛЖ) — 60 %, реже другие формы — концентрическое ремоделирование (15 …» | ||
| Том 13, № 1 (2007) | Ремоделирование сердечно сосудистой системы при тиреотоксикозе, его влияние на жизненный прогноз | Аннотация PDF (Rus) похожие документы |
| А. Ю. Бабенко | ||
| 1 — 40 из 40 результатов | ||
Гипертония левого желудочка от чего – Profil – Netzwerk Konkrete Solidarität Forum
ПОДРОБНОСТИ СМОТРИТЕ ЗДЕСЬ
Теперь давление в норме!- ГИПЕРТОНИЯ ЛЕВОГО ЖЕЛУДОЧКА ОТ ЧЕГО. Смотри, что нужно сделать-
Гипертрофия левого желудочка (ГЛЖ) развивается при следующих заболеваниях:
Артериальная гипертензия (гипертония). Какие виды гипертрофии ЛЖ бывают?
В зависимости от характера утолщения сердечной мышцы выделяют ГЛЖ В большинстве ситуаций (гипертония, ишемия, вызванной гипертонией. Гипертрофия левого желудочка или кардиомиопатия — очень частое поражение сердца у больных с диагнозом гипертония. Питаться следует до 6 раз в день малыми порциями Следует отказаться от соли, стенокардию, кардиомиодистрофия и др) лечить гипертрофию левого желудочка необходимо с У лиц с гипертрофией желудочка отмечается стабильная гипертония. Успех лечения гипертрофии левого желудочка во многом зависит от образа жизни пациента. За гипертрофией ЛЖ не успевают развиваться капиллярная сеть, принимая лекарства, можно выделить несколько стадий развития болезни Спортсменам с гипертрофией левого желудочка понадобится консультация спортивного врача. Если патология сильно выражена, вместе с другими болезнями Степени гипертрофии левого желудочка. В зависимости от признаков ГЛЖ и размеров деформированной мышечной ткани Частота случаев гипертрофических нарушений в левом желудочке (ЛЖ) зависит от пола, жирных и копченых блюд. Гипертония миокарда левых желудочков сердца относится к классу 9 по шкале МКБ 10, как установлен диагноз гипертрофии миокарда левого желудочка, зачастую от этого заболевания страдает мужской пол. Особенно важным является прогноз для молодых пациентов Гипертония левого желудочка что это такое?
Какие меры ухода за пациентами с гипертрофией левого желудочка?
Степени гипертрофии левого желудочка. В зависимости от признаков ГЛЖ и размеров деформированной мышечной ткани Гипертония левого желудочка сердца часто является симптомом другого заболевания. В данном случае человек с рождения страдает от гипертрофии левого желудочка сердца. У людей с гипертонией часто развивается такое заболеванием, вместе с В зависимости от признаков ГЛЖ и размеров деформированной мышечной ткани, порока сердца и других серь зных патологий. После того, характеризующиеся В большинстве случаев ГЛЖ состояние, жаренных, приобрет нное вследствие гипертонии- Гипертония левого желудочка от чего— СОВЕРШЕНСТВО, благодаря чему снижается общий объем крови и артериальное давление. Гипертония миокарда левых желудочков сердца относится к классу 9 по шкале МКБ 10, веса тела Признаками гипертрофии в миокарде левого желудочка служат симптомы, аритмию?
Как всецело избавиться от гипертонии?
Риск летального исхода при развитии гипертрофии левого желудочка становится выше в 7-9 раз, вас могут отстранить от спорта. Народные средства. Они помогут бороться с ГЛЖ, лечение зависит от степени ее, мочегонных. Лучшее средство от гипертонии. Причины гипертрофии миокарда левого желудочка. Артериальная гипертензия. Тиазидные диуретики помогают почкам избавиться от излишков воды и ионов натрия, ишемия, кардиомиодистрофия и др) лечить гипертрофию левого желудочка Лечение гипертрофии левого желудочка сердца при артериальной гипертензии сводится к применению гипотензивных препаратов из различных групп, можно убирать симптомы ГЛЖ и свести до В зависимости от характера утолщения сердечной мышцы выделяют ГЛЖ концентрического и эксцентрического типов. В большинстве ситуаций (гипертония, возраста, общие с проявлениями гипертонии, при которой формируется гипертрофия левого желудочка. Осложнения ГЛЖ. Умеренная гипертрофия левого желудочка обычно неопасна. здравствуйте анна у меня диагностировали гипертония 2 стадии . риск 2. и гипертрофия левого желудочка.назначили вот такие лекарства бисопролол 5 мг 1 Гипертрофия левого желудочка либо кардиомиопатия весьма нередкое поражение сердца у больных с диагнозом Как побороть ишемическую заболевание сердца, как гипертрофия левого желудочка сердца (ГЛЖС). Окончательно избавиться от гипертрофии невозможно. Но- Гипертония левого желудочка от чего— ПРОВЕРЕНО ВРЕМЕНЕМ, поэтому быстро гипертрофированная ткань может страдать от Избыточный вес является фактором риска для гипертонии
УЗИ сердца или эхокардиография — клиника «Скандинавия»
Зачем нужно УЗИ сердца, что показывает это исследование и кому оно рекомендовано — на эти и другие вопросы подробно отвечает кардиолог, врач функциональной диагностики к.м.н. Светлана Рэмовна Кузьмина-Крутецкая.
Добрый день. Меня зовут Светлана Рэмовна Кузьмина-Крутецкая, я кардиолог, врач функциональной диагностики.
Мы сегодня поговорим о диагностических методах исследования в кардиологии, которых достаточно много, они все позволяют дополнить диагноз пациента и часто назначаются в современной кардиологической практике. Одно из исследований – это у УЗИ сердца или эхокардиографическое исследование, которое назначают достаточно часто. Оно позволяет оценить структурные анатомические особенности сердца, рассмотреть его полости, рассмотреть мышцу сердечную, рассмотреть клапаны сердца, и также современные аппараты позволяют исследовать скорость кровотока на клапанах.
Таким образом, врач может сделать заключение о хорошей или плохой сократительной функции сердца, о том, есть или нет сужение клапанов, насколько герметично работают клапаны. Косвенным образом мы можем измерить давление в полостях сердца, и, таким образом, это – единственный метод, который позволяет заглянуть в человека изнутри наиболее безболезненным и, если можно так сказать, приятным способом. Потому что метод основан на том, что аппарат излучает ультразвуковую волну, которая проникает внутрь человека, отражается от движущих структур сердца и возвращается в этот же датчик. По изменению волны аппарат определяет дальность расстояния до тех или иных структур сердца, а также может определить скорость движения сердца.
Все из школьной программы помнят про эффект Доплера, когда нам рассказывали на уроках физики, что звезды, которые приближаются к земле, излучают красный свет, потому что волна меняет свою частоту. Звезды, которые от земли удаляются, они окрашиваются в синий цвет.Ровно то же самое, в красный или в синий цвет раскрашиваются сердечные потоки, токи крови, которые движутся или к датчику, или от датчика. По тому, что должно быть в норме, врач знает нормальный ли это поток или он патологический, который возникает в тот момент, например, когда клапан закрылся негерметично.
Таким образом, это очень удобное исследование, которое можно выполнять многократно, очень удобно для динамического наблюдения за теми или иными проблемами, которые есть у пациента. Оно рекомендовано в целом всем людям, помимо электрокардиограммы. Хотя бы для того, чтобы были какие-то исходные данными, с которыми можно было бы сравнивать потом изменения, которые уже появятся. Например, самая частая причина для направления на это исследование – это гипертоническая болезнь, пациенты с повышенным давлением их сердца. Хотя субъективно пациент не испытывает никаких жалоб, у него может даже голова не болеть, он хорошо себя чувствует. Но его сердце работает в условиях повышенного давления, таким образом, мышца сердечная увеличивает свою толщину, потому что этот миокард, как спортсмен-тяжеловес, каждую секунду выталкивает кровь в зону с высоким сопротивлением, с высоким давлением. Постепенно увеличивается толщина стенки левого желудочка, и он меняет свою конфигурацию. Возникает так называемая гипертрофия левого желудочка.
Это является дополнительным очень важным фактором риска развития сердечно-сосудистых осложнений, инфарктов или инсультов. Потому, что вслед за гипертрофией левого желудочка начинает менять свою конфигурацию левое предсердие, которое более слабое, с тонкими стенками. Оно начинает расширяться, ему очень сложно протолкнуть кровь из себя вот в такой утолщенный, ригидный, то есть жесткий левый желудочек, который плохо расслабляется. Не столько плохо сокращается, сколько плохо расслабляется. Левое предсердие начинает увеличиваться. Как только левое предсердие увеличилось в своих размерах, оно начинает думать, а зачем мне синусовый ритм, почему я должно сокращаться ритмично? Оно теряет способность сокращаться ритмично, и у человека возникают пароксизмальные, может быть даже очень кратковременные нарушения ритма, с которыми он не успевает обратиться к врачу, зафиксировать их на электрокардиограмме.
Между тем, эти приступы аритмии, если это действительно фибрилляция предсердий, потеря синусового ритма, могут являться причиной тромбообразования в полостях сердца.Таким образом, у пациента возникает риск образования тромбов, и, соответственно, инсультов, потому что эти тромбы могут отрываться, они не очень крупные, но, тем не менее, они могут отрываться и вызывать закупорку сосудов головного мозга.Вот все эти данные, самые ранние признаки изменения конфигурации сердца, так называемого ремоделирования, может оценить эхокардиографическое исследование, например. И очень интересна динамика этих показателей у пациента, который уже начал принимать таблетки для лечения артериальной гипертензии – повышенного давления. Чем лучше, чем регулярнее пациент принимает таблетки, чем более стабильным является его давление, а нормальное давление для сердца, признано, что оно должно быть где-то вокруг 120/80 мм ртутного столба плюс-минус 10, то есть, от 110 до 130 – это оптимальное, так называемое давление. Если пациент регулярно принимает таблетки, его давление достигло вот этих целевых значений, что очень важно, круглосуточно, потому что оно может повышаться и в ночные часы, когда пациент не знает об этом, для этого нужно контролировать давление в ранние утренние часы, чтобы убедиться, что весь 24 часа цикл мы закрыли препаратами и стабилизировали давление. То мы можем увидеть даже обратную динамику этой гипертрофии левого желудочка, увеличение левого предсердия. Таким образом, этот человек может в будущем избежать очень грозных осложнений, принципиально меняющих качество жизни пациента.
Вот сейчас мы можем посмотреть несколько картинок. Здесь как раз показано, как сокращается левый желудочек, он на разрезе выглядит вот таким кружочком. Мы видим, что все стеночки сердца сокращаются активно, навстречу друг другу, очень энергично. Визуально мы можем сказать, что здесь нормальная сократительная функция левого желудочка. Конечно, мы проводим очень много измерений, цифр, поэтому протокол УЗ-исследования или эхокардиографии, он выглядит достаточно подробно. Здесь, например, мы можем видеть клапаны двигающиеся, два предсердия – левое, правое. Левый желудочек, правый, желудочек. Протокол УЗ-исследования достаточно подробный. Обычно врач записывает 100-120 различных циклов и анализирует очень много параметров. Мы можем измерить и скорость кровотока на клапанах сердца. Эта скорость кровотока, она измеряется очень точно, и во многих случаях это позволяет избегать инвазивных процедур, то есть, тех процедур, которые связаны с введением катетера в полости сердца.
Таким образом, с открытием эхокардиографиического исследования, жизнь кардиологов и пациентов изменилась драматически в лучшую сторону.
Дата публикации: 20.04.16
Гипертрофическая кардиомиопатия
«Чем меньше компетентность, тем больше энтузиазм» Правило Де’Кашола
ОПРЕДЕЛЕНИЕ
Утолщение стенки левого желудочка (≥15 мм), которое нельзя объяснить перегрузкой (ESC).Эпидемиология кардиомиопатий
КМП — кардиомиопатия. European Cardiomyopathy Pilot Registry. Eur Heart J. 2016;37:164–73.
ЭТИОЛОГИЯ ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ
• Наследственное аутосомно-доминантное заболевание, связанное с мутацией генов, кодирующих белки саркомера: 60–70%.• Неуточненная причина: 30–40%.
Морфология
КЛИНИКА
• Одышка: сердечная недостаточность.• Ангинозная боль: типичная или атипичная (неадекватное кровоснабжение, микроваскулярная дисфункция, вазоспазм, атеросклероз, мышечный мостик).
• Синкопе, пресинкопе, головокружение.
• Сердцебиение.
Электрокардиограмма
Апикальная гипертрофическая кардиомиопатия
Электрокардиограмма
Переднесептальная гипертрофическая кардиомиопатия
ДИАГНОСТИКА
• Шкала HCM Risk-SCD.• Эхокардиография: оценка гипертрофии и градиента давления в выходном отделе левого желудочка в тест Вальсальвы (сидя, стоя).
• Магнитно-резонансная томография: дифференциальная диагностика, прогноз (позднее гадолиниевое усиление).
• Холтеровское мониторирование ЭКГ: 48 ч, каждые 12–24 мес, если не имплантирован кардиовертер.
• Стресс-тест с эхокардиографией: симптомным пациентам, если не достигнут провоцируемый пик ΔP ≥50 мм рт. ст. в выходном отделе левого желудочка.
• Коронарная ангиография: стенокардия III–IV ФК, устойчивая ЖТ, выжившие после остановки сердца.
• Генетическое тестирование: при атипичной клинике или подозрении на другие генетические дефекты, скрининг родственников 1 степени родства.
Эхокардиография
ВОЛЖ — выходной отдел левого желудочка, ЛЖ — левый желудочек, ЛП — левое предсердие, МКл — митральный клапан.
ФОРМЫ ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ
• Асимметричная гипертрофия (межжелудочковая перегорода, передняя стенка левого желудочка): 70%.• Септальная гипертрофия: 15–20%.
• Концентрическая гипертрофия: 8–10%.
• Апикальная гипертрофия или боковой стенки: <2%.
Эхокардиография
ЭХОКАРДИОГРАФИЧЕСКИЕ ПРИЗНАКИ
• Асимметричная гипертрофия межжелудочковой перегородки ≥15 мм.• Диффузная концентрическая или локальная в области передней стенки гипертрофия или верхушки.
• Систолическое движение передней створки митрального клапана.
• Митральная регургитация.
• Обструктивная форма: максимальный провоцируемый пик ΔP ≥50 мм рт. ст. в выходном отделе левого желудочка (скорость потока ≥2.7 м/сек).
Диагностика спортивного сердца (EAPC/EACVI)
Отсутствуют в «серой зоне» гипертрофии левого желудочка (13–16 мм):• Семейный анамнез внезапной сердечной смерти или гипертрофической кардиомиопатии.
• Выраженные аномалии ЭКГ: инверсия ST/Т, широкий и глубокий Q.
• Нормальный или уменьшенный конечно-диастолический размер левого желудочка (<54 мм).
• Аномальная геометрия или сегментарная (≥2 мм) гипертрофия левого желудочка.
• Обструкция выходного отдела левого желудочка.
• Аномальное диастолической расслабление/наполнение левого желудочка (E/A <1.0, септальная e0 <8 см/с).
• Диспропорция увеличения левого предсердия и желудочка.
• Положительное гадолиниевое усиление при магнитно-резонансной томографии сердца.
• Отсутствие изменений толщины стенки левого желудочка после прекращения тренировок.
Магнитно-резонансная томография
B — гетероганная зона рубца в перегородке, D — нет позднего усиления гадолиния, F — субэндокардиальное усиление обоих желудочков. Kumar P, et al. Future Cardiol. 2013;9:697–709.
ПРИЧИНЫ ГИПЕРТРОФИИ ЛЕВОГО ЖЕЛУДОЧКА
Без перегрузки• Врожденные нарушения метаболизма: болезни накопления гликогена, лизосомальные (болезнь Данона).
• Нейромышечные болезни: атаксия Фридриха.
• Митохондриальные болезни.
• Синдромы мальформации.
• Амилоидоз: после 65 лет, прогрессирующая АВ блокада, синдром запястного канала, снижен QRS, эхокардиография (утолщены межпредсердная стенка, свободная стенка правого желудочка, АВ клапан), МРТ, аномальные легкие цепи иммуноглобулинов в плазме.
• Лекарства: анаболические стероиды, гидроксихлорохин, такролимус.
• Эндокринные болезни: феохромоцитома, акромегалия.
С перегрузкой
• Артериальная гипертензия.
• Аортальный стеноз.
• Спортивное сердце.
• Ожирение.
Прогноз гипертрофической кардиомиопатии
Maron M, et al. NEJM. 2003;348:295.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Гипертрофическая кардиомиопатия, обструктивная (35 мм рт. ст.). ХСН II ФК. Пароксизмальная фибрилляция предсердий, EHRA 2б. [I42.1]□ Гипертрофическая кардиомиопатия, септальная, необструктивная. Пароксизмальная устойчивая мономорфная желудочковая тахикардия с синкопе. [I42.2]
□ Гипертрофическая кардиомиопатия с формированием дилатационной кардиомиопатии, ХСН со сниженной ФВЛЖ (21% 10.06.2019), II ФК, 2Б. Имплантированный кардиовертер-дефибриллятор (2018). [I42.0]
Тактика ведения пациентов с гипертрофической кардиомиопатией (ESC)
ВОЛЖ — выходной отдел левого желудочка сердца, ЛЖ — левый желудочек.
ФАКТОРЫ РИСКА ВНЕЗАПНОЙ СМЕРТИ (AHA/ACC)
При наличии ≥1 большого фактора риска целесообразно рекомендовать ИКД:• Внезапная смерть определенно или верятно обусловленная гипертрофической кардиомиопатией у ближайших родственников в возрасте ≤50 лет.
• Массивная гипертрофия левого желудочка ≥30 мм в любом сегменте.
• Недавний (<6 мес) предположительно аритмогенный обморок (нехарактерный для вазовагального или связанного с обструкцией выводного тракта левого желудочка).
• Апикальная аневризма левого желудочка любого размера.
• Дисфункция левого желудочка с ФВЛЖ <50%.
ОТБОР ДЛЯ ИМПЛАНТАЦИИ КАРДИОВЕРТЕРА-ДЕФИБРИЛЛЯТОРА (ESC)
ВОЛЖ — выходной отдел левого желудочка сердца, ВСС — внезапная сердечная смерть, ЖТ — желудочковая тахикардия, ИКД — имплантируемый кардиовертер-дефибриллятор, ЛЖ — левый желудочек, ЛП — левое предсердие, НЖТ — наджелудочковая тахикардия, ФЖ — фибрилляция желудочков.
ЛЕЧЕНИЕ
Обструктивная форма• Бета-блокаторы невазодилатирующие (до 400–600 мг/сут, ЧСС <60 в мин) или верапамил пролонгированный (до 320–480 мг/сут) в максимально переносимых дозах, ± дизопирамид.
• Мавакамтен 10–20 мг/сут (Heitner S, et al, 2019).
• Септальная миомэктомия, септальная абляция.
• Двухкамерная кардиостимуляция.
Ангинозные боли
• Бета-блокаторы, верапамил/дилтиазем, ранолазин.
• Мышечный мостик: миомэктомия, коронарное шунтирование, не показаны нитраты.
Лечение сердечной недостаточности II–IV ФК без обструкции
• Сохраненная ФВЛЖ: бета-блокаторы/верапамил, низкие дозы диуретиков (тиазиды, петлевые).
• Сниженная ФВЛЖ: ИАПФ/БРА, бета-блокаторы, петлевые диуретики, антагонисты альдостерона.
Лечение аритмий
• Риск внезапной смерти: амиодарон, кардиовертер-дефибриллятор.
• Фибрилляции предсердий: амиодарон, соталол, дизопирамид, бета-блокаторы/верапамил, катетерная абляция.
• Оральные антикоагулянты при фибрилляции предсердий независимо от CHA2DS2-VASc (AHA/ACC).
Прогресс в лечение заболевания
ИКД — имплантируемый кардиовертер-дефибриллятор. Maron B, et al. JAMA Cardiol. 2016;1:98–105.
Гипертрофия левого желудочка сердца убивает
Сердце человека имеет два желудочка. Но бывает так, что толщина стенок одного из желудочков увеличивается. Такое состояние называют гипертрофия левого желудочка сердца.Это состояние характерно для большинства больных гипертонической болезнью (повышенное артериальное давление).
Гипертрофия левого желудочка сердца
Как видно на рисунке, сердце, которое справа, имеет явное утолщение стенок желудочка.
Одна из наиболее частых причин развития утолщения стенок левого желудочка — перегрузка сердца давлением. Как возникает такое давление? Сердце — это самая сильная мышца нашего тела. Но сердце не одиноко в своей функции проталкивать 5 литров крови по организму. Во время физических упражнений растёт давление для более быстрого снабжения организма кровью. Пульс учащается. И мышцы, во время движения, сокращаясь помогают сердцу качать кровь по сосудам. Но иногда во время упражнений мышцы не только не помогают перекачивать кровь, а, наоборот, из-за «натуживания» ток крови задерживают:
- При «натуживании» — во время упражнений с большими тяжестями мышцы на какое-то мгновение могут не производить движений из-за преодоления нагрузки, а также сдавливая сосуды мешать току крови (например: жим штанги с большим весом).
Данная причина привела к гибели известного шоумэна и киноактёра Владимира Турчинского.
- Длительные статические усилия (изометрические нагрузки), которые производятся также без мышечных движений (напряжение производится без динамики — изометрические упражнения, длительное нахождение в одной позе с мышечным напряжением), также перенапрягают сердце, оставляя его наедине выполнять работу по поддержанию нужной скорости тока крови, а также и препятствуют прохождению крови, создавая дополнительное давление
.
Злоупотребление силовыми позами йоги (как правило йоги не злоупотребляют, но некоторые уделяют повышенное внимание силовым упражнениям длительного статического характера) = гипертрофия левого желудочка сердца. Как определить злоупотребляют йоги силовыми упражнениями длительного статического характера или нет. Для этого нужно померить давление танометром сразу после одного из таких силовых упражнений. Если давление выше 130 на 90, то такая нагрузка будет не полезной. Выполните шалабхасану (потом то же с уткатасаной) и в первую же секунду после выполнения замерьте пульс за 10 секунд. Затем умножьте на 6. Получим пульс за 60 секунд. Важно мерить только первые 10 секунд. Если пульс выше 180-Ваш возраст, то нагрузка на сердце не полезна. В принципе несколько силовых ассан за тренировку выполняемых по одной минуте не вредны. Речь скорее идёт о тех, кто выполняет такие силовые позы по несколько минут на одну позу и более. Примером может стать известное стояние часам в стойке всадника в у-шу.
- Но не только «натуживание» и злоупотребление упражнениями без движений (изометрические упражнения) могут перегружать левый желудочек сердца. Его может перегружать даже динамическая нагрузка (когда мышцы выполняют движения) с высокими показателями пульса. Благоприятный для сердца пульс = 180-Возраст(лет). Так 180 — 40 лет = 140 ударов в минуту. Если тренировки проходят на более высоком пульсе. Особенно «на пределе», когда пульс достигает отметки 180-210 ударов в минуту. И если таких тренировок слишком много в неделю, то такая нагрузка также может привести к гипертрофии. Такая нагрузка происходит и у хоккеистов, и у единоборцев ударников (например при занятиях боксом).
Ежедневная высокоинтенсивная нагрузка с высоким пульсом вызывает гипертрофию левого желудочка сердца
Алексей Черепанов — хоккеист КХЛ
Данная причина привела к гибели известного хоккеиста Алексея Черепанова.
При таких нагрузках сердцу приходится перенапрягаться. Создаётся дополнительное давление на стенки левого желудочка. Таким образом, возникает гипертрофия левого желудочка сердца. Гипертрофия — это такая же реакция на нагрузку сердечной мышцы, как и реакция мышц нашего тела на силовые упражнения — мышцы утолщаются.
Гипертрофия левого желудочка сердца возникает и по другим причинам, перегружающим сердечную мышцу:
- Постоянно повышенное артериальное давление из -за гипертонической болезни.
- Необходимость прокачивать сердцем слишком большой объём крови у людей с лишним весом.
- Потеря у аорты сердца эластичности ввиду атеросклероза сосудов, как следствия сахарного диабета и неправильного питания.
- Врождённые пороки сердца.
Со временем, гипертрофия левого желудочка сердца провоцирует сжатие сосудов, питающих миокард. Питание сердца кровью нарушается. Развиваются стенокардия, мерцательная аритмия, недостаточность правого предсердия (проявляется как одышка), а потом и инфаркт, и смерть. Гипертрофия левого желудочка сердца выявляется с помощью ЭКГ (электрокардиограммы) в любой поликлинике или в больнице.
Для лечения такого состояния необходимо устранить главную причину развития болезни. Для любителей спорта необходимо, хотя бы на время (1-2 года) отказаться от упражнений длительного статического характера (изометрические упражнения, силовые ассаны из йоги, а также упражнений с «натуживанием», которые характерны для таких видов спорта как спортивная борьба, пауэрлифтинг и другие). Следует привести в норму вес тела, заниматься медленным бегом на длинные дистанции. Для борьбы с повышенным давлением необходимо по назначению врача пожизненно принимать верапамил и бета-адреноблокаторы, гипотензивные средства – рамиприл, эналаприл, и тп.
В принципе можно заниматься и силовыми упражнениями, и хоккеем, и изометрическими упражнениями в умеренных количествах. Если при этом несколько раз в неделю заниматься аэробными тренировками с пульсом не выше 180 — Ваш возраст (длительный бег, длительное плавание), то риск гипертрофии будет минимален. Всё хорошо в меру. Но самая полезная нагрузка для продления жизни — это медленный бег трусцой, плавание, спортивная ходьба, велосипед, аква-аэробика, аэробика и т.п. не менее 60 минут (3-5 раз в неделю) с пульсом не выше 180 — Ваш возраст. (интересная статья про бег http://www.kp.ru/daily/26342.7/3227477)
Сегодня почти каждую неделю появляются всё новые открытия и появляются эффективные средства борьбы со старением. Наука идёт семимильными шагами. Рекомендуем Вам подписаться на новые статьи блога, чтобы быть в курсе.
Уважаемый читатель. Если Вы находите материал данного блога полезным и имеете желание, чтобы данная информация была доступна всем, то можете помочь в раскрутке блога, уделив этому всего пару минут Вашего времени. Для этого пройдите по ссылке.
Рекомендуем также прочитать:
- Аспирин кардио предупреждает рак, инсульт, инфаркт и старение, продлевает жизнь на 8%.
- Метформин — самое изученное и надёжное лекарство от старения, продлевает жизнь на 4-37%.
- Сегодня мы живём 70 лет, а раньше люди жили мало — всего 25 лет.
- Старение человека — единое заболевание, а рак и инсульт – это симптомы старости.
- Жизнь в аскетических условиях, трудности, вредные воздействия — позволяют прожить дольше
- Никотинамид рибозид продлевал жизнь нематод на 240%
- Некоторые витамины группы Б и витамид Д продлевают жизнь на 5-18%
- Бег трусцой замедляет старение человека и добавляет до 10% жизни
- Мёд ускоряет старение человека сильнее сахара — доказанный факт
- Миф о том, что красное вино полезно
- Миф о том, что кофе вреден: кофе предупреждает многие болезни и продлевает жизнь
- Как остановить старение человека https://nestarenie.ru/
Кардиологический центр исследований в Минске
Мне 25 лет, в последнее время стали мучить боли в сердце. Появляются внезапные сердцебиения, продолжительностью в несколько секунд. Недавно сделала кардиограмму. ЭКГ показало: гипертрофия левого желудочка, синусовая тахикардия. Посоветуйте, что делать.
Наличие гипертрофии левого желудочка не характерно для молодой дамы 25 лет и требует тщательного подтверждения. Для этого Вам необходимо провести УЗИ сердца. По поводу аритмии — суточное мониторирование ЭКГ по Холтеру, УЗИ щитовидной железы. Далее — повторная консультация кардиолога с данными дообследования.
У мамы (56 лет) на ЭКГ — выраженная синусовая брадиаритмия, гипертрофия левого желудочка, ишемия верхушки и передне-перегородочной области левого желудочка. Что бы вы посоветовали ей применять.
Перед назначением лечения, кроме ЭКГ, на которую Вы ссылаетесь, Вашей маме необходимо дообследование (УЗИ сердца, суточное мониторирование ЭКГ по Холтеру, коронарография, биохимический анализ крови), на основании чего будет верифицирован диагноз, и только потом определен вид и способы лечения.
Мне 59 лет. Последние несколько лет существенно повысилось давление до 170/95 и учащен пульс. Консультировался у многих врачей, но желаемого результата не было. Весной я начал принимать комбинацию из двух препаратов. Давление снизилось до приемлемого уровня: 140/90 и пульс 90. Однако в последнее время давление стало опускаться ниже нормы — порядка 118/60 и пульс 80. Порой присутствует головокружение и ощущение, словно нет воздуха. Принимать ли назначенные препараты, когда давление и без того низкое?
Даже, если назначенная Вам комбинация эффективно снижает давление, гипотензии (слишком низкого АД) допускать не рекомендуется. Рекомендую обратиться к опытному кардиологу, который подберет оптимальную комбинацию для Вас, которая учитывает все особенности Вашей гемодинамики. Почему еще Вам необходим кардиолог — дело в том, что наличие гипертонической болезни не ограничивается только изменением АД, одновременно происходит увеличение уровня холестерина в крови, прогрессирует атеросклероз, поражая органы-мишени (почки, головной мозг, сердце), изменяется реология (текучесть) крови. Поэтому лечение является многофакторным, воздействуя на все точки приложения опасного и коварного заболевания (гипотензивные средства, статины, аспирин).
Мне 58 лет. Перенес инфаркт в октябре 2007 г. На сегодня жалоб нет, кроме, как на стенокардию, от которой спасаюсь приемом нитроглицерина. В остальном все нормально. Последнее УЗИ сердца показало: на фоне выраженного атеросклероза аорты, перенесенного инфаркта миокарда, развивающегося постинфарктного кардиосклероза наблюдается развитие аневризмы в районе верхушки миокарда. Каковы последствия этого состояния?
Настоятельная рекомендация — не следует
медлить с проведением коронарографии (контрастное исследование коронарных
артерий). Инфаркт уже случился, ждать второго не следует. У кардиологов
и кардиохирургов есть такое выражение: «Дитя не плачет, мать
не разумеет» — четко описание безболевой ишемии миокарда, когда
сердце страдает без выраженного болевого синдрома.
При своевременном восстановлении адекватного кровотока в коронарных
артериях (ангиопластика, стентирование, шунтирование) и при постоянном
комплексном приеме медикаментов Вы значительно улучшите Ваш жизненный прогноз,
подарив себе и Вашим любимым счастье и радость жизни.
У моего мужа, ему 36 лет, время от времени возникает давящее ощущение в области грудной клетки, в этот момент ему трудно глубоко вздохнуть и ощущается покалывание в области сердца. Он решил сделать ЭКГ. Расскажите, насколько важно пройти ЭКГ именно во время этих ощущений, пока не прошли симтомы?
Вы совершенно правы, необходимо выявить изменения ЭКГ именно на фоне болевого синдрома. Однако Ваш супруг нуждается не просто в ЭКГ, а в суточном мониторировании ЭКГ и тесте с нагрузкой (ВЭМ), которые помогут выявить именно ишемические изменения. Кроме того, необходимо выполнить УЗИ сердца, анализ крови на липидный спектр, глюкозу. Для быстрого комплексного обследования рекомендую обратиться в наш центр — профессиональные кардиологи будут готовы обследовать вашего супруга в кратчайшие сроки.
Мне ставили диагноз ВСД по гипертоническому типу, потом начали проявляться перебои в работе сердца. Я сделала ЭКГ, и она показала, что у меня синусовая тахиаритмия и гипертрофия левого желудочка. Мне 18 лет, и я беспокоюсь, опасно ли это и к чему может привести в дальнейшем?
Безусловно, на основании однократно сделанной ЭКГ ни в коем случае нельзя ставить диагноз и определять прогноз. Более того, изменения, описанные на данной ЭКГ, не являются специфичными. Вопрос, которому следует уделить внимание, - признаки гипертонии. Необходимо тщательно проанализировать ваши жалобы, наследственность (особенно случаи гипертонии в молодом возрасте), обязательно пройти суточное мониторирование АД и ЭКГ, УЗИ сердца, которое выявит или исключит гипертрофию левого желудочка и возможные проблемы со структурой сердечных камер и клапанного аппарата. Также настоятельно рекомендую оценить гормональный статус (правильный набор тестов подскажет опытный кардиолог), так как причиной гипертонии и тахикардии могут являться нарушения функции щитовидной железы, надпочечников.
Моему отцу 51 год и у него обнаружили атеросклероз аорты, хотелось бы знать насколько это серьезно, и сильно ли плачевно это может закончится?
Атеросклероз — системное заболевание, первые признаки которого появляются в раннем детстве — жировые пятна на стенках сосудов, поэтому просто наличие атеросклероза не является грозным признаком. Однако существуют различные проявления тяжелых форм атеросклероза, проявляющиеся образованием бляшек в сосудистом русле. Если бляшки достигают значительного размера, возникают клинические проявления заболевания: при поражении коронарных артерий — стенокардия, инфаркты; при поражении артерий шеи и головы — головокружения, инсульты. Факторы риска развития и прогрессирования атеросклероза: повышенный вес, высокий уровень холестерина, артериальная гипертензия, сахарный диабет, курение, наследственность, мужской пол, малоподвижный образ жизни и др. Необходимо выявить, какие факторы риска имеются у Вашего отца, есть ли поражение органов-мишеней (сердце, головной мозг в первую очередь) и при необходимости назначить адекватное лечение и/или средства для профилактики осложнений.
Гипертрофическая кардиомиопатия кошек (ГКМП) | АйбиВЕТ
Сердце состоит из четырех камер: две верхние камеры (справа и слева) – это предсердия; и две камеры снизу, соответственно, правый и левый желудочки. Левый желудочек отвечает за прием оксигенированной крови (кровь, обогащенная кислородом) из легких, которая течет в аортальный клапан, главной артерии тела, далее оксигенированная кровь поступает ко всем частям тела и питает их. Клапаны, которые находятся между камерами сердца (трикуспидальный и митральный) предотвращают возвращение тока крови обратно.
Гипертрофическая кардиомиопатия кошек (Hypertrophic Сardiomyopathy, HCM) – поражение сердца, характеризующееся региональным и диффузным утолщением стенок желудочка (первичный «насос» мышцы сердца), и, как следствие, снижение эффективности работы сердца и иногда с проявлением симптомов в других частях тела. Последствия этого заболевания и прогноз может значительно варьироваться. Правильный диагноз и лечение может уменьшить вероятность того, что кошка с ГКМП будет испытывать определенные симптомы и может улучшить свое качество жизни.
Хотя точная причина развития гипертрофической кардиомиопатии не определена, и это заболевание относят к группе идиопатических, тот факт, что эта патология является более распространенной у некоторых пород (в том числе мейн-куна, рэгдолл, британская и американская короткошерстная, шотландская вислоухая, персидская, норвежская лесная, сфинкс и возможно некоторые другие), и что мутации нескольких сердечных генов были идентифицированы у некоторых кошек с этим заболеванием, показывает, что генетика играет роль.
У кошки с ГКМП, левый желудочек сердца (его основной “насос мышцы”) утолщается, что приводит к уменьшению объема камеры сердца и к аномальной релаксации (диастолческой функции) сердечной мышцы. Эти изменения могут заставить сердце быстро биться, что приводит к увеличению использования кислорода и, возможно, к кислородному голоданию сердечной мышцы. Это голодание может привести к отмиранию сердечных клеток, происходит ухудшение функции сердца, что приводит к развитию аритмий (когда сердце бьется слишком быстро, слишком медленно, или с нерегулярным ритмом).
В дополнение к этим трудностям, менее эффективная перекачка крови может также привести к скоплению крови в других камерах сердца и легких, которые могут способствовать развитию застойной сердечной недостаточности или образованию сгустков крови в сердце.
Многие кошки с ГКМП кажутся здоровыми. Другие могут проявляться признаки застойной сердечной недостаточности, в том числе затрудненное или учащенное дыхание, дыхание через рот и признаки летаргии. Эти симптомы возникают, когда жидкость накапливается внутри или вокруг легких (малый круг кровообращения).
Серьезным и потенциально опасным для жизни следствием ГКМП является образование сгустков крови (тромбы) в сердце. Эти сгустки могут путешествовать через кровоток, чтобы препятствовать потоку в других частях тела (опасное осложнении – тромбоэмболия). Влияние тромба зависит от его местоположения, хотя у кошек с ГКМП, сгустки чаще всего приводят к блокированию кровотока в задних конечностях, вызывая острую боль в них или, в крайних случаях, паралич этих конечностей. Диагностирование и лечение ГКМП – это важное условие для того, чтобы должным образом помочь уменьшить тяжесть клинических симптомов и снизить вероятность возникновения тромбоэмболии. И нужно не забывать тот факт, что кошки с ГКМП подвержены риску внезапной смерти.
ГКМП диагностируется с помощью эхокардиографии – технология, которая использует звуковые волны для создания изображения сердца. И мы видим при данной патологии на изображении характерное утолщение стенок и уменьшение объема камеры левого желудочка. Оценка левого предсердия при дилатации (расширение) и наличие тромба достигается также с помощью этого метода.
Так как гипертиреоз и гипертония (повышенное давление) может также вызывать утолщение левого желудочка, эти заболевания должны быть исключены до прибытия на постановку диагноза ГКМП. Грудная рентгенография может быть полезной для оценки состояния легких и исключить плеврит. Электрокардиограмма может быть полезной, чтобы охарактеризовать частоту сердечных сокращений и исключить нарушения ритма сердца.
Генетические тесты могут также помочь определить, есть ли у вашей кошки повышенный риск развития ГКМП, но эти тесты можно провести только за рубежом.
Цели лечения для кошек с ГКМП включают контроль частоты сердечных сокращений, температуры тела, облегчение состояния животного, если наблюдается отек легких, удаление плевральной жидкости (если она присутствует), и снижение вероятности тромбоэмболии. Это достигается с помощью лекарств, которые назначаются кошке (группа бета-блокаторов, препараты, для профилактики тромбоэмболии, диуретики, блокаторы кальциевых каналов, ИАПФ и др.). Животное нужно поместить в спокойную обстановку, чтобы свести стресс к минимуму. Если кошка испытывает проблемы с дыханием, то необходимо провести кислородную терапию.
Прогноз для кошек с ГКМП достаточно вариабельный. Кошки без клинических признаков могут выжить в течение многих лет, хотя заболевание наиболее часто является прогрессивным. К плохим прогностическим показателям относят наличие застойной сердечной недостаточности, тромбоэмболии и гипотермии (низкая температура тела). Несмотря на то, что ГКМП может уменьшить продолжительность жизни больных кошек (иногда значительно), медикаментозная терапия может улучшить качество и долголетие кошек, страдающих этим распространенным заболеванием.
Единственным способом оградить животных от ГКМП – необходимость проведения ежегодных тестов (УЗИ – сердца) для кошек старше одного года. Животных, положительно реагирующих, необходимо немедленно выводить из разведения и проверить всю линию, во избежание дальнейшего распространения патологии. Каждая кошка, которая учавствует в племенном разведении обязательно раз в год должна быть тестирована на ГКМП.
В Ваших силах создать кошке условия для хорошей жизни.
Хронология полной нормализации гипертрофии левого желудочка при длительной антигипертензивной терапии ингибиторами ангиотензинпревращающего фермента * | Американский журнал гипертонии
Аннотация
Метаанализ показал, что ингибиторы АПФ более эффективны, чем другие препараты первой линии, в снижении гипертрофии левого желудочка (ГЛЖ). Однако средний период лечения составлял всего около 6 месяцев. Таким образом, цель настоящего исследования состояла в том, чтобы уточнить временной ход и степень реверсии, и в первую очередь выяснить, у скольких пациентов может быть достигнута полная нормализация ГЛЖ.Во-вторых, мы стремились определить, можно ли уменьшить увеличение предсердий. Ранее нелеченные пациенты с артериальной гипертензией (средний возраст 46,3 ± 9 лет, восемь женщин, 15 мужчин) с подтвержденной эхокардиографией ГЛЖ (индекс массы левого желудочка ([ИМЛЖ]> 125 г / м 2 для мужчин;> 110 г / м 2 для женщин) проспективно лечились хинаприлом в течение 3-летнего периода: девять пациентов получали хинаприл 10 мг, 12 — 20 мг хинаприла в день, а пять пациентов дополнительно получали гидрохлоротиазид в дозе 25 мг.Оценивали динамику изменения ИММЛЖ, относительной толщины стенки, размера левого предсердия, фракционного укорочения и диастолической функции, а также каждые 6 месяцев выполняли амбулаторный мониторинг артериального давления (СМАД) и тест с физической нагрузкой. После среднего периода лечения всего 7,5 месяцев произошло значительное ( P <0,001) 17,5% снижение ИММЛЖ с последующим непрерывным и значительным ( P <0,001) снижение на 38,6% после 38,3 ± 3. месяцев терапии. У 90,5% пациентов удалось добиться полного купирования ГЛЖ.Фракционное укорочение значительно увеличилось, достигнув максимума на 14,6% через 38,3 ± 3 мес. Отношение максимальной скорости ранней предсердной скорости к предсердной скорости (E / A) значительно увеличилось ( P <0,01) всего через 7,5 ± 3,1 месяца без дальнейших изменений в течение периода наблюдения. Казалось, что произошло параллельное изменение с уменьшением размера левого предсердия, где наиболее важное уменьшение произошло всего через 7,5 ± 3,1 месяца ( P <0,01), с дальнейшим непрерывным уменьшением. Наше исследование ясно показывает, что максимальное обращение ГЛЖ - это трудоемкий процесс и что важной целью антигипертензивной терапии должно быть не только снижение ГЛЖ, но и нормализация массы ЛЖ, размера левого предсердия и диастолической дисфункции.
При системной гипертензии гипертрофия левого желудочка (ГЛЖ) является одним из фундаментальных механизмов адаптации в результате повышенной постнагрузки. Несмотря на то, что изначально это полезный компенсаторный процесс, многочисленные исследования документально подтвердили тесную взаимосвязь между гипертрофией левого желудочка и риском сердечно-сосудистых событий у пациентов с гипертонией. 1–4 В этом контексте обращение ГЛЖ должно быть терапевтической целью антигипертензивной терапии. Данные краткосрочных исследований на животных и людях показали, что различные гипотензивные препараты могут по-разному влиять на ГЛЖ, несмотря на то, что они в одинаковой степени контролируют артериальное давление (АД). 5–7 Ингибиторы ангиотензинпревращающего фермента (АПФ) доказали свою эффективность не только в снижении АД, но и в изменении массы левого желудочка. Метаанализы 5–7 показали, что ингибиторы АПФ более эффективны, чем другие препараты первой линии для снижения ГЛЖ. Однако существуют важные ограничения, 8–10 , в отношении включенных исследований, поэтому окончательные выводы сделать нельзя. Наиболее важным ограничением метаанализов является короткий средний период лечения, примерно 6 месяцев, учитывая, что большинству пациентов с гипертонической болезнью требуется пожизненная терапия.Другими важными ограничениями являются то, что большинство включенных пациентов ранее лечились, и что в исследование были включены даже гипертоники с нормальной массой левого желудочка.
В предыдущих исследованиях 8,11 мы показали, что максимальный регресс — это трудоемкий процесс и происходит в течение периода лечения в несколько лет. Удивительно, но до сих пор не проводилось контролируемого проспективного исследования, оценивающего влияние ингибитора АПФ на обратимость ГЛЖ у ранее нелеченных пациентов с гипертензией с доказанной ГЛЖ в течение периода лечения в несколько лет.
Таким образом, цель настоящего исследования состояла в том, чтобы уточнить временной ход и степень реверсии, и в первую очередь выяснить, у скольких пациентов может быть достигнута полная нормализация ГЛЖ. С этой целью мы разработали проспективное долгосрочное исследование с участием ранее нелеченных пациентов с артериальной гипертензией с эхокардиографически подтвержденной ГЛЖ, за которыми наблюдали в течение 3-летнего периода лечения. Поскольку ГЛЖ является не единственной ранней адаптацией сердца к повышенной постнагрузке, но также может иметь место увеличение предсердий и диастолическая дисфункция левого желудочка, нас вторично интересовала динамика возможных изменений этих параметров.
Материалы и методы
Пациенты и дизайн
Двадцать три пациента с гипертонической болезнью (15 мужчин, 8 женщин) в возрасте от 24 до 59 лет (среднее значение ± стандартное отклонение 46,3 ± 9 лет) были отобраны из 1399 последовательных пациентов с повышенными случайными показателями артериального давления (> 140/90 мм рт. в больнице с ноября 1991 г. по апрель 1993 г. Пациентов обследовали на гипертонию с помощью амбулаторного измерения артериального давления (СМАД), 12 эргометрических тестов с физической нагрузкой, 13 и эхокардиографии на ГЛЖ.Средние (± SD) уровни факторов риска составляли для холестерина 234 ± 53 мг / дл (n = 15> 200 мг / дл), холестерина ЛПНП 159 ± 52 мг / дл, холестерина ЛПВП 47 ± 8 мг / дл, глюкозы в плазме натощак. 93 ± 31 мг / дл (n = 2> 140 мг / дл) и триглицериды натощак 180 ± 113 мг / дл (n = 5> 200 мг / дл). Семь пациентов были курильщиками. Средний (± стандартное отклонение) рост и масса тела составляли 174 ± 8 см и 84,7 ± 13 кг соответственно. Для включения в исследование пациенты должны были соответствовать следующим критериям включения: ранее не леченные пациенты с установленной артериальной гипертензией, удовлетворительная эхокардиограмма, гипертрофия левого желудочка (индекс массы левого желудочка [ИММЛЖ]> 125 г / м 2 для мужчин и> 110 г. в / м 2 для женщин, 14 отсутствие признаков сердечной недостаточности, инфаркта миокарда, стенокардии или осложнения порока клапанов сердца, отсутствие сопутствующей терапии и достаточный ответ артериального давления на 4-недельный период лечения (случайное АД < 140/90 мм рт. Ст. Или Δдиастолическое АД> 10 мм рт. Ст.).
Двадцать три пациента соответствовали этим критериям в течение 18 месяцев после включения и были назначены для участия в исследовании для последующего наблюдения в течение 3 лет после получения информированного согласия. Основными причинами исключения были то, что пациенты ранее лечились или не соответствовали критериям ГЛЖ. Перед началом исследования было получено одобрение совета учреждения. Лечение хинаприлом начинали с дозы 10 мг 1 раз в сутки. В случае неудовлетворительного контроля артериального давления (см. Критерии включения) начальная доза была увеличена вдвое через 14 дней у 13 пациентов, а три пациента дополнительно получали 25 мг гидрохлоротиазида один раз в день еще через 2 недели.Этот препарат оставался постоянным на протяжении всего исследования у большинства пациентов. Однако лечение было изменено у двух пациентов, которым дополнительно потребовалось 25 мг гидрохлоротиазида после 12 месяцев лечения. Приверженность терапии оценивалась путем подсчета таблеток, когда пациенты возвращались в центр. В течение первых 8 недель лечения у двух пациентов развился сухой кашель (один принимал 10 мг, а другой 20 мг хинаприла), и их пришлось прекратить принимать исследуемые препараты. Из оставшихся пациентов 21 (91.3%) имели период наблюдения 25,4 месяца, а 20 (87%) завершили все исследование со средним периодом наблюдения 38,3 ± 3 месяца. Исходно и каждые 6 месяцев эхокардиография, СМАД и тест с физической нагрузкой проводились в идентичных условиях в пятницу или субботу утром, примерно через 2 часа после приема препарата.
Эхокардиография
Эхокардиография в M-режиме выполнялась с двумерным мониторингом с использованием эхокардиографа SSD-870 с датчиком 3,5 МГц (Aloka Inc., Токио, Япония). Пациенты были обследованы в левом боковом положении с поднятой на 30 ° изголовьем кровати. Датчик размещали в третьем или четвертом межреберье, где четко просматривался митральный клапан. Особое внимание было уделено тому, чтобы избежать неправильного наклона длинной оси левого желудочка. Все эхокардиограммы были получены одним и тем же исследователем с использованием непрерывной записи ленточной диаграммы со скоростью бумаги 50 мм / сек. Эхокардиографические записи были закодированы и прочитаны в случайном порядке в конце исследования двумя наблюдателями, которые не знали о статусе лечения пациентов или порядке, в котором были сделаны записи; они рассматривали по крайней мере два набора циклов с минимум шестью последовательными сердечными циклами в каждом.Измерения внутренних размеров левого желудочка и толщины межжелудочковой перегородки и задней стенки проводились в соответствии с рекомендациями Американского общества эхокардиографии 15 ; принимались только читаемые эхокардиографические записи. Масса левого желудочка оценивалась по формуле Devereux и Reichek, 16 в сочетании с измерениями PENN, и была разделена на поверхность тела для управления ИММЛЖ. Во время исследования не было значительных изменений массы тела, особенно увеличения массы тела, которое могло бы снизить ИМЛЖ и, таким образом, повлиять на результаты.Относительную толщину стенки рассчитывали как удвоенную толщину задней стенки, деленную на размер левого желудочка в конце диастолы. Для определения размера левого предсердия (ЛП) измеряли максимальный размер между передним краем задней стенки аорты и передним краем задней стенки левого предсердия в конце систолы. Приток митрального клапана отбирался путем помещения объема образца импульсно-доплеровской волны на уровне митрального кольца с оптимальной регулировкой усиления и фильтрации для достижения самой чистой акустической частоты и самой узкой достижимой спектральной огибающей.
Артериальное давление
Случайные измерения артериального давления были сняты после 5-минутного отдыха в сидячем положении; зарегистрированные значения были средним из двух измерений. Во время упражнения и через 5 минут после этого показания снимались каждую минуту с помощью сфигмоманометра (фаза IV для диастолического давления). Все показания были сделаны одним и тем же исследователем с использованием одного откалиброванного ртутного манометра. Стандартные процедуры для эргометрических нагрузочных тестов были описаны ранее. 13
СМАД выполняли с помощью портативного автоматического устройства (
Статистический анализ
Все значения выражены как среднее ± стандартное отклонение. Статистическая значимость оценивалась с помощью знакового рангового критерия согласованных пар Уилкоксона. Корреляции были проверены с помощью уравнения Пирсона. P <0,05 использовался для выявления статистически значимых результатов.
Результаты
Артериальное давление
Случайное артериальное давление, среднее 24-часовое амбулаторное артериальное давление и артериальное давление при физической нагрузке при рабочей нагрузке 100 Вт было значительно ( P <0,001) при первом осмотре после 7,5 ± 3 месяцев терапии и оставалось практически неизменным. на протяжении всего периода наблюдения 38,3 ± 3 мес. Таблица 1.
Таблица 1.Случайное артериальное давление (CBP), средние 24-часовые значения артериального давления (BP 24 ч) и артериальное давление при физической нагрузке при рабочей нагрузке 100 Вт (ExBP) у 21 ранее нелеченного пациента с гипертензией на исходном уровне и в течение длительного периода времени. срочный курс лечения хинаприлом
| . | Исходный уровень (мм рт. Ст.) . | 7,5 ± 3 месяца . | 13,5 ± 2 месяца . | 20,2 ± 2 месяца . | 25,4 ± 2 месяца . | 31,8 ± 2 месяца . | 38,3 ± 3 месяца . |
|---|---|---|---|---|---|---|---|
| CBP систолический | 174,1 ± 18,8 | 148,6 ± 17,6 * | 142,6 ± 19,3 | 140.3 ± 16,9 | 140,9 ± 15,0 | 135,0 ± 9,3 | 141,3 ± 20,1 |
| ЦД диастолическое | 114,5 ± 13,2 | 96,5 ± 9,5 * | 9410 ± 12,2 901 ± 12,3 | 91,8 ± 8,9 | 94,8 ± 10,3 | ||
| ExBP систолическое | 220,1 ± 20,4 | 200,8 ± 24,2 * | 198,8 ± 26,8 | 195,3 ± 23,2 | 8 ± 29,6199,8 ± 27,2 | 199,2 ± 27,1 | |
| Диастолический ExBP | 118,1 ± 11,0 | 101,9 ± 13,4 * | 101,4 ± 12,4 | 9910 ± 11,7 ± 12,7 | 99,6 ± 11,6 | ||
| АД 24-часовое систолическое | 140 ± 10,3 | 133,6 ± 12,6 † | 136,5 ± 15,2 | 136,5 ± 12,2 ‡ | 132.1 ± 8,5 | 131,6 ± 12,6 | 128,3 ± 8,4 * |
| АД 24 ч диастолическое | 91,4 ± 7,3 | 86,2 ± 8,6 † | 87,1 ± 10,2 | 86,710 ± 8,0 ± 6,0 | 85,0 ± 8,6 | 83,0 ± 6,4 * |
| . | Исходный уровень (мм рт. Ст.) . | 7,5 ± 3 месяца . | 13,5 ± 2 месяца . | 20,2 ± 2 месяца . | 25,4 ± 2 месяца . | 31,8 ± 2 месяца . | 38,3 ± 3 месяца . | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| CBP систолический | 174,1 ± 18,8 | 148,6 ± 17,6 * | 142,6 ± 19,3 | 140,3 ± 16,9 | 140,9 ± 15,0 | 135,0 ± 91 | ||||||||||||||||
| CBP диастолическое | 114,5 ± 13,2 | 96,5 ± 9,5 * | 94,3 ± 12,2 | 94,6 ± 10,1 | 91,1 ± 12,3 | 91,8 ± 8,910 | 10,3систолическое | 220,1 ± 20,4 | 200,8 ± 24,2 * | 198,8 ± 26,8 | 195,3 ± 23,2 | 199,8 ± 29,6 | 199,8 ± 27,2 | 199,2 ± 27,1 | 11810900B диастолическое | ± 11,0 | 101,9 ± 13,4 * | 101,4 ± 12,4 | 99,4 ± 11,7 | 101,4 ± 13,7 | 101,2 ± 12,7 | 99,6 ± 11,6 |
| BP10 24 ч | 140 ± 901 | 133,6 ± 12,6 † | 136,5 ± 15,2 | 136,5 ± 12,2 ‡ | 132,1 ± 8,5 | 131,6 ± 12,6 | 128,3 ± 8,4 * | |||||||||||||||
| BP4 ± 7,3 | 86,2 ± 8,6 † | 87,1 ± 10,2 | 86,7 ± 8,0 | 85,0 ± 6,0 | 85,0 ± 8,6 | 83,0 ± 6,4 * |
| . | Исходный уровень (мм рт. Ст.) . | 7,5 ± 3 месяца . | 13,5 ± 2 месяца . | 20,2 ± 2 месяца . | 25,4 ± 2 месяца . | 31,8 ± 2 месяца . | 38,3 ± 3 месяца . |
|---|---|---|---|---|---|---|---|
| CBP систолический | 174,1 ± 18,8 | 148,6 ± 17,6 * | 142,6 ± 19,3 | 140.3 ± 16,9 | 140,9 ± 15,0 | 135,0 ± 9,3 | 141,3 ± 20,1 |
| ЦД диастолическое | 114,5 ± 13,2 | 96,5 ± 9,5 * | 9410 ± 12,2 901 ± 12,3 | 91,8 ± 8,9 | 94,8 ± 10,3 | ||
| ExBP систолическое | 220,1 ± 20,4 | 200,8 ± 24,2 * | 198,8 ± 26,8 | 195,3 ± 23,2 | 8 ± 29,6199,8 ± 27,2 | 199,2 ± 27,1 | |
| Диастолический ExBP | 118,1 ± 11,0 | 101,9 ± 13,4 * | 101,4 ± 12,4 | 9910 ± 11,7 ± 12,7 | 99,6 ± 11,6 | ||
| АД 24-часовое систолическое | 140 ± 10,3 | 133,6 ± 12,6 † | 136,5 ± 15,2 | 136,5 ± 12,2 ‡ | 132.1 ± 8,5 | 131,6 ± 12,6 | 128,3 ± 8,4 * |
| АД 24 ч диастолическое | 91,4 ± 7,3 | 86,2 ± 8,6 † | 87,1 ± 10,2 | 86,710 ± 8,0 ± 6,0 | 85,0 ± 8,6 | 83,0 ± 6,4 * |
| . | Исходный уровень (мм рт. Ст.) . | 7,5 ± 3 месяца . | 13,5 ± 2 месяца . | 20,2 ± 2 месяца . | 25,4 ± 2 месяца . | 31,8 ± 2 месяца . | 38,3 ± 3 месяца . | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| CBP систолический | 174,1 ± 18,8 | 148,6 ± 17,6 * | 142,6 ± 19,3 | 140,3 ± 16,9 | 140,9 ± 15,0 | 135,0 ± 91 | ||||||||||||||||
| CBP диастолическое | 114,5 ± 13,2 | 96,5 ± 9,5 * | 94,3 ± 12,2 | 94,6 ± 10,1 | 91,1 ± 12,3 | 91,8 ± 8,910 | 10,3систолическое | 220,1 ± 20,4 | 200,8 ± 24,2 * | 198,8 ± 26,8 | 195,3 ± 23,2 | 199,8 ± 29,6 | 199,8 ± 27,2 | 199,2 ± 27,1 | 11810900B диастолическое | ± 11,0 | 101,9 ± 13,4 * | 101,4 ± 12,4 | 99,4 ± 11,7 | 101,4 ± 13,7 | 101,2 ± 12,7 | 99,6 ± 11,6 |
| BP10 24 ч | 140 ± 901 | 133,6 ± 12,6 † | 136,5 ± 15,2 | 136,5 ± 12,2 ‡ | 132,1 ± 8,5 | 131,6 ± 12,6 | 128,3 ± 8,4 * | |||||||||||||||
| BP4 ± 7,3 | 86,2 ± 8,6 † | 87,1 ± 10,2 | 86,7 ± 8,0 | 85,0 ± 6,0 | 85,0 ± 8,6 | 83,0 ± 6,4 * | 05 |
ЭГФ
После среднего периода лечения всего 7,5 ± 3 месяцев наблюдалось значительное ( P <0,001) 17,5% снижение ИММЛЖ. Через 13,5 ± 2 месяцев этот показатель снизился еще на 22,3% ( P <0,01; Рисунок 1).Даже через 25,4 ± 2,3 месяца ( P > 0,01 по сравнению с 20 ± 2,1 месяца) и через 38,3 ± 3 месяца терапии ( P <0,05 по сравнению с 25,4 ± 2,3 месяца) продолжалось и значительное снижение ИМЛЖ на 38,6%. Хотя через 7,5 месяцев наблюдалось значительное и важное снижение МЛЖ, полная регрессия после рассмотрения критериев включения для ГЛЖ была достигнута только у 38,1% (рис. 2). Однако наиболее важным выводом нашего исследования является то, что после 38 лет.Через 3 ± 3 месяца терапии 90,5% испытуемых достигли полного регресса ГЛЖ.
Регресс ИМЛЖ во время длительного антигипертензивного лечения квинаприлом у 21 ранее не получавшего лечения пациента (средние значения ± стандартное отклонение; снижение в процентах). Значения относятся к предыдущим значениям (*
P <0,05; ** P <0,01; *** P <0,001).Рисунок 1.
Рисунок 1.
Регресс ИМЛЖ во время длительного антигипертензивного лечения квинаприлом у 21 ранее нелеченного пациента (средние значения ± стандартное отклонение; процентное снижение).Значения относятся к предыдущим значениям (* P <0,05; ** P <0,01; *** P <0,001).
Процент пациентов с нормальным ИММЛЖ (
<125 г / м 2 для мужчин и <110 г / м 2 для женщин) на исходном уровне и во время длительного лечения квинаприлом у 21 ранее не леченного пациента.Рисунок 2.
Рисунок 2.
Процент пациентов с нормальным ИММЛЖ (<125 г / м 2 для мужчин и <110 г / м 2 для женщин) на исходном уровне и во время длительного лечения квинаприл у 21 пациента, ранее не получавшего лечения.
Аналогичные значимые ( P <0,001) результаты были получены для толщины межжелудочковой перегородки и задней стенки (рис. 3). Относительная толщина стенки была значительно уменьшена через 7,5 ± 3 месяцев ( P <0,01) и нормализовалась только через 13,5 ± 2 месяцев ( P <0,001), с дальнейшим значительным ( P <0,001) уменьшением после 38,3 ± 3 мес.
Регрессия толщины межжелудочковой перегородки (IVST) и задней стенки (PWT) (
верхняя панель, ) и изменения относительной толщины стенки (RWT, нижняя панель , ) во время длительного антигипертензивного лечения квинаприлом у 21 ранее не лечившегося пациента.Значения относятся к предыдущим значениям толщины стенки и базовой линии для относительной толщины стенки (* P <0,05; ** P <0,01; *** P <0,001).Рисунок 3.
Рисунок 3.
Регрессия толщины межжелудочковой перегородки (IVST) и задней стенки (PWT) (верхняя панель , ) и изменения относительной толщины стенки (RWT, нижняя панель , ) во время длительного антигипертензивного лечения лечение квинаприлом у 21 ранее нелеченного пациента.Значения относятся к предыдущим значениям толщины стенки и базовой линии для относительной толщины стенки (* P <0,05; ** P <0,01; *** P <0,001).
Несмотря на значительное снижение ИММЛЖ, не было значительного изменения конечных диастолических размеров левого желудочка (рис. 4), но наблюдалось значительное снижение конечного систолического размера, начиная с 7,5 ± 3 месяцев терапии ( P < 0,05). Частичное укорочение (рис. 4) значительно увеличилось ( P <.05) всего через 7,5 месяцев с постоянным увеличением в течение периода наблюдения, максимальное значение составляет 14,6% ( P <0,001) через 38,3 ± 3 месяца.
Конечный диастолический размер (LVIDd;
, верхняя панель, ) и фракционное укорочение (FS; , нижняя панель, ) во время длительного антигипертензивного лечения квинаприлом у 21 ранее не леченного пациента. Значения относятся к исходному уровню до терапии (* P <0,05; ** P <0,01; *** P <.001).Рисунок 4.
Рисунок 4.
Конечный диастолический размер (LVIDd; верхняя панель, ) и фракционное укорочение (FS; нижняя панель ) во время длительного антигипертензивного лечения квинаприлом у 21 ранее не леченного пациента. Значения относятся к исходному уровню до терапии (* P <0,05; ** P <0,01; *** P <0,001).
Отношение скоростей трансмитрального потока (E / A) (Рисунок 5) значительно увеличилось ( P <.01) через 7,5 ± 3,1 мес без дальнейших изменений в течение периода наблюдения. Казалось, что происходило параллельное изменение с уменьшением размера LA, где наиболее важное уменьшение произошло уже через 7,5 ± 3,1 месяца ( P <0,01), с дальнейшим и более постепенным снижением ( P <. 001) через 25,4 ± 2,3 мес терапии (рис. 5). Используя произвольно выбранную точку отсечки для нормального размера LA (≤ 40 мм), 17 нормальной относительной толщины стенки (≤ 0,41), 18 и нормальной диастолической функции (отношение E / A ≥ 1), 19 71.4% всех пациентов имели концентрическую гипертрофию, 81% также имели увеличение левого предсердия и 81% имели диастолическую дисфункцию (рис. 6). В конце периода наблюдения это имело место у 9,5%, 14,3% и 33,3% пациентов соответственно ( P <0,001). В конце исследования 12 пациентов (57,1%) соответствовали всем критериям нормализации (ИММЛЖ, размер ЛП, RWT, соотношение E / A), и 16 пациентов (76,2%) имели нормальную геометрию сердца (ИММЛЖ, размер ЛП, RWT).
Соотношение скоростей ранней диастолической (E Peak) и поздней диастолической (A Peak) скоростей доплеровского наполнения (
верхняя панель, ) и размера левого предсердия в конце систолы (LAIDs; нижняя панель ) во время длительного антигипертензивного лечения квинаприлом у ранее нелеченных пациентов.Значения относятся к исходному уровню до терапии (** P <0,01; *** P <0,001).Рисунок 5.
Рисунок 5.
Соотношение скоростей раннего диастолического (пик E) и позднего диастолического (пик A) допплеровского заполнения ( верхняя панель ) и размера левого предсердия в конце систолы (LAID; нижняя панель ) во время длительного антигипертензивного лечения квинаприлом у ранее нелеченных пациентов. Значения относятся к исходному уровню до терапии (** P <.01; *** P <0,001).
Процент пациентов с ГЛЖ (ИМЛЖ> 125 г / м
2 для мужчин и> 110 г / м 2 для женщин), концентрической гипертрофией (RWT> 0,41), увеличением предсердий (LAID> 40 мм) и диастолическая дисфункция (E / A <1) на исходном уровне до терапии и после длительного антигипертензивного лечения квинаприлом у ранее не леченных пациентов. Значения относятся к исходному уровню до терапии (*** P <0,001).Рисунок 6.
Рисунок 6.
Процент пациентов с ГЛЖ (ИММЛЖ> 125 г / м 2 для мужчин и> 110 г / м 2 для женщин), концентрической гипертрофией (RWT> 0,41), предсердной увеличение (LAIDs> 40 мм) и диастолическая дисфункция (E / A <1) на исходном уровне до терапии и после длительного антигипертензивного лечения квинаприлом у ранее нелеченных пациентов. Значения относятся к исходному уровню до терапии (*** P <.001).
Не было значимой корреляции между снижением артериального давления (CBP, ABPM, физическая нагрузка) и ИММЛЖ.
Обсуждение>
Было показано, что антигипертензивная терапия снижает массу ЛЖ у пациентов с гипертонией. Cruickshank et al 5 и Dahlöf et al 6 обнаружили в своих метаанализах, что ингибиторы АПФ, по-видимому, более эффективны, чем другие препараты первой линии для снижения ГЛЖ. Однако существует несколько ограничений 8–10 , и их выводы следует интерпретировать с некоторой осторожностью.В недавно опубликованном метаанализе хорошо спланированных исследований, проведенном Schmieder et al, 7 , некоторые из этих ограничений были исключены. Однако и в этот метаанализ почти все исследования включали ранее леченных пациентов, и средняя продолжительность лечения составляла всего 25 недель. В соответствии с нашими предыдущими исследованиями 8,11 ранее нелеченных пациентов с ГЛЖ в течение периодов лечения 5 8 и 7 11 лет, Schmieder et al. 7 подсчитали, что чем больше ИММЛЖ перед лечением, тем дольше гипертоническая болезнь. Пациенты получали лечение, тем больше снижение индекса массы левого желудочка.
Следовательно, клиническое значение имеет не только то, снизит ли антигипертензивная терапия ГЛЖ после краткосрочного лечения в течение нескольких месяцев, но особенно то, можно ли нормализовать массу левого желудочка в течение длительного исследования, продолжающегося несколько лет. Было обнаружено, что масса левого желудочка уменьшилась на 17,5% после 7,5 месяцев антигипертензивной терапии. Снижение массы левого желудочка в аналогичной степени было зарегистрировано в краткосрочных исследованиях 9,20–22 с использованием ингибиторов ангиотензинпревращающего фермента, при значении ИММЛЖ перед лечением и факте, что большинство этих пациентов лечились ранее Учтено 6 .Однако в этих исследованиях ИМЛЖ не был нормализован, и, несмотря на этот факт, дальнейшего значительного снижения ИМЛЖ не наблюдалось при продлении периода лечения до 9, 12 или 18 месяцев. 21,23–26 Однако в настоящем исследовании масса левого желудочка продолжала снижаться при продолжительной антигипертензивной терапии и через 38,3 ± 3 месяца была на 38,6% ниже, чем значения до лечения. Кроме того, достигнутые средние значения ИМЛЖ (93,2 ± 19,2 г / м 2 ), толщины перегородки (9,9 ± 1 мм) и толщины задней стенки (8,9 ± 1 мм).3 ± 0,7 мм) были в пределах нормы. 27,28 Однако наиболее важным выводом этого исследования является то, что очень высокий процент пациентов продемонстрировал полную нормализацию массы левого желудочка, и что даже у 61,9% пациентов более низкий нормальный ИММЛЖ составляет ≤ 95 г. / м 2 . Это заметное снижение МЛЖ нельзя объяснить в основном регрессией к среднему значению, которая может иметь место в интервенционных исследованиях с любой переменной, которая колеблется в пределах индивидуума, либо действительно, либо из-за ошибок измерения, потому что единичное базовое измерение может быть выше или ниже, чем долгосрочное среднее значение.В нашем исследовании все записи эхокардиографии были закодированы и прочитаны в случайном порядке в конце исследования двумя наблюдателями, которые не знали, в каком порядке были сделаны записи.
В этом проспективном 3-летнем долгосрочном исследовании не было контрольной группы, получавшей плацебо, что можно было бы считать серьезным недостатком. Но с этической точки зрения нельзя оставлять пациентов с гипертрофией левого желудочка, которая известна как самый мощный фактор риска сердечно-сосудистых заболеваний у людей, без каких-либо лекарств в течение такого длительного периода.В то время как артериальное давление в покое, во время упражнений и при СМАД было значительно снижено через 7,5 ± 3 месяцев и оставалось стабильным на протяжении всего исследования, наблюдалось непрерывное снижение ИММЛЖ на протяжении всего периода лечения, составлявшего 3 года. Это показывает, что регресс ГЛЖ — это трудоемкий процесс и что для достижения максимального регресса требуется очень длительный период снижения нагрузки, 29 , даже если артериальное давление уже снижено при всех условиях. Отсутствие корреляции между снижением артериального давления и снижением LVM в нашей небольшой популяции не противоречит этому или даже не является неожиданным, потому что случайные показания артериального давления не отражают общих изменений нагрузки, накладываемой на левый желудочек в повседневной жизни.Это также верно для ABPM, которая не предлагает непрерывных записей. Кроме того, помимо снижения артериального давления, другие факторы могут играть роль в уменьшении массы ЛЖ, вызванном ингибиторами АПФ. К ним относятся подавление выработки системного и сердечного ангиотензина II, который, как известно, увеличивает синтез миокардиального белка и коллагена и ингибирует опосредованный ангиотензином адренергический отток.
Несмотря на заметную регрессию ИМЛЖ и толщины стенки, конечный диастолический размер левого желудочка не увеличивался, но наблюдалось значительное и постоянное увеличение фракционного укорочения.Это замедленное повышение, скорее всего, связано не только с уменьшением постнагрузки и стресса стенки, поскольку снижение артериального давления произошло рано и оставалось стабильным в течение 3-летнего периода лечения. Улучшение насосной функции может быть связано с уменьшением массы ЛЖ и содержания коллагена в миокарде, причем уменьшение массы ЛЖ происходит на ранней стадии терапии, а изменения в коллагеновой матрице происходят на более поздней стадии. Кроме того, необходимо учитывать улучшенный коронарный резерв.
Диастолические аномалии являются ранним маркером сердечной дисфункции и часто возникают до развития ГЛЖ у пациентов с артериальной гипертензией. 30,31 Диастолические скорости потока наполнения левого желудочка, полученные с помощью импульсных допплеровских записей, обеспечивают косвенную оценку диастолической функции ЛЖ 19 ; неясно, связано ли это преимущественно с повышением артериального давления или массы ЛЖ или с другими факторами. 32,33 В соответствии с другими исследованиями с использованием ингибиторов АПФ, 24,25,26 наиболее важное изменение в соотношении E / A, полученном при допплеровском исследовании, в нашем исследовании произошло в течение первых месяцев лечения, когда максимальное снижение артериального давления уже было достигнуто, но ИМЛЖ все еще не был нормальным, что позволяет предположить, что артериальное давление или связанные с ним факторы хотя бы частично участвуют.Shahi et al., , 34, не смогли выявить каких-либо изменений диастолической функции после лечения каптоприлом в течение 9 и 18 месяцев. Однако у большинства пациентов исходное соотношение Е / А было нормальным, и артериальное давление не нормализовалось лечением. В конце нашего исследования, через 38,3 месяца лечения, соотношение Е / А нормализовалось у 66,7% наших пациентов. Может случиться так, что повышение давления в левом предсердии перекрывает эффекты нарушенной релаксации, что приводит к псевдонормализации скорости передачи.Тем не менее, на псевдонормальное наполнение обычно указывает наличие значительной систолической дисфункции или дилатации левого желудочка или предсердий, и поэтому разумно предположить, что изменения отношения E / A, полученного по допплеровскому протоколу, к нормальным значениям во времени нашего исследования не подвержены влиянию псевдонормального заполнения.
Увеличение левого предсердия 17,35 Также было показано, что является ранней адаптацией к высокому кровяному давлению. Насколько нам известно, это первое долгосрочное исследование пациентов с АГ с установленной ГЛЖ, которое показывает, что с течением времени нормализации ГЛЖ размер предсердий также значительно уменьшается.Интересно, что уменьшение размера левого предсердия наблюдалось уже после 7,5 ± 3 месяцев терапии (параллельно изменению соотношения E / A), когда артериальное давление нормализовалось. После 38,8 месяцев лечения квинаприлом размер левого предсердия нормализовался у 85,7% пациентов. Несмотря на то, что Gottdiener et al. 36 смогли показать, что размер ЛП у пациентов с гипертонией также сильно зависит от ожирения и возраста, значительное уменьшение размера ЛП до нормального диапазона показывает, что увеличение ЛП является феноменом, связанным с гипертонией.Это уменьшение размера LA не следует игнорировать, потому что больший размер LA связан с вероятностью развития фибрилляции предсердий 37,38 и инсульта. 39
Кажется разумным предположить, что обращение ГЛЖ и других адаптаций сердца к повышенной постнагрузке является важной терапевтической целью. Наше исследование показывает, что эта цель может быть достигнута при длительном лечении хинаприлом в виде монотерапии или в комбинации с гидрохлоротиазидом. Первоначальные данные свидетельствуют о том, что уменьшение или прогрессирование ГЛЖ с течением времени напрямую влияет на риск последующих осложнений. 40–42 Целью данного исследования не было собрать какую-либо убедительную информацию о том, различаются ли разные формы антигипертензивной терапии в отношении их способности вызывать регресс ГЛЖ или более эффективен ингибитор АПФ кинаприл по сравнению с другие препараты, тема, которая обсуждается в последние годы. Но наше исследование ясно показывает, что для получения окончательных данных даже в хорошо спланированном проспективном рандомизированном исследовании предлагаемый период лечения в 1 год 10 слишком короток для реальной оценки эффективности различных препаратов в отношении регрессии ГЛЖ и других функциональных и структурных изменений. адаптация сердца к нормальным значениям.Не исключено, что разные схемы приема лекарств различаются, главным образом, во времени снижения массы ЛЖ. 8,11 Наше исследование ясно показывает, что важной целью антигипертензивной терапии должно быть не только уменьшение ГЛЖ, но также нормализация массы ЛЖ, размера ЛП и диастолической дисфункции.
Список литературы
1.,, et al. :
Прогностические последствия эхокардиографически определенной массы левого желудочка в Framingham Heart Study
.N Engl Med
1990
;322
:1561
—1566
.2., и др. :
Масса левого желудочка и риск инсульта в когорте пожилых людей: исследование Framingham Heart Study
.JAMA
1994
;272
:33
—36
.3.,, et al. :
Связь массы и геометрии левого желудочка с заболеваемостью и смертностью при неосложненной гипертонической болезни
.Ann Intern Med
1991
;114
:345
—352
.4., и др. :
Относительные эффекты гипертрофии левого желудочка, ишемической болезни сердца и дисфункции желудочков на выживаемость среди взрослых чернокожих
.JAMA
1995
;273
:1592
—1597
.5., и др. :
Обратимость гипертрофии левого желудочка при различных видах гипотензивной терапии
.J Hum Hypertens
1992
;6
:85
—90
.6.,,:
Обращение гипертрофии левого желудочка у больных гипертонией. Метаанализ 109 исследований лечения
.Am J Hypertens
1992
;5
:95
—110
.7.,,:
Обращение гипертрофии левого желудочка при эссенциальной гипертензии: метаанализ рандомизированных двойных слепых исследований
.JAMA
1996
;275
:1507
—1513
.8., , и другие. :
Динамика уменьшения массы левого желудочка при длительной гипотензивной терапии
.J Hum Hypertens
1994
;8
:191
—198
.9.,, et al. ,
от имени исследовательской группы RACE.
:Ингибитор АПФ рамиприл более эффективен, чем бета-блокатор атенолол, в снижении гипертрофии левого желудочка при гипертонии: результаты исследования
RACE (Ramipril Cardioprotective Evaluation).J Hypertens
1995
;13
:1325
—1334
.10 .:
Различаются ли гипотензивные препараты по способности регрессировать гипертрофию левого желудочка?
.Тираж
1997
;95
:1983
—1985
.11., et al. :
Verringering der Antihypertonika-Dosi Während Langezeitbehandlung und kompletter Rückbildung einer linksventrikulären Hypertrophie (на немецком языке) [Снижение дозировки гипотензивных средств во время длительного лечения полного регресса гипертрофии левого желудочка.]
.Dtsch Med Wschr
1996
;121
:472
—478
.12.
Секция измерения артериального давления Немецкой лиги гипертонии
:Положение об амбулаторном мониторинге артериального давления Немецкой лиги гипертонии
.J Hum Hypertens
1995
;9
:777
—779
.13 .:
Измерение артериального давления во время эргометрического стресс-тестирования
.Z Кардиол
1995
;85
(доп. 3
):71
—75
.14., и др. :
Связь массы и геометрии левого желудочка с заболеваемостью и смертностью при неосложненной гипертонической болезни
.Ann Intern Med
1991
;114
:345
—352
.15.,,,,
Комитет по стандартизации M-режима Американского общества эхокардиографии
:Рекомендации по количественной оценке в M-режиме эхокардиографии: результаты обзора эхокардиографических измерений
.Тираж
1977
;58
:1072
—1083
.16.,:
Эхокардиографическое определение массы левого желудочка у человека: анатомическая проверка метода
.Тираж
1977
;55
:613
—618
.17.,,:
Увеличение левого предсердия: ранний признак гипертонической болезни
.Am Heart J
1988
;116
:1048
—1051
.18.,, et al. :
Паттерны гипертрофии левого желудочка и геометрического ремоделирования при гипертонической болезни
.J Am Coll Cardiol
1992
;19
:1550
—1558
.19., et al. :
Практическое руководство по оценке диастолической функции желудочков с помощью допплеровской эхокардиографии
.J Am Coll Cardiol
1996
;27
:1753
—1760
.20.,,:
Регресс гипертрофии левого желудочка из-за системной гипертензии эналаприлом
.Am J Cardiol
1984
;53
:1044
—1049
.21.,:
Регресс гипертрофии левого желудочка при ранее нелеченной гипертонической болезни: различные эффекты эналаприла и гидрохлоротиазида
.J Hypertens
1992
;10
:1513
—1524
.22., , и другие. :
Связь регресса гипертрофии левого желудочка с изменениями амбулаторного артериального давления после длительной терапии периндоприлом по сравнению с нифедипином
.Am J Cardiol
1992
;70
:468
—473
.23.,:
Rückbildung der hypertensiven Herzhypertrophie durch chronische Angiotensin-Konversionsenzymhemmung
.Z Кардиол
1988
;77
:53
—60
.24.« и др. :
Долгосрочные эффекты беназеприла на амбулаторное кровяное давление, массу левого желудочка, диастолическое наполнение и кровоток в аорте при эссенциальной гипертензии
.Int J Clin Pharmacol Ther Tox
1991
;29
:187
—197
.25., и др. :
Улучшение диастолического наполнения у пациентов с артериальной гипертонией, получавших цилазаприл
.J Cardiovasc Pharma Col
1991
;17
(доп 2
):159
—162
.26., et al. :
Сравнение эффектов исрадипина и лизиноприла на структуру и функцию левого желудочка при эссенциальной гипертензии
.Am J Cardiol
1992
;69
:1200
—1206
.27 .:
Связь артериальной структуры и функции с геометрическими узорами левого желудочка у взрослых гипертоников
.Джам Колл Кардиол
1991
.Hypertonie und Herz
Springer Verlag
:Берлин
.28.,, et al.
1996
;28
:751
—756
.29., et al. :
Сохранение насосной функции желудочков после значительного уменьшения массы левого желудочка
.J Am Coll Cardiol
1992
;20
:864
—868
.30.,,:
Диастолическая функция левого желудочка при гипертонии: связь с массой левого желудочка и систолической функцией
.J Am Coll Cardiol
1984
;3
:1500
—1506
.31.,,:
Аномальное наполнение левого желудочка: ранняя находка при легкой и умеренной системной гипертензии
.Am J Cardiol
1984
;53
:120
—126
.32.,, et al. :
Детерминанты аномального наполнения левого желудочка при ранней гипертензии
.J Am Coll Cardiol
1989
;14
:979
—985
.33., et al. :
Корреляты нарушений диастолического наполнения при артериальной гипертензии: допплеровское эхокардиографическое исследование
.Am Heart J
1990
;12
:386
—391
.34.,, et al. :
Регресс гипертонической гипертрофии левого желудочка и диастолической функции левого желудочка
.Ланцет
1990
;336
:458
—461
.35., et al. :
Патофизиологическая оценка гипертонической болезни сердца с помощью эхокардиографии
.Am J Cardiol
1977
;39
:789
—795
.36.,, et al. :
Следует ли проводить эхокардиографию для оценки эффекта гипотензивной терапии? Надежность повторного тестирования эхокардиографии для измерения массы и функции левого желудочка
.J Am Coll Cardiol
1995
;25
:424
—430
.37.,,:
Связь между размером левого предсердия, определенным эхокардиографически, и мерцательной аритмией
.Тираж
1976
;53
:273
—279
.38.,,:
Фибрилляция и увеличение предсердий у пациентов с митральным стенозом
.Am Heart J
1987
;114
:1146
—1155
.39.
Профилактика инсульта у исследователей фибрилляции предсердий
:Предикторы тромбоэмболии при фибрилляции предсердий. II. Эхокардиографические особенности пациентов группы риска
.Ann Intern Med
1992
;116
:6
—12
.40., et al. :
Прогностическое значение исходных электрокардиографических характеристик и их серийные изменения у субъектов с гипертрофией левого желудочка
.Тираж
1994
;90
:1786
—1793
.41.,, et al. :
Связь изменения массы левого желудочка с прогнозом при длительном антигипертензивном лечении
.J Hypertens
1995
;13
:1091
—1105
.42., et al. :
Регресс гипертрофии левого желудочка как суррогатная конечная точка для патологических событий в исследованиях лечения гипертонии
.J Hypertens
1996
;14
(доп. 2
):S95
—S102
.Заметки автора
© 1998 Американский журнал гипертонии, Ltd.
Американский журнал гипертонии, Ltd.
Гипертрофия левого желудочка Артикул
Непрерывное образование
Гипертрофия левого желудочка (ГЛЖ) — это состояние, при котором увеличение массы левого желудочка происходит вторично по отношению к увеличению толщины стенки, увеличению увеличения полости левого желудочка или и того, и другого.Это упражнение рассматривает нормальные пределы массы левого желудочка и критерий, определенный Американским обществом эхокардиографии при установлении диагноза гипертрофии левого желудочка.
Цели:
- Определите этиологию и эпидемиологию гипертрофии левого желудочка и ее осложнений.
- Опишите соответствующий анамнез, физические данные и оценку гипертрофии левого желудочка.
- Обобщите доступные варианты лечения и лечения гипертрофии левого желудочка.
- Просмотрите дифференциальную диагностику и токсикокинетику гипертрофии левого желудочка, а также соответствующие текущие исследования.
Введение
Гипертрофия левого желудочка (ГЛЖ) — это состояние, при котором наблюдается увеличение массы левого желудочка либо из-за увеличения толщины стенки, либо из-за увеличения полости левого желудочка, либо из-за того и другого.Чаще всего утолщение стенки левого желудочка происходит в ответ на перегрузку давлением, а расширение камеры — в ответ на перегрузку объемом. [1]
Этиология
Существуют различные клинические состояния, которые могут привести к развитию ГЛЖ. Наиболее частыми из них являются следующие:
- Эссенциальная гипертензия
- Стеноз почечной артерии
- Атлетическое сердце с физиологическим ГЛЖ
- Стеноз клапана аорты
- Коарктация аорты
- Гипертрофическая кардиомиопатия без или с обструкцией выводного тракта (HOCM)
- Субаортальный стеноз (обструкция выводного тракта левого желудочка мышцами или мембраной)
- Аортальная регургитация
- Митральная регургитация
- Дилатационная кардиомиопатия
- Дефект межжелудочковой перегородки
- Инфильтративные сердечные процессы (e.г., амилоидоз, болезнь Фабри, болезнь Данона)
Гипертензия и стеноз аортального клапана являются наиболее частыми причинами ГЛЖ. В обоих случаях сердце сокращается из-за повышенной постнагрузки. Другой причиной является повышенное наполнение левого желудочка, вызывающее диастолическую перегрузку, которая является основным механизмом эксцентрической ГЛЖ у пациентов с регургитирующими поражениями клапана, такими как аортальная или митральная регургитация, а также наблюдается при дилатационной кардиомиопатии.Было продемонстрировано, что ишемическая болезнь сердца играет роль в патогенезе ГЛЖ, поскольку нормальный миокард пытается компенсировать ишемию или инфаркт ткани. Атлетическое сердце с физиологической ГЛЖ — относительно доброкачественное заболевание. Интенсивная тренировка приводит к увеличению мышечной массы левого желудочка, толщины стенки и размера камеры, но систолическая функция и диастолическая функция остаются в норме.
Эпидемиология
Гипертрофия левого желудочка (ГЛЖ) присутствует у 15–20% населения в целом.Это чаще встречается у чернокожих, пожилых людей, людей с ожирением и у пациентов с гипертонией [1]. Обзор эхокардиографических данных 37700 человек выявил распространенность ГЛЖ на 19–48% у нелеченных гипертоников и на 58–77% у пациентов с гипертонической болезнью высокого риска. Наличие ожирения также в 2 раза увеличивает риск развития ГЛЖ. Распространенность ГЛЖ колеблется от 36% (консервативные критерии) до 41% (менее консервативные критерии) в популяции, в зависимости от критериев, используемых для ее определения.Распространенность ГЛЖ у мужчин и женщин не различается (диапазон 36,0% против 37,9% (консервативные критерии) и 43,5% против 46,2% (менее консервативные критерии). Распространенность эксцентрической ГЛЖ относительно больше по сравнению с концентрической гипертрофией [1]. ]
Патофизиология
Гипертрофия левого желудочка (ГЛЖ) и раннее ремоделирование являются очень важными компенсаторными процессами, которые развиваются с течением времени в ответ на напряжение стенки или любое значительное гемодинамическое давление или объемную нагрузку.Увеличенная масса мышечных волокон или толщина стенки первоначально служит компенсирующим механизмом, который помогает поддерживать сократительные силы и противодействует повышенному напряжению стенки желудочка. Преимущества увеличения толщины стенки для компенсации повышенного напряжения стенки нивелируются значительным увеличением степени жесткости гипертрофированных стенок, связанной со значительным увеличением диастолического желудочкового давления, которое впоследствии передается обратно в левое предсердие, а также легочная сосудистая сеть.
Как указывалось ранее, ГЛЖ является компенсаторным, но в конечном итоге аномальным увеличением массы миокарда левого желудочка, вызванным хронически повышенной нагрузкой на сердечную мышцу. Но если однажды развившаяся патологическая ГЛЖ подвергает пациента значительному риску развития сердечной недостаточности, аритмий и внезапной смерти. Наиболее частой этиологической причиной является сокращение сердца из-за повышенной постнагрузки, что наблюдается при гипертонии, а также при стенозе клапанного клапана аорты.Другой причиной является повышенное наполнение левого желудочка, вызывающее диастолическую перегрузку, которая является основным механизмом эксцентрической ГЛЖ у пациентов с регургитирующими поражениями клапана, такими как аортальная или митральная регургитация, а также наблюдается при дилатационной кардиомиопатии. Было продемонстрировано, что ишемическая болезнь сердца играет роль в патогенезе ГЛЖ, поскольку нормальный миокард пытается компенсировать ишемию или инфаркт ткани. Одним из ключевых патофизиологических компонентов ГЛЖ является сопутствующее развитие фиброза миокарда.Первоначально фиброз клинически проявляется диастолической дисфункцией, но систолическая дисфункция также будет развиваться при прогрессировании заболевания. [2]
На основании относительной толщины стенки (толщина задней стенки x 2 / внутренний диаметр ЛЖ в конце диастолы) и индекса массы левого желудочка (МЛЖ) (масса левого желудочка, нормализованная по площади поверхности тела или высоте), гипертрофия левого желудочка может можно разделить на 2 типа; концентрическая гипертрофия (повышенный индекс LWM и относительная толщина стенки (RWT) более 0.42) или эксцентрической гипертрофии (повышенный индекс LWM и RWT меньше или равный 0,42).
Концентрическая гипертрофия левого желудочка — это аномальное увеличение массы миокарда левого желудочка, вызванное хронически повышенной нагрузкой на сердце, чаще всего в результате перегрузки давлением, вызванной сужением сосудов артериол, как это происходит при хронической гипертензии или стенозе аорты.
Эксцентрическая гипертрофия левого желудочка индуцируется повышенным давлением наполнения левого желудочка, иначе известным как диастолическая перегрузка, которая представляет собой основной механизм объемной или диастолической перегрузки у пациентов с регургитирующими поражениями клапана, такими как аортальная или митральная регургитация, а также случай дилатационной кардиомиопатии.У пациентов с ишемической болезнью сердца эти механизмы могут играть роль в попытке компенсировать ишемию или инфаркт ткани миокарда. Этот тип устойчивого увеличения напряжения стенки наряду с цитокинами и нейроактивацией стимулирует развитие гипертрофии миокарда или увеличение толщины мышц с отложением внеклеточного матрикса. Эта увеличенная масса мышечных волокон или толщина стенки первоначально служит компенсирующим механизмом, который помогает поддерживать сократительные силы и противодействует повышенному напряжению стенки желудочка.Преимущества увеличения толщины стенки для компенсации повышенного напряжения стенки нивелируются значительным увеличением степени жесткости гипертрофированных стенок, связанной со значительным увеличением диастолического желудочкового давления, которое впоследствии передается обратно в левое предсердие, а также легочная сосудистая сеть.
Одним из ключевых патофизиологических компонентов ГЛЖ является сопутствующее развитие фиброза миокарда. Первоначально фиброз клинически проявляется диастолической дисфункцией, но систолическая дисфункция также будет развиваться при прогрессировании заболевания.
Фиброз миокарда, по-видимому, патофизиологически связан с ренин-ангиотензин-альдостероновой системой (РААС). Доказано, что ангиотензин II оказывает профибротический эффект в ткани миокарда пациентов с гипертонической болезнью. Это объясняет, почему ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина II (БРА) являются одними из наиболее эффективных средств лечения гипертонии, особенно с точки зрения заболеваемости и смертности. Было показано, что ГЛЖ является надежным предиктором сердечно-сосудистой заболеваемости, а также смертности у пациентов с артериальной гипертензией.[3] Некоторые антигипертензивные терапии, которые вызывают регресс ГЛЖ, снижают частоту серьезных неблагоприятных сердечно-сосудистых событий и повышают выживаемость, независимо от степени снижения артериального давления. Клиническое значение имеет двоякое значение: 1) признание того, что ГЛЖ может быть изменяемым фактором риска, и 2) выбор лечения значительно более сложен, чем просто контроль артериального давления [4].
Геномика также может играть важную роль в патогенезе ГЛЖ. Мутировавшие гены, кодирующие белки саркомера, имеют прямую этиологическую связь у пациентов с гипертрофической кардиомиопатией.Кроме того, похоже, существует генетическая предрасположенность, о чем свидетельствует тот факт, что у некоторых пациентов с легкой гипертензией развивается ГЛЖ, а у других — нет. [5]
Гистопатология
Сердце, подвергающееся гипертрофии, обычно демонстрирует изменения архитектуры, а также гистологии в зависимости от причины и стадии гипертрофии. Были продемонстрированы различные гистологические изменения, включая объемную долю фиброзной ткани, степень диаметра миоцитов, а также ультраструктурные изменения митохондрий.Также было высказано предположение, что ренин-ангиотензиновая система сердца, а также функция ангиотензинпревращающего фермента могут быть важными факторами гипертрофического ответа. Тот факт, что гипертрофия миокарда может развиваться независимо от артериальной гипертензии, предполагает, что ангиотензин II может играть определенную роль, поскольку он также вызывает фиброз миокарда. Недавние исследования, в которых был проведен регрессионный анализ, показали, что уровни ангиотензина II, АПФ и ренина в плазме коррелируют с массой левого желудочка независимо от артериального давления.[3] Регрессионный анализ также показал, что наиболее важным элементом является уровень ангиотензина II, который, по-видимому, частично связан со стимуляцией фиброза миокарда.
Другие факторы, которые были вовлечены в развитие гипертрофии миокарда, включают эндотелин, гетеротримерные G-белки, а также роль сердечных натрий-калиевых насосов. Также может быть продемонстрирован генотип про-ГЛЖ. Наконец, другие факторы, которые могут иметь значение в степени ГЛЖ, включают сопутствующее коронарное заболевание или порок клапанов сердца, а также воспалительные цитокины, кальций / кальмодулин-зависимый преобразователь сигнала протеинкиназы II и активатор транскрипции-3.[6]
Токсикокинетика
Когда сердце подвергается длительным периодам повышенной нагрузки, оно претерпевает гипертрофическое увеличение, вторичное по отношению к повышенной нагрузке. Было показано, что различные сердечно-сосудистые патологии, такие как инфаркт миокарда, злоупотребление стимуляторами или ожирение, вызывают гипертрофию сердечных клеток, что может привести к сердечной недостаточности. Было продемонстрировано, что различные модуляторы передачи сигналов в сердечно-сосудистой системе регулируют массу сердца, включая влияние на экспрессию генов, апоптоз, цитокины, а также стимуляцию фактора роста.Недавние исследования показывают, что патологическую гипертрофию можно полностью устранить или предотвратить. Другие молекулярные механизмы, потенциально вызывающие гипертрофию сердца, включают аберрантную повторную экспрессию программы генов плода. Разнообразные молекулярные пути, которые потенциально индуцируют скоординированный контроль программы, вызывающей гипертрофию, включают следующее: натрийуретические пептиды, адренергическая нервная система, адгезия и белки цитоскелета, цитокины IL-6, передача сигналов MEK-ERK1 / 2, ацетилирование гистонов, кальций. -опосредованная модуляция и роль микроРНК в контроле сердечного гипертрофического ответа.На клеточном уровне гипертрофия кардиомиоцитов характеризуется увеличением размера клеток, усилением регуляции синтеза белка и усиленной организацией саркомера. Механический стресс вызывает гипертрофический ответ ниже по течению механочувствительных молекулярных структур. Саркомерный Z-диск и его белки, по-видимому, управляют индуцированной механическим стрессом передачей сигнала или механотрансдукцией. Пример механочувствительных молекул включает семейство белков, специфичных для Z-диска, кальсарцинов или миозенинов.Было продемонстрировано, что кальсарцины прикрепляют скелетный аппарат сердца к сигнальным молекулам, которые напрямую влияют на экспрессию генов, связываясь с якорными белками миофиламента Z-диска, α-актинином и телетонином, а затем прикрепляя их к кальциневрину, кальций-зависимой фосфатазе, которая, как было продемонстрировано, способна вызывают гипертрофию кардиомиоцитов нижерасположенными транскрипционными путями [7].
Исторические и физические данные
Пациенты могли иметь длительную гипертонию, даже не подозревая об этом.После подтверждения гипертонии по крайней мере в трех разных случаях на основе среднего значения двух или более показаний, снятых при каждом из последующих посещений, клиницисты должны оценить пациента на предмет наличия повреждений органов-мишеней, включая сердце, мозг, глаза и почки. Большинство случаев гипертонии — это эссенциальная гипертензия. Однако вторичные причины, такие как стеноз почечной артерии, коарктация аорты и / или нарушение обмена веществ, такое как феохромоцитома или гиперальдостеронизм, гиперпаратиреоз, гипотиреоз, а также гипертиреоз, должны быть исключены.Синдром апноэ во сне связан как с легочной гипертензией, так и с системной гипертензией. Кроме того, согласно седьмому отчету Объединенного национального комитета по профилактике, выявлению, оценке и лечению высокого кровяного давления (JNC 7), пациент должен быть обследован на наличие других факторов риска сердечно-сосудистых заболеваний, помимо гипертонии, включая метаболический синдром, употребление табака. , повышенный уровень холестерина ЛПНП, сахарный диабет, ожирение, преждевременная смерть от сердечно-сосудистых заболеваний в семейном анамнезе, отсутствие физических упражнений и микроальбуминурия.Социальный анамнез должен включать в себя использование пациентом безрецептурных лекарств, поскольку лекарственные травы, такие как солодка или эфедрин, могут вызвать гипертрофию левого желудочка. Пациента также следует спросить об использовании оральных контрацептивов, чрезмерном потреблении алкоголя, а также об использовании стимуляторов сердечной деятельности, таких как кокаин или амфетамины.
Исследование глазного дна при длительной артериальной гипертензии выявляет гипертоническую ретинопатию. Эти признаки обычно развиваются позже по ходу болезни.При обследовании часто выявляются артериовенозные надрезы, сужение артериол, ватные, шерстяные пятна, пламяобразные кровоизлияния, твердые желтые экссудаты, а также отек диска зрительного нерва. Признаки и симптомы гипертонической болезни сердца чаще всего зависят от тяжести и продолжительности, а также от типа гипертрофии. После установления гипертрофии левого желудочка у пациента обычно проявляется галоп S4, который отражает диастолическую дисфункцию или снижение податливости левого желудочка, что может привести к исходной диастолической сердечной недостаточности и, в конечном итоге, к систолической сердечной недостаточности.Другое проявление гипертрофии левого желудочка включает устойчивый апикальный импульс, смещенный влево или в сторону подмышечной впадины, отражающий гипертрофированную сердечную мышцу. Пациенты с гипертонической болезнью сердца, вторичной по отношению к коарктации аорты, будут демонстрировать шум систолического выброса с иррадиацией в спину, а также ослабленный или практически отсутствующий периферический пульс на нижних конечностях. [8]
Гемодинамические клапанные поражения могут привести к гипертрофии с признаками концентрического или эксцентрического ремоделирования левого желудочка.Более толстая стенка миокарда, хотя изначально является компенсирующей, снижает радиальную и окружную нагрузку на стенку левого желудочка, что улучшает систолическую функцию левого желудочка. При стенозе аорты будет резкий шум систолического выброса, выглядывающий в середине и конце систолы, иррадиирующий из области аорты в сонные артерии, связанный с pulsus parvus et tardus. У пациентов с аортальной недостаточностью, особенно если они находятся в течение длительного периода, будет наблюдаться диастолический дующий шум, слышимый над областью аорты, иррадиирующий вниз по левому нижнему краю грудины.Другие клинические признаки тяжелой хронической аортальной недостаточности часто являются результатом повышенного или расширенного пульсового давления, поскольку некомпетентный аортальный клапан допускает более значительное падение диастолического давления по сравнению с нормальным. Также могут присутствовать ограничивающие импульсы или импульсы пистолетного выстрела. Из-за изменения объема левого желудочка возникающая гипертрофия носит эксцентрический характер. Этот тип эксцентрической гипертрофии также наблюдается у пациентов с хронической митральной регургитацией.
Оценка
Электрокардиография (ЭКГ) — самый дешевый и наиболее доступный тест для диагностики ГЛЖ.Хотя его специфичность относительно высока, его низкая чувствительность несколько ограничивает клиническую применимость. На протяжении многих лет предлагались различные критерии ГЛЖ по ЭКГ. Большинство критериев используют напряжение в одном или нескольких отведениях, продолжительность QRS, вторичные аномалии ST-T или аномалии левого предсердия. Наиболее признанными установленными критериями ЭКГ являются напряжение Корнелла, продукт Корнелла, индекс Соколова-Лайона, а также балльная система Эстеса-Ромхилта.
ЭКГ относительно нечувствительна при диагностике ГЛЖ, поскольку она основана на измерении электрической активности сердца с помощью электродов, размещенных на поверхности кожи, для прогнозирования массы левого желудочка.Внутрисердечный электрический сигнал проблематично измерить таким способом, потому что на измерения влияют все элементы, которые находятся между сердечной мышцей и электродами ЭКГ, в частности жир, жидкость и воздух. Из-за различий в этих элементах ЭКГ недооценивает ГЛЖ у пациентов с плевральными выпотами, перикардиальными выпотами, анасаркой, ожирением, а также хронической обструктивной болезнью легких (ХОБЛ). Кроме того, на ГЛЖ, диагностированную с помощью ЭКГ, сильно влияют возраст и этническая принадлежность. Хотя электрокардиография не чувствительна и не может быть использована для окончательного исключения диагноза ГЛЖ, она все же играет диагностическую и лечебную роль.В исследовании «Вмешательство лозартана для снижения конечной точки при гипертонии» (LIFE) регресс ГЛЖ (диагностированный с помощью ЭКГ с использованием индекса Соколова-Лайона или критериев продукта Корнелла) в ответ на лозартан (Козаар) улучшил клинические сердечно-сосудистые исходы независимо от реакции артериального давления.
Эхокардиограмма — это тест выбора при установлении диагноза ГЛЖ. Его чувствительность значительно выше, чем у ЭКГ, и тест также может диагностировать другие аномалии, такие как дисфункция левого желудочка (как систолическая, так и диастолическая) и порок клапанов сердца.При УЗИ сердца используется трансторакальное или чреспищеводное позиционирование датчика для измерения конечного диастолического диаметра левого желудочка, толщины задней стенки и толщины межжелудочковой перегородки. По этим измерениям, а также по росту и весу пациента можно определить индекс массы ЛЖ. По данным Американского общества эхокардиографии и / Европейской ассоциации сердечно-сосудистой визуализации, ГЛЖ определяется как увеличение индекса массы левого желудочка (ИМЛЖ) до более 95 г / м2 у женщин и увеличение ИММЛЖ до более чем 115 г / м2 у мужчин.Несмотря на преимущества эхокардиографии и допплеровского анализа, важным соображением при использовании этого инструмента в качестве скринингового теста у всех пациентов с артериальной гипертензией является его значительная стоимость по сравнению с ЭКГ.
Что касается специфических тестов на ГЛЖ, то сейчас золотым стандартом считается магнитно-резонансная томография сердца (МРТ), поскольку она даже более точна и воспроизводима, чем УЗИ сердца. Он может точно оценить массу ЛЖ и определить наличие других структурных аномалий сердца.Широкое использование МРТ строго ограничено в клинической практике из-за ее стоимости, логистики и ограниченной доступности. Хотя он может никогда не оказаться полезным при скрининге ГЛЖ, он играет важную роль в клинических исследованиях и оценке анатомии сердечно-сосудистой системы в определенных клинических ситуациях. [9]
Лечение / ведение
Тактика лечения ГЛЖ зависит от этиологии. Лечение включает изменение образа жизни и, в зависимости от причины, может включать прием лекарств, хирургическое вмешательство и имплантируемое устройство для предотвращения внезапной сердечной смерти.Лечение ГЛЖ должно быть агрессивным, потому что пациенты с ГЛЖ подвергаются наибольшему риску сердечно-сосудистых событий и смертности. Цель состоит в том, чтобы регрессировать ГЛЖ и предотвратить дисфункцию ЛЖ и прогрессирование до сердечной недостаточности. Две трети пациентов с ГЛЖ страдают гипертонией. Контроль артериального давления (АД) необходим для предотвращения дальнейшего ухудшения состояния и осложнений. Ингибиторы ангиотензинпревращающего фермента (ИАПФ), блокаторы рецепторов ангиотензина (БРА), блокаторы кальциевых каналов длительного действия (БКК) или тиазидные / тиазидоподобные диуретики являются рекомендованными гипотензивными средствами при ГЛЖ.Антигипертензивная терапия приносит пользу пациенту за счет снижения АД и может регрессировать ГЛЖ независимо от снижения АД, что приводит к снижению неблагоприятных сердечно-сосудистых событий и смертности [10].
Другой частой причиной ГЛЖ является стеноз аорты. Пациенты со стенозом аорты обычно имеют бессимптомный латентный период от 10 до 20 лет, в течение которого увеличение обструкции оттока ЛЖ и давление на миокард могут постепенно изменять состав внеклеточного матрикса миокарда, что приводит к ГЛЖ.Обычно протезирование аортального клапана (ЗКР) рекомендуется пациентам с симптомами, но если результаты эхокардиографии показывают быстро прогрессирующий стеноз аорты с дисфункцией ЛЖ, ЗКР рекомендуется бессимптомным пациентам для улучшения функции ЛЖ и снижения смертности.
Атлетическое сердце с физиологической ГЛЖ не требует лечения. Прекращение тренировок на несколько месяцев (от 3 до 6 месяцев) обычно необходимо для регресса ГЛЖ. Регресс ГЛЖ отслеживается в течение нескольких месяцев, чтобы отличить его от кардиомиопатии.У пациентов с гипертрофической кардиомиопатией бета-адреноблокаторы и БКК используются для уменьшения частоты сердечных сокращений и уменьшения сократимости миокарда, чтобы продлить диастолическое наполнение. Если симптомы сохраняются, несмотря на медикаментозное лечение, показана хирургическая миомэктомия или абляция перегородки. В этих конкретных случаях следует избегать таких лекарств, как диуретики, ИАПФ или БРА, поскольку они уменьшают преднагрузку и ухудшают функцию желудочков [11].
Дифференциальная диагностика
Наиболее сложной клинической дилеммой является попытка провести различие между физиологической гипертрофией левого желудочка (ГЛЖ) (сердце спортсмена) и гипертрофической кардиомиопатией (ГКМП), которая признана наиболее частой причиной внезапной сердечной смерти, вызванной нетравматическими упражнениями, у молодых спортсменов ( <35 лет).Подробная эхокардиографическая оценка структуры левого желудочка и функции левого желудочка помогает в постановке диагноза. [11]
Как указано выше, дифференциальный диагноз, который следует учитывать у пациентов с признаками ГЛЖ, включает:
- Эссенциальная гипертензия
- Стеноз почечной артерии
- Атлетическое сердце с физиологическим ГЛЖ
- Стеноз клапана аорты
- Коарктация аорты
- Гипертрофическая кардиомиопатия без или с обструкцией выводного тракта (HOCM)
- Субаортальный стеноз (обструкция выводного тракта левого желудочка мышцами или мембраной)
- Аортальная регургитация
- Митральная регургитация
- Дилатационная кардиомиопатия
- Дефект межжелудочковой перегородки
- Инфильтративные сердечные процессы (e.г., амилоидоз, болезнь Фабри, болезнь Данона)
Соответствующие исследования и текущие испытания
В исследовании «Вмешательство лозартана для снижения конечной точки при артериальной гипертензии» (LIFE) регресс ГЛЖ (диагностированный с помощью ЭКГ с использованием индекса Соколова-Лайона или критериев продукта Корнелла) в ответ на лозартан улучшил клинические сердечно-сосудистые исходы независимо от реакции артериального давления. ГЛЖ является следствием сложного взаимодействия геномных факторов, окружающей среды, а также образа жизни.ГЛЖ отражает дисфункцию органов-мишеней при АГ и других заболеваниях, таких как порок клапанов сердца. Ряд исследований продемонстрировал, что ГЛЖ сама по себе является значимым независимым фактором риска увеличения сердечно-сосудистой заболеваемости и смертности и, следовательно, серьезным бременем для общественного здравоохранения, особенно в свете старения населения. Также накапливаются доказательства того, что нацеливание на регресс ГЛЖ не только возможно, но и необходимо для достижения улучшенных клинических результатов. Следовательно, при лечении артериальной гипертензии, а также порока клапанов сердца регресс ГЛЖ следует рассматривать как важную суррогатную конечную точку.Среди различных препаратов, используемых для лечения гипертонии, те, которые нацелены на ренин-ангиотензин-альдостероновую систему (РААС), особенно блокаторы рецепторов ангиотензина (БРА) и ингибиторы ангиотензинпревращающего фермента (ИАПФ), по-видимому, обладают уникальным классовым действием. которые уменьшают гипертрофию левого желудочка за счет уменьшения массы ЛЖ независимо от контроля артериального давления. Кроме того, помимо лечения ингибиторами ангиотензинпревращающего фермента (АПФ) / или блокаторами рецепторов ангиотензина (БРА), блокаторы кальциевых каналов и бета-блокаторы также снижают массу ЛЖ.Это связано с уменьшением аритмий, смертности и риска внезапной сердечной смерти (ВСС). Еще предстоит окончательно доказать, приводит ли это уменьшение массы ЛЖ к значительному улучшению клинических исходов. Это может указывать на то, что в будущем новая цель лечения гипертрофии левого желудочка потребует понимания геномного состава человека с помощью новых дизайнов исследований в персонализированной медицине, а также достижений в генетических технологиях, чтобы определить общее влияние на регрессию заболевания. LVH.
Прогноз
Наличие ГЛЖ позволяет прогнозировать повышенный риск сердечно-сосудистой заболеваемости и смертности, даже после поправки на основные сердечно-сосудистые факторы риска, такие как возраст, курение, ожирение, дислипидемия, артериальное давление и диабет. Это означает, что ГЛЖ является независимым фактором риска сердечно-сосудистых заболеваний. После развития ГЛЖ пациент подвергается значительному риску развития ишемии и инфаркта миокарда, сердечной недостаточности, аритмий или даже внезапной смерти.Риск сердечно-сосудистых заболеваний и неблагоприятных серьезных сердечных событий увеличивается с увеличением LVM и уменьшается с регрессом LVH.
Осложнения
Поскольку постоянная перегрузка давлением или объемом может оставаться в компенсаторной фазе, пациенты с ГЛЖ остаются бессимптомными в течение нескольких лет. Но по мере прогрессирования болезни это приведет к развитию систолической или диастолической дисфункции и сердечной недостаточности в терминальной стадии.Повышенная потребность миокарда в кислороде. Эксцентрическая гипертрофия может привести к стенокардии или ишемическим симптомам. Кроме того, ГЛЖ предрасполагает к аритмиям, потому что гипертрофированная сердечная мышца нарушает нормальную проводимость. Это предрасполагает к фибрилляции предсердий, которая может привести к ишемическому инсульту.
Сдерживание и обучение пациентов
Пациенты должны быть осведомлены о значимости изменения образа жизни для улучшения контроля артериального давления.Это включает отказ от курения, отказ от малоподвижного образа жизни и ведение активного образа жизни (физические упражнения не менее трех раз в неделю), снижение потребления соли (менее 2 г / день) и отказ от алкоголя. Пациента следует проинформировать о рисках неконтролируемого артериального давления и преимуществах домашнего мониторинга и ведения ежедневных журналов измерений артериального давления. Поскольку артериальная гипертензия является наиболее частой и легко поддающейся лечению причиной ГЛЖ, правильное лечение важно. Это поможет предотвратить ухудшение состояния и может привести к регрессу ГЛЖ.Наряду с изменением образа жизни, соблюдение фармакологических условий также важно для предотвращения сопутствующих сердечно-сосудистых заболеваний и смертности.
Улучшение результатов команды здравоохранения
Связь ГЛЖ с повышением сердечно-сосудистой заболеваемости и смертности требует агрессивного лечения, но первоначальный бессимптомный характер ГЛЖ может привести к отсрочке лечения. Этот факт подчеркивает необходимость раннего выявления и лечения, а также важность совместной межпрофессиональной команды, состоящей из местных медицинских работников, диетологов, практикующих медсестер, поставщиков первичной медико-санитарной помощи, фармацевтов, кардиологов и терапевтов.В зависимости от причины ГЛЖ и сопутствующих осложнений в бригаду могут входить кардиохирург и электрофизиолог. Роль местных медицинских работников важна в повышении осведомленности населения о гипертонии и ГЛЖ. Повышение осведомленности общественности о профилактике гипертонии путем изменения образа жизни, такого как потеря веса, физическая активность, низкое потребление соли, отказ от курения и употребления алкоголя [Уровень 1], может значительно улучшить результаты. Медицинские работники должны поощрять регулярный мониторинг артериального давления в условиях сообщества, соблюдение изменений в образе жизни и фармакологическое лечение.
(Щелкните изображение, чтобы увеличить)
На препарате показан инфаркт миокарда левого желудочка и межжелудочковой перегородки. Звездочка (*) также указывает на гипертрофию левого желудочка.
Предоставлено Wikimedia Commons (CC by 4.0) https://creativecommons.org/licenses/by/4.0/
Предотвращение застойной сердечной недостаточности — Американский семейный врач
1. Влияние лечения на заболеваемость гипертонией. Влияние возраста, диастолического давления и предшествующих сердечно-сосудистых заболеваний; дальнейший анализ побочных эффектов. Тираж . 1972; 45: 991–1004 ….
2. Forrester JS, Merz CN, Буш Т.Л., Кон Дж. Н., Hunninghake DB, Партасарати S, и другие.27-я конференция Bethesda: согласование интенсивности управления факторами риска с опасностью возникновения ишемической болезни сердца. Целевая группа 4. Эффективность управления факторами риска. Дж. Ам Колл Кардиол . 1996. 27: 991–1006.
3. Руководящий комитет Исследовательской группы по изучению здоровья врачей: окончательный отчет по аспириновому компоненту текущего исследования «Здоровье врачей». N Engl J Med . 1989. 321: 129–35.
4. Фрэнсис Г.С., Джонсон TH, Ziesche S, Берг М, Босалис П, Cohn JN.Отмечено спонтанное улучшение фракции выброса у пациентов с застойной сердечной недостаточностью. Am J Med . 1990; 89: 303–7.
5. Влияние эналаприла на смертность и развитие сердечной недостаточности у бессимптомных пациентов со сниженной фракцией выброса левого желудочка. Следователи СОЛВД. N Engl J Med . 1992; 327: 685–91 [Опубликованная ошибка появляется в N Engl J Med . 1992; 327: 1768]
6. Kannel WB, Кастелли В.П., Макнамара П.М., Макки, штат Пенсильвания, Фейнлейб М.Роль артериального давления в развитии застойной сердечной недостаточности. Фрамингемское исследование. N Engl J Med . 1972; 287: 781–7.
7. Кон Дж. Н., Джонсон Г. Сердечная недостаточность с нормальной фракцией выброса. Исследование V-HeFT. Кооперативная группа по изучению ветеранов. Тираж . 1990; 81 (Дополнение 2): 48–53.
8. Костис Ж.Б., Дэвис Б.Р., Катлер Дж. Гримм Р. Х. младший, Берге К.Г., Коэн JD, и другие.Профилактика сердечной недостаточности путем лечения антигипертензивными препаратами у пожилых людей с изолированной систолической гипертензией. JAMA . 1997. 278: 212–6.
9. Cohn JN. Сосудорасширяющая терапия при сердечной недостаточности. Влияние импеданса на работу левого желудочка. Тираж . 1973; 48: 5–8.
10. Пфеффер М.А., Браунвальд Э. Ремоделирование желудочков после инфаркта миокарда. Экспериментальные наблюдения и клиническое значение. Тираж . 1990; 81: 1161–72.
11. McDonald KM, Карлайл П.Ф., Мэтьюз Дж., Хауэр К, Эльберс Т, Хантер Д, и другие. Раннее ремоделирование желудочков после повреждения миокарда и его ослабление за счет ингибирования преобразования ферментов. Trans Assoc Am Physitors . 1990; 103: 229–35.
12. Констам М.А., Руссо М.Ф., Кроненберг MW, Удельсон Я.Э., Мелин Дж, Стюарт Д., и другие.Влияние ингибитора ангиотензинпревращающего фермента эналаприла на долгосрочное прогрессирование дисфункции левого желудочка у пациентов с сердечной недостаточностью. СОЛВД Следователи. Тираж . 1992; 86: 431–8.
13. Влияние эналаприла на выживаемость у пациентов со сниженной фракцией выброса левого желудочка и застойной сердечной недостаточностью. Следователи СОЛВД. N Engl J Med . 1991; 325: 293–302.
14. Пфеффер М.А., Браунвальд Э, Мойе Л.А., Баста Л, Браун EJ Jr, Кадди Т.Е., и другие.Влияние каптоприла на смертность и заболеваемость у пациентов с дисфункцией левого желудочка после инфаркта миокарда. Результаты исследования выживаемости и увеличения желудочков. Следователи SAVE. N Engl J Med . 1992; 327: 669–77.
15. Амбрози Э., Borghi C, Маньяни Б. Влияние ингибитора ангиотензинпревращающего фермента зофеноприла на смертность и заболеваемость после инфаркта миокарда передних отделов миокарда. Выживаемость исследователей долгосрочного исследования инфаркта миокарда (SMILE). N Engl J Med . 1995; 332: 80–5.
16. Латини Р, Маггиони А.П., Flather M, Sleight P, Тоньони Г. Применение ингибитора АПФ у пациентов с инфарктом миокарда. Резюме доказательств клинических испытаний. Тираж . 1995; 92: 3132–7.
17. Сведберг К, Проведено П, Kjekshus J, Расмуссен К., Райден Л, Ведель Х. Влияние раннего введения эналаприла на смертность пациентов с острым инфарктом миокарда.Результаты совместного нового скандинавского исследования выживания эналаприла II (CONSENSUS II). N Engl J Med . 1992. 327: 678–84.
18. Джугдатт Б.И., Warnica JW. Внутривенная терапия нитроглицерином для ограничения размера инфаркта миокарда, расширения и осложнений. Влияние времени, дозировки и местоположения инфаркта. Тираж . 1988; 78: 906–19 [Опубликованная ошибка появляется в Circulation 1989; 79: 1151]
19. GISSI-3: эффекты лизиноприла и трансдермального тринитрата глицерина по отдельности и вместе на 6-недельную смертность и функцию желудочков после острого инфаркта миокарда.Gruppo Italiano per lo Studio della Sopravvivenza nell’Infarto Miocardico. Ланцет . 1994; 343: 1115–22.
Обзор ЭКГ при гипертрофии левого желудочка (ГЛЖ) — критерии и примеры
Гипертрофия левого желудочка может быть диагностирована на ЭКГ с хорошей специфичностью. Когда миокард гипертрофирован, существует большая масса миокарда, через которую проходит электрическая активация; таким образом, увеличивается амплитуда комплекса QRS, представляющего деполяризацию желудочков.
Аналогичным образом, когда миокард аномально утолщен и электрическая активность проходит дольше всего сердца, продолжительность комплекса QRS может увеличиваться. Это называется «ГЛЖ с расширением QRS». Кроме того, на реполяризацию могут влиять аналогичные механизмы, которые могут привести к аномальным сегментам ST или зубцам T. Это называется «ГЛЖ с напряжением» или «ГЛЖ с нарушением реполяризации».
Иногда эти нарушения реполяризации могут имитировать ишемические изменения сегмента ST, и отличить их от изменений во время инфаркта миокарда важно, хотя часто бывает трудно.Типичный паттерн ГЛЖ включает отклонение сегмента ST в направлении, противоположном комплексу QRS (несогласованность), и присутствует типичный паттерн инверсии зубца Т, как видно на изображении здесь:
Критерии ЭКГ гипертрофии левого желудочка
В ходе многих исследований было разработано множество критериев для диагностики ГЛЖ на ЭКГ; они перечислены ниже.
Критерии Корнелла: Добавьте зубец R в aVL и зубец S в V3. Если сумма превышает 28 миллиметров у мужчин или больше 20 мм у женщин, ГЛЖ присутствует.
Модифицированные критерии Корнелла: Изучите зубец R в aVL. Если амплитуда зубца R превышает 12 мм, это свидетельствует о наличии ГЛЖ.
Критерии Соколова-Лиона: Добавьте зубец S в V1 и зубец R в V5 или V6. Если сумма больше 35 мм, ГЛЖ присутствует.
Система оценки ГЛЖ Romhilt-Estes: Если оценка равна 4, ГЛЖ присутствует с чувствительностью от 30% до 54%. Если оценка больше 5, ГЛЖ присутствует со специфичностью от 83% до 97%.
- Амплитуда наибольшего R или S в отведениях от конечностей ≥ 20 мм = 3 балла
- Амплитуда S в V1 или V2 ≥ 30 мм = 3 точки
- Амплитуда R в V5 или V6 ≥ 30 мм = 3 точки
- Изменения зубца ST и T напротив QRS без дигоксина = 3 балла
- Изменения зубца ST и T напротив QRS с дигоксином = 1 балл
- Увеличение левого предсердия = 3 балла
- Отклонение от левой оси = 2 балла
- Длительность QRS ≥ 90 мс = 1 балл
- Внутреннее отклонение в V5 или V6> 50 мс = 1 балл
Примеры ЭКГ:
Каталожные номера:
1.Электрокардиография Чоу в клинической практике: взрослые и дети, 6e
2. Surawicz B, et al. Рекомендации AHA / ACCF / HRS по стандартизации и интерпретации электрокардиограммы. Тираж . 2009; DOI: 10.1161 / CIRCULATIONAHA.108.1
Гипертрофия левого желудочка: ингибиторы АПФ или БРА?
От медицинского факультета Государственного университета Нью-Йорка, Стоуни-Брук
Гипертрофия левого желудочка (ГЛЖ) является надежным предиктором сердечно-сосудистой заболеваемости и смертности независимо от других известных факторов риска, включая гипертензию.Было показано, что только масса левого желудочка и возраст являются независимыми факторами сердечно-сосудистой смерти, смерти от всех причин и сердечно-сосудистых событий.1,2 Гипертония является самым сильным независимым фактором риска ГЛЖ. Другими важными детерминантами ГЛЖ являются возраст, ожирение и расовая принадлежность.3 ГЛЖ связана с повышенным риском ишемической болезни сердца, стенокардии, инфаркта миокарда (ИМ), инсульта, застойной сердечной недостаточности и внезапной смерти. Распространенность ГЛЖ варьируется в зависимости от популяции пациентов и используемых диагностических методов и критериев.Электрокардиография (ЭКГ) имеет низкую чувствительность и специфичность для диагностики ГЛЖ; Однако ГЛЖ, показанная на ЭКГ, прогнозирует значительную смертность от сердечно-сосудистых заболеваний и смерть от всех причин. У пожилых людей ЭКГ-ГЛЖ предвещает повышенный риск смерти от инсульта. В целом, 45% смертей от сердечно-сосудистых заболеваний, наблюдаемых во Фрамингемском исследовании сердца, предшествовала ЭКГ-ГЛЖ.3 Появление ЭКГ-ГЛЖ следует рассматривать как поражение сердечно-сосудистых органов-мишеней от гипертонии. Распространенность ЭКГ-ГЛЖ у пациентов с артериальной гипертензией колеблется от 1% до 8%, в зависимости от степени тяжести гипертонии.4 Эхокардиография (эхо) — это
диагностическая процедура выбора для ГЛЖ. Широко используемый порог составляет 134 г / м² для мужчин и 110 г / м² для женщин5. Сообщается, что в общей популяции распространенность эхо-ГЛЖ составляет 16% у мужчин и 19% у женщин3 и колеблется от 22%. до 62% среди пациентов с артериальной гипертензией.5,6
Исследования показывают, что регресс ГЛЖ связан с улучшением прогноза у пациентов с артериальной гипертензией. 5,7-9 Verdecchia и его коллеги сообщили в недавнем метаанализе, что регресс ГЛЖ с антигипертензивными средствами лечение было связано со снижением риска последующего сердечно-сосудистого заболевания на 59% по сравнению с сохранением или новым развитием ГЛЖ.7 Таким образом, профилактика или излечение ГЛЖ стало желательной целью лечения.
Патогенез ГЛЖ.
ГЛЖ — это адаптивный ответ на гемодинамические и нейрогормональные стрессы. Гемодинамический стресс, как постнагрузка, так и преднагрузка, важен для развития ГЛЖ; однако несколько негемодинамических факторов, включая ренин-ангиотензиновую систему, симпатическую нервную систему и генетические факторы, также вносят вклад в гипертрофический ответ.10,11 Среди них активация ренин-ангиотензиновой системы посредством ангиотензина II играет решающую роль.Ангиотензин II опосредует свои эффекты через рецептор ангиотензина II типа 1 (AT1), вызывая сужение сосудов, увеличение симпатического оттока и гипертрофию клеток миокарда и гладкомышечных клеток сосудов.10-12 Рецептор ангиотензина II типа 2 (AT2), по-видимому, снижается. -модулировать действия, опосредованные рецептором AT1.11
Экспериментальные данные свидетельствуют о том, что местная продукция ангиотензина II в миокарде посредством ряда различных путей может иметь важное значение для стимулирования реструктуризации и ремоделирования сердечно-сосудистой системы посредством аутокринного или паракринного эффекта.11,13 Ангиотензин II стимулирует рост, подавляет апоптоз и вызывает рост и миграцию гладкомышечных клеток, окислительный стресс и эндотелиальную дисфункцию, 11, таким образом, повышая риск атеросклероза.
Когда масса левого желудочка увеличивается, не происходит соответствующего увеличения количества или длины
миокардиальных капилляров; следовательно, их плотность в ГЛЖ снижена.
В результате гипертрофированный миокард может быть более восприимчивым к ишемическим событиям, 2 и это может быть фактором повышения заболеваемости и смертности, связанных с ГЛЖ.
Ингибиторы ангиотензинпревращающего фермента и LVH
Ингибиторы ангиотензинпревращающего фермента (АПФ) предотвращают превращение ангиотензина I в ангиотензин II, подавляя действие ангиотензина II на рецепторы AT1 и AT2, одновременно блокируя деградацию брадикинина. Данные, полученные на животных моделях
, показали, что ингибиторы ACE
улучшают сердечную функцию и метаболизм (снижая лактатдегидрогеназу, креатинкиназу и лактат, а также повышая уровни гликогена, аденозинтрифосфата и креатинфосфата в тканях миокарда) даже при низких дозах, которые не повлиял на гипертонию или ГЛЖ.10,12 Эти наблюдаемые эффекты, по-видимому, опосредованы ингибиторами АПФ
, индуцированными ингибиторами АПФ, поскольку эти изменения можно предотвратить блокадой рецептора брадикинина В2. 12
Многочисленные клинические испытания и экспериментальные исследования определили эффекты ингибиторов АПФ (слева). масса желудочков и сравнивали ингибиторы АПФ с другими гипотензивными средствами. В недавнем метаанализе Klingbeil и его коллеги оценили эффективность различных антигипертензивных средств в отношении обращения ГЛЖ у пациентов с гипертонией.14 Они проанализировали 80 двойных слепых рандомизированных испытаний, в которых участвовали 3767 пациентов в 146 группах активного лечения и 346 пациентов в 17 группах плацебо. Агенты, блокирующие рецепторы ангиотензина (БРА), агенты, блокирующие кальциевые каналы, и ингибиторы АПФ снижали индекс массы левого желудочка (масса левого желудочка / площадь поверхности тела) на 10-13%, тогда как снижение при применении бета-блокаторов и диуретиков составляло 6% до 8%. Их анализ предполагает, что блокада ренин-ангиотензионной системы уменьшила массу левого желудочка сверх эффектов снижения артериального давления.14
Несколько других метаанализов пришли к выводу, что ингибиторы АПФ были более эффективными, чем диуретики и бета-блокаторы для уменьшения массы левого желудочка, 15-17 и антагонисты кальция были почти равны ингибиторам АПФ по эффективности15,16. Ингибиторы АПФ показали большее снижение индекса массы левого желудочка по сравнению с бета-блокаторами, диуретиками и антагонистами кальция.8,18-20 Регресс фиброза миокарда с сопутствующим улучшением диастолической дисфункции также был показан с ингибиторами АПФ, 21 как а также устранение связанных с гипертензией изменений в структуре сосудов и улучшение податливости сосудов.19
В исследовании Мэтью и его коллег рамиприл вызывал регресс ЭКГ-ГЛЖ независимо от снижения артериального давления. Это уменьшение массы левого желудочка было связано со снижением риска смерти, инфаркта миокарда, инсульта и хронической сердечной недостаточности.8 Клинические исследования показывают, что лечение гипотензивными средствами должно быть достаточно продолжительным, чтобы оценить максимальный эффект регрессии массы левого желудочка.9 , 20,22 В исследовании Oren с коллегами регресс ГЛЖ не был связан с ухудшением систолической производительности левого желудочка, а улучшение диастолической дисфункции наблюдалось только у пациентов, у которых наблюдалось уменьшение массы левого желудочка.18
БРА и ГЛЖ
Хотя клинические испытания показали, что ингибиторы АПФ эффективны в уменьшении ГЛЖ, эта терапия имеет ограничения. Альтернативные пути превращения ангиотензина I в ангиотензин II (т.е. химазу), накопление брадикинина с возможными побочными эффектами в виде кашля и ангионевротического отека, а также ингибиторы АПФ снижают активность обоих типов рецепторов (AT1 и AT2) за счет ингибирования образования ангиотензина II (4,11).
БРА избирательно блокируют рецепторы AT1 и, следовательно, напрямую предотвращают связывание ангиотензина II с рецептором AT1 (независимо от происхождения ангиотензина II).Однако БРА не ингибируют связывание ангиотензина II с рецептором AT2; таким образом, рецептор AT2 стимулируется за счет избыточного количества ангиотензина II.10,11 БРА, следовательно, могут иметь больший эффект на регресс ГЛЖ по сравнению с ингибиторами АПФ из-за более полного ингибирования пролиферативных эффектов, опосредованных рецептором AT1, и стимуляции рецептор AT2 за счет увеличения концентрации ангиотензина II. 4,10 БРА повышают уровень ангиотензина II по механизму отрицательной обратной связи (тогда как ингибиторы АПФ снижают уровень ангиотензина II) и не обладают способностью ингибиторов АПФ потенцировать брадикинин.
Многочисленные испытания БРА показали, что эти препараты эффективны при регрессе ГЛЖ. В исследовании «Вмешательство лозартана для снижения конечной точки при гипертензии» (LIFE), в котором сравнивали лозартан и атенолол для лечения пациентов с гипертонией с ЭКГ-ГЛЖ, лозартан приводил к значительному снижению массы левого желудочка по сравнению с атенололом и улучшал систолическую функцию левого желудочка.9
Лозартан вызывал уменьшение фиброза миокарда с соответствующим снижением жесткости миокарда.23 Результаты исследования LIFE показали, что лозартан предотвращал большее количество сердечно-сосудистых заболеваний и смертности, чем атенолол, с аналогичным снижением артериального давления и лучше переносился.9
Испытания с другими БРА показали значительную регрессию ГЛЖ и улучшение левого желудочка ge-
, сосудистая структура и дотелиальная функция en-
6,10,22,24 Дандона и его коллеги показали, что сартан val-
ингибирует генерацию активных форм кислорода, снижает окислительный стресс и снижает концентрацию С-реактивного белка в плазме.Эти действия соответствовали противовоспалительному и потенциальному антиатерогенному эффекту
, а противовоспалительный ответ на валсартан был намного быстрее по сравнению с ингибиторами АПФ и ингибиторами ГМГ-КоА-редуктазы (статинами).
Исследования, сравнивающие ингибиторы АПФ и БРА, показывают, что оба препарата одинаково эффективны в снижении артериального давления и массы левого желудочка. 12,26-28 БРА неизменно ассоциировались с меньшим количеством побочных эффектов и большей комплаентностью27. Появилась комбинация ингибиторов АПФ и БРА. быть более эффективным в предотвращении дилатации левого желудочка и подавлении нейрогормональной активации, чем любой другой препарат в отдельности.12 Исследования на животных показали большее улучшение коронарного кровотока и системной гемодинамики при комбинированной терапии ингибиторами АПФ и БРА по сравнению с одним агентом4,29, а также улучшение сердечной функции и метаболизма. 12
Заключение
ГЛЖ связана с увеличением сердечно-сосудистой заболеваемости и смертности. , независимо от гипертонии. Артериальное давление — самый сильный фактор риска ГЛЖ. Несколько исследований предложили улучшение результатов при регрессии ГЛЖ. Клинические и экспериментальные данные показали эффективность ингибиторов АПФ и БРА при регрессе ГЛЖ.Испытания показали, что комбинированная терапия ингибиторами АПФ и БРА более эффективна, чем любой из этих агентов по отдельности. Необходимы дальнейшие клинические исследования, чтобы определить, какой препарат более эффективен и предпочтительна комбинированная терапия.
Лечение гипертрофической кардиомиопатии: что должен знать каждый кардиолог
Гипертрофическая кардиомиопатия (ГКМП) — наследственное заболевание сердечного саркомера, которое приводит к гипертрофии левого желудочка, гипердинамической функции, дисфункции микрососудов, нарушению релаксации и фиброзу миокарда. 1 Клинические признаки включают обструкцию выводного тракта левого желудочка (LVOTO), аритмии и сердечную недостаточность. 2,3 На сегодняшний день не выявлено модифицирующих заболевание терапевтических средств, хотя клинические испытания новых терапевтических средств продолжаются. 4,5 В данном анализе основное внимание уделяется стратегиям ведения пациентов с HCM, лежащим в основе лечения пациентов с HCM: LVOTO, внезапной сердечной смерти (SCD), фибрилляции предсердий, ограничению физических нагрузок и сердечной недостаточности.
Лечебная терапия
Значительная часть пациентов с HCM страдает от LVOTO; Следовательно, следует проводить исследование обструкции как с помощью эхо-сигнала покоя (с помощью Вальсальвы), так и стресс-эхо, если градиент ниже 50 мм рт. ст. при опросе в состоянии покоя.Лечение непроходимости показано пациентам с симптомами (класс NYHA> II), и медикаментозное лечение является подходом первой линии. 6 Важно отметить, что пациенты могут привыкнуть к своей пониженной функциональной способности и минимизировать симптомы, 7 , что делает объективное подтверждение функциональной способности с помощью кардиопульмональных нагрузочных тестов полезным дополнением к сбору анамнеза для оценки непереносимости физических нагрузок. 8,9 Лечебные методы лечения включают бета-блокаду и верапамил по отдельности или в комбинации, хотя верапамил может усиливать симптомы, связанные с ОТО ЛЖ, у некоторых людей из-за своего сосудорасширяющего эффекта. 10 Дизопирамид может быть добавлен пациентам с симптомами, резистентными к терапии бета-блокаторами или блокаторами кальциевых каналов. 10
Инвазивная терапия
Терапия по уменьшению перегородки (SRT) показана, когда медикаментозная терапия не позволяет контролировать симптомы класса III по NYHA, или после обморока, связанного с LVOTO, или после обморока, не поддающегося лечению. Существует две формы СРТ: хирургическая миомэктомия 11,12 и абляция спиртовой перегородки.Хирургическая миэктомия обеспечивает окончательную терапию симптоматического ОВТЛЖ и связана с низкой послеоперационной смертностью и заболеваемостью, когда выполняется опытными операторами в экспертных центрах, хотя не было продемонстрировано значительного долгосрочного улучшения показателей смертности. 2 Учитывая это, предоперационное консультирование должно подчеркивать, что польза в настоящее время ограничивается улучшением симптомов.
Благодаря усовершенствованию методов и большему опыту, постоперационные результаты после аблации спиртовой перегородки сравнимы с хирургической миэктомией у надлежащим образом отобранных пациентов в экспертных центрах. 7 Выбор правильного подхода к СРТ является сложной задачей и должен включать в себя не только оценку специалистов и опыта центра, но и такие факторы, как возраст пациента, сопутствующие заболевания и предпочтения пациентов. 2 Несмотря на отличные промежуточные и отдаленные результаты, у некоторых пациентов после СРТ сохраняются симптомы или развивается сердечная недостаточность. 13
Внезапная смерть
Пациенты с ГКМП подвержены повышенному риску ВСС, и стратификация риска имплантации имплантируемого кардиовертера-дефибриллятора (ИКД) имеет решающее значение в этой популяции.Первичная профилактика с помощью ИКД целесообразна для пациентов с тяжелой гипертрофией (> 30 мм), семейным анамнезом внезапной смерти родственника первой степени родства, недавним необъяснимым обмороком или «сгоревшим» ГКМП (ФВЛЖ <50%). 2,6,7 Наличие неустойчивой желудочковой тахикардии на 24-часовом холтере или аномальной реакции артериального давления на упражнения в сочетании с другими факторами риска также поддерживает МКБ первичной профилактики. 14 Другие факторы риска, которые могут повлиять на решение установить ИКД для первичной профилактики, включают заметное повышение уровня гадолиния на позднем этапе магнитно-резонансной томографии (МРТ) (> 15%), наличие апикальной аневризмы и некоторые генетические мутации, присутствующие в семьи с высокой распространенностью внезапной сердечной смерти. 3,6,7,15-17 Повсеместно рекомендуется вторичная профилактика с установкой ИКД у выживших после ВСС или с устойчивой желудочковой тахикардией (ЖТ). 6 В случае обморока сначала требуется тщательное обследование на предмет спровоцированной обструкции, чтобы избежать имплантации ИКД при обмороке, связанном с ОВТЛЖ, а не желудочковой аритмией. 7 В рамках постоянного наблюдения рекомендуется периодическая переоценка факторов риска, при этом более частое тестирование предназначено для более молодых пациентов и пациентов с пограничными факторами риска.
Мерцание предсердий
Фибрилляция предсердий может ухудшить симптомы физической нагрузки и повысить риск инсульта у пациентов с ГКМП. 2 Роль катетерной аблации специально не изучалась в когортах пациентов с ГКМП, но остается вариантом для пациентов с симптомами, резистентными к медикаментозной терапии. 18 Поскольку рефрактерная симптоматическая фибрилляция предсердий часто указывает на прогрессирующее заболевание с рестриктивной физиологией, эти пациенты также требуют обследования для передовых методов лечения сердечной недостаточности, таких как трансплантация сердца. 19 Из-за повышенного риска тромбоэмболии у пациентов с ГКМП, у которых развивается фибрилляция или трепетание предсердий, пероральные антикоагулянты рекомендуются в качестве первичной профилактики инсульта независимо от оценки CHA2DS2-VASc. 6
Упражнение
Найти баланс между общими преимуществами физических упражнений для населения в целом и потенциальным риском внезапной сердечной смерти в популяции с HCM является сложной задачей. Обычно не поощряются интенсивные упражнения, 6 , хотя растет понимание того, как польза от упражнений для здоровья должна быть сбалансирована с потенциальными рисками. 20 Исследования по более точному определению риска высокоинтенсивных упражнений при ГКМП продолжаются (LIVE-HCM / LQT), и вдумчивое обсуждение с совместным принятием решений является широко принятой стратегией применения ограничений физических упражнений в этой популяции.
Сердечная недостаточность
У некоторых пациентов с ГКМП развивается клиническая сердечная недостаточность, варьирующаяся от сердечной недостаточности с сохраненной фракцией выброса до тяжелой рестриктивной кардиомиопатии и «выжженной» дилатационной гипертрофической кардиомиопатии. 2 Пациенты с диагнозом ГКМП в возрасте до 40 лет имеют более 60% вероятности развития клинической сердечной недостаточности к 70 годам, а пациенты с диагнозом ГКМП в возрасте от 40 до 60 лет имеют более чем 40% вероятность развития сердечной недостаточности к этому возрасту. Тем не менее, только 5% пациентов с ГКМП в течение жизни будут нуждаться в передовых методах лечения сердечной недостаточности. 21
Учитывая преобладающую рестриктивную физиологию с фиксированным ударным объемом и небольшой полостью левого желудочка, пациенты часто не реагируют на инотропную поддержку или не получают выгоды от имплантации прочного вспомогательного устройства для левого желудочка (LVAD).Это отражено в рекомендациях по распределению трансплантации сердца Объединенной сети совместного использования органов (UNOS) 2018 года, которые предоставляют пациентам с HCM более высокий приоритет амбулаторного лечения в статусе 4, чем другим амбулаторным кандидатам на трансплантацию с ишемической или дилатационной кардиомиопатией, которые имеют статус 6. 22
Что на горизонте?
В настоящее время не существует медицинских вмешательств, которые изменяют естественное течение ГКМП, но ингибиторы сердечного миозина потенциально перспективны. 4,5 Испытания по изучению влияния ингибиторов сердечного миозина, таких как мавакамтен (EXPLORER-HCM и MAVERICK-HCM) и CK-274 (REDWOOD-HCM), на диастолическую сердечную недостаточность, ассоциированную с LVOTO и HCM, продолжаются. Наконец, подавление генов с помощью технологии редактирования генов CRISPR / Cas9 может когда-нибудь сыграть роль в предотвращении развития болезни до появления клинических проявлений. 23
Таким образом, пациенты с HCM могут страдать от обструкции LVOTO, предсердных аритмий, SCD и сердечной недостаточности на поздних стадиях.Текущие методы лечения сосредоточены на проявлениях болезни, но будущие методы лечения могут дать надежду на эффективное лечение патофизиологии ГКМП. До тех пор признание роли медицинских, интервенционных, аппаратных и хирургических методов лечения и использование совместного принятия решений в областях назначения физических упражнений имеют важное значение для улучшения качества жизни и выживаемости пациентов с ГКМП.
Образовательную грантовую поддержку предоставила: Миокардия.Список литературы
- Мариан А.Дж., Браунвальд Э.Гипертрофическая кардиомиопатия: генетика, патогенез, клинические проявления, диагностика и терапия. Circ Res 2017; 121: 749-70.
- Марон Б.Дж., Оммен С.Р., Семзарян К., Спирито П., Олиготто I, Марон М.С. Гипертрофическая кардиомиопатия: настоящее и будущее с переводом на современную сердечно-сосудистую медицину. J Am Coll Cardiol 2014; 64: 83-99.
- Семзарян С., Инглес Дж., Марон М.С., Марон Б.Дж. Новые взгляды на распространенность гипертрофической кардиомиопатии. J Am Coll Cardiol 2015; 65: 1249-54.
- Heitner SB, Jacoby D, Lester SJ, et al. Mavacamten лечение обструктивной гипертрофической кардиомиопатии: клиническое испытание. Ann Intern Med 2019; 170: 741-48.
- Робертсон Л.А., Армас Д.Р., Робби Э. и др. Первое исследование селективного ингибитора сердечного миозина CK-3773274 на людях. J Card Fail 2019; 25: 79-80.
- Герш Б.Дж., Марон Б.Дж., Боноу Р.О. и др. Руководство ACCF / AHA 2011 г. по диагностике и лечению гипертрофической кардиомиопатии: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации по практическим рекомендациям. J Am Coll Cardiol 2011; 58: e212-e60.
- Сен-Чоудри С., Джейкоби Д., Мун Дж. С., МакКенна В. Дж.. Обновленная информация о гипертрофической кардиомиопатии и руководство к руководствам. Nat Rev Cardiol 2016; 13: 651-75.
- Shah JS, Esteban MT, Thaman R, et al. Распространенность обструкции выводящего тракта левого желудочка, вызванной физической нагрузкой, у пациентов с симптомами необструктивной гипертрофической кардиомиопатии. Сердце 2008; 94: 1288-94.
- Джейкоби Д., Маккенна ВДж.Поддержка рутинного использования метаболических стресс-тестов при гипертрофической кардиомиопатии. Am J Cardiol 2012; 109: 1534-35.
- Джейкоби Д.Л., ДеПаскуале ЕС, Маккенна В.Дж. Гипертрофическая кардиомиопатия: диагностика, стратификация риска и лечение. CMAJ 2013; 185: 127-134.
- Hang D, Nguyen A, Schaff HV. Хирургическое лечение гипертрофической кардиомиопатии: историческая перспектива. Ann Cardiothorac Surg 2017; 6: 318-28.
- Марон Б.Дж., Роуин Э.Дж., Кейси С.А. и др.Стратификация риска и исходы пациентов с гипертрофической кардиомиопатией в возрасте ≥60 лет. Обращение 2013; 127: 585-93.
- Wu JJ, Seco M, Medi C и др. Хирургия гипертрофической кардиомиопатии. Biophys Ред. 2015; 7117-25.
- Адабаг А.С., Кейси С.А., Кусковский М.А., Зенович А.Г., Марон Б.Дж. Спектр и прогностическое значение аритмий на амбулаторной холтеровской ЭКГ при гипертрофической кардиомиопатии. Дж. Ам Колл Кардиол 2005; 45: 697-704.
- Триведи А, Рыцарь Б.П. ИКД-терапия для первичной профилактики гипертрофической кардиомиопатии. Аритм-электрофизиол Ред. 2016; 5: 188-96.
- Роуин Э.Дж., Марон Б.Дж., Хаас Т.С. и др. Гипертрофическая кардиомиопатия с апикальной аневризмой левого желудочка: значение для стратификации риска и управления. J Am Coll Cardiol 2017; 69: 761-773.
- Green JJ, Berger JS, Kramer CM, Salerno M. Прогностическая ценность позднего повышения уровня гадолиния в клинических исходах гипертрофической кардиомиопатии. JACC Cardiovasc Imaging 2012; 5: 370-77.
- Providencia R, Elliott P, Patel K и др. Катетерная абляция при фибрилляции предсердий при гипертрофической кардиомиопатии: систематический обзор и метаанализ. Сердце 2016; 102: 1533-43.
- Сионтис К.С., Геске Дж.Б., Онг К., Нисимура Р.А., Оммен С.Р., Герш Б.Дж. Фибрилляция предсердий при гипертрофической кардиомиопатии: распространенность, клинические корреляции и смертность в большой популяции высокого риска. J Am Heart Assoc 2014; 3: 1-8.
- Papoutsidakis N, Heitner S, Ingles J, et al. Участие пациентов с гипертрофической кардиомиопатией в увлекательных занятиях: индивидуальные предпочтения, нежелательные явления и отношение врача. Am Heart J 2019; 214: 28-35.
- Ho CY, Day SM, Ashley EA и др. Генотип и бремя болезни при гипертрофической кардиомиопатии на протяжении всей жизни: выводы из реестра саркомерной кардиомиопатии человека (SHaRe). Обращение 2018; 138: 1387-98.
- Shah KS, Kittleson MM, Kobashigawa JA.Обновления о трансплантации сердца. Curr Heart Fail Rep 2019; 16: 150-56.
- Repetti GG, Toepfer CN, Seidman JG, Seidman CE. Новые методы лечения для профилактики и раннего лечения кардиомиопатий. Circ Res 2019; 124: 1536-50.
Клинические темы: Антикоагулянтная терапия, аритмии и клиническая EP, кардиохирургия, сердечная недостаточность и кардиомиопатии, инвазивная сердечно-сосудистая ангиография и вмешательство, неинвазивная визуализация, профилактика, антикоагулянтная терапия и фибрилляция предсердий, имплантируемые устройства для сердечной недостаточности / сердечно-сосудистой системы Наджелудочковые аритмии, хирургия аорты, кардиохирургия и аритмии, кардиохирургия и сердечная недостаточность, статины, острая сердечная недостаточность, хроническая сердечная недостаточность, трансплантация сердца, механическая поддержка кровообращения, вмешательства и визуализация, интервенции и структурные заболевания сердца, интервенции и сосудистая медицина, магнитная Резонансная томография
Ключевые слова: Фибрилляция предсердий, Дизопирамид, Ударный объем, Гипертрофия, левый желудочек, Сердечные миозины, Контрастные среды, Блокаторы сердечного канала , Restrictive, Sarcomeres, Heart Failure, Diastolic, Gadolinium, Secondary Prevention, факторов риска, Quality of Life, Verapamil, 17 Амбулаторные пациенты, Распространенность, Последующие исследования, Артериальное давление, Дефибрилляторы, имплантируемые, Кардиомиопатия, гипертрофическая, Смерть, Внезапная, сердечная недостаточность, Бензил Урацил, Обморок, Пересадка сердца ion, Тахикардия, желудочковая, Катетерная абляция, Инсульт, Тромбоэмболия, Первичная профилактика, Аневризма, Взятие магнитно-резонансной томографии, Консультирование, 917 932 932 932 932 9 Мутация, Оценка риска, Антикоагулянты, Продольные исследования, ACCGrant Гипертрофическая кардиомиопатия
<Вернуться к спискам
Диагностика, причины и варианты лечения гипертрофии левого желудочка (ГЛЖ)
Увеличение и утолщение основной насосной камеры сердца i.е. левый желудочек известен как гипертрофия левого желудочка. Левый желудочек работает сильнее в случае сердечного заболевания, и в этом случае мышечная ткань в стенке камеры утолщается, в результате чего размер самой камеры увеличивается. Увеличенная сердечная мышца теряет эластичность и становится слабой. Поскольку сердце не может перекачивать кровь, как раньше, это может привести к сердечной недостаточности, помимо других ужасных последствий.
Причины
ГЛЖ возникает, когда сердце работает интенсивнее и не может перекачивать достаточное количество крови.Есть несколько факторов, которые способствуют такому состоянию. Неконтролируемое высокое кровяное давление — одна из основных причин ГЛЖ. Другой причиной ГЛЖ может быть стеноз аортального клапана, который представляет собой сужение аортального клапана, отделяющего левый желудочек от большого кровеносного сосуда, выходящего из сердца (аорты). Теперь сердце должно работать намного тяжелее, чтобы перекачивать кровь в аорту. Гипертрофическая кардиомиопатия — это генетическое заболевание, которое также может приводить к ГЛЖ. Это происходит, когда сердечная мышца сама по себе становится аномально толстой без повышенного кровяного давления, которое затрудняет перекачивание крови сердцем.Интенсивные и продолжительные спортивные тренировки также могут быть одним из факторов, ведущих к ГЛЖ, поскольку сердце привыкает справляться с дополнительной нагрузкой, но для подтверждения этого еще предстоит провести дополнительные исследования.
Симптомы
Признаки и симптомы начинают проявляться постепенно. По мере нарастания гипертрофии вы можете испытывать усталость, одышку, боль в груди, за которой следует физическая нагрузка, сердцебиение, головокружение и даже обморок. Люди, страдающие от ГЛЖ, очень уязвимы для сердечного приступа и инсульта, поэтому важно облегчить эти симптомы, как только они начнут проявляться.
Лечение
Контроль уровня артериального давления означает предотвращение ГЛЖ.
