Гидроторакс, санатории, лечение, цены на 2021 год
Я, субъект персональных данных, в соответствии с Федеральным законом от 27 июля 2006 года № 152 «О персональных данных» предоставляю владельцам портала Кавминводы тур (далее — Оператор), согласие на обработку персональных данных, указанных мной в форме веб-чата и/или в форме заказа обратного звонка на сайте kmv26.ru в сети «Интернет», владельцем которого является Оператор.
- Состав предоставляемых мной персональных данных является следующим: ФИО, адрес электронной почты и номер телефона.
- Целями обработки моих персональных данных являются: обеспечение обмена короткими текстовыми сообщениями в режиме онлайн-диалога и обеспечение функционирования обратного звонка.
- Согласие предоставляется на совершение следующих действий (операций) с указанными в настоящем согласии персональными данными: сбор, систематизацию, накопление, хранение, уточнение (обновление, изменение), использование, передачу (предоставление, доступ), блокирование, удаление, уничтожение, осуществляемых как с использованием средств автоматизации (автоматизированная обработка), так и без использования таких средств (неавтоматизированная обработка).

- Я понимаю и соглашаюсь с тем, что предоставление Оператору какой-либо информации о себе, не являющейся контактной и не относящейся к целям настоящего согласия, а равно предоставление информации, относящейся к государственной, банковской и/или коммерческой тайне, информации о расовой и/или национальной принадлежности, политических взглядах, религиозных или философских убеждениях, состоянии здоровья, интимной жизни запрещено.
- В случае принятия мной решения о предоставлении Оператору какой-либо информации (каких-либо данных), я обязуюсь предоставлять исключительно достоверную и актуальную информацию и не вправе вводить Оператора в заблуждение в отношении своей личности, сообщать ложную или недостоверную информацию о себе.
- Я понимаю и соглашаюсь с тем, что Оператор не проверяет достоверность персональных данных, предоставляемых мной, и не имеет возможности оценивать мою дееспособность и исходит из того, что я предоставляю достоверные персональные данные и поддерживаю такие данные в актуальном состоянии.

- Согласие действует по достижении целей обработки или в случае утраты необходимости в достижении этих целей, если иное не предусмотрено федеральным законом.
- Согласие может быть отозвано мною в любое время на основании моего письменного заявления.
причины появления, симптомы, методы лечения
Гидроторакс – это патологическое скопление жидкости в плевральной полости, которое нарушает работу легких. Заболевание имеет массу схожих проявлений и симптомов с другими болезнями, но в большинстве случаев имеет неинфекционную природу развития. Диагностика и комплексное лечение помогают удалить скопившуюся жидкость, в противном случае гидроторакс легких приводит к летальному исходу.
Причины
Плевральная полость является промежутком между наружным и внутренним слоем плевры. В ней находится небольшое количество секрета, необходимого для снижения трения при дыхании. Патологией считается увеличение синтеза выпота, что обусловлено такими причинами:
- Гломерулонефрит и амилоидоз почек – патологии провоцируют задержку жидкости в организме, отечность и скопление выпота в плевральной полости.
 Развивается нефротический синдром, для которого характерны внешние и внутренние отеки всего тела с последующими негативными последствиями.
Развивается нефротический синдром, для которого характерны внешние и внутренние отеки всего тела с последующими негативными последствиями. - Сердечная недостаточность – провоцирует увеличение артериального давления, на фоне которого увеличивается ломкость и проницаемость сосудов. Обменные процессы в плевральной полости нарушены.
- Микседема – конечная стадия гипотиреоза, при котором отмечается острая нехватка гормонов щитовидной железы, на фоне чего нарушен процесс усвоения и выведения жидкостей в организме.
- Цирроз печени – орган с перерожденными тканями не справляется со своими фильтрационными функциями.
- Новообразования в области грудины, которые сдавливают легкие и провоцируют выпот жидкости в плевральную полость с невозможностью дальнейшего ее выведения.
- Аутоиммунные заболевания – провоцируют нарушение работы лимфатической системы, поэтому выпот утилизируется в несколько раз медленнее, чем синтезируется.
Причины гидроторакса легких обуславливают клинические проявления заболевания.
Гидроторакс легких в острой форме может стать причиной травмы грудной клетки и нарушения целостности плевральных оболочек. Под воздействием гравитации жидкости устремляются в нижние отделы плевры, оказывая давление на легкие. Отсутствие реанимационных мероприятий может стоить человеку жизни.
Патология не является самостоятельной. Она сопровождает множество основных заболеваний бронхолегочной системы.
Гидроторакс легких при онкологии и при травме имеет разные проявления и разные подходы в лечении.
Классификация
По месту и характеру локализации гидроторакс бывает:
- Осумкованный – имеет отдельные локализованные очаги.
- Тотальный – занимает крупные объемы легкого.
- Односторонний – распространяется исключительно на одно легкое.
- Двусторонний – поражает сразу два легких.
Правосторонний гидроторакс легкого сопровождается изжогой, болью в спине и желудке. Человеку кажется, что его правая часть грудины несколько выпирает, а низ живота оттягивается.
Левосторонний гидроторакс легких имеет проявления панической атаки или сердечного приступа, когда человек на фоне нехватки кислорода начинает переживать за собственную жизнь. Появляются покалывающие боли в области сердца, иррадиирующие под лопатку.
Учитывая количество жидкости, гидроторакс различается по степеням прогрессирования:
- Начальный – 50-150 мл жидкости.
- Малый – 150-500 мл жидкости.
- Средний – 500-1500 мл жидкости.
- Запущенный – более 1500 мл.
Объем скопившейся жидкости влияет на клинические проявления гидроторакса. Чем больше выпота, тем тяжелее симптомы и опаснее для жизни состояние.
Острая, сковывающая боль в грудине – симптом гидротораксаСимптомы гидроторакса
- частое, поверхностное дыхание;
- синюшность носогубного треугольника;
- бледность кожных покровов;
- признаки острой анемии;
- головокружение и потеря сознания;
- тошнота и рвота;
- хриплость и сиплость голоса;
- сухой глубокий кашель;
- острая, сковывающая боль в грудине, распространяющаяся на область спины и поясницы.

Если патология развивается менее стремительно, клинические проявления могут присоединяться по мере прогрессирования недуга. На начальной стадии могут проявляться такие симптомы, как:
- чувство нехватки воздуха;
- одышка при сильных физических нагрузках;
- частые головокружения;
- синюшность и бледность кожных покровов;
- ощущение сдавливания в груди;
- невозможность сна на животе или боку.
Поскольку в большинстве случаев гидроторакс не имеет инфекционной природы, температура тела не повышается, а может понижаться. Человек списывает такие проявления на хроническую усталость, а к врачу отправляется лишь тогда, когда симптомы становятся невыносимыми и угрожают жизни.
Вздутие-живота – один из симптомов запущенной формы гидроторакса- острая, приступообразная боль в сердце;
- аритмия и тахикардия;
- тошнота, изжога, сильна отрыжка;
- выпячивание тканей ниже пупка;
- венозная сетка;
- увеличение живота в объеме.

Сопровождающий гидроторакс асцит характеризуется скоплением жидкости в брюшной полости. Общее состояния человека стремительно ухудшается. Устранение сопутствующих симптомов возможно только при ликвидации самого заболевания.
Методы обследования
Первичная диагностика заключается в перкуссии и аускультации грудной клетки. Врач осматривает пациента, простукивает и слушает легкие, оценивая ответную реакцию организма. Собирается анамнез, где особое внимание обращают на наличие хронических заболеваний, перенесенных травм грудины ранее и сопутствующих состояний.
Далее диагностика проходит в таком порядке:
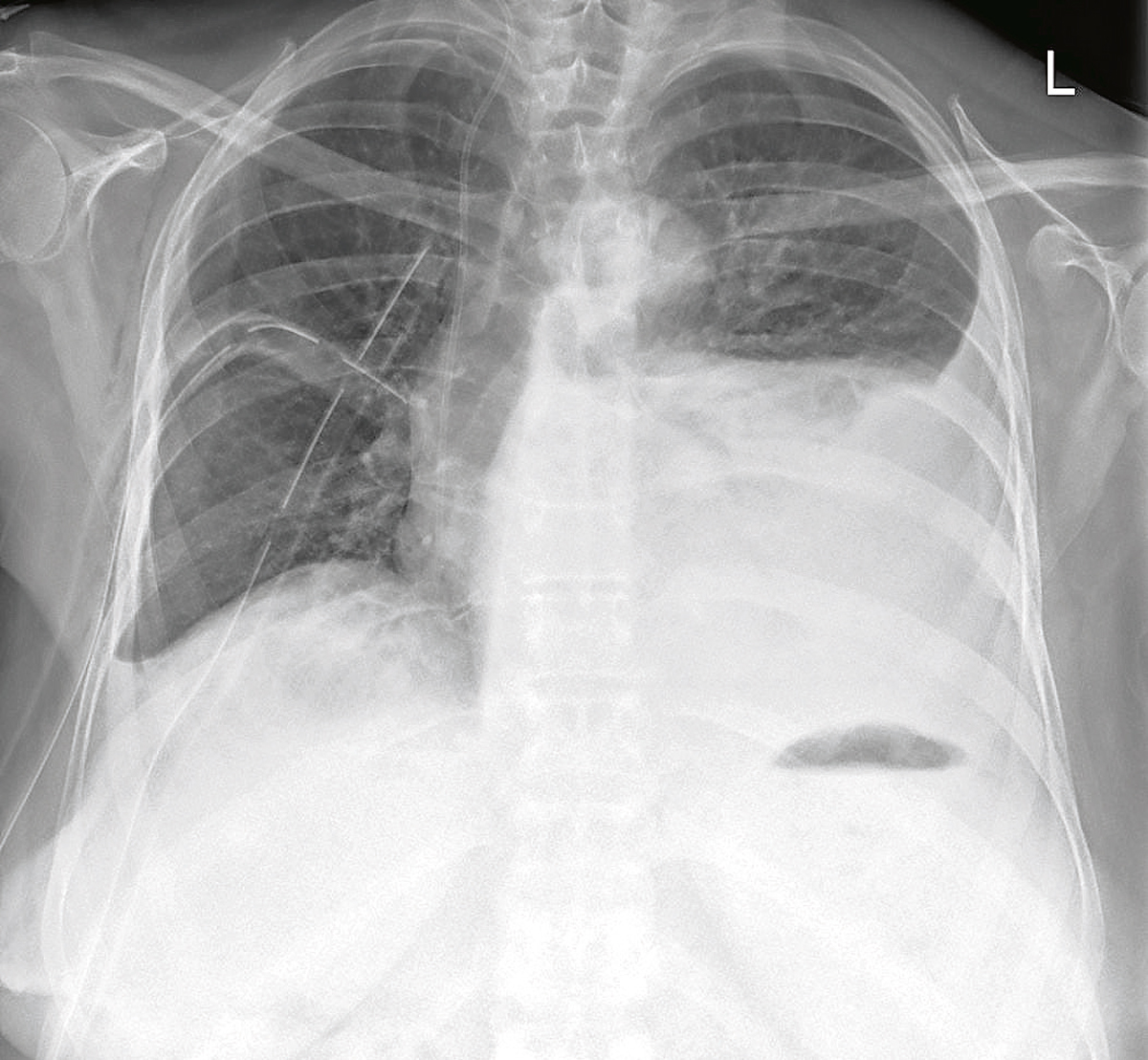
- Рентгенография в прямой и боковой проекции – показывает наличие жидкости в плевральной полости, ее локализацию, количество и степень давления на легкие.
- УЗИ легких – показывает характер жидкости, консистенцию и возможную причину ее скопления.
- КТ и МРТ – помогает оценить степень тяжести гидроторакса, а также контролировать состояние больного в динамике.

- Плевральная пункция – забор жидкости из плевральной полости с помощью специального шприца для выявления количественного и качественного состава.
Лабораторные исследования мочи и крови не играют никакой роли при диагностике гидроторакса, но их берут для контроля состояния пациента в динамике.
При подозрении на присоединение воспалительного процесса осуществляется проба Ривальты, с помощью которой также можно установить характер жидкости (экссудат, транссудат).
Отличительной характеристикой гидроторакса является патологическое скопление жидкости в плевральной полости. Легкие под давлением плеврального мешка сдавливаются и уменьшаются в 5-7 раз в объеме. Отсутствие воспалительного процесса и высокой температуры ставят точку в дифференциальной диагностике.
УЗИ легких показывает характер жидкостиЛечение гидроторакса легких
Терапия направлена на устранение угрожающего для жизни состояния, путем проведения плевральной пункции и откачивания патологически большого объема жидкости. Дальнейшее лечение направлено на устранение основного заболевания, спровоцировавшего гидроторакс. Комплексная медикаментозная терапия и изменение образа жизни помогут избавиться от симптомов патологии.
Дальнейшее лечение направлено на устранение основного заболевания, спровоцировавшего гидроторакс. Комплексная медикаментозная терапия и изменение образа жизни помогут избавиться от симптомов патологии.
Медикаментозная терапия
При лечении основного заболевания и последствий гидроторакса используют такие группы лекарств, как:
- Антибиотики – назначаются после пункции для снижения риска развития воспалительного процесса.
- Диуретики – способствуют снижению отечности и задержке жидкости в организме, нормализуя артериальное давление.
- Гормональные препараты – нормализуют работу эндокринной системы.
- Симптоматическое лечение – назначают лекарства, которые помогают убрать тревожность, наладить сон, возобновить аппетит и устранить болезненные ощущения. Прибегают к помощи комплексных анальгетиков, седативных препаратов, гепатопротекторов.
В комплексной терапии важно, чтобы все лекарства сочетались между собой и не провоцировали развитие побочных реакций, поэтому разработкой медикаментозного лечения занимается исключительно врач.
Пункция
Процедура предполагает прокол грудной клетки и наружного слоя плевры для дальнейшего откачивания жидкости. Процедура производится под местным обезболиванием. Больной находится в вертикальном положении, сидя на кушетке и опираясь руками на стол.
Если во время забора жидкости обнаружено, что она содержит примеси и сгустки, может потребоваться установка дренажа. Для этого делается небольшой разрез, в который вводят дренажную трубку. Ее диаметр позволяет выводить более крупные формирования жидкости.
Для дренирования используют более глубокое обезболивание, так как затрагивание нервных окончаний грудной клетки провоцирует сильную боль. После завершения манипуляции место прокола обрабатывают антисептиком, накладывая стерильную повязку.
Результат пункции оценивают с помощью рентгенографии, сравнивая снимки до процедуры и после нее. Постоянный контроль позволяет просматривать патологию в динамике, определив, насколько быстро жидкость скапливается в плевральной полости и что этому может предшествовать.
Народная медицина
Нетрадиционные методы лечения гидроторакса, особенно острой формы, не используются. Снять дополнительные симптомы отечности, тревожность и расстройство пищеварительного тракта помогут такие рецепты:
- Чай из ромашки, мяты и чабреца – на стакан кипятка берут по 0,5 чайной ложки всех трав и принимают перед сном.
- Клюквенный морс – способствует снижению отечности.
- Отвар из шиповника и малины – выводят лишнюю жидкость из организма.
Данные рецепты можно воспринимать как вспомогательный элемент в комплексном лечении. Они способствуют устранению дополнительных симптомов и нормализуют вывод лишней жидкости из организма.
Клюквенный морс способствует снижению отечностиПрогноз
При наличии запущенной стадии гидроторакса, осложненным сердечно-сосудистой недостаточностью, прогноз условно неблагоприятный, а выживаемость зависит от скорости оказания квалифицированной помощи. На ранних стадиях недуг хорошо лечится, имея благоприятные прогнозы.
При наличии онкологии прогноз неблагоприятный, а продолжительность жизни зависит от скорости разрастания метастаз.
Профилактика
Профилактика гидроторакса заключается в своевременном лечении воспалительных процессов легких, не допуская развития хронической формы. Также следует отказаться от вредных привычек, вести здоровый образ жизни и правильно питаться.
При наличии вышеуказанных симптомов в обязательном порядке посетить врача и пройти комплексную диагностику, так как начальные стадии заболевания в большинстве случаев протекают бессимптомно.
Гидроторакс может развиваться стремительно, угрожая жизни, а может прогрессировать годами, имея латентную форму. В любом случае потребуется диагностика и правильное лечение. В противном случае негативных последствий для здоровья не избежать.
Гидроторакс легких — что это, чем опасен, симптомы, лечение
Гидроторакс легких не является воспалительным заболеванием. Название патологии происходит от греческих hydōr (вода) и thōrax (грудь). Исходя из этого, гидроторакс – это ситуация, при которой в плевральных полостях скапливается излишняя жидкость.
Название патологии происходит от греческих hydōr (вода) и thōrax (грудь). Исходя из этого, гидроторакс – это ситуация, при которой в плевральных полостях скапливается излишняя жидкость.
Фактически происходит нарушение биомеханики дыхания, что является одной из причин развития легочной недостаточности. Патологические состояния плевры приводят к значительному изменению нормального биомеханизма дыхания.
Наиболее опасными из них являются пневмоторакс — скопление газа; и гидроторакс — скопление жидкости в полости плевры.
В большинстве случаев своевременное лечение устраняет проблему. Самым неприятным является онкологический гидроторакс, который чаще всего имеет неблагоприятные последствия.
Содержание статьи
Гидроторакс легких — что это
Справочно. Гидроторакс — это симптом, обозначающий накопление излишнего количества жидкости в плевральной полости.
Он характерен для многих заболеваний плевры, легких и других органов.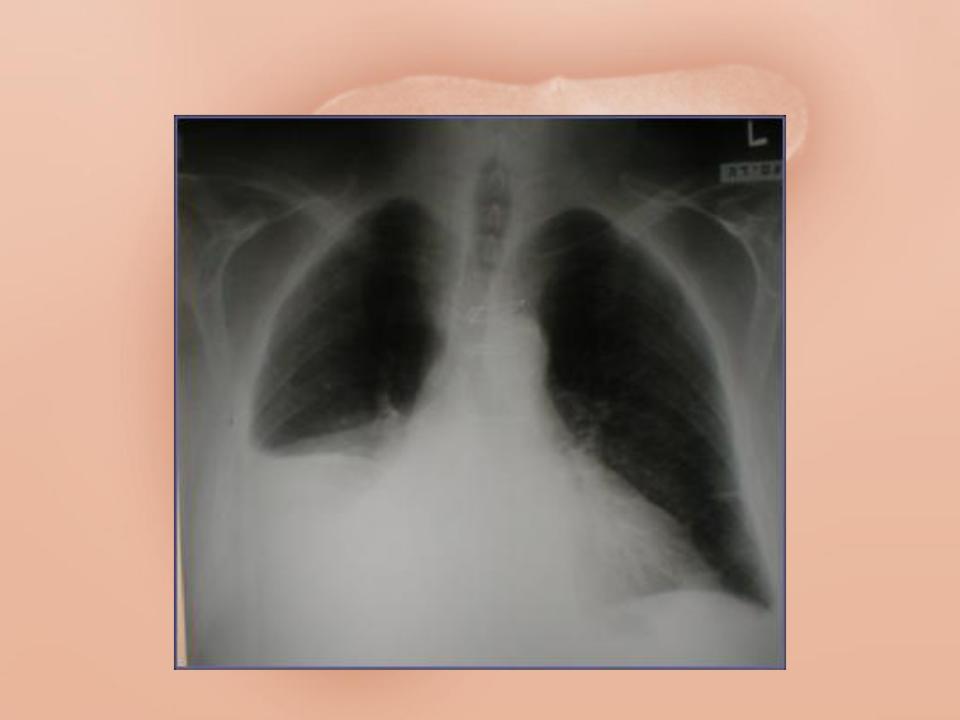 Для того, чтобы понять, что такое гидроторакс легких, необходимо знать примерное строение плевральной полости.
Для того, чтобы понять, что такое гидроторакс легких, необходимо знать примерное строение плевральной полости.
Плевра — это серозная ткань, которая покрывает каждое легкое снаружи. Вначале она идет по самой ткани легкого, повторяя его рельеф и близко к нему прилегая. Затем опускается на диафрагму внизу и переходит на стенку грудной клетки. Плевра выстилает легкое и грудную клетку со всех сторон, а у корня легкого также ограничивает средостение.
Та часть плевры, что прилежит к легкому называется висцеральной. Та, что покрывает изнутри грудную клетку — париетальной. Они переходят одна в другую, образуя ниже ткани легкого пустые карманы — синусы.
Самый большой синус называется реберно-диафрагмальном. На всем протяжении между листками серозной оболочки легких существует щелевидное пространство, называемое плевральной полостью.
Справочно. В норме у здорового человека полость плевры всегда содержит несколько миллилитров прозрачной серозной жидкости. Она необходима для обеспечения скольжения и увлажнения листков. Жидкость периодически обновляется, старая резорбируется плеврой, новая — синтезируется. Плевральные полости левого и правого легкого не сообщаются между собой.
Она необходима для обеспечения скольжения и увлажнения листков. Жидкость периодически обновляется, старая резорбируется плеврой, новая — синтезируется. Плевральные полости левого и правого легкого не сообщаются между собой.
При гидротораксе в щелевидном пространстве содержится большее, чем требуется для нормального функционирования, количество жидкости. Иногда ее объем достигает нескольких литров.
Вначале жидкость в вертикальном положении пациента выполняет его реберно-диафрагмальный синус, являющийся нижней точкой полости. Затем по мере накопления транссудата, он может заполнять всю полость, поджимая легкое снаружи.
Опасность гидроторакса
Справочно. Основная опасность гидроторакса легких заключается в том, что он сдавливает легкое и смещает окружающие органы и ткани.
Свободное пространство грудной клетки необходимо для того, чтобы легкие могли расправляться на вдохе, поглощая большие объемы воздуха. Если полость плевры занимает транссудат, легкому некуда расправляться.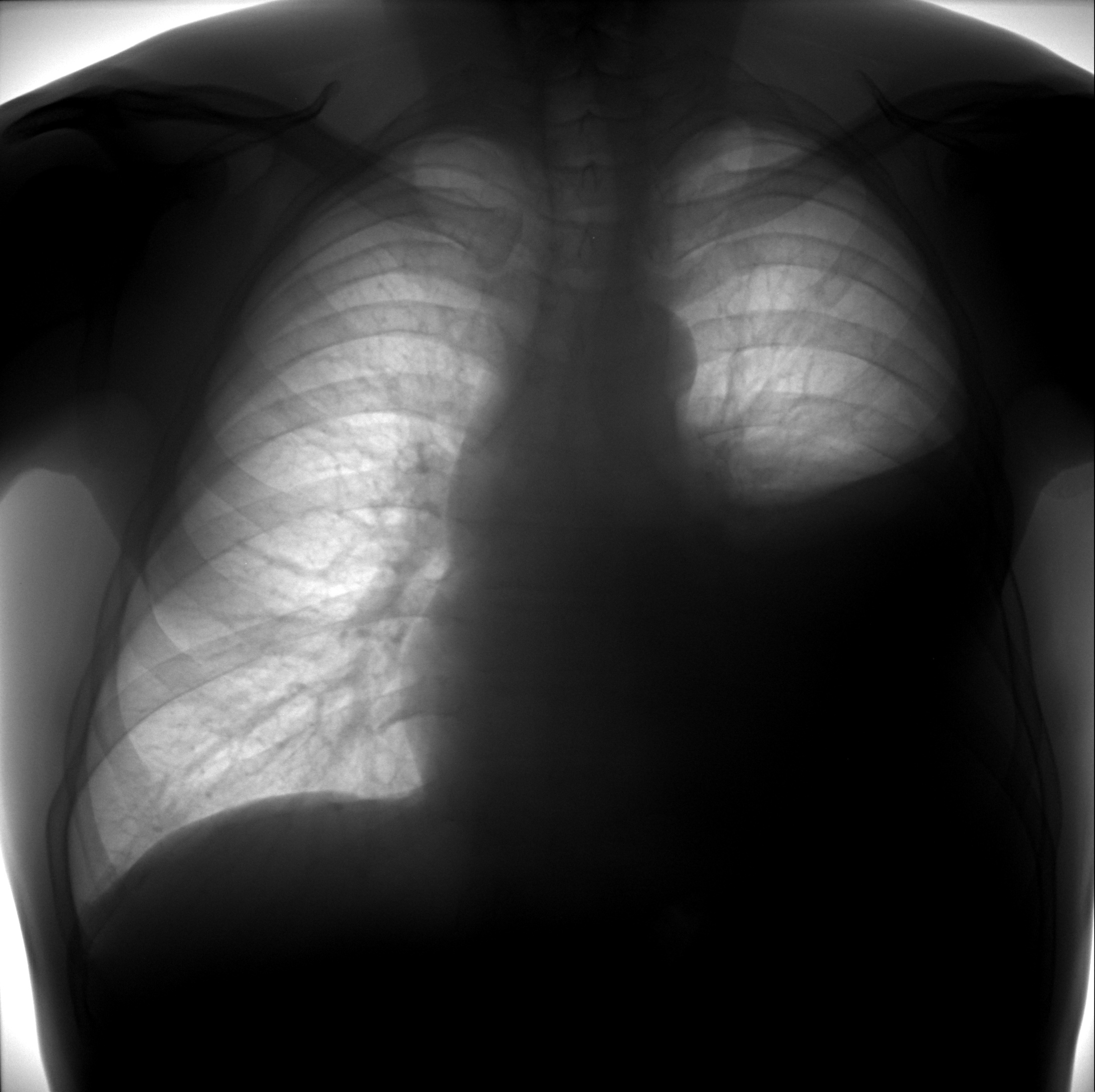
При больших объемах транссудата (функциональная жидкость) легочная ткань полностью спадается с пораженной стороны.
По средней линии между легкими находится средостение. Это комплекс органов, включающий трахею, главные бронхи, пищевод, сердце и крупные сосуды.
Важно. При объемном транссудате все эти органы смещаются в здоровую сторону. Это приводит к натяжению тканей и их повреждению.
Кроме того, если в плевральной полости становится больше жидкости, значит где-либо в организме ее должно стать меньше.
Как правило, уменьшается объем жидкой части крови. Это ведет к изменению водно-электролитного баланса, сгущению форменных элементов, образованию микротромбов и дистрофическим изменениям в различных тканях.
Небольшие по объему гидротораксы не несут опасности для жизни.
Гидроторакс — причины
Справочно. Этиологический фактор гидроторакса легких всегда связан с изменениями равновесия двух сил — удерживающих и вытесняющих жидкую часть крови или лимфы из сосудистого русла.
К силам, удерживающим жидкость относится онкотическое давление. Оно регулируется количеством белков, чем больше белка — тем больше онкотическое давление, тем больше жидкости в сосудах.
В противовес этому действует гидростатическое давление. Оно выталкивает жидкость из русла. Чем оно больше, тем меньше жидкости в сосудах и больше в тканях. В норме две силы уравновешивают друг друга, обеспечивая в одних местах отток воды, в других — приток, в-третьих — стаз.
Справочно. Гидроторакс образовывается при уменьшении онкотического давления в сосудах, питающих плевру и легкие, или при увеличении гидростатического давления. При этом увеличивается проницаемость сосудистого русла и жидкость диффундирует в плевральную полость.
Транссудат следует отличать от крови, лимфы и экссудата. Транссудат — это жидкость без примесей, ее накопление называется гидротораксом. Экссудат — воспалительная жидкость, как правило, содержит гной и приводит к эмпиеме плевры.
Лимфа — содержимое лимфатических сосудов — приводит к хилотораксу, кровь — к гемотораксу.
Внимание. Транссудат в плевре является следствием заболеваний разных органов и систем.
Заболевания, приводящие к гидротораксу
К накоплению жидкости в плевре могут привести следующие патологические состояния:
- Сердечная недостаточность в стадии декомпенсации. При этом заболевании сердце не способно адекватно перекачивать кровь из венозного русла в артериальное, из малого круга — в большой. Таким образом возникает застой, который повышает гидростатическое давление в сосудах и способствует выходу жидкости в ткани.
- Декомпенсированная почечная недостаточность. В этом случае гидростатическое давление повышается вследствие уменьшения выведения воды почками. При этом белок, наоборот, выводится в больших количествах, что снижает онкотическое давление.
- Печеночная недостаточность. Большая часть белковых фракций крови, а именно альбумины, синтезируются печенью. При ее заболеваниях с нарушением белоксинтезирующей функции, онкотическое давление крови снижается.
 Жидкость покидает сосудистое русло.
Жидкость покидает сосудистое русло.
- Уменьшение поступления белков с пищей. Редкая патология, приводящая к отекам во всем теле и общей дистрофии. Встречается у детей, чаще всего африканских, и носит название Квашиоркор. У взрослых может встречаться при недостатке ферментов поджелудочной железы, которые способствуют поступлению белка в организм.
- Злокачественные новообразования. Приводят к гидротораксу по двум причинам. Во-первых, метастатические поражения лимфатических узлов приводят к повышению давления лимфы и выходу ее жидкой части. Во-вторых, опухоли поглощают большое количество белка, уменьшая онкотическое давление крови.
Классификация гидроторакса
Существует несколько принципов классификации гидротораксов. По распространенности выделяют гидроторакс:
- Свободный — жидкость в плевральной полости ничем не ограничена и занимает нижнюю точку плевральной щели, меняет свое расположение при перемещении тела в пространстве;
- Осумкованный — ограничен спайками или другими тканями от большего участка плевральной щели, может находиться на любой поверхности плевры.

По локализации выделяют:
- Правосторонний;
- Левосторонний;
- Двусторонний гидроторакс.
Лево- и правосторонний гидроторакс встречается с одинаковой частотой, но чаще бывает двухсторонний. Связано это с тем, что патологический процесс вызывается системными заболеваниями. Как правило, с одной стороны жидкости больше, чем с другой.
Чем правосторонний гидроторакс отличается от левостороннего
Справочно. Плевральные полости с левой и правой сторон идентичные. Жидкость может с одинаковой вероятностью скапливаться в любой из них. Отличие состоит в анатомических образованиях, проходящих возле легких.
Так, под диафрагмой справа находится печень, которая удерживает правый реберно-диафрагмальный синус. Жидкость с этой стороны не может сместить органы брюшной полости.
Слева под диафрагмой находится желудок и петли кишечника. Массивный гидроторакс может сместить их немного вниз. Таким образом, в левом реберно-диафрагмальном синусе может находиться больше жидкости.
Правосторонний гидроторакс смещает органы средостения влево. В этом направлении они обладают достаточной подвижностью. Происходит натяжение органов и сосудистых пучков, но сдавливаются они редко, следовательно, страдают в меньшей степени.
Внимание. Опаснее левосторонний гидроторакс. Сердце находится большей своей частью в левой стороне, как и все крупные сосуды. Они не могут сместиться вправо значительно, поскольку снизу справа им мешает печень.
Органы средостения сдавливаются большим количеством жидкости, что отрицательно влияет на их функцию. При левостороннем гидротораксе чаще развивается дисфагия, асфиксия и сердечная недостаточность.
Симптомы
Справочно. Признаки гидроторакса легких связаны с коллабированием легкого, сдавлением жизненно важных структур, повышением давления в грудной клетке. Они во многом зависят от объема транссудата, находящегося в плевральной полости.
Чаще всего встречаются следующие симптомы:
- Боль в грудной клетке.
 Если жидкость быстро растягивает плевру, возникают болевые ощущения в груди. При медленном накоплении транссудата боли может не быть.
Если жидкость быстро растягивает плевру, возникают болевые ощущения в груди. При медленном накоплении транссудата боли может не быть.
- Одышка. Чем больше сдавливается легкое, тем меньше оно участвует в газообмене. Пациент вынужден дышать часто и поверхностно, иначе его состояние ухудшается.
- Цианоз кожных покровов. Он возникает по двум причинам. Первая — недостаток кислорода в артериальной крови, который создает синюшную окраску кожи. Вторая заключается в том, что при гидротораксе повышается внутригрудное давление. Вследствие этого полые вены, приносящие кровь из всего организма, не могут опорожниться. Во всех тканях возникает венозный застой, придающий коже синюю окраску.
- Отеки. Как правило, наблюдается тотальная отечность всех тканей, с увеличение печени, скоплением жидкости в брюшной полости, иногда — в перикарде. Это связано, во-первых, с тем, что те же причины, что вызывают гидроторакс, могут приводить и к отекам.
 Во-вторых, венозный застой способствует тому, что жидкость из вен переходит в ткани.
Во-вторых, венозный застой способствует тому, что жидкость из вен переходит в ткани.
- Тяжесть в грудной клетке. Чем быстрее увеличивается объем плеврального выпота, тем отчетливее пациент ощущает дискомфорт в груди. В тяжелых случаях больной занимает вынужденное положение — сидя с наклоном туловища вперед.
- Дисфагия. Нарушение проглатывания пищи наступает в том случае, если массивный гидроторакс значительно сдавливает пищевод.
- Снижение артериального давления. Также связано с массивным плевральным выпотом и сдавлением аорты.
Диагностика
Распознать гидроторакс плевральной полости можно с помощью нескольких методов исследования:
- Физикальные. Во время осмотра обращает на себя внимание увеличение пораженной половины грудной клетки, отставание ее в акте дыхания. При перкуссии выслушивается притупленный или тупой перкуторный звук. При аускультации — отсутствие дыхательных шумов.

- Рентгенография органов грудной клетки. Проводится в передней и боковой проекциях. При этом хорошо виден уровень жидкости, определяющийся как затемнение на фоне легочной ткани.
- УЗИ плевральной полости. Необходимо при проведении пункции в атипичном месте. Не относится к рутинным методам диагностики.
- Диагностическая плевральная пункция. Игла под местным обезболиванием вводится перпендикулярно в VII межреберье ниже угла лопатки. Полученную жидкость исследуют под микроскопом и с помощью биохимических тестов.
Как правило, этих методов достаточно для того, чтобы точно поставить диагноз.
Лечение
Пациент с гидротораксом нуждается в неотложной помощи для облегчения состояния и плановом лечении основного заболевания.
Важно. При массивном гидротораксе помощь заключается в лечебной плевральной пункции плевральной полости.
Проводят ее аналогично диагностической, но затем шприцем откачивают всю жидкость. В случае, если транссудат продолжает прибывать, в место пункции устанавливают дренаж по Бюлау.
В случае, если транссудат продолжает прибывать, в место пункции устанавливают дренаж по Бюлау.
Малый гидроторакс можно лечить без проведения пункции. Небольшое количество жидкости может рассосаться самостоятельно. Осумкованный гидроторакс лечится путем пункции в месте скопления жидкости.
Справочно. Для предупреждения дальнейшего прогрессирования гидроторакса необходимо уменьшить гидростатическое давление или увеличит онкотическое.
В первом случае вводят осмотические диуретики, которые забирают воду из тканей и выводят ее через почки. Во втором случае назначают белковые препараты — внутривенные альбумины.
Затем приступают к лечению основного заболевания, придерживаясь общетерапевтической тактики.
Осложнения
Справочно. Осложнения гидроторакса, прежде всего, связаны с его влиянием на легкое на пораженной стороне.
Транссудат поддавливает альвеолярную ткань, заставляя ее спадаться. Массивный гидроторакс приводит к полному спадению одного легкого. Этот процесс называют рестриктивным ателектазом.
Этот процесс называют рестриктивным ателектазом.
Он приводит к развитию дыхательной недостаточности. Если своевременно начать лечение, легкое расправиться и будет нормально функционировать. Если с лечением затянуть, между альвеолярной тканью образуются соединительнотканные шварты. Легкое при этом уже не сможет расправиться.
Справочно. Ряд других осложнений связан с травмированием или сдавлением сердца, пищевода, трахеи и крупных сосудов.
При этом пациент не может принимать пищу из-за дисфагии. Ему также сложно дышать вследствие уменьшения просвета крупных дыхательных путей. Сердце начинает меньше сокращаться, поскольку его поддавливает жидкость. Это приводит к гипоксии всех органов и тканей.
Кроме того, в транссудат могут проникать бактерии. В этом случае развивается гнойное воспаление с образованием эмпиемы плевры.
Гидроторакс как осложнение онкологии
Справочно. У онкологических больных достаточно часто наблюдается скопление жидкости в разных полостях организма.
С одной стороны, это связано с онкотическим давлением и поглощением опухолью альбуминов. С другой — с метастазированием раковых клеток в лимфатические узлы и саму плевру. Метастазы являются признаком поздней стадии рака.
Более всего такая локализация поражения с развитием гидроторакса характерна для рака легких, яичников и молочных желез.
Любая другая злокачественная опухоль также может метастазировать в плевру, но случается это значительно реже. В случае онкологического заболевания, помимо симптомов гидроторакса, пациент отмечает исхудание, слабость, у него появляется бледность кожных покровов. На первый план могут выходить симптомы, связанные с основным опухолевым очагом.
Прогноз и профилактика
Профилактика гидроторакса заключается в раннем выявлении и своевременным лечении заболеваний, которые приводят к этой патологии. Плевральный гидроторакс всегда является осложнением основного заболевания.
Прогноз, как правило, благоприятный. Лечение оказывается эффективным и быстро дает результат.
Справочно. Исключение составляет онкологический гидроторакс. В этом случае можно говорить о несвоевременной диагностике опухолевого заболевания. Прогноз для жизни неблагоприятный.
Опухолевые плевриты
Опухолевый метастатический плеврит (злокачественный плевральный выпот) является частым осложнением, прежде всего, при раке легкого, молочной железы, яичников, лимфомах и других злокачественных опухолях.
Плевра покрывает легкие (висцеральная плевра) и внутреннюю поверхность грудной клетки (париетальная плевра).
Между этими листками плевры в норме содержится 1-2 мл жидкости, обеспечивающей разделений плевральных листков во время дыхательных движений.
Опухолевое поражение плевры приводит к изменению ее проницаемости, нарушению циркуляции лимфы и скоплению жидкости в плевральной полости.
Быстрое накопление выпота из плевральной полости после его удаления является неблагоприятным фактором. Выявления геморрагического (кровянистого) выпота свидетельствует о выраженности опухолевого поражения плевры метастатическим процессом.
С удаляемой жидкостью из плевры больной теряет большое количество белка и электролитов. Кроме того, наличие плеврального выпота вызывает сдавление легкого, смещение его вверх и центрально.
Длительно сдавление легкого делает невозможным его последующее расправление, даже после удаления плеврального выпота. Сдавление легкого приводит также к смещению сердца с возможным нарушением сердечной деятельности, смещению противоположного легкого и нарастанию дыхательной недостаточности.
Скопление мокроты в дыхательных путях обусловливает и поддерживает воспалительные процессы (трахеобронхит, воспаление легких, последующее инфицирование плевральной полости).
Поскольку злокачественный плевральный выпот является проявлением распространенного опухолевого процесса, следует предполагать возможность двустороннего поражения плевры, а также перикарда и брюшины.
Клинические проявления
Опухолевый плеврит при незначительном или умеренном выпоте проявляется кашлем и одышкой при физическом напряжении. Дыхание на стороне поражения ослаблено. Диагноз подтверждается при рентгенологическом исследовании легких.
По мере накопления жидкости в плевральной полости происходит сдавление легкого и смещение средостения в противоположную сторону.
Клинически это проявляется прежде всего нарастающей одышкой, особенно при движениях, заставляющей постоянно находиться в вынужденном положении (спать сидя), говорить слабым, глухим голосом.
При осмотре больного отмечается бледность кожи с синеватым оттенком, свистящее дыхание, частый пульс.
Удалять накопившуюся жидкость следует постепенно, так как быстрая эвакуация выпота сопряжено с риском опасных осложнений.
Удаление жидкости сопровождается расправлением легкого и откашливанием мокроты (иногда с примесью крови). В некоторых случаях после удаления выпота возникают боли в груди на стороне поражения, обусловленные прорастанием опухолью плевры и ее раздражением при дыхательных движениях.
При выраженном двустороннем опухолевом плеврите, а также в случае плеврита и перикардита (скопление жидкости вокруг сердца) целесообразно одновременное удаление жидкости из обеих полостей для профилактики нежелательного смещения средостения.
Лечение
Лечение больных опухолевым плевритом заключается в осушении плевральной полости, а также в подавлении злокачественного плеврального выпота.
Уменьшение (прекращение) накопления жидкости достигается с помощью системной (внутривенной) химиотерапии, внутриплевральным введением различных препаратов. В плевральную полость вводятся склерозирующие средства (для склеивания листков плевры) либо противоопухолевые или иммунные препараты.
Системная химиотерапия
Проводится при химиочувствительных опухолях: раке молочной железы, яичников, мелкоклеточном раке легкого, лимфомах.
Эффект такого лечения отмечается в 70-80% случаев, причем у 40% больных удается достичь полного эффекта, т.е. исчезновение выпота на срок более месяца. У 35-40% пациентов количество жидкости уменьшается в значительной степени и не требует удаления.
У 35-40% пациентов количество жидкости уменьшается в значительной степени и не требует удаления.
Внутриплевральные введения склерозирующих средств
Введение в плевральную полость талька, хлорохина, доксициклина и др. препаратов приводит к неспецифическому (неинфекционному) воспалению с последующим сращением плевральных листков, что предотвращает скопление жидкости.
Многие специалисты отдают предпочтение тальку. Препарат вводится путем распыления после осушения плевральной полости. Клиническая эффективность составляет 50%. Однако введение талька болезненно и сопровождается значительным повышением температуры. Продолжительность полученного эффекта варьирует в широких пределах.
При рецидивирующих (повторных) плевритах хороший склеротический эффект оказывают тетрациклин и доксициклин. Эффективность такого лечения составляет 50-90%.
Внутриплевральная химиотерапия
Внутриплевральное введение препаратов может дополнять системную (внутривенную) химиотерапию.
Но чаще местное введение химиопрепаратов бывает самостоятельным методом лечения. Это происходит в тех случаях, когда опухолевый плеврит становится ведущим в клинике заболевания, а возможности системной химиотерапии оказываются исчерпанными вследствие ее длительного предшествующего применения.
Для внутриплевральной химиотерапии используют уже хорошо известные и современные препараты: тиотепа, фторурацил, доксорубицин, блеомицин, цисплатин, паклитаксел, митоксантрон.
При этом у 30-40% больных удается достичь полного, а у 60-80% — частичного эффекта. Эффективность лечения снижается при невозможности максимально осушить плевральную полость, т.к. это приводит к недостаточной концентрации препарата в плевральной полости.
Внутриплевральная химиотерапия сопровождается известными проявлениями токсичности в виде подавления кроветворения, боли и т.д.
Химиопрепараты вызывают не только противоопухолевый эффект, но и неспецифическое воспаление, приводящее к склеиванию плевральных листков, что препятствует накоплению жидкости.
Внутриплевральная иммунотерапия (биотерапия)
Введение в плевральную полость интерлейкина-2 и лимфокин-активированных клеток (ЛАК) сопровождается противоопухолевым эффектом. При этом побочные реакции, кроме повышения температуры, отсутствуют.
Данный метод бывает также эффективным после предшествующей внутриплевральной химиотерапии и химиорезистентности опухолей.
Внутриплевральная иммунотерапия расширяет возможности химиотерапии и удовлетворительно переносится больными.
Опухолевые плевриты (дифференциальная диагностика и лечение) | Бычков М.Б.
Патологические процессы в плевре и плевральной полости, в том числе плеврит, носят обычно вторичный характер, чаще всего –это осложнения заболеваний легких, травм грудной клетки, заболеваний органов средостения и брюшной полости. При этом нередко симптоматика плеврального выпота является ведущей в клинической картине заболевания.
История учения о плевритах имеет многовековую давность.
 В XVIII в. некоторые клиницисты пытались выделить плевриты в самостоятельную нозологическую форму. В течение десятилетий велось изучение этиологии, патогенеза плевритов и наиболее целесообразных методов их лечения.
В XVIII в. некоторые клиницисты пытались выделить плевриты в самостоятельную нозологическую форму. В течение десятилетий велось изучение этиологии, патогенеза плевритов и наиболее целесообразных методов их лечения. Выпот в плевральной полости не должен считаться самостоятельной болезнью, так как он является лишь своеобразным проявлением различных общих заболеваний: опухолей, пневмонии, аллергических состояний, туберкулеза, сифилиса, сердечной недостаточности и т.д. (табл. 1).
Скопление жидкости в полости плевры, обусловленное сердечной недостаточностью и пневмониями, встречается в 2 раза чаще, чем при злокачественных опухолях [4].
| Механизм образования плеврального выпота при злокачественных новообразованиях: |
| Прямое влияние опухоли 1. Метастазы в плевру (увеличение проницаемости капилляров плевры) 2.  Метастазы в плевру (обструкция лимфатических узлов) Метастазы в плевру (обструкция лимфатических узлов)3. Поражение лимфатических узлов средостения (cнижение лимфатического оттока из плевры). 4. Обтурация грудного протока (хилоторакс). 5. Обтурация бронха (снижение внутриплеврального давления). 6. Опухолевый перикардит. Опосредованное влияние опухоли 1. Гипопротеинемия. 2. Опухолевые пневмонии. 3. Эмболия сосудов легких. 4. Состояние после лучевой терапии. |
Плевральный выпот может быть транссудатом и экссудатом. Причиной образования транссудата обычно является застойная сердечная недостаточность, в основном у больных с левожелудочковой недостаточностью и перикардитом. При скоплении транссудата (гидротораксе) листки плевры не вовлечены в первичный патологический процесс.
Гидроторакс наблюдается в тех случаях, когда изменяется системное или легочное капиллярное или онкотическое давление плазмы (левожелудочковая недостаточность, цирроз печени).
Плеврит (скопление экссудата в полости плевры) наиболее часто образуется у больных злокачественными новообразованиями. Наиболее распространенной причиной экссудативного плеврита является метастазирование в плевру и лимфатические узлы средочтения. Плевральный выпот при опухолях имеет сложное происхождение: накопление жидкости обусловлено увеличением проницаемости капилляров вследствие их воспаления или разрыва эндотелия, а также ухудшением лимфатического дренажа из-за обструкции лимфатических путей опухолью и прорастания опухоли в плевру. Накоплению выпота у онкологических больных могут способствовать нарушение питания и снижение содержания белка в сыворотке крови [1–4].
АЛГОРИТМ ЛЕЧЕНИЯ ОПУХОЛЕВЫХ ПЛЕВРИТОВ
Схема
Опухолевый (метастатический) плеврит является частым осложнением при раке легкого, молочной железы, яичников, а также при лимфомах и лейкозах. Так, при раке легкого он встречается у 24–50% больных, молочной железы – до 48%, при лимфомах – до 26%, а раке яичников – до 10%. При других злокачественных опухолях опухолевый плеврит выявляется у 1–6% пациентов (рак желудка, толстой кишки, поджелудочной железы, саркомы, меланомы и др.). Наиболее частой причиной экссудативных плевритов является метастазирование в плевру и лимфатические узлы средостения. Плеврит, как правило, свидетельствует о далеко зашедшем опухолевом процессе и является следствием опухолевых высыпаний по плевре.
При других злокачественных опухолях опухолевый плеврит выявляется у 1–6% пациентов (рак желудка, толстой кишки, поджелудочной железы, саркомы, меланомы и др.). Наиболее частой причиной экссудативных плевритов является метастазирование в плевру и лимфатические узлы средостения. Плеврит, как правило, свидетельствует о далеко зашедшем опухолевом процессе и является следствием опухолевых высыпаний по плевре.
Диагностика
Цитологическое исследование плевральной жидкости на опухолевые клетки (содержание эритролитов более 1 млн/мм3) является важным методом диагностики. Получение при плевральной пункции геморрагического экссудата с высокой степенью вероятности свидетельствует об опухолевой этиологии выпота. Частота обнаружения опухолевых клеток при этом достигает 80–70%. На основании цитологического исследования плевральной жидкости часто удается определить морфологический тип первичной опухоли.
Таблица 1. Частота выпотов различной этиологии (Р.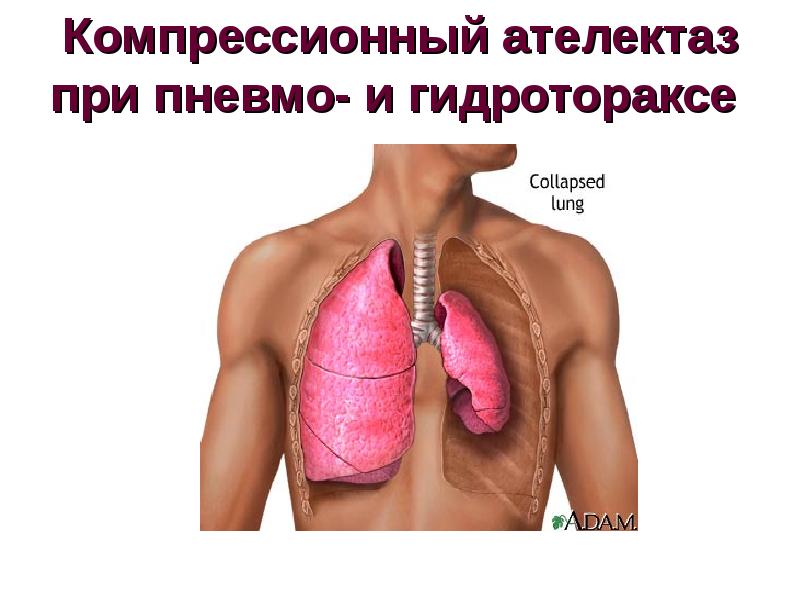 Лайт, 1986) [1]
Лайт, 1986) [1]
| Заболевания |
Частота выпотов, % |
| Сердечная недостаточность |
37 |
| Бактериальные и вирусные инфекции |
30 |
| Злокачественные опухоли |
15 |
| Эмболии легочной артерии |
11 |
Заболевания желудочно-кишечного тракта(цирроз печени, панкреатит, поддиафрагмальный абсцесс и др.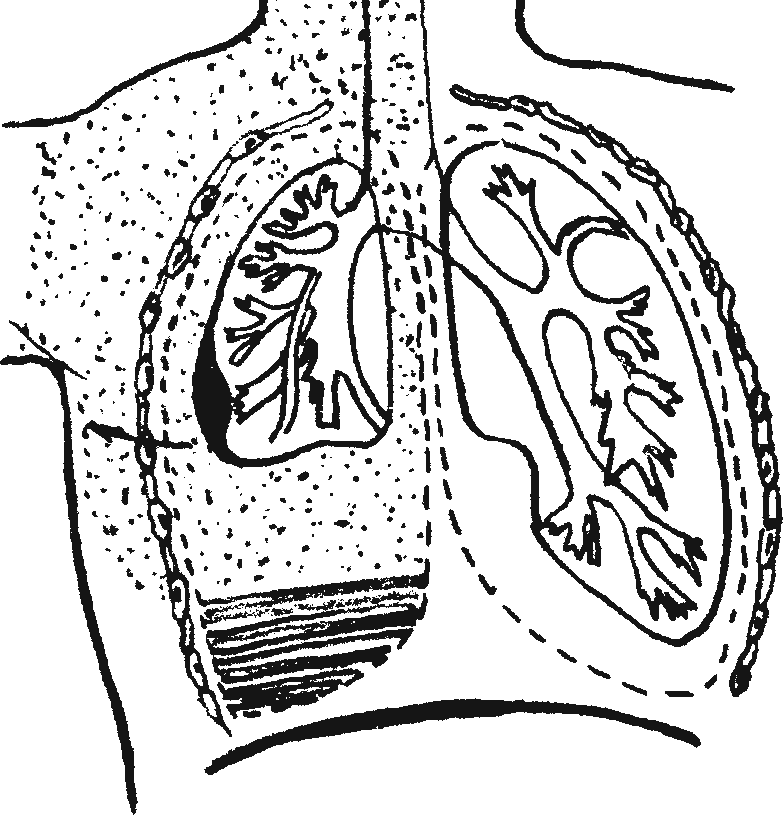 ) ) |
6 |
| Мезотелиома |
0,5 |
| Сосудистые коллагенозы |
0,3 |
| Туберкулез |
0,2 |
Накопление жидкости в плевральной полости приводит к сдавлению легкого, смещению средостения, что в свою очередь вызывает усиление одышки, нарушение дыхательной и сердечной деятельности. Часто плеврит, являясь единственным проявлением опухолевого процесса, может быть причиной смерти больного.
Лечение
Лечение больных с выпотом в плевральную полость заключается прежде всего в эвакуации жидкости, внутриплевральном введении лекарственных препаратов с целью прекращения накопления жидкости в плевральной полости и рассасывания экссудата.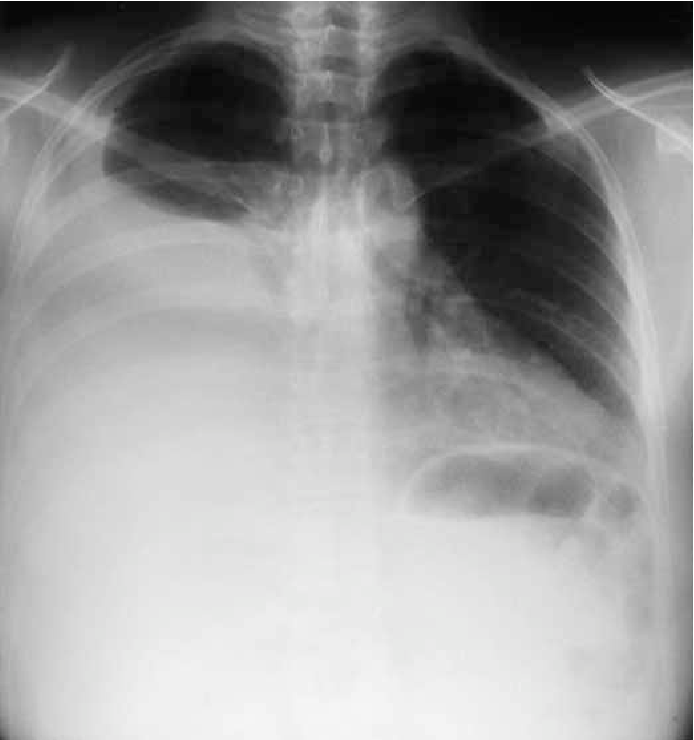 Это приводит к улучшению состояния больного, уменьшению одышки, болей, легочно-сердечной недостаточности и тем самым к удлинению жизни. Алгоритм диагностики и лечения опухолевых плевритов представлен на схеме.
Это приводит к улучшению состояния больного, уменьшению одышки, болей, легочно-сердечной недостаточности и тем самым к удлинению жизни. Алгоритм диагностики и лечения опухолевых плевритов представлен на схеме.
Перед решением вопроса о введении внутриплеврально тех или иных лекарственных препаратов необходимо уточнить локализацию первичного процесса, так как при раке молочной железы, яичников, мелкоклеточном раке легкого, лимфомах проведение системной химиотерапии может привести к ликвидации плеврального выпота у 30–60% пациентов.
Таблица 2. Препараты, используемые для плевродеза (сводные данные)
|
Класс |
Препарат |
Дозы |
| Цитостатики | 1. Эмбихин Эмбихин |
10-30 мг |
| 2. Тиофосфамид | 30-50 мг | |
| 3. 5-фторурацил | 750-1000 мг | |
| 4. Адриамицин | 30 мг | |
| 5. Цисплатин | 50 мг | |
| 6. Вепезид | 200 мг | |
| 7. Блеомицин | 15-30 мг | |
| Радиоизотопы | 1. Аu-198 | 50-100 mCu |
| 2. Фосфор-32 | ||
| 3. Хром | ||
4. Иттрий-90 Иттрий-90 |
||
| Иммуномодуляторы | 1. Коринбактериум-парвум | 7 мг |
| 2. Интерлейкин+ЛАК-клетки | 500 тыс МЕ + 10 млн клеток | |
| Препараты неспецифического склерозирующего действия | 1. Тальк | 2–4 г |
| 2. Хинакрин | 100 мг | |
| 3. Тетрациклин | 1,2-1,6 г |
В тех случаях, когда системная химиотерапия не показана или она была неэффективной, необходимо внутриплевральное введение лекарственных препаратов. Показанием для плевральных пункций и внутриплеврального введения лекарств является наличие выпота в плевральной полости выше уровня II–III ребра спереди, выраженной одышки с явлениями легочной или легочно-сердечной недостаточности, при ожидаемой продолжительности жизни более 2 нед.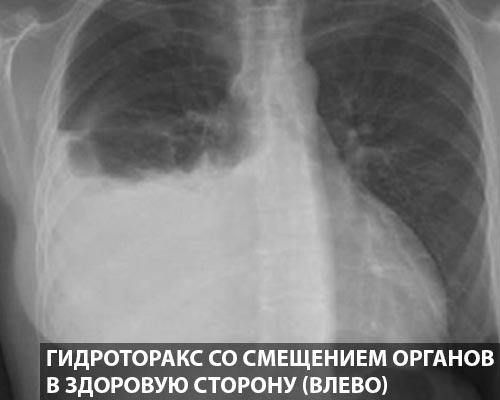 При наличии выпота без клинической симптоматики нет смысла производить плевральные пункции и вводить те или иные лекарственные препараты.
При наличии выпота без клинической симптоматики нет смысла производить плевральные пункции и вводить те или иные лекарственные препараты.
Таким образом, можно отметить следующие показания для плевродеза:
1. Наличие субъективных симптомов плеврита (выраженная одышка, боли, кашель).
2. Наличие выпота, рефрактерного к современной химио- и гормонотерапии.
3. Наличие бронхиальной обструкции.
В табл. 2 представлены препараты, используемые в настоящее время для плевродеза.
Методика введения цитостатиков, их разовые и суммарные дозы, а также режим лечения:
| 1. Эмбихин 10–30 мг 1 раз в 7–14 дней, 3–4 введения, всего 40–120 мг. 2. Тиофосфамид 30–40 мг 1 раз в 7–14 дней, 3–4 введения, всего 120–160 мг. 3. Фторурацил 500–1000 мг 1 раз в 7 дней, 3–4 введения, всего 2000–3000 мг. 4. Блеомицин 15–30 мг 1 раз в 7 дней, 4–5 введений, всего 60–150 мг. 5. Адриамицин 30–40 мг 1 раз в 7 дней, 3–4 введения, всего 90–120 мг. 6. Цисплатин 50–60 мг 1 раз в 7 дней, 2–3 введения, всего 100–180 мг. 7. Митоксантрон (новантрон) по 20–25 мг, 2–3 введения. 8. Вепезид 100–150 мг 2 раза в 7 дней, 3–4 введения, всего 600 мг. 9. Тиофосфамид 30 – 40 мг + фторурацил 500 мг 1 раз в 7 дней, 3 введения. |
Эффективность внутриплеврального введения отдельных цитостатиков при раке легкого и молочной железы колеблется от 60 до 80%. В табл. 3 представлены данные РОНЦ им. Н.Н. Блохина РАМН по эффективности химиотерапии опухолевых плевритов [5].
Особого внимания заслуживают методы неспецифической терапии с использованием различных склерозирующих средств для получения химического серозита, склеивания плевральных листков и таким образом ликвидации выпота в плевральной полости. К этим веществам относятся тальк, хинакрин (акрихин), делагил и тетрациклин. Эффективность введения талька, акрихина, делагила достигает 55–60%, а тетрациклина – 80–70% [6–10].
Методика введения тетрациклина. Тетрациклина гидрохлорид наиболее эффективен в больших дозах (20 мг/кг или 1200–1600 мг -12–16 ампул по 100 мг). У больного под местной анестезией производят пункцию плевральной полости с введением тонкой силиконовой трубки, по которой с помощью вакуум-отсоса эвакуируют жидкость. После этого трубку зажимают и под рентгеновским контролем убеждаются, что легкое расправилось. В случае, если легкое не расправилось или имеется смещение средостения в сторону плеврального выпота, не следует вводить тетрациклин из-за возможности образования Тпанцирного легкогоУ. Поскольку введение тетрациклина может сопровождаться болевыми ощущениями, то его предварительно разводят в 50 мл 0,5% раствора новокаина и затем вводят в дренажную трубку. Последнюю прижимают на 2 ч, а больного просят несколько раз менять положение тела. Через 2 ч зажим снимают, а дренажную трубку подключают к вакуум-отсосу с постоянным давлением (от 15 до 20 см вод. ст.). Аспирацию продолжают не менее 24 ч, пока объем выводимой жидкости не будет менее 150–200 мл в сутки. После этого дренажную трубку удаляют.
Таблица 3. Эффективность химиотерапии опухолевых плевритов (данные РОНЦ)
|
Локализация процесса |
Число больных |
Полные ремиссии, % |
Частичные ремиссии, % |
Без эффекта,% |
| Рак молочной железы |
62 |
39 |
39 |
22 |
| Рак легкого |
77 |
45 |
34 |
21 |
| Мезотелиома плевры |
79 |
33 |
33 |
33 |
| Другие опухоли |
12 |
50 |
33 |
17 |
| Всего |
16 |
40 |
35 |
25 |
Процедура считается успешной, если у больного в результате введения тетрациклина развился острый плеврит, а с помощью дренирования было обеспечено сближение висцеральной и париентальной плевры и этим достигнута облитерация плевральной полости. Неудачи данной методики связаны в основном с недостаточно полным дренированием плевральной полости. Данная методика дренирования плевральной полости может быть использована также для введения цитостатиков.
Метаанализ, проведенный С. Belani и соавт. [11] по эффективности отдельных препаратов в различных исследованиях, показал, что наиболее эффективными препаратами являются тетрациклин, тальк и блеомицин.
Заключение
Выпот в плевральной полости является довольно частым осложнением рака легкого, молочной железы и других злокачественных процессов, его проявление часто осложняет проблемы лечения онкологических больных.
Многие пациенты с наличием опухолевого плеврита живут, надеясь на излечение, месяцы и даже годы. Поэтому эффективная паллиативная терапия опухолевых плевритов является важным аспектом лечения больных с распространенным злокачественным процессом для улучшения качества их жизни. Для внутриплеврального введения могут быть использованы как отдельные цитостатики (блеомицин, цисплатин и др.), так и препараты неспецифического склерозирующего действия (тетрациклин, тальк и др.).
Литература:
1. Лайт Р.У. Болезни плевры. М., 1986.
2. Hausher FH, Yarbo JW. Diagnosis and treatment of malignant pleural effusion. Cancer Met Rev 1987;6(1):24–30.
3. Leff A, Hopewell PC, Costello J. Pleural effusion from malignancy. Ann Int Med 1978;88:532–7.
4. Sahn SA. Malignant pleural effusion. Clin Chest Med 1985;6:113–25.
5. Кашикова Х.Ш. Лекарственная терапия опухолевых плевритов. Дисс. канд. мед. наук. М., 1989.
6. Gravelyn TR et al. Tetracycline pleurodesis for malignant pleural effusion: a 10С year retrospective study. Cancer 1987;59(11):1973–7.
7. Kefford RF, Woods RL, Fox R, et al. Intracavitary adriamycin, nitrogen mustard and tetracycline in the control of malignant effusions. Med J Austral 1980;2:447–8.
8. Zoloznik AJ, Oswald SG, Langin M. Intrapleural tetracycline in malignant pleural effusion: Cancer 1983;51:752–5.
9. Bayly TC, Kisher DL, Sybert A, et al. Tetracycline and quinacrine in the control of malignant pleural effusions. Cancer 1978;41:1188–92.
10. Wallach HW. Intrapleural tetracycline for malignant pleural effusions. Chest 1975;68:510–2.
11. Belani CP, Einardson TR, Arikian SR et al. Cost effectiveness analysis of pleurodesis in the management of malignant pleural effusion. J Oncol Management 1995;1(2):24.
.
Порекомендуйте статью вашим коллегам
Гидроторакс легких: причины возникновения и лечение
Каждое легкое укрыто тонким двуслойным покровом – плеврой. В нормальном состоянии небольшое количество жидкости между этими слоями помогает их скольжению относительно друг друга на вдохе и выдохе. Но при некоторых патологиях в работе организма в плевральной полости собирается большое количество свободной жидкости невоспалительного происхождения (транссудата) – возникает гидроторакс легких.Такое осложнение тяжелых форм сердечных и иных болезней создает ощущение тяжести в груди, затрудняет дыхание. И хотя обычно самостоятельное лечение гидроторакса не требуется – оно совпадает с терапией основного заболевания, в отдельных случаях излишки транссудата приходится удалять посредством пункции.
Причины и виды гидроторакса
Скопление плеврального выпота, ведущее к гидротораксу легкого, происходит при повышении давления в плевральных капиллярах с одновременным понижением давления плазмы крови. Жидкость с низким содержанием белка проникает и задерживается в плевральных полостях. Благоприятные условия для ее задержки обычно создаются в обеих половинах легких, или же в одной из плевральных полостей ненамного раньше. Потому под гидротораксом легких обычно подразумевают двусторонний процесс.
Различают следующие формы гидроторакса:
- двусторонний гидроторакс;
- правосторонний гидроторакс;
- левосторонний гидроторакс.
К развитию гидроторакса обычно предрасполагают заболевания, вызывающие застой крови в легочном круге кровообращения, уменьшение количество белка в плазме крови (гипопротеинемия) при патологиях почек или при нарушении синтеза белка. В онкологии органов средостения гидроторакс вызывается ограничением лимфотока в легких.
Основные болезни, провоцирующие скопление жидкости в плевральных полостях:
- хроническая сердечная недостаточность;
- пороки сердца;
- перикардит;
- гломерулонефрит;
- амилоидоз почек;
- цирроз печени;
- анемия;
- опухоли средостения.
Неадекватное лечение этих патологий, увлеченность народными средствами терапии, пренебрежение советами лечащего врача или пропущенное начало болезни – причины осложнения гидротораксом легких.
Диагностика гидроторакса
Задержка небольшого количества транссудата не сказывается на протекании основного заболевания и никакое специальное лечение при этом не требуется. Более того, начальная стадия осложнения может пройти незамеченной, если одышка и тяжесть в груди стали привычным симптомом. На рентгенограмме органов грудной клетки жидкость выдает себя затемнением, которое беспрепятственно сменяет свое положение, соответствуя изменению положения тела.
Для уточнения диагноза используются следующие виды визуализации:
- рентгенологическое исследование, показывающее наличие жидкости;
- ультразвуковое исследование, позволяющее оценить ее объем;
- компьютерная томография, помогающая установить возможную причину гидроторакса.
Кроме анализа крови и мочи, проводят анализ части жидкости, полученной при пункции плевральной полости, чтобы дифференцироваться от воспалительного или инфекционного плеврита. Также необходимы дополнительные обследования, если болезнь, инициировавшая скопление транссудата, прежде не была выявлена и ее лечение не проводилось.
Лечение гидроторакса
Так как гидроторакс появляется как осложнение основного заболевания, то именно на него направлены терапевтические мероприятия. Тем не менее, после его диагностирования требуется госпитализация, чтобы контролировать процесс, не допуская ухудшения состояния пациента.
Адекватная терапия основного заболевания потребует добавления мочегонных и белковых препаратов – в зависимости от того, что обусловливает выделение транссудата. Допустимо лечение гидроторакса народными средствами для замены диуретиков, но их выбор согласовывается с лечащим врачом. Назначается диета, соответствующая основному заболеванию.
Для гидроторакса легкого, возникшего при почечной недостаточности, ограничивается количество соли в пище и объем поступающей в организм жидкости. При циррозе печени ограничение на количество натрия дополняется обильным белковым питанием. Сердечная недостаточность потребует кроме специальной диеты соблюдения покоя, полноценного сна и избегания стрессовых ситуаций.
Когда лечение основной болезни затрудняется, может потребоваться пункция для откачки лишней жидкости из плевральных полостей. Основанием для нее служит прогрессирующая дыхательная недостаточность из-за того, что легкие оказываются сдавлены окружающим отеком.
Процедура проводится под местной анестезией и не требует предварительной подготовки больного. В случае обильного гидроторакса возможно последовательное проведение нескольких пункций с аспирацией не более 1 литра транссудата за одну процедуру.
Повторные пункции увеличивают потерю белка, что только усиливает гидроторакс, а значит, увеличивает риск оперативного вмешательства. К ним прибегают и тогда, когда консервативное лечение неэффективно.
В целом прогноз устранения такого осложнения сердечной или почечной недостаточности всегда благоприятный. Однако нежелательно проводить самостоятельное лечение народными средствами, так как только соответствующая терапия болезни, вызвавшей гидроторакс, может защитить от повторного скопления жидкости в области плевры.
Recurrent hepatic hydrothorax in a patient with liver cirrhosis. Рецидивирующий печеночный гидроторакc у больного циррозом печени
НАБЛЮДЕНИЕ ИЗ ПРАКТИКИ
Клиническая гепатология, 2009, 4 33
эмфиземой, развитием гнойного плеврита [2,3]. Необ-
ходимость проведения частых торакоцентезов (на-
пример, каждые 2 недели) обусловливает поиск
альтернативных методов лечения, в частности, тран-
съюгулярного порто-системного шунтирования
(ТИПШ), которое позволяет предотвратить рецидив
гидроторакса у 60-80% больных [13,14]. У нашего
больного имелся ряд неблагоприятных факторов про-
гноза при ТИПШ (табл. 3), поэтому от данного метода
лечения решено воздержаться.
Имеются сообщения об эффективном использова-
нии неинвазивной вентиляции легких с постоянно по-
вышенным давлением в дыхательных путях с помощью
назальной маски во время сна (метод приводит к повы-
шению внутригрудного давления и уменьшению по-
ступления жидкости из брюшной полости в грудную
клетку через диафрагмальные дефекты). Однако для
широкого внедрения данного метода в клиническую
практику необходимы дальнейшие исследования [15].
В последние годы появились сообщения о возмож-
ности локализации дефектов диафрагмы во время
торакоскопии с последующим закрытием их посредст-
вом биологического клея или ушивания, после чего
возможно проведение плевродеза тальком. Эта проце-
дура эффективна в 40-75% случаев [2,12]. В случае на-
растания гидроторакса и усиления дыхательной
недостаточности у представленного больного планиру-
ется обсуждение тактики лечения с торакальными хи-
рургами с возможным применением вышеуказанных
методов.
Таким образом, течение цирроза печени у обсуж-
даемого пациента было осложнено развитием пра-
востороннего гидроторакса, а затем и спонтанной
бактериальной эмпиемой (инфицирование плевраль-
ного выпота при циррозе печени), которая наблюдает-
ся в 13% случаев плеврального выпота, как правило,
вследствие проникновения бактерий, прежде всего E.
coli, Streptococcus spр., Enterococcus и Klebsiella, из
брюшной полости. Развитие спонтанной бактериаль-
ной эмпиемы следует предполагать при появлении у
больного с гидротораксом лихорадки, болей в грудной
клетке и/или энцефалопатии. Своевременная диагно-
стика и лечение бактериальной эмпиемы крайне
важна, так как летальность при развитии данного ос-
ложнения достигает 20%. Для профилактики реци-
дивов, по аналогии со спонтанным бактериальным
перитонитом, рекомендуется длительное лечение нор-
флоксацином [2,7], что и было применено в нашем на-
блюдении.
Таким образом, печеночный гидроторакс представ-
ляет собой одно из серьезных осложнений цирроза пе-
чени, в лечении которого, наряду со стандартной
диуретической терапией, применением октреотида и
терлипрессина возможно использование различных
хирургических пособий. Печеночный гидроторакс тре-
бует проведения дифференциального диагноза для ис-
ключения других возможных его причин.
Литература
1. Ивашкин В.Т. Осложнения портальной гипертензии при циррозе пече-
ни. Российский физиологический журнал им.И.М. Сеченова, 2009, 95,
10. 1074-1092
2. Lazaridis K.N., Frank J.W., Krowka M.J., et al. Hepatic hydrothorax: patho-
genesis, diagnosis, and management. Am J of Med, 1999, 107, 262-7.
3. Strauss R.M., Boyer T.D. Hepatic hydrothorax. Sem Liver Dis., 1997, 17,
227-232.
4. Garsia N., Mihas A.A. Hepatic hydrothorax: pathophysiology, diagnosis,
and management. J Clin Gastroenterol., 2004, 38, 52-58.
5. Kakizaki T., Yoshinaga T., Higuchi T., et al. Hepatic hydrothorax in the
absence of ascites. Liver, 1998, 18, 216-20.
6. Kirsch C.M., Chui D.W., Yenokida G.G., et al. Case report: hepatic
hydrothorax without ascites. Am J Med Sci., 1991, 302, 103-6.
7. Roussos A., Philippou N., Mantzaris G.J., et al. Hepatic hydrothorax: patho-
physiology, diagnosis, and management. J Gastroenterol Hepatol., 2007,
22, 1388-1393.
8. Emerson PA, Davies JH. Hydrothorax complicating ascites. Lancet, 1955,
268, 487-8.
9. Huang P., Chang Y., et al. The morphology of diaphragmatic defects in
hepatic hydrothorax: Thoracoscopic finding s. J Thoracic Cardiovasc
Surgery, 2005, 130, 141-145.
10. Lau K.K., Arkles B., McKenzie A. A Case of Hepatic Hydrothorax Due to a
Large Diaphragmatic Defect. Australas Radiol., 1992, 36, 160-162.
11. Xiol X., Cortes R., Castellote J. Utility and complications of thoracocentesis
in cirrhotic patients. Am. J. Med., 2001, 111, 67-9.
12. Mouroux J., Perrin C., Venissac N., et al. Management of pleural effusion of
cirrhotic origin. Chest, 1996, 109, 1093-1096.
13. Jeffries M.A., Kazanjian S., Wilson M., et al. Transjugular intrahepatic por-
tosystemic shunts and liver transplantation in patients with refractory
hepatic hydrothorax. Liver Transpl Surg., 1998, 4, 416-23.
14. Siegerstetter V., Deibert P., Ochs A., et al. Treatment of refractory hepatic
hydrothorax with transjugular intrahepatic portosystemic shunts: long-
term results in 40 patients. Eur J Gastroenterol Hepatol., 2001, 13, 529-34.
15. Takahashi K., Chin K., Sumi K., et al. Resistant hepatic hydrothorax: a suc-
cessful case with treatmrnt by nCPAP. Respiratory Med., 2005, 99, 262-64.
16. Pfammatter R., Quattropani C., Reichen J., et al. Treatment of hepatic
hydrothorax and reduction of chest tube output with octreotide. Eur J
Gastroenterol Hepatol., 2001, 13, 977-80.
17. Dumortier D., Lepretre J., Scalone O., et al. Successful treatment of hepat-
ic hydrothorax with octreotide. Eur J Gastroenterol Hepatol., 2000, 12, 817-
20.
18. Barreales M., Saenz-Lopes S., Igarzabal A., et al. Refractory hepatic
hydrothorax: successful treatment with octreotide. Rev Esp Enferm Dig.,
2005, 97, (11), 830-835.
19. Парсонз П.Э., Хеффнер Д.Э., Секреты пульмонологии. Под ред. Колод-
киной О.Ф. Москва, 2004г. С.79.
Таблица 3. Факторы плохого прогноза при ТИПШ
— возраст >60 лет
— экстренное ТИПШ
— АЛТ >100 ед/л
— билирубин >3 мг/дл
— предшествующая энцефалопатия
Легочная эмболия: симптомы, причины, лечение
Обзор
Что такое тромбоэмболия легочной артерии?
Тромбоэмболия легочной артерии — это сгусток крови в легком, который возникает, когда сгусток в другой части тела (часто в ноге или руке) перемещается по кровотоку и застревает в кровеносных сосудах легкого.Это ограничивает приток крови к легким, снижает уровень кислорода в легких и повышает кровяное давление в легочных артериях.
Если сгусток развивается в вене и остается там, это называется тромбом . Если сгусток отделяется от стенки вены и перемещается в другую часть вашего тела, это называется эмболом .
Если PE не лечить быстро, они могут вызвать повреждение сердца или легких и даже смерть.
Кто подвержен риску образования тромба?
К группе риска развития тромба относятся те, кто:
- Был малоподвижным или неподвижным в течение длительного времени из-за постельного режима или хирургического вмешательства.
- Имеют в личном или семейном анамнезе нарушение свертываемости крови, такое как тромбоз глубоких вен (ТГВ) или тромбоэмболия легочной артерии (ТЭЛА).
- Имеют в анамнезе онкологические заболевания или проходят курс химиотерапии.
- Сидеть длительное время.
К людям с риском развития тромбоэмболии легочной артерии относятся те, кто:
- Неактивны в течение длительного времени во время поездок на автомобиле, поезде или самолете.
- Имеют в анамнезе сердечную недостаточность или инсульт.
- Имеют избыточный вес или ожирение.
- Недавно имели травму или повреждение вены, возможно, после недавней операции, перелома или из-за варикозного расширения вен.
- Беременны или рожали в предыдущие 6 недель.
- Принимаете противозачаточные таблетки (оральные контрацептивы) или заместительную гормональную терапию.
- Установка центральных венозных катетеров через руку или ногу Если у вас есть какой-либо из этих факторов риска и у вас образовался тромб, поговорите со своим врачом, чтобы можно было принять меры для снижения вашего личного риска.
Насколько серьезна тромбоэмболия легочной артерии?
Тромбоэмболия легочной артерии может исчезнуть сама по себе; при правильном диагнозе и лечении он редко бывает смертельным. Однако, если его не лечить, он может быть серьезным и привести к другим медицинским осложнениям, включая смерть. Тромбоэмболия легочной артерии может:
- Вызывает поражение сердца.
- Опасно для жизни, в зависимости от размера сгустка.
Симптомы и причины
Каковы симптомы тромбоэмболии легочной артерии?
Симптомы тромбоэмболии легочной артерии различаются в зависимости от степени тяжести сгустка.Хотя у большинства людей с тромбоэмболией легочной артерии наблюдаются симптомы, у некоторых нет. Первыми признаками обычно являются одышка и боли в груди, которые усиливаются, если вы напрягаетесь. Вы можете откашлять кровавую мокроту. Если у вас есть эти симптомы, немедленно обратитесь за медицинской помощью. Легочная эмболия — серьезное заболевание, но поддается лечению. Быстрое лечение значительно снижает вероятность смерти.
Симптомы могут включать:
- Внезапная одышка — независимо от того, были ли вы активны или отдыхали.
- Необъяснимая острая боль в груди, руке, плече, шее или челюсти. Боль также может быть похожа на симптомы сердечного приступа.
- Кашель с кровянистой мокротой (слизью) или без нее.
- Кожа бледная, липкая или голубоватого цвета.
- Учащенное сердцебиение (пульс).
- Чрезмерное потоотделение.
- В некоторых случаях чувство тревоги, головокружение, обморок или обморок.
- Свистящее дыхание.
Также возможно наличие тромба и отсутствие каких-либо симптомов, поэтому обсудите факторы риска со своим врачом.
Если у вас есть симптомы тромбоэмболии легочной артерии, немедленно обратитесь за медицинской помощью.
Что вызывает тромбоэмболию легочной артерии?
Возможна тромбоэмболия легочной артерии:
- Когда кровь собирается (или «скапливается») в определенной части тела (обычно в руке или ноге). Объединение крови обычно происходит после длительных периодов бездействия, например, после операции или постельного режима.
- При повреждении вен, например, в результате перелома или хирургического вмешательства (особенно в области таза, бедра, колена или ноги).
- В результате другого заболевания, такого как сердечно-сосудистое заболевание (включая застойную сердечную недостаточность, фибрилляцию предсердий и сердечный приступ) или инсульт.
- Когда факторы свертывания в крови повышены, повышены или в некоторых случаях понижены. Повышенные факторы свертывания крови могут возникать при некоторых типах рака или у некоторых женщин, принимающих заместительную гормональную терапию или противозачаточные таблетки. Аномальные или низкие факторы свертывания также могут возникать в результате наследственных заболеваний.
Диагностика и тесты
Как определяется тромбоэмболия легочной артерии?
Легочная эмболия обычно выявляется с помощью следующих тестов:
- Компьютерная томография (КТ).
- Сканирование легких.
- Анализы крови (включая тест на D-димер).
- Легочная ангиограмма.
- Ультразвук ноги — помогает выявить тромбы у пациентов, которым нельзя сделать рентген из-за аллергии на красители или которые слишком больны, чтобы покинуть свою палату.
- Магнитно-резонансная томография (МРТ) ног или легких.
Ведение и лечение
Как лечится тромбоэмболия легочной артерии?
Лечение тромбоэмболии легочной артерии обычно проводится в больнице, где за вашим состоянием можно внимательно следить.
Продолжительность вашего лечения и пребывания в больнице будет зависеть от тяжести тромба.
В зависимости от вашего состояния здоровья варианты лечения могут включать антикоагулянты (разжижители крови), тромболитическую терапию, компрессионные чулки, а иногда и хирургические вмешательства или интервенционные процедуры для улучшения кровотока и снижения риска образования тромбов в будущем.
Антикоагулянтные препараты
В большинстве случаев лечение заключается в приеме антикоагулянтов (также называемых антикоагулянтами).Антикоагулянты снижают способность крови к свертыванию и предотвращают образование тромбов в будущем.
Антикоагулянтные препараты включают варфарин (Coumadin®), гепарин, низкомолекулярный гепарин (такой как Lovenox® или Dalteparin®) и фондапаринукс (Arixtra®).
- Варфарин выпускается в форме таблеток и принимается перорально (внутрь).
- Гепарин — это жидкое лекарство, которое вводится либо через внутривенную (IV) линию, по которой лекарство доставляется непосредственно в вену, либо путем подкожных (под кожей) инъекций, вводимых в больнице.
- Низкомолекулярный гепарин вводится под или под кожу (подкожно). Его принимают один или два раза в день и можно принимать дома.
- Фондапаринукс (Арикстра) — новый препарат, который вводится подкожно один раз в день.
Вы и ваша семья получите дополнительную информацию о том, как принимать прописанные антикоагулянты. Как и в случае с любыми другими лекарствами, важно понимать, как и когда принимать антикоагулянт, и следовать рекомендациям врача.
Тип прописанного вам лекарства, время его приема и тип последующего наблюдения, который вам понадобится, зависят от вашего диагноза. Обязательно соблюдайте все запланированные последующие визиты к врачу и в лабораторию, чтобы можно было внимательно отслеживать вашу реакцию на лекарство.
Во время приема антикоагулянтов ваше последующее наблюдение будет включать частые анализы крови, например:
- PT-INR: Тест на протромбиновое время (PT или protime) / на международное нормализованное соотношение (INR): ваш INR поможет вашему врачу определить, насколько быстро ваша кровь свертывается и нужно ли изменить дозу лекарства.Этот тест используется для контроля вашего состояния, если вы принимаете кумадин.
- Активированный частичный тромбопластин (АЧТВ): Измеряет время, необходимое для свертывания крови. Этот тест используется для контроля вашего состояния, если вы принимаете гепарин.
- Анализ на анти-Ха или гепарин: Измеряет уровень низкомолекулярного гепарина в крови. Обычно нет необходимости использовать этот тест, если у вас нет избыточного веса, у вас заболевание почек или вы беременны.
Какие еще варианты лечения?
Компрессионные чулки
Компрессионные чулки (поддерживающий шланг) улучшают кровоток в ногах и должны использоваться в соответствии с предписаниями врача.Чулки обычно имеют длину до колен и сжимают ноги, чтобы предотвратить скопление крови.
Поговорите со своим врачом о том, как использовать компрессионные чулки, как долго и как за ними ухаживать. Очень важно стирать компрессионные чулки в соответствии с инструкциями, чтобы не повредить их.
Процедуры
Если тромбоэмболия легочной артерии опасна для жизни или если другие методы лечения неэффективны, ваш врач может порекомендовать:
- Операция по удалению эмбола из легочной артерии.
- Интервенционная процедура, при которой фильтр помещается в самую большую вену тела (фильтр полой вены), чтобы сгустки могли улавливаться до того, как они попадут в легкие.
Тромболитическая терапия
Тромболитические препараты («разрушители тромбов»), включая тканевый активатор плазминогена (ТРА), используются для растворения тромба. Тромболитики всегда назначают в больнице, где пациент находится под тщательным наблюдением. Эти лекарства используются в особых ситуациях, например, если у пациента низкое кровяное давление или если состояние пациента нестабильно из-за тромбоэмболии легочной артерии.
Профилактика
Как предотвратить тромбоэмболию легочной артерии?
- Регулярно занимайтесь спортом. Если вы не можете ходить из-за постельного режима, восстановления после операции или длительного путешествия, двигайте руками, ногами и ступнями в течение нескольких минут каждый час. Если вы знаете, что вам нужно будет сидеть или стоять в течение длительного времени, наденьте компрессионные чулки, чтобы улучшить кровоток.
- Пейте много жидкости, например воды и сока, но избегайте чрезмерного употребления алкоголя и кофеина.
- Если вам нужно оставаться неподвижным в течение длительного времени, двигайтесь по несколько минут каждый час: двигайте ступнями и ногами, сгибайте колени и вставайте на цыпочки.
- Не курите.
- Не скрещивайте ноги.
- Не носить облегающую одежду.
- Похудейте, если у вас избыточный вес.
- Дважды в день поднимайте ноги на 30 минут.
- Поговорите со своим врачом о снижении факторов риска, особенно если у вас или у кого-либо из членов вашей семьи случился тромб.
Жить с
Что такое последующий уход после тромбоэмболии легочной артерии?
Убедитесь, что вы обсудили и поняли свое последующее лечение со своим врачом. Следуйте рекомендациям врача, чтобы снизить риск повторной тромбоэмболии легочной артерии.
Записывайтесь на все приемы к врачу и в лабораторию, чтобы можно было отслеживать вашу реакцию на назначенное лечение.
Что это такое, симптомы, причины и стадии
Обзор
Цирроз вызывает образование шрамов и узелков по всей печени.Что такое цирроз печени?
Цирроз — это заболевание печени на поздней стадии, при котором здоровая ткань печени заменяется рубцовой тканью и печень необратимо повреждена.Рубцовая ткань мешает нормальной работе печени.
Многие заболевания и состояния печени повреждают здоровые клетки печени, вызывая их гибель и воспаление. За этим следует восстановление клеток и, наконец, рубцевание тканей в результате процесса восстановления.
Рубцовая ткань блокирует кровоток через печень и снижает способность печени перерабатывать питательные вещества, гормоны, лекарства и природные токсины (яды). Он также снижает выработку белков и других веществ, вырабатываемых печенью.Цирроз в конечном итоге мешает печени работать должным образом. Поздняя стадия цирроза печени опасна для жизни.
Насколько распространен цирроз?
По оценкам ученых, цирроз печени поражает примерно одного из 400 взрослых в США. Он поражает примерно 1 из 200 взрослых в возрасте от 45 до 54 лет — возрастной группы, наиболее часто страдающей циррозом. Цирроз вызывает около 26000 смертей ежегодно в США и является седьмой ведущей причиной смерти в США среди взрослых в возрасте от 25 до 64 лет.
Кто болеет циррозом, кто подвергается наибольшему риску?
У вас больше шансов заболеть циррозом печени, если вы:
- Злоупотребляет алкоголем много лет.
- Больной вирусным гепатитом.
- Болеет диабетом.
- Страдают ожирением.
- Инъекционные наркотики с использованием общих игл.
- Имеют в анамнезе заболевания печени.
- Занимайтесь незащищенным сексом.
Цирроз — рак?
Нет, цирроз печени — это не рак. Однако у большинства людей с раком печени есть цирроз.Если у вас цирроз, у вас повышенный риск рака печени. Если у вас гепатит B или гепатит C, у вас повышенный риск рака печени, потому что эти заболевания часто приводят к циррозу. Любая причина заболевания печени может привести к циррозу, что увеличивает вероятность рака печени. (Даже если у вас гепатит B или жировая болезнь печени без цирроза, у вас повышенный риск рака печени.)
Цирроз — это наследственное заболевание?
Цирроз сам по себе не является наследственным заболеванием (передаваемым от родителей к ребенку).Однако некоторые заболевания, которые могут вызвать повреждение печени и привести к циррозу, являются наследственными заболеваниями.
Можно ли вылечить цирроз?
Вообще нет. Если вам сказали, что у вас цирроз, у вас поздняя стадия заболевания печени, и уже нанесенный ущерб необратим. Существует множество заболеваний печени и осложнений заболеваний печени, которые могут привести к циррозу. Если заболевание печени или осложнение выявлено на ранней стадии и успешно куплено, можно замедлить или остановить прогрессирование заболевания.
Смертельно ли цирроз печени?
Диагноз цирроза печени не означает, что у вас немедленное смертельное заболевание. Однако по мере продолжения цирроза рубцов образуется больше, а функция печени продолжает ухудшаться. В конце концов, ваша печеночная недостаточность может стать опасным для жизни состоянием. Но надежда еще есть. Вы и ваша медицинская бригада обсудите, являетесь ли вы кандидатом на пересадку печени. В этом случае вы начнете процесс включения в национальный список реципиентов трансплантата печени.
Симптомы и причины
Каковы симптомы цирроза печени?
Симптомы цирроза печени зависят от стадии вашего заболевания. На начальных стадиях у вас может не быть никаких симптомов. Если у вас есть симптомы, некоторые из них носят общий характер и могут быть легко приняты за симптомы многих других болезней и недугов.
Ранние симптомы и признаки цирроза включают:
По мере ухудшения функции печени появляются другие, более распространенные симптомы цирроза, в том числе:
- Легкие синяки и кровотечения.
- Желтый оттенок кожи или белков глаз (желтуха).
- Кожный зуд.
- Отек (отек) ног, ступней и щиколоток.
- Накопление жидкости в животе / брюшной полости (асцит).
- Моча коричневатого или оранжевого цвета.
- Табуреты светлые.
- Путаница, трудности с мышлением, потеря памяти, изменения личности.
- Кровь в стуле.
- Покраснение ладоней.
- Паукообразные кровеносные сосуды, окружающие маленькие красные пятна на коже (телеангиэктазии).
- У мужчин: потеря полового влечения, увеличение груди (гинекомастия), сморщенные яички.
- У женщин: преждевременная менопауза (прекращение менструального цикла).
Болезнен ли цирроз?
Да, цирроз может быть болезненным, особенно когда болезнь ухудшается.О боли сообщают до 82% людей с циррозом печени, и более половины из них говорят, что их боль носит длительный (хронический) характер.
Большинство людей с заболеваниями печени сообщают о боли в животе. Боль в самой печени может ощущаться как тупая пульсирующая боль или колющее ощущение в правой верхней части живота прямо под ребрами. Общая боль и дискомфорт в животе также могут быть связаны с отеком из-за задержки жидкости и увеличением селезенки и печени, вызванными циррозом.
Боль может исходить как от болезней, приводящих к циррозу, так и от цирроза, которые могут усилить боль от существующих заболеваний.Например, если у вас неалкогольная жировая болезнь печени и вы страдаете ожирением, у вас также может быть остеоартрит, а цирроз усугубляет боль в костях и суставах. Цирроз также вызывает воспалительные процессы во всем теле. Воспаление и реакция вашего организма на воспаление могут вызвать общую боль.
Что вызывает цирроз?
Наиболее частыми причинами цирроза печени являются:
- Злоупотребление алкоголем (связанное с алкоголем заболевание печени, вызванное длительным [хроническим] употреблением алкоголя).
- Хронические вирусные инфекции печени (гепатит В и гепатит С).
- Жирная печень, связанная с ожирением и диабетом, а не с алкоголем. Это состояние называется неалкогольным стеатогепатитом.
Все, что повреждает печень, может привести к циррозу. Другие причины включают:
- Наследственные болезни:
- Аутоиммунный гепатит (собственная иммунная система вашего организма атакует здоровую ткань печени, вызывая повреждение).
- Заболевания, которые повреждают или блокируют желчные протоки в печени (трубки, по которым желчь из печени поступает в другие части пищеварительной системы; желчь помогает переваривать жиры):
- Первичный билиарный холангит (желчные протоки повреждаются, затем воспаляются, а затем повреждаются необратимо) .
- Первичный склерозирующий холангит (воспаление желчных протоков приводит к рубцеванию и сужению протоков и накоплению желчи в печени).
- Заблокирован желчный проток (может вызывать инфекции, скопление продуктов в печени).
- Атрезия желчных путей (младенцы рождаются с плохо сформированными или закупоренными желчными протоками, вызывающими повреждение, рубцевание, потерю ткани печени и цирроз).
- Хроническая сердечная недостаточность (вызывает скопление жидкости в печени, отек в других частях тела и другие симптомы).
- Редкие заболевания, такие как амилоидоз, при которых аномальные отложения в печени аномального белка, называемого амилоидом, нарушают нормальную функцию печени.
Изменения, вызванные заболеваниями печени, которые приводят к циррозу, являются постепенными. Клетки печени повреждаются, и если травма — по какой-либо причине — продолжается, клетки печени начинают умирать. Со временем рубцовая ткань заменяет поврежденные клетки печени, и печень перестает нормально функционировать.
Каковы осложнения цирроза печени?
Цирроз печени имеет много осложнений.Поскольку цирроз печени развивается в течение многих лет, некоторые из этих осложнений могут быть вашими первыми заметными признаками и симптомами заболевания.
Портальная гипертензия: Это наиболее частое серьезное осложнение. Портальная гипертензия — это повышение давления в воротной вене (большом кровеносном сосуде, по которому кровь от органов пищеварения поступает в печень). Это повышение давления вызвано блокировкой кровотока через печень в результате цирроза. Когда кровоток по венам частично заблокирован, вены пищевода, желудка или кишечника могут увеличиваться в размерах (состояние, называемое варикозным расширением вен).По мере увеличения давления в этих венах вены могут кровоточить или даже лопнуть, вызывая сильное внутреннее кровотечение.
Дополнительные осложнения портальной гипертензии включают:
- Отек (отек) ног, лодыжек или ступней.
- Скопление жидкости в брюшной полости (асцит).
- Отек / увеличение селезенки (спленомегалия).
- Образование и расширение (расширение) кровеносных сосудов в легких (гепатопульмональный синдром), приводящее к низкому уровню кислорода в крови и теле и одышке.
- Нарушение функции почек в результате портальной гипертензии как осложнение цирроза печени (гепаторенальный синдром). Это разновидность почечной недостаточности.
- Замешательство, трудности с мышлением, изменения в поведении, даже кома. Это происходит, когда токсины из кишечника не выводятся поврежденной печенью, циркулируют в кровотоке и накапливаются в мозгу (состояние, называемое печеночной энцефалопатией).
Гиперспленизм: Гиперспленизм — это гиперактивная селезенка.Это состояние вызывает быстрое и преждевременное разрушение клеток крови.
Инфекции: Цирроз увеличивает риск заражения и борьбы с серьезными инфекциями, такими как бактериальный перитонит (инфекция ткани, выстилающей внутреннюю стенку брюшной полости).
Недоедание: Ваша печень перерабатывает питательные вещества. Поврежденная печень затрудняет эту задачу и приводит к потере веса и общей слабости.
Рак печени: Большинство людей, у которых развивается рак печени, страдают циррозом печени.
Печеночная недостаточность: Многие заболевания и состояния вызывают печеночную недостаточность, включая цирроз печени. Как следует из названия, печеночная недостаточность возникает, когда ваша печень не работает достаточно хорошо, чтобы выполнять свои многочисленные функции.
Диагностика и тесты
Как диагностируется цирроз печени?
Ваш лечащий врач сначала спросит о вашей истории болезни, а также о лекарствах, отпускаемых без рецепта и по рецепту.Они также спросят о любых добавках или растительных продуктах, которые вы можете принимать. Ваш поставщик медицинских услуг может подозревать у вас цирроз печени, если у вас есть длительный анамнез злоупотребления алкоголем, инъекционных наркотиков или гепатит B или C и симптомы, перечисленные в этой статье.
Для диагностики цирроза ваш врач проведет медицинский осмотр и может заказать один или несколько из следующих тестов:
- Физический осмотр : Ваш врач осмотрит вас на предмет признаков и симптомов цирроза, включая: красные, похожие на пауков кровеносные сосуды на вашей коже; пожелтение кожи или белков глаз; синяки на коже; покраснение на ладонях; опухоль, нежность или боль в животе; увеличенная, твердая, бугристая текстура до нижнего края вашей печени (часть вашей печени ниже грудной клетки, которую можно прощупать).
- Анализы крови : Если ваш врач подозревает цирроз, ваша кровь будет проверена на наличие признаков заболевания печени. Признаки повреждения печени включают:
- Уровни альбумина и факторов свертывания крови ниже нормы (более низкие уровни означают, что ваша печень утратила способность вырабатывать эти белки).
- Повышенный уровень ферментов печени (предполагает воспаление).
- Повышенный уровень железа (может указывать на гемохроматоз).
- Наличие аутоантител (может указывать на аутоиммунный гепатит или первичный билиарный цирроз).
- Повышенный уровень билирубина (предполагает, что печень не работает должным образом, чтобы удалить билирубин из крови).
- Высокое количество лейкоцитов (указывает на инфекцию).
- Высокий уровень креатинина (признак заболевания почек, указывающий на позднюю стадию цирроза).
- Пониженный уровень натрия (показатель цирроза).
- Повышенный уровень альфа-фетопротеина (указывает на наличие рака печени).
Кроме того, другие анализы крови будут включать общий анализ крови для выявления признаков инфекции и анемии, вызванной внутренним кровотечением, и тест на вирусный гепатит для проверки на гепатиты B или C.
- Тесты изображений : Тесты изображений показывают размер, форму и текстуру печени. Эти тесты также могут определить количество рубцов, количество жира в печени и жидкости в брюшной полости. Вы можете заказать визуализирующие обследования печени, включая компьютерную томографию (КТ), УЗИ брюшной полости и магнитно-резонансную томографию (МРТ). Специальное ультразвуковое исследование, называемое транзиторной эластографией, измеряет содержание жира и степень жесткости в печени.Могут быть заказаны два разных типа эндоскопии: эндоскопическая ретроградная холангиопанкреатография для выявления проблем с желчевыводящими путями и / или верхняя эндоскопия для обнаружения расширенных вен (варикозного расширения вен) или кровотечения в пищеводе, желудке или кишечнике.
- Биопсия : образец ткани печени (биопсия) берется из вашей печени и исследуется под микроскопом. Биопсия печени может подтвердить диагноз цирроза, определить другие причины или степень повреждения или увеличения печени или диагностировать рак печени.
Существуют ли стадии цирроза?
Если вам поставили диагноз цирроз печени, вы уже вышли из ранних стадий заболевания печени. Наличие цирроза означает, что в вашей печени есть рубцовая ткань, потому что она была повреждена.
Специалисты и исследователи в области печени разработали множество различных систем оценки для прогнозирования результатов и определения направлений лечения хронических заболеваний печени. Некоторые специфические заболевания печени также имеют свои собственные балльные системы. Однако не для каждого заболевания печени есть балльная система, и если у вас одновременно более одного заболевания печени, балльной системы нет.
По этим причинам, возможно, легче говорить о циррозе печени в соответствии с системой классификации, которую вы, скорее всего, услышите от своего врача. Он или она может сослаться на то, что у вас компенсированный или декомпенсированный цирроз.
Компенсированный цирроз означает, что у вас цирроз, но у вас еще нет заметных симптомов (у вас нет симптомов). Результаты вашей лабораторной работы и визуализации могут быть нормальными. Биопсия печени может быть единственным способом подтвердить диагноз цирроза.Средняя выживаемость у пациентов с компенсированным циррозом печени составляет примерно от 9 до 12 лет. (Медиана — это средняя точка в наборе чисел, поэтому такое же количество особей прожило менее 9–12 лет, как и число особей, которые выжили в течение этого временного диапазона.)
Декомпенсированный цирроз означает, что ваш цирроз печени обострился до такой степени, что у вас появились заметные симптомы. Ваш лечащий врач распознает ваше состояние на основе вашего анамнеза, физических и лабораторных данных.У вас есть по крайней мере одно осложнение, которое включает желтуху, асцит, печеночную энцефалопатию, гепаторенальный синдром, кровотечение из варикозно расширенных вен или рак печени. Обычно вас госпитализируют в больницу. Средняя выживаемость у пациентов с декомпенсированным циррозом печени составляет примерно два года.
Ведение и лечение
Есть ли лекарство от цирроза печени?
Нет, от цирроза нет лекарства.Ущерб, уже нанесенный вашей печени, необратим. Однако, в зависимости от первопричины цирроза, вы можете предпринять определенные действия, чтобы предотвратить его обострение. Эти действия включают:
- Прекратить употребление алкоголя.
- Лечить хронический гепатит (если он у вас).
- Избегайте лекарств, вызывающих нагрузку на печень.
- Придерживайтесь здоровой, хорошо сбалансированной диеты с низким содержанием жиров, например, средиземноморской диеты.
Следуйте другим советам, перечисленным в разделе «Профилактика» данной статьи.
Каковы цели лечения цирроза печени?
Цели лечения цирроза печени:
- Замедлить дальнейшее повреждение печени.
- Профилактика и лечение симптомов.
- Профилактика и лечение осложнений.
Как лечится цирроз печени?
Лечение зависит от причины цирроза печени и степени повреждения.
Хотя от цирроза нет лекарства, лечение может замедлить или остановить его прогрессирование и уменьшить количество осложнений.
Лечение причин цирроза:
- Заболевание печени, связанное с алкоголем: Если у вас развился цирроз печени в результате злоупотребления алкоголем, прекратите употреблять алкоголь. Если вам нужна помощь, попросите своего врача дать рекомендации по программам лечения алкогольной зависимости.
- Гепатит B или C: Доступно несколько одобренных противовирусных препаратов для лечения гепатита B и C.
- Неалкогольная жировая болезнь печени: Лечение неалкогольной жировой болезни печени включает снижение веса, соблюдение здоровой диеты, выполнение физических упражнений и следование инструкциям врача по ведению диабета.
- Наследственные болезни печени: Лечение зависит от конкретного наследственного заболевания. Лечение направлено на устранение симптомов и лечение осложнений. Лечение дефицита альфа-1-антитрипсина может включать прием лекарств для уменьшения отека живота и ног, антибиотиков для лечения инфекций и других лекарств от осложнений. Лечение гемохроматоза заключается в удалении крови для снижения уровня железа в крови. Лечение болезни Вильсона — это лекарства для удаления меди из организма и цинка для предотвращения абсорбции меди.При муковисцидозе назначают лекарства для улучшения функции легких, методы очистки слизистой и лечения осложнений. Лечение болезней накопления гликогена, поражающих печень, заключается в поддержании необходимого уровня глюкозы.
- Аутоиммунный гепатит: Лечение включает в себя лекарства, подавляющие вашу иммунную систему.
- Заболевания, которые повреждают или блокируют желчные протоки в печени: Лечение включает такие лекарства, как урсодиол (Actigall®) или хирургическое вмешательство по открытию суженных или закупоренных желчных протоков.
- Сердечная недостаточность: Лечение зависит от причины и стадии сердечной недостаточности. К лекарствам относятся препараты для лечения высокого кровяного давления, снижения уровня холестерина, удаления из организма лишней жидкости (отеков) и улучшения насосной функции сердца. Другие методы лечения включают имплантацию устройств, которые помогают перекачивать кровь или контролировать сердечный ритм, операции по разблокированию артерий или замене или ремонту сердечных клапанов, а также операцию по пересадке сердца.
- Лекарства, которые могут способствовать развитию цирроза: Ваш врач проверит все ваши лекарства, чтобы определить, вызывают ли какие-либо проблемы для вашей печени, и, если да, отменит прием препарата, снизит дозировку или, если возможно, перейдет на другой препарат.
Как лечить осложнения цирроза?
Портальная гипертензия: Портальная гипертензия в основном является результатом хронической терминальной стадии болезни печени. Лечение заключается в лечении многих его осложнений. Лечение портальной гипертензии включает:
- Назначение бета-блокаторов или нитратов для снижения артериального давления в венах.
- Прекращение кровотока через варикозные узлы для остановки или уменьшения дальнейшего кровотечения с помощью процедуры с использованием крошечных эластичных лент (перевязка лентой) или склеротерапии.
- Перенаправление крови из воротной вены для снижения давления в воротной вене и остановки кровотечения из варикозно расширенных вен. Это достигается с помощью одного из двух методов — дистального спленоренального шунта или трансъюгулярного внутрипеченочного портосистемного шунта.
- Назначение лактулозы для поглощения из крови токсинов, которые возникают в результате печеночной энцефалопатии, вызывающей симптомы, включая спутанность сознания и другие психические изменения.
- Слив лишней жидкости из брюшной полости (асцит) в ходе процедуры, называемой парацентез, или прием мочегонных препаратов для уменьшения избыточной жидкости (отека) в ногах и других частях тела.
Бактериальный перитонит: Будут назначены антибиотики и вливание протеина (альбумина). Обычно пациенты поступают в больницу для лечения и наблюдения. После диагноза бактериального перитонита будет назначен пероральный антибиотик для ежедневного применения, чтобы предотвратить рецидив инфекции.
Рак печени: Лечение зависит от стадии рака и других факторов. Можно попробовать одно или несколько методов лечения. Варианты включают операцию по удалению части вашей печени или всей вашей печени (которая должна быть заменена новой печенью в рамках трансплантации печени) и нехирургические методы разрушения опухоли, включая абляцию, химиотерапию, таргетную терапию (препараты, направленные на гены рака или ткани ), иммунотерапия и лучевая терапия (введение шарика, испускающего излучение, в кровеносные сосуды, питающие опухоль).
Почечная недостаточность: Лечение может включать прием лекарств, диализ и трансплантацию почки, в зависимости от причины и степени недостаточности.
Печеночная недостаточность: Лечение зависит от того, есть ли у вас острая или хроническая недостаточность. При хронической печеночной недостаточности изменения в диете и образе жизни включают отказ от алкоголя и лекарств, которые вредят печени; есть меньше красного мяса, сыра и яиц; похудения; контролировать высокое кровяное давление и диабет и сократить потребление соли.
Острые методы лечения печеночной недостаточности включают внутривенное введение жидкости для поддержания артериального давления, слабительные средства для выведения токсинов из организма и мониторинг уровня глюкозы в крови.
Если у вас острая или хроническая печеночная недостаточность, ваш специалист по печени может порекомендовать пересадку печени. Трансплантация печени может быть сделана живым или умершим донором. Пересадить нужно только часть донорской печени. Печень — единственный человеческий орган, способный к восстановлению.
Многие анализы требуются как от вас (получателя трансплантата печени), так и от человека, который жертвует часть своей печени или трупную печень (печень умершего человека). Если ваши врачи определят, что вам нужна трансплантация печени, вы будете внесены в национальный список ожидания трансплантации печени, в котором перечислены пациенты по группе крови, размеру тела и степени тяжести терминальной стадии заболевания печени.
Профилактика
Как предотвратить цирроз печени?
Еда и напитки:
- Не злоупотребляйте алкоголем. Если вы употребляете алкоголь, ограничьте количество и частоту употребления алкоголя. Если вы пьете более двух порций в день, если вы мужчина, или более одного напитка, если вы женщина, вы увеличиваете свой риск.Напиток — это бокал вина, банка пива объемом 12 унций или порция крепких напитков объемом 1,5 унции. При заболевании печени вообще нельзя употреблять алкоголь.
- Придерживайтесь хорошо сбалансированной диеты с низким содержанием жиров, например, средиземноморской диеты. Хорошо сбалансированная здоровая диета состоит из фруктов, овощей, нежирных белков и цельнозерновых продуктов.
- Не ешьте сырые морепродукты, особенно устриц и моллюсков. Эти продукты могут содержать бактерии, вызывающие серьезные заболевания.
- Уменьшите количество соли в своем рационе.Используйте другие приправы для придания вкуса вашей еде.
Здоровые привычки тела:
- Поддерживайте здоровый вес. Избыток жира в организме может повредить печень. Если у вас избыточный вес, узнайте у своего врача план похудания.
- Регулярно занимайтесь спортом.
- Регулярно посещайте своего врача для проверки. Следуйте медицинским рекомендациям, чтобы контролировать ожирение, диабет, гипертонию (высокое кровяное давление) и холестерин (высокий уровень плохого холестерина [LDL] и / или низкий уровень хорошего холестерина [HDL]) и высокий уровень триглицеридов.
- Бросьте курить, если вы курите.
Практика здоровой печени:
- Избегайте рискованного поведения, которое может привести к заражению гепатитом B или C, например совместного использования игл при употреблении запрещенных наркотиков или незащищенных половых контактов.
- Сделайте прививку от гепатита B. Если у вас уже есть гепатит, спросите своего поставщика, подходит ли вам медикаментозное лечение.
- Сделайте ежегодную прививку от гриппа и спросите, имеет ли смысл вакцинация от пневмонии (люди с циррозом печени более подвержены инфекциям).
- Избегайте нестероидных противовоспалительных препаратов (таких как ибупрофен [Адвил®, Мотрин®] индометацин [Индоцин®] целекоксиб [Целебрекс®] и аспирин) и высоких доз ацетаминофена (Тайленол®). Ацетаминофен можно безопасно принимать в дозе до 2000 мг в день. Эти препараты могут вызывать или ухудшать функцию печени.
- Принимайте все лекарства и приходите на прием к врачу в соответствии с рекомендациями врача.
Перспективы / Прогноз
Что мне ожидать, если у меня цирроз?
Вашему печени уже нанесено непоправимое повреждение.Но ваша печень — большой орган. Если часть вашей печени все еще работает, вы можете замедлить прогрессирование заболевания, в зависимости от его причины. Например, если цирроз печени вызван злоупотреблением алкоголем, вам необходимо немедленно бросить пить. Если вы страдаете ожирением или диабетом, вам необходимо сбросить вес и контролировать уровень сахара в крови, чтобы снизить ущерб, наносимый жировой болезнью печени.
Вы и ваш лечащий врач или команда будете работать вместе, чтобы определить, что вызывает ваш цирроз, и какие осложнения могли возникнуть в результате цирроза, и лечить их соответствующим образом.
Какова продолжительность жизни людей с циррозом печени?
Ожидаемая продолжительность жизни зависит от нескольких факторов, включая причину и тяжесть цирроза, вашу реакцию на лечение, наличие осложнений цирроза, ваш возраст и любые другие существующие общие проблемы со здоровьем. Спросите своего специалиста по печени о продолжительности вашей жизни, поскольку каждый человек уникален, с уникальными общими проблемами со здоровьем и конкретными проблемами со здоровьем печени.
Если у вас запущенный цирроз печени, возможна трансплантация печени.Вы и ваши врачи обсудите, подходит ли вам этот вариант.
Что такое оценка по шкале Чайлда-Тюркотта-Пью и шкала MELD?
Оценка по шкале Чайлд-Тюркотт-Пью (CTP), также известная просто как оценка по шкале Чайлд-Пью, — это клиническая оценка, которая сообщает вашим врачам, насколько серьезно ваше заболевание печени, и прогнозирует ожидаемую выживаемость. Система оценки обеспечивает оценку наличия пяти клинических показателей (лабораторные значения билирубина, сывороточного альбумина и протромбинового времени; наличие асцита и печеночной энцефалопатии) и степени тяжести каждого из этих показателей.
| Оценка по Чайлд-Таркотт-Пью | ||||
|---|---|---|---|---|
| Статус класса | Тяжесть заболевания печени | Двухлетний класс A| 9067 9067 9067 9067 9067 9067 9067 9067 9067 9067 9067 9067 9067 9067 9067 9067 | 85% | |
| Класс B | Умеренный | 60% | ||
| Класс C | Тяжелый | 35% |
Модель конечной стадии болезни печени (оценка MELD) представляет собой оценку используется для оценки срочности трансплантации печени.Чем хуже ваша функция печени, тем выше ваша оценка MELD и тем выше ваша позиция в списке трансплантатов. Оценка детской терминальной стадии болезни печени (PELD) аналогична шкале MELD, но является системой оценки для детей в возрасте до 12 лет.
Жить с
Когда мне следует позвонить в службу 911 или обратиться в скорую помощь?
Если у вас цирроз печени и вы испытываете следующее, звоните 911:
- Ваши фекалии (стул) черные и дегтеобразные или содержат кровь (может быть темно-бордового или ярко-красного цвета).
- Вас рвет кровью.
- Белки ваших глаз желтеют.
- У вас затрудненное дыхание.
- У вас вздутие живота.
- У вас тремор или дрожь в мышцах.
- Вы сбиты с толку, раздражительны, дезориентированы, сонливы, забывчивы или «затуманены».
- У вас есть изменение в вашем уровне сознания или бдительности; вы теряете сознание.
Какие врачи будут лечить мой цирроз?
В зависимости от стадии цирроза к вашему лечению могут быть привлечены разные поставщики медицинских услуг.Медицинские работники, которые, вероятно, будут частью вашей команды по уходу, включают:
- Ваш основной поставщик медицинских услуг.
- Гастроэнтеролог (врач, специализирующийся на заболеваниях желудочно-кишечного тракта).
- Гепатолог (врач, специализирующийся на заболеваниях печени).
- Нефролог (врач, специализирующийся на заболеваниях почек).
- Диетолог.
- В состав бригады по трансплантации печени входят: гепатолог, хирург-трансплантолог, анестезиолог, специалист по инфекционным заболеваниям, нефролог, диетолог, фармацевт-трансплантолог, физиотерапевт и терапевт, ведущий дела / социальный работник и медсестры.
Записка из клиники Кливленда
Цирроз печени — поздняя стадия заболевания печени и его осложнений. Цирроз приводит к тому, что ваша печень не функционирует должным образом. Ваша печень играет жизненно важную роль во многих процессах и функциях, которые поддерживают вашу жизнь.
Хотя рубцы от болезней печени вызывают необратимые повреждения, можно прожить долгую жизнь. В зависимости от первопричины можно замедлить или остановить обострение цирроза.Многие причины и осложнения, приводящие к циррозу, поддаются лечению или контролю. Если вы пьете алкоголь, остановитесь. Если у вас неалкогольная жировая болезнь печени, похудейте и контролируйте метаболические факторы риска. Если у вас диабет, убедитесь, что вы следуете рекомендациям врача. Принимайте все лекарства от всех ваших заболеваний в соответствии с указаниями вашей медицинской бригады. Сделайте прививку от гепатита А и В.
Не теряйте надежды, если у вас терминальная стадия цирроза.Вы и ваша медицинская бригада будете работать вместе, чтобы внимательно следить за своим состоянием и помещать вас в список ожидания донорской печени.
Плевральный выпот: причины, диагностика и лечение
Плевральный выпот — это скопление жидкости в пространстве между легкими и грудной полостью. Это может быть вызвано пневмонией и многими другими заболеваниями. Это также может быть опасно для жизни.
Плевральный выпот или «вода в легких» может напоминать респираторную инфекцию.Иногда причина может быть респираторной, но есть и другие возможные причины. Медицинскому работнику необходимо будет диагностировать первопричину, чтобы назначить соответствующее лечение.
Симптомы плеврального выпота могут включать кашель, боль в груди и затрудненное дыхание.
В этой статье будет рассмотрено, что происходит при плевральном выпоте, почему он возникает, и некоторые варианты решения этой проблемы.
Плевральный выпот у человека означает скопление жидкости в пространстве между легкими и грудной полостью или плевральной полостью.И легкие, и грудная полость имеют слизистую оболочку, состоящую из плевры, которая представляет собой тонкую мембрану.
В здоровых легких эти мембраны обеспечивают наличие небольшого количества жидкости между легкими и грудной клеткой. Это предотвращает трение, поскольку легкие расширяются и сжимаются во время дыхания.
Однако у человека с плевральным выпотом в плевральной полости слишком много жидкости.
Любому, у кого может быть плевральный выпот, требуется немедленная медицинская помощь, поскольку без лечения это может быть опасно для жизни.
Плевральный выпот всегда является результатом другого заболевания. Это может быть вызвано многими условиями. Вот некоторые из наиболее частых причин:
Некоторые медицинские процедуры также могут вызвать плевральный выпот. Примеры:
- операция на открытом сердце или другая операция на грудной клетке
- определенные лекарства, включая метотрексат, амиодарон и фенитоин
- лучевая терапия
- гиперстимуляция яичников
Некоторые люди не испытывают никаких симптомов плеврального выпота .Если симптомы действительно возникают, они обычно начинают появляться по мере того, как жидкость заполняет грудную полость.
Некоторые возможные симптомы включают:
- сухой или непродуктивный кашель
- затрудненное дыхание, особенно в положении лежа
- лихорадка и симптомы гриппа
- боль в груди
- острая, сильная боль при глубоком вдохе
Постоянная икота также может быть признаком плеврального выпота.
Некоторые люди узнают, что у них плевральный выпот, только когда проходят тест на другое заболевание.
Также важно отметить, что симптомы плеврального выпота могут напоминать симптомы других заболеваний легких. Человеку требуется срочная медицинская помощь, если он испытывает какие-либо из этих симптомов.
Ниже представлена трехмерная модель плеврального выпота. Он полностью интерактивен.
Изучите модель с помощью коврика для мыши или сенсорного экрана, чтобы узнать больше об этом состоянии.
Диагностировать плевральный выпот может быть сложно, поскольку симптомы могут совпадать с симптомами многих других состояний.
Чтобы поставить диагноз, медицинский работник:
- спросит человека об его симптомах
- спросит его об их общем состоянии здоровья и истории болезни
- проведет физический осмотр
- предложит визуализирующие тесты, такие как X- лучевая, ультразвуковая или компьютерная томография
Медицинскому работнику также необходимо определить, является ли выпот транссудатом или экссудатом. В разделах ниже эти типы рассматриваются более подробно.
Выпот транссудата
Выпот транссудата обычно возникает, когда другое состояние вызывает дисбаланс давления в кровеносных сосудах.В результате жидкость просачивается обратно в грудную клетку. Жидкость в выпоте, вероятно, будет состоять из соединений из плазмы крови.
Выпот экссудата
Выпот экссудата обычно возникает в результате:
- воспалительных состояний
- инфекции
- рака
- травмы
- закупорки кровеносных или лимфатических сосудов в этой области
Медицинский работник может взять образец жидкость из плевральной полости путем введения иглы между ребрами.
Эти образцы могут помочь обнаружить признаки инфекции, уровень белка и раковые клетки. Они также могут помочь определить, есть ли у человека осложненный или неосложненный плевральный выпот.
При осложненном плевральном выпоте в жидкости будут присутствовать признаки воспаления или инфекции. Человеку может потребоваться немедленное лечение, чтобы предотвратить потенциально серьезные осложнения.
При неосложненном выпоте не будет никаких признаков инфекции или воспаления в жидкости.Неосложненный выпот может протекать легче и с меньшей вероятностью приведет к необратимому повреждению легких.
Некоторые другие тесты могут помочь определить причину выпота. К ним относятся:
- функциональные тесты почек
- функциональные тесты печени
- биопсия легких
- бронхоскопия
- ультразвуковое исследование сердца для оценки сердечной недостаточности
Эти тесты помогают медицинскому работнику сузить причину плеврального выпота и обеспечить соответствующее лечение.
Лечение будет зависеть от основной причины. Помимо лечения основного заболевания, медицинскому работнику может потребоваться слить жидкость из грудной клетки.
Слив жидкости из грудной клетки
Чтобы опорожнить грудную клетку, врач вставит трубку в плевральную полость и позволит жидкости покинуть тело.
Они будут использовать местные анестетики, чтобы обезболить боль в месте проникновения иглы в тело. Когда действие анестетиков прекратится, эта область может болеть.
Им также может потребоваться повторить процесс, если жидкость продолжает собираться в плевральной полости.
Существует небольшой риск осложнений, связанных с дренированием грудной клетки. К ним относятся:
- инфекция
- кровотечение
- коллапс легкого
- жидкость, попадающая в легкие
Однако эти осложнения возникают редко.
Другие методы лечения
В некоторых случаях могут потребоваться другие методы лечения.
Например, при плевродезе хирург закрывает промежуток между плеврой легкого и грудной полостью, чтобы предотвратить скопление жидкости между ними.
В более тяжелых случаях хирург может направить жидкость из грудной полости в брюшную полость. В некоторых случаях они могут также удалить часть плевральной оболочки.
Плевральный выпот — признак основного заболевания. И основное заболевание, и сам плевральный выпот могут быть опасными для жизни.
Перспектива и время, необходимое для выздоровления, будут зависеть от причины излияния, общего состояния здоровья человека и степени тяжести его симптомов.
Человеку, возможно, потребуется провести время в больнице, где он может пройти обследования и наблюдение.Лечение часто может устранить плевральный выпот, хотя не всегда возможно вылечить его первопричину.
Лечение плеврального выпота
Отзыв Эллен Волкер, MD, MSPHЛечение плеврального выпота включает:
Слив жидкости
Торакоцентез можно использовать как для диагностики, так и для лечения. Во время процедуры плевроцентеза в грудную полость вводится тонкая игла, а для удаления лишней жидкости используется шприц.Это также можно сделать с помощью дренажной трубки (торакостомия), если присутствует очень большое количество жидкости. Пневматическая трубка сделана из гибкого пластика и помещается между ребрами. Чтобы уменьшить дискомфорт, можно использовать местное обезболивающее.
Лекарство
Лекарство можно использовать в лечении, особенно если есть инфекция. Типы лекарств, используемых для лечения плеврального выпота, включают стероиды, противовоспалительные средства, диуретики или антибиотики.
Хирургия
Хирургия может быть вариантом для людей, которые не получают адекватных результатов от других методов лечения.Если жидкость стала густой или затвердевшей, может потребоваться операция.
Управление симптомами
Плевральный выпот и плеврит могут вызывать неприятные симптомы, с которыми можно справиться с помощью:
Ибупрофен или ацетаминофен для уменьшения воспаления
Сироп от кашля и другие средства от кашля
Много отдыхать
Найдите удобное положение для отдыха
Туннельный плевральный катетер
Если у вас рецидивирующий плевральный выпот или жидкость, которая снова накапливается вокруг легкого, ваш врач может порекомендовать туннельный плевральный катетер.Эта амбулаторная процедура помещает тонкую силиконовую трубку (катетер) между ребрами в пространство, заполненное жидкостью, вокруг легких. Часть катетера остается снаружи тела, покрывается водонепроницаемой повязкой и подсоединяется к одноразовой системе сбора бутылок. Туннельный плевральный катетер — это минимально инвазивная альтернатива повторным процедурам плевроцентеза, позволяющая пациенту дренировать его дома, сводя к минимуму количество процедур и посещений врача.
Плевродез
Если плевральный выпот повторяется, врач может порекомендовать процедуру, называемую плевродезом.После дренирования плевральной жидкости хирургическим путем или с помощью дренажной трубки ваш врач пропишет лекарство, которое намеренно вызывает воспаление внутри плевральной полости. Это закроет эту область на замке. Эта процедура обычно требует пребывания в больнице в течение нескольких дней.
Рекомендации по подходу, терапевтический торакоцентез, трубочная торакостомия
Диаз-Гусман Э., Двейк Р.А. Диагностика и лечение плеврального выпота: практический подход. Компр Тер . 2007 Зима. 33 (4): 237-46. [Медлайн].
Ноппен М. Нормальный объем и клеточное содержание плевральной жидкости. Curr Opin Pulm Med . 2001 июл.7 (4): 180-2. [Медлайн].
Sahn SA. Дифференциальный диагноз плеврального выпота. Вест Дж. Мед. . 1982 августа 137 (2): 99-108. [Медлайн]. [Полный текст].
Sahn SA. Плевральный выпот внесосудистого происхождения. Clin Chest Med .2006 июн. 27 (2): 285-308. [Медлайн].
Light RW. Недиагностированный плевральный выпот. Clin Chest Med . 2006 июн. 27 (2): 309-19. [Медлайн].
Кулотта Р., Тейлор Д. Заболевания плевры. Али Дж., Саммер WR, Левицки М.Г., ред. Патофизиология легких . 2-е изд. Нью-Йорк: Lange Medical Books / McGraw-Hill; 2005. 194–212.
Askegard-Giesmann JR, Caniano DA, Kenney BD. Редкие, но серьезные осложнения при установке центральной линии. Семин Педиатр Хирург . 2009 Май. 18 (2): 73-83. [Медлайн].
Гарсия-Видал С., Карратала Дж. Ранняя и поздняя неудача лечения внебольничной пневмонии. Semin Respir Crit Care Med . 2009 Апрель 30 (2): 154-60. [Медлайн].
Heffner JE. Диагностика и лечение злокачественных плевральных выпотов. Респирология . 2008 13 января (1): 5-20. [Медлайн].
Bouros D, Pneumatikos I, Tzouvelekis A.Поражение плевры при системных аутоиммунных заболеваниях. Дыхание . 2008. 75 (4): 361-71. [Медлайн].
Sahn SA. Значение анализа плевральной жидкости. Am J Med Sci . 2008, январь 335 (1): 7-15. [Медлайн].
Beers SL, Abramo TJ. Плевральный выпот. Скорая помощь педиатру . 2007 май. 23 (5): 330-4; викторина 335-8. [Медлайн].
Yinon Y, Kelly E, Ryan G. Плевральные выпоты плода. Best Practices Clin Obstet Gynaecol .2008 22 февраля (1): 77-96. [Медлайн].
Берроуз CM, Мэтьюз WC, Colt HG. Прогнозирование выживаемости у пациентов с рецидивирующими симптоматическими злокачественными плевральными выпотами: оценка прогностической ценности физиологических, морфологических показателей и показателей качества жизни степени заболевания. Сундук . 2000, январь, 117 (1): 73-8. [Медлайн].
Мериджи Ф. Злокачественный плевральный выпот: предстоит еще долгий путь. Rev. Последние клинические испытания .2018 3 декабря [Medline].
Мусани А.И. Варианты лечения злокачественного плеврального выпота. Curr Opin Pulm Med . 2009 июл.15 (4): 380-7. [Медлайн].
[Рекомендации] Робертс М.Э., Невилл Э., Беррисфорд Р.Г., Антунес Дж., Али, штат Нью-Джерси, Группа рекомендаций по заболеваниям плевры BTS. Лечение злокачественного плеврального выпота: Руководство Британского торакального общества по заболеваниям плевры, 2010 г. Thorax . 2010 августа 65 Приложение 2: ii32-40. [Медлайн].
Khaleeq G, Musani AI.Новые парадигмы в лечении злокачественных плевральных выпотов. Респир Мед . 2008 июл.102 (7): 939-48. [Медлайн].
Froudarakis ME. Диагностическое обследование плеврального выпота. Дыхание . 2008. 75 (1): 4-13. [Медлайн].
Wong CL, Holroyd-Leduc J, Straus SE. У этого пациента плевральный выпот? JAMA . 2009 21 января. 301 (3): 309-17. [Медлайн].
Калантри С., Джоши Р., Лоханде Т., Сингх А., Морган М., Колфорд Дж. М. младший и др.Точность и достоверность физических признаков в диагностике плеврального выпота. Респир Мед . 2007 Март 101 (3): 431-8. [Медлайн].
Сарая Т., Лайт Р.В., Такидзава Х., Гото Х. Черный плевральный выпот. Am J Med . 2013 июл. 126 (7): 641.e1-6. [Медлайн].
Light RW, Macgregor MI, Luchsinger PC, Ball WC Jr. Плевральные выпоты: диагностическое разделение транссудатов и экссудатов. Энн Интерн Мед. . 1972 Октябрь.77 (4): 507-13. [Медлайн].
Heffner JE, Brown LK, Barbieri CA. Диагностическая ценность тестов, которые различают экссудативный и транссудативный плевральный выпот. Исследователи первичного исследования. Сундук . 1997 Apr.111 (4): 970-80. [Медлайн].
Light RW. Использование натрийуретического пептида N-терминального про-головного мозга плевральной жидкости и натрийуретического пептида головного мозга для диагностики плеврального выпота из-за застойной сердечной недостаточности. Сундук .2009 сентябрь 136 (3): 656-8. [Медлайн].
Romero-Candeira S, Fernandez C, Martin C, Sanchez-Paya J, Hernandez L. Влияние диуретиков на концентрацию белков и других компонентов плевральных транссудатов у пациентов с сердечной недостаточностью. Am J Med . 2001 15 июня. 110 (9): 681-6. [Медлайн].
Burgess LJ. Биохимический анализ плевральных, перитонеальных и перикардиальных выпотов. Clin Chim Acta . 2004 Май. 343 (1-2): 61-84.[Медлайн].
Kolditz M, Halank M, Schiemanck CS, Schmeisser A, Hoffken G. Высокая диагностическая точность NT-proBNP для сердечного происхождения плевральных выпотов. Eur Respir J . 2006 июл.28 (1): 144-50. [Медлайн].
Porcel JM, Martinez-Alonso M, Cao G, Bielsa S, Sopena A, Esquerda A. Биомаркеры сердечной недостаточности в плевральной жидкости. Сундук . 2009 Сентябрь 136 (3): 671-7. [Медлайн].
Wilcox ME, Chong CA, Stanbrook MB, Tricco AC, Wong C, Straus SE.Есть ли у этого пациента экссудативный плевральный выпот? Систематический обзор рациональной клинической экспертизы. JAMA . 2014 18 июня. 311 (23): 2422-31. [Медлайн].
Menzies SM, Rahman NM, Wrightson JM, et al. Бактериальный посев крови из плевральной жидкости при инфекции плевры Грудь . 2011 Август 66 (8): 658-62. [Медлайн].
Abouzgheib W, Bartter T, Dagher H, Pratter M, Klump W. Проспективное исследование объема плевральной жидкости, необходимой для точной диагностики злокачественного плеврального выпота. Сундук . 2009 апр. 135 (4): 999-1001. [Медлайн].
Свидерек Дж., Моркос С., Донтиредди В. и др. Проспективное исследование для определения объема плевральной жидкости, необходимой для диагностики злокачественного новообразования. Сундук . 2010, январь, 137 (1): 68-73. [Медлайн].
Сакураба М., Масуда К., Хебисава А., Сагара Ю., Комацу Х. Уровень аденозиндезаминазы (АДА) из плеврального выпота и скрытый туберкулезный плеврит. Ann Thorac Cardiovasc Surg .2009 15 октября (5): 294-6. [Медлайн].
Гурунг П., Голдблатт М., Хаггинс Дж. Т. и др. Анализ плевральной жидкости, рентгенографические, сонографические и эхокардиографические характеристики гидроторакса печени. Сундук . 2011 27 января. [Medline].
Patel PA, Ernst FR, Gunnarsson CL. Под контролем УЗИ уменьшаются осложнения и затраты, связанные с процедурами плевроцентеза. J Clin Ультразвук . 2012 март-апрель. 40 (3): 135-41. [Медлайн].
Mercaldi CJ, Lanes SF. Ультразвуковое наблюдение снижает количество осложнений и снижает стоимость лечения пациентов, перенесших плевроцентез и парацентез. Сундук . 2013 г. 1. 143 (2): 532-8. [Медлайн].
Дункан Д.Р., Моргенталер Т.И., Рю Дж.Х., Дэниэлс К.Э. Снижение ятрогенного риска при плевроцентезе: внедрение передовой практики посредством практического обучения в среде с нулевым риском. Сундук . 2009 Май. 135 (5): 1315-20.[Медлайн].
Феллер-Копман Д. Лечебный плевроцентез: роль ультразвукового исследования и плевральной манометрии. Curr Opin Pulm Med . 2007 июл.13 (4): 312-8. [Медлайн].
Зарогулидис К., Зарогулидис П., Дарвиче К. и др. Злокачественный плевральный выпот и алгоритм лечения. Дж. Торак Дис . 2013 Сентябрь 5, Приложение 4: S413-9. [Медлайн]. [Полный текст].
Метинтас М, Ак Г, Дундар Э и др. Медицинская торакоскопия против биопсии плевральной иглой по Абрамсу под контролем КТ для диагностики пациентов с плевральным выпотом: рандомизированное контролируемое исследование. Сундук . 2010 июн. 137 (6): 1362-8. [Медлайн].
Goligher EC, Leis JA, Fowler RA, et al. Полезность и безопасность дренирования плеврального выпота у пациентов с искусственной вентиляцией легких: систематический обзор и метаанализ. Crit Care . 2011 г. 2 февраля. 15 (1): R46. [Медлайн].
Shebl E, Paul M. Парапневмония, плевральные выпоты и эмпиема грудной клетки. 2018, январь [Medline]. [Полный текст].
Colice GL, Curtis A, Deslauriers J, et al.Медикаментозное и хирургическое лечение парапневмонических выпотов: научно обоснованное руководство. Сундук . 2000 Октябрь 118 (4): 1158-71. [Медлайн].
Efthymiou CA, Masudi T., Thorpe JA, Papagiannopoulos K. Злокачественный плевральный выпот при наличии защемленного легкого. Пятилетний опыт использования туннельных катетеров PleurX. Торакальная хирургия Interact Cardiovasc . 2009 Декабрь 9 (6): 961-4. [Медлайн].
Fysh ET, Waterer GW, Kendall P, Bremner P, Dina S, Geelhoed E, et al.Постоянные плевральные катетеры сокращают количество дней пребывания в стационаре по сравнению с плевродезом при злокачественном плевральном выпоте. Сундук . 2012 8 марта [Medline].
Феллер-Копман Д., Паркер М.Дж., Шварцштейн Р.М. Оценка плеврального давления при оценке плеврального выпота. Сундук . 2009 январь 135 (1): 201-9. [Медлайн].
Cafarotti S, Dall’Armi V, Cusumano G, et al. Дренирование грудной клетки с проводным направлением малого диаметра: безопасность, переносимость и эффективность при пневмотораксе, злокачественных выпотах и эмпиеме плевры. J Thorac Cardiovasc Surg . 2011 Март 141 (3): 683-7. [Медлайн].
Safiyeh M, Huang D. Новые стратегии лечения сложных плевральных выпотов. Crit Care . 2012 22 мая. 16 (3): 312. [Медлайн].
West SD, Davies RJ, Lee YC. Плевродез при злокачественных плевральных выпотах: текущие разногласия и вариации в практике. Curr Opin Pulm Med . 2004 июл.10 (4): 305-10. [Медлайн].
Шоу П., Агарвал Р.Плевродез при злокачественных плевральных выпотах. Кокрановская база данных Syst Rev . 2004. CD002916. [Медлайн].
Родригес-Панадеро Ф., Ромеро-Ромеро Б. Лечение злокачественных плевральных выпотов. Curr Opin Pulm Med . 2011 июл.17 (4): 269-73. [Медлайн].
Putnam JB Jr, Walsh GL, Swisher SG и др. Амбулаторное лечение злокачественного плеврального выпота с помощью постоянного постоянного плеврального катетера. Энн Торак Хирург .2000 Февраль 69 (2): 369-75. [Медлайн].
Tan C, Sedrakyan A, Browne J, Swift S, Treasure T. Доказательства эффективности лечения злокачественного плеврального выпота: систематический обзор. евро J Cardiothorac Surg . 2006 май. 29 (5): 829-38. [Медлайн].
Dresler CM, Olak J, Herndon JE 2nd, et al. Фаза III межгрупповое исследование объема талька в сравнении со склерозом тальковой суспензии при злокачественном плевральном выпоте. Сундук . 2005 Март.127 (3): 909-15. [Медлайн].
Van Meter ME, McKee KY, Kohlwes RJ. Эффективность и безопасность туннельных плевральных катетеров у взрослых со злокачественными плевральными выпотами: систематический обзор. J Gen Intern Med . 2011 26 января (1): 70-6. [Медлайн]. [Полный текст].
Дэвис Х.Э., Мишра Е.К., Кахан BC и др. Эффект постоянного плеврального катетера по сравнению с плевродезом через дренажную трубку и тальком для облегчения одышки у пациентов со злокачественным плевральным выпотом: рандомизированное контролируемое исследование TIME2. JAMA . 2012 13 июня. 307 (22): 2383-9. [Медлайн].
Puri V, Pyrdeck TL, Crabtree TD, et al. Лечение злокачественного плеврального выпота: анализ экономической эффективности. Энн Торак Хирург . 2012 августа 94 (2): 374-9; обсуждение 379-80. [Медлайн]. [Полный текст].
Редди С., Эрнст А., Лэмб С., Феллер-Копман Д. Быстрый плевродез при злокачественных плевральных выпотах: пилотное исследование. Сундук . 2011 июн. 139 (6): 1419-23. [Медлайн].
Freeman RK, Ascioti AJ, Mahidhara RS. Соответствующее предрасположенность сравнение плевродеза или туннельного плеврального катетера у пациентов, которым проводится диагностическая торакоскопия по поводу злокачественных новообразований. Энн Торак Хирург . 2013 июл.96 (1): 259-63: обсуждение 263-4. [Медлайн].
[Рекомендации] Hooper C, Lee YC, Maskell N, BTS Pleural Guideline Group. Исследование одностороннего плеврального выпота у взрослых: Рекомендации Британского торакального общества по заболеваниям плевры, 2010 г. Грудь . 2010 августа 65 Дополнение 2: ii4-17. [Медлайн].
[Рекомендации] Simoff MJ, Lally B., Slade MG, Goldberg WG, Lee P, Michaud GC, et al. Управление симптомами у пациентов с раком легких: Диагностика и лечение рака легких, 3-е изд: Руководящие принципы клинической практики Американского колледжа грудных врачей, основанные на фактических данных. Сундук . 2013 май. 143 (5 доп.): E455S-97S. [Медлайн].
Основы практики, дифференциация экссудата от транссудата, дальнейший анализ экссудата
Автор
Александр Брейси, доктор медицины Врач-резидент, отделение неотложной медицины, университетская больница Стоуни-Брук
Александр Брейси, доктор медицины, является членом следующих медицинских обществ: Американский колледж врачей неотложной помощи, Ассоциация резидентов неотложной медицины
Раскрытие информации: ничего расскрыть.
Соавтор (ы)
Уильям Д. Голденберг, доктор медицины Доцент кафедры неотложной медицины Университета медицинских наук военного персонала; Врач скорой помощи, Военно-морской госпиталь Сан-Диего
Уильям Д. Голденберг, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американской медицинской ассоциации, Ассоциации резидентов скорой медицинской помощи, Общества неотложной академической помощи Медицина
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Пол Блэкберн, DO, FACOEP, FACEP Лечащий врач, Отделение неотложной медицины, Медицинский центр Марикопа
Пол Блэкберн, DO, FACOEP, FACEP является членом следующих медицинских обществ: Американский колледж врачей скорой помощи, Медицинская ассоциация Аризоны , Американский колледж врачей экстренной остеопатии, Американская медицинская ассоциация
Раскрытие информации: нечего раскрывать.
Главный редактор
Роберт О’Коннор, доктор медицины, магистр здравоохранения Профессор и заведующий кафедрой неотложной медицины, Система здравоохранения Университета Вирджинии
Роберт О’Коннор, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американская академия неотложной помощи Медицина, Американский колледж врачей неотложной помощи, Американская кардиологическая ассоциация, Американская медицинская ассоциация, Национальная ассоциация врачей скорой медицинской помощи, Общество академической неотложной медицины
Раскрытие: нечего раскрывать.
Дополнительные участники
Майкл С. Бисон, доктор медицины, магистр делового администрирования, FACEP Профессор экстренной медицины, Колледж медицины и фармации Северо-Восточного Университета Огайо; Посещение факультета, Общий медицинский центр в Акроне
Майкл С. Бисон, доктор медицины, магистр делового администрирования, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Национальной ассоциации врачей скорой помощи, Совета директоров резидентуры скорой медицинской помощи, Общества неотложной академической помощи Медицина
Раскрытие информации: раскрывать нечего.
С. Кроуфорд Мехем, доктор медицины, магистр медицины, FACEP Профессор, факультет неотложной медицины, Медицинский факультет Пенсильванского университета; Директор службы экстренной медицинской помощи, Департамент пожарной охраны Филадельфии
C Crawford Mechem, MD, MS, FACEP является членом следующих медицинских обществ: Американский колледж врачей скорой помощи, Национальная ассоциация врачей скорой помощи, Общество академической экстренной медицины
Раскрытие информации: Нечего раскрывать.
Благодарности
Фредрик Мелик Абрамян, DO, FACEP Доцент медицины Калифорнийского университета в Медицинской школе Лос-Анджелеса; Директор по образованию для программы резидентуры по неотложной медицине, консультант, Департамент неотложной медицины, Калифорнийский университет Олив Вью в Медицинском центре Лос-Анджелеса
Раскрытие: Ничего не нужно раскрывать.
Плевральный выпот — UCLA Lung Cancer, Los Angeles, CA
Обучение пациентов — Программа рака легких в UCLA
Узнайте больше о раке легких:
Признаки и симптомы: плевральный выпот
Плевральный выпот
Определение
Плевральный выпот — это скопление жидкости между слоями мембраны, выстилающей легкие и грудную полость.
Альтернативные названия
Жидкость в груди; Плевральная жидкость
Причины
Ваше тело вырабатывает плевральную жидкость в небольших количествах для смазывания поверхности плевры, тонкой мембраны, выстилающей грудную полость и окружающей легкие. Плевральный выпот — это ненормальное скопление этой жидкости.
Могут развиваться два разных типа излияний:
- Транссудативный плевральный выпот часто вызван аномальным давлением в легких.Застойная сердечная недостаточность — наиболее частая причина.
- Экссудативные выпоты образуются в результате воспаления (раздражения и отека) плевры. Часто это вызвано заболеванием легких. Примеры включают рак легких, пневмонию, туберкулез и другие инфекции легких, реакции на лекарства, асбестоз и саркоидоз.
Симптомы
- Одышка
- Боль в груди, обычно острая боль, усиливающаяся при кашле или глубоком вдохе
- Кашель
- Икота
- Учащенное дыхание
Симптомов может не быть.
Экзамены и тесты
Во время медицинского осмотра врач послушает звук вашего дыхания с помощью стетоскопа и может постучать по груди, чтобы определить притупление.
Следующие тесты могут помочь подтвердить диагноз:
- Рентген грудной клетки
- КТ грудной клетки
- УЗИ грудной клетки
- Торакоцентез
- Анализ плевральной жидкости
Причину и тип плеврального выпота обычно определяют с помощью плевроцентеза (образец жидкости удаляется с помощью иглы, вставленной между ребрами).
Лечение
Лечение может быть направлено на удаление жидкости, предотвращение ее повторного накопления или устранение основной причины скопления жидкости.
Терапевтический торакоцентез может быть выполнен, если скопление жидкости велико и вызывает давление, одышку или другие проблемы с дыханием, такие как низкий уровень кислорода. Тогда целью становится лечение первопричины выпота.
Например, плевральный выпот, вызванный застойной сердечной недостаточностью, лечат диуретиками и другими лекарствами, которые лечат сердечную недостаточность.Плевральные выпоты, вызванные инфекцией, лечат антибиотиками, специфичными для возбудителя. У пациентов с раком или инфекциями выпот часто лечится с помощью дренажной трубки для дренажа жидкости. В некоторых случаях может использоваться химиотерапия, лучевая терапия или закапывание лекарств в грудную клетку, которые предотвращают повторное накопление жидкости после дренирования.
Прогноз (прогноз)
Ожидаемый результат зависит от основного заболевания.



 Развивается нефротический синдром, для которого характерны внешние и внутренние отеки всего тела с последующими негативными последствиями.
Развивается нефротический синдром, для которого характерны внешние и внутренние отеки всего тела с последующими негативными последствиями.

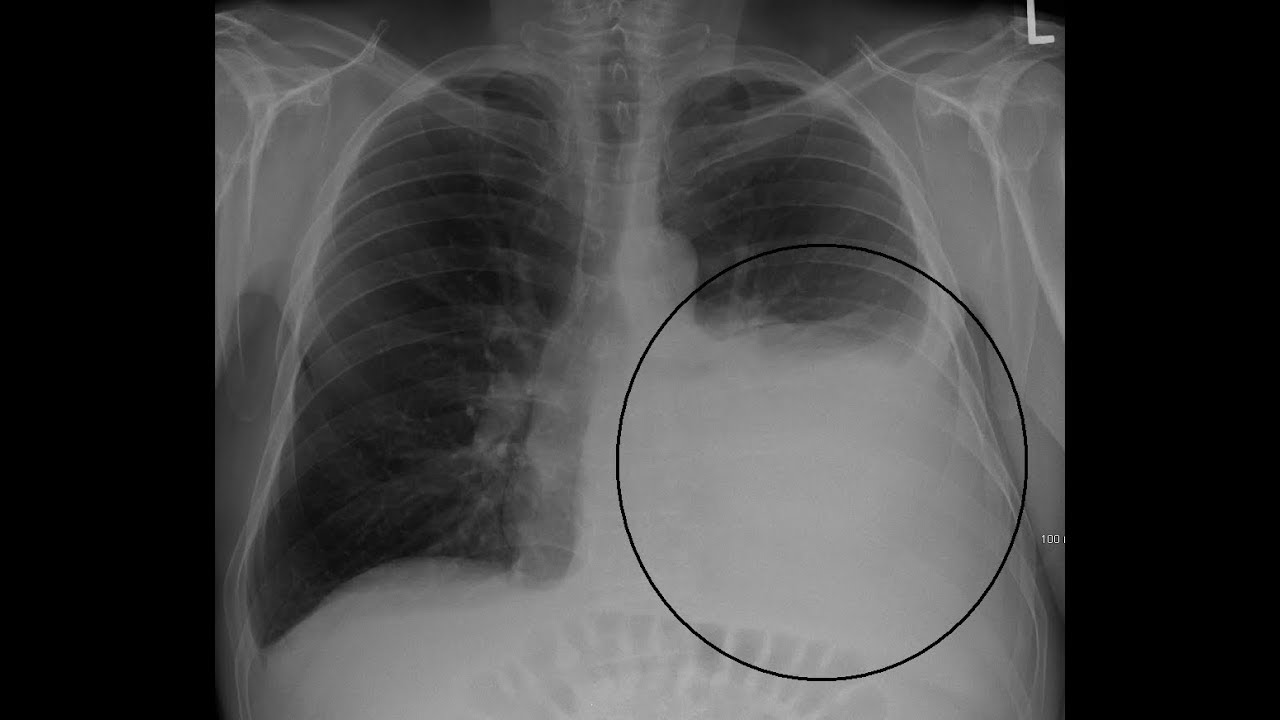
 Жидкость покидает сосудистое русло.
Жидкость покидает сосудистое русло.
 Если жидкость быстро растягивает плевру, возникают болевые ощущения в груди. При медленном накоплении транссудата боли может не быть.
Если жидкость быстро растягивает плевру, возникают болевые ощущения в груди. При медленном накоплении транссудата боли может не быть. Во-вторых, венозный застой способствует тому, что жидкость из вен переходит в ткани.
Во-вторых, венозный застой способствует тому, что жидкость из вен переходит в ткани.