Генитальный герпес — лечение и симптомы, диагностика генитального герпеса в Москве, Клинический Госпиталь на Яузе
Генитальный герпес при беременности
Передается ли генитальный герпес от матери плоду у беременных? Если первичное заражение вирусом происходит во время беременности, особенно в первой ее половине, то существует возможность проникновения вируса к плоду с развитием внутриутробной инфекции и нарушением развития плода. Это грозное осложнение генитального герпеса, и, к счастью, встречается оно очень редко.
Если вирус присутствовал в организме женщины до беременности, то ее иммунная система, уже знакомая с вирусом герпеса, эффективно защищает плод в период беременности, и заражение возможно только во время родов, и то с условием, что в этот момент заболевание находится в активной фазе. Поэтому особенно важно не пропустить рецидивы активности генитального герпеса во время беременности, чтобы вовремя начать лечение и предупредить передачу вируса ребенку в родах.
{Anchor::title(‘Диагностика герпеса’)}
Диагностика генитального герпеса
К какому врачу обращаться с генитальным герпесом?
В Клиническом госпитале на Яузе этого заболевания начинается с клинического осмотра профильным специалистом (гинекологом или урологом), а подтверждается лабораторными исследованиями. При необходимости проводится консультация смежных специалистов (иммунолога).
Какие анализы нужно сдавать на генитальный герпес?
Лабораторная диагностика решает 2 задачи:
- определить наличие вируса простого герпеса или контакта с ним: для этого изучают кровь, отделяемое влагалища, уретры, сперму, мочу пациента на предмет существования в ней антител к вирусу простого герпеса, либо частиц самого вируса;
- доказать «причастность» данных высыпаний к генитальному герпесу: исследуется материал, взятый непосредственно с пузырьков или язв.
Также для подбора эффективной терапии необходимо точно определить тип возбудителя — на этот вопрос отвечает полимеразная цепная реакция (ПЦР).
Записаться на прием
{Anchor::title(‘Лечение герпеса’)}
Лечение генитального герпеса
Как лечить генитальный герпес? К сожалению, способа, позволяющего полностью уничтожить вирус в организме, вылечить генитальный герпес раз и навсегда, на данный момент не существует. Однако специалисты Клинического госпиталя на Яузе разработали схему лечения, которая поддерживает возбудитель в неактивном состоянии и значительно снижает вероятность развития рецидива генитального герпеса у мужчин и женщин.
Цели терапии:
- Снятие местных проявлений – сыпи, болезненных язвочек, зуда.
- Скорейшее купирование рецидива.
- Укрепление иммунитета, поддержание длительной стойкой ремиссии.
Комплекс лечебных мероприятий включает:
- Противовирусные препараты – пероральные и местного применения, которые подбираются индивидуально. Один из наиболее эффективных в лечении генитального вируса – ацикловир (таблетки, инъекции, крем, мазь).
- Назначение иммуномодуляторов, иммуностимуляторов.
Пациентам с редкими обострениями применяют эпизодическую терапию. Тем, у кого заболевание протекает тяжело (частые рецидивы, обусловленные индивидуальными особенностями иммунной системы — ее низкой активностью в отношении вируса герпеса), показан длительный курс фармакотерапии — системная терапия.
Несмотря на то, что методов полного излечения герпеса пока не существует, врач подберет препараты, позволяющие уменьшить частоту рецидивов. Таким образом вы сможете жить полноценной жизнью без регулярных обострений болезни. Запишитесь к специалисту, чтобы избежать развития осложнений и рецидивов.
Лечение генитального герпеса при беременности
Прежде всего, необходимо отметить, что существует группа противовирусных препаратов, которые можно использовать с полной безопасностью для развивающего плода.
Показания для лечения:
- первичное заражение во время беременности,
- появление рецидивов заболевания и
- профилактика рецидивов перед родами.

С учетом возможности бессимптомного течения заболевания во время рецидива необходимо проводить периодические осмотры женщины в течение всей беременности и, особенно в последние недели перед родами.
Обратившись в Клинический госпиталь на Яузе, вы гарантировано получите квалифицированную консультацию профильного специалиста, безошибочную диагностику вашего состояния, эффективное лечение выявленного заболевания, профилактику обострений генитального герпеса и его осложнений. Позаботьтесь о своем здоровье — запишитесь на прием к гинекологу или урологу прямо сейчас!
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом, к.м.н. Сазоновой Ю.М., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Генитальный герпес — причины, признаки, симптомы и лечение: диагностика герпеса
Сегодня одним из самых часто встречающихся заболеваний вирусной природы является герпес. Этот дремлющий, периодически обостряющийся инфекционный процесс с характерными пузырьковыми высыпаниями на коже и слизистых оболочках, вызывается двумя разновидностями герпесвируса: ВПГ-1 и ВПГ-2.
Типы вируса простого герпеса
ВПГ-1, или простой лабиальный герпес (т. н. лихорадка на губах), передается воздушно-капельным или контактным путем (с частичками инфицированной слюны при кашле и чихании, при поцелуях, использовании чужих чашек, ложек и пр.). Он может протекать бессимптомно или с высыпаниями на слизистой оболочке рта, на губах и на крыльях носа. После исчезновения явных признаков болезни вирус герпеса не погибает, а по чувствительным волокнам проникает в узел тройничного нерва и встраивается в генетический аппарат нервных клеток. При переохлаждении, стрессах и других негативных воздействиях, приводящих к ослаблению иммунных сил организма, возбудитель провоцирует рецидивы заболевания.
ВПГ-2, или генитальный герпес, поражает наружные половые органы и приводит к развитию неспецифических заболеваний урогенитальной сферы. В данном случае заражение происходит при незащищенном половом контакте. Так же как и герпесвирус I типа, возбудитель проникает в расположенные в поясничном отделе нервные клетки и до определенного момента находится там в дремлющем состоянии. Кроме того, в последние десятилетия в связи с распространением практики оральных половых контактов в 10–30 % случаев причиной возникновения генитального герпеса становится ВПГ-1.
Как распознать генитальный герпес
В период обострения герпес в интимной зоне вызывает развитие таких симптомов, как недомогание, ломота в суставах и мышцах, небольшое повышение температуры тела. К характерным признакам заболевания относят зуд, покалывание в паху, в области наружных половых органов и заднего прохода, прострелы в пояснице, отек и покраснение гениталий, увеличение паховых узлов.
Через 1–2 суток после первичных проявлений герпесвирусной инфекции на коже и слизистых оболочках появляются высыпания в виде мелких болезненных пузырьков, наполненных мутноватой жидкостью. У мужчин, как правило, они локализуются на крайней плоти и на венечной борозде, реже распространяются по всей поверхности полового члена, поражают лобок и мошонку. У женщин половой герпес проявляется в форме пузырьковой сыпи на половых губах, в области промежности и заднего прохода, в особо тяжелых случаях везикулы локализуются во влагалище и на шейке матки (т. н. вагинальный и цервикальный герпес).
Рецидивы заболевания могут повторяться 5–20 раз в год и длиться по 2–3 недели. В данный период больной человек является наиболее заразным (в 1 мл пузырьковой жидкости может находиться от 1 до 10 млн вирусных частиц).
Лечение генитального герпеса
При наличии симптомов генитального герпеса во избежание развития осложнений требуется обязательное лечение с применением препаратов специфической противовирусной химиотерапии.
К средствам с доказанной эффективностью, применяющимся при лечении герпеса, относят препараты на основе ацикловира. При частых обострениях инфекционного процесса для снижения частоты рецидивов их рекомендуется использовать в течение нескольких месяцев (после консультации со специалистом). Для устранения зуда, жжения и боли применяются мягкие местные анальгетики.
Лечение мужчин и женщин с первым проявлением (эпизодом) генитального герпеса
Вопрос обзора
Целью этого обзора было рассмотреть положительные и неблагоприятные эффекты лечения относительно продолжительности симптомов у людей с первым эпизодом генитального герпеса.
Актуальность
Генитальный герпес вызывается вирусом простого герпеса (ВПГ), который передается половым путем (контакт кожа к коже). Первый эпизод генитального герпеса это первое появление симптомов генитального герпеса у человека. Главная особенность генитального герпеса — болезненные поражения кожи. Лечение основано на подавлении вируса для уменьшения продолжительности и тяжести симптомов.
Характеристика исследований
Мы включили 26 рандомизированных контролируемых испытаний (РКИ) с участием 2084 человек, в которых рассматривали различные виды лечения генитального герпеса в сравнении с плацебо или другими видами лечения. Во все клинические испытания были включены люди с первым эпизодом генитального герпеса и они были проведены в разных странах мира. В трех клинических испытаниях принимали участие только женщины, и во всех испытаниях симптомы у пациенток сохранялись в течение 8 дней или меньше. Пятнадцать из 26 клинических испытаний получали финансирование от фармацевтической компании.
Основные результаты
Доказательства актуальны на апрель 2016 года. Они показывают, что ацикловир для перорального и внутривенного введения может быть эффективен в сокращении числа дней с симптомами у некоторых пациентов с первым эпизодом генитального герпеса. При применении перорального валацикловира продолжительность проявления симптомов была схожей с продолжительностью симптомов при использовании ацикловира. Мы не нашли достаточных доказательств для поддержки использования местных видов лечения. Также не было доказательств, что любой из вариантов лечения уменьшает время между эпизодами генитального герпеса у людей. Большинство представленных доказательств имеют низкое качество. Исследования, включенные в этот обзор, были проведены, в основном, в 1980-х гг. и были непродолжительными, что не позволяет нам адекватно оценивать их качество.
При применении перорального валацикловира продолжительность проявления симптомов была схожей с продолжительностью симптомов при использовании ацикловира. Мы не нашли достаточных доказательств для поддержки использования местных видов лечения. Также не было доказательств, что любой из вариантов лечения уменьшает время между эпизодами генитального герпеса у людей. Большинство представленных доказательств имеют низкое качество. Исследования, включенные в этот обзор, были проведены, в основном, в 1980-х гг. и были непродолжительными, что не позволяет нам адекватно оценивать их качество.
Качество доказательств
Доказательства, представленные в этом обзоре, имеют низкое качество. Хотя мы изучили 26 исследований, мета-анализы в этом обзоре были проведены, в основном, с использованием данных из трех исследований. Главным образом это было связано с малым числом исследований, в которых рассматривали различные виды противовирусного лечения. Также было неясно, насколько хорошо были проведены включенные в обзор исследования, методы исследований не были описаны достаточно подробно, чтобы оценить качество исследований, неточность, и это также повлияло на общее качество обзора.
врач акушер-гинеколог Галимзянова Тамара Габдулхаевна.
03 декабря 2019
Журнал «Здоровье семьи»Это широко распространённое инфекционное заболевание, передаваемое половым путём. Вызывается двумя вирусами из
семейства герпес вирусов: Вирусом Простого
Герпеса II или I типа (ВПГ-II и/или ВПГ-I).
В большинстве случаев заболевание вызвано
ВПГ-II. Однако, в последнее время ВПГ-I,
который, как считалось ранее, вызывал только «простуду» на губах, в связи с широким
распространением орального секса, всё чаще
становится причиной генитального герпеса. Генитальный герпес не является смертельным заболеванием, не вызывает нарушения
работы внутренних органов, не приводит
к бесплодию. Он менее опасен, чем другие
половые инфекции. Генитальным герпесом
может заболеть любой человек, живущий
половой жизнью.
Генитальный герпес не является смертельным заболеванием, не вызывает нарушения
работы внутренних органов, не приводит
к бесплодию. Он менее опасен, чем другие
половые инфекции. Генитальным герпесом
может заболеть любой человек, живущий
половой жизнью.
Генитальный герпес передается при прямом контакте половых органов с герпетическими пузырьками или язвочками. Кроме
того, возможна передача болезни, когда у человека, страдающего герпесом, нет никаких
видимых симптомов болезни.
Нельзя исключить, что даже Вы могли
стать источником его заражения. Ведь 60-
80% людей, инфицированных ВПГ-2,
даже не подозревают об
этом. У них герпес
протекает практически бессимптомно.
И наконец,
Ваша вторая
половина могла заразиться
от предыдущего партнёра, когда Вы может быть ещё
были и незнакомы даже. Вирус мог годами
«дремать» в организме, а заболевание протекать без видимой симптоматики, пока в
настоящий момент не случился первый рецидив.
Половой герпес проявляется в среднем
через 2-14 дней после заражения. Однако в
некоторых случаях болезнь может несколько лет протекать бессимптомно и человек не
подозревает, что он заражен. Перед началом
высыпаний в области половых органов отмечаются предвестники рецидива: жжение,
зуд, боль и отечность. Эти симптомы могут
сопровождаться подъемом температуры и
общим недомоганием. Затем на коже и слизистых гениталий, лобка, ягодиц, бёдер
формируются пузырьки, заполненные прозрачной жидкостью, которые вскоре
лопаются. На их месте образуются небольшие болезненные язвочки. Через
неделю язвочки
самостоятельно заживают, не оставляя на коже никаких следов.
В последующем у людей, страдающих генитальным герпесом, могут происходить
повторы высыпаний или рецидивы. Частота
рецидивов колеблется от 2-3 раз в месяц до
1 раза в несколько лет и зависит от индивидуальных особенностей организма человека.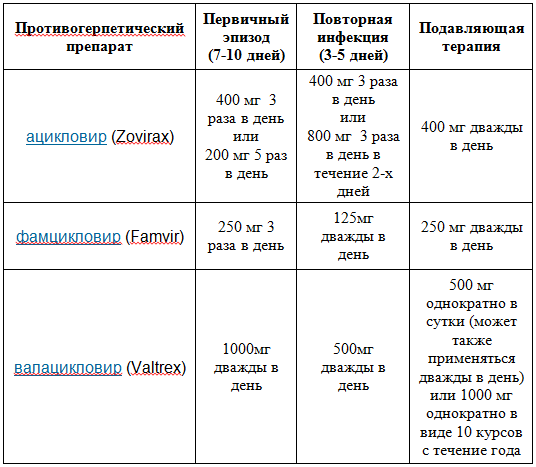 Очень часто рецидивы герпеса возможны на фоне «снижения» иммунитета.
Это происходит под действием:
Очень часто рецидивы герпеса возможны на фоне «снижения» иммунитета.
Это происходит под действием:
- стресса или эмоционального расстройства;
- различных соматических болезней, в частности простуды, гриппа, сахарного диабета, ВИЧ;
- отравления или интоксикации;
- при употреблении алкоголя, кофеина и курении;
- избыточного ультрафиолетового облучения;
- переохлаждения или перегревания;
- прихода менструации;
- переутомления и истощения;
- недостаточного питания или расстройства желудка;
- других индивидуальных для каждого человека факторов.
Вы НЕ МОЖЕТЕ заболеть генитальным герпесом, если пьёте из чужого стакана или рюмки, герпес не передаётся через воду в бассейнах и ваннах, туалетные сиденья, дверные ручки и дружеские рукопожатия. В течение рецидива Вы должны избегать контакта Вашей кожи с участками тела партнёра, на которых есть герпетические высыпания, но Вы можете безбоязненно целоваться, обниматься и даже спать рядом. Если у Вас есть подозрение на генитальный герпес, обратитесь к врачу. До недавнего времени диагноз ставился на основании осмотра врача и лабораторного исследования соскоба из герпетических поражений. В настоящее время в крупных городах России при помощи специального анализа крови можно выявить антитела к ВПГ-1 или ВПГ2. Анализ нужно сдавать через 2-3 месяца от момента, когда могло произойти заражение. Нужно понимать, что анализы несовершенны и могут давать как ложноположительные, так и ложноотрицательные результаты.
Анализы не могут показать, когда и от кого
Вы заразились. Неплохо бы сдать и соскоб
из герпетических высыпаний на ДНК-диагностику. Обнаружение вируса этим методом может подтвердить диагноз.
Попав однажды в организм человека, вирус герпеса уже никогда не покидает его.
В настоящее время медицина располагает
современными препаратами, позволяющими значительно увеличить межрецидивные
промежутки, подавить размножение вируса
герпеса, при этом, практически не нанося
вреда организму больного. Ранний прием
противогерпетических препаратов позволяет избежать рецидивов, появления новых
пузырьков, снизить зуд и болезненность,
ускорить заживление язвочек. Правильное и
эффективное лечение генитального герпеса
Вам может назначить только квалифицированный врач на очном приёме.
Ранний прием
противогерпетических препаратов позволяет избежать рецидивов, появления новых
пузырьков, снизить зуд и болезненность,
ускорить заживление язвочек. Правильное и
эффективное лечение генитального герпеса
Вам может назначить только квалифицированный врач на очном приёме.
Поделиться в соц.сетях
Лечение полового герпеса в Москве: стоимость лечения генитального герпеса
Генитальный (половой) герпес опасен не только для женщины, но и для ее будущих детей. Необходима своевременная диагностика и лечение!
Симптомы генитального герпеса
Типичные проявления герпеса – высыпания в виде пузырьков на воспаленной слизистой губ или гениталий. Со временем пузырьки лопаются, находящееся внутри них сукровичное содержимое выходит наружу, подсыхает, и болезнь проходит. Но лишь на некоторое время, чтобы через время вновь напомнить о себе пузырьковой сыпью в сочетании с общей слабостью, недомоганием, повышенной температурой.
Симптомы обусловлены вирусом простого герпеса, который представлен двумя типами. I тип – губной, передается в основном при поцелуях, через посуду. II тип — генитальный герпес, передается при половом контакте. Особую опасность представляет герпес для женщин. Герпетические дефекты слизистой оболочки вульвы, влагалища, цервикального канала – входные ворота для других видов инфекции, которая может спровоцировать тяжелые воспалительные гинекологические заболевания. Но и это не самое опасное.
Во время беременности вирус проникает через плаценту, а в процессе родов новорожденный может инфицироваться при прохождении по родовым путям. Это может привести к ДЦП и к уродствам различной степени тяжести. Своевременная диагностика и лечение герпеса в клинике Чудо Доктор поможет женщине избежать всех этих осложнений и родить здорового ребенка.
Преимущества диагностики и лечения генитального герпеса в нашей клинике:
- Врачи.
 Лечение герпеса в нашей клинике проводят опытные гинекологи совместно с иммунологами, дерматовенерологами.
Лечение герпеса в нашей клинике проводят опытные гинекологи совместно с иммунологами, дерматовенерологами. - Инструментальные исследования. Современные эндоскопические приборы видеокольпоскопы позволяют обнаружить герпетические высыпания на слизистой оболочке влагалища и цервикального канала.
- Лабораторная диагностика. В отличие от многих других генитальных инфекций вирус герпеса нельзя обнаружить в ходе микроскопии вагинального мазка. Для этого есть более сложные и чувствительные методы иммунодиагностики, с успехом применяющиеся в «Чудо Доктор».
Три причины лечения полового герпеса в клинике «Чудо Доктор»:
- Семейный характер
Диагностика и лечение герпеса проводится не только в отношении женщины, но и ее супруга. - Своевременность
Во избежание осложнений мы рекомендуем проводить диагностику герпеса всем молодым женщинам, планирующим рождение ребенка, еще до наступления беременности. - Эффективность
При обнаружении вируса герпеса у беременной женщины наше лечение будет направлено на то, чтобы она родила здорового ребенка.
Лечение генитального герпеса в клинике «Чудо Доктор»
Если кто-то обещает полностью излечить вас от герпеса – не верьте. Единожды попав в организм, вирус генитального герпеса будет находиться в нем всю вашу жизнь. В дремлющем состоянии он пребывает в нервных волокнах крестцового и тазового сплетений, а пузырьковая сыпь на гениталиях – это лишь надводная часть айсберга. Но не все так безнадежно. Всем женщинам при обострении мы назначаем противовирусные препараты в сочетании с витаминами, иммуностимуляторами по специальной схеме. Это позволяет избежать осложнений, на долгие годы забыть о вирусе.
Если у вас отмечаются периодические высыпания на гениталиях, губах, не ждите осложнений. Обратитесь в нашу клинику, и врачи Чудо доктор помогут вам. Чтобы записаться на лечение полового герпеса, позвоните по телефону в Москве или заполните форму обратной связи.
Чтобы записаться на лечение полового герпеса, позвоните по телефону в Москве или заполните форму обратной связи.
ABC-медицина
Генитальный (половой) герпес является широко распространенным заболеванием и относится к числу ЗППП. В большинстве случаев патология никак не проявляется, поэтому зараженные могут не подозревать о наличии у себя данного заболевания и представлять опасность для окружающих. Важно знать, что герпес на половых органах (половых губах) может появляться в результате несоблюдения личной гигиены даже у тех, у кого никогда не было сексуальных контактов.
Симптомы генитального герпеса
В зависимости от условий инфицирования генитальный герпес у женщин может быть первичным или рецидивирующим. Если ранее у пациентки не было данной патологии, то симптомы могут отсутствовать, что впоследствии нередко приводит скрытому носительству и/или развитию рецидивирующей формы. Человек, не знающий о наличии у него первичного вируса, подвергает опасности не только свое здоровье, но и своего партнера.
К основным симптомам генитального герпеса относят:
- появление высыпаний на половых органах;
- покраснение отдельных сгруппированных участков, склонность к возникновению пузырьков с жидким содержимым, которое через некоторое время мутнеет, а пузырьки лопаются, образуя эрозии;
- Высыхание этих участков с дальнейшим отпаданием образовавшейся корки, на месте которой остаются специфические пятна;
- ощущение зуда, болезненности, жжения в очагах поражения, учащение мочеиспускания;
- повышение температуры тела, слабость, увеличение паховых лимфоузлов, возникновение головной и мышечной боли.
Острый период заболевания может длиться до 1,5 месяцев. В некоторых случаях вирус может распространиться с половых органов на полость рта, бедра, ягодицы и нижние конечности. Иногда сыпь может обнаруживаться даже внутри прямой кишки. Первичный герпес имеет тяжелые осложнения, среди которых поражение нервной системы и суставов, отеки и незаживающие трещины половых органов.
Лечение генитального герпеса
К сожалению, лечение генитального (полового) герпеса не помогает полностью удалить вирус из организма, но позволяет оперативно избавиться от неприятных симптомов и существенно снизить частоту возникновения обострений. Важно помнить, что только врач может подобрать оптимальную противовирусную терапию. Чем раньше вы обратитесь за помощью, тем более успешной будет составленная специалистом схема. Как правило, максимального эффекта можно достичь, если начать лечить генитальный герпес сразу после появления высыпаний.
Чтобы проконсультироваться по вопросам диагностики и назначения терапии, позвоните нам по номеру +7 (495) 223-38-83.
Вирус простого герпеса
Инфицирование вирусом простого герпеса, обычно называемого герпесом, может быть вызвано либо вирусом простого герпеса первого типа (ВПГ-1), либо вирусом простого герпеса второго типа (ВПГ-2). ВПГ-1 передается главным образом при оральном контакте, вызывая инфицирование внутри или вокруг рта (герпес ротовой полости). Однако ВПГ-1 может также передаваться при орально-генитальном контакте и приводить к инфицированию области гениталий (генитальный герпес). ВПГ-2 передается почти исключительно при генитальном контакте во время секса и приводит к инфицированию области гениталий или анальной области (генитальный герпес).
Как герпетические инфекции ротовой полости, так и инфекции генитального герпеса в большинстве случаев протекают бессимптомно или остаются нераспознанными, но могут вызывать такие симптомы, как болезненные пузырьки или язвы в месте инфицирования как в легкой, так и в тяжелой форме.
Вирус простого герпеса первого типа (ВПГ-1)
ВПГ-1 — высококонтагиозная инфекция, широко распространенная и эндемичная во всем мире. Инфицирование ВПГ-1 происходит в большинстве случаев в детстве, и инфекция остается на всю жизнь. В подавляющем большинстве случаев при инфицировании ВПГ-1 развивается
герпес ротовой полости (инфекция внутри или вокруг рта, которую иногда называют оролабиальным или орофациальным герпесом), но в некоторых случаях ВПГ-1 вызывает и генитальный герпес (инфекции в области гениталий или анальной области).
По оценкам, в 2016 г. около 3,7 миллиарда человек в возрасте до 50 лет, или 67% населения, в мире были инфицированы ВПГ-1 (имели герпес ротовой полости или области гениталий). Самые высокие уровни распространенности инфекции, по оценкам, отмечались в Африке (88%), а самые низкие – в странах Америки (45%).
Большинство инфекций ВПГ-1 были инфекциями ротовой полости. По оценкам, в 2016 г. от 122 миллионов до 192 миллионов человек в возрасте 15-49 лет в мире имели генитальные инфекции ВПГ-1, но их распространенность в регионах значительно варьировалась. По оценкам, наибольшее число случаев инфицирования генитальной формой ВПГ-1 произошло в Регионе стран Америки, Европейском регионе и Регионе Западной части Тихого океана, где инфицирование ВПГ-1 продолжается и во взрослом возрасте.
Признаки и симптомыГерпетическая инфекция ротовой полости протекает, как правило, бессимптомно, и большинство людей, инфицированных ВПГ-1, не знают о том, что они инфицированы. Среди симптомов герпеса ротовой полости можно выделить болезненные пузырьки или открытые поражения, называемые язвами, внутри или вокруг рта. Поражения на губах обычно называют «лихорадкой». Перед появлением поражений инфицированные лица часто ощущают покалывание, зуд или жжение в области рта. После первоначального инфицирования пузырьки или язвы могут периодически возникать снова. Частота их возникновения у разных людей различна.
Генитальный герпес, вызванный ВПГ-1, может протекать бессимптомно или с легкими симптомами, которые остаются нераспознанными. В тех случаях, когда симптомы все же появляются, для генитального герпеса характерно появление одного или более пузырьков или
язв в области гениталий или анальной области. После первоначального эпизода генитального герпеса, который может быть тяжелым, симптомы могут появляться снова. Однако генитальный герпес, вызванный ВПГ-1, как правило, не повторяется часто в отличие
от генитального герпеса, вызванного вирусом простого герпеса второго типа (HSV-2; см. ниже).
ниже).
ВПГ-1 передается в основном при оральном контакте и вызывает герпетическую инфекцию ротовой полости вследствие контакта с ВПГ-1 в местах поражения, слюне и на поверхностях внутри или вокруг рта. Однако вследствие орально-генитального контакта ВПГ-1 может также попадать на область гениталий и вызывать генитальный герпес.
ВПГ-1 может передаваться через поверхность ротовой полости или кожи, которая выглядит нормальной и на которой отсутствуют симптомы. Однако наибольший риск передачи инфекции существует при наличии активных поражений.
У лиц, уже имеющих герпетическую инфекцию ротовой полости, последующее инфицирование области гениталий ВПГ-1 маловероятно.
В редких случаях инфекция, вызванная ВПГ-1, может передаваться от матери с генитальной формой инфекции ВПГ-1 ребенку при родах и приводить к неонатальному герпесу (см. ниже).
Возможные осложненияТяжелая форма болезни
У лиц со слабой иммунной системой, таких как лица с ВИЧ-инфекцией на поздних стадиях, ВПГ-1 может приводить к появлению более тяжелых симптомов и иметь более частые рецидивы. В редких случаях инфекция, вызванная ВПГ-1, может также приводить к более тяжелым осложнениям, таким как энцефалит (инфекция мозга) или кератит (глазная инфекция).
Неонатальный герпес
Развитие неонатального герпеса может происходить при контакте новорожденного с ВПГ в половых путях во время родов. Неонатальный герпес развивается редко, по оценкам в 10 из 100 000 деторождений в мире, но это тяжелое состояние может приводить к стойкой
неврологической инвалидности или смерти. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок. Наибольший риск неонатального герпеса возникает в том случае, когда женщина впервые инфицируется ВПГ на поздних
сроках беременности, отчасти потому что самые высокие уровни концентрации ВПГ в половых путях наблюдаются на ранних стадиях инфекции.
Психосоциальное воздействие
Повторное появление симптомов герпеса ротовой полости может вызывать дискомфорт и приводить к некоторой социальной стигматизации и психологическому стрессу. При генитальном герпесе эти факторы могут оказывать значительное неблагоприятное воздействие на качество жизни и сексуальные отношения. Однако со временем большинство людей с той или иной формой герпеса приспосабливаются к жизни с инфекцией.
ЛечениеНаиболее эффективными лекарственными средствами для лиц, инфицированных ВПГ, являются такие противовирусные препараты, как ацикловир, фамцикловир и валацикловир. Они способствуют облегчению симптомов и снижению частоты их появления, но не приводят к полному излечению.
ПрофилактикаВПГ-1 наиболее контагиозен во время появления симптомов герпеса ротовой полости, но он может также передаваться и в тех случаях, когда никакие симптомы не ощущаются и не наблюдаются. Лицам с активно проявляющимися симптомами герпеса ротовой полости следует избегать оральных контактов с другими людьми и совместного пользования предметами, контактировавшими со слюной. Им также следует воздерживаться от орального секса, чтобы не допустить попадания герпеса на гениталии полового партнера. Лицам с симптомами генитального герпеса следует воздерживаться от половых сношений во время проявления у них каких-либо симптомов.
Систематическое и правильное пользование презервативами может способствовать предотвращению распространения генитального герпеса. Вместе с тем презервативы могут лишь снижать риск инфицирования, поскольку симптомы генитального герпеса могут появляться на местах, не защищенных презервативом.
Лица, уже инфицированные ВПГ-1, не могут инфицироваться повторно, но они продолжают подвергаться риску инфицирования ВПГ-2, поражающим область гениталий (см. ниже).
Беременные женщины с симптомами генитального герпеса должны информировать об этом работников здравоохранения. Предупреждение новых случаев инфицирования вирусом генитального герпеса особенно важно для женщин на поздних сроках беременности, поскольку в
этот период существует наиболее высокий риск развития неонатального герпеса.
Предупреждение новых случаев инфицирования вирусом генитального герпеса особенно важно для женщин на поздних сроках беременности, поскольку в
этот период существует наиболее высокий риск развития неонатального герпеса.
Для разработки более эффективных методов профилактики инфекций, вызываемых ВПГ, таких как вакцины, проводятся дополнительные исследования. В настоящее время изучается ряд вакцин-кандидатов против ВПГ.
Вирус простого герпеса второго типа (ВПГ-2)
Инфекция ВПГ-2, вызывающая генитальный герпес, широко распространена во всем мире и передается почти исключительно половым путем. ВПГ-2 является основной причиной генитального герпеса, хотя его может также вызывать и вирус простого герпеса первого типа (ВПГ‑1). Инфекция ВПГ-2 остается на всю жизнь и не излечивается.
Масштабы проблемыГенитальный герпес, вызванный ВПГ-2, является глобальной проблемой: по оценкам, в 2016 г. 491 миллион человек (13%) в возрасте 15-49 лет в мире имели эту инфекцию.
Среди лиц, инфицированных ВПГ-2, больше женщин, чем мужчин; по оценкам, в 2016 г. 313 миллионов женщин и 178 миллионов мужчин жили с этой инфекцией. Это объясняется тем, что половым путем ВПГ передается более эффективно от мужчины женщине, чем от женщины мужчине.
По оценкам, наиболее высокие уровни распространенности инфекции, вызванной ВПГ-2, наблюдаются в Африке (44% среди женщин и 25% среди мужчин), за которой следует Америка (24% среди женщин и 12% среди мужчин). Распространенность инфекции повышается с возрастом, хотя наибольшее число впервые инфицированных лиц составляют подростки.
Признаки и симптомыГенитальная герпетическая инфекция часто протекает бессимптомно или с легкими симптомами, которые остаются нераспознанными. Большинство инфицированных людей не знают о том, что они инфицированы. Как правило, о ранее поставленном диагнозе генитального
герпеса сообщают около 10-20% лиц, инфицированных ВПГ-2. Вместе с тем клинические исследования, тщательно отслеживающие случаи первичного инфицирования, продемонстрировали, что до одной трети впервые инфицированных людей могут иметь симптомы.
Вместе с тем клинические исследования, тщательно отслеживающие случаи первичного инфицирования, продемонстрировали, что до одной трети впервые инфицированных людей могут иметь симптомы.
В тех случаях, когда симптомы все же появляются, для генитального герпеса характерно появление одного или более пузырьков или открытых поражений, называемых язвами, в области гениталий или анальной области. Помимо язв в области гениталий симптомами первичного инфицирования генитальным герпесом часто являются лихорадочное состояние, ломота в теле и воспаление лимфатических узлов.
После первоначального эпизода герпетической инфекции области гениталий, вызванной ВПГ-2, нередко симптомы появляются снова, но они менее интенсивны, чем при их первом появлении. Частота появления симптомов со временем, как правило, сокращается, но они могут появляться на протяжении многих лет. Перед появлением язв в области гениталий люди, инфицированные ВПГ-2, могут ощущать легкое покалывание или стреляющую боль в ногах, бедрах и ягодицах.
Передача инфекцииВПГ-2 передается в основном при половых сношениях, при контакте с поверхностями половых органов, кожей, пораженными местами или жидкостями человека, инфицированного этим вирусом. ВПГ-2 может передаваться через кожу в области гениталий или анальной области, которая выглядит нормальной, и часто передается даже при отсутствии симптомов.
В редких случаях инфекция, вызванная ВПГ-2, может передаваться от матери ребенку при родах и вызывать неонатальный герпес (см. ниже).
Возможные осложненияВПГ-2 и ВИЧ
Доказано, что ВПГ-2 и ВИЧ влияют друг на друга. Инфекция, вызванная ВПГ-2, повышает риск инфицирования ВИЧ примерно в три раза. Кроме того, лица, инфицированные ВИЧ и ВПГ-2, с большей вероятностью передают ВИЧ другим лицам. ВПГ-2 является одной из наиболее
распространенных инфекций среди лиц, живущих с ВИЧ-инфекцией, и встречается у 60-90% лиц с ВИЧ-инфекцией.
Инфекция ВПГ-2 у лиц, живущих с ВИЧ-инфекцией (и других лиц с ослабленным иммунитетом), часто протекает в более тяжелой форме и с более частыми рецидивами. На поздних стадиях ВИЧ‑инфекции ВПГ-2 может приводить к таким более тяжелым, хотя и редким осложнениям, как менингоэнцефалит, эзофагит, гепатит, пневмонит, некроз сетчатки или диссеминированная инфекция.
Неонатальный герпес
Развитие неонатального герпеса может происходить при контакте новорожденного с ВПГ (ВПГ-2 или ВПГ-1) в половых путях во время родов. Неонатальный герпес развивается редко, по оценкам в 10 из 100 000 деторождений в мире, однако это тяжелое состояние может приводить к стойкой неврологической инвалидности или смерти. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок. Наибольший риск неонатального герпеса возникает в том случае, когда женщина впервые инфицируется ВПГ на поздних сроках беременности, отчасти потому что самые высокие уровни концентрации ВПГ в половых путях наблюдаются на ранних стадиях инфекции.
Психосоциальное воздействие
Рецидивы симптомов генитального герпеса могут быть болезненными, и инфекция может приводить к социальной стигматизации и психологическому стрессу. Эти факторы могут оказывать значительное неблагоприятное воздействие на качество жизни и сексуальные отношения. Тем не менее со временем большинство людей с герпесом приспосабливаются к жизни с этой инфекцией.
ЛечениеНаиболее эффективными лекарственными средствами для лиц, инфицированных ВПГ, являются такие противовирусные препараты, как ацикловир, фамцикловир и валацикловир. Они способствуют облегчению симптомов и снижению частоты их появления, но не приводят к полному излечению.
ПрофилактикаЛицам с генитальной инфекцией, вызванной ВПГ, следует воздерживаться от половой жизни в период проявления симптомов генитального герпеса. ВПГ-2 наиболее контагиозен во время появления поражений, но он может также передаваться и в тех случаях, когда никакие
симптомы не ощущаются и не наблюдаются.
ВПГ-2 наиболее контагиозен во время появления поражений, но он может также передаваться и в тех случаях, когда никакие
симптомы не ощущаются и не наблюдаются.
Систематическое и правильное пользование презервативами может способствовать снижению риска распространения генитального герпеса. Однако презервативы обеспечивают лишь частичную защиту, поскольку ВПГ может обнаруживаться на местах, не защищенных презервативом. Мужское медицинское обрезание может обеспечить мужчинам пожизненную частичную защиту от ВПГ-2, а также ВИЧ и вируса папилломы человека (ВПЧ).
Лица с симптомами, позволяющими предполагать генитальную инфекцию, вызванную ВПГ, должны проходить тестирование на ВИЧ-инфекцию, а тем из них, кто живет в местах с высокими уровнями распространенности ВИЧ-инфекции, следует предлагать более сфокусированные меры по профилактике ВИЧ-инфекции, такие как доконтактная профилактика.
Беременные женщины с симптомами генитального герпеса должны информировать об этом работников здравоохранения. Предупреждение новых случаев инфицирования вирусом генитального герпеса особенно важно для женщин на поздних сроках беременности, поскольку в этот период существует наиболее высокий риск развития неонатального герпеса.
В настоящее время проводятся дополнительные исследования для разработки более эффективных методов профилактики инфекций, вызванных ВПГ, таких как вакцины или бактерицидные средства местного применения (препараты для защиты от инфекций, передаваемых половым путем, которые могут применяться интравагинально или интраректально).
Деятельность ВОЗ в области борьбы с герпесом (ВПГ-1 и ВПГ-2)Во всем мире необходимо повышать осведомленность в отношении инфекции, вызванной ВПГ, и ее симптомов, улучшать доступ к противовирусным средствам и активизировать усилия по профилактике ВИЧ-инфекции среди лиц с симптомами генитальной инфекции, вызванной ВПГ.
Кроме того, необходимо разработать улучшенные меры лечения и профилактики, в частности вакцины против ВПГ. ВОЗ и партнеры прилагают усилия для ускорения исследований по разработке новых стратегий профилактики и борьбы с генитальными и неонатальными инфекциями,
вызванными ВПГ-1 и ВПГ-2. Эти исследования включают разработку вакцин против ВПГ и бактерицидных средств местного применения. В настоящее время изучается ряд вакцин-кандидатов и бактерицидных средств.
ВОЗ и партнеры прилагают усилия для ускорения исследований по разработке новых стратегий профилактики и борьбы с генитальными и неонатальными инфекциями,
вызванными ВПГ-1 и ВПГ-2. Эти исследования включают разработку вакцин против ВПГ и бактерицидных средств местного применения. В настоящее время изучается ряд вакцин-кандидатов и бактерицидных средств.
Где я могу получить лечение от остроконечных кондилом?
Остроконечные кондиломы могут исчезнуть сами по себе, но иногда они остаются, увеличиваются или увеличиваются в количестве. Поговорите с медсестрой или врачом о вариантах лечения, чтобы удалить их.
Следует ли мне лечиться от кондилом?
Это полностью зависит от вас вместе с медсестрой или врачом. Иммунная система вашего организма может бороться с вирусом, вызывающим генитальные бородавки, и они исчезнут без дальнейшего лечения.Но они могут быть не такими, и могут быть неудобными и передаваться другим людям. Если вы беременны, ваш врач или медсестра могут удалить бородавки, чтобы они не вызывали проблем во время вагинальных родов. Получение лечения также снижает ваши шансы передать бородавки любому, с кем вы занимаетесь сексом.
Как лечить остроконечные кондиломы?
Есть несколько различных способов лечения кондилом, в зависимости от того, где они находятся и какую часть кожи они покрывают. Как и все лекарства и процедуры, эти методы лечения могут иметь разные побочные эффекты, затраты и преимущества.Поговорите со своим врачом или медсестрой, чтобы решить, какой вариант лечения остроконечных кондилом вам лучше всего подходит.
Ваш врач или медсестра могут:
Обработайте бородавки химическими веществами, чтобы они исчезли или перестали расти. Обычно вы делаете это один раз в неделю в течение нескольких недель в клинике.
Дайте вам рецепт на крем, который вы сами наносите на бородавки на несколько недель.
Заморозка кондилом (криотерапия).
Сожгите бородавки с помощью электрического тока.
Удалите бородавки ножом или проволокой и электричеством (LEEP).
Некоторые из этих методов лечения могут показаться пугающими, но все они работают, удаляя бородавки, что устраняет любые симптомы и снижает ваши шансы передать инфекцию ВПЧ, вызвавшую их, кому-либо еще. Ваш врач или медсестра могут дать вам обезболивающее, чтобы вам было удобнее.
Кстати, отпускаемые без рецепта лекарства от бородавок для лечения бородавок на руках или ногах НЕ должны использоваться для лечения генитальных бородавок.
Хотя не существует лекарства от типов ВПЧ, вызывающих остроконечные кондиломы, существует вакцина, которая может предотвратить большинство видов остроконечных кондилом и некоторые виды рака.
Что я могу сделать после лечения, чтобы избежать появления бородавок?
Ничего. Остроконечные кондиломы можно лечить, но нельзя вылечить. Вы удаляете бородавки, но вирус, вызывающий их, все равно остается. Вирус может исчезнуть в какой-то момент сам по себе, но нет никакого способа узнать наверняка.У некоторых людей снова появятся бородавки, а у других — нет.
После удаления бородавок:
Следите за чистотой и не царапайте поверхность.
Вымойте руки после прикосновения к области, где были бородавки.
Не занимайтесь сексом, если это неудобно.
- Холодный компресс может улучшить ваше самочувствие, если эта область болит или опухла. Вы можете принять безрецептурное обезболивающее.
Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Лечение генитальных бородавок и ВПЧ (вируса папилломы человека)
Каковы варианты лечения генитальных бородавок?
Как правило, остроконечные кондиломы не вызывают симптомов, но могут быть болезненными, зудящими и некрасивыми. К счастью, есть ряд методов лечения, которые могут помочь. Для внешних бородавок эти методы лечения включают:
- Кремы, гели и мази
- Криотерапия (замораживание бородавок)
- Операция
- Кислотные растворы
Какое лечение рекомендует ваш врач, зависит от таких вещей, как количество бородавок у вас есть, где они находятся, насколько они велики, и ваше собственное предпочтение в отношении лечения.
Кремы, гели и мази
Варианты гелей, кремов и мазей: крем имиквимод, гель подофилокс и мазь с синекатехинами.
Имиквимод — это крем, который вы наносите на внешние бородавки для укрепления иммунной системы. Вы используете крем имиквимод 5% перед сном три раза в неделю в течение 16 недель. Вы наносите крем имиквимод 3,75% каждую ночь. При использовании любой силы вы должны вымыть обработанный участок водой с мылом через 6-10 часов после того, как вы его надели. Избегайте секса, пока имиквимод находится на вашей коже, потому что он может ослабить презервативы и диафрагмы.
Продолжение
Подофилокс и подофиллиновая смола — это гели, предназначенные для уничтожения бородавок. После того, как вы нанесете их на внешнюю бородавку, дайте им высохнуть на воздухе, прежде чем надевать одежду. Подофилокс не рекомендуется при бородавках на шейке матки, влагалище или анальном канале. Он также не предназначен для больших площадей. Если вы используете слишком много или не дадите ему высохнуть на воздухе, вы можете распространить гель на другие части тела и вызвать раздражение кожи.
Синекатехиновая мазь производится из экстракта зеленого чая. Вы наносите мазь с синекатехинами 15% на бородавки три раза в день на срок до 16 недель.Избегайте любых сексуальных контактов, пока мазь находится на коже.
Если бородавки находятся во влажном месте или в месте, где кожа трется друг о друга, поговорите со своим врачом, прежде чем использовать лекарство, которое попадает на вашу кожу.
Не принимайте эти лекарства, если вы беременны.
Криотерапия
Ваш врач также может заморозить бородавки с помощью жидкого азота и аппликатора с ватным наконечником или специального устройства, называемого криозондом. Холод прикладывают на 10-20 секунд. Если у вас много бородавок или они большие, ваш врач может сначала обезболить эту область с помощью местного анестетика.
Хирургия
Это поможет избавиться от всех ваших бородавок за одно посещение. После местной анестезии врач может удалить бородавки разными методами. К ним относятся:
- Срезание их ножницами
- Сбрить их острым лезвием (это называется иссечением после бритья)
- Использование лазера для их удаления (лазер для кюретажа)
- Выжигание с помощью электрокаутера, процесс, который использует низковольтный электрический зонд
В большинстве случаев после операции вам не понадобятся швы.
Кислотные растворы
Ваш врач может использовать трихлоруксусную или бихлоруксусную кислоту для лечения бородавок. Они будут наносить небольшое количество средства на бородавки раз в неделю и давать им высохнуть. Это лучше всего работает с небольшими влажными бородавками и может использоваться для лечения вагинальных, шейных и анальных бородавок.
Лечение внутренних бородавок
Если у вас есть бородавки влагалища или шейки матки, рекомендуются следующие методы лечения:
- Криотерапия или жидкий азот
- Хирургическое удаление
- Кислотный раствор
Если у вас есть бородавки в уретре (трубка, которая переносит мочу из почек в мочевой пузырь), лучшим вариантом лечения является криотерапия или хирургическое удаление.
Что делать, если я не лечу?
Остроконечные кондиломы могут исчезнуть сами по себе или остаться прежними. Если вас не лечить, у вас также может появиться больше или больше остроконечных кондилом.
Побочные эффекты лечения остроконечных кондилом
Они возникают редко. Они могут включать обесцвечивание кожи или рубцы, особенно если у вас не было достаточно времени на заживление между процедурами.
Еще реже — сильная хроническая боль. Если у вас есть анальные бородавки, дефекация может стать болезненной.Вы также можете получить состояние, называемое фистулой, туннелем в вашей коже, который ведет от вашего ануса наружу. Чтобы это исправить, вам понадобится операция.
Симптомы и лечение остроконечных кондилом
БЫСТРЫЕ ФАКТЫ
- Остроконечные кондиломы вызываются вирусом, который может передаваться при тесном генитальном контакте, в том числе половым путем без презерватива.
- Они выглядят как небольшие шишки или наросты и обычно находятся вокруг полового члена, влагалища, ануса или верхней части бедер.
- Если вы подозреваете, что у вас могут быть остроконечные кондиломы, важно показать их врачу.
- Сами бородавки можно вылечить и удалить, но не вылечить вызывающий их вирус.
- Лучший способ предотвратить появление остроконечных кондилом — использовать презервативы и зубные прокладки для секса.
Остроконечные кондиломы небольшие, приподнятые, обычно безболезненные. Они вызываются вирусом папилломы человека (ВПЧ), который может передаваться половым путем без презерватива. Существует более 100 различных штаммов ВПЧ. Штамм ВПЧ, вызывающий генитальные бородавки, отличается от штамма, вызывающего рак половых органов, например, рак шейки матки.ВПЧ, вызывающий бородавки, не связан с раком и не вызывает более серьезных проблем со здоровьем. Сами бородавки можно вылечить, и они пройдут.
Каковы симптомы остроконечных кондилом?Остроконечные кондиломы могут проявляться как одна бородавка или как несколько бородавок в группе.
Симптомы включают:
- Одно или несколько небольших безболезненных новообразований телесного цвета или серого цвета вокруг влагалища, полового члена, ануса или верхней части бедер
- зуд или кровотечение из гениталий или ануса
- изменение вашего обычного потока мочи (например, в сторону), которое никуда не денется.
Имейте в виду, что бородавки трудно заметить, если они внутренние (внутри влагалища или ануса), и что у многих людей с штаммом ВПЧ, вызывающим генитальные бородавки, не появятся какие-либо симптомы или они не будут знать, что они у них есть.
Симптомы остроконечных кондилом могут появиться через несколько недель, месяцев или лет после того, как вы вступили в контакт с вирусом, который их вызывает.
Если у вас есть симптомы остроконечных кондилом, важно обратиться в поликлинику, чтобы проверить их.
Как можно получить остроконечные кондиломы?Остроконечные кондиломы могут передаваться при вагинальном или анальном сексе без презерватива и при совместном использовании секс-игрушек.Вирус передается при тесном генитальном контакте, а это означает, что вы можете получить и передать бородавки, если дотронетесь до гениталий с кем-то, даже если у вас нет проникающего секса или эякуляции (спермы).
Генитальные кондиломы, хотя и встречаются редко, также могут передаваться при оральном сексе и поражать ротовую полость и глотку.
Вы можете получить остроконечные кондиломы только от кого-то, у кого есть вирус, но имейте в виду, что не все будут знать, есть ли у них это. Если бородавки внутренние, кто-то может их не заметить, и люди могут передать вирус, даже если у них нет никаких симптомов.
Вы не можете получить остроконечные кондиломы от поцелуев, объятий, плавания в бассейне, совместного использования полотенец или столовых приборов.
Если у женщины есть остроконечные кондиломы во время беременности, существует риск того, что она передаст их своему ребенку при рождении. Это не очень распространено, но важно, чтобы беременные женщины обращались за советом к медицинскому работнику, если заметили какие-либо симптомы.
Как предотвратить появление остроконечных кондилом?
Лучший способ предотвратить образование кондилом — использовать презерватив при вагинальном, анальном и оральном сексе.Если вы делитесь игрушками для секса, их следует накрывать новым презервативом для каждого партнера и стирать в перерывах между использованием.
Если у вас есть симптомы, которые могут быть остроконечными кондиломами, вам следует обратиться в поликлинику, чтобы проверить их. Если у вас есть остроконечные кондиломы, вам могут посоветовать избегать секса во время лечения. Если вы занимаетесь сексом, убедитесь, что бородавки прикрыты презервативом. Этот участок кожи следует прикрывать презервативом даже после того, как бородавки исчезли. Вы все еще можете передавать вирус в течение трех месяцев после исчезновения бородавок.Не трите бородавки и не прикасайтесь к ним, если вы заразите окружающие участки. Если вы обнаружите, что у вас остроконечные кондиломы, вашему партнеру также следует пройти обследование.
Обсуждение вашего сексуального здоровья с вашими партнерами и информирование друг друга о любых симптомах или инфекциях поможет вам решить, как обеспечить более безопасный секс вместе.
Уменьшение количества половых партнеров также может помочь вам снизить риск заражения инфекциями, передаваемыми половым путем, такими как генитальные бородавки.Если вы занимаетесь сексом с несколькими партнерами, еще более важно использовать презервативы и регулярно проходить тесты на ИППП.
Презервативы — лучшая защита от ИППП и беременности. Другие противозачаточные средства, включая противозачаточные таблетки, не предотвратят образование кондилом, как и PrEP.
Сделайте прививку
Вакцина против ВПЧ, разработанная для защиты от более серьезных форм ВПЧ, также может предотвратить появление остроконечных кондилом. Вакцина не гарантирует, что у вас не разовьются остроконечные кондиломы в будущем, но она снизит ваш риск.Лучше всего сделать прививку до того, как вы начнете заниматься сексом.
Попросите медицинского работника узнать, можете ли вы получить вакцину против ВПЧ там, где вы находитесь.
Могу ли я пройти обследование на остроконечные кондиломы?
Да, медицинский работник обычно диагностирует бородавки, глядя на них. Они могут проверить наличие скрытых бородавок, заглянув во влагалище и / или анус. Если у вас есть проблемы с мочеиспусканием, специалист может осмотреть уретру (трубку, по которой моча выходит из мочевого пузыря).
Это обследование не должно быть болезненным, и вы можете пригласить кого-нибудь на прием, если это позволит вам чувствовать себя более комфортно.Это не то, из-за чего вам следует стесняться, помните, что медицинский работник будет делать это все время.
Как лечат остроконечные кондиломы?
Чем раньше будут вылечены остроконечные кондиломы, тем легче от них избавиться. Есть два основных типа лечения кондилом. Тип лечения, который вы получите, будет зависеть от типа ваших бородавок и их местонахождения. Лечебные процедуры включают:
- нанесение крема, лосьона или химикатов на бородавки
- для уничтожения бородавок путем их замораживания, нагревания или удаления.
Лечение может занять несколько недель. В это время вам могут посоветовать избегать мыла, кремов и лосьонов, которые могут вызвать раздражение кожи. Вам также могут посоветовать не заниматься сексом, пока вы или ваш партнер не закончите лечение и бородавки не исчезнут.
Хотя эти методы лечения могут удалить сами бородавки, нет лекарства от вируса, вызывающего бородавки. Однако тела некоторых людей со временем способны избавиться от вируса.
Вы всегда должны проконсультироваться с медицинским работником, прежде чем приступать к лечению генитальных бородавок.Многие средства от бородавок предназначены для ухода за руками и ногами и не должны применяться на гениталиях.
Остроконечные кондиломы и беременность
Беременные женщины могут передать остроконечные кондиломы своему ребенку во время родов, но это случается редко. Поговорите со своим медицинским работником, если вы беременны и думаете, что у вас могут быть остроконечные кондиломы. Они смогут посоветовать вам, какое лечение использовать, поскольку не все доступные методы лечения подходят для беременных.
Остроконечные кондиломы, ВИЧ и сексуальное здоровьеЕсли у вас есть остроконечные кондиломы, вам также следует пройти тест на ВИЧ и другие ИППП.ИППП, в том числе остроконечные кондиломы, может увеличить риск заражения ВИЧ. Это связано с тем, что наличие ИППП облегчает проникновение ВИЧ в ваш организм и распространение инфекции.
Люди, живущие с ВИЧ, также могут иметь больше шансов получить остроконечные кондиломы или более серьезные случаи остроконечных кондилом. Это особенно актуально для людей, которые не получают лечения или у которых уровень CD4 ниже. Вы более уязвимы для инфекций, таких как остроконечные кондиломы, если ваша иммунная система слабее.
Поговорите со своим врачом, если вы живете с ВИЧ и принимаете лечение от остроконечных кондилом, чтобы убедиться, что лекарство не повлияет на ваше антиретровирусное лечение (АРТ).
ПОМОГИТЕ НАМ ПОМОГИТЕ ДРУГИМ
Avert.org помогает предотвратить распространение ВИЧ и улучшить сексуальное здоровье, предоставляя людям достоверную и актуальную информацию.
Мы предоставляем все это БЕСПЛАТНО, но для того, чтобы Avert.org продолжал работать, нужны время и деньги.
Можете ли вы поддержать нас и защитить наше будущее?
Помогает каждый вклад, даже самый маленький.
Фото: © iStock.com / xrender
Симптомы и лечение остроконечных кондилом — Болезни и состояния
Остроконечные кондиломы — это распространенная инфекция, передаваемая половым путем, вызываемая вирусом папилломы человека (ВПЧ).
Этот вирус передается при прямом контакте кожи с кожей человека, на коже которого находится ВПЧ. Он может передаваться от человека к человеку во время вагинального и анального секса. Кроме того, он редко передается через оральный секс.
Как можно получить остроконечные кондиломы?
Вы получаете остроконечные кондиломы при прикосновении к гениталиям другого человека, который является переносчиком вируса папилломы человека. Вирус может присутствовать на коже, но настоящих бородавок не видно.
У вас могут появиться бородавки, даже если вы пользуетесь презервативами или не занимаетесь проникающим сексом, поскольку презерватив не покрывает всю кожу гениталий.
Симптомы остроконечных кондилом
Если у вас есть остроконечные кондиломы, вы можете заметить уплотнения или наросты, которых раньше не было, вокруг влагалища, полового члена или ануса. Однако вы можете быть переносчиком вируса, не образуя настоящих бородавок.
Симптомы могут развиться спустя годы после контакта с вирусом, поэтому невозможно узнать, когда вы вступили в контакт с ВПЧ
.Бородавки часто появляются или снова появляются во время беременности из-за изменения того, как иммунная система управляет вирусом.
Обследование на остроконечные кондиломы
Если вы подозреваете, что у вас могут быть остроконечные кондиломы, вам следует записаться на прием к терапевту или обратиться в местную службу сексуального здоровья.
Важно, чтобы бородавки диагностировал врач или медсестра.
Лечение кондилом
Лечение кондилом назначает врач или медсестра.
Тип лечения, который вам предложат, зависит от того, каковы ваши бородавки. Врач или медсестра обсудят это с вами.Варианты лечения включают:
- Крем или жидкость — обычно вы можете наносить его на бородавки самостоятельно несколько раз в неделю в течение нескольких недель. В некоторых случаях эти процедуры могут вызывать болезненность, раздражение или жжение.
- Замораживание — врач или медсестра замораживают бородавки жидким азотом, обычно каждую неделю в течение четырех недель. Это также может вызвать болезненность, жжение и раздражение.
- Хирургия — врач или медсестра могут вырезать, сжечь или удалить бородавки лазером. Обычно это рекомендуется только в том случае, если бородавки не реагируют или слишком велики для крема или замораживания.Побочные эффекты этих методов лечения включают кровотечение, инфекцию раны или рубцевание
Если не лечить, бородавки могут увеличиться в размере и количестве, и вы с большей вероятностью передадите инфекцию любому партнеру. У некоторых людей бородавки проходят сами по себе.
Рецидивирующие кондиломы
Бородавки могут вернуться после того, как от них удастся избавиться. Это может произойти через несколько недель, месяцев или лет после их первого появления.
Вы можете попытаться предотвратить это, поддерживая как можно более здоровым себя и свою иммунную систему, правильно питаясь и занимаясь спортом.
Курение снижает ваши шансы избавиться от вируса, поэтому рекомендуется бросить курить.
У некоторых людей лечение не работает. От генитальных бородавок нет лекарства, но ваше тело может избавиться от вируса со временем.
Как избежать передачи остроконечных кондилом партнеру
Использование презерватива при каждом вагинальном, анальном или оральном сексе — лучший способ избежать передачи генитальных бородавок партнеру. Однако, если вирус присутствует на коже, не защищенной презервативом, он все равно может передаваться.
Ваш врач или медсестра могут посоветовать вам избегать секса во время лечения генитальных бородавок.
Снижение риска остроконечных кондилом
Чтобы снизить риск получения остроконечных кондилом, вы должны использовать презерватив при вагинальном, анальном и оральном сексе.
Бородавки могут появиться даже при использовании презервативов, так как презерватив не покрывает всю область гениталий.
Вакцинация против ВПЧ снизит риск заражения вирусом ВПЧ, вызывающим бородавки.
Остроконечные кондиломы и рак
Остроконечные кондиломы не являются раком и не вызывают рак.Они вызваны другим штаммом ВПЧ.
Вакцина против ВПЧ, предлагаемая девочкам и мальчикам в Великобритании для защиты от рака шейки матки, также защищает от остроконечных кондилом.
С июля 2017 года вакцина против ВПЧ также предлагается мужчинам, практикующим секс с мужчинами (МСМ), транс-мужчинам и транс-женщинам в возрасте до 45 лет.
Если вам не делали вакцину в школе и вы не соответствуете вышеуказанным критериям отбора, вы можете приобрести вакцину в частном порядке.
Обратитесь к своему терапевту или в местную клинику сексуального здоровья для получения дополнительной информации.
Другие STI
Если вам поставили диагноз остроконечные кондиломы, рекомендуется пройти тестирование на все ИППП, включая:
Остроконечные кондиломы — Better Health Channel
О кондиломах
Остроконечные кондиломы — одна из самых распространенных инфекций, передаваемых половым путем (ИППП). Они вызваны вирусом папилломы человека (ВПЧ). Существует более 100 штаммов ВПЧ, но только некоторые типы поражают гениталии и не все вызывают видимые бородавки. Остроконечные кондиломы могут появляться вокруг гениталий и ануса, а иногда и внутри влагалища, прямой кишки или уретры.
Внешний вид остроконечных кондилом
Остроконечные кондиломы выглядят как безболезненные образования и могут быть:
- плоскими или выпуклыми
- одиночными или множественными
- сгруппированными вместе, внешне напоминающими цветную капусту.
Остроконечные кондиломы могут быть невидимыми
Во многих случаях ВПЧ представляет собой «субклиническую» инфекцию. Это означает, что у вас может быть ВПЧ на коже, даже если у вас нет видимых бородавок. Субклиническая инфекция ВПЧ часто встречается как у женщин, так и у мужчин, но чаще выявляется у женщин с помощью скринингового теста шейки матки.
Факторы риска остроконечных кондилом
ВПЧ передается при прямом контакте кожи с кожей во время вагинального или анального секса. Также возможно, но редко, передача ВПЧ в рот при оральном сексе. Заражение может произойти при прямом контакте с видимой бородавкой или контакте с кожей половых органов, где присутствует вирус.
Бородавки могут появиться в течение нескольких недель после полового акта с человеком, инфицированным ВПЧ, или они могут появиться через несколько месяцев, или они могут никогда не появиться. Это может затруднить определение того, когда и от кого вы заразились.
Лечение остроконечных кондилом
Важно помнить, что лечение не избавляет от вируса. Лечит только видимые бородавки. У большинства людей естественный иммунитет организма со временем избавит от вируса.
Лечение направлено на удаление видимых бородавок, чтобы область выглядела более приемлемой с косметической точки зрения. Всегда консультируйтесь со своим врачом по поводу любого лечения. Безрецептурные средства от бородавок не подходят для лечения остроконечных кондилом.
Варианты лечения:
- криотерапия — бородавки замораживаются жидким азотом.Может потребоваться несколько процедур.
- Подофиллотоксин — этот лосьон можно применять в домашних условиях. Это наиболее эффективно при множественных легкодоступных бородавках. Беременным женщинам нельзя применять подофиллотоксин. Вы должны быть осторожны, чтобы защитить неповрежденную кожу.
- Крем с имиквимодом — он применяется один раз в день, три раза в неделю на срок до трех месяцев. Это лечение не рекомендуется для лечения беременных.
- Лазер или диатермия — он используется при большом количестве бородавок или когда другие варианты лечения не были эффективными.Лечение лазером или диатермией проводится в больнице под общим наркозом. Помните, что эта процедура не избавляет от вируса, она помогает избавиться от видимых бородавок.
Остроконечные кондиломы могут появиться снова после лечения
После лечения бородавок:
- Вирус может сохраняться на коже, даже если видимая бородавка исчезла. Это означает, что бородавки могут появиться снова.
- Если бородавка снова появляется, это не обязательно означает, что вы снова заразились инфекцией.
- В большинстве случаев бородавка со временем исчезает навсегда. Это связано с естественным иммунным ответом организма, который выводит вирус из организма.
ВПЧ и рак шейки матки
Определенные типы ВПЧ могут инфицировать шейку матки и вызывать клеточные изменения, которые через многие годы могут повысить риск рака шейки матки, если организм не сможет избавиться от вируса естественным путем. Типы ВПЧ, вызывающие видимые остроконечные кондиломы, не прогрессируют до рака шейки матки.
Скрининг шейки матки
Национальная программа скрининга шейки матки рекомендует всем женщинам в возрасте от 25 до 70 лет, которые когда-либо были сексуально активными, проходить скрининг шейки матки каждые пять лет, даже если они были вакцинированы против ВПЧ.
Скрининговый тест шейки матки — это инструмент скрининга, используемый для выявления ВПЧ на шейке матки, который может привести к раку шейки матки.
Большинство ВПЧ, обнаруженных на шейке матки, исчезают естественным путем без лечения. Однако некоторые типы с высоким риском требуют более тщательного наблюдения и могут нуждаться в лечении для их удаления. При необходимости врач проконсультирует вас об этом.
Противогенитальные бородавки и вакцины против ВПЧ
В Австралии есть вакцины двух производителей, которые помогают предотвратить рак шейки матки: Церварикс® и Гардасил®9.Обе вакцины работают, предотвращая заражение двумя типами ВПЧ — типами 16 и 18. Было показано, что эти два типа вызывают 70% случаев рака шейки матки.
Гардасил®9 обеспечивает защиту от девяти типов ВПЧ. В дополнение к типам 16 и 18, он также защищает от типов HPV 6 и 11, которые вызывают почти все генитальные бородавки, и типов 31, 33, 45, 52 и 58, которые вызывают дополнительные 15% всех случаев рака шейки матки. Гардасил®9 заменяет вакцину Гардасил® (которая защищает от четырех типов ВПЧ — типов 6, 11, 16 и 18).
Иммунизация вакциной Гардасил®9 включает курс из двух инъекций с интервалом минимум шесть месяцев для детей в возрасте от 12 до 13 лет до 15 лет в рамках программы вакцинации для средней школы 7 класса или три инъекции в течение шести месяцев. период для людей от 15 лет.
Людям с ослабленным иммунитетом требуется три дозы вакцины против ВПЧ для достижения адекватной защиты, независимо от их возраста. Дозы следует вводить с минимальным интервалом в два месяца между первой и второй дозами и минимум четыре месяца между второй и третьей дозами.
В Виктории вакцина против ВПЧ доступна бесплатно в рамках Национальной программы иммунизации для всех подростков 7 класса средней школы (в возрасте от 12 до 13 лет). Двухдозовый курс вакцины проводится в школе, также может проводиться местным врачом или на заседании совета по иммунизации.
Вакцина обеспечивает лучшую защиту, если она будет завершена до того, как человек станет сексуально активным.
Польза вакцины может быть снижена для пожилых мужчин и женщин, которые уже имели половые контакты, поскольку они, возможно, уже подвергались воздействию типов ВПЧ, обеспечивающих защиту в вакцине.Поговорите со своим врачом о том, может ли вакцина быть полезной для вас, и имеете ли вы возрастное право на получение бесплатной вакцины или вам требуется рецепт для покупки вакцины для введения.
Предотвращение распространения остроконечных кондилом
Вы можете снизить риск распространения остроконечных кондилом, используя презервативы во время секса. Однако, поскольку презервативы не покрывают всю кожу гениталий, которая подвергается воздействию во время полового контакта, вы все равно можете заразиться вирусом папилломы человека через контакт кожи с кожей.
Помните, что передача остроконечных кондилом может происходить при наличии бородавок, но также может происходить даже при отсутствии половых симптомов.
Остроконечные кондиломы и сексуальные отношения
Преимущества презервативов менее очевидны, если вы находитесь в постоянных сексуальных отношениях, особенно если у вас и вашего партнера уже есть бородавки. Обсудите этот вопрос со своим врачом или медсестрой в клинике по лечению ИППП.
Куда обратиться за помощью
Как удалить генитальные бородавки
Лечение остроконечных кондилом
Остроконечные кондиломы могут быть новыми, рецидивирующими или присутствовать в течение многих лет.
Лечение остроконечных кондилом не является обязательным. Несмотря на то, что существует множество хороших методов лечения генитальных бородавок, большинство инфекций генитальных бородавок рано или поздно проходят спонтанно. Однако многие люди хотят, чтобы их лечили, так как бородавки могут быть неприглядными и / или вызывать дискомфорт.
Целью лечения должно быть удаление видимых остроконечных кондилом и облегчение раздражающих симптомов.
Существует несколько доступных методов лечения, и ни одно из них не является идеальным для всех людей или всех бородавок.
Факторы, которые могут повлиять на выбор лечения, включают размер, расположение и количество бородавок, изменения бородавок, предпочтения пациента, стоимость лечения, удобство, возможные побочные эффекты и опыт врача.
Все варианты лечения имеют некоторые недостатки, такие как боль, возможные рубцы и расходы. Кроме того, некоторые из бородавок, которые были удалены изначально, у некоторых людей могут иметь рецидивы, что означает необходимость дальнейшего лечения.
Если нет значительного ответа на лечение ВПЧ в течение 4–6 недель, следует рассмотреть альтернативный диагноз, изменение метода лечения или последующее направление к специалисту.
Каким бы ни был вариант лечения, следует помнить несколько важных моментов:
- Перед началом лечения остроконечных кондилом рекомендуется проконсультироваться с врачом.
- Попросите врача объяснить лечение, включая его стоимость и возможные преимущества, а также любые побочные эффекты.
- Обязательно ознакомьтесь с последующими инструкциями, например, что делать с дискомфортом и когда обращаться за помощью.
- Будьте терпеливы — лечение часто требует нескольких посещений и различных подходов.
- Если вы беременны, сообщите об этом врачу, чтобы он мог выбрать правильное лечение.
- Не используйте средства, отпускаемые без рецепта, которые не предназначены специально для лечения генитальных бородавок (например, средства от бородавок на ступнях или руках). Они не предназначены для чувствительной кожи гениталий и могут нанести ей больший вред.
- Рекомендуется избегать полового контакта с инфицированным участком во время лечения, чтобы защитить обработанный участок кожи от трения и способствовать его заживлению.
- Ванны с соленой водой успокаивают и исцеляют область гениталий во время лечения. Две горсти простой соли на ванну или две столовые ложки в большой миске, желательно два раза в день.
- Ксилокаин (2% гель лигнокаина) — это местный анестетик, который можно наносить на незащищенные участки за две минуты до мочеиспускания или дефекации.
- Молочница (дрожжевая инфекция) является обычным явлением, особенно когда область гениталий является сырой, и часто бывает полезно лечить молочницу одновременно с лечением бородавок.
Варианты удаления кондилом
Помните, что не все из этих вариантов лечения могут быть доступны, и план лечения необходимо обсудить с врачом или специалистом в области здравоохранения.
Каким бы ни был выбор, помните, что обычно требуется еженедельное лечение, и может пройти некоторое время, прежде чем бородавки исчезнут.Никакое лечение в настоящее время не может гарантировать, что бородавки исчезнут навсегда. Также имейте в виду, что бородавки обычно проходят без лечения.
- Раствор подофиллотоксина (Condyline ™) — это применяемое пациентом средство для лечения наружных остроконечных кондилом. Рекомендуется только для наружной кожи полового члена, поскольку он может вызвать раздражение при нанесении на кожные складки, например, под крайней плотью на половом члене или кожу вульвы (область вокруг вагинальное отверстие). Противопоказан при беременности.
- Крем Имиквимод (Aldara ™) — это средство для лечения наружных генитальных и перианальных бородавок, применяемое пациентами.При соблюдении инструкций он прост в использовании и безопасен. Если другие методы лечения не подходят, Aldara можно приобрести по рецепту врача по полностью субсидированным ценам. Не рекомендуется при беременности.
- Криотерапию (замораживание бородавки жидким азотом) может проводить квалифицированный практикующий врач.
- Трихлоруксусная кислота (TCA) — это химическое вещество, которое квалифицированный практикующий врач наносит на поверхность бородавки. Он недоступен в некоторых DHB.
- Лазерная терапия (использование интенсивного света для уничтожения бородавок) или хирургическое вмешательство (удаление бородавок) имеют преимущество избавления от бородавок за одно посещение.Лазерное лечение может быть дорогостоящим, и врач должен хорошо разбираться в этих методах. Он доступен только в нескольких центрах. Возможны рецидивы.
Последующее наблюдение после лечения
После исчезновения видимых остроконечных кондилом повторное обследование не требуется.
Рецидивы (возврат бородавок) чаще всего возникают в течение первых 3 месяцев. Последующая оценка через 3 месяца после лечения может быть полезной для подтверждения отсутствия стойких или новых бородавок.Всем с шейкой матки рекомендуется регулярное обследование шейки матки, независимо от того, есть ли у них остроконечные кондиломы или нет.
Любой человек с остроконечными кондиломами должен обсудить со своим врачом возможность наличия других инфекций, передающихся половым путем, и воспользоваться возможностью, чтобы пройти полную проверку сексуального здоровья.
Брошюра о генитальных бородавках
Некоторые вопросы и ответы о ВПЧ и генитальных бородавках
Лучше всего для чтения с экрана (компьютер, смартфон и т. Д.)
Лучшее для печати
Генитальные бородавки и ВПЧ: симптомы, лечение, диагностика
Что нужно знать
- Остроконечные кондиломы могут иметь разные формы и размеры — от больших бугристых бляшек до небольших единичных бугорков
- Даже если остроконечные кондиломы не видны, это не означает, что у человека их нет.Некоторые бородавки могут быть внутренними (например, во влагалище или анусе), в то время как другие люди могут переносить вирус без симптомов
- Два штамма вируса папилломы человека — HPV 6 и HPV 11 — вызывают большинство случаев остроконечных кондилом
- Лечение включает в себя местные лекарства в домашних условиях или их удаление врачом.
Что такое генитальные бородавки?
Остроконечные кондиломы — это инфекция, передающаяся половым путем (ИППП), вызываемая определенными штаммами вируса папилломы человека (ВПЧ).ВПЧ — очень распространенный вирус, насчитывающий более 100 штаммов (5). Некоторые штаммы могут вызывать раковые изменения, в то время как другие не вызывают никаких физических симптомов и проходят сами собой (4,19).
В частности, два штамма ВПЧ — ВПЧ 6 и ВПЧ 11 — являются причиной примерно 9 из 10 случаев остроконечных кондилом (8,9).
Остроконечные кондиломы также могут быть известны под другими названиями, такими как остроконечные кондиломы , аногенитальные бородавки или остроконечные кондиломы .
Каковы симптомы остроконечных кондилом?
Не у всех, кто был инфицирован этими штаммами ВПЧ, будут остроконечные кондиломы.Часто у людей, являющихся носителями штаммов, симптомы отсутствуют (5). У тех, у кого есть симптомы, остроконечные кондиломы бывают разных форм, размеров и форм.
Внешний вид
Остроконечные кондиломы могут быть маленькими, большими, единичными или группами.
Бородавки обычно не пигментированы (это означает, что они того же цвета, что и окружающая кожа), но иногда могут быть разных цветов, например, от розового до красного, до коричневого, серого и белого (14).
Они часто появляются группами из 5–15 бородавок размером 1–5 мм (0.04–0,2 дюйма) каждый диаметром (14). Они могут напоминать цветную капусту и часто обнаруживаются на влажных участках вокруг гениталий и ануса или внутри влагалища и шейки матки (14,7). Другие типы остроконечных кондилом больше похожи на обычные бородавки (шишка с утолщенной кожей) и обычно находятся на сухой коже. Другие остроконечные кондиломы выглядят гладкими и плоскими, а некоторые даже трудно увидеть (7).
Sensation
Остроконечные кондиломы обычно не вызывают боли или дискомфорта. Иногда они могут вызывать зуд, кровотечение или болезненные ощущения при половом акте (14).
Расположение
Остроконечные кондиломы могут быть как внешними, так и внутренними. Наружные остроконечные кондиломы появляются у людей любого пола, например, на вульве, половых губах, лобке, головке клитора, входе в уретру, промежности (область между гениталиями и анусом), половом члене, мошонке и вокруг входа в мочеиспускательный канал. анус (7,8,14). Если кто-то подозревает, что у него есть остроконечные кондиломы, использование портативного зеркала может быть полезным для проверки труднодоступных участков.
В других случаях остроконечные кондиломы также могут присутствовать внутри тела, например, во влагалище, шейке матки, внутренней стороне половых губ и внутри анального канала (7,8,14).
Как распространяются остроконечные кондиломы?
Если у человека появляются остроконечные кондиломы, это не обязательно означает, что они заразились от последнего партнера. От заражения ВПЧ до появления симптомов бородавки могут пройти месяцы или даже годы (8).
ВПЧ передается при контакте с инфицированной кожей и слизистыми оболочками (мягкая влажная кожа у отверстий половых органов и рта). Это означает, что бородавки обычно передаются половым путем, включая половой член во влагалище, анальный секс, генитальный контакт и оральный секс.Остроконечные кондиломы очень заразны, поэтому даже без проникающего секса ВПЧ может передаваться от одного человека к другому (5).
Даже если у человека нет видимых остроконечных кондилом, это не обязательно означает, что на нем нет бородавок (8). Зараженные люди могут распространять вирус даже без бородавок.
Насколько распространены остроконечные кондиломы?
ВПЧ — самая распространенная инфекция, передаваемая половым путем в США (6,2) и во всем мире (5).
ВПЧ чрезвычайно распространен — в Соединенных Штатах большинство сексуально активных людей заразятся хотя бы одним штаммом ВПЧ в течение своей жизни (11).
Поскольку остроконечные кондиломы не считаются заболеванием, подлежащим регистрации в Центрах по контролю за заболеваниями (CDC), трудно оценить, сколько людей на самом деле имеют остроконечные кондиломы в Соединенных Штатах.
Как предотвратить появление кондилом?
Использование барьерного устройства (например, презерватива или зубной прокладки) может помочь предотвратить распространение остроконечных кондилом. Однако, если чьи-то бородавки находятся вне зоны покрытия презерватива (например, на мошонке или основании полового члена) и происходит контакт с кожей, генитальные бородавки могут распространиться на партнера.Даже при отсутствии остроконечных кондилом ВПЧ может присутствовать на коже и распространяться при половом контакте.
Вакцинация
В настоящее время доступны вакцины, защищающие от определенных штаммов ВПЧ, вызывающих рак шейки матки (например, ВПЧ 16 и 18). Один тип также защищает от ВПЧ 6 и 11, которые вызывают большинство случаев остроконечных кондилом. Эти прививки становятся все более распространенными и рекомендуются для подростков и молодых людей (5,18). Эти вакцины не лечат существующие инфекции ВПЧ и обладают наибольшей защитой при введении до начала половой жизни.Поговорите со своим врачом, чтобы узнать, подходит ли вам вакцинация против ВПЧ.
Как диагностировать остроконечные кондиломы?
Остроконечные кондиломы обычно диагностируются при визуальном осмотре во время осмотра органов малого таза (8). Иногда поставщик медицинских услуг может взять биопсию (небольшой образец бородавки) и отправить его в лабораторию для подтверждения (8).
В случае постановки диагноза важно, чтобы нынешние сексуальные партнеры также были осмотрены практикующим врачом, а также уведомить предыдущих сексуальных партнеров, по крайней мере, за последние 6 месяцев (14).
Диагноз остроконечных кондилом, как и любой другой ИППП, может иметь негативные психологические последствия. Наличие остроконечных кондилом может привести к чувству тревоги, депрессии и ощущению снижения качества жизни, особенно во время постановки первого диагноза (13).
Как лечат остроконечные кондиломы?
Целью лечения остроконечных кондилом является удаление бородавок и уменьшение любых симптомов (8). Тип лечения бородавок зависит от многих факторов, включая размер, форму, расположение, стоимость и предпочтения пациента и поставщика медицинских услуг (8).
Не используйте безрецептурные средства для лечения бородавок. Они предназначены для лечения различных типов бородавок на участках с более толстой кожей (например, на подошвах ног) и не должны использоваться на гениталиях, которые намного более чувствительны.
Самостоятельное лечение
Некоторым людям прописывают лекарства местного действия, которые наносятся на бородавки в течение определенного периода времени (обычно недель или месяцев). Этот тип лечения сопровождается инструкциями и последующими визитами к врачу (8).
Лечение поставщика медицинских услуг
В некоторых случаях поставщикам медицинских услуг необходимо самостоятельно проводить лечение в клинических условиях. Эти методы лечения могут включать криотерапию , (замораживание бородавок жидким азотом), электрокаутеризацию , (тепло, генерируемое электричеством), удаление лазером, хирургическое удаление или применение химической терапии (8).
Иногда остроконечные кондиломы могут появиться снова после того, как они уже прошли курс лечения — это обычное явление в течение первых 3 месяцев (8).Хотя лечение бородавок не является лекарством, если у вас будет достаточно времени, здоровый организм обычно вылечит инфекцию самостоятельно.
Иногда остроконечные кондиломы проходят сами по себе, если их не лечить, а в других случаях они остаются такими же или даже увеличиваются в количестве и размере.


 Лечение герпеса в нашей клинике проводят опытные гинекологи совместно с иммунологами, дерматовенерологами.
Лечение герпеса в нашей клинике проводят опытные гинекологи совместно с иммунологами, дерматовенерологами.