симптомы, причины появления, диагностика, лечение
Всем известно, что не правильно поставленный диагноз или самолечение может привести к необратимым последствиям. Самое плохое то, что многие люди совершенно не имеют представления об инфекциях, о признаках и симптомах заболеваний. В связи с этим, очень часто оказывается неправильная первая помощь заболевшему человеку, врач на дом не вызывается, начинается самостоятельное лечение.
Что такое краснуха?
Краснуха – распространенное вирусное, инфекционное заболевание. Период заболевания в основном приходится на детский и подростковый возраст. Болезнь протекает легко, но в отдельных случаях возможны серьезные осложнения. Во время беременности болезнь может вызвать поражение плода.
Симптомы краснухи
В период инкубации, который длится по времени примерно три недели, краснуха никак не проявляется. По истечении инкубационного периода появляются:
- повышенная температура;
- боли головные;
- мышечные боли;
- сухой кашель;
- светобоязнь;
- воспаление лимфоузлов в задней области шеи и затылка.

В конечном итоге появляется сыпь, на которую обращают врачи особое внимание, чтобы правильно поставить диагноз. Сыпь больше всего проявляется в области спины, ягодиц, в районе суставов на руках и ногах. Как правило, высыпание исчезает спустя два-три дня бесследно.
Диагностика краснухи
Самое главное при диагностике заболевания – суметь распознать краснуху и суметь отличить ее от других подобных заболеваний (корь, скарлатина). Врач ставит диагноз, опираясь на следующие факторы:
- присутствие сыпи;
- увеличение размеров лимфатических узлов;
- присутствуют плазменные клетки в анализе крови, увеличено количественное содержание моноцитов;
- проведение ПЦР диагностики.
Женщинам в период беременности необходимо назначить дополнительные лабораторные исследования.
Лечение краснухи
Все лечение направлено на ликвидацию симптомов заболевания.
- Необходим постельный режим.
- Питание должно быть полноценным.

- Для того, чтобы поднять иммунитет нужно принимать витамины.
- Для устранения зуда принимать антигистаминные препараты.
- Для обезболивания и снижения температуры принимать нестероидные противовоспалительные препараты.
- При наличии бактериальной инфекции необходимо принимать антибиотики.
- Если болезнь протекает в тяжелой форме, необходима госпитализация.
Профилактика краснухи
Одним из главных методов профилактики заболевания является вакцинация. Первую прививку делают малышам в возрасте от 12 до 16 месяцев. Вторую – в 6 лет. Ревакцинацию проводят девочкам с 12 до 14 лет.
Получить консультацию
врача-терапевта
Краснуха: симптомы и лечение | Справочник заболеваний Helzy
Что такое краснуха
Краснуха — это острое вирусное инфекционное заболевание, протекающее с мелкопятнистыми высыпаниями, невысокой и кратковременной лихорадкой, увеличением заднешейных лимфатических узлов и способное привести к поражению плода у беременных.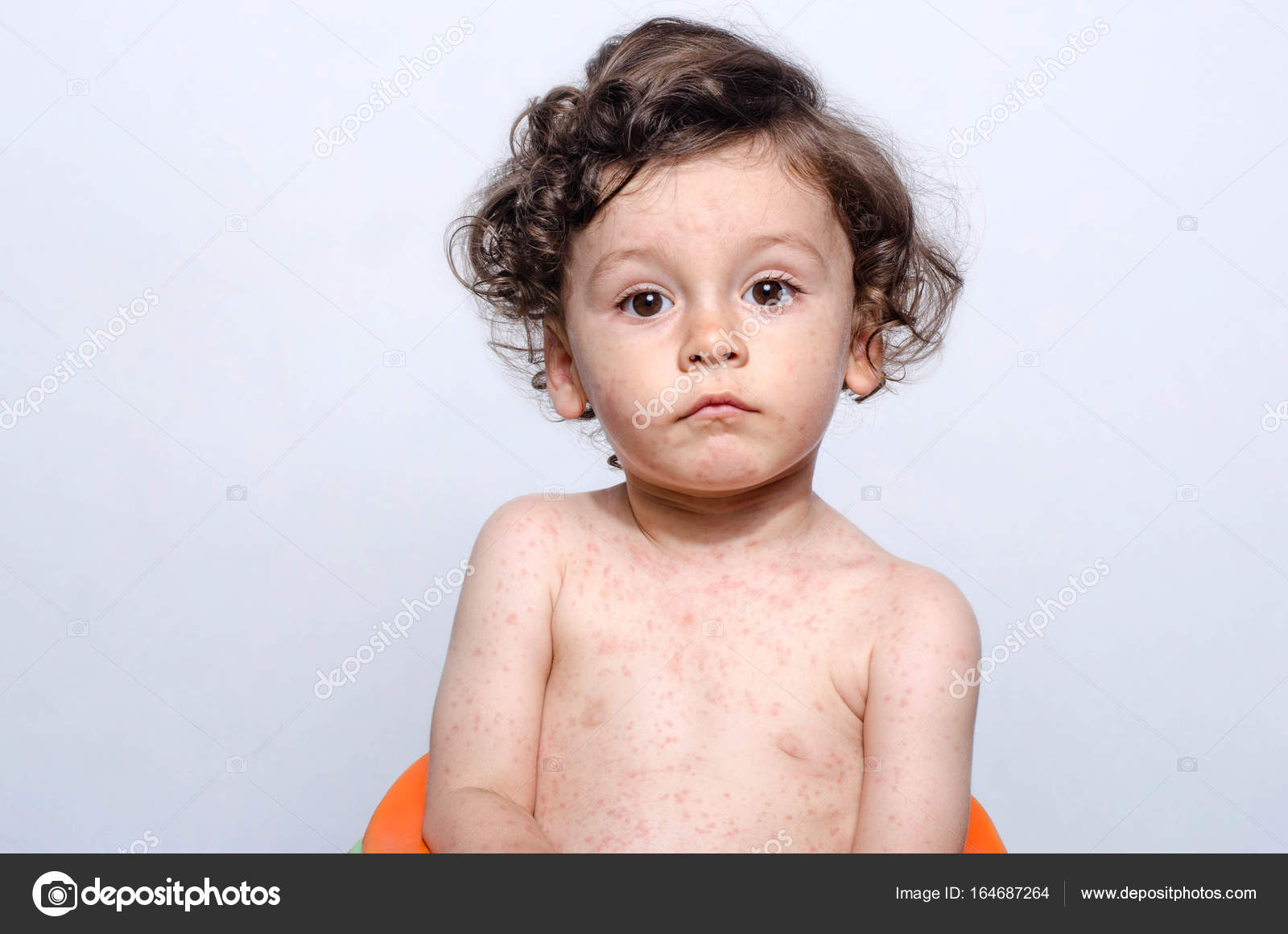
Заболевание также известно как
- Коревая краснуха;
- трехдневная корь;
- немецкая корь;
- послеродовая краснуха;
- синдром врожденной краснухи.
На английском заболевание называется Rubella.
Причины
Краснуху вызывает вирус краснухи, который принадлежит к семейству Togaviridae и является единственным представителем рода Rubivirus. Вирус краснухи передается воздушно-капельным путем при чихании или кашле инфицированного человека, а также через плаценту с развитием тяжелых пороков плода (врожденная краснуха).
Восприимчивость к краснухе всеобщая, наиболее высока в возрасте от 3 до 4 лет. Краснухой болеет только человек.
Однократного контакта с больным недостаточно для возникновения заболевания, к заражению приводит длительный и тесный контакт. Инфекция через предметы, третьих лиц не передается вследствие малой устойчивости вируса во внешней среде. Больной человек заразен в последние 7 дней инкубационного периода и до 21 дня после появления высыпаний, а также заразны новорожденные дети с врожденной краснухой, у которых вирус может выделяться до 2-2,5 лет.
У 30-50 % инфицированных краснуха протекает в бессимптомной форме. Иммунитет после краснухи, как правило, пожизненный, однако имеются сообщения о повторном инфицировании.
Кто в группе риска
- Не болевшие краснухой и не привитые против нее, особенно дети раннего возраста, беременные и планирующие беременность женщины;
- работники медицинских учреждений, воспитатели, учителя.
Как часто встречается
Заболеваемость краснухой в России после 2009 г. снизилась и составляет менее 0,5 на 100 000 населения. Отмечаются единичные эпидемические вспышки при завозе краснухи на территорию, где ее давно не было.
Для краснухи характерна зимне-весенняя сезонность.
У детей заметных различий в показателях инфицирования по полу не отмечается, тогда как среди взрослых регистрируется больше случаев у женщин, чем у мужчин.
Симптомы
Инкубационный период послеродовой краснухи составляет от 11 до 24 дней. Клинические проявления заболевания: недомогание, небольшая слабость, умеренная головная боль, иногда боль в мышцах и суставах. Температура субфебрильная или нормальная, иногда повышается до фебрильных значений, держится 1-3 дня. При тяжелых формах болезни, которые преимущественно отмечают у подростков и взрослых, температура достигает 39 °С и продолжается не более 2-4 дней.
Температура субфебрильная или нормальная, иногда повышается до фебрильных значений, держится 1-3 дня. При тяжелых формах болезни, которые преимущественно отмечают у подростков и взрослых, температура достигает 39 °С и продолжается не более 2-4 дней.
У детей краснуха протекает очень легко, в большинстве случаев без каких-либо продромальных проявлений и начинается сразу с сыпи. Сыпь бледно-розового цвета, мелко-пятнистая или розеолезная, элементы круглой или овальной формы, размером 2-5 мм. Высыпания, как правило, начинают появляться на лице, за ушами, на волосистой поверхности головы, затем в течение нескольких часов без какой-либо последовательности распространяются по всему телу, особенно обильны на спине, ягодицах и разгибательных поверхностях ладоней. Сыпь исчезает обычно так же внезапно, как появилась, не оставляя после себя пигментации и шелушения. Отмечается незначительное покраснение зева, конъюнктивит, сыпь в виде мелких бледно-розовых пятнышек на мягком небе (пятна Форхгеймера). В 25-30 % случаев сыпь отсутствует (атипичная форма кори).
В 25-30 % случаев сыпь отсутствует (атипичная форма кори).
Синдром лимфоаденопатии (увеличение и болезненность затылочных, заушных и заднешейных лимфатических узлов) развивается за 1-3 дня до появления сыпи и исчезает через несколько дней после ее угасания.
Ринит, сухой кашель наблюдаются в основном у детей старшего возраста.
Диагностика заболевания
Опрос и осмотр
Проводится тщательный опрос пациента о характере начала болезни, интоксикационного синдрома и сыпи. При опросе обращается внимание на наличие в окружении лиц с подобным заболеванием или с подтвержденным диагнозом “краснуха”, уточняются данные о вакцинации против нее.
При обследовании врач проводит измерение температуры тела, осмотр кожных покровов, слизистой оболочки полости рта, глаз, пальпацию (прощупывание) лимфоузлов, аускультацию (выслушивание) легких, а также оценивает характер сыпи, выраженность интоксикации и лихорадки.
Клинический диагноз может быть трудно установить, потому что многие заболевания, проявляющиеся сыпью, могут имитировать краснуху.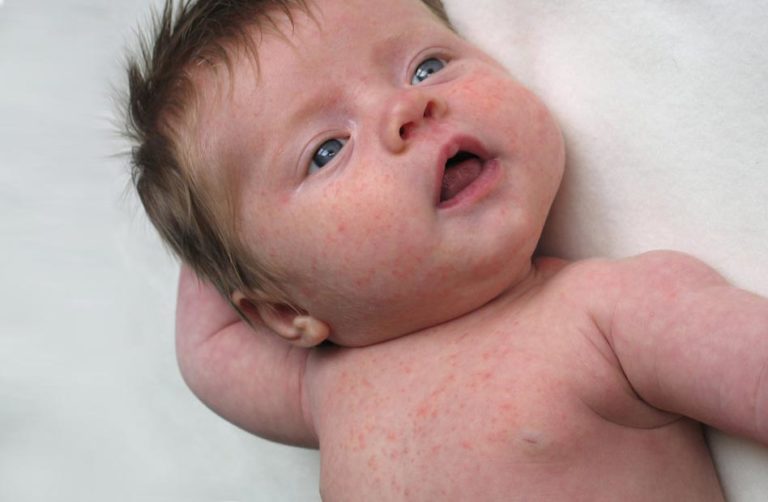 Кроме того, до 50 % случаев инфицирования краснухой могут протекать субклинически, поэтому лабораторные исследования важны для подтверждения диагноза “острая краснуха”.
Кроме того, до 50 % случаев инфицирования краснухой могут протекать субклинически, поэтому лабораторные исследования важны для подтверждения диагноза “острая краснуха”.
Лабораторное обследование
Клинический анализ крови в остром периоде болезни необходим всем пациентам; при этом отмечается снижение лейкоцитов, увеличение числа плазматических клеток, возможно снижение тромбоцитов, СОЭ не изменена.
- Серологический метод диагностики (ИФА) имеет значение для подтверждения диагноза “краснуха”. Специфические антитела IgM появляются в первые дни заболевания, достигают максимального уровня на 2-3-й неделе и исчезают через 1-2 месяца. Антитела IgG выявляются на 2-3 дня позже, нарастают до максимума к концу первого месяца от начала заболевания и определяются в крови в течение всей жизни. Низкоавидные антитела IgG выявляются в течение 2 месяцев от начала заболевания и характеризуются индексом авидности, не превышающим 30 %.
 У лиц, имеющих краснуху в анамнезе, выявляют высокоавидные антитела IgG с индексом авидности 100 %.
У лиц, имеющих краснуху в анамнезе, выявляют высокоавидные антитела IgG с индексом авидности 100 %. - Молекулярно-биологический метод диагностики (ПЦР) применяется в целях определения генотипа возбудителя краснухи, мониторинга персистенции вируса у детей с синдромом врожденной краснухи, в качестве дополнительного метода исследования у беременных женщин, контактировавших с больным с сыпью.
- Вирусологический метод диагностики основан на раннем выделении (первые 72 часа после появления сыпи) вируса краснухи из носоглоточных смывов или из лейкоцитов крови на различных культурах клеток. Применяется в отдельных случаях как специальное исследование.
Функциональная, лучевая и инструментальная диагностика
- Электрокардиограмма показана при тяжелой степени тяжести краснухи пациентам с нарушениями сердечно-сосудистой системы или без, для раннего выявления поражения сердца.
- Ультразвуковое исследование органов брюшной полости для уточнения поражения внутренних органов при болевом и геморрагическом синдроме.

- Рентгенограмма придаточных пазух и органов грудной клетки при подозрении на поражение органов дыхания.
- Электроэнцефалография и нейросонография при наличии очаговой неврологической симптоматики, судорог, признаках внутричерепной гипертензии.
Лечение
Цели лечения
- Предупреждение развития осложнений со стороны других органов и систем;
- предупреждение остаточных явлений заболевания.
Образ жизни и вспомогательные средства
Заболевшего ребенка или взрослого необходимо изолировать; беременные женщины изолируются от больного на 10 дней после начала заболевания.
Пациентам рекомендуется соблюдать постельный режим. Комнату следует чаще проветривать и ежедневно проводить влажную уборку.
Больному необходимо пить много жидкости, специальная диета при этом не требуется.
Важен тщательный уход за глазами и полостью рта.
Лекарства
Специфического противовирусного лечения краснухи не существует, терапия поддерживающая. При лихорадке могут назначаться соответствующие жаропонижающие средства. Пациентам проводится десенсибилизирующая терапия, назначаются витамины.
При лихорадке могут назначаться соответствующие жаропонижающие средства. Пациентам проводится десенсибилизирующая терапия, назначаются витамины.
Антибактериальная терапия применяется при тяжелой форме заболевания.
Госпитализация показана при развитии тяжелых и осложненных форм краснухи и по эпидемиологическим показаниям.
Процедуры
- Физические методы снижения температуры;
- санация ротоглотки;
- гигиенические мероприятия.
Хирургические операции
Хирургическое лечение при послеродовой краснухе не показано. При синдроме врожденной краснухи оно может потребоваться при врожденных аномалиях сердца, стенозах легочной артерии и глазных дефектах.
Восстановление и улучшение качества жизни
Применяется основной вариант стандартной диеты в зависимости от возраста, наличия пищевой аллергии, витаминотерапия (поливитамины, витаминно-минеральные комплексы).
Возможные осложнения
Осложнения при послеродовой краснухе крайне редки:
- артриты и/или артралгии;
- краснушный энцефалит;
- тромбоцитопеническая пурпура;
- сахарный диабет 1-го типа;
- кровоизлияния в кожу и слизистые оболочки, гематурия, носовые, кишечные кровотечения.

Около 90 % беременных, инфицированных вирусом краснухи, переносят бессимптомную инфекцию, которая в 10-40 % случаев приводит к спонтанным абортам, в 15-20 % — мертворождениям, 10-25 % — смерти в неонатальном периоде и в 15-20 % — к рождению детей с врожденными уродствами (синдром врожденной краснухи).
У детей с врожденной краснухой может наблюдаться триада Грегга (катаракта, пороки сердца, глухота), увеличение селезенки и печени, тромбоцитопеническая пурпура, поражение нервной системы, задержка роста и развития.
Профилактика
- Вакцинопрофилактика живой вирусной вакциной против краснухи проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.
- Женщинам после периода полового созревания необходимо проводить анализ на восприимчивость к краснухе. Если серологический анализ показывает наличие рисков, а также если статус иммунизации этих пациенток неизвестен, им стоит пройти вакцинацию, кроме случаев, когда женщина беременна.

- Изоляция больных от восприимчивых людей, иммунизация потенциально контактных лиц и усиление программ иммунизации в районах, где возникают случаи заболевания.
Прогноз
Благоприятный, за исключением краснушного энцефалита.
Инфекция во время беременности, в особенности на ранних сроках, может привести к самопроизвольному выкидышу, смерти плода или широкому спектру анатомических и лабораторных отклонений (синдрому врожденной краснухи).
Какие вопросы нужно задать врачу
- Каковы признаки и симптомы краснухи?
- Какие факторы риска заражения вирусом краснухи?
- Какая сыпь характерна для краснухи?
- Как подтверждается диагноз?
- С какими заболеваниями проводится дифференциальная диагностика краснухи?
- Каковы возможные осложнения острой краснухи?
- Насколько эффективна вакцина против краснухи?
- Какие последствия могут быть при инфицировании краснухой плода во время беременности?
Список использованной литературы
- McLean HQ, Fiebelkorn AP, Temte JL, Wallace GS, Centers for Disease Control and Prevention.
 Prevention of measles, rubella, congenital rubella syndrome, and mumps, 2013: summary recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2013; 62 (RR-04):1-34.
Prevention of measles, rubella, congenital rubella syndrome, and mumps, 2013: summary recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2013; 62 (RR-04):1-34. - Rubella and congenital rubella syndrome control and elimination — global progress, 2000-2012. MMWR Morb Mortal Wkly Rep. 2013; 62(48):983-6.
- Pandolfi E, Chiaradia G, Moncada M, Rava L, Tozzi AE. Prevention of congenital rubella and congenital varicella in Europe. Euro Surveill. 2009;14(9):16-20.
- Rafiei Tabatabaei S, Esteghamati AR, Shiva F, Fallah F, Radmanesh R, Abdinia B, et al. Detection of serum antibodies against measles, mumps and rubella after primary measles, mumps and rubella (MMR) vaccination in children. Arch Iran Med. 2013; 16(1):38-41.
- Marin M, Broder KR, Temte JL, Snider DE, Seward JF. Use of combination measles, mumps, rubella, and varicella vaccine: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2010; 59:1-12.
- Huang LM, Lee BW, Chan PC, Povey M, Henry O. Immunogenicity and safety of combined measles-mumps-rubella-varicella vaccine using new measles and rubella working seeds in healthy children in Taiwan and Singapore: A phase II, randomized, double-blind trial. Hum Vaccin Immunother. 2013; 9(6).
- Dontigny L, Arsenault MY, Martel MJ. Rubella in pregnancy. J Obstet Gynaecol Can. 2008; 30(2):152-68.
Краснуха – пути передачи вируса, первые признак и лечение — клиника «Добробут»
Симптомы и лечение болезни краснуха
Краснуха относится к категории инфекционных заболеваний, которые протекают в острой форме. Чаще всего она диагностируется у детей. Симптомы краснухи у взрослых идентичны тем, которые отмечаются в педиатрической практике. Сдержать распространение заболевания и снизить до возможного минимума риск заражения можно только путем вакцинации.
Пути передачи краснухи
- воздушно-капельный – часто встречаемый, то есть заразиться можно от больного человека и не обязательно для этого должен произойти тесный контакт;
- трансплацентарный – вирус передается от больной матери к плоду, преодолевая плацентарный барьер.
Примечательно, что вспышки краснухи наблюдаются каждые 5-7 лет и пик этого заболевания приходится на весенний и летний периоды. Несмотря на такие частые эпидемии, они не представляют опасности для большинства окружающих людей, так как современная медицина располагает различными профилактическими мерами. Зная, как переносится краснуха, можно своевременно закрыть детское дошкольное или школьное учреждение на карантин и оградить большую часть детей от инфицирования.
Симптомы заболевания
К признакам краснухи на начальной стадии у ребенка относятся:
- неинтенсивная головная боль;
- общая слабость и повышенная сонливость;
- кратковременное повышение температуры тела до субфебрильных показателей;
- чувство ломоты в области крупных и мелких суставов.
Такое состояние беспокоит больного несколько дней – 2-3 суток. Причем ни симптоматическое лечение, ни народные средства не приносят ему облегчения. Отмечается сохранение аппетита и повышенная жажда, что часто приводит к неправильной постановке диагноза и назначению неверного лечения.
Интересно, что первые признаки заболевания в детском возрасте проявляются невыраженно – ребенок может вообще не предъявлять жалобы на ухудшение самочувствия и оставаться активным. А у взрослых все протекает более тяжело – сильнейшее головокружение, полный отказ от пищи, высокая температура тела.
Максимально через три дня от начала недомогания появляется самый явный, характерный признак заболевания – высыпания. Как выглядит сыпь при краснухе:
- распространяется по всему телу;
- имеются отдельные очаги высыпаний, которые не сливаются друг с другом.
Отличительная характеристика сыпи при краснухе – быстро исчезает, не вызывая зуда и жжения. После нее нет корочек и шелушения. Эти особенности помогут дифференцировать краснуху от кори, ветряной оспы.
Если краснуха протекает с осложнениями, то могут воспалиться и значительно увеличиться в размерах шейные и подмышечные лимфатические узлы. Они остаются безболезненными при пальпации, но доставляют неудобства – больному трудно жевать и глотать пищу и жидкость, он не может опустить руки, крепко прижать их к туловищу.
Лечение и профилактика краснухи
Лечение болезни краснуха симптоматическое – специфических лекарственных препаратов врачи назначать не будут. Но больной с тяжелыми симптомами (это касается взрослых или детей с ВИЧ) должен находиться в инфекционном отделении больничного учреждения во избежание инфицирования вирусом окружающих людей. Важно обеспечить больного:
- полноценным питанием;
- обильным питьем;
- витаминными комплексами.
Если в окружении больного находится беременная женщина, то ей обязательно проводят обследование – положительный анализ на краснуху является медицинским показанием для проведения искусственного прерывания беременности. Связано это с тем, что вирус проникает сквозь плаценту и заражает плод, что обуславливает серьезные патологии в его развитии или внутриутробную гибель.
Профилактика заболевания – это прививки, которые ставятся согласно календарю вакцинации детей. Делается прививка от краснухи в год и это обеспечивает защиту от заражения на несколько лет. Если же человек однажды переболел краснухой, то у него вырабатывается иммунитет к вирусу на всю жизнь. Исключения бывают, но крайне редко и только на фоне нестабильного иммунитета.
Многих беспокоит, что возможна неадекватная реакция на вакцину от краснухи – слабо выраженные признаки заболевания, общее недомогание. Но это означает только то, что иммунная система ребенка активно борется с подселенным вирусом болезни. По статистике, вакцина от краснухи считается самой безопасной для здоровья ребенка, но только в том случае, если нет медицинского отвода от прививок.
Профилактика краснухи у детей – важный аспект в педиатрии, но если ребенок уже заболел, то ему можно помочь и народными средствами. Можно использовать:
- отвар из плодов шиповника и листьев крапивы двудомной – по 1 столовой ложке 3 раза в день;
- чай из веточек малины, черной смородины и плодов черноплодной рябины – по 200 мл в день;
- настой из листьев тысячелистника, мать-и-мачехи и цветков клевера – по 1 столовой ложке 5 раз в день.
Все эти средства готовятся по классическому рецепту – ингредиенты берутся в равных количествах, затем 1 столовая ложка сбора заваривается кипятком в объеме 300 мл и настаивается в течение часа или проваривается на водяной бане на протяжении 7 минут.
Все данные о том, как протекает краснуха у взрослых, что такое IGG антитела к вирусу краснухи при беременности и что делать при появлении первых признаков болезни, можно получить на страницах нашего сайта Добробут.ком.
Связанные услуги:
Вакцинация
Краснуха — ГБУЗ ГП 13 г. Краснодара МЗ КК
Краснуха
Краснуха – острое вирусное заболевание, которое проявляется мелкопятнистой сыпью, увеличением лимфатических узлов и умеренно выраженной лихорадкой. Максимальное число заболевших регистрируется в апреле – июне. Во время вспышек заболевают не только дети, но и взрослые, удельный вес которых составляет в среднем, 22 %. Источником инфекции является больной человек. Заражение происходит воздушно-капельным путем. Эпидемические вспышки краснухи повторяются каждые 7-10 лет.
От множества инфекционных заболеваний краснуха отличается всеобщей восприимчивостью, легкостью передачи от больного к здоровому, большим числом стертых и не регистрируемых специалистами форм, длительностью заразного периода (за 7-10 дней до высыпания и в первые 4 дня сыпи). Особую опасность представляет краснуха для беременных женщин, вследствие передачи инфекции от матери плоду и рождения детей с различными уродствами. Чаще всего наблюдаются врожденные пороки сердца, органов зрения и слуха, вплоть до полной слепоты и глухоты, поражения опорно-двигательного аппарата. Наибольшую тревогу у специалистов вызывает краснуха у женщин с ранними сроками беременности. Частота рождения детей с уродствами достигает 60 % при заболевании женщин на первом месяце беременности, 20 % — на втором, 8 % — на третьем.
Заболевание начинается через 15-20 дней после заражения. Общее состояние больных краснухой характеризуется слабо выраженными симптомами: небольшая слабость, умеренная головная боль, иногда боли в мышцах и суставах, температура чаще до 37,5°. И только появление сыпи (на 2-й – 3-й день болезни) заставляет обратиться к врачу. Сыпь появляется сначала на шее, но уже через несколько часов распространяется по всему телу. Элементы ее представляют собой мелкие пятнышки до 2-4 мм в диаметре, розового цвета, слегка возвышающиеся над уровнем кожи. Сыпь иногда сопровождается зудом, держится около 3 дней, затем бесследно исчезает. Врач при осмотре больного выявляется катары верхних дыхательных путей, увеличение и болезненность лимфатических узлов.
В 25-30 % случаев краснуха протекает без сыпи и выраженных симптомов. Больные такой формой краснухи, не зная о своей болезни и общаясь с большим числом людей, чаще всего являются источниками множества случаев заболеваний.
Наиболее частым осложнением краснухи являются артриты. Припухлость болезненность суставов появляется через 1-2 дня после исчезновения сыпи и держится до 10 дней.
Помните! При возникновении заболевания обращение к врачу обязательно. Это позволит своевременно установить диагноз, провести грамотное лечение, избежать осложнений, получить консультацию по мерам профилактики. Больной краснухой подвергается изоляции до 5-го дня с момента появления высыпания. Вирус краснухи во внешней среде не стоек, быстро погибает. Для его уничтожения достаточно проветривания и влажной уборки с применением дезсредства.
Краснуха у детей и взрослых: симптомы, методы лечения
Краснуха – это острое вирусное, преимущественно детское заболевание. Типичное проявление: розово-красная сыпь, появляющаяся сначала на лице, а потом в течение нескольких часов распространяющаяся по всему телу.
Восприимчивость детей к краснухе высокая. Обычно дети в возрасте до 6-ти месяцев имеют врожденный иммунитет, полученный ими от матери, но если у ребёнка специфические антитела отсутствуют, он может заболеть даже в первые месяцы жизни.
Наиболее часто краснухой болеют дети в возрасте от 2 до 9 лет.
Иммунитет после перенесенной краснухи стойкий, пожизненный.
Причины краснухи
Краснуха передаётся воздушно-капельным путём. Хотя вирус считается нестойким, контактный путь передачи заболевания (например, через детские игрушки) также возможен.
Инкубационный период краснухи составляет от 11-ти до 24-х дней (в основной массе случаев – от 16-ти до 20-ти дней). Больной заразен уже за неделю до появления сыпи. После высыпания опасность заразиться сохраняется еще 5-7 дней.
Ещё один вариант передачи инфекции – при беременности, от матери к плоду. При подобной врожденной краснухе вирус выделяется длительно – в течение 1,5-2-х лет после рождения (с мокротой, мочой, калом).
Опасность краснухи
Главная опасность заболевания заключается в его воздействии на плод на ранних сроках беременности. В срок до 11 недель вероятность инфицирования плода при контакте с источником инфекции составляет 90%. Последствия могут быть серьёзными: различные патологии и гибель плода. Поэтому краснуха включена в число ToRCH-инфекций (группа инфекций, представляющая особую опасность для плода и здоровья будущего ребёнка).
Симптомы краснухи
Основными симптомами краснухи являются:
Сыпь
Краснуха проявляется, прежде всего, сыпью. Сыпь при краснухе имеет вид мелких розово-красных пятен круглой или овальной формы.
У детей сыпь держится 2-4, изредка 5-7 дней, затем исчезает – без пигментации и шелушения.
Подробнее о симптоме
Увеличение лимфатических узлов
Наблюдается увеличение лимфатических узлов, особенно тех, что расположены на затылке и задней стороне шеи.
Катаральные явления
Иногда у детей, заболевших краснухой, наблюдаются катаральные явления: незначительный насморк, першение в горле, сухой кашель.
Симптомы краснухи у взрослых
Методы диагностики краснухи
Не стоит полагаться на то, что у Вас или Вашего ребёнка уже есть иммунитет, поскольку наблюдались симптомы, попадающие под описание краснухи. Сходные симптомы могут иметь и другие вирусные заболевания. Абсолютную уверенность может дать только анализ крови на специфические антитела.
Серологический анализ крови
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения краснухи
При проявлении симптомов, позволяющих подозревать краснуху, ребёнка нужно показать педиатру, а взрослому человеку следует обратиться к терапевту.
Симптоматическое лечение
При краснухе назначается постельный режим, осуществляется симптоматическое лечение. Больной должен получать достаточно витаминов (в виде витаминных препаратов или в натуральном виде).
Вакцинация
Вакцинация – это простой и эффективный способ избежать опасности заболеть уже во взрослом возрасте. Особенно важно исключить угрозу заболевания краснухой будущей матери. Профилактика данного заболевания является настолько значимой, что вакцинация против краснухи включена в Национальный и Региональный календари профилактических прививок.
Вакцину вводят подкожно или внутримышечно. Вакцинация производится в возрасте 12 месяцев, повторная иммунизация (ревакцинация) – в 6 лет. Девушкам, не болевшим краснухой и ранее не привитым, вакцина вводится в возрасте от 18 лет до 25 лет. Специфический иммунитет обеспечивается практически в 100% случаев. Он развивается через 15-20 дней после прививки и сохраняется более 20 лет.
Подробнее о методе лечения
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Все заболеванияПрофилактика краснухи — ГУЗ ЛОКЦ
Профилактика краснухи
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией. Вирус краснухи внедряется в организм через слизистую дыхательных путей, куда он попадает с вдыхаемым воздухом. Инкубационный период длится от 10 до 25 дней. Типичными для краснухи признаками является появление сыпи вначале на лице, ее быстрое распространение по всему телу и отсутствие на коже ладоней и подошв. Диагноз краснухи устанавливается клинически.
Источником возбудителя краснухи является больной человек. При этом заболевание может протекать как с клинической симптоматикой, так и в латентной, стертой форме. Выделение вируса начинается за неделю до проявления экзантемы и продолжается 5-7 дней после. Краснуха распространяется с помощью аэрозольного механизма передачи преимущественно воздушно-капельным путем. При заражении краснухой беременных женщин осуществляется трансплацентарная передача инфекции плоду.
Заболевание у взрослых обычно начинается с повышения температуры (иногда может достигать довольно высоких значений), недомогания, слабости, головной боли. Нередко отмечаются умеренный насморк, сухой кашель, першение в горле, слезотечение, светобоязнь. Осмотр может выявить легкую гиперемию зева и задней стенки глотки, раздражение конъюнктивы. Эти симптомы сохраняются обычно от одного до трех дней. У детей катаральные признаки чаще всего отсутствуют.
В начальном периоде заболевания как у взрослых, так и у детей отмечается лимфаденит преимущественно затылочных и среднешейных лимфатических узлов. Лимфоузлы увеличены в размере, на ощупь болезненны. Лимфаденит может сохраняться до 2-3 недель. После катарального периода появляются высыпания. Появлению сыпи обычно предшествует кожный зуд.
В 75-90% случаев сыпь появляется в первый же день болезни, сначала на лице и шее, за ушами, под волосами. В некоторых случаях сыпь может распространяться из иной локализации. За сутки сыпь покрывает различные участки кожи за исключением ладоней и подошв. Сыпь мелкая, пятнистая, не возвышающаяся над поверхностью кожи. Пятна красные или розовые, округлые, с ровными краями, кожные покровы вокруг элементов сыпи не изменены. У взрослых элементы сыпи нередко сливаются, для детей сливная экзантема не характерна.
Краснуха лечиться амбулаторно.
Профилактика краснухи производится с помощью плановой вакцинации живой ассоциированной вакциной от кори, паротита и краснухи. Кроме того существуют моновакцины. Вакцинация против краснухи производится двукратно, первый раз в возрасте 12-16 месяцев, затем ревакцинация в 6 лет. Кроме того, в дальнейшем нередко ревакцинации подвергаются девочки подросткового возраста и молодые женщины. Противопоказания: иммунодефицит, гиперчувствительность к аминогликозидам и яичному белку (при применении MMR-II), острое заболевание или обострение хронического; также прививку не вводят за 3 месяца до наступления беременности. Во всех остальных случаях, прививать можно после стабилизации состояния.
Общие мероприятия в очагах краснушной инфекции малоэффективны из-за наличия изменчивых форм и выделения вируса задолго до появления первых симптомов. Но тем не менее, заболевший изолируется на 5-7 дней от момента появления сыпи, а контактировавшие с ним – на 21 день.
Экстренная профилактика осуществляется контактным детям и беременным женщинам с помощью введения противокраснушного иммуноглобулина. Больные краснухой находятся в изоляции вплоть до 5 дня после возникновения высыпания. Специальных карантинных мероприятий в отношении больных и контактных лиц не производится.
При контакте беременной женщины с больным, её восприимчивость определяется серологическими методами и смотрят на наличие IgG — если они есть, то женщина считается иммунной, если нет – пробу повторяют через 5 недель и, при положительном результате IgG предлагают прерывание беременности, но если и на второй раз ничего не обнаруживают – проводят пробу в третий раз через месяц – интерпретация та же, что и при второй пробе.
БУДЬТЕ ЗДОРОВЫ!
Краснуха: Причины, симптомы, диагностика и лечение
Краснуха – это острая «детская» инфекционная болезнь, которая распространяется воздушно-капельно и характеризуется явлениями умеренной интоксикации, повышением температуры до 38 градусов, появлением мелкой пятнистой сыпи с одновременным увеличением определенных групп лимфатических узлов, в основном заднешейных и затылочных.
Причины
Краснуха вызывается РНК-содержащим вирусом. Источником заражения служит больной человек (независимо от того, стертая или клинически выраженная у него форма заболевания) или вирусоноситель. Заразный период достаточно длительный: последняя неделя скрытого (инкубационного) периода и еще на протяжении 2-3 недель от начала заболевания. При заражении беременной в первом триместре риск заражения для плода равен 90 %, во втором – 50 %, в третьем – 100 %. Вирус может проникать в организм плода через плаценту или через кровь.
Симптомы
О наличии заболевания у ребенка вы узнаете, внимательно взглянув на кожный покров. При краснухе на теле появляется мелкая сыпь характерного цвета. Сама сыпь выглядит как маленькие пятнышки, не выступающие на поверхности кожных покровов. В редких случаях сыпь приобретает форму круглых или овальных папул.
Они не расплывчатые, а имеют четкий контур, могут быт красного или розового цвета.
При краснухе у детей важно знать, что после инфицирования болезнь начинает распространяться с затылка, лица и шеи малыша, а уже потом переходит на все тело. При этом самые активные высыпания располагаются на спине, ягодицах и на внутренней поверхности суставов рук и ног.
Краснуха сопровождается повышением температуры тела: оно наблюдается одновременно с сыпью и находится в пределах до 38ºC. Малыш становится капризным, сонливым и вялым, родители могут заметить у ребенка слезотечение.
Отмечается увеличение и уплотнение лимфатических узлов — наибольшее воздействие вирус оказывает на затылочные, заушные и шейные узлы.
Также симптомами могут быть катаральные проявления, связанные с воспалением дыхательных путей: покраснение и воспаление слизистой рта, першение в горле, легкий насморк, сухой кашель.
Диагностика
Диагностика включает в себя, прежде всего, осмотр врача. Доктор заметит на коже ребенка характерную сыпь при краснухе, которая практически одномоментно распространяется по всему телу, увеличенные лимфоузлы и катаральные явления.
Лабораторные исследования заключаются: в анализе мочи (в нем наблюдается большое количество лейкоцитов), анализе крови (при краснухе отмечается поднятие СОЭ, уровня моноцитов и лейкоцитов, иногда возможно появление плазматических клеток), иммуноферментном анализе (его задача определить стадию краснухи и наличие антител в крови к ней).
Лечение
В большинстве случаев лечение краснухи у ребенка проходит дома. Специалисты рекомендуют в данный период давать малышу витамины B и C, а также никотиновую кислоту. При жалобах на боли в суставах назначается прием ацетилсалициловой кислоты, амидопирина или анальгина с антигистаминным средством. При развитии осложнений заболевания целесообразно отправить ребенка на стационарное лечение, которое проводится под контролем различных специалистов.
Практически у всех детей краснуха протекает благоприятно, но в редких случаях возможно появление таких осложнений, как ангина, воспаление среднего уха, фарингит или ларингит. В некоторых случаях могут поражаться суставы или может развиться артрит, который сопровождается повторным повышением температуры, болью и отеками. К особо тяжелым осложнениям краснухи можно отнести энцефалиты, менингиты и менингоэнцефалиты. Однако стоит заметить, что данные явления больше свойственны взрослым, чем детям.
Краснуха — Министерство здравоохранения Миннесоты
Общая информация о краснухе, включая симптомы, осложнения, анализы и лечение.
Скачать PDF-версию в формате для печати: Краснуха (PDF)
На этой странице:
Что такое краснуха?
Каковы симптомы краснухи?
Кто болеет краснухой?
Какие проблемы со здоровьем вызывает краснуха?
Как диагностируется краснуха?
Есть ли вакцина от краснухи?
Как передается краснуха?
Что можно сделать для профилактики краснухи?
Есть ли лечение краснухи?
Что такое краснуха?
Краснуха, также называемая немецкой корью, представляет собой сыпь, вызываемую вирусом.
Каковы симптомы краснухи?
Симптомы краснухи включают:
- сыпь
- субфебрильная температура
- кашель
- Увеличение лимфоузлов за ушами и на шее
Сыпь обычно сначала появляется на лице, затем перемещается с головы на ногу и длится около 3 дней. Симптомы краснухи могут включать боль в суставах, особенно у взрослых женщин. До половины всех людей, инфицированных краснухой, не имеют симптомов.
Кто болеет краснухой?
Заболеть может любой, кто не был вакцинирован или не болел краснухой. Поскольку во всем мире и в Соединенных Штатах есть люди, которые не вакцинированы, возможно, что инфицированные путешественники могут передать краснуху невакцинированным людям.
Какие проблемы со здоровьем вызывает краснуха?
Большинство здоровых детей и взрослых мужчин выздоравливают от краснухи без каких-либо проблем. У некоторых взрослых, больных краснухой, особенно у женщин, возникают болезненные или опухшие суставы.
Если беременная женщина, не имеющая иммунитета к краснухе, инфицирована до 21-й недели беременности, у ребенка может развиться синдром врожденной краснухи (СВК), который может вызвать серьезные проблемы со здоровьем, включая мертворождение, выкидыш, преждевременные роды, глухоту, умственную отсталость. , костные изменения и повреждение печени и селезенки.
Некоторые из этих проблем отмечаются при рождении или в течение первых 2 лет жизни. Другие, например диабет, могут возникнуть в более позднем детстве. СВК сейчас редко встречается в Соединенных Штатах из-за широкого использования вакцины против краснухи.
Как диагностируется краснуха?
Поскольку краснуха похожа на многие другие сыпь, ее можно диагностировать только с помощью лабораторных исследований. Поставщики медицинских услуг могут собирать образцы горла, мочи или крови для тестирования на вирус.
Есть ли вакцина от краснухи?
Да. Вакцина против краснухи содержится в вакцине MMR (от кори, эпидемического паротита, краснухи). Дополнительные сведения см. В Информационном письме о вакцине MMR (VIS).
Как передается краснуха?
Краснуха может передаваться, когда человек, больной краснухой, кашляет или чихает рядом с вами, или если вы касаетесь жидкостей изо рта или носа больного краснухой, а затем касаетесь своих глаз, носа или рта.
Период между заражением вирусом и началом болезни обычно составляет 14 дней, но может составлять от 12 до 23 дней. Человек с краснухой может заразить других от 7 дней до появления сыпи до 7 дней после нее.
Что можно сделать для профилактики краснухи?
Вакцинация — лучший способ предотвратить краснуху. Широко распространенная вакцинация против краснухи имеет решающее значение для сдерживания распространения болезни и предотвращения врожденных дефектов, вызванных СВК.
Есть ли лечение краснухи?
Не существует лечения краснухи.Ваш лечащий врач может помочь в лечении некоторых симптомов.
Краснуха | NHS inform
Краснуха (немецкая корь) — это вирусная инфекция, которая сейчас редко встречается в Великобритании. Обычно это легкое заболевание, которое проходит без лечения через 7-10 дней.
Симптомы краснухи включают:
- кожная сыпь красно-розового цвета, состоящая из мелких пятен
- Увеличение лимфоузлов вокруг головы и шеи
- высокая температура (лихорадка)
- симптомы простуды, такие как кашель и насморк
- ноющие и болезненные суставы — чаще встречаются у взрослых
Симптомы краснухи обычно длятся всего несколько дней, но железы могут увеличиваться в течение нескольких недель.
Подробнее о симптомах краснухи.
Когда обращаться к GP
При подозрении на краснуху всегда следует обращаться к своему терапевту или в службу 111.
Не приходите к врачу общей практики, не позвонив предварительно, поскольку, возможно, потребуется принять меры для снижения риска заражения других людей.
Если вы беременны и у вас появилась сыпь, или если вы контактируете с кем-то, у кого есть сыпь, немедленно обратитесь к терапевту или акушерке.
Подробнее о диагностике краснухи.
Краснуха и беременность
Краснуха обычно вызывает серьезную озабоченность только в том случае, если беременная женщина заразится инфекцией в течение первых 20 недель беременности.
Это связано с тем, что вирус краснухи может нарушить развитие ребенка и вызвать широкий спектр проблем со здоровьем, в том числе:
Врожденные дефекты, вызванные вирусом краснухи, известны как синдром врожденной краснухи (СВК).
С момента появления вакцины против эпидемического паротита, кори и краснухи (MMR) СВК сейчас очень редко встречается в Великобритании.
Подробнее об осложнениях краснухи.
Как распространяется
Краснуха вызывается вирусом тогавируса. Он распространяется так же, как простуда или грипп, через капли влаги из носа или горла инфицированного человека. Эти капли выбрасываются в воздух, когда кто-то кашляет, чихает или разговаривает.
Вы можете заразиться, если войдете в контакт с каплями от инфицированного человека, хотя симптомы могут проявиться через две-три недели.
Если у вас краснуха, вы заразитесь для других людей за неделю до появления симптомов и в течение четырех дней после первого появления сыпи.
Вам следует избегать посещения школы или работы в течение четырех дней после появления сыпи, чтобы не заразить других, и старайтесь в это время избегать контакта с беременными женщинами.
Кто пострадал?
В настоящее время краснуха в Великобритании встречается редко. Большинство случаев возникает у людей, приехавших в Великобританию из стран, в которых не проводится плановая иммунизация против краснухи.
Однако иногда в Великобритании могут быть крупные вспышки краснухи. Один из них произошел в 1996 году, когда в Англии и Уэльсе было зарегистрировано почти 4000 случаев. В 2013 г. в Англии и Уэльсе было 12 подтвержденных случаев краснухи.
Лечение краснухи
Специального лечения краснухи не существует, но симптомы обычно проходят в течение 7–10 дней. Если вы или ваш ребенок находите симптомы неудобными, вы можете лечить некоторые из них дома, пока вы ждете, пока инфекция пройдет.
Например, парацетамол или ибупрофен можно использовать для снижения температуры и лечения любых болей или болей. Жидкий детский парацетамол можно применять маленьким детям. Аспирин нельзя давать детям младше 16 лет.
Подробнее о лечении краснухи.
Профилактика краснухи
Лучший способ предотвратить краснуху — сделать прививку вакциной MMR. Эта вакцина предлагается детям в рамках плановой программы иммунизации детей.
Он вводится в 2 дозах: первая доза, когда вашему ребенку от 12 до 13 месяцев, а затем вторая бустерная доза, перед тем, как он пойдет в школу, в три года и четыре месяца.
Регулярная иммунизация важна, поскольку она снижает риск крупных вспышек и помогает защитить беременных женщин и их детей.
Вакцину MMR также можно вводить детям старшего возраста и взрослым, которые ранее не были полностью иммунизированы.
Обратитесь к своему терапевту, если вы не уверены, прошли ли вы или ваш ребенок вакцинацию.
Если вы думаете о беременности и не уверены, сделали ли вы две дозы вакцины MMR, рекомендуется проконсультироваться со своим терапевтом.Если ваши записи показывают, что вы не принимали две дозы MMR или нет записей, попросите вакцину.
Подробнее о профилактике краснухи.
Информация о вас
Если вы или ваш ребенок болеют краснухой, ваша клиническая бригада передаст информацию о вас / вашем ребенке в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать более эффективные способы профилактики и лечения этого состояния. Вы можете отказаться от регистрации в любое время.
Узнать больше о реестре.
Краснуха (немецкая корь) | Симптомы, лечение и иммунизация
Что такое краснуха?
Краснуха также известна как немецкая корь. Обычно это легкое заболевание. Однако, если беременная женщина заражена вирусом краснухи, он может нанести серьезный вред нерожденному ребенку или вызвать выкидыш. Краснуха может привести к поражению сердца, мозга, слуха и зрения. Ребенок, скорее всего, родится с очень серьезным заболеванием, которое называется синдромом врожденной краснухи.
С тех пор, как в 1970 году была введена вакцинация против краснухи, число детей, рожденных с синдромом врожденной краснухи, резко сократилось. Краснуха в настоящее время является очень редкой инфекцией в Великобритании в результате программы вакцинации. Однако краснуха по-прежнему распространена во многих развивающихся странах.
Каковы симптомы краснухи?
У большинства людей симптомы краснухи отсутствуют. Это называется субклинической инфекцией.Если симптомы все же развиваются, они включают следующее:
- Увеличение лимфатических узлов, обычно за ушами и в задней части шеи. Иногда опухают железы в других частях тела. Железы постепенно приходят в норму в течение недели или около того.
- Пятнистая розово-красная сыпь появляется в любое время до семи дней после набухания желез. Сыпь при краснухе обычно начинается за ушами, затем распространяется на лицо и шею, а затем распространяется на все тело. Сыпь держится 3-5 дней до исчезновения.
- Легкое повышение температуры (лихорадка), простуда, кашель и боль в горле являются обычными явлениями.
- Болезненные красные глаза (конъюнктивит) могут развиваться в течение нескольких дней.
- Боли в суставах, как при легком артрите, могут развиваться в течение недели или около того. Это реже встречается у детей, но довольно часто у взрослых, больных краснухой.
- Другие симптомы могут включать усталость и головную боль.
Нарушения свертываемости крови и воспаление головного мозга (энцефалит) — редкие осложнения.
Примечание : краснуха редко вызывает осложнения у здоровых людей.Основная проблема краснухи заключается в том, что она может вызвать осложнения во время беременности.
Как передается краснуха?
Краснуха (краснуха) заразна. Это означает, что вы заразились от другого человека, инфицированного вирусом краснухи. Краснуха передается при прямом контакте, а также при кашле и чихании вируса в воздухе. После заражения симптомы развиваются через 2–3 недели. Вы заразны от одной недели до появления симптомов до четырех дней после появления сыпи. Поэтому пострадавшие дети не должны ходить в школу и не общаться с другими в течение четырех дней после появления сыпи.Зараженные взрослые не должны выходить на работу в течение четырех дней, чтобы снизить вероятность распространения инфекции.
Краснуха во время беременности
Если вы беременны и заболели краснухой (краснухой) в первые несколько месяцев беременности, велика вероятность того, что вирус краснухи нанесет серьезный вред вашему развивающемуся ребенку. Вирус поражает развивающиеся органы, и ребенок может родиться с серьезной инвалидностью — синдромом врожденной краснухи.
Осложнения синдрома врожденной краснухи (врожденные дефекты краснухи) включают катаракту, глухоту и аномалии сердца, легких и головного мозга.
Инфекция краснухи в первые три месяца беременности также увеличивает риск выкидыша:
- Если вы беременны и контактируете с больным краснухой, вам следует проверить свой статус по краснухе. Если вы не знаете, ваша акушерка или врач обычно записывают это. (Анализ крови обычно проводится на ранних сроках беременности. Он проверяет, есть ли у вас иммунитет и есть ли в крови антитела против краснухи.) Большинство женщин имеют иммунитет из-за предыдущей иммунизации и не заболевают краснухой.Если известно, что у вас есть иммунитет, никаких дальнейших действий не требуется. Вам не нужна ревакцинация от краснухи.
- Если у вас нет иммунитета и вы контактируете с больным краснухой, вам могут порекомендовать анализы крови. Они могут определить наличие краснухи до появления симптомов. Дальнейшие действия зависят от результатов этих тестов.
- Обратитесь к врачу, если вы беременны и заболели, по вашему мнению, краснухой. В настоящее время краснуха не является распространенным явлением из-за вакцинации. Другие вирусы могут вызывать сыпь, похожую на краснуху.Большинство вирусов не наносят вреда нерожденному ребенку. Анализы крови могут подтвердить или исключить краснуху, если есть подозрение на нее.
В маловероятном случае подтверждения наличия краснухи вас направят к врачу, специализирующемуся на беременности и родах (акушеру). Акушер обсудит с вами возможность наличия у вашего ребенка синдрома врожденной краснухи. Риск выше, если вы беременны менее 20 недель. Если вы беременны на сроке более 20 недель, риск развития синдрома врожденной краснухи у вашего будущего ребенка очень невелик.Никакое лечение не может предотвратить развитие синдрома врожденной краснухи.
Примечание : — очень , когда беременная женщина заразится краснухой в Великобритании. См. Отдельную брошюру «Краснуха и беременность» для получения более подробной информации.
Как можно сделать тест на невосприимчивость к краснухе?
Даже если вы прошли иммунизацию против краснухи (краснухи) или перенесли инфекцию краснухи, все еще существует небольшая вероятность того, что ваш организм не выработал достаточно антител против вируса краснухи, чтобы защитить вас.Единственный способ проверить, подействовала ли иммунизация, — это сдать анализ крови. Это проверяет наличие антител к краснухе. Антитела — это белки, которые организм вырабатывает для борьбы с инфекциями. Анализ крови на краснуху проверяет на наличие двух типов антител:
- антител IgG: они будут присутствовать, если вы уже были вакцинированы против краснухи в прошлом или если у вас была инфекция краснухи в прошлом. Это означает, что у вас иммунитет к краснухе и вы не сможете заразиться ею.
- IgM-антитела: они будут присутствовать, если вы недавно были инфицированы вирусом краснухи.
Поскольку синдрома врожденной краснухи очень важно избежать, если вы впервые задумываетесь о беременности, вам следует сдать анализ крови, чтобы убедиться, что вы защищены. Если анализ крови покажет, что у вас есть антитела IgG к краснухе, вы получите иммунитет.
Этот анализ крови предлагается всем беременным женщинам в Великобритании, а также может предлагаться более молодым женщинам во время плановых медицинских осмотров. Однако, если у вас его не было, вам следует попросить вашу медсестру или терапевт сделать анализ крови.В частности, женщины, приехавшие в Великобританию из-за границы и не прошедшие вакцинацию, подвергаются наибольшему риску рождения ребенка с синдромом врожденной краснухи.
Как лечить краснуху?
Не существует лечения, которое убивает вирус краснухи (немецкой кори). Большинство больных краснухой не очень больны, не нуждаются в лечении и вскоре полностью выздоравливают. Во время инфекции иммунная система вырабатывает антитела. Они очищают вирус и затем обеспечивают пожизненный иммунитет.Поэтому очень редко бывает более одного приступа краснухи.
Иммунизация против краснухи
В настоящее время иммунизация предлагается всем детям в Великобритании в рамках вакцины против кори, эпидемического паротита и краснухи (MMR). Две дозы вакцины необходимы для обеспечения удовлетворительной защиты от краснухи (немецкая корь). Обычно это делается в возрасте до 5 лет.
В Великобритании первая доза обычно дается между 12 и 13 месяцами. Вторую дозу обычно вводят в возрасте 3 лет и 4 месяцев.Обе дозы вводятся одновременно с другими прививками в рамках календаря иммунизации детей.
Детям старшего возраста и подросткам иногда предлагают вакцину во время вспышки болезни, если они пропустили инъекцию в младшем возрасте. Однако тем, кто прошел полный курс двух доз в молодом возрасте, не требуется ревакцинация от краснухи.
Иммунизация дает очень хорошую защиту, поэтому краснуха в Великобритании сейчас нечасто. Число детей, рожденных с синдромом врожденной краснухи, значительно сократилось с момента введения плановой иммунизации.
Чрезвычайно важно, чтобы всех детей были иммунизированы против вируса краснухи, чтобы предотвратить любые осложнения краснухи. См. Дополнительную информацию в отдельной брошюре «Иммунизация MMR».
Если вы женщина и планируете забеременеть , если вы не уверены, что у вас иммунитет, обратитесь к медсестре или терапевту. Анализ крови подтвердит наличие у вас иммунитета. Если у вас нет иммунитета, вам могут сделать прививки до того, как вы забеременеете.
В чем разница между немецкой корью и корью?
Немецкая корь (краснуха) вызывается вирусом, отличным от вируса, вызывающего корь, поэтому это совершенно разные состояния .У них действительно есть некоторые похожие симптомы, такие как сыпь, температура и симптомы простуды. Обе вакцины сейчас не распространены в Великобритании, поскольку комбинированная вакцина против кори, эпидемического паротита и краснухи (MMR) защищает от обеих. Если вы заразитесь корью во время беременности, это может вызвать некоторые проблемы, но эти проблемы отличаются от проблем, вызванных немецкой корью. Корь во время беременности может повысить вероятность выкидыша или преждевременных (преждевременных) родов, тогда как немецкая корь вызывает у вашего ребенка врожденные дефекты.См. Дополнительную информацию в отдельной брошюре «Корь».
Краснуха — канал улучшения здоровья
Краснуха — вирусное заболевание, вызывающее кожную сыпь и боли в суставах. Инфекция краснухи протекает в легкой форме для большинства людей, но может иметь катастрофические последствия для будущего ребенка. Если беременная женщина заболевает краснухой, ее ребенок подвергается риску серьезных и постоянных врожденных дефектов или смерти. Рубеллу иногда называют немецкой корью, но краснуха — это вирусное заболевание, отличное от кори. Рубелла редко встречается в Австралии и других странах с широко распространенными программами иммунизации. .В октябре 2018 года Всемирная организация здравоохранения (ВОЗ) объявила, что в Австралии ликвидирована краснуха. Устранение не означает искоренение. Вспышки болезни все еще могут возникать, поэтому важно продолжать вакцинацию детей, чтобы предотвратить распространение инфекции среди беременных женщин.Симптомы краснухи
Около половины случаев краснухи протекают настолько легко, что симптомы отсутствуют. Если симптомы действительно возникают, они обычно появляются через две-три недели после заражения. Некоторые из признаков и симптомов краснухи могут включать:
- легкая лихорадка
- головная боль
- насморк
- боль в глазах
- кожная сыпь
- опухшие лимфатические узлы
- боль в суставах.
Осложнения краснухи
Краснуха — это легкое заболевание по сравнению с корью, и большинство людей выздоравливает в течение примерно трех дней. Возможные осложнения краснухи включают:
- артралгию — длительную боль в суставах, которая может занять месяц или больше, чтобы вылечиться
- средний отит — воспаление среднего уха
- энцефалит — воспаление головного мозга, которое в некоторых случаях может привести к летальному исходу .
Синдром врожденной краснухи
Беременная женщина может передать инфекцию краснухи своему будущему ребенку.Это может иметь серьезные последствия, такие как выкидыш или врожденные дефекты, известные как синдром врожденной краснухи (СВК), особенно если мать заболевает в течение первого триместра (первых трех месяцев) беременности.
Примерно девять из каждых 10 нерожденных детей, инфицированных краснухой в течение первых 10 недель беременности, будут иметь серьезные врожденные аномалии.
Врожденные дефекты, связанные с CRS, включают:
- глухоту
- слепоту
- пороки сердца
- умственную отсталость
- нарушение роста
- воспаление различных органов, таких как мозг, печень или легкие.
Если вы беременны и подозреваете, что заразились краснухой, обратитесь к врачу.
Причины краснухи
Краснуха чаще всего передается, когда кто-то проглатывает (глотает) или вдыхает капли от кашля или чихания инфицированного человека. Младенцы с СВК выделяют вирус краснухи через выделения из носа и горла, а также с мочой в течение месяцев или даже лет.
Симптомы обычно возникают в период от 14 до 17 дней (и до 21 дня). Люди, инфицированные краснухой, заразны примерно за одну неделю до и не менее четырех дней после появления сыпи.
Группы высокого риска
Как было объявлено Всемирной организацией здравоохранения в октябре 2018 года, краснуха в Австралии ликвидирована, но случаи заболевания все еще могут возникать. Риску подвергаются все, кто не был вакцинирован против краснухи, в частности:
- путешественников (и посетителей) в районы, где программы вакцинации против краснухи не получили широкого распространения
- работников по уходу за детьми
- человек, которые работают в учреждениях здравоохранения, таких как больницы
- нерожденные дети, матери которых имеют низкий или отсутствующий иммунитет против краснухи.
Диагностика краснухи
Краснуху сложно диагностировать, поскольку ее признаки и симптомы расплывчаты и неспецифичны. Например, многие другие заболевания, помимо краснухи, вызывают лихорадку, и сыпь похожа на другие типы сыпи. Методы, используемые для диагностики краснухи, могут включать:
- истории болезни, включая статус иммунизации и историю поездок
- медицинский осмотр
- анализы крови.
Лечение краснухи
Специального лечения краснухи не существует, и симптомы обычно легкие.Антибиотики не работают, потому что болезнь вирусная. Лечение направлено на облегчение симптомов и снижение риска осложнений. Варианты могут включать:
- постельный режим
- большое количество жидкости
- парацетамол для уменьшения боли и лихорадки.
Важно изолировать себя как минимум на четыре дня после появления сыпи, чтобы снизить риск заражения других.
Если вы беременны и заболели краснухой, обсудите варианты лечения со своим врачом.
Иммунизация против краснухи
Иммунизация — лучший способ предотвратить краснуху. Единичная инфекция краснухи обычно дает большинству людей пожизненный иммунитет. Хотя это маловероятно, но все же возможно заразиться краснухой, даже если вы были вакцинированы или ранее перенесли краснуху.
Существует два типа вакцины против краснухи. В первом типе вакцина против краснухи сочетается с вакцинами против кори и эпидемического паротита и широко известна как вакцина против кори, эпидемического паротита и краснухи (MMR).Во втором типе вакцина против краснухи сочетается с вакцинами против кори, эпидемического паротита и ветряной оспы (ветряной оспы) и широко известна как MMRV.
Защита от краснухи предусмотрена в Национальной программе иммунизации. В Виктории иммунизация против краснухи проводится бесплатно для:
- детей в возрасте 12 месяцев — первая доза вакцины против краснухи вводится в виде комбинированной вакцины MMR
- детей в возрасте 18 месяцев — вводится вторая доза вакцины против краснухи в качестве комбинированной вакцины MMRV
- все дети до 10 лет могут получить бесплатные вакцины Национальной программы иммунизации
- все молодые люди от 10 до 19 лет
- женщин, планирующих беременность или вскоре после родов — если анализ их крови показывает, что они отсутствие иммунитета к краснухе
- детей в возрасте до девяти лет включительно — дополнительные вакцинации доступны для детей, которые не были полностью вакцинированы
- женщин, планирующих беременность или после рождения ребенка — две дозы вакцины MMR доступны для женщин, которые имеют низкий иммунитет или не имеют иммунитета против краснухи
- Аборигены и жители островов Торресова пролива, беженцы, просители убежища и уязвимые люди — c вакцинация atch-up доступна для людей, которые не были полностью вакцинированы
- человек, родившихся в течение или после 1966 года, без доказательств получения двух задокументированных доз действующей вакцины MMR или без анализа крови, показывающего доказательства иммунитета к кори, эпидемическому паротиту и краснухе, имеют право на получение одной или двух доз вакцины MMR.(Если требуются две дозы MMR, их следует вводить с интервалом минимум 28 дней.)
Если вы не получили вакцину, спросите своего врача или поставщика иммунизации о дополнительных дозах.
Примечание. Вакцина MMRV не рекомендуется людям в возрасте 14 лет и старше. С 14 лет людям требуется вакцина MMR и отдельная вакцина против ветряной оспы.
Беременность и иммунизация против краснухи
Если вы собираетесь забеременеть, сделайте анализ крови, чтобы проверить свой иммунитет против краснухи, а затем, при необходимости, сделайте вакцинацию.Этот анализ крови необходим, потому что даже если вы ранее были вакцинированы против краснухи, у вас может не быть иммунитета.
Женщинам, не имеющим иммунитета, требуется две дозы вакцины с интервалом минимум 28 дней, и им следует избегать беременности в течение как минимум 28 дней после иммунизации.
Если вы уже беременны, не делайте вакцину MMR или MMRV. Если вы беременны и не имеете иммунитета, избегайте контактов с больными краснухой. Организуйте иммунизацию вскоре после рождения ребенка, а затем избегайте повторной беременности в течение как минимум 28 дней.
Люди, которые работают с детьми
Если вы работаете с детьми, помните, что вы подвержены повышенному риску заражения и передачи инфекционных заболеваний. Будьте в курсе всех необходимых прививок, чтобы защитить себя и детей (и их матерей), с которыми вы регулярно общаетесь. Некоторые заболевания вызывают только легкое заболевание у взрослых, но могут быть очень серьезными для маленьких детей. Например, коклюш может быть смертельным для маленьких детей.
Люди, которым не следует делать прививки от краснухи.
Некоторым людям вакцинация против краснухи не рекомендуется.Человек с ослабленной иммунной системой не должен проходить вакцинацию.
Некоторые из возможных причин нарушения иммунитета включают:
- инфицирование вирусом иммунодефицита человека (ВИЧ) или наличие синдрома приобретенного иммунодефицита (СПИД) от ВИЧ-инфекции
- прием определенных лекарств, таких как высокие дозы кортикостероидов
- с иммунодепрессивным лечением, включая химиотерапию и лучевую терапию.
- с некоторыми типами рака, такими как болезнь Ходжкина или лейкозом.
- с иммунодефицитом с чрезвычайно низким уровнем антител (гипогаммаглобулинемия, множественная миелома или хронический лимфобластный лейкоз).
Куда обратиться за помощью
Отдел борьбы со вспышками заболеваний | Краснуха (немецкая корь)
Краснуха (немецкая корь)
Краснуха, которую иногда называют «немецкой корью», — это заразное заболевание, вызываемое вирусом. Большинство людей, заболевших краснухой, обычно имеют легкое заболевание. Однако инфекция краснухи у беременных женщин может вызвать выкидыш, мертворождение, преждевременные роды и серьезные врожденные дефекты у будущего ребенка (известный как синдром врожденной краснухи) с разрушительными последствиями на всю жизнь.К этим врожденным дефектам относятся:
- Глухота
- Слепота
- Умственная отсталость
- Пороки сердца
- Повреждение печени или селезенки
Серьезные врожденные дефекты являются обычным явлением, если женщина инфицирована на ранних сроках беременности, особенно в первом триместре. Перед беременностью женщинам следует убедиться, что они защищены от краснухи.
Несмотря на то, что краснуха была ликвидирована в США в 2004 г., она остается проблемой в других частях мира и все еще может быть занесена в США.С. от людей, инфицированных в других странах.
У детей краснуха обычно протекает в легкой форме с небольшими заметными симптомами. Для детей, у которых есть симптомы, красная сыпь обычно является первым признаком. Сыпь часто более заметна после горячего душа или ванны и обычно сначала появляется на лице, а затем распространяется на остальные части тела и сохраняется около трех дней. Другие симптомы, которые могут возникнуть за 1–5 дней до появления сыпи, включают:
- Субфебрильная температура (менее 101 градуса)
- Головная боль
- Легкий розовый глаз (покраснение или отек белков глаз)
- Общий дискомфорт
- Увеличение и увеличение лимфатических узлов
- Кашель
- Насморк
Большинство взрослых, заболевших краснухой, обычно имеют легкое заболевание с субфебрильной температурой, болью в горле и сыпью, которая начинается на лице и распространяется по всему телу.До появления сыпи у некоторых взрослых также могут быть:
- Головная боль
- Розовый глаз
- Общий дискомфорт
- Боль в суставах (особенно у молодых женщин)
Около половины людей, заболевших краснухой, не имеют никаких симптомов.
Краснуха передается при кашле или чихании инфицированного человека. Кроме того, если женщина заразилась краснухой во время беременности, она может передать вирус своему развивающемуся ребенку и причинить серьезный вред. Зараженный человек наиболее заразен, когда у него появляется сыпь.Однако краснуха может распространяться от 7 до 7 дней после появления сыпи. Люди без симптомов могут передавать краснуху.
Закон штата Гавайи требует, чтобы лица, инфицированные краснухой, не ходили дома в школу, на работу или в другие общественные места в течение 7 дней после появления сыпи. Контакты инфицированных людей, не имеющих документального подтверждения иммунитета (см. «Иммунитет» ниже), должны быть исключены из школы, рабочего места и других групп с 14 -го до 23 -го дней после контакта.
Симптомы краснухи часто бывают легкими и неспецифическими, поэтому диагноз краснухи необходимо диагностировать с помощью лабораторных исследований. Людям с симптомами краснухи, особенно если они недавно путешествовали за границу или контактировали с человеком с сыпью и лихорадкой, следует немедленно обратиться к врачу.
Специфического лечения краснухи не существует. Легкие симптомы можно купировать с помощью постельного режима и лекарств от лихорадки.
В целом, лица, страдающие хотя бы одним из следующих состояний, могут считаться защищенными от краснухи:
- Письменная документация по крайней мере одной дозы вакцины, содержащей живой вирус краснухи, введенной в возрасте одного года или старше
- Анализ крови, показывающий, что они невосприимчивы к краснухе или болеют этой болезнью
- Рождение до 1957 года (кроме женщин детородного возраста, которые могли забеременеть) §
§ Не вакцинированный медицинский персонал, родившийся до 1957 года и не имеющий лабораторных доказательств иммунитета, не может считаться иммунным.Медицинские учреждения должны рассмотреть возможность рекомендовать введение хотя бы одной дозы вакцины MMR.
Сводка зарегистрированных случаев заболеваний, подлежащих регистрации
Краснуху можно предотвратить с помощью вакцины, содержащей краснуху. Одна доза вакцины против кори, паротита и краснухи (MMR) примерно на 97% эффективна в профилактике краснухи.
Рекомендации по вакцинам:
- Дети: Все дети должны регулярно получать две дозы вакцины MMR. Первая доза вводится в возрасте 12–15 месяцев, а вторая доза — в возрасте 4–6 лет.
- Взрослые: Все взрослые, родившиеся в период или после 1957 года, должны получить по крайней мере одну дозу вакцины MMR, если только анализ крови не показал, что они невосприимчивы к краснухе или болеют этой болезнью.
- Женщины детородного возраста: Медицинские работники должны регулярно проверять женщин детородного возраста на наличие иммунитета к краснухе (см. «Иммунитет» выше).
- Те, у кого отсутствует иммунитет и НЕ беременны, должны быть вакцинированы.
- Беременным женщинам НЕ следует делать вакцину MMR.Беременным женщинам без иммунитета против краснухи следует вакцинировать сразу ПОСЛЕ родов.
Центры по контролю и профилактике заболеваний (CDC)
Департамент здравоохранения штата Гавайи для сообщений о болезнях
Последние отзывы: апрель 2019 г.
Краснуха | Дом
Данные о вакцинации против краснухи Ресурсы для отчетов о вакцинации против краснухи Дом VPD
Организм
Краснуха вызывается одноименным вирусом, относящимся к семейству togaviridae.
Передача
Краснуха передается от человека к человеку воздушно-капельным путем или воздушно-капельным путем с выделениями из дыхательных путей инфицированных людей. Краснуха может передаваться лицами с субклинической инфекцией или бессимптомными случаями (до 50% всех инфекций, вызванных вирусом краснухи).
Симптомы
Типичными симптомами краснухи являются легкая сыпь, опухшие и болезненные железы (особенно за ухом, в задней части шеи и под черепом) и небольшая температура.Кроме того, у некоторых девочек-подростков и взрослых женщин возникают боли в суставах (артрит), особенно в мелких суставах рук.
- Увеличение лимфатических узлов в области шеи часто встречается при многих вирусных инфекциях. Больше всего краснухой поражаются железы, расположенные за ухом и на затылке. Степень их опухания и болезненности характерна только для краснухи.
- Иногда сыпь является единственным симптомом краснухи, который развивается у детей раннего возраста.
- У детей старшего возраста и подростков могут быть лихорадка, боль в глазах, боль в горле и ломота в теле.У них может появиться или не появиться сыпь.
- Симптомы краснухи, особенно боль и припухлость в суставах, могут быть более серьезными у взрослых, чем у детей. Боль в суставах (чаще наблюдается у женщин) может исчезнуть через месяц.
Сыпь при краснухе легкая, начинается на лице и распространяется на шею, грудь и остальные части тела. Сначала он может выглядеть как легкий румянец, а затем перерасти в более узкую сыпь с характерными пятнами. Также распространена инфекция краснухи без сыпи.Даже если у вас нет сыпи, вы все равно заразны.
Осложнения, такие как инфекция головного мозга (энцефалит), могут возникнуть в результате краснухи. Энцефалит от краснухи встречается очень редко, но серьезно.
У взрослых и детей краснуха обычно протекает в легкой форме с нечастыми осложнениями. Однако у беременных краснуха может вызвать серьезные врожденные дефекты (известные как СВК, синдром врожденной краснухи) у плода, в том числе:
- Глухота
- Катаракта
- Пороки сердца
- Умственная недостаточность
- Поражение печени и селезенки.
Существует как минимум 20-процентная вероятность повреждения плода, если женщина заразится на ранних сроках беременности.
Инкубационный период
14-18 дней с диапазоном 12-23 дней.
Инфекция
Краснуха умеренно заразна. Заболевание наиболее заразно при первом появлении сыпи, но вирус может выделяться от 7 дней до появления сыпи до 5-7 дней или более после появления сыпи.
Профилактика и вакцинация
Лечения краснухи не существует, однако ее можно предотвратить с помощью вакцины против кори и паротита (MMR).Эта вакцина в настоящее время требуется для поступления в школу в штате Техас. Дети также могут получить вакцину MMRV, которая защищает от кори, эпидемического паротита, краснухи и ветряной оспы (ветряной оспы).
Женщины, планирующие беременность, должны убедиться, что они прошли курс вакцины MMR, чтобы предотвратить синдром врожденной краснухи. Пренатальный уход обычно включает тестирование, чтобы убедиться, что мать невосприимчива к краснухе. Если беременная женщина думает, что у нее может быть краснуха или она контактирует с кем-то, кто болеет краснухой, ей следует немедленно связаться со своим врачом для последующего наблюдения.
Политика исключения из школ
В соответствии с Административным кодексом Техаса (TAC), в частности Правилом 97.7 для школ и Правилом 746.3603 для ухода за детьми, дети в школе и учреждениях по уходу за детьми должны быть исключены на семь дней после появления сыпи. В случае вспышки непривитых детей и беременных женщин следует исключить в течение как минимум трех недель после появления последней сыпи.
Texas Trends
В 2015 году в Техасе было зарегистрировано два случая краснухи, оба из которых были завезены из других стран.До 2015 года в Техасе не было зарегистрировано ни одного случая краснухи с 2004 года. В 2016 году Техас восстановил статус нулевого случая заболевания. С 1998 г. не было зарегистрировано случаев синдрома врожденной краснухи.
Краснуха — причины, симптомы, лечение, диагностика
Факты
Краснуха, также известная как немецкая корь или «трехдневная корь», представляет собой заразную вирусную инфекцию, которая вызывает сыпь, а также другие симптомы. Но у многих детей симптомы настолько легкие, что они даже не подозревают, что инфицированы.Это легче, чем корь, и длится недолго.
Краснуха представляет значительный риск для здоровья беременных женщин. Если беременная женщина инфицирована краснухой, особенно в первом триместре (от 1 до 3 месяцев), у нее может произойти выкидыш или у плода могут возникнуть серьезные врожденные дефекты.
После приступа краснухи у человека сохраняется пожизненный иммунитет. Раньше болезнь была обычным явлением, эпидемии распространялись по Северной Америке каждые 6–9 лет. Крупные эпидемии происходили каждые 30 лет, последняя из которых была зарегистрирована в 1964 году и затронула более 12 миллионов человек в США.
Вирус был впервые выделен в лаборатории в 1962 году, а вакцина стала доступной в 1969 году. С тех пор вакцина против кори, паротита и краснухи (MMR) резко снизила частоту заболевания в странах, которые включают эту вакцину в свою иммунизацию. программы.
Причины
Краснуха вызывается вирусом. Он распространяется так же, как и любая вирусная простуда — крошечными капельками, выделяемыми из носа и рта. Это не так заразно, как простуда или корь, но у него длительный инкубационный период (время между заражением вирусом и заболеванием), который варьируется от 12 до 23 дней.Люди, которые заражаются вирусом, заразны (могут передавать его другим) в течение 10 дней до появления симптомов. Люди наиболее заразны за несколько дней до появления сыпи и через 7 дней после ее появления.
Поскольку краснуха в наши дни встречается реже, все большее число взрослых никогда не были инфицированы этой болезнью и, следовательно, не имеют иммунитета, если они не были вакцинированы.
Симптомы и осложнения
Основной симптом краснухи — красная сыпь, обычно начинающаяся на голове и шее. Сыпь появляется только через 14–21 день после заражения, у большинства людей сыпь появляется на 17 или 18 день после заражения.
У некоторых людей наблюдается продром (предупреждающие симптомы), который проявляется в виде лихорадки, опухших желез (особенно за ухом), общей боли и усталости. Эти симптомы длятся от 1 до 5 дней до появления сыпи и чаще встречаются у взрослых, чем у детей. Как только появляется сыпь, жар проходит.
Сыпь обычно состоит из маленьких красных или розовых пятен , которые могут вызывать зуд.Он имеет тенденцию распространяться по телу, исчезая с головы по мере того, как достигает туловища. Обычно это длится от 3 до 5 дней. Другие возможные симптомы включают:
- кашель
- субфебрильная температура
- головная боль
- Конъюнктивит легкой степени (конъюнктивит)
- насморк
- Увеличение шейных лимфоузлов
До 50% людей, инфицированных краснухой, не имеют никаких симптомов. Неизвестно, сколько случаев краснухи остается незамеченным и незарегистрированным.
Вы заразны от 10 дней до появления сыпи до примерно 2 недель после ее исчезновения. Это, конечно, означает, что люди могут передавать краснуху еще до того, как узнают о ней.
Наиболее частым осложнением, связанным с краснухой, является развитие легкой формы артрита, которая обычно проходит сама по себе. Кажется, что это чаще и тяжелее у взрослых и чаще у женщин, чем у мужчин. Как и многие другие вирусные инфекции, люди также могут заразиться ушной инфекцией, обычно у детей до 4 лет.Могут возникнуть редкие, но серьезные осложнения. Один — кровотечение из-за низкого уровня тромбоцитов ( тромбоцитопения, ). Еще одно редкое осложнение — энцефалит (инфекция головного мозга).
Еще одно серьезное осложнение краснухи возникает при заражении беременных женщин. Существует высокий риск серьезных врожденных дефектов или выкидыша, если женщина заразится краснухой в первые 3 месяца беременности. Через 3 месяца риск начинает снижаться, и почти неизвестно, возникнут ли у ребенка проблемы, если мать заразится краснухой после 20 недели беременности.У детей, рожденных от инфицированных матерей, наблюдаются следующие проблемы:
- Дефекты костного мозга
- катаракты
- глухота
- рост замедлился
- Пороки развития сердца
- проблемы развития
Как сделать диагностику
Поскольку многие люди с краснухой имеют легкие симптомы, диагностика может быть затруднена. Ваш врач проведет медицинский осмотр и спросит вас о ваших симптомах.Заподозрить краснуху можно при появлении сыпи и увеличении лимфатических узлов при обращении к врачу. Если ваш врач подозревает краснуху, он может назначить анализ крови.
Один конкретный анализ крови ищет антитела против краснухи, но у этого теста есть некоторые ограничения. К сожалению, он может пропускать низкоуровневые инфекции.
Лечение и профилактика
Как и от кори и большинства других вирусных заболеваний, от краснухи нет лекарства. Вы можете только ждать, пока он уйдет. Анальгетики, такие как парацетамол * и ибупрофен, могут контролировать лихорадку и головную боль, но детям не следует назначать АСК (ацетилсалициловую кислоту), которая может вызвать синдром Рея (серьезное заболевание, которое может возникнуть, если ребенку с вирусной инфекцией назначают АСК; синдром Рея поражает многие органы, особенно печень и мозг).
Для пар, планирующих семью, оба партнера должны быть вакцинированы, если они еще не сделали этого. Человек приобретает полный иммунитет через месяц после вакцинации.Женщинам детородного возраста обычно делают анализ крови, чтобы определить, есть ли у них иммунитет.
После того, как женщина забеременела, ей уже слишком поздно делать прививку, поскольку вакцина содержит живой (хотя и ослабленный) вирус, который может нанести вред ребенку. Фактически, женщинам не следует вакцинироваться за 28 дней до зачатия.
Вакцина защищает более 95% людей, получивших ее, и защита длится всю жизнь. Важно сделать прививку, если вы никогда не болели этой болезнью.Симптомы краснухи, как правило, более серьезны у взрослых, чем у детей, поэтому стоит сделать прививку, чтобы избежать этого.
Путешественникам, которые прибывают в районы с высокой заболеваемостью краснухой, следует проконсультироваться со своим врачом по крайней мере за 6–8 недель до отъезда, чтобы убедиться в своевременности вакцинации против краснухи.



 У лиц, имеющих краснуху в анамнезе, выявляют высокоавидные антитела IgG с индексом авидности 100 %.
У лиц, имеющих краснуху в анамнезе, выявляют высокоавидные антитела IgG с индексом авидности 100 %.


 Prevention of measles, rubella, congenital rubella syndrome, and mumps, 2013: summary recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2013; 62 (RR-04):1-34.
Prevention of measles, rubella, congenital rubella syndrome, and mumps, 2013: summary recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2013; 62 (RR-04):1-34.