Выживаемость мужчин, страдающих системной красной волчанкой | Клюквина
1. <div><p>Merrell M., Shulman L.E. Determination of prognosis in chronic disease, illustrated by systemic lupus erythematosus. J.Chronic Dis., 1955, 1, 12-32.</p><p>Abu-Shakra M., Urowitz M.B., Gladman D.D., Gough J. Mortality studies in systemic lupus erythematosus. Results from a single center.1. Causes of death. J.Rheum., 1995, 22, 7, 1259-64.</p><p>Pistiner M., Wallace D.J., Nessim S. et al. Lupus erythematosus in the 1980s: a survey of 570 patients. Sem. Arthritis. Rheum., 1991, 21, 55-64.</p><p>Urowitz M.B., Gladman D.D. How to improve morbidity and mortality in systemic lupus erythematosus. Rheumatology, 2000, 39, 238-44.</p><p>Иванова М.М. Патогенетическая терапия, реабилитация и прогноз больных системной красной волчанкой с преимущественным поражением почек.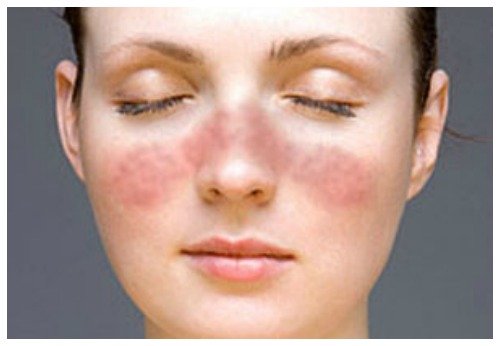






 J.Rheum., 1999, 38, 953-8.</p><p>Swaak A.J.G., van den Brink H.G., Smeenk R.J.T. et al. Systemic lupus erythemanosus. Disease outcome in patients with a disease duration of at least 10 years: second evaluation. Lupus, 2001, 10, 51-8.</p></div><br />
J.Rheum., 1999, 38, 953-8.</p><p>Swaak A.J.G., van den Brink H.G., Smeenk R.J.T. et al. Systemic lupus erythemanosus. Disease outcome in patients with a disease duration of at least 10 years: second evaluation. Lupus, 2001, 10, 51-8.</p></div><br />Красная волчанка | Обследование и лечение в Германии
Центр гематологии и иммунологии информирует: красная волчанка
Определение красной волчанки
Специалисты по иммунологии различают несколько вариантов красной волчанки:
- кожная форма (ограничена на коже)
- системная красная волчанка (СКВ, затрагивает и внутренние органы)
Красная волчанка — аутоиммунное заболевание, при которой функции иммунной системы нарушены. Аутогенная защитная система направлена против структур организма и поражает составные части кожи или внутренних органов.
Специалисты по иммунологии относят это заболевание к воспалительным ревматическим заболеваниям, подгруппе воспалений соединительной ткани (ревматические болезни).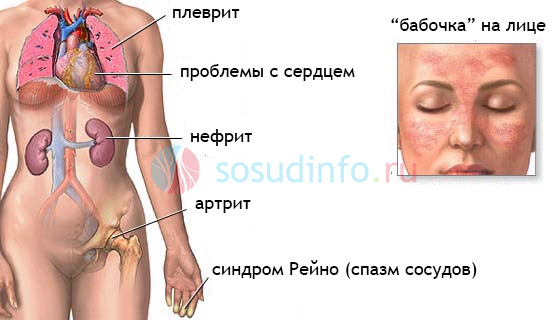
Красная волчанка проявляется в виде различных форм: Заболевание может ограничиться проявлением на коже, которое затем краснеет, начинает шелушиться и воспаляется. Оно может затронуть и внутренние органы. К типичным симптомам относят слабость мышц, боли и воспаления суставов. Помимо этого могут быть затронуты легкие, сердце, почки и центральная нервная система.
При красной волчанке организм вырабатывает защитные вещества, так называемые антитела, против аутогенной ткани. Антитела попадают во все регионы организма по кровотоку и могут вызвать воспаления или повреждения ткани. В этом случае речь идет о системной форме красной волчанки.
Заболевание не так легко диагностировать, поскольку первичные симптомы можно отнести и к другим заболеваниям. Статистика заболевших в Германии значительно колеблется: По оценкам исследований у около 40.000 до 60.000 пациентов была диагностирована красная волчанка. Согласно данным Института Роберта Кохa системной красной волчанкой (СКВ) заболевают от 2 до 8 человек на 100.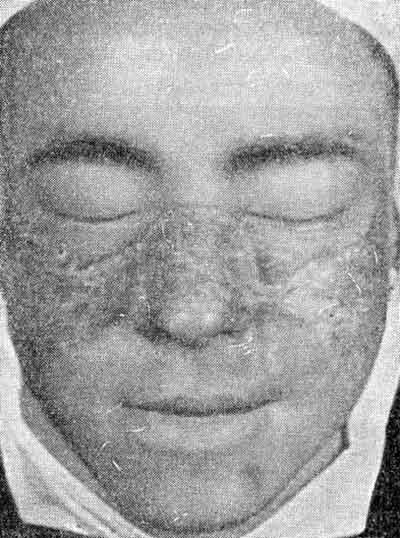 000 жителей ежегодно.
000 жителей ежегодно.
Заболевание является редким и наступает зачастую между 20 и 30 годами. Иммунологи диагностируют заболевание чаще у женщин, чем у мужчин. Женщины в репродуктивном возрасте относятся к группе риска: Если заболевание диагностировано, женщинам рекомендуется проконсультироваться у иммунолога перед планированием беременности. Специалист по иммунологии может назначить обследования, которые снизят риск как для матери, так и для ребенка.
Синонимы и похожие термины
Синонимы: хроническая красная волчанка, волчанка, сыпь в форме бабочки, Lupus erythematodes disseminatus
Термин на англ. яз.: lupus erythematosus
Описание
Заболевание красная волчанка было впервые обнаружено в 1872 году венгерским врачом Морицом Капоши. Слово «lupus» (лат.) означает «волк», «erythematodes» (греч.) — «красный». Поскольку симптомы — сильное покраснение и рубцевание кожи — в то время напоминали волчьи укусы, заболевание и получило свое название «красная волчанка».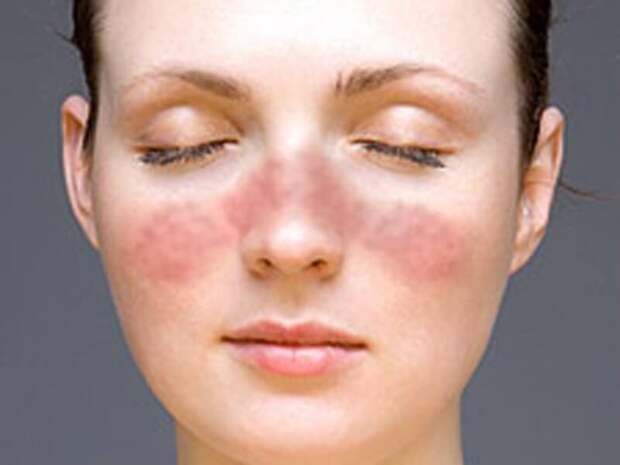
Ранее эта болезнь приводила к летальном исходу. На сегодняшний день процент выживаемости колеблется от 90% до 95% благодаря улучшенной диагностике с антителами, которой располагают специалисты по гематологии. Причиной красной волчанки является нарушение в иммунной системе пациентки или пациента. Зачастую заболевание проявляется рывками, которые вызваны в большинстве случаев воздействием ультрафиолетового излучения.
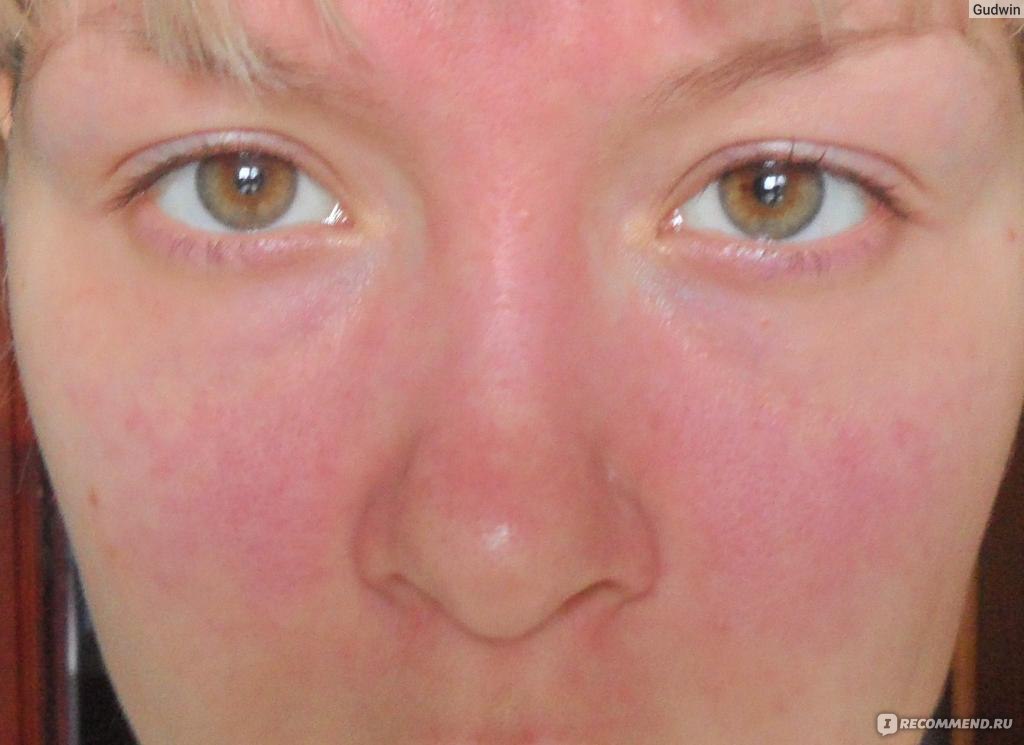
Типичным симптомом заболевания является сыпь на лице в форме бабочки, в особенности на щеках и переносице. Признаки заболевания на коже и подкожной жировой клетчатке специалисты по иммунологии сводят к термину «кожная красная волчанка» (ККВ). В процессе развития этой формы, которую иммунологи разделяют на несколько подформ, могут быть задеты и внутренние органы. Эту форму заболевания специалисты по иммунологии называют «системной красной волчанкой» (СКВ).
Эта форма заболевания может вести к воспалениям соединительной ткани, суставов, органов, слизистых оболочек, головного мозга или стенок сосудов.
Повышенной восприимчивости к свету и покраснениям на коже может предшествовать ряд различных причин. Однако это не является автоматически признаком красной волчанки. Если Вы заметили изменения на коже или у Вас появились жалобы на боли в мышцах или суставах, которые сохраняются в течение длительного времени, Вам следует незамедлительно обратиться к специалисту по иммунологии.
Причины развития красной волчанки
При красной волчанке нарушены функции иммунной системы. Как правило, антигены появляются от возбудителей заболеваний. Однако при красной волчанке аутогенные молекулы воспринимаются как инородные. Организм образует защитные вещества, иными словами антитела, против аутогенной ткани (аутоантитела). Однако первоначальная причина заболевания до сих пор не установлена. Иммунологи предполагают генетическую предрасположенность, как и при других аутоиммунных заболеваниях.
Что Вы можете предпринять при красной волчанке?
Типичным признаком при красной волчанке является восприимчивость к ультрафиолетовому излучению. Солнечный свет может спровоцировать заболевание. Поэтому иммунологи рекомендуют избегать загорание под солнцем или проведения отпуска на юге. Принятие некоторых лекарственных препаратов, напр., содержащих эстроген противозачаточных средств, может усилить картину заболевания. Специалист по иммунологии проконсультирует Вас в выборе подходящих противозачаточных средств. Помимо этого иммунологи рекомендуют снизить физический и психический стресс к минимуму, поскольку он лишь способствует развитию заболевания. Кроме того, бросьте курение и следите за необходимой защитой рук и ног от холода.
Солнечный свет может спровоцировать заболевание. Поэтому иммунологи рекомендуют избегать загорание под солнцем или проведения отпуска на юге. Принятие некоторых лекарственных препаратов, напр., содержащих эстроген противозачаточных средств, может усилить картину заболевания. Специалист по иммунологии проконсультирует Вас в выборе подходящих противозачаточных средств. Помимо этого иммунологи рекомендуют снизить физический и психический стресс к минимуму, поскольку он лишь способствует развитию заболевания. Кроме того, бросьте курение и следите за необходимой защитой рук и ног от холода.
Помощь специалистов
В зависимости от симптоматики помимо консультации Вашего лечащего врача может последовать подробная диагностика у различных специалистов. К ним относятся:
- иммунологи
- ревматологи
- специалисты по внутренним заболеваниям
Что ожидает Вас на приеме у иммунолога?
Прежде чем Ваш лечащий врач начнет обследования, он начнет с беседы (анамнез) относительно Ваших актуальных жалоб. Помимо этого он также опросит Вас по поводу прошедших жалоб, как и наличия возможных заболеваний.
Следующие вопросы могут Вас ожидать:
- Как давно проявились симптомы?
- Не могли бы Вы точнее описать симптомы и локализовать их?
- Заметили ли Вы какие-либо изменения в процессе симптоматики?
- Испытываете ли Вы дополнительные симптомы как одышка, боли в области груди, головокружение?
- Испытывали ли Вы уже подобное? Выступали ли похожие симптомы в семье?
- Имеются ли на данный момент какие-либо заболевания или наследственные болезни и находитесь ли Вы в связи с этим на лечении?
- Принимаете ли Вы на данный момент лекарственные препараты?
- Страдаете ли Вы аллергией?
- Испытываете ли Вы учащенное состояние стресса в быту?
Какие лекарственные препараты Вы принимаете регулярно?
Специалисту по иммунологии необходим обзор лекарственных препаратов, которые Вы регулярно принимаете. Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у иммунолога. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Обследования (диагностика), проводимые иммунологами
Исходя из характеристики симптомов, выявленных в процессе анамнеза, и Вашего актуального состояния специалист по иммунологии может прибегнуть к следующим обследованиям:
- обследование кожи
- взятие пробы кожи (биопсия)
- анализы крови
- анализ мочи
- фото-тест
- иммунофлуоресцентный анализ
- ультразвуковое исследование (УЗИ)
- электрокардиограмма (ЭКГ)
- рентгеновское исследование грудной клетки
- исследование функции легких
- магнитно-резонансная томография (МРТ)
Лечение (терапия)
Лечение (терапия), проводимое специалистом по иммунологии, зависит от формы и тяжести заболевания. При легкой форме кожной красной волчанки иммунолог назначит медикаментозное лечение наружного применения, к которому относятся препараты кортизона (глюкокортикоиды), которые подавляют иммунную систему.
При легкой форме системной красной волчанки специалисты по иммунологии прибегают к использованию противомалярийных препаратов как гидроксихлорохин и хлорохин. Они подавляют воспалительную активность. До и во время лечения (терапии) иммунолог контролирует показатели крови и глаза пациентки или пациента.
Если воспалительная реакция сильно выражена, иммунолог может выписать дополнительный препарат кортизона (глюкокортикоид) в форме таблеток. Зачастую проведение этого лечения специалистом по иммунологии ведет к быстрому улучшению состояния пациента. После этого иммунолог постепенно понижает дозировку. Многие пациентки и пациенты могут со временем полностью прекратить его принятие.
При сильно выраженных воспалительных реакциях помимо препаратов кортизона (глюкокортикоид) используются дополнительные лекарственные препараты (иммунодепрессанты) для подавления аутогенной защитной системы. К иммунодепрессантам относятся метотрексат, азатиоприн, микофенолят-мофетил или циклофосфамид. Путем регулярного контроля анализов крови специалист по иммунологии проверяет долгосрочную переносимость лекарственных препаратов пациентом. При остром состоянии, несущим опасность жизни пациента, иммунолог прибегнет к высокой дозировке кортизона. Вместо иммунодепрессантов может быть назначено инфузионное лечение со специальными аутогенными белковыми веществами (иммуноглобулин) с высокой дозировкой.
Меры профилактики
Поскольку первоначальная причина появления системной красной волчанки (СКВ) неизвестна, предотвратить развитие заболевания невозможно. Однако можно повлиять на протекание заболевания. Обратитесь к специалисту по иммунологии за консультацией.
Прогноз
Заболевание может вести к летальному исходу, если не было назначено соответствующего лечения. Однако на данный момент процент выживаемости достигает более 90%. К сожалению, до сегодняшнего дня это заболевание неизлечимо.
Что такое волчанка: симптомы, лечение и профилактика — Новости здоровья
«Известной» эту болезнь сделал доктор Хаус из одноименного сериала: диагноз «волчанка» из-за многочисленных и разнообразных симптомов стал настоящим мемом. Чаще всего под этим термином подразумевается системная красная волчанка.
Системная красная волчанка – самый распространенный тип, он бывает разной степени тяжести и может поражать многие части тела. При дискоидной волчанке возникает красная сыпь, которая не исчезает, а после выхода на солнце на коже появляются язвы. Еще бывает лекарственная волчанка, которую вызывают некоторые лекарства, и исчезает она после их отмены.
Читайте также: 7 распространенных аутоиммунных заболеваний
Системная красная волчанка – что это?
Это аутоиммунное заболевание; оно возникает, когда иммунная система человека ошибочно начинает атаковать собственные клетки и ткани.
Воспалительные процессы, которые вызывает волчанка, могут охватывать практически все органы и системы организма: суставы, кожу, почки, клетки крови, головной мозг, сердце, легкие.
Болезнь в десять раз чаще развивается у женщин, чем у мужчин, появляется обычно в молодом возрасте (15-45 лет) и более характерна для людей африканского, латиноамериканского, азиатского происхождения, чем для европеоидов. Точной причины волчанки наука не знает – вероятно, к ее развитию приводит сочетание факторов. Доказана роль генетики, но и окружающая среда влияет: в развитых странах волчанка возникает чаще.
Симптомы и диагностика волчанки
Волчанку сложно диагностировать: она может маскироваться под другие заболевания. Один из характерных признаков волчанки – сыпь на лице, похожий по форме на крылья бабочки. Правда, возникает он не у всех – да и вообще нет двух пациентов, у которых проявления этой болезни были бы одинаковыми.
Другие симптомы системной красной волчанки могут включать боль или отек в суставах, необъяснимую лихорадку, боль в мышцах или в груди при глубоком вдохе, бледность кожи, особенно на руках и ногах, повышенную чувствительность к солнечному свету, отеки ног и лица, хроническую усталость. Симптомы могут появляться и исчезать, их может быть больше или меньше.
Волчанка часто проявляется красными пятнами на лице
К сожалению, не существует лабораторного параметра, благодаря которому можно с уверенностью подтвердить или опровергнуть волчанку. Однако анализы крови и мочи помогают врачу сориентироваться. Еще может потребоваться рентгенограмма грудной клетки и эхокардиограмма (УЗИ сердца). Поскольку волчанка влияет на состояние почек, для уточнения диагноза часто проводят биопсию почки.
Опасность системной красной волчанки в том, что воспалительный процесс распространяется на многие ткани и органы, нарушая их работу. Одна из главных причин смерти при этом заболевании – почечная недостаточность, потому что волчанка серьезно повреждает почки. Если поврежден головной мозг и нервная система, может возникать головная боль, головокружения, изменения в поведении и настроении, нарушения зрения, а иногда ситуация осложняется судорогами или инсультом.
Болезнь может влиять на клетки крови, и тогда появляется анемия и повышается риск кровотечений или, наоборот, тромбозов. Также волчанка повреждает сосуды и вызывает васкулит – воспаление сосудистой стенки. Смертность среди людей с волчанкой выше, чем в популяции в целом.
Лечение волчанки
Лечение системной красной волчанки подбирается индивидуально, так как оно зависит от тех нарушений, которые уже произошли в организме. Терапия может сильно отличаться в периоды обострений и ремиссий. Главные задачи – предотвратить обострение и снять его, если оно уже развилось, а еще уменьшить повреждения органов.
Терапия обычно включает противовоспалительные средства, препараты для лечения малярии (они влияют на иммунную систему и могут снизить частоту обострений), кортикостероиды, иммуносупрессоры, биологические препараты, моноклональные антитела, опиоиды и другие препараты.
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
Красная волчанка: симптомы, опасность, лечение | Новости Кирова и Кировской области
Что делать, чтобы красная волчанка не застала вас врасплох?
Впереди три теплых летних месяца и долгожданного яркого солнца. С детства мы знаем, что нельзя долго находиться на солнце, чтобы не сгореть и не страдать от боли. На самом деле солнце несет еще более серьезную угрозу. Красная волчанка, которая может неожиданно ворваться в вашу жизнь и испортить не только лето…
Красная волчанка — это заболевание, которое приносит изменения и нарушения функционирования нескольких систем в организме, включая иммунную. Заболевание чаще всего встречается у людей в возрасте от 20 до 40 лет, преимущественно у женщин.
Красная волчанка: симптомы
- Высыпания напоминают по форме монеты с красными краями. Чаще всего бывает покраснение кожи носа и скул по форме бабочки. Появляется повышенная чувствительность к солнечному свету. Возможно выпадение волос, крапивница
- Воспаление слизистой губ, эрозии
- Боли в суставах, мышечная слабость
- Одышка, боли при дыхании
- Поражение сердца, почек
- Головная боль, напоминающая мигрень, которая не проходит после приема обезболивающего
Красная волчанка: причины
К самым распространенным причинам относятся:
- Длительное пребывание под солнцем. Открытые солнечные лучи, которые долгое время направлены на кожу, способны провоцировать мутационные процессы и развитие заболеваний соединительной ткани в последующем.
- Наследственная предрасположенность. Если в роду были случаи красной волчанки, то есть большая вероятность того, что у ребенка будет это заболевание.
- Гормональный сбой. Красная волчанка часто встречается во время полового созревания.
Красная волчанка: опасность
Под влиянием определенных факторов и снижения иммунной системы в организме происходит сбой, при котором начинают вырабатываться антитела против «родных» клеток организма. Ткани и органы начинают восприниматься организмом как чужеродные, и запускается программа самоуничтожения.
Такая реакция организма провоцирует развитие воспалительного процесса и угнетение здоровых клеток разными способами. Чаще всего изменениям подвержены кровеносные сосуды и соединительная ткань. Патологический процесс приводит к нарушению целостности кожи, изменению ее внешнего вида и снижению кровообращения в очаге поражения. При прогрессировании заболевания поражаются внутренние органы и система всего организма.
Красная волчанка — не приговор. Если обнаружили у себя эти симптомы, обратитесь в кожно-венерологический центр на прием к Николаю Владимировичу Барамзину, он поставит точный диагноз, назначит лечение, даст дальнейшие рекомендации и при необходимости будет контролировать ваше состояние.
Остались вопросы? Смотрите ответы специалистов о проблемах с кожей на сайте клиники Николая Барамзина. Не затягивайте! Записывайтесь на консультацию по телефону 8 (8332) 54-16-44
Лечение болезней соединительных тканей
Соединительная ткань встречается практически во всех органах и системах нашего организма. Она служит основой для органов, кожи, костной и хрящевой ткани, крови и стенок сосудов. Именно поэтому при ее патологиях принято выделять локализированные, то есть с поражением одного вида ткани, и системные заболевания, при которых происходит поражение нескольких органов и тканей-мишеней. Количество таких заболеваний, к сожалению, очень большое. На сегодня существует примерно 200 видов. Встречаются заболевания на наследственной почве и аутоиммунные заболевания соединительной ткани. Наследственные болезни имеют наиболее тяжелое течение, но не так распространенны. А вот аутоиммунные заболевания встречаются гораздо чаще.
Группа аутоиммунных заболеваний соединительной ткани
Вся сложность с этой группой состоит в том, что выяснить причину болезни практически невозможно. Считается, что из-за провоцирующих факторов происходит иммунологический сдвиг, в результате которого начинает развиваться аутоиммунное воспаление. Тот есть организм начинает атаковать сам себя, те самые органы-мишени. Провоцирующими факторами могут быть инфекции и интоксикации, стресс и даже такие повседневные вещи, как беременность или пребывание на солнце. Лечением подобных заболеваний занимается врач-ревматолог, поэтому часто болезни соединительной ткани называют ревматологическими.
К таким заболеваниям относятся:
Симптомы заболеваний соединительной ткани могут быть совершенно разными, но чаще всего среди них:
- боли в суставах, которые сопровождаются утренней скованностью. Это значит, что человеку нужно какое-то время для того, чтобы «расходиться»;
- одеревенелость и скованность в области спины. Особенно часто встречается в области поясницы у мужчин и распространятся на другие отделы позвоночника;
- повышенная температура тела на протяжении нескольких дней, когда нет значимой на то причины простуды или чего-то подобного;
- отечность или припухлость в области суставов, изменение их формы. Сам сустав при этом может быть значительно теплее других регионов тела;
- слабость в конечностях, ломота в суставах, боли в мышцах. Опять же, если это не связанно с вирусными инфекциями;
- узловатые образования на кожных покровах. Цвет их бывает от розоватых оттенков до багрово-синюшных;
- переломы костей, нарушения их роста без видимой на то причины, в виде травмы и т.д.;
- появление на коже растяжек, если не было беременности или предшествующего похудания или изменение цвета кожи, появление пигментных пятен;
- спонтанные аборты, невынашивание беременности и другие акушерские патологии.
Куда обратиться?
Если Вы нашли у себя 2-3 симптома из перечисленных выше, или Ваши родственники имеют похожие заболевания, значит, стоит провести своевременную диагностику и лечение этих заболеваний. Сделать это можно, если обратиться ревматологу клиники Артус. Здесь ответят на все вопросы пациентов и помогут справиться со всеми проблемами, которые беспокоят. Врач-ревматолог поможет подобрать комплекс профилактических мероприятий, ЛФК, физиопроцедур. Чтобы сберечь здоровье, его нужно доверять только профессионалам своего дела. Разработанные системы и подходы под каждого пациента смогут дать положительный результат лечения почти сразу.
Берегите свое здоровье, оно просто бесценно.
Красная волчанка – что это за болезнь, её причины, фото, симптомы, диагностика, лечение, системная и дискоидная красная волчанка
Красная волчанка – недостаточно изученная патология, при исследовании которой до сих пор не получено исчерпывающих ответов на вопросы о причинах, методах лечения и профилактике. Как и все ревматические болезни, красная волчанка, относящаяся к группе заболеваний, обусловленных иммунным сдвигом, обладает широким полиморфизмом проявлений, возможностью разнообразных поражений почти всех органов и систем организма. Из-за возможности выраженных и распространённых органных изменений, заболевание получило название «системная красная волчанка».
Красная волчанка – что это за болезнь, её причины
Красная волчанка – это в подавляющем большинстве случаев болезнь, присущая молодым женщинам и девушкам. Мужчинам на порядок (в 10 раз реже) может быть достоверно установлен диагноз «красная волчанка». Ревматология последних лет сделала большой скачок в понимании глубинных причин ревматических заболеваний, и красной волчанки в частности. Создаются новые лекарства для лечения красной волчанки, воздействующие на аутоиммунную причину данной патологии.
Красная волчанка — одна из коллагеновых болезней, при которой нарушены структуры соединительного матрикса тканей. Вследствие общности иммунного ответа клеток всего организма на этиологический фактор, красная волчанка похожа на другие коллагенозы (системные болезни), причины которых до сих пор недостаточно определены (точно неизвестны). Тем не менее, установлено, что красная волчанка формируется после вполне известных воздействий на организм.
На фоне генетической детерминированности, провоцирующим моментом красной волчанки может явиться любая перенесённая бактериальная или вирусная инфекция, экологическое неблагополучие, стресс, приём фармакологических средств и лекарств, сбой в работе желёз внутренней секреции (особенно в периоды гормональных перестроек и беременности). Очень часто системная красная волчанка является следствием нескольких триггерных воздействий, включающих гиперинсоляцию (повышенное воздействие УФ) и ослабление иммунной резистентности организма. Воздействие на кожу ультрафиолета – значимый фактор ухудшения симптомов красной волчанки и первого проявления данного заболевания.
Красная волчанка: фото
Симптомы системной красной волчанки
Красная волчанка — полиморфно текущее заболевание с множеством симптомов, невозможно встретить двух больных с идентичными проявлениями. Иногда красная волчанка симулирует другое заболевание или симптомы подобных состояний. Симптомы красной волчанки способны регрессировать и вновь появляться в другом проявлении.
Системная красная волчанка – разновидность волчанки, при которой наряду с местными (дермальными) жалобами и объективными кожными изменениями, выявленными при осмотре, определяется системная патология соединительной ткани. Красная волчанка, симптомы которой ограничены несколькими очагами, носит название дискоидной.
Дискоидная красная волчанка отличается наличием только кожного синдрома. Заподозрить красную волчанку можно по весьма типичным кожным изменениям, которые выявляются у всех страдающих этим системным заболеванием.
Кожные симптомы при красной волчанке
Своеобразная визитная карточка и маркер красной волчанки — симптом «бабочки». Различной степени выраженности красные очаги — «бабочка» имеет вид типичного двухстороннего покраснения с шелушением, захватывающего спинку носа, область под скулами. Гиперемия может распространяться на губы, слуховой проход. Подобные ярко красные образования в виде бляшек часто неприятны локализацией в зоне декольте.
Покраснение при красной волчанке может быть уплощенным, либо выделяться в виде некоторого возвышения и отека. Со временем симптомы красной волчанки меняются, в зоне покраснения начинается шелушение, которое превращает красный очаг в своеобразную чешуйчатую бляшку (дискоидная красная волчанка). Бляшки с шелушением при красной волчанке имеют тенденцию к атрофическим изменениям в центре образования. Симптом красной волчанки при отделении чешуек – шипики на нижней поверхности отделяемых чешуй.
Патологическая реакция на ультрафиолет после инсоляции – типичный симптом красной волчанки и фактор, вызывающий её обострение. Кожа при УФ облучении при красной волчанке выглядит отёкшей, несколько плотной. Участок кожи при красной волчанке, подвергшийся инсоляции, обладает повышенной болевой чувствительностью.
Буллезная эритема — симптом красной волчанки, встречающийся при обострении. При длительном течении кожа при красной волчанке гипертрофируется и утолщается, становится грубой, рубцовой. Симптомы красной волчанки при этом – плотные очаги с атрофией.
Характернейший симптом красной волчанки — дискоидные элементы. Дискоидная красная волчанка — очерченные ограниченные кожные образования, расположенные в разных отделах, приподняты над интактной кожей, имеют тенденцию к увеличению, перемежаются с утолщением участков кожи и рубцовой тканью. Эритема при красной волчанке имеет некоторый цианотичный или синюшный оттенок.
Макулопапуллезные элементы – симптом красной волчанки, чаще выявляемый на спине, конечностях при ярком обострении.
Типичный симптом красной волчанки — выпадение и истончение волос. Если дискоидные элементы и бляшки располагаются на волосистой части, то в результате рубцовой атрофии на месте поражения может диагностироваться локальная алопеция (отсутствие волос).
Красная волчанка, наряду с описанными изменениями, поражает слизистые. Нередки трещины в углах рта, стоматиты различной степени выраженности (язвенные, с некрозом и ярким воспалением).
Симптомы красной волчанки, обусловленные системными изменениями
Красная волчанка имеет способность нарушать работу нервной системы. Симптомы со стороны нервной системы при красной волчанки отражают комплекс вегетативных (астения, неврозоподобная симптоматика, цефалгии) и церебральных дисфункции — очаговые или распространённые мозговые изменения с психопатологическими проявлениями.
Периферические невропатии, связанные с дефектами миелиновых оболочек (может поражаться несколько нервов) – частый системный симптом красной волчанки. Невропатия при красной волчанке проявляется патологией чувствительной иннервации, нарушением двигательных функций — от слабости, до парезов конечностей.
Симптомы красной волчанки со стороны опорно-двигательного аппарата встречаются почти всегда. Суставной синдром отличается возможностью его развития до типичных кожных проявлений. Он представлен воспалительными изменениями (артритами) двух и более суставов (коленные, лучезапястные), компонентов межпозвоночных суставов, что проявляется различными болями и артралгиями. При волчаночном артрите может быть затруднено начальное движение при пробуждении (скованность).
Не остаются интактными при красной волчанке дыхательная и пищеварительная системы. Плевриты, поражение респираторного тракта в виде альвеолита и пневмонита, осложняющихся гипертензией в малом кругу кровообращения, встречаются при тяжёлом красной волчанки. Осложнением волчаночного плеврита может стать экссудация в полость плевры, геморрагические проявления.
Аутоиммунный процесс при красной волчанке способен захватывать все оболочки сердца, что в зависимости от приоритетности изменений классифицируется как миокардит, поражение перикарда с накоплением экссудата в его полости, либо как эндокардиальные изменения (утолщение клапанов, эндокардит). Проявляется кардит одышкой, колебанием давления, нарушением сердечного ритма, болями, отёками.
Нефрит при красной волчанке носит название волчаночная нефропатия. Проявления нефрита почти всегда в той или иной мере можно обнаружить у больного при определенной длительности заболевания. Люпус нефрит при красной волчанке может быть латентным, находящимся в неактивной стадии, и активным, отличающимся быстрым прогрессом пролиферативных изменений и нефросклероза.
Симптомы почечной недостаточности при красной волчанке появляются как осложнение волчаночной нефропатии (отёки, снижение диуреза, повышение давления, слабость). Симптомы красной волчанки со стороны системы гемопоэза связаны с аутоиммунным поражением всех ростков крови. Панцитопения при красной волчанке проявляется анемией, тромбоцитопенией, слабостью, склонностью к геморрагия и выраженным снижением общего количества лейкоцитов.
Диагностика красной волчанки
Красная волчанка может быть выявлена с помощью специальных иммунологических, иных тестов в сочетании с оценкой типичных симптомов болезни. Иногда требуется время, чтобы поставить точный диагноз. Часто длительное время в крови обнаруживают снижение всех форменных элементов крови без типичных кожных изменений. Типичными для красной волчанки изменениями крови считаются появление образований, носящих название ЛЕ- клетки (особо изменённые лейкоциты, или волчаночные клетки), циркулирующие иммунные комплексы, антитела к ДНК, антинуклеарные антитела, изменения в системе комплименты, изменённая Кумбс — реакция. Исследуется реакция на волчаночный антикоагулянт. Общий анализ крови, рентген суставов и костей – входят в стандарт диагностики волчанки.
Лечение системной красной волчанки
Красная волчанка, для контроля над состоянием, требует применения не только лекарственных средств, но и изменения образа жизни.
Лечение красной волчанки проводит только врач — ревматолог. После постановки диагноза «системная красная волчанка», больному назначается специальная диета с оптмальным количеством белка и витаминов, ограничением жирных продуктов и простой углеводистой пищи.
Общие рекомендации при красной волчанке – минимизация инсоляции и времени пребывания на активном солнце, возможная отмена препаратов (по назначению врача), ухудшающих течение СКВ. При вынужденном нахождении на открытом солнце обязательна защита кожи специальными средствами, несоблюдение этих правил приводит к обострению красной волчанки. Исключить курение и алкогольное воздействие, так как все препараты, используемые при лечении красной волчанки несовместимы с этанолом.
Учитывая разную степень активности и наличия симптомов, лечение красной волчанки осуществляется с помощью препаратов глюкокортикоидного ряда (местное и общее воздействие) или других средств. Антималярийные препараты (амонохинолины) необходимы, если красная волчанка протекает тяжело, с поражением почек и других внутренних органов, или требуется уменьшить дозу гормонов.
Высокие дозы ГКС (гормонов) и аминохинолиновые средства в лечении красной волчанки начинают использовать в условиях стационара. Кальций и витаминные препараты включаются в схему лечения красной волчанки. Гормоны (глюкокортикоиды) могут быть назначены врачом при красной волчанке в разных дозах, самостоятельная отмена может спровоцировать резкое обострение, потребующее в дальнейшем приёма больших доз.
Красная волчанка при тяжёлом мультиорганном поражении, захватывающем многие системы организма, нуждается в использовании цитостатических препаратов. Условия лечения цитостатиками при красной волчанке – постоянный контроль за появлением возможных побочных явлений, изменением симптомов красной волчанки, регулярная диагностика всех показателей крови, мочи.
Красная волчанка требует внимательного отношения больного к приёму предписанных лекарственных средств, недопустимости самостоятельного изменения режима приёма лекарств. Симптомы красной волчанки можно держать под контролем (минимальное проявление болезни), если следовать врачебным рекомендациям, правильно принимать средства, назначенные ревматологом, не менее 4 раз в год проходить лабораторные обследования. При появлении других симптомов или усилении имеющихся, больному с красной волчанкой необходимо поставить в известность своего врача — ревматолога.
Рак языка — ДЗМ
Представляет собой не самую частую форму среди онкологических заболеваний, но все же, он встречается достаточно регулярно, занимая большую часть случаев среди рака полости рта.
Рак языка — это опухоль злокачественного типа, основой образования которой являются клетки эпителия слизистой языка. Заболевание характеризуется диффузным или локальным типом уплотнения тканей органа, папилломатозными выростами, образованными на поверхности языка, а также язвами.
Вероятность возникновения рака языка с разной локализацией повышается с возрастом. Большинство лечащихся от этого заболевания людей мужчины от 40 и до 60 лет. После 80 лет — это заболевание редко начинает первоначально развиваться. Имеются данные о выявлении рака языка и у маленьких детей, хотя для этого возраста эта патология не характерна.
Причины и факторы риска.
Среди причин развития рака языка ведущее значение отводится внешним неблагоприятным факторам:
- Многолетнее курение и употребление алкогольных напитков. Сочетание двух данных факторов повышает вероятность злокачественного новообразования в ротовой полости в несколько раз: алкоголь значительно усиливает канцерогенные свойства табачных смесей.
- Хроническое механическое травмирование языка: ношение некачественно установленных протезов, при травмировании слизистого слоя краем отломленного зуба, регулярном прикусывании органа.
- Профессиональные вредности — работа с солями тяжелых металлов, продуктами нефтяной промышленности.
- Постоянное употребление слишком горячих, обжигающих слизистую оболочку языка блюд, постоянное употребление острых специй.
- Хроническое воспаление ротовой полости – стоматит, гингивит, гиперкератические формы системной красной волчанки, красный плоский лишай.
Выделяют и некоторые предраковые заболевания, при развитии которых риск образования злокачественной опухоли языка возрастает в несколько раз. К этим болезням относят:
- Болезнь Боуэна – образование одиночного пятна на языке, его поверхность гладкая. Очаг может западать или на его месте образуется эрозия (фото).
- Лейкоплакия – участок постоянного воспаления, может выглядеть как пятно беловатого цвета или разрастающаяся постепенно бородавка. Подобные изменения имеют тенденцию к ороговению.
Классификация рака языка.
Рак языка разделяют по его локализации в органе, форме, характеру роста и по гистологическому строению.
По локализации (расположению):
- Рак тела языка. Выявляется эта локализация примерно у 70% больных, обычно при таком расположении опухоль затрагивает боковые поверхности органа или его срединную часть.
- Рак корня языка выявляется в 20% случаев. Данная локализация также обозначается как рак ротоглотки. Возникновение злокачественных опухолей в задней половине ротовой полости всегда отличается более агрессивным течением.
- Раковое образование, локализующееся снизу языка. Обнаруживается в 10% случаев.
(рак корня языка)
По форме рак языка подразделяется на:
- Язвенную форму. На языке образуется язва, имеющая неровные и чаще кровоточащие края. Изъязвления затрагивают нижнюю часть языка и его середину.
- Инфильтративную форму. У пациента в толще языка можно пропальпировать бугристый, плотный комок – инфильтрат. Слизистый слой над уплотнением истонченный, при этой форме рака выражен болевой синдром. Инфильтрат в большинстве случаев образуется на кончике языка и в его задней части.
- Папиллярная форма выставляется, когда над языком в разных его отделах из слизистого слоя вырастает опухоль на тонкой или толстой ножке. Этот вид злокачественного новообразования характеризуется медленным ростом и обычно он затрагивает боковые части языка.
(начальная стадия папиллярной формы рака языка)
По характеру роста рак языка может быть:
- Экзофитной опухолью. При этом злокачественное новообразование растет в ротовую полость.
- Эндофитной опухолью. Расположение образования ограничено толщей органа.
Клинические проявления.
В развитии рака языка выделяют три стадии его формирования:
- начальную стадию,
- развитую
- запущенную.
Начальная стадия. Ей присуще малосимптомное течение, которое может быть незаметным для пациента. Первая стадия проявляется образованием на языке особых папиллярных выростов или же белесоватых пятен, которые часто путают с обычным налетом. Кроме того, могут образовываться локальные уплотнения, покраснения, которые появляются сразу на боковой части языка. Также может происходить увеличение подчелюстных лимфатических узлов.
Как правило, на начальной стадии не возникает болевой синдром, однако в редких случаях он может наблюдаться. Если боль всё же характерна для начальной стадии, то обычно она не имеет четкой локализации, поэтому часто воспринимается как кариес, периодонтит, глоссит, пульпит, травматическая глоссалгия или хронический тип тонзиллита.
Развитая стадия — выражена различной симптоматикой. Часто она сопровождается характерными болями самой разной интенсивности. Боль может быть разной локализации и иметь, так называемую, разлитую природу. Случается, что болевой синдром может переходить в другие области ротовой полости или даже в ухо.
При раздражении слизистой рта продуктами некроза может повышаться слюноотделение, а из-за распада опухоли у больных возникает неприятный запах изо рта. На этой стадии возникают сложности при глотании, больной ощущает онемение языка. Кроме болевых ощущений при глотании, могут наблюдаться трудности речи или произношения отдельных звуков.
Клинические проявления в соответствии с формой рака:
- Папиллярная — представлена в виде плотного выроста, расположенного над поверхностью слизистой, покрытой бляшкообразными или папиллярными наростами.
- Язвенная — встречается среди больных не так часто, почти в 2 раза реже папиллярной. Ей присуща язвенная поверхность, окруженная валиком, которая время от времени увеличивается в своих размерах. На первых этапах развития такой форме не будет характерна болезненность. Только спустя время, когда опухоль достигнет определенных размеров, будет выражена боль и характерная кровоточивость. Если язва инфицирована или к ней присоединилось дополнительное воспаление, тогда рак может маскироваться, что затрудняет его диагностику.
- Инфильтративная — будет отличаться стремительным ростом опухоли, направленным в толщу языка, что проявляется его уплотнением. Такой форме характерен диффузный характер. Распространяться она может на весь язык, приводя к плохой подвижности языка. Глубочайшие щелевидные язвы будут характерны для инфильтративно-язвенной формы рака языка.
Запущенная стадия. Характерно агрессивное течение и очень быстрый рост опухоли, который сопровождается еще и разрушением близ лежащих тканей, а также метастазированием в область региональных лимфоузлов (подбородочных, шейных, подчелюстных). Метастазы на данной стадии рака языка могут быть в легких, печени или головном мозге.
Общие симптомы наличия онкологического процесса:
- ощущение слабости,
- чувство хронической усталости,
- потеря аппетита,
- снижение массы тела,
- появление нарушения работы внутренних органов.
Диагностика.
Бессимптомное течение рака языка на ранней стадии не позволяет своевременно выявить заболевание.
Как правило, изменение слизистой на начальной стадии, выявленное при обычном осмотре или же при лечении кариеса, может не быть воспринято существенно, а принято за обычное травмирование, но никак не за рак. По этой же причине многие случаи рака языка могут быть диагностированы только на второй или третьей стадии.
Первичную диагностику, а именно осмотр и пальпацию новообразования, проводит онколог. Точный диагноз будет установлен только после полученных и изученных данных цитологического исследования мазка, взятого с поверхности такой язвы, а также после проведенного гистологического изучения опухоли посредством проведенной биопсии.
С целью выяснения того, насколько проросла опухоль внутрь органа и/или других структур ротовой полости (определение распространенности онкологического процесса) применяют методы инструментальной визуализации: УЗИ мягких тканей, рентгенографию, КТ лицевого черепа и ортопантомографию (рентгенологическое исследование, позволяющее получать развёрнутое изображение всех зубов с челюстями, прилежащими отделами лицевого скелета).
Для диагностики наличия метастазов рака языка используют: биопсию лимфатических узлов, МРТ и КТ головного мозга, рентгенографию органов грудной клетки, УЗИ печени или сцинтиграфии скелета.
! Дифференциальная диагностика рака языка должна быть проведена с доброкачественной опухолью языка, одной из форм первичного сифилиса, туберкулезной язвой и лейкоплаксией.
Лечение.
Комбинированное — лучевая терапия, оперативное и химиотерапевтическое.
Лучевая терапия.Как правило, проводится и до операции, и после. Осуществляется лучевая терапия двумя способами: дистанционно или методом внутритканевого облучения. Что касается последнего, то облучают первым делом первичный очаг и область метастазирования. Если опухоль большого размера, то это, как и инфильтративный рост, считается показанием для проведения сочетанного типа химиолучевой терапии.
Паллиативный вид лучевой терапии сочетают с химиотерапией среди пациентов с отдаленными метастазами.
Оперативное лечение.Проводится с целью ликвидации опухоли. Хирургическое лечение будет включать резекцию языка или проведение глоссэктомии. Если рак уже пророс в мягкую ткань вплоть до дна ротовой полости, захватив костные структуры, тогда операция будет сопровождаться резекцией пораженных тканей или челюстной кости.
Пластическая хирургияВ дальнейшие периоды послеоперационного восстановления могут быть применены методы пластической хирургии с целью возвращения утраченных структур челюстно-лицевой области. Если произошло метастазирование рака языка в лимфоузлы, тогда они должны быть тоже удалены.
Профилактика.
- Профилактические меры для предотвращения рака языка заключаются в
- Проведении самостоятельных осмотров ротовой полости и языка
- Прохождении профилактических осмотров у специалистов
- отказе от вредных привычек (в отказе от приема алкоголя и курения)
- ликвидации причин, спровоцировавших травмирование слизистой оболочки языка — хорошая обработка пломб после их установки, правильный подбор и установка зубных протезов, а также лечение зубных сколов
- Проведении гигиены полости рта также является важной профилактической мерой.
Симптомы волчанки: изображения, типы и диагноз
Волчанку может быть сложно диагностировать, поскольку ее признаки и симптомы могут напоминать симптомы других заболеваний. Симптомы также могут сильно отличаться от человека к человеку.
Волчанка — это аутоиммунное заболевание, которым страдают около 5 миллионов человек во всем мире. Аутоиммунное заболевание — это состояние, при котором иммунная система организма атакует здоровые органы или ткани.
Роль иммунной системы — бороться с чужеродными захватчиками, такими как вирусы и бактерии.У человека с волчанкой иммунная система принимает здоровые ткани тела за вредные вещества.
В результате он инициирует воспалительную атаку на здоровые ткани, вызывая симптомы, которые варьируются от кожной сыпи до отека суставов и головных болей.
Волчанка — хроническое заболевание, которое длится от месяцев до лет. На сегодняшний день не существует лекарства от волчанки, но врач может помочь человеку контролировать свои симптомы.
Из этой статьи вы узнаете больше о симптомах волчанки и их появлении.
Атака иммунной системы может затронуть множество различных частей и систем тела. В результате волчанка может вызывать широкий спектр симптомов, которые могут отличаться от человека к человеку.
Симптомы волчанки могут проявляться или усиливаться во время обострения. После того, как обострение проходит, у человека могут быть легкие симптомы или отсутствие симптомов в течение недель, месяцев или даже лет.
Человек с волчанкой может заметить некоторые из следующих симптомов.
Бабочка сыпь
Многие люди с волчанкой испытывают красную или пурпурную сыпь, которая распространяется от переносицы до щек по форме, напоминающей форму бабочки.
Сыпь может быть гладкой, чешуйчатой или неровной. Это может выглядеть как солнечный ожог.
Медицинский термин для обозначения этого типа сыпи — скуловая сыпь. Однако другие состояния могут вызвать скуловую сыпь, поэтому одного этого симптома недостаточно, чтобы указать на волчанку. К другим состояниям, вызывающим скуловую сыпь, относятся:
В некоторых случаях врач может лечить скуловую сыпь с помощью рецептурных кремов или мазей. Эти лекарства могут включать стероиды для минимизации воспаления. В других случаях врач может назначить лекарства, которые помогают остановить активность иммунной системы.
Язвы или красные пятна на коже
Волчанка может вызывать два основных типа повреждений или язв:
- Дискоидные поражения волчанки , толстые и дискообразные. Они часто появляются на коже головы или лице и могут вызвать необратимые рубцы. Они могут быть красными и чешуйчатыми, но не вызывают боли или зуда.
- Подострые кожные поражения , которые могут выглядеть как участки чешуйчатой кожи или кольцевидные язвы. Обычно они появляются на участках кожи, которые подвергаются воздействию солнца, например на руках, плечах и шее.Они не вызывают рубцов.
Оба типа поражений светочувствительны, что означает, что они очень чувствительны к солнечному свету.
Людям с этими типами поражений следует по возможности избегать пребывания на солнце, пользоваться солнцезащитным кремом, носить солнцезащитную одежду и ограничивать или избегать воздействия флуоресцентного света.
Выпадение волос
Волчанка может привести к истончению волос или их выпадению частями или целиком. Многие различные факторы приводят к выпадению волос у людей с волчанкой, в том числе:
- Дискоидная волчанка на коже головы или других областях может вызвать временное выпадение волос.Если язвы образуют шрам, выпадение волос в этой области может быть необратимым.
- Тяжелая волчанка может вызвать временное выпадение волос при воспалении кожи. Волосы обычно отрастают снова, когда человек принимает лекарства, чтобы справиться с симптомами.
- Некоторые лекарства от волчанки могут вызвать выпадение волос. Например, некоторые стероиды и иммунодепрессанты могут сделать волосы ломкими и ломкими, что приведет к их выпадению.
Отек и боль в суставах
Одним из наиболее частых симптомов волчанки являются проблемы с суставами.Волчанка может вызывать опухшие, болезненные, жесткие или теплые суставы.
Эти проблемы обычно затрагивают конечности, включая пальцы рук, ног, запястья, колени и лодыжки. Хотя волчанка не является разновидностью артрита, воспаление, которое она вызывает, может привести к появлению симптомов артрита.
Чувствительность к солнцу
У человека с волчанкой может быть светочувствительность, то есть чувствительность к ультрафиолетовому (УФ) свету. Они могут заметить, что обгорают легче, чем другие люди.
Солнце также может вызвать развитие кожных поражений, таких как сыпь в виде бабочки или дискоидная волчанка.
Холодные, синие или бледные руки или ноги
У некоторых людей с волчанкой наблюдается феномен Рейно, который поражает кровеносные сосуды пальцев рук и ног, кистей рук или ног.
Феномен Рейно вызывает сужение кровеносных сосудов конечностей, в результате чего конечности становятся синими или бледными, а также вызывают покалывание, онемение и боль.
Человек может заметить эту реакцию, когда он находится на низких температурах или в состоянии стресса.
Человек может справиться с симптомами Рейно, избегая низких температур, тепло одевшись в перчатки, носки и ботинки, и используя методы управления стрессом, такие как медитация и расслабление.
Сухие, красные или раздраженные глаза и проблемы со зрением
Волчанка может поражать глаза и область вокруг глаз несколькими способами:
- Сетчатка может иметь недостаточное кровоснабжение, что приводит к потере зрения.
- На веках могут появиться очаги дискоидной волчанки.
- Слезные железы могут не производить достаточно слез, что приводит к сухости глаз.
- Внешний слой глаза может воспалиться и покраснеть. Это явление называется склеритом.
Дополнительные симптомы
Другие возможные симптомы волчанки включают:
Врачи делят волчанку на четыре различных типа.Эти типы имеют общие симптомы, но имеют разные причины.
- Системная красная волчанка — наиболее распространенная форма волчанки. Это может повлиять на многие органы и системы организма.
- Кожная красная волчанка поражает только кожу. Это может вызвать дискоидные язвы, подострые кожные поражения и сыпь в виде бабочки. Он не вызывает боли в суставах, анемии или каких-либо других симптомов, не связанных с кожей.
- Лекарственная красная волчанка может возникнуть, когда человек принимает определенные лекарства, отпускаемые по рецепту.Его симптомы аналогичны симптомам системной волчанки, но обычно проходят, когда человек прекращает прием лекарства.
- Неонатальная волчанка может возникнуть, когда у человека во время беременности возникла волчанка, в результате чего у ребенка развиваются симптомы, похожие на волчанку. Антитела могут вызвать кожную сыпь, низкое количество клеток крови или проблемы с печенью у младенца. Эти симптомы обычно проходят без лечения в течение нескольких месяцев. Большинство людей с волчанкой рожают без этих проблем.
Для диагностики волчанки врач:
- обсудит симптомы и историю болезни человека
- выполнит анализы крови для поиска определенных антител и белков, проверит количество клеток крови и измерит способность к свертыванию
- анализы мочи для проверки почек функция
- биопсия кожи, почек или и того, и другого
Не существует единого теста, который может диагностировать волчанку.Вместо этого врачи должны смотреть на результаты нескольких различных тестов и учитывать симптомы пациента.
Им также может потребоваться исключить другие состояния здоровья, которые могут вызывать подобные симптомы.
Лечение волчанки направлено на устранение обострений волчанки и их предотвращение, когда это возможно.
Своевременное лечение симптомов может помочь избежать осложнений, которые могут повредить органы и системы организма. Человеку может потребоваться принимать лекарства и регулярно посещать врача.
Некоторые лекарства, которые врачи рекомендуют для облегчения симптомов волчанки, включают:
- нестероидные противовоспалительные препараты (НПВП) для уменьшения отека и боли в суставах и мышцах
- стероиды для борьбы с воспалением
- противомалярийные препараты, которые помогают уменьшить активность иммунной системы и снижение светочувствительности
- иммунодепрессанты, которые контролируют сверхактивный иммунный ответ
- антикоагулянты, помогающие предотвратить образование тромбов
Человек может вместе со своим врачом решить, какие лекарства и варианты лечения ему лучше всего подходят.
Некоторые люди могут захотеть использовать альтернативные методы лечения, чтобы облегчить симптомы волчанки. Хотя нет убедительных доказательств того, что какие-либо альтернативные методы лечения работают, некоторые люди могут обнаружить, что они помогают при определенных симптомах.
Прежде чем пробовать какое-либо альтернативное лечение, важно проконсультироваться с врачом. Некоторые из этих методов лечения могут мешать приему других лекарств. Кроме того, человек никогда не должен заменять лекарства, прописанные им врачом, на альтернативные методы лечения.
При правильном лечении многие люди, страдающие волчанкой, могут жить полноценной активной жизнью. Однако жизненно важно, чтобы они регулярно посещали врача и следовали индивидуальному плану лечения, чтобы избежать серьезных осложнений заболевания.
Справиться с хроническим заболеванием может быть непросто. Люди с волчанкой могут захотеть общаться с другими людьми, у которых есть условия для эмоциональной поддержки и ободрения.
Американский фонд волчанки перечисляет свои группы поддержки по штатам, а в некоторых штатах есть и другие группы поддержки волчанки.Альянс по исследованию волчанки также имеет онлайн-форум для людей с волчанкой и их близких.
Симптомы волчанки: изображения, типы и диагноз
Волчанку сложно диагностировать, поскольку ее признаки и симптомы могут напоминать симптомы других заболеваний. Симптомы также могут сильно отличаться от человека к человеку.
Волчанка — это аутоиммунное заболевание, которым страдают около 5 миллионов человек во всем мире. Аутоиммунное заболевание — это состояние, при котором иммунная система организма атакует здоровые органы или ткани.
Роль иммунной системы — бороться с чужеродными захватчиками, такими как вирусы и бактерии. У человека с волчанкой иммунная система принимает здоровые ткани тела за вредные вещества.
В результате он инициирует воспалительную атаку на здоровые ткани, вызывая симптомы, которые варьируются от кожной сыпи до отека суставов и головных болей.
Волчанка — хроническое заболевание, которое длится от месяцев до лет. На сегодняшний день не существует лекарства от волчанки, но врач может помочь человеку контролировать свои симптомы.
Из этой статьи вы узнаете больше о симптомах волчанки и их появлении.
Атака иммунной системы может затронуть множество различных частей и систем тела. В результате волчанка может вызывать широкий спектр симптомов, которые могут отличаться от человека к человеку.
Симптомы волчанки могут проявляться или усиливаться во время обострения. После того, как обострение проходит, у человека могут быть легкие симптомы или отсутствие симптомов в течение недель, месяцев или даже лет.
Человек с волчанкой может заметить некоторые из следующих симптомов.
Бабочка сыпь
Многие люди с волчанкой испытывают красную или пурпурную сыпь, которая распространяется от переносицы до щек по форме, напоминающей форму бабочки.
Сыпь может быть гладкой, чешуйчатой или неровной. Это может выглядеть как солнечный ожог.
Медицинский термин для обозначения этого типа сыпи — скуловая сыпь. Однако другие состояния могут вызвать скуловую сыпь, поэтому одного этого симптома недостаточно, чтобы указать на волчанку. К другим состояниям, вызывающим скуловую сыпь, относятся:
В некоторых случаях врач может лечить скуловую сыпь с помощью рецептурных кремов или мазей.Эти лекарства могут включать стероиды для минимизации воспаления. В других случаях врач может назначить лекарства, которые помогают остановить активность иммунной системы.
Язвы или красные пятна на коже
Волчанка может вызывать два основных типа повреждений или язв:
- Дискоидные поражения волчанки , толстые и дискообразные. Они часто появляются на коже головы или лице и могут вызвать необратимые рубцы. Они могут быть красными и чешуйчатыми, но не вызывают боли или зуда.
- Подострые кожные поражения , которые могут выглядеть как участки чешуйчатой кожи или кольцевидные язвы.Обычно они появляются на участках кожи, которые подвергаются воздействию солнца, например на руках, плечах и шее. Они не вызывают рубцов.
Оба типа поражений светочувствительны, что означает, что они очень чувствительны к солнечному свету.
Людям с этими типами поражений следует по возможности избегать пребывания на солнце, пользоваться солнцезащитным кремом, носить солнцезащитную одежду и ограничивать или избегать воздействия флуоресцентного света.
Выпадение волос
Волчанка может привести к истончению волос или их выпадению частями или целиком.Многие различные факторы приводят к выпадению волос у людей с волчанкой, в том числе:
- Дискоидная волчанка на коже головы или других областях может вызвать временное выпадение волос. Если язвы образуют шрам, выпадение волос в этой области может быть необратимым.
- Тяжелая волчанка может вызвать временное выпадение волос при воспалении кожи. Волосы обычно отрастают снова, когда человек принимает лекарства, чтобы справиться с симптомами.
- Некоторые лекарства от волчанки могут вызвать выпадение волос. Например, некоторые стероиды и иммунодепрессанты могут сделать волосы ломкими и ломкими, что приведет к их выпадению.
Отек и боль в суставах
Одним из наиболее частых симптомов волчанки являются проблемы с суставами. Волчанка может вызывать опухшие, болезненные, жесткие или теплые суставы.
Эти проблемы обычно затрагивают конечности, включая пальцы рук, ног, запястья, колени и лодыжки. Хотя волчанка не является разновидностью артрита, воспаление, которое она вызывает, может привести к появлению симптомов артрита.
Чувствительность к солнцу
У человека с волчанкой может быть светочувствительность, то есть чувствительность к ультрафиолетовому (УФ) свету.Они могут заметить, что обгорают легче, чем другие люди.
Солнце также может вызвать развитие кожных поражений, таких как сыпь в виде бабочки или дискоидная волчанка.
Холодные, синие или бледные руки или ноги
У некоторых людей с волчанкой наблюдается феномен Рейно, который поражает кровеносные сосуды пальцев рук и ног, кистей рук или ног.
Феномен Рейно вызывает сужение кровеносных сосудов конечностей, в результате чего конечности становятся синими или бледными, а также вызывают покалывание, онемение и боль.
Человек может заметить эту реакцию, когда он находится на низких температурах или в состоянии стресса.
Человек может справиться с симптомами Рейно, избегая низких температур, тепло одевшись в перчатки, носки и ботинки, и используя методы управления стрессом, такие как медитация и расслабление.
Сухие, красные или раздраженные глаза и проблемы со зрением
Волчанка может поражать глаза и область вокруг глаз несколькими способами:
- Сетчатка может иметь недостаточное кровоснабжение, что приводит к потере зрения.
- На веках могут появиться очаги дискоидной волчанки.
- Слезные железы могут не производить достаточно слез, что приводит к сухости глаз.
- Внешний слой глаза может воспалиться и покраснеть. Это явление называется склеритом.
Дополнительные симптомы
Другие возможные симптомы волчанки включают:
Врачи делят волчанку на четыре различных типа. Эти типы имеют общие симптомы, но имеют разные причины.
- Системная красная волчанка — наиболее распространенная форма волчанки.Это может повлиять на многие органы и системы организма.
- Кожная красная волчанка поражает только кожу. Это может вызвать дискоидные язвы, подострые кожные поражения и сыпь в виде бабочки. Он не вызывает боли в суставах, анемии или каких-либо других симптомов, не связанных с кожей.
- Лекарственная красная волчанка может возникнуть, когда человек принимает определенные лекарства, отпускаемые по рецепту. Его симптомы аналогичны симптомам системной волчанки, но обычно проходят, когда человек прекращает прием лекарства.
- Неонатальная волчанка может возникнуть, когда у человека во время беременности возникла волчанка, в результате чего у ребенка развиваются симптомы, похожие на волчанку. Антитела могут вызвать кожную сыпь, низкое количество клеток крови или проблемы с печенью у младенца. Эти симптомы обычно проходят без лечения в течение нескольких месяцев. Большинство людей с волчанкой рожают без этих проблем.
Для диагностики волчанки врач:
- обсудит симптомы и историю болезни человека
- выполнит анализы крови для поиска определенных антител и белков, проверит количество клеток крови и измерит способность к свертыванию
- анализы мочи для проверки почек функция
- биопсия кожи, почек или и того, и другого
Не существует единого теста, который может диагностировать волчанку.Вместо этого врачи должны смотреть на результаты нескольких различных тестов и учитывать симптомы пациента.
Им также может потребоваться исключить другие состояния здоровья, которые могут вызывать подобные симптомы.
Лечение волчанки направлено на устранение обострений волчанки и их предотвращение, когда это возможно.
Своевременное лечение симптомов может помочь избежать осложнений, которые могут повредить органы и системы организма. Человеку может потребоваться принимать лекарства и регулярно посещать врача.
Некоторые лекарства, которые врачи рекомендуют для облегчения симптомов волчанки, включают:
- нестероидные противовоспалительные препараты (НПВП) для уменьшения отека и боли в суставах и мышцах
- стероиды для борьбы с воспалением
- противомалярийные препараты, которые помогают уменьшить активность иммунной системы и снижение светочувствительности
- иммунодепрессанты, которые контролируют сверхактивный иммунный ответ
- антикоагулянты, помогающие предотвратить образование тромбов
Человек может вместе со своим врачом решить, какие лекарства и варианты лечения ему лучше всего подходят.
Некоторые люди могут захотеть использовать альтернативные методы лечения, чтобы облегчить симптомы волчанки. Хотя нет убедительных доказательств того, что какие-либо альтернативные методы лечения работают, некоторые люди могут обнаружить, что они помогают при определенных симптомах.
Прежде чем пробовать какое-либо альтернативное лечение, важно проконсультироваться с врачом. Некоторые из этих методов лечения могут мешать приему других лекарств. Кроме того, человек никогда не должен заменять лекарства, прописанные им врачом, на альтернативные методы лечения.
При правильном лечении многие люди, страдающие волчанкой, могут жить полноценной активной жизнью. Однако жизненно важно, чтобы они регулярно посещали врача и следовали индивидуальному плану лечения, чтобы избежать серьезных осложнений заболевания.
Справиться с хроническим заболеванием может быть непросто. Люди с волчанкой могут захотеть общаться с другими людьми, у которых есть условия для эмоциональной поддержки и ободрения.
Американский фонд волчанки перечисляет свои группы поддержки по штатам, а в некоторых штатах есть и другие группы поддержки волчанки.Альянс по исследованию волчанки также имеет онлайн-форум для людей с волчанкой и их близких.
Дискоидная красная волчанка у взрослых: состояние, методы лечения и фотографии — обзор
51882 34 Информация для Взрослые подпись идет сюда …Изображения красной волчанки, дискоидной
Обзор
Волчанка — это заболевание, при котором механизм самозащиты вашего тела (иммунная система) атакует ваше собственное тело, а не чужеродного захватчика.Причина волчанки неизвестна, и это заболевание обычно принимает одну из двух форм: системная красная волчанка (СКВ), которая может поражать любой орган тела; и дискоидная красная волчанка (ДВВ), которая менее выражена и обычно поражает только кожу. Около 5–10% пациентов с дискоидной красной волчанкой прогрессируют до системной волчанки.
Кто в опасности?
Дискоидная красная волчанка чаще всего поражает молодых взрослых женщин, особенно лиц африканского и латиноамериканского происхождения, хотя может возникнуть в любом возрасте и встречается во всем мире.Волчанка иногда передается по наследству.
Признаки и симптомы
Чаще всего поражаются лицо (переносица, щеки, нижняя губа, уши или внутренняя часть рта) и / или волосистая часть головы. Иногда туловище, а также руки и ноги (конечности) поражаются более широко.
Поражения кожи могут различаться по внешнему виду; сначала может появиться красная шишка или пятно, которые обычно безболезненны или слегка зудят. Эта область может быть чешуйчатой или даже бородавчатой. Со временем центр поражения становится белым и покрытым рубцами, с необратимым выпадением волос.Поражения у темнокожих людей могут быть более темно-коричневыми, переходя в пурпурный по краям. Поражения часто (но не обязательно) возникают на участках, подверженных воздействию солнца.
Рекомендации по уходу за собой
- Избегать воздействия солнечных лучей.
- Рекомендуются солнцезащитные кремы с блокаторами UVB и UVA (такими как Parsol 1789, цинк или диоксид титана).
- Помните, что одежда (темные цвета и плотная ткань) и головные уборы являются очень эффективными солнцезащитными средствами.
- Чрезмерная жара, переохлаждение и травмы пораженных участков могут ухудшить состояние.
- Используйте косметические средства (например, Covermark® или Dermablend ™), чтобы покрыть пораженные участки.
Когда обращаться за медицинской помощью
Поскольку дискоидная красная волчанка может вызвать стойкие рубцы и выпадение волос, вам следует обратиться за медицинской помощью, если вы подозреваете, что у вас это заболевание.
Лечение, которое может назначить ваш врач
- Для подтверждения диагноза будут сделаны анализы крови и биопсия.
- Лечения нет, но лечение будет контролировать симптомы до тех пор, пока болезнь не пройдет сама по себе, обычно через несколько месяцев или лет лечения.
- Актуальные кортикостероиды обычно используются в первую очередь; на небольших участках в очаги поражения можно вводить кортикостероиды.
- Могут быть полезны другие местные иммунодепрессанты (например, такролимус или крем пимекролимуса).
- Противомалярийные препараты (гидроксихлорохин, хлорохин или хинакрин) можно использовать в тяжелых случаях.
- Другие пероральные препараты могут включать дапсон, ацитретин, изотретиноин или золото. Все пероральные препараты могут иметь побочные эффекты. Недавние исследования показали, что талидомид эффективен, но его обычно применяют в тяжелых случаях, когда другие методы лечения не поддаются лечению, и врачи назначают их с большой осторожностью из-за их потенциальных побочных эффектов.
Надежных ссылок
MedlinePlus: ВолчанкаКлиническая информация и дифференциальная диагностика красной волчанки, дискоиднойСписок литературы
Болонья, Жан Л., изд. Dermatology , pp.603, 605, 992. New York: Mosby, 2003.
Freedberg, Irwin M., ed. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp 1047. Нью-Йорк: Макгроу-Хилл, 2003.
.Дискоидная красная волчанка у взрослых: состояние, методы лечения и фотографии — обзор
51882 34 Информация для Взрослые подпись идет сюда …Изображения красной волчанки, дискоидной
Обзор
Волчанка — это заболевание, при котором механизм самозащиты вашего тела (иммунная система) атакует ваше собственное тело, а не чужеродного захватчика.Причина волчанки неизвестна, и это заболевание обычно принимает одну из двух форм: системная красная волчанка (СКВ), которая может поражать любой орган тела; и дискоидная красная волчанка (ДВВ), которая менее выражена и обычно поражает только кожу. Около 5–10% пациентов с дискоидной красной волчанкой прогрессируют до системной волчанки.
Кто в опасности?
Дискоидная красная волчанка чаще всего поражает молодых взрослых женщин, особенно лиц африканского и латиноамериканского происхождения, хотя может возникнуть в любом возрасте и встречается во всем мире.Волчанка иногда передается по наследству.
Признаки и симптомы
Чаще всего поражаются лицо (переносица, щеки, нижняя губа, уши или внутренняя часть рта) и / или волосистая часть головы. Иногда туловище, а также руки и ноги (конечности) поражаются более широко.
Поражения кожи могут различаться по внешнему виду; сначала может появиться красная шишка или пятно, которые обычно безболезненны или слегка зудят. Эта область может быть чешуйчатой или даже бородавчатой. Со временем центр поражения становится белым и покрытым рубцами, с необратимым выпадением волос.Поражения у темнокожих людей могут быть более темно-коричневыми, переходя в пурпурный по краям. Поражения часто (но не обязательно) возникают на участках, подверженных воздействию солнца.
Рекомендации по уходу за собой
- Избегать воздействия солнечных лучей.
- Рекомендуются солнцезащитные кремы с блокаторами UVB и UVA (такими как Parsol 1789, цинк или диоксид титана).
- Помните, что одежда (темные цвета и плотная ткань) и головные уборы являются очень эффективными солнцезащитными средствами.
- Чрезмерная жара, переохлаждение и травмы пораженных участков могут ухудшить состояние.
- Используйте косметические средства (например, Covermark® или Dermablend ™), чтобы покрыть пораженные участки.
Когда обращаться за медицинской помощью
Поскольку дискоидная красная волчанка может вызвать стойкие рубцы и выпадение волос, вам следует обратиться за медицинской помощью, если вы подозреваете, что у вас это заболевание.
Лечение, которое может назначить ваш врач
- Для подтверждения диагноза будут сделаны анализы крови и биопсия.
- Лечения нет, но лечение будет контролировать симптомы до тех пор, пока болезнь не пройдет сама по себе, обычно через несколько месяцев или лет лечения.
- Актуальные кортикостероиды обычно используются в первую очередь; на небольших участках в очаги поражения можно вводить кортикостероиды.
- Могут быть полезны другие местные иммунодепрессанты (например, такролимус или крем пимекролимуса).
- Противомалярийные препараты (гидроксихлорохин, хлорохин или хинакрин) можно использовать в тяжелых случаях.
- Другие пероральные препараты могут включать дапсон, ацитретин, изотретиноин или золото. Все пероральные препараты могут иметь побочные эффекты. Недавние исследования показали, что талидомид эффективен, но его обычно применяют в тяжелых случаях, когда другие методы лечения не поддаются лечению, и врачи назначают их с большой осторожностью из-за их потенциальных побочных эффектов.
Надежных ссылок
MedlinePlus: ВолчанкаКлиническая информация и дифференциальная диагностика красной волчанки, дискоиднойСписок литературы
Болонья, Жан Л., изд. Dermatology , pp.603, 605, 992. New York: Mosby, 2003.
Freedberg, Irwin M., ed. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp 1047. Нью-Йорк: Макгроу-Хилл, 2003.
.Дискоидная красная волчанка в первую очередь поражает вашу кожу
Дискоидная красная волчанка (ДВВ) — это форма волчанки, которая в основном поражает кожу. ДВС отличается от системной красной волчанки (СКВ), наиболее распространенной формы волчанки, которая может поражать любую часть тела.
Дискоидная волчанка — это аутоиммунное заболевание, при котором иммунная система атакует кожу. Если у вас дискоидная волчанка, у вас могут развиться хронические воспалительные язвы на лице, ушах, волосистой части головы и других частях тела. Эти поражения могут быть твердыми и шелушащимися, часто на них остаются рубцы. Если на коже головы имеются повреждения и рубцы, отрастание волос на этих участках может оказаться невозможным.
Считается, что дискоидная волчанка является результатом сочетания генетических факторов, факторов окружающей среды, особенно воздействия солнца, и гормональных факторов.У женщин в три раза больше шансов заболеть дискоидной волчанкой, и если дискоидная волчанка встречается в вашей семье, ваш риск также увеличивается.
Дискоидная волчанка на лице ребенка. DermNet / CC BY-NC-NDРазница между дискоидной и системной волчанкой
Красная волчанка (LE) попадает в спектр заболеваний: дискоидная волчанка находится на одном конце, а системная волчанка — на другом. Хотя дискоидная волчанка является более доброкачественной, чем системная волчанка, кожные симптомы при ДВС, как правило, более серьезны.
При СКВ на носу и щеках у пациентов может появиться скуловая сыпь по типу «бабочки», или в ответ на солнечный свет может появиться красная сыпь.Дискоидная волчанка может распространиться на внутренние органы, хотя это бывает редко. Как только болезнь переходит на внутренние органы, она переходит в СКВ.
СКВ развивается у 1–5% пациентов с дискоидной волчанкой. Если у вас дискоидная волчанка, вам необходимо регулярно консультироваться с врачом, чтобы убедиться, что поражена только ваша кожа.
Диагностика и лечение
Если ваш врач подозревает, что у вас системная волчанка, он сначала проведет анализ крови. Если это исключено, для диагностики дискоидной волчанки можно использовать биопсию кожи.При своевременном и эффективном лечении дискоидной волчанки поражения кожи могут полностью исчезнуть. Без эффективного лечения может возникнуть необратимое рубцевание.
Дискоидную волчанку можно лечить с помощью местных кортикостероидов, таких как кортизоновая мазь; местные ингибиторы кальциневрина, такие как крем пимекролимуса или мазь такролимуса; и инъекции кортикостероидов (кортизона).
Если местные методы лечения не работают для вас и ваши поражения слишком распространены для инъекций кортикостероидов, вам могут назначить противомалярийные таблетки, такие как гидроксихлорохин, хлорохин и хинакрин.Прием этих противомалярийных препаратов может вызвать проблемы со зрением, поэтому вам понадобится базовый осмотр зрения и периодические осмотры зрения в будущем.
В редких случаях, когда ни один из этих подходов не работает, ваш врач может предложить более агрессивные лекарства, такие как метотрексат, ацитретин, изотретиноин, микофенолятмофетил или дапсон.
Если вам поставили диагноз дискоидной волчанки, вам также необходимо избегать пребывания на солнце, носить шляпы и солнцезащитную одежду, а также использовать солнцезащитный крем широкого спектра действия с SPF выше 30.Курение также связано с дискоидной волчанкой, поэтому отказ от курения должен стать для вас приоритетом.
Системная красная волчанка Информация | Гора Синай
Арнтфилд РТ, Хикс СМ. Системная красная волчанка и васкулиты. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Неотложная медицина Розена: концепции и клиническая практика. 9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2018: глава 108.
Crow MK. Этиология и патогенез системной красной волчанки.В: Файрстейн Г.С., Бадд Р.С., Габриэль С.Е., Макиннес И.Б., О’Делл-младший, ред. Учебник ревматологии Келли и Файрестайна. 10-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2017: глава 79.
Fanouriakis A, Kostopoulou M, Alunno A, et al. Обновление рекомендаций EULAR по ведению системной красной волчанки в 2019 г. Ann Rheum Dis. 2019; 78 (6): 736-745. PMID: 30926722 pubmed.ncbi.nlm.nih.gov/30926722/.
Hahn BH, McMahon MA, Wilkinson A, et al. Рекомендации Американского колледжа ревматологов по скринингу, лечению и лечению волчаночного нефрита. Arthritis Care Res (Хобокен). 2012; 64 (6): 797-808. PMID: 22556106 pubmed.ncbi.nlm.nih.gov/22556106/.
ван Волленховен РФ, Моска М., Берциас Г. и др. Целевое лечение системной красной волчанки: рекомендации международной рабочей группы. Ann Rheum Dis. 2014; 73 (6): 958-967. PMID: 24739325 pubmed.ncbi.nlm.nih.gov/24739325/.
Йен EY, Singh RR. Краткий отчет: волчанка — непризнанная ведущая причина смерти молодых женщин: популяционное исследование с использованием общенациональных свидетельств о смерти, 2000-2015 гг. Arthritis Rheumatol. 2018; 70 (8): 1251-1255. PMID: 29671279 pubmed.ncbi.nlm.nih.gov/29671279/.
Последнее обновление: 21.01.2020
Проверено: Гордоном А. Старкебаумом, доктором медицины, MACR, сертифицированным советом по ревматологии ABIM, Сиэтл, Вашингтон. Также рассмотрено Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конэуэй, редакционным директором, и A.D.A.M. Редакция. Редакционное обновление 30.09.2020.
настоев волчанки (СКВ) | Американские центры инфузии
Системная красная волчанка (СКВ) или волчанка — хроническое заболевание, которое имеет различные проявления. Это аутоиммунное заболевание протекает с частыми ремиссиями и рецидивами. Волчанка вызывает хроническое широко распространенное воспаление, которое может поражать различные системы органов, такие как кожа, почки, суставы, клетки крови, сердце и легкие, а также нервная система.
Эпидемиология
По данным Центров по контролю и профилактике заболеваний (CDC), СКВ ежегодно поражает около 2-8 человек на 100 000 человек в США. По оценкам, этим заболеванием болеют около 250 000 американцев. Женщины более подвержены заболеванию, и это обычно происходит в детородном возрасте.
Признаки и симптомы
Классическое проявление СКВ состоит из триады симптомов. Они включают боль в суставах, лихорадку и сыпь.Однако у некоторых пациентов наблюдаются и другие проявления, такие как утомляемость, потеря веса и мышечные боли.
Кожные изменения включают сыпь в виде бабочки или скуловой кости на лице и повышенную светочувствительность (светочувствительность). Часто встречается выпадение волос, язвы во рту и увеличение лимфатических узлов.
Почки часто поражаются СКВ, но пациенты часто протекают бессимптомно. На более поздних стадиях у пациентов может развиться острая или хроническая почечная недостаточность, которая может вызывать такие признаки и симптомы, как высокое кровяное давление, отек и увеличение веса.
Также могут возникать головные боли, беспокойство, спутанность сознания и другие неврологические симптомы. Могут быть поражены легкие, вызывая боль в груди из-за плеврита или плеврального выпота. Боль в груди также может возникать из-за перикардита или воспаления оболочек сердца. Пациенты также могут испытывать нарушение сердечного ритма, боль в животе, тошноту, рвоту и другие неспецифические симптомы.
Диагноз
Диагноз СКВ основывается на надлежащей оценке клинических данных и лабораторных исследований.Критерии Американского колледжа ревматологии суммируют признаки, которые помогают поставить диагноз СКВ. Эти критерии включают комбинацию клинических признаков и симптомов, обычно обнаруживаемых у пациентов с волчанкой, а также лабораторные данные, такие как уменьшение количества эритроцитов или лейкоцитов, увеличение белка в моче и наличие специфических антител в крови. кровь, такая как антинуклеарные антитела (ANA). Если присутствуют по крайней мере четыре из одиннадцати критериев или биопсия почки подтверждает наличие антител ANA, вероятность положительного диагноза СКВ увеличивается.
Лечение
Хотя от волчанки нет лекарств, врачи часто назначают различные методы лечения, чтобы контролировать ее симптомы. При легких формах заболевания при болях в суставах, мышцах и головных болях могут быть рекомендованы безрецептурные препараты, такие как нестероидные противовоспалительные препараты (НПВП). Для кожи также может быть назначено лечение низкими дозами кортикостероидов. Некоторым пациентам могут потребоваться высокие дозы кортикостероидов и иммунодепрессантов для подавления иммунной системы и контроля распространенного воспаления.Некоторые из иммунодепрессантов, используемых для регулирования иммунных ответов, включают азатиоприн, циклоспорин, циклофосфамид, метотрексат и микофенолят. Другие используемые препараты включают гидроксихлорохин, препарат, используемый для лечения малярии, и белимумаб, биологический препарат, который помогает некоторым пациентам. Белимумаб (Benlysta) подавляет биологическую активность природного белка, необходимого для производства аутоантител, которые разрушают собственные клетки организма. Он часто используется для пациентов, которые не отвечают на стандартную терапию, такую как НПВП, кортикостероиды, противомалярийные и иммунодепрессивные препараты.
Тяжелые симптомы, указывающие на поражение почек, сердца, легких и других органов, требуют обследования и лечения у специалистов.
