Желчекаменная болезнь – что делать? — Медицинский центр «Лотос»
Пирогова Ирина Юрьевна
Заместитель главного врача по организационно-методической работе, заведующая центром гастроэнтерологии и гепатологии, врач-гастроэнтеролог
Что делать человеку, если в его жизнь неожиданно и коварно ворвалось такое понятие, как камни желчного пузыря?
Желчекаменная болезнь — это хроническое воспалительное заболевание, желчевыводящих путей, сопровождающееся образованием камней чаще всего в желчном пузыре (холецистолитиаз) или желчных протоках (холедохолитиаз).
В основе заболевания лежит изменение вязкости желчи (дисхолия), связанное с нарушением физико-химических свойств желчи. Камни образуются в результате осаждения желчных пигментов, холестерина, некоторых типов белков, солей кальция, инфицирования желчи, ее застоя, нарушения липидного обмена.
По данным Всемирной организации здравоохранения, камни в желчном пузыре можно найти у 10-12% населения Земли. В странах с развитой экономикой — еще чаще. Этим заболеванием страдает каждая пятая женщина и каждый десятый мужчина. За последнее десятилетие заболеваемость этим недугом увеличилась вдвое.
Желчные камни бывают холестериновые (подавляющее большинство, порядка 90% из вариантов желчных камней), а также камни пигментные и смешанные. Так, из-за перенасыщения холестерином желчи происходит формирование холестериновых камней, его выпадение в осадок, а также формирование кристаллов. Нарушение в желчном пузыре моторки приводит к тому, что не происходит вывод этих кристаллов в кишечник, что, в конечном итоге, приводит к их постепенному росту. Пигментные камни (их также называют камни билирубиновые) формируются при усиленном распаде эритроцитов, что происходит при актуальной гемолитической анемии. Что касается смешанных камней, то они представляют собой своеобразную комбинацию, основанную на процессах обеих форм.
Причины, способствующие образованию желчных камней:
-
несбалансированное питание – преобладание животных жиров
-
гормональные нарушения
-
малоподвижный образа жизни
-
нарушения, связанные с жировым обменом, увеличение массы тела
-
воспаление и другого рода аномалии, возникающие в желчном пузыре
-
-
беременность
-
голодание
-
наследственность
-
сахарный диабет и др.

Классификация
На основании принятых сегодня особенностей заболевания, выделяют следующую его классификацию в соответствии с актуальными для него стадиями:
-
Физико-химическая (начальная) стадия – или, как ее еще называют, докаменная стадия. Для нее характерны изменения, происходящие в составе желчи. Особых клинических проявлений на данном этапе может не быть или они могут быть минимальны. Выявляется в основном при УЗИ — диагностике, определяется биллиарный сладж или сгушение желчи в желчном пузыре. Эта стадия наиболее благоприятна для медикаментозного (безоперативного) лечения.
-
Формирование камней – стадия, которая также определяется как латентное камненосительство. В данном случае симптомы желчекаменной болезни отсутствуют, однако применение инструментальных методов диагностирования позволяет определить наличие в желчном пузыре конкрементов ( ультрозвуковая диагностика, компьютерная томография).

-
Клинические проявления – стадия, симптомы которой указывают на развитие острой или хронической формы калькулезного холецистита. Преимущественно лечение этой стадии – оперативное удаление желчного пузыря с камнями.
Оперировать или нет
На этот вопрос сможет ответить только врач хирург или гастроэнтеролог после индивидуальной консультации.
Медикаментозный литолиз
Безоперационное лечение холестериновых камней в настоящее время возможно, но оно должно быть своевременным, на этапе формирования мягкого и небольшого камня (то есть в первую или вторую стадии желчекаменной болезни).
Для определения возможности терапевтического лечения холецистита с камнями необходимо исследование желчного пузыря с помощью компьютерной томографии с определением плотности камня и желчи.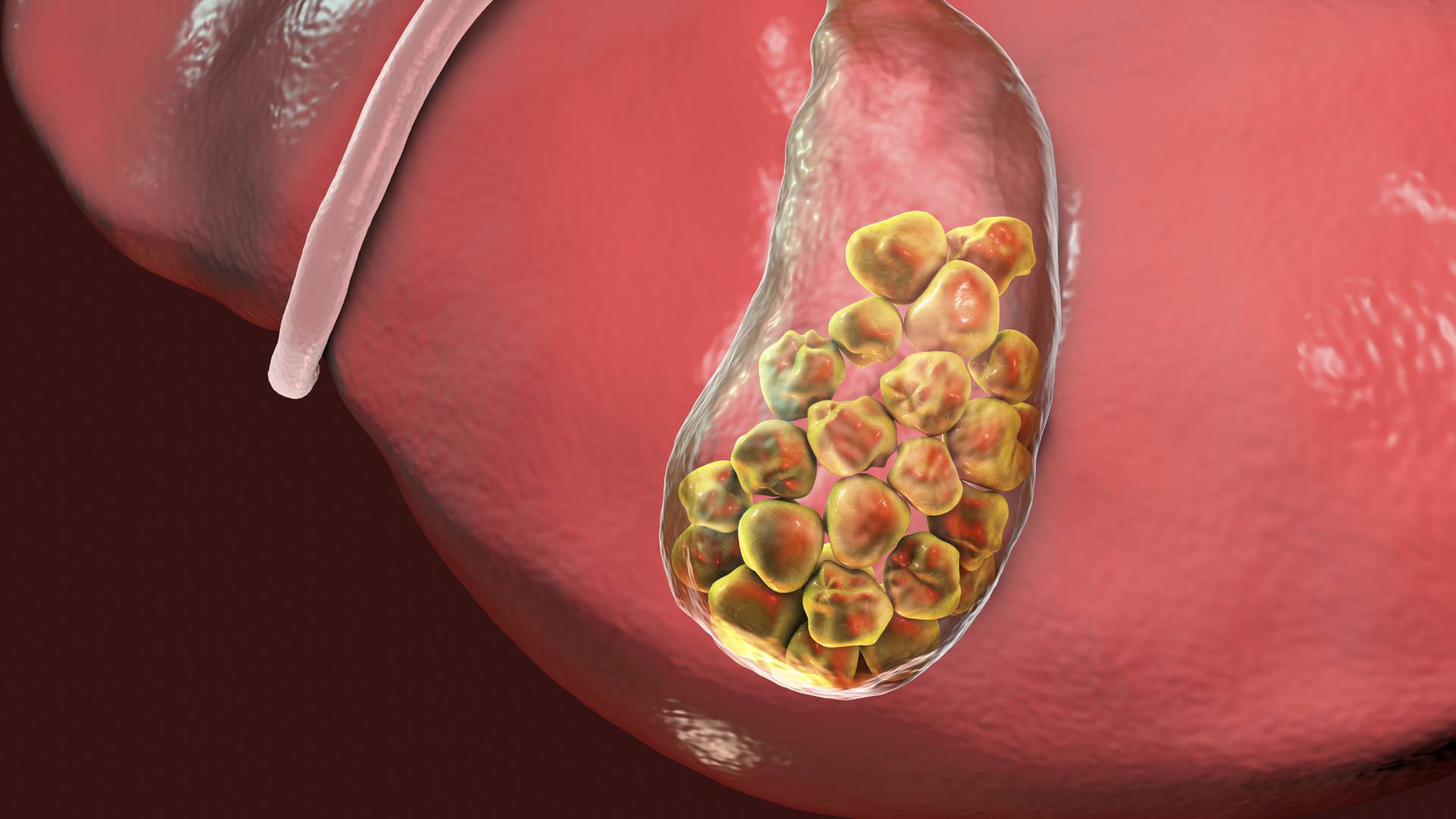
В Медицинском центре «Лотос» проводится МСКТ желчного пузыря с определением плотности конкрементов. Это исследование имеет много преимуществ перед УЗИ брюшной полости, т.к. определяет плотность камня, а значит его способность к растворению. Плотные, известковые камни в единицах Хаунсфильда по КТ составляют более 100 единиц и не подлежат растворению лекарственными препаратами. Мягкие, холестериновые от 30 до 90 единиц возможно медикаментозно растворить. Размер камня также имеет значение — растворяются камни до 10-15 мм, при наполнении желчного пузыря менее 1/3.
Для того чтобы растворить небольшие конкременты, могут использоваться препараты особых желчных кислот, подобные тем, которые содержатся в желчи человека. Препараты желчных кислот эффективны не только для растворения конкрементов, но и для профилактики их образования. Они назначаются специалистом-гастроэнтерологом. Курс лечения – не менее полугода, и только под наблюдением врача.
Нужно ли удалять желчный пузырь, если камень не беспокоит
В настоящее время подавляющее большинство хирургов сходится во мнении, что пациентам с бессимптомным течением холелитиаза при впервые обнаруженном камне небольшого размера не следует сразу выполнять профилактическую холецистэктомию (удаление желчного пузыря). Риск развития тяжелых осложнений при небольших единичных камнях оценивается как низкий, поэтому таким пациентам необходимо регулярно проходить ультразвуковые исследования брюшной полости и соблюдать рекомендации по образу жизни и питанию.
Риск развития тяжелых осложнений при небольших единичных камнях оценивается как низкий, поэтому таким пациентам необходимо регулярно проходить ультразвуковые исследования брюшной полости и соблюдать рекомендации по образу жизни и питанию.
В случае калькулезного холецистита, когда пациента периодически беспокоят приступы желчной колики, врачи рекомендуют холецистэктомию, которая должна быть выполнена в плановом порядке. Каждый последующий приступ может стать причиной развития острого холецистита, который может сопровождаться тяжелыми осложнениями со стороны печени и поджелудочной железы.
Если развивается картина острого холецистита — желчная колика продолжается более 3-х часов, боль локализуется в правом верхнем квадранте живота, не снимается спазмолитическими препаратами, повышается температура, возникает тошнота и рвота — следует вызвать скорую помощь.
Радикальное лечение болезни
Операция при желчекаменной болезни является золотым стандартом лечения этой патологии.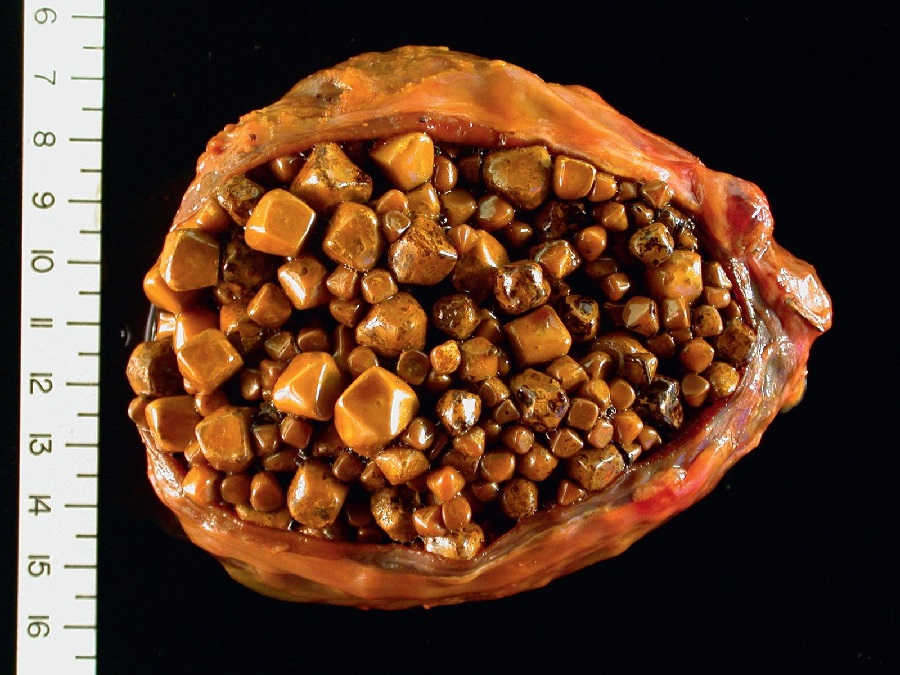 Ее цель – удалить вместилище для конкрементов, избежав повторений желчной колики, а также предупредив появление механической желтухи, холангиогенного сепсиса, желчного перитонита. Выполненная в плановом порядке, то есть еще до развития осложнений, операция является безопасной. Шанс же полного выздоровления после операции – около 95%.
Ее цель – удалить вместилище для конкрементов, избежав повторений желчной колики, а также предупредив появление механической желтухи, холангиогенного сепсиса, желчного перитонита. Выполненная в плановом порядке, то есть еще до развития осложнений, операция является безопасной. Шанс же полного выздоровления после операции – около 95%.
«Выключенный», то есть забитый камнями желчный пузырь, не может быть вылечен без операции.
Выполняться операция может двумя способами – полостным и лапароскопическим.
Полостная операция
Это «большая» операция, при которой под общим наркозом на передней стенке живота выполняется разрез. В результате такого доступа хирурги могут хорошо осмотреть и прощупать все желчевыводящие пути, провести местное УЗИ или рентгенографию с контрастом, чтобы удалить все имеющиеся камни. Метод незаменим при воспалительных и рубцовых процессах области под печенью.
Лапароскопический метод
Наиболее часто используемый метод оперативного лечения. Операция лапароскопия, выполняемая при желчекаменной болезни – это вмешательство под визуальным контролем с помощью оптоволоконного прибора, подключенного к монитору, через несколько небольших разрезов на стенке живота.
Лапароскопический метод имеет массу преимуществ перед полостной операцией:
-
рана болит не так сильно и не так долго
-
это не ограничивает дыхание
-
парез кишечника не выражен
-
не такой сильный косметический дефект
Отрицательные стороны у лапароскопической холецистэктомии тоже есть – больше противопоказаний к операции. В частности лапароскопический метод нельзя применять не только при тяжелых нарушениях со стороны сердца, сосудов и легких, но и в следующих случаях: ожирение, перитонит, поздние сроки беременности, острый панкреатит, механическая желтуха, свищи между внутренними органами и желчными протоками, рак желчного пузыря, спаечный процесс в верхних отделах полости живота, острый холецистит (если с момента заболевания прошло более 2 суток), рубцовые изменения в гепатобилиарной зоне.
В частности лапароскопический метод нельзя применять не только при тяжелых нарушениях со стороны сердца, сосудов и легких, но и в следующих случаях: ожирение, перитонит, поздние сроки беременности, острый панкреатит, механическая желтуха, свищи между внутренними органами и желчными протоками, рак желчного пузыря, спаечный процесс в верхних отделах полости живота, острый холецистит (если с момента заболевания прошло более 2 суток), рубцовые изменения в гепатобилиарной зоне.
Вне зависимости от того, сколько камней обнаруживается в желчном пузыре – один крупный или много мелких — желчный пузырь удаляется полностью.
Так выглядит удаление желчного пузыря на мониторе лапароскопической установки:
В нашем медицинском центре высококвалифицированные хирурги в условиях высокотехнологичного хирургического стационара Вам смогут выполнить холецистэктомию тем методом, который необходим в Вашем конкретном случае.
Можно ли жить без желчного пузыря
Патологически измененный желчный пузырь не может полноценно выполнять свои функции, и является причиной постоянных болей и источником хронической инфекции. Поэтому холецистэктомия, выполненная в соответствии с показаниями квалифицированного врача, улучшает состояние пациента и не отражается на функции пищеварения.
Поэтому холецистэктомия, выполненная в соответствии с показаниями квалифицированного врача, улучшает состояние пациента и не отражается на функции пищеварения.
Если у вас или ваших близких имеется желчекаменная болезнь, нужно действовать быстро и правильно, не запуская заболевание. Правильно подобранное в нашем центре обследование и лечение поможет справиться с проблемой желчных камней.
Будьте здоровы!
Холедохолитиаз: камни в желчных протоках операция
Холедохолитиаз — одна из форм проявления желчнокаменной болезни, при которой конкременты обнаруживаются не в желчном пузыре, а в желчных протоках. Чаще всего — в холедохе, общем желчном протоке.
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.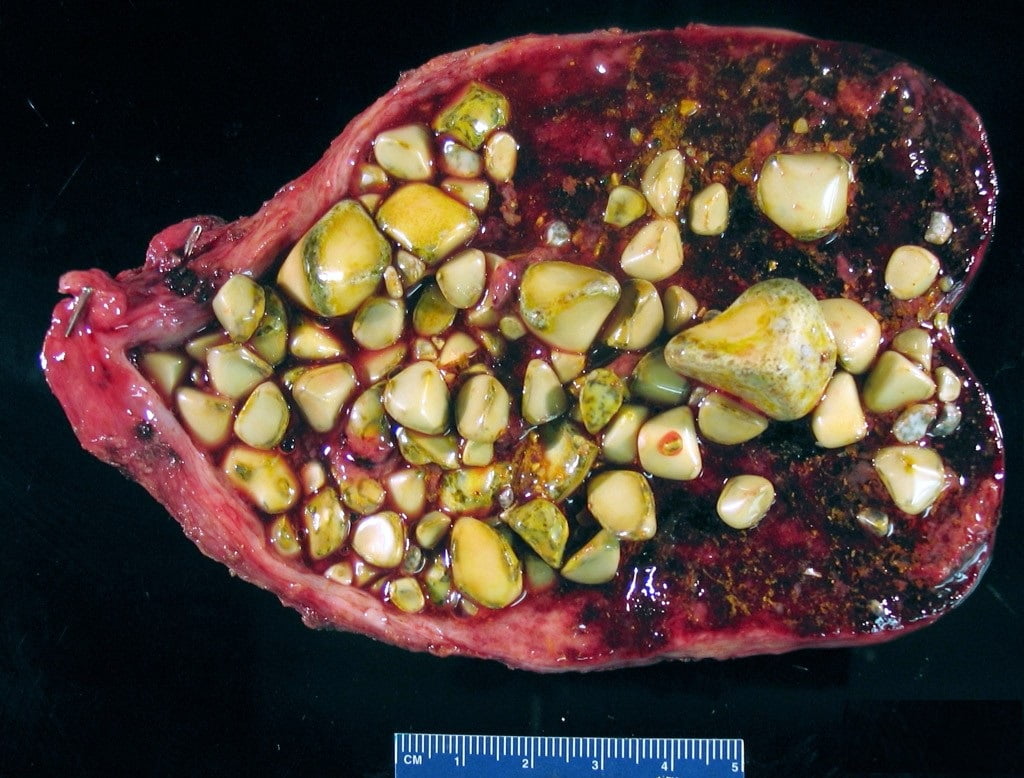
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Причинами образования камней в желчевыводящих путях могут быть:
- Стеноз терминального (конечного) отдела холедоха.
- Проникновение из двенадцатиперстной кишки некоторых гельминтов (аскариды, кошачья двуустка).
- Выработка желчи с особо высокими литогенными свойствами в некоторых географических регионах (т.
 н. дальневосточный холедохолитиаз). Механизм образования такой желчи пока неизвестен. В этих случаях холедохолитиаз считается первичным.
н. дальневосточный холедохолитиаз). Механизм образования такой желчи пока неизвестен. В этих случаях холедохолитиаз считается первичным. - Иногда камни в желчных протоках выявляют спустя некоторое время (несколько месяцев, иногда несколько лет) после холецистэктомии,проведенной ранее. Это могут быть как не обнаруженные до операции и при ее выполнении камни («резидуальные» или «забытые»), так и вновь образованные («рецидивирующий» холедохолитиаз), которые сформировались в желчных протоках уже после хирургического вмешательства из-за нарушений обмена веществ, застоя желчи или наличия инфекции.
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток. Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Лабораторная диагностика.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Инструментальная диагностика.
Ультразвуковое исследование органов брюшной полости (УЗИ) — наиболее доступный метод обследования желчных путей, по сути скриннинг-метод. Чувствительность его на предмет выявления расширения общего желчного протока составляет до 90%. Однако, не всегда специалисту ультразвуковой диагностики удается осмотреть терминальный отдел холедоха (зону слияния общего желчного и панкреатического протоков, и их впадения в двенадцатиперстную кишку), т. е. очень важный для постановки правильного диагноза отдел. Осмотру может мешать газ или жидкость (даже в небольшом количестве), находящиеся в кишке.
е. очень важный для постановки правильного диагноза отдел. Осмотру может мешать газ или жидкость (даже в небольшом количестве), находящиеся в кишке.
Поэтому во многих случаях приходится прибегать к дополнительным методам:
- Эндоскопическое УЗИ (эндосонография). Осмотр проводится специальным эндосонографическим датчиком через просвет желудка и двенадцатиперстной кишки. При таком осмотре эффективность правильной диагностики повышается до 85-100%.
- MPT-холангиография. Точность данного метода исследования составляет до 97%. При выполнении МРТ- холангиографии получают изображение желчного пузыря и пузырного протока, сегментарных, долевых желчных протоков, общего печеночного протока, холедоха и панкреатического протока. Появляется возможность точной визуализации камней в просвете протоков, их сужения или расширения. К большим преимуществам МРТ-холангиографии относится ее неинвазивность и отсутствие необходимости в использовании контрастных веществ.

Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
- ЭРХПГ — стандартный способ диагностики холедохолитиаза, в руках опытного врача-эндоскописта эффективен в 90 — 95% случаев. Однако этот метод сопряжён с возможным развитием серьезных осложнений: гиперамилаземии, холангита, панкреатита, забрюшинной перфорации двенадцатиперстной кишки, кровотечения. Поэтому его использование должно быть обоснованным.
- Чрескожную чреспеченочную холангиографию применяют у больных с обтурационной желтухой при невозможности выполнения ретроградной панкреатохолангиографии. При этом под контролем УЗИ или рентгеновской установки через кожу пунктируют расширенный проток правой или левой доли печени. После эвакуации желчи в просвет желчного хода вводят контрастное вещество и выполняют серию снимков.
 Это позволяет получить четкое изображение желчных путей, определить причину механической желтухи и уровень препятствия.
Это позволяет получить четкое изображение желчных путей, определить причину механической желтухи и уровень препятствия.
К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
- Компьютерная томография (КТ) брюшной полости используется при подозрении на сдавление желчных протоков извне, или наличия новообразования в их просвете.
- Видеодуоденоскопия — эндоскопическое исследование, при котором используется специальный эндоскоп с боковой оптикой, позволяющий хорошо осмотреть область большого дуоденального сосочка или «фатерова сосочка» (место впадения желчных протоков в двенадцатиперстную кишку). Это очень важное исследование, поскольку иногда причиной холедохолитиаза является патология именно фатерова сосочка (воспаление, рубцовая стриктура, опухоль, или вклиненный конкремент).
Основные проявления холедохолитиаза
-
Приступ желчной колики.

Конкременты в гепатикохоледохе травмируют его стенку. Повреждение слизистой происходит особенно легко в наиболее узкой части — в области большого дуоденального сосочка. Поэтому главный и самый яркий симптом печеночной колики — это боль. Ощущение боли при холедохолитиазе практически не отличается от колики при холецистолитиазе. Характерна иррадиация её в спину или поясницу. Боль может приобретать опоясывающий характер в том случае, если перекрытие конкрементом произошло в области фатерова сосочка, расположенного в 12-перстой кишке. В таком случае происходит нарушение оттока и желчи, и панкреатического сока, в результате страдает поджелудочная железа. -
Механическая (подпеченочная) желтуха.
Когда камни обтурируют проток, то в желчевыводящих путях повышается давление, последние расширяются, но закупорка камнем мешает поступлению желчи в кишечную трубку, появляется так называемый ахоличный стул (осветление кала) и темная моча (цвета пива).
Таким образом, развивается механическая желтуха. Затруднение оттока желчи по желчевыводящим путям приводит к тому, что в крови появляется билирубин — желчный пигмент, которым насыщаются ткани больного человека. Кожа человека, его склеры, слизистые оболочки приобретают желтую окраску. -
Однако полная закупорка и постоянная желтуха при холедохолитиазе бывают не так часто. В то же время любое препятствие оттоку желчи создает благоприятные условия для развития инфекции и воспалительного процесса в протоках. Возникает холангит, который легко развивается на фоне повреждений слизистой оболочки. Вследствие многократной травмы и воспаления могут сформироваться сужения просвета протока на его протяжении и в области большого дуоденального сосочка — стенозирующие холангит и папиллит. Распространение воспалительного процесса вверх, в сторону печени, может привести к тяжелому осложнению: холангиогенному абсцессу печени.
 Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда — при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда — при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
-
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
-
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.
-
1. Холангит. Как говорилось ранее, при наличии камней в желчных протоках инфекция имеет условия для своего развития, это приводит к воспалению — холангиту.
 При возникновении этого осложнения появляется высокая температура с ознобами и проливными потами, сильные боли в правом подреберье, тошнота, рвота. выраженная общая слабость. Опасность данного осложнения связана с тем, что на фоне развивающейся инфекции нарушается функция печени. Кроме того, если лечение не проводить своевременно, существует опасность формирования абсцесса печени, как говорилось выше, а в дальнейшем — развития общего сепсиса и печеночной недостаточности.
При возникновении этого осложнения появляется высокая температура с ознобами и проливными потами, сильные боли в правом подреберье, тошнота, рвота. выраженная общая слабость. Опасность данного осложнения связана с тем, что на фоне развивающейся инфекции нарушается функция печени. Кроме того, если лечение не проводить своевременно, существует опасность формирования абсцесса печени, как говорилось выше, а в дальнейшем — развития общего сепсиса и печеночной недостаточности.
-
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется. Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни».
 Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
-
3. Острый панкреатит. Общий желчный проток и проток поджелудочной железы у людей в 70% случаев сливаются в одно русло и вместе впадают в 12-перстную кишку. Когда этот общий канал перекрывается камнем (обычно это случается в месте выхода в 12-перстную кишку), то и желчь, и ферменты поджелудочной железы теряют возможность выделяться в кишечник. Происходит повышение давления в желчных и поджелудочных протоках, что приводит к тяжелому осложнению — острому панкреатиту. Острое воспаление поджелудочной железы — очень тяжелое заболевание, часто смертельное. Требуется немедленное хирургическое лечение для того, чтобы устранить это препятствие, а также проведение других лечебных мероприятий.
Камни в желчных протоках — операция
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.
Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре. В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Жёлчнокаменная болезнь — конкременты в желчном пузыре
Анатомия
Начнем немного с анатомии, чтобы всем стало понятно – зачем нужен желчный пузырь и как живут люди после его удаления.
Желчь вырабатывается в печени и по общему печеночному, а затем общему желчному протокам поступает в двенадцатиперстную кишку, где участвует в пищеварении. Однако, если в кишке нет пищи, то сфинктер Одди (цифра два) находится в сомкнутом состоянии и желчи ничего не остается другого, как вернуться немного назад и поступить в желчный пузырь по пузырному протоку. После приема пищи и поступления ее в кишку поступают сигналы, сокращающие желчный пузырь и расслабляющие сфинктер Одди. Другими словами — желчный пузырь — это временный резервуар для желчи.
В случае его удаления, пища постоянно вырабатывается в печени и постоянно поступает в кишку, поэтому после холецистэктомии рекомендуют частое дробное питание небольшими порциями. Но об этом чуть ниже.
Терапия
Статистика неумолима: пациентов с желчекаменной болезнью во всем мире с каждым годом всё больше и больше. Это уже не только полные женщины за 50, но всё чаще худые молодые люди и девушки чуть за 20.Одно дело, если камни вызвали острый приступ и воспаление стенки желчного пузыря (острый холецистит) и в больнице предлагают оперативное вмешательство. Тут уж, как говорится, без вариантов — пузырь может скоро и лопнуть с развитием желчного перитонита. И совсем другое дело, если конкременты в пузыре нашли при плановом УЗИ и человека ничего не беспокоит.
Тут уж, как говорится, без вариантов — пузырь может скоро и лопнуть с развитием желчного перитонита. И совсем другое дело, если конкременты в пузыре нашли при плановом УЗИ и человека ничего не беспокоит.
Тут уже дело зависит от терапевта, к которому, вероятнее всего, обратится этот человек. Либо пациент будет направлен к гастроэнтерологу, либо к хирургу. В первом случае будет прописана масса желчегонных и холеретических препаратов, призванных растворить и вывести камни из желчевыводящих путей.
Достаточно частый и опасный исход такого лечения — это выход камней в желчевыводящие протоки с возникновением механической желтухи, либо наступающий на фоне нарушения диеты или стресса острый холецистит. В обоих случаях пациент оказывается на операционном столе, но в заведомо худшем положении, чем окажись он там в плановом порядке, вне острого приступа.
Если же он попадёт сразу к хирургу, то человеку будет предложена холецистэктомия (удаление желчного пузыря) вне острого воспаления, через несколько проколов (лапароскопическая холецистэктомия) или вовсе через один небольшой разрез (через минидоступ). Это будет проще и врачу, и пациенту. Через несколько дней после операции он окажется у себя дома, уже здоровый.
Это будет проще и врачу, и пациенту. Через несколько дней после операции он окажется у себя дома, уже здоровый.
Так что не стоит затягивать с визитом к хирургу в случае выявления камней в желчном пузыре, не дожидайтесь осложнений.
Лапароскопическая холецистэктомия
Теперь немного про лапароскопическую холецистэктомию, чтобы вы понимали, что же это такое.В отличие от традиционной холецистэктомии, где выполняется достаточно большой разрез в правом подреберье или по средней линии живота в верхней его части, при лапароскопической всё действие производится через четыре небольших прокола, один из которых (надпупочный) несколько расширяется для удаления желчного пузыря из брюшной полости.
Операция начинается с нагнетания газа в живот для поднятия вверх брюшной стенки и введения видеокамеры. Затем вводятся еще три инструмента через небольшие проколы. С этого времени хирург манипулирует инструментами в брюшной полости, при этом наблюдая за своими действиями в монитор.
Суть операции сводится к выделению пузырного протока, через который поступает желчь в желчный пузырь и из него, и артерии, питающей пузырь кровью. На их пересечении после накладывания специальных клипс. После этого производится постепенное выделение самого желчного пузыря из его ложа (он располагается на нижней поверхности печени) с помощью манипуляторов и крючка.
После его выделения видеокамера вынимается, а надпупочная рана несколько расширяется и через нее пузырь вынимается из брюшной полости. Рана ушивается. Снова, уже через другой доступ, заводится видеокамера, производится промывание ложа желчного пузыря антисептиками и при необходимости остановка кровотечения – обычно оно бывает небольшим или его не бывает вовсе.
Остается лишь поставить контрольную дренажную трубку к месту событий и ушить оставшиеся раны.
К основным преимуществам этой операции по сравнению с традиционной относятся меньший болевой синдром, лучший косметический эффект и меньшие сроки госпитализации и нетрудоспособности.
Что происходит с организмом после холецистэктомии?
Лапароскопическое удаление желчного пузыря не занимает много времени, но послеоперационный период требует от больного максимальной самодисциплины и желания вылечиться. Потому что жить без желчного можно, но для этого надо приложить порой немало усилий.Организм начинает перестраиваться сразу после операции. Он адаптируется, из-за чего желчевыводящие пути значительно расширяются, будто заменяя собой полость пузыря. Но это не значит, но на функциональном уровне они полностью замещают желчный – вместимость протоков куда меньше, поэтому существуют определенные ограничения и правила.
Чего стоит ожидать после удаления?
Во-первых, возможны проблемы с пищеварением и стулом – жирная пища будет усваиваться хуже, стул будет жидкий, иногда жирный и плохо смывающийся водой. Также при приеме жирной пищи будет присутствовать тошнота, слабость, в кале могут наблюдаться частички непереваренной пищи.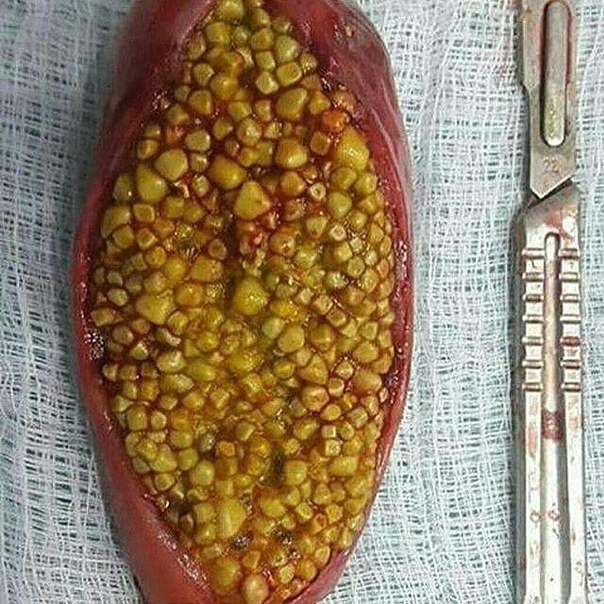 Болезненность в правом подреберье также может присутствовать.
Болезненность в правом подреберье также может присутствовать.Но не стоит бояться этих симптомов, они пройдут, как только организм перестроится, а питание нормализуется.
Что делать, чтобы адаптация прошла быстрее?
Иногда назначаются препараты ферментов, чтобы заменить временно отсутствующие в необходимом количестве ферменты желчи, улучшить пищеварение. Это разгружает протоки и поджелудочную железу.Также следует принимать гепатопротекторы в первое время после операции по назначению врача. Рекомендуется проводить особую гимнастику, чтобы усилить переднюю брюшную стенку. Но здесь, как и вообще везде, важно не переусердствовать — при излишне ранней активизации запросто можно «заработать» послеоперационную грыжу.
Особое внимание всегда уделяется питанию – жирная пища полностью исключается в первое время после операции (при необходимости, в первый год). Питание обязательно дробное, потреблять пищу надо часто и небольшими порциями, чтобы предотвратить накапливание и застой желчи (не менее 5 раз в день). Кроме жирного, употреблять можно практически всё, но сначала лучше механически перемалывать пищу в пюре до употребления, не добавлять острых раздражающих слизистую специй, кушать отваренную пищу.
Кроме жирного, употреблять можно практически всё, но сначала лучше механически перемалывать пищу в пюре до употребления, не добавлять острых раздражающих слизистую специй, кушать отваренную пищу.
Так что ответ на вопрос «Можно ли жить без желчного пузыря?» – ответ, определенно, да. Но это требует усилий как со стороны врача, так и со стороны пациента.
Пишите в комментариях свои мысли – мне всегда важна обратная связь – и подписывайтесь на мой Telegram-канал.
Лечение желчнокаменной болезни, осложненной холедохолитиазом
Желчнокаменная болезнь имеется примерно у 10 % взрослого населения. При этом заболевании в желчном пузыре образуются плотные конкременты – так называемые камни. В некоторых случаях мелкие камни попадают в желчные протоки и задерживаются там. Такое состояние называется холедохолитиазом и требует специального лечения.
В МЕДСИ проводится лечение желчнокаменной болезни, осложненной холедохолитиазом, с помощью современных эндоскопических методик и в исполнении опытных специалистов с многолетней практикой.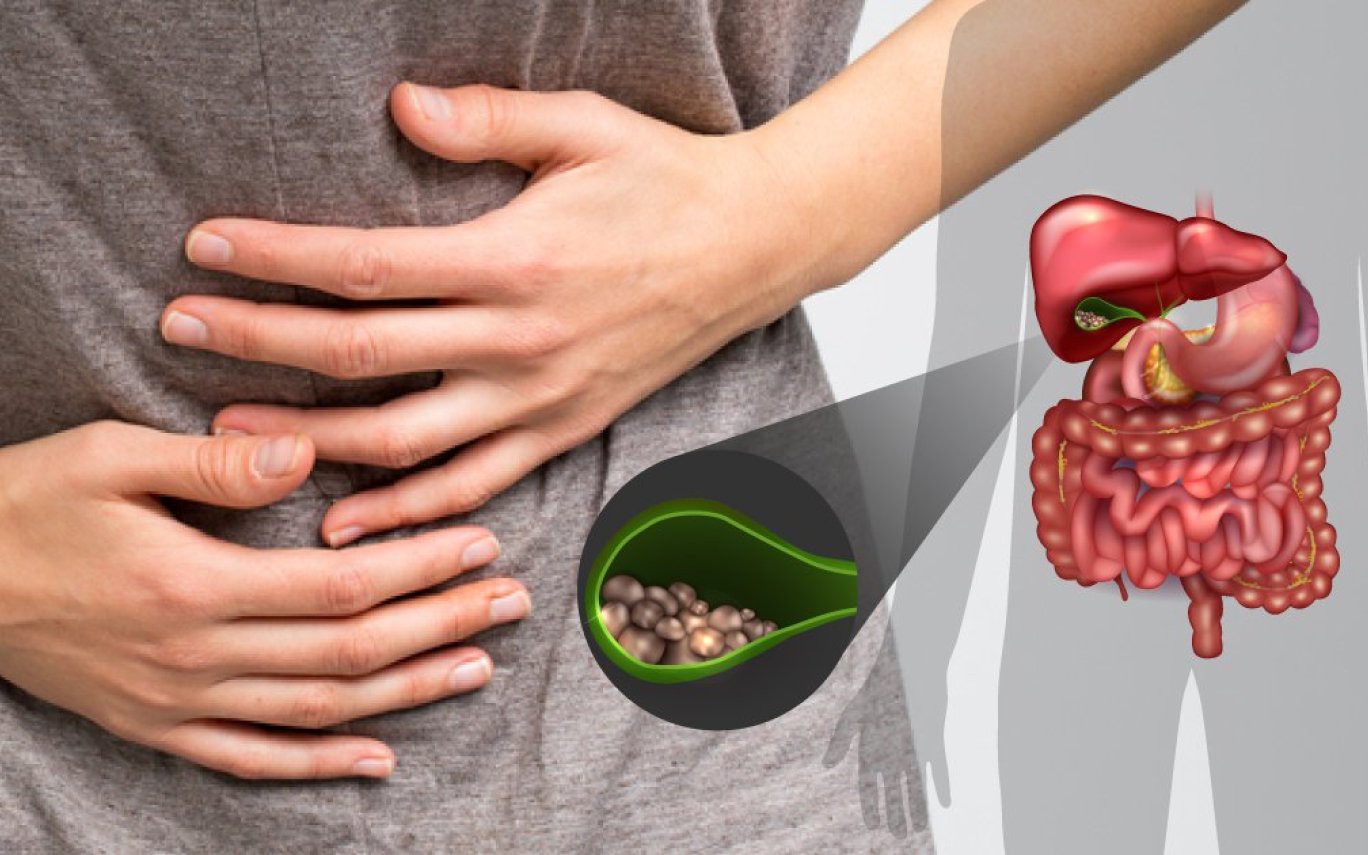
Описание и симптомы холедохолитиаза
Это осложнение развивается у 10-25 % пациентов, имеющих камни в желчном пузыре. Выраженность симптомов зависит от того, насколько сильно образование препятствует перемещению желчи по протокам.
- Если достаточно большой конкремент попадает в проток и резко нарушает его проходимость, то симптомы могут развиваться внезапно
- Если это мелкий камень, то со временем он обычно увеличивается в размерах и начинает закрывать просвет протока, постепенно вызывая все более и более выраженные симптомы
Нарастание симптомов связано с тем, что вырабатывающаяся желчь не может полноценно перемещаться по протокам в двенадцатиперстную кишку, застаиваясь над местом расположения камня. В пузыре возрастает давление, он растягивается, что вызывает у пациента сильную боль.
Классические симптомы заболевания:
- Боль, распирание в правом подреберье (в области печени, левой верхней части живота), которые заметно усиливаются после приема пищи или при физической нагрузке
- Тошнота, рвота
- «Металлический», горький привкус во рту по утрам
- Иногда – желтушность кожи, слизистых оболочек, склер глаз
- В некоторых случаях – повышение температуры тела
Диагностика холедохолитиаза
Определить наличие камня в желчном протоке можно с помощью ряда исследований:
- УЗИ органов брюшной полости с исследованием печени и желчного пузыря
- МР-холангиопанкреатография
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- Биохимический анализ крови с определением ферментов печени и желчных пигментов
- Общий анализ крови с выявлением воспалительных изменений (увеличение количества лейкоцитов)
Опасности холедохолитиаза
В некоторых случаях желчнокаменная болезнь с холедохолитиазом может вызывать осложнения:
- Холангит – воспаление желчных протоков с высокой температурой, выраженными симптомами со стороны печени
- Печеночная колика – приступ сильных болей в области печени, вызванный резким растяжением желчного пузыря из-за полной закупорки протоков
- Панкреатит – воспаление поджелудочной железы, которая располагается недалеко от желчных путей и может быть вовлечена в воспалительный процесс
При длительном холедохолитиазе могут возникнуть и другие серьезные нарушения: водянка желчного пузыря, цирроз печени. Поэтому сразу при появлении признаков холедохолитиаза или при случайном обнаружении бессимптомной формы этой болезни рекомендуется незамедлительно обратиться к врачу для лечения.
Поэтому сразу при появлении признаков холедохолитиаза или при случайном обнаружении бессимптомной формы этой болезни рекомендуется незамедлительно обратиться к врачу для лечения.
Лечение
Малоинвазивное безоперационное лечение:
- В МЕДСИ эндоскопическое удаление камней из желчных протоков проводится современными видеодуоденоскопами. Эндоскоп заводится через рот в желудок и двенадцатиперстную кишку, далее под рентгенологическим контролем, через рабочий канал видеодуоденоскопа, специальный инструментарий проводится через устье желчного протока к месту расположения камня. С помощью специальных корзин или баллонов, камни удаляются из желчных протоков. Таким образом, проводится малоинвазивное лечение осложнения желчекаменной болезни без необходимости выполнения большого и травматичного оперативного вмешательства
- Экстракция (удаление) камней желчных протоков при проведении ЭРХПГ. Это лечебно-диагностическая методика, применяющаяся для установления препятствий (камни, опухолевые поражения) в желчных протоках изнутри при помощи видеодуоденоскопа и современного рентгенологического оборудования.

При необходимости, при камнях больших размеров, процедура дополняется папиллотомией – оперативным эндоскопическим вмешательством, которое заключается в частичном рассечении большого дуоденального сосочка (БДС), далее производится эндоскопическая литотрипсия (разрушение камней внутри протоков эндоскопическим литотриптером) и извлечение фрагментов разрушенного камня. При крупных камнях, может проводится прицельная контактная лазерная литотрипсия или электрогидравлическая литотрипсия.
Хирургическое лечение малоинвазивными техниками:
- Холедохотомия – оперативное вмешательство, которое заключается в рассечении стенки холедоха лапароскопическим инструментом. Такая методика используется при крупных конкрементах, которые невозможно удалить другими методами. Операция может быть проведена щадящими эндохирургическими методиками – без разрезов, через маленькие проколы на животе.
Преимущества лечения холедохолитиаза в МЕДСИ
- Опытные высококвалифицированными специалисты проводят точную диагностику и эффективное лечение холедохолитиаза при любой форме болезни и любом размере конкрементов
- Диагностика заболевания выполняется с применением экспертных эндоскопических аппаратов OLYMPUS с ультратонкими зондами
- Лечение желчнокаменной болезни с холедохолитиазом возможно с помощью современных эндоскопических методик, позволяющих проводить манипуляции и вмешательства малотравматичными способами
Желчнокаменная болезнь / Заболевания / Клиника ЭКСПЕРТ
Желчнокаменная болезнь (ЖКБ) — заболевание гепатобилиарной системы, обусловленное нарушением обмена холестерина и/или билирубина, характеризующееся образованием желчных камней в желчном пузыре, печеночных желчных протоках или в общем желчном протоке. Чаще желчные камни формируются в желчном пузыре.
Чаще желчные камни формируются в желчном пузыре.
Какие факторы способствуют развитию желчнокаменной болезни?
- Принадлежность к женскому полу. По статистике женщины заболевают в 2-3 раза чаще мужчин. Беременность и роды тоже увеличивают шанс развития данного заболевания.
- Возраст. Риск развития болезни увеличивается с каждым годом на 1% у женщин, и 0.5% у мужчин
- Наследственная предрасположенность.
- Избыточная масса тела.
- Избыточное питание с преобладанием жирной пищи.
- Низкокалорийные диеты.
- Нарушение липидного обмена.
- Гормональные нарушения.
- Прием лекарственных препаратов (фибраты, гормональные контрацептивы, октреотид).
- Хронические заболевания кишечника и поджелудочной железы.
- Анатомические изменения желчевыводящей системы.
- Хронические воспалительные заболевания желчевыводящих путей.
- Функциональные билиарные расстройства.
- Эндокринологическая патология (сахарный диабет, гипотиреоз).

Если 2 и более пункта из этого списка верно для Вас,
то Вы находитесь в группе риска.Не рискуйте.
Обратитесь на первичный осмотр к врачу гастроэнтерологу.
Почему нужен осмотр врача?
Первые стадии желчнокаменной болезни часто не сопровождаются ярко выраженными симптомами или протекают бессимптомно на протяжении 10-15 лет. Больной чувствует себя прекрасно и не подозревает, что уже сейчас нуждается в помощи специалиста.
Игнорируя это, Вы лишаетесь шанса подавить болезнь малыми силами и без серьезных последствий для организма.
Выявление нарушений состава желчи (наличие густой желчи в желчном пузыре) именно в этом периоде великолепно поддается лечению и предотвращает формирование камней, а значит минимизирует риск хирургического вмешательства в дальнейшем!
Лечить осложнения и запущенную стадию — дольше, сложнее и дороже.
Стадии желчнокаменной болезни
I Стадия — начальная или предкаменная
На этой стадии можно выявить густую неоднородную желчь в желчном пузыре, формирование билиарного сладжа, наличие замазкообразной желчи, сочетание замазкообразной желчи с микролитами.
Если пропустить лечение на этой стадии,
начинается образование желчных камней.
Если приступить к лечению
Возникает возможность нормализации реологических свойств желчи. Можно воспрепятствовать процессу камнеобразования и дальнейшего развития болезни.
Пациентам с выявленной I стадией показана консультация врача гастроэнтеролога-гепатолога:
- для определения тактики лечения
- для контроля свойств желчи, функций желчного пузыря и желчевыводящей системы
II Стадия — формирование желчных камней
На этой стадии в ходе обследования выявляется наличие желчных камней:
- в желчном пузыре, в общем желчном протоке, в печеночных протоках
- по количеству конкрементов: одиночные, множественные
- по составу: холестериновые, пигментные, смешанные
Определяется клиническая картина — в какой форме проявляется заболевание:
- латентное (скрытое) течение заболевания
- болевая форма с типичными желчными коликами
- диспепсическая форма (пациент жалуется на ощущение тяжести или чувство распирания в области правого подреберья)
- желчнокаменная болезнь протекает под маской других заболеваний
Если пропустить лечение на этой стадии,
в дальнейшем оперативное вмешательство станет неизбежным.
Если приступить к лечению
Возникает возможность растворить холестериновые камни, не прибегая к оперативному вмешательству. Можно предотвратить осложнения.
Пациентам показана консультация врача гастроэнтеролога-гепатолога для назначения лечения.
При наличии показаний врач гастороэнтеролог-гепатолог назначит совместную консультацию с хирургом для определения дальнейшей тактики лечения.
III Стадия — хронический рецидивирующий калькулезный холецистит
При частых обострениях заболевания показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога для решения вопроса об оперативном лечении и специальной подготовки к операции.
IV Стадия — осложнения
Показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога.
Симптомы
Очень часто, особенно на начальных стадиях, желчнокаменная болезнь никак не дает о себе знать и не тревожит больного. Более чем у половины пациентов камни в желчном пузыре обнаруживаются случайно при обследовании по поводу других заболеваний.
Обычно симптомы проявляются на более запущенных и опасных стадиях заболевания. Поэтому, если Вы наблюдаете у себя что-то из нижеописанного, Вам рекомендована консультация
врача гастроэнтеролога.
Минимальные проявления желчнокаменной болезни:
- тяжести в животе (тяжесть в правом подреберье)
- отрыжка
- тошнота
- запор
- метеоризм
Желчнокаменная болезнь развивается медленно, годами. Ее симптомы нарастают постепенно. В течение нескольких лет Вы можете ощущать тяжесть в правом подреберье после приема пищи (особенно при употреблении жирного, жареного мяса, копченых, соленых, маринованных продуктов, а также вина). В дальнейшем к неприятным ощущениям могут присоединиться тошнота, рвота и резкая острая схваткообразная боль в правом подреберье — печеночная колика.
Если вы наблюдаете у себя похожую ситуацию — не подвергайте свое здоровье риску и не ждите осложнений — обратитесь
к врачу гастроэнтерологу.
Серьезные проявления желчнокаменной болезни
Это могут быть сильные боли в верхних отделах живота, которые сопровождаются тошнотой и рвотой, не приносящей облегчения (желчная или печеночная колика).
К вышеописанным симптомам могут добавиться: желтуха (слизистые и кожные покровы окрашиваются в желтый цвет), зуд, смена цвета мочи на более темный, осветление кала (закупорка камнем общего желчного протока — самое распространенное осложнение желчной колики)
Если Вы испытываете эти симптомы, можно с высокой вероятностью предположить: желчнокаменная болезнь на запущенной стадии.
Описанные осложнения требуют оперативного вмешательства, т.к. приводят к летальному исходу.
К сожалению, некоторые негативные последствия заболевания останутся на всю жизнь — даже, если Вам окажут самую высококачественную медицинскую помощь. После проведения операции по удалению желчного пузыря (холецистэктомии) примерно у половины пациентов отмечается сохранении боли, тошноты и других неприятных симптомов.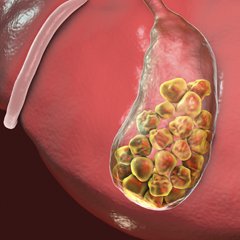 Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого — задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод — динамическая эхо-холедохография (УЗИ желчных протоков).
Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого — задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод — динамическая эхо-холедохография (УЗИ желчных протоков).
Не откладывайте визит к врачу гастроэнтерологу.
Позаботьтесь о своем здоровье сегодня!
Осложнения желчнокаменной болезни
Часто больные знают о том, что у них в желчном пузыре есть камни. Однако, если камни не проявляются какими-либо симптомами, либо эти симптомы появляются редко и не влияют на качество жизни, больные предпочитают не обращать на это внимания.
Если не обращать на это внимания, первый же приступ желчной колики может привести к очень серьезным осложнениям:
- Механическая желтуха — камни из желчного пузыря попадают в протоки и препятствуют поступлению желчи в двенадцатиперстную кишку. Сопровождается острыми, мучительными болями в верхних отделах живота, пожелтением глаз и кожных покровов, потемнением мочи, осветлением кала.
 Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.
Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности. - Холедохолитиаз — образование камней в желчевыводящих протоках или попадание их в протоки из желчного пузыря. Часто встречающееся осложнение, сопровождается усилением болевого синдрома, тошнотой, рвотой, не приносящей облегчения.
Желчная колика сопровождается состоянием:
- Билиарный панкреатит. Проток поджелудочной железы, по которому идет выделение ферментов, соединяется с общим желчным протоком и они вместе, через одно отверстие (большой дуоденальный сосочек), впадают в двенадцатиперстную кишку. Попадание камней в общий желчный проток ниже уровня впадения панкреатического протока сопровождается возникновением воспаления поджелудочной железы.

- Стенозирующий паппилит. Это рубцовое сужение большого дуоденального сосочка, чаще всего возникающее на фоне его травматизации мелкими камнями, проходящими через него. Развитие такого осложнения сопровождается выраженной симптоматикой: частыми болевыми приступами, возможно развитие желтухи, панкреатита, воспаления желчного пузыря и желчных протоков.
- Холангит. Это воспаление общего желчного протока. При этом ко всей вышеописанной симптоматике присоединяется интоксикация и лихорадка.
- Холецистит. Воспаление желчного пузыря. Наиболее часто возникающее осложнение. Сопровождается острыми болями, тошнотой, рвотой, лихорадкой, интоксикацией
Другие осложнения
В каких случаях необходимо обследоваться?
- При хронических заболеваниях желудочно-кишечного тракта.
- Если кто-то из Ваших ближайших родственников страдает желчнокаменной болезнью.
- При избыточной массе тела.
- При быстром снижении веса (например, с целью похудения).

- В случае неправильного питания (употребление пищи 1-2 раза в день, прием недостаточного количества жидкости, предпочтение жирной, жареной, острой, копченой, соленой пищи).
- При нарушении обмена липидов (гиперхолестеринемия, дислипидемия).
- При длительном приеме фибратов, гормональных контрацептивов.
- При анатомических аномалиях в желчевыводящей системе.
- При сахарном диабете, заболеваниях щитовидной железы.
- После беременности и родов.
Любой из перечисленных факторов — это повод обратиться к врачу гастроэнтерологу-гепатологу. Не ждите осложнений.
Диагностика ЖКБ
Первый этап диагностики:
Консультация опытного врача гастроэнтеролога-гепатолога, который внимательно выслушает Вас, выяснит историю заболевания, проведет объективное обследование, определит объем необходимого дополнительного обследования.
Второй этап диагностики:
Лабораторные и инструментальные исследования:
- общий анализ крови и мочи
- биохимическое исследование крови
- копрологическое исследование
- фиброгастродуоденоскопия
Ведущее значение в диагностике принадлежит УЗ-исследованию желчного пузыря, позволяющему определить размеры и форму желчного пузыря, толщину его стенки, количество конкрементов и их величину.
Третий этап диагностики:
На основе полученных данных врач гастроэнтеролог предоставит расширенные рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, в случае необходимости, направит на консультацию к хирургу.
Такая диагностика в нашей клинике помогает решить пациенту решить вопросы:
- определение стадии желчнокаменной болезни
- диагностика и лечение сопутствующих заболеваний
- на основе результатов исследования будут сформированы рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, которые улучшат самочувствие и приведут к выздоровлению
- определение показаний для оперативного лечения
Лечение желчнокаменной болезни
Тактика лечения зависит от стадии заболевания
Самый эффективный метод лечения — это лечение на ранних стадиях, когда болезнь можно взять под контроль как немедикаментозными (режим, диета), так и медикаментозными методами лечения.
На поздних стадиях высок риск развития серьезных осложнений, которые могут привести к инвалидности или даже к летальному исходу. На этих стадиях оперативное лечение неизбежно.
В I стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по активному образу жизни — занятия физкультурой способствуют оттоку желчи, ликвидации ее застоя, уменьшению гиперхолестеринемии
- по нормализации массы тела
- по коррекции эндокринных нарушений (гипотиреоз, сахарный диабет, нарушение обмена эстрогенов и др.)
- по стимуляции синтеза и секреции желчных кислот печенью, нормализации физико-химического состава желчи.
Во II стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по лечебному питанию
- по нормализации массы тела, борьбе с гиподинамией
- по коррекции липидного обмена
- по медикаментозному растворению камней с помощью препаратов желчных кислот
В III стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по лечебному питанию и нормализации массы тела
- по коррекции липидного обмена и медикаментозному растворению камней
- по купированию приступа желчной колики
Решение вопроса об оперативном лечении — в ходе совместной консультации врача гастроэнтеролога-гепатолога и врача-хирурга.
VI стадия желчнокаменной болезни — оперативное лечение
Для назначения оперативного лечения требуется совместная консультация врача хирурга и врача гастроэнтеролога-гепатолога. В ходе этой консультации будет выработана тактика такого лечения и решены вопросы, связанные с подготовкой к лечению.
Показанием к оперативному лечению больных ЖКБ является:
- острый калькулезный холецистит
- камни общего желчного протока
- гангрена желчного пузыря
- кишечная непроходимость
- хронический калькулезный холецистит с нефункционирующим желчным пузырем («отключенный» желчный пузырь)
Операция показана также в тех случаях, когда присоединяются ранние клинические симптомы калькулезного холецистита (колика, лихорадка, отсутствие стойкой ремиссии в промежутках между приступами).
В настоящее время используют следующие виды лечения:
- открытую и лапароскопическую холецистэктомию
- холедистолитотомию
- холецистостомию
- папиллосфинктеротомию
Выбор тактики терапии определяется согласованностью действий между врачом гастроэнтерологом-гепатологом и хирургом.
Этапы лечения в IV стадии желчнокаменной болезни
Нехирургический этап
Врач гастроэнтеролог ведет пациента с момента выявления самых первых бессимптомных признаков заболевания.
Почему решение об удалении пузыря принимает гастроэнтеролог совместно с хирургом?
В ПолиКлинике ЭКСПЕРТ проводится совместная консультация врача хирурга и врача гастроэнтеролога и совместно определяется дальнейшая тактика.
Только гастроэнтеролог обладает полной информацией о состоянии желчного пузыря пациента. При назначении лечения (в том числе и назначение на хирургическую операцию) во внимание принимаются такие факторы, как:
- клинические проявления
- длительность заболевания и его стадия
- размер камней, их количество, фактор присутствия камней в протоках желчного пузыря
- количество желчных колик в анамнезе, наличие осложнений и сопутствующей патологии
После уточнения всех вышеописанных факторов можно определить тактику лечения конкретного пациента.
Хирургический этап
Удаление желчного пузыря проводится в плановом или экстренном порядке.
Плановое оперативное лечение
Проводится после соответствующей предоперационной подготовки, купирования (приостановления) осложнений ЖКБ с помощью консервативной терапии. Цель подготовки – адаптировать организм пациента к предстоящей операции (убрать воспаления в желчном пузыре). В этом случае удаление желчного пузыря будет проходить с минимальными последствиями для больного (риск послеоперационных осложнений сильно снижается).
В экстренном порядке
Проводят операции при развитии осложнений ЖКБ, которые без срочного вмешательства, приведут к летальному исходу. Данный вид вмешательства считается самым травматичным для организма и восстановление может быть более длительным.
При решении о плановом оперативном лечении врач гастроэнтеролог проводит этап предоперационной подготовки.
Подготовка минимизирует риски осложнений и облегчает протекание хирургического вмешательства, травматичного для организма.
Постхирургический этап
Сопровождение пациента после хирургического вмешательства.
Рекомендованы периодические обследования на которых врач гастроэнтеролог наблюдает за состоянием пациента и активностью заболевания. Это позволит врачу во время скорректировать лечение при появлении постхирургических осложнений.
Зачем нужна помощь врача гастроэнтеролога на послеоперационном этапе?
В первую очередь специалист:
- остановит развитие осложнений постоперационного этапа (медикаментозным методом)
- поможет адаптироваться пациенту к жизни без желчнокаменного пузыря
- составит индивидуальную диету для пациента
- даст рекомендации касательно образа жизни
- с помощью плановых диагностик будет отслеживать состояние пациента. В случае повторного появления осложнений врач гастроэнтеролог назначит соответствующее лечение.
С удаленным желчным пузырем пациенту необходимо
постоянное регулярное наблюдение,
так как это отражается на качестве его жизни.
Без помощи врача гастроэнтеролога или при несоблюдении его рекомендаций, жизнь пациента с постхолецистэктомическом синдромом может превратится в адскую череду диарей и невыносимых болей в животе.
Чтобы не попасть в волну осложнений и очередных проблем эти пациенты не должны забывать о необходимости постоянного регулярного наблюдения врача гастроэнтеролога.
Если после оперативного лечения сохраняются симптомы ЖКБ, то это является тревожным знаком, при котором необходимо как можно быстрее обратиться к гастроэнтерологу. Чаще всего это связано с уже развившимися осложнениями ЖКБ и требуют своевременной диагностики и правильного лечения.
Если оперативное вмешательство выполнено вовремя (не по экстренным показаниям, до развития серьезных осложнений), то никакого дискомфорта возникать не будет. Однако, это не значит, что после операции происходит излечение от ЖКБ. Поэтому, для того, чтобы предотвратить повторное образование камней, только уже не в желчном пузыре, а в желчных протоках необходимо наблюдаться гастроэнтерологом, ежегодно проходить обследование, в первую очередь — УЗ-исследование желчных протоков (динамическую эхо-холедохографию) и по необходимости проводить курсы терапии.
Последствия после удаления желчного пузыря
Зачем нужна помощь врача гастроэнтеролога на данном этапе?
После холецистэктомии (удаления желчного пузыря) может развиться постхолецистэктомический синдром.
Встречается у 10-30% пациентов прошедших операцию. Данный синдром очень сильно сказывается на качестве жизни больного. К примеру, неправильный прием пищи провоцирует сильные приступы поноса и боли в животе. Людям, страдающим от постхолецистэктомического синдрома, приходится соблюдать строгую диету и подстраивать под нее своей ритм жизни.
На данном этапе помощь гастроэнтеролога сильно облегчит жизнь пациента. Однако, соблюдение всех рекомендаций врача, в любом случае, требует огромных усилий от больного
на протяжении всей жизни.
Подробнее о постхолецистэктомическом синдроме
На развитие постхолецистэктомического синдрома влияет множество факторов, в том числе своевременность и качество оперативного лечения.
Постхолецистэктомический синдром включает в себя функциональные расстройства, органические поражения, связанные с рецидивом заболевания или с сопутствующими заболеваниями (хронический панкреатит, язвенная болезнь). Чаще всего он проявляется сохранением болей, иногда тошнотой, вздутием живота, отрыжкой, горьким привкусом во рту, изжогой, диареей.
Чаще всего он проявляется сохранением болей, иногда тошнотой, вздутием живота, отрыжкой, горьким привкусом во рту, изжогой, диареей.
Очень высок риск развития этого синдрома у тех, кто имел осложненное течение желчнокаменной болезни, и был оперирован на фоне воспалительного процесса в экстренном порядке по жизненным показаниям. Причем, синдром имеет органический характер, и подобрать адекватную терапию для устранения беспокоящих симптомов обычно нелегко. Для выяснения точной причины развития ПХЭС в качестве старта обследования используется динамическая эхо-холедохография (УЗИ желчных протоков).
Если же удаление желчного пузыря происходит в плановом порядке, после соответствующей предоперационной подготовки, то шанс развития постхолецистэктомического синдрома резко снижается. А если и будут возникать беспокоящие симптомы, то вероятнее всего, они будут носить функциональный характер, протекать более благоприятно и при соблюдении всех рекомендаций гастроэнтеролога не будут влиять на самочувствие и качество жизни.
Почему рекомендуется лечить желчнокаменную болезнь в ПолиКлинике ЭКСПЕРТ?
Что Вы получите, обратившись к нам:
- эффективное и безопасное лечение
- современное диагностическое оборудование
- врачи гастроэнтерологи высшей категории, специализирующиеся на лечении данного вида заболеваний.
- совместная консультация врача хирурга и врача гастроэнтеролога
- индивидуальную программу лечения, в соответствии с состоянием заболевания и особенностями Вашего организма
При лечении желчнокаменной болезни врач-куратор ПолиКлиники ЭКСПЕРТ готов сопровождать Вас на всех этапах лечения. Начиная от первичной консультации, заканчивая периодом постхирургического вмешательства, Вы всегда можете рассчитывать на помощь и поддержку врача-куратора.
Прогноз
Прогноз при желчнокаменной болезни зависит от многих факторов, включая возможные осложнения. Известны редкие случаи спонтанного выздоровления, когда приступ желчной колики заканчивается выходом мелкого камня в просвет кишки. Как правило, прогноз благоприятен и зависит от своевременного обращения к врачу гастроэнтерологу-гепатологу, адекватной консервативной терапии или качества хирургического лечения.
Как правило, прогноз благоприятен и зависит от своевременного обращения к врачу гастроэнтерологу-гепатологу, адекватной консервативной терапии или качества хирургического лечения.
Профилактика и рекомендации по стилю жизни
- Соблюдение режима, диеты: прием пищи каждые 3-4 часа, исключать длительные периоды голодания, выпивать достаточное количество жидкости за сутки. Составить правильную программу питания поможет врач диетолог.
- Исключить жирные и жареные блюда, копченые продукты, крепкий алкоголь.
- Включить в рацион пищевые волокна.
- Ведение активного образа жизни, занятия физкультурой.
- Привести индекс массы тела к нормальному значению.
- Не сбрасывать быстро вес, делать это постепенно.
- По возможности исключить прием препаратов, способствующих камнеобразованию (оральные контрацептивы, антибиотики, фибраты).
- При наличии сахарного диабета стараться удерживать его в стадии компенсации.
Рекомендации по питанию
- Сахар — источник эндогенного холестерина, от него следует отказаться.

- Увеличить объем употребления сбалансированных по аминокислотному составу белков.
- Увеличить объем употребления растительных белков: овсяная и гречневая крупы, морские водоросли.
- Приучить себя к регулярному питанию растительными волокнами.
- Избегать употребления бобовых, животных жиров, кофе.
- Пренебрежение завтраком повышает риск развития желчнокаменной болезни.
- Витамины Е и C уменьшают вероятность образования желчных камней.
К сожалению, для того, чтобы забыть о желчнокаменной болезни на более поздних стадиях, недостаточно просто соблюдать правильный режим и диету. Любой врач скажет Вам, что «это лишь дополнительная терапия, а не основное лечение».
Если у Вас:
Ничего не болит. Случайно выявили деформацию в желчном пузыре
Деформация желчного пузыря зачастую относится к анатомическим особенностям и может длительное время протекать бессимптомно. В то же время может наблюдаться нарушение оттока желчи из желчного пузыря, перенасыщении желчи холестерином, образование осадка, замазкообразной желчи, формирование билиарного сладжа, который является важнейшим условием формирования желчных камней. Со временем возможно появление жалоб:
Со временем возможно появление жалоб:
- на периодическое чувство дискомфорта или тупые боли в правом подреберье
- горечь во рту
- метеоризм
- неустойчивый стул со склонностью к диарее.
В данном случае рекомендован активный образ жизни, занятие физкультурой, нормализация массы тела. Необходима консультация врача гастроэнтеролога с целью подбора медикаментозной терапии (при необходимости), рекомендаций по правильному питанию, дальнейшего наблюдения.
Ничего не болит. Случайно выявили хлопья, густую желчь, билиарный сладж в желчном пузыре
Примерно у половины пациентов билиарный сладж не вызывает каких-либо симптомов и выявляется лишь при УЗИ желчного пузыря. Многие больные не придают значения этой патологии и не обращаются в врачу. Между тем, длительное существование билиарного сладжа более чем у половины больных может осложняться билиарным панкреатитом, дисфункцией или стенозом сфинктера Одди, острым холециститом, холангитом, отключением желчного пузыря.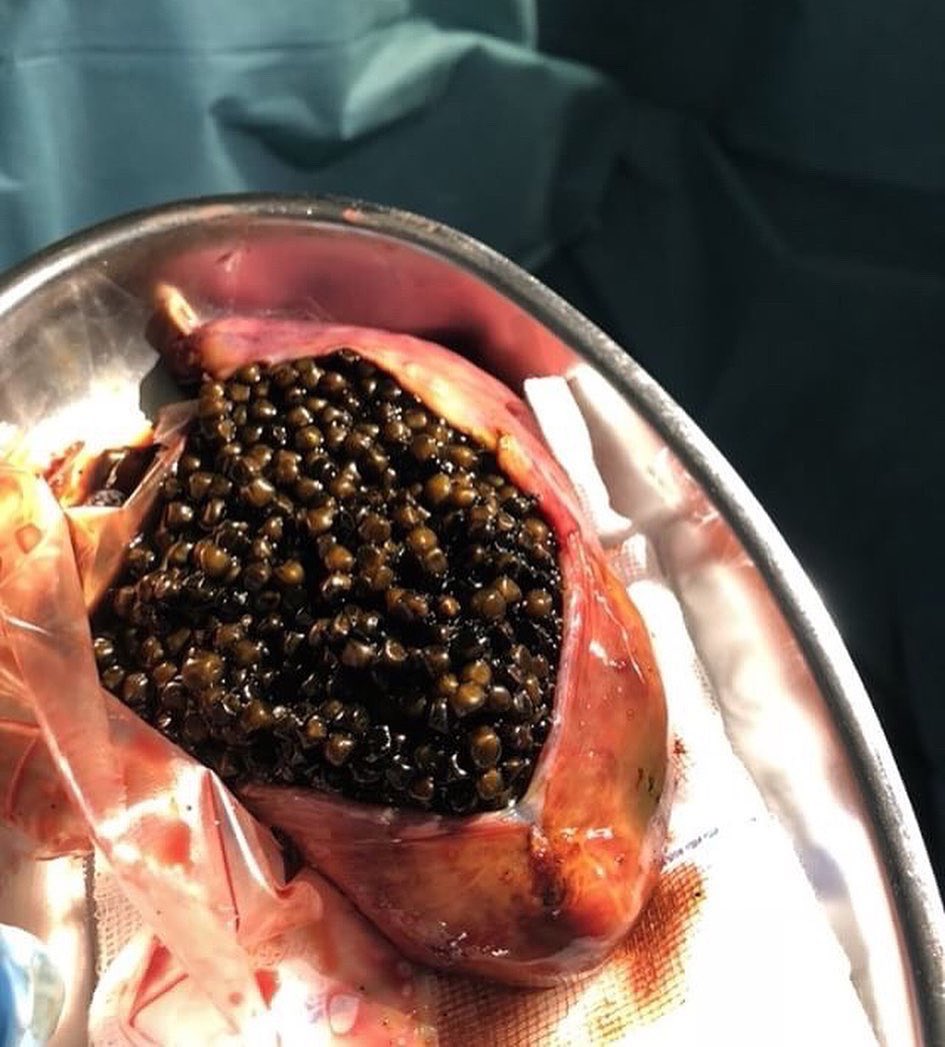 У 20% формируются желчные камни. Для предотвращения развития ЖКБ и осложнений рекомендовано своевременное обращение к врачу гастроэнтерологу-гепатологу. В результате будут выявлены и устранены причин, способствующие формированию билиарного сладжа и развитию осложнений.
У 20% формируются желчные камни. Для предотвращения развития ЖКБ и осложнений рекомендовано своевременное обращение к врачу гастроэнтерологу-гепатологу. В результате будут выявлены и устранены причин, способствующие формированию билиарного сладжа и развитию осложнений.
Есть жалобы. Выявили деформацию желчного пузыря, хлопья, густую желчь, билиарный сладж в желчном пузыре
При возникновении жалоб обойтись рекомендациями по изменению образа жизни, умеренной физической нагрузке, нормализации массы тела, зачастую недостаточно. Необходима консультация гастроэнтеролога с целью подбора медикаментозной терапии, которая позволит улучшить выведение желчи из желчного пузыря, купирует болевой синдром, предотвратит образование желчных камней и развитие осложнений в будущем, и, как следствие, позволит избежать оперативного лечения в запущенных случаях.
Давно выявили камни, но ничего не беспокоит
Латентное (бессимптомное) камненосительство требует длительного наблюдения врача гастроэнтеролога-гепатолога:
- для определения показаний по проведению хенотерапии — медикаментозного растворения конкрементов с помощью желчных кислот (в случае наличия холестериновых камней)
- для проведения УЗИ, которое определит размеры и формы желчного пузыря, толщину его стенки, количество конкрементов и их величину
- для определения динамики этих показателей с течением времени
При необходимости проводится совместная консультация с врачом хирургом и определяются показания для оперативного лечения.
Есть жалобы. Выявили камни в желчном пузыре
Безотлагательно обращаться на консультацию к врачу гастроэнтерологу, на которой специалист определит:
- показания для проведения медикаментозного растворения камней
- подберет терапию с целью купирования жалоб пациента
- выявит метаболические нарушения, лежащие в основе камнеобразования.
Успех консервативной терапии ЖКБ определяется четким соблюдением рекомендаций, правильным подбором литолитической терапии. Эффективность лечения контролируют врач гастроэнтеролог-гепатолог с помощью ультразвукового исследования, которое необходимо проводить в течение всего курса лечения. После окончания медикаментозного курса растворения конкрементов, в редких случаях, возможен рецидив камнеобразования. Поэтому, для профилактики рецидива врач гастроэнтеролог формирует поддерживающую и профилактическую терапию.
Тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье
Эти жалобы довольно неспецифичны и могут присутствовать при заболеваниях печени, поджелудочной железы, желудка, двенадцатиперстной кишки, желчного пузыря (в том числе и при желчнокаменной болезни).
Если Вас беспокоит тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье, необходимо обратиться за помощью к врачу гастроэнтерологу-гепатологу, который:
- выяснит историю заболевания
- проведет объективные исследования
- определит объем необходимого дополнительного обследования
Есть камни, была 1 колика
Обязательное наблюдение врача гастроэнтеролога-гепатолога:
- для назначения необходимого лечения
- для контроля ситуации и постоянного наблюдения
Эта простая мера:
- снижает риск повторной колики
- препятствует развитию заболевания и осложнений
Есть камни, было 2 колики
Повторные желчные колики, рецидивирующее течение заболевания увеличивает риск развития осложнений и риск смерти почти в 4 раза.
В этом случае показано обязательное наблюдение врача гастроэнтеролога-гепатолога совместно с хирургом:
- для определения тактики лечения
- в случае необходимости – для решения вопроса об оперативном лечении
Необходимо удалить желчный пузырь — что делать?
При подготовке к плановой холецистэктомии необходима совместная консультация врача гастроэнтеролога-гепатолога и хирурга:
- для определения наличия показаний и противопоказаний к оперативному вмешательству
- при необходимости – для составления плана дополнительного обследования
В случае решения об оперативном лечении важно выполнить ряд инструментальных и лабораторных исследований, которые входят в стандарт обследования перед оперативным вмешательством.
Уже удален желчный пузырь. Нужно ли наблюдение врача, и у какого специалиста наблюдаться?
Желчный пузырь является важным органом желудочно-кишечного тракта. При его отсутствии часто наблюдаются:
- изменение гормональной функции
- изменение концентрационной функции
- нарушения, связанные с изменившимися условиями усвоения пищи в кишечнике.
Это приводит к нарушениям моторики и секреторной функции желудка, язвенному поражению желудка или двенадцатиперстной кишки, дуоденитам, панкреатитам, поражениям кишечника, нарушению обмена жирорастворимых витаминов, белкового и углеводного, жирового обмена и обмена кальция.
Пациенты, перенесшие холецистэктомию (то есть хирургическое удаление желчного пузыря), нуждаются в постоянном наблюдении у врача гастроэнтеролога-гепатолога.
В большинстве случаев удаление желчного пузыря не избавляет пациента от нарушений метаболизма, лежащих в основе камнеобразования. Отделяемая желчь содержит много холестериновых кристаллов, остается густой и вязкой.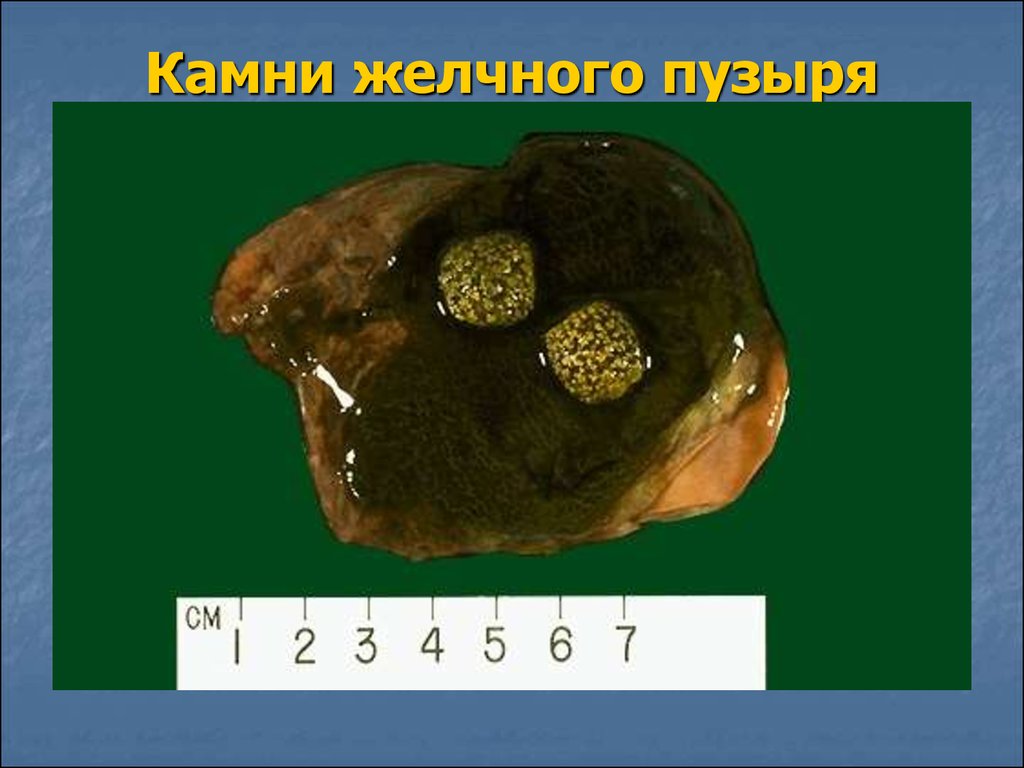 После операции патологические процессы, лежащие в основе ЖКБ, протекают в новых условиях: в силу отсутствия желчного пузыря выполняемая им физиологическая функция далее невозможна, моторика желчевыводящих путей нарушена, регуляция процессов желчеобразования и желчевыведения отсутствует.
После операции патологические процессы, лежащие в основе ЖКБ, протекают в новых условиях: в силу отсутствия желчного пузыря выполняемая им физиологическая функция далее невозможна, моторика желчевыводящих путей нарушена, регуляция процессов желчеобразования и желчевыведения отсутствует.
Выпадение физиологической роли желчного пузыря, а именно отсутствие концентрации желчи в межпищеварительный период и выброса ее в двенадцатиперстную кишку во время еды, сопровождается нарушением выведения желчи и расстройством пищеварения. Изменение химического состава желчи и хаотичное ее поступление в двенадцатиперстную кишку нарушает переваривание и всасывание липидов, уменьшает бактерицидные свойства содержимого кишечника, что приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста нормальной кишечной микрофлоры.
В этой связи пациента могут беспокоить:
- тошнота
- рвота
- изжога
- ощущение горечи во рту
- метеоризм
- неустойчивый стул
- запор
- частый жидкий стул
- боли в животе
Избыточный бактериальный рост в кишечнике приводит к нарушениям белкового, углеводного и жирового обмена, обмена кальция и жирорастворимых витаминов. Это приводит:
Это приводит:
- к частым обильным поносам
- к снижению массы тела
- к остеопорозам (нарушениям минерализации костей)
- к авитаминозам, которые проявляются потерей кожной эластичности, мелкими морщинами, шелушением, депигментацией, сухостью кожи, поражением губ (гиперемия, отек, шелушение, образование трещин и корочки, мокнутье в уголках рта), поражением языка (изъязвление сосочков, появление трещин), поражением десен (разрыхление и кровоточивость, ослабление фиксации зубов и их выпадение)
Как минимум 1 раз в 4 месяца — с такой периодичностью рекомендовано регулярное наблюдение врача гастроэнтеролога-гепатолога и проведение УЗИ желчных протоков (динамическая эхо-холедохография) после холецистэктомии в целях ранней диагностики возможных осложнений.
Спустя год после удаления желчного пузыря появились прежние симптомы: боли в правом боку, тошнота, жидкий стул
У пациентов после удаления желчного пузыря имеющиеся клинические проявления могут быть связаны с массой факторов:
- изменение химического состава желчи
- нарушение выведения желчи в двенадцатиперстную кишку
- нарушение моторики желчевыводящих путей
- избыточный рост патогенной микрофлоры в кишечнике
- нарушение переваривания пищи, всасывания питательных веществ
В этом случае необходимо:
- консультация врача гастроэнтеролога-гепатолога
- специализированное ультразвуковое исследование (динамическая эхо-холедохография)
- предметное обследование
- комплексное лечение
- дальнейшее длительное наблюдение
Истории лечения
История №1
Пациентка Т. , 42 года, обратилась в Клинику ЭКСПЕРТ к врачу гастроэнтерологу с жалобами на снижение аппетита, тошноту, горечь во рту, тяжесть и боль в правом подреберье после еды.
, 42 года, обратилась в Клинику ЭКСПЕРТ к врачу гастроэнтерологу с жалобами на снижение аппетита, тошноту, горечь во рту, тяжесть и боль в правом подреберье после еды.
Из анамнеза заболевания известно, что после родов 15 лет назад прибавила в массе тела 23 кг, питается нерегулярно, любит сладкое и жирное. В течение 3-х лет последних лет принимает гормональные контрацептивы. Из анамнеза жизни удалось выяснить, что мама и бабушка пациентки страдают желчнокаменной болезнью (ЖКБ). Обе были прооперированы.
При осмотре пациентки обращало на себя внимание ожирение 2 степени, неинтенсивные боли при пальпации правого подреберья, обложенность языка. В процессе консультации было проведено УЗИ органов брюшной полости, где было установлено наличие одиночного облаковидного образования, занимающего 1/3 объема желчного пузыря с уплотнением его
Желчнокаменная болезнь (камни в желчном пузыре)
Желчнокаменная болезнь (холелитиаз).
Заболевание, при котором нарушается образование и отток желчи в желчевыводящей системе, изменяются обмен холестерина и билирубина в организме.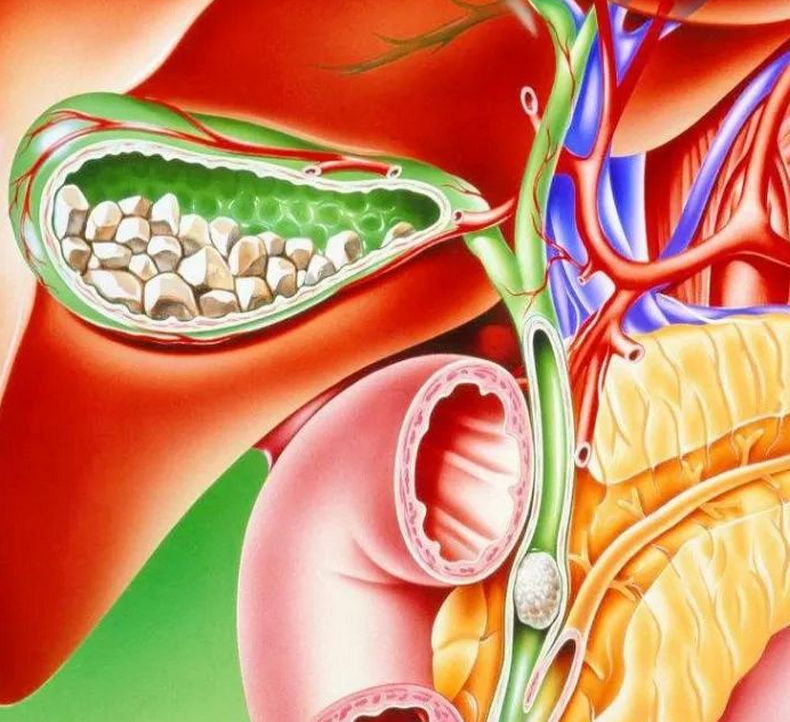 Вследствие этих факторов в желчных протоках и желчном пузыре образуются камни (конкременты). Желчнокаменная болезнь опасна не сама по себе, а возможностью развития тяжелых осложнений, имеющих вероятность летального исхода. Намного чаще камни в желчном пузыре образуются у женщин.
Вследствие этих факторов в желчных протоках и желчном пузыре образуются камни (конкременты). Желчнокаменная болезнь опасна не сама по себе, а возможностью развития тяжелых осложнений, имеющих вероятность летального исхода. Намного чаще камни в желчном пузыре образуются у женщин.
Причины образования камней
При нарушении баланса компонентов желчи в желчных путях происходит формирование твердых образований (хлопьев), которые со временем разрастаются и сливаются в камни. Наиболее часто камни образуются при нарушенном обмене холестерина (избыточном его содержании в желчи). Перенасыщенная холестерином желчь называется литогенной (ведущей к образованию камней). Также к развитию желчнокаменной болезни могут привести инфекции, воспаления органов билиарной системы, аллергические реакции, аутоиммунные заболевания.
Диагностика желчнокаменной болезни
Самым информативным методом исследования на предмет желчекаменной болезни является УЗИ брюшной полости. Ультразвуковое исследование точно показывает наличие эхонепроницаемых образований – камней, изменение стенок пузыря. На УЗИ хорошо видно наличие признаков воспаления желчного пузыря. Также для диагностики используются магнитно-резонансная и компьютерная томография печени и желчных путей.
На УЗИ хорошо видно наличие признаков воспаления желчного пузыря. Также для диагностики используются магнитно-резонансная и компьютерная томография печени и желчных путей.
Осложнения желчнокаменной болезни
Наиболее частым осложнением ЖКБ является не просто воспаление желчного пузыря (острое и хроническое), именуемое холециститом, а воспаление с закупоркой желчевыводящих путей конкрементом (камнем). Закупорка просвета желчных путей в поджелудочной железе (часть путей проходит через поджелудочную железу) может вызвать острый панкреатит. Ещё частое осложнение желчнокаменной болезни – холангит (воспаление желчевыводящих протоков). При закупорке желчных протоков у пациента развивается желтуха из-за нарушения оттока желчных пигментов, в анализе крови повышается уровень билирубина. При воспалении протоков и самого желчного пузыря повышается температура и появляются симптомы воспаления, а с присоединением патогенных микроорганизмов – симптомы гнойного воспаления. Именно такие состояния сильно ухудшают прогноз и могут стать причиной самого неблагоприятного исхода.
Лечение желчнокаменной болезни
Если развивается острый или хронический калькулезный холецистит, показано удаление желчного пузыря, как источника камнеобразования. Оперативное вмешательство полостное или лапароскопическое в зависимости от состояния организма, патологических изменений в стенках пузыря и окружающих тканях, размеров конкрементов. Определить целесообразность полостного или лапароскопического вмешательства необходимо с врачом-хирургом. Конечно, лапароскопическая операция имеет значительное косметическое преимущество, когда на животе не остаётся больших шрамов после операции. Но не всегда (несмотря на современное оборудование) есть возможность выполнить лапароскопическое вмешательство. Поэтому решение о виде вмешательства для удаления камней необходимо принимать, проконсультировавшись с врачом-хирургом. В хирургическом отделении Кировской железнодорожной больницы накоплен большой успешный опыт удаления камней желчного пузыря методом лапароскопической холецистэктомии.
Прогноз и профилактика при ЖКБ
Профилактика желчнокаменной болезни заключается в избегании факторов, способствующих повышенной холестеринемии и билирубинемии, застою желчи. Сбалансированное питание, нормализация массы тела, активный образ жизни с регулярными физическими нагрузками позволяют избежать обменных нарушений, а своевременное выявления и лечение патологий желчевыводящей системы (дискинезий, обтураций, воспалительных заболеваний) позволяет снизить вероятность застоя желчи и выпадения осадка в желчном пузыре. Особое внимание обмену холестерина и состоянию желчевыводящей системы необходимо уделять лицам, имеющим генетическую предрасположенность к камнеобразованию, тем чьи родственники уже болеют желчнокаменной болезнью.
При наличии камней в желчном пузыре профилактикой приступов желчных колик будет соблюдение строгой диеты (исключение из рациона жирных, жареных продуктов, сдобы, кондитерских кремов, сладостей, алкоголя, газированных напитков и т.д.), нормализация массы тела, употребление достаточного количества жидкости (воды). Для снижения вероятности движения конкрементов из желчного пузыря по протокам не рекомендована работа, связанная с продолжительным нахождением в наклонном положении. Категорически противопоказаны поездки (командировки) по неровной дороге.
Для снижения вероятности движения конкрементов из желчного пузыря по протокам не рекомендована работа, связанная с продолжительным нахождением в наклонном положении. Категорически противопоказаны поездки (командировки) по неровной дороге.
Прогноз развития желчнокаменной болезни напрямую зависит от скорости образования камней, их величины и подвижности. В подавляющем количестве случаев присутствие камней в желчном пузыре ведет к развитию осложнений. При успешном хирургическом удалении желчного пузыря – излечение без выраженных последствий для качества жизни пациентов.
Запись на консультацию врача-хирурга и ультразвуковое исследование по телефонам:
(8332) 25-50-50
Некоторые распространенные заблуждения о желчнокаменной болезни
Заблуждение 1: Желчные камни могут спонтанно выходить из желчного пузыря Представьте себе строение желчного пузыря: у него есть дно, тело и шейка. Пузырь при переходе в шейку суживается до 7-8 мм. Шейка переходит в пузырный проток, который содержит сложный клапанный аппарат диаметром в несколько миллиметров. Шейка пузыря соединяется с общим желчным протоком, входящим затем в двенадцатиперстную кишку в виде сфинктера, называемого фатеровым соском. Сфинктер обладает способностью сокращаться, он регулирует поступление желчи в кишечник и имеет просвет всего 1-1,5 мм! Таким образом, трудно вообразить, что конкременты размером более одного миллиметра смогли бы пройти через этот мощный клапанный аппарат. А ведь они порой достигают нескольких сантиметров в диаметре. Чаще всего камни застревают в желчных протоках, вызывая острый холецистит, желтуху. Возможно, такое заблуждение происходит из-за путаницы камней желчного пузыря и почек. В мочевыводящей системе (почках) камни иногда могут выходить самостоятельно. В случае образования камней в желчном пузыре их самостоятельный выход наружу маловероятен.
Шейка переходит в пузырный проток, который содержит сложный клапанный аппарат диаметром в несколько миллиметров. Шейка пузыря соединяется с общим желчным протоком, входящим затем в двенадцатиперстную кишку в виде сфинктера, называемого фатеровым соском. Сфинктер обладает способностью сокращаться, он регулирует поступление желчи в кишечник и имеет просвет всего 1-1,5 мм! Таким образом, трудно вообразить, что конкременты размером более одного миллиметра смогли бы пройти через этот мощный клапанный аппарат. А ведь они порой достигают нескольких сантиметров в диаметре. Чаще всего камни застревают в желчных протоках, вызывая острый холецистит, желтуху. Возможно, такое заблуждение происходит из-за путаницы камней желчного пузыря и почек. В мочевыводящей системе (почках) камни иногда могут выходить самостоятельно. В случае образования камней в желчном пузыре их самостоятельный выход наружу маловероятен.
Заблуждение 2: Камни в желчном пузыре можно растворить с помощью медикаментозных препаратов и некоторых лекарственных растений.
Давайте посмотрим, что представляют собой желчные камни. Основными химическими соединениями, входящими в их состав, являются холестерин, билирубин, соли кальция, белки, а также в незначительных количествах железо, медь, магний, сера, марганец.
По существующей классификации камни подразделяются на холестериновые, сложные холестерино-пигментно-солевые, пигментные. Из всех этих разновидностей растворению поддаются только чисто холестериновые камни. Для этой цели используются хенодезоксихолевая кислота и ее препараты: хеносан, хенофалк, хенохол, а также урсодезоксихолевая кислота и её препараты (урсофальк, урсосан). Следует иметь в виду, что такое лечение очень длительное, недешевое и, к сожалению, не всегда приводит к желаемым результатам. Что же касается применения лекарственных растений для растворения конкрементов, то таковых просто не существует. Фитотерапия (сюда же отнесём попытки лечиться самодельными препаратами из натуральной медвежьей желчи) преследует цели улучшить химический состав желчи, ускорить ее выделение печенью, стимулировать опорожнение желчного пузыря, предотвращая тем самым образование камней, но не выведение камней.
Заблуждение 3: Камни из желчного пузыря можно вывести с помощью оливкового масла
Как мы уже выяснили, выйти из желчного пузыря камни не могут. Прием же значительного количества любого растительного масла резко стимулирует желчевыделение, сокращение мышц пузыря и протоков, а также выделение панкреатического сока. В результате можно спровоцировать обострение хронического холецистита, панкреатита, вызвать подвижку конкрементов и ущемление одного из них в шейке пузыря, что приводит к необходимости срочного оперативного лечения.
Заблуждение 4: Если использовать оливковое масло и лимонный или яблочный сок, то можно получить желаемый результат.
Этот способ “лечения” имеет длинную историю. Известно, что впервые растительное масло (оливковое или терпентинное) самостоятельно или в сочетании с лимонным соком для изгнания так называемых камней из желчного пузыря стали применять знахари Северной Америки еще в начале пятидесятых годов прошлого века. В последующем этот способ стали использовать врачи. Но уже в 1891 году американский врач Винстон в своей статье показал, что обнаруживаемые в каловых массах после приема масла и лимонного сока камни нe имеют никакого отношения к желчному пузырю. Позднее ученые выяснили, что при одновременном приеме внутрь какого-либо из растительных масел и кислоты, в частности лимонного сока, в кишечнике образуются особые химические соединения, называемые мылами. Проходя по кишечнику, они приобретают округлую форму. Вот почему возникло заблуждение, что выходят размягченные желчные камни. К сожалению, и в настоящее время можно еще встретить рекомендации применять оливковое масло с лимонным соком для удаления камней, лежать правым боком на грелке. Некоторые так называемые народные целители иногда делают это по незнанию, иногда — сознательно с корыстными целями. К сожалению, это приводит к обратной цели – камни не выходят, а человек попадает в хирургическое отделение.
В последующем этот способ стали использовать врачи. Но уже в 1891 году американский врач Винстон в своей статье показал, что обнаруживаемые в каловых массах после приема масла и лимонного сока камни нe имеют никакого отношения к желчному пузырю. Позднее ученые выяснили, что при одновременном приеме внутрь какого-либо из растительных масел и кислоты, в частности лимонного сока, в кишечнике образуются особые химические соединения, называемые мылами. Проходя по кишечнику, они приобретают округлую форму. Вот почему возникло заблуждение, что выходят размягченные желчные камни. К сожалению, и в настоящее время можно еще встретить рекомендации применять оливковое масло с лимонным соком для удаления камней, лежать правым боком на грелке. Некоторые так называемые народные целители иногда делают это по незнанию, иногда — сознательно с корыстными целями. К сожалению, это приводит к обратной цели – камни не выходят, а человек попадает в хирургическое отделение.
ЕСЛИ КОНКРЕМЕНТЫ УЖЕ ОБРАЗОВАЛИСЬ, ТО ИЗБАВИТЬСЯ ОТ НИХ МОЖНО ЛИШЬ С ПОМОЩЬЮ ХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА. ОБЫЧНО В ТАКИХ СЛУЧАЯХ ПРОИЗВОДИТСЯ УДАЛЕНИЕ ЖЕЛЧНОГО ПУЗЫРЯ — ХОЛЕЦИСТЭКТОМИЯ. В ПОСЛЕДНЕЕ ВРЕМЯ ЧАЩЕ ВЫПОЛНЯЕТСЯ ЛАПАРОСКОПИЧЕСКАЯ ХОЛЕЦИСТЭКТОМИЯ.
ОБЫЧНО В ТАКИХ СЛУЧАЯХ ПРОИЗВОДИТСЯ УДАЛЕНИЕ ЖЕЛЧНОГО ПУЗЫРЯ — ХОЛЕЦИСТЭКТОМИЯ. В ПОСЛЕДНЕЕ ВРЕМЯ ЧАЩЕ ВЫПОЛНЯЕТСЯ ЛАПАРОСКОПИЧЕСКАЯ ХОЛЕЦИСТЭКТОМИЯ.
Что полезно знать о лапароскопической холецистэктомии
Для того, чтобы удалить желчный пузырь с образовавшимися камнями, хирург делает 4 прокола брюшной стенки, для каждого из которых требуется миниатюрный кожный надрез. В отличие от разреза длиной около 20 см, который производится при открытой операции, 4 прокола брюшной стенки не травмируют мышечную ткань, поэтому пациенты испытывают гораздо меньшую боль после операции и обычно могут вернуться к нормальной жизнедеятельности в течение одной недели. Прокол брюшной стенки осуществляется тонкой трубкой, которая называется “троакар”. По троакару, введенному в области пупка, хирург вводит в брюшную полость лапароскоп, к которому подключаются маленькая видеокамера и источник света. Видеокамера передает изображение с эндоскопа на видеомонитор, и хирург может видеть органы изнутри тела. Троакарные проколы производятся также в трех других точках. Через эти троакары хирург вводит специальные инструменты, необходимые для выполнения операции. Например, для удержания желчного пузыря в фиксированном положении используется захватывающий зажим — граспер. Инструменты, позволяющие использовать лазерный луч или электрический ток низкого напряжения, применяются для отделения желчного пузыря от печени с одновременной герметизацией раневой поверхности и остановкой кровотечения. В конечном итоге желчный пузырь извлекается из брюшной полости через троакар в области пупка. Операция выполняется под общим наркозом, занимает около часа и требует пребывания пациента в стационаре еще в течение 3-6 суток, хотя, разумеется, в каждом отдельном случае эти сроки индивидуальны.
Видеокамера передает изображение с эндоскопа на видеомонитор, и хирург может видеть органы изнутри тела. Троакарные проколы производятся также в трех других точках. Через эти троакары хирург вводит специальные инструменты, необходимые для выполнения операции. Например, для удержания желчного пузыря в фиксированном положении используется захватывающий зажим — граспер. Инструменты, позволяющие использовать лазерный луч или электрический ток низкого напряжения, применяются для отделения желчного пузыря от печени с одновременной герметизацией раневой поверхности и остановкой кровотечения. В конечном итоге желчный пузырь извлекается из брюшной полости через троакар в области пупка. Операция выполняется под общим наркозом, занимает около часа и требует пребывания пациента в стационаре еще в течение 3-6 суток, хотя, разумеется, в каждом отдельном случае эти сроки индивидуальны.
В восстановительном периоде, сразу после операции, иногда могут возникать тошнота и дискомфорт. В первую неделю после операции рекомендуется диета с исключением жирных продуктов. В течение недели следует также наблюдаться у хирурга. К полноценной жизнедеятельности можно вернуться сразу, как только Вы почувствуете себя комфортно.
В течение недели следует также наблюдаться у хирурга. К полноценной жизнедеятельности можно вернуться сразу, как только Вы почувствуете себя комфортно.
Запись на консультацию врача-хирурга и ультразвуковое исследование по телефонам:
(8332) 25-50-50
Сохранить
Сохранить
Сохранить
Сохранить
Сохранить
Желчнокаменная болезнь
Желчнокаменная болезнь
ЖКБ симптомы, клиника
Существует ЖКБ без симптомов и ЖКБ с симптомами. Если у пациента были проявления билиарной колики (боли в правом подреберье) говорят о симптомной ЖКБ. После возникновения первой билиарной колики риск осложнений ЖКБ (острый холецистит, холедохолитиаз) резко возрастает и превышает все риски операции. Этот факт имеет наибольшее значение при принятии решения. Остальные симптомы: тошнота, тяжесть в верхних отделах живота и др. также могут быть связаны с ЖКБ. Боли «под ложечкой» с опоясыванием настораживают в отношении сопутствующего панкреатита и холедохолитиаза.
ЖКБ лечение
Существует консервативное и оперативное лечение ЖКБ и хронического калькулезного холецистита. При оперативном лечении широко используют методы малоинвазивной хирургии: лапароскопию, эндоскопию. Ударноволновая литотрипсия не оправдала ожиданий метода лечения ЖКБ с сохранением желчного пузыря.
При выявлении конкрементов в общем желчном протоку (холедохолитиаз) – проводятся эндоскопические операции без разреза: эндоскопическая папиллосфинктеротомия (ЭРХПГ ПСТ) , литоэкстракция (удаление камней), по показаниям стентирование (желчного протока или протока поджелудочной железы).
Лечение ЖКБ без операции
Лечение ЖКБ (хронического калькулезного холецистита) без операции основывается на низком риске опасных осложнений в определенных клинических группах. Используются препараты, которые изменяют литогенность желчи (т.е. камнеобразование) – препараты урсодезоксихолевой кислоты. Например, молодая женщина без жалоб на боли в животе, с выявленным одиночным конкрементом диаметром 5 мм вполне может рассчитывать на успех консервативного лечение препаратами урсодезоксихолевой кислоты. Среди недостатков – длительный (более 6 мес.) прием дорогостоящих препаратов, высокая вероятность повторного камнеобразования (рецидива) после прекращения приема препаратов.
Среди недостатков – длительный (более 6 мес.) прием дорогостоящих препаратов, высокая вероятность повторного камнеобразования (рецидива) после прекращения приема препаратов.
ЖКБ операция или консервативное лечение
Важно не избежать операции, а избежать осложнений. Цена ошибки может оказаться инвалидностью на всю оставшуюся жизнь. Существует много трагических примеров, когда пациенты неоправданно долго отказывались от операции и врачи не могли спасти их от тяжелых осложнений ЖКБ. Но немало и других примеров, когда пациента уговаривали на операцию при отсутствие каких-либо жалоб, а после операции качество жизни резко ухудшалось. Сегодня постхолецистэктомический синдром – один из наиболее частых поводов для обращения пациентов к врачу после оперативного лечения ЖКБ. Поэтому выбор должен основывать на комплексном анализе различных рисков, который должен быть проведен опытным клиницистом. Тщательно выбирайте врача, получайте несколько консультаций. Читайте отзывы на форумах.
Запишитесь на консультацию
Отбор пациентов для консервативного лечения ЖКБ без операции
Критериями отбора являются:
— молодой возраст
— отсутствие желчных колик , болей в правом подреберье, повышения билирубина (желтухи) в прошлом
— холестериновый тип конкрементов (холестериновые конкременты рентгенопрозрачны – т.е. при выполнении рентгенографии или компьютерной томографии брюшной полости холестериновые камни не видны).
— Хорошая сократимость желчного пузыря (выполняется УЗИ с функциональной нагрузкой – до и после приема желчегонного завтрака)
ЖКБ диета. Диета после операции лапароскопической холецистэктомии.
Главными принципами диеты являются:
— исключение острых, перченых и маринованных продуктов.
— резкое ограничение алкогольных напитков (при панкреатите полное исключение)
— дробное питание не менее 4 раз в сутки. Исключить редкие и большие объемы пищи
Лекарства после неосложненной плановой холецистэктомии
В большинстве случаев после неосложненной плановой лапароскопической холецистэктомии приема лекарственных препаратов не требуется.
— в раннем послеоперационном периоде при болях прием НПВС (кеторол,
— ферментные препараты (креон, мезим), спазмолитические пре параты (ношпа, дюспаталин) в течение 1-2 недель при сохраняющемся дискомфорте и тяжести после приема пищи ли при сопутствующем хроническом панкреатите
— препараты урсодезоксихолевой кислоты если при эндосонографии (эндо УЗИ, ЭУС, эндоскопическое ультразвуковое исследование) были выявлены признаки микрохолелитиаза.
Что такое микрохолелитиаз при ЖКБ ?
Под микрохолелитиазом понимают наличие конкрементов диаметром 0,1-0,2 см и менее в желных протоках и желчном пузыре. Раньше говорили – резкое сгущение желчи. Выявить такие микроконкременты (микролиты) можно с помощью эндоскопической ультрасонографии (ЭУС, эндо УЗИ, эндосонография).
Микрохолелитиаз может являться причиной болей, холангита, желтухи, постхолецистэктомического синдрома. При этом стандартные методы (УЗИ, КТ, МРТ) изменений обычно не выявляют.
Новое в лечении ЖКБ
Новое в стратегии лечения ЖКБ и хронического калькулезного холецистита связано с правильным составлением лечебной программы (операция или нет, какая операция, если несколько операций – то в какой последовательности – например эндоскопическая папиллосфинктеротомия, затем лапароскопическая холецистэктомия). Важно не избежать операции, а избежать осложнений. Цена ошибки может оказаться инвалидностью на всю оставшуюся жизнь. Эти случаи на афишируются, но их много. Поэтому не сокращайте обследование, которое назначил Вам специалист.
Концепция «Безопасной холецистэктомии» связана с понятием «критической оценки безопасности» Critical View of Safety (CVS). В последние годы с целью увеличения безопасности операций в клиническую практику была внедрена ICG-флуоресцентная навигация, обеспечивающая более детальную визуализацию анатомических объектов. В хирургии ЖКБ данная технология позволяет улучшить визуализацию внепеченочных желчных протоков и снизить вероятность осложнений. В качестве вещества, обеспечивающего эффект флуоресценции, используется абсолютно безопасный индоцианин зеленый (ICG). При внутривенном введении большая часть ICG выводится через печень в желчевыводящие пути, что и обеспечивает свечение протоков при использовании специального высокотехнологичного оборудования. Это свечение является навигацией для хирурга и предупреждает его от неверных манипуляций.
В качестве вещества, обеспечивающего эффект флуоресценции, используется абсолютно безопасный индоцианин зеленый (ICG). При внутривенном введении большая часть ICG выводится через печень в желчевыводящие пути, что и обеспечивает свечение протоков при использовании специального высокотехнологичного оборудования. Это свечение является навигацией для хирурга и предупреждает его от неверных манипуляций.
Рис. Обычная (слева) и флуоресцентная (справа) лапароскопия через 1 час после внутривенного введения ICG. Визуализируется флуоресценция в проекции пузырного протока и общего печеночного протока (в центре правой фотографии). Интенсивная флуоресценция от паренхимы печени (по бокам правой фотографии)
Таким образом, современные хирургические технологии позволяют индивидуализировать выполнение оперативного приема на основе интраоперационной навигации и уменьшить риск осложнений. По образному выражению ICG флуоресценция оказалась своеобразным GPS-навигатором в мире хирургии.
По образному выражению ICG флуоресценция оказалась своеобразным GPS-навигатором в мире хирургии.
Новые хирургические методы в лечение ЖКБ и хронического калькулезного холецистита связаны также с уменьшением травматичности операций. Одно направление – уменьшение диаметра инструментов. Такую операцию называют минихолецистэктомией. Другое направление – сокращение количества проколов, вплоть до одного прокола. Такие операции называют SILS, однопрокольная холецистэктомия, операции из единого доступа.
Для получения более подробной информации запишитесь на консультацию.
Что такое SILS?
SILS – это аббревиатура английских слов «хирургия через один прокол». Хирургия одного прокола – это более щадящий и косметичный вариант лапароскопической операции. При этом все более тонкие инструменты устанавливаются через одни прокол в области пупка, в то время как при традиционной лапароскопии выполняется 3-4 прокола длиной от 5 мм до 3 см. После правильно выполненной операции через один прокол маленький рубчик остается в пупке и никаких швов не видно. Использование данной технологии предпочтительно в плановой хирургии и при отсутствии избыточного веса у пациента.
Использование данной технологии предпочтительно в плановой хирургии и при отсутствии избыточного веса у пациента.
Если SILS не справляется
Если случай сложный и технологии «одного прокола» недостаточно, хирург осуществляет дополнительный прокол 5 мм. Суммарная агрессия все равно остается меньше традиционной лапароскопии.
Особенности инструментов для лапароскопии одного прокола
Это новейшие разработки компаний. Отличительная черта лапароскопов и инструментов для SILS – их изгибаемость во всех плоскостях. Это расширяет возможности визуализации и манипуляций хирург.
Стоимость лапароскопической операции. Стоимость лапароскопической холецистэктомии.
Часто мы слышим вопрос: Сколько стоит лечение ЖКБ? Сколько стоит лечение холецистита или Сколько стоит лапароскопическая холецистэктомия?
Вопрос о стоимости лечения, стоимости операции является достаточно актуальным. Нужно учитывать, какие услуги могут быть включены в оплату. Кроме того, затраты на лечение могут варьироваться в зависимости от индивидуального случая. Тем не менее существуют усредненные ориентиры.
Кроме того, затраты на лечение могут варьироваться в зависимости от индивидуального случая. Тем не менее существуют усредненные ориентиры.
Стоимость лечения обычно включает комфортные условия пребывания, а также расходные материалы и дополнительные диагностические процедуры.
В вашем браузере отключен JavaScript«Концепция безопасной хирургии»
Ключевые слова:
ICG-флуоресцентная навигация
Индоцианин зеленый
Безопасная холецистэктомия
ЖКБ
Хронический калькулезный холецистит лечение
ЖКБ новое лечение
ЖКБ новые методы
ЖКБ хирургическое лечение
ЖКБ лечение без операции
Холецистит
Холедохолитиаз
Хронический панкреатит
Холангит
Камни желчного пузыря, растворение
Конкременты желчного пузыря, растворение
Лапароскопия
Лапароскопическая холецистэктомия
Холангиография
Удаление желчного пузыря
Бескровное удаление
Хирургическое лечение
Операция
Форум
Выбор хирурга
Отзывы
Эндоскопическая папиллотомия
Эндоскопическое лечение
ЭУС
Эндосонография
ЖКБ диагностика
ЖКБ симптомы
Стоимость лечения
Лечение без операции
Изображение, симптомы, типы, причины, риски, методы лечения
Что такое камни в желчном пузыре?
Желчные камни — это кусочки твердого материала, которые образуются в желчном пузыре, небольшом органе под печенью. Если они у вас есть, вы можете услышать от врача, что у вас желчекаменная болезнь.
Если они у вас есть, вы можете услышать от врача, что у вас желчекаменная болезнь.
Желчный пузырь накапливает и выделяет желчь, жидкость, вырабатываемую в печени, для улучшения пищеварения. Желчь также несет в себе такие отходы, как холестерин и билирубин, которые вырабатываются вашим организмом при расщеплении эритроцитов.Эти вещи могут образовывать камни в желчном пузыре.
Желчные камни могут быть размером от песчинки до мяча для гольфа. Вы можете не знать, что они у вас есть, пока они не заблокируют желчный проток, вызывая боль, которая требует немедленного лечения.
Типы желчных камней
Два основных вида желчных камней:
- Холестериновые камни. Обычно это желто-зеленые. Они наиболее распространены и составляют 80% желчных камней.
- Пигментные камни. Они меньше и темнее.Они сделаны из билирубина.
Признаки и симптомы желчных камней
Симптомы могут включать:
Обратитесь к врачу или обратитесь в больницу, если у вас есть признаки серьезной инфекции или воспаления:
Причины желчных камней
Доктора точно не знают, что вызывает камни в желчном пузыре, но это может произойти, когда:
- В вашей желчи слишком много холестерина.
 Вашему организму нужна желчь для пищеварения. Обычно растворяет холестерин.Но если этого не сделать, излишки холестерина могут образовывать камни.
Вашему организму нужна желчь для пищеварения. Обычно растворяет холестерин.Но если этого не сделать, излишки холестерина могут образовывать камни. - В желчи слишком много билирубина. Такие состояния, как цирроз, инфекции и заболевания крови, могут привести к тому, что печень вырабатывает слишком много билирубина.
- Желчный пузырь не опорожняется полностью. Это может сделать вашу желчь очень концентрированной.
Факторы риска образования желчных камней
У вас больше шансов получить камни в желчном пузыре, если вы:
Диагностика желчных камней
Ваш врач проведет медицинский осмотр и может назначить анализы, в том числе:
Анализы крови. Они проверяют наличие признаков инфекции или закупорки и исключают другие условия.
УЗИ. Позволяет создавать изображения изнутри вашего тела.
Компьютерная томография. Специализированные рентгеновские лучи позволяют врачу заглянуть внутрь вашего тела, включая желчный пузырь.
Магнитно-резонансная холангиопанкреатография (MRCP). Этот тест использует магнитное поле и импульсы радиоволновой энергии, чтобы сделать снимки внутренней части вашего тела, включая печень и желчный пузырь.
Холесцинтиграфия (сканирование HIDA). Этот тест может проверить, правильно ли сжимается ваш желчный пузырь. Ваш врач вводит безвредный радиоактивный материал, который попадает в орган. После этого техник может наблюдать за его движением.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Ваш врач проводит через ваш рот трубку, называемую эндоскопом, до тонкой кишки. Они вводят краситель, чтобы видеть ваши желчные протоки на камеру эндоскопа.Они часто могут удалить любые желчные камни, которые попали в протоки.
Эндоскопическое УЗИ. Этот тест сочетает в себе ультразвуковое исследование и эндоскопию для поиска камней в желчном пузыре.
Лечение желчнокаменной болезни
Вам не нужно лечение, если у вас нет никаких симптомов. Некоторые небольшие камни в желчном пузыре могут проходить через ваше тело сами по себе.
Некоторые небольшие камни в желчном пузыре могут проходить через ваше тело сами по себе.
У большинства людей с камнями в желчном пузыре удаляют желчный пузырь. Без него вы все еще можете переваривать пищу. Ваш врач будет использовать одну из двух процедур.
Лапароскопическая холецистэктомия. Это наиболее распространенная операция по удалению камней в желчном пузыре. Ваш врач вводит узкую трубку, называемую лапароскопом, в ваш живот через небольшой разрез. В нем находятся инструменты, свет и фотоаппарат. Они удаляют желчный пузырь через еще один небольшой разрез. Обычно вы в тот же день отправляетесь домой.
Открытая холецистэктомия. Ваш врач делает большие разрезы на животе, чтобы удалить желчный пузырь. Потом ты останешься в больнице на несколько дней.
Если желчные камни находятся в желчных протоках, ваш врач может использовать ERCP, чтобы найти и удалить их до или во время операции.
Если у вас другое заболевание и ваш врач считает, что вам не следует делать операцию, он может дать вам лекарство. Ченодиол (Chenodol) и урсодиол (Actigall, Urso 250, Urso Forte) растворяют холестериновые камни. Они могут вызвать легкий понос.
Ченодиол (Chenodol) и урсодиол (Actigall, Urso 250, Urso Forte) растворяют холестериновые камни. Они могут вызвать легкий понос.
Возможно, вам придется принимать лекарство в течение многих лет, чтобы полностью растворить камни, и они могут вернуться после того, как вы перестанете его принимать.
Осложнения желчных камней
Желчные камни могут вызывать серьезные проблемы, в том числе:
- Воспаление желчного пузыря (острый холецистит). Это происходит, когда желчный пузырь блокируется камнем, поэтому он не может опорожняться. Это вызывает постоянную боль и жар. Ваш желчный пузырь может лопнуть или разорваться, если вы не начнете лечение сразу.
- Заблокированы желчные протоки. Это может вызвать жар, озноб и пожелтение кожи и глаз (желтуху). Если камень блокирует проток, ведущий к поджелудочной железе, этот орган может воспалиться (панкреатит).
- Поражение желчных протоков (острый холангит).
 Забитый проток с большей вероятностью может заразиться. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом.
Забитый проток с большей вероятностью может заразиться. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом. - Рак желчного пузыря. Это редко, но камни в желчном пузыре повышают риск этого вида рака.
Профилактика камней в желчном пузыре
Некоторые изменения образа жизни могут снизить риск образования камней в желчном пузыре.
- Придерживайтесь здоровой диеты с высоким содержанием клетчатки и хороших жиров, таких как рыбий жир и оливковое масло.Избегайте рафинированных углеводов, сахара и нездоровых жиров.
- Регулярно выполняйте физические упражнения. Старайтесь уделять не менее 30 минут 5 дней в неделю.
- Избегайте диет, которые заставляют вас сильно похудеть за короткое время.
- Если вы женщина с высоким риском образования камней в желчном пузыре (например, из-за вашего семейного анамнеза или другого состояния здоровья), поговорите со своим врачом о том, следует ли вам избегать использования гормональных противозачаточных средств.

Изображение, симптомы, типы, причины, риски, методы лечения
Что такое камни в желчном пузыре?
Желчные камни — это кусочки твердого материала, которые образуются в желчном пузыре, небольшом органе под печенью.Если они у вас есть, вы можете услышать от врача, что у вас желчекаменная болезнь.
Желчный пузырь накапливает и выделяет желчь, жидкость, вырабатываемую в печени, для улучшения пищеварения. Желчь также несет в себе такие отходы, как холестерин и билирубин, которые вырабатываются вашим организмом при расщеплении эритроцитов. Эти вещи могут образовывать камни в желчном пузыре.
Желчные камни могут быть размером от песчинки до мяча для гольфа. Вы можете не знать, что они у вас есть, пока они не заблокируют желчный проток, вызывая боль, которая требует немедленного лечения.
Типы желчных камней
Два основных вида желчных камней:
- Холестериновые камни. Обычно это желто-зеленые. Они наиболее распространены и составляют 80% желчных камней.

- Пигментные камни. Они меньше и темнее. Они сделаны из билирубина.
Признаки и симптомы желчных камней
Симптомы могут включать:
Обратитесь к врачу или обратитесь в больницу, если у вас есть признаки серьезной инфекции или воспаления:
Причины желчных камней
Доктора точно не знают, что вызывает камни в желчном пузыре, но это может произойти, когда:
- В вашей желчи слишком много холестерина. Вашему организму нужна желчь для пищеварения. Обычно растворяет холестерин. Но если этого не сделать, излишки холестерина могут образовывать камни.
- В желчи слишком много билирубина. Такие состояния, как цирроз, инфекции и заболевания крови, могут привести к тому, что печень вырабатывает слишком много билирубина.
- Желчный пузырь не опорожняется полностью. Это может сделать вашу желчь очень концентрированной.
Факторы риска образования желчных камней
У вас больше шансов получить камни в желчном пузыре, если вы:
Диагностика желчных камней
Ваш врач проведет медицинский осмотр и может назначить анализы, в том числе:
Анализы крови. Они проверяют наличие признаков инфекции или закупорки и исключают другие условия.
Они проверяют наличие признаков инфекции или закупорки и исключают другие условия.
УЗИ. Позволяет создавать изображения изнутри вашего тела.
Компьютерная томография. Специализированные рентгеновские лучи позволяют врачу заглянуть внутрь вашего тела, включая желчный пузырь.
Магнитно-резонансная холангиопанкреатография (MRCP). Этот тест использует магнитное поле и импульсы радиоволновой энергии, чтобы сделать снимки внутренней части вашего тела, включая печень и желчный пузырь.
Холесцинтиграфия (сканирование HIDA). Этот тест может проверить, правильно ли сжимается ваш желчный пузырь. Ваш врач вводит безвредный радиоактивный материал, который попадает в орган. После этого техник может наблюдать за его движением.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Ваш врач проводит через ваш рот трубку, называемую эндоскопом, до тонкой кишки. Они вводят краситель, чтобы видеть ваши желчные протоки на камеру эндоскопа.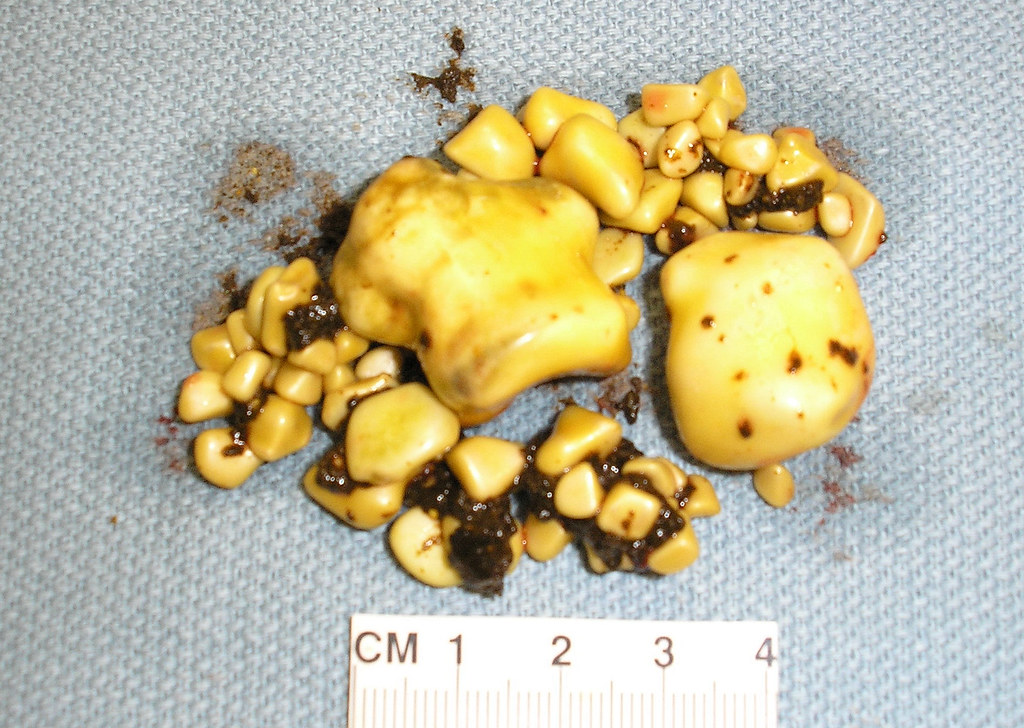 Они часто могут удалить любые желчные камни, которые попали в протоки.
Они часто могут удалить любые желчные камни, которые попали в протоки.
Эндоскопическое УЗИ. Этот тест сочетает в себе ультразвуковое исследование и эндоскопию для поиска камней в желчном пузыре.
Лечение желчнокаменной болезни
Вам не нужно лечение, если у вас нет никаких симптомов. Некоторые небольшие камни в желчном пузыре могут проходить через ваше тело сами по себе.
У большинства людей с камнями в желчном пузыре удаляют желчный пузырь. Без него вы все еще можете переваривать пищу. Ваш врач будет использовать одну из двух процедур.
Лапароскопическая холецистэктомия. Это наиболее распространенная операция по удалению камней в желчном пузыре. Ваш врач вводит узкую трубку, называемую лапароскопом, в ваш живот через небольшой разрез. В нем находятся инструменты, свет и фотоаппарат. Они удаляют желчный пузырь через еще один небольшой разрез. Обычно вы в тот же день отправляетесь домой.
Открытая холецистэктомия. Ваш врач делает большие разрезы на животе, чтобы удалить желчный пузырь. Потом ты останешься в больнице на несколько дней.
Потом ты останешься в больнице на несколько дней.
Если желчные камни находятся в желчных протоках, ваш врач может использовать ERCP, чтобы найти и удалить их до или во время операции.
Если у вас другое заболевание и ваш врач считает, что вам не следует делать операцию, он может дать вам лекарство. Ченодиол (Chenodol) и урсодиол (Actigall, Urso 250, Urso Forte) растворяют холестериновые камни. Они могут вызвать легкий понос.
Возможно, вам придется принимать лекарство в течение многих лет, чтобы полностью растворить камни, и они могут вернуться после того, как вы перестанете его принимать.
Осложнения желчных камней
Желчные камни могут вызывать серьезные проблемы, в том числе:
- Воспаление желчного пузыря (острый холецистит). Это происходит, когда желчный пузырь блокируется камнем, поэтому он не может опорожняться. Это вызывает постоянную боль и жар. Ваш желчный пузырь может лопнуть или разорваться, если вы не начнете лечение сразу.

- Заблокированы желчные протоки. Это может вызвать жар, озноб и пожелтение кожи и глаз (желтуху). Если камень блокирует проток, ведущий к поджелудочной железе, этот орган может воспалиться (панкреатит).
- Поражение желчных протоков (острый холангит). Забитый проток с большей вероятностью может заразиться. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом.
- Рак желчного пузыря. Это редко, но камни в желчном пузыре повышают риск этого вида рака.
Профилактика камней в желчном пузыре
Некоторые изменения образа жизни могут снизить риск образования камней в желчном пузыре.
- Придерживайтесь здоровой диеты с высоким содержанием клетчатки и хороших жиров, таких как рыбий жир и оливковое масло.Избегайте рафинированных углеводов, сахара и нездоровых жиров.
- Регулярно выполняйте физические упражнения. Старайтесь уделять не менее 30 минут 5 дней в неделю.

- Избегайте диет, которые заставляют вас сильно похудеть за короткое время.
- Если вы женщина с высоким риском образования камней в желчном пузыре (например, из-за вашего семейного анамнеза или другого состояния здоровья), поговорите со своим врачом о том, следует ли вам избегать использования гормональных противозачаточных средств.
Изображение, симптомы, типы, причины, риски, методы лечения
Что такое камни в желчном пузыре?
Желчные камни — это кусочки твердого материала, которые образуются в желчном пузыре, небольшом органе под печенью.Если они у вас есть, вы можете услышать от врача, что у вас желчекаменная болезнь.
Желчный пузырь накапливает и выделяет желчь, жидкость, вырабатываемую в печени, для улучшения пищеварения. Желчь также несет в себе такие отходы, как холестерин и билирубин, которые вырабатываются вашим организмом при расщеплении эритроцитов. Эти вещи могут образовывать камни в желчном пузыре.
Желчные камни могут быть размером от песчинки до мяча для гольфа. Вы можете не знать, что они у вас есть, пока они не заблокируют желчный проток, вызывая боль, которая требует немедленного лечения.
Вы можете не знать, что они у вас есть, пока они не заблокируют желчный проток, вызывая боль, которая требует немедленного лечения.
Типы желчных камней
Два основных вида желчных камней:
- Холестериновые камни. Обычно это желто-зеленые. Они наиболее распространены и составляют 80% желчных камней.
- Пигментные камни. Они меньше и темнее. Они сделаны из билирубина.
Признаки и симптомы желчных камней
Симптомы могут включать:
Обратитесь к врачу или обратитесь в больницу, если у вас есть признаки серьезной инфекции или воспаления:
Причины желчных камней
Доктора точно не знают, что вызывает камни в желчном пузыре, но это может произойти, когда:
- В вашей желчи слишком много холестерина. Вашему организму нужна желчь для пищеварения. Обычно растворяет холестерин. Но если этого не сделать, излишки холестерина могут образовывать камни.

- В желчи слишком много билирубина. Такие состояния, как цирроз, инфекции и заболевания крови, могут привести к тому, что печень вырабатывает слишком много билирубина.
- Желчный пузырь не опорожняется полностью. Это может сделать вашу желчь очень концентрированной.
Факторы риска образования желчных камней
У вас больше шансов получить камни в желчном пузыре, если вы:
Диагностика желчных камней
Ваш врач проведет медицинский осмотр и может назначить анализы, в том числе:
Анализы крови. Они проверяют наличие признаков инфекции или закупорки и исключают другие условия.
УЗИ. Позволяет создавать изображения изнутри вашего тела.
Компьютерная томография. Специализированные рентгеновские лучи позволяют врачу заглянуть внутрь вашего тела, включая желчный пузырь.
Магнитно-резонансная холангиопанкреатография (MRCP). Этот тест использует магнитное поле и импульсы радиоволновой энергии, чтобы сделать снимки внутренней части вашего тела, включая печень и желчный пузырь.
Холесцинтиграфия (сканирование HIDA). Этот тест может проверить, правильно ли сжимается ваш желчный пузырь. Ваш врач вводит безвредный радиоактивный материал, который попадает в орган. После этого техник может наблюдать за его движением.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Ваш врач проводит через ваш рот трубку, называемую эндоскопом, до тонкой кишки. Они вводят краситель, чтобы видеть ваши желчные протоки на камеру эндоскопа.Они часто могут удалить любые желчные камни, которые попали в протоки.
Эндоскопическое УЗИ. Этот тест сочетает в себе ультразвуковое исследование и эндоскопию для поиска камней в желчном пузыре.
Лечение желчнокаменной болезни
Вам не нужно лечение, если у вас нет никаких симптомов. Некоторые небольшие камни в желчном пузыре могут проходить через ваше тело сами по себе.
У большинства людей с камнями в желчном пузыре удаляют желчный пузырь. Без него вы все еще можете переваривать пищу. Ваш врач будет использовать одну из двух процедур.
Ваш врач будет использовать одну из двух процедур.
Лапароскопическая холецистэктомия. Это наиболее распространенная операция по удалению камней в желчном пузыре. Ваш врач вводит узкую трубку, называемую лапароскопом, в ваш живот через небольшой разрез. В нем находятся инструменты, свет и фотоаппарат. Они удаляют желчный пузырь через еще один небольшой разрез. Обычно вы в тот же день отправляетесь домой.
Открытая холецистэктомия. Ваш врач делает большие разрезы на животе, чтобы удалить желчный пузырь. Потом ты останешься в больнице на несколько дней.
Если желчные камни находятся в желчных протоках, ваш врач может использовать ERCP, чтобы найти и удалить их до или во время операции.
Если у вас другое заболевание и ваш врач считает, что вам не следует делать операцию, он может дать вам лекарство. Ченодиол (Chenodol) и урсодиол (Actigall, Urso 250, Urso Forte) растворяют холестериновые камни. Они могут вызвать легкий понос.
Возможно, вам придется принимать лекарство в течение многих лет, чтобы полностью растворить камни, и они могут вернуться после того, как вы перестанете его принимать.
Осложнения желчных камней
Желчные камни могут вызывать серьезные проблемы, в том числе:
- Воспаление желчного пузыря (острый холецистит). Это происходит, когда желчный пузырь блокируется камнем, поэтому он не может опорожняться. Это вызывает постоянную боль и жар. Ваш желчный пузырь может лопнуть или разорваться, если вы не начнете лечение сразу.
- Заблокированы желчные протоки. Это может вызвать жар, озноб и пожелтение кожи и глаз (желтуху). Если камень блокирует проток, ведущий к поджелудочной железе, этот орган может воспалиться (панкреатит).
- Поражение желчных протоков (острый холангит). Забитый проток с большей вероятностью может заразиться. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом.
- Рак желчного пузыря. Это редко, но камни в желчном пузыре повышают риск этого вида рака.
Профилактика камней в желчном пузыре
Некоторые изменения образа жизни могут снизить риск образования камней в желчном пузыре.
- Придерживайтесь здоровой диеты с высоким содержанием клетчатки и хороших жиров, таких как рыбий жир и оливковое масло.Избегайте рафинированных углеводов, сахара и нездоровых жиров.
- Регулярно выполняйте физические упражнения. Старайтесь уделять не менее 30 минут 5 дней в неделю.
- Избегайте диет, которые заставляют вас сильно похудеть за короткое время.
- Если вы женщина с высоким риском образования камней в желчном пузыре (например, из-за вашего семейного анамнеза или другого состояния здоровья), поговорите со своим врачом о том, следует ли вам избегать использования гормональных противозачаточных средств.
Изображение, симптомы, типы, причины, риски, методы лечения
Что такое камни в желчном пузыре?
Желчные камни — это кусочки твердого материала, которые образуются в желчном пузыре, небольшом органе под печенью.Если они у вас есть, вы можете услышать от врача, что у вас желчекаменная болезнь.
Желчный пузырь накапливает и выделяет желчь, жидкость, вырабатываемую в печени, для улучшения пищеварения. Желчь также несет в себе такие отходы, как холестерин и билирубин, которые вырабатываются вашим организмом при расщеплении эритроцитов. Эти вещи могут образовывать камни в желчном пузыре.
Желчь также несет в себе такие отходы, как холестерин и билирубин, которые вырабатываются вашим организмом при расщеплении эритроцитов. Эти вещи могут образовывать камни в желчном пузыре.
Желчные камни могут быть размером от песчинки до мяча для гольфа. Вы можете не знать, что они у вас есть, пока они не заблокируют желчный проток, вызывая боль, которая требует немедленного лечения.
Типы желчных камней
Два основных вида желчных камней:
- Холестериновые камни. Обычно это желто-зеленые. Они наиболее распространены и составляют 80% желчных камней.
- Пигментные камни. Они меньше и темнее. Они сделаны из билирубина.
Признаки и симптомы желчных камней
Симптомы могут включать:
Обратитесь к врачу или обратитесь в больницу, если у вас есть признаки серьезной инфекции или воспаления:
Причины желчных камней
Доктора точно не знают, что вызывает камни в желчном пузыре, но это может произойти, когда:
- В вашей желчи слишком много холестерина.
 Вашему организму нужна желчь для пищеварения. Обычно растворяет холестерин. Но если этого не сделать, излишки холестерина могут образовывать камни.
Вашему организму нужна желчь для пищеварения. Обычно растворяет холестерин. Но если этого не сделать, излишки холестерина могут образовывать камни. - В желчи слишком много билирубина. Такие состояния, как цирроз, инфекции и заболевания крови, могут привести к тому, что печень вырабатывает слишком много билирубина.
- Желчный пузырь не опорожняется полностью. Это может сделать вашу желчь очень концентрированной.
Факторы риска образования желчных камней
У вас больше шансов получить камни в желчном пузыре, если вы:
Диагностика желчных камней
Ваш врач проведет медицинский осмотр и может назначить анализы, в том числе:
Анализы крови. Они проверяют наличие признаков инфекции или закупорки и исключают другие условия.
УЗИ. Позволяет создавать изображения изнутри вашего тела.
Компьютерная томография. Специализированные рентгеновские лучи позволяют врачу заглянуть внутрь вашего тела, включая желчный пузырь.
Магнитно-резонансная холангиопанкреатография (MRCP). Этот тест использует магнитное поле и импульсы радиоволновой энергии, чтобы сделать снимки внутренней части вашего тела, включая печень и желчный пузырь.
Холесцинтиграфия (сканирование HIDA). Этот тест может проверить, правильно ли сжимается ваш желчный пузырь. Ваш врач вводит безвредный радиоактивный материал, который попадает в орган. После этого техник может наблюдать за его движением.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Ваш врач проводит через ваш рот трубку, называемую эндоскопом, до тонкой кишки. Они вводят краситель, чтобы видеть ваши желчные протоки на камеру эндоскопа.Они часто могут удалить любые желчные камни, которые попали в протоки.
Эндоскопическое УЗИ. Этот тест сочетает в себе ультразвуковое исследование и эндоскопию для поиска камней в желчном пузыре.
Лечение желчнокаменной болезни
Вам не нужно лечение, если у вас нет никаких симптомов. Некоторые небольшие камни в желчном пузыре могут проходить через ваше тело сами по себе.
Некоторые небольшие камни в желчном пузыре могут проходить через ваше тело сами по себе.
У большинства людей с камнями в желчном пузыре удаляют желчный пузырь. Без него вы все еще можете переваривать пищу. Ваш врач будет использовать одну из двух процедур.
Лапароскопическая холецистэктомия. Это наиболее распространенная операция по удалению камней в желчном пузыре. Ваш врач вводит узкую трубку, называемую лапароскопом, в ваш живот через небольшой разрез. В нем находятся инструменты, свет и фотоаппарат. Они удаляют желчный пузырь через еще один небольшой разрез. Обычно вы в тот же день отправляетесь домой.
Открытая холецистэктомия. Ваш врач делает большие разрезы на животе, чтобы удалить желчный пузырь. Потом ты останешься в больнице на несколько дней.
Если желчные камни находятся в желчных протоках, ваш врач может использовать ERCP, чтобы найти и удалить их до или во время операции.
Если у вас другое заболевание и ваш врач считает, что вам не следует делать операцию, он может дать вам лекарство. Ченодиол (Chenodol) и урсодиол (Actigall, Urso 250, Urso Forte) растворяют холестериновые камни. Они могут вызвать легкий понос.
Ченодиол (Chenodol) и урсодиол (Actigall, Urso 250, Urso Forte) растворяют холестериновые камни. Они могут вызвать легкий понос.
Возможно, вам придется принимать лекарство в течение многих лет, чтобы полностью растворить камни, и они могут вернуться после того, как вы перестанете его принимать.
Осложнения желчных камней
Желчные камни могут вызывать серьезные проблемы, в том числе:
- Воспаление желчного пузыря (острый холецистит). Это происходит, когда желчный пузырь блокируется камнем, поэтому он не может опорожняться. Это вызывает постоянную боль и жар. Ваш желчный пузырь может лопнуть или разорваться, если вы не начнете лечение сразу.
- Заблокированы желчные протоки. Это может вызвать жар, озноб и пожелтение кожи и глаз (желтуху). Если камень блокирует проток, ведущий к поджелудочной железе, этот орган может воспалиться (панкреатит).
- Поражение желчных протоков (острый холангит).
 Забитый проток с большей вероятностью может заразиться. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом.
Забитый проток с большей вероятностью может заразиться. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом. - Рак желчного пузыря. Это редко, но камни в желчном пузыре повышают риск этого вида рака.
Профилактика камней в желчном пузыре
Некоторые изменения образа жизни могут снизить риск образования камней в желчном пузыре.
- Придерживайтесь здоровой диеты с высоким содержанием клетчатки и хороших жиров, таких как рыбий жир и оливковое масло.Избегайте рафинированных углеводов, сахара и нездоровых жиров.
- Регулярно выполняйте физические упражнения. Старайтесь уделять не менее 30 минут 5 дней в неделю.
- Избегайте диет, которые заставляют вас сильно похудеть за короткое время.
- Если вы женщина с высоким риском образования камней в желчном пузыре (например, из-за вашего семейного анамнеза или другого состояния здоровья), поговорите со своим врачом о том, следует ли вам избегать использования гормональных противозачаточных средств.

Симптомы, причины, риски, лечение, диета и многое другое
Что такое камни в желчном пузыре?
Желчный пузырь — это небольшой орган ниже печени в правом верхнем углу живота.Это мешочек, в котором хранится желчь — зелено-желтая жидкость, которая помогает пищеварению. Большинство желчных камней образуются, когда в желчи содержится слишком много холестерина.
По данным Harvard Health Publications, 80 процентов желчных камней состоят из холестерина. Остальные 20 процентов желчных камней состоят из солей кальция и билирубина.
Точно неизвестно, что вызывает образование камней в желчном пузыре, хотя есть некоторые теории.
Слишком много холестерина в желчи
Слишком много холестерина в желчи может привести к образованию желтых холестериновых камней.Эти твердые камни могут образоваться, если ваша печень производит больше холестерина, чем может растворить желчь.
Слишком много билирубина в желчи
Билирубин — это химическое вещество, вырабатываемое печенью при разрушении старых красных кровяных телец. Некоторые состояния, такие как повреждение печени и определенные заболевания крови, заставляют печень вырабатывать больше билирубина, чем следовало бы. Пигментные камни в желчном пузыре образуются, когда желчный пузырь не может расщепить избыток билирубина. Эти твердые камни часто бывают темно-коричневыми или черными.
Некоторые состояния, такие как повреждение печени и определенные заболевания крови, заставляют печень вырабатывать больше билирубина, чем следовало бы. Пигментные камни в желчном пузыре образуются, когда желчный пузырь не может расщепить избыток билирубина. Эти твердые камни часто бывают темно-коричневыми или черными.
Концентрированная желчь из-за полного желчного пузыря
Ваш желчный пузырь должен опорожняться желчью, чтобы быть здоровым и нормально функционировать.Если ему не удается опорожнить желчь, желчь становится чрезмерно концентрированной, что приводит к образованию камней.
Желчные камни могут вызывать боль в правом верхнем углу живота. У вас может время от времени появляться боль в желчном пузыре, когда вы едите продукты с высоким содержанием жира, например жареную пищу. Боль обычно не длится более нескольких часов.
Вы также можете испытать:
Эти симптомы также известны как желчная колика.
Бессимптомные желчные камни
Желчные камни сами по себе не вызывают боли. Скорее, боль возникает, когда желчные камни блокируют движение желчи из желчного пузыря.
Скорее, боль возникает, когда желчные камни блокируют движение желчи из желчного пузыря.
По данным Американского колледжа гастроэнтерологии, у 80 процентов людей есть «тихие камни в желчном пузыре». Это означает, что они не испытывают боли и не имеют симптомов. В этих случаях ваш врач может обнаружить камни в желчном пузыре на рентгеновских снимках или во время операции на брюшной полости.
Острый холецистит
Когда желчный камень блокирует проток, по которому желчь выходит из желчного пузыря, это может вызвать воспаление и инфекцию желчного пузыря.Это называется острым холециститом. Это неотложная медицинская помощь.
Риск развития острого холецистита из-за симптоматических камней в желчном пузыре составляет от 1 до 3 процентов.
Симптомы, связанные с острым холециститом, включают:
Немедленно обратитесь к врачу, если эти симптомы длятся более 1–2 часов или если у вас поднялась температура.
Другие осложнения
Необработанные камни в желчном пузыре могут вызвать такие осложнения, как:
- желтуха, желтоватый оттенок кожи или глаз
- холецистит, инфекция желчного пузыря
- холангит, инфекция желчных протоков
- сепсис, инфекция крови
- Воспаление поджелудочной железы
- Рак желчного пузыря
Многие факторы риска образования камней в желчном пузыре связаны с диетой, в то время как некоторые факторы нельзя контролировать. К неконтролируемым факторам риска относятся возраст, раса, пол и семейный анамнез, которые нельзя изменить.
К неконтролируемым факторам риска относятся возраст, раса, пол и семейный анамнез, которые нельзя изменить.
Ваш врач проведет медицинский осмотр, который будет включать проверку ваших глаз и кожи на предмет видимых изменений цвета. Желтоватый оттенок может быть признаком желтухи, вызванной избытком билирубина в организме.
Обследование может включать диагностические тесты, которые помогут врачу заглянуть внутрь вашего тела. Эти тесты включают:
Ультразвук: Ультразвук позволяет получить изображения вашего живота.Это предпочтительный метод визуализации для подтверждения наличия желчнокаменной болезни. Он также может показать аномалии, связанные с острым холециститом.
КТ брюшной полости: Этот визуализирующий тест позволяет сфотографировать вашу печень и брюшную область.
Радионуклидное сканирование желчного пузыря: Это важное сканирование занимает около часа. Специалист вводит вам в вены радиоактивное вещество. Вещество попадает через кровь в печень и желчный пузырь.При сканировании он может выявить доказательства, указывающие на инфекцию или закупорку желчных протоков камнями.
Вещество попадает через кровь в печень и желчный пузырь.При сканировании он может выявить доказательства, указывающие на инфекцию или закупорку желчных протоков камнями.
Анализы крови: Ваш врач может назначить анализы крови, которые определяют количество билирубина в вашей крови. Тесты также помогают определить, насколько хорошо функционирует ваша печень.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): ЭРХПГ — это процедура, при которой используются камера и рентгеновские лучи для выявления проблем в желчных и панкреатических протоках. Это помогает вашему врачу искать желчные камни, застрявшие в желчном протоке.
Как найти врача по поводу камней в желчном пузыре
Если вы ищете врачей, имеющих наибольший опыт лечения камней в желчном пузыре, воспользуйтесь приведенным ниже инструментом поиска врачей, созданным нашим партнером Amino. Вы можете найти самых опытных врачей и отфильтровать их по страховке, местоположению и другим предпочтениям. Амино также может помочь бесплатно записаться на прием.
Амино также может помочь бесплатно записаться на прием.
В большинстве случаев лечение желчных камней не требуется, если они не причиняют вам боли. Иногда камни в желчном пузыре могут пройти, даже не заметив этого.Если вы испытываете боль, врач, скорее всего, порекомендует операцию. В редких случаях можно использовать лекарства.
Если вы подвержены высокому риску хирургических осложнений, в желчный пузырь через кожу можно ввести дренажную трубку. Операция может быть отложена до тех пор, пока ваш риск не снизится за счет лечения других заболеваний.
Натуральное лечение и домашние средства
Если у вас есть камни в желчном пузыре и нет никаких симптомов, вы можете внести определенные изменения в образ жизни.
Советы по поддержанию здоровья желчного пузыря
- Поддерживайте здоровый вес.
- Избегайте быстрой потери веса.
- Соблюдайте противовоспалительную диету.
- Регулярно выполняйте физические упражнения.

- Принимайте добавки, одобренные вашим врачом.
Некоторые пищевые добавки, которые вы можете принимать, включают витамин С, железо и лецитин. Один обзор показал, что витамин С и лецитин могут снизить риск образования желчных камней. Поговорите со своим врачом о подходящей дозировке этих добавок.
Некоторые люди рекомендуют промывание желчного пузыря, которое включает голодание с последующим приемом оливкового масла и лимонного сока для выведения камней из желчного пузыря.Нет никаких доказательств того, что это работает, и это может даже привести к попаданию камней в желчный проток.
Хирургия
Вашему врачу может потребоваться лапароскопическое удаление желчного пузыря. Это обычная операция, требующая общей анестезии. Хирург обычно делает 3 или 4 разреза в брюшной полости. Затем они вставят небольшое устройство с подсветкой в один из разрезов и осторожно удалят ваш желчный пузырь.
Обычно вы идете домой в день процедуры или на следующий день, если у вас нет осложнений.
После удаления желчного пузыря у вас может быть жидкий или водянистый стул. Удаление желчного пузыря включает перенаправление желчи из печени в тонкий кишечник. Желчь больше не проходит через желчный пузырь и становится менее концентрированной. В результате возникает слабительный эффект, вызывающий диарею. Чтобы избавиться от этого, соблюдайте диету с низким содержанием жиров, чтобы выделять меньше желчи.
Нехирургическое лечение
Медикаменты больше не используются, потому что лапароскопические и роботизированные методы делают хирургическое вмешательство намного менее рискованным, чем раньше.
Однако, если вы не можете перенести операцию, вы можете принять урсодиол (Actigall, Urso) для растворения желчных камней, вызванных холестерином. Вам нужно будет принимать это лекарство 2–4 раза в день. Для устранения камней в желчном пузыре может потребоваться несколько лет, и они могут снова образоваться, если вы прекратите лечение.
Ударно-волновая литотрипсия — еще один вариант. Литотриптер — это машина, которая генерирует ударные волны, проходящие через человека. Эти ударные волны могут разбивать желчные камни на более мелкие части.
Литотриптер — это машина, которая генерирует ударные волны, проходящие через человека. Эти ударные волны могут разбивать желчные камни на более мелкие части.
Чтобы улучшить свое состояние и снизить риск образования камней в желчном пузыре, попробуйте следующие советы:
- Уменьшите потребление жиров и по возможности выбирайте продукты с низким содержанием жира. Избегайте жирной, жирной и жареной пищи.
- Добавьте клетчатку в свой рацион, чтобы сделать стул более твердым. Старайтесь добавлять только порцию клетчатки за раз, чтобы предотвратить образование газов, которые могут возникнуть при поедании избытка клетчатки.
- Избегайте продуктов и напитков, вызывающих диарею, включая напитки с кофеином, молочные продукты с высоким содержанием жира и очень сладкую пищу.
- Ешьте несколько раз в день небольшими порциями. Небольшие порции пищи легче усваиваются организмом.
- Выпейте достаточное количество воды. Это примерно от 6 до 8 стаканов в день.

Если вы планируете худеть, делайте это медленно. Стремитесь терять не более двух фунтов в неделю. Быстрая потеря веса может увеличить риск образования камней в желчном пузыре и других проблем со здоровьем.
Если вам требуется операция по удалению желчного пузыря или любых камней в желчном пузыре, прогноз часто бывает положительным.В большинстве случаев при удалении камней камни не возвращаются.
Но если вам не сделают операцию, камни в желчном пузыре могут вернуться. Это верно, даже если вы принимали лекарства для растворения камней в желчном пузыре.
Вам не понадобится лечение, если камни в желчном пузыре не вызывают симптомов. Тем не менее, вы можете изменить образ жизни, чтобы он не увеличивался и не создавал проблем.
Симптомы, причины, риски, лечение, диета и многое другое
Что такое камни в желчном пузыре?
Желчный пузырь — это небольшой орган ниже печени в правом верхнем углу живота.Это мешочек, в котором хранится желчь — зелено-желтая жидкость, которая помогает пищеварению. Большинство желчных камней образуются, когда в желчи содержится слишком много холестерина.
Большинство желчных камней образуются, когда в желчи содержится слишком много холестерина.
По данным Harvard Health Publications, 80 процентов желчных камней состоят из холестерина. Остальные 20 процентов желчных камней состоят из солей кальция и билирубина.
Точно неизвестно, что вызывает образование камней в желчном пузыре, хотя есть некоторые теории.
Слишком много холестерина в желчи
Слишком много холестерина в желчи может привести к образованию желтых холестериновых камней.Эти твердые камни могут образоваться, если ваша печень производит больше холестерина, чем может растворить желчь.
Слишком много билирубина в желчи
Билирубин — это химическое вещество, вырабатываемое печенью при разрушении старых красных кровяных телец. Некоторые состояния, такие как повреждение печени и определенные заболевания крови, заставляют печень вырабатывать больше билирубина, чем следовало бы. Пигментные камни в желчном пузыре образуются, когда желчный пузырь не может расщепить избыток билирубина. Эти твердые камни часто бывают темно-коричневыми или черными.
Эти твердые камни часто бывают темно-коричневыми или черными.
Концентрированная желчь из-за полного желчного пузыря
Ваш желчный пузырь должен опорожняться желчью, чтобы быть здоровым и нормально функционировать.Если ему не удается опорожнить желчь, желчь становится чрезмерно концентрированной, что приводит к образованию камней.
Желчные камни могут вызывать боль в правом верхнем углу живота. У вас может время от времени появляться боль в желчном пузыре, когда вы едите продукты с высоким содержанием жира, например жареную пищу. Боль обычно не длится более нескольких часов.
Вы также можете испытать:
Эти симптомы также известны как желчная колика.
Бессимптомные желчные камни
Желчные камни сами по себе не вызывают боли.Скорее, боль возникает, когда желчные камни блокируют движение желчи из желчного пузыря.
По данным Американского колледжа гастроэнтерологии, у 80 процентов людей есть «тихие камни в желчном пузыре». Это означает, что они не испытывают боли и не имеют симптомов. В этих случаях ваш врач может обнаружить камни в желчном пузыре на рентгеновских снимках или во время операции на брюшной полости.
В этих случаях ваш врач может обнаружить камни в желчном пузыре на рентгеновских снимках или во время операции на брюшной полости.
Острый холецистит
Когда желчный камень блокирует проток, по которому желчь выходит из желчного пузыря, это может вызвать воспаление и инфекцию желчного пузыря.Это называется острым холециститом. Это неотложная медицинская помощь.
Риск развития острого холецистита из-за симптоматических камней в желчном пузыре составляет от 1 до 3 процентов.
Симптомы, связанные с острым холециститом, включают:
Немедленно обратитесь к врачу, если эти симптомы длятся более 1–2 часов или если у вас поднялась температура.
Другие осложнения
Необработанные камни в желчном пузыре могут вызвать такие осложнения, как:
- желтуха, желтоватый оттенок кожи или глаз
- холецистит, инфекция желчного пузыря
- холангит, инфекция желчных протоков
- сепсис, инфекция крови
- Воспаление поджелудочной железы
- Рак желчного пузыря
Многие факторы риска образования камней в желчном пузыре связаны с диетой, в то время как некоторые факторы нельзя контролировать. К неконтролируемым факторам риска относятся возраст, раса, пол и семейный анамнез, которые нельзя изменить.
К неконтролируемым факторам риска относятся возраст, раса, пол и семейный анамнез, которые нельзя изменить.
Ваш врач проведет медицинский осмотр, который будет включать проверку ваших глаз и кожи на предмет видимых изменений цвета. Желтоватый оттенок может быть признаком желтухи, вызванной избытком билирубина в организме.
Обследование может включать диагностические тесты, которые помогут врачу заглянуть внутрь вашего тела. Эти тесты включают:
Ультразвук: Ультразвук позволяет получить изображения вашего живота.Это предпочтительный метод визуализации для подтверждения наличия желчнокаменной болезни. Он также может показать аномалии, связанные с острым холециститом.
КТ брюшной полости: Этот визуализирующий тест позволяет сфотографировать вашу печень и брюшную область.
Радионуклидное сканирование желчного пузыря: Это важное сканирование занимает около часа. Специалист вводит вам в вены радиоактивное вещество. Вещество попадает через кровь в печень и желчный пузырь.При сканировании он может выявить доказательства, указывающие на инфекцию или закупорку желчных протоков камнями.
Вещество попадает через кровь в печень и желчный пузырь.При сканировании он может выявить доказательства, указывающие на инфекцию или закупорку желчных протоков камнями.
Анализы крови: Ваш врач может назначить анализы крови, которые определяют количество билирубина в вашей крови. Тесты также помогают определить, насколько хорошо функционирует ваша печень.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): ЭРХПГ — это процедура, при которой используются камера и рентгеновские лучи для выявления проблем в желчных и панкреатических протоках. Это помогает вашему врачу искать желчные камни, застрявшие в желчном протоке.
Как найти врача по поводу камней в желчном пузыре
Если вы ищете врачей, имеющих наибольший опыт лечения камней в желчном пузыре, воспользуйтесь приведенным ниже инструментом поиска врачей, созданным нашим партнером Amino. Вы можете найти самых опытных врачей и отфильтровать их по страховке, местоположению и другим предпочтениям. Амино также может помочь бесплатно записаться на прием.
Амино также может помочь бесплатно записаться на прием.
В большинстве случаев лечение желчных камней не требуется, если они не причиняют вам боли. Иногда камни в желчном пузыре могут пройти, даже не заметив этого.Если вы испытываете боль, врач, скорее всего, порекомендует операцию. В редких случаях можно использовать лекарства.
Если вы подвержены высокому риску хирургических осложнений, в желчный пузырь через кожу можно ввести дренажную трубку. Операция может быть отложена до тех пор, пока ваш риск не снизится за счет лечения других заболеваний.
Натуральное лечение и домашние средства
Если у вас есть камни в желчном пузыре и нет никаких симптомов, вы можете внести определенные изменения в образ жизни.
Советы по поддержанию здоровья желчного пузыря
- Поддерживайте здоровый вес.
- Избегайте быстрой потери веса.
- Соблюдайте противовоспалительную диету.
- Регулярно выполняйте физические упражнения.

- Принимайте добавки, одобренные вашим врачом.
Некоторые пищевые добавки, которые вы можете принимать, включают витамин С, железо и лецитин. Один обзор показал, что витамин С и лецитин могут снизить риск образования желчных камней. Поговорите со своим врачом о подходящей дозировке этих добавок.
Некоторые люди рекомендуют промывание желчного пузыря, которое включает голодание с последующим приемом оливкового масла и лимонного сока для выведения камней из желчного пузыря.Нет никаких доказательств того, что это работает, и это может даже привести к попаданию камней в желчный проток.
Хирургия
Вашему врачу может потребоваться лапароскопическое удаление желчного пузыря. Это обычная операция, требующая общей анестезии. Хирург обычно делает 3 или 4 разреза в брюшной полости. Затем они вставят небольшое устройство с подсветкой в один из разрезов и осторожно удалят ваш желчный пузырь.
Обычно вы идете домой в день процедуры или на следующий день, если у вас нет осложнений.
После удаления желчного пузыря у вас может быть жидкий или водянистый стул. Удаление желчного пузыря включает перенаправление желчи из печени в тонкий кишечник. Желчь больше не проходит через желчный пузырь и становится менее концентрированной. В результате возникает слабительный эффект, вызывающий диарею. Чтобы избавиться от этого, соблюдайте диету с низким содержанием жиров, чтобы выделять меньше желчи.
Нехирургическое лечение
Медикаменты больше не используются, потому что лапароскопические и роботизированные методы делают хирургическое вмешательство намного менее рискованным, чем раньше.
Однако, если вы не можете перенести операцию, вы можете принять урсодиол (Actigall, Urso) для растворения желчных камней, вызванных холестерином. Вам нужно будет принимать это лекарство 2–4 раза в день. Для устранения камней в желчном пузыре может потребоваться несколько лет, и они могут снова образоваться, если вы прекратите лечение.
Ударно-волновая литотрипсия — еще один вариант. Литотриптер — это машина, которая генерирует ударные волны, проходящие через человека. Эти ударные волны могут разбивать желчные камни на более мелкие части.
Чтобы улучшить свое состояние и снизить риск образования камней в желчном пузыре, попробуйте следующие советы:
- Уменьшите потребление жиров и по возможности выбирайте продукты с низким содержанием жира. Избегайте жирной, жирной и жареной пищи.
- Добавьте клетчатку в свой рацион, чтобы сделать стул более твердым. Старайтесь добавлять только порцию клетчатки за раз, чтобы предотвратить образование газов, которые могут возникнуть при поедании избытка клетчатки.
- Избегайте продуктов и напитков, вызывающих диарею, включая напитки с кофеином, молочные продукты с высоким содержанием жира и очень сладкую пищу.
- Ешьте несколько раз в день небольшими порциями. Небольшие порции пищи легче усваиваются организмом.
- Выпейте достаточное количество воды. Это примерно от 6 до 8 стаканов в день.
Если вы планируете худеть, делайте это медленно. Стремитесь терять не более двух фунтов в неделю. Быстрая потеря веса может увеличить риск образования камней в желчном пузыре и других проблем со здоровьем.
Если вам требуется операция по удалению желчного пузыря или любых камней в желчном пузыре, прогноз часто бывает положительным.В большинстве случаев при удалении камней камни не возвращаются.
Но если вам не сделают операцию, камни в желчном пузыре могут вернуться. Это верно, даже если вы принимали лекарства для растворения камней в желчном пузыре.
Вам не понадобится лечение, если камни в желчном пузыре не вызывают симптомов. Тем не менее, вы можете изменить образ жизни, чтобы он не увеличивался и не создавал проблем.
Симптомы, причины, риски, лечение, диета и многое другое
Что такое камни в желчном пузыре?
Желчный пузырь — это небольшой орган ниже печени в правом верхнем углу живота.Это мешочек, в котором хранится желчь — зелено-желтая жидкость, которая помогает пищеварению. Большинство желчных камней образуются, когда в желчи содержится слишком много холестерина.
По данным Harvard Health Publications, 80 процентов желчных камней состоят из холестерина. Остальные 20 процентов желчных камней состоят из солей кальция и билирубина.
Точно неизвестно, что вызывает образование камней в желчном пузыре, хотя есть некоторые теории.
Слишком много холестерина в желчи
Слишком много холестерина в желчи может привести к образованию желтых холестериновых камней.Эти твердые камни могут образоваться, если ваша печень производит больше холестерина, чем может растворить желчь.
Слишком много билирубина в желчи
Билирубин — это химическое вещество, вырабатываемое печенью при разрушении старых красных кровяных телец. Некоторые состояния, такие как повреждение печени и определенные заболевания крови, заставляют печень вырабатывать больше билирубина, чем следовало бы. Пигментные камни в желчном пузыре образуются, когда желчный пузырь не может расщепить избыток билирубина. Эти твердые камни часто бывают темно-коричневыми или черными.
Концентрированная желчь из-за полного желчного пузыря
Ваш желчный пузырь должен опорожняться желчью, чтобы быть здоровым и нормально функционировать.Если ему не удается опорожнить желчь, желчь становится чрезмерно концентрированной, что приводит к образованию камней.
Желчные камни могут вызывать боль в правом верхнем углу живота. У вас может время от времени появляться боль в желчном пузыре, когда вы едите продукты с высоким содержанием жира, например жареную пищу. Боль обычно не длится более нескольких часов.
Вы также можете испытать:
Эти симптомы также известны как желчная колика.
Бессимптомные желчные камни
Желчные камни сами по себе не вызывают боли.Скорее, боль возникает, когда желчные камни блокируют движение желчи из желчного пузыря.
По данным Американского колледжа гастроэнтерологии, у 80 процентов людей есть «тихие камни в желчном пузыре». Это означает, что они не испытывают боли и не имеют симптомов. В этих случаях ваш врач может обнаружить камни в желчном пузыре на рентгеновских снимках или во время операции на брюшной полости.
Острый холецистит
Когда желчный камень блокирует проток, по которому желчь выходит из желчного пузыря, это может вызвать воспаление и инфекцию желчного пузыря.Это называется острым холециститом. Это неотложная медицинская помощь.
Риск развития острого холецистита из-за симптоматических камней в желчном пузыре составляет от 1 до 3 процентов.
Симптомы, связанные с острым холециститом, включают:
Немедленно обратитесь к врачу, если эти симптомы длятся более 1–2 часов или если у вас поднялась температура.
Другие осложнения
Необработанные камни в желчном пузыре могут вызвать такие осложнения, как:
- желтуха, желтоватый оттенок кожи или глаз
- холецистит, инфекция желчного пузыря
- холангит, инфекция желчных протоков
- сепсис, инфекция крови
- Воспаление поджелудочной железы
- Рак желчного пузыря
Многие факторы риска образования камней в желчном пузыре связаны с диетой, в то время как некоторые факторы нельзя контролировать.К неконтролируемым факторам риска относятся возраст, раса, пол и семейный анамнез, которые нельзя изменить.
Ваш врач проведет медицинский осмотр, который будет включать проверку ваших глаз и кожи на предмет видимых изменений цвета. Желтоватый оттенок может быть признаком желтухи, вызванной избытком билирубина в организме.
Обследование может включать диагностические тесты, которые помогут врачу заглянуть внутрь вашего тела. Эти тесты включают:
Ультразвук: Ультразвук позволяет получить изображения вашего живота.Это предпочтительный метод визуализации для подтверждения наличия желчнокаменной болезни. Он также может показать аномалии, связанные с острым холециститом.
КТ брюшной полости: Этот визуализирующий тест позволяет сфотографировать вашу печень и брюшную область.
Радионуклидное сканирование желчного пузыря: Это важное сканирование занимает около часа. Специалист вводит вам в вены радиоактивное вещество. Вещество попадает через кровь в печень и желчный пузырь.При сканировании он может выявить доказательства, указывающие на инфекцию или закупорку желчных протоков камнями.
Анализы крови: Ваш врач может назначить анализы крови, которые определяют количество билирубина в вашей крови. Тесты также помогают определить, насколько хорошо функционирует ваша печень.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): ЭРХПГ — это процедура, при которой используются камера и рентгеновские лучи для выявления проблем в желчных и панкреатических протоках. Это помогает вашему врачу искать желчные камни, застрявшие в желчном протоке.
Как найти врача по поводу камней в желчном пузыре
Если вы ищете врачей, имеющих наибольший опыт лечения камней в желчном пузыре, воспользуйтесь приведенным ниже инструментом поиска врачей, созданным нашим партнером Amino. Вы можете найти самых опытных врачей и отфильтровать их по страховке, местоположению и другим предпочтениям. Амино также может помочь бесплатно записаться на прием.
В большинстве случаев лечение желчных камней не требуется, если они не причиняют вам боли. Иногда камни в желчном пузыре могут пройти, даже не заметив этого.Если вы испытываете боль, врач, скорее всего, порекомендует операцию. В редких случаях можно использовать лекарства.
Если вы подвержены высокому риску хирургических осложнений, в желчный пузырь через кожу можно ввести дренажную трубку. Операция может быть отложена до тех пор, пока ваш риск не снизится за счет лечения других заболеваний.
Натуральное лечение и домашние средства
Если у вас есть камни в желчном пузыре и нет никаких симптомов, вы можете внести определенные изменения в образ жизни.
Советы по поддержанию здоровья желчного пузыря
- Поддерживайте здоровый вес.
- Избегайте быстрой потери веса.
- Соблюдайте противовоспалительную диету.
- Регулярно выполняйте физические упражнения.
- Принимайте добавки, одобренные вашим врачом.
Некоторые пищевые добавки, которые вы можете принимать, включают витамин С, железо и лецитин. Один обзор показал, что витамин С и лецитин могут снизить риск образования желчных камней. Поговорите со своим врачом о подходящей дозировке этих добавок.
Некоторые люди рекомендуют промывание желчного пузыря, которое включает голодание с последующим приемом оливкового масла и лимонного сока для выведения камней из желчного пузыря.Нет никаких доказательств того, что это работает, и это может даже привести к попаданию камней в желчный проток.
Хирургия
Вашему врачу может потребоваться лапароскопическое удаление желчного пузыря. Это обычная операция, требующая общей анестезии. Хирург обычно делает 3 или 4 разреза в брюшной полости. Затем они вставят небольшое устройство с подсветкой в один из разрезов и осторожно удалят ваш желчный пузырь.
Обычно вы идете домой в день процедуры или на следующий день, если у вас нет осложнений.
После удаления желчного пузыря у вас может быть жидкий или водянистый стул. Удаление желчного пузыря включает перенаправление желчи из печени в тонкий кишечник. Желчь больше не проходит через желчный пузырь и становится менее концентрированной. В результате возникает слабительный эффект, вызывающий диарею. Чтобы избавиться от этого, соблюдайте диету с низким содержанием жиров, чтобы выделять меньше желчи.
Нехирургическое лечение
Медикаменты больше не используются, потому что лапароскопические и роботизированные методы делают хирургическое вмешательство намного менее рискованным, чем раньше.
Однако, если вы не можете перенести операцию, вы можете принять урсодиол (Actigall, Urso) для растворения желчных камней, вызванных холестерином. Вам нужно будет принимать это лекарство 2–4 раза в день. Для устранения камней в желчном пузыре может потребоваться несколько лет, и они могут снова образоваться, если вы прекратите лечение.
Ударно-волновая литотрипсия — еще один вариант. Литотриптер — это машина, которая генерирует ударные волны, проходящие через человека. Эти ударные волны могут разбивать желчные камни на более мелкие части.
Чтобы улучшить свое состояние и снизить риск образования камней в желчном пузыре, попробуйте следующие советы:
- Уменьшите потребление жиров и по возможности выбирайте продукты с низким содержанием жира. Избегайте жирной, жирной и жареной пищи.
- Добавьте клетчатку в свой рацион, чтобы сделать стул более твердым. Старайтесь добавлять только порцию клетчатки за раз, чтобы предотвратить образование газов, которые могут возникнуть при поедании избытка клетчатки.
- Избегайте продуктов и напитков, вызывающих диарею, включая напитки с кофеином, молочные продукты с высоким содержанием жира и очень сладкую пищу.
- Ешьте несколько раз в день небольшими порциями. Небольшие порции пищи легче усваиваются организмом.
- Выпейте достаточное количество воды. Это примерно от 6 до 8 стаканов в день.


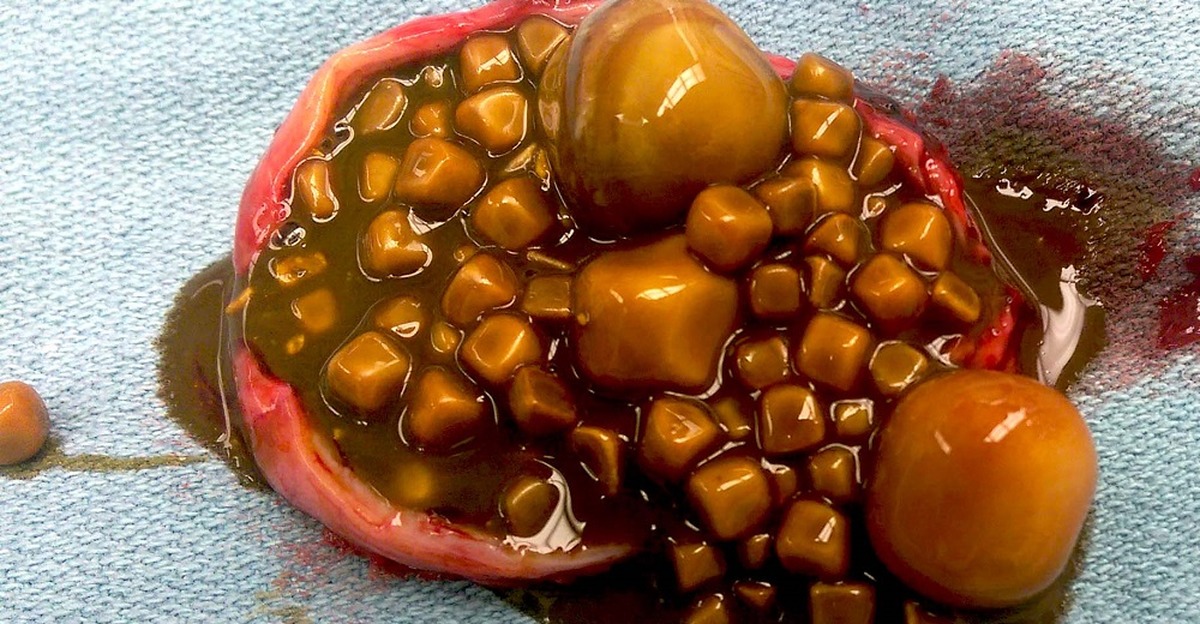
 н. дальневосточный холедохолитиаз). Механизм образования такой желчи пока неизвестен. В этих случаях холедохолитиаз считается первичным.
н. дальневосточный холедохолитиаз). Механизм образования такой желчи пока неизвестен. В этих случаях холедохолитиаз считается первичным.
 Это позволяет получить четкое изображение желчных путей, определить причину механической желтухи и уровень препятствия.
Это позволяет получить четкое изображение желчных путей, определить причину механической желтухи и уровень препятствия. 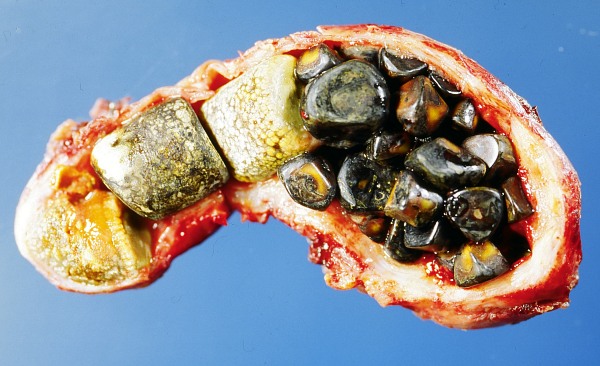

 При возникновении этого осложнения появляется высокая температура с ознобами и проливными потами, сильные боли в правом подреберье, тошнота, рвота. выраженная общая слабость. Опасность данного осложнения связана с тем, что на фоне развивающейся инфекции нарушается функция печени. Кроме того, если лечение не проводить своевременно, существует опасность формирования абсцесса печени, как говорилось выше, а в дальнейшем — развития общего сепсиса и печеночной недостаточности.
При возникновении этого осложнения появляется высокая температура с ознобами и проливными потами, сильные боли в правом подреберье, тошнота, рвота. выраженная общая слабость. Опасность данного осложнения связана с тем, что на фоне развивающейся инфекции нарушается функция печени. Кроме того, если лечение не проводить своевременно, существует опасность формирования абсцесса печени, как говорилось выше, а в дальнейшем — развития общего сепсиса и печеночной недостаточности.



 Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.
Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.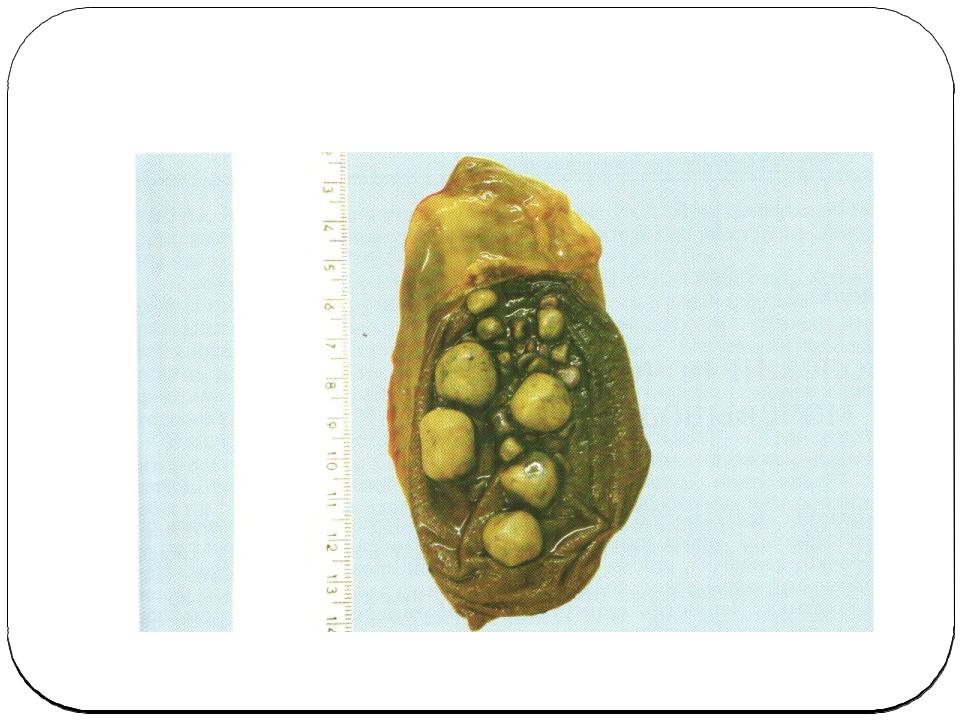



 Вашему организму нужна желчь для пищеварения. Обычно растворяет холестерин.Но если этого не сделать, излишки холестерина могут образовывать камни.
Вашему организму нужна желчь для пищеварения. Обычно растворяет холестерин.Но если этого не сделать, излишки холестерина могут образовывать камни. Забитый проток с большей вероятностью может заразиться. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом.
Забитый проток с большей вероятностью может заразиться. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом.

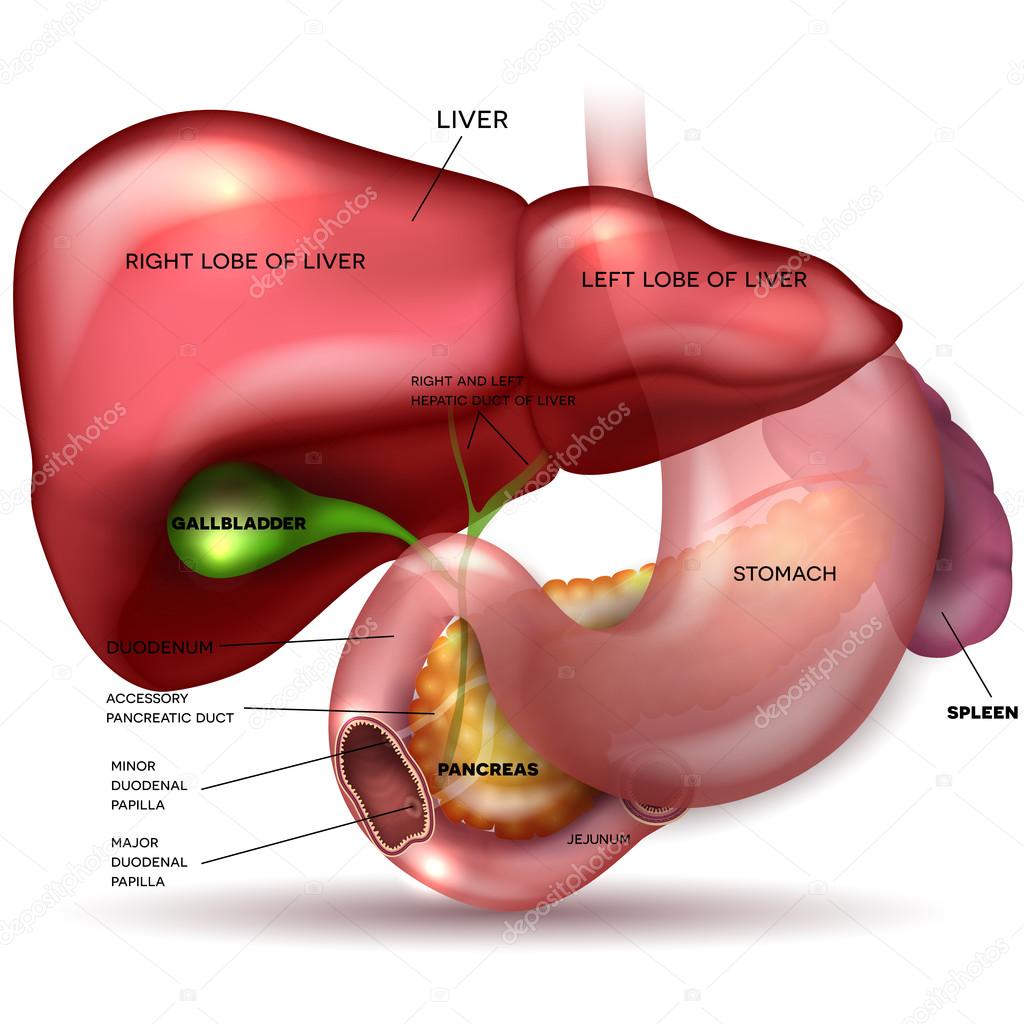

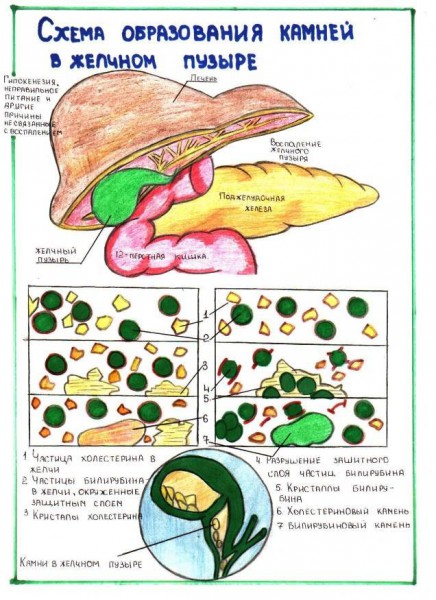
 Вашему организму нужна желчь для пищеварения. Обычно растворяет холестерин. Но если этого не сделать, излишки холестерина могут образовывать камни.
Вашему организму нужна желчь для пищеварения. Обычно растворяет холестерин. Но если этого не сделать, излишки холестерина могут образовывать камни. Забитый проток с большей вероятностью может заразиться. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом.
Забитый проток с большей вероятностью может заразиться. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом.

