Кольпит лечение у женщин в Москве
Кольпит (вагинит) – воспаление слизистой оболочки влагалища. Оно является одним из самых распространенных женских заболеваний – частота встречаемости составляет 60–65 %. Чаще всего кольпит возникает в детородном возрасте, но может также проявляться у молодых девушек и женщин в постменопаузе.
Причины возникновенияКак правило, причиной кольпита являются различные инфекции. Он может быть вызван трихомонадами, микоплазмами, уреаплазмами, вирусами генитального герпеса, грибами кандида, цитомегаловирусом и др. Кроме того, заболевание может появляться из-за механических повреждений слизистой оболочки влагалища, длительного лечения антибиотиками, несоблюдения правил личной гигиены, заболеваний эндокринной системы, снижения иммунитета, аллергических реакций на средства контрацепции, свечи и др.
Особенности кольпита у девочекВ юном возрасте до начала полового созревания кольпит возникает из-за слабой сопротивляемости организма к инфекциям.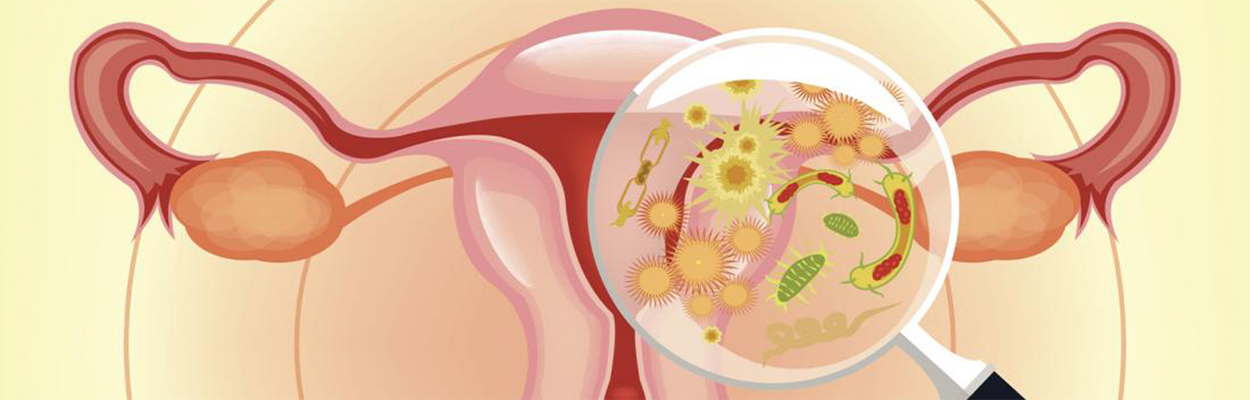
В период постменопаузы функция яичников резко снижается, что является причиной потери влаги в слизистых оболочках. В результате они пересыхают и становятся чувствительными к механическим повреждениям и подверженными различным инфекциям. А в случае заражения лечение, как правило, более длительное. В таком возрасте женщине очень важно следить за интимной гигиеной, пользоваться только качественным бельем и моющими средствами, вести умеренную половую жизнь, использовать препараты для поддержания водного баланса.
Беременные женщины также довольно часто подвержены такому заболеванию, как кольпит (он встречается в 80 % случаев). Симптомы наблюдаются те же, но могут добавляться ноющая боль внизу живота и раздражения на ягодицах и внутренней поверхности бедер. Кольпит опасен тем, что может нанести вред малышу как внутриутробно и привести к патологиям или выкидышу, так и во время родов. При прохождении через родовые пути возможно инфицирование ребенка. При обнаружении первых неприятных симптомов необходимо сразу обратиться к специалисту, ведущему наблюдение, для выбора метода лечения кольпита.
Симптомы наблюдаются те же, но могут добавляться ноющая боль внизу живота и раздражения на ягодицах и внутренней поверхности бедер. Кольпит опасен тем, что может нанести вред малышу как внутриутробно и привести к патологиям или выкидышу, так и во время родов. При прохождении через родовые пути возможно инфицирование ребенка. При обнаружении первых неприятных симптомов необходимо сразу обратиться к специалисту, ведущему наблюдение, для выбора метода лечения кольпита.
Острый кольпит у женщин обычно проявляется обильными выделениями, чувством тяжести внизу живота и в области влагалища, болями во время мочеиспускания. При осмотре выявляются гиперемия и отек слизистой оболочки влагалища, наличие красноватых узелков, петехиальные высыпания. В некоторых случаях могут быть обнаружены эрозивные участки.
Если кольпит находится в подострой стадии, то его симптомы выражены не так ярко. Как правило, наблюдается стихание боли, уменьшается количество выделений, спадает отек и гиперемия слизистой оболочки.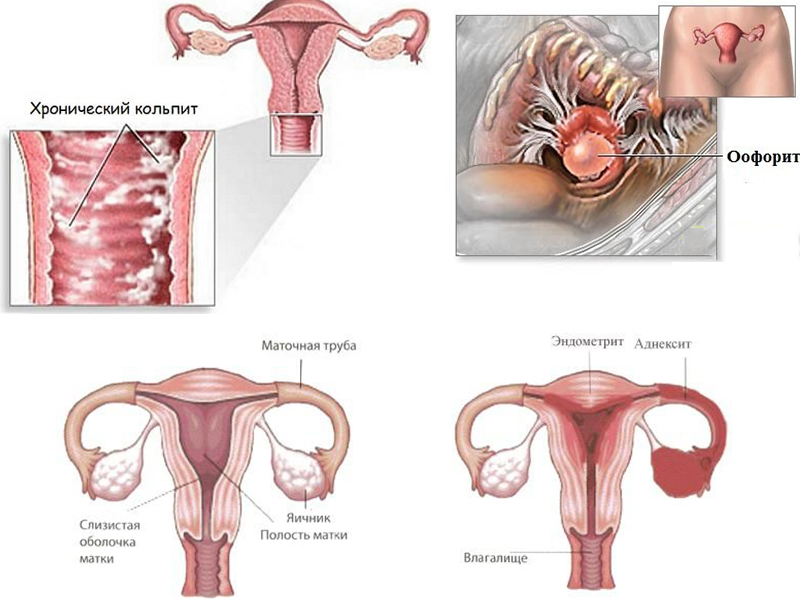
В хронической стадии кольпита симптомы выражены незначительно, но могут возникать рецидивы. К основным проявлениям можно отнести увеличенное количество выделений серозного или гнойного характера из половых путей и ощущение зуда.
Диагностика заболеванияДиагностика кольпита у женщин включает в себя следующие манипуляции.
Осмотр. Во время приема врач задаст вопросы о жалобах на состояние здоровья, проведет осмотр слизистой оболочки влагалищных стенок и шейки матки с помощью гинекологических зеркал. Непосредственно перед этим не стоит проводить гигиенические процедуры, так как специалист должен оценить количество выделений, их консистенцию, а также наличие изъязвлений, псевдоэрозии или цервицита. Также во время осмотра врач проведет бимануальную пальпацию матки и придатков, которая позволит выявить имеющиеся осложнения кольпита. Обязательно оценивается состояние половых губ, клитора, уретры, внутренних поверхностей бедер на наличие мацерации, отечности, изъязвлений, трещин.
Кольпоскопия. Это осмотр полости влагалища с помощью специальной техники. Данный метод позволяет максимально подробно рассмотреть поверхность стенок влагалища, обнаружить повреждения и определить их характер.
УЗИ. Ультразвуковое исследование назначается женщинам при подозрении на воспаление вне полости влагалища и при осложнениях кольпита.
Ректальное обследование. Оно включает визуальный осмотр или пальпацию прямой кишки с целью выявления патологических отверстий или признаков новообразований.
Лечение кольпита в «Медлайн-Сервис»Если Вам необходимо пройти лечение кольпита, обратитесь в сеть клиник «Медлайн-Сервис». Наши специалисты подберут подходящие методы и препараты, учитывая особенности организма и данные проведенных обследований.
Как правило, для лечения заболевания назначается прием антибиотиков, к которым выявлена наибольшая чувствительность. При необходимости проводится общеукрепляющая терапия для повышения иммунитета.
При лечении кольпита женщинам рекомендуется соблюдать половой покой, придерживаться назначенной диеты, исключающей из рациона острую, жареную и соленую пищу, а также алкоголь. При выявлении инфекции у женщины терапию должен пройти и ее половой партнер.
В процессе лечения необходимо периодически сдавать анализы (контрольные мазки). Женщины детородного возраста проходят лабораторные исследования на 4–5 день менструального цикла.
Если Вы хотите записать на консультацию к врачу и пройти лечение в клинике «Медлайн-Сервис», позвоните по указанному телефону или закажите обратный звонок на нашем сайте.
Читайте также:
все, что вам нужно знать
Все опасаются таких негативных последствий сексуальных отношений, как хламидиоз, гонорея, трихомониаз или сифилис. Тем не менее, согласно новым оценкам, каждый день этими инфекциями заражается более одного миллиона человек.
К сожалению, хотя сегодня мы как никогда много знаем о способах профилактики этих болезней, показатели инфицирования ими остаются крайне высокими во всем мире.
К счастью, все эти четыре инфекции излечимы.
видов бактерий, вирусов и паразитов передаются при половом контакте. |
из них вызывают наиболее часто встречающиеся инфекции, передаваемые половым путем. |
из этих 8 инфекций — сифилис, гонорея, хламидиоз и трихомониаз — сегодня поддаются лечению. |
инфекции гепатит В, вирус простого герпеса (ВПГ или герпес), ВИЧ и вирус папилломы человека (ВПЧ) являются вирусными и неизлечимыми. |
Инфекции, передаваемые половым путем (ИППП, также называются заболеваниями, передаваемыми половым путем, или ЗППП), часто протекают бессимптомно. Однако при отсутствии лечения они могут вызывать серьезные последствия, включая слепоту и другие неврологические
расстройства, бесплодие, передачу инфекции от матери ребенку или врожденные пороки.
Вирус папилломы человека (ВПЧ) и вирус гепатита В могут вызывать рак, однако этих вирусных инфекцией можно избежать путем вакцинации.
Дополнительным травмирующим фактором может быть стигматизация человека, зараженного инфекцией, передаваемой половым путем.
ИППП передаются преимущественно при половом контакте, включая вагинальный, анальный и оральный секс. Кроме того, некоторые ИППП передаются неполовым путем, например через кровь или препараты крови. Многие ИППП, включая хламидиоз, гонорею, первичную инфекцию, обусловленную вирусом гепатита В, ВИЧ и сифилис, могут также передаваться от матери плоду во время беременности и родов.
Они не передаются при таких бытовых контактах, как совместный прием пищи и напитков, объятия или чихание.
Последние оценки ВОЗ касаются только четырех излечимых ИППП (хламидиоз, гонорея, сифилис и трихомониаз).
Симптомы указанных четырех излечимых инфекций могут включать в себя выделения из влагалища, выделения из уретры у мужчин, язвенные поражения гениталий, болезненное мочеиспускание и боль в животе.
Единственным способом достоверно установить диагноз ИППП является тестирование. К сожалению, большая часть населения мира лишена доступа к надежным методам диагностического тестирования на ИППП по причине их высокой стоимости и нехватки тестовых наборов для лабораторий или экспресс-диагностики. Ограниченный доступ к услугам в связи с ИППП наряду с бессимптомным течением этих инфекций приводит к их дальнейшему распространению среди различных групп населения и сообществ, а также в глобальных масштабах .
ЮНФПА РОВЕЦА, Молдова [Инструктор ЮНФПА РОВЕЦА и другие активисты помогают вести просветительскую работу по вопросам сексуального здоровья с уязвимыми группами молодежи, Молдова]
Информация о четырех излечимых заболеваниях
Борьба с хламидиозом
Хламидийная инфекция является одной из самых частых ИППП у женщин, особенно молодых.
В 2016 г. среди мужчин и женщин в возрасте от 15 до 49 лет было зарегистрировано 127 миллионов случаев хламидиоза.
Симптомом хламидиоза является болезненное мочеиспускание, однако гораздо чаще заболевание протекает без симптомов.
Оно может поражать половые и мочевыводящие пути, а также глаза. При отсутствии лечения может развиться слепота, бесплодие, воспалительные поражения органов таза и внематочная беременность. Кроме того, хламидийная инфекция может создавать серьезный риск для здоровья детей, рожденных от инфицированных матерей.
Хламидиоз можно излечить при помощи антибиотикотерапии, однако нельзя забывать, что нередки случаи повторного инфицирования.
Jonathan Torgovnik [Представители Совета по делам молодежи штата Миссисипи собрались у капитолия штата в поддержку сексуального просвещения в своих учебных заведениях, США]
Как защитить себя от трихомониаза
Трихомониаз — самая распространенная инфекция из числа излечимых ИППП. Ее возбудителем является паразит Trichomonas vaginalis, который колонизирует нижние половые пути и передается, как правило, при половом контакте. Особенность этого паразита в
том, что он способен поражать участки, не защищенные презервативом, — то есть презервативы не могут полноценно защитить от трихомониаза.
Особенность этого паразита в
том, что он способен поражать участки, не защищенные презервативом, — то есть презервативы не могут полноценно защитить от трихомониаза.
Трихомониазом заражаются как мужчины, так и женщины. Симптомы заболевания различны, однако многие люди с инфекцией на знают об этом и могут заражать других.
Для диагностики трихомониаза медицинский специалист должен выполнить лабораторное исследование.
Повышенная бдительность в отношении этой инфекции совершенно оправданна, поскольку трихомониаз способен повышать риск заражения или распространения других ИППП, таких как ВИЧ, а у беременных женщин с этим заболеванием чаще происходят преждевременные роды и появляются на свет дети с низкой массой тела.
В 2016 г. среди мужчин и женщин в возрасте от 15 до 49 лет было зарегистрировано 156 миллионов новых случаев трихомониаза.
ЮНИСЕФ – Mawa [Представители одной из целевых групп населения — молодые мужчины, практикующие секс с мужчинами, — в общественном местe, Бангладеш]
Сифилис — коварное заболевание
Сифилис передается при вагинальном, анальном и оральном сексе и вызывает язвенные поражения (так называемые шанкры) гениталий. При отсутствии лечения сифилис может приводить к серьезным и стойким расстройствам, таким как поражение головного мозга, слепота
и паралич. У многих людей сифилис протекает бессимптомно, и они не знают о своем заболевании.
При отсутствии лечения сифилис может приводить к серьезным и стойким расстройствам, таким как поражение головного мозга, слепота
и паралич. У многих людей сифилис протекает бессимптомно, и они не знают о своем заболевании.
Сифилис протекает в три стадии: на первой стадии образуются язвы, на второй появляется сыпь и воспаление лимфатических узлов, на третьей может поражаться головной мозг, сердце и другие органы.
По оценкам, в 2016 г. сифилисом заразилось 6,3 миллиона человек.
Заболевание передается при контакте с язвенным поражением, в основном, при вагинальном, оральном или анальном половом акте.
Сифилис может передаваться от матери к плоду во время беременности или родов. В 2016 г. среди 988 000 инфицированных сифилисом беременных женщин произошло, согласно оценкам, 200 000 случаев мертворождения. Сифилис является второй по значимости
причиной мертворождения во всем мире и может также приводить к другим неблагоприятным исходам родов, например гибели новорожденного, врожденным аномалиям, недоношенности и низкой массе тела при рождении.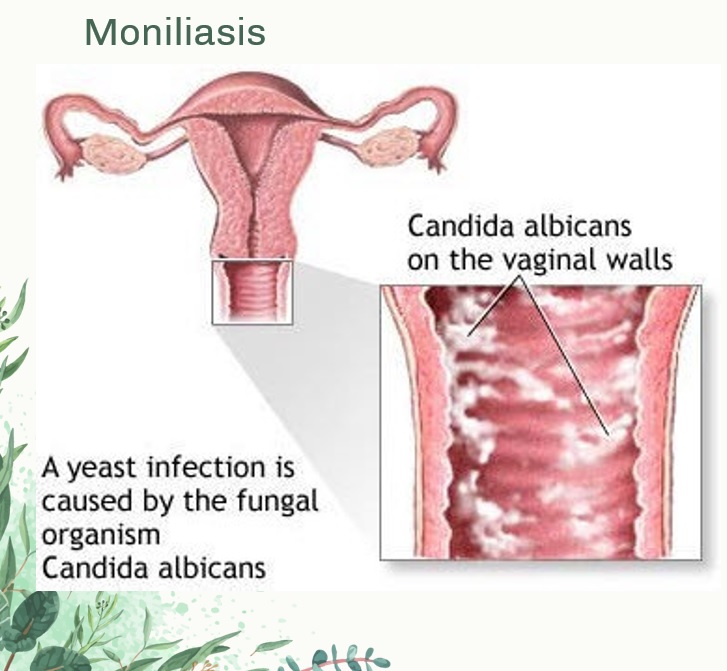
Риском сифилиса не следует пренебрегать; если вы находитесь в группе риска или замечаете у себя симптомы заболевания, необходимо пройти своевременное обследование и лечение. Сифилис можно излечить, применяя несложную схему лечения с пенициллином.
Гонорея: супермикроб среди ИППП
Гонорея, возможно, скоро станет неизлечимым заболеванием. Это бактериальная инфекция, для лечения которой имеется два препарата, однако к одному из них уже развивается устойчивость. Вполне вероятно, что скоро у нас не останется вариантов лечения гонореи, вызванной штаммами со множественной лекарственной устойчивостью.
Лица, у которых диагностирована гонорея, подвергаются риску развития серьезных осложнений, и при отсутствии лечения заболевание может вызывать воспалительные процессы в матке и приводить к бесплодию. Инфекция может также передаваться от беременной женщины ребенку.
У беременных инфекция может провоцировать преждевременные роды или приводить к стойкой слепоте у новорожденного.
В 2016 г. среди мужчин и женщин в возрасте от 15 до 49 лет гонореей было инфицировано 87 миллионов человек.
ВОЗ/Yoshi Shimizu [Тестирование на ИППП в Монголии.]
Как обезопасить себя
ИППП, как правило, передаются при половым путем, при пальцевом, вагинальном, оральном или анальном контакте. Некоторые инфекции могут передаваться через кровь или препараты крови, а некоторые (включая хламидиоз, гонорею, сифилис, ВИЧ-инфекцию, герпес, инфекцию, вызванную ВПЧ и инфекцию, вызванную вирусом гепатита В) могут передаваться от матери ребенку во время беременности или родов.
Каким защититься от этих инфекций?
- практиковать безопасный секс;
- пользоваться презервативами и делать это правильно;
- пользоваться надежными источниками информации о сексуальном здоровье;
- при возникновении риска — своевременно обращаться за тестированием и лечением; не забывать, что большинство ИППП протекает без симптомов. Ограничить случайные половые контакты и пользоваться презервативом с новым партнером;
- проходить тестирование на ИППП при смене полового партнера и после незащищенного полового акта, а также при наличии опасений по поводу возможного инфицирования/реинфицирования;
- обсудить потенциальный риск заражения ИППП с половым партнером;
- принять взвешенное решение о приемлемой степени риска в сексуальных отношений;
- при наличии беременности на фоне риска ИППП важно до рождения ребенка пройти обследование и лечение;
- повторное инфицирование возможно даже после успешно пройденного лечения.
 Для профилактики повторного инфицирования следует убедиться в том, что половые партнеры прошли лечение.
Для профилактики повторного инфицирования следует убедиться в том, что половые партнеры прошли лечение.
Презервативы при надлежащем использовании являются одним из самых эффективных средств защиты от ИППП, в том числе от ВИЧ-инфекции. Женские презервативы также отличаются эффективностью и безопасностью.
О наличии ИППП у партнера зачастую может быть неизвестно.
Заразиться ИППП может любой сексуально активный человек, однако повышенному риску подвергаются те, кто часто меняет половых партнеров. Предшествующее лечение от ИППП не защищает от повторного инфицирования.
Juan Daniel Torres, предоставлено Photoshare [Специалист по работе с населением из Объединения по развитию социальных служб обсуждает вопросы здоровья с молодежью, Камбоджа]
Знание — сила
Никто не застрахован от ИППП. Каждый должен быть о них осведомлен, знать меры профилактики, а также порядок действий при заражении.
Определяющая роль принадлежит всестороннему просвещению подростков по вопросам сексуального здоровья. В ходе такого всестороннего просвещения они должны получать научно обоснованную информацию о развитии человека, его анатомии и репродуктивном здоровье,
а также сведения о контрацепции, деторождении и инфекциях, передаваемых половым путем (ИППП), включая ВИЧ.
В ходе такого всестороннего просвещения они должны получать научно обоснованную информацию о развитии человека, его анатомии и репродуктивном здоровье,
а также сведения о контрацепции, деторождении и инфекциях, передаваемых половым путем (ИППП), включая ВИЧ.
Важно, чтобы соответствующая информация была донесена до детей в юном возрасте (до начала половой жизни).
Кроме того, огромное значение имеет доступ к консультационным услугам по вопросам ИППП и ВИЧ. Страны все чаще проводят мероприятия по борьбе с ИППП, предназначенные для работников секс-индустрии, мужчин, практикующих секс с мужчинами, и потребителей инъекционных
наркотиков, однако во многих странах мира с низким и средним уровнем дохода доступ к высококачественным диагностическим тестам по-прежнему ограничен.
Анемия при беременности: причины и симптомы
Такое заболевание как анемия (железодефицитная) в последнее время диагностируется часто у беременных женщин, что подразумевает снижение уровня гемоглобина и красных кровяных телец, выполняющих важную функцию такую как, доставки кислорода всем клеткам организма.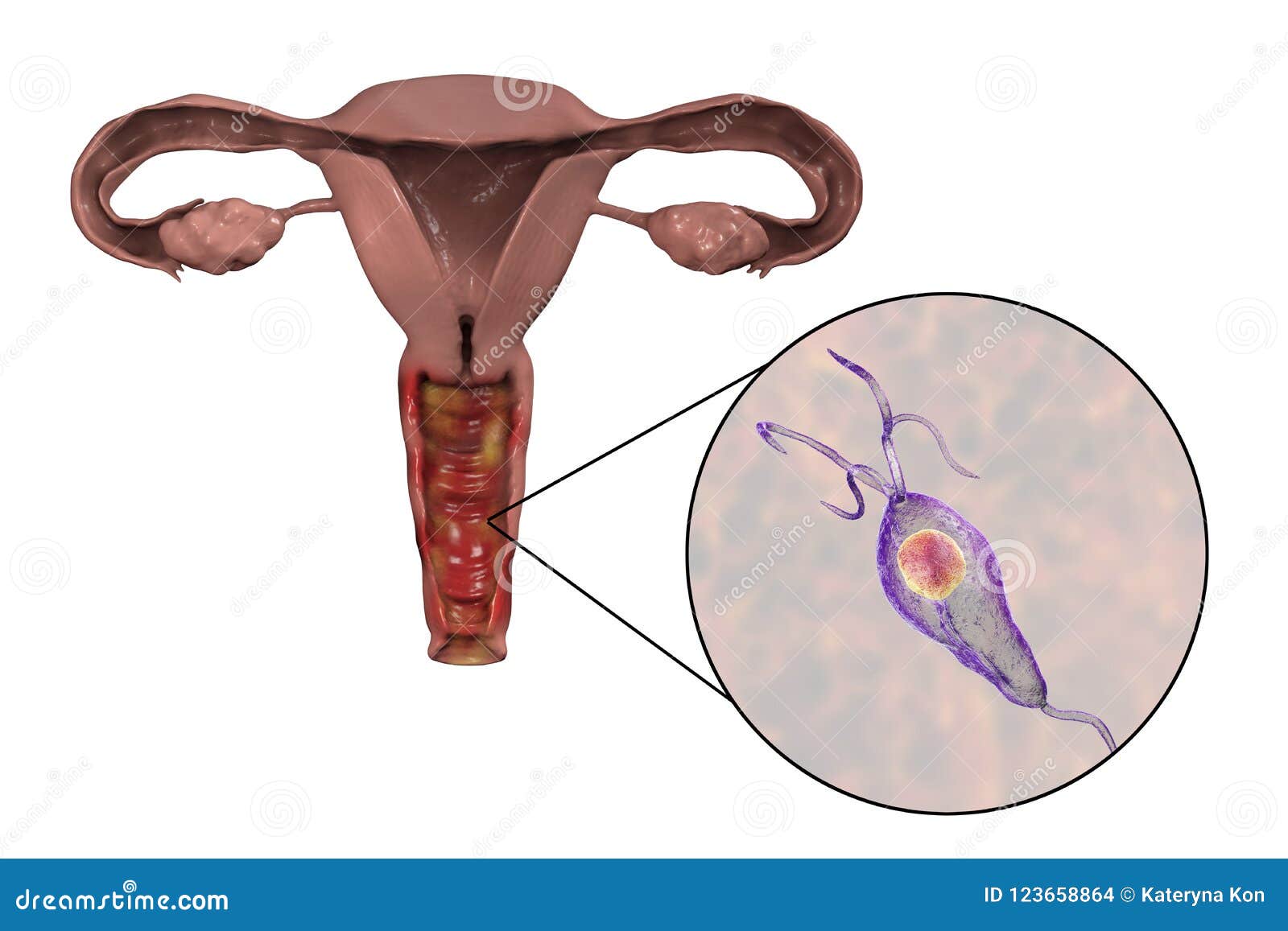
Причины:
1. Несбалансированное питание.
2. Многоплодная беременность.
3. Недостаток железа в питании.
4. Снижение иммунитета.
Этот фактор связан с постоянным увеличением нагрузки на организм будущей мамы, требующий от нее сбалансированного и правильного питания.
К основным симптомам относят:
1. Сухость кожи.
2. Понижение давления.
3. Головокружение.
4. Головная боль.
5. Развитие тахикардии.
При обращении к врачу акушеру – гинекологу на консультацию будет назначено ряд анализов и на определение уровня гемоглобина. По его результатам могут быть назначены препараты для его поднятия. Игнорировать назначения не нужно, так как это может привести к тяжелым последствиям как для женщины так и для полноценного развития ребенка. В основном такой диагноз ставят уже во втором триместре. Лечение довольно длительное и при стабилизации нормы гемоглобина не стоит сразу отказываться от препаратов.
Лицам страдающим данным недугом и до беременности нужно периодически посещать медицинские учреждения и проводить профилактику, а именно:
1. Беременность нужно планировать.
Беременность нужно планировать.
2. В ежедневном рационе должны присутствовать мясные блюда.
3. Употреблять рыбные и овощные супы, в которых содержится высокий уровень полезных веществ.
4. Принимать небольшие дозы препаратов железа, но только после назначения врача.
К этой проблеме нужно отнестись серьезно и не пускать ее на самотек, отказ от лечения или несвоевременное диагностирование может привести:
1. К самопроизвольному прерыванию беременности.
2. Развитию у плода ряда патологий.
3. Позднему токсикозу.
4. Преждевременным родам.
5. Сильному кровотечению во время родов.
6. После рождения ребенок может часто болеть вирусными заболеваниями и иметь слабый иммунитет.
Супружеским парам, принявшим решение о рождении малыша необходимо уделить достаточно времени и внимания для диагностики здоровья как женщины так и мужчины еще на этапе планирования, для лечения или исключения ряда недугов и обеспечения протекания беременности без патологий.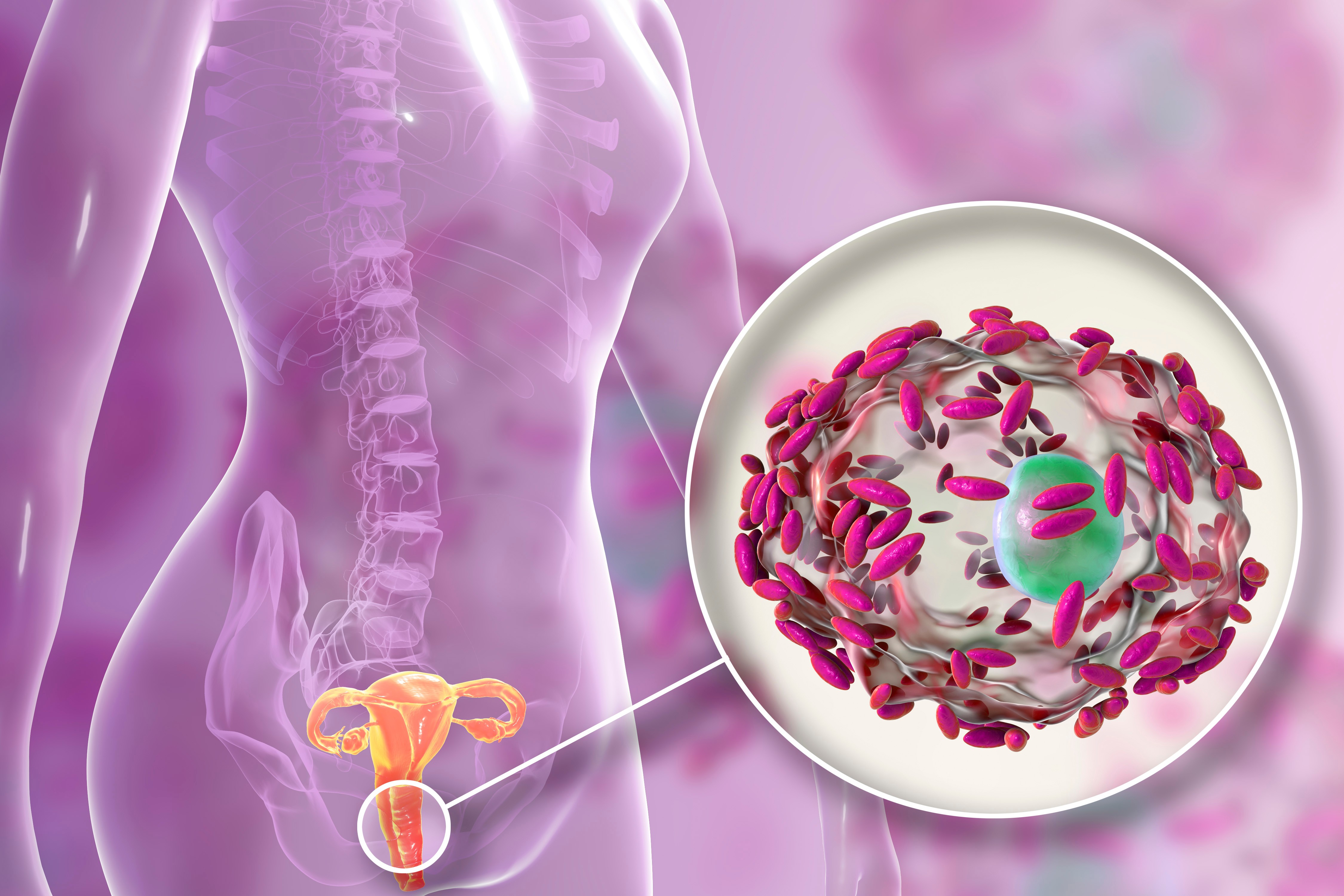
Кольпит у женщин — симптомы и лечение в ОН КЛИНИК Рязань, цена
Одно из распространенных «женских» заболеваний, с симптомами которого представительницы прекрасного пола часто обращаются к врачу-гинекологу – это кольпит. Он представляет собой поражающий слизистую шейки матки и влагалища воспалительный процесс, который сопровождается появлением неприятных выделений из половых путей пациентки. К прочим симптомам кольпита у женщин относится неприятный запах отделяемого из влагалища, а также выраженный отек выстилающей его изнутри слизистой.
В отсутствие своевременного лечения кольпит у женщин может привести к развитию еще более серьезных патологий, таких, например, как эрозия шейки матки и даже неспособность стать матерью.
Факторы, провоцирующие развитие кольпита у женщин
К причинам появления неприятной симптоматики, сопровождающей воспаление слизистой, выстилающей женские половые пути изнутри, относятся:
- всевозможные болезнетворные микроорганизмы, такие, как трихомонады и гонококки, хламидии и вирус герпеса, а также многие другие;
- травмы стенок влагалища;
- воспаление яичников и/или матки;
- бесконтрольный прием некоторых лекарственных средств – в частности, антибиотиков, а также некоторых средств предохранения от нежелательной беременности;
- недостаточно тщательная гигиена половых органов;
- применение внутриматочной контрацепции;
- частая смена партнеров;
- гормональные сбои – например, изменение гормонального фона при беременности, а также в период наступления климакса и т.
 д.;
д.; - наличие у пациентки некоторых эндокринных заболеваний – например, сахарного диабета – также может спровоцировать развитие у нее кольпита.
Разновидности этого заболевания
По причине его происхождения различают несколько видов этого воспалительного заболевания. К наиболее распространенным из них относятся:
- атрофический кольпит, который встречается у пациенток старше 55-60 лет – тех, в организме которых концентрация половых гормонов минимальна. Использование заместительной гормонотерапии – это могут быть инъекции, таблетки или средства, которые применяются местно – основная методика лечения кольпита атрофической разновидности;
- кольпит при беременности, который возникает у вынашивающих плод женщин достаточно часто и неприятен сам по себе, но еще и опасен своими последствиями. Инфекция может негативно сказаться на внутриутробном развитии ребенка. Даже если он не распространится за пределы влагалища и шейки матки при беременности, кольпит, а точнее – инфекция, которая спровоцировала его развитие – может попасть в организм ребенка во время его появления на свет;
- неспецифический кольпит, который спровоцирован нарушением работы той или иной системы организма – например, часто развивается у пациенток с всевозможными эндокринными нарушениями;
- трихомонадный кольпит, как несложно догадаться из его названия, развивается у пациенток после полового контакта с зараженным трихомониазом партнером.

Симптомы кольпита
Это не одно из тех заболеваний, симптомы которого могут остаться незамеченными. Оно сопровождается дурно пахнущими обильными гнойными или имеющими белый цвет выделениями из влагалища. В случае с трихомонадным кольпитом они могут иметь пенистую консистенцию и запах тухлой рыбы.
В отсутствие своевременного лечения кольпит у женщин может перейти в хроническую стадию. Она характеризуется дискомфортом в области гениталий – они могут стать отечными и причинять боль при проведении полового акта. Часто хронический кольпит проявляется через покраснение половых органов и зуд в области них.
Лечение кольпита в «ОН КЛИНИК в Рязани»
Постановка диагноза производится на основании сбора анамнеза в процессе очного приема пациентки, ее гинекологического осмотра и результатов лабораторных исследований. Что касается лечения кольпита, то его назначает врач-гинеколог в зависимости от причин, которыми было спровоцировано развитие болезни. Это может быть заместительная гормональная терапия, спринцевания, прием антибиотиков, противовирусных или противогрибковых средств и т.д. Оень важно на весь период лечения отказаться от ведения половой жизни!
Это может быть заместительная гормональная терапия, спринцевания, прием антибиотиков, противовирусных или противогрибковых средств и т.д. Оень важно на весь период лечения отказаться от ведения половой жизни!
Вас интересует цена лечения кольпита в Рязани в нашей частной клинике? Позвоните нам и запишитесь на прием!
Кольпиты — ПроМедицина Уфа
Кольпит (или вагинит) – воспаление во влагалище, которое возникает из-за инфицирования, эндокринных или обменных нарушений, а также различных травм. Основными симптомами являются обильные выделения, боль внизу живота, а также во влагалище, зуд. Нелеченное заболевание приводит к срастанию стенок влагалища, а воспалительный процесс переходит дальше – в матку и придатки. А такие патологии могут привести, вследствие, к внематочной беременности, бесплодию.Воспалительно-инфекционный характер вагинита обусловлен поражением микрофлоры кишечной, гемофильной палочкой, стрептококком, стафилококком или грибком. Это заболевание может протекать остро или в хронической форме. Кольпит может быть у детей, у пожилых, но чаще всего получает развитиеу женщин в детородном возрасте. Девочки, страдающие вагинитом, обычно в возрасте до 10 лет. Именно они имееют тонкую, легкоранимую слизистую влагалища, что приводит к снижению его защитных свойств.
Кольпит может быть у детей, у пожилых, но чаще всего получает развитиеу женщин в детородном возрасте. Девочки, страдающие вагинитом, обычно в возрасте до 10 лет. Именно они имееют тонкую, легкоранимую слизистую влагалища, что приводит к снижению его защитных свойств.
Кольпит может быть первичным (сразу развивается во влагалище), вторичным (восходящим – из вульвы и нисходящим – из матки), а также серозо-гнойным и диффузным.
Симптомы заболевания в острой форме:
— разного рода выделения в большом количестве, характеризующиеся неприятным запахом;
— зуд, жжение;
— отечность, покраснения наружных половых органов;
— боль внизу живота, в области половых органов;
— болевые ощущения при мочеиспускании.
В хроническом случае кольпита боли не выражены, присутствуют обильные выделения, жжение и зуд.
Часто вагинит проявляется с раздражением наружных половых органов, поверхности бедер и протекает совместно с уретритом, цервицитом, псевдоэрозией.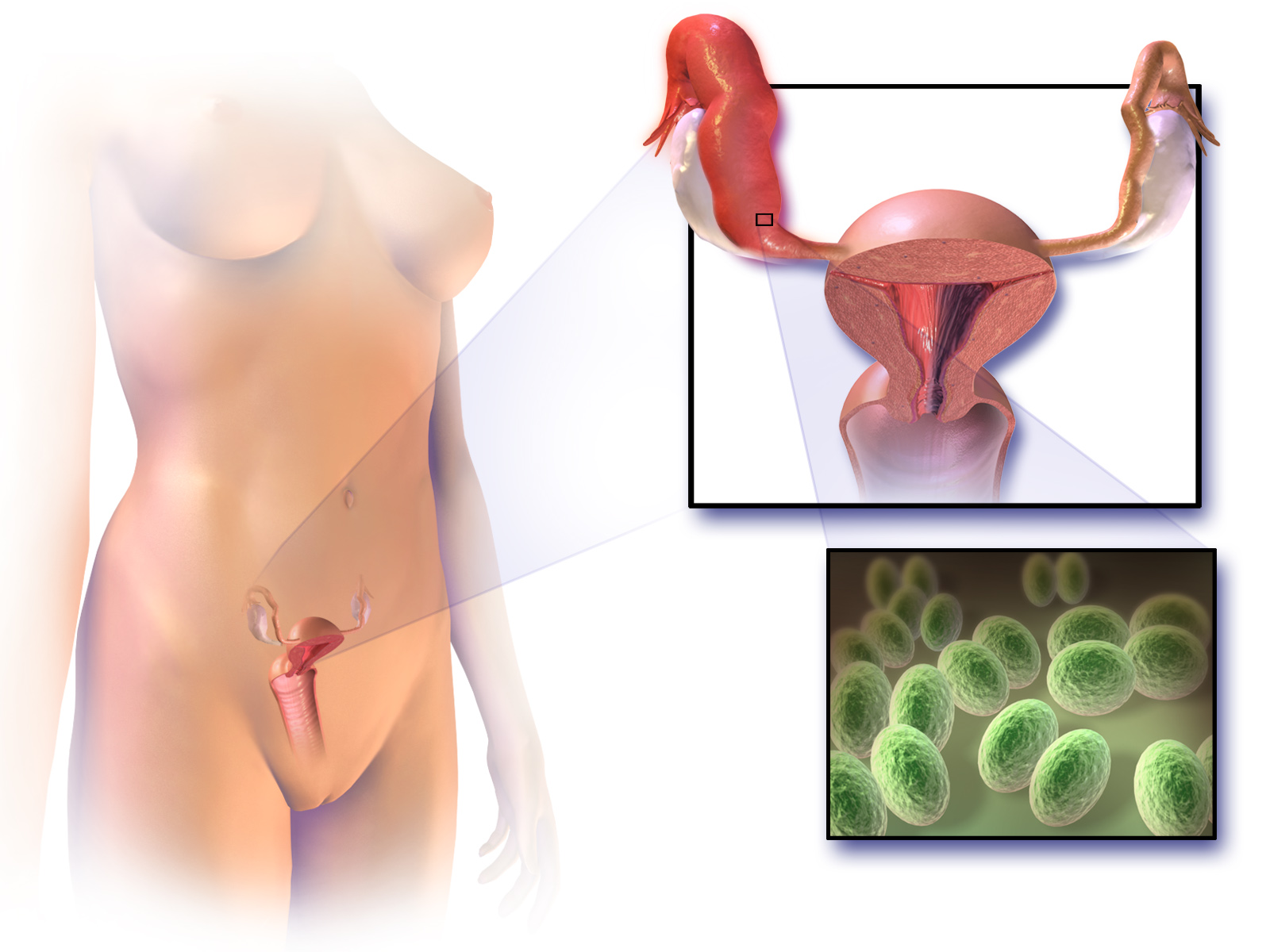
При появлении описаных выше симптомов обратитесь к врачу.
Причинами вагинита могут стать:
— заболевания внутренних органов;
— мочеполовые инфекции;
— патологии эндокринной системы, включая сахарный диабет и ожирение;
— злоупотребление лекарствами, особенно антибиотиками;
— несоблюдение личной гигиены;
— аллергия на гигиенические средства и контрацептивы;
— химические и механические травмы гениталий;
— атрофия слизистой влагалища;
— неправильное питание.
У пожилых причиной вагинита может стать изменение гормонального фона. Факторами к его возникновению у детей могут стать частые ангины, респираторные болезни, заболевания мочевыводящих путей, детские инфекции, дисбактериоз и проч.
Диагностируется кольпит у взрослых при помощи осмотра влагалища с использованием зеркал. При острой форме заболевания, как правило, складки слизистой рыхлые, яркие, утолщенные, отечные и покрыты налетом. В тяжелой форме кольпита возможна эрозия. Хроническая форма заболевания практически не показательна. Детский гинеколог, как правило, проводит вагиноскопию, берутся различные анализы на инфекцию.
В тяжелой форме кольпита возможна эрозия. Хроническая форма заболевания практически не показательна. Детский гинеколог, как правило, проводит вагиноскопию, берутся различные анализы на инфекцию.
Также при диагностировании вагинита эффективна кольпоскопия – она позволяет более подробно увидеть характер изменения слизистой.
Кроме того важную информацию для диагноза дает микроскопия мазков уретры, из влагалища и канала шейки матки. Бактериоскопическое исследование также эффективно при диагностировании кольпита. Гинекологическую патологию может помочь выявить и УЗИ.
В лечении вагинита применяются местная и общая терапии. Подбирается оно в зависимости от разновидности заболевания, характера течения и возраста женщины, ребенка.
Местное лечение, в основном, представлено санацией наружных половых органов, противомикробными свечами, таблетками. Если это не помогает, возможно применение антибиотиков местно, а также физиотерапия.
Общая терапия обычно направляется на лечение сопутствующих болезней – гинекологических, эндокринных, обменных.
В период лечения кольпита стоит придерживаться щадящей диеты без острого, соленого, копченого, преимущественно есть кисло-молочные и растительные продукты, ограничить потребление жидкости.
На заключительной стадии лечения больной назначаются препараты, которые восстанавливают естественную микрофлору организма. Для подтверждения излеченности, после курса берутся мазки.
Важно знать, что нелеченный кольпит, особенно у детей, может перейти в хроническую форму, что потом приведет к самым неприятным последствиям в плане женского здоровья. Даже, казалось бы, нетяжелые гинекологические заболевания, не пролеченные в детстве и подростковом возрасте, могут через несколько лет аукнуться бесплодием.
Чтобы избежать вагинита, нужно исправноследить за своей интимной гигиеной, половой жизнью — у взрослых, своевременно лечить генитальные и общие заболевания, полноценно отдыхать. Предупреждение этой болезни у девочек состоит в адекватной гигиене, лечении очагов инфекции и общеоздоровительных мероприятиях.
Зуд в интимной зоне у женщин 🙍♀️причины и лечение
Мы решили обсудить эту проблему с нашим специалистом, акушером-гинекологом высшей категории Харичковой Алевтиной Михайловной.
Она поможет нам разобраться с причинами и болезнями, вызывающими раздражение интимной зоны. Расскажет о современных методах диагностики. Объяснит, по каким принципам формируется лечение зуда в интимной зоне. Сориентирует, на что следует обратить внимание, чтобы не пропустить прячущееся за ним заболевание.
″Очень часто ко мне на прием приходят пациентки с простой, на первый взгляд, но мучительной проблемой: зуд в интимной области. И чаще всего их первый вопрос: «Чем лечить? Как убрать зуд в интимной зоне?»
Большинство из них уже проходили обследования, пробовали лечиться самостоятельно, некоторые уже отчаялись и замкнулись в себе. Истории их болезней примерно схожи, и часто я слышу одни и те же жалобы:
? Уже несколько лет мучаюсь. Многократно обследовалась. Сдавала все анализы. Никакой инфекции нет, а интимный зуд остается!
Сдавала все анализы. Никакой инфекции нет, а интимный зуд остается!
? Страдаю, не могу спать. Зуд в интимной зоне замучил, ночью становится особенно невыносимым. Как его убрать? Как вылечиться? Куда бежать?
? Алевтина Михайловна, помогите! У меня климакс, а тут еще и зуд появился. Просто перестала чувствовать себя женщиной, ни о какой близости с мужем и речи не может быть. Все кувырком.
? Может, это от нервов? Скажите, что делать, чтобы зуд в интимной области прошел, чем лечить?
На все эти вопросы нет универсального ответа, ведь лечение, в первую очередь, зависит от причины заболевания.
Мы решили обсудить эту проблему с нашим специалистом, акушером-гинекологом высшей категории Харичковой Алевтиной Михайловной.
Она поможет нам разобраться с причинами и болезнями, вызывающими раздражение интимной зоны. Расскажет о современных методах диагностики. Объяснит, по каким принципам формируется лечение зуда в интимной зоне. Сориентирует, на что следует обратить внимание, чтобы не пропустить прячущееся за ним заболевание.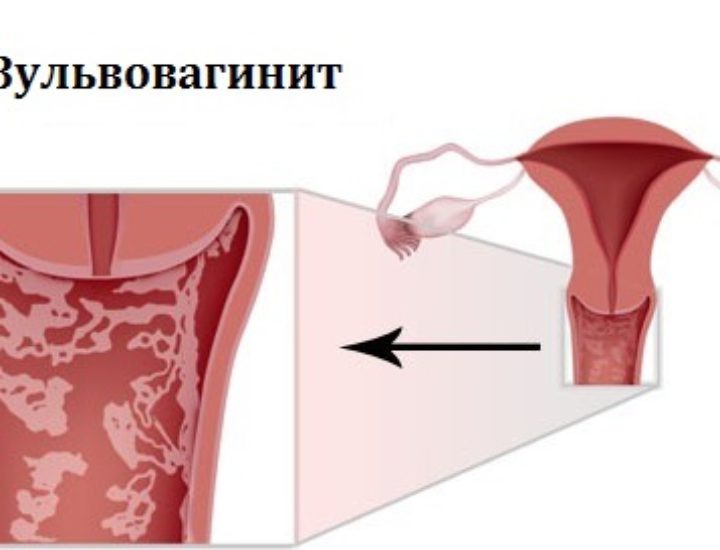
Харичкова Алевтина Михайловна
Запись на приём
Очень часто ко мне на прием приходят пациентки с простой, на первый взгляд, но мучительной проблемой: зуд в интимной области. И чаще всего их первый вопрос: «Чем лечить? Как убрать зуд в интимной зоне?»
Большинство из них уже проходили обследования, пробовали лечиться самостоятельно, некоторые уже отчаялись и замкнулись в себе. Истории их болезней примерно схожи, и часто я слышу одни и те же жалобы:
? Уже несколько лет мучаюсь. Многократно обследовалась. Сдавала все анализы. Никакой инфекции нет, а интимный зуд остается!
? Страдаю, не могу спать. Зуд в интимной зоне замучил, ночью становится особенно невыносимым. Как его убрать? Как вылечиться? Куда бежать?
? Алевтина Михайловна, помогите! У меня климакс, а тут еще и зуд появился. Просто перестала чувствовать себя женщиной, ни о какой близости с мужем и речи не может быть. Все кувырком.
? Может, это от нервов? Скажите, что делать, чтобы зуд в интимной области прошел, чем лечить?
На все эти вопросы нет универсального ответа, ведь лечение, в первую очередь, зависит от причины заболевания.
Немедицинские причины зуда в области промежности
Я хочу начать с самых простых и распространённых причин. Они легко корректируются и не требуют дополнительного вмешательства специалистов. Поэтому, в первую очередь, я исключаю у пациенток так называемые экзогенные (внешние) причины зуда в интимной области.
В этих случаях специальное лечение интимного зуда у женщин не требуется. Достаточно только устранить внешние раздражающие факторы. Самыми распространенными причинами дискомфорта в зоне гениталий могут быть:
Механические повреждения при бритье, депиляции, половом контакте. Потертости, трещины и раздражение порождают не только боль, но и зуд в интимной зоне. Именно поэтому необходимо соблюдать меры предосторожности: использовать смазку во время интима и специальные средства, увлажняющие кожу во время или после бритья и удаления волос. Неудобное белье из синтетических материалов. Это одна из самых распространенных и легко корректируемых экзогенных причин развития зуда в области гениталий. Надо лишь заменить синтетическое и неудобное белье на комфортное, изготовленное из натуральных дышащих материалов. Нерегулярная гигиена или ее отсутствие. Пренебрегать правилами личной гигиены недопустимо. Именно из-за ее отсутствия может чесаться паховая область. Мыть гениталии нужно регулярно, а также часто менять прокладки и тампоны во время менструации. Реакция на средства ухода. Сухость и шелушение наряду с зудом могут возникнуть из-за использования неправильных средств с высоким уровнем кислотности. Избежать такой реакции можно, если покупать только проверенные гели для интимной гигиены.
Надо лишь заменить синтетическое и неудобное белье на комфортное, изготовленное из натуральных дышащих материалов. Нерегулярная гигиена или ее отсутствие. Пренебрегать правилами личной гигиены недопустимо. Именно из-за ее отсутствия может чесаться паховая область. Мыть гениталии нужно регулярно, а также часто менять прокладки и тампоны во время менструации. Реакция на средства ухода. Сухость и шелушение наряду с зудом могут возникнуть из-за использования неправильных средств с высоким уровнем кислотности. Избежать такой реакции можно, если покупать только проверенные гели для интимной гигиены.А теперь я вынуждена Вас немного попугать. Переходим к гинекологическим болезням, при которых проявляется этот, казалось бы, безобидный симптом.
Заболевания и состояния, вызывающие зуд в интимной зоне
Крауроз вульвы
В первую очередь поговорим о таком заболевании как Склероатрофический лихен вульвы (в нашей стране больше прижилось его старое название Крауроз). Я специально поставила его на первое место. За годы существования в нашей клинике Отделения лечения крауроза вульвы мы обратили внимание на то, как часто к нам нам стали обращаться пациентки, страдающие этим недугом. Как много из них молодых, гормонально активных женщин. Как несвоевременно диагностируется и “запускается” болезнь. В результате требуется больше усилий и времени, чтобы лечение принесло ожидаемый результат.
За годы существования в нашей клинике Отделения лечения крауроза вульвы мы обратили внимание на то, как часто к нам нам стали обращаться пациентки, страдающие этим недугом. Как много из них молодых, гормонально активных женщин. Как несвоевременно диагностируется и “запускается” болезнь. В результате требуется больше усилий и времени, чтобы лечение принесло ожидаемый результат.
Зуд в области промежности при этой болезни чаще всего не сопровождается выделениями, как это бывает при инфекции. Он возникает на фоне атрофических процессов в слизистой. И если не провести лечение, со временем разовьется склероз и деформация наружных половых органов.
Характерной особенностью зуда при краурозе вульвы является постоянный характер с усилением в ночное время, после физических нагрузок, горячего душа. Это состояние настолько изматывает женщину, что вынуждает ее говорить о желании свести счеты с жизнью, чтобы избавиться от этого “ада”. К счастью, наша клиника оснащена всем необходимым современным оборудованием, включая СО2 лазер, а накопленный опыт в сочетании с профессиональными навыками позволяет нам вполне успешно лечить эту патологию. Главное, о чем я всегда прошу, — пожалуйста, не занимайтесь самолечением, не затягивайте с записью на консультацию.
Главное, о чем я всегда прошу, — пожалуйста, не занимайтесь самолечением, не затягивайте с записью на консультацию.
Зуд в интимной зоне – вполне серьезный симптом, требующий обследования и обязательного лечения.
Лейкоплакия вульвы
Схожей по клинической симптоматике с краурозом является лейкоплакия вульвы. Ее часто путают даже клиницисты, ведь внешне очаги атрофии при лейкоплакии и краурозе похожи. Но если при краурозе более выражены склеротические и атрофические процессы, то при лейкоплакии происходит гиперплазия эпителия. Общим для двух заболеваний является жалоба на изнуряющий зуд в интимной области. Он также усиливается в ночное время и не сопровождается выделениями. Хотя стоит отметить, что при краурозе зуд имеет более ярко выраженный характер. Диагноз и дифференциальный диагноз с краурозом проводится по результатам гистологии и расширенной вульвоскопии. К сожалению, лейкоплакия вульвы, также как и крауроз, трудно излечима, поэтому основная наша цель в лечении — избавление пациента от нестерпимого зуда и создание стойкой, длительной ремиссии. В дальнейшем пациентки с краурозом и лейкоплакией вульвы должны находиться под постоянным диспансерным наблюдением у гинеколога, так как в некоторых случаях эти патологии могут перерождаться в рак.
В дальнейшем пациентки с краурозом и лейкоплакией вульвы должны находиться под постоянным диспансерным наблюдением у гинеколога, так как в некоторых случаях эти патологии могут перерождаться в рак.
Зуд при климаксе
Подобные жалобы на зуд в области промежности без выделений и запаха часто появляются у женщин, находящихся в климактерическом периоде. Возникает он вследствие гормональной перестройки организма и формирующейся на фоне климакса эстроген-прогестероновой недостаточности. Слизистая интимной зоны реагирует на это одна из первых и не в лучшую сторону. Страдают лакто- и бифидобактерии, являющиеся основой нормального микробиоценоза влагалища. Так как в природе «свято место пусто не бывает», их начинает замещать другая, зачастую патогенная микрофлора. Развиваются вагиниты и вульвовагиниты, о которых расскажу ниже. Кроме всего прочего, на фоне климакса замедляются регенеративные процессы, формируется атрофия слизистой, уменьшается выработка естественного секрета. Это приводит к появлению жалоб на сухость, стянутость, зуд в области промежности. Атрофический вульвовагинит, к счастью, в отличие от склероатрофического лихена, не приводит к деформации вульвы. Современный арсенал фармацевтических средств позволяет без труда провести лечение и избавить пациентку от навязчивого зуда в интимной области.
Атрофический вульвовагинит, к счастью, в отличие от склероатрофического лихена, не приводит к деформации вульвы. Современный арсенал фармацевтических средств позволяет без труда провести лечение и избавить пациентку от навязчивого зуда в интимной области.
Инфекции
Инфекционные вагиниты, вульвовагиниты и кольпиты, и вызванные ими проблемы — самые частые в гинекологии. От них страдают как молодые, так и возрастные пациенты. На приеме они обычно жалуются на зуд в интимной области с выделениями и неприятным запахом. В зависимости от инфекционного агента отделяемое бывает творожистого, белесоватого, серозного и гнойного характера. Микроорганизмами, вызывающими данную симптоматику, могут быть:
Микоплазмы; Стафилококк; Стрептококк; Дрожжеподобные грибки; Вирусы.Наша задача — выявить возбудителя и провести этиотропное лечение. При таком подходе достаточно быстро удается облегчить состояние. Кроме стандартного обследования, в нашей клинике применяется методика лабораторной диагностики методом ХМС (хромато-масс-спектрометрия). Благодаря ей мы имеем возможность за одно исследование выявить более 20 микроорганизмов, определить биоценоз влагалища и вульвы. Подобрать рациональную антибактериальную терапию, способную лечить не нарушая нормальную микрофлору.
Благодаря ей мы имеем возможность за одно исследование выявить более 20 микроорганизмов, определить биоценоз влагалища и вульвы. Подобрать рациональную антибактериальную терапию, способную лечить не нарушая нормальную микрофлору.
Заболевания, передающиеся половым путем
Развитие лабораторной диагностики, особенно внедрение в широкую практику методов ПЦР, привело к выявлению и изучению инфекционных агентов, заражение которыми происходит во время сексуальных контактов. ЗППП могут протекать практически бессимптомно, а могут вызывать чувство дискомфорта и зуд промежности. Зуд в этом случае сопровождается выделениями с характерным неприятным запахом. Назначать лечение половых инфекций необходимо двум половым партнерам сразу же. В этом случае мы добьемся нужного результата и не допустим осложнений. Ведь инфекции, передающиеся половым путем, могут быть одним из факторов мужского и женского бесплодия.
Беременность
Во время беременности организм женщины претерпевает ряд некоторых изменений, в том числе и гормональных. Но даже это не является поводом терпеть зуд, который часто возникает у женщин, ожидающих ребенка. Самой распространенной его причиной является молочница. Кстати, это инфекционное заболевание может возникнуть и вне беременности. Кандидоз влагалища вызван быстрым распространением дрожжевых грибов. Он вызывает не только постоянное желание почесаться, но и творожистые выделения белого или молочного цвета, иногда такое состояние сопровождается жжением и болью.
Но даже это не является поводом терпеть зуд, который часто возникает у женщин, ожидающих ребенка. Самой распространенной его причиной является молочница. Кстати, это инфекционное заболевание может возникнуть и вне беременности. Кандидоз влагалища вызван быстрым распространением дрожжевых грибов. Он вызывает не только постоянное желание почесаться, но и творожистые выделения белого или молочного цвета, иногда такое состояние сопровождается жжением и болью.
Инфекции половых органов, характерные для беременных дерматиты, чрезмерное употребление в пищу белковой, острой или соленой пищи очень часто приводит к сильному жжению в промежности во время беременности.
Онкология
Зуд в таких случаях не основной симптом. Чаще всего он возникает на поздних стадиях или при присоединении вторичной инфекции. Мы, гинекологи, всегда находимся в определенной онконастороженности, чтобы иметь возможность вовремя выявить заболевание и своевременно оказать необходимую помощь. Поэтому мое стандартное обследование всегда сопровождается взятием соскобов для цитологического исследования, позволяющих на раннем этапе выявить атипию и дисплазию клеток.
Другие причины зуда в интимной области
Пожалуй, я перечислила основные гинекологические причины зуда в области промежности. Немного рассказала о тактике ведения и лечения таких пациенток. Хочется отметить, что данный симптом может возникать еще и при соматических заболеваниях.
Сахарный диабет
Диабет – серьезное заболевание, для которого характерно повышение уровня глюкозы в крови, нарушение микроциркуляции и трофики тканей. Все это создает благотворную среду для роста и развития дрожжевых грибов, которые очень часто являются основной причиной зуда в интимной области во время сахарного диабета.
Из-за частого расчесывания образуются язвы и трещины, в том числе и на наружных половых органах. На первом этапе развития они вызывают сильный зуд, который впоследствии сопровождается острой болью.
Кожа у больных диабетом нередко становится сухой, гиперчувствительной, на ней образуются микротрещины, вызывающие желание почесать интимную область.
Чтобы убрать зуд и облегчить страдание, таким пациентам требуется лечение у эндокринолога и гинеколога. Только приложив совместные усилия получится купировать состояние.
Только приложив совместные усилия получится купировать состояние.
Аллергия
Аллергический дерматит также может вызывать зуд наружных половых органов. Его тяжело спутать с чем-то другим, ведь чаще всего он сопровождается характерными высыпаниями. Выделений с запахом и без запаха при нем не бывает. Обычно гинеколог без труда по клинической картине может диагностировать аллергическую природу и назначить облегчающую терапию. Но вот выяснить причину, то есть найти аллерген, поможет только обследование. Лечение в этом случае будет заключаться, в первую очередь, в устранении фактора, вызвавшего такую реакцию.
Побочные эффекты от приема медикаментозных препаратов. Поэтому перед тем, как начинать прием лекарственных средств, обязательно внимательно изучите инструкцию. Обычно производители заранее предупреждают о побочном действии и лекарственном взаимодействии действующего вещества.Лобковый педикулез
Поражение лобковой зоны паразитами происходит во время тесного контакта с зараженным партнером или даже в быту. Большой опасности лобковые вши не представляют. Но требуют своевременного лечения, иначе зуд, вызванный их присутствием, станет нестерпимым.
Большой опасности лобковые вши не представляют. Но требуют своевременного лечения, иначе зуд, вызванный их присутствием, станет нестерпимым.
Диагностика и выявление причины
В большинстве случаев нам удается без труда диагностировать причину зуда половых органов. Единственное, о чем я всегда прошу пациенток, – не затягивайте с посещением гинеколога.
Диагностический поиск всегда начинается со сбора жалоб и анамнеза. Далее я перехожу к осмотру и формирую алгоритм обследований, которые помогут определить причину расчесов и поставить правильный диагноз.
Записываясь ко мне на прием, будьте готовы к следующим манипуляциям.
Я осуществлю взятие отделяемых из половых органов для определения флоры и степени чистоты инфекций, передающихся половым путем. Образцы ткани, выделений и других биоматериалов наносятся на стерильное стекло или помещаются в пробирку, после чего исследуются в лаборатории. С их помощью можно получить данные о наличии организмов, которые стали причиной инфекции и воспаления, подбирается антибактериальная терапия. Возьму соскоб на цитологию. Это обязательное исследование делается для исключения онкологического процесса. Проведу расширенную вульво- и кольпоскопию с окрашиванием пораженных участков специальными препаратами, помогающими выявить ту или иную проблему. Если во время этой процедуры я обнаружу патологические образования, требующие гистологического исследования, – осуществлю биопсию тканей. В дальнейшем этот фрагмент (или фрагменты) будет отправлен на гистологию. Этот вид диагностики – один из самых достоверных в медицине и применяется во всех специальностях. В некоторых случаях мне потребуются данные общего и биохимического анализов крови для исключения соматических проблем. Ведь причиной расчесов в паху могут быть: сахарный диабет, почечная недостаточность, холестаз, заболевания крови и т.д. По итогам этих рутинных исследований я получаю возможность составить клиническую картину болезни, поставить диагноз и назначить соответствующее лечение.
Возьму соскоб на цитологию. Это обязательное исследование делается для исключения онкологического процесса. Проведу расширенную вульво- и кольпоскопию с окрашиванием пораженных участков специальными препаратами, помогающими выявить ту или иную проблему. Если во время этой процедуры я обнаружу патологические образования, требующие гистологического исследования, – осуществлю биопсию тканей. В дальнейшем этот фрагмент (или фрагменты) будет отправлен на гистологию. Этот вид диагностики – один из самых достоверных в медицине и применяется во всех специальностях. В некоторых случаях мне потребуются данные общего и биохимического анализов крови для исключения соматических проблем. Ведь причиной расчесов в паху могут быть: сахарный диабет, почечная недостаточность, холестаз, заболевания крови и т.д. По итогам этих рутинных исследований я получаю возможность составить клиническую картину болезни, поставить диагноз и назначить соответствующее лечение.Специализация и оснащение нашей клиники позволяет мне проводить лечение всеми доступными медицине способами, включая высокие технологии. Мы были одной из первых Московских клиник, начавшей применять СО2 лазер для лечения гинекологических заболеваний и достигшей в этом определенного успеха. Нашу гинекологическую клинику на Трубной знают не только в Москве, но и далеко за ее пределами.″
Мы были одной из первых Московских клиник, начавшей применять СО2 лазер для лечения гинекологических заболеваний и достигшей в этом определенного успеха. Нашу гинекологическую клинику на Трубной знают не только в Москве, но и далеко за ее пределами.″
″В заключении хочется еще раз сказать, пожалуйста, будьте внимательны к своему здоровью. Не игнорируйте такой симптом как зуд в интимной области и своевременно обращайтесь к специалисту. Помните, что любое заболевание, диагностированное на ранней стадии — успешно лечится! От себя хочу пожелать Вам вечной молодости и крепкого женского здоровья!″
Врач акушер-гинеколог Харичкова Алефтина Михайловна
Запись на приём
″В заключении хочется еще раз сказать, пожалуйста, будьте внимательны к своему здоровью. Не игнорируйте такой симптом как зуд в интимной области и своевременно обращайтесь к специалисту. Помните, что любое заболевание, диагностированное на ранней стадии — успешно лечится! От себя хочу пожелать Вам вечной молодости и крепкого женского здоровья!″
Врач акушер-гинеколог Харичкова Алефтина Михайловна
Запись на приём
″В заключение хочется еще раз сказать, пожалуйста, будьте внимательны к своему здоровью. Не игнорируйте такой симптом как зуд в интимной области и своевременно обращайтесь к специалисту. Помните, что любое заболевание, диагностированное на ранней стадии — успешно лечится! От себя хочу пожелать Вам вечной молодости и крепкого женского здоровья!″
Не игнорируйте такой симптом как зуд в интимной области и своевременно обращайтесь к специалисту. Помните, что любое заболевание, диагностированное на ранней стадии — успешно лечится! От себя хочу пожелать Вам вечной молодости и крепкого женского здоровья!″
Врач акушер-гинеколог
Харичкова Алефтина Михайловна
Запись на приём
Стоимость
| Диагностика и лечение интимного зуда у женщин |
- Прием врача акушера-гинеколога ведущего специалиста КСТ клиники лечебно-диагностический, первичный2 600
- Прием врача акушера-гинеколога ведущего специалиста КСТ клиники лечебно-диагностический, повторный2 200
- Вульвовагиноскопия2 600
- Получение влагалищного мазка340
- Санация влагалища650
- Удаление кондилом НПО аппаратом «Сургитрон» до 3-х штук2 200
- Удаление кондилом НПО аппаратом «Сургитрон» от 3-х до 10-ти штук3 900
Врачи клиники, к которым Вы также можете обратиться по этому вопросу:
Вагинит/кольпит у беременных | Лечение воспаления влагалища в СПб (Санкт-Петербург, НЕОМЕД)
Во время беременности женщина, как правило, особенно тщательно следит за стоянием своего здоровья и тревожно реагирует на каждый необычный симптом.

Часто причиной паники будущей мамы становятся необычные выделения и ощущения дискомфорта в области половых органов. Такой комплекс симптомов, скорее всего, свидетельствует о развитии патологического процесса, который в медицине называют вагинит или кольпит. У беременных это состояние отмечается особенно часто на фоне снижения иммунитета, гормональных изменений в организме и высоких нагрузок на все органы и системы женщины.
Вагинит во время беременности – веский повод немедленно обратиться к гинекологу и приступить к лечению этой опасной патологии. Диагностировать заболевание и определить, чем лечить кольпит при беременности не навредив маме и малышу, подскажут квалифицированные гинекологи медицинского центра НЕОМЕД.
Симптомы кольпита при беременности
В первую очередь следует определиться, что вагинитом или кольпитом называют воспалительное заболевание, охватывающее слизистые оболочки влагалища. Воспаленные стенки вагины набухают и подвергаются гиперемии. Также на поверхности влагалищных тканей отмечаются единичные кровоизлияния. Если воспаление не распространяется за пределы влагалища, женщина не отмечает визуальных проявлений заболевания, в то время как в некоторых случаях патологический процесс затрагивает наружные половые органы. При этом воспаление можно заметить невооруженным глазом.
Также на поверхности влагалищных тканей отмечаются единичные кровоизлияния. Если воспаление не распространяется за пределы влагалища, женщина не отмечает визуальных проявлений заболевания, в то время как в некоторых случаях патологический процесс затрагивает наружные половые органы. При этом воспаление можно заметить невооруженным глазом.
Характерные признаки кольпита при беременности не отличаются от симптомов небеременной женщины:
- зуд и жжение в области влагалища – воспалительный процесс раздражает нежные слизистые оболочки, что вызывает дискомфорт, а иногда и болезненность вагинальных стенок;
- боль внизу живота – этот симптом особенно пугает беременных женщин, однако связан он не с тонусом матки, как многие предполагают, а с воспалением тканей;
- появление специфических выделений – выделения при кольпите во время беременности очень обильные и могут иметь различный цвет и консистенцию.
 Чаще всего визуально женщина отмечает белые творожистые выделения, напоминающие характерный признак молочницы, однако иногда отделяемое влагалища приобретает гнилостный запах и отличается зеленовато-желтым цветом. Это свидетельствует о специфической природе возбудителя и требует немедленной врачебной консультации;
Чаще всего визуально женщина отмечает белые творожистые выделения, напоминающие характерный признак молочницы, однако иногда отделяемое влагалища приобретает гнилостный запах и отличается зеленовато-желтым цветом. Это свидетельствует о специфической природе возбудителя и требует немедленной врачебной консультации; - припухлость и покраснение половых органов – пациентки нередко замечают гиперемию и отечность половых губ и клитора, которые становятся более чувствительными и доставляют женщине дискомфорт.
Острый вагинит при беременности сопровождается выраженной симптоматикой, которая должна заставить пациентку обратиться за профессиональной помощью. Это поможет уберечь ребенка от возможных негативных последствий.
Причины и виды вагинита при беременности
Воспаление слизистых оболочек влагалища обычно носит инфекционную природу. Это становится возможным благодаря дисбактериозу влагалища, который часто сопровождает период беременности. Гормональные изменения и высокие нагрузки на все органы будущей мамы вызывают снижение защитных сил организма, что провоцирует инфекционно-воспалительный процесс. При этом возбудителем патологии может выступать как бактериальная флора, проникнувшая в организм извне при половом акте или бытовым путем, так и составляющая нормальную микрофлору влагалища. К наиболее вероятным инфекционным возбудителям кольпита у беременных относят стрептококки, грибы рода Кандида, кишечную палочку, трихомонаду, уреаплазму, микоплазму и т. д.
Гормональные изменения и высокие нагрузки на все органы будущей мамы вызывают снижение защитных сил организма, что провоцирует инфекционно-воспалительный процесс. При этом возбудителем патологии может выступать как бактериальная флора, проникнувшая в организм извне при половом акте или бытовым путем, так и составляющая нормальную микрофлору влагалища. К наиболее вероятным инфекционным возбудителям кольпита у беременных относят стрептококки, грибы рода Кандида, кишечную палочку, трихомонаду, уреаплазму, микоплазму и т. д.
Интересно, что в зависимости от причины развития заболевания могут отличаться его симптомы и проявления:
- кандидозный кольпит – сопровождается обильными творожистыми выделениями и сильным зудом половых органов, который проявляется даже в состоянии покоя;
- эмфизематозный кольпит – очень распространенный вид вагинита именно у беременных женщин. Патология сопровождается образованием небольших водянистых пузырьков на поверхности слизистых оболочек половых органов.
 Эта форма кольпита проходит самостоятельно через 2-3 недели после родов;
Эта форма кольпита проходит самостоятельно через 2-3 недели после родов; - трихомонадный кольпит – очень опасная форма патологии, развивающаяся при попадании трихомонад во влагалищную среду. Заражение происходит во время полового акта или при использовании общих с носителем предметов личной гигиены (полотенце, мочалка и т. д.). Проявляется характерными гнилостными выделениями, обладающими резким неприятным запахом.
Сопутствующими условиями для развития кольпита у беременной, кроме снижения иммунитета, могут стать аллергические реакции, микротравмы влагалища, несоблюдение личной гигиены, наличие хронических заболеваний.
Кольпит при беременности: последствия для ребенка
Воспаление слизистых оболочек влагалища несет угрозу не только для здоровья будущей мамы, но и для малыша. Восходящий путь распространения инфекции может привести к таким отклонениям беременности, как многоводие, преждевременные роды и заражению околоплодных вод.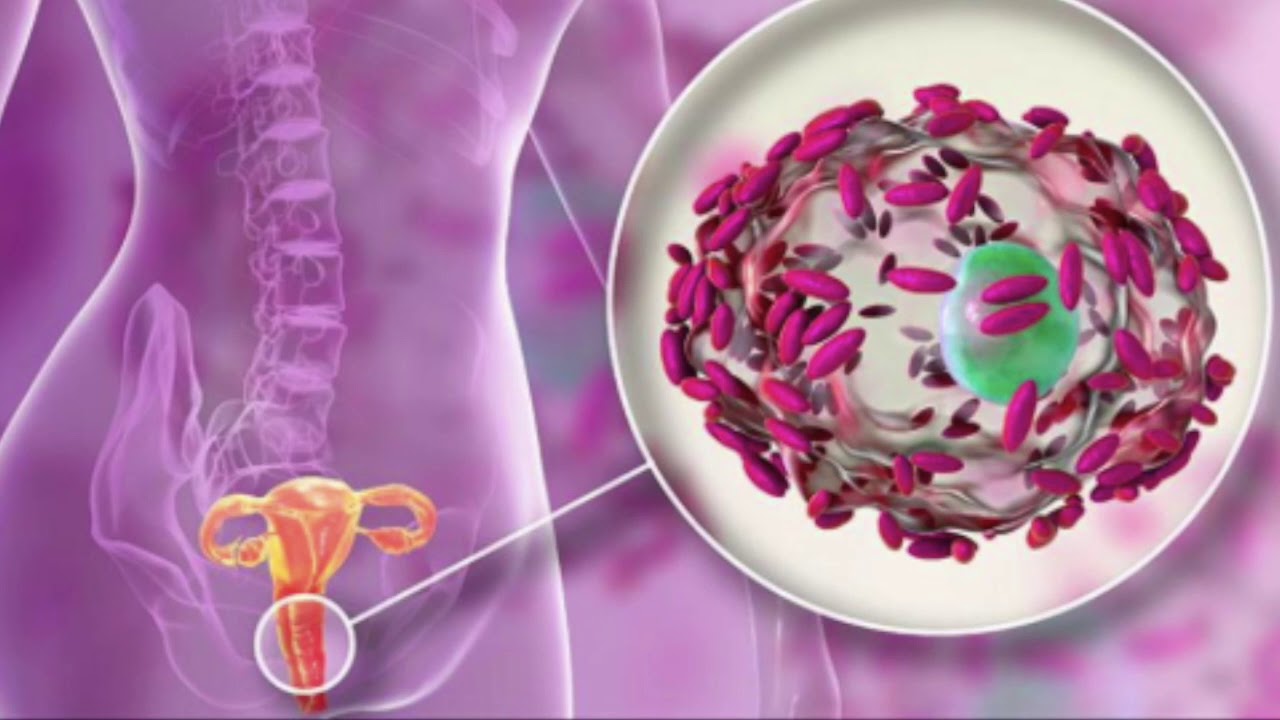 Особенную опасность вагинит представляет во время родов, когда малыш проходит через зараженные материнские родовые пути. В этот момент высока вероятность инфицирования новорожденного.
Особенную опасность вагинит представляет во время родов, когда малыш проходит через зараженные материнские родовые пути. В этот момент высока вероятность инфицирования новорожденного.
Интересно, что кольпит после беременности может пройти самостоятельно, но происходит это относительно редко. Развитие же кольпита после родов провоцируется чаще всего травмированием оболочек влагалища во время родоразрешения. В связи с этим фактом, врачи рекомендуют воздержаться от половой жизни первые недели после родов. Нарушая этот запрет, женщина повышает риск развития кольпита после родов.
Лечение кольпита при беременности
Диагностика заболевания предполагает стандартный гинекологический осмотр и проведение кольпоскопии. Этот метод исследования дает возможность визуализировать поверхность слизистой оболочки стенок влагалища и оценить их состояние. В ходе осмотра врач берет мазок на анализ. Исследование биологического материала проводится бактериоскопическим и бактериологическим способом.
Лечение кольпита у беременных требует рационального подхода к назначению антибиотиков. Врач подбирает антибактериальный препарат, способный подавлять выявленного в мазке возбудителя, и при этом не оказывающий негативного воздействия на плод. Часто предпочтение отдается местным формам антибиотиков – суппозиториям, мазям и тампонам. Лечение дополняют общеукрепляющей терапией и безопасными физиотерапевтическими процедурами.
Записаться на прием к гинекологу
Заболевания ГинекологияВоспалительный статус влагалища у беременных с нормальной и патогенной микробиотой нижних отделов половых путей
Цель . Оценить воспалительный статус влагалища (VIS) у беременных женщин, будь то симптоматический или бессимптомный, путем количественного определения лейкоцитов по отношению к микробиоте в течение каждого триместра беременности (T). Материалы и методы . Проспективно исследованы тысяча двести сорок восемь вагинальных экссудатов беременных. Всем пациенткам проведено клинико-кольпоскопическое обследование, микробиологическое исследование влагалищного экссудата.Количественный анализ лейкоцитов определяли окрашиванием Мэй-Грюнвальда Гимзы как LNR на поле (400X). Результаты . Статистически значимые различия (SSD) в LNR наблюдались в VIS бессимптомных пациентов (AP) по сравнению с симптоматическими (SP) с нормальной микробиотой: 10-15 для 1-го T, <10, от 20 до 25 и> 25 для 2-й Т и> 25 для 3-го; при кандидозе: <10 для 1-го T, <10, от 15 до 20 и> 25 для 2-го T и <10 и> 25 для 3-го T.У женщин с трихомониазом SSD в LNR наблюдались между SP с LNR ≥ 10 и AP с NLR <10 в целом в трех триместрах. У женщин с BV не наблюдались SSD в LNR любого AP относительно SP для трех T. Заключение . На VIS влияет микробиота влагалища и зависит от состояния беременности, а также от срока беременности. Следует отметить выраженное увеличение лейкоцитов у бессимптомных пациенток при отсутствии инфекции нижних отделов половых путей в третьем триместре беременности.
Всем пациенткам проведено клинико-кольпоскопическое обследование, микробиологическое исследование влагалищного экссудата.Количественный анализ лейкоцитов определяли окрашиванием Мэй-Грюнвальда Гимзы как LNR на поле (400X). Результаты . Статистически значимые различия (SSD) в LNR наблюдались в VIS бессимптомных пациентов (AP) по сравнению с симптоматическими (SP) с нормальной микробиотой: 10-15 для 1-го T, <10, от 20 до 25 и> 25 для 2-й Т и> 25 для 3-го; при кандидозе: <10 для 1-го T, <10, от 15 до 20 и> 25 для 2-го T и <10 и> 25 для 3-го T.У женщин с трихомониазом SSD в LNR наблюдались между SP с LNR ≥ 10 и AP с NLR <10 в целом в трех триместрах. У женщин с BV не наблюдались SSD в LNR любого AP относительно SP для трех T. Заключение . На VIS влияет микробиота влагалища и зависит от состояния беременности, а также от срока беременности. Следует отметить выраженное увеличение лейкоцитов у бессимптомных пациенток при отсутствии инфекции нижних отделов половых путей в третьем триместре беременности.
1. Введение
Некоторые гормональные изменения происходят во время беременности, которые могут все более предрасполагать к инфекциям нижних половых путей [1–4].
Эти инфекции связаны с большим количеством гинекологических и акушерских осложнений, таких как преждевременные роды [5–13], преждевременный разрыв плодных оболочек [14–16], хориоамнионит [17, 18], послеродовой эндометрит [8], воспалительные заболевания органов малого таза [19, 20], задержка внутриутробного развития [21] и низкая масса тела при рождении [13].
Эти материнские и перинатологические осложнения могут быть частично вызваны местным иммунным ответом как частью патогенного механизма, вызванного инфекцией [22].
Тем не менее, важно выяснить, действительно ли беременность влияет на этот иммунологический ответ слизистой оболочки влагалища. В литературе нет сведений о воспалительном статусе влагалища (VIS) во время беременности, выраженном в виде числового диапазона лейкоцитов (LNR) при микроскопическом исследовании.
Целью данной работы было оценить ВИС у беременных женщин, будь то симптоматическое или бессимптомное, путем количественного определения лейкоцитов в отношении нормальной микробиоты и наличия кандидоза, трихомониаза и бактериального вагиноза (БВ) в течение каждого триместра беременности (T ).
2. Материалы и методы
Тысяча двести сорок восемь вагинальных экссудатов от беременных (231, 359 и, 658 в первом, втором и третьем Т соответственно), которые были последовательно и проспективно исследованы в клинике Были проанализированы акушерские услуги клиники Hospital de Clínicas Университета Буэнос-Айреса, Аргентина, с 1 июля 2005 г. по 31 декабря 2008 г.Это исследование было одобрено Комитетом по этике больниц. Всем пациенткам проведено клинико-кольпоскопическое обследование, микробиологическое исследование влагалищного экссудата. Пациенты с симптомами показали зуд и / или увеличение выделений из влагалища, которые были густыми, липкими, гнойными, зловонными, жидкими и / или однородными в зависимости от случая. Микробиологическое исследование влагалищного экссудата включало следующие исследования: (i) мазки по Граму и пролонгированное окрашивание по Май-Грюнвальду-Гимзе, (ii) микроскопическое исследование мокрого мазка с 1 мл физиологического солевого раствора, (iii) микроскопическое исследование мокрого мазка с натрием- формалин ацетат уксусной кислоты (SAF) / метиленовый синий (0.5 мл метиленового синего и 0,5 мл SAF) [23], (iv) определение pH влагалищного экссудата, (v) тест на рыбный запах с 1 мл 10% КОН с задним микроскопическим исследованием мокрого мазка, (vi) жидкая среда культуры ( модифицированная тиогликолатная среда) для обнаружения Trichomonas vaginalis с семидневным периодом инкубации при 37 ° C в атмосфере 5% CO 2 [24], и (vii) культивирование на твердой среде (модифицированный колумбийский агар) на 5% человеческом чашки крови с 48-часовым периодом инкубации при 37 ° C в атмосфере 5% CO 2 .Образец хранился в транспортной среде Стюарта.
Микробиологическое исследование влагалищного экссудата включало следующие исследования: (i) мазки по Граму и пролонгированное окрашивание по Май-Грюнвальду-Гимзе, (ii) микроскопическое исследование мокрого мазка с 1 мл физиологического солевого раствора, (iii) микроскопическое исследование мокрого мазка с натрием- формалин ацетат уксусной кислоты (SAF) / метиленовый синий (0.5 мл метиленового синего и 0,5 мл SAF) [23], (iv) определение pH влагалищного экссудата, (v) тест на рыбный запах с 1 мл 10% КОН с задним микроскопическим исследованием мокрого мазка, (vi) жидкая среда культуры ( модифицированная тиогликолатная среда) для обнаружения Trichomonas vaginalis с семидневным периодом инкубации при 37 ° C в атмосфере 5% CO 2 [24], и (vii) культивирование на твердой среде (модифицированный колумбийский агар) на 5% человеческом чашки крови с 48-часовым периодом инкубации при 37 ° C в атмосфере 5% CO 2 .Образец хранился в транспортной среде Стюарта.
Присутствие грамположительных бацилл при окрашивании по Граму и развитие небольших точечных и ά -гемолитических колоний в культуре твердой среды (модифицированный колумбийский агар) в 5% -ных чашках крови человека считалось нормальным. или лактобациллярная микробиота.
или лактобациллярная микробиота.
Обнаружение кандидоза проводили с помощью микроскопического исследования мокрого мазка с 1 мл 10% КОН, а также методом Сабуро и культуры кровяного агара.
Диагностика бактериального вагиноза (БВ) проводилась с помощью метода Ньюджента путем определения балла ≥7 по окрашиванию по Граму [25], а также по методу Амселя, то есть наличия трех или более следующие критерии [26]: (i) «ключевые клетки» в окраске по Граму, (ii) pH ≥ 4.5, (iii) положительный тест на рыбный запах и (iv) жидкие и однородные выделения из влагалища.
Обнаружение T. vaginalis проводилось прямым микроскопическим исследованием с физиологическим солевым раствором и СНФ / метиленовым синим, пролонгированным окрашиванием Май-Грюнвальда Гимза и модифицированной тиогликолатной средой, которую ежедневно исследовали влажными мазками для обнаружения подвижных паразитов.
Количественное определение лейкоцитов (без комкования) определяли окрашиванием Мэй-Грюнвальда Гимзы и выражали как LNR на поле (400x), наблюдая 10 несмежных микроскопических полей.
2.1. Критерии исключения
Пациенты с цервицитом при кольпоскопическом исследовании не включались в исследование.
2.2. Статистический анализ
Тесты Фишера и хи-квадрат 𝜒2 были выполнены для оценки VIS по отношению к микробиоте, применяя расчет скорректированного остатка (AR) в тех случаях с ≤.05 для определения LNR, которые дали полученные уровни значимости ( Эпи инфо 6.04). LNR с AR ≥ ± 2 считались теми, которые давали полученные уровни значимости.
3. Результаты
Статистически значимые различия, полученные в результате LNR, наблюдались в VIS бессимптомных беременных пациенток с нормальной микробиотой по сравнению с симптоматическими: от 10 до 15 в первом триместре, <10, 20, до 25 и> 25 во втором триместре и> 25 в третьем триместре (2: 10,73, 𝑃 : ,03, AR: ± 2,32; 2: 11,11, 𝑃: 0,02, AR: ± 2,32 ± 2,02 y ± 2,50; 𝜒2 : 10.53, 𝑃: .03, AR: ± 3.04, соответственно) (Таблица 1).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
9007 / поле. 2 Скорректированные остатки. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
У пациентов с кандидозом статистически значимые различия в LNR наблюдались в VIS бессимптомных пациентов по сравнению с симптомными: <10 для первого триместра, <10, от 15 до 20 и> 25 для второго триместр, и <10 и> 25 для третьего триместра (2: 10.40,: 0,03, AR: ± 2,63; 2: 17.60, 𝑃: .00, AR: ± 2,65 ± 2,58 y ± 2,14; 2: 14,24, 𝑃: 0,00, AR: ± 3,47 и ± 2,09, соответственно) (таблица 2).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
9006 / поле. 2 Скорректированные остатки. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Что касается пациентов с трихомониазом (: 38), статистически значимые различия в LNR наблюдались между симптомными пациентами с LRN ≥ 10 и бессимптомными пациентами с LNR <10 в трех триместрах беременности в целом (𝑃 Fisher :.01) (таблица 3).
| |||||||||||||||||||||
| Л / ж: лейкоцитов на поле. | |||||||||||||||||||||
У женщин с БВ не наблюдалось статистически значимых различий в LNR бессимптомных пациентов по сравнению с симптоматическими в любом из трех триместров (2: 7. 05, 𝑃: .13; 2: 3,86,: 0,43; 2: 5.17, 𝑃: .27, соответственно) (Таблица 4).
05, 𝑃: .13; 2: 3,86,: 0,43; 2: 5.17, 𝑃: .27, соответственно) (Таблица 4).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
1 Лейкоцитов / поле. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
4. Обсуждение
По мере продвижения беременности у беременных женщин с лактобациллярной микробиотой наблюдалось постепенное увеличение LNR (первый триместр: с 10 до 15, второй триместр: с 20 до> 25 и третий триместр:> 25). . Таким образом, в последнем триместре беременности показатель LNR> 25 был статистически значимым при отсутствии инфекции нижних отделов половых путей, в основном у бессимптомных пациенток. Другие авторы, такие как Ямада и др. [27] также описали увеличение количества лейкоцитов и интерлейкина 8 (ИЛ-8) по мере продвижения беременности.
Кроме того, Gilbert et al. [28] сообщили, что в третьем триместре вырабатывается значительное увеличение провоспалительных цитокинов (ИЛ-6 и ИЛ-8). Эти цитокины действуют как хемоаттрактанты полиморфноядерных лейкоцитов, стимулируя экспрессию простагландинов в ответ на препарат для доставки. Таким образом, эти интерлейкины можно рассматривать как маркеры последующих нормальных или преждевременных родов [29].
Кроме того, Gilbert et al. [28] отметили, что снижение выработки воспалительных цитокинов может происходить во втором триместре беременности как часть нормального течения беременности.Следовательно, увеличение этих цитокинов в этом триместре вызовет преждевременные роды, вероятно, связанные с внутриутробной инфекцией или инфекцией нижних половых путей.
Кроме того, Gilbert et al. [28] сообщили, что даже в случае внутриутробной бактериальной инфекции повышение воспалительных цитокинов более выражено, чем ожидалось при нормальной беременности в ответ на подготовку к родам.
Согласно результатам этого исследования, у пациентов с симптоматическим кандидозом развился кольпит и был связан с LNR более 25 во втором и третьем триместре с положительными микроскопическими исследованиями, тогда как кольпоскопия была нормальной при бессимптомном кандидозе, показав LNR ниже 10 в трех триместрах беременности при обычно отрицательных результатах микроскопических исследований.Кроме того, у пациентов с симптоматическим трихомониазом развился кольпит, и у них был ассоциирован LNR более 10 с положительными результатами микроскопических исследований. С другой стороны, у пациентов с бессимптомным трихомониазом кольпоскопия была нормальной и выявлялась только при посеве, то есть при обычно отрицательных микроскопических исследованиях и показала LNR менее 10, учитывая все три триместра в целом.
С другой стороны, у пациентов с бессимптомным трихомониазом кольпоскопия была нормальной и выявлялась только при посеве, то есть при обычно отрицательных микроскопических исследованиях и показала LNR менее 10, учитывая все три триместра в целом.
Однако статистически значимых различий не наблюдалось ни в одном из LNR пациентов с BV как с симптомами, так и без симптомов, поскольку эта инфекция обычно возникает в отсутствие воспалительной реакции.
Эти результаты согласуются с данными, описанными в литературе относительно ассоциации провоспалительных интерлейкинов (ИЛ-6 и ИЛ-8) с вагинитом, тогда как при БВ наблюдается повышение ИЛ-1 β (хотя и ниже, чем в вагинит), но не упомянутых выше интерлейкинов [29, 30]. Кроме того, Ненадич и др. наблюдали корреляцию между количеством лейкоцитов и концентрацией IL-8 и предложили микроскопическое наблюдение количества лейкоцитов в качестве полезного инструмента для идентификации пациентов с вагинальным воспалением [31].
Стоит отметить, что эта работа является первым отчетом в литературе, касающимся воспалительного статуса влагалища во время беременности, выраженного в виде числового диапазона лейкоцитов при микроскопическом наблюдении, универсально изученной методологии, используемой для диагностики инфекций нижних половых путей в первичном звене здравоохранения. забота.
забота.
5. Заключение
Воспалительный статус влагалища зависит от микробиоты влагалища и зависит не только от состояния беременности, но и от срока гестации.Поэтому следует особо отметить выраженное повышение лейкоцитов у бессимптомных пациенток при отсутствии инфекции нижних отделов половых путей в третьем триместре беременности.
Вагинит и вагиноз | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре:
Гор, НВ. (Обновлено 7 ноября 2016 г.) Вагинит. Доступно в Интернете по адресу http://emedicine.medscape.com/article/257141-overview. Доступ 13 июля 2017 г.
Фонд Мейо медицинского образования и исследований.(Обновлено 25 октября 2016 г.) Вагинит. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/vaginitis/home/ovc-20258665. Проверено 10 июля 2017 г.
Национальный институт детского здоровья и развития человека. Вагинит: сколько женщин страдают / подвержены риску? Доступно в Интернете по адресу https://www. nichd.nih.gov/health/topics/vaginitis/conditioninfo/Pages/risk.aspx. По состоянию на 10 июля 2017 г.
nichd.nih.gov/health/topics/vaginitis/conditioninfo/Pages/risk.aspx. По состоянию на 10 июля 2017 г.
Национальный институт детского здоровья и развития человека. Бактериальный вагиноз: как поставщики медицинских услуг диагностируют бактериальный вагиноз (БВ)? Доступно на сайте https: // www.nichd.nih.gov/health/topics/bacterialvag/conditioninfo/Pages/diagnposed.aspx. По состоянию на 10 июля 2017 г.
Центры по контролю и профилактике заболеваний. (Обновлено 16 февраля 2017 г.). Бактериальный вагиноз — Информационный бюллетень CDC. Доступно на сайте https://www.cdc.gov/std/BV/STDFact-Bacterial-Vaginosis.htm. По состоянию на 10 июля 2017 г.
Центры по контролю и профилактике заболеваний. (Обновлено 11 февраля 2016 г.) ЗППП во время беременности — подробный информационный бюллетень CDC. Доступно онлайн по адресу https://www.cdc.gov/std/pregnancy/stdfact-pregnancy-detailed.htm. По состоянию на 10 июля 2017 г.
Источники, использованные в предыдущих обзорах
Персонал клиники Мэйо (Обновлено 25 февраля 2012 г. ). Вагина: Что нормально, а что нет. MayoClinic.com [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/health/vagina/MY01913/METHOD=print. По состоянию на март 2013 г.
). Вагина: Что нормально, а что нет. MayoClinic.com [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/health/vagina/MY01913/METHOD=print. По состоянию на март 2013 г.
Гор, Х. (Обновлено 27 октября 2011 г.). Вагинит. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/257141-overview.По состоянию на март 2013 г.
Самра-Латиф, О. (Обновлено 13 января 2012 г.). Вульвовагинит. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/270872-overview. По состоянию на март 2013 г.
Лебер М. и Тирумани А. (Обновлено 16 апреля 2012 г.). Вульвовагинит в неотложной медицине. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/797497-overview. По состоянию на март 2013 г.
Хеде, К. (7 марта 2013 г.).Обычное использование вагинальных продуктов, связанное с вагинозом. Medscape Medical News [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/780461. По состоянию на март 2013 г.
Medscape Medical News [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/780461. По состоянию на март 2013 г.
Curran, D. (Обновлено 12 апреля 2012 г.). Бактериальный вагиноз. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/254342-overview#showall. По состоянию на март 2013 г.
Браун, Дж. И Вермунд, С. (8 марта 2013 г.). Вазелин связан с риском вагинальной инфекции в исследовании.MedlinePlus HealthDay [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/news/fullstory_134738.html. По состоянию на март 2013 г.
(обновлено 27 февраля 2013 г.). Бактериальный вагиноз. HealthyChildren.org [Он-лайн информация]. Доступно в Интернете по адресу http://www.healthychildren.org/English/health-issues/conditions/sexually-transmitted/pages/Bacterial-Vaginosis.aspx. По состоянию на март 2013 г.
Форвик, Л. (Обновлено 22 октября 2011 г. ). Тест на вагинит — влажное крепление. Медицинская энциклопедия MedlinePlus [Он-лайн информация].Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003916.htm. По состоянию на март 2013 г.
). Тест на вагинит — влажное крепление. Медицинская энциклопедия MedlinePlus [Он-лайн информация].Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003916.htm. По состоянию на март 2013 г.
Форвик, Л. (Обновлено 26 июня 2012 г.). Вагинит — самолечение. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/patientinstructions/000566.htm. По состоянию на март 2013 г.
Персонал клиники Мэйо (обновлено 15 сентября 2010 г.). Бактериальный вагиноз. Медицинская информация клиники Мэйо [он-лайн информация]. Доступно в Интернете по адресу http: // www.mayoclinic.com/health/bacterial-vaginosis/DS01193. По состоянию на март 2013 г.
Персонал клиники Мэйо (Обновлено 5 февраля 2011 г.). Вагинит. Медицинская информация клиники Мэйо [он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/health/vaginitis/DS00255. По состоянию на март 2013 г.
Сопер, Д.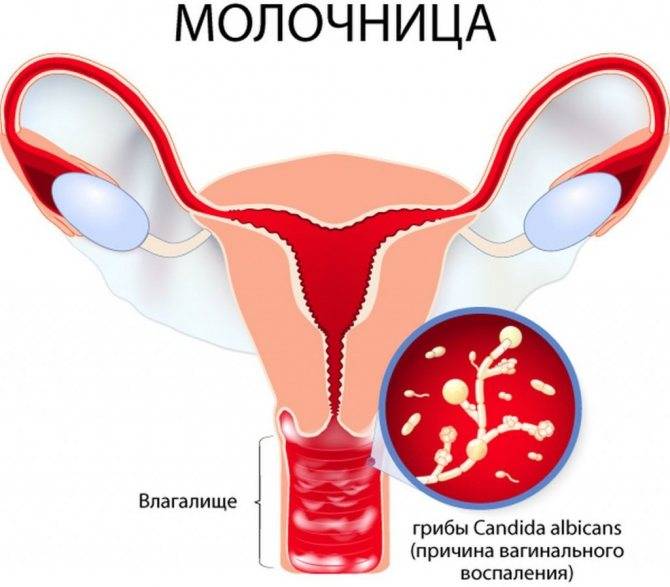 (изменение, февраль 2012 г.). Вагинит. Пособие Merck для специалистов здравоохранения [Он-лайн информация]. Доступно в Интернете по адресу http://www.merckmanuals.com. По состоянию на март 2013 г.
(изменение, февраль 2012 г.). Вагинит. Пособие Merck для специалистов здравоохранения [Он-лайн информация]. Доступно в Интернете по адресу http://www.merckmanuals.com. По состоянию на март 2013 г.
(обновлено 25 января 2013 г.).Вагинит. Кливлендская клиника [Он-лайн информация]. Доступно в Интернете по адресу http://my.clevelandclinic.org/disorders/Vaginitis/hic_Vaginitis.aspx. По состоянию на март 2013 г.
Смит Д. и Рамос Н. (обновлено 29 июня 2012 г.). Трихомониаз. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/230617-overview. По состоянию на март 2013 г.
(обновлено 1 сентября 2010 г.). Бактериальный вагиноз — Информационный бюллетень CDC. Центры по контролю и профилактике заболеваний [он-лайн информация].Доступно в Интернете по адресу http://www.cdc.gov/std/BV/STDFact-Bacterial-Vaginosis.htm. По состоянию на март 2013 г.
Амсель Р., Тоттен, Пенсильвания, Шпигель, Калифорния и др. Неспецифический вагинит: диагностические критерии и микробно-эпидемиологические ассоциации. Am J Med 74 (1): 14-22, 1983.
Неспецифический вагинит: диагностические критерии и микробно-эпидемиологические ассоциации. Am J Med 74 (1): 14-22, 1983.
Verstraelen H, Verhelsy R. Бактериальный вагиноз: новая информация о диагностике и лечении. Expert Rev Anti Infect Ther 7 (9): 1109-1124, 2009.
Hede K. Обычное вагинальное употребление, связанное с вагинозом.Медицинские новости Medscape. 7 марта 2013 г. Доступно на сайте http://www.medscape.com/viewarticle/780461. По состоянию на май 2013 г.
Barclay L. Дефицит витамина D связан с бактериальным вагинозом у беременных. Медицинские новости Medscape. 6 октября 2010 г. Доступно на сайте http://www.medscape.com/viewarticle/729965. По состоянию на май 2013 г.
Barclay L. Бактериальный вагиноз может предсказать выкидыш после 13 недель беременности. Медицинские новости Medscape. 6 декабря 2002 г. Доступно на сайте http: // www.medscape.com/viewarticle/445867. По состоянию на май 2013 г.
Spiegel C, Amsel R, Holmes K. Диагностика бактериального вагиноза с помощью прямого окрашивания вагинальной жидкости по Граму. J. Clin. Микробиол . Июль 1983 г. 18 нет. 1, 170-177.
Диагностика бактериального вагиноза с помощью прямого окрашивания вагинальной жидкости по Граму. J. Clin. Микробиол . Июль 1983 г. 18 нет. 1, 170-177.
Хайнер Б., Гибсон М. Вагинтис: Диагностика и лечение. Ам Фам Врач . 2011 г., 1 апреля; 83 (7): 807-815. Доступно в Интернете по адресу http://www.aafp.org/afp/2011/0401/p807.html. По состоянию на май 2013 г.
Бактериальный вагиноз «Состояния» Ada
Что такое бактериальный вагиноз?
Бактериальный вагиноз, также называемый бактериальным вагинитом или БВ, — это инфекция влагалища , вызванная дисбалансом различных типов естественных вагинальных бактерий. Это наиболее частая причина аномальных выделений из влагалища, и, по оценкам, в какой-то момент их жизни поражает каждую третью женщину. БВ может быть серьезным источником смущения и беспокойства для пострадавших женщин, но его относительно просто лечить с помощью антибиотиков. Долгосрочные проблемы возникают редко в результате бактериального вагиноза, но он может увеличить риск развития различных инфекций, передаваемых половым путем (ИППП), включая ВИЧ.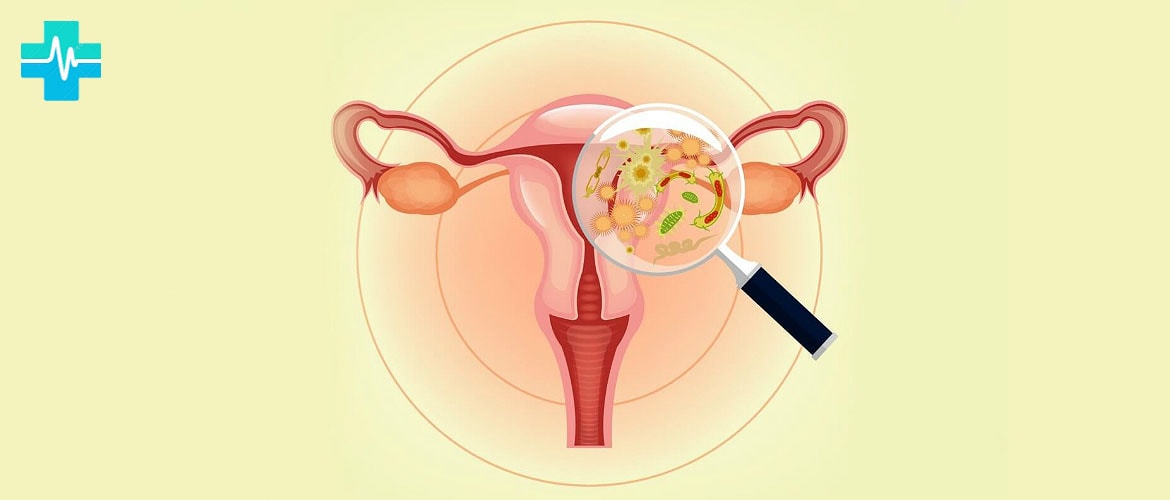
Симптомы бактериального вагиноза
Примерно от 50 до 75 процентов женщин с бактериальным вагинозом не испытывают никаких симптомов.Среди тех, кто это делает, наиболее частым симптомом являются молочные, грязно-белые или серые выделения из влагалища, которые часто описываются как имеющие рыбный запах. Выделения становятся более обильными после полового акта или менструации.
Симптомы, общие для других вагинальных заболеваний, такие как боль во время секса или мочеиспускания, покраснение и припухлость, нетипичные BV. Однако некоторые женщины могут испытывать вагинальный зуд. Приложение Ada может помочь вам проверить ваши симптомы. Загрузите приложение для бесплатной оценки симптомов или узнайте больше здесь.
Причины бактериального вагиноза
Бактериальный вагиноз возникает, когда распространение вагинальных бактерий становится несбалансированным. Обычно во влагалище содержится смесь бактерий, включая анаэробные бактерии и лактобациллы. В результате BV размножается анаэробных бактерий и количество лактобацилл снижается. Точная причина того, почему это происходит, неизвестна, хотя считается, что это связано с изменением кислотности влагалища.
В результате BV размножается анаэробных бактерий и количество лактобацилл снижается. Точная причина того, почему это происходит, неизвестна, хотя считается, что это связано с изменением кислотности влагалища.
Факторы риска бактериального вагиноза
Распространенное заблуждение относительно бактериального вагиноза состоит в том, что он возникает из-за плохой гигиены влагалища: это не так.И наоборот, в некоторых случаях может сыграть роль использование определенного мыла.
Другие факторы, которые могут способствовать развитию бактериального вагиноза, включают:
- Сексуальная активность
- Часто меняющие половых партнеров
- История инфекций, передаваемых половым путем (ИППП)
- Курение
- Использование внутриматочного противозачаточного средства (ВМС)
- Афро-карибское происхождение
- Обильные месячные
- Использование джакузи
- Гормональные изменения, включая половое созревание, беременность и менопаузу
- Использование секс-игрушек и лубрикантов
- Использование антибиотиков
Эти факторы повышают вероятность БВ; они не гарантируют, что у человека разовьется заболевание. Однако у женщин, никогда не имевших половых контактов, БВ развивается редко.
Однако у женщин, никогда не имевших половых контактов, БВ развивается редко.
Диагностика бактериального вагиноза
Бактериальный вагиноз обычно диагностируется после обследования симптомов и лабораторных исследований. Характерные выделения BV обычно указывают на наличие состояния, при этом необходимо провести обследование, чтобы подтвердить, что это не результат другого аналогичного состояния, такого как молочница или хламидиоз.
Лечение бактериального вагиноза
В некоторых случаях бактериальный вагиноз проходит без специального лечения. Однако рекомендуется обратиться за профессиональной медицинской помощью. Обычно это короткий курс антибиотиков, который можно принимать перорально или наносить непосредственно на влагалище в виде геля или крема. Принимая антибиотики, обязательно пройдите весь курс, даже если проблема исчезнет до этого времени.
Половые партнеры-мужчины женщин с БВ не нуждаются в лечении. По оценкам, у 30 процентов женщин рецидив симптомов наблюдается в течение 3 месяцев после лечения, и примерно у 50 процентов женщин рецидив наступает в течение 12 месяцев.Для лечения рецидивирующей инфекции обычно требуется более длительный курс антибиотиков.
По оценкам, у 30 процентов женщин рецидив симптомов наблюдается в течение 3 месяцев после лечения, и примерно у 50 процентов женщин рецидив наступает в течение 12 месяцев.Для лечения рецидивирующей инфекции обычно требуется более длительный курс антибиотиков.
Осложнения бактериального вагиноза
Осложнения, связанные с нелеченным бактериальным вагинозом, включают:
Состояние также немного повышает вероятность развития ВИЧ у женщины после полового акта с уже инфицированным человеком. Женщины с БВ и ВИЧ также с большей вероятностью передадут ВИЧ другому человеку.
Бактериальный вагиноз при беременности
Бактериальный вагиноз без лечения может немного повысить риск ряда осложнений во время беременности.К ним относятся:
- Преждевременные роды
- Выкидыш
- Преждевременные роды
- Низкая масса тела при рождении
- Послеродовой эндометрит, инфекция матки после родов
Женщинам, у которых во время беременности проявляются симптомы БВ, следует немедленно обратиться за лечением.
Подробнее о Осложнениях беременности »
Профилактика бактериального вагиноза
Нет гарантированного способа предотвратить бактериальный вагиноз. Однако считается, что определенные действия и поведение помогают.К ним относятся:
- Избегать использования ароматизированных пенных ванн, шампуней, мыла, масел и т. Д.
- Избегать попадания воды во влагалище (спринцевания) при купании
- Избегайте использования сильнодействующих или ароматизированных моющих средств для стирки нижнего белья
- Избегать слишком частого мытья влагалища; обычно достаточно одного раза в день
- Использование презерватива во время полового акта
- Использование лубрикантов на водной основе во время полового акта, если лубриканты необходимы
- Тщательно очистите секс-игрушки перед использованием
- Принимать душ, а не ванну
Противозачаточные таблетки также могут помочь предотвратить начало БВ.
Часто задаваемые вопросы о бактериальном вагинозе
Q: Бактериальный вагиноз передается половым путем?
A: Бактериальный вагиноз традиционно не считается передающимся половым путем. Это связано с тем, что, хотя БВ наиболее распространен среди сексуально активных женщин, он может поражать женщин, которые не имели или никогда не занимались сексом. Более того, он не может передаваться от мужчины к женщине и наоборот. Однако исследования показывают, что это заболевание может передаваться от одной женщины к другой при половом акте.Поэтому рекомендуется, чтобы женщины-партнерши женщин с БВ были проверены на наличие этого заболевания.
Это связано с тем, что, хотя БВ наиболее распространен среди сексуально активных женщин, он может поражать женщин, которые не имели или никогда не занимались сексом. Более того, он не может передаваться от мужчины к женщине и наоборот. Однако исследования показывают, что это заболевание может передаваться от одной женщины к другой при половом акте.Поэтому рекомендуется, чтобы женщины-партнерши женщин с БВ были проверены на наличие этого заболевания.
В: Может ли мужчина заболеть бактериальным вагинозом?
A: Нет, мужчины не могут заразиться бактериальным вагинозом. Это заболевание проявляется исключительно во влагалище.
В: Следует ли моему партнеру лечиться от бактериального вагиноза?
A: Мужские половые партнеры человека с БВ не нуждаются в лечении. Тем не менее, половым партнерам женского пола рекомендуется пройти обследование и, при необходимости, лечение от этого состояния.
Другие названия бактериального вагиноза
- кольпит бактериальный
- бактериальный вульвовагинит
- бактериальный вагинит
- BV
Причины, симптомы, лечение и профилактика
Что такое вагинит?
Вагинит — это медицинский термин, используемый для описания различных заболеваний, вызывающих инфекцию или воспаление влагалища. Вульвовагинит относится к воспалению как влагалища, так и вульвы (наружных женских половых органов).Эти состояния могут быть результатом инфекции, вызванной такими организмами, как бактерии, дрожжи или вирусы. Раздражение от попадания химикатов в кремы, спреи или даже одежды, контактирующих с этой областью, также может привести к вагиниту. В некоторых случаях вагинит возникает из-за микроорганизмов, передаваемых между половыми партнерами, сухости влагалища и недостатка эстрогена.
Вульвовагинит относится к воспалению как влагалища, так и вульвы (наружных женских половых органов).Эти состояния могут быть результатом инфекции, вызванной такими организмами, как бактерии, дрожжи или вирусы. Раздражение от попадания химикатов в кремы, спреи или даже одежды, контактирующих с этой областью, также может привести к вагиниту. В некоторых случаях вагинит возникает из-за микроорганизмов, передаваемых между половыми партнерами, сухости влагалища и недостатка эстрогена.
Выделения из влагалища нормальны?
Из влагалища женщины обычно выделяются выделения, которые обычно описываются как прозрачные или слегка мутные, не раздражающие и с очень слабым запахом.Во время нормального менструального цикла количество и консистенция выделений меняется. В одно время месяца может наблюдаться небольшое количество очень жидких или водянистых выделений. В другое время (обычно во второй половине менструального цикла) могут появиться более обширные густые выделения. Все эти описания можно считать нормальными.
Выделения из влагалища с запахом или раздражением обычно считаются аномальными выделениями. Раздражение может быть зудом, жжением или и тем, и другим.Жжение могло ощущаться как инфекция мочевого пузыря. Зуд может присутствовать в любое время дня, но чаще всего он беспокоит ночью. Эти симптомы часто усугубляются половым актом. Важно проконсультироваться с лечащим врачом, если количество, цвет или запах выделений изменились, которые сохраняются в течение нескольких дней.
Какие типы вагинита встречаются чаще всего?
Наиболее распространенные типы вагинитов:
Каждая из этих вагинальных инфекций может иметь разные симптомы или вообще не иметь симптомов.На самом деле, даже опытный врач может поставить диагноз. Иногда может присутствовать более одного типа вагинита одновременно.
Чтобы лучше понять эти семь основных причин вагинита, давайте кратко рассмотрим каждую из них и способы их лечения.
Что такое кандидозные или «дрожжевые» инфекции?
Грибковые инфекции влагалища — это то, о чем большинство женщин думают, когда слышат термин «вагинит». Дрожжевые инфекции вызываются одним из многих видов грибка, который называется кандида.Кандида обычно обитает во влагалище, а также во рту и пищеварительном тракте мужчин и женщин. Инфекция возникает, когда количество обычно встречающихся кандидоз увеличивается, вызывая неприятные симптомы.
Дрожжевые инфекции вызываются одним из многих видов грибка, который называется кандида.Кандида обычно обитает во влагалище, а также во рту и пищеварительном тракте мужчин и женщин. Инфекция возникает, когда количество обычно встречающихся кандидоз увеличивается, вызывая неприятные симптомы.
При дрожжевых инфекциях появляются густые белые выделения из влагалища по консистенции творога. Хотя выделения могут быть несколько водянистыми, обычно они не имеют запаха. Дрожжевые инфекции обычно вызывают сильный зуд и покраснение влагалища и вульвы, а иногда и их опухоль еще до появления выделений.У женщин с дрожжевой инфекцией вульвы могут быть «небольшие порезы» на вульве из-за рыхлой кожи в этой области, а также может появиться жжение при мочеиспускании.
Если дрожжевые грибки являются нормальным явлением во влагалище женщины, почему они вызывают инфекцию? Обычно инфекция возникает при изменении хрупкого баланса в организме женщины. Например, женщина может принимать антибиотик для лечения инфекции мочевыводящих путей, и этот антибиотик убивает «дружественные» бактерии, которые обычно поддерживают баланс дрожжей. В результате дрожжи разрастаются и вызывают инфекцию.Другие факторы, которые могут нарушить хрупкое равновесие, включают беременность, которая изменяет уровень гормонов; и диабет, при котором слишком много сахара попадает в мочу и влагалище.
В результате дрожжи разрастаются и вызывают инфекцию.Другие факторы, которые могут нарушить хрупкое равновесие, включают беременность, которая изменяет уровень гормонов; и диабет, при котором слишком много сахара попадает в мочу и влагалище.
Что такое бактериальный вагиноз?
Хотя «дрожжи» — это название, известное большинству женщин, бактериальный вагиноз (БВ) на самом деле является наиболее распространенной вагинальной инфекцией у женщин репродуктивного возраста. Бактериальный вагиноз часто вызывает выделения из влагалища с ненормальным запахом. Выделения обычно жидкие и молочные, с «рыбным» запахом.Этот запах может стать более заметным после полового акта.
Покраснение или зуд во влагалище не являются обычными симптомами бактериального вагиноза, если у женщины нет сочетанной инфекции BV и дрожжевого грибка. У некоторых женщин с бактериальным вагинозом симптомы отсутствуют, а вагинит обнаруживается только во время обычного гинекологического осмотра. Бактериальный вагиноз вызывается комбинацией нескольких бактерий, которые обычно живут во влагалище. Эти бактерии, кажется, разрастаются во многом так же, как и кандидоза, когда нарушается баланс pH влагалища.
Эти бактерии, кажется, разрастаются во многом так же, как и кандидоза, когда нарушается баланс pH влагалища.
Поскольку бактериальный вагиноз вызывается бактериями, а не дрожжами, лекарство, подходящее для дрожжей, не эффективно против бактерий, вызывающих бактериальный вагиноз. На самом деле, лечение неправильного состояния может ухудшить симптомы.
Бактериальный вагиноз не является инфекцией, передаваемой половым путем, но чаще встречается у сексуально активных людей. Факторы риска бактериального вагиноза включают:
- Новые или несколько сексуальных партнеров
- Спринцевание
- Курение сигарет
Что такое трихомониаз, хламидиоз и вирусный вагинит?
- Трихомониаз : Трихомониаз вызывается крошечным одноклеточным организмом, известным как простейшие.Когда этот организм заражает влагалище, он может вызвать пенистые зеленовато-желтые выделения. Часто эти выделения могут иметь неприятный запах. Женщины с трихомонадным вагинитом могут жаловаться на зуд и болезненность влагалища и вульвы, а также на жжение при мочеиспускании.
 Кроме того, могут возникать неприятные ощущения внизу живота и боли во влагалище при половом акте. Эти симптомы могут усилиться после менструального цикла. Однако у многих женщин симптомы не появляются. Важно понимать, что этот вид вагинита может передаваться половым путем.Чтобы лечение было эффективным, сексуального партнера (партнеров) необходимо лечить одновременно с пациентом. Им следует воздерживаться от половых контактов в течение семи дней после лечения всех половых партнеров.
Кроме того, могут возникать неприятные ощущения внизу живота и боли во влагалище при половом акте. Эти симптомы могут усилиться после менструального цикла. Однако у многих женщин симптомы не появляются. Важно понимать, что этот вид вагинита может передаваться половым путем.Чтобы лечение было эффективным, сексуального партнера (партнеров) необходимо лечить одновременно с пациентом. Им следует воздерживаться от половых контактов в течение семи дней после лечения всех половых партнеров. - Хламидиоз : Хламидиоз — наиболее распространенная инфекция, передаваемая половым путем (ИППП). К сожалению, у большинства женщин с хламидиозом симптомы отсутствуют, что затрудняет диагностику. При этой инфекции иногда присутствуют выделения из влагалища, но не всегда. Чаще у женщины может наблюдаться легкое кровотечение, особенно после полового акта из-за рыхлой / очень мягкой шейки матки, и у нее могут быть боли внизу живота и тазу.Хламидийный вагинит чаще всего встречается у молодых женщин (от 18 до 35 лет), имеющих несколько половых партнеров.
 CDC рекомендует ежегодно проводить плановый скрининг на хламидиоз для сексуально активных женщин в возрасте 24 лет и младше, а также в любом возрасте, если у вас несколько половых партнеров или вы находитесь в группе риска. Хотя хламидийные инфекции поддаются лечению с помощью антибиотиков, лучшее лечение хламидиоза — это профилактика. Правильное и постоянное использование презерватива снизит риск заражения не только хламидиозом, но и другими инфекциями, передаваемыми половым путем.Гонорея, еще одна ИППП, также может вызывать симптомы вагинита. Половых партнеров следует отслеживать и лечить соответствующим образом, чтобы избежать повторного заражения.
CDC рекомендует ежегодно проводить плановый скрининг на хламидиоз для сексуально активных женщин в возрасте 24 лет и младше, а также в любом возрасте, если у вас несколько половых партнеров или вы находитесь в группе риска. Хотя хламидийные инфекции поддаются лечению с помощью антибиотиков, лучшее лечение хламидиоза — это профилактика. Правильное и постоянное использование презерватива снизит риск заражения не только хламидиозом, но и другими инфекциями, передаваемыми половым путем.Гонорея, еще одна ИППП, также может вызывать симптомы вагинита. Половых партнеров следует отслеживать и лечить соответствующим образом, чтобы избежать повторного заражения. - Вирусный вагинит : Вирусы — частая причина вагинита. Одну из форм, вызываемых вирусом простого герпеса (ВПГ), часто называют просто герпетической инфекцией. Эти инфекции передаются половым путем. Основным симптомом герпетического вагинита является боль, связанная с повреждениями или язвами. Эти язвы обычно видны на вульве или влагалище, но иногда они находятся внутри влагалища и их можно увидеть только во время гинекологического осмотра.
 Вспышки ВПГ часто связаны со стрессом или эмоциональным расстройством. Генитальный герпес-вагинит также может поражать ротовую полость и глотку при оральном сексе.
Вспышки ВПГ часто связаны со стрессом или эмоциональным расстройством. Генитальный герпес-вагинит также может поражать ротовую полость и глотку при оральном сексе. - Вирус папилломы человека (ВПЧ) : Другим источником вирусной вагинальной инфекции является вирус папилломы человека (ВПЧ). ВПЧ, иногда называемый остроконечными кондиломами, также может передаваться половым путем. Этот вирус может вызывать рост болезненных бородавок во влагалище, прямой кишке, вульве или паху. Эти бородавки обычно имеют цвет от белого до серого, но могут быть розовыми или пурпурными.Однако видимые бородавки не всегда присутствуют, и вирус может быть обнаружен только при отклонении от нормы мазка Папаниколау. Многие инфекции, вызывающие вагинит, могут передаваться между мужчинами и женщинами во время полового акта. Использование барьерного противозачаточного средства, такого как презерватив, может помочь снизить риск (не обеспечивает 100-процентной защиты) заражения этими и более серьезными инфекциями, такими как вирус иммунодефицита человека (ВИЧ), которые могут привести к СПИДу.

Что такое неинфекционный вагинит?
Нередко у женщины могут появиться зуд, жжение и даже выделения из влагалища без инфекции.Наиболее частая причина — аллергическая реакция или раздражение от вагинальных спреев, спринцеваний или спермицидных средств. Однако кожа вокруг влагалища также может быть чувствительной к ароматизированному мылу, лосьонам, сексуальным смазкам, детергентам и смягчителям ткани. Кроме того, длительное использование безрецептурных продуктов для местного применения, которые помогают избавиться от запаха и зуда, может вызвать вагинит. Одним из примеров является воспалительный вагинит, который характеризуется густыми слизистыми обильными выделениями из влагалища от желтого до зеленого цвета, которые обычно наблюдаются у женщин в период менопаузы.
Что такое атрофический вагинит?
Атрофический вагинит, также называемый мочеполовыми симптомами менопаузы и вульвовагинальной атрофией, является еще одной неинфекционной формой вагинита, которая возникает в результате снижения уровня гормонов.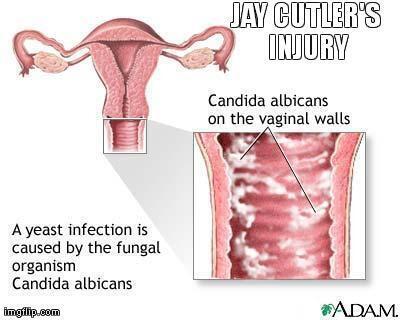 Влагалище становится сухим или атрофичным. Это происходит в основном во время перименопаузы и постменопаузы — естественного или хирургического характера (удаление яичников). Грудное вскармливание и послеродовые состояния также могут способствовать атрофии. Такие лекарства, как ингибиторы ароматазы (используются при раке груди) или Lupron Depot® (используются при эндометриозе), могут резко снизить уровень эстрогена и вызвать атрофию.Женщина может отмечать боль (особенно при половом акте), вагинальный зуд и жжение или симптомы позывов к мочеиспусканию и частого мочеиспускания. Для успешного лечения этого состояния доступны вагинальные и пероральные препараты.
Влагалище становится сухим или атрофичным. Это происходит в основном во время перименопаузы и постменопаузы — естественного или хирургического характера (удаление яичников). Грудное вскармливание и послеродовые состояния также могут способствовать атрофии. Такие лекарства, как ингибиторы ароматазы (используются при раке груди) или Lupron Depot® (используются при эндометриозе), могут резко снизить уровень эстрогена и вызвать атрофию.Женщина может отмечать боль (особенно при половом акте), вагинальный зуд и жжение или симптомы позывов к мочеиспусканию и частого мочеиспускания. Для успешного лечения этого состояния доступны вагинальные и пероральные препараты.
Каковы симптомы вагинита?
Симптомы вагинита могут различаться в зависимости от того, что вызывает инфекцию или воспаление. У некоторых женщин симптомы отсутствуют. Некоторые из наиболее распространенных симптомов вагинита включают:
Далее: Управление и лечение Последний раз проверял медицинский работник Cleveland Clinic 11. 06.2018.
06.2018.
Ссылки
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е НовостиКлиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Вагинит: я хочу знать
Что такое вагинит?
Вагинит — это отек, зуд, жжение или инфекция во влагалище, которые могут быть вызваны несколькими различными микробами. Наиболее частыми видами вагинита являются бактериальный вагиноз (БВ) и дрожжевой грибок. Иногда вагинитом называют и трихомониаз (или trich, произносится как «фокус»).
Наиболее частыми видами вагинита являются бактериальный вагиноз (БВ) и дрожжевой грибок. Иногда вагинитом называют и трихомониаз (или trich, произносится как «фокус»).
Вагинит очень распространен. Если вы похожи на большинство женщин, у вас хотя бы раз в жизни будет какой-то вагинит.
Как передается?
В здоровом влагалище сбалансировано множество различных бактерий. «Хорошие» бактерии помогают поддерживать кислотность влагалища. Это не дает «плохим» бактериям расти слишком быстро.Из здорового влагалища выделяются слизистые выделения, которые могут выглядеть прозрачными или немного молочными, в зависимости от продолжительности месячного цикла женщины. Когда баланс между «хорошими» и «плохими» бактериями нарушается, «плохие» бактерии растут слишком быстро и вызывают инфекции. Выделения могут иметь странный цвет или неприятный запах. Иногда эти «плохие» бактерии и другие микробы, вызывающие вагинит, могут передаваться половым путем.
Другие вещи также могут нарушить баланс влагалища, например, антибиотики (лекарства), спринцевание, узкие штаны, влажное нижнее белье, неправильное питание, вагинальные продукты (спреи, лубриканты, противозачаточные средства) и беременность.
Каковы симптомы вагинита?
Признаки или симптомы вагинита различаются в зависимости от микроба, который у вас есть.
Бактериальный вагинозСимптомы BV
- Пастообразные выделения из влагалища, которые могут казаться белыми или серыми с рыбным запахом, что является частым симптомом, который может наблюдаться во время инфекции BV.
- Многие женщины могут протекать бессимптомно или иметь очень легкие симптомы, которые остаются незамеченными.
Симптомы для женщин
- Аномальные выделения, зуд, раздражение и покраснение вульвы
- Возможно жжение при мочеиспускании из-за прохождения мочи через воспаленную вульву
- Дискомфорт и неудобства могут значительно различаться
- Другие ИППП, такие как ВПГ, хламидиоз и гонорея, могут вызывать аналогичные симптомы (например, выделения из влагалища)
Симптомы для мужчин
- Часто симптомы не проявляются
- Возможное легкое раздражение, зуд или покраснение полового члена (баланит)
- Другие ИППП, такие как ВПГ, хламидиоз и гонорея, могут вызывать аналогичные симптомы
Как узнать, есть ли у меня вагинит?
Если у вас есть симптомы вагинита, обратитесь к врачу для постановки правильного диагноза.
Чтобы помочь вашему провайдеру узнать, что у вас есть:
- Запланируйте экзамен, когда у вас нет месячных.
- Не принимайте спринцевание за 24 часа до экзамена.
- Не используйте вагинальные спреи за 24 часа до обследования.
- Если вы занимаетесь сексом менее чем за 24 часа до экзамена, используйте презервативы.
Как лечится вагинит?
Лечение будет зависеть от того, какой микроб вызывает инфекцию. После постановки диагноза ваш лечащий врач подберет подходящее лечение.
Что это значит для моего здоровья?
Наличие BV связано с повышенным риском развития воспалительного заболевания органов малого таза (PID), которое представляет собой серьезную инфекцию матки и маточных труб. БВ и трихомониаз повышают риск заражения женщины ВИЧ, если она контактирует с партнером, живущим с ВИЧ. Наличие трихомониаза или БВ также может увеличить вероятность того, что ВИЧ-инфицированная женщина передаст ВИЧ своему партнеру (партнерам).
Что делать, если я беременна?
Наличие БВ или трихомониаза во время беременности может подвергнуть женщину повышенному риску некоторых осложнений беременности, включая возможность рождения ребенка раньше срока или с низкой массой тела при рождении.Лечение BV и / или трихомоза может помочь снизить риск этих осложнений. С другой стороны, грибковая инфекция во время беременности обычно не представляет опасности для ребенка или беременности.
Как снизить риск?
- Мойте область влагалища каждый день. Используйте мягкое мыло. Хорошо промыть и высушить.
- Протрите влагалище и анус спереди назад.
- Не спринцеваться; это может нарушить естественный баланс влагалища.
- Принимайте антибиотики только при необходимости.Антибиотики могут убить «хорошие» бактерии.
- Ограничьте количество ваших сексуальных партнеров. Всегда используйте латексные презервативы с новым партнером или с несколькими партнерами.
- Носите трусы с хлопковой или хлопковой подкладкой.

- Не надевайте узкие брюки и не носите колготки в жаркую погоду.
- Обратитесь к своему врачу, если у вас есть необычные выделения или запах.
Следует ли мне поговорить со своим партнером о вагините?
Это зависит от обстоятельств. У женщин, не ведущих половую жизнь, может развиться БВ или дрожжевые инфекции.Помните, что в большинстве случаев эти инфекции вызваны нарушением баланса бактерий, который является нормальным во влагалище. С другой стороны, трихомониаз передается половым путем, и важно, чтобы половые партнеры получали лечение, чтобы он не передавался взад и вперед. Важно, чтобы партнеры получали лечение, даже если у них нет никаких симптомов.
Рецидивирующий стрептококковый вульвовагинит группы А у взрослых женщин: семейная эпидемиология | Клинические инфекционные болезни
Аннотация
Одиннадцать рандомизированных контролируемых испытаний лечения антибиотиками по сравнению с плацебо у пациентов с инфекцией видов Campylobacter были объединены в метаанализ. Лечение антибиотиками сократило продолжительность кишечных симптомов на 1,32 дня (95% доверительный интервал 0,64–1,99; P <0,0001). Из-за проблем с лекарственной устойчивостью рекомендуется ограничительное отношение к назначению антибиотиков в неосложненных случаях.
Лечение антибиотиками сократило продолжительность кишечных симптомов на 1,32 дня (95% доверительный интервал 0,64–1,99; P <0,0001). Из-за проблем с лекарственной устойчивостью рекомендуется ограничительное отношение к назначению антибиотиков в неосложненных случаях.
β-гемолитический стрептококковый (ГАЗ) вульвовагинит группы А обычно регистрируется у девочек препубертатного возраста [1–5]. От 11% до 20% всех образцов мазков, взятых у девочек с признаками и симптомами вульвовагинита, выявили ГАЗ в культуре [1].У взрослых женщин описано вагинальное носительство, но о вульвовагините сообщают редко. Мы описываем 2 случая рецидивирующего ГАЗ-вульвовагинита у женщин, чьи мужья были желудочно-кишечными носителями ГАЗ и, вероятно, распространяли эти патогенные организмы.
Истории болезни . Пациент 1 была 42-летней женщиной, которая была направлена в клинику из-за повторяющихся эпизодов симптоматического вагинита в предыдущие 7 месяцев. Пациентка была в стабильном состоянии примерно за 7 месяцев до обращения, когда у нее появился зуд, болезненность, сильная эритема и опухоль вульвовестибулярной области.Подобные приступы у нее случались почти ежемесячно, и ее эмпирически лечили противогрибковыми препаратами без каких-либо улучшений. Повторные вульвовагинальные культуры, полученные во время последовательных приступов, выявили Streptococcus pyogenes , по поводу которых пациентка лечилась азитромицином и цефуроксимом. После каждого курса антибактериальной терапии симптомы пациентки улучшались, и, хотя результаты ее влагалищного культивирования стали временно отрицательными для S. pyogenes , симптомы возобновились через короткий период времени.Последний курс антибактериальной терапии был завершен за 1 неделю до направления в нашу клинику (Клиника вагинита при Государственном университете Уэйна; Детройт, Мичиган).
Пациентка была в стабильном состоянии примерно за 7 месяцев до обращения, когда у нее появился зуд, болезненность, сильная эритема и опухоль вульвовестибулярной области.Подобные приступы у нее случались почти ежемесячно, и ее эмпирически лечили противогрибковыми препаратами без каких-либо улучшений. Повторные вульвовагинальные культуры, полученные во время последовательных приступов, выявили Streptococcus pyogenes , по поводу которых пациентка лечилась азитромицином и цефуроксимом. После каждого курса антибактериальной терапии симптомы пациентки улучшались, и, хотя результаты ее влагалищного культивирования стали временно отрицательными для S. pyogenes , симптомы возобновились через короткий период времени.Последний курс антибактериальной терапии был завершен за 1 неделю до направления в нашу клинику (Клиника вагинита при Государственном университете Уэйна; Детройт, Мичиган).
Больной был женат, имел 3 здоровых детей. Никакой другой имеющей отношение к делу истории болезни не было. У пациента была аллергия на пенициллин. Ее муж в анамнезе был госпитализирован из-за ГАЗ-некротического миофасциита левой верхней части бедра, который произошел за несколько месяцев до направления нашего пациента в нашу клинику.
У пациента была аллергия на пенициллин. Ее муж в анамнезе был госпитализирован из-за ГАЗ-некротического миофасциита левой верхней части бедра, который произошел за несколько месяцев до направления нашего пациента в нашу клинику.
Общий медицинский осмотр нашего пациента показал нормальные результаты, за исключением неизлучающего среднесистолического шума 2 степени в апикальной области. Результаты физического осмотра ее гениталий были нормальными. Влагалищный pH составлял 4,1, мазок из влагалища пациентки имел нормальные результаты, а результат предвлагалищного посева был отрицательным на дрожжи и ГАЗ.
Через месяц пациент вернулся с жалобами на кожный зуд, болезненность и выделения. В это время физикальное обследование ее гениталий выявило эритему влагалища, вестибулярной и перианальной области.Влагалищный pH составлял 4,7, микроскопический мазок солевого раствора показал многочисленные кокки в цепочках, а культуры образцов как из влагалищной, так и из перианальной области были положительными на ГАЗ. В то время посев из горла пациента также был положительным на ГАЗ. Культура перианального образца, полученного от мужа пациентки, была положительной на ГАЗ, как и культура кала; однако посев из горла не показал роста. Типирование вагинальных изолятов GAS от основной пациентки и изолятов GAS, полученных от ее мужа, показало, что штаммы идентичны (образец Т-агглютинации 28, белок М [последовательность emm ] 28).У троих детей были посевы образцов, ни у одного из них не было положительных на ГАЗ оральных или ректальных культур. Пациентка лечилась клиндамицином (300 мг 4 раза в день) в течение 5 дней, а ее муж получал пенициллин G (500 мг 4 раза в день) в течение 10 дней.
В то время посев из горла пациента также был положительным на ГАЗ. Культура перианального образца, полученного от мужа пациентки, была положительной на ГАЗ, как и культура кала; однако посев из горла не показал роста. Типирование вагинальных изолятов GAS от основной пациентки и изолятов GAS, полученных от ее мужа, показало, что штаммы идентичны (образец Т-агглютинации 28, белок М [последовательность emm ] 28).У троих детей были посевы образцов, ни у одного из них не было положительных на ГАЗ оральных или ректальных культур. Пациентка лечилась клиндамицином (300 мг 4 раза в день) в течение 5 дней, а ее муж получал пенициллин G (500 мг 4 раза в день) в течение 10 дней.
Через неделю после окончания лечения пациентка сообщила об исчезновении симптомов, что было подтверждено значительным уменьшением эритемы и отека при физикальном осмотре ее гениталий. Ее влагалищный посев был отрицательным на ГАЗ.Во время последующих посещений у нее оставалось бессимптомное течение и отрицательные результаты культурального исследования. Однако культуры перианальных проб ее мужа продолжали давать положительные результаты на ГАЗ через 2 недели после завершения курса перорального приема пенициллина. Соответственно, его лечили моксифлоксацином в дозе 400 мг в день в течение 14 дней, а пациента лечили моксифлоксацином 400 мг в день в течение 7 дней. С тех пор у пациента не было симптомов и отрицательный результат посева. У ее мужа также оставался отрицательный результат посева из прямой кишки в течение 6-месячного периода наблюдения.
Однако культуры перианальных проб ее мужа продолжали давать положительные результаты на ГАЗ через 2 недели после завершения курса перорального приема пенициллина. Соответственно, его лечили моксифлоксацином в дозе 400 мг в день в течение 14 дней, а пациента лечили моксифлоксацином 400 мг в день в течение 7 дней. С тех пор у пациента не было симптомов и отрицательный результат посева. У ее мужа также оставался отрицательный результат посева из прямой кишки в течение 6-месячного периода наблюдения.
Пациент 2, 39-летняя женщина, была направлена в нашу клинику из-за повторяющихся эпизодов вульвовагинита в течение 6 месяцев, которые характеризовались зудом, выделениями из влагалища, покраснением и отеком вульвы. Ей было проведено несколько курсов антимикотической и антибактериальной терапии у семейного врача, которые принесли лишь краткосрочные выгоды. Примечательно, что в двух случаях посевы проб из влагалища и мочи оказались положительными на S. pyogenes , но это открытие было проигнорировано и сочтено несущественным. Она обратилась к урологу и гинекологу, но болезнь оставалась невыявленной; ей была назначена эмпирическая терапия против вируса герпеса, потому что у нее был повышен титр IgG вируса простого герпеса 2 типа.
Она обратилась к урологу и гинекологу, но болезнь оставалась невыявленной; ей была назначена эмпирическая терапия против вируса герпеса, потому что у нее был повышен титр IgG вируса простого герпеса 2 типа.
При физикальном осмотре выявлена диффузная эритема вульвы, преддверия и влагалища пациента, а также наличие обильных гнойных выделений. Вагинальный pH был повышен до 4,8, и при микроскопическом исследовании солевого раствора было обнаружено 4+ полиморфно-ядерных лейкоцита. Исследование 10% гидроксида калия на дрожжи дало отрицательные результаты, а окраска по Граму вагинального секрета выявила грамположительные кокки в виде синглетов, пар и цепочек.Вагинальные и ректальные культуры (но не из горла) были положительными на ГАЗ. Точно так же посевы ректальных образцов (но не образцов горла), полученные от мужа пациентки, были положительными на ГАЗ. Культуры образцов горла, полученные от 3 детей пациента, не показали роста. Характеристика вагинальных и ректальных стрептококков пациентки, а также ректальных стрептококков ее мужа выявила идентичные штаммы типа белка М (последовательность emm ) 44/61.
Пациентка лечилась 2% вагинальным кремом клиндамицина, вводимым ежедневно в течение 14 дней, с последующим введением амоксициллина в дозе 500 мг в течение 14 дней.Муж пациентки получал левакин перорально (500 мг ежедневно) в течение 28 дней. Пациент вернулся через 28 дней после начала терапии и полностью бессимптомно; у нее были нормальные результаты физикального обследования, и вагинальный и ректальный культуры были отрицательными на ГАЗ. Точно так же ректальный посев ее мужа был отрицательным на ГАЗ. Дальнейшее наблюдение через 3 месяца подтвердило клиническое излечение.
Обсуждение . ГАЗ-вагинит — редкое заболевание, чаще всего встречается у девочек препубертатного возраста и редко встречается у взрослых женщин [1–5].Больные жалуются на гнойные выделения из влагалища, дискомфорт, зуд. Сообщалось также о дизурии, боли и кровотечениях. При физикальном осмотре половых органов выявляется эритема и болезненность вульвовагинальной области. При исследовании с помощью светового микроскопа вагинальных выделений, окрашенных по Граму, обнаруживаются цепочечные грамположительные кокки, а также множество полиморфно-ядерных лейкоцитов.
Хотя частота вагинального носительства ГАЗ у взрослых женщин остается низкой, сообщалось о вагините ГАЗ [6, 7]. При исследовании скорости вагинальной колонизации β-гемолитическими стрептококками группы A Mead et al.[8] изучили 6944 образца вагинальных и ректальных мазков, полученных от всех пациенток, родивших детей в больнице Вермонта в течение 38-месячного периода, и показали, что уровень колонизации стрептококком группы B составляет 20,1%, но только 0,03% для GAS. Таким образом, ГАЗ редко присутствует в нормальной вагинальной среде и редко является причиной вагинита у взрослых женщин.
Носительство или контакт с носителем является важным патогенным фактором при повторной инфекции ГАЗ, хотя его часто игнорируют.Хотя в основном ГАЗ обнаруживается в носоглотке, он может колонизировать промежность, задний проход, влагалище и нормальную кожу [4, 9–14]. Колонизация кожи чаще всего отмечается у людей с дерматологическими заболеваниями, такими как псориаз, экзема и раны. Пациенты с ГАЗ-фарингитом распространяют бактерии воздушно-капельным путем и при физическом контакте. Желудочно-кишечное и перианальное носительство может быть очевидным у пациентов с фарингитом даже после разрешения глоточной инфекции и получения отрицательных результатов посева из глотки [9].Выделение Perianal S. pyogenes в непосредственном окружении может привести к загрязнению простыней и матрасов, как это, вероятно, имело место у наших пациентов. Заражение воздуха также может происходить от переносчиков, независимо от места колонизации [9, 15].
Пациенты с ГАЗ-фарингитом распространяют бактерии воздушно-капельным путем и при физическом контакте. Желудочно-кишечное и перианальное носительство может быть очевидным у пациентов с фарингитом даже после разрешения глоточной инфекции и получения отрицательных результатов посева из глотки [9].Выделение Perianal S. pyogenes в непосредственном окружении может привести к загрязнению простыней и матрасов, как это, вероятно, имело место у наших пациентов. Заражение воздуха также может происходить от переносчиков, независимо от места колонизации [9, 15].
Зарегистрированные вспышки в медицинских учреждениях нечасты, но свидетельствуют о серьезных осложнениях [10, 15–18]. Одно исследование, в котором изучались послеоперационные раневые инфекции, вызванные ГАЗом, выявило перенос ГАЗА сотрудниками, чаще всего анестезиологами и медперсоналом [16].Анус и влагалище были наиболее частыми участками носительства [14]. Рецидивы также были обычным явлением через несколько месяцев после лечения, часто в результате носителя ГАЗ в семье пациента. Неясно, как долго нужно наблюдать за колонизированным работником здравоохранения. При рецидивах инфекции GAS характеристика изолятов GAS полезна для отслеживания исходного носителя.
Поскольку обе пациентки, наконец, получили эффективное лечение клиндамицином, возможность вагинальных анаэробов, продуцирующих пенициллин-разрушающие β-лактамазы, не должна исключаться как причина предшествующей реколонизации влагалища.Однако, в отличие от стрептококкового фарингита, мало что известно о клинической значимости продукции β-лактамаз во влагалище.
После нескольких месяцев рецидива ГАЗ-вульвовагинита оценка семей пациентки показала только аноректальное носительство у обоих мужей. На всех других участках посева, включая нос и горло, были пробы с отрицательными результатами посева. Характеристика изолятов GAS продемонстрировала идентичные штаммы у соответствующих партнеров. Только после лечения партнеров после лечения пациентов клиндамицином удалось добиться разрешения рецидивов.После того, как терапия пенициллином G не способствовала искоренению кишечного носительства у первого мужа пациентки, длительный режим приема высоких доз пероральных хинолонов успешно ликвидировал ГАЗ в кишечнике. На основании отрицательных результатов вагинального посева, полученных после лечения каждого отдельного эпизода вагинита, мы полагаем, что женщины были повторно инфицированы в результате контакта со своими партнерами-мужчинами. Скорее всего, линька произошла в постели. Первая пара не была сексуально активной на протяжении всего периода рецидивирующего вагинита.Однако во второй паре нельзя было исключить передачу половым путем. Эти случаи подтверждают необходимость адекватного скрининга членов семьи и контактов пациента в случаях повторной инфекции ГАЗ путем культивирования всех возможных областей носительства.
Благодарности
Мы благодарим Дуайта Джонсона за лабораторную характеристику стрептококковых изолятов.
Возможный конфликт интересов . Все авторы: без конфликтов.
Список литературы
1,,.Вульвовагинит у девочек препубертатного возраста
,Arch Dis Child
,2003
, vol.88
(стр.324
—6
) 2,,,.Стрептококковый вульвовагинит у девочек
,Pediatr Dermatol
,1993
, vol.10
(стр.366
—7
) 3,,.Streptococcus pyogenes вульвовагинит у детей в Ноттингеме
,Epidemiol Infect
,1991
, vol.10
(стр.459
—65
) 4.Детский вульвовагинит
,J Reprod Med
,1984
, vol.29
(стр.359
—75
) 5,,,.Вульвовагинит: клиника, этиология и микробиология половых путей
,Arch Dis Child
,1999
, vol.81
(стр.64
—7
) 6.Стрептококки и половые пути
,Int J STD AIDS
,1993
, vol.4
(стр.63
—6
) 7,,,.Вульвовагинит и перинеальный целлюлит, вызванные стрептококком группы А у взрослой женщины
,Arch Dermatol
,2005
, vol.141
(стр.790
—2
) 8,.Вагинально-ректальная колонизация стрептококками группы А на поздних сроках беременности
,Infect Dis Obstet Gynecol
,2000
, vol.8
(стр.217
—9
) 9,,,.Анальное носительство как вероятный источник стрептококковой эпидемии
,Ланцет
,1966
, т.2
(стр.1007
—9
) 10,,.Раневые инфекции, вызванные стрептококком группы А, выявленные вагинальным носителем
,J Infect Dis
,1978
, vol.138
(стр.287
—92
) 11,,.Скарлатина и инфекция хирургической раны, вызванная стрептококком группы А, отнесенная к анальному носителю
,J Pediatr
,1977
, vol.90
(стр.387
—90
) 12,,.Частота переносчиков β-гемолитических стрептококков через горло среди здоровых взрослых и детей
,Scand J Infect Dis
,1988
, vol.20
(стр.411
—7
) 13« и др.Факторы риска инвазивной детской стрептококковой инфекции группы А
,Emerg Infect Dis
,2005
, vol.11
(стр.1062
—6
) 14« и др.Стрептококковые раневые инфекции, вызванные вагинальным носителем
,JAMA
,1982
, vol.247
(стр.2680
—2
) 15,.Послеоперационная стрептококковая раневая инфекция: анатомия эпидемии
,JAMA
,1970
, т.213
(стр.1189
—91
) 16,,.Хирургическая бригада как источник послеоперационных раневых инфекций, вызванных Streptococcus pyogenes
,J Hosp Infect
,1997
, vol.35
(стр.207
—14
) 17,,.Стрептококковые инфекции группы А в отделениях новорожденных
,Педиатрия
,1970
, т.46
(стр.849
—54
) 18,,,.Рецидивирующее носительство стрептококка группы А у медицинского работника, связанное с широко разнесенными внутрибольничными вспышками
,Am J Med
,1991
, vol.91
(стр.329
—33
)© 2007 Американского общества инфекционистов
Gardnerella vaginalis — обзор
Gardnerella и Mobiluncus ВидыGardnerella vaginalis трудно охарактеризовать с точки зрения его микробиологического назначения и клинической значимости.Согласно анализу последовательности 16S рРНК, он достаточно различается, чтобы соответствовать собственному роду, но в некоторой степени близок к видам Bifidobacterium , которые являются анаэробными грамположительными палочками. 281 Это факультативно анаэробный, отрицательный по оксидазе и каталазе, неспорный, неинкапсулированный, неподвижный, плеоморфный стержень с грамм-переменной величиной (см. Превосходный обзор Катлина. 282 ). G. vaginalis имеет тонкую клеточную стенку. , который не сохраняет комплекс кристаллического фиолетового и йода при обесцвечивании, что объясняет грамм-переменный или грамотрицательный вид организма.Однако большинство данных свидетельствует о том, что G. vaginalis имеет грамположительное происхождение.
Естественной средой обитания G. vaginalis является человеческое влагалище, где он был обнаружен у 15–69% женщин без признаков или симптомов вагинальной инфекции 283 и у 13,5% девочек. G. vaginalis почти повсеместно присутствует во влагалище женщин с бактериальным вагинозом, где он обнаруживается со смешанной анаэробной микробиотой (см. Главу 110). 284 Было показано, что штаммы, связанные с бактериальным вагинозом, продуцируют цитолизин и являются эффективными продуцентами биопленок. 285
Роль G. vaginalis и других организмов в патогенезе бактериального вагиноза остается неясной. Молекулярные анализы микробиоты влагалища женщин с этим заболеванием обнаружили новые виды некультивируемых бактерий; некоторые из этих видов бактерий высокоспецифичны для бактериального вагиноза. 286
Экстравагинальные инфекции, вызванные G.vaginalis встречаются редко. Бактериемия наблюдается почти исключительно у женщин и обычно связана с послеродовым эндометритом, послеродовой лихорадкой, хориоамнионитом, септическим абортом или инфекцией после кесарева сечения. 287 Это относительно редко встречающийся изолят мочевыводящих путей, и его клиническое значение может быть трудно установить. Однако он был извлечен из надлобкового мочевого пузыря беременных женщин. 288 Сообщалось о редких костно-суставных инфекциях у женщин с протезами суставов или без них и при отсутствии сопутствующей инфекции половых органов. 289 G. vaginalis может передаваться половым путем, а также был извлечен из мужских мочеполовых путей. 290 Иногда это было связано с заболеванием у мужчин, часто в связи с урологическими процедурами или основными урологическими проблемами; зарегистрированные инфекции включают бактериемию, баланит, уретрит, инфекции мочевыводящих путей и необычный случай уросепсиса и сепсиса с инфекционным эндокардитом и септическими эмболами. 282,291 Пероральный метронидазол, интравагинальный гель с метронидазолом или интравагинальный крем с клиндамицином — рекомендуемые методы лечения бактериального вагиноза. 292 Полезность этих агентов может отражать важность смешанной анаэробной микробиоты при бактериальном вагинозе. Лечение полового партнера не влияет на реакцию женщины на терапию или частоту рецидивов, а обычное лечение половых партнеров не рекомендуется. 292 β-лактамы использовались для лечения экстравагинальных инфекций, вызванных G. vaginalis. Было рекомендовано обследование и лечение бактериального вагиноза у беременных женщин с высоким риском преждевременных родов и перед хирургическим абортом или гистерэктомией. 292
Виды Mobiluncus — это медленно растущие, изогнутые, грамположительные, подвижные, анаэробные бактерии, которые преимущественно обнаруживаются во влагалище человека в связи с бактериальным вагинозом. Mobiluncus был выделен из влагалища у 97% женщин с бактериальным вагинозом 293 , но у меньшего количества здоровых людей из контрольной группы. 294 Роль Mobiluncus в патогенезе бактериального вагиноза неясна. Mobiluncus видов, чаще Mobiluncus curtisii, связаны с инфекциями верхних мочеполовых путей и неблагоприятным исходом беременности.
Инфекции экстрагенитально-мочеполовых путей включали непериодические абсцессы груди, пупочные раны и раны после мастэктомии, а также полимикробный абсцесс печени. 295 Имеется несколько зарегистрированных случаев бактериемии Mobiluncus , в том числе один у ранее здоровой женщины, у которой развился септический шок с коагулопатией, респираторный дистресс-синдром у взрослых и почечная недостаточность. 296 Единственный мужчина с бактериемией Mobiluncus имел язвенный колит. 297 Виды Mobiluncus обычно чувствительны к пенициллинам, ампициллину, цефокситину, клиндамицину, эритромицину, имипенему и ванкомицину. 298 Они могут быть устойчивы к метронидазолу; Эффективность метронидазола в лечении бактериального вагиноза, несмотря на наличие устойчивого к антибиотикам Mobiluncus , подчеркивает неопределенность роли этого микроорганизма в патогенезе заболевания.

 д.;
д.;
 Чаще всего визуально женщина отмечает белые творожистые выделения, напоминающие характерный признак молочницы, однако иногда отделяемое влагалища приобретает гнилостный запах и отличается зеленовато-желтым цветом. Это свидетельствует о специфической природе возбудителя и требует немедленной врачебной консультации;
Чаще всего визуально женщина отмечает белые творожистые выделения, напоминающие характерный признак молочницы, однако иногда отделяемое влагалища приобретает гнилостный запах и отличается зеленовато-желтым цветом. Это свидетельствует о специфической природе возбудителя и требует немедленной врачебной консультации; Эта форма кольпита проходит самостоятельно через 2-3 недели после родов;
Эта форма кольпита проходит самостоятельно через 2-3 недели после родов; 77
77 63
63 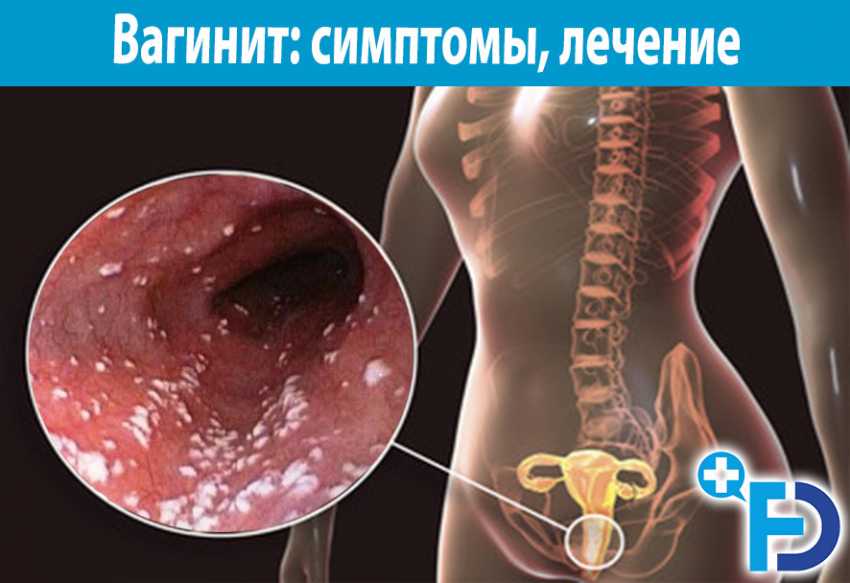 Кроме того, могут возникать неприятные ощущения внизу живота и боли во влагалище при половом акте. Эти симптомы могут усилиться после менструального цикла. Однако у многих женщин симптомы не появляются. Важно понимать, что этот вид вагинита может передаваться половым путем.Чтобы лечение было эффективным, сексуального партнера (партнеров) необходимо лечить одновременно с пациентом. Им следует воздерживаться от половых контактов в течение семи дней после лечения всех половых партнеров.
Кроме того, могут возникать неприятные ощущения внизу живота и боли во влагалище при половом акте. Эти симптомы могут усилиться после менструального цикла. Однако у многих женщин симптомы не появляются. Важно понимать, что этот вид вагинита может передаваться половым путем.Чтобы лечение было эффективным, сексуального партнера (партнеров) необходимо лечить одновременно с пациентом. Им следует воздерживаться от половых контактов в течение семи дней после лечения всех половых партнеров. CDC рекомендует ежегодно проводить плановый скрининг на хламидиоз для сексуально активных женщин в возрасте 24 лет и младше, а также в любом возрасте, если у вас несколько половых партнеров или вы находитесь в группе риска. Хотя хламидийные инфекции поддаются лечению с помощью антибиотиков, лучшее лечение хламидиоза — это профилактика. Правильное и постоянное использование презерватива снизит риск заражения не только хламидиозом, но и другими инфекциями, передаваемыми половым путем.Гонорея, еще одна ИППП, также может вызывать симптомы вагинита. Половых партнеров следует отслеживать и лечить соответствующим образом, чтобы избежать повторного заражения.
CDC рекомендует ежегодно проводить плановый скрининг на хламидиоз для сексуально активных женщин в возрасте 24 лет и младше, а также в любом возрасте, если у вас несколько половых партнеров или вы находитесь в группе риска. Хотя хламидийные инфекции поддаются лечению с помощью антибиотиков, лучшее лечение хламидиоза — это профилактика. Правильное и постоянное использование презерватива снизит риск заражения не только хламидиозом, но и другими инфекциями, передаваемыми половым путем.Гонорея, еще одна ИППП, также может вызывать симптомы вагинита. Половых партнеров следует отслеживать и лечить соответствующим образом, чтобы избежать повторного заражения. Вспышки ВПГ часто связаны со стрессом или эмоциональным расстройством. Генитальный герпес-вагинит также может поражать ротовую полость и глотку при оральном сексе.
Вспышки ВПГ часто связаны со стрессом или эмоциональным расстройством. Генитальный герпес-вагинит также может поражать ротовую полость и глотку при оральном сексе.