Причины и виды колитов, симтоматика и рекомендуемое лечение » Лахта Клиника
Терминология
Греческим словом «kolon» в медицине обозначается толстая кишка, а суффиксом «-ит» образуются диагнозы воспалительных процессов. Таким образом, колит – воспаление в толстом отделе кишечника или, точнее, в слизистой оболочке на его внутренней поверхности.
Без уточняющих определений (напр., «ишемический сигмоидит») объем понятия «колит» становится очень широким, и термин приобретает собирательное значение. Действительно, существует масса вариантов колита, различающихся этиологией, локализацией (поскольку толстый кишечник состоит из нескольких функционально разных отделов), типом течения и клинической картиной.
Точной или хотя бы приближенной статистики в отношении всех колитов вообще – не существует. Во многих странах не ведется эпидемиологический учет и не проводятся медико-статистические исследования даже наиболее значимых форм колита; кроме того, исповедуются существенно разные подходы к диагностике кишечных воспалений, не всегда верно идентифицируются такие заболевания и, наконец, далеко не все больные обращаются с симптоматикой колита за медицинской помощью.
Более или менее достоверно установлено, что средний возраст начала колитов находится в интервале от 40 до 60 лет у мужчин и от 20 до 60 лет у женщин; отсюда видно, что женщины заболевают, в среднем, раньше. Многие исследователи считают также, что женщины болеют и чаще мужчин, однако в других работах это не подтверждается: все зависит, видимо, от возрастного состава выборки.
Причины
Известно, однако, что воспаления толстого кишечника, населенного чрезвычайно богатой микрофлорой, могут вызываться болезнетворными микроорганизмами (инфекционные колиты), особенно если к тому предрасполагают нарушения пропорций в микробиоме.
Ишемический колит, – т.е. колит, обусловленный недостатком кровоснабжения, – возникает при затруднениях кровотока в брюшной аорте или ее ответвлениях.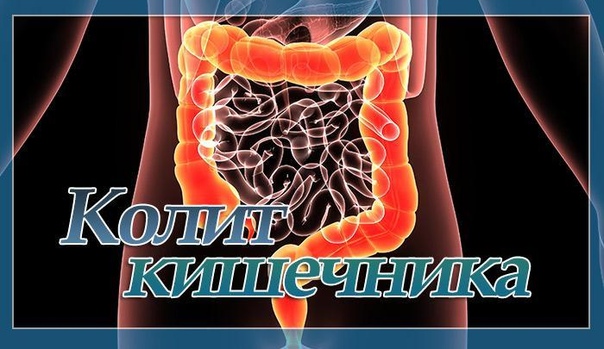
Токсический, по определению, является следствием поражения ядами (соединения фосфора, ртути, мышьяка и мн.др. веществ в больших дозах), или же длительного приема нестероидных противовоспалительных средств.
Столь же очевидным образом вытекают из названия причины радиационного колита.
Наконец, особняком стоят два типа колитов: неспецифический язвенный колит и болезнь Крона. Этиология этих заболеваний неясна, клиника терапевтически резистентна, и единых, общепринятых подходов к их лечению пока нет. В целом, эти заболевания целесообразно рассматривать в отдельной статье.
К прямым факторам риска (некоторые из которых, возможно, способны становиться основными причинами или триггерами) относятся бесконтрольный прием антибиотиков, слабительных, контрацептивных средств, которые могут существенно сдвинуть бактериальный баланс в кишечнике, а также самолечение суппозиториями, клизмами и т.п.; аллергия на определенные пищевые продукты; наследственная предрасположенность; врожденные анатомические аномалии или хронические заболевания ЖКТ; нездоровое питание; аутоиммунные расстройства.
Симптоматика
Как и в любых других воспалениях, различают острую и хроническую форму колита. При остром воспалении в процесс зачастую вовлекаются также тонкий кишечник и желудок, т.е. состояние генерализуется до гастроэнтероколита. Хронический тип течения характеризуется упорным присутствием вялой симптоматики с периодическими обострениями под действием неблагоприятных условий, вредоносных алиментарных или иных факторов.
В зависимости от конкретной локализации воспаления в толстом кишечнике, выделяют тифлит, сигмоидит, трансверзит, проктит, сочетанные формы и панколит (воспалением охватывается весь толстый кишечник).
В зависимости от характера органических изменений в слизистом слое, различают колиты катаральные (обычно это начальная стадия воспаления, которое затем при отсутствии адекватного терапевтического ответа может принять более тяжелые формы), язвенные, эрозивные, спастические и атрофические.
Учитывая протяженность, многофункциональность и, вообще, колоссальную роль кишечника в жизнедеятельности организма, легко понять многообразие возможных клинических признаков при любых видах кишечной патологии.
К наиболее типичным проявлениям колита относят болевой синдром, также широко варьирующий по характеру, интенсивности и локализации болей, однако обнаруживающий, как правило, определенную связь с приемом пищи, динамическими физическими нагрузками, пальпацией. Классикой считаются также метеоризм, чувство переполненности, тошнота и отсутствие аппетита, чередование диареи и констипации (поносов и запоров), ложные позывы на дефекацию, общее недомогание, головные боли, слабость, похудание. В стуле могут обнаруживаться прожилки слизи, гноя или крови. У многих больных выявляется субфебрилитет, сыпь на коже и серовато-желтый налет на языке, суставные боли. При стойкой или хронической диарее может развиться синдром общей дегидратации (обезвоживания организма).
Диагностика
Как правильно, доказательный диагноз колита требует тщательного многопланового обследования. Помимо стандартных клинических процедур (сбор анамнеза, осмотр) и общеклинических лабораторных анализов, могут быть целесообразны копрограмма и более специфические анализы кала, ПЦР, рентген-контрастная иригоскопия, ультразвуковые и томографические методы визуализации, эндоскопическое исследование толстого кишечника (фиброилеоколоноскопия).
Лечение
Очевидно, что в данном случае перечислить и хотя бы вкратце описать все практикуемые подходы к лечению не представляется возможным: они зависят от конкретной клинической ситуации и результатов диагностики. Однако наиболее важными и универсальными компонентами лечения любых колитов можно считать индивидуально разработанную диету, нормализацию микрофлоры (включая назначение анти-, пре- и пробиотиков), противовоспалительные меры и симптоматическую терапию (спазмолитики, сорбенты, ферментные препараты, витаминотерапия и пр.). В наиболее тяжелых случаях прибегают к лечению кортикостероидами. Как правило, показано (и эффективно на самом деле) санаторно-курортное лечение.
Следует отметить, что по поводу практически любого заболевания, – в том числе и колитов, – сегодня в интернете имеется огромное количество советов по «народному» лечению; здесь и вполне здравые фитотерапевтические идеи, и откровенный информационный мусор ради контент-наполнения сайтов, и реклама, скрытая или явная, а также тексты такого уровня грамотности и содержания, что к этим материалам сложно даже подобрать нормативное определение.
Если мы говорим о заболеваниях и медицинской помощи, то заниматься лечением имеет право только дипломированный и сертифицированный врач соответствующей специализации. Любые другие варианты опасны для здоровья, а иногда и для жизни, поскольку среди возможных осложнений колита значатся такие состояния, как, например, перитонит, сепсис, кишечная геморрагия или непроходимость.
Лечение неспецифического язвенного колита | Витамед в СПб
Неспецифический язвенный колит – это диффузное язвенно-воспалительное поражение слизистой оболочки толстого кишечника, сопровождающееся развитием тяжелых местных и системных осложнений. Клиника заболевания характеризуется схваткообразными болями в животе, диареей с примесью крови, кишечным кровотечением, внекишечными проявлениями.
Неспецифический язвенный колит (НЯК) – разновидность хронического воспалительного заболевания толстого кишечника неясной этиологии. Характеризуется склонностью к изъязвлению слизистой. Патология протекает циклически, обострения сменяются ремиссиями. Наиболее характерные клинические признаки – диарея с прожилками крови, боль в животе спастического характера.
Патология протекает циклически, обострения сменяются ремиссиями. Наиболее характерные клинические признаки – диарея с прожилками крови, боль в животе спастического характера.
В настоящее время причина НЯК неизвестна. По предположениям исследователей, в анамнезе данного заболевания могут играть роль иммунные и генетически обусловленные факторы. Одна из теорий возникновения неспецифического язвенного колита предполагает, что причиной могут служить вирусы или бактерии, активизирующие иммунную систему, либо аутоиммунные нарушения (сенсибилизация иммунитета против собственных клеток).
Как правило, течение неспецифического язвенного колита волнообразное, периоды ремиссии сменяются обострениями. В момент обострения язвенный колит проявляется различной симптоматикой в зависимости от локализации воспалительного процесса в кишечнике и интенсивности патологического процесса. При преимущественном поражении прямой кишки могут отмечаться кровотечения из заднего прохода, боли в низу живота. Иногда кровотечения являются единственным клиническим проявлением.
Иногда кровотечения являются единственным клиническим проявлением.
Симптомы НЯК зависят от протяженности патологического процесса и выраженности воспалительных изменений.
Симптомы:
- появление примеси крови на оформленном кале,
- ложные позывы на дефекацию (особенно по ночам),
- диарея при распространенном процессе (частота стула в тяжелых случаях может достигать 10 – 20 раз в сутки),
- наличие слизи и гноя в стуле,
- запоры (в случае поражения только прямой кишки),
- боли в животе.
При распространенном НЯК характерно присоединение общих симптомов:
- интоксикация,
- общая слабость,
- похудение,
- отсутствие аппетита,
- тошнота,
- выраженная эмоциональная неустойчивость.
Диагностика
Основным диагностическим методом, выявляющим неспецифический язвенный колит, является колоноскопия, позволяющая детально исследовать просвет толстого кишечника и его внутренние стенки.
Кроме того, производят копрограмму, тест на скрытую кровь, бактериологический посев.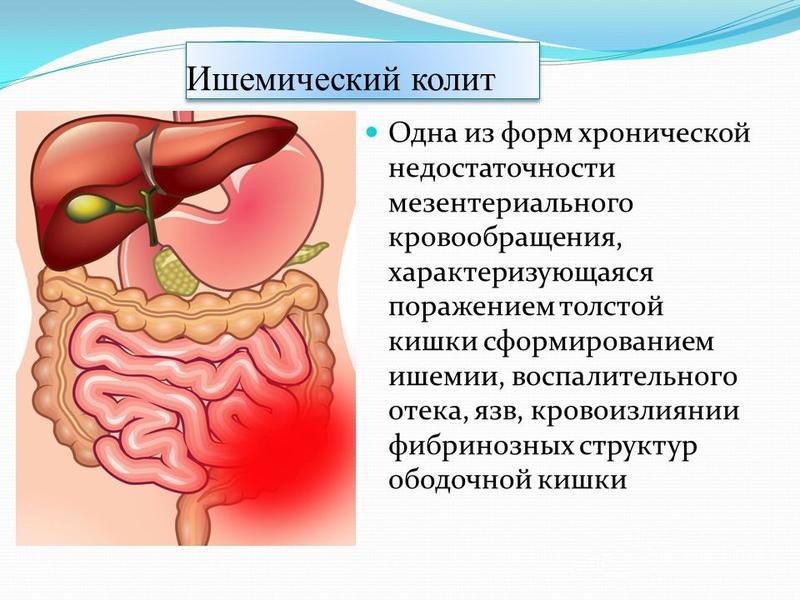 Анализ крови при язвенном колите показывает картину неспецифического воспаления. Биохимические показатели могут сигнализировать о наличии сопутствующих патологий, расстройств пищеварения, функциональных нарушений в работе органов и систем. Во время проведения колоноскопии обычно производят биопсию измененного участка стенки толстой кишки для гистологического исследования. При подозрении на наличие у пациента неспецифического язвенного колита необходимо провести ряд обследований:
Анализ крови при язвенном колите показывает картину неспецифического воспаления. Биохимические показатели могут сигнализировать о наличии сопутствующих патологий, расстройств пищеварения, функциональных нарушений в работе органов и систем. Во время проведения колоноскопии обычно производят биопсию измененного участка стенки толстой кишки для гистологического исследования. При подозрении на наличие у пациента неспецифического язвенного колита необходимо провести ряд обследований:
- общеклинические: общий анализ крови и мочи, ЭКГ, флюорография, измерение артериального давления, пульса, определение группы крови и резус-фактора
- развернутый биохимический анализ крови (глюкоза, билирубин+фракции, общий белок+фракции, мочевина, креатинин, АЛТ, АСТ, ГГТФ, ЩФ, железо, СРБ, калий, натрий)
- эндоскопические методы: колоноскопия, с биопсией;
- анализ на скрытую кровь и его клинический анализ (копрограмма).
Лечение НЯК
Поскольку причины, вызывающие неспецифический язвенный колит, до конца не выяснены, задачи терапии данного заболевания – это снижение интенсивности воспалительного процесса, стихание клинической симптоматики и профилактика обострений и осложнений. При своевременном правильном лечении и строгом следовании рекомендациям врача, возможно добиться стойкой ремиссии и улучшения качества жизни пациента
При своевременном правильном лечении и строгом следовании рекомендациям врача, возможно добиться стойкой ремиссии и улучшения качества жизни пациента
Препарат ведолизумаб (Энтивио®) достиг лучших показателей клинической ремиссии по сравнению с препаратом адалимумаб (Хумира®) в первом в истории прямом сравнительном клиническом исследовании биологических препаратов при язвенном колите
— Препарат ведолизумаб превосходит адалимумаб в достижении клинической ремиссии и заживления слизистой оболочки кишечника на 52 неделе терапии у пациентов со среднетяжелым и тяжелым активным язвенным колитом
Осака, Япония — Takeda Pharmaceutical Company Limited (TSE: 4502 / NYSE: TAK) (Takeda) объявила о результатах прямого сравнительного клинического исследования 3b фазы VARSITY, которое продемонстрировало, что кишечно-селективный биологический препарат ведолизумаб (Энтивио®) превосходит ингибитор фактора некроза опухоли альфа (ингибитор ФНОα) адалимумаб (Хумира®) в достижении клинической ремиссии* у пациентов со среднетяжелым и тяжелым активным язвенным колитом на 52 неделе терапии.
Кроме того, лечение ведолизумабом сопровождалось более высокой частотой достижения заживления слизистой** на 52 неделе: 39,7% пациентов, получавших ведолизумаб, достигли заживления слизистой по сравнению с 27,7% пациентов, получавших адалимумаб (р = 0,0005). Статистически недостоверное различие в пользу адалимумаба было отмечено в процентном отношении пациентов, исходно принимавших пероральные кортикостероиды и прекративших прием кортикостероидов и находящихся в клинической ремиссии*** на 52 неделе. Исследование не преследовало цель сравнить безопасность этих биологических препаратов, однако у пациентов, получавших ведолизумаб (62,7%), отмечена более низкая общая частота нежелательных явлений в течение 52 недель, чем у пациентов, получавших адалимумаб (69,2%), при этом частота инфекций у пациентов, получавших ведолизумаб (33,5%), была ниже по сравнению с пациентами, получавшими адалимумаб (43,5%).
«В исследовании VARSITY рассматриваются критические вопросы, касающиеся выбора биологической терапии при язвенном колите», — заявил доктор Брюс Э. Сэндс, главный исследователь VARSITY и руководитель подразделения гастроэнтерологии им. доктора Генри Д. Яновица в клинике Маунт-Синай и медицинской школы Икан в Маунт-Синай в Нью-Йорке. «Целью лечения язвенного колита является достижение клинической ремиссии и заживление слизистой оболочки. Полученные результаты демонстрируют явное преимущество ведолизумаба по сравнению с адалимумабом по этим важным критериям. Результаты исследования также показали более низкую частоту общих и серьезных нежелательных явлений, в том числе инфекций, у пациентов, получавших ведолизумаб, по сравнению с пациентами, получавшими адалимумаб».
«Результаты исследования VARSITY, первого клинического исследования, которое напрямую сравнивает эффективность и безопасность двух часто используемых биологических препаратов у пациентов с язвенным колитом, дает бесценную информацию, которая поможет врачам принять решение при выборе биологической терапии», — сказал Джефф Борнштейн, медицинский директор, компания Takeda. «Впервые было проведено прямое сравнение двух лекарственных препаратов для лечения язвенного колита с различным механизмом действия: кишечно-селективным анти-альфа4бета7-интегрином, ведолизумабом, и ингибитором ФНОα, адалимумабом. Это уникальный момент в терапии язвенного колита, так как данные, полученные в результате прямого сравнительного клинического исследования, ранее не были доступны, что осложняло выбор биологической терапии».
«Впервые было проведено прямое сравнение двух лекарственных препаратов для лечения язвенного колита с различным механизмом действия: кишечно-селективным анти-альфа4бета7-интегрином, ведолизумабом, и ингибитором ФНОα, адалимумабом. Это уникальный момент в терапии язвенного колита, так как данные, полученные в результате прямого сравнительного клинического исследования, ранее не были доступны, что осложняло выбор биологической терапии».
«По тяжести течения, частоте осложнений и негативному влиянию на качество жизни пациентов воспалительные заболевания кишечника (ВЗК) занимают одно из первых мест среди болезней желудочно-кишечного тракта. В России от ВЗК страдают более 30 000 человек, преимущественно это молодые люди в возрасте 20–40 лет. Заболевания не всегда просто диагностировать, и, к сожалению, в нашей стране преобладают среднетяжёлые и тяжелые формы. Нередко врачи стоят перед сложным выбором оптимальной терапии. Благодаря исследованию VARSITY появилось больше сравнительных данных о различных подходах в лечении язвенного колита, а значит, врачи смогут помочь еще большему числу пациентов достичь ремиссии и вернуться к полноценной жизни», — прокомментировал результаты исследования Дмитрий Колода, медицинский директор компании «Такеда Россия».
VARSITY — это рандомизированное, двойное слепое, многоцентровое исследование 3b фазы с активным контролем, посвященное оценке эффективности и безопасности внутривенного ведолизумаба по сравнению с подкожным адалимумабом у пациентов со среднетяжелым и тяжелым активным язвенным колитом на 52 неделе терапии. В исследование были рандомизированы 769 пациентов (ведолизумаб n = 383, адалимумаб n = 386), у всех пациентов до включения в исследование отмечался недостаточный ответ, потеря ответа или непереносимость кортикостероидов, иммуномодуляторов или одного ингибитора ФНОα, за исключением адалимумаба. Пациенты были рандомизированы в одну из двух групп лечения: ведолизумаб внутривенного введения и плацебо подкожного введения или адалимумаб подкожного введения и плацебо внутривенного введения. Пациентам в группе ведолизумаба вводили ведолизумаб по 300 мг внутривенно в 0, 2, 6-ю недели и затем каждые 8 недель до 46-й недели, наряду с плацебо подкожно на неделе 0 и каждые 2 недели до 50-й недели. В группе адалимумаба пациенты получали адалимумаб подкожно 160 мг в 0 неделю, затем 80 мг во 2-ю неделю и в последующем 40 мг каждые 2 недели до 50-й недели, а также плацебо внутривенно в 0, 2, 6-ю недели и затем каждые 8 недель до 46-й недели. Повышение дозы не разрешалось ни в одной из групп лечения в период исследования.1,2
В группе адалимумаба пациенты получали адалимумаб подкожно 160 мг в 0 неделю, затем 80 мг во 2-ю неделю и в последующем 40 мг каждые 2 недели до 50-й недели, а также плацебо внутривенно в 0, 2, 6-ю недели и затем каждые 8 недель до 46-й недели. Повышение дозы не разрешалось ни в одной из групп лечения в период исследования.1,2
* Первичная конечная точка: Клиническая ремиссия – общий индекс Мейо ≤2 баллов, при этом ни один показатель по подшкалам не превышает 1 балл.2
** Вторичная конечная точка: Заживление слизистой оболочки — значение по
эндоскопической подшкале индекса Мейо ≤1 балла. Шкала Мейо — инструмент для оценки активности язвенного колита. 2
*** Вторичная конечная точка: Бесстероидная ремиссия – наличие клинической ремиссии и отсутствие приема пероральных кортикостероидов на 52-й неделе у пациентов, получавших терапию пероральными кортикостероидами исходно (на неделе 0). 2
О язвенном колите
Язвенный колит (ЯК) является одной из наиболее распространенных форм воспалительных заболеваний кишечника (ВЗК). ЯК — это хроническое рецидивирующее воспалительное заболевание желудочно-кишечного тракта, которое часто носит прогрессирующий характер и поражает внутреннюю оболочку толстой кишки4,5. Частыми симптомами ЯК являются дискомфорт в животе, жидкий стул, в том числе с кровью или гноем5,6. Причины возникновения ЯК полностью не изучены; тем не менее, недавние исследования показывают, что наследственные и генетические факторы, а также факторы окружающей среды и/или атипичный иммунный ответ на микробные антигены у генетически предрасположенных людей могут привести к заболеванию5,7,8.
ЯК — это хроническое рецидивирующее воспалительное заболевание желудочно-кишечного тракта, которое часто носит прогрессирующий характер и поражает внутреннюю оболочку толстой кишки4,5. Частыми симптомами ЯК являются дискомфорт в животе, жидкий стул, в том числе с кровью или гноем5,6. Причины возникновения ЯК полностью не изучены; тем не менее, недавние исследования показывают, что наследственные и генетические факторы, а также факторы окружающей среды и/или атипичный иммунный ответ на микробные антигены у генетически предрасположенных людей могут привести к заболеванию5,7,8.
О препарате Энтивио® (ведолизумаб)
Ведолизумаб является кишечно-селективным биологическим препаратом и одобрен для внутривенного введения9. Это гуманизированные моноклональные антитела, которые специфически связываются с α4β7-интегрином и молекулами клеточной адгезии слизистой оболочки кишечника адрессином-1 (MAdCAM-1), а не с молекулой 1 адгезии сосудистых клеток (VCAM-1)10. MAdCAM-1 преимущественно экспрессируется на кровеносных сосудах и лимфатических узлах желудочно-кишечного тракта11. α4β7-интегрин экспрессируется в популяции циркулирующих лейкоцитов10. Эти клетки выполняют роль связующего звена в воспалительном процессе при язвенном колите (ЯК) и болезни Крона (БК)10,12,13. Ингибируя α4β7-интегрин, ведолизумаб может ограничивать способность определенных лейкоцитов проникать в ткани кишечника10.
MAdCAM-1 преимущественно экспрессируется на кровеносных сосудах и лимфатических узлах желудочно-кишечного тракта11. α4β7-интегрин экспрессируется в популяции циркулирующих лейкоцитов10. Эти клетки выполняют роль связующего звена в воспалительном процессе при язвенном колите (ЯК) и болезни Крона (БК)10,12,13. Ингибируя α4β7-интегрин, ведолизумаб может ограничивать способность определенных лейкоцитов проникать в ткани кишечника10.
Ведолизумаб внутривенного введения одобрен к применению у взрослых пациентов со среднетяжелыми и тяжелыми активными болезнью Крона/язвенным колитом с неадекватным ответом, неэффективностью лечения (или снижением эффективности) или непереносимостью одного или нескольких препаратов стандартной терапии; с неудовлетворительным ответом, утратой ответа или непереносимостью одного или нескольких ингибиторов фактора некроза опухоли-альфа9. Ведолизумаб зарегистрирован в более чем 60 странах, включая Соединенные Штаты Америки и страны Европейского Союза
Показания к применению
Язвенный колит
Ведолизумаб показан к применению у взрослых пациентов со среднетяжелым и тяжелым активным язвенным колитом:
— с неадекватным ответом, неэффективностью лечения (или снижением эффективности) или непереносимостью одного или нескольких препаратов стандартной терапии;
— с неудовлетворительным ответом, утратой ответа или непереносимостью одного или нескольких ингибиторов фактора некроза опухоли-альфа.
Болезнь Крона
Ведолизумаб показан к применению у взрослых пациентов со среднетяжелой и тяжелой активной болезнью Крона:
— с неадекватным ответом, неэффективностью лечения (или снижением эффективности) или непереносимостью одного или нескольких препаратов стандартной терапии;
— с неудовлетворительным ответом, утратой ответа или непереносимостью одного или нескольких ингибиторов фактора некроза опухоли-альфа.
Важная информация о безопасности применения
Противопоказания
Повышенная чувствительность к ведолизумабу или другим компонентам препарата
Особые указания и меры предосторожности при использовании
Ведолизумаб следует применять под строгим наблюдением квалифицированного медицинского персонала, способного осуществлять контроль реакций гиперчувствительности, включая анафилактическую реакцию. При проведении инфузии должны быть доступны средства неотложной помощи. Пациенты должны находиться под строгим наблюдением во время инфузии и после ее завершения в течение двух часов для первых двух инфузий, и примерно одного часа для последующих инфузий.
Инфузионные реакции
Результаты клинических исследований включают сообщения об инфузионных реакциях (ИР) и реакциях гиперчувствительности, в основном легкой и умеренной степени тяжести.
В случае развития тяжелой ИР, анафилактической реакции или других тяжелых реакций следует немедленно прекратить введение препарата Энтивио® и принять соответствующие терапевтические меры для купирования реакции (например, с использованием адреналина и антигистаминных препаратов).
В случае развития легкой или умеренной ИР, снижают скорость инфузии или прерывают процедуру и начинают соответствующее лечение (например, с использованием адреналина и антигистаминных препаратов). После прекращения ИР продолжают инфузию. Следует рассмотреть возможность премедикации (например, с использованием антигистаминных препаратов, гидрокортизона и/или парацетамола) перед проведением следующей инфузии у пациентов с анамнезом легких или умеренных ИР на ведолизумаб с целью минимизации возможного риска.
Инфекционные заболевания
Ведолизумаб является антагонистом интегрина с селективным воздействием на кишечник, не обладающим установленной системной иммуносупрессорной активностью.
Существует потенциальный повышенный риск развития оппортунистических инфекций или инфекций, для которых кишечник является защитным барьером. Лечение с использованием препарата Энтивио® не следует назначать пациентам с активными формами тяжелых инфекций до тех пор, пока инфекции не будут взяты под контроль. Также следует рассмотреть возможность прекращения курса лечения у пациентов, у которых развитие тяжелой инфекции произошло в течение длительного курса лечения с использованием препарата Энтивио®. Необходимо соблюдать осторожность при назначении препарата Энтивио® пациентам с контролируемыми тяжелыми хроническими инфекциями или анамнезом рецидивирующих тяжелых инфекций. Пациенты должны проходить тщательный мониторинг на наличие инфекций до, в течение и после завершения курса лечения.
Так как препарат Энтивио® противопоказан пациентам с активной формой туберкулеза, то перед началом лечения пациенты должны проходить скрининг на туберкулез в соответствии с установленными нормами. В случае выявления латентного туберкулеза перед назначением препарата Энтивио® обязательно проводят лечение туберкулеза в соответствии с локальными рекомендациями. В случае выявления туберкулеза у пациентов, уже проходящих курс лечения, введение препарата Энтивио® прекращают вплоть до излечения туберкулезной инфекции.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Применение некоторых антагонистов интегрина и некоторых системных иммуносупрессорных препаратов ассоциируются с ПМЛ, оппортунистической инфекцией, вызываемой вирусом Джона Каннингема (JC). Синдром ПМЛ – это редкое демиелинизирующее заболевание ЦНС, возникающее в результате реактивации латентного JC-вируса, часто заканчивается летальным исходом. Связываясь с α4β7-интегрином, экспрессированным на мигрирующих в кишечник лимфоцитах, ведолизумаб оказывает иммуносупрессорное действие на ЖКТ. Развитие ПМЛ обычно происходит у пациентов с ослабленной иммунной системой.
Развитие ПМЛ обычно происходит у пациентов с ослабленной иммунной системой.
Медицинским работникам следует проводить мониторинг пациентов, получающих ведолизумаб, на случай возникновения новых или ухудшения имеющихся неврологических признаков и симптомов, и рассмотреть возможность направления пациента к специалисту-неврологу. В случае подозрения на ПМЛ лечение ведолизумабом должно быть приостановлено, а в случае подтверждения диагноза лечение ведолизумабом полностью прекращают.
Типичные признаки и симптомы, связанные с ПМЛ, разнообразны, прогрессируют в течение от нескольких дней до нескольких недель и включают в себя гемипарез, афазию, изменения в поведении и личности, ретрохиазмальный зрительный дефицит, судороги. Прогрессирование нарушений обычно приводит к летальному исходу или тяжелой инвалидности в течение нескольких недель или месяцев.
Злокачественные новообразования
У пациентов с язвенным колитом и болезнью Крона отмечается повышенный риск развития злокачественных новообразований.
Взаимодействие с другими лекарственными средствами
Исследований совместного применения ведолизумаба с другими препаратами, включая биологические иммуносупрессанты, не проводилось. Таким образом, не рекомендуется смешивать приготовленный инфузионный раствор ведолизумаба с другими препаратами или вводить их в инфузионную систему.
Данные клинических исследований ведолизумаба у пациентов, ранее проходивших лечение с использованием натализумаба или ритуксимаба, отсутствуют. При рассмотрении возможности применения препарата Энтивио® у этих пациентов необходимо соблюдать осторожность.
Живые и пероральные вакцины
Перед началом лечения препаратом Энтивио® рекомендуется проведение вакцинации всех пациентов в соответствии с действующими рекомендациями по иммунизации.
Введение живых и неживых вакцин одновременно с ведолизумабом допускается только в случае, если польза применения значительно превосходит риск.
Нежелательные реакции включают: назофарингит, головную боль, артралгию, бронхит, гастроэнтерит, инфекции верхних дыхательных путей, грипп, синусит, фарингит, парестезию, гипертензия, боль в области ротоглотки, заложенность носа, кашель, анальный абсцесс, анальную трещину, тошноту, диспепсию, запор, вздутие живота, метеоризм, геморрой, сыпь, зуд, экзему, эритему, ночную потливость, акне, мышечные спазмы, боль в спине, мышечную слабость, утомляемость, боль в конечностях, пирексию.
Такеда в гастроэнтерологии
Желудочно-кишечные заболевания могут быть сложными, изнурительными и меняющими жизнь пациентов. Признавая это, компания Takeda и ее партнеры более 25 лет занимаются улучшением жизни пациентов, разрабатывая инновационные лекарственные средства и внедряя специализированные программы поддержки пациентов с этими заболеваниями. Takeda стремится предоставить пациентам способы управления своей болезнью. Кроме того, Takeda является лидером в таких направлениях гастроэнтерологии, как воспалительные заболевания кишечника, кислотозависимые заболевания и нарушения моторики. Наша научно-исследовательская деятельность направлена на поиск решений в области целиакии и заболеваний печени, а также в области микробиомной терапии.
###
Источники
[1]Schreiber S, Peyrin-Biroulet L, Loftus EV Jr, et al. VARSITY: A double-blind, double-dummy, randomised, controlled trial of vedolizumab versus adalimumab in patients with active ulcerative colitis. Presented at the 14th Congress of the Crohn’s and Colitis Organisation (ECCO), Copenhagen, Denmark. Oral presentation #OP34 (Saturday March 9, 2019, 09:40-09:50).
Presented at the 14th Congress of the Crohn’s and Colitis Organisation (ECCO), Copenhagen, Denmark. Oral presentation #OP34 (Saturday March 9, 2019, 09:40-09:50).
2 An efficacy and safety study of vedolizumab intravenous (IV) compared to adalimumab subcutaneous (SC) in participants with ulcerative colitis. ClinicalTrials.gov. Available at: https://clinicaltrials.gov/ct2/show/NCT02497469. Last updated: February 28, 2019. Last Accessed: February 2019.
3 Baumgart DC, Carding SR. Inflammatory bowel disease: cause and immunobiology. Lancet. 2007;369:1627-1640.
4Torres J, Billioud V, Sachar DB, et al. Ulcerative colitis as a progressive disease: the forgotten evidence. Inflamm Bowel Dis. 2012;18:1356-1363.
5Ordas I, Eckmann L, Talamini M, et al. Ulcerative colitis. Lancet. 2012;380:1606-1619.
6Sands BE. From symptom to diagnosis: clinical distinctions among various forms of intestinal inflammation. Gastroenterology. 2004;126:1518-1532.
2004;126:1518-1532.
7 Henckaerts L, Pierik M, Joossens M, et al. Mutations in pattern recognition receptor genes modulate seroreactivity to microbial antigens in patients with inflammatory bowel disease. Gut. 2007;56:1536-1542.
8Kaser A, Zeissig S, Blumberg RS. Genes and environment: How will our concepts on the pathophysiology of IBD develop in the future? Dig Dis. 2010;28:395-405.
9 European Medicines Agency. Entyvio EPAR product information. EMEA/H/C/002782 — IB/0030 ANNEX 1 Summary of Product Characteristics. Available at: https://www.ema.europa.eu/documents/product-information/entyvio-epar-product-information_en.pdf Last updated: September 3, 2018. Last accessed: February 2019.
10 Soler D, Chapman T, Yang LL, et al. The binding specificity and selective antagonism of vedolizumab, an anti-α4β7 integrin therapeutic antibody in development for inflammatory bowel diseases. J Pharmacol Exp Ther. 2009;330:864-875.
11Briskin M, Winsor-Hines D, Shyjan A, et al. Human mucosal addressin cell adhesion molecule-1 is preferentially expressed in intestinal tract and associated lymphoid tissue. Am J Pathol. 1997;151:97‑110.
[1]2 Eksteen B, Liaskou E, Adams DH. Lymphocyte homing and its roles in the pathogenesis of IBD. Inflamm Bowel Dis. 2008;14:1298‑1312.
[1]3 Wyant T, Fedyk E, Abhyankar B. An overview of the mechanism of action of the monoclonal antibody vedolizumab. J Crohns Colitis. 2016;10:1437-1444.
[1]4Takeda Data on File. 2019.
Язвенный колит
Язвенный колит (ЯК) – это хроническое рецидивирующее воспалительное заболевание толстой кишки, характеризующееся наличием язв на ее слизистой оболочке. В результате могут появляться боли в животе, диарея, ложные позывы к опорожнению кишечника. Также возможно развитие опасных для жизни осложнений – кишечного кровотечения и колоректального рака.
Причина возникновения ЯК до сих пор точно неизвестна. Предполагается, что основную роль в развитии заболевания играют иммунные и генетические факторы.
Чаще всего язвенным колитом страдают люди в возрасте от 15 до 30 лет. Заболевание протекает периодами: случаются обострения и ремиссии (ослабление проявлений болезни вплоть до полного их исчезновения), причем ремиссия иногда может длиться годами.
Для лечения обычно используются препараты, подавляющие иммунную систему. Однако в некоторых случаях возможно только хирургическое лечение.
Синонимы русские
Неспецифический язвенный колит, НЯК.
Синонимы английские
Ulcerative Colitis,Colitis ulcerosa, UC.
Симптомы
Наиболее частыми симптомами ЯК являются:
- хроническая диарея с примесью крови в стуле, иногда слизи,
- боли в животе, возможно, схваткообразного характера,
- чувство неполного опорожнения кишечника и ложные позывы к опорожнению,
- анальные трещины,
- кишечные кровотечения,
- общая слабость и недомогание,
- повышение температуры,
- потеря аппетита и массы тела,
- анемия вследствие кровотечений и нарушения всасывания железа.

Ряд симптомов является следствием иммунных нарушений:
- боли в суставах,
- воспаления глаз,
- поражение кожи в виде красных, шишкообразных, болезненных высыпаний,
- боли в правом подреберье как следствие вовлечения в патологический процесс печени,
- дискомфорт и боли в поясничной области, указывающие на поражение почек или наличие в них камней.
Общая информация
Язвенный колит – это хроническое заболевание, характеризующееся рецидивирующим течением и наличием воспаления и язв на слизистой оболочке толстой кишки.
В настоящее время причина ЯК до конца неизвестна. Предполагается, что главным образом заболеванию способствуют нарушения в иммунной системе и отягощенная наследственность.
В норме у человека клетками иммунной системы синтезируются антитела для защиты организма от чужеродных воздействий.
У некоторых иммунная система производит слишком много антител против клеток собственной слизистой оболочки. Таким образом, патологический процесс приобретает аутоиммунный характер. Этим объясняется наличие у больных системных проявлений заболевания: артритов, конъюнктивитов, хронического гепатита, узловой эритемы (шишкообразных, болезненных образований на коже). На этой же версии основана и лекарственная терапия ЯК, так как все используемые препараты подавляют иммунитет.
Таким образом, патологический процесс приобретает аутоиммунный характер. Этим объясняется наличие у больных системных проявлений заболевания: артритов, конъюнктивитов, хронического гепатита, узловой эритемы (шишкообразных, болезненных образований на коже). На этой же версии основана и лекарственная терапия ЯК, так как все используемые препараты подавляют иммунитет.
У людей, у родственников которых был ЯК, развитие этого заболевания более вероятно, чем у людей с неотягощенной наследственностью.
Увеличивают риск заболеть ЯК стрессовые воздействия и характер питания, а также перенесенные кишечные инфекции.
В норме в толстой кишке происходит всасывание воды, микроэлементов, желчных кислот. При хроническом воспалении этот процесс нарушается, слизистая оболочка истончается и на ней появляются язвы, которые могут кровоточить. Результатом этого является постоянное раздражение кишки, что провоцирует диарею и боли в животе. Кроме того, учитывая снижение аппетита, все это уменьшает поступление питательных веществ, так что их уровень в крови снижается, что проявляется анемией, остеопорозом, белковой недостаточностью, нехваткой глюкозы в крови, гиповитаминозом.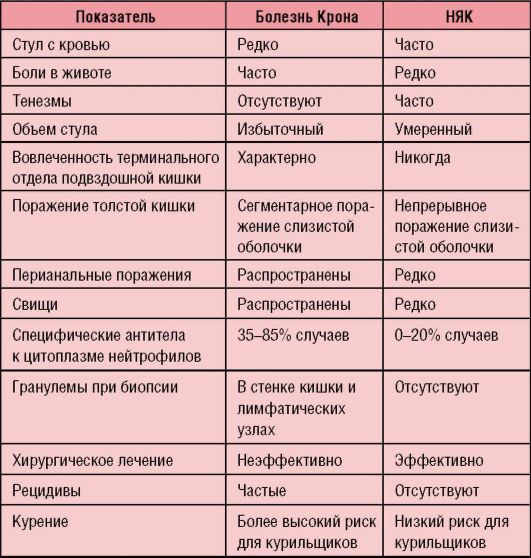
Происходящие в организме нарушения метаболизма могут приводить к расстройству функции почек и образованию в них камней.
При данной патологии поражаются только поверхностные отделы слизистой оболочки толстой кишки. Воспалительный процесс носит сплошной характер, то есть, начинаясь в прямой кишке, захватывает все участки ее слизистой, не оставляя здоровых фрагментов. В дальнейшем воспаление так же непрерывно может распространяться на вышележащие отделы толстой кишки.
В течении заболевания выделяют периоды обострения и ремиссии, которая может длиться месяцами или даже годами. При этом у таких пациентов высока вероятность кишечного кровотечения, колоректального рака, перфорации кишки, токсического мегаколона (прекращение кишечной перистальтики и расширение кишки), что может серьезно угрожать их жизни.
Кто в группе риска?
- Лица, родственники которых болели язвенным колитом.
- Молодые люди до 30 лет.
- Отказавшиеся от курения – это может спровоцировать обострение ЯК.

- Лица, длительно принимающие обезболивающие препараты (нестероидные противовоспалительные средства): ибупрофен, напроксен, аспирин.
- Жители мегаполисов.
Диагностика
- Иммунологическое исследование крови позволяет выявить антитела к цитоплазме собственных нейтрофилов, что подтверждает аутоиммунную природу заболевания и достаточно специфично для язвенного колита. Под действием таких антител разрушаются нейтрофилы, что способствует воспалительным реакциям.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). Снижение гемоглобина свидетельствует об анемии; повышение уровня лейкоцитов может указывать на присоединение инфекции.
- Биохимический анализ крови – помогает определить нарушение всасывания, при котором уровни общего белка, глюкозы, холестерола, электролитов могут быть снижены. Изменения концентрации аланинаминотрансферазы, аспартатаминотрансферазы, щелочной фосфатазы свидетельствует о поражении печени.
 Уровень креатинина, мочевины может повышаться при патологии почек.
Уровень креатинина, мочевины может повышаться при патологии почек. - С-реактивный белок, повышение уровня которого говорит об активности процесса.
- Анализ кала на скрытую кровь позволяет определить не видимое глазом количество крови в стуле.
- Копрограмма отражает способность ЖКТ переваривать пищу.
Также используются инструментальные методы обследования:
- ректороманоскопия – осмотр прямой и сигмовидной кишки;
- ирригоскопия – рентгенологическое исследование с введением бария в толстую кишку, позволяет исследовать рельеф слизистой;
- фиброколоноскопия – осмотр толстой кишки при помощи эндоскопа, что позволяет увидеть изменения на слизистой и взять биопсию с пораженных участков;
- УЗИ органов брюшной полости и почек позволяет оценить состояние стенки кишечника, а также печени, желчного пузыря, поджелудочной железы, выявить изменения в почках;
- гистологическое исследование биоптата (кусочка слизистой кишки, взятого при эндоскопическом исследовании) обычно позволяет окончательно определиться с видом заболевания.

Лечение
Терапия, как правило, начинается с приема препаратов 5-аминосалициловой кислоты. При ее недостаточной эффективности применяют глюкокортикостероидные гормоны. Препаратами резерва служат цитостатики. Все эти лекарства влияют на иммунную систему, подавляя её избыточную функцию. Таким образом, происходит уменьшение синтеза антител против собственной слизистой оболочки и активность воспаления снижается.
При присоединении инфекционного процесса показан прием антибиотиков.
В случае неэффективности терапии проводится оперативное лечение.
В редких случаях применяется биологическая терапия антителами, подавляющими избыточную функцию собственной иммунной системы, а следовательно, и активность воспалительного процесса.
В периоды ремиссии назначают поддерживающую терапию, обычно препараты 5-аминосалициловой кислоты.
Рекомендуемые анализы
- Общий анализ крови
- Железо в сыворотке
- Калий, натрий, хлор в сыворотке
- Кальций в сыворотке
- Холестерол общий
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Фосфатаза щелочная общая
- Альбумин в сыворотке
- Белок общий в сыворотке
- Креатинин в сыворотке
- Мочевина в сыворотке
- Глюкоза в плазме
- С-реактивный белок, количественно
- Циркулирующие иммунные комплексы (ЦИК)
- Антитела к цитоплазме нейтрофилов, IgG
- Диагностика воспалительных заболеваний кишечника (антитела к бокаловидным клеткам кишечника и протокам поджелудочной железы)
Язвенный колит: симптомы стула и лечение
Обзор
Язвенный колит (ЯК) — это хроническое воспалительное заболевание кишечника, которое вызывает воспаление и язвы вдоль слизистой оболочки толстой и прямой кишки. Язвенный колит может поражать часть или всю толстую кишку. Это состояние может быть болезненным и влиять на тип и частоту стула.
Язвенный колит может поражать часть или всю толстую кишку. Это состояние может быть болезненным и влиять на тип и частоту стула.
Прочтите, чтобы узнать больше о том, как язвенный колит может повлиять на ваш стул.
Симптомы язвенного колита варьируются от человека к человеку.Но поскольку это заболевание поражает толстую и прямую кишку, проблемы с кишечником, такие как кровавый стул или диарея, являются первичным симптомом.
Степень кровавого стула или диареи зависит от степени воспаления и изъязвления толстой кишки. Симптомы язвенного колита, связанные со стулом, включают:
У некоторых людей наблюдаются все вышеперечисленные симптомы. Другие могут испытывать только один или два из этих симптомов. Если вы живете с ЯК, у вас могут быть периоды ремиссии продолжительностью в недели, месяцы или годы.Это когда симптомы исчезают.
Однако ЯК непредсказуем, поэтому могут произойти обострения. Когда происходит обострение, это может вызвать проблемы с кишечником.
Изменения стула напрямую связаны с тем, как ЯК влияет на толстую и прямую кишку. При ЯК иммунная система атакует здоровые клетки пищеварительного тракта. Атака увеличивает количество лейкоцитов в толстой и прямой кишке, а повторяющиеся атаки приводят к хроническому воспалению.
Воспаление приводит к частому сокращению и опорожнению толстой кишки, поэтому вы можете испытывать частую диарею и срочные дефекации.
Когда воспаление разрушает клетки, выстилающие толстую кишку, могут развиться язвы или язвы. Эти язвы могут кровоточить и выделять гной, что приводит к кровавому поносу.
У некоторых людей с ЯК также бывает запор, но это не так часто, как диарея. Запор обычно возникает, когда воспаление ограничивается прямой кишкой. Это называется язвенным проктитом.
Другие симптомы, связанные с язвенным колитом, включают боль в животе, болезненный стул, утомляемость, анемию, потерю веса и лихорадку.
Лекарства
Остановка воспаления является ключом к контролю кровавого стула и других симптомов, связанных с ЯК. Отсутствие воспаления означает отсутствие язв, и в результате кровотечение останавливается. Чтобы помочь вам достичь ремиссии, ваш врач может назначить одно или несколько лекарств. К ним относятся:
Отсутствие воспаления означает отсутствие язв, и в результате кровотечение останавливается. Чтобы помочь вам достичь ремиссии, ваш врач может назначить одно или несколько лекарств. К ним относятся:
Если ваши симптомы не улучшаются с помощью этих методов лечения, вы можете быть кандидатом на биологическую терапию, которая подавляет часть иммунной системы.
Ваш врач может назначить лекарства на краткосрочной или долгосрочной основе для поддерживающей терапии.Спросите своего врача о приеме противодиарейных препаратов.
Изменения образа жизни
Определенные изменения образа жизни и домашние средства также могут помочь в борьбе с воспалением и заживлении толстой кишки.
Не существует специальной диеты при ЯК, но некоторые продукты могут раздражать толстую кишку и вызывать кровавую диарею. Ведите дневник питания и записывайте свои приемы пищи. Это может помочь вам определить продукты, которых следует избегать, например определенные продукты с высоким содержанием клетчатки и молочные продукты.
Снятие стресса
Снижение уровня стресса также может улучшить симптомы.Стресс не вызывает язвенного колита. Но хронический стресс может вызвать перегрузку вашей иммунной системы, вызывая хроническое воспаление, которое увеличивает язвы и вызывает кровотечение.
Вы не можете полностью избавиться от стресса, но вы можете научиться управлять стрессом и своими эмоциями. Это может помочь избежать употребления кофеина и алкоголя, которые могут стимулировать сокращения кишечника и усугубить диарею. Кофеин и алкоголь также могут усугубить беспокойство и стресс.
Упражнения также могут помочь вам расслабиться и сохранить эмоциональное равновесие.Старайтесь заниматься физическими упражнениями не менее 150 минут в неделю или чуть более 20 минут в день. Вы также можете практиковать методы расслабления, такие как медитация, глубокое дыхание и йога, чтобы снизить уровень стресса.
Если не лечить, ЯК может повредить кишечник и повысить риск развития рака толстой кишки. Неконтролируемый ЯК также может повлиять на качество вашей жизни, особенно если стул кровянистый, непредсказуемый и срочный.
Неконтролируемый ЯК также может повлиять на качество вашей жизни, особенно если стул кровянистый, непредсказуемый и срочный.
Однако существует множество вариантов лечения, которые помогут вам жить более комфортно с ЯК.Поговорите со своим врачом о том, какие методы лечения могут лучше всего подойти вам.
Узнайте больше о том, как жить с язвенным колитом, загрузив бесплатное приложение IBD Healthline. Это приложение обеспечивает доступ к одобренной экспертами информации о язвенном колите, а также к взаимной поддержке в беседах один на один и групповых обсуждениях в режиме реального времени. Загрузите приложение для iPhone или Android.
Хирургия язвенного колита | Фонд Крона и Колита
Жизнь с хроническим заболеванием, таким как язвенный колит, часто требует нескольких подходов к лечению.Это может включать в себя лекарства, изменения в диете, пищевые добавки и даже хирургическое вмешательство.
Хотя операция может быть большим источником стресса и беспокойства, она может помочь облегчить некоторые симптомы язвенного колита.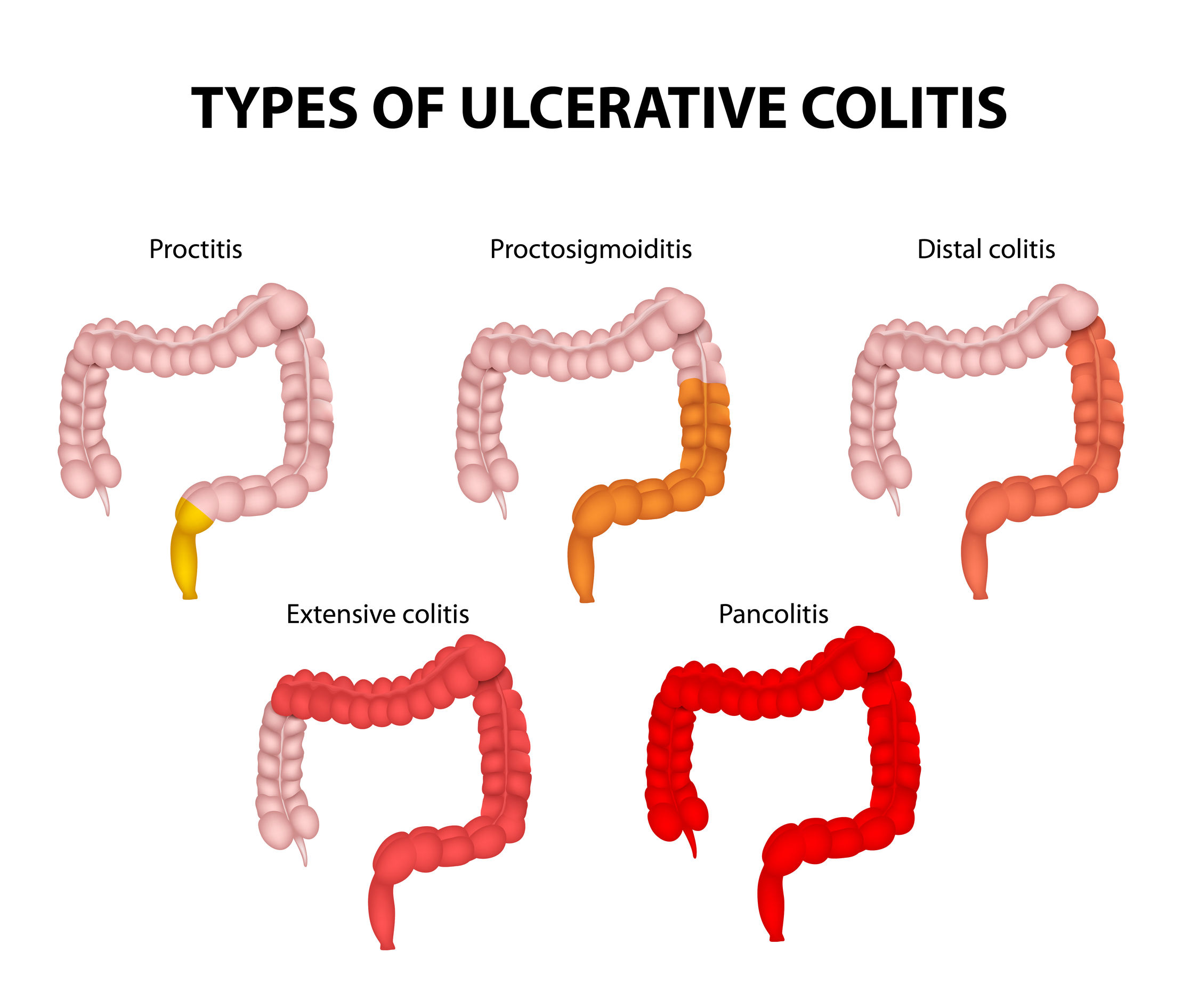 Мы можем помочь вам разобраться в некоторых из наиболее распространенных хирургических процедур, используемых для лечения язвенного колита, чтобы вы могли провести информированное обсуждение со своим лечащим врачом и своими близкими.
Мы можем помочь вам разобраться в некоторых из наиболее распространенных хирургических процедур, используемых для лечения язвенного колита, чтобы вы могли провести информированное обсуждение со своим лечащим врачом и своими близкими.
Новинка! Посмотрите наше видео о подготовке к операции ВЗК:
Продолжительность видео 00: 2: 55
Подготовка к операции по поводу ВЗК Если вам назначена операция по поводу ВЗК, посмотрите это видео, чтобы узнать важную информацию и о том, что следует помнить при подготовке и после операции.
Хирургическое вмешательство может быть рекомендовано пациентам, которые перестали реагировать на принимаемые лекарства или если их лечение уже не так эффективно, как раньше. Другие пациенты решают пройти операцию, чтобы улучшить качество своей жизни. Некоторые пациенты тяжело заболевают и нуждаются в экстренной операции.
Другие пациенты решают пройти операцию, чтобы улучшить качество своей жизни. Некоторые пациенты тяжело заболевают и нуждаются в экстренной операции.
Заявление об ограничении ответственности : Эта информация не должна заменять рекомендации и советы вашего врача. Информация о хирургии актуальна на момент публикации.Вы всегда должны уточнять у своего врача самую свежую информацию.
Продолжительность видео 00:07:41
Опыт хирургии ВЗК Эти пациенты рассказывают о своем опыте хирургического вмешательства, в том числе о том, как они психологически подготовились перед операциями, а также о своем выздоровлении и уходе.
Осложнения, требующие хирургического вмешательства
Хотя язвенный колит часто можно лечить с помощью лекарств, могут развиться осложнения, требующие неотложной операции. Немедленно обратитесь за медицинской помощью, если вы считаете, что у вас может быть одно или несколько из этих осложнений.
Немедленно обратитесь за медицинской помощью, если вы считаете, что у вас может быть одно или несколько из этих осложнений.
Внезапный тяжелый язвенный колит
Это осложнение является основной причиной неотложной хирургической помощи у пациентов с язвенным колитом. При внезапном тяжелом язвенном колите лекарства и внутривенные стероиды не могут контролировать симптомы.
Неконтролируемое кровотечение может возникнуть из-за глубоких язв в толстой кишке, хотя это бывает редко.
Тяжелый внезапный язвенный колит может привести к токсическому мегаколону , потенциально опасному для жизни осложнению, вызванному тяжелым воспалением.
Токсичный мегаколон приводит к быстрому увеличению толстой кишки. Симптомы включают боль, вздутие или вздутие живота, лихорадку, учащенное сердцебиение, запор и обезвоживание.

Токсичный мегаколон требует немедленного лечения и хирургического вмешательства.
Перфорация толстой кишки
Хроническое воспаление, вызванное язвенным колитом, может ослабить стенку толстой кишки до тех пор, пока не разовьется отверстие или перфорация .После перфорации толстой кишки содержимое кишечника может разлиться в брюшную полость и вызвать серьезную инфекцию, называемую перитонитом .
Это потенциально опасное для жизни состояние, требующее немедленной медицинской помощи.
Хирургические процедуры при язвенном колите
Стандартная хирургическая процедура для лечения язвенного колита — это проктоколэктомия . Эта операция удаляет как толстую, так и прямую кишку (вместе называемую толстой кишкой).
Существует два типа процедур проктоколэктомии, используемых для лечения язвенного колита.
Проктоколэктомия с анастомозом подвздошно-анальный мешок : Удаление толстой и прямой кишки и создание внутреннего мешка, исключающего необходимость постоянной наружной стомы.
Проктоколэктомия с концевой илеостомией : Удаление толстой кишки, прямой кишки и ануса и создание внешней стомы.
Когда вас рекомендуют для одной из этих операций, это может вызвать у вас невыносимость.Мы можем помочь вам понять, что связано с каждой операцией, и подготовиться к жизни после проктоколэктомии.
Проктоколэктомия с анастомозом подвздошно-анальный мешок (IPAA)
Это наиболее часто выполняемые операции у пациентов с язвенным колитом. Многие медицинские работники и пациенты предпочитают этот хирургический вариант, потому что он восстанавливает функцию кишечника, позволяя стулу проходить через задний проход.
Эту процедуру обычно называют хирургией j-pouch.
Продолжительность видео 2:29
Общие сведения о хирургической процедуре J-pouch Анастомоз подвздошной кишки и анальный анастомоз (IPAA), также известный как процедура J-pouch, часто выполняется пациентам с язвенным колитом и может проходить в одну, две или три стадии. Посмотрите это видео, чтобы понять, как проводится двухэтапная процедура, общие побочные эффекты и возможные риски.
- Стенограмма
, если у вас все колиты
00:03
воспаления и симптомов не было
00:05
под контролем вашего врача
00:07
, возможно, рекомендовал общий тип
00:10
операция под названием проктоколэктомия с
00:12
анастомоз подвздошной кишки анальный или IPA a it
00:17
включает удаление толстой и прямой кишки
00:20
, чтобы сформировать то, что часто называют J
00:23
сумка эта операция может происходить в одном двух
00:27
или три этапа в зависимости от вашего здоровья
00:30
рассмотрим наиболее распространенную процедуру
00:33
с двумя этапами в течение первых
00:37
Операция по удалению толстой и прямой кишки
00:39
и мешочек обычно в форме J
00:42
создается в конце малого
00:45
кишки и присоединены к вершине
00:47
анальный канал, позволяющий контролировать более
00:50
опорожнения кишечника одновременно a
00:53
временное отверстие, известное как петля
00:56
Илеостома создана, илеостомия будет
01:00
позволяет отходам проходить через
01:02
брюшной стенки в мешок для стомы, а
01:05
вновь сформированный мешочек лечит второй
01:09
Операция проводится через 8-12 недель один раз
01:12
сумка в это время здорова
01:15
Илеостома закрыта и два конца
01:18
В кишечнике повторно прикреплены отходы, теперь
01:21
может проходить через тонкий кишечник
01:24
собрать в сумку и вывести через
01:27
анус после завершения операции
01:30
Кузовупотребуется время, чтобы адаптироваться к
01:32
Мешочеку некоторых пациентов может наблюдаться мешочек
01:35
увеличилось количество испражнений, но
01:37
обычно уменьшается после
01:40
раз еще один побочный эффект, известный как мешочек
01:44
— воспаление сумки
01:46
большинство случаев являются временными и отвечают
01:49
хорошо для лечения антибиотиками в некоторых
01:53
экземпляра половой функции также могут быть
01:55
поражено как повреждение нерва, может привести к
01:58
мужская сексуальная дисфункция у женщин рубец
02:02
тканей могут окружать яичники и
02:04
трубка, которая может привести к бесплодию у вас
02:07
следует поговорить с вашим хирургом о
02:08
этих рисков и спросите, когда это безопасно для
02:11
возобновить половую жизнь
02:13
Ваш врач и медицинская бригада будут
02:15
будут работать с вами, чтобы помочь вам понять все
02:18
рисков и преимуществ пакета J
Английский (сгенерирован автоматически)
Вверх следующий
AU
В некоторых случаях хирурги могут выполнять эту и другие процедуры при язвенном колите с помощью лапароскопической хирургии, минимально инвазивной техники. В лапароскопической хирургии используются специальные инструменты, вставляемые в тело, в том числе крошечные камеры, которые выводят изображение на монитор, чтобы операционная бригада могла видеть ваше тело. Этот метод часто означает более короткое время восстановления в больнице.
В лапароскопической хирургии используются специальные инструменты, вставляемые в тело, в том числе крошечные камеры, которые выводят изображение на монитор, чтобы операционная бригада могла видеть ваше тело. Этот метод часто означает более короткое время восстановления в больнице.
Что следует знать о проктоколэктомии с анастомозом подвздошной мешочек и анальным анастомозом (IPAA)
Эта процедура может быть выполнена в один, два или три этапа.
Временная илеостома обычно создается, чтобы дать вновь сформированному мешочку шанс заживить.В это время вам нужно будет носить внешний мешочек для стомы.
Трехэтапная процедура может быть рекомендована пациентам с плохим физическим здоровьем, принимающим высокие дозы стероидов или если им требуется экстренная операция для устранения кровотечения или токсического мегаколона.
Изначально у вас может быть до 12 дефекаций в день.
 Ваш стул может быть мягким или жидким, и у вас может появиться ощущение позывов или утечка стула.
Ваш стул может быть мягким или жидким, и у вас может появиться ощущение позывов или утечка стула.Сумка будет постепенно увеличиваться в размерах, а мышцы анального сфинктера укрепятся, в результате чего стул будет гуще и реже.
Через несколько месяцев после операции большинство людей опорожняются от шести до восьми в день. Консистенция стула будет разной, но в основном она будет мягкой, почти замазанной.
Возможные осложнения J-Pouch
Хотя операция j-pouch часто бывает успешной при лечении язвенного колита, существуют некоторые осложнения, требующие последующего лечения. Немедленно обратитесь за медицинской помощью, если вы считаете, что у вас одно из этих состояний.
Поучитис
Воспаление кармана — наиболее частое осложнение хирургии кармана. Паучит лечится антибиотиками.
Симптомы поучита могут включать:
Тотальная проктоколэктомия с концевой илеостомией
Эта хирургическая процедура проктоколэктомии удаляет толстую, прямую и задний проход и создает конечную илеостому, чтобы отходы могли выйти из вашего тела в мешок для стомы.
Эта процедура аналогична временной илеостомии при операции IPAA, за исключением того, что илеостомия будет постоянной.
Устьица или небольшое отверстие, созданное в брюшной полости для подвздошной кишки, размером примерно с четверть, розоватого цвета и будет выглядеть влажным и блестящим. Стома будет немного выступать за пределы живота.
После этой операции вы всегда будете носить внешний мешок для стомы для сбора отходов.Пакетик необходимо опорожнять несколько раз в день.
Илеостомия обычно располагается в нижней части живота справа от пупка, чуть ниже линии пояса.
Инфекция в результате операции или на месте стомы
Если отходы не выходят из стомы в течение четырех-шести часов и сопровождаются судорогами и / или тошнотой, что может указывать на закупорку
Если стома выступает за пределы брюшной стенки больше, чем обычно, это называется пролапсом , или втягивается дальше внутрь вашего тела, это называется втягиванием .

Чего ожидать после операции
Большинство людей чувствуют себя хорошо после операции и могут вернуться к работе и своей обычной повседневной деятельности после выздоровления.
Вам следует рассчитывать на период адаптации до одного года, чтобы привыкнуть к изменениям в вашем теле после проктоколэктомии.
Первые несколько дней после операции вы, скорее всего, будете придерживаться жидкой или мягкой пищи. Затем врач попросит вас медленно вводить мягкую твердую пищу.Вы должны тщательно пережевывать пищу и избегать любых продуктов, которые могут вызвать газы, диарею или анальное раздражение. Также важно пить много воды. Мы рекомендуем от шести до восьми стаканов в день.
Некоторые пациенты могут по-прежнему чувствовать, что им нужно опорожнить кишечник после операции, точно так же, как люди, потерявшие конечность, иногда все еще чувствуют, что конечность все еще на месте.
 Это вызвало фантом прямую кишку и это совершенно нормально. Он не требует лечения и часто со временем проходит.
Это вызвало фантом прямую кишку и это совершенно нормально. Он не требует лечения и часто со временем проходит.Ваш врач может порекомендовать ограничение физической активности минимум на шесть недель, в зависимости от того, какую операцию вы перенесли.
Поговорите со своим врачом о возобновлении нормальной половой жизни после операции. Некоторые люди обнаруживают, что их сексуальная жизнь улучшается через некоторое время после операции из-за уменьшения боли, воспаления и других симптомов язвенного колита.
Жизнь с илеостомией
С илеостомией можно прожить долгую, активную и продуктивную жизнь. Во многих случаях пациенты с илеостомией могут заниматься теми же видами деятельности, что и до операции, включая спорт, активный отдых на свежем воздухе, плавание и другие водные виды спорта, путешествия и работу.
Независимо от того, является ли ваша илеостома постоянной или временной, пациенты обычно изначально стесняются своей стомы, и вы можете заметить изменение в том, как вы относитесь к своему телу. Некоторые пациенты предпочитают ограничивать видимость сумки для других. Мешок для стомы обычно лежит под одеждой довольно ровно.
Помните, заботиться о своем психическом и эмоциональном здоровье так же важно, как и о своем физическом здоровье. Поговорите со своим врачом или психиатром, если вы чувствуете, что испытываете симптомы депрессии или беспокойства.
Вы можете выбрать одну из нескольких подсумков. Вы узнаете, как пользоваться своей системой, а также как ухаживать за кожей вокруг стомы.
Поговорите со своим врачом о любых диетических ограничениях при илеостомии.Важно пить много жидкости, чтобы избежать обезвоживания и потери электролитов.
Употребление в пищу продуктов с высоким содержанием пектина, включая яблочное пюре, бананы и арахисовое масло, поможет сделать стул более густым и контролировать диарею.
 Обсудите это со своим врачом.
Обсудите это со своим врачом.
Объединенная ассоциация стомиков Америки имеет дополнительные ресурсы, поскольку вы научитесь жить со своей стомой.
Элективная хирургия колоректального рака
Пациенты с болезнью Крона и язвенным колитом имеют более высокий риск развития колоректального рака (CRC), чем население в целом, поэтому для устранения этого риска может быть рекомендовано плановое хирургическое вмешательство.
Факторы риска рака прямой кишки
Риск CRC увеличивается после проживания с IBD в течение 8-10 лет
Риск увеличивается, чем дольше человек живет с ВЗК
Наибольший риск для людей с ВЗК поражает их толстую кишку
Пациенты, у которых в семейном анамнезе имеется первичный склерозирующий холангит (заболевание, поражающее желчные протоки печени), также подвержены более высокому риску развития колоректального рака
В большинстве случаев рак прямой кишки начинается с полипа или небольшой шишки, растущей из стенки кишечника. Полипы обычно начинаются доброкачественно, но со временем становятся злокачественными. Но у пациентов с ВЗК патологическая и потенциально предраковая ткань, называемая дисплазией, может прилегать к стенке кишечника и даже может быть обнаружена в областях стенки кишечника, которые кажутся нормальными во время колоноскопии.
Полипы обычно начинаются доброкачественно, но со временем становятся злокачественными. Но у пациентов с ВЗК патологическая и потенциально предраковая ткань, называемая дисплазией, может прилегать к стенке кишечника и даже может быть обнаружена в областях стенки кишечника, которые кажутся нормальными во время колоноскопии.
Продолжительность видео 00:03:00
Минимизация риска развития колоректального рака — как пациенты с ВЗК могут взять под контроль Пациенты с ВЗК могут минимизировать риск развития колоректального рака.Слушайте, чтобы узнать больше!
Скрининг колоректального рака
Если вы страдаете ВЗК от 8 до 10 лет или дольше, вам следует проходить контрольную колоноскопию каждые 1-2 года в зависимости от других факторов риска, таких как семейный анамнез колоректального рака.
 Пациентам с ПСХ может потребоваться более частое наблюдение.
Пациентам с ПСХ может потребоваться более частое наблюдение.Стандартная колоноскопия обычно сопровождается серией биопсий, которые представляют собой небольшие образцы ткани, взятые для микроскопического исследования.
Если обнаружена дисплазия, даже если она не злокачественная, обычно рекомендуется операция по удалению толстой и прямой кишки, чтобы исключить риск развития рака.
Связь с вашим лечащим врачом
Если вам рекомендована операция, вам и вашему врачу следует проконсультироваться с хирургом, специализирующимся на желудочно-кишечном тракте. Ваш обычный гастроэнтеролог продолжит лечение до и после операции.
Ваш хирург должен быть сертифицирован в области общей хирургии или хирургии толстой и прямой кишки и иметь значительный опыт выполнения рекомендованной вам хирургической процедуры. Найдите время, чтобы найти хирурга и больницу, которая соответствует вашим потребностям.
 Спросите своего хирурга о его или ее опыте. Не бойтесь узнать второе или третье мнение.
Спросите своего хирурга о его или ее опыте. Не бойтесь узнать второе или третье мнение. Вы можете попросить своего гастроэнтеролога или другого поставщика медицинских услуг порекомендовать хирургов.Вы также можете использовать наши ресурсы, чтобы найти специалиста, или проконсультироваться с Американским обществом хирургов толстой и прямой кишки или Американским колледжем хирургов для получения дополнительной информации.
Обратитесь к своему хирургу за помощью в общении с другими людьми, перенесшими ту же процедуру. Вы также можете связаться с другими пациентами с помощью программы Фонда «Сила двух».
Поговорите со своим хирургом и другими поставщиками медицинских услуг о том, какие препараты вам могут потребоваться перед операцией, чего ожидать после операции и о любых медицинских принадлежностях, которые могут вам понадобиться по возвращении домой.
Поговорите со своим врачом перед операцией о любых проблемах или вопросах, которые могут у вас возникнуть в отношении секса и близости, включая эректильную дисфункцию, ретроградную эякуляцию или снижение фертильности.

Проверьте, публикуют ли департаменты здравоохранения вашего штата данные о результатах определенных процедур в конкретных больницах.
Спасибо Бонни и Эндрю Стерн за поддержку в разработке образовательных изображений и ресурсов по вариантам хирургии. Дополнительная поддержка предоставляется через ежегодную благотворительную программу Crohn’s & Colitis Foundation и от доноров.
Лечение язвенного колита | Медикаменты и хирургия
Язвенный колит — это заболевание, поражающее толстый кишечник. Толстый кишечник состоит из толстой и прямой кишки. Прямая кишка — это последние шесть дюймов толстой кишки. Это нижняя часть толстой кишки, которая соединяется с анальным каналом, а затем с внешним миром. Язвенный колит обычно начинается с воспаления прямой кишки и продолжается диффузным образом с поражением других частей толстой кишки.Это означает, что отсутствуют зоны пропуска, которые мы чаще наблюдаем при болезни Крона. Таким образом, у пациента с язвенным колитом будет постоянное воспаление толстой кишки.
Таким образом, у пациента с язвенным колитом будет постоянное воспаление толстой кишки.
Приблизительно у 30% взрослых, когда у них диагностируется язвенный колит, поражается вся толстая кишка, а у 30% воспаляется только прямая кишка. Кроме того, у некоторых пациентов, когда у них диагностировано воспаление не только всей толстой кишки, со временем болезнь прогрессирует.
Язвенный колит вызывает воспаление, более поверхностное и ограниченное слизистой оболочкой толстой кишки. Мы не знаем причины язвенного колита, но знаем многое о том, как его лечить. И одна из вещей, которые мы узнали о лечении язвенного колита, заключается в том, что большинство симптомов, которые люди испытывают при язвенном колите, связаны с воспаленной прямой кишкой.
Потому что здоровая прямая кишка предназначена для растяжения и хранения, а также для сжатия и ощущения.Поэтому, когда у вас воспаление прямой кишки, вы не можете почувствовать, что там и что выйдет наружу, вы чувствуете необходимость позываться, прямая кишка не растягивается должным образом, поэтому она не может накапливаться. Таким образом, все, что входит в это, может заставить вас почувствовать, что вам нужно в ванную.
Таким образом, все, что входит в это, может заставить вас почувствовать, что вам нужно в ванную.
Люди с активным язвенным колитом часто ходят в туалет, но на самом деле у большинства из них может выйти очень мало, или они могут просто увидеть слизь или кровь. Так что им это может быть очень и очень неудобно.Также существует состояние или симптом, называемый тенезмами, при котором люди ощущают давление на ягодицы, и это также связано с воспаленной прямой кишкой.
Некоторые люди с язвенным колитом, поражающим только нижнюю часть толстой кишки, также парадоксальным образом испытывают запор. Они почувствуют вздутие живота и много газов, и они подумают, почему у меня запор, а я бегу в туалет? А на самом деле это потому, что кишечник над очагом воспаления работает нормально. Но когда что-то доходит до воспаленной области, они не растягиваются и не работают должным образом.Так что у этих пациентов есть резервные копии.
Когда мы лечим язвенный колит, мы часто начинаем с лекарств, которые эффективно воздействуют на слизистую оболочку кишечника. Но не только используя пероральную терапию, мы также осознаем, что для того, чтобы люди чувствовали себя быстрее, нам часто требуется ректальная терапия. Это означает суппозиторий или клизму.
Но не только используя пероральную терапию, мы также осознаем, что для того, чтобы люди чувствовали себя быстрее, нам часто требуется ректальная терапия. Это означает суппозиторий или клизму.
Теперь пациенты не любят их. Иногда мы действительно пытаемся использовать пену, которая может быть немного легче для их дна. Но реальность такова, что если вы получите лекарство прямо там, где находится воспаление, вы заставите пациента лучше реагировать на терапию, и люди быстрее почувствуют себя лучше.Так краткосрочный, это разумный подход к этому.
У некоторых людей с язвенным колитом наблюдаются так называемые внекишечные проявления. Это означает, что у них могут быть другие системы органов, которые создают им проблемы. Наиболее частым внекишечным проявлением является боль в суставах. Самый распространенный тип боли в суставах — симметричный, то есть он проявляется с обеих сторон тела и в более мелких суставах. И конкретно связано с активным воспалением кишечника.
Другими словами, когда вы лечите воспаление кишечника, боль в суставах уменьшается. У людей с язвенным колитом могут быть и другие внекишечные проявления, включая воспаление кожи или даже воспаление печени. Но это менее распространено.
У людей с язвенным колитом могут быть и другие внекишечные проявления, включая воспаление кожи или даже воспаление печени. Но это менее распространено.
Когда у людей язвенный колит протекает в течение длительного времени, то есть более 8, 10 или 20 лет, у них несколько повышается риск развития предраковых изменений кишечника. К счастью, мы думаем, что этот показатель снижается, отчасти из-за эффективных лекарств, но также отчасти из-за имеющейся у нас стратегии профилактики, когда мы делаем колоноскопию после того, как у вас было заболевание в течение восьми лет или около того, и мы ищем предраковые изменения.
Предраковые изменения у людей без колита называются полипами, и их легко найти и удалить. У людей с язвенным колитом также могут быть полипы, но также могут быть некоторые предраковые изменения только в плоской слизистой оболочке кишечника. И нам нужно очень внимательно следить за этим. Тем не менее, наши технологии значительно улучшились. И мы часто можем найти это и хорошо работать с нашими пациентами, чтобы удалить их и узнать, кто находится в группе повышенного риска.
Еще одним важным компонентом понимания этого является то, что риск развития предраковых изменений напрямую связан с тем, насколько интенсивно воспаление кишечника с течением времени.Так что нам действительно надлежит держать вашу болезнь под контролем, а пациентам — проходить терапию и оставаться здоровыми.
Жить с активными симптомами, даже если вы в состоянии справиться с ними, неприемлемо, потому что это подвергает вас риску возникновения этих проблем в будущем. И действительно есть эффективные методы лечения, которые мы можем предложить большинству пациентов и, к счастью, работают у большинства пациентов. Ожидание от лечения вашего язвенного колита заключается не только в том, что вы находитесь в стадии ремиссии, когда у вас образовался стул без крови, без позывов, вы спите всю ночь без дефекации, и вы можете почувствовать или различить, собираетесь ли вы пропустить газ или еще что.
Но также мы сохраняем это прощение навсегда. Это наша цель. Мы хотим, чтобы вы оставались здоровыми, и мы хотим найти наилучший способ сделать это, чтобы вы могли оставаться здоровыми и вести очень качественную жизнь с этим заболеванием.
Надеюсь, вы нашли это видео полезным.
Воспалительное заболевание кишечника: причины, симптомы и лечение
Воспалительное заболевание кишечника (ВЗК) относится к нескольким долгосрочным состояниям, которые включают воспаление пищеварительного тракта или кишечника.
По данным Центров по контролю и профилактике заболеваний (CDC), до 3 миллионов человек в Соединенных Штатах сейчас страдают ВЗК. Большинство людей с ВЗК получают диагноз до достижения 30-летнего возраста.
В этой статье исследуются различные типы ВЗК и сравнивается их состояние с синдромом раздраженного кишечника (СРК). Он также охватывает симптомы, причины и варианты лечения ВЗК.
Поделиться на Pinterest У человека с ВЗК может наблюдаться кровь в стуле, утомляемость и потеря веса.Двумя основными типами ВЗК являются язвенный колит и болезнь Крона. В разделах ниже они рассматриваются более подробно.
Язвенный колит
Это состояние вызывает воспаление толстой или толстой кишки. Существует несколько различных классов язвенного колита в зависимости от локализации и степени тяжести. Это:
Существует несколько различных классов язвенного колита в зависимости от локализации и степени тяжести. Это:
- Язвенный проктит: Этот тип возникает, когда воспаление остается в прямой кишке. Это самая легкая форма язвенного колита.
- Универсальный колит или панколит: Этот тип возникает, когда воспаление распространяется по всей толстой кишке.
- Проктосигмоидит: Тип возникает, когда прямая кишка и нижний конец толстой кишки испытывают воспаление.
- Дистальный колит: Этот тип возникает, когда воспаление распространяется от прямой кишки вверх по левой ободочной кишке.
- Острый тяжелый язвенный колит: Это редкий тип, вызывающий воспаление всей толстой кишки, приводящее к тяжелым симптомам и боли.
Узнайте все о язвенном колите здесь.
Болезнь Крона
Болезнь Крона может поражать любую часть пищеварительного тракта между ртом и анусом.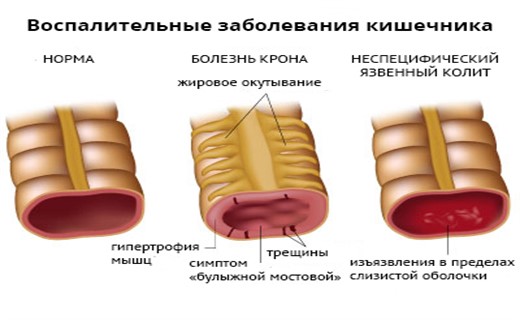 Однако чаще всего он развивается в последнем отделе тонкой кишки и толстой кишки.
Однако чаще всего он развивается в последнем отделе тонкой кишки и толстой кишки.
Этот тип ВЗК со временем стал более распространенным. На самом деле, по данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), около 500000 человек в Соединенных Штатах сейчас страдают им.
Они также предполагают, что болезнь Крона с наибольшей вероятностью разовьется в возрасте 20–29 лет.
Подробнее о болезни Крона здесь.
Другое
Если врач не может различить два основных типа ВЗК, он классифицирует состояние человека как «неопределенный колит».
Некоторые другие типы ВЗК включают лимфоцитарный колит и коллагенозный колит.
Между IBS и IBD есть некоторые сходства. Например, они оба могут привести к изменению привычек кишечника и боли в животе. Симптомы обоих также имеют тенденцию к обострению на короткие периоды, а затем переходят в ремиссию.
Ни у одного из них нет лекарства, которое могло бы полностью вылечить это состояние.
По этим причинам люди часто путают ВЗК с СРК. Однако эти два состояния различаются следующим образом:
- ВЗК — более тяжелое состояние, которое может привести к ряду осложнений, включая недоедание и повреждение кишечника.
- ВЗК возникает из-за сверхактивной иммунной системы, которая приводит к воспалению кишечника и желудочно-кишечного тракта. СРК обычно развивается из-за проблем с пищеварением или повышенной чувствительности кишечника.
- Для лечения ВЗК используются препараты, уменьшающие воспаление. Люди с СРК могут уменьшить свои симптомы, изменив свой рацион или образ жизни.
Узнайте больше о IBS здесь.
Несколько факторов могут способствовать развитию ВЗК. Например, это может произойти из-за нерегулярной реакции иммунной системы на бактерии, вирусы или частицы пищи. Это может вызвать воспалительную реакцию в кишечнике.
Исследования также связали Escherichia coli с болезнью Крона.
Хотя в настоящее время не существует единой подтвержденной причины ВЗК, существует несколько потенциальных факторов, которые могут увеличить риск развития каждого из состояний в рамках ВЗК.
В следующих разделах они рассматриваются более подробно.
Факторы риска язвенного колита
- Возраст: Большинство людей получают диагноз примерно в 15–30 лет или после 60 лет.
- Этническая принадлежность: Люди еврейского происхождения имеют более высокий риск развития язвенного колита, чем другие этнические группы.
- Генетика: Люди, близкие родственники которых болеют язвенным колитом, имеют более высокий риск его развития.
Факторы риска болезни Крона
Медицинские работники не до конца понимают, что вызывает болезнь Крона. Тем не менее, они определили несколько факторов, которые могут увеличить риск ее развития, в том числе:
- Генетика: Люди, у которых есть родители или братья или сестры с болезнью Крона, с большей вероятностью разовьются сами.
- Лекарства: Использование определенных лекарств, включая нестероидные противовоспалительные препараты (НПВП), противозачаточные средства и антибиотики, может повысить риск болезни Крона.

- Курение: Эта привычка может вдвое увеличить риск болезни Крона.
- Диета: Диета с высоким содержанием жиров также может увеличить риск болезни Крона.
Симптомы ВЗК могут различаться в зависимости от типа, местоположения и степени тяжести.
У людей могут быть периоды обострения симптомов (обострения) и периоды с незначительными симптомами или их отсутствие (ремиссия). Вспышки могут различаться по количеству, интенсивности и продолжительности.
По данным CDC, следующие симптомы являются общими для обоих основных типов ВЗК:
Управление по женскому здоровью (OWH) предполагает, что ВЗК также может вызывать симптомы вне пищеварительной системы, в том числе:
- лихорадка
- боль в суставах
- кожные заболевания
OWH также предполагает, что ВЗК может усугублять последствия менструации и что симптомы ВЗК также могут ухудшаться во время менструации.ВЗК также увеличивает риск развития железодефицитной анемии у женщин.
Медицинские работники связывают с ВЗК ряд осложнений. Некоторые из них могут быть опасными для жизни.
Согласно NIDDK, некоторые возможные осложнения болезни Крона включают:
- непроходимость кишечника
- рак толстой кишки
- свищи, которые представляют собой аномальные туннели в кишечнике
- небольшие разрывы в анусе или анальные трещины
- язвы рот, кишечник, задний проход или промежность, которая является областью между гениталиями и анусом
- недоедание
Они также предполагают, что язвенный колит может вызвать следующие осложнения:
- ректальное кровотечение, которое может привести к железодефицитной анемии
- обезвоживание
- плохое усвоение питательных веществ
- снижение плотности костей, что может привести к остеопении или остеопорозу
Обзор 2018 года также связал ВЗК с развитием почечных камней.
Чтобы диагностировать ВЗК, медицинский работник должен составить полную историю болезни, прежде чем запрашивать один или несколько диагностических тестов. Некоторые тесты, которые они могут использовать, включают:
Некоторые тесты, которые они могут использовать, включают:
- образцов стула
- анализы крови для проверки на анемию или инфекцию
- Рентген, если они подозревают серьезное осложнение
- КТ или МРТ для обнаружения свищей в тонкой кишке или анальная область
Медицинский работник также может запросить эндоскопические процедуры. Во время этого они вставят гибкий зонд с камерой, прикрепленной через задний проход.
Эти процедуры помогают выявить любые повреждения кишечника и позволяют медицинскому работнику взять небольшой образец ткани для исследования.
Некоторые типы эндоскопических процедур, которые медицинский работник может использовать для диагностики ВЗК, включают:
- Колоноскопия: Они используют ее для исследования всей толстой кишки.
- Гибкая ректороманоскопия: Это обследование помогает им проверить последний отдел толстой кишки.
- Верхняя эндоскопия: Эта процедура позволяет исследовать пищевод, желудок и первую часть тонкой кишки.

Капсульная эндоскопия — еще один вариант. Эта процедура требует, чтобы человек проглотил капсулу, содержащую камеру, что позволяет медицинскому работнику исследовать тонкий кишечник.
В настоящее время лекарства от ВЗК нет. Целью лечения будет уменьшение симптомов, достижение и поддержание ремиссии, а также предотвращение осложнений.
Наиболее распространенными методами лечения ВЗК являются медикаменты и хирургическое вмешательство, которые в следующих разделах будут рассмотрены более подробно.
Лекарство
Врачи могут назначать определенные препараты для лечения ВЗК, начиная с более легких и заканчивая более агрессивными методами лечения. Эти лекарства могут включать:
- Противовоспалительные препараты: Лекарства с 5-АСК обычно являются первой линией защиты от симптомов ВЗК. Они уменьшают воспаление в кишечнике и могут помочь человеку достичь и поддерживать ремиссию.
- Кортикостероиды: Врач может назначить быстродействующие противовоспалительные стероиды, если более мягкий класс противовоспалительных средств не эффективен.
 Люди должны использовать эти препараты только в краткосрочной перспективе для лечения обострений. Длительный прием НПВП может ухудшить симптомы ВЗК.
Люди должны использовать эти препараты только в краткосрочной перспективе для лечения обострений. Длительный прием НПВП может ухудшить симптомы ВЗК. - Иммуносупрессоры: Они работают, предотвращая атаку иммунной системой клеток кишечника, что приводит к уменьшению воспаления. Однако они могут вступить в силу примерно через 3 месяца и могут вызвать ряд побочных эффектов, таких как повышенный риск заражения.
- Биологические методы лечения: Это антитела, нацеленные на определенные вещества, вызывающие воспаление в организме.
Некоторые другие лекарства, которые могут уменьшить симптомы ВЗК, включают:
- антибиотики
- противодиарейные препараты
- слабительные
- витаминные и минеральные добавки для случаев дефицита питания из-за ВЗК
Хирургия
В некоторых случаях может потребоваться для лечения ВЗК или его осложнений. Например, врач может порекомендовать операцию по расширению узкой кишки или удалению свищей.
Людям с язвенным колитом может потребоваться операция по удалению толстой и прямой кишки.Людям с болезнью Крона может потребоваться процедура по удалению определенных частей кишечника.
Некоторые факторы питания и образа жизни могут усугубить симптомы ВЗК. Однако внесение положительных изменений в эти привычки может помочь человеку справиться с симптомами, уменьшить обострения и даже сохранить ремиссию.
Диета
Некоторые диетические меры, которые могут принести пользу людям с ВЗК, включают:
- ведение дневника питания, чтобы отслеживать, возникают ли определенные симптомы после употребления определенных продуктов
- ограничение потребления молочных продуктов
- ограничение потребления высоких жирная пища
- избегание или ограничение потребления острой пищи, кофеина и алкоголя
- ограничение потребления продуктов с высоким содержанием клетчатки, особенно если сужение кишечника
- частое употребление небольших приемов пищи, а не несколько больших
- употребление большого количества вода
- прием витаминов и минеральных добавок для предотвращения дефицита.

Стресс
Многие люди с ВЗК говорят, что они испытывают более серьезные симптомы во время стрессовых периодов.Таким образом, обучение управлению стрессом может помочь снизить частоту и тяжесть этих типов обострений.
Некоторые техники управления стрессом включают:
- упражнения
- медитацию
- дыхательные упражнения
- прогрессивное расслабление мышц
- занятия хобби и другие приятные занятия
Подробнее об управлении стрессом можно узнать здесь.
Курение
Недавние исследования показали связь между курением и болезнью Крона.Курение является фактором риска развития этого заболевания и может усугубить симптомы.
Другое исследование показало, что курение может принести пользу людям с язвенным колитом. Однако те же исследователи также обнаружили, что риски для здоровья, связанные с курением, намного перевешивают любые преимущества.
Прочтите о пяти способах бросить курить.
Эмоциональная поддержка
ВЗК может оказывать значительное эмоциональное воздействие, особенно на людей с тяжелыми симптомами. По этой причине важно иметь сильную сеть поддержки среди семьи и друзей.
Люди с ВЗК также могут подумать о том, чтобы присоединиться к группе поддержки или посетить сеансы консультирования, которые они могут найти полезными.
Healthline предоставляет приложение, которое связывает людей с ВЗК и помогает им получить поддержку, когда они в ней нуждаются. Узнайте больше здесь.
Профилактика
Точная причина ВЗК еще не ясна. По этой причине трудно понять, как лучше всего предотвратить это.
Генетические факторы, связанные с ВЗК, находятся вне контроля человека. Однако человек может снизить свой риск, соблюдая здоровую диету, бросив курить и регулярно занимаясь физическими упражнениями.
Хотя в настоящее время нет лекарства от ВЗК, возможно, вылечить это состояние с помощью медицинских вмешательств и изменения образа жизни.
По данным Crohn’s & Colitis Foundation, при эффективном лечении около 50% людей с болезнью Крона будут в стадии ремиссии или будут иметь лишь легкие симптомы в течение следующих 5 лет.
Кроме того, около 45% пациентов с ремиссией не испытают рецидива в следующем году.
В любой конкретный год 48% людей с язвенным колитом находятся в стадии ремиссии, а у 30% наблюдаются легкие симптомы.Чем дольше кто-то остается в ремиссии, тем менее вероятно, что у него случится обострение в следующем году.
Смерть от ВЗК или ее осложнений бывает редко. У людей с болезнью Крона общий уровень смертности лишь немного выше, чем у людей без нее. У пациентов с язвенным колитом легкой или средней степени смертности не выше, чем у пациентов без ВЗК.
Если человек испытывает стойкие изменения в привычке кишечника или имеет какие-либо другие симптомы ВЗК, ему следует проконсультироваться со своим врачом.
Лечение воспалительных заболеваний кишечника | UC San Diego Health
Болезнь Крона (БК) и язвенный колит (ЯК), известные под общим названием воспалительное заболевание кишечника (ВЗК), часто начинаются в подростковом или раннем взрослом возрасте и имеют хроническое эпизодическое течение, требующее длительного лечения.
Целью лечения воспалительных заболеваний кишечника является достижение ремиссии, чтобы симптомы исчезли, и поддержание ремиссии, чтобы не происходило обострений, улучшая качество жизни. Ремиссия приводит к заживлению слизистой оболочки желудочно-кишечного тракта.
Кроме того, Калифорнийский университет в Сан-Диего является лидером в изучении новых методов лечения язвенного колита и болезни Крона.
Риски отказа от лечения ВЗК
Симптомы активного заболевания ВЗК сложно жить. Один из рисков отказа от лечения ВЗК — более высокая частота обострений (воспаления и симптомов) и прогрессирование воспаления до необратимого повреждения кишечника. При отсутствии лечения осложнения ВЗК могут включать:
- Артрит
- Кожные заболевания
- Воспаление глаз
- Заболевания печени
- Заболевания почек
- Потеря костной массы
- Повышенный риск рака кишечника
- Перфорация кишечника, вызывающая свищи и абсцессы
07 кишечная непроходимость
Обратитесь к экспертам
Хотя постоянного лечения ВЗК не существует, вы можете ожидать, что Центр ВЗК тщательно оценит и определит лучший курс лечения вашего ВЗК.Варианты лечения, включая лекарства и хирургическое вмешательство, будут зависеть от симптомов, прогноза и тяжести заболевания.
Прочтите о хирургии ВЗК
Лечение ВЗК с помощью лекарств
Для лечения ВЗК существует несколько типов лекарств. Прежде всего, лечение должно уменьшить воспаление, чтобы облегчить симптомы и чтобы питательные вещества могли всасываться в кишечнике. Во-вторых, лечение направлено на поддержание ремиссии и контроль хронического воспаления, так что болезнь поддается лечению и предотвращаются осложнения.
Лекарства включают:
- Аминосалицилаты, или препараты 5-АСК, представляют собой противовоспалительные лекарства, которые можно принимать перорально, в виде суппозиториев или клизм для подавления воспаления в кишечнике и облегчения болезненных симптомов.
- Исследователи Калифорнийского университета в Сан-Диего помогли провести клинические испытания, в результате которых были одобрены препараты Asacol HD и Lialda для лечения язвенного колита.
- Кортикостероиды, такие как преднизон, метилпреднизон и гидрокортизон, являются мощными быстродействующими противовоспалительными препаратами.Их используют люди с ВЗК от умеренной до тяжелой степени, которые не реагируют на препараты 5-ASA. Поскольку эти препараты вызывают побочные эффекты, они не подходят для длительного поддержания ВЗК.
- Антибиотики можно использовать для уменьшения и подавления кишечных бактерий, даже если нет конкретного инфекционного агента, связанного с ВЗК.
- Иммуномодуляторы помогают ослабить активность иммунной системы, что уменьшает воспаление. Поскольку они действуют очень медленно, их часто используют в сочетании с кортикостероидами, которые действуют быстро.
- Биологические препараты, класс лекарств, в который входят Remicade, Humira и Cimzia, эффективно лечат воспаление для многих людей. Эти препараты разработаны для нацеливания на определенные белки, вызывающие воспаление и подавляющие иммунный ответ.
- Исследователи Калифорнийского университета в Сан-Диего помогли провести клинические испытания, в результате которых были одобрены Ремикейд и Хумира для лечения язвенного колита и Хумира, Симзия и Тисабри для лечения болезни Крона.
Исследуемые лекарства для лечения воспалительного заболевания кишечника
Калифорнийский университет в Сан-Диего проводит оценку ряда исследуемых лекарств для лечения воспалительного заболевания кишечника.Это лекарства, которые FDA еще не одобрило для лечения язвенного колита или болезни Крона. Исследуемые препараты могут уже быть одобрены Управлением по контролю за продуктами и лекарствами для лечения другого заболевания, но в настоящее время они исследуются при язвенном колите или болезни Крона. С другой стороны, исследуемые лекарства могут еще не быть одобрены для лечения какого-либо заболевания, но изучаются как потенциальные средства лечения язвенного колита или болезни Крона.
Исследуемые препараты проходят клинические испытания.Собранная информация затем оценивается FDA, чтобы определить, следует ли одобрить лекарство для лечения язвенного колита или болезни Крона.
Хирургия болезни Крона и язвенного колита
Калифорнийский университет в Сан-Диего Health — крупный центр комплексных операций при болезни Крона и язвенном колите. Когда это необходимо, мы включаем использование методов одиночного разреза, роботизированного и трансанального доступа, чтобы обеспечить наилучшие возможные результаты при лечении болезни Крона, язвенного колита и их осложнений.Подробнее об опыте UC San Diego Health в хирургии ВЗК
Последние рекомендации по лечению язвенного колита
Язвенный колит (ЯК) — это воспалительное заболевание кишечника (ВЗК), которое обычно ограничивается толстой кишкой, вызывая длительное воспаление и язвы (язвы) в пищеварительном тракте.
Симптомы ЯК могут быть непредсказуемыми, что затрудняет планирование даже рутинных действий. Общие симптомы ЯК включают:
- кровь в стуле со слизью
- частая диарея
- потеря аппетита
- Боль в животе
- срочные испражнения
- потеря веса
- тенезмы, или сильное желание сходить в туалет без опорожнения кишечника
Хорошая новость заключается в том, что несколько категорий лекарств и операций могут быть эффективными при лечении ЯК.Мы рассмотрим некоторые из последних руководств по лечению ЯК.
Диагностика
Обычные лабораторные анализы (анализы крови и стула), эндоскопическая оценка (колоноскопия, верхняя эндоскопия и ректороманоскопия) и визуализирующие исследования (рентген, компьютерная томография и МРТ) могут быть полезны в установлении диагноза. В эндоскопии используется очень маленькая камера на трубке, чтобы помочь врачам заглянуть внутрь вашей пищеварительной системы, и в соответствии с рекомендациями, опубликованными Американским колледжем гастроэнтерологии, для диагностики ЯК требуется эндоскопическое исследование нижних отделов желудочно-кишечного тракта.
Если вы испытываете симптомы ЯК, лучше всего обратиться к врачу, чтобы он смог правильно поставить вам диагноз, исключив другие формы ВЗК, такие как болезнь Крона, которые могут иметь аналогичные симптомы.
Варианты лечения и рекомендации
Известного лекарства от ЯК не существует, но при обострении болезни сочетание различных методов лечения может помочь вам контролировать свое заболевание.
Основная цель лечения ЯК — помочь пациентам более эффективно регулировать свою иммунную систему.Степень тяжести симптомов ЯК может быть разной для всех, поэтому планы лечения будут разными. Лечение ЯК включает использование лекарств, изменение диеты и питания, а иногда и хирургические процедуры для восстановления или удаления пораженных участков желудочно-кишечного тракта.
Лекарства
Лекарство от ЯК может подавить воспаление толстой кишки и способствовать заживлению тканей. Лекарства также могут использоваться для уменьшения частоты обострений симптомов. Комбинированная терапия может повысить эффективность лечения ЯК, но также может быть повышенный риск дополнительных побочных эффектов и токсичности.Крайне важно обсудить все варианты с вашим лечащим врачом, который может помочь определить вариант лечения, наиболее эффективный для ваших индивидуальных медицинских потребностей. Ниже приведены наиболее распространенные лекарства, назначаемые для лечения ЯК:
.5-аминосалициловая кислота (5-ASA): Этот препарат часто является первым шагом в лечении ЯК. Примеры этого типа лекарств включают сульфасалазин (азульфидин), месаламин (Asacol HD, Delzicol и другие), бальсалазид (Colazal) и olsalazine (Dipentum).Тип 5-ASA, который вы примете (и в какой форме), зависит от пораженной области толстой кишки.
Кортикостероиды: Из-за побочных эффектов при длительном применении эти препараты, как правило, назначают только в случаях умеренного и тяжелого ЯК. Примеры кортикостероидов включают преднизон и будесонид (Uceris).
Препараты-иммуномодуляторы: Эти препараты уменьшают воспаление, подавляя реакцию иммунной системы, которая запускает процесс воспаления. Примеры включают:
- Азатиоприн (азасан, имуран) и меркаптопурин (пуринетол, пуриксан) требуют, чтобы вы внимательно наблюдали за своим врачом и регулярно проверяли кровь для выявления побочных эффектов, включая воздействие на печень.
- Циклоспорин (Генграф, Неорал, Сандиммун) можно использовать для людей, которые плохо отреагировали на другие лекарства. Это не для длительного использования.
- Тофацитиниб (Xeljanz) недавно был одобрен для лечения таких состояний, как ЯК, ревматоидный артрит или псориатический артрит.
Биологические препараты: Инфликсимаб (Ремикейд), адалимумаб (Хумира) и голимумаб (Симпони) действуют путем нейтрализации белка, вырабатываемого вашей иммунной системой.Ведолизумаб (Entyvio) — это специфический для кишечника препарат, который блокирует воспалительные клетки от попадания в место воспаления.
Другие лекарства можно использовать для лечения определенных симптомов ЯК, но только после консультации с вашей командой медицинских специалистов.
Диета и питание
Определенные продукты могут вызывать симптомы ЯК и обострения, поэтому очень важно поддерживать здоровую диету, способствующую заживлению.
- Поговорите с диетологом. Если вы начали худеть или ваш аппетит стал очень ограниченным, проконсультируйтесь с диетологом.
- Ограничьте потребление молочных продуктов. Многие люди с ВЗК считают, что такие проблемы, как диарея, боль в животе и газы, улучшаются за счет ограничения или отказа от молочных продуктов.
- Ограничение волокна. Если у вас ВЗК, пища с высоким содержанием клетчатки может ухудшить ваши симптомы. Если вас беспокоят сырые фрукты и овощи, попробуйте их приготовить на пару, запекать или тушить.
- Избегайте продуктов, ухудшающих симптомы. Острая пища, алкоголь и кофеин могут вызывать симптомы.
- Ешьте небольшими порциями. Возможно, вы почувствуете себя лучше, если будете есть пять или шесть небольших приемов пищи в день, чем два или три больших приема пищи.
- Пейте много жидкости. Лучше всего вода. Алкоголь и напитки с высоким содержанием кофеина стимулируют работу кишечника и могут усугубить диарею. Газированные напитки часто выделяют газ.
Хирургия
У некоторых пациентов, живущих с ЯК, медикаментозное лечение не является полностью успешным. В этом случае можно рассмотреть возможность хирургического вмешательства.По данным Фонда Крона и Колита, в зависимости от ряда факторов, включая степень заболевания, возраст пациента и общее состояние здоровья, может быть рекомендован один из двух хирургических подходов:
- Удаление всей толстой и прямой кишки с созданием илеостомы или наружной стомы (отверстие в брюшной полости, через которое отходы выводятся в мешочек, который прикрепляется к коже с помощью клея).
- Удаление толстой кишки и предотвращение илеостомии.Создав внутренний мешок из тонкой кишки и прикрепив его к мышце анального сфинктера, хирург может сохранить целостность кишечника и избавить пациента от необходимости носить мешок для стомы.
Обязательно обсудите риски и преимущества операции со своими врачами и взвесьте возможные варианты с семьей и близкими.
Если симптомы ЯК продолжают повторяться, это может быть признаком того, что ваш план лечения не работает так хорошо, как мог бы. Заинтересованы в участии в исследовании? Добровольцы необходимы для исследований ВЗК, чтобы продвигать вперед методы лечения и вмешательства.
Часто задаваемые вопросы о воспалительном заболевании кишечника (ВЗК)
Есть ли лекарство?
Нет, IBD нельзя вылечить. Бывают периоды ремиссии, когда болезнь не активна. Лекарства могут уменьшить воспаление и увеличить количество и продолжительность периодов ремиссии, но лекарства от этого нет.
Как долго продлится ВЗК?
ВЗК — это пожизненное (хроническое) заболевание. Некоторые пациенты обнаруживают, что их болезнь становится легче («выгорает») после 60 лет, но многие этого не делают.
Должен ли я принимать лекарства вечно?
Наверное. ВЗК — хроническое заболевание, и большинству пациентов требуется поддерживающее лекарство, чтобы облегчить симптомы и уменьшить количество и тяжесть обострений. Большинство поддерживающих лекарств действуют довольно медленно, поэтому, если у вас активная вспышка, вам может потребоваться временно принять дополнительное лекарство.
Есть ли лекарства, которые могут быстро вывести меня из обострения?
Да. Их не обязательно использовать долгое время из-за побочных эффектов.Пациенты часто переходят с лекарств для экстренной помощи на лекарства для длительного лечения. К спасательным препаратам относятся стероиды, такие как преднизон и циклоспорин.
Почему мне нужно продолжать принимать лекарства, когда я чувствую себя хорошо?
Важно продолжать принимать поддерживающие лекарства, потому что они уменьшают повторение обострений. Что касается биологических лекарств (таких как инфликсимаб, адалимумаб и цертолизумаб), важно продолжать их принимать, чтобы предотвратить образование антител против лекарства.Образование антител может привести к аллергическим реакциям и потере пользы от лекарства. Регулярный прием биологических препаратов может сохранить их хороший эффект.
Зачем мне нужна колоноскопия?
Колоноскопия используется для постановки первоначального диагноза болезни Крона или язвенного колита. Колоноскопия также позволяет оценить симптомы обострения ВЗК и реакцию на лечение. Третье важное применение колоноскопии — это скрининг на ранний рак толстой кишки или поиск аномальных клеток, которые могут превратиться в раковые.
Излечит ли моя ВЗК операция?
Нет, но операция может быть очень полезной. У пациентов с язвенным колитом удаление 97% толстой кишки резко снижает симптомы. Хирургия — это не пикник, но она часто может значительно улучшить качество жизни человека с тяжелым колитом. Есть несколько способов восстановить соединение кишечника после удаления толстой кишки, каждый из которых имеет свои плюсы и минусы.
Эффект операции при болезни Крона часто может быть похож на нажатие гигантской кнопки сброса, поскольку операция может удалить рубцовую ткань и стриктуры, свищи и абсцессы, вызывающие множество симптомов, от которых лекарства не очень эффективны.После операции по поводу болезни Крона поддерживающие лекарства часто более эффективны и помогают предотвратить дальнейшие осложнения, которые в будущем могут потребовать дополнительных операций.
Опасно ли подавлять (ослаблять) иммунную систему на всю оставшуюся жизнь?
Есть некоторые риски подавления или ослабления вашей иммунной системы. Вирусы, которые остаются в вашем организме, такие как вирус ветряной оспы, с большей вероятностью активируются (вызывают опоясывающий лишай) у людей, принимающих иммунодепрессанты, такие как азатиоприн и метотрексат.Бактериальные инфекции кожи и мягких тканей чаще встречаются у людей, принимающих лекарства против TNF. Однако для многих все эти риски перевешиваются рисками осложнений ВЗК, которые со временем накапливаются.
Вы можете снизить некоторые из этих рисков. Вы можете обсудить раннюю вакцинацию со своим врачом. Кроме того, после нескольких лет ремиссии некоторые пациенты берут «лекарственный отпуск» и прекращают прием иммунодепрессантов под тщательным наблюдением врача на предмет рецидива воспаления.Если вы принимаете анти-TNF терапию и находитесь в последнем триместре беременности или собираетесь пройти операцию, ваш врач может скорректировать ваш график дозирования, чтобы минимизировать осложнения.
Могут ли мои симптомы вызывать какое-либо другое заболевание, кроме ВЗК?
Да. Пациенты с ВЗК могут иметь симптомы, похожие на ВЗК, по другим причинам. Инфекции могут вызвать диарею. Предыдущее воспаление может вызвать повышенную чувствительность нервов в кишечнике и сделать вас очень чувствительным к кишечным спазмам.Избыточный рост бактерий в тонком кишечнике может вызвать спазмы и газы. Вот почему вам следует посетить врача, если ваши симптомы изменились, потому что это может быть не вспышка ВЗК.
Почему нельзя лечить мою боль наркотиками?
Наркотики лечат симптомы, а не причину (воспаление) ВЗК. Наркотики могут усугубить воспаление. Исследования показали, что пациенты с ВЗК, употребляющие наркотики, чаще страдают тяжелыми абдоминальными инфекциями (абсцессами), стриктурами и кишечной непроходимостью.Мы стараемся не назначать наркотики от ВЗК, потому что они кажутся вредными.
Почему бы просто не принимать преднизон при обострении?
Преднизон имеет множество побочных эффектов, включая потерю костной массы, диабет, катаракту, эмоциональное расстройство и тяжелые угри, которые заставляют нас стремиться к минимальному использованию преднизона в максимально возможной степени. Кроме того, чем дольше используются преднизолон или другие стероиды, тем меньше вероятность того, что они подействуют. Вот почему мы сохраняем преднизон на тот случай (и если) он вам действительно понадобится, чтобы спасти вас от обострения.



 Уровень креатинина, мочевины может повышаться при патологии почек.
Уровень креатинина, мочевины может повышаться при патологии почек.

 Ваш стул может быть мягким или жидким, и у вас может появиться ощущение позывов или утечка стула.
Ваш стул может быть мягким или жидким, и у вас может появиться ощущение позывов или утечка стула.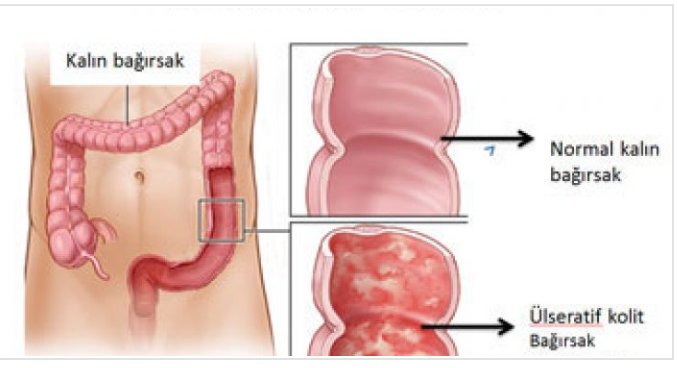
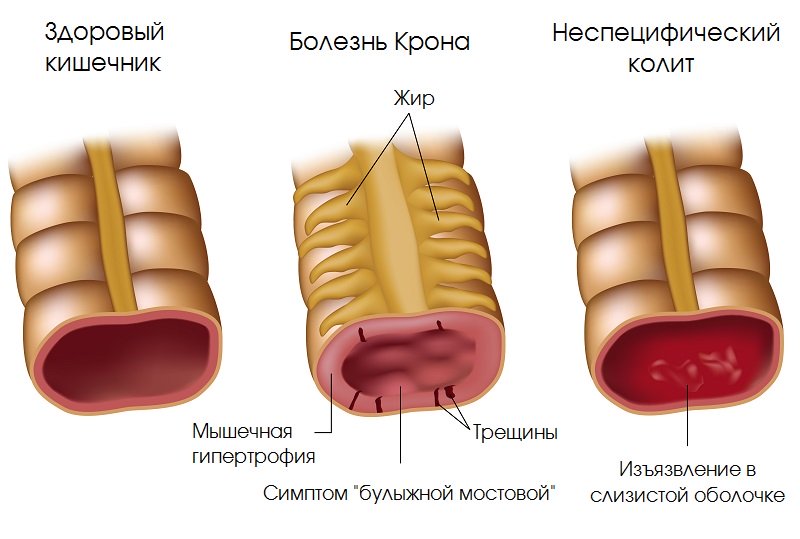 Это вызвало фантом прямую кишку и это совершенно нормально. Он не требует лечения и часто со временем проходит.
Это вызвало фантом прямую кишку и это совершенно нормально. Он не требует лечения и часто со временем проходит. Обсудите это со своим врачом.
Обсудите это со своим врачом. Пациентам с ПСХ может потребоваться более частое наблюдение.
Пациентам с ПСХ может потребоваться более частое наблюдение. Спросите своего хирурга о его или ее опыте. Не бойтесь узнать второе или третье мнение.
Спросите своего хирурга о его или ее опыте. Не бойтесь узнать второе или третье мнение. 


 Люди должны использовать эти препараты только в краткосрочной перспективе для лечения обострений. Длительный прием НПВП может ухудшить симптомы ВЗК.
Люди должны использовать эти препараты только в краткосрочной перспективе для лечения обострений. Длительный прием НПВП может ухудшить симптомы ВЗК.