Открытое хирургическое лечение гигантской кисты почки на фоне артериовенозного свища правой почечной артерии
ЖУРНАЛ «АНГИОЛОГИЯ И СОСУДИСТАЯ ХИРУРГИЯ» •
2017 • ТОМ 23 • №3
Шломин В.В., Гребенкина Н.Ю., Бондаренко П.Б., Пуздряк П.Д., Дорофеев С.Я., Пятериченко И.А., Верещако Г.А.
Отделение сосудистой хирургии, Городская многопрофильная больница №2, Санкт-Петербург, Россия
Представлен клинический случай открытого хирургического лечения артериовенозной фистулы почечной артерии с крупной венозной аневризмой в воротах правой почки и гигантской кистой верхнего полюса у пациентки 28 лет. В ходе операции выявлено разобщение артериовенозного свища с ушиванием дефекта артерии крайвкрай. Венозная аневризма в воротах правой почки иссечена и ушита крайвкрай, а добавочная варикозно расширенная почечная вена перевязана. Послеоперационный период протекал без осложнений. Через 3 месяца на контрольной МСКТ-ангиографии венозная аневризма тромбирована, признаков поступления артериальной крови не выявлено.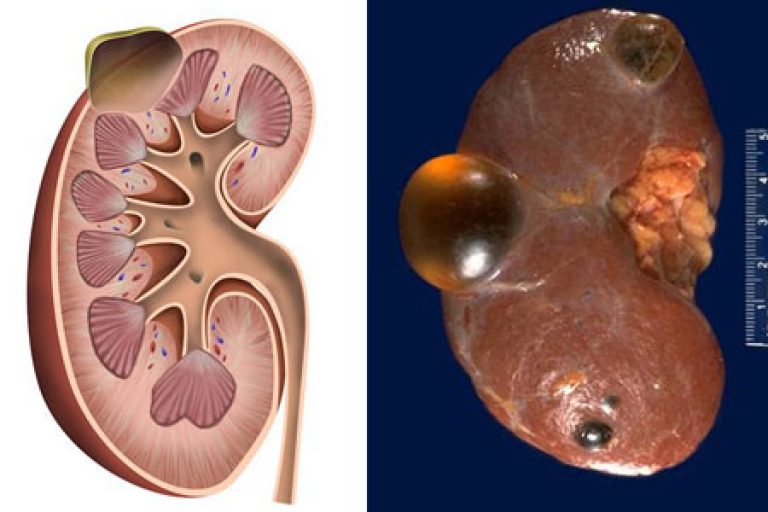
КЛЮЧЕВЫЕ СЛОВА: артериовенозная фистула, венозная аневризма, гигантская киста почки.
Стр. 163
Печатная версия статьи
ВВЕДЕНИЕ
Почечные артериовенозные фистулы – это патологические сообщения между артериальной и венозной системами почки [1]. Артериовенозные фистулы (АВФ) могут быть врождёнными, приобретёнными или идиопатическими. Врождённые артериовенозные фистулы подразделяются на варикозные и кавернозные. Большинство АВФ представлено классическим варикозным типом, при котором сосуды имеют расширенный, извитый вид, напоминающий варикозные вены. Анатомически варикозная АВФ характеризуется наличием большого количества сообщений между артериями и венами. Этиология врождённых артериовенозных мальформаций неизвестна. Приобретённые АВФ являются наиболее распространёнными и составляют 75-80% всех почечных АВФ [2].
Клинический случай
Пациентка К., 28 лет, госпитализирована в отделение сосудистой хирургии ГМПБ №2 с подозрением на артериовенозную мальформацию правой почки и аневризматическое расширение её артерии.
Из анамнеза известно, что в августе 2016 г. пациентка была госпитализирована в больницу по месту жительства с болями в правой поясничной области.
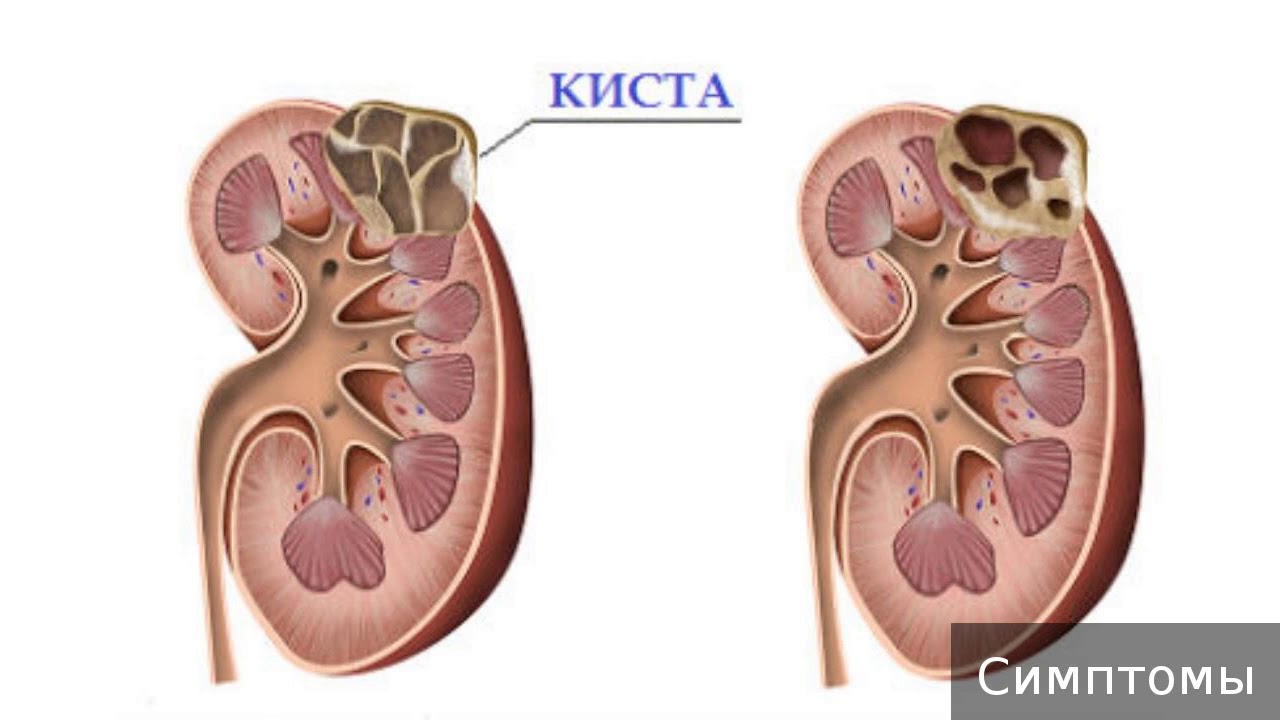
На МСКТ-ангиографии, выполненной по месту жительства, диагностирована гигантская киста верхнего полюса правой почки (70×80 мм), а также аневризматически расширенные артерия и вена в воротах почки (рис. 1). В этой же зоне выявлен сброс крови из почечной артерии в вены и затем в нижнюю полую вену.
Рис. 1. Артериовенозная фистула почечной артерии
с венозной аневризмой в воротах правой почки.
Эпидемиологический и наследственный анамнез не отягощён. Пациентка не курит. Конституционально развита правильно. Костно-мышечная система без особенностей. Периферических отёков нет. АД 120/70 мм рт.ст., пульс 70 уд/мин, ритмичный.
Живот мягкий, при пальпации безболезненный, перистальтика выслушивается. В правом подреберье имеется образование 70×80 мм – подвижное, безболезненное при пальпациии, с выраженным систолическим дрожанием.
Печень не увеличена, поколачивание по поясничной области безболезненное. Пульсация периферических артерий отчетливая. Клинико-биохимические показатели крови в пределах нормальных значений.
При дополнительной селективной ангиографии правой почечной артерии, проведённой в отделении, выявлено её расширение до 11 мм и ускоренный АВ-сброс крови через расширенные и извитые вены почки в полую вену. Почка опущена, верхний полюс на уровне L2–L3. Размер почки 80×135×84 мм (рис. 2).
Рис. 2. Селективная ангиография правой почечной артерии.
Динамическая ангионефросцинтиграфия показала нарушение фильтрационной и эвакуаторной функций правой почки. При статической сцинтиграфии выявлены неравномерное распределение радиофармпрепарата правой почки, её деформация. Имелись признаки сохранения функционирующей паренхимы.
Данные проведённых обследований не позволяли точно определить вид патологии: АВ-мальформация, АВ-свищ, венозная или артериальная аневризма. Принято решение выполнить оперативное лечение – ревизию сосудов системы почки с возможной нефрэктомией при невозможности реконструкции.
1 ноября 2016 г. пациентке проведена операция – ликвидация артериовенозного свища правой почечной артерии. Под эндотрахеальным наркозом выполнен разрез по Робу справа, забрюшинно выделена правая почка с огромным полостным образованием в области верхнего полюса. Образование размером 300х200х150 мм заполнено прозрачной жидкостью (рис. 3, А). В операционную приглашён уролог. Образование расценено как киста. После вскрытия было эвакуировано около 500 мл прозрачной желтоватой жидкости. Стенки кисты иссечены и коагулированы. Далее выделены почечная артерия с ветвями и дополнительная варикозно расширенная почечная вена, идущая от задней части ворот почки (рис. 3, B). При ревизии обнаружен характерный шум «волчка» в области одной из ветвей почечной артерии 2 порядка. В этой же зоне отмечено небольшое «выбухание» вены диаметром 1 см, в котором было видно «завихрение» алой крови. При блокировании этой артериальной ветви шум прекращался. Почечная артерия и вены пережаты. При вскрытии зоны «выбухания» вены визуализировалась основная венозная аневризма, которая занимала почти всю область ворот почки (рис.
Рис. 3. Этапы операции.
В продолжение всей операции проводили мониторинг артериального давления и диуреза. Время операции составило 240 минут. Продолжительность анестезиологического пособия – 370 минут.
Время операции составило 240 минут. Продолжительность анестезиологического пособия – 370 минут.
Суммарная кровопотеря составила 300 мл. Диурез – 3 200 мл. Послеоперационный период протекал без осложнений, диурез сохранялся. При гистологическом исследовании данных о наличии злокачественного или пролиферативного процесса не обнаружено. На 8 сутки после операции выполнена сцинтиграфия почек. Отмечена положительная динамика накопления препарата. Пациентка выписана в удовлетворительном состоянии на 10 сутки после операции.
На контрольной сцинтиграфии через 1 месяц выявлена положительная динамика накопления препарата в почке. Признаков обструкции не обнаружено.
Через 3 месяца после операции при повторной МСКТ-ангиографии правой почки признаков сброса артериальной крови в нижнюю полую вену не выявлено (рис. 4).
Рис. 4. Контрольная МСКТ-ангиография и урография.
ОБСУЖДЕНИЕ
Представленный авторами редкий случай хирургического лечения гигантской кисты почки на фоне АВФ почечной артерии убедительно демонстрирует необходимость совместной работы хирургов сосудистого и урологического профиля.
Широкое применение в диагностике и лечении АВФ почки получил эндоваскулярный метод с селективной эмболизацией АВФ, который считается альтернативой открытой операции. Однако данный метод эффективен при врождённых фистулах с внутрипочечной локализацией и в описанном случае был неприменим [5].
Ограничение использования эндоваскулярной методики заключается в том, что большие размеры АВ-свищей могут привести к миграции эмболизирующего материала, ведущей к выполнению экстренного хирургического вмешательства [6, 7].
Видеопрезентация
ЛИТЕРАТУРА/REFERENCES
- Глыбочко П.В., Аляев Ю.Г., Кондрашин С.А. и др. Эндоваскулярные методы диагностики и лечения врождённых артериовенозных фистул почки. Медицинский вестник Башкортостана. 2011; 2: 224-227.
- Yoon J.W., Koo J.R., Baik G.H., et al. Erosion of embolization coils and guidewires from the kidney to the colon: delayed complication from coil and guidewire occlusion of renal arteriovenous malformation.
 Am. J. Kidney Dis. 2004; 6: 1109-1112.
Am. J. Kidney Dis. 2004; 6: 1109-1112. - Mizuno A., Morita Y., et al. Transcatheter embolization of high-flow renal arteriovenous fistula using n-butyl cyanoacrylate accompanied by delayed hydronephrosis. Intern. Med. 2016; 55: 3459-3463.
- Ozaki K., Kubo T., Hanayama N., et al. High-output heart failure caused by arteriovenous fistula long after nephrectomy. Heart Vessels. 2005; 20: 236-238.
- Nagpal P., Bathla G., Saboo S.S., et al. Giant idiopathic renal arteriovenous fistula managed by coils and amplatzer device: Case report and literature review. World J. Clin. Cases. 2016; 4: 364-368.
- Nawa S., Ikeda E., Naito M., et al. Idiopathic renal arteriovenous fistula demonstrating a huge aneurysm with a high risk of rupture: report of a case. Surg. Today. 1998; 28: 1300-1303.
- Giavroglou C.E., Farmakis T.M., Kiskinis D. Idiopathic renal arteriovenous fistula treated by transcatheter embolization. Acta Radiol. 2005; 4: 368-370.

« Назад
Ильинская больница — современный амбулаторно-госпитальный центр :: Лечение кисты почки
Киста – это объемное тонкостенное образование почки, исходящее из ее паренхимы (основной ткани) и содержащее в себе гомогенную жидкость. Кисты почек бывают врожденными и приобретенными. Они связаны с закупоркой канальцев паренхимы почки, что приводит к накоплению внутри кисты первичной мочи. Киста не является опухолью и не представляет опасности для жизни.
Для диагностики кисты почки достаточно ультразвукового исследования.
Однако наличие в кисте дополнительных перегородок, утолщенной стенки,
дополнительной ткани или объемных образований в ее полости требуют проведения
компьютерной томографии с контрастированием. При невозможности контрастирования
(из-за противопоказаний) выполняется МРТ. Эти исследования позволяют исключить
наличие опухоли внутри кисты. Ильинская больница оснащена современными
аппаратами КТ и МРТ.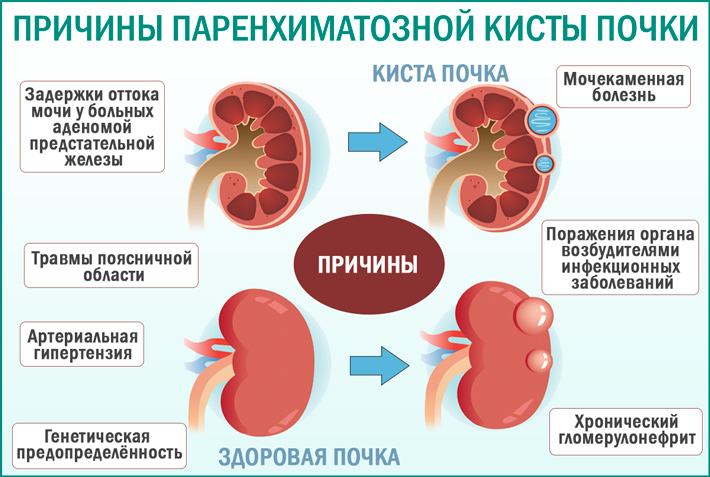 Эксперты отделения Лучевой диагностики обладают самыми актуальными, постоянно обновляемыми знаниями и тесно сотрудничают с клиницистами, предоставляют им точную
интерпретацию изображений.
Эксперты отделения Лучевой диагностики обладают самыми актуальными, постоянно обновляемыми знаниями и тесно сотрудничают с клиницистами, предоставляют им точную
интерпретацию изображений.
- Угрозы и риски
Небольшие кисты полностью безопасны. Кисты, расположенные в нижней половине почки, по мере своего роста могут пережимать мочеточник, лоханку почки или ее чашку, тем самым вызывая застой мочи, что приводит к возникновению болевого синдрома. Сдавливание структур почки кистой создает условие для возникновения камней. Большие кисты могут сдавливать кишечник, вызывая нарушение его работы, запоры. В случае травм (падений, автоаварий и др.) кисты достаточно легко рвутся, вызывая кровотечения или образование гематом. В редких случаях кисты могут инфицироваться, их полость заполняется гноем, что может спровоцировать опасное для жизни состояние – сепсис.
- Пункционное лечение кист почек
Урологи Ильинской больницы используют наименее травматичный
метод лечения кист – пункцию. Под рентген- или УЗИ-контролем специальным тонким
инструментом осуществляется чрезкожный прокол кисты, жидкость из ее полости
откачивается и направляется на исследование, чтобы исключить онкологию. В
полость кисты вводится контрастное вещество и проводится контрольное
рентгенологическое исследование, которое позволяет установить форму кисты, и
убедиться, что киста не имеет сообщения с полостной системой почки (не является
дивертикулом). В полость кисты устанавливается дренаж, его конец выводится
наружу. Затем в полость кисты вводится специальное вещество, вызывающее
склерозирование – химическое асептическое воспаление, которое приводит к
склеиванию стенок кисты. Склерозирующие вещества вводятся через дренаж в
течение 1-2 дней. Операция выполняется под местной анестезией и легко
переносится. Пациент выписывается домой в день операции и приходит на прием к
урологу для введения склерозирующего вещества, наличие дренажа не причиняет
дискомфорта.
Под рентген- или УЗИ-контролем специальным тонким
инструментом осуществляется чрезкожный прокол кисты, жидкость из ее полости
откачивается и направляется на исследование, чтобы исключить онкологию. В
полость кисты вводится контрастное вещество и проводится контрольное
рентгенологическое исследование, которое позволяет установить форму кисты, и
убедиться, что киста не имеет сообщения с полостной системой почки (не является
дивертикулом). В полость кисты устанавливается дренаж, его конец выводится
наружу. Затем в полость кисты вводится специальное вещество, вызывающее
склерозирование – химическое асептическое воспаление, которое приводит к
склеиванию стенок кисты. Склерозирующие вещества вводятся через дренаж в
течение 1-2 дней. Операция выполняется под местной анестезией и легко
переносится. Пациент выписывается домой в день операции и приходит на прием к
урологу для введения склерозирующего вещества, наличие дренажа не причиняет
дискомфорта.
Другой метод, чаще применяемый в случаях рецидива кисты, основан на использовании лазерной энергии. Осуществляется чрезкожный прокол, в полость кисты вводится тонкий эндоскоп с лазерным волокном (тулиевый или гольмиевый лазер). Стенки кисты прижигаются лазером, выработка жидкости прекращается, стенка склерозируется.
- Робот-ассистированное удаление кисты
Операционный блок Ильинской больницы оснащен хирургическим роботом Da Vinci. Роботичекое удаление
кисты выполняется при серьезных рецидивах, нагноениях или при экстренных
ситуациях – кровотечениях. Через несколько проколов
на брюшной стенке, размером 1-2
см. к пораженному органу подводятся миниатюрные
инструменты робота и 3D-видеокамера. Хирург получает объемное изображение с большим
увеличением. Проводится удаление жидкости из полости кисты, иссечение ее
стенок, санация гнойного очага. Роботическая операция малотравматична, пациент
выписывается домой на следующий день. Важно понимать – операцию делает не сам
робот, а хирург. В Ильинской больнице работают лучшие роботические хирурги,
которые провели большое количество операций по поводу кисты почки.
Важно понимать – операцию делает не сам
робот, а хирург. В Ильинской больнице работают лучшие роботические хирурги,
которые провели большое количество операций по поводу кисты почки.
- Послеоперационное наблюдение
В Ильинской больнице динамическое наблюдение после операции осуществляют оперировавший хирург-уролог и семейный врач пациента. Длительное послеоперационное динамическое наблюдение позволяет своевременно применить дополнительные методы лечения и предотвратить развитие осложнений и рецидивов.
Киста почки
К основным симптомам кисты почки относятся дискомфорт, боли тянущего характера в области поясницы, появление крови в моче, повышение показателей артериального давления.
Множество медицинских туристов со всего мира выбирают лечение кисты почки за границей, ориентируясь на сравнительно невысокие цены и большой опыт специалистов Израиля, Германии, Китая, Кореи и других зарубежных стран.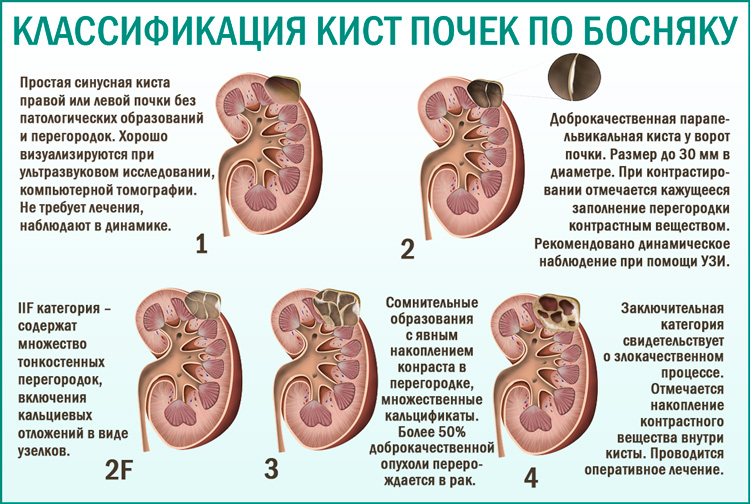
Диагностика кисты почки за границей
Стоит отметить, что образование кисты может проходить бессимптомно, именно поэтому так важно выявить заболевание как можно раньше.
Лечение кисты почки за границей включает в себя следующие виды диагностики:
- общие анализы крови и мочи — позволяют выявить признаки воспалительного процесса. Данный анализ информативен только при присоединении вторичной инфекции;
- УЗИ — практически со стопроцентной точностью позволяют определить наличие кист, их структуру, количество, размеры и форму;
- внутривенная урография — также позволяет уточнить размер и конкретное месторасположение кист;
- КТ и МРТ — дают возможность специалистам отличить обычную кисту от злокачественных новообразований.
Методы лечения кисты почки за границей
Лечение кисты почки за границей далеко не всегда предполагает оперативное вмешательство. Во многих случая врачи назначают пациенту лишь наблюдение и регулярное УЗИ для оценки состояния кисты. Если становится видно, что она увеличивается в размерах, врачи назначают пациенту специальные процедуры.
Если становится видно, что она увеличивается в размерах, врачи назначают пациенту специальные процедуры.
Один из самых популярных методов лечения кисты почки за границей — чрескожная пункция, выведение жидкости из новообразования с помощью тонкой иглы и заполнение её этиловым спиртом. Несмотря на частоту использования, этот метод считается небезопасным, так как во многих случаях предполагает рецидив и даже возможность инфицирования почки.
Альтернативной этому методу стала лапароскопия — оперативное вмешательство, проводящееся через три небольших разреза на брюшной стенке. Исключает возможность рецидива, выполняется под общим наркозом.
В некоторых же случаях, при разрыве кисты, её нагноении или преобразовании в злокачественную опухоль, пациенту назначается открытая операция. Такая методика может предусматривать даже иссечение свободной стенки кисты или полное удаление почки при необходимости.
Киста почки — что это такое? Лечение в Омске.

Простая солитарная киста почки — это подкапсульное образование с тонкими стенками, которое наполнено жидкостным содержимым.
Чаще всего солитарная киста возникает вследствие закупорки части канальцев почки при воспалительном процессе или при местном нарушении кровоснабжения, при отложении солей. Кроме солитарных кист, встречаются сложные варианты. К ним относят:
- многокамерные кисты
- кисты ворот почки, расположенные в месте впадения почечных сосудов
- парапельвикальные кисты, вокруг лоханки почки
У некоторых пациентов, киста содержит жидкость с примесью измененной крови, иногда на внутренней поверхности кист располагается опухоль. В ряде случаев, киста развивается вследствие нарушения закладки эмбриона, такие кисты могут содержать жир, волосы и другие аномальные ткани.
Простые кисты почек развиваются бессимптомно и чаще всего обнаруживаются у больных случайно при проведении ультразвукового исследования (УЗИ). Клинические проявления — боли, повышение артериального давления, чувство тяжести и дискомфорт в поясничной области обычно являются следствием осложнений. Эти симптомы чаще наблюдаются в тех случаях, когда кисты сдавливают ткань почки, препятствуют нормальному оттоку мочи из почечной лоханки, затрудняют кровоснабжение почки, приводят к камнеобразованию, способствуют развитию и поддержанию воспалительного процесса в почке (пиелонефрита). При выявлении любого из этих осложнений показано оперативное лечение кисты.
Клинические проявления — боли, повышение артериального давления, чувство тяжести и дискомфорт в поясничной области обычно являются следствием осложнений. Эти симптомы чаще наблюдаются в тех случаях, когда кисты сдавливают ткань почки, препятствуют нормальному оттоку мочи из почечной лоханки, затрудняют кровоснабжение почки, приводят к камнеобразованию, способствуют развитию и поддержанию воспалительного процесса в почке (пиелонефрита). При выявлении любого из этих осложнений показано оперативное лечение кисты.
«Открытые» операции по поводу кист выполняются крайне редко. В большинстве случаев возможно применение малотравматичных технологий, к которым относят пункционное лечение и лапароскопические (или ретроперитонеоскопические) операции.
Расписание работы Хлебова Андрея Олеговича: с понедельника по пятницу с 8.00 до 18.30, суббота с 11.00 до 14.00. Получите подробное расписание в виде sms-сообщения и запишитесь на прием в удобное для Вас время по тел. +79095377482 (пожалуйста, нажмите для звонка с телефона) или напишите WhatsApp или в Viber. Задержка с ответом возможна, если доктор занят на операции.
+79095377482 (пожалуйста, нажмите для звонка с телефона) или напишите WhatsApp или в Viber. Задержка с ответом возможна, если доктор занят на операции.
Пункционное лечение кист почек с последующим введением в полость кисты склерозирующего раствора, является наиболее распространенным методом лечения. По некоторым данным, процент рецидивов в этом случае составляет от 8,6 до 15,6%. Важным недостатком пункционного метода является сложность исключения малигнизации кисты, а также ограничение доступа к патологическому очагу при локализации кисты на передней поверхности почки, в верхнем сегменте или медиально.
К преимуществам пункционного метода лечения относят кратчайшие сроки послеоперационного и реабилитационного периода, более легкой протекание послеоперационного периода у пациентов, минимальную инвазивность и минимальную нагрузку анестетиками.
Пункция кисты почки может проводится в амбулаторных условиях, при этом не требуется госпитализация. Под ультразвуковым контролем, аспирируется содержимое кисты, а стенки обрабатываются 96-98% раствором этилового спирта. Данная методика эффективна у 89.7% пациентов в случае небольших размеров кисты периферической локализации (до 5 см). Важным условием является экстраренальная локализация как минимум 2/3 объема кисты. Эти условия способствуют созданию благоприятных условий для склерозирования стенок кисты и снижает вероятность рецидива. Легкая переносимость процедуры пациентами позволяет проводить её в некоторых случаях несколько раз.
Под ультразвуковым контролем, аспирируется содержимое кисты, а стенки обрабатываются 96-98% раствором этилового спирта. Данная методика эффективна у 89.7% пациентов в случае небольших размеров кисты периферической локализации (до 5 см). Важным условием является экстраренальная локализация как минимум 2/3 объема кисты. Эти условия способствуют созданию благоприятных условий для склерозирования стенок кисты и снижает вероятность рецидива. Легкая переносимость процедуры пациентами позволяет проводить её в некоторых случаях несколько раз.
Но при больших размерах кисты почки (более 5 сантиметров) целесообразнее пользоваться методикой её дренирования на несколько дней под ультразвуковым и рентгеновским контролем
Киста почки. | Урология в Омске
Киста почки. Что это за заболевание и насколько оно распространено?
Киста почки — это образование округлой формы, которое представляет из себя мешочек с жидкостью. По данным разных авторов, кистами почек страдает около четверти взрослого населения.
Пункционное лечение кист почек и лапароскопические операцииосуществляются в Омске специалистом нашего центра Андреем Олеговичем Хлебовым, урологом с 19-летним опытом работы в этой области. Запись на прием +79095377482 (нажмите для звонка с мобильного телефона), федеральный центр реабилитации «Омский».
Каковы причины возникновения кисты почки?
Киста почки может быть следствием пиелонефрита, то есть воспаления почки, ранее перенесенного или существующего в настоящий момент. Наиболее же частая причина — это посттравматическая, когда киста возникает после каких-то травм. Еще одна причина — возрастные изменения. Считается, что появление кисты — признак старения почек. Поэтому чаще всего кисты почек встречаются у людей после пятидесяти лет. Хотя могут появиться в любом возрасте, даже у детей.
Есть ли какие-то симптомы, указывающие на эту патологию?
Чаще всего кисты почек протекают бессимптомно и находят их, как правило, случайно на УЗИ-исследовании. Хотя иногда может быть боль в проекции почки. Бывает, что кисты сначала проявляются повышением артериального давления. Могут быть изменения в анализах мочи. Даже такие незначительные сигналы должны послужить основанием хотя бы для УЗИ почек. Это исследование в плане диагностики кист почек стопроцентно. Иногда бывают ситуации, когда надо отдифференцировать, киста это или другое заболевание почки, тогда назначают дополнительные обследования. Но решает это уролог.
Хотя иногда может быть боль в проекции почки. Бывает, что кисты сначала проявляются повышением артериального давления. Могут быть изменения в анализах мочи. Даже такие незначительные сигналы должны послужить основанием хотя бы для УЗИ почек. Это исследование в плане диагностики кист почек стопроцентно. Иногда бывают ситуации, когда надо отдифференцировать, киста это или другое заболевание почки, тогда назначают дополнительные обследования. Но решает это уролог.
Если киста, как правило, не беспокоит, обязательно ли ее лечить?
Конечно. Уже доказано, что кисты размером 4 см в диаметре и более нарушают функцию почек, их кровоснабжение и уродинамику (отток мочи из почки). Могут лопаться сосуды в стенках кисты. Редко, но происходит озлокачествление кисты, то есть развивается рак. Вообще, кисты могут привести к определенным осложнениям. А когда присоединяется осложнение, то лечение уже более проблематично и длительно как по времени, так и по затратам.
В чем заключается лечение?
Основная цель лечения — это убрать кисту. Убрать жидкое содержимое. Сегодня открытая операция по поводу неосложненной кисты почки не производится. Есть два малоинвазивных метода лечения. Первый способ — это лечение кист почек под УЗИ-контролем с помощью специального УЗИ-аппарата, снабженного компьютерной программой. Иглу через кожу заводят в центр кисты. Через эту иглу удаляется жидкость. Затем с помощью этой же иглы происходит обработка кисты, чтобы в полости кисты жидкость больше не накапливалась. И как правило, на контроле через полгода-год следов кисты на УЗИ не находят. Таким способом мы лечим кисты небольших размеров: от 4 и максимум до б сантиметров в диаметре. Кисты же больших размеров и те, которые раньше лечились, они называются рецидивирующие, рекомендуется оперировать лапароскопическим методом. С помощью специальной аппаратуры через три-четыре прокола на передней брюшной стенке заводятся инструменты и оптическая система. С помощью этих инструментов обнажается почка над кистой и удаляется не только жидкое содержимое, но и иссекается стенка, которая является причиной образования и накопления жидкости.
Убрать жидкое содержимое. Сегодня открытая операция по поводу неосложненной кисты почки не производится. Есть два малоинвазивных метода лечения. Первый способ — это лечение кист почек под УЗИ-контролем с помощью специального УЗИ-аппарата, снабженного компьютерной программой. Иглу через кожу заводят в центр кисты. Через эту иглу удаляется жидкость. Затем с помощью этой же иглы происходит обработка кисты, чтобы в полости кисты жидкость больше не накапливалась. И как правило, на контроле через полгода-год следов кисты на УЗИ не находят. Таким способом мы лечим кисты небольших размеров: от 4 и максимум до б сантиметров в диаметре. Кисты же больших размеров и те, которые раньше лечились, они называются рецидивирующие, рекомендуется оперировать лапароскопическим методом. С помощью специальной аппаратуры через три-четыре прокола на передней брюшной стенке заводятся инструменты и оптическая система. С помощью этих инструментов обнажается почка над кистой и удаляется не только жидкое содержимое, но и иссекается стенка, которая является причиной образования и накопления жидкости. Этот метод лечения относится к радикальному. После операции иссечения рецедивов нет. Послеоперационный период безболезненный, на второй-третий день человек выписывается из стационара. Период реабилитации, то есть время, когда человек может приступить к работе, значительно уменьшается по сравнению с открытыми операциями.
Этот метод лечения относится к радикальному. После операции иссечения рецедивов нет. Послеоперационный период безболезненный, на второй-третий день человек выписывается из стационара. Период реабилитации, то есть время, когда человек может приступить к работе, значительно уменьшается по сравнению с открытыми операциями.
А все-таки открытые операции по поводу кист почек проводятся?
Неосложненные кисты почек оперируются только лапароскопическими методами. Открытые операции имеют место, но способ лечения в конечном итоге выбирает уролог-хирург. Это зависит от сопутствующих заболеваний, есть или нет инфекция и так далее.
Существуют ли консервативные методы лечения кист почек?
Это только симптоматическое лечение. Болит — обезболить, температура — снизить, воспаление — снять. Саму кисту консервативно излечить невозможно. Так как анатомически она представляет собой пузырь с жидкостью.
Может ли киста лопнуть?
Очень редко, но бывает. Должна быть киста больших размеров и должно быть какое-то физическое воздействие: или падение, или локтем кто-то ударил. А спонтанно кисты лопаются крайне редко. Хотя тоже описаны такие случаи. Будет резкая боль, может быть падение давления, потому что при разрыве кисты идет кровопотеря, так как в стенке есть сосуды. То, что изливается в околопеченочную ткань, может нагнаиваться.
Должна быть киста больших размеров и должно быть какое-то физическое воздействие: или падение, или локтем кто-то ударил. А спонтанно кисты лопаются крайне редко. Хотя тоже описаны такие случаи. Будет резкая боль, может быть падение давления, потому что при разрыве кисты идет кровопотеря, так как в стенке есть сосуды. То, что изливается в околопеченочную ткань, может нагнаиваться.
Есть ли экстренные показания к удалению кисты?
Неотложное показание — осложненные кисты. Они сопровождаются выраженным болевым синдромом, пиелонефритом. Может быть повышение артериального давления. Это нефрогенная артериальная гипертензия. Тогда очевидно, что тянуть с операцией нельзя.
А если у человека киста меньше четырех сантиметров в диаметре, она может расти? Что делать с маленькими кистами?
Киста, как правило, сначала маленького размера, а потом растет. Не у всех быстро и не у всех растет. Бывает, что киста пять-десять лет существует в одном размере, а потом вдруг за год вырастает на три-четыре сантиметра. Сложно прогнозировать, у кого как будет расти. Если нашли кисту, даже небольшую, то один раз в год надо делать УЗИ, желательно у одного и того же доктора и на одном и том же аппарате. Тогда видно в динамике: как растет, есть ли изменения в самой ткани почки, есть ли какие-то осложнения,
Сложно прогнозировать, у кого как будет расти. Если нашли кисту, даже небольшую, то один раз в год надо делать УЗИ, желательно у одного и того же доктора и на одном и том же аппарате. Тогда видно в динамике: как растет, есть ли изменения в самой ткани почки, есть ли какие-то осложнения,
Куда надо обращаться, если нашли кисту почки?
В любое урологическое отделение с результатами УЗИ, общим анализом мочи и анализом крови. А уже уролог-хирург определит, есть ли показания к операции и каким способом лучше ее провести.
Есть ли какая-то предрасположенность к образованию кист?
Да, есть такое генетически обусловленное заболевание — поликистоз. Но оно стоит отдельно, оно более серьезное.
Существуют ли какие-то меры профилактики образования кист почек?
К сожалению, особых мер нет. Все сводится к профилактике воспалительных заболеваний почек, то есть к профилактике пиелонефритов. Это значит, что надо исключить переохлаждение.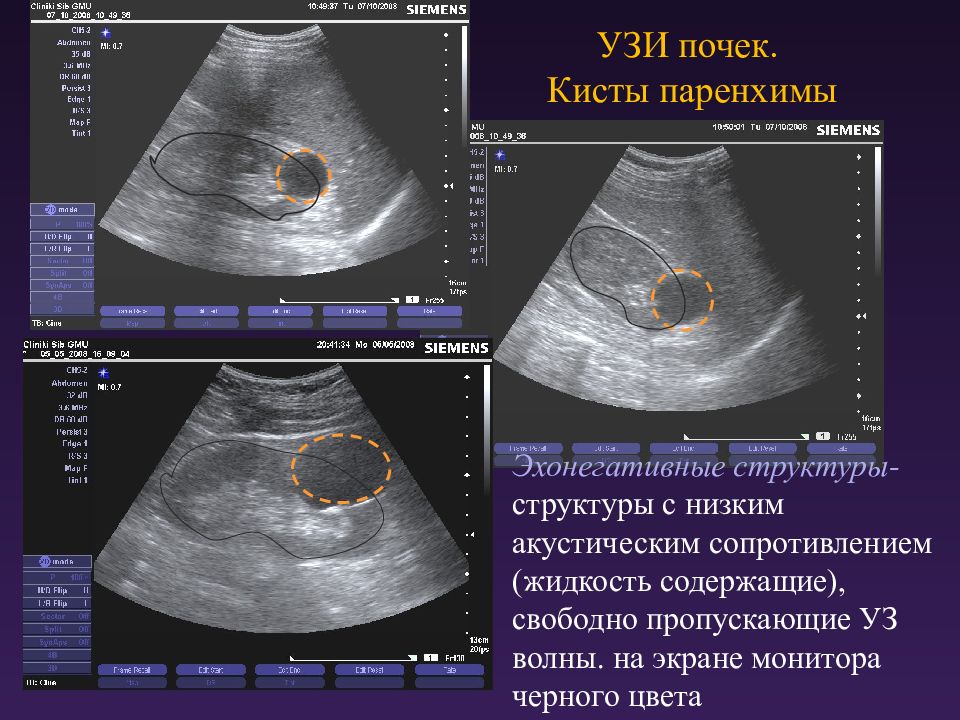 Не стоит забывать, что и заболевания, передающиеся половым путем, тоже могут стать причиной пиелонефритов. Ну и избегать травм.
Не стоит забывать, что и заболевания, передающиеся половым путем, тоже могут стать причиной пиелонефритов. Ну и избегать травм.
Киста почки
Киста почки
Киста почки – одно из наиболее часто встречающихся поражений почки. Это объемное структурное образование, окруженное соединительнотканной стенкой (капсулой), внутри которого содержится жидкость. Кисты чаще всего достигают примерно 2 см. Однако в целом размеры кисты почки варьируют между 1 и 10 см. В редких случаях встречаются и более крупные экземпляры.
Причина образования кисты почки до конца не выяснена. Большое значение имеют врожденные и воспалительные факторы, генетическая предрасположенность, наследственность, а также полученная травма и перенесенные инфекционные заболевания.
Виды кисты почек
По строению кисты почки бывают простые (солитарные) и сложные. Сложные кисты почки часто перерождаются в злокачественные опухоли, поэтому их необходимо дифференцировать от иных кистозных болезней, таких как, например, почечноклеточная карцинома.
Поликистоз почек — это наследственное заболевание, которое характеризуется образованием множественных кист в ткани почки. Кисты разрастаются на месте ранее здоровых тканей, которых становится все меньше. У больных поликистозом почки внешне похожи на гроздья винограда. Болезнь поражает сразу обе почки и встречается одинаково часто у мужчин и женщин.
При тяжелых нарушениях наблюдается мультикистоз, когда вся почка увеличивается в объеме и представляет собой одну большую кисту, больше не выполняя свою функцию. В 20% случаев мультикистоза нарушается строение и второй почки, что может привести к смерти больного.
Симптомы кисты почки
Образование кисты почки представляет собой медленный, постепенно прогрессирующий процесс. В 70% случаев киста почки протекает вообще бессимптомно. Обычно болезнь обнаруживается случайно при назначении УЗИ или рентгенологического обследования по поводу другого заболевания.
Симптомы кисты почки наблюдаются при значительных размерах кист.
Заболевание может проявляться по-разному, но чаще всего отмечаются следующие признаки:
• Боли в нижней части спины или в подреберье, которые усиливаются при физических нагрузках. Боль объясняется увеличением размеров почки, что приводит к сдавливанию близлежащих органов.
• Наличие крови в моче (гематурия). Чаще всего этот симптом характерен для пациентов с парапельвикальными кистами почки (располагаются в воротах почки).
• Пальпируемая опухоль (в 20% случаев). Пропальпировать кисту почки возможно чаще у пациентов худощавого телосложения и в случаях, когда киста уже достигла больших размеров.
• Артериальная гипертензия (в 16% случаев).
Симптомы кисты почки, связанные с сопутствующими заболеваниями мочеполовой системы:
• Присутствие белка в моче (чаще всего не больше 2 граммов в сутки)
• Пиурия — наличие воспалительных клеток (лейкоцитов) в моче. Чаще всего это симптом сопутствующего кисте почки заболевания (цистита, пиелонефрита и др. )
)
• Повторяющиеся инфекционные заболевания мочеполовых органов.
Диагностика кисты почки
Диагностика кисты почки проводится с помощью всех известных сегодня современных методов, гарантирующих высокую точность результатов:
• Ультразвуковое исследование. Основной метод выявления кисты почки. В Клинике+31 данное исследование проводится на современном аппарате экспертного класса, который позволяет обнаружить кисты даже самых незначительных размеров.
• Мульти-спиральная компьютерная томография (МСКТ). Применяется при сложных кистах для подтверждения доброкачественности процесса. Данный метод также позволяет произвести реконструкцию пораженного органа в 3D измерении, используемую при выборе методики лечения.
• Магнитно-резонансная томография (МРТ). Применяется в случае непереносимости пациентом контрастного вещества и по другим соответствующим показаниям. Противопоказанием для МРТ является наличие металлических предметов в зоне исследования (металлические конструкции – протезы, хирургические скобы и т. д.)
д.)
Лечение кисты почки
Увеличиваясь в размерах, киста почки начинает сдавливать орган, что ведет за собой развитие почечной недостаточности. При проявлении симптомов сдавления (боли, повышение артериального давления, примесь крови в моче) назначается операция. Также показанием к хирургическому лечению является большой размер кисты почки (даже при отсутствии симптомов), так как самопроизвольный разрыв кисты может вызвать серьезное внутреннее кровотечение.
Выбор хирургической тактики и методики лечения кист почки зависит от их размера, количества, вида, наличия осложнений и других факторов.
Методику лечения кисты почки определяет хирург-уролог. Из оперативных приемов в настоящее время выполняются:
• Открытое оперативное вмешательство (уходит в прошлое).
• Лапароскопический метод (в том числе роботически – ассистируемые) – наименее травматичный и наиболее эффективный.
• Чрескожная пункция с удалением содержимого кисты почки и склеротерапией — применяют при кортикальной локализации кист и удобного доступа для пункции.
Лапароскопический метод
Мы используем лапароскопический метод (рис.1 и 2), который является одним из наиболее прогрессивных методов оперативного лечения кист почек. Из всех возможных хирургических методов лапароскопическое лечение является наиболее щадящим и эффективным. Через небольшие отверстия в передней брюшной стенке вводится лапароскоп и необходимые инструменты. Современная методика данной операции способствует уменьшению травмирования, сокращает сроки пребывания в стационаре (не более 3-4 дней) и дальнейшей реабилитации.
Рис. 1. Расположение всех троакаров.
Рис. 2. Вид после лапароскопической операции
Пункция кисты с последующим склерозированием
Данный метод лечения показан, если киста размером от 4 до 6 см. В этом случае под ультразвуковым контролем проводится пункция кисты, то есть хирург в условиях малой операционной проводит иглу в просвет кисты, откачивает содержимое, которое отправляется на анализ. Затем вводит в полость кисты концентрированный спирт для того, чтобы добиться склероза стенок кисты, в этом случае первичная моча больше не будет поступать в полость кисты, и она не наполнится заново. При кистах больших размеров в полость кисты устанавливается постоянный дренаж (тоненькая трубочка, выведенная на кожу), по нему спирт вводится 1 раз в сутки в течение 3 дней, затем дренаж удаляется. Большим достоинством данного метода является то, что его можно проводить без госпитализации и наркоза, под местной анестезией. Недостатком является высокая частота повторного образования кист – более 30%. Не стоит проводить пункцию многокамерных кист – спирт не проникнет во все камеры и склерозирование не наступит. Пункция осложненных кист имеет смысл только для уточнения состава их содержимого, то есть носит диагностический характер.
Затем вводит в полость кисты концентрированный спирт для того, чтобы добиться склероза стенок кисты, в этом случае первичная моча больше не будет поступать в полость кисты, и она не наполнится заново. При кистах больших размеров в полость кисты устанавливается постоянный дренаж (тоненькая трубочка, выведенная на кожу), по нему спирт вводится 1 раз в сутки в течение 3 дней, затем дренаж удаляется. Большим достоинством данного метода является то, что его можно проводить без госпитализации и наркоза, под местной анестезией. Недостатком является высокая частота повторного образования кист – более 30%. Не стоит проводить пункцию многокамерных кист – спирт не проникнет во все камеры и склерозирование не наступит. Пункция осложненных кист имеет смысл только для уточнения состава их содержимого, то есть носит диагностический характер.
Преимущества пункционных методов лечения – простота выполнения, возможность проведения манипуляции без наркоза в амбулаторном режиме. Затем выполняется пункция, вводится спирт, после чего по согласованию с врачом пациент может покинуть стационар, а на следующий день явиться для контроля.
Недостатки – высокая частота повторного образования кисты, нерадикальность метода.
лечение и диагностика в урологическом центре им. академика Бурденко в Москве
Урологический центр филиала № 1 ФГКУ «Главный военный клинический госпиталь им. академика Н.Н. Бурденко» предоставляет пациентам высококвалифицированную лечебно-диагностическую помощь при кистозных поражениях почек. Центр оснащен современным компьютерным томографом. При КТ с контрастированием уточняется точная локализация кист почек, определяется возможный характер содержимого полости кисты и патологические изменения ее стенки, а также взаимоотношение с чашечно-лоханочной системой почки.
Кисты почек – доброкачественные тонкостенные образования круглой или овальной формы. Они развиваются из почечной паренхимы и содержат, как правило, серозную жидкость. Обычно у пациентов диагностируются одиночные кисты, размеры которых варьируются в пределах 3 см, но могут достигать и до 10 см.
Причины возникновения
Кистозные поражения могут быть врожденными или приобретенными. В первом случае они возникают из-за дефектов соединения мезонефрального и метанефрального протоков. Приобретенное заболевание появляется в результате ретенционно-воспалительных изменений, которые способствуют развитию обструкции и нагноения мочевых и канальцевых протоков. Неврожденные образования возникают на фоне таких патологий, как медуллярный некроз, гломерулонефрит, пиелонефрит, инфаркт, паразитарные инфекции и т. д.
Симптомы
Наиболее характерный симптом наличия почечной кисты, которая нуждается в незамедлительном лечении, – тупая боль в подреберье или поясничной области, усиливающаяся после физических нагрузок. Также проявлением данного заболевания является артериальная гипертензия, возникающая вследствие нарушения гемодинамики из-за атрофии почечной паренхимы. Среди характерных симптомов выделяется тотальная гематурия (наличие крови в моче). Признаком кистозных поражений почки может стать объемное образование в области поясницы, выявляющееся при пальпации.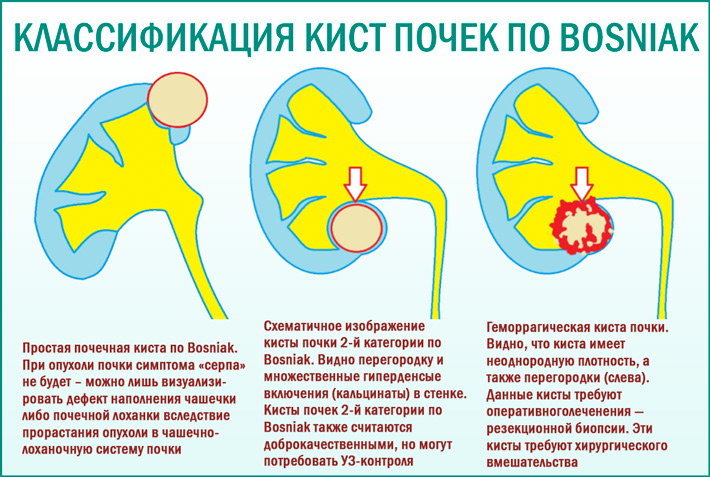 Ориентируясь на все перечисленные симптомы, стоит учитывать тот медицинский факт, что простая киста протекает без клинических проявлений у 70 % больных. Это во многом затрудняет постановку диагноза и дальнейшее лечение заболевания.
Ориентируясь на все перечисленные симптомы, стоит учитывать тот медицинский факт, что простая киста протекает без клинических проявлений у 70 % больных. Это во многом затрудняет постановку диагноза и дальнейшее лечение заболевания.
Диагностика
Врач ставит диагноз на основании жалоб пациента, клинической картины, а также результатов инструментальных исследований, в частности, УЗИ почек, внутривенной экскреторной пиелографии и радиоизотопной сцинтиграфии. При определении показаний к операции и выборе методики хирургического лечения кисты почек должна быть проведена компьютерная томография органов забрюшинного пространства с контрастированием, чтобы исключить возможность присутствия онкологического заболевания. Кистография также позволяет определить величину образования, его расположение относительно почки.
Лечение
При лечении кисты почек, размер которой достигает до 5 см, производится пункция с полным удалением содержимого и последующим введением в полость склерозирующих веществ, которые минимизируют возможность рецидива заболевания. При кистах размером более 5 см, вызывающих сдавление самой почки и соседних органов, особенно при рецидивных кистах, показана лапароскопическая резекция стенок кисты с одновременной кистоскопией. Проведение операции кисты почки целесообразно лишь при появлении таких осложнений, как нагноение или разрыв патологических полостей, их злокачественное перерождение, значительная или полная потеря почечной паренхимы. Медикаментозное лечение больных с диагнозом поликистоз почек применяется с целью ликвидации инфекционно-воспалительного процесса в мочевых путях, коррекции проявлений почечной недостаточности, а также анемии и артериальной гипертензии. При наличии больших кист, особенно у ворот, постоянного болевого синдрома, рецидивирующей гематурии, нагноении кист, артериальной гипертензии и прогрессирующей почечной недостаточности выполняется операция кисты почки, носящая название «игнипунктура»: хирургическая декомпрессия поликистозной почки посредством множественных пункций и опорожнения кист.
При кистах размером более 5 см, вызывающих сдавление самой почки и соседних органов, особенно при рецидивных кистах, показана лапароскопическая резекция стенок кисты с одновременной кистоскопией. Проведение операции кисты почки целесообразно лишь при появлении таких осложнений, как нагноение или разрыв патологических полостей, их злокачественное перерождение, значительная или полная потеря почечной паренхимы. Медикаментозное лечение больных с диагнозом поликистоз почек применяется с целью ликвидации инфекционно-воспалительного процесса в мочевых путях, коррекции проявлений почечной недостаточности, а также анемии и артериальной гипертензии. При наличии больших кист, особенно у ворот, постоянного болевого синдрома, рецидивирующей гематурии, нагноении кист, артериальной гипертензии и прогрессирующей почечной недостаточности выполняется операция кисты почки, носящая название «игнипунктура»: хирургическая декомпрессия поликистозной почки посредством множественных пункций и опорожнения кист. Проведение данной операции способствует снятию боли, снижению внутрипочечного давления и улучшению микроциркуляции в почке и функций нефронов. Осуществление чрескожной пункции кист почек имеет достаточно выраженный положительный эффект. Ее выполнение с регулярностью один раз в 4–6 месяцев дает возможность длительной поддержки больных в состоянии компенсации.
Проведение данной операции способствует снятию боли, снижению внутрипочечного давления и улучшению микроциркуляции в почке и функций нефронов. Осуществление чрескожной пункции кист почек имеет достаточно выраженный положительный эффект. Ее выполнение с регулярностью один раз в 4–6 месяцев дает возможность длительной поддержки больных в состоянии компенсации.
Достоверная диагностика и профессиональное лечение в нашем Урологическом центре помогут пациентам в борьбе с кистозными поражениями почек. Для того чтобы проконсультироваться со специалистами или записаться на операцию по удалению кисты почки, позвоните по телефону: 8 (499) 390-37-39.
Киста почки / масса | Система здравоохранения Университета Майами
Киста почки — или образование почек — представляет собой мешочек с жидкостью, который образуется на почке или в почке. В большинстве случаев кисты почек доброкачественные (доброкачественные) и не вызывают серьезных осложнений.
Иногда, однако, киста почек может быть связана с серьезным заболеванием, которое может повлиять на способность почек функционировать.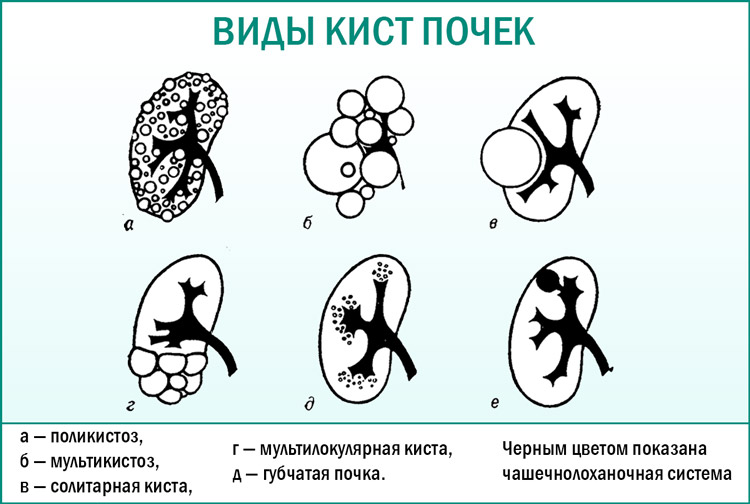 Урологи из системы здравоохранения Университета Майами имеют многолетний опыт диагностики и лечения кист и новообразований почек.
Урологи из системы здравоохранения Университета Майами имеют многолетний опыт диагностики и лечения кист и новообразований почек.
Во многих случаях у вас не будет никаких симптомов кисты или новообразования почек. Когда они возникают, признаки и симптомы могут включать:
- Лихорадка
- Боль в спине или боку
- Боль в верхней части живота
Процедуры
Постоянный мониторинг
Во многих случаях, особенно если киста или новообразование в почке не вызывает никаких неприятных симптомов или не влияет на функцию почек, ваш уролог может не рекомендовать какое-либо лечение.Вместо этого вы вернетесь в офис для регулярных осмотров и наблюдения.
Дренирование кисты
Ваш уролог может порекомендовать дренировать кисту, что включает введение длинной тонкой иглы через кожу в почку и кисту. После того, как врач слил жидкость из кисты, он может заполнить ее спиртовым раствором, чтобы новая киста не образовалась.
Хирургия
Если киста или новообразование в почке довольно большие или препятствуют работе почек, ваш специалист может порекомендовать операцию по удалению кисты.
Тесты
Визуализирующие тесты
Ваш уролог может заказать визуализационные тесты, такие как УЗИ, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), чтобы проверить наличие кисты почек.
Функциональный тест почек
Анализ крови может показать, нормально ли функционируют ваши почки. Если ваши почки не работают должным образом, это может вызвать накопление мочевой кислоты или других веществ в крови.
Почему выбирают UHealth?
Инновационная экспертная урологическая помощь. Наша команда экспертов-урологов оказывает передовую помощь при всех урологических состояниях. Мы используем новейшие исследования и наименее инвазивные процедуры, чтобы помочь вам почувствовать себя лучше и быстрее выздороветь. Наши опытные урологи разработают индивидуальный план лечения, чтобы дать вам наилучшие результаты.
Лидеры роботизированной хирургии в лечении. У нас работают одни из самых опытных хирургов-роботов для урологических процедур. Фактически, врачи приезжают со всего мира, чтобы учиться в нашей роботизированной урологической программе — программе №1 в Южной Флориде.Система здравоохранения Университета Майами была первым академическим медицинским центром в мире, получившим систему роботизированной хирургии да Винчи Си, и выполнила более 5000 роботизированных операций — процедур, которые предлагают меньше боли и рубцов и более быстрое выздоровление.
Междисциплинарный подход к уходу. Ваша команда тесно сотрудничает с врачами-радиологами, патологами, онкологами и другими специалистами для быстрой и точной диагностики и комплексного лечения. На вашей стороне команда экспертов.
Огромная почечная киста, имитирующая асцит: описание случая | BMC Research Notes
Педерсен Дж. Ф., Эмамиан С. А., Нильсен МБ: Простая почечная киста: связь с возрастом и артериальным давлением. Br J Radiol. 1993, 66: 581-584. 10.1259 / 0007-1285-66-787-581.
PubMed CAS Статья Google Scholar
Lezrek M, Fassi-Fehri H, Badet L, Marechal M, Martin X: Ремиссия эритроцитоза и гипертонии после лечения гигантской кисты почек.Урология. 2002, 164:
Google Scholar
Baert I, Steg A: Является ли дивертикул дистальных и собирательных канальцев предварительной стадией простой кисты у взрослого человека? J Urol. 1977, 118: 707-710.
PubMed CAS Google Scholar
Тада С., Ямагиши Дж., Кобаяши Х., Хата Ю., Кобари Т.: Заболеваемость простой кистой почек по данным компьютерной томографии. Clin Radiol.1983, 34: 437-439. 10.1016 / S0009-9260 (83) 80238-4.
PubMed CAS Статья Google Scholar
Лаукс С.П., Мак-Лахлан MSF: Старение и простые кисты почек. Br J Radiol. 1981, 54: 12-10.1259 / 0007-1285-54-637-12.
PubMed Статья Google Scholar
Тада С., Ямагиши Дж., Кобаяши Х. и др.: Заболеваемость простой кистой почек по данным компьютерной томографии.Clin Radiol. 1983, 150: 207-
Google Scholar
Сандип С., Викас К., Харминдер П., Динеш Г.: Отчет о болезни: необычная причина гигантской почечной массы. J Indian Acad Clin Med. 2006, 7 (3): 252-254.
Google Scholar
Holl WH, Delporto GB, Keegan G, Turner WR: Простая киста почек у детей. J Urol. 1976, 115: 465-466.
PubMed Google Scholar
Firstater M, Farkas A: Простая киста почек у новорожденного. Br J Urol. 1973, 45: 366-369. 10.1111 / j.1464-410X.1973.tb12173.x.
PubMed CAS Статья Google Scholar
Гарвин Д.Д., Геринг Г.Г., Болл Т.П.: Кальцинированная солитарная киста почки в детском возрасте. J Urol. 1976, 116: 644-645.
PubMed CAS Google Scholar
Сигел MJ, Макалистер WH: Простые кисты почек у детей.J Urol. 1980, 123: 75-78.
PubMed CAS Google Scholar
Помощник А.Б.: Одиночные кисты почки, отчет о 7 КАС и наблюдения за патогенезом этих кист. Surg Gynecol Obstet. 1930, 50: 668-674.
Google Scholar
Pedersen JF, Emamian SA, Nielsen MB: Значительная связь между простыми кистами почек и артериальным давлением.Br J Urol. 1997, 79: 688-691. 10.1046 / j.1464-410X.1997.00139.x.
PubMed CAS Статья Google Scholar
Орей-Шром П., Сент-Мартин Д., Бартеллони П., Амоатенг-Аджепонг Ю. Гигантская непанкреатическая псевдокиста, вызывающая острую анурию. J Clin Gastroenterol. 2002, 34: 160-163. 10.1097 / 00004836-200202000-00012.
PubMed Статья Google Scholar
Менахем С., Шварцман П. Гигантская киста яичника, имитирующая асцит. J Fam Pract. 1994, 39: 479-481.
PubMed CAS Google Scholar
Bar-Maor JA, Lernau OZ: Гигантские кисты брюшной полости, имитирующие асцит. Am J Gastroenterol. 1981, 75: 55-56.
PubMed CAS Google Scholar
Ротанг К.Н., Будхираджа С., Пандит С.К., Ядав РК: Огромная киста сальника, имитирующая асцит.Индийский J Pediatr. 1996, 63: 707-708. 10.1007 / BF02730829.
PubMed CAS Статья Google Scholar
Рагхавендра Б.Н., Амбос М.А.: Почечная киста, маскирующаяся под пальпируемый «желчный пузырь». ДЖАМА. 1981, 246: 125-
PubMed CAS Статья Google Scholar
Brown JA, Segura JW, Blute ML: гигантская киста левой почки, проявляющаяся как ожирение: уникальная картина.Арка ЭСП Урол. 1998, 51: 105-107.
PubMed CAS Google Scholar
Лаукс С.П., Маклахлан М.С.: Старение и простые кисты почек. Br J Radiol. 1981, 54: 12-54. 10.1259 / 0007-1285-54-637-12.
PubMed Статья Google Scholar
Паананен И., Хеллстрём П., Лейнонен С., Мериканто Дж., Перяля Дж., Пяйвансало М., Луккаринен О. Лечение кист почек с помощью одноразового чрескожного дренирования и склеротерапии этанолом: отдаленный результат.Урология. 2001, 57: 30-33.
PubMed CAS Статья Google Scholar
Джоан Р: Хирургическая патология Россай и Аккеймана, изд. 10, Том 1. Mosby Elsevier гл. 17: 1169-
Ахаллал Ю., Халлук А., Тази М.Ф., Тази Э. и др.: Ремиссия гипертонии после лечения гигантской простой кисты почек: описание случая. Cases J. 2009, 2: 9152-10.1186 / 1757-1626-2-9152.
PubMed PubMed Central Статья Google Scholar
Простая киста почек Артикул
[1]
Редигер С., Герра Л.А., Кейс М.А., Уэйн С., Редди Д., Ксара С., Леонард М.П., Эволюция кисты почек в детстве: современное обсервационное исследование.Журнал детской урологии. 1 февраля 2019 г .; [PubMed PMID: 30808538]
[2]
Brownstein AJ, Bin Mahmood SU, Saeyeldin A, Velasquez Mejia C, Zafar MA, Li Y, Rizzo JA, Dahl NK, Erben Y, Ziganshin BA, Elefteriades JA, Простые кисты почек и дуга аорты крупного рогатого скота: маркеры заболевания аорты. Открытое сердце. 2019; [PubMed PMID: 30774963]
[3]
Санна Е., Лукогеоргакис С., Приор Т., Дервиг И., Парамасивам Г., Чоудри М., Лис С. Кисты брюшной полости плода: антенатальное течение и послеродовые исходы.Журнал перинатальной медицины. 14 февраля 2019; [PubMed PMID: 30763268]
[4]
Ferro F, Vezzali N, Comploj E, Pedron E, Di Serafino M, Esposito F, Pelliccia P, Rossi E, Zeccolini M, Vallone G, Детские кистозные болезни почек. Журнал УЗИ. 1 января 2019 г .; [PubMed PMID: 30600488]
[5]
Gimpel C, Avni EF, Breysem L, Burgmaier K, Caroli A, Cetiner M, Haffner D, Hartung EA, Franke D, König J, Liebau MC, Mekahli D, Ong ACM, Pape L, Titieni A, Torra R, Winyard PJD, Шефер Ф., Визуализация кист почек и кистозных заболеваний почек у детей: консенсусное заявление международной рабочей группы.Радиология. 2019 Март; [PubMed PMID: 30599104]
[6]
Кеннеди-Снодграсс С., Кинан В., Кац Д.С., Инфицированная почечная киста как осложнение выпавших желчных камней во время лапароскопической холецистэктомии. Отчеты о клинических случаях в желудочно-кишечной медицине. 2018; [PubMed PMID: 30405920]
[7]
Nelson SM, Oettel DJ, Lisanti CJ, Schwope RB, Timpone VM, Случайные поражения почек на МРТ поясничного отдела позвоночника: кому необходимо наблюдение? AJR.Американский журнал рентгенологии. 2019 Янв; [PubMed PMID: 30403526]
[8]
Eroglu FK, Kargın akıcı E, Can G, Güngör T., Yazılıtaş F, Kurt-Sukur ED, Celikkaya E., Üner Ç, akmakçı E, Bülbül M, Ретроспективный анализ простых и точечных кист почек II стадии: Педиатрический взгляд на нефрологию. Международная педиатрия: официальный журнал Японского педиатрического общества. 2018 Dec; [PubMed PMID: 30320940]
[9]
Li Y, Dai C, Bian T, Zhou J, Xiang Z, He M, Huang J, Zhu Y, Hu X, Jiang S, Guo J, Wang H, Разработка и перспективная проверка новой взвешенной количественной системы оценки, направленной на прогнозирование патологических особенностей кистозных образований почек.Европейская радиология. 2018 окт 11; [PubMed PMID: 30311030]
[10]
Аль-Отайби К. Осложнения 411 лапароскопических урологических процедур: опыт одного хирурга. Летопись урологии. 2018 июль-сен; [PubMed PMID: 30089991]
[11]
Март А., Пинтоцци Л., Лапароскопическое лечение симптоматических простых кист почек у детей: одноцентровый опыт.La Pediatria medica e chirurgica: Медицинская и хирургическая педиатрия. 2018 24 мая; [PubMed PMID: 29871474]
[12]
Эспозито С., Эсколино М., Тронкосо Солар Б., Иакона Р., Эспозито Р., Сеттими А., Муштак И., Диагностика и отдаленные результаты кист почек после лапароскопической частичной нефрэктомии у детей. BJU International. 2017 Май; [PubMed PMID: 27779799]
Диагностика и лечение рака почки
Роботизированная и лапароскопическая хирургия
Urology Partners использует несколько типов роботизированных и лапароскопических процедур для лечения опухолей и новообразований почек.
Роботизированная частичная нефрэктомия
Также известная как частичное удаление почки, это наиболее распространенная процедура при опухолях почек, которые необходимо удалить. Врачи UPNT были одними из первых врачей в мире, сделавших эту процедуру в 2004 году, и успешно выполнили несколько тысяч таких операций. Этот метод предполагает использование роботизированной хирургической системы да Винчи для безопасного удаления опухоли почки и сшивания почки обратно вместе с помощью швов. Этот вариант лечения в основном используется при небольших опухолях почек.До и после этой процедуры пациенты не должны принимать разжижающие кровь препараты.
Во время этой хирургической процедуры пациенты находятся под полной анестезией. После удаления новообразования его отправляют к патологу, чтобы определить, не рак ли это. Результаты теста на патологию обычно занимают около недели. После операции пациенты проводят одну или две ночи в больнице, им прописывают обезболивающее и внутривенно вводят жидкости. Большинство пациентов восстанавливаются после этой операции в течение двух-трех недель. Послеоперационный прием к хирургу запланирован, чтобы убедиться, что заживление происходит должным образом.
Преимущество роботизированной хирургии перед традиционной открытой или лапароскопической хирургией состоит в том, что хирург может лучше видеть, лучше контролировать инструменты, а пациенты быстрее выздоравливают с меньшей болью.
Роботизированная / лапароскопическая радикальная нефрэктомия
Также известная как полное удаление почки, это вторая по распространенности операция при образовании почек. Он включает в себя крошечный разрез для телескопического удаления почки. Обычно он используется при больших почечных образованиях, опухолях, расположенных глубже в почках, опухолях, которые могут проникать в окружающие области, а также при неработающих почках.
Во время этой хирургической процедуры пациенты находятся под полной анестезией. После удаления новообразования его отправляют к патологу, чтобы определить, не рак ли это. Результаты теста на патологию обычно занимают около недели. Пациенты обычно проводят одну или две ночи в больнице после этой операции, и им прописывают обезболивающее и внутривенно вводят жидкости. Большинство пациентов восстанавливаются после этой операции в течение двух-трех недель. Послеоперационный прием к хирургу запланирован, чтобы убедиться, что заживление происходит должным образом.
Преимущество роботизированной хирургии перед традиционной открытой хирургией состоит в том, что хирург может видеть намного лучше, а пациенты выздоравливают быстрее и с меньшей болью.
Лапароскопическая криоабляция (замораживание)
Эта малоинвазивная операция уничтожает опухолевые клетки путем их замораживания. Эта процедура выполняется через крошечные надрезы в замочную скважину с использованием телескопов и ультразвука для определения массы. Опухоль замораживается до температуры ниже -20 ° C. Затем ему дают немного разморозиться, а затем замораживают второй раз, чтобы убедиться, что клетки мертвы.При такой очень низкой температуре мертвые клетки превращаются в рубцовую ткань.
Пациенты не должны принимать разжижающие кровь препараты до и после этой процедуры. Часто хирург делает биопсию массы непосредственно перед ее лечением. После удаления новообразования его отправляют к патологу, чтобы определить, не рак ли это. Результаты теста на патологию обычно занимают около недели. Пациенты обычно проводят одну ночь в больнице после этой операции, и им прописывают обезболивающее и внутривенно вводят жидкости. Большинство пациентов восстанавливаются после этой операции в течение двух-трех недель.Послеоперационный прием к хирургу запланирован, чтобы убедиться, что заживление происходит должным образом.
Роботизированная нефроуретерэктомия
Эта операция включает удаление пораженной почки и всей почечной трубки (мочеточника), которая соединяет трубку с мочевым пузырем. Эта операция обычно рекомендуется пациентам с раком или опухолями мочевыводящих путей (почек или мочеточниковой трубки).
Во время этой хирургической процедуры пациенты находятся под полной анестезией. После удаления новообразования его отправляют к патологу, чтобы определить, не рак ли это.Результаты теста на патологию обычно занимают около недели. Пациенты обычно проводят одну или две ночи в больнице после этой операции, и им прописывают обезболивающее и внутривенно вводят жидкости. Многих пациентов отправляют домой с катетером для дренирования мочевого пузыря, который помогает мочевому пузырю заживать. Большинство пациентов восстанавливаются после этой операции в течение двух-трех недель. Послеоперационный прием к хирургу запланирован, чтобы убедиться, что заживление происходит должным образом.
Преимущество этой операции перед традиционной открытой операцией заключается в том, что хирург может видеть намного лучше, а пациенты быстрее выздоравливают с меньшей болью.
Роботизированная / лапароскопическая декортикация кисты почки
Эта минимально инвазивная операция проводится для удаления «простой» кисты (Bosniak I), которая вызывает боль или блокирует поток мочи в мочевой пузырь. До и после этой процедуры пациенты не должны принимать разжижающие кровь препараты. Пациенты находятся под полной анестезией во время процедуры, обычно проводят одну ночь в больнице после операции, и им прописывают обезболивающее и внутривенное введение жидкости. Большинство пациентов выздоравливают в течение двух-трех недель.Послеоперационный прием к хирургу запланирован, чтобы убедиться, что заживление происходит должным образом.
Преимущество этой процедуры перед традиционной открытой хирургией заключается в том, что хирург может видеть намного лучше, а пациенты быстрее выздоравливают с меньшими болевыми ощущениями.
Безболезненный и экономящий время модифицированный метод лечения простой почечной кисты с помощью одноразовой склеротерапии этанолом
SRC обычно протекают бессимптомно; однако боль в боку является относительно частым симптомом у людей с симптоматическими SRC.Возможно, это происходит из-за расширения почечной капсулы; кроме того, некоторые симптомы могут появиться вторично по отношению к обструкции собирательной системы 9 . Брынярский и др. . 10 сообщили, что распространенность артериальной гипертензии у пациентов с SRC составила 43,3% (91/210 пациентов), из которых 61,7% (56/91 пациентов) были избавлены от гипертензии после склеротерапии кисты или лапароскопии. Таким образом, после удаления кисты соответствующие клинические симптомы исчезли; остаточные кисты без симптомов не требуют дальнейшего вмешательства 7,11 .Кроме того, некоторые пациенты без явных клинических симптомов предпочитают проходить лечение, поскольку их тревога увеличивается с увеличением объема кисты 5,11,12,13 .
Наличие кисты диаметром> 4 см является одним из критериев включения в склеротерапию SRC 14,15 . Большие кисты (> 8 см) имеют тенденцию складываться после полостного коллапса. Иногда контакт между введенным этанолом и кистой отсутствует, и такой контакт, если таковой имеется, менее эффективен; поэтому лапароскопия является предпочтительным вариантом в таких случаях 2,3,14 .Остаточные кисты, обнаруженные во время раннего наблюдения после склеротерапии, могут быть вторичными по отношению к временному, реактивному или воспалительному накоплению жидкости, полное исчезновение которого может занять 6–12 месяцев. 16 . Таким образом, диаметр кисты в этом сравнительном исследовании находился на уровне 5–8 см с периодом наблюдения 12 месяцев. Хотя перипельвикальная киста не является противопоказанием для склеротерапии 12,17 , утечка этанола в лоханочно-мочеточниковом переходе может привести к фиброзу и расширенному стенозу 18,19 .Поэтому из соображений безопасности перипельвикальные кисты были исключены из этого исследования.
Ультразвук и КТ обычно используются в качестве метода наведения. Преимущества ультразвука в том, что он экономичен, работает в реальном времени и не излучает излучение, хотя он гораздо больше зависит от навыков оператора, чем CT 13 . КТ предпочтительнее у пациентов с ожирением или когда киста нечетко визуализируется и безопасный путь доступа не может быть определен.
Прозрачная пункция и прямая пункция являются приемлемыми методами в литературе и обычно оставляются на усмотрение оператора, в первую очередь, в зависимости от расположения кисты 9,17 .Однако некоторые операторы по-прежнему предпочитают использовать первый, как показано в предыдущих исследованиях 4,5,20 , поскольку он позволяет избежать прямого прокола, ведущего к разрыву кисты, а коаксиальная игла пассивно выдвигается из кисты во время схлопывания стенки кисты, поскольку жидкость уменьшается. Однако этот путь может повредить паренхиму почек. В исследовании Dell’atti et al . 6 , частота гематурии и внутрикапсулярного кровоизлияния составила 8,3% (3/36 случаев) и 2,7% (1/36 случаев) соответственно. Данных об осложнениях, полученных в настоящем исследовании, было недостаточно, чтобы определить, были ли они вызваны прозрачной пункцией.Тем не менее, прямая пункция позволяет избежать повреждения паренхимы почек; поэтому мы рекомендуем его для подходящих случаев. Это мнение согласуется с точкой зрения Ли и др. . прокол кисты должен быть как можно более атравматичным, чтобы уменьшить кровотечение в ней 9 . По нашему опыту, следует проявлять осторожность, чтобы контролировать дыхание пациента и минимизировать риск разрыва кисты во время прямого прокола. Во время процедуры, когда жидкость в кисте уменьшается, стенка разрушается по направлению к основанию кисты.Поэтому кончик иглы должен находиться рядом с основанием кисты.
Наиболее частым осложнением склеротерапии этанолом является растяжение пояснично-брюшной боли 3,6,7,15 , что приводит к более высокому баллу по ВАШ. Yonguc T и др. . сообщили, что средние баллы по ВАШ для общего случая и тяжелого случая составили 4,26 ± 1,99 и 5,1 ± 2,1, соответственно, 15 . Более того, в некоторых случаях могут применяться анальгетики 6 , в то время как оператор вынужден вводить меньшие объемы этанола в других 21 .В тяжелых случаях процедура часто приостанавливается или прекращается 7,12,15,21 . Хотя исследования рекомендовали использовать этанол, 20% -ный гипертонический раствор также можно использовать, чтобы избежать боли 20 . Лидокаин — широко используемый и легко доступный местный анестетик, недорогой, блокирует болезненные раздражители и быстро действует. Поскольку лидокаин контролирует боль 7,22 , можно вводить больший объем этанола, улучшая контакт этанола со стенкой кисты. Это предотвращает необходимость многократного изменения положения пациента, что сокращает продолжительность процедуры.
В предыдущих отчетах об одноразовой склеротерапии 95–99,9% этанола в объеме 15–50% от объема кисты использовалось в качестве склерозирующего агента 3,7 (максимальный объем вводимого этанола 200 мл) 5 , 23 без побочных эффектов 23 . Время воздействия составляло 5–40 мин, и в большинстве случаев были достигнуты хорошие результаты 3,24 . Использование высоких концентраций этанола может привести к обезвоживанию, дегенерации белка и некрозу эпителиальных клеток выстилки монослойной кисты в течение 1–3 мин. 25 .Кроме того, этанол вызывает асептическое воспаление стенки кисты, и после того, как кистозная жидкость исчерпана, стенка разрушается, и адгезия остается закрытой 5 . Этанол постепенно проникает в фиброзную капсулу примерно за 4–12 ч, что приводит к минимальным локальным или системным побочным реакциям. 25 . Результаты по объему этанола (> 90% об. / Об.) И времени воздействия были почти одинаковыми для групп A и B; однако значение эффекта «доза-время» было ниже, чем значение, о котором сообщалось в большинстве предыдущих сеансов склеротерапии 3,24 .Следовательно, системные реакции, которые обычно вызываются большим или длительным воздействием этанола 7,9 , не наблюдались ни в одной из исследуемых групп. Более того, никаких серьезных осложнений не произошло, возможно, из-за небольшого размера выборки, тщательной процедуры и безопасности, присущей процедуре 26 .
Модифицированная методика безболезненна, требует короткого времени и сводит к минимуму повреждение паренхимы почек, тем самым обеспечивая быструю и гладкую процедуру. Аналогичным образом, он также подходит для склеротерапии под ультразвуковым контролем, при котором отличается только метод наведения.Более того, если некоторые операторы привыкли к прозрачной пункции или если путь пункции не может избежать почечной паренхимы, инъекция внутрикистозного лидокаина и последующие процедуры все равно могут быть выполнены со ссылкой на модифицированную технику для получения того же эффекта. Получение сведений об улучшении состояния пациента позволяет минимизировать повреждение паренхимы почек, боль, беспокойство и дискомфорт, вызванные длительными процедурами, тем самым обеспечивая более качественное медицинское обслуживание.
Наше исследование имеет несколько ограничений, которые требуют дальнейшего обсуждения.Во-первых, это не проспективное рандомизированное контролируемое исследование, и возможна систематическая ошибка отбора. Во-вторых, размер выборки пациентов, получавших лечение по модифицированной методике, невелик; Таким образом, для подтверждения наших результатов необходимы дальнейшие рандомизированные исследования на большой группе пациентов. Наконец, склеротерапия этанолом проводилась даже у бессимптомных пациентов с SRC.
Таким образом, мы рекомендуем прямую пункцию кисты, чтобы избежать повреждения паренхимы почек, предварительную инъекцию внутрикистозного лидокаина для контроля боли и увеличение объема этанола / площади воздействия без изменения положения пациента, чтобы сократить продолжительность процедуры.Кроме того, модифицированный метод безопасен и эффективен и, таким образом, может улучшить медицинское обслуживание.
Лапароскопическая абляция кисты почки | UF Health, University of Florida Health
Кисты почек — доброкачественное и довольно распространенное заболевание, которое поражает как мужчин, так и женщин.
Примерно у 1 из 4 человек есть киста на почке, и большинство этих кист не растут и не вызывают проблем на протяжении всей жизни. Иногда киста почек будет продолжать накапливать жидкость с течением времени, вызывая боль (Рисунок 1) .
Большинство урологов лечат их консервативно — либо под наблюдением, либо с помощью обезболивающих, либо путем дренирования через кожу с помощью иглы, проводимой рентгенологом. Алгоритм медицинского лечения симптоматических кист почек показан на рис. , рис. 2 .
Лапароскопическая абляция кисты почек — эффективное малоинвазивное лечение больших симптоматических кист почек, особенно тех, которые рецидивируют, несмотря на пункционную аспирацию / дренирование.
Хирургия
Операция
Для лапароскопической аблации кисты почек пациенты должны пройти общую анестезию.Хотя время операции варьируется от одного человека к другому, среднее время работы составляет примерно 2-3 часа. Ваш хирург вставит телескоп (так называемый лапароскоп) и хирургические инструменты через 3-4 небольших разреза в виде замочной скважины (<1 см) в брюшной полости, что позволит ему осмотреть внутренние органы и пораженную почку (Рисунок 3) .
Брюшная полость заполнена углекислым газом для создания большего рабочего пространства для хирурга при выполнении операции. Этот газ позже удаляется из брюшной полости по завершении операции.Затем киста почки выделяется, дренируется, стенка кисты вскрывается и иссекается ножницами. Удаленный участок стенки кисты отправляется патологу на гистологический анализ. Часть кисты непосредственно на поверхности почки коагулируется, чтобы предотвратить выделение жидкости из слизистой оболочки кисты. Вокруг места операции помещается дренаж, который удаляется в течение 24-48 часов, если не обнаруживается утечка мочи. Внутренний мочеточниковый стент используется очень редко.
Слайд-шоу
Полное процедурное видео
Нажмите, чтобы перейти к отдельным шагам ниже
- Киста левой почки
- Киста аспирационная
- Иссечение стенки кисты
- Осмотр кисты почек
- Прижигание стенки кисты почки
- Уплотнение полости кисты рассасывающейся марлей
Возможные риски и осложнения
Как и при любой другой серьезной операции, при лапароскопической аблации кисты почек могут возникать осложнения, хотя и редко.Потенциальные риски и осложнения при этой операции включают, помимо прочего, следующее:
- Кровотечение: Кровопотеря во время этой процедуры обычно составляет менее 100 см3 с редкой необходимостью переливания крови (<2% пациентов). Если вы заинтересованы в переливании аутологичной крови (сдаче собственной крови) до операции, вы должны сообщить об этом своему хирургу. Это можно организовать на месте в Гейнсвилле, штат Флорида, в региональном центре крови Civitan или в местном отделении Красного Креста.
- Инфекция: Хотя пациентам вводят внутривенно антибиотики широкого спектра действия непосредственно перед операцией, инфекции мочевыводящих путей и кожных разрезов все еще могут возникать, но встречаются редко. Если после операции у вас появятся какие-либо признаки или симптомы инфекции (лихорадка, выделения из разрезов или покраснение вокруг разрезов, учащенное мочеиспускание / дискомфорт, боль), немедленно свяжитесь с нами.
- Рецидив кисты: Хотя лапароскопическая абляция кисты почки очень эффективна, вероятность рецидива кисты составляет примерно 5-10%.
- Постоянная боль: У некоторых пациентов, перенесших лапароскопическую аблацию кисты почек, сохраняется хроническая боль в почках, несмотря на разрешение кисты при визуализации.
- Утечка мочи: При лечении кисты, которая находится в непосредственной близости от дренажной системы почки, любое небольшое попадание в дренажную систему может привести к утечке мочи из почки в окружающие ткани. В редких случаях утечка мочи может потребовать установки мочеточникового стента и / или катетера Фолея для спонтанного разрешения утечки.
- Травма смежной ткани / органа: Хотя это бывает редко, в результате операции могут быть повреждены соседние органы и ткани. Это включает толстую кишку, кишечник, сосудистые структуры, нервы, мышцы, селезенку, печень, поджелудочную железу и желчный пузырь. Если происходит повреждение полости легкого, может потребоваться небольшая грудная трубка для удаления воздуха, крови и жидкости из области вокруг вашего легкого, что позволит легкому расшириться и работать должным образом. В редких случаях может потребоваться дополнительная операция для устранения неожиданных травм соседних органов.
- Полное удаление почки: В очень редких случаях могут возникнуть обстоятельства, при которых ваш хирург может удалить почку целиком. К ним относятся чрезмерное кровотечение или опухоль, которая появляется в кистах почек, что не было оценено при предоперационных исследованиях. В таких случаях почку, как правило, можно безопасно удалить лапароскопией, и часто не требуется преобразование в открытое хирургическое вмешательство.
- Грыжа: Из-за небольших лапароскопических разрезов грыжи на этих участках возникают редко.Кроме того, большие разрезы тщательно закрывают до завершения операции, чтобы свести к минимуму риск образования грыж.
- Переход на открытую хирургию: В редких случаях осложнений или из-за трудностей рассечения с помощью лапароскопической хирургии иногда требуется переход на открытую операцию. Это может привести к большему стандартному открытому разрезу и, возможно, более длительному периоду восстановления.
Чего ожидать после операции
Сразу после операции вас доставят в палату для восстановления, а затем переведут в больничную палату, как только вы полностью проснетесь и будете бодрствовать.
- Послеоперационная боль: Хотя большинство пациентов в первые несколько дней после операции испытывают легкую боль в местах разрезов, она, как правило, хорошо контролируется с помощью внутривенных обезболивающих, анестезиологической помпы, контролируемой пациентом, или обезболивающих, предоставляемых вашим врачом. медсестра. Вы можете испытывать небольшую преходящую боль в плече (1-2 дня), связанную с углекислым газом, используемым для надувания живота во время лапароскопической или роботизированной операции.
- Тошнота: Тошнота является обычным явлением после любой операции, особенно связанной с общей анестезией.Обычно это преходяще и контролируется лекарствами, которые при необходимости может принимать медсестра.
- Мочевой катетер: Мочевой катетер (также называемый катетером Фолея) устанавливается для дренирования мочевого пузыря во время операции, когда вы спите. Это делается для того, чтобы контролировать диурез в течение первого дня после операции. Обычно медсестра убирает ее, когда вы начинаете комфортно ходить. Нередко бывает, что моча окрашена в кровь в течение нескольких дней после операции, когда катетер установлен.
- Дренаж с боковой стороны: Во время операции будет вставлена небольшая прозрачная трубка или дренаж, выходящий из боковой стороны вашего бока. На выходе из дренажа появится кровь с оттенком крови, но он должен быть минимальным. Дренаж в первую очередь служит для выявления чрезмерного кровотечения или утечки мочи из места удаления кисты. Дренаж обычно удаляется в день выписки из больницы, если производительность остается низкой.
- Мочеточниковый стент: В редких случаях во время операции устанавливают небольшую пластиковую гибкую трубку, называемую мочеточниковым стентом, чтобы опустить почку к мочевому пузырю.Обычно это происходит в тех случаях, когда удаление кисты происходит в непосредственной близости от собирательной системы или дренажного тракта вашей почки и есть подозрение на попадание в этот тракт. Решение о том, устанавливать ли мочеточниковый стент или нет, будет основываться на индивидуальных обстоятельствах и мнении вашего хирурга. Стент служит для облегчения оттока мочи в мочевой пузырь, а не из места абляции. Позже стент будет удален вашим хирургом в офисе.
- Диета: Ваша диета будет постепенно улучшаться после операции с жидкости на твердую, в зависимости от переносимости.Часто бывает, что ваш аппетит будет снижаться в течение недели после операции. Кроме того, ваша кишечная функция часто замедляется из-за последствий хирургического вмешательства и общей анестезии. Именно по этим двум причинам мы рекомендуем принимать внутрь только небольшое количество жидкости за один раз, пока у вас не начнутся газы и не вернется аппетит. Между тем, ваш внутривенный катетер будет обеспечивать необходимое увлажнение вашего тела по мере улучшения перорального приема.
- Усталость: Усталость является довольно частым явлением после операции и должна пройти через несколько недель после операции.
- Стимулирующая спирометрия: Ожидается, что вы будете выполнять несколько очень простых дыхательных упражнений для предотвращения респираторных инфекций с помощью стимулирующего устройства спирометрии (эти упражнения вам объяснят медперсонал во время вашего пребывания в больнице). Кашель и глубокое дыхание являются важной частью вашего выздоровления и помогают предотвратить пневмонию и другие легочные осложнения.
- Передвижение: Вечером перед операцией очень важно встать с постели и начать ходить под наблюдением медсестры или члена семьи, чтобы предотвратить образование тромбов в ногах.Вы также можете рассчитывать на то, что вокруг ваших голеней и икры будут обертывать SCD (устройства последовательного сжатия), чтобы предотвратить образование тромбов в ногах, называемых тромбозом глубоких вен. В дни после операции пациентам рекомендуется ходить по коридорам не менее 4-6 раз в день. Это служит для дальнейшего уменьшения тромбоза глубоких вен и ускорения восстановления функции кишечника.
- Запор / газовые спазмы: Вы можете испытывать вялость кишечника в течение нескольких дней после операции из-за анестезии.Обычно для решения этой проблемы назначают суппозитории и смягчители стула. Ежедневный прием чайной ложки минерального масла дома также поможет предотвратить запор. Наркотические обезболивающие также могут вызывать запор, поэтому пациентам рекомендуется прекратить прием любых наркотических обезболивающих сразу после перенесенной операции.
- Пребывание в больнице: Продолжительность пребывания в больнице после лапароскопической абляции кисты почки обычно составляет 1 день.
Чего ожидать после выписки из больницы
- Обезболивание: Большинству пациентов может потребоваться от одного до двух дней перорального приема наркотических обезболивающих, после чего Тайленола повышенной силы обычно достаточно для купирования боли.Опять же, следует свести к минимуму употребление наркотиков, чтобы избежать запоров и чрезмерной седации.
- Принятие душа: Пациенты могут принять душ сразу после выписки из больницы, чтобы их разрезы намокли. Выйдя из душа, высушите места разрезов и избегайте использования тяжелых кремов или лосьонов. Не рекомендуется принимать ванны или горячие ванны в первые 2 недели, так как это позволит надолго замачивать разрезы и повысить риск заражения. Вы можете принять душ после возвращения домой из больницы.Места ранок могут намокнуть, но их необходимо промокнуть насухо сразу после душа. Клейкие ленты через разрезы, называемые Steri-strips, можно удалить через неделю после операции. Швы под кожей рассосутся через 4-6 недель.
- Активность: Настоятельно рекомендуется ходить 4-6 раз в день в течение первых двух недель после операции по ровной поверхности, поскольку продолжительное сидение или лежание может увеличить риск пневмонии и тромбоза глубоких вен. Подниматься по лестнице допустимо.После операции не поднимайте тяжестей или не напрягайтесь до 4 недель. Пациенты могут начать водить машину после того, как они перестанут принимать наркотические обезболивающие и обретут полный диапазон движений в области талии. Большинство пациентов могут вернуться к полной активности, включая работу, в среднем через 3-4 недели после операции.
- Диета: Пациенты могут возобновить обычную диету по мере переносимости.
- Прием для последующего наблюдения: Пациенты должны записаться на прием к своему хирургу, позвонив в UF Health Urology — Medical Plaza по телефону 352-265-8240.Ваш хирург сообщит вам время и график посещений клиники после операции.
- Результаты патологии: Результаты вашей операции обычно доступны через неделю после операции. Ваши результаты будут обсуждены с вами по телефону или непосредственно в офисе во время повторного визита в клинику.
Часто задаваемые вопросы (FAQ)
В чем преимущество лапароскопической абляции кисты почки по сравнению с открытой хирургией?
Лапароскопическая хирургия почек для лечения симптоматических кист имеет значительные преимущества для пациента, включая уменьшение кровопотери и переливаний, уменьшение боли, более короткое пребывание в больнице, улучшение косметического состояния и более быстрое выздоровление по сравнению с открытой операцией.Таким образом, он стал стандартом хирургического лечения симптоматических рецидивирующих кист почек. Опубликованные результаты лапароскопической аблации кисты почки сопоставимы с открытой аблацией кисты почек с точки зрения разрешения кисты и симптомов.
Каков общий уровень успеха лапароскопической аблации кисты почки?
Показатель успеха с точки зрения полного рентгенологического разрешения обработанной кисты составляет приблизительно 90%, а симптоматическое облегчение — приблизительно 95%.
Есть ли потенциальные недостатки?
В целом особых минусов нет; однако в некоторых ситуациях может потребоваться открытая операция (см. ниже).
Какие пациенты не подходят для лапароскопической абляции кисты почек?
Пациенты, ранее перенесшие несколько обширных операций на брюшной полости, особенно в анамнезе. Операция на почках может привести к чрезмерному рубцеванию вокруг почки и кисты и, следовательно, не может быть идеальным вариантом для лапароскопического доступа.Пациенты с такими заболеваниями, как тяжелые легкие и сердечные заболевания, могут не переносить лапароскопический доступ из-за необходимости общего наркоза.
Что произойдет, если возникнут осложнения и потребуется переход на открытую операцию?
Хотя это бывает крайне редко, может потребоваться преобразование в открытое хирургическое вмешательство, если при лапароскопическом доступе возникают трудности с рассечением. Наши хирурги обучены как открытым хирургическим доступам, так и лапароскопии, и поэтому хорошо оснащены, чтобы при необходимости завершить операцию открытым способом.
Новый метод лечения простой почечной кисты: цисторетроперитонеальный шунт
Назначение . Оценить результаты симптоматики пациента и радиологические исходы метода цисторетроперитонеального шунта (CRS) при лечении симптоматических простых кист почек. Пациенты и методы . В проспективном исследовании 37 пациентов с простой кистой почек лечили чрескожным CRS-катетером под контролем УЗИ. Радиологический успех был отмечен как отсутствие рецидива кисты или уменьшение объема кисты как минимум наполовину. Результаты . Методика CRS успешно выполнена 36 пациентам с простой кистой почки. Средний размер всех кист уменьшился с 8,8 см (от 7 до 14) до 1,7 см (от 0 до 9;). Симптоматический успех (облегчение боли) был достигнут у 29/36 (80,5%) пациентов, а рентгенологический успех был достигнут у 23/36 (63,8%) пациентов со средним сроком наблюдения 16 месяцев (диапазон от 6 до 24). . Заключение . Чрескожный метод CRS под ультразвуковым контролем для простых кист почек является быстрым, безопасным, эффективным и недорогим.
1. Введение
Простые кисты почек являются обычным явлением, их частота увеличивается с возрастом с 0,22–0,55% у детей до 5% в четвертом десятилетии и до 36% в восьмом десятилетии жизни [1]. Классификация почечных кист по Босняку была впервые представлена в 1986 году и была принята урологами и радиологами как способ диагностики, обсуждения и определения подхода к лечению кистозных образований почек [2]. Подавляющее большинство кист почек простые; они тонкие и гладкостенные, без кальцификации, перегородок или усиления после контрастных исследований, что соответствует боснийской категории I [2].
Хотя простые кисты почек обычно протекают бессимптомно, наиболее частым симптомом является боль в боку. Также могут возникнуть пальпируемое образование на боку, гематурия, гипертензия и сдавление тазово-лоханочной системы [3]. Боль, инфекция и обструктивная уропатия являются основными показателями хирургического вмешательства [3]. Операции могут выполняться открытым хирургическим вмешательством, чрескожной аспирацией, со склерозом или без него, а в последнее время — лапароскопической операцией [1, 3].
Открытая хирургическая декортикация кисты для облегчения боли через разрез брюшной полости связана со значительной болезненностью и длительным периодом выздоровления [3].Чрескожная аспирация представляет собой минимально инвазивное лечение, но из-за частых рецидивов после аспирации кисты рекомендуется склеротерапия [1]. Лечение склерозирующими агентами значительно различается в разных исследованиях в отношении времени воздействия агентов, концентрации и объема, а также количества сеансов склеротерапии [1, 4, 5]. Лапароскопическая декортикация кист менее инвазивна, чем открытая операция; однако процедура дорогая, и обе процедуры должны выполняться под общим наркозом [1].
Открытая хирургическая или лапароскопическая декортикация кист создает окно между кистой почки и забрюшинной областью. Мы разработали новую технику для достижения той же цели и устранения рисков, связанных с обеими операциями. В этом исследовании мы описываем и анализируем осуществимость, безопасность и эффективность «метода цисторетроперитонеального шунтирования (CRS)» при простых кистах почек.
2. Пациенты и методы
С апреля 2004 г. по февраль 2008 г. 37 пациентам была выполнена методика CRS по поводу симптоматических простых кист почек.Исследование было одобрено местным этическим комитетом. Все пациенты подписали подробную форму согласия, в которой перечислены подробности процедуры и возможных осложнений. Все кисты были односторонними, одиночными и относились к боснийской категории I [2]. Сложные кисты, беременные пациенты и пациенты с единственной почкой в это исследование не включались.
2.1. Измерения и наблюдение
Все пациенты были обследованы в урологической клинике, где кисты были локализованы и охарактеризованы с помощью УЗИ.Дополнительно была проведена компьютерная томография по классификации боснийцев. Объем кист был рассчитан по формуле эллипсоида, по которой произведение трех ортогональных диаметров было умножено на 0,52 (объем = высота, ширина, длина 0,52). Объем кисты сравнивали с оцененным до лечения и представляли в процентах от исходного значения. Радиологический успех определялся как отсутствие рецидива кисты или уменьшение объема кисты до лечения как минимум наполовину.При включении в исследование также были выполнены следующие исследования: через 7 дней и через 1, 3, 6, 9, 12, 18 и 24 месяца, клиническое обследование и лабораторные анализы, которые включали общий анализ мочи, уровень креатинина в сыворотке и профиль коагуляции.
Боль и масса в боку, гипертензия и гематурия были задокументированы до лечения. Считалось, что субъекты страдают гипертонией на основании данных, полученных из их историй болезни, и если значения их систолического / диастолического артериального давления составляли 140/90 мм рт.ст. или выше.Измерение артериального давления проводилось за день до процедуры и при каждом обследовании в течение периода наблюдения. Пациентов также спросили, есть ли у них боль или нет. Степень боли не оценивалась.
2.2. Техника
Методика CRS была выполнена с помощью одношагового 7 французского дренажного кольцевого катетера 50 см (Angiotech, PBN Medicals, Дания) (рис. 1). Катетер имел 32 боковых отверстия и гидрофильное покрытие для минимального трения во время введения.Пациенту в положении на боку для забрюшинного доступа и после определения места пункции вводили антисептический препарат и местную анестезию с 2% гидрохлоридом лидокаина (1 мг / кг) до того, как на коже была сделана небольшая колотая рана. Катетер CRS вводили до противоположной стенки полости кисты под контролем ультразвука (рис. 2). Через катетер аспирировали как можно больше кистозной жидкости и регистрировали объем аспирированной жидкости.Образец жидкости отправлен на бактериологическое и цитологическое исследования. Чтобы закрепить его, катетер зашили нерассасывающимся материалом (нейлон 4–0 или проленовый шов) в двух разных местах подкожно (примерно на 0,5 см ниже поверхности кожи, как показано на рисунке 3). После подкожного наложения швов CRS-катетер разрезали над швами и чуть ниже кожи. Кожа размером около 1 см была закрыта тем же нерассасывающимся шовным материалом, который был удален через 7 дней.После процедуры пациентка пролежала в постели 2 часа и в тот же день была выписана из больницы. Через 3 месяца мы удалили CRS-катетер, сделав небольшой разрез на введенной области, нарезав швы, и катетер легко удалили.
2.3. Статистический анализ
Статистический анализ выполнялся с помощью программного обеспечения GraphPad Prism 4 для Windows. Были проведены точные тесты Стьюдента t , Манна Уитни и Фишера.Значение считалось значительным.
3. Результаты
Испытуемыми были 15 мужчин и 22 женщины со средним возрастом 48,5 лет (36–65 лет) (Таблица 1). Среднее время операции (от разреза кожи до наложения последней повязки) составило 29 минут (от 22 до 46). Средний размер всех кист уменьшился с 8,8 см (от 7 до 14) до 1,7 см (от 0 до 9;). Средний объем кист составлял мл (диапазон 170–924 мл). Объем кисты снизился менее чем на 50 мл у всех пациентов (100%) через 24 часа после введения катетера CRS.В течение периода наблюдения одна (2,7%) киста рецидивировала вскоре после исчезновения. Мы исключили этот случай из нашей исследовательской группы, когда катетер был обнаружен вне кисты. Исчезновение кисты сохранялось у других пациентов 36/37 (97,3%) до тех пор, пока катетеры CRS не были удалены (рисунки 4 и 5). Боль в боку присутствовала в различной степени у всех пациентов до лечения. Боль в боку утихла у всех пациентов, независимо от того, полностью или частично рассосалась киста. Симптоматический успех (обезболивание) после удаления CRS-катетера был достигнут у 29/36 (80.5%) пациентов, а радиологический успех был достигнут у 23/36 (63,8%) пациентов со средним периодом наблюдения 16 месяцев (диапазон от 3 до 24). Вероятность радиологического успеха гигантских кист (350 мл) значительно отличалась от меньших кист (350 мл;). Средний объем рецидивирующих кист составлял мл (диапазон 107–264 мл). Только пациенты с гигантскими кистами подвергались дальнейшему лечению путем чрескожной аспирации с инъекцией этанола. Только семь пациентов (19,5%) с гигантской кистой и постоянной болью прошли дальнейшее лечение с помощью чрескожной аспирации с инъекцией этанола.Аспирация с инъекцией этанола облегчила боль у всех пациентов. У четырех пациентов не было боли, а у трех было отмечено ее уменьшение.
| ||||||||||||||||||||||||||||||||

 Am. J. Kidney Dis. 2004; 6: 1109-1112.
Am. J. Kidney Dis. 2004; 6: 1109-1112.