акцент на топические формы сертаконазола » Медвестник
Возбудители представляют собой микроскопические дрожжеподобные грибы рода Candida ‒ одноклеточные эукариоты размером 8‒20 мкм в длину и 6‒10 мкм в ширину круглой, овальной, цилиндрической, эллипсовидной форм, образующие бластомицеты, псевдогифы и псевдомицелий. Псевдомицелий обладает способностью проникать вглубь до 4‒6 слоев эпителия, что позволяет грибам противостоять естественным факторам защиты макроорганизма и выживать на фоне неспецифической санации влагалища. Они являются условными патогенами, факультативными анаэробами со свойственным им тропизмом к тканям, богатым гликогеном (слизистая оболочка влагалища). В настоящее время описано более 200 биологических видов дрожжеподобных грибов, среди которых в 90% случаев вульвовагинального кандидоза возбудителем является Candida albicans, среди Candida non-albicans наиболее часто встречаются в качестве возбудителя C. glabrata, C. tropicalis, C. krusei, C. Parapsilosis [3].
Согласно современным представлениям, вульвовагинальный кандидоз не передается половым путем и не относится к ИППП, в основном расценивается как вторичная эндогенная инфекция, т.к. Candida входит в состав нормальной микрофлоры рта, влагалища и толстой кишки большинства здоровых людей. Но это не исключает возможности возникновения кандидозного баланопостита у мужчин ‒ половых партнеров женщин с кандидозом. Основными причинами, способствующими интенсивному размножению грибков, являются: прием антибиотиков широкого спектра, глюкокортикоидов, цитостатиков, иммунодепрессантов, лучевая терапия, спринцевание с антисептиками, использование спермицидов, ношение тесной одежды, белья из синтетических тканей, применение гигиенических прокладок, потребление пищи с большим количеством углеводов, ожирение, сахарный диабет [4].
Несмотря на яркие клинические проявления вульвовагинального кандидоза, они не являются патогномоничными и требуют дифференциальной диагностики. С этой целью, а также принимая во внимание возможность кандидоносительства [5], диагноз устанавливается и при наличии клинических проявлений заболевания, и результатами микроскопического исследования, выявляющего наличие псевдомицелия и бластоспор дрожжеподобных грибов, или результатами бактериологического исследования, позволяющего определить родовую и видовую принадлежность грибов, их чувствительность к антимикотическим препаратам, а также технологией исследования урогенитального тракта у женщин, основанная на использовании полимеразной цепной реакции (ПЦР) в режиме реального времени (Фемофлор).
В случае обнаружения Candida spp. в ходе лабораторных исследований у женщины с симптомами кандидоза необходима терапия, при отсутствии своевременности и этиотропности которой возможно вовлечение в патологический процесс мочевыделительной системы (уретрит, цистит). У беременных женщин вульвовагинальное поражение грибками рода Candida повышает частоту развития осложнений течения беременности (преждевременные роды, внутриутробная гибель плода), увеличивается риск анте- и интранатального инфицирования плода (плацентиты, хориоамниониты) [3].
Несмотря на широкий арсенал имеющихся на сегодняшний день антимикотических средств, лечение вагинального кандидоза нередко представляет трудности. Для успешного лечения необходим препарат, отличающийся рядом свойств. Прежде всего специфичностью, т.е. обладать избирательным противогрибковым действием. Во-вторых, локальностью ‒ местные препараты для терапии вульвовагинального кандидоза создают высокую концентрацию на слизистой оболочке и обеспечивают быстрое уменьшение клинических симптомов [6].
Перечисленным требованиям соответствует местный антимикотический препарат Залаин с однократным режимом дозирования. Действующим веществом препарата является сертаконазол, представляющий собой производное имидазола и бензотиофена. Механизм его действия заключается в угнетении цитохром-Р450-зависимого синтеза эргостерола (основного стерола мембран грибов и дрожжей) азоловой структурой и увеличении проницаемости клеточной мембраны, что приводит к лизису клетки гриба. Бензотиофен, имея высокую липофильность и сходство с триптофаном, легко встраивается в мембрану гриба, вызывая образование воронок, каналов и пор. Это приводит к массивной утечке цитоплазмы и к гибели гриба ‒ фунгицидный эффект Залаина, которым не обладают многие другие антимикотические препараты. Фунгистатический эффект большинства противогрибковых лекарств заключается в остановке размножения грибов, за счет чего колонии возбудителя со временем погибают.
Кроме того, высокая липофильность препарата усиливает проникновение сертаконазола в ткани, минимизируя риск развития рецидивов кандидоза [7]. Терапевтическая концентрация препарата во влагалище сохраняется в течение 7 дней, поэтому для полноценного курса лечения достаточно введения интравагинально 1 свечи
Сертаконазол при местном применении обладает системной абсорбцией менее 0,1%, не обнаруживается в плазме и моче, в связи с чем отсутствовали негативные, тератогенные последствия при исследовании на кроликах, поэтому применение Залаина во время беременности и в период лактации возможно, если потенциальная польза для матери превосходит возможный риск для плода или ребенка [8].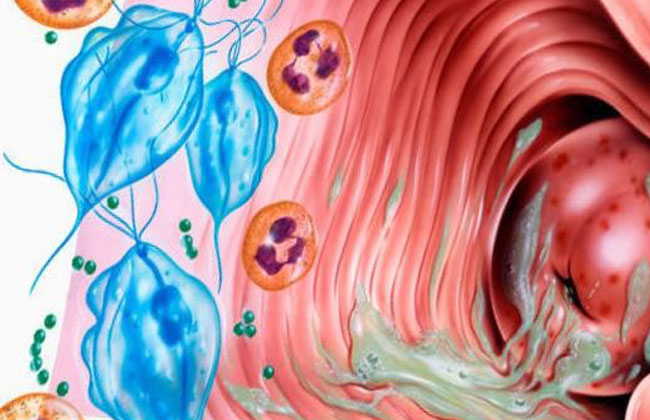
Помимо высокоэффективного антимикотического действия (на все виды грибов рода Candida и другие патогенные дрожжевые грибы: Torulopsis, Trichosporon, Malassezia, Pityrosporymorbicular, дерматофиты: Trichophyton, Microsporum, Epidermophiton, филаментные грибы-оппортунисты: Scopulariopsis, Altermania, Acremonium, Aspergillus, Fusarius) Залаин® обладает широким спектром действия на неспецифическую флору: Streptococcus spp., Stahpillococcus spp., Proteus spp., Bacteroides spp., E. сoli. Прием Залаина приводит к излечению не только изолированного вульвовагинального кандидоза, которое характеризуется быстрым исчезновением симптомов и отрицательным результатом микроскопического исследования влагалищных мазков и культурального анализа, но и сочетания с неспецифическим вагинитом [9]. Важно, что применение сертаконазола не нарушает защитный механизм вагинального биотопа – не ингибируется рост Lactobacillus [10].
Повысить комфорт от проводимой терапии позволяет комплексное применение с Залагель® Интим ‒ увлажняющим гелем для интимной гигиены с уникальной комбинацией масла чайного дерева и слабощелочным pH 8‒9. Масло чайного дерева обладает противогрибковым, антибактериальным, противовирусным, антипротозойным действиями, предотвращая рецидивирование и распространение инфекции [11]. А противозудная, противовоспалительная и дезодорирующая активности повышают приверженность к лечению ВВК.
Масло чайного дерева обладает противогрибковым, антибактериальным, противовирусным, антипротозойным действиями, предотвращая рецидивирование и распространение инфекции [11]. А противозудная, противовоспалительная и дезодорирующая активности повышают приверженность к лечению ВВК.
В заключение хочется отметить, что вагинальный микробиоценоз напрямую связан с состоянием здоровья женщины, что требует тщательного сбора анамнеза для выявления всех возможных факторов риска, только при контролировании которых достигается полноценное лечение и восстановление вагинального микробиоценоза. Оптимальным решением для пациенток с вульвовагинальным кандидозом можно считать Залаин ‒ благодаря инновационной молекуле сертаконазола, широкому спектру действия, благоприятному соотношению «польза/риск», отсутствию системного воздействия, удобству применения (1 свеча на курс ВВК) и высокой комплаентности лечения.
2000000860824
Литература
1. Клинические рекомендации.
 Хламидийная инфекция: Министерство здравоохранения РФ, 2016. ID: КР194.
Хламидийная инфекция: Министерство здравоохранения РФ, 2016. ID: КР194.2. Клинические рекомендации. Урогенитальные заболевания, вызванные Mycoplasma genitalium: Министерство здравоохранения РФ, 2016. ID: КР216.
3. Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин. 2-е изд., испр. и доп. М. : РОАГ, 2019.
4. Мирзабалаева А.К., Климко Н.Н. Диагностика и лечение кандидоза половых органов у женщин, девочек и подростков. СПб.: СПбМАПО, 2009;60. Принимая во внимание возможность кандидоносительства, диагноз кандидоза устанавливается при наличии клинических проявлений заболевания и микроскопического выявления грибов рода Candida с преобладанием вегетирующих форм (почкование, псевдомицелий).
6. Del-Cura G.I., Garcia-de-Blas G.F. Patient preferences and treatment safety for uncomplicated vulvovaginal candidiasis in primary health care.
 PRESEVAC project. // BMC Public. Health. 2011. Vol. 31(11). P. 63–65.
PRESEVAC project. // BMC Public. Health. 2011. Vol. 31(11). P. 63–65.7. Croxtall J.D., Plosker G.L. Sertaconazole: a review of its use in the management of superficial mycoses in dermatology and gynecology // Drugs. 2009. Vol. 69, 3. P. 339–359.
8. Луцевич К.А., Решетько О.В., Рогожина И.Е., Луцевич Н.Ф. Клиническая эффективность сертаконазола (Залаина) при местном лечении вульвовагинального кандидоза во время беременности // Российский вестник акушера-гинеколога. 2008;3:77‒80.
9. Хамаганова И.В. Местная терапия вульвовагинального кандидоза // Акушерство и гинекология. 2012. № 4 (2). С. 123–125 [Hamaganova I.V. Mestnaja terapija vul’vovaginal’nogo kandidoza // Akusherstvo i ginekologija. 2012. № 4 (2). S. 123–125 (in Russian)].
10. Palacin C., Sacristan A., Ortiz J.A. In vitro comparative study of the fungistatic and fungicidal activity of sertaconazole and other antifungals against Candida albicans II Arzneim.Forsch // Drug Res. 1992. Vol. 42. P. 711–714.
11. Игнатовский А.
 В., Соколовский Е.В. Новые возможности в терапии патологии вульвы и влагалища // Журнал акушерства и женских болезней. 2009. Т. 58. № 1. С. 56‒59.
В., Соколовский Е.В. Новые возможности в терапии патологии вульвы и влагалища // Журнал акушерства и женских болезней. 2009. Т. 58. № 1. С. 56‒59.Кандидозный вульвит у детей лечение Ответы на вопросы Лечим ребенка
Кандидозный вульвит: причины, симптомы и лечение
Кандидозного вульвита
Воспаления женских половых органов могут вызываться очень многими видами микроорганизмов. В данном случае мы рассмотрим воспалительный процесс, который затрагивает только наружные органы и вызывается дрожжеподобными грибками из рода Кандида. Называется он кандидозный вульвит.
Что служит причиной развития вульвита
Воспаление больших и малых половых губ может случиться в любом возрасте. Его природа несколько отличается по возрастным категориям. Например, у девочек и женщин преклонного возраста (после менопаузы) отмечается первичный вульвит, который чаще всего происходит от несоблюдения правил интимной гигиены и травматизации кожных покровов. В микрофлоре девочек почти нет палочек, а преобладают кокки и Ph среды у них щелочная. Это означает, что их местные защитные функции еще не работают, потому и болезням нет преграды. Их кожные покровы и слизистая слишком тонки и нежны, а значит, легко могут быть нарушены. Например, когда у ребенка появляются острицы, он расчесывает наружные половые органы, а это прямой путь для инфекции.
Это означает, что их местные защитные функции еще не работают, потому и болезням нет преграды. Их кожные покровы и слизистая слишком тонки и нежны, а значит, легко могут быть нарушены. Например, когда у ребенка появляются острицы, он расчесывает наружные половые органы, а это прямой путь для инфекции.
Инфекция — причина кандидозного вульвита
Женщины в постменопаузном периоде также подвержены вульвиту, так как уровень эстрогенов у них естественным образом снижается, слизистые истончаются и «высыхают», так как уменьшается количество выделений. Слизистая гениталий становится легко уязвимой для повреждений и проникновения инфекций. И если гигиена в этот период не соблюдается, то может развиться вульвит.
Взрослые здоровые женщины в основном болеют вторичным вульвитом, то есть когда источником инфекции становятся другие органы (миндалины, почки, влагалище, матка, мочевой пузырь). Эту категорию женщин защищает преобладание кисломолочной микрофлоры и нормальный гормональный фон.
Итак, основными факторами, предрасполагающими к развитию кандидозного вульвита, являются:
Причины кандидозного вульвита
гормональные сбои в организме (сахарный диабет, ожирение, гипофункция яичников), аллергия, авитаминозКак проявляет себя заболевание
Различают две стадии патологии: острую и хроническую. Симптомы кандидозного вульвита в острой форме следующие:
- Гиперемия и отечность половых губ и клитора.

- Появление язвочек и эрозий, которые могут распространиться на паховые складки и внутреннюю поверхность бедер
- Сильнейший зуд и жжение, усиливающийся перед менструацией.
- Болезненная чувствительность слизистой гениталий к воде, моче и прикосновениям.
- Творожистые бели с дурным запахом.
- Боли при сексе и после полового акта.
- Девочки с острой формой вульвита становятся легко возбудимыми и нервными, их мучает бессонница.
- Иногда увеличиваются паховые лимфоузлы, и повышается температура.
Симптомы кандидозного вульвита
Когда женщина не получает адекватное и своевременное лечение, болезнь приобретает хронический характер и часто рецидивирует. Симптомы становятся умеренными, но во время обострений больную беспокоят зуд и жжение, выделения более скудные.
Последствия болезни для женщин могут быть неприятными: у девочек иногда происходит сращивание половых губ (синехия), у взрослых женщин остаются следы после заживления язвочек, которые могут деформировать гениталии. Это может стать причиной проблем в интимной близости.
Это может стать причиной проблем в интимной близости.
Для девочек прогноз болезни не очень утешителен: в отдаленном будущем может выявиться такая серьезная патология, как бесплодие. У взрослых женщин болезнь не вторгается во внутренние органы.
Лечение кандидозного вульвита
Чтобы выявить кандидозный вульвит требуется осмотр врачом-гинекологом и проведение всех необходимых анализов. По итогам будет поставлен точный диагноз и назначено правильное лечение.
Осмотр у врача гинеколога
Современная гинекология предполагает комплексный подход к решению этой проблемы, то есть применение общей и местной терапии. В первую очередь она направлена на снятие острого воспаления, так как женщина или ребенок очень страдают от невыносимого зуда и болезненности в области гениталий. Но кроме этого должен быть выявлен возбудитель болезни и определена его чувствительность к антибиотикам.
Для девочек эта болезнь особо тяжела и потому здесь необходим постельный режим. Женщины могут оставаться активными, но половые отношения во время лечения следует прекратить.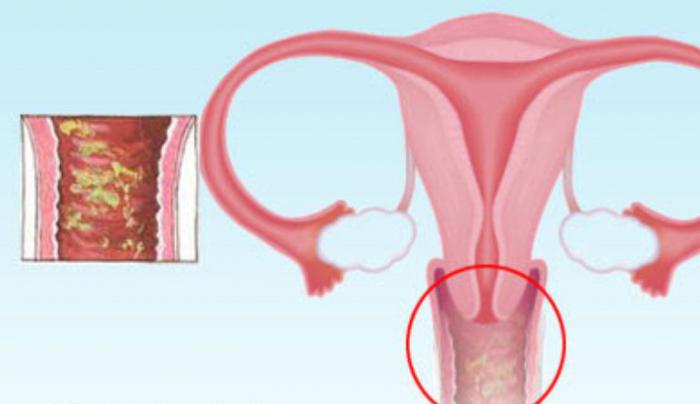 Лечение кандидозного вульвита проводится в основном противогрибковыми препаратами. Это лекарства таких групп, как тразолы (Флуконазол), полиены (Нистатин, Амфотерицин), имидазолы – Клотримазол, Кетоконазол.
Лечение кандидозного вульвита проводится в основном противогрибковыми препаратами. Это лекарства таких групп, как тразолы (Флуконазол), полиены (Нистатин, Амфотерицин), имидазолы – Клотримазол, Кетоконазол.
Прием лекарственных препаратов
Когда заболевание проходит в легкой форме, достаточно местных процедур: применение мазей (Низорал, Канизон) и вагинальных свечей (Пимафуцин), а также примочки и ванночки с отварами лекарственных трав (ромашка, чистотел, зверобой, кора дуба).
Для комплексного лечения необходим прием общеукрепляющих веществ: витаминов (аскорбиновая и никотиновая кислоты, В2 и В6), БАД, иммунных стимуляторов.
Если в ходе лечения выявляются гельминты или эндокринные нарушения, то лечение совмещается с выведением паразитов или коррекцией иных патологий.
Вульвит у девочек в силу того, что болезнь вызвана условно-патогенной микрофлорой, лечение проводится только местное в виде мазей и кремов с антибиотиками. Дополнительно им назначают антигистаминные препараты и кальций.
Рацион питания должен быть богат белками, и исключать любые сладости. Их можно заменить стевией или солодкой. Также следует быть умеренными в употреблении острых и соленых блюд.
Внимание! Запускать вульвит нельзя, так как возбудитель быстро поразит весь организм, и на него перестанут действовать многие препараты (и препараты местного действия и некоторые системные противомикотические лекарства).
Профилактика вульвита
В профилактических целях женщины должны заботиться о том, чтобы в организме не было очагов инфекции (ангина, кариес, половые инфекции, цистит и пр.).
Необходимо вести здоровый образ жизни, закалять организм и укреплять иммунитет. Очень важно на протяжении всей жизни соблюдать личную гигиену и иметь только защищенный секс во избежание инфицирования половых путей.
Как определить и вылечить вульвит у ребенка
Вульвит — болезнь, развивающаяся на фоне воспалительного процесса наружных половых органов. Вульвит может проявиться как у женщин (редко), так и у детей. Заболевание подразделяется на два типа – вторичная и первичная форма.
Заболевание подразделяется на два типа – вторичная и первичная форма.
Содержание
Этиология
Болезнь может быть вызвана нарушениями в микрофлоре, которые провоцируют трихомонады, грибки и различные вирусы. Вульвит имеет острое или хроническое течение.
Симптомы вульвита у детей
Обычно ребёнок в 2 года ещё не может внятно рассказать родителям о проявлении болезни, а девочки постарше, наблюдая симптомы вульвита у себя, стесняются об этом сказать. Ребёнок может испытывать боль, зуд и жжение в области вульвы. Симптомы ярко выражены и нередко усиливаются во время ходьбы и похода в туалет. Нередко наблюдаются обильные выделения и повышение температуры тела.
Визуально у детей в 2 года наблюдается отёчность на поверхности половых органов, покраснение половых губ, а также сыпь в виде мелких эрозий. Если проявились первые симптомы, родители должны срочно отвести ребёнка к врачу. Несвоевременное лечение приводит к тому, что болезнь перетекает в хронический вульвит. Симптомы хронического вульвита менее выражены, но осложнения на его фоне очень серьёзны.
Симптомы хронического вульвита менее выражены, но осложнения на его фоне очень серьёзны.
Осложнения у ребёнка 2 лет из-за вульвита
Если не было оказано соответствующее лечение, которое проводит гинеколог, у детей могут образовываться язвы. Тяжёлое воспаление и патологическое течение в тканях половых губ приводит к их срастанию.
Кандидозный вульвит и его лечение
Болезнь у детей развивается на фоне воздействий грибков рода Candida, которые могут инфицировать ребёнка во время рождения. Обязательный осмотр и сдача анализов в различных центрах планирования семьи помогают выявить кандидоз и предотвратить его распространение. Лечение этой формы заболевания проводится местными противогрибковыми препаратами. Кандидозный вульвит требует не только адекватного медикаментозного назначения, но и применения лекарственных трав.
Ребёнка полезно подмывать отварами ромашки, коры дуба или чистотела. Все эти травы обладают сильнейшими антисептическими свойствами. Грибки приостанавливают своё размножение, зуд уменьшается, а кандидозный вульвит постепенно стихает. Осторожность необходимо проявлять лишь в том случае, когда у ребёнка есть индивидуальная непереносимость на травы. Кандидозный вульвит нельзя лечить самостоятельно, чтобы не вызвать у ребёнка сильных осложнений.
Осторожность необходимо проявлять лишь в том случае, когда у ребёнка есть индивидуальная непереносимость на травы. Кандидозный вульвит нельзя лечить самостоятельно, чтобы не вызвать у ребёнка сильных осложнений.
Как лечить слипчивый вульвит
Это форма болезни, при которой наблюдается сращение половых губ у ребёнка старше 2 лет. Может проявляться на фоне вульвита запущенной формы. Слипчивый вульвит – это слипание половых губ, которое во многих случаях не обнаруживается сразу. Первые симптомы – замедленное мочеиспускание. Обычно такая форма вульвита обнаруживается при тщательном осмотре гениталий.
Слипчивый вульвит характеризуется соединением малых половых губ с небольшим отверстием, как показано на фото. Болезнь в большинстве случаев проходит самостоятельно после полового созревания. Специальное лечение не требуется. В редких случаях при образовании серьёзных спаек и рубцов назначается оперативное вмешательство, при котором малые половые губы подвергаются рассечению.
Аллергический вульвит
Форма заболевания имеет одинаковые симптомы с другими видами вульвита. Но причиной его возникновения является индивидуальная аллергическая непереносимость на некоторые виды пищевых продуктов и ткани. Атопический вульвит может протекать тяжело, с повышением температуры и общим недомоганием. Чтобы устранить аллергическую реакцию, необходимо выяснить причину возникновения вульвита. Дети до 2 лет и старше подвергаются риску развития других болезней на фоне аллергии, поэтому лечение направлено на устранение аллергена.
Но причиной его возникновения является индивидуальная аллергическая непереносимость на некоторые виды пищевых продуктов и ткани. Атопический вульвит может протекать тяжело, с повышением температуры и общим недомоганием. Чтобы устранить аллергическую реакцию, необходимо выяснить причину возникновения вульвита. Дети до 2 лет и старше подвергаются риску развития других болезней на фоне аллергии, поэтому лечение направлено на устранение аллергена.
Как лечить болезнь
Для предотвращения сыпи проводится комплексное лечение с применением общих и местных препаратов. Во время приёма лекарств заметно улучшение и стихание воспалительного процесса. Девочкам в 2 года и старше рекомендуется постельный режим. Препараты назначаются после диагностирования. Мазь, как местное лечение, применяется в обязательном порядке для острой и хронической формы заболевания. В соответствии с инструкцией проводится обработка половых органов.
Лечить вульвит следует осторожно с точки зрения психологии девочки, чтобы не вызвать у неё смущение и сильный дискомфорт. Использовать мазь и другие лекарства самостоятельно без предварительной консультации врача не рекомендуется. Это может привести к ещё большим осложнениям. Девочкам 2 лет и старше необходимо обмывать половые органы отварами из ромашки и череды. После процедуры нельзя раздражать нежную кожу, вытирая её полотенцем. Необходимо аккуратно промочить поражённые участки сухой салфеткой, а затем наложить мазь.
Использовать мазь и другие лекарства самостоятельно без предварительной консультации врача не рекомендуется. Это может привести к ещё большим осложнениям. Девочкам 2 лет и старше необходимо обмывать половые органы отварами из ромашки и череды. После процедуры нельзя раздражать нежную кожу, вытирая её полотенцем. Необходимо аккуратно промочить поражённые участки сухой салфеткой, а затем наложить мазь.
По мере наступления гормональных изменений, у девочек после 2 лет и старше флора начинает изменяться. Они становятся менее подвержены вульвитам. Во взрослом репродуктивном возрасте эта болезнь встречается очень редко.
Вульвит — симптомы, лечение, причины, диагностика
Краткое содержание статьи:
Некоторые женщины в течение своей жизни сталкиваются с воспалительным процессом, протекающим в области наружных половых органов. Это заболевание специалисты называют вульвитом. Давайте поговорим о причинах, симптомах вульвита и лечении воспаления наружных половых органов.
Причины вульвита
Причины вульвита у женщин и детей
В большинстве случаев воспаление возникает из-за заболеваний внутренних половых органов. Патологические выделения оказывают раздражающее действие и приводят к появлению признаков вульвита. Данную разновидность вульвита называют инфекционным (вторичным) вульвитом.
Патологические выделения оказывают раздражающее действие и приводят к появлению признаков вульвита. Данную разновидность вульвита называют инфекционным (вторичным) вульвитом.
Чаще всего болезнетворные микроорганизмы попадают в организм тех женщин, которые не соблюдают правила личной гигиены. Особенно высок риск во время менструаций и при травмированной слизистой оболочке, поврежденной при ношении неудобных и грубых вещей.
Возникновению вульвита у девочек способствуют острицы. Из-за паразитов у ребенка возникает сильный зуд. При расчесах слизистая оболочка половых органов повреждается. Вероятность проникновения инфекции значительно возрастает.
Есть и другие причины вульвита. Врачи выделяют неинфекционную (первичную) форму Чаще всего возникает этот вульвит у детей и представительниц прекрасного пола в пожилом возрасте. Причина возникновения неинфекционной формы кроется в индивидуальных особенностях человека и возрастных изменениях слизистой оболочки внутренних органов.
Вульвит не может быть обнаружен при нарушении обменных процессов и выработки гормонов, недостатке витаминов и иных полезных веществ, аллергии. Иногда причиной служит неправильный прием медикаментов (антибиотиков).
Иногда причиной служит неправильный прием медикаментов (антибиотиков).
Вульвит у грудничка может быть спровоцирован мамиными гормонами-эстрогенами, попавшими в организм малышек перед родами. Как правило, в этих случаях лечение не требуется. Симптомы вульвита проходят самостоятельно через некоторое время.
Симптомы вульвита
Признаки и симптомы вульвита
При воспалительном процессе, затрагивающем наружные половые губы, женщины жалуются на дискомфортные ощущения, зуд, жжение. Во время мочеиспускания, полового акта, при ходьбе может чувствоваться боль.
В тех случаях, когда женщины при вульвите не идут к врачу и затягивают с лечением, возникают более серьезные симптомы – язвы на слизистых оболочках половых органов. После заживления травмированных участков остаются рубцы. Из-за них могут возникнуть проблемы в интимной жизни. У детей иногда возникают синехии, представляющие собой сращения половых губ.
Вульвит — симптомы, причины, лечение, фото
Краткое содержание статьи:
Вульвитом называется воспаление внешних половых органов у женщин. Заболевание имеет несколько видов происхождения, например, из-за возбудителя — дрожжеподобного гриба Кандида, болезнь может вызывать кандидозный вульвит.
Вульвит у девочек (молодых девушек) — очень распространенная проблема на определенном этапе их развития и созревания. Вульвит способен возникать многократно, иногда беспричинно и причинять массу неудобств. По мере взросления детей и увеличения уровня эстрогена, вульвит проявляется все реже. Если говорить о заболевании у взрослых женщин, обычно вульвит носит легкий характер течения и практически никакого лечения не требуется.
Формы и виды вульвита
Формы и виды вульвита фото
Вульвит существует первичный, а также вторичный.
Инфекция, занесенная по причине нарушения соблюдения личных гигиенических процедур, может стать толчком для возникновения первичного вульвита. Такая форманаблюдаетсяу детей или пожилых женщин. Вульвит у девочек диагностируют по причине того, что кожный покров и слизистая гениталий нежная, еще не имеет естественной иммунной защиты и может легко травмироваться. Также глистное инфицирование, провоцирующее расчесывание и повреждение кожи вульвы, частое подспорье для кандидозного вульвита.
Такая форманаблюдаетсяу детей или пожилых женщин. Вульвит у девочек диагностируют по причине того, что кожный покров и слизистая гениталий нежная, еще не имеет естественной иммунной защиты и может легко травмироваться. Также глистное инфицирование, провоцирующее расчесывание и повреждение кожи вульвы, частое подспорье для кандидозного вульвита.
Источники:
healthage.ru, lecheniedetej.ru, nardar.ru, narhealth.ru
Следующие материалы:
15 февраля 2021 года
Комментариев пока нет!Кандидозный вульвит — формы, симптомы, лечение (фото, видео)
Оглавление статьи
Наружные половые органы женщины выстланы слизистой, которая ранима и легко подвергается воспалению. Распространенной причиной инфицирования являются стрептококки, стафилококки и кишечная палочка. Кандидозный вульвит провоцируют дрожжевые грибки Кандида.
Симптомы воспаления при кандидозном вульвите
Вульвит редко носит изолированный характер. Воспаление затрагивает влагалище и даже уретральный канал. Причиной покраснения и отечности становится микротравма слизистой, тесное, синтетическое белье, излишняя гигиена половых органов, когда применяют щелочное мыло. Факторов для раздражения слизистой много, чтобы относиться к воспалению серьезно.
Причиной покраснения и отечности становится микротравма слизистой, тесное, синтетическое белье, излишняя гигиена половых органов, когда применяют щелочное мыло. Факторов для раздражения слизистой много, чтобы относиться к воспалению серьезно.
Причиной вульвита у детей становится бактериальная инфекция, которая попадает с грязных рук, отсутствие гигиены. Патогенная микрофлора раздражает нежную слизистую половых органов. При осмотре заметно покраснение, припухлость. У молодых женщин слизистые устойчивы к воспалению, за это отвечает эндокринная функция яичников.
Заболевание развивается после неконтролируемого приема антибиотиков, при снижении иммунитета, что происходит у возрастных женщин в период климакса. Симптомы воспаления при кандидозном поражении следующие:
- зуд, жжение и боль при дотрагивании;
- покраснение слизистых;
- плотный налет, похожий на творог;
- выделения молочного цвета;
- запах отсутствует либо слабокислый;
- отечность тканей вульвы.

Формы кандидозного воспаления вульвы
Заболевание бывает хроническое и острое, форма накладывает отпечаток на течение воспаления. При остром развитии патологии всегда образуется отек тканей, покраснение, местное повышение температуры и сухость слизистых. При осмотре видны эрозийные поражения, скопления налета в складках кожи.
Хронический вульвит протекает либо с образованием ссадин и трещин, либо с малозаметными изменениями и слабым белым налетом. Ткани атрофичные и дряблые. Зуд присутствует при любой форме вульвита. Патология в хронической форме у детей приводит к изменениям в строении наружных половых органов.
Эрозивные места эпителия сращиваются, что приводит к склеиванию половых губ. Анатомические особенности, инфекции, химические и механические факторы способствуют вульвиту у детей. Заражение гельминтами еще одна частая причина воспаления вульвы у детей.
Кандидозный вульвит становится причиной воспалительного процесса у мужчин. Избегайте половых контактов до полного излечения, причем пройти обследование необходимо обоим партнерам.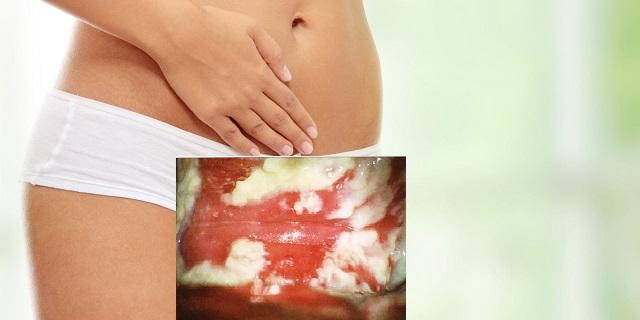 У мужчин молочница даже при воспалительном процессе слабо выражена и может протекать незаметно.
У мужчин молочница даже при воспалительном процессе слабо выражена и может протекать незаметно.
Медицинские препараты и народные методы лечения
Лечение начинают с соблюдения правил гигиены. Первое, на что направлена лекарственная терапия — снятие симптомов раздражения и зуда слизистых. Препараты врач подбирает с учетом клинической картины и вида вульвита: кандидозный, бактериальный или паразитарный.
Женщинам и девочкам назначают ванночки для промывания слизистых и обработку растворами Хлоргексидина, Мирамистина.
Лечить кандидозный вульвит предназначены мази:
- Бетадин;
- Вокадин;
- Цитеал.
После гигиены половых органов аккуратно распределяют препарат по слизистым и коже.
Чем лечить воспаление у детей определяет врач. Заболевание опасно для подростков, поскольку процесс способен затронуть влагалище и стать причиной осложнений (вульвовагиниты). Женщинам назначают свечи и таблетки для введения во влагалище или для перорального приема:
- Леворин;
- Полижинакс;
- Дифлюкан и пр.

Обязательно лечение сопряжено с препаратами, повышающими иммунитет витаминами.
Патология предполагает лечение народными средствами. Для этих целей используют отвары лекарственных трав. Как лечить подскажет гинеколог, который определил кандидозный вульвит. Народные средства — вспомогательная терапия.
Используют кору дуба, его настой подсушивает слизистую. Готовят раствор из 1 ст. л. сырья и литра воды (кипятить 10 минут). Остывшим настоем обмывают половые органы и делают спринцевания.
Ромашку аптечную готовят тем же способом, лечебное действие заключается в антисептических свойствах, которое снимает воспаление и уменьшает зуд и отечность тканей.
Ни в коем случае не прибегайте к методам самолечения, тем более если обнаружили симптомы воспаления у детей. Только врач способен определить причину и назначить лечение, адекватное заболеванию.
Материалы по теме
Закрыть рекламу
Закрыть рекламу
Закрыть рекламу
Кандидозный вульвит | Причины, симптомы и способы безопасного лечения в Санкт-Петербург | Клиника «НЕОМЕД»
Вульвит – воспалительное заболевание наружных половых органов, способное поражать женщин любой возрастной группы
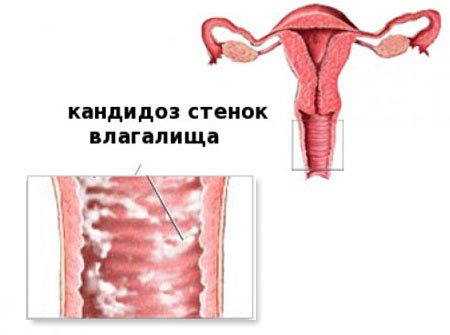
Поражению подвергаются большие и малые половые губы, клитор, преддверие влагалища и анальная область. Воспаление имеет обычно инфекционную природу, однако нередко причиной заболевания становятся дрожжевые грибки рода Candida, представляющие часть нормальной микрофлоры влагалища. Эту форму заболевания называют кандидозным вульвитом.
Воспаление имеет обычно инфекционную природу, однако нередко причиной заболевания становятся дрожжевые грибки рода Candida, представляющие часть нормальной микрофлоры влагалища. Эту форму заболевания называют кандидозным вульвитом.
Причиной активизации грибка могут стать различные факторы – ослабление иммунитета, дисбактериоз влагалища, травмы слизистых оболочек и т. д.
Пренебрегать лечением кандидозного вульвита ни в коем случае не стоит, так как эта патология может привести к развитию осложнений, в виде синехий половых органов (сращений), образования рубцов и развития бесплодия. Лечение заболевания следует проводить только под контролем опытного специалиста-гинеколога. Именно такие врачи ведут прием в медицинском центре НЕОМЕД.
Причины развития кандидозного вульвита
Главным фактором, приводящим к развитию кандидозного вульвита, выступает изменение количественного и качественного состава микрофлоры влагалища. В первую очередь наблюдается снижение содержание палочек и увеличение количества кокков. Это сопровождается существенным повышением показателя рН-среды слизистых оболочек половых органов. рН-среда трансформируется из кислой в щелочную, в результате чего создаются благоприятные условия для быстрого роста и размножения дрожжевых грибков Candida.
Это сопровождается существенным повышением показателя рН-среды слизистых оболочек половых органов. рН-среда трансформируется из кислой в щелочную, в результате чего создаются благоприятные условия для быстрого роста и размножения дрожжевых грибков Candida.
Кандидозный вульвит имеет различные причины у пациенток разного возраста:
У девочек детской и подростковой возрастной группы вульвит развивается в результате неполноценности иммунной системы и щелочной рН-среды влагалища до наступления полового созревания. При этом половые органы ребенка подвержены патологическому развитию грибка, что и проявляется в виде кандидозного вульвита у девочек.;
У женщин детородного возраста причиной развития заболевания становятся следующие факторы – нарушения правил личной гигиены, травмирование половых органов во время секса и мастурбации, гормональные изменения во время беременности и эндокринных расстройств, длительный прием антибиотиков и снижение иммунитета пациентки.
 ;
;У женщин климактерического периода кандидозный вульвит возникает в результате резкого снижения половых гормонов – эстрогенов. Это приводит к истончению слизистых оболочек вульвы и снижению влагалищных палочек и лактобактерий в микрофлоре. Такие изменения выступают пусковым механизмом для активизации грибов рода Candida.
Симптомы кандидозного вульвита
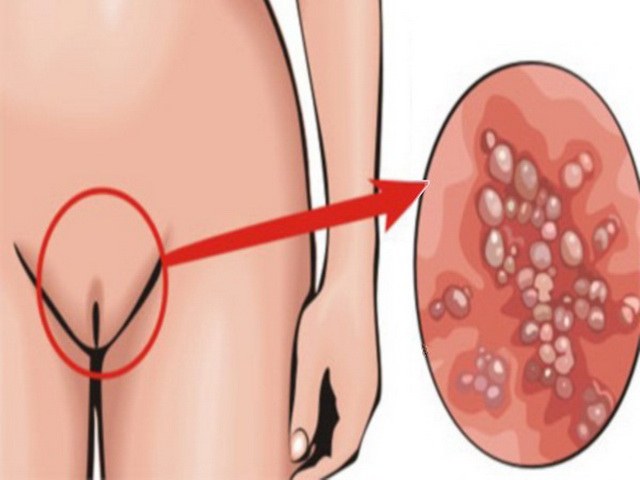
Признаки заболевания не заметить сложно. Пациентка жалуется на следующие характерные симптомы:
- покраснение и отечность – половые губы, клитор и окружающие паховые ткани подвергаются выраженной гиперемии и набухают;
- зуд и жжение – эти дискомфортные реакции отмечаются и в области наружных половых органов, и во влагалище;
- появление язвочек и эрозий – мелкие водянистые пузырьки или язвы могут появляться в паховых складках, на поверхностях слизистых оболочек и даже на коже внутренней поверхности бедер;
- творожистые выделения – влагалищные бели приобретают обильный характер, имеют творожистую консистенцию и обладают неприятным запахом, а иногда даже имеют кровянистые включения;
- дискомфорт во время секса и мочеиспускания – половые отношения и процесс мочеиспускания осложнены болезненностью.

Патология может иметь две формы течения – острый и хронический кандидозный вульвит. Во втором случае симптомы проявляются не так ярко и могут длительное время оставаться без внимания пациентки.
Лечение кандидозного вульвита
Диагностировать заболевание несложно во время классического гинекологического осмотра. Врач при этом берет мазок для бактериоскопического исследования и проводит бакпосев.
Лечение начинают индивидуально, в зависимости от диагностированной причины, возраста и состояния женщины. Ключевым звеном терапии является назначение противогрибковых препаратов, группы тразолов, полиенов и имидозолов. Также необходимо проводить процедуры, направленные на снятие воспаления и неприятных симптомов – сидячие ванночки, спринцевания и обмывания половых органов растворами трав, анальгетиков и антисептиков. Пожилым женщинам дополнительно назначают прием эстрогенов. Важным компонентом лечения выступает витаминизация организма, нормализация режима питания и физической активности.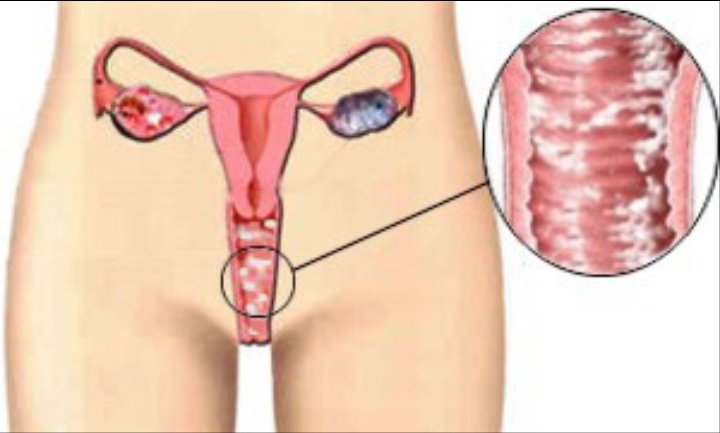
Записаться на прием к гинекологу
Заболевания ГинекологияКандидозный вульвит
Кандидозный вульвит – это воспалительный процесс, который появляется на наружных половых органах женщины (или вульве) и сопровождается довольно ощутимым зудом, жжением, набуханием, покраснением половых губ. Опасность этой инфекции заключается в ее способности распространяться на внутреннюю половую систему. У девочек нежного возраста такое заболевание может закончиться сращиванием малых половых губ.
Вульвит может быть первичным и появиться из-за травмы, нанесенной внешним половым органам, или же стать результатом элементарного несоблюдения правил личной чистоты. Его вторичная форма развивается на фоне воспалительных и инфекционных процессов,происходящих в мочевом пузыре, почках или влагалище.
Причины кандидозного вульвита
Эта болезнь может возникнуть из-за следующих обстоятельств:
- пренебрежение правилами гигиены, особенно при месячных;
- травма половых органов, ношение тесной одежды и длительное применение ежедневных прокладок;
- если имеет место недержание мочи или инфекции мочеполовой системы, то выделения, которыми они сопровождаются, могут стать причиной острого кандидозного вульвита или его легкой формы;
- лучевая терапия или прием антибиотиков;
- аллергия или гормональные изменения в организме;
- присутствие свищей в прямой кишке или мочевых путях;
- вегетоневроз или гельминтоз, которые провоцируют расчесывание половых органов.

Симптомы кандидозного вульвита
Серьезность признаков заболевания полностью зависит от того, в какой форме оно протекает. Так, например, острый кандидозный вульвит сопровождается жжением, болью и зудом внешних половых органов. На приеме у гинеколога специалист обнаруживает отечность и покраснение наружных половых губ женщины, часто на них имеет место белый налет или выделения.
Хронический кандидозный вульвит характеризуется теми же признаками, только они менее сильно выражены и могут провоцировать периодическое обострение, которое плохо поддается лечению.
Чем лечить кандидозный вульвит?
Для того чтобы устранить данное заболевание, женщине придется пройти комплексное лечение, необходимое для установления причин такой патологии. Это могут быть различного рода гинекологические, экстрагенитальные и хронические болезни как воспалительного, так и инфекционного характера. Очень часто лечение кандидозного вульвита нуждается в приеме местных и общих антибиотиков, а также иммуномодулирующих препаратов.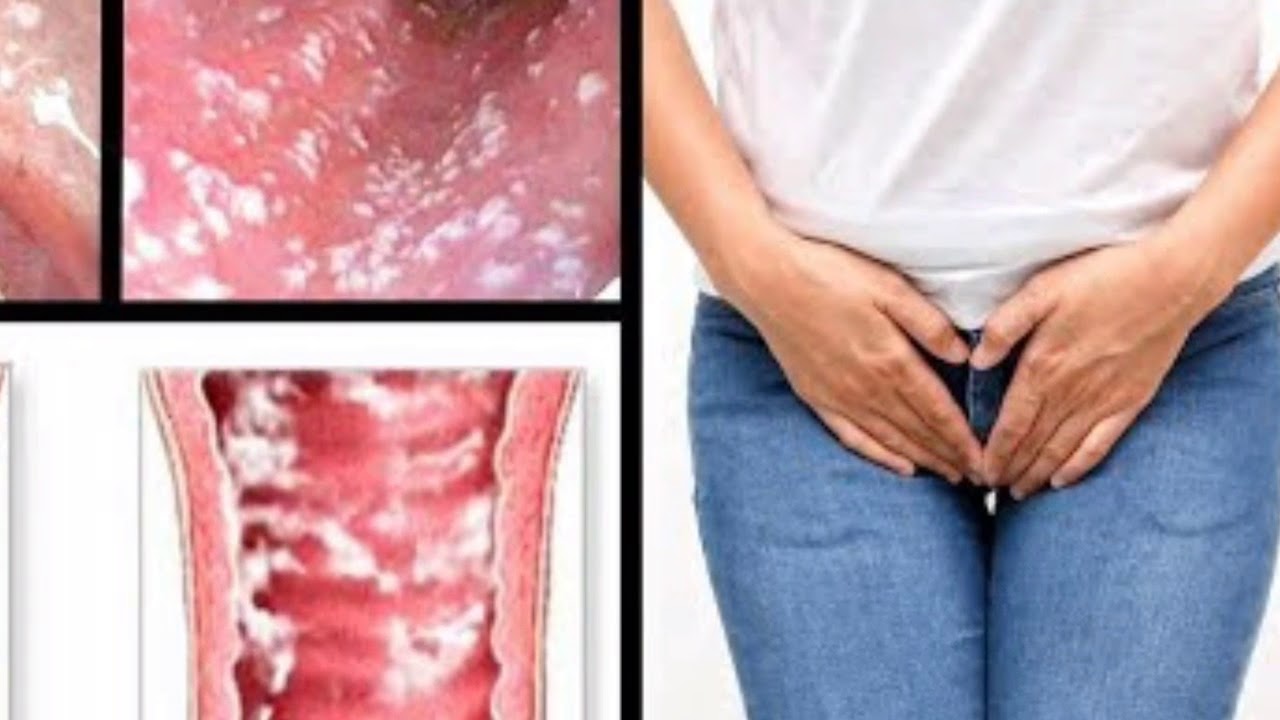
Если имеющаяся форма вульвита обладает специфической основой своего появления, а именно гонорейной, туберкулезной или хламидийной, то лечение нужно корректировать и учитывать особенности реакции того или иного возбудителя. Препараты для лечения кандидозного вульвита нередко относятся к группе противогрибковых или противоаллергических медикаментов. Если болезнь стала результатом аллергии, то вполне вероятно, что женщине назначат строгую диету, полностью исключающую острое, соленое и сладкое.
Профилактика вульвитаОгромное предупредительное значение играет постоянное соблюдение правил личной гигиены и регулярные осмотры у гинеколога. Также не стоит забывать о своевременном лечении хронических и острых инфекций, здоровом образе жизни и укреплении собственного здоровья.
Кандидозный вульвит у мужчин
Мужчины могут заразиться инфекцией через незащищенный секс с женщиной, страдающей от кандидоза. Признаки болезни в этом случае будут следующими:
- жжение и зуд головки пениса;
- кожа полового органа отекает, становится красной, приобретает серо-белый налет;
- головка члена может мокнуть и эрозировать;
- возникают трудности с обнажением крайней плоти.

Кандидозный вульвит: симптомы и терапия
Заболевания, сопровождающиеся воспалительными процессами в женских половых органах, чаще всего бывают вызваны активной жизнедеятельностью различных микроорганизмов. Одним из самых распространенных недугов является кандидозный вульвит (или генитальный кандидоз, молочница). Он принадлежит к группе заболеваний женской половой системы, затрагивающих слизистые оболочки.
Описание заболевания
Кандидозный вульвит представляет собой грибковое инфекционное заболевание, поражающее в первую очередь наружные половые органы. Причиной заболевания является активная жизнедеятельность дрожжеподобных грибков рода Кандида. Эти грибки в небольшом количестве содержатся в женском организме, их численность контролируется полезной микрофлорой влагалища. По различным причинам равновесие количества полезных бактерий и болезнетворных грибков может нарушиться, что приводит к быстрому размножению последних. Это приводит к развитию кандидозного вульвита.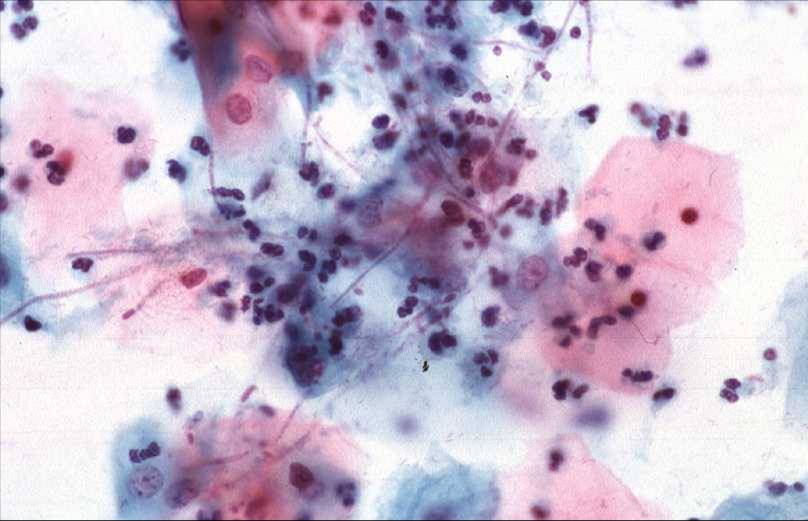 Фото симптомов заболевания имеются в специализированной медицинской литературе.
Фото симптомов заболевания имеются в специализированной медицинской литературе.
Причины развития кандидоза
Как было сказано, заболевание возникает при нарушении здоровой микрофлоры влагалища и увеличении численности грибков рода Кандида. Это может быть вызвано следующими причинами:
- Прием ряда лекарственных препаратов, в том числе антибиотиков. Лечение антибиотиками не только убивает болезнетворные организмы, но и нарушает микрофлору влагалища. Грибки, в отличие от бактерий, устойчивы к действию антибиотика, а потому начинают стремительно размножаться после приема курса антибиотиков.
- Ослабление защитных функций организма. При снижении иммунитета организм не способен эффективно бороться с инфекциями. На работу иммунной системы влияет множество факторов, в числе которых стрессы, перенесенные острые и хронические заболевания, переохлаждение.
- Использование оральных контрацептивов. Гормональные противозачаточные средства повышают кислотность среды влагалища, что является идеальной средой для роста численности грибков Кандида.

- Несоблюдение правил интимной гигиены. Кандидозный вульвит может быть вызван ношением тесного белья, особенно из синтетических материалов, неправильным использованием гигиенических прокладок, а также слишком частым использованием мыла в целях интимной гигиены.
- Инфекционные заболевания матки и влагалища.
- Травмирование слизистых половых органов во время интимной близости.
Формы и симптомы кандидоза
Заболевание может протекать в различных формах, для каждой из которых характерна своя клиническая картина.
Чем различаются кандидозный вульвит и баланит? Второй недуг относится к мужчинам. Он означает воспаление кожного покрова на головке полового члена.
Острый генитальный кандидоз
При острой форме заболевания симптоматика наиболее выражена. К основным его признакам относятся:
- Обильные творожистые выделения из влагалища с характерным кисловатым запахом.
- Жжение и зуд наружных половых органов.
- Половой акт вызывает боль, усиливая раздражение слизистых оболочек.

Во время осмотра у врача-гинеколога обнаруживаются высыпания на наружных половых органах, имеющие вид небольших пузырьков, а также покраснение и отечность стенок влагалища и половых губ.
Лечение острой формы заболевания, как правило, составляет не более двух месяцев. При отсутствии необходимой терапии переходит в хроническую форму кандидозный вульвит. У мужчин молочница также бывает.
Хронический кандидоз
Данная форма заболевания протекает со слабовыраженной симптоматикой или даже бессимптомно. Выделения слабые или отсутствуют, как и характерный кислый запах. Зуд может быть постоянным или периодическим.
При осмотре специалистом часто обнаруживается истончение тканей влагалища.
Без постоянной профилактической терапии хронический кандидозный вульвит может переходить в острую форму.
Кандидоносительство
Данная форма является бессимптомной, характерные проявления заболевания не обнаруживаются даже при осмотре на гинекологическом кресле. Развитие патологии можно обнаружить только по отклонениям в результате мазка. Бессимптомная молочница встречается у каждой пятой женщины репродуктивного возраста.
Развитие патологии можно обнаружить только по отклонениям в результате мазка. Бессимптомная молочница встречается у каждой пятой женщины репродуктивного возраста.
При этой форме показано повышение иммунитета и профилактическое лечение, особенно если женщина планирует беременность. Ослабление иммунитета в период вынашивания ребенка с высокой вероятностью может привести к появлению симптомов острого кандидоза.
Диагностика
Диагноз кандидозный вульвит ставится врачом-гинекологом уже после первичного осмотра пациентки. Для его подтверждения проводят лабораторное исследование влагалищного мазка. Помимо этого обязательно назначается обследование на венерические заболевания, поскольку генитальный кандидоз зачастую сопровождается другими половыми инфекциями.
Методы лечения кандидозного вульвита
После подтверждения диагноза назначается комплексное лечение. Несмотря на заверения фармакологических компаний, не стоит верить, что одна таблетка способна заменить полноценную комплексную терапию. Исчезновении симптомов еще не говорит о том, что заболевание побеждено, поскольку оно может лишь перейти из острой формы в хроническую.
Исчезновении симптомов еще не говорит о том, что заболевание побеждено, поскольку оно может лишь перейти из острой формы в хроническую.
При первых же признаках острого воспалительного процесса следует обратиться к гинекологу за квалифицированной медицинской помощью, а затем строго соблюдать предписания лечащего врача. Во время медикаментозного лечения необходимо также укреплять иммунную систему. Выполнение всех этих условий является гарантией того, что заболевание не вернется.
В случае хронической формы лечение кандидозного вульвита требуется гораздо более сложное и продолжительное. Пациентке необходимо полное обследование организма, особенно на предмет венерических и иных инфекционных заболеваний половых органов. По его результатам назначается лечение всех сопутствующих заболеваний. Непосредственно хроническая форма молочницы лечится длительным курсом приема антимикотических (противогрибковых) препаратов при кандидозном вульвите.
Медикаментозное лечение
Для лечения кандидоза применяются средства общего и местного назначения. К ним относятся капсулы, таблетки, крема и свечи. В случае выявления у пациентки специфических возбудителей заболевания может быть назначено антибактериальное лечение.
К ним относятся капсулы, таблетки, крема и свечи. В случае выявления у пациентки специфических возбудителей заболевания может быть назначено антибактериальное лечение.
К препаратам от кандидозного вульвита для местного применения относятся следующие средства:
- мазь и крем «Клотримазол»;
- вагинальные свечи «Пимафуцин»;
- влагалищные свечи и крем «Миконазол»;
- мазь «Тиоконазол»;
- суппозитории «Нистатин»;
- крем «Бутоконазол».
Лечащий врач определяет необходимую форму и дозировку лекарства, а также длительность курса лечения. Препараты в форме крема, как правило, назначаются для лечения кандидоза в случае ранней диагностики болезни. При продолжительном течении заболевания с интенсивной симптоматикой рекомендуется одновременное применение местных и общих противомикотических средств. К последним относятся такие препараты, как «Кетоконазол» и «Флуконазол» в форме таблеток.
Большое значение при лечении данного заболевания имеет общее повышение иммунитета пациентки.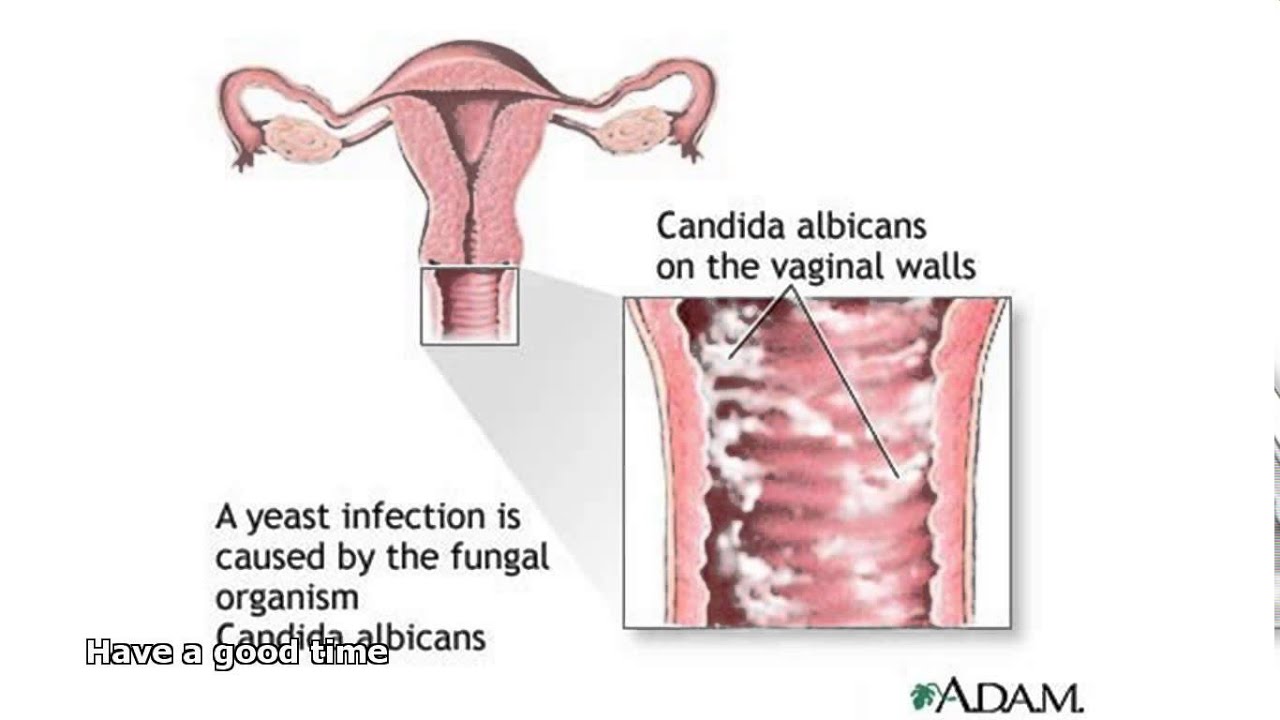 С этой целью назначается прием иммуномодулирующих средств и поливитаминных комплексов.
С этой целью назначается прием иммуномодулирующих средств и поливитаминных комплексов.
При лечении генитального кандидоза необходимо строго придерживаться рекомендаций лечащего врача и соблюдать следующие общие правила:
- Полный половой покой на протяжение всего периода терапии, вплоть до полного выздоровления.
- Обязательный курс лечения для постоянного полового партнера пациентки. Кандидоз передается половым путем, поэтому для предотвращения повторного заражения курс лечения необходим обоим партнерам.
- Перед нанесением крема на наружные половые органы или использованием вагинальных свеч нужно тщательно подмыться. Полезно использовать для этого отвар ромашки лекарственной.
- Помимо основного лечения рекомендуется также улучшить (или восстановить) микрофлору кишечника, принимая с этой целью назначенные врачом пробиотики.
- По окончании терапии женщине нужно повторно сдать анализы. Это позволит судить об эффективности проведенного лечения.
Чем лечить кандидозный вульвит у беременных женщин? Только специалист должен подбирать лекарственные средства и строго контролировать весь курс терапии. Самостоятельный выбор лекарств, неправильное их применение или несоблюдение предписаний лечащего врача могут крайне негативно повлиять на внутриутробное развитие плода.
Самостоятельный выбор лекарств, неправильное их применение или несоблюдение предписаний лечащего врача могут крайне негативно повлиять на внутриутробное развитие плода.
Также нельзя забывать, что такое безобидное на первый взгляд заболевание, как молочница, без адекватного своевременного лечения может крайне негативно сказаться на здоровье женской репродуктивной системы.
Последствия
Как и любое инфекционное заболевание, без лечения вульвит влечет за собой множество опасных для женского организма последствий, в том числе и необратимых.
Например, вследствие поражения грибком слизистой мочеполового канала возникают болезненные эрозии.
Длительное действие грибка на трубы матки приводит к развитию спаек, которые в дальнейшем могут вызвать бесплодие.
Без правильного лечения восходящая грибковая инфекция поражает внутренние органы, в первую очередь мочевой пузырь, мочеточники и почки. В совокупности с другими инфекциями кандидоз часто вызывает цистит и пиелонефрит.
В некоторых случаях «безобидный» кандидозный вульвит вызывает бесплодие.
Также на фоне кандидоза часто развиваются другие инфекции половой системы, в том числе венерические. Причем на фоне молочницы они могут долгое время протекать незаметно.
Пораженные грибковой инфекцией половые органы постепенно теряют чувствительность, что приводит к дискомфорту и болезненности при интимной близости.
Профилактика генитального кандидоза
Очень часто кандидоз, появившись однажды, возвращается снова и снова. Для того чтобы заболевание больше не беспокоило, нужно не только правильно лечить его, но и соблюдать простые правила профилактики:
- Белье должно быть по размеру и только из натуральных материалов.
- Подмываться нужно ежедневно, а вот частое использование мыла нарушает микрофлору влагалища.
- Во время менструаций следует менять прокладки не менее пяти раз в сутки.
- Обязательно нужно правильно и сбалансированно питаться. Большое количество сладостей и дрожжевой выпечки создает благоприятную среду для размножения грибков рода Кандида.

- Важную роль для здоровья всего организма играют занятия спортом, соблюдение режима труда и отдыха.
Здоровый образ жизни – это главное условие крепкого иммунитета, а значит и здоровья всего организма.
Выводы
Кандидозный вульвит – неприятное, но при своевременном лечении совершенно неопасное заболевание. Чтобы избежать осложнений, не следует оставлять его без внимания или заниматься самолечением, обращаясь за советом к подружкам или проверяя на себе средства «народной медицины». Для того чтобы молочница исчезла раз и навсегда, необходимо весь период лечения соблюдать рекомендации врача, и, конечно же, вести здоровый и активный образ жизни.
Кандидоз (молочница) | КВД №1
Воспалительное грибковое заболевание, возбудителем которого являются дрожжеподобные грибы Candida.
Поражает кожу, слизистые оболочки, мочеполовую и другие системы организма человека.
Кандидоз или молочница может быть следствием неправильного приема антибиотиков, средств контрацепции, кремов, мазей.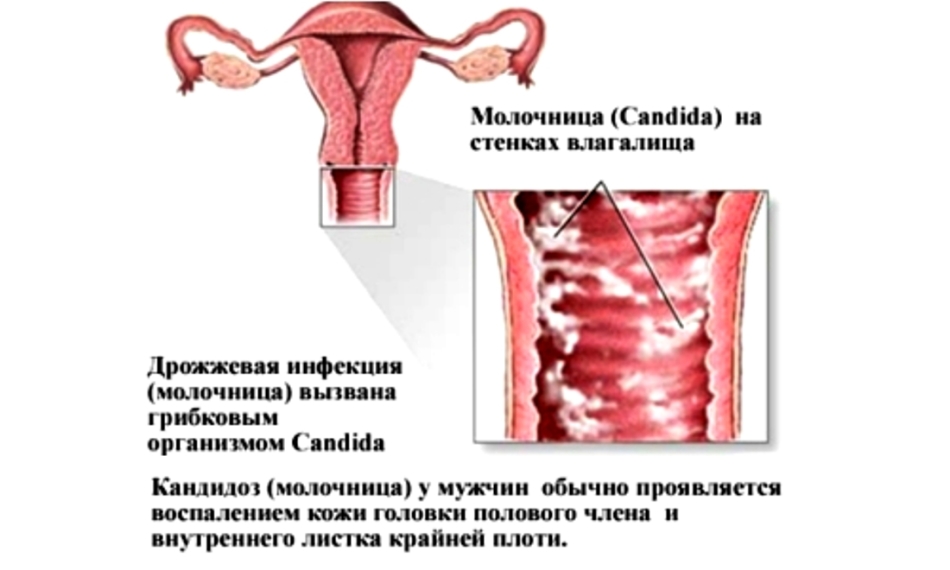 Вероятность развития кандидоза будет зависеть от состояния иммунитета человека. У людей с ослабленным иммунитетом может развиться генерализованный кандидоз, нередко вместе с другими инфекциями. Кандидоз может передаваться половым путем.
Вероятность развития кандидоза будет зависеть от состояния иммунитета человека. У людей с ослабленным иммунитетом может развиться генерализованный кандидоз, нередко вместе с другими инфекциями. Кандидоз может передаваться половым путем.
Симптомы кандидоза
У женщин воспаление распространяется на половую систему в целом, у мужчин начало заболевания проявляется кандидозным уретритом.
Мочеполовой кандидоз у мужчин, как правило, проявляется воспалением кожи головки пениса (баланит) и крайней плоти (постит). Часто причиной этих заболеваний является несоблюдение личной гигиены. Возникает зуд, жжение, боль в области головки пениса, кожа краснеет, появляется отечность, серо-белый налет с неприятным запахом и могут возникнуть эрозии.
У женщин, как правило, возникает кандидоз наружных половых органов (вульвит или вульвовагинит) и нередко возникает воспаление влагалища. Появляется жжение, зуд, обильные творожистые выделения с неприятным запахом, болезненные ощущения при половом акте.
Кандидоз может вызвать осложнения. Если лечить только одного больного без его партнера, возможно повторное заражение.
Лечение кандидоза
Для подтверждения диагноза необходимо пройти обследование у врача. Лечение кандидоза проходит поэтапно, после сдачи необходимых анализов проходит противогрибковое лечение, и, кроме этого, необходимо устранить причины, вызвавшие рост грибка, такие как прием антибиотиков (если возможно), укреплять иммунитет, нормализовать обмен веществ, восстановить микрофлору влагалища, устранить дисбактериоз кишечника. Исчезновение симптомов болезни не говорит о полном излечении, поэтому после окончания курса рекомендуется прийти на повторный осмотр к врачу.
Признаки кандидозного вульвовагинита | Ada
Что такое кандидозный вульвовагинит (молочница влагалища)?
Кандидозный вульвовагинит, также известный как вагинальный молочница, вагинальная дрожжевая инфекция и вагинальный кандидоз, является частым инфекционным заболеванием вульвы и влагалища.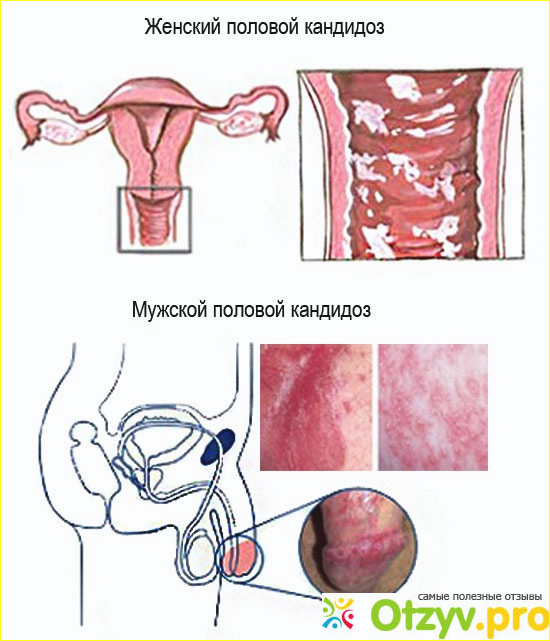 Заболевание возникает, когда Candida, естественный грибок, разрастается и вызывает такие симптомы, как вагинальный зуд и раздражение, боль во время полового акта и выделения из влагалища.
Заболевание возникает, когда Candida, естественный грибок, разрастается и вызывает такие симптомы, как вагинальный зуд и раздражение, боль во время полового акта и выделения из влагалища.
Примерно 75 процентов женщин будут страдать от вагинального молочницы в течение своей жизни, с еще 40-45 процентами будут повторяться.Чаще всего это заболевание вызывается изменениями во влагалище и желудочно-кишечном тракте, которые могут быть вызваны такими факторами, как использование определенных лекарств или противозачаточных средств, беременность и состояния, включая диабет и ВИЧ.
Влагалищный молочница может вызывать неприятные ощущения и вызывать серьезные расстройства, но часто с ней можно эффективно справиться с помощью лечения. Обычно это связано с использованием противогрибковых препаратов или кремов для кожи.
Симптомы кандидозного вульвовагинита
Наиболее частые симптомы кандидозного вульвовагинита или вагинального молочницы включают:
- Зуд и / или ощущение жжения вокруг вульвы и влагалищного отверстия
- Боль при половом акте
- Боль при мочеиспускании
- Болезненность, покраснение и припухлость вульвы
- Выделения из влагалища, от водянистых до густых и крупных
У женщин, страдающих этим заболеванием, могут развиться не все эти симптомы, и они могут различаться по степени тяжести от случая к случаю. Те, у кого есть возможные симптомы, могут использовать бесплатное приложение Ada для оценки симптомов.
Те, у кого есть возможные симптомы, могут использовать бесплатное приложение Ada для оценки симптомов.
Причины кандидозного вульвовагинита
Кандида — это встречающаяся в природе группа грибов, обнаруживаемая в желудочно-кишечном тракте и, реже, во влагалище, ротовой полости и на коже. Обычно Candida присутствует в небольших количествах и не вызывает никаких симптомов.
Молочница возникает, когда баланс микроорганизмов и, как следствие, уровень pH во влагалище нарушается, и Candida размножается, вызывая симптомы, описанные выше.Этот чрезмерный рост Candida обычно вызывается изменениями в среде желудочно-кишечного тракта и влагалища.
Факторы риска
Изменения в среде желудочно-кишечного тракта и влагалища могут происходить в результате множества факторов, в том числе:
Антибиотики: Обычно антибиотики убивают бактерии, в том числе те, что присутствуют во влагалище. Это может нарушить баланс бактерий во влагалище и вызвать чрезмерный рост Candida.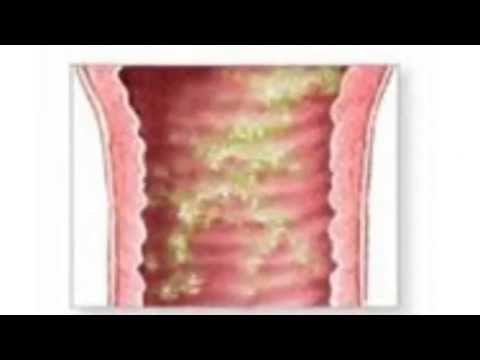
Контрацептивы: Использование гормональных контрацептивов, содержащих эстроген, включая противозачаточные таблетки, может повысить вероятность кандидозного вульвовагинита. Это также верно в отношении противозачаточных средств, таких как вагинальные губки, диафрагмы и ВМС, хотя обычно не используются спермициды.
Беременность: Беременность может повысить вероятность кандидозного вульвовагинита. Лечение этого заболевания у беременных требует иного подхода, чем обычно, но не представляет большого риска для ребенка.Подробнее об инфекциях во время беременности »
Ослабленная иммунная система: Люди с ослабленной иммунной системой более склонны к развитию кандидозного вульвовагинита. Ослабленная иммунная система может возникать в результате таких состояний, как ВИЧ, а также использования лекарств, в том числе связанных с химиотерапией, стероидов и тех, которые часто назначают после трансплантации органов.
Диабет: У людей с диабетом выше вероятность развития кандидозного вульвовагинита, особенно при плохом лечении. Подробнее о диабете »
Подробнее о диабете »
Сексуальная активность: Кандидозный вульвовагинит чаще встречается у женщин, ведущих половую жизнь. Заболевание не является инфекцией, передающейся половым путем (ИППП), , но в некоторых случаях может передаваться половым партнерам обоих полов.
Возраст: Кандидозный вульвовагинит чаще встречается у женщин в постпубертатном периоде и в пременопаузе.
Диагностика кандидозного вульвовагинита
Женщинам, у которых возникают какие-либо симптомы вагинальной молочницы, следует проконсультироваться с врачом для оценки. Симптомы этого состояния схожи с симптомами ряда других заболеваний, включая бактериальный вагиноз, дерматит и трихомонадный вульвовагинит, что делает правильную диагностику важным шагом на пути к эффективному лечению.
Помимо посещения врача, бесплатное приложение Ada можно использовать для оценки симптомов.
Обычно диагноз может быть подтвержден после осмотра врачом. Пострадавшего также могут спросить об их истории болезни и о том, было ли у них это заболевание раньше.
Пострадавшего также могут спросить об их истории болезни и о том, было ли у них это заболевание раньше.
Диагностика рецидивирующих или хронических инфекций
Влагалищный молочница становится рецидивирующей, если она возникает четыре или более раз в год. Приблизительно у пяти-восьми процентов женщин разовьется рецидивирующая форма этого состояния.
Как и у женщин, впервые испытывающих симптомы, при появлении симптомов женщинам, у которых уже было это состояние, следует проконсультироваться с врачом при появлении симптомов, а не пытаться самостоятельно поставить диагноз. Согласно одному исследованию, только 11 процентов людей, которые самостоятельно диагностируют кандидозный вульвовагинит, делают это правильно.
В дополнение к осмотру и обсуждению истории болезни пострадавшего, у тех, кто страдает рецидивирующими приступами кандидозного вульвовагинита, вероятно, будет взят образец мазка из влагалища. Рецидивирующие эпизоды могут быть связаны с наличием менее распространенного типа грибка Candida, который устойчив к типам лекарств, которые обычно назначают.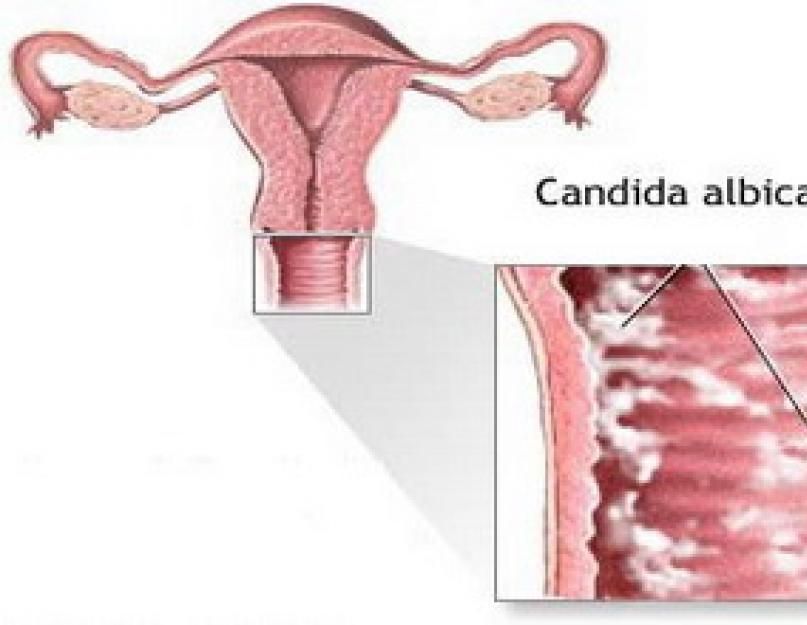 Изучив выделения из влагалища в лаборатории, врачи смогут определить, так ли это на самом деле.
Изучив выделения из влагалища в лаборатории, врачи смогут определить, так ли это на самом деле.
Лечение
Лечение обычно включает использование противогрибковых препаратов, которые обычно принимают форму пероральных таблеток и / или кремов для кожи местного применения.
После лечения большинство случаев молочницы проходит в течение нескольких дней. Если симптомы не исчезнут за это время, следует обратиться к врачу.
Пероральные препараты
Две из наиболее часто назначаемых противогрибковых таблеток:
Флуконазол обычно продается без рецепта.Побочные эффекты возникают редко, но могут включать головные боли, диарею и сыпь.
Итраконазол обычно применяется в тяжелых случаях и обычно доступен только по рецепту врача.
Возможные побочные эффекты включают:
Кремы для кожи местного применения
Хотя пероральные препараты могут быть более удобными, женщины, страдающие болезненностью или зудом вокруг влагалища, могут обнаружить, что противогрибковые кремы для кожи обеспечивают более быстрое облегчение.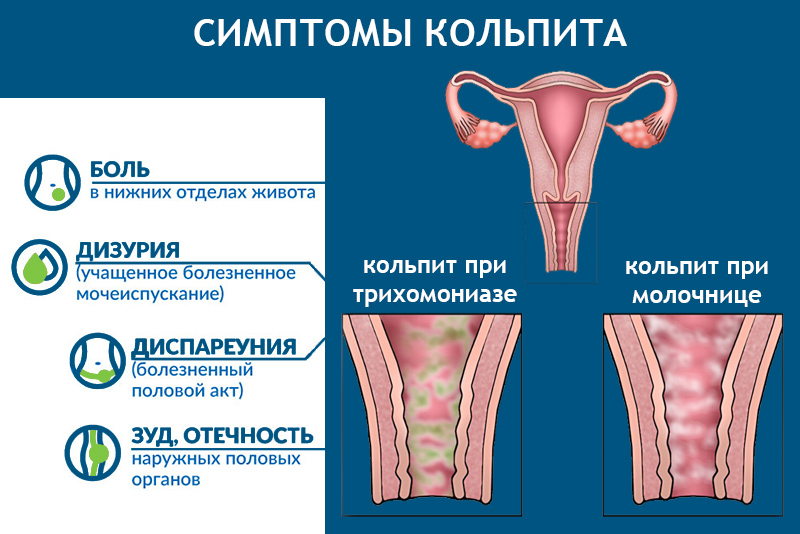
Доступны безрецептурные и рецептурные препараты, большинство из которых требует только однократной дозы для облегчения симптомов.Обычно это выполняется с помощью аппликатора, чтобы крем достиг внутренней части влагалища, хотя некоторые могут также пожелать нанести небольшое количество крема на кожу вокруг влагалища.
Побочные эффекты, включая раздражение кожи и зуд, возможны, но встречаются редко.
Полезно знать: Противогрибковые кремы для кожи могут ослабить презервативы и диафрагмы. В течение примерно пяти дней после их использования следует воздерживаться от половой жизни или найти альтернативный метод контрацепции.
Лечение рецидивирующих инфекций
Рецидивирующие инфекции обычно лечат теми же методами, что и единичный приступ, но в течение более длительных периодов времени. Для кремов для кожи это обычно составляет около двух недель, хотя врач посоветует, как именно долго продолжать их использование.
По истечении этого периода можно использовать метод, известный как поддерживающее лечение.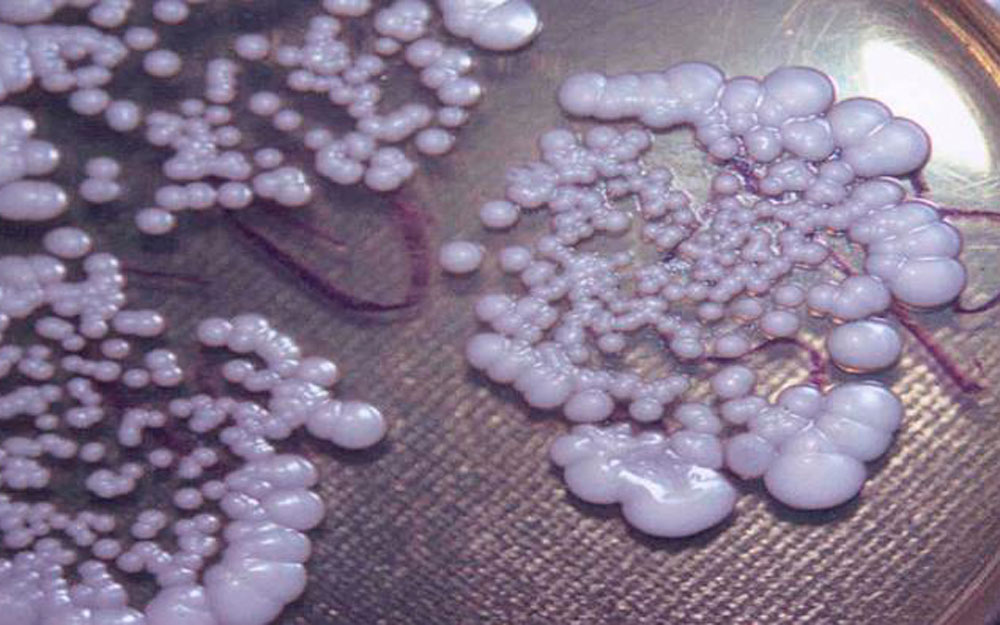 Это предполагает прием одной дозы таблетки или крема для кожи каждую неделю, обычно в течение примерно шести месяцев. Для большинства женщин поддерживающая терапия является эффективным средством предотвращения рецидива кандидозного вульвовагинита.
Это предполагает прием одной дозы таблетки или крема для кожи каждую неделю, обычно в течение примерно шести месяцев. Для большинства женщин поддерживающая терапия является эффективным средством предотвращения рецидива кандидозного вульвовагинита.
Лечение при беременности
Беременным женщинам всегда следует проконсультироваться с врачом перед началом лечения вагинальной молочницы во время беременности. Обычные лекарства, используемые для лечения этого состояния, включая флуконазол, не подходят для использования во время беременности. Вместо этого врач пропишет противогрибковые препараты для беременных.
Влагалищный молочница часто встречается у беременных из-за изменений организма, запускающих беременность. Это не следует рассматривать как повод для серьезной тревоги.
Узнайте больше о возможных осложнениях беременности »
Лечение половых партнеров
Хотя есть небольшая вероятность передачи кандидозного вульвовагинита сексуальному партнеру, это состояние не является инфекцией, передающейся половым путем, и обычно не требует от половых партнеров пострадавших людей обращаться за лечением.
Профилактика
Считается, что существует ряд методов и привычек, которые помогают предотвратить вагинальный молочница. Однако следует отметить, что эти методы не доказали свою эффективность с медицинской точки зрения и могут быть полезны только в некоторых случаях.
К профилактическим методам относятся:
- Поддержание хорошей гигиены: Мытье влагалища ароматизированным мылом, спермицидами и другими подобными средствами может помочь изменить условия окружающей среды во влагалище, что, в свою очередь, поможет Candida процветать. Поэтому некоторым женщинам может быть полезно мыться только водой и мылом без запаха.
- Ношение свободной одежды: Некоторые женщины могут обнаружить, что ношение свободной, воздушной одежды вокруг нижней части тела полезно для предотвращения кандидозного вульвовагинита.Считается, что теплые и влажные условия, создаваемые тесной одеждой, могут способствовать росту Candida.
- Как избежать трения во время полового акта: Хотя кандидозный вульвовагинит не является инфекцией, передающейся половым путем, считается, что трение во время полового акта может повысить его вероятность.
 Следовательно, обеспечение хорошей смазки влагалища может помочь предотвратить заболевание.
Следовательно, обеспечение хорошей смазки влагалища может помочь предотвратить заболевание.
Часто задаваемые вопросы
В: Кандидозный вульвовагинит заразен?
A: В большинстве случаев кандидозный вульвовагинит не заразен.Однако в редких случаях инфекция может передаваться между половыми партнерами, как мужчинами, так и женщинами.
В: Кандидозный вульвовагинит — это инфекция, передающаяся половым путем (ИППП)?
A: Нет, кандидозный вульвовагинит не классифицируется как инфекция, передающаяся половым путем. Это несмотря на то, что в редких случаях инфекция может передаваться между половыми партнерами. Как правило, сексуальным партнерам людей с этим заболеванием нет необходимости лечиться самостоятельно.
В: Могут ли мужчины заразиться кандидозным вульвовагинитом?
A: Да, мужчины могут заразиться той же инфекцией, что и кандидозный вульвовагинит, хотя в подобных случаях это состояние называется у мужчин молочницей или мужским кандидозом. Это редко, но обычно является результатом незащищенного полового акта с человеком, уже страдающим этим заболеванием.
Это редко, но обычно является результатом незащищенного полового акта с человеком, уже страдающим этим заболеванием.
Симптомы молочницы у мужчин включают:
- Чувство жжения, покраснения и раздражения вокруг головки полового члена и за крайней плотью
- Выделения из полового члена, обычно белые с толстой или крупной текстурой
- Дурной запах от полового члена
Мужчинам, у которых возможны симптомы молочницы, следует обратиться к врачу для обследования.Кроме того, бесплатное приложение Ada можно использовать для оценки симптомов.
Другие названия кандидозного вульвовагинита
- Молочница влагалища
- Кандидозный вагинит
- Вагинальная дрожжевая инфекция
- Вульвовагинальная дрожжевая инфекция
- Дрозд
- Кандидоз вульвы
Лечение рецидивирующего вульвовагинального кандидоза
1. Гейгер AM,
Фоксман Б,
Gillespie BW.
Эпидемиология кандидозного вульвовагинита среди студентов вузов. Am J Public Health .
1995; 85: 1146–8 ….
Am J Public Health .
1995; 85: 1146–8 ….
2. Sobel JD. Кандидозный вульвовагинит. Clin Obstet Gynecol . 1993; 36: 153–65.
3. Йованович Р., Конгема E, Nguyen HT. Противогрибковые средства против борной кислоты для лечения хронического грибкового вульвовагинита. Дж Репрод Мед . 1991; 36: 593–7.
4. Спинилло А, Капуццо Э, Гульминетти Р., Мароне П., Колонна L, Пьяцца Г.Распространенность и факторы риска грибкового вагинита, вызванного другими видами. Am J Obstet Gynecol . 1997. 176: 138–41.
5. Horowitz BJ. Микотический вульвовагинит: широкий обзор. Am J Obstet Gynecol . 1991; 165: 1188–92.
6. Фонг И.В.,
Баннатын Р.М.,
Вонг П.
Отсутствие устойчивости Candida albicans к кетоконазолу, итраконазолу и клотримазолу in vitro у женщин, лечившихся от рецидивирующего вагинального кандидоза. Генитурин Мед .
1993; 69: 44–6.
Генитурин Мед .
1993; 69: 44–6.
7. О’Коннор, штат Мичиган, Собель JD. Эпидемиология рецидивирующего кандидозного вульвовагинита: идентификация и штаммовая дифференциация Candida albicans. J Заразить Dis . 1986; 154: 358–63.
8. Рид Б. Факторы риска кандидозного вульвовагинита. Obstet Gynecol Surv . 1992; 47: 551–60.
9. Spinillo A, Капуццо Э, Acciano S, Де Сантоло А, Зара Ф.Влияние использования антибиотиков на распространенность симптоматического вульвовагинального кандидоза. Am J Obstet Gynecol . 1999; 180: 14–7.
10. Bohannon NJ. Лечение кандидозного вульвовагинита у больных сахарным диабетом. Уход за диабетом . 1998; 21: 451–6.
11. Собель Ю.Д.,
Фаро С,
Force RW,
Фоксман Б,
Ledger WJ,
Nyirjesy PR,
и другие.
Вульвовагинальный кандидоз: эпидемиологические, диагностические и терапевтические соображения. Am J Obstet Gynecol .
1998. 178: 203–11.
Am J Obstet Gynecol .
1998. 178: 203–11.
12. Sobel JD. Патогенез и лечение рецидивирующего кандидозного вульвовагинита. Клин Инфекция Дис . 1992; 14 (приложение 1): S148–53.
13. Hilton E, Чандрасекаран V, Риндос П., Isenberg HD. Связь рецидивирующего кандидозного вагинита с наследованием антигенов группы крови Льюиса. J Заразить Dis . 1995; 172: 1616–9.
14. Спинилло А, Пиццоли G, Колонна L, Никола С, Де Сета Ф, Гуашино С.Эпидемиологическая характеристика женщин с идиопатическим рецидивирующим кандидозным вульвовагиналом. Акушерский гинекол . 1993. 81: 721–7.
15. Фонг И.В. Значение лечения кетоконазолом половых партнеров женщин с рецидивирующим вагинальным кандидозом. Генитурин Мед . 1992; 68: 174–6.
16. Горовиц Б.Дж.,
Джакинта Д,
Ито С.
Развивающиеся патогены кандидозного вульвовагинита: значение для ухода за пациентами. Дж. Клин Фармакол .1992; 32: 248–55.
Дж. Клин Фармакол .1992; 32: 248–55.
17. Фонг И.В. Значение профилактического (ежемесячного) клотримазола по сравнению с эмпирическим самолечением при рецидивирующем вагинальном кандидозе. Генитурин Мед . 1994; 70: 124–6.
18. Собель Ю.Д., Шмитт С, Штейн G, Маммама N, Кристенсен С, Мериуэзер К. Начальное лечение рецидивирующего кандидозного вульвовагинита с помощью перорального кетоконазола и местного клотримазола. Дж Репрод Мед . 1994; 39: 517–20.
19. Sobel JD. Рецидивирующий кандидозный вульвовагинит. Проспективное исследование эффективности поддерживающей терапии кетоконазолом. N Engl J Med . 1986; 315: 1455–8.
20. Stein GE, Маммама NL, Schooley SL. Профилактика рецидивирующего вагинального кандидоза с помощью крема терконазола еженедельно. Энн Фармакотер . 1996; 30: 1080–3.
21. Фонг И. В.
Значение хронической супрессивной терапии итраконазолом по сравнению с клотримазолом у женщин с рецидивирующим вагинальным кандидозом. Генитурин Мед .
1992; 68: 374–7.
В.
Значение хронической супрессивной терапии итраконазолом по сравнению с клотримазолом у женщин с рецидивирующим вагинальным кандидозом. Генитурин Мед .
1992; 68: 374–7.
22. Sobel JD. Поддерживающая терапия флуконазолом при рецидивирующем кандидозном вульвовагините. Int J Gynecol Obstet . 1992; 37 (приложение 1): 17–24.
23. Creatsas GC, Хараламбидис В.М., Загоциду Э.Х., Anthopoulou HN, Михайлидис Д.К., Аравантинос Д.И. Хронический или рецидивирующий вагинальный кандидоз: кратковременное лечение и профилактика итраконазолом. Клин Тер .1993; 15: 662–71.
24. Спинилло А, Колонна L, Пьяцци G, Балтаро Ф, Монако А, Феррари А. Лечение рецидивирующего кандидозного вульвовагинита. Прерывистая профилактика итраконазолом. Дж Репрод Мед . 1997; 42: 83–7.
25. Тайский L,
Hart LL.
Суппозитории вагинальные с борной кислотой. Энн Фармакотер .
1993; 27: 1355–7.
Энн Фармакотер .
1993; 27: 1355–7.
26. Hilton E, Изенберг HD, Альперштейн П., Франция К, Боренштейн MT.Проглатывание йогурта, содержащего Lactobacillus acidophilus, для профилактики кандидозного вагинита. Энн Интерн Мед. . 1992; 116: 353–7.
27. Шалев Е, Баттино С, Вайнер Э, Колоднер Р, Кенесс Ю. Проглатывание йогурта, содержащего Lactobacillus acidophilus, по сравнению с пастеризованным йогуртом в качестве профилактики рецидивирующего кандидозного вагинита и бактериального вагиноза. Арк Фам Мед . 1996; 5: 593–6.
28. Фонг И.В.Клинические и финансовые соображения при фармакотерапии кандидозного вульвовагинита. Фармакоэкономика . 1996; 9: 497–505.
29. Кетоконазол [вкладыш в упаковке]. Титусвилл, штат Нью-Джерси: Janssen Pharmaceutica Inc., 1997.
30. Sobel JD,
Букер Д,
Штейн Г.Е.,
Томасон Дж. Л.,
Вермелинг Д.П.,
Брэдли Б,
и другие.
Разовая пероральная доза флуконазола по сравнению с традиционной местной терапией клотримазолом кандидозного вагинита.Группа по изучению флуконазолового вагинита. Am J Obstet Gynecol .
1995; 172: 1263–8.
Л.,
Вермелинг Д.П.,
Брэдли Б,
и другие.
Разовая пероральная доза флуконазола по сравнению с традиционной местной терапией клотримазолом кандидозного вагинита.Группа по изучению флуконазолового вагинита. Am J Obstet Gynecol .
1995; 172: 1263–8.
31. Desai PC, Джонсон Б.А. Флуконазол для приема внутрь при вагинальном кандидозе. Ам Фам Врач . 1996; 54: 1337–40.
Журнал болезней нижних отделов половых путей
Цели
Целью данного исследования является анализ когорты женщин с вульвовагинальными симптомами и положительными культурами на не albicans Candida (NAC), чтобы определить, были ли дрожжи ответственны за их симптомы, и оценить микологическую эффективность различных схем.
Методы
Это наблюдательное исследование было проведено на основе ретроспективного обзора карт пациентов с положительными культурами NAC в период с 1 апреля 2008 г.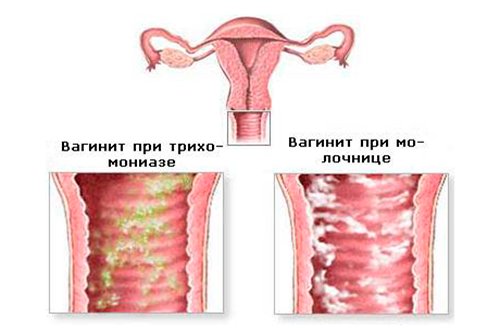 по 31 января 2011 г. в центре третичного лечения вагинита. Демографические данные о поступлении пациентов были внесены в базу данных. Последующие посещения были проанализированы на предмет данных о лечении пациентов и его результатах. Пациенты считались клиническим излечением, если их симптомы значительно улучшались, и микологическим лечением (MC), если более поздние культуры дрожжей были отрицательными.Если клинические симптомы улучшались одновременно с MC, изолят считался непосредственной причиной симптомов.
по 31 января 2011 г. в центре третичного лечения вагинита. Демографические данные о поступлении пациентов были внесены в базу данных. Последующие посещения были проанализированы на предмет данных о лечении пациентов и его результатах. Пациенты считались клиническим излечением, если их симптомы значительно улучшались, и микологическим лечением (MC), если более поздние культуры дрожжей были отрицательными.Если клинические симптомы улучшались одновременно с MC, изолят считался непосредственной причиной симптомов.
Результаты
Было проанализировано сто восемь пациентов, соответствующих критериям включения. Борная кислота оказалась эффективной при получении MC у 32 (78%) из 41 пациента с C. glabrata , у 3 из 3 пациентов с C. tropicalis и у 3 из 3 пациентов с C. lusitaniae . Флуконазол был эффективен в качестве начального лечения у 3 (60%) из 5 пациентов с ovid.com/mrws/1.0″> C.glabrata и 13 (81%) из 16 пациентов с C. parapsilosis . В 52,7% случаев из C. glabrata , 66,7% из C. parapsilosis, и 57,1% из случаев C. tropicalis эффективная противогрибковая терапия привела к улучшению симптомов.
Выводы
В центре по лечению вагинитов третичного уровня NAC, будучи изолированным на культуре, вызывал клинически значимые инфекции примерно у половины пациентов с симптомами. Большинство инфекций можно эффективно лечить борной кислотой или флуконазолом, независимо от вида Candida , отличного от albicans.
| Определение (NCI) | Заражение вульвы и влагалища грибком рода CANDIDA. Это заболевание, связанное с ВИЧ-инфекцией. Это заболевание, связанное с ВИЧ-инфекцией. |
| Определение (MSH) | Заражение ВУЛЬВЫ и ВЛАГИНА грибком рода CANDIDA. |
| Концепции | Болезнь или синдром ( T047 ) |
| MSH | D002181 |
| ICD9 | 112.1 |
| ICD10 | B37.3 |
| SnomedCT | 154404004, 266155003, 187009004, 72605008 |
| Английский | Кандидоз, Вульвовагинальный, Монилиаз, Вульвовагинальный, Вульвовагинальный кандидоз, Вульвовагинальный монилиаз, Вульвовагинальный монилиаз, Кандидоз вульвы и влагалища, Кандидозный вульвовагинит, БДУ, Кандидозный вульвовагинит, Кандидозный кандидоз, кандидозный вульвовагиналит, кандидозный вульвовагиналит, кандидозный вульвовагиналит, кандидозный вульвовагиналит , Вульвовагинальный [заболевание / обнаружение], кандидоз влагалища вульвы, монилиальный вульвовагинит, вульвовагинальный кандидоз, кандидозный вульвовагинит, кандидозный вульвовагинит, монилиаз вульвовагинит, кандидозный вульвовагинит БДУ (заболевание), кандидозный вульвовагинит, вульвовагинальный вульвовагинит, кандидозный вульвовагинит, вульвовагинал Кандидоз |
| французский | Vulvo-vaginite à Candida, Vulvovaginite à Candida, Candidose vulvovaginale, Candidose de la vulve et du vagin, Candidose vulvo-vaginale, Moniliase vulvo-vaginale, Moniliase vulvovaginale |
| Шведский | Кандидос, вульвовагинальный |
| Чешский | кандидоз вульвовагинальный, кандидоз вульвы и влагалище, вульвовагинальный кандидоз, вульвовагинальный кандидоз инфекционный, вульвовагинальный кандидоз |
| финский | Vulvovaginaalinen kandidiaasi |
| итальянский | Moniliasi vulvovaginale, Candida vulvovaginale, Candidiasi vulvovaginale, Candidiasi della vulva e della vagina, Candidosi vulvovaginale |
| Русский | МОЛОЧНИЦА ВЛАГАЛИЩА, КАНДИДОЗ ВУЛЬВОВАГИНАЛЬНЫЙ, МОНИЛИАЗ ВУЛЬВОВАГИНАЛЬНЫЙ, ВУЛЬВОВАГИНИТ МИКОТИЧЕСКИЙ, ВУЛЬВОВАГИНИТ МИКОТИЧЕСКИЙ, КАНДИДОЗ ВУЛЬВАЛЬОВАЛЬОВАГИНАЛЬНЫЙ 90 |
| немецкий | Кандидоз вульвы и влагалища, вульвовагинал, кандидоз, кандидоз вульвы и влагалища, вульвовагинал, кандидоз, кандидоз, вульвовагинал, монилиаз, вульвовагинал |
| Японский | カ ン ジ ダ 症 — 外陰 腟, 外陰 腟 モ ニ リ ア 症, カ ン ジ ダ 症 — 外 陰部 腟, 外陰 膣 モ ニ リ ア 症, 外 陰部 膣 カ ン ジ ダ 症, 外 陰部 ジ, 外 陰部, 腟 外陰 カ ン ジ ダ 症, ガ イ イ チ ツ カ ン ジ ダ シ ウ, ガ イ イ ン ブ チ ツ ダ, 外 陰部 腟 カ ン ジ ダ |
| Испанский | Кандида вульвовагинальная, кандидоз вульвы и влагалища, кандидоз вульвовагинальный, кандидозный вульвовагинит, SAI (trastorno), кандидозный вульвовагинит, SAI, монилиальный вульвовагинит, вульвовагинит, кандидозный кандидоз (траворно-вагинальный), вульвовагинит, кандидозный кандидоз (траворно-вагинальный), вульвовагинит, кандидозный кандидоз (траворно-вагинальный), вульвовагинит, кандидозный кандидоз (траворно-вагинальный), вульвовагинит) |
| Голландский | вульвовагинальный кандидоз, кандидоз вульвы во влагалище, кандидоз вульвы во влагалище, кандидоз вульвы во влагалище, кандидоз, вульвовагинал, монилиоз, вульвовагинал, кандидоз вульвовагинале |
| Португальский | Candidíase da vulva e vagina, Candida vulvovaginal, Candidíase vulvovaginal, Vaginite por Monília, Candidíase Vulvovaginal, Monilíase Vulvovaginal |
| корейский | 외음 및 질의 칸디다증 |
| хорватский | КАНДИДИЯЗА, ВУЛЬВОВАГИНАЛЬНАЯ |
| Польский | Кандыдоза почвы и срому |
| Венгерский | Кандидозный вульвовагинальный, кандидозный вульвовагинал, кандидоз вульвы и влагалища |
| норвежский | Вульвовагинальный кандидозинфексион, Вульвовагинальный кандидоз, Вульвовагинальный кандидоз, Вульвовагинальный монилиаз, Кандидавульвовагинитт, Вульвовагинальный кандидоз, Вульвовагинальный монилиаз |
Лечение вульвовагинального кандидоза без рецепта
Фарм США . 2015; 40 (9): 13-19.
2015; 40 (9): 13-19.
Жалобы на вульвовагинал являются одной из наиболее частых причин обращения женщин за медицинской помощью. Вагинит , определяемый как различные воспалительные состояния, которые могут приводить к вагинальным, а иногда и к вульварным симптомам, таким как зуд, жжение, раздражение, запах и выделения из влагалища, ежегодно вызывает около 10 миллионов посещений врача. 1,2 Среди множества причин вагинита кандидозный вульвовагинит (ВВК), также называемый дрожжевой инфекцией , является второй по частоте причиной после бактериального вагиноза. 3 VVC, вызываемый грибами рода Candida, диагностируется у 40% женщин с вагинальными жалобами в учреждениях первичной медицинской помощи. 1 Распространенность ВВК наиболее высока среди женщин репродуктивного возраста; по оценкам, около 75% женщин будут иметь хотя бы один эпизод ВВК, а у 40–45% — два или более эпизода. 4 Приблизительно от 5% до 8% случаев ВВК являются рецидивирующими, что определяется как четыре или более эпизода в год. 5
5
VVC — единственная вагинальная инфекция, для которой доступны безрецептурные препараты, позволяющие женщинам самостоятельно диагностировать и лечить свое состояние.С момента появления этих безрецептурных препаратов в начале 1990-х у многих женщин симптомы вагинита ассоциировались с дрожжевыми инфекциями, что привело к увеличению самолечения предполагаемого ВВК. С 1993 по 1997 год безрецептурные продажи вагинальных противогрибковых средств и средств женской гигиены увеличились с 90 миллионов долларов до 250 миллионов долларов 6 ; За этот же период количество посещений врача по поводу вагинальных заболеваний и выписанных рецептов сократилось на 15%. 7 Сегодня расходы на здравоохранение оцениваются в размере от 4 до 5 миллиардов долларов в год, при этом внебиржевые продажи достигают 295 миллионов долларов. 8,9
Хотя наличие легкодоступных вагинальных противогрибковых средств дает много преимуществ, существует вероятность неправильной терапии. У некоторых женщин могут возникнуть трудности с определением ВВК только на основании симптомов, а у других могут возникнуть проблемы с выбором и правильным использованием этих продуктов. Одно исследование показало, что только треть женщин поставили себе правильный диагноз; предшествующий диагноз лишь умеренно повлиял на их способность правильно диагностировать вагинальную инфекцию Candida . 10 Аналогичным образом, другое исследование показало, что многие женщины, купившие безрецептурный противогрибковый вагинальный продукт, не имели ВВК, и многие использовали этот продукт до трех раз в течение 6 месяцев. 11 Фармацевты играют ключевую роль в лечении ВВК, помогая пациентам понять важность правильной диагностики, выбора продуктов и их использования.
У некоторых женщин могут возникнуть трудности с определением ВВК только на основании симптомов, а у других могут возникнуть проблемы с выбором и правильным использованием этих продуктов. Одно исследование показало, что только треть женщин поставили себе правильный диагноз; предшествующий диагноз лишь умеренно повлиял на их способность правильно диагностировать вагинальную инфекцию Candida . 10 Аналогичным образом, другое исследование показало, что многие женщины, купившие безрецептурный противогрибковый вагинальный продукт, не имели ВВК, и многие использовали этот продукт до трех раз в течение 6 месяцев. 11 Фармацевты играют ключевую роль в лечении ВВК, помогая пациентам понять важность правильной диагностики, выбора продуктов и их использования.
В нормальных условиях влагалище поддерживает баланс между микроорганизмами, составляющими микрофлору влагалища.Уровень pH влагалища составляет от 3,8 до 4,2 Lactobacillus acidophilus, дифтероидов и Staphylococcus epidermidis.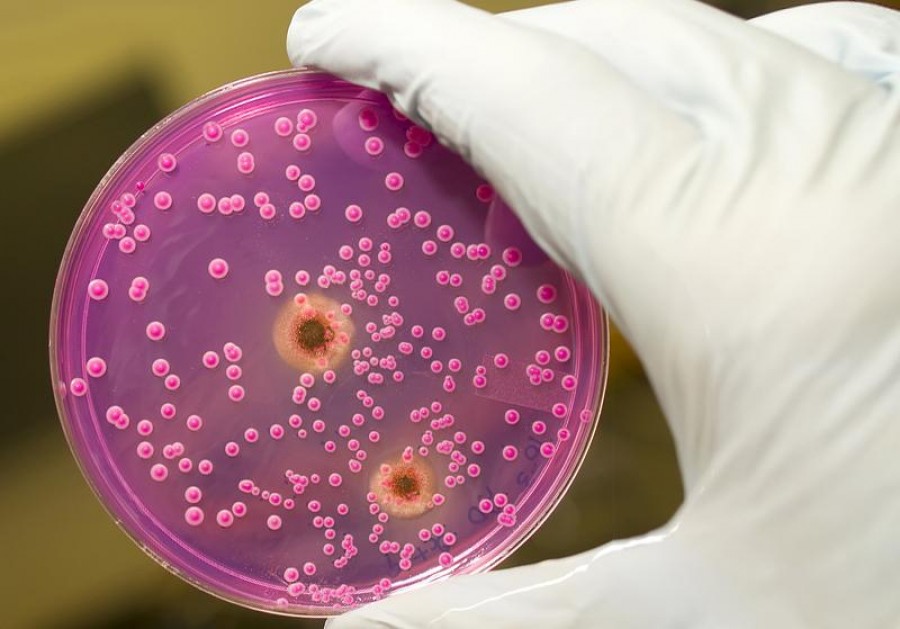 12,13 Нормальная среда влагалища защищает женщин от вагинальных инфекций. Любые изменения в этой среде приводят к чрезмерному росту обычно подавляемых организмов, в том числе Candida.
12,13 Нормальная среда влагалища защищает женщин от вагинальных инфекций. Любые изменения в этой среде приводят к чрезмерному росту обычно подавляемых организмов, в том числе Candida.
Candida albicans является наиболее частым выявленным патогеном, ответственным за от 85% до 95% эпизодов ВВК. 14 Бессимптомная колонизация также обычна; он выявляется почти у трети женщин без каких-либо симптомов. 15 Вторым по распространенности возбудителем является Candida glabrata , который выделяется в 7–16% всех случаев. 5 Заболеваемость не C albicans VVC увеличивается, и это может быть связано с чрезмерным использованием безрецептурных противогрибковых вагинальных продуктов, однократным лечением и схемами поддерживающей терапии низкими дозами азола. 14
Хотя у многих женщин ВВК разовьется спорадически, есть несколько факторов, которые могут увеличить риск. 13-15 Эти факторы включают использование антибиотиков, гормоны, статус иммунной системы, диабет и образ жизни. Использование антибиотиков широкого спектра действия изменяет бактериальную микрофлору, что приводит к чрезмерному росту организмов Candida . Колонизация C albicans увеличилась с 10% до 30%, а ВВК был диагностирован в 28-33% случаев. 14 Женщины, которые уже колонизированы, могут иметь больший риск. 16 Однако некоторые исследования не смогли показать связь между применением антибиотиков и развитием ВВК. 17 Повышенный уровень эстрогена, вызванный приемом оральных контрацептивов, заместительной гормональной терапией или беременностью, усиливает прилипание Candida к вагинальным эпителиальным клеткам. 13,14 Иммуносупрессия снижает способность пациента бороться с инфекциями, снижая защиту влагалища с помощью иммуноглобулинов. 13 Неконтролируемые пациенты с диабетом более предрасположены к ВВК, поскольку гипергликемия также усиливает связывание Candida с эпителиальной стенкой влагалища. 13 Люди, не страдающие диабетом, но соблюдающие диету с высоким содержанием рафинированного сахара, также могут быть восприимчивы к ВВК.
Использование антибиотиков широкого спектра действия изменяет бактериальную микрофлору, что приводит к чрезмерному росту организмов Candida . Колонизация C albicans увеличилась с 10% до 30%, а ВВК был диагностирован в 28-33% случаев. 14 Женщины, которые уже колонизированы, могут иметь больший риск. 16 Однако некоторые исследования не смогли показать связь между применением антибиотиков и развитием ВВК. 17 Повышенный уровень эстрогена, вызванный приемом оральных контрацептивов, заместительной гормональной терапией или беременностью, усиливает прилипание Candida к вагинальным эпителиальным клеткам. 13,14 Иммуносупрессия снижает способность пациента бороться с инфекциями, снижая защиту влагалища с помощью иммуноглобулинов. 13 Неконтролируемые пациенты с диабетом более предрасположены к ВВК, поскольку гипергликемия также усиливает связывание Candida с эпителиальной стенкой влагалища. 13 Люди, не страдающие диабетом, но соблюдающие диету с высоким содержанием рафинированного сахара, также могут быть восприимчивы к ВВК. 14
14
Образ жизни также играет важную роль, поскольку вносит микроорганизмы во влагалищную среду и изменяет нормальную флору, например, из-за неправильного очищения после дефекации или ношения плотно облегающей одежды, создающей теплую влажную среду.ВВК часто ассоциируется с сексуальной активностью, хотя у женщин, не ведущих половую жизнь, могут развиться инфекции. Бессимптомная колонизация мужских гениталий Candida в четыре раза чаще встречается у половых партнеров инфицированных женщин. 14 Использование диафрагм, внутриматочных спиралей и губок также может представлять риск; Эти продукты могут увеличить прилипание дрожжей, потенцируя развитие ВВК у восприимчивых пациентов. 18,19
Классификация ВВК можно классифицировать как несложные или сложные в зависимости от клинических проявлений, микробиологии, факторов хозяина и реакции на терапию. 4 Неосложненный ВВК возникает спорадически или нечасто, имеет легкую или умеренную природу, чаще всего вызывается C albicans и поражает женщин без иммунодефицита. ВВК считается осложненным, если он рецидивирующий, тяжелый по своей природе и вызван не albicans , либо если он поражает женщин с диабетом, иммунодефицитными состояниями, ослабленными или находящимися на иммуносупрессивной терапии.
ВВК считается осложненным, если он рецидивирующий, тяжелый по своей природе и вызван не albicans , либо если он поражает женщин с диабетом, иммунодефицитными состояниями, ослабленными или находящимися на иммуносупрессивной терапии.
Симптомы ВВК обычно неспецифичны и могут быть вызваны множеством причин.Отличительными симптомами у большинства женщин являются зуд и жжение вульвы. Обычно это сопровождается болезненностью и раздражением, что в более тяжелых случаях может привести к диспареунии и дизурии. 1 Другие общие симптомы включают болезненность влагалища, раздражение и белые выделения из влагалища, которые варьируются от водянистых до однородно густых, обычно описываемых как похожие на творог. 14 Если есть запах, он обычно очень слабый. 14 При осмотре половые губы и вульва покраснели и опухли.Примерно у 25% пациентов на наружных половых органах появляются трещины и ссадины. 20 Обычно симптомы ухудшаются за неделю до менструации и во время беременности. 14,20
14,20
Самолечение доступными безрецептурными вагинальными противогрибковыми препаратами уместно только у пациентов с неосложненными, нечастыми эпизодами ВВК с симптомами от легкой до умеренной степени тяжести. Важно уметь различать ВВК и другие причины вагинита, включая бактериальный вагиноз и трихомониаз, чтобы соответствующее лечение не откладывалось. 1,21 Фармацевт может помочь пациентам определить наиболее подходящий курс действий, предварительно получив соответствующую информацию об их симптомах. Фармацевты также могут рекомендовать использование наборов для вагинального скрининга, чтобы помочь пациентам идентифицировать, подтвердить или исключить ВВК. По сравнению со стандартным диагностическим тестированием на ВВК, быстрое тестирование оказалось точным и доступным. 22 Пациентку следует направить для медицинского диагноза, если это ее первый эпизод ВВК; она беременна; испытывает рецидивирующие эпизоды или повторение симптомов в течение 2 месяцев после лечения; испытывает стойкие симптомы, несмотря на лечение; сопутствующие симптомы в виде лихорадки, боли внизу живота или боли в спине или плечах; есть выделения из влагалища с неприятным запахом; или младше 12 лет. 4,13,23
4,13,23
Все безрецептурные вагинальные противогрибковые препараты одобрены для лечения ВВК. Было показано, что краткосрочные препараты для местного применения или пероральное лечение однократной дозой эффективно лечат до 90% неосложненных ВВК. 4 Ни один агент, местный или пероральный, не продемонстрировал превосходства; все они показали одинаковые результаты. 24 Различные доступные без рецепта азолы для местного применения включают клотримазол, миконазол и тиоконазол.Они выпускаются в режимах на 1, 3 и 7 ночей, в различных составах, включая суппозитории (вагинальные таблетки / яйцеклетки), кремы и мази, а также в комбинированных упаковках ( ТАБЛИЦА 1 ). 4,25,26
Эти продукты обычно считаются безопасными, хотя некоторые пациенты жаловались на жжение. 14 Однодозовая или краткосрочная местная терапия является предпочтительным режимом CDC. 4 На сегодняшний день исследования не продемонстрировали, что одна продолжительность терапии значительно лучше.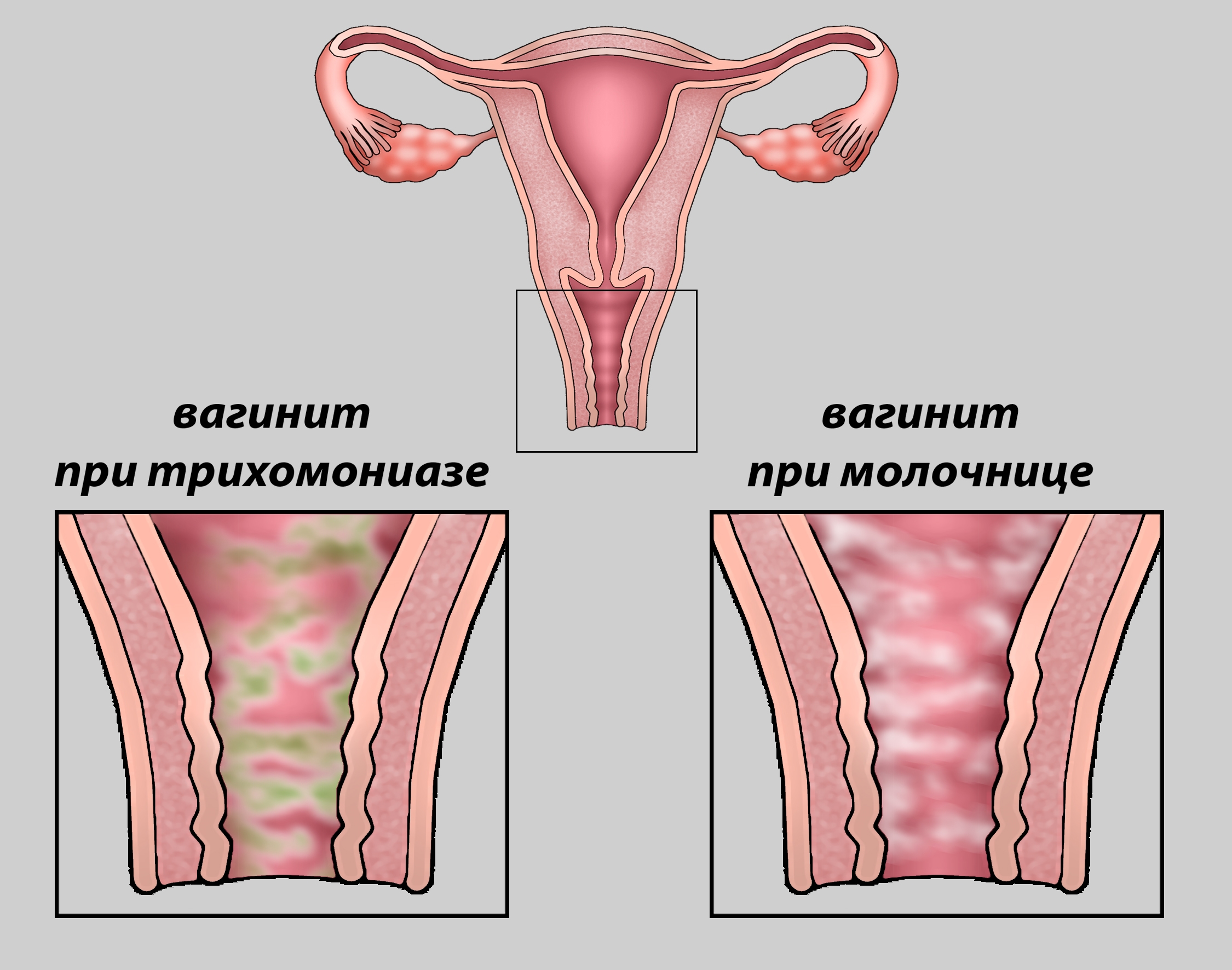 27,28 Комбинированные продукты, содержащие как вагинальную вставку, так и крем для наружного применения, имеют дополнительное применение для облегчения зуда и раздражения на коже вне вульвы. Одно сравнительное исследование пришло к выводу, что комбинированное использование вагинальных суппозиториев с клотримазолом и крема с клотримазолом для наружного применения лучше при лечении ВВК, чем одних суппозиториев. 29
27,28 Комбинированные продукты, содержащие как вагинальную вставку, так и крем для наружного применения, имеют дополнительное применение для облегчения зуда и раздражения на коже вне вульвы. Одно сравнительное исследование пришло к выводу, что комбинированное использование вагинальных суппозиториев с клотримазолом и крема с клотримазолом для наружного применения лучше при лечении ВВК, чем одних суппозиториев. 29
Выбор продукта будет в основном основываться на предпочтениях пациента. Факторы, которые следует учитывать, включают стоимость, продолжительность терапии, формулировку, удобство и простоту использования.Кремы следует использовать перед сном, желательно с гигиенической прокладкой, чтобы помочь впитать протекание. У яйцеклеток есть то преимущество, что их можно использовать в любое время дня. Если пациент в настоящее время принимает варфарин, любой продукт, содержащий миконазол, следует использовать с осторожностью. Хотя абсорбция местных агентов ограничена, зарегистрировано повышение МНО при одновременном применении варфарина и интравагинального миконазола. 30
30
Консультации пациента должны включать информацию о правильном использовании, в том числе инструкции по очистке аппликатора при использовании многоразовых аппликаторов.Симптомы должны улучшиться в течение 2–3 дней после начала терапии. Пациенты должны быть проинформированы о том, что продолжительность терапии не указывает на то, когда произойдет исчезновение симптомов; полное разрешение обычно занимает до 1 недели. Полный курс терапии следует пройти даже после исчезновения симптомов. Терапию также следует продолжать, даже если у пациентки начинается менструальный цикл. Кроме того, пациенты должны быть проинформированы о том, что кремы и суппозитории на масляной основе, что может ослабить латексные презервативы и диафрагмы. 4
Некоторые пациенты обращались к пробиотикам для предотвращения ВВК. При инфекциях VVC бактерий Lactobacillus помогают поддерживать нормальную микрофлору влагалища и предотвращают чрезмерный рост организмов Candida . Опубликованные исследования показали противоречивые результаты, но Lactobacillus rhamnosus GR-1, Lactobacillus fermentum RC-14 , и L acidophilus показали свою эффективность; Ежедневное употребление 8 унций йогурта с живыми культурами также может принести определенную пользу. 31 Необходимы дальнейшие исследования, прежде чем можно будет дать конкретные рекомендации по его использованию.
Опубликованные исследования показали противоречивые результаты, но Lactobacillus rhamnosus GR-1, Lactobacillus fermentum RC-14 , и L acidophilus показали свою эффективность; Ежедневное употребление 8 унций йогурта с живыми культурами также может принести определенную пользу. 31 Необходимы дальнейшие исследования, прежде чем можно будет дать конкретные рекомендации по его использованию.
ВВК — очень распространенное гинекологическое заболевание, которое затрагивает почти каждую женщину хотя бы раз в жизни. Благодаря наличию множества вариантов безрецептурного лечения женщины имеют возможность быстро и эффективно лечить это состояние; однако фармацевты играют важную роль в помощи пациентам в точной оценке и правильном использовании этих продуктов.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТАЧто вызывает вульвовагинальный кандидоз (ВВК)?
VVC чаще всего вызывается грибком, известным как Candida albicans (он также может быть вызван другими грибами).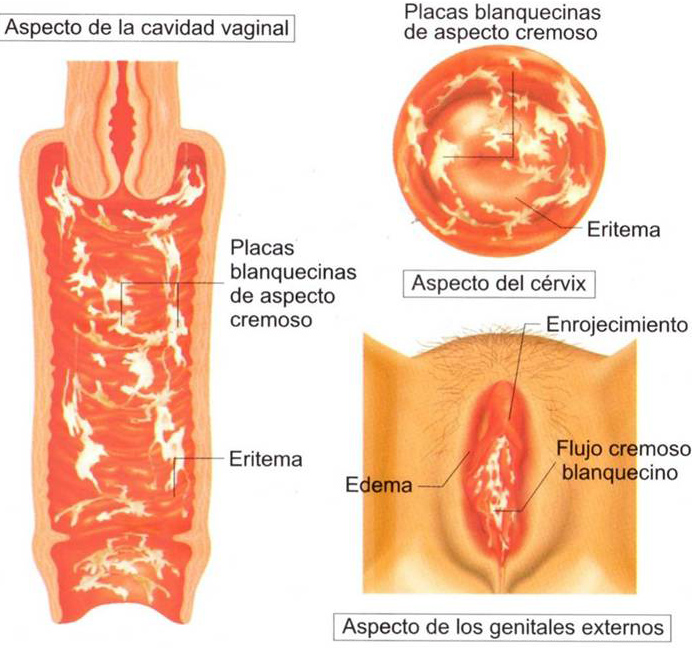 C albicans обычно находится во влагалищной среде; чрезмерный рост этого грибка или любых других грибов может привести к ВВК. Некоторые условия и модели поведения допускают чрезмерный рост грибков, что предрасполагает людей к ВВК.Условия включают беременность, диабет, ВИЧ / СПИД или любое состояние с ослабленным иммунитетом. Поведенческие факторы риска включают использование оральных контрацептивов с высокими дозами эстрогенов, антибиотиков, системных кортикостероидов, тесного синтетического нижнего белья, спермицидов и оральных половых контактов.
C albicans обычно находится во влагалищной среде; чрезмерный рост этого грибка или любых других грибов может привести к ВВК. Некоторые условия и модели поведения допускают чрезмерный рост грибков, что предрасполагает людей к ВВК.Условия включают беременность, диабет, ВИЧ / СПИД или любое состояние с ослабленным иммунитетом. Поведенческие факторы риска включают использование оральных контрацептивов с высокими дозами эстрогенов, антибиотиков, системных кортикостероидов, тесного синтетического нижнего белья, спермицидов и оральных половых контактов.
Крайне важно различать дрожжевые инфекции и бактериальные инфекции; только дрожжевые инфекции поддаются самолечению. Противогрибковые препараты не будут эффективными при лечении бактериальных инфекций.Симптомы ВВК включают жгучую боль, зуд, отек и покраснение вульвы, что может привести к болезненному / затрудненному мочеиспусканию. Густые выделения без запаха, похожие на творог, являются главным предиктором ВВЦ; бактериальные инфекции, как правило, имеют неприятный запах.
Если невозможно определить грибковое происхождение инфекции, можно использовать безрецептурный скрининговый набор (например, Fem-V или Vagisil Screening Kit). Они проверяют pH вагинального секрета. Значение pH выше 4,5 указывает на то, что инфекция не является грибковой, поэтому противогрибковые препараты бесполезны.Вы не можете использовать эти наборы до 72 часов после использования любого вагинального или противогрибкового продукта, 48 часов после полового акта или спринцевания и / или 5 дней после менструации.
Несложные и осложненные инфекцииНеосложненные инфекции можно лечить самостоятельно, но в сложных случаях требуется консультация врача. Осложненные инфекции включают рецидивирующий ВВК (4 или более эпизода в течение 12 месяцев или повторяющиеся симптомы в течение 2 месяцев), ВВК с тяжелыми симптомами и / или ВВК во время беременности, диабета или иммунодефицита.
Безрецептурные препараты Существует множество безрецептурных противогрибковых средств, которые могут лечить ВВК. Обычно они различаются по стоимости, составу и продолжительности лечения (1, 3 или 7 дней), но все они одинаково эффективны. К ним относятся миконазол (Монистат), тиоконазол (Вагистат) и клотримазол (Гин-Лотримин). Хотя побочные эффекты встречаются нечасто, вы можете испытывать жжение и / или раздражение во влагалище. Жизненно важно знать, что продолжительность лечения не всегда соответствует исчезновению симптомов, особенно при более коротких курсах лечения; Симптомы могут исчезнуть в течение недели.
Обычно они различаются по стоимости, составу и продолжительности лечения (1, 3 или 7 дней), но все они одинаково эффективны. К ним относятся миконазол (Монистат), тиоконазол (Вагистат) и клотримазол (Гин-Лотримин). Хотя побочные эффекты встречаются нечасто, вы можете испытывать жжение и / или раздражение во влагалище. Жизненно важно знать, что продолжительность лечения не всегда соответствует исчезновению симптомов, особенно при более коротких курсах лечения; Симптомы могут исчезнуть в течение недели.
Для быстрого облегчения можно использовать сидячую ванну. Ежедневное употребление йогурта с живыми культурами может помочь предотвратить рецидивы ВВК. Также важно воздерживаться от половых контактов во время и в течение 3 дней после лечения; противогрибковые препараты могут повредить презервативы и диафрагмы, что приведет к ненадежной контрацепции.
Когда обращаться за медицинской помощью Консультация врача требуется по нескольким причинам. К ним относятся возраст до 12 лет; беременность; высокая температура; боль внизу живота, пояснице или плече; сложный ВВЦ; использование кортикостероидов, противоопухолевых препаратов или иммунодепрессантов; и отсутствие исчезновения симптомов после 1 недели лечения.
Помните, если у вас есть вопросы, проконсультируйтесь с вашим фармацевтом.
СПРАВОЧНИК 1. Андерсон М.Р., Клинк К., Корссен А. Оценка вагинальных жалоб. ЯМА . 2004; 291 (11): 1368-1379.
2. Хайнер Б.Л., Гибсон М.В. Вагинит. Ам Фам Врач . 2011; 83 (7): 807-815.
3. Мартин Лопес JE. Кандидоз (вульвовагинальный). BMJ Clin Evid . 2015; 2015: pii0815.
4. Workowski KA, Bolan GA. Рекомендации по лечению заболеваний, передающихся половым путем, 2015. MMWR Recomm Rep . 2015; 64 (RR-03): 1-137.
5. Довник А., Голле А., Новак Д. и др. Лечение кандидозного вульвовагинита: обзор литературы. Acta Dermatovenerol Alp Pannonica Adriat . 2015; 24 (1): 5-7.
6. Теру Р. Факторы, влияющие на решение женщины самостоятельно лечить вагинальные симптомы. Практика медсестры J Am Acad . 2005; 17 (4): 156-162.
7. Липский М.С., Уотерс Т., Шарп Л.К. Влияние вагинальных противогрибковых продуктов на использование медицинских услуг: данные посещений врача. J Am Board Fam Pract . 2000; 13 (3): 178-182.
J Am Board Fam Pract . 2000; 13 (3): 178-182.
8. Ассоциация потребителей товаров медицинского назначения. Внебиржевые продажи по категориям 2011-2014 гг. www.chpa.org/OTCsCategory.aspx. Доступ 20 июля 2015 г.
9. NovaDigm Therapeutics. Вульвовагинальный кандидоз. www.novadigm.net/development-programs/vulvovaginal-candidiasis.php. По состоянию на 30 июля 2015 г.
10. Феррис Д.Г., Ньирджеси П., Собель Д.Д. и др. Злоупотребление безрецептурными противогрибковыми препаратами, связанное с диагностированным пациентом вульвовагинальным кандидозом. Акушерский гинекол .2002; 99 (3): 419-425.
11. Сихво С., Ахонен Р., Микандер Х, Хемминки Э. Самолечение вагинальными противогрибковыми препаратами: опыт врачей и модели использования женщин. Фам Прак . 2000; 17 (2): 145-149.
12. Иган М.Е., Липский М.С. Диагностика вагинита. Ам Фам Врач . 2000; 62 (5): 1095-1104.
13. Шлессельман Л. Поверхностные грибковые инфекции. В: Chisholm-Burns MA, Wells BG, Schwinghammer TL, et al, eds. Фармакотерапия: принципы и практика .3-е изд. Нью-Йорк, Нью-Йорк: Макгроу-Хилл; 2013: 1425-1438.
Фармакотерапия: принципы и практика .3-е изд. Нью-Йорк, Нью-Йорк: Макгроу-Хилл; 2013: 1425-1438.
14. Sobel JD. Вульвовагинальный кандидоз. Ланцет . 2007; 369 (9577): 1961-1971.
15. Ачкар Дж. М., Фрайз BC. Кандидозные инфекции мочеполовых путей. Clin Microbiol Ред. . 2010; 23 (2): 253-273.
16. Пиротта М.В., Гарланд С.М. Генитальные виды Candida обнаружены в образцах, взятых у женщин в Мельбурне, Австралия, до и после лечения антибиотиками. Дж. Клин Микробиол . 2006; 44 (9): 3213-3217.
17. Гловер Д.Д., Ларсен Б.Связь терапии грибкового вагинита с предшествующим воздействием антибиотиков. Инфекция Dis Obstet Gynecol . 2003; 11 (3): 157-160.
18. Камачо Д.П., Консоларо М.Э., Патусси Е.В. и др. Привязка вагинальных дрожжей к комбинированному противозачаточному вагинальному кольцу (CCVR). Контрацепция . 2007; 76 (6): 439-443.
19. Шассо Ф., Негри М.Ф., Свидзинский А.Е. и др. Могут ли внутриматочные противозачаточные средства быть резервуаром Candida albicans ? Контрацепция . 2008; 77 (5): 355-359.
2008; 77 (5): 355-359.
20. Илькит М, Гузель А.Б. Эпидемиология, патогенез и диагностика вульвовагинального кандидоза: микологическая перспектива. Crit Rev Microbiol . 2011; 37 (3): 250-261.
21. Фараж М.А., Миллер К.В., Леджер В.Дж. Определение причины вульвовагинальных симптомов. Obstet Gynecol Surv . 2008; 63 (7): 445-464.
22. Chatwani AJ, Mehta R, Hassan S, et al. Экспресс-тест на выявление вагинальных дрожжевых грибков: перспективное исследование. Am J Obstet Gynecol . 2007; 196 (4): 309.e1-309.e4.
23. Goad JA, Hess KM. Заболевания, передающиеся половым путем. В: Аллдредж Б.К., Корелли Р.Л., Эрнст М.Э. и др., Ред. Прикладная терапия: клиническое использование лекарств . 10-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2013: 1619-1647.
24. Паппас П.Г., Кауфман К.А., Андес Д. и др. Руководство по клинической практике лечения кандидоза: обновление 2009 г., подготовленное Американским обществом инфекционных болезней. Клин Инфекция Дис . 2009; 48 (5): 503-535.
Клин Инфекция Дис . 2009; 48 (5): 503-535.
25. Информация о продукте Monistat.Prestige Brands Holdings, Inc. 2015. www.monistat.com. По состоянию на 30 июля 2015 г.
26. Информация о продукте Vagistat. Novartis Consumer Health, Inc., 2015. www.vagistat.com. Проверено 30 июля 2015 г.
27. Эдельман Д.А., Грант С. Однодневная терапия вагинального кандидоза. Обзор. Дж Репрод Мед . 1999; 44 (6): 543-547.
28. Upmalis DH, Cone FL, Lamia CA, et al. Однократная доза миконазола нитрата во влагалище при лечении кандидозного вульвовагинита: два одинарных слепых контролируемых исследования по сравнению с кремом миконазола нитрата 100 мг в течение 7 дней. J Womens Health Gend Based Med . 2000; 9 (4): 421-429.
29. Mendling W, Schlegelmilch R. Трехдневное комбинированное лечение кандидозного вульвовагинала с использованием вагинальных суппозиториев с клотримазолом на 200 мг и крема клотримазола для вульвы значительно лучше, чем лечение только вагинальными суппозиториями — более ранняя, многоцентровая, плацебо-контролируемая двойная слепое исследование.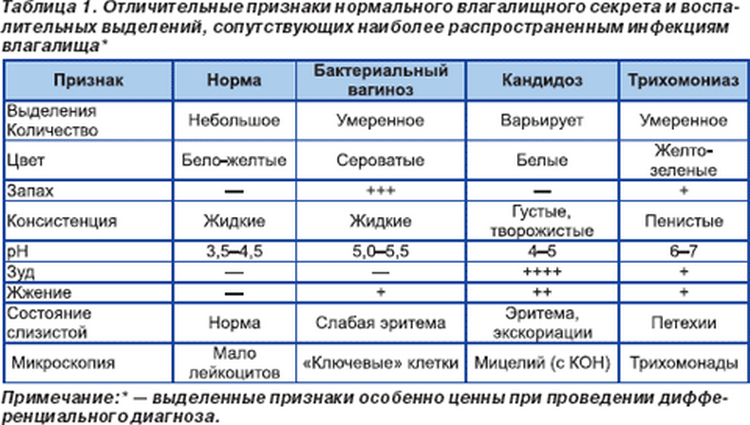 Geburtshilfe Frauenheilkd . 2014; 74 (4): 355-360.
Geburtshilfe Frauenheilkd . 2014; 74 (4): 355-360.
30. Wooltorton E. Рекомендации к лекарствам: взаимодействие варфарина и вагинального миконазола. CMAJ Can Med Assoc J . 2001; 165 (7): 938.
31. Фалагас М.Э., Бетси Г.И., Атанасиу С. Пробиотики для профилактики рецидивирующего кандидозного вульвовагинита: обзор. J Антимикробный Chemother . 2006; 58 (2): 266-272.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Вагинит | Вульвовагинит | MedlinePlus
Что такое вагинит?
Вагинит, также называемый вульвовагинитом, — это воспаление или инфекция влагалища.Это также может повлиять на вульву, которая является внешней частью женских половых органов. Вагинит может вызывать зуд, боль, выделения и запах.
Вагинит — обычное явление, особенно у женщин репродуктивного возраста. Обычно это происходит, когда есть изменение баланса бактерий или дрожжей, которые обычно находятся во влагалище. Существуют разные типы вагинита, у которых разные причины, симптомы и методы лечения.
Существуют разные типы вагинита, у которых разные причины, симптомы и методы лечения.
Что вызывает вагинит?
Бактериальный вагиноз (БВ) — наиболее частая вагинальная инфекция у женщин в возрасте 15–44 лет.Это случается, когда существует дисбаланс между «хорошими» и «вредными» бактериями, которые обычно находятся во влагалище женщины. Многие вещи могут изменить баланс бактерий, в том числе
- Прием антибиотиков
- Спринцевание
- Использование внутриматочной спирали (ВМС)
- Незащищенный секс с новым партнером
- Наличие большого количества половых партнеров
Грибковые инфекции (кандидоз) возникают, когда во влагалище растет слишком много кандидоза. Кандида — это научное название дрожжей.Это грибок, который обитает почти везде, в том числе в вашем теле. Возможно, у вас слишком много роста во влагалище из-за
- Антибиотики
- Беременность
- Диабет, особенно если с ним плохо бороться
- Кортикостероидные лекарственные средства
Трихомониаз также может вызывать вагинит. Трихомониаз — распространенное заболевание, передающееся половым путем. Это вызвано паразитом.
Трихомониаз — распространенное заболевание, передающееся половым путем. Это вызвано паразитом.
У вас также может быть вагинит, если у вас аллергия или чувствительность к определенным продуктам, которые вы используете.Примеры включают вагинальные спреи, спринцевания, спермициды, мыло, детергенты или смягчители ткани. Они могут вызвать жжение, зуд и выделения.
Гормональные изменения также могут вызывать раздражение влагалища. Например, вы беременны, кормите грудью или пережили менопаузу.
Иногда у вас может быть несколько причин вагинита одновременно.
Каковы симптомы вагинита?
Симптомы вагинита зависят от того, какой у вас тип.
При БВ у вас может не быть симптомов. У вас могут быть жидкие белые или серые выделения из влагалища. Может присутствовать запах, например сильный запах рыбы, особенно после секса.
При дрожжевых инфекциях из влагалища образуются густые белые выделения, похожие на творог. Выделения могут быть водянистыми и часто без запаха. Дрожжевые инфекции обычно вызывают зуд и покраснение влагалища и вульвы.
Дрожжевые инфекции обычно вызывают зуд и покраснение влагалища и вульвы.
У вас может не быть симптомов трихомониаза. Если они у вас есть, они включают зуд, жжение и болезненность влагалища и вульвы.У вас может появиться жжение во время мочеиспускания. У вас также могут быть серо-зеленые выделения, которые могут плохо пахнуть.
Как диагностируется причина вагинита?
Чтобы выяснить причину ваших симптомов, ваш лечащий врач может
- Спросите о вашей истории болезни
- Сделать гинекологический осмотр
- Найдите выделения из влагалища, обращая внимание на их цвет, свойства и запах
- Изучите образец вагинальной жидкости под микроскопом
В некоторых случаях может потребоваться больше тестов.
Какие методы лечения вагинита?
Лечение зависит от типа вагинита.
BV поддается лечению антибиотиками. Вы можете получить таблетки для проглатывания, крем или гель, которые вы вводите во влагалище. Во время лечения следует использовать презерватив во время секса или вообще не заниматься сексом.
Во время лечения следует использовать презерватив во время секса или вообще не заниматься сексом.
Дрожжевые инфекции обычно лечат с помощью крема или лекарства, которое вы вводите во влагалище. Вы можете купить безрецептурные лекарства от дрожжевых инфекций, но вы должны быть уверены, что у вас действительно есть дрожжевая инфекция, а не другой тип вагинита.Обратитесь к своему врачу, если симптомы появились у вас впервые. Даже если у вас раньше были дрожжевые инфекции, рекомендуется позвонить своему врачу, прежде чем принимать лекарства, отпускаемые без рецепта.
Для лечения трихомониаза обычно назначают однократную дозу антибиотика. И вы, и ваш партнер (ы) должны лечиться, чтобы предотвратить распространение инфекции среди других и предотвратить ее повторное заражение.
Если ваш вагинит вызван аллергией или чувствительностью к продукту, вам нужно выяснить, какой продукт вызывает проблему.Это может быть продукт, которым вы недавно начали пользоваться. Как только вы это разберетесь, вам следует прекратить использовать продукт.
Если причиной вагинита является гормональное изменение, врач может назначить вам крем с эстрогеном, чтобы облегчить симптомы.
Может ли вагинит вызвать другие проблемы со здоровьем?
Важно лечить BV и трихомониаз, потому что наличие любого из них может увеличить риск заражения ВИЧ или другим заболеванием, передающимся половым путем. Если вы беременны, БВ или трихомониаз могут увеличить риск преждевременных родов и преждевременных родов.
Можно ли предотвратить вагинит?
Для предотвращения вагинита
- Не спринцеваться и не использовать вагинальные спреи
- Используйте презерватив во время секса
- Избегайте одежды, удерживающей тепло и влагу
- Носить нижнее белье из хлопка
Кандидоз влагалищный Артикул
Введение
Жалобы со стороны влагалища встречаются часто. Вульвовагинит, или воспаление вульвы и влагалища, чаще всего является вторичным по отношению к инфекционным агентам у женщин репродуктивного возраста.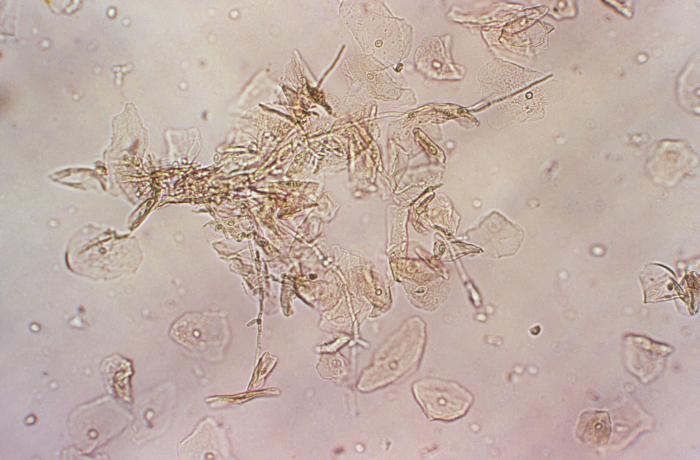 Кандидозный вульвовагинит является причиной примерно одной трети случаев. [1] [2] [3] [4]
Кандидозный вульвовагинит является причиной примерно одной трети случаев. [1] [2] [3] [4]
Этиология
Кандидозный вульвовагинит вызывается воспалительными изменениями эпителия влагалища и вульвы, вторичными по отношению к инфекции, вызванной видами Candida , чаще всего Candida albicans . Candida является частью нормальной флоры многих женщин и часто протекает бессимптомно. Таким образом, кандидозный вульвовагинит требует как наличия кандиды во влагалище / вульве, так и симптомов раздражения, зуда, дизурии или воспаления.[5]
Эпидемиология
Кандидозный вульвовагинит является частым заболеванием. На его долю приходится треть всех случаев вульвовагинита у женщин репродуктивного возраста, и 70% женщин сообщают о наличии кандидозного вульвовагинита в какой-то момент своей жизни. Около 8% женщин страдают рецидивирующим кандидозным вульвовагинитом. Наиболее распространенным возбудителем, вызывающим заболевание, является C. albicans (примерно в 90% случаев), а большинство остальных случаев вызывается Candida glabrata .Важно понимать, что подробные эпидемиологические данные по этому заболеванию недоступны. Из-за широкой доступности безрецептурных методов лечения многие пациенты с кандидозным вульвовагинитом, вероятно, не обращаются за медицинской помощью. Кроме того, диагноз основывается как на клинической, так и на вспомогательной оценке, и поэтому эпидемиологические отчеты, основанные только на культуре, переоценивают заболевание, поскольку 10% женщин не имеют симптомов с положительными кандидозными культурами. Наконец, исследования демонстрируют, что самодиагностика неточна, поэтому данные, полученные в результате запроса пациента, скорее всего, несколько неточны.
Наиболее распространенным возбудителем, вызывающим заболевание, является C. albicans (примерно в 90% случаев), а большинство остальных случаев вызывается Candida glabrata .Важно понимать, что подробные эпидемиологические данные по этому заболеванию недоступны. Из-за широкой доступности безрецептурных методов лечения многие пациенты с кандидозным вульвовагинитом, вероятно, не обращаются за медицинской помощью. Кроме того, диагноз основывается как на клинической, так и на вспомогательной оценке, и поэтому эпидемиологические отчеты, основанные только на культуре, переоценивают заболевание, поскольку 10% женщин не имеют симптомов с положительными кандидозными культурами. Наконец, исследования демонстрируют, что самодиагностика неточна, поэтому данные, полученные в результате запроса пациента, скорее всего, несколько неточны.
Признанные факторы риска острого кандидозного вульвовагинита включают употребление эстрогенов, повышение уровня эндогенных эстрогенов (в результате беременности или ожирения), сахарный диабет, иммуносупрессию (например, пациенты с химиотерапией или антиметаболитными препаратами, ВИЧ-инфекция или пациенты после трансплантации) и антибиотики широкого спектра действия. использовать. Хотя кандидозный вульвовагинит чаще встречается у женщин, ведущих половую жизнь, нет никаких доказательств того, что кандидозная инфекция передается половым путем. Пациенты с рецидивирующим кандидозным вульвовагинитом (определяемым как четыре или более эпизода подтвержденного посевом кандидозного вульвовагинита) имеют предрасполагающие генетические факторы, которые делают их восприимчивыми к рецидивирующим грибковым инфекциям.Эти факторы также могут предрасполагать к гиперчувствительности к Candida .
использовать. Хотя кандидозный вульвовагинит чаще встречается у женщин, ведущих половую жизнь, нет никаких доказательств того, что кандидозная инфекция передается половым путем. Пациенты с рецидивирующим кандидозным вульвовагинитом (определяемым как четыре или более эпизода подтвержденного посевом кандидозного вульвовагинита) имеют предрасполагающие генетические факторы, которые делают их восприимчивыми к рецидивирующим грибковым инфекциям.Эти факторы также могут предрасполагать к гиперчувствительности к Candida .
Патофизиология
Кандидозный вульвовагинит возникает, когда видов Candida поверхностно проникают через слизистую оболочку влагалища и вызывают воспалительную реакцию. Доминирующими воспалительными клетками обычно являются полиморфно-ядерные клетки и макрофаги. Пациенты могут иметь выделения, которые обычно густые и прилипшие, или экскориации, «внешнюю» дизурию, вагинальный зуд, жжение во влагалище, диспареунию или отек.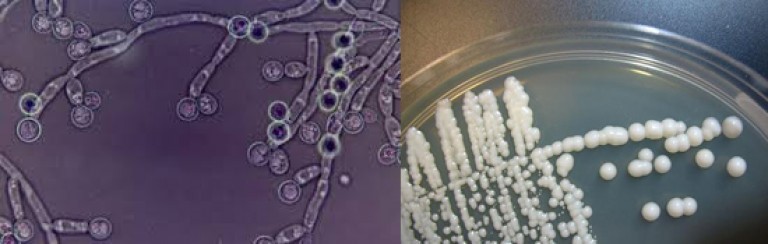
История и физика
Пациенты обычно жалуются на раздражение, зуд и жжение. Симптомы часто проявляются непосредственно перед менструальным циклом. Многие пациенты имеют в анамнезе похожие симптомы, и некоторые из них пытались безрецептурно лечить местными агентами или альтернативными методами лечения. При осмотре клиницист часто обнаруживает эритему вульвы и влагалища, ссадины, густые белые прилипшие выделения и отек.У некоторых пациентов выделения практически отсутствуют. Врач не должен сталкиваться с язвами, асимметричным отеком / массой или инородными телами. Степень раздражения обычно бывает тяжелой у пациентов с острым кандидозным вульвовагинитом. Пациенты с инфекцией Candida glabrata обычно имеют менее серьезные симптомы. Представления пациентов с кандидозным вульвовагинитом и другими формами вагинита или цервицита во многом совпадают, и поэтому для постановки этого диагноза необходимо проводить дополнительные исследования, включая влажное обследование, тест на запах и pH.
Оценка
Чтобы диагностировать это состояние, врач должен выполнить гинекологический осмотр, вагинальную влажную подготовку, определение pH и тестирование, чтобы исключить другие этиологии выделений из влагалища и инфекции (в частности, гонококковые и хламидийные заболевания). У пациентов с кандидозным вульвовагинитом воспаление очевидно во время гинекологического осмотра. Однако шейка матки обычно нормальна и не воспалена. У пациентки не должно быть болезненности при движении шейки матки и не должно быть патологических выделений из зева шейки матки.У пациентов с вульвовагинальным кандидозом рН влагалища обычно ниже 5. При влажной подготовке врач должен видеть лактобациллы как наиболее заметные присутствующие бактерии, а также, вероятно, увидеть воспалительные клетки. У пациента должен быть отрицательный тест Уиффа (рыбный запах при нанесении гидроксида калия на выделения на предметном стекле). После применения гидроксида калия врач может увидеть под микроскопом расцветающие дрожжи, гифы или псевдогифы.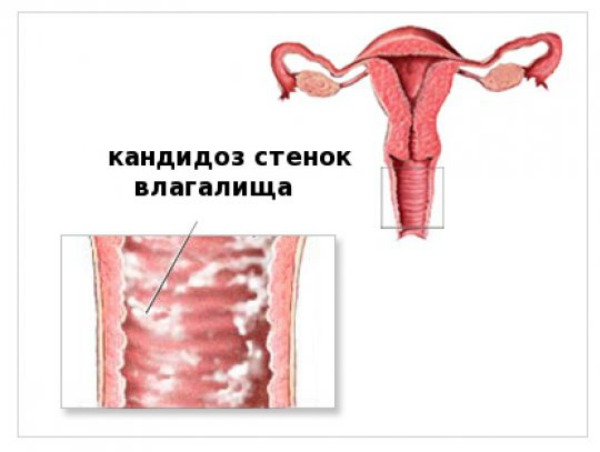 [6] [7] [8] [9] [10]
[6] [7] [8] [9] [10]
Вагинит может быть вторичным по отношению к более чем одной этиологии, поэтому врач должен внимательно следить за присутствием ключевых клеток (характерных для бактериального вагиноза) или трихомонад (типичных для трихомониаза) при влажной подготовке.
Большинство инфекций являются вторичными по отношению к Candida albicans , и если поставщик видит расцветающие дрожжи в клинических условиях женщины репродуктивного возраста с вульвовагинитом, нет необходимости выполнять подтверждающие посевы на Candida (хотя зонд ДНК для инфекции, передающиеся половым путем, часто все еще актуальны). Поскольку видов Candida являются частью нормальной микрофлоры влагалища у многих женщин, обычные посевы у бессимптомных женщин также не рекомендуются.У женщин с повторяющимися эпизодами кандидозного вульвовагинита необходимо провести посев для определения видов грибов, которые могут быть устойчивы к типичной эмпирической терапии, или для выявления альтернативных причин вагинита.
Лечение / менеджмент
Острый кандидозный вульвовагинит лечится противогрибковыми препаратами. Поскольку большинство случаев кандидозного вульвовагинита являются вторичными по отношению к видам C. albicans и поскольку C. albicans не обладает значительной устойчивостью к азольным противогрибковым средствам, эти агенты являются предпочтительными для этого заболевания.Противогрибковые препараты можно принимать перорально в виде разовой дозы (флуконазол 150 мг) или вводить интравагинально в течение одного дня или трехдневных схем, которые отпускаются без рецепта. У пациентов с неосложненным заболеванием (без иммуносупрессии или беременности, у которых нет рецидивирующего кандидозного вульвовагинита) любая терапия одинаково эффективна. Таким образом, решение о лечении может быть принято на основе стоимости, предпочтений пациента и взаимодействия с лекарствами. Если пациенты не отвечают на стандартную терапию, могут быть оправданы посевы для поиска других видов кандиды, которые часто устойчивы к азолам.
Пациентам с осложненным кандидозным вульвовагинитом, например пациентам с иммуносупрессией, требуется более длительная терапия. Обычно терапия включает интравагинальную терапию азолом в течение по крайней мере 1 недели или пероральное лечение флуконазолом 150 мг (с поправкой на почки для CrCl <50 мл / мин) один раз в 3 дня тремя дозами. Пациентам с рецидивирующим кандидозным вульвовагинитом может помочь супрессивная терапия еженедельным пероральным флуконазолом в течение 6 месяцев. Беременным пациентам нельзя давать пероральные противогрибковые препараты.Этим пациентам целесообразен 7-дневный курс интравагинальной терапии. Флуконазол считается безопасным для кормящих женщин.
Нет достаточных доказательств для рекомендации интравагинальной или пероральной йогуртовой терапии, интравагинального чеснока или спринцевания.
Дифференциальная диагностика
Жемчуг и другие предметы
Хотя вагинит не является опасным заболеванием, он может выводить из строя и расстраивать пациентов. Помимо самой инфекции, важно заниматься социальными проблемами и сексуальной дисфункцией.
Помимо самой инфекции, важно заниматься социальными проблемами и сексуальной дисфункцией.
Также важно поддерживать широкий дифференциальный диагноз. Травмы, жестокое обращение, инородное тело, злокачественные новообразования, иммунные заболевания, воспалительные заболевания кишечника и инфекции, передаваемые половым путем, могут сопровождаться вагинальным дискомфортом. Поставщик должен всегда проводить тщательный и полный медицинский осмотр, соответствующее дополнительное обследование, как описано выше, и дальнейшее обследование в случае неэффективности лечения.
Улучшение результатов команды здравоохранения
Кандидозный вульвовагинит обычно лечит гинеколог, практикующая медсестра, поставщик первичной медицинской помощи или терапевт. Состояние диагностируется клинически, и лечение проводится с помощью противогрибковых препаратов. Самые простые случаи разрешаются в течение нескольких дней. Пациентам с осложненным кандидозным вульвовагинитом требуется более длительная терапия.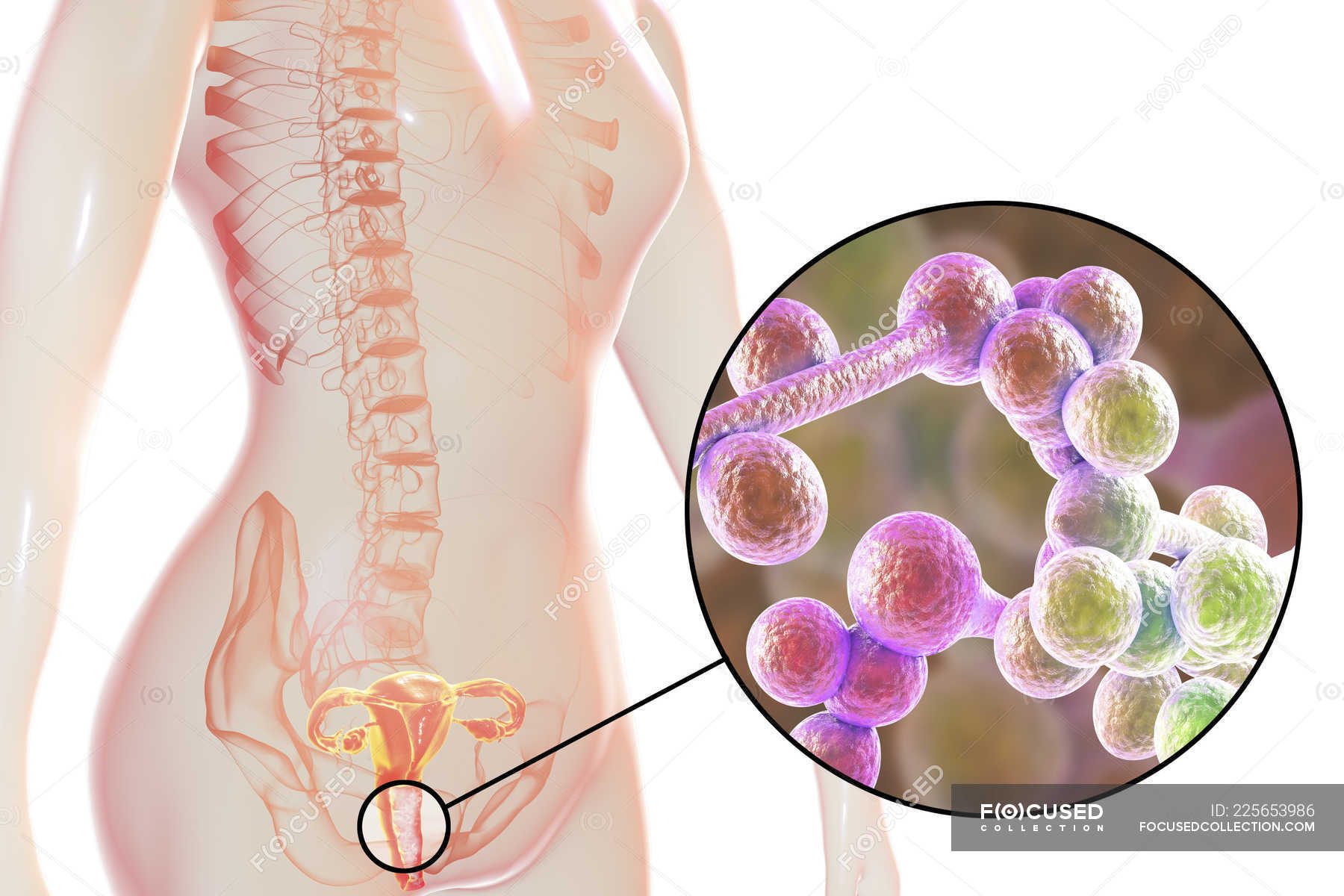 Беременным пациентам нельзя давать пероральные противогрибковые препараты. Этим пациентам целесообразен 7-дневный курс интравагинальной терапии.Флуконазол считается безопасным для кормящих женщин. Нет достаточных доказательств, чтобы рекомендовать интравагинальную или пероральную йогуртовую терапию, интравагинальный чеснок или спринцевание. [11]
Беременным пациентам нельзя давать пероральные противогрибковые препараты. Этим пациентам целесообразен 7-дневный курс интравагинальной терапии.Флуконазол считается безопасным для кормящих женщин. Нет достаточных доказательств, чтобы рекомендовать интравагинальную или пероральную йогуртовую терапию, интравагинальный чеснок или спринцевание. [11]
В то же время важно просвещение пациентов. Состояние не опасно для жизни, но может быть связано со смущением и отказом от половой жизни. Также важно поддерживать широкий дифференциальный диагноз. Травмы, жестокое обращение, инородное тело, злокачественные новообразования, иммунные заболевания, воспалительные заболевания кишечника и инфекции, передаваемые половым путем, могут сопровождаться вагинальным дискомфортом.Поставщик должен всегда проводить тщательный и полный медицинский осмотр, соответствующее дополнительное обследование, как описано выше, и дальнейшее обследование в случае неэффективности лечения.
.





 ;
;




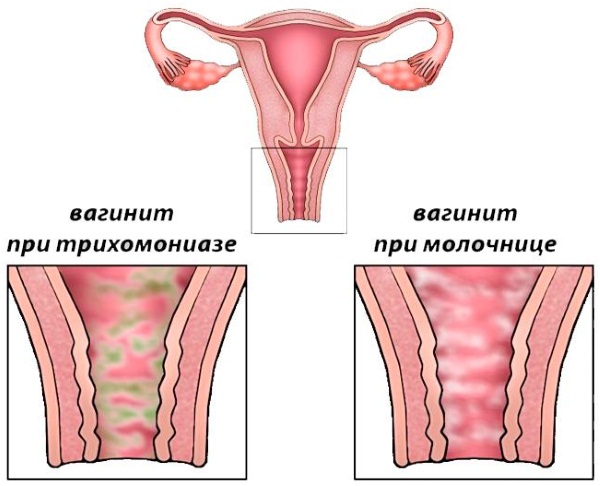
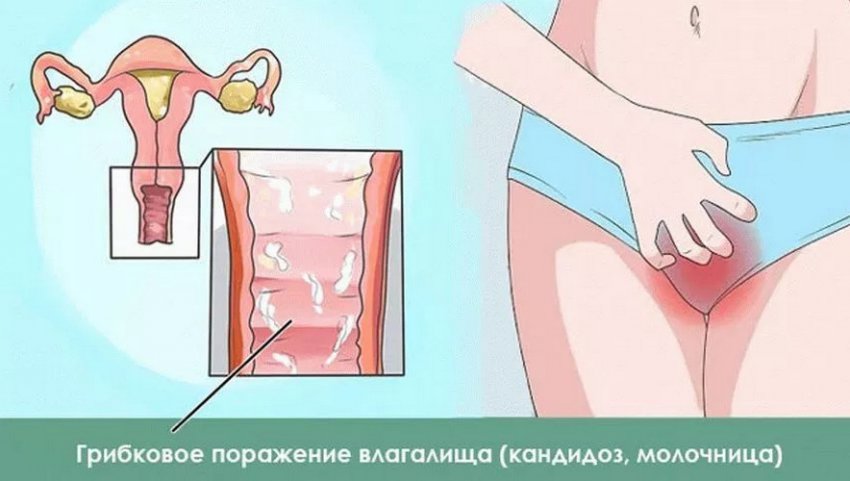 Следовательно, обеспечение хорошей смазки влагалища может помочь предотвратить заболевание.
Следовательно, обеспечение хорошей смазки влагалища может помочь предотвратить заболевание.