Лечение и профилактика пиелонефрита народными средствами и травами
Содержание
Пиелонефрит — это бактериальное заболевание почек, которое поражает их паренхиму и верхние мочевыводящие пути. Пиелонефрит занимает второе место среди инфекционных болезней после ОРВИ и составляет 16 % всех заболеваний почек.
Возбудителями пиелонефрита могут стать кишечная палочка, стафилококк, стрептококк.
Чаще всего пиелонефрит возникает у детей до 7 лет, женщин, независимо от возраста, и мужчин, страдающих аденомой простаты, уретритом или простатитом.
Пиелонефрит считают преимущественно женской болезнью. Поскольку мочеиспускательный канал у женщин шире и короче, чем у мужчин, инфекционный агент легче попадает в полость мочевого пузыря и, двигаясь по мочевыводящим путям, поражает почки. Мужчины страдают от пиелонефрита редко, однако заболевание у них протекает в тяжелой форме и требует неотложной консультации уролога.
К симптомам пиелонефрита относятся:
- острая боль в пояснице с распространением по ходу мочеточника;
- озноб, повышение температуры тела до 39 °C;
- частое мочеиспускание;
- болезненные ощущения при пальпации почки;
- боль в мышцах и суставах;
- головная боль, тошнота.

Вероятность развития пиелонефрита повышается при снижении иммунитета, сахарном диабете, туберкулезе, гиповитаминозе и хронических воспалительных заболеваниях. Провоцируют заболевание и частые переохлаждения.
Выделяют острый и хронический пиелонефрит. Острый пиелонефрит обычно длится до шести месяцев и возникает как осложнение мочекаменной болезни, цистита, гиперплазии предстательной железы, воспалительных заболеваний женских половых органов. При отсутствии адекватной терапии или появлении резистентных штаммов возбудителя заболевание приобретает хроническую форму — с периодическими обострениями и длительным течением.
Лечение пиелонефрита — комплексное и требует госпитализации. Для ликвидации активности микробно-воспалительного процесса в почках пациентам назначают антибиотики, растительно-белковую диету с исключением острых и жирных блюд, уросептики. Когда интенсивность воспаления удается снизить, рекомендуют фитотерапию.
Применение растительных средств особенно эффективно при хроническом течении пиелонефрита и по назначению врача может длиться от 2 до 6 месяцев.
Какие лекарственные растения применяют для лечения пиелонефрита?
Предотвратить развитие гнойно-деструктивных форм острого пиелонефрита, продлить состояние ремиссии при хроническом пиелонефрите помогут настои и отвары лекарственных растений с мощным антибактериальным и противовоспалительным действием.
К ним относятся трава пол-палы, плоды шиповника, корни солодки, трава хвоща полевого, листья брусники, трава спорыша и др.
В комплексе с синтетическими препаратами фитосредства существенно облегчают общее состояние пациента:
- подавляют рост возбудителей инфекции;
- уменьшают воспаление и спазмы почек;
- снимают боль при мочеиспускании;
- способствуют выведению из почек песка и камней.
Устойчивый бактерицидный, спазмолитический и мочегонный эффект трав при воспалительных заболеваниях почек обусловлен высоким содержанием активных веществ: флавоноидов, алкалоидов, терпеноидов, сапонинов, горьких и дубильных веществ, витаминов и органических кислот.
Пол-пала
Одно из самых полезных лекарственных растений для лечения пиелонефрита — пол-пала, или эрва шерстистая. Благодаря флавоноидам, индольным алкалоидам, тритерпеноидам и пектиновым веществам она обладает широким спектром свойств, в частности:
- проявляет активное противовоспалительное и антитоксическое действие;
- повышает диурез, способствует растворению почечных камней;
- имеет холеретический эффект: выводит с мочой избыток ионов натрия и хлора;
- увеличивает фильтрацию в почечных клубочках и уменьшает обратную резорбцию (всасывание) в почечных канальцах;
- снижает содержание мочевины в крови.
Для очистки почек от патогенных бактерий и конкрементов 1 ст. л. травы пол-палы залейте стаканом кипятка и нагревайте на водяной бане в течение 15 минут. Отвар остудите до теплого состояния, процедите. Принимайте по ⅓ стакана трижды в день за полчаса до еды. Курс лечения составляет 10–30 дней.
Отвары на основе пол-палы рекомендуют пить через трубочку, чтобы не повредить зубную эмаль.
Больше о применении пол-палы для женского и мужского здоровья можно узнать в нашем материале.
Хвощ полевой
Трава хвоща полевого содержит флавоноиды, тритерпеновые сапонины, органические кислоты, минеральные вещества (до 8 % силикатов), которые снимают воспаление и боль в почках, облегчают мочеиспускание и препятствуют размножению вредных микроорганизмов в мочевыводящих путях.
Экспериментально установлено, что хвощ полевой проявляет дезинтоксикационное действие, в частности способствует выведению из организма свинца. Также отвары и настои из этого лекарственного растения способствуют нормализации артериального давления, которое может повышаться при пиелонефрите.
Для приготовления травяного отвара от пиелонефрита в эмалированной кастрюле соедините 2 ч. л. травы хвоща полевого, по 1 ч. л. листьев толокнянки и цветков ромашки, 1 дес.л. листьев шалфея. Залейте смесь 400 г кипятка, настаивайте полчаса. Пейте теплым по 100 мл два раза в день до еды. Настой принимают курсами по два месяца с перерывами продолжительностью две недели.
Тысячелистник
Целебные свойства тысячелистника в лечении почечных болезней связаны с наличием в его составе флавоноидов, сесквитерпенов, ахилеина, горьких и дубильных веществ.
Благодаря этим полезным компонентам тысячелистник известен как активное противовоспалительное, бактерицидное и антиаллергическое средство. Отвары и настои из травы тысячелистника обладают выраженным мочегонным действием, расслабляют гладкую мускулатуру внутренних органов и устраняют почечные колики. Снимают спазмы мочевых путей и помогают выведению из почек песка и камней.
Для снятия воспалительного процесса в почках и повышения диуреза смешайте 5 ст. л. травы тысячелистника, 3 ст. л. цветков бессмертника песчаного, 2 ст. л. корней одуванчика и 1 ст.л. травы спорыша. Залейте 1 ст. л. смеси 200 мл кипятка и оставьте настаиваться в течение часа. Принимайте по 100 мл настоя два раза в день за 30 минут до еды.
Препараты на основе тысячелистника назначают больным на цистит, уретрит, холецистит.
Богатый химический состав растения обуславливает его высокую биологическую активность, поэтому фитосредства из тысячелистника принимают только по рекомендации врача со строгим соблюдением дозировки.
«Фитонефрол» — природное средство для здоровья почек
Для лечения пиелонефрита может применяться также натуральный препарат «Фитонефрол» от компании «Лектравы».
Тщательно разработанный специалистами травяной сбор содержит:
- листья толокнянки,
- цветки календулы,
- плоды укропа пахучего,
- листья мяты перечной,
- корневища и корни элеутерококка колючего.
Лекарственные растения, которые входят в состав сбора, проявляют интенсивное диуретическое, противомикробное, противовоспалительное и спазмолитическое действие.
Препарат выпускается в удобных фильтр-пакетах — по 20 в каждой пачке, чтобы вы максимально комфортно могли заваривать целебный травяной чай и заботиться о здоровье ваших почек.
Перед применением фитосбора обязательно пройдите обследование и проконсультируйтесь с врачом.
Профилактика пиелонефрита
Почки — один из важнейших парных органов человека, основная функция которого — выведение продуктов жизнедеятельности путем фильтрации крови.
Малоподвижный образ жизни, вредные привычки и несоблюдение норм гигиены приводят к задержанию в почках вредных веществ и размножению бактерий. Это вызывает воспаление и боль в области почек, приводит к болезням выделительной системы, в частности, к пиелонефриту.
Во избежание развития патологии, важно исключить факторы риска, которые к ней приводят, и придерживаться следующих рекомендаций:
- вести активный образ жизни;
- правильно питаться и следить за весом;
- пить достаточное количество воды в течение дня;
- избегать переохлаждений и инфекционных заболеваний дыхательных путей;
- своевременно лечить урологические и гинекологические заболевания;
- выполнять правила личной гигиены;
- отказаться от курения и употребления алкоголя.

Заботьтесь о своем здоровье и вовремя реагируйте на сигналы, которые подает вам тело, а в случае малейших симптомов болезни не откладывайте визит к врачу. Своевременное лечение болезней и соблюдение здорового образа жизни помогут чувствовать себя комфортно и уверенно каждый день.
Текущий рейтинг: 4.32 из 5. Количество голосов: 112
Хроническая почечная недостаточность — ГБУЗ «Городская больница №4 г. Сочи» МЗ КК
Опубликовано .
Хроническая почечная недостаточность – патологический процесс, при котором почки прекращают полноценно функционировать. Расстройство вызывается разнообразными заболеваниями, причины и локализация которых не всегда связана с почками. Для недуга характерна гибель структурной ткани почек, которая состоит из нефронов и отвечает за выработку и фильтрацию мочи.
Современной медицине удается справляться с большинством острых заболеваний почек и сдерживать прогрессирование большинства хронических недугов. К сожалению, до сих пор около 40% процентов почечных патологий осложняются развитием хронической почечной недостаточности (ХПН).
К сожалению, до сих пор около 40% процентов почечных патологий осложняются развитием хронической почечной недостаточности (ХПН).
Практически любое хроническое заболевание почек без лечения рано или поздно способно привести к нефросклерозу с отказом почек нормально функционировать. То есть без своевременной терапии такой исход любого почечного заболевания, как ХПН – всего лишь вопрос времени. Однако и сердечнососудистые патологии, эндокринные болезни, системные заболевания могут приводить к недостаточности почечных функций.
Причины хронической почечной недостаточности
- Врожденные и наследственные заболевания почек.
- Поражение почек при хронических заболеваниях: подагра, сахарный диабет, мочекаменная болезнь, ожирение, метаболический синдром, цирроз печени, системная красная волчанка, склеродермия и пр.
- Различные заболевания мочевыделительной системы, при которых происходит постепенное перекрытие мочевыводящих путей: мочекаменная болезнь, опухоли и др.

- Болезни почек: хронический гломерулонефрит, хронический пиелонефрит.
- Неправильное применение, передозировка лекарственных препаратов.
- Хронические отравления различными токсическими веществами.
Симптомы хронической почечной недостаточности
На начальной стадии хроническая почечная недостаточность не имеет проявлений. Больной чувствует себя относительно нормально. Обычно первые симптомы появляются в том случае, если свои функции перестают выполнять 80-90% ткани почки. Но до этого времени можно установить диагноз, если провести обследование.
Обычно первыми появляются общие симптомы: вялость, слабость, повышенная утомляемость, частое недомогание. Нарушается выделение мочи. В сутки ее образуется больше, чем положено (2-4 литра). Из-за этого может развиваться обезвоживание. Отмечается учащенное мочеиспускание по ночам. На поздних стадиях хронической почечной недостаточности количество мочи резко уменьшается – это плохой признак. Могут наблюдаться тошнота и рвота, подергивания мышц, кожный зуд, сухость и ощущение горечи во рту, боли в животе, диарея, носовые, желудочные кровотечения из-за снижения свертываемости крови, кровоизлияния на коже. Повышается восприимчивость к инфекциям. Такие пациенты часто страдают респираторными инфекциями, пневмонией. На поздней стадии состояние ухудшается. Возникают приступы одышки, бронхиальной астмы. Больной может терять сознание, впасть в кому.
Могут наблюдаться тошнота и рвота, подергивания мышц, кожный зуд, сухость и ощущение горечи во рту, боли в животе, диарея, носовые, желудочные кровотечения из-за снижения свертываемости крови, кровоизлияния на коже. Повышается восприимчивость к инфекциям. Такие пациенты часто страдают респираторными инфекциями, пневмонией. На поздней стадии состояние ухудшается. Возникают приступы одышки, бронхиальной астмы. Больной может терять сознание, впасть в кому.
Профилактика хронической почечной недостаточности
- Предотвращение причин, вызывающих развитие хронической почечной недостаточности, в частности лечение таких хронических заболеваний, как пиелонефрит (воспаление почек на фоне бактериальной инфекции), гломерулонефрит (двусторонне поражение почек), мочекаменная болезнь (образование камней в почках и мочевыводящих путях).
- Отказ от вредных привычек (курение, алкоголь, наркотики).
- Рациональное и сбалансированное питание.
- Исключение необоснованного применения лекарственных препаратов (антибиотиков, антидепрессантов и т.
 д.).
д.).
Благоприятный прогноз при ХПН возможен, если начать лечение на ранних стадиях. Для своевременного выявления заболевания пациентам, находящимся в группе риска, необходимо периодически проходить обследование у соответствующего специалиста и сдавать анализы с целью постоянного контроля функции почек. Если своевременно начать правильное лечение заболевания, способного привести к хронической почечной недостаточности, то функция почек может не пострадать или, как минимум, её нарушение будет не таким тяжелым.
ГБУЗ «Центр медицинской профилактики» министерства здравоохранения Краснодарского края.
Заболевания почек: профилактика, диагностика, лечение
Главная \ Врачи \ Статьи \ Заболевания почек: профилактика, диагностика, лечениеавтор статьи: Хруленко Т.О.
Признаки поражения почек отмечаются у каждого десятого жителя Земли. Но многие, страдающие хронической болезнью почек, длительное время не подозревают, что больны. Коварство заболеваний почек заключается в том, что они могут многие годы не давать о себе знать, не вызывая никаких жалоб, и обнаружить их можно только пройдя медицинское обследование. Именно поэтому хроническую болезнь почек, наряду с сахарным диабетом и артериальной гипертонией относят к «тихим убийцам».
Коварство заболеваний почек заключается в том, что они могут многие годы не давать о себе знать, не вызывая никаких жалоб, и обнаружить их можно только пройдя медицинское обследование. Именно поэтому хроническую болезнь почек, наряду с сахарным диабетом и артериальной гипертонией относят к «тихим убийцам».
Если не взять болезнь под контроль и позволить ей прогрессировать, со временем развивается терминальная почечная недостаточность, то есть почки перестают выполнять жизненно важные функции. На этой стадии болезни уже появляются серьезные жалобы, однако момент, когда можно обратить ее вспять или хотя бы затормозить прогрессирование, уже упущен.
Единственным методом лечения остается заместительная почечная терапия, то есть диализ (искусственная очистка крови) или пересадка донорской почки. Число людей в мире, нуждающихся в таком лечении, удваивается каждые 10 лет. В России от осложнений хронической болезни почек ежегодно умирают десятки тысяч граждан трудоспособного возраста.
Сохраняется низкая информированность, настороженность населения о факторах риска почечных заболеваний, из-за чего болезнь выявляется на поздней стадии, когда уже по жизненным показаниям необходимо срочно начинать гемодиализ. В современной медицине имеются простые и доступные методы ранней диагностики, разработаны надежные и необременительные методы лечения, сохраняющие почки от развития терминальной почечной недостаточности (нефропротективная терапия), однако часто они не используются или применяются с опозданием и поэтому неэффективны.
По данным Всемирной организации здравоохранения, больше половины россиян подвержены вредным привычкам, ведут нездоровый образ жизни, неправильно питаются, что вызывает не только заболевания сердечно-сосудистой системы, но и заболевания почек.
Почки занимают центральное место в системе поддержания постоянства внутренней среды организма, играют роль не только главного чистильщика, но и сами управляют процессами, отвечающими за наше здоровье, самочувствие и работоспособность. Наши почки- неутомимые труженики, не знающие отдыха. Мы не задумываемся о том, что когда мы употребляем вредные продукты питания, испытываем стрессы и перегрузки, употребляем токсические вещества, наши почки принимают удар на себя и нейтрализуют возможные драматические последствия. Нейтрализуют до тех пор, пока сами здоровы и функционально активны. Так, у людей с нарушенной работой почек, риск инфаркта и инсульта возрастает в 25-30 раз. Иными словами, состояние почек определяет молодость нашей сердечно-сосудистой системы и организма в целом.
Наши почки- неутомимые труженики, не знающие отдыха. Мы не задумываемся о том, что когда мы употребляем вредные продукты питания, испытываем стрессы и перегрузки, употребляем токсические вещества, наши почки принимают удар на себя и нейтрализуют возможные драматические последствия. Нейтрализуют до тех пор, пока сами здоровы и функционально активны. Так, у людей с нарушенной работой почек, риск инфаркта и инсульта возрастает в 25-30 раз. Иными словами, состояние почек определяет молодость нашей сердечно-сосудистой системы и организма в целом.
Болезней почек (нефропатий) существует великое множество. Выделяют генетически обусловленные болезни (поликистозная болезнь почек, болезнь Альпорта, болезнь Фабри), как правило, они проявляют себя уже в раннем детстве или юности. Другие болезни могут не иметь такой жесткой генетической предопределенности, но неблагоприятная наследственность имеет при них большое значение. Это волчаночный нефрит, диабетическая и гипертоническая нефропатии. Имея родственников, страдающих этими заболеваниями, необходимо регулярно обследоваться у нефролога.
Различают первичные болезни почек, которые являются одним из проявлений системной болезни, и вторичные нефропатии, когда поражение почек вызвано осложнением заболевания другого органа. Большая часть болезней почек – вторичные нефропатии. Безусловным лидером считаются вторичные поражения почек при сердечно-сосудистых заболеваниях (артериальная гипертония и системный атеросклероз) и сахарном диабете. Их распространенность среди населения высока и продолжает увеличиваться быстрыми темпами.
Сегодня отмечается увеличение продолжительности жизни больных гипертонической болезнью и сахарным диабетом (в прежние годы они просто не доживали до развития серьезного поражения почек и умирали значительно раньше от инфарктов и инсультов), большинство больных доживает до терминальной почечной недостаточности, но на этом их «везение» заканчивается. Поскольку почечная недостаточность приводит к необходимости проведения заместительной почечной терапии (диализа или пересадки почки), а риск инфаркта или инсульта возрастает в десятки раз по сравнению с людьми без заболеваний почек.
При гипертонической болезни признаком повреждения фильтрующего аппарата клубочков является повышенная потеря альбумина с мочой (микроальбуминурия), а затем и появление белка в моче (протеинурия). При атеросклерозе возникновение атеросклеротических бляшек в почечных артериях приводит к постепенному сужению их просвета и развитию ишемического повреждения, что может привести к склеротическому сморщиванию почки. И если своевременно не заподозрить заболевание (ранние проявления ишемической болезни почек очень скудны и неспецифичны), то пользы от восстановления проходимости хирургическим путем не будет- ангиопластика возможна только на ранних стадиях болезни.
Поражение почек при сахарном диабете носит комбинированный характер: кроме диабетической нефропатии развивается тяжелый пиелонефрит, высокая артериальная гипертония и ускоренный атеросклероз почечных артерий. Поражение почек могут вызвать и другие заболевания, связанные с неправильным обменом веществ: ожирение, подагра.
Большую группу составляют аутоиммунные заболевания почек, то есть связанные с неправильной работой иммунной системы, которая при определенных обстоятельствах начинает агрессию против собственных тканей, в данном случае, тканей почек. Это гломерулонефриты, которые могут быть как первичными, так и вторичными, в рамках системных васкулитов: системной красной волчанки, ревматоидного артрита, болезни Бехтерева. Кроме того, употребление некоторых лекарственных препаратов, применяемых в ревматологии (нестероидные противовоспалительные препараты, анальгетики) может вызвать серьезные почечные осложнения — острый канальцевый некроз, острый или хронический интерстициальный нефрит.
Это гломерулонефриты, которые могут быть как первичными, так и вторичными, в рамках системных васкулитов: системной красной волчанки, ревматоидного артрита, болезни Бехтерева. Кроме того, употребление некоторых лекарственных препаратов, применяемых в ревматологии (нестероидные противовоспалительные препараты, анальгетики) может вызвать серьезные почечные осложнения — острый канальцевый некроз, острый или хронический интерстициальный нефрит.
Вторичный гломерулонефрит может развиваться в ответ на появление в организме злокачественной опухоли. Опухоль легкого, кишечника, женских половых органов, иногда крошечная по своим размерам, сенсибилизирует, то есть «раздражает» иммунную систему, что может вызвать вторичное повреждение почек, которое и заставляет больного обратиться к врачу нефрологу.
Вдумчивый подход врача, тщательный диагностический поиск позволяют в этих случаях не только справиться с почечным недугом, но и своевременно выявить и излечить еще более опасное онкологическое заболевание.
Почки нередко поражаются при заболеваниях крови (гемобластозах) – миеломной болезни, лейкозах и др., что требует совместного ведения больного гематологом и нефрологом. Иногда гемобластозы длительное время скрываются под маской болезни почек, и выявляются при нефрологическом обследовании.
Существует еще одно, не вполне корректное, деление болезней почек на «нефрологические» и «урологические». Известно, что болезнями почек занимаются два специалиста: нефролог и уролог. Так к какому же из них обращаться в каждом конкретном случае?
Урология – хирургическая специальность, поэтому область интересов урологов – это, в первую очередь, те болезни, которые могут потребовать хирургического лечения: опухоли, крупные камни, аномалии, туберкулез почек и др.
Нефрология – отрасль внутренней медицины (терапии), поэтому сфера интересов нефрологов – болезни почек, требующие терапевтического подхода, консервативного лечения. Это острый и хронический гломерулонефрит, интерстициальный нефрит, пиелонефрит и инфекция мочевых путей, гипертоническая болезнь с поражением почек, амилоидоз почек, наследственные нефропатии (поликистозная болезнь почек, болезнь Альпорта и др. ).
).
Конечно, деление на «нефрологические» и «урологические» болезни весьма условно. Так, лечить мочекаменную болезнь на ранних стадиях может и уролог, и нефролог, и терапевт – при помощи коррекции диеты и назначения лекарств, нормализующих обмен веществ, препятствующих камнеобразованию и растворяющих уже существующие камни. Однако, на поздней стадии болезни, при больших размерах камней, когда ожидать существенного улучшения от консервативного лечения не приходится, возникает нарушение оттока мочи, создаются условия для развития осложнений (обструктивного пиелонефрита). В этом случае больной нуждается в помощи уролога, который проводит дробление или удаление камней.
Сохранение функции почек при заболеваниях разной природы, или нефропротективная терапия – одно из важнейших направлений работы нефролога. Важно подчеркнуть, что и при тех болезнях почек, которые требуют хирургического лечения, задача дальнейшего многолетнего наблюдения, динамического контроля функции почек, коррекции артериальной гипертонии и обменных нарушений – прерогатива нефролога. Нефролог определяет показания к заместительной почечной терапии (диализу или пересадке почки), проводит лечение диализом.
Нефролог определяет показания к заместительной почечной терапии (диализу или пересадке почки), проводит лечение диализом.
Позднее обращение к нефрологу ведет:
-к повышению заболеваемости и смертности от ХПН
-к социальным проблемам, инвалидизации пациентов трудоспособного возраста
-к необходимости назначения острого диализа и уменьшению возможности выполнения трансплантации почки
-увеличению стоимости лечения.
Хроническая почечная недостаточность — ГБУЗ «Павловская ЦРБ» МЗ КК
Хроническая почечная недостаточность
- Обновлено: 06.03.2018 10:49
- Опубликовано: 06.03.2018 10:49
Хроническая почечная недостаточность – патологический процесс, при котором почки прекращают полноценно функционировать. Расстройство вызывается разнообразными заболеваниями, причины, и локализация которых не всегда связана с почками. Для недуга характерна гибель структурной ткани почек, которая состоит из нефронов и отвечает за выработку и фильтрацию мочи.
Современной медицине удается справляться с большинством острых заболеваний почек и сдерживать прогрессирование большинства хронических. К сожалению, до сих пор около 40% процентов почечных патологий осложняются развитием хронической почечной недостаточности (ХПН).
Практически любое хроническое заболевание почек без лечения рано или поздно способно привести к нефросклерозу с отказом почек нормально функционировать. То есть без своевременной терапии такой исход любого почечного заболевания, как ХПН – всего лишь вопрос времени. Однако и сердечнососудистые патологии, эндокринные болезни, системные заболевания могут приводить к недостаточности почечных функций.
Причины хронической почечной недостаточности- Врожденные и наследственные заболевания почек.
- Поражение почек при хронических заболеваниях: подагра, сахарный диабет, мочекаменная болезнь, ожирение, метаболический синдром, цирроз печени, системная красная волчанка, склеродермия и пр.

- Различные заболевания мочевыделительной системы, при которых происходит постепенное перекрытие мочевыводящих путей: мочекаменная болезнь, опухоли и др.
- Болезни почек: хроническийгломерулонефрит, хронический пиелонефрит.
- Неправильное применение, передозировка лекарственных препаратов.
- Хронические отравления различными токсическими веществами.
На начальной стадии хроническая почечная недостаточность не имеет проявлений. Больной чувствует себя относительно нормально. Обычно первые симптомы появляются в том случае, если свои функции перестают выполнять 80%-90% ткани почки. Но до этого времени можно установить диагноз, если провести обследование.
Обычно первыми появляются общие симптомы: вялость, слабость, повышенная утомляемость, частое недомогание.Нарушается выделение мочи. В сутки её образуется больше, чем положено (2-4 л). Из-за этого может развиваться обезвоживание. Отмечается учащенное мочеиспускание по ночам. На поздних стадиях хронической почечной недостаточности количество мочи резко уменьшается – это плохой признак. Могут наблюдаться тошнота и рвота, подергивания мышц, кожный зуд, сухость и ощущение горечи во рту, боли в животе, диарея, носовые, желудочные кровотечения из-за снижения свертываемости крови, кровоизлияния на коже.Повышается восприимчивость к инфекциям. Такие пациенты часто страдают респираторными инфекциями, пневмонией.На поздней стадии состояние ухудшается. Возникают приступы одышки, бронхиальной астмы. Больной может терять сознание, впасть в кому.
Отмечается учащенное мочеиспускание по ночам. На поздних стадиях хронической почечной недостаточности количество мочи резко уменьшается – это плохой признак. Могут наблюдаться тошнота и рвота, подергивания мышц, кожный зуд, сухость и ощущение горечи во рту, боли в животе, диарея, носовые, желудочные кровотечения из-за снижения свертываемости крови, кровоизлияния на коже.Повышается восприимчивость к инфекциям. Такие пациенты часто страдают респираторными инфекциями, пневмонией.На поздней стадии состояние ухудшается. Возникают приступы одышки, бронхиальной астмы. Больной может терять сознание, впасть в кому.
- Предотвращение причин, вызывающих развитие хронической почечной недостаточности, в частности лечение таких хронических заболеваний, как пиелонефрит (воспаление почек на фоне бактериальной инфекции), гломерулонефрит (двусторонне поражение почек), мочекаменная болезнь (образование камней в почках и мочевыводящих путях).

- Отказ от вредных привычек (курение, алкоголь, наркотики).
- Рациональное и сбалансированное питание.
- Исключение необоснованного применения лекарственных препаратов (антибиотиков, антидепрессантов и т.д.).
Наиболее благоприятный прогноз ХПН имеет, если начать лечение на ранних стадиях. Для своевременного выявления заболевания пациентам, находящимся в группе риска, необходимо периодически проходить обследование у соответствующего специалиста и сдавать анализы с целью постоянного контроля функции почек.Если своевременно начать правильное лечение заболевания, способного привести к хронической почечной недостаточности, то функция почек может не пострадать или, как минимум, её нарушение будет не таким тяжелым.
ГБУЗ «Центр медицинской профилактики» министерства здравоохранения Краснодарского края.
Тактика лечения и профилактика осложнений беременности и родов у женщин с пиелонефритом и обструктивными нарушениями верхних мочевых путей
На правах рукописи
ВЛАСЮК Марина Евгеньевна
ТАКТИКА ЛЕЧЕНИЯ И ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ БЕРЕМЕННОСТИ И РОДОВ У ЖЕНЩИН С ПИЕЛОНЕФРИТОМ И ОБСТРУКТИВНЫМИ НАРУШЕНИЯМИ ВЕРХНИХ МОЧЕВЫХ ПУТЕЙ
14. 01.01 — Акушерство и гинекология
01.01 — Акушерство и гинекология
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук
о 4 ОКТ 2012
Москва-2012
005052823
Работа выполнена в Государственном бюджетном учреждении здравоохранения Московской области «Московский областной научно-исследовательский институт акушерства и гинекологии» Министерства здравоохранения Московской области и Государственном бюджетном учреждении Ростовской области «Областная больница № 2» г. Ростов-на-Дону.
Научный руководитель:
доктор медицинских наук, профессор Петрухин Василий Алексеевич Официальные оппоненты:
Шалина Раиса Ивановна — доктор медицинских наук, профессор кафедры акушерства и гинекологии педиатрического факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И.Пирогова» Минздравсоцразвития РФ;
Леваков Сергей Александрович — доктор медицинских наук, профессор, заведующий кафедрой акушерства и гинекологии ФГУ «Институт повышения квалификации» Федерального медико-биологического агентства России.
Ведущая организация: ГБОУ ВПО «Московский государственный медико-стоматологический университет» Минздравсоцразвития России.
Защита диссертации состоится «_»_ 2012 года в _часов на
заседании диссертационного совета Д 208.048.01 при ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии» (101000, Москва, ул. Покровка, д.22 а).
С диссертацией можно ознакомиться в библиотеке ГБУЗ МО МОНИИАГ. Автореферат разослан «_»_2012 года.
Ученый секретарь диссертационного совета доктор медицинских наук,
профессор Я.З. Зайдиева
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ Актуальность проблемы
Пиелонефрит — одно из распространенных экстрагенитальных заболеваний при беременности, встречающееся у 8-12% беременных (Иремашвили В.В., 2007). Его обострению в процессе гестации способствует комплекс гормональных, водно-электролитных, иммунных и механических факторов, неразрывно связанных с беременностью (Серов В. Н., Тютюнник В.Л., 2008). Начиная с ранних сроков беременности, у 80% здоровых женщин возникают функциональные изменения мочевых путей, проявляющиеся снижением тонуса и гипокинезией мочеточников (Захарова Е.В., 2008). На этом фоне развиваются пузырно-мочеточниковые рефлюксы, повышается внутрилоханоч-ное давление, возникают лоханочно-почечные рефлюксы, приводящие к проникновению мочи, микробов, токсинов в ткань почки, что предрасполагает к развитию острого или обострению хронического пиелонефрита (Никонов А.П. с соавт., 2007). Осложненное течение беременности при данной патологии почек встречается в 82,3-89% (Шехтман М.М. с соавт., 2000).
Н., Тютюнник В.Л., 2008). Начиная с ранних сроков беременности, у 80% здоровых женщин возникают функциональные изменения мочевых путей, проявляющиеся снижением тонуса и гипокинезией мочеточников (Захарова Е.В., 2008). На этом фоне развиваются пузырно-мочеточниковые рефлюксы, повышается внутрилоханоч-ное давление, возникают лоханочно-почечные рефлюксы, приводящие к проникновению мочи, микробов, токсинов в ткань почки, что предрасполагает к развитию острого или обострению хронического пиелонефрита (Никонов А.П. с соавт., 2007). Осложненное течение беременности при данной патологии почек встречается в 82,3-89% (Шехтман М.М. с соавт., 2000).
В настоящее время имеется достаточно большое число рекомендаций по лечению данной патологии, в том числе и эмпирической антимикробной химиотерапии пиелонефрита во время беременности. Однако следует иметь в виду, что даже самая мощная медикаментозная, в том числе антибактериальная, терапия может оказаться неэффективной в том случае, если сохраняется нарушение пассажа мочи. Поэтому определяющим моментом при лечении обструктив-ных форм заболевания является восстановление адекватной уродинамики с использованием различных методов дренирования почечной лоханки (Еникеев Д.В., 2009; Ое1ге111Е. е! а1., 2000).
Поэтому определяющим моментом при лечении обструктив-ных форм заболевания является восстановление адекватной уродинамики с использованием различных методов дренирования почечной лоханки (Еникеев Д.В., 2009; Ое1ге111Е. е! а1., 2000).
В современной литературе недостаточно освещены показания к разгрузке верхних мочевых путей у беременных при обструктивных поражениях с выбором оптимального метода дренирования почек, особенно на фоне гестационных осложнений. Отсутствует единство взглядов на ведение обструктивного пиелонефрита у беременных, нет общей точки зрения о длительности лечения,
сроках и различных подходах к катетеризации полостной системы почек с позиций не только коррекции состояния почек и мочеотведения, но и снижения тяжести гестационных осложнений, риска перинатальных потерь. В связи с вышеизложенным, проблема разработки тактики комплексного лечения пиелонефрита и ретенционно-обструктивных поражений верхних мочевых путей у беременных, относится к актуальным.
Цель исследования: снижение частоты и тяжести осложнений беременности, родов и послеродового периода у пациенток с пиелонефритом на фоне ретенционно-обструктивных осложнений путем совершенствования комплексного лечения и применения дренирования полостной системы почек.
Задачи исследования
1. Определить структуру и частоту встречаемости осложнений беременности и родов, перинатальных исходов у беременных при пиелонефрите на фоне развития ретенционно-обструктивных поражений верхних мочевых путей.
2. Выявить анамнестические, клинико-лабораторные и ультразвуковые особенности патологии у беременных с ретенционно-обструктивными поражениями верхних мочевых путей.
3. Дать сравнительную оценку клинической эффективности лечения острого пиелонефрита и ретенционно-обструктивных поражений верхних мочевых путей, частоты и тяжести осложнений беременности и родов, перинатальных исходов, качества лечения с применением разной тактики эндоуро-логического дренирования почек.
4. Выявить морфологические особенности строения околоплодных структур, сосудов ворсинчатого хориона и терминальных ворсин плаценты, их ангиоархитектоники при гнойном обструктивном пиелонефрите на фоне и при отсутствии эндоурологического дренирования почек.
5. Разработать рациональную дифференцированную тактику ведения беременных с пиелонефритом при развитии ретенционно-обструктивных поражений верхних мочевых путей, обосновать целесообразность катетериза-
ции полостной системы почек с целью профилактики осложнений беременности, родов и послеродового периода.
Научная новизна исследования В работе предложен новый подход к лечению беременных с пиелонефритом, протекающим в условиях развития обструктивной уропатологии. Впервые доказано преимущество наружного дренирования почки (чрескож-ная пункционная нефростомия) у беременных с пиелонефритом на фоне об-структивных уропатий. Изучены новые особенности патоморфологических реакций в плаценте, плацентарном ложе матки, сосудах ворсин при различной тактике лечения беременных с острым пиелонефритом.
Практическая значимость работы Уточнены показания для проведения наружного или внутреннего дренирования мочевых путей у беременных при остром обструктивном пиелонефрите. Оптимизирован алгоритм обследования и лечения беременных с острым пиелонефритом на фоне и при отсутствии ретенционно-обструктивных нарушений посредством учета почасового диуреза, результатов проведения фармакоэхографической пробы с диуретиком и оценки мор-фо-функционального состояния уродинамики, учета гестационных осложнений, врожденных аномалий развития почек и мочевой системы, стадии пиелонефрита и анамнестических данных о длительности экстрагенитапьной патологии. Полученные в работе доказательства целесообразности ранней и длительной катетеризации полостной системы почек в комплексном лечении обструктивного пиелонефрита беременных способствуют внедрению этого метода в практическое здравоохранение, снижению риска развития осложнений гестации, родов и перинатальных исходов.
Основные положения диссертации, выносимые на защиту 1. При обструктивном пиелонефрите у беременных эффективность дренирования мочевых путей зависит не только от степени нарушения уродинамики, но и определяется анамнестическими и гестационными особенностями.
При обструктивном пиелонефрите у беременных эффективность дренирования мочевых путей зависит не только от степени нарушения уродинамики, но и определяется анамнестическими и гестационными особенностями.
2. Своевременное и длительное дренирование мочевых путей при пиелонефрите у беременных приводит к более раннему купированию воспаления в почках, уменьшению воспалительных изменений в последе и улучшению перинатальных исходов. Наружное дренирование мочевых путей более эффективно по сравнению с внутренним.
3. Разработанная тактическая схема лечения беременных с об-структивным пиелонефритом позволяет оказать эффективную помощь в первые 3-6 часов после начала обструкции, дифференцированно выбрать наиболее оптимальный способ дренирования мочевых путей.
Внедрение результатов работы
Результаты проведенного диссертационного исследования внедрены и используются в работе акушерского отделения ГУЗ «Областная больница №2» г. Ростов-на-Дону, Муниципального учреждения здравоохранения «Медсанчасть №9 им. М.А. Тверье», а также применяются при чтении лекций на кафедре акушерства и гинекологии №3 ФПК и ППС РостГМУ, ФГОУ ДПО «Институт повышения квалификации ФМБА» России.
М.А. Тверье», а также применяются при чтении лекций на кафедре акушерства и гинекологии №3 ФПК и ППС РостГМУ, ФГОУ ДПО «Институт повышения квалификации ФМБА» России.
Апробация работы
Основные положения диссертации доложены и обсуждены на заседании акушерского отделения ГУЗ «Областная больница № 2» г. Ростова-на-Дону, представлены на III Всероссийской научно-практической конференции «Функциональное состояние и здоровье человека» (Ростов-на-Дону, 2010г.), Пленуме Российского научного медицинского общества терапевтов «Инновационные технологии и прогресс терапевтической клиники» (г.Ростов-на-Дону, 2010 г.). Апробация диссертации проведена на заседании Ученого совета ГУЗ МОНИИАГ от 14 июня 2011 г..
Личный вклад
Автор лично принимала участие в отборе 144 беременных для включения в исследование, в проведении клинических и инструментальных обследований пациентов и их лечении. Автором разработан оригинальный алгоритм ведения беременных с обструктивным пиелонефритом, позволившим
повысить эффективность их лечения. Автором доказано преимущество наружного дренирования мочевых путей беременных с обструктивным пиелонефритом по сравнению с внутренним.
Автором доказано преимущество наружного дренирования мочевых путей беременных с обструктивным пиелонефритом по сравнению с внутренним.
Публикации
По результатам диссертации опубликовано 8 научных работ в отечественной печати, в том числе 3 журнальные статьи в изданиях, рекомендованных ВАК РФ.
Объем и структура диссертации
Диссертационное исследование изложено на 151 страницах машинописного текста, состоит из введения, 6 глав, выводов, практических рекомендаций и указателя литературы. Работа иллюстрирована 30 таблицами, 29 рисунками. Список литературы содержит 166 источников, в том числе 51 зарубежных авторов.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
В основу работы положены результаты наблюдения за 144 беременными, находившимися на обследовании, лечении и родоразрешенными в ГУЗ «Областная больница №2» г.Ростов-на-Дону и урологическом отделении БСМП №2 г. Ростов-на-Дону, а также результаты последующего осмотра их новорожденных.
Беременные были разделены на четыре группы:
1-я группа — 37 беременных с острым пиелонефритом без ретенционно-обструктивных поражений верхних мочевых путей (ВМП), которым было проведено только комплексное консервативное лечение;
2-я группа — 35 беременных с острым пиелонефритом и ретенционно-обструктивным поражением ВМП, которым было проведено внутреннее эндоурологическое дренирование с использованием самоудерживающихся мочеточниковых стентов;
3-я группа — 32 беременные с острым пиелонефритом и ретенционно-обструктивным поражением ВМП, которым было проведено наружное дренирование ВМП посредством чрескожной пункционной нефростомии.
Контрольную группу составили 40 соматически здоровых женщин с физиологически протекающей беременностью.
В 1-й группе беременных возраст пациенток колебался от 17 до 32 лет, в среднем составив 23,б±0,9 года. Во 2-й группе данный показатель находился в диапазоне от 18 до 34 лет, среднее значение было 24,0+0,8 года, а в 3-й группе — варьировал от 19 до 34 лет, при среднем значении — 23,2±0,9 года. Беременные контрольной группы имели возраст от 18 до 32 лет, в среднем 23,9+0,6 года.
Среди обследуемых 1-й группы 26 (70,3%) пациенток были первобере-менными, а первородящих было — 28 (75,7%). Во 2-й и 3-й группе аналогичные показатели составили 27 (77,1%), 29 (82,8%) и 23 (71,9%), 26 (81,3%) соответственно.
Аномалии развития мочевой системы и фоновая патология почек встречались в 4 (10,8%) наблюдениях в 1-й группе и у 22 (32,8%) пациенток при об-структивной уропатологии (табл. 1). Причем, у подавляющего большинства женщин аномалии развития мочевой системы были впервые обнаружены во время беременности в результате проведенных исследований.
У 6 (9,0%) беременных на фоне обструктивной уропатологии наблюдалось ряд аномалий развития мочевой системы, при этом в 3-й группе они встречались чаще, чем во 2-й (табл. 1).
Наследственный анамнез по заболеваниям мочеполовой системы оказался отягощенным у 16 (43,2%) беременных 1-й группы, 15 (42,8%) — 2-й и 14 (43,8%) пациенток 3-й группы.
Первое наблюдение за беременными осуществляли при первичной манифестации воспалительного процесса в почках, в преобладающем большинстве случаев в сроки 22-26 недель. Дальнейшее обследование проводилось в 32-34, 36-38 недель, в родах и в первую неделю после родов. Анализировали клинические данные, изучали акушерско-гинекологический анамнез, осуществляли динамическое наблюдение за состоянием плода и новорожден-
ных, проводили патоморфологическое исследование последов, изучали осложнения эндоурологического дренирования ВМП.
Таблица 1.
Структура аномалий развития мочевой системы у беременных на фоне и
при отсутствии обструктивной уроиатологии
1-я группа Пр и обструктивной уропатологии
Аномалия развития (п=37) 2-я группа 3-я группа В целом
(п=35) (п=32) (п=67)
абс. % абс. % абс. % абс. %
% абс. % абс. % абс. %
Врожденный стеноз — — — — 3 9,4 3 4,5
лоханочно- моче-
точникового сег-
мента
Аномальное распо- — — — — 4 12,5 4 6,0
ложение устья мо-
четочника
Нефроптоз 1 2,7 — — 3 9,4 3 4,5
Врожденная анома-
лия развития почки: 2 5,4 1 2,9 8 25,0* 9 13,4*
-подковообразная — — — — 2 6,3 2 3,0
почка
— дистопия почки — — — — 1 зд 1 1,5
-лоханочно- моче- — — — — 2 6,3 2 3,0
точниковое удвое-
ние
— добавочная доль- 1 2,7 — — 1 3,1 1 1,5
ка 1 2,7 1 2,9 1 зд 2 3,0
— гипоплазия почки — — — — 1 3,1 1 1,5
— поликистоз почек
Добавочные сосуды 1 2,7 3 8,6 6 18,8* 9 13,4*
почек
Примечание: достоверные отличия по сравнению с 1-й группой при р<0,05.
Наряду с общепринятыми методами в клинико-лабораторное обследование беременных были включены: анализ мочи по Нечипоренко, исследование суточной протеинурии, бактериологические методы исследования мочи с последующей идентификацией возбудителя, определением степени микробной обсемененности и чувствительности выделенной микрофлоры к антибиотикам, оценка кислотно-щелочного состояния крови.
Инструментальное обследование беременных включало ультразвуковое (УЗ) исследование почек с помощью аппарата AIoka-630 (Япония) с линейным датчиком 7,5 мГц, при котором определяли структуру, размеры почек, толщину коркового слоя, состояние чашечно-лоханочной системы, выявляли образования и инфильтраты почек. У пациенток, подвергшихся катетеризации или нефростомии, обязательно проводился УЗ контроль почек во время беременности и после родов. Допплерэхографическое исследование сосудов маточно-плацентарного-плодового кровотока проводили по стандартному алгоритму (Демидов В.Н. и соавт., 1998).
Для раннего выявления ретенции ВМП у беременных использовали метод фармакоэхографии, предложенный H.A. Лопаткиным с соавт. (1985) и усовершенствованный М.Н. Почерниковой с соавт. (2006). На фоне форсированного диуреза (прием 1 литра жидкости и фуросемида 0,3 мг/кг под язык) измеряли изменение поперечного размера лоханок обеих почек спустя 7, 10, 15, 30, 45, 60 и 90 минут. Если поперечный размер лоханки достигал максимума к 30 минуте, не увеличивался больше 50% от исходного размера и возвращался через 45-60 минут наблюдения к первоначальным значениям, то такие показатели соответствовали ранним стадиям нарушения уродинамики ВМП (I, II). Если повышение диуреза приводило к замедлению сокращения поперечного размера лоханки и достигало максимума к 60 минуте, лоханка увеличивалась больше 50% от исходного размера, и начиналось ее сокращение через 90 минут наблюдения, но не возвращалось к первоначальным значениям, то такие показатели соответствовали IIIA стадии нарушения уродинамики ВМП. Если на протяжении 90 минут имело место увеличение лоханки больше 50% от исходного размера и отсутствовала тенденция к ее сокращению, то такая кривая соответствовала ШБ стадии нарушения уродинамики ВМП. Признаком обструкции считали увеличение размеров поперечника лоханки на 50% через 5 минут после водной нагрузки и введения фуросемида. По методу М.Н. Почерниковой с соавт. (2006) при I и II типах рекомендуется консервативное ведение больных, при IIIA и ШБ типах нарушения уродина-
Если повышение диуреза приводило к замедлению сокращения поперечного размера лоханки и достигало максимума к 60 минуте, лоханка увеличивалась больше 50% от исходного размера, и начиналось ее сокращение через 90 минут наблюдения, но не возвращалось к первоначальным значениям, то такие показатели соответствовали IIIA стадии нарушения уродинамики ВМП. Если на протяжении 90 минут имело место увеличение лоханки больше 50% от исходного размера и отсутствовала тенденция к ее сокращению, то такая кривая соответствовала ШБ стадии нарушения уродинамики ВМП. Признаком обструкции считали увеличение размеров поперечника лоханки на 50% через 5 минут после водной нагрузки и введения фуросемида. По методу М.Н. Почерниковой с соавт. (2006) при I и II типах рекомендуется консервативное ведение больных, при IIIA и ШБ типах нарушения уродина-
мики — стеитирование катетером-стентом и при обструкции мочевых путей -наложение нефростомы.
При патоморфологическом исследовании последов особое внимание уделяли макроскопической характеристике: массе и диаметру последа, а также выраженности компенсаторно-приспособительных, инволютивно-деструктивных реакций в плаценте. са 6.0».
са 6.0».
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
При поступлении беременных с острым пиелонефритом в стационар в срочном порядке осуществляли забор крови и мочи на общий, биохимический и микробиологический анализ, катетеризировали мочевой пузырь для учета почасового диуреза, начинали инфузионную, десенсибилизирующую и антибактериальную терапию. У всех беременных 1-й группы почасовой диурез был в норме (50 мл и более). Они не требовали катетеризации ВМП и им проводили консервативное лечение. У остальных беременных при наличии продолжающейся анурии или олигурии на фоне проводимого лечения был предположительно поставлен диагноз острого пиелонефрита, осложнившегося ретенционно-обструктивными нарушениями.
Во 2-й группе больных ША стадия нарушений уродинамики наблюдалась у 18 (51,4%) пациенток, ШБ — у 16 (45,7%) беременных и обструкция ВМП — у 1 (2,9%) женщины. В 3-й группе по частоте преобладала обструкция ВМП — 26 (81,3%) беременных, у 6 (18,7%) пациенток была выявлена ШБ стадия нарушений уродинамики.
У пациенток при ША и ШБ стадиях нарушений уродинамики стенти-ровали мочеточники. При анурии, обструкции мочевых путей, аномалиях развития мочевыделительной системы сразу накладывали нефростому. У 10 (22%) пациенток дренирование мочеточника катетером-стентом было неэффективным. У этих больных исходно наблюдали окклюзию в условиях фар-макоэхографического исследования, гестоз, наличие добавочной петли почечных сосудов как врожденной аномалии, гнойной стадии пиелонефрита, имелись анамнестические указания на обострения пиелонефрита еще до беременности (табл. 2).
Таблица 2.
Факторная оценка эффективности катетеризации мочеточников стентом
Фактор Влияние на эффективность катетеризации 5 X >Р
Окклюзия при фармакоэхогра-фической пробе 1 X = 10,9, р=0,001
ША и ШБ стадия нарушения уродинамики т Х=0,41,р>0,05
Добавочные сосуды почек X = 11,6, р=0,0007
Пиелонефрит в анамнезе до беременности 2 х= 7,52, р=0,0061
Гнойный пиелонефрит 1 X = 7,23, р=0,0072
Пиелокаликэктазия 1 1 X = 7,07, р=0,008
Гестоз 4 X = 14,5, р=0,0001
Через 1-2 дня неэффективной катетеризации ВМП пациенткам накладывали чрескожную нефростому. Беременным с указанными в табл. 2 признаками оптимальным является выполнение чрескожной пункционной неф-ростомии и отказ от использования мочетониковых катетеров-стентов. Разработанный подход позволяет более оперативно и эффективно принимать врачебные решения о ведении беременных с острым пиелонефритом и ре-тенционно-обструктивными осложнениями.
Нами была определена тактика исходного обследования беременных с острым пиелонефритом для оптимального выбора метода восстановления пассажа мочи (рис. 1).
Поступление беременной с острым гнойным пиелонефритом в стационар
Катетеризация мочевого пузыря для учета почасового диуреза
Признаки обструкции
УЗИ почек
Врожденные аномалии мочевой
Консервативное введение
Фармакоэхо графи ческа$у проба: Обструкция’ •I, II тип нарушения уродинамики 1IIA и ШБтипы нарушения уродинамики ‘
Пиелонефрит „в анамнезе
Гестоз (нефропатия II и III степени тяжести)
Катетер-стент
Рис. 1. Алгоритм ведения беременных с обструктивным пиелонефритом.
Решение в пользу дренирования ВМП принималось с учетом почасового диуреза (менее 50 мл), результатов проведения фармакоэхографической пробы с диуретиком (обструкция, IIIA и ШБ типы нарушений уродинамики), гестационных осложнений (наличие гестоза — нефропатии II и III степени тяжести), врожденных аномалий развития почек и мочевой системы, стадии пиелонефрита и анамнестических данных о длительности экстрагенитальной патологии.
Благодаря использованной методике диагностики и лечения пиелонефрита на фоне обструктивной уропатологии купирование основных симптомов заболевания — болевого синдрома, лейкоцитоза, повышенного СОЭ во 2-й и 3-й группах происходило быстрее по сравнению с 1-й группой при консервативном лечении (рис. 2).
Эритроцитурия Лейкоцитурия СОЭ Лейкоцитоз Гипертермия Болевой синдром
ШЗ-я группа ■ 2-я группа 01-я группа
0 2 4
10 12 14
Сутки
Рис. 2. Купирование симптомов пиелонефрита в группах.
При дренировании мочевых путей у больных 2-й и 3-й группы по сравнению с консервативным ведением пациенток болевой синдром купировался быстрее во 2-й группе на 44,3%, в 3-й группе — на 72%; лейкоцитоз — во 2-й группе на 53,2%, в 3-й группе — на 51,9% быстрее. Во 2-й и 3-й группе беременных по сравнению с 1-й группой были выше темпы снижения СОЭ (на 16,4% и 21,4%), количества палочкоядерных нейтрофилов, лимфоцитов. Причина такой разницы в показателях кроется в скорой и успешной нормализации уродинамики во 2-й и 3-й группах. Болевой синдром быстрее всего купировался при наружном дренировании. Во всех группах после начала лечения содержание азотистых продуктов белкового обмена — креатинина и мочевины снижалось, что свидетельствовало о снижении интоксикационных явлений в организме. Наиболее благоприятная динамика креатинина и мочевины крови наблюдалась после наложения чрескожной нефростомы, что привело к достоверно более низким значениям этих показателей на 10-е сутки в 3-й группе (0,079±0,02 ммоль/л) по сравнению со 2-й (0,088±0,03 ммоль/л) и 1-й (0,087±0,04 ммоль/л) группами.
Угроза прерывания беременности была самым частым осложнением во всех группах исследования: в 1-й группе — у 26 (73,0%), во 2-й группе — у 31 (88,6%) и в 3-й группе — у 27 (84,4%) пациенток (табл.3).
Таблица 3.
Структура осложнений родов у больных пиелонефритом на фоне и при _отсутствии обструктивной уропатологии_
Осложнения 1-я фуппа При обструктивной уропатологии
родов (п=37) 2-я группа (п=35) 3-я группа (п=32) В целом (п=67)
абс. % абс. % абс. % абс. %
Преждевременное 6 17,1 6 18,8 5 16,1 11 17,5
излитие околоплод-
ных вод
Аномалии родовой 7 20,0 8 25,0 6 19,4 14 22,2
деятельности
Эпизиотомия 4 11,4 4 12,5 3 9,7 7 11,1
Дефекты последа 5 14,3 8 25,0* 4 12,9 12 19,0
Предлежание пла- 3 8,6 3 9,4 4 12,9 7 11,1
центы
ПОНРП 2 5,7 3 9,4 2 6,5 5 7,9
Стимуляция родовой 4 11,4 6 18,8* 3 9,7 9 14,3
деятельности
Кровотечение в ран- 4 11,4 6 18,8* 4 12,9 10 15,9
нем послеродовом
периоде
Объем кровопотери, 315,7±32,1 328,2±27,9 320,6±24,6 322,5±30,7
(мл)
Ручной контроль по- 7 20,0 8 25,0 7 22,6 15 23,8
лости матки
Примечание как в табл. 1.
Угроза преждевременных родов чаще (р<0,05) наблюдалась в 1-й группе при консервативном ведении (48,6%) по сравнению со 2-й (37,1%) и 3-й группой (31,3%). Беременность на фоне обструктивной уропатологии чаще (р<0,05) осложнялась гестозом (37,3%) по сравнению с пациентками с неосложненным воспалительным процессом в почках (18,9%). Причем в каждом десятом наблюдении степень тяжести гестоза у пациенток с об-структивным пиелонефритом была средней или тяжелой. ФПН, напротив,
чаще (р<0,05) встречалась у беременных при пиелонефрите без обструктив-ных нарушений (70,3% против 34,3%). У беременных 1-й группы задержка роста плода была выявлена в 16% и встречалась чаще (р<0,05), чем у пациенток с нарушением уродинамики в ВМП (4,5%), что, по-видимому связано с длительностью интоксикации. Изменения околоплодных вод наблюдались в сходном проценте случаев в изучаемых группах.
В 1-й группе преждевременных родов было 9 (25,7%), из них в 22,2% на сроке 28-32 недель, в 33,3% — на 32—34 неделе и в 44,4% — на 34—36 неделе беременности. Во 2-й группе преждевременные роды наблюдались у 11 (34,4%) пациенток: в 18,2%, 27,3% и 54,5% на сроке 28-32, 32-34 и 34-36 недели беременности, соответственно. В 3-й группе число преждевременных родов по сравнению с двумя предыдущими группами было ниже и составило 12,9%, причем у всех женщин роды были в сроки 34-36 недель. Таким образом, в 3-й группе беременных, где в схему лечения была включена чрескож-ная нефростомия, по сравнению с 1-й и 2-й группами количество преждевременных родов было ниже (р<0,05).
В 1-й группе кесарево сечение проведено у 13 (37,1%) беременных, во 2-й группе — у 10 (31,2%), в 3-й группе — у 6 (19,4%) больных. В 1-й группе плановое кесарево сечение по отношению к общему количеству операций наблюдалось у большего числа пациенток (76,9% против 60,0% во 2-й й 66,7% в 3-й группах). Показаниями к плановому проведению кесарева сечения явились: антомически узкий таз, рубец на матке, предлежание плаценты, миома матки. В 1-й группе экстренное кесарево сечение по отношению к общему количеству операций проведено у 3 (23,1%) больных, во 2-й группе — у 4 (40,0%) и в 3-й группе — у 2 (33,3%) пациенток. В 1-й группе показаниями к экстренному кесареву сечению явились преэклампсия (п=1), кровотечения при преждевременной отслойке нормально расположенной плаценты (ПОНРП) и начавшаяся острая гипоксия плода (п=2). Во 2-й группе причиной экстренного кесарева сечения явились слабость родовой деятельности (п=3) и кровотечения при ПОНРП (п=3). В 3-й группе экстренное кесарево
сечение проведено у 2 больных при кровотечении, связанном с ПОНРП и острой гипоксией плода. Осложнения кесарева сечения были единичными, патологической кровопотери не было.
Структура осложнений родов у больных пиелонефритом на фоне и при отсутствии обструктивной уропатологии представлена в табл. 3. К наиболее частым осложнениям в родах относили преждевременное излитие околоплодных вод, нарушения сократительной активности матки с последующей стимуляцией родовой деятельности, нарушения процессов отделения и выделения последа, что являлось показанием к проведению ручного контрольного обследования полости матки. Кровотечения в последовом и раннем послеродовом периодах у пациенток с пиелонефритом на фоне и при отсутствии обструкции ВМП встречались, соответственно, в 11,4%, 18,8% и 12,9% в 1-й, 2-й и 3-й группах.
Показатели состояния новорожденных и распространенность патологии плода и новорожденных отражены в табл. 4. Различная тактика веденных беременных сопровождалась отличиями в состоянии новорожденных. В 1-й группе чаще (р<0,05) наблюдалась хроническая внутриутробная гипоксия плода, гипербилирубинемия и анемия. Ишемические поражения ЦНС у новорожденных (31,4%), внутричерепная гипертензия (22,9%) при консервативном ведении пациенток в 1-й группе наблюдались чаще по сравнению с женщинами, у которых осложнения пиелонефрита своевременно купировались эндоурологическими методами (20,6% и 11,1% соответственно). Различие между группами по частоте хронической внутриутробной гипоксии плода было статистически достоверным и объяснялось более высокой встречаемостью ФПН по сравнению с женщинами, у которых осложнения пиелонефрита своевременно купировались эндоурологическими методами. У родильниц в 1-й группе вес ребенка при рождении в среднем составил 3,28±0,5 кг, во 2-й группе — 3,35±0,6 кг и в 3-й группе 3,48±0,4 кг, различий между группами не отмечалось. Гипотрофия новорожденных встречалась во всех
группах в одной пятой наблюдений. 23 ребенка (65,7%), родившихся от матерей
Таблица 4.
Состояние новорожденных и течение раннего неонаталыюго периода
Характеристика состояния плода и новорожденных 1-я группа (п=35) При обструктивной уропатологии
2-я группа (п=32) 3-я группа (п=31) В целом (п=63)
абс. | % абс. | % абс. | % абс. | %
Вес ребенка при рождении, (кг) 3,28±0,5 3,35±0,6 3,48±0,4 3,35±0,6
Гипотрофия новорожденных 7 20,0 6 18,8 6 19,4 12 19,0
Баллы по шкале Апгар на 1-й мин. 7,73±0,5 7,85±0,4 7,94±0,3 7,85±0,4
Баллы по шкале Апгар на 5-й мин. 8,15±0,6 8,13±0,9 8,35±0,7 8,26±0,5
Хроническая внутриутробная гипоксия плода 29 82,8 20 62,5* 20 64,5* 40 63,5*
Аспирационный синдром 2 5,7 2 6,3 1 3,2 3 4,8
Пневмония 6 17,1 5 15,6 4 12,9* 9 14,3
Везикулез 2 5,7 2 6,3 3 9,7 5 7,9
Анемия новорожденных 9 25,7 6 18,8 5 16,1* 11 17,5*
Гипербилирубине-мия 18 51,4 10 31,3* 9 29,0* 19 30,2*
Ишемические поражения ЦНС 11 31,4 7 21,9* 6 19,4* 13 20,6*
Внутричерепная гипертензия 8 22,9 4 12,5* 3 9,7* 7 11,1*
Врожденные пороки развития 4 11,4 4 12,5 2 6,5 6 9,5
Вес ребенка при выписке, кг 3,06±0,2 3,11±0,4 3,0±0,5 3,01±0,4
Примечание как в табл. 1.
1-й группы и 38 детей (60,3%) от матерей с осложненным пиелонефритом были переведены в отделения патологии новорожденных детских больниц. Пневмония чаще встречалась у новорожденных в 1-й группе (17,1%) по сравнению с пациентками при эндоурологической тактике ведения (15,6% во
2-й и 12,9% в 3-й группах). Частота везикулеза была сходной в группах обследования — 5,7%, 6,3% и 9,7% в 1-й, 2-й и 3-й группах соответственно.
Различная тактика ведения наблюдаемых беременных сопровождалась отличиями в состоянии новорожденных. В 1-й группе чаще (р<0,05) наблюдалась хроническая внутриутробная гипоксия плода, гипербилирубинемия и анемия. Ишемические поражения ЦНС у новорожденных (31,4%), внутричерепная гипертензия (22,9%) при консервативном ведении пациенток в 1-й группе наблюдались чаще по сравнению с женщинами, у которых осложнения пиелонефрита своевременно купировались эндоурологическими методами (20,6% и 11,1% соответственно). Различие между группами по частоте хронической внутриутробной гипоксии.
При патоморфологическом исследовании последов обращало на себя внимание, что частота воспалительных изменений — хориоамнионита, фуни-куллита в 1-й группе по сравнению со 2-й и 3-й была выше. В 3-й группе воспалительные изменения в последе встречались редко (13%), а явлений хориоамнионита и фуникуллита не наблюдалось. О выраженности компенсаторно- приспособительных реакций плаценты на тканевом уровне судили по количеству терминальных ворсин малого калибра, гиперплазии периферически расположенных капилляров (ангиоматоз), уменьшению толщины плацентарного барьера за счёт истончения синцития, образованию синцитиока-пиллярных мембран и синцитиальных узелков. При консервативном ведении пациентов в 1-й группе чаще других встречались слабые очаговые компенсаторно-приспособительные реакции (45,9%). При дренировании мочевых путей во 2-й и 3-й группах с наибольшей частотой наблюдались умеренные по выраженности компенсаторно-приспособительные реакции (57,1% и 65,6% соответственно). В 1-й группе больных суммарно признаки плацентарной недостаточности были обнаружены в 89,2% (п=33), во 2-й группе — в 82,8% (п=29) и в 3-й группе — в 71,9% (п=23). При этом, плацентарная недостаточность в стадии субкомпенсации чаще наблюдалась в 1-й группе, а во 2-й и 3-й группах чаще встречалась компенсация патологии.
Наибольшая выраженность облитерационной ангиопатии наблюдалась при консервативном ведении пиелонефрита. В 3-й группе пропускная способность артерий была ограничена только для стволовых ворсин. Напротив, в терминальных ворсинах капилляризация возрастала. Во 2-й группе сосудистое ремоделирование с ограничением кровоснабжения было выявлено в стволовых и промежуточных ворсинах, а в терминальных ворсинах, как и в 3-й группе, объемная плотность капилляров возрастала. Таким образом, признаки ангиопатии были выражены меньше всего в 3-й группе при наружном дренировании мочевых путей.
Комплексное морфологическое исследование материнской части плаценты у рожениц с пиелонефритом показало, что в преобладающем большинстве наблюдений при консервативной тактике в 1-й группе выявлены очаговые или распространенные расстройства маточно-плацентарного кровообращения и альтернативно-дистрофические изменения структурных элементов плаценты, с увеличением функциональной паренхимы, незрелых форм ворсин хориона, снижением показателей компенсаторно-приспособительных реакций. Гистологические данные, проведенные согласно стандартам, показали, что морфологическая картина плацент соответствует картине хронической плацентарной недостаточности и выраженным воспалительным изменениям.
У беременных с пиелонефритом в послеродовый период частым осложнением явились гнойно-воспалительные заболевания женских половых органов и мочевыделительной системы, несмотря на проводимую антибактериальную терапию в течение 4—5 суток после родов. Причем, у женщин 1-й группы послеродовые гнойно-воспалительные осложнения женских половых органов (послеродовый эндомиометрит, частичное расхождение шва промежности, гематома щва) встречались чаще, чем при пиелонефрите с об-структивными нарушениями (25,7%, 12,5%, 12,9% соответственно, в 1-й, 2-й и 3-й группах), хотя это различие носило характер тенденции, без статистической достоверности (р>0,05). Выскабливания стенок полости матки в по-
слеродовой период осуществляли по поводу гематометры в (2,8%, 3,1%, 0% наблюдений соответственно, в 1-й, 2-й и 3-й группах). Выписка беременных преимущественно проходила на 5-7 сутки после родов. По данным амбулаторного мониторинга инфекционно-воспалительные осложнения мочевой системы (обострение пиелонефрита, цистит), которые возникали на 11-14 сутки после родов, встречались чаще в 1-й группе женщин (22,9% против 9,4% и 6,5% соответственно, в 1-й, 2-й и 3-й группах). Анемия в послеродовом периоде наблюдалась в каждом пятом случае и была обусловлена интоксикацией ввиду протекания гнойно-воспалительных осложнений мочеполовой системы. Таким образом, эндохирургические способы восстановления пассажа мочи при пиелонефрите, устраняющие застой мочи в чашечно-лоханочной системе почек, способствовали снижению гнойно-воспалительных осложнений мочевой системы и женских половых органов в послеродовом периоде.
Проведенные в работе клинические и патоморфологические исследования позволили заключить, что своевременное и длительное дренирование мочевых путей при пиелонефрите у беременных приводит к более быстрому купированию воспалительных реакций, снижению осложнений в период ге-стации и в родах, что связано со снижением патоморфологических реакций в плаценте и ее сосудах. При этом, эффективность наружного дренирования мочевых путей при пиелонефрите у беременных выше внутреннего.
ВЫВОДЫ
1. Среди больных с острым пиелонефритом в 26,9% наблюдаются нарушения уродинамики ША стадии, в 32,8% — ШБ стадии и в 40,3% имеет место обструкция верхних мочевых путей.
2. У беременных с острым пиелонефритом при присоединении ретенционно-обструктивных осложнений чаще наблюдаются угроза прерывания беременности и гестоз. Длительное дренирование мочевых путей сопровождается снижением частоты ФПН, ЗРП, гипоксии и гипербилирубинемии новорож-
денных, а также послеродовых гнойно-воспалительных осложнений мочевой системы у женщин.
3. У беременных с обструктивным пиелонефритом при накладывании чрескожной пункционной нефростомы по сравнению с внутренним дренированием мочеточников катетером-стентом болевой синдром, лейкоцит- и эритроцитурия купируются быстрее на 1-е, 7-е и 3-й сутки соответственно, продолжительность дизурических расстройств, астенического синдрома сокращается, наблюдается более эффективное снижение мочевины крови, восстановление кислотно-щелочного состояния крови с нормализацией парциального напряжения кислорода.
4. Катетеризация мочеточников катетером-стентом неэффективна при исходном выявлении окклюзии в условиях фармакоэхографического исследования, наличии добавочной петли почечных сосудов как врожденной аномалии, гнойной стадии пиелонефрита и анамнестических указаниях на обострение пиелонефрита еще до беременности, а также при гестозе (нефро-патия 2—3 ст.). Этим беременным показано проведение чрескожной пункционной нефростомии.
5. Использование чрескожной нефростомии сопровождается повышением компенсаторно-приспособительных реакций в плаценте, что выражается в повышении капилляризации терминальных ворсин малого калибра, гиперплазии периферически расположенных капилляров, уменьшению толщины плацентарного барьера. При наружном дренировании облитерационная ан-гиопатия ограничена только промежуточными ворсинами, сокращается площадь деструктивных и воспалительных изменений в плаценте по сравнению с внутренним дренированием мочеточников.
6. Предлагаемый алгоритм ведения беременных с обструктивным пиелонефритом позволяет улучшить качество диагностики, дифференцированно подойти к терапии, сократить время принятия решения о целесообразности эндоурологического дренирования до 3-6 часов, что приводит к снижению осложнений беременности, родов и патологии новорожденного.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. При госпитализации беременных с острым пиелонефритом для своевременной диагностики ретенционно-обструктивных осложнений в стандарт первичного обследования необходимо включить: 1) клинико-лабораторное обследование с уточнением урологического анамнеза и выявлением акушерских осложнений; 2) катетеризацию мочевого пузыря с определением почасового диуреза; 3) фармакоэхографическую пробу.
2. У беременных с острым пиелонефритом при окклюзии верхних мочевых путей, на фоне гестоза, гнойной стадии воспалительного процесса в почках, указания на пиелонефрит до беременности, добавочный нижнеполярный сосуд почек и другие врожденные аномалии мочевой системы показано наружное дренирование мочевых путей посредством наложения чрескожной пункционной нефростомы.
3. Эндоурологическое дренирование мочевых путей следует осуществлять в многопрофильной больнице с подключением специалистов урологического и нефрологического отделений.
4. У беременных с острым пиелонефритом при консервативном ведении необходимо проводить профилактику и лечение ФПН и ЗРП на всем протяжении беременности и динамическое амбулаторное наблюдение после родов.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
Власюк М.Е., Пакус И.О., Рыжков C.B., Пакус. О.И., Воронова О.В., Моисе-1ко С.Н., Бережная О.Г. Патоморфологическое исследование плацент и их >судов у беременных при пиелонефрите в условиях консервативной и эндохи-фгической тактики лечения // Вестник новых медицинских технологий. -2010. T. XVII. — №4. — С.125-127 (перечень ВАК РФ).
Рыжков C.B., Власюк М.Е., Пакус О.И., Рогачева Е.А., Уманский М.Н. Кли-1ческое значение естественных аутоантител к почечным антигенам для про-юзирования течения пиелонефрита у беременных. // Материалы III Всероссий-
ской научно-практической конференции «Функциональное состояние и здоровье человека». — Ростов-на-Дону, 2010-С. 168-169.
3. Рыжков C.B., Власюк М.Е., Пакус О.И., Пампула Н.С. Возможности фармако-эхографической пробы у беременных при остром пиелонефрите // Международный журнал прикладных и фундаментальных исследований. — 2010. — № 10. -С. 79-81.
4. Власюк М.Е., Рыжков C.B. Современная тактика лечения пиелонефрита у беременных // Материалы Пленума Российского научного медицинского общества терапевтов и межрегиональной конференции, посвященной 80-летию Ростовского Областного научно-медицинского общества терапевтов «Инновационные технологии и прогресс терапевтической клиники». — Ростов-на-Дону, 2010. — С. 27-28.
5. Рыжков C.B., Власюк М.Е., Пакус О.И., Полонская Е.И. Эффективность эндоурологического дренирования мочевых путей у беременных при пиелонефрите // Успехи современного естествознания. -2011. — №5. — С. 154—155.
6. Рыжков C.B., Власюк М.Е., Пакус О.И., Тасина Е.И. Дифференцированный выбор метода эндоурологического дренирования мочевых путей у беременных при пиелонефрите // Международный журнал прикладных и фундаментальных исследований. — 2011. — №6. — С. 148-149.
7. Петрухин В.А., Рыжков C.B., Пакус О.И., Власюк М.Е., Пармон В.Я. Тактика и клиническая эффективность ведения беременных с осложненным острым пиелонефритом. // Российский вестник акушера-гинеколога. — 2011. — № 1. -С. 26-30 (перечень ВАК РФ).
8. Власюк М.Е., Рыжков C.B., Полонская Е.И., Пампуло Н.С., Шацкая В.В., Давнденко В.Н., Киртанасов Я.П., Пакус О.И. Клиническая эффективность консервативной и эндоурологической тактики лечения беременных с острым пиелонефритом при ретенционно-обструктивных осложнениях // Современные проблемы науки и образования (электронный журнал). — 2012. — № 1; URL: www.science-education.ru/101-5385 (перечень ВАК РФ).
Печать цифровая. Бумага офсетная. Гарнитура «Тайме». Формат 60×84/16. Объем 1,0 уч.-изд.-л. Заказ № 2720. Тираж 100 экз. Отпечатано в КМЦ «КОПИЦЕНТР» 344006, г. Ростов-на-Дону, ул. Суворова, 19, тел. 247-34-88
Лечение хронического пиелонефрита с помощью уровалидина
Ambrosoli, G .: Über die antibakterielle Wirkung der Verbindung eines neuen antibiotikaderivates mit einem Azofarbstoff. Ig. Мод., 18 , 3 (1965).
Google Scholar
Arrigoni, G .: Клиническое и бацериологическое исследование мочеполовых инфекций, леченных новой комбинацией лекарств. Расс. Урол. Нефрол. 3 , 30 (1965).
Google Scholar
Бьянки, С .: Теризидон. Eine neue Schiffsche Base des D-cykloserins. Framaco 20 , 366 (1965).
Google Scholar
Бонати, фр .: Biologische Eigenschaften und antibakterielle Aktivität des Terizidons. Farmaco 20 , 381 (1965).
Google Scholar
Brod, J .: In. Proc. IV. Междунар. Congr. Нефрология, Стокгольм, 1969. Каргер, Базель, 1970.
Google Scholar
Bucht, A .: In: Proc. IV. Междунар. Congr. Нефрология, Стокгольм, 1969. Karger, Базель, 1970.
Google Scholar
Д’Анна, А .: Терапевтическая эффективность комбинации теризидона и феназопиридина при инфекциях мочевыводящих путей у женщин Рек. Мед., 5 , 1 (1966).
Google Scholar
Дольотти, Г .: В: Тр. VI. Intern Congr. Soc. Ital. Med. Int., 1963.
Fuchs, J .: Die Pyelonephritis (Ed. A. Losse и M. Kienitz), Thieme, Stuttgart, 1966.
Google Scholar
Говар, П. Э .: В: Инфекция мочевыводящих путей (Эд. Фр. О’Грейди и В. Брамфитт), Oxford Univ. Press, 1968.
Guiddi, C., Grillo, A .: Показания уровалидина для лечения и профилактики воспалений мочеполовой системы. Информ. Med. 21 , 24 (1966).
Google Scholar
McMurdach, M. In: Progress in Pyelonephritis (Ed. E. H. Kass), Davis, Philadelphia, 1965.
Google Scholar
McMurdach, M. В: Инфекция мочевыводящих путей (Ed. Fr. O’Grady and W. Brumfitt), Oxford Univ. Press, 1968.
Папанайоту П .: Уровалидин в терапии инфекций мочевыводящих путей в пожилом возрасте. Носоком. Хрон., 39 , 34 (1969).
Google Scholar
Прехт, К., Дутц, Х., Будер, Х. В., Бирнбаум, М., Бриедигкейт, Х .: Бактериурия и пиелонефрит. диагностика и лечение. Внутр. Урол. Нефрол., 2, , 171 (1970).
Google Scholar
Страта, А .: Кинетика и терапевтическая активность теризидона у человека. Acta Biomedica 38 , 43 (1967).
Google Scholar
Strata, A .: Farmacocinetical del Terizidone nei nefropatici. Giorn. Clin. Мед., 49, , 504 (1968).
Google Scholar
Schulman, C.C .: Expérimentation Clinique et bactériologique d’une Association d’un nouvel antibiotique et d’un colorant azoïque en urologie. Praxis 59 , 136 (1970).
Google Scholar
Уэлч, Х.: Цитата: В :. 12.
Google Scholar
Зини, С .: Клинические испытания новой комбинации антибиотика и азокрасителя при инфекциях мочевыводящих путей. Минерва Урол., 17, , 206 (1965).
PubMed Google Scholar
Инфекция мочевыводящих путей: причины, симптомы и профилактика
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Инфекции мочевыводящих путей вызываются микробами, например бактериями, которые преодолевают защитные силы организма в мочевыводящих путях. Они могут повлиять на почки, мочевой пузырь и трубки, проходящие между ними.
Это один из наиболее распространенных типов инфекций, на который ежегодно приходится около 8,1 миллиона обращений к врачу.
Мочевыводящие пути можно разделить на верхние и нижние мочевыводящие пути.Верхние мочевыводящие пути состоят из почек и мочеточников, а нижние мочевыводящие пути — из мочевого пузыря и уретры.
Краткая информация об инфекциях мочевыводящих путей
- Риск развития инфекции мочевыводящих путей (ИМП) превышает 50 процентов в течение жизни женщин.
- Общие симптомы включают сильные частые позывы к мочеиспусканию, а также болезненные ощущения и жжение при мочеиспускании.
- ИМП обычно диагностируется на основании симптомов и анализа образца мочи.
- ИМП можно вылечить за 2–3 дня лечения.
- Экстракты клюквы не лечат ИМП, но могут помочь снизить риск повторных ИМП.
Подавляющее большинство инфекций мочевыводящих путей (ИМП) вызывается бактерией Escherichia coli ( E. coli ), обычно обнаруживаемой в пищеварительной системе. Бактерии хламидиоза и микоплазмы могут инфицировать уретру, но не мочевой пузырь.
UTI имеют разные имена в зависимости от того, где они встречаются.Например:
- Инфекция мочевого пузыря называется циститом.
- Инфекция уретры называется уретритом.
- Инфекция почек называется пиелонефритом.
Мочеточники очень редко являются очагом инфекции.
Факторы риска
Более 50 процентов всех женщин будут испытывать хотя бы одну ИМП в течение своей жизни, а от 20 до 30 процентов будут испытывать рецидивы ИМП.
У беременных женщин вероятность развития ИМП не выше, чем у других женщин, но если она все же возникает, то вероятность распространения инфекции почек выше.Это связано с изменениями в организме во время беременности, которые влияют на мочевыводящие пути.
Поскольку ИМП во время беременности может оказаться опасным как для здоровья матери, так и ребенка, большинство беременных женщин проходят тестирование на наличие бактерий в моче, даже при отсутствии симптомов, и получают лечение антибиотиками для предотвращения распространения.
ИМП могут развиться у людей любого возраста и пола. Однако некоторые люди подвержены большему риску, чем другие. Следующие факторы могут увеличить вероятность развития ИМП:
- половой акт, особенно если он более частый, интенсивный и с несколькими или новыми партнерами
- диабет
- плохая личная гигиена
- проблемы с полным опорожнением мочевого пузыря
- наличие мочевой катетер
- недержание кишечника
- блокировка оттока мочи
- камни в почках
- некоторые формы контрацепции
- беременность
- менопауза
- процедуры с участием мочевыводящих путей
- подавление иммунной системы
- длительная неподвижность
- длительная неподвижность спермицидов и тампонов
- интенсивное употребление антибиотиков, которые могут нарушить естественную флору кишечника и мочевыводящих путей
Симптомы ИМП могут зависеть от возраста, пола, наличия катетера и того, какая часть мочевыводящих путей тракт инфицирован.
Общие симптомы ИМП включают:
- сильные и частые позывы к мочеиспусканию
- мутная, кровянистая или сильно пахнущая моча
- боль или жжение при мочеиспускании
- тошнота и рвота
- мышечные боли и боли в животе
Люди с катетерами могут испытывать лихорадку только как симптом, что затрудняет диагностику.
Острый пиелонефрит
Острый пиелонефрит — это внезапная и тяжелая инфекция почек.Если у человека развивается это состояние, он также может испытывать боль в верхней части спины и в боку, высокую температуру, дрожь, озноб, усталость и психические изменения. Это считается неотложной ситуацией и при подозрении на него следует немедленно обратиться к врачу.
Цистит
Если у человека инфекция мочевого пузыря, у него также может быть низкая температура, давление и спазмы в животе и пояснице.
Осложнения
Большинство ИМП не являются серьезными, но некоторые могут привести к серьезным проблемам, особенно с ИМП верхних отделов.
Рецидивирующие или длительные почечные инфекции могут вызвать необратимые повреждения, а некоторые внезапные почечные инфекции могут быть опасными для жизни, особенно если бактерии попадают в кровоток в состоянии, известном как сепсис.
Они также могут увеличить риск рождения недоношенных или маловесных детей у женщин.
Есть несколько мер, которые можно предпринять для снижения риска развития ИМП:
- Пейте много воды и часто мочитесь.
- Избегайте таких жидкостей, как алкоголь и кофеин, которые могут раздражать мочевой пузырь.
- Помочитесь вскоре после секса.
- Протирайте спереди назад после мочеиспускания и дефекации.
- Следите за чистотой области гениталий.
- Душ предпочтительнее ванны, избегайте использования масел.
- Гигиенические прокладки или менструальные чаши предпочтительнее тампонов. Если вы хотите купить менструальные чаши, то на Amazon есть отличный выбор с тысячами отзывов покупателей.
- Избегайте использования диафрагмы или спермицидов для контроля рождаемости.
- Избегайте использования парфюмированных продуктов в области гениталий.
- Носите хлопчатобумажное белье и свободную одежду, чтобы область вокруг уретры оставалась сухой.
Людям рекомендуется обращаться к врачу, если у них развиваются симптомы ИМП, особенно если у них появились симптомы потенциальной инфекции почек.
Диагноз обычно ставится после выяснения симптомов и анализа мочи для оценки наличия лейкоцитов, эритроцитов и бактерий.
Используется метод сбора мочи, называемый «чистый улов». Это требует, чтобы человек вымыл область своих гениталий перед тем, как сдать образец мочи в середине потока. Это помогает предотвратить попадание бактерий вокруг области гениталий в образец.
Если у человека рецидивирующие ИМП, врач может запросить дополнительное диагностическое обследование, чтобы определить, виноваты ли в этом анатомические или функциональные проблемы. Такие тесты могут включать:
- Диагностическая визуализация : Это включает в себя оценку мочевыводящих путей с помощью ультразвука, КТ и МРТ, отслеживания радиации или рентгеновских лучей.
- Уродинамика : Эта процедура определяет, насколько хорошо мочевыводящие пути накапливают и выделяют мочу.
- Цистоскопия : это диагностическое обследование позволяет врачу осмотреть мочевой пузырь и уретру с помощью объектива камеры, который вводится через уретру через длинную тонкую трубку.
ИМП у мужчин встречаются редко. Заболеваемость среди мужчин в возрасте до 50 лет составляет от 5 до 8 мужчин на каждые 10 000 человек. Риск заражения увеличивается с возрастом.
Когда мужчина заражается ИМП, он заражает те же органы и области, что и ИМП у женщины.Однако для мужчин простата также подвержена риску инфицирования.
Мужчина с обрезанным пенисом менее подвержен ИМП, чем мужчина, который не подвергался обрезанию.
Методы лечения будут аналогичны тем, которые используются для лечения ИМП у женщин.
Поделиться на Pinterest Обильное питье помогает избавиться от ИМП и снижает риск заражения в будущем.Поскольку ИМП обычно вызываются бактериями, их чаще всего лечат антибиотиками или противомикробными препаратами.
Тип лекарства и продолжительность лечения будут зависеть от симптомов и истории болезни пациента.
Необходимо всегда проводить полный курс лечения ИМП, чтобы убедиться, что инфекция полностью исчезла, и снизить риск устойчивости к антибиотикам. Симптомы ИМП могут исчезнуть до того, как инфекция полностью исчезнет.
Людям с ИМП всегда рекомендуется пить много жидкости и часто мочиться, так как это помогает вымыть бактерии. Для облегчения боли могут быть прописаны различные обезболивающие. Также может помочь прикладывание грелки к спине или животу.
Неосложненная ИМП — это инфекция, которая возникает у здорового человека с нормальным чистым мочевым трактом. Обычно их можно вылечить за 2–3 дня лечения.
Осложненная ИМП — это инфекция, которая возникает у человека, ослабленного другим заболеванием, например беременностью или трансплантацией сердца. Осложненные ИМП обычно требуют более длительного приема антибиотиков, обычно от 7 до 14 дней.
Чтобы вылечить ИМП, вызванную проблемами в мочевыделительной системе, необходимо найти и исправить основную проблему.Если не лечить, эти инфекции могут привести к повреждению почек.
Если человек серьезно болен, ему может потребоваться госпитализация, чтобы убедиться, что он принимает достаточное количество жидкости и получает правильные лекарства. Людям также может потребоваться обратиться в больницу, если они относятся к одному из следующих:
- беременных и других больных
- пожилых людей
- больных раком, диабетом, рассеянным склерозом, травмой спинного мозга или другими медицинскими проблемами
- лица с камнями в почках или другими изменениями в мочевыводящих путях
- , выздоравливающие после недавней операции на мочевыводящих путях
Рецидивирующие инфекции у женщин
Женщинам с рецидивирующими инфекциями мочевого пузыря можно посоветовать:
- Принять однократную дозу антибиотика после половой контакт
- Принимайте однократную суточную дозу антибиотика в течение не менее 6 месяцев
- Принимайте 2-3-дневный курс антибиотика, если симптомы снова появляются
- Пройдите вагинальную терапию эстрогенами, если у них уже была менопауза
Есть ряд предлагаемых средств, которые люди с ИМП могут попробовать дома.
Частое употребление жидкости и мочеиспускание может помочь вывести бактерии из организма, а использование грелки на короткое время может помочь уменьшить дискомфорт.
Также часто говорят, что клюква и ее экстракты могут лечить ИМП.
Экстракты клюквы не помогают в лечении существующих ИМП, но могут помочь предотвратить их развитие.
Это связано с тем, что клюква содержит соединения, называемые проантоцианидинами, которые предотвращают прилипание E. coli к стенкам пищеварительного и мочевыводящих путей.
В большом метаанализе исследователи обнаружили, что у женщин с рецидивирующими ИМП, которые принимали клюкву в течение 12 месяцев, частота инфекций снизилась на 35 процентов.
Другое крупное клиническое исследование показало, что прием 500 миллиграммов (мг) экстракта клюквы ежедневно в течение 6 месяцев снижает частоту ИМП в той же степени, что и 100 мг триметоприма, антибиотика, не создавая риска устойчивости к противомикробным препаратам или суперинфекции. у женщин с рецидивирующими ИМП.
Таблетки с экстрактом клюквы в два раза эффективнее клюквенного сока для профилактики ИМП, что частично может быть связано с содержанием сахара в клюквенном соке.Экстракты клюквы также содержат антоцианы и салициловую кислоту. Это может иметь обезболивающее и противовоспалительное действие, которое может помочь облегчить симптомы ИМП.
Общество акушеров и гинекологов Канады рекомендует продукты из клюквы для предотвращения рецидивов ИМП, но не для использования при активных ИМП.
Таблетки с экстрактом клюквыможно приобрести в Интернете. Рекомендуется поговорить с врачом, чтобы определить, подходят ли эти таблетки.
Изменения бактериального баланса мочеполовых путей могут увеличить вероятность колонизации такими организмами, как E.coli . Регулярное употребление пробиотиков может помочь снизить риск ИМП, особенно после курса антибиотиков.
Пробиотики доступны в Интернете в виде пищевых продуктов, например йогуртов и пищевых добавок.
В частности, Bifidobacterium longum продемонстрировал способность предотвращать прилипание нежелательных бактерий к стенкам кишечного тракта, в дополнение к увеличению выработки природных антибактериальных химикатов и органических кислот, тем самым снижая вероятность ИМП.
Прочитать статью на испанском
Инфекция почек: что это, симптомы, причины, профилактика и лечение
Что такое пиелонефрит?
Пиелонефрит — заболевание, при котором происходит инфицирование почек, приводящее к воспалению. Может быть двух видов:
- острый: вызван инфекцией мочевыводящих путей (ИМП)
- хроническая: более серьезная, чем острая форма. Это связано с врожденными аномалиями, которые препятствуют нормальному опорожнению собирательных канальцев почек.
Пиелонефрит — серьезное заболевание, которое может вызвать необратимое повреждение почек. При появлении перечисленных ниже симптомов важно немедленно обратиться за медицинской помощью.
Каковы симптомы пиелонефрита?
Основные симптомы:
- Боль в пояснице
- лихорадка
- озноб
- Отсутствие аппетита и недомогание
- тошнота и рвота
- боль при мочеиспускании
- мутная моча с резким запахом
- наличие крови в моче
Как диагностируется пиелонефрит?
Диагностика в основном заключается в взятии образца мочи, который может быть проверен на наличие бактерий или крови в моче.Вы также можете взять образец крови — опять же, чтобы проверить, есть ли в вашей крови бактерии или другие патогены, которые могут вызвать инфекцию.
Каковы причины пиелонефрита?
В случае хронического пиелонефрита причиной обычно является серьезная анатомическая аномалия при рождении. Однако это также может быть приобретенное заболевание, если у вас вялый мочевой пузырь из-за травмы спинного мозга.
Поскольку острый пиелонефрит возникает в результате инфекции мочевыводящих путей, к факторам риска относятся ослабленная иммунная система, использование мочевого катетера или принадлежность к женщине, поскольку уретра у женщин короче, чем у мужчин.
Можно ли предотвратить пиелонефрит?
Вы можете помочь предотвратить инфекции мочевыводящих путей:
- пить много воды в течение дня
- отказ от спринцевания
- в туалет, как только нужно
Как лечится пиелонефрит?
Лечение направлено на уменьшение инфекции и уменьшение острых симптомов. Первая линия лечения — это назначение антибиотиков, которые обычно улучшают симптомы в течение нескольких дней.
В случае тяжелой инфекции почек вам может потребоваться прием антибиотиков в больнице.
Наконец, в случае хронического пиелонефрита со временем может возникнуть рубцевание почки, поэтому вам, возможно, потребуется обратиться к специалисту по почкам, чтобы обсудить вариант хирургического восстановления почки.
10.4: Острый пиелонефрит — Medicine LibreTexts
- Последнее обновление
- Сохранить как PDF
- Осложнения острого пиелонефрита
- Клиническая картина
- Лечение
Острый пиелонефрит представляет собой острую бактериальную инфекцию паренхимы почек и является наиболее распространенным заболеванием почек.
Осложнения острого пиелонефрита
- Септицемия и септический шок
- Абсцесс
- Хронический пиелонефрит
- Почечная недостаточность
- при двустороннем хроническом пиелонефрите
Клиническая презентация
- История
- лихорадка и озноб
- Боль в пояснице или спине
- тошнота и рвота у некоторых пациентов
- Симптомы НМП (частота, дизурия) часто отсутствуют
- Экзамен
- больной и пирексиальный
- нежность поясницы
- Моча
- Щуп: лейкоциты ++ Положительный результат теста на нитриты
- Микроскопия: клетки гноя ++ организм +
- Посев: отправьте образец до начала приема антибиотиков
- Культура крови
- НЕТ изображений (т.е. U / S) необходим в острой фазе, ЕСЛИ:
- диабетик
- с ослабленным иммунитетом
- Каменная болезнь в анамнезе
- Нет ответа на антибиотики в течение 72 часов
- НЕТ изображений (т.е. U / S) необходим в острой фазе, ЕСЛИ:
Лечение
- Общие меры
- госпитализация при отравлении с рвотой
- жидкости для внутривенного введения при недостаточной гидратации
- Посев крови при высокой температуре
- Антибиотики
- Цели лечения
- искоренить инфекцию
- предотвратить осложнения
- Идеальный антибиотик
- бактерицидный
- широкий спектр
- высокая проникающая способность и концентрация в моче и почечной ткани
- Наиболее часто используемые антибиотики:
- Аминогликозиды
- Фторхинолоны
- Цефалоспорины
- Коамоксиклав (Аугментин)
- Амоксициллин и Котримоксазол не подходят для эмпирической терапии из-за высокой частоты резистентности к E. coli
- антибиотиков следует назначать в течение 7-14 дней, и какой бы препарат ни использовался, показатель излечения = 90%
- Цели лечения
- Урологическое обследование (после разрешения острой инфекции)
- Все женщины с рецидивирующими ИМП
- Ассоциированная гематурия
- Пациенты с рецидивирующим острым пиелонефритом при отсутствии патологии мочевыводящих путей должны иметь длительную непрерывную профилактику низкими дозами антимикробных препаратов (см. Ниже)
- Пациенты с рецидивирующим острым пиелонефритом при отсутствии патологии мочевыводящих путей должны иметь длительную непрерывную профилактику низкими дозами антимикробных препаратов (см. Ниже)
Инфекция почек — Симптомы, лечение и профилактика
Попадание бактерий в почки может вызвать инфекцию.Бактерии, вызывающие инфекции почек, обычно происходят из другой части мочевыводящих путей, например из мочевого пузыря, мочеточников или уретры. Инфекции почек могут поражать одну почку за раз или обе ваши почки одновременно. Очень важно как можно скорее вылечить инфекцию почек. Инфекции почек, которые не будут вылечены достаточно быстро, могут вызвать необратимое повреждение почек или могут распространиться на другие части вашего тела и вызвать еще более серьезную инфекцию.
Кто заражается почечными инфекциями?
Любой человек может заразиться почечной инфекцией, но у одних людей она выше, чем у других.У вас больше шансов получить инфекцию почек, если вы:
- Инфекция мочевого пузыря. Инфекция мочевого пузыря может распространиться на почки.
- Женщина. Женщины заражаются почечными инфекциями чаще, чем мужчины. Это из-за того, как устроено женское тело. У женщин уретра (часть мочевыводящих путей, через которую выходит моча) короче, чем у мужчин. Более короткая уретра облегчает проникновение бактерий в ваше тело и их перемещение по мочевыводящим путям.Уретра также ближе к влагалищу и анусу у женщин, чем у мужчин. Бактерии могут распространяться из влагалища и ануса в уретру, а затем перемещаться по мочевыводящим путям.
- Имеете проблемы с формой мочевыводящих путей, из-за которых моча затрудняется прохождением через них
- Имеется закупорка мочевыводящих путей, например, камень в почках или увеличенная простата (у мужчин)
- Беременны
- Болеют диабетом
- Имеют ослабленную иммунную систему.Это может быть вызвано заболеванием, например диабетом или ВИЧ, или некоторыми лекарствами, называемыми иммунодепрессантами. Люди, перенесшие трансплантацию почки или другого органа, принимают иммунодепрессанты.
- Имеют повреждение нерва или спинного мозга, из-за которого вы не чувствуете боли в той области тела, где находятся мочевой пузырь и уретра. Отсутствие боли в этой области может помешать вам заметить симптомы инфекции мочевого пузыря. Инфекция мочевого пузыря может привести к инфекции почек, если ее не лечить.
- Используйте катетер для слива мочи из мочевого пузыря
- У вас есть проблема со здоровьем, называемая пузырно-мочеточниковым рефлюксом (ПМР). В нормальных мочевых путях моча может стекать только по мочеточникам в мочевой пузырь. У людей с ПМР мочевыводящие пути позволяют мочи течь назад, вверх по мочеточникам, что может привести к инфекциям почек.
Вернуться к началу
Каковы симптомы почечной инфекции?
Если у вас инфекция почек, вы можете заметить один или несколько из следующих симптомов:
- Лихорадка
- Рвота
- Боль в спине, боках или паху
- Озноб
- Тошнота
- Часто мочеиспускание (писание)
- Ощущение, будто вам нужно часто мочиться (мочиться), даже если вы только что пошли
- Боль или жжение при мочеиспускании
- Гной (густая, бело-желтая жидкость) или кровь в моче
- Мутная или дурно пахнущая моча
Если вы заметили какой-либо из этих симптомов, как можно скорее обратитесь к своему врачу.Если вы в настоящее время принимаете лекарство от инфекции мочевыводящих путей (ИМП), но у вас все еще есть какие-либо из этих симптомов, обратитесь к своему врачу.
Если ваш лечащий врач подозревает, что у вас инфекция почек, он может попросить вас сдать анализ мочи на наличие бактерий или других признаков инфекции. Вам также может потребоваться сдать анализ крови или визуализирующие обследования, такие как рентген, ультразвук или компьютерная томография.
Вернуться к началу
Как лечить инфекцию почек?
Инфекции почек лечат антибиотиками.Ваш лечащий врач может посоветовать вам принимать антибиотики, которые лечат наиболее распространенные типы инфекций, до тех пор, пока ваша моча не будет изучена, чтобы определить точный тип инфекции. После получения результатов анализа мочи ваш лечащий врач может посоветовать вам принять другой тип антибиотика в зависимости от типа инфекции.
Если у вас очень серьезная инфекция, возможно, вам придется остаться в больнице для лечения.
Если инфекция почек была вызвана нарушением формы мочевыводящих путей, возможно, вам потребуется операция, чтобы исправить эту проблему и предотвратить инфицирование почек в будущем.
Вернуться к началу
Как предотвратить инфекцию почек?
Вы можете снизить вероятность заражения почечной инфекцией:
- Пить много воды
- Мочеиспускание, как только вы почувствуете в этом необходимость
- Мочеиспускание после секса
- Вытирание спереди назад после посещения туалета, если вы женщина. Это помогает предотвратить попадание бактерий из влагалища или ануса в уретру.
- Избегайте использования дезодорантов или спринцеваний в области половых органов.
Вернуться к началу
Антибиотикопрофилактика при лечении пузырно-мочеточникового рефлюкса
Антибиотикопрофилактика с 1960-х годов является одним из вариантов лечения пузырно-мочеточникового рефлюкса. Цель этой обзорной статьи — дать краткий обзор рациональности антибиотикопрофилактики и обсудить различные используемые агенты. Также будут представлены некоторые из текущих противоречий относительно использования антибиотиков при рефлюксе.
1. Введение
После того, как был диагностирован пузырно-мочеточниковый рефлюкс (ПМР), основная предпосылка лечения предназначен для предотвращения дальнейших восходящих инфекций мочевыводящих путей (ИМП), которые могут, если оставленные без лечения, приводят к пиелонефриту. Пиелонефрит, в свою очередь, может привести к потенциальному повреждению почек [1]. На основе работы Жана Смелли и др. в 1960-х годах было обнаружено, что использование антибиотикопрофилактики быть полезным для снижения частоты рецидивов инфекции мочевыводящих путей у детей с ВУР [2].Впоследствии несколько долгосрочных исследований продемонстрировали справедливость концепции [3–7]. Основа антибиотика профилактика у пациентов с ПМР заключалась в том, что, в конечном итоге, рефлюкс в низком степени (с I по III) были признаны разрешенными с течением времени и, следовательно, поддерживающими на низких дозах антибиотика может предотвратить или снизить риск мочевыводящих путей инфекция до тех пор, пока рефлюкс не исчезнет [8]. Цель этого статья, таким образом, представляет собой обзор лечения ПМР с использованием антибиотиков. профилактика, ее преимущества и недостатки на основе обзора литература.Используемые различные антибиотики для профилактики в ПМР будет обсуждаться.
2. Развитие антибиотикопрофилактики в ведении пациентов с VUR
Регургитация мочи из мочевого пузыря в мочеточник и почечную собирающую систему было признано с давних времен [9]. ПМР был идентифицирован как этиологический фактор пиелонефрита из классических исследований, проведенных Хатчем, который в 1952 г., изучал группу пациентов с параличом нижних конечностей с диагнозом нейрогенная дисфункция мочевого пузыря и ПМР.Постулировался рефлюкс инфицированной мочи в верхние мочевыводящие пути. быть причиной хронического и прогрессирующего поражения почек [10]. Позже, в 1959 г., Ходсон заметил, что рефлюкс чаще встречается у детей с мочеиспусканием. инфекции тракта и что существует корреляция между рефлюксом и хроническим пиелонефрит, подтвержденный данными VCUG (цистоуретрограмма мочеиспускания) и IVU (внутривенная урограмма) [11]. Как связь между ПМР и мочевыводящими путями инфекция стала более установленной, дополнительные экспериментальные исследования показали роль бактериальной инфекции в повреждении почек у пациентов с имеют ВУР [12–14].
Исторически сложилось так, Первоначальный подход к лечению пациентов с рефлюксом был наблюдательным без непрерывный антибиотик. Лечение предлагалось только по мере возникновения инфекции. К сожалению, этот подход продемонстрировал, что повреждение почек может произойти в пациенты, у которых была только одна инфекция, и дальнейшее повреждение почек было больше может возникнуть в почках, которые имеют паренхиматозные поражения, но также может возникнуть в нормальных почках. Ленаган сообщил, что большинство инфекций возникли в течение первых пяти лет после постановки диагноза [15].В свете высокой частоты новых повреждений почек, отмеченных у детей, получавших прерывистая антибактериальная терапия, было предложено профилактическое назначение антибиотиков. использоваться. Выводы Ленагана были подтверждено международным исследованием рефлюкса у детей, которое также продемонстрировало высокая скорость образования новых рубцов у детей, которые наблюдались нерегулярно профилактика антибиотиками, но с известным рефлюксом [16]. Это исследование показало, что новые Поражение почек произошло у 12,5% детей с нормальными почками, тогда как у 62% детей рубцы на почках показали прогрессирование поражения по мере лечения инфекций.Ряд последующих исследований показал, что прогрессирование рубцевания пациенты с рефлюксом могут возникать на фоне рецидивов мочевыводящих путей инфекция [17, 18]. Н. П. Гольдрайх и И. Х. Гольдрайх в 1992 г. показали, что в целом в проспективном исследовании дети с ПМР I-V степени, получавшие антибиотикопрофилактика, была относительно низкая скорость образования новых рубцов (3%). обнаружено, и это наблюдалось только в тех случаях, когда мочевыводящие пути произошло заражение [19]. Юго-западная группа исследования детской нефрологии продемонстрировали, что в относительно небольшой группе пациентов с рефлюксом 1-3 степени за пять лет 12 пациентов (10.7%) появились новые рубцы на внутривенной урограмме внутривенная урограмма (ВВУ) на фоне прорывных инфекций [20]. Skoog et al. наблюдал большая группа пациентов (545), постоянно получающих низкие дозы антибиотиков. на срок до десяти лет. Относительно низкий отмечена скорость прогрессирующего рубцевания почек (0,5%), чаще всего у детей с прорывной инфекцией [21]. Текущие рекомендации по профилактике антибиотиками у детей были формализованы комиссией AUA по ведению первичной VUR в дети [22].Рекомендации от руководящие принципы заключались в том, что дети с VUR I-IV степени могут быть первоначально обработаны с медицинской точки зрения с непрерывной профилактикой антибиотиками из-за меньшего риска, в в краткосрочной перспективе, и эта операция будет рекомендована для детей, которые испытали прорывные инфекции.
Подробнее недавно появилась концепция прекращения антибиотикопрофилактики после достижения определенного возраста. были оценены, поскольку родители все больше устают от долгосрочных прием лекарств и высказывались опасения по поводу побочных эффектов и бактериальная устойчивость.Основываясь на выводах, что к 4 годам рубцевание почек было маловероятным. возникать на фоне инфекции мочевыводящих путей, прекращения приема антибиотиков профилактика считалась целесообразной у детей старше 5 лет [23, 24]. Купер и др. оценили группу из 51 пациента с рефлюксом со средним возрастом 8,6 лет, которые не лечились антибиотиками с профилактической целью [25]. Несмотря на Тот факт, что рефлюкс сохранялся у большинства этих пациентов, лишь у небольшой у числа пациентов (11%) развилась последующая инфекция мочевыводящих путей.Новые почечные рубцы не были отмечены, как было задокументировано ультразвуковое исследование, которое, однако, может быть не самым точным методом для определения при поражении почек. К сожалению нет Долгосрочное двойное слепое рандомизированное исследование было проведено для сравнения эффективность антибиотикопрофилактики по сравнению с отсутствием антибиотикопрофилактики у пациентов поставлен диагноз ПМР в зависимости от степени рефлюкса. К тому же данные еще не совсем ясно относительно сравнения между хирургической терапией и антибиотиками профилактика.Международный рефлюкс Исследование у детей (IRSC) не продемонстрировало явного преимущества любого из эти две формы управления [26]. В основные ограничения исследования заключались в том, что не все степени рефлюкса лечились. любым способом, так как более высокие степени VUR лечились хирургическим путем, таким образом внесение серьезной ошибки отбора. В настоящее время врачебное управление VUR по-прежнему широко применяется для молодых пациентов с более низкой степенью ПМР по мере того, как проводятся рандомизированные исследования.
3. Антибиотики, используемые для профилактического лечения пациентов с VUR
A относительно небольшое количество противомикробных препаратов используется для лечения урологических состояний у детей, наиболее часто используемые для профилактики антибиотиками в лицом VUR являются триметоприм-сульфаметоксазол (TMP / SMX), нитрофурантоин и производные пенициллина амоксициллин. Преимущество этих антибиотиков в том, что их активная форма или метаболиты выводятся с мочой, таким образом сохраняя моча без бактерий.Рекомендации для администраций не будут пересматриваться, но следует иметь в виду, что у более молодых используются только производные пенициллина. детям до 2 месяцев из-за незрелости печени новорожденного и почки замедляют метаболизм и выведение этих препаратов [27]. Аллергические реакции на противомикробные препараты всегда должны вызывать беспокойство. Семейный анамнез помогает определить у какого ребенка на самом деле может быть аллергия на лекарство. Аллергические реакции проявляются в виде крапивница, диффузная кожная сыпь или, реже, анафилаксия.Подкожная кожная проба может разрешить вопрос об аллергической реакции на лекарства, но поскольку само тестирование может быть связано с некоторым риском аллергической реакции, это должно быть выполнено в контролируемых условиях аллергологом. Перекрестная аллергенность между пенициллином и цефалоспорином должна составлять 5%. также следует признать [28]. Однако, как правило, дети с легкой или отсроченной аллергическая реакция на один из этих классов противомикробных препаратов обычно способна терпеть агентов других классов.
Бактериальный лекарственная устойчивость — растущая проблема во всем мире. В 1980-е годы широкое признание проблема возникла из-за широко сообщаемой резистентности к ванкомицину инфекция золотистого стафилококка, обнаруженная в случаях внебольничной инфекции [29]. Заболеваемость лекарственной устойчивостью явно увеличилась за последние 20 лет. лет и стала серьезной проблемой для здоровья. Контроль устойчивости к противомикробным препаратам явно многогранная задача, включающая политику больницы, индивидуального поставщика практика и согласие пациента.Руководящие принципы, разработанные Объединенный комитет по устойчивости к противомикробным препаратам, чтобы помочь уменьшить появление резистентность организма к лекарствам включает осторожное использование антибиотиков широкого спектра действия, адаптация терапии к профилям чувствительности и недопущение ненужная длительная терапия [30].
ср рассмотрит конкретные противомикробные препараты, применяемые у пациентов с ПМР для профилактика инфекций. К ним относятся пенициллины, TMP-SMX и нитрофурантоин.
Класс противомикробных препаратов пенициллина включает натуральные пенициллины (V и K), аминопенициллины (ампициллин и амоксициллин), пенициллины, устойчивые к бета-лактамазам (метицилин, нафцилин, оксациллин, диклоксациллин) и антипсевдомонад пенициллины (карбенициллин, тикарциллин, азлоцилин и мезлоциллин). Природные пенициллины используются для предотвращения и лечить инфекции, вызванные стрептококками группы А и пневмонией S. Эти лекарства сейчас редко используются для профилактика из-за их ограниченной коммерческой доступности и из-за того, что паттерны сопротивления увеличились.Аминопенициллины стали наиболее часто используемыми пенициллинами. Они являются препаратом выбора при лечении энтерококковая инфекция мочевыводящих путей и может использоваться для профилактики у младенцев в возрасте до 2 месяцев. Эти агенты обычно эффективны против большинства бактерий. чувствителен к пенициллину G, а также к некоторым устойчивым к пенициллину G граммам отрицательные бациллы [31]. Аминопенициллины выводятся главным образом почка. Ампициллин доступен как в пероральный и внутривенный состав, но амоксициллин доступен только в виде перорального агент.Амоксициллин лучше биодоступность, чем у ампициллина, потому что его большая часть абсорбируется из пищеварительный тракт. Более высокий процент неабсорбированный пероральный ампициллин, остающийся в кишечнике, часто изменяет флору кишечника приводит к расстройству желудочно-кишечного тракта и диарее, что может быть проблемой у молодых дети. Более высокая частота дрожжевых инфекций также было отмечено. Пенициллины, устойчивые к бета-лактамазам, обычно не используются для профилактики. как и антипсевдомонадные пенициллины. Реакции на пенициллины относительно редко и включают реакции гиперчувствительности, нейротоксичность, нефротоксичность и гематологическая токсичность [32].
Триметоприм / сульфаметоксазол представляет собой комбинированный агент, который подавляет выработку бактериальной фолиевой кислоты, тем самым блокирование синтеза ДНК. Это самый широко применяемый амбулаторный антибиотик, применяемый для профилактики у детей с пузырно-мочеточниковый рефлюкс. Хотя триметоприм (Примсол) обладает антибактериальной активностью, аналогичной сульфаметоксазолу, Спектр действия расширяется при совместном применении препаратов. Кроме того, сопротивление развивается медленнее. в комбинированном препарате, чем с любым из препаратов по отдельности [33].Сульфаметоксазол и триметоприм быстро всасываются после всего введения. Большая часть сульфаметоксазола подвергается метаболизм в печени до неактивных метаболитов, в то время как примерно половина абсорбированный триметоприм превращается в печени в неактивные метаболиты. Тогда большая часть активного и неактивного препарата выводится почками с мочой [34].
побочные реакции, связанные с этой комбинацией препарата, чаще всего вызвано сульфамидным компонентом.Эти реакции включают реакцию гиперчувствительности (от легкой сыпи до тяжелой Эксфолиативная реакция Стивенса-Джонсона, которая может быть серьезной и опасной для жизни), тяжелая реакция светочувствительности и гематологическая токсичность, проявляющаяся в виде агранулоцитоз или гемолитическая анемия, в связи с чем рекомендуется общий анализ крови у детей, принимающих сульфамидные препараты в течение длительного периода времени. Сульфаниламиды противопоказаны детям. моложе 2 месяцев, поскольку сульфамидный фрагмент препарата может вытеснить билирубин из его естественного сайта связывания с альбумином, что предрасполагает младенцев гипербилирубинемии [35].
нитрофурантоин — это средство, широко используемое для профилактики ПМР. Хотя его чаще всего вводят в пероральный препарат, также доступна парентеральная форма. Хорошо всасывается при приеме внутрь и подвергается значительная деградация в печени до неактивных метаболитов. Из-за своего расширенного метаболизма и относительно плохого проникновения в ткани нитрофурантоин используется исключительно как дезинфицирующее средство мочевыводящих путей, поскольку он достигает бактерицидной концентрации только в моче.[33]. Хотя его точный механизм действия неизвестен, нитрофурантоин считается, что ингибирует бактериальный ацетилкофермент А, тем самым препятствуя углеводный обмен. Это также может нарушить синтез клеточной стенки бактерий. Нитрофурантоин обычно эффективен при лечении стафилококков, стрептококков и большинство населения приобрело грамотрицательные уропатогены. Несмотря на широкое распространение, бактерии редко развивают устойчивость к нитрофурантоину. Скорее всего, это связано с тем, что что препарат не достигает значительных уровней в кишечнике или влагалище. тканей и не изменяет нормальную флору в этих областях [36].Самый распространенный побочным эффектом, связанным с нитрофурантоином, является расстройство желудочно-кишечного тракта с тошнотой, рвотой, или понос. Использование микрокристаллической формулы и прием во время еды обычно устраняет эти побочные эффекты. Редкий, более серьезный побочный эффект: легочный фиброз, который чаще всего возникает после длительной терапии (от месяцев до лет) и может проявляться остро с эпизодическим кашлем и / или одышкой. что потребовало бы полной оценки. У пациентов может возникнуть гемолитическая анемия. с дефицитом глюкозо-шести-фосфатдегидрогеназы, а также у детей младше один месяц возраста.
Цефалоспорины редко используются для профилактики антибиотиками, если пациенты не проявляют резистентность в TMP / SMX. Из-за их широкого активности против патогенов, приобретенных в сообществе, этот класс антимикробных обычно используется для хирургической профилактики или для лечения острых заболеваний мочевыводящих путей инфекционное заболевание. Цефалоспорины обладают достаточным антимикробным действием против большинство грамположительных и грамотрицательных бактерий. Профилактика обычно не рекомендуется, поскольку лекарства обычно дорогие.Однако некоторые цефалоспорины, включая Цефалексин увеличивает концентрацию в моче и может быть полезен при краткосрочная антибиотикопрофилактика.
фторхинолоны подавляют действие основного бактериального фермента ДНК-гиразы, который, следовательно, запрещает поддержание сверхспирального скручивания в двухцепочечной ДНК вызывая быструю гибель клеток [37]. Один важный клинический аспект Антибактериальный спектр фторхинолонов заключается в их эффективности в лечении организмы, приобретенные в больнице.Эти противомикробные препараты обладают хорошими фармакокинетическими свойствами. качества, которые включают быстрое всасывание из кишечного тракта, хорошие ткани проникновение и хорошая внутриклеточная диффузия. Длительный прием фторхинолонов в педиатрической популяции эффективен и безопасен при пациенты с муковисцидозом [38]. Ципрофлоксацин у детей вроде бы поправляется переносится без значительных признаков артропатии, костных аномалий и нет серьезных побочных эффектов [39].Однако фторхинолоны не стали приемлемая форма профилактики антибиотиками, учитывая их стоимость и риск возможного появления резистентных организмов к этому классу противомикробные препараты [40].
4. Нижние стороны антибиотикопрофилактики в управлении VUR
Возникают три взаимосвязанных вопроса. играет роль при рассмотрении вопроса о профилактической антибиотикотерапии при ПМР: комплаентность, эффективность и долгосрочность побочные эффекты хронического приема антибиотиков.Давайте рассмотрим каждый из этих вопросы. Недавний отчет показывает, что долгосрочные ежедневный прием антибиотика может проводиться не так тщательно и последовательно, как можно было бы надеяться. Hensle et al. в обзоре моделей ухода на основе данных медицинского страхования показали, что только 17% пациентов были не менее 80% соответствуют профилактическому лечению [41]. Кроме того, со временем соблюдение режима приема антибиотиков снижается к первому году контрольный визит [42].Эффективность антибактериальной терапии в снижении скорости Инфекцию мочевыводящих путей трудно оценить, поскольку нет долгосрочной рандомизированной К настоящему времени опубликованы плацебо-контролируемые исследования. База данных Кокрана Метаанализ систематического обзора показал, что не было значительных разница в риске инфекции мочевыводящих путей между ежедневным приемом антибиотиков профилактика и без профилактики или с перерывами (3 дня в неделю) профилактика и отсутствие профилактики [43]. В отчете также не было обнаружено различий в риск повреждения паренхимы почек между различными вариантами лечения.В Кроме того, обзор показал, что от 30 до 50% пациентов, принимающих антибиотики, для профилактики ИМП сообщалось в течение 5 лет. В недавнем многоцентровое рандомизированное исследование антибиотикопрофилактического лечения пациентов с более низкими оценками VUR, Гарин и др. показал аналогичный годичный мочевой уровень инфицирования между пациентами, которые лечились антибиотиками или без них профилактика: 23,6% детей с рефлюкс 1–3 степени получил антибиотики и заболел мочевыводящими путями инфекция в то время как 22.4% из тех, кто не принимал антибиотикопрофилактику, приобрели антибиотик. Что интересно, у тех пациентов, которые получали антибиотикопрофилактику, была обнаружена более высокая частота пиелонефрит в динамике [44]. Таким образом, рецидивирующие инфекции тревожная проблема у пациентов с ПМР, получающих антибиотикопрофилактику. Шёстрём сообщил о частоте прорывных инфекций мочевыводящих путей у пациентов. с рефлюксом до 47% случаев [45]. Вредны ли эти инфекции в долгосрочной перспективе неясно, но эта стойкая способность приобретать мочевой инфекция тракта явно ставит под сомнение эффективность антибиотиков. профилактика и роль хозяина в восприимчивости к инфекциям.Если посмотреть на способность профилактического антибиотика снижать риск рубцевания почек, Редди и другие. сообщили об отсутствии разницы в частоте поражения почек среди пациентов. с VUR, рандомизированным для получения либо профилактики антибиотиками, либо отсутствия антибиотиков [46]. Наконец, может показаться, что результаты кажутся довольно похожими в пациенты, рандомизированные для терапевтического или хирургического лечения [47]. В недавнем открытом рандомизированном учеба из Италии, антибиотикопрофилактика оказалась неэффективной в снижении скорости рецидивы пелонефрита и частота поражения почек у детей раннего возраста с ПМР II, III, IV степени [48].
5. Заключение
Антибиотикопрофилактика все еще кажется разумным вариантом лечения после первоначальной диагностики ПМР особенно у детей младше пяти лет, которые могут быть более восприимчивы к почечной недостаточности. повреждение при возникновении восходящей инфекции мочевыводящих путей. Проблемы несоблюдения, сомнительная эффективность, возможные побочные эффекты и аллергические реакции, и устойчивость к противомикробным препаратам поставила под вопрос использование антибиотиков. профилактика в ведении ПМР.Способствовать, неопределенность заложена в том факте, что прогнозирование рефлюкса разрешение варьируется от пациента к пациенту и может включать другие факторы, кроме анатомические. Сложный характер взаимодействие между ПМР и ИМП и их влияние на почки делают выявление пациентов с риском восходящей инфекции мочевыводящих путей и последующее повреждение почек — самая большая проблема в лечении ПМР. Поскольку доступных данных все еще нет Достаточно для предоставления объективных рекомендаций по применению антибиотикопрофилактики При лечении ПМР необходимы дальнейшие долгосрочные рандомизированные плацебо-контролируемые исследования. явно необходимо, чтобы лучше понять эту форму управления.в первый год после постановки диагноза, постоянный прием низких доз антибиотиков может помочь снизить частоту инфекций мочевыводящих путей при условии, что правильный антибиотик назначается с учетом предостережения о таком лечение, в основном рост устойчивости к противомикробным препаратам [48]. Должно Следует отметить, что клюквенный сок может играть роль в снижении частоты ИМП [49]. Родители детей с диагнозом ПМР должны быть проинформированы о потенциальных побочных эффектах лекарства, используемые для профилактики ИМП, и другие варианты, доступные для лечение.Заверение относительно относительно низкий уровень осложнений, наблюдаемых при профилактике антибиотиками, должен быть подчеркнул. Пока такие исследования однозначно не покажут, что антибиотикопрофилактика неэффективен для предотвращения инфекции мочевыводящих путей и повреждения почек, Профилактика антибиотиками по-прежнему остается жизнеспособным вариантом лечения ПМР. [50].
Инструкции по выписке при пиелонефрите
Вам сказали, что у вас почечная инфекция. Это называется пиелонефритом.Инфекция может быть серьезной. Это может повредить почки и вызвать попадание бактерий в кровоток. Вас лечили в больнице. Вот что вы можете сделать дома по возвращении домой, чтобы помочь своему выздоровлению и предотвратить заражение в будущем.
Уход на дому
Принимайте все прописанные вам лекарства, даже если вы чувствуете себя лучше. Если вы не допилите лекарство, инфекция может вернуться. Это также может затруднить лечение будущей инфекции.
Если ваш лечащий врач не запретил вам, выпивайте от 8 до 12 стаканов жидкости каждый день.Лучше всего использовать прозрачные жидкости, например воду. Это может помочь вывести инфекцию из вашей системы.
Предотвращение инфекции в будущем
Держите область половых органов в чистоте. Используйте мягкое мыло. Смойте водой.
Если вы женщина, всегда протирайте область гениталий спереди назад.
Часто мочитесь. Не задерживайте мочу в мочевом пузыре надолго.
Всегда мочитесь после секса.
Практикуйте безопасный секс.Защитите себя и своего партнера от инфекций, передаваемых половым путем (ИППП).
Последующее наблюдение
Последующее наблюдение у вашего поставщика медицинских услуг или в соответствии с рекомендациями. И регулярно посещайте своего врача для проведения лабораторных анализов в соответствии с указаниями.
Когда звонить своему врачу
Немедленно позвоните своему врачу, если у вас есть одно из следующих событий:
Снижение диуреза или проблемы с мочеиспусканием
Сильная боль в нижней части спины или бока
Лихорадка 100.4 ° F (38 ° C) или выше, или по указанию врача
Озноб
Рвота
Кровь в моче
Моча темного цвета или с неприятным запахом
Тошнота или другие проблемы, которые мешают вам принимать прописанные лекарства
Новые или ухудшающиеся симптомы





 л. травы спорыша. Залейте 1 ст. л. смеси 200 мл кипятка и оставьте настаиваться в течение часа. Принимайте по 100 мл настоя два раза в день за 30 минут до еды.
л. травы спорыша. Залейте 1 ст. л. смеси 200 мл кипятка и оставьте настаиваться в течение часа. Принимайте по 100 мл настоя два раза в день за 30 минут до еды.


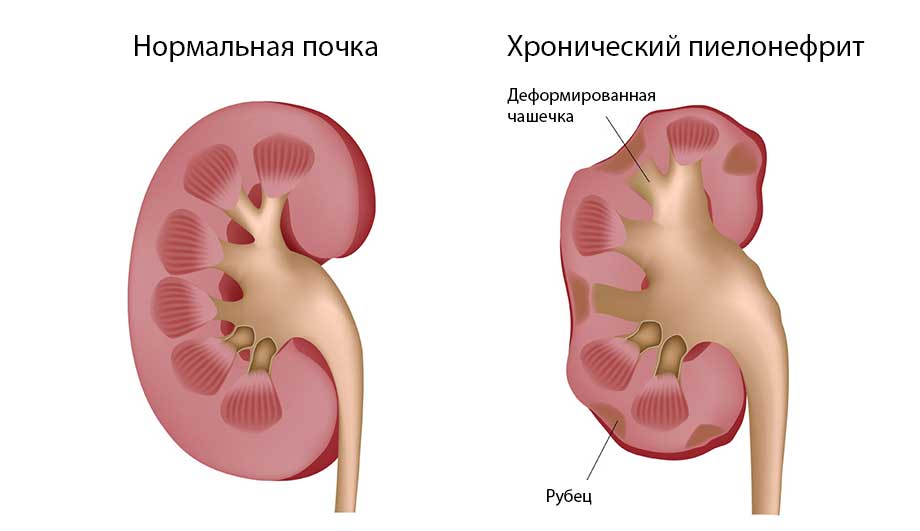 д.).
д.).
