Диета при холецистите —
Основной задачей, которую решает соблюдение диеты при остром или хроническом холецистите, является стимуляция выделения желчи из желчного пузыря, снижение раздражения слизистой и купирование воспалительного процесса.
Питание при остром холецистите направленно на то, чтобы максимально снизить нагрузку на ЖКТ, в том числе и на желчный пузырь. В первые дни обострения заболевания больному разрешено только пить щадящие отвары шиповника, сладких ягод и фруктов. Через один-два дня разрешается добавить в рацион протертые каши или кисели, имеющую слизистую консистенцию. Через некоторое время больному разрешается употреблять 1-2 яйца всмятку или в виде омлета, протертые сладкие овощи и фрукты (категорически запрещается употреблять острые, горькие или кислые ягоды, фрукты и овощи). При благоприятном течении через 7-10 дней можно переходить на менее строгую диету как при хроническом заболевании.
При хроническом холецистите в диету нужно включать легкоусвояемые жиры (растительное масло 20-40 мл в день, но, не подвергая его нагреванию на сковороде) и продукты с богатым содержанием магния.
Принимать пищу следует дробно: небольшими порциями, но часто – до 5-6 раз в день. Такой режим питания будет способствовать постоянной эвакуации желчи из желчевыводящих путей, но без излишней стимуляции желчевыделения, которая неизбежно возникнет при однократном обильном приеме пищи после долгого перерыва.
В рацион обязательно должны быть включены молочные продукты: молоко, творог, нежирный кефир и др. Сливочное масло разрешено к употреблению, но в количестве не более 15-20 г в день. Рекомендовано употреблять в небольших количествах нежирное мясо, желательно мясо птицы, отваренное или приготовленное на пару, в протертом виде или в качестве паштета.
Из мучных изделий можно употреблять обыкновенный подсушенный хлеб или сухари. Следует полностью исключить сдобу, черный ржаной хлеб, сухарики с пищевыми добавками и консервантами типа «Кириешек», «Хрустим» и т.д. Разрешено употреблять все виды каш, кроме пшенной. Каши лучше готовить на молоке.
Рекомендованные напитки: некрепкий сладкий чай, молочные продукты, сладкие соки (лучше свежевыжатые, которые не содержат заводских консервантов).
Что не следует употреблять при холецистите
При холецистите категорически запрещается употреблять жирное мясо и рыбу: свинина, баранина, жирная говядина, гусь, утка, лосось и т.д. По возможности следует избегать жаренных продуктов – все должно быть отварное или приготовленное на пару. Ни в коем случае нельзя есть консервы, маринады, солености, копчености, колбасные изделия, почки, печень.
Из овощей нельзя есть бобовые (бобы, фасоль, горох), щавель, шпинат, сельдерей, чеснок и любые другие овощи, имеющие горький, острый или кислый вкус.
Из напитков категорически запрещено употреблять алкоголь даже в незначительных количествах. Очень неблагоприятно скажутся какао, крепкий черный кофе, крепкий черный чай. Из рациона нужно полностью исключить шоколад и орехи.
Правильное соблюдение диеты способно значительно облегчить течение заболевания. Одновременно проводимое нашими докторами медикаментозное лечение и соблюдение всех рекомендаций по правильному питанию приводит к длительным периодам ремиссии и даже полному излечению от хронического холецистита.
Лечение при хроническом холецистите: нужна ли диета?
Холецистит – это воспалительный процесс в придатке печени – желчном пузыре. Серьезность этого недуга нельзя недооценивать: при хроническом холецистите каждый прием пищи становится испытанием. Нарушается естественный отток желчи, а это не только ухудшает самочувствие и портит этим жизнь, но и способствует развитию желчекаменной болезни.
Самая тяжелая форма заболевания требует удаления желчного пузыря, а отсутствие этого органа крайне негативно отражается на всей пищеварительной функции. Так называемый постхолецистэктомический синдром (ПХЭС) развивается у каждого второго прооперированного пациента. Это совокупность очень неприятных симптомов, для устранения которых нужен строгий режим питания и длительное комплексное лечение. Стоит ли до этого доводить? Однозначно, нет! Лучше скорректировать питание для лечения холецистита – острого или
Поражение желчного пузыря при холецистите и желчекаменной болезни
Чаще всего холецистит возникает по таким причинам:
- избыточный вес;
- регулярное переедание;
- заражение ЖКТ паразитами – глистами, лямблиями;
- недостаток движения;
- ослабление иммунитета.

Все эти факторы так или иначе связаны с нарушениями питания. А это значит, что его коррекция – одно из необходимых средств против
Чтобы понимать важность диеты во время лечения хронического холецистита, необходимо знать, как устроен и какую роль в организме выполняет желчный пузырь. Этот небольшой орган накапливает и концентрирует желчь, чтобы выбросить ее во время активной фазы пищеварения: каждый раз, когда в организм поступает порция еды, желчный пузырь активно работает. Вот почему так вредно и голодание, и переедание: непрерывное поступление пищи в организм перегружает желчный пузырь. Слишком большие промежутки между завтраком, обедом и ужином тоже очень вредны: они могут стать причиной застоя желчи и образованию камней.
Поэтому диета в лечении холецистита играет ключевую роль: облегченное питание позволяет больному органу работать в «лайт-режиме». Это предупредит обострения болезни, возможные осложнения и остановит развитие холецистита. Диетическое питание поможет восстановить функцию желчного пузыря.
Это предупредит обострения болезни, возможные осложнения и остановит развитие холецистита. Диетическое питание поможет восстановить функцию желчного пузыря.
Овощи, фрукты, крупы и нежирное молоко должны быть в приоритете
- В первые дни острой фазы болезни рекомендуется отказаться от еды, но при этом очень важно регулярно пить. Допустима негазированная минеральная вода, чай из шиповника, ягодные и фруктовые соки (лучше свежевыжатые). Через сутки можно пробовать есть протертые овощные и фруктовые пюре, фруктовые кисели и нежирное мясо – вареное или паровое. По мере улучшения самочувствия разрешены также творог не жирнее 5%, вареная рыба и сухари. Очень важно при
- Очень важно исключить из употребления животные жиры (кроме сливочного масла и молочных продуктов с минимальным количеством жира) и употреблять растительные масла.
 Полиненасыщенные жирные кислоты способствуют нормальному току желчи и нормализуют холестериновый обмен. Однако при наличии камней в желчном пузыре и растительных жиров не должно быть слишком много в рационе. Кстати, это же касается яиц – они полезны только при безкаменном
Полиненасыщенные жирные кислоты способствуют нормальному току желчи и нормализуют холестериновый обмен. Однако при наличии камней в желчном пузыре и растительных жиров не должно быть слишком много в рационе. Кстати, это же касается яиц – они полезны только при безкаменном - Жареные блюда, жирное мясо и острые овощи (репа, лук, чеснок, редис), а также пряности категорически запрещены! Также нежелательно употреблять дрожжевое тесто или цельные молочные продукты – они могут вызвать изжогу.
- Желчегонные средства существенно помогают в лечении холецистита, но принимать их лучше под наблюдением врача.
Стол номер 5: правила диеты для здоровья печени и желчного пузыря
https://ria.ru/20201224/dieta-1590764680.html
Стол номер 5: правила диеты для здоровья печени и желчного пузыря
Стол номер 5: правила диеты для здоровья печени и желчного пузыря
Стол номер 5 — рацион питания, разработанный еще в 1920-х годах.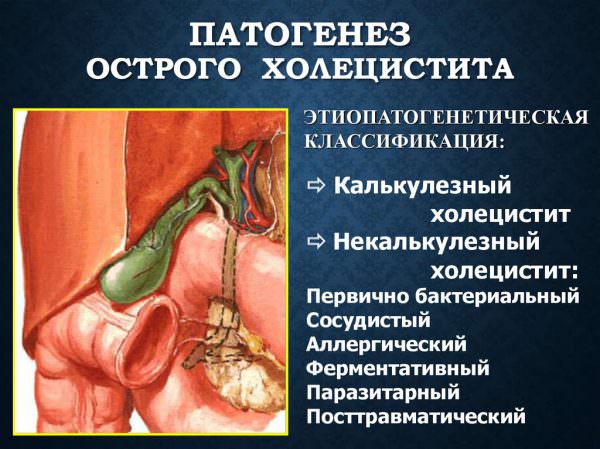 Когда его назначают и что он в себя включает — в материале РИА Новости. РИА Новости, 24.12.2020
Когда его назначают и что он в себя включает — в материале РИА Новости. РИА Новости, 24.12.2020
2020-12-24T15:18
2020-12-24T15:18
2020-12-24T15:18
здоровый образ жизни (зож)
витамины
диета
питание
продукты
общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn25.img.ria.ru/images/154897/64/1548976425_0:100:1920:1180_1920x0_80_0_0_a5f8c1e54ca598dd96f34a4eae777f5b.jpg
МОСКВА, 24 дек — РИА Новости. Стол номер 5 — рацион питания, разработанный еще в 1920-х годах. Когда его назначают и что он в себя включает — в материале РИА Новости.Показания к применениюОсобая диета под названием «Стол №5» назначается специалистами людям с заболеваниями печени, желчевыводящих путей и желчного пузыря: холецистите, гепатите, желчнокаменной болезни. Также ее можно применять для общего оздоровления организма.Питание «по столам» разработал основатель диетотерапии, советский врач Мануил Певзнер. Его диеты являются лечебными или создают благоприятные условия для восстановления организма человека. Также они помогают избежать обострения болезней. Система русского врача активно применяется при лечении заболеваний в стационарах, санаториях. Также столы рекомендуют пациентам и вне стен лечебных учреждений.Всего система включает в себя 15 групп рационов. Диеты столов №1, 1а, 1б назначают при язве желудка и двенадцатиперстной кишки; диету стола №2 — при атрофическом гастрите, колитах; диету стола №3 — при запорах; диеты столов №4, 4а, 4б, 4в — при болезнях кишечника с диареей; диеты столов №5, 5а — при заболеваниях желчных путей и печени; диету стола № 6 — при мочекаменной болезни, подагре; диеты столов №7, 7а, 7б, 7в, 7г — при хроническом и остром нефрите, хронической почечной недостаточности; диету стола №8 — при ожирении; диеты стола №9 — при сахарном диабете; диету стола №10 — при заболеваниях сердечно-сосудистой системы; диету стола №11 — при туберкулезе; диету стола №12 — при заболеваниях нервной системы; диету стола №13 — при острых инфекционных заболеваниях; диету стола №14 — при болезни почек с отхождением камней из фосфатов; диету стола №15 — при заболеваниях, не требующих особых диет.
Его диеты являются лечебными или создают благоприятные условия для восстановления организма человека. Также они помогают избежать обострения болезней. Система русского врача активно применяется при лечении заболеваний в стационарах, санаториях. Также столы рекомендуют пациентам и вне стен лечебных учреждений.Всего система включает в себя 15 групп рационов. Диеты столов №1, 1а, 1б назначают при язве желудка и двенадцатиперстной кишки; диету стола №2 — при атрофическом гастрите, колитах; диету стола №3 — при запорах; диеты столов №4, 4а, 4б, 4в — при болезнях кишечника с диареей; диеты столов №5, 5а — при заболеваниях желчных путей и печени; диету стола № 6 — при мочекаменной болезни, подагре; диеты столов №7, 7а, 7б, 7в, 7г — при хроническом и остром нефрите, хронической почечной недостаточности; диету стола №8 — при ожирении; диеты стола №9 — при сахарном диабете; диету стола №10 — при заболеваниях сердечно-сосудистой системы; диету стола №11 — при туберкулезе; диету стола №12 — при заболеваниях нервной системы; диету стола №13 — при острых инфекционных заболеваниях; диету стола №14 — при болезни почек с отхождением камней из фосфатов; диету стола №15 — при заболеваниях, не требующих особых диет. Часто эти рационы питания называют столами ОВД. Аббревиатура расшифровывается как «основной вариант диеты». Цель диеты «Стол номер 5″При полноценном рационе диета стола 5 способствует снижению нагрузки на печень и желчевыводящую систему. Щадящее питание диеты «Стол №5» способствует нормализации работы желчных путей и печени, улучшает желчеотделение и налаживает обмен холестерина в организме. Общая характеристика диетыРацион диетического стола 5 включает в себя нормальное содержание белков и углеводов в меню, но ограниченное количество жира. Готовить блюда разрешается двумя способами — их нужно варить и запекать, правда, изредка можно тушить. Подавать готовую еду нужно только в теплом виде.Мясо и рыбу важно мелко рубить, делать из них фарш или суфле. Разрешены для 5 стола рецепты протертых овощных, молочных и крупяных супов. При этом они должны быть без мяса, рыбы и грибов. Масла можно использовать только в качестве заправок к блюдам, а молочные продукты следует выбирать с пониженной жирностью.
Часто эти рационы питания называют столами ОВД. Аббревиатура расшифровывается как «основной вариант диеты». Цель диеты «Стол номер 5″При полноценном рационе диета стола 5 способствует снижению нагрузки на печень и желчевыводящую систему. Щадящее питание диеты «Стол №5» способствует нормализации работы желчных путей и печени, улучшает желчеотделение и налаживает обмен холестерина в организме. Общая характеристика диетыРацион диетического стола 5 включает в себя нормальное содержание белков и углеводов в меню, но ограниченное количество жира. Готовить блюда разрешается двумя способами — их нужно варить и запекать, правда, изредка можно тушить. Подавать готовую еду нужно только в теплом виде.Мясо и рыбу важно мелко рубить, делать из них фарш или суфле. Разрешены для 5 стола рецепты протертых овощных, молочных и крупяных супов. При этом они должны быть без мяса, рыбы и грибов. Масла можно использовать только в качестве заправок к блюдам, а молочные продукты следует выбирать с пониженной жирностью. Яйца допускается есть в ограниченном количестве, лучше всмятку или в составе омлета.Хлеб при диете стола 5 нужно употреблять вчерашний. Также можно включать в питание сухари или галеты. Из круп врачи рекомендуют гречку, овес, манку, рис. Кроме того, разрешаются макароны из твердых сортов пшеницы.Овощи можно отваривать, запекать, есть сырыми. Разрешается включить в меню 5 стола горошек, морковь, тыкву, свеклу, помидоры, огурцы, картофель, кабачки, цветную капусту. Овощи, богатые клетчаткой, важно перетирать.Из фруктов можно есть бананы, груши и некислые яблоки, а вот зелень и специи, грибы, чеснок, редис нужно ограничить.Из десертов разрешены желе, запеканки, пудинги, мед и сухофрукты. В ограниченном количестве можно есть пастилу, мармелад и варенье. Из напитков — травяные чаи, некрепкий черный и зеленый чай, соки, компоты, кисели.Запрещено употреблять острое, копченое, жареное, субпродукты, консервы, сало. Полностью исключаются из рациона соусы, газировка, спиртное, какао и черный кофе.
Яйца допускается есть в ограниченном количестве, лучше всмятку или в составе омлета.Хлеб при диете стола 5 нужно употреблять вчерашний. Также можно включать в питание сухари или галеты. Из круп врачи рекомендуют гречку, овес, манку, рис. Кроме того, разрешаются макароны из твердых сортов пшеницы.Овощи можно отваривать, запекать, есть сырыми. Разрешается включить в меню 5 стола горошек, морковь, тыкву, свеклу, помидоры, огурцы, картофель, кабачки, цветную капусту. Овощи, богатые клетчаткой, важно перетирать.Из фруктов можно есть бананы, груши и некислые яблоки, а вот зелень и специи, грибы, чеснок, редис нужно ограничить.Из десертов разрешены желе, запеканки, пудинги, мед и сухофрукты. В ограниченном количестве можно есть пастилу, мармелад и варенье. Из напитков — травяные чаи, некрепкий черный и зеленый чай, соки, компоты, кисели.Запрещено употреблять острое, копченое, жареное, субпродукты, консервы, сало. Полностью исключаются из рациона соусы, газировка, спиртное, какао и черный кофе. Также нельзя шоколад, мороженое, клюкву, цитрусовые.Режим питанияВо время соблюдения диеты 5 стола обязательно пить много воды натощак. Питаться важно дробно — употреблять небольшие равные порции 5 -6 раз в день, через каждые 2,5-3 часа.Суточный рацион (энергетическая ценность и химический состав)Продукты и блюда, включенные в питание в сутки, должны содержать до 80 грамм белков (50% из которых животного происхождения), до 80-90 грамм жиров (30% из которых растительного происхождения), а также до 400 грамм углеводов. Кроме того, необходимо выпивать до 1,5-2 литров воды.Общая энергетическая ценность суточного рациона при диете «Стол №5» — примерно 2400 — 2800 килокалорий. При этом разрешается употреблять не более 10 грамм соли.Примерное меню на каждый день медицинской диеты «5 стол»:Как долго нужно питаться по диете №5— Длительность данной диеты определяется исключительно врачом, — подчеркнула эксперт.Срок лечебной программы питания зависит от динамики течения имеющегося заболевания. Иногда продолжительность диеты может составлять до полутора лет.
Также нельзя шоколад, мороженое, клюкву, цитрусовые.Режим питанияВо время соблюдения диеты 5 стола обязательно пить много воды натощак. Питаться важно дробно — употреблять небольшие равные порции 5 -6 раз в день, через каждые 2,5-3 часа.Суточный рацион (энергетическая ценность и химический состав)Продукты и блюда, включенные в питание в сутки, должны содержать до 80 грамм белков (50% из которых животного происхождения), до 80-90 грамм жиров (30% из которых растительного происхождения), а также до 400 грамм углеводов. Кроме того, необходимо выпивать до 1,5-2 литров воды.Общая энергетическая ценность суточного рациона при диете «Стол №5» — примерно 2400 — 2800 килокалорий. При этом разрешается употреблять не более 10 грамм соли.Примерное меню на каждый день медицинской диеты «5 стол»:Как долго нужно питаться по диете №5— Длительность данной диеты определяется исключительно врачом, — подчеркнула эксперт.Срок лечебной программы питания зависит от динамики течения имеющегося заболевания. Иногда продолжительность диеты может составлять до полутора лет.
https://rsport.ria.ru/20201218/pokhudenie-1589908647.html
https://ria.ru/20201216/voda-1589509891.html
https://ria.ru/20201216/sekret-1589474115.html
https://radiosputnik.ria.ru/20201221/menyu-1589943402.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn23.img.ria.ru/images/154897/64/1548976425_107:0:1814:1280_1920x0_80_0_0_9b718a9d5a6f815abbc14d0dc06a0e58.jpgРИА Новости
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
здоровый образ жизни (зож), витамины, диета, питание, продукты, общество
МОСКВА, 24 дек — РИА Новости. Стол номер 5 — рацион питания, разработанный еще в 1920-х годах. Когда его назначают и что он в себя включает — в материале РИА Новости.
Показания к применению
Особая диета под названием «Стол №5» назначается специалистами людям с заболеваниями печени, желчевыводящих путей и желчного пузыря: холецистите, гепатите, желчнокаменной болезни. Также ее можно применять для общего оздоровления организма.Питание «по столам» разработал основатель диетотерапии, советский врач Мануил Певзнер. Его диеты являются лечебными или создают благоприятные условия для восстановления организма человека. Также они помогают избежать обострения болезней.
Также они помогают избежать обострения болезней.
Система русского врача активно применяется при лечении заболеваний в стационарах, санаториях. Также столы рекомендуют пациентам и вне стен лечебных учреждений.
— Эта система питания учитывает наиболее часто встречающиеся острые и хронические заболевания. Ведь именно питание и образ жизни часто являются основой выздоровления. Сейчас в современной диетологии потихоньку отходят от разделения на «столы», но, тем не менее, именно такая классификация облегчает работу с пациентами и повышает комплаентность — склонность пациентов соблюдать рекомендации врача, — рассказала РИА Новости диетолог-эндокринолог Раушания Хисматуллина.
18 декабря 2020, 15:30ЗОЖКак похудеть за две недели? Советы от фитнес-моделиВсего система включает в себя 15 групп рационов. Диеты столов №1, 1а, 1б назначают при язве желудка и двенадцатиперстной кишки; диету стола №2 — при атрофическом гастрите, колитах; диету стола №3 — при запорах; диеты столов №4, 4а, 4б, 4в — при болезнях кишечника с диареей; диеты столов №5, 5а — при заболеваниях желчных путей и печени; диету стола № 6 — при мочекаменной болезни, подагре; диеты столов №7, 7а, 7б, 7в, 7г — при хроническом и остром нефрите, хронической почечной недостаточности; диету стола №8 — при ожирении; диеты стола №9 — при сахарном диабете; диету стола №10 — при заболеваниях сердечно-сосудистой системы; диету стола №11 — при туберкулезе; диету стола №12 — при заболеваниях нервной системы; диету стола №13 — при острых инфекционных заболеваниях; диету стола №14 — при болезни почек с отхождением камней из фосфатов; диету стола №15 — при заболеваниях, не требующих особых диет.
Часто эти рационы питания называют столами ОВД. Аббревиатура расшифровывается как «основной вариант диеты».
Цель диеты «Стол номер 5»
При полноценном рационе диета стола 5 способствует снижению нагрузки на печень и желчевыводящую систему.
Щадящее питание диеты «Стол №5» способствует нормализации работы желчных путей и печени, улучшает желчеотделение и налаживает обмен холестерина в организме.
16 декабря 2020, 15:07НаукаУченые рассказали о лечебных свойствах обычной водыОбщая характеристика диеты
Рацион диетического стола 5 включает в себя нормальное содержание белков и углеводов в меню, но ограниченное количество жира. Готовить блюда разрешается двумя способами — их нужно варить и запекать, правда, изредка можно тушить. Подавать готовую еду нужно только в теплом виде.
Мясо и рыбу важно мелко рубить, делать из них фарш или суфле. Разрешены для 5 стола рецепты протертых овощных, молочных и крупяных супов. При этом они должны быть без мяса, рыбы и грибов. Масла можно использовать только в качестве заправок к блюдам, а молочные продукты следует выбирать с пониженной жирностью. Яйца допускается есть в ограниченном количестве, лучше всмятку или в составе омлета.
Масла можно использовать только в качестве заправок к блюдам, а молочные продукты следует выбирать с пониженной жирностью. Яйца допускается есть в ограниченном количестве, лучше всмятку или в составе омлета.
Хлеб при диете стола 5 нужно употреблять вчерашний. Также можно включать в питание сухари или галеты. Из круп врачи рекомендуют гречку, овес, манку, рис. Кроме того, разрешаются макароны из твердых сортов пшеницы.
Овощи можно отваривать, запекать, есть сырыми. Разрешается включить в меню 5 стола горошек, морковь, тыкву, свеклу, помидоры, огурцы, картофель, кабачки, цветную капусту. Овощи, богатые клетчаткой, важно перетирать.
Из фруктов можно есть бананы, груши и некислые яблоки, а вот зелень и специи, грибы, чеснок, редис нужно ограничить.
Из десертов разрешены желе, запеканки, пудинги, мед и сухофрукты. В ограниченном количестве можно есть пастилу, мармелад и варенье. Из напитков — травяные чаи, некрепкий черный и зеленый чай, соки, компоты, кисели.
Запрещено употреблять острое, копченое, жареное, субпродукты, консервы, сало. Полностью исключаются из рациона соусы, газировка, спиртное, какао и черный кофе. Также нельзя шоколад, мороженое, клюкву, цитрусовые.
Полностью исключаются из рациона соусы, газировка, спиртное, какао и черный кофе. Также нельзя шоколад, мороженое, клюкву, цитрусовые.
16 декабря 2020, 12:45
Диетолог раскрыла секрет сохранения отличной формы во время праздниковРежим питания
Во время соблюдения диеты 5 стола обязательно пить много воды натощак. Питаться важно дробно — употреблять небольшие равные порции 5 -6 раз в день, через каждые 2,5-3 часа.
— Частое дробное питание небольшими порциями, в теплом виде, не перегружает желудочно-кишечный тракт и способствует мягкому желчеоттоку, — отметила Раушания Хисматуллина.
Суточный рацион (энергетическая ценность и химический состав)
Продукты и блюда, включенные в питание в сутки, должны содержать до 80 грамм белков (50% из которых животного происхождения), до 80-90 грамм жиров (30% из которых растительного происхождения), а также до 400 грамм углеводов. Кроме того, необходимо выпивать до 1,5-2 литров воды.
Общая энергетическая ценность суточного рациона при диете «Стол №5» — примерно 2400 — 2800 килокалорий.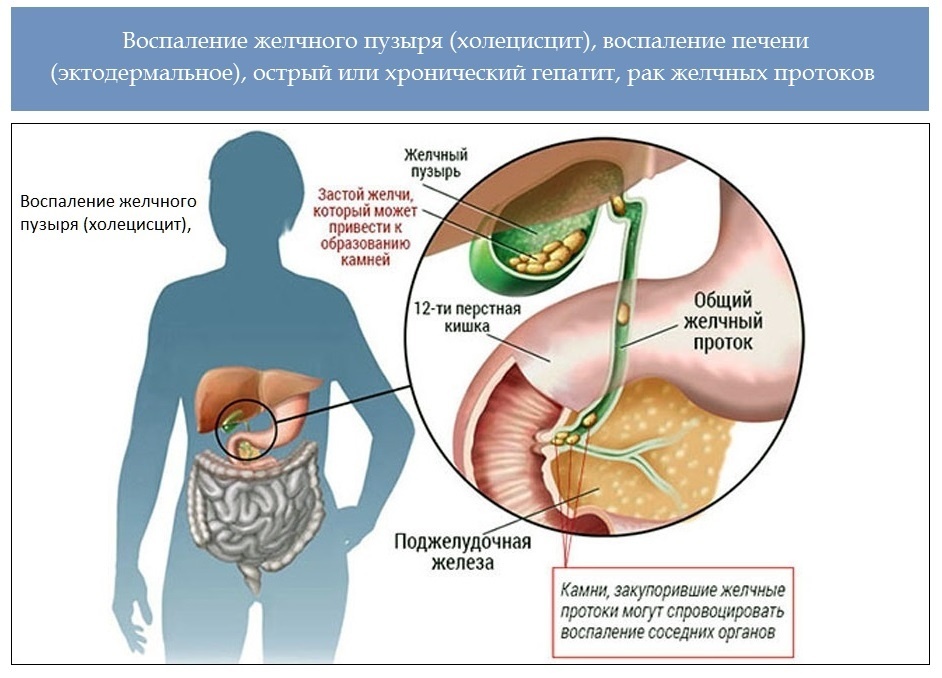 При этом разрешается употреблять не более 10 грамм соли.
При этом разрешается употреблять не более 10 грамм соли.
Примерное меню на каждый день медицинской диеты «5 стол»:
—
Завтрак: творог низкопроцентной жирности со сметаной и сахаром, овсянка на воде или нежирном молоке, чашка некрепкого чая.—
Второй завтрак: печеное яблоко—
Обед: суп из овощей на растительном масле без мяса, отварная курица в молочном соусе, вареный рис, компот из свежих фруктов или сухофруктов—
Полдник: отвар из шиповника, несдобная выпечка с творогом—
Ужин: нежирная вареная рыба в сметанном соусе, пюре из картофеля, ватрушка с творогом, чашка некрепкого чая—
За полчаса перед сном — стакан низкопроцентного по жирности кефира.
Как долго нужно питаться по диете №5
— Длительность данной диеты определяется исключительно врачом, — подчеркнула эксперт.
Срок лечебной программы питания зависит от динамики течения имеющегося заболевания. Иногда продолжительность диеты может составлять до полутора лет.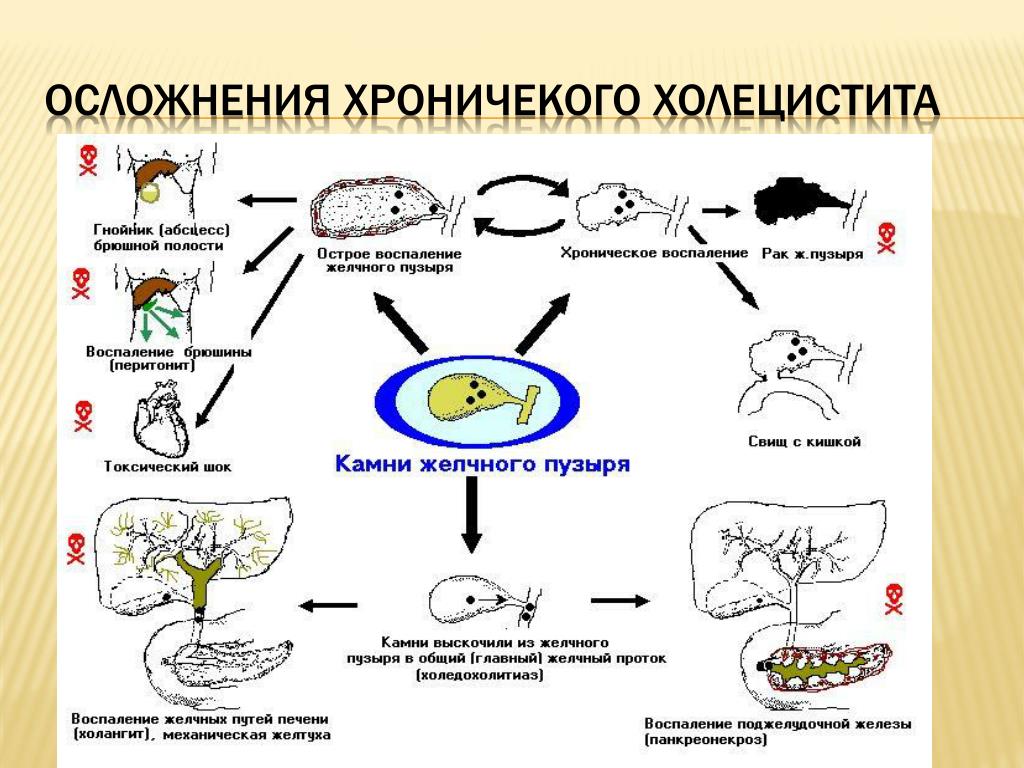
диета, меню, рецепты / Блог / Клиника ЭКСПЕРТ
Врачи
Главный врач, терапевт, гастроэнтеролог, гепатолог высшей категории, к.м.н., доцент
Врач гастроэнтеролог, к.м.н.
Зиновьева Евгения Николаевна
Главный врач, терапевт, гастроэнтеролог, гепатолог высшей категории, к.м.н., доцент
40,2 тыс. просмотров
Поделитесь с друзьями
Удаление желчного пузыря или холецистэктомия — операция, которая существенно сказывается на особенностях пищеварения и требует корректировки образа питания. У здорового человека желчь синтезируется печенью и по протокам поступает в желчный пузырь. В нем происходит сгущение или концентрирование желчи. При принятии пищи желчный пузырь выделяет через протоки в двенадцатиперстную кишку количество желчи, требующееся для обеспечения нормального пищеварения.
Холецистэктомия существенно меняет процесс пищеварения. Пузырь удален, и желчь попадает в двенадцатиперстную кишку сразу из печени по внутри- и внепеченочным желчным протокам. В результате в просвет кишки попадает желчь другого состава. Это отрицательно сказывается на перистальтике и приводит к сбоям в пищеварительном процессе. Такая желчь является сравнительно жидкой, она не защищает в должной мере кишечник от микроорганизмов, что приводит к повышенному риску дисбактериоза.
Пузырь удален, и желчь попадает в двенадцатиперстную кишку сразу из печени по внутри- и внепеченочным желчным протокам. В результате в просвет кишки попадает желчь другого состава. Это отрицательно сказывается на перистальтике и приводит к сбоям в пищеварительном процессе. Такая желчь является сравнительно жидкой, она не защищает в должной мере кишечник от микроорганизмов, что приводит к повышенному риску дисбактериоза.
Правила питания после удаления желчного пузыря
Главной целью правильного рациона после удаления желчного пузыря является нормализация желчевыделения и переваривания еды. Чтобы избежать неблагоприятных последствий операции, необходимо скорректировать режим приема пищи и сам рацион.
- Более частый прием пищи (4-5 раз в сутки) уменьшает нагрузку на пищеварительную систему.
- Значительное уменьшение приема жирной пищи после холецистэктомии призвано предотвратить спазм привратника желудка и сфинктера Одди и развитие симптомов: горечи в ротовой полости, подташнивания, дискомфорта в правом подреберье, боли в подреберьях.

- Люди с удаленным желчным пузырем должны есть преимущественно нежирные виды продуктов, приготовленные без жарки. Белковая и растительная пища, приготовленная на пару и при помощи отваривания или запекания, является основой рациона людей, перенесших холецистэктомию. На этих принципах лечебного питания основана реабилитация пациентов после холецистэктомии. Не пугайтесь: это здоровое питание, которого должны в целом придерживаться все люди!
Несоблюдение диеты — последствия
После удаления желчного пузыря выделяемой желчи хватает для переваривания существенно меньшего объема пищи, поэтому переедание может иметь неприятные последствия. Несоблюдение режима питания, предписанного врачом после проведения холецистэктомии, чревато присоединением других проблем желудочно-кишечного тракта (нарушение функции кишечника, желудка, пищевода, поджелудочной железы и пр.) разнообразными осложнениями: колитом, холангитом, эзофагитом, дуоденитом и другими заболеваниями. Лечебное питание особенно значимо для пациентов, перенесших холецистэктомию в связи с калькулезным холециститом.
Лечебное питание особенно значимо для пациентов, перенесших холецистэктомию в связи с калькулезным холециститом.
Неправильное питание, значительное потребление жареной и богатой животными жирами пищи могут привести к повторному образованию желчных камней уже в протоках.
Диета в стационаре
Продолжительность пребывания в стационаре во многом определяется технологией выполнения холецистэктомии. Золотым стандартом в лечении холецистита является лапароскопическая холецистэктомия. Этот вид операции выгодно отличает минимальное травмирование и укороченное пребывание в стационаре (обычно 1-3 дня). После лапароскопии восстановление пациента происходит сравнительно быстро и безболезненно, а диета как в стационаре, так и в последующие недели является менее консервативной.
К сожалению, лапароскопическая холецистэктомия не всегда может быть проведена из-за особенностей течения заболевания и индивидуальных особенностей анатомического строения желчного пузыря и протоков. По этой причине врач вынужден прибегать к открытой (лапаротомической) холецистэктомии. В зависимости от степени инвазивности операции сроки пребывания в стационаре могут увеличиваться (5-10 суток и более). Повышенная инвазивность этого подхода к удалению желчного пузыря приводит к более значительным ограничениям в режиме питания в первые недели после операции.
По этой причине врач вынужден прибегать к открытой (лапаротомической) холецистэктомии. В зависимости от степени инвазивности операции сроки пребывания в стационаре могут увеличиваться (5-10 суток и более). Повышенная инвазивность этого подхода к удалению желчного пузыря приводит к более значительным ограничениям в режиме питания в первые недели после операции.
После лапароскопической холецистэктомии пациент проводит 2 часа в отделении интенсивной терапии, восстанавливаюсь после наркоза. Затем его переводят в условия палаты, где проводится надлежащая послеоперационная терапия. Первые 5 часов пациенту запрещено подниматься с кровати и пить. Начиная с утра следующего дня разрешено пить простую воду маленькими порциями (до 2 глотков каждые 15 минут). Вставать можно примерно через 5 часов после операции. Это допустимо делать только при отсутствии слабости и головокружения. Первые попытки подъема необходимо предпринимать только в присутствии медсестры.
Начиная со следующего дня пациенту можно перемещаться по палате и начать принимать пищу. Допустимо употребление только жидкой пищи (овсянка, кефир, диетический суп). Постепенно пациент возвращается к обычному режиму приема жидкости — это важно для разбавления желчи. Первую неделю после операции важно полностью исключить употребление следующих продуктов и напитков:
- крепкий чай
- кофе
- алкоголь
- сладкие напитки
- сладости
- шоколад
- жареные блюда
- жирная пища
- копченое, острое, соленое, маринованное.
В питании пациента в стационаре присутствуют разнообразные маложирные кисломолочные продукты: йогурт, творог, кефир, простокваша. Также в рацион постепенно вводятся гречневая и овсяная каша на воде, пюре из картофеля, перетертая вареная нежирная говядина, измельченное белое мясо курицы, морковное суфле, блюда из свеклы, постные супы, бананы и запеченные яблоки.
Диета в первую неделю после выписки из стационара
Обычно после лапароскопической холецистэктомии пациент выписывается уже на 1-3 сутки. В домашних условиях необходимо организовать правильное питание с учетом рекомендаций, данных при выписке. Пища должна приниматься небольшими порциями, 6-7 раз в день. Приемы пищи желательно выстроить в определенный график, это снизит нагрузку на пищеварительный тракт. Последний прием пищи должен быть не менее, чем за 2 часа до отхода ко сну.
В домашних условиях необходимо организовать правильное питание с учетом рекомендаций, данных при выписке. Пища должна приниматься небольшими порциями, 6-7 раз в день. Приемы пищи желательно выстроить в определенный график, это снизит нагрузку на пищеварительный тракт. Последний прием пищи должен быть не менее, чем за 2 часа до отхода ко сну.
Для нормализации пищеварения необходимо обеспечить обильное питье на протяжении всего дня (общее потребление жидкости — 1,5 литра). Оптимальным питьем являются стерилизованные некислые соки с мякотью, отвар шиповника и минеральная вода, марку который лучше согласовать с врачом.
В первую неделю после выписки из стационара необходимо придерживаться лечебной диеты «Стол №1» и избегать свежих овощей и ягод, ржаного хлеба, так как эти продукты усиливают желчеотделение. Основной акцент в питании делается на протертых мясных, рыбных и овощных блюдах, приготовленных на пару. Еда не должна быть горячей или холодной.
Примеры блюд, которые можно употреблять в этот период:
- куриный рулет, приготовленный на пару
- молочный суп
- мясное суфле на пару
- творожная запеканка
- белковый паровой омлет
- маложирный йогурт или кефир
- гречневая или овсяная каша
- адыгейский сыр
Первые дни после операции по удалению желчного пузыря диета является максимально ограниченной и консервативной. На 5-7-е сутки — плавный переход между хирургическими диетами 1а и 1б (иногда называют 0б и 0в). Примерное меню на один день для хирургических диет 1а и 1б приведено ниже.
На 5-7-е сутки — плавный переход между хирургическими диетами 1а и 1б (иногда называют 0б и 0в). Примерное меню на один день для хирургических диет 1а и 1б приведено ниже.
Примерное меню на один день для хирургической диеты 1а
- 1-й завтрак: белковый омлет из 2 яиц на пару, 200 г измельченной жидковатой овсянки с добавлением молока и 5 г сливочного масла и чай с лимонным соком.
- 2-й завтрак: творог с нулевой жирностью и 100 г шиповникового отвара.
- Обед: 50 г суфле из вареного мяса на пару, 200 г слизистого супа на манке, 100 г шиповникового отвара и 150 г молочного крема.
- Ужин: 200 г измельченной жидковатой гречневой каши с 5 г сливочного масла, паровое суфле из вареной рыбы и чай с лимонным соком.
- Завершающая еда: 100 г шиповникового отвара и 150 г фруктовое желе.
- Общая суточная доза: 40 г сахара, 20 г сливочного масла.
Примерное меню на один день для хирургической диеты 1б
- 1-й завтрак: 200 г молочной каши из риса с 5 г масла, паровой омлет из белков яиц, сладкий чай с лимонным соком.

- 2-й завтрак: 100 г измельченных печеных яблок, 120 г измельченного творога с добавлением сливок, 180 г шиповникового отвара.
- Обед: 100 г котлет из мяса на пару, 300 г кремового супа с овощами, 200 г пюре из картошки, 150 г желе из фруктов.
- Полдник: 180 г сока из фруктов, 150 г измельченной отварной курицы.
- Ужин: 200 г измельченной молочной геркулесовой каши с 5 г масла, 100 г суфле на пару из отварной рыбы, чай с 50 г молока.
- Завершающая еда: 180 г кефира.
- Общая суточная доза: 60 г сахара, 20 г сливочного масла, 100 г белых сухарей.
Диета в первый месяц (2-4 недели после операции)
Первый месяц после операции особо важен для восстановления нормальной работы пищеварительного тракта пациента и улучшения общего самочувствия. Именно этот отрезок времени является ключевым для нормализации пищеварительных функций организма. Поэтому на его протяжении необходимо тщательно соблюдать рекомендации, предписанные врачом. Таковые включают не только требования к организации питания, но и комплекс мер по обеспечению надлежащей физической нагрузки, медикаментозной терапии и уходу за ранами.
После проведения лапароскопической холецистэктомии соблюдение диеты обычно необходимо на протяжении 1 месяца. Затем по согласованию с гастроэнтерологом могут быть сделаны послабления в диете, расширен спектр употребляемых продуктов, сняты ограничения в питании.
При открытой полостной холецистэктомии период жестких ограничений в питании продолжительнее, чем при холецистэктомии. Независимо от типа проведенной операции на протяжении первого месяца рекомендуется исключить из питания:
- жареную пищу
- жирные продукты
- острую и пряную пищу
- копчености
- алкоголь.
Также в этот период рекомендовано полностью отказаться от табакокурения, так как оно замедляет послеоперационное восстановление организма. Блюда должны быть немного теплыми, необходимо избегать холодной или горячей пищи. Требуется регулярное питание 4–6 раз в день, еду желательно принимать примерно в одно и то же время. Введение новых продуктов в рацион необходимо осуществлять постепенно, внимательно прислушиваться к реакции организма и при необходимости консультироваться у гастроэнтеролога.
Со второй недели при отсутствии осложнений применяют диету 5а. Это разновидность диеты 5, характеризующаяся пониженным химическим и механическим воздействием на пищеварительный тракт, это делает ее предпочтительной после холецистэктомии. Это диета является весьма щадящей — все продукты варят или готовят на пару. Меню диеты 5а основано на отварных рыбе и мясе, котлетах на пару, белковых омлетах, овощных супах, паровых пудингах с творогом, пюре из картошки, киселе из фруктов, измельченных кашах на молоке, тушеных овощах.
В случае плохого перенесения диеты 5а (вздутие живота, поносы, боли в подреберье) может быть назначена диета 5щ, характеризующаяся еще большей деликатностью в отношении пищеварительной системы.
Пример меню:
- Первый завтрак: полпорции манной каши на молоке, чай, 110 г парового омлета из белков яиц.
- Второй завтрак: шиповниковый отвар, 100 г свежего пресного творога.
- Обед: 100 г парового суфле из отварного мяса, полпорции протертого супа с овощами и овсянкой, 100 г желе из фруктов, 100 г пюре из моркови.
- Полдник: 100 г запеченых яблок.
- Ужин: полпорции пюре из картофеля, вареная рыба, чай.
- Завершающая еда: кисель или кефир.
- Общая суточная доза: 200 г белого хлеба, 30 г сахара.
В питании не должны присутствовать острые приправы, запрещены любые копченые и острые продукты. Еда принимается в теплом виде, необходимо избегать холодных и горячих блюд.
Диета через один месяц после операции
Людям, прошедшим через холецистэктомию, рекомендовано придерживаться основного варианта диеты 5 в течение 1-1,5 лет после операции. После этого возможно послабление, например переход на диету номер 15, однако требуется индивидуальный подход и консультация гастроэнтеролога. Под особым контролем необходимо держать употребление сладостей, животных жиров, яиц, молока.
В случае возникновения сбоев в работе пищеварительной системы требуется пересмотр рациона с помощью лечащего врача. В отдельных случаях возможен возврат на диету 5, 5а или 5щ. Для улучшения процессов пищеварения лечащий врач может порекомендовать использование ферментных препаратов, например мезим-форте или фестала.
Существует ряд правил, которых следует придерживаться на протяжении всей жизни людям, перенесшим холецистэктомию:
- Необходимо есть 4-5 раз в день, избегать больших перерывов между приемами пищи. Желательно приучить себя употреблять пищу примерно в одно время.
- Порции должны быть небольшими, чтобы разбавленная желчь могла справиться с поступающей едой.
- Следует полностью исключить тугоплавкие животные жиры: свиной, говяжий и бараний.
- Основными способами приготовления пищи должны быть варка, тушение и готовка на пару.
- Показано обильное питье 1,5–2 л в день.
- Для избегания дисбактериоза в двенадцатиперстной кишке, обусловленного отсутствием желчного пузыря, желательно регулярное употребление кисломолочных пробиотиков. Исключение сладостей также позволяет бороться с дисбактериозом.
- При усилении диареи помогает исключения кофе, чая и других кофеиносодержащих напитков.
Ниже приведены списки продуктов, разрешенных и запрещенных к употреблению после холецистэктомии.
Список разрешенных продуктов:
- тушеные овощи и овощные пюре
- котлеты и фрикадельки на пару
- отварное постное мясо (курица, индейка, кролик, нежирная говядина)
- вареная колбаса
- рыба
- супы из овощей
- нежирные щи
- салаты из овощей и фруктов
- винегрет
- цельное молоко
- кисломолочные продукты
- соки
- растительные жиры
- немного сливочного масла.
Список запрещенных продуктов:
- жирные виды птицы (гусь, утка)
- баранина, свинина, другие жирные виды мяса
- острые приправы
- алкоголь
- какао
- маринады
- копченая, жареная и соленая пища
- сдоба
- сладости
- подслащенные газированные напитки.
Рецепты
Предлагаем несколько рецептов, которые можно употреблять по прошествии 2 месяцев с момента проведения холецистэктомии.
- Морковный салат с медом и изюмом. Натереть 100 г свежей очищенной, натереть, добавить 10 г промытого изюма, поместить в салатник, залить 15 г меда, украсить кусочками лимона.
- Фруктовый салат. Вымыть и очистить от кожуры фрукты (30 г киви, 50 г яблока, 30 г банана, 30 г клубники, 30 г мандаринов). Фрукты нарезать, положить в салатник, заправить 20 граммами 10% сметаны.
- Суп из гречки на молоке. Промыть 30 г гречневой крупы, залить 300 мл горячей воды, вскипятить, посолить, добавить 250 мл горячего молока, 2 г сахара и довести до готовности. Добавить 5 г сливочного масла.
- Отварной морской окунь. Около 100 грамм окуня очистить, помыть, разрезать на небольшие куски и сварить в подсоленной воде. Добавить 5 г зелени петрушки и 10 г нашинкованной моркови.
- Паровая пикша со сливочным маслом. Примерно 100 г пикши очистить, промыть и приготовить на пару. Полить 5 г растопленного масла и посыпать 5 г укропа.
- Маложирный творог с брусникой и сметаной. Около 100 г маложирного творога растереть, полить 20 г 10% сметаны и посыпать 30 г брусники с сахаром.
- Отварная брюссельская капуста. Около 250 г кончиков брюссельской капусты промыть и отварить в слегка подсоленной воде. Перед употреблением полить 10 г сливочного масла.
Холецистит. Лечение хронического холецистита, симптомы и диета при хроничческом холецистите
Холецистит (cholecystitis – лат. от χολή (желчь) + κύστις (пузырь) – греч.
Комплексное лечение холецистита в интегральной медицине включает фитотерапию, рефлексотерапию по биоактивным точкам печени и желчного пузыря и лечебную диету.
При диагнозе хронический калькулезный холецистит лечение методами интегральной медицины позволяет во многих случаях избежать хирургической операции по удалению желчного пузыря.
Симптомы хронического холецистита
При диагнозе холецистит симптомы во многом зависят от формы заболевания – острый или хронический холецистит, — а также от наличия или отсутствия желчных камней (калькулезный и некалькулезный холецистит).
Острый холецистит имеет следующие симптомы: острая приступообразная боль в правом подреберье и правом боку, отдающая в лопатку и плечо, тошнота, многократная рвота, повышение температуры.
Пожелтение кожи и кожный зуд при остром холецистите – опасные симптомы, указывающие на закупорку желчного протока камнем и развитие механической желтухи. Если имеет место острый холецистит лечение должно быть проведено незамедлительно, во избежание осложнения – перитонита.
При диагнозе хронический холецистит симптомы имеют характер тошноты, тупой или ноющей боли в правом подреберье, особенно после употребления жирной пищи, боли в правом боку, горького или металлического привкуса во рту, нарушений дефекации (запор или диарея).
При отсутствии лечения хронический холецистит опасен обострениями в виде печеночной колики, симптомы которой сходны с симптомами острого холецистита, однако имеют более выраженный характер. Приступ печеночной колики может вызвать быстрое развитие механической желтухи, требующей срочной госпитализации.
Хронический холецистит. Боли в правом боку
Ощущая регулярные боли в правом боку, многие ошибочно думают, что у них болит печень и начинают принимать гепатопротекторы. Ничего плохого в этих препаратах нет, однако и пользы от них в данном случае будет немного. Дело в том, что печень сама по себе болеть не может, поскольку лишена болевых рецепторов. Как правило, боль в правом боку, как и боль в правом подреберье, связана не с печенью, а с желчным пузырем и желчными протоками.
Поэтому если вы испытываете боли в правом боку, лучше не заниматься самолечением, а пройти диагностику на предмет желчнокаменной болезни и холецистита. Это поможет вовремя начать лечение и тем самым избежать осложнений заболевания.
Причины хронического холецистита
Хронический холецистит может возникнуть как следствие острого холецистита или возникнуть как самостоятельное заболевание инфекционной или неинфекционной этиологии.
Как правило, хронический холецистит развивается на фоне застоя желчи в желчном пузыре, что помимо воспаления вызывает камнеобразование, или холелитиаз с развитием желчнокаменной болезни.
Среди факторов, способствующих развитию хронического холецистита, особое место занимает неправильное питание – злоупотребление острой, жареной и жирной пищей, алкогольными напитками.
Причиной образования желчных камней и развития калькулезного холецистита нередко служит повышенное содержание холестерина в желчи. Такой тип холецистита обычно развивается у женщин при наличии избыточного веса.
Среди других факторов риска наибольшее значение имеют пожилой возраст, прием некоторых лекарств, нерегулярное питание (с большими интервалами), наличие сахарного диабета, а также нервные стрессы, вызывающие спазмы желчных протоков, которые способствуют застою желчи и воспалению желчного пузыря.
При ненадлежащем лечении холецистит приводит к ухудшению функций желчного пузыря и, как следствие, нарушению пищеварения. По мере развития заболевания количество и размеры камней увеличиваются, что повышает риск печеной колики и механической желтухи. При этом желчный пузырь сморщивается, деформируется, его оболочка склерозируется и покрывается изъязвлениями. Со временем возможно развитие осложнений в виде холангита, прободения стенки желчного пузыря, гнойного перитонита и других.
Хронический калькулезный холецистит имеет ту особенность, что воспаление и камнеобразование при этом заболевании являются взаимообусловленными процессами, то есть камнеобразование усугубляет воспалительный процесс, а воспаление способствует камнеобразованию.
Лечение хронического холецистита
Операция по удалению желчного пузыря, или холецистэктомия, представляет собой наиболее радикальный и далеко не всегда оправданный метод лечения холецистита. Ведь такая операция не устраняет причины камнеобразования, а потому не гарантирует от образования камней в протоках печени. Кроме того, удаление желчного пузыря может ускорить развитие атеросклероза сосудов.
Альтернативой хирургическому вмешательству является консервативное лечение холецистита.
При диагнозе хронический калькулезный холецистит лечение методами интегральной медицины включает фитопрепараты, способствующие растворению желчных камней и их безболезненному выведению из желчного пузыря и желчных протоков. Эти фитопрепараты обладают противовоспалительным действием, нормализуют выработку, состав и отток желчи.
Лечение холецистита фитопрепаратами показывает наибольшую эффективность в сочетании с внешними методами воздействия – акупунктурой и точечным массажем по энергетическим меридианам печени и желчного пузыря, а также коррекцией питания (лечебной диетой).
Комплексное лечение холецистита позволяет улучшить моторику желчного пузыря, устранить застой желчи, нормализовать свойства желчи, улучшить пищеварение, устранить воспаление и болевой синдром, предотвратить осложнения, а также улучшить психоэмоциональный фон и общее самочувствие.
Диета при хроническом холецистите
Для успешного лечения холецистита важно соблюдать диету в течение всего лечебного курса, а в последующем – для профилактики рецидивов заболевания.
Диета при холецистите исключает употребление алкогольных напитков, жирной пищи, жареного жирного мяса, мясных субпродуктов, копченостей, колбасных изделий, мясных и рыбных консервов. Разрешается употребление молочных продуктов, нежирного отварного мяса и рыбы, крупяных изделий (включая каши на молоке) и овощей.
Кроме того, диета при холецистите предполагает дробное питание – небольшими порциями 5-6 раз в день. Пища не должна быть горячей (лучше, если она будет чуть остывшей). То же относится и к питью.
Поскольку холецистит нередко сопровождается гастритом, панкреатитом, гастродуоденитом, подробная диета при холецистите назначается во всех случаях индивидуально с учетом сопутствующих проблем желудочно-кишечного тракта.
Более подробно узнать об интегральной методике лечения хронического холецистита вы можете на КОНСУЛЬТАЦИИ.
Подробная информация по тел: (495) 789-41-53.
Мы готовы ответить на ваши вопросы с 9:00 до 21:00, без выходных. Звоните!
Питание при холецистите | Lifestyle
Диета при холецистите в период обострения направлена на нормализацию кишечной микрофлоры, улучшение пищеварительных процессов и желчного оттока в воспаленном пузыре и печени.
Суть диеты при холецистите желчного пузыря – лечебное питание мелкими порциями, по 5-6 раз в сутки. За основу берут стол номер 5. Требуется изучить перечень разрешенных и запрещенных продуктов, чтобы привести здоровье в порядок.
Причины и признаки возникшего обострения
Чаще всего болезнь возникает по следующим причинам:
- Заражение бактериальными возбудителями – стрептококками, стафилококками, энтерококками.
- Паразитарное заражение.
- Холестаз, возникший на фоне беременности, стрессовых ситуаций и высоких физических нагрузок.
- Нарушение режима питания, постоянное переедание, гиподинамия.
- Наличие крупных камней, закупоривающих желчные протоки.
Обострение характеризуется резким болевым синдромом со стороны правого подреберья. При воспаленном пузыре и печени возникают рвота, тошнота, нередко с признаками гипертермии и тахикардии. Если камни полностью перекрывают желчную протоку, развиваются колики, затем кожа и слизистые оболочки приобретают желтый оттенок.
Хроническая форма болезни характеризуется постепенным развитием воспаления и усилением симптомов. В правом подреберье возникают тянущие боли, чаще всего после приема пищи. Даже в слабом воспаленном состоянии больного беспокоят метеоризм, вздутие, отрыжка, горечь во рту. Если воспаляется желчный пузырь, значит, вялотекущая болезнь обостряется. При бескаменной форме (некалькулезной) симптомы проявляются сильными коликами.
Правила питания при воспалении желчного пузыря
Диета номер 5 при холецистите является основой питания и преимущественно назначается лицам, страдающим гепатитами и болезнями желчного пузыря. Назначается при следующих состояниях:
- дискинезия желчевыводящих путей;
- гепатит вирусного происхождения;
- холангит;
- желчнокаменная болезнь и ее осложнения.
Диета при воспалении желчного пузыря снижает нагрузку с органов пищеварительного тракта по сравнению с ненормированным рационом. Правильное питание при холецистите заключается в ограничении употребления жирной пищи животного происхождения и еды с повышенным содержанием экзогенного холестерина. Меню при холецистите подразумевает отказ от жирного, жареного и мучного. Взамен – растительные масла, кисломолочные продукты, нежирные сорта мяса, птицы, рыбы. Кондитерские изделия заменяют сладкими фруктами. Как питаться при обострении холецистита, основные рекомендации:
- суточная норма белка не превышает 70-80 г, углеводов 180-200 г;
- жирная пища максимально ограничена;
- порции небольшие, питание дробное, не реже 5 раз в сутки;
- общая суточная калорийность рациона невысока – до 1500-1600 ккал;
- овощи, содержащие большое количество клетчатки в составе, протирают перед употреблением;
- продукты, содержащие большое количество щавелевой кислоты, строго ограничиваются;
- еду нужно готовить без соли;
- преимущественная консистенция – полужидкое пюре и супы.
Щавелевая кислота способствует отложению солей оксалатов, что провоцирует мочекаменную болезнь и накопление камней в желчном пузыре. Диета запрещает независимо от стадии заболевания щавель, кофе, чай, ревень, свеклу, ежевику, какао, баклажаны. Список далеко не исчерпывающий. Обычно едят постные блюда, они должны быть некислыми. Пить можно также ограниченный список напитков. При калькулезном холецистите требуется более строгий подход в питании. Еда должна быть только домашней. Быстрые перекусы вредными пищевыми продуктами строго противопоказаны. Важно соблюдать правильный питьевой режим. Рекомендуется выпивать не менее двух литров чистой негазированной воды. Остальные напитки в счёт не идут.
Соблюдение диеты при остром холецистите, как питаться
В первые дни, когда симптомы мучают больного наиболее остро, чтобы разгрузить желудочно-кишечный тракт, потребуется соблюдение полного голодания. Пить разрешено негазированную воду, некрепкий чай, отвар шиповника, разбавленные соки. На третий день назначают соответствующую диету при холецистите – стол 5В, ее соблюдают в течение пяти дней, не более. Диета необходима с целью исключения из рациона любых раздражающих компонентов. В этот период пациент соблюдает постельный режим. Список разрешенных продуктов на первое время:
- протертая еда, приготовленная на воде без добавления сливочного масла;
- супы с большим содержанием слизи на основе рисовой, овсяной, манной круп;
- жидкие каши, можно добавить немного молока;
- желе, овощные соки, разбавленный компот, ограниченно – чай с молоком или зеленый чай, некрепкий;
- в небольшом количестве – измельченное вареное куриное филе, отварная постная рыба, обезжиренный творог;
- сухарики или пшеничный хлеб.
Такое питание предпочтительно при калькулезной и острой форме холецистита. Затем пациенты примерно на 7-10-й день переводятся на диету 5А, которую используют неделю или две.
Список того, что нельзя есть при обострении холецистита:
- пища, способная вызывать брожение и гниение в кишечнике, – бобовые (горох, чечевица, нут), пшеничная каша, капуста, виноград;
- продукты, стимулирующее сильное выделение желчи, – пряности, хрен, грибы, квашеные и маринованные, горчица, соления, острые приправы;
- экстрактивная пища – гороховые бульоны, мясные, рыбные, грибные;
- некоторые растительные ингредиенты – редис, репа, редька, лук и чеснок;
- кислые фрукты с повышенным содержанием клетчатки – слива, клюква, все цитрусовые;
- жирная пища и копченая, включая мясо и рыбу, полуфабрикаты, консервы, колбасы и сосиски, жареное и тушеное мясо, мозги;
- сливки, кислый творог с высоким процентом жирности;
- газированные сладкие напитки, кофе, какао, крепкий черный чай, которые провоцируют вздутие.
При холецистите запрещенные продукты обязательно согласовываются с лечащим врачом, чтобы по неосторожности не ухудшить текущую ситуацию.
Какие продукты можно есть при холецистите:
- Несвежий подсушенный хлеб и сухари.
- Вегетарианские супы-пюре с протертыми овощами – тыквенные, картофельные или морковные. Можно добавить горсть крупы в небольшом количестве, которая хорошо разваривается, – овсянку, рис, манку.
- Нежирная часть говяжьего мяса, курица, кролик, индейка. Мясные блюда подают в виде суфле, пюре. Птицу можно есть кусочками. Рыбу готовят на пару или варят. Можно подать в виде фарша или целым куском, по желанию.
- Молочные продукты, кисломолочные, нежирный или с невысокой жирностью творог.
- Белковые омлеты, приготовленные на пару. В сутки разрешается кушать не более одного желтка.
- Протертые каши из гречневой, рисовой, овсяной круп, сваренные на воде или молоке.
- Сливочное масло добавляется в блюда в ограниченном количестве – не более 20-20 г в день.
- Из сладостей разрешены мёд, сахар, молочный кисель, желе, варенье, зефир, мармелад.
- Чай с лимоном, сахаром. Можно пить слабый кофе, отвар шиповника, сладкий сок.
- Вареная тонкая лапша.
- Картошка, цветная капуста, морковь, свекла в вареном и протертом виде. Тыква и кабачки употребляют нарезанными кусочками.
Питание при хроническом холецистите
При вялотекущем воспалительном хроническом состоянии рацион направлен на снижение нагрузки с органов желудочно-кишечного тракта. Правильно составленная в период терапии диета при хроническом холецистите нормализует физиологические функции желчевыводящих путей, поддерживает липидный профиль. За основу берется все тот же ст. пятый. Это физиологически полноценное лечебное питание, направленное на предупреждение приступов обострения, устранения застойных явлений в желчных протоках.
Калорийность рациона не превышает 2500 ккал. Распределение по БЖУ – 80/80/400, примерное, количество употребляемой пищи подбирается по индивидуальным потребностям. Соль ограничивается – не более 5-10 г в сутки. Суточное употребление жидкости колеблется в пределах 1,5-2,5 л. Количество жиров в рационе также ограничено, предпочтение отдается жирам растительного происхождения. Блюда преимущественно готовят на пару, варят, реже – запекают.
Измельчать нужно только овощи, содержащие повышенное количество клетчатки, и мясо с прожилками. Кратность употребления блюд за день – 5-6 раз. Диету при хроническом холецистите и питание нужно соблюдать для улучшения оттока желчи, поэтому предпочтительно употреблять разрешенные блюда.
Приблизительное меню включает:
- Овощные салаты на растительном нерафинированном масле. Масла чередуются, пример: 3 дня подсолнечное, 3 дня оливковое масло, еще несколько дней – льняное.
- Фрукты, ягоды, овощи.
- Дополнительное употребление клетчатки для предупреждения развития запоров.
- Не более одного яйца в день, так как желтки оказывают желчегонное действие. Если больной после целого яйца ощущает горечь во рту, ему нужно прекратить кушать желтки. Разрешается только белок.
- Пищу готовят преимущественно в виде пюре. Если в мясе попадается шкурка или жилы, их удаляют.
- Рекомендуется есть не только дробно, но в одно и то же время. Так начинает правильно работать желчный пузырь, что положительно сказывается на оттоке желчи. Если выброс будет сильным, пациент будет страдать от боли в правом подреберье после приема пищи.
- Лучшие растительные масла – подсолнечное, облепиховое, льняное, оливковое. Из животных жиров допустимо сливочное масло в кашу в ограниченном количестве.
- Цельное молоко, консервы, выпечка, виноград запрещены. Они запускают процессы брожения в желудке и кишечнике.
- При бескаменном (некалькулезном) типе болезни можно употреблять на диете цельные яйца, но не более 1-2 в день.
- Рекомендуется преимущественно кушать фруктовые и овощные блюда. Некоторые фрукты оказывают положительный эффект на пищеварение: гранат усиливает секрецию желчи, груша убирает изжогу, яблоки улучшают моторику кишечника.
- Пищу и напитки подают комнатной температуры.
- Полезны продукты, содержащие достаточное количество липотропиков, – яблоки, творог, рыба. Они хорошо влияют на пищеварение и желчный пузырь.
- Количество соли во время соблюдения диеты также строго контролируется.
- Нельзя есть раздражающие приправы и соусы – кетчуп, майонез, аджику, горчицу, уксус.
- Рекомендовано включать в рацион бананы, они благотворно влияют на слизистую оболочку желудка.
С учетом того, что меню диеты при хроническом холецистите не такое строгое, как в период обострения, изредка разрешаются некоторые послабления. Допустимо раз в 4-5 недель съесть морепродукты, колбасу и молочные сосиски высшего сорта, помидоры.
Орехи употребляются в пищу с осторожностью. В период питания при обострении холецистита и после обнаружения болезни их нельзя есть. Если в анамнезе имеется воспаление поджелудочного пузыря, орехи запрещены в течение года. В виде исключения можно полакомиться ими, но не более 10-15 г, измельченных в миксере, раз в 2-3 недели. Покупать орехи только неочищенные сырые. Обработанные могут включать вредные жиры, которые негативно повлияют на состояние пищеварительных органов.
Рекомендуется выбирать грецкие и кедровые орешки. Нельзя покупать арахис, так как он является сильным аллергеном и нагружает пищеварительные органы. Раз в несколько недель можно есть тыквенные семечки, обладающие мягким желчегонным действием. Что следует исключить из питания при холецистите:
- Пищу с большим количеством эфирных масел в составе – чеснок, цитрусовые.
- Продукты, богатые щавелевой кислотой, – шпинат, щавель.
- Бульоны, капустные отвары.
- Сдобная выпечка, слоеное тесто.
- Алкоголь.
- Жирное мясо, субпродукты, накапливающие в составе много холестерина, – печень, мозги, почки.
- Быстрые углеводы (все сладкое и мучное), жирные молочные продукты – сметана, сливки.
Это не исчерпывающий список продуктов. Такой рацион надо соблюдать как минимум нескольких лет. Диета при обострении хронического холецистита подразумевает переход на меню при остром течении – стол 5А. Рацион при бескаменной (некалькулезной) форме в период восстановления идентичен примерному меню при холецистите. Единственное исключение – нельзя употреблять в пищу яичные желтки. Количество растительных масел также ограничивается до минимума.
Режим питания при сопутствующих болезнях и холецистите
Из-за того что большинство внутренних органов близко располагаются к желчному пузырю, при развитии ЖКБ и других патологий часто нарушаются функции пищеварительной системы, поджелудочной железы и кишечника. Если у больного обнаружено заболевание в сочетании с воспалением поджелудочной железы, назначается диета стола номер 5П. В этом случае преимущественно употребляются в пищу белковые продукты (около 120 г в день). Углеводы и жиры существенно ограничивают. Количество жиров не должно превышать 30-40 г, а углеводов – 100 г.
Такое ограничение связано с тем, что жирная, углеводистая еда может перегружать поджелудочную железу. Полностью исключены мясные и рыбные бульоны, капуста, клетчатка. Можно есть только отварную пищу. Разрешается также употреблять паровую еду в измельченном виде. Срок строгой диеты – до 2-3 месяцев, затем можно добавлять постепенно углеводную и умеренно жирную пищу в повседневный рацион.
Если больному поставлен сопутствующий диагноз гастродуоденит, назначают диету по столу номер 1. Суть ее – в ограничении блюд, возбуждающих продуцирование желудочного сока. Под запретом холодная и горячая пища. Нельзя есть продукты с большим количеством волокон клетчатки, даже если еда протертая. К такой относятся финики, крыжовник, смородина, виноград, рыба, кожа птичьего мяса, жилы из говядины.
«Важно отметить, что ремиссия достигается не во всех случаях с помощью правильной диеты и приема медикаментов. Нередко при тяжелом обострении заболевания или развитии осложнений (гнойная или флегмонозная форма) приходится прибегать к экстренному хирургическому вмешательству.
Рецепты приготовления блюд при холецистите
Правильно приготовленная пища улучшает кишечную перистальтику и состояние здоровья пищеварительных органов, что напрямую влияет на эффективность лечения.Поскольку бульоны запрещены, они заменяются диетическими супами.
Как готовить супчик:
- Рисовый суп, рецепт блюда. Вареные картофель и цветную капусту протирают. Затем нужно отварить рис в течение 50-60 минут, протереть, добавить в овощную смесь. При желании можно заправить крем-суп обезжиренным молоком или маленьким кусочком сливочного масла.
- Крем-суп с кабачками, рецепт. Небольшую луковицу и морковь натирают, тушат на небольшом огне со сливочным маслом. Добавляют кубики картофеля, а через 15-20 минут кабачки и помидоры. Готовый суп можно заправить нежирной сметаной, посыпать горстью зелени.
- Перловая каша. Крупу отваривают до полуготовности. Тем временем на малом огне тушат порезанный лук и морковь, закладывают в кашу.
«Нельзя добавлять жареные компоненты в супы, которые приготовили на масле.
К обеду подать ржаной хлеб или сухари. Вторые блюда заменяют холодные и горячие закуски, которые запрещены при заболевании.
В диету можно включить следующие варианты:
- Суфле из мяса, рецепт блюда. Вареное куриное филе измельчают в мясорубке, добавляют молоко, щепотку соли, взбитое яйцо. Запекают 10-15 минут при температуре 180 градусов.
- Рыба и овощи. Кабачок, морковь, лук мелко нарезают. Картофель варят. Овощи выкладывают на противень, сверху кладут рыбу. Заправка – нежирная сметана. Запекать 20 минут.
На сладкое допустимы варенье, джем на основе сахара, фруктов, соки, узвар, на закуску – салаты. В свежем, только что приготовленном виде еду можно упаковать и брать на работу.
Примерная таблица меню на неделю
Диета по таблице – удобный способ лечебного недельного питания. В таблице показан примерный рацион здоровой диеты. Полностью следовать ей не обязательно, но она включает практически всю необходимую продукцию:
| Дни | Завтрак | Второй завтрак | Обед | Полдник | Ужин |
| 1 | Макароны, сваренные на молоке, с сухарями и слабо заваренным кофе | Запеченная тыква с мёдом | Картофельное пюре с котлетами, приготовленными в пароварке. Компот | Кисель или зефир | Лапша с сыром. Разведенный сок |
| 2 | Гречневая каша на молоке. Ромашковый чай | 2 сухарика и кабачковая икра | Куриный рулет, картофельный крем-суп. Некрепкий чай | Отвар шиповника и печенье | Паровые котлеты, сухарики, сок из овощей |
| 3 | Отвар шиповника. Пирог с мясом | 100 г сухофруктов и минеральная вода без газа | Чай, салат из огурцов. Рис, сваренный на воде | Бутерброд с сыром и чай | Компот и манная каша на молочных продуктах |
| 4 | Творог с медом, нежирный. Сок фруктовый | Банан или запеченное яблоко | Омлет на пару. Компот | Овощной салат, заправленный растительным маслом. Несвежий хлеб | Рисовый крем-суп. Печенье галетное |
| 5 | Пшеничная крупа, сваренная на воде. Кусочек курицы. Некрепкий кофе | Домашний йогурт, 100 г | Мясной рулет с тушеными овощами. Компот | Фруктовый салат с измельченными кусочками яблок | Молочная запеканка с нежирным творогом. Компот |
| 6 | Манная каша с молоком, сухарик | Яблоко или несколько кусочков кураги | Вареная индейка, овощной суп, компот | Протертая морковь с медом, яблоки | Фруктовый салат и ромашковый чай |
| 7 | Творожная запеканка с яблоком. Зеленый чай | Овощной салат с подсолнечным маслом | Картофельное пюре, паровые котлеты из говядины. Сок | Печеные яблоки. Кефир | Овощное рагу, 2 сухарика и компот |
Разрешают включить и другие продукты, но их выбор лучше согласовать с врачом.Первостепенная терапия холецистита любого типа направлена на подбор лечебной диеты. Принимать медикаменты бессмысленно, если нет грамотного рациона. Более подробную информацию о терапии болезней желчного пузыря можно найти на нашем сайте и в комментариях.
Лечебное питание при холецистите
Целью лечебного питания при воспалении желчного пузыря является обеспечение функционального покоя желчевыделительной системе. Поэтому в первые дни болезни пациентам рекомендуют отказаться от приема пищи. В это время важно соблюдать особый питьевой режим. Можно пить следующие жидкости:
крепкий сладкий чай
соки из ягод и фруктов
минеральная вода без газа
отвар шиповника
По мере стихания острых явлений, как правило, через один – два дня больным можно будет начать понемногу расширять рацион. Разрешают кушать протертые и слизистые супы (рисовый, овсяный), кашу (овсяная, рисовая, манная), фруктовые кисели и мусс из сладких ягод. При улучшении состояния больного в диету вводят мясо нежирных сортов (говядина, кролик, курица, индейка), приготовленное на пару или вареное. Теперь можно кушать нежирный творог, отварную рыбу (треска, лещ, окунь, судак), белые сухари. Принимать пищу следует небольшими порциями до пяти – шести раз в день.
В состоянии неполной ремиссии (примерно через 10 дней) назначают диету № 5а, при полном исчезновении острых явлений, через три — четыре недели переходят на диету № 5, примерное меню которой (при холецистите) представлено в таблице ниже.
Особенности лечебного питания при хроническом холецистите
Хронический холецистит, как правило, является осложнением острого холецистита при несоблюдении рекомендаций врача по лечению и питанию. Этот процесс может протекать не заметно, иногда вызывая дискомфорт в животе после еды, а может обостряться. Многие больные, страдающие хроническим холециститом, связывают обострение заболевания с погрешностями в диете (употребление жирной острой пищи, алкоголь).
Таким образом, мы имеем два состояния, которые рассмотрим ниже:
1. хронический холецистит в стадии обострения 2. хронический холецистит в стадии ремиссии
Лечебное питание при хроническом холецистите в стадии обострения практически не отличается от такового при остром холецистите. Также в первый день заболевания назначается теплое питье (минеральная вода, чай, отвар шиповника, соки из ягод и фруктов). Затем, после купирования болевого синдрома, рацион питания расширяют, разрешая больному протертую слизистую пищу (различные супыи каши, а так же кисели и морсы). По мере улучшения состояния в диету вводят вареное мясо нежирных сортов (говядина, кролик, индейка), рыбу и творог.
Но по достижении неполной ремиссии больного сразу переводят на диету № 5, без промежуточного этапа с диетой № 5а (эта диета при хроническом холецистите не назначается).
Диету № 5 (примерное меню смотрите ниже) больной хроническим холециститом должен соблюдать и в стадии ремиссии для профилактики обострений или развития осложнений (камнеобразования).
2)Общая характеристика диеты:
Основные требования диеты № 5
1. Частое дробное питание малыми порциями в одни и те же часы для нормализации оттока желчи в ответ на поступление пищи. Выброс большого количества желчи может вызвать спазм гладкомышечных волокон желчных протоков, что проявится болевым приступом.
2. Употреблять в пищу преимущественно растительные жиры (подсолнечное, оливковое, соевое и другие растительные масла). За счет большого содержания в них полиненасыщенных жирных кислот растительные масла способствуют нормализации обмена холестерина. Кроме того, они обладают желчегонным действием. Из животных масел рекомендуется только сливочное; сало и другие тугоплавкие жиры переносятся плохо. При застойных явлениях в желчном пузыре содержание растительных жиров увеличивают. Таким образом, суточная норма становится равной 120 – 130 граммам. Однако, при желчнокаменной болезни соотношение животных и растительных жиров должно оставаться 3:1, так как в этом случае злоупотребление растительными маслами может спровоцировать приступ желчной колики.
3. Исключаются из питания жирные сорта мяса, овощи, содержащие эфирные масла (редис, репа, лук, чеснок), и пряности. Не рекомендуется употреблять продукты, усиливающие процессы брожения в кишечнике (цельное свежее молоко, сдобное тесто, консервы).
4. Количество блюд из овощей и фруктов преобладает в основной массе. Овощи, фрукты и ягоды стимулируют секрецию желчи и других пищеварительных соков, что способствует устранению запоров. Рекомендуется употребление в пищу моркови, кабачков, томатов, арбуза и некоторых других фруктов и овощей. При диарее овощи и ягоды вводятся в диету в протертом виде. В этом случае отдается предпочтение сокам из черники, айвы и граната, так как они содержат дубильные вещества.
5. Пища должна быть или отварная, или запеченная. Категорически запрещаются жареные блюда. Масла добавляют в уже готовые блюда.
6. Яйца обладают желчегонными свойствами, кроме того, они усиливают моторную функцию желчного пузыря и являются источником белка, поэтому при безкаменных холециститах их прием в количестве одного яйца в день вполне оправдан. Но при наличии камней в желчном пузыре лучше яйца не употреблять в пищу.
Эта диета № 5 составлена таким образом, чтобы стимулировать естественные процессы в организме: желчевыделение, моторную функцию кишечника и выведение холестерина из организма.
Масса рациона при данной диете 3500—3800 грамм. Норма потребления жидкости — 1,5 литра в сутки, содержание поваренной соли в блюдах не более 10—12 грамм (об идеальном количестве потребляемой соли смотрите в этой статье).
Продукты входящие в диету:
Диета при хроническом холецистите включает в себя:
-Первые блюда:Макаронные молочные супы, вегетарианские овощные супы,
без мясных , грибных и рыбных бульонов.
-Мясо: молодая баранина,нежирная говядина, свинина, кролик,птица без кожи и жира.
-Рыба:Нежирные виды рыб, приготовленная на пару или в варенном виде.
-Яица:Омлеты или яйца всмятку ( в крутую нельзя не более одного яйца в день)
-Молочные продукты: Молоко кисломолочные продукты,свежий творог и не жирные сорта сыра.
-Крупы: Любые предпочтение гречневой и овсяной.
-Овощи и фрукты:Сырые, запеченные ,варенные,. Отдавайте предпочтение сырым овощам и фруктам так как в них содержится больше грубой клетчатки.
— Некислые фрукты и ягоды можно употреблять как в свежем, вареном, запеченном виде, а также из них сладкие блюда — компоты, варенье, желе, кисели.
— Включают в диету блюда из овощей и зелени (кроме белокочанной капусты, щавеля, шпината) и готовят их на пару или отваривают.
— Хлеб рекомендуется пшеничный черствый или подсушенный.
Продукты исключающие:
Полностью исключается потребление сала, жирного мяса,ветчины, солений,консервов, острых приправ, свежего мягкого хлеба, пирожных тортов с масляными кремами, кофе, какао, шоколада, алкоголя в любом виде и количестве, грибов, редьки, редиски и очень холодных блюд. ( сразу из холодильника или мороженных)
Занятие 2.
Принципы Составления меню
1. Частое дробное питание малыми порциями в одни и те же часы для нормализации оттока желчи в ответ на поступление пищи. Выброс большого количества желчи может вызвать спазм гладкомышечных волокон желчных протоков, что проявится болевым приступом.
2. Употреблять в пищу преимущественно растительные жиры (подсолнечное, оливковое, соевое и другие растительные масла). За счет большого содержания в них полиненасыщенных жирных кислот растительные масла способствуют нормализации обмена холестерина. Кроме того, они обладают желчегонным действием. Из животных масел рекомендуется только сливочное; сало и другие тугоплавкие жиры переносятся плохо. При застойных явлениях в желчном пузыре содержание растительных жиров увеличивают. Таким образом, суточная норма становится равной 120 – 130 граммам. Однако, при желчнокаменной болезни соотношение животных и растительных жиров должно оставаться 3:1, так как в этом случае злоупотребление растительными маслами может спровоцировать приступ желчной колики.
Планирование меню 1-7 дней.
1 день
Завтрак №1
1. Творожный пудинг без сахара
2. Гречневая каша без сахара
3.Чай с молоком
Завтрак № 2
Одно свежее яблоко
Обед:
Вегетарианские щи на растительном масле
Отварное мясо под молочным соусом
Морковь тушенная на растительном масле
Компот из сухофруктов
Полдник:
Сухарики
Отвар шиповника
Ужин:
Отварная рыбы под молочным соусом с растительным маслом
Котлеты капустно- марковные запеченные на растительном масле
На ночь:
Кефир
Рекомендации по питанию при заболевании желчного пузыря
Введение
Ваша печень вырабатывает желчь, которая помогает вам переваривать и усваивать жиры и жирорастворимые витамины. Желчный пузырь накапливает эту желчь и выделяет ее в кишечник, когда вы едите. Частицы желчи, обычно холестерин, иногда слипаются и образуют твердые камни, называемые желчными камнями. В большинстве случаев камни в желчном пузыре не вызывают симптомов. Когда они действительно вызывают симптомы, обычно удаляют желчный пузырь. Это называется холецистэктомией.
В этом информационном бюллетене представлена информация о том, что можно есть, чтобы уменьшить симптомы заболевания желчного пузыря. В нем также рассказывается, что нужно есть после операции.
шагов, которые вы можете сделать
Люди часто считают, что им нужно удалить все жиры из своего рациона, если у них заболевание желчного пузыря. Обычно в этом нет необходимости. При соблюдении диеты с очень низким содержанием жиров иногда может образовываться больше камней. Вместо этого, чтобы попытаться уменьшить симптомы, часто рекомендуется придерживаться диеты с меньшим содержанием жира (но все же с некоторым содержанием жира).
Следуйте плану здорового питания, например Канадскому Руководству по питанию (www.canada.ca/en/health-canada/services/canada-food-guides.html), чтобы помочь вам спланировать сбалансированное, здоровое питание и закуски. Если ваш врач не даст вам другой совет, вы можете следовать приведенным ниже советам.
- Включите разнообразные овощи и фрукты. Все они с низким содержанием жира (кроме авокадо) и высоким содержанием питательных веществ, необходимых вашему организму.
- Выбирайте в основном «цельнозерновые», такие как овес, коричневый рис, киноа или ячмень.Цельнозерновые продукты содержат больше клетчатки, а диета с высоким содержанием клетчатки может помочь предотвратить образование большего количества камней. Зерновые продукты с высоким содержанием клетчатки, такие как хлеб, крупы или макаронные изделия, содержат не менее 15% дневной нормы (% DV) или четыре грамма клетчатки на порцию.
- Выберите молоко с низким содержанием жира и альтернативы молоку:
- обезжиренное и 1% молоко и обогащенный соевый напиток
- Нежирный йогурт (2% МЖ или меньше)
- нежирный сыр (20% средней жирности или меньше)
- Снять кожу с птицы.Выберите нежирные куски мяса и удалите весь видимый жир. Готовьте мясо, рыбу и птицу так, чтобы жир мог стекать. Чаще ешьте белковые альтернативы с низким содержанием жира, такие как чечевица, фасоль и тофу.
- Ограничьте употребление жира за столом, например, в заправке для салатов и при приготовлении пищи. Ежедневно используйте только 30-45 мл (2-3 столовые ложки) добавленных жиров. К полезным добавленным жирам относятся негидрогенизированные маргарины и масла канолы, оливковое и соевое масла. Избегайте жареной пищи, большого количества жирных сливочных соусов и подливок.
- Ограничьте употребление жирных десертов и закусок, таких как печенье, покупная выпечка и шоколад. В них много жира и мало питательных веществ, необходимых вашему организму.
Некоторые люди считают, что определенные продукты ухудшают их симптомы. Если у вас есть симптомы, которые приходят и уходят, попробуйте вести дневник питания, в котором записывайте, какие продукты вы едите и какие симптомы у вас есть. Это может помочь вам выяснить, какие продукты вызывают у вас проблемы. Избегайте этих продуктов до операции.
После операции:
Если ваш врач не скажет вам этого не делать, как можно скорее вернитесь к своей обычной диете. Желчный пузырь не нужен для нормального переваривания пищи. Ваша печень по-прежнему вырабатывает желчь, поэтому вы можете переваривать жир.
У некоторых людей после холецистэктомии возникает диарея. Обычно он прекращается вскоре после операции. Если у вас постоянная диарея или она влияет на качество вашей жизни, поговорите со своим врачом.
Дополнительные ресурсы
Health Canada, «Правильное питание с канадским справочником по продуктам питания» www.canada.ca/en/health-canada/services/canada-food-guides.html
HealthLink BC File # 68f Диетические жиры и ваше здоровье www.healthlinkbc.ca/healthlinkbc-files/dietary-fats
Последнее обновление: август 2016 г.
Протокол диеты и естественного лечения желчного пузыря
Факт проверен
×Это содержание Dr. Axe проверено с медицинской точки зрения или проверено на предмет достоверности информации.
При строгих редакционных правилах выбора источников мы связываемся только с академическими исследовательскими учреждениями, сайтами авторитетных СМИ и, при наличии исследований, с рецензируемыми медицинскими исследованиями.Обратите внимание, что числа в скобках (1, 2 и т. Д.) Являются интерактивными ссылками на эти исследования.
Информация в наших статьях НЕ предназначена для замены личных контактов с квалифицированным специалистом в области здравоохранения и не предназначена для использования в качестве медицинской консультации.
×Эта статья основана на научных доказательствах, написанных экспертами и проверенных нашей обученной редакцией. Обратите внимание, что числа в скобках (1, 2 и т. Д.) Являются интерактивными ссылками на медицинские рецензируемые исследования.
В нашу команду входят лицензированные диетологи и диетологи, сертифицированные специалисты по санитарному просвещению, а также сертифицированные специалисты по силовой и физической подготовке, личные тренеры и специалисты по корректирующим упражнениям. Наша команда стремится быть не только тщательной, но и объективной и беспристрастной.
Информация в наших статьях НЕ предназначена для замены личных контактов с квалифицированным специалистом в области здравоохранения и не предназначена для использования в качестве медицинской консультации.
Автор: Джиллиан Леви, CHHC
5 сентября 2017 г.
Многие взрослые люди страдают от проблем с желчным пузырем в среднем или позднем взрослом возрасте, особенно у женщин, у которых образуется желчных камней намного больше, чем у мужчин.(1) И холецистэктомия, операция по удалению желчного пузыря, является одной из самых распространенных операций, ежегодно выполняемых взрослым в Соединенных Штатах. Тем не менее, даже те, у кого есть проблемы с желчным пузырем, часто не уверены в том, что именно делает желчный пузырь, и что диета для желчного пузыря может помочь предотвратить и вылечить определенные проблемы.
Желчный пузырь — это небольшой мешочек грушевидной формы, спрятанный за долями печени. Его основная задача — накапливать богатую холестерином желчь, выделяемую печенью, которая затем помогает организму переваривать жиры и липиды из рациона.Из всех людей, которые в своей жизни испытывают проблемы с желчным пузырем , примерно в 70% случаев эти проблемы возникают в виде желчных камней, которые образуются, когда желчь содержит чрезмерное количество холестерина.
Помимо образования камней в желчном пузыре, с желчным пузырем могут возникать различные проблемы, например, воспаление желчного пузыря (так называемый холецистит). Какие типы факторов способствуют возникновению заболеваний желчного пузыря или возникновению чрезвычайных ситуаций? К ним могут относиться ожирение, неправильное питание, которое способствует дефициту питательных веществ, быстрая потеря веса, прием оральных контрацептивов (противозачаточных таблеток), пищевая аллергия и определенные генетические факторы.
Некоторые из предупреждающих знаков о том, что у вас может быть проблема с желчным пузырем, могут включать боль и признаки опухания вокруг желчного пузыря или частые проблемы с пищеварением из-за плохого усвоения жиров. Лечение, которое может помочь естественным образом предотвратить или решить проблемы с желчным пузырем и, что очень важно, не требует хирургического вмешательства, включает в себя противовоспалительную диету для желчного пузыря, отказ от рафинированных жиров и продуктов с аллергенами, промывание желчного пузыря для устранения болезненных камней и добавление добавок противовоспалительные травы и ферменты как часть диеты желчного пузыря.
Профилактика камней в желчном пузыре, диета для желчного пузыря и другие природные методы лечения
1. Соблюдайте диету для желчного пузыря
Перечисленные ниже продукты могут помочь уменьшить расстройство желчного пузыря, поскольку в целом они легче усваиваются организмом, содержат только натуральные жиры и содержат важные питательные вещества, такие как антиоксиданты и клетчатка:
- Продукты с высоким содержанием клетчатки — Старайтесь употреблять 30–40 граммов клетчатки в день, чтобы снизить риск образования камней в желчном пузыре.Хорошими источниками клетчатки, поддерживающей пищеварение, являются замоченные / проросшие бобы и бобовые, орехи, семена, а также свежие овощи и фрукты.
- Свекла, артишок и зелень одуванчика — эти овощи особенно полезны для здоровья печени, обладают детоксикационным действием и могут улучшить отток желчи, которая расщепляет жир. Вы также можете потреблять больше свежих продуктов из овощных соков или коктейлей. Попробуйте добавить продуктов, богатых калием, таких как авокадо, листовая зелень, помидоры, сладкий картофель и бананы.
- Неочищенные полезные жиры (включая оливковое или кокосовое масло) — Кокосовое масло содержит одну из самых простых форм жира для усвоения организмом, называемую жирными кислотами со средней длиной цепи. Я рекомендую употреблять полезных жиров в небольших количествах в течение дня, всего около одной столовой ложки масла за один раз или около двух столовых ложек проросших орехов и семян. Это потому, что вы не хотите чрезмерно потреблять жиры, которые увеличивают нагрузку на печень и желчный пузырь. Оливковое масло первого холодного отжима — еще один противовоспалительный жир с множеством преимуществ.
- Проросшие орехи и семена — Проросшие семена льна, чиа, конопли и тыквы легче перевариваются и уменьшают воспаление. Но употребляйте только одну-две столовые ложки проросших орехов и семян за раз.
- Диета с высоким содержанием растений, в том числе сырых продуктов — Люди, которые придерживаются диеты с высоким содержанием желчного пузыря, с высоким содержанием сырых растений, таких как фрукты, овощи, орехи и семена, как правило, имеют меньшее количество камней в желчном пузыре. Эти продукты от природы богаты водой, электролитами, антиоксидантами и клетчаткой, но с низким содержанием соли и жиров.Принятие вегетарианской диеты также связано со снижением риска образования желчных камней, равно как и отказ от обработанного мяса или аллергенных молочных продуктов.
- Постные продукты белковые продукты — Включение постных источников органического белка в диету для желчного пузыря может снять стресс. Рассмотрим курицу, индейку, говядину травяного откорма, бизонов, выловленную в дикой природе рыбу и органический протеиновый порошок, включая протеин из костного бульона порошок.
С другой стороны, продукты с проблемами желчного пузыря, которых следует избегать при диете желчного пузыря, включают:
- Жареные продукты и гидрогенизированные масла — Фаст-фуд, обработанные масла и жирные упакованные мясо или сыр могут быть одними из самых сложных продуктов для правильного переваривания.Чтобы сократить количество нездоровых жиров в вашем рационе, сократите потребление мяса для обеда / деликатесов, полуфабрикатов, таких как чипсы или печенье, салями и другие колбасные изделия, продукты из свинины, переработанные молочные продукты и обычное мясо животных зернового откорма.
- Сахар и простые углеводы — Сахар может увеличить вероятность образования желчных камней из-за увеличения веса и воспалений.
- Продукты, на которые может быть аллергия — Проблемы с желчным пузырем потенциально связаны с пищевой аллергией . Возможные аллергены включают молочные продукты, глютен, моллюски, арахис или пасленовые овощи.
- Обычные молочные продукты — эти продукты обладают провоспалительным действием и могут вызвать образование большего количества камней в желчном пузыре. Сюда входят сыр, мороженое, пицца и т. Д.
- Пища с высоким содержанием жиров. Было обнаружено, что приступы желчного пузыря часто возникают после обильной еды и обычно происходят вечером или ночью. Любая пища с высоким содержанием жира потенциально может усугубить проблемы с желчным пузырем. Это в первую очередь относится к рафинированным растительным маслам (таким как подсолнечное, сафлоровое, рапсовое, кукурузное и т. Д.), Но в некоторых случаях может также включать полезные овощные масла, такие как оливковое масло, или даже такие вещи, как миндальное масло.Хотя важно иметь немного здоровых жиров, ключевым моментом является контроль порций. Если симптомы ухудшаются при употреблении в пищу даже здоровых жиров, уменьшите их количество за один раз или попробуйте другой тип жира.
2. Используйте травы, кислоты и ферменты желчного пузыря
Помимо изменения диеты, вот и другие натуральные добавки для желчного пузыря для уменьшения боли и воспаления, которые должны совпадать с диетой желчного пузыря:
- Расторопша (150 миллиграммов два раза в день). Было показано, что расторопша увеличивает отток желчи и помогает печени и желчному пузырю в детоксикации.Исследования показали, что расторопша является природным гепатопротектором и действует следующим образом: обладает антиоксидантной активностью, блокирует токсины на мембранном уровне, усиливает синтез белка, обладает антифибротической активностью, а также обладает противовоспалительным действием. или иммуномодулирующие эффекты. (2)
- Ферменты липазы (две капсулы во время еды) — этот фермент может предложить улучшений в переваривании жиров и использовании желчи.
- Соли желчи или бычья желчь (500–1000 миллиграммов во время еды). Соли желчных кислот и бычья желчь могут помочь улучшить расщепление жиров и значительно уменьшить расстройство желчного пузыря.
- Куркума (1000 миллиграммов в день) — Куркума и ее самое активное соединение, куркумин, обладают противовоспалительными свойствами, которые могут помочь уменьшить набухание желчного пузыря и улучшить отток желчи. (3)
- Корень одуванчика (500 миллиграммов во время еды). Одуванчик веками использовался для улучшения многих пищеварительных процессов, поддержания здоровья печени и регулирования использования желчи.
- Барбарис — Этот растительный экстракт может помочь лечить проблемы с желудочно-кишечным трактом, бороться с инфекциями, а очищать печень и желчный пузырь.
- Масло розмарина — смешайте три капли масла розмарина с четвертью чайной ложки кокосового масла и втирайте в область желчного пузыря два раза в день, чтобы помочь с очищением и уменьшить воспаление.
3. Поддержание здорового веса без «экстремальных диет»
Избыточный вес или ожирение могут увеличить ваши шансы на проблемы с желчным пузырем, например, желчные камни. Это особенно актуально для женщин среднего возраста с избыточным весом из-за эффектов, которые гормональные изменения (особенно эстрогена) оказывают на печень. Ожирение , как было показано, способствует повышению уровня холестерина в печени и может способствовать множеству различных нарушений пищеварения. (4)
Исследования также показывают, что люди, которые не поддерживают нормальный вес, могут испытывать больше воспалений и отеков желчного пузыря, особенно если у них большое количество жира вокруг талии, называемого висцеральным жиром . Советы по безопасному достижению и поддержанию здорового веса (без чрезмерной нагрузки на пищеварительные органы из-за «экстренной диеты») включают:
- Избегать «диеты йо-йо» (снова и снова набирать и терять).Большинство диет йо-йо — результат модных диет. Исследования показывают, что у людей, которые теряют более трех фунтов в неделю, может быть больше шансов получить камни в желчном пузыре, чем у тех, кто худеет медленнее и без радикальных мер. (5)
- Недоедание из-за других проблем со здоровьем, восстановление после операции по снижению веса или другие причины быстрой потери веса также могут способствовать дефициту питательных веществ или дисбалансу электролитов , вызывающему нагрузку на печень.
- Безопасно достичь здорового веса, сосредоточившись на потреблении большего количества продуктов с высоким содержанием клетчатки в рамках диеты желчного пузыря, пить воду вместо подслащенных напитков, правильно питаться , проявлять большую активность и контролировать стресс, который может способствовать гормональному дисбалансу или эмоциональному дисбалансу. принимать пищу.
4. Регулярно выполнять упражнения
Сохраняйте активность на протяжении всего взрослого и даже пожилого возраста, чтобы защитить себя от камней в желчном пузыре. (6) Это полезно для гормонального баланса, уменьшения воспаления, общего здоровья пищеварительной системы и поддержания здорового веса без необходимости резко сокращать количество калорий. Общая рекомендация — 30–60 минут умеренно интенсивных упражнений каждый день, плюс несколько раз в неделю выполнение силовых или групповых тренировок HIIT / для всего тела .
5. Обсудите с врачом лекарства
Если вы в настоящее время принимаете лекарства, в том числе оральные контрацептивы ( противозачаточных таблеток ), препараты для заместительной гормональной терапии или лекарства от холестерина, то обсудите со своим врачом, могут ли они способствовать проблемам с желчным пузырем. Было обнаружено, что гормональные препараты увеличивают запасы эстрогена в организме, что влияет на выработку холестерина. (7)
Распространенные проблемы с желчным пузырем
Камни в желчном пузыре
От 10 до 20 процентов всех взрослых имеют камни в желчном пузыре, осознают они это или нет.Считается, что каждый пятый взрослый старше 65 лет имеет хотя бы один камень. (8) Камни в желчном пузыре, которые не вызывают симптомов, называются бессимптомными или бессимптомными камнями в желчном пузыре. Желчные камни (холелитиаз) — это крошечные твердые частицы, состоящие из отложений кальция и холестерина, которые могут слипаться и оседать внутри желчного пузыря. Желчный пузырь обычно содержит только жидкости и не предназначен для хранения твердых веществ, поэтому трение даже крошечных камней внутри желчного пузыря может вызвать боль и воспаление.
Когда желчи недостаточно для насыщения холестерина, холестерин начинает кристаллизоваться, а затем образует твердый желчный камень. Факторы риска развития камней в желчном пузыре включают наличие у женщины старше 40 лет, беременность или другие гормональные изменения, диабет, малоподвижный образ жизни , ожирение и наличие камней в желчном пузыре в семье.
Воспаление желчного пузыря (холецистит)
Холецистит обычно вызывается желчными камнями, блокирующими проходы, ведущие в желчный пузырь и из него, что приводит к накоплению желчи, проблемам с протоками, а иногда и к опухолям.Проблемы с желчным протоком могут способствовать возникновению проблем с желчным пузырем, но они редки и являются причиной дистресса примерно у 1 процента пациентов, которым требуется операция на желчном пузыре.
Некоторые признаки того, что у вас может развиться воспаление желчного пузыря, — сильная боль в правом верхнем углу живота, иррадияция в правое плечо, а также тошнота или лихорадка. (9) Самый большой риск, связанный с холециститом, заключается в том, что желчный пузырь настолько воспаляется, что разрывается, что часто приводит к хирургическому вмешательству, госпитализации, а иногда и применению антибиотиков и обезболивающих в сочетании с голоданием в течение нескольких дней.
Может вам понадобиться операция на желчном пузыре?
По оценкам, только в Северной Америке ежегодно проводится 750 000 операций по удалению болезненных камней в желчном пузыре и лечению холецистита. Операция требуется больше всего при возникновении тяжелого воспаления желчного пузыря или при образовании больших желчных камней, которые становятся очень болезненными. Однако большинство желчных камней удалять не нужно, особенно если они не вызывают симптомов (многие не вызывают).
Факты об операции на желчном пузыре:
- Поскольку у некоторых пациентов холецистит может повторяться снова и снова, операция по удалению желчного пузыря иногда является крайней мерой.После удаления желчный пузырь на самом деле не нужен для выживания или пищеварения, потому что желчь может попасть в тонкий кишечник. Поэтому желчный пузырь считается «несущественным органом». (10)
- Пациент с «приступом желчного пузыря» — одна из причин, по которой врачи могут выбрать операцию. Обычно одна серьезная атака означает, что в будущем произойдет еще несколько эпизодов.
- Операция по удалению желчного пузыря называется холецистэктомией, и проводится инвазивно или неинвазивно.Чаще всего операция, называемая лапароскопической холецистэктомией, выполняется с помощью очень маленькой камеры, прикрепленной к трубке, которая вводится через крошечные разрезы в брюшной полости.
- У пациентов из группы высокого риска операция на желчном пузыре обычно проводится в течение 48 часов после поступления в больницу. После выздоровления может потребоваться пребывание в больнице на несколько дней.
- Транслюминальная эндоскопическая хирургия с естественным отверстием — это новый неинвазивный способ удаления желчного пузыря, который оставляет меньше рубцов и дискомфорта.Это все еще считается альтернативным способом удаления желчного пузыря, поэтому он пока не так широко доступен, но мы можем ожидать, что со временем это изменится.
- Любая операция сопряжена с риском осложнений или побочных эффектов, но в целом исследования показывают, что побочные эффекты операции на желчном пузыре встречаются редко. Иногда может произойти повреждение желчного протока, что вызывает утечку желчи и, возможно, инфекцию.
- Другие методы, такие как ERCP, также иногда используются врачами для удаления камней у людей, которые не могут перенести операцию.Камни в желчном пузыре можно удалить нехирургическим путем с помощью определенных лекарств, но было показано, что они часто не работают в долгосрочной перспективе без других изменений образа жизни, и часто камни в желчном пузыре рецидивируют в течение пяти лет после нехирургического лечения.
Если вы хотите избежать хирургического вмешательства (а кто этого не делает?) Для преодоления боли в желчном пузыре, то в целом вам нужно в первую очередь предотвратить проблемы с желчным пузырем. Также очень полезно соблюдать диету для желчного пузыря, независимо от того, какой вариант лечения вы выберете, который лучше всего работает при длительном употреблении и помогает предотвратить рецидивы.
Меры предосторожности при проблемах с желчным пузырем и диета для желчного пузыря
Всегда обращайтесь к врачу, если подозреваете, что у вас камни в желчном пузыре или воспаление желчного пузыря. Хотя это случается редко, осложнения могут включать непроходимость общего желчного протока, а также инфекцию или воспаление, которые распространяются на другие органы, такие как поджелудочная железа. Эти типы серьезных осложнений могут поражать от 10 до 15 процентов людей с камнями в желчном пузыре. (11) Обратите внимание на такие признаки, как сильная боль и припухлость, болезненность над желчным пузырем и симптомы, указывающие на высокую температуру.
Последние мысли
- Проблемы с желчным пузырем чаще всего возникают из-за камней в желчном пузыре, твердых частиц, которые образуются в желчном пузыре из-за накопления желчи, и слишком большого количества холестерина .
- Взрослые с самым высоким риском возникновения проблем с желчным пузырем — это женщины старше 40 лет, страдающие ожирением или избыточным весом, все, кто придерживается нездоровой диеты с высоким содержанием жиров, люди, принимающие противозачаточные таблетки или лекарства от холестерина, а также те, у кого в анамнезе есть проблемы с желчным пузырем.
- Камни в желчном пузыре обычно не требуют хирургического вмешательства и даже не вызывают каких-либо симптомов, но при воспалении желчного пузыря иногда требуется операция.
- Чтобы предотвратить образование камней в желчном пузыре, «приступы желчного пузыря» или необходимость хирургического вмешательства на желчном пузыре, важно соблюдать противовоспалительную диету для желчного пузыря, поддерживать здоровый вес, заниматься спортом и при необходимости принимать пищевые добавки.
Информация в этой статье НЕ предназначена для замены личных контактов с квалифицированным специалистом в области здравоохранения и не предназначена для использования в качестве медицинской консультации.
Когда показана жидкая диета госпитализированным больным холециститом?
Автор
Алан А. Блум, доктор медицины Адъюнкт-профессор медицины, Медицинский колледж Альберта Эйнштейна; Лечащий врач отделения гастроэнтерологии, больница по делам ветеранов, Бронкс
Алан А. Блум, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей, Американской гастроэнтерологической ассоциации, Американской медицинской ассоциации, Американского общества гастроэнтерологической эндоскопии, Нью-Йоркской академии of Medicine, New York Academy of Sciences
Раскрытие: Ничего не раскрывать.
Главный редактор
BS Ананд, доктор медицины Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии , Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие: Ничего не говорится.
Благодарности
Клинтон С. Беверли, доктор медицины , доцент кафедры хирургии Медицинского факультета Университета Мерсер
Клинтон С. Беверли, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов и Общества американских желудочно-кишечных и эндоскопических хирургов
Раскрытие: Ничего не раскрывать.
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP Профессор экстренной медицины, профессор внутренней медицины, программный директор экстренной медицины, Медицинский центр Case, университетские больницы, Медицинская школа Университета Case Western Reserve
Барри Бреннер, доктор медицинских наук, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной медицины, Американский колледж грудных врачей, Американский колледж врачей неотложной помощи, Американский колледж врачей, Американская кардиологическая ассоциация, Американское торакальное общество, Медицинское общество Арканзаса, Нью-Йоркская медицинская академия, Нью-Йоркская академия наук и Общество академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Джек А Ди Пальма, доктор медицины Директор отделения гастроэнтерологии, профессор отделения внутренней медицины Медицинского колледжа Университета Южной Алабамы
Джек А Ди Пальма, доктор медицины, является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии и Американского общества эндоскопии желудочно-кишечного тракта
Раскрытие: Ничего не раскрывать.
Don Gladden, DO , штатный врач, отделение неотложной медицины, медицинский центр Seton, Williamson
Don Gladden, DO является членом следующих медицинских обществ: Американский колледж врачей скорой помощи
Раскрытие: Ничего не раскрывать.
Юджин Хардин, доктор медицины, FAAEM, FACEP Бывший председатель и доцент кафедры неотложной медицины Медицинского и научного университета Чарльза Дрю; Бывший председатель отделения неотложной медицины, Медицинский центр Мартина Лютера Кинга / Дрю
Раскрытие: Ничего не раскрывать.
Сэмюэл М. Кейм, MD Доцент кафедры неотложной медицины, Медицинский колледж Университета Аризоны
Сэмюэл М. Кейм, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американской медицинской ассоциации, Американской ассоциации общественного здравоохранения и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Александр Ф. Мигала, DO , штатный врач, отделение неотложной медицины, региональный медицинский центр Дентон
Александр Ф. Мигала, DO, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американской остеопатической ассоциации, Ассоциации военных остеопатических врачей и хирургов и Техасской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Анил Миноча, доктор медицины, FACP, FACG, AGAF, CPNSS Профессор медицины, директор по заболеваниям органов пищеварения, медицинский директор отдела поддержки питания, медицинский директор отделения эндоскопии желудочно-кишечного тракта, отделение внутренней медицины, Медицинский центр Университета Миссисипи; Профессор-клинический факультет фармацевтики Университета Миссисипи
Анил Миноча, доктор медицины, FACP, FACG, AGAF, CPNSS является членом следующих медицинских обществ: Американской академии клинической токсикологии, Американской ассоциации по изучению заболеваний печени, Американского колледжа судебно-медицинских экспертов, Американского колледжа гастроэнтерологии, Американского колледжа. врачей, Американская федерация клинических исследований, Американская гастроэнтерологическая ассоциация и Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие: Ничего не раскрывать.
Тушар Патель, MB, ChB Профессор медицины, Медицинский центр Университета штата Огайо
Tushar Patel, MB, ChB является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени и Американской гастроэнтерологической ассоциации
Раскрытие: Ничего не раскрывать.
Рахул Шарма, доктор медицины, магистр делового администрирования, FACEP Медицинский директор и заместитель начальника службы, Медицинский центр Нью-Йоркского университета в Лангоне, отделение неотложной помощи больницы Тиш; Доцент кафедры неотложной медицины, Медицинский факультет Нью-Йоркского университета
Рахул Шарма, доктор медицины, магистр делового администрирования, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американского колледжа врачей, Phi Beta Kappa и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Питер А. Д. Стил, Массачусетс, MBBS Лечащий врач, Отделение неотложной медицины, Медицинский центр Джоан и Сэнфорд Ай Вейл Корнелл, Пресвитерианская больница Нью-Йорка
Питер А. Д. Стил, MA, MBBS является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Британской медицинской ассоциации, Ассоциации резидентов скорой медицинской помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Алан Б. Р. Томсон, доктор медицины Профессор медицины, отделение гастроэнтерологии, Университет Альберты, Канада
Алан Б. Р. Томсон, доктор медицины, является членом следующих медицинских обществ: Медицинская ассоциация Альберты, Американский колледж гастроэнтерологии, Американская гастроэнтерологическая ассоциация, Канадская ассоциация гастроэнтерологии, Канадская медицинская ассоциация, Колледж врачей и хирургов Альберты и Королевский колледж врачей. и хирурги Канады
Раскрытие: Ничего не раскрывать.
Джеффри Вольф, DO Консультант, Отделение гастроэнтерологии, Медицинский центр армии Брук; Штатный гастроэнтеролог, Региональный медицинский центр Ландштуль
Джеффри Вольф, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
Раскрытие: Ничего не раскрывать.
Диета для желчного пузыря: продукты для лечения проблем с желчным пузырем
Поделиться — это забота!
Желчный пузырь — это небольшой мешочек грушевидной формы, расположенный под вашей печенью.Основная функция желчного пузыря — хранить желчь, вырабатываемую печенью, и передавать ее в тонкий кишечник. Желчь помогает переваривать жиры в тонком кишечнике.
Термин «заболевание желчного пузыря» используется для обозначения нескольких типов состояний, которые могут повлиять на ваш желчный пузырь.
Подробнее здесь.
В своем последнем посте я говорила вам, что мой муж лежал в больнице, но у меня не было времени подробно объяснять, что произошло. Вы можете прочитать об этом в другом моем блоге.
Мне также удалили желчный пузырь несколько лет назад, и я помню, что мне приходилось избегать жирной пищи, кокоса, алкоголя, кофеина, молочных продуктов и т. Д.
Однако, когда я узнала, что у моего мужа также есть камни в желчном пузыре, я провела поиск в Интернете, чтобы освежить свою память. Информация, которую я нашел, противоречива, и хотя на одном сайте вы можете прочитать, что вам следует что-то съесть, на другом вам сказали не есть это.
Я также пыталась найти подходящие рецепты, но их было всего несколько, которые мне не понравились, поэтому это одна из причин, по которой я решила записать то, что я приготовила для своего мужа, что основано на списке и переводе общие инструкции, данные его врачом.
Заявление об отказе от ответственности:
Я не врач, не хирург и не диетолог. У каждого человека могут быть разные симптомы, поэтому, пожалуйста, проконсультируйтесь с врачом, прежде чем следовать этой диете.
Общие инструкции:ΙЕсли у вас заболевание желчного пузыря и / или желчные камни, соблюдение здоровой диеты для желчного пузыря может иметь большое влияние на ваше здоровье. Диета для желчного пузыря похожа на «обычную» здоровую диету с большим количеством фруктов и овощей, минимальным количеством животных жиров, таких как молочные продукты, масло, жирное мясо и яйца, без жареной пищи, а также следует избегать «белых» и обработанных продуктов.
Продукты, рекомендуемые при заболеваниях желчного пузыря, должны быть с низким содержанием жиров (как насыщенных, так и ненасыщенных), холестерина и клетчатки.
Насыщенные жиры содержатся в красном жирном мясе, а также в животных жирах, таких как полножирные молочные продукты, такие как сливки, масло, сыр, сало, жир, сало, яичный желток, а также в некоторых растительных продуктах, таких как какао (шоколад). , кокосовое масло, пальмовое масло и гидрогенизированные масла (маргарин, шортенинг). Белое мясо (курица, индейка) содержит меньшее количество насыщенных жиров.Постное мясо в целом содержит умеренное количество насыщенных жиров.
Насыщенные жиры следует избегать при всех хронических и острых холецистопатиях. В острых случаях, таких как острый холецистит, колика желчного пузыря, холангит, эмпиема и мукоцеле желчного пузыря (водянка), острый панкреатит, их следует полностью избегать.
Холестерин в больших количествах содержится в яичном желтке, морепродуктах (гребешки, креветки, креветки, раки, омары, осьминоги, кальмары и т. Д.), Субпродуктах, почках, печени животных и птицы, а также во всех жирных мясных продуктах и продуктах из них.
Следует отметить, что потребление продуктов, не содержащих холестерин (таких как макаронные изделия, выпечка, мясо, масла, хлеб и т. Д.), Вызывает перепроизводство в организме холестерина и насыщенных жиров, что в конечном итоге примерно такое же, как если человек потребляет продукты, содержащие жир и холестерин.
Следует избегать пищи, богатой холестерином, при хронических холецистопатиях, таких как хронический холецистит, простой холелитиаз, холестериноз и аденомиоз желчного пузыря в острых ситуациях, когда следует полностью избегать насыщенных жиров.
Ненасыщенные жиры содержатся в растительных маслах (соевом масле, подсолнечном масле, кукурузном масле и т. Д.), Орехах и рыбе. Оливковое масло содержит в основном ненасыщенные и немного насыщенных жиров.
Ненасыщенных жиров следует избегать и при этих острых заболеваниях желчного пузыря (острый холецистит, колика желчного пузыря, эмпиема желчного пузыря, острый холангит и острый панкреатит). При хронических заболеваниях, таких как простой холелитиаз и хронический холецистит, ненасыщенные жиры можно употреблять в небольших количествах и до тех пор, пока хроническая ситуация не обострится.
Здоровая диета для желчного пузыря
Еду следует принимать трижды в день и всегда небольшими порциями. Кроме того, они должны быть приготовлены здоровым способом, без множества соусов, соли и специй.
Сладости, сахар, макаронные изделия, белый хлеб и хлебобулочные изделия, а также сушеные бобовые следует употреблять в небольших количествах, поскольку они вызывают ожирение.
Одна и та же диета должна соблюдаться даже после холециктэктомии как в случае лапароскопической, так и в случае открытой операции в течение 1,5–2 месяцев и всегда в соответствии с рекомендациями врача.
После операции в вашем рационе следует перейти с жидкой пищи на мягкую твердую пищу. Эта диета призвана вернуть пищу в организм после операции на пищеварительном тракте.
По прошествии двух месяцев вы можете постепенно добавлять еду в свой рацион, но ограничивая потребление жиров, так как ваша печень по-прежнему вырабатывает желчь и непрерывно капает ее в пищеварительный тракт.
Лучше потреблять больше «хороших» растительных масел, которые должны заменить животный жир, но следует проявлять осторожность, чтобы потреблять их в умеренных количествах, потому что они также увеличивают жировые отложения.
Рекомендации по питанию при холецистопатии
Что есть и чего избегать
| Картофель, рис и макароны без масла с небольшим количеством оливкового масла или другого «хорошего» растительного масла (в остром случае использование любого масла может быть прекращено) | Жирное мясо, такое как баранина, утка, жирный фарш, животный жир, мясные закуски, консервы, субпродукты, печень, жирные мясные продукты |
| Сырые или вареные овощи, свежие или замороженные с небольшим количеством оливкового масла или без него.Сушеные бобовые в небольших количествах с небольшим количеством оливкового масла | Мясные супы, куриные супы, рыбные супы, жареные блюда в целом, жирные пироги с маслом или слишком большим количеством масла, сливочное масло, жир, слишком много масла, яичные желтки, кокосовое масло |
| Постное мясо в очень малых количествах, запеченное, приготовленное на гриле или жаренное без бульона (говядина, телятина, свинина, баранина или козий) | Икра рыбы, икра, боттагра |
| Курица, индейка, рыба на гриле, жареные, отварные без кожицы, регулярными порциями. | Кожа птицы, индейки или рыбы |
| Обезжиренное молоко, нежирный сыр, нежирный йогурт, нежирный сыр фета. Яичные белки. | Торты, печенье, бисквиты, десерты с маслом, сливками, сливочным сыром, яйцами или слишком большим количеством масла |
| Хлеб, сухари, пирожные без масла и с небольшим количеством сахара. Спелые фрукты, желательно без кожуры | Алкогольные напитки. Авокадо |
| Кофе, чай, травяной чай, уксус. | Полножирное молоко или цельножирные молочные продукты |
| Приправы в умеренных количествах, приправы в небольших количествах при условии, что пищевые продукты не содержат сливочного масла, яиц, жирных масел и т. Д. | Жирные соусы со сливочным маслом, сливками, яйцом и т. Д. |
Когда я разговаривала с мужем в понедельник утром, и он сказал мне, что врач сказал ему, что может прийти домой, я была вне себя от радости, во-первых, потому что мой муж вернется домой, а также потому, что я ненавидела выходить на холод, особенно днем. , после того, как лежал отдохнуть в течение часа.
Этот год был самой ужасной зимой в Афинах, которую я помню. Я сравниваю это с негативами в старых фильмах, где все видно наоборот.
Все перевернуто. Наши зимы обычно мягкие, с несколькими днями дождя, несколькими днями с низкой температурой около 10-12 градусов по Цельсию, и большинство дней солнечные с температурой около 12-17 градусов в январе, около 18-22 или даже 25 градусов по Цельсию. Февраль и март, которые иногда бывают холодными около 12-17 градусов, но также с большим количеством солнечных дней.
В этом году все было с точностью до наоборот. У нас были долгие периоды последовательных дождливых дней, много ветреных и холодных, пасмурных, последовательных дней в течение нескольких недель с очень низкими температурами, не превышающими 15 градусов.В январе мы не видели «безмятежных дней», и единственные солнечные выходные, которые я помню, были в Спарту.
Я знаю, что некоторые люди могут смеяться вместе с нами, потому что они привыкли к отрицательным температурам, но, ради бога, мы находимся в Афинах, поэтому мы не говорим о морозе, и наши дома не изолированы должным образом для холодной погоды.
Когда в Афинах идет снег, все парализуется, потому что у нас никогда нет шин, подходящих для снега, и у нас нет цепей для наших шин.Вся наша одежда подходит для более мягких зим, поэтому еще больше естественно ощущать холод.
Если не считать холодов, у нас даже дома не было тепла. В этом году нам пришлось сократить расходы на отопление из-за экономического кризиса, поэтому у нас было отопление только на пару часов в вечернее время. Днем внутри иногда бывает холоднее, чем на улице.
Ехать в больницу каждый день на общественном транспорте было очень сложно.Я вышла из дома в очень теплой одежде, потому что наш дом был похож на жизнь в Сибири, поскольку из-за экономического кризиса у нас центральное отопление работало всего на пару часов вечером.
Доехал до больницы, все было наоборот. Войдя в больницу, я словно внезапно попал в тропическую зону с 30 градусами внутри !!
Хуже всего было то, что вечером уезжал домой и ждал на остановке автобуса !! Иногда приходилось ждать около получаса!
В любом случае, я рада, что это уже позади, и, надеюсь, я опубликую несколько новых рецептов, которые я приготовила для своего мужа.
До тех пор я обновил некоторые старые рецепты, потому что, даже если они полезны, их нужно отрегулировать, чтобы в них не было много специй, яиц, жирных молочных продуктов и т. Д.
Рецепты, адаптированные для диеты желчного пузыря:Деконструированный пастицио с антотиро и паприкой
Курица с луком-пореем, греческим йогуртом и соусом песто
Ангинарес (Артишоки) по-Polita
Спагетти Aglio e Olio с кабачками, шпинатом и соусом песто
Perka sti Ladokolla (Perch en Papillote) с розмарином и чесноком
Греческий суп фава
Веганский борщ (свекольный суп)
Суп из артишока и сельдерея
Макарония ме Кима (спагетти с мясным соусом)
Милокопи (бородатый умбрине) с жареными овощами
Бургеры с курицей или индейкой
Тыквенно-картофельное пюре
Состав
Что можно съесть:
- Хлеб и хлебобулочные изделия, сухари, крекеры и т. Д., без масла.
- Макароны небольшой формы без яиц (желательно отварные и поданные с небольшим количеством оливкового масла) или отварной рис.
- Нежирное мясо (телятина, курица, индейка), жареное или отварное.
- Нежирная рыба (окунь, пандора, треска, камбала, кефаль), приготовленная на гриле или отварная.
- Обезжиренное молоко и продукты из обезжиренного молока (нежирный сыр, мизитра или другой нежирный сыр), греческий йогурт (без корочки), рисовый пудинг и другие пудинги в небольших порциях.
- Яйца отварные, только яичный белок.
- Сырое оливковое масло.
- Листовая зелень отварная и подается с оливковым маслом, отварными кабачками, морковью, артишоками, свежими помидорами без кожицы.
- Вареный или запеченный картофель или пюре.
- Спелые фрукты, компоты, джемы, фруктовые соки, мармеладки.
- Напитки (легкий чай, кофе, ромашка).
- Десерты без масла, яичных желтков и жирных сливок.
Инструкции
Избегайте еды и питья:
- Пища, богатая холестерином (бараньи мозги, яичные желтки, масло, субпродукты, сладкий хлеб, какао,
- жирное мясо или жирная рыба).
- Свинина, дичь, консервы.
- Соусы и специи.
- Полножирное молоко и продукты из цельного молока, сыры.
- Жареные и обжаренные.
- Колбасы, треска соленая, сельдь, сардины, соленые огурцы, морепродукты, каракатицы, моллюски,
- осьминоги, мидии, устрицы.
- Оливки, баклажаны, окра, лук, капуста, редис, огурцы, бобовые, орехи.
- Холодная еда или напитки.
- Вино и прочие спиртные напитки.
Вы приготовили этот рецепт?
Пробовали рецепт? Отметьте меня @ivyliac и используйте хэштег #kopiaste!
Копиасте и Кали Орекси!
Поделиться — это забота!
Ешьте, чтобы избавиться от камней в желчном пузыре — Foodwatch Кэтрин Сакселби
Предпосылки для вашего желчного пузыря, желчи и пищеварения
Желчь вырабатывается в печени и хранится в желчном пузыре, пока не будет готова к использованию в процессе пищеварения.Когда мы едим, это сигнализирует желчному пузырю о том, что ему нужна желчь. Желчный пузырь сокращается и выталкивает желчь вниз в проток, который переносит ее в тонкий кишечник, где она расщепляет любые съеденные жиры.
Если желчь становится слишком концентрированной или «перенасыщенной», вещества в желчи могут затвердеть и образовать небольшие камни, похожие на гравий. Они могут иметь размер от крошечного семени до большого, как мяч для гольфа. Обычно они состоят из холестерина (тип жира в крови), но могут включать кальций и / или желчные пигменты.Камни в желчном пузыре формируются годами.
Симптомы
Люди с камнями в желчном пузыре могут испытывать несварение или расстройство желудка. , что часто наблюдается после обильной или тяжелой еды. Однако у многих людей есть камни в желчном пузыре, но они не испытывают абсолютно никаких симптомов. На самом деле камни в желчном пузыре могут существовать годами, не вызывая никаких проблем. Проблема начинается только тогда, когда желчные камни блокируют трубы, отводящие желчный пузырь.
Эта закупорка вызывает воспаление желчного пузыря (холецистит) или желчных дренажных трубок (холангит).Затем симптомы обостряются, включая сильную боль или колики, лихорадку и даже желтуху (кожа становится желтой). Симптомы обычно лечат хирургическим вмешательством по удалению желчного пузыря (холецистэктомия), часто выполняемым с помощью хирургии замочной скважины, чтобы свести к минимуму серьезную работу брюшной полости.
Если у вас камни в желчном пузыре и вы ожидаете операции:
Употребление определенных продуктов не приведет к исчезновению камней в желчном пузыре, но, безусловно, может уменьшить вашу боль в ожидании операции.
- Избегайте жирной, жирной или жареной пищи, которая с наибольшей вероятностью может вызвать боль или чувство тошноты.Эти продукты с высоким содержанием жиров «активируют» желчный пузырь для выделения желчи (необходимой для переваривания жира) и, таким образом, ухудшают ваши симптомы.
- Избегайте концентрированных жиров, таких как масло, сливочное масло, маргарин, жир для мяса или авокадо, но вы не должны есть полностью обезжиренные. Часто это результат проб и ошибок, когда вы решаете, насколько низким содержанием жира вам нужно заниматься.
- Диета с низким содержанием жиров включает широкий спектр продуктов, таких как овощи, картофель и бобовые, такие как чечевица и фасоль, все виды хлеба, макаронные изделия и рис с безмасляными соусами, рыба на гриле или на пару или курица без кожи, нежирное мясо на гриле и нежирное молоко или соевые напитки.
- Пейте много воды (восемь-десять стаканов в день).
- Избегайте употребления алкоголя до завершения операции.
- Если сомневаетесь, запишитесь на прием к диетологу.
После удаления желчного пузыря:
После удаления желчь, которая раньше хранилась в желчном пузыре, теперь будет течь непосредственно из печени в тонкий кишечник, а не в желчном пузыре. Желчный пузырь — это орган, без которого люди могут легко жить.
Это означает, что вы можете вернуться к своей обычной диете. В ограничении жиров больше нет необходимости, однако для здоровья лучше избегать как можно большего количества насыщенных и трансжиров и есть много клетчатки.
Посоветуйтесь со своим врачом, когда вы снова сможете употреблять алкоголь.
Как предотвратить образование камней в желчном пузыре
По оценкам, от камней в желчном пузыре страдают около 10 процентов людей в западных странах, в основном пожилые женщины. Классический пациент с желчнокаменной болезнью характеризуется «4F»: женщина, толстая, светловолосая и сорок лет.К этому мы могли бы добавить еще один F, а именно метеоризм.
Фактически, у женщин в возрасте от 40 до 60 лет вероятность развития желчных камней в два раза выше, чем у мужчин. Есть 6 факторов, которые могут увеличить вероятность развития камней в желчном пузыре. Это:
1. Ожирение
Даже умеренный избыточный вес увеличивает вероятность развития камней в желчном пузыре, потому что люди с избыточным весом производят больше холестерина и выделяют его в желчь, которая хранится в желчном пузыре.Они также менее эффективно опорожняют свой желчный пузырь, что еще больше усугубляет ситуацию.
2. Семейная история
Наличие близких родственников с камнями в желчном пузыре также увеличивает вероятность образования камней в желчном пузыре, как и наличие большого числа детей.
3. Слишком мало клетчатки и овощей
Медленное прохождение пищи (время, необходимое для прохождения пищи через пищеварительный тракт) и запор способствуют образованию камней в желчном пузыре. Употребление большего количества клетчатки и овощей — это самый простой способ улучшить свой ежедневный рацион.Это также снижает риск рака кишечника, рака груди и избыточного веса.
4. Диабет
Люди с диабетом обычно имеют высокий уровень триглицеридов (тип жира в крови). Это увеличивает риск образования камней в желчном пузыре.
5. Женские гормоны
Слишком большое количество эстрогена в результате заместительной гормональной терапии или противозачаточных таблеток изменяет состав желчи и снижает подвижность желчного пузыря, что может сделать вас более склонным к образованию желчных камней.
6. Слишком быстрая потеря веса и / или голодание
Во время быстрой потери веса тело сжигает жир, заставляя печень выделять дополнительный холестерин в желчь. Голодание замедляет движение желчного пузыря, что дополнительно концентрирует желчь, что может привести к образованию желчных камней. Это также вызывает запор, который только способствует образованию желчи.
Что нужно делать, чтобы снизить риск?
Если вы женщина, вы уже подвергаетесь разумному риску, сделайте своим приоритетом факторы риска, которые вы можете изменить.
- Поддерживайте здоровый вес, соблюдая сбалансированную диету и выполняя достижимый план упражнений. Убедитесь, что вы едите много клетчатки (хлопья с отрубями, злаки, цельнозерновой хлеб) и овощей.
- Постарайтесь контролировать уровень холестерина с помощью диеты, а не прибегайте к лекарствам
- Избегайте очищающего поста, детоксикации или интенсивных диет, которые приводят к быстрой потере веса — поддерживать потерю веса невозможно ни в коем случае.
Холецистит (подтвержден)
Боль в животе (брюшной полости) возникает из-за воспаления и возможной инфекции желчного пузыря.Это называется холециститом.
Желчный пузырь — это небольшой мешочек под печенью, в котором хранится и выделяется желчь. Желчь — это жидкость, вырабатываемая в печени, которая помогает переваривать жир. Употребление жирной пищи стимулирует сокращение желчного пузыря и выделение желчи.
В этом мешочке может образоваться желчный камень. У большинства людей симптомы отсутствуют. Но если камень движется и блокирует выход желчи из мочевого пузыря, это может вызвать боль и даже инфекцию. Желчный осадок без камня также может вызвать холецистит.
Несколько факторов повышают риск развития камней в желчном пузыре:
Наиболее частыми симптомами являются:
Эти симптомы могут быть вызваны многими заболеваниями. Эта боль обычно начинается в верхней правой части живота. Иногда он может распространиться на ваше правое плечо, спину и руку. Часто он начинается внезапно, быстро становится более интенсивным, а затем медленно уменьшается и исчезает через пару часов. У пожилых людей и людей с диабетом могут быть проблемы с точным указанием места боли.Боль часто возникает после еды, особенно после употребления жирной пищи.
Уход на дому
Отдыхайте в постели и придерживайтесь чистой жидкой диеты до тех пор, пока не исчезнут боль, тошнота и рвота. Могут быть назначены антибиотики и другие лекарства. Примите это точно так, как указано.
Вы можете принимать парацетамол или ибупрофен от боли, если вам не дали другое обезболивающее. Перед применением этих лекарств проконсультируйтесь со своим поставщиком медицинских услуг, если:
Имеете хроническое заболевание печени или почек
У вас когда-либо была язва желудка или желудочно-кишечное кровотечение
Принимаете разжижающие кровь лекарства
Жиры, содержащиеся в вашем рационе, вызывают сокращение желчного пузыря и могут вызвать усиление боли.Избегайте жиров в вашем рационе в течение следующих 2 дней. После этого соблюдайте диету с низким содержанием жиров. Если у вас избыточный вес, диета с низким содержанием жиров поможет вам похудеть.
Последующий уход
Инфекция желчного пузыря — серьезная проблема, и за ней следует внимательно следить. Обратитесь к своему врачу в ближайшие 1-2 дня или в соответствии с указаниями. После того, как холецистит развился, вам часто необходимо удалить желчный пузырь, чтобы это состояние не повторилось. Вы можете поговорить об этом со своим врачом при повторном посещении.Если вы были госпитализированы из-за холецистита, ваш желчный пузырь может быть удален во время той же госпитализации.
Когда обращаться за медицинской помощью
Позвоните своему врачу, если у вас есть одно из следующего:
Повторяющаяся рвота
Вздутие живота
Боль, которая длится более 6 часов
Лихорадка 100,4 ° F (38 ° C) или выше, или по указанию врача
Озноб
Слабость, головокружение или обмороки
Темная моча или стул светлого цвета (серый или глинистый- цветной)
Желтый цвет кожи или глаз (желтуха)
Боль в груди, руке, спине, шее или челюсти
Что есть, чтобы снизить риск образования камней в желчном пузыре »Диетологи Австралия
Желчные камни в два раза чаще встречаются у женщин, чем у мужчин.Они состоят из холестерина и билирубина, которые входят в состав желчи желчного пузыря. Когда эти компоненты объединяются, они образуют камни. Размер желчных камней может варьироваться от зернистых камней размером с гальку до одного большого твердого камня.
И определенные продукты, и факторы образа жизни влияют на риск получения камней в желчном пузыре. Быстрая потеря веса и увеличение веса увеличивают риск. Когортные исследования показывают, что защитные факторы включают в себя здоровое питание, особенно употребление большого количества овощей и фруктов, высокое потребление клетчатки и, что удивительно, умеренное потребление алкоголя.
Профилактика камней в желчном пузыре
Если у вас в семье есть камни в желчном пузыре, сосредоточьтесь на выработке здорового питания. Американское исследование с участием более 13000 взрослых, наблюдавшееся в течение 10 лет, показало, что у женщин с более высоким уровнем витамина С в крови меньше шансов заболеть желчным пузырем, чем у мужчин. Большая часть витамина С поступает из продуктов. Хорошие источники: перец, капуста, брюссельская капуста, цветная капуста, брокколи, зеленые листовые овощи, помидоры, цитрусовые, папайя, киви, клубника и ананас.Исследования, в которых использовались добавки витамина С, показали противоречивые результаты. Так что придерживайтесь овощей и фруктов.
Увеличение количества клетчатки за счет употребления большего количества бобовых, зернобобовых, цельнозерновых, овощей и фруктов также снижает риск образования желчных камней. Большой обзор исследований, в которых приняли участие более 220 000 человек, показал снижение риска образования желчных камней у тех, кто пил четыре или более чашек кофе в день. В некоторых индивидуальных исследованиях кофе был защитным средством только у женщин. Если вы чувствительны к стимулирующему эффекту кофеина, сделайте немного без кофеина и избегайте кофеина за 5-6 часов до сна.Что касается алкоголя, уменьшите его потребление, чтобы снизить риск заболевания желчного пузыря. Не начинайте пить, если вы в настоящее время занимаетесь сбором чая. Рекомендации по употреблению алкоголя рекомендуют не более двух стандартных напитков в любой день и как минимум два безалкогольных дня в неделю.
Постарайтесь контролировать свой вес
Рекомендуется более медленная потеря веса примерно на полкилограмма в неделю. Быстрая потеря веса увеличивает риск заболевания желчного пузыря. Это потому, что если вы резко сократите потребление пищи, вам понадобится меньше желчи (которая работает как пищевой эмульгатор).Таким образом, ваш желчный пузырь меньше сокращается и с большей вероятностью образуются камни. Вещи, которые помогают снизить риск образования желчных камней, когда вы худеете, — это диета с высоким содержанием клетчатки, потребление не менее 20 граммов жира в день для поддержания работы желчного пузыря и употребление напитков с кофеином, таких как кофе, диетическая кола и чай для стимуляции. желчный пузырь сокращается.
После удаления желчного пузыря
Это означает, что желчь больше не может накапливаться и постоянно просачивается в кишечник.Избегайте обильной жирной пищи, так как непереваренный жир попадет в толстый кишечник. Здоровые бактерии в толстой кишке попытаются это разрушить. Со временем ваш кишечник попытается адаптироваться, но у вас больше шансов испытать жирную диарею. Если это происходит регулярно, вы, вероятно, также будете выделять жирорастворимые витамины, такие как витамины A и E. Вы можете увеличить их потребление, регулярно употребляя полезные источники бета-каротина — растительной формы витамина A темно-желтого цвета. оранжевые и темно-зеленые овощи, включая тыкву, морковь, сладкий картофель, шпинат и брокколи.Продукты с высоким содержанием витамина Е включают орехи, семена, цельнозерновые продукты, арахисовое масло, тахини, шпинат, брокколи, помидоры, авокадо, киви и манго.
Хотя вы не можете изменить свои гены или семейный анамнез, вы можете улучшить свой режим питания и снизить риск образования камней в желчном пузыре.
Впервые опубликовано в Medibank’s be. журнал.
Дополнительное чтение:
Прочтите статью Клэр по этой теме в The Conversation.


 Полиненасыщенные жирные кислоты способствуют нормальному току желчи и нормализуют холестериновый обмен. Однако при наличии камней в желчном пузыре и растительных жиров не должно быть слишком много в рационе. Кстати, это же касается яиц – они полезны только при безкаменном
Полиненасыщенные жирные кислоты способствуют нормальному току желчи и нормализуют холестериновый обмен. Однако при наличии камней в желчном пузыре и растительных жиров не должно быть слишком много в рационе. Кстати, это же касается яиц – они полезны только при безкаменном 
