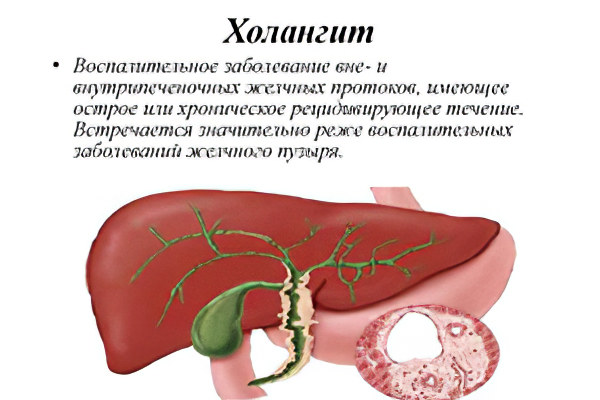
Холангит у кошек — симптомы, диагностика, лечение
Холангит у кошек – это воспаление желчных протоков. Основным симптомом этого заболевания является расстройство пищеварения. Причиной холангита могут быть и патогенная микрофлора, попадающая из двенадцатиперстной кишки в результате перенесенных инфекционных и паразитарных инфекций, и пищевые токсикоинфекции, и иммуноопосредованные процессы.
Холангит достаточно часто диагностируется у кошек. Различают несколько типов заболевания.
- Нейтрофильный холангит — вызывается бактериальной микрофлорой, из-за которой возникает сильное воспаление желчных протоков. Может сопровождаться одновременным воспалением поджелудочной железы и двенадцатиперстной кишки. Так как желчные протоки и проток поджелудочной железы находятся в непосредственной близости, развивается триадит.
- Лимфоцтарный холангит — воспаление желчных протоков неинфекционной природы, также приводящее к сильной воспалительной реакции. Может развиться в результате нарушения иммунитета кошек.

В начале заболевание может протекать бессимптомно. Затем появляется вялость, отказ от еды, рвота, снижение массы тела, асцит, иктеричность слизистых оболочек.
При лабораторных методах исследования в биохимическом анализе крови наблюдается повышение уровня щелочной фосфатазы, желчных кислот, гипербилирубинемия.
При ультразвуковом обследовании — утолщение стенок желчного пузыря, холестаз — нарушение оттока желчи, изменение эхогенности самой паренхимы печени и т.д.
Холангит необходимо дифференцировать от липидоза печени (встречающийся у кошек с ожирением), состояния вызванные токсическими поражениями печени, вирусным перитонитом кошек, токсоплазмозом, портосистемными шунтами, бартонеллезом.
После тщательного обследования кошки, проводят терапию, направленную на устранение причин вызвавших холангит и способствующую поддержанию нормальной работы печени и оттоку желчи. В более тяжелых случаях, когда животное отказывается от еды, выраженной слабости и интоксикации – рекомендовано стационарное лечение холангита у кошек. Применяют антибиотики, симптоматическую и инфузионную терапию.
Применяют антибиотики, симптоматическую и инфузионную терапию.
Оставить отзыв
Отзывы
причины, симптомы, диагностика и лечение
Холангит – это неспецифическое воспалительное поражение желчных протоков острого или хронического течения. При холангите отмечается боль в правом подреберье, лихорадка с ознобами, диспепсические расстройства, желтуха. Диагностика холангита включает анализ биохимических показателей крови, проведение фракционного дуоденального зондирования с бакисследованием желчи, УЗИ, чрескожной чреспеченочной холангиографии, РХПГ. В лечении холангита используется антибиотикотерапия, дезинтоксикационная терапия, назначение ферментов, ФТЛ (грязелечение, хлоридно-натриевые ванны, парафино- и озокеритотерапия, УВЧ, диатермия), иногда – хирургическая декомпрессия желчных путей.
Общие сведения
Причины холангита
В этиологическом отношении различают инфекционный и асептический холангит. Инфекционные холангиты могут иметь бактериальную, вирусную, паразитарную этиологию:
Инфекционные холангиты могут иметь бактериальную, вирусную, паразитарную этиологию:
- Бактериальные холангиты. Большая часть холангитов обусловлена попаданием в желчные протоки микробных возбудителей (чаще — кишечной палочки, протея, стафилококков, энтерококков, неклостридиальной анаэробной инфекции, реже — микобактерий туберкулеза, брюшнотифозной палочки, бледной спирохеты). Микроорганизмы проникают в желчные ходы преимущественно восходящим путем из просвета 12-перстной кишки, гематогенным – через воротную вену, лимфогенным – при холецистите, панкреатите, энтерите.
- Вирусные холангиты. Мелкие внутрипеченочные желчные протоки, как правило, воспаляются при вирусном гепатите.
- Паразитарные холангиты. Чаще всего развиваются при сопутствующем описторхозе, аскаридозе, лямблиозе, стронгилоидозе, клонорхозе, фасциолезе.
Асептический ферментативный холангит может развиваться в результате раздражения стенок желчных ходов активированным панкреатическим соком, имеющим место при панкреатобилиарном рефлюксе. В этом случае вначале возникает асептическое воспаление, а присоединение инфекции происходит вторично, в более позднем периоде. По асептическому типу также протекает склерозирующий холангит, обусловленный аутоиммунным воспалением желчных протоков. При этом, наряду со склерозирующим холангитом, часто отмечаются неспецифический язвенный колит, болезнь Крона, васкулит, ревматоидный артрит, тиреоидит.
В этом случае вначале возникает асептическое воспаление, а присоединение инфекции происходит вторично, в более позднем периоде. По асептическому типу также протекает склерозирующий холангит, обусловленный аутоиммунным воспалением желчных протоков. При этом, наряду со склерозирующим холангитом, часто отмечаются неспецифический язвенный колит, болезнь Крона, васкулит, ревматоидный артрит, тиреоидит.
Предрасполагающие факторы
Предпосылками для развития холангита служит холестаз, встречающийся при:
Предшествовать началу холангита могут ятрогенные повреждения стенок протоков при эндоскопических манипуляциях (ретроградной панкреатохолангиографии, установке стентов, сфинктеротомии), оперативных вмешательствах на желчных путях.
Классификация
Течение холангита может быть острым и хроническим. В зависимости от патоморфологических изменений острый холангит может принимать катаральную, гнойную, дифтеритическую или некротическую форму.
- Катаральный холангит. Характеризуется гиперемией и отеком слизистой желчных протоков, лейкоцитарной инфильтрацией их стенок, десквамацией эпителия.
- Гнойный холангит. Происходит расплавление стенок желчных ходов и образование множественных абсцессов.
- Некротический холангит. Крайне тяжелый вариант с появлением очагов некроза.
Наиболее часто встречается хронический холангит, который может развиваться как исход острого воспаления или с самого начала приобретать затяжное течение. Выделяют следующие формы хронического воспаления:
- латентная;
- рецидивирующая;
- длительно текущая септическая;
- абсцедирующая;
- склерозирующая. При склерозирующем холангите в стенках желчных ходов разрастается соединительная ткань, что вызывает стриктуры желчных протоков и еще большую их деформацию.

По локализации воспаления различают холедохит (воспаление холедоха – общего желчного протока), ангиохолит (воспаление внутрипеченочных и внепеченочных желчных ходов), папиллит (воспаление фатерова сосочка).
Симптомы холангита
Острый холангит
Клиника острого холангита развивается внезапно и характеризуется триадой Шарко: высокой температурой тела, болями в правом подреберье и желтухой.
Заболевание манифестирует с лихорадки: резкого подъема температуры тела до 38-40°C, ознобов, выраженной потливости. Одновременно появляются интенсивные боли в правом подреберье, напоминающие желчную колику, с иррадиацией в правое плечо и лопатку, шею. При остром холангите быстро нарастает интоксикация, прогрессирует слабость, ухудшается аппетит, беспокоит головная боль, тошнота с рвотой, понос. Несколько позднее при остром холангите появляется желтуха – видимое пожелтение кожи и склер. На фоне желтухи развивается кожный зуд, как правило, усиливающийся по ночам и нарушающий нормальный сон. В результате выраженного зуда на теле пациента с холангитом определяются расчесы кожи.
В результате выраженного зуда на теле пациента с холангитом определяются расчесы кожи.
В тяжелых случаях к триаде Шарко могут присоединяться нарушения сознания и явления шока – в этом случае развивается симптомокомплекс, называемый пентадой Рейнолдса.
Хронический холангит
Клинические проявления хронического холангита носят стертый, но прогрессирующий характер. Заболевание характеризуется тупыми болями в правом боку слабой интенсивности, ощущением дискомфорта и распирания в эпигастрии. Желтуха при хроническом холангите развивается поздно и свидетельствует о далеко зашедших изменениях. Общие нарушения при хроническом холангите включают субфебрилитет, утомляемость, слабость.
Осложнения
Диагностика
Заподозрить холангит, как правило, удается на основании характерной триады Шарко; уточняющая диагностика осуществляется на основании лабораторных и инструментальных исследований.
- Лабораторные анализы.

- Дуоденальное зондирование. Для выявления возбудителей холангита проводится фракционное дуоденальное зондирование с бактериологическим посевом желчи. В 60% случаев при холангите имеет место смешанная бактериальная флора.
- Ультразвуковая диагностика. К визуализирующим методам диагностики холангита относятся УЗИ брюшной полости и печени, ультрасонография желчных путей. С их помощью удается получить изображение желчных протоков, выявить их расширение, определить наличие структурных и очаговых изменений в печени.
- Лучевая диагностика. Среди инструментальных методов диагностики холангита ведущая роль отводится эндоскопической ретроградной панкреатохолангиографии, магнитно-резонансной панкреатохолангиографии (МРПХГ), чрескожной чреспечёночной холангиографии.
 На полученных рентгенограммах и томограммах хорошо визуализируется структура желчевыводящих путей, что позволяет выявить причину их обструкции.
На полученных рентгенограммах и томограммах хорошо визуализируется структура желчевыводящих путей, что позволяет выявить причину их обструкции.
Лечение холангита
Важнейшими задачами при холангите являются купирование воспаления, дезинтоксикация и декомпрессия желчных путей. В зависимости от причин и наличия осложнений лечение холангита может проводиться консервативными или хирургическими методами.
Консервативная терапия
Консервативное ведение пациента с холангитом заключается в обеспечении функционального покоя (постельного режима, голода), назначении спазмолитических, противовоспалительных, антибактериальных, противопаразитарных средств, инфузионной терапии, гепатопротекторов.
Этиотропное лечение холангита проводится с учетом обнаруженных возбудителей: при бактериальной флоре обычно применяются цефалоспорины в комбинации с аминогликазидами и метронидазолом; при выявлении глист или простейших — противопаразитарные средства.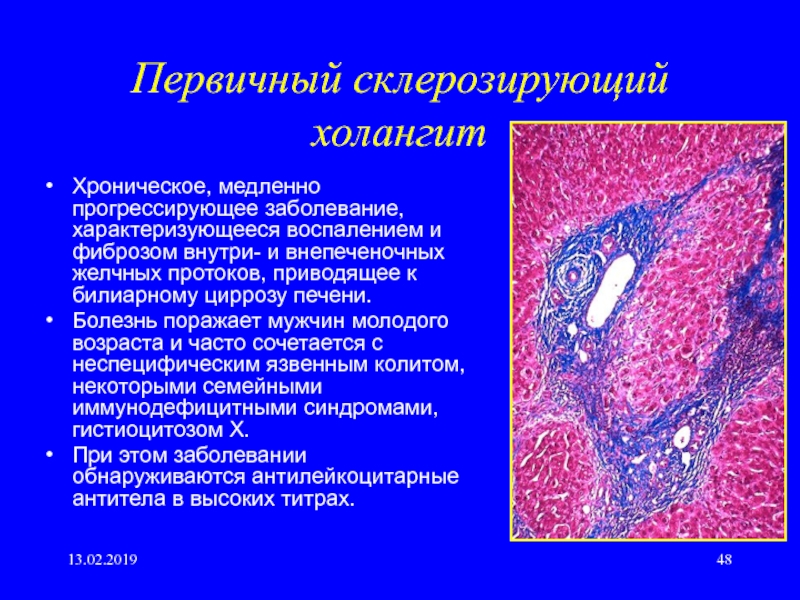 При выраженной интоксикации показано проведение плазмафереза.
При выраженной интоксикации показано проведение плазмафереза.
В период ремиссии холангита широко используется физиотерапевтическое лечение: индуктотермия, УВЧ, микроволновая терапия, электорофорез, диатермия, грязевые аппликации, озокеритотерапия, парафинотерапия, хлоридно-натриевые ванны.
Хирургическое течение
Поскольку лечение холангита невозможно без нормализации функции желчеотведения, довольно часто приходится прибегать к различного рода хирургическим вмешательствам. С целью декомпрессии желчных протоков могут проводиться:
Наиболее эффективным методом лечения склерозирующего холангита служит трансплантация печени.
Прогноз и профилактика
При холангите, осложненном абсцедированием, циррозом, печеночно-почечной недостаточностью, генерализованным септическим процессом, прогноз неудовлетворительный. Своевременная терапия катарального холангита позволяет добиться излечения; при гнойной, дифтеритической и некротической форме — прогноз более серьезный.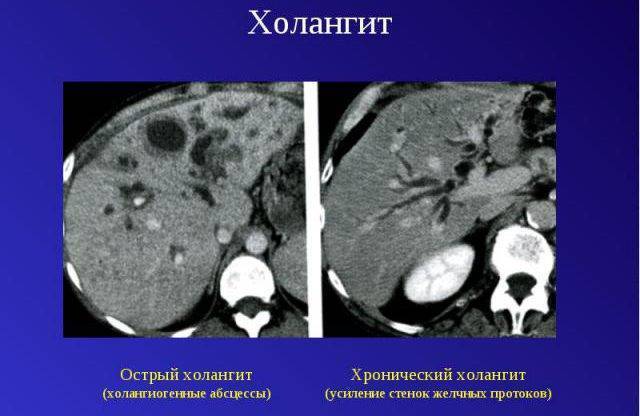 Длительное течение хронического холангита может привести к стойкой инвалидизации.
Длительное течение хронического холангита может привести к стойкой инвалидизации.
Профилактика холангита диктует необходимость своевременного лечения гастродуоденита, бескаменного холецистита, ЖКБ, панкреатита, глистных и протозойных инвазий; наблюдения у гастроэнтеролога после перенесенных хирургических вмешательств на желчных путях.
симптомы болезни, профилактика и лечение
Ежегодно на прием к гастроэнтерологу приходит множество пациентов с жалобами на боль в правом подреберье, тошноту, разлад пищеварения. Подобные диспепсические расстройства могут свидетельствовать о самых разнообразных нарушениях ЖКТ.
Однако чаще всего они развиваются на фоне холангита. Диагноз достаточно серьезный, поэтому течение болезни не стоит запускать.
При отсутствии своевременного лечения могут возникнуть опасные осложнения, которые будут угрожать жизни и здоровью пациента.
Что являет собой данная патология
Холангит – это нарушение функционирования печени, при котором воспаляются желчные протоки. При этом основное заболевание нередко сопровождается желчнокаменной болезнью, язвенным колитом, паразитарными патологиями. Различают две формы холангита: острую и хроническую. Каждая из них по-своему опасна.
При этом основное заболевание нередко сопровождается желчнокаменной болезнью, язвенным колитом, паразитарными патологиями. Различают две формы холангита: острую и хроническую. Каждая из них по-своему опасна.
Острая приносит сильный дискомфорт, боль. Приступ может быть настолько сильным, что больной теряет сознание. Хроническая форма протекает с неярко выраженными симптомами, однако, медленно поражает большую часть желчных протоков в печени и за ее пределами.
Холангит был открыт в 19 веке. Исследованием данного заболевания занимались в основном медики Европы.
Стремительный технический прогресс в 20 веке дал возможность ученым более детально изучить данную патологию, выявить причины воспалительного процесса.
К концу 20 века в медицине появилось множество эффективных путей лечения холангита.
В зоне риска находятся все люди. Подобное нарушение ЖКТ встречается у мужчин и женщин разных возрастных категорий. Однако чаще всего болезнь диагностируется у представительниц слабого пола в возрасте 50-60 лет.
Медики связывают это с тем, что меняется гормональный фон, метаболизм замедляется, уровень иммунитета понижается.
Дополнительными факторами риска являются:
- несбалансированный рацион питания;
- недостаточный сон;
- подверженность стрессам;
- неблагоприятная экологическая ситуация в месте проживания;
- курение;
- злоупотребление алкогольными напитками.
Залог успешного лечения – это своевременное обращение в больницу. При обнаружении каких-либо сбоев, указывающих на возможное наличие холангита, больной должен в срочном порядке посетить терапевта или гастроэнтеролога.
Причины развития холангита
Первым делом врач выясняет, почему появился воспалительный процесс в желчных протоках. Именно от этого зависит выбор тактики дальнейшего лечения.
Чтобы избавиться от заболевания полностью, нужно в обязательном порядке устранить первопричину.
Существует множество факторов, из-за которых может развиться холангит.
В современной медицине выделяют следующие предпосылки к появлению данной патологии:
- Попадание в желчные протоки различных болезнетворных бактерий. Микобактерии туберкулеза, кишечная палочка, энтерококки, стафилококки, бледная спирохета могут стать причиной холангита.
- Наличие сопутствующих заболеваний ЖКТ. Такие нарушения, как панкреатит, сахарный диабет, гастрит, язва, холецистит провоцируют развитие воспалительного процесса в желчных протоках.
- Вирусный гепатит. Данное заболевание поражает печень, поэтому холангит выступает логичным следствием запущенной патологии. Если не принять меры по устранению гепатита, то холангит может стать не единственным осложнением.
- Паразитарные инфекции. Лямблии, аскариды, и другие гельминты, которые поражают печень, нередко становятся причиной воспаления печени и желчных протоков.
Помимо вышеперечисленных факторов, стимулом к развитию холангита может стать неправильный образ жизни. Злоупотребление жирной и жареной пищей негативно сказывается на состоянии печени. Если вредные продукты употреблять часто, то желчные протоки могут воспалиться.
Если вредные продукты употреблять часто, то желчные протоки могут воспалиться.
Курс терапии назначается строго врачом. Самолечение может привести к серьезным осложнениям. Основная задача больного – вовремя обратиться за помощью. Врач определяет причину. Лечение направлено в первую очередь на устранение провоцирующего фактора, а затем на снятие симптомов и облегчение состояния пациента.
Клиническая картина и методы диагностики данного нарушения
Острая форма выражается достаточно ярко. У больного резко поднимается температура тела до 38-40 градусов. Появляется резкая колющая боль справа под ребром. Иногда дискомфорт носит опоясывающий характер.
Человек во время приступа жалуется на боли в правой лопатке, ключице. Интоксикация организма настолько сильная, что больной ощущает слабость, тошноту.
При остром холангите появляются диспепсические расстройства. Диарея, вздутие также могут быть признаками острого холангита. Через несколько дней появляется желтуха. Кожный покров и склеры приобретают желтый оттенок из-за чрезмерного выделения токсинов.
Кожный покров и склеры приобретают желтый оттенок из-за чрезмерного выделения токсинов.
В отдельных случаях у пациентов с острой формой отмечаются нарушения сознания. Они проявляются в обмороках, галлюцинациях, нарушении речи и координации движений. В таком случае необходимо срочно вызывать скорую медицинскую помощь.
Хроническая форма протекает менее тяжело, однако, она опасна тем, что постоянно прогрессирует. На начальных этапах болезни человек даже не догадывается о том, что он болен. Дискомфорт в области правого подреберья незначительный. Больной ощущает тяжесть, особенно после еды.
Желтуха появляется только через несколько месяцев после начала воспалительного процесса. Температура тела повышается редко и не превышает 37,5 градусов. Диспепсические расстройства выражены слабо или отсутствуют полностью.
Для постановки точного диагноза доктор отправляет пациента на прохождение лабораторных анализов и клинических исследований. Берутся биохимические пробы, проводится дуоденальное зондирование. Кроме того, в обязательном порядке сдаются анализы на наличие яиц различных гельминтов. Рекомендовано также проведение ультразвукового исследования органов брюшной полости. Врач настаивает на прохождении процедуры КТ желчных протоков.
Кроме того, в обязательном порядке сдаются анализы на наличие яиц различных гельминтов. Рекомендовано также проведение ультразвукового исследования органов брюшной полости. Врач настаивает на прохождении процедуры КТ желчных протоков.
Способы лечения холангита
В зависимости от причин нарушения, формы и тяжести заболевания в традиционной медицине проводится медикаментозное либо хирургическое лечение. Препараты назначаются исключительно лечащим врачом. Самостоятельно выбирать лекарства нельзя, так как по незнанию можно навредить организму ее больше.
Консервативная терапия предполагает покой, постельный режим, отсутствие факторов стресса. Назначаются спазмолитические медикаменты. Проводится лечение антибиотиками. Если в организме присутствуют глисты, то доктор также прописывает противопаразитарные препараты.
Когда наступает длительная ремиссия, пациента отправляют на прохождение физиологических процедур. К ним относят электрофорезы, озокеритотерапию, микроволновое лечение, индуктотермию, ванны с натрием и хлоридом. После прохождения основного курса лечения, больного могут направить в профилакторий.
После прохождения основного курса лечения, больного могут направить в профилакторий.
Оперативное вмешательство проводят только в тех случаях, когда нормализовать отток желчи с помощью медикаментов невозможно. Существует несколько видов хирургического лечения. О каждом из них доктор рассказывает пациенту на приеме.
Прибегать к методам народной терапии не рекомендуется. Их можно использовать как дополнительное лечение, однако, полностью исключать традиционную медицину ни в коем случае нельзя. Это может привести к серьезным последствиям, вплоть до цирроза печени.
Профилактика воспаления желчных протоков
Заболевание гораздо легче предупредить, чем в будущем бороться с его последствиями. Чтобы не допустить развития первичного или повторного холангита, необходимо соблюдать простые принципы здорового образа жизни:
- отказ от курения;
- отказ от употребления алкогольных напитков;
- регулярные занятия спортом;
- ежедневные прогулки на свежем воздухе;
- полноценный сон;
- здоровое питание;
- избегание стрессовых ситуаций.

Кроме того, рекомендуется систематически проходит полное медицинское обследование. Это позволит обнаружить хронические заболевания на ранних стадиях.
Профилактическим осмотром ни в коем случае не нужно пренебрегать. Лучше потратить немного свободного времени на консультацию врача, чем долго и нудно лечить запущенную форму патологии.
Прогноз при холангите
Как правило, при своевременно начатом лечении прогноз всегда благоприятный. Время терапии зависит от причин, из-за которых возникла болезнь. В целом период реабилитации длится от двух недель до двух месяцев. Если после этого пациент отправляется на оздоровление в профилакторий или санаторий, то организм быстро приходит в норму, все процессы полностью восстанавливаются.
В запущенных случаях, когда лечение было начато слишком поздно, возможно развитие таких осложнений, как абсцесс, острая печеночная недостаточность, цирроз. Однако в большинстве случаев диагноз ставится на ранних сроках, поэтому последствий удается избежать.
Видео на тему: Желчный пузырь
Статистические данные свидетельствуют о том, что за последние годы количество больных холангитом значительно возросло. Это связано с тем, что люди мало осведомлены насчет этого заболевания. Повысив сознательность, можно значительно сократить число пациентов с подобным диагнозом.
Люди обязаны знать следующие факты:
- Холангит – это воспалительный процесс в печени. При этом воспаляются желчные протоки, нарушается обмен веществ.
- Причинами болезни становятся бактериальный инфекции, гельминты, гепатит и вредные привычки.
- Симптомы проявляются в виде боли в правом подреберье, желтухи, повышении температуры, диареи.
- Лечение осуществляется консервативными методами. Иногда может понадобиться хирургическое вмешательство.
- Своевременно начатая терапия гарантирует скорейшее выздоровление и отсутствие осложнений.
Холангит, симптомы и лечение холангита
Холангит — неспецифическое воспаление жёлчных протоков, возникающее вследствие нарушения проходимости желчевыводящих путей и инфицирования жёлчи. Наиболее часто при холангите из жёлчи высевают Е. coli. Чаще всего сочетается с холедохолитиазом, кистами общего желчного протока, раком желчных протоков. Больше Вы можете узнать на http://hnb.com.ua/articles/s-zdorovie-kholangit-4037.
Наиболее часто при холангите из жёлчи высевают Е. coli. Чаще всего сочетается с холедохолитиазом, кистами общего желчного протока, раком желчных протоков. Больше Вы можете узнать на http://hnb.com.ua/articles/s-zdorovie-kholangit-4037.
В большинстве случаев холангит возникает при попадании возбудителей бактериальной инфекции в желчные протоки из просвета двенадцатиперстной кишки (восходящая инфекция), гематогенным (через систему воротной вены) или лимфогенным (при заболеваниях желчного пузыря, поджелудочной железы или толстой кишки) путем.
По характеру течения выделяют острый и хронический холангиты. Острый холангит в зависимости от выраженности воспалительных изменений стенки желчных протоков может быть катаральным, гнойным, дифтеритическим и некротическим. Среди форм хронического холангита выделяют латентный, рецидивирующий, длительно текущий септический, абсцедирующий и склерозирующий.
Классификация холангитов. Топически различают холангит или ангиохолит — поражение крупных внутри- и внепеченочных желчных протоков; холедохит — поражение общего желчного протока; папиллит — поражение области фатерова соска. Выделяют асептические и вызванные инфекционными факторами холангиты. К асептическим холангитам относятся аутоиммунные при первичном билиарном циррозе, аутоиммунные холангиопатии, склерозирующие (первичный и вторичный склерозирующий) формы. По клинической картине выделяют острые, хронические, стенозирующие и септические холангиты. Холангит, вызванный инфекционными агентами, бывает острым обструктивным, рецидивирующим, бактериальным, вторичным склерозирующим.
Выделяют асептические и вызванные инфекционными факторами холангиты. К асептическим холангитам относятся аутоиммунные при первичном билиарном циррозе, аутоиммунные холангиопатии, склерозирующие (первичный и вторичный склерозирующий) формы. По клинической картине выделяют острые, хронические, стенозирующие и септические холангиты. Холангит, вызванный инфекционными агентами, бывает острым обструктивным, рецидивирующим, бактериальным, вторичным склерозирующим.
Особенности клинических проявлений. Острый холангит возникает как осложнение холедохолитиаза при тотальной или субтотальной обструкции желчного протока, реже он развивается как осложнение холангиографии или после эндопротезирования холедоха, проведения эндоскопической папиллосфинктеротомии. Клиническая симптоматика острого холангита включает недомогание, желтуху, боль в правом подреберье с иррадиацией в правое плечо, предплечье, лопатку, перемежающуюся лихорадку с ознобами и обильным потом, тошнотой, рвотой, спутанность сознания, артериальную гипотензию (инфекционно-токсический шок), составляющие так называемую пентаду Рейнольдса.
Холангит: причины, симптомы, диагностика, лечение, острый и хронический холангитзуд кожи
Холангитом называют заболевание, характеризующееся различного рода воспалением в желчных протоках. При холангите воспалительный процесс может локализоваться в протоках мелкого калибра (холангиолит), внутрипеченочных, а также внепеченочных путях оттока желчи. Отдельно описывается папиллит, при котором воспаление локализуются в области большого дуоденального сосочка.
Причины заболевания
Холангиты делят на первичные и симптоматические, являющиеся следствием следующих заболеваний:
- Сужения и рубцовые видоизменения (структуры) БДС или крупных протоков воспалительного характера. БДС — большой дуоденальный (фатеров) сосок, место излития желчи и панкреатического сока в просвет ДПК.
 При нарушении оттока желчи формируется ее застой.
При нарушении оттока желчи формируется ее застой.
- Сужения крупных протоков или фатерова соска при различного рода опухолях — нередкое осложнение многих онкологических заболеваний верхнего этажа пищеварительного тракта.
- Острый панкреатит (или обострение хронического) — сдавление протока холедоха увеличенной головкой поджелудочной железы может приводить к застою желчи и воспалению в протоках.
- Недостаточность (неполное смыкание) сфинктера Одди.
- Гепатит (цирроз) вследствие холестаза (застоя желчи).
- Послеоперационные осложнения в виде холангита.
К непосредственной причине, приводящей к развитию холангита, можно отнести бактериальное, паразитарное (гельминтозное), токсическое, реже вирусное или аутоиммунное поражение.
Чаще всего имеют место именно бактериальные холангиты, когда основными возбудителями заболевания являются кишечная палочка, стрепто- и стафилококки, энтерококки. Другие возбудители при холангите встречаются редко.
Другие возбудители при холангите встречаются редко.
Все холангиты можно разделить на две большие группы — острые воспаления и хронические процессы, отличающиеся длительным течением с эпизодами обострений и с относительно спокойными периодами (ремиссией). Характер воспаления при поражении желчных протоков может быть катаральным, гнойным, реже деструктивным.
Симптомы холангита
Рассмотрим симптомы, присущие острому холангиту. В начале заболевания, которое отличается бурным развитием симптомов, у больного выявляются жалобы, связанные с интоксикацией. А ним относят выраженную лихорадочную реакцию — подъем температуры свыше 38 °С, чередующийся с ознобами.
Другим важным симптомом холангита является боль, локализующаяся в области печени (правого подреберья). Боль при холангите бывает по типу схваткообразной, реже ноющей монотонной. Диспепсические проявления в виде слюнотечения, тошноты, отсутствия аппетита, рвотных позывов — нередкие симптомы данного заболевания.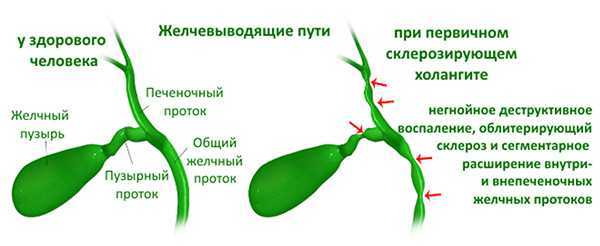
При тяжёлом холангите может быть изменение окраски кожи по типу желтушности или субиктеричности кожных покровов. Больной при остром холангите жалуется на выраженную слабость, можно выявить астенические симптомы.
При осмотре: у больного страдальческое выражение лица, из-за болей может принимать вынужденное положение, держаться за правое подреберье. Кожные покровы влажные, гиперемированные или с иктеричным оттенком.
При пальпации живота у больного с холангитом определяется увеличение размеров печени, её болезненность. Затем могут появиться боли в левом подреберье, что говорит об увеличении селезёнки. При тяжёлом течении холангита присоединяются симптомы панкреатита, возможно образование абсцессов печени, появление выраженной желтухи, холестатического синдрома.
Диагностика
При обследовании в крови выявляют повышение печёночных маркеров, показателей пигментного обмена (билирубина), диспротеинемию, островоспалительные изменения в гемограмме. В моче, цвет которой становится более темной, выявляется билирубин.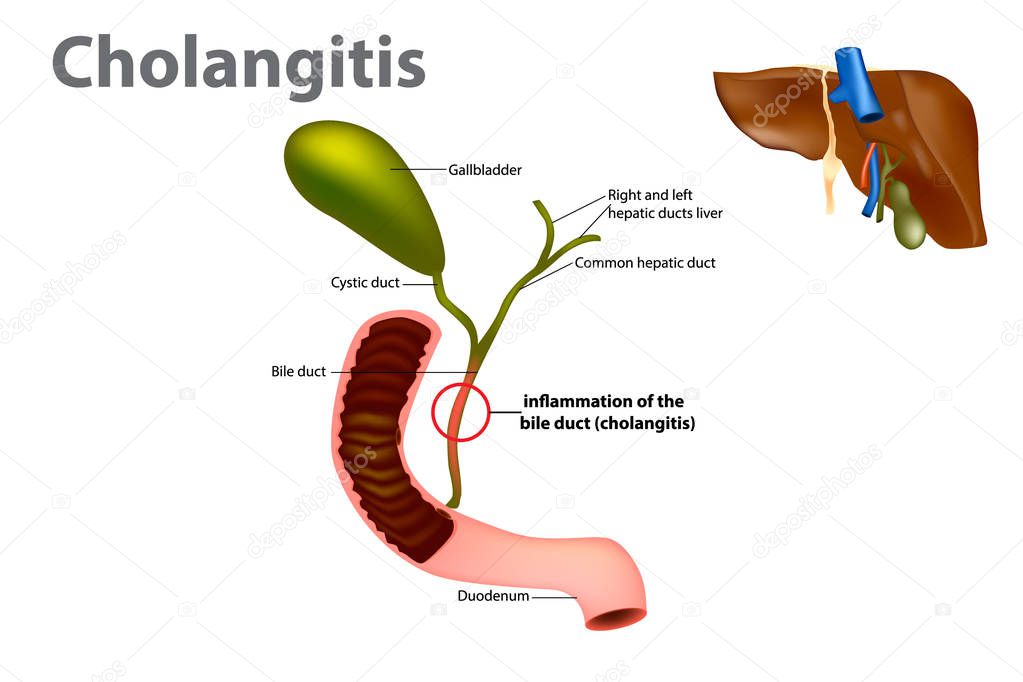
Из визуализирующих методик в остром периоде предпочтение отдаётся неинвазивным — УЗИ, КТ (по показаниям врача). При необходимости применяют контрастирование ЖВП (холангиографию), эндоскопический осмотр БДС (РХПГ).
Осложнением острого холангита могут стать сердечная недостаточность (падение давления, аритмия, коллапс), абсцесс (ограниченное гнойное образование) в печени, разрыв протока, септические осложнения с диссеминацией гнойных очагов во внепеченочные органы, острая почечная (и/или печёночная) недостаточность, токсический шок вследствие бактериемии.
Особенно тяжело протекает холангит гнойного и деструктивного характера. При этом возможны сепсис, поражение головного мозга и ЦНС, плеврит, образование абсцессов других органов.
Холангит хронического течения может протекать в латентном или рецидивирующем варианте. Также наблюдают склерозирующую и, реже, септическую форму холангита.
Латентное течение характеризуется тем, что холангит в этом случае отличается малосимптомностью проявлений. Температурная реакция отсутствует, либо отмечается непостоянный субфебрилитет. При холангите этой формы на первый план выходят такие симптомы, как невыраженные тянущие боли (болезненность) в правом подреберье, нерезкая субиктеричность, периодический зуд кожи и слизистых.
Температурная реакция отсутствует, либо отмечается непостоянный субфебрилитет. При холангите этой формы на первый план выходят такие симптомы, как невыраженные тянущие боли (болезненность) в правом подреберье, нерезкая субиктеричность, периодический зуд кожи и слизистых.
При рецидивирующей форме симптомы, характерные для холангита, приобретают более выраженное проявление. Эта форма холангита отличается частыми обострениями. Симптомы обострения аналогичны признакам, типичным для острого холангита. Длительное воспаление в протоках при этой форме холангита приводит к склерозированию, сужению желчных протоков, БДС, что может приводить к внутрипеченочному застою желчи (холестазу), гепатиту и даже циррозу печени.
Лечение холангита
Лечение может быть консервативным, при сужении и стенозе протоков — оперативным. Применяются антибактериальные средства (антибиотики), анальгетики разных групп, спазмолитические средства. Лечение обострения проводится только в стационаре (особенно гнойные, деструктивные формы), так как возможны осложнения и хронизация воспалительного процесса. Главным направлением в лечении холангита является устранение причины, которая спровоцировала появление данного заболевания.
Главным направлением в лечении холангита является устранение причины, которая спровоцировала появление данного заболевания.
Роман Ищенко: «Холангит – это заболевание, негативно влияющее на печень» | ЗДОРОВЬЕ
О причинах возникновения холангита и способах лечения рассказывает заместитель главного врача по хирургической помощи Научно-клинического центра ФМБА России, д.м.н., профессор Роман Ищенко
Холангит – это воспаление желчевыводящих протоков, сопровождающееся тремя характерными симптомами: резкая, схваткообразная боль, повышенная температура, желтуха. Возможны неспецифические проявления: кожный зуд, ночная потливость, слабость, боли в животе.
Первичный холангит может быть спровоцирован желчекаменной болезнью, нарушением оттока желчи, а также заражением организма простейшими, самыми распространенными из которых являются лямблии или кошачьи двуустки. Эти паразиты поражают не только не только желчные протоки, но и весь желудочно-кишечный тракт. Лямблиозом можно заразиться при контакте с животными, употреблении в пищу немытых овощей и фруктов.
Лямблиозом можно заразиться при контакте с животными, употреблении в пищу немытых овощей и фруктов.
Вторичные холангиты могут быть спровоцированы оперативными вмешательствами, врожденными аномалиями желчевыводящих путей, а также любыми причинами, приводящими к механическому сдавливанию желчевыводящих протоков. К ним относятся доброкачественные и злокачественные опухоли печени, а также ленточные черви – эхинококки и альвеококки. В этом случае воспалительный процесс носит асептический характер.
При раке печени опухоль оказывает давление на желчевыводящие протоки, провоцируя их воспаление и расширение. Соответственно этот участок печени увеличивается в размерах, нарушая функцию печени и вызывая болевой синдром. В процессе оперативного вмешательства одномоментно выполняется резекция пораженного участка печени и резекция расширенных желчных протоков. Если опухоль дала метастазы и пациент нуждается в химиотерапии, лечение проводится в два этапа: сначала выполняется дренирование протоков печени, облегчающее отток желчи, после прохождения курса химиотерапии – плановая операция, после которой назначается медикаментозная терапия, направленная непосредственно на лечение холангита.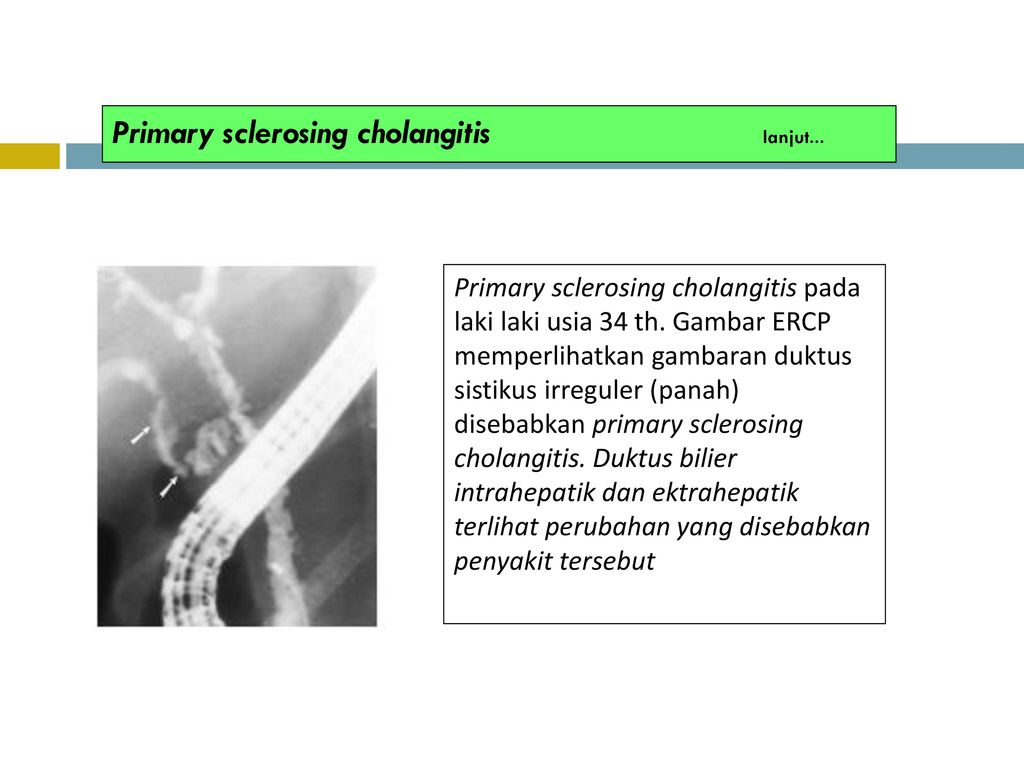
Лечение холангитов всегда достаточно длительное. Стойкого излечения можно добиться только устранением причины, спровоцировавшей заболевание. Если не устранить причину, холангит неизбежно будет повторяться и рецидивировать. При нарушении оттока желчи (камни, опухоли) проводится хирургическое лечение, при бактериальном заражении – консервативное.
При лямблиозе очень важно пройти полный курс лечения, включая всех членов семьи и животного. Прерванное лечение только усугубляет ситуацию, поскольку оставшиеся в организме паразиты приобретают устойчивость к воздействию препаратов.
Основными методами диагностики холангита являются КТ и УЗИ печени, а также фиброгастродуоденоскопия с исследованием желчи на посев (для выявления простейших). Наряду с биохимическим анализом крови проводится серологическое исследование на онкомаркеры и выявление антител к возбудителям заболевания.
Справочно: Роман Викторович Ищенко – хирург, онколог. Специализация: злокачественные опухоли органов брюшной полости, легких, трахеи и плевры, кардиоонкология (лечение злокачественных опухолей у пациентов с сердечно-сосудистыми заболеваниями).
Консультирует пациентов в ФНКЦ ФМБА России (Москва). Записаться на очный прием можно на сайте врача или по телефону +7(495)971-71-72.
Подробнее о порядке госпитализации в московские клиники можно узнать на сервисе социального проекта «Здоров Я».
Первичный билиарный холангит: симптомы, причины, диагностика, лечение
Первичный билиарный холангиит — заболевание, поражающее желчные протоки в печени. Ваш врач может также назвать это КПБ. Раньше это называлось первичным билиарным циррозом.
Эти воздуховоды выполняют важную работу. Они переносят жидкость, называемую желчью, которая играет ключевую роль в пищеварении, от вашей печени. Желчь помогает организму усваивать жиры, холестерин и даже некоторые витамины. Это также помогает избавиться от изношенных эритроцитов и других вещей, которые вашему организму не нужны.
Когда желчные протоки не работают должным образом, эти вещества остаются в печени. Желчь возвращается, и ваша печень воспаляется и, возможно, даже покрывается рубцами. Со временем рубцовая ткань заменяет здоровую ткань печени, и орган перестает работать должным образом.
Обычно это медленный и постепенный процесс. Ваша печень какое-то время работает нормально. И вы будете принимать лекарства, которые улучшат его действие и помогут справиться с симптомами. Но болезнь может обостриться через несколько месяцев или много лет. Однажды вам может потребоваться пересадка печени.
Причины этого?
Доктора не совсем уверены. Это не передается от родителей к детям, но, похоже, есть семейная связь. Чаще встречается, если у вас есть родитель, брат или сестра. Большинство людей, которые заболевают, — женщины, большинству в возрасте от 40 до 50 лет.
Заболевание может быть связано с проблемами иммунной системы, такими как заболевание щитовидной железы, злокачественная анемия или склеродермия. Вещи извне вашего тела — курение, химические вещества или инфекции — также могут вызвать болезнь.
Каковы симптомы?
На раннем этапе вы можете вообще ничего не заметить. Можно без проблем прожить долгие годы. Позже вы можете почувствовать усталость, зуд кожи или сухость в глазах и во рту.
По мере обострения болезни вы можете заметить:
- Желтая кожа и глаза (желтуха)
- Отек ступней и лодыжек
- Боль и припухлость в животе
- Боль в костях, мышцах или суставах
- Потемнение кожи
Как это диагностируется?
Если у вас есть какие-либо из этих симптомов, ваш врач может предложить анализы крови.Они расскажут им, насколько хорошо работает ваша печень и есть ли у вас проблемы с иммунной системой. Они также могут попросить вас пройти визуализационные тесты, такие как УЗИ, компьютерная томография, МРТ или эндоскопия (ERCP). Они позволяют более подробно изучить вашу печень и область вокруг нее. Они также могут предложить биопсию печени. Они удаляют небольшой кусочек ткани печени и исследуют его в лаборатории на предмет повреждений или болезней.
Как с этим обращаются?
Лекарства нет, но лекарства могут замедлить болезнь.Самый распространенный препарат — урсодиол (урсодезоксихолевая кислота), который помогает перемещать желчь через печень. Другой препарат, обетихолевая кислота (Ocaliva), можно использовать вместе с урсодиолом или отдельно для лечения ПБЦ. Существуют также более новые препараты для лечения таких симптомов, как зуд и усталость.
Ваш врач может посоветовать вам внести некоторые изменения в вашу повседневную жизнь. Если вы пьете алкоголь, остановитесь. Это создает нагрузку на вашу печень. Выбирайте продукты с низким содержанием натрия и регулярно занимайтесь спортом, чтобы облегчить симптомы.
Когда лекарства больше не помогают, можно сделать пересадку печени.
Первичный билиарный цирроз — NHS
Первичный билиарный холангит (часто называемый первичным билиарным циррозом) — это тип заболевания печени, состояние которого со временем может постепенно ухудшаться. Без лечения это может в конечном итоге привести к печеночной недостаточности.
Симптомы PBC
PBC не всегда вызывает симптомы, но некоторые люди могут испытывать:
- боли в костях и суставах
- усталость (крайняя усталость)
- кожный зуд
- сухость в глазах и во рту
- боль или дискомфорт в верхней правой части животик
Подробнее о симптомах PBC
Информация:Консультации по коронавирусу
Получите консультацию по коронавирусу и заболеваниям печени в British Liver Trust
Как диагностируется ПБЦ
Многим людям диагноз ПБЦ ставится только после обычного анализа крови по другой причине.ПБЦ обычно можно диагностировать с помощью анализов крови.
После диагностики ПБЦ вам также понадобится ультразвуковое сканирование, чтобы исключить другие проблемы с желчными протоками и оценить состояние печени.
Иногда рекомендуется биопсия печени для оценки состояния печени и помощи врачам в выборе наилучшего лечения.
Это включает безопасное удаление небольшого образца ткани печени, чтобы его можно было изучить под микроскопом.
Причины PBC
Желчь — это жидкость, вырабатываемая в печени, которая помогает переваривать жиры и выводить продукты жизнедеятельности из организма.Он выходит из печени по маленьким трубочкам, называемым желчными протоками.
При ПБЦ иммунная система (естественная защита организма от инфекций и болезней) по ошибке атакует желчные протоки.
Непонятно, почему это происходит, но считается, что это вызвано комбинацией тонких различий в том, как работает иммунная система.
Повреждаются желчные протоки, в результате чего в печени накапливается желчь. Это еще больше повреждает печень и может привести к рубцеванию (циррозу).
Как лечить ПБЦ
ПБЦ — прогрессирующее заболевание, что означает, что повреждение печени со временем может неуклонно ухудшаться.
Скорость прогрессирования ПБЦ варьируется у разных людей. Иногда на это могут уйти десятилетия.
Без лечения печень может быть настолько повреждена, что перестает работать должным образом. Это называется печеночной недостаточностью и может привести к летальному исходу.
Печеночную недостаточность можно предотвратить у большинства людей, получающих лечение от ПБЦ с помощью современных методов лечения, таких как урсодезоксихолевая кислота и обетихолевая кислота.
Другие лекарства могут помочь облегчить зуд, связанный с ПБЦ. Иногда, если печень серьезно повреждена, может потребоваться пересадка печени.
Подробнее о лечении PBC
Осложнения PBC
Если ПБЦ не лечится или достигает поздней стадии, могут возникнуть другие проблемы, в том числе:
- остеопороз — состояние, при котором кости становятся слабыми и ломкими
- Портальная гипертензия — повышенное кровяное давление внутри кровеносных сосудов в брюшной полости
- асцит — скопление жидкости в брюшной полости (желудке) и вокруг кишечника
- дефицит витаминов — включая витамины A, D, E и K
- несколько повышенный риск развития рака печени
Последняя проверка страницы: 12 января 2021 г.
Срок следующей проверки: 12 января 2024 г.
Диагностика и лечение острого холангита
Charcot M: De la fievre hepatique симптоматика. Сравнение avec la fievre uroseptique. Lecons sur les maladies du foie des voies biliares et des reins [Симптоматическая печеночная лихорадка. Сравнение с уросептической лихорадкой. Уроки по заболеваниям печени, желчевыводящих путей и почек. Париж: Бурневиль и Севестр; 1877: 176–85.
Эндрю Д.Дж., Johnson SE: Острый гнойный холангит, неотложная медицинская и хирургическая помощь. Обзор десятилетнего опыта с упором на раннее распознавание.Am J Gastroenterol. 1970 Авг; 54 (2): 141–54.
CAS PubMed Google Scholar
Шимада Х, Накагавара Г., Кобаяши М. и др .: Патогенез и клинические особенности острого холангита, сопровождающегося шоком. Jpn J Surg. 1984 июл; 14 (4): 269–77.
CAS Статья PubMed Google Scholar
Томпсон Дж., Младший, Питт HA, Доти Дж. Э. и др .: Пенициллин широкого спектра действия как адекватная терапия острого холангита.Surg Gynecol Obstet. Октябрь 1990 г., 171 (4): 275–82.
PubMed Google Scholar
Tai DI, Shen FH, Liaw YF: Аномальный преддренажный креатинин сыворотки как прогностический индикатор при остром холангите. Гепатогастроэнтерология. 1992 Февраль; 39 (1): 47–50.
CAS PubMed Google Scholar
• Токийское руководство по лечению острого холангита и холецистита.Труды консенсусной встречи, апрель 2006 г., Токио, Япония. [Авторы не указаны]. J Hepatobilation Pancreat Surg. 2007. 14 (1): 1–121. В прошлом отсутствовали общепринятые практические рекомендации по диагностике, оценке степени тяжести и лечению острого холангита. Недавняя попытка разработать согласованные рекомендации по диагностике и лечению острого холангита привела к публикации «Токийских рекомендаций».
Lipsett PA, Pitt HA: Острый холангит.Surg Clin North Am. 1990 декабрь; 70 (6): 1297–312.
CAS PubMed Google Scholar
• Накадзава Т., Андо Т., Хаяши К. и др.: Диагностические процедуры для IgG4-связанного склерозирующего холангита. J Hepatobilation Pancreat Sci. 2010 2 сентября [Epub перед печатью]. Многие причины обструкции желчевыводящих путей у пациентов с острым холангитом хорошо известны. Однако другие состояния, предрасполагающие к острому холангиту (например, склерозирующий холангит, связанный с подклассом 4 иммуноглобулинов G), были описаны только недавно, все еще находятся в стадии оценки и должны быть изучены клиницистами.
Карпентер Х.А.: Бактериальный и паразитарный холангит. Mayo Clin Proc. 1998 Май, 73 (5): 473–8.
CAS Статья PubMed Google Scholar
Чендес А., Фернандес М., Урибе П.: Бактериология желчи желчного пузыря у здоровых людей. Am J Surg. 1975 июнь; 129 (6): 629–31.
CAS Статья PubMed Google Scholar
Pitt HA, Postier RG, Cameron JL: Желчные бактерии: значение и изменения после антибактериальной терапии. Arch Surg. 1982 Апрель; 117 (4): 445–9.
CAS PubMed Google Scholar
Maluenda F, Csendes A, Burdiles P, Diaz J: Бактериологическое исследование холедохальной желчи у пациентов с камнями общего желчного протока, с острым гнойным холангитом или без него. Гепатогастроэнтерология. 1989 июн; 36 (3): 132–5.
CAS PubMed Google Scholar
Suzuki Y, Kobayashi A, Ohto M, et al .: Бактериологическое исследование чреспеченочной аспирации желчи. Связь с холангиографическими данными у 295 пациентов. Dig Dis Sci. 1984 Февраль; 29 (2): 109–15.
CAS Статья PubMed Google Scholar
Рейсс Р., Элиашив А., Дойч А.А.: Септические осложнения и посев желчи при 800 последовательных холецистэктомиях. World J Surg. Март 1982, 6 (2): 195–9.
CAS Статья PubMed Google Scholar
Ручей I: Аэробная и анаэробная микробиология заболеваний желчевыводящих путей. J Clin Microbiol. 1989 Октябрь; 27 (10): 2373–5.
CAS PubMed Google Scholar
Flemma RJ, Flint LM, Osterhout S и др .: Бактериологические исследования инфекции желчных путей. Ann Surg. Октябрь 1967; 166 (4): 563–72.
CAS Статья PubMed Google Scholar
Синанан М.Н.: Острый холангит.Заражение Dis Clin North Am. 1992 сентябрь; 6 (3): 571–99.
CAS PubMed Google Scholar
18 Бэйли Дж .: Сфинктеротомия желчевыводящих путей: менее благоприятный эффект, чем считалось ранее? Curr Gastroenterol Rep., Апрель 1999 г .; 1 (2): 102–6.
CAS Статья PubMed Google Scholar
Жиго Дж. Ф., Лиз Т., Дереме Т. и др.: Острый холангит. Многомерный анализ факторов риска.Ann Surg. 1989, апрель, 209 (4): 435–8.
CAS Статья PubMed Google Scholar
Boey JH, Way LW: Острый холангит. Ann Surg. Март 1980, 191 (3): 264–70.
CAS Статья PubMed Google Scholar
Haupert AP, Carey LC, Evans WE, Ellison EH: Острый гнойный холангит. Опыт работы с 15 последовательными делами. Arch Surg. 1967, апрель; 94 (4): 460–8.
CAS PubMed Google Scholar
Saharia PC, Cameron JL: Клиническое ведение острого холангита. Surg Gynecol Obstet. Март 1976 г., 142 (3): 369–72.
CAS PubMed Google Scholar
Рахман С.Х., Ларвин М., МакМахон М.Дж., Томпсон Д.: Клинические проявления и отсроченное лечение холангита у пожилых людей. Dig Dis Sci. 2005 декабрь; 50 (12): 2207–10.
Артикул PubMed Google Scholar
Anciaux ML, Pelletier G, Attali P и др.: Проспективное исследование клинических и биохимических особенностей симптоматического холедохолитиаза. Dig Dis Sci. 1986 Май; 31 (5): 449–53.
CAS Статья PubMed Google Scholar
Куреши В.А. Обращение к пациенту с подозрением на острый бактериальный холангит.Гастроэнтерол Clin North Am. 2006 июн; 35 (2): 409–23.
Артикул PubMed Google Scholar
Attasaranya S, Fogel EL, Lehman GA: Холедохолитиаз, восходящий холангит и желчнокаменный панкреатит. Med Clin North Am. Июль 2008 г .; 92 (4): 925–60
Статья PubMed Google Scholar
Songür Y, Temuçin G, Sahin B: Эндоскопическая ультрасонография для оценки расширенного общего желчного протока.J Clin Gastroenterol. 2001 Октябрь; 33 (4): 302–5.
Артикул PubMed Google Scholar
Марн С., Палларес Р., Мартин Р., Ситжес-Серра А: гангренозный холецистит и острый холангит, связанные с анаэробными бактериями в желчи. Eur J Clin Microbiol. 1986 Февраль; 5 (1): 35–9.
CAS Статья PubMed Google Scholar
Claesson BE, Holmlund DE, Mätzsch TW: Микрофлора желчного пузыря, связанная с продолжительностью острого холецистита.Surg Gynecol Obstet. 1986 июн; 162 (6): 531–5.
CAS PubMed Google Scholar
Нильсен М.Л., Юстесен Т. Путь заражения внепеченочных желчных путей. II: Извлечение бактерий из желчного пузыря, желчи и стенки желчного пузыря при заболевании желчных путей человека. Scand J Gastroenterol Suppl. 1976; 37: 17–21.
CAS PubMed Google Scholar
Мартинес О.В., Леви Ю.Ю., Девлин Р.Г. Выведение азтреонама с желчью у пациентов с заболеваниями желчевыводящих путей.Противомикробные агенты Chemother. Март 1984, 25 (3): 358–61.
CAS PubMed Google Scholar
Blenkharn JI, Habib N, Mok D, et al .: Снижение экскреции пиперациллина с желчью после чрескожного купирования внепеченочной механической желтухи. Противомикробные агенты Chemother. 1985 декабрь; 28 (6): 778–80.
CAS PubMed Google Scholar
О’Коннор MJ, Schwartz ML, McQuarrie DG, Sumer HW: Острый бактериальный холангит: анализ клинических проявлений.Arch Surg. 1982 Апрель; 117 (4): 437–41.
PubMed Google Scholar
Welch JP, Donaldson GA: Актуальность диагностики и хирургического лечения острого гнойного холангита. Am J Surg. 1976 Май, 131 (5): 527–32.
CAS Статья PubMed Google Scholar
Leung JW, Chung SC, Sung JJ и др .: Экстренный эндоскопический дренаж при остром гнойном холангите.Ланцет. 1989, 10 июня; 1 (8650): 1307–9.
CAS Статья PubMed Google Scholar
Бендер Дж., Никс Г.А., де Риддер М.А. и др.: Эндоскопическая сфинктеротомия и дренаж желчевыводящих путей у пациентов с холангитом из-за камней в общем желчном протоке. Am J Gastroenterol. 1995 Февраль; 90 (2): 233–8.
CAS PubMed Google Scholar
Sugiyama M, Atomi Y: Лечение острого холангита, вызванного холедохолитиазом, у пожилых и молодых пациентов.Arch Surg. 1997 Октябрь; 132 (10): 1129–33.
CAS PubMed Google Scholar
Lee DW, Chan AC, Lam YH и др.: Декомпрессия желчевыводящих путей с помощью назобилиарного катетера или билиарного стента при остром гнойном холангите: проспективное рандомизированное исследование. Gastrointest Endosc. 2002 сентябрь; 56 (3): 361–5.
Артикул PubMed Google Scholar
Шарма BC, Кумар Р., Агарвал Н., Зарин С.К .: Эндоскопический дренаж желчных путей с помощью назобилиарного дренажа или установки стента у пациентов с острым холангитом.Эндоскопия. 2005 Май; 37 (5): 439–43.
CAS Статья PubMed Google Scholar
Hui CK, Lai KC, Yuen MF и др .: Улучшает ли добавление эндоскопической сфинктеротомии к установке стента дренаж желчного протока при остром гнойном холангите? Gastrointest Endosc. Октябрь 2003 г., 58 (4): 500–4.
Артикул PubMed Google Scholar
• Артифон Э.Л., Такада Дж., Окава Л. и др.: Холедоходуоденостомия под контролем EUS для дренирования желчных протоков при неоперабельном раке поджелудочной железы: серия клинических случаев. JOP. 2010, 9 ноября; 11 (6): 597–600. Если ERCP неэффективен или недоступен для лечения обструкции желчных путей, PTC часто служит альтернативой второй линии. Тем не менее, эндоскопический дренаж желчевыводящих путей под контролем УЗИ недавно оказался возможной альтернативой в центрах с особым опытом.
PubMed Google Scholar
Симптомы, лечение, причины, тесты и меры профилактики
Что это?
Холангит — это инфекция общего желчного протока, трубки, по которой желчь от печени попадает в желчный пузырь и кишечник.Желчь — это химическое вещество, которое помогает переваривать пищу.
Каковы причины?
Холангит обычно вызывается бактериальной инфекцией, которая может возникнуть, когда проток заблокирован такими вещами, как желчный камень или опухоль. Инфекция, вызывающая это состояние, также может распространяться на печень. Факторы риска включают наличие в анамнезе желчных камней, заболевания желчевыводящих путей, такие как склерозирующий холангит, ВИЧ, и, в редких случаях, поездки в страны, где можно заразиться червем или двуусткой.
Каковы симптомы?
Рецидивирующая желтуха Боль в животе Озноб Лихорадка Стул цвета глины Темная моча Тошнота и рвота
Как ставится диагноз?
Состояние может быть диагностировано с помощью следующих тестов: — УЗИ брюшной полости. Тесты функции печени. Посев крови WBC
.Что такое лечение?
Антибиотики могут вылечить инфекцию.Обычно закупорку желчных протоков можно удалить с помощью ERCP или PTBD.
Какие меры предосторожности?
Лечение камней в желчном пузыре, опухолей и заражения паразитами может снизить риск для некоторых людей. Для предотвращения рецидива могут потребоваться металлические или пластиковые стенты в желчной системе.
Холангит: определение, симптомы и лечение
Признаки и симптомы
Джон жалуется на несколько вещей, которые в совокупности потенциально могут указывать на холангит.К ним относятся:
- Лихорадка, часто с ознобом. Лихорадка часто возникает внезапно.
- Боль, особенно в правой верхней четверти (квадранте) живота.
- Желтуха , пожелтение кожи, белков глаз и слизистых оболочек. Слизистые оболочки представляют собой розовые и влажные оболочки, например те, которые выстилают внутреннюю часть рта.
Это три наиболее частых и важных признака холангита, о которых вы должны помнить.Вместе они известны как триада Шарко . Хотя все они могут присутствовать у человека с холангитом, как в случае с Джоном, они не обязательно должны присутствовать. Если они присутствуют вместе с:
- Гипотония , низкое артериальное давление
- Изменения психического статуса человека
Тогда это известно как Пентада Рейнольда . Это указывает на тяжелую форму холангита, которая включает опасное для жизни осложнение, известное как септический шок .Это когда ткани и органы человека не получают достаточного кровотока и в результате начинают отказывать. К счастью, у Джона нет этих признаков, но ему нужно быстрое лечение, иначе оно определенно может прогрессировать!
Причины и лечение
Традиционно холангит рассматривался как состояние, вызванное закупоркой общего желчного протока камнем из желчного пузыря, заболевание, известное как холедохолитиаз . «Холедохо-» относится к общему желчному протоку, «-лит-» относится к камню, а «-иаз» относится к некоторому ненормальному состоянию.
Однако другие возможные причины холангита включают:
- Обструкция желчного протока в результате опухоли, поражающей поджелудочную железу, желчный пузырь или печень
- Инфекции, вызванные паразитами, такими как Ascaris lumbricoides
- Стеноз или сужение системы желчных протоков в результате предшествующей операции в этой области
В зависимости от точной причины холангита варианты лечения могут быть разными, но обычно они включают:
- Антибиотики , использование препаратов, убивающих или подавляющих рост бактерий.
- Декомпрессия желчных путей, при которой желчь выводится из желчного пузыря.
- Эндоскопия и хирургия, чтобы помочь визуализировать, удалить и предотвратить дальнейшую закупорку. Эндоскоп — это длинный, тонкий и гибкий инструмент со светом, который помогает визуализировать ткани и структуры человека и даже манипулировать ими.
Краткое содержание урока
Холангит — это воспаление и / или инфекция системы желчных протоков. Традиционно считается, что это вызвано холедохолитиазом , желчным камнем, застрявшим в общем желчном протоке.Это приводит к быстрому размножению бактерий и появлению таких признаков и симптомов, как:
- Триада Шарко , которая включает лихорадку, боль в правом верхнем квадранте живота и желтуху. Желтуха — это пожелтение кожи, белков глаз и слизистых оболочек.
- В более тяжелых случаях: Пентада Рейнольда , которая является триадой Шарко плюс гипотония , аномально низкое кровяное давление и изменения психического состояния человека.Это указывает на то, что у человека может быть септический шок , состояние, при котором органы тела не получают достаточно крови и в результате начинают отказывать.
Возможные варианты лечения включают:
- Антибиотики , использование лекарств, убивающих или подавляющих рост бактерий.
- Декомпрессия желчевыводящих путей
- Эндоскопия и хирургия, чтобы помочь визуализировать, удалить и предотвратить дальнейшую закупорку.
Холангит — обзор | Темы ScienceDirect
ДИАГНОСТИКА
Диагноз холангита следует рассматривать у любого пациента с лихорадкой, желтухой или болью в правом подреберье.Дифференциальный диагноз пациентов с этими симптомами и наличием в анамнезе камней в желчном пузыре, предшествующей реконструкцией желчевыводящих путей или постоянными желчными катетерами должен включать острый холангит. Практически у всех больных холангитом наблюдаются отклонения лабораторных показателей. У большинства пациентов повышенное количество лейкоцитов превышает 10000 / мм 3 (Hui et al, 2004), часто с более высоким средним числом лейкоцитов более 19000 / мм 3 (Lai et al, 1990, 1992). У некоторых пациентов с тяжелым грамотрицательным сепсисом и у пациентов с синдромом приобретенного иммунодефицита может наблюдаться лейкопения.
Нарушения функциональных тестов печени часто встречаются у пациентов с холангитом. Характер и степень нарушений функции печени коррелировали с причиной обструкции желчных путей, как отметили Thompson и соавторы (1990). У пациентов со злокачественной обструкцией наблюдалось более высокое повышение уровня щелочной фосфатазы (531 МЕ против 278 МЕ; P <0,05) по сравнению с пациентами, у которых была доброкачественная закупорка желчевыводящих путей. У пациентов с доброкачественными заболеваниями чаще наблюдается повышение уровня трансаминаз, что обычно является вторичным по отношению к острой непроходимости общего протока.Гипербилирубинемия (> 2,2 мг / дл) коррелировала с неэффективностью клинического лечения у пациентов с острым холангитом (Thompson et al, 1994). Хотя нарушения функции печени обычно наблюдаются у пациентов с острым холангитом, многие другие патологические процессы имеют неспецифическое повышение показателей функции печени. В частности, следует учитывать сепсис любого происхождения и гепатит. Полностью нормальные функциональные пробы печени необычны у пациентов с холангитом.
Уровень амилазы в сыворотке крови также может быть повышен у некоторых пациентов с острым холангитом (Lipsett & Pitt, 1990).Для выявления пациентов с панкреатитом, у которых также есть острый холангит, была разработана простая система баллов (Isogai et al, 2002). Система оценки состоит из четырех прогностических факторов: (1) гипертермия (температура ≥38 ° C), (2) повышенный уровень билирубина в сыворотке (> 2,2 мг / дл), (3) расширенный желчный проток (максимальный диаметр ≥11 мм на УЗИ) и (4) камни желчных протоков, обнаруженные на УЗИ. Система оценки позволяет прогнозировать тяжелый холангит с чувствительностью 92% и специфичностью 98% у пациентов с оценкой 3 или 4 балла (Isogai et al, 2002).У пациентов с токсическим холангитом могут возникать дополнительные системные признаки сепсиса, такие как тромбоцитопения, удлинение протромбинового времени и диссеминированное внутрисосудистое свертывание крови (Shimada et al, 1984). У пациентов с бактериемией E. coli вторичной по отношению к острому холангиту часто развивался септический шок (11 из 24) и диссеминированное внутрисосудистое свертывание (10 из 24) (Wang et al, 2002). Хотя CA 19-9 известен как опухолевый маркер, он заметно повышен у пациентов с доброкачественной обструкцией желчевыводящих путей и острым холангитом, но при терапии повышенные значения возвращаются к норме (Albert et al, 1988).Как упоминалось ранее, эндотоксин и медиаторы воспаления были измерены и обычно повышаются у пациентов с острым холангитом (Akiyama et al, 1998; Kanazawa et al, 1997; Lau et al, 1996).
Диагноз острого холангита не является радиологическим, хотя проводятся многочисленные исследования, которые необходимы для определения причины и плана лечения. Рентгенограммы брюшной полости, хотя и получаемые часто, редко помогают в установлении этого диагноза. Иногда могут быть видны рентгеноконтрастные камни в желчном пузыре или, что еще реже, могут быть обнаружены пневмобилии (Saharia & Cameron, 1976).Нуклидное сканирование помогает установить диагноз острого холецистита, но не холангита. Ультразвук и компьютерная томография (КТ) могут визуализировать расширенные желчные протоки или могут выявить потенциальную причину холангита, например, камни в общем протоке или новообразование поджелудочной железы, но эти исследования не устанавливают диагноз острого холангита. В исследовании динамической компьютерной томографии у пациентов с холангитом и без него у 11 (85%) из 13 пациентов с холангитом было обнаружено узловое, пятнистое, клиновидное или географически неоднородное усиление по всей печени на ранней стадии динамической компьютерной томографии (Arai et al. др., 2003).В контрольной группе только 19 (5%) из 393 пациентов без холангита показали негомогенное усиление в ранней фазе динамической КТ. Последующая динамическая КТ, выполненная после лечения острого холангита, показала снижение неоднородного усиления или отсутствие неоднородного усиления у семи (78%) из девяти пациентов в группе холангита.
В какой-то момент клинического течения пациента, будь то острое лечение или определение окончательного лечения, требуется холангиография. Не менее информативна прямая холангиография эндоскопическим или чрескожным путем.Как правило, при подозрении на наличие камней в общем протоке или периампулярной опухоли предпочтение отдается ЭРХПГ. Если ожидается перихилярная опухоль, чрескожная трансгептическая холангиография имеет некоторые преимущества. Холангит может быть осложнением любой процедуры, но при должном внимании к билиарному давлению можно ожидать, как правило, низкой заболеваемости от 3% до 7% (Gould et al, 1985; Kadir et al, 1982; Lois et al, 1987). Другой вариант, который становится все более доступным и имеет то преимущество, что он неинвазивен, — холангиография с помощью магнитно-резонансной томографии (МРТ).Результаты МРТ включают наличие расширения желчных протоков, дефектов внутрипросветного наполнения из-за камней или ила, полос отека слизистой оболочки желчных протоков, внутрибрюшинного и забрюшинного отека или жидкости, а также определение причины непроходимости (например, камни, стеноз или опухоль).
Время проведения холангиографии очень важно. За исключением пациентов с токсическим холангитом, инвазивную холангиографию следует отложить до исчезновения лихорадки. В идеале ЭРХПГ следует отложить на 72 часа после того, как пациент прекратил прием лекарств, если она выполняется только по диагностическим причинам (Lai et al, 1989).В некоторых ситуациях МРТ-холангиография позволяет поставить диагноз, не усугубляя сепсис. У пациентов со злокачественной обструкцией или недавно перенесенным холангитом частота холангита, связанного с ЭРХПГ, выше, и этим пациентам необходима ранняя плановая декомпрессия желчевыводящих путей (Davis et al, 1975).
Ведение острого холангита — гастроэнтерология и гепатология
Патрик Мослер, MD, PhD
Отделение гастроэнтерологии
Медицинский центр Университета Кентукки
Лексингтон, Кентукки
G&H Что такое острый холангит?
PM Острый холангит — системное инфекционное заболевание, характеризующееся острым воспалением и инфекцией желчных протоков в результате сочетания обструкции желчевыводящих путей и роста бактерий в желчи.Прогрессирующая обструкция желчных путей вызывает повышение внутрипротокового давления, что в конечном итоге приводит к холангиовенозному и холангиолимфатическому рефлюксу. Транслокация бактерий в кровоток приводит к сепсису, часто смертельному осложнению острого холангита.
G&H Что вызывает обструкцию желчевыводящих путей?
PM Обструкция желчных путей может быть результатом различной этиологии, например холедохолитиаза, доброкачественных стенозов (например, при первичном склерозирующем холангите, как показано на рисунке 1), злокачественных стенозов, обструкции билиарного стента, стриктурных билиоэнтерических анастомозов и паразитарной колонизации желчных путей. воздуховод.Не всегда ясно, как бактерии попадают в закупоренную билиарную систему, если не были выполнены такие вмешательства, как хирургическое вмешательство, эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) или чрескожная чреспеченочная холангиография (ЧТХ), приводящие к потере физиологического барьера между желчным протоком и кишечник (например, билиарная сфинктеротомия, установка стента, хирургическая сфинктеропластика, билиоэнтерический анастомоз и т. д.).
G&H Что такое триада Шарко и пентада Рейнольдса и имеют ли они клиническое значение для диагностики острого холангита?
PM Острый холангит был впервые описан докторомЖан-Мартен Шарко в 1877 году назвал его «печеночной лихорадкой». В результате типичные признаки и симптомы острого холангита — перемежающаяся лихорадка с ознобом, боль в правом подреберье и желтуха — известны как триада Шарко. Пентада Рейнольдса описывает более тяжелую форму острого холангита при септическом шоке с добавлением гипотензии и спутанности сознания к триаде Шарко.
Диагноз острого холангита основывается на сочетании типичных клинических признаков, лабораторных данных и результатов визуализации.Таким образом, знание триады Шарко как типичной клинической картины острого холангита по-прежнему имеет большое значение.
Дальнейшее подтверждение диагноза затем может быть выполнено с помощью лабораторных данных (т. Е. Повышенных уровней С-реактивного белка и / или лейкоцитоза) и результатов визуализации брюшной полости, указывающих на обструкцию желчных путей.
G&H Каковы основные цели при лечении острого холангита?
PM Лечение острого холангита направлено на 2 основных этиологических компонента заболевания: инфекцию желчных путей и непроходимость.Таким образом, лечение состоит из системной антибактериальной терапии и процедур по дренированию желчевыводящих путей с соответствующей поддерживающей терапией.
G&H Какие антибиотики следует назначить при диагностировании или подозрении на острый холангит?
PM Антибиотики следует вводить эмпирически всем пациентам с подозрением на острый холангит как можно раньше. Посевы крови и желчи также следует проводить при первой же возможности.
Выбор антибиотика должен основываться на потенциально инфекционных бактериях, тяжести заболевания и наличии сопутствующих заболеваний, таких как печеночная или почечная недостаточность, аллергия пациента, местных особенностей восприимчивости и истории использования антибиотиков пациентом.Также следует учитывать проникновение антибиотиков в желчные пути, хотя это менее важно, чем эффективность антибиотиков против подозреваемых бактерий.
Кроме того, при выборе антибиотика следует учитывать клинический контекст, поскольку было показано, что анаэробные бактерии чаще встречаются при тяжелом холангите, чем при легких случаях. Аналогичным образом, госпитальный холангит часто вызывается множественными и / или резистентными организмами, такими как Pseudomonas , метициллин-резистентный Staphylococcus aureus и устойчивые к ванкомицину энтерококки, тогда как инфекция в внебольничных случаях в основном вызывается одним виды кишечного микроорганизма, такие как Escherichia coli , Klebsiella или Enterococcus .
Тип и продолжительность антибактериальной терапии также должны зависеть от тяжести заболевания. В легких случаях острого холангита обычно достаточно 2–3 дней комбинации ингибиторов пенициллина / ß-лактамазы (например, пиперациллин / тазобактам или ампициллин / сульбактам). Умеренное и тяжелое заболевание следует лечить в течение как минимум 5–7 дней препаратами широкого спектра действия, такими как цефалоспорины третьего или четвертого поколения или ингибиторы пенициллина / β-лактамазы. Если препарат первого выбора неэффективен, альтернативными средствами являются фторхинолоны и карбапенемы.
Продолжительность лечения во всех случаях в конечном итоге будет зависеть от реакции на лечение. Если станут доступны результаты посевов желчных протоков или крови, схемы антибиотиков широкого спектра действия, инициированные эмпирическим путем, должны быть изменены на препараты более узкого спектра.
G&H Можно ли вводить антибиотики непосредственно в желчевыводящие пути для профилактики или лечения острого холангита?
PM Поскольку острый холангит является системным заболеванием, лечение антибиотиками также должно быть системным и не ограничиваться желчным протоком.Однако введение антибиотиков непосредственно в желчное дерево (например, в контрастных средах) может быть полезным для предотвращения острого холангита и сепсиса, вторичного по отношению к бактериальному заражению стерильной желчи, возникающему как осложнение таких процедур, как ERCP. В настоящее время доступны лишь ограниченные данные, подтверждающие эту стратегию, и системные схемы антибиотиков все еще широко используются у пациентов с высоким риском для профилактики во время ЭРХПГ.
G&H Какие существуют варианты дренажа желчевыводящих путей, особенно те, которые связаны с ERCP и PTC?
PM Обструкция желчных путей — постоянный источник инфекции при остром холангите.До того, как процедуры дренирования желчевыводящих путей стали доступны, смертность от острого холангита при консервативной терапии была очень высокой (до 100%). Это подчеркивает важность дренажа желчевыводящих путей при лечении острого холангита.
Дренаж желчевыводящих путей может быть достигнут с помощью дренажа под контролем ERCP, PTC, эндоскопического ультразвука (EUS) или открытого хирургического дренажа. Открытый дренаж более инвазивен и имеет очевидные недостатки по сравнению с эндоскопическим и чрескожным дренированием. Таким образом, ERCP и PTC стали наиболее часто используемыми методами дренажа желчевыводящих путей.Учитывая возможность серьезных осложнений при ПТК (например, внутрибрюшинное кровоизлияние, билиарный перитонит), более длительное пребывание в больнице, связанное с ПТК, и дискомфорт пациента, связанный с чрескожным катетером, ЭРХПГ является процедурой выбора, когда она доступна. Варианты эндоскопического дренирования во время ЭРХПГ включают установку билиарного стента и назобилиарного дренажа с билиарной сфинктеротомией или без нее (рис. 2).
Если ERCP неэффективен или недоступен, PTC чаще всего служит альтернативой второй линии для дренажа желчевыводящих путей.Недавно было доказано, что дренаж желчевыводящих путей под контролем EUS является реальной альтернативой чрескожному чреспеченочному дренажу желчевыводящих путей или хирургическим вмешательствам в специализированных центрах, когда ERCP не помогает.
G&H Каков текущий уровень смертности от острого холангита?
PM Достижения в области интенсивной терапии, схем лечения антибиотиками и методов дренирования желчных путей резко повысили уровень смертности с более чем 50% до 1970-х годов до менее 7% в 1980-х годах.Однако уровень смертности от холангита остается значительным без надлежащего лечения. Таким образом, ранняя диагностика острого холангита и своевременное начало лечения имеют первостепенное значение для прогноза пациента. Это особенно относится к пожилым пациентам, которые часто нетипичны, что приводит к задержке диагностики и лечения.
Рекомендуемая литература
Мослер П. Диагностика и лечение острого холангита. Curr Gastroenterol Rep. 2011 5 января.[Epub перед печатью].
Шарма BC, Kumar R, Agarwal N, Sarin SK. Эндоскопический дренаж желчных путей с помощью назобилиарного дренажа или установки стента у пациентов с острым холангитом. Эндоскопия . 2005; 37: 439-443.
Салек Дж., Ливоте Э., Сидеридис К., Банк С. Анализ факторов риска, позволяющих прогнозировать раннюю смертность и неотложную ЭРХПГ при остром холангите. J Clin Gastroenterol. 2009; 43:
171-175.
Токийское руководство по ведению острого холангита и холецистита.



 На полученных рентгенограммах и томограммах хорошо визуализируется структура желчевыводящих путей, что позволяет выявить причину их обструкции.
На полученных рентгенограммах и томограммах хорошо визуализируется структура желчевыводящих путей, что позволяет выявить причину их обструкции.
 При нарушении оттока желчи формируется ее застой.
При нарушении оттока желчи формируется ее застой.