Клиника коррекции зрения «Визион» в Москве
Среди множества причин необратимой слепоты особое место занимают заболевания сетчатки.
Сетчатка является самой хрупкой и тонкой оболочкой – слоем нервных клеток и волокон, который выстилает с внутренней стороны заднюю часть глазного яблока. Сложная структура сетчатки позволяет воспринимать свет, различать цвета,трансформировать энергию света в нервный импульс и передавать его в мозг.
Первые признаки развития заболеваний сетчатки глаза:
- снижение зрения;
- появление «тумана» при взгляде на предметы;
- искажение и деформация предметов, линий;
- выпадение участков в поле зрения;
- возникновение фотовспышек, мерцающих огней, молний, плавающих пятен.
Группу риска составляют пожилые пациенты, больные такими заболеваниями как сахарный диабет, гипертоническая болезнь, близорукость, атеросклероз, ревматизм, болезни почек, крови. Также среди факторов, влияющих на развитие заболеваний сетчатки, следует назвать различные инфекционные заболевания (туберкулёз, токсоплазмоз и др.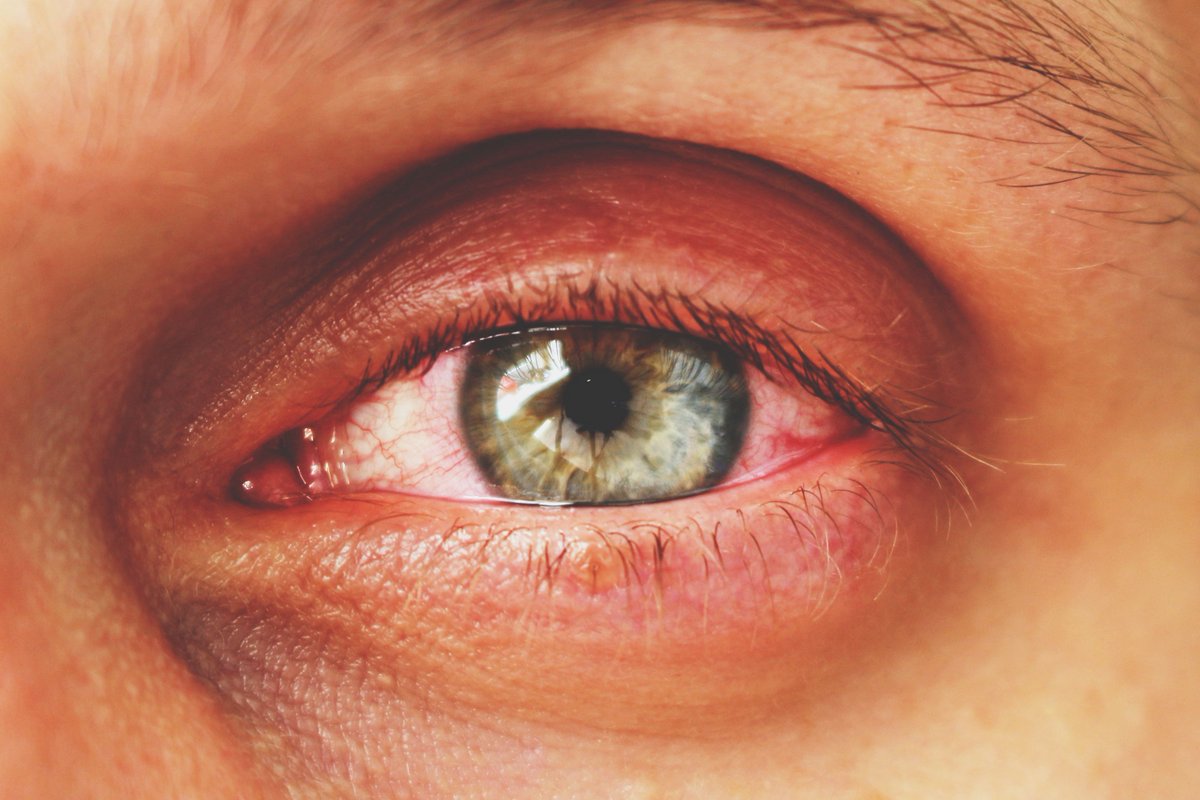
Зачастую проблемы с сетчаткой возникают из-за нарушения её кровообращения. Это происходит, когда сосуды сетчатки сужаются, склерозируются и, как следствие, снижается их способность обеспечить полноценное питание сетчатки.
Записаться на обследование
Все заболевания сетчатки можно разделить на три группы:
- дистрофические;
- воспалительные;
- сосудистые.
На сегодня дистрофические заболевания сетчатки глаза являются самыми распространёнными в мире и очень часто приводят к инвалидности по зрению, т.к. в результате подобных заболеваний происходит постепенное отмирание клеток сетчатки. К этой группе заболеваний относится 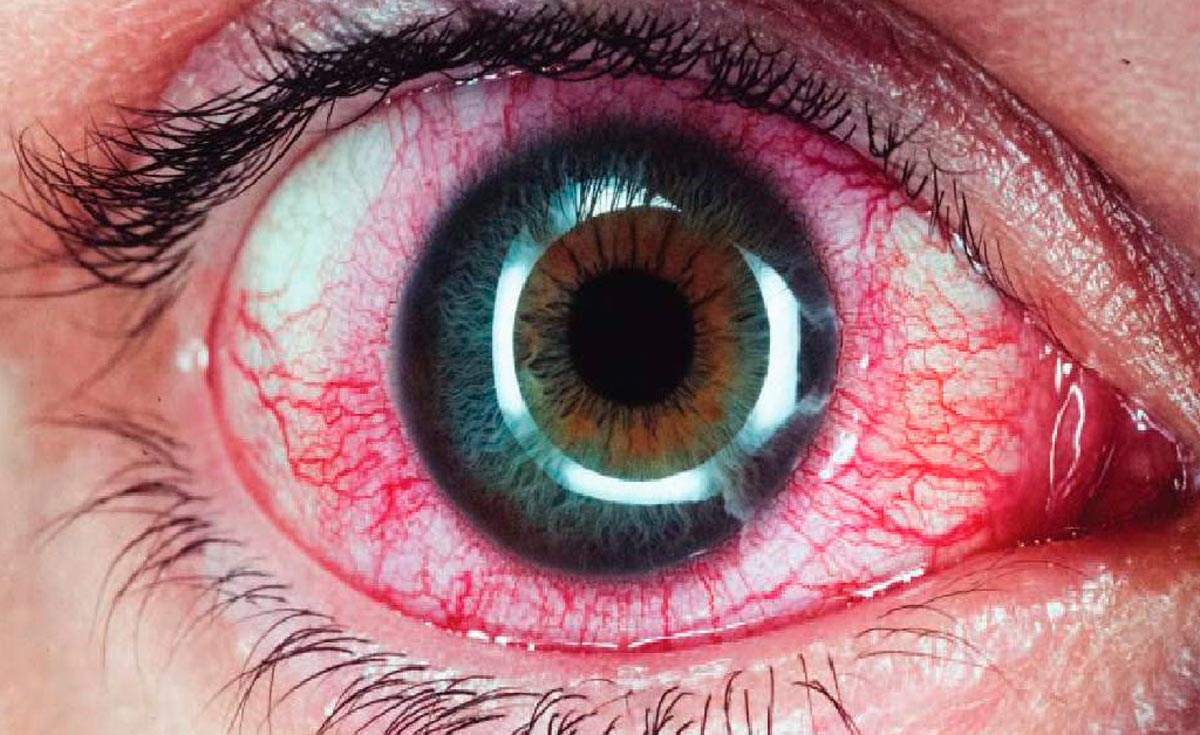
ВМД вызывает поражение центрального отдела сетчатки, отвечающего за остроту зрения. Развивается у людей более старшего возраста. Существует две формы ВМД — сухая и экссудативно-геморрагическая. В современной офтальмологии существуют несколько методов, способных приостановить развитие возрастной макулодистрофии. В мире производят множество медикаментозных препаратов и витаминных комплексов с микроэлементами и омега-3 жирными кислотами, которые позволяют улучшить питание и процесс обмена в самой сетчатке. При экссудативной форме ВМД необходимо введение в полость стекловидного тела специальных препаратов VEGF-блокаторов, способных прекратить рост новообразованных патологических сосудов, которые, разрастаясь под сетчаткой, приподнимают её от естественного ложа. Эти сосуды в силу своей несостоятельности являются причиной отека сетчатки, кроме того они часто разрываются, что приводит к кровоизлияниям.
Также необходимо сказать несколько слов о пигментной дистрофии или абиотрофии сетчатки. Это собирательное название группы распространенных наследственных дистрофий. Их отличают необратимые изменения «пигментного эпителия» — клеточного слоя, на котором базируется слой нервных клеток сетчатки.Нарушение зрения в сумерки, или в просторечии «куриная слепота», — первый признак развития этого заболевания. Затем постепенно сужаются поля зрения, зрение падает и, при отсутствии своевременного лечения, это приводит к полной слепоте.
Это собирательное название группы распространенных наследственных дистрофий. Их отличают необратимые изменения «пигментного эпителия» — клеточного слоя, на котором базируется слой нервных клеток сетчатки.Нарушение зрения в сумерки, или в просторечии «куриная слепота», — первый признак развития этого заболевания. Затем постепенно сужаются поля зрения, зрение падает и, при отсутствии своевременного лечения, это приводит к полной слепоте.
Лечение пигментной дистрофии, в первую очередь, направлено на поддержание функций сетчатки. Медикаментозное лечение направлено на улучшение питания, кровоснабжения сетчатки и зрительного нерва. Хорошие результаты показывает физиотерапевтическое лечение – различные виды стимуляций: магнитостимуляции, лазерстимуляции, фотостимуляции и электростимуляции. Таким пациентам необходимо постоянно наблюдаться у офтальмолога, проходить курсы медикаментозного и аппаратного лечения 2-3 раза в год.
Сосудистые заболевания сетчатки – это  Окклюзию (тромбоз) артерий сетчатки и центральной вены (и её ветвей) относят к острым сосудистым нарушениям. Они приводят к полной или частичной закупорке сосудов сетчатки. Такое острое состояние возникает внезапно, результатом становятся кровоизлияния и отёк сетчатки, резкое ухудшение зрения, вплоть до полной потери.
Окклюзию (тромбоз) артерий сетчатки и центральной вены (и её ветвей) относят к острым сосудистым нарушениям. Они приводят к полной или частичной закупорке сосудов сетчатки. Такое острое состояние возникает внезапно, результатом становятся кровоизлияния и отёк сетчатки, резкое ухудшение зрения, вплоть до полной потери.
Только своевременно проведенная полная офтальмологическая диагностика, флюоресцентная ангиография, оптическая когерентная томография и необходимое лечение (лазерная коагуляция) позволят избежать прогрессирования диабетической ретинопатии и необратимой слепоты, даже при острых сосудистых заболеваниях.
Заболевание центральной зоны сетчатки – центральная серозная хориоретинопатия – ещё одна серьезная болезнь. Развивается у молодых людей трудоспособного возраста, чаще у мужчин, чем у женщин (1:6). В большинстве случаев поражается один глаз. Факторы, способствующие развитию данного заболевания: стрессы, заболевания придаточных пазух носа, инфекция кариозных зубов, приём некоторых сильнодействующих лекарств, у женщин — беременность. Пациенты замечают «пятно» перед глазом, искажение линий. Для определения лечения необходимо проведение подробного обследования, включая флюоресцентную ангиографию. После установления диагноза возможно проведение лазеркоагуляции. Процедура проводится в амбулаторных условиях и не требует госпитализации пациента, безболезненна. После проведения лазерного лечения зрение восстанавливается.
Пациенты замечают «пятно» перед глазом, искажение линий. Для определения лечения необходимо проведение подробного обследования, включая флюоресцентную ангиографию. После установления диагноза возможно проведение лазеркоагуляции. Процедура проводится в амбулаторных условиях и не требует госпитализации пациента, безболезненна. После проведения лазерного лечения зрение восстанавливается.
Поставить правильный диагноз и определить характер заболевания сетчатки может только врач-офтальмолог на основании подробного обследования с проведением оптической когерентной томографии, флюоресцентной ангиографии сосудов сетчатки и других исследований. Только после проведения комплекса диагностических процедур назначается лечение заболеваний сетчатки. Кроме того, терапия основного заболевания организма способствует улучшению состояния сетчатки.
Отслойка сетчатки, её разрывы могут возникнуть в результате травм, опухолей, воспалительных процессов, кровоизлияний. Такие состояния очень опасны и требуют сложного хирургического, медикаментозного и лазерного лечения. Только раннее обращение к офтальмологу, своевременно проведенная диагностика и начатое лечение способны восстановить зрение и сохранить здоровье глаз на долгие годы.
Только раннее обращение к офтальмологу, своевременно проведенная диагностика и начатое лечение способны восстановить зрение и сохранить здоровье глаз на долгие годы.
Записаться на обследование
Болезни глаз, заболевание глаз у человека, симптомы заболеваний глаз, их причины и лечение
Заболевания глаз у человека могут проявляться по-разному. Но все их симптомы объединяет одно – при первом же их появлении следует незамедлительно обратиться к врачу. Его квалифицированная помощь и грамотное лечение помогут Вам сохранить хорошее зрение на всю жизнь!
Симптомы болезней глаз
Симптомы заболеваний глаз всегда проявляются по-разному.
Если речь идет об инфекционном заболевании глаз, то быстрая реакция на проявление первых признаков очень важна. Ведь в случае распространения инфекции вглубь тканей резко вырастают риски ухудшения или полной потери зрения, т.к. пораженные зрительные нервы или сетчатка будут не в состоянии воспринимать и передавать информацию.
К наиболее характерным симптомам болезней глаз у человека относятся:
- ощущение «песка» или иного инородного тела в глазах;
- изменение угла обзора глаз;
- увеличение глазного давления;
- появление «тумана» во взгляде;
- боль в глазном яблоке;
- «молнии» или «мушки» перед глазами;
- покраснения глаз;
- выделения различного характера;
- отеки;
- зуд;
- сильное выпадение ресниц;
- острая резь в глазах;
- обильное слезотечение;
- светобоязнь или серьезное нарушение сумеречного зрения;
- экзофтальм;
- двоение в глазах;
- появление пелены;
- изменение формы и размера зрачков.

Перечисленные признаки болезней могут присутствовать как у взрослого человека, так и у маленького ребенка.
Болезни глаз у человека
Количество болезней глаз, как и их симптомов, очень велико. Согласно данным статистики, на нашей планете большинство людей имеют те или иные проблемы со зрением. К числу наиболее распространенных можно отнести следующие патологии.
Близорукость
Данное заболевание является одним из наиболее распространенных. Человек с близорукостью не способен различать предметы, расположенные вдалеке, но при этом отчетливо видит то, что находится прямо перед ним.
Халязион
Указанная болезнь представляет собой инфекционное воспаление края века. При отсутствии должного лечения велик риск дальнейшего распространения инфекции.
Синдром сухого глаза
Это состояние, при котором человек отмечает постоянную сухость в глазах. Часто оно вызвано длительной работой за компьютером. Один из методов лечения – применение специализированных глазных капель.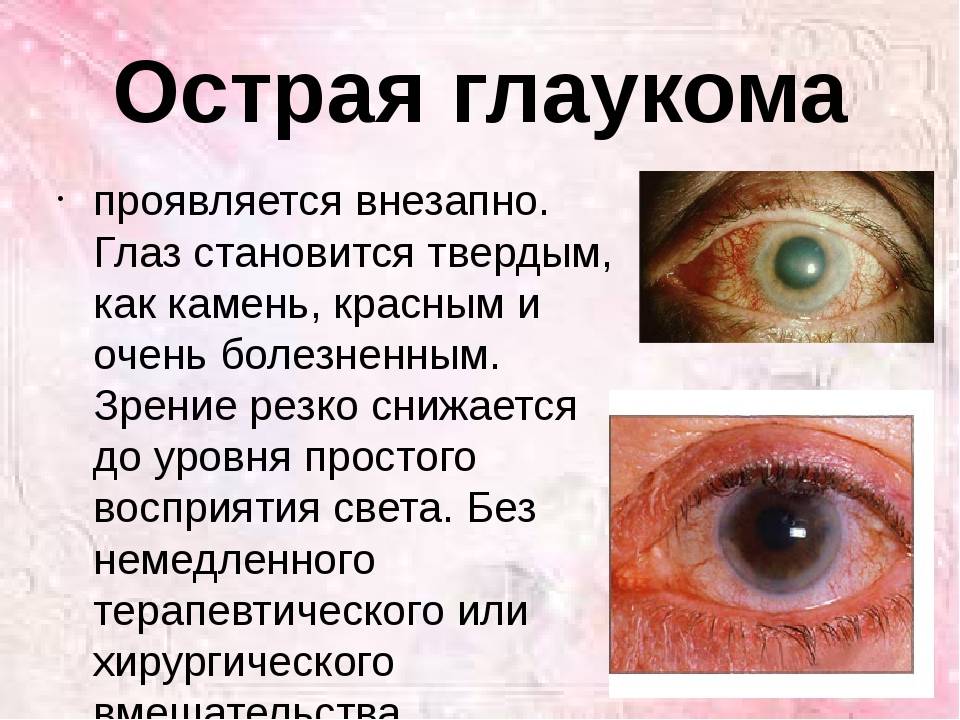
Ячмень
Эта болезнь проявляется в виде воспаленного гнойного мешочка на краю века. Самостоятельное выдавливание категорически запрещается. В качестве одной из терапевтических мер применяется обработка спиртом и зеленкой, мазями с антибиотиками.
Катаракта
Данная болезнь представляет собой помутнение хрусталика. Оно может быть вызвано как сопутствующими заболеваниями (к примеру, сахарным диабетом), так и возрастными изменениями. Наиболее эффективным методом лечения катаракты является хирургическое вмешательство, при котором помутневший хрусталик удаляется, а на его место устанавливается интраокуляная линза. Если пациент не хочет соглашаться на операцию, врачи в силах притормозить развитие катаракты – для этого они прописывают различные медикаменты для глаз.
Амблиопия («ленивый глаз»)
При таком диагнозе у пациента могут наблюдаться те или иные нарушения зрения, которые вызваны функциональными расстройствами зрительного анализатора.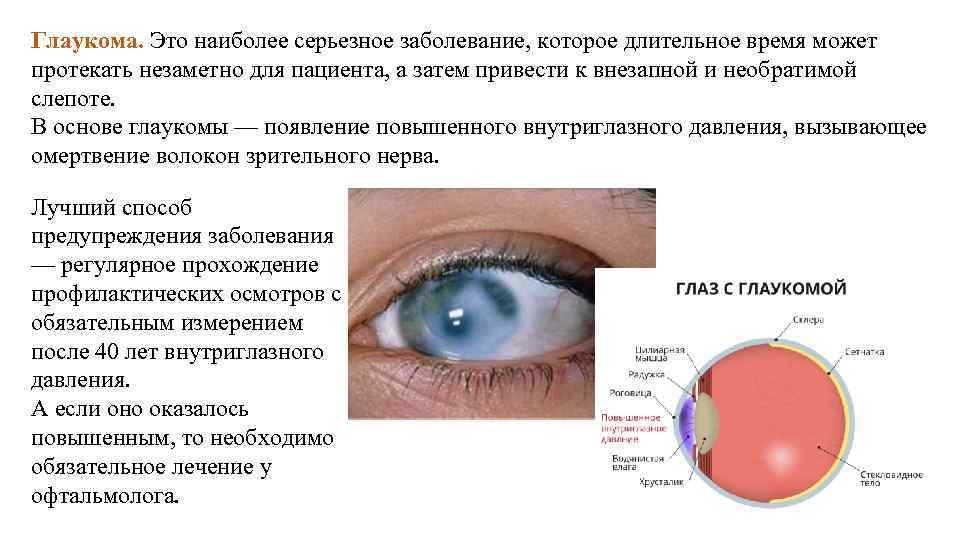 Особенности лечения и прогнозы зависят от конкретной формы амблиопии.
Особенности лечения и прогнозы зависят от конкретной формы амблиопии.
Макулодистрофия
При такой болезни поражается сетчатка, следствием чего является значительное ухудшение зрения. Причинами макулодистрофии могут быть как атеросклеротические бляшки в сосудах, мешающие полноценному притоку питательных веществ к тканям глаза, так и различные вирусные заболевания у человека. Важно помнить, что даже после проведения курса лечения эта патология может вернуться снова. Поэтому при первых проявлениях симптомов немедленно обратитесь к врачу.
Конъюнктивит
Это воспаление слизистой оболочки глазного яблока, которое может быть вызвано как аллергией на лекарственные средства или косметику, так и бактериальной или вирусной инфекцией. Для лечения используются капли и мази для глаз с антибиотикам или противовирусными веществами.
Дальтонизм
Указанное нарушение зрения является врожденным и представляет собой отсутствие у глаз возможности различать все видимые цвета спектра.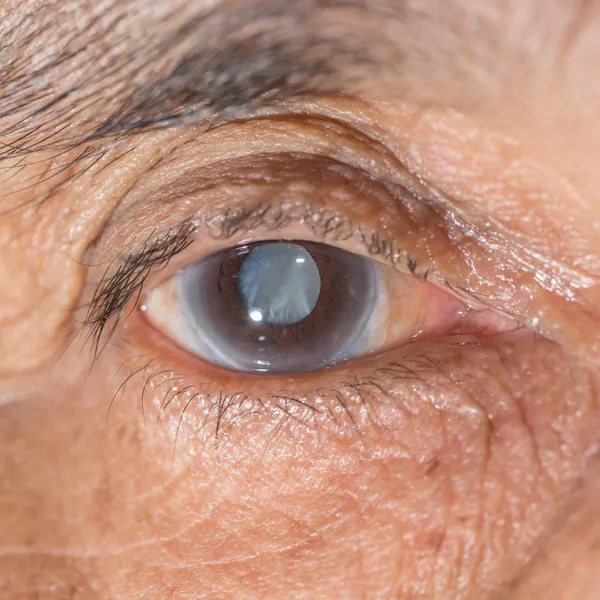 В большинстве случаев такое состояние не поддается лечению.
В большинстве случаев такое состояние не поддается лечению.
Склерит
При таком заболевании воспаляется склера и эписклера. Проявляется в виде больших очагов покраснений, ощутимых болей. У ряда пациентов также отмечается светобоязнь. Лечение данного заболевания глаз проводится при помощи специализированных медицинских препаратов, которые подбирает квалифицированный офтальмолог. Самолечение в данном случае не только не принесет желаемых результатов – оно может только ухудшить состояние глаз.
Кератит
При данной болезни воспаляется роговица. Причиной этого могут быть как вирусы или бактерии, так и травмы различного характера. Кератит сопровождается большим количеством симптомов, среди которых: боль в глазах, слезотечение, покраснение. При лечении используются капли и мази, содержащее противовирусные или противогрибковые вещества.
Блефарит
Эта болезнь глаз выражается в воспалении края века. В большинстве случаев возбудителем является золотистый стафилококк. Схема лечения напрямую зависит от типа блефарита и степени его выраженности.
Схема лечения напрямую зависит от типа блефарита и степени его выраженности.
Дистрофия сетчатки
В данном случае речь идет о целой группе заболеваний, при которых поражается сетчатка глаза человека. Лечение строго индивидуально и зависит от наличия или отсутствия показаний.
Как сохранить зрение?
Все болезни глаз у человека протекают в очень неприятной форме. И для того чтобы избежать их появления, необходимо принимать профилактические меры. Начать можно с самых элементарных – достаточно соблюдать правила личной гигиены и не трогать глаза и веки немытыми руками. Ежедневная гимнастика для глаз, а также правильная организация рабочего места поможет затормозить развитие близорукости. Не забывайте и о сбалансированном питании – включение в рацион богатых витаминами овощей и фруктов положительно скажется на зрении.
Помните – наш мир прекрасен! И по-настоящему оценить его красоту мы может только при помощи всех наших чувств. Поэтому берегите свое зрение!
Основные ключевые направления: болезни глаз, симптомы заболевания глаз у человека
Ретинобластома (Краткая информация)
Ретинобластома — это рак глаза. В нашем тексте Вы получите важную информацию о том, что это за болезнь, как часто она встречается, почему ею может заболеть ребёнок, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
В нашем тексте Вы получите важную информацию о том, что это за болезнь, как часто она встречается, почему ею может заболеть ребёнок, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Maria Yiallouros, erstellt am: 2016/04/04, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Dr. med. Christine Jurklies; Dr. med. Petra Temming, Переводчик: Dr. Maria Schneider, Последнее изменение: 2021/01/26 doi:10.1591/poh.retino-patinfo.kurz.1.20120611
Что такое ретинобластома?
Ретинобластома – это редкий вид рака глаза. Опухоль вырастает в сетчатке глаза (медицинский термин сетчатки – ретина) и встречается она почти всегда только у детей. У этой болезни бывает наследственная и ненаследственная форма. Если ретинобластома наследственная, то у членов семьи есть предрасположенность к тому, что кто-то из них может заболеть. Если ретинобластома ненаследственная, то рак глаза возникает спонтанно, то есть клетки сетчатки глаза сами по себе начинают изменяться.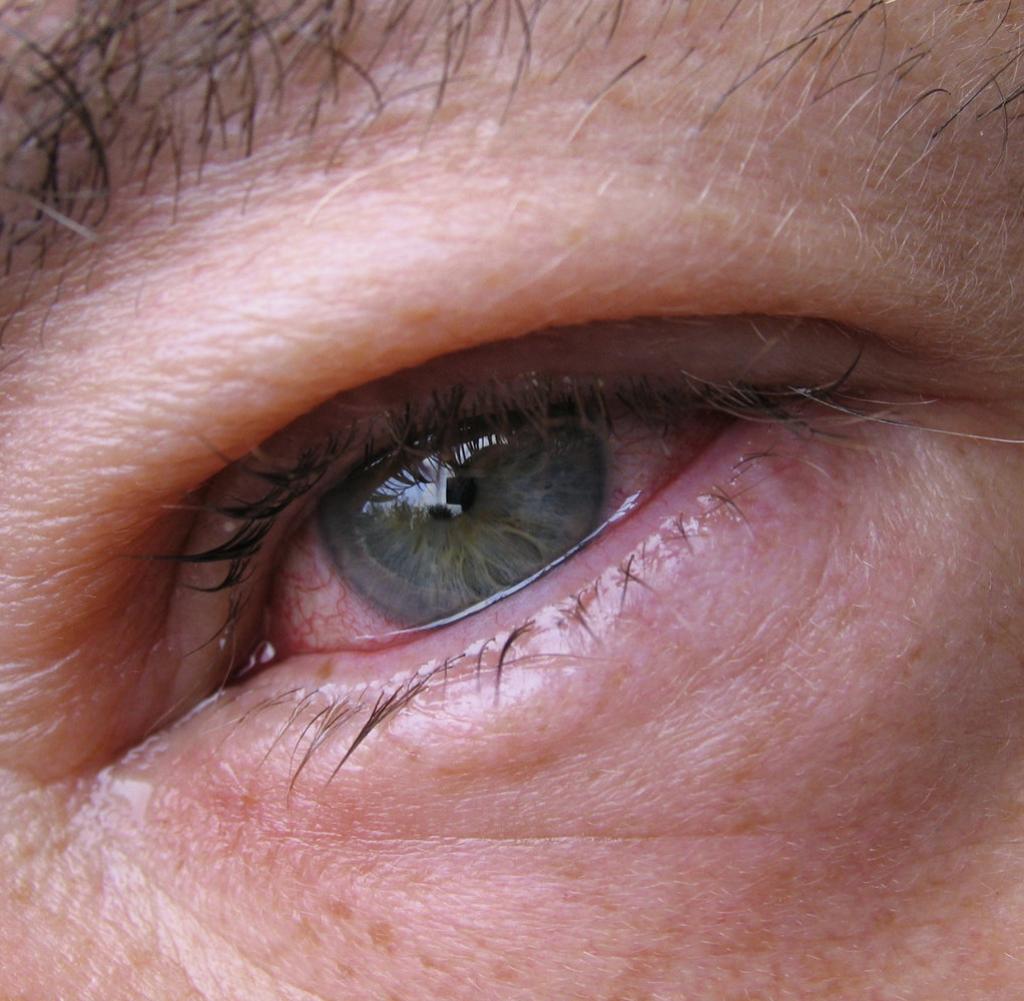
Ретинобластома может затрагивать один глаз, или сразу оба глаза. Чаще всего она вырастает только в одном глазу (специалисты называют это односторонней ретинобластомой, или унилатеральной опухолью). У примерно одной трети детей опухоль начинает расти одновременно в обоих глазах (специалисты называют её двусторонней ретинобластомой, или билатеральной опухолью). Если рак появляется сразу в обоих глазах, то это почти всегда говорит о наследственной ретинобластоме. Односторонние ретинобластомы, как правило, не являются наследственными. Опухоль может расти в одном участке глаза (в таком случае врачи называют её унифокальной), или одновременно в нескольких участках (тогда врачи говорят о мультифокальной опухоли).
Обычно ретинобластомы вырастают быстро. Они могут появляться внутри глазного яблока. Оттуда они прорастают в глазницу и по зрительному нерву [зрительный нерв] уходят в головной мозг, раковые клетки попадают в центральную нервную систему [ЦНС]. Если болезнь на поздней стадии, то раковые клетки по кровеносным и/или лимфатическим путям попадают в другие органы. Если болезнь не лечить, то она почти всегда смертельна. Только в крайне редких случаях (у 1-2% детей) опухоль спонтанно исчезает сама по себе. В таком случае специалисты говорят о спонтанной регрессии.
Если болезнь на поздней стадии, то раковые клетки по кровеносным и/или лимфатическим путям попадают в другие органы. Если болезнь не лечить, то она почти всегда смертельна. Только в крайне редких случаях (у 1-2% детей) опухоль спонтанно исчезает сама по себе. В таком случае специалисты говорят о спонтанной регрессии.
Как часто у детей встречается ретинобластома?
Из всех видов внутриглазного рака ретинобластома является самым частым видом рака у детей. В Германии ежегодно заболевает ретинобластомой около 40 детей и подростков в возрасте до 15 лет. Другими словами ежегодно из 18.000 новорожденных один ребёнок заболевает ретинобластомой. Но в целом этот вид рака встречается редко. По данным Детского Ракового Регистра (г. Майнц) ретинобластома составляет около 2 % из всех онкологических заболеваний у детей и подростков.
Как правило, ретинобластома встречается у младенцев и детей младшего возраста, то есть практически всегда — в возрасте до 5 лет. Почти 80 % заболевших – это дети младше четырёх лет. Дети старше шести лет крайне редко заболевают ретинобластомой.
Почти 80 % заболевших – это дети младше четырёх лет. Дети старше шести лет крайне редко заболевают ретинобластомой.
Почему дети заболевают ретинобластомой?
Ретинобластомы появляются тогда, когда происходят два генетических [генетический] изменения (две мутации) в клетках-предшественниках сетчатки, в так называемых ретинобластах. Эти изменения (мутации) могут спонтанно появляться в самих клетках сетчатки. Но мутации также могут находиться уже в зародышевых клетках [зародышевые клетки ], а значит и во всех клетках организма; тогда такие мутации передаются по наследству, то есть являются врождёнными.
У большинства заболевших – это около 60% всех детей – ретинобластомы не являются наследственными. Это значит, что изменения появились только у заболевшего ребёнка (специалисты называют такие мутации термином „спорадические“), и мутация находится изолированно только в опухолевых клетках. Но 40% ретинобластом являются врождёнными. Примерно в четверти этих случаев (то есть от 10 до 15% всех пациентов) уже были известны заболевания ретинобластомой в семье. Когда известно, что в семье уже кто-то болел этим видом рака, то специалисты говорят о семейной ретинобластоме. Другие врождённые ретинобластомы появляются у детей впервые.
Примерно в четверти этих случаев (то есть от 10 до 15% всех пациентов) уже были известны заболевания ретинобластомой в семье. Когда известно, что в семье уже кто-то болел этим видом рака, то специалисты говорят о семейной ретинобластоме. Другие врождённые ретинобластомы появляются у детей впервые.
Независимо от того, является ли ретинобластома наследственной или нет, специалисты всегда находят генетические изменения в так называемом гене ретинобластомы [ген ретинобластомы], который находится на 13 хромосоме [хромосомы]. Так как у человека каждая клетка содержит двойной набор хромосом, то это значит, что ген ретинобластомы тоже дублируется (в каждой клетке есть два так называемых аллеля [аллель] гена ретинобластомы). Опухоль начинает расти только тогда, когда изменения есть в обоих аллелях.
Более подробную информацию о генетической классификации ретинобластом, о том, как часто они появляются и как они возникают, можно прочитать в разделе «Генетика ретинобластомы / Как болезнь передаётся по наследству?»
Какие бывают симптомы болезни?
Пока ретинобластома очень маленького размера, то обычно дети ни на что не жалуются. Довольно долгое время болезнь себя никак не проявляет, у детей нет никаких симптомов. Первые жалобы появляются тогда, когда опухоль становится больше, или она начинает прорастать в другие части глаза. Ребёнок начинает терять зрение, иногда вплоть до полной слепоты. Острота зрения обоих глаз становится разной и поэтому у детей может появиться косоглазие (встречается у примерно от 25 до 30% заболевших).
Довольно долгое время болезнь себя никак не проявляет, у детей нет никаких симптомов. Первые жалобы появляются тогда, когда опухоль становится больше, или она начинает прорастать в другие части глаза. Ребёнок начинает терять зрение, иногда вплоть до полной слепоты. Острота зрения обоих глаз становится разной и поэтому у детей может появиться косоглазие (встречается у примерно от 25 до 30% заболевших).
Самым частым первым симптомом, по которому примерно у одной трети детей находят ретинобластому, является белое свечение зрачка при определённом освещении (на языке специалистов этот симптом называется лейкокория). Например, при ярком свете от вспышки фотоаппарата здоровый зрачок становится красного или чёрного цвета, а у больного зрачка появляется белый рефлекс. Такой белый зрачок называют „кошачьим глазом“, а сам эффект „кошачьего глаза“ говорит о том, что опухоль уже проросла за хрусталик. Реже бывает так, что у ребёнка глаз болит, краснеет или отекает, когда повышается внутриглазное давление.
Тревожные симптомы у детей это:
- когда зрачок (или оба зрачка) становится беловато-жёлтого цвета (лейкокория)
- у ребёнка начинается косоглазие или ухудшается зрение/острота зрения
- покраснение или отёк глаз, глаза начинают болеть
Если у ребёнка появляется один или сразу несколько из перечисленных симптомов, то это ещё не значит что он заболел ретинобластомой, или каким-то другим видом рака. Некоторые из этих симптомов появляются по совершенно безобидным причинам и не имеют ничего общего с раком. Тем не менее мы рекомендуем, как можно скорее обратиться к врачу и узнать точную причину. Если это действительно ретинобластома (или какое-то другое злокачественное заболевание), то своевременный диагноз – это лучшее условие для хорошего результата лечения.
Дети из семей с повышенным риском наследственного заболевания должны регулярно проходить обследования у глазного врача, даже если у них нет никаких симптомов и они ни на что не жалуются. Только тогда специалист может диагностировать ретинобластому на ранней стадии и ребёнка начнут вовремя лечить.
Только тогда специалист может диагностировать ретинобластому на ранней стадии и ребёнка начнут вовремя лечить.
Как диагностируется ретинобластома?
Если педиатр (или другой специалист) подозревает из истории болезни ребёнка (анамнез) и по результатам наружного осмотра [наружный осмотр] ретинобластому, то врач направляет ребёнка в клинику, которая специализируется на этой форме онкологии (офтальмологический или детский онкологический центр).
Если подозревают ретинобластому, то необходимо выполнить разные исследования. Во-первых, надо диагноз подтвердить. Во-вторых, надо выяснить, какой конкретно формой ретинобластомы заболел ребёнок (наследственной или ненаследственной), и насколько болезнь успела разойтись по организму.
Для подтверждения диагноза самым важным исследованием является офтальмоскопия. Если ретинобластома действительно подтверждается, то необходимы дополнительные исследования, чтобы точно понять, насколько. болезнь успела распространиться по организму. Такими важными исследованиями являются УЗИ (ультразвуковое исследование) и МРТ (магнитно-резонансная томография). Дополнительно ребёнка обследует врач-педиатр.
болезнь успела распространиться по организму. Такими важными исследованиями являются УЗИ (ультразвуковое исследование) и МРТ (магнитно-резонансная томография). Дополнительно ребёнка обследует врач-педиатр.
В редких случаях, например, когда у ребёнка ярко выраженная поздняя стадия болезни и/или скоро надо начинать курс химиотерапии, специалисты могут выполнять другие дополнительные исследования, например, рентген грудной клетки, анализ спинно-мозновой жидкости (люмбальная пункция), анализ костного мозга (костномозговая пункция) и/или обследование костей ребёнка (сцинтиграфия костей скелета).
Вся диагностика выполняется не только больному ребёнку. Так как у заболевшего может быть врождённая форма ретинобластомы, то офтальмолог проверяет его братьев, сестёр и родителей. Также всей семье делают молекулярно-генетический анализ крови (генетическая диагностика), чтобы оценить наследственную ситуацию.
Когда сделаны все необходимые исследования и анализы, команда специалистов вместе с Вами решает, какая тактика лечения будет максимально эффективной для Вашего ребёнка.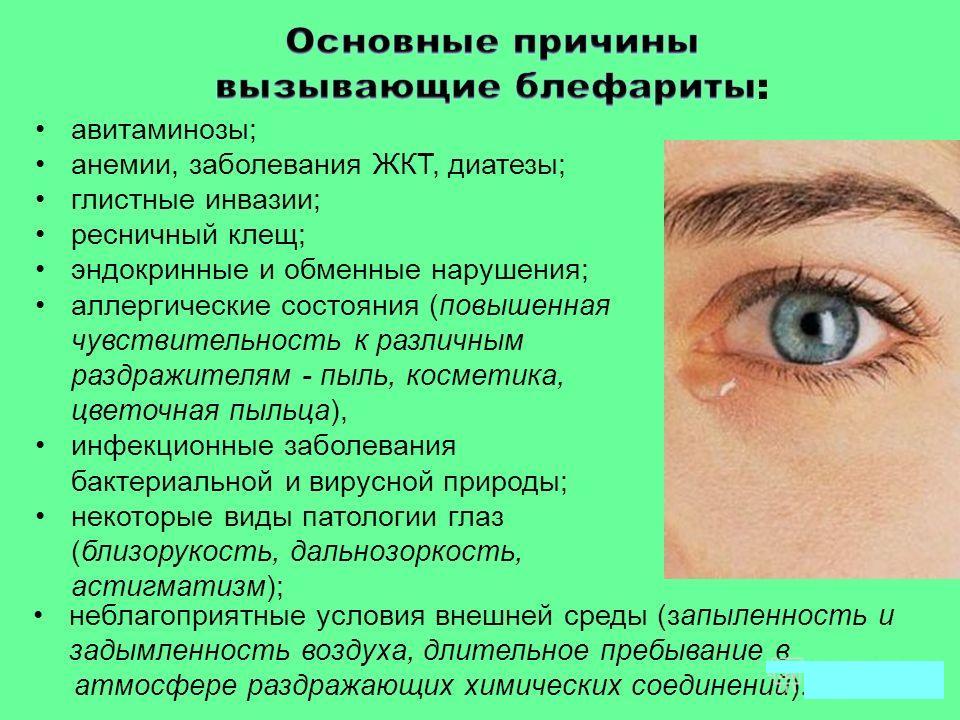
Как лечат ретинобластому?
Для детей с ретинобластомой могут применяться такие виды лечения как операция, облучение (брахитерапия или чрескожная лучевая терапия), криотерапия, лазерная терапия и химиотерапия.
На каком конкретном методе лечения остановятся специалисты, зависит от того, выросла ли опухоль в одном глазу, или в обоих, насколько болезнь разошлась по организму на момент постановки диагноза (стадия болезни), и можно ли рассчитывать, что после терапии зрение ещё способно сохраниться в одном глазу, или в обоих. Также при составлении плана лечения учитывается возраст ребёнка.
Цель любого лечения – полностью убить, или точнее говоря удалить опухоль, а это значит полное выздоровление от рака. Поэтому основной принцип заключается в том, что сохранить жизнь ребёнку важнее, чем сохранить зрение.
Принципиально возможны две тактики лечения:
- хирургическое удаление опухоли вместе с глазом (на языке специалистов это называется энуклеация)
- лечение с помощью лучевой терапии, лазерной терапии, криотерапии и/или химиотерапии, которое позволяет сохранить глаз.

Вылечить ребёнка и одновременно сохранить глаз можно только в том случае, если диагноз ретинобластомы был поставлен своевременно, то есть на ранней стадии болезни. Цель такого лечения состоит в том, чтобы полностью нейтрализовать опухоль и одновременно сохранить зрение без риска для жизни. Если болезнь на более поздней стадии, то, как правило, удаление глаза является неизбежным. Если были обнаружены метастазы, то кроме операции надо ещё проводить химиотерапию и/или лучевую терапию.
Как лечат детей с односторонней ретинобластомой
Если у ребёнка односторонняя ретинобластома, то удаление больного глаза (энуклеация) – это самый надёжный и самый оправданный метод лечения. Потому что у ребёнка остаётся второй полностью рабочий глаз и можно отказаться от других видов лечения, которые имеют определённые риски. Если ретинобластома не наследственная, то на этом лечение заканчвается и ребёнок полностью выздоравливает.
Если опухоль маленького размера, то в некоторых случаях возможно лечение, которое сохранит глазное яблоко (прежде всего это локальное лечение, так называемая брахитерапия).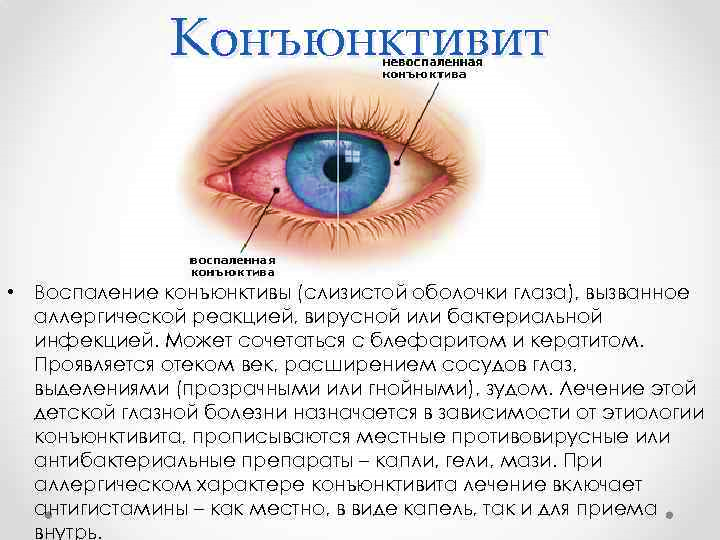 Но этот вид лечения оправдан только тогда, если удаётся не только справится с опухолью, но и после его окончания зрение ещё может сохраниться. Насколько длительной будет эффективность этого метода лечения (то есть будут ли ухудшаться в перспективе цифры по выживаемости пациентов), пока не известно.
Но этот вид лечения оправдан только тогда, если удаётся не только справится с опухолью, но и после его окончания зрение ещё может сохраниться. Насколько длительной будет эффективность этого метода лечения (то есть будут ли ухудшаться в перспективе цифры по выживаемости пациентов), пока не известно.
Но нужно сказать, что односторонние ретинобластомы, как правило, находят очень поздно, то есть уже на запущенных стадиях. Больной глаз к этому времени обычно уже бывает слепым. Поэтому, когда его удаляют, то это не значит, что ребёнок станет хуже видеть или хуже ориентироваться.
Если опухоль хирургически можно удалить полностью, то после операции никакого дополнительного лечения не нужно. Если анализ ткани опухоли (гистологический анализ) из удалённого глаза показывает, что ретинобластома была очень обширная, или она уже ушла за пределы глаза, то после удаления (энуклеации) ребёнок получает курсы химиотерапии. Чтобы убить опухолевые клетки, возможно оставшиеся в организме, или уничтожить мельчайшие метастазы, нужна химиотерапия. В крайне редких случаях дополнительно проводится чрескожная лучевая терапия.
В крайне редких случаях дополнительно проводится чрескожная лучевая терапия.
Как лечат детей с двусторонней ретинобластомой
Если у Вашего ребёнка двусторонняя ретинобластома, то врачи будут стараться подобрать индивидуальную комбинацию из тех методов лечения, которые есть в распоряжении. Их цель не только полностью контролировать опухоль, но и одновременно сохранить зрение хотя бы в одном глазу.
Поэтому лечение начинается с локальной терапии. Изолированные маленькие ретинобластомы можно надёжно разрушить с помощью таких локальных видов лечения как лазерная коагуляция, криотерапия или брахитерапия. Но нужно сказать, что часто эти виды лечения необходимо выполнять несколько раз.
Если опухоль слишком большая для этих методов, то в некоторых случаях сначала назначают курсы химиотерапии, чтобы уменьшить размер/объём опухоли. После этого переходят к локальной терапии (то есть к лазерной терапии, криотерапии или брахитерапии).
Часто бывает так, что в одном из глаз ретинобластома разрослась настолько обширно, что нет никакого смысла пытаться сохранить глазное яблоко. Поэтому специалисты полностью удаляют глазное яблоко (проводят энуклеацию).
Иногда — в тех случаях, когда для лечения менее больного глаза требуется химиотерапия — энуклеация более поражённого глазного яблока может быть отложена. Так как в результате химиотерапии опухоль настолько сильно может уйти и уменьшиться (на языке специалистов это называется регрессия опухоли), что всё-таки появится возможность сохранить глазное яблоко. Но если худший глаз уже ослеп, либо опухоль проросла в передний отдел глаза (врачи говорят об инфильтрации опухоли), или опухоль проросла в зрительный нерв, то остаётся только энуклеация. Другой альтернативы нет.
Если и во втором глазу (изначально менее затронутым болезнью) опухоль продолжает расти (то есть опухоль стала прорастать в зрительный нерв или в сосудистую оболочку; есть опухолевые отсевы в стекловидном теле), то единственное лечение, с помощью которого можно сохранить глазное яблоко – это чрескожное облучение.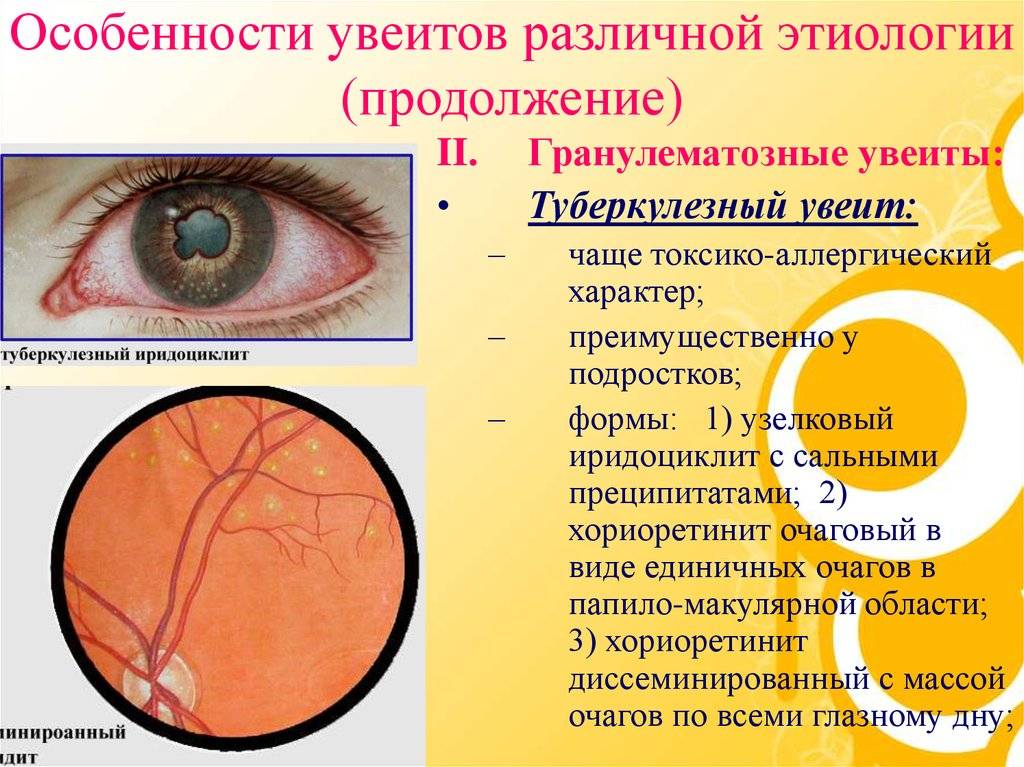 Но и его делают только в том случае, если функция зрения ещё не утеряна. Если же это не так, то необходимо удалять и второй глаз, чтобы не подвергать опасности жизнь ребёнка.
Но и его делают только в том случае, если функция зрения ещё не утеряна. Если же это не так, то необходимо удалять и второй глаз, чтобы не подвергать опасности жизнь ребёнка.
Так как риски осложнений после курсов современной химиотерапии ниже, чем после облучения, то сегодня врачи стремятся по-возможности отказываться от чрескожной лучевой терапии [чрескожная лучевая терапия], прежде всего у детей первого года жизни. Но надо сказать, что эффективность чрескожного облучения остаётся бесспорной, так как ретинобластомы очень чувствительны к облучению.
Какие есть новые подходы к лечению ретинобластом?
Чтобы уйти от необходимости удалять глазное яблоко или проводить лучевую терапию, а также, по возможности, снизить или вообще избежать осложнений после внутривенной химиотерапии (а она действует системно, то есть на весь организм ребёнка), в последнее время специалисты развивают и опробывают новые методы в лечении.
Одним из весьма многообещающих методов лечения является так называемая интраартериальная химиотерапия (можно встретить и другой термин внутриартериальная химиотерапия). Это значит, что цитостатики (например, мелфалан) целенаправленно вводятся в глаз через глазную артерию. Для этого через пах катетер вводится в бедренную артерию, продвигается в сторону сердца и доводится до нужного места, то есть до глазной артерии больного глаза. Через катетер препарат вводится напрямую в глазную артерию и оттуда расходится по системе сосудов, которые снабжают кровью глаз, в том числе и по сосудам опухоли, то есть ретинобластомы.
Это значит, что цитостатики (например, мелфалан) целенаправленно вводятся в глаз через глазную артерию. Для этого через пах катетер вводится в бедренную артерию, продвигается в сторону сердца и доводится до нужного места, то есть до глазной артерии больного глаза. Через катетер препарат вводится напрямую в глазную артерию и оттуда расходится по системе сосудов, которые снабжают кровью глаз, в том числе и по сосудам опухоли, то есть ретинобластомы.
Этот вид лечения пока является экспериментальным. С ним работают в нескольких клиниках и только с определённой группой пациентов, например, если болезнь не отвечает на стандартное лечение. В некоторых случаях выполняется как начальное лечение (первичная терапия). Пока результаты можно назвать хорошими. Но точно не известно, насколько длительным будет эффект, то есть как долго это локальное лечение позволяет контролировать опухоль. Также пока ещё полностью не изучены все потенциальные поздние осложнения и последствия.
По каким протоколам и регистрам лечат детей?
Для того, чтобы выбирать для каждого конкретного случая наиболее оптимальный метод лечения, который рекомендуется для каждой группы риска (на языке специалистов — риск-адаптированное лечение), должна быть база, которая основана на достоверных статистических данных. Но ретинобластома – это крайне редкое заболевание (в Германии и в Австрии ежегодно заболевают около 4 детей). Поэтому на сегодняшний день накоплено мало данных по этой болезни.
Но ретинобластома – это крайне редкое заболевание (в Германии и в Австрии ежегодно заболевают около 4 детей). Поэтому на сегодняшний день накоплено мало данных по этой болезни.
Поэтому в отличие от других форм рака, которые встречаются у детей и подростков, пока для лечения ретинобластомы нет такого единого стандартного протокола, которые в Германии называются исследования оптимизации терапии. (Немецкие протоколы, или исследования оптимизации терапии, — это клинические исследования, они строго контролируются. По ним лечат детей и одновременно исследуют конкретную форму рака).
Именно по этой причине в 2013 году открылся клинический регистр RB-Registry. В этом регистре несколько лет будут собираться данные об эпидемиологии [эпидемиология] ретинобластомы и о том, как эта болезнь протекает. Цель – собрать больше информации об этой форме рака и о том, какой ответ на лечение дают разные виды терапии.
В этот регистр принимаются все дети и подростки из Германии и Австрии до 18 лет, которые впервые заболели ретинобластомой и/или у которых нашли герминальную мутацию гена RB1 (мутация в зародышевой линии [зародышевая линия]) и они ещё не получали никакого лечения.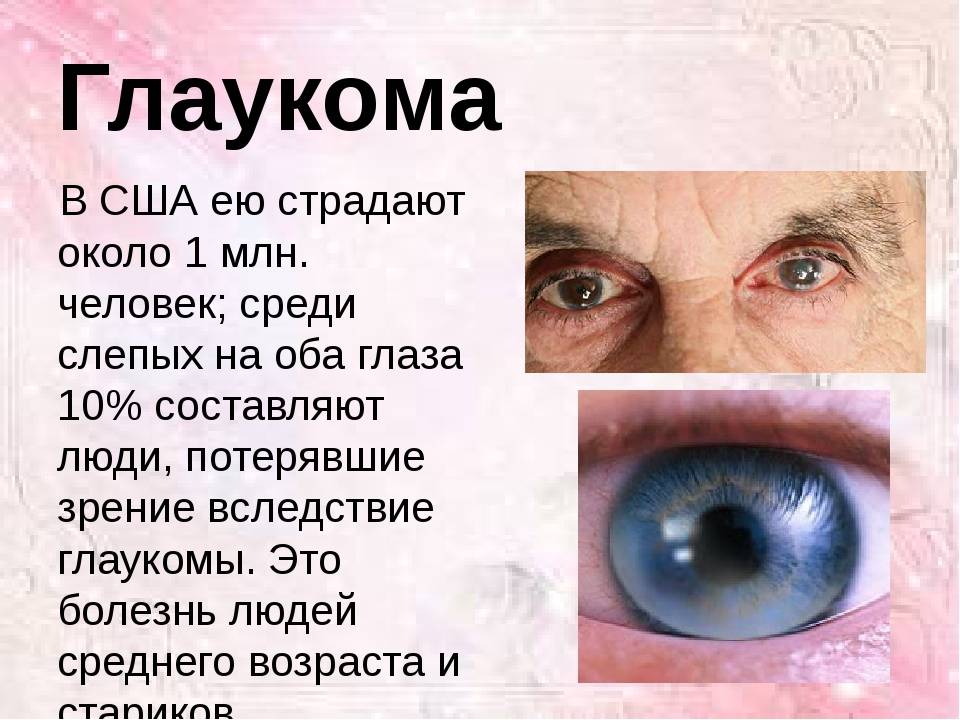 Центральный исследовательский офис находится в университетской клинике г. Эссен. Руководитель – к.мед.н. Петра Темминг.
Центральный исследовательский офис находится в университетской клинике г. Эссен. Руководитель – к.мед.н. Петра Темминг.
Кроме того для пациентов с наследственной формой ретинобластомы есть возможность попасть в европейский исследовательский протокол, который исследует причины появления вторичных опухолей после того, как ретинобластому успешно вылечили (исследовательский протокол „Скрининг вторичных опухолей у детей с наследственной ретинобластомой“). В рамках этого скринингового исследования детям один раз в год делают МРТ головы. Условия, по которым детей берут в этот протокол: наследственная форма ретинобластомы, дети во время лечения получали лучевую терапию, возраст ребёнка между 8 и 18 годами.
Сейчас планируется исследовательский протокол по эффективности химиотерпаии. Но он сможет стартовать только тогда, когда будет получено финансирование.
Какие шансы вылечиться от ретинобластомы?
Сегодня благодаря современным подходам в диагностике и в лечении вылечиваются более 95% детей с ретинобластомой. У детей с односторонней ретинобластомой остаётся один здоровый глаз без ухудшения зрения и они могут вести нормальный образ жизни. У большинства детей с двусторонней ретинобластомой также остаётся, как минимум, один глаз, который способен достаточно видеть.
У детей с односторонней ретинобластомой остаётся один здоровый глаз без ухудшения зрения и они могут вести нормальный образ жизни. У большинства детей с двусторонней ретинобластомой также остаётся, как минимум, один глаз, который способен достаточно видеть.
По каждому отдельному ребёнку прогноз зависит в основном от того, на какой стадии болезни поставили диагноз ретинобластомы, и является ли ретинобластома врождённой (наследственная ретинобластома).
Если на момент диагноза опухоль не распространялась за пределы глаза, или за пределы двух глаз (специалисты в этом случае говорят об интраокулярной ретинобластоме), то болезнь лучше поддаётся лечению, чем запущенные ретинобластомы. Поэтому принципиально у них более благоприятный прогноз.
У детей с наследственной ретинобластомой в целом прогноз хуже, чем у детей с ненаследственной ретинобластомой. Это объясняется тем, что независимо от лечения у врождённых форм болезни есть генетическая [генетический] предрасположенность к тому, что в будущем ребёнок заболеет другим онкологическим заболеванием (вторичная злокачественная опухоль).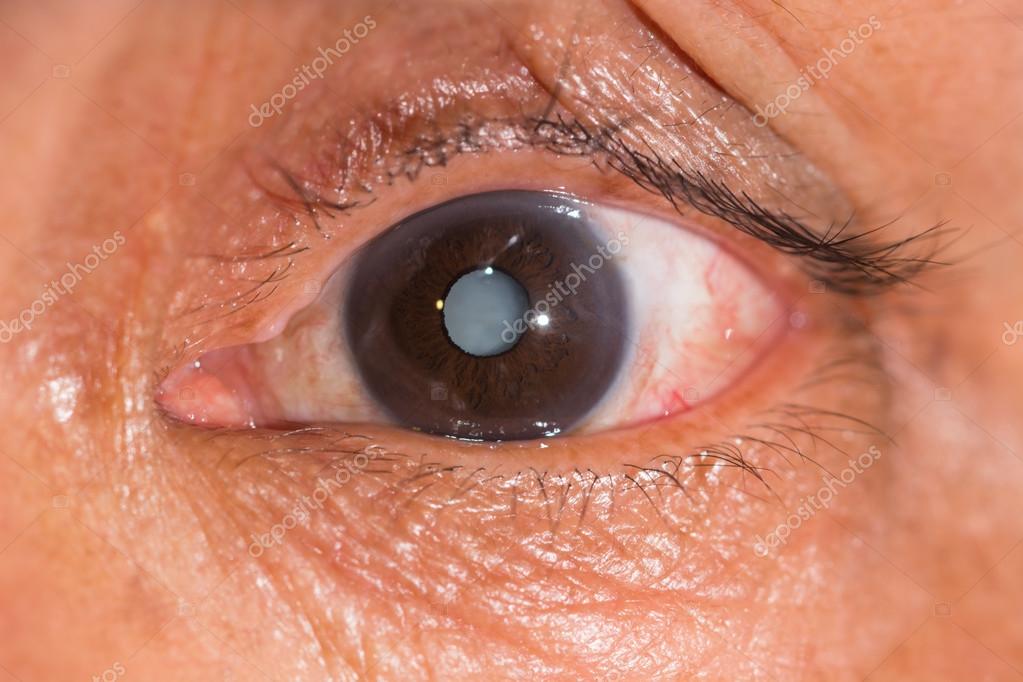 Это может быть, например, остеосаркома, или саркомы мягких тканей. Этот риск ещё вырастает, если во время лечения ретинобластомы ребёнку давали облучение на глазное яблоко.
Это может быть, например, остеосаркома, или саркомы мягких тканей. Этот риск ещё вырастает, если во время лечения ретинобластомы ребёнку давали облучение на глазное яблоко.
Примерно у 5% детей с врождённой ретинобластомой, которая изначально была односторонней, в течение полутора лет после первой болезни в другом глазу также вырастает ретинобластома.
Список литературы:
- Kaatsch P, Spix C: German Childhood Cancer Registry — Jahresbericht / Annual Report 2013/14 (1980-2013). Institut für Medizinische Biometrie, Epidemiologie und Informatik (IMBEI), Universitätsmedizin der Johannes Gutenberg-Universität Mainz 2014 [URI: http://www.kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-201314.html]
- Houston SK, Murray TG, Wolfe SQ, Fernandes CE: Current update on retinoblastoma. International ophthalmology clinics 2011, 51: 77 [PMID: 21139478]
- Shields CL, Shields JA: Intra-arterial chemotherapy for retinoblastoma: the beginning of a long journey.
 Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015]
Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015] - Shields CL, Shields JA: Retinoblastoma management: advances in enucleation, intravenous chemoreduction, and intra-arterial chemotherapy. Current opinion in ophthalmology 2010, 21: 203 [PMID: 20224400]
- Lohmann D: Die Genetik des Retinoblastoms. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 31 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S31-33.pdf]
- Jurklies C: Das Retinoblastom — Diagnose und Therapie. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 26 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S26-31.pdf]
- Wieland R, Havers W: Retinoblastome, in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J: Pädiatrische Hämatologie und Onkologie. Springer Medizin Verlag 2006, 823 [ISBN: 3540037020]
- Gutjahr P: Retinoblastome, in: Gutjahr P (Hrsg.
 ): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 499 [ISBN: 3769104285]
): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 499 [ISBN: 3769104285] - Abramson DH, Frank CM: Second nonocular tumors in survivors of bilateral retinoblastoma: a possible age effect on radiation-related risk. Ophthalmology 1998, 105: 573-9; discussion 579 [PMID: 9544627]
- Wong FL, Boice JD Jr, Abramson DH, Tarone RE, Kleinerman RA, Stovall M, Goldman MB, Seddon JM, Tarbell N, Fraumeni JF Jr, Li FP: Cancer incidence after retinoblastoma. Radiation dose and sarcoma risk. JAMA : the journal of the American Medical Association 1997, 278: 1262 [PMID: 9333268]
- Imhof SM, Moll AC, Hofman P, Mourits MP, Schipper J, Tan KE: Second primary tumours in hereditary- and nonhereditary retinoblastoma patients treated with megavoltage external beam irradiation. Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291]
- Eng C, Li FP, Abramson DH, Ellsworth RM, Wong FL, Goldman MB, Seddon J, Tarbell N, Boice JD Jr: Mortality from second tumors among long-term survivors of retinoblastoma.
 Journal of the National Cancer Institute 1993, 85: 1121 [PMID: 8320741]
Journal of the National Cancer Institute 1993, 85: 1121 [PMID: 8320741] - Draper GJ, Sanders BM, Kingston JE: Second primary neoplasms in patients with retinoblastoma. British journal of cancer 1986, 53: 661 [PMID: 3718823]
Ретинобластома (краткая информация) — Retinoblastom (PDF-Datei)
16.04.2016
Распространенные глазные заболевания | ЦЛКЗиМ
Диагностика заболеваний глаз в ЦЛКЗ
Офтальмологи насчитывают несколько сотен заболеваний, поражающих органы зрения. Каждое из них при отсутствии надлежащего лечения может привести к удручающим последствиям
Многие болезни глаз у человека сопряжены с воспалительными процессами, из-за которых страдает структура сетчатки и нарушаются функции зрачка.
Медицине известны действенные методы борьбы со всеми офтальмологическими недугами, но иногда по причине запоздалого обращения пациента за помощью реализовать их не удается. Сведения, которые вы почерпнете из данной статьи, помогут избежать этой ошибки.
Сведения, которые вы почерпнете из данной статьи, помогут избежать этой ошибки.
Распространенные симптомы глазных заболеваний
Невзирая на многообразие болезней глаз человека, у большинства пациентов, страдающих от различных недугов, наблюдаются одинаковые проявления. Ниже перечислены самые распространенные симптомы, встречающиеся в офтальмологической практике:
- покраснение глаз
- гнойные отделения
- снижение остроты зрения
- «песок под веками»
- повышение глазного давления
- затуманенное зрение
- плавающие точки перед глазами
- ощущение присутствия инородного тела
- отек век
- повышенная восприимчивость к яркому свету
- обильное слезотечение
О глазных заболеваниях, передающихся по наследству рассказал ведущий офтальмолог ЦЛКЗиМ и заведующий микрохирургическим отделением Аит Ахмед Халед
youtube.com/embed/0r9OGAMuEyc?start=310&feature=oembed&wmode=opaque» frameborder=»0″ allow=»autoplay; encrypted-media» allowfullscreen=»»/>
Рассмотрим самые распространённые глазные заболевания
Близорукость
Близорукость (миопия) — аномалия преломляющей силы глаза (рефракции), характеризующаяся фокусированием изображения предметов не на сетчатке глаза, а перед ней. При близорукости человек плохо различает отдаленные предметы, но хорошо видит вблизи.
Симптомы:
зрительное утомление
головная боль
нарушение сумеречного зрения
прогрессирующее ухудшение остроты зрения.
Диагностика близорукости включает визометрию, скиаскопию, рефрактометрию, офтальмоскопию, биомикроскопию, УЗИ глаза.
Стоит отметить, что в последнее время врачи-офтальмологи стали «бить тревогу», так как количество случаев заболеваемости миопией растёт с каждым годом.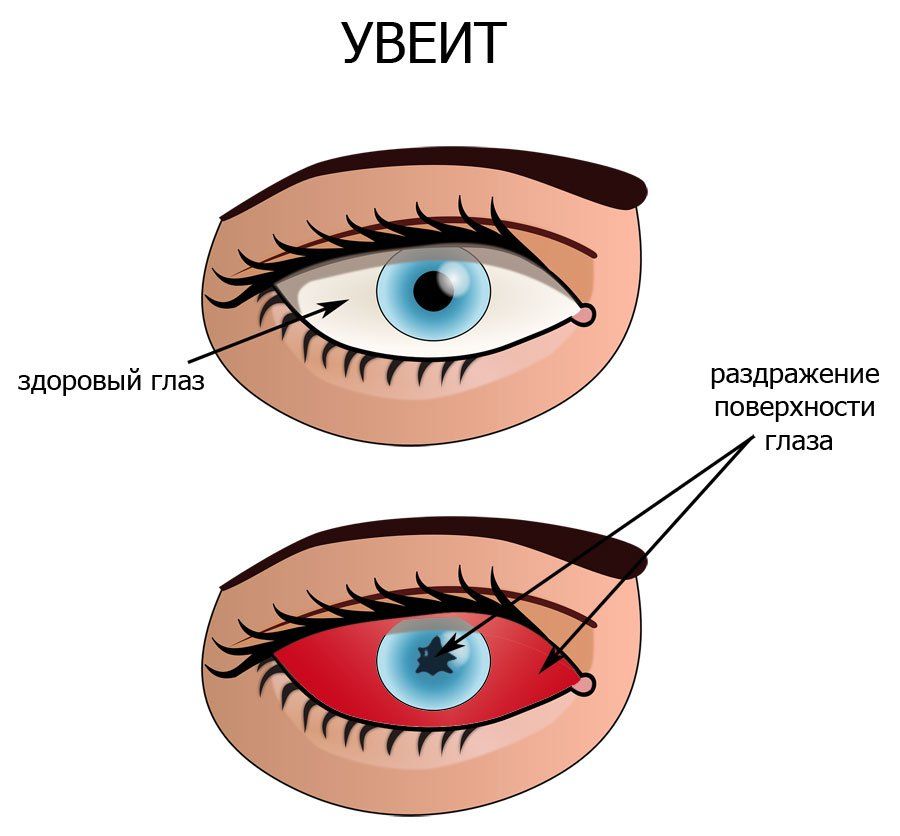 Особенно распространена близорукость у детей школьного возраста. Прогрессированию патологии способствует постоянное напряжение зрения во время учёбы, игры на компьютере, просмотр телевизора и прочее.
Особенно распространена близорукость у детей школьного возраста. Прогрессированию патологии способствует постоянное напряжение зрения во время учёбы, игры на компьютере, просмотр телевизора и прочее.
Причины близорукости
Причин прогрессирования близорукости у детей и взрослых довольно много. Но наиболее часто человек престаёт нормально видеть предметы, расположенные вдали, из-за таких причин:
Генетическая предрасположенность. Наиболее распространённая причина прогрессирования недуга. Если патология диагностирована у одного из родителей, то у ребёнка она будет с 50% вероятностью дефицит минералов, витаминов и питательных веществ в теле человека систематическое напряжение зрительного аппарата вследствие постоянной и непрерывной работы за компьютером, работе с мелкими деталями и прочее.
Сюда же можно отнести такие причины – отсутствие перерывов во время рабочего процесса, неправильное освещение и прочее отсутствие адекватного лечения при проявлении первых признаков миопии (не ношение очков с минусом, контактных линз, невыполнение специальной гимнастики, прочее) есть группа причин, которые клиницисты называют врождёнными. В неё относят слабость мышечных структур, которые отвечают за изменение кривизны хрусталика, патологии органов зрительного аппарата и прочее регулярное повышение внутриглазного давления. Более часто эта причина приводит к прогрессированию патологии у людей пожилого возраста прочие причины. Сюда относят гормональные сбои, ранее перенесённые недуги инфекционной природы, ЧМТ в анамнезе и прочее.
В неё относят слабость мышечных структур, которые отвечают за изменение кривизны хрусталика, патологии органов зрительного аппарата и прочее регулярное повышение внутриглазного давления. Более часто эта причина приводит к прогрессированию патологии у людей пожилого возраста прочие причины. Сюда относят гормональные сбои, ранее перенесённые недуги инфекционной природы, ЧМТ в анамнезе и прочее.
Профилактика близорукостиО причинах появления близорукости можно узнать из видео с участием ведущего офтальмолога ЦЛКЗиМ и заведующего микрохирургическим отделением — Аита Ахмеда Халеда
Чтобы замедлить процесс ухудшения зрения, рекомендуется принимать комплексы, содержащие незаменимые каротиноиды, ферменты и антиоксиданты; проводить профилактические процедуры и делать перерывы при работе с компьютером.
Близорукость у детей и взрослых намного проще предупредить, чем потом лечить. Профилактику миопии рекомендовано проводить в домашних условиях ещё с детского возраста:
- соблюдение дистанции между глазами и монитором, книгой, планшетом и прочее – не менее 40 см
- глазам необходимо регулярно давать отдыхать – каждые 30 – 60 мин, по 5-10 мин
- правильно питание – больше рыбы и овощей
- правильная осанка
- приём специальных витаминных комплексов (метод профилактики и лечения миопии, доказавший высокую эффективность)
- нормализация освещения
- не читать в транспорте или лёжа на боку
Катаракта
Катаракта – патология светопреломляющей структуры глаза – хрусталика, характеризующаяся его помутнением и потерей естественной прозрачности. Катаракта проявляется «затуманенностью» зрения, ухудшением ночного видения, ослаблением цветового восприятия, сенситивностью к яркому свету, диплопией.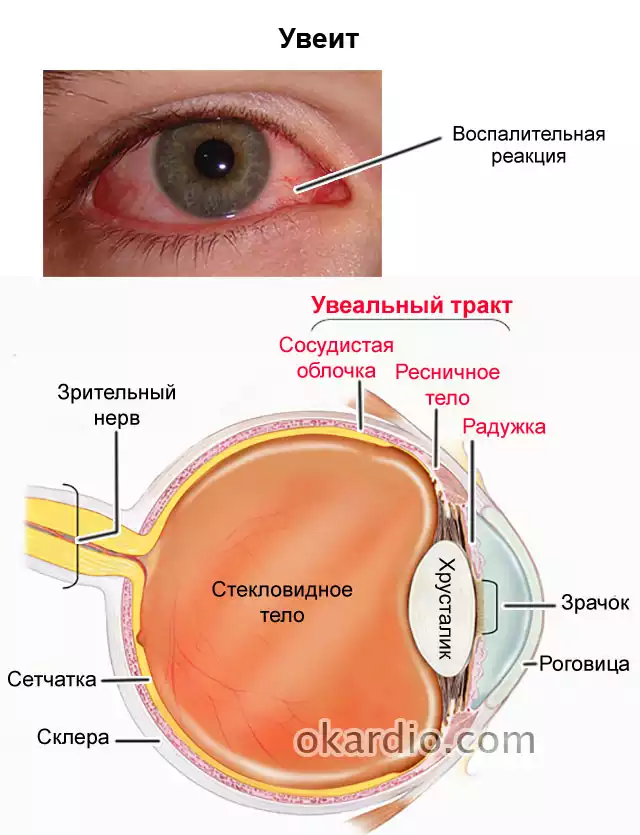
Как правило, катаракта — возрастное заболевание. Однако, встречаются случаи патологии в любом возрасте.
В большинстве случаев требуется хирургическое лечение по замене хрусталика.
Глаукома
Глаукома – хроническая патология глаз, характеризующаяся повышением внутриглазного давления, развитием оптической нейропатии и нарушениями зрительной функции.
Клинически глаукома проявляется сужением полей зрения, болью, резью и ощущением тяжести в глазах, затуманиванием зрения, ухудшением сумеречного зрения, в тяжелых случаях слепотой.
Диагностика глаукомы включает в себя периметрию, тонометрию и тонографию, гониоскопию, оптическую когерентную томографию, лазерную ретинотомографию.
Лечение глаукомы требует использования антиглаукомных капель, применения методов лазерной хирургии (иридотомии (иридэктомии) и трабекулопластики) или проведения антиглаукоматозных операций (трабекулэктомии, склерэктомии, иридэктомии, иридоциклоретракции и др. ).
).
Симптомы глаукомы
Клиническое течение открытоугольной глаукомы, как правило, бессимптомное. Сужение поля зрения развивается постепенно, иногда прогрессирует в течение нескольких лет, поэтому нередко пациенты случайно обнаруживают, что видят только одним глазом. Иногда предъявляются жалобы на затуманивание взгляда, наличие радужных кругов перед глазами, головную боль и ломоту в надбровной области, снижение зрения в темноте. При открытой глаукоме обычно поражаются оба глаза.
В течении закрытоугольной формы заболевания выделяют фазу преглаукомы, острого приступа глаукомы и хронической глаукомы.
Преглаукома характеризуется отсутствием симптоматики и определяется при офтальмологическом обследовании, когда выявляется узкий или закрытый угол передней камеры глаза. При преглаукоме больные могут видеть радужные круги на свету, ощущать зрительный дискомфорт, кратковременную потерю зрения.
Лечение глаукомы
Существует три основных подхода к лечению глаукомы: консервативный (медикаментозный), хирургический и лазерный. Выбор лечебной тактики определяется типом глаукомы. Задачами медикаментозного лечения глаукомы служат снижение ВГД, улучшение кровоснабжения внутриглазного отдела зрительного нерва, нормализация метаболизма в тканях глаза.
Выбор лечебной тактики определяется типом глаукомы. Задачами медикаментозного лечения глаукомы служат снижение ВГД, улучшение кровоснабжения внутриглазного отдела зрительного нерва, нормализация метаболизма в тканях глаза.
Методы лазерной хирургии глаукомы довольно многочисленны
Они различаются:
- типом используемого лазера (аргонового, неодимового, диодного и др.)
- способом воздействия (коагуляция, деструкция)
- объектом воздействия (радужка, трабекула)
- показаниями к проведению
В лазерной хирургии глаукомы широкое распространение получили лазерная иридотомия и иридэктомия, лазерная иридопластика, лазерная трабекулопластика, лазерная гониопунктура. При тяжелых степенях глаукомы может выполняться лазерная циклокоагуляция.
Не потеряли своей актуальности в офтальмологии и антиглаукоматозные операции. Среди фистулизирующих (проникающих) операций при глаукоме, наиболее распространены трабекулэктомия и трабекулотомия. К нефистулизирующим вмешательствам относят непроникающую глубокую склерэктомию. На нормализацию циркуляции ВГЖ направлены такие операции, как иридоциклоретракция, иридэктомия и др. С целью снижения продукции ВГЖ при глаукоме проводится циклокриокоагуляция.
К нефистулизирующим вмешательствам относят непроникающую глубокую склерэктомию. На нормализацию циркуляции ВГЖ направлены такие операции, как иридоциклоретракция, иридэктомия и др. С целью снижения продукции ВГЖ при глаукоме проводится циклокриокоагуляция.
Отслойка сетчатки
Отслойка сетчатки – патология сетчатой оболочки глаза, при которой происходит ее отделение от подлежащей хориоидеи (сосудистой оболочки).
Отслойка сетчатки сопровождается резким ухудшением зрения, появлением пелены перед глазом, прогрессирующим сужением поля зрения, мельканием «мушек», «искр», «вспышек», «молний» и т. д. Диагностику осуществляют с помощью визометрии, периметрии, тонометрии, биомикроскопии, офтальмоскопии, УЗИ глаза, электрофизиологических исследований.
Лечение проводится хирургическими (пломбирование склеры, баллонирование склеры, трансцилиарная витрэктомия, витреоретинальная операция, криокоагуляция и др.) или лазерными методами (лазерная коагуляция сетчатки).
Симптомы отслойки сетчатки
В начале заболевания появляются симптомы-предвестники – так называемые световые феномены. К ним относятся вспышки света (фотопсии) перед глазами и зигзагообразные линии (метаморфопсии). При разрыве ретинального сосуда появляется мелькание «мушек» и черных точек перед глазами, боли в глазу. Данные явления свидетельствуют о раздражении светочувствительных клеток сетчатки, обусловленном тракцией со стороны стекловидного тела.
При дальнейшем прогрессировании отслойки сетчатки перед глазами появляется «пелена» (по словам больных, «широкая шторка, занавеска»), которая со временем увеличивается и может занять большую часть или все поле зрения
Быстро снижается острота зрения. Иногда по утрам на некоторое время острота зрения улучшается, а поля зрения расширяются, что связано с частичным рассасыванием жидкости во время сна и самостоятельным прилеганием сетчатки. Однако в течение дня симптомы отслойки сетчатки возвращаются вновь.
Лечение патологий сетчатки
Выявление патологии требует немедленного хирургического лечения. Промедление с лечением данной патологии чревато развитием стойкой гипотонии и субатрофии глазного яблока, хронического иридоциклита, вторичной катаракты, неизлечимой слепоты. Основная цель лечения отслойки сетчатки заключается в сближении слоя фоточувствительных рецепторов с пигментным эпителием и создании спайки сетчатой оболочки с подлежащими тканями в зоне разрыва.
В хирургии отслойки сетчатки применяются экстрасклеральные и эндовитреальные методики: в первом случае вмешательство осуществляется на склеральной поверхности, во втором — внутри глазного яблока. К экстрасклеральным методам относятся пломбирование и баллонирование склеры
Экстрасклеральное пломбирование предполагает подшивание к склере специальной силиконовой губки (пломбы), которая создает участок вдавления склеры, блокирует разрывы сетчатки и создает условия для постепенного всасывания скопившаяся под сетчаткой жидкости капиллярами и пигментным эпителием.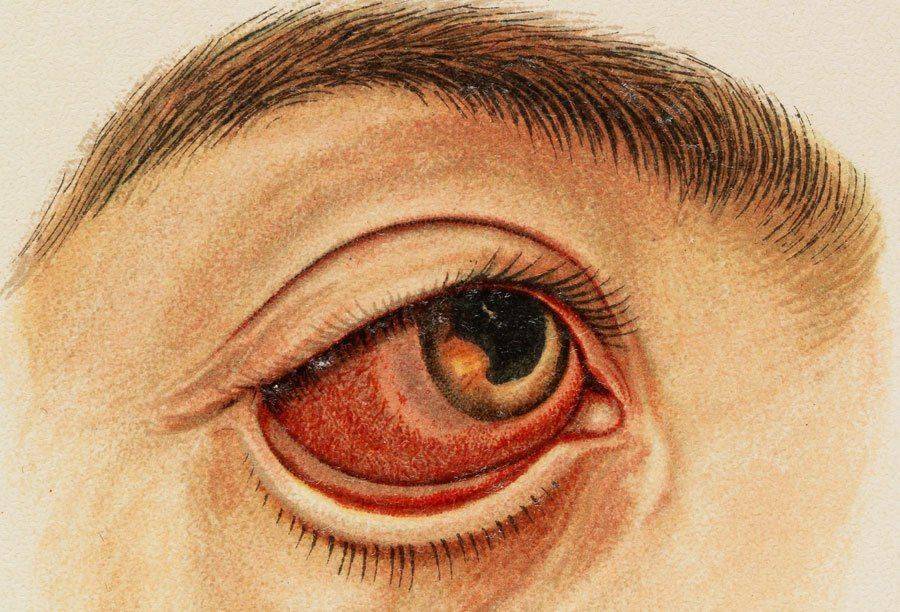 Вариантами экстрасклерального пломбирования при отслойке сетчатки могут быть радиальное, секторальное, циркулярное (циркляж) пломбирование склеры.
Вариантами экстрасклерального пломбирования при отслойке сетчатки могут быть радиальное, секторальное, циркулярное (циркляж) пломбирование склеры.
Баллонирование склеры при отслойке сетчатки достигается путем временного подшивания в зону проекции разрыва специального баллонного катетера, при накачивании которого возникает эффект, аналогичный пломбированию (вал вдавления склеры и рассасывание субретинальной жидкости).
Эндовитреальные методы лечения отслойки сетчатки могут включать витреоретинальную операцию или витрэктомию. В процессе витрэктомии производится удаление измененного стекловидного тела и введение вместо него специальных препаратов (жидкого силикона, физиологического раствора, специального газа), которые сближают сетчатку и сосудистую оболочку.
К щадящим методам лечения отслойки сетчатки относятся криокоагуляция разрывов и субклинических отслоек сетчатки и лазерная коагуляция сетчатки, позволяющие добиться формирования хориоретинальной спайки. Криопексия и лазеркоагуляция сетчатки могут использоваться как для профилактики отслойки сетчатки, так и в лечебных целях самостоятельно или в сочетании с хирургическими методиками.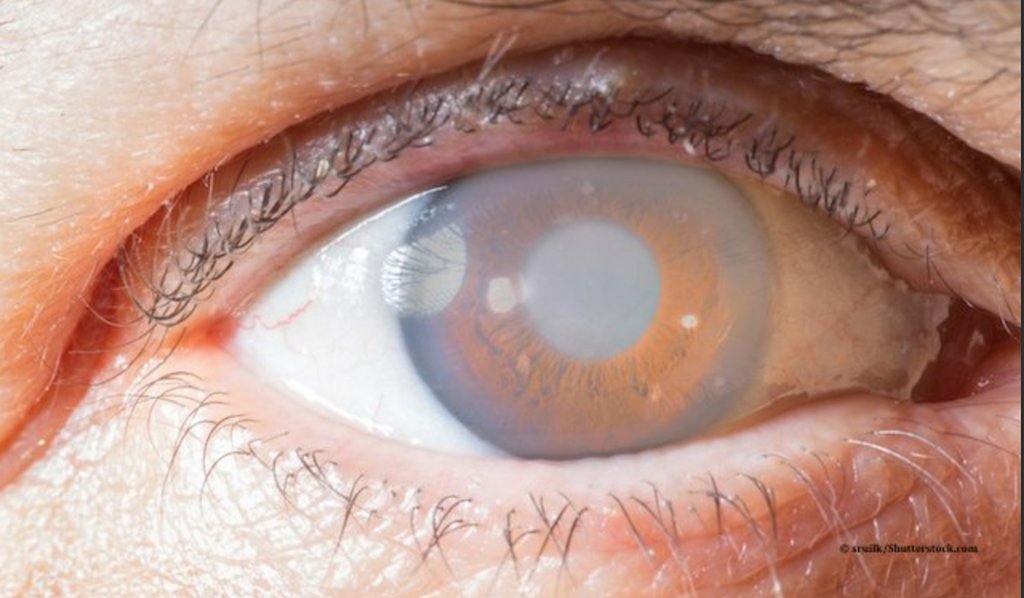
Сейчас Вы прочитали 4 наиболее распространенных вида глазных заболеваний. К сожалению, физиология глаза устроена так что на первых стадиях возникновения отклонений человек не испытывает серьезного дискомфорта именно поэтому первые признаки заболеваний появляются тогда, когда болезнь уже развивается.
Чтобы не допустить подобных проблем и быть уверенным в своем здоровье, обязательно нужно проходить полное обследование состояния здоровья глаз. Не откладывайте это в долгий ящик!
От глаукомы до катаракты. Как вовремя распознать болезни глаз
Яна ХватоваЗдоровье 08 Августа 2019
Только на сайтеКак сохранить зрение, рассказывает офтальмолог.
Изображение Rudy and Peter Skitterians с сайта Pixabay
8 августа — Международный день офтальмологии. В XXI веке с проблемой глазных болезней сталкивается чуть ли не каждый второй. Это связано с изменением ритма жизни, напряженной работой и множеством других факторов. Если вовремя не обратить внимание на опасные симптомы, запущенные стадии заболевания могут привести к частичному лишению зрения или даже полной слепоте. Врач-офтальмолог Юрий Коротких рассказал «Санкт-Петербургским ведомостям», по каким признакам можно определить самые распространенные болезни глаз.
В XXI веке с проблемой глазных болезней сталкивается чуть ли не каждый второй. Это связано с изменением ритма жизни, напряженной работой и множеством других факторов. Если вовремя не обратить внимание на опасные симптомы, запущенные стадии заболевания могут привести к частичному лишению зрения или даже полной слепоте. Врач-офтальмолог Юрий Коротких рассказал «Санкт-Петербургским ведомостям», по каким признакам можно определить самые распространенные болезни глаз.
Конъюнктивит
Конъюнктивит — одно из самых неприятный заболеваний глаз. Конечно, ослепнуть от простого воспаления слизистой нельзя, но, если заболевание не лечить, оно может стать хроническим. Болезнь неприятная: глаза слезятся, воспаляются, зудят. В некоторых случаях конъюнктивит может стать следствием простуды, но зачастую его называют болезнью грязных рук. «Чтобы не стать жертвой этого заболевания, никогда не трите глаза грязными руками — после того, как вы прикасались к поручням в общественном транспорте, ручкам дверей, деньгам, — советует врач.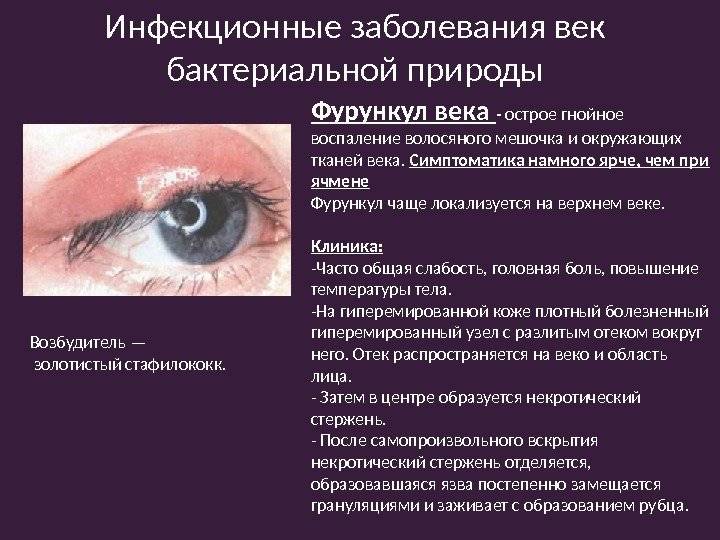 — Инфекция может легко попасть в слизистую оболочку».
— Инфекция может легко попасть в слизистую оболочку».
Если же вы все-таки не соблюдали правил личной гигиены и подхватили конъюнктивит, то его характерные признаки проявятся совсем скоро. Все начинается с небольшого жжения и ощущения «песка в глазах». Затем веки начинают зудеть, отекать. Глаза краснеют, слезятся, из них выделяется густая жидкость. Если сразу после появления этих симптомов обратиться к врачу, избавиться от заболевания можно будет за несколько дней.
Блефарит
Блефарит — также инфекционное заболевание, но вот лечится уже гораздо сложнее. При этом недуге воспаляются края век, а курс терапии составляет больше месяца.
«Существует множество факторов, которые могут спровоцировать развитие этой болезни, — говорит Коротких. — В их числе — различные инфекции, аллергия, заболевания пищеварительного тракта или носоглотки, попадание грязи или пыли в глаза. Блефарит может развиться даже от недостатка витаминов. А рецидив болезни говорит о низком иммунитете у человека».
Блефарит может развиться даже от недостатка витаминов. А рецидив болезни говорит о низком иммунитете у человека».
При блефарите веки начинают опухать, а их края краснеют. Вскоре под ресницами образовывается чешуйчатая корочка. Как правило, процесс сопровождается зудом и выпадением ресниц. Глаза при этом слезятся и становятся сверхчувствительными к ветру и другим внешним факторам.
Врач предупреждает, что блефарит легко спутать с конъюнктивитом: правильный диагноз поставят только в медицинском учреждении.
Сухой кератоконъюнктивит (синдром сухого глаза)
Синдром сухого глаза — это заболевание, при котором слезная пленка на глазном яблоке перестает восстанавливаться. В результате человек чувствует резь, раздражение глаз, постоянный дискомфорт. Если эту болезнь не лечить, зрение начнет постепенно ухудшаться.
К появлению опасного синдрома могут привести перенесенные ранее другие болезни глаз, возрастные изменения в организме, наследственная предрасположенность.
Посещать окулиста необходимо дважды в год. Фото: Pixabay / jasongillman
Главные симптомы заболевания — непрекращающееся ощущение уставших глаз, покраснение, зуд. Глаза периодически начинают беспричинно слезиться, предметы кажутся размытыми: взгляд трудно сфокусировать. «Эти признаки обычно становятся ярко выраженными после того, как больной провел много времени за компьютером, читал, смотрел телевизор — то есть, напрягал глаза, — объясняет врач. — Поэтому, если после рабочего дня за компьютером картинка у вас перед глазами потеряла четкость — это повод обратиться за медицинской помощью».
Глаукома
Глаукома — очень опасное заболевание, которое может привести к полной потере зрения. Чаще от него страдают женщины, чем мужчины, а также люди старше 50 лет, однако этот недуг бывает и врожденным.
При глаукоме отток внутриглазной жидкости снижается, что приводит к атрофированию зрительного нерва. Человек видит все хуже и хуже и без надлежащего лечения может частично или полностью ослепнуть. Обычно болезнь развивается из-за повышенного давления внутри глаза.
Человек видит все хуже и хуже и без надлежащего лечения может частично или полностью ослепнуть. Обычно болезнь развивается из-за повышенного давления внутри глаза.
На начальных стадиях глаза начинает резать, окружающие предметы кажутся как будто в тумане. Глазные яблоки становятся «тяжелыми», болят. При развитии болезни зрение постепенно ухудшается. Сначала человек плохо видит в сумерках, затем поле зрения сужается. На роговице появляется мутная пленка.
«Чем раньше вы обратитесь к врачу при этим симптомах, тем лучше, — советует офтальмолог. — Восстановить поврежденный глазной нерв и улучшить зрение при глаукоме невозможно. Но необходимая терапия позволит остановить процесс разрушения нерва, и зрение перестанет ухудшаться».
Катаракта
Катаракта — помутнение хрусталика глаза. К этому заболеванию могут привести другие сопутствующие болезни, травмы глаз, неблагоприятная среда. Как правило, риск появления катаракты увеличивается после 50 лет. Особенно ей подвержены люди пожилого возраста — старше 70-80 лет.
Как правило, риск появления катаракты увеличивается после 50 лет. Особенно ей подвержены люди пожилого возраста — старше 70-80 лет.
При этом заболевании у человека садится зрение, а зрачок меняет цвет: становится белесым или сероватым. Глаза быстро устают, больной не может переносить яркий свет. На хрусталике глаза появляется четко выраженная мутная пленка.
Единственным эффективным методом лечения катаракты на сегодняшний день является хирургическая операция по замене хрусталика. После этого пациент может сразу же вернуться к нормальной жизни без каких-либо ограничений. Вылечить катаракту лекарствами или мазями невозможно.
Многие болезни глаз можно предотвратить. Фото: Pixabay / andreas160578
Чтобы предотвратить болезни глаз, врач рекомендует регулярно выполнять нехитрые процедуры — выполнять гимнастику глаз через каждый два-три часа работы за компьютером, хотя бы раз в месяц делать компрессы из черного, зеленого чая или отвара ромашки и дважды в год посещать окулиста.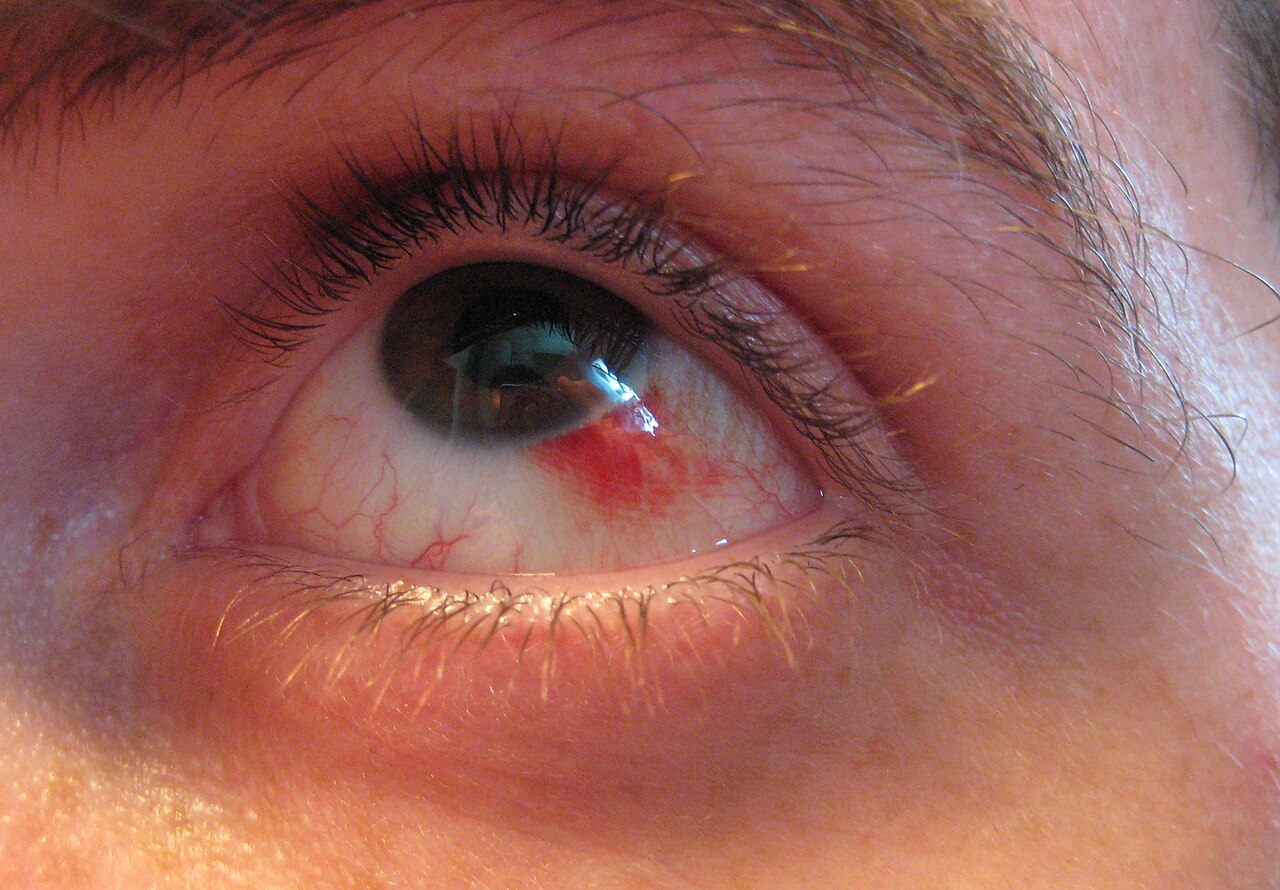
Материалы рубрики
Гнойная инфекция глаза: описание болезни, причины, симптомы, лечение
Офтальмологии известны сотни глазных заболеваний. Наиболее частым поражением человеческого глаза является гнойная инфекция. Заболевания имеют схожие симптомы и осложнения, но проявляются и диагностируются по-разному. Также, болезни глаз отличаются методами лечения.
Гнойные образования, чаще всего, являются следствием простудных заболеваний. Патологические глазные изменения могут стать возбудителями инфицирования. Появление гноя может вызвать контакт с грязными руками, полотенцем и даже постельным бельем. Травматическое воздействие на органы зрения могут стать причиной гнойных поражений.
В офтальмологии разделяют несколько типов гнойных инфекций глаз: конъюнктивит, эндофтальмит, панофтальмит, иридоциклит. Глазной герпес, кератит грибковый, язвенное поражение роговицы, дакриоцистит, блефарит и ячмень. Данные инфекции вызывают повышенное выделение гноя.
Глазной герпес, кератит грибковый, язвенное поражение роговицы, дакриоцистит, блефарит и ячмень. Данные инфекции вызывают повышенное выделение гноя.
Слизистая плёнка, которая защищает глаз от внешнего воздействия, образуется из слизистой оболочки. Если у человека после сна появилось небольшое количество слизи, это считается нормой. Она состоит из муцина и клеток мейбомиевых желёз. Это жирный и слизистый секрет, поэтому цвет слизи должен быть прозрачный или беловатый.
Если выделения имеют инфекционный характер, то выделения сопровождаются покраснением, слезоточивостью. Появляется жжение и зуд. Количество выделяемой слизи существенно увеличивается, цвет становиться жёлто-зелёным, консистенция густеет. При появлении первых симптомов необходимо немедленно обратиться к офтальмологу. Следует установить причину возникновения заболевания, его характер и эффективный метод лечения.
Глаз несет в себе очень важную функцию в жизнедеятельности человека. Благодаря зрению в наш мозг поступает сигнал, и мы зрительно формируем визуализацию окружающего мира. Каждый глаз выполняет собственную функцию. Поэтому при нарушении даже одного глаза картинка меняется.
Благодаря зрению в наш мозг поступает сигнал, и мы зрительно формируем визуализацию окружающего мира. Каждый глаз выполняет собственную функцию. Поэтому при нарушении даже одного глаза картинка меняется.
Строение глаза состоит из таких частей: роговица, камера глаза, радужка, зрачок, хрусталик. А также зрительный нерв, склера, сосуды, сетчатка. Каждый элемент необходим для выполнения основных функций глаза.
Конъюнктивит
Заболевание развивается в результате воспаления слизистой глазной оболочки. Воспаление конъюнктивы может быть вызвано инфекцией или аллергией. Существует несколько разновидностей данной инфекции: аллергическая, бактериальная, острая и хроническая. У взрослого человека, чаще всего, встречается конъюнктивит, вызванный аденовирусом. У детей аденовирусный и бактериальный встречаются одинаково часто.
Появление заболевания могут спровоцировать различные инфекции. Всевозможные гонококки, стафилококки, стрептококки, синегнойная палочка становятся причиной бактериального поражения. Развитие воспаления в глазу начинается с грибкового процесса. Существует огромное количество грибковых групп раздражителей, например, аспергиллам, актиномицетам, спиротрихел. Медицинские средства, контактные линзы, растения, пыль, могут вызвать аллергическую реакцию. Иногда, конъюнктивит можно считать профессиональным заболеванием, когда условия работы проходят в загрязненной среде, глаза подвергаются внешнему воздействию пыли и газа.
Всевозможные гонококки, стафилококки, стрептококки, синегнойная палочка становятся причиной бактериального поражения. Развитие воспаления в глазу начинается с грибкового процесса. Существует огромное количество грибковых групп раздражителей, например, аспергиллам, актиномицетам, спиротрихел. Медицинские средства, контактные линзы, растения, пыль, могут вызвать аллергическую реакцию. Иногда, конъюнктивит можно считать профессиональным заболеванием, когда условия работы проходят в загрязненной среде, глаза подвергаются внешнему воздействию пыли и газа.
Общая симптоматика заболевания имеет ряд ощущений, которые невозможно не заметить. Веки начинают краснеть, появляется излишнее слезотечение, боль в глазу, отек, затруднение зрительной функции за счет появления гнойных выделений.
При первых проявлениях конъюнктивита следует обратиться за врачебной помощью. Диагностика заболевания быстрая и не сложная. Визуальный осмотр и ряд исследований определят причину, вызвавшую инфекцию. После консультации офтальмолога назначается наиболее результативный метод лечения. Медикаментозное лечение включает в себя комбинирование глазных капель и прием антибиотиков. При правильном и быстром лечении полное выздоровление наступает в течение нескольких недель.
После консультации офтальмолога назначается наиболее результативный метод лечения. Медикаментозное лечение включает в себя комбинирование глазных капель и прием антибиотиков. При правильном и быстром лечении полное выздоровление наступает в течение нескольких недель.
Эндофтальмит
Заболевание, которое появляется в результате поражения бактериями глазной жидкости. Заражение эндофтальмитом происходит через кровообращение, травмы глазного яблока, хирургического вмешательства. Основная причина возникновения – послеоперационное осложнение по устранению катаракты, витрэктомия, глаукомы. Заболевание протекает бессимптомно, пациент обращается за помощью, когда начинается ухудшение зрения, а в глазах появляются различной формы темные пятна, которые препятствуют нормальному обзору и движению глаз.
Диагностировать эндофтальмит на ранних стадиях очень сложно. Характерные симптомы и ранее проведенные хирургические глазные вмешательства становятся единственным подозрением на развитие данной патологии.
Лечение заболевания немедленное. Энтерально вводятся стероидные препараты, в полость глаза накладываются противогрибковые средства, антибиотики. Благоприятного прогноза выздоровления достигают примерно половина пациентов. Это зависит от причины, вызванной эндофтальмит, возраста и здоровья пациенты, а также остроты зрения. Эти факторы влияют на получении результата и возвращение прежней остроты зрения.
Панофтальмит
Инфекция поражает склеру и все оболочки глаза, вызывает острое гнойное воспаление. Причиной возникновения является занесение инфекции через глазное яблоко, а также через систему кровообращения. В глазницах ощущается сильная боль. Отек, боязнь света, слезотечение, ухудшение зрения. Часто встречается озноб и лихорадка.
Воспаление несет тяжелый и острый характер. Заболевание имеет тяжелые осложнения. Часто приводит к атрофии и гибели глазного яблока. Инфекция моментально распространяется через веки и слезные железы. Размножение микроорганизмов приводит к воспалению, панофтальмит распределяется на всю поверхность глазного яблока.
Размножение микроорганизмов приводит к воспалению, панофтальмит распределяется на всю поверхность глазного яблока.
Возбудители данной инфекции являются стафилококки, пневмококки, туберкулезные бактерии, синегойные и кишечные палочки. Они попадают экзогенным или эндогенным путем в глазную полость. Травматическое воздействие является наиболее распространенным видом поражения, через рану в глазное яблоко проникает гнойная инфекция. Вследствие перенесенных заболеваний, таких как кератит, абсцесс век, флегмон глазницы, эндофтальмит, может возникнуть развитие панофтальмита. Возбудителями заболевания может стать пневмония, тиф, синусит, сепсис, туберкулез и многие другие заболевания.
Через несколько дней после заражения панофтальмит поражает глазное яблоко. Заболевание развивается стремительно и имеет острые симптомы. Головная боль, озноб, рвота. Сильные теки, режущая резкая глазная боль, в передней камере глаза наблюдается обильное скапливание гноя. Зрение падает резко, человек перестает отличать свет и темноту, наступает полная слепота. Если заболевание распространяется и поражает внутренние ткани, подвижность яблока становится невозможным. Спустя пару месяцев через отверстия склеры гной выводится наружу, глаз выжимается и атрофируется. Гной может поразить мозговые оболочки, развивается менингит, а также абсцесс.
Зрение падает резко, человек перестает отличать свет и темноту, наступает полная слепота. Если заболевание распространяется и поражает внутренние ткани, подвижность яблока становится невозможным. Спустя пару месяцев через отверстия склеры гной выводится наружу, глаз выжимается и атрофируется. Гной может поразить мозговые оболочки, развивается менингит, а также абсцесс.
Диагностика панофтальмита происходит офтальмологом при осмотре и оценке имеющихся травм глазного яблока. Назначаются различные виды офтальмологических исследований. Своевременная диагностика и лечение единственный способ восстановления. Усиленная терапия антибиотиками назначается незамедлительно. Назначаются противогрибковые средства. Применяют ванночки, специальные внутривенные капельницы из растворов соли.
Медикаментозное лечение бывает бессильно. В таких случаях экстренно назначается удаление роговицы и внутренность глазного яблока. Эвисцерация применяется при потере зрения.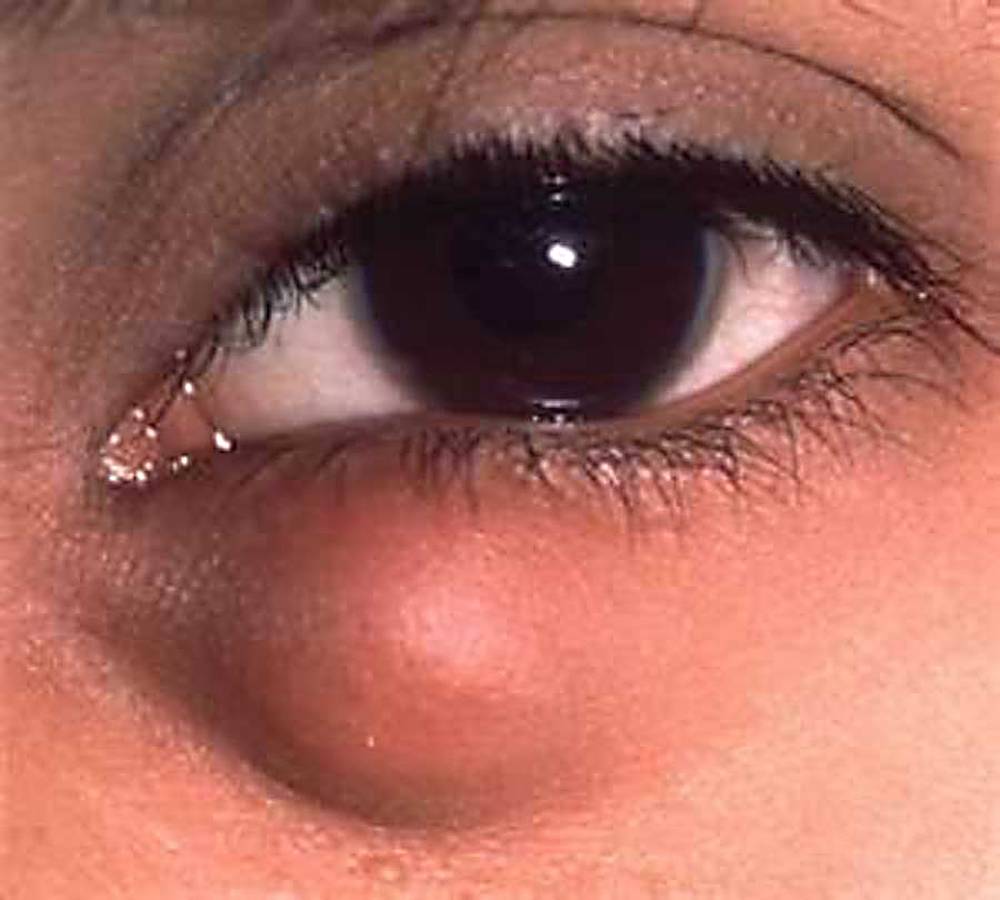 В орбиту вшивают имплантат и ушивают очищенную зону.
В орбиту вшивают имплантат и ушивают очищенную зону.
Глазопротезирование проводится при отсутствии глазного яблока. Глазной протез может состоять из различного материала. Протез устанавливается сначала маленького размера, для привыкания пациента к его носке. Размер постепенно увеличивается. После наступления износа, протез следует заменить.
Герпес глаз
Заболевание вызвано простым вирусом герпеса. В зоне риска оказываются пациенты любого пола и возраста. На веках появляются маленькие гнойные шарики, которые режут лаз, раздражают слизистую. Появляется покраснение, слезоточивость, боязнь света. Вирусом герпеса страдает более 90% населения. Герпес на глазу возникает при воспалении тройничного нерва. Симптоматика прогрессирует.
Диагностируется герпес только путем лабораторных исследований. Назначаются глазные мази, иммуномодуляторы. Для ограничения поражения здоровых тканей применяются глазные капли.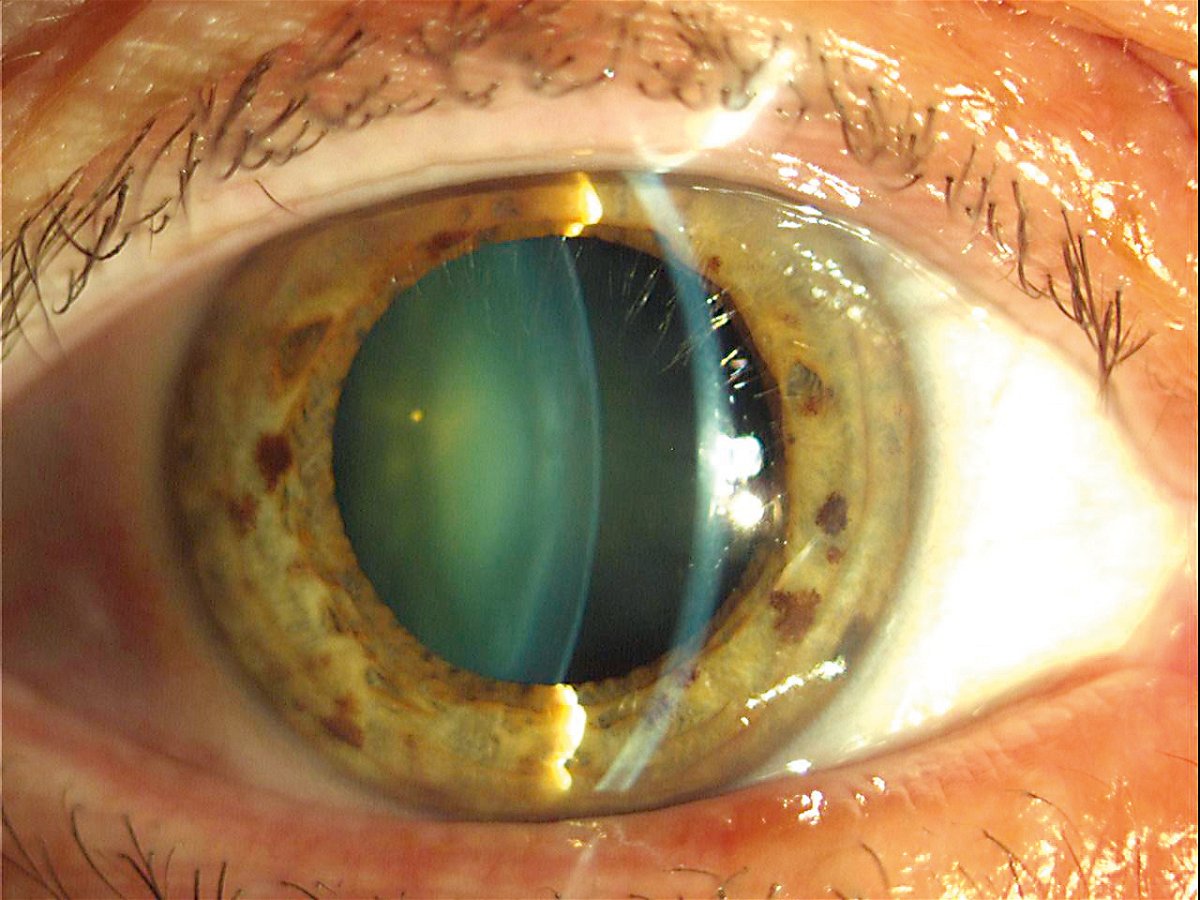 Новокаиновые блокады снимут боль и воспаление.
Новокаиновые блокады снимут боль и воспаление.
Грибковый кератит
Заболевание вызывается вирусом, бактерией или грибком. Поражается ткань роговицы. Сопровождается болью и покраснением. Прозрачность роговицы ухудшается, наблюдается спазматическое закрывание века. Выделяют множество причин кератита, например, травма, аллергическая реакция, грипп и ОРВИ. Паразитирующие грибы поражают роговицу, наносят ей сильные повреждения. Последствием может стать потеря зрение или бельмо на глазу.
Иридоциклит эндогенный
Воспаление радужки и ресничного тела. Причины возникновения: артрит, подагра, псориаз. Различные инфекционные заболевания, которые вызванные бактериями. Например, грипп, корь, герпес, гайморит, синусит.
При поражении глаза появляется болевой синдром, слезотечение, светобоязнь, снижение зрения. Кровеносные сосуды в глазу расширяются. Радужная оболочка глаза меняет свой цвет. Зрачки плохо реагируют на свет. На дне камеры появляются кровянистые и гнойные скопления.
Зрачки плохо реагируют на свет. На дне камеры появляются кровянистые и гнойные скопления.
Диагноз устанавливается по жалобам больного. Осматриваются глаза при помощи специального микроскопа. Зрачок может быть сужен и иметь не природную форму. Лечение назначается офтальмологом. Могут быть показаны антигистамины, кортикостероиды и антибиотики.
Ячмень
Ячмень может быть вызван клещом или бактериальным поражением. Волосяной мешок воспаляется, начинается скапливание гноя. Ослабление иммунитета и бактериальная инфекция, стресс, кожные заболевания, анемия, загрязнение глаз, поражение глистами может стать причиной ячменя.
Наблюдается покраснение и отек пораженного глаза. На основе очага появляется прыщик, из которого выделяется гной желтого цвета. Поднятие температуры тела, озноб, увеличение лимфатических узлов сопровождают течение заболевания.
При врачебном осмотре проводится исследование на наличие кожного клеща, сдаются анализы мочи и крови, проверяется уровень сахара. Лечение ячменя начинается с обработки гнойничка настойками или спиртом. Назначаются антибактериальные капли, тетрациклиновая мазь, витаминотерапия для поднятия иммунитета.
Лечение ячменя начинается с обработки гнойничка настойками или спиртом. Назначаются антибактериальные капли, тетрациклиновая мазь, витаминотерапия для поднятия иммунитета.
Выдавливать ячмень категорически запрещается. Инфекция может распространиться на все веко. Применение назначенных средств офтальмологом, приведут к полному выздоровлению через неделю.
Дакриоцистит
Воспалительный процесс берт свое начало в слезном мешке. Возникает покраснение и отек в области слезного отверстия. Боль может отдавать в нос и челюсть. Со слезного мешка выходят гнойные выделения.
Дакриоцистит бывает врожденным и приобретенным. Установка диагноза проходит по визуальному осмотру и анализам. Подбирается терапия антибиотиками. Используют промывание и зондирование слезных каналов. Используют КТ или МРТ для выявления новообразований и изменений, вызванных дакриоцистит. Для назначения эффективного лечения следует выяснить причину, вызвавшую заболевание. Избавляться от нее нужно одновременно.
Избавляться от нее нужно одновременно.
Блефарит
Заболевание век и их краев называется – блефарит. Веки меняют свою форму за счет отечности, наблюдается покраснение, пациенты часто моргают. Причиной возникновения могут стать различные заболевания, например, гастрит, гайморит, колит. Аллергии, нехватка витаминов, инфекции, также являются причиной развития патологического процесса. Это заболевание чаще всего является хроническим. Лечению поддается трудно.
Основная масса заболеваний появляется за счет бактериального поражения. Следует соблюдать правила личной гигиены. Всегда держать в чистоте лицо и руки. Применение и дозировку каких-либо препаратов может назначить только офтальмолог, на основе проведенного осмотра и исследований.
Многие факторы приводят к потере зрения и самого глазного яблока. В таком случае применяется глазное протезирование. Протез по форме имитирует человеческий глаз.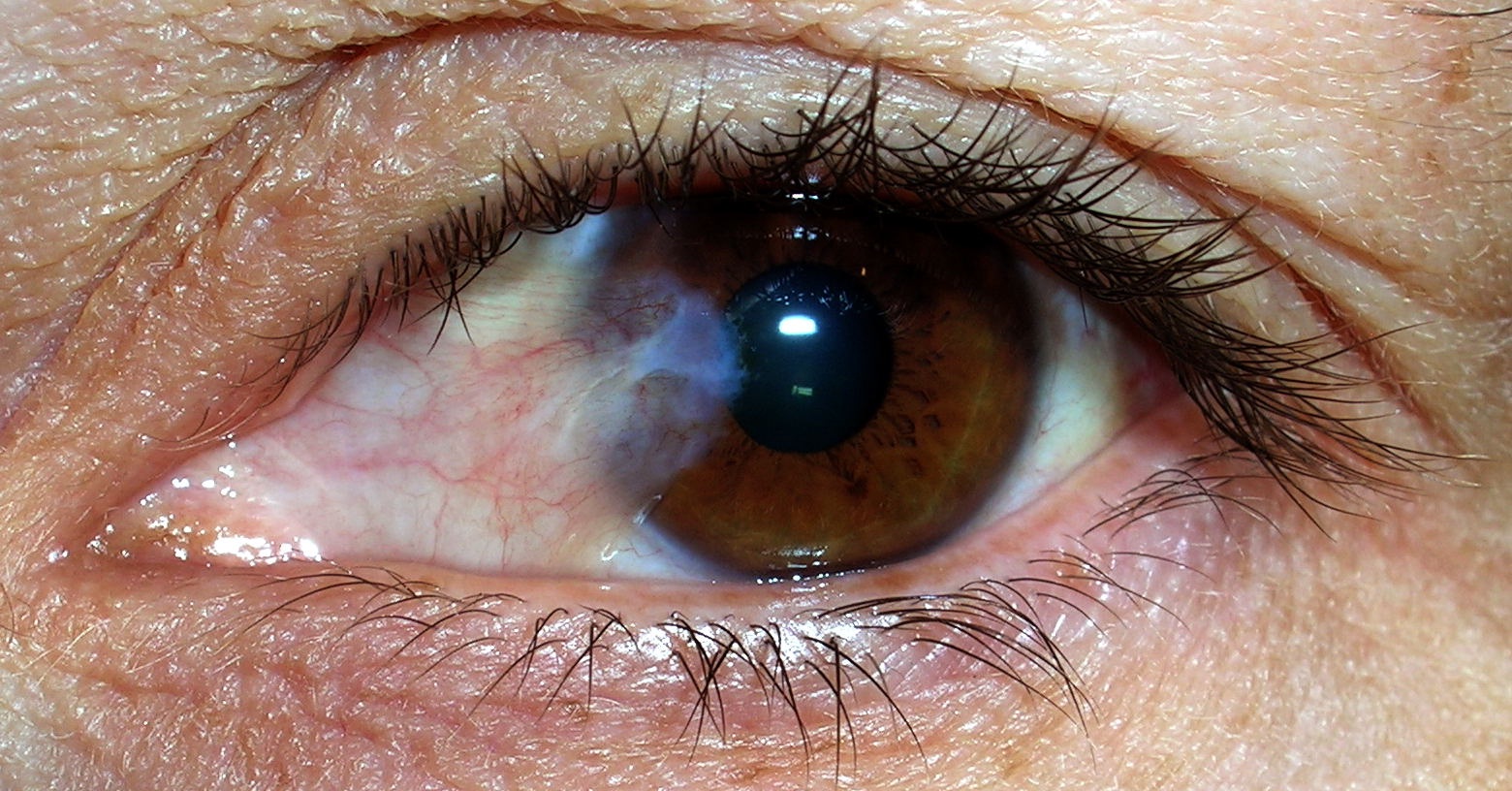 Зрительную функцию он не передает, но поддерживает в анатомическом положении органы зрения и улучшает эстетичный вид. Это узкое направление в офтальмологии, которая не может позволить себе каждая клиника.
Зрительную функцию он не передает, но поддерживает в анатомическом положении органы зрения и улучшает эстетичный вид. Это узкое направление в офтальмологии, которая не может позволить себе каждая клиника.
Светобоязнь — причины и способы лечения
Что такое светобоязнь?
Щуриться от яркого солнца или закрывать глаза на несколько секунд при выходе из темного помещения на улицу — нормальная реакция организма. Как правило, достаточно нескольких минут, чтобы адаптироваться к другому освещению. Но люди, страдающие светобоязнью, не привыкают к яркому свету даже спустя некоторое время. Дискомфорт может им доставлять не только солнце, но и свет от флуоресцентных и других ламп, а также нормальное освещение, при котором глаза здорового человека чувствуют себя комфортно.
Чувствительность к свету может быть хронической, а может быть временной, связанной с каким-то явлением, например, травмой.
Вопреки мнению многих пациентов, светобоязнь — не болезнь глаз как таковая, а сигнал о том, что у человека есть глазная патология или заболевания нервной системы.
Часто вместе со светобоязнью могут возникать следующие симптомы:
- Резь, жжение, боль или другой дискомфорт в глазах.
- Слезотечение.
- Желание щуриться даже при неярком свете.
- Увеличение диаметра зрачков.
- Покраснение глаз.
- Снижение остроты зрения.
- Синдром сухого глаза.
- Усталость глаз.
- Вспышки, мушки, плавающие точки, пелена перед глазами.
Боязнь света также может сопровождаться и другими симптомами (они зависят от заболевания, спровоцировавшего фотофобию). Среди них:
- головная боль, мигрень, головокружение;
- отдышка;
- тошнота;
- давящая боль в груди;
- резкая смена настроения, раздражительность, депрессия, агрессивное поведение.
Независимо от количества симптомов мы рекомендуем обратиться к врачу. Только специалист может поставить правильный диагноз, найти причину фотофобии и назначить корректное лечение заболевания, которое ее спровоцировало.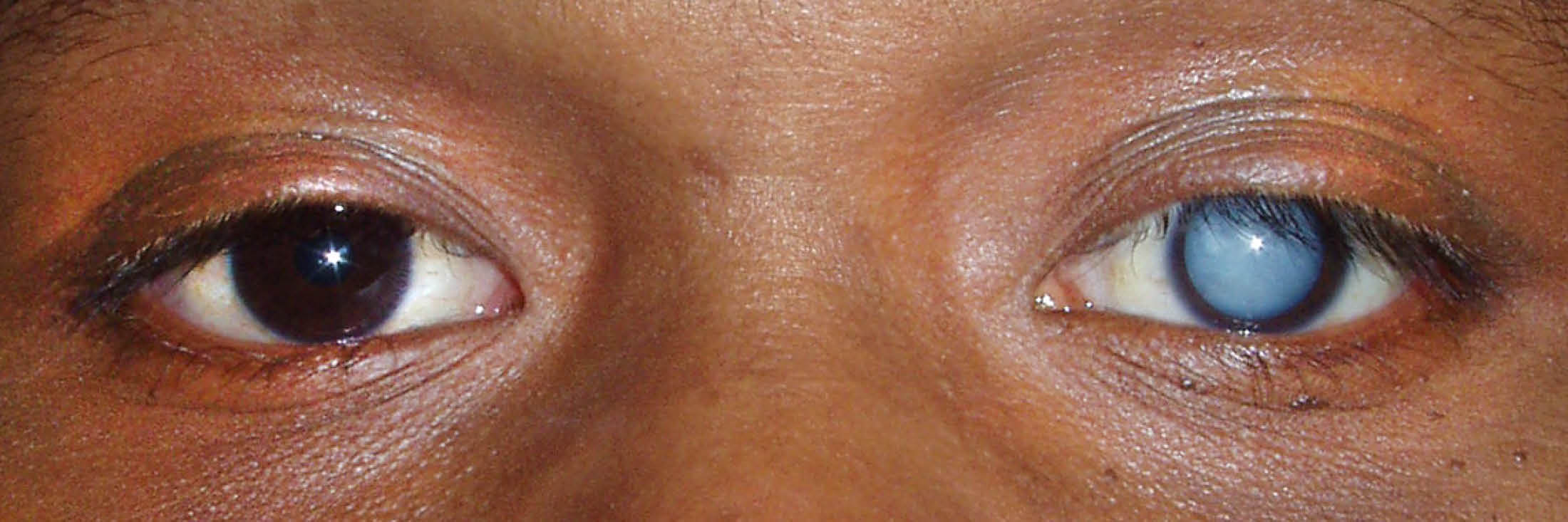
Причины возникновения светобоязни
Боязнь света бывает вызвана как какой-либо патологией, так и внешними условиями. Выделяют следующие причины:
- Врожденные особенности глаз. Например, недостаток красящего пигмента радужной оболочки, который встречается при альбинизме.
- Прием медикаментов, например, лечение заболеваний глаз при помощи капель, расширяющих зрачки.
- Многочасовая работа за компьютером, особенно без перерывов. Среди дополнительных симптомов отмечается синдром сухого глаза, боли в глазах, снижение остроты зрения, слезотечение и др.
- Регулярная и/или продолжительная работа в помещении с недостаточным освещением.
- Травмы органов зрения. Чувствительность к свету после травмы развивается только на поврежденном глазу. Часто только этим симптомом ситуация не ограничивается, все зависит от вида травмы.
- Гелиофобия. Это паническая боязнь выходить на улицу, когда там светит солнце.
 Это психологическая проблема, при которой пациенты считают солнце причиной рака кожи, пожаров, ожогов и разных заболеваний, поэтому не выходят на солнце без шляпы, солнцезащитных очков, в одежде с коротким рукавом и др. Гелиофобия часто переходит в социофобию, так как пациенты могут выходить на улицу только в темное время суток и вынуждены долгое время находиться в одиночестве.
Это психологическая проблема, при которой пациенты считают солнце причиной рака кожи, пожаров, ожогов и разных заболеваний, поэтому не выходят на солнце без шляпы, солнцезащитных очков, в одежде с коротким рукавом и др. Гелиофобия часто переходит в социофобию, так как пациенты могут выходить на улицу только в темное время суток и вынуждены долгое время находиться в одиночестве. - Работа в помещении с кондиционером или просто с сухим воздухом. Как правило, пациенты отмечают в этих случаях не только светобоязнь, но и симптомы синдрома сухого глаза.
- Продолжительное напряжение глаз. Обычно это происходит, если работа связана с чтением, конструированием, необходимостью рассматривать мелкие детали.
- Кератит (воспаление роговицы), кератоконъюнктивит, воспаление радужной оболочки глаз и другие офтальмологические заболевания. Обычно боязнь света в этом случае сопровождает слезотечение, покраснение, резь и боль в глазах или другие характерные для каждого конкретного диагноза симптомы.

- Инфекционные заболевания: грипп, энтеровирус, энцефалит, менингит, корь и др. Эти инфекционные заболевания могут сопровождаться симптомами интоксикации организма: слезотечением, повышенной температурой тела, тошнотой, рвотой и др.
- Поражение нервной системы и различные заболевания ЦНС: депрессия, синдром хронической усталости, психоз, биполярное расстройство, панические атаки и др.
- Аномалии развития глазного яблока.
- Другие патологии: инсульт головного мозга, абсцесс и др. При подобной патологии, кроме фотофобии отмечается повышенная температура тела, головные боли, тошнота и др.
Светобоязнь можно устранить, просто убрав вызвавшую его причину, например, иногда достаточно начать пользоваться компьютерными очками, извлечь из глаза частичку пыли, песчинку или другое, которое контактирует с глазом, регулярно увлажнять воздух в помещении и др. Если же причина патологии более глубокая, то лечение боязни света напрямую связано с лечением вызвавшего ее заболевания.
Диагностика и лечение светобоязни
Нельзя лечить светобоязнь глаз, не выявив и не устранив ее причину. Офтальмологические специалисты не рекомендуют заниматься самодиагностикой и самолечением, так как источником фотофобии может быть серьезное заболевание, требующее вмешательства специалиста.
Диагностика боязни света
- Диагностическая беседа. Врач определяет, в какие моменты проявляется светобоязнь глаз, связано ли это поражение с воздействием солнечных лучей, реагируют ли глаза на искусственное освещение. Дополнительно окулист уточняет наличие сопутствующих заболеваний, выясняет, принимает ли пациент медикаменты, закапывает ли капли и др.
- Офтальмологические обследования. В зависимости от симптомов и общего состояния здоровья пациента, врач проводит биомикроскопию, офтальмоскопию, тонометрию, гониоскопию. Специалист может назначить дополнительные исследования: УЗИ глаз, посев на бактерии и др.
 Благодаря тщательной диагностике он может обнаружить источник инфекции, оценить состояние переднего отрезка и глазного дна, проходимость сосудов сетчатки и др.
Благодаря тщательной диагностике он может обнаружить источник инфекции, оценить состояние переднего отрезка и глазного дна, проходимость сосудов сетчатки и др. - Неврологические обследования. Если светобоязнь не связана с офтальмологическими заболеваниями, пациенту рекомендуют посетить невролога, который может направить больного на МРТ, доплерографию или другое обследование.
Дополнительно окулист может рекомендовать больному пройти обследование у эндокринолога, фтизиатра или другого специалиста.
Лечение боязни света
Лечить светобоязнь можно сразу после постановки диагноза. Терапия обычно включает:
- Лечение основной болезни. Например, специалист может подобрать медикаменты для лечения мигрени, панических атак и др., выписать капли для борьбы с конъюнктивитом, склеритом, синдромом сухого глаза и др.
- Отказ от лекарств, спровоцировавших боязнь света, если это не нанесет вреда здоровью.
- Ношение солнцезащитных очков или фотохромных линз.
 Окулист может рекомендовать носить их до тех пор, пока лечение не даст результаты.
Окулист может рекомендовать носить их до тех пор, пока лечение не даст результаты.
Как избежать боязни света?
Повышенная чувствительность может развиваться по ряду причин. Если вы хотите сократить риск возникновения светобоязни, то соблюдайте простые рекомендации:
- носите солнцезащитные очки, чтобы защитить глаза от яркого света, при этом выбор оптики доверяйте только офтальмологу и отдавайте предпочтение качественным линзам;
- носите шляпу с большими полями, она также поможет спрятать глаза от солнца;
- глазные капли помогут избежать синдрома сухого глаза;
- также пользуйтесь компьютерными очками и не забывайте делать перерывы при работе за компьютером;
- справиться со светобоязнью помогает и влажная уборка: отмечается, что если в доме мало пыли, то свет не рассеивается, сокращается вероятность развития аллергии и синдрома сухого глаза.
6 Обычных глазных болезней, которые приносит пожилой возраст
Пожилой возраст приносит с собой общие глазные болезни, о которых необходимо заботиться, чтобы вести безпроблемную жизнь.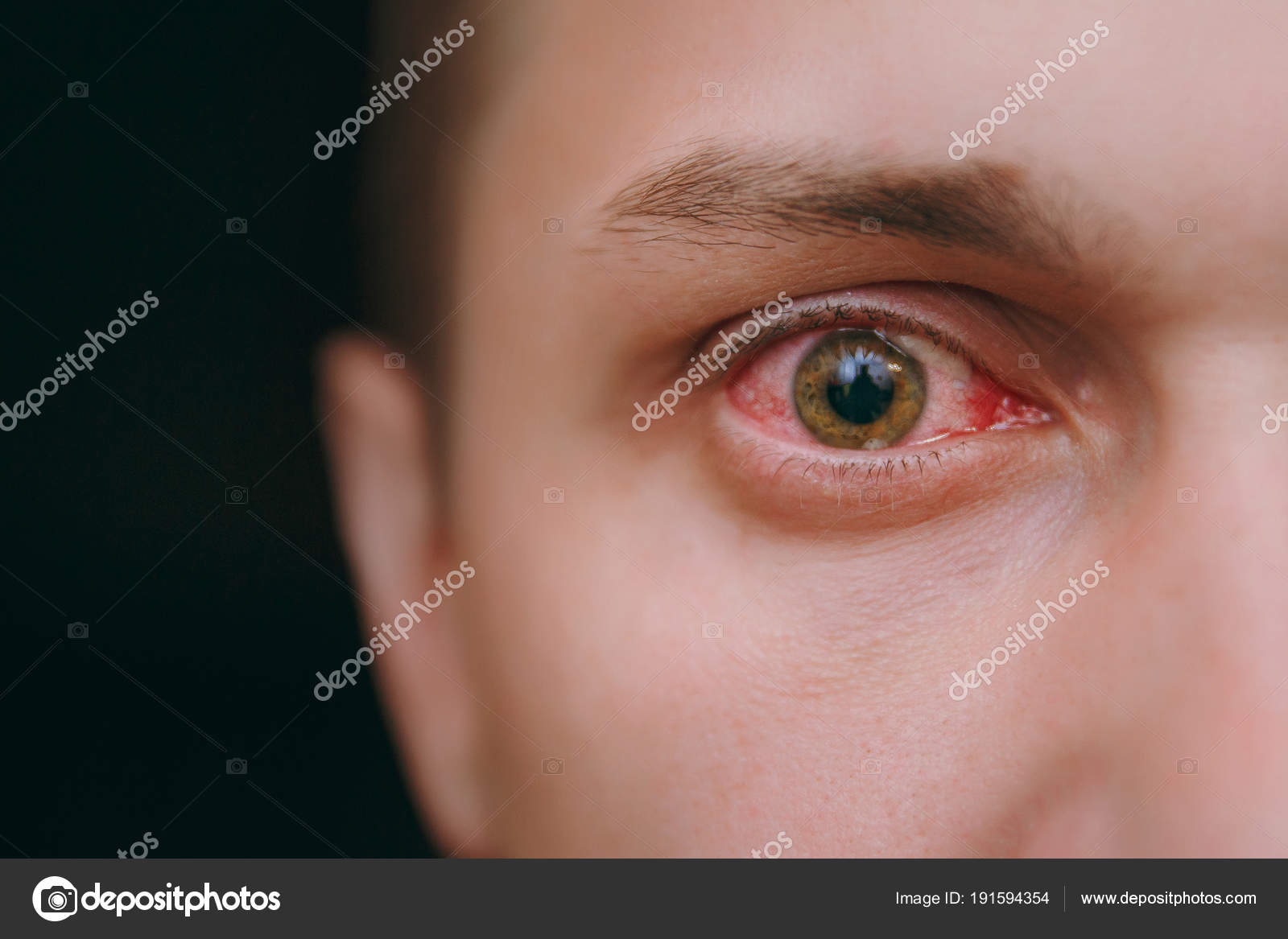 В конце концов, столько всего, что мы делаем в наши дни, требует использования наших сверхфункциональных глаз!
В конце концов, столько всего, что мы делаем в наши дни, требует использования наших сверхфункциональных глаз!
Но какие общие глазные болезни могут усложнить нам жизнь? И можем ли мы предотвратить их все?
Ну, вы не можете полностью избежать всех этих распространенных заболеваний глаз, но вы можете лучше узнать их симптомы, причины, типы, способы профилактики и лечения.
Да, сегодня в этой статье мы обсуждаем распространенные глазные болезни и способы их лечения.
Чтобы просмотреть этот список распространенных заболеваний глаз, вам понадобится от 7 до 8 минут, так что возьмите чашку чая или кофе, чтобы почитать с удовольствием.
Возрастная дегенерация желтого пятна (AMD)
Макула — это центральная часть сетчатки (задний слой глаза, который посылает в мозг визуальные сигналы). Поскольку он изнашивается с возрастом, ваша способность видеть уменьшается, потому что макула — это то, что помогает вам видеть, читать и выполнять любую визуальную задачу. Это состояние называется возрастной дегенерацией желтого пятна.
Это состояние называется возрастной дегенерацией желтого пятна.
Итак, как узнать, что у вас может быть болезнь? Некоторые признаки включают нечеткое зрение, искаженные пятна в центре того, что вы видите, и искаженное восприятие цвета.
Типы Проблема на ранней стадии называется сухой дегенерацией желтого пятна. Во время этого вы можете увидеть желтые пятна, собирающиеся в вашем желтом пятне и вокруг него.
По мере того, как повреждения продолжают происходить, наступает стадия, когда кровеносные сосуды начинают расти под вашей макулой. Они пропускают кровь в сетчатку, которая повреждает фоторецепторы на ней, которые помогают вам видеть.
Эта стадия известна как влажная дегенерация желтого пятна и может в дальнейшем привести к необратимой потере зрения.
Факторы риска ВМД — одно из распространенных генетических заболеваний глаз. Если в вашей семье есть кто-то из членов вашей семьи, страдающий дегенерацией желтого пятна, то вероятность ее развития у вас также выше.Курение, высокое кровяное давление, ожирение и малоподвижный образ жизни также увеличивают риск заболевания этим заболеванием.
Если в вашей семье есть кто-то из членов вашей семьи, страдающий дегенерацией желтого пятна, то вероятность ее развития у вас также выше.Курение, высокое кровяное давление, ожирение и малоподвижный образ жизни также увеличивают риск заболевания этим заболеванием.
Хотя правильного лечения AMD не существует, существуют определенные лекарства, которые помогают замедлить процесс дегенерации. Таким образом, потеря зрения будет продолжаться в будущем.
Правильная диета, богатая питательными веществами, в первую очередь может помочь предотвратить дегенерацию желтого пятна. Некоторые исследования показывают, что жирные кислоты омега-3 помогают снизить риск AMD.
Кроме того, постарайтесь добавить в ежедневное потребление полезные для глаз питательные вещества, такие как цинк и витамин А, и избегайте борьбы с этим заболеванием глаз.
Катаракта
Наш естественный хрусталик обычно прозрачный, что помогает нам иметь четкое зрение.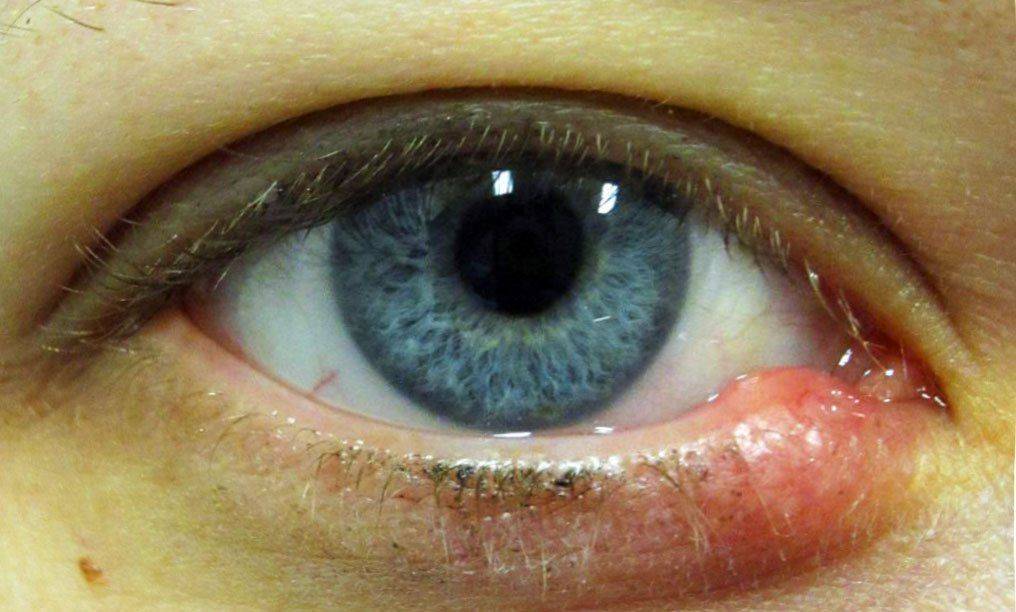 Но катаракта — это состояние, при котором хрусталик становится непрозрачным, и мы видим только нечеткие и размытые изображения.
Но катаракта — это состояние, при котором хрусталик становится непрозрачным, и мы видим только нечеткие и размытые изображения.
Почему это происходит? Что ж, белок в наших глазах начинает слипаться и образовывать облака, которые мешают нашему зрению.
С возрастом вероятность этого состояния увеличивается. Итак, очень важно следить за его симптомами. Это позволит быстрее диагностировать и лечить катаракту.
СимптомыНекоторые симптомы включают нечеткость зрения, чувствительность к свету, двоение в глазах (видение двух изображений одного и того же объекта), блеклые цвета и головокружение.
ПричиныХотите знать, что приводит к слипанию белка и, следовательно, к помутнению? Что ж, есть разные причины.Например, травмы, диабет, чрезмерное пребывание на солнце, дефицит питательных веществ и лучевая терапия.
Диагностика и лечение Для диагностики вам необходимо пройти несколько тестов, в том числе рефракционный тест. И в случае постановки диагноза потребуется операция по замене оригинального, но мутного хрусталика глаза на новый, искусственный.
И в случае постановки диагноза потребуется операция по замене оригинального, но мутного хрусталика глаза на новый, искусственный.
Но если катаракта небольшая, вам может потребоваться только внешнее лечение и можно избежать операции.
Профилактика Профилактика катаракты всегда лучше. Для этого нужно обязательно защитить глаза от вредных ультрафиолетовых лучей солнца. Когда выходите на улицу, надевайте очки с защитой от УФ-излучения и солнцезащитные очки.
Кроме того, вам следует избегать алкоголя и курения и хорошо следить за своим здоровьем. Факторами риска могут быть ожирение, высокое кровяное давление и такие проблемы, как глаукома. Убедитесь, что вы держите их всех под контролем.
Это важно не только для лечения катаракты, но и для предотвращения многих других распространенных глазных заболеваний у пожилых людей.
Диабетическая болезнь глаз
Диабет имеет множество проблем со зрением.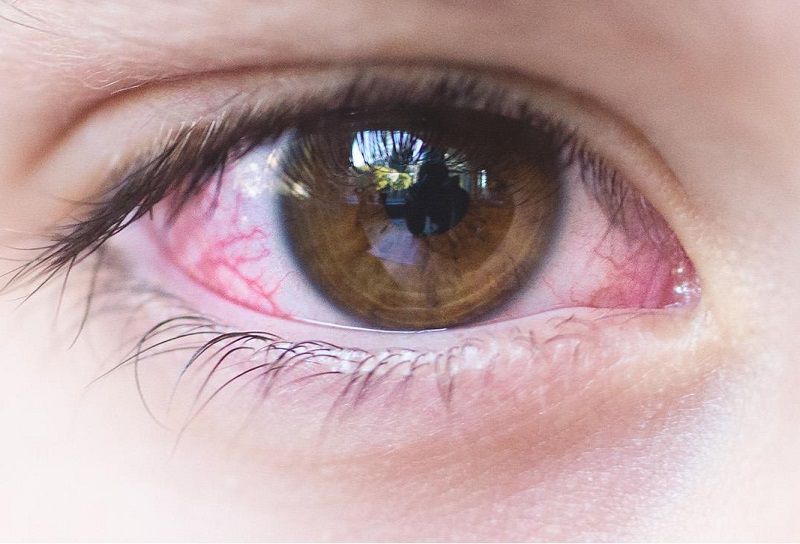 Нечеткое зрение, глаукома и катаракта — некоторые из них.
Нечеткое зрение, глаукома и катаракта — некоторые из них.
Однако диабетическая ретинопатия — одна из самых тяжелых, о которых мы поговорим в этом разделе. Это одно из распространенных заболеваний глаз у пожилых людей, которое в конечном итоге может привести к необратимой потере зрения.
Проще говоря, диабетическая ретинопатия — это повреждение кровеносных сосудов в нашей сетчатке.
Симптомы Хотя на ранних стадиях повреждения не проявляются какие-либо признаки и симптомы, на более поздних стадиях вы можете наблюдать нарушение ночного зрения и нечеткость зрения. Есть вероятность, что вы начнете видеть бесцветные пятна, плавающие в вашем поле зрения. Их называют плавающими.
Причина диабетической ретинопатии — высокий уровень глюкозы в крови. Это создает давление на кровеносные сосуды, которые несут ответственность за питание нашей сетчатки.
Сосуды в конечном итоге блокируются. А это приводит к необходимости образования новых кровеносных сосудов. Но поскольку эти новые сосуды слабы, они ломаются и пропускают жидкость в глаз. Это событие дополнительно вызывает помутнение и блокировку сетчатки, что приводит к потере зрения.
Очень важно контролировать диабет и артериальное давление, чтобы предотвратить диабетическую ретинопатию.
Для этого вам нужно будет исключить из своей жизни курение и алкоголь.Вам также необходимо поддерживать здоровый вес, чтобы диабет не рос и перестал поражать ваши глаза. Помогут регулярные упражнения и сбалансированная и питательная диета.
Если вовремя не предотвратить, может потребоваться хирургическое лечение. Эти операции включают лечение фокальным лазером, лечение рассеянным лазером и витрэктомию.
Глаукома
В нашем мозгу есть зрительный нерв, который отвечает за отправку визуальных сигналов от сетчатки к мозгу. Это то, что помогает нам видеть.
Это то, что помогает нам видеть.
Глаукома — это совокупность связанных глазных заболеваний, которые вызывают повреждение этого зрительного нерва. Это одно из распространенных заболеваний глаз, вызывающих слепоту.
Это повреждение в основном вызвано глазной гипертензией. Это означает, что давление внутри глаза выше, чем обычно должно быть.
Глаукома обычно безболезненна и бессимптомна. Хотя на одном этапе потери зрения вы можете испытать тошноту, нечеткость зрения и ореолы.
Профилактика и лечение
Утверждается, что физические упражнения в разумной степени снижают риск глаукомы.
Когда дело доходит до лечения, врачи обычно рекомендуют лекарства, когда степень тяжести невысока. В более тяжелых случаях правильным вариантом для снижения внутриглазного давления, вызывающего повреждение зрительного нерва, может быть лазерное лечение или операция.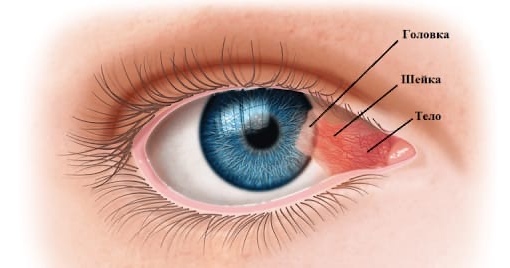
Синдром сухого глаза встречается так же часто, как и простуда.С этой проблемой сталкиваются все, от молодежи до пожилых людей. Это просто ощущение сухости в глазах, которое появляется после долгого просмотра экрана.
Недостаточное моргание вызывает высыхание всей влаги в глазах, что приводит к неприятному ощущению.
ПричиныОднако с возрастом сухость глаз начинает проявляться все больше и больше. Этот факт, по сути, верен, если использование экрана на телевизорах, телефонах и компьютерах не уменьшается.
Есть три основных причины.
- Точно так же, как машина на заводе теряет свою искру после многих лет работы, ваши глаза тоже не работают так хорошо, как когда вы были моложе.
- Экраны вокруг нас увеличиваются день ото дня. (раньше это был только телевизор, теперь у вас есть телефон и компьютер)
- Сухие глаза могут быть побочным эффектом лекарств.
 И обычно с возрастом количество лекарств увеличивается.
И обычно с возрастом количество лекарств увеличивается.
Симптомы
Некоторые симптомы сухости глаз — покраснение, зуд, усталость, чувствительность к яркому свету и ощущение жжения в глазах.
Мы не должны игнорировать сухость глаз, как мы иногда игнорируем простуду, даже если это одно из менее серьезных распространенных глазных заболеваний. Это потому, что сухие глаза могут в дальнейшем привести к воспалению или рубцеванию поверхности глаза. А это может привести к потере зрения.
Профилактика и лечение
Отличный способ позаботиться о глазах и предотвратить их сухость — это использовать компьютерные очки. Вы также можете делать упражнения для глаз.
Но если вы уже испытываете сухость в глазах и не можете предотвратить ее, используйте глазные капли, в которых нет лекарства.
Если проблема не исчезнет, обратитесь к окулисту. При необходимости он может попросить вас сделать корректирующую операцию.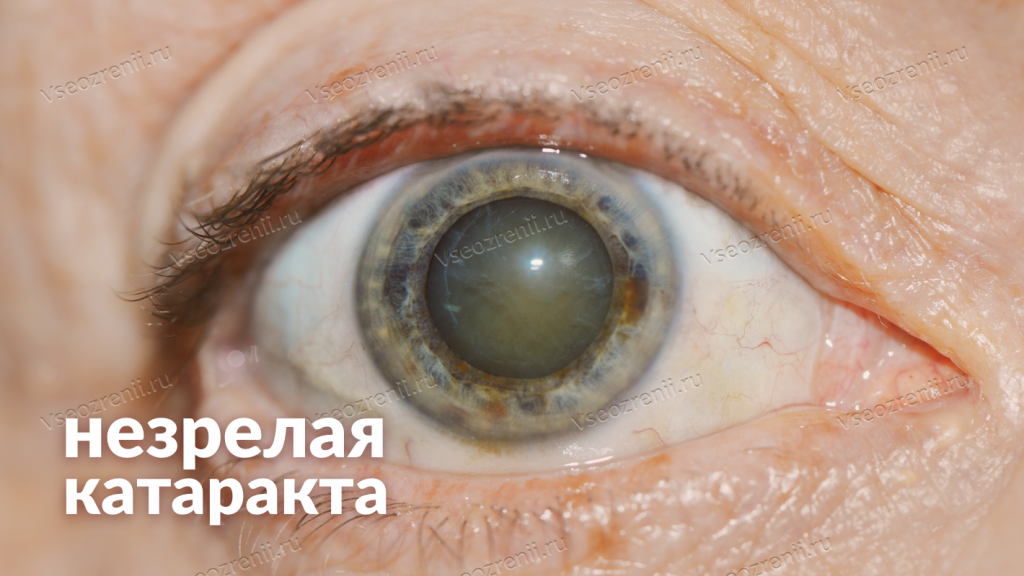
Слабое зрение — это когда вы не можете видеть четкие изображения. Он измеряется на основе остроты зрения. У идеального зрения острота зрения 20/20.
При слабом зрении ваша острота зрения может быть 20/40 или 20/60 или что-то в этом роде.
Типы
- Ночная слепота (неспособность видеть объекты при плохом освещении)
- Нечеткое зрение (объекты кажутся не в фокусе)
- Пониженное периферическое зрение (затруднение видения объектов с любой стороны глаза, кроме центральной части) )
- Пониженное центральное зрение (затруднение видения объектов в центре вашего зрения).
Это просто естественный результат старения. И это случается со всеми. У вас могут возникнуть проблемы с бликами, вам может быть трудно читать или управлять автомобилем.
Люди с другими заболеваниями глаз, такими как дегенерация желтого пятна, глаукома и диабетическое заболевание глаз, больше подвержены риску слабовидения, чем кто-либо другой.
Плохое зрение также может быть следствием некоторых наследственных заболеваний, травм головного мозга или рака глаза.
Очки с корректирующими линзами, устройствами увеличения и надлежащим освещением вокруг вас могут помочь вам лучше видеть.
Заключение Вот и все! Это шесть самых распространенных заболеваний глаз у людей, которые могут доставить вам неприятности. Но теперь, когда вы знаете о них, вы можете принять меры против них.
Например, хорошим шагом может быть добавление таких питательных веществ, как цинк, витамин С и витамин Е, в свой обычный рацион.Они очень полезны для глаз, а также имеют множество других преимуществ.
Однако первым шагом теперь должно быть определение общих симптомов ваших глазных проблем. И если у вас есть какие-либо симптомы, совпадающие с какими-либо из этих распространенных глазных болезней и расстройств, вам необходимо связаться с врачом для проверки.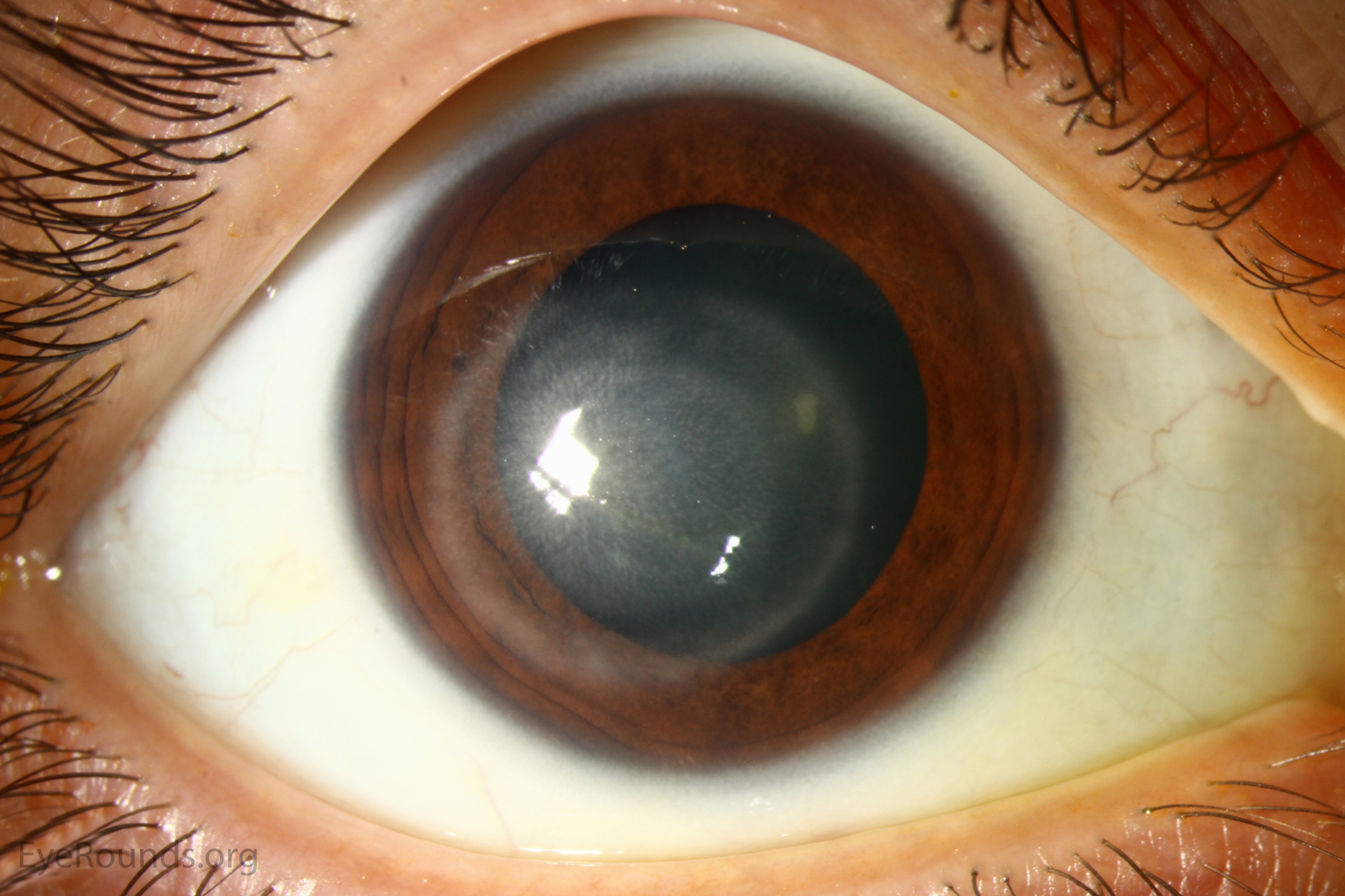
Кроме того, не реже одного раза в 6 месяцев делайте проверку зрения. Таким образом, вы обнаружите, что глазное заболевание развивается, пока не стало слишком поздно, и сможете вылечить его в ближайшее время.
Если вам или вашим близким сложно проводить регулярные медицинские осмотры и тому подобное, мы предлагаем вам зарегистрироваться в плане Emoha Empower.
Мы не только помогаем вам проходить регулярные медицинские осмотры, но и храним все ваши записи в одном месте для легкого доступа. Вдобавок ко всему, вы можете воспользоваться такими услугами, как напоминания о приеме лекарств, регулярные звонки по уходу и т. Д. От нас, которые помогут вам на пути к лучшему здоровью.
Нужна наша помощь? Связаться! Звоните нам по бесплатному телефону -1800-123-44-5555 прямо сейчас!
Глазные болезни — Центр зрения тысячелетия
Диабетическая болезнь глаз Диабетическая болезнь глаз — это общий термин для группы глазных проблем, которые могут возникнуть в результате диабета 1 или 2 типа, включая диабетическую ретинопатию, катаракту и глаукому.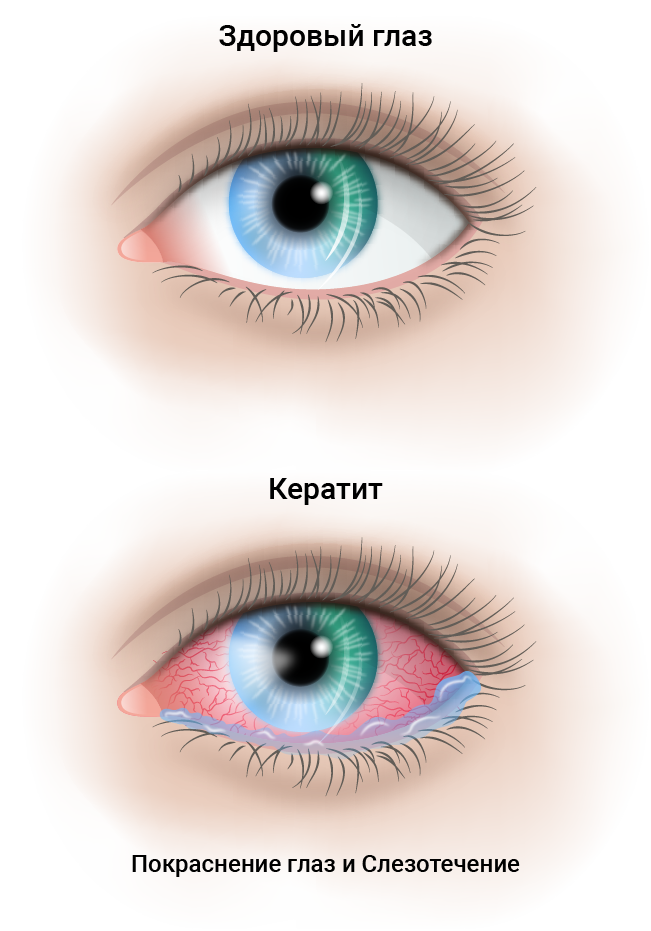
Часто на ранних стадиях диабетической болезни глаз симптомы отсутствуют, поэтому важно не дожидаться появления симптомов, прежде чем пройти комплексное обследование глаз. Раннее обнаружение и лечение диабетической болезни глаз значительно снизят ваши шансы на стойкую потерю зрения.
Глаукома
Глаукома, которую часто называют «тихим похитителем зрения», представляет собой повышение внутриглазного давления в глазах, которое вызывает повреждение зрительного нерва без каких-либо признаков или симптомов на ранних стадиях заболевания.Если ее не лечить, глаукома может привести к снижению периферического зрения и, в конечном итоге, к слепоте.
Хотя от глаукомы нет лекарства, существуют лекарства и хирургические вмешательства, которые могут помочь остановить дальнейшую потерю зрения. Раннее выявление и регулярные осмотры глаз имеют жизненно важное значение для замедления прогрессирования заболевания.
Раннее выявление и регулярные осмотры глаз имеют жизненно важное значение для замедления прогрессирования заболевания.
Дегенерация желтого пятна
Дегенерация желтого пятна — хроническое прогрессирующее заболевание, которое постепенно разрушает резкое центральное зрение из-за ухудшения макулы, крошечного пятна в центральной части сетчатки, состоящего из миллионов светочувствительных клеток.Поскольку это часто связано со старением, оно также известно как возрастная дегенерация желтого пятна (AMD). Существует две формы AMD, называемые «сухой», наиболее распространенный и не имеющий известного лечения, и «влажный», менее распространенный и леченный с помощью лазерных процедур. В настоящее время доступно генетическое тестирование, которое помогает выявить тех, у кого с наибольшей вероятностью разовьется «влажная» дегенерация желтого пятна.
В большинстве случаев обратить вспять повреждения, вызванные AMD, невозможно, но добавки, защита от солнечного света, сбалансированное питание и отказ от курения могут снизить риск и прогрессирование дегенерации желтого пятна.Если у вас возникнут вопросы о AMD или любом другом заболевании глаз, запишитесь на прием к нам.
Конъюнктивит (розовый глаз)
Конъюнктивит, также известный как розовый глаз, представляет собой инфекцию или воспаление конъюнктивы — тонкой защитной оболочки, покрывающей поверхность глазного яблока и внутреннюю поверхность век. Вызванный бактериями, вирусами, аллергенами и другими раздражителями, такими как дым и пыль, розовый глаз очень заразен и обычно сопровождается покраснением белка глаза и усилением слезотечения и / или выделений.
Хотя во многих незначительных случаях улучшение наступает в течение двух недель, некоторые из них могут перерасти в серьезное воспаление роговицы и угрожать зрению. Если вы подозреваете конъюнктивит, обратитесь к офтальмологу или свяжитесь с нами для обследования и лечения.
Глазной центр «
Millennium» обладает опытом и оборудованием, необходимым для диагностики и лечения перечисленных выше глазных заболеваний, а также многих других глазных болезней. Для получения дополнительной информации, пожалуйста, позвоните нам по телефону 407-292-9812 или назначьте встречу онлайн с одним из наших оптометристов.
глазных болезней и глазных болезней. Раннее обнаружение и диагностика имеют решающее значение для сохранения зрения.
Примерно каждый третий человек имеет какую-либо форму глазного заболевания к 65 годам.
Многие глазные болезни:
- Нет ранних симптомов
- Отсутствие сопутствующей боли
- Связаны с системным заболеванием
К сожалению, первые признаки заболевания глаз могут не проявиться до тех пор, пока болезнь не станет достаточно запущенной, когда первым признаком может быть необратимая потеря зрения.По этой причине раннее выявление и диагностика имеют решающее значение и играют важную роль в успешности лечения.
Профилактическая помощь — важный первый шаг к ранней диагностике. Вот почему наши врачи рекомендуют расширенные комплексные обследования глаз для выявления глазных болезней на ранних стадиях до того, как произойдет потеря зрения. Важно помнить, что потеря зрения из-за болезни глаз обычно является постепенной потерей зрения. Из-за этого постепенного прогрессирования потери зрения человеку трудно заметить ухудшение зрения до тех пор, пока потеря зрения не станет серьезной, а зачастую и необратимой.
Наиболее распространенные глазные болезни:
Дегенерация желтого пятна
Дегенерация желтого пятна является основной причиной необратимой потери зрения у людей старше 60 лет. Это прогрессирующее заболевание, при котором ухудшается состояние желтого пятна.
Катаракта
Катаракта — частая причина потери зрения после 55 лет. Существуют разные типы катаракты, которые могут возникать у людей моложе 55 лет.
Диабетическая ретинопатия
Диабет влияет на зрение, и люди с диабетом имеют повышенный риск развития проблем со зрением, некоторые из которых являются необратимыми.
Глаукома
Глаукома — прогрессирующее заболевание, вызывающее повреждение зрительного нерва. Если не лечить, глаукома может привести к необратимой потере зрения.
Важно отметить, что число заболеваний глаз растет.В Соединенных Штатах предполагаемый рост вызывает обеспокоенность и составляет 139 миллиардов долларов расчетного экономического бремени потери зрения, глазных болезней и нарушений зрения только в Соединенных Штатах.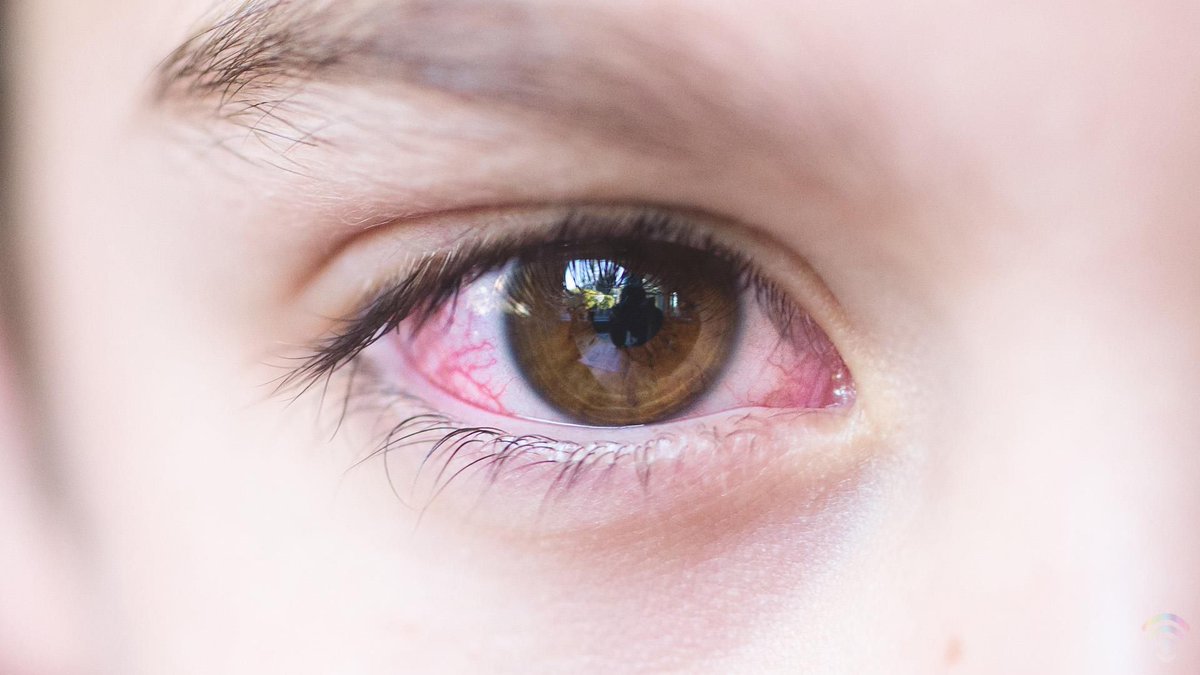
Глазные болезни | 2013 | Расчетное значение 2030 г. |
Возрастная дегенерация желтого пятна (AMD) | 2.1 миллион американцев | 3,7 миллиона американцев |
Катаракта | 24,0 млн американцев | 38,7 млн американцев |
Диабетическая ретинопатия | 7,7 миллиона американцев | 11.3 миллиона американцев |
Глаукома | 2,7 миллиона американцев | 4,3 миллиона американцев |
Офтальмологи Artisan Optics рекомендуют всем пациентам включать ежегодные офтальмологические обследования в общий план профилактического медицинского обслуживания. Точная ранняя диагностика позволяет провести более раннее вмешательство и лечение, а также повышает вероятность лучших результатов.Хорошая новость заключается в том, что в лечении этих заболеваний достигнут прогресс. Однако все начинается с вас. Позвоните в наш офис и запланируйте комплексное обследование глаз и глаз. Это безболезненно и занимает меньше часа. Нет причин рисковать своим зрением. Звоните сегодня (208) 377.8899.
Точная ранняя диагностика позволяет провести более раннее вмешательство и лечение, а также повышает вероятность лучших результатов.Хорошая новость заключается в том, что в лечении этих заболеваний достигнут прогресс. Однако все начинается с вас. Позвоните в наш офис и запланируйте комплексное обследование глаз и глаз. Это безболезненно и занимает меньше часа. Нет причин рисковать своим зрением. Звоните сегодня (208) 377.8899.
глазных болезней | Процедуры для глаз
Исключительная помощь при различных заболеваниях глаз
Глазной институт Кумара — это ваш дом для всех ваших потребностей в уходе за глазами и обследованиях.У нас более 40 лет опыта лечения ряда заболеваний. Мы предлагаем услуги неотложной помощи в тот же день, и мы работаем с большинством страховых компаний, чтобы максимально упростить получение необходимого лечения. Мы являемся семейной практикой с 1976 года. Для вашего удобства мы говорим на испанском, хинди, непальском, пенджаби, русском и вьетнамском языках.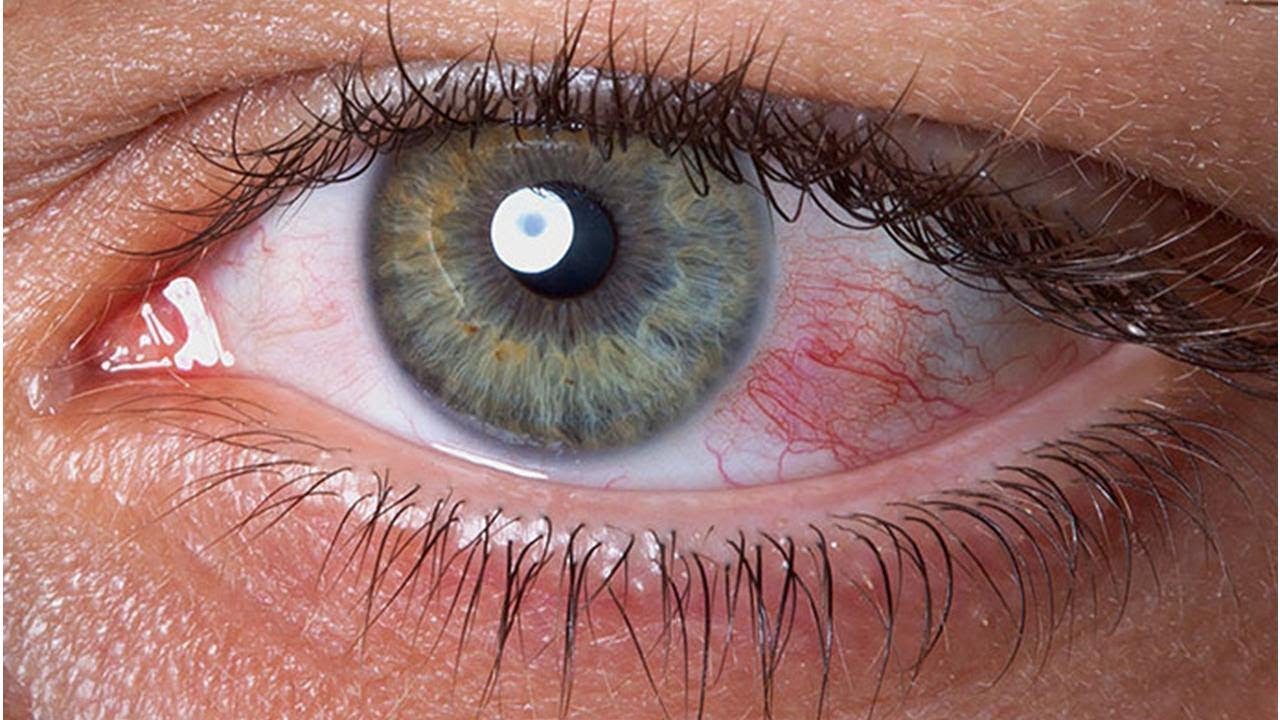 Наслаждайтесь БЕСПЛАТНЫМ Wi-Fi и напитками в нашем зале ожидания.
Наслаждайтесь БЕСПЛАТНЫМ Wi-Fi и напитками в нашем зале ожидания.
Мы лечим различные заболевания глаз:
Сострадательное лечение ваших глазных заболеваний
Наши обученные и лицензированные офтальмологи могут лечить весь спектр глазных заболеваний и заболеваний.С помощью плановых осмотров зрения мы можем диагностировать эти проблемы и найти решения, в том числе назначить очки и контактные линзы для медицинского и хирургического лечения этих угрожающих зрению заболеваний.
Катаракта
Катаракта постепенно формируется и затуманивает хрусталик глаза, ухудшая зрение. Факторы включают возраст, семейный анамнез, ожирение, курение, другие заболевания, чрезмерное воздействие солнечного света или травму глаза.
Глаукома
Глаукома возникает в результате повреждения зрительного нерва из-за аномально высокого давления внутри глаза. Глаукома постепенно ухудшает ваше зрение, из-за чего его трудно заметить, пока оно не станет прогрессирующим. Если вам больше 60 лет, у вас повышенный риск глаукомы.
Глаукома постепенно ухудшает ваше зрение, из-за чего его трудно заметить, пока оно не станет прогрессирующим. Если вам больше 60 лет, у вас повышенный риск глаукомы.
Дегенерация желтого пятна
Возрастная дегенерация желтого пятна (AMD) скрывает то, что находится прямо перед вами, влияя на управление автомобилем и распознавание лиц. Слои сетчатки отслаиваются из-за роста кровеносных сосудов или скопления клеток. Другие факторы включают семейный анамнез, курение, высокое кровяное давление, высокий уровень холестерина и ожирение.
Диабетическая болезнь глаз
Диабет может вызвать повреждение кровеносных сосудов сетчатки. Диабетическое заболевание глаз — основная причина слепоты среди взрослых в США. Симптомы включают нечеткое зрение, двоение в глазах, боль или давление в глазах, а также затруднение зрения уголками глаз.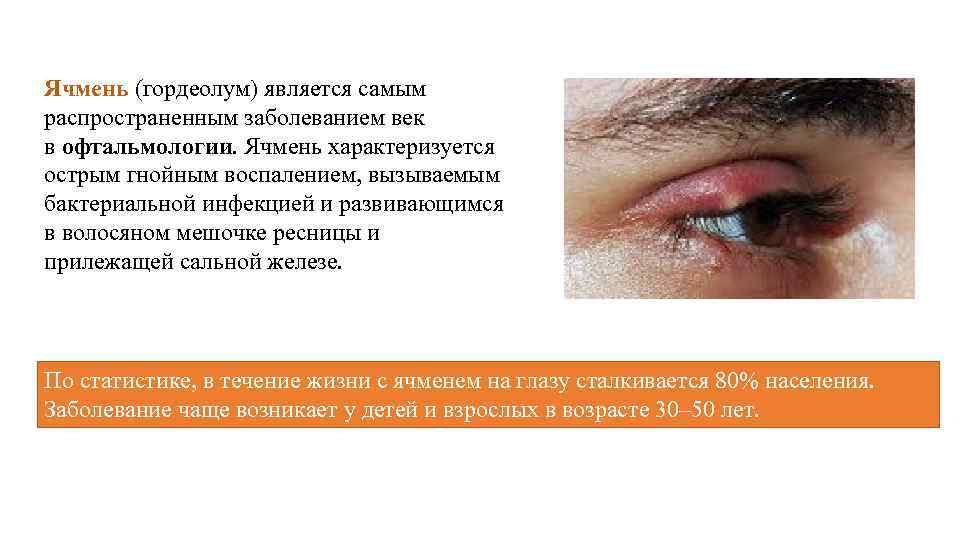 Обратите внимание, если вы видите кольца, мигающие огни или темные плавающие пятна.
Обратите внимание, если вы видите кольца, мигающие огни или темные плавающие пятна.
Плавающие и мигающие объекты
Если вы видите крошечные пятна, нити или фрагменты, дрейфующие в вашем поле зрения, это — плавающие объекты.Они сделаны из ячеистого материала и плавают в густой жидкости вашего глаза. Это вызвано возрастными изменениями, которые развиваются по мере того, как жидкость становится более жидкой. Другой причиной может быть воспаление задней части глаза, глазное кровотечение или разрыв сетчатки.
Если вы видите в поле зрения полосы молний или мигающие огни, это вспышки. Они возникают, когда жидкость трется о сетчатку. Они могут быть признаком болезни, отслоения сетчатки, травмы головы или химического воздействия.
Сухие глаза
Сухие глаза возникают, когда слезы не могут обеспечить достаточную влажность для смазывания глаз. Это может быть связано с недостаточным слезоотделением или плохим качеством слезы. Вы можете чувствовать сухость в глазах, путешествуя по воздуху, глядя на экран компьютера в течение длительного времени или находясь в комнате с кондиционером. Женщины подвержены более высокому риску возникновения сухости глаз.
Это может быть связано с недостаточным слезоотделением или плохим качеством слезы. Вы можете чувствовать сухость в глазах, путешествуя по воздуху, глядя на экран компьютера в течение длительного времени или находясь в комнате с кондиционером. Женщины подвержены более высокому риску возникновения сухости глаз.
Розовый глаз
Розовый глаз — это инфекционное воспаление или инфекция мембраны, покрывающей веко и белки глаз. Они будут красноватыми или розовыми. Розовый глаз может быть вызван бактериальной инфекцией, вирусной инфекцией, аллергической реакцией или не полностью открытым слезным протоком.Симптомы включают зуд, слезотечение, ночные выделения или ощущение песка.
Косоглазие
Косоглазие — это нарушение положения глаз у детей, которое можно исправить с помощью призм, очков или хирургического вмешательства.
Мы также предоставляем услуги ботокса. Свяжитесь с нами сегодня, чтобы узнать больше.
Болезнь роговицы — симптомы, причины, диагностика и лечение
- При кератоконусе, когда роговица выступает или становится круче, зрение становится все более нечетким, а ношение контактных линз, которое часто является ранним лечением болезни, становится затруднительным.Контактная линза может не оставаться на глазу из-за неправильной формы роговицы.
- Человек с эндотелиальной дистрофией Фукса или буллезной кератопатией может впервые заметить блики от света ночью или при ярком солнечном свете. По мере развития этих состояний зрение может быть затуманенным или нечетким по утрам и проясняться в течение дня. По мере того, как болезнь прогрессирует, зрение будет становиться все более расплывчатым в течение дня и в конечном итоге может вообще не проясниться.
- Некоторые заболевания роговицы могут быть очень болезненными.
Кератоконус — это ослабление и истончение центральной роговицы. Роговица образует конусовидную деформацию. Прогрессирование может быть быстрым, постепенным или прерывистым. Кератоконус обычно возникает на обоих глазах, но может возникнуть только в одном глазу.
Роговица образует конусовидную деформацию. Прогрессирование может быть быстрым, постепенным или прерывистым. Кератоконус обычно возникает на обоих глазах, но может возникнуть только в одном глазу.
Эндотелиальная дистрофия Фукса — это наследственная аномалия внутреннего слоя клеток роговицы, называемая эндотелием. Назначение этого слоя — откачивать жидкость из роговицы, делая ее тонкой и кристально чистой.Когда эндотелий нездоров, жидкость не откачивается, и роговица набухает, что приводит к ее помутнению и ухудшению зрения.
Буллезная кератопатия — это состояние, при котором роговица постоянно опухает. Это происходит из-за того, что внутренний слой роговицы, эндотелий, был поврежден и больше не выкачивает жидкости из ткани.
Ваш глазной врач может проверить наличие заболеваний и травм роговицы, осмотрев ваши глаза с помощью увеличительных инструментов.Используя щелевую лампу и передовые диагностические технологии, такие как топография роговицы, ваш врач может обнаружить раннюю катаракту, рубцы роговицы и другие проблемы, связанные с передними структурами глаза. После расширения глаз врач также осмотрит сетчатку на предмет ранних признаков заболевания.
После расширения глаз врач также осмотрит сетчатку на предмет ранних признаков заболевания.
Как и в случае любой серьезной глазной инфекции, заболевание роговицы следует лечить немедленно. Хотя пересадка роговицы почти всегда является необходимым лечением для восстановления зрения при помутнении роговицы, существуют и другие меры, которые можно предпринять для продления зрения на ранних стадиях заболевания.
Общие сведения о заболеваниях сетчатки, симптомах и причинах
Глаза доставляют четыре пятых информации, которую получает наш мозг. Однако, когда дело доходит до глазных болезней, можно не отметить какие-либо симптомы, поскольку они не легко обнаруживаются или могут быть безболезненными. Есть несколько распространенных и редких заболеваний глаз, которые влияют на зрение. Здоровая сетчатка важна для ясного зрения. Заболевания сетчатки являются обычным явлением, поскольку они могут поражать любую часть сетчатки глаза. Поскольку заболевания сетчатки поражают жизненно важные ткани глаза, это вызывает серьезные проблемы, влияет на зрение, а некоторые даже приводят к слепоте.
К некоторым распространенным типам заболеваний сетчатки относятся:
1) Плавучие пятнаПлавучие помутнения обычно представляют собой маленькие черные формы, которые появляются в поле зрения как волнистые линии, пятна или нити. Кажется, что они плывут вместе с движением глаз.
Симптомы:Симптомы плавающих помутнений могут включать:
- Маленькие формы в поле зрения, которые выглядят как темные точки, прозрачные струны плавающего материала.
- Маленькие фигурки, нити или веревки, выходящие за пределы поля зрения.
- Плавающие пятна заметны, когда вы смотрите на простой яркий фон.
Помутнения возникают, когда стекловидное тело, которое обычно прозрачное, гелеобразное вещество, расположенное в центре глаза, становится более жидким, а комки отбрасывают тень на сетчатку. Это могут быть:
Возрастные: некоторые заболевания глаз, такие как сильная близорукость, кровотечение стекловидного тела, воспаление в задней части глаза, кровотечение в глазу и т. Д.вызывают плавающие помутнения.
Д.вызывают плавающие помутнения.
Разрыв сетчатки — это состояние, которое возникает, когда слой стекловидного тела сжимается и отслаивается от тонкого слоя ткани с достаточным натяжением, чтобы вызвать разрыв или повреждение сетчатки.
Симптомы:- Внезапное появление мутов в глазу.
- Фотопсия или вспышки света
- У некоторых пациентов разрыв сетчатки может не проявлять каких-либо заметных симптомов.
При рождении стекловидное тело прикрепляется к сетчатке.Однако гель отделяется от оболочки сетчатки в результате нормального процесса старения. У большинства людей этот процесс происходит без проблем. Однако у людей с «липким» стекловидным телом сетчатка разрывается после отделения стекловидного тела от сетчатки.
3) Отслоение сетчатки Состояние, при котором слой сетчатки отделяется от задней части глаза, и это происходит, когда жидкость стекловидного тела проходит через разрыв сетчатки. Он отдаляет сетчатку от ее нормального положения.
Он отдаляет сетчатку от ее нормального положения.
Хотя отслойка сетчатки сама по себе безболезненна, вот некоторые предупреждающие симптомы, которые почти всегда появляются до того, как она возникает:
- Внезапное появление плавающих помутнений в поле зрения
- Вспышки света в пораженном глазу
- Затуманенное зрение
- Ограниченное периферическое зрение
- Тень, похожая на занавеску над полем зрения.
- Возрастные изменения в глазу
- Травма глаза
- Близорукость / миопия
- Дегенерация решетки
- Предыдущая операция на глазу по поводу катаракты
- Отщепление сетчатки в семейном анамнезе.
Такое состояние, как диабетическая ретинопатия, вызвано высоким уровнем сахара в крови, который повреждает кровеносные сосуды светочувствительной сетчатки.
Симптомы: Диабетическая ретинопатия на ранних стадиях безболезненна и ее трудно заметить.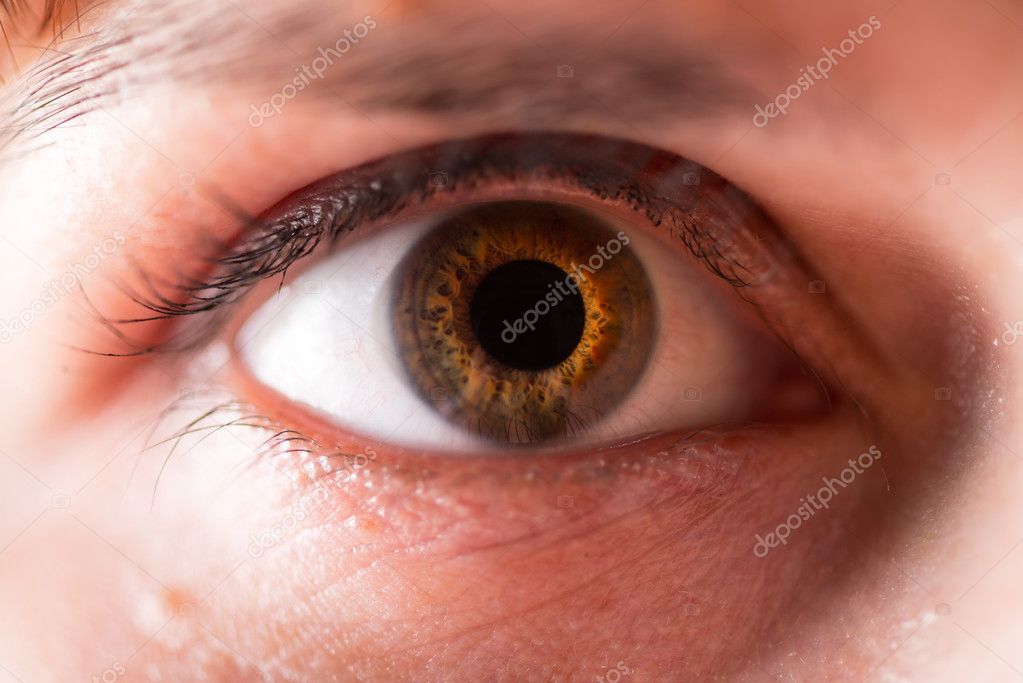 Он не проявляет никаких заметных симптомов, пока не продвинется дальше. По мере прогрессирования диабетической ретинопатии появляются следующие признаки:
Он не проявляет никаких заметных симптомов, пока не продвинется дальше. По мере прогрессирования диабетической ретинопатии появляются следующие признаки:
- Постепенное ухудшение зрения
- Плавающие пятна
- Внезапная потеря зрения
- Нарушение цветового зрения
- Затуманенное зрение или пустые области в поле зрения
В этом состоянии наблюдается аномальный рост кровеносных сосудов сетчатки, вызывающий рубцевание и кровотечение.Кровеносные сосуды разрушаются, и жидкость проникает внутрь и под сетчатку. Это приводит к набуханию сетчатки, что в конечном итоге приводит к размытию или искажению зрения.
5) Эпиретинальная мембранаЭпиретинальная мембрана представляет собой тонкий, нежный, прозрачный тканеподобный рубец или мембрану, образующийся над макулой. Мембрана растягивает сетчатку и искажает зрение.
Симптомы:- Эпиретинальная мембрана не вызывает полной слепоты, но обычно влияет на центральное зрение.
 Однако периферическое зрение пораженного глаза остается неизменным.
Однако периферическое зрение пораженного глаза остается неизменным. - Размытие зрения
- Искаженная центральная часть зрения.
Эпиретинальная мембрана возникает из-за образования тонкого и нежного слоя фиброзной ткани на макуле. Эта мембрана действует как пленка, затрудняя обзор. Он может сокращаться, как рубцовая ткань, и растягивать сетчатку, вызывая сморщивание макулы. Все это приводит к искажению зрения или отеку сетчатки.
6) Макулярное отверстиеЭто небольшой разрыв или дефект в центре сетчатки (желтого пятна). Это может развиться из-за ненормального тракта между стекловидным телом и сетчаткой или из-за травмы глаза. Макулярное отверстие очень часто встречается у людей в возрасте от 50 до 70 лет.
Симптомы:- Нарушение центрального зрения
- Затруднение при чтении
- Черные или серые точки в поле зрения
- Черные области в поле зрения
- Размытие или искаженное зрение.

- Прямые линии полюсов, текстовые строки и т. Д. Выглядят изогнутыми или волнистыми.
При нормальном процессе старения стекловидный гель, находящийся внутри глаза, естественным образом сжимается. Во время этого процесса он без проблем отрывается от сетчатки. Иногда гель стекловидного тела может прилипать к сетчатке, в результате чего макула растягивается и образует отверстие.
7) Дегенерация желтого пятнаПри дегенерации желтого пятна центр сетчатки (макула) начинает разрушаться.
Симптомы:- Затуманенное центральное зрение
- Слепое пятно в центре поля зрения
- Изменение или снижение восприятия цвета.
Точная причина дегенерации желтого пятна до сих пор неизвестна. С возрастом в сетчатке глаза происходят изменения. Также предполагается, что в развитии этого заболевания сетчатки участвуют генетические факторы и факторы окружающей среды.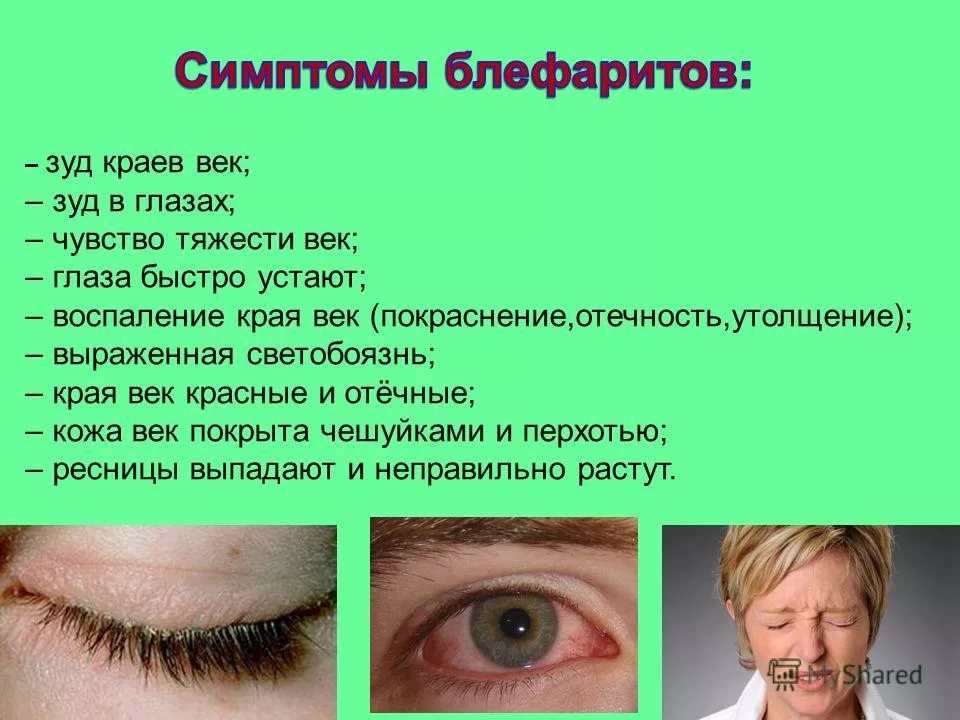
Также известное как «глазной удар», это состояние, при котором одна из вен, по которой кровь от сетчатки к сердцу блокируется.
Симптомы:- Затуманенное зрение
- Пустые пустые пространства в поле зрения
- Плавающие пятна
- Боль в глазах
- Давление в глазу
Вена обычно блокируется в результате сгусток крови. Эта закупорка препятствует току крови. Хотя точная причина этого до сих пор неизвестна, некоторые состояния, такие как глаукома, высокий уровень холестерина, диабет и высокое кровяное давление, делают это более вероятным.
MBBS (2006-2011): Siddartha Medical College Vijayawada (AP)MS (2013-2016): PGIMER, Chandigarh
FVRS (2016-2018) LVPEI, Бхубанешвар
Особые интересы: ретинопатия недоношенных, диабетическая ретинопатия, ретинопатия сетчатки Дистрофии, сетчатка у детей.
Последние сообщения С.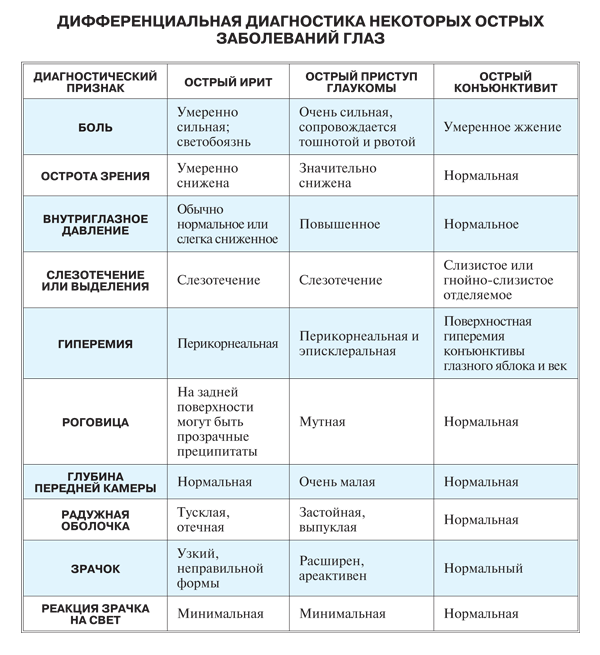 Л. Прабхавати (посмотреть все)
Л. Прабхавати (посмотреть все)Причины, симптомы, диагностика, лечение и др.
Ниже мы перечисляем некоторые возможные причины боли в глазах.
Сухие глаза
Здоровые глаза выделяют слезы, которые помогают смазывать глаза.Слезы также помогают смыть пыль и другие раздражители. Глаза, которые не выделяют достаточно слез, могут стать сухими, зудящими и уязвимыми для инфекции.
Другие симптомы
Некоторые возможные симптомы сухости глаз включают:
- покраснение и болезненность
- зуд
- ощущение песка в глазу
- слезотечение
- помутнение зрения
- чувствительность к свету
Лечение
Сухость глаз обычно не является поводом для беспокойства, и человек обычно может управлять симптомами с помощью искусственных слез.
Однако некоторые заболевания и лекарства могут вызывать хроническую сухость глаз, поэтому важно обсудить симптомы сухости глаз с врачом.
Аллергия
Глазная аллергия или глазная аллергия — это аллергическая реакция на что-то, что попадает в глаза.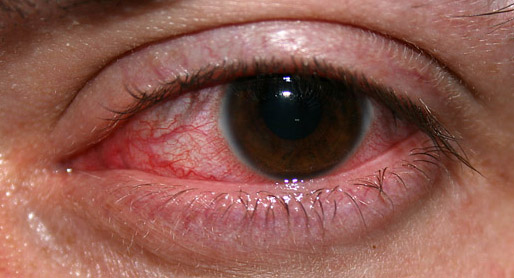 Такая аллергия обычно поражает оба глаза.
Такая аллергия обычно поражает оба глаза.
Некоторые потенциальные аллергены, которые могут вызвать аллергию на глаза, включают:
- пыльца
- споры плесени
- пылевые клещи
- перхоть
- ингредиенты в средствах по уходу за кожей и другой косметике
Другие симптомы
Типичные симптомы глаза К аллергии относятся:
- покраснение и отек век
- зернистость или зуд в глазах
- слезотечение
- чувствительность к свету
Лечение
Лечение глазной аллергии включает выявление и последующее предотвращение аллергена, который вызывает аллергия.
Люди также могут найти облегчение при помощи безрецептурных антигистаминных препаратов и глазных капель. Если у человека наблюдаются тяжелые или стойкие симптомы, его врач может назначить глазные капли кортикостероидов или иммунотерапию для подавления аллергической реакции.
Конъюнктивит
Конъюнктивит — это медицинский термин, обозначающий группу состояний, вызывающих отек, покраснение и воспаление конъюнктивы. Конъюнктива — это тонкая прозрачная ткань, покрывающая белую часть глаза.
Конъюнктива — это тонкая прозрачная ткань, покрывающая белую часть глаза.
При конъюнктивите белки глаз обычно становятся красными или розовыми. Следовательно, многие люди называют конъюнктивит розовым глазом.
Вирусы, бактерии и аллергены вызывают большинство случаев конъюнктивита. Он также может развиваться в ответ на раздражители, такие как:
- химические вещества
- загрязнение воздуха
- грибки
- амебы и паразиты
- инородный предмет в глазу
- контактные линзы
Другие симптомы
Другие возможные симптомы конъюнктивита включают:
- зуд, раздражение или жжение
- ощущение, будто в глазах есть инородное тело
- ощущение позывов потереть глаза
- опухшие веки
- повышенное производство слез
- выделения из глаз
- образование корки на веках или ресницах, особенно по утрам
- ощущение дискомфорта при ношении контактных линз или ощущение того, что они не остаются на месте
Лечение
Лечение конъюнктивита зависит от причины:
- Вирусный конъюнктивит (VC): Большинство случаев VC протекает в легкой форме и проходит в течение 7–14 дней без t он нуждается в лечении.
 Врач может назначить противовирусные препараты при тяжелых вирусных инфекциях.
Врач может назначить противовирусные препараты при тяжелых вирусных инфекциях. - Бактериальный конъюнктивит (БК): Легкая БК часто улучшается через 2–5 дней без лечения. Однако врач может назначить антибиотики при более тяжелых бактериальных инфекциях.
- Аллергический конъюнктивит (AC): Лечение AC включает выявление и предотвращение аллергена, который вызывает это состояние. Другие варианты лечения включают местные антигистаминные препараты и глазные капли.
Блефарит
Блефарит — это медицинский термин, обозначающий воспаление век.Состояние может возникать в результате бактериальной инфекции или кожного заболевания, например перхоти или розацеа.
Другие симптомы
Симптомы блефарита включают:
- красные, опухшие, зудящие веки
- чешуйчатую или шелушащуюся кожу на веках
- корку век
- чрезмерное ощущение песка или жжения в глазах
- производство
- сухие глаза
Тяжелые симптомы могут включать:
- помутнение зрения
- потерю ресниц
- воспаление роговицы
Лечение
Лечение блефарита включает в себя поддержание чистоты век и без корок. Обычно это включает в себя наложение теплых компрессов на глаза и мягкое очищение век с помощью детского шампуня или безрецептурного очищающего средства для глаз.
Обычно это включает в себя наложение теплых компрессов на глаза и мягкое очищение век с помощью детского шампуня или безрецептурного очищающего средства для глаз.
Некоторым людям необходимо использовать глазные капли или средства для промывания век. Если блефарит вызван бактериальной инфекцией, врач может назначить антибиотики, чтобы помочь избавиться от инфекции.
Ячмень или халязион
Ячмень и халязия являются одними из самых распространенных проблем со зрением.
Ячмень — это небольшая бугорка, образующаяся на внешнем крае века.Он развивается, когда сальная железа в глазу блокируется и забивается, вызывая небольшую локализованную инфекцию. Ячмень может быть очень болезненным или чувствительным к прикосновению.
Халязион внешне похож на ячмень, но обычно крупнее. Как и ячмень, халязия развивается в результате закупорки сальных желез в глазу. В отличие от ячменя, халязия обычно возникает не из-за инфекции и обычно не вызывает боли, если не становится очень большой.
Обработка
Стили часто очищаются сами по себе.Применение теплых компрессов к пораженному глазу может помочь осушить ячмень и ускорить заживление. Очень большие или болезненные ячмени могут потребовать лечения антибиотиками.
Теплые компрессы также могут помочь избавиться от халязиона. Однако врачу может потребоваться хирургическое удаление стойкого или сильно разрастающегося халязиона.
Повреждение глаза
Физическое повреждение глаза может вызвать боль, отек или чрезмерное слезоотделение. Примеры таких травм включают:
- нанесение удара в глаз
- получение удара в глаз
- попадание инородного предмета в глаз
Лечение
Лечение травмы глаза зависит от различных факторов, включая :
- тип травмы
- серьезность или степень повреждения глаза
- наличие повреждения окружающих тканей
- наличие инфекции
Если человек получил тычок в глаз или удар Врач может порекомендовать следующее:
Если у человека в глазу застряла ресница или другой посторонний предмет, он может попытаться удалить его с помощью влажного ватного диска или тампона.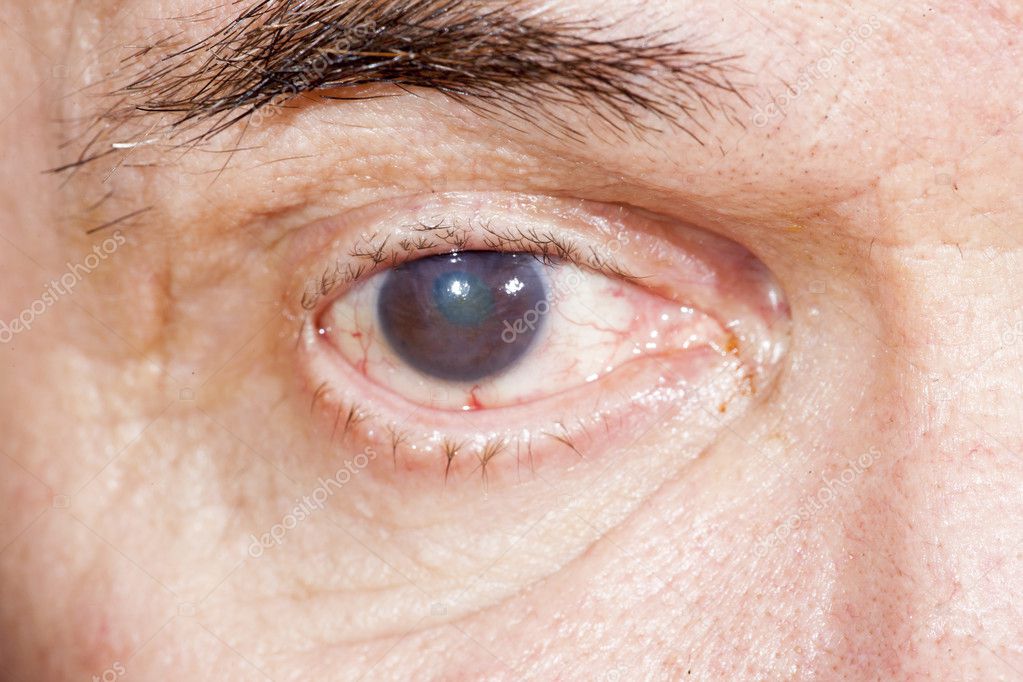 Если это невозможно, им следует обратиться за помощью к врачу.
Если это невозможно, им следует обратиться за помощью к врачу.
Врач удалит предмет и может назначить обезболивающие глазные капли для облегчения боли и антибиотики для предотвращения инфекции.
Глаукома
Глаукома — это прогрессирующее заболевание, при котором поражается зрительный нерв глаза. Это вызывает повышение давления в глазу, что может серьезно повредить зрение.
Другие симптомы
Возможные симптомы глаукомы включают:
Лечение
По данным Американской академии офтальмологии, повреждение глаз в результате глаукомы является постоянным и необратимым.Однако лекарства и хирургическое вмешательство могут помочь предотвратить ухудшение состояния.
В большинстве случаев глазные специалисты, например офтальмолог или оптометрист, назначают глазные капли для снижения давления в глазу.
В некоторых случаях офтальмолог может порекомендовать лазерную операцию или другой вид хирургии глаза, чтобы улучшить отток жидкости из глаза.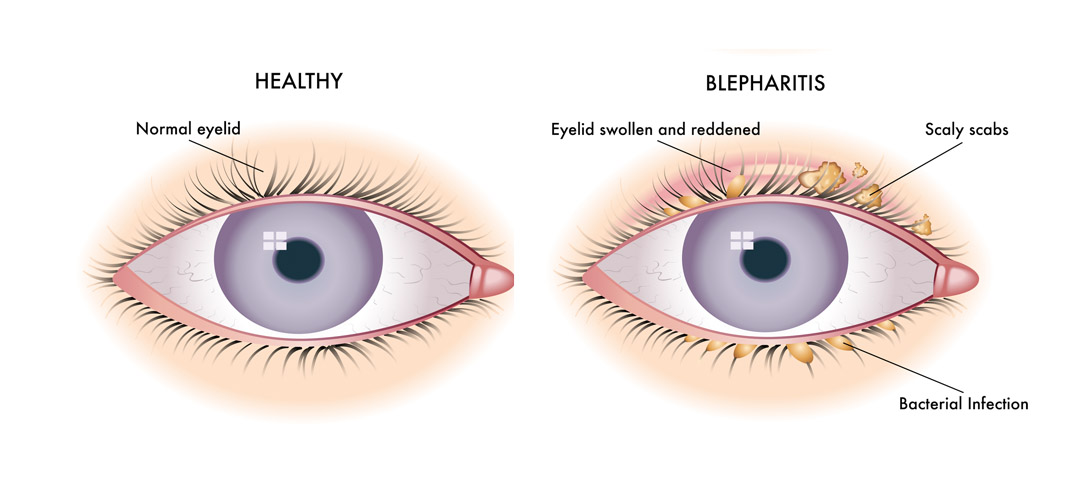
Кластерная головная боль
Кластерная головная боль вызывает внезапную и мучительную боль с одной стороны головы. Многие люди также испытывают боль вокруг глаз.
Кластерная головная боль обычно бывает острой, жгучей или пронизывающей и может длиться от 15 минут до 3 часов за раз.
Другие симптомы
Другие возможные симптомы кластерной головной боли включают:
Лечение
Человеку, который испытывает кластерные головные боли, необходимо обратиться к своему врачу для постановки диагноза и соответствующего лечения.
Врач пропишет обезболивающие, которые человек может принять, как только почувствует, что у него начинается головная боль.Они могут включать:
- инъекции суматриптана
- назальный спрей суматриптан или золмитриптан
- кислородная терапия
Аневризма
Аневризма — это расширение кровеносного сосуда. Это происходит в результате слабости стенки кровеносного сосуда.
Аневризма может возникнуть в любом месте тела, включая мозг. При разрыве аневризмы головного мозга человек может испытывать боль над глазом или за ним.
При разрыве аневризмы головного мозга человек может испытывать боль над глазом или за ним.
Разрыв аневризмы головного мозга требует неотложной медицинской помощи.Люди должны звонить 911, если кто-то испытывает симптомы, перечисленные ниже.
Другие симптомы
Некоторые другие признаки и симптомы разрыва аневризмы головного мозга включают:
- внезапную и очень сильную головную боль
- расширенный зрачок
- опущенное веко
- онемение, особенно на одной стороне тела
- рвота и тошнота
- изменения личности или осознания
- спутанность сознания
- потеря сознания
Лечение
Лечение аневризмы головного мозга зависит от нескольких факторов, включая:
- возраст человека и общее состояние здоровья
- размер , форма и расположение аневризмы
- независимо от того, разорвана ли аневризма или нет
- риск разрыва аневризмы
В некоторых случаях врач может просто рекомендовать контролировать аневризму на предмет признаков роста.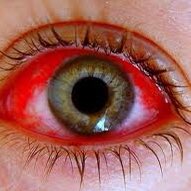 В других случаях они могут порекомендовать операцию, чтобы предотвратить разрыв аневризмы или предотвратить дальнейшую утечку крови.
В других случаях они могут порекомендовать операцию, чтобы предотвратить разрыв аневризмы или предотвратить дальнейшую утечку крови.
Рак
В редких случаях боль в глазах может быть признаком рака глаза. Некоторые виды рака глаз на самом деле представляют собой рак кожи, который начинается с века или окружающей кожи. Другие начинаются в самом глазу.
Другие симптомы
Рак глаза обычно вызывает боль только в том случае, если опухоль сильно разрослась за пределами глаза. Некоторые более ранние признаки и симптомы рака глаза могут включать:
- нечеткость зрения
- растущее темное пятно на радужной оболочке глаза
- изменение размера или формы зрачка
- изменение положения глазного яблока в его лунке
- изменение способа движения глазного яблока в его лунке
- выпуклость глаза
- частичная или полная потеря зрения
Лечение
Лечение рака глаза будет частично зависеть от размера и местоположения рака, а также на вероятность сохранения зрения в глазу.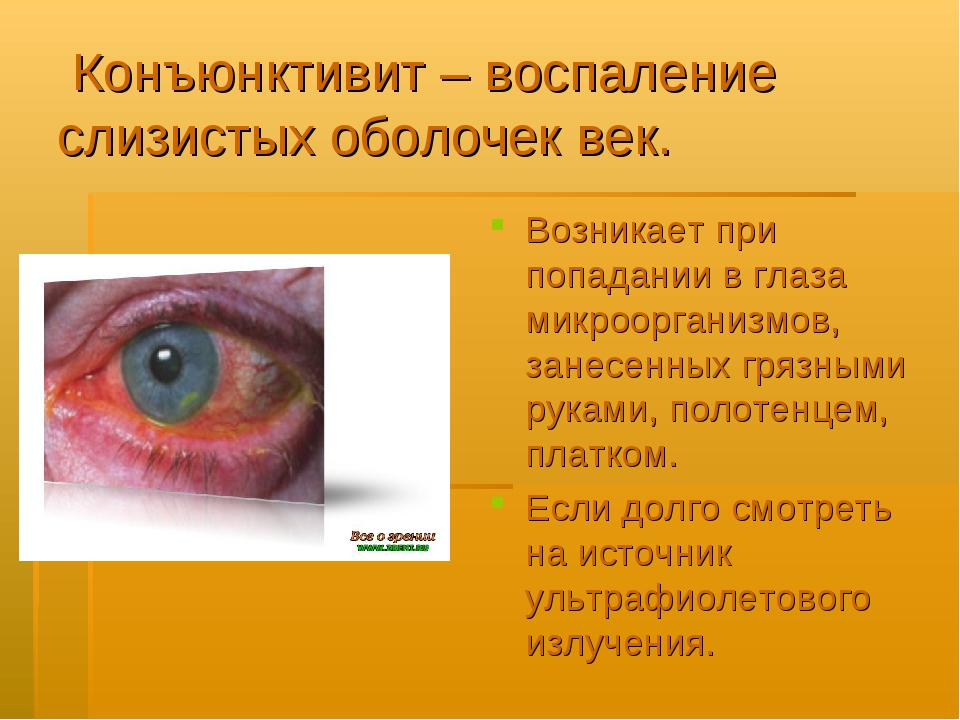



 Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015]
Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015] ): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 499 [ISBN: 3769104285]
): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 499 [ISBN: 3769104285]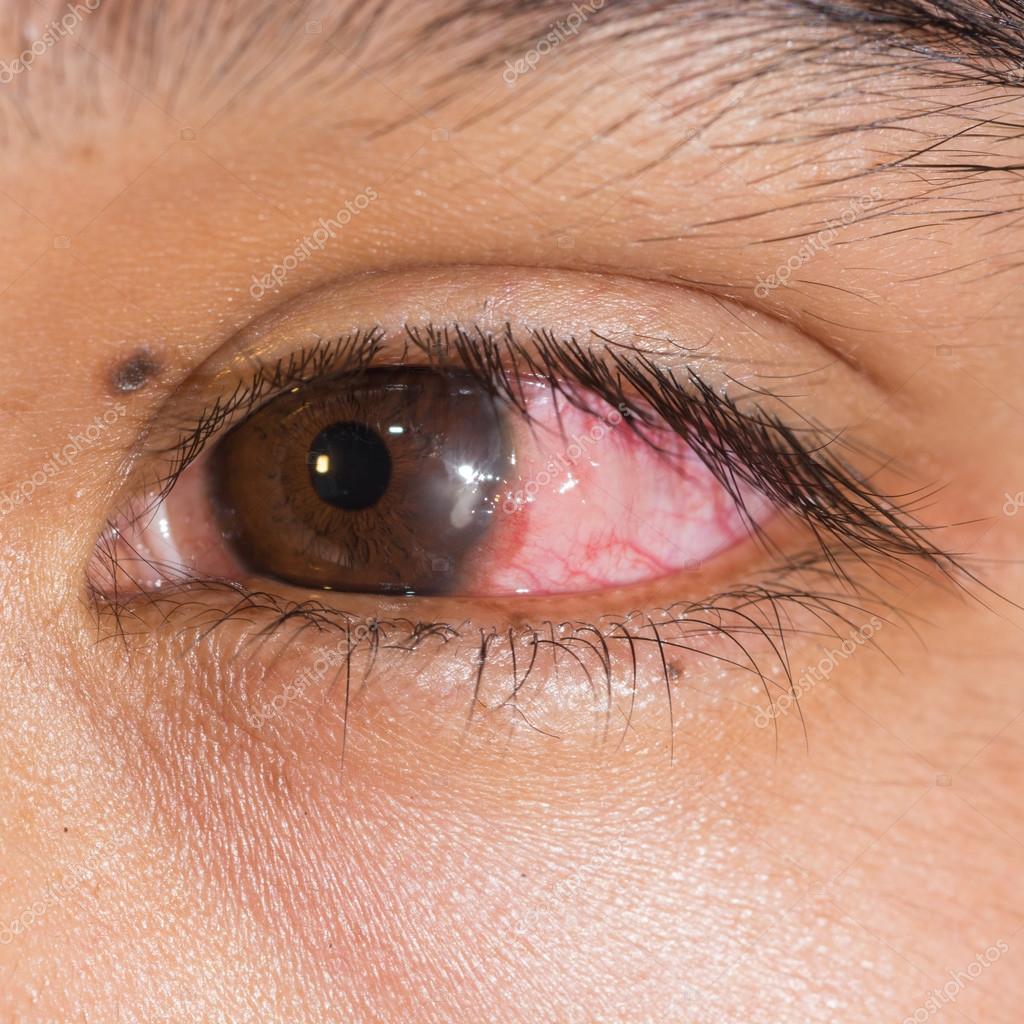 Journal of the National Cancer Institute 1993, 85: 1121 [PMID: 8320741]
Journal of the National Cancer Institute 1993, 85: 1121 [PMID: 8320741] Это психологическая проблема, при которой пациенты считают солнце причиной рака кожи, пожаров, ожогов и разных заболеваний, поэтому не выходят на солнце без шляпы, солнцезащитных очков, в одежде с коротким рукавом и др. Гелиофобия часто переходит в социофобию, так как пациенты могут выходить на улицу только в темное время суток и вынуждены долгое время находиться в одиночестве.
Это психологическая проблема, при которой пациенты считают солнце причиной рака кожи, пожаров, ожогов и разных заболеваний, поэтому не выходят на солнце без шляпы, солнцезащитных очков, в одежде с коротким рукавом и др. Гелиофобия часто переходит в социофобию, так как пациенты могут выходить на улицу только в темное время суток и вынуждены долгое время находиться в одиночестве.
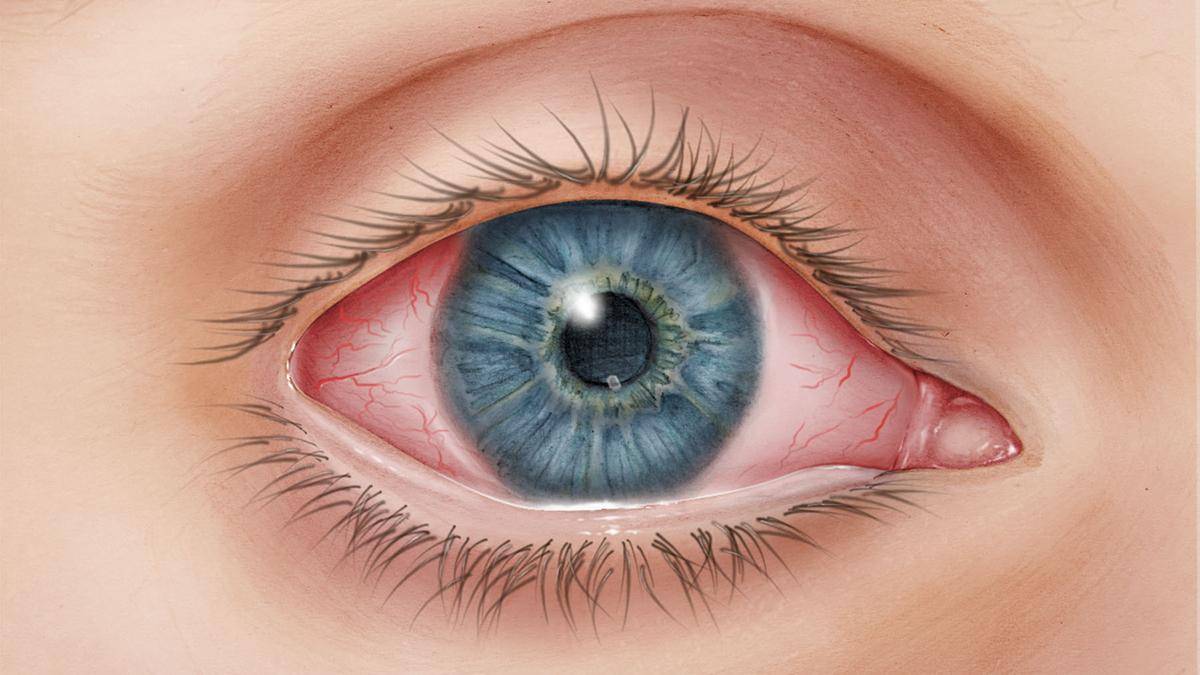 Благодаря тщательной диагностике он может обнаружить источник инфекции, оценить состояние переднего отрезка и глазного дна, проходимость сосудов сетчатки и др.
Благодаря тщательной диагностике он может обнаружить источник инфекции, оценить состояние переднего отрезка и глазного дна, проходимость сосудов сетчатки и др.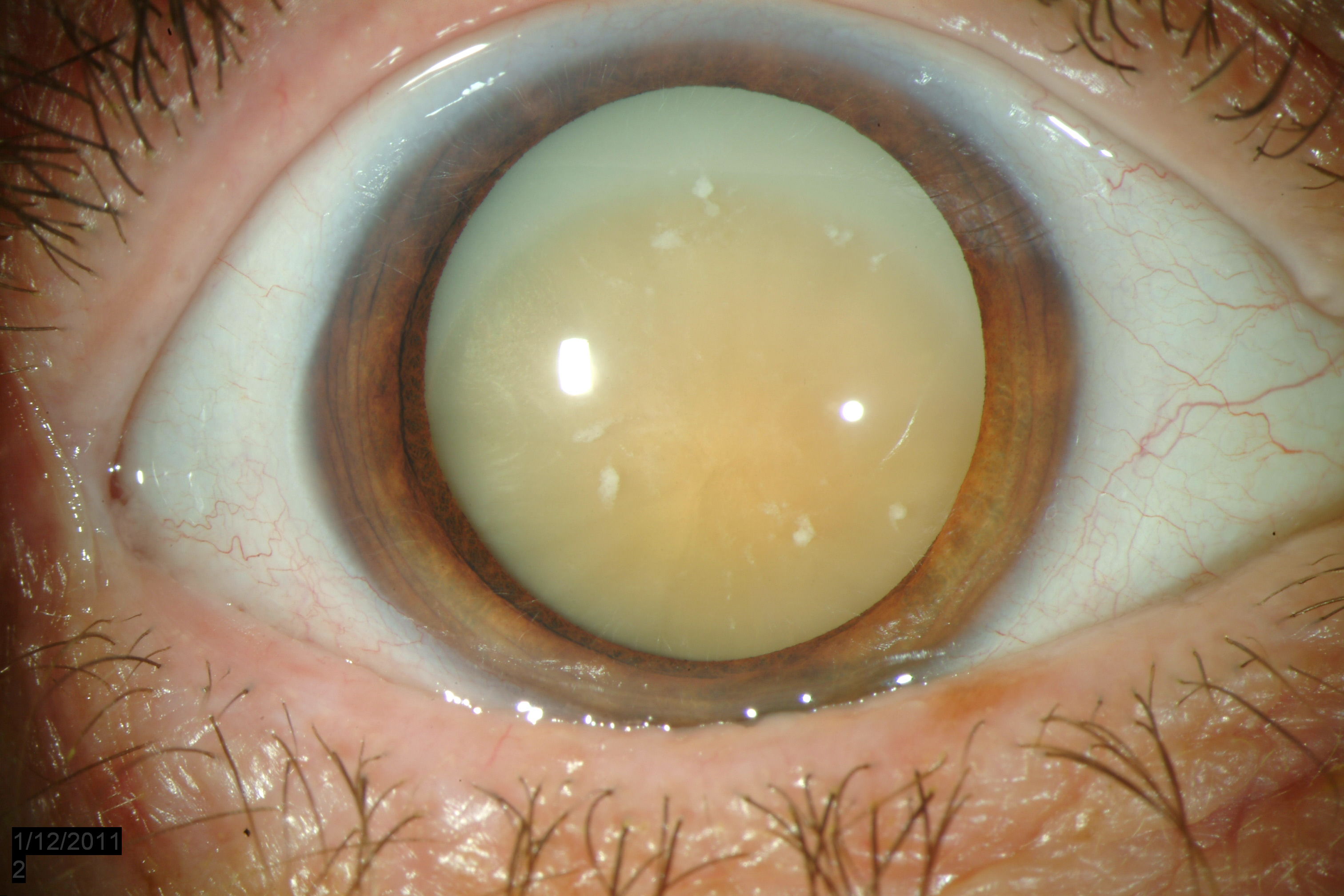 Окулист может рекомендовать носить их до тех пор, пока лечение не даст результаты.
Окулист может рекомендовать носить их до тех пор, пока лечение не даст результаты. И обычно с возрастом количество лекарств увеличивается.
И обычно с возрастом количество лекарств увеличивается. Однако периферическое зрение пораженного глаза остается неизменным.
Однако периферическое зрение пораженного глаза остается неизменным.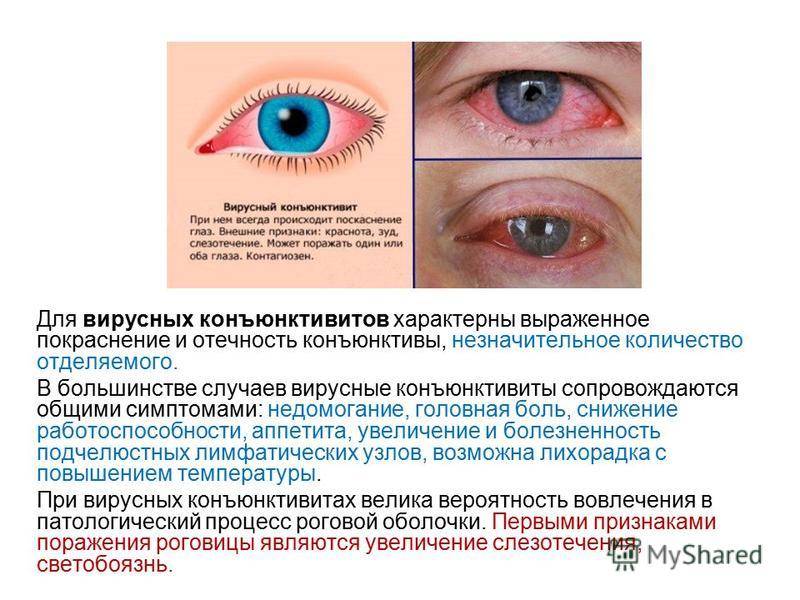
 Врач может назначить противовирусные препараты при тяжелых вирусных инфекциях.
Врач может назначить противовирусные препараты при тяжелых вирусных инфекциях.