что это такое, как передается, сколько с ним живут
Гепатит Д относится к вирусной патологии печени. Его частым исходом является развитие печеночной недостаточности или цирроза. Заболевание чаще всего передается парентеральным или половым путем.
Какой гепатит встречается чаще: B или D?
Гепатит ВГепатит D
О чем я узнаю? Содержание статьи…
Что такое гепатит Д?
Гепатит Д еще называют дельта инфекцией, потому что он вызывается дельта-вирусом. Возбудитель ВГД имеет сферическую форму и диаметр 36 нм, наружная оболочка у него отсутствует. Он устойчив к перепадам температур, воздействию УФ- излучения, щелочей или кислот.
Вирус гепатита Д не способен к самостоятельному размножению. Он не может изолированно передаваться от больного человека. Заражение возможно только тогда, когда у пациента имеется сопутствующий гепатит Б. В этом случае дефектный дельта-вирус встраивается в белковую оболочку HBs-антигена и начинает размножаться.
Репликация возбудителя приводит к повреждению гепатоцитов, выработке антител. Это негативно отражается на дезинтоксикационной, синтезирующей, барьерной и обезвреживающей функциях печени.
Одновременное заражение гепатитом B и D называется коинфекций. Оба этих возбудителя передаются через биологические жидкости. Таким образом происходит смешанное инфицирование. При этом клетки печени одновременно атакуют HDV и HBV вирусы. На это организм отвечает выработкой антител.
При хорошем иммунном ответе прогноз благоприятный. Заболевание редко переходит в хроническую форму. Если HDV вирус попадает в организм человека здорового человека, то гепатит Д не развивается.
Суперинфекцией называется наслоение ВГД на имеющийся ВГВ. Такая болезнь протекает тяжелее, потому что клетки печени уже поражены HBs-антигеном.
Как передается гепатит Д?
Гепатит Д передается только от больного человека. Существуют следующие варианты заражения:
- Гемотрансфузия (переливание крови, эритроцитарной массы или плазмы).
В этом случае возбудитель передается без непосредственного контакта больного и здорового человека. Такой вариант возможен при взятии крови у донора в инкубационном периоде. Повторное переливание увеличивают риск заболеть гепатитом Д в 2-3 раза. - Половой путь.
К группе риска относятся лица, часто меняющие сексуальных партнеров, гомосексуалисты, люди с нетрадиционной ориентацией. - Через плаценту.
Заболевание передается от зараженной матери к плоду. У новорожденного сразу берут кровь на определение антител к гепатиту д. Такое исследование проводится ежемесячно в течение 3 месяцев. Проведение кесарева сечения значительно уменьшает вероятность возникновения болезни у малыша. - Использование загрязненных шприцов, медицинского инструмента.
В этом случае заболевание передается по вине медработников, при недостаточной антисептической обработке. - Через татуировки или пирсинг.
Использование подпольных тату салонов увеличивает возможность заражения.
Заболевание передается при криминальных абортах, гемодиализе, хирургических вмешательствах. Заразиться можно при использовании бритвы, маникюрных ножниц другого человека. Обязательным условием является попадание зараженной крови на инструмент и наличие ранок на коже.
Гепатит Д не передается бытовым, воздушно-капельным или фекально-оральным путем.
Признаки гепатита D
Первые симптомы гепатита d проявляются не сразу. Инкубационный период длится от 21 дня до 6 месяцев. Поэтому больной человек может передавать заболевание дальше, не зная о заражении. Гепатит Б, ВИЧ инфекция, туберкулез, герпес уменьшают длительность этого периода.
Заболевание бывает острой или хронической формы. При острой – все признаки проявляются быстро. Вовремя проведенное лечение позволяет полностью избавиться от патологии.
Хроническая форма возникает в 80% случаев. Характеризуется длительным вялотекущим течением, стертой симптоматикой.
У больного появляется следующие симптомы:
- Боли в правом подреберье.
- Увеличение печени. Иногда может увеличиваться и селезенка.
- Тошнота, изжога, отрыжка, горечь во рту.
- Слабость, быстрая утомляемость.
- Снижение аппетита, потеря массы тела.
- Субфебрильная температура.
- Вздутие, урчание, бурление в животе.
- Метеоризм.
- Желтушное окрашивание кожи и глаз.
- Сосудистые звездочки на теле.
- Болезненность в мышцах или суставах.
- Неустойчивый или неоформленный стул.
- Кожный зуд.
За счет нарушения всасывания билирубина, стеркобилина и уробилина у больного появляются обесцвеченный кал и темный цвет мочи.
Также у пациента развивается печеночная энцефалопатия: появляются головные боли, шум в голове. Наблюдаются когнитивные расстройства: снижение внимания, мыслительных способностей, памяти.
Лечение
Впервые выявленную болезнь лечат в инфекционном отделении. Больному рекомендуют соблюдать диету. Запрещается употребление жирной, жареной, острой, горькой пищи. Исключают из рациона приправы, газированные и спиртные напитки, копчености, маринад. Пищу следует принимать небольшими порциями 4 – 5 раз в сутки. В рационе должны присутствовать овощи, фрукты, молочные продукты.
При лечении используют:
- Противовирусные препараты.
Они подавляют размножение вируса и предотвращают дальнейшее поражение печени. - Гепатопротекторы.
Защищают гепатоциты от патологического воздействия hdv вируса. Способствуют восстановлению нормальной структуры органа. - Лекарства, содержащие урсодезоксихолевую кислоту.
Уменьшают гепатотоксичность возбудителя и иммунологические реакции. - Метаболические и общеукрепляющие средства.
Повышают сопротивляемость организма.
Используют симптоматические препараты. При отеках нижних конечностей или асците назначают диуретические средства. При гипертермии – жаропонижающие, избегая применения токсичных средств (нимесулида, аспирина).
Сколько живут с гепатитом Д?
Состояние больных длительно остается стабильным. На протяжении 3-5 лет они могут не ощущать никаких признаков заболевания. Продолжительность жизни зависит от вида заражения. Суперинфекция утяжеляет состояние больного. Такие люди живут меньше, чем лица с коинфекцией.
Сочетание гепатита B и D приводят к развитию цирроза, формированию печеночной недостаточности в течение 10 лет.
Вирусный гепатит Д является серьезной патологией печени. Он передается только через биологические жидкости: кровь, сперму, вагинальный секрет. Адекватное лечение помогает значительно продлить период ремиссии и улучшить качество жизни.
Суперинфекция гепатит В и гепатит Д: профилактика и лечение
Обязательное условие при подозрении на гепатит Б (HBV) – проверка на гепатит Д (HDV или дельта-вирус). Это связано с особенностью HDV, имеющего минимальное количество генетического материала. Для размножения он использует белковую капсулу HBV, поэтому представляет опасность только при условии одновременного присутствия 2 вирусов.
Разберемся в отличии суперинфекции от коинфекции, а также рассмотрим основные пути передачи вирусов, симптоматику, способы лечения и профилактики.
О чем я узнаю? Содержание статьи…
Что такое суперинфекция гепатитов В и Д?
Из-за паразитической особенности вируса гепатита Д ему требуется «компаньон».
Если в организм человека, зараженного гепатитом Б, проникает HDV, то происходит обострение симптоматики с высоким риском перехода болезни в хроническую форму. Такое наложение дельта-вируса на уже имеющийся вирус называется суперинфекцией гепатита.
Причины коинфекции
Коинфекция – одновременное заражение HDV и HBV, характеризуемое более тяжелым течением болезни и повышенным риском возникновения печеночной недостаточности.
Вирусный гепатит Д, не имеющий «компаньона», не опасен. Неспособность самостоятельного размножения приводит к встраиванию в геном HBV, вызывающему более острое течение заболевания.
Пути передачи гепатитов Б и Д
Оба вируса передаются через биологические жидкости зараженного, что повышает вероятность развития суперинфекции или коинфекции. К основным причинам заражения относятся:
- Многоразовое использование шприцов. Гепатиты Б и Д часто передаются среди наркозависимых, пренебрегающих стерильностью инструментов.
- Отсутствие разделения в предметах личной гигиены. Совместное использование бритвенных станков, щеток для чистки зубов, ножниц для маникюра и пинцетов особо опасно в случае проживания с больным, имеющим подтвержденный диагноз.
- Роды. Если женщина инфицирована вирусом, то заболевание передастся и вынашиваемому плоду при его рождении.
- Переливание зараженной крови. Инфицированные люди, не могут быть донорами. Ошибки возникают при бессимптомном течении болезни.
- Использование нестерильных инструментов в салонах и клиниках. Вирус гепатита передается через поврежденную кожу, поэтому нанесение тату, установка пирсинга, проведение работ по маникюру и педикюру – процедуры повышенного риска.
- Половые контакты без контрацептивов. Заражение происходит через семенную жидкость больного, проникающую через микротрещины или мацерации.
Симптомы
Инкубационный период, включающий активное размножение вирусов, зависит от уровня защиты иммунной системы, и составляет от 3 недель до полугода.
Основная симптоматика заболевания включает:
- вялое состояние, сопровождающееся быстрой утомляемостью;
- ухудшение или полное отсутствие аппетита;
- пожелтение кожных и слизистых покровов, изменение цвета глазных белков, связанные с оттоком желчи;
- изменение оттенка мочи на бурый;
- боли со стороны правого подреберья, отдающие в плечо или лопатку с аналогичной стороны;
- головные боли, нарушения сна, спутанность сознания;
- приступы тошноты и рвоты;
- суставные боли;
- появление диареи с осветлением каловых масс;
- повышение температура тела > 37°.
По характеру течения суперинфекция и коинфекция делятся на 2 формы:
- Хроническую. При хроническом гепатите проявляющиеся признаки носят периодический характер. Ремиссия отступает при неправильном питании, недостатке витаминов или отсутствии приема медикаментов. Из-за патологических изменений в клетках печеночной ткани такая форма оборачивается развитием цирроза или фиброза печени.
- Острую. Яркая симптоматика облегчает раннюю диагностику. При своевременном лечении у пациента появляется стойкий иммунный ответ к вирусам, вызывавшим суперинфекцию.
Диагностика
При проверке на гепатит используется диагностика, основанная на:
- сборе анамнеза инфекционистом;
- исследовании общего анализа мочи и биохимического анализа крови;
- ультразвуковом исследовании органов брюшной полости;
- исследовании крови на маркеры вирусных гепатитов;
- использовании метода ПЦР;
- биопсии печени.
Обратите внимание, что при подозрении на гепатит Б проверка на наличие HDV обязательна для избежания коинфекции.
Лечение суперинфекции
Суперинфекция, обостряющая течение заболевания, лечится комплексной методикой, включающей:
- Прием медикаментов. Лечение гепатита Д включает прием противовирусных препаратах, купирующих HBV. В их число входят альфа-интерфероны (Интерферон, Альфаферон) и нуклеозиды (Лавимудин, Адефовир). Помимо противовирусных назначают:
- Детоксационную терапию, адсорбирующую инфекционные токсины. В число таких лекарств входят Альбумин, Энтеросгель, 5%-ный глюкозный раствор.
- Симптоматические препараты, облегчающие протекание суперинфекции. Для снятия тревожности и восстановления здорового сна подходят Тенотен и валерьянка, а для прекращения рвотных приступов – Пипольфен, Мотилиум или Церукал.
- Гепатопротекторы, защищающие печеночные ткани от инфекции и ускоряющие регенеративный процесс (Урсонал, Гепатосан, Эссенциале, Карсил, Силимарин).
- Иммуномодуляторы, способствующие повышению иммунитета (Задаксин, Тимоген, Вилозен, Тималин, витамин С).
- Соблюдение диеты №5. Рекомендуется употреблять легкую пищу в отварном, пропаренном, тушенном или запеченном виде. Также важно исключить вредные продукты питания (газировки, фастфуд, копчености, консервы, алкогольную продукцию) и следить за количеством потребленной жидкости (не <2л ежедневно).
- Ограничение физических нагрузок в пользу повышения времени отдыха. Больному важно высыпаться и минимизировать стрессы. Из физических упражнений допускается утренняя зарядка, активирующая внутренние процессы для борьбы с суперинфекцией и способствующая процессу выздоровления.
Профилактика
Для защиты от суперинфекции важно придерживаться профилактических мероприятий, снижающих риск инфицирования:
- Не допускайте совместного пользования средствами личной гигиены. У каждого члена семьи должны быть отдельная зубная щетка или бритвенный станок.
- Откажитесь от прокола пирсинга или нанесения тату. Если желание превыше риска – не скупитесь на деньги, подбирая салон с надежной репутацией.
- Не используйте личные вещи зараженного. При совместном проживании с носителем вируса не допускайте совместного пользования.
- Ограничьте потребление алкоголя и табака. Частое употребление этих продуктов приводит к хроническим формам болезни.
- Избегайте инъекционных методик введения препаратов.
- Используйте контрацептивы даже с постоянным половым партнером.
- Сделайте прививку. Привить можно не только взрослого, но и ребенка. Еще на первом году жизни новорожденный может получить стойкий иммунитет, действующий около 15 лет. В этом случае вероятность развития суперинфекции минимальна.
Суперинфекция представляет особую опасность для людей с хроническим гепатитом Б. Для избежания заражения дельта-вирусом важно не забывать про осмотры, рекомендованные каждому носителю вируса после стационарного лечения.
Гепатит D
\nПередача инфекции
\nHDV передается так же, как HBV: через кожу или половым путем при контакте с инфицированными кровью или продуктами крови. Вертикальная передача возможна, но происходит редко. Вакцинация против HBV позволяет предотвратить коинфекцию HDV, и поэтому расширение программ иммунизации детей против HBV привело к снижению заболеваемости гепатитом D в мире.
\nСимптомы
\nОстрый гепатит: одновременное инфицирование HBV и HDV может приводить к гепатиту в умеренной или тяжелой форме или даже к фульминантному гепатиту, но обычно за этим следует полное выздоровление, и хронический гепатит D развивается редко (менее чем в 5% случаев острого гепатита).
\n
\nСуперинфекция: HDV может инфицировать человека, уже имеющего хроническую инфекцию HBV. Суперинфекция HDV при хроническом гепатите B ускоряет развитие более тяжелых форм болезни в любом возрасте у 70-90% людей. Суперинфекция HDV ускоряет развитие цирроза почти на 10 лет по сравнению с моноинфекцией HBV, несмотря на то, что HDV подавляет репликацию HBV. Механизм, ввиду которого HDV вызывает более тяжелый гепатит и ускоренное развитие фиброза по сравнению с моноинфекцией HBV остается неясным.
Кто подвергается риску?
\nРиску инфицирования HDV подвержены хронические носители HBV.
\n
\nЛюди, у которых нет иммунитета к HBV (как естественного после болезни, так и в результате иммунизации вакциной против гепатита B), подвергаются риску инфицирования HBV, что сопряжено с риском инфицирования HDV.
\n
\nВысокая распространенность гепатита D среди людей, употребляющих инъекционные наркотики, указывает на то, что употребление наркотиков является серьезным фактором риска коинфекции HDV.
\n
\nСексуальные контакты с высоким уровнем риска (например, у работников секс-индустрии) – также фактор повышенного риска инфекции HDV.
\n
\nМиграция из стран с высокой распространенностью HDV в страны с низкой его распространенностью может оказывать влияние на эпидемиологическую ситуацию в принимающей стране.
Скрининг и диагностика
\nИнфекция HDV диагностируется путем выявления высоких титров иммуноглобулина G (IgG) и иммуноглобулина M (IgM), антител к HDV, и подтверждается путем выявления РНК HDV в сыворотке.
\n
\nОднако широкий доступ к диагностике HDV отсутствует, как и стандартизированный подход к анализу на наличие РНК HDV, который используется для мониторинга ответа на противовирусную терапию.
\n
\nПри отсутствии возможности количественного анализа РНК HDV целесообразным маркером для мониторинга реакции на лечение является HBsAg. Снижение титра HBsAg часто свидетельствует об исчезновении поверхностного антигена и клиренсе HDV, хотя исчезновение поверхностного антигена редко встречается при лечении.
Лечение
\nВ текущих руководствах обычно рекомендуется прием пегилированного интерферона альфа в течение как минимум 48 недель независимо от форм ответа на лечение. Общий уровень устойчивого вирусологического ответа низкий, однако это лечение является независимым фактором, ассоциированным с меньшей вероятностью прогрессирования заболевания.
\n
\nДля пациентов с фульминантным гепатитом и болезнью печени на последних стадиях может рассматриваться возможность трансплантации печени. Необходимы новые терапевтические средства и стратегии. Новые препараты, такие как ингибитор пренилирования или ингибиторы входа HBV, дали предварительные положительные результаты.
Профилактика
\nДля профилактики и контроля инфекции HDV необходимо предотвращать передачу HBV путем иммунизации против гепатита B, обеспечения безопасности крови, безопасности инъекций и услуг по снижению вреда для людей, употребляющих инъекционные наркотики. Иммунизация против гепатита B не обеспечивает защиты от HDV для тех, кто уже инфицирован HBV.
\nДеятельность ВОЗ
\nВОЗ не публиковала конкретных рекомендаций в отношении гепатита D. Тем не менее, рекомендованные меры по предотвращению передачи HBV, такие как иммунизация против гепатита B, безопасная практика инъекций, обеспечение безопасности крови и услуги по снижению вреда, заключающиеся в предоставлении стерильных игл и шприцев, эффективны для предотвращения передачи HDV.
\nВ мае 2016 г. Всемирная ассамблея здравоохранения приняла первую “Глобальную стратегию сектора здравоохранения по вирусному гепатиту на 2016-2021 гг.”. В этой стратегии подчеркивается решающая роль всеобщего охвата услугами здравоохранения, а задачи стратегии находятся в соответствии с задачами в рамках Целей в области устойчивого развития. Главной целью стратегии является ликвидация вирусного гепатита в качестве проблемы общественного здравоохранения, и это отражено в глобальных задачах по сокращению числа новых случаев инфекции вирусного гепатита на 90% и сокращению смертности от вирусного гепатита на 65% к 2030 году. Действия, которые должны проводить страны и Секретариат ВОЗ для выполнения этих задач, изложены в стратегии.
\nДля оказания поддержки странам в ходе выполнения глобальных целей по гепатиту в рамках Повестки дня в области устойчивого развития на период до 2030 г. ВОЗ проводит работу по следующим направлениям:
\n- \n
- \n повышение осведомленности, укрепление партнерств и мобилизация ресурсов; \n
- разработка основанной на фактических данных политики и сбор данных для информационного обеспечения практических действий; \n
- предотвращение передачи инфекции; \n
- расширение услуг в области скрининга, ухода и лечения. \n
Кроме того, ежегодно 28 июля ВОЗ проводит Всемирный день борьбы с гепатитом для повышения осведомленности о вирусном гепатите и более глубокого осмысления связанных с ним проблем.
«,»datePublished»:»2019-07-08T07:47:00.0000000+00:00″,»image»:»https://www.who.int/images/default-source/imported/hepatitis-south-sudan.jpg?sfvrsn=79f6eef2_0″,»publisher»:{«@type»:»Organization»,»name»:»World Health Organization: WHO»,»logo»:{«@type»:»ImageObject»,»url»:»http://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2019-07-08T07:47:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/hepatitis-d»,»@context»:»http://schema.org»,»@type»:»Article»};основные причины, симптомы и лечение
Гепатит Д – тяжёлая патология, которая поражает печень. Если не начать лечение, тогда нередко из-за неё возникнет цирроз, из-за чего функция органа значительно ухудшится. Именно по этой причине крайне важно следить за состоянием здоровья и при первых тревожных симптомах обращаться к врачу. Гепатит может возникнуть по разным причинам, именно поэтому от него никто не застрахован. При своевременной диагностике будет шанс значительно улучшить самочувствие. Именно по этой причине важно начать лечение как можно раньше, пока болезнь находится на ранних этапах развития.
Характеристика
Возбудитель гепатита D является дефектным микроорганизмом, потому как он не обладает своей оболочкой и ферментами, которые требуются для размножения. Чтобы он развивался, у человека в организме обязательно должен присутствовать гепатит B. Именно он помогает дельта вирусу после заражения проникнуть в клетки.

После вирусного заражения активируется работа иммунной системы. Она начинает вырабатывать антитела для того, чтобы справиться с вирусом. Они борются непосредственно с возбудителем гепатита B. Если он полностью исчезает, тогда пропадают условия для размножения возбудителя по типу Д.
Болезнь может передаваться разными способами, именно поэтому не всегда удаётся избежать влияния негативных факторов. Правильным решением буде внимательно следить за своим самочувствием и своевременно принимать меры для улучшения здоровья. Тогда будет шанс побороть гепатит D, и не допустить ухудшения состояния организма.
Причины заражения и способы передачи инфекции
Гепатит D способен передаваться от заражённого человека к здоровому. При этом переносить инфекцию может даже тот гражданин, у которого отсутствуют признаки болезни, но при этом возбудитель находится в организме. Не важно, будет болезнь в хронической или острой форме, она в любом случае считается крайне заразной. При этом гепатит Д способен развиваться исключительно в организме того человека, который уже страдает данным вирусом, но только вида B.
Можно выделить следующие способы передачи инфекции:
- Через кровь. Нередко подобное происходит при экстренном переливании, когда нет времени проверить донора. Из-за этого есть высокий риск заражения, причём не только гепатитом, но и другими заболеваниями.
- При травмах кожи, которые наносятся при создании татуировки, из-за пирсинга, а также в маникюрном салоне. Если мастер не проводит дезинфекцию, тогда будет значительно выше вероятность инфицирования.
- При использовании одного шприца несколькими людьми. В группу риска попадают наркоманы, которые не следят за стерильностью инструментов. У них достаточно часто может возникнуть гепатит D.
- При половом акте. Вирус содержится в биологических жидкостях пациента, которые проникают при повреждении слизистой оболочки.
- При рождении. Если мать инфицирована, тогда ребёнок может заразиться при появлении на свет. Подобное происходит по той причине, что кровь женщины попадает на раны малыша. В этом случае случается заражения. Стоит отметить, что инфицирование способно произойти при кормлении грудью, но только в той ситуации, если на сосках присутствуют трещины. Само молоко не содержит гепатит Д.

Достаточно редко инфицирование происходит из-за того, что здоровый человек использовал предметы личной гигиены заражённого пациента. Это могли быть ножницы, бритва, зубная щётка. Значительно выше риск заражения у медицинских работников, потому как при попадании крови больного пациента на здоровую кожу возникает заражение.
Стоит отметить, что гепатит D не может передаваться через слюну, посуду и воду. По этой причине при обычном общении пациент не опасен для окружающих. При этом следует избегать контакта с его кровью и биологическими жидкостями, если не хочется, чтобы произошло заражение.
Симптоматика
При вирусе гепатите Д инкубационный период продолжается от трёх недель и до 2-3 месяцев. Если у человека хороший иммунитет, тогда болезнь может не проявляться до полугода. При этом однозначно сложно сказать, как именно проник возбудитель в организм. Если произошло одновременное инфицирование, тогда болезнь будет тяжело протекать. Когда человек уже страдал гепатитом B, а потом появился возбудитель вида D, чаще всего наблюдается хроническая форма течения болезни.
Как только проходит инкубационный период, у человека резко появляются симптомы заболевания. Часто присутствует высокая температура тела, возникает боль в суставах и мышцах. При этом самочувствие пациента значительно ухудшается при нарастании признаков желтухи. Если одновременно произошло инфицирование сразу двумя видами патологии, тогда чаще всего присутствуют периоды обострения и затухания симптомов.
У некоторых людей наблюдается суперинфекция. Она протекает значительно тяжелее и имеет более короткий инкубационный период. У человека наблюдается резкий скачок температуры, нарастание проблем с пищеварением. При этом многие пациенты отмечают у себя тошноту и ухудшение аппетита, часто появляются болевые ощущения справа под рёбрами.
Происходит увеличение печени и селезёнки, фиксируются признаки интоксикации. Могут развиваться все признаки патологии, что крайне негативно сказывается на состоянии организма. Достаточно часто суперинфекция переходит в хроническую форму, в этом случае можно наблюдать определённые симптомы.
Признаки:
- Повышенная слабость и быстрая утомляемость. Человек отмечает, что у него ухудшилась работоспособности.
- Трудности с пищеварением. Нередко наблюдается тошнота и рвота, которые возникают при употреблении тяжёлых блюд. Также может тревожить запор и диарея.
- Болевые ощущения в правом подреберье. Они, как правило, носят тянущий и ноющий характер. При этом человек нередко не может указать конкретное место, которое болит.
- Уменьшение веса. Пациент начинает худеть из-за того, что у него развивается гепатит Д.

При хроническом течении у человека меняются кровяные показатели, присутствует анемия, снижаются тромбоциты. Из-за этого повышается риск возникновения кровотечений. Опасность вируса в том, что из-за него может развиться цирроз. Как итог, самочувствие человека значительно ухудшится, что приведёт к негативным последствиям для здоровья.
Методы диагностики
Выявить вирус можно по биохимическим изменениям в крови. Также в некоторых случаях проводится биопсия печени, чтобы более тщательно проверить её состояние. Стоит отметить, что организм обязательно вырабатывает антитела, именно поэтому проведение теста на маркеры позволяет узнать точный результат.
Выделить можно следующие способы диагностики:
- Осмотр человека. При нём врач уточнит важные моменты, которые касаются жизни человека. В частности потребуется узнать, было ли переливание крови, принимает ли человек наркотики внутривенно, имелся ли незащищённый половой контакт с больным человеком. Помимо этого, врач проведёт пальпацию, это необходимый этап в диагностике. Благодаря обследованию удастся понять, менялась ли форма и структура печени, потому как это указывает на то, что имеется вирус гепатита D.
- УЗИ внутренних органов. Для подробного исследования органа понадобится выполнить ультразвуковое исследование органов живота. Врач должен убедиться, есть ли опухоли или какие-либо патологические изменения в структуре печени. Данный метод позволяет проанализировать, насколько сильно увеличилась печень.
- Лабораторные исследования. В этом случае потребуется изучить кровь человека. Понадобится определить конкретные маркеры возбудителя, чтобы понять, к какому типу относятся болезнетворные микроорганизмы. Для начала выполняется иммуноферментальный анализ. Он поможет определить наличие антител к дельта-вирусу. Если будут обнаружены конкретные иммуноглобулины, тогда это говорит о том, что организм самостоятельно справился с вирусом. Значит, что у человека будет защита от гепатита Д на будущее.
- Биопсия печени. Это наиболее точный метод, который позволяет понять, заражён ли человек гепатитом, а также какой именно вид поразил организм. Для проведения процедуры под местным наркозом врач введёт иглу в область между рёбрами, и затем захватит небольшой кусочек материала для анализов. Процедура займёт не больше минуты. При этом единственный её минус – это дискомфорт, который будет осуществляться даже при наличии анестезии.
Достаточно часто у пациента выявляют гепатит Д уже тогда, когда болезнь атакует здоровье клетки человека и значительно ухудшает функцию печени. Объясняется это тем, что до этого момента нет явных признаков патологии. По этой причине достаточно поздно начинается лечение, но в любом случае оно должно быть, если человек хочет избежать опасных осложнений.
Методы лечения
Если наблюдается острое развитие патологии, тогда терапию потребуется проводить в инфекционном отделении. При этом назначается комплексное лечение, которое позволит улучшить состояние здоровья.

Используются следующие методы терапии:
- Понадобится использовать лекарственные препараты для улучшения самочувствия. Как правило, принимаются противовирусные препараты, которые прописываются, когда выявляется вирус гепатита Д. Наибольшей эффективностью отличается интерферон, данное лекарство повышает защитные силы здоровых гепатоцитов, поэтому возбудитель не способен их разрушить.
- Энтеросорбенты. Эти средство помогают вывести из тела накопившиеся токсические вещества. Благодаря очищению организма можно улучшить общее состояние здоровья. Также удаётся нормализовать метаболизм и повысить восприимчивость внутренних органов к лекарственным средствам. Врач может назначать Полисорб и Энтеросгель.
- Часто в больнице прописывают гепатопротекторы. Они улучшают состояние печеночных клеток. Врач может назначить такие препараты, как Гептрал и Фосфоглив. Лечение гепатита Д должно длиться не меньше трёх месяцев.
Стоит отметить, что гепатит D тяжело поддаётся терапии, поэтому медицинский специалист не сможет однозначно сказать, удастся ли достигнуть полного выздоровления. Некоторым людям удаётся полностью побороть вирус, другие сталкиваются с хронической стадией патологии. При этом успешность лечения зависит от того, правильно ли было назначено лечение, а также насколько сильным является организм. В острый период рекомендуется постельный режим, а также диетическое питание. Также человек должен учитывать советы врача по поводу терапии.
Если говорить о народных средствах, то они не способны побороть вирус гепатита Д. С их помощью можно поддерживать печень и другие органы. Например, можно употреблять сок тыквы, пить настой из зверобоя и отвар из одуванчиков. Также полезна будет смесь оливкового масла с грейпфрутом. При этом перед использованием любого народного средства следует проконсультироваться с врачом. Он должен убедиться, что от этого состояние здоровья не ухудшится, иначе рецепт не допускается использовать. В любом случае народное лечение может только дополнять традиционную терапию, которая даёт шансы побороть заболевание.
Хронический гепатит — причины, симптомы, диагностика и лечение
Хронический гепатит – это воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
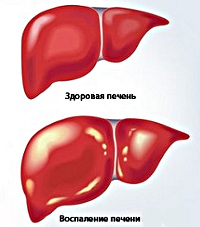
Хронический гепатит
Причины
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Факторы риска
Спровоцировать развитие патологии может:
- нерациональное питание;
- злоупотребление алкоголем;
- неправильный образ жизни;
- инфекционные заболевания;
- малярия;
- эндокардит;
- различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени.
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной — АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной — концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной — АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия — незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия — умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия — признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Симптомы хронического гепатита
Общие проявления
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронические вирусные гепатиты
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Хронические неинфекционные гепатиты
Аутоиммунный гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Лабораторные исследования
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа — anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С — Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
Инструментальная диагностика
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
Медикаментозная терапия
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены. Нередко применяют витамины в инъекциях: В1, В6, В12.
Интерферонотерапия
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Дезинтоксикационная терапия
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Терапия аутоиммунного гепатита
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены. Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
