Симптомы, лечение и опасные последствия эрозивного бульбита
Эрозивный бульбит не является самостоятельным заболеванием, это одна из разновидностей дуоденита, который является болезнью желудочно-кишечного тракта. Независимо от формы развития бульбита, симптомы его будут ярко выражены и при их обнаружении надо срочно начинать лечение.
Если при дуодените поражается прилегающая к желудку часть двенадцатиперстной кишки, то при бульбите поражается та часть, что входит в проток желчного пузыря. При развитии данного заболевания на слизистой оболочке двенадцатиперстной кишки начинают образовываться язвы, которые кровоточат.
Хотя половых различий и нет, но чаще всего данное заболевание встречается у детей и женщин, и оно является предвестником язвы.
Виды и особенности заболевания
Особенности эрозивного бульбита.
Эрозивный бульбит характеризуется развитием воспалительного процесса в двенадцатиперстной кишке, при котором на ее стенках начинают образовываться язвы.
Причины, что приводят к появлению данной патологии: нерегулярное питание, наследственная предрасположенность к болезням ЖКТ и постоянные стрессы. Эрозивный бульбит лечится только под наблюдением опытного врача. Если данное заболевание не начать вовремя и эффективно лечить, то при его развитии может начаться кровотечение и вскоре это приводит к появлению язвы.
Эрозивный бульбит это одна из разновидностей дуоденита, который является болезнью желудочно-кишечного тракта.
Особенности поверхностного бульбита.
В этом случае происходит поражение луковицы 12-перстной кишки в легкой форме. Симптомы и лечение, как и при большинстве заболеваний ЖКТ, характеризуются наличием острой колющей боли в области пупка и в животе, появляется отрыжка, может быть рвота с горечью. Чаще всего боль наступает через несколько часов после приема пищи, или если вы долго не ели.
В качестве лечения никакие консервативные методы обычно не применяются, достаточно на протяжении месяца соблюдать диету, и вы сможете вернуться к обычному способу жизни и привычному рациону.
Особенности катарального бульбита.
Происходит увеличение уровня кислотности в луковице 12-перстной кишки, это сопровождается болью в области живота, обычно она отдает в его верхнюю часть. В данном случае также не проводится лечение при помощи медикаментов. Пациенту рекомендуют полный покой на протяжении суток, в это время не надо ничего есть, после чего требуется соблюдение диеты № 1 на протяжении месяца.
Причины развития патологии
В связи с особенностями организма у некоторых людей подвижность двенадцатиперстной кишки очень высокая, это может спровоцировать начало развития бульбита. В данном случае образуются лишние петли, и пища уже не может свободно проходить, ее часть застревает в петлях, и она становится средой для развития патогенных организмов.
Если пища плохо переварилась, человек имеет вредные привычки, или он получил сильный стресс, все это может привести к тому, что начнет развиваться эрозивный гастрит, бульбит или другие заболевания желудочно-кишечного тракта.
Предвестником данного заболевания часто служит гастрит, который сначала вызывает развитие поверхностного, а потом и эрозивного бульбита. Попадание кислоты в 12-перстную кишку вызывает сначала раздражение, а потом и воспаление, которое переходит в кровоточащие язвы.
Спровоцировать развитие хронического бульбита могут глисты, болезнь Крона и лямблиоз. Злоупотребления спиртными напитками, травма органов ЖКТ, длительный прием некоторых лекарственных препаратов и неправильное питание могут спровоцировать острый бульбит.
Некоторые специалисты считают, что одной из причин развития данного заболевания является генетическая предрасположенность.
Симптоматические проявления
Развитие бульбита может проходить на протяжении нескольких лет, поэтому на его первоначальных стадиях симптомы будут неяркими, но со временем они усиливаются.
Самые яркие симптомы имеет острый бульбит:
- наличие боли в области двенадцатиперстной кишки;
- частое появление тошноты;
- часто бывает рвота с выделением желчи;
- наличие горького привкуса во рту.

Катаральный и хронический бульбит симптомы будут иметь аналогичные, при этом возникают ноющие боли, которые распространяются в области пупка и по правую сторону ребер. Обычно такая боль появляется через 1-2 часа после того, как вы плотно поели. Может немного подташнивать, но позывы к рвоте не возникают.
О наличии у пациента эрозивного бульбита будут свидетельствовать такие симптомы:
- появление в области живота боли, которая не зависит от времени суток;
- боли возникают в том случае, когда перерыв между приемами пищи большой;
- часто присутствуют горькая отрыжка и изжога;
- бывает рвота, при этом появляются сгустки крови;
- ухудшается общее состояние, появляется лихорадка, болит голова.
Проведение диагностики
Для специалиста диагностировать любую форму данного заболевания не составит труда. Для диагностирования бульбита применяются такие методы: проведение рентгена желудка, зондирование, выполняется анализ желудочного сока и фиброгастродуоденоскопия.
Сначала врач проводит визуальный осмотр, при котором может быть определена обложенность языка, на нем находится налет желтоватого оттенка, в правом подреберье отмечается боль. Чаще всего пациенты указывают, что через час после еды в области пупка появляются спастические боли, их беспокоит тошнота, отрыжка.
Если болезнь запущена, то человек сильно потеет на голодный желудок, ощущает слабость, у него болит голова. После того как он принял пищу, описанные симптомы исчезают через 10-15 минут.
Чтобы уточнить диагноз, врач может назначить проведение рентгена, ФГДС, бактериологическое исследование.
Чтобы уточнить диагноз, врач может назначить проведение рентгена, ФГДС, бактериологическое исследование. При проведении рентгена можно обнаружить увеличение луковицы 12-перстной кишки, по всей длине она будет хаотически сокращаться. При помощи ФГДС обнаруживают воспаленные участки и места, где повреждена слизистая оболочка указанного органа.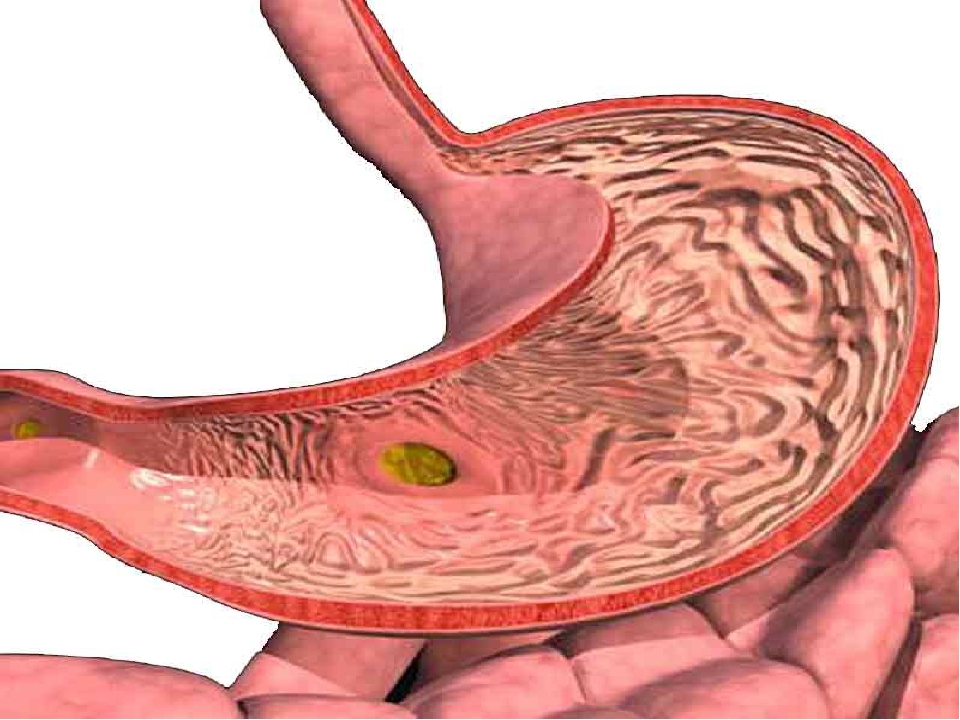 Для выявления возбудителя воспаления проводят бактериологическое исследование.
Для выявления возбудителя воспаления проводят бактериологическое исследование.
Как производится лечение
Чтобы купировать приступ бульбита, можно использовать любой антацидный препарат, но это временная мера, после которой надо проводить эффективное лечение.
Для лечения эрозивного бульбита применяют лекарственные препараты, которые способны заживлять раны, например, Метилурацил, а также те, что имеют обволакивающее действие: Алмагель или Маалокс. Чтобы блокировать негативное действие соляной кислоты, назначают Метоклопрамид, Омез и другие. Именно действие кислоты вызывает появление язв и эрозий, поэтому надо устранить ее вредное воздействие на двенадцатиперстную кишку.
При проведении комплексного лечения часто применяют Вобэнзим, в его составе есть ферменты и кислоты, позволяющие улучшить работу печени, так как она страдает от проведения интенсивного лечения данного заболевания.
При остром течении болезни может быть проведено промывание желудка, чтобы не допустить интоксикацию организма, а если она уже произошла, то назначают капельницу с физраствором.
Хроническая и катаральная форма развивается под действием хеликобактерной палочки, чтобы подавить ее действие, проводят курс лечения при помощи антибиотиков. Пациент должен полностью бросить курить и соблюдать строгую диету, надо ограничить себя от стрессов и переживаний. Для подавления тревоги используют седативные препараты.
В народной медицине для лечения указанного заболевания применяют настои трав, отвары. Если вы решили использовать народные средства, то об этом обязательно должен знать ваш лечащий врач.
Методы профилактики
Чтобы не допустить развитие указанного заболевания, надо устранить все факторы, которые приводят к его появлению.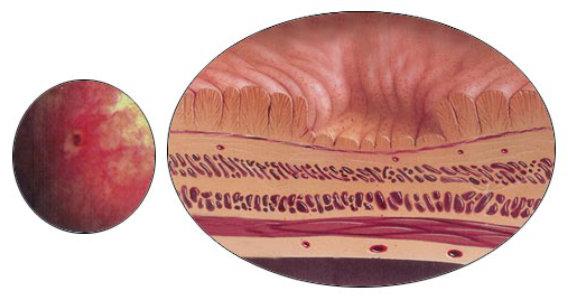 Необходимо следить за своим питанием, не злоупотреблять пищевыми добавками, часто не употреблять фаст-фуд.
Необходимо следить за своим питанием, не злоупотреблять пищевыми добавками, часто не употреблять фаст-фуд.
Чтобы не допустить развитие указанного заболевания, не употребляйте часто фаст-фуд.
Надо правильно рассчитывать свой режим дня, чередовать прием пищи с работой, занятиями спортом и отдыхом, необходимо отказаться от вредных привычек, пищу принимать не спеша, ее надо хорошо пережевывать.
Нельзя допускать травмирование органов ЖКТ химическими или термическими составляющими. Все очаги воспаления, в том числе гайморит, кариес, холецистит и другие надо своевременно лечить, проводите профилактику глистов, а при их появлении проводите соответствующее лечение.
Нормально отдыхайте, спите не менее 7-8 часов, диета при бульбите должна быть строгой, нельзя принимать острую, жирную пищу, помните, что всегда проще вести нормальный образ жизни и не провоцировать развитие болезни, чем потом заниматься ее лечением.
Бульбит
3. Лечение bulbit.
(Treatment bulbit)Когда bulbit атаки целесообразно сразу же принять антацидные препараты. но это временное облегчение. важным фактором успешного выздоровления является, конечно же, правильную тактику в лечении некоторых видов bulbit.
При остром bulbit назначают помимо антацидных препаратов, спазмолитиков. эти препараты помогут снять приступы боли, расслабляя тонус гладкой мускулатуры. также целесообразно назначить в первые дни заболевания диету или голодание. это лучшее лечение острого bulbit желудка проводить в стационаре, где вам может понадобиться промывание желудка, чтобы избежать отравления. также может назначить капельницу с физраствором для снятия симптомов интоксикации. там будут проводить дополнительные методы обследования, с результатами которой будут выбраны самые выгодные стратегии для лечения острого двенадцатиперстной bulbit.
При хроническом катаральном и bulbit назначают антибактериальную терапию, так как этот тип bulbit обычно развивается из-за инфекции H. привратника желудка. антибиотики назначаются с учетом чувствительности к ним. это может быть определенная группа антибиотиков, которые действуют на клетки возбудителя Амоксициллин, Vilprafen, Сумамед, Де-Нол и другие. иногда может назначить Метронидазол, но в наше время его эффективность среди потенциальных «убийц» от хеликобактера спорный. тоже с bulbit присваивается дольше сидеть на диете. Кроме того, вы должны бросить курить. чтобы избежать стрессовых ситуаций. вам нужно перестать принимать все добавки, они также могут быть провоцирующим фактором для острого катарального и hronicheskogo из bulletov. также в стрессовых ситуациях во время лечения этого вида bulbit назначают транквилизаторы и седативные средства. следует понимать и быть психологически готовым к тому, что придется пересмотреть свой образ жизни, так как лечение очень сложное и долгое.
привратника желудка. антибиотики назначаются с учетом чувствительности к ним. это может быть определенная группа антибиотиков, которые действуют на клетки возбудителя Амоксициллин, Vilprafen, Сумамед, Де-Нол и другие. иногда может назначить Метронидазол, но в наше время его эффективность среди потенциальных «убийц» от хеликобактера спорный. тоже с bulbit присваивается дольше сидеть на диете. Кроме того, вы должны бросить курить. чтобы избежать стрессовых ситуаций. вам нужно перестать принимать все добавки, они также могут быть провоцирующим фактором для острого катарального и hronicheskogo из bulletov. также в стрессовых ситуациях во время лечения этого вида bulbit назначают транквилизаторы и седативные средства. следует понимать и быть психологически готовым к тому, что придется пересмотреть свой образ жизни, так как лечение очень сложное и долгое.
Что такое эрозивный бульбит, симптомы и причины заболевания » Медицина
Эрозивный бульбит — это патологическое состояние, сопровождающееся появлением язвенного дефекта на поверхности слизистой оболочки бульбарного отдела двенадцатиперстной кишки. Наиболее часто подобный дефект формируется у женщин и детей.
Данное гастроэнтерологическое заболевание требует своевременной диагностики и комплексного лечения, т. к. если не принять меры, в дальнейшем могут возникнуть тяжелые осложнения, в т.ч. прободная язва и перитонит.
Эрозивный бульбит
Содержание статьи:
Что такое эрозивный бульбит?
При развитии эрозивного бульбита в области луковицы кишки начинают формироваться единичные или множественные дефекты. При этом затрагивается только слизистая оболочка, а поражение более глубоких слоев не происходит.
При этом заболевании дефекты носят слабовыраженный характер. Крайне редко на фоне патологического состояния появляются яркие признаки воспалительного процесса.
Заболевание может протекать как в острой, так и в хронической форме. Острая форма течения эрозивного бульбита наиболее часто встречается у молодых людей до 30 лет.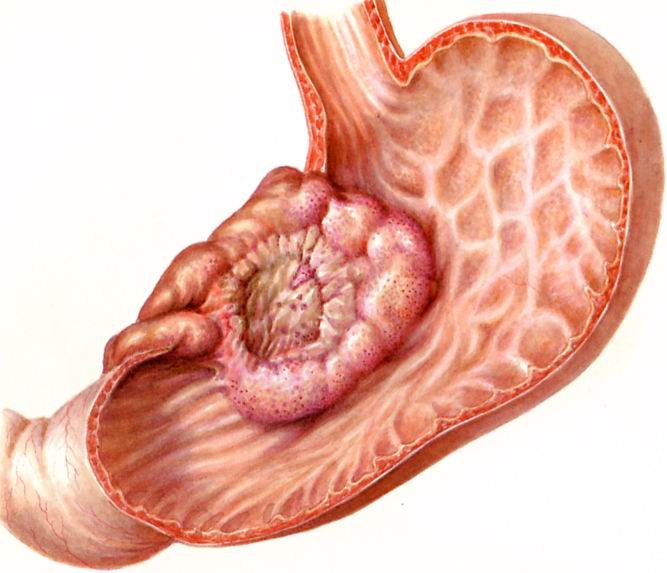 Хроническая форма патологии нередко диагностируется у людей старше 40 лет, что является результатом отсутствия лечения во время острой фазы заболевания.
Хроническая форма патологии нередко диагностируется у людей старше 40 лет, что является результатом отсутствия лечения во время острой фазы заболевания.
Что такое эрозивный бульбит
Причины и механизм развития заболевания
Патологическое состояние может носить как первичный, так и вторичный характер. Главной причиной формирования первичных дефектов слизистой оболочки бульбарного отдела двенадцатиперстной кишки является поражение органов ЖКТ бактериями хеликобактер пилори. Этот микроорганизм может ослаблять естественный иммунитет слизистой оболочки, что повышает риск развития на ней дефектов. Причины появления вторичной формы эрозивного бульбита нередко кроются во влиянии следующих неблагоприятных факторов:
Кроме того, возможно появление подобных дефектов на слизистой кишечника в результате генетической предрасположенности к патологиям органов ЖКТ. Крайне редко заболевание развивается на фоне врожденной аномалии строения бульбарного отдела кишки.
Механизм развития данной патологии заключается в следующем: на фоне влияния неблагоприятных факторов непереваренная пища, незначительное количество соляной кислоты и токсические вещества забрасываются в кишку, действуя раздражающе на ее слизистую оболочку. Это приводит к появлению воспалительного процесса, в области которого впоследствии формируется дефект.
Причины эрозивного бульбита
Симптомы и диагностика патологии
Главным проявлением эрозивного бульбита является боль в верхней части живота. Нередко возникают нарушения стула, проявляющиеся диареей или длительными запорами. Кроме того, часто на фоне этого заболевания возникает тошнота.
При наличии обширных очагов эрозии могут возникать кровотечения. При частых кровотечениях возможно развитие анемии с характерными для нее признаками: у пациентов возникают приступы головокружения, общая слабость и цианоз кожных покровов.
Хроническая форма заболевания сопровождается смазанной симптоматикой, что затрудняет процесс диагностики. При эрозивном бульбите симптомы и лечение взаимосвязаны, т. к. пациенты нередко обращаются за медицинской помощью только после появления выраженных признаков болезни.
Диагностика заболевания должна проводиться под контролем гастроэнтеролога. После сбора анамнеза ставится предварительный диагноз. Дополнительно могут быть назначены следующие исследования:
Комплексное обследование позволяет назначить адекватное лечение данной патологии с учетом степени тяжести ее течения.
Симптомы эрозивного бульбита
Лечение и профилактика эрозивного бульбита
Если заболевание протекает без признаков кишечного кровотечения, терапия может проводиться амбулаторно. При наличии выраженных кровотечений может потребоваться госпитализация для проведения хирургического вмешательства. При выявлении наличия хеликобактер пилори показана антибактериальная терапия. Для устранения неприятных ощущений назначаются анальгетики и спазмолитики.
Кроме того, часто назначаются антациды и ферментные препараты. Схема терапии может дополняться гастропротекторами, пробиотиками и витаминными комплексами. Нередко назначаются ранозаживляющие препараты, в т.ч. Метилурацил.
Помимо медикаментозной терапии показана щадящая диета. Нужно исключить продукты с высоким содержанием соли, жира, консервантов и веществ, которые могут оказывать раздражающее действие на кишечник. В рацион следует включать нежирные сорта рыбы и мяса, слизистые каши, белки яиц, термически обработанные овощи, желе и кисели.
Лечение эрозивного бульбита
Для недопущения развития эрозивного бульбита следует правильно питаться и исключить употребление спиртных напитков. Любые лекарственные препараты нужно использовать только по рекомендации врача. Кроме того, желательно хотя бы раз в год проходить профилактический осмотр гастроэнтеролога, чтобы своевременно выявлять и устранять любые нарушения функционирования кишечника.
Источник
!Для взрослыхДля детейНа ваши вопросы отвечают ведущие врачи медицинских учреждений Челябинска. Всего вопросов 663 показывается по 5 10 15 25 20.11.2009 Моей бабушке 83 года, у нее был сильный приступ в области живота, после обследования обнаружили большой камень в желчном пузыре, скажите, возможно выведение камня без операции? Мария Добрый день, Мария! Поднимать вопрос об растворении камня из желчного пузыря в таком почтенном возрасте, несколько преждевременно, т. к., с Ваших слов, до этого Вашу бабушку и не лечили, и этот приступ впервые. Может быть, стоит подумать в первую очередь о возможности коррекции данных нарушений во всем организме и только потом поднять вопрос о лечении желчекаменной болезни. Главное — правильно подобрать сейчас лечение. А выведение камня из желчного пузыря без операции возможно, но это второй вопрос, который решается строго индивидуально. 18.11.2009 Здравствуйте! Мужчине 38 лет, не курит, не злоупотребляет алкоголем. Беспокоят тошнота, позывы к рвоте, рвота чаще по утрам, но бывает и среди дня. Признаками какой болезни ЖКТ это может быть, какую диагностику Вы посоветуете? Обследоваться сам он пока не хочет (боится). Ольга! Причин рвоты очень много — это и неврозы и болезни органов пищеварения, осмотр невролога и ФГС с УЗИ обязательно, а затем к гастроэнтерологу! Чаще это ГЭРБ. 17.11.2009 Добрый день. Я молодая девушка. На протяжение нескольких лет меня беспокоит очень неприятный запах изо рта. В детстве обнаружили язвенную болезнь 12-перстной кишки. Прошла лечение. Сейчас желудок беспокоит редко. ФГС проходить боюсь (в детстве наглоталась), поэтому и не хожу к врачу. Что мне делать? Анастасия Добрый день, Анастасия! Ваша проблема не такая уж и редкая. На своем опыте могу сказать с достоверностью до 90%, что это проблема работы желудочно-кишечного тракта и сосудистые нарушения. Поэтому в Вашем случае необходимо разбираться индивидуально. И учитывая язвенный анамнез, начните принимать Креон 10.000 ЕД по 1 капс. 4 р/день во время еды. И Вам, конечно, необходимо определиться с лечашим врачем, кто Вас будет лечить: этого врача можете найти на свой выбор в поликлинике по месту жительства, через знакомых, в других центрах у нас в центре — это решать Вам лично. 17.11.2009 Добрый день! Каждую ночь боли в животе в районе пупка с отдачей в пах, болеть начинает примерно в 2 часа ночи и болит до утра, в остальное время не беспокоит, что это может быть? Ольга Добрый день, Ольга! Такие жалобы могут быть и при психо-эмоциональных перенапряжениях (стрессах), язвенной болезни двенадцатиперстной кишки, заболевании позвоночника, печени, тонкого кишечника, поэтому необходимо разбираться индивидуально. Рекомендую для начала обратиться к терапевту (хорошему!!!) для того, чтобы определить причину конкретную этих проявлений, и только тогда назначить лечение. К кому из врачей идти на лечение, решать Вам — этого врача можете найти на свой выбор в поликлинике по месту жительства, через знакомых, в других центрах, у нас в центре — это решать Вам лично. 17.11.2009 Здравствуйте! Подскажите мне, пожалуйста, 6 лет меня беспокоит непонятная боль в левом боку: болит под ребрами, режущая острая боль, сами рёбра и между ними; по талии при наклоне в брюшине; когда я сплю на левом боку, начинают сильно болеть рёбра, просыпаюсь от сильной давящей боли, начинает болеть весь бок, и прыгает давление; также ниже ребер по талии и в спине до позвоночника. Иногда стало тошнить. Боли в течении всего дня и ночью. Тупая боль, ощущение жжения. Постоянно делаю в поликлинике обследования: УЗИ брюшной полости, рентген кишечника и желудка, ФГС, сдавала анализы. Определили диффузные изменения поджелудочной железы, доуденит, остеохондроз грудного поясничного отдела. Страдаю запорами. Назначали панкреатин, нормазе, тримедат. Всё это мне не помогает избавится от боли. Подскажите, пожалуйста, что это может быть, как установить диагноз? Заранее благодарю. Надежда Добрый день, Надежда! Основные вехи причинных процессов Вам диагностировали: диффузные изменения поджелудочной железы, доуденит, остеохондроз грудного и поясничного отдела позвоночника. Это уже многое, но не все обьясняет — нарушение функции поджелудочной железы ведет к нарушению работы печени и желудка, это в свою очередь ведет к нарушению работы кишечника, который в свою очередь вновь ухудшает функцию желудка — круг замкнулся. Плюс нарушение проведения нервного импульса по нервным окончаниям также усугубляет эту ситуацию. 30.10.2009 Моему ребенку 1.5 мес. поставили диагноз дисбактериоз, наличие лейкоцитов в кале 12, после прохождения курса лечения Линексом, хилак-форте, энтерофурилом, анализ показал лейкоцитов 5. Педиатр назначает лактобактерин, лактозар, интестибактекриофаг. Стали давать лактобактерин, ребенок перестал спать, какает с пеной, постоянно кричит и с груди не слазит, после интестифага вроде успокаивается. Стоит ли давать лактозар. Боимся, что станет хуже. Жалко выкидывать деньги на дорогие лекарства, которые стоят дорого и не помогают. Подскажите, как быть? Дмитрий Вам нужно показаться на прием с анализами копрограмм и карточкой. 30.10.2009 Здравствуйте. Моему ребёнку 4,5 месяца. Ставят диагноз лактозная недостаточность. Ребёнок на грудном вскармливании. Все эти месяцы понос и непереваренные частицы в кале. Пропили энтерофурил и лактозар, но ничего не изменилось. Что дальше делать? Чем это всё грозит, как от этого вылечиться? Спасибо. наталья На Ваш вопрос ответить однозначно нельзя, т. к. необходим осмотр ребенка и беседа с его матерью. Поэтому рекомендуем обратиться на консультацию к специалисту гастроэнтерологу или к нам. 30.10.2009 Здравствуйте! Моему ребенку 4 месяца. Вот его результаты анализов кала на дисбактериоз: лактозонегативные эшерихии — 3,5*10 в 8 степени; S.aureus — 3,5 *10 в 4 степени; Условно-патогенные энтеробактерии — не обнаружены; Эшерихии с нормальной ферментативной активностью — не обнаружены; Лактозонегативные эшерихии — 3,5*10 в 8 степени; Стафилококки (S. Исходя из вашего результата анализа можно сделать вывод — дисбактериоз смешанной этиологии. Но для назначения лечения необходим осмотр специалиста! 08.10.2009 Здравствуйте, ребенку 10 лет, две недели длится запор. Пили слабительное Сенаде, слабительный сбор (травы), делали клизму, ничего не помогает. Возможная причина, что он терпит. Что делать, не знаю. Спасибо. Ольга Уважаемая Ольга! Для назначения лечения Вашему ребенку необходимо провести обследование: копрограмма — 3 анализа, кал на дисбактериоз, УЗИ брюшной полости, общий крови, и провести ирригоскопию. С этими исследованиями необходимо показаться гастроэнтерологу по месту жительства или на наш прием. 23.09.2009 Здравствуйте! Подскажите, пожалуйста, у меня хронический гастрит (тяжелая форма), я питаюсь 5-6 раз в день, можно ли постоянно принимать креон по 20 000 на каждый прием пищи? Виктор Здравствуйте, Виктор! При обострении хронического гастрита применяются, кроме креона, другие фармпрепараты, которые способствуют уменьшению воспалительного процесса и устранению бактериальной причины воспаления. Постоянное применение креона не целесообразно. В Вашей ситуации необходима консультация врача гастроэнтеролога с целью решения вопроса о тактике лечения. 21.09.2009 Здравствуйте! По результатам ФГС: хронический гастрит в стадии ремиссии, без язв и эрозий, в зоне биопсии обнаружена умеренная обсемененность Хеликобактер. Нужно ли лечить ХБ, может, сначала сдать кровь на титр к ХБ? Лечение очень дорогое, антибиотиками, потом опять восстанавливать микрофлору. Анна Добрый день, Анна! То, что обнаружили хеликобактер на слизистой желудка при биопсии, — это уже показание к удалению (эрадикации) его из желудка. 18.09.2009 Добрый день! Моему сыночку 3 мес. 11 дней, полностью на грудном вскармливании. Лежали в стационаре (29.08-10.09) с диагнозом: инфекция мочевыводящих путей. Прошли курс антибиотиков — Цефурус 10 дней 2 раза в день. Сейчас стул жидкий, то зеленоватый со слизью, то желто-оранжевый с белыми комочками. Животик болит, ребенок беспокойный. Подскажите, пожалуйста, какие сдать анализы и к кому обратиться? Дома продолжаем лечение: фурамаг; аципол; свечи виферон. Заранее благодарна! Инна Необходим замер температуры в 19-00 (10 мин подмышкой). 3-кратные копрограммы подряд каждый день. Кал на дисбактериоз, записаться на прием к доктору. 15.09.2009 Здравствуйте, Константин Анатольевич! Я уже задавала вопрос, по поводу целиакии у моего сына, мы сдавали следующие анализы: кровь на антитела к глиадину — трансглутаминаза IgG — отрицательный (глиадин IgG положительный 95 ME мл), иммунограмму IgA — 0,4 (N 0,8-4,0). Добрый день, Светлана! Да я писал Вам об этих анализах. Если опираться на результаты этих анализов, то можно сказать, что в 95% случаев это не целиакия. Но чтобы дифференцировать цилиакию, необходимо оценить эффективность аглютеновой диеты, попробуйте перевести ребенка на эту диету и посмотрите результат. Дополнительно я прошу Вас сдать анализы: Копрограмму кала на дисбактериоз, реакцию на непереносимость коровьего молока. 10.09.2009 Здравствуйте. Моему сыну 3 месяца. Два месяца назад его стул стал зеленого цвета. Сдали анализ кала в детской поликлинике, были обнаружены слизь, лейкоциты. В общем сказали — инфекция. Пролечились энтерофурилом и смектой. Повторный анализ стал лучше, но наличие инфекции сохранилось. Назначили лактозар, якобы плохо переваривается молоко. Сдали кал на дисбактериоз, обнаружен стафилококк патогенный 0,002%, направили к гастроэнтерологу. Гастроэнтеролог сказал, что ребенок здоров, нужно выдерживать время кормления не меньше 2 часов, что очень сложно сделать (ребенок полностью на грудном вскармливании, молоко на стерильность сдала, ничего не обнаружено). Выписал стафилококковый бактериофаг и креон. Я слышала, что бактериофаги очень плохо влияют на кишечник у маленьких детей, поэтому мне страшно его давать. Что делать, не знаю, так как уже один раз лечились, а результата это не дало. Травить опять ребенка дорогими лекарствами я боюсь, обратиться с консультацией не к кому. Заранее спасибо за ответ. Екатерина Здравствуйте, Екатерина! Как лечить Вашего сына, можно решить при его осмотре с Вашими анализами. Желательно произвести замер Т в 19-00, обычный термометр держать подмышкой 10 мин. Сделать надо 2 копрограммы и подойти на прием. Фаг я бы пока давать не стал. 10. Добрый день! У моей дочери, ей 3 месяца, часто бывают запоры. Что лучше использовать, чтобы не нанести вреда здоровью: обрезанную клизмочку (воронку) для стимулирования; либо использовать какие-то препараты? (Какие, как часто можно?). 1 месяц пренимали Дюфалак, как прекратили пить лекарство, запоры возобновились. Татьяна Причиной запоров является болезнь кишечника, надо сделать 2 копрограммы, кал на дисбактериоз, позамерять температуру в 19-00 обычным термометром в течение 10 мин. подмышкой и подойти на прием. 10.09.2009 Здравствуйте. Мне 26 лет. Болею 5 лет. Сначала начали появляться лёгкое недомогание, слабость и боль в желудке, признали гастрит. Помогал раницидин и др. антациды, но со временем начали появляться вздутие левой части живота, бесконечная отрыжка, ужасная тяжесть в левой половине живота, которая отдаёт в подреберье, как бы спазм, что-то мешает, ком стоит. Острых болей нет, но состояния крайне плохое. Антациды и омез не помогают, мотилак, выписанный терапевтом, тоже, постоянно булькает в животе, как будто там жидкости много, ФГС определяет гастродуоденит, УЗИ брюшной полости ничего не выявляет, всё в норме, прошёл биорезонансное обследование, дискинезия кишечника, гастродуоденит, колит, дисбактериоз на фоне этого, зоб щетовидной железы и ревматойдный артрит, нарушение обмена веществ, повышение сахара в крови. Хилак, мезим не помогают, постоянный шум в ушах. Начал лечение травами у специалиста. Симптомы то уменьшаются, то снова проявляются после нервных и физических нагрузок. Что это может быть, что нужно лечить в первую очередь? Какими средствами? Дмитрий Вам, Дмитрий, необходимо сделать 3 копрограммы, кровь — билирубин, АЛТ, АСТ, щелочная фосфатаза, тимоловая, амилаза, липаза, ХЭ, ЛДГ, сахар, липиды, сдать кал на дисбактериоз и позамерять температуру в 19-00 в течение 10 мин. обычным термометром подмышкой. С этими результатами подойти на прием. 07.09.2009 Здравствуйте, врач мне поставил диагноз бульбит, хронический гастрит 12-перстной кишки. Были выявлены эрозии на фоне бывших ран, 0,1-0,2 см, поверхность покрыта фибринами. УЗИ: искривление желчного пузыря, метеоризм. Прописали мне 20-дневный курс Ulcepan — 20 дней, Bactox — 12 дней, потом Орцинол — 5 дней. Ну и диету соответственно. Скажите, пожалуйста, правильно ли выписан курс лечения, хотя я не принимаю антибиотики и ищу альтернативные варианты лечения на основе кедрового масла. Хотелось бы услышать ваши комментарии по курсу лечения. Заранее благодарен. Михаил Добрый день Михаил! То, что у Вас выявили язвенную болезнь, а эрозии — это уже язвенная болезнь, то необходимо знать причину язвообразования. По данным Вашего письма, это сложно определить. Препараты, приведенные Вами в письме, я не знаю (их группа, механизм действия, фармакинетика, фармакодинамика и т. п.), поэтому ничего не могу сказать по их назначению, если это относится к разделу гомеопатического лечения, то Вы должны четко себе представлять, что такое гомеопатия — это очень эффективный, но длительный (не менее 1-1,5 лет постоянного лечения) и не смешивать с другими препаратами. А то, что Вы полностью отрицаете антибиотики — это крайность, без лекарств это крайность, и постоянно принимать лекарства — это тоже крайность. Необходима золотая середина, антибиотики принесут только пользу, но в том случае, если назначены по показаниям, вовремя и под контролем врача, в ином случае — это яд. Поэтому, если хотите, чтобы я Вам ответил более понятно и подробно, что делать Вам, мне необходимы дополнительные данные: 1. Стаж заболевания (это впервые или нет)? 2. Что предшествовало этому состоянию? 3. Как выявили язву: на ФГС или клинически? 4. Что нашли на биопсии слизистой желудка при ФГС? 5. Какие сопутствующие нарушения присутствуют у Вас и т. д.? 07.09.2009 Здравствуйте, моему сыну 3 года, мы проходили обследование по поводу запоров и обнаружили АТ к глиадину — глиадин Ig G положительный 95 ME мл, биопсия показала: «морфологическая картина может соответствовать такой при целиакии». Добрый день, Светлана! То, что у Вашего сына положительные АТ к глиадину и морфологически, не исключается (но не утверждается) — нельзя исключить наличие Целиакии, но не 100%. Для более точной диагностики можете пройти следующие анализы крови: ЕМА IgA или антитела к тканевой трансглутаминазе (tTG) = специфичность такой диагностики 95%, чувствительность 90%. Рекомендую также в целях дифференциальной диагностики провести аглютеновую диету (исключить пшеницу, рожь, ячмень. Включить в рацион рис, гречиху, соевые бобы, кукурузу, картофель), если будет положительная динамика, то это будет говорить в пользу Целиакии. (Более подробно по диете сможете поговорить с детским гастроэнтерологом). 04.09.2009 Здравствуйте! Моей дочери 2 месяца. 1.5 месяца назад она переболела пузырчаткой (заразили в роддоме). Лечили антибиотиками. С момета выписки стул у ребенка разного цвета — то оранжевый, то зеленый, то желтый, разной консистенции. В течении дня может быть и оранжевый, и зеленый, пару раз был с резким запахом. Врач назначил линекс и креон. Что делать? анна Необходимо показать врачу-гастроэнтерологу по месту жительства! Допускается временный прием линекса и смекты. 26.08.2009 Здравствуйте! Мне 55 лет. Хочу питаться раздельно (белки отдельно от углеводов). У меня камни в почках, гипертония. Я уже пробовала такой тип питания, появились боли в пояснице( белок в моче, эритроциты), я все бросила. Может быть это простым совпадением, или мне не подходит такой тип питания? евгения Добрый день Евгения! 14.08.2009 Здравствуйте! У меня был острый эрозивный бульбит, я проходил лечение в дневном станционаре. Мне врач назначил лечение, я выполнил все рекомендации! Но уже через две недели желудок опять заболел. Скажите, пожалуйста, как это можно вылечить наверняка! Владимир Добрый день, Владимир! Вылечить язвенную болезнь можно совсем только в том случае, если мы будем знать истинную причину заболевания. Для этого Вам необходимо обратиться к врачу-гастроэнтерологу, который бы это смог сделать, он может быть и по месту жительства, в других центрах или в нашем, этот вопрос решать лично Вам. Вы можете прочитать мои ответы на подобные вопросы. Но что это излечимо совсем — это правда. 13.08.2009 Здравствуйте. Недавно я прошла обследование желудка, были обнаружены следующие заболевания: обширный гастрит, маленькая язва в двенадцатиперстной кишке и воспалена поджелудочная. Мне врач назначил лечение, я выполнила все рекомендации. Но скажите мне, пожалуйста, как можно вылечить язву? Для меня это очень важно. Татьяна Добрый день, Татьяна! Залечить или вылечить язву — это разные понятия: залечить язву можно в течении 10 дней, и её не будет. А вот ввылечить язву — это немного другое, это выяснение, почему образовалась язва (это главное, что нужно сделать), только после этого подбирать лечение. Т. о., Татьяна, чего бы Вы хотели, отсюда и необходимо принимать решение. Если залечить, то Вам это уже провели. При лечении необходимо: провести контрольное ФГС и обязательно с биопсией слизистой антрального отдела желудка для оценки эффективности лечения. Если вылечить язвенную болезнь, то необходимо обратиться к гастроэнтерологу и довести начатое дело до конца, но чтобы этот гастроэнтеролог смог учесть все нюансы Вашего организма. 13.08.2009 Здравствуйте! У меня такой вопрос: вот уже несколько лет (5 и больше) меня периодически (раз в несколько месяцев) беспокоит боль в желудке, сильная тошнота, диарея, а иногда и повышение температуры. На след. день все само проходит. Почти всегда это сопровождается неблагополучием по гинекологии. Выделения, зуд, ноет низ живота. Как это может быть связано? Врачи, к которым я обращалась, не знают. Вот и сейчас признаки молочницы и одновременно сильная тошнота по вечерам. Уже неделю. К какому врачу обращаться? Мне 30 лет. Здорова. Двое детей (3,5 года и 9 мес.). Очень жду ответа! Заранее спасибо. Светлана Добрый день, Светлана! С Ваших слов, я думаю, что не все так плохо, как Вам кажется. Больше данных у Вас за дисбактериоз кишеника и влагалища, поэтому лечение должно быть комплексным и единым, скорее всего, гастроэнтеролог + гинеколог. Таких случаев в нашей практике немало. Но чтобы эти врачи Вас лечили не порознь, а единовременно, чтобы Вы получали одно лечение а не 2 разных. 03.08.2009 Здравствуйте! Моему внуку скоро 2 месяца, находится на грудном вскармливании. Мама жалуется на частый стул у малыша, срыгивание, кишечные колики. Врач назначил бифидобактерии жидкие, лактозар. Анализы на дизбактериоз — без патологии. Без рекомендации врача дают отвар из изюма и регидрон. Можно ли это давать? Боюсь, что изюм способствует растройству кишечника. людмила Давать эти отвары не рекомендуется, при них будет отмечаться вздутие живота и сильное брожение. Замените на отвар зверобоя + тысячелистник. 31.07.2009 Здравствуйте! Скажите, пожалуйста, что подразумевается под лечением дисбактериоза? Мне казалось, что достаточно пропить определённые лекарства, чтобы вылечиться? Так ли это? Или всё немного сложнее? Татьяна Добрый день, Татьяна! Прежде, чем лечить кишечный дисбактериоз, необходимо оценить состояние и функции других органов ЖКТ (желудка, желчного пузыря, желчевыводящих путей, печени, поджелудочной железы), которые тесно связаны с кишечником и оказывают большое влияние на его функциональную активность и состояние. |
Овес при эрозивном бульбите — Диеты
Результаты поиска по запросу:
Хронический бульбит возникает на фоне лямблиоза, глистных инвазий и болезни Крона. Воспалительный процесс также может вызвать дефекты на поверхности слизистой оболочки двенадцатиперстной кишки, тогда это будет эрозивный бульбит. Если слизистая покрывается поверхностными ранками — эрозиями, можно говорить об эрозийном бульбите.При остром катаральном и эрозивном бульбите пациенту назначают постельный режим и голод в течении 1-2 суток. В печальном итоге развивается простой или хронический бульбит. Если слизистая оболочка пищеварительной системы покрыта мелкими раками, или их еще называют эрозиями, то такой бульбит называется эрозийным. Если на поверхности слизистой появляются ранки, то есть эрозия, то можно сказать, что это эрозийный бульбит.
Если у пациента острый эрозивный или катаральный бульбит, то ему назначается голод в течение двух суток и постельный режим. Здравствуйте, скажите, что такое Эрозивный бульбит, и как он лечится? Это опасное заболевание??
Эрозивный бульбит по современному обозначают как эрозивная дуоденопатия. Свидетельствовать об эрозивном бульбите могут запоры, отрыжка, вздутие живота после еды и рвота. Воспаление, а значит увеличение кишечника в размерах, может создавать ощущение распирания, боли в правом подреберье, ноющей боли отдающей в область пупка. Вопрос 2009-08-21 16:24:17 Чем лечить поверхностный гастрит, эрозивный бульбит, рубцово-воспалительная деформация.
Вопрос 2010-03-14 14:33:32 какие продукты можно есть при эрозивном бульбите? Эрозивный и острый бульбит лечатся с помощью лечебного голодания в течении 1-2 дней с соблюдением пастельного режима и последующим приемам
Перед едой следует выпивать немного отвара семян льна, овсяного или шиповникового киселя, отвара овса с крапивой. При эрозивном бульбите все симптомы, описанные выше, остаются, однако к ним добавляются и новые, более интенсивные. У некоторых пациентов даже прием пищи при бульбите невозможен – спустя два часа возникает рвота. .па-родонтоз, профилактика простудных заболеваний, инфекционные и незаживающие раны и ожоги, геморрой, полипы в аэрозоль для похудения, язвенные процессы. Glycerin – глицерин, один из увлажнителей.
Алоэ явно и быстро снимает воспаления на коже; Ananas Sativus (Pineapple) Fruit Extract – Фруктовый экстракт Ананаса
ⓘ Энциклопедия — Бульбит — Вики Вы знали?
3. Лечение бульбита
При появлении приступа бульбита целесообразно сразу же принять антацидные препараты. Но это временное облегчение. Важным фактором успешного выздоровления является, конечно же, правильно подобранная тактика в лечении определенного вида бульбита.
При остром бульбите назначают помимо антацидных препаратов, спазмолитические средства. Эти препараты помогут облегчить болевые приступы, посредством расслабления тонуса гладкой мускулатуры. Также целесообразно назначить в первые дни заболевания диету или голодание. Лучше всего лечение острого бульбита желудка проводить в условиях стационара, где может потребоваться промывание желудка для исключения отравления. Также могут назначить капельницы с физраствором для снятия симптомов интоксикации организма. Там же проведут дополнительные методы обследования, при результатах которых будет выбрана наиболее выгодная тактика лечения острого бульбита двенадцатиперстной кишки.
При хроническом и катаральном бульбите назначают антибактериальную терапию, так как данный вид бульбита развивается, как правило, из-за хеликобактерной инфекции. Антибиотики назначают с учётом чувствительности возбудителя к ним. Это могут быть определённые группы антибиотиков, которые действуют на клетку самого возбудителя — Амоксициклин, Вильпрафен, Суммамед, Де-нол и другие. Иногда могут назначить Метронидазол, однако в наше время его эффективность среди потенциальных «убийц» хеликобактерий оспаривается. Также при этом виде бульбита назначается длительная диета. Кроме того, необходимо отказаться от курения. По возможности избегать стрессовых ситуаций. Необходимо отказаться от приёма всяческих пищевых добавок, они также могут являться провоцирующим фактором для обострения катарального и хроничекого бульбитов. Также при стрессовых ситуациях во время лечения этого вида бульбита назначают успокоительные и седативные препараты. Следует понимать и быть психологически готовым к тому, что придётся пересмотреть привычный образ жизни, так как лечение будет комплексным и длительным.
причины, симптомы, лечение и диета
Все чаще встречается такое воспалительное заболевание, как бульбит эрозивный. Это заболевание пищеварительной системы происходит от пренебрежения к качеству пищи и ее количеству. Ведь в наш век скоростей мы часто перехватываем на ходу пищу, до конца не пережевывая ее и не заботясь о том что мы едим.
Это и приводит к нарушениям в пищеварении и к неприятному заболеванию – бульбиту. В большинстве случаев это хроническое заболевание, которое на долгое время сажает нас на определенную диету.
Эрозивный бульбит дополняет воспалительный процесс в двенадцатиперстной кишке наличием эрозии. Почему он так называется – бульбит? Название болезни произошло от названия отдела двенадцатиперстной кишки, в котором живет болезнь, воспаляя его, – бульбарный отдел, или, по-простому, луковица (бульбус).
Эрозивный бульбит: общие сведения
Что такое бульбит, мы разобрались, а что же такое эрозивный бульбит или эрозия? Эрозия – это предшественник язвы. Эрозия отличается от язвы тем, что поражает только слизистую оболочку, не причиняя вреда мышечной ткани, а язва – это сквозное поражение органа, чаще всего желудка. Эрозия, сопровождающая бульбит, вызывает кровотечения. Возраст человека для бульбита значения не имеет. Им могут заболеть и совсем юные пациенты, и люди постарше, но чаще всего по статистике бульбитом болеют женщины и дети. Статистика очень печальная и неутешительная – она говорит о том, что почти 80 процентов населения переносят заболевания желудочно-кишечного тракта (ЖКТ). Бульбит может протекать очень долго – до нескольких лет.
Эрозивный бульбит может протекать как в острой, так и в хронической форме. Но надо помнить, что при правильном подходе заболевание излечивается полностью и не оставляет никаких следов и последствий после себя. Поэтому исход болезни в значительной степени зависит от поведения пациента: обратился ли он к врачу за помощью, вовремя ли обратился, согласился ли пройти курс лечения в стационаре, соблюдаются ли предписания врача?
Кроме эрозивного бульбит может быть поверхностным и язвенным. Эрозивный же бульбит, по мнению многих специалистов, является промежуточной стадией между поверхностным и язвенным бульбитом.
Лечение бульбита любой стадии подразумевает назначение строгой диеты. Такая диета при эрозивном бульбите должна тщательно соблюдаться, так как из-за несоблюдения диеты бульбит легко может принять следующую более серьезную стадию или перейти в хронический.
Вернуться к оглавлению
Признаки эрозивного бульбита
Как же проявляет себя болезнь и по каким признакам мы можем заподозрить возникающий бульбит, чтобы вовремя обратиться к врачу? Конечно, на разных стадиях бульбит проявляет себя по-разному.Симптомы острого бульбита во многом схожи с признаками других распространенных заболеваний – это общая слабость организма, быстрая утомляемость, вялость, головная боль, учащенный пульс, холод, тошнота температура и рвота. Такой набор может сопровождать разные заболевания, связанные с воспалением. Для постановки правильного диагноза необходимо медицинское обследование.
Поскольку бульбит – это желудочно-кишечное заболевание, то и проявляться он будет в области желудка или кишечника. Классические признаки – это боли в желудке, вернее в верхней его области. Они, как правило, возникают через некоторое время после еды и проявляются в виде изжоги.
Могут появляться боли и на пустой желудок – так называемые голодные боли. Особенно неприятно, когда эти боли проявляются ночью, ведь они могут разбудить человека.
Другие свидетельства бульбита – это запоры и отрыжка, чувство распирания живота и рвота. В период обострения острого бульбита отрыжка и рвота могут иметь горький привкус из-за желчи. Ноющая непрерывная боль в области пупка тоже говорит о неполадках в двенадцатиперстной кишке. Рвота после еды при непроходящих болях может приносить облегчение.
Симптомы бульбита можно перепутать по ощущениям с проявлениями язвы желудка или той же двенадцатиперстной кишки. Путают их часто и с признаками дуоденита. Неразлучный спутник бульбита – это гастрит.
Вернуться к оглавлению
Причины возникновения
Как уже говорилось, главная причина всех наших недугов, в том числе и бульбита, – это неправильное питание. К этой причине можно добавить вредные привычки – злоупотребление алкоголем, табаком.Сильнодействующие лекарственные препараты тоже часто способствуют разрушению слизистой. Отравления или травмы – все это в разных сочетаниях может вызвать или спровоцировать развитие эрозивного гастрита.
Генетика тоже не стоит на последнем месте и играет свою роль. То есть можно считать себя членом группы риска, если кто-нибудь из родственников уже болел подобными заболеваниями.
Однако первопричиной развития бульбита, ровно как и язв и гастритов, является распространение особого вида бактерии под названием Хеликобактер пилори. Именно на борьбу с ней направлены многие методы лечения бульбита. А провоцирующие развитие этой бактерии факторы уже перечислены выше.
Итак, подводя итог, причины можно структурировать так (они будут справедливы для всех заболеваний ЖКТ):
- Нарушение правил питания в грубой форме, неумеренность в еде и, в противоположность этому, самоистязающие диеты, при которых желудок пытается переварить сам себя, частое употребление жирной пищи и любовь к фастфуду, вода с газом, жгучие соусы.
- Стрессы и депрессивные состояния.
- Спящая или действующая инфекция в ЖКТ, выраженная в присутствии той же Хеликобактер пилори либо гельминтов или лямблий.
- Генетическая наследственность.
- Слабый иммунитет.
Конечно, чаще всего причиной будут являться не отдельные факторы, а сочетания каких-либо из перечисленных факторов.
Вернуться к оглавлению
Лечение заболевания
При остром бульбите показан постельный режим. Лечение проводится преимущественно в стационаре, так как за пациентом нужно осуществлять круглосуточное наблюдение для того, чтобы избежать осложнений. Для начала пациента лишают пищи на одни сутки, чтобы очистить желудок. Далее сажают на строгую диету. Для облегчения болевых ощущений пациенту дают но-шпу и баралгин. Может быть применено промывание желудка с помощью раствора марганца.
Лечение может проводится и народными средствами – отварами ягод и трав: шиповник, малина, калина, рябина, брусника, черемуха, тысячелистник.В качестве народного средства хорошо помогают морковный сок – его пьют натощак, негазированная минеральная вода – подается предварительно разогретой.
Диета исключает из рациона больного все соленое и жирное. Крепкий чай или кофе во время лечения пациент тоже не получает. Еду подают, предварительно измельчив ее, чтобы избежать лишнего раздражения пищепроводящих путей.
Ведь цель лечения – восстановить поврежденные слизистые оболочки двенадцатиперстной кишки.
Такое повреждение можно восстановить, только применяя медикаментозное лечение. Но во время лечения все причины, усугубляющие или провоцирующие заболевание, само собой, должны быть убраны. То есть при лечении обязательным должен быть отказ и от вредных привычек. Диета предписывает частый прием пищи маленькими порциями.
Так что же можно есть больному во время лечения? Все кисломолочные изделия, каши для обволакивания слизистой и снятия таким образом раздражения, мясо подается только в вареном или пареном виде.
А медикаментозное лечение будет заключаться в приеме таких препаратов, как маалокс и смекта – они относятся к группе адсорбентов, далее антацид и альмагель.
Вернуться к оглавлению
Применение народных средств для лечения эрозивного бульбита
Применение лекарственных средств рассчитано на обволакивание слизистых в местах поражения инфекцией. Они также способствуют вырабатыванию желудочного сока для защиты слизистых кишечного отдела от распространения инфекции.Сейчас среди врачей все ярче проявляется тенденция рекомендовать своим пациентам применение народных средств для лечения эрозивного бульбита в комплексе с традиционным лечением или как самостоятельный курс. Ведь зачастую народные средства, которые дает нам природа, оказываются намного эффективнее и даже безопаснее традиционного лечения.
Кисель из льна, ромашка аптечная, алтей, зверобой и солодка – вот эффективные народные средства в борьбе с данным заболеванием. Как же они помогают?
Рецепт льняного киселя прост, но немного отличается от приготовления обычного киселя. Так, необходимо промыть льняные семена, затем залить кипятком и варить до появления кашицы.
Чай, приготовленный из ромашки аптечной, не только приятен, несмотря на некоторую горчинку, но и действует против воспаления. Такая ромашка легко произрастает в природе и встречается не реже, чем обычная ромашка.
Чтобы снять или хотя бы успокоить болевые симптомы готовят отвар из трех трав – алтея лекарственного, зверобоя и солодки. Этот отвар нужно принимать несколько раз в день в теплом виде и понемногу. Все эти средства полезно сочетать с голоданием, которое должно проходить не менее недели.
https://www.youtube.com/watch?v=SwI0nh-BBwo#action=share
Для снятия воспаления хорошо подходит сок подорожника с медом. Подорожник сам по себе обладает прекрасным действием для борьбы с воспалением. А мед усиливает его действие и делает лекарство вкусным. Некоторые, наверное, помнят, как в детстве прикладывали подорожник на царапины. Это средство можно использовать даже для борьбы с эрозийным эффектом, так как подорожник без преувеличения обладает и очень выраженным регенерирующим действием.
(PDF) Гематемезис из-за эрозивного дуоденита у марафонцев
Сообщалось огеморрагическом гастрите.7Choi et al. выполнили эндоскопию желудочно-кишечного тракта у соревнующихся бегунов на длинные дистанции
для оценки макроскопических изменений и обнаружили по крайней мере одно поражение слизистой оболочки верхних отделов желудочно-кишечного тракта
у 15 из 16 включенных участников (гастрит, эзофагит и язва желудка) .5Gaudin et al.
оценил влияние длительных упражнений на верхние отделы пищеварительного тракта с использованием гистопатологического анализа
у 7 спортсменов, у которых гастроскопия проводилась до и после бега на длинные дистанции.8
После бега у всех спортсменов были обнаружены гистологические патологические признаки в желудке с интенсивностью
поражений, от заложенности до кровоизлияния.
Помимо кровотечения, у всех групп спортсменов очень часто встречаются и другие жалобы со стороны желудочно-кишечного тракта: рефлюкс, отрыжка
, тошнота, боль в эпигастрии, боль в животе и диарея.1,9 Патогенез желудочно-кишечного кровотечения
у спортсменов еще не полностью выяснены, но три важных фактора были оценены как возможные причины
: механические силы, измененный кровоток в желудочно-кишечном тракте и нейроэндохринные изменения.3
Интенсивные упражнения могут уменьшить внутренний кровоток, а обезвоживание еще больше снижает внутрибрюшную перфузию. Пептид
, секретин и пептид-гистидин-метионин.11 Clausen et al. продемонстрировали уменьшение сфланхнического кровотока
до 80% при максимальной нагрузке.12 Другие исследователи сообщили об аналогичных результатах
в чревных и мезентериальных кровотоках.13,14
Гастродуоденальная и кишечная проницаемость значительно увеличились у
бегуновс ограниченным потреблением воды по сравнению с отдыхающими спортсменами.15 Похоже, что все эти
факторов также были ответственны за эрозивный бульбит и гастрит в двух представленных случаи.
ЗАКЛЮЧЕНИЕ
В связи с постоянным увеличением числа участников марафона, многие из которых не имеют надлежащей подготовки
, врачи и бригады первой помощи должны знать о желудочно-кишечных жалобах у
бегунов на длинные дистанции.Целью и целью спортивных врачей, а также марафона, пропагандирующего
СМИ, должно быть информирование людей о необходимости пить во время забега. Всем спортсменам с жалобами на желудочно-кишечный тракт следует рассмотреть возможность проведения эндоскопии желудочно-кишечного тракта и надлежащего лечения
.
ССЫЛКИ
1. Rehrer NJ, Janssen GM, Brouns F, Saris WH. Потребление жидкости и желудочно-кишечные проблемы у бегунов
, участвующих в забеге на 25 км и марафоне. Int J Sports Med 1989, 10 (Дополнение 1): S22-5.
2.Петерс Х.П., Бос М., Зеебфрегтс Л., Аккерманс Л.М., ван Берге Хенегувен Г.П., Бол Э и др.
Желудочно-кишечные симптомы у бегунов на длинные дистанции, велосипедистов и триатлонистов: распространенность, лекарства,
и этиология. Am J Gastroenterol 1999; 94: 1570-81.
3. Уотерман Дж. Дж., Капур Р. Проблемы верхних отделов желудочно-кишечного тракта у спортсменов. Curr Sports Med Rep 2012; 11: 99-104.
4. www.ljubljanskimaraton.si/sl/udelezba; он-лайн доступ 20.2.2013.
5. Choi SC, Choi SJ, Kim JA, Kim TH, Nah YN, Yazaki E et al.Роль эндоскопии желудочно-кишечного тракта у
бегунов на длинные дистанции с желудочно-кишечными симптомами. Eur J Gastroenterol Hepatol 2001; 13: 1089-94.
6. Папайоаннидес Д., Джотис К., Карагианнис Н., Вудурис С. Острое кровотечение из верхних отделов желудочно-кишечного тракта
у бегунов на длинные дистанции. Ann Intern Med 1984; 101: 719
7. Thompson PD, Funk EJ, Carleton RA, Sturnes WQ. Частота смертей во время бега трусцой на острове Род
с 1975 по 1980 год. JAMA 1982; 247: 2535-8.
8. Годен С., Зерат Е., Гезеннек С.Ю. Поражение желудка вследствие бега на длинные дистанции. Dig Dis Sci
1990; 35: 1239-43.
9. Мясник JD. Диарея бегуна и другие кишечные проблемы спортсменов. Am Fam Physician 1993;
48: 623-7
10. Саймонс С.М., Шаскан Г.Г. Проблемы с желудочно-кишечным трактом при беге на длинные дистанции. Int Sport Med J 2005;
6: 162-70.
49 Том 1, Выпуск 1, сентябрь 2013 г.
Острое невариксное желудочно-кишечное кровотечение — эндоваскулярное сегодня
Острое невариксное желудочно-кишечное кровотечение (GIH) — это неотложная медицинская помощь с общим Смертность около 7%. 1 Во время за последнее десятилетие лучшее медицинское обслуживание улучшилось что приводит к тенденции к снижению уровня смертности. Тем не мение, в особых ситуациях повышенного риска, таких как тяжелая гемодинамика нестабильность, пожилые пациенты с сердечно-сосудистыми заболеваниями. коморбидность, перфорация, нестероидные противовоспалительные прием лекарств и рецидивирующие кровотечения, показатели смертности все еще может доходить до 40%. 2 GIH классически делится на верхний и нижний GIH в зависимости от того, произошло ли кровотечение источник находится проксимальнее или дистальнее связки Treitz.Ежегодная заболеваемость составляет от 40 до 150 эпизодов на 100 000 человек. человек для верхнего GIH и от 20 до 27 эпизодов на 100 000 человек для более низкого GIH. 3
В зависимости от места кровопотери первая клинические признаки GIH могут состоять из гематемезиса (кровавый или рвота из кофейной гущи), мелена или гематохезия (анальная потеря красной крови) с последующими признаками гиповолемии (тахикардия> 100 / мин и систолическое артериальное давление <100 мм рт. Ст.). Причины верхних отделов желудочно-кишечного тракта включают пептический язва, эзофагит, гастрит, бульбит (эрозии, слизистые воспаление), новообразования и сосудистые мальформации (ангиодисплазия, поражение Дьелафуа и аортоэнтерический свищ).Дивертикулярная болезнь, воспалительное заболевание кишечника, ангиодисплазия, артериовенозная мальформация, злокачественные новообразования, ишемия кишечника может вызвать снижение ГИГ.
Для обнаружения источника кровотечения несколько диагностических стратегии были исследованы, такие как барий обследования, эндоскопия верхних и нижних отделов ЖКТ, капсула эндоскопия, сцинтиграфия эритроцитов, меченных технецием, и цифровая субтракционная ангиография (DSA).
В верхних отделах ГИГ гастродуоденоскопия — это процедура. выбора с высокой чувствительностью от 90% до 95% 4 и способность одновременно останавливать кровотечение.Однако при массивном кровотечении (> 1 мл / мин) эндоскопия не отображает точный очаг кровотечения в 10% случаев. 20% случаев. 5,6
В нижних отделах ГИГ колоноскопия выполняется в качестве начального исследования с диагностической точностью от 72% до 86%. 7 Однако видимость во время колоноскопии может быть затруднен, если кровотечение сильное и кишечник не может будь готов. Более того, в острой обстановке малый кишечник остается в значительной степени недоступным. Компьютерная томография ангиография (КТА) была исследована на изучить GIH.Недавно появился вариант КТ, получивший название конус-балка КТ. (КЛКТ), стала интегрированной в ангиографическую комплекты, позволяющие проводить динамическое КТ-сканирование во время ангиографии. В этой статье мы обсуждаем роль обеих технологий компьютерной томографии, особенно в более низком GIH. Иллюстрировано двумя типичные случаи, потенциальная ценность КЛКТ как дополнительного инструмент для ангиографии и эндоваскулярного ведения лечение будет выделено.
CTA
При КТА острый ГИГ подтверждается, когда в артериальном
и / или венозная фаза, экстравазация внутривенно
введенный контраст в просвет кишечника может быть
продемонстрировал.Согласно исследованиям на модели свиней, призыв к действию
должен быть в состоянии обнаружить кровотечение даже ниже 0,4 мл / мин,
который несколько менее чувствителен, чем эритроцит
сцинтиграфия но выше ангиографии. 8 Чувствительность
сообщалось, что около 86% 9 в нескольких
исследования, с высокой специфичностью до 95%. Помимо местоположения, информация о первопричине
может быть получен. 10
CTA имеет преимущества неинвазивной техники в что он быстрый, широко доступный и довольно независимый от следователь.
Главный недостаток CTA — потенциальная потеря времени. из-за отсутствия терапевтических возможностей. Высокая радиация доза и нефротоксичность контрастных веществ, особенно при гемодинамике, нестабильной, сердечно-сосудистой недостаточности пациентов, следует принимать во внимание. Следовательно, разумное небольшое количество контрастного вещества следует использовать для КТА: менее 100 мл из расчета 4 мл / с с последующей промывкой 60 мл физиологического раствора со скоростью 4 мл / с кажется подходящим.
Подводные камни при просмотре КТ-изображений, полученных из-за высокой плотности жидкости, заполняющие кишечник, и металлические материалы.Шовный материал, зажимы, инородные тела, сохраненный контраст материала и артефактов конического луча рядом с внутрипросветным воздух может давать ложноположительные результаты. 11 Чтобы минимизировать это вероятность ошибки, оральный (положительный или отрицательный) контраст агент следует опустить, а протокол КТ должен всегда начинайте с сканирования без усиления контраста.
Chua et al. 9 рассмотрели восемь опубликованных исследований CTA. при остром ГИГ и предположил, что КТ может иметь потенциальную роль в диагностике и направлении дальнейшего ведения.Однако количество пациентов в этих ретроспективных исследований было относительно небольшим, и в большинстве исследования, использовались старые сканеры. С современной мультидетекторные сканеры с более коротким временем сканирования, более высокое пространственное разрешение и лучшее мультипланарное переформатирование, точность могла быть улучшена. В нашем и чужом опыта, КТА уже нашла свою роль в эндоскопических исследованиях. неясный GIH, в основном более низкого происхождения. CTA кажется эффективным способом сортировки хороших кандидатов для ангиографии и последующей эмболизации.Если после положительного результата КТА перевод в ангиосуиту оптимален при определенном времени количество положительных ангиографий будет увеличиваются, тем самым предлагая терапевтическую эмболизацию большее количество пациентов. Конечно, чтобы доказать полезность этого алгоритма, большое проспективное исследование следует установить определяющую роль CTA в GIH.
КЛКТ
В последнее время в ангиографических комплектах высокого класса с С-образной дугой появились
оснащен динамическим плоскопанельным детектором
вместо классического телевизионного усилителя изображения.На основе
о преобразовании поглощенных рентгеновских фотонов цезием
йодидные стержни в световые фотоны, которые вызывают электронные
сигналы, непосредственно считываемые фотодиодами из аморфного кремния,
технология плоских панелей дает ряд преимуществ
и творческие возможности визуализации. Поле детектора
вид однородный, большой (до 40 X 40 см), содержит
матрица из 2048 диодов. Эта матрица фактически представляет
детекторная панель 2048, улавливающая рентгеновские фотоны
конический луч из фокуса трубки Ренгтена фиксированный
на С-образной дуге на 180 °.Во время вращения С-дуги
последовательные изображения (300–600) можно делать с более высокой скоростью
до 60 / с, аналогично трехмерной ангиографии.
Благодаря отличному низкоконтрастному разрешению плоских
панели, изображения можно реконструировать в режиме КТ,
получение изометрического трехмерного объема для
многоплоскостные реконструкции.
Интервенционные радиологи захотели объединить Технология компьютерной томографии с ангиографией для некоторых время. В прошлом перевод пациента из ангиосюита с постоянными артериальными катетерами в кабинете компьютерной томографии было слишком непрактично для рутинного использования.Теперь с КЛКТ интегрирована в плоскую С-дугу, интервенционный сообщество радиологов имеет то, что у них есть просил. Интервенционные нейрорадиологи могут теперь быстро выполнять КЛКТ головного мозга при кровотечении подозревается. При трансартериальной эмболизации печени, КЛКТ во время внутриартериального введения контрастного вещества проинформирует Оператор точно об участке печени, который будет лечить и все ли опухоли находятся в пределах диапазона инъекции. Другой К вмешательствам с поддержкой КЛКТ относятся вертебропластика, билиарный стентирование и эмболизация воротной вены.
Неулучшенная КЛКТ не имеет пространственных и контрастное разрешение мультиспиральной КТ; это не подходит в диагностических целях. Однако дифференциация органов достаточно, особенно в сочетании с внутриартериальным введение контраста. Поэтому неудивительно экстравазация контрастного вещества после внутриартериального инъекцию можно визуализировать на КЛКТ. В последующем тематических исследований, мы демонстрируем потенциал КЛКТ с усилением артериального контраста при локализации ГИГ.
Случай 1: массивное ректальное кровотечение
После применения ацетилсалициловой кислоты
78-летняя женщина была направлена с обширным безболезненным диагнозом.
ректальное кровотечение. Несколько часов назад она приняла две таблетки аспирина из-за боли в коленях.
Клинически пациентка была гемодинамически нестабильна на
время презентации. Была выполнена колоноскопия.
Обширный дивертикулез с активным
кровотечение из видимого сосуда в сигмовидном дивертикуле.
Кровотечение было свернуто, металлический зажим был
помещен в качестве маркера для предосторожности.
Однако в течение следующих 2 дней произошло два эпизода ректального GIH повторился с отрицательной колоноскопией. Очередной раз, пациент стал гемодинамически нестабильным. CTA была проведена и выявлена экстравазация контраста в сигмовидной кишке. Внутрипросветный контраст уже был видны в артериальной фазе и накапливались в венозная фаза.
Впоследствии была проведена ангиография мезентериального катетера. выполнено. На исходных изображениях экстравазации не было. видимый. Избирательная микрокатетеризация подозреваемых сигмовидная ветвь была выполнена, но снова не было активной может быть обнаружено кровотечение.КЛКТ при селективном контрастировании инъекция через микрокатетер была получена, но экстравазации контраста не наблюдалось. Потому что был отсутствие контрастного вещества в толстой кишке, мы предположили, что нет кровотечение произошло с начала ангиографическая процедура. О многоплоскостных реконструкциях была видна небольшая контрастно заполненная артерия, ведущая к металлическому зажиму, что позволяет предположить, что правильный катетеризована сигмовидная артерия. Катетер продвинулся в ветку, ведущую к клипу, и DSA изображения были сделаны во время введения контрастного вещества вручную.Экстравазация сразу наблюдалась на уровне металлический зажим. Была получена новая КЛКТ, на этот раз без введения контраста и объединения контраста вокруг зажима было легко видно. После эмболизации с использованием 0,4 мл поливинилового спирта размером 200 мкм (Cook Medical, Блумингтон, Индиана), артерия была окклюзия, экстравазация прекратилась, и пациент оставалась стабильной (рис. 1).
Случай 2: кишечное кровотечение
После илеостомии
Мужчина 83 лет был направлен из-за острого
потеря крови из-за илеостомы.Восемь лет назад у него было
страдал ишемическим колитом, по которому у него был промежуточный
колэктомия с двойной колостомией. Из-за
спайки, закупорка колостомы за 7 дней до этого, и
потребовалась илеостомия.
Пациентка была гемодинамически нестабильна в время приема. Подозревая источник кровотечения в тонкой кишки, мы получили КТА, который продемонстрировал внутрипросветное контрастное вещество рядом с илеостомия. При последующей мезентерикографии кровотечения нет. или сосудистая аномалия была замечена с первого взгляда.Один из катетеризовали подвздошные артерии, ведущие к илеостомии, и КЛКТ во время ручной артериальной инъекции контрастное вещество было изготовлено. Используя мультипланарную реконструкцию, осевые изображения можно сравнить с CTA выполнялась раньше, и экстравазация наблюдалась на КТ также можно не проводить на изображениях с коническим пучком. Реконструкция коронки показала разрыв артерии, который можно проследить на двумерном DSA как хорошо. Затем микрокатетер продвинули дистально. в прослеженную подвздошную артерию и при суперселективной инъекции, контрастная экстравазация теперь также может быть замечена на DSA.Эмболизацию проводили с использованием 0,1 мл смесь клея (Glubran 2, GEM Srl, Виареджо, Италия) и липиодол / этиодол (Гербе, Вильпент, Франция) в Соотношение 1: 3 (Рисунок 2).
ЗАКЛЮЧЕНИЕ
Эти два случая показывают, что CTA, а также CBCT
может стать решающим в эндоваскулярном лечении
острый не варикозный GIH. CTA может указывать на то,
у пациента на самом деле кровотечение и, следовательно, хороший кандидат
для немедленной транскатетерной эмболизации. КЛКТ может
указать, продолжалось ли кровотечение во время ангиографии
просто обнаруживая внутрипросветное контрастное вещество.Кроме того, можно точно локализовать источник кровотечения. Наконец, сосуд, ответственный за кровотечение
могут быть идентифицированы с помощью многоплоскостных реконструкций.
Под контролем КЛКТ, микрокатетеризация правильного аркада и прямая артерия должны стать легче. Даже если разорванная артерия больше не кровоточит при DSA, профилактический эмболизация кишечника может стать реальной и безопасно. Сроки выполнения КЛКТ во время интервенционная процедура, нужна ли она и должен ли он быть усилен контрастом, зависит по ангиографическим данным.Роль CTA и, в в частности, КЛКТ с усилением внутриартериального контраста при ГИГ следует дополнительно изучить, чтобы определить его место в эндоваскулярное обследование.
Эмиель Дж. Штурм, доктор медицины, работает в Департаменте Интервенционная радиология, Университетская больница Гента в Гент, Бельгия. Он сообщил, что у него нет финансовых интерес к любому упомянутому продукту или производителю здесь. С доктором Штурмом можно связаться по адресу [email protected]; +0032 93320266.
Люк Дефрейн, доктор медицинских наук, работает в отделении Интервенционная радиология, Университетская больница Гента в Гент, Бельгия.Он сообщил, что у него нет финансовых интерес к любому упомянутому продукту или производителю здесь. С доктором Дефрейном можно связаться по телефону +0032 93322937; [email protected].
Смешанная глютеновая болезнь: история болезни
46-летняя киргизка поступила с диагнозом серонегативный артрит и воспалительное заболевание кишечника. Различные нестероидные противовоспалительные препараты, преднизон, сульфасалазин и два курса анти-TNF-альфа были ранее назначены ее врачом для симптоматического лечения.
При поступлении в нашу клинику у нее появились депрессивные симптомы и тревога. Она жаловалась на потерю веса (потеря 15 кг за 1-2 месяца), диарею, слабость и утомляемость. У нее была сильная кахексия со значительно более низким ИМТ (12,11 кг / м 2 ). При физикальном обследовании выявлены двусторонние отеки коленных суставов, кожные высыпания на голенях и наличие ямок после надавливания на претибиальные области. Движения в пораженных суставах безболезненны, четкого ограничения объема движений нет.Печень пальпировалась на 1 см ниже реберного края в правом подреберье. Спленомегалии и увеличения лимфатических узлов не замечено.
Общий анализ крови при поступлении показал следующие значения: Hb: 11,2 г / дл, Hct: 32,6%, WBC: 7,500 / мм 3 , Plt: 351,000 / мм 3 . Скорость оседания эритроцитов составляла 4 мм / ч, а уровень С-реактивного белка — 13,6 мг / л. При плановых биохимических исследованиях выявлена гипонатриемия (126,6 ммоль / л, норма: 135-145), гипокалиемия (2.59 ммоль / л, норма: 3,5-5,5), низкоионизированный кальций (3,18 мг / дл, норма: 4,2-5,4), магний (1,37 мг / дл, норма: 1,9-2,7) и концентрации фосфатов (1,2 мг / дл, в норме: 2,6-4,5), тяжелая гипопротеинемия (4,78 г / дл, в норме: 6,4-8,3), гипоальбуминемия (1,2 г / дл, в норме: 3,5-5,5), повышенный уровень щелочной фосфатазы (298 Ед / л, в норме: 38 -155) и гаммаглутамилтранспептидазы (127 Ед / л, норма: 7-32). Остальные биохимические результаты были в пределах нормы, обычный анализ мочи был нормальным. У пациента был 24-часовой сбор белка в моче, который показал, что 24-часовое измерение белка составило 67.50 мг. Это было подтверждено на повторном образце. Функциональные тесты щитовидной железы показали уровень FT3 0,62 пг / мл на нижней границе нормального диапазона (нормальный: 0,60-1,95), снижение уровня FT4 4,40 нг / дл (нормальное: 5,00-11,50) и нормальную концентрацию ТТГ 1,14 мкМЕ / мл (нормальный: 0,30-4,00). Также измеряли концентрации ПТГ (230 пг / мл, нормальное: 10-65) и 25-гидроксивитамина D (4 нг / мл, нормальное: 10-40). Электрофорез изоферментов щелочной фосфатазы выявил повышенные уровни изофермента печени. Для просмотра состояния гипоталамо-гипофизарно-надпочечниковой функции был проведен синахтеновый тест, который исключил возможность надпочечниковой недостаточности.Серологические тесты на различные инфекционные агенты (HBsAg, анти-HBC, анти-ВИЧ 1 + 2, трепонемные тесты, уровни антител Brucella Ig G / M, титры TORCH) оказались отрицательными. Уровни Ig G, A, M были в пределах нормы. AMA, c-ANCA, p-ANCA, anti-LKM-1 не обнаружены. Было обнаружено, что у нее был положительный ANA в титре 1/80 с зернистым и однородным рисунком. Также определялись уровни положительных эндомизиальных антител IgA (титр 1/80) и антиглидарных антител IgG (98,50 RU / мл).
Рентгенограммы пораженных суставов не выявили признаков костных эрозий, хондрокальциноза или деформации.Результаты электрокардиограммы, эхокардиограммы, рентгенограммы грудной клетки и магнитно-резонансной холангиопанкреатографии были нормальными. Ультразвуковое исследование брюшной полости показало увеличение печени (155 мм в максимальной краниально-каудальной протяженности) и повышенную эхогенность паренхимы печени (степень 1). При компьютерно-томографическом исследовании торакоабдоминно-тазовой области выявлены множественные брыжеечные лимфатические узлы с наибольшим диаметром 18 × 10 мм. DEXA-сканирование поясничного отдела позвоночника и правого бедра показало низкую минеральную плотность костной ткани (МПК) с общим T-баллом — 5.7 и 4.9 соответственно.
Для исследования верхнего отдела желудочно-кишечного тракта проведена эзофагогастродуоденоскопия, выявившая эзофагит 1 степени, гипотонический ЛЭС, гастрит, эрозивный бульбит и гиперемию постбульбарной двенадцатиперстной кишки. Для подтверждения первоначального диагноза воспалительного заболевания кишечника была проведена колоноскопия. Других данных, кроме неспецифической гиперемии слизистой оболочки подвздошной кишки, не было. Во время эндоскопической оценки были получены множественные биопсии как из верхнего, так и из нижнего отделов желудочно-кишечного тракта.БК гистологически подтверждена биопсией двенадцатиперстной кишки, которая выявила полную атрофию ворсинок слизистой оболочки двенадцатиперстной кишки и регенеративную гиперплазию. Наблюдалась повышенная клеточность плазматических клеток и лимфоцитов в собственной пластинке и поверхностном эпителии. Гистологическое исследование иссеченной ткани также выявило аморфные эозинофильные отложения в собственной пластинке и в стенке некоторых сосудов и желез, что ранее было признано типичным для амилоида (рис. 1). Однако процедуры окрашивания конго-красным и кристаллическим фиолетовым, а также иммуногистохимические исследования не выявили амилоидного белка.Иммуногистохимически не было обнаружено ни каппа, ни лямбда моноклональности в лимфоплазмоцитоидных клетках. Уникальным положительным результатом было неплотное окрашивание отложений в светло-зеленый цвет путем окрашивания трихромом (рис. 2). В свете этих открытий последним гистологическим диагнозом был поставлен коллагеновый литник из-за давней целиакии. Образцы, полученные из терминального отдела подвздошной кишки, выявили хроническое воспаление и субтотальную атрофию ворсинок слизистой оболочки подвздошной кишки.
Рисунок 1Отложение эозинофильного материала в собственной пластинке (окрашивание гематоксилином и эозином, увеличение 200) .
Рисунок 2Светло-зеленое окрашивание отложения (окрашивание трихромом, увеличение 200 ×) .
Наш пациент страдал анорексией и плохим пероральным приемом пищи. Для увеличения калорийности и набора веса общее парентеральное питание вводили циклическими инфузиями. Через несколько дней понос уменьшился. Ее попросили воздержаться от употребления глютена, и ее жалобы утихли и не исчезли.
ГАСТРОЛАБ
ГАСТРОЛАБ
Изображения с высоким разрешением: эрозивный дуоденит (или бульбит)Эндоскопические изображения на этом участке в основном довольно сжатые, чтобы время передачи было как можно короче.Однако иногда полезно иметь изображения с высоким разрешением, например, для публикаций, учебников или лекций. В этих «файлах с высоким разрешением» отображаются более крупные изображения.Просто щелкните любое изображение, чтобы увеличить его (а затем нажмите «Назад» в браузере). Щелкните здесь, чтобы вернуться на главную страницу. Нажмите на картинку для увеличения Эрозивный дуоденит Эрозивный дуоденит обычно имеет пептическое происхождение и вызван хроническим воздействием желудочной кислоты и чаще всего инфекцией Helicobacter pylori- .Гистологически часто обнаруживается метаплазия слизистых клеток желудка. Эрозивный дуоденит — предвестник язвы двенадцатиперстной кишки. Болезнь Крона в двенадцатиперстной кишке может быть макроскопически неотличима от пептического эрозивного дуоденита.
|
Абсцесс основания языка
Дисфагия представляет собой затруднение при прохождении твердой или жидкой пищи из ротовой полости в желудок и рассматривается как тревожный симптом желудочно-кишечной системы.Это часто указывает на органическое заболевание и требует объяснения. В этой статье представлен случай 61-летнего мужчины с абсцессом заднего языка.
1. Введение
Дисфагия представляет собой затруднение при прохождении твердой или жидкой пищи из ротовой полости в желудок и рассматривается как тревожный симптом желудочно-кишечной системы. Это часто указывает на органическое заболевание и требует объяснения. В зависимости от локализации дисфагия подразделяется на два основных типа: ротоглоточная (высокая) дисфагия и пищеводная дисфагия [1, 2].
Орофарингеальная дисфагия характеризуется затруднением начала глотания и обычно указывает на проблему с оральной или глоточной локализацией. Хотя наиболее частыми причинами ротоглоточной дисфагии являются нарушения центральной нервной системы у пожилых людей и воспалительные заболевания мышц у молодых, следует помнить об инфекциях ротовой полости и шеи. Хотя абсцессы языка встречаются редко, их следует учитывать при дифференциальной диагностике дисфагии. Если ранняя диагностика и лечение абсцессов заднего языка не будут достигнуты, это может привести к внезапным опасным для жизни респираторным осложнениям.
В этой статье представлен случай 61-летнего мужчины с абсцессом заднего языка с клиническими, рентгенологическими и микробиологическими особенностями. За этим последуют тщательный сбор анамнеза, соответствующие диагностические тесты и консультации с другими отделениями, а также планирование немедленного хирургического и / или медицинского лечения.
2. История болезни
Мужчина 61 года поступил в отделение гастроэнтерологии с жалобами на одинофагию и дисфагию на твердую пищу в течение месяца.У него усилилась дисфагия, и он также сообщил об оталгии в течение последних двух дней. Его оральное потребление уменьшилось, и он предпочел пить. В результате он за месяц похудел на 10 кг. За пятнадцать дней до госпитализации пациентка была обследована в нескольких поликлиниках ЛОР и лечилась от фарингита двумя разными антибиотиками. У него не было курения, употребления алкоголя или каких-либо других системных заболеваний. Во время допроса пациента он указал на область шеи как место обструкции.При физикальном обследовании у него не было лихорадки, показатели жизненно важных функций были нормальными. Однако пальпация шеи была болезненной. Количество лейкоцитов составляло 6940 / мм3, С-реактивный белок составлял 51 мг / л, а скорость оседания эритроцитов составляла 64 мм / час. Стандартное исследование проглатывания бария было нормальным. Эндоскопия верхних отделов желудочно-кишечного тракта показала нормальные результаты, за исключением эрозивного бульбита. Этиология дисфагии не была определена этими тестами, и была проведена компьютерная томография (КТ) шеи.Компьютерная томография показала кистозное поражение размером 4 × 2,5 см с минимальной неровной границей у основания языка (рис. 1). Больной направлен в отоларингологическое отделение. При осмотре ЛОР обнаружил небольшую припухлость у основания языка. Гортань и миндалины в норме. Признаков обструкции дыхательных путей не было. Абсцесс у основания языка дренировали оральным путем путем пункционной аспирации в течение пяти дней подряд. В первый день слили 15 куб. См гнойного материала и культивировали аспирированный материал.Коагулазонегативные стафилококки выделяли из культуральной среды, и эмпирическое лечение цефтриаксоном, основанное на результатах антибиотикограммы, не изменилось. Пациенту было предписано пройти 7-10-дневный курс пероральной антибактериальной терапии. Контрольная компьютерная томография шеи, проведенная через месяц, выявила полное исчезновение абсцесса (рис. 2).
3. Обсуждение
Орофарингеальная дисфагия, шейная дисфагия и трансферная дисфагия являются синонимами друг друга.Крикофарингеальная область и верхняя часть пищевода находятся под непосредственным контролем центральной нервной системы. Фарингеальная фаза глотания находится под контролем ствола головного мозга и контролируется рефлекторно.
Причины ротоглоточной дисфагии можно разделить на нервно-мышечные или структурные. Наиболее часто наблюдаемыми нервно-мышечными патологиями являются нарушения мозгового кровообращения, болезнь Паркинсона, миастения (поражение нервно-мышечного соединения) и полимиозит (поражение мышц).Структурными причинами являются карциномы, остеофиты шейки матки, перепонки пищевода, лучевая и хирургическая терапия, дивертикул Ценкера, кольца Шацки, пептические стриктуры, зоб, инфекции шеи и глотки [2, 3].
Хотя язык подвержен воздействию многих потенциальных патогенов, он устойчив к инфекциям. Таким образом, абсцессы языка — это редко встречающаяся инфекция из-за сильного защитного механизма. Защитными механизмами являются повышенная васкуляризация и лимфодренаж, толстая ороговевшая слизистая оболочка языка, иммунологические свойства слюны и постоянная подвижность языка, что свидетельствует о очищающем эффекте слюны [4].Передние две трети языка называют оральным языком. Эта часть является свободно движущейся частью и лежит впереди округлых сосочков. Часть, лежащая кзади от округлых сосочков, называется основанием языка и считается частью ротоглотки. Абсцессы языка подразделяются на две группы: абсцесс переднего языка и абсцесс заднего третьего языка. Этиология абсцесса языка зависит от его локализации. Задние абсцессы наблюдаются редко и обычно возникают из-за язычного тонзиллита, инфицированных остатков кисты щитовидно-язычного протока и инфекций пародонта, распространяющихся от нижних коренных зубов [4, 5].Факторами, предрасполагающими к возникновению абсцесса языка, являются плохая гигиена полости рта, иммунодефицитный статус, химиотерапевтические препараты и диабет. Некоторые тематические исследования показали, что иммунодефицитное состояние считается предрасполагающим фактором риска развития абсцесса языка [4, 6]. Санчес Барруэко и др. представили рецидивирующий случай абсцесса языка с диабетом и разрывом языка в анамнезе [7]. При диагностике абсцессов языка важное значение имели оценка основной медицинской проблемы и травмы языка в анамнезе.Однако в некоторых случаях не удается найти конкретную причину, как в нашем случае [8].
Симптомами абсцесса языка являются внезапное болезненное опухание языка в течение нескольких часов или дней, иррадиация боли в уши и произвольная фиксация языка из-за боли, лихорадки, одышки, дисфагии и одинофагии. Дисфагия и одышка являются тревожными симптомами, которые указывают на необходимость экстренной декомпрессии поражения и необходимости поддержания дыхательных путей. Поэтому необходимо вовремя проконсультироваться с лор-хирургами, чтобы предотвратить опасные для жизни результаты.Пациенты с ротоглоточной дисфагией обычно сообщают о дискомфорте в шейной области [6, 9]. Во время допроса наш пациент тоже указывал на свою шею. Дисфагия, одинофагия и оталгия были наиболее выраженными симптомами у нашего пациента в последние дни. Оталгия и дисфагия купированы сразу после дренирования абсцесса ЛОРом.
Дифференциальный диагноз опухоли языка включает карциномы, анафилаксию, острый эпиглоттит, дермоидные кисты, липому, аневризму язычной артерии, артериовенозную мальформацию, инфаркт, кровоизлияние, язычный тонзиллит, кисты щитовидной железы, туберкулез [9] и актиномикоз.Диагностика абсцесса языка не всегда проста, как в нашем случае [9, 10]. Симптомы и признаки сильно различаются. В случаях, когда клинические данные были незначительными, могут быть более полезными лабораторные и радиологические тесты. Для дифференциальной диагностики отеков языка обычно рекомендуются ультразвуковое исследование, компьютерная томография и магнитно-резонансная томография [7, 10].
Успешное лечение абсцесса языка начинается с точного диагноза и состоит из поддержания проходимости дыхательных путей, дренирования абсцесса и лечения антибиотиками.В литературе сообщалось, что хирургическое дренирование абсцесса заднего языка может быть технически трудным. Дренаж может вызвать отек и поражение дыхательных путей; таким образом, может потребоваться общая анестезия и интубация трахеи. Веллин и др. и Balatsouras et al. предпочитали технику игольной аспирации в своих описаниях клинических случаев [5, 8]. Чтобы избежать нарушения проходимости дыхательных путей, мы также предпочли этот более консервативный метод разрезу и дренированию в операционной. Пациента эффективно лечили с помощью внутриротовой игольной аспирации с последующим лечением антибиотиками без госпитализации.
4. Заключение
Абсцессы заднего языка — редкая, но потенциально опасная для жизни патология. Травмы, инородные тела, зубные инфекции, тонзиллит и хирургический анамнез являются наиболее частыми этиологическими факторами. Если имеется дисфагия, вызванная твердой фазой, которая не объясняется фарингоэзофагографией с глотанием бария и эндоскопическими исследованиями верхних отделов тела, следует рассмотреть абсцессы языка и отметить, что компьютерная томография шеи также может помочь в диагностике.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Article medicale Тунис, Article medicale Дети, эндоскопическая диагностика, кровотечение из верхних отделов желудочно-кишечного тракта.
Эзофагогастродуоденоскопия (EGD) в настоящее время считается диагностической процедурой первой линии, выбранной при кровотечении из верхних отделов желудочно-кишечного тракта (UGIB) с 1970 года [1]. Однако исследования в нашей стране все еще ограничены. Этиология острой UGIB в педиатрии может быть в общих чертах разделена на две основные группы [2]: варикозные (внепеченочная непроходимость воротной вены (EHPVO) и хроническое заболевание печени) и неварикозные (язвы и эрозии, вызванные приемом лекарств и инфекциями, сосудистыми мальформациями). и разное).Цель этого исследования — выяснить наиболее частые причины UGIB у детей и выяснить, различаются ли причины UGIB в развивающихся и развитых странах.МЕТОДЫ
Это ретроспективное исследование было проведено на 614 последовательных детях в возрасте до 20 лет, которые были направлены в отделение детской гастроэнтерологии Тунисской детской больницы для UGIB в период с января 1998 г. по 31 декабря 2006 г. Критерии включения: Дети в возрасте до 20 лет.Первая эндоскопия была оставлена для анализа. Критерии исключения: были исключены пациенты с рвотой кровью, вызванной проглатыванием едких веществ и инородных тел, а также дети с заболеваниями уха, носа, горла и коагулопатией.
Эзогастроэзофагеальная эндоскопия (Olympus GIF-XP20 — Olympus GIF P30) выполнялась без седации. Время эндоскопии после начала кровотечения записывалось в часах. Мы считали, что ЭГДС была проведена в экстренных случаях, если она была проведена в течение первых 48 часов после кровотечения.
Сбор данных:
Данные были собраны путем просмотра карты здоровья каждого пациента. Анамнез пациента включал возраст, пол, появление рвоты (красная кровавая, кофейная гуща с полосами крови), появление стула (красный, мелена), наличие диспепсии или боли в животе, основной цирроз печени, анамнез предыдущего кровотечения из варикозно расширенных вен или не варикозно расширенных вен, сопутствующих заболеваний патологическое заболевание и лекарства, используемые в течение недели в виде нестероидных противовоспалительных препаратов (НПВП) и кортикостероидов.
При лечении желудочно-кишечного кровотечения также регистрировалась гемодинамическая реанимация и применение фармакологической терапии. Мы разделили детей на 3 группы по возрасту: группа 1 (G1): новорожденные в возрасте до 28 дней; группа 2 (G2): младенцы в возрасте от 29 дней до 3 лет; и группа 3 (G3): дети старше 3 лет.
Эндоскопические поражения были зарегистрированы следующим образом: для пищевода — нормальный воспалительный эзофагит (степень I), язвенный эзофагит (степень II, III, IV, эндобрахезофагус), микотический эзофагит и варикозное расширение вен пищевода; при поражениях желудка в норме, гастритах (застойных, петехиальных, эрозивных, геморрагических, язвенных, некротических, атрофических и узловых) и язвах; при бульбарных поражениях — в норме, при бульбите (застойном, петехиальном, язвенном, узловом и атрофическом) и бульбарной язве; при поражениях двенадцатиперстной кишки, нормальных, дуоденитах (застойных, петехиальных, язвенных, узловых и атрофических) и язве двенадцатиперстной кишки.
Регистрировались данные участков анатомической биопсии и гистологические результаты. Важность кровопотери определялась субъективно как легкая, если рвота была полосатой кровью, и средняя, если у ребенка рвота кровью без последствий ни по уровню гемоглобина, ни по гемодинамическому статусу. Кровопотеря считалась тяжелой, если детям потребовалось переливание крови или если у них после госпитализации значительно снизилась концентрация гемоглобина.
статистический анализ:
Статистический анализ проводился с использованием SPSS 11.Описательная статистика характеристик субъектов была представлена в виде среднего значения и стандартного отклонения или медианы с диапазонами в зависимости от распределения переменных. Использовались тесты Крушала-Уоллиса для аномально распределенных переменных и тест X2 для дихотомических переменных результата. Все тесты считались значимыми на уровнях p <0,05. Исследование было одобрено этическим комитетом Детской больницы Туниса.
РЕЗУЛЬТАТЫ
Эпидемиологические результаты
Из 2814 диагностических процедур 614 были выполнены для UGIB (317 девочек, 293 мальчика и в четырех случаях пол не был известен) со средним значением (+/- SD) 49.15 месяцев +/- 50,12 (диапазон 6 дней — 240 месяцев). G1 включал 125 новорожденных. G2 включал 205 младенцев и детей ясельного возраста. В G3 вошли 284 ребенка и подростка. 538
эндоскопия проводилась в экстренных случаях в течение 48 часов, от 35 до 48 часов. 409 эндоскопий были выполнены менее чем за 24 часа. Эти данные отсутствовали в 41 случае. Гематемезис был изолирован в 538 случаях (87,3%), ассоциировался с меленой в 35 случаях (5,7%), с красным кровяным стулом в одном случае и с меленой и красным кровяным стулом в одном случае.Мелена была выделена в 27 случаях (4,4%) и в одном случае была связана с эритроцитом. Эти данные отсутствовали в 11 случаях.
Степень значимости кровопотери варьировала от низкой в 54,3% случаев, средней в 20,4% случаев до тяжелой в 3,3%. Эти данные отсутствовали в 21,5% случаев. Прием НПВП в анамнезе был зарегистрирован в 140 случаях (23%), а данные отсутствовали в 80 случаях (13%). Эндоскопия была нормальной в 125 случаях.
Эндоскопические данные в зависимости от возраста были следующими:
В G1 специфические факторы риска кровотечения были зарегистрированы в 20 случаях: восемь материнских инфекций; четыре респираторных расстройства; четыре рвоты; и четыре случая острой инвалидности плода.Эндоскопия была нормальной в 24 случаях и ненормальной в 101 случае: мы зарегистрировали 97 случаев поражения слизистой оболочки (эзогастродуоденит), изолированных или ассоциированных в пищеводно-желудочном тракте (эндоскопические особенности обобщены в таблице 1), два случая язвы и два случая поражения. опухоль. Одному из новорожденных с язвой желудка было десять дней. У него в анамнезе был острый респираторный дистресс-синдром, и он был госпитализирован в отделение интенсивной терапии. У другого новорожденного трехдневного возраста без основных заболеваний была луковичная язва, связанная с язвенным геморрагическим поражением слизистой оболочки желудка.
Опухоли желудка (одна на дне, другая в антральном отделе) были зарегистрированы у двухдневных новорожденных мальчиков, у которых была значительная потеря крови (последующее падение гемоглобина). В одном из случаев через месяц проведено эндоскопическое обследование. Это показало заживление опухоли, но язвенное геморрагическое поражение слизистой оболочки желудка сохранялось.
В G2 и G3 эндоскопия была нормальной в 101 случае. Прием токсичных препаратов был зафиксирован в нашем исследовании у 140 из 489 детей (28%).Поражения были разделены на два типа: варикозные и не варикозные. Поражения варикозного расширения вен были обнаружены у десяти детей: пяти девочек и пяти мальчиков, средний возраст которых составлял 247,5 месяцев +/- 54,59 [диапазон от 8 месяцев до 390 месяцев]. Признаки портальной гипертензии были очевидны в четырех случаях: у двух был цирроз, а у трех — внепеченочная гипертензия воротной вены.
Кровотечение было средним в пяти случаях и значительным в двух случаях. Данные не были доступны в трех случаях. Варикозное расширение вен пищевода было классифицировано как I степень в одном случае, II степень в шести случаях и III степень в трех случаях.Перевязка варикозно расширенных вен была проведена у пяти детей через один или два месяца после кровотечения.
Таблица 1: Эндоскопические аспекты эзогастродуоденита (n = 97) в G1 (номера не являются исключительными)
см. Таблицу 1
Что касается не варикозных поражений, пептический эзофагит был зарегистрирован в 109 случаях у 57 девочек и 51 мальчик; пол не был указан ни в одном случае. Возраст на момент постановки диагноза составлял 54,33 месяца +/- 50,7 месяца (от 1,5 до 216 месяцев). Патологический анамнез был зарегистрирован в 68 случаях: гастроэзофагеальная рефлюксная болезнь у 30 детей, задержка развития, боли в животе, анемия в одиннадцати случаях, энцефалопатия в шести случаях, астма и хроническая обструктивная бронхопатия в трех случаях, различные причины в 18 случаях.В группе G2 57 из 205 детей (27,8%) имели эзофагит по сравнению с 52 из 284 детей группы G3 (p = 0,015). Пептический эзофагит был связан с гипотонической кардией в 28 случаях и с грыжей пищеводного отверстия диафрагмы в 17 случаях. Эзофагит был классифицирован в 52 случаях (48%) как I степень, 34 (31%) степень II, 20 (18%) степень III, 2 (2%) степень IV, 1 (1%) степень V.
Второй основной этиологией UGIB в G2 и G3 был гастрит, зарегистрированный у 139 девочек и 111 мальчиков. В G3 164 из 284 детей (55,6%) и 86 из 205 младенцев (41.9%) страдали гастритом (p≤0,001). История желудочно-кишечного тракта, записанная при гастрите, представлена на рисунке 1. Слизистые аспекты гастрита суммированы в таблице 2. Биопсия желудка была проведена в 90 из 250 случаев (36%): 26 были нормальными, 56 — аномальными и в 8 случаях — биопсией желудка. результаты не были доступны. Гистологические данные: хронический гастрит — 53 случая; атрофический гастрит в 5 случаях; и метаплазический гастрит в одном случае. Helicobacter Pylori был выделен в 39 образцах биопсии.
Рисунок 1: Гастрит в зависимости от места повреждения пищеварительный анамнез
Таблица 2: Эндоскопический аспект гастрита слизистой оболочки (n = 250) в G2 и G3 (цифры не являются исключительными)
Слезы Мэллори Вейсс были сообщили у 11 пациентов. Пептические язвы были зарегистрированы у десяти мальчиков, у 6-месячных, 30-месячных, 6-летних, 12-летних, 13-летних и 10-летних детей — шесть язв желудка соответственно. В более позднем случае язва желудка была связана с язвой двенадцатиперстной кишки, вторичной по отношению к инфекции Helicobacter Pylori, диагностированной при гистологическом исследовании.Сообщалось о приеме НПВП в первых случаях язвы желудка. Луковичные язвы были зарегистрированы в трех случаях: у 7-месячного малыша с респираторным дистресс-синдромом, у 4-летнего и 9-летнего мальчиков. Луковичные поражения зарегистрированы в 33 случаях: 20 — эритематозные; шесть были петехиальными; два были изъязвлены; и было пять случаев лимфоидной узловой гиперплазии. Поражения двенадцатиперстной кишки зарегистрированы в 27 случаях: 11 — эритематозные; шесть были изъязвлены; и пять были описаны как имеющие узловую лимфоидную гиперплазию.Один случай полипа двенадцатиперстной кишки был описан у восьмилетнего мальчика с периодическими болями в животе.
ОБСУЖДЕНИЕ
В течение этого периода исследования УГИБ являлся клиническим назначением эндоскопии в 21,8% случаев. Этот процент был выше, чем в западных странах, где этот показатель снизился с 34,2% в 1985 г. до 4,8% в 2005 г. [1]. В нашем исследовании причина кровотечения не была выявлена в 20,5% случаев. Это может быть связано с некоторой задержкой в проведении эндоскопии или в некоторых случаях эрозий пищевода или желудка, которые зажили спонтанно, или после лечения ингибиторами протонной помпы.Такие же результаты были получены в различных исследованиях (таблица 3) [3, 4, 5, 6], однако доля неустановленных причин была ниже (9,8%), (11,8%) в исследовании, проведенном соответственно на Тайване [7 ] и в США [8].
Таблица 3: сравнение результатов настоящего исследования с другими
см. Таблицу-3
Этиология UGIB различалась в зависимости от возраста. В нашем исследовании, как и в литературе, широко сообщалось о язвенных и / или геморрагических поражениях пищевода и желудка при желудочно-кишечном тракте.Факторы риска этих поражений изучались в многоцентровом исследовании случай-контроль. Антацидный препарат, применяемый во время беременности, был связан с поражением пищевода и желудка. Кормление грудью может играть защитную роль от тяжелых поражений у новорожденных [9]. Мы также зарегистрировали два случая сосудистых опухолей.
Гистологическое исследование не проводилось, но, согласно литературным данным, основными причинами опухоли желудка у новорожденных были тератома желудка [10] и тяжелый синдром невуса синего резинового пузыря [11].
Язвы у новорожденных встречались редко. Было зарегистрировано лишь несколько историй болезни, например, язва антрального отдела желудка была описана у доношенного семидневного новорожденного, у которого был эпизод гематемезиса, и у 13-дневного ребенка, у которого был эпизод очевидной жизнеспособности. угрожающее событие вторично по отношению к увеличению секреции гастрина [12]. UGIB — не единственный клинический симптом, который может выявить язву у новорожденных. Мы также должны учитывать апноэ, которое было зарегистрировано у доношенных новорожденных [13]. Хотя язва — редкое явление в неонатальном периоде, в исследовании случай-контроль было зарегистрировано 18 язв (17 язв желудка и одна язва двенадцатиперстной кишки) из 53 здоровых доношенных новорожденных [14].Сообщалось о других необычных причинах, таких как аллергия на коровье молоко. Диагноз основывается на клиническом подозрении, подтвержденном эндоскопией и биопсией желудка [15].
Наиболее частые причины UGIB у детей различаются в зависимости от возраста и географического положения (таблица 4). Наше исследование показало, что этиология была такой же, как в такой западной стране, как Франция, но отличалась от другой развитой страны, такой как Тайвань или азиатский регион. страны, а в США о варикозных поражениях сообщалось соответственно в 10% [7] и 7%.1 процент случаев [8]. В нашем исследовании эта этиология была обнаружена у 10 из 489 детей (2%). Однако эта причина была обнаружена в 39,4% случаев в Индии, где эта этиология была распространена [4]. Эластическая перевязка варикозно расширенных вен — лучшее эндоскопическое лечение для уменьшения повторного кровотечения — была проведена нашим пациентам через месяц.
Эта процедура распространена в нашем отделе [16]. Мы должны сравнить наши результаты со странами соседства, но данных не было. В поражениях не варикозно расширенных сосудов преобладали эзофагит и гастрит.Эзофагит статистически чаще встречался в группе G2 (27,8%), чем в группе G3 (18,3%). Однако 55,5% гастритов были диагностированы в G3 по сравнению с 41,9% в G2. Эта разница была статистически значимой. Инфекция Helicobacter pylori зарегистрирована у 39 из 90 детей (43%). Эта связь уже была исследована в предыдущем исследовании, и эта инфекция, вероятно, была недооценена, поскольку расследование не проводилось систематически [17]. У французских детей первичный гастрит встречался чаще, чем гастрит с Helicobacter pylori [18].
Прием токсичных препаратов был зафиксирован в нашем исследовании у 140 из 489 детей (28%). Недавнее перекрестное тематическое исследование, в котором 89 из 177 детей (46,9%) принимали НПВП, подтвердило, что UGIB чаще встречается у детей младшего возраста, и показало, что это связано с использованием НПВП. Некоторых из этих случаев можно было бы избежать, используя альтернативные препараты, такие как парацетамол. Необходим призыв к большей осторожности при назначении НПВП детям [6].
В предыдущем исследовании, проведенном в нашем отделении, изучалось влияние НПВП и инфекции Helicobacter Pylori на слизистую оболочку желудка у детей с UGIB и было показано, что тяжесть состояния слизистой оболочки кишечника в значительной степени коррелирует с НПВП [19].Распространенность язвенной болезни (ЯБ) в 2% в нашем исследовании явно находится в пределах диапазона, о котором сообщил Рома [20], но он был ниже, чем тот, который сообщил Эль Музан [21], при этом UGIB возникла у 13% детей, у которых была PUD. Преобладание ЯБ у мужчин в его исследовании идет рука об руку с данными, опубликованными в литературе. Это различие связано с подбором пациентов. Эти исследования проводились ретроспективно путем анализа всех случаев ЯБ, диагностированных с помощью эндоскопии, независимо от жалобы.
В нашем исследовании преобладала язва желудка, но наши результаты не были похожи на паттерны, описанные большинством авторов, которые обнаружили более высокий процент язв двенадцатиперстной кишки [19] [20]. Язвенная болезнь у детей подразделяется на первичную и вторичную. В нашем исследовании ЯБ была первичной в одном случае из-за Helicobacter Pylori. Распространенность инфекции HP у детей с язвой двенадцатиперстной кишки колеблется в литературе от 33% до 100%, а у детей с язвой желудка — от 17% до 75% [21].ЯБА была связана с приемом НПВП в трех случаях и в одном случае с респираторной недостаточностью.
ЗАКЛЮЧЕНИЕ
UGIB остается важным показателем EGD в нашем подразделении, тогда как в западных странах он снижается. Этиология UGIB у детей в нашем отделении различается в зависимости от возраста и не отличается от развитой страны, такой как Франция, но отличается от других развитых стран, таких как Тайвань и США. В 20,5% случаев этиология не обнаружена. В течение последних пяти лет проводится исследование, чтобы выяснить, изменились ли этиологии.
Обзор патологических находок в двенадцатиперстной кишке
Таблица 2.26 Патологические изменения двенадцатиперстной кишки
ТУ у
CT O
Таблица 2.26 Патологические изменения двенадцатиперстной кишки
► | Язва двенадцатиперстной кишки |
► | Бульбитис |
► | Полиповидные поражения |
► | литник |
► | Болезнь Крона |
► | Болезнь Уиппла |
► | Дивертикулы |
► | Изменения, связанные с заболеваниями |
в соседних органах |
Рис.3.134 Язва двенадцатиперстной кишки
Рис. 3.136 Полиповидные поражения луковицы двенадцатиперстной кишки
- Рис. 3.135 Бульбитис
Рис.
Рис. 3.137 литник
Рис. 3.138 Бульбарный дивертикул
- Рис. 3.139 Воспаление и некроз двенадцатиперстной кишки у пациента с панкреатитом
■ Определение и причины
Язва двенадцатиперстной кишки — эпителиальный дефект бульбарной или нисходящей двенадцатиперстной кишки, проникающий через мышечную слизистую оболочку и распространяющийся на подслизистую основу (рис.3.141). К провоцирующим причинам относятся инфекция Helicobacter pylori (выявляемая более чем в 90% случаев) и прием нестероидных противовоспалительных препаратов (НПВП). Дополнительные факторы риска включают злоупотребление никотином, злоупотребление алкоголем и стресс.
■ Клинические аспекты
Язва двенадцатиперстной кишки не может быть диагностирована только на основании клинических проявлений. Симптомы варьируются от типичной ночной боли и неопределенного или спастического дискомфорта в животе до почти полного отсутствия жалоб, особенно при язвах, вызванных НПВП.
Девяносто процентов язв двенадцатиперстной кишки возникает в луковице двенадцатиперстной кишки. Язвы обычно располагаются на передней стенке луковицы, реже на задней стенке и меньшей кривизне. Язвы на большой кривизне встречаются редко (рис. 3.140). Множественные «целующиеся» язвы на передней и задней стенках обнаруживаются в 10-20% случаев. Язвы, расположенные дистальнее луковицы, должны вызывать подозрение на синдром Золлингера-Эллисона.
Рис. 3.141 язва двенадцатиперстной кишки
Рис. 3.141 язва двенадцатиперстной кишки
Малая кривизна
Лужа секретов
Передняя стенка
Малая кривизна
Лужа секретов
Передняя стенка
25% \ Задняя стенка
Большая кривизна
Рис.3.140 Частота распространения язв двенадцатиперстной кишки
25% \ Задняя стенка
Большая кривизна
Рис. 3.140 Частотное распределение язв двенадцатиперстной кишки
Эндоскопические диагностические критерии (Рис. 3.141, 3.142)
► Внешний вид эндоскопа зависит от стадии язвы. Выделяют три стадии: активная стадия, стадия заживления и стадия рубца.
► Активная ступень
— Обычно круглые или овальные
— Продолговатые, полосатые, линейные, неправильные
— Множественные поражения, пунктирный узор
— Воспаленный край язвы
— Основание язвы: покрытое фибрином, зеленоватое
— Гематин
— Видимое судно
► Этап исцеления
— Более плоский край язвы
— Слизистая оболочка гиперемирована от краев к центру
— Красноватая слизистая, покрывающая основание язвы
— Заживший дефект эпителия
— Иногда глубокая ниша, деформация из-за рубцевания
Дифференциальная диагностика
► Очень типичный внешний вид
► Очень редко: проникающая карцинома поджелудочной железы
► Карциноид
► Болезнь Крона
► Злокачественная лимфома
► Рак двенадцатиперстной кишки
Контрольный список для эндоскопической оценки
► Расположение
— Луковица двенадцатиперстной кишки, постбульбарная двенадцатиперстная кишка, передняя или задняя стенка луковицы, малой или большой кривизны
— Внимание! Заднюю стенку луковицы трудно осмотреть.Язвы на задней стенке легко не заметить при поверхностном осмотре, поскольку на эндоскопическом изображении они расположены на правой выпуклой стороне изогнутой луковицы двенадцатиперстной кишки, и сквозь них легко смотреть.
► Форма: круглая, овальная, продолговатая, линейная, причудливая
► Края язвы
► Основание язвы: свежая кровь, гематин, фибрин, видимый сосуд
► Оценить необходимость эндоскопического лечения.
— Следует лечить стадии I-IIa (см. С. 151).
— Внимание: кровоточащая язва задней стенки (которая разрушила панкреатодуоденальную артерию) требует немедленного оперативного лечения!
Дополнительные исследования
► Всегда делайте биопсию антрального отдела желудка и тела (H.pylori?) для гистологии, экспресс-теста на уреазу или того и другого.
► Биопсия язвы только в том случае, если она не заживает или для исключения определенного диагноза (болезнь Крона).
■ Лечение и наблюдение
Пациент получает лечение ингибиторами протонной помпы (ИПП). При обнаружении H. pylori показана эрадикационная терапия (см. С. 103).
Неосложненная язва двенадцатиперстной кишки с хорошим клиническим ответом не требует эндоскопического наблюдения. Если жалобы не исчезнут, пациенту следует пройти повторную эндоскопию с биопсией (болезнь Крона?) И провести дополнительные исследования для исключения синдрома Золлингера-Эллисона.
Рис. 3.142 Язва двенадцатиперстной кишки b Следы гематина c Округлая язва с фибриновым покрытием a Язва двенадцатиперстной кишки, покрытая фибрином, со следами гематина у принимающего аспирин
Рис. 3.142 Язва двенадцатиперстной кишки b Следы гематина c Округлая язва с фибриновым покрытием a Язва двенадцатиперстной кишки, покрытая фибрином, со следами гематина у принимающего аспирин
■ Кровотечение, проникновение и перфорация
Язвы задней стенки могут привести к массивному кровотечению из-за эрозии прилегающей панкреатодуоденальной артерии (рис.3.143, 3.144). Они также могут проникать в поджелудочную железу. Основное осложнение язв передней стенки — перфорация.
Язвы двенадцатиперстной кишки чаще, чем язвы желудка, вызывают деформацию стенки из-за рубцевания. Это может привести к псевдодивертикулу и стриктурам, особенно при рецидивирующих язвах.
Рис. 3.143 Риск кровотечения из язвы задней стенки
Рис. 3.143 Риск кровотечения из язвы задней стенки
a Анатомическая диаграмма показывает: b Луковица двенадцатиперстной кишки, видимая с петлей, связана с гастродуоденальной связью большого калибра и эндоскопом, показанной с соседними структурами.артерия, которая продолжается с поджелудочной железой-
панкреатодуоденальной артерии Задняя стенка луковицы тесно связана с тикодуоденальной артерией задней стенкой луковицы двенадцатиперстной кишки. прилегающие конструкции. артерия, которая продолжается с поджелудочной железой-
панкреатодуоденальной артерии Задняя стенка луковицы тикодуоденальной артерии вплотную прилегает к задней стенке луковицы двенадцатиперстной кишки
К у
CT O
Пептический дуоденит считается результатом желудочной метаплазии слизистой оболочки двенадцатиперстной кишки с последующим появлением H.pylori.
■ Диагностика ik
Эндоскопические диагностические критерии (рис. 3.146)
► Эритема
► Болотная вздутие
► Эрозия: плоская, выпуклая
► Поражения: точечные, пятнистые, диффузные, пятнистые, повсеместные
Рис. 3.146 Bulbitis a Эритематозная слизистая оболочка
Дифференциальная диагностика
► Гранулированная слизистая оболочка как нормальный вариант (рис. 3.147)
► Гетеротопическая слизистая оболочка желудка
► Инфекция (сальмонелла, шигелла)
► Болезнь Крона
► Болезнь Уиппла
Контрольный список для эндоскопической оценки
► Морфология очагов поражения
► Степень поражения
Дополнительные исследования
b Эрозивный бульбит
c Отечная луковица
Рис.3.146 Бульбит a Эритематозная слизистая оболочка b Эрозивный бульбит c Отечная луковица
d, e Точечный бульбит
f Язвенный бульбит d, e Точечный очаг f Язвенный бульбит
- слизистая оболочка гранулированной луковицы
- Рис.
Полиповидные поражения двенадцатиперстной кишки встречаются редко. Их эндоскопический вид может быть довольно типичным (например, аденомы), но в сомнительных случаях диагноз устанавливается гистологически.
■ Классификация
Полиповидные поражения могут быть результатом воспалительной гиперплазии (наиболее частая причина), гетеротопических тканей (желудка, иногда поджелудочной железы), лимфофолликулярной гиперплазии и гиперплазии железы Бруннера.Злокачественные полипы встречаются очень редко.


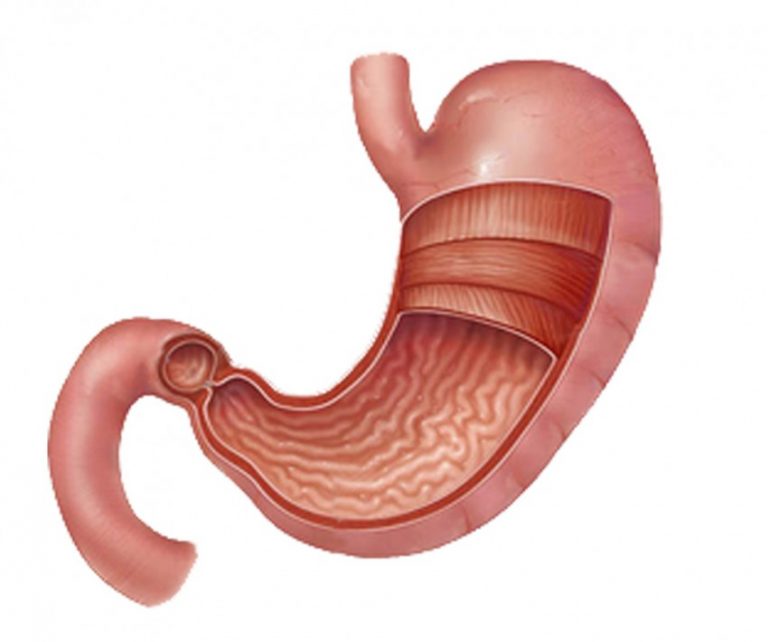 Ольга
Ольга

 по 1 табл. в 15:00, независимо от еды 3. Эглонил 2,0 в/м 1 р/день, в/м 10 дней. Начинать необходимо все вместе одновременно, т. к. препараты дополняют действие друг друга, и только тогда мы сможем получить тот эффект, который нам нужен. P.S.: Определитесь с лечашим врачем в самые короткие сроки. Удачи!
по 1 табл. в 15:00, независимо от еды 3. Эглонил 2,0 в/м 1 р/день, в/м 10 дней. Начинать необходимо все вместе одновременно, т. к. препараты дополняют действие друг друга, и только тогда мы сможем получить тот эффект, который нам нужен. P.S.: Определитесь с лечашим врачем в самые короткие сроки. Удачи! epidermidis) — 10 в 3 степени; Энтерекокки — не обнаружены; Грибы рода candida — не обнаружены; Неферментирующие бактерии — не обнаружены; Бифидобактерии — 10 в 10 степени. Прокомментируйте, пожалуйста.
Евгения
epidermidis) — 10 в 3 степени; Энтерекокки — не обнаружены; Грибы рода candida — не обнаружены; Неферментирующие бактерии — не обнаружены; Бифидобактерии — 10 в 10 степени. Прокомментируйте, пожалуйста.
Евгения
 То, что назначаться должны антибиотики, — это да, что боитесь за дисбактериоз — это тоже да, но если правильно назначить антибиотикотерапию под прикрытием необходимых препаратов, то это уменьшит возможные побочные эффекты антибиотиков и повысит их эффективность. Поэтому бояться побочных эффектов от антибиотиков не надо, а надо об этом помнить, не у всех проявляются побочные эффекты. Сдать кровь на АТ к хеликобактеру перед лечением необходимо, и точно также контроль качества лечения оценивается по этим же двум показателям — только так можно оценить качество проведенного лечения. И нормальный курс необходимого лечения должен составлять около 1,5 месяцев, только тогда можно уничтожить ХБ и излечить дисбактериоз, и только тогда производить оценку лечения. Если вам скажут, что лечение ХБ — 7-14 дней — это не совсем правильно, необходим более детальный курс терапии. А какой именно необходим вам, нужно разбираться и подбирать индивидуально. Самолечнием лучше не заниматься.
То, что назначаться должны антибиотики, — это да, что боитесь за дисбактериоз — это тоже да, но если правильно назначить антибиотикотерапию под прикрытием необходимых препаратов, то это уменьшит возможные побочные эффекты антибиотиков и повысит их эффективность. Поэтому бояться побочных эффектов от антибиотиков не надо, а надо об этом помнить, не у всех проявляются побочные эффекты. Сдать кровь на АТ к хеликобактеру перед лечением необходимо, и точно также контроль качества лечения оценивается по этим же двум показателям — только так можно оценить качество проведенного лечения. И нормальный курс необходимого лечения должен составлять около 1,5 месяцев, только тогда можно уничтожить ХБ и излечить дисбактериоз, и только тогда производить оценку лечения. Если вам скажут, что лечение ХБ — 7-14 дней — это не совсем правильно, необходим более детальный курс терапии. А какой именно необходим вам, нужно разбираться и подбирать индивидуально. Самолечнием лучше не заниматься.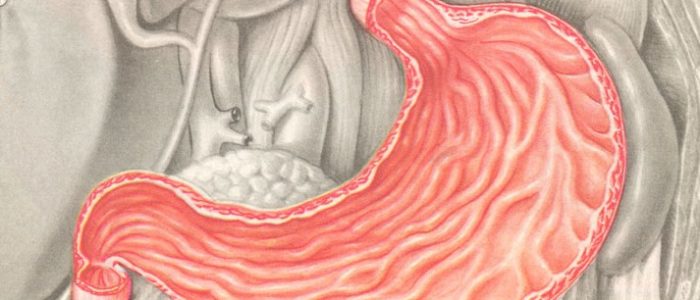 Вы про эти анализы говорили. Или какие-нибудь другие анализы нужно еще сдавать? Что говорит результат этих анализов? Заранее спасибо за помощь и понимание.
Светлана
Вы про эти анализы говорили. Или какие-нибудь другие анализы нужно еще сдавать? Что говорит результат этих анализов? Заранее спасибо за помощь и понимание.
Светлана
 09.2009
09.2009
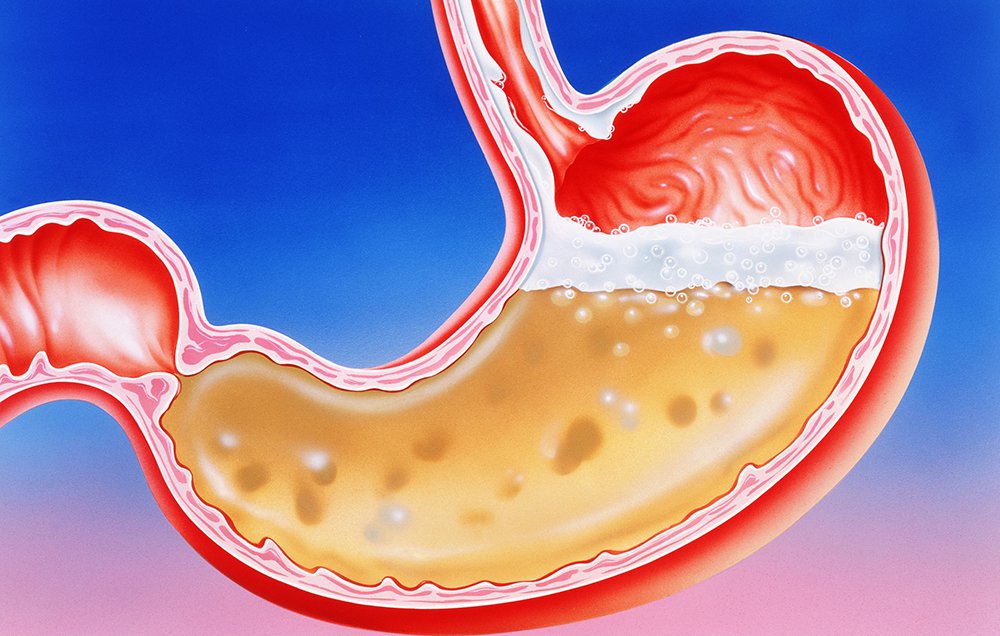 Это окончательный диагноз? Меня волнуют, что такой большой показатель — 95, а норма, насколько я в курсе, 10?
Светлана
Это окончательный диагноз? Меня волнуют, что такой большой показатель — 95, а норма, насколько я в курсе, 10?
Светлана
 п. и только после этого принимать решение о подборе какой-либо диете. Из вашего вопроса это не совсем понятно. Поэтому если хотите знать что-то конкретно то напишите более подробно что бы вам хотелось от питания.
п. и только после этого принимать решение о подборе какой-либо диете. Из вашего вопроса это не совсем понятно. Поэтому если хотите знать что-то конкретно то напишите более подробно что бы вам хотелось от питания. Удачи!
Удачи!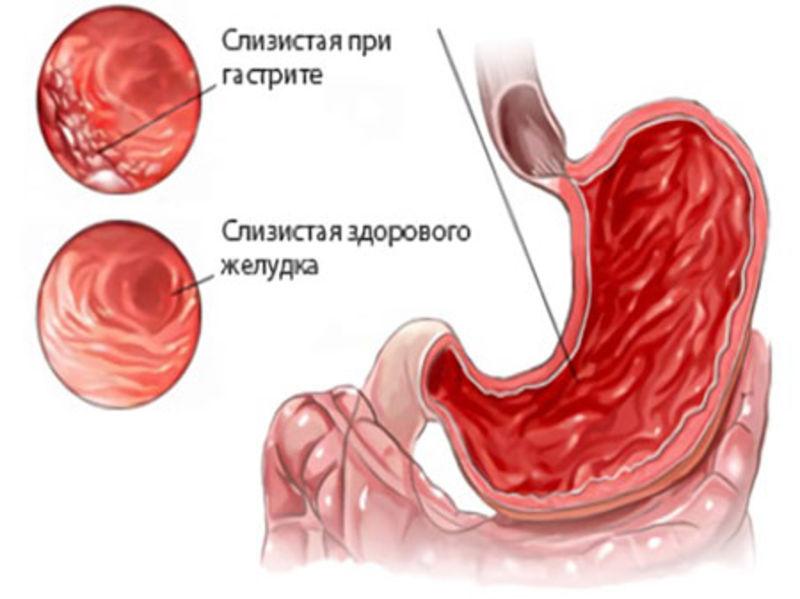 Например, нарушение работы желчного пузыря и желчевыводящих путей с явлениями застоя желчи приведут к нарушениям нормального процесса расщепления пищи, к снижению двигательной активности кишечника, склонности к запорам. Это, в свою очередь, ведет к нарушению опорожнения кишечника, накоплению и застою кишечного содержимого и изменениям в составе микрофлоры кишечника. Или другой пример: гастрит с пониженной кислотообразующей функцией желудка и атрофией слизистой оболочки сопровождается нарушением пищеварительных процессов в желудке. Недостаточно качественно переваренная пища, попадая в кишечник, вызывает его раздражение и изменения в процессе усвоения пищи. Это приводит к возникновению процессов брожения и гниения в кишечнике, а затем — к изменениям в составе кишечной микрофлоры. Таким образом, лечить кишечный дисбактериоз, не корректируя нарушения в работе других органов ЖКТ будет малоэффективно. Если же провести восстановление и поддержку вышележащих отделов пищеварительной системы, а затем корректировать и восстанавливать кишечную микрофлору, то результат лечения будет стойким. Необходимо помнить и о поддержке в процессе лечения иммунной системы, а также о восполнении имеющегося у больного дефицита микронутриентов (витаминов, микроэлементов, аминокислот).
Например, нарушение работы желчного пузыря и желчевыводящих путей с явлениями застоя желчи приведут к нарушениям нормального процесса расщепления пищи, к снижению двигательной активности кишечника, склонности к запорам. Это, в свою очередь, ведет к нарушению опорожнения кишечника, накоплению и застою кишечного содержимого и изменениям в составе микрофлоры кишечника. Или другой пример: гастрит с пониженной кислотообразующей функцией желудка и атрофией слизистой оболочки сопровождается нарушением пищеварительных процессов в желудке. Недостаточно качественно переваренная пища, попадая в кишечник, вызывает его раздражение и изменения в процессе усвоения пищи. Это приводит к возникновению процессов брожения и гниения в кишечнике, а затем — к изменениям в составе кишечной микрофлоры. Таким образом, лечить кишечный дисбактериоз, не корректируя нарушения в работе других органов ЖКТ будет малоэффективно. Если же провести восстановление и поддержку вышележащих отделов пищеварительной системы, а затем корректировать и восстанавливать кишечную микрофлору, то результат лечения будет стойким. Необходимо помнить и о поддержке в процессе лечения иммунной системы, а также о восполнении имеющегося у больного дефицита микронутриентов (витаминов, микроэлементов, аминокислот).