Возникновение дисбактериоза после антибиотиков. Бифилакт БИОТА
Другие статьи из рубрики «Болезни пищеварительной системы»:
Дисбактериоз: понятие, виды, тактика лечения. Бифилакт БИОТА
Хронический дисбактериоз кишечника, признаки и симптомы. Бифилакт БИОТА
Хронический дисбактериоз, от чего возникает, симптомы и причины. Бифилакт биота
Диета во время дисбактериоза, продукты для взрослых и детей. Бифилакт БИОТА
Повышение температуры во время дисбактериоза. Бифилакт БИОТА
Сыпь при дисбактериозе: причины и симптомы у детей и взрослых. Бифилакт БИОТА
Основные причины развития дисбактериоза. Бифилакт БИОТА
Перечень лекарств от дисбактериоза. Бифилакт БИОТА
Возникновение дисбактериоза после антибиотиков. Бифилакт БИОТА
Диета при дисбактериозе. Бифилакт БИОТА
Какой врач лечит дисбактериоз кишечника: симптомы, причины заболевания. Бифилакт БИОТА
Грибковое поражение пищеварительной системы
Запор и его лечение, причины, профилактика.
Средства от запора. Таблетки, прибиотики, слабительные. Бифилакт БИОТА
Эффективные домашние средства от запора. Бифилакт БИОТА
Что есть во время запора. Бифилакт БИОТА
Запор у пожилых, основные причины, терапия. Бифилакт БИОТА
Запор у взрослого человека, причины возникновения и лечение. Бифилакт БИОТА
Что делать при возникновении запора. Несколько действенных советов. Бифилакт БИОТА
Как в домашних условиях делать клизму, во время запора. Бифилакт БИОТА
Лактазная недостаточность. Бифилакт БИОТА
Вздутие кишечника: лечение вздутия кишечника. Бифилакт БИОТА
Причины вздутия живота и появления запора. Бифилакт БИОТА
Бифилакт БИОТА для лечения печени
Бифилакт БИОТА для лечения желудка
Синдром раздраженного кишечника. Бифилакт БИОТА
Колит: симптомы и лечение. Бифилакт БИОТА
Энтероколит: симптомы и лечение энттороколита. Бифилакт БИОТА
Бифилакт БИОТА для лечения кишечника
Организм человека подвергается воздействию антибиотиков не только при приеме антибиотиков в случае каких-то заболеваний у конкретного индивидуума, но и при поедании продуктов ( мясо животных или растений), подвергшихся воздействию антибиотиков.

Дисбактериоз после антибиотиков: как появляется патология
Если антибиотики назначаются в несоответствии с дозировкой, самостоятельно, используются некачественные или простроченные препараты, а также, если лечение продлевается без необходимости – все это ухудшает состав микрофлоры, развивая устойчивость к антибиотикам.
В зависимости от применяемых антибактериальных препаратов, как у взрослых, так и у детей, проявляются различные патологические изменения:
Аминопенициллины – после неконтролируемого и длительного использования происходит рост стафилококков и стрептококков;
Тетрациклины – после попадания внутрь, препараты негативно влияют на слизистую поверхность кишечника, нарушая ее, что приводит к увеличению роста вредных микроорганизмов, в частности клостидий, кандиды и стафилококков.
Фунгициды – под действием данных препаратов происходит размножение эшерихий и протейных бактерий.
Аминогликозиды – негативно сказываются на росте полезных бактерий.
Антибиотики вызывают такие мутации (изменения) генов у бактерий в кишечнике, которые приводят к тому, что ранее условно-патогенная бактерия становится патогенной и начинает проявлять свои агрессивные свойства, что приводит к острому проявлению заболевания.
Кроме того, одним из опасных осложнений антибиотикотерапии у людей с ослабленным иммунитетом является сепсис, когда патогенные бактерии прорываются из кишечника в кровь. Так, было показано, что изменение генов (мутации) у энтерококков и появление у них устойчивости к ванкомицину способствует попаданию его в кровь и сепсису.
У недоношенных детей, которых лечили антибиотиками широкого спектра действия, часто развивался сепсис.
Помимо инфекционных осложнений неконтролируемый и длительный прием антибиотиков может приводить к нарушению иммунного гомеостаза. Так, атопический дерматит, воспалительные и аутоиммунные заболевания, астма являются проявлением дисбактериоза кишечника. Выявлена связь между применением антибиотиков у детей в раннем возрасте,у беременных и развитием этих заболеваний у детей впоследствии. Стало очевидно, что последствия дисбактериоза, вызванного антибиотикотерапией, более выражены, если они появляются в раннем детстве, когда иммунная система ребенка только формируется. В этом случае особенно важную роль играют бифидумбактерии. Их нужное количество в кишечнике и правильное функционирования связывают со становлением и поддержанием иммунологической толерантности (устойчивости) у детей и взрослых.
Синдром раздраженного кишечника, также является частым осложнение дисбактериоза после антибиотикотерапии.
Ожирение является результатом нарушения метаболизма человека и его связывают с дисбактериозом. Это согласуется с тем, что применение антибиотиков используется для повышения веса у сельскохозяйственных животных. Кроме этого, у людей с ожирением применение антибиотиков может приводить к развитию метаболического синдрома, который представляет из себя группу метаболических состояний, которые повышают риск развития сердечно-сосудистых заболеваний, жировой болезни печени (жировой гепатоз), стеатогепатита и диабета 2-го типа.
Это согласуется с тем, что применение антибиотиков используется для повышения веса у сельскохозяйственных животных. Кроме этого, у людей с ожирением применение антибиотиков может приводить к развитию метаболического синдрома, который представляет из себя группу метаболических состояний, которые повышают риск развития сердечно-сосудистых заболеваний, жировой болезни печени (жировой гепатоз), стеатогепатита и диабета 2-го типа.
Выявлена связь с применением антибиотиков и развитием инсулинозависимого диабета 1-го типа. Повторное употребление пенициллина, цефалоспоринов, макролидов и хинолонов приводит к увеличению риска развития диабета 1-го типа. И в этом случае доказана связь с изменением микрофлоры кишечника после антибиотикотерапии.
Применение антибиотиков негативно влияют на способность организма боротся с инфекциями. Они уменьшают способность бифидумбактерий и лактобактерий и других грамположительных микроорганизмов в кишечнике выделять антибиотикоподобные вещества, чтобы бороться с инфекциями.
Антибиотики, уничтожая полезные бактерии, способствуют возникновению истончения слизистой кишечника и хроническому воспалительному процессу в кишечнике.
При антибиотикотерапии снижается количество бифидумбактерий и лактобактерий, которые производят в кишечнике короткоцепочечные жирные кислоты: ацетат, пропионат, бутират. Эти соединения являются основными факторами поддержания целостности кишечной стенки, повышают иммунологический и метаболический (обменный) гомеостаз (постоянство) и имеют важные противовоспалительные и противоопухолевые свойства. Их отсутствие при дисбактериозе приводит к целому ряду тяжелых заболеваний, в том числе, к онкологии.
Развитию дисбиоза подвержены люди в любом возрасте, даже если антибиотик подобран с учетом особенностей заболевания, возраста, результатов диагностики и соблюдения необходимой дозировки. Своевременное обнаружение нарушения содержания бифидумбактерий и лактобактерий в кишечнике, и выявление патогенной микрофлоры,позволит подобрать правильные методы восстановления количества полезной микрофлоры и профилактики дисбактериоза. Для этого используются пробиотические препараты. Эффективно восстанавливают нормальное количество полезныхбактрий в кишечнике препараты с живыми бифидумбактериями и лактобактериями. Такие бактерии имеют способность приживаться в кишечнике и оставаться в нем. Сухие препараты бактерий, лишенные жизнедеятельности, помогают только временно и выводятся из кишечника после окончания приема. В этой связи очень важно применять во время антибиотикотерапии и после нее кисломолочный пробиотический лечебно-профилактический продукт бифилакт БИОТА с живыми и активными бифидумбактериями ,лактобактериями и лечебными продуктами их жизнедеятельности: кислотами, ферментами, витаминами, микроэлементами, антибактериальными веществами, аминокислотами (ПРЕИМУЩЕСТВА БИФИЛАКТА БИОТА). Биота быстро и эффективно восстанавливает микрофлору кишечника и все ее полезные свойства для организма человека (ЛЕЧЕБНЫЕ СВОЙСТВА БИФИЛАКТА БИОТА). Эффективность бифилакта БИОТА для лечения и профилактики дисбактериоза доказана клинически в детских и взрослых лечебно-профилактических учреждениях.
Для этого используются пробиотические препараты. Эффективно восстанавливают нормальное количество полезныхбактрий в кишечнике препараты с живыми бифидумбактериями и лактобактериями. Такие бактерии имеют способность приживаться в кишечнике и оставаться в нем. Сухие препараты бактерий, лишенные жизнедеятельности, помогают только временно и выводятся из кишечника после окончания приема. В этой связи очень важно применять во время антибиотикотерапии и после нее кисломолочный пробиотический лечебно-профилактический продукт бифилакт БИОТА с живыми и активными бифидумбактериями ,лактобактериями и лечебными продуктами их жизнедеятельности: кислотами, ферментами, витаминами, микроэлементами, антибактериальными веществами, аминокислотами (ПРЕИМУЩЕСТВА БИФИЛАКТА БИОТА). Биота быстро и эффективно восстанавливает микрофлору кишечника и все ее полезные свойства для организма человека (ЛЕЧЕБНЫЕ СВОЙСТВА БИФИЛАКТА БИОТА). Эффективность бифилакта БИОТА для лечения и профилактики дисбактериоза доказана клинически в детских и взрослых лечебно-профилактических учреждениях. Бифилакт БИОТА награжден 9 Золотыми медалями за качество и функциональность. Достаточно принимать по 1-2 стакана бифилакта БИОТА в день за 20-30 минут до еды или через 40 минут после еды во время антибиотикотерапии и в течение 1,5 – 2 месяцев после окончания применения антибиотиков, чтобы профилактировать дисбактериоз.
Бифилакт БИОТА награжден 9 Золотыми медалями за качество и функциональность. Достаточно принимать по 1-2 стакана бифилакта БИОТА в день за 20-30 минут до еды или через 40 минут после еды во время антибиотикотерапии и в течение 1,5 – 2 месяцев после окончания применения антибиотиков, чтобы профилактировать дисбактериоз.
Всегда ли возникает дисбактериоз после приема антибиотиков
Антибактериальная терапия назначается при многих патологических процессах и инфекционных заболеваниях, подбор препаратов должен проводить только лечащий врач на основании диагностики. Но даже самый точный поход и соблюдений всех рекомендаций, в том числе дозировки препарата не может дать гарантию того, что через некоторое время не появиться дисбактериоз.
Также некоторые пациенты самостоятельно продлевают лечения или проводят антибактериальную профилактику, что категорически нельзя. Поэтому можно сделать вывод, что при любых обстоятельствах избежать нарушения микрофлоры не удастся, разница лишь в тяжести течения и проявления симптоматики.
Необходимо учесть, что данная патология может появиться даже у детей, находящихся на грудном вскармливании, если во время беременности женщина принимала антибактериальные препараты.
Симптомы дисбактериоза
После приема антибактериальных препаратов, дисбактериоз может развиться не только в кишечнике, но и половых органах, по-другому называется кандидоз или молочница. При таком течении больной испытывает дискомфорт в интимной зоне, появляются творожистые выделения и кислый неприятный запах. Такое состояние требует обязательного лечения, поскольку кандидоз может привести к развитию осложнений, в том числе сказаться на репродуктивной системе. Очень часто, вагинальный дисбактериоз ( ДИСБАКТЕРИОЗ В ГИНЕКОЛОГИИ: ДИСБАКТЕРИОЗ ВЛАГАЛИЩА – ВАГИНИТ) сопровождается сильным зудом влагалища и половых органов. При несвоевременном лечении и присоединении других патологий появляется боль внизу живота, что может указывать на воспалительный процесс.
При дисбактериозе кишечника у больного появляется тошнота, изжога, вздутие живота, нарушается стул. Симптомы дисбактериоза могут появиться как через сутки после начала приема антибиотиков, так и по окончанию лечения. Нередко можно встретить сочетание вагинальногои кишечного дисбактериоза.
Симптомы дисбактериоза могут появиться как через сутки после начала приема антибиотиков, так и по окончанию лечения. Нередко можно встретить сочетание вагинальногои кишечного дисбактериоза.
Сразу после появления симптоматики необходимо проконсультироваться с врачом.
Признаки дисбактериоза
Признаки дисбактериоза зависят от тяжести патологического процесса, происходящего в кишечнике. Нарушение микрофлоры проявляется в следующих признаках:
появление болей в животе;
нарушение стула, смена диареи запорами;
дискомфорт в области живота;
тошнота;
потеря аппетита;
вздутие, повышенное газообразование;
изменение цвета фекалий;
иногда боль в голове;
раздражение в заднем проходе.
В детском возрасте, помимо данной симптоматики,дисбиоз сопровождается режущими болями в животе, которые проходят после опорожнения кишечника. Также ребенка может мучить тошнота, слабость и беспокойный сон.
Также ребенка может мучить тошнота, слабость и беспокойный сон.
Если антибактериальная терапия была проведена правильно, с выполнением всех рекомендаций врача, то симптомы присутствуют частично и имеют вялотекущий характер. Если же антибиотики были использованы самостоятельно либо без учета дозировки, то у больного отмечается совокупность признаков, что значительно ухудшает качество жизни. Дисбактериоз II-IV стадии обязательно нужно лечить ( ДИСБАКТЕРИОЗ И ПОЧЕМУ ЕГО НАДО ЛЕЧИТЬ)
Терапия дисбактериоза
Лечебные мероприятия по восстановлению состава микрофлоры могут потребовать продолжительного времени. Для того чтобы терапия была эффективной , необходимо обратиться к специалисту, который после ряда обследований и на основании жалоб больного сможет подобрать максимально эффективное средство от дисбактериоза.
При любом течении заболевания лечение включает в себя следующие пункты:
прием лекарственных препаратов, помогающих нормализовать микрофлору кишечника и восстановить баланс между полезными и патогенными микроорганизмами;
включение в терапию бактериофагов, которые помогают подавить рост и численность вредных бактерий, предназначенных для лечения 1 и 2 степени дисбиоза;
соблюдение правил питания, которое заключается в исключении группы продуктов, способствующих размножению вредных бактерий и включениепробиотических продуктов, богатых живыми полезными микроорганизмами
От того, насколько будет правильно и эффективно проведено лечение зависит дальнейшее состояние здоровье кишечника. Поскольку флора кишечника очень чувствительна к внешним раздражителям, то очень важно соблюдать все рекомендации по комплексному лечению и методам профилактики, что поможет снизить до минимума риск развития дисбиоза в будущем.
Поскольку флора кишечника очень чувствительна к внешним раздражителям, то очень важно соблюдать все рекомендации по комплексному лечению и методам профилактики, что поможет снизить до минимума риск развития дисбиоза в будущем.
Терапия дисбиоза основывается не только на тяжести течения болезни, но и причинах развития. Эффективность и исход лечения может быть только при условии комплексного подхода, который состоит из следующих восстановительных мероприятий:
восстановление уровня бактерий;
восстановление опорожнения кишечника;
восстановление иммунной защиты;
возобновление транспортировки питательных веществ, получаемых из пищи в межклеточное пространство, кровь и лимфатическую систему.
Лекарственные препараты позволяютвосстановить микрофлору кишечника, устранить неприятную симптоматику болезни, а также скорректировать иммунитет.
Наиболее эффективно восстанавливает бифидумбактерии и лактобактерии в кишечнике кисломолочный пробиотический продукт лечебно-профилактического питания бифилакт БИОТА, в котором эти бактерии находятся в живом состоянии, что позволяет им адгезироваться (прикрепляться) не стенки кишечника и эффективно размножаться ( БИФИЛАКТ БИОТА ДЛЯ ЛЕЧЕНИЯ ДИСБАКТЕРИОЗА У ВЗРОСЛЫХ)
Восстановительная диета
Для того чтобы избавиться от дисбактериоза одного медикаментозного лечения недостаточно, требуется пересмотреть свое питание, исключив все продукты, которые могут ухудшить течение болезни, вызывать процессы гниения и брожения, повышенное газообразование, воспаление и боли в животе.
Весь дневной рацион следует разделить на 4 приема пищи с равными промежутками времени, данному распорядку необходимо строго придерживаться. Если дисбиоз сопровождается жидким стулом, то из рациона необходимо исключить послабляющие продукты, а именно сырые фрукты и овощи, жирное мясо и рыбу, молочные продукты, газированные напитки и сдобную выпечку, которые оказывают раздражающее воздействие на кишечник.
Если при дисбактериозе у больного нарушается опорожнение кишечника, необходимо включить в рацион растительные масла и кисломолочные продукты, исключив крепкий кофе, чай, рис, шоколад и картофель.
Во время восстановления флоры кишечника необходимо снизить до минимума потребление капусты и бобовые продукты, которые способствуют повышению газообразования. Улучшить эффективность принимаемых препаратов можно яблоками, клюквой, малиной и черникой – продуктами, обладающие антимикробными свойствами и позволяющие восполнить недостатков важных микроэлементов и витаминов, при условии отсутствия на них негативной реакции организма.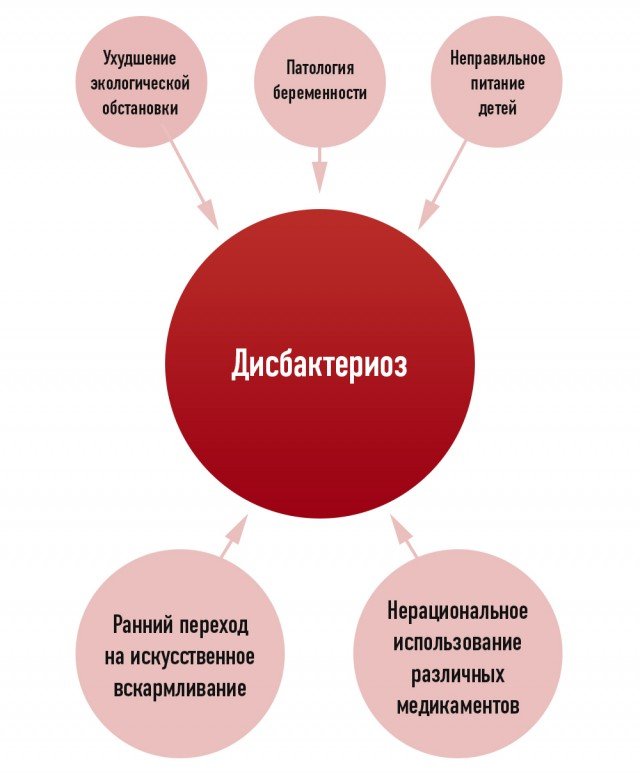
Перечень продуктов, которые необходимо включить в свой рацион:
растительное и сливочное масло;
продукты пчеловодства;
некрепкий чай, компоты и кисели;
овощи и фрукты, в тушенном или запеченном виде;
ягоды;
отварное или тушенное нежирное мясо;
вареные куриные яйца или омлет;
кисломолочные продукты – бифилакт БИОТА ( ссылка «ОПИСАНИЕ БИФИЛАКТА БИОТА)
молоко и сметану в малых количествах можно включать в готовые блюда или использовать для их приготовления;
пшено, греча, кукуруза и рис в виде каши;
овощные супы.
Продукты, которые необходимо исключить из меню:
продукты, содержащие, добавки, красители и консерванты;
восточные сладости, конфеты, шоколад;
крабовые палочки и другие имитированные рыбные продукты;
приправы;
острое, копченное;
консервы;
маринованные продукты;
сыр, сладкие йогурты, мороженое;
жирное мясо и рыба;
сосиски, колбасы, фастфуд.

Меню можно составить самостоятельно или обратиться за помощью к специалисту.
Лекарства
Восстановление баланса микроорганизмов способствуют следующие группы препаратов:
Бактериофаги – помогают уничтожить вредные микроорганизмы. Поскольку данная группа не является токсичной, их можно применять при лечении дисбиоза у новорожденных.
Пребиотики – после попадания внутрь, обволакивают верхние отделы желудочно-кишечного тракта, что создает благоприятные условия для роста полезных бактерий.
Пробиотики – помогают восстановить микрофлору кишечника, могут содержаться в продуктах (пробиотический кисломолочный продукт лечебно-профилактического питания бифилкат БИОТА), медикаментах и БАДах.
Энтеросептики – предназначены для лечения тяжелых форм дисбактериоза, после попадания внутрь уничтожает пагубные бактерии, не затрагивая полезные.
Сорбенты – для снятия интоксикации.

Препараты для иммунитета.
Ферменты для улучшения переваривания пищи.
На сегодняшний день существует большое количествопробиотических препаратов, предназначенных для лечения дисбактериоза, но к самым популярным и эффективным относятся следующие медикаменты:
Кисломолочный пробиотический продукт лечебно-профилактического питания бифилакт БИОТА с живыми бифидумбактериями, лактобактериями. Подходит для профилактики и лечения дисбактериоза у детей и взрослых. Уникальный запатентованный продукт с доказанной высокой клинической эффективностью(ссылка « НАУЧНАЯ И КЛИНИЧЕСКАЯ РАБОТА С БИФИЛАКТОМ БИОТА).
Линекс – выпускаются в капсулах, применяется одновременно с антибиотиками, не имеет побочных эффектов и противопоказаний.
Хилак Форте – выпускается в виде жидкости, разрешено одновременно использовать с антибактериальными препаратами, а также во время беременности и кормления грудью.
 Подходит для лечения дисбактериоза в любом возрасте, не имеет противопоказаний и побочных эффектов.
Подходит для лечения дисбактериоза в любом возрасте, не имеет противопоказаний и побочных эффектов.Пробифор – сироп для нормализации микрофлоры кишечника, предназначен для ежедневного применения. Совместим с другими препаратами, в том числе с антибиотиками. Разрешено использовать детям от 6 месяцев.
БифидумБактерин – выпускается в капсулах или порошке для разведения эмульсии. Использование в детском возрасте, а также в период беременности и лактации только при назначении врача. Запрещено использовать при подтверждении кандидоза, а также во время лечения антибиотиками.
БиоБактон – выпускается в виде жидкости, разрешено использовать с детского возраста. При наличии кандидоза и аллергической реакции необходимо отменить прием, противопоказано употреблять одновременно с антибактериальными лекарствами.
Ацилакт – выпускается в таблетированной форме и в виде суспензии, запрещено использовать детям младше трех лет. При применении может быть отмечено появление аллергии, разрешено к использованию при лечении антибиотиками.
 При необходимости лечения во время беременности,требуетсяконсультация врача.
При необходимости лечения во время беременности,требуетсяконсультация врача.Лактобактерин – выпускается в таблетках и порошке для разведения суспензии, не рекомендуется использовать во время лечения антибиотиками, а также при обнаружении кандидоза. При ежедневном использовании может развиться аллергия.
Также, для лечения дисбактериоза специалист может назначить ректальные свечи, разрешенные к применению детям и взрослым: Виферон, Левомецитин, Анузол, Простопин, Лактонорм, Бифинорм – позволяют не только предотвратить воспалительный процесс в кишечнике, но и снабдить его полезными бактериями.
Сдать анализ кала на дисбактериоз кишечника
Метод определения Бактериологический, бактериоскопический
Исследуемый материал Кал
Доступен выезд на дом
Синонимы: Дисбиоз кишечника; Анализ кала на дисбактериоз.
Intestinal dysbiosis; Intestinal disbios; Intestinal dysbacteriosis.
Краткое описание исследования «Дисбактериоз кишечника»
В медицинских офисах Москвы и Московской области приём биоматериала для выполнения теста № 456 производится 7 дней в неделю с ограничениями по времени взятия. Интересующую информацию уточняйте у администраторов медицинских офисов.
Дисбактериоз (в англоязычной литературе используют термин Intestinal bacterial overgrowth, реже – disbios) острое или хроническое нарушение нормальной микрофлоры кишечника.
В содержимом тощей кишки здоровых людей может находиться до 105 бактерий в 1 мл кишечного содержимого. Основными являются молочнокислые палочки, стафилококки и стрептококки, другие грамположительные аэробные бактерии и грибы. В дистальном отделе подвздошной кишки количество микробов увеличивается до 108, в первую очередь за счёт энтерококков, кишечной палочки, бактероидов и анаэробных бактерий. В толстой кишке преобладают анаэробы (бактероиды, клостридии, лактобациллы). Этот симбиоз бактерий у здорового человека (и у млекопитающих!) выполняет многие полезные функции: противодействует чужеродным патогенным микробам и вирусам, помогает пищеварению, синтезирует витамины группы В.
Этот симбиоз бактерий у здорового человека (и у млекопитающих!) выполняет многие полезные функции: противодействует чужеродным патогенным микробам и вирусам, помогает пищеварению, синтезирует витамины группы В.
Соотношение количества различных микроорганизмов достаточно постоянно. Но вследствии ослабления иммунитета, нерациональной терапии антибиотиками, лучевой и химиотерапии, врождённых дефектов ферментов баланс нарушается. Могут исчезнуть некоторые представители нормальной микрофлоры (бифидобактерии, молочнокислые и кишечные палочки) и появиться грибки рода кандида, стафилококки, протей, синегнойная палочка. Возникает клинический синдром, для которого характерны понос, стеаторея, снижение веса и анемия. При резком ослаблении защитных сил, иммунитета может развиться генерализованная форма эндогенной инфекции вплоть до сепсиса.
С какой целью проводят исследование на дисбактериоз кишечника
Исследование микрофлоры кишечника применяют для определения характера нарушения биоценоза кишечника.
Выявляемые микроорганизмы и возбудители в исследовании «Дисбактериоз кишечника»
Выделяемые микроорганизмы и возбудители:
- полезные бактерии кишечника – лактобактерии, бифидобактерии, кишечные палочки с типичными свойствами, а также со сниженными ферментативными и гемолитическими признаками;
- условно-патогенные бактерии – энтеробактерии, неферментирующие бактерии, стафилококки, энтерококки, анаэробные бактерии (клостридии, без идентификации до вида), грибы;
- патогенные – сальмонеллы, шигеллы.
Литература
Основная литература
- Парфенов А. И. Микробная флора кишечника и дисбактериоз РМЖ, 1998, т. 6, №18.
- Henry C. Small Intestinal Bacterial Overgrowth and Irritable Bowel Syndrome JAMA. 2004, v.292, pp. 2213 — 2214.
Анализ на дисбактериоз кишечника — сдать анализы в Нижнем Новгороде, цены
Пройти анализ на дисбактериоз кишечника в Нижнем Новгороде Вы можете в медицинском центре «Свет». Эта процедура позволяет выявить нарушение баланса микрофлоры, обнаружить возбудителей ряда заболеваний и назначить подходящее лечение.
Эта процедура позволяет выявить нарушение баланса микрофлоры, обнаружить возбудителей ряда заболеваний и назначить подходящее лечение.
Когда проводится исследование
Показаниями к проведению анализа являются:
- нарушения функций желудочно-кишечного тракта;
- частая диарея или запоры;
- тошнота, рвота, потеря аппетита;
- вздутие и боль в животе, ощущение тяжести и дискомфорта;
- подозрения на кишечную инфекцию;
- резкая потеря веса;
- возникновение пищевой аллергии;
- патологические примеси в кале.
Кроме того, врачи рекомендуют сдать анализ на дисбактериоз после длительного приема антибактериальных или гормональных средств. Это позволит определить, как лечение повлияло на состояние кишечной микрофлоры, а при необходимости – назначить ее коррекцию специальными препаратами.
Методы проведения процедуры
Анализ может проводиться по трем различным методикам.
Копроскопия. Анализ кала, который позволяет выявить нарушения в работе кишечника. Полученная по результатам исследования копрограмма содержит всю необходимую информацию. При возникновении подозрений на инфекции или серьезные заболевания ЖКТ врач назначит дополнительные обследования.
Бактериологический анализ. Требует 4–5 дней, после чего лаборант сможет сделать заключение о количестве основных представителей микрофлоры кишечника. Именно этот способ позволяет обнаружить дисбактериоз у взрослых и детей, однако занимает довольно много времени и требует специфической подготовки.
Биохимический анализ. Современная процедура, которая позволяет сделать выводы о составе микрофлоры кишечника уже через несколько часов после получения образца. Кроме того, именно биохимический анализ считается наиболее точным способом исследования.
Записаться на анализы
Чтобы пройти исследование на дисбактериоз кишечника в медицинском центре «Свет», запишитесь по телефону или воспользуйтесь удобной формой обратной связи. Наши администраторы помогут подобрать подходящее время посещения клиники и расскажут, как правильно подготовиться к анализу.
Наши администраторы помогут подобрать подходящее время посещения клиники и расскажут, как правильно подготовиться к анализу.
дисбактериоз и нанесенный ущерб
Neuman et al. 495
склонность к аллергии (Fujimura and Lynch 2015). Биота микро-
играет решающую роль в создании сбалансированного иммунного фенотипа phe-
, который включает созревание клеток Th2 и Th27, ответственных за ответ
, и развитие регуляторных Т-клеток (Treg), которые подавляют
Th3-фенотип (Alexander, Targan and Elson, 2014;
,Faith et al., 2014; Ohnmacht et al., 2015; Seket al.2015; Tanet al.
2016; Чжан, Живаки и Ло-Ман 2017). Например, определенные виды
Clostridia связаны с повышенным количеством клеток Treg
в толстой кишке мыши (Atarashi et al. 2011), тогда как SFB pro-
влияет на развитие клеток Th27 (Wu et al. 2010). Процесс созревания иммунных
в слизистой оболочке дыхательных путей также модулируется
во время начальной микробной колонизации (Fujimura and Lynch 2015).
Лиганд запрограммированной смерти (PD-L1) необходим для индукции развития Treg-клеток в легких, присутствие которых обратно пропорционально
аллергической реакции на клеща домашней пыли.В пределах
первых 2 недель жизни, параллельно с изменениями бактериального профиля
, экспрессия PD-L1 достигает пиков в легких мышей nor-
mal, но не у мышей, свободных от микробов ( Gollwitzer et al.2014). Бактерии
обладают множеством механизмов для модуляции иммунной системы, таких как образование продуктов метаболизма, включая
короткоцепочечных жирных кислот (SCFA), из пищевых субстратов, которые
могут стимулировать клетки Treg. (Arpaia et al.2013; Furusawa et al. 2013;
Smith et al. 2013; Chang et al. 2014).
Корреляция между астмой и воздействием антибиотиков
в перинатальном периоде или в младенчестве также была исследована
(Kummeling et al. 2007; Russell et al. 2013; Stensballe et al. 2013;
Ortqvist et al. 2014; Lapin и др., 2015; Хирш и др., 2017). Совместное исследование
2014; Lapin и др., 2015; Хирш и др., 2017). Совместное исследование
hort изучило корреляцию между воздействием
на младенцев антибиотиками в течение первых 6 месяцев жизни и экземой, хрипом
и аллергической сенсибилизацией через 2 года и продемонстрировало
, что прямое воздействие антибиотиков увеличивает риск риск повторного
текущих и продолжительных хрипов, но не аллергической сенсибилизации
или экземы (Kummeling et al.2007). В другом крупном когортном исследовании
детей, рожденных от матерей с астмой, повышенный риск астмы in-
был связан с применением материнскими антибиотиками в третьем триместре беременности (Stensballe
et al.2013). Корреляция между лечением макролидами у детей
dren и повышенным риском астмы (Korpela et al. 2016a, b) и
корреляция между воздействием трех или более курсов
антибиотиков в возрасте до 7 лет и выше. пищевых продуктов al-
лергий, включая аллергию на молоко (Hirsch et al. 2017) были также продемонстрированы
2017) были также продемонстрированы
. Хотя в одном когортном анализе антибиотики
, используемые для лечения респираторных инфекций в детстве, были связаны с повышенным риском астмы,
были связаны с повышенным риском астмы, но при анализе братьев и сестер этот повышенный риск был уменьшен (
) (Ortqvist et al. 2014) . Это исследование
подчеркивает необходимость оценки дополнительных связей между воздействием антибиотиков в раннем возрасте и последующей детской аллергией
, такой как генетические факторы и факторы окружающей среды
.
Одновременно с исследованиями у детей, показывающими корреляцию
между лечением антибиотиками в раннем возрасте и астмой, воздействие антибиотиков на
пренатальных и новорожденных мышей, но не взрослых
привело к обострению астмы после интраназального введения
(Russell и др. 2012). Более того, критический период
был определен между рождением и 3-недельным возрастом, в течение которого сдвиг микробиоты, вызванный антибиотиками
, может изменить иммунный ответ и повысить восприимчивость к аллергии. Эти эффекты наблюдались, когда мышей подвергали воздействию ванкомицина, но не стрепто-
Эти эффекты наблюдались, когда мышей подвергали воздействию ванкомицина, но не стрепто-
томицина. Пытаясь расшифровать основные механизмы,
было обнаружено, что ванкомицин может приводить к повышению сывороточного IgE
и уменьшению популяции регуляторных Т-клеток (Russell et al. 2013).
Примечательно, что, в отличие от аллергических реакций, воздействие на новорожденных
стрептомицина, но не ванкомицина, резко усиливало суб-
последующее развитие Th2 / Th27-опосредованного заболевания легких,
гиперчувствительного пневмонита (Russell et al.2015). Это предполагает
, что отчетливые эффекты отдельных антибиотиков на состав микробиоты
в раннем возрасте могут по-разному направлять развитие иммунной системы. Действительно, воздействие на мышей одного антибиотика с различными спектрами
между 10 и 20 днями жизни имело ряд эффектов от отмены пероральной толерантности
до спонтанного развития
ответов Th3 (Gustafsson, McDonald and Newberry, 2016).
Что касается аутоиммунных заболеваний, когортное исследование выявило повышенный риск ВЗК у детей, получающих антибиотики (Hviid,
Svanstrom and Frisch 2011).Этот фактор риска был особенно высоким
для болезни Крона (БК) и был самым сильным в первые 3 месяца после введения антибиотиков
, а также у детей, получавших
при ≥7 курсах антибиотиков (Hviid, Svanstrom и Frisch). 2011).
Механически исследование на мышах продемонстрировало, что лечение антибиотиком
во время беременности и в молодом возрасте вызывало более быстрое начало ВЗК
из-за усиления эффекторной функции CD4 + Т-клеток
(Scheer et al.2017). Они также показали, что лечение антибиотиками в раннем возрасте приводит к стрессовой реакции с высоким уровнем кортикостерона
, который влияет на функцию CD4 + Т-лимфоцитов.
Таким образом, объединенные результаты нескольких крупных исследований
родов, а также исследований на мышах представляют прочную связь между детскими антибиотиками, измененным микробным составом и
аберрантным иммунным ответом, ведущим к повышенному риску для al-
lergies и IBD.Данные свидетельствуют о том, что в раннем возрасте иммунная система
смещена в сторону фенотипа Th3, что способствует более безопасной микробной колонизации
таким образом, чтобы избежать чрезмерного воздействия гамма-
или повреждения тканей (Fujimura and Lynch 2015). . В свою очередь, колонизирующая микробиота
отклоняет иммунный ответ на свой сбалансированный фенотип, связанный с Th2 / Th27 / Treg-ответчиками. Когда диалог между микробиотой и системой im-
mune дестабилизирован, например, вследствие использования антибиотиков
, либо поддержание инфантильного фенотипа
увеличивает риск аллергии, либо, альтернативно, отмена
тонкая толерантность к нерегулируемым воспалительным процессам
увеличивает риск аутоиммунных заболеваний, особенно тех, которые затрагивают первичные участки микробиоты, такие как ВЗК.
Детские антибиотики влияют на прибавку в весе
В нескольких исследованиях изучалась связь между тибиотиками в детском возрасте и набором веса (Turta and Rautava, 2016). Это может быть неудивительно, поскольку антибиотики использовались в агропромышленном комплексе
в качестве стимуляторов роста более 60 лет, даже
, хотя точные механизмы, лежащие в основе этого эффекта, как
, пока неизвестны (Cromwell 2002; Butaye, Devriese and Haesebrouck
2003).У мышей через 7 недель после воздействия субтерапевтических доз
различных антибиотиков общая масса жира была значительно выше
у обработанных мышей по сравнению с контрольной группой (Cho et al. 2012).
Более того, в то время как мыши, получавшие LDP в пренатальном периоде до отъема, демонстрировали измененный состав микробиоты в течение
только 1 месяц, их масса тела и содержание жира были выше даже
во взрослом возрасте, что указывает на расширенный метаболический эффект краткосрочное лечение антибиотиками
(Cho et al.2012; Coxet al. 2014). Интер-
Интересно, что наблюдались некоторые различия между эффектами у мужчин
и женщин после введения антибиотиков. В то время как увеличение жировой массы на
, а также уменьшение площади костей и минимальное содержание костной ткани наблюдалось конкретно у мужчин, а у женщин —
— значительный рост минеральной плотности костной ткани после лечения. —
мент. Влияние на общую и жировую массу было еще более значительным —
, когда антибиотики давались перинатально и до отъема,
, а не после отъема.Повышенная масса тела фенотипа
может передаваться стерильным мышам микробиотой от мышей, подвергшихся воздействию LDP-
, что демонстрирует, что измененные позиции микробов
, вызванные антибиотиками, играют причинную метаболическую роль
Скачано с https : //academic.oup.com/femsre/article-abstract/42/4/489/5045017, пользователь библиотеки Университета Макмастера, 11 декабря 2018 г.
Вызванный антибиотиками материнский дисбиоз у крыс увеличивает риск воспалительного заболевания кишечника у генетически предрасположенных потомков
Предыдущие исследования показали, что антибиотики могут повышать риск иммунных заболеваний, включая воспалительные заболевания кишечника (ВЗК), нарушая состав и функции микробиоты кишечника.Хотя использование антибиотиков в послеродовой период (включая как преждевременный, так и послеродовой периоды) было предложено как фактор риска развития ВЗК в более позднем возрасте, мало что известно о возможных основных механизмах.
Новое исследование на грызунах, проведенное доктором Юджином Чангом из отдела медицины Центра биомедицинских открытий Кнаппа при Чикагском университете (Чикаго, США), показало, что антибиотика, принимаемых во время беременности, могут привести к дисбактериозу кишечника. дисфункция и повышенный риск ВЗК у генетически предрасположенных потомков крыс .
Исследователи изучили влияние антибиотика широкого спектра действия цефоперазона (CPZ) на микробиоту кишечника матери и потомства при введении самкам в перипартальный период; они использовали мышиную модель IBD с дефицитом интерлейкина-10 (IL-10) — экспериментальную модель, широко используемую для отражения воспаления кишечника человека. Условия эксперимента контролировались по клетке, полу, возрасту и присутствию обычных мышиных патобионтов как мешающих факторов.
Воздействие материнского CPZ в послеродовой период у мышей с дефицитом IL-10 приводило к повышенной восприимчивости к развитию как спонтанного, так и химически индуцированного (с помощью декстрансульфата натрия или DSS) колита у потомства , что подтверждается различиями в гистологических оценках проксимальных и дистальных отделов толстой кишки и повышенных уровней липокалина-2 в фекалиях (чувствительного маркера воспаления кишечника у мышей) между группами CPZ и группами, не получавшими лечения.Однако ни у одной из взрослых мышей, получавших антибиотик, не развился колит; у их потомства был высокий риск развития колита по сравнению с потомками от матерей, которые не получали антибиотики. Эти результаты предполагают, что время воздействия антибиотиков имеет решающее значение и особенно важно в послеродовой период, когда иммунная система потомства все еще находится в стадии развития.
Воздействие антибиотиков в послеродовой период также вызывало стойкие и значительные изменения микробиоты кишечника у самок с дефицитом IL-10, которые передавались их потомству .Действительно, воздействие CPZ приводило к стойким изменениям у конкретных видов бактерий в IL-10-дефицитных плотинах, которые сохранялись даже через 4-8 недель после окончания лечения CPZ. В частности, матери показали снижение разнообразия кишечной микробиоты и меньшее количество популяций Bacteroidetes и увеличение популяции Firmicutes и Verrucomicrobia . Помимо этого, у потомков от самок, подвергшихся воздействию CPZ, развился дисбактериоз кишечника, аналогичный их материнскому, который сохранялся в зрелом возрасте (3, 7 и 11 недель) и был связан с перекосом иммунной системы хозяина в сторону увеличения провоспалительных генов. имеет отношение к ВЗК и снижению противовоспалительных и защитных медиаторов слизистых оболочек .Эти данные показывают, что послеродовое воздействие CPZ на мать может способствовать повышению риска развития колита у генетически восприимчивого потомства во взрослом возрасте за счет воздействия на критическое окно в раннем периоде жизни, состоящее из скопления микробов и развития иммунной системы.
Трансплантация фекальной микробиоты (FMT) кишечной микробиоты самок, подвергшихся воздействию CPZ, мышам без микробов с дефицитом IL-10 привела к аналогичному перекосу иммунного ответа хозяина, состоящего из провоспалительного ответа, у потомков FMT-CPZ реципиенты аналогичны наблюдаемым в потомстве донорских мышей .Эти данные показывают, что CPZ-индуцированный дисбиоз, наблюдаемый у самок, достаточен для передачи воспалительного фенотипа в отсутствие воздействия CPZ.
В заключение, вызванный антибиотиками материнский дисбиоз у крыс в послеродовой период увеличивает риск колита у генетически восприимчивого потомства из-за дисбактериоза кишечной микробиоты и иммунной дисфункции.
Артикул:
Миёси Дж., Бобе А.М., Миёши С. и др. Послеродовые антибиотики способствуют дисбактериозу кишечника, потере иммунной толерантности и воспалительным заболеваниям кишечника у генетически предрасположенных потомков. Cell Rep . 2017; 20 (2): 491-504. DOI: 10.1016 / j.celrep.2017.06.060.
Здоровье кишечника, антибиотики и дисбактериоз
Антибиотики и дисбактериоз
Антибиотики — потенциально спасающие жизнь лекарства, которые когда-то с готовностью прописывались «на всякий случай» для лечения состояний, при которых они не были нужны, например, простуды. 1 Назначение антибиотиков теперь более строго регулируется из-за растущей проблемы с резистентностью бактерий (при которой бактерии адаптируются, поэтому основные антибиотики больше не эффективны).
Также растет признание того, что некоторые антибиотики могут вызывать проблемы со здоровьем, особенно в кишечнике, и, как это ни парадоксально, увеличивать вашу восприимчивость к инфекциям. 2 Это проблема, когда используются антибиотики широкого спектра действия, которые, вместо того, чтобы нацеливаться только на несколько типов бактерий, имеют метод разбрасывания, который убивает как «хорошие», так и плохие бактерии. Это может привести к состоянию, известному как дисбактериоз кишечника.
Что такое дисбактериоз?
Дисбактериоз кишечника — это нарушение баланса пищеварительных бактерий, обычно обнаруживаемых в кишечнике.Ваш кишечник населен сложной популяцией бактерий, которые вместе называются микробиотой. Самые полезные пищеварительные бактерии — это штаммы лактобацилл и бифидобактерий. Они производят молочную кислоту, активируют иммунные клетки, стимулируют выработку антител и конкурируют за питательные вещества, чтобы помочь подавить рост менее полезных или вредных бактерий. Пробиотические бактерии также производят такие вещества, как короткоцепочечные жирные кислоты (например, ацетат), которые «питают» клетки слизистой оболочки кишечника и повышают целостность кишечного барьера, чтобы уменьшить проблемы, связанные с протекающим кишечником. 3
Ученые, использующие специальные зонды рДНК для определения видов бактерий, присутствующих в кишечнике, обнаружили, что после лечения антибиотиками в балансе кишечной микробиоты происходят серьезные и долгосрочные изменения. Например, прием антибиотика ципрофлоксацина в течение пяти дней может изменить численность примерно одной трети видов кишечных бактерий. 4
Хотя микробиота в основном возвращается в норму через месяц после прекращения лечения ципрофлоксацином, некоторые типы бактерий не восстанавливаются даже после этого относительно короткого курса антибиотиков.Другое исследование показало, что прием клиндамицина в течение семи дней значительно сокращает разнообразие присутствующих видов Bacteroides, и они не возвращаются к своему первоначальному балансу в течение двух лет после прекращения лечения клиндамицином. 5 Среди наиболее часто используемых антибиотиков пенициллинового ряда ампициллин и амоксициллин также вызывают стойкие изменения микробиоты кишечника, включая уменьшение количества видов Lactobacillus. 6
Почему дисбактериоз кишечника является проблемой?
Дисбактериоз кишечника может вызывать ряд пищеварительных симптомов, включая вздутие живота, метеоризм и диарею.Фактически, диарея является наиболее частым побочным эффектом со стороны кишечника и затрагивает от 5% до 35% людей, принимающих антибиотики. 7
Дисбиоз также увеличивает вероятность гастроэнтерита (пищевого отравления) бактериями, такими как сальмонелла, и может снизить иммунный ответ против вируса гриппа. Дисбактериоз кишечника также связан с долгосрочными кишечными проблемами, такими как дивертикулярная болезнь, синдром раздраженного кишечника 8 и воспалительное заболевание кишечника. Поскольку кишечные бактерии помогают активизировать иммунную систему, последние исследования показывают, что дисбактериоз кишечника также увеличивает риск проблем со здоровьем, влияющих на другие части тела, включая астму и аллергию, диабет и артрит 9 . 10
Как уменьшить дисбактериоз при приеме антибиотиков
Бывают случаи, когда антибиотики, несомненно, необходимы, и если ваш врач прописал их, вы всегда должны пройти полный курс. Один из наиболее эффективных способов уменьшить дисбактериоз во время и после курса антибиотиков — это принимать пробиотические добавки, чтобы восполнить уровень «хороших» бактерий. Недавний анализ результатов 31 испытания с участием 8672 человека подтвердил, что прием пробиотической добавки может предотвратить даже самую серьезную форму диареи, связанной с антибиотиками, вызванной чрезмерным ростом Clostridium difficile, у взрослых и детей. 11 Исследование также подтвердило, что пробиотики безопасны и эффективны при использовании вместе с антибиотиками у пациентов без иммунодефицита или тяжелого истощения.
Для общего состояния здоровья я обычно рекомендую принимать пробиотики, которые обеспечивают от 5 до 20 миллиардов пробиотических бактерий в день. Однако, если вы принимаете антибиотики, взрослым рекомендуется принимать добавки, содержащие от 20 до 50 миллиардов пробиотических бактерий. Если сомневаетесь, поговорите со своим врачом и следуйте его советам.
Если вы хотите узнать больше о преимуществах сохранения здоровья кишечника, а также узнать больше о том, как можно улучшить его здоровье, выберите «Пищеварение» в меню «Ваше здоровье» выше.
Д-р Сара Брюэр — медицинский директор Healthspan, имеет ученую степень в области естественных наук, хирургии и медицины Кембриджского университета. Работая терапевтом и врачом в больнице, доктор Сара теперь имеет степень магистра медицины питания в Университете Суррея и специализируется на питании.Она также является отмеченным наградами писателем и писателем.
Узнайте больше на веб-сайте доктора Сары Брюэр или узнайте больше об экспертах Healthspan в области здравоохранения.
пробиотиков от запора | Профессионалы
Что такое запор?
Субъективно запор может иметь разное значение для разных людей. Симптомы могут быть зарегистрированы следующим образом:
- Уменьшение частоты стула (обычно менее 3 стула в неделю)
- Кусковой или твердый стул
- Затруднения при дефекации или натуживании
- Ощущение неполной эвакуации
- Боль в животе или спазмы, связанные с дефекацией; обычно указывает на подтип запора синдрома раздраженного кишечника 2
- Плохое питание — с низким содержанием клетчатки и растительных продуктов
- Обезвоживание или недостаточное потребление воды
- Лекарства — препараты железа, опиоидные анальгетики
- Беременность
- Сидячий образ жизни и малоподвижный образ жизни
- Напряжение
- Нарушение функционирования / структурные аномалии желудочно-кишечного тракта — дисфункция тазового дна, массовая непроходимость
- Вторично по отношению к заболеваниям, например гипотиреозу, болезни Паркинсона 3
Для некоторых людей борьба с запорами — это ежедневное дело.Общие терапевтические варианты включают диетические добавки с клетчаткой, такой как шелуха подорожника или семена льна, использование безрецептурных слабительных, таких как бисакодил или стимулирующие слабительные средства на основе сенны, и в тяжелых случаях использование рецептурных лекарств, таких как лактулоза или любипростон.
Почти половина пациентов, страдающих хроническими запорами, недовольны традиционными мерами, используемыми для увеличения частоты стула, включая слабительные и пищевые добавки с клетчаткой 4 .В том же опросе населения 52% страдающих запором сообщили, что это значительно повлияло на качество их жизни. Поэтому многие из тех, кто страдает, ищут альтернативные варианты облегчения симптомов, и пробиотики становятся все более популярным выбором.
Микробиом кишечника и запорТриллионы бактерий обитают в кишечнике в так называемом кишечном микробиоме. Узнайте больше о микробиоме кишечника на нашем дочернем сайте Лаборатории изучения пробиотиков.Эти микробы живут в идеально гармоничном равновесии с балансом между полезными и патогенными бактериями. Однако определенные факторы образа жизни могут нарушить этот баланс, что приведет к так называемому дисбактериозу (определение из глоссария в Лаборатории изучения пробиотиков: дисбактериоз). Часто отмечается, что дисбактериоз сопровождается запорами 5, 6 . Устранение этого дисбаланса с помощью пробиотиков может помочь восстановить нормальную функцию кишечника и увеличить частоту стула.
Могут ли пробиотики помочь при запоре?Пробиотики могут сыграть ключевую роль в облегчении запора, но при выборе правильного и наиболее эффективного из них может сбивать с толку.Здесь мы стремимся развенчать некоторые заблуждения, связанные с пробиотиками, и помочь вам максимально использовать полезные бактерии. Большинство бактерий, обнаруженных в толстом кишечнике, относятся к видам Bifidobacteria и Lactobacillus, поэтому имеет смысл, что пробиотики со специфическими штаммами, принадлежащими к этим видам, обычно считаются наиболее полезными для облегчения запора.
Как пробиотики помогают при запоре?Хотя точные механизмы еще полностью не выяснены 7 , несколько предложенных механизмов, с помощью которых пробиотики могут облегчить запор, включают:
- Производство SCFA (жирных кислот с короткой цепью). SCFAs образуются в результате бактериальной ферментации углеводов в кишечнике как бифидобактериями, так и лактобациллами 8 . Предполагается, что SCFAs усиливают перистальтику толстой кишки за счет стимуляции нервных рецепторов в гладких мышцах стенки кишечника, вызывающих перистальтику. Было также высказано предположение, что они увеличивают концентрацию серотонина в толстой кишке, которая является возбуждающим нейромедиатором, а также может стимулировать перистальтику. 7 .
- Пониженный рН толстой кишки из-за увеличения производства молочной кислоты и SCFAs как видами Lactobacillus, так и Bifidobacteria.Повышенная кислотность содержимого просвета кишечника стимулирует перистальтику и сокращает время прохождения через толстый кишечник 9 .
- Повышенный метаболизм желчных солей штаммами как бифидобактерий, так и лактобацилл в кишечнике стимулирует перистальтику, поскольку имеется повышенный уровень деконъюгированных солей желчных кислот, которые могут стимулировать перистальтику толстой кишки 10 .
Есть много возможных триггеров запора, и в результате не существует универсального решения, которое, к счастью, есть убедительные доказательства того, что пробиотики могут быть эффективными.Важно знать, что каждый пробиотический штамм отличается от другого. Для удовлетворения ваших потребностей всегда рекомендуется выбирать штамм, который прошел клинические испытания и доказал свою пользу для здоровья.
Лучшие штаммы пробиотиков по регулярностиВ различных клинических исследованиях было показано, что несколько штаммов полезных бактерий помогают облегчить запор. Лучшие пробиотические добавки должны содержать штаммы, специально исследованные для лечения запоров, в том числе:
- Bifidobacterium lactis BB-12 ®
- Bifidobacterium lactis HN019
- Bifidobacterium lactis DN-173010
- Lactobacillus rhamnosus GG ®
Bifidobacterium lactis BB-12 ® — это широко изученный пробиотический штамм, эффективный для людей с вялым кишечником.В одном из крупнейших клинических испытаний, оценивающих эффекты пробиотического штамма, добавка B. lactis BB-12 ® оценивалась у пациентов, страдающих с пониженной регулярностью 11 . Eskesen et al. Провели большое многоцентровое двойное слепое рандомизированное плацебо-контролируемое исследование. с участием 1000 человек с низкой частотой дефекации от 2 до 4 эпизодов в неделю. Они были разделены на 3 группы: одной группе давали 10 миллиардов КОЕ B. lactis BB-12 ® ежедневно, второй группе давали 1 миллиард КОЕ B.lactis BB-12 ® ежедневно, а третья группа получала плацебо в течение 4 недель. В группах B. lactis BB-12 ® наблюдалось статистически значимое увеличение средней частоты дефекации по сравнению с группой плацебо со в среднем 3 эпизодов в неделю до 4 эпизодов в неделю на 4 неделе.
B. lactis BB-12 ® также был успешно испытан на определенных группах лиц, более уязвимых к запорам, таких как пожилые и беременные женщины.Он также был опробован на пациентах с регулярным испражнением и не увеличивал скорость дефекации, показывая, что он оказывает нормализующий эффект.
Этот штамм можно найти в OptiBac «Bifidobacteria & fiber».
Bifidobacterium lactis HN019На сегодняшний день было проведено несколько клинических исследований, оценивающих влияние B. lactis HN019 на людей с запорами.
В испытании золотого стандарта (двойное слепое рандомизированное контролируемое испытание), проведенном Ibarra et al.228 взрослых, у которых врач поставил диагноз запора в соответствии с рекомендациями ROME III, были разделены на 3 группы 12 . Каждой группе давали 10 миллиардов B. lactis HN019 , 1 миллиард B. lactis HN019 или плацебо ежедневно в течение 28 дней. Симптомы запора контролировались во время и после испытания. В группах вмешательства наблюдалось статистически значимое увеличение частоты стула по сравнению с группой плацебо. Однако не было изменений во времени прохождения через толстую кишку в группах пробиотиков.
В тройном слепом испытании по золотому стандарту, проведенном Waller et al, в котором оценивалось влияние B. lactis HN019 на людей с запором во время прохождения через весь кишечник 13 . Выбранные участники имели функциональные желудочно-кишечные симптомы и сниженную частоту стула от 1 до 3 испражнений в неделю. Всего 88 участников завершили испытание. Они были разделены на 3 группы: группа плацебо, группа с низкой дозой B. lactis HN019 (1,8 миллиарда КОЕ в день) и группа с высокой дозой B.lactis HN019 (17,2 миллиарда КОЕ ежедневно) в течение 14 дней. Время прохождения через весь кишечник (WGTT) оценивали в день 0 и день 14, когда каждый участник принимал рентгеноконтрастные маркеры с последующим рентгеном брюшной полости. Статистически значимое снижение WGTT наблюдалось в группах с высокой дозой (с 49 часов до 21 часа в среднем) и низкой дозой (в среднем от 60 часов до 41 часа) B. lactis HN019, что не было очевидным в группе плацебо.
Следует отметить, что в метаанализе, проведенном Миллером и соавторами 15 подходящих рандомизированных контролируемых исследований, оценивающих влияние добавок различных пробиотических штаммов на время прохождения через кишечник, B.lactis HN019, как было особенно отмечено, оказывает лечебное действие от среднего до большого, что позволяет предположить, что этот штамм является жизнеспособным вариантом для облегчения запора 14 .
Bifidobacterium animalis subsp. lactis DN-173010B. lactis DN-173 010 — еще один штамм Bifidobacterium lactis , эффективность которого в облегчении запоров доказана в нескольких клинических исследованиях. В двойном слепом параллельном исследовании с участием 70 здоровых взрослых ежедневное употребление 375 г молока, ферментированного специфическим штаммом Bifidobacterium lactis DN-173 010 (содержащим минимум 50-500 миллионов КОЕ на дозу) в течение 11 дней, уменьшало транзит через толстую кишку. время на 20%.Интересно, что эффект был более выражен у женщин 15 . В другом аналогичном исследовании, на этот раз золотом стандарте, 12,5 миллиарда КОЕ B. lactis DN-173 010 вводили в форме йогурта 34 пациентам с СРК-запором ежедневно в течение 4 недель. B. lactis DN-173 010 продемонстрировал значительное сокращение времени прохождения через толстую кишку по сравнению с исходным уровнем (-12,2 часа), что было статистически значимым по сравнению с плацебо 16 .
Lactobacillus rhamnosus GG ®Lactobacillus rhamnosus GG ® (или LGG ® , как более широко известно) — это очень известный и хорошо изученный штамм пробиотических бактерий с рядом известных преимуществ для здоровья, некоторые из которых предлагаются для включают уменьшение запора.Добавка с LGG ® дала некоторые положительные результаты в клинических испытаниях по увеличению частоты стула у людей, страдающих запорами, но обычно ее применяли вместе с другим лечением, таким как фруктоолигосахариды (пребиотическое волокно), что обеспечивает истинную эффективность LGG ® . в одиночку сложно оценить 17 . Следует отметить, что исследование золотого стандарта Banaszkiewicz et al. не продемонстрировали значительных преимуществ в облегчении запора при использовании только LGG ® .В идеале следует провести дальнейшие клинические исследования, чтобы точно оценить его эффективность 18 .
Дополнительные преимущества пребиотиковПомимо пробиотиков, стоит упомянуть, что пребиотики также могут быть полезны при лечении запоров. Пребиотики действуют как источник пищи для пробиотиков и помогают стимулировать активность полезных бактерий толстой кишки. Считается, что они обладают небольшим слабительным эффектом, но без риска зависимости.Комбинация пробиотика Bifidobacterium lactis BB-12® и пребиотических волокон широко признана эффективным средством для облегчения запоров и поддержания нормальной функции кишечника.
Диетические источники пробиотических бактерийЕсть также определенные продукты, которые вы можете включить в свой рацион, которые могут помочь повысить уровень полезных бактерий и поддержать здоровье пищеварительной системы. Продукты с пробиотиками, такие как натуральный живой йогурт и ферментированные продукты (например, квашеная капуста и кимчи), богаты бактериями Lactobacillus.
Резюме- Запор — очень распространенная проблема, которая может существенно повлиять на качество жизни тех, кто страдает.
- Хотя обычные слабительные и пищевые добавки обычно используются для увеличения частоты стула, многие люди остаются недовольными и ищут другие варианты, чтобы помочь справиться со своими симптомами.
- Дисбиоз или нарушение баланса кишечных бактерий может привести к запору.
- Пробиотики становятся все более популярными добавками и могут быть очень полезны при лечении запоров.
- Пробиотики облегчают запор, увеличивая выработку короткоцепочечных жирных кислот, снижая pH в толстой кишке и увеличивая метаболизм желчных солей, все это помогает стимулировать перистальтику.
- Некоторые штаммы пробиотиков лучше других улучшают симптомы запора. Известные штаммы включают B. lactis BB-12, B. lactis HN019 и B. lactis DN-173 010.
Если вы нашли эту статью релевантной для вас, вы можете прочитать: «Запор у младенцев», «Запор у пожилых людей» и «Запор во время беременности».
Эта статья была написана доктором Айслингом Дуайером MB BCh BAO (Медицина, хирургия и акушерство), MSc (Персонализированное питание) в сотрудничестве с диетологом Kerry Beeson BSc (Nut. Med.) И последний раз обновлялась 18 сентября 2020 года.
Список литературы
- Suares NC, Ford AC. Распространенность и факторы риска хронического идиопатического запора в обществе: систематический обзор и метаанализ. Am J Gastroenterol. 2011; 106 (9): 1582-1591. DOI: 10.1038 / ajg.2011.164
- Simren M, Palsson OS, Whitehead WE. Обновленная информация о Римских IV критериях колоректальных расстройств: значение для клинической практики. Curr Gastroenterol Rep.2017; 19 (4). DOI: 10.1007 / s11894-017-0554-0
- Rao SSC, Rattanakovit K, Patcharatrakul T. Диагностика и лечение хронических запоров у взрослых. Нат Рев Гастроэнтерол Гепатол. 2016; 13 (5): 295-305. DOI: 10.1038 / nrgastro.2016.53
- Johanson JF, Kralstein J. Хронический запор: обзор точки зрения пациента.Алимент Pharmacol Ther. 2007; 25 (5): 599-608. DOI: 10.1111 / j.1365-2036.2006.03238.x
- Chassard C, Dapoigny M, Scott KP и др. Функциональный дисбактериоз микробиоты кишечника у пациентов с синдромом раздраженного кишечника. Алимент Pharmacol Ther. 2012; 35 (7): 828-838. DOI: 10.1111 / j.1365-2036.2012.05007.x
- Ким С.Е., Чой С.К., Парк К.С. и др. Изменение фекальной флоры и эффективность краткосрочного лечения пробиотиком VSL # 3 у пациентов с функциональным запором. J Neurogastroenterol Motil.2015; 21 (1): 111-120. DOI: 10.5056 / jnm14048
- Dimidi E, Mark Scott S, Whelan K. Пробиотики и запор: механизмы действия, доказательства эффективности и использования пациентами и медицинскими работниками. Proc Nutr Soc. 2020; 79 (1): 147-157. DOI: 10.1017 / S00296651134
- LeBlanc JG, Chain F, Martín R, Bermúdez-Humarán LG, Courau S, Langella P. Благоприятное влияние на энергетический метаболизм хозяина короткоцепочечных жирных кислот и витаминов, продуцируемых комменсальными и пробиотическими бактериями.Факт о микробной клетке. 2017; 16 (1). DOI: 10.1186 / s12934-017-0691-z
- Salminen S, Salminen E. Лактулоза, молочнокислые бактерии, микроэкология кишечника и защита слизистых оболочек. Scand J Gastroenterol Suppl. 1997; 32 (222): 45-48. DOI: 10.1080 / 00365521.1997.11720717
- Ge X, Zhao W., Ding C, et al. Потенциальная роль фекальной микробиоты пациентов с запором медленного транзита в регуляции моторики желудочно-кишечного тракта. Научный доклад 2017; 7 (1): 441. DOI: 10.1038 / s41598-017-00612-y
- Eskesen D, Jespersen L, Michelsen B, Whorwell PJ, Müller-Lissner S, Morberg CM.Влияние пробиотического штамма Bifidobacterium animalis subsp. lactis, BB-12®, о частоте дефекации у здоровых субъектов с низкой частотой дефекации и дискомфортом в животе: рандомизированное двойное слепое плацебо-контролируемое исследование в параллельных группах. Br J Nutr. 2015; 114 (10): 1638-1646. DOI: 10.1017 / S0007114515003347
- Ibarra A, Latreille-Barbier M, Donazzolo Y, Pelletier X, Ouwehand AC. Эффекты 28-дневного Bifidobacterium animalis subsp. lactis HN019 в отношении времени прохождения через толстую кишку и желудочно-кишечных симптомов у взрослых с функциональным запором: двойное слепое, рандомизированное, плацебо-контролируемое исследование с определением дозировки.Кишечные микробы. 2018; 9 (3): 236-251. DOI: 10.1080 / 194.2017.1412908
- Уоллер PA, Gopal PK, Leyer GJ, et al. Дозозависимый эффект Bifidobacterium lactis HN019 на время прохождения через весь кишечник и функциональные желудочно-кишечные симптомы у взрослых. Сканд Дж Гастроэнтерол. 2011; 46 (9): 1057-1064. DOI: 10.3109 / 00365521.2011.584895
- Miller LE, Zimmermann AK, Ouwehand AC. Современный метаанализ краткосрочного употребления пробиотиков при желудочно-кишечном транзите. Мир J Gastroenterol. 2016; 22 (21): 5122-5131.DOI: 10.3748 / wjg.v22.i21.5122
- Marteau P, Cuillerier E, Meance S и др. Штамм Bifidobacterium animalis DN-173 010 сокращает время прохождения через толстую кишку у здоровых женщин: двойное слепое рандомизированное контролируемое исследование. Алимент Pharmacol Ther. 2002; 16 (3): 587-593. DOI: 10.1046 / j.1365-2036.2002.01188.x
- Agrawal A, Houghton LA, Morris J, et al. Влияние кисломолочного продукта, содержащего Bifidobacterium lactis DN-173 010, на вздутие живота и желудочно-кишечный транзит при синдроме раздраженного кишечника с запором.Алимент Pharmacol Ther. 2009; 29 (1): 104-114. DOI: 10.1111 / j.1365-2036.2008.03853.x
- Granata M, Brandi G, Borsari A, Gasbarri R, Di Gioia D. Потребление синбиотического йогурта здоровыми взрослыми и пожилыми людьми: судьба бифидобактерий и пробиотического штамма LGG. Int J Food Sci Nutr. 2013; 64 (2): 162-168. DOI: 10.3109 / 09637486.2012.718742
- Banaszkiewicz A, Szajewska H. Неэффективность Lactobacillus GG в качестве дополнения к лактулозе для лечения запоров у детей: двойное слепое плацебо-контролируемое рандомизированное исследование.J Pediatr. 2005; 146 (3): 364-369. DOI: 10.1016 / j.jpeds.2004.10.022
Эта статья была написана доктором Айслингом Дуайером MB BCh BAO (Медицина, хирургия и акушерство), MSc (Персонализированное питание) в сотрудничестве с диетологом Kerry Beeson BSc (Nut. Med.) И последний раз обновлялась 24 апреля 2020 года.
Роль микробиома в истоках развития здоровья и болезней
Abstract
Несмотря на то, что видная роль микробиома в здоровье человека была установлена, в настоящее время признается, что микробиом раннего возраста оказывает большое влияние на долгосрочное развитие. здоровье и развитие человека.Вариации в составе и функциональном потенциале микробиома в раннем возрасте являются результатом факторов образа жизни, таких как способ родов, грудное вскармливание, диета и использование антибиотиков. Кроме того, вариации в составе микробиома в раннем возрасте связаны с определенными исходами заболеваний, такими как астма, ожирение и нарушения развития нервной системы. Это указывает на этот бактериальный консорциум как на посредника между факторами раннего образа жизни и здоровьем и болезнями. Кроме того, вариации микробной внутриматочной среды могут предрасполагать новорожденных к определенным последствиям для здоровья в более позднем возрасте.В этом коллективном исследовании подтверждается роль микробиома в причинах развития здоровья и болезней. Подчеркивая критическое окно восприимчивости в раннем возрасте, связанное с развитием микробиома, мы обсуждаем микробную колонизацию младенцев, начиная с обмена микробами от матери к плоду внутриутробно и вплоть до влияния грудного вскармливания в первый год жизни. Кроме того, мы рассматриваем имеющиеся данные по конкретным заболеваниям, указывающие на то, что микробиом является механистическим посредником в развитии происхождения здоровья и болезни.
За последнее десятилетие микробиом стал одним из основных факторов, влияющих на здоровье человека. 1 В текущих исследованиях было высказано предположение, что микробиом в раннем возрасте является решающим фактором для правильного иммунного развития и долгосрочного здоровья. 2 , 3 Преходящий микробный дисбиоз в течение этого периода времени был связан с развитием иммуноопосредованных, метаболических нарушений и нарушений нервного развития. 4 — 7 Кроме того, все больше данных используется в поддержку жизненно важной роли материнского и внутриутробного микробиома в здоровье и развитии детей. 8 В совокупности эти результаты были использованы для поддержки микробиома как ключевого участника исследования «Истоки развития здоровья и болезней» (DOHaD). В этом обзоре мы обсудим текущие исследования, касающиеся созревания микробиома на ранних этапах жизни и того, как временные изменения в этом бактериальном консорциуме могут иметь долгосрочные последствия для здоровья человека.
DOHaD: где подходит микробиом?
Гипотеза о происхождении развития предполагает вариации в программировании плода и младенца из-за воздействия окружающей среды в критический период ранней жизни. 9 Первоначально названная гипотезой Баркера, 10 , 11 , в которой основное внимание уделялось связи между недоеданием плода и гипертонией в более позднем возрасте, эта теория с тех пор расширилась, чтобы учесть многие типы воздействий в раннем возрасте. и исходы родов, связанные с долгосрочным здоровьем и развитием. Например, высокая масса тела при рождении связана с увеличением риска рака груди и толстой кишки, 12 , 13 , и основной механизм этой связи может быть связан с внутриутробным воздействием высоких уровней гормонов роста. 9
Инфекции раннего возраста и воздействие микробов изначально не были связаны с DOHaD, но были предложены в качестве значительного влияния окружающей среды на развитие иммунной системы младенцев в гигиенической гипотезе аллергического заболевания. 14 С развитием исследований микробиома человека с тех пор было предложено современное расширение гигиенической гипотезы, известное как гипотеза микрофлоры. 15 В рамках гипотезы микрофлоры предполагается, что воздействие окружающей среды в раннем возрасте изменяет развитие микробиома человека. 15 Считается, что изменения в составе микробиома смещают созревание иммунной системы в сторону гиперчувствительного и / или гипервоспалительного состояния. 15 Например, врожденная и адаптивная ветви иммунной системы активно участвуют в стимулировании воспалительной реакции. Однако воздействие микробов обычно вызывает реакцию, опосредованную Т-хелпером 1, которая подавляет активность Т-хелпера 2, часто связанную с иммуноопосредованными реакциями и реакциями гиперчувствительности. 3 Обсуждение механизмов, регулирующих взаимодействие между иммунной системой и микробиотой, выходит за рамки этого обзора; пожалуйста, см. Тамбурини и др. 3 для недавнего подробного обсуждения этой темы.
Аналогично DOHaD, критическое окно развития на раннем этапе жизни также было предложено для микробиома. Преходящий микробный дисбиоз (нездоровое микробное состояние) в течение этого периода времени был связан с долгосрочными проблемами иммунного и метаболического здоровья, 2 заслуживает своего исследования в области происхождения развития (рис. 1).
РИСУНОК 1Микробиом младенца наиболее уязвим к влиянию окружающей среды в раннем возрасте. Передача микробов от матери к плоду, способ рождения, антибиотики и диета могут изменить колонизацию и созревание микробиома в раннем возрасте. Эти обусловленные образом жизни изменения в составе и функциях микробиома могут иметь продолжительное влияние на здоровье человека и могут привести к развитию заболеваний в более позднем возрасте.
Раннее развитие микробиома
Человеческая микробиота — сложный организм, состоящий из 10–100 триллионов микробных клеток (бактерий, архей и микробных эукариот) и вирусов. 16 , 17 Чтобы подчеркнуть впечатляющий функциональный потенциал микробиоты, геномный каталог этого суперорганизма, микробиома, состоит из примерно 3,3 миллиона неизбыточных генов. 16 Хотя термины «микробиота» и «микробиом» описывают микробный состав и геномный каталог соответственно, в этой области исследований они используются взаимозаменяемо. Следующие разделы посвящены описанию первоначальной колонизации и становления бактериальной микробиоты человека в младенчестве, от зачатия до первого года жизни.
Перенос микробов от матери к плоду
До недавнего времени внутриутробная среда считалась стерильной. 18 Однако с тех пор непатогенные бактерии были обнаружены молекулярными методами в околоплодных водах и плаценте здоровых младенцев, 19 , 20 , что предполагает обмен микробами от матери к плоду. Кроме того, путем сравнения микробиоты околоплодных вод, плаценты и мекония, Collado et al. 21 сообщают, что микробиота мекония младенцев, рожденных с помощью кесарева сечения, на ~55% разделяет бактериальные таксоны с микробиотами плаценты и околоплодных вод.Пренатальный материнский микробиом также может модулировать иммунную систему младенца. Например, сообщалось, что колонизация Escherichia coli HA107 только во время беременности изменяет врожденную иммунную систему слизистой оболочки кишечника и транскриптом у потомства. 22
У людей изменения в составе микробиома плаценты были связаны с материнской беременностью (стресс и гестационный диабет) и исходами для здоровья новорожденных (масса тела при рождении, преждевременные роды). 7 , 23 — 25 Также сообщалось, что микробиом плаценты недоношенных младенцев различается по составу в зависимости от гестационной прибавки в весе, 26 предполагая, что этот бактериальный консорциум может опосредовать развитие плода в зависимости от состояние здоровья матери.
Выделение бактерий из плаценты часто связано с патофизиологическим состоянием, которое угрожает здоровью матери и ребенка. Из-за отсутствия культурального анализа микробиома плаценты существуют некоторые разногласия по поводу его достоверности. 27 Кроме того, во многих молекулярных исследованиях, характеризующих внутриутробный микробиом, отсутствует включение соответствующих мер контроля для устранения фонового загрязнения. 28
Также возможно, что плацента не содержит каких-либо жизнеспособных бактерий, а скорее состоит из фагоцитированных побочных продуктов микробов или компонентов клеточной стенки. 8 , 22 , 29 Отсутствие жизнеспособных бактерий не отменяет способность микробиома плаценты модулировать развитие плода, поскольку взаимодействие с молекулярными патогенами, связанными с патогенами, все еще может регулировать дифференцировку и пролиферацию клеток. 8 , 22 , 29 Кроме того, после реализации строгих стратегий валидации метагеномных анализов плаценты микробиом плаценты может использоваться в качестве биомаркера здоровья и болезней матери и плода. Было проведено несколько исследований для изучения функции микробиома плаценты, 23 , 25 , подчеркивая возможность будущих исследований в этой области. Анализ микробных метаболитов и применение метатранскриптомических подходов для характеристики функциональной способности микробиома плаценты будут ключевыми в определении его роли в DOHaD.
Вагинальные роды: первый шаг в послеродовой микробной колонизации
Послеродовая бактериальная колонизация младенца начинается во время рождения, когда новорожденные подвергаются воздействию материнских фекальных и вагинальных микробиот. 30 В течение 24 часов после родов микробиоты на различных участках тела (ротовая полость, кожа, меконий и т. Д.) Новорожденных после кесарева сечения первоначально заселяются бактериями, обитающими на коже матери (например, Staphylococcus spp.), Тогда как вагинально родившиеся младенцы населены типичными вагинальными бактериями (например, Prevotella , Atopobium spp.). 30 В недавнем исследовании Chu et al. 31 предполагают, что это открытие может быть специфическим для микробиома кишечника новорожденных. В их исследовании 81 диады матери и ребенка микробиомы других участков тела (ноздри, кожа и т. Д.) Новорожденных, рожденных естественным путем, выявили бимодальную модель материнского происхождения, заселенную как влагалищными, так и кожными бактериями матери, а не одними или другими бактериями. другой. 31 Однако в обоих исследованиях предполагается, что микробиоты младенцев равномерно распределяются по участкам тела (например, меконию, коже, ноздрям и т. Д.) Сразу после рождения. 30
Профилирование микробиома кишечника новорожденных сразу после рождения и в возрасте до 2 лет позволяет предположить, что способ родов может привести к длительному микробному дисбиозу кишечника новорожденных. 32 В исследовании 43 диад матери и младенца младенцы, рожденные посредством кесарева сечения, демонстрировали повышенное филогенетическое разнообразие сразу после рождения. 32 Однако после 1 месяца филогенетическое разнообразие младенцев, рожденных с помощью кесарева сечения, снизилось по сравнению с младенцами, рожденными естественным путем. 32 Чу и др. 31 слегка оспаривают этот вывод. В их недавнем исследовании способ рождения был связан с вариациями микробиома ноздрей, кожи и ротовой полости сразу после рождения, но не с вариациями микробиома младенческого мекония. Исследователи обоих исследований подтверждают влияние способа рождения на колонизацию новорожденных в целом; однако необходимы дополнительные исследования, чтобы определить влияние этого фактора ранней жизни на микробиомы определенных участков тела.
Из-за преимуществ для здоровья, связанных с вагинальными родами, 33 Dominguez-bello et al. 34 провели первое исследование, направленное на повторное заселение младенцев, рожденных с помощью кесарева сечения, вагинальными бактериями. Авторы сообщают о частичном восстановлении микробиоты новорожденных, рожденных с помощью кесарева сечения, по сравнению с микробиотой новорожденных, рожденных естественным путем, в течение 2 минут после рождения. 34 Однако долгосрочные последствия для здоровья и состав микробиома младенца еще не известны. 34 Будущий анализ новорожденных, рожденных после кесарева сечения, подвергшихся воздействию вагинального микробиома, будет чрезвычайно ценным для определения преимуществ бактерий, полученных из влагалища, для долгосрочного здоровья человека. Кроме того, проведение проспективных исследований на людях и животных моделей с попытками аналогичной колонизации вагинальными бактериями среди потомства, рожденного посредством кесарева сечения, будет иметь решающее значение для выяснения роли вагинальных микробов в развитии заболевания.
Грудное вскармливание способствует созреванию микробиоты в раннем возрасте
По мере роста новорожденного гомогенный микробиом, населяющий его или ее тело, расходится в специфические для микробов ниши. 18 , 31 Созревание всего микробиома младенца изучали в течение первого года жизни, но после этого времени большинство исследователей сосредотачиваются именно на микробиоме кишечника. Микробиом кишечника человека, в значительной степени обусловленный грудным вскармливанием и питанием младенцев, продолжает созревать до тех пор, пока ребенок не достигнет возраста 2–3 лет, после чего его состав стабилизируется. 35
Грудное вскармливание засевает микробиом кишечника младенца через контакт с материнскими ареолярными микробами и микробами грудного молока и обеспечивает ключевые источники энергии для многих бактерий (олигосахариды грудного молока). 36 — 39 В исследовании 107 диад матери и младенца младенцы, которые находились на грудном вскармливании в течение первых 30-40 дней жизни, получали в среднем ~ 28% бактерий из грудного молока и ~ 10% из материнская ареолярная кожа. 38 Авторы также сообщают о дозозависимой связи между составом микробиома кишечника младенца и долей ежедневного грудного вскармливания. 38
Существует четкое различие в составе между детьми, находящимися на грудном вскармливании и на искусственном вскармливании, при этом в младенцах, находящихся на грудном вскармливании, больше Bifidobacteria и Lactobacillus spp.а среди младенцев, вскармливаемых смесями, больше преобладают клостридиалы и протеобактерии. 32 , 40 Кроме того, у детей, вскармливаемых смесями, наблюдается снижение разнообразия и бактериального богатства даже после первого года жизни (в возрасте 12–24 месяцев). 32 В исследовании 30 недоношенных детей сообщалось также о том, что влияние грудного вскармливания (по сравнению с кормлением смесью) маскирует влияние массы тела при рождении на микробиом младенца, подчеркивая, что грудное вскармливание является потенциально защитным (по крайней мере, в отношении микробиома младенца). ) против традиционного фактора риска DOHaD. 41 Эпидемиологические данные подтверждают полезную роль грудного вскармливания в укреплении здоровья младенцев. Кормление смесью было связано с повышенным риском различных гипервоспалительных и иммуноопосредованных заболеваний. 42 , 43 Кроме того, исследователи недавнего эпидемиологического исследования сообщили, что грудное вскармливание защищает от хрипов в течение первого года жизни младенцев, рожденных от матерей с астмой. 43 В рамках работы, обсуждаемой в этом разделе, мы предполагаем, что микробиом может быть посредником между этими ассоциациями.
Материнская диета, связанная с беременностью, формирует развивающийся микробиом младенца
Последние данные были использованы для подтверждения значительной роли материнской диеты, связанной с беременностью, в формировании микробиома младенчества. Сообщалось, что рацион матери с высоким содержанием жиров во время беременности и кормления грудью вызывает дисбактериоз в микробиоме потомства японских макак. 44 Эти вызванные материнской диетой микробные вариации сохранялись у молодых макак. 44 Кроме того, контрольная диета с низким содержанием жиров после отъема не смогла исправить дисбактериоз, вызванный материнской диетой с высоким содержанием жиров. 44 В проспективной когорте из 26 диад матери и младенца, гестационная диета матери с высоким содержанием жиров была связана с отчетливыми вариациями микробного состава кишечника новорожденных (меконий), которые сохранялись до 4–6-недельного возраста. 45 В модели на мышах рацион матери с высоким содержанием клетчатки был связан с повышенным продуцированием короткоцепочечных жирных кислот (SCFA) у потомства. 46 Подчеркивая иммуномодулирующую способность микробиома материнской диеты во время беременности, у этих детенышей также были обнаружены более высокие частоты Т-регуляторных клеток тимуса. 46 Наконец, демонстрируя влияние материнского рациона на функциональную способность микробиома младенца, поросята, рожденные от свиноматок, которых кормили западной диетой (высокоэнергетическая, высокожировая, основанная на фруктозе диета) во время беременности, показали снижение продукции SCFA . 47 В этих исследованиях подтверждается важность микробиома как медиатора, связывающего гестационный рацион матери со здоровьем ребенка, что подтверждает роль микробиома в DOHaD. Будущие исследования могут пролить больше света на длительное воздействие на здоровье и развитие материнской диеты, связанной с беременностью.
Антибиотики изменяют колонизацию младенцев и уменьшают созревание микробиоты
Возможно, неудивительно, что пре- и постнатальное воздействие антибиотиков является основным экологическим фактором стресса для микробиома младенца в раннем возрасте. Сообщалось, что пренатальное воздействие антибиотиков на мать изменяет разнообразие как микробиоты новорожденных 48 — 50 , так и микробиоты матери 51 . Также сообщалось, что воздействие антибиотиков во время родов изменяет состав микробиома ротовой полости младенца. 52 В частности, бактериальные семейства streptococcaceae и gemellaceae и порядок лактобацилл были уменьшены, тогда как бактериальные семейства в типе протеобактерий были обогащены среди младенцев, матери которых получали антибиотики во время родов. 52 Кроме того, среди младенцев, матери которых получали антибиотики, состав микробиома полости рта младенцев дополнительно дифференцировался в зависимости от того, получала ли мать коктейль антибиотиков по сравнению с тем, если бы она получала только 1 антибиотик. 52
Постнатальные курсы антибиотиков, назначаемые младенцам в первые 3–9 месяцев жизни, приводили к изменению численности определенных кишечных бактериальных таксонов (а именно, Ruminococcus и клостридиалов). 32 Кроме того, использование антибиотиков в первые 6–12 месяцев жизни было связано со снижением созревания детской микробиоты. 32 Это говорит о том, что антибиотики могут задерживать развитие микробиоты, если их вводить в течение этого периода времени, что потенциально может предрасполагать младенцев к заболеваниям, связанным с микробиомом, в более позднем возрасте. 32
В эпидемиологических исследованиях было высказано предположение, что вызванный антибиотиками дисбактериоз в младенчестве способствует развитию многих неинфекционных заболеваний в более позднем детстве и во взрослом возрасте (например, ожирение, астма, воспалительные заболевания кишечника [ВЗК]). 53 — 56 Однако эти эпидемиологические анализы не выясняют, связаны ли эти заболевания причинно с использованием антибиотиков в раннем возрасте или они указывают на иммунную недостаточность в раннем возрасте или предрасположенность к инфекции.Тем не менее, есть несколько многообещающих моделей на животных и перспективных когортных исследований на людях, которые пытаются решить это затруднительное положение и обеспечить дополнительную поддержку микробиома как ключевого медиатора развития при DOHaD.
Связанные с дисбиозом неинфекционные заболевания обеспечивают дополнительную поддержку микробиома в DOHaD
Критическое окно в раннем возрасте
Как упоминалось в начале этого обзора, DOHaD подчеркивает критическое окно восприимчивости от зачатия до раннего возраста, в котором факторы окружающей среды наиболее глубоко влияют на здоровье человека в долгосрочной перспективе.Аналогичное критическое окно появилось для развития микробиома. Ученые сузили критическое окно микробиома для ранней жизни до периода между зачатием и первым годом жизни (рис. 1). 1 Хотя для подтверждения этой теории необходимы дополнительные исследования, уязвимость микробиома к воздействиям окружающей среды, по-видимому, меняется во времени, становится более существенной на ранних этапах жизни и уменьшается по мере того, как он становится взрослым (рис. 1). В следующих разделах мы обсудим исследования конкретных заболеваний (в частности, некротический энтероколит [NEC], астму и атопические заболевания, ожирение и нарушения развития нервной системы), которые указывают на это критическое окно в раннем возрасте и дополнительно подтверждают роль микробиома в DOHaD (сведено в Таблицу 1).
ТАБЛИЦА 1Исследования, в которых исследователи связывают микробиом в раннем возрасте с последствиями для здоровья в более позднем детстве и в зрелом возрасте
NEC
Помимо рисков для здоровья, связанных с преждевременными родами, у недоношенных детей наблюдается выраженный неонатальный микробный дисбиоз. Этот дисбактериоз увеличивает их восприимчивость к болезням, особенно к НЭК, которая может измениться под воздействием антибиотиков в этот критический период времени. 57 Путем анализа существующих данных о последовательности гена 16S рибосомной РНК, авторы определили дифференциальную численность протеобактерий, фирмикутов и бактероидетов, которые предшествовали возникновению NEC. 57 Дисбиоз кишечника, характеризующийся аналогичными вариациями бактериальных таксонов, также предшествовал НЭК в исследовании 122 новорожденных с крайне низкой массой тела при рождении. 58 Увеличение протеобактерий наряду с повышенной активностью Toll-подобного рецептора 4 энтероцитов у этих новорожденных с NEC предполагает гипервоспалительный ответ на дисбиотический микробиом. 59 Однако недавнее исследование было проведено, в котором исследователи определили уропатогенную колонизацию E coli как значимый маркер риска для NEC. 59 Это предполагает, что инвазивные виды микробов могут иметь синергетический эффект в управлении этим расстройством, связанным с дисбиозом. Кроме того, младенцы, получавшие антибиотики в течение 7–14 дней (независимо от статуса NEC), были обогащены на E coli по сравнению с младенцами, получавшими антибиотики в течение 0–6 дней. 59 Это подтверждает роль неонатального дисбактериоза, вызванного антибиотиками, в НЭК, который может повысить уязвимость микробиома кишечника новорожденных к инвазии патогенов. Из-за очевидной связи между микробным дисбиозом и НЭК добавление пробиотиков к недоношенным новорожденным становится важной областью исследований для профилактики и лечения НЭК. 109 , 110 В систематическом обзоре и метаанализе 26 исследований пробиотического вмешательства для НЭК предполагается, что пробиотическое вмешательство действительно предотвращает НЭК. 60 Однако конкретные штаммы, которые будут использоваться, и их влияние на группы высокого риска (младенцы с крайне низкой массой тела при рождении) требуют дальнейшего изучения. 60 Тем не менее, в ближайшем будущем, возможно, удастся оптимизировать микробиом новорожденных для борьбы с развитием этого заболевания и предотвращения связанной с ним детской смертности.
Астма и атопическое заболевание
Исследования NEC подчеркивают динамическую связь между микробиомом кишечника и развивающейся иммунной системой. Однако, хотя иммунная система новорожденных находится в состоянии повышенной готовности к патогенным захватчикам, исследователи, проводившие исследования астмы и атопических заболеваний (пищевая аллергия, атопический дерматит и т. Д.), Предполагают, что на ее развитие сильно влияют комменсальные бактерии.
В недавней оценке микробиома в развитии астмы подтверждается более существенная роль материнской микробиоты в развитии плода, чем считалось ранее.В модели аллергического воспаления дыхательных путей на мышах кормление беременных мышей с высоким содержанием клетчатки (которое, как сообщается, стимулирует производство SCFAs микробиомом 111 ) или ацетата (SCFA) модулировало материнскую микробиоту и защищало последующее потомство от развития. аллергическое заболевание дыхательных путей. 73 Авторы этого исследования также предоставили предварительные доказательства этой ассоциации у людей; высокие уровни ацетата в сыворотке беременных коррелировали с сокращением посещений терапевта по поводу кашля и хрипов у потомства в течение первых 12 месяцев жизни. 73
Постнатальный дисбактериоз в раннем возрасте кишечника человека 2 , 4 , 5 , 70 и астма дыхательных путей 78 , а также микробиома развитие у детей. Этот дисбиоз характеризуется сдвигами в распространенности специфических бактерий 4 , 5 и таксонов грибов 70 , которые являются временными и наиболее заметными в период между рождением и 3 месяцами жизни.Большинство исследований на людях в этой области исследований выявляют только коррелятивные доказательства связи дисбактериоза в раннем возрасте с астмой. Однако Arrieta et al., , 4, предоставляют предварительные доказательства причинно-следственной связи, связанной с преходящим дисбактериозом в раннем возрасте и развитием иммунной системы в контексте астмы. В этом исследовании прививка мышей, ранее свободных от микробов (GF), 4 видами бактерий, количество которых было снижено у младенцев с высоким риском астмы, уменьшила аллергическое воспаление дыхательных путей у этих мышей. 4
Имеются также данные, подтверждающие роль микробиома раннего возраста в пищевой аллергии.Azad et al. 74 сообщают об уменьшении микробного разнообразия в возрасте 3 месяцев и увеличении соотношения энтеробактерий / бактериоидных в возрасте 3 месяцев и 1 года, что было связано с повышенной пищевой сенсибилизацией у годовалых детей. Изменения микробиома кишечника в возрасте 3 и 6 месяцев также были связаны с разрешением аллергии на молоко к 8 годам. 75 Таким образом, авторы текущего исследования микробиома астмы и аллергии предлагают период времени между рождением и возрастом в один год как окно возникновения этого заболевания.Эта иммунная гиперчувствительность сохраняется в более позднем детстве и в зрелом возрасте, несмотря на преходящий характер микробного дисбиоза.
Ожирение
Подобно астме и атопическому заболеванию, проспективные исследования выявляют вариации состава микробиома кишечника в раннем возрасте, которые предшествуют развитию ожирения. 88 , 91 Недавнее исследование выявило временные и композиционные ассоциации микробиома с ожирением в раннем детстве. 89 В частности, младенцы с высокой численностью Streptococcus в возрасте 6 месяцев демонстрировали повышенное ожирение в возрасте 18 месяцев. 89 Это подчеркивает важность как состава микробиома, так и времени созревания микробиома в развитии детского ожирения.
Исследования на мышах использовались для механистической поддержки потенциальных метаболических эффектов микробного дисбиоза в раннем возрасте и подчеркивали способность антибиотиков вызывать ожирение. В исследовании Cho et al., 90 антибиотиков, вводимых мышам в раннем возрасте, приводили к последующему увеличению ожирения и метаболических гормонов.Cox et al., , 6, , способствовали этому исследованию, манипулируя микробиотой раннего возраста с помощью низких доз пенициллина (LDP). Здесь они сообщают, что воздействие LDP в молодом возрасте увеличивало влияние диеты с высоким содержанием жиров на микробиоту, которая могла быть передана мышам GF, чтобы вызвать ожирение. 6 Для будущих исследователей будет важно использовать как проспективные исследования на людях, так и модели на животных, чтобы определить связанные с микробиомом эффекты воздействия антибиотиков в раннем возрасте на здоровье человека.
Расстройства нервного развития
Менее интуитивная роль микробиома кишечника в здоровье и развитии человека связана с влиянием микробного дисбиоза в раннем возрасте на развитие нервной системы (то есть ось кишечник-мозг). Появляется все больше доказательств в поддержку вариаций микробного состава в раннем возрасте при стрессовой реакции и тревоге. В моделях на животных предполагается, что неонатальный стресс после разлучения с матерью приводит к долгосрочным изменениям состава кишечной микробиоты, 95 , 96 , а лечение крысят пробиотиками может противодействовать возникающему в результате повышенному уровню кортикостерона. 95 Пренатальное воздействие SCFA, пропионовой кислоты, также, как сообщалось, усиливало тревожное поведение у мышей. 97 В недавнем исследовании Gur et al. 7 сообщают о влиянии пренатального материнского стресса на мышей и его способности изменять как материнский, так и неонатальный микробиомы кишечника. Взрослые потомки, подвергшиеся пренатальному материнскому стрессу, также проявляли повышенное тревожное поведение. 7 Кроме того, пренатальный стресс также вызвал изменения в микробиоме плаценты. 7 Это говорит о том, что внутриутробная микробная среда является потенциальным посредником материнского пренатального стресса и, как следствие, стресса у потомства.
Вариации микробиома кишечника также были связаны со многими аспектами социального поведения. Взрослые потомки традиционных самок (ранее GF, но колонизированные микробиомом мышей, свободных от конкретных патогенов [SPF]), как сообщалось, проявляли пониженную двигательную активность по сравнению с потомками от GF самок. 98 Buffington et al. 93 сообщают о нарушении социального поведения (аналогичном тому, которое наблюдается при расстройстве аутистического спектра) у потомков самок, которых кормили диетой с высоким содержанием жиров, что опосредовано вариациями микробиома потомства.Кроме того, с помощью метагеномного секвенирования с использованием дробовика эта группа определила значительное снижение содержания Lactobacillus reuteri среди потомства, получавшего материнское питание с высоким содержанием жиров. 93 Добавление в питьевую воду л реутери привело к восстановлению социального дефицита потомства. 93 Примечательно, что большинство исследований с участием исследователей, сосредоточенных на критическом окне в раннем периоде жизни в отношении нервного развития, было проведено на животных моделях. Тем не менее, есть недавние данные, подтверждающие роль микробиома кишечника младенца в когнитивном развитии человека.Carlson et al., , 94, , сообщили об изменениях в разнообразии α микробиома кишечника у годовалых детей, которые коррелировали с их когнитивными способностями, измеренными в возрасте 2 лет. Дополнительные исследования на людях подтвердят эти доказательства. Однако интересно отметить, что исследователи последовательно определяют период времени между беременностью и первым годом жизни как наиболее важный для развития человека.
В совокупности это исследование, посвященное конкретному заболеванию, используется для подтверждения роли микробиома в раннем возрасте в развитии плода и ребенка в различных контекстах.Однако преддиагностические вариации в составе микробиома в раннем детстве были связаны с другими хроническими неинфекционными заболеваниями в более позднем детстве и во взрослом возрасте (например, ВЗК и диабет 1 типа, таблица 1). 1 Кроме того, Харрис и др. 112 определили связь между подростковой диетой и раком груди, диагностированным во взрослом возрасте, предполагая, что время восприимчивости микробиома также может быть специфичным для заболевания. Таким образом, будущее исследований микробиома DOHaD открывает широкие возможности.
Кишечный микробиом, заболевание почек и целевые вмешательства
Abstract
В кишечнике человека содержится> 100 триллионов микробных клеток, которые влияют на питание, метаболизм, физиологию и иммунную функцию хозяина. Здесь мы рассматриваем количественные и качественные изменения микробиоты кишечника пациентов с ХБП, которые приводят к нарушению этих симбиотических отношений, как это может способствовать прогрессированию ХБП, а также целевые вмешательства для восстановления симбиоза.Эндотоксин, полученный из кишечных бактерий, вызывает мощный воспалительный ответ в организме хозяина. Кроме того, ферментация белка кишечной микробиотой генерирует множество токсичных метаболитов, включая пара-крезол и индоксилсульфат. Нарушение функции кишечного барьера при ХБП позволяет переносить эндотоксин и бактериальные метаболиты в системный кровоток, что способствует токсичности уремизма, воспалению, прогрессированию ХБП и связанных с ним сердечно-сосудистых заболеваниях. Было разработано несколько целевых мероприятий, направленных на восстановление кишечного симбиоза, нейтрализацию бактериальных эндотоксинов или адсорбцию уремических токсинов кишечного происхождения.Действительно, исследования на животных и людях показывают, что пребиотики и пробиотики могут играть терапевтическую роль в поддержании метаболически сбалансированной микробиоты кишечника и снижении прогрессирования ХБП и осложнений, связанных с уремией. Мы предлагаем сосредоточить дальнейшие исследования на использовании этого высокоэффективного метаболического механизма для облегчения уремических симптомов.
Микробиота кишечника эволюционировала вместе с людьми для взаимовыгодного сосуществования и играет важную роль в здоровье и болезнях. 1 Нормальная микробиота кишечника влияет на благополучие хозяина, способствуя его питанию, метаболизму, физиологии и иммунной функции. 2,3 Нарушение нормальной микробиоты кишечника (дисбиоз) вовлечено в патогенез различных заболеваний, таких как ожирение, 4 диабет 2 типа, 5 воспалительное заболевание кишечника, 6 и сердечно-сосудистые заболевания. 7,8 Количественные и качественные изменения микробиоты кишечника отмечаются у пациентов с ХБП и ХПН. 9–11 Предварительные данные показывают, что токсические продукты, вырабатываемые дисбиотическим микробиомом кишечника, могут способствовать прогрессированию ХБП и осложнений, связанных с ХБП (рис. 1). 12,13
Рис. 1.В кишечнике человека обитает> 100 триллионов бактерий, а в кишечном резервуаре> 1 г эндотоксина. Изменения микробиоты кишечника и нарушение функции кишечного барьера у пациентов с ХБП / ТПН связаны с эндотоксемией и накоплением уремических токсинов кишечного происхождения, приводящих к инсулинорезистентности, потере белковой энергии, иммунной дисрегуляции и атеросклерозу. ССЗ, сердечно-сосудистые заболевания; ИР — инсулинорезистентность; PEW, белковая потеря энергии.
Кишечная микробиота: эндогенный орган
В кишечнике человека обитает сложное сообщество, состоящее из> 100 триллионов микробных клеток, которые составляют микробиоту кишечника. Комбинированный микробный геном микробиоты кишечника известен как микробиом кишечника. В целом в кишечнике взрослого человека преобладают два типа бактерий: Firmicutes и Bacteroidetes; другие типы, в том числе актинобактерии, протеобактерии, веррукомикробия, цианобактерии, фузобактерии, спирохеты и TM7, присутствуют в меньших количествах. 14,15 Каждый вид бактерий колонизирует определенную нишу, что приводит к различному бактериальному составу вдоль кишечного тракта (таблица 1). Микробиота кишечника выполняет множество функций и сама по себе может считаться метаболически активным эндогенным «органом». В физиологических условиях он участвует в некоторых дополнительных метаболических действиях, которые не были полностью развиты у человека-хозяина, например, в расщеплении неперевариваемых растительных полисахаридов, 3 синтезе некоторых витаминов, 16 биотрансформации конъюгированных желчных кислот, 17 и разложение диетических оксалатов. 18 Важно отметить, что послеродовая колонизация кишечника воспитывает нашу иммунную систему и снижает аллергические реакции на пищевые и экологические антигены. 19
Таблица 1.Распределение и состав микробиоты в кишечном тракте
Использование микробиоты кишечника человека в диагностике, лечении и профилактике заболеваний требует четкого понимания ее состава, динамики и стабильности в индивидуальный. В недавнем исследовании, направленном на определение долгосрочной стабильности микробиоты кишечника человека, использовалось секвенирование ампликонов с низким уровнем ошибок в образцах фекалий 37 здоровых взрослых людей, собранных в течение 296 недель. 20 Результаты показали, что в среднем микробиота оставалась на удивление стабильной с течением времени в пределах одного человека и между членами семьи, но не между людьми, не связанными между собой. Эти результаты еще раз подчеркивают важность первых колонизаторов кишечника, таких как те, что были получены от родителей, братьев и сестер, и их потенциальное пожизненное влияние на наше здоровье и болезни.
Микробиота — передача сигналов хозяину
Микробиота кишечника млекопитающих образует сложную экосистему, которая требует правильного взаимодействия с хозяином для получения симбиотических преимуществ.Одним из лучших примеров передачи сигналов микробиота-хозяин является иммуномодуляция хозяина с помощью молекулы полисахарида A Bacteroides fragilis , которая направляет созревание развивающейся иммунной системы, опосредуя создание правильной Т-хелперной клетки (T H 1 / Т Н 2) баланс. 21 Микробиота кишечника также может ощущать молекулы, продуцируемые хозяином. Например, норэпинефрин, высвобождаемый в ответ на стресс, может увеличить рост и производство факторов вирулентности грамотрицательных бактерий. 22 Наконец, различные члены микробиоты кишечника также общаются для установления или поддержания гомеостаза в экосистеме кишечника. Когда стерильных мышей колонизировали Bacteroides thetaiotaomicron и Methanobrevibacter smithii, последний направил B. thetaiotaomicron на ферментацию пищевых фруктанов до ацетата, тогда как B. smithii для метаногенеза. 23
Кишечный эпителиальный барьер
Кишечный эпителий не только обеспечивает всасывание питательных веществ, но и действует как барьер, предотвращающий системную транслокацию антигенов и патогенов (рис. 2А). Кишечный эпителий представляет собой один слой столбчатых эпителиальных клеток, который отделяет просвет кишечника от подлежащей собственной пластинки. 24 Эти эпителиальные клетки связаны между собой плотными контактами, образуя многофункциональный комплекс, который образует уплотнение между соседними эпителиальными клетками. 25 Комменсальные кишечные микробы поддерживают функциональную целостность кишечника с помощью нескольких механизмов, включая восстановление структуры белков плотных контактов, 26 индукцию эпителиальных белков теплового шока, 27,28 активацию генов муцина, 29 конкуренцию с патогенными бактерии для связывания с эпителиальными клетками кишечника, 30 и секреция антимикробных пептидов. 31 Пробиотические бактерии усиливают барьерную функцию кишечного эпителия на мышиных моделях колита и у пациентов с болезнью Крона. 32,33 Обработка монослоев эпителиальных клеток человека метаболитами, секретируемыми Bifidobacterium infantis , вызывает увеличение белков плотного соединения ZO-1 и окклюдина при одновременном снижении уровня клаудина-2, что демонстрирует способность бактерий и бактериальных продуктов изменять ионную проницаемость и избирательность плотного прилегания. 26 У свободных от микробов мышей колонизация B. thetaiotaomicron привела к модуляции экспрессии генов, участвующих в нескольких важных кишечных функциях. 34,35
Рис. 2.(A) Кишечный эпителиальный барьер и воспалительные реакции симбиотической и дисбиотической микробиоты кишечника. Симбиотическая микробиота кишечника приводит к развитию функционального барьера с нормальным количеством слизи, рецепторов распознавания образов (PRR), антимикробных пептидов (AMP) и секретируемого IgA, которые, в свою очередь, содержат микробиоту в просвете кишечника и вдали от кишечника. эпителиальные клетки. В результате кишечная иммунная система становится в значительной степени толерантной к резидентным комменсалам.Подобно иммунным клеткам, сигнальные каскады, которые возникают ниже TLR (увеличены слева), используются эпителиальными клетками для обнаружения микробов через PRR, такие как TLR4. Вкратце, при лигировании LPS рекрутируется MYD88, который активирует путь NF- κ B и приводит к продукции антимикробных белков и провоспалительных цитокинов. В симбиотическом кишечнике эпителиальные клетки десенсибилизируются непрерывным воздействием LPS 168 или ослабляются ( 1 ) LPS-опосредованным подавлением киназы 1, связанной с рецептором IL-1 (IRAK1), которая является проксимальным активатором каскад НФ- κ Б; 168 ( 2 ) LPS-опосредованная индукция рецептора, активируемого пролифератором пероксисом, γ (PPAr γ ), который может отводить NF- κ B из ядра; 169 или ( 3 ) производные комменсальных бактерий реактивные формы кислорода (АФК), опосредованные ингибированием полиубиквитилирования и деградации аортального ингибитора κ B. 170 (Т-столбцы указывают контрольные точки, которые контролируются микробиотой.) Воздействие LPS индуцирует секрецию эпителиальными клетками TGF- β , фактора активации B-клеток семейства TNF (BAFF) и индуцирующего пролиферацию лиганд (APRIL), способствующий развитию толерогенных иммунных реакций клеток на микробиоту. Дендритные клетки (DC) CD103 + поддерживают развитие регуляторных Т (Treg) -клеток, секретирующих IL-10 и TGF- β , и вместе они стимулируют выработку комменсал-специфичного IgA. 171 (B) Повышенная кишечная концентрация уремических токсинов, связанная с прогрессированием ХБП, приводит к микробному дисбактериозу и чрезмерному росту патобионтов. Разрастание патобионтов приводит к потере целостности барьера и нарушению барьера эпителия. Транслокация бактерий и бактериальных компонентов запускает иммунную систему кишечника, чтобы направлять потенциально опасный провоспалительный ответ на устранение вторгающихся бактерий путем секреции IL-1 и -6 из эпителиальных клеток кишечника, способствуя ответу T H 1 и T H 17 посредством DC и макрофаги и продуцирование B-клетками более высоких уровней комменсал-специфического IgG.В этом контексте связывание ЛПС с его рецепторным комплексом на макрофагах (увеличено слева) приводит к усиленному производству воспалительных цитокинов, включая IFN- β , IFN- γ , IL-1 β , IL-6, TNF α и IL-12, для выработки которых требуется активация p38MAPK. 172 Субклиническая эндотоксемия — потенциальная причина воспаления при ХБП. 90–92 Нарушение регуляции иммунного ответа и хроническая продукция провоспалительных цитокинов приводят к системному воспалению, которое может еще больше ускорить прогрессирование ХБП и развитие сердечно-сосудистых заболеваний.I κ B, ингибитор NF- κ B.
Комменсальные бактерии также играют важную роль в поддержании кишечного эпителиального барьера путем подавления кишечного воспаления. Toll-подобные рецепторы (TLR) включают семейство рецепторов распознавания образов, которые обнаруживают консервативные молекулярные продукты микроорганизмов, такие как LPS и липотейхоевая кислота, распознаваемые TLR4 и TLR2 соответственно. 36 Стимуляция TLR2 эффективно сохраняет сборку связанного с плотными контактами барьера против вызванного стрессом повреждения за счет стимулирования опосредованной фосфатидилинозитол 3-киназой / протеинкиназой B выживания клеток через фактор дифференцировки миелоида 88 (MyD88). 37 Было также показано, что передача сигналов микробиоты через TLR слизистых оболочек необходима для поддержания гомеостаза кишечного эпителия и восстановления после повреждения кишечника. 38
Кишечная микробиота при ожирении и инсулинорезистентности
Данные Системы данных по почкам США показывают эпидемию ожирения среди населения с ESRD. 39 Инсулинорезистентность часто встречается у пациентов с ХБП 40 и частично обусловлена высокой распространенностью общих факторов риска, таких как ожирение и малоподвижный образ жизни.Недавние результаты показывают, что наша кишечная микробиота может быть вовлечена в развитие ожирения и связанных с ним расстройств, таких как резистентность к инсулину. 41–44 Увеличение веса связано с увеличением способности микробиоты извлекать питательные вещества из рациона и вызывать метаболические изменения в организме хозяина, такие как усиление окисления жирных кислот в мышцах и увеличение запасов триглицеридов в печени. 43,45 Мыши без микробов, получавшие пищу с высоким содержанием жиров, не набирают вес и не развивают ожирение; однако восстановление кишечника мышей без микробов микробиотой тощих мышей или мышей с ожирением, полученным генетически или диетически, вызывает увеличение веса. 46 Состав микробиоты кишечника значительно отличается у мышей с генетическим ожирением и пациентов с ожирением по сравнению с худой контрольной группой. 4,41 Диета с высоким содержанием жиров (западная) изменяет микробиоту кишечника за счет уменьшения относительной численности Bacteroidetes и увеличения относительной численности Firmicutes. 41 Увеличение количества генов, участвующих в импорте и переработке сахаров в метагеноме кишечника, также было обнаружено у мышей, получавших западную диету. 44
Роль микробиоты кишечника при диабете 1 и 2 типа была исследована на моделях мышей.Развитие диабета типа 1 у мышей с дефицитом MyD88 и без ожирения (NOD) зависело от наличия или отсутствия микробиоты кишечника, и почти у всех мышей NOD с дефицитом MyD88 развился диабет, тогда как колонизация этих свободных от микробов MyD88- мыши с дефицитом NOD и определенной кишечной микробиотой (представляющей бактериальные группы, обычно присутствующие в кишечнике человека) ослабляли диабет 1 типа. 47 В другом исследовании сравнивали профиль фекальной микробиоты у худых участников, страдающих ожирением, диабетиков и недиабетиков с ожирением, и было отмечено, что диабет был связан с сокращением количества видов Faecalibacterium prausnitzii на . 48 В исследовании «случай-контроль» у пациентов с диабетом 2 типа было обнаружено снижение количества Bacteroides vulgatus и Bifidobacterium в диабетической группе по сравнению со здоровой контрольной группой. 49 Таким образом, измененная микробиота кишечника может играть важную роль в развитии ожирения, инсулинорезистентности и диабета.
Кишечный дисбактериоз при ХБП / ХПН
Микробиом кишечника при ХБП / ХПН
У пациентов с уремией наблюдается значительно повышенное количество как аэробных (приблизительно 10 6 бактерий / мл), так и анаэробных (приблизительно 10 7 бактерий / мл) организмов в двенадцатиперстной и тощей кишках, которые у здоровых людей обычно не колонизируются бактериями (Таблица 1). 10 Было также показано, что микробная флора нижнего кишечника изменяется у пациентов с ХБП, в первую очередь со снижением как в семействе Lactobacillaceae, так и в семействе Prevotellaceae. 11 Hida et al. 9 изучали состав микробиоты толстой кишки у здоровых контролей и пациентов, находящихся на гемодиализе. Анализ фекальной микробиоты выявил нарушенный состав микробиоты, характеризующийся чрезмерным ростом аэробных бактерий. Хотя это исследование не показало значительных различий в общем количестве бактерий, количество аэробных бактерий, таких как Enterobacteria и Enterococci видов, было примерно в 100 раз выше у пациентов, находящихся на гемодиализе.Из анаэробных бактерий у пациентов, находящихся на гемодиализе, было значительно меньше Bifidobacteria и выше Clostridium perfringens . 9 Пациенты с терминальной почечной недостаточностью также были в группе высокого риска Clostridium difficile -ассоциированной диареи. 50 Vaziri et al. 11 показали значительные различия в численности 190 операционных таксономических единиц (OTU) микробов между пациентами с ESRD и нормальными контрольными индивидуумами.Чтобы изолировать эффект почечной недостаточности, исследователи также исследовали микробиоту кишечника у нефрэктомированных крыс. 11 Исследование выявило значительно меньшее видовое богатство, измеренное по количеству операционных таксономических единиц у нефрэктомированных крыс по сравнению с контрольной группой.
Дисбактериоз кишечника может быть вызван ятрогенными причинами или уремией как таковой . 51,52 Нарушение функции почек приводит к секреции мочевины в желудочно-кишечный тракт.Последующий гидролиз мочевины уреазой, экспрессируемой некоторыми кишечными микробами, приводит к образованию большого количества аммиака, который может повлиять на рост комменсальных бактерий. 51,52 Другие способствующие факторы включают снижение потребления пищевых волокон, 53–55 частое употребление антибиотиков, 56,57 медленный транзит через толстую кишку, 58,59 метаболический ацидоз, 60,61 отек стенки кишечника , 62–64 и, возможно, пероральный прием железа. 65,66
Недостаточность или дефицит витамина К широко распространены среди пациентов с ХБП и ТПН. 67,68 Новаторская работа Альмквиста и Стокстада признала биосинтез витамина К кишечными бактериями в качестве важного источника для животных и людей. 69 Исследователи показали, что определенные штаммы, такие как B. fragilis, Bifidobacteria видов , Clostridia видов и Streptococcus faecalis , участвуют в биосинтезе витамина К. 70 Нижняя часть кишечника тракт, где плотность бактерий наиболее высока, наиболее вероятно является местом абсорбции витамина.В соответствии с этими данными, кишечная флора была связана с симптоматическим дефицитом витамина К и тяжелым кровотечением. 71–73
Барьерная функция кишечника при ХЗП
Желудочно-кишечная система находится на границе раздела между кровью и потенциально токсичным содержимым кишечника. 74 Гистологические изменения, включая уменьшение высоты ворсинок, удлинение крипт и инфильтрацию собственной пластинки воспалительными клетками, отмечаются при ХБП (рис. 2В). 52 Уремия увеличивает проницаемость кишечника как у уремических крыс, так и у пациентов с ХБП. 75,76 Нарушение плотного соединения эпителия толстой кишки может впоследствии привести к перемещению бактерий и эндотоксина через стенку кишечника. 77–79 Исследования на уремических крысах показали выраженную азотемию, системный окислительный стресс и заметное истощение ключевых белковых компонентов эпителиального плотного соединения (клаудин-1, окклюдин и ZO1) в желудке, тощей кишке и подвздошной кишке, 80 , а также проникновение бактерий через стенку кишечника и локализацию в мезентериальных лимфатических узлах. 52 Системный стресс кровообращения, вызванный гемодиализом, и рецидивирующая региональная ишемия также могут повредить механический барьер кишечника. 81 Кроме того, факторы, способствующие дисбактериозу кишечника, также могут способствовать развитию повышенной проницаемости кишечника при ХЗП. Дисбиоз микробиома кишечника связан с транслокацией бактерий, что способствует микровоспалению при экспериментальной уремии 82 , а также у пациентов с ТПН. 83
Эндотоксин как причина воспаления при ХЗП
Эндотоксин, гидрофобный якорь ЛПС, представляет собой фосфолипид, который составляет внешние мембраны большинства грамотрицательных бактерий.Он постоянно вырабатывается в кишечнике и транспортируется в капилляры кишечника через TLR4-зависимый механизм. 84 Эндотоксин циркулирует в плазме здоровых людей в низких концентрациях (от 1 до 200 пг / мл). 85,86 Он поглощается печенью и клетками мононуклеарных фагоцитов и в конечном итоге очищается. 87 Эндотоксин вызывает ряд ответов хозяина путем связывания с гликозилфосфатидилинозитол-заякоренным антигеном дифференцировки миелоида, CD14. 88 LPS-связывающий белок является ключевым модулятором клеточного ответа на эндотоксин. 89 Эндотоксин стимулирует клетки иммунной системы, в частности макрофаги и эндотелиальные клетки, активироваться, а также синтезировать и секретировать различные эффекторные молекулы, вызывающие воспалительный ответ. Последние данные показывают, что субклиническая эндотоксемия является потенциальной причиной воспаления у пациентов с ХБП. 90–92
Эндотоксин и атеросклероз
Связь между бактериями и атеросклерозом известна уже более двух десятилетий. 93 В последнее время акцент сместился с бактерий на их продукт, эндотоксин, из-за его роли в развитии атеросклероза. 85,94 Эндотоксин является ключевым фактором в инициировании и прогрессировании атеросклероза через посредство повреждения эндотелиальных клеток, стимулирования рекрутирования моноцитов, превращения макрофагов в пенистые клетки и прокоагулянтной активности. 95,96 Кроме того, гладкомышечные клетки сосудов проявляют глубокую чувствительность даже к очень низким уровням эндотоксина. 97,98 Исследование Bruneck показало, что повышенный уровень эндотоксина является сильным фактором риска развития атеросклероза у населения в целом. 85 Повышенный уровень sCD14 в плазме отмечается у пациентов с нестабильной стенокардией и связан с повышенной жесткостью аорты и образованием каротидных бляшек. 99,100 Szeto et al. 79 показали, что циркулирующая эндотоксемия у пациентов, находящихся на перитонеальном диализе, связана с системным воспалением и особенностями атеросклероза.Используя две отдельные когорты, мы продемонстрировали, что sCD14 связан со смертностью у пациентов с ESRD. 92,101
Уремические токсины кишечного происхождения
Некоторые кишечные бактерии могут вырабатывать уремические токсины, которые всасываются в кровь и обычно выводятся почками. Ферментация белка кишечной микробиотой приводит к образованию различных метаболитов, включая фенолы 102 и индолы. 103 Аронов и др. 104 сравнили плазму гемодиализных пациентов с толстой кишкой и без толстой кишки и подтвердили происхождение индоксилсульфата и п-крезола из толстой кишки.Это прототипы большой группы уремических токсинов, связанных с белками, которые устойчивы к выведению путем диализа. 105 P-крезол, растворенное вещество, связанное с белком 108 Да, представляет собой продукт ферментации в толстой кишке аминокислоты тирозина и фенилаланина. 106 Большая часть пара-крезола, вырабатываемого кишечной флорой, конъюгирована с пара-крезилсульфатом в стенке кишечника и с пара-крезилглюкуронидом в печени. 107 Кишечные бактерии также содержат триптофаназу, которая превращает триптофан в индол, который впоследствии абсорбируется и метаболизируется в индоксилсульфат в печени. 106
Концентрации индоксилсульфата и пара-крезилсульфата в сыворотке отрицательно коррелируют с уровнем функции почек. 12 Проспективное обсервационное исследование, проведенное с участием 268 пациентов с ХБП, показало, что исходные уровни индоксилсульфата и п-крезилсульфата были предикторами прогрессирования ХБП. 13 Исследования на животных показывают, что эти уремические токсины могут повреждать клетки почечных канальцев. 108 У уремических крыс введение индоксилсульфата опосредует экспрессию в почках генов, связанных с тубулоинтерстициальным фиброзом, таких как TGF- β 1, тканевый ингибитор металлопротеиназ и про-α 1, что сопровождается значительным снижением функции почек. и обострение гломерулярного склероза. 109 Индоксилсульфат также индуцирует нефротоксичность посредством захвата , опосредованного переносчиком органических анионов, базолатеральной мембраной клеток проксимальных канальцев почек, 110,111 , где он активирует экспрессию NF- κ B и активатора плазминогена типа 1. 110,112
Barreto et al. 113 показали, что повышенный уровень индоксилсульфата связан с жесткостью сосудов, кальцификацией аорты и более высокой смертностью от сердечно-сосудистых заболеваний.Индоксилсульфат является потенциальным токсином сосудов, который вызывает окислительный стресс в эндотелиальных клетках, 114 увеличивает отхождение эндотелиальных микрочастиц, 115 нарушает механизм восстановления эндотелиальных клеток, 116 и увеличивает пролиферацию гладкомышечных клеток сосудов. 117 Bammens et al. 118 сообщили, что уровни свободного п-крезола в сыворотке крови связаны со смертностью у пациентов, находящихся на гемодиализе. Доказательства in vitro показывают, что п-крезол ингибирует цитокин-стимулированную экспрессию молекул эндотелиальной адгезии — молекулы межклеточной адгезии 1 и молекулы адгезии сосудистых клеток 119 — и вызывает увеличение проницаемости эндотелия. 120 Таким образом, уремические токсины кишечного происхождения способствуют прогрессированию ХБП, а также сердечно-сосудистых заболеваний.
Целенаправленные вмешательства для лечения дисбактериоза кишечника
Недавние успехи в нашем понимании физиологических функций микробиома кишечника и патологических последствий дисбактериоза привели к исследованию различных способов восстановления симбиоза. Большинство методов лечения, направленных на микроокружение толстой кишки при ХБП, направлено на регулирование микробиоты кишечника, блокирование ЛПС или ослабление воспаления или нацеливание на адсорбцию конечных продуктов микробного брожения уремических токсинов.Некоторые из этих подходов кратко обсуждаются ниже (см. Таблицу 2).
Таблица 2.Влияние пробиотиков и пребиотиков на уремические токсины, воспаление и атеросклероз
Модуляция кишечной микробиоты
Пребиотики
Пребиотик представляет собой неперевариваемый (хозяином) пищевой ингредиент, оказывающий благотворное влияние за счет избирательной стимуляции роста или активности одной или ограниченного числа бактерий в толстой кишке. 121,122 К пребиотикам-кандидатам относятся инулин, фруктоолигосахариды, галактоолигосахариды, соевые олигосахариды, ксилоолигосахариды и пиродекстрины.Пребиотики способствуют росту видов Bifidobacteria и Lactobacilli за счет других групп бактерий в кишечнике, таких как виды Bacteroides , виды Clostridia и энтеробактерии. 123 Предварительные данные показывают, что пребиотическая олигофруктоза — , обогащенная инулином (п-инулин), способствует росту видов бифидобактерий , способствует снижению веса, уменьшает воспаление и улучшает метаболические функции. 124–126 Высокое потребление пищевых волокон связано с более низким риском воспаления и снижением смертности у пациентов с ХБП. 127 Meijers et al. 128 сообщил, что сывороточные концентрации п-крезола и индоксилсульфата снижаются пероральным приемом п-инулина у пациентов, находящихся на гемодиализе.
Один из механизмов, с помощью которого п-инулин опосредует потерю веса, может заключаться в усилении насыщения из-за бактериальной ферментации и увеличении производства короткоцепочечных жирных кислот в просвете кишечника. 126 Короткоцепочечные жирные кислоты стимулируют секрецию глюкагоноподобного пептида 1 (GLP-1) 129 и пептида YY (PYY). 130 GLP-1 оказывает противодействие ожирению и антидиабетическое действие за счет таких механизмов, как ингибирование приема пищи, стимуляция секреции инсулина и индукция пролиферации β -клеток. 131 PYY колокализуется с GLP-1 в L-клетках кишечника и также считается анорексигенным пептидом. 133 Концентрации GLP-1 133 и PYY 134 в плазме снижаются у лиц с ожирением, а добавление олигофруктозы крысам привело к снижению потребления энергии и повышению концентрации GLP-1 и PYY в плазме. 135
Пробиотики
Пробиотики определены Продовольственной и сельскохозяйственной организацией Объединенных Наций и Всемирной организацией здравоохранения как «живые микроорганизмы», которые при введении в адекватных количествах приносят пользу здоровью хозяина. 136 Пробиотики состоят из живых бактерий, таких как видов бифидобактерий, лактобациллы и стрептококки, 137 , которые могут изменять микробиоту кишечника и влиять на воспалительное состояние. 138 139 Лечение Bacillus pasteurii и Sporlac замедлило прогрессирование заболевания почек и увеличило продолжительность жизни пятых / шестых нефрэктомированных крыс Sprague-Dawley. 140 Пациенты, находящиеся на гемодиализе, получавшие перорально Lactobacillus acidophilus , показали снижение содержания диметиламина в сыворотке крови, потенциального уремического токсина. 10 В другом исследовании лечение L. acidophilus ATCC-4356 уменьшало атеросклеротическую нагрузку у мышей ApoE — / — . 141 Это сопровождалось ингибированием транслокации NF- κ B p65 из цитоплазмы в ядро, подавлением деградации аортального ингибитора κ B α и улучшением распределения микробиоты кишечника.Prakash et al. 142 снижал уровень мочевины уремических крыс путем перорального введения микрокапсулированных, генно-инженерных живых клеток, содержащих живые продуцирующие уреазу Escherichia coli –DH5.
Акарбоза
Акарбоза является ингибитором ферментов α -глюкозидазы в кишечной щеточной кайме, которая блокирует гидролиз поли- и олигосахаридов до глюкозы и других моносахаридов. Непереваренные олигосахариды, попадающие в толстую кишку, действуют как ферментируемые углеводы.Evenepoel et al. 143 показали, что лечение акарбозой снижает выработку пара-крезола в толстой кишке у здоровых людей.
Трансплантация кишечного микробиома
Manichanh et al. 144 исследовали долгосрочные эффекты трансплантации только экзогенной микробиоты в сочетании с предварительной обработкой антибиотиками на модели крыс. Кратковременный прием антибиотиков оказал сильное долгосрочное воздействие на микробиом кишечника крыс, снизив разнообразие кишечных микробов.Трансплантация богатого пула экзогенных бактерий привела к увеличению бактериального разнообразия и изменению микробиома реципиентов, чтобы он напоминал микробиом донора. Трансплантация фекалий человека продемонстрировала эффективность против колита Clostridium difficile . 145
Эфирные масла
Потенциал эфирных масел как средств для лечения дисбактериоза был изучен в исследовании in vitro . 146 Результаты показали, что Carum carvi , Lavandula angustifolia , Trachyspermum copticum, и Citrus aurantium var.Эфирные масла amara проявили наибольшую селективность, подавляя рост потенциальных патогенов в концентрациях, которые не влияли на исследуемые полезные бактерии. 146 Однако необходимы дополнительные исследования для оценки переносимости и безопасности, а также для проверки избирательного действия этих агентов.
Блокирование ЛПС / ослабление воспаления
Севеламер
Севеламер представляет собой большое катионоактивное полимерное фосфатное связывающее вещество, которое связывает эндотоксин в исследованиях in vitro и in vivo . 147 148 Поперечное исследование у пациентов, находящихся на гемодиализе, показало, что уровень эндотоксина был ниже у пациентов, принимавших севеламер. 148 Впоследствии проспективное рандомизированное открытое исследование дополнительно подтвердило, что лечение севеламером снижает уровни эндотоксина и sCD14 у пациентов, находящихся на гемодиализе. 149 Возможное взаимодействие между севеламером и жирорастворимыми витаминами, включая витамины A, D, E и K, было предложено, но еще предстоит определить. 150
Синтетические антагонисты TLR4
Биологическая активность ЛПС почти полностью определяется его липидным компонентом А. 151 Синтетический аналог липида A эриторан (E5564) и миметик липида A CRX-526 152 ингибируют передачу сигналов LPS. 153,154 У здоровых людей E5564 блокировал все эффекты LPS со значительным снижением количества лейкоцитов, уровней С-реактивного белка и уровней цитокинов (TNF-, и IL-6). 155 Совсем недавно был разработан C34, 2-ацетамидопиранозид. Он ингибировал TLR4 в энтероцитах и макрофагах in vitro и уменьшал системное воспаление на мышиных моделях эндотоксемии и некротического энтероколита. 156
Адсорбция уремических токсинов
Адсорбенты для перорального применения
AST-120 представляет собой адсорбент для перорального применения, состоящий из микросфер из пористого углеродного материала. Введение AST-120 частично восстановило эпителиальные белки плотных контактов и уменьшило эндотоксин плазмы и маркеры окислительного стресса и воспаления у крыс с ХЗП. 157 В другом исследовании AST-120 снижал сывороточные уровни индоксилсульфата и замедлял прогрессирование ХЗП за счет снижения экспрессии профибротического гена в остаточной почке крысы. 158 У пациентов с ХБП введение AST-120 значительно снизило уровни индоксилсульфата в сыворотке и моче и улучшило наклон графика зависимости креатинина 1 / сыворотка от времени. 159,160 Лечение пациентов с ХБП AST-120 также привело к увеличению времени до начала диализа. 161
Разное
Ингибиторы 3-гидрокси-3-метилглутарил-кофермента А-редуктазы (статины) представляют собой гиполипидемические препараты с противовоспалительными свойствами. 162 Abe et al. 163 продемонстрировали, что статины частично ослабляют развитие воспаления жировой ткани у мышей с ожирением, что может быть связано с ингибирующим действием статинов на экспрессию IFN-β, запускаемую TLR4, через MyD88-независимый сигнальный путь в макрофагах. Известно, что аторвастатин косвенно влияет на LPS, вызывая нарушение рекрутирования TLR4 в липидный слой, тем самым влияя на противовоспалительные реакции. 164 В небольшом исследовании оптимизированный контроль АД с помощью антигипертензивных средств снижает уровень эндотоксина. 165 Механизм этого положительного эффекта неизвестен.
Выводы и направления на будущее
Резидентная микробиота в 10 раз превосходит человеческие клетки-хозяева, при этом метаболическая активность превышает активность печени и комбинированного микробиома, который, по оценкам, в 100 раз выше, чем у человека. 166 В 2007 году был учрежден проект «Микробиом человека» для характеристики микробиома человека и анализа его роли в здоровье и болезнях. 167 Проект служит «дорожной картой» для выявления роли, которую эти микроорганизмы играют в здоровье и болезнях человека, с целью метагеномной характеристики микробных сообществ 300 здоровых людей с течением времени.Еще недавно продукты гниения кишечника считались первичными уремическими токсинами. Недавний всплеск знаний о метаболическом потенциале кишечного микробиома и его критической роли в патогенезе нескольких хронических воспалительных заболеваний заставил нефролога переориентировать внимание на кишечник как на потенциальную причину осложнений, связанных с ХБП, и на орган-мишень для ослабления уремии. сопутствующие осложнения. Таким образом, настало время для дополнительных клинических и фундаментальных исследований, чтобы углубить наше понимание роли микробиома кишечника в прогрессировании ХБП и связанных с ней осложнений.Наконец, следует изучить меры, направленные на установление симбиоза кишечника и блокирование патогенных биохимических путей, связанных с микробиомом, с целью разработки вмешательств для облегчения уремического синдрома.
Благодарности
D.S.R. поддерживается грантами Национального института здравоохранения 1R01DK073665-01A1, 1U01DK099924-01 и 1U01DK099914-01.
- Авторские права © 2014 Американского общества нефрологов
Использование озонированной воды и ректальной инсуффляции у пациентов с дисбактериозом кишечника
- Фортунато Лопрете | info @ ossigenoozono.Это Частный практикующий хирург, Падуя, Италия.
- Франческо Вайано Частный практикующий хирург, Desio (MB), Италия.
Аннотация
Функциональная кишечная флора, говоря физиологически, является важным признаком здорового организма; следовательно, он является важным союзником Защитной функции.Исследование проводилось на взрослой популяции с января 2012 года по июнь 2013 года. Были рассмотрены 34 человека, независимо от возраста и пола, из которых 23 женщины (67,6%) и 11 мужчин (32,4%) в возрасте от 27 до 62 лет (в среднем: 43,9 года). Для оценки боли и дискомфорта, напоминающих абдоминальное давление, вызванных другими типичными нарушениями дисбактериоза, была выбрана визуально-аналоговая шкала в соответствии с моделью Скотта и Хаскиссона. Результаты исследования позволили убедиться, прежде всего, в том, что дисбактериоз кишечника является заболеванием с более высокой заболеваемостью, клинические данные которого не позволяют установить на основании субъективных и объективных симптомов.В заключение, исследование подтвердило правомерность лечения озонированной водой в сочетании с ректальной инсуффляцией смеси кислорода и озона.Загрузки
Данные для скачивания пока недоступны.
Информация
Выпуск
Раздел
Оригинальные статьи
Ключевые слова:
Озонированная вода, ректальная инсуффляция, дисбактериоз кишечника
,00Статистика
- просмотров аннотации: 3413
- PDF: 1457
- HTML: 4748
Как цитировать
Лопрете, Ф.


 Подходит для лечения дисбактериоза в любом возрасте, не имеет противопоказаний и побочных эффектов.
Подходит для лечения дисбактериоза в любом возрасте, не имеет противопоказаний и побочных эффектов. При необходимости лечения во время беременности,требуетсяконсультация врача.
При необходимости лечения во время беременности,требуетсяконсультация врача.