Северо-Западный центр малоинвазивной гинекологии
ЧТО ТАКОЕ ДИСПЛАЗИЯ ШЕЙКИ МАТКИ, И КАК ЕЕ ЛЕЧИТЬ?
Говоря о заболеваниях шейки матки, хочется внести ясность в некоторые основополагающие термины. Зачастую на приеме пациентку спрашивают: «Были ли у Вас какие-то операции?». После получения отрицательного ответа, задается еще один вопрос: «Шейку матки когда-нибудь лечили?». В 80% случаев женщины отвечают: «Да, давно уже эрозию прижигала».
Что же такое «эрозия» и почему к лечению этого состояния так легкомысленно относятся?
Во-первых, здесь имеет место неточность в самом названии заболевания. Оно максимально упрощается, чтобы женщине проще было его запомнить. Эрозией в большинстве случаев называются следующие состояния: эктопия и эктропион.
Что же такое «эктопия»? Шейку матки покрывают 2 типа эпителиев (клеток), различающихся по виду, функциям и расположению.
Первый тип – многослойный плоский эпителий, он представлен несколькими рядами клеток, различающихся по степени зрелости.
Схема многослойного плоского эпителия
Второй тип – цилиндрический эпителий, покрывающий внутреннюю часть шейки матки – цервикальный канал. Его основная задача – продуцировать слизь, которая в зависимости от дня менструального цикла либо помогает сперматозоидам проникнуть в полость матки, либо, наоборот, препятствует этому процессу. Данная слизь также защищает вышерасположенную полость матки от проникновения болезнетворных бактерий.
Схема однослойного цилиндрического эпителия
Вернемся к нашему вопросу. Что же такое «эктопия»? Это состояния неправильного расположения внутреннего, цилиндрического, эпителия. Он «выходит» на поверхность шейки матки. Считается, что в норме до 25 лет этот эпителий может находиться снаружи, такое состояние называется «физиологической эктопией». Впоследствии окружающий многослойный плоский эпителий «заползает» на неправильно расположенный цилиндрический, как бы закрывая его собой, и эктопия больше не наблюдается. Однако такое «самозаживление» эктопии наблюдается не всегда.
Впоследствии окружающий многослойный плоский эпителий «заползает» на неправильно расположенный цилиндрический, как бы закрывая его собой, и эктопия больше не наблюдается. Однако такое «самозаживление» эктопии наблюдается не всегда.
«Эктропион» — это выворот слизистой цервикального канала наружу, с появлением цилиндрического эпителия на поверхности влагалищной части шейки матки. Эктропион также бывает врожденным, но чаще носит посттравматический характер – развивается после родов, абортов.
«Эрозия» шейки матки – это состояние, при котором эпителий, покрывающий влагалищную часть шейки отсутствует, представляя собой раневую поверхность.
Все мы в детстве срывали корочки с ран на коленках, при этом мы видели ямку, лишенную эпителия, красного цвета (за счет поверхностно расположенных сосудов). Состояние этой ранки напоминает состояние шейки матки при эрозии. Если имеет место истинная эрозия, то лечение направлено на ускорение роста клеток — заживления (антибактериальные мази; свечи и мази, способствующие регенерации и др.
А чем же опасны эктопия и эктропион? Сами по себе они не представляют опасности для здоровья женщины, беспокоя, в основной, обильными выделениями. Однако мы не зря уделили внимание различиям в эпителиях влагалищной части шейки матки и цервикального канала. Цилиндрические клетки цервикального канала представляют собой один слой, в результате чего являются более уязвимыми для инфекционных агентов. Наиболее грозным из них является –
Именно этот вирус признан основной причиной развития рака шейки матки, занимающего на сегодняшний день первое место в России по причинам смертности у молодых женщин. Проникая в клетку ВПЧ начинает размножаться и обеспечивать себя необходимым для жизни «строительным материалом» — белками.
Эти специфические белки нарушают функцию структур клеток, задача которых контролировать «поведение» клетки и предотвращать ее опухолевое перерождение.
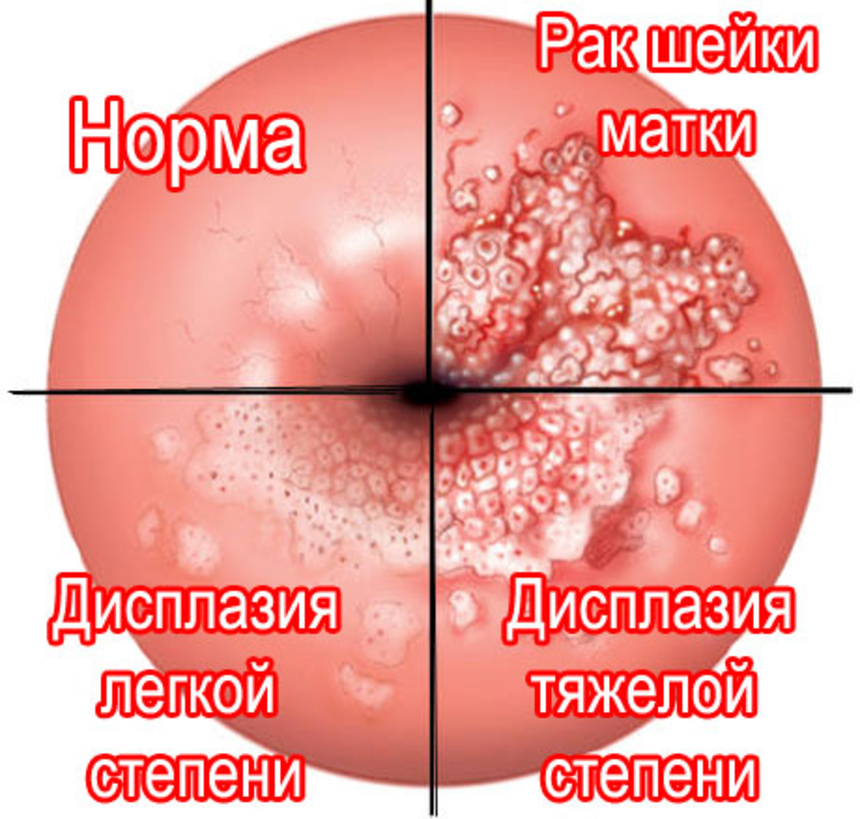
Термин «дисплазия» в переводе с греческого обозначает «неправильное развитие». В зависимости от того, как много клеток поверхностного многослойного и цилиндрического эпителия видоизменились под действием вируса дисплазия бывает 3 степеней тяжести: легкая (CIN I), умеренная (CIN II) и тяжелая (CINIII). Наши зарубежные коллеги для того, чтобы подчеркнуть высокий риск развития онкологического процесса, назвали это состояние не «дисплазией», а «
Диагностика дисплазии
Диагноз дисплазии шейки матки выставляется после получения заключения мазка на онкоцитологию, взятого с поверхности шейки матки и из цервикального канала. Именно цитология в нашей стране является скрининговым методом выявления дисплазии. В некоторых странах диагностика этого состояния начинается с забора мазка на ВПЧ.
Именно цитология в нашей стране является скрининговым методом выявления дисплазии. В некоторых странах диагностика этого состояния начинается с забора мазка на ВПЧ.
Заподозрить дисплазию шейки матки можно при выполнении расширенной кольпоскопии – рассмотрения влагалищной части шейки матки после обработки растворами (уксусной кислоты и раствора Люголя).
Кольпоскоп Проба с уксусной кислотой Проба с раствором Люголя «Золотым стандартом» (методом, позволяющим наиболее четко определить диагноз) является – биопсия шейки матки под кольпоскопическим контролем с исследованием гистологии (т.е. строения) наиболее измененной зоны шейки матки.
Итак, диагностика дисплазии шейки матки включает в себя:
- Мазок с поверхности шейки матки и цервикального канала (экзо-/эндоцервикс) на
- Мазок на ВПЧ,
- Расширенную кольпоскопию,
- Биопсию шейки матки (по показаниям).

Особенности диагностики дисплазии и интерпретации заключений различных исследований являются темой для отдельной беседы, которая также будет опубликована. Именно правильная диагностика позволяет своевременно провести исчерпывающее лечение дисплазии и предотвратить развитие инвазивного рака шейки матки у более, чем 90% пациенток.
Лечение дисплазии шейки матки
Прежде чем говорить о методах лечения дисплазии, хочется указать на еще один важный аспект: особенностью дисплазии шейки матки является – мозаичность процесса. То есть, у одной и той же женщины на шейки матки могут быть изменения, характерные как для легкой дисплазии (CIN I), так и для тяжелой (CIN III). Диагноз выставляется по наиболее тяжелой из найденных степеней.
По данным научной литературы, легкая дисплазия (CIN I) может регрессировать, т.е. проходить самостоятельно у большого количества пациенток. Поэтому зачастую предлагается наблюдать за состоянием шейки матки с регулярной оценкой онкоцитологии и ВПЧ.
Если легкая дисплазия имеет определенный процент самостоятельного излечения, то этот процент гораздо ниже в случае умеренной дисплазии. При тяжелой степени самостоятельный регресс практически не встречается, более того, CIN II и III склонны к дальнейшему прогрессированию в рак на месте (Са in situ), а также инвазивный рак шейки матки. В связи с этим на сегодняшний день по результатам онкоцитологии выделяют только 2 состояние – легкую степень дисплазии (LSIL
Обращаем Ваше внимание !!! В категорию HSIL входят состояния, включающие как умеренную и тяжелую степени дисплазии, так и рак на месте (Ca in situ).
Лечение дисплазии должно начинаться с биопсии шейки матки. Данный этап необходим для оценки того вида лечебного воздействия, которое мы можем производить на шейку матки, а также для составления индивидуального плана наблюдения пациентки после лечения.
Данный этап необходим для оценки того вида лечебного воздействия, которое мы можем производить на шейку матки, а также для составления индивидуального плана наблюдения пациентки после лечения.
В случае если имеет место эктопия шейки матки в сочетании с легкой степенью дисплазии
- Лазерная вапоризация шейки матки
- Радиоволновая аблация шейки матки
- Криодеструкция (редко).
Если выявлена тяжелая дисплазия шейки матки (CIN II-III, HSIL), лечение НЕ может быть деструктивным! В противном случае, мы получим зажившую и визуально ничем не смущающую шейку матки, под новым эпителием которой может прогрессировать дисплазия и развиваться инвазия.
В случае тяжелой дисплазии необходимо выполнение эксцизионных методов, то есть методов, направленных на всех патологических тканей или наиболее измененных тканей. Принцип этого подхода формулируется как «see and treat» — «смотри и лечи». При удалении тканей мы получаем информации о степени тяжести процесса (диагностика) и одновременно удаляем патологические клетки, содержащие ВПЧ. Зачастую при не очень распространенных процессах радиоволновой петлевой биопсии может быть достаточно как для диагностики, так и для лечения. Именно поэтому в нашем центре мы отдаем предпочтение этому виду биопсии. Среди эксцизионных методов лечения шейки матки выделяют:
- Ножевую конизацию
- Радиоволновую конизацию
- Радиоволновую петлевую эксцизию
- Радиоволновую кони-биопсию шейки матки.
Состояние шейки матки после радиоволновой кони-биопсии
Состояние шейки матки после радиоволновой петлевой эксцизии
Фотодинамическая терапия шейки матки (ФДТ)
На сегодняшний день набирает популярность фотодинамическая терапия (ФДТ) в лечении дисплазии шейки матки. Суть метода заключается в введении внутривенно раствора фотосенсибилизатора (вещества, обладающего повышенной флуоресценцией), через 2,5-3 часа после которого производится воздействие лазером определенной волны на шейку матки (бесконтактно). В течение 2,5-3 часов после внутривенного введения происходит накопление фотосенсебилизатора (ФС) в измененных клетках шейки матки, а также окружающих их сосудах. При воздействии лазером происходит фотохимическая реакция между ним и введенным ФС, в результате происходят:
Суть метода заключается в введении внутривенно раствора фотосенсибилизатора (вещества, обладающего повышенной флуоресценцией), через 2,5-3 часа после которого производится воздействие лазером определенной волны на шейку матки (бесконтактно). В течение 2,5-3 часов после внутривенного введения происходит накопление фотосенсебилизатора (ФС) в измененных клетках шейки матки, а также окружающих их сосудах. При воздействии лазером происходит фотохимическая реакция между ним и введенным ФС, в результате происходят:- выделение активных форм кислорода, убивающих накопивший ФС клетки и рядом расположенные клетки,
- сужение и тромбоз сосудов, накопивших ФС, в результате чего клетки погибают от недостатка кровоснабжения.
Результатом ФДТ шейки матки является некроз (смерть) части клеток, накопивших ФС, а также находящихся рядом с ними. На следующий день после ФДТ на шейке матки образуется корочка, аналогичная образующей при деструктивных методах, однако глубина воздействия в данном случае оказывается большей, нежели при воздействии лазером или радиоволной. Под этой корочкой шейка матки заживает и покрывается «правильным» эпителием.
Под этой корочкой шейка матки заживает и покрывается «правильным» эпителием.
Противопоказаниями к ФДТ являются:
- аллергические реакции на морепродукты
- наличие общих острых заболеваний
- наличие острых/обострения хронических заболеваний печени, почек
- беременность/период лактации.
Особенности проведения процедуры:
Фотосенсибилизатор может накапливаться не только в шейке матки, но и в других органах и тканях. И вступать в реакцию с лучами солнечного света. Наиболее уязвимыми в этом случае являются сетчатка глаз и кожа – могут развиваться реакции фоточувствительности, ожоги. В связи с этим пациентки после начала введения фотосенсибилизатора и на протяжении последующих суток должны носить солнцезащитные очки, а также избегать повышенной инсоляции, носить одежду минимизирующие воздействие солнечных лучей на открытые участки кожи.
!!! Обращаем Ваше внимание: ФДТ при диспластических заболеваниях шейки матки должна выполняться только после корректной биопсии и получения гистологического заключения о степени тяжести процесса !!!
При получении данных за инвазивный процесс пациентка направляется на консультацию к онкологу!
В отделении восстановления репродуктивного здоровья (гинекологическое отделение №2) Клиники высоких медицинских технологий СПбГУ фотодинамическая терапия (ФДТ) при вирусассоциированной (ВПЧ) тяжелой дисплазии и Ca in situ выполняется бесплатно, в рамках квот.
Необходимо понимать, что ни один из методов не гарантирует 100% эффективность, особенно, если ВПЧ продолжает определяться после лечения. В этом случае возможен рецидив заболевания. Так же, описаны отдаленные рецидивы – через много лет после периода «полного благополучия».
Таким образом, независимо от вида лечения дисплазии шейки матки в течение первых 3 лет необходимо наблюдение с оценкой онкоцитологии и ВПЧ не менее 2 раз в год. Дальнейшее диспансерное наблюдение проводится ежегодно на протяжении не менее 20 лет.
Дальнейшее диспансерное наблюдение проводится ежегодно на протяжении не менее 20 лет.
Автор статьи: Шаповалова Екатерина Андреевна, врач акушер-гинеколог отделения восстановления репродуктивного здоровья.
Получить консультацию и определить индивидуальную тактику лечения заболевания шейки матки можно, записавшись на консультацию к гинекологам нашего отделения по следующим контактам:
Электронная почта: [email protected]Телефон: +7 (812) 676-25-67
Дисплазия шейки матки — признаки, симптомы, причины, диагностика и способы лечения заболевания.
Что такое дисплазия шейки матки?Дисплазия шейки матки — это состояние, при котором здоровые клетки шейки матки претерпевают некоторые аномальные изменения. Шейка матки — это нижняя часть матки, которая ведет во влагалище. Это шейка матки, которая расширяется во время родов, чтобы позволить плоду пройти через нее.
При дисплазии шейки матки аномальные клетки не являются злокачественными, но могут развиться в рак, если их не поймать на ранней стадии и не лечить.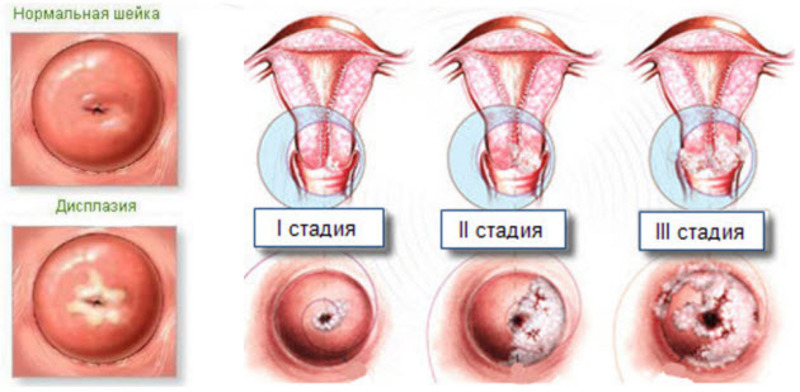
Ежегодно дисплазией шейки матки страдают от 250 000 до 1 миллиона женщин. Чаще всего это наблюдается у женщин в возрасте от 25 до 35 лет.
Заболеваемость снижается с использованием вакцины против ВПЧ.
Что вызывает дисплазию шейки матки?
Распространенный вирус, называемый вирусом папилломы человека (ВПЧ), вызывает дисплазию шейки матки. ВПЧ — это вирус, передающийся половым путем, и существуют сотни штаммов. Некоторые из них имеют низкий риск и вызывают остроконечные кондиломы.
Другие имеют высокий риск и вызывают клеточные изменения, которые могут превратиться в дисплазию шейки матки и рак.
Существуют ли факторы риска развития дисплазии шейки матки?
Существует несколько факторов риска развития дисплазии шейки матки, некоторые из которых напрямую связаны с риском развития ВПЧ:
1. наличие болезни, которая подавляет иммунную систему
2. прием иммунодепрессантов
3. наличие нескольких половых партнеров
4. рождение детей до 16 лет
рождение детей до 16 лет
5. занятие сексом до 18 лет
6. курение сигарет
Если вы сексуально активны, презерватив может снизить риск заражения ВПЧ. Но вирус все еще может жить на коже, окружающей гениталии, не покрытые презервативом.
Диагностика дисплазии шейки матки
Как правило, нет никаких симптомов дисплазии шейки матки. Иногда могут возникать аномальные кровотечения. Однако при отсутствии симптомов клеточные изменения невидимы невооруженным глазом и обычно обнаруживаются во время регулярного Пап-теста (мазок на онкоцитологию).
Результаты ПАП-теста укажут на плоскоклеточное интраэпителиальное поражение (SIL). Это означает повреждение клеточной ткани, или дисплазию.
Существуют различные категории SIL, в том числе:
1. Легкая дисплазия (LSIL)
2. Средней тяжести и тяжелая дисплазия (HSIL)
3. Атипичные клетки железистого эпителия (предрак)
Много раз LSIL уходит сама по себе. Ваш врач может рекомендовать последующий тест Папаниколау через несколько месяцев, чтобы контролировать изменения клеток. Если ваш врач обеспокоен или у вас есть серьезные изменения, может быть сделана кольпоскопия.
Если ваш врач обеспокоен или у вас есть серьезные изменения, может быть сделана кольпоскопия.
Кольпоскопия — это процедура, которая позволяет врачу очень близко увидеть вашу шейку матки. На шейку матки наносят раствор уксуса и используют специальный микроскоп. Это выделяет любые аномальные клетки.
Затем врач может взять небольшой кусочек ткани шейки матки, называемый биопсией, и отправить его в лабораторию для дальнейшего тестирования. Если биопсия показывает дисплазию, то она классифицируется как цервикальная интраэпителиальная неоплазия (CIN).
Существует три категории CIN:
CIN 1, легкая дисплазия
CIN 2, умеренная дисплазия
CIN 3, тяжелая дисплазия или карцинома in situ
Карцинома in situ — это рак, который не распространился ниже поверхностного слоя ткани.
Лечение дисплазии шейки матки
Лечение дисплазии шейки матки зависит от тяжести состояния. Легкая дисплазия не может быть немедленно вылечена, так как она может разрешиться без лечения.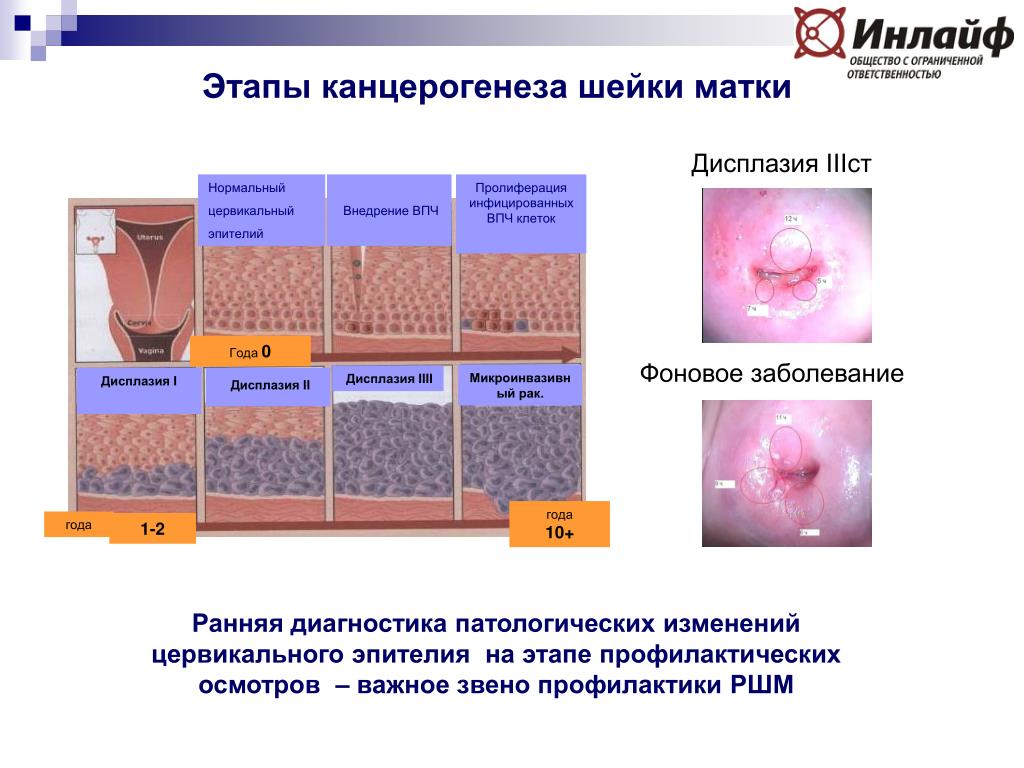 Повторные мазки Папаниколау можно делать каждые три-шесть месяцев.
Повторные мазки Папаниколау можно делать каждые три-шесть месяцев.
Для CIN 2 или 3 лечение может включать в себя:
1. криохирургия, которая замораживает аномальные клетки
2. лазерной терапией
3. петлевая электрохирургическая процедура иссечения (LEEP), при которой используется электричество для удаления пораженной ткани
4. конусообразной биопсии, при которой конусообразный кусочек шейки матки удаляется из места расположения аномальной ткани
Дисплазия обычно выявляется рано из-за регулярных Папаниколау-тестов. Лечение обычно излечивает дисплазию шейки матки, но она может вернуться. Если не проводить никакого лечения, дисплазия может усугубиться, потенциально превратившись в рак.
Можно ли предотвратить дисплазию шейки матки?
Хотя воздержание является единственным определенным способом предотвратить дисплазию шейки матки, вы можете сделать ряд вещей, чтобы снизить риск заражения ВПЧ и дисплазией шейки матки:
1. Используйте презерватив или другую защиту во время секса.
Используйте презерватив или другую защиту во время секса.
2. Подумайте о том, чтобы получить вакцину против ВПЧ, если вам от 11 до 26 лет.
3. Избегайте курения сигарет.
4. Подождите, чтобы заняться сексом, пока вам не исполнится по крайней мере 18 лет.
Поговорите со своим врачом о вашей сексуальной активности и шагах, которые вы можете предпринять, чтобы снизить риск развития дисплазии шейки матки
Патологии шейки матки и рак
Рак шейки матки является наиболее опасной патологией, занимающей второе место по распространенности среди онкологических заболеваний в мире и первое место среди причин женской смертности от рака. Пик заболеваемости цервикальным раком наблюдается к 35 годам.
Данная патология всегда формируется на фоне персестирующей ВПЧ инфекции высокого канцерогенного риска у пациенток, чья иммунная система не способна к самостоятельной элиминации вируса.
О ВПЧ
Вирус паппиломы человека имеет более 600 штаммов. Одни виды безвредны, другие вызывают появление бородавок и кандилом, третьи — трансформацию тканей эпителия и предраковые заболевания.
Одни виды безвредны, другие вызывают появление бородавок и кандилом, третьи — трансформацию тканей эпителия и предраковые заболевания.
Существует 3 формы проявления ВПЧ инфекции:
- Клиническая форма– поражение любого участка кожи паппиломами и кондиломами.
- Латентная форма – положительный ВПЧ тест (носительство инфекции), при нормальной кольпоскопической картине и отсутствие визуальных проявлений (бородавок и паппилом).
- Субклиническая форма – плоские кондиломы на шейке матки, которые выявляются в ходе кольпоскопии.
Частота прогрессии заболевания из предракового состояния (CIN- дисплазия шейки матки) колеблется от 17% до 70%. В некоторых случаях заболевание развивается от 3 до 10 лет, иногда способно прогрессировать за несколько месяцев.
Что такое предраковое состояние
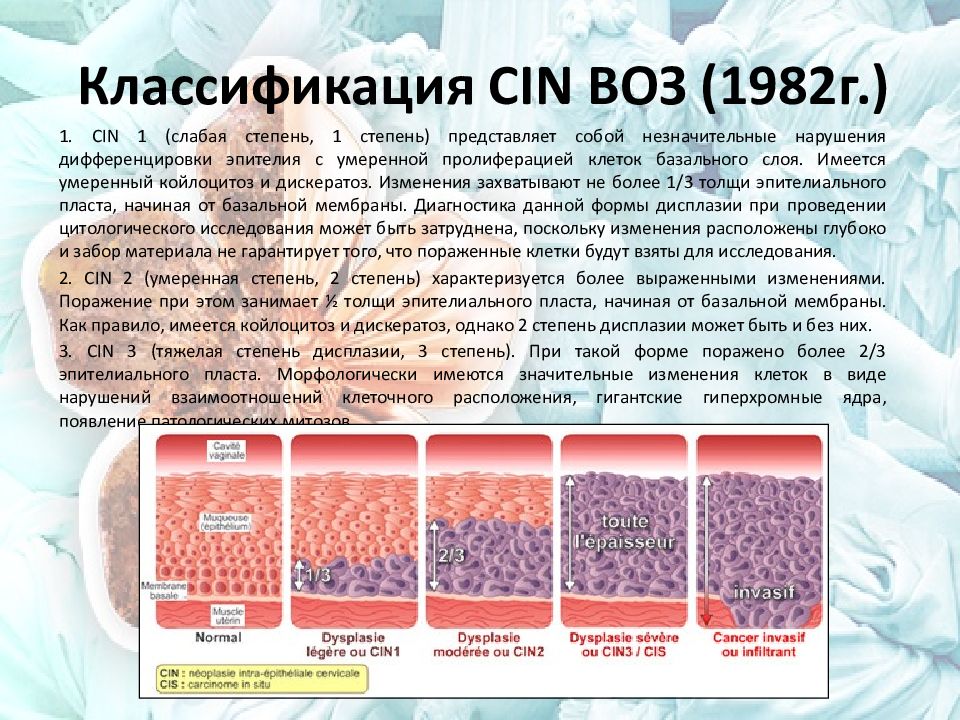
CIN — цервикальная интраэпителиальная неоплазия (относится к субклиническим формам проявления ВПЧ) — атипическая трансформация плоскоклеточного эпителия на поверхности шейки. По объему измененного эпителия, CIN можно разделить на 3 типа:
По объему измененного эпителия, CIN можно разделить на 3 типа:
CIN 1 и CIN 2 — легкая и умеренная дисплазия эпителиального слоя.
CIN 3 – значительное изменение эпителиального слоя, вплоть до появления признаков карциномы.
Без лечения CIN способна прогрессировать из одной стадии в другую, далее, в рак. В подавляющем большинстве случаев никаких специфических симптомов заболевания не наблюдается. Поэтому столь важна первичная профилактика.
Первичная профилактика для каждой
Практически 70% (!) женщин в нашей стране не проходят цервикальный скрининг – обследование с целью выявления и своевременного лечения предраковых изменений шейки. Не смотря на то, что диагностика сегодня стала доступной, быстрой и технологичной.
Любой думающий гинеколог в ходе первичного приема назначит обследование:
кольпоскопию – визульный метод обследования при помощи оптического прибора, позволяющий увеличить область осмотра;
цитологическое исследование шейки матки;
тест на ВПЧ (выявление возбудителей).

Кольпоскопия позволяет выявить незначительные изменения слизистой оболочки, которые при рутинном осмотре выглядят как здоровые ткани, четко определить их границы.
Если в ходе диагностики аномальных образований не выявлено и результаты цитологического исследования отрицательны – женщина может не беспокоится и повторить обследование через год.
При выявлении атипичных клеток и/или аномальной кольпоскопической картины рекомендуется:
прицельная биопсия – гистологическое исследование пораженного участка
Далеко не все изменения шейки матки являются злокачественными.
Чаще диагностируются доброкачественные изменения эпителия, такие как:
- травматический эктропион после родов
- лейкоплакия шейки матки (белые пятна)
- истинные эрозии на фоне воспалительных заболеваний
- полипы шейки матки и др.

ЛЕЧЕНИЕ
При выявлении доброкачественной патологии или состояния CIN 1 и 2 типа может быть назначено как медикаментозное, так и хирургическое лечение. Хирургическое лечение сегодня предполагает малоинвазивные эффективные манипуляции:
- Радиоволновая хирургия – иссечение пораженного участка
- Аргоноплазменная коагуляция — деструкция очага с помощью газа аргона
Профилактической мерой является вакцинация против ВПЧ 6,11,16 и 18 типов. Вакцина вводится женщине однократно в возрасте с 9 до 45 лет и позволяет на 100% защитить от развития CIN различной степени тяжести.
В ЗАКЛЮЧЕНИЕ
Ежегодные профилактические осмотры и ранняя диагностика патологий шейки матки рекомендованы женщинам с началом половой жизни. Простые профилактические меры помогут:
- женщинам репродуктивного возраста – реализовать свой репродуктивный потенциал, т.е. забеременеть и успешно выносить здорового ребенка.
- предотвратить серьезные заболевания, такие, как рак шейки матки в позднем репродуктивном возрасте (поле 35-37 лет).

Особое внимание на состояние шейки матки стоит обратить на этапе планирования беременности, так как ее патология осложняет течение беременности, и, зачастую являются причинами внутриутробного инфицирования плода и преждевременных родов.
Все лечебные и корректирующие мероприятия стоить выполнить ДО наступления беременности. Поскольку беременность является иммунодефицитным состоянием, то любая вирусная инфекция на этом фоне ( например, ВПЧ, герпес, цитомегаловирусная инфекция) начинает активно прогрессировать. В том числе, до беременности рекомендовано удаление кондилом наружных половых органов. Так как в процессе родов может инфицироваться ребенок, при котором развивается паппиломотоз дыхательных путей и затрудняется дыхание.
Специализированный прием по патологии шейки матки ведут:
ПЕРФИЛЬЕВА Ольга Николаевна врач — акушер — гинеколог, к.м.н., гинеколог—эндокринолог, УЗ-диагностика | ПАССАС Сазида Равильевна врач — акушер — гинеколог, гемостазиолог |
Запишитесь на профилактический скрининг сегодня — тел. 95-55-63
95-55-63
Методы диагностики и лечения дисплазии шейки матки в Северо-Западном Центре лазерной медицины
Часто женщина впервые узнает о том, что у нее имеется дисплазия шейки матки, обратившись к гинекологу с симптомами, характерными для других заболеваний. Такая патология – не приговор, но она требует немедленного реагирования. Это состояние считается промежуточным между здоровыми тканями и раком, поэтому при запущенной дисплазии шейки матки прогноз может быть достаточно серьезным.
Подробнее о дисплазии
В большинстве случаев данное заболевание находят у женщин после 35 лет. Однако в последнее время мы все чаще диагностируем дисплазию и у более молодых пациенток. В профессиональных кругах эта патология носит другое название – «цервикальная интраэпителиальная неоплазия», или CIN (ЦИН). Термин означает то, что в шеечном эпителии появились участки с так называемыми атипичными клетками.
Чаще всего такие изменения обнаруживаются в наиболее уязвимой зоне перехода между двумя видами эпителия – плоским, покрывающим наружную часть шейки, и однослойным цилиндрическим, который выстилает ее канал. Но вообще эта патология может затронуть и другие участки шеечного эпителия.
Но вообще эта патология может затронуть и другие участки шеечного эпителия.
Виды дисплазии
Различают следующие разновидности дисплазии шейки матки:
- Слабовыраженная – CIN I. Зона поражения на этой стадии охватывает не более одной трети глубины эпителия.
- Умеренная – CIN II. Патологические изменения распространяются на две трети толщины шеечного эпителия.
- Тяжелая – CIN III. Наиболее выраженная степень с обширными глубокими участками поражений эпителиального пласта, при котором исчезает разделение по слоям.
При наличии признаков III стадии CIN иногда сложно установить: речь идет еще о дисплазии или это уже рак. Точный диагноз в этой ситуации можно поставить лишь на основе гистологического исследования.
Причины появления дисплазии
В норме шейка матки покрыта снаружи многослойным эпителием, который служит защитой от патогенных микроорганизмов. Но под действием различных факторов эта защита может ослабевать, и тогда болезнетворные бактерии и вирусы, в первую очередь ВПЧ (вирус папилломы человека), проникают в глубоко расположенные слои эпителия, встраиваются в ДНК клеток, после чего начинают там активно размножаться. Таким образом появляются так называемые атипичные клетки и развивается дисплазия шейки матки, симптомы которой обнаруживают себя не сразу. Иногда заболевание длительное время протекает незаметно для женщины.
Таким образом появляются так называемые атипичные клетки и развивается дисплазия шейки матки, симптомы которой обнаруживают себя не сразу. Иногда заболевание длительное время протекает незаметно для женщины.
К основным предрасполагающим факторам развития диспластических изменений относят:
- Ранее (до наступления 16 лет) начало половой жизни.
- Интенсивные сексуальные контакты с большим количеством партнеров.
- Травматические повреждения шейки в процессе родов или многочисленных абортов.
- Слишком ранние роды.
Таким образом, в качестве наиболее частой причины дисплазии шейки матки следует назвать внедрение в эпителиальные ткани некоторых штаммов вируса папилломы человека. На фоне вышеуказанных факторов они легко проникают в организм женщины, меняя внутреннюю структуру клеток шеечного эпителия.
Симптомы заболевания
Дисплазия не имеет характерных клинических проявлений. Иногда ее обнаруживают случайно во время профилактического осмотра. В абсолютном большинстве случаев эта патология сопровождается воспалительными заболеваниями (кольпитом, цервицитом), для которых типичны такие симптомы, как:
В абсолютном большинстве случаев эта патология сопровождается воспалительными заболеваниями (кольпитом, цервицитом), для которых типичны такие симптомы, как:
- Дискомфортные ощущения, возникающие в процессе полового акта.
- Изменение характера и количества влагалищных выделений (появление примеси гноя, слизи, крови).
- Зуд и жжение в зоне половых органов.
- Периодические тянущие боли внизу живота.
Наличие подобных симптомов еще не говорит о наличии дисплазии. Но и их отсутствие не может гарантировать то, что этого заболевания у вас нет. Единственная возможность узнать, здорова ли ваша половая система, – это посетить гинеколога.
Методы диагностики
Врач может заподозрить наличие дисплазии уже во время осмотра пациентки с применением специального влагалищного зеркала. Настораживающие признаки – изменение окраски слизистой шейки, наличие пятен, разрастание эпителия. Заметив хотя бы один из них, гинеколог направляет пациентку на специальные диагностические исследования:
- Кольпоскопию.

- ПЦР-анализ – для выявления наличия в крови ВПЧ и других видов инфекций.
- Цитологическое исследование («Пап»-мазок).
- Гистологическое исследование (биопсия).
После получения результатов всех исследований для выбора дальнейшей тактики может понадобиться дополнительная консультация иммунолога и гинеколога-эндокринолога.
Лечение дисплазии
Лечение зависит от особенностей обнаруженной дисплазии шейки матки: степени заболевания, сопутствующих симптомов, результатов исследований. Выбирая тактику, врач также руководствуется такими факторами, как:
- Локализация поражения.
- Возраст пациентки.
- Наличие инфекций.
- Состояние иммунитета.
При начальной степени дисплазии шейки матки и молодом возрасте пациентки, желающей сохранить репродуктивную способность, может быть выбрана выжидательная тактика. Однако и в этом случае следует постоянно посещать кабинет врача, проходить назначенные им исследования.
При обнаружении ВПЧ в первую очередь проводится противовирусное лечение. Иногда после прохождения курса терапии дисплазия регрессирует в более легкую степень или даже излечивается.
Иногда после прохождения курса терапии дисплазия регрессирует в более легкую степень или даже излечивается.
Если болезнь переходит во вторую-третью стадию, врач принимает решение о применении хирургического лечения. Оно может выполняться методом:
- Криотерапии.
- Диатермокоагуляции.
- Лазерной вапоризации.
- Радиоволновой терапии.
Мы успешно применяем два последних метода лечения, которые оказывают наиболее щадящее воздействие на ткани шейки. После лазерной и радиоволновой коагуляции почти не остается рубцов, а послеоперационный период проходит легче.
Может ли быть эффективным народное лечение дисплазии шейки матки? Как самостоятельный способ – нет. Не стоит экспериментировать со своим здоровьем, разумнее лечиться под контролем специалиста.
Перспективы лечения
При отсутствии специального лечения дисплазии шейки матки III степени прогноз неблагоприятен почти в каждом втором случае. Риск перерождения в инвазивный (приникающий в другие органы) рак составляет 30-50 %. Поэтому так важно помнить о необходимости профилактических посещений врача, а в случае обнаружения заболеваний шейки матки выполнять все рекомендации и назначения.
Поэтому так важно помнить о необходимости профилактических посещений врача, а в случае обнаружения заболеваний шейки матки выполнять все рекомендации и назначения.
Не стоит бояться обследования и лечения – стоит бояться болеть и не знать о своем заболевании. Если вы будете регулярно показываться гинекологу с профилактическими целями, то не пропустите и не запустите болезнь. А значит, лечение пройдет быстрее и легче, а шансы на выздоровление будут максимально высоки. При раннем диагностировании, соответствующем лечении и последующем контроле выздоровление наступает в 90-100 % случаев.
Профилактика
Развитие дисплазии, возникшей на фоне ВПЧ-инфекции, усугубляется такими факторами, как:
- Хронические воспаления репродуктивных органов.
- Неконтролируемый прием средств гормональной контрацепции.
- Длительно протекающие заболевания неинфекционного генеза.
- Нарушения менструального цикла.
- Нарушение диеты.
- Стрессы.
- Курение.

Для профилактики дисплазии следует отказаться от незащищенных половых актов с малознакомыми партнерами, вовремя проводить лечение инфекционных заболеваний, регулярно проверяться на наличие ВПЧ в организме и при его обнаружении пройти лечение у специалиста. Приглашаем вас для осмотра и консультации в наш Центр. Наблюдение у квалифицированного врача – лучший способ профилактики заболеваний репродуктивных органов.
Лечение дисплазии в Санкт-Петербурге
Не стоит пугаться диагноза «дисплазия», поскольку эту патологию успешно лечат. В Северо-Западном центре лазерной медицины лечением различных заболеваний шейки матки занимаются опытные специалисты. За годы работы Центра наши врачи помогли сотням пациенток справиться с болезнью.
Для перехода дисплазии в онкологическое заболевание необходимо время. Если после постановки диагноза проводится адекватное лечение, женщина регулярно посещает гинеколога и выполняет его назначения, это может спасти ей жизнь.
Будьте внимательны к собственному здоровью – доверьте его контроль нашим докторам. Помните, что вовремя обнаруженное заболевание вылечить гораздо легче.
Помните, что вовремя обнаруженное заболевание вылечить гораздо легче.
Лечение дисплазии шейки матки
Дисплазия шейки матки является предраковым заболеванием, в результате которого клетки шейки матки меняют свое строение. В большинстве случаев это происходит из-за воздействия вируса папилломы человека (онкотипы 16 и 18).
Болезнь характерна для молодых девушек детородного возраста от 25 до 35 лет.
Задайте свои вопросы врачу — пройдите консультацию
у ведущего специалиста Клиники.
Заведующий Гинекологии больницы СКЖД Берлим А. А. имеет обширный опыт и более 25 лет успешной практики. Запишитесь и пройдите консультацию.
Степени дисплазии шейки матки
В зависимости от глубины поражения слизистой, врачи выделяют три степени заболевания:
- CIN I (LSIL) — дисплазия легкой формы, слабо выраженная.
Поражена ⅓ толщи эпителия.
Часто проходит самостоятельно, но требует постоянного контроля врача-гинеколога, важно убедится, что болезнь не прогрессирует.
- CIN II — умеренная форма, поражено ⅔ толщи эпителия.
- CIN III — тяжелая форма, патологические изменения затронули весь слой эпителия. Клетки глубинных и промежуточных слоев имеют измененное строение.
CIN II-CIN III имеют высокую степень риска развития рака шейки матки. При CIN 11-111 клетки чаще всего не смогут самостоятельно стать нормальными. Необходимо вмешательство, которое сможет полностью убрать аномалию.
Симптомы дисплазии шейки матки
В начале заболевание протекает бессимптомно и чаще всего обнаруживается случайно во время профилактического осмотра у гинеколога.
Только в тяжелой форме может присутствовать слабовыраженная симптоматика:
- обильные бели без запаха
- боли при половой близости
- небольшие кровянистые выделения после полового акта
Важно помнить, что на ранних стадиях дисплазия шейки матки это обратимое заболевание. Поэтому необходимо регулярно проходить обследования у врача-гинеколога. Это поможет вовремя диагностировать и устранить болезнь.
Поэтому необходимо регулярно проходить обследования у врача-гинеколога. Это поможет вовремя диагностировать и устранить болезнь.
Задайте свой вопрос гинекологу.
Запишитесь на прием для постановки точного диагноза.
Диагностика дисплазии шейки матки
Для подтверждения диагноза врач назначает лабораторные и инструментальные исследования:
- ПАП-тест — цитологическое исследование мазка шейки матки.
- Анализ крови для определения типов вируса папилломы человека с помощью ПЦР.
- Кольпоскопия — визуальный осмотр шейки матки с помощью микроскопа.
- Прицельная биопсия — забор кусочка пораженного участка для изучения под микроскопом.
Лечение дисплазии шейки матки
Методика лечения заболевания зависит от возраста пациента, степени дисплазии, сопутствующих заболеваний и намерения в будущем иметь детей. В Гинекологическим отделении больницы СКЖД используются самые современные методы лечения дисплазии шейки матки.
Согласно степени дисплазии пациенту подбирается индивидуальная программа и метод устранения заболевания
- Прижигание — пораженные клетки разрушаются под воздействием тока низкого напряжения.
- Криодеструкция — удаление пораженных клеток происходит с помощью жидкого азота.
- Лазерное лечение — измененные участки ткани выжигают лазером.
- Радиоволновое лечение — дисплазия удаляется под воздействием волн высокой частоты аппаратом Сургитрон.
- Иссечение (конизация) — удаление конусовидного участка шейки матки с помощью петли диатермокоагулятора.
- Удаление шейки матки. Проводится малотравматичным лапароскопическим способом через небольшие проколы в брюшной полости.
Восстановительный период длится 4-6 недель. После операции необходимо придерживаться ряда правил:
- Воздержаться от полового акта не менее 6 недель.
- Ограничить тяжелые физические нагрузки.
- Нельзя принимать ванну, посещать баню и сауну.

- Не пользоваться тампонами.
Через 3 месяца после процедуры необходимо посетить врача-гинеколога, провести кольпоскопию и цитологические исследование мазка.
Задайте свои вопросы врачу — пройдите консультацию
у ведущего специалиста Клиники.
Заведующий Гинекологии больницы СКЖД Берлим А. А. имеет обширный опыт и более 25 лет успешной практики. Запишитесь и пройдите консультацию.
Дисплазия шейки матки — причины, симптомы и лечение
Дисплазия шейки матки (или церквикальная инраэпителиальная неоплазия CIN) — это морфологический термин, обусловленный атипическими изменениями эпителия слизистой шейки матки. Атипичность клеток проявляется изменениями размеров и структуры клеток, их слоистости. Является предраковый заболеванием.
Дисплазия шейки матки имеет 3 степени тяжести. CIN I соответствует дисплазии легкой степени, CIN II – умеренной, к CIN III относят выраженную дисплазию и карциному in situ .
Для лучшего понимания сущности процесса предраковых состояний шейки матки, принята классификация в которой, дисплазию легкой степени и другие клеточные изменения (плоская кондилома, койлоцитоз) относят к плосклеточному интраэпителиальному поражению низкой степени (LSIL), а умеренную и выраженную дисплазию — относят к группе поражений высокой степени (HSIL).
Только в конце прошлого века было выявлено, что дисплазия шейки матки развивается под действием вируса папилломы человека высокоонкогенного риска, который передается половым путем.
Факторы развития шейки матки
К факторам риска развития дисплазии относят:
- раннее начало половой жизни
- частая смена половых партнеров
- табакокурение
- гормональные нарушения
- воспалительные заболевания половых органов.
Для постановки диагноза дисплазии шейки матки, необходимо использовать дополнительные методы исследования:
- мазок из цервикального канала на ВПЧ методом ПЦР
- цитологию из цервикального канала и шейки матки (ПАП — тест)
- кольпоскопическое исследование
- биопсию шейки матки
- выскабливание слизистой оболочки цервикального канала.

Данное заболевание опасно тем, что часто протекает бессимптомно (т.е. женщину ничего не беспокоит).
Цель лечения дисплазии заключается в том, чтобы предотвратить развитие рака шейки матки. При выявлении дисплазии шейки матки, относящейся к группе поражений высокой степени (HSIL), используют хирургический метод лечения (чаще петлевую электроэксцизию или ее разновидность-конизацию шейки матки).
⚕️Дисплазия шейки матки:симптомы, лечение и профилактика — Клиника ISIDA Киев, Украина
Вильга Ирина Николаевна
Акушер-гинеколог
04 февраля 2015
Дисплазия обычно не влияет ни на беременность и роды, ни на качество интимной жизни. Однако при обнаружении этого заболевания шейки матки врач бьет тревогу и предлагает пациентке срочно пройти курс лечения. Почему? К сожалению, это состояние опасно перерождением клеток в злокачественные — развитием рака.
Однако при обнаружении этого заболевания шейки матки врач бьет тревогу и предлагает пациентке срочно пройти курс лечения. Почему? К сожалению, это состояние опасно перерождением клеток в злокачественные — развитием рака.
Что такое дисплазия шейки матки?
В основе этого состояния лежат изменения в особых базальных клетках эпителия (слоя, выстилающего поверхность шейки матки). Это приводит к последующим нарушениям их созревания и строения. Различают три степени дисплазии: легкую, среднюю и тяжелую. В первом случае поражаются начальные слои эпителия. При средней степени затрагиваются более глубокие слои. И тяжелая степень может уже сопровождаться атипией клеток — началом перерождения. Здесь уже необходима консультация гинеколога-онколога.
Важно! «Легкая» степень – вовсе не означает, что на нее можно махнуть рукой, ведь если вовремя не начать лечение, есть риск развития рака шейки матки.
У кого чаще встречается?
Раньше считалось: заболеваний шейки матки – удел более зрелых женщин. Увы, теперь дисплазии значительно «помолодели»: и встречаются даже у 20-летних.
Увы, теперь дисплазии значительно «помолодели»: и встречаются даже у 20-летних.
Каковы причины возникновения дисплазии шейки матки?
Это и раннее начало половой жизни, и «сексуальное разнообразие» — смена половых партнеров, и инфекции, передающиеся половым путем. К такому разладу также приводит нездоровый образ жизни: курение, применение гормональных оральных контрацептивов (КОКов) и, к сожалению, гормональные сбои. Но важнейшую роль в развитии и дисплазии, и рака шейки матки играет ВПЧ (вирус паппиломы человека).
Какие признаки?
Чаще всего дисплазия никак не дает о себе знать. Но если есть инфекционные заболевания, возможны слизистые выделения со специфическим цветом, запахом — и даже кровяные. Однако поскольку в большинстве случаев эта болезнь протекает бессимптомно, единственный способ ее своевременно обнаружить – регулярный осмотр у гинеколога — 1 раз в год.
Как обнаружить?
Наряду с осмотром врача и сдачей анализов на цитологию клиника ISIDA предлагает и кольпоскопию — прогрессивный метод диагностики состояний шейки матки, влагалища и наружных половых органов. Он позволяет с высочайшей точностью определить даже небольшие пораженные участки. Колькоспоп состоит из бинокулярной оптической системы с осветлителем, что дает возможность увеличения в 10-30 раз! Плюс цветные фильтры для более точной оценки состояния эпителия, и фотоаппарат. Это очень точный прибор.
Он позволяет с высочайшей точностью определить даже небольшие пораженные участки. Колькоспоп состоит из бинокулярной оптической системы с осветлителем, что дает возможность увеличения в 10-30 раз! Плюс цветные фильтры для более точной оценки состояния эпителия, и фотоаппарат. Это очень точный прибор.
Можно ли беременеть при дисплазии?
При беременности такие состояния могут прогрессировать. Поэтому не стоит следовать «мудрым» советам подруг, мол: «Родишь – и все пройдет». Необходимо сначала пройти лечение, а затем планировать материнство.
Методы лечения?
Курс подбирается индивидуально. Прежде всего, это медикаментозное лечение, терапия сопутствующих заболеваний – инфекций, нормализация гормонального статуса.
Если очаг дисплазии не уходит, рекомендуется операция. Это может быть криодеструкция – метод локального воздействия низких температур на пораженные участки. Либо лазерная вапаризация – испарение патологического очага при помощи лазера. Но золотой европейский стандарт – это эксцизия (она же биопсия или вулканизация), то есть удаление пораженной зоны электроножом либо электропетлей.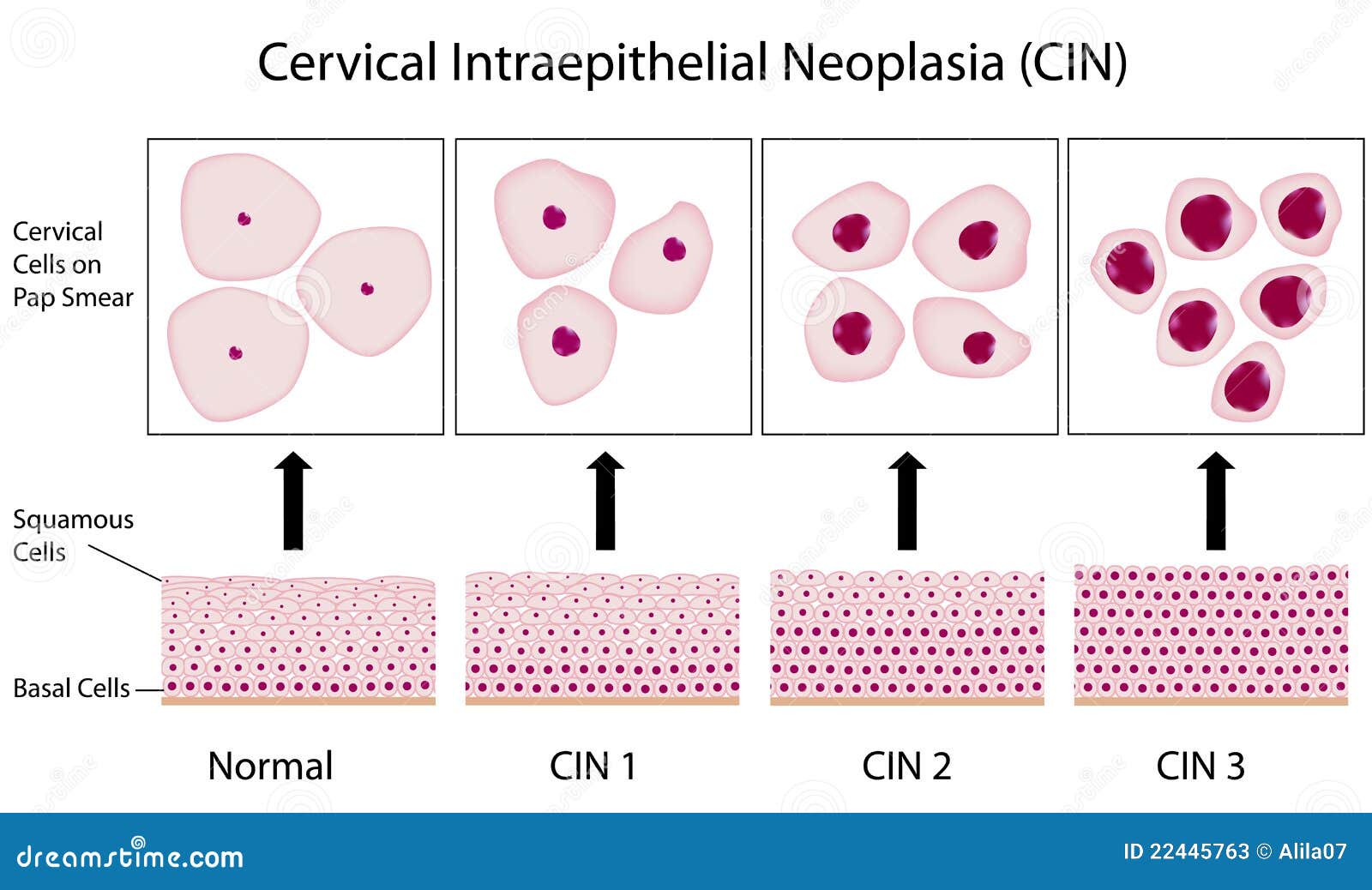 Именно этот метод применяется в клинике ISIDA.
Именно этот метод применяется в клинике ISIDA.
Зона здоровья
Период реабилитации у каждой женщины, конечно, свой. Но чаще всего разрешается беременеть уже через 2-3 месяца после операции. Естественно, врач проводит контроль состояния шейки матки, чтобы убедиться: все в порядке.
Что делать с дисплазией шейки матки?
Дисплазия шейки матки – явление распространенное. Но еще чаще встречается эктопия цилиндрического эпителия (она же – «эрозия»). Это перемещение слизистой оболочки цервикального канала на влагалищную часть шейки матки. Но сам эпителий абсолютно нормальный: сохраняется его строение, созревание, дифференцировка, гибель. Доказано, что «эрозия» никогда не перерождается. Прижигать ее нельзя — это осложняет диагностику возможных нехороших изменений на шейке матки в дальнейшем. Поэтому, если обнаружена эктопия и у женщины нет жалоб и инфекций, тактика следующая: регулярное наблюдение у врача.
Мера профилактики заболевания
Рак шейки матки занимает второе место после онкозаболевания молочных желез. Профилактика его развития – вакцинация против высокоонкогенных типов ВПЧ 16 и 18. Это вакцины церварикс и гардосил. Во многих странах такой метод включен в государственную программу. В Украине эта мера носит рекомендательный характер. В клинике ISIDA советуют проводить ее девочкам, а также женщинам, у которых была обнаружена дисплазия (конечно, после лечения).
Профилактика его развития – вакцинация против высокоонкогенных типов ВПЧ 16 и 18. Это вакцины церварикс и гардосил. Во многих странах такой метод включен в государственную программу. В Украине эта мера носит рекомендательный характер. В клинике ISIDA советуют проводить ее девочкам, а также женщинам, у которых была обнаружена дисплазия (конечно, после лечения).
Программа «Здоровье шейки матки» — это полный спектр инструментальных и лабораторных исследований, необходимых для оценки состояния шейки матки.
Преинвазивное лечение шейки матки — Диагностика и лечение
Дисплазия шейки матки, преинвазивное заболевание шейки матки, интрепителиальная неоплазия шейки матки (CIN) и аденокарцинома шейки матки in-situ (AIS)
1. Что должен знать каждый врач. Вы уверены, что ваш пациент болен? Что вы должны ожидать найти?
Цервикальная интраэпителиальная неоплазия (CIN) или дисплазия шейки матки — это предраковое состояние шейки матки, вызванное вирусом папилломы человека (ВПЧ) и обычно обнаруживаемое при цитологическом исследовании (мазок Папаниколау) и / или тестированием на ВПЧ.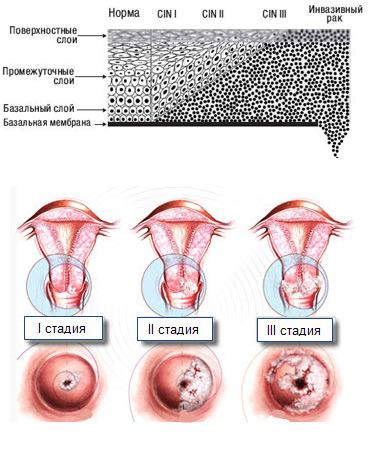 Если не лечить, CIN может перерасти в инвазивный рак шейки матки.
Если не лечить, CIN может перерасти в инвазивный рак шейки матки.
Существует три категории ЦИН на основе гистологических изменений:
CIN 1 включает легкую дисплазию и кондилому (аногенитальные бородавки)
CIN 2 включает дисплазию средней степени
CIN 3 включает тяжелую дисплазию и карциному in situ (CIS)
CIN оценивается в зависимости от степени аномальной пролиферации клеток базального слоя эпителия шейки матки.CIN 1 считается поражением низкой степени, а CIN 2 и 3 считается поражением высокой степени. При CIN 1 пролиферация происходит до нижней трети эпителия. В CIN 2 пролиферация происходит до верхних двух третей, а при CIN 3 пролиферация происходит в верхних двух третях эпителия. В CIS аномален весь эпителий.
CIN и рак шейки матки вызываются вирусом папилломы человека, передающимся половым путем (ВПЧ). Первоначальное инфицирование обычно происходит в подростковом возрасте, и до 80% женщин заражаются ВПЧ в какой-то момент в течение своей жизни. Большинство инфекций ВПЧ проходят без лечения, но у некоторых пациентов инфекция сохраняется и может перерасти в ЦИН или, возможно, в рак.
Большинство инфекций ВПЧ проходят без лечения, но у некоторых пациентов инфекция сохраняется и может перерасти в ЦИН или, возможно, в рак.
ВПЧ играет центральную роль в патогенезе рака шейки матки, при этом вирус выявляется более чем в 99% случаев. Кроме того, ВПЧ также связан с другими злокачественными новообразованиями, включая рак вульвы, влагалища, заднего прохода, ротоглотки и полового члена. На сегодняшний день идентифицировано более 100 подтипов ВПЧ, примерно 40 из которых связаны с аногенными инфекциями, и они включают подтипы как низкого, так и высокого риска.Наиболее распространенными подтипами низкого риска являются ВПЧ 6 и 11, на которые приходится более 90% случаев аногенной кондиломы или остроконечных кондилом. ВПЧ 16 и 18 являются наиболее распространенными подтипами высокого риска и составляют 70% случаев рака шейки матки. В настоящее время доступны профилактические вакцины для защиты от ВПЧ (см. Главу о профилактических вакцинациях).
Инфекция ВПЧ необходима, но недостаточна для развития КИН. Более 90% инфекций спонтанно устраняются иммунной системой в течение одного года без лечения.Приблизительно 60% поражений CIN 1 регрессируют без лечения и менее 1% прогрессируют до рака. Однако предполагается, что 5% случаев CIN 2 и 12% случаев CIN 3 будут прогрессировать до инвазивного рака, если не лечить. В целом, для того чтобы CIN переросла в рак, требуется от 10 до 20 лет, что дает значительный период времени для выявления и лечения. Для перехода от ЦИН к раку требуется стойкая инфекция ВПЧ.
Более 90% инфекций спонтанно устраняются иммунной системой в течение одного года без лечения.Приблизительно 60% поражений CIN 1 регрессируют без лечения и менее 1% прогрессируют до рака. Однако предполагается, что 5% случаев CIN 2 и 12% случаев CIN 3 будут прогрессировать до инвазивного рака, если не лечить. В целом, для того чтобы CIN переросла в рак, требуется от 10 до 20 лет, что дает значительный период времени для выявления и лечения. Для перехода от ЦИН к раку требуется стойкая инфекция ВПЧ.
Кофакторы, связанные с персистирующей инфекцией ВПЧ и прогрессированием заболевания, включают курение, ВИЧ-инфекцию и другие типы иммуносупрессии.Рак шейки матки — это 14 -й самый распространенный рак среди женщин в США. Ежегодно регистрируется приблизительно 12 710 новых случаев заболевания и 4290 случаев смерти от рака шейки матки. Однако 85% случаев рака шейки матки в мире происходит в развивающихся странах из-за отсутствия программ скрининга. Таким образом, рак шейки матки является второй по частоте причиной смерти от рака среди женщин во всем мире: ежегодно происходит более 400 000 предотвратимых смертей.
В США 3,5 миллиона (7%) из 50 миллионов тестов Папаниколау, выполняемых каждый год, являются отклонениями от нормы и требуют дополнительного тестирования.Приблизительно 300 000 из этих женщин впоследствии получают диагноз CIN 2 или 3. Стоимость диагностики и лечения дисплазии шейки матки и остроконечных кондилом в США оценивается в 3 миллиарда долларов в год.
Факторы риска CIN такие же, как факторы риска инфекции HPV и рака шейки матки. В их числе:
Раннее начало половой жизни
Несколько половых партнеров
Сексуальный партнер высокого риска (т.е., партнер с несколькими половыми партнерами или с известной инфекцией ВПЧ)
История других инфекций, передаваемых половым путем
В анамнезе дисплазия вульвы, влагалища или анального канала
Иммуносупрессия
Курение сигарет
CIN 2 и 3 обычно протекает бессимптомно и диагностируется после аномального скринингового Пап-теста и / или теста на ВПЧ. CIN 1 может быть связан с развитием аногенитальных кондилом / кондилом
2.Диагностика и дифференциальный диагноз
CIN диагностируется при кольпоскопической биопсии шейки матки. В Соединенных Штатах скрининг на рак шейки матки включает цитологическое исследование с использованием мазка Папаниколау, часто в сочетании с тестированием на ВПЧ для выявления подтипов высокого риска. Текущие руководящие принципы рекомендуют начинать скрининг на рак шейки матки с помощью цитологического исследования в возрасте 21 года и повторять каждые два года в возрасте от 21 до 29 лет. Женщинам в возрасте от 30 до 65 лет рекомендуется проводить мазки Папаниколау и ВПЧ каждые 5 лет. Скрининг на рак шейки матки прекращается в возрасте 65 лет, если у пациента в анамнезе не было отклонений от нормы скрининга в течение последних 10 лет.
Женщин с отклонениями в результатах скрининга направляют на кольпоскопию — диагностическую процедуру с использованием кольпоскопа для получения увеличенного изображения шейки матки с освещением после нанесения 3-5% уксусной кислоты. Диспластические клетки отражают свет и при кольпоскопии выглядят белыми. Эти области дополнительно оцениваются на предмет аномальных сосудистых паттернов, включая пунктировку, мозаицизм или аномально внешний вид сосудов. Берут биопсию аномально выглядящие области.
Скрининг рака шейки матки в странах с ограниченными ресурсами
Рак шейки матки — основная причина смерти от рака среди женщин в развивающихся странах.Современные методы скрининга с использованием цитологии шейки матки, тестирования на ВПЧ и кольпоскопии требуют до трех посещений с сообщением результатов между каждым посещением. Эта стратегия часто неосуществима при разработке условий из-за экономических и инфраструктурных ограничений.
Протоколы«Скрининг и лечение», в которых скрининговый тест сопровождается во время одного визита лечением женщин с положительными результатами, устраняют эти трудности общения, а также проблему несоблюдения режима последующего наблюдения.Принятая стратегия включает визуальный осмотр с уксусной кислотой (VIA) сразу с последующим абляционным лечением с криотерапией для женщин с положительными результатами. Потенциальным вариантом в будущем является экспресс-тест на ВПЧ, несколько типов которого в настоящее время находятся в стадии разработки.
3. Менеджмент
A. Какой должна быть начальная окончательная терапия рака?
Консенсусные рекомендации по ведению пациентов с КИН и последующему наблюдению за ними предоставляются Американским обществом кольпоскопии и патологии шейки матки (ASCCP) и регулярно обновляются (www.ASCCP.org).
Как управляется CIN 1?
CIN 1 с цервикальной цитологией низкой степени
Учитывая высокую частоту спонтанного регресса, CIN 1 обычно лечится выжидательно. Это особенно верно, если диагнозу CIN 1 предшествует цитология шейки матки низкой степени, то есть ASC-US или LSIL. Эти пациенты могут пройти повторное тестирование на цитолию и ВПЧ (совместное тестирование) через 12 месяцев.
CIN 1 с полноценной цитологией шейки матки
Если диагнозу CIN 1 предшествует цитология, показывающая HSIL, существует более высокая вероятность основного CIN 2/3 или хуже, и рассматривается более агрессивное лечение.Пациентам, завершившим деторождение, рекомендуется эксцизионная процедура. У женщин, которые хотят в будущем фертильности, через 12 месяцев проводится тщательное наблюдение с цитологией и тестированием на ВПЧ (совместное тестирование).
Как осуществляется управление CIN 2 и 3?
Учитывая более низкую частоту спонтанного регресса и более высокую скорость прогрессирования, рекомендуется, чтобы большинство женщин с CIN 2 или CIN 3 прошли курс лечения. Используются как абляционные, так и эксцизионные процедуры с одинаковой эффективностью (излечение> 90%) у правильно отобранных пациентов.
Абляционные процедуры
Абляционные процедуры предназначены исключительно для лечения КИН и не предоставляют дополнительной диагностической информации. Чтобы претендовать на абляционную терапию, не должно быть подозрений на железистую или инвазивную плоскоклеточную болезнь. Конкретные критерии абляционной терапии включают:
Удовлетворительная кольпоскопия (визуализация всего плоскоколонного перехода шейки матки)
Биопсия, подтверждающая наличие ЦИН, поскольку одной аномальной цитологии недостаточно
Отрицательный эндоцервикальный кюретаж
Наиболее распространенными абляционными процедурами, используемыми в США, являются криотерапия и лазерная абляция.Обе процедуры эффективны с ограниченными побочными эффектами.
Криотерапия
Криотерапия охлаждает эктоцервикс с помощью металлического криозонда с использованием газообразного хладагента — диоксида углерода или закиси азота. Эктоцервикс охлаждается до -20ºC, вызывая кристаллизацию внутриклеточной воды, которая разрушает поражение. Используется цикл замораживания-размораживания-замораживания, при котором шейку матки замораживают в течение трех минут, дают ей оттаять, а затем снова замораживают в течение трех минут. Криотерапия может проводиться в офисе обученными медсестрами или средним медицинским персоналом.
Лазерная абляция
Лазерная абляция ЦИН может выполняться врачами, имеющими специальную подготовку. Лазер на углекислом газе направляется на поражение шейки матки под кольпоскопическим контролем. Вода в ткани поглощает энергию лазера, и ткань разрушается в результате испарения. Поражение обычно удаляется на глубину 5 мм на эктоцервиксе и 8-9 мм вокруг эндоцервикса. Необходимо соблюдать несколько процедур безопасности, в том числе использование защитных очков всем персоналом в процедурной комнате, использование почерневшего или почищенного щеткой зеркала, чтобы избежать повреждения окружающих тканей неверно направленными лазерными лучами, и использование влажных полотенец и тканевых простынь для предотвращения пожаров. .
Эксцизионные процедуры
Эксцизионные процедуры имеют то преимущество перед абляционными процедурами, что они предоставляют образец для получения дополнительной диагностической информации. Конкретные показания к абляционным процедурам включают:
Предполагаемое микроинвазия
Неудовлетворительная кольпоскопия (зона трансформации не полностью визуализирована)
Поражение, распространяющееся в эндоцервикальный канал
Эндоцервикальный кюретаж, показывающий ЦИН или железистую аномалию
Отсутствие корреляции между цитологией и кольпоскопией / биопсией
Подозрение на аденокарциному in situ
Невозможно исключить инвазивное заболевание
Рецидив после абляционной или предыдущей эксцизионной процедуры
Наиболее распространенные процедуры, используемые в США, включают конизацию холодным ножом (CKC), лазерную конизацию и процедуру электрохирургического удаления петли (LEEP), также называемую иссечение большой петли зоны трансформации (LLETZ).В обеих процедурах шейка матки инфильтрируется раствором анестетика / сосудосуживающего средства и удаляется конусообразная часть шейки матки, включая зону трансформации. Это может сопровождаться эндоцервикальным вымыванием (ECC) над ложем конуса. Нет никаких доказательств того, что один метод значительно эффективнее другого.
Конизация холодного ножа
Конизация холодным ножом (CKC) выполняется скальпелем под общей или регионарной анестезией в операционной.CKC рекомендуется пациентам с подозрением на микроинвазию или аденокарциному in situ (AIS), поскольку границы можно оценить без артефакта прижигания.
Конизация лазера
При лазерной конизации используется углекислый лазер для иссечения конусообразной части шейки матки. Обычно его проводят в операционной под общей или регионарной анестезией.
LEEP / LLETZ
В процедуре LEEP или LLETZ используется тонкая проволока в форме петли с электрохирургическим генератором.Петли доступны в различных формах и размерах, что позволяет индивидуализировать удаленный образец конуса во избежание чрезмерного иссечения. Преимущество этой процедуры заключается в том, что она выполняется в офисе. Однако могут возникнуть трудности с оценкой границ образца из-за тепловых артефактов.
4. Осложнения
A. Какие осложнения могут возникнуть в результате лечения — химиотерапии, лучевой терапии и хирургического вмешательства?
Каковы осложнения абляционных процедур?
У женщин, проходящих криотерапию, в течение нескольких недель после лечения могут наблюдаться водянистые выделения из влагалища.Если пациенты считают выделения беспокоящими, некротические ткани можно удалить с шейки матки с помощью кольцевых щипцов. Существует небольшой риск вагинального кровотечения и инфекции органов малого таза после лазерной абляции или криотерапии. Частота стеноза шейки матки при обеих процедурах составляет менее 1%.
Каковы осложнения эксцизионных процедур?
CKC, лазерная конизация и LEEP / LLETZ могут быть осложнены кровотечением во время или после процедуры. Кровотечение редко бывает сильным, и консервативных мер с использованием прижигания, наложения швов или пасты из субсульфата железа (раствор Монселя) обычно достаточно для контроля кровотечения.Частота инфицирования составляет 0,2-6,8% после CKC и <2% после лазерной конизации или LEEP / LLETZ. Регулярное профилактическое использование антибиотиков не рекомендуется ни для одной из абляционных или эксцизионных процедур.
Какое влияние оказывают абляционные и эксцизионные процедуры на фертильность и беременность?
Эксцизионные и абляционные процедуры при КИН часто выполняются женщинам репродуктивного возраста и могут повлиять на будущую фертильность и исходы беременности. О стенозе шейки матки после эксцизионных процедур сообщалось до 8% пациентов, однако это особенно важно у женщин в постменопаузе, когда было удалено большое количество тканей.Для сравнения, стеноз шейки матки встречается менее чем у 1% пациентов, перенесших абляционные процедуры. Кроме того, эксцизионные процедуры, особенно CKC, связаны с повышенным риском потери беременности во втором триместре и преждевременных родов по сравнению с абляционными процедурами.
Женщин, планирующих будущую беременность, следует лечить с помощью метода, который лучше всего диагностирует или лечит CIN, но при этом имеет наименьший риск неблагоприятного воздействия на фертильность. Если выполняется эксцизионная процедура, рекомендуется перед беременностью пройти не менее трех месяцев.
5. Прогноз и исход
A. Что бы вы сказали пациенту и его семье о прогнозе?
Каков риск рецидива после лечения CIN 2/3?
Частота рецидива или стойкого заболевания составляет 5-17% после эксцизионного или абляционного лечения CIN 2 или 3. Существенных различий в эффективности между различными описанными методами лечения нет. Факторы, связанные с рецидивирующим / хроническим заболеванием, включают:
Большой размер поражения (i.е., более двух третей поверхности шейки матки)
Вовлечение эндоцервикальной железы
Положительная маржа
Пациенты с положительными границами на иссеченных образцах или в сопутствующих образцах ECC могут пройти повторную процедуру эксцизионного вмешательства или подвергнуться тщательному наблюдению с последующим цитологическим исследованием, тестированием на ВПЧ, кольпоскопией и / или ECC.
B. Сценарии «Что, если»
Как лечится аденокарцинома шейки матки in situ (AIS)?
Аденокарцинома in situ (AIS) шейки матки — это предраковое заболевание желез и единственный известный предшественник аденокарциномы шейки матки.Большинство поражений являются смежными, но у 10-15% пациентов с АИС наблюдается мультифокальное заболевание с «пропускаемыми» поражениями. У женщин с известным или подозреваемым ЗИС рекомендуется конизация шейки матки для постановки или подтверждения диагноза, оценки степени заболевания, исключения инвазивного заболевания и исключения сопутствующего плоскоклеточного поражения.
CKC предпочтительнее LEEP / LLETZ, чтобы адекватно оценить маржу. Если на образце конуса отмечены положительные поля, рекомендуется повторить CKC. Учитывая возможность пропуска высыпаний, гистерэктомия рекомендуется женщинам с АИС, которые завершили деторождение.Тщательное наблюдение допустимо для женщин, желающих в будущем плодородия и имеющих отрицательную границу конуса.
Как следует вести подростков с CIN 2/3?
У женщин в возрасте 24 лет и младше скорость регресса CIN2 / 3 высока, а прогрессирование до инвазивного рака встречается редко. Эти пациенты могут проходить тщательное наблюдение, а не абляционные или эксцизионные процедуры. Это включает цитологию и кольпоскопию через 6 и 12 месяцев.
Как следует управлять CIN 2/3 во время беременности?
Следует избегать лечения CIN 2/3 во время беременности из-за высоких показателей послеродового регресса и значительной заболеваемости, связанной с конизацией шейки матки во время беременности.Пациенты должны пройти повторную цитологию, тестирование на ВПЧ и кольпоскопию через 6–12 недель после родов. Эндоцервикальный кюретаж никогда не следует проводить во время беременности.
6. Последующее наблюдение и лечение рецидивов
Эпиднадзор после абляции или удаления CIN 2 или 3 состоит из совместного тестирования с цитологией, а тестирование на ВПЧ через 12 месяцев состоит из совместного тестирования с цитологическим исследованием и тестирования на ВПЧ через 12 месяцев.
Пациенты могут вернуться к ежегодному скринингу после получения отрицательных результатов цитологического исследования шейки матки и теста на ВПЧ или двух последовательных отрицательных тестов.Женщинам с диагнозом ЦИН 2 или 3 требуется ежегодное наблюдение в течение 20 лет.
7. Каковы доказательства для конкретных рекомендаций по ведению и лечению?
Вальбумерс, Дж. М., Джейкобс, М. В., Манос, М. М.. «Вирус папилломы человека — необходимая причина инвазивного рака шейки матки во всем мире». J Pathol. т. 189. 1999. pp. 12
Райт, TC, Massad, LS, Дантон, CJ. «Согласованное руководство 2006 г. по ведению женщин с цервикальной интраэпителиальной неоплазией или аденокарциномой in situ». Am J Obstet Gynecol. т. 197. 2007. С. 340
.«Комитет ACOG по практическим бюллетеням — гинекология». Obstet Gynecol. т. 120. 2012. С. 1222
Хо, Г. Ю., Бирман, Р., Бердсли, Л. «Естественная история цервиковагинальной папилломавирусной инфекции у молодых женщин». N Engl J Med. т. 338. 1998. pp. 423
.Walker, JL, Wang, SS, Schiffman, M. «Прогнозирование абсолютного риска CIN3 во время постколпоскопического наблюдения: результаты исследования ASCUS-LSIL Triage Study (ALTS)». Am J Obstet Gynecol. т. 195. 2006. С. 341
.Castle, PE, Schiffman, M, Wheeler, CM, Solomon, D. «Доказательства частого регресса цервикальной интраэпителиальной неоплазии 2 степени». Obstet Gynecol. т. 113. 2009. С. 18
.Митчелл, М.Ф., Тортолеро-Луна, Г., Райт, Т. «Цервикальная папилломавирусная инфекция человека и интраэпителиальная неоплазия: обзор». J Natl Cancer Inst Monogr. т. . 1996. С. 17
.Martin-Hirsch, PL, Paraskevaidis, E, Kitchener, H.«Хирургия интраэпителиальной неоплазии шейки матки». Кокрановская база данных Syst Rev. 2000. pp. CD001318
«Четырехвалентная вакцина против вируса папилломы человека для предотвращения тяжелых поражений шейки матки». N Engl J Med. т. 356. 2007. С. 1915
Паавонен, Дж., Науд, П., Сальмерон, Дж. «Эффективность вакцины с адъювантом вируса папилломы человека (ВПЧ) -16/18 AS04 против цервикальной инфекции и предрака, вызванного онкогенными типами ВПЧ (PATRICIA): окончательный двойной слепой анализ. , рандомизированное исследование с участием молодых женщин ». Ланцет. т. 374. 2009. 301 с.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Кольпоскопия — Результаты — NHS
Часто после кольпоскопии врач или медсестра могут сразу сказать вам, что они обнаружили.
Если они берут биопсию (отбирают небольшой образец ткани для исследования в лаборатории), вам может потребоваться от 4 до 8 недель, чтобы получить результат по почте.
Нормальный результат
Примерно у 4 из 10 человек, прошедших кольпоскопию, результат был нормальным.
Это означает, что во время кольпоскопии и / или биопсии в шейке матки не было обнаружено аномальных клеток, и вам не требуется немедленное лечение.
Вам будет рекомендовано продолжить скрининг шейки матки, как обычно, на случай, если в дальнейшем появятся патологические клетки.
В зависимости от вашего возраста, через 3 или 5 лет вас пригласят на обследование шейки матки.
Ненормальный результат
Примерно 6 из 10 человек имеют аномальные клетки шейки матки, известные как цервикальная интраэпителиальная неоплазия (CIN) или цервикальная интраэпителиальная неоплазия (CGIN).
Это не рак, но есть риск перерасти в рак, если его не лечить.
Аномальные клетки могут быть обнаружены во время кольпоскопии, но потребуется биопсия, чтобы определить, каков риск их превращения в раковые и требуется ли лечение.
Ниже перечислены различные типы аномальных результатов биопсии и их значение:
- CIN 1 — маловероятно, что клетки станут злокачественными и могут уйти самостоятельно; лечение не требуется, и через 12 месяцев вас пригласят на скрининг-тест шейки матки, чтобы убедиться, что они прошли
- CIN 2 — существует умеренная вероятность того, что клетки станут злокачественными, и обычно рекомендуется лечение для их удаления
- CIN 3 — высока вероятность того, что клетки станут злокачественными, и рекомендуется лечение для их удаления
- CGIN — высока вероятность того, что клетки станут злокачественными, и рекомендуется лечение для их удаления
Подробнее о лечении аномальных клеток шейки матки.
В редких случаях кольпоскопия и биопсия обнаруживают рак шейки матки. Если это произойдет, вас направят к группе специалистов для обсуждения лечения.
Jo’s Cervical Cancer Trust предоставляет дополнительную информацию о результатах биопсии.
Последняя проверка страницы: 30 декабря 2019 г.
Срок следующей проверки: 30 декабря 2022 г.
Цервикальная интраэпителиальная неоплазия — StatPearls
Непрерывное образование
Заболеваемость и смертность от рака шейки матки снизились, главным образом, благодаря программам скрининга с использованием мазка Папаниколау.По мере появления большего количества данных об исходах были разработаны рекомендации по скринингу и лечению цервикальной интраэпителиальной неоплазии (CIN). Выявление заболевания в предраковом состоянии, тщательный мониторинг и лечение имеют первостепенное значение в профилактике рака шейки матки. Процесс скрининга на рак шейки матки включает цитологию мазка Папаниколау шейки матки вместе с тестированием на вирус папилломы человека (ВПЧ) при определенных обстоятельствах. В этом упражнении рассматривается оценка, лечение и осложнения цервикальной интраэпителиальной неоплазии и подчеркивается важность межпрофессионального командного подхода к ее лечению.
Цели:
Описать эпидемиологические тенденции в отношении интраэпителиальной неоплазии шейки матки.
Просмотрите наиболее распространенные симптомы, связанные с цервикальной интраэпителиальной неоплазией.
Обобщите варианты лечения интраэпителиальной неоплазии шейки матки.
Объясните важность стратегий межпрофессиональной группы для улучшения координации оказания помощи и коммуникации, чтобы помочь в быстрой диагностике цервикальной интраэпителиальной неоплазии и улучшении результатов у пациентов, у которых диагностировано это состояние.
Введение
Заболеваемость и смертность от рака шейки матки снизились, прежде всего, благодаря программам скрининга с использованием мазка Папаниколау. По мере появления большего количества данных об исходах были разработаны рекомендации по скринингу и лечению цервикальной интраэпителиальной неоплазии (CIN). Выявление заболевания в предраковом состоянии, тщательный мониторинг и лечение имеют первостепенное значение в профилактике рака шейки матки. Процесс скрининга на рак шейки матки включает цитологию мазка Папаниколау шейки матки, а также при определенных обстоятельствах тестирование на вирус папилломы человека (ВПЧ).[1]
Этиология
Инфекция шейки матки вирусом папилломы человека (ВПЧ) — это заболевание, передающееся половым путем, и значительный фактор риска развития интраэпителиальной неоплазии шейки матки. Однако только у относительно небольшого процента женщин с инфекцией разовьется тяжелая ЦИН или инвазивный рак шейки матки. Несколько факторов определяют, будет ли инфекция прогрессировать до CIN или карциномы, главным из которых является генотип ВПЧ, вызывающий инфекцию. Хотя существует около 100 подтипов ВПЧ, небольшая подгруппа имеет известную связь с дисплазией шейки матки и карциномой.Подтипы ВПЧ считаются онкогенными или неонкогенными. Персистенция вируса в тканях — еще один важный фактор в развитии CIN и, в конечном итоге, карциномы. [1] [2] [3] [4]
ВПЧ 16 является наиболее канцерогенным и вызывает от 55 до 60% случаев рака шейки матки во всем мире. ВПЧ 18 занимает второе место по канцерогенности и составляет от 10 до 15% случаев рака шейки матки. Факторы риска, такие как курение, состояние с ослабленным иммунитетом или ВИЧ-инфекция, вероятно, приводят к сохранению инфекции HPV и повышенному риску развития CIN.[5] [6] [7]
Несмотря на то, что терминология меняется, цитологические отклонения в мазке Папаниколау обычно описываются как «плоскоклеточные интраэпителиальные поражения» и далее классифицируются как «низкосортные» или «высокосортные».
Эпидемиология
Инфекция ВПЧ встречается у сексуально активных женщин любого возраста, но чаще встречается у женщин-подростков и женщин в возрасте до 30 лет. Наибольшая заболеваемость отмечается у женщин в возрасте от 20 до 24 лет. инфекция до неопределяемого уровня в среднем за 8 месяцев; Это является основанием для увеличения количества скрининга мазка Папаниколау до 21 года.
Женщины старше 30 лет с обнаруженным ВПЧ с большей вероятностью будут иметь стойкую инфекцию и требуют более активного последующего наблюдения, чтобы исключить цервикальную интраэпителиальную неоплазию. [1]
Патофизиология
Цервикальная интраэпителиальная неоплазия возникает в результате инфекции ВПЧ в клетках шейки матки. Эти изменения, особенно у молодых женщин, обычно возвращаются к нормальным клеткам из-за неповрежденного иммунного ответа и быстрого обмена клеток в шейке матки. Около 60% CIN-1 вернется в норму через 1 год.Женщины с CIN-2 и CIN-3 подвержены высокому риску развития инвазивного рака, хотя среднее время прогрессирования все еще составляет несколько лет. Следовательно, женщины с CIN-2/3 должны получать лечение. Исключения из этой рекомендации составляют женщины в возрасте от 20 до 24 лет и беременные. Поскольку значительный процент плоских интраэпителиальных поражений низкой степени злокачественности (LGSIL) в мазке Папаниколау будет иметь CIN-2 или 3, имеет смысл, что эти мазки Папаниколау все еще требуют кольпоскопии и биопсии в большинстве случаев.То же самое относится к пожилым женщинам с атипичными плоскоклеточными клетками неопределенного значения (ASCUS) Пап-мазок, у которых также есть ВПЧ высокого риска. Цитология — это скрининговый тест, но гистологические характеристики биопсии ткани позволяют поставить диагноз. [1] [8]
Гистопатология
Классическим микроскопическим описанием ВПЧ-инфекции эпителиальных клеток шейки матки является «койлоцитоз». Этот термин относится к появлению перинуклеарного «ореола» внутри клетки вместе с увеличенными и нерегулярными ядрами, которые демонстрируют признаки митоза.Доля эпителия шейки матки с диспластическими клетками определяет степень дисплазии. CIN-1 (низкий уровень) затрагивает нижнюю 1/3 или менее эпителия, тогда как более значительный CIN-2 и CIN-3 (высокий уровень) прогрессируют, охватывая всю толщину эпителия. Дисплазия переходит в рак, когда поражает базальную мембрану.
История и физика
В большинстве случаев диспластические поражения шейки матки не видны невооруженным глазом, и именно мазок Папаниколау выявляет аномалии, требующие дальнейшей оценки.Некоторые поражения выглядят как экзофитные или похожие на бляшки наросты на шейке матки. ВПЧ может вызывать аногенитальные бородавки и, таким образом, побуждать к дальнейшему исследованию других аномалий, вызванных ВПЧ.
Оценка
Кольпоскопия с направленной биопсией является предпочтительным методом оценки аномального результата мазка Папаниколау. «Совместное тестирование» сочетает в себе цитологию и тестирование на ВПЧ для типов высокого риска, но по-прежнему считается скринингом. В конечном итоге для постановки диагноза требуется забор ткани.
Из этого правила есть исключения:
Для женщин в возрасте от 21 до 24 лет с цитологическим исследованием LGSIL из-за высокой скорости излечения заболевания рекомендуется повторная цитология с 12-месячными интервалами.Эта же возрастная группа женщин с результатами мазка Папаниколау, показывающими атипичные плоскоклеточные клетки, не может исключить высокие (ASC-H), атипичные железистые клетки или результаты HGSIL при повторной цитологии; кольпоскопия — рекомендация. При контрольных мазках Папаниколау, показывающих ASCUS, LGSIL или отрицательный результат, рекомендуется повторить анализ еще через 12 месяцев. Для пациентов с повторным ASCUS или LGSIL через 24 месяца кольпоскопия является следующим шагом. [1]
Пациентам старше 24 лет с ASCUS и положительным HPV высокого риска и LGSIL или выше следует пройти кольпоскопию.Независимо от возраста женщины с HGSIL или ASCUS-H должны пройти кольпоскопию. При диагнозе CIN II или выше рекомендуется эксцизионное лечение. В отношении подгруппы молодых женщин может потребоваться тщательное наблюдение с помощью кольпоскопии, если они соблюдают осторожность. [1]
Лечение / ведение
CIN-1 может пройти повторное наблюдение и совместное тестирование через 1 год. Если CIN-1 сохраняется через 2 года или прогрессирует в течение этого времени, рекомендуется лечение. [1]
Как указывалось ранее, ЦИН -2 или выше требует лечения.Лечение также рекомендуется, если разница между результатами Папаниколау и результатами биопсии превышает одну степень. Например, если мазок Папаниколау показывает интраэпителиальное поражение высокой степени (HGSIL), но результаты биопсии отрицательны, потенциальные причины — неправильное считывание образца или пропущенное поражение во время кольпоскопии. В этом случае предпочтительным методом лечения является диагностическая эксцизионная процедура, поскольку она является одновременно терапевтической и диагностической. Затем края цервикального образца могут пройти оценку для полного удаления любых аномальных клеток.[1]
Обычно лечение проводится путем абляции или иссечения аномальных клеток. Удаление аномальных клеток включает криохирургию или лазерную абляцию (CO2-лазер). Абляция допустима только в том случае, если эндоцервикальный образец отрицательный, нет железистых аномалий, видны все границы поражения и пациент не потерпел неудачу при других курсах лечения. Эти методы были более распространены до разработки LEEP (процедуры электрохирургического удаления петли). Абляционные процедуры имеют более высокую частоту рецидивов при тяжелой дисплазии по сравнению с LEEP.[1]
Эксцизионные процедуры для лечения CIN включают LEEP, конизацию холодным ножом и лазерную конизацию. Вопрос о том, увеличивает ли какая-либо из этих процедур риск преждевременных родов у пациента, является спорным, поскольку риски преждевременных родов и дисплазии значительно перекрываются. Тем не менее, у женщин моложе 25 лет с CIN-2 или 3 может быть роль тщательного наблюдения с помощью кольпоскопии через 6 месяцев, а не иссечения. Однако в настоящее время это не предпочтительный вариант лечения. Во время беременности лечение откладывается до послеродового периода, если кольпоскопическое наблюдение во время беременности не выявляет прогрессирование до инвазивного рака шейки матки.[1]
Женщинам, получавшим лечение от CIN-2 или выше, необходимо сдать мазок Папаниколау и анализ на ВПЧ через 12 и 24 месяца после процедуры. Даже при положительных эндоцервикальных краях иссеченного образца процедура считается эффективной от 70 до 80%. При положительных краях следует повторить цитологическое исследование через 4-6 месяцев, сопровождаемое эндоцервикальным выскабливанием. Повторная эксцизионная процедура является одним из вариантов лечения стойкой или рецидивирующей CIN-2 или 3. В некоторых случаях пациенты выбирают гистерэктомию, которая также подходит для рецидивирующей CIN.[1]
Дифференциальный диагноз
Дифференциальный диагноз должен включать нормальные плоскоклеточные клетки, бородавчатые поражения шейки матки, воспаление, инфекцию и карциному.
Прогноз
Прогноз при цервикальной интраэпителиальной неоплазии зависит от степени тяжести. При соблюдении рекомендаций ASCCP риск развития карциномы низкий. Риск открытого рака шейки матки значительно выше, если женщина пропускала скрининг более 10 лет.
Осложнения
При биопсии шейки матки могут возникнуть осложнения, в том числе обильное кровотечение или инфекция, но они встречаются редко. Хирургическое лечение, такое как конус холодного ножа или LEEP, сопряжено с повышенным риском, включая риск анестезии. У лиц, которым была проведена эксцизионная процедура, возникли опасения относительно риска осложнений беременности, таких как преждевременные роды или цервикальная недостаточность. Однако факторы риска этих осложнений совпадают с факторами риска дисплазии шейки матки, поэтому трудно определить реальное влияние эксцизионной процедуры на преждевременные роды.[9] [10]
Жемчуг и другие проблемы
Американское общество кольпоскопии и патологии шейки матки (ASCCP) опубликовало приложение для смартфонов под названием «ASSCP Mobile», которое регулярно обновляется. Он имеет удобный алгоритм для проверки руководящих принципов и рекомендаций по управлению. Он доступен для платформ Android и IOS за минимальную плату.
Улучшение результатов команды здравоохранения
Поставщики медицинских услуг, включая практикующую медсестру, должны обсудить протоколы скрининга на рак шейки матки и внедрить надежную систему для последующего наблюдения, особенно в случае аномальных результатов.Эта система должна включать комбинацию устных и письменных уведомлений о процессе оценки и важности соответствующих последующих действий.
Постоянное использование презервативов — один из наиболее эффективных методов защиты женщин от передачи ВПЧ. Вакцины против ВПЧ также защищают от болезней, связанных с ВПЧ. [11] Они одобрены FDA и показывают почти 100% эффективность в предотвращении неоплазии шейки матки от подтипов ВПЧ, включенных в вакцину. Эти вакцины обеспечивают иммунитет к нескольким подтипам ВПЧ.Все женщины должны пройти скрининг на рак шейки матки в соответствии с рекомендациями ASCCP, независимо от их статуса иммунизации против ВПЧ.
Цервикальная интраэпителиальная неоплазия требует межпрофессионального командного подхода, включающего врачей, специалистов, специализированных медсестер и фармацевтов, которые сотрудничают в разных дисциплинах для достижения оптимальных результатов для пациентов. [Уровень V]
Дополнительное образование / Вопросы для повторения
Рисунок
Мочеполовая система, гениталии; Женщины, заболевания матки, эрозия шейки матки, карцинома шейки матки, рак шейки матки, интраэпителиальная неоплазия шейки матки (CIN), поражение.Предоставлено Центрами по контролю и профилактике заболеваний (CDC)
Ссылки
- 1.
- Massad LS, Einstein MH, Huh WK, Katki HA, Kinney WK, Schiffman M, Solomon D, Wentzensen N, Lawson HW., Конференция по рекомендациям консенсуса ASCCP 2012. 2012 г. обновлено согласованное руководство по ведению скрининговых тестов на аномальный рак шейки матки и его предшественников. J Low Genit Tract Dis. 2013 апр; 17 (5 приложение 1): S1-S27. [PubMed: 23519301]
- 2.
- de Sanjose S, Quint WG, Alemany L, Geraets DT, Klaustermeier JE, Lloveras B, Tous S, Felix A, Bravo LE, Shin HR, Vallejos CS, de Ruiz PA, Lima MA, Guimera N, Clavero O, Alejo M, Llombart-Bosch A, Cheng-Yang C, Tatti SA, Kasamatsu E, Iljazovic E, Odida M, Prado R, Seoud M, Grce M, Usubutun A, Jain A, Suarez GA , Lombardi LE, Banjo A, Menéndez C, Domingo EJ, Velasco J, Nessa A, Chichareon SC, Qiao YL, Lerma E, Garland SM, Sasagawa T, Ferrera A, Hammouda D, Mariani L, Pelayo A, Steiner I, Oliva E, Meijer CJ, Al-Jassar WF, Cruz E, Wright TC, Puras A, Llave CL, Tzardi M, Agorastos T, Garcia-Barriola V, Clavel C, Ordi J, Andújar M, Castellsagué X, Sánchez GI, Nowakowski AM , Борнштейн Дж., Муньос Н., Bosch FX., Ретроспективное международное исследование и Группа изучения временных тенденций ВПЧ. Атрибуция генотипа вируса папилломы человека при инвазивном раке шейки матки: ретроспективное перекрестное всемирное исследование. Ланцет Онкол. 2010 ноя; 11 (11): 1048-56. [PubMed: 20952254]
- 3.
- Уиллер К.М., Хант В.С., Хосте Н.Э., Ки К.Р., Квинт РГ, Касл ЧП. Распределение генотипов вируса папилломы человека: значение для вакцинации и скрининга рака в США. J Natl Cancer Inst. 2009 г., 01 апреля; 101 (7): 475-87.[Бесплатная статья PMC: PMC2664090] [PubMed: 19318628]
- 4.
- Bosch FX, de Sanjosé S. Глава 1: Вирус папилломы человека и рак шейки матки — бремя и оценка причинной связи. J Natl Cancer Inst Monogr. 2003; (31): 3-13. [PubMed: 12807939]
- 5.
- Xi LF, Koutsky LA, Castle PE, Edelstein ZR, Meyers C., Ho J, Schiffman M. Связь между курением сигарет и нагрузкой ДНК вируса папилломы человека 16 и 18 типов. Биомаркеры эпидемиологии рака Пред. 2009 декабрь; 18 (12): 3490-6.[Бесплатная статья PMC: PMC2920639] [PubMed: 19959700]
- 6.
- Moscicki AB, Schiffman M, Kjaer S, Villa LL. Глава 5: Обновление естественной истории ВПЧ и аногенитального рака. Вакцина. 31 августа 2006 г .; 24 Дополнение 3: S3 / 42-51. [PubMed: 16950017]
- 7.
- Hildesheim A, Schiffman MH, Gravitt PE, Glass AG, Greer CE, Zhang T, Scott DR, Rush BB, Lawler P, Sherman ME. Персистирование типоспецифической инфекции вируса папилломы человека среди цитологически нормальных женщин. J Infect Dis.1994 Февраль; 169 (2): 235-40. [PubMed: 8106758]
- 8.
- Wright TC, Massad LS, Dunton CJ, Spitzer M, Wilkinson EJ, Solomon D., 2006 Консенсусная конференция, спонсируемая Американским обществом кольпоскопии и патологии шейки матки. Согласованные руководящие принципы 2006 года по ведению женщин с аномальными скрининговыми тестами на рак шейки матки. Am J Obstet Gynecol. 2007 Октябрь; 197 (4): 346-55. [PubMed: 177]
- 9.
- Paraskevaidis E, Koliopoulos G, Kalantaridou S., Pappa L., Navrozoglou I, Zikopoulos K, Lolis DE.Управление и развитие интраэпителиальной неоплазии шейки матки во время беременности и в послеродовом периоде. Eur J Obstet Gynecol Reprod Biol. 2002, 5 августа; 104 (1): 67-9. [PubMed: 12128266]
- 10.
- Boardman LA, Goldman DL, Cooper AS, Heber WW, Weitzen S. CIN во время беременности: дородовая и послеродовая цитология и гистология. J Reprod Med. 2005 Янв; 50 (1): 13-8. [PubMed: 15730167]
- 11.
- Moss JL, Reiter PL, Brewer NT. Корреляты охвата вакциной против вируса папилломы человека: анализ на государственном уровне.Sex Transm Dis. 2015 Февраль; 42 (2): 71-5. [Бесплатная статья PMC: PMC4295643] [PubMed: 25585064]
Лечение аномальных клеток шейки матки | Рак шейки матки
LLETZ означает вырезание большой петли зоны трансформации.Это также известно как петлевое электрохирургическое иссечение (LEEP) или петлевая диатермия. Это наиболее распространенное лечение аномальных клеток шейки матки.
Ваш кольпоскопист с помощью тонкой проволочной петли удаляет зону трансформации шейки матки. По проволоке проходит электрический ток, который одновременно разрезает ткань и закрывает рану.
Зона трансформации — это область вокруг отверстия шейки матки.
LLETZ является амбулаторным лечением и занимает до 15 минут.Обычно это делается под местной анестезией.
Что происходит
В клинике кольпоскопии медсестра просит вас раздеться ниже пояса, а затем лечь на спину на кушетку для осмотра. Они дают вам простыню, чтобы прикрыться. Ваши ноги поддерживаются двумя опорами для ног.
Ваш кольпоскопист осторожно вводит во влагалище медицинский инструмент, называемый расширителем, чтобы держать его открытым (например, при проверке шейки матки). Они смотрят через кольпоскоп, чтобы исследовать вашу шейку матки.
Они вводят немного местного анестетика в шейку матки. Это может на короткое время ужалить. Местный анестетик обезболивает пораженную область. Затем ваш кольпоскопист может удалить участок ткани с аномальными клетками. Это не больно, но вы можете почувствовать некоторое давление.
Затем кольпоскопист удаляет расширитель, и вы можете одеваться, когда будете готовы.
Вы должны принести в больницу гигиеническую прокладку. Он понадобится вам после лечения, так как может возникнуть кровотечение.
После лечения
У вас могут быть кровотечение и выделения в течение примерно 4 недель после приема LLETZ. Вы не должны использовать тампоны или заниматься сексом в это время, чтобы снизить риск заражения.
Обратитесь к терапевту или медсестре по кольпоскопии, если у вас есть:
- кровотечение более сильное, чем месячные, или у вас все еще кровотечение через 4 недели
- выделения с неприятным запахом
«умеренные» поражения шейки матки могут не нуждаться в лечении
Роберт Прейдт
HealthDay Reporter
СРЕДА , Фев.28, 2018 (HealthDay News) — Новое исследование призывает к регулярному мониторингу «умеренных» поражений шейки матки, которые могут указывать на возможность развития рака позже, а не к немедленному лечению.
Умеренные поражения шейки матки — официально известные как цервикальная интраэпителиальная неоплазия 2 степени (CIN2) — представляют собой аномальные клетки на поверхности шейки матки.
CIN — это , а не рак шейки матки, но он может прогрессировать до рака. Однако во многих случаях эти клетки также могут вернуться в нормальное состояние или остаться неизменными.
Сейчас обычно лечится CIN2. Но некоторые исследования показали, что поражения CIN2 часто полностью регрессируют без лечения и поэтому их следует просто контролировать.
Некоторые эксперты считают, что этот подход может быть особенно важен для молодых женщин, поскольку лечение этих поражений может представлять риск для будущих беременностей.
Но является ли подход, основанный только на мониторинге, к поражениям CIN2 самым безопасным путем?
Чтобы выяснить это, британская группа под руководством Марии Киргиу из Имперского колледжа Лондона проанализировала данные 36 исследований.Эти исследования включали 3160 женщин с CIN2, за которыми активно наблюдали в течение как минимум трех месяцев.
Продолжение
По прошествии двух лет 50 процентов поражений регрессировали, 32 процента сохранились и 18 процентов перешли в более серьезные стадии.
Однако у женщин моложе 30 лет скорость регресса возросла до 60 процентов, отметили исследователи, в то время как степень настойчивости составила 23 процента, а скорость прогрессирования — 11 процентов.
Всего 15 случаев рака шейки матки (0.5 процентов всех пациентов) — большинство из них — женщины старше 30 лет.
На основании своих выводов исследователи пришли к выводу, что в случаях CIN2 оправдан регулярный мониторинг, а не немедленное лечение.
Два гинеколога из США, не имевшие отношения к исследованию, заявили, что исследование помогает подтвердить то, что уже подозревали многие специалисты.
«Выводы доктора Киргиу из ее недавнего исследования подтверждают то, что большинство гинекологов знали уже давно — что CIN 2 часто регрессирует и не обязательно требует лечения, особенно у молодых женщин», — сказала д-р.Ади Давыдов. Он руководит гинекологией в больнице Стейтен-Айлендского университета в Нью-Йорке.
Продолжение
«Многие гинекологи уже лечат CIN 2 консервативно», — отметил он. «Американское общество кольпоскопии и патологии шейки матки на самом деле имеет рекомендации, согласно которым, если у молодой пациентки есть CIN 2, ее можно наблюдать без лечения».
Тем не менее, Давыдов и другой эксперт согласились, что окончательное решение должен принимать должным образом информированный пациент.
Новое исследование «вселяет в нас уверенность» и рекомендует наблюдение (а не лечение) в этих случаях, — сказал д-р.Митчелл Крамер, заведующий кафедрой акушерства и гинекологии в больнице Хантингтон в Хантингтоне, штат Нью-Йорк
«Сказав это, важно, чтобы врач рассмотрел все варианты и информацию по этой проблеме, чтобы пациент мог принять обоснованное и информированное решение о лечении, которое он удобны », — добавил Крамер.
Киргиу и ее коллеги опубликовали свои результаты 27 февраля в BMJ .
Терапия полностью избавляет от ВПЧ у одной трети предраков шейки матки
Исследователи наблюдали за участниками еще в течение двух с половиной лет после операции, что является самым длительным из всех исследований с участием женщин в этих испытаниях.Они показали, что долгосрочное наблюдение было лучше для тех, кто получил вакцину, чем плацебо, при этом большее количество женщин в группе вакцинированных оставались полностью свободными от ВПЧ. Исследование опубликовано в Gynecologic Oncology .
Харпер отмечает, что терапевтическая вакцина под названием Tipapkinogen Sovacivec, или TS, полностью отличается от Gardasil9, вакцины, вводимой для предотвращения инфекции HPV. В то время как Гардасил9 предотвращает заражение ВПЧ, TS очищает ткани, уже инфицированные ВПЧ.CIN2 и CIN3 всегда вызваны инфекциями ВПЧ высокого риска.
БОЛЬШЕ ОТ MICHIGAN: Подпишитесь на нашу еженедельную рассылку новостей
Типичная процедура лечения CIN2 или CIN3 включает удаление конусообразной части шейки матки, называемой LEEP или конусом. Это приводит к образованию рубцов и укорочению шейки матки, что может вызвать проблемы во время родов и повысить риск кесарева сечения. Кроме того, женщины, перенесшие эту процедуру, имеют очень высокий риск развития рака шейки матки в течение следующих 20 лет, если они не будут продолжать проходить обследование.
«Хирургическая процедура удаляет всю ткань, которая ведет к раку, но не удаляет весь ВПЧ. Ты не дома бесплатно. У вас все еще есть ВПЧ », — говорит Харпер, всемирно признанный исследователь ВПЧ, член онкологического центра Рогеля Мичиганского университета и старший заместитель директора Мичиганского института клинических исследований и медицинских исследований (MICHR).
С помощью вакцины исследователи обнаружили, что она не только устранила поражения, но и устранила инфекцию ВПЧ.
«На самом деле он лечит причину заболевания, которым является ВПЧ», — говорит Харпер.
Женщины, которым вводили вакцину, сообщали о иногда тяжелых реакциях в месте инъекции. Харпер говорит, что это было ожидаемо, потому что вакцина предназначена для запуска иммунной системы. Иммунная реакция может вызвать воспаление кожи.
В исследовании рассматривались только поражения шейки матки, но ВПЧ связан с несколькими другими типами рака, включая рак головы и шеи и рак анального канала.Исследователи предполагают провести тестирование TS на эти виды рака в будущем. Чтобы получить одобрение TS от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США, необходимы дополнительные клинические испытания. Пробных версий пока нет.
| ИММУННЫЕ МОДУЛЯТОРЫ | |||||||||||
| Имиквимод | 6 906 VAIN | Дважды в неделю на 12 доз | 72 | Гистология через 6 месяцев после лечения | 51.4% с гистологической регрессией, в то время как 8,3% имели прогрессивную гистологию | ||||||
| Grimm 2012 | РКИ | CIN 2/3 | Титрование 1-3 вагинальных суппозиториев в течение 16 недель | 24 (на группу) | 4 квадрантная кольпоскопическая биопсия под контролем через 20 недель | 73% регресс до низкой степени или нормы по сравнению с 39% в группе плацебо | |||||
| Diaz-Arrastia 2001 | Серия перспективных клинических случаев | HSIL вульвы, влагалища или шейки матки | Трехкратное нанесение еженедельно в течение 6–16 недель | 8 (2 дисплазии шейки матки) | Гистология через 1 месяц | 50% с полным разрешением, 25% с регрессом до низкой степени | |||||
| (Chen, 2013) | Ретроспективная серия случаев | CIN или VAIN, уже подвергнутые хирургическому лечению | Дважды в неделю в течение 8 недель | 76 | Повторная цитология / HPV 3 мес.после лечения | 76,3% с нормальным мазком Папаниколау. Гистология не проводилась. | |||||
| Pachman 2012 | РКИ | CIN 2/3, повторный или перс. CIN I | 1 пакет каждые 4 дня на 5 применений, затем абляционная терапия против эксцизионной | 56 | Цитология +/- гистология через 4 месяца затем каждые 4-6 мес. Конечная точка: персистирование / рецидив CIN через 2 года | Дисплазия без разницы (CIN2 / 3 или рецидивирующая CIN с тем же типом ВПЧ) между 2 группами (25% против 21% в контроле) | |||||
| Транс-ретиноевая кислота | |||||||||||
| Weiner 1986 | Проспективная когорта | Легкая, mod, sev дисплазия | Ежедневно в течение 4 дней; 2 когорты с разными концентрациями | 42 | Гистология через 5-18 месяцев | 14% (2/14) и 45% (10/22) с разрешением в низкой и высокой концентрации | |||||
| Meyskens 1983 | Фаза I проспективная когорта | Легкая или умеренная CIN | Возрастающие дозы TRA в течение 4 дней подряд | 35 | Клиническое и кольпоскопическое исследование побочных эффектов | Отсутствие системных эффектов, легкое воспаление шейки матки при более высоких дозах, высокая вагинальная токсичность при 0.484% | |||||
| Graham 1986 | Фаза II проспективная когорта | Легкая, mod, sev дисплазия | Цервикальный колпачок в течение 4 дней, затем 2 дня каждые 3 месяца в течение одного года | 25 | Цитология и гистология % (10/20) гистологическое и цитологическое подавление регресса заболевания | ||||||
| DiSilvestro 2001 | Предполагаемая когорта | CIN 2/3 | Гель на губке внутри шейного колпачка на 4, 8 или 14 дней | 52 | направленная гистология через 90 дней после лечения | 46.9% регресс. 53,1% без изменений. | |||||
| ªChen 1994 | РКИ | NR | Один раз в день в течение 50 дней | NR | NR | 74,3% регресс после двух курсов лечения | |||||
| Surwort 1982 9027 | 906 3Ежедневные аппликации в течение 4 дней | 18 | Конизация шейки матки через 4 недели после лечения | Уменьшение размера поражения на 33% и полная регрессия в 11% | |||||||
| Meyskens 1994 | Фаза III РКИ | CIN 2 / 3 | Шейная губка ежедневно в течение 4 дней, затем 2 дня в 3 и 6 мес. | 301 | Цитология и гистология под кольпоскопическим контролем через 15 месяцев | Гистологическое разрешение в 43% по сравнению с 27% в группе плацебо CIN 2. Никакой разницы в группе CIN3. | |||||
| Руффин 2004 | Проспективная когорта | CIN 2/3 | 4 дозы в день в разных дозах | 175 | Гистология через 12 недель | Ответ на терапию не статистически значим во всех 4 группах доз | |||||
| Krause 1987 | Проспективная когорта | CIN 3 | Гель интерферона во влагалищной чашке в течение 4 недель подряд | 9 | Конизация через 4 недели | 22% полное разрешение | с разрешением 2/618|||||
| Moller 1983 | Проспективная когорта | CIN 2/3, CIS | Гель интерферона через шейный колпачок 2 раза в неделю в течение 6 недель | 6 | Гистология через 6 и 12 недель | 50% (3/6) с «легкой дисплазией» | |||||
| Schneider 1995 | РКИ II фазы | CIN 2/3 | 3 концентрации геля интерферона для 28 дней через диафрагму | 33 (24 терапии против 9 лазеров) | Цитология и гистология с типированием ВПЧ через 6 месяцев | 42% (10/24) против 89% (8/9) с разрешением и 42% (10/24 ) против 11% (1/9) с регрессом | |||||
| Yliskoski 1990 | РКИ | CIN или VAIN | Вагинальный гель каждую ночь в течение 2 недель, несколько курсов в течение 1 года | 19 (9 интерферонов против 10 плацебо) | Генотипирование ВПЧ в 16 месяцев | 67% (6/9) ВПЧ-отрицательных | |||||
| Choo 1985 | Перспективная когорта | Mod, sev дисплазия, CIS | Нанесение геля через вагинальный аппликатор дважды в день | 727 пациентов Кольпоскопия — без гистологии | Разрешение 28% (2/7), регрессия 43% (3/7) и отсутствие ответа на кольпоскопию 28% (2/7) | ||||||
| Фактор стимуляции колонии гранулоцитов-макрофагов (GM- CSF) | |||||||||||
| Hubert 2010 | RCT | CIN 1 | Гель наносился каждые 3 дня на 4 дозы аппликатором | 26 (15 CIN 1 и 11 контрольных) | Вирусная нагрузка ВПЧ в плазме и гистология через 26–30 месяцев | Снижение вирусной нагрузки ВПЧ; нет клинического ответа на основании гистологии. | |||||
| АНТИПРОЛИВЕРАТИВНОЕ средство | |||||||||||
| 5-фторурацил (5FU) | |||||||||||
| Maiman 1999 | RCT | CIN 2/3 | каждые 2 недели 906 906 1 раз после удаления (50 терапий и 51 контроль)Гистология через 18 месяцев | 28% (14/50) против 47% (24/51) с рецидивирующим CIN 2/3 | |||||||
| (Barten, 1987) | Проспективная когорта | CIN 1,3 | Цервикальный колпачок ежедневно в течение 7 дней | 10 | Гистология через 6–12 мес. | Разрешение 20% (2/10), 40% (4/10) с регрессией до CIN1, и 40% (4/10) с персистирующей CIN1 / CIS | |||||
| Sillman 1981 | Проспективная когорта | Вульва, вагинальный, цервикальный мод, sev дисплазия | Крем наносился каждую ночь в течение 2 недель, затем один раз в месяц | 16 | 16 | 16 | 16 | 16 | Гистология100% (16/16) с разрешением 906 18 | ||
| Rahangdale 2014 | РКИ | CIN 2 | Крем каждые 2 недели в течение 16 недель | 60 (31 лечение против 29 плацебо) | Гистология через 6 месяцев | 93% (26/28) vs.56% (15/27) с регрессом | |||||
| Pride 1982 | Перспективная когорта | Дисплазия влагалища / шейки матки | Ночью в течение 10 ночей через диафрагму | 11 | Конизация или гистерэктомия 27 55618 611 с разрешением | ||||||
| Sidhu 1997 | РКИ | CIN 1/2 | Биоадгезивная пленка с использованием аппликатора | 104 (51 с терапией против 53 с плацебо | Гистология через 6 месяцев | 67% (32/48 ) и 72% (33/46) регресса или разрешения в группе лечения и плацебо. | |||||
| Цисплатин | |||||||||||
| ªNakayama 1992 | Предполагаемая когорта | легкая / умеренная / SEV и «микроинвазивный ca» | Ежедневное введение через марлевые тампоны в течение 10 дней. | 12 | Гистология на 10-й день | 100% с разрешением в группе CIN (10/10) и 50% (1/2) регрессией в группе микроинвазивной CA | |||||
| Йодостериновая кислота | |||||||||||
| † Gleeson 1992 | RCT | CIN 2/3 | Применение с пессарием vs.плацебо в течение 30 ночей | NR | Гистология через 30 дней | Нет клинически значимой разницы в 2 группах | |||||
| ПРОТИВОВИРУСНЫЕ СРЕДСТВА | |||||||||||
| Цидофовир | 906ach 906 , 3 | гель через цервикальный колпачок один раз за 6 недель до конизации | 48 (23 лечения против 25 плацебо) | Конизация | 61% (14/23) цидофовир против 20% (5/25) плацебо с разрешением | ||||||
| Snoeck 2000 | Проспективная когорта | CIN 3 | Гель наносился через день на 3 аппликации | 15 | Гистология в течение 1 месяца | 47% 7/15 с разрешением, 7% (1/15) с регрессией по CIN I, 33% (5/15) с постоянным CIN 2/3 | |||||
| Bossens 2018 | Предполагаемая когорта | CIN 2,3 | Гель наносился один раз в неделю в течение 3 недель в течение 5 o r 10 ч | 9 | Н / Д | Нет клинически значимых побочных эффектов | |||||
| Лопинавир и ритонавир | |||||||||||
| Hampson 2016 | Проспективное когортное исследование | 2 раза в день | HSIL | 23 | Цитология через 12 недель | 63.6% без дисплазии, 18,2% с низкой степенью | |||||
| Vidarabine | |||||||||||
| † Okamoto 1999 | Когортное исследование | CIN I и 2 | Vidarabine мазь Гистология | 81% (17/21) с регрессией | |||||||
| Niwa 2003 | Когортное исследование | CIN и рак шейки матки стадии IA1 | Схема не описана | 30 | Типирование 10% ВПЧ с помощью ПЦР | / 10) с разрешением инфекции ВПЧ | |||||
| Терампрокол | |||||||||||
| Khanna 2007 | Фаза I / II клиническое испытание | 906 один раз в неделю в течение 3 недель | 7 | НЕТ | Серьезных побочных эффектов не отмечено | ||||||
| ГОРМОНАЛЬНЫЕ ВЕЩЕСТВА | 9061 9|||||||||||
| Прогестерон | |||||||||||
| Hefler 2010 | Клиническое исследование фазы II | CIN 1 | 10 дней в месяц в течение 6 месяцев | 40 | Цитология и гистология | 30% регресс по сравнению с 38.3% в группе плацебо | |||||
| Дегидроэпиандростерон (ДГЭА) | |||||||||||
| Suh-Burgmann 2003 | Проспективное когортное исследование | LSIL | Ежедневно до 6 месяцев | 90 10/13) без дисплазии | |||||||
| ТРАВЯНЫЕ И АЛЬТЕРНАТИВНЫЕ ЛЕКАРСТВЕННЫЕ СРЕДСТВА | |||||||||||
| Альтернативные средства правовой защиты | |||||||||||
| Джоши 2011 | Капсулы 9018 9018 ежедневно 9018 LS27 906 906 906 недель 906 | Гистология | 76% (16/21) с нормальным разрешением и 19% (3/21) без изменений. | ||||||||
| Ahn 2003 | РКИ | Цервицит, CIN 1, 2 и 3 | 4 группы (1 местная). Мазь два раза в неделю в течение 12 недель | 27 (группа местного применения) | Гистология | 74% (20/27) местное применение против 10% (4/39) контроля с регрессией | |||||
| Ashrafian 2015 | RCT | CIN 1 и 2 | 3 группы (высокая доза, низкая доза, плацебо), ежедневное применение в течение 180 дней | 25 высокая доза против 24 низких доз против 23 плацебо | Гистология | 100%, 90.5% и 61% регресс в высоких дозах, низких дозах и плацебо | |||||
| Shukla 2009 | РКИ | Инфекция HPV 16 +/- LSIL | Таблетка Praneem вагинально ежедневно в течение 30 дней | 20 (10 процедур против 10 плацебо ) | HPV 16 PCR | Элиминация HPV 16 в 60% (6/10) | |||||
| Swanick 2009 | История болезни | CIN 2/3 | Эшотическое лечение 2 раза в неделю в течение 5 недель | 1 | Цитология и кольпоскопия | Мазок Папаниколау NILM через 4 и 10 месяцев и удовлетворительная кольпоскопия через 10 месяцев | |||||
| Валенсия 2011 | Перспективная группа | Цитология LSIL | Спрей для перорального или местного применения в течение минимум 8 недель. | 62 | Лечение до улучшения по данным цитологического исследования и кольпоскопии | Улучшение внешнего вида при кольпоскопии у 74% через 12 недель | |||||
| Laccetta 2015 | Перспективная когорта | Цитология ASCUS или LSIL | ежедневноДва цикла применения в течение 20 дней | 356 (176 лечения против 180 плацебо) | Цитология и кольпоскопическая оценка через 6 и 12 месяцев. | 83,5% по сравнению с 60% контрольной группы с отрицательным результатом мазка Папаниколау. 55.4% против 24,7% контрольной группы без очагов кольпо | |||||
| Stentella 2017 | Ретроспективный случай-контроль | CIN 1/2 | Карбодиметил-бета-глюкановый гель | 999 | Цитология, гистология, кольпоскопические изменения 27 | 906 Незначительная регрессия CIN 2||||||
| Stefani 2014 | Проспективная когорта | CIN 1 | Бычье молозиво, содержащее вагинальные таблетки | 256 | Гистология через 6 месяцев | 75. | |||||