Хронический аутоиммунный тиреоидит (ХАИТ): лечение заболевания
Быстрый переход
Синонимы – тиреоидит Хашимото, зоб Хашимото.
Что такое хронический аутоиммунный тиреоидит
Это хроническое воспаление щитовидной железы, вызванное ошибочной выработкой антител против нее.
Причины заболевания хроническим аутоиммунным тиреоидитом
ХАИТ относится к большой группе аутоиммунных заболеваний, это их типичный представитель.
Их суть заключается в том, что иммунная система по ошибке начинает вырабатывать антитела против белков собственного организма. Причиной является, с одной стороны, врожденная склонность иммунной системы к таким ошибкам, а с другой — встреча с вирусом, белки которого похожи на белки клеток щитовидной железы.
Для ХАИТ характерна наследственная предрасположенность. Заболевание встречается значительно чаще у женщин, чем у мужчин.
Стадии протекания хронического аутоиммунного тиреоидита
На первом этапе в крови обнаруживается повышенный уровень антител к щитовидной железе, но ее активного разрушения антителами не происходит (это так называемые здоровые носители антител). Среди женщин в определенных возрастных группах распространенность такого носительства достигает 20%.
У части пациентов все же начинается процесс разрушения ткани щитовидной железы антителами, но железа при этом нормально выполняет свою функцию по выработке гормонов (и их уровень в крови остается нормальным)
У части пациентов железа все же повреждается антителами настолько, что выработка гормонов снижается и развивается гипотиреоз. Но вероятность этого невелика и составляет 2% в год.
Симптомы хронического аутоиммунного тиреоидита
Если еще не развился гипотиреоз (для которого характерна особая клиническая симптоматика), аутоиммунный тиреоидит обычно на дает выраженных симптомов. Чаще это заболевание выявляется случайно, при обследовании щитовидной железы «на всякий случай».
Чаще это заболевание выявляется случайно, при обследовании щитовидной железы «на всякий случай».
Но некоторые пациенты описывают дискомфорт в области щитовидной железы (передней поверхности шеи).
Лечение хронического аутоиммунного тиреоидита
Важно понимать, что лечение самого по себе ХАИТ не проводится. На сегодняшний день медицина не располагает высокоэффективными, безопасными и одновременно не очень дорогими средствами лечения аутоиммунных заболеваний.
Общий принцип лечения аутоиммунных болезней — подавление активности иммунной системы.
При ХАИТ потенциальный вред от подобного лечения превышает вред от гипотиреоза.
Поэтому общепринятым подходом, рекомендуемым как мировыми, так и отечественными экспертами, является периодический (примерно 1 раз в год) контроль уровня гормонов щитовидной железы для исключения их дефицита.
Если их дефицит (гипотиреоз) все же развивается — в постоянном режиме проводится заместительная терапия, т.
Как происходит лечение ХАИТ в клинике «Рассвет»
Несомненно, рекомендуемый ведущими экспертами подход к лечению этой болезни применяют и эндокринологи нашей клиники.
При этом мы не делаем ненужных анализов и не назначаем необоснованно частых посещений эндокринолога. Например, нет необходимости регулярно контролировать уровень антител к ткани щитовидной железы («АТ к ТПО»), для которого свойственны волнообразные колебания с течением времени. Нередко приходится наблюдать, что эндокринологи, не знающие о рекомендуемых принципах лечения ХАИТ, назначают средства с сомнительной эффективностью, но аргументируют это тем, что у части больных после их применения уровень антител к ткани щитовидной железе становится ниже.
При этом мы помним, что многие жалобы, похожие на симптомы заболеваний щитовидной железы, бывают вызваны дефицитом железа, депрессией или тревожными состояниями.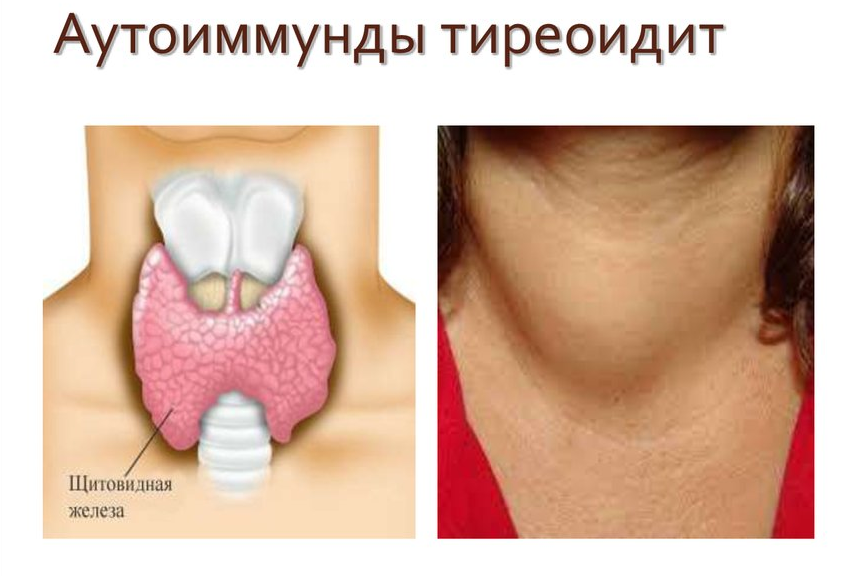 В подобной ситуации эти заболевания нужно активно выявлять и лечить, что действительно улучшает самочувствие пациента.
В подобной ситуации эти заболевания нужно активно выявлять и лечить, что действительно улучшает самочувствие пациента.
Рекомендации врача-эндокринолога клиники «Рассвет» больным ХАИТ
Хронический аутоиммунный тиреоидит — заболевание с относительно благоприятным течением, хотя есть некоторые его последствия, которые надо вовремя выявить (гипотиреоз).
Необходимо помнить, о том, что не все изменения в самочувствии, которые беспокоят пациента, обязательно вызваны состоянием щитовидной железы. Поэтому важно не пропускать другие заболевания, которые также могут требовать лечения.
Аутоиммунный тиреоидит щитовидной железы — причины, симптомы, диагностика, лечение
02 Апреля 2012 г.
Аутоиммунный тиреоидит: особенности заболевания щитовидной железы
Аутоиммунный тиреоидит – одна из самых распространенных эндокринологических патологий.
Аутоиммунный тиреоидит – это хроническое воспалительное заболевание ткани щитовидной железы, сопровождающееся снижением ее функции – гипотиреозом. Другое название аутоиммунного тиреоидита – болезнь Хашимото, тиреоидит Хашимото, зоб Хашимото. Заболевание названо по имени японского хирурга, впервые описавшего его симптоматику в 1912 году.
Симптомы аутоиммунного тиреоидита
При ненарушенной функции щитовидной железы пациенты с аутоиммунным тиреоидитом не предъявляют жалоб, однако в ряде случаев больные могут испытывать дискомфорт, ощущение «комка» в шее, непереносимость галстуков и тугих воротничков.
Аутоиммунный тиреоидит, сочетающийся с гипотиреозом, гораздо легче поддается диагностике. При отсутствии лечения у больного появляются медленные движения, кожа лица становится бледной, с желтоватым оттенком, а волосы – редкими и хрупкими (в некоторых случаях может наблюдаться алопеция).
Поредение волос может отмечаться не только на голове, но и в подмышечных впадинах и в лобковой области. Речь медленная, неразборчивая артикуляция, дыхание преимущественно ротовое, иногда наблюдается одышка.
Жалобы пациентов могут быть следующими:
- Усталость.
- Снижение работоспособности.
- Сонливость.
- Ухудшение памяти.
- Осиплость голоса.
- Сухость во рту по утрам без выраженной жажды.
- Нарушение работы желудочно-кишечного тракта (запоры).
- Нарушение менструального цикла (маточные кровотечения, задержки менструации, олигоменорея, аменорея).
- Бесплодие.
- Снижение либидо, импотенция.
- Зоб, увеличение плотности щитовидной железы, изменение контура, бугристость, образование узлов.
- Снижение артериального давления, урежение частоты пульса.
- Снижение тироксина и трийодтиронина, повышение тиреотропного гормона в крови.

Причины развития аутоиммунного тиреоидита
- Наследственный фактор.
- Аутоиммунный процесс в щитовидной железе (образование антител к клеткам собственной ткани щитовидной железы с последующим ее разрушением).
- Беременность.
- Роды.
- Возрастные изменения.
- Неблагоприятная экологическая ситуация, интоксикация, радиация, ультрафиолетовое облучение.
- Длительная терапия йодосодержащими и гормональными препаратами.
- Вирусные и бактериальные инфекции.
Диагностика аутоиммунного тиреоидита проводится на основании клинической картины и данных лабораторных исследований:
Диагностика и лечение аутоиммунного тиреоидита в ГУТА КЛИНИК
- Определение Т3 и Т4 (общих и свободных).
- Определение уровня ТТГ.
- Определение антител: АТ к ТПО, АТ к ТГ, АТ к рецепторам ТТГ.
- УЗИ щитовидной железы.

- Пункционная биопсия щитовидной железы (для исключения злокачественного перерождения тканей щитовидной железы).
Лечение аутоиммунного тиреоидита чаще всего проводится с назначением заместительной терапии гормонами щитовидной железы. При озлокачествлении ткани щитовидной железы, а также при наличии компрессии (сдавливании пищевода или трахеи) проводится хирургическое лечение аутоиммунного тиреоидита.
ГУТА КЛИНИК располагает прекрасной диагностической и лечебной базой для лечения аутоиммунных тиреоидитов у пациентов разного пола и возраста.
Эндокринологи ГУТА КЛИНИК проводят полную лабораторную и инструментальную диагностику, обширное исследование гормонального спектра для точного выявления причины заболевания и другие исследования.
Наши специалисты осуществят профессиональный подбор индивидуальной терапии аутоиммунного тиреоидита в соответствии с клинической картиной, степенью тяжести, формой заболевания, возрастом и другими показателями (общее состояние больного, вес, частота пульса, уровень холестерина в сыворотке крови).
Кроме лечения аутоиммунного тиреоидита, в ГУТА КЛИНИК оказывается высококвалифицированная медицинская помощь при других заболеваниях щитовидной железы, при нарушениях обмена веществ, ожирении, климактерическом синдроме, сахарном диабете и других патологиях эндокринной системы.
Аутоиммунный тиреоидит щитовидной железы — Клиника ВАЛМЕД
Хочу поделиться клиническим случаем, когда боль и отёчность суставов оказались не заболеванием суставов. Аутоиммунный тиреоидит (АИТ) является одним из самых распространенных аутоиммунных заболеваний. Встречается примерно у 4-5 процентов населения. Он является наиболее частой причиной развития гипотиреоза — снижения функции щитовидной железы.
повышенная утомляемость,
увеличение веса,
сонливость, головная боль,
повышенная эмоциональность,
аритмии, нестабильность пульса.

Ко мне на приём пришла студентка с жалобами на боль, отечность пястно-фаланговых суставов 2-3 пальцев обеих кистей, утреннюю скованность до 1 часа. Диагноз был уже установлен: ревматоидный артрит. Была назначена классическая схема НПВП, метотрексат 15 мг/неделю. Цель визита: желание узнать об альтернативных методах лечения, исключая химиотерапевтические препараты.
Обращало внимание общее самочувствие девушки: плаксивость, нарушения сна, головная боль в последнее время. Она связывала это с отчаянием, которое ее охватило после появления суставных болей и тем более постановки диагноза.
АнализыВ крови: СОЭ 25 мм/ч, СРБ 6, гемоглобин 126, РФ 22, антиССР отрицательные.
при осмотре пульс 72 (никакой классической брадикардии), отечность вышеназванных суставов, вес стабилен, ИМТ 21.
При дополнительном обследовании: ТТГ 14, АТ к ТПО более 1000, Ферритин 17, общий белок 69.
 Витамин Д3 17.
Витамин Д3 17.консультация эндокринолога: АИТ, впервые выявленный, гипотиреоз.
Пациентке эндокринологом назначены препараты левотироксина. С моей стороны- препарат витамина Д3 10000 МЕ, омега 3 по 1000 мг 2 раза в день, препараты железа, даны рекомендации по диете.
Через 10 дней пациентка написала, что ей значительно лучше, а через 3 недели она пришла на приём абсолютно с нормальными кистями. Прошло полгода, суставной синдром не рецидивировал!
При постановке диагноза необходимо учитывать, что не только боль в суставах (артралгии), но и явления артрита могут быть маской неревматических заболеваний.
С заботой о Вашем здоровье,
Львовская Виктория Александровна
Аутоиммунный тиреоидит
Аутоиммунный тиреоидит — заболевание щитовидной железы, при котором происходит разрушение её клеток. На ранних стадиях заболевание трудно диагностируется и является одной из основных причин развития гипотиреоза.
Пройти обследование и лечение аутоиммунного тиреоидита в Калуге можно в клинике «МедикПро». У нас применяются передовые методики диагностики и лечения этого недуга.
У нас применяются передовые методики диагностики и лечения этого недуга.
Причины
Разрушение клеток щитовидной железы происходит из-за сбоя в функционировании иммунной системы. В результате организм начинает производить антитела к фолликулярным клеткам щитовидной железы. Есть мнение, что хронический аутоиммунный тиреоидит с узлообразованием может иметь наследственную природу. Однако выделяют и ряд факторов, способных привести к возникновению болезни:
- неблагоприятная экология в месте проживания;
- хронические стрессы, психологические травмы;
- частые респираторные вирусные инфекции;
- хронические инфекции в носовых пазухах.
Кроме того, в зоне риска находятся женщины. Аутоиммунный тиреоидит у мужчин встречается в 3 раза реже.
Симптомы
На ранних стадиях хронический аутоиммунный тиреоидит протекает бессимптомно или с минимальной симптоматикой.
 Признаки проявляются постепенно, по мере усиления негативного воздействия антител.
Признаки проявляются постепенно, по мере усиления негативного воздействия антител.Показатели аутоиммунного тиреоидита на разных стадиях:
- увеличение щитовидки в размерах;
- дискомфорт в области шеи;
- болезненность при пальпации;
- ухудшение зрения;
- слабость мышц, сонливость, повышенная утомляемость;
- бледность и сухость кожных покровов;
- ломкость ногтей, выпадение волос;
- снижение концентрации внимания, ухудшение памяти;
- регулярные запоры.
Большинство из этих симптомов развиваются на фоне снижения функции щитовидной железы. Отсутствие лечения приводит к развитию гипотиреоза на фоне аутоиммунного тиреоидита.
Диагностика
Для точной постановки диагноза применяется комплексная диагностика:
- осмотр эндокринологом, анализ симптоматики;
- УЗИ щитовидной железы для определения состояния тканей;
- анализ крови на уровень гормонов Т3, Т4, ТТГ;
- анализ крови на наличие антитиреоидных антител.

Заболевание диагностируется по наличию антител к тканям щитовидной железы. Остальные методы исследования помогают оценить состояние органа, выявить стадию заболевания, степень изменения гормонального фона. На основании этих данных подбирается лечение.
Лечение аутоиммунного тиреоидита и гипотиреоза
При обнаружении патологии на ранней стадии достаточно терапии, направленной на поддержание функции щитовидной железы. Небольшое количество антител не требует срочного лечения, однако необходимо постоянное наблюдение лечащим врачом и регулярные исследования крови.
Сложнее обстоит дело, если уже развивается гипотиреоз на фоне аутоиммунного тиреоидита. В этом случае назначается гормональная терапия. Как правило, подбирается препарат левотироксина для восполнения дефицита тиреоидных гормонов. Дополнительно подбирается симптоматическая терапия, направленная на устранение симптомов.
На протяжении всего периода лечения пациенты клиники «МедикПро» находятся под наблюдением врача-эндокринолога.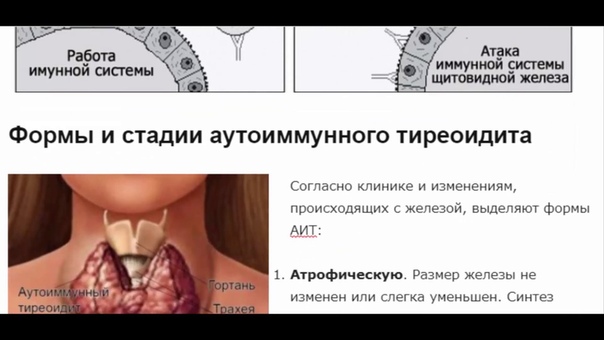 При необходимости лечение корректируется.
При необходимости лечение корректируется.
Мы всегда рады помочь Вам и приглашаем в медицинский центр «МЕДИКПРО»!
Будьте здоровы!
Записаться на прием к врачу-эндокринологу вы можете по телефону: 8 (4842) 27-72-50.
Аутоиммунный тиреоидит – описание болезни, симптомы и причины развития
Аутоиммунный тиреоидит – что это такое, симптомы и лечение
Аутоиммунный тиреоидит (АИТ) – воспалительное заболевание щитовидной железы, которое характеризуется патологическим повреждением и/или разрушением фолликулов и фолликулярных клеток органа. Заболевание носит хронический характер и составляет 3% от общего числа патологий щитовидной железы. По статистике, чаще диагностируется у женщин.
Самым точным ответом на вопрос «аутоиммунный тиреоидит щитовидной железы – что это такое» будет: воспаление тканей щитовидной железы, которое протекает в хронической форме и может спровоцировать развитие тяжелых последствий при отсутствии лечения.
Что известно о заболевании
Аутоиммунный тиреоидит имеет генетическую этиологию, часто проявляется семейной формой и комбинируется с другими аутоиммунными патологиями. Симптомы и лечение тиреоидита Хашимото (устаревшее название патологии) хорошо известны врачам, поэтому никаких проблем с диагностикой и назначением терапии нет.
Часто встречается послеродовый тиреоидит, причиной развития которого становится чрезмерная активность иммунной системы после периода ее интенсивного угнетения во время беременности. Причины заболевания послеродовый тиреоидит обуславливают стремительное развитие патологий щитовидной железы, поэтому он нередко переходит в деструктивный аутоиммунный тиреоидит.
Кроме этого, дифференцируют следующие типы АИТ:
- «молчащий» – протекает без болевого синдрома, течение идентично послеродовому тиреоидиту, но причины его возникновения до сих пор определить не могут
- индуцированный – развивается на фоне приема препаратов интерферона, гепатита С и заболеваний крови.

Причины АИТ
К причинам развития заболевания относятся:
- чрезмерное содержание йода, хлора и фтора в окружающей среде
- длительное пребывание под прямыми солнечными лучами
- наличие в анамнезе острых респираторных заболеваний, протекающих с осложнениями
- имеющиеся очаги хронических инфекций – например, воспаление пазух носа, кариозные зубы
- нарушение психоэмоционального фона.
Симптомы аутоиммунного тиреоидита
Практически в каждом случае течение рассматриваемого заболевание проходит бессимптомно, поэтому человек просто не подозревает у себя развитие какой-то патологии и, естественно, не обращается за медицинской помощью к врачам. Признаки острого тиреоидита:
- неприятные ощущения в горле – «ком стоит»
- в области шеи ощущается давление
- щитовидная железа значительно увеличивается в размерах
- присутствует утомляемость и слабость даже после выполнения привычной работы
- болевой синдром, локализованный в суставах.

Как диагностируют заболевание
Аутоиммунный тиреоидит выявляется на поздних стадиях своего развития по причине длительно текущего бессимптомного периода. Когда больной все-таки обращается к врачу, то он может сразу отметить диффузные изменения щитовидной железы по типу АИТ. Выслушав жалобы пациента и сопоставив их с видимыми признаками тиреоидита, врач может поставить предварительный диагноз. Но окончательный вердикт выносится только после проведения ультразвукового исследования или томографии щитовидной железы. УЗИ и анализы крови при АИТ – обязательные процедуры. Во-первых, они позволяют точно диагностировать заболевание (например, даже дифференцировать узловой тиреоидит от других типов патологии). Во-вторых, гормоны при гипотиреозе сразу же будут выявлены в крови, что также позволяет дифференцировать различные патологии щитовидной железы и подобрать эффективное лечение. В-третьих, диагностика подострого тиреоидита, который протекает бессимптомно, возможна только путем исследования крови пациента и изучения результатов ультразвукового исследования.
Принципы лечения
Как лечить хронический аутоиммунный тиреоидит, до сих пор не могут определиться ни врачи, ни ученые. Дело в том, что препараты, способные корректировать функции щитовидной железы, до сих пор не разработаны. Но есть некоторые общие принципы назначений при рассматриваемом заболевании:
- если имеются симптомы проблем в работе сердечно-сосудистой системе, то больному будут назначены бета-адреноблокаторы
- в некоторых случаях уместно назначать заместительную терапию левотироксином
- глюкокортикоиды показаны к применению только при обострении хронического аутоиммунного тиреоидита.
Нередко в рамках терапии при рассматриваемом заболевании врачи делают выбор в пользу нестероидных противовоспалительных препаратов, средств для повышения иммунитета, витаминов и адаптогенов.
Самое страшное, что можно ожидать при диагнозе АИТ – это прогрессирование гипотиреоза. Поэтому какого-то специфического лечения аутоиммунный тиреоидит не подразумевает, достаточно лишь «гасить» обострения и контролировать выработку гормонов щитовидной железой. Врачи утверждают, что если пациенты с АИТ находятся под медицинским контролем и выполняют все назначения/рекомендации специалистов, то с таким заболеванием можно прожить долгую и относительно здоровую жизнь без строгих ограничений.
Врачи утверждают, что если пациенты с АИТ находятся под медицинским контролем и выполняют все назначения/рекомендации специалистов, то с таким заболеванием можно прожить долгую и относительно здоровую жизнь без строгих ограничений.
Более подробно о последствиях аутоиммунного тиреоидита у детей, принципах лечения и врачах, которые занимаются подобными проблемами, можно ознакомиться на страницах нашего сайта Добробут.ком.
Связанные услуги:
Диагностика
Консультация эндокринолога
Тиреоидит — диагностика и лечение в Москве, цена
Тиреоидит — воспаление щитовидной железы.
Различают следующие формы тиреоидита:
- острая — диффузный (поражение затрагивает долю или целую щитовидную железу) и очаговый (частичное поражение доли щитовидной железы) тиреоидит. Может проявляться гнойным или негнойным воспалением
- подострая (тиреоидит де Кервена) — очаговый и диффузный; лимфицитарный, гранулематозный, пневмоцистный
- хроническая — аутоиммунный тиреоидит Хашимото, зоб Риделя, специфические тиреоидиты
Причины и патогенез тиреоидита
Среди причин острого тиреоидита — инфекция, которая попадет в ткани щитовидной железы гематогенным, лимфогенным, контактным путем; травмы, лучевое повреждение щитовидной железы, кровоизлияния. Воспаление развивается постепенно и может распространяться на часть доли или всю щитовидную железу.
Воспаление развивается постепенно и может распространяться на часть доли или всю щитовидную железу.
Подострый тиреоидит может быть вызван вирусными инфекциями (например, грипп, корь). Вирус попадает в тиреоцит и разрушает его, содержимое фолликула выходит в кровеносное русло. Наблюдается гранулематозная инфильтрация гистиоцитами и гигантскими клетками.
Причины аутоиммунного тиреоидита, самой распространенной формы хронического тиреоидита: генетическая предрасположенность, гормональные нарушения, перенесенные вирусные заболевания, избыток йода, радиационное облучение. Под воздействием Т-лимфоцитов клетки щитовидной железы разрушаются, тиреоидные гормоны попадают в кровь и развивается тиреотоксикоз. Разрушенные части фолликулярных клеток также попадают в кровь и оказывают влияние на выработку антител к клеткам щитовидной железы. При дальнейшем снижении уровня гормонов щитовидной железы наступает фаза гипотиреоза.
Заболевание может развиться вследствие интоксикации, в частности свинцом, окисью углерода.
Также специалисты выделяют послеродовой тиреоидит, который появляется у некоторых женщин через несколько недель после родов.
Симптомы тиреоидита
Заболевание дает о себе знать болезненностью при глотании и движении головы назад, увеличением размеров шеи, болезненностью лимфатических узлов, повышением температуры тела, пульсирующей болью в ушах, тахикардией, ознобом. Человек становится раздражительным, испытывает мышечную слабость, снижается работоспособность.
Диагностика и лечение тиреодита в Клиническом госпитале на Яузе
В нашем медицинском центре проводится лабораторная и инструментальная диагностика тиреоидита, а именно:
- общий и биохимический анализы крови
- общий анализ мочи
- гормональные исследования (свободный Т 3, свободный Т 4, ТТГ, АТ к ТГ, АТ к ТПО)
- цитологическое исследование биоптата
- ЭКГ
- УЗИ щитовидной железы
- Rg-графия грудной клетки
- при необходимости, сцинтиграфия и биопсия щитовидной железы
Для уточнения диагноза и составления последующей комплексной программы лечения могут потребоваться консультации отоларинголога, окулиста, невролога и хирурга.
В первую очередь необходимо ликвидировать воспалительные явления и нормализовать функцию щитовидной железы. При лечении острого тиреоидита назначают антибиотики и сульфаниламиды; при подострой форме заболевания — салицилаты, нестероидные противовоспалительных средств, назначают гормонотерапию. Для лечения хронического тиреоидита эндокринологи нашей клиники проводят заместительную терапию тиреоидными гормонами. Грамотный подход к лечению и внимательное отношение специалистов отделения эндокринологии Клинического госпиталя на Яузе позволяют значительно улучшать самочувствие пациентов.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Аутоиммунный тиреоидит . Диагностика и лечение в условиях поликлиники
Лангурова И.З.
Заболевания щитовидной железы занимают первое место среди болезней эндокринной системы. Хронический аутоиммунный тиреоидит наиболее распространенное заболевание щитовидной железы.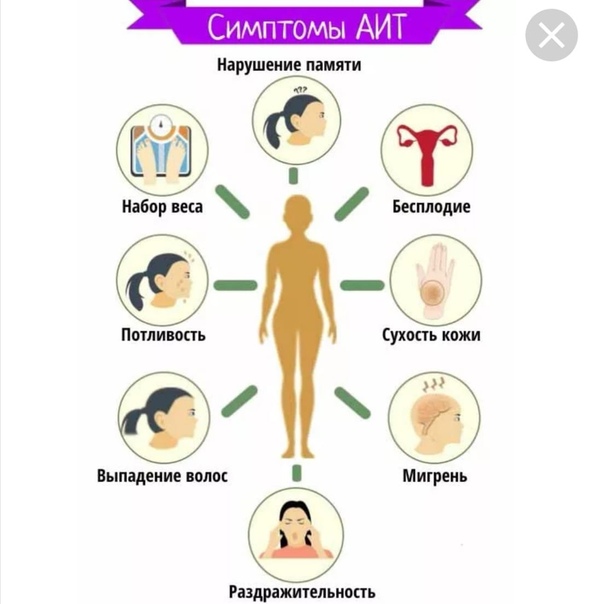 В нашей поликлинике за последний год выявлено увеличение больных с патологией щитовидной железы, в том числе с АИТ в 1,2 раза. Хронический аутоиммунный тиреоидит – воспалительное заболевание щитовидной железы, характеризующееся инфильтрацией ее лимфоидными и плазматическими клетками, а также наличием фиброза различной степени выраженности.
В нашей поликлинике за последний год выявлено увеличение больных с патологией щитовидной железы, в том числе с АИТ в 1,2 раза. Хронический аутоиммунный тиреоидит – воспалительное заболевание щитовидной железы, характеризующееся инфильтрацией ее лимфоидными и плазматическими клетками, а также наличием фиброза различной степени выраженности.
В настоящее время в литературе накоплен значительный фактический материал, в котором представлено непосредственное участие иммунной системы в патогенезе АИТ. В реализации предрасположенности подтверждена особая роль генов главного комплекса гистосовместимости.
Аутоиммунные тиреопатии могут сочетаться с другими аутоиммунными заболеваниями: первичным гипокортицизмом; пернициозной анемией; первичным гипогонадизмом; миастенией; аутоиммунным полигландулярным синдромом второго типа и рядом других.
Определенное значение в развитии АИТ имеют эндогенные факторы: загрязненная среда, плохая экологическая ситуация, инфекционные факторы, которые могут являться пусковым фактором для развития АИТ. Кстати, «жаркое лето» 2010 года в поликлинике было диагностировано вдвое больше, чем в остальные годы АИТ с тиреотоксикозом.
Кстати, «жаркое лето» 2010 года в поликлинике было диагностировано вдвое больше, чем в остальные годы АИТ с тиреотоксикозом.
Гормоны щитовидной железы регулируют все виды обмена веществ в организме, действуют на все клетки, стимулируют тканевое дыхание. Поэтому даже малейший дефицит тиреоидных гормонов в организме вызывает серьезные нарушения.
Аутоиммунный тиреоидит (АИТ) включает два основных варианта: классический гипертрофический (хашимото), протекающий на фоне эутироза или гипотиреоза; и атрофический, который сопровождается гипотиреозом. Кроме того, АИТ может иметь транзиторный характер (чередование тиреотоксикоза и гипотиреоза). В частности, послеродовой тиреоидит встречается примерно у 5-6% женщин.
Основными клиническими проявлениями АИТ являются увеличение щитовидной железы и гипотиреоз. Однако гипотиреоз как первое проявление АИТ выявляют у 20-50% больных. В подавляющем большинстве случаев гипотиреоз имеет постоянный характер, однако у некоторых больных наблюдается преходящий гипотиреоз. Тиреотоксический синдром при АИТ, как правило, является следствием деструкции фолликулярного эпителия щитовидной железы и носит преходящий характер.
Тиреотоксический синдром при АИТ, как правило, является следствием деструкции фолликулярного эпителия щитовидной железы и носит преходящий характер.
“Большими” диагностическими признаками, сочетание которых позволяют установить диагноз АИТ, являются: первичный гипотиреоз, наличие антител к ткани щитовидной железе и УЗИ признаки аутоиммунной патологии. В остальных случаях при отсутствии хотя бы одного какого-то компонента, диагноз является лишь вероятным.
Сцинтиография щитовидной железы неинформативна в диагностике АИТ.
Тонкоигольная аспирационная биопсия (ТАБ) обладает специфичностью в выявлении АИТ, но несмотря на высокую информативность, ТАБ не относится к числу обязательных диагностических процедур. Основным показанием для выполнения ТАБ при АИТ служит подозрение на сочетание последнего со злокачественной опухолью.
Определение уровня антител к тиреоидной пероксидазе (АТ к ТПО) и антител к тироглобулину (АТ к ТГ) является широко используемым методом диагностики АИТ. Однако обнаружение повышения уровня этих антител недостаточно для постановки диагноза АИТ, поскольку нередко этот феномен определяется и у здоровых людей.
Однако обнаружение повышения уровня этих антител недостаточно для постановки диагноза АИТ, поскольку нередко этот феномен определяется и у здоровых людей.
Определение уровня АТ к тиреоидной пероксидазе у беременных женщин позволяет выделить группу риска по развитию послеродового тиреоидита, риск которого у носительниц этих антител достигает 50%. АТ к рецепторам тиреотропному гормону (ТТГ) могут быть полезны в рамках дифференциальной диагностики болезни Грейвса, а также изолированной эндокринной офтальмопатии и функциональной автономии щитовидной железы.
В нашей лаборатории все эти анализы проводят высокочувствительными методами.
Выявление у больного АИТ не всегда является показанием к лечению.
Заместительную терапию тироксином проводим лицам при манифестном гипотиреозе в средней дозе 1,6-1,8 мкг на 1 кг массы тела больного.
Критерием адекватности для данной терапии является стойкое поддержание нормального уровня ТТГ крови.
При субклиническом гипотиреозе рекомендуется следующее:
1) повторное гормональное исследование через 3 месяца с целью подтверждения стойкого характера изменения функции щитовидной железы;
2) если субклинический гипотиреоз выявлен во время беременности, терапия L тироксином в полной заместительной дозе назначается немедленно.
При выявлении у женщин, планирующих беременность, антител в щитовидной железе и УЗИ признаков АИТ, необходимо исследовать функцию щитовидной железы перед наступлением зачатия, а также контролировать ее в каждом триместре беременности.
При назначении больным АИТ препаратов, содержащих йод в фармакологических дозах (более 1 мг в день), следует помнить о возможном риске манифестации гипотиреоза и контролировать функцию щитовидной железы.
Физиологические дозы йода (100-200 мкг в сутки) не способны индуцировать развитие гипотиреоза и не оказывают отрицательного влияния на функцию щитовидной железы.
При тиреотоксикозе (хаситоксикозе) назначаются бета-адреноблокаторы, в случае тиреотоксического синдрома с высоким захватом йода 131 назначаются тионамиды.
Применение глюкокортикоидов целесообразно при сочетанной патологии, когда на фоне АИТ возник подострый тиреоидит. В 2010 году у троих пациенток 46, 52 и 68 лет на фоне АИТ (у двоих после энтеровирусной инфекции и у одной, возможно, как последствие смога летом 2010 года) появилась боль в области шеи, повысилась температура до 38 градусов, повысилась скорость оседания эритроцитов (СОЭ), появился легкий гипертиреоз. Пациенткам был назначен преднизолон 30 мг в сутки через день (в среднем в течение 2 месяцев) и бета-адреноблокатор – конкор 5 мг в сутки. Через 10 дней все указанные симптомы подострого тиреоидита регрессировали. Около трех месяцев сохранялись нервно-вегетативные нарушения, которые на фоне антиоксидантной терапии (мексидол – 3 таблетки в день) прошли. За ними ведется диспансерное наблюдение.
Пациенткам был назначен преднизолон 30 мг в сутки через день (в среднем в течение 2 месяцев) и бета-адреноблокатор – конкор 5 мг в сутки. Через 10 дней все указанные симптомы подострого тиреоидита регрессировали. Около трех месяцев сохранялись нервно-вегетативные нарушения, которые на фоне антиоксидантной терапии (мексидол – 3 таблетки в день) прошли. За ними ведется диспансерное наблюдение.
В составе комплексной терапии мною назначается Вобэнзим. Комбинированный препарат, который оказывает положительное воздействие на ход воспалительного процесса, ограничивает патологические проявления аутоимунных и имуннокомплексных процессов, также имеет анальгезирующее действие.
Список литературы:
- Балаболкин М.И. Эндокринология. М. 1998 г.
- Дедов.М.И., Мельниченко Г.А., ФадеевВ.В. Эндокринологический краткий справочник.
- Эндокринология. Под редакцией Н.Лавина. М. 1999 г.
- Проблемы эндокринологии. 2001 г, том 47.
- Зефирова Г.
 С. Лечение хронического тиреоидита. 1983 г.
С. Лечение хронического тиреоидита. 1983 г. - Схемы лечения эндокринологии. Под редакцией Дедова М.И. 7. Эндокринология. Видаль специалист. 2006 г.
Болезнь Хашимото — Диагностика и лечение
Диагноз
В общем, ваш врач может сделать тест на болезнь Хашимото, если вы чувствуете себя все более усталым или вялым, у вас сухая кожа, запор и хриплый голос, или если у вас ранее были проблемы с щитовидной железой или зоб.
Диагноз болезни Хашимото основывается на ваших признаках и симптомах, а также на результатах анализов крови, которые определяют уровни тиреоидных гормонов и тиреотропных гормонов (ТТГ), вырабатываемых гипофизом.Сюда могут входить:
- Гормональный тест. Анализы крови могут определить количество гормонов, вырабатываемых вашей щитовидной железой и гипофизом. Если ваша щитовидная железа недостаточно активна, уровень гормона щитовидной железы низкий. В то же время уровень TSH повышен, потому что ваш гипофиз пытается стимулировать вашу щитовидную железу для производства большего количества гормонов щитовидной железы.

- Тест на антитела. Поскольку болезнь Хашимото является аутоиммунным заболеванием, причина заключается в выработке аномальных антител.Анализ крови может подтвердить наличие антител против пероксидазы щитовидной железы (антитела к ТПО), фермента, обычно обнаруживаемого в щитовидной железе, который играет важную роль в производстве гормонов щитовидной железы. Но тест на антитела TPO не у всех пациентов с тиреоидитом Хашимото. Многие люди имеют антитела TPO и , но не страдают зобом, гипотиреозом или другими проблемами.
В прошлом врачи не могли обнаружить недостаточную активность щитовидной железы (гипотиреоз), главный индикатор болезни Хашимото, до тех пор, пока симптомы не стали достаточно развитыми.Но с помощью чувствительного теста TSH врачи могут диагностировать заболевания щитовидной железы намного раньше, часто до того, как у вас появятся симптомы.
Поскольку тест TSH является лучшим скрининговым тестом, ваш врач, скорее всего, сначала проверит TSH , а затем при необходимости сделает тест на гормоны щитовидной железы. TSH Тесты также играют важную роль в лечении гипотиреоза. Эти тесты также помогут вашему врачу определить правильную дозировку лекарства как на начальном этапе, так и с течением времени.
Лечение
Лечение болезни Хашимото может включать наблюдение и прием лекарств. Если нет никаких доказательств гормонального дефицита и ваша щитовидная железа функционирует нормально, ваш врач может посоветовать выжидательный подход. Если вам нужны лекарства, скорее всего, они вам понадобятся на всю оставшуюся жизнь.
Синтетические гормоны
Если болезнь Хашимото вызывает дефицит гормонов щитовидной железы, вам может потребоваться заместительная терапия гормонами щитовидной железы. Обычно это включает ежедневное употребление синтетического гормона щитовидной железы левотироксина (Levoxyl, Synthroid и др.).
Обычно это включает ежедневное употребление синтетического гормона щитовидной железы левотироксина (Levoxyl, Synthroid и др.).
Синтетический левотироксин идентичен тироксину, естественной версии этого гормона, вырабатываемого вашей щитовидной железой. Пероральные препараты восстанавливают адекватный уровень гормонов и обращают вспять все симптомы гипотиреоза.
Контроль дозировки
Чтобы определить правильную дозировку левотироксина на начальном этапе, ваш врач обычно проверяет ваш уровень TSH через шесть-восемь недель лечения и снова после любых изменений дозы.После определения дозы, которая нормализует ваши тесты щитовидной железы, ваш врач, вероятно, будет проверять ваш уровень TSH примерно каждые 12 месяцев, поскольку необходимая вам дозировка может измениться. Чрезмерное количество гормона щитовидной железы может ускорить потерю костной массы, что может усугубить остеопороз или увеличить риск этого заболевания. Избыточное лечение левотироксином также может вызывать нарушения сердечного ритма (аритмии).
Избыточное лечение левотироксином также может вызывать нарушения сердечного ритма (аритмии).
Если у вас ишемическая болезнь сердца или тяжелый гипотиреоз, ваш врач может начать лечение с меньшего количества лекарства и постепенно увеличивать дозировку.Прогрессивная гормональная заместительная терапия позволяет вашему сердцу приспособиться к ускоренному обмену веществ.
Левотироксин практически не вызывает побочных эффектов при применении в соответствующей дозе и является относительно недорогим. Если вы меняете марку, сообщите своему врачу, чтобы убедиться, что вы по-прежнему получаете правильную дозировку.
Также не пропускайте дозы и не прекращайте прием препарата. Если вы это сделаете, признаки и симптомы постепенно вернутся.
Влияние других веществ
Некоторые лекарства, добавки и некоторые продукты питания могут повлиять на вашу способность абсорбировать левотироксин.Однако прием левотироксина за четыре часа до или после приема других лекарств может решить проблему. Поговорите со своим врачом, если вы едите большое количество соевых продуктов, придерживаетесь диеты с высоким содержанием клетчатки или принимаете что-либо из следующего:
Поговорите со своим врачом, если вы едите большое количество соевых продуктов, придерживаетесь диеты с высоким содержанием клетчатки или принимаете что-либо из следующего:
- Добавки железа, включая поливитамины, содержащие железо
- Холестирамин (Превалит), лекарство, используемое для снижения уровня холестерина в крови
- Гидроксид алюминия, содержащийся в некоторых антацидах
- Сукральфат, лекарство от язвы
- Кальциевые добавки
Нужна ли комбинация гормонов?
Левотироксин — синтетическая форма природного Т-4.Т-4 превращается в Т-3 в кузове. Хотя большинство людей успешно лечатся одним левотироксином, некоторые люди не чувствуют себя полностью нормально после приема левотироксина.
Исследователи выяснили, может ли корректировка стандартного лечения гипотиреоза с заменой некоторого количества Т-4 небольшими количествами Т-3 дать пользу. Но в большинстве исследований установлено, что добавление Т-3 не дает никаких преимуществ по сравнению с лечением одним Т-4.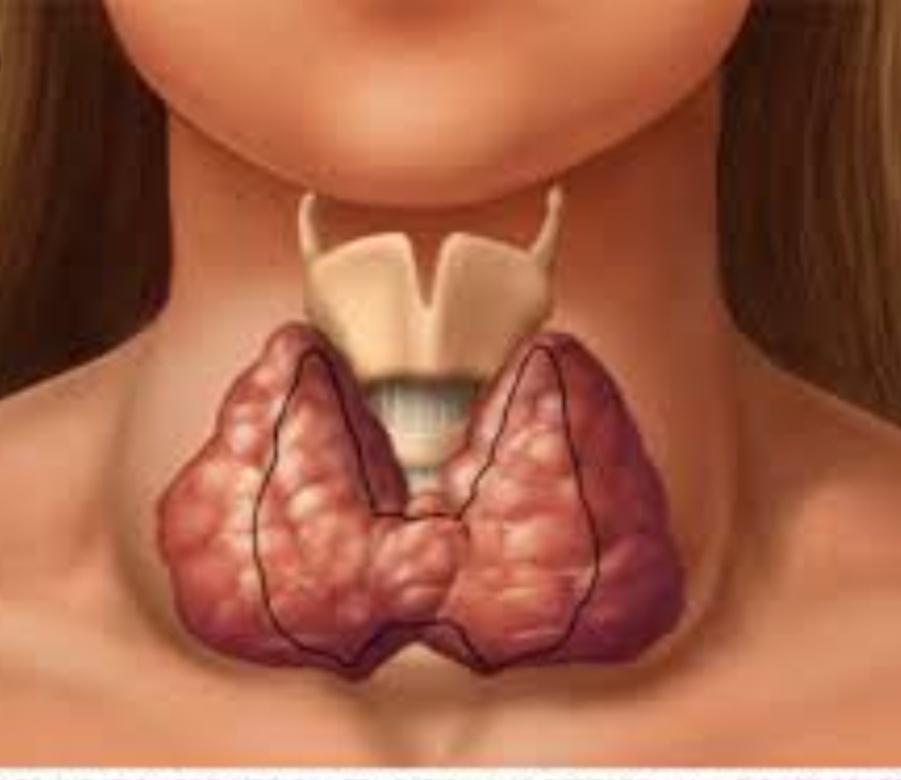
Есть некоторые свидетельства того, что Т-3 может быть полезен определенным группам людей, например, людям, которым удалили щитовидную железу хирургическим путем (тиреоидэктомия).Исследования продолжаются.
T-3 можно назначать отдельно в виде лиотиронина (Cytomel) или в комбинации с T-4. Прием комбинации Т-4 и Т-3 приводит к выработке более высоких, чем обычно, уровней Т-3, особенно вскоре после приема лекарства. Это может вызвать учащенное сердцебиение, беспокойство и проблемы со сном.
Но для тех, кто не получил достаточного облегчения от одного только Т-4, добавление лиотиронина к стандартному лечению левотироксином в течение трех-шести месяцев является достаточно длительным периодом, чтобы увидеть, помогает ли вам комбинация.
Альтернативная медицина
Стандартным лечением болезни Хашимото является левотироксин, синтетическая форма тироксина (Т-4). Однако доступны экстракты, содержащие гормон щитовидной железы, полученный из щитовидной железы свиней. Эти продукты — например, Armor Thyroid — содержат как левотироксин, так и трийодтиронин (Т-3).
Эти продукты — например, Armor Thyroid — содержат как левотироксин, так и трийодтиронин (Т-3).
У врачей есть ряд опасений по поводу экстрактов гормонов щитовидной железы, таких как Armor Thyroid, в том числе:
- Баланс Т-4 и Т-3 у животных не такой, как у людей.
- Точное количество Т-4 и Т-3 в каждой партии натурального экстракта может варьироваться, что приводит к непредсказуемым уровням этих гормонов в крови.
Подготовка к приему
Скорее всего, вы начнете с посещения лечащего врача. Ваш врач может направить вас к специалисту, называемому эндокринологом.
Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
- Помните о любых ограничениях перед записью. При записи на прием спросите, нужно ли вам что-нибудь сделать, чтобы подготовиться к обычным диагностическим тестам.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
 Например, если вы чувствуете себя более забывчивым, чем обычно, это важная информация, которой стоит поделиться со своим врачом. Также сообщите врачу об изменениях, которые вы заметили в своем внешнем виде, например, о необъяснимом увеличении веса или изменении состояния кожи.
Например, если вы чувствуете себя более забывчивым, чем обычно, это важная информация, которой стоит поделиться со своим врачом. Также сообщите врачу об изменениях, которые вы заметили в своем внешнем виде, например, о необъяснимом увеличении веса или изменении состояния кожи. - Запишите ключевую личную информацию, включая любые изменения в вашем менструальном цикле и в вашей сексуальной жизни. Сообщите врачу, изменилось ли ваше либидо.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете или принимали в прошлом. Укажите конкретное название и дозу этих лекарств, а также продолжительность их приема.
- Возьмите с собой члена семьи или друга, , если возможно. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы, которые задайте своему врачу.
Составьте список вопросов, чтобы вы могли проводить время с врачом максимально эффективно.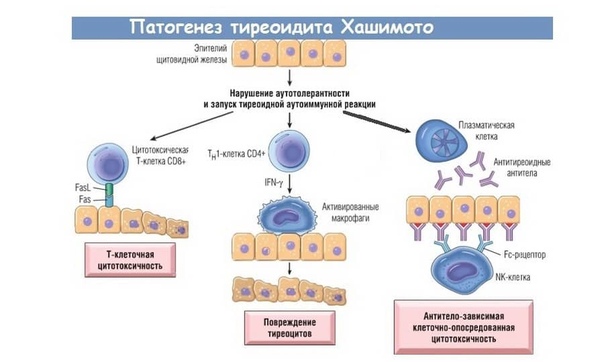 В отношении болезни Хашимото некоторые основные вопросы, которые следует задать своему врачу, включают:
В отношении болезни Хашимото некоторые основные вопросы, которые следует задать своему врачу, включают:
- Какая наиболее вероятная причина моих симптомов?
- Какие тесты мне нужны?
- Является ли это состояние временным или длительным?
- Какое лечение вы рекомендуете?
- Как долго мне нужно будет принимать лекарства?
- Какие побочные эффекты могут вызывать у меня лекарства, которые вы рекомендуете?
- Как вы будете контролировать, работает ли мое лечение?
- Буду ли я испытывать долгосрочные осложнения от этого состояния?
- Нужно ли мне менять диету?
- Помогут ли упражнения?
- У меня другие проблемы со здоровьем.Как мне вместе лучше всего справиться с этими условиями?
- Стоит ли обратиться к специалисту?
- Есть ли общая альтернатива прописываемому вами лекарству?
- Могу ли я взять с собой брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы, которые приходят вам в голову.
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Каковы ваши симптомы и когда вы впервые их заметили?
- Как со временем изменились ваши симптомы?
- Вы заметили изменения в своем энергетическом уровне или настроении?
- Изменилась ли ваша внешность, включая прибавку в весе или сухость кожи?
- Ваш голос изменился?
- Изменились ли привычки кишечника? Как?
- Есть ли у вас боли в мышцах или суставах? Где?
- Вы заметили изменение своей чувствительности к холоду?
- Чувствовали ли вы себя более забывчивыми, чем обычно?
- Ваш интерес к сексу снизился? Если вы женщина, изменился ли ваш менструальный цикл?
- Вы лечитесь или лечились недавно от других заболеваний?
- Есть ли у кого-нибудь из членов вашей семьи заболевание щитовидной железы?
Февраль11, 2020
Аутоиммунный тиреоидит: симптомы, причины, диагностика, лечение
Щитовидная железа — это небольшая железа в передней части шеи, которая вырабатывает гормоны, которые помогают контролировать практически каждый орган. Когда ваша щитовидная железа не вырабатывает достаточно этих гормонов, ваше тело не может нормально работать. Это может повлиять на ваш уровень энергии, настроение и вес.
Когда ваша щитовидная железа не вырабатывает достаточно этих гормонов, ваше тело не может нормально работать. Это может повлиять на ваш уровень энергии, настроение и вес.
Если у вас воспаляется щитовидная железа, у вас тиреоидит. Иногда это происходит потому, что ваше тело по ошибке вырабатывает антитела, которые атакуют вашу щитовидную железу.Это состояние называется аутоиммунным тиреоидитом, хроническим лимфоцитарным тиреоидитом, тиреоидитом Хашимото или болезнью Хашимото.
Причины
Врачи не до конца понимают, почему ваша иммунная система дает осечки таким образом. Это может быть вызвано дефектным геном, вирусом или чем-то еще. Или это могло быть сочетание причин.
Не могли бы вы это получить?
У вас может быть больше шансов заразиться аутоиммунным тиреоидитом, если вы:
- женщина
- средний возраст
- имеете другое аутоиммунное заболевание, такое как волчанка, диабет 1 типа или ревматоидный артрит
- связаны с кем-то, у кого есть аутоиммунный тиреоидит
- Вы подвергались воздействию радиации из окружающей среды
Симптомы
Возможно, вначале у вас их не было.
По мере того, как болезнь продолжается, ваша щитовидная железа может увеличиваться в размерах, и это состояние называется зобом. Передняя часть шеи будет выглядеть опухшей, и в горле может возникнуть ощущение переполнения. Возможно, это не повредит. Если оставить в покое, щитовидная железа со временем сожмется сама по себе, но это не значит, что вы излечились. Это просто означает, что ваша щитовидная железа повреждена.
Поврежденная щитовидная железа не может выполнять свою работу, что приводит к гипотиреозу — слишком мало гормонов щитовидной железы. Симптомы могут включать:
Диагноз
Ваш врач назначит анализы крови для проверки уровня гормонов щитовидной железы.Тесты также ищут так называемые антитела к тиреопероксидазе.
Вам также могут пройти УЗИ, чтобы врач мог осмотреть вашу щитовидную железу, особенно если результаты анализа крови нечеткие. Ваш врач может определить проблему с помощью регулярных анализов крови, даже если у вас нет никаких симптомов, особенно если он знает, что в вашей семье были проблемы с щитовидной железой.
Лечение
Обычная терапия — это лекарство, отпускаемое по рецепту, которое называется левотироксином (Levo-T, Levothroid, Levoxyl, Synthroid, Tirosint, Unithroid).Это искусственная версия того, что делает здоровая щитовидная железа.
Ваш врач будет следить за вами и, возможно, время от времени придется корректировать дозировку. Тебе нужно будет принимать лекарства всю оставшуюся жизнь.
Некоторые продукты, такие как диета с высоким содержанием клетчатки или соевые продукты, могут испортить левотироксин. Вы также должны сообщить своему врачу, если вы принимаете:
Тиреоидит Хашимото: симптомы, причины и лечение
Тиреоидит Хашимото, также называемый болезнью Хашимото, является аутоиммунным заболеванием, заболеванием, при котором иммунная система обращается против собственных тканей организма.У людей с Хашимото иммунная система атакует щитовидную железу. Это может привести к гипотиреозу — состоянию, при котором щитовидная железа не вырабатывает достаточное количество гормонов для нужд организма.
Щитовидная железа, расположенная в передней части шеи, вырабатывает гормоны, контролирующие обмен веществ. Это включает в себя частоту сердечных сокращений и то, как быстро ваше тело использует калории из продуктов, которые вы едите.
Причины тиреоидита Хашимото
Точная причина заболевания Хашимото неизвестна, но считается, что многие факторы играют роль.Они включают:
Гены. Люди, болеющие Хашимото, часто имеют членов семьи, страдающих заболеванием щитовидной железы или другими аутоиммунными заболеваниями. Это говорит о генетической составляющей болезни.
Гормоны. Болезнь Хашимото поражает женщин примерно в семь раз чаще, чем мужчин, что позволяет предположить, что половые гормоны могут иметь значение. Кроме того, у некоторых женщин в течение первого года после рождения ребенка возникают проблемы с щитовидной железой. Хотя проблема обычно уходит, у 20% этих женщин спустя годы развивается Хашимото.
Продолжение
Чрезмерное количество йода. Исследования показывают, что некоторые лекарства и слишком много йода, микроэлемента, необходимого вашему организму для выработки гормонов щитовидной железы, могут вызвать заболевание щитовидной железы у восприимчивых людей.
Исследования показывают, что некоторые лекарства и слишком много йода, микроэлемента, необходимого вашему организму для выработки гормонов щитовидной железы, могут вызвать заболевание щитовидной железы у восприимчивых людей.
Радиационное воздействие. Сообщалось о росте случаев заболеваний щитовидной железы у людей, подвергшихся воздействию радиации, включая атомные бомбы в Японии, аварию на Чернобыльской АЭС и лучевое лечение формы рака крови, называемой болезнью Ходжкина.
Симптомы тиреоидита Хашимото
Симптомы Хашимото могут сначала быть легкими или развиваться годами. Первым признаком заболевания часто является увеличение щитовидной железы, называемое зобом. Из-за зоба передняя часть шеи может выглядеть опухшей. Большой зоб может затруднить глотание. Другие симптомы недостаточной активности щитовидной железы из-за Хашимото могут включать:
Поскольку симптомы щитовидной железы Хашимото могут быть аналогичны симптомам других заболеваний, важно обратиться к врачу для постановки диагноза.
Лечение тиреоидита Хашимото
От Хашимото нет лекарства, но замена гормонов лекарствами может регулировать уровень гормонов и восстановить нормальный метаболизм.
Таблетки доступны в нескольких вариантах дозировки. Точная доза, которую пропишет ваш врач, будет зависеть от ряда факторов, в том числе:
- Возраст
- Вес
- Степень гипотиреоза
- Другие проблемы со здоровьем
- Другие лекарства, которые могут взаимодействовать с синтетическими гормонами щитовидной железы
Как только вы начнете Ваш врач назначит лабораторный тест, называемый тестом на тиреотропный гормон (ТТГ), чтобы контролировать функцию щитовидной железы и убедиться, что вы получаете правильную дозу.Поскольку гормоны щитовидной железы действуют в организме очень медленно, для исчезновения симптомов и уменьшения зоба может потребоваться несколько месяцев. Однако при большом зобе, который не проходит, может потребоваться удаление щитовидной железы.
Типы, причины, симптомы, диагностика и лечение
Обзор
Расположение щитовидной железыЧто такое тиреоидит?
Щитовидная железа — это железа в форме бабочки (весом около 15-20 граммов), расположенная в передней части нижней части шеи между кадыком и грудиной.Щитовидная железа вырабатывает гормоны, контролирующие обмен веществ. Метаболизм — это скорость, с которой ваше тело обрабатывает вещи (как быстро оно сжигает пищу, чтобы производить энергию и тепло).
Тиреоидит — это опухоль или воспаление щитовидной железы, которое может приводить к чрезмерной или недостаточной выработке гормона щитовидной железы. Есть три фазы тиреоидита:
- Тиреотоксическая фаза. Тиреотоксикоз означает, что щитовидная железа воспаляется и выделяет слишком много гормонов.

- Гипотироидная фаза. После чрезмерного выброса гормонов щитовидной железы в течение нескольких недель или месяцев в щитовидной железе не будет достаточно гормонов для выработки. Это приводит к нехватке гормонов щитовидной железы или гипотиреозу.
- Эутироидная фаза. Во время третьей эутиреоидной фазы уровень гормонов щитовидной железы в норме. Эта фаза может наступить временно после тиреотоксической фазы перед переходом в гипотиреоидную фазу или может наступить в конце после того, как щитовидная железа оправится от воспаления и сможет поддерживать нормальный уровень гормонов.
Какие типы тиреоидита?
- Тиреоидит Хашимото : аутоиммунное заболевание, вызванное антителами против щитовидной железы. Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы.

- Тихий тиреоидит или безболезненный тиреоидит : другое аутоиммунное заболевание, вызываемое антителами против щитовидной железы.Он также часто встречается у женщин и является следующей частой причиной после тиреоидита Хашимото.
- Послеродовой тиреоидит : аутоиммунное заболевание, вызванное антителами к щитовидной железе, которое иногда возникает вскоре после родов у женщины
- Лучевой тиреоидит : состояние, вызванное внешним излучением, используемым для лечения некоторых видов рака, или радиоактивным йодом, используемым для лечения гипертиреоза
- Подострый тиреоидит или тиреоидит де Кервена : часто болезненное состояние, которое, как считается, вызывается вирусом
- Острый тиреоидит или гнойный тиреоидит : относительно редкое заболевание, вызванное инфекционным организмом или бактерией
- Медикаментозный тиреоидит : заболевание, вызванное приемом таких препаратов, как амиодарон, интерфероны, литий и цитокины.
 Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Симптомы и причины
Что вызывает тиреоидит?
Щитовидная железа может быть поражена различными агентами. Приступы вызывают воспаление и повреждение клеток щитовидной железы, что приводит к тиреоидиту.
Некоторыми из агентов, которые, как известно, вызывают тиреоидит, являются антитела (наиболее частая причина), лекарства, радиация и организмы (вирусы и бактерии). Состояния, при которых организм атакует само себя, являются аутоиммунными заболеваниями. Тиреоидит может быть аутоиммунным заболеванием (опосредованным антителами).
Неясно, почему некоторые люди вырабатывают антитела к щитовидной железе. Известно, что заболевание щитовидной железы передается по наследству. Тиреоидит может быть вызван инфекцией или быть побочным эффектом некоторых лекарств.
Тиреоидит может быть вызван инфекцией или быть побочным эффектом некоторых лекарств.
Каковы симптомы тиреоидита?
Симптомы тиреоидита зависят от типа тиреоидита и фазы тиреоидита.
- Фаза гипертиреоза : Обычно непродолжительная (1-3 месяца). Если клетки быстро повреждаются и происходит утечка избытка гормона щитовидной железы, у вас могут проявляться симптомы гипертиреоза, такие как:
- Беспокойство
- Чувство раздражительности
- Проблемы со сном
- Учащение пульса
- Усталость
- Незапланированная потеря веса
- Повышенное потоотделение и непереносимость тепла
- Беспокойство и нервозность
- Повышенный аппетит
- Тремор
- Гипотироидная фаза (чаще) : Может быть длительной и может стать постоянной.Если клетки повреждены и уровень гормонов щитовидной железы падает, у вас могут появиться симптомы гипотиреоза, например:
- Усталость
- Неожиданная прибавка в весе
- Запор
- Депрессия
- Сухая кожа
- Сложность выполнения физических упражнений
- Снижение умственной способности концентрироваться и сосредотачиваться
Диагностика и тесты
Как диагностируется тиреоидит?
Обследования на тиреоидит могут включать:
- Функциональные тесты щитовидной железы измеряют количество гормонов (тиреотропный гормон или ТТГ, Т3 и Т4) в крови.
 ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы.
ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы. - Тесты на антитела к щитовидной железе измеряют антитела к щитовидной железе, которые включают антитироидные (микросомальные) антитела (TPO) или антитела, стимулирующие рецепторы щитовидной железы (TRAb).
- Скорость оседания эритроцитов (СОЭ или скорость седиментации) указывает на воспаление, измеряя скорость падения эритроцитов.СОЭ высокое при подостром тиреоидите.
- Ультразвук (США) , сонограмма щитовидной железы, очень часто используется для оценки анатомии щитовидной железы. Он может показать узелок (рост) в щитовидной железе, изменение кровотока (режим Доплера) и текстуру эха (интенсивность / плотность) железы.
- Поглощение радиоактивного йода (RAIU) измеряет, сколько радиоактивного йода поглощается щитовидной железой.
 Количество всегда мало в тиреотоксической фазе тиреоидита.
Количество всегда мало в тиреотоксической фазе тиреоидита.
Ведение и лечение
Как лечится тиреоидит?
Способ лечения тиреоидита зависит от типа, симптомов и фазы тиреоидита.
- Тиреотоксическая фаза : Обычно временная, в конечном итоге либо выздоравливает и переходит в эутиреоидную фазу, либо в гипотиреоидную фазу.Эта гипотиреозная фаза может быть временной или постоянной. Возможно, нет необходимости лечить симптомы подострого, безболезненного или послеродового тиреоидита. В тиреотоксической фазе лечение симптоматическое. Антитиреоидные препараты нужны редко.
- Сердцебиение / тревога / тремор / непереносимость тепла / повышенное потоотделение : Эти симптомы лечат бета-блокаторами.
- Боль в щитовидной железе : Боль обычно снимается с помощью противовоспалительных препаратов, таких как аспирин или ибупрофен.
 Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто).
Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто). - При других формах лечение инфекции необходимо для устранения острого (гнойного) тиреоидита. Медикаментозный тиреоидит обычно длится до тех пор, пока принимаются лекарства.
- Гипотироидная фаза : При необходимости для лечения гипотиреоза используется заместительная терапия гормонами щитовидной железы. Этот вид терапии обычно продолжается от 6 до 12 месяцев. Тиреоидит Хашимото обычно вызывает стойкий гипотиреоз и требует постоянного лечения.
Перспективы / Прогноз
Каковы перспективы пациента с тиреоидитом?
В случае тиреоидита Хашимото возникающий в результате гипотиреоз обычно носит постоянный характер. Люди, у которых развивается подострый тиреоидит, обычно имеют симптомы в течение 1–3 месяцев, но полное восстановление функции щитовидной железы может занять от 12 до 18 месяцев. У этих людей есть примерно 5-процентный шанс развития постоянного состояния гипотиреоза.
У этих людей есть примерно 5-процентный шанс развития постоянного состояния гипотиреоза.
Срок восстановления щитовидной железы, которая нормально функционирует при послеродовом, тихом или безболезненном тиреоидите, также составляет от 12 до 18 месяцев. У людей с такими заболеваниями вероятность развития перманентного гипотиреоза составляет около 20 процентов.
Типы, причины, симптомы, диагностика и лечение
Обзор
Расположение щитовидной железыЧто такое тиреоидит?
Щитовидная железа — это железа в форме бабочки (весом около 15-20 граммов), расположенная в передней части нижней части шеи между кадыком и грудиной.Щитовидная железа вырабатывает гормоны, контролирующие обмен веществ. Метаболизм — это скорость, с которой ваше тело обрабатывает вещи (как быстро оно сжигает пищу, чтобы производить энергию и тепло).
Тиреоидит — это опухоль или воспаление щитовидной железы, которое может приводить к чрезмерной или недостаточной выработке гормона щитовидной железы. Есть три фазы тиреоидита:
- Тиреотоксическая фаза. Тиреотоксикоз означает, что щитовидная железа воспаляется и выделяет слишком много гормонов.
- Гипотироидная фаза. После чрезмерного выброса гормонов щитовидной железы в течение нескольких недель или месяцев в щитовидной железе не будет достаточно гормонов для выработки. Это приводит к нехватке гормонов щитовидной железы или гипотиреозу.
- Эутироидная фаза. Во время третьей эутиреоидной фазы уровень гормонов щитовидной железы в норме. Эта фаза может наступить временно после тиреотоксической фазы перед переходом в гипотиреоидную фазу или может наступить в конце после того, как щитовидная железа оправится от воспаления и сможет поддерживать нормальный уровень гормонов.
Какие типы тиреоидита?
- Тиреоидит Хашимото : аутоиммунное заболевание, вызванное антителами против щитовидной железы.
 Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы.
Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы. - Тихий тиреоидит или безболезненный тиреоидит : другое аутоиммунное заболевание, вызываемое антителами против щитовидной железы.Он также часто встречается у женщин и является следующей частой причиной после тиреоидита Хашимото.
- Послеродовой тиреоидит : аутоиммунное заболевание, вызванное антителами к щитовидной железе, которое иногда возникает вскоре после родов у женщины
- Лучевой тиреоидит : состояние, вызванное внешним излучением, используемым для лечения некоторых видов рака, или радиоактивным йодом, используемым для лечения гипертиреоза
- Подострый тиреоидит или тиреоидит де Кервена : часто болезненное состояние, которое, как считается, вызывается вирусом
- Острый тиреоидит или гнойный тиреоидит : относительно редкое заболевание, вызванное инфекционным организмом или бактерией
- Медикаментозный тиреоидит : заболевание, вызванное приемом таких препаратов, как амиодарон, интерфероны, литий и цитокины.
 Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Симптомы и причины
Что вызывает тиреоидит?
Щитовидная железа может быть поражена различными агентами. Приступы вызывают воспаление и повреждение клеток щитовидной железы, что приводит к тиреоидиту.
Некоторыми из агентов, которые, как известно, вызывают тиреоидит, являются антитела (наиболее частая причина), лекарства, радиация и организмы (вирусы и бактерии). Состояния, при которых организм атакует само себя, являются аутоиммунными заболеваниями. Тиреоидит может быть аутоиммунным заболеванием (опосредованным антителами).
Неясно, почему некоторые люди вырабатывают антитела к щитовидной железе. Известно, что заболевание щитовидной железы передается по наследству. Тиреоидит может быть вызван инфекцией или быть побочным эффектом некоторых лекарств.
Тиреоидит может быть вызван инфекцией или быть побочным эффектом некоторых лекарств.
Каковы симптомы тиреоидита?
Симптомы тиреоидита зависят от типа тиреоидита и фазы тиреоидита.
- Фаза гипертиреоза : Обычно непродолжительная (1-3 месяца). Если клетки быстро повреждаются и происходит утечка избытка гормона щитовидной железы, у вас могут проявляться симптомы гипертиреоза, такие как:
- Беспокойство
- Чувство раздражительности
- Проблемы со сном
- Учащение пульса
- Усталость
- Незапланированная потеря веса
- Повышенное потоотделение и непереносимость тепла
- Беспокойство и нервозность
- Повышенный аппетит
- Тремор
- Гипотироидная фаза (чаще) : Может быть длительной и может стать постоянной.Если клетки повреждены и уровень гормонов щитовидной железы падает, у вас могут появиться симптомы гипотиреоза, например:
- Усталость
- Неожиданная прибавка в весе
- Запор
- Депрессия
- Сухая кожа
- Сложность выполнения физических упражнений
- Снижение умственной способности концентрироваться и сосредотачиваться
Диагностика и тесты
Как диагностируется тиреоидит?
Обследования на тиреоидит могут включать:
- Функциональные тесты щитовидной железы измеряют количество гормонов (тиреотропный гормон или ТТГ, Т3 и Т4) в крови.
 ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы.
ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы. - Тесты на антитела к щитовидной железе измеряют антитела к щитовидной железе, которые включают антитироидные (микросомальные) антитела (TPO) или антитела, стимулирующие рецепторы щитовидной железы (TRAb).
- Скорость оседания эритроцитов (СОЭ или скорость седиментации) указывает на воспаление, измеряя скорость падения эритроцитов.СОЭ высокое при подостром тиреоидите.
- Ультразвук (США) , сонограмма щитовидной железы, очень часто используется для оценки анатомии щитовидной железы. Он может показать узелок (рост) в щитовидной железе, изменение кровотока (режим Доплера) и текстуру эха (интенсивность / плотность) железы.
- Поглощение радиоактивного йода (RAIU) измеряет, сколько радиоактивного йода поглощается щитовидной железой.
 Количество всегда мало в тиреотоксической фазе тиреоидита.
Количество всегда мало в тиреотоксической фазе тиреоидита.
Ведение и лечение
Как лечится тиреоидит?
Способ лечения тиреоидита зависит от типа, симптомов и фазы тиреоидита.
- Тиреотоксическая фаза : Обычно временная, в конечном итоге либо выздоравливает и переходит в эутиреоидную фазу, либо в гипотиреоидную фазу.Эта гипотиреозная фаза может быть временной или постоянной. Возможно, нет необходимости лечить симптомы подострого, безболезненного или послеродового тиреоидита. В тиреотоксической фазе лечение симптоматическое. Антитиреоидные препараты нужны редко.
- Сердцебиение / тревога / тремор / непереносимость тепла / повышенное потоотделение : Эти симптомы лечат бета-блокаторами.
- Боль в щитовидной железе : Боль обычно снимается с помощью противовоспалительных препаратов, таких как аспирин или ибупрофен.
 Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто).
Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто). - При других формах лечение инфекции необходимо для устранения острого (гнойного) тиреоидита. Медикаментозный тиреоидит обычно длится до тех пор, пока принимаются лекарства.
- Гипотироидная фаза : При необходимости для лечения гипотиреоза используется заместительная терапия гормонами щитовидной железы. Этот вид терапии обычно продолжается от 6 до 12 месяцев. Тиреоидит Хашимото обычно вызывает стойкий гипотиреоз и требует постоянного лечения.
Перспективы / Прогноз
Каковы перспективы пациента с тиреоидитом?
В случае тиреоидита Хашимото возникающий в результате гипотиреоз обычно носит постоянный характер. Люди, у которых развивается подострый тиреоидит, обычно имеют симптомы в течение 1–3 месяцев, но полное восстановление функции щитовидной железы может занять от 12 до 18 месяцев. У этих людей есть примерно 5-процентный шанс развития постоянного состояния гипотиреоза.
У этих людей есть примерно 5-процентный шанс развития постоянного состояния гипотиреоза.
Срок восстановления щитовидной железы, которая нормально функционирует при послеродовом, тихом или безболезненном тиреоидите, также составляет от 12 до 18 месяцев. У людей с такими заболеваниями вероятность развития перманентного гипотиреоза составляет около 20 процентов.
Типы, причины, симптомы, диагностика и лечение
Обзор
Расположение щитовидной железыЧто такое тиреоидит?
Щитовидная железа — это железа в форме бабочки (весом около 15-20 граммов), расположенная в передней части нижней части шеи между кадыком и грудиной.Щитовидная железа вырабатывает гормоны, контролирующие обмен веществ. Метаболизм — это скорость, с которой ваше тело обрабатывает вещи (как быстро оно сжигает пищу, чтобы производить энергию и тепло).
Тиреоидит — это опухоль или воспаление щитовидной железы, которое может приводить к чрезмерной или недостаточной выработке гормона щитовидной железы. Есть три фазы тиреоидита:
- Тиреотоксическая фаза. Тиреотоксикоз означает, что щитовидная железа воспаляется и выделяет слишком много гормонов.
- Гипотироидная фаза. После чрезмерного выброса гормонов щитовидной железы в течение нескольких недель или месяцев в щитовидной железе не будет достаточно гормонов для выработки. Это приводит к нехватке гормонов щитовидной железы или гипотиреозу.
- Эутироидная фаза. Во время третьей эутиреоидной фазы уровень гормонов щитовидной железы в норме. Эта фаза может наступить временно после тиреотоксической фазы перед переходом в гипотиреоидную фазу или может наступить в конце после того, как щитовидная железа оправится от воспаления и сможет поддерживать нормальный уровень гормонов.
Какие типы тиреоидита?
- Тиреоидит Хашимото : аутоиммунное заболевание, вызванное антителами против щитовидной железы.
 Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы.
Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы. - Тихий тиреоидит или безболезненный тиреоидит : другое аутоиммунное заболевание, вызываемое антителами против щитовидной железы.Он также часто встречается у женщин и является следующей частой причиной после тиреоидита Хашимото.
- Послеродовой тиреоидит : аутоиммунное заболевание, вызванное антителами к щитовидной железе, которое иногда возникает вскоре после родов у женщины
- Лучевой тиреоидит : состояние, вызванное внешним излучением, используемым для лечения некоторых видов рака, или радиоактивным йодом, используемым для лечения гипертиреоза
- Подострый тиреоидит или тиреоидит де Кервена : часто болезненное состояние, которое, как считается, вызывается вирусом
- Острый тиреоидит или гнойный тиреоидит : относительно редкое заболевание, вызванное инфекционным организмом или бактерией
- Медикаментозный тиреоидит : заболевание, вызванное приемом таких препаратов, как амиодарон, интерфероны, литий и цитокины.
 Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Симптомы и причины
Что вызывает тиреоидит?
Щитовидная железа может быть поражена различными агентами. Приступы вызывают воспаление и повреждение клеток щитовидной железы, что приводит к тиреоидиту.
Некоторыми из агентов, которые, как известно, вызывают тиреоидит, являются антитела (наиболее частая причина), лекарства, радиация и организмы (вирусы и бактерии). Состояния, при которых организм атакует само себя, являются аутоиммунными заболеваниями. Тиреоидит может быть аутоиммунным заболеванием (опосредованным антителами).
Неясно, почему некоторые люди вырабатывают антитела к щитовидной железе. Известно, что заболевание щитовидной железы передается по наследству. Тиреоидит может быть вызван инфекцией или быть побочным эффектом некоторых лекарств.
Тиреоидит может быть вызван инфекцией или быть побочным эффектом некоторых лекарств.
Каковы симптомы тиреоидита?
Симптомы тиреоидита зависят от типа тиреоидита и фазы тиреоидита.
- Фаза гипертиреоза : Обычно непродолжительная (1-3 месяца). Если клетки быстро повреждаются и происходит утечка избытка гормона щитовидной железы, у вас могут проявляться симптомы гипертиреоза, такие как:
- Беспокойство
- Чувство раздражительности
- Проблемы со сном
- Учащение пульса
- Усталость
- Незапланированная потеря веса
- Повышенное потоотделение и непереносимость тепла
- Беспокойство и нервозность
- Повышенный аппетит
- Тремор
- Гипотироидная фаза (чаще) : Может быть длительной и может стать постоянной.Если клетки повреждены и уровень гормонов щитовидной железы падает, у вас могут появиться симптомы гипотиреоза, например:
- Усталость
- Неожиданная прибавка в весе
- Запор
- Депрессия
- Сухая кожа
- Сложность выполнения физических упражнений
- Снижение умственной способности концентрироваться и сосредотачиваться
Диагностика и тесты
Как диагностируется тиреоидит?
Обследования на тиреоидит могут включать:
- Функциональные тесты щитовидной железы измеряют количество гормонов (тиреотропный гормон или ТТГ, Т3 и Т4) в крови.
 ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы.
ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы. - Тесты на антитела к щитовидной железе измеряют антитела к щитовидной железе, которые включают антитироидные (микросомальные) антитела (TPO) или антитела, стимулирующие рецепторы щитовидной железы (TRAb).
- Скорость оседания эритроцитов (СОЭ или скорость седиментации) указывает на воспаление, измеряя скорость падения эритроцитов.СОЭ высокое при подостром тиреоидите.
- Ультразвук (США) , сонограмма щитовидной железы, очень часто используется для оценки анатомии щитовидной железы. Он может показать узелок (рост) в щитовидной железе, изменение кровотока (режим Доплера) и текстуру эха (интенсивность / плотность) железы.
- Поглощение радиоактивного йода (RAIU) измеряет, сколько радиоактивного йода поглощается щитовидной железой.
 Количество всегда мало в тиреотоксической фазе тиреоидита.
Количество всегда мало в тиреотоксической фазе тиреоидита.
Ведение и лечение
Как лечится тиреоидит?
Способ лечения тиреоидита зависит от типа, симптомов и фазы тиреоидита.
- Тиреотоксическая фаза : Обычно временная, в конечном итоге либо выздоравливает и переходит в эутиреоидную фазу, либо в гипотиреоидную фазу.Эта гипотиреозная фаза может быть временной или постоянной. Возможно, нет необходимости лечить симптомы подострого, безболезненного или послеродового тиреоидита. В тиреотоксической фазе лечение симптоматическое. Антитиреоидные препараты нужны редко.
- Сердцебиение / тревога / тремор / непереносимость тепла / повышенное потоотделение : Эти симптомы лечат бета-блокаторами.
- Боль в щитовидной железе : Боль обычно снимается с помощью противовоспалительных препаратов, таких как аспирин или ибупрофен.
 Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто).
Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто). - При других формах лечение инфекции необходимо для устранения острого (гнойного) тиреоидита. Медикаментозный тиреоидит обычно длится до тех пор, пока принимаются лекарства.
- Гипотироидная фаза : При необходимости для лечения гипотиреоза используется заместительная терапия гормонами щитовидной железы. Этот вид терапии обычно продолжается от 6 до 12 месяцев. Тиреоидит Хашимото обычно вызывает стойкий гипотиреоз и требует постоянного лечения.
Перспективы / Прогноз
Каковы перспективы пациента с тиреоидитом?
В случае тиреоидита Хашимото возникающий в результате гипотиреоз обычно носит постоянный характер. Люди, у которых развивается подострый тиреоидит, обычно имеют симптомы в течение 1–3 месяцев, но полное восстановление функции щитовидной железы может занять от 12 до 18 месяцев. У этих людей есть примерно 5-процентный шанс развития постоянного состояния гипотиреоза.
У этих людей есть примерно 5-процентный шанс развития постоянного состояния гипотиреоза.
Срок восстановления щитовидной железы, которая нормально функционирует при послеродовом, тихом или безболезненном тиреоидите, также составляет от 12 до 18 месяцев. У людей с такими заболеваниями вероятность развития перманентного гипотиреоза составляет около 20 процентов.
Типы, причины, симптомы, диагностика и лечение
Обзор
Расположение щитовидной железыЧто такое тиреоидит?
Щитовидная железа — это железа в форме бабочки (весом около 15-20 граммов), расположенная в передней части нижней части шеи между кадыком и грудиной.Щитовидная железа вырабатывает гормоны, контролирующие обмен веществ. Метаболизм — это скорость, с которой ваше тело обрабатывает вещи (как быстро оно сжигает пищу, чтобы производить энергию и тепло).
Тиреоидит — это опухоль или воспаление щитовидной железы, которое может приводить к чрезмерной или недостаточной выработке гормона щитовидной железы. Есть три фазы тиреоидита:
- Тиреотоксическая фаза. Тиреотоксикоз означает, что щитовидная железа воспаляется и выделяет слишком много гормонов.
- Гипотироидная фаза. После чрезмерного выброса гормонов щитовидной железы в течение нескольких недель или месяцев в щитовидной железе не будет достаточно гормонов для выработки. Это приводит к нехватке гормонов щитовидной железы или гипотиреозу.
- Эутироидная фаза. Во время третьей эутиреоидной фазы уровень гормонов щитовидной железы в норме. Эта фаза может наступить временно после тиреотоксической фазы перед переходом в гипотиреоидную фазу или может наступить в конце после того, как щитовидная железа оправится от воспаления и сможет поддерживать нормальный уровень гормонов.
Какие типы тиреоидита?
- Тиреоидит Хашимото : аутоиммунное заболевание, вызванное антителами против щитовидной железы.
 Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы.
Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы. - Тихий тиреоидит или безболезненный тиреоидит : другое аутоиммунное заболевание, вызываемое антителами против щитовидной железы.Он также часто встречается у женщин и является следующей частой причиной после тиреоидита Хашимото.
- Послеродовой тиреоидит : аутоиммунное заболевание, вызванное антителами к щитовидной железе, которое иногда возникает вскоре после родов у женщины
- Лучевой тиреоидит : состояние, вызванное внешним излучением, используемым для лечения некоторых видов рака, или радиоактивным йодом, используемым для лечения гипертиреоза
- Подострый тиреоидит или тиреоидит де Кервена : часто болезненное состояние, которое, как считается, вызывается вирусом
- Острый тиреоидит или гнойный тиреоидит : относительно редкое заболевание, вызванное инфекционным организмом или бактерией
- Медикаментозный тиреоидит : заболевание, вызванное приемом таких препаратов, как амиодарон, интерфероны, литий и цитокины.
 Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Симптомы и причины
Что вызывает тиреоидит?
Щитовидная железа может быть поражена различными агентами. Приступы вызывают воспаление и повреждение клеток щитовидной железы, что приводит к тиреоидиту.
Некоторыми из агентов, которые, как известно, вызывают тиреоидит, являются антитела (наиболее частая причина), лекарства, радиация и организмы (вирусы и бактерии). Состояния, при которых организм атакует само себя, являются аутоиммунными заболеваниями. Тиреоидит может быть аутоиммунным заболеванием (опосредованным антителами).
Неясно, почему некоторые люди вырабатывают антитела к щитовидной железе. Известно, что заболевание щитовидной железы передается по наследству. Тиреоидит может быть вызван инфекцией или быть побочным эффектом некоторых лекарств.
Тиреоидит может быть вызван инфекцией или быть побочным эффектом некоторых лекарств.
Каковы симптомы тиреоидита?
Симптомы тиреоидита зависят от типа тиреоидита и фазы тиреоидита.
- Фаза гипертиреоза : Обычно непродолжительная (1-3 месяца). Если клетки быстро повреждаются и происходит утечка избытка гормона щитовидной железы, у вас могут проявляться симптомы гипертиреоза, такие как:
- Беспокойство
- Чувство раздражительности
- Проблемы со сном
- Учащение пульса
- Усталость
- Незапланированная потеря веса
- Повышенное потоотделение и непереносимость тепла
- Беспокойство и нервозность
- Повышенный аппетит
- Тремор
- Гипотироидная фаза (чаще) : Может быть длительной и может стать постоянной.Если клетки повреждены и уровень гормонов щитовидной железы падает, у вас могут появиться симптомы гипотиреоза, например:
- Усталость
- Неожиданная прибавка в весе
- Запор
- Депрессия
- Сухая кожа
- Сложность выполнения физических упражнений
- Снижение умственной способности концентрироваться и сосредотачиваться
Диагностика и тесты
Как диагностируется тиреоидит?
Обследования на тиреоидит могут включать:
- Функциональные тесты щитовидной железы измеряют количество гормонов (тиреотропный гормон или ТТГ, Т3 и Т4) в крови.
 ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы.
ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы. - Тесты на антитела к щитовидной железе измеряют антитела к щитовидной железе, которые включают антитироидные (микросомальные) антитела (TPO) или антитела, стимулирующие рецепторы щитовидной железы (TRAb).
- Скорость оседания эритроцитов (СОЭ или скорость седиментации) указывает на воспаление, измеряя скорость падения эритроцитов.СОЭ высокое при подостром тиреоидите.
- Ультразвук (США) , сонограмма щитовидной железы, очень часто используется для оценки анатомии щитовидной железы. Он может показать узелок (рост) в щитовидной железе, изменение кровотока (режим Доплера) и текстуру эха (интенсивность / плотность) железы.
- Поглощение радиоактивного йода (RAIU) измеряет, сколько радиоактивного йода поглощается щитовидной железой.
 Количество всегда мало в тиреотоксической фазе тиреоидита.
Количество всегда мало в тиреотоксической фазе тиреоидита.
Ведение и лечение
Как лечится тиреоидит?
Способ лечения тиреоидита зависит от типа, симптомов и фазы тиреоидита.
- Тиреотоксическая фаза : Обычно временная, в конечном итоге либо выздоравливает и переходит в эутиреоидную фазу, либо в гипотиреоидную фазу.Эта гипотиреозная фаза может быть временной или постоянной. Возможно, нет необходимости лечить симптомы подострого, безболезненного или послеродового тиреоидита. В тиреотоксической фазе лечение симптоматическое. Антитиреоидные препараты нужны редко.
- Сердцебиение / тревога / тремор / непереносимость тепла / повышенное потоотделение : Эти симптомы лечат бета-блокаторами.
- Боль в щитовидной железе : Боль обычно снимается с помощью противовоспалительных препаратов, таких как аспирин или ибупрофен.
 Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто).
Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто). - При других формах лечение инфекции необходимо для устранения острого (гнойного) тиреоидита. Медикаментозный тиреоидит обычно длится до тех пор, пока принимаются лекарства.
- Гипотироидная фаза : При необходимости для лечения гипотиреоза используется заместительная терапия гормонами щитовидной железы. Этот вид терапии обычно продолжается от 6 до 12 месяцев. Тиреоидит Хашимото обычно вызывает стойкий гипотиреоз и требует постоянного лечения.
Перспективы / Прогноз
Каковы перспективы пациента с тиреоидитом?
В случае тиреоидита Хашимото возникающий в результате гипотиреоз обычно носит постоянный характер. Люди, у которых развивается подострый тиреоидит, обычно имеют симптомы в течение 1–3 месяцев, но полное восстановление функции щитовидной железы может занять от 12 до 18 месяцев.


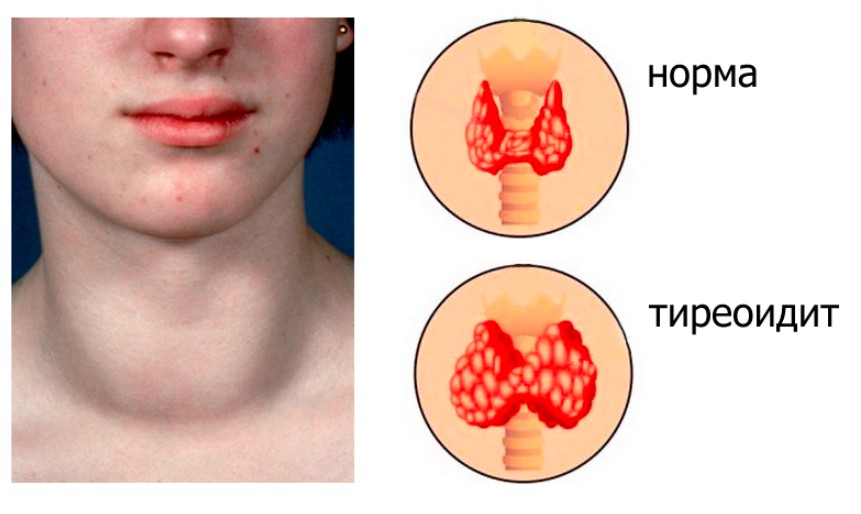

 Витамин Д3 17.
Витамин Д3 17.


 С. Лечение хронического тиреоидита. 1983 г.
С. Лечение хронического тиреоидита. 1983 г.
 Например, если вы чувствуете себя более забывчивым, чем обычно, это важная информация, которой стоит поделиться со своим врачом. Также сообщите врачу об изменениях, которые вы заметили в своем внешнем виде, например, о необъяснимом увеличении веса или изменении состояния кожи.
Например, если вы чувствуете себя более забывчивым, чем обычно, это важная информация, которой стоит поделиться со своим врачом. Также сообщите врачу об изменениях, которые вы заметили в своем внешнем виде, например, о необъяснимом увеличении веса или изменении состояния кожи.

 Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается. ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы.
ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы. Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто).
Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто). Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы.
Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы.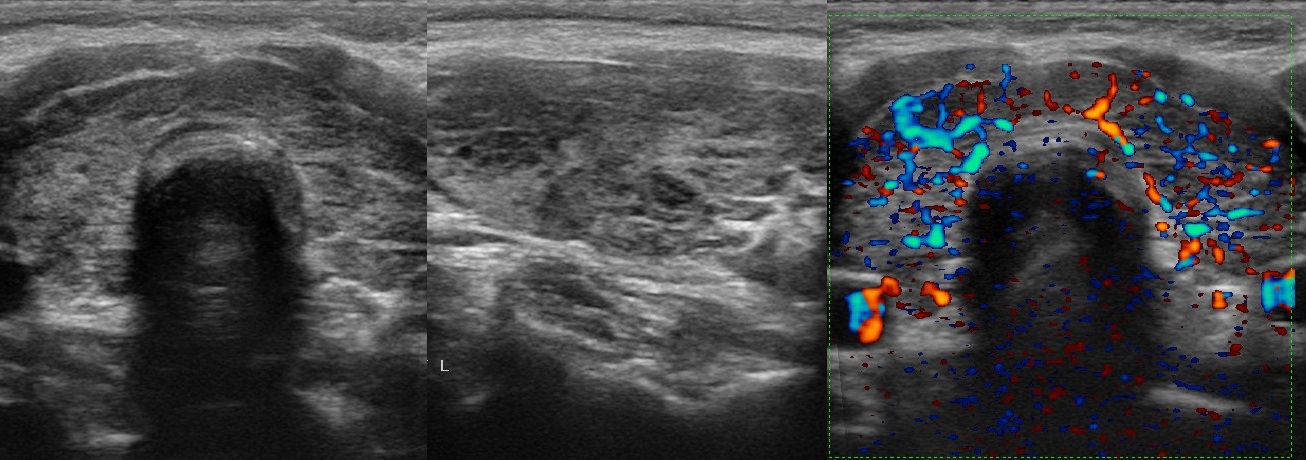 Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается. ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы.
ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы. Количество всегда мало в тиреотоксической фазе тиреоидита.
Количество всегда мало в тиреотоксической фазе тиреоидита. Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто).
Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто). Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы.
Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы. Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается. ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы.
ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые оказывают действие гормона щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы. Количество всегда мало в тиреотоксической фазе тиреоидита.
Количество всегда мало в тиреотоксической фазе тиреоидита. Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто).
Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто). Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы.
Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительная терапия гормонами щитовидной железы.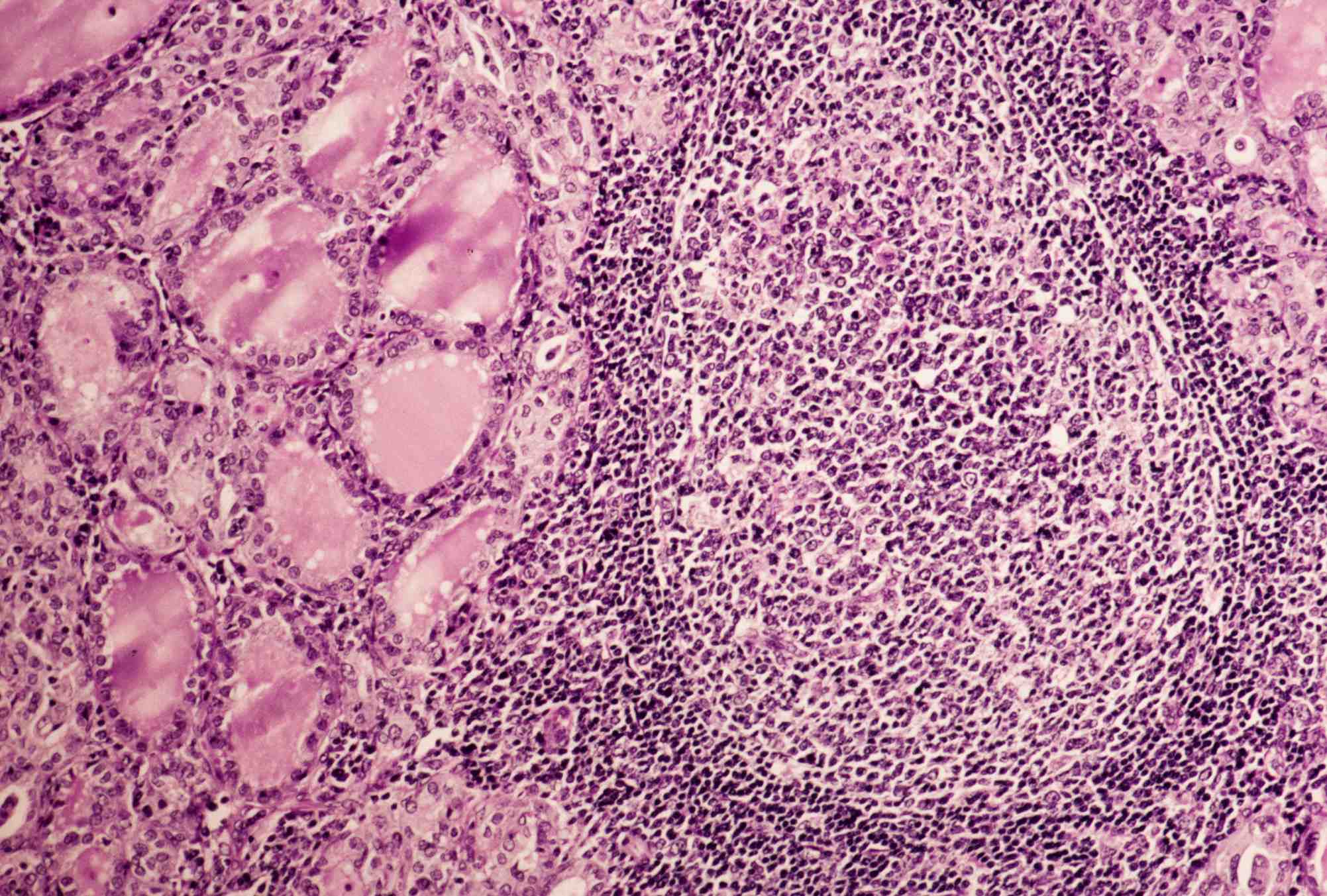 Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается.
Это происходит только у небольшой части пациентов, принимающих опасные препараты, поэтому в нормальном населении не встречается. Количество всегда мало в тиреотоксической фазе тиреоидита.
Количество всегда мало в тиреотоксической фазе тиреоидита. Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто).
Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто).