Атопический дерматит: причины, симптомы, лечение
Распространенность
Атопический дерматит (АтД) — это хроническое воспалительное многофакторное заболевание кожи, которое, чаще всего, начинается в раннем детском возрасте и характеризуется кожным зудом, возрастными особенностями воспалительного поражения кожи, а также гиперчувствительностью, как к аллергенам, так и неспецифическим раздражителям.
АтД — это еще и одно из самых распространенный кожных заболеваний у детей в развитых странах: 10-20% детей страдают этой болезнью.
АтД — не только аллергия, это — гиперреактивность кожи, гиперчувствительность кожи и в последнее время применяется термин «хрупкость кожи» (т.е. кожа склонная к повреждению).
Причины
Хрупкая кожа ребенка реагирует на множество аллергенов, окружающих ребенка, чувствительность кожи обусловлена генетически и связана с образом жизни, в первую очередь, родительским. Поэтому так важно создать условия повышения качества жизни детей через здоровье их кожи.
Основные аллергены
Стоит учитывать, что основными источниками аллергенов для детей младшего возраста могут являться:
1. Домашние животные.
2. Табачный дым.
3. Продукты питания, в том числе и те, которые попадают на кожу в процессе кормления.
4. Аллергены мегаполиса: пыль дорог, загазованность, строительная пыль и др.
5. Растительные аллергены: пыльца растений, пыль с осенних листьев. Интересный факт: тополиный пух сам по себе не является аллергеном. Все проявления аллергии — не на сам пух, а на те аллергены, которые он переносит на себе.
6. Бытовые товары для дома такие как стиральные порошки, гели для душа и мыло, средства по уходу за мебелью и одеждой и др.
7. Отдельно стоит выделить стресс. Именно он, в ряде случаев, запускает каскад биохимических реакций и является пусковым механизмом в развитии аллергии. Однако, это в большей степени касается взрослых.
Симптомы и диагностика
Из симптомов на первый план выступает зуд, в том числе без видимых проявлений. Наша статья про зуд даст Вам большее понимание проблемы.
Вторым критерием диагностики является типичная для каждого возраста локализация кожных высыпаний и элементы сыпи. Для детей до 12 лет это: лицо, шея, подмышечные впадины, локтевые и подколенные ямки, паховая область, волосистая часть головы, область под мочками ушей.
Третий критерий — это семейная предрасположенность. Риск развития атопии выше в семьях, где родители имеют аллергические заболевания. Для наглядности приведем несколько цифр: если оба родителя здоровы, риск развития у ребёнка АтД составляет до 20 %. Если болен один из родителей — до 50 %. Но если больны оба родителя — этот процент приближается к 80-90 %.
И четвертым обязательным критерием является волнообразное течение заболевания.
Кожа «атопиков» всегда сухая — это важно учитывать при выборе средств гигиены и ухода за кожей.
Профилактика
Давайте разберем основные направления при создании так называемого гипоаллергенного быта. Ведь все окружение ребенка, страдающего АтД, должно быть максимально безопасным и, что самое важное, должно предупреждать развитие других атопических состояний (аллергический ринит или поллиноз, бронхиальная астма, пищевая аллергия). Правила гипоаллергенного быта включают в себя три основных направления:
1. Что едим
2. Чем дышим
3. Где живем
Что едим
Пищевая аллергия часто бывает преходящей, может внезапно возникнуть и так же внезапно исчезнуть. При соблюдении гипоаллергенной диеты, важно не ограничивать ребенка от поступления всех питательных веществ, необходимых для нормального развития организма. В рационе должны превалировать зеленые, желтые и черные фрукты и овощи натурального происхождения. Еще один интересный факт: чем ближе продукт выращен к месту вашего жительства, тем ниже риск того, что на него будет аллергия у ребенка.
Чем дышим
Без еды человек может прожить 20 дней, без воды 7 дней, а без воздуха? То, чем мы дышим — очень важно. Старайтесь проветривать помещение как можно чаще, поддерживать чистоту дома без специализированных чистящих средств. В весенне-летний период времени, наоборот, поддерживать постоянство среды в доме, закрывая в дневное время окна, через которое летят аллергены. Также помните об увлажнителях воздуха — это реально работает.
Где живем
Среда, в которой мы живем, полностью формирует нас. Речь сейчас не о квартире или частном доме, а о том, в какой эмоциональной, социальной и экономической среде мы живем. Важно, чтобы качество жизни каждого ребенка с атопическим дерматитом было высокое, чтобы его окружали забота и любовь.
Лечение
В настоящее время для лечения атопического дерматита рекомендовано применение местных форм лекарственных средств в комбинации со смягчающими средствами (для скорого купирования симптомов заболевания дерматологи рекомендуют местные формы глюкокортикостероидных препаратов). В любом периоде заболевания, в том числе и в период ремиссии, применяют смягчающие и увлажняющие средства.
Цели лечения:
— уменьшение выраженности симптомов болезни;
— обеспечение длительного контроля над заболеванием путем предотвращения или снижения тяжести обострений;
— изменение естественного течения заболевания.
Если вашего ребенка беспокоят симптомы, описанные в этой статье, обратитесь к врачу и не забывайте соблюдать правила, о которых мы рассказали.
Используемая литература:
1. J. Ring, B. Przybilla, T. Ruzicka. Handbook of Atopic Eczema. Springer Berlin Heidelberg, 2006.
2. H. C. Williams. Atopic Dermatitis: The Epidemiology, Causes and Prevention of Atopic Eczema. Cambridge University Press, 2000.
3. А.А.Баранов и др. Атопический дерматит у детей. http://www.pediatr-russia.ru/pediatr/press/article_8.html
Атопический дерматит у ребенка: причины, симптомы и лечение | Лекарственный справочник | Здоровье
Наша справка
Атопический дерматит – это хроническое воспалительное заболевание кожи, которое обусловлено наследственной предрасположенностью организма к аллергическим реакциям.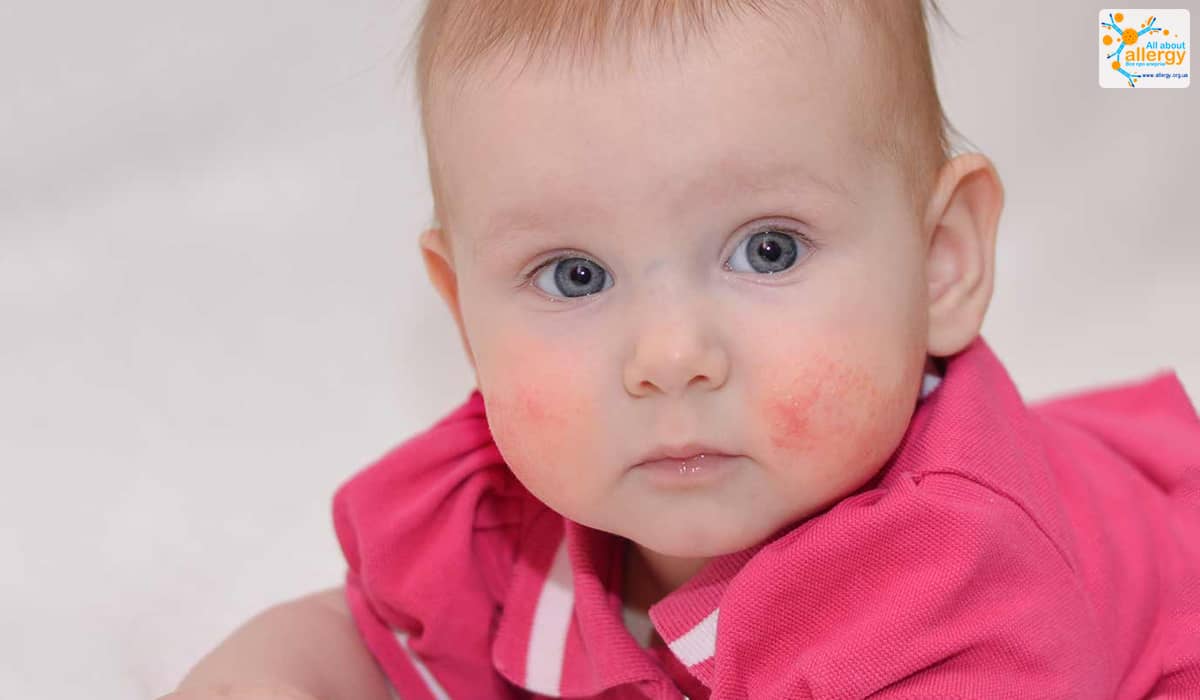 В нашей стране атопический дерматит у маленьких детей очень часто называют диатезом, хотя с точки зрения современной медицины это не совсем верно.
В нашей стране атопический дерматит у маленьких детей очень часто называют диатезом, хотя с точки зрения современной медицины это не совсем верно.
Будьте внимательны!
Первыми симптомами атопического дерматита у детей обычно бывают опрелости. В кожных складочках, под мышками, на ягодицах, за ушами возникают покраснения, которые иногда превращаются во влажные ранки. Кожа на щеках становится шелушащейся, шершавой. На волосистой части головы и бровях образуются молочные корочки. Обычно, начинаясь на лице, раздражение переходит на тело.
Эти признаки обычно проявляются на 2–3‑м месяце жизни ребенка и усиливаются ко второму полугодию. Но может быть и более позднее развитие заболевания – в возрасте от 1 года до 3–4 лет.
Причины
Чаще всего причиной детского атопического дерматита становится аллергия на продукты питания. Помимо этого вызывать диатез могут аллергены, попадающие в организм через дыхательные пути: домашняя пыль, сухой корм для аквариумных рыбок, аэрозольные освежители воздуха, инсектициды, шерсть и частички кожи животных.
Если контакт с аллергеном происходит часто, кожа становится более проницаемой и чувствительной. Ее могут раздражать стиральные порошки, частички которых остаются на одежде, сама одежда, мыло, контакт с некоторыми тканями, собственный пот ребенка… А это еще больше усугубляет кожное воспаление. К тому же пораженная атопическим дерматитом кожа зудит, и ребенок может расчесывать ее, занося туда инфекцию. Поэтому к аллергическому воспалению может присоединяться бактериальное.
Диагностика
Для улучшения состояния ребенка педиатры часто советуют изъять из его рациона продукты, которые считаются наиболее «аллергенными»: мед, шоколад, какао, икру, цитрусовые, клубнику, орехи. Однако аллергия очень индивидуальна, и у конкретного ребенка ее могут вызывать такие продукты, на которые организм большинства людей не реагирует. Поэтому при наличии симптомов следует пройти аллергологическое обследование, в которое могут входить кожные пробы и/или анализ крови на наличие специфических иммуноглобулинов Е.
SOS!
Многие родители не воспринимают диатез как серьезную проблему, потому что уверены, что ребенок его перерастет. К сожалению, так происходит не всегда – у многих атопический дерматит, заявляя о себе в детстве, сохраняется и во взрослом состоянии.
Возможен и другой неприятный сценарий. В аллергологии есть такое понятие, как «атопический марш». Его суть такова. У детей, склонных к аллергии, в раннем детстве обычно наблюдается атопический дерматит. Затем его проявления постепенно затухают, и кажется, что аллергия отступила. Однако к 5–7 годам она снова дает о себе знать, но уже не кожными проявлениями, а бронхиальной астмой, аллергическим ринитом (насморком) или обоими заболеваниями сразу.
Аллергический ринит отрицательно влияет на качество жизни, учебу. На его фоне нередко появляются осложнения. Так, у 30% детей, страдающих аллергическим ринитом, диагностируют аденоидиты, у 30% – часто повторяющиеся отиты, у 10% – заболевания гортани, в том числе ложный круп.Вот почему диатез ни в коем случае нельзя пускать на самотек, он требует адекватного лечения.
Лечение
При атопическом дерматите кожу смазывают специальными кремами, мазями, «болтушками», лосьонами. Цель их применения – уменьшить воспаление, устранить зуд, сделать кожу более увлажненной, увеличить ее защитные свойства.
Важно уменьшить контакт ребенка с аллергенами, а при возникновении реакции использовать антигистаминные средства. В тяжелых случаях по назначению врача применяют препараты из группы глюкокортикостероидов, в том числе и местные (мази, кремы и т. д.).
д.).
Памятка родителям
- Расширяя рацион ребенка, никогда не вводите сразу два новых продукта.
- Вводя новый продукт, выждите неделю. Если не последовало реакции, можно давать следующий.
- Детям, страдающим диатезом, надо чаще менять подгузники и пеленки. Им противопоказаны клеенки, синтетическое и шерстяное белье. Одежда должна быть из мягких, хорошо пропускающих воздух тканей и нигде не жать.
- Так как обильный пот может раздражать кожу, нужно следить за физической активностью ребенка и вовремя его переодевать.
- При атопическом дерматите вещи можно стирать только гипоаллергенным порошком, используя режим дополнительного полоскания.
- Надо тщательно ухаживать за кожей ребенка, чтобы избежать опрелостей. Рекомендуются ванны из отваров лечебных трав: череды, ромашки, листьев подорожника, корня аира, коры дуба. Их смешивают в равных количествах и заваривают в кипятке (1 ст. ложка на 1 л воды). Также можно добавлять в ванну раствор марганцовки: она обладает подсушивающим и антибактериальным эффектом. Кристаллики предварительно растворяют в небольшом количестве воды, и уже этот раствор добавляется в ванну до получения бледно-розового цвета.
- Следите, чтобы микроклимат в доме был комфортным. Желательно поддерживать температуру 20–24 °C и влажность не менее 40–45%.
- Дети, страдающие диатезом, более подвержены простудам, чем их сверстники, у которых нет проблем с кожей. Поэтому их надо обязательно закалять, они должны много времени проводить на открытом воздухе, но в сезон эпидемии стараться избегать многолюдных мест.
- При обострении экссудативного диатеза врачи могут дать отвод от прививок на время, пока у ребенка не наступит ремиссия.
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495)646-57-57 или по электронной почте [email protected] с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
Атопический дерматит у подростков: что важно знать родителям и детям | Новости
14 сентября весь мир отмечал день атопического дерматита (АтД), задача которого заключается в повышении осведомленности общественности об этом заболевании и возможностях терапии, а также привлечения внимания к проблемам людей с атопическим дерматитом.
В последние десятилетия в мире наблюдается рост заболеваемости атопическим дерматитом (АтД) – хроническим системным воспалительным заболеванием кожи, которое характеризуется появлением высыпаний, зудом, сухостью и потрескиванием кожи . Сегодня, согласно официальным данным, распространенность заболевания среди детского населения составляет до 20%, а исследование, проводимое в Москве и Томске среди детей в возрасте 15-18 лет, указало на наличие симптомов у 33,35% подростков.
Несмотря на то, что атопический дерматит является аутоиммунным заболеванием и не передается контактным путем, подростки сталкиваются с проблемами, которые не только влияют на их обучение, социализацию и развитие, но и на психологическое здоровье. Исследование о влиянии АтД на поведение подростков утверждает, что 39% подвергаются буллингу (англ. Bullying – травля) или шуткам со стороны сверстников , 47% испытывают апатию, а 35% раздражены из-за своего внешнего вида.
Для того, чтобы поддержать подростка с АтД, помочь ему в борьбе с симптомами, а, самое главное, начать лечение, которое направлено на предотвращение неприятных симптомов, необходимо знать о трех важных факторах атопического дерматита:
- Атопический дерматит не заразен и может быть связан с другими заболеваниями.
- Атопический дерматит – мультифакторное заболевание с генетической предрасположенностью, оно развивается у 80% детей, если оба родителя которых страдают этим заболеванием, и более чем у 50% детей – когда болен только один родитель2.
 Заразиться от другого человека атопическим дерматитом невозможно.
Заразиться от другого человека атопическим дерматитом невозможно. - При атопическом дерматите организм аномально реагирует на аллергены окружающей среды и на процессы, происходящие внутри организма. Частыми триггерами заболевания, по словам пациентов, являются стресс, контакт кожи с водой и моющими средствами, пищевые продукты, контакт с животными и повышенное потоотделение . Среди пациентов с АтД также может наблюдаться постепенное вовлечение в патологический процесс нескольких органов и систем, которое называют «атопическим маршем». Данное явление характеризуется возможным появлением у пациента других связанных с АтД заболеваний: бронхиальной астмы и аллергического ринита.
Ранее из-за схожести симптомов было принято считать атопический дерматит проявлением аллергии, сейчас же специалисты советуют не заниматься самостоятельными поисками аллергенов, а сразу консультироваться с врачом.
Атопический дерматит может способствовать возникновению депрессии
Помимо влияния на общее самочувствие, атопический дерматит также связан с нарушением психического здоровья у подростков8. У них могут появиться проблемы со сном и учебой, неуверенность в себе, раздражительность, тревога, страх и даже депрессия . Подростки являются самой уязвимой группой , — переходя из детского возраста в юный, ребенок учится воспринимать себя в обществе, развивает критическое мышление и социальные навыки. Все эти процессы взросления, связанные с психологическими и социальными изменениями, делают подростка более чувствительным и восприимчивым.
Стресс является одним из главных провокаторов обострения, что приводит к «замкнутому кругу». Насмешки со стороны сверстников могут оставить след на психике подростка: 51% пациентов с АтД сообщают, что всегда или часто находятся в депрессии, 37% испытывают состояние подавленности, а 27% чувствуют себя беззащитными во время вспышек заболевания3.
АтД может оказывать влияние и на близких пациентов: по статистике от 66 до 87% родственников пропускают по крайней мере 1 рабочий день в месяц по причине болезни ребенка , 36% родственников детей с атопическим дерматитом заявили о наличии тревоги и/или депрессии , 60% членов семьи пациентов АтД обращают особое внимание на проблемы со сном .
Исследования утверждают, что частота и интенсивность зуда зависят от начального психологического статуса пациента: депрессии, уровня самооценки и тревожности. Поэтому при диагнозе АтД важно не только проконсультироваться с аллергологом и дерматологом, но и обратиться к психологу, который поможет пациенту научиться техникам релаксации и снятию стресса, а также при необходимости посетить психотерапевта, если требуется дополнительное психотерапевтическое лечение2.
Атопический дерматит необходимо и возможно лечить
На сегодняшний день не существует методов лечения, способных навсегда избавить от атопического дерматита, однако с современной терапией возможно достигнуть ремиссии. Чаще в лечении АтД используются различные увлажняющие средства, в том числе эмоленты, но более адресно лечить АтД можно только после консультации с врачами и в зависимости от тяжести заболевания.
Важно помнить, что лечение АтД – это комплексный процесс, включающий элиминационные мероприятия (исключение контакта пациента с аллергеном), диету, гипоаллергенный режим, местную и системную фармакотерапию, коррекцию сопутствующей патологии, обучение больного, реабилитацию. Этот процесс направлен на уменьшение клинических проявлений АтД, снижение частоты обострений и предотвращение инфекционных осложнений2.
Симптомы атопического дерматита не всегда очевидны, однако даже периодическая чрезмерная сухость кожи и зуд являются поводами проконсультироваться с врачом. В подростковом возрасте проявления АтД могут серьезно сказаться на психологическом и общем состоянии пациента.
Родителям и окружающим важно знать об особенностях заболевания и трудностях, с которыми сталкиваются пациенты, а, главное, о том, что при помощи комплексного лечения и современной инновационной терапии заболевания возможно достигнуть ремиссии, при которой значимо повысится качество жизни пациента.
Атопический дерматит | Детский Клинико Диагностический центр в Домодедово
17. 01.2018
01.2018
Атопический дерматит— хроническое заболевание, которое развивается у лиц с генетической предрасположенностью к атопии, имеет рецидивирующее течение, возрастные особенности клинических проявлений. Характеризуется различными видами высыпаний, в зависимости от возраста и тяжести и распространённости процесса, повышением уровня сывороточного IgE и гиперчувствительностью к специфическим (аллергенным) и неспецифическим раздражителям. Имеет чёткую сезонную зависимость: зимой — обострения или рецидивы, летом — частичные или полные ремиссии.
В течение последних десятилетий наблюдается существенный рост заболеваемости Атопическим дерматитом у детей и у взрослых, усложняется его течение, отягощается исход. В XX веке была подтверждена связь Атопическим дерматитом, поллиноза и бронхиальной астмы, которую обозначили термином «атопическая триада». В моей практике, как правило, я встречаю пациентов с отягощённой наследственностью по поллинозу, бронхиальной астме, но сочетание трёх заболеваний у одного пациента встречается чрезвычайно редко.
Многие мои пациенты задают вопросы о причинах заболевания. Ведущим фактором в настоящее время является генетическая предрасположенность. До 2016-го года было известно 2 гена атопического дерматита, однако позже открыты ещё два. Через несколько лет учёные смогут проводить генетическую терапию, однако на сегодняшний момент полностью вылечить данное заболевание невозможно. В западных странах атопический дерматит рассматривается как «образ жизни», «особенность кожи».
Несомненно, на ход заболевания влияет в большой степени заболевания кишечника, которые существенно влияют на течение болезни. Это касается больше детей до 2х лет. Грамотное лечение патологии кишечника, таких как дисбактериоз кишечника, нарушение моторной функции, очень помогает в большом деле выздоровления ребёнка. Однако при самостоятельном лечении ребёнка, без консультации врача-гастроэнтеролога, кожный процесс может существенно ухудшится.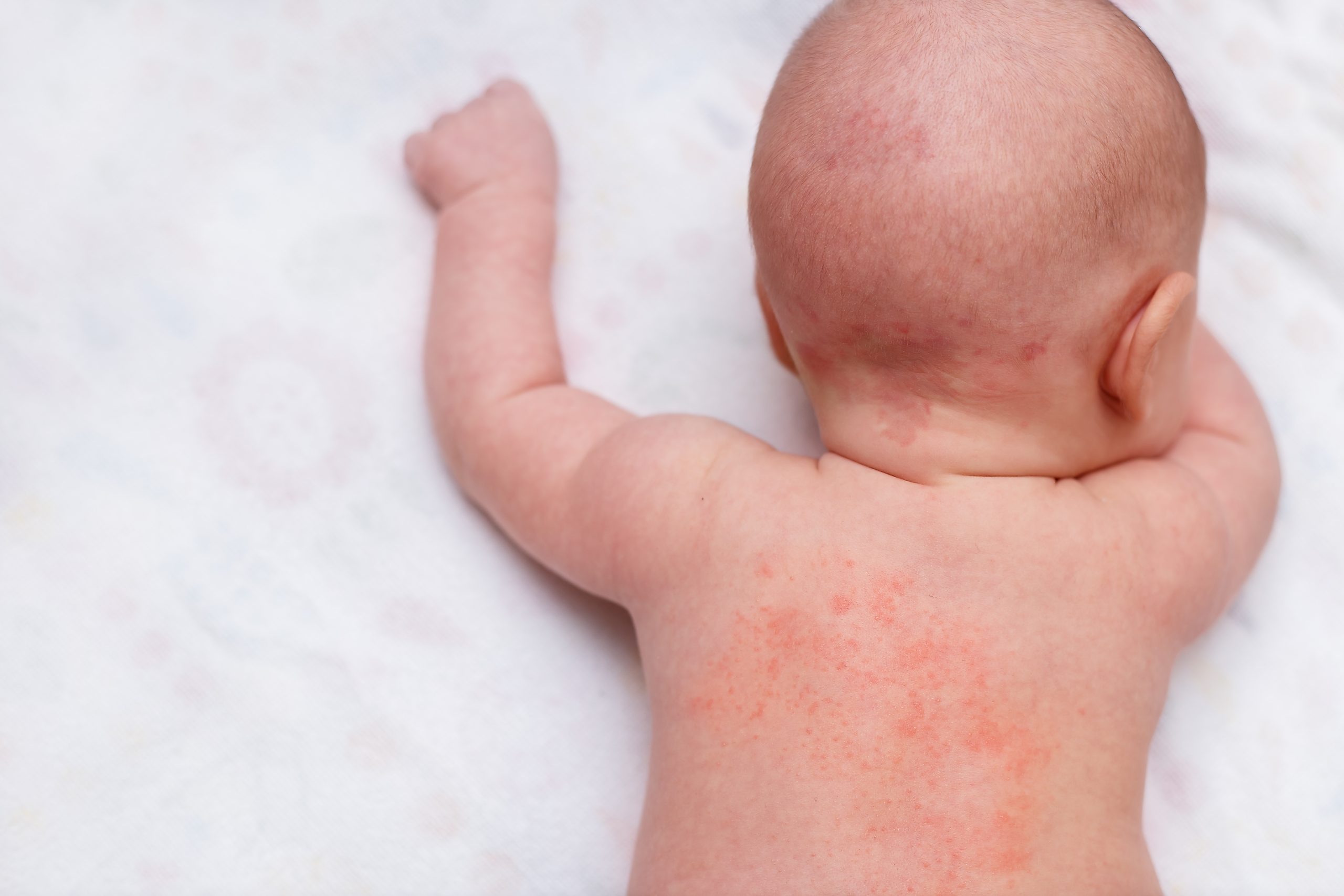 Очень часто провоцирование обострения атопического дерматита у детей вызывается различными вирусными и бактериальными инфекциями, хронические заболевания ЛОР-органов поддерживают процесс. В подростковом возрасте решающим фактором, приводящим к обострению атопического дерматита, является стрессовое воздействие (эмоциональные перегрузки дома и в школе, конфликты в семье и со сверстниками).
Очень часто провоцирование обострения атопического дерматита у детей вызывается различными вирусными и бактериальными инфекциями, хронические заболевания ЛОР-органов поддерживают процесс. В подростковом возрасте решающим фактором, приводящим к обострению атопического дерматита, является стрессовое воздействие (эмоциональные перегрузки дома и в школе, конфликты в семье и со сверстниками).
Атопический дерматит характеризуется постоянным воспалительным процессом, протекающим в коже, однако данный процесс можно контролировать. Частые обострения, отсутствие адекватного лечения способствует ухудшению прогноза заболевания.
Если в младенческом возрасте элементы атопического дерматита чаще всего локализуются на коже щёк, локтевых суставов, колен, то в возрасте 5-13 лет очаги располагаются на локтевых, подколенных сгибах, кистях, представлены эритематозно-сквамозными очагами, папулами, корочками, экскориациями, участками лихенификации.
Большие (обязательные) критерии диагностики
-
Зуд при наличии даже минимальных проявлений на коже
-
Типичная морфология и локализация (лицо, шея, подмышечные впадины, локтевые и подколенные ямки, паховая область, волосистая часть головы, под мочками ушей)
-
Индивидуальная или семейная история атопического заболевания
-
Хроническое рецидивирующее течение
Малые (дополнительные) критерии диагностики
-
Повышенный уровень общего и специфических IgE-антител
-
Начало заболевания в раннем детском возрасте (до 2-х лет)
-
Гиперлинеарность ладоней («складчатые») и подошв
-
Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса)
-
Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей)
-
Шелушение, ксероз, ихтиоз
-
Неспецифические дерматиты рук и ног
-
Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы)
-
Белый дермографизм
-
Зуд при повышенном потоотделении
-
Складки на передней поверхности шеи
-
Темные круги вокруг глаз (аллергическое сияние)
-
Шелушение, покраснение, зуд после принятия ванн (наблюдается у детей до 2х лет).

Самым частым осложнением атопического дерматита является монетовидная (нумулярная) экзема, характеризуется очагами эритематозно-сквамозными на коже лица и тела. Прежде всего причина развития данной патологии в чрезмерном распространении и размножении грибково-бактериальной флоры по причине нарушения барьерной фукции кожи.
Лечение атопического дерматита и его осложнений сложный и индивидуальный процесс, требующий максимум усилий и терпения как и дерматолога так и родителей маленького пациента. Прежде всего следует справится с осложнениями, затем восстановить функции кожи, поддерживать увлажнённость и целостность кожных покровов. При грамотном ведении патологии гарантирован хороший результат.
Приглашаю вас ко мне на прием в Детский Диагностический Центр в Домодедово.
Возврат к списку
как помочь и чем лечить?
24.05.2018
Атопический дерматит – одно из самых распространенных воспалительных заболеваний кожи у детей. Он приносит страдания детям, которых одолевает постоянный зуд, и родителям, вынужденным переживать вместе со своим ребенком все неприятности заболевания. Как помочь? Что делать и чем лечить?
На вопросы родителей ответила врач-дерматовенеролог многопрофильной клиники РЕАВИЗ Марина Геннадьевна Горшкова
Марина Геннадьевна, что такое атопический дерматит?
Атопический дерматит – хроническое заболевание кожи с очень сложными механизмами развития.В 80% случаев его диагностируют у детей первых пяти лет жизни, у 1/3 больных заболевание продолжается уже во взрослом возрасте. Заболевание опасно еще и тем, что провоцирует развитие таких аллергических заболеваний, как бронхиальная астма, аллергический риноконъюнктивит. Возникнуть атопический дерматит может по разным причинам. Немалую роль играет наследственный фактор, к которому могут добавиться неблагоприятные условия внешней среды. Это и неправильное питание, курение и хронический стресс у матери во время беременности. Доказано, что внутриутробные инфекции, а также 2-3 курса антибиотиков, принимаемых матерью во время беременности, представляют потенциальный риск возникновения у ребенка атопического дерматита и бронхиальной астмы. Атопический дерматит может иметь две формы: аллергическую и неаллергическую. Наиболее частые и потенциально опасные пищевые аллергены у детей: молоко или молочные продукты, куриное яйцо, пшеница, соя, орехи, рыба. К неаллергенным факторам можно отнести психоэмоциональные нагрузки.
Это и неправильное питание, курение и хронический стресс у матери во время беременности. Доказано, что внутриутробные инфекции, а также 2-3 курса антибиотиков, принимаемых матерью во время беременности, представляют потенциальный риск возникновения у ребенка атопического дерматита и бронхиальной астмы. Атопический дерматит может иметь две формы: аллергическую и неаллергическую. Наиболее частые и потенциально опасные пищевые аллергены у детей: молоко или молочные продукты, куриное яйцо, пшеница, соя, орехи, рыба. К неаллергенным факторам можно отнести психоэмоциональные нагрузки.
Что нужно учесть родителям детей, страдающих атопическим дерматитом?
Самое главное – при первых признаках заболевания у ребенка, а это любые изменения кожных покровов, необходимо сразу обращаться к врачу-дерматовенерологу! Только врач на основании обследования правильно поставит диагноз. Возможно, понадобится консультация других специалистов, например, аллерголога или психотерапевта. Надо понимать, что бороться с недугом придется длительное время. И, кроме лечения, это будут особое питание, гигиена и стиль жизни. Только врач сможет все это назначить и вовремя скорректировать. Проявление аллергического дерматита можно значительно снизить при помощи диеты. К сожалению, совсем исключить аллергенные продукты очень сложно, поскольку меню детей состоит из блюд, содержащих пищевые аллергены: яйца, молоко, орехи. Кроме того, в развитии атопического дерматита важную роль играют так называемые ингаляционные аллергены: в основном, клещи, домашняя пыль. Применение специальных постельных чехлов для матрацев, подушек и одеял представляется самым простым и эффективным способом снижения их концентрации. Обострение атопического дерматита, как правило, возникает сезонно, в период цветения деревьев или трав с апреля по сентябрь. С особой осторожностью в таких случаях следует относиться к кормлению детей ягодами и фруктами.
Бывают ли осложнения атопического дерматита и почему они возникают?
Примерно у 10-15% больных наблюдается тяжелая форма этого заболевания. Одна из ее главных причин – невыполнение или неправильное выполнение назначений врача. Оно может заключаться в снижении дозы лечебного препарата, присутствии воздействия провоцирующих факторов. Иногда, очень редко, проявляется аллергия на назначенный препарат. Атопический дерматит – сложное заболевание. Родители таких детей должны быть готовы к тому, что его лечение требует особого ухода за кожей и длительного применения смягчающих средств и препаратов противовоспалительного ряда. Атопический дерматит как хроническое рецидивирующее заболевание кожи часто сопровождается сильным зудом, что значительно снижает качество жизни больных. Кроме особенностей лечения, атопический дерматит требует соблюдения особых мер в питании, зависит от состояния окружающей среды, выбора определенной одежды, температурного режима.
Одна из ее главных причин – невыполнение или неправильное выполнение назначений врача. Оно может заключаться в снижении дозы лечебного препарата, присутствии воздействия провоцирующих факторов. Иногда, очень редко, проявляется аллергия на назначенный препарат. Атопический дерматит – сложное заболевание. Родители таких детей должны быть готовы к тому, что его лечение требует особого ухода за кожей и длительного применения смягчающих средств и препаратов противовоспалительного ряда. Атопический дерматит как хроническое рецидивирующее заболевание кожи часто сопровождается сильным зудом, что значительно снижает качество жизни больных. Кроме особенностей лечения, атопический дерматит требует соблюдения особых мер в питании, зависит от состояния окружающей среды, выбора определенной одежды, температурного режима.
причины, симптомы и лечение — Детский медицинский центр Поллианна
Атопический дерматит у ребёнка: причины, симптомы и лечение
Атопический дерматит у ребёнка: причины, симптомы и лечение. Особенности введения прикорма на 1-м году жизни при наличии у ребенка атопического дерматита и создание гипоаллергенного быта.
Врач-педиатр детского медицинского центра «ПОЛЛИАННА» Савватеева Светлана Андреевна .
Атопический дерматит — многофакторное воспалительное заболевание кожи, которое характеризуется зудом кожи, хроническим рецидивирующим течением, возрастными особенностями локализации и характера кожных проявлений. Так у детей 1-х лет жизни высыпания в виде папул и покраснения с локализацией на лице и разгибательных поверхностях рук и ног, у детей старшего возраста — папулезная сыпь, уплотнения сухость кожи, усиление кожного рисунка, шелушение на сгибательных поверхностях верхних и нижних конечностей.
Распространенность атопического дерматита среди детского населения США составляет 17,2%, в Европе — 15,6%, в различных регионах РФ от 6,2 до 15,5%.
В типичных случаях заболевание начинается в раннем детском возрасте, может продолжаться или рецидивировать в зрелом возрасте, значительно нарушая качество жизни. Преимущественно развивается у детей с наследственной предрасположенностью и часто сочетается с другими аллергическими заболеваниями.
Лечение атопического дерматита
Лечение атопического дерматита включает элиминационные мероприятия, гипоаллергенный режим, местную и системную терапию, лечение сопутствующих заболеваний. Наружняя терапия проводится с целью уменьшения воспаления и зуда, восстановления водно-липидного слоя кожи и барьерной (защитной) функции кожи.
Для системной терапии используются антигистаминовые препараты 1-го и 2-го поколения, при тяжелом течении системные глюкокортикостероиды и антибактериальные препараты.
Введения прикорма на 1-м году жизни при наличии у ребенка атопического дерматита
- Продукты питания вводятся по одному и в небольших количествах;
- В остром периоде течения АД продукты прикорма не назначаются;
- Гипоаллергенные продукты прикорма должны быть монокомпонентными, не содержать молока, глютена, сахара, соли, бульона, консервантов, искусственных красителей и ароматизаторов.
- Для гипоаллергенного зернового прикорма (каши) выбирают монокомпонентные, безмолочные и безглютеновые каши: гречневую, рисовую, кукурузную, не содержащие сахара.
- В качестве гипоаллергенного овощного прикорма используются: кабачки, патиссоны, белокачанная, цветная, брюссельская капуста.
- С целью коррекции белка с 6 месяцев вводится мясное пюре из: кролика, индейки, конины, ягненка, тощей свинины. Говядина и телятина у детей с аллергией на белок коровьего молока не используется.
- Фрукты и ягодные соки — только к концу 1-го года жизни.
- В рацион питания детей 1-го года жизни с АД не вводится куриное яйцо и рыба.
- Детям с аллергией на белок коровьего молока из рациона питания исключаются все кисломолочные продукты, творог и другие продукты, содержащие коровье молоко.

Частота пищевой аллергии у детей, имеющих проявления среднетяжелой и тяжелой степени атопического дерматита, составляет только 37-50%. Поэтому не маловажным в лечении и предупреждении рецидивов заболевания является создание гипоаллергенного быта.
Создание гипоаллергенного быта
Что включает в себя следующие компоненты:
- Стирка пастельного белья 1-2 раза в неделю при температуре более 56 градуса.
- Стирка подушек и одеял горячей водой с температурой более 56 градуса.
- Наличие наматрасников из непроницаемой для клещей ткани и их стирка при температуре более 56 градуса.
- Хорошая вентиляция жилищ с влажностью в доме до 40 градусов.
- Использование для уборки вакуумных пылесосов.
- Замена ковров и ковровых покрытий на ленолеум или паркет.
- Замена гардин и занавеси в спальне на моющиеся жалюзи.
- Замена мебели с тканевым покрытием на кожаную или виниловую.
- Выведение из спальни мягких игрушек. Стирка мягких игрушек в горячей воде при температуре более 56 градуса или заморозка в холодильной камере (для ликвидации клещей).
- Высушивание на солнце не менее 3 часов матрасов, ковров, пледов.
- Использование специальных средств для ликвидации клещей домашней пыли: чистящие салфетки, аэрозоли, противоклещевое пастельное белье, спреи, средства для чистки ковров (аскарициды).
- Нужно помнить, что безаллергенных животных не существует. Необходимо принять радикальные меры, а именно расстаться с домашними животными и не заводить их. Аллергены домашних животных сохраняются в жилом помещении после их удаления в среднем течение 6 месяцев.
- Использование для стирки жидких, а не порошковых моющих средств.
Кроме того: не пользоваться одеждой из синтетических тканей, шерсти и меха животных, предпочтение хлобчатобумажным тканям. Не использовать горячую воду для душа или ванны, температура воды д.б. 32-35 градусов, длительность купания — 5-10 минут.
Перейти на главную страницу блога
Детский медицинский центр в городе Мытищи и Королёв
? г. Мытищи, ул. Семашко, д.10, к.1.
? г. Королев, ул. Октябрьский б-р, д.14.
? 8 (903) 621-05-05 (Королёв) / 8 (985) 771-45-77 (Мытищи)
Аллергический дерматит — симптомы, диагностика, лечение
Что такое аллергический дерматит?
Аллергический дерматит – это кожное заболевание, имеющее в своей основе воспалительную реакцию кожи в ответ на непосредственное воздействие провоцирующих раздражающих факторов. Аллергический дерматит значительно чаще наблюдается у женщин, так как они больше контактируют с разнообразными аллергенами (бытовая химия и косметические средства, украшения). При условии достаточной длительности контакта с сильным раздражителем практически любой человек может получить острый аллергический дерматит.
Причины аллергического дерматита
Проявления аллергического дерматита часто наблюдаются в точке соприкосновения кожи или слизистой оболочки с аллергеном, или в месте попадания наибольшей концентрации вещества. Особенность клиники аллергического контактного дерматита состоит в том, что площадь поражения точно совпадает с площадью контакта с раздражителем.
Аллергический дерматит причиныИ все же, аллергический дерматит развивается далеко не у каждого человека при взаимодействии с мощными химическими соединениями. Причина в том, что дерматит возникает у предрасположенных к нему лиц. У таких пациентов ответная реакция на воздействие аллергена наступает спустя 10-15 дней после контакта, поражение кожи затрагивает обширные участки. У склонных к аллергическому дерматиту больных симптомы могут появиться при попадании раздражителя в организм не только через кожу, но и любым другим путем.
Среди причин развития аллергического дерматита у маленьких детей врачи выделяют раннее введение прикорма и нерациональное питание. В то же время, пищеварительная система ребенка еще не имеет достаточного количества ферментов для расщепления сложной пищи, а непереваренные продукты способствуют сенсибилизации детского организма.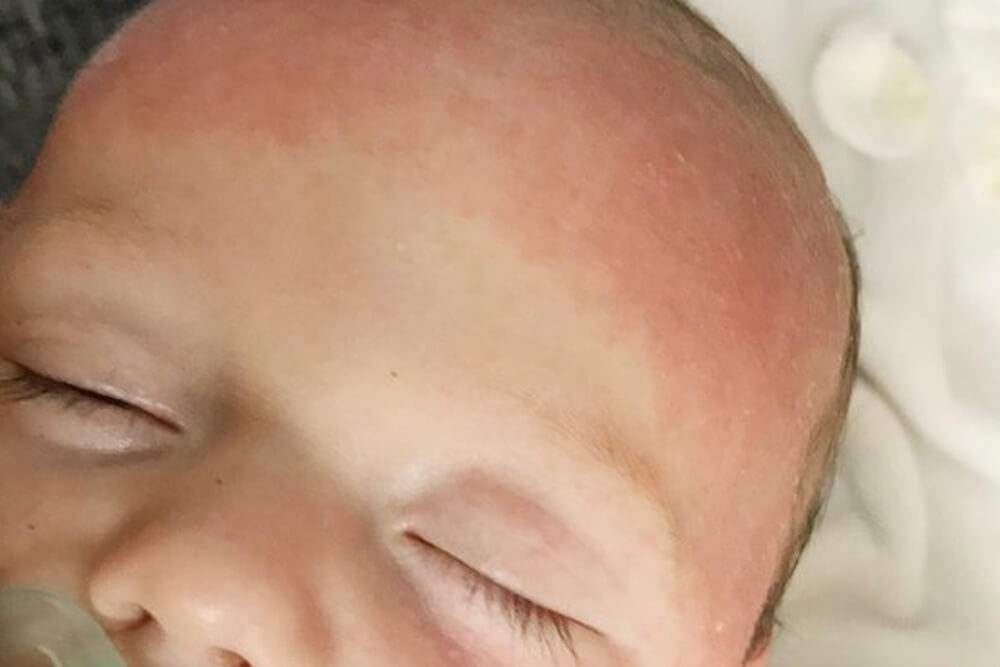 Аллергический дерматит у ребенка может спровоцировать ношение синтетической одежды.
Аллергический дерматит у ребенка может спровоцировать ношение синтетической одежды.
Симптомы аллергического дерматита
Проявления аллергического дерматита чаще всего можно обнаружить на коже открытых участков тела (лицо, шея, руки), на волосистой части головы, в подмышечных впадинах, реже – на ногах.
Симптомы аллергического дерматита будут немного различаться при разных формах течения процесса. Дерматологи выделяют:
- Острый дерматит: проявляет себя после одномоментного контакта с ярким раздражителем.
- Хронический дерматит: развивается при накоплении в организме критического объема аллергена для данного пациента. Раздражитель, как правило, менее токсичный.
Клиническая картина острого аллергического дерматита складывается из яркого покраснения, отечности кожи и появления высыпаний в виде пузырьков или пузырей, кожа может покрыться трещинами. Субъективно пациенты будут жаловаться на сильный зуд, желание расчесать место повреждения, болезненность участка кожного покрова. Немедленное прекращение воздействия аллергена часто приводит к значительному облегчению состояния.
Хроническая форма аллергического дерматита проявляется неяркой локальной гиперемией, участками отслоенного эпидермиса, трещинами кожи, а также усиленной пигментацией пораженной зоны. При данном виде заболевание может тянуться годами, несмотря на выявление и полное устранение аллергена.
Диагностика аллергического дерматита
Аллергический дерматит можно заподозрить на основании жалоб больного и характерной клинической картины. Уточнение диагноза возможно после получения результатов кожных аллергических проб. Данный тест выполняют в лаборатории после консультации врача дерматолога.
Лечение аллергического дерматита
Самым первым постулатом терапии аллергического дерматита является выявление и полное устранение действия раздражающего фактора.
В терапии дерматита применяются топические глюкокортикостероидные препараты. Это стероидные кремы или мази с разной степенью активности. На местах поверхности тела с нежной кожей предпочтительно применять мази с более низкой степенью активности. Лечение аллергического дерматита длится от 1 до 4 недель. При поражении свыше 20% поверхности тела назначаются системные гормональные стероидные препараты.
Это стероидные кремы или мази с разной степенью активности. На местах поверхности тела с нежной кожей предпочтительно применять мази с более низкой степенью активности. Лечение аллергического дерматита длится от 1 до 4 недель. При поражении свыше 20% поверхности тела назначаются системные гормональные стероидные препараты.
При сильном зуде и жжении кожи назначаются антигистаминные лекарственные средства.
При присоединении вторичной бактериальной инфекции к терапии подключают антибиотики для местного применения.
Если при правильном лечении положительный эффект не наступает в ожидаемый срок, то применяют иммуносупрессивные лекарственные средства.
Лечение аллергического дерматита у детей часто начинается с применения антигистаминных препаратов, в тяжелых случаях врач может назначить местную стероидную терапию. В современной дерматологии для лучшего заживления кожи широко применяют мази и кремы для ускорения регенерации тканей.
Во время и после лечения аллергического дерматита у взрослых, должна быть продумана защита кожного покрова от возможного попадания аллергена повторно. Врач может порекомендовать специальные защитные кремы или мази, эмоленты.
Терапию аллергических заболеваний не стоит оставлять без внимания ни у детей, ни у взрослых пациентов. Несмотря на кажущуюся на первый взгляд простоту диагностики и лечения, аллергический дерматит может продолжать напоминать о себе всю жизнь человека. Если у вас появились любые кожные проявления, сопровождающиеся зудом и жжением, то обратитесь к врачу дерматологу
Клиническая картина контактного дерматита у детей: анамнез, физикальное обследование
При подозрении на контактный дерматит история болезни должна включать подробный список воздействий окружающей среды. Определите, подвергался ли пациент воздействию таких материалов, как растения, краски, красители, чистящие растворы, мыло и средства защиты, такие как очки и спортивные перчатки. Спросите, присутствуют ли какие-либо новые продукты или растения в доме или во время развлекательных мероприятий.
Спросите, присутствуют ли какие-либо новые продукты или растения в доме или во время развлекательных мероприятий.
Спросите пациентов об увлечениях, которые могут быть источником раздражителя или аллергена.Определите, наносит ли пациент какие-либо продукты или процедуры на пораженный участок. Если поражения или симптомы проявляются в основном на открытых участках, определите, сколько солнечного света произошло в последнее время. Спросите пациента, улучшатся ли симптомы по прошествии выходных или в отпуске.
Подробный анамнез может помочь определить, есть ли у пациента раздражающий, аллергический, фотоконтактный дерматит или контактная крапивница. История должна включать следующие вопросы:
Какой главный симптом? Раздражающий контактный дерматит, который является наиболее распространенной формой контактного дерматита, обычно вызывает легкий зуд или ощущение жжения.Аллергический контактный дерматит и контактная крапивница обычно вызывают сильный зуд. Зуд является основным симптомом фотоаллергических реакций, тогда как ощущение жжения на пораженных (т. Е. На солнце) участках тела является основным признаком фототоксических реакций.
Когда начались симптомы? Если обнаружено подозреваемое вещество, как долго до появления симптомов произошло воздействие? Симптомы раздражающего контактного дерматита могут проявиться в течение нескольких минут после воздействия. Легкие раздражители требуют длительного или многократного воздействия, прежде чем будет отмечено воспаление, в то время как сильные раздражители, такие как сильные кислоты и щелочи, могут вызвать немедленную реакцию, аналогичную термическому ожогу.
Аллергические реакции (гиперчувствительность IV типа) обычно проявляются через 6-24 часа, прежде чем появятся симптомы. Контактная крапивница обычно развивается быстро. Поскольку симптомы возникают очень быстро после воздействия, этиология контактной крапивницы обычно очевидна. Если этиология не очевидна, в анамнез следует включить элементы, обычно связанные с этим расстройством (см. Этиология).
Если этиология не очевидна, в анамнез следует включить элементы, обычно связанные с этим расстройством (см. Этиология).
Это произошло впервые? Когда симптомы носят эпизодический характер, точный дневник воздействий, имевших место незадолго до появления симптомов, может помочь сузить список возможных раздражителей или аллергенов.
Дерматит распространяется? Аллергический контактный дерматит часто распространяется с течением времени. Фактически, это представляет собой замедленную реакцию на аллергены.
Несколько факторов могут создать ложное впечатление, что дерматит распространяется или является заразным. Первыми могут появиться сильно загрязненные участки, а затем участки с меньшим воздействием. Толстая кожа может реагировать намного позже, чем тонкая кожа, или может вообще не реагировать. Различные участки могли контактировать с аллергеном в разное время.Перчатки и другая одежда, загрязненные соком ядовитого плюща, могут обнажить кожу через несколько дней, недель или месяцев.
Возраст пациента, расположение и внешний вид дерматита часто определяют историю болезни в определенном направлении. Например, если дерматит периоральный, в анамнезе могут быть указаны следующие данные:
Музыкальные инструменты с мундштуком
Виды спорта с использованием мундштуков (например, снорклинг, дайвинг)
Продукты, применяемые для лечения периоральных симптомов
Сосать лаймы и лежать на солнце
Употребление в пищу таких продуктов, как манго (в частности, контакт с кожурой манго)
Иногда простой вопрос о некоторых из этих возможных аллергенов может побудить пациента или родителя вспомнить о воздействии, которое они забыли.
Фотоконтактный дерматит обычно возникает на участках, подверженных воздействию солнечных лучей (на некоторых пляжах без одежды или в соляриях участки, подвергающиеся воздействию солнечных лучей, могут включать большую часть, если не всю поверхность кожи). Требуется подробная история экспозиции, включая подробную историю типов и количества света. Определите, возникла ли реакция после воздействия через оконное стекло или в пасмурный день. Это может свидетельствовать о фотодерматите, связанном с ультрафиолетовым излучением А.
Хотя возможные причины контактного дерматита практически безграничны, определение вероятного типа может помочь направить поиск провоцирующего агента.Список наиболее частых причин контактного дерматита см. В Этиологии.
Аллергическая экзема: причины, симптомы и изображения
Аллергическая экзема, также известная как контактный дерматит, — это заболевание кожи, которое возникает при контакте кожи человека с аллергеном.
Аллергическая экзема вызывает красную зудящую сыпь, которая может стать болезненной и инфицированной без лечения.
Из этой статьи вы узнаете о причинах и симптомах аллергической экземы, а также о вариантах лечения.
Поделиться на PinterestАллергическая экзема возникает, когда человек контактирует с аллергеном.Аллергическая экзема — это форма экземы, которая возникает в ответ на контакт с аллергеном. Аллерген — это любое вещество, на которое у человека может быть аллергия. Его обычно называют контактным дерматитом.
Основным симптомом аллергической экземы и других видов экземы является сухая зудящая сыпь. Некоторые виды экземы могут быть болезненными или вызывать образование волдырей.
Исследователи не до конца понимают, почему у одних людей возникает экзема, а у других — нет.Однако есть определенные триггеры окружающей среды, и вполне вероятно, что генетика также играет роль.
У человека может развиться аллергическая экзема после прикосновения к аллергену, употребления чего-то, на что у него аллергия, или контакта с переносимым по воздуху аллергеном, например, пыльцой.
Некоторые из наиболее распространенных причин контактного дерматита включают:
- кокамидопропилбетаин, детергент, который производители используют для загущения шампуней, лосьонов и мыла
- ароматизаторов
- металлов, таких как хром, кобальт и никель
- парафенилендиамин (PPD), химическое вещество, которое обычно встречается в краске для волос
- консерванты, такие как формальдегид
- антибактериальные мази, включая неомицин и бацитрацин
- противогрибковые или антибактериальные продукты, такие как метилизотиазолинон
Воздействие этих аллергенов не вызывает экзему у человека. большинство людей, но может вызвать реакцию у людей с этим заболеванием.
Симптомы аллергической экземы обычно возникают только на той области кожи, которая контактирует с аллергеном. Однако люди с тяжелыми реакциями могут заметить симптомы в других местах.
Наиболее частые симптомы аллергической экземы включают:
- волдыри
- зуд
- жжение
- сыпь
- покраснение
- опухоль
Руки часто наиболее уязвимы для симптомов аллергической экземы, потому что они более склонны к прикасаться к предметам, вызывающим аллергическую реакцию.
По данным Национальной ассоциации экземы, наиболее часто встречаются три типа контактного дерматита:
- Аллергический контактный дерматит : Это состояние возникает, когда кожа человека контактирует с аллергеном, таким как никель, краска, краска для волос, или цветы. Реакция может проявиться только через 48–96 часов после воздействия.
- Контактная крапивница : Это состояние вызывает значительный отек и покраснение почти сразу после контакта с аллергеном.Человек с контактной крапивницей может даже испытать анафилактическую реакцию, которая является серьезной реакцией, вызывающей затруднения дыхания.
- Раздражающий контактный дерматит : Это состояние вызывает воспаление кожи при контакте с раздражителем, таким как мыло, трение или тепло.
 Человек с раневым или атопическим дерматитом более подвержен раздражающему контактному дерматиту.
Человек с раневым или атопическим дерматитом более подвержен раздражающему контактному дерматиту.
Лучшее лечение аллергической экземы — это профилактика, что означает отказ от любых раздражителей, которые, как известно, вызывают реакцию.
Однако избежать аллергенов может быть сложно, особенно если человек вступает с ними в контакт в результате своей профессиональной деятельности.
Другие методы лечения аллергической экземы включают:
- применение безрецептурного крема с гидрокортизоном для уменьшения зуда
- увлажнение кожи не менее двух раз в день увлажняющим кремом без отдушек
- прием антигистаминных препаратов
- прием овсянки ванны
- ношение защитной одежды и перчаток при контакте с известным аллергеном
Если человек страдает тяжелой аллергической реакцией экземы, которая может включать сильный отек с мокротой и корками, ему следует обратиться к врачу.Врач может назначить пероральный или местный антибиотик для предотвращения инфекции.
Еще одним распространенным методом лечения аллергической экземы является светотерапия или фототерапия. Исследования показали, что воздействие особых типов света может уменьшить симптомы экземы у некоторых людей. Однако человек должен использовать фототерапию только по рецепту врача.
Существует несколько различных типов экземы. Помимо аллергического или контактного дерматита, к другим разновидностям экземы относятся:
- Атопический дерматит : Атопический дерматит — хроническое заболевание кожи, которое часто начинается в детстве.Состояние вызывает сухость кожи, покраснение, зуд и растрескивание. У людей, в семейном анамнезе которых есть астма или сенная лихорадка (аллергический ринит), выше вероятность развития атопического дерматита.
- Дисгидротическая экзема : Этот тип экземы вызывает образование небольших волдырей, обычно на пальцах рук, ног и ладонях, а также на подошвах ног. Женщины чаще страдают этим заболеванием, чем мужчины. Дисгидротическая экзема иногда возникает из-за стресса, влаги или длительного воздействия определенных металлов или солей хрома.
- Числовая экзема : Числовая экзема вызывает появление на коже зудящих чешуйчатых пятен в форме монеты. Иногда пораженные участки могут превратиться в открытые язвочки. Состояние чаще всего возникает после укуса насекомого.
- Застойный дерматит : Застойный дерматит, также называемый венозной экземой, возникает, когда у человека нарушается кровообращение в нижних конечностях. Это вызывает вытекание лишней жидкости из вен, что приводит к отеку, зуду, шелушению и боли.
Аллергическая экзема или контактный дерматит — это зудящее, раздражающее состояние кожи, которое возникает после воздействия определенных аллергенных веществ.Эти реакции могут возникнуть сразу же или с задержкой.
Помимо того, что человек избегает аллергенов, человек обычно может лечить экзему с помощью безрецептурных кремов, включая местный гидрокортизон.
Если у человека наблюдается серьезная реакция с открытыми язвами, ему следует обратиться к врачу для получения антибиотиков или лечения по рецепту.
Атопический дерматит: обзор — американский семейный врач
1. Spergel JM. Эпидемиология атопического дерматита и атопического марша у детей. Immunol Allergy Clin North Am . 2010; 30 (3): 269–280 ….
2. Вольф К.Л., Джонсон Р.И. Атопический дерматит. В: Wolff K, Johnson RA, Fitzpatrick TB. Атлас цветов и краткий обзор клинической дерматологии Фитцпатрика. 6-е изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill Medical; 2009: 34–36.
3. Шоу Т.Е., Карри ГП, Куделка CW, Симпсон Э.Л. Распространенность экземы в Соединенных Штатах: данные Национального исследования здоровья детей 2003 года. Дж Инвест Дерматол .2011; 131 (1): 67–73.
4. Ханифин Ю.М., Reed ML; Рабочая группа по распространенности и влиянию экземы. Популяционное обследование распространенности экземы в Соединенных Штатах. Дерматит . 2007. 18 (2): 82–91.
5. Льюис-Джонс С. Качество жизни и детский атопический дерматит: невзгоды жизни с детской экземой. Инт Дж. Клиническая Практика . 2006. 60 (8): 984–992.
6. Майнц Л, Новак Н. Все более и более сложным становится патофизиология атопической экземы. Eur J Dermatol . 2007. 17 (4): 267–283.
7. Леунг Д.Ю., Бибер Т. Атопический дерматит. Ланцет . 2003. 361 (9352): 151–160.
8. Brenninkmeijer EE, Schram ME, Leeflang MM, Bos JD, Spuls PI. Диагностические критерии атопического дерматита: систематический обзор. Br J Dermatol . 2008. 158 (4): 754–765.
9. Гу Х, Чен XS, Чен К, и другие.Оценка диагностических критериев атопического дерматита: валидность критериев Williams et al. в условиях стационара. Br J Dermatol . 2001. 145 (3): 428–433.
10. Уильямс ХК, Берни П.Г., Пембрук АС, Hay RJ. Диагностические критерии атопического дерматита, разработанные Рабочей группой Великобритании. III. Независимая проверка в больнице. Br J Dermatol . 1994. 131 (3): 406–416.
11. Национальный центр сотрудничества по охране здоровья женщин и детей.Атопическая экзема у детей: лечение атопической экземы у детей от рождения до 12 лет. Лондон, Великобритания: RCOG Press; 2007. http://www.nice.org.uk/nicemedia/live/11901/38559/38559.pdf. По состоянию на 30 января 2012 г.
12. Hanifin JM, Купер К.Д., Хо ВК, и другие. Рекомендации по лечению атопического дерматита, разработанные в соответствии с «Административными правилами для научно обоснованных клинических рекомендаций» Американской академии дерматологии (AAD) / Американской академии дерматологии.2005; 52 (1): 156]. J Am Acad Dermatol . 2004. 50 (3): 391–404.
13. Эллис К., Люгер Т, Абек Д., и другие. Международная консенсусная конференция по атопическому дерматиту II (ICCAD II): обновленная клиническая информация и текущие стратегии лечения. Br J Dermatol . 2003; 148 (прил. 63): 3–10.
14. Зеленый C, Колкитт Дж. Л., Кирби Дж, Дэвидсон П. Кортикостероиды для местного применения при атопической экземе: клиническая и экономическая эффективность приема один раз в день по сравнению сболее частое использование. Br J Dermatol . 2005. 152 (1): 130–141.
15. Бергер Т.Г., Duvic M, Ван Вурхиз А.С., ВанБик MJ, Frieden IJ. Применение местных ингибиторов кальциневрина в дерматологии: проблемы безопасности. Отчет рабочей группы Американской академии дерматологической ассоциации [опубликованное исправление опубликовано в J Am Acad Dermatol. 2006; 55 (2): 271]. J Am Acad Dermatol . 2006. 54 (5): 818–823.
16. Эшкрофт DM, Чен LC, Гарсайд Р, Штейн К, Уильямс ХК.Пимекролимус для местного применения при экземе. Кокрановская база данных Syst Rev . 2007; (4): CD005500.
17. Эшкрофт DM, Диммок П, Гарсайд Р, Штейн К, Уильямс ХК. Эффективность и переносимость пимекролимуса и такролимуса для местного применения при лечении атопического дерматита: метаанализ рандомизированных контролируемых исследований. BMJ . 2005. 330 (7490): 516–525.
18. Рейтамо С, Волленберг А, Шёпф Э, и другие.Безопасность и эффективность монотерапии мазью такролимуса в течение 1 года у взрослых с атопическим дерматитом. Европейская группа по изучению мази такролимуса. Дерматол Арки . 2000. 136 (8): 999–1006.
19. Рейтамо С, Ортонн JP, Песок C, и другие.; Европейская группа по изучению мази такролимуса. Многоцентровое рандомизированное двойное слепое контролируемое исследование длительного лечения 0,1% мазью такролимуса у взрослых с умеренным и тяжелым атопическим дерматитом. Br J Dermatol . 2005. 152 (6): 1282–1289.
20. Арельяно FM, Вентворт CE, Арана А, Фернандес К, Пол CF. Риск лимфомы после воздействия ингибиторов кальциневрина и местных стероидов у пациентов с атопическим дерматитом. Дж Инвест Дерматол . 2007. 127 (4): 808–816.
21. Марголис DJ, Хоффстад О, Билкер В. Отсутствие связи между воздействием местных ингибиторов кальциневрина и раком кожи у взрослых. Дерматология . 2007. 214 (4): 289–295.
22. Пол С, Пробка М, Росси А.Б., Папп К.А., Барбье Н, де Прост Ю. Безопасность и переносимость 1% крема пимекролимуса среди младенцев: опыт лечения 1133 пациентов в течение до 2 лет. Педиатрия . 2006; 117 (1): e118 – e128.
23. Паризер Д. Актуальные кортикостероиды и местные ингибиторы кальциневрина в лечении атопического дерматита: акцент на чрескожное всасывание. Am J Ther . 2009. 16 (3): 264–273.
24. Bath-Hextall FJ, Бирни Эй Джей, Равенскрофт JC, Уильямс ХК. Вмешательства по уменьшению количества Staphylococcus aureus при лечении атопической экземы: обновленный Кокрановский обзор. Br J Dermatol . 2010. 163 (1): 12–26.
25. Хоар С, Ли Ван По А, Уильямс Х. Систематический обзор методов лечения атопической экземы. Оценка медицинских технологий . 2000. 4 (37): 1–191.
26. Krakowski AC, Эйхенфилд Л.Ф., Dohil MA. Лечение атопического дерматита в педиатрической популяции. Педиатрия . 2008. 122 (4): 812–824.
27. Grimalt R, Менжо V, Cambazard F; Группа исследователей исследования. Сберегающий стероиды эффект смягчающей терапии у младенцев с атопическим дерматитом: рандомизированное контролируемое исследование. Дерматология . 2007. 214 (1): 61–67.
28.Хабиф Т.П. Местная терапия и местные стероиды. В: Клиническая дерматология: Цветное руководство по диагностике и терапии. 4-е изд. Мосби: Нью-Йорк, штат Нью-Йорк; 2004: 27.
29. Берт-Джонс Дж., Damstra RJ, Гольша С, и другие.; Многонациональная исследовательская группа. Дважды в неделю добавляли флутиказона пропионат к поддерживающей терапии смягчающим средством для снижения риска рецидива атопического дерматита: рандомизированное двойное слепое исследование в параллельных группах. BMJ . 2003; 326 (7403): 1367.
30. Глазенбург Э. Я., Волькерсторфер А, Герретсен А.Л., Малдер П.Г., Oranje AP. Эффективность и безопасность мази флутиказона пропионата 0,005% при длительном поддерживающем лечении детей с атопическим дерматитом: различия между мальчиками и девочками? Педиатр Аллергии Иммунол . 2009. 20 (1): 59–66.
31. Левин Ц., Maibach HI. Актуальная кортикостероидная недостаточность коры надпочечников: клинические последствия. Ам Дж. Клин Дерматол . 2002. 3 (3): 141–147.
32. Эллисон Дж. А., Патель Л, Рэй DW, Дэвид TJ, Clayton PE. Гипоталамо-гипофизарно-надпочечниковая функция и чувствительность к глюкокортикоидам при атопическом дерматите. Педиатрия . 2000; 105 (4 pt 1): 794–799.
33. Верфель Т. Местное применение пимекролимуса при атопическом дерматите: обновленная информация о безопасности и эффективности. J Dtsch Dermatol Ges . 2009. 7 (9): 739–742.
34. Paller AS, Лебволь М, Флейшер А.Б. Младший, и другие.; Группа по изучению мази такролимуса из США / Канады. Мазь такролимуса более эффективна, чем крем пимекролимуса, с аналогичным профилем безопасности при лечении атопического дерматита: результаты 3 рандомизированных сравнительных исследований. J Am Acad Dermatol . 2005. 52 (5): 810–822.
35. Suh L, Гроб S, Лекерман К.Х., Гельфанд Ю.М., Хониг П.Дж., Ян AC.Колонизация метициллин-резистентного золотистого стафилококка у детей с атопическим дерматитом. Педиатр дерматол . 2008. 25 (5): 528–534.
36. Абек Д., Мемпель М. Колонизация золотистым стафилококком при атопическом дерматите и его терапевтические последствия. Br J Dermatol . 1998; 139 (прил. 53): 13–16.
37. Клейн П.А., Кларк РА. Обоснованный на фактах обзор эффективности антигистаминных препаратов в облегчении зуда при атопическом дерматите. Дерматол Арки . 1999. 135 (12): 1522–1525.
38. Чжан В, Леонард Т, Бат-Хекстолл F, и другие. Китайские лечебные травы при атопической экземе. Кокрановская база данных Syst Rev . 2005 (2): CD002291.
39. Бойл Р.Дж., Бат-Хекстолл FJ, Леонарди-Би Дж., Мюррелл Д.Ф., Тан М.Л. Пробиотики для лечения экземы. Кокрановская база данных Syst Rev . 2008 (4): CD006135.
Лечение атопического дерматита у детей: современный педиатр
2.Патофизиология атопического дерматита
Недостаток филаггрина играет важную роль в патофизиологии атопического дерматита. Большой полипротеин профилаггрин деградировал с образованием мономерного филаггрина в роговом слое кожи. Профилаггрин и филаггрин вносят свой вклад в структуру эпидермиса и функциональный барьер (профилаггрин и филаггрин вносят свой вклад в структуру эпидермиса и барьерную функцию) [5].
Филагрины с промежуточными филаментами образуют твердые связи в ороговевших лейерах, способствуя формированию барьера водоотдачи, поддержанию гидратации эпидермиса и образуют так называемый «естественный увлажняющий фактор» [5, 6].Помимо поврежденного кожного барьера, в патофизиологии атопического дерматита участвуют многочисленные клетки врожденного и адаптивного иммунитета. Кератиноциты в типичных поражениях высвобождают большое количество нескольких различных провоспалительных цитокинов, хемокинов и высокие уровни TSLP (липопротеин стромы тимуса), которые способствуют иммунному ответу Th3 [7]. Иммунный ответ Th3 высвобождает большое количество цитокинов (IL-4, IL-13, IL-25, IL-33), которые вызывают дисфункцию кератиноцитов и вторичные изменения эпидермального барьера.Авторы утверждают, что иммунный ответ Th3 способствует подавлению экспрессии филаггрина в дифференцированных кератиноцитах [8]. Помимо филаггрина, цитокины Th3 (IL-17, IL-22, IL-25 и IL-31) значительно подавляют экспрессию других белков рогового слоя, таких как лорикрин и инволюкрин [6, 8, 9].
В очагах, характерных для атопического дерматита, наблюдается повышенное количество воспалительных клеток, таких как Т-лимфоциты, дендритные клетки, макрофаги, тучные клетки и эозинофилы [7, 10].
Острые поражения при атопическом дерматите имеют значительно большее количество цитокинов Th3 (IL-4, IL-5, IL-13), в то время как хронические поражения содержат IL-4, IL-13 и многочисленные интерфероны клеток Th2 [11] . Это так называемый двухфазный ответ Th-клеток.
Факторы окружающей среды, такие как раздражение кожи, механические повреждения, низкая влажность кожи и колонизирующие микроорганизмы, также способствуют изменениям экспрессии филаггрина [10].
Кератиноциты у пациентов с атопическим дерматитом демонстрируют повышенный IFN-индуцированный апоптоз [10].Кроме того, у пациентов с атопическим дерматитом проверяются более мелкие кератиноциты в очагах поражения.
Воспалительный ответ приводит к вариациям толщины эпидермиса и размера корнеоцитов в роговом слое при обострениях, специфичных для отдельных областей, и атопическом дерматите [9].
Авторы представляют две гипотезы о патофизиологии атопического дерматита: гипотеза «наизнанку» предполагает, что патофизиологический процесс является результатом воспалительной реакции, а гипотеза «снаружи-внутри» предполагает, что изменения эпидермального барьера ответственны за процесс в очагах поражения при атопическом дерматите [9].
3. Клинические признаки
Двумя основными характеристиками атопического дерматита являются [4]:
специфическая локализация поражения кожи с участками чистой кожи и
хронический рецидивирующий характер, с периодами, когда нет поражения кожи вообще и с периодами обострения кожных симптомов
Во-первых, клинические симптомы атопического дерматита возникают в течение первых 6 месяцев жизни у 45% детей, в течение первого года жизни у 60% и до возраст 5 лет, по крайней мере, у 85% больных [4].Но этого никогда не происходит в первую неделю жизни [12]. Клиническая картина атопического дерматита имеет характерное возрастное распределение и обычно ассоциируется с повышенным уровнем IgE, периферической эозинофилией, колонизацией Staphylococcus aureus и коморбидностью с другими аллергическими заболеваниями [4, 12].
Атопический дерматит как хроническое рецидивирующее заболевание характеризуется острыми и хроническими поражениями. Острые поражения возникают преимущественно у младенцев, тогда как хронические поражения характерны для более старшего возраста [13, 14].Острые поражения характеризуются эритематозными папулами или папуловезикулами с просачиванием, а также зубным налетом и сухой кожей. У пациентов с атопическим дерматитом обычно бывает разная интенсивность зуда.
Острые поражения могут возникать в любом возрасте и иметь рецидивирующий характер. Локализация острых высыпаний характерна для определенного возраста ребенка [12].
Хронические поражения появляются после второго года жизни и характеризуются зудом и лихенификацией. Ихтиоз и ксероз также являются характеристиками хронических поражений [1, 4, 12].
Зуд — типичный признак на всех стадиях, кроме первых недель жизни. Сам по себе зуд имеет разную интенсивность и сопровождается экскориациями и фиброзными узелками [1, 4].
Атопический дерматит может охватывать широкий спектр по степени тяжести, от очень легких до очень тяжелых фенотипов. Для оценки степени тяжести атопического дерматита часто используется диагностическая система баллов, такая как SCORAD или ECZEMA AREA AND SEURITY INDEX SCORES [1, 4].
3.1. Клинические фенотипы атопического дерматита
Фенотипы атопического дерматита в детстве можно разделить на две группы: IgE-ассоциированные и не-IgE-ассоциированные атопические дерматиты.Группа детей с IgE-ассоциированным атопическим дерматитом может быть с другими аллергическими заболеваниями или без них, особенно с аллергическими респираторными заболеваниями [13, 14]. Клинические фенотипы атопического дерматита определяют согласно [2, 12, 13, 14].
Возрастные клинические картины с возрастом от начала
Тяжесть заболевания
Форма, не связанная с IgE и IgE
Amat et al. в своем когортном исследовании ORCA определили три фенотипа атопического дерматита с ранним началом: младенец с атопическим дерматитом средней степени тяжести и низкой сенсибилизацией, младенец с более высокой степенью тяжести атопического дерматита и частой множественной сенсибилизацией и дети третьего фенотипа со средней степенью тяжести атопического дерматита и умеренной сенсибилизацией с родителями. история бронхиальной астмы [15].Эта фенотипическая классификация использовалась только для эпидемиологического исследования, в то время как ее использование не было проверено для клинической практики.
3.2. Детский атопический дерматит (до 2 лет)
Первые симптомы атопического дерматита никогда не появляются в первые 2 недели жизни. Первые симптомы обычно появляются в возрасте 3 месяцев [1, 2, 12, 16]. Типичная локализация детского атопического дерматита — щеки с характерной сухой кожей, эритемой и папулами с мокротой. Поражения могут образовывать большие бляшки с выделениями и корками.Поражения могут появиться на лбу, волосистой части головы, шее и разгибательной поверхности конечностей, реже на туловище. Область подгузника обычно сохраняется. Поражения в этой фазе могут быть легкими, что затрудняет диагностику. При отсутствии эритематозных высыпаний в типичных местах кожа бывает сухой, шероховатой и шелушащейся [1, 2, 16].
У значительной части пациентов полная ремиссия может наступить в возрасте до 2 лет [16].
3.3. Детский атопический дерматит (возраст 2–12 лет)
Хронические поражения кожи с лихенификацией и обострением острых поражений характерны для атопического дерматита в этом возрасте.У детей есть лихенифицированные папулы и бляшки на кистях, стопах, запястьях, лодыжках, периорифциальных областях головы, подколенных и подколенных областях. На этом этапе ксероз становится доминирующим. Эти пациенты имеют высокий риск хронических заболеваний [16].
3.4. Атопический дерматит у подростков (возраст 12–18 лет)
В этот период жизни поражения чаще фиксируются на классических областях, таких как голова, шея и области сгибов. На руках также можно увидеть поражения в виде хронического дерматита [16].
3.5. Стратификация по степени тяжести заболевания
Атопический дерматит охватывает широкий спектр клинических фенотипов. Большинство авторов классифицируют атопический дерматит в зависимости от тяжести клинических проявлений на четыре группы: только сухая кожа, легкий, умеренный и тяжелый атопический дерматит. Для оценки степени тяжести атопического дерматита лучше всего использовать действующую систему оценок, такую как SCORAD (Оценка атопического дерматита) или Оценка площади экземы и индекса тяжести [16]. Наиболее часто используемой системой оценки в клинической практике является SCORAD, для которой существует приложение для Apple, Mac, ПК и системы Android.Эта система оценки была создана и утверждена Европейской целевой группой по атопическому дерматиту (ETFAD) [1, 2, 16].
4. Диагностика и триггерные факторы
4.1. Диагностические критерии
Невозможно определить золотой стандарт диагностики атопического дерматита из-за его неоднородности. Диагноз атопического дерматита невозможно установить без обследования кожи [17]. Некоторые диагностические критерии были разработаны для использования в больницах, а другие — для условий сообщества [17].ISAAC предложил полный протокол на основе вопросника, в котором для диагностики атопического дерматита требуется положительный ответ на все три вопроса. Эти диагностические критерии ISAAC предназначены не для повседневного использования, а для эпидемиологических исследований, ставших золотым стандартом.
Стандартным диагностическим инструментом в условиях сообщества являются критерии Ханифина и Райки [18] (рис. 1). Их критерии подходят врачам для постановки диагноза атопического дерматита. Диагноз атопического дерматита по критериям Ханифина и Райка требует наличия как минимум трех основных характеристик и как минимум трех второстепенных характеристик [1, 12, 18].Некоторые другие диагностические критерии атопического дерматита более практичны для использования в условиях больницы, например критерии Великобритании и критерии Американской академии дерматологии (AAD).
Рисунок 1.
Диагностические критерии Ханифина и Райки [18].
Очень важно использовать четко определенные диагностические критерии для диагностики атопического дерматита, особенно для тех пациентов, у которых отсутствует типичный фенотип заболевания [4]. Использование видимой экземы в качестве единственного критерия может привести к гипердиагностике заболевания [4].
Следует применять следующий диагностический алгоритм:
Клинический диагноз, основанный на четко определенных диагностических критериях
История болезни пациента
Положительный семейный анамнез атопических заболеваний
Анализы крови (общий IgE, специфический IgE)
Специфическая кожная проба (укол-тест, укол-тест, патч-тест)
Факторы, вызывающие обострение или общие триггеры атопического дерматита
Испытательные тесты
Некоторые факты о диагностике Следует выделить атопический дерматит:
Тест на атопический пластырь — это прежде всего способ исследования механизмов экземы
Сенсибилизация может быть обнаружена с помощью уколов или пластырей или путем измерения специфических антител IgE в крови
решение о проведении контрольного теста должно быть индивидуальным для каждый пациент
Во время контрольного теста дети должны находиться под присмотром в течение 48 часов.В случае отрицательного результата теста необходимо осмотреть кожу ребенка через 24 ч [12].
Не существует золотого стандарта, клинического или лабораторного для диагностики атопического дерматита. Диагноз должен основываться на анамнезе, клинических характеристиках и результатах лабораторных исследований [1, 2, 12, 16].
Хотя Ханифин и Райка разработали золотые критерии для клинической диагностики атопического дерматита, в клинической практике врачу также необходимо использовать действительную систему баллов для определения степени тяжести клинических проявлений [1].
4.2. Общие триггеры
Обострения атопического дерматита могут быть вызваны вдыханием, проглатыванием или прямым контактом с кожей аллергенов. Чаще всего триггерами являются пот, контактные аллергены, аэроаллергены и микробные агенты.
Сенсибилизация к пищевым аллергенам (коровьему молоку и куриным яйцам) связана с инфантильным атопическим дерматитом и связана с тяжестью заболевания [4]. Было ясно показано, что воздействие аэроаллергенов (домашних животных, клещей и пыльцы) увеличивает факторы риска атопического дерматита и тяжести атопического дерматита [1, 4].
Дети с атопическим дерматитом подвержены высокому риску аллергической астмы и аллергического ринита [4, 12].
4.3. Дифференциальный диагноз
Дифференциальный диагноз атопического дерматита показан на рисунке 2.
Рисунок 2.
Дифференциальный диагноз атопического дерматита [1, 4, 19].
5. Ведение
Ведение атопического дерматита представляет собой клиническую проблему [4, 12, 20].
Некоторые исследования подчеркивают, что грудное вскармливание не менее 4–6 месяцев снижает частоту атопического дерматита у младенцев, но этот эффект, скорее всего, временный и сохраняется до 3-го года жизни [4].Некоторые исследования среди младенцев из группы высокого риска демонстрируют, что использование различных смесей частично и экстенсивно гидролизованного казеина в течение первых 6 месяцев жизни может снизить атопический дерматит на 50% в первый год жизни [21].
Ведение атопического дерматита должно быть адаптировано к тяжести клинических проявлений атопического дерматита [1]. Терапевтические методы включают базовую обработку кожи, местное и системное применение лекарств.
5.1. Общие меры
Базовое лечение [1, 22, 23] означает регулярное увлажнение кожи, отказ от горячей воды во время душа или ванны и минимизацию контакта с водой.Следует избегать одежды из синтетических или шерстяных материалов. Также следует использовать моющие средства и мыло, предназначенные для чувствительной кожи. Дальнейшее лечение следует адаптировать к тяжести заболевания. Очень важно информировать родителей / опекунов ребенка об атопическом дерматите и проблемах лечения.
Местное лечение [1, 22] включает смягчающие средства, местные глюкокортикостероиды, местную антимикробную терапию, местные ингибиторы кальциневрина, терапию влажным обертыванием. Можно использовать комбинацию двух разных агентов местного действия.
Системное лечение [22] необходимо рассмотреть, если местное лечение не может контролировать тяжесть атопического дерматита. Системное лечение включает антигистаминные препараты, противомикробное лечение, системные кортикостероиды, циклоспорин А, азатиоприн и т. Д. В случае, если терапевтический ответ отрицательный или плохой, другой специалист (дерматолог, педиатр и т. Д.) Должен участвовать в диагностике и управлении лечением для получения оптимальных результатов.
Кроме того, в некоторых случаях госпитализация в центры с многопрофильным командным подходом может быть лучшим вариантом для пациента.
Людям с атопическим дерматитом нельзя работать в местах с повышенной влажностью, в местах, где им нужно часто мыть руки или использовать более сильные дезинфицирующие / раздражающие вещества [1, 22].
5.1.1. Увлажнение, увлажняющие и смягчающие средства для местного применения
Ксероз — ведущий клинический признак атопического дерматита. Смягчающие кремы представляют собой базовую терапию атопического дерматита [23]. Основной механизм их действия — поддерживать удовлетворительную гидратацию кожи, сохранять кожный барьер и уменьшать трансдермальную потерю воды.Рекомендуется использовать их ежедневно. Они могут быть разными по составу: лосьоны, масла, кремы или гели. Исследования показали, что одна форма смягчающего средства не имеет преимуществ перед другими [22, 23]. Масляные препараты обычно не содержат консервантов, что имеет преимущества с точки зрения побочных эффектов. Лосьоны содержат высокую концентрацию воды, что ускоряет их испарение с кожи [22, 23].
Выбор влажности может быть оставлен на усмотрение пациента, что может быть связано с повышенной приверженностью рекомендованной терапии [22, 24].Выбранные увлажняющие средства должны быть эффективными, безопасными, без дополнительных добавок и отдушек. Следует часто проверять эффективность выбранной влажности. Его можно использовать 2–4 раза в день, в зависимости от частоты купания / душа. Рекомендуется применять сразу после ванны / душа, плюс 2–3 раза в день [23].
5.1.2. Эффективность и техника применения
Смягчающие вещества для оригинальной упаковки следует бережно хранить из-за возможного заражения бактериями.Наиболее практичным является использование помпы-дозатора, поскольку существует наименьший риск заражения [1, 23].
Нет согласования по использованию определенного количества нанесенного слоя и поверхности, которую нужно покрыть смягчающими средствами (вся поверхность тела или только пораженные участки кожи). Для них не принято правило кончика пальца, как для кортикостероидов.
В принципе, при лечении атопического дерматита увлажняющий крем или средство для ухода за кожей следует наносить на легкое экзематозное поражение или сухую кожу на поверхности лица без применения каких-либо местных стероидов.Сообщается, что два раза в день наружное нанесение увлажняющего крема значительно подавляет рецидив воспаления атопического дерматита по сравнению с группой, не получавшей лечения [1].
5.1.3. Терапия влажным обертыванием
Терапия влажным обертыванием — это метод местного применения кортикостероидов с целью увеличения их абсорбции [1, 2]. Его можно использовать по рекомендации педиатра-специалиста или дерматолога. Его следует применять в течение короткого периода времени (7–14 дней), один раз в день в исключительно ограниченной зоне у детей с тяжелым атопическим дерматитом, у которых не было адекватного терапевтического ответа на традиционную терапию [22].
В терапии влажным обертыванием рекомендуется использовать низкоэффективные и крайне мягкие кортикостероидные препараты [19, 22]. Некоторые авторы рекомендуют 5–10% разведение препарата кортикостероидов для местного применения.
Техника нанесения: на пораженную кожу наносится местный кортикостероид, который затем покрывается влажным слоем трубчатой повязки, марли или хлопкового костюма, затем накладывается второй сухой слой. Рекомендуемая продолжительность терапии влажным обертыванием — 12 часов, поэтому лучше применять ее на ночь [2].
5.1.4. Диетические вмешательства
Недавние исследования не показали связи между пищевой аллергией и вспышками или обострениями атопического дерматита у детей. Если родители или ребенок замечают, что симптомы атопического дерматита у ребенка усугубляются из-за употребления некоторых продуктов , следует подумать о провокационном тесте на эту пищу. Исследования показывают, что это недостаточное питание не имело положительного терапевтического эффекта при атопическом дерматите у детей [24].
Младенцам с атопическим дерматитом определенно рекомендуется исключительно грудное вскармливание с последующим переходом на твердую пищу [1, 24].
5.2. Кортикостероиды для местного применения
Кортикостероиды для местного применения представляют собой базовую противовоспалительную, иммунодепрессивную и антипролиферативную терапию при атопическом дерматите. Кортикостероиды для местного применения подразделяются на четыре группы в зависимости от их эффективности (таблица 1) [1, 2, 22, 24]. Вспышка терапии местными кортикостероидами должна основываться на тяжести клинической картины [1].При атопическом дерматите легкой степени мы используем препараты местных кортикостероидов низкой активности, при тяжелом атопическом дерматите мы используем местные кортикостероиды высокой активности [22].
Таблица 1.
Классификация активности местных кортикостероидов [1, 2].
Также для таких областей, как лицо, шея, подмышечные впадины и пах, следует использовать мягкие местные кортикостероидные препараты. В этих областях не следует использовать местный кортикостероид умеренного или сильного действия более 3–5 дней [24]. Кортикостероиды местного действия можно использовать один или два раза в день.Начните терапию с однократного ежедневного применения, а если нет адекватного терапевтического ответа, введите два раза в день [1, 22, 24]. Этот простой режим терапии повысит приверженность пациентов к рекомендованной терапии и уменьшит опасения родителей и врачей о побочных эффектах местных кортикостероидов.
Методика применения: дозирование топических кортикостероидных препаратов по правилу пальцевого типа (FTU). Одна FTU — это количество крема, которое можно нанести от дистальной складки кожи до кончика указательного пальца взрослого человека, и составляет приблизительно 0.5 г. Этого количества крема достаточно, чтобы покрыть поверхность двух областей рук, (область руки — это поверхность, которую вы покрываете ладонью вниз, сложив пальцы вместе) [2, 22]. Актуальные кортикостероиды следует применять за полчаса до или после смягчающих кремов.
Имейте в виду, что у детей поверхность тела пропорционально больше по сравнению с массой тела, что приводит к более высокой абсорбции местных кортикостероидов для того же количества крема по сравнению со взрослыми [4, 24].
Существует два разных подхода к выбору местных кортикостероидов: один рекомендует начинать терапию с ТКС низкой активности, а затем использовать ТКС умеренной активности («установочный подход»), в то время как другие рекомендуют обратный доступ от местных кортикостероидов средней и низкой активности («набор спуск вниз »). Эти рекомендации в первую очередь относятся к легкому и умеренному атопическому дерматиту [1, 2, 24].
Существует две формы терапии атопического дерматита ТКС: проактивная и реактивная [1].Проактивная терапия определяется как применение местных кортикостероидов в острой фазе с периодическим применением местных кортикостероидов и увлажняющих кремов в период ремиссии. Реактивная терапия подразумевает использование местных кортикостероидов только в случае обострения симптомов и использование только влаги в фазе ремиссии [1].
5.2.1.
Эффективность и побочные эффектыАктивность и побочные эффекты описаны в таблицах 1 и 2.
Таблица 2.
Побочные эффекты местных кортикостероидов [1].
5.2.2.
Эффективность и техника примененияКончик пальца (FTU) — это количество местного стероида, которое выдавливается из стандартной трубки вдоль кончика пальца взрослого . Этого должно быть достаточно, чтобы обработать пальцами участок кожи, вдвое превышающий размер ладони. Рекомендуемая дозировка будет зависеть от того, какая часть тела лечится [2, 22, 24].
Для взрослых рекомендуемые единицы FTU для однократного применения составляют, например, 1 FTU для рук, локтей и коленей, 2.5 FTU для лица и шеи, 3 FTU для кожи головы или 4 FTU для кисти и руки вместе или ягодиц [25].
Для ребенка в возрасте 3–6 месяцев рекомендуются следующие дозировки: все лицо и шея 1 FTU, вся рука и кисть 1 FTU, целая нога и ступня 1,5 FTU, вся передняя часть груди и живот (живот) 1 FTU и вся спина, включая ягодицы 1,5 FTU [25].
Для ребенка в возрасте 1-2 лет, все лицо и шея 1,5 FTU, вся рука и кисть 1,5 FTU, целая нога и ступня 2 FTU, вся передняя часть груди и брюшная полость 2 FTU, вся спина, включая ягодицы 3 ФП [25].
Для ребенка в возрасте 3–5 лет, все лицо и шея 1,5 FTU, вся рука и кисть 2 FTU, целая нога и ступня 3 FTU, вся передняя часть груди и брюшная полость 3 FTU, вся спина, включая ягодицы 3,5 ФП [25].
Для детей старшего возраста в возрасте 6–10 лет, все лицо и шея 2 FTU, вся рука и кисть 2,5 FTU, целая нога и ступня 4,5 FTU, вся передняя часть груди и брюшная полость 3,5 FTU и вся спина, включая ягодицы 5 FTU [25].
5.3. Ингибиторы кальциневрина для местного применения
Ингибиторы кальциневрина для местного применения представляют собой нестероидные иммуномодуляторы.Применение препаратов ингибиторов кальциневрина для местного применения должно осуществляться под наблюдением специалистов, дерматологов или педиатров и в течение короткого периода времени.
Доступны три препарата [1, 22, 24]:
0,03% мазь такролимуса,
0,1% мазь такролимуса и
1% крем пинекролимуса.
Мазь такролимуса 0,03% разрешена к применению у детей старше 2 лет, при этом в более высокой концентрации (0.1%), его можно применять только у детей старше 16 лет [24]. Данные клинических испытаний подтверждают безопасное применение 0,03% такролимуса для местного применения у младенцев и детей младшего возраста [22]. Эти препараты представляют собой терапию второй линии и только в случае обострения, не поддающегося лечению ТКС.
Их использование рекомендуется при острой фазе атопического дерматита средней или тяжелой степени тяжести на чувствительных участках кожи (например, на лице, складках) и на участках, где присутствует атрофия, вызванная стероидами [1, 24].Многочисленные исследования показывают, что разные комбинации TCI и TCS, назначенные вместе, иногда дают лучший эффект, чем индивидуальное лечение [22, 24]. Некоторые комбинации не показали ожидаемого эффекта, чем однократное введение. Комбинация препаратов должна быть индивидуальной для каждого пациента [24]. TCS рекомендовал использовать сначала, а при неадекватном ответе на терапию переключили на низкопотенциальный TCS с TCI.
Техника нанесения: рекомендуется периодическое нанесение 2–3 раза в неделю по рекомендации дерматолога-специалиста или педиатра.
Побочные эффекты: наиболее частым побочным эффектом TCI является временное жжение, которое проходит через несколько дней использования [1, 22, 24]. Эти препараты нельзя наносить на кожу с признаками инфекции и неэродированную поверхность.
5.4. Антимикробная терапия
Пациентам с атопическим дерматитом не рекомендуется регулярное применение системных или местных антибиотиков [2, 22, 24]. У пациентов с атопическим дерматитом пораженная кожа обычно колонизируется Staphylococcus aureus [1, 2].Предыдущие исследования показали, что местные антибиотики, антисептики, антибактериальное мыло или антибактериальные добавки для ванн бесполезны [22, 24]. Также использование этих агентов может вызвать контактный дерматит или колонизацию кожи мультирезистентными штаммами бактерий. У детей в возрасте от 6 месяцев до 17 лет с умеренным / тяжелым атопическим дерматитом и вторичной инфекцией, вызванной S. aureus , использование ванн с разбавленным отбеливателем два раза в неделю с введением мупироцина интраназально два раза в день (5 дней в месяц) оказывает большее влияние.Это лечение следует повторять в течение 3 месяцев [1, 2, 22, 24].
У детей с частыми кожными инфекциями, вызванными S. aureus , необходимо провести посев из носоглотки для всей семьи из-за частой интраназальной колонизации этой бактерией. Следует отметить, что регулярное использование увлажняющего крема и TCS значительно снижает колонизацию кожи S. aureus [22, 23, 24].
Eczema herpeticum — потенциально опасная для жизни инфекция у детей с атопическим дерматитом.У пациентов с болезненными эрозиями и пузырьками всегда следует учитывать герпетическую инфекцию. Этим пациентам требуется системная противовирусная терапия и поддерживающая терапия [1, 2].
5.5. Системная противовоспалительная терапия
Пероральные и инъекционные системные кортикостероиды не рекомендуются для длительного лечения детей с атопическим дерматитом из-за возможных побочных эффектов [1, 2, 22]. Но их использование в качестве краткосрочной терапии эффективно для купирования обострения у детей с тяжелым атопическим дерматитом [22, 24].Продолжительность интервальной терапии должна составлять от 3 дней до 3 недель.
Беклометазона дипропионат и флунизолид следует ограничивать при лечении тяжелого атопического дерматита у детей с атопическим дерматитом, не поддающимся стандартной терапии [19, 20, 26].
Иммунодепрессанты, такие как циклоспорин А (6–8 недель), метотрексат и азатиоприн, могут использоваться у детей старше 16 лет с тяжелым атопическим дерматитом, не поддающимся стандартной терапии [1, 20, 24].Только циклоспорин А разрешен к применению в клинической практике для лечения атопического дерматита. Назначение и применение системной иммуносупрессивной терапии должно контролироваться педиатром-специалистом [1, 20, 22]. Рекомендации по применению этих препаратов — непродолжительная терапия и тяжелый атопический дерматит, резистентный к стандартным методам лечения. Всегда следует помнить о системных побочных эффектах.
5.6. Фототерапия
Фототерапия — это терапия второй линии при тяжелом атопическом дерматите, назначение которой должно контролироваться дерматологом [2, 24].
Представляет собой использование ультрафиолетового света (UVA или UVB). При атопическом дерматите используются узкополосные UVB и длинноволновые UVA. Фототерапия обычно применяется у детей старшего возраста с хроническим атопическим дерматитом, тяжелым атопическим дерматитом или трудноизлечимым тяжелым атопическим дерматитом.
5.7. Антигистаминные препараты
Можно рассмотреть возможность применения антигистаминных препаратов у детей старшего возраста с острыми обострениями и значительным нарушением сна [24]. Недавние исследования показывают, что прием фексофенадина гидрохлорида имеет эффект при лечении зуда и ночного зуда.Применение должно быть ограничено 1 неделей [22, 24].
Не рекомендуется использовать пероральные антигистаминные препараты при лечении атопического дерматита [2]. У детей с зудом или ночным зудом рекомендуется применять более сильнодействующий ТКС в течение короткого периода времени [1, 2, 22].
5.8. Причины неэффективности лечения
Существует множество причин неэффективности лечения, наиболее частые из которых представлены ниже [1, 27, 28, 29, 30].
5.8.1. Неправильный диагноз
Многие кожные заболевания могут проявляться экземой и затруднять диагностику, например псориаз, кожная инфекция и импетиго, грибковые инфекции кожи, себорейный дерматит, реакции на лекарства, Т-клеточная лимфома кожи и волосяной кератоз.
5.8.2. Неудобство пациентов
Некоторые пациенты считают, что поражения кожи являются результатом инфекционных заболеваний из-за плохой гигиены, и чувствуют себя некомфортно, показывая такие поражения врачу. В некоторых странах и регионах люди с кожными поражениями подвергаются стигматизации. Эти пациенты часто не получают адекватного терапевтического лечения.
5.8.3. Плохое понимание
Пациенты иногда не совсем понимают инструкции врача относительно терапии и целей терапии.Иногда родители ребенка считают, что традиционные лекарства лучше рекомендованной терапии. Также ожидают быстрого терапевтического эффекта. Они не понимают, что болезнь носит хронический характер.
5.8.4. Психосоциальные факторы
Хронический зуд и недосыпание могут вызывать тревогу и депрессию у пациентов с атопическим дерматитом.
5.8.5. Отсутствие образования
Причиной неудачного лечения, скорее всего, является неадекватный прием лекарств.Иногда пациенты недостаточно осведомлены о правильном применении кремов и мазей. Иногда пациенты не могут соблюдать предписанный терапевтический режим из-за своих повседневных обязанностей. Чем больше количество ежедневных аппликаций, тем меньше вероятность, что пациент их примет. Кроме того, инструкции, данные родителям ребенка, должны соответствовать их интеллектуальным способностям.
5.8.6. Страх перед побочными эффектами лекарств и фобия стероидов
Фобия от местных кортикостероидов особенно характерна для родителей педиатрических пациентов с атопическим дерматитом [27].Установление доверительных отношений между врачом и пациентом / родителями может помочь преодолеть страх родителей по поводу терапии [28, 30]. Этот страх обычно вызван дезинформацией или неверными советами друзей, родственников, других родителей и средств массовой информации. Фобия кортикостероидов может привести к плохому соблюдению пациентом режима терапии.
5.8.7. Реакции гиперчувствительности на лечение
Увлажняющие средства могут содержать различные химические вещества, которые могут вызывать раздражение или реакции гиперчувствительности. Смягчающие вещества, содержащие мочевину, могут вызвать жжение.Крем пимекролимус может вызвать эритему. Химические стабилизаторы кортикостероидов для местного применения на солнце могут вызывать замедленные реакции гиперчувствительности [20].
5.8.8. Экономический
Стоимость лечения может быть дороже, чем ожидает пациент. Также длительная терапия увеличивает стоимость лечения. Это может повлиять на приверженность пациента лечению.
5.8.9. Отсутствие связи и общения с врачом
Врач должен сопереживать пациенту и родителям, осознавать страхи, тревоги и убеждения пациента.Общение с пациентом должно происходить на языке, понятном пациенту и его родителям. Во время обследования врач должен набраться терпения, не спеша разговаривать с пациентом и беспрерывно выслушивать пациента. Также врач при повторных посещениях должен создать с пациентом доверительные отношения.
Более частые посещения врача повышают приверженность лечению. Исследования показывают, что более короткие периоды между врачебным контролем повышают соблюдение пациентом рекомендованной терапии.Доступная консультация с хорошо образованной медсестрой также может улучшить приверженность к лечению.
6. Заключение
Атопический дерматит (АД) — одно из наиболее частых кожных заболеваний у детей и подростков. Для этого заболевания характерны хронические экзематозные и зудящие поражения с типичным распространением и рецидивом. Клиническая картина атопического дерматита имеет характерное возрастное распределение и обычно ассоциируется с повышенным уровнем IgE, периферической эозинофилией, колонизацией Staphylococcus aureus и коморбидностью с другими аллергическими заболеваниями.Не существует золотого стандарта, клинического или лабораторного для диагностики атопического дерматита. Диагноз должен основываться на анамнезе, клинических характеристиках и результатах лабораторных исследований.
Ксероз — ведущий клинический признак атопического дерматита; Таким образом, смягчающие кремы представляют собой базовую терапию атопического дерматита. Основной механизм их действия — поддерживать удовлетворительную гидратацию кожи, сохранять кожный барьер и уменьшать трансдермальную потерю воды.
Кортикостероиды для местного применения представляют собой базовую противовоспалительную, иммунодепрессивную и антипролиферативную терапию при атопическом дерматите.Вспышка терапии местными кортикостероидами должна основываться на тяжести клинической картины. При атопическом дерматите легкой степени мы используем местные кортикостероидные препараты с низкой активностью; при тяжелом атопическом дерматите мы используем сильнодействующие кортикостероиды местного действия. Существует два разных подхода к выбору кортикостероидов для местного применения: один рекомендует начинать терапию с ТКС низкой активности, а не с ТКС средней активности («установочный подход»). В то время как другие рекомендуют обратный доступ от местных кортикостероидов средней и низкой активности («метод установки»).Эти рекомендации в первую очередь относятся к легкому и умеренному атопическому дерматиту.
Ожидания пациентов и ожидания родителей в отношении детей с атопическим дерматитом всегда должны быть определены, а конкретные проблемы родителей должны быть изучены и решены.
\ n1. Введение
\ nЦарство растений предоставило широкий спектр натуральных продуктов с разнообразными химическими структурами и широким спектром биологических активностей, многие из которых нашли применение в науках о здоровье.Более 80% из примерно 30 000 известных натуральных продуктов имеют растительное происхождение. В 1985 году было идентифицировано 3500 новых химических структур, из которых 2600 были получены из высших растений, а 121 клинически полезное лекарство было получено из растений [1]. В ближайшем будущем заводы продолжат выпускать новые продукты, а также химические модели для новых лекарств [2].
\ nМногие виды растений, из которых производятся лекарственные травы, прошли научную оценку на предмет их возможного медицинского применения.Экономическое значение фитофармацевтических препаратов в растениях привело к их неизбежному сбору из естественной среды обитания и, таким образом, к созданию экологической и геополитической нестабильности, представляющей угрозу их выживанию. Безрассудный сбор растений поставил некоторые из них в категорию находящихся под угрозой исчезновения или на грани исчезновения. Это побудило промышленность и ученых искать альтернативные технологии производства фитофармацевтических препаратов, чтобы можно было сохранить естественную среду обитания растений.
\ nКультуры растительных клеток служат потенциальным возобновляемым ресурсом для производства ценных лекарственных соединений, ароматизаторов, ароматизаторов, пигментов, красителей, косметики и тонких химикатов. Все эти соединения принадлежат к группе, известной как вторичные метаболиты. Коммерческое значение вторичных метаболитов и возможности их получения с помощью технологий культивирования клеток вызвали большой интерес в последние годы. Настоящий обзор представляет собой обзор и анализ текущего состояния различных технологий культивирования клеток растений, используемых для производства важных с медицинской точки зрения метаболитов.Были рассмотрены будущие перспективы технологий клеточных культур в свете успешных тематических исследований и предложены возможные улучшения.
\ n \ n2. Почему культуры клеток растений?
\ nСпособность культур клеток растений, тканей и органов производить и накапливать многие ценные химические соединения была признана почти с момента создания технологии in vitro. Сильный и растущий спрос на сегодняшнем рынке на натуральные, возобновляемые продукты переориентировал внимание на культуры клеток in vitro как на потенциальные фабрики для фитохимического производства.Преимущество получения растительных метаболитов in vitro заключается в понимании биологии их биосинтетической активности, которая в конечном итоге может быть усилена регулированием физических, химических, пищевых и генетических параметров. Лекарственные соединения, локализованные в морфологически специализированных тканях или органах местных растений, были произведены в системах культивирования не только путем индукции определенных организованных культур, но также с помощью недифференцированных каллусных / клеточных культур.
\ nДостижения в технологиях культивирования растительных клеток сделали возможным производство широкого спектра фармацевтических препаратов, таких как алкалоиды, терпеноиды, стероиды, сапонины, фенольные соединения, флавоноиды и аминокислоты.Производство растительных метаболитов с помощью клеточных культур дает несколько преимуществ, таких как возможность выбора генотипов с более высокой продукцией вторичных метаболитов, которые могут генерироваться непрерывно круглый год в контролируемой среде. Культуры растительных клеток устраняют потенциальные политические границы или географические барьеры, которые в противном случае препятствуют производству урожая, такие как ограничение производства натурального каучука тропиками или производство антоцианового пигмента в климате с высокой интенсивностью света.Многие рентабельные параметры были опробованы для их рентабельного производства в больших масштабах или путем возможного использования культур растительных клеток для биотрансформации природных соединений [3].
\ n \ n3. Производство фитохимических веществ с помощью технологий культивирования клеток
\ n \ n3.1 Каллус / суспензия клеток
\ nКультуры каллуса / суспензии клеток были основным направлением различных исследований, направленных на производство фитохимических веществ не только лекарственное значение, но и другие промышленно важные метаболиты.Каллюс представляет собой пролиферирующую массу недифференцированных клеток, которая может быть получена из различных эксплантатов одного вида растений в условиях in vitro на подходящей питательной среде. Как только каллус получен из эксплантатов, продуцирующих высокие метаболиты, их суспензионные культуры могут быть созданы путем переноса этих каллусов в жидкую среду при непрерывном перемешивании. Зенк [4] успешно создал клеточные линии различных растений, способные продуцировать высокие выходы вторичных соединений в культурах клеточных суспензий.Успешно достигнута продукция соласодина из каллусов Solanum elaeagnifolium , а также цефалина и эметина из каллусных культур Cephaelis ipecacuanha [5]. Некоторые из известных методов культивирования клеток, которые использовались для крупномасштабного производства метаболитов, включают получение таксола из суспензионных культур клеток Taxus mairei [6]; производство паклитаксела и родственных ему таксанов из различных видов Taxus; продукция берберина с помощью суспензионной культуры клеток Coptis japonica ; продукция винкристина и винбластина из Catharanthus roseus [7, 8] и продукция таксоидов из клеточных суспензионных культур Taxus cuspidate [9] (таблица 1).
\ n| Виды растений | \ nАктивный ингредиент | \ nАртикул | \ n
|---|---|---|
| \ n Agave amaniensis \ n | \ nсапонины | \ nAndrijany et al. (1999) | \ n
| \ n Allium sativum L. | \ nAlliin | \ nMalpathak and David (1986) | \ n
| \ n Coptis japonica \ n | \ nBerberine | \ nSuzuki et al.(1988) и Morimoto et al. (1988) | \ n
| \ n Duboisia leichhardtii \ n | \ nТропановые алкалоиды | \ nЯмада и Эндо (1984) | \ n
| \ n Gentiana sp. | \ nСекоиридоидные глюкозиды | \ nSrrzypezak et al. [10] | \ n
| \ n Panax ginseng \ n | \ nСапонины и сапогенины | \ nFuruya et al. [11] | \ n
| \ n Papaver bracteatum \ n | \ nThebaine | \ nDay et al.(1986) | \ n
| Rauvolfia serpentine × Rhazya stricta гибридное растение | \ n3-Oxo-rhazinilam | \ nGerasimenko et al. (2001) | \ n
| \ n Scutellaria columnae \ n | \ nPhenolics | \ nStojakowska and Kisiel (1999) | \ n
| \ n Tecoma sambucifolium \ n | \ nФенилпропаноидные гликозиды | \ nPletsch et al. (1993) | \ n
| \ n Taxus mairei \ n | \ nTaxol | \ nWu et al.[6] | \ n
| \ n Taxus spp. | \ nТерпены, стерины, флавоноиды | \ nLish et al. (2002) | \ n
| \ n Catharanthus roseus \ n | \ nCatharanthine | \ nZhao et al. [7, 8] | \ n
| \ n Panax notoginseng \ n | \ nGensenoside | \ nZhong and Zhong (1995) | \ n
| \ n Papaver somniferum \ n | \ nМорфин и кодеин | \ nШииты и Доран (1991) | \ n
| \ n Podophyllum hexandrum royle \ n | \ nPodophin | Chattopadhay et al.[12] | \ n
| \ n Salvia fruticosa \ n | \ nрозмариновая кислота | \ nKaram et al. [13] | \ n
| \ n Picrorhiza kurroa \ n | \ nPicroside-1 | \ nSood et al. (2010, 2011) и [14] | \ n
| \ n Taxus cuspidate \ n | \ nTaxoids | \ nKetchum et al. [9] | \ n
Таблица 1.
Биоактивные вторичные метаболиты, продуцируемые с помощью культур побегов / каллусов / суспензионных культур.
\ n \ n \ n3.2 Культуры волосистых корней
\ nВ последнее время выращивание волосатых корней рассматривалось как устойчивая стратегия производства важных с медицинской точки зрения метаболитов растений не только из-за того, что сбор корней был разрушительным для растений в природе, но также из-за легкости роста волосистых корней в массовых культурах в отсутствие внешних гормонов, отсутствия геотропизма и сильного ветвления и т. д. Более того, волосатые корни производят вторичные метаболиты в течение более длительных периодов времени, в отличие от натуральные корни, которых не только в ограниченном количестве, но и в определенное время года.По этим причинам переход от выращивания естественных органов растений к волосатым корням рассматривается как привлекательная альтернатива для производства многих ценных естественных вторичных метаболитов [15].
\ nДля создания культур волосистых корней растения заражают Agrobacterium rhizogenes , которая вызывает появление волосистых корней за счет переноса Т-ДНК из плазмиды Ri в геном растения. Эта способность A. rhizogenes привела к исследованиям его в качестве источника фармацевтических препаратов корневого происхождения [16].Важными метаболитами, продуцируемыми через волосатые корни, являются образование серпентина из Catharanthus roseus , аймалицина из Rauvolfia micrantha [17] и гинкголидов из волосистых корней Gingko biloba [18]. Крупномасштабное производство гинсенозида из волосатых корней Panax ginseng было достигнуто за счет оптимизации органических питательных веществ в биореакторе для увеличения их производства. Последние разработки показали, что технология культивирования волосистых корней перешла от небольших лабораторий к крупномасштабному промышленному производству.Например, немецкая компания RooTec производит камптотецин и подофиллотоксин с помощью культур волосистых корней. В системе совместного культивирования между видами было обнаружено, что волосатые корни Linum flavum увеличивают продукцию подофиллотоксина на 240% в клеточных суспензиях Podophyllum hexandrum . Сообщалось, что вторичные метаболиты, накапливающиеся в надземных растениях, также накапливаются в волосистых корнях, например, артемизинин, который, как считалось, накапливается только в надземных частях растения Artemisia annua , также накапливается в волосистых корнях.Более высокая продукция форсколина в трансформированных корнях Coleus forskolli была достигнута при использовании различных концентраций ауксинов и конъюгатов ауксина, цитокининов и GA3 [19]. Об усилении продукции пикрозида-1 сообщалось в культурах волосистых корней P. kurroa [20].
\ n \ n \ n3.3 Выявление образования фитохимических веществ в культурах каллуса / клеток / волосистых корней
\ nНизкий выход фитохимических веществ в культурах растительных клеток побудил исследователей изучить различные другие способы увеличения их производства.Осознание того, что определенные специфические вторичные метаболиты, такие как фитоалексины, вырабатываются растениями в ответ на действие микроорганизмов, привело к концепции использования таких стимуляторов (известных как элиситоры) для культур in vitro. Вещества, используемые в качестве элиситоров, могут иметь биотическое или абиотическое происхождение [21]. Растения также вызывают такой же ответ при заражении соединениями патогенного происхождения [22]. Выявление культур клеточных суспензий или культур волосистых корней с помощью биотических или абиотических элиситоров, как было обнаружено, увеличивает скорость продукции, а также выход вторичных метаболитов растений [23].
\ nБиотические элиситоры — это вещества биологического происхождения, которые включают гомогенат грибов, хитозан, микроорганизмы ( Pseudomonas aeruginosa , Bacillus cereus ), гликопротеин или внутриклеточные белки, функции которых связаны с рецепторами и действуют путем активации или инактивации количество ферментов или ионных каналов [24]. К абиотическим элиситорам относятся физические и химические стрессы, такие как УФ-излучение, температура, антибиотики, соли тяжелых металлов и т. Д. [22].
\ nРазличные грибковые элиситоры, включая фрагменты клеточной стенки, полисахариды, гликопротеины и олигосахариды, используются для производства вторичных метаболитов во многих видах растений. и их клеточные культуры. Клеточные экстракты и фильтраты четырех видов грибов использовали для получения таксола из вызванных культур клеток Taxus sp. [25]. Фракции клеточной стенки Aspergillus niger были использованы в качестве элиситора в клеточных суспензионных культурах Taxus chinensis , что привело к более чем двукратному увеличению выхода таксола и примерно шестикратному увеличению общей секреции.
\ nЖасмоновая кислота (JA) и ее метиловые эфиры, метилжасмонат (MJ) были зарегистрированы как ключевые сигнальные соединения в процессе выявления, ведущего к накоплению различных вторичных метаболитов. Лу и др. (2001) сообщили о 28-кратном увеличении продукции сапонина в вызванных культурах Panax ginseng при использовании дрожжевого экстракта и метилжасмоната в качестве элиситоров. Получение многих ценных вторичных метаболитов с использованием различных элиситоров было успешно зарегистрировано у различных других видов растений [26, 27, 28, 29].Сообщалось об усилении продукции подофиллотоксина в суспензионных культурах Linum album при использовании биотических (дрожжевой экстракт) и абиотических (Ag + , Pb 2+ и Cd 2+ ) элиситоров.
\ nМетилжасмонат, ванадилсульфат и хитозан были использованы для увеличения продукции гинсенозида из культур волосатых корней P. ginseng [23].
\ nПитта-Альварес, Джульетти и др. (2000) использовали жасмоновую кислоту и хлорид алюминия в качестве элиситоров для увеличения продукции скополамина и гиосциамина в культурах волосистых корней Brugmansia Candida .Бактериальные элиситоры, такие как Bacillus cereus , Staphylococcus aureus и др., Были использованы для увеличения продукции скополамина из придаточных волосатых корней Scopolia parviflora (таблица 2).
\ n| Виды растений | \ nВторичные метаболиты | \ nElicitor | \ nСсылка | \ n
|---|---|---|---|
| \ n Catharanthus roseus \ n | \ nАджмалицин, винкристин, винбластин | \ n \ n
| \ nDiCosmo et al. (1987), Menke et al. (1999), Zhao et al. [7, 8] и Namdeo et al. (2004) | \ n
| \ n Picrorhiza kurroa \ n | \ nPicroside-1 | \ nЭкстракт морских водорослей | \ n[14] | \ n
| \ n Datura stramonium \ n | \ nАлкалоиды (тропан) | \ n\ n Phytophthora megasperma \ n | \ nKurosaki et al.(2001) и Доренбург и др. (1994) | \ n
| \ n Azadirachta indica \ n | \ nAzadirachtin | \ nЖасмоновая кислота, салициловая кислота | \ nSatdive et al. [30] и Funk et al. [31] | \ n
| \ n Papaver somniferum \ n | \ nКодеин, морфин | \ nСпоры грибов | \ nHeinsterin et al. (1985) | \ n
| \ n Dioscorea deltoidea \ n | \ nDiosgenin | \ n\ n Rhizopus arrhizus \ n | \ nRokem et al.(1984) | \ n
| \ n Hyoscyamus niger , H. muticus \ n | \ nГиосциамин, скополамин | \ nГрибковый элиситор, MeJA | \ nSingh (1995) | \ n
| \ n Rauwolfia canescens \ n | \ nRaucaffrincine | \ nДрожжевой элиситор, MeJA | \ nGundlach et al. (1992) и Parchmann et al. (1997) | \ n
| \ n Panax ginseng \ n | \ nSaponin | \ nOligogalacturonic acid low energy ultra sound | \ nThrefal and Whitehead (1988) and Hu et al. .(2003a, b) | \ n
| \ n Hyoscyamus muticus \ n | \ nСесквитерпены | \ n\ n Rhizoctonia solani \ n | \ nSingh (1995) | n
| \ n Lithospermum erythrorhizon \ n | \ nShikonin | \ nЭндогенный источник | \ nFukui et al. [32] | \ n
| \ n Taxus chinensis \ n | \ nTaxol | \ nВыявление грибков | \ nWang et al.(2001) | \ n
| \ n Taxus brevifolia , T. cuspidate \ n | \ nTaxol, Baccatin III | \ nГрибковый элиситор | \ nYukimuni et al. [33], Hefner et al. (1998) и Луо и др. (2001) | \ n
Таблица 2.
Элиситоры, используемые для продукции вторичных метаболитов культурами клеток лекарственных растений.
\ n \ n \ n3.4 Факторы, влияющие на биосинтез и накопление лекарственных фитохимических веществ
\ nЗнания о биосинтетических путях производства вторичных метаболитов открывают возможности для целевого производства лекарственных соединений, как сообщают Варун и др.[34], где он предложил пути биосинтеза пикрозида-1 и пикрозида-2 из Picrorhiza kurroa , находящегося под угрозой исчезновения растения Северо-Западных Гималаев, содержащего гепатопротекторные иридоидные соединения. Варун и др. [35, 36] оптимизировали препаративный метод ОФ-ВЭЖХ для выделения и очистки пикрозидов в Picrorhiza kurroa .
\ nДля максимального увеличения производства и накопления вторичных метаболитов в культурах клеток растений, при определенных физических условиях, таких как тип и состав питательной среды, тип и источник эксплантата для инициирования культур клеток, температура инкубации, интенсивность света и т.имеют первостепенное значение.
\ n \ n \ n3.5 Питательная среда
\ nСреда для культивирования тканей является основной системой поддержки для роста и развития растительных клеток, культивируемых in vitro. Активность основного первичного метаболизма в значительной степени зависит от основных сред, которые считаются общими для большинства видов растений. Однако на дифференцировку или дедифференцировку культур тканей растений влияют комбинации гормонов роста, в основном ауксинов и цитокининов (таблица 3).Сообщалось, что манипуляции с компонентами среды влияют на биосинтез и накопление вторичных метаболитов в культурах клеток растений. Для улучшения продукции вторичных метаболитов в суспензионных культурах применялись разные стратегии. Влияние компонентов среды и питательного стресса влияет на продукцию диосгенина из каллусных культур Dioscorea deltoidea . Продукция гентипикрозида и свертиамарина была увеличена на среде MS с добавлением кинетина, NAA и 3% сахарозы в суспензионных культурах Gentiana davidii [44].
\ n| Виды растений | \ nМетаболиты | \ nКаталожный номер | \ n
|---|---|---|
| \ n Camptotheca acuminate \ n | \ nCamptothecin | \ nLorence et al. [37] | \ n
| \ n Gingko biloba \ n | \ nGinkgolides | \ nAyadi et al. [18] | \ n
| \ n Gmelina arborea \ n | \ nVerbascoside | \ nDhakulkar et al.[38] | \ n
| \ n Linum flavum \ n | \ nConiferin | \ nLin et al. [39] | \ n
| \ n Papaver somniferum \ n | \ nМорфин, сангвинарин, кодеин | \ nLe Flem et al. [40] | \ n
| \ n Panax ginseng \ n | \ nGinsenoside | \ nPalazon et al. [23] | \ n
| \ n Pueraria phaseoloides \ n | \ nPuerarin | \ nShi and Kintizos et al.[41] | \ n
| \ n Rauvolfia micrantha \ n | \ nAjmalicine, ajmaline | \ nSudha et al. [17] | \ n
| \ n Saussurea medusa \ n | \ nJaceosidin | \ nZhao et al. [42] | \ n
| \ n Solidago altissima \ n | \ nПолиацетилен (эфир цис-дегидроматрикарии) | \ nInoguchi et al. [43] | \ n
Таблица 3.
Фармацевтические метаболиты, продуцируемые культурами волосистых корней.
\ nПродуктивность пикрозида-1 была увеличена за счет оптимизации концентрации питательных веществ в питательной среде и уровней фитогормонов в культурах побегов Picrorhiza kurroa [45, 46]. Повышенные уровни сахарозы от 3 до 6% были благоприятными в некоторых культурах, тогда как добавление фруктозы способствовало продукции паклитаксела в культурах клеток Taxus [6]. Добавление в среду MS экстракта морских водорослей также способствовало усилению накопления пикрозидов в культурах побегов видов Picrorhiza [14].
\ n \ n \ n3.6 Тип и источник экспланта
\ nТип и источник эксплантата имеют большое значение не только для создания успешных культур тканей у любых видов растений, но также имеют большое значение для производства фитохимических веществ in vitro. . Первостепенная важность выбора правильного эксплантата для производства фитохимических веществ заключается в том факте, что биосинтез и накопление метаболитов очень специфичны для тканей и органов, а также на стадиях их развития.Таким образом, накопление фитохимических веществ, специфичное для тканей и развития, делает важным выбор соответствующего эксплантата для исходных культур растительных клеток для производства фитохимических веществ.
\ nПроизводство диосгенина осуществлялось из клеточных суспензионных культур различных эксплантов Dioscorea doryophora , таких как стволовый узел, микроклубень, интактный клубень и т. Д., Наряду с различными концентрациями сахарозы в жидких средах MS с добавлением 2 мг / Л 2,4-Д (0.3–3,5%). Увеличение продукции диосгенина было получено из клеточных суспензий, полученных из клубней, по сравнению с интактным эксплантатом клубней.
\ nРазличные клеточные линии были созданы на среде B5 с добавлением NAA с использованием каллуса Taxus mairei , полученного из стволовых и игольчатых волокон, а выход таксола до 200 мг / л был получен в суспензиях клеток, питаемых предшественниками [47].
\ n \ n \ n3.7 Свет и температура
\ nКультуры тканей растений в значительной степени зависят от качества и продолжительности световых обработок.В литературе приводятся различные тематические исследования, в которых изменение параметров света или температурных режимов приводило к изменению выработки вторичных метаболитов. Zhang et al. (2005) проводили тепловой шок при температуре 35–50 ° C в течение 30–60 минут в суспензионных культурах Taxus yunnanensis для увеличения продукции паклитаксела. Производство было увеличено в шесть раз за счет предварительной обработки абсцизовой кислотой. Продукция свертиамарина и гентипикрозида была увеличена в клеточных суспензионных культурах Gentiana davidii путем инкубирования при 25 ° C и интенсивности света 2.33 люкс [44]. Повышение концентрации глицирризина было обнаружено в ткани корня Glycyrrhiza uralensis , выращенного в красном свете или при низкой и высокой интенсивности УФ-В-излучения [48].
\ n \ n \ n3.8 Кормление предшественником
\ nЭкзогенная подача биосинтетического предшественника в культуральную среду также увеличивает выход желаемых продуктов. Эта концепция основана на идее, что любое соединение, которое является промежуточным звеном или находится в начале пути биосинтеза вторичного метаболита, оказывается хорошим кандидатом для увеличения конечного выхода вторичного метаболита.Варун и др. [49] выполнили экзогенное кормление непосредственным биосинтетическим предшественником, то есть коричной кислотой и катальполом, в культурах побегов Picrorhiza kurroa , что стимулировало 4,2-кратную продукцию пикрозида-1. Продукция монотерпеновых алкалоидов была увеличена в суспензионных культурах клеток Catharanthus roseus , получавших предшественник мевалоновой кислоты, секологанин [50]. Каллусные культуры Dioscorea balcanica , питавшиеся холестерином, норфлуразоном в качестве предшественников, были использованы для продукции диосгенина, фитостероидов [51].Hallard et al. [52] использовали секологанин и триптамин в суспензионных культурах клеток Nicotiana tabaccum для производства стриктозидина. Фенольные соединения были выделены из микроразмножающихся растений Calligonum polygonoides Owis et al. [53].
\ nБыло обнаружено, что добавление в среду аминокислот увеличивает выработку индольных алкалоидов тропановых алкалоидов в суспензионных культурах клеток [54, 55]. Добавление фенилаланина к суспензионной культуре клеток шалфея Salvia officinalis увеличивало производство розмариновой кислоты.Продукция таксола из культур Taxus также была увеличена при использовании того же предшественника [56]. Никотиновая кислота использовалась в качестве предшественника в культурах волосистых корней Nicotiana rustica для производства никотина. Hakkinen et al. [57] использовали гиосциамин в качестве чужеродного субстрата для увеличения продукции скополамина в волосатых корнях N. tabaccum и обнаружили, что 85% преобразованного скополамина выделяется в среду.
\ n \ n \ n3.9 Генотипическая изменчивость
\ nБиосинтез и накопление вторичных метаболитов или фитохимических веществ, имеющих лекарственное значение, зависит от генотипа целевых видов растений [58].Есть примеры, когда сообщалось о генотипических вариациях фитохимического состава. Однако в большинстве этих исследований возникла техническая проблема, поскольку коллекции генотипов собираются из разных мест, которые различаются по высоте, климатическим условиям и т. Д., Что приводит к вариациям в накоплении фитохимических веществ. Было бы очень желательно и практически осуществимо, если бы влияние генотипической изменчивости на фитохимический состав исследовали путем сбора генотипов определенного вида растений и последующего выращивания в однородных условиях окружающей среды.Вариация содержания метаболитов может быть сделана на этих генотипических коллекциях.
\ n \ n \ n3.10 Метаболическая инженерия для производства фитофармацевтических препаратов
\ nИстинная метаболическая инженерия путей вторичных метаболитов растений была затруднена из-за недостаточного знания путей биосинтеза и их регуляторных механизмов, ведущих к образованию желаемые соединения. Такие методы, как кормление мечеными предшественниками, индуцированная экспрессия регуляторных генов и блокирование конкурентных путей и метаболизма антисмысловыми генами, использовались для увеличения продукции желаемых метаболитов.Юн и др. [59] клонировали ген гиосциамин 6-бета-гидроксилазы ( h6h ) из Hyoscyamus niger и вводили в Atropa belladonna и собирали скополамин из искусственно созданного растения. В более позднем исследовании Hashimoto et al. (1993) сообщили о пятикратной более высокой концентрации скополамина в волосистых корнях A. belladonna , экспрессирующих тот же ген, чем в волосатых корнях дикого типа. Palazon et al. Сообщили об увеличении продукции алкалоидов за счет сверхэкспрессии генов, кодирующих ключевые ферменты пути биосинтеза тропановых алкалоидов.[23] и Мойано и др. [60] у гибрида Duboisia , Datura metel и Hyoscyamus muticis волосистых корней соответственно. Аналогичным образом Zang et al. (2004) продуцировали 411 мг / л скополамина в культивируемых волосатых корнях в результате одновременной сверхэкспрессии генов pmt и h6h в H. niger . Повышенное производство алкалоидов никотина было достигнуто в волосистых корнях Nicotiana tabaccum , несущих ген h6h [57]. Neha et al.[61] сообщили о 2,6-кратном увеличении продукции пикрозида-1 за счет модуляции четырех интегрированных вторичных метаболических путей, то есть метилэритритолфосфатного, мевалонатного, иридоидного и фенилпропаноидного путей с использованием экстракта морских водорослей. Кроме того, Sharma et al. [62] с помощью метаболической инженерии определили множество стратегий для стимулирования производства биоактивных соединений из лекарственных растений.
\ n \ n \ n3.11 Расширение производства фитохимических веществ
\ nПроизводство фитофармацевтических препаратов в клеточных культурах в сочетании с их низким выходом из естественных источников и озабоченностью по поводу поставок растений возобновило интерес к расширению масштабов технологии культивирования клеток в больших масштабах. масштабное производство.Биореакторы являются ключевым шагом на пути к их коммерческой эксплуатации, поскольку они обеспечивают определенные параметры для увеличения производства фитохимических веществ или вторичных метаболитов из культур клеток растений.
\ nБиореактор — это большой культуральный сосуд, оснащенный микропроцессорным блоком управления для контроля pH, температуры, света, растворенного кислорода, скорости потока газа, скорости перемешивания, факторов питания, плотности клеток для оптимального роста или производства, обработки культур, поглощение питательных веществ и сбор продукции и т. д.Успех компании Mitsui Petrochemical Industry Co. Ltd. в Японии в производстве шиконина в промышленных масштабах из Lithospermum erythrorhizon и успех компании Nitto Denko Corp. Япония в массовом производстве Panax ginseng или клеток женьшеня продемонстрировали практическую осуществимость использования клеточные культуры в крупномасштабном производстве вторичных метаболитов, имеющих фармацевтическое значение. Коммерческие компании, такие как Phyton и Samyang Genex, успешно производят паклитаксел и родственные ему таксаны в больших масштабах [63].
\ nHeble и Chadha (1985) сообщили об успешном культивировании клеток Catharanthus roseus в 7–20 л биореактора эрлифт для производства аджмалицина и серпентина при разумном использовании эрлифта и слабого перемешивания. Значительные количества сангвинарина были продуцированы в суспензионных культурах клеток Papaver somniferum с использованием биореакторов [64]. Культуры тканей корня женьшеня в 20-тонном биореакторе продуцировали 500 мг / л сапонина в сутки [65]. Hahn et al. [66] получили генсинозид из культуры придаточных корней Panax ginseng с помощью крупномасштабной биореакторной системы.Chattopadhyay et al. [12] продуцировал подофиллотоксин с помощью клеточных культур Podophyllum hexandrum в биореакторе.
\ nБыли успешно использованы различные типы систем культивирования, такие как эрлифтные биореакторы, которые были использованы для увеличения производства волосистых корней Astragalusmbranaceus [67] и Solanum chrysotricum [68] и туманный биореактор для волосистых корней бархатцев patula [69]. Блок-схема процесса получения пикрозидов из Picrorhiza kurroa приведена ниже, где культуры каллюса / суспензионные культуры были созданы из различных эксплантов, а накопление пикрозидов исследуется с помощью ВЭЖХ [46, 70] (Рисунок 1).
\ nРис. 1.
Графическое изображение продукции пикрозида-1 с помощью культуры тканей растений.
\ n \ n \ n3.12 Ограничения в технологиях культивирования клеток для производства фитохимических веществ
\ nИсследования по производству фитохимических веществ in vitro проводились в течение последних 20 лет, однако существует очень мало тематических исследований, в которых используются технологии были успешно масштабированы. Было несколько недостатков, некоторые из которых упомянуты ниже:
\ n \ n3.12.1 Общие ограничения
\ n\ n
Отсутствие понимания физических факторов окружающей среды и генетических факторов, контролирующих производство фармацевтических препаратов
Низкий выход фармацевтических препаратов в тканевых культурах
Отсутствие информации о рентабельности в производство фармацевтических препаратов с помощью клеточных культур
Плохая приспособляемость большинства видов растений, производящих фармацевтические препараты, к условиям in vitro
Использование высокой концентрации сахара (3–8%) или добавление элиситоров или прекурсоров увеличивает производственные затраты значительно
Инфекции, вызванные контаминацией, ограничивают развитие клеточных культур
Отсутствие знаний о различных молекулярных событиях, которые происходят в биосинтезе вторичных метаболитов
3.12.2 Ограничения, относящиеся к условиям биореактора
\ n\ n
Осаждение и гибель клеток из-за массопереноса клеток в больших сосудах ограничивает поступление кислорода и питательных веществ
Растительные клетки чрезвычайно чувствительны к силам сдвига
Растительные клетки имеют очень низкое время удвоения (16-24 ч), поэтому производят меньше биомассы и относительно небольшое количество вторичных метаболитов
Для аэрации клеток необходимо перемешивание, которое иногда вызывает повреждение клеток и снижает выход продуктов
Другой отличный имитатор: Дифференциальная диагностика аллергического контактного дерматита, ключи к диагностике, гистопатология и лечение
Алгоритмический подход к лечению дерматита у пациентов с клинически значимыми положительными патч-тестами может быть На рис.1, а сравнительный обзор показаний к лечению для дифференциальной диагностики приведен в таблице 1.
Рис. 1a Аллергический контактный дерматит в 10 раз. b Кожная Т-клеточная лимфома 20 ×. c Дерматомиозит 20 ×. d Болезнь Гровера в 10 раз. e Болезнь Хейли-Хейли в 4 раза. f Intertrigo при 10 ×. г Раздражающий контактный дерматит в 10 раз. ч Периоральный дерматит 10 ×. i Tinea corporis, 20 ×.
Таблица 1 Дифференциальный диагноз аллергического контактного дерматитаК сожалению, не все пациенты с положительными результатами патч-теста выздоравливают при соблюдении рекомендаций избегания. Существует несколько возможных причин резистентного дерматита: положительные результаты могут не иметь отношения к текущему дерматиту, клинически значимый аллерген не был обнаружен при тестировании пластыря из-за ложного отрицания или из-за того, что он не был протестированным аллергеном, обучение пациентов / консультирование понимание полного избегания аллергенов могло быть неполным, а другие пути воздействия аллергенов могли не быть идентифицированы; в некоторых случаях полное исключение невозможно.Когда избежать не удается, может потребоваться адъювантное лечение с помощью местного и / или системного лечения для контроля активности заболевания [4 •]. Следует отметить, что большая часть практических знаний об использовании системных иммунодепрессантов при тяжелой рефрактерной ACD получена из литературы по атопическому дерматиту, а также по лечению партениевого дерматита, который по своей природе является рефрактерным. Кроме того, избегание аллергенов у пациентов с многофакторным дерматитом вряд ли избавит от других дерматитов без дополнительной терапии.
Антигистаминные препараты
Антигистаминные препараты в целом безопасны и могут быть полезны для облегчения зуда.
Местные и системные кортикостероиды
Доказательства подтверждают продолжение использования местных кортикостероидов в качестве основы лечения воспалительных, экзематозных дерматитов, включая ACD [5]. Следует ограничить длительное применение системных кортикостероидов из-за побочных эффектов. По возможности, уменьшите или уменьшите дозу кортикостероидов для тестирования на пластырь, поскольку они могут подавлять реакции аллергических тестов на пластырь [6].
Местные и системные ингибиторы кальциневрина
Местные ингибиторы кальциневрина являются эффективными вариантами местного стероидсберегающего лечения ACD. Пимекролимус 1% крем и такролимус 0,03 и 0,1% мази ингибируют активацию Т-лимфоцитов и дендритных клеток и, таким образом, действуют как ингибиторы ИКД и АКД [7]. Кроме того, в одном исследовании было обнаружено, что 1% крем пимекролимуса, 0,1% мазь такролимуса, 0,05% мазь клобетазола пропионата и 0,1% мазь триамцинолона ацетонида равны по своей способности подавлять экспериментально индуцированный никелевый контактный дерматит [8].Крем пимекролимуса 1% и мазь такролимуса 0,1% отлично подходят для лечения ACD кожи век и половых органов. Эти местные ингибиторы кальциневрина также подавляют воспалительные цитокины; Считается, что этим объясняются противозудные эффекты, а также ощущение жжения или зуда, о которых сообщают некоторые пациенты в начале лечения [9]. Смешивание лекарства с мягким смягчающим средством, охлажденным в холодильнике, может уменьшить ощущение жжения при первоначальном применении, а затем его можно титровать в зависимости от переносимости.
Циклоспорин — это системный ингибитор кальциневрина, который оказался быстро эффективным для лечения умеренного и тяжелого атопического дерматита, а также тяжелого генерализованного дерматита, требующего оценки с помощью патч-тестов [10, 11 •]. Он блокирует активацию N-концевых киназ c-Jun и сигнальных путей p38, которые участвуют в активации Т-клеток после распознавания антигена [12].
Фототерапия (UVB, UVA)
Узкополосная терапия UVB и UVA эффективна при нескольких воспалительных дерматологических состояниях, включая атопический дерматит, псориаз и дерматит рук.Противопоказания к лечению включают светочувствительность, фотоконтактный дерматит, светочувствительные аутоиммунные расстройства, прием фотосенсибилизирующих препаратов и наличие в анамнезе немеланомного рака кожи или меланомы.
Азатиоприн
Азатиоприн — системное иммунодепрессивное и противовоспалительное средство, полезное для лечения дерматологических состояний с повышенной реактивностью Т- и В-клеток. Он считается вариантом второй линии при умеренном и тяжелом атопическом дерматите [11 •].Перед началом лечения следует проверить активность фермента тиопуринметилтрансферазы, чтобы определить правильную дозировку и выявить лиц с предрасположенностью к побочным эффектам, особенно панцитопении.
Метотрексат
Метотрексат — антагонист дигидрофолатредуктазы, который обеспечивает иммуносупрессивную активность за счет ингибирования пролиферации лимфоцитов. Несколько исследований демонстрируют эффективность метотрексата, аналогичную азатиоприну, при лечении атопического дерматита со значительным улучшением некоторых показателей тяжести заболевания [13].Одно небольшое исследование пациентов с партениевым дерматитом, получавших метотрексат, показало снижение тяжести заболевания через 1 месяц [14].
Микофенолятмофетил и микофеноловая кислота
Микофенолятмофетил является хорошо переносимым пролекарством антиметаболитовой микофеноловой кислоты. Небольшие исследования показали улучшение у большинства пациентов с рефрактерным атопическим дерматитом, получавших микофенолятмофетил [15].
Диета и образ жизни
Ограничительные диеты при приеме сенсибилизированными пациентами никеля, бальзама Перу и пропиленгликоля показали улучшение клинических результатов.Полезность модификации диеты в других случаях ACD остается спорной.
Педиатрические аспекты
ACD может возникать как у детей, так и у взрослых. Основа лечения для всех возрастов — избегание аллергенов. Примечательно, что при атопическом дерматите ACD чаще встречается у детей, чем у взрослых.
RACGP — Атопический дерматит у детей
Сара Стрэти Пейдж
Стефани Уэстон
Ричард Ло
Предпосылки
Атопический дерматит — частая причина обращения к врачу общей практики.Этому заболеванию подвержено большое количество детей, и его лечение может вызвать серьезное беспокойство у родителей. Роль врача общей практики (GP) состоит в том, чтобы давать советы и снимать опасения относительно традиционных и альтернативных методов лечения.
Цель / с
Целью данной статьи является предоставление обзора лечения атопического дерматита у детей в условиях общей практики. В этой статье также рассматриваются случаи, когда необходимо обратиться к специалистам, доказательства для лечения и ссылка на аллергию.
Обсуждение
Назначение местных стероидов маленьким детям с атопическим дерматитом требует полного понимания этого состояния. Достижение приверженности к лечению отчасти предполагает предоставление родителям адекватных объяснений, чтобы уменьшить их беспокойство по поводу долгосрочных побочных эффектов местных кортикостероидов. Повышение уверенности и осведомленности врачей общей практики об атопическом дерматите сделает взаимодействие между практикующим врачом, семьями и детьми более полезным.
Атопический дерматит, также известный как атопическая экзема, поражает значительную часть детей и чаще всего встречается у младенцев, причем он встречается у 20% детей в возрасте до двух лет. 1–3 Сообщалось о двукратном или трехкратном увеличении заболеваемости детским атопическим дерматитом за последние 30 лет. 2,4 У большинства детей атопический дерматит развивается в возрасте до двух лет. 5 Значительную заболеваемость, связанную с атопическим дерматитом, можно предотвратить с помощью ранней диагностики и лечения. 6
Для объяснения атопического дерматита были предложены две основные теории — кожный барьер и иммунологические гипотезы. Иммунологическая гипотеза фокусируется на дисбалансе Т-хелперных клеток, при котором преобладают клетки Th3, а не Th2. Это приводит к увеличению иммуноглобулина E (IgE) посредством активации интерлейкинов. 7
Согласно гипотезе кожного барьера, атопический дерматит связан с мутациями гена филаггрина.Филаггрин — это белок, важный для поддержания целостности эпидермиса путем связывания кератиноцитов вместе. Дисфункция кожного барьера возникает, если есть дефект филаггрина, который приводит к потере воды из кожи. По мере того, как кожа становится суше, аллергены легче проникают, что приводит к аллергической сенсибилизации. 5,7,8
Атопический дерматит может проявляться во многих различных формах, поэтому дифференциальные диагнозы обширны и могут включать контактный дерматит, импетиго, крапивницу, чесотку, псориаз и себорейный дерматит. 7 Важно рассмотреть эти диагнозы до того, как будет установлен диагноз атопического дерматита.
Осложнение нелеченного атопического дерматита может включать герпетическую экзему. Eczema herpeticum — это неотложная дерматологическая ситуация, особенно у детей в возрасте до двух лет, и требует срочного направления в соответствующую педиатрическую службу для проверки и лечения. Герпетическая экзема может иметь серьезные последствия, такие как поражение глаз или менингеальных сосудов, приводящее к образованию рубцов. 2,9
Менеджмент
К атопическому дерматиту лучше всего подойти с хорошим пониманием общих и конкретных мер, которые могут быть предприняты для лечения и предотвращения этого состояния.Разумно обсудить с родителями детей с атопическим дерматитом, что вначале атопический дерматит является хроническим заболеванием, с периодами, когда он будет обостряться; цель лечения — полный зазор между вспышками.
Общие меры
Общие меры важны для предотвращения атопического дерматита и уменьшения обострений. Были предложены следующие основные принципы: 3
- избегать вредных факторов окружающей среды, таких как хлор, песок и трава, и мыть сразу после контакта с ними.
- Носить свободную хлопковую одежду и избегать перегрева
- с моющими средствами без мыла
- с коротким душем (рекомендуется две-три минуты)
- избегать горячего душа или ванны; прохладная вода предпочтительна.
Было обнаружено, что эффективное и регулярное использование смягчающих средств снижает потребность в местных кортикостероидах. 7 Смягчающие вещества увлажняют эпидермис, создавая окклюзионный слой и уменьшая испарение. Эффективные смягчающие схемы являются основой лечения атопического дерматита.
Особые меры
Конкретные меры лучше всего разделить на две отдельные категории — противовоспалительные и противоинфекционные. В качестве противовоспалительного средства первой линии при лечении экземы используются кортикостероиды местного действия.
Тремя наиболее распространенными формами кортикостероидов для местного лечения дерматологических заболеваний являются лосьоны, кремы и мази. Важно оценить характеристики каждого из них, чтобы назначить наиболее подходящее лечение. 10
Лосьоны содержат большое количество воды, небольшое количество масла и не так увлажняют, как кремы или мази. Они менее полезны при лечении экземы и более полезны, поскольку обеспечивают охлаждающий или высушивающий эффект. 10
Кремы содержат преимущественно воду с масляным компонентом. Водная фаза легко испаряется, а масло и лекарство впитываются кожей. Кремы могут вызывать жжение у пациентов с атопическим дерматитом из-за испарения водного компонента. Они хороши для увлажнения, если кожа не особо сухая и не раздраженная. 10
Мази — самый подходящий вариант, когда кожа очень сухая. Они эффективны для поддержания кожного барьера и предотвращения обезвоживания.Они вызывают гораздо меньше раздражения, чем другие препараты, и более эффективно доставляют активные ингредиенты в кожу. Мази состоят в основном из масла, смешанного с небольшим количеством воды. Их лучше всего наносить на влажную кожу, например, после душа или ванны. Пациенты часто откладывают применение мазей, поскольку они жирные, липкие и грязные, но они могут быть очень эффективными для увеличения увлажнения и поддержания целостности кожи. 10
| Легкая (класс I) Гидрокортизон 0.5–1% Ацетат гидрокортизона 0,5–1% Дезонид 0,05% |
| Умеренный (II класс) Бетаметазона валерат 0,02–0,05% Триамцинолона ацетонид 0,02% Клобетазона бутират 0,05% Метилпреднизолона ацепонат 0,1% |
| Сильный (класс III) Бетаметазона дипропионат 0,05% Бетаметазона валерат 0,1% Триамцинолона ацетонид 0,1% Мометазона фуроат 0,1% |
| Очень сильный (IV класс) Бетаметазона дипропионат (мазь) 0.05% Халцинонид 0,1% |
Атопический дерматит следует лечить с помощью правильной силы (таблица 1), количества и состава кортикостероидов, которые будут определяться с учетом возраста ребенка, тяжести атопического дерматита и пораженных участков. 9 Следует избегать применения сильнодействующих стероидов в деликатных областях, таких как лицо, шея, подмышечные впадины и пах, и не применять их детям в возрасте до одного года. 10 Актуальные кортикостероиды следует использовать до тех пор, пока кожа не станет гладкой, не будет ощущаться как нормальная, а воспаление и зуд не пройдут.Если лечение прекратить до того, как кожа вернется в нормальное состояние, она может «вспыхнуть». Устройство на кончике пальца (FTU) — полезный инструмент для обучения родителей правильному количеству местных кортикостероидов для использования (таблица 2).
| Возраст | Нога / ступня | Туловище спереди | Туловище сзади | Рука / рука | Шея / лицо |
|---|---|---|---|---|---|
| 3–6 месяцев | 1.5 | 1 | 1,5 | 1 | 1 |
| 1-2 года | 2 | 2 | 3 | 1,5 | 1,5 |
| 3-5 лет | 3 | 3 | 3,5 | 2 | 1,5 |
| 6–10 лет | 4,5 | 3,5 | 5 | 2.5 | 2 |
| Устройство на кончике пальца (FTU) может быть полезным способом определить необходимое количество стероида. Он определяется как количество стероидного препарата, выдавленное из тюбика, которое проходит вдоль указательного пальца взрослого до первой складки. В таблице показаны диапазоны FTU, необходимые для детей в возрасте от трех месяцев до 10 лет. | |||||
Антигистаминные препараты не играют никакой роли в лечении кожного зуда при экземе. Седативные антигистаминные препараты могут быть полезны, если сон сильно нарушен, но зуд лучше всего лечить с помощью местных кортикостероидов. 10
Риск побочных эффектов при лечении детей с атопическим дерматитом местными стероидами минимален. 7 Однако побочные эффекты могут включать растяжки, телеангиэктазии и истончение кожи. Наблюдательное исследование австралийских детей не выявило истончения кожи в исследуемой группе, которую сравнивали с контрольной группой того же возраста, не использующей местные кортикостероиды. Среднее время лечения составляло 10 месяцев. Девяносто три процента пациентов использовали сильнодействующие кортикостероиды местного действия, и единственным отмеченным побочным эффектом была легкая телеангиэктазия. 11 Системные стероиды, как правило, не рекомендуются, если только по рекомендации специалиста-дерматолога или иммунолога. 3
Окклюзионные повязки включают нанесение местного кортикостероида на кожу и покрытие влажной или сухой повязкой. Этот метод использовался для лечения атопического дерматита более 20 лет, несмотря на отсутствие окончательных доказательств его эффективности. 12,13 Было рекомендовано множество различных методов.Наша практика для лечения влажной повязкой, проводимой пациентом или родителем в домашних условиях, заключается в использовании слоя кортикостероида под влажным слоем плотно прилегающей одежды в течение 15–20 минут. При стационарном лечении мы используем влажные полотенца вместо одежды. Пациенты в больнице принцессы Маргарет трижды в день получают влажные повязки с последующим нанесением смягчающего средства. Для удобства членов семьи его часто сокращают при выписке до одного раза в день, пока не станет ясно, и возобновляют каждую ночь, если атопический дерматит обостряется. 10,14 Сухие окклюзионные повязки обычно используются для небольших участков утолщенной, лихенифицированной экзематозной кожи, устойчивой к традиционному применению местных кортикостероидов. Рекомендуется использовать окклюзионные повязки только на срок от семи до 14 дней. 12,13
У многих детей с атопическим дерматитом частые инфекционные обострения, и Staphylococcus aureus является наиболее частым изолированным патогеном. Существует положительная корреляция между тяжестью экземы и плотностью S.aureus , полученная из мазков. 15 Короткие курсы пероральных антибиотиков рекомендуются при широко распространенном инфицированном атопическом дерматите, но нет доказательств того, что местное или длительное применение антибиотиков помогает предотвратить атопический дерматит. 2 Получение мазков с пораженной кожи и носовых ходов может помочь выявить инфекцию и направить дальнейшее лечение.
В 2009 году было проведено единственное плацебо-контролируемое рандомизированное слепое исследование использования отбеливающих ванн для лечения рецидивов S.aureus у детей с атопическим дерматитом. В нем участвовал 31 ребенок с ранее инфицированным атопическим дерматитом, которые были рандомизированы в группы после двухнедельного перорального приема цефалексина перед началом исследования. 16,17 Группа лечения получала два раза в неделю обесцвечивающие ванны плюс мазь с мупироцином в нос два раза в день в течение пяти дней подряд в месяц. Группа плацебо получала такую же частоту ванн с простой водой и вазелин в носу в соответствии с тем же режимом, изложенным в общих чертах.
В целом, в группе лечения наблюдалось значительное уменьшение степени тяжести и площади поверхности кожи, пораженной атопическим дерматитом, по сравнению с исходным уровнем. Не было межгрупповых различий в степени тяжести атопического дерматита на участках, которые не были погружены в ванну (например, голова и шея). 16,17 Протокол клинического использования отбеливающих ванн представлен в таблице 3. 16,18 Дважды в неделю разбавленные ванны с отбеливателем полезны при ведении детей, у которых были рецидивирующие инфекционные обострения атопического дерматита.Если в мазках из носа выявляется стафилококковое носительство, следует рассмотреть возможность деколонизации стафилококка. 19
Для ванны с отбеливателем вам понадобятся:
|
Шаги:
|
| Отбеливающие ванны обычно рекомендуются два раза в неделю |
Пищевая аллергия
Кожные уколы и проблемы с питанием обычно полезны только в тяжелых случаях атопического дерматита, когда лечение препаратами первой линии было плохим.У небольшого количества детей может быть пищевая аллергия. Это чаще встречается у младенцев и детей с экземой средней или тяжелой степени. 20–22 Три четверти всех случаев пищевого атопического дерматита вызваны молоком, яйцами, соей, пшеницей или арахисом. 22
Диеты, исключающие пищевые продукты, должны проводиться только под наблюдением медицинского специалиста (клинического иммунолога или специалиста по аллергии) в сотрудничестве с аккредитованным практикующим диетологом, поскольку может возникнуть дефицит питательных веществ. 22 Если у ребенка пищевая аллергия, подтвержденная пероральным введением, может быть целесообразна элиминационная диета, но постоянное лечение атопического дерматита следует продолжать. 23 Не следует поощрять родителей начинать элиминационную диету самостоятельно. Часто существует несоответствие между едой, которую родители подозревают в качестве триггера атопического дерматита, и истинным аллергеном. 22
Другие варианты лечения
Ингибиторы кальциневрина для местного применения являются препаратами второго ряда при лечении атопического дерматита.У них нет профиля побочных эффектов кортикостероидов; однако существует риск иммуносупрессии. Обычная жалоба при применении пимекролимуса — жжение или покалывание при применении. 24 Такролимус имеет эффективность, аналогичную эффективности местных кортикостероидов от умеренной до сильной, а пимекролимус по эффективности сравним с умеренным кортикостероидом. 7 В Австралии пимекролимус доступен в виде крема, тогда как такролимус необходимо смешивать. Ингибиторы кальциневрина для местного применения обходятся пациенту значительно дороже, чем кортикостероиды для местного применения.Применение обычно два раза в день. 24
Фототерапия может быть полезным дополнением к лечению хронического атопического дерматита и должна проводиться под руководством дерматолога. Его использование ограничено детьми старшего возраста, так как ребенок должен будет стоять один и без посторонней помощи в аппарате для фототерапии.
Системная иммуносупрессия может потребоваться пациентам, которые не отвечают на стандартное лечение. Ряд системных агентов, таких как циклоспорин, азатиоприн и метотрексат, используются для лечения тяжелого атопического дерматита.В случаях атопического дерматита, резистентного к лечению первой линии, может потребоваться помощь специалиста. 7
Заключение
Несмотря на то, что атопический дерматит является распространенным и часто легким, он может быть сложной задачей для лечения (рис. 1). Мы рекомендуем поэтапный подход и сочетание общих и специальных мер, чтобы получить контроль над этим состоянием.
| Рисунок 1. Распространенные причины неэффективности лечения местными кортикостероидами 6,30 Устранение этих факторов может помочь в лечении атопического дерматита.Если лечение по-прежнему затруднено, следует рассмотреть вопрос о направлении к дерматологу или иммунологу |
Авторы
Сара Стрэти Пейдж Бакалавр, бакалавр медицины и медицины, регистратор дерматологии, Больница принцессы Маргарет, Перт, Вашингтон. [email protected]
Стефани Уэстон, MBBS, FRACP, FACD, дерматолог-консультант, Больница принцессы Маргарет, Перт, Вашингтон
Ричард Ло, MBBS, FRACP, FAAAAI, FACAAI, консультант-иммунолог, Госпиталь принцессы Маргарет, Перт, Вашингтон
Конкурирующие интересы: Нет.
Происхождение и экспертная оценка: Не поручено, внешняя экспертная оценка.
Список литературы
- Spergel JM, Paller AS. Атопический дерматит и атопический марш. J Allergy Clin Immunol 2003; 112 (6 Suppl): S118–27.
- Boguniewicz M, Leung DY. Недавние исследования атопического дерматита и его значение для лечения инфекционных осложнений. J Allergy Clin Immunol 2010; 125 (1): 4–13; викторина 14–5.
- Австралазийское общество клинической иммунологии и аллергии.Экзема (атопический дерматит). Balgowlah, NSW: ASCIA, 2013. Доступно по адресу www.allergy.org.au/health-professionals/hp-information/asthma-and-allergy/atopic-dermatitis [по состоянию на 1 января 2015 г.].
- Покупает LM. Варианты лечения атопического дерматита. Am Fam Physician 2007; 75 (4): 523–28.
- Вольф К., Джонсон РА. Атопический дерматит: цветной атлас Фитцпатрика и синопсис клинической дерматологии. 6 изд. Нью-Йорк: McGraw-Hill Medical, 2009. .
- Льюис-Джонс С. Качество жизни и детский атопический дерматит: несчастья жизни с детской экземой.Int J Clin Pract 2006; 60 (8): 984–92.
- Thomsen SF. Атопический дерматит: история болезни, диагностика и лечение. ISRN Allergy 2014. DOI: 10.1155 / 2014/354250.
- Maintz L, Novak N. Все сложнее и сложнее: патофизиология атопической экземы. Eur J Dermatol 2007; 17 (4): 267–83.
- Dempster J, Jani B, Daly T. Управление экземой у детей — обновление лечения. J Fam Pract 2011; 60 (11): 660–68.
- Маккой К. Лечение кожных заболеваний.Руководство Merck. Кенилворт, Нью-Джерси: Merck Sharp & Dohme Corporation, 2015. Доступно по адресу www.merckmanuals.com/home/skin_disorders/treatment_of_skin_disorders/treatment_of_skin_disorders.html [по состоянию на 3 января 2014 г.].
- Hong E, Smith S, Fischer G. Оценка атрофогенного потенциала местных кортикостероидов у педиатрических дерматологических пациентов. Pediatr Dermatol 2011; 28 (4): 393–96.
- Devillers AC, Оранье AP. Эффективность и безопасность «влажных» повязок в качестве интервенционного лечения у детей с тяжелым и / или рефрактерным атопическим дерматитом: критический обзор литературы.Br J Dermatol 2006; 154 (4): 579–85.
- Брахам С.Дж., Пугашетти Р., Ку Дж. И др. Окклюзионная терапия при атопическом дерматите: Обзор. J Dermatolog Treat 2010; 21 (2): 62–72.
- Австралазийское общество клинической иммунологии и аллергии. План действий при экземе. Balgowlah, NSW: ASCIA, 2014. Доступно по адресу www.allergy.org.au/images/pcc/Eczema_Action_Plan_2014.pdf [по состоянию на 19 февраля 2015 г.].
- Hill SE, Yung A, Rademaker M. Распространенность Staphylococcus aureus и устойчивость к антибиотикам у детей с атопическим дерматитом: опыт Новой Зеландии.Австралас Дж. Дерматол 2011; 52 (1): 27–31.
- Хуанг Дж. Т., Абрамс М., Тлуган Б. и др. Лечение колонизации золотистого стафилококка при атопическом дерматите снижает тяжесть заболевания. Педиатрия 2009; 123 (5): e808–14.
- Хуанг Дж.Т., Радемейкер А., Паллер А.С. Разбавьте ванны с отбеливателем для колонизации Staphylococcus aureus при атопическом дерматите, чтобы уменьшить тяжесть заболевания. Arch Dermatol 2011; 147 (2): 246–47.
- Krakowski AC, Eichenfield LF, Dohil MA. Лечение атопического дерматита в педиатрической популяции.Педиатрия 2008; 122 (4): 812–24.
- Терапевтические рекомендации. Рецидивирующая стафилококковая инфекция кожи. В: eTG complete [Интернет]. Мельбурн: Ограниченные терапевтические рекомендации, 2015.
- Эллис С., Люгер Т., Абек Д. и др. Международная консенсусная конференция по атопическому дерматиту II (ICCAD II): обновленная клиническая информация и текущие стратегии лечения. Br J Dermatol 2003; 148 Suppl 63: 3–10.
- Eller E, Kjaer HF, Host A, et al. Пищевая аллергия и пищевая сенсибилизация в раннем детстве: результаты когорты DARC.Аллергия 2009; 64 (7): 1023–29.
- Greenhawt M. Роль пищевой аллергии при атопическом дерматите. Allergy Asthma Proc 2010; 31 (5): 392–97.
- Бронсник Т., Мурзаку ЕС, Рао Б.К. Диета в дерматологии: Часть I. Атопический дерматит, угри и немеланомный рак кожи. J Am Acad Dermatol 2014; 71 (6): 1039.e1 – e12.
- Австралийский проповедник. Пимекролимус. Aust Prescr 2003; 26: 146–51.
- Карлос Г., Урибе П., Фернандес-Пеньяс П. Рациональное использование местных кортикостероидов.Aust Prescr 2013; 36: 158–61.
- Терапевтические рекомендации. Кортикостероиды: использование в дерматологии. В: eTG complete [Интернет]. Мельбурн: Ограниченные терапевтические рекомендации, 2015.
- Отделение дерматологии — Служба здоровья детей и подростков. Факты о здоровье: ванны с разбавленным отбеливателем для детей с атопическим дерматитом (экземой). Subiaco, WA: CAHS, 2014. Доступно по адресу www.pmh.health.wa.gov.au/health/docs/CAHS833.pdf [по состоянию на 5 февраля 2015 г.].
- Отделение дерматологии — Служба здоровья детей и подростков.Уход за экземой вашего ребенка. Subiaco, WA: CAHS, 2014. Доступно по адресу www.pmh.health.wa.gov.au/health/docs/CAHS873.pdf [по состоянию на 5 февраля 2015 г.].
- Муни Е., Радемейкер М., Дейли Р. и др. Побочные эффекты местных кортикостероидов при педиатрической экземе: консенсусное заявление Австралии. Australas J Dermatol 2015 [Epub перед печатью].
- Moret L, Anthoine E, Aubert-Wastiaux H, et al. TOPICOP (c): Новая шкала оценки фобии местных кортикостероидов среди амбулаторных пациентов с атопическим дерматитом и их родителей.PLoS One 2013; 8 (10): e76493.
Переписка [email protected]
Открытие или сохранение файлов
Файлы на веб-сайте можно открывать или загружать и сохранять на свой компьютер или устройство.
Чтобы открыть, щелкните ссылку, ваш компьютер или устройство попытается открыть файл с помощью совместимого программного обеспечения.
Чтобы сохранить файл, щелкните ссылку правой кнопкой мыши или щелкните ссылку и выберите «Сохранить как …». Следуйте подсказкам, чтобы выбрать место.
Типы файлов
PDF Большинство документов на веб-сайте RACGP имеют формат Portable Document Format (PDF). Эти файлы будут иметь «PDF» в скобках вместе с размером файла для загрузки. Чтобы открыть файл PDF, вам потребуется совместимое программное обеспечение, такое как Adobe Reader. Если у вас его нет, вы можете бесплатно загрузить Adobe Reader.
DOC Некоторые документы на этом сайте представлены в формате Microsoft Word. Они будут иметь «DOC» в скобках вместе с размером файла для загрузки.Для просмотра этих документов вам понадобится программа, которая может читать формат Microsoft Word. Если у вас ничего нет, вы можете бесплатно скачать MS Word Viewer.
MP3 Большинство веб-браузеров воспроизводят аудио в формате MP3 в браузере
Фототерапия атопического дерматита | Детская больница CS Mott
Обзор лечения
Фототерапия — это контролируемое использование ультрафиолетового (УФ) света для лечения кожных заболеваний, включая атопический дерматит.Во время терапии можно использовать ультрафиолет B (UVB), ультрафиолет A (UVA) или комбинацию UVB и UVA.
Во время фототерапии вы стоите в кабине со световыми трубками, излучающими ультрафиолетовый свет. Во время лечения следует надевать защитные очки, чтобы защитить глаза. Мужчинам необходимо защищать свои гениталии, чтобы избежать повышенного риска рака половых органов.
Чего ожидать после лечения
По мере того, как ваша кожа восстанавливается после лечения, ее следует часто проверять (не реже одного или двух раз в год) на наличие признаков повреждения кожи или рака кожи.
Почему это делается
Фототерапия может использоваться при легких, умеренных или тяжелых случаях атопического дерматита у взрослых. Применяется только при тяжелых симптомах у детей.
Как это работает
Фототерапия с использованием ультрафиолетового (УФ) света может быть эффективным методом лечения тяжелого атопического дерматита. Комбинированный свет UVA и UVB имеет более благоприятный эффект, чем один свет UVA или UVB.
УФ-свет может помочь предотвратить бактериальные инфекции, которые представляют особую проблему для людей с атопическим дерматитом.
Риски
Риски, связанные с фототерапией, включают:
- Рак кожи и рак.

 Заразиться от другого человека атопическим дерматитом невозможно.
Заразиться от другого человека атопическим дерматитом невозможно. 

 Человек с раневым или атопическим дерматитом более подвержен раздражающему контактному дерматиту.
Человек с раневым или атопическим дерматитом более подвержен раздражающему контактному дерматиту.