Вазоконстрикторы
Наиболее широко в качестве вазоконстриктора используются адреналин (эпинефрин) и норадреналин (норэпинефрин). Адреналин — гормон мозгового слоя надпочечников. Выпускается в виде 0,1 % раствора в ампулах по 1 мл. Норадреналин — медиатор синаптического отдела вегетативной нервной системы. Выпускается в виде 0,2 % раствора в ампулах по 1 мл. Доза их определяется в минимальных концентрациях по отношению к единице анестетика и соответствует 1:50 000, 1:80 000, 1:100 000, 1:200 000 и 1:300 000.
Работа с местноанестезирующими растворами, изготавливаемыми в аптеках, сопровождается ошибками при дозировке вазоконстриктора, добавляемого в анестетик ex tempore, т.е. из ампулы в шприц с анестетиком. При использовании официальных растворов анестетиков (в ампулах, карпулах), изготавливаемых в заводских условиях без нарушения технологии, побочные эффекты и осложнения встречаются значительно реже.
Единого стандарта дозировки вазоконстриктора в составе местного анестетика, применяемого во всех клинических ситуациях, не существует.
Побочные эффекты вазоконстрикторов усиливаются в тех случаях, когда препарат быстро поступает в кровяное русло. Внутрисосудистая инъекция 15—20 мкг адреналина стабильно и значительно увеличивает частоту сердечных сокращений до 90—120 в минуту, так как при этом возбуждаются альфа- и бета- адренорецепторы органов и тканей. Одновременно повышается артериальное давление, несколько расширяются зрачки, повышается содержание сахара в крови, усиливается обмен в тканях.
Внутрикостное введение и инъекция в связку периодонта также могут приводить к быстрому поступлению вазоконстриктора в кровь, что делает небезопасным введение его больным с сердечно- сосудистыми заболеваниями. Добавление к местным анестетикам вазоконстриктора, вызывающего спазм сосудов периферического русла, наряду со снижением всасывания анестетика создает ишемию и гипоксию тканей в области инъекции, блокируя одновременно возбудимость миелинизированных нервных волокон.
Механизм местной анестезии. Согласно современным представлениям о механизме боли и обезболивания, в восприятии болевого раздражения участвуют как немиелинизированные нервные волокна группы С, так и миелинизированные волокна группы А, из которых А-дельта-волокна устойчивы к действию анестетика. Торможение возбудимости миелинизированных А- дельта-волокон за счет ишемии является фактором существенного повышения эффективности местной анестезии.
При добавлении вазоконстриктора увеличивается глубина анестезии, снижается токсичность местного анестетика, возрастает длительность действия, что позволяет уменьшить дозу анестетика. В хорошо васкуляризованных тканях полости рта лидокаин и другие местные анестетики, оказывающие выраженное сосудорасширяющее действие, дают клинически значимое обезболивание только при совместном введении вазоконстриктора.
В частности, 1% раствор лидокаина не обеспечивает достаточного обезболивания после инфильтрации тканей, в то время как совместное введение его с адреналином в соотношении 1:100 000 дает надежный местноанестезирующий эффект при вскрытии воспалительного инфильтрата. Такое количество адреналина не имеет резорбтивного влияния на организм, а реактивность сердечно-сосудистой системы связана с психоэмоциональным стрессом при вмешательстве, стимулирующим выброс стероидных гормонов и увеличение концентрации эндогенного адреналина в крови по сравнению с состоянием покоя.
Важной характеристикой местного обезболивания является длительность анестезии, которая должна быть достаточной для выполнения стоматологических манипуляций.
Местное обезболивание в стоматологии — Детская стоматологическая поликлиника г. Старый О
Четверг, 24 Январь 2019
Любое вмешательство в полости рта является показанием к проведению местного обезболивания. На ежедневном приеме мной используются инъекционные и не инъекционные методы местной анестезии. Не инъекционная — аппликационная анестезия позволяет получить только поверхностное обезболивание мягких тканей; для этих целей применяют 10% раствор лидокаина и 10% раствор ксилонора — аэрозоль — экспозиции 1 -3 минуты: можно вводить анестетики путем электрофореза или применить 5-10% лидокаиновую мазь. Такая анестезия часто используется для рассечения капюшона, удаления гипертрофированного зубодесневого сосочка, парадонтозных и молочных зубов.
Инъекционный метод местного обезболивания подразумевает применение инфильтрационной и проводниковой анестезии. Существует несколько видов техники проведения инфильтрационной анестезии:
подслизистый, надпериостальный, подпериостальный, внутрипульпарный; наряду с этим могут быть использованы интрасептальная и интралигаментарная виды анестезией. Преимущественно применяю поднадкостничный вид инфильтрационной анестезии.
Преимущественно применяю поднадкостничный вид инфильтрационной анестезии.
Для проводникового обезболивания применяю следующие виды анестезии:
На верхней челюсти:
1. Туберальная анестезия — внутриротовой и внеротовой ее способы.
2. Инфраорбитальная анестезия — внутриротовой и внеротовой способы.
3. Анестезия в области резцового и большого небного отверстий.
На верхней челюсти предпочитаю использовать в работе внеротовые виды проводниковой анестезии.
На нижней челюсти:
1. Мандибулярная анестезия — внутриротовой и внеротовой способы.
2. Торусальная анестезия.
3. Ментальная анестезия — внутри- и внеротовой методы.
Правильное применение хорошо действующего и переносимого местного анестетика должно защитить пациента от ожидаемых болей, но вместе с тем за счет этого мероприятия может так же сокращаться выделение эндогенных катехоламинов, вызывающих боль. У пациентов с сердечно- сосудистыми заболеваниями, такими как гипертония или инфаркт миокарда за счет соответствующей местной анестезии можно уменьшить риск сердечно-сосудистых осложнений.
В настоящее время на ежедневном приеме широко применяются следующие препараты:
1. Тримекаин.
2. Лидокаин (и его производные — ксилонор, ксилестезин, ксилестезин- форте).
3. Артикаин (убестезин, убестезин-форте, септанест, ультракаин, ультракаин-форте, альфакаин).
4. Мепивакаин ( и его производные — мепивастезин, скандонест 2% и 3%, мепидонт),
Все они являются анестетиками амидного типа; анестетики эфирного типа (новокаин, дикаин) в настоящее время используем очень редко.
Сравнительное изучение фармакокинетики артикаина и лидокаина показало, что не наблюдается статически значимых различий в показаниях Смах и Тмах , тем не менее артикаин, инактивирующийся неспецифическими эстеразами крови и тканей, метаболизируется намного быстрее лидокаина, биотрансформация которого происходит в основном в печени.
Местноанестезирующие препараты оказывают действие в месте введения и для усиления и пролонгирования эффекта их нередко сочетают с вазоконстрикторами. Однако, до настоящего времени вопрос об эффективности и безопасности сосудосуживающих препаратов остается дискутабельным, что свидетельствует о целесообразности дальнейшего изучения возможности снижения концентрации адреналина в растворах местных анестетиков.
Для пациентов с кардиоваскулярными факторами риска следует применять как можно более низкую дозу адреналина или полностью отказаться от добавления вазоконстрикторов. В таких случаях удобно применять мепивастезин.
Независимое вещество мепивакаин само уже обладает вазоконстрикторным действием, так что от добавления адреналина вполне можно отказаться.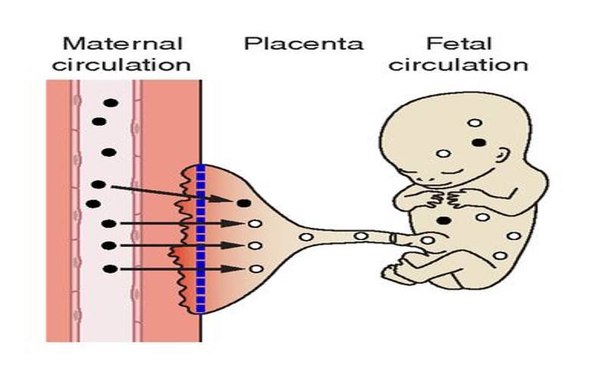
Обобщенные данные особенностей обезболивающего действия исследованных местноанестезирующих растворов представлены в таблице. Анализ этих данных позволяет считать, что эффективность средств на основе мепивакаина отличается не в значительной степени. Если соматическое состояние пациента позволяет применить средства, содержащие вазоконстриктор, то предпочтение целесообразно отдать местным анестетикам на основе артикаина, за исключением редких случаев аллергических реакций на артикаин.
При лечении пациентов с факторами анестезиологического риска, у большинства из которых имеются противопоказания для применения средств, содержащих вазоконстриктор и его консервант, применение 3% раствора мепивакаина без вазоконстриктора позволяет достигнуть достаточной степени обезболивания. При этом целесообразно учитывать лишь сравнительно непродолжительный период для проведения наиболее травматичных этапов стоматологического вмешательств. Кроме этого, можно рекомендовать использование премедикации у таких пациентов, что позволит не только потенцировать обезболивание, но и снизить риск развития общесоматических осложнений.
При этом целесообразно учитывать лишь сравнительно непродолжительный период для проведения наиболее травматичных этапов стоматологического вмешательств. Кроме этого, можно рекомендовать использование премедикации у таких пациентов, что позволит не только потенцировать обезболивание, но и снизить риск развития общесоматических осложнений.
Обобщенные данные обезболивающего действия местноанестезирующих средств на основе мепивакаина в сравнении с 2% раствором лидокаина без вазоконстриктора._________ _____________________________
|
Название препарата |
ПБ шах |
Период ПБ (мин) |
ПБВ шах |
Период ПБВ (мин) |
|
2%л |
1 |
6-12 |
1 |
12-15 |
|
3%м |
1Д |
6-20 |
1Д |
10-20 |
|
2%м+а |
1,3 |
3-24 |
1,1 |
6-12 |
|
2%м на |
1,4 |
3-24 |
1,2 |
3-27 |
Обозначения:
2% л — 2% раствор лидокаина без вазоконстриктора;
3%м — 3% раствор мепивакаина без вазоконстриктора ;
2° ом-а — 2% раствор мепивакаина с адреналином в концентрации 1:100000;
2% м+на — 2% раствор мепивакаина с норадреналином в концентрации 1:100000; ПБ max — максимальное увеличение порога боли относительно соответствующего значения при 2% л;
ПБВ max -максимальное увеличение предела болевой выносливости относительно соответствующего значения при 2° ол;
Период ПБ (мин) — интервал времени в минутах после введения местноанестезирующего раствора , в течении которого увеличение порога боли наиболее выражено;
Период ПБВ (мин) — интервал времени в минутах после введения меетноанестезирующего раствора, в течение которого увеличение предела болевой выносливости наиболее выражено.
Если же при опросе больной не может утвердительно ответить на вопрос о переносимости анестетиков или из анамнеза удается выяснить наличие аллергии на какие-либо вещества, проводится простейшая сублингвальная проба. Если она подтверждает непереносимость, что проявляется тошнотой, головокружением, бледностью, пациент направляется в процедурный кабинет для проведения аллергологических проб на различные анестетики.
Преимущества и недостатки карпульной анестезии в стоматологии «Жемчуг»
Наши стоматологи в клинике «Жемчуг» рекомендуют карпульную анестезию. Карпульная анестезия – обезболивание, при котором используется специальный шприц. Он применяется для комфортной и безопасной анестезии. В современной стоматологии данный метод обезболивания считается одним из самых востребованных.
Преимущества карпульной анестезии
По словам стоматологов, карпульная анестезия отличается следующими преимуществами:
- точная дозировка количества анестетика.
 В каждой карпуле находится 1,7 миллилитра анестезирующего средства, что облегчает контроль над дозой обезболивания;
В каждой карпуле находится 1,7 миллилитра анестезирующего средства, что облегчает контроль над дозой обезболивания; - стерильность. Для каждого отдельного пациента применяется одноразовая иголка, а раствор внутри карпулы запечатан с соблюдением норм асептики;
- лёгкая переносимость для пациента. Игла карпульного шприца имеет меньшую толщину по сравнению с одноразовым шприцем, поэтому ее введение в ткани практически не ощущается;
- удобство для стоматолога. Карпульный шприц намного легче фиксируется в руке и направляется в стороны, чем одноразовый шприц. Это возможно благодаря его продуманной конструкции. Игла такого шприца имеет большую гибкость, что позволяет при необходимости практически без ограничений сгибать ее, не боясь отламывания;
- полное исключение возможности инъекционного введения постороннего вещества или другого анестетика. Медицине известны случаи, когда в процессе обезболивания стоматолог вводил не то анестезирующее средство, а в некоторых ситуациях пациенту вводилось совершенно другое вещество, например, антисептик или спирт.
 Карпульная анестезия исключает вероятность такого исхода событий, так как на каждой из карпул указано название препарата для обезболивания, его концентрация и количество.
Карпульная анестезия исключает вероятность такого исхода событий, так как на каждой из карпул указано название препарата для обезболивания, его концентрация и количество.
Недостатки карпульной анестезии
У карпульной анестезии всего один недостаток: невозможность модификации анестетика. Нет никакой возможности добавить в раствор вазоконстриктор при необходимости, так как вскрыть карпулу, а затем использовать её нельзя. Если у Вас остались какие-то вопросы или сомнения, то Вы сможете проконсультироваться с нашими стоматологами, предварительно записавшись на приём в стоматологию «Жемчуг» в Тушино на улице Свободы. А при необходимости мы можем операцию под полным наркозом.
Все статьиОсобенности использования местных анестетиков в практике детского врача-стоматолога
Особенности использования местных анестетиков в практике детского врача-стоматолога
Айдемирова М.А., Давыдова Н.В., Фирсова И. В.
В.
ФГБОУ ВО «Саратовский ГМУ им. В.И. Разумовского» Минздрава России
Кафедра стоматологии детского возраста и ортодонтии
Применение анестезии всегда технически сложно при оказании медицинской помощи пациентам детского возраста. Дополнительными задачами, которые решает врач, становятся выбор методики проведения и местного анестетика на основе нозологии, соматического статуса, возраста и веса ребенка. У детей до 4-5 лет безопасность применения современных комбинированных анестетиков остается недостаточно изученной.
Цели и задачи. Изучить и сравнить местные анестетики, применяемые в практике детского врача-стоматолога.
Механизм действия местных анестетиков заключается в воздействии на рецепторы, снижении проницаемости натриевых каналов, нарушении вхождения ионов натрия в клетку, нарушении генерации потенциала действия и проводимости чувствительности. Местные анестетики должны обладать хорошей диффузией, высокой обезболивающей активностью, коротким латентным периодом, достаточной продолжительностью, обратимостью действий на нервные волокна и окончания, не оказывать системного воздействия на организм, не расширять сосуды, быть стабильными при хранении и стерилизации. Препаратами выбора на сегодня являются лидокаин, артикаин, мепивакаин.
Препаратами выбора на сегодня являются лидокаин, артикаин, мепивакаин.
Эти анестетики относятся к группе анестетиков со средней продолжительностью действия. Лидокаин и мепивакаин близки по структуре и физико-химическим свойствам. Мепивакаин менее опасный, чем лидокаин, используется 3% раствор, минимально обладает сосудорасширяющим действием, является препаратом выбора при непереносимости адреналина, сердечно-сосудистой патологии. Артикаин имеет оптимальное соотношение активности и токсичности. Хорошо диффундирует в соединительную и костную ткань, что расширяет показания к использованию инфильтрационной анестезии у детей. Из недостатков — расширение сосудов, короткая продолжительность действия.
С целью пролонгирования действия местного анестетика и снижения его токсичности, к раствору добавляют вазоконстрикторы. До 5 лет адреналин противопоказан (резко повышает тонус сосудов, нарушает сердечный ритм, сужает сосуды брюшной полости). Детям после 5 лет можно использовать анестетик с вазоконстриктором в концентрации 1:200000 и менее, в зависимости от объема вмешательства.
Дозы анестетиков подбирают в зависимости от возраста ребенка, опираясь на дозу взрослого, или ориентируясь на массу ребёнка.
Развитие аллергической реакции на анестетик бывает очень редко (зарегистрировано 2 случая истинной анафилаксии на местный анестетик за 20 лет исследования в австралийской Клиникой анестетической аллергии при Сиднейском университете). В современных карпулированных анестетиках имеются вспомогательные компоненты (сульфиты, ЭДТА и парабены, латекс, из которого изготавливают пробку в карпуле), которые вызывают аллергию гораздо чаще.
У детей при использовании анестетика нужно опасаться развития токсической реакции организма, связанной с попаданием анестетика в кровяное русло или превышением дозы препарата, наличием сопутствующей патологии.
При использовании местной анестезии у детей до 5 лет следует информировать родителей о неизученном влиянии анестетика на здоровье ребенка, тщательно заполнять медицинскую документацию. Предельно строго следует проводить расчет дозировки вводимого анестетика, в пересчете на массу тела ребенка.
Выводы. При выборе оптимального местного анестетика необходимо учитывать: уровень рН тканей в месте инъекции, необходимость высокого уровня асептичности манипулирования, необходимость минимизации содержания консервантов. Доза препарата подобранная индивидуально с учетом возраста, массы тела и соматического статуса снижает риск осложнений.
Анестезия в стоматологии — Новостом
Врач-стоматолог терапевт Нестеренко Ирина Александровна
В своей практике врачи-стоматологи, как правило, используют местную анестезию.Для обезболивания используют карпульные шприцы, которые бывают двух видов: для традиционной и интралигаментарной анестезии. Анестетики выпускаются в специальных карпулах, что надежно обеспечивает стерильность и точную дозировку. Для введения анестетика используются тончайшие карпульные иглы различной длины, выбранной в зависимости от вида анестезии (инфильтрационная, проводниковая, интралигаментарная). Созданный инъекционный инструментарий позволяет проводить обезболивание минимальными дозами анестетика, что предупреждает возникновение общих осложнений.
Созданный инъекционный инструментарий позволяет проводить обезболивание минимальными дозами анестетика, что предупреждает возникновение общих осложнений.
Для уменьшения неприятных ощущений при вколе иглы слизистую оболочку предварительно обрабатывают анестезирующим гелем или аэрозолем.
В стоматологической практике широкое распространение получили такие анестетики, как мепивакаин и артикаин.
Мепивакаин (мепивастезин, скандонест) обладает самостоятельным сосудосуживающим действием без добавления вазоконстрикторов. Учитывая это, препарат можно применять у больных с сердечно-сосудистой и эндокринной патологией.
Артикаин (септанест. убистезин, ультракаин) по силе действия в 5 раз превосходит новокаин, имеет хорошую способность проникновения в костную ткань. Этим объясняется выраженный эффект инфильтрационной анестезии. Аллергические реакции на артикаин бывают очень редко. Может применяться у пациентов преклонного возраста (без вазоконстрикторов) и детей.
Анестетики чаще всего используются в сочетании с вазоконстрикторами. Применение вазоконстрикторов в терапевтических дозах не является опасным для пациентов. Адреналин — один из наиболее эффективных сосудосуживающих препаратов. Вазоконстриктор продолжает и усиливает анестезию, обеспечивает надежный гемостаз. Применение адреналина противопоказано при декомпенсированных формах сердечнососудистой патологии и эндокринных нарушениях.
Препараты выбирают с учетом сопутствующих заболеваний, принадлежности зуба и состояния пациента на момент лечения. Если у пациента наблюдаются тяжелые сопутствующие заболевания, его следует консультировать у анестезиолога и при необходимости у других специалистов.
Анестезия полностью противопоказана при аллергических реакциях на анестетики.
Во время беременности лучше избегать приема лекарственных препаратов, но если анестезия все же планируется, то лучше ее сделать во втором триместре беременности. Это наиболее безопасный период для стоматологического лечения. Артикаин не проникает через гематоплацентарный барьер и поэтому это наиболее безопасный анестетик для беременных. Используя интралигаментарную анестезию, обезболивания можно добиться малыми дозами анестетика. Кормящим мамам анестезию проводить можно, но после лечения следует пропустить одно кормление (сцедить молоко).
В современной стоматологии неприятные ощущения при проведении анестезии сведены к минимуму. Для правильного выбора анестетика и способа обезболивания рекомендуем предупреждать врача о сопутствующих заболеваниях, аллергиях, беременности и кормлении грудью.
Статьи
Одним из постоянных спутников процедур для лечения заболеваний зубов является боль. Современная стоматология уже не предлагает пациентам просто «перетерпеть» ее, ведь существует большой выбор эффективных и в то же время безопасных анестетиков.
Основные препараты для анестезии
Наиболее широко на сегодняшний день используются анестетики на основе артикаина.
Анестетики на базе артикаина:
-
альфакаин;
-
убистезин;
-
септанест;
-
ультракаин.
Эффект этих обезболивающих средств длится около шести часов. Достигается эта продолжительность действия за счет вазоконстрикторов (например, адреналина). Сужая сосуды, они повышают артериальное давление, что вкупе с усиленным сердцебиением объясняет состояние тревоги, появляющееся после введения препарата.
Анестезия в особенных случаях
Вышеуказанные препараты, как и любые другие лекарственные средства, можно использовать не всегда. Противопоказанием для их применения могут стать, в частности, аллергические реакции, беременность и кормление грудью и т.п. Для таких случаев предусмотрен другой анестетик – меливастезин, не содержащий вазоконстрикторы.
Если у вас есть аллергия на какие-либо препараты, обязательно сообщите об этом своему стоматологу и узнайте, какие средства он применяет. При необходимости доктор может провести аллергическую пробу прямо на месте – для этого на предплечье делается пара царапин, на которые капается обезболивающее средство. Если же возникнут сомнения, потребуется пройти более сложные тесты на аллергические реакции в специальном центре
Особенности инъекции анестетиков
В стоматологических клиниках чаще всего применяют карпульные анестетики. Карпула помещается в большой шприц, который своими размерами вызывает страх у пациентов. На самом деле толщина его иглы минимальна, и инъекция практически безболезненно. При этом стоит отметить, что тактильная чувствительность при введении обезболивающих средств не снимается.
Считается, что укол в верхнюю челюсть менее болезнен, да и эффект анестетика наступает быстрее. Если же говорить о нижней челюсти, то ее обезболивание занимает зачастую намного больше времени. Причина такого отличия кроется в разном строении костной ткани. Стоит также отметить, что при введении анестезирующего препарата в нижнюю челюсть немеет половина зубного ряда, а вот в верхней челюсти эффект распространяется лишь на 2-3 зуба. Это обусловлено особенностями уже нервной системы.
Следует отметить, что если перед посещением стоматологического кабинета в течение некоторого времени вы принимали какие-то обезболивающие препараты, это может снизить эффективность применяемых стоматологом анестетиков. Обезболивающее средство может и вовсе не подействовать, если в месте его введения наблюдается отек (он свидетельствует о наличии кислой среды из-за продуктов воспаления, которая нейтрализует анестетик, имеющий щелочную среду).
Хирургическая стоматология и ЧЛХ
Применение костного блока BIO-OST при хирургическом лечении заболеваний пародонта
Л.А. Ананьева
ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Москва, Россия
На хирургическом этапе лечения заболеваний пародонта для устранения вертикальных костных дефектов применяются остеопластические материалы, применение которых основывается на их остеоиндуктивных и остеокондуктивных свойствах.
Остеоиндуктивные материалы способны стимулировать костные недифференцированные мезенхимальные клетки к делению, дифференцированию и секреции (синтезу новой костной ткани).
Остеокондуктивные материалы биоинертны и биоактивны, структура и размер их пор способствуют врастанию ткани и аппозиционному росту. Такие материалы должны полностью резорбироваться и замещаться новообразованной костной тканью.
Как наиболее доступные и простые в применении при хирургическом восстановлении вертикальных костных дефектов используются ксеногенные остеопластические материалы.
Новым представителем ксеногенных остеопластических биокомпозитных материалов является матрикс остеоплатический Bio-Ost с фоновой остеоиндукцией (Регистрационное удостоверение №РЗН201/3086. Декларация соответствия № 044532).
Фоновая остеоиндукция обеспечивается введением в его состав рекомбинантного костного морфогенетического белка rhBmp-2.
Деминерализованный костный матрикс, изготовленный на основе губчатого слоя ксеногенной кости и содержащий рекомбинантный белковый остеоинд фуктор (rhВМР-2), стимулирует интенсивное образование кровяного сгустка и служит трехмерной матричной структурой для роста соединительной ткани, перестраивающейся в процессе регенерации во вновь образованную костную ткань.
Bio-Ost выпускается в следующих формах: гранулы из губчатого или кортикального слоя, губчатые и кортикальные блоки.
Рассмотрим клинический пример использования костного блока Bio-Ost 10×10×10 мм при хирургическом лечении пародонтальной кисты в области зубов 4.1—4.2.
Объективно в области 3.1—4.1 определяется пародонтальный карман глубиной более 10 мм. На внутриротовой контактной рентгенограмме: резорбция костной ткани более чем на 1/3 длины корней зубов в области 3.1—4.1, кортикальная пластинка отсутствует.
Диагноз: К 04.8 (корневая киста).
Ход операции. Под аппликационной Lidoxor и инфильтрационной анестезией Sol. Articaini 4% — 1,7 мл в области зубов 3.2—4.2 произведен внутрибороздковый и сосочкосохраняющий разрез в области 3.1—4.1 и два вертикальных разреза до переходной складки. Отслоен полнослойный слизисто-надкостничный лоскут. Удалена пародонтальная киста в области 3.1, 4.1. Рутпленинг в области 4.2, 4.1, 3.1, 3.2. Аппликация на поверхность корней зубов 4.2, 4.1, 3.1, 3.2 17% раствора ЭДТА на 1 мин, обильная ирригация физиологическим раствором. Костный блок Bio-Ost подготовлен. Лоскут иммобилизирован. Bio-Ost введен на подготовленную раневую поверхность, уплотнен без чрезмерного давления. Лоскут уложен на место и зафиксирован обвивными и узловыми швами Prolene 6−0. Холод местно. Даны рекомендации.
Изменения гемомикроциркуляции пульпы интактных зубов при проведении местного обезболивания 4% раствором артикаина с различным содержанием эпинефрина
Е.Н. Анисимова, С.Н. Ермольев, Л.В. Першина
ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Москва, Россия
Успешное освоение и внедрение новых технологий в стоматологии возможно только в условиях комфорта для пациента [1]. Этого можно достичь при использовании местного обезболивания, эффективность и безопасность которого зависит от применения современных местнообезболивающих средств — препарата на основе 4% артикаина, который расширяет сосуды и используется с вазоконстриктором эпинефрином в различных концентрациях (1:100 000; 1:200 000 и 1:400 000) [2]. Однако использование высокой концентрации эпинефрина (1:100 000) при любом способе введения создает эффект ишемизации тканей в зоне инъекции, что может приводить к местным осложнениям [3, 4]. Регистрация изменений гемомикроциркуляции проводится с помощью лазерной допплеровской флоуметрии [5].
Цель — изучение динамики микроциркуляции пульпы интактных зубов при проведении местного обезболивания 4% раствором артикаина с различным содержанием эпинефрина, введенного различными способами.
Материал и методы. Клинические исследования проводились на базе кафедры обезболивания в стоматологии ГБУ ВПО МГМСУ. Обследованы 105 человек, из них 80 женщин и 25 мужчин в возрасте от 20 до 60 лет без выраженной сопутствующей патологии, которым проводилось обезболивание 108 интактных зубов без патологии пародонта 4% раствором артикаина без вазоконстриктора и с различным его содержанием (1:100 000; 1:200 000; 1:400 000) инфильтрационным, интралигаментарным и модифицированным пародонтальным [5] способами введения. Для проведения флоуметрии использовали компьютеризированный лазерный анализатор капиллярного кровотока ЛАКК-02 (Москва). Критериями оценки микроциркуляции являлись: М — показатель микроциркуляции, δ —среднее квадратическое отклонение и Kv — коэффициент вариации. Регистрацию показателей ЛДФ-грамм проводили до введения анестетика и через 5, 10, 15, 30 и 60 мин.
Результаты. Регистрация динамики микроциркуляции пульпы интактных зубов без патологии пародонта при инфильтрации 4% раствором артикаина без эпинефрина показала снижение ее уровня через 5 мин на 5,3%, через 10 мин на 18,7%, через 15 мин на 29,7%, через 30 мин на 26,1%. К 60-й минуте уровень кровотока превысил начальные значения на 6,6%. Вазомоторная активность повышалась через 5 мин на 35,6%, через 10 мин на 52,2%, через 15 мин на 71,2%, через 30 мин на 87,7%, через 60 мин на 71%. Интенсивность кровотока превысила исходные показатели: до 10 мин на 58,3%, к 15-й минуте на 76,7%, к 30-й минуте на 88,8%, к 60-й минуте на 72,2%. При введении вазоконстриктора в состав местного анестетика в концентрации 1:400 000 показатель микроциркуляции был снижен на 7,5% к 5-й минуте, на 30,2% к 10-й минуте, на 14,2% к 15-й минуте, на 8,1% к 30-й минуте, к 60-й минуте на 0,1%. Вазомоторная активность увеличивалась сразу: к 5-й минуте на 69,6%, на 30,5% к 10-й минуте, 48,4% к 15-й минуте, 61,2% к 30-й минуте, 27,5% к 60-й минуте. Интенсивность кровотока увеличивалась к 5-й минуте на 66,7%, возвращаясь к начальному значению к 10-й минуте, затем происходило повышение на 38,1% к 15-й минуте, на 56,7% к 30-й минуте и на 23,5% к 60-й минуте. При содержании эпинефрина 1:200 000 в анестетике уровень микроциркуляции снижался на 26,9% к 5-й минуте, к 10-й минуте на 35,8%, к 15-й минуте на 20,5%. К 30-й минуте показатель достигал начального уровня, превышая его на 6,3% к 60-й минуте исследования. Колеблемость потока эритроцитов и вазомоторная активность возрастали на 22,7 и 43,7% к 5-й минуте соответственно, к 10-й минуте — на 5,9 и 32,6%, к 15-й минуте — на 37,0 и 64,8%, на 41,4 и 38,6% к 30-й минуте, на 50 и 50,4% показатели были увеличены к 60-й минуте. На 15-й минуте восстанавливалась интенсивность кровотока, снижаясь на 1%, вазомоторная активность оставалась повышенной на 29%. При введении 4% артикаина с вазоконстриктором 1:100 000 уровень капиллярного кровотока снижался: на 1,7% к 5-й минуте, на 27,2% к 10-й минуте, на 65,7% к 15-й минуте, к 30-й на 39,4%, к 60-й минуте на 6%. Вазомоторная активность к 5-й минуте повышалась на 56,9%, к 10-й минуте на 36,3%, к 15-й минуте на 28,8%, к 30-й минуте на 49%, к 60-й минуте на 79,2%. Интенсивность кровотока возрастала на 41,4% к 5-й минуте, к 10-й минуте на 34,6%, к 15-й минуте на 5,9%, на 30-й минуте на 34,6%, к 60-й минуте на 39,3%.
При введении 4% раствора артикаина без эпинефрина модифицированным пародонтальным способом в области интактных нижнечелюстных моляров без патологии пародонта показатель микроциркуляции к 5-й минуте снижается на 11,4%, к 10-й минуте на 34%, к 15-й минуте на 31,1%, к 30-й минуте на 20,3%, к 60-й минуте превышает исходный уровень на 0,8%. Колеблемость потока эритроцитов в первые 5 мин была снижена на 4,2%, к 10-й минуте оставалась прежней, повышалась на 15-й минуте на 44,2%, к 30-й минуте на 73%, к 60-й минуте на 27,2%. Вазомоторная активность увеличивалась на 6,4% через 5 мин, на 23,8% через 10 мин, на 55,4% через 15 мин, через 30 мин на 80,5%, и на 24,7% через 60 мин. При добавлении эпинефрина в концентрации 1:400 000 в раствор 4% артикаина к 5-й минуте уровень микроциркуляции снижался на 25,1%, к 10-й минуте на 27,2%, к 15-й минуте на 32,7%, к 30-й минуте на 36,4%, к 60-й минуте был выше исходного на 1,2%. Вазомоторная активность возрастала к 5-й минуте на 39,2%, к 10-й минуте на 55,9%, к 15-й минуте на 49,6%, к 30-й минуте на 33,5%, к 60-й минуте на 17%, колеблемость потока эритроцитов повышалась на 20% к 5-й минуте, на 40% к 15-й минуте, на 25% восстанавливаясь к 30-й минуте, превышая исходные на 7,7% к 60-й минуте исследования. При содержании эпинефрина 1:200 000 в анестетике уровень микроциркуляции снижается к 5-й минуте на 59,1%, к 10-й минуте на 49%, к 15-й минуте на 48,8%, к 30-й минуте на 12,8%, к 60-й минуте превосходит начальный уровень на 4,0%. Вазомоторная активность снижается на 56,5% через 5 мин, на 57,6% через 10 мин, на 23,4% через 15 мин, на 72,2% через 30 мин, выше начальных данных на 51,9% к 60-й минуте. Интенсивность кровотока к 5-й минуте снижается на 82,3%, к 10-й минуте на 79,0%, к 15-й минуте на 46,8%, к 30-й минуте на 75,8%, увеличиваясь на 52% к 60-й минуте. При использовании 4% артикаина с вазоконстриктором 1:100 000 снижение уровня микроциркуляции к 5-й минуте составляет 71,5%, к 10-й минуте на 42,4%, к 15-й минуте на 34,3%, к 30-й минуте на 18,6% и превышает начальные значения на 2,5% к 60-й минуте. Вазомоторная активность увеличивается к 5-й минуте на 40,5%, к 10-й минуте на 10,3%, к 15-й минуте на 37,5%, к 30-й минуте на 35,4% и на 45,3% к 60-й минуте. При этом колеблемость потока эритроцитов увеличивалась к 5-й минуте на 23,8%, к 10-й минуте на 5,9%, к 15-й минуте на 27,2%, к 30-й минуте на 37,5% и к 60-й минуте на 38,5%.
При проведении интралигаментарной анестезии 4% раствором артикаина без эпинефрина в области интактных зубов без патологии пародонта уровень капиллярного кровотока в пульпе через 5 мин снижается на 18,0%, через 10 мин на 11,4%, через 15 мин на 16,5%, через 30 мин на 18%, через 60 мин превышает исходные значения на 1,5%. При этом вазомоторная активность повышалась на 46% к 5-й минуте, к 10-й минуте на 15,1%, к 15-й минуте на 23,8%, к 30-й минуте на 3,2% и увеличивалась на 37,8% к 60-й минуте. Интенсивность кровотока повышалась на 35,7% в первые 5 мин, была повышенной на 10,0% до 15-й минуты, на 25,0% к 30-й минуте, на 40% к 60-й минуте.
При добавлении вазоконстриктора 1:400 000 уровень капиллярного кровотока снижался на 30,3% к 5-й минуте, на 19,6% к 10-й минуте, на 3,8% к 15-й минуте, на 1,6% к 30-й минуте, превосходил начальные данные на 16,4% к 60-й минуте. Вазомоторная активность снижалась на 16,5% к 5-й минуте, повышаясь на 0,8% к 10-й минуте, ниже исходных значений на 6,5% к 15-й минуте, увеличиваясь на 4,8 и 25,4% к 30-й и 60-й минуте соответственно. Интенсивность микроциркуляции снижалась на 10% к 5-й минуте, оставаясь сниженной к 10-й минуте, на 20% к 15-й минуте, возвращаясь к исходным значениям к 60-й минуте. При введении 4% раствора артикаина с эпинефрином 1:200 000 уровень микроциркуляции снижается к 5-й минуте на 51,3%, к 10-й минуте на 47,7%, к 15-й минуте на 45,1%, к 30-й минуте на 16,1%, превосходя исходный показатель на 17,6% к 60-й минуте. Вазомоторная активность снижалась на 27,3% к 5-й минуте, на 25,7% к 10-й минуте, на 23,3% к 15-й минуте, на 16,1%, превышая начальный показатель на 0,7% к 60-й минуте. Интенсивность микроциркуляции снижалась на 64,9% к 5-й минуте, на 62,2% к 10-й минуте, на 59,5% к 15-й минуте, на 32,4% к 30-й минуте и превосходила начальный показатель на 17,8% к 60-й минуте. При проведении интралигаментарной анестезии 4% раствором артикаина с содержанием вазоконстриктора 1:100 000 к 5-й минуте уровень капиллярного кровотока снизился на 83,7%, к 10-й минуте на 68%, к 15-й минуте на 89%, к 30-й минуте на 63,4%, к 60-й минуте на 5,5%. Вазомоторная активность снижалась к 5-й минуте на 66,4%, к 10-й минуте на 62,9%, к 15-й минуте на 88,1%, к 30-й минуте на 77,5%, превышая свои показатели на 6,4% к 60-й минуте. Интенсивность капиллярного кровотока увеличилась на 13,6%, далее происходило снижение показателей на 15,8% к 10-й минуте, на 10,5% к 15-й минуте, на 36,7% к 30-й минуте, превышая начальные показатели на 9,5% к 60-й минуте.
Вывод. Максимальное снижение показателей микроциркуляции при использовании инфильтрационного способа введения 4% артикаина составляет 29,7% от начальных данных, при введении вазоконстриктора в состав местного анестетика в концентрации 1:400 000 этот показатель уменьшается на 1,7%, при использовании концентрации эпинефрина 1:200 000 — на 36%, при разведении 1:100 000 — на 66%, по сравнению с препаратом без вазоконстриктора. К окончанию исследования при использовании 4% раствора артикаина без эпинефрина и в концентрации 1:400 000, 1:200 000 показатели микроциркуляции восстанавливаются, что является проявлением отсутствия ишемии пульпы. При использовании препарата с вазоконстриктором в разведении 1:100 000 не происходило полного восстановления уровня капиллярного кровотока, оставаясь сниженным на 6% к 60-й минуте исследования, что означает снижение скорости движения эритроцитов в микрососудах и содержании в них раствора анестетика.
Исследование модифицированной пародонтальной анестезии интактных зубов без патологии пародонта с применением 4% артикаина без эпинефрина выявляет максимальное снижение уровня микроциркуляции на 34%, при введении раствора 4% артикаина с концентрацией эпинефрина 1:400 000 — на 5,6%, при концентрации 1:20 000 — на 42,5%, концентрация эпинефрина 1:100 000 — на 54,7%, относительно 4% раствора артикаина без эпинефрина. К 60-й минуте исследования уровень микроциркуляции всех используемых препаратов превышает исходный уровень, что свидетельствует о компенсаторных механизмах в пульпе зуба.
При введении 4% раствора артикаина с концентрацией эпинефрина 1:400 000, интралигаментарным способом, уровень микроциркуляции снижается на 40,6%, при разведении вазоконстриктора 1:200 000 — на 64,7%, при концентрации 1:100 000 — на 79,8%, относительно препарата без вазоконстриктора, максимальный уровень снижения микроциркуляции которого составляет 18% от исходных данных. Показатели микроциркуляции возвращаются к исходному уровню, что является признаком восстановления капиллярного кровотока в пульпе зубов.
1. Анисимова Е.Н., Логинова Н.К., Ермольев С.Н., Букенгольц А.А., Олейникова Е.В. Функционально-диагностическая оценка эффективности местного обезболивания. Dental Forum. 2013;1.
2. Анисимова Е.Н., Рабинович С.А., Анисимова Н.Ю. Артикаин — все «За». Безопасность и эффективность использования 4% раствора артикаина с различной концентрацией эпинефрина. Новое в стоматологии. 2014;202 (6):62−65.
3. Ka¨mmerer PW, Kra¨mer N, Esch J, Pfau H, Uhlemann U, Piehlmeier L, Daubla¨nder M. Epinephrine-reduced articaine solution (1:400,000) in paediatric dentistry: a multicentre non-interventional clinical trial. Eur Arch Paediatr Dent. 2013;89−95.
4. Malamed SF. Local anesthesia: Pediatric Emergency Medicine. 13 International Dental Congress on Anesthesia, Sedation, And Pain Control Fairmont Orchid Resort- Kona, Hawaii February. 2012;1−40.
5. Логинова Н.К., Ермольев С.Н. Лазерная допплерография пульпы зуба. Методич. рек. ФГУ «ЦНИИС И ЧЛХ Росмедтехнологий». 2008;6−12.
Повышение эффективности обезболивания при оказании неотложной стоматологической помощи пациентам с артериальной гипертензией
Е.Н. Анисимова, И.В. Орехова, С.Т. Сохов
ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Москва, Россия
Стоматологическая помощь является одной из наиболее востребованных медицинских услуг. Число лиц, обращающихся к стоматологу, непрерывно увеличивается, меняется возрастной состав пациентов. Так, в городских поликлиниках большинство пациентов, нуждающихся в стоматологическом вмешательстве, старше 65 лет, а распространенность артериальной гипертензии (АГ) в этой возрастной группе достигает 50—65% [1]. Больные с сопутствующей сердечно-сосудистой патологией имеют повышенный риск сосудистых осложнений при проведении местного обезболивания [2]. Вазоконстриктор, входящий в состав местнообезболивающего раствора, может вызвать обострение сопутствующего заболевания, однако эффективное обезболивание болезненных стоматологических вмешательств предусматривает его наличие в составе местнообезболивающего раствора [3]. Учитывая это, управление болью является серьезной проблемой для стоматологов при проведении местного обезболивания 3% раствором мепивакаина для оказании неотложной стоматологической помощи у пациентов с сопутствующей патологией. Для повышения эффективности местного обезболивания европейские коллеги регулярно назначают НПВС в качестве превентивной аналгезии [4]. Превентивная аналгезия — это антиноцицептивная терапия, которую назначают до вмешательства для предотвращения периферической и центральной сенсибилизации [5]. В отличие от наркотических анальгетиков и производных пиразолона, НПВС оказывают минимальное влияние на состояние системы кровообращения и дыхания, моторику желудочно-кишечного тракта, тонус сфинктеров и не имеют наркогенного потенциала. Механизм действия НПВП заключается в угнетении циклооксигеназы (ЦОГ), который отвечает за выработку различных биологически активных веществ: простагландинов, простациклинов, тромбоксана и др. Учитывая способность НПВС снижать уровень медиаторов воспаления, была выдвинута гипотеза, что превентивная аналгезия НПВС увеличивает эффективность местного обезболивания.
Цель исследования — повышение эффективности местного обезболивания 3% раствором мепивакаина с помощью превентивной аналгезии препаратами НПВС у пациентов с артериальной гипертензией на амбулаторном приеме при оказании неотложной стоматологической помощи.
Материал и методы. Нами обследованы 248 (149 женщин и 99 мужчин) пациентов в возрасте от 35 до 70 лет, обратившихся за неотложной стоматологической помощью (К04.0 Пульпит, К04.4 Острый апикальный периодонтит пульпарного происхождения, К04.7 периапикальный абсцесс без полости, К10.22 Острый периостит челюсти), с показателями артериального давления выше 140/90 мм рт.ст. Оценка эффективности местного обезболивания, проведенного 3% раствором мепивакаина различными способами и 3% раствором мепивакаина в сочетании с превентивной аналгезией препаратами НПВС проводилась с помощью визуально-аналоговой шкалы (ВАШ). Для превентивной аналгезии назначались препараты, максимальная концентрация в плазме крови которых достигается через 20—30 мин после применения. Стоматологическое вмешательство осуществлялось под непрерывным контролем АД и ЧСС с помощью прикроватного монитора Armed PC-9000B.
Результаты. Повышение эффективности местной анестезии отмечалось при использовании инфильтрационной анестезии на верхней челюсти при К04.0 Пульпит с 85,3 до 94,1%, при К04.4 Острый апикальный периодонтит пульпарного происхождения с 90,2 до 96,3%, при К04.7 Периапикальный абсцесс без полости с 87,4 до 95,5%, проводникового способа обезболивания у нижнечелюстного отверстия при К04.0 Пульпит с 80,3 до 91,1%, при К04.4 Острый апикальный периодонтит пульпарного происхождения с 84,2 до 93,3%, при К04.7 Периапикальный абсцесс без полости с 85,4 до 95,5%. При мониторировании гемодинамических показателей отклонений не выявлено. НПВП-гастеропатии, сердечной недостаточности от однократного приема НПВС не отмечалось.
Вывод. Результаты проведенного исследования подтверждают эффективность превентивной аналгезии НПВС для повышения эффективности местного обезболивания 3% раствором мепивакаина. Быстрый и длительный обезболивающий эффект, простота и удобство перорального приема в таблетированной форме, минимальный риск побочных реакций, альтернатива наркотическим анальгетикам и анальгину позволили рекомендовать нам НПВП в стоматологическую практику.
1. Douglass CW, Shanmugham JR. Primary care, the dental profession, and the prevalence of chronic diseases in the United States. Dent Clin North Am. 2012;56:699−730.
2. Skaar D, O’Connor H, Lunos S, Luepker R, Michalowicz BS. Dental pro- cedures and risk of experiencing a second vascular event in a Medicare population. J Am Dent Assoc. 2012;143 (11):1190−1198.
3. Анисимова Е.Н., Анисимова Н.Ю., Рабинович С.А. Артикаин — все «За». Безопасность и эффективность использования 4% раствора артикаина с различной концентрацией эпинефрина. Новое в стоматологии. 2014;202 (6):62−66.
4. Mickel AK, Wright AP, Chogle S, Jones JJ, Kantorovich I, Curd F. An analysis of current analgesic preferences for endodontic pain management. J Endod. 2006;32:1146−1154.
5. Березенко М.Н., Губайдуллин Р.Р., Онегин М.А. Применение превентивной аналгезии при тотальном эндопротезировании тазобедренного сустава снижает интенсивность боли в послеоперационном периоде. Справочник врача по общей практики. 2015;11−12:69−72.
Лечение детей с хроническим неспецифическим паренхиматозным паротитом
С.М. Базаева, О.З. Топольницкий, М.В. Смысленова, А.С. Клиновская
ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Москва, Россия
Среди заболеваний больших слюнных желез у детей наиболее часто встречается воспалительное поражение околоушных слюнных желез — паротит, на долю которого приходится более 85% всех воспалительных заболеваний слюнных желез. Клиническое течение неспецифического паренхиматозного паротита может быть острым, хроническим и хроническим в стадии обострения.
Особенностью хронического паренхиматозного паротита является длительность и цикличность заболевания, проявляющаяся периодами обострения и ремиссии, при которых необходимо учитывать активное или неактивное течение воспаления (Г.Н. Москаленко, 2000).
Учитывая вышесказанное, целью нашего исследования явилась модификация схемы лечения детей с хроническим паренхиматозным паротитом в системе диспансерного наблюдения.
Цель исследования — разработать и внедрить в практическое здравоохранение модифицированную схему обследования и лечения детей с хроническим паренхиматозным паротитом в диспансерном режиме.
Данное исследование условно разделили на два этапа. На I этапе проводился ретроспективный анализ количества детей с хроническим неспецифическим паренхиматозным паротитом среди всех нозологических форм заболеваний у детей, находившихся на лечении с Центре стоматологии и ЧЛХ за 6 лет.
Нами был произведен анализ архивных данных за период с 1999 по 2006 г. для выявления количества пациентов с хроническим неспецифическим паренхиматозным паротитом. Общее количество посещений пациентов со всеми нозологическими формами стоматологических заболеваний составило 48 345 детей в возрасте от 1 нед до 16 лет. С хроническим неспецифическим паренхиматозным паротитом были обследованы и проводилось лечение у 2540 детей в возрасте от 1 года 2 мес до 16 лет, что составило 5,25% от общего количества обследованных в клинике детей.
Из общего количества находившихся на обследовании, лечении и диспансерном наблюдении детей с хроническим паренхиматозным паротитом большую часть по числу обращений составили мальчики — 1597 (63%), из них наибольшее количество обращений пришлось на возраст 12 лет (191 мальчиков) и 7 лет (156). Необходимо отметить группу детей в возрасте от 1 года до 2 лет — первично диагноз был установлен у 3 мальчиков (1 год 8 мес, 1 год 10 мес, 1 год 11 мес).
По архивным данным было проведено обследование и лечение 943 (37%) девочек в возрасте от 1 года до 16 лет с хроническим паренхиматозным паротитом. Наибольшее количество в данной группе составили девочки в возрасте 6 (147) и 7 (122) лет.
Таким образом, статистическая обработка архивных данных за 1999—2006 гг. выявила 5,25% детей с хроническим паренхиматозным паротитом от общего числа обратившихся пациентов. Количество обратившихся мальчиков составило 63% с наибольшей обращаемостью в возрасте 12 и 7 лет.
Результаты. В целях совершенствования современных методов диагностики и лечения детей с хроническим паренхиматозным паротитом мы провели обследование и лечение 105 детей, с данной патологией, в возрасте от 3 до 12 лет.
У 40% детей, направленных в клинику диагноз был поставлен относительно правильно, т. е. было установлено хроническое воспаление в околоушной слюнной железе. В 60% диагноз был установлен неточно, что говорит о недостаточности у врачей сведений о данном заболевании.
Все 105 детей были обследованы по следующей схеме: общеклиническое; ультразвуковое; рентгенологическое.
Ультразвуковое исследование околоушных слюнных желез проводилось в динамике воспалительного процесса для получения визуальной информации о состоянии стромы, васкуляризации, размеров околоушных слюнных желез. В процессе исследования выявляли увеличенные внутри- и внежелезистые лимфатические узлы.
Рентгенологическое исследование околоушных слюнных желез проводилось методикой контрастной сиалографии и ортопантомосиалографии с предварительным введением рентгеноконтрастного, водорастворимого вещества омнипак или йодолипол.
При этом контрастную рентгеносиалографию проводили в исключительно диагностических случаях с целью уточнения диагноза и как лечебно-профилактическую инстилляцию йодолиполом.
В период ремиссии, а также в процессе лечения и в период обострения всем пациентам проводилось эхографическое исследование, что позволило следить за динамикой развития заболевания.
Алгоритм диспансерного наблюдения, лечения и профилактики детей с хроническим паренхиматозным паротитом.
Нами предложена модифицированная систематизация заболевания, где в период обострения хронического паренхиматозного паротита выделяем активное или неактивное течение; период ремиссии — активное или неактивное течение.
При активном течении воспалительного процесса клинически четко проявлялось обострение хронического паренхиматозного паротита. Заболевание отличалось выраженной воспалительной реакцией околоушной слюнной железы. Продолжительность обострения в железе при активном течении составляла от 2—3 нед до 2 мес, количество обострений от 4 до 8 раз в год.
При неактивном течении обострение хронического паренхиматозного паротита протекало без выраженных местных и общих симптомов, с меньшим количеством обострений — от 1 до 3 раз в год, что не противоречит данным Г.Н. Москаленко (2010 г.).
Предлагаемая нами систематизация заболевания удобна для применения в практическом здравоохранении.
У 44 детей из исследуемой группы, с клинически активным течением процесса предъявляли жалобы на появление болезненной припухлости в околоушной области от 4 до 8 раз в год. С клинически неактивным протекающим процессом наблюдался 61 ребенок.
С целью исключения патологического процесса в области ветви, угла и тела нижней челюсти 19 больным, предъявляющим жалобы на резкую болезненность в околоушно-жевательной области, распространение инфильтрата на всю околоушную область, затрудненное и ограниченное открывание рта, проводили рентгенологическое исследование нижней челюсти. В двух случаях для исключения патологии (новообразования и патологии выводных протоков) проводилась спиральная КТ с контрастированием железы, однако данный метод имеет ограничение у детей. Нами установлено, что период ремиссии хронического паренхиматозного паротита составил: от 1 до 6 мес — 36 детей; от 6 мес до 1 года — 69 детей.
В период ремиссии проводилось эхографическое исследование, где было установлено: понижение эхогенности паренхимы железы; уплотнение капсулы околоушной слюнной железы; наличие единичных кистозных полостей размером до 0,3 см в диаметре; наличие увеличенных лимфатических узлов до 0,4 см, с ровными контурами, обычной эхогенности и эхоструктуры.
Эхографическое исследование околоушных слюнных желез, проводимое в период ремиссии заболевания, является объективным тестом для контроля качества лечения, позволяет отказаться от сиалографии и ортопантомосиалографии.
Наличие и характер следующих рентгенологических признаков: неравномерность изображения паренхимы железы, определение или прерывистость протоков I, II, III, IV, V порядков, наличие кистозных полостей размером от 0,3 до 5 мм зависит от деструктивных изменений в околоушной слюнной железе.
Лечение детей с хроническим паренхиматозным паротитом носило патогенетический и симптоматический характер и зависело от периода воспалительного процесса.
В период обострения хронического паренхиматозного паротита назначали необходимый комплекс процедур, способствующий стиханию острого воспалительного процесса. С этой целью нами был применен антигомотоксический препарат «Траумель С» наряду с антибиотиками (при t выше 38 °С).
При назначении гомеопатического препарата «Эхинацея компотизум СН», мы использовали его противовоспалительное, антибактериальное, аналгезирующее, дезинтоксикационное, иммуностимулирующее действия. Кроме того, для стихания воспалительного процесса в период обострения, 44 детям с активным течением воспалительного процесса назначали антибактериальную терапию.
Проводили противовоспалительную терапию медикаментами, а также физическими факторами.
Проводили инстилляцию протоков околоушной слюнной железы лекарственными веществами (ферменты).
Особое значение уделяли общеукрепляющему лечению и средствам, повышающим неспецифическую защиту организма.
В период ремиссии, при хроническом воспалении околоушных слюнных желез мы считали необходимым воздействовать на бактериальную флору, снижение продолжительности хронического воспаления: улучшение секреции слюны, способствующей выведению некротических масс, слущивающегося эпителия из протока; усиление регенеративной способности железы. Для этого в период ремиссии с целью предупреждения развития обострения назначали препараты «Траумель С», «Эхинацея композитум СН», поливитамины, витамин, А (в виде введения в проток околоушной железы), закаливание, санацию очагов хронической инфекции.
В результате после проведенного лечения перечисленные симптомы были менее выражены, чем при первичном обращении пациентов. Длительность периода обострения составляла 3—4 нед, после проведенного лечения сократилась от 1 до 2 нед. Уменьшилось также количество обострений. У 32 детей из 44 отмечен переход воспалительного процесса из активного течения в неактивное.
Учитывая продолжительность заболевания, сохранение патологических изменений в железе и необходимость в профилактической терапии в период ремиссии мы предлагаем алгоритм диспансерного наблюдения, лечения и профилактики детей с хроническим паренхиматозным паротитом.
Данная схема лечения позволяет получить стойкую ремиссию с максимальным исключением антибактериальных препаратов.
Анализ отдаленных клинических результатов дентальной имплантации по частоте воспалительных осложнений
Д.А. Бронштейн, Ю.А. Повстянко, Н.А. Узунян, Ф.Г. Шумаков, К.В. Шматов
ФГБОУ ДПО «Институт повышения квалификации ФМБА России», Москва, Россия
Публикации об отдаленных результатах дентальной имплантации в статистически достоверных масштабах наблюдений встречаются редко. Чаще всего оценка эффективности имплантации ограничивается сроком три—пять лет, хотя в профессиональной среде используется термин «пожизненная установка имплантатов», а в классических критериях дентальной имплантации (Smith, 1987) предусматривается неосложненное функционирование не менее 80,0% установленных имплантатов в течение 10 лет.
В то же время длительный опыт использования метода имплантации в крупных стоматологических клиниках и институтах дает возможность провести многосторонний анализ эффективности имплантации при сроке эксплуатации протезов на имплантатах не менее 10 лет. При этом возможно детальное выявление влияния разных условий функционирования имплантатов на результативность имплантации [1—6].
Цель исследования — провести анализ эффективности внутрикостной дентальной имплантации в отдаленные сроки 10 лет в зависимости от условий функционирования имплантатов.
Материал и методы. Проведен анализ результатов установки 4875 внутрикостных дентальных имплантатов у 1207 пациентов с частичной или полной потерей зубов (K08.1) по статистическим данным ряда клиник в Москве. Период анализа с момента установки имплантатов — 10 лет. Большинство пациентов не соблюдали периодичность диспансерных посещений.
Основными критериями неэффективности имплантации были: мукозит и периимплантит (дифференцированно с резорбцией на 1/3 и ½ длины имплантатов), а также удаление имплантата.
Результаты. Характеристика видов применяемой имплантации в разных клинических условиях при анализе за 10-летний период отражает частоту их использования в зависимости от общеизвестных знаний и эмпирического опыта врача, что в значительной степени отражает эффективность разных подходов к имплантации.
На верхней челюсти устанавливались 2894 имплантата, на нижней — 1981 (соответственно 59,4 и 40,6%). Клинические условия обусловливали более частую установку имплантатов в боковом отделе: 3251 (66,7%) имплантат против 1624 (33,3%) во фронтальном отделе. При полном отсутствии зубов установлены 2923 имплантата, при частичном — 1952 (соответственно 60 и 40%).
Среди установленных имплантатов 926 (19,0%) устанавливались непосредственно в лунку удаленного зуба, 533 (10,9%) имплантатов — в ранние сроки (спустя 1—3 мес) после удаления зуба, 1866 (38,3%) имплантатов — примерно через год после удаления зуба (после перестройки альвеолярной лунки), 1550 (31,8%) имплантатов устанавливались в разные сроки в перестроившуюся костную ткань не ранее, чем через год после удаления зуба. 903 (18,5%) имплантата устанавливались в тип костной ткани D1, 1087 (22,3%) — в костную ткань D2, 1926 (39,5%) — в D3, 959 (19,7%) — в D4.
Недостаточный объем костной ткани обусловливал необходимость использования остеопластических операций (1936 имплантатов, 39,7% от всех установленных имплантатов). В структуре остеопластических операций синус-лифтинг, направленная тканевая регенерация с мембранной техникой, пересадка костных блоков составляли соответственно 22,7, 52,4 и 24,9%.
В структуре размеров установленных имплантатов превалировали величины 10—13 мм: 8 мм — 5,7% (279 имплантатов), 10 мм — 33,5%, 11,5 мм — 36,5%, 13 мм — 22,5%, 15 мм — 1,8%. Среди установленных имплантатов с полированной шейкой было 3014 (61,8%), без полированной — 1861 (38,2%).
Мягкотканная пластика проводилась у 555 имплантатов, что составило 11,4% от всех установленных.
Среди конструкций протезов на имплантатах преимущественно использовались одиночные или объединенные искусственные коронки, а также мостовидные протезы (в основном с винтовой фиксацией).
При обобщении результатов дентальной имплантации спустя десять лет после установки 4875 внутрикостных имплантатов выявлено: наличие мукозита у 2173 (44,6%) имплантатов, периимплантит с резорбцией костной ткани не более 1/3 длины имплантата у 1016 (20,8%) имплантатов (с резорбцией до ½ длины у 489; 10,0%), удалены 248 (5,1%) имплантатов, состояние периимплантатных тканей без явлений воспаления и резорбции костной ткани у 949 (19,5%) имплантатов.
На нижней челюсти результаты имплантации были лучше в сравнении с верхней челюстью в связи с более благоприятной структурой костной ткани и несмотря на более лучшую гигиену вокруг верхних имплантатов. Так, на верхней челюсти удалены 5,7% имплантатов, на нижней — 4,2%; резорбция костной ткани на ½ и 1/3 длины имплантата на верхней челюсти наблюдалась соответственно у 11,5 и 24,2% имплантатов, на нижней соответственно у 7,8 и 15,9%; мукозит примерно с одинаковой частотой выявлялся на верхней и нижней челюстях — у 45,4% и 43,4%; нормальное состояние периимплантатных тканей у верхних имплантатов регистрировалось в 13,2% случаев, у нижних — в 28,7%.
Имплантация в боковом отделе челюстей давала большее количество осложнений в сравнении с фронтальным отделом, поскольку:
Вазоконстрикторов в местной анестезии для стоматологии.
Anesth Prog. 1992; 39 (6): 187–193.
Отделение челюстно-лицевой хирургии, Медицинский колледж Джорджии, Школа стоматологии, Августа 30912-1270.
Эта статья цитируется в других статьях в PMC.Abstract
Добавление сосудосуживающего средства к местному анестетику может иметь несколько положительных эффектов: снижение пиковой концентрации местного анестетика в плазме, увеличение продолжительности и качества анестезии, снижение минимальной концентрации анестетика, необходимой для блокада нервов и уменьшение кровопотери во время хирургических вмешательств.Добавление сосудосуживающего средства к местному анестетику также может иметь пагубные последствия. Обзор литературы показывает, что концентрации сосудосуживающих средств в местных анестетиках, продаваемых для стоматологического использования в Соединенных Штатах, не всегда оптимальны для достижения целей, для которых они были добавлены. В большинстве случаев сниженная концентрация сосудосуживающего средства может достичь той же цели, что и более высокая концентрация на рынке, с меньшей вероятностью побочных эффектов.
Полный текст
Полный текст доступен в виде отсканированной копии оригинальной печатной версии.Получите копию для печати (файл PDF) полной статьи (1,3 Мбайт) или щелкните изображение страницы ниже, чтобы просмотреть страницу за страницей. Ссылки на PubMed также доступны для Избранные ссылки .
Избранные ссылки
Эти ссылки находятся в PubMed. Это может быть не полный список ссылок из этой статьи.
- BROMAGE PR, ROBSON JG. Концентрации лигнокаина в крови после внутривенного, внутримышечного эпидурального и эндотрахеального введения.Анестезия. 1961 Октябрь; 16: 461–478. [PubMed] [Google Scholar]
- Wilkinson GR, Lund PC. Уровни бупивакаина в плазме и спинномозговой жидкости после перидурального введения. Анестезиология. 1970 ноя; 33 (5): 482–486. [PubMed] [Google Scholar]
- Gangarosa LP, Halik FJ. Клиническая оценка растворов местных анестетиков, содержащих различные концентрации адреналина. Arch Oral Biol. 1967 Май; 12 (5): 611–621. [PubMed] [Google Scholar]
- Jastak JT, Yagiela JA. Вазоконстрикторы и местная анестезия: обзор и обоснование использования.J Am Dent Assoc. Октябрь 1983 г., 107 (4): 623–630. [PubMed] [Google Scholar]
- LUDUENA FP. Влияние некоторых сосудосуживающих средств на внутрикожную анестезию. J Dent Res. 1960 сентябрь-октябрь; 39: 947–954. [PubMed] [Google Scholar]
- Аберг Г. Исследования продолжительности местной анестезии: возможный механизм продления эффекта «вазоконстрикторов» на продолжительность инфильтрационной анестезии. Int J Oral Surg. 1980 Апрель; 9 (2): 144–147. [PubMed] [Google Scholar]
- Sveen K. Влияние добавления сосудосуживающего средства к раствору местного анестетика на оперативное и послеоперационное кровотечение, обезболивание и заживление ран.Int J Oral Surg. 1979, август; 8 (4): 301–306. [PubMed] [Google Scholar]
- Мейер Р., Аллен Г.Д. Исследования объема крови в челюстно-лицевой хирургии. I. Оперативные и послеоперационные кровопотери в отношении сосудосуживающих средств. J Oral Surg. 1968 ноябрь; 26 (11): 721–726. [PubMed] [Google Scholar]
- Lindorf HH. Исследование сосудистого действия новых местных анестетиков и сосудосуживающих средств. Oral Surg Oral Med Oral Pathol. 1979 Октябрь; 48 (4): 292–297. [PubMed] [Google Scholar]
- Робертсон В.Дж., Тейлор С.Е., Гейдж Т.В.Количественный и качественный анализ прессорных эффектов левонордефрина. J Cardiovasc Pharmacol. 1984 сентябрь-октябрь; 6 (5): 929–935. [PubMed] [Google Scholar]
- BRAID DP, SCOTT DB. СИСТЕМНОЕ ПОГЛОЩЕНИЕ МЕСТНЫХ АНАЛЬГЕТИЧЕСКИХ ПРЕПАРАТОВ. Br J Anaesth. 1965 июн; 37: 394–404. [PubMed] [Google Scholar]
- Goebel WM, Allen G, Randall F. Влияние коммерческих сосудосуживающих препаратов на уровень мепивакаина и лидокаина в циркулирующей венозной сыворотке. J Oral Med. Октябрь-декабрь 1980 г.; 35 (4): 91–96.[PubMed] [Google Scholar]
- KEESLING GR, HINDS EC. Оптимальная концентрация адреналина в растворах лидокаина. J Am Dent Assoc. 1963 Март; 66: 337–340. [PubMed] [Google Scholar]
- Кеннеди В.Ф., младший, Боника Дж. Дж., Уорд Р.Дж., Толас А.Г., Мартин В.Е., Гринштейн А. Кардиореспираторные эффекты адреналина при регионарной анестезии. Acta Anaesthesiol Scand Suppl. 1966. 23: 320–333. [PubMed] [Google Scholar]
- COWAN A. МЕТОДИКА МИНИМАЛЬНОЙ ДОЗИРОВКИ ПРИ КЛИНИЧЕСКОМ СРАВНЕНИИ С ПРЕДСТАВИТЕЛЬНЫМИ СОВРЕМЕННЫМИ МЕСТНЫМИ АНЕСТЕТИКАМИ.J Dent Res. 1964, ноябрь-декабрь; 43: 1228–1249. [PubMed] [Google Scholar]
- Tolas AG, Pflug AE, Halter JB. Концентрация адреналина в артериальной плазме и гемодинамические реакции после стоматологической инъекции местного анестетика с адреналином. J Am Dent Assoc. 1982 Янв; 104 (1): 41–43. [PubMed] [Google Scholar]
- Cioffi GA, Chernow B, Glahn RP, Terezhalmy GT, Lake CR. Гемодинамическая реакция и реакция катехоламинов в плазме на рутинную реставрационную стоматологическую помощь. J Am Dent Assoc. 1985 июл; 111 (1): 67–70.[PubMed] [Google Scholar]
- Chernow B, Balestrieri F, Ferguson CD, Terezhalmy GT, Fletcher JR, Lake CR. Местная стоматологическая анестезия адреналином. Минимальное воздействие на симпатическую нервную систему или на гемодинамические показатели. Arch Intern Med. 1983 ноябрь; 143 (11): 2141–2143. [PubMed] [Google Scholar]
- Гольдштейн Д.С., Дионн Р., Сладкий Дж., Грейсли Р., Брюер Х. Б., мл., Грегг Р., Кейзер HR. Циркулирующая, плазменная катехоламины, кортизол, липиды и психологические реакции на реальный стресс (удаление третьих моляров): эффекты седативного действия диазепама и включения адреналина с местным анестетиком.Psychosom Med. Июль 1982 г., 44 (3): 259–272. [PubMed] [Google Scholar]
- Дионн Р.А., Гольдштейн Д.С., Вирдзек PR. Влияние премедикации диазепамом и местного анестетика, содержащего адреналин, на сердечно-сосудистые и плазменные катехоламиновые реакции на оральную хирургию. Anesth Analg. Июль 1984, 63 (7): 640–646. [PubMed] [Google Scholar]
- Knoll-Köhler E, Knöller M, Brandt K, Becker J. Кардиогемодинамический и сывороточный катехоламиновый ответ на хирургическое удаление ретинированных третьих моляров нижней челюсти под местной анестезией: рандомизированная двойная слепая параллельная группа и перекрестное исследование .J Oral Maxillofac Surg. 1991 сентябрь; 49 (9): 957–962. [PubMed] [Google Scholar]
- Clutter WE, Bier DM, Shah SD, Cryer PE. Скорость метаболического клиренса адреналина в плазме и физиологические пороги метаболических и гемодинамических действий у человека. J Clin Invest. Июль 1980 г .; 66 (1): 94–101. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Abraham-Inpijn L, Borgmeijer-Hoelen A, Gortzak RA. Изменения артериального давления, частоты сердечных сокращений и электрокардиограммы во время лечения зубов под местной анестезией.J Am Dent Assoc. 1988 Апрель; 116 (4): 531–536. [PubMed] [Google Scholar]
- Киёмицу Ю., Сугияма К., Джон С. Влияние катехоламинов, добавленных к лидокаину, на сердечную функцию. Anesth Prog. 1989 июль-октябрь; 36 (4-5): 198–200. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Баркин М.Э., Миддлтон, РА. ЭКГ-мониторинг челюстно-лицевой хирургии, получающих местный наркоз. J Oral Surg. 1978 Октябрь; 36 (10): 779–780. [PubMed] [Google Scholar]
- Тейлор С., Ахола К., Смит Г. Концентрации катехоламинов в плазме.Последствия инфильтрации местными анальгетиками и сосудосуживающими средствами при операциях на носу. Анестезия. 1984 июн; 39 (6): 520–523. [PubMed] [Google Scholar]
- Лилиенталь Б., Рейнольдс А.К. Сердечно-сосудистые реакции на внутрикостные инъекции, содержащие катехоламины. Oral Surg Oral Med Oral Pathol. 1975, ноябрь; 40 (5): 574–583. [PubMed] [Google Scholar]
- Smith GN, Walton RE. Инъекция пародонтальной связки: распределение вводимых растворов. Oral Surg Oral Med Oral Pathol. Март 1983 г., 55 (3): 232–238.[PubMed] [Google Scholar]
- Smith GN, Pashley DH. Инъекция в пародонтальную связку: оценка системных эффектов. Oral Surg Oral Med Oral Pathol. 1983 декабрь; 56 (6): 571–574. [PubMed] [Google Scholar]
- Ягиэла Дж. А., Даффин С. Р., Хант Л. М.. Лекарственные взаимодействия и сосудосуживающие средства, используемые в растворах местных анестетиков. Oral Surg Oral Med Oral Pathol. 1985 июнь; 59 (6): 565–571. [PubMed] [Google Scholar]
- Mito RS, Yagiela JA. Гипертоническая реакция на левонордефрин у пациента, получающего пропранолол: отчет о случае.J Am Dent Assoc. 1988, январь, 116 (1): 55–57. [PubMed] [Google Scholar]
- Мур, округ Колумбия, Скарлок Дж. Э. Возможная роль адреналина в профилактике или коррекции депрессии миокарда, связанной с бупивакаином. Anesth Analg. 1983 апр; 62 (4): 450–453. [PubMed] [Google Scholar]
- Бернардс К.М., Карпентер Р.Л., Кентер М.Э., Браун Д.Л., Рупп С.М., Томпсон Г.Е. Влияние адреналина на центральную нервную систему и сердечно-сосудистую систему токсичности бупивакаина у свиней. Анестезиология. 1989 ноябрь; 71 (5): 711–717.[PubMed] [Google Scholar]
- Yagiela JA. Внутрисосудистая токсичность лидокаина: влияние адреналина и способ введения. Anesth Prog. Март-апрель 1985 г., 32 (2): 57–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Бакли Дж. А., Чианцио С. Г., МакМаллен Дж. А.. Эффективность концентрации адреналина при местной анестезии во время пародонтальной хирургии. J Periodontol. 1984 ноя; 55 (11): 653–657. [PubMed] [Google Scholar]
- Копач Д. Д., Карпентер Р. Л., Макки округ Колумбия. Влияние ропивакаина на кожный капиллярный кровоток у свиней.Анестезиология. Июль 1989 г .; 71 (1): 69–74. [PubMed] [Google Scholar]
- Майерс Р. Р., Хекман Х. М.. Влияние местной анестезии на нервный кровоток: исследования с использованием лидокаина с адреналином и без него. Анестезиология. 1989 ноябрь; 71 (5): 757–762. [PubMed] [Google Scholar]
- Партридж BL. Влияние местных анестетиков и адреналина на кровоток в седалищном нерве крысы. Анестезиология. 1991, август; 75 (2): 243–250. [PubMed] [Google Scholar]
- GORES RJ, ROYER RQ, MANN FD. Кровопотеря во время операции по многократному удалению с альвеолопластикой и другими хирургическими вмешательствами в полости рта.J Oral Surg (Chic), октябрь 1955 г .; 13 (4): 299–306. [PubMed] [Google Scholar]
- Hecht A, App AR. Объем крови, потерянный во время гингивэктомии с использованием двух разных методов анестезии. J Periodontol. 1974, январь, 45 (1): 9–12. [PubMed] [Google Scholar]
- Munson ES, Tucker WK. Дозы адреналина, вызывающие аритмию во время анестезии энфлураном, метоксифлураном и галотаном у собак. Can Anaesth Soc J. 1975 июл; 22 (4): 495–501. [PubMed] [Google Scholar]
- Джонстон Р. Р., Эгер Е. И. II, Уилсон К.Сравнительное взаимодействие адреналина с энфлураном, изофлураном и галотаном у человека. Anesth Analg. 1976 сентябрь-октябрь; 55 (5): 709–712. [PubMed] [Google Scholar]
- Buhrow JA, Bastron RD. Сравнительное исследование сосудосуживающих средств и определение их безопасной дозы под наркозом галотаном. J Oral Surg. 1981 декабрь; 39 (12): 934–937. [PubMed] [Google Scholar]
Статьи из журнала Anesthesia Progress любезно предоставлены Американским стоматологическим обществом анестезиологов
Реакция анестетика на вазоконстрикторы | Управление неотложной медицинской помощью в стоматологическом кабинете | Курс непрерывного образования
Вазоконстрикторы (адреналин и левонордефрин) добавляются к местным анестетикам, чтобы противодействовать их сосудорасширяющему действию за счет сужения кровеносных сосудов, тем самым уменьшая приток крови к области инъекции.Всасывание местного анестетика в сердечно-сосудистую систему замедляется, что приводит к более низким уровням анестетика, сводя к минимуму риск токсичности местной анестезии и увеличивая продолжительность анестезии, позволяя местной анестезии оставаться вокруг нерва в течение более длительного периода времени.
Если вводится слишком много сосудосуживающего средства или анестетик вводится внутрисосудисто, сосудосуживающее средство всасывается в сосудистую систему так же, как анестетик. Чрезмерное использование ретракционной нити десны, особенно у пациентов с сердечно-сосудистыми заболеваниями в анамнезе, может вызвать вазоконстрикторную токсичность.Увеличение вазоконстриктора в кровоток вызывает умеренное повышение систолического и диастолического артериального давления, сердечного выброса и ударного объема. Эти действия приводят к общему снижению сердечной деятельности.
После изучения предоперационной истории болезни следует избегать или минимизировать использование сосудосуживающих средств в:
- Пациенты с артериальным давлением выше систолического 200 мм рт. Ст. Или диастолического 115 мм рт. Ст.
- Пациенты с неконтролируемым гипертиреозом.
- Пациенты с тяжелыми сердечно-сосудистыми заболеваниями.
- Менее 6 месяцев после инфаркта миокарда, посткоронарного шунтирования или цереброваскулярного нарушения.
- Ежедневные приступы стенокардии.
- Нарушения ритма сердца
- Пациенты, получающие галогенированные общие анестетики.
- Пациенты, получающие неспецифические ß-блокаторы, ингибиторы МАО или трициклические антидепрессанты.
Признаки и симптомы сосудосуживающего отравления:
- Беспокойство
- Тахикардия / учащенное сердцебиение
- Беспокойство
- Головная боль
- Тахипноэ (ненормальное учащенное дыхание)
- Боль в груди
- Остановка сердца
Управление в чрезвычайных ситуациях
Если у пациента проявляется сосудосуживающее отравление, необходимо предпринять следующие шаги:
- Прекратить лечение
- Успокойте пациента
- Оценка и поддержка дыхательных путей, дыхания и кровообращения
- Подавать кислород
- Монитор жизненно важных функций
- Связаться с EMS 8
Все о вазоконстрикторах — аспекты гигиены полости рта
Почему используются сосудосуживающие средства?
А. Вазоконстрикторы, такие как адреналин и левонордефрин, являются важным компонентом растворов местных анестетиков (LA) по ряду причин. Уменьшая регионарный кровоток, они позволяют большему количеству LA диффундировать в нерв, а также помогают поддерживать более высокую концентрацию LA внутри и вокруг нерва, что приводит к увеличению продолжительности анестезии пульпы и мягких тканей и большей глубине анестезии. Анестезия прекращается, когда ЛП снова выходит из нерва в кровоток. На этом этапе LA еще не метаболизируется (метаболизм происходит в печени).Когда достаточное количество ЛП распространилось из нерва — этот процесс называется перераспределением — лекарство перераспределяется из области высокой концентрации, например, нерва, в другие части тела, где концентрация меньше.
Пока LA находится в нерве, блокируя нервную проводимость, кровь, циркулирующая в этой области, постепенно поглощает LA в сердечно-сосудистую систему, отводя ее от нерва и уменьшая его концентрацию в нерве. Когда удалено достаточное количество LA, нервные импульсы начинают достигать мозга пациента, и возникает боль.Добавление сосудосуживающего средства к раствору LA обеспечивает более длительную и более глубокую анестезию. Это главное преимущество использования растворов LA, содержащих адреналин. Другое существенное преимущество состоит в том, что за счет замедления абсорбции LA количество лекарственного средства, обнаруживаемого в кровотоке пациента, уменьшается, что увеличивает запас безопасности раствора LA.
При использовании амидных LA аллергия не столь серьезна, как передозировка (токсическая реакция). Передозировка любого химического вещества происходит, когда уровень этого вещества в крови пациента становится слишком высоким.Уменьшая скорость всасывания ЛА в кровоток, адреналин помогает снизить уровень анестетика в крови, что, в свою очередь, снижает риск передозировки.
В. При использовании местного анестетика без сосудосуживающего средства должны ли практикующие врачи быть более осторожными в отношении возможности передозировки?
A. Да, однако у взрослых пациентов передозировка, вызванная передозировкой (в отличие от прямой внутрисосудистой инъекции), крайне редка.Особую осторожность следует проявлять с маленькими и легкими детьми (от менее 30 фунтов до примерно 60 или 70 фунтов).
ГИПЕРРЕАКТИВНАЯ РЕАКЦИЯ
В. Возможны ли реакции на использование сосудосуживающих средств?
A Сосудосуживающие средства, не указанные в некоторых случаях. В них нет необходимости во время очень короткой поверхностной процедуры, не требующей очень долгой или очень глубокой анестезии. Пациенту не нужно онеметь в течение 5 часов после 15-минутной процедуры, которую можно было бы выполнить с помощью простого ЛП.Сосудосуживающие средства также не следует применять пациентам, которые отрицательно на них реагируют. Некоторые люди, получившие нормальную дозу лекарства, будут на него остро реагировать. Примером может служить пациент, который получает инъекцию местного анестетика с адреналином 1: 100 000, а затем через 5-10 минут сообщает стоматологу или гигиенисту, что что-то не так. Пациент может выглядеть нормально, но он или она жалуются на дрожь в руках и ногах. У этого пациента повышенная реакция на адреналин. Около 15% любого населения слишком остро реагирует на среднюю дозу препарата.В пределах этих 15% будут люди, которые будут еще более отзывчивыми. 1
Сердце гиперреактивных пациентов бьется быстрее в ответ на нормальное клиническое действие адреналина. Их кожа краснеет, и они начинают потеть. Это обычно называют реакцией на адреналин. Чтобы этого избежать, следует использовать меньше адреналина. Например, если вы ввели 1: 50 000 и возникла реакция, в следующий раз следует использовать 1: 100 000. Если реакция произошла с 1: 100 000, то переходите на 1: 200 000 или попробуйте левонордефрин.Левонордефрин похож на адреналин, но это не тот же препарат. Вполне возможно, что у пациента с чрезмерной реакцией на адреналин может не быть такой же реакции на левонордефрин.
Q Какие проблемы со здоровьем не позволяют использовать адреналин?
A Нет одной медицинской проблемы, которая всегда противопоказала бы использование адреналина. Это диктует степень серьезности проблемы пациента. Например, пациенты со стенокардией испытывают боль в груди, когда их сердце начинает биться быстрее.Когда это происходит, их сердечная мышца требует больше кислорода, но из-за наличия ишемической болезни сердца кровоснабжение сердца нарушается. Дефицит подачи кислорода в миокард приводит к боли в груди (стенокардии). Пациент со стенокардией обычно классифицируется системой классификации физического статуса Американского общества анестезиологов (ASA) как ASA 3 (ASA 1 — нормальный, здоровый пациент; ASA 2 — это человек с очень легкой медицинской проблемой; ASA 3 имеет более серьезная медицинская проблема, которая ограничивает активность, но не выводит из строя; и ASA 4 имеет медицинскую проблему, которая представляет постоянную угрозу для его или ее жизни).Пациент ASA 4 не является кандидатом на плановое стоматологическое лечение.
В. Противопоказан ли адреналин пациентам с высоким кровяным давлением?
A. Это зависит от того, насколько высокое артериальное давление. Школа стоматологии Университета Южной Калифорнии с 1973 года разрабатывает рекомендации по ведению пациентов с различной степенью повышенного артериального давления. Пороговым значением для стоматологического лечения является систолическое артериальное давление 200 или выше и / или диастолическое 115 или выше.Если пациент поступает с артериальным давлением ниже 200, он или она имеет ASA 1, 2 или 3 и является приемлемым кандидатом на плановую стоматологическую помощь. Пациент с артериальным давлением выше 200 или 115, является пациентом ASA 4, имеющим опасное для жизни заболевание. Любое дальнейшее повышение артериального давления с большей вероятностью спровоцирует острую ситуацию, такую как инсульт или инфаркт миокарда (ИМ).
Несколько факторов важны при определении того, может ли сосудосуживающее средство быть потенциальной проблемой для пациента, перенесшего ИМ в прошлом.Если инфаркт миокарда случился в течение последних 6 месяцев, пациенту соответствует класс ASA 4, и плановое стоматологическое лечение противопоказано. Если ИМ произошел более 6 месяцев назад, категория ASA будет зависеть от степени остаточного повреждения сердца. Если произошло минимальное повреждение (информация, собранная путем обсуждения с пациентом и / или консультации с его или ее врачом) и если он функционирует относительно нормально, тогда подходит классификация ASA 2. Если миокард был нанесен больший ущерб, и у пациента наблюдаются некоторые признаки значительного повреждения, такие как одышка, чрезмерная усталость или боль в груди стенокардического типа, подходит категория ASA 3.
В. Следует ли ограничивать количество применяемых сосудосуживающих средств у этих типов пациентов?
A. Если у пациента есть ASA 3 из-за сердечно-сосудистых проблем, назначается адреналин с целью лучшего контроля боли. Однако количество вводимого адреналина должно быть ограничено. Например, вместо использования концентрации 1: 50 000 предпочтительнее 1: 100 000 или 1: 200 000.
БЕРЕМЕННЫЕ И КОРОТКИЕ ПАЦИЕНТЫ
Q.Есть ли противопоказания к применению сосудосуживающих средств у беременных?
A. Все препараты, одобренные для использования Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, имеют классификацию беременности. Существуют следующие классификации: A, B, C, D и X. В ходе клинических исследований было продемонстрировано, что лекарство A безопасно во время беременности. Препарат X категорически противопоказан, поскольку есть положительные доказательства того, что он вызывает повреждение плода. Очень мало лекарств, отнесенных к категории А, потому что проводить клинические исследования на беременных пациентах чрезвычайно сложно.Все местные анестетики, которые в настоящее время используются в стоматологии, относятся к группе B или C. Артикаин, бупивакаин, лидокаин, мепивакаин, прилокаин и адреналин относятся к категории Bs и Cs и показаны для применения у беременных. Беременность не является противопоказанием к применению местных анестетиков или сосудосуживающих средств.
Это также безопасные лекарства для использования во время кормления грудью. Некоторые пациенты могут спросить, будет ли препарат обнаруживаться в грудном молоке, и ответ будет положительным. Это может помешать некоторым из этих пациентов пройти местную анестезию.Даже если это безопасно для ребенка, но если пациент не хочет этого, местные анестетики с адреналином или без него назначать не следует.
В. Следует ли по возможности избегать применения местных анестетиков в первом триместре?
A. Мы стараемся избегать любых действий, которые потенциально могут вызвать чрезмерный стресс у пациентки в период органогенеза плода (первый триместр беременности). МА не вызывают ни самопроизвольного прерывания беременности, ни пороков развития плода.Тем не менее, первый триместр беременности — это время, когда возникает большинство проблем, поэтому нет смысла вводить местный анестетик в этот самый нестабильный период беременности. За исключением случаев неотложной стоматологической помощи, например, боли и / или инфекции, избегайте стоматологической помощи в течение первого триместра. Во втором и начале третьего триместра это не проблема. На более поздних стадиях третьего триместра все еще нет проблем, за исключением того, что пациентке, вероятно, будет неудобно лежать в стоматологическом кресле в течение любого периода времени из-за того, что увеличенная матка давит на живот.
В. Для кормящих пациенток, обеспокоенных тем, что местные анестетики остаются в грудном молоке, как быстро местные анестетики покидают кровоток?
A. Период полувыведения местных анестетиков — это время, необходимое для снижения уровня в крови на 50%. Например, если период полувыведения лекарства составляет 10 минут, то через 10 минут уровень в крови снизится на 50%. За два периода полураспада или 20 минут оно уменьшилось на 75%. За три периода полураспада или 30 минут он снизился на 87.5%. После шести периодов полувыведения, т.е. снижения уровня в крови на 98,5%, лекарство было удалено из крови. Фактический период полураспада амидных местных анестетиков составляет 90 минут, то есть шесть периодов полураспада составляют 540 минут или 9 часов. Таким образом, через 9 часов после приема амидного анестетика пациентка должна иметь возможность кормить грудью, практически не выделяя ЛА с молоком. Артикаин, в отличие от других амидных МА, имеет период полураспада 27 минут или 162 минуты — 2 часа 42 минуты — за шесть периодов полураспада. Поскольку уровень артикаина в крови снижается так быстро, он может быть предпочтительным лекарством в этой ситуации.
Следите за новостями от Стэнли Ф. Маламеда, DDS, в следующих выпусках журнала Dimensions of Dental Hygiene .
ССЫЛКА
- Маламед СФ. Справочник по местной анестезии . 5-е изд. Сент-Луис: CV Мосби; 2005.
Из Гигиена полости рта . Сентябрь 2005; 3 (9): 22, 24-25.
% PDF-1.3 % 362 0 объект > эндобдж xref 362 85 0000000016 00000 н. 0000002051 00000 н. 0000002151 00000 п. 0000002612 00000 н. 0000002842 00000 н. 0000003323 00000 н. 0000003419 00000 п. 0000004523 00000 н. 0000004793 00000 н. 0000004815 00000 н. 0000005145 00000 н. 0000005167 00000 н. 0000006203 00000 н. 0000006226 00000 н. 0000007563 00000 н. 0000007586 00000 н. 0000008691 00000 п. 0000008713 00000 н. 0000009748 00000 н. 0000009771 00000 п. 0000010956 00000 п. 0000011221 00000 п. 0000011506 00000 п. 0000011529 00000 п. 0000012638 00000 п. 0000012659 00000 п. 0000012680 00000 п. 0000012703 00000 п. 0000013814 00000 п. 0000013837 00000 п. 0000014925 00000 п. 0000014947 00000 п. 0000015728 00000 п. 0000015751 00000 п. 0000018793 00000 п. 0000018816 00000 п. 0000020339 00000 п. 0000020361 00000 п. 0000021491 00000 п. 0000021514 00000 п. 0000024248 00000 п. 0000024271 00000 п. 0000026414 00000 п. 0000026437 00000 п. 0000028987 00000 п. 0000029010 00000 н. 0000033590 00000 н. 0000033613 00000 п. 0000038249 00000 п. 0000038272 00000 п. 0000039784 00000 п. 0000039805 00000 п. 0000040113 00000 п. 0000040136 00000 п. 0000044584 00000 п. 0000044607 00000 п. 0000050626 00000 п. 0000050649 00000 п. 0000055982 00000 п. 0000056005 00000 п. 0000060717 00000 п. 0000060740 00000 п. 0000065991 00000 п. 0000066014 00000 п. 0000072008 00000 п. 0000072031 00000 п. 0000077879 00000 п. 0000077902 00000 п. 0000084146 00000 п. 0000084169 00000 п. 0000089355 00000 п. 0000089378 00000 п. 0000093311 00000 п. 0000093334 00000 п. 0000097377 00000 п. 0000097400 00000 н. 0000102708 00000 н. 0000102731 00000 н. 0000106934 00000 п. 0000106957 00000 п. 0000111773 00000 н. 0000111795 00000 н. 0000112218 00000 н. 0000002215 00000 н. 0000002590 00000 н. трейлер ] >> startxref 0 %% EOF 363 0 объект > эндобдж 364 0 объект > эндобдж 445 0 объект > поток Hb«c`X) AX LC̏ez ܻ ::: x $ -QT28QF11R #
Вазоконстрикторы | местные анестетики | Стоматологические исследования и менеджмент
Стоматологические местные анестетики содержат сосудосуживающие средства, такие как адреналин и фелипрессин, для усиления анестезирующего эффекта и уменьшить кровотечение в операционном поле.
Адреналин был используется в течение длительного времени как добавка к местным анестетикам. С типичный диапазон доз 10-12,5 мкг / мл, считается, что адреналин продлевает длительность благодаря сосудосуживающим свойствам, предотвращающим системную реабсорбцию местных анестетиков. В нескольких отчетах содержится предостережение от использования стоматологических местных анестетиков. содержащие адреналин у пациентов с сердечно-сосудистыми заболеваниями [1, 2]
С другой стороны, фелипрессин, a некатехоламиновый вазопрессор который химически связан с вазопрессином, использовался как безопасный сосудосуживающее средство у пациентов с нарушенным сердечно-сосудистым статусом в Японии и Страны Европейского Союза [3].Однако были сообщения о том, что у собаки исследование, клинические дозы фелипрессина вызвали снижение коронарного кровотока [4]. Но в ферипрессине содержит пропитокаин, ферипрессин поддерживает снабжение кислородом тканей миокарда за счет поддерживался миокардиальный кровоток [5].
Агонист α-2 адренорецепторов, было обнаружено, что клонидин в сочетании с местным анестетиком продлевает продолжительность блокады периферического нерва. Было предложено действие клонидина. из-за местного сужения сосудов [6]. Но клонидин не особенно специфичен для α-2 адренорецепторов и действует через α-1 адренорецепторы в сравнительно высоких концентрациях. Таким образом, неясно действует ли он через α-2 адренорецепторы. И, несмотря на серьезное исследование, это не так. выясните, какие дозы клонидина оптимальны для продления обезболивания после блокада периферических нервов. Использование периневрального клонидина в настоящее время не применяется. рекомендуется для клинического применения [7].
С другой стороны, другой α-2 агонист адренорецепторов, дексмедетомидин, более специфично действует против α-2 адренорецепторов и имеет более 7-8 раз сродство к α-2 адренорецепторам клонидина.Дексмедетомидин, которые продуцируют симпатолитический, седативный, обезболивающий, гипотензивный и брадикардиальный эффекты было обнаружено, что в сочетании с местным анестетиком продлевает продолжительность действия местной анестезии за счет местного сужения сосудов. Дексмедетомидин является селективным агонистом α-2-адренорецепторов. α-2 адренорецепторы подразделяются на четыре подтипа: α-2A, α-2B, α-2C и α-2D. Α-2A, α-2B и α-2C адренорецепторы были хорошо идентифицированы фармакологически и, как было показано, вызывают сужение сосудов [8-10].Другой возможный механизм улучшения и продление местного анестезирующего действия дексмедетомидином является его прямым эффектом на активность периферических нервов. Прямое действие дексмедетомидина было сообщили о воздействии дексмедетомидина на изолированные волокна седалищного нерва [11]. Однако прямого влияния дексмедетомидина на активность периферических нервов не выявлено. наблюдается in vivo [12]. Сообщается, что дексмедетомидин вводили отдельно. для эпидуральной анестезии, в концентрации, которая, как было показано в этом исследовании, эффективно усиливает местное анестезирующее действие, не оказало эффекта местной анестезии [12].Возможный объяснение этого несоответствия заключается в том, что эпидуральная анестезия включает инъекцию раствора местного анестетика в эпидуральное пространство, которое включает рыхлый соединительная ткань. Крыловно-нижнечелюстной пространство, которое является областью, куда вводится препарат для лечения нижних альвеолярных отростков. Нервный блок также включает рыхлую соединительную ткань, что делает ее похожей на эпидуральное пространство. При проводниковой анестезии с проникновением в нервное волокно. в соединительной ткани и челюстной кости дексмедетомидин усиливает местный анестетик действие лидокаина путем сужения сосудов через адренорецепторы α-2A, α-2B и α-2C вокруг места инъекции.Основываясь на механизме местной анестезии усиливающее действие дексмедетомидина зависит от местного сужения сосудов, с использованием седативной модели хвоста
и эпидуральной анестезии на животных, ранее мы сообщали, что продление действия местного анестетика дексмедетомидин зависел от концентрации [12,13].
Мы изучали дексмедетомидин для местного анестетик, сейчас. Использование нового препарата дексмедетомидина, который может заменить адреналин и фелипрессин для безопасного усиления эффекта местной анестезии у пациентов при сердечно-сосудистых заболеваниях, может быть рекомендован.
Ссылки
1. Мичан Дж. Г., Парри Дж., Рэттрей Д.Т., Томасон Дж. М.. Действие местных анестетиков при трансплантации сердца получатели (2002) Br Dent J. 192: 161-163.
2. Sims PG, Kates CH, Moyer DJ, Ролик МК, Тодд DW. Анестезия в амбулаторных условиях (2012) J Oral Maxillofac Surg 70: e31-49.
3. Inagawa M, Ichinohe T, Kaneko Y. Фелипрессин, но не адреналин, снижает давление кислорода в миокарде после инъекция стоматологического раствора местного анестетика в обычных дозах (2010 г.) J Oral Maxillofac Surg.68: 1013-1017.
4. Агата Х, Ичинохе Т, Канеко Ю. Фелипрессин-индуцированное снижение коронарного кровотока и ткани миокарда напряжение кислорода во время анестезии у собак (1999) Can J Anaesth. 46: 1070-1075.
5. Оучи К., Сунада К. Эффект пропитокаин с фелипрессином на кровоток в миокарде и сердечный выброс в крысы со спонтанной гипертензией (2008) Anesth Prog. 55: 59-61.
6. Ёситоми Т., Кодзитани А, Маэда С., Хигучи Х., Шимада М. и др.Дексмедетомидин усиливает местное анестезирующее действие лидокаина через адренорецептор альфа-2А (2008) Anesth Analg. 107: 96-101.
7. Киркси М.А., Хаскинс С.К., Ченг Дж., Лю С.С. Адъюванты местной анестезии для блокады периферических нервов для продления Обезболивание: систематический качественный обзор (2015) PLoS One 10: e0137312.
8. Duka I, Gavras I, Johns C, Handy DE, Gavras H. Роль подтипов постсинаптических альфа (2) -адренергических рецепторов в катехоламин-индуцированная вазоконстрикция (2000) Gen Pharmacol.34: 101-106.
9. Снапир А., Коскенвуо Дж., Тойкка Дж., Орхо-Меландер М., Хинкка С. и др. Эффекты общих полиморфизмов в альфа1А-, альфа2В-, бета1- и бета2адренорецепторы на гемодинамические реакции в адреналин (2003) Clin Sci 104: 509-520.
10. Chotani MA, Mitra S, Su BY, Flavahan S, Eid AH, et al. Регулирование альфа (2) -адренорецепторов у человека клетки гладких мышц сосудов (2004) Am J Physiol Heart Circ Physiol. 286: H59-67.
11.Косуги Т., Мизута К., Фудзита Т., Накашима М., Кумамото Е. Высокие концентрации дексмедетомидина подавляют действие соединения. потенциалы седалищного нерва лягушки без активации альфа (2) адренорецепторов (2010) Br J Pharmacol. 160: 16621676.
12. Оучи К., Кога Й, Накао С., Сугияма К. Дексмедетомидин в зависимости от дозы усиливает местноанестезирующее действие лидокаин (2014) J Oral Maxillofac Surg. 72: 474-480.
13. Оучи К., Секин Дж., Кога Й, Накао С., Сугияма К.Создание модели седации на животных с использованием эпидуральная анестезия, в которой используется тест с подергиванием хвоста для оценки местного анестезирующие эффекты у крыс (2013) Exp Anim. 62: 137-144.
Ключевые слова
Вазоконстрикторы, местные анестетики, адреналин, вазопрессоры
404 — NetCE
Мы сообщаем о зачете непрерывного образования следующим лицам:
Специалисты в области здравоохранения Флориды: NetCE сообщает о зачетных единицах пройденного курса почасово в CE Broker для большинства медицинских профессий.Дату завершения, сообщенную CE Broker, можно увидеть на вашем сертификат (ы) об окончании. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Ты можно связаться с CE Broker по телефону 1-877-434-6323.
Совет медсестер Джорджии: NetCE сообщает о зачетных единицах пройденного курса почасово CE Broker для медсестер Джорджии.Дата завершения, сообщенная CE Broker, может быть указана в вашем сертификате (ах). завершения. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Вы можете связаться с Брокер CE по телефону 1-877-434-6323.
Совет администраторов домов престарелых штата Джорджия: NetCE сообщает о зачетных единицах пройденного курса почасово CE Broker для администраторов дома престарелых Джорджии.Дату завершения, сообщенную CE Broker, можно увидеть на ваш сертификат (ы) об окончании. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Вы можете связаться с CE Broker по телефону 1-877-434-6323.
Департамент медсестер округа Колумбия: NetCE сообщает о зачетных единицах пройденного курса почасово в CE Broker для медсестер округа Колумбия.Дату завершения, сообщенную CE Broker, можно увидеть на вашем сертификат (ы) об окончании. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Ты можно связаться с CE Broker по телефону 1-877-434-6323.
Совет медсестер Арканзаса: NetCE сообщает о зачетных единицах пройденного курса почасово CE Broker для медсестер из Арканзаса.Дата завершения, сообщенная CE Broker, может быть указана в вашем сертификате (ах). завершения. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Вы можете связаться с Брокер CE по телефону 1-877-434-6323.
Совет по медсестринскому делу штата Нью-Мексико: NetCE сообщает о зачетных единицах пройденного курса почасово CE Broker для медсестер из Нью-Мексико.Дату завершения, сообщенную CE Broker, можно увидеть на вашем сертификат (ы) об окончании. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Ты можно связаться с CE Broker по телефону 1-877-434-6323.
Медицинский совет Нью-Мексико: NetCE сообщает о зачетных единицах пройденного курса почасово CE Broker для врачей из Нью-Мексико.Дату завершения, сообщенную CE Broker, можно увидеть на вашем сертификат (ы) об окончании. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Ты можно связаться с CE Broker по телефону 1-877-434-6323.
Медицинский совет штата Огайо: NetCE сообщает о зачетных единицах пройденного курса почасово в CE Broker для врачей из Огайо.Дата завершения, сообщенная CE Broker, может быть указана в вашем сертификате (ах). завершения. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Вы можете связаться с Брокер CE по телефону 1-877-434-6323.
Совет медсестер Южной Каролины: NetCE сообщает о зачетных единицах пройденного курса почасово CE Broker для медсестер из Южной Каролины.Дату завершения, сообщенную CE Broker, можно увидеть на вашем сертификат (ы) об окончании. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Вы можете связаться с CE Broker по телефону 1-877-434-6323.
Совет медицинских экспертов штата Теннесси и Совет по остеопатическим исследованиям штата Теннесси: NetCE сообщает о зачетных единицах пройденного курса почасово в CE Broker для врачей из Теннесси и врачей-остеопатов.Дата завершения, сообщенная CE Broker, может быть просмотренным в вашем сертификате (ах) об окончании. Мы всегда ведем учет всех выполненных вами действий. с NetCE. Вы можете связаться с CE Broker по телефону 1-877-434-6323.
Западная Вирджиния RN / APRN Правление: NetCE сообщает о зачетных единицах пройденного курса почасово CE Broker для RN и APRN Западной Вирджинии.Дату завершения, сообщенную CE Broker, можно увидеть на вашем сертификат (ы) об окончании. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Ты можно связаться с CE Broker по телефону 1-877-434-6323.
Комиссия медицинских экспертов штата Луизиана: NetCE сообщает о зачетных единицах пройденного курса почасово в CE Broker для врачей из Луизианы.Дату завершения, сообщенную CE Broker, можно увидеть на вашем сертификат (ы) об окончании. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Вы можете связаться с CE Broker по телефону 1-877-434-6323.
Стоматологический совет Луизианы: NetCE сообщает о зачетных единицах пройденного курса почасово в CE Broker по стоматологическим профессиям Луизианы.Дату завершения, сообщенную CE Broker, можно увидеть на вашем сертификат (ы) об окончании. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Ты можно связаться с CE Broker по телефону 1-877-434-6323.
Медицинский совет штата Миссисипи: NetCE сообщает о зачетных единицах пройденного курса почасово в CE Broker для врачей и помощников врача из Миссисипи.Дата завершения сообщается CE Broker можно увидеть в вашем сертификате (ах) об окончании. Мы всегда ведем учет всех ваших действий укомплектован NetCE. Вы можете связаться с CE Broker по телефону 1-877-434-6323.
Совет медсестер Алабамы: NetCE сообщает о зачетных единицах пройденного курса почасово к Совету медсестер Алабамы.Сообщенную дату завершения можно увидеть в вашем сертификате (ах) об окончании. Мы всегда ведем учет всех действий, выполненных вами с NetCE. Вы можете связаться с Правлением штата Алабама. медсестер по телефону 1-800-656-5318.
Специалисты в области здравоохранения Пенсильвании: NetCE сообщает о зачетных единицах непрерывного образования для курса Выявление жестокого обращения с детьми и сообщение о нем: трехчасовое требование штата Пенсильвания в течение 24 часов в Государственный департамент, который передает результаты вашей комиссии.Дата завершения сообщенный может быть просмотрен в вашем сертификате (ах) об окончании. Этот курс выполняет как двухчасовое продление, требование и требование начальной лицензии на 3 часа для большинства специалистов в области здравоохранения. Пожалуйста, позвольте 14 до 28 дней для вашей Правления на обработку завершения. Вы можете отслеживать статус своей лицензии в Интернете по адресу www.pals.pa.gov/#/page/default .
Американский совет по внутренней медицине (ABIM): NetCE сообщает ABIM о зачетных единицах непрерывного медицинского образования (CME).Сообщенную дату завершения можно просмотреть в вашем сертификате (ах) об окончании. Участники получат баллы MOC, эквивалентные сумме кредитов CME. заявлен на деятельность. Провайдер мероприятий CME несет ответственность за заполнение участников. информация для ACCME с целью предоставления кредита ABIM MOC. Завершение этого курса составляет разрешение поделиться данными о завершении с ACCME. Вы должны указать свой номер ABIM и дату рождения на страницу лицензии вашего профиля для получения кредита.Вы можете проверить статус своей сертификации на странице www.abim.org .
Американский совет анестезиологии (ABA): NetCE сообщает ABA о зачетных единицах непрерывного медицинского образования (CME). Сообщенную дату завершения можно просмотреть в вашем сертификате (ах) об окончании. Участники получат баллы MOC, эквивалентные сумме кредитов CME. заявлен за деятельность в обновленном Сопровождении сертификации Американского совета анестезиологов (ABA) в программе анестезиологии (MOCA) ®, известной как MOCA 2.0®. Вы должны указать свой номер ABA и дату рождения на Страница лицензии вашего профиля для получения кредита.
Американский совет педиатрии (ABP): NetCE сообщает ABP о зачетных единицах непрерывного медицинского образования (CME). Сообщенную дату завершения можно просмотреть в вашем сертификате (ах) об окончании. Участники получат баллы MOC, эквивалентные сумме кредитов CME. заявлен на участие в программе поддержки сертификации (MOC) Американского совета педиатрии.Провайдер мероприятий CME несет ответственность за предоставление информации о завершении участников в ACCME для цель предоставления кредита ABP MOC. Вы должны указать свой номер ABP и дату рождения на странице лицензии ваш профиль для получения кредита.
Национальная ассоциация фармацевтов (NABP): NetCE сообщит о вашем кредите в Национальную ассоциацию фармацевтических советов (NABP) при условии, что вы добавите ваш идентификатор электронного профиля NABP и дату рождения в вашей учетной записи.Если вы решите отказаться от ввода этой информации, вы соглашаетесь не возлагать на NetCE ответственность за предоставление отчетности по вашему кредиту. Для получения дополнительной информации о преимуществах чтобы зарегистрироваться для получения идентификатора электронного профиля NABP, перейдите по ссылке https://nabp.pharmacy/cpe-monitor-service .
Нью-Йорк: NetCE не сообщать о зачете непрерывного образования для специалистов здравоохранения Нью-Йорка, завершивших инфекционный контроль или Жестокое обращение с детьми, хотя оба наших курса одобрены государством.
Для лицензиатов, прошедших наш курс по обращению с детьми в Нью-Йорке, по завершении вы получите Сертификат Окончание Департамента образования Нью-Йорка. Пожалуйста, заполните Часть A: Информация о стажере и вернитесь на NetCE по почте, факсу или электронной почте. После получения NetCE заполнит часть B формы и вернет ее вам. Затем вы должны отправить заполненную форму в Департамент образования штата Нью-Йорк (адрес указан в форме).
www.bosscherstichting.org
Анестетики обычно вводятся с целью устранения боли, возникающей во время лечения. Благодаря анестезии пациент может расслабиться во время лечения, тем самым позволяя стоматологу сосредоточиться на выполняемой процедуре.Местные анестетики редко, если вообще когда-либо, обсуждаются с пациентом. Причина этого лежит как на стоматологе, так и на пациенте. Для местного стоматолога анестезия — это просто средство для достижения цели, т.е.е. достижение оптимального результата с зубами пациента. Стоматологу часто не хватает специальных знаний о фармацевтических характеристиках анестетика и других активных ингредиентов, содержащихся в капсулах. Врач общей практики, дантист или хирург-стоматолог, безусловно, знает более чем достаточно, чтобы ввести местный анестетик, но они не фармацевты.
Пациент редко спрашивает информацию об использовании местных анестетиков. Чаще всего это происходит из-за отсутствия знаний по предмету и (неуместного) нежелания запрашивать информацию.
Пациент часто не знает, что на рынке доступно несколько анестетиков и что у каждого анестетика есть свои преимущества, а также недостатки. Выбор слишком часто предоставляется стоматологу или стоматологу-хирургу, не осознавая, что некоторые анестетики или другие активные ингредиенты могут вызвать неожиданные побочные эффекты во время, а иногда и через долгое время после лечения. Не решаясь поднять эту тему для разговора, пациенты опасаются, что это будет признаком недоверия.Иногда этот страх небезоснователен. Многие стоматологи и хирурги-стоматологи говорят с пациентами о последствиях лечения и использования материалов в несколько снисходительном тоне. Совершенно естественно, что это не способствует созданию идеального климата для пациента, чтобы обмениваться мнениями об анестетике, который будет использоваться во время лечения. Кроме того, нынешняя нехватка стоматологов означает, что пациенты опасаются расстраивать своего стоматолога. Однако следует сказать, что молодое поколение стоматологов в целом гораздо более открыто реагирует на тему анестетиков, чем старшее поколение.При отсутствии конкретных знаний о местных анестетиках существует вероятность того, что сложные вопросы по этому поводу будут отклоняться довольно небрежно. Уважение со стороны врача и пациента, а также пациента очень важно в таком обсуждении.
Пытаясь сформировать основу для обсуждения анестетиков с вашим стоматологом или хирургом-стоматологом, мы предоставили следующие пояснения относительно веществ, используемых при местной анестезии.
Большинство местных анестетиков, используемых врачами общей практики, дантистами и стоматологами-хирургами, состоят из трех компонентов.
Это:
1. Анестетик
2. Сосудосуживающее средство
3. Консервант
Важно отметить, что присутствие вазоконстриктора или консерванта в анестетике не обязательно для всех видов стоматологических процедур. Это будет объяснено более подробно позже.
1. Анестетик
Вещество, вызывающее онемение и потерю чувствительности. Потеря чувствительности, вызванная анестетиком, в принципе обратима. Чувство возвращается через 1–1½ часа, сначала с некоторой периодичностью (при прикосновении ощущение «иголки»), а затем полное возвращение чувства, в результате чего может ощущаться боль, возникающая в результате лечения.Предвидя это, ваш стоматолог или хирург-стоматолог проинструктируют вас, как лучше всего бороться с этой болью (в случае сомнений обратитесь к своему практикующему врачу).
На рынке имеется ряд анестетиков, используемых в стоматологической практике Нидерландов.
Лидокаин гидрохлорид: Это вещество содержится в анестетиках, Xylocaine ™ и Lignocaine ™. Это анестетик амидного типа, впервые был разработан в 1943 году и выпущен на рынок в 1947 году. Лидокаин является старейшим из анестетиков нового поколения (амидного типа).В прошлом десятилетии он был тщательно протестирован и сравнен с другими анестетиками как сложного, так и амидного типа. Один из недостатков лидокаина — медленное действие. Стоматологи, использующие лидокаин, довольно часто отправляют своих пациентов обратно в комнату ожидания, чтобы дождаться, пока подействует анестетик. Промежуточное ожидание в зале ожидания свидетельствует об употреблении лидокаина. Преимущество лидокаина в том, что продукт доступен без сосудосуживающих средств (см. Ниже) и консервантов.
Прилокаина гидрохлорид: Прилокаин является анестетиком в Citanest ™, другом амидном типе. Citanest ™ был разработан в 1959 году и продается с 1963 года. Citanest ™ является общепринятым анестетиком в стоматологической практике. Согласно отчетам, полученным Фондом Босчера, на Citanest ™ приходится больше случаев отсутствия эффекта, чем на другие анестетики. Это приводит к тому, что практикующие врачи склонны назначать сверхвысокую дозу, которая, как правило, все еще не дает желаемого эффекта.Причина отказа от вступления в силу, насколько нам известно, до сих пор неизвестна (мы оставляем за собой судебное решение до получения дополнительной информации). Однако мы подозреваем, что воспаление в организме играет роль, даже если воспаление находится в другом месте тела. Мы хотели бы получить ваш опыт работы с Citanest ™.
Артикаина гидрохлорид: Этот анестетик является одним из самых недавно разработанных анестетиков. Гидрохлорид артикаина был впервые разработан в 1969 году и впервые поступил на международный рынок компанией Hoechst (ныне дочерней компанией группы Aventis) в 1976 году.Оно было одобрено для голландского рынка в 1983 году. Это вещество было одобрено для рынка США в апреле 2000 года под названием Septanest ™ и продавалось компанией Septodont. В Нидерландах артикаин присутствует в двух продуктах: Ultracain ™ и Septanest ™. В Германии продукт продается под названием Ubistesin ™. Артикаин — анестетик амидного типа, который, в отличие от других анестетиков амидного типа, разрушается не в печени, а в кровотоке. Артикаин расщепляется в кровотоке под действием ферментов (холинэстераз).Если у пациента недостаточно холинэстеразы или холинэстераза не работает, организм ищет альтернативные методы расщепления артикаина. Фонд Босчера подозревает, что во время дополнительного или альтернативного расщепления артикаина образуются побочные продукты, которые могут вызывать и усугублять широкий спектр серьезных осложнений.
Мепивакаина гидрохлорид: Этот продукт первоначально использовался под названием Scandicaine® для эпидуральной анестезии в случаях коротких местных хирургических процедур.Мепивакаин присутствует на рынке с 1957 года. Совсем недавно он был внедрен в стоматологическую практику под торговым наименованием Scandonest ™ 3%. Преимущество этого продукта в том, что он доступен без сосудосуживающих средств и консервантов. Спросите своего стоматолога, при каких обстоятельствах можно применять этот продукт. Фонд Босчера считает, что недостаток информации об этом продукте от пациентов может быть связан с тем, что он не проник очень глубоко на голландский рынок.
Прокаин: Прокаин — местный анестетик сложного эфира.Он был доступен с 1905 года и до появления лидокаина в 1947 году, ведущего анестетика в стоматологической практике. Прокаин выпускается под торговым наименованием Новокаин ™. Прокаин расщепляется в кровотоке, как и другие анестетики сложноэфирного типа. При расщеплении этого вещества образуются побочные продукты, которые могут вызвать аллергические реакции. Это один из самых больших недостатков анестетиков сложноэфирного типа. Если один анестетик сложноэфирного типа вызывает аллергическую реакцию, то другие анестетики сложноэфирного типа, скорее всего, также вызовут аллергическую реакцию или перекрестную чувствительность.Перекрестная чувствительность почти никогда не возникает при применении анестетиков амидного типа.
2. Вазоконстриктор
Вазоконстриктор = сосуд, сужение = сужение, таким образом, вазоконстриктор = сужение кровеносных сосудов. С точки зрения анестиологии, сужение кровеносных сосудов, вызванное добавлением вещества к анестетику. Добавление сосудосуживающего средства вызывает сужение кровеносного сосуда, что удерживает анестетик на месте дольше, предотвращая его «утечку» в другие части тела.Следовательно, использование сосудосуживающего средства означает, что требуется меньше (токсичного) анестетика. Он также предотвращает (послеоперационное) кровотечение из-за его стягивающего эффекта, что означает, что процедуры можно проводить с меньшей кровопотерей. К недостаткам применения сосудосуживающих средств можно отнести возможные побочные эффекты со стороны сердечно-сосудистой и нервной систем.
Предупреждение: Если вы подозреваете, что у вас есть заболевание, связанное с сердечно-сосудистой системой или нервной системой, всегда предупреждайте своего врача или стоматолога, желательно за несколько дней до лечения.Не ждите, пока вас пролечут.
Используемые сосудосуживающие средства:
Эпинефрин или норадреналин (он же адреналин, норадреналин) — это гормон (гормон «борьбы или бегства»), вырабатываемый в организме, который сужает кровеносные сосуды и повышает кровяное давление. Обычно врачи рекомендуют вводить минимальные дозы сосудосуживающего средства во время лечения, чтобы предотвратить возможные побочные эффекты со стороны сердечно-сосудистой или нервной систем.
Фелипрессин (октапрессин) — синтетическое сосудосуживающее средство с почти такой же функцией, как адреналин или норэпинефрин, только более слабое.Насколько нам известно, фелипрессин используется только вместе с прилокаином (Citanest ™).
3. Консерванты
Если сосудосуживающее средство используется в качестве местного анестетика, необходимо защитить сосудосуживающее средство от окисления. Одним из наиболее распространенных веществ является соединение сульфита, но также обычным является соединение метилпарабена. Ниже перечислены некоторые консерванты и анестетики, в которых они используются:
сульфит натрия в Ultracain ™
метилпарабен и метабисульфит В Xylocaine ™
метабисульфит натрия в Citanest ™
В трех указанных выше продуктах сульфитное соединение используется для предотвращения окисление сосудосуживающего.Однако известно, что сульфитные соединения могут вызывать аллергические реакции. Особенно на эти соединения могут реагировать пациенты с астматическим бронхитом.

 В каждой карпуле находится 1,7 миллилитра анестезирующего средства, что облегчает контроль над дозой обезболивания;
В каждой карпуле находится 1,7 миллилитра анестезирующего средства, что облегчает контроль над дозой обезболивания; Карпульная анестезия исключает вероятность такого исхода событий, так как на каждой из карпул указано название препарата для обезболивания, его концентрация и количество.
Карпульная анестезия исключает вероятность такого исхода событий, так как на каждой из карпул указано название препарата для обезболивания, его концентрация и количество.