Желтое небо во рту у взрослого и ребенка
При ежедневном выполнении гигиенических процедур по очистке полости рта следует внимательно осматривать слизистую нёба и языка.
Выявленные красные пятна, налет и желтизна указывают на проблемах, возникших в организме. Предотвратить развитие любой болезни легче, если как можно раньше обратиться за помощью к врачу.
Причины
Область нёба, как и остальные участки кожного покрова и слизистых оболочек, характеризуется сильным кровоснабжением, что обусловлено наличием плотной сети капилляров.
Нормальный цвет, образующийся на поверхности, указывает на отсутствие воспалительного процесса в организме и других серьёзных нарушений. Изменение окраса нёба является проявлением симптоматики заболевания, которое определяется после проведения исследования.
С причинами, провоцирующими образование желтизны, можно ознакомиться из данных таблицы:
| Причины образования жёлтого налёта на нёбе | ||
| Название причины | Описание | Дополнительные симптомы |
| Заболевания печени | Наиболее распространёнными заболеваниями печени, распознающимися по желтизне нёба, являются: желтуха, цирроз, холецистит, холелитиаз и сифилис. При поражении органа происходят нарушения работы всех систем и обменных процессов: белкового, углеводного, жирового, пигментного и др. В зависимости от заболевания в желтизну окрашиваются углы нёба и границы между мягкой и твёрдой тканью (при холецистите, камнях в желчи) либо вся поверхность слизистой (при гепатите). При поражении органа происходят нарушения работы всех систем и обменных процессов: белкового, углеводного, жирового, пигментного и др. В зависимости от заболевания в желтизну окрашиваются углы нёба и границы между мягкой и твёрдой тканью (при холецистите, камнях в желчи) либо вся поверхность слизистой (при гепатите). |
|
| Проблемы с поджелудочной железой | Орган регулирует энергообмен и биохимические процессы, протекающие в организме человека. При проблемах с поджелудочной железой проявляется один из основных признаков – мягкое нёбо приобретает бронзовую тональность. Если при этом происходят сбои в желчной системе, то цвет комбинируется с ярко выраженной желтушностью. |
|
| Воспаление кишечника (толстого/тонкого) | Желтизна на верхнем нёбе при дисфункции кишечника появляется в связи с морфофункциональным единством слизистой полости рта и ЖКТ. Цвет нёба видоизменяется до желтоватого как на отдельных зонах, так и по всей его поверхности. Запущенность болезни отражается на интенсивности и структуре налёта. |
|
| Почечная недостаточность | Основные провокаторы почечной недостаточности: мочекаменная болезнь, сахарный диабет, пиелонефрит, новообразования, нарушение жирового обмена. В результате сбоя обменных и биохимических процессов на твёрдом нёбе появляется желтизна. Установить причастность почек к проблеме помогает дополнительная симптоматика. |
|
| Нарушение холестеринового и жирового обмена | Нарушение холестеринового обмена сопровождается изменением цвета мягкого нёба с розового на жёлтый. При этом на поверхности слизистой хорошо просматриваются серые бугристые пятна. Сбои в жировом обмене распознаются по бледному желтушному налету на нёбе. Основными провокаторами нарушения обменных процессов считаются: туберкулёз, диабет, онкология. |
|
| Курение | Изменение цвета нёба происходит под воздействием смол, которые входят в состав табака в большой концентрации. Вредная привычка провоцирует нарушение циркуляции крови и биохимические процесс в тканях, связанные с нарушением обменных и других процессов. Слизистая теряет розовый цвет, становится жёлтой. |
|
Схема ротовой полости
Желтое нёбо во рту у взрослого
У людей после 50 лет появление жёлтого налёта на нёбе считается физиологическим процессом
Если небо пожелтело, стоит показаться врачу стоматологу. В ходе осмотра специалист определит, является ли желтушность слизистой признаком какого-либо заболевания, или свидетельствует об отсутствии должной гигиены полости рта.
Принимается во внимание также отношение пациента к вредным привычкам. Желтизна с выраженной сеткой из прожилок часто образуется в результате регулярного курения.
При проведении диагностики учитывается возраст пациента. У людей после 50 лет появление жёлтого налёта на нёбе считается физиологическим процессом, поэтому не всегда обнаруживаются серьёзные проблемы со здоровьем.
У ребенка
Пожелтевшее небо появляется не только у взрослых, но и у детей.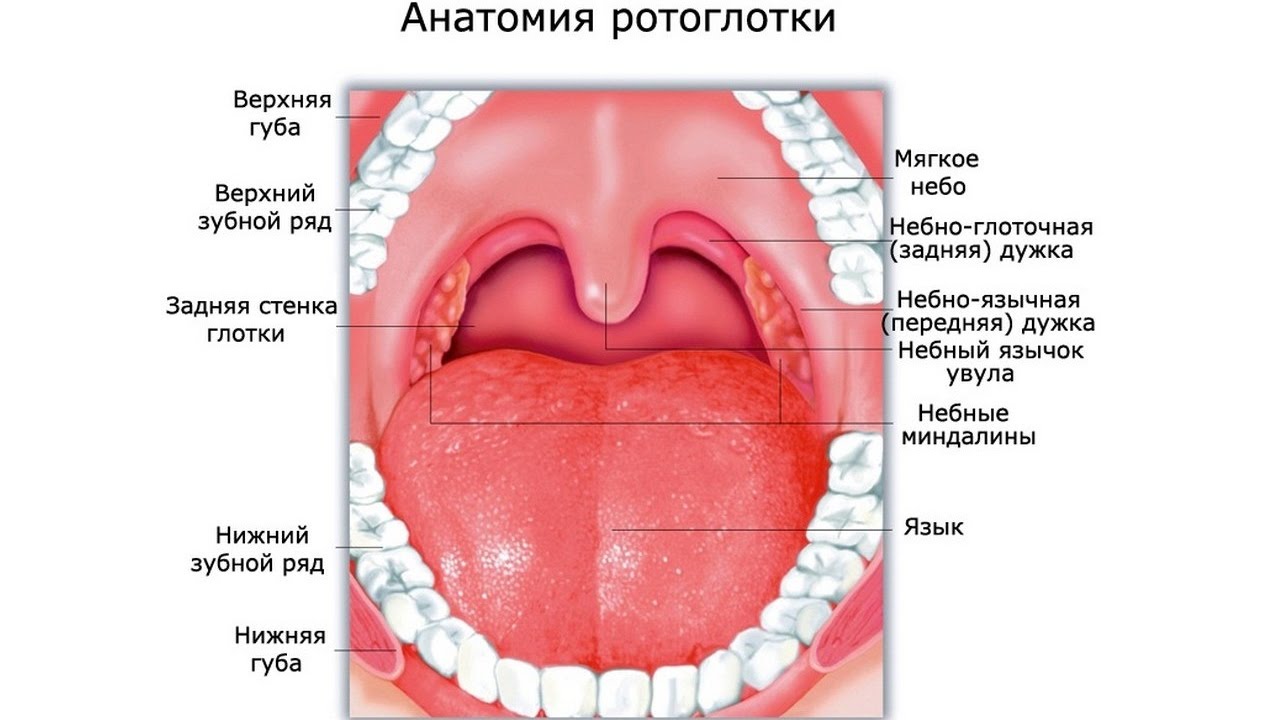 Помимо стоматологических проблем данный признак может указывать на другие болезни, поэтому ребёнка следует показать гастроэнтерологу, ЛОР-у, педиатру, инфекционисту, гепатологу.
Помимо стоматологических проблем данный признак может указывать на другие болезни, поэтому ребёнка следует показать гастроэнтерологу, ЛОР-у, педиатру, инфекционисту, гепатологу.
Нередко у маленьких пациентов с таким симптомом диагностируют молочницу. Если возникают сомнения при определении проблемы, рекомендуется пройти полное обследование, включая сдачу крови на уровень билирубина.
Диагностика
На основании проведённого визуального исследования врач намечает дальнейшую диагностику
Первичный осмотр нужно доверить стоматологу, проблемы с ротовой полостью входят в его компетенцию. Специалист изучает не только слизистую рта, но и состояние дёсен, зубов и щелей между ними.
Именно там могут обнаружиться признаки молочницы или стоматита. На основании проведённого визуального исследования врач намечает следующие этапы диагностики.
Изменённый цвет нёба может являться самостоятельным состоянием либо свидетельствовать о развитии других заболеваний.
Для уточнения диагноза стоматолог направляет пациента к следующим специалистам:
- отоларингологу;
- терапевту;
- онкологу;
- аллергологу.
Диагностика включает также проведение лабораторных исследований биологических образцов: крови, мочи, кала.
При подозрении на аллергию пациента направляют на прохождение:
- УЗИ;
- КТ;
- МРТ;
- рентгена.
Врач осматривает ротовую полость
Лечение
Признаки фарингита
Результаты пройденных пациентом исследований указывают на существующую в организме проблему.
Назначить лечение сможет специалист узкого профиля: нефролог, гастроэнтеролог, уролог.
В случае выявления признаков системного заболевания (сифилиса, ревматизма, ВИЧ и др.) даётся направление на стационар специализированного лечебного учреждения.
При выявлении онкологии схема лечения разрабатывается совместно с другими специалистами: хирургом, онкологом, невропатологом, окулистом и др.
Диагностирование местной вирусной инфекции на слизистой рта предусматривает назначение антисептиков и антибиотиков для приглушения воспалительного процесса и уничтожения возбудителя. Такие же препараты используются для лечения пародонтита, гингивита и в случаях, когда требуется предотвратить язвенно-некротические осложнения.
Какой бы метод лечения не был выбран, врач назначает также гигиенические процедуры полости рта:
- профессиональную чистку;
- подбор средств для выполнения ежедневной гигиены зубных рядов и слизистой оболочки рта;
- регулярные ополаскивания с применением антисептического раствора.
Не менее важным этапом является укрепление защитных функций организма. Для этих целей подходит регулярный приём витаминных комплексов, которые своевременно восполняют дефицит необходимых витаминов и минералов.
Народные способы
Для удаления жёлтого налёта с нёба рекомендуется местная обработка различными настоями и внутреннее их применение
В народной медицине используются преимущественно компоненты растительного происхождения, которые обладают противовоспалительным, антисептическим и другими действиями.
Для удаления жёлтого налёта с нёба рекомендуется местная обработка различными настоями и внутреннее применение настоев и продуктов для укрепления защитных функций организма.
К примеру:
- настои и чаи из корня алтея, зверобоя, солодки, ромашки дают прекрасный антисептический эффект;
- полоскание рта отваром из шалфея, календулы, тысячелистника оказывает антибактериальное действие;
- употребление продуктов пчеловодства и цитрусовых укрепляет иммунитет.
Используемые методы народной медицины должны дополнять общие принципы лечения, рекомендованные врачом, но ни в коем случае не должны идти вразрез с официальными требованиями.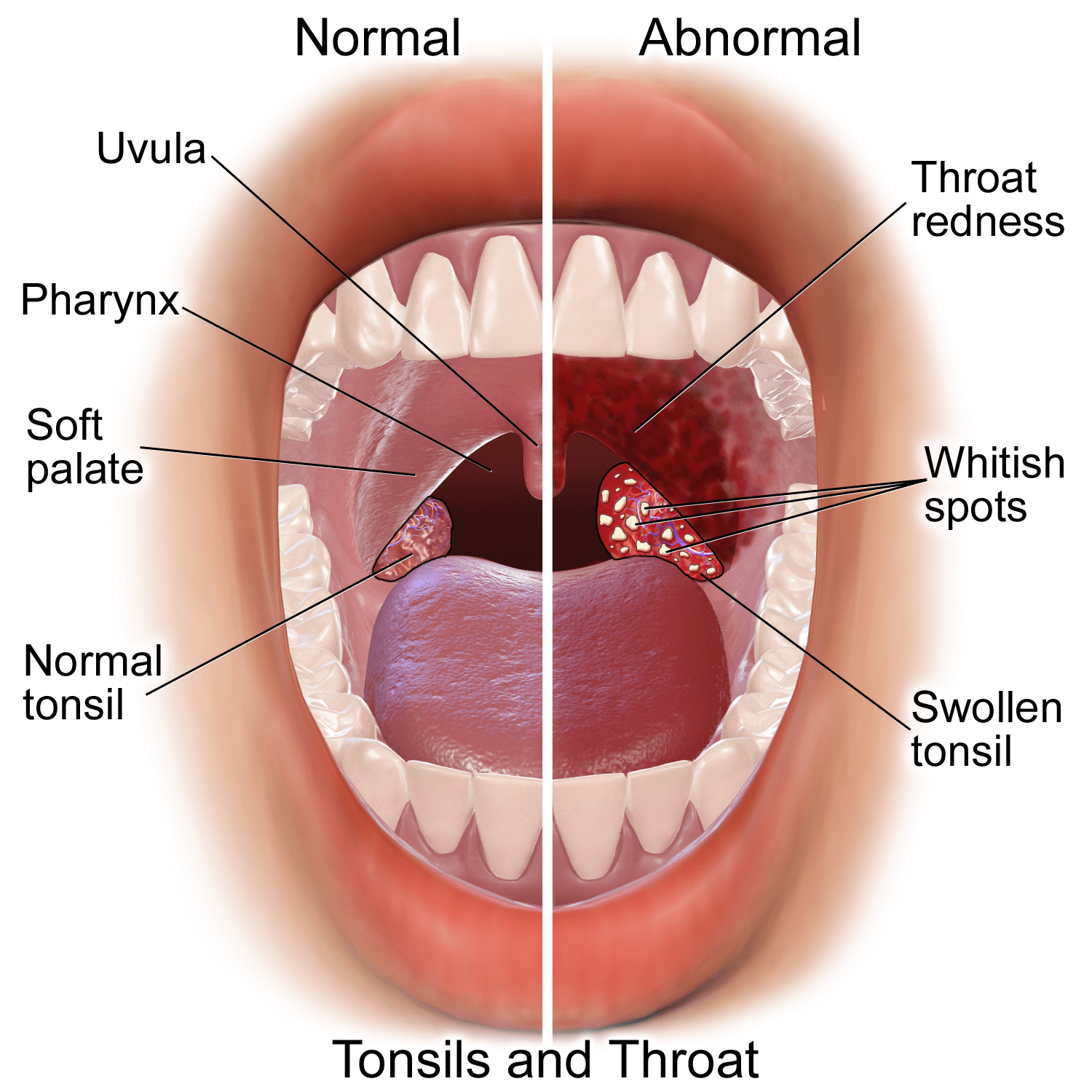
Стоит также учесть, что настои, отвары и чаи оказывают усиливающий эффект традиционной терапии, однако заменить ими препараты и процедуры нельзя.
Профилактические меры
В качестве профилактики после приёма еды нужно ополаскивать рот специальным бальзамом или хотя бы чистой водой
В качестве профилактики рекомендуется периодически проходить осмотр у стоматолога.
Это поможет выявить заболевание на ранней стадии и своевременно начать курс лечения, предупредив тем самым развитие осложнений.
Также необходимо ежедневно осуществлять гигиенические процедуры ротовой полости для удаления остатков пищи и снятия налёта со слизистой.
Основной защитой любого человека является, прежде всего, иммунитет. Для его укрепления следует поддерживать физическую форму, кардинально пересмотреть рацион питания, и обогащать организм ценными минералами и витаминами.
Профилактическими мерами являются также следующие рекомендации:
- не следует злоупотреблять острой, солёной пищей, продуктами с твёрдой структурой;
- после приёма еды нужно ополаскивать рот специальным бальзамом или хотя бы чистой водой;
- при возникновении неприятных ощущений во рту провести ополаскивания на протяжении нескольких дней с применением отваров из прополиса, ромашки, коры дуба или шалфея.

Предупредить образование жёлтого налёта на нёбе может отказ от вредных привычек, в частности, от курения.
Какого цвета нёбо здорового человека, как выглядит?
Нёбо здорового человека
В верхней части ротовой полости расположено нёбо человека, которое состоит из двух долей: мягкой и твёрдой. Твёрдая нёба находится ближе к зубному ряду, а мягкая – в зоне миндалин.
Их структура образована из чувствительных тканей, покрытых слизистой оболочкой, что объясняет склонность незамедлительно реагировать на различные раздражители.
Слизистая здорового нёба выглядит так: она имеет ровный цвет нежно-розовой тональности, прожилки на поверхности не наблюдаются. При обнаружении каких-либо изменений следует обратиться к специалисту за консультацией.
Исследовав слизистую рта и изучив характерные признаки, врач даст рекомендации относительно дополнительного обследования. На основании результатов анализов ставится точный диагноз и разрабатывается индивидуальная схема лечения.
На основании результатов анализов ставится точный диагноз и разрабатывается индивидуальная схема лечения.
Игнорировать назначения не стоит, ведь изменение цвета нёба указывает о начавшихся необратимых процессах в биохимии тканей.
Статья была полезна?
5,00 (оценок: 1)
причины зуда и першения в горле
Полость рта является начальным отделом пищеварительного тракта. Поэтому наряду со слизистыми носа она первой контактирует с раздражителями, проникающими извне. В результате воздействия последних может начать сильно жечь и зудеть небо.
Попробуем разобраться, по каким причинам возникает данный симптом и что предпринять, чтобы от него избавиться.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ЗУДА НЕБА
Небо разграничивает полость рта с полостью носа. Спереди оно образовано костной перегородкой, сзади — мягкой тканью, которая переходит в язычок и дужки. Оно необходимо для образования голоса, формирования и проталкивания комков пищи.
Вызвать раздражение неба может аллергическая реакция. Аллерген, попав на слизистые, запускает патологический процесс. Как следствие, начинают выделяться биологические медиаторы. Они повреждают ткани и сосуды, из-за чего может возникать зуд, жжение.
Аллерген, попав на слизистые, запускает патологический процесс. Как следствие, начинают выделяться биологические медиаторы. Они повреждают ткани и сосуды, из-за чего может возникать зуд, жжение.
Среди провокаторов аллергического зуда неба называют:
- токсические соединения, проникающие в организм во время дыхания;
- зубные пасты, протезы;
- спрей, освежающие дыхание;
- жевательные резинки;
- домашнюю пыль;
- пыльцу цветущих растений;
- продукты питания.
Любой из этих факторов может спровоцировать сильный зуд неба у человека-аллергика.
Также привести к появлению дискомфортных ощущений могут:
- Ожоги;
- стоматит;
- кандидоз полости рта;
- механическое повреждение;
- фарингит.
КАК ПРОЯВЛЯЕТСЯ ЗУД НЕБА
О зуде неба говорят, если ощущают, будто горизонтальную перегородку что-то щекочет. Больному хочется откашляться. Небо чешется постоянно или время от времени.
На фоне этого может возникать:
- першение в горле;
- непродуктивный кашель;
- чихание;
- усиленное слезотечение;
- насморк.
Сам по себе зуд неба при аллергии безобиден. Но в медицинской практике известны случаи, когда так начинался бронхоспазм или анафилактический шок. Оба эти состояния несут угрозу жизни человека, так как нередко вызывают отек горла и удушье.
КЛАССИФИКАЦИЯ ЗУДА
Специфической классификации небного зуда не существует. При постановке диагноза и подборе лечения врачи обычно учитывают факторы, спровоцировавшие симптом. Так, дискомфорт в области верхнего неба могут вызывать следующие патологии:
- Грибковые и бактериальные инфекции. Тогда к щекочущему чувству присоединяются другие признаки: серый налет, небольшие язвочки в полости рта, кровоточащая слизистая.Ангина. Больной жалуется на зуд неба, увеличенные миндалины, боли в горле при глотании, высокую температуру.
- Пульпит, кариес.
 Иногда эти стоматологические заболевания также вызывают жжение во рту.
Иногда эти стоматологические заболевания также вызывают жжение во рту. - Лейкоплакия. Отдельные участки ротовой полости ороговеют, из-за чего появляется нестерпимый зуд.
- Механическое повреждение неба твердой или грубой пищей, посторонними предметами.
- Герпес. Параллельно с зудом на слизистых оболочках формируются папулы, заполненные прозрачным содержимым.
- Аллергия. В результате употребления конкретных продуктов питания или прямого контакта с аллергенами у человека возникает зуд. Мягкие ткани полости рта также могут раздражаться.
АЛЛЕРГИЧЕСКИЙ ЗУД
Причина зуда неба при аллергии — это всегда аллергены, попавшие на слизистые оболочки полости рта извне. У людей, склонных к этому заболеванию, в организме имеется запас специфических антител. Они как бы выжидают, когда аллергены начнут атаковать снова. Как только это происходит, вступают в реакцию с ними. Следствием такой взаимосвязи является появление особых иммунных комплексов.
Антитела фиксируются на мембранах тучных клеток, а аллергены связываются с ними и вызывают выброс медиаторов. Они в свою очередь отвечают за клинические проявления аллергической реакции.
ЛЕЧЕНИЕ АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЙ, ПРОЯВЛЯЮЩИХСЯ ЗУДОМ НЕБА
Чтобы лечение зуда неба было успешным, важно определить аллерген, который вызывает зуд неба и в будущем избегать контактов с ним.
Из медикаментозных препаратов при этом симптоме больному обычно назначают антигистаминные и противоаллергические таблетки. В тяжелых случаях, когда есть угроза отека дыхательных путей, прибегают к помощи гормонов.
При сильном воспалении делают компрессы и аппликации с успокаивающими мазями и растворами, проводят полоскания.
«ЭРИУС»
Препарат «Эриус» помогает справиться с 10 симптомами аллергии, Включая избавлению от зуда и жжения неба:
- Покраснение глаз
- Заложенность носа
- Слезотечение
- Сыпь на коже
- Зуд глаз
- Чихание
- Зуд в носу
- Зуд неба
- Кожный зуд
- Выделения из носа
Его действующее вещество — активный метаболит лоратадина — дезлоратадин. Попадая в организм больного, он не позволяет высвободившемуся из тканей гистамину взаимодействовать с рецепторами на клетках-мишенях и, таким образом, блокирует развитие аллергической реакции. Помимо этого, дезлоратадин не дает высвобождаться интерлейкинам, которые запускают патологический воспалительный процесс.
Попадая в организм больного, он не позволяет высвободившемуся из тканей гистамину взаимодействовать с рецепторами на клетках-мишенях и, таким образом, блокирует развитие аллергической реакции. Помимо этого, дезлоратадин не дает высвобождаться интерлейкинам, которые запускают патологический воспалительный процесс.
Принимать «Эриус» удобно — достаточно принимать 1 таблетку препарата «Эриус» в сутки.
ПРОФИЛАКТИКАС целью предотвращения появления аллергического зуда неба необходимо избегать контактов с аллергенами, строго следовать рекомендациям иммунолога-аллерголога, вести здоровый образ жизни. Также важно пользоваться только качественными зубными пастами, своевременно лечить стоматологические заболевания полости рта.
L.RU.MKT.CC.03.2018.2208
Желтое небо во рту: причины желтизны слизистой
В норме слизистая оболочка твердого нёба должна быть бледно-розовой, а мягкого – красноватой. Если же оттенок слизистой изменился на желтоватый, возможно, появились проблемы со здоровьем, с которыми стоит обратиться к врачу. Пожелтение нёба, связанное с заболеванием внутренних органов, будет проявляться на фоне других симптомов недомогания. Насколько опасен такой симптом, как желтое нёбо, какие причины могут вызывать изменения оттенка слизистой во рту и к какому врачу нужно обращаться, будет рассказано в этой статье.
Пожелтение нёба, связанное с заболеванием внутренних органов, будет проявляться на фоне других симптомов недомогания. Насколько опасен такой симптом, как желтое нёбо, какие причины могут вызывать изменения оттенка слизистой во рту и к какому врачу нужно обращаться, будет рассказано в этой статье.
Нёбо может становиться желтого цвета и у здоровых людей. Такие изменения чаще наблюдаются в пожилом возрасте. При этом оттенок желтизны выражен слабо.
Желтоватый цвет слизистым могут придавать смолы, содержащиеся в сигаретном дыме. Люди, имеющие такую пагубную привычку, как курение, могут замечать у себя во рту желтое нёбо.
Желтое нёбо может быть симптомом различных болезней.
Кроме того, налет на языке также может окрашиваться в желтоватый цвет. Заядлые курильщики, выкуривающие в день пачку сигарет и больше, нередко замечают на нёбе не только желтизну, но и покрасневшие участки.
Недостаточно качественная гигиена полости рта, использование агрессивных гигиенических средств негативно отражается на состоянии слизистых оболочек и влияет на их внешний вид.
Существуют и более опасные причины, по которым нёбо стало желтого цвета. К ним относятся:
- болезни печени;
- заболевания поджелудочной железы;
- патологии кишечника;
- проблемы с почками;
- нарушения жирового обмена в организме.
Все вышеперечисленные состояния сопровождаются дополнительными симптомами, негативно отражающимися на самочувствии человека. Далее стоит рассмотреть их подробнее.
3>Болезни печениЖелтизна на нёбе во рту может указывать на проблемы с печенью. Наиболее распространенными причинами изменения оттенка слизистой становится желтуха, холелитиаз и холецистит, сифилис и развивающаяся на его фоне паренхима печени.
Желтуха – это синдром, для которого характерно повышение уровня печеночного пигмента билирубина в крови, на фоне чего слизистые оболочки и кожа человека приобретают желтоватый оттенок. Как самостоятельное заболевание желтуху не выделяют. Она является признаком других заболеваний, в числе которых гепатиты, цирроз печени, непроходимость желчных путей, патологии желчного пузыря.
Важно: желтизна при желтухе последовательно появляется на белках глаз, твердом нёбе, кожных покровах. У больного появляются и другие симптомы недомогания: отрыжка, тошнота, рвота, нарушения стула.
Поражение печени при сифилисе может быть ответом на вопрос, почему нёбо во рту желтое. При этом сифилитическая инфекция вызывает стойкое и интенсивное пожелтение всей площади мягкого нёба. Стоит отметить, что сифилис печени относится к распространённым осложнениям венерического заболевания.
Желтое нёбо может указывать на холелитиаз и холецистит. При этом желтоватый оттенок приобретает участок слизистой, расположенный на стыке мягкого и твердого нёба.
3>Проблемы с работой органов ЖКТНа заметку: о нарушении работы печени может говорить появление горечи на языке и запаха печени изо рта. Еще один симптом, по которому можно заподозрить патологию печени – искажение вкусового восприятия.
Полость рта является начальным отделом пищеварительного тракта.
Запах изо рта может указывать на различные заболевания. Полезно прочитать, почему появляется запах тухлых яиц изо рта.
На заметку: в какие дни лунного календаря стоит лечить зубы.
То, насколько сильно будут изменены слизистые, зависит от тяжести, длительности болезни органов пищеварительного тракта. При этом лечение основного заболевания приводит к затуханию или уменьшению интенсивности патологических проявлений на слизистых оболочках.
Обнаружив пожелтение слизистой неба, обратитесь к врачу.
Липиды – это жиры, поступающие в организм с едой и образующиеся в печени. В организме происходит целый ряд процессов липидного обмена, среди которых:
- липолиз – расщепление жиров на составляющие;
- транспортирование жиров из кишечника;
- катаболизм;
- липогенез.
Существует несколько видов жиров, основными группами выделяют:
- холестерин;
- фосфолипиды;
- жирные кислоты;
- триглицериды.
Правильный липидный обмен очень важен для нормального функционирования организма, так как жиры выполняют множество функций, среди которых энергетическая, защитная, транспортная. Липиды необходимы для полноценного синтезирования гормонов, работы нервной системы. При нарушении липидного обмена происходит увеличение уровня холестерина и триглицеридов в крови.
У человека с нарушенным липидными обменом могут появляться желто-серые пятна на небной поверхности. На кожных покровах возникают ксантомы – образования, внешне представляющие собой желтые плоские пятна, незначительно возвышающиеся над уровнем кожи.
Желтый налет на нёбе у взрослого может указывать на проблемы с работой почек. Помимо изменения оттенка слизистой, при почечной недостаточности у больного будет наблюдаться ее отечность, чувство сухости и горечь во рту, воспаление десен.
2>К какому врачу обращаться?Полезно узнать, сколько стоят импланты Штрауман.
Почему может появляться запах уксуса изо рта и опасен ли этот симптом? Какие зубные пасты Президент входят в линейку продукции бренда?
Обнаружив изменение оттенка слизистой рта, в первую очередь нужно обратиться к стоматологу-терапевту. Врач проведет осмотр и определит, является ли желтое нёбо симптомом какого-либо стоматологического заболевания.
Если в полости рта проблем обнаружено не будет, пациента направят на осмотр к гастроэнтерологу, ЛОР-у, гепатологу, инфекционисту или терапевту. Если желтый налет был обнаружен на нёбе у ребенка, стоит как можно быстрее показать малыша педиатру.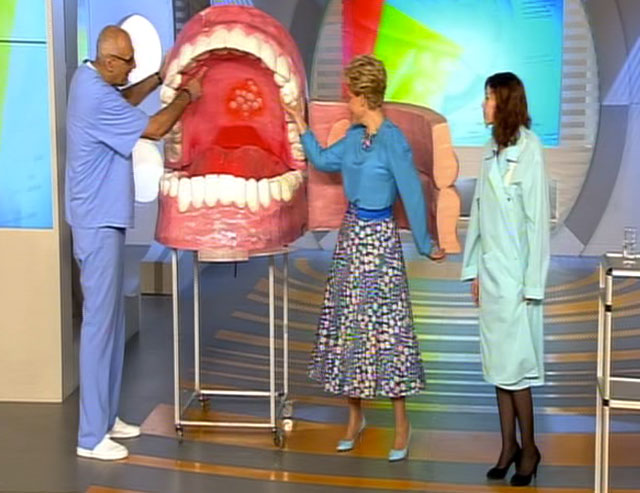
Рекомендуется сдать анализы на уровень билирубина в крови. Возможно, пациенту придется пройти полное обследование организма. Не стоит игнорировать появившийся симптом!
Заболевания полости рта и зубов
Болезни слизистой оболочки полости рта.
Стоматиты
Это группа заболеваний, характеризующихся воспалением слизистой оболочки полости рта с гиперемией, отеком, увеличением количества слизи в ротовой полости. В зависимости от степени выраженности и глубины поражения в ротовой полости могут образовываться даже язвочки или очаги некроза, резко нарушающие общее состояние здоровья ребенка – повышенная температура, слабость, беспокойство, отказ от приема пищи.
 Часто стоматит развивается при инфекционных заболеваниях (корь, скарлатина, грипп, коклюш и др.) Слизистая оболочка полости рта приобретает ярко-красный цвет, становится отечной, на слизистой оболочке щек и языка видны отпечатки зубов. Слюна становится вязкой, тягучей. Слизистая оболочка покрывается беловатым налетом. Язык сухой, отечный, нередко с коричневым оттенком, жевание болезненно. Длительность заболевания от 1 до 3 недель, прогноз благоприятный.
Часто стоматит развивается при инфекционных заболеваниях (корь, скарлатина, грипп, коклюш и др.) Слизистая оболочка полости рта приобретает ярко-красный цвет, становится отечной, на слизистой оболочке щек и языка видны отпечатки зубов. Слюна становится вязкой, тягучей. Слизистая оболочка покрывается беловатым налетом. Язык сухой, отечный, нередко с коричневым оттенком, жевание болезненно. Длительность заболевания от 1 до 3 недель, прогноз благоприятный.Острый афтозный стоматит
Характеризуется воспалением слизистой оболочки полости рта и высыпанием беловато-желтых бляшек (афт) на слизистой оболочке губ, языка, щек, иногда мягкого неба, твердого неба, но не на миндалинах. Встречается преимущественно у детей до 3-х лет. Нередко сопутствует гриппу, кори, скарлатине, коклюшу, дифтерии. Температура тела может достигать 38 – 39 С. Беспокоят головная боль, потеря аппетита, иногда запор или понос. Акт речи причиняет нестерпимую боль. Могут увеличиваться подчелюстные лимфоузлы, появляется неприятный запах изо рта, усиливается слюноотделение.
Молочница
Молочница (кандидамикоз) – грибковый стоматит, развивающийся преимущественно у грудных детей, особенно у недоношенных. Известны случаи молочницы, возникшие как результат побочного действия антибиотиков. Развитию грибка способствует негигиеническое содержание полости рта, воспалительные процессы в полости рта, а также соматические заболевания желудочно-кишечного тракта и другие, ослабляющие организм болезни.
Заражение молочницей возможно при поцелуе, через сосок груди матери (при наличии трещин и ссадин), через соски, посуду.
Гингивит
Воспаление десен, обусловленное неблагоприятным воздействием местных и общих факторов и протекающее без нарушения целостности зубодесневого соединения. Гингивит может проявляться как самостоятельное заболевание или являться симптомом других болезней. Гингивит характеризуется отеком, гиперемией десен, кровоточивостью, иногда изъязвлением. Среди школьников очень распространены гингивиты в результате негигиенического содержания полости рта, множества не леченных кариозных зубов.
Среди школьников очень распространены гингивиты в результате негигиенического содержания полости рта, множества не леченных кариозных зубов.
Болезни зубов.
Кариес
Это процесс патологического разрушения твердых тканей зуба (эмали и дентина), возникающий под действием различных факторов (местных – находящихся в ротовой полости, и общих – зависящих от общего состояния организма). Различные формы кариеса предоставляют собой,собственно, его стадии, следующие одна за другой.
Кариес в стадии меловидного пятна
Кариозный процесс начинается с поражения эмали зуба в виде белого, потерявшего блеск, «меловидного» пятна. Эта стадия так и называется «стадия белого пятна». Как правило, если это пятно находится на незаметном месте, больной не испытывает никаких проявлений заболевания, очень редко проявляется чувствительность от кислого или сладкого. Только своевременное обращение к стоматологу может помочь вылечить кариес в стадии пятна.
Поверхностный и средний кариес
В данной ситуации, как правило, дефект виден невооруженным глазом в виде потемнения, «дырочки на зубе», как говорят сами пациенты. Пораженный зуб становится чувствительным, особенно к сладкому, соленому, кислому. Если кариес развивается между зубами, то пациент жалуется на постоянное застревание там пищи или болезненность в области десневого сосочка (как правило, от травмы зубочисткой). Если и эта стадия кариеса остается без лечения, то возникает глубокий кариес.
Глубокий кариес
Поражены уже все твердые ткани зуба. В глубокой полости постоянно застревают остатки пищи, появляется неприятный запах изо рта. Больные жалуются на сильные боли от любых раздражителей, но боль эта быстропроходящая. Если же и глубокий кариес оставить без лечения, то возможно развитие более серьезных осложнений, пульпита и периодонтита.
Пульпит
Это воспаление пульпы зуба в результате проникновения в нее разнообразных патогенных микроорганизмов (чаще всего – стрептококков и стафилококков) из кариозной полости через слой дентина, расположенной между полостью и пульпой.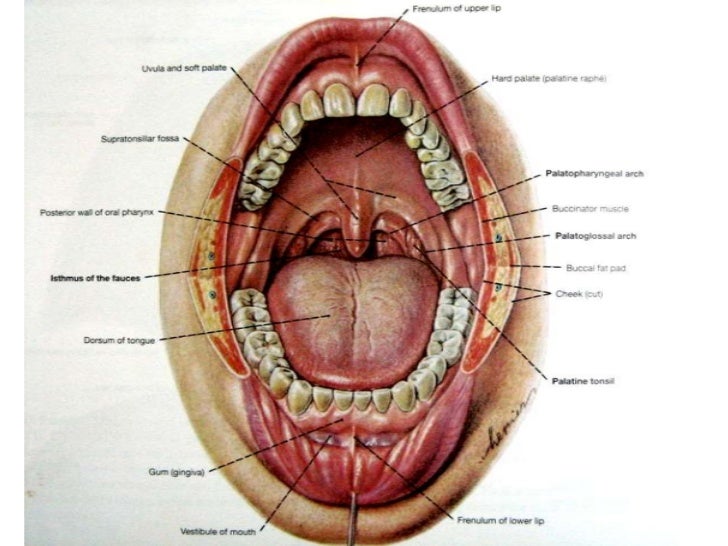 Пульпиты у детей возникают чаще, чем у взрослых, что обусловлено рядом особенностей строения детских зубов: большой объем пульпарной камеры (тонкий слой эмали и дентина), дентин менее минерализован (дентинные канальцы короткие и широкие), рыхлая волокнистая соединительная ткань, широкие корневые каналы и апикальные отверстия. Кроме того, у ребенка можно отметить несовершенство функции центральной нервной системы, эндокринной и иммунной систем, что увеличивает риск возникновения любого воспалительного процесса и перехода его в острую стадию. Клиническая картина заболевания пульпитом у ребенка отличается значительным разнообразием: от практически полного отсутствия жалоб до острых болевых ощущений, сопровождающимися симптомами общей интоксикации. Мнение о том, что, если зуб молочный, то он все равно выпадет и лечить его не нужно, крайне ошибочно, а отсутствие быстрого лечения может привести к развитию серьезных воспалений пульпы, а затем и периодонта.
Пульпиты у детей возникают чаще, чем у взрослых, что обусловлено рядом особенностей строения детских зубов: большой объем пульпарной камеры (тонкий слой эмали и дентина), дентин менее минерализован (дентинные канальцы короткие и широкие), рыхлая волокнистая соединительная ткань, широкие корневые каналы и апикальные отверстия. Кроме того, у ребенка можно отметить несовершенство функции центральной нервной системы, эндокринной и иммунной систем, что увеличивает риск возникновения любого воспалительного процесса и перехода его в острую стадию. Клиническая картина заболевания пульпитом у ребенка отличается значительным разнообразием: от практически полного отсутствия жалоб до острых болевых ощущений, сопровождающимися симптомами общей интоксикации. Мнение о том, что, если зуб молочный, то он все равно выпадет и лечить его не нужно, крайне ошибочно, а отсутствие быстрого лечения может привести к развитию серьезных воспалений пульпы, а затем и периодонта.
Периодонтит
Периодонтиты развиваются главным образом вследствие инфекции, распространяющийся со стороны канала, то есть апикальным путем. Однако, нередко острый периодонтит сопровождает развитие острого пульпита, как правило, периодонтит у детей протекает бурно, с четко выраженными общими и местными симптомами. Общее состояние ребенка ухудшается, он становится вялым, плохо спит, теряет аппетит. Отмечается значительное повышение температуры тела. К этому присоединяются четко выраженные местные симптомы: резкие постоянные пульсирующие боли, которые становятся еще более интенсивными при постукивании по зубу и жевании. Ребенок, как правило, может указать на больной зуб. Острые периодонтиты молочных зубов следует лечить в сжатые сроки, так как, помимо прочих осложнений, воспалительный процесс может оказать существенное влияние на судьбу постоянных зубов.
Однако, нередко острый периодонтит сопровождает развитие острого пульпита, как правило, периодонтит у детей протекает бурно, с четко выраженными общими и местными симптомами. Общее состояние ребенка ухудшается, он становится вялым, плохо спит, теряет аппетит. Отмечается значительное повышение температуры тела. К этому присоединяются четко выраженные местные симптомы: резкие постоянные пульсирующие боли, которые становятся еще более интенсивными при постукивании по зубу и жевании. Ребенок, как правило, может указать на больной зуб. Острые периодонтиты молочных зубов следует лечить в сжатые сроки, так как, помимо прочих осложнений, воспалительный процесс может оказать существенное влияние на судьбу постоянных зубов.
Травмы зубов у детей
Травмы зубов у детей составляют 5% всех травм челюстно-лицевой области. Повреждение зубов чаще всего наблюдается у детей 2 – 3 и 8 – 11 лет, что объясняется наиболее активным двигательным периодом их развития. Основная причина повреждения зубов у детей старшего возраста – падение на твердые поверхности – пол, стол, ступеньки, у детей младшего возраста – травмирование зубов твердыми игрушками.
Ушиб зуба
Это механическое воздействие на зуб без повреждения его анатомической целостности. При ушибе зуба возможно кровоизлияние в пульпу вследствие разрыва сосудисто-нервного пучка. На временном прикусе наблюдается очень редко.
Жалобы. В первые часы после травмы ребенок жалуется на незначительную боль в зубе при надкусывании.
Травматическая дистопия (вывих) зуба
Смещение зуба относительно лунки за счет разрыва или растяжения волокон периодонта и травмирования стенки лунки корнем зуба. При этом происходит изменение положения зуба. Жалобы – на наличие подвижного зуба, изменение его положения (увеличение высоты, поворот зуба, смещение коронки наружу или внутрь), невозможность сомкнуть зубы так, как до травмы.
Нёбо, анатомия, заболевания, лечение — стоматологический алфавитный указатель French Dental Clinic
Определение
Нёбо классифицируется как часть полости рта и относится к пищеварительной системе, оно представляет собой совокупность костей и тканей двух образований – твердого и мягкого нёба. В анатомии обе части объединяются под общим латинским названием palatum, по-русски – нёбо.
В анатомии обе части объединяются под общим латинским названием palatum, по-русски – нёбо.
Анатомия
Передняя часть называется твердым нёбом, она занимает две трети от общего объема, задняя часть – мягкое нёбо образует остальную треть.
Цвет мягкого нёба – красный с розовым оттенком, цвет твердого нёба – розовый, бледный.
Твердое нёбо – костное образование, оно разделяет две полости черепа – носовую и ротовую. Для ротовой полости твердое нёбо – это крыша, а для полости носа – основа. Нёбные отростки верхних челюстей образуют его переднюю часть, а расположенные горизонтально пластинки нёбных костей – задний отдел. Чаще всего встречается выраженная куполообразная форма. Степень изогнутости с возрастом меняется. В младенчестве купол почти плоский, к совершеннолетию его крутизна становится больше, в старости изгиб опять уменьшается.
Слизистая оболочка содержит гликоген в больших количествах, поэтому она не подвержена ороговению, на это указывает розовый цвет ткани. Однако там, где поверхность подвергается наибольшему трению пищей, поверхностные слои эпителия находятся в различной стадии ороговения.
Однако там, где поверхность подвергается наибольшему трению пищей, поверхностные слои эпителия находятся в различной стадии ороговения.
Слизистая оболочка выполняет защитную функцию, она препятствует проникновению внутрь тканей микроорганизмов. Рецепторы, расположенные в слизистой оболочке, воспринимают температурные, болевые, тактильные раздражения, участвуют в формировании вкусовых ощущений.
Рудиментарные поперечные складки твердого неба располагаются в его передней трети, лучше всего они выражены у детей, к старости практически сглаживаются.
С двух сторон средней линии, ближе к заднему краю твердого нёба имеются нёбные ямочки. Стоматологи используют эти углубления для определения границы установки съемного протеза.
Уколы для осуществления местной анестезии производятся в ткань окружающую носонёбные нервы, которые проходят в резцовых каналах. Место расположения каналов – резцовая ямка твердого нёба.
Мягкое нёбо выглядит складкой слизистой оболочки, которая отделяет глотку от ротовой полости. В состоянии покоя она свободно свисает вниз почти вертикально, а в процессе еды регулярно поднимается в соответствие глотательным усилиям и перекрывает верхнюю часть глотки. Складка состоит преимущественно из связок сухожилий и мышц. Фиброзная пластина спереди крепится к твердому нёбу, она покрыта слизистой оболочкой с двух сторон.
В состоянии покоя она свободно свисает вниз почти вертикально, а в процессе еды регулярно поднимается в соответствие глотательным усилиям и перекрывает верхнюю часть глотки. Складка состоит преимущественно из связок сухожилий и мышц. Фиброзная пластина спереди крепится к твердому нёбу, она покрыта слизистой оболочкой с двух сторон.
Маленький язычок мягкого нёба не позволяет пищевому комку или жидкости попасть в носовые каналы, кроме того, он участвует в формировании звуков, например, звука р. Язычок нёба расположен над корнем языка, имеет свои мышечные волокна.
Две дужки, которые образуют продолжение концов нёбной занавески, носят свои названия в соответствии с органом, к которому находятся ближе – глоточная и язычная.
Мышцы мягкого нёба
- мышца язычка, она поднимает и укорачивает язычок;
- нёбно-язычная мышца, опускает нёбо и суживает зев;
- нёбно-глоточная мышца поднимает гортань, глотку и язык, суживает пространство глотания, притягивает мягкое небо к задней стенке глотки;
- поднимающая мышца участвует в подъеме нёбной занавески и разделении ротовой части и носовой полости;
- натягивающая мышца растягивает нёбный апоневроз и мягкое нёбо.

Благодаря действию мышц, при глотании нижнее небо загораживает задние отверстия носа и весь верхний участок от остальной глотки.
Функции
Основная задача нёба – распределение потоков воздуха в ротовой полости и носоглотке в процессе разговора. Нёбо препятствует попаданию пищи в полость носа во время еды. Расположенные в нем рецепторы функционально связаны с гортанью. Эта связь определяет высоту звуков и тембр голоса человека. Кроме того, от состояния нёба зависит вентиляция среднего уха и нормальное дыхание.
Заболевания
Болевые ощущения в области нёба провоцируются в основном воспалительными процессами.
Причины воспалений
- Механические повреждения. Травма может возникнуть от порезов об острые края расколовшихся зубов, неправильно установленных протезов или при пережевывании твердой пищи.
- Кариес, пульпит или остеомиелит вызывают боль от холодной или горячей пищи, ее пережевывания.
- Разрез десны, удаление зубного нерва иногда приводят к нарушению действия височно-челюстного сустава, что вызывает боль.

- Воспаление миндалины или тройничного нерва.
- Стоматит, как следствие поражения слизистой оболочки.
Если своевременно не корректировать описанные выше причины, воспалительные процессы будут прогрессировать, что только усугубит ситуацию.
Лечение
Устранять последствия механических повреждений слизистой нёба можно полосканиями ротовой полости, рекомендованными составами, например, отварами различных трав, хорошо действует раствор на основе йода и соли, прополис. На время лечения следует воздержаться от приема твердой пищи, есть вероятность повторного повреждения проблемного участка. Врачи назначают в таких случаях применение медикаментов направленного действия.
Лечение миндалин не предполагает самостоятельных действий. Обязательно следует обратиться к врачу и следовать его указаниям.
Обычный стоматит – следствие пренебрежения гигиеной полости рта, поэтому лечение его легкой формы заключается в соблюдении диеты, исключении из рациона слишком холодной и горячей пищи и регулярными полосканиями антисептическими средствами.
Тяжелые формы стоматита: афтозная, язвенная, герпетическая характеризуются массовым поражением участков слизистой оболочки. В таких случаях требуется помощь стоматологов и терапевтов.
Кариес и пульпит самостоятельно вылечит невозможно. Чем раньше пациент обратится за помощью в стоматологическую клинику, тем успешнее будет лечение, меньше вероятность тяжелых осложнений.
Ученые нашли новые симптомы коронавируса во рту. Воспаления на нёбе могут быть связаны с COVID-19
Новый связанный с коронавирусом симптом обнаружили испанские врачи по результатам обследования пациентов с высыпаниями на коже и подтвержденными случаями COVID-19.
По данным нового исследования, поражения рта и пятна на нёбе могут быть новым симптомом нового коронавируса, сообщает Daily Mail.
Исследователи обнаружили, что у трети пациентов с COVID-19, имевших кожные высыпания на руках и ногах, также имелись воспаления во рту на нёбе.
Более того, эти пятна обычно появлялись примерно через две недели после того, как у людей впервые появились более известные симптомы коронавирусного заболевания – такие как повышенная температура или одышка.
Команда исследователей из мадридской университетской больницы имени Рамона-и-Кахаля призывает медиков осматривать полости рта у подтвержденных или подозреваемых пациентов с коронавирусом, чтобы увидеть, имеются ли у них эти признаки.
В начале пандемии Центры по контролю и профилактике заболеваний зарегистрировали на своем веб-сайте всего три симптома коронавируса нового типа: жар, кашель и одышку.
Однако уже в апреле органы здравоохранения расширили этот список симптомов, включив в него еще несколько признаков инфекции: озноб, повторяющиеся лихорадочные состояния с ознобом, мышечные боли, головная боль, боль в горле и новая потеря вкуса или запаха.
Представители здравоохранения заявили, что по мере того, как ученые будут больше узнавать о коронавирусе, список новых симптомов может вырасти.
Мадридские специалисты в ходе исследования, материалы которого опубликованы в JAMA Dermatology, с 30 марта по 8 апреля исследовали 21 госпитализированного пациента с коронавирусом, у которой была кожная сыпь.
Шесть пациентов имели высыпания на коже, представлявшие собой небольшие пятна, которые обычно появляются на слизистых оболочках, таких как рот, нос и горло. Среднее время между появлением классических симптомов, таких как кашель, и этими поражениями составляло около 12 дней.
Все наблюдаемые пациенты были в возрасте от 40 до 69 лет, и две трети из них были женщинами.
Команда говорит, что это не первый случай энтанемы у пациентов с COVID-19 – сообщения о сыпи были зарегистрированы и в Италии.
«Несмотря на увеличение количества сообщений о кожных высыпаниях у пациентов с COVID-19, постановка этиологического диагноза является сложной задачей», – пишут авторы исследования.
Исследователи отметили, что у многих пациентов, страдающих коронавирусом, ротовая полость не исследована из-за опасений, связанных с безопасностью, что они выделяют зараженные капли. Из-за этого и того факта, что пациенты часто носят маски, возможно, что у сотен других заболевших коронавирусом были поражения рта.
Из-за этого и того факта, что пациенты часто носят маски, возможно, что у сотен других заболевших коронавирусом были поражения рта.
Результаты исследования напоминают о появившемся в апреле иссследовательском материале, в котором другая группа испанских ученых обнаружила, что повреждения и ушибы на пальцах ног были связаны с вирусом.
Источник: https://www.mk.ru/science/2020/07/21/budte-vnimatelny-uchenye-nashli-novye-simptomy-koronavirusa-vo-rtu.html
Изучили язык: COVID способен вызывать поражения полости рта | Статьи
Стоматологи предупреждают: коронавирус может вызвать ряд воспалительных процессов в ротовой полости пациентов. В частности, медики из Бразилии описали возникновение язв и бляшек, а также трещин на языке у пожилого пациента, госпитализированного с COVID-19. Помимо этого у инфицированных могут развиться расстройство вкуса, грибок, кандидоз и другие патологические состояния во рту. Российские специалисты считают, что такие симптомы могут наблюдаться в качестве вторичных проявлений инфекции, а также как побочные эффекты от приема медикаментов, в частности антибиотиков. Более того, сами по себе стоматологические проблемы могут служить фактором риска заражения, так как ослабляют защитные функции организма. Поэтому осмотр стоматолога желательно включить в список необходимых исследований при СOVID-19.
Более того, сами по себе стоматологические проблемы могут служить фактором риска заражения, так как ослабляют защитные функции организма. Поэтому осмотр стоматолога желательно включить в список необходимых исследований при СOVID-19.
Вторичное поражение
Ученые из лаборатории оральной гистопатологии факультета здравоохранения Бразильского университета описали в своей статье поражения слизистой полости рта у пациента с коронавирусной инфекцией. У пожилого мужчины, поступившего в больницу с COVID-19, помимо потери вкуса на 24-й день госпитализации развились желтые язвы во рту, схожие с герпетическими, а также глубокие трещины и специфическая белая бляшка на спинке языка. Для оценки этих повреждений к мужчине вызвали стоматологов. Медики пришли к выводу, что это вторичные поражения, возникшие в результате системного ухудшения здоровья из-за COVID-19.
Фото: РИА Новости/Варвара Гертье
Ученые также сообщили, что среди оральных признаков и симптомов коронавируса могут встречаться дисгевзия (расстройство вкуса. — «Известия»), петехии (точечные кровоизлияния в виде красных бугорков), кандидоз, травматические язвы и другие разнообразные поражения языка и слизистых. Поэтому осмотр стоматолога желательно включить в список необходимых исследований при СOVID-19.
— «Известия»), петехии (точечные кровоизлияния в виде красных бугорков), кандидоз, травматические язвы и другие разнообразные поражения языка и слизистых. Поэтому осмотр стоматолога желательно включить в список необходимых исследований при СOVID-19.
«Следует подчеркнуть актуальность стоматолога как части междисциплинарной команды по поддержке критически важных пациентов в отделениях интенсивной терапии», — говорится в статье. Кроме того, необходимо обеспечить стоматологическое наблюдение после выписки пациента из больницы.
Скрывается во рту
Несмотря на то что специфических именно для CОVID-19 стоматологических симптомов пока не обнаружено, зачастую у инфицированных развиваются состояния, вызванные общим влиянием инфекции на организм. К примеру, многие пациенты жалуются на сухость во рту. Как сообщила «Известиям» заведующая кафедрой терапевтической стоматологии Первого МГМУ им. И.М. Сеченова Ирина Макеева, такое часто бывает у людей, страдающих сахарным диабетом. Также этот симптом может быть побочным эффектом лекарств, которые используют при лечении коронавируса: мочегонных, понижающих давление, противоаллергических.
Также этот симптом может быть побочным эффектом лекарств, которые используют при лечении коронавируса: мочегонных, понижающих давление, противоаллергических.
— Возможно возникновение устойчивого лимфаденита (увеличение лимфатических узлов. — «Известия») без видимых причин. Ученые также сообщили о том, что у пациентов с COVID-19 на теле и на слизистой оболочке рта могут возникать язвы, которых раньше никогда не было, — пояснила специалист. — Очень распространенный симптом — исчезновение вкусовой чувствительности. Больные характеризуют прием пищи как «жевание мыла, ваты».
Фото: ТАSS/dpa/picture-alliance/Hendrik Schmidt
Ситуация, когда коронавирус становится причиной заболеваний полости рта, вполне возможна, рассказала «Известиям» генеральный директор Немецкого дентального имплантологического центра Марет Хашиева. На фоне данной инфекции могут проявляться такие заболевания, как герпес и стоматиты.
— Связано это со снижением иммунитета. Заболевания полости рта могут провоцировать и лекарственные препараты, которые назначают для лечения коронавирусной инфекции. К таковым прежде всего относятся антибиотики. Их прием, особенно длительный, нарушает баланс микрофлоры, что может стать причиной развития кандидоза (молочницы) ротовой полости, — подчеркнула эксперт.
Заболевания полости рта могут провоцировать и лекарственные препараты, которые назначают для лечения коронавирусной инфекции. К таковым прежде всего относятся антибиотики. Их прием, особенно длительный, нарушает баланс микрофлоры, что может стать причиной развития кандидоза (молочницы) ротовой полости, — подчеркнула эксперт.
Более того, люди со стоматологическими проблемами относятся к группе риска в плане заражения коронавирусом. Среди заболеваний, которые повышают риски инфицирования, можно выделить различные виды стоматитов, гингивит и пародонтит, отметила Марет Хашиева. Что касается кариеса, то сам по себе он не является «воротами» для инфекции, но иммунитет в любом случае будет «отвлекаться» на такие поражения. А это в значительной степени ослабляет защитные силы организма.
Вездесущий фермент
Причина, по которой коронавирус может повреждать слизистые рта и язык, не только в общем падении иммунитета и лекарственной терапии. По словам Ирины Макеевой, SARS-CoV-2 способен связываться с молекулой АПФ-2 (ангиотензинпревращающий фермент 2 — мембранный белок, входные ворота для вируса в клетки. — «Известия») и экспрессироваться (размножаться) на клетках эпителия слизистой оболочки рта.
— «Известия») и экспрессироваться (размножаться) на клетках эпителия слизистой оболочки рта.
— В последних опубликованных данных было обнаружено, что клетки полости рта обладают высокой экспрессией АПФ-2, сравнимой с клетками легочной ткани, — пояснила эксперт.
Таким образом, большинство тканей полости рта содержат клетки-мишени для уханьского патогена. Однако пока провести четкую параллель между проявлениями стоматологических заболеваний и тяжестью коронавирусной инфекции невозможно, так как доступно слишком мало статистических данных и клинических наблюдений, сообщила «Известиям» главный врач частной стоматологической клиники Марина Колесниченко.
Фото: ИЗВЕСТИЯ/Кристина Кормилицына
— Такие пациенты не находятся под наблюдением стоматолога, ведь нужно прежде всего лечить инфекционное заболевание. Исключение составляют лишь случаи, требующие незамедлительной стоматологической помощи, — подчеркнула эксперт.
Что касается проведения стоматологических осмотров в отделениях интенсивной терапии, то тут есть ряд сложностей, отметили специалисты. Большое количество вирусных агентов находится в слюне и крови. В этом случае высока вероятность заражения медицинского персонала. Поэтому такие мероприятия сейчас не проводят. Однако, как сообщили в Сеченовском университете, обследование стоматолога может быть рекомендовано пациентам в отделениях интенсивной терапии. При должном соблюдении мер безопасности для коррекции общего гигиенического статуса обследуемого и уменьшения негативного влияния воспалительных заболеваний на течение инфекции.
Century Ухо, нос и горло
Каждый человек испытывает боль в горле при простуде или гриппе. Но есть и другие причины боли в горле, которые могут быть симптомом более серьезных проблем.
Стрептококковая инфекция
Стрептококковая инфекция в горле вызывается стрептококковыми бактериями (стрептококками) в горле и часто в миндалинах. Симптомы включают внезапную сильную боль в горле, боль при глотании, лихорадку выше 101 ° F, опухшие миндалины и лимфатические узлы, а также белые или желтые пятна или покраснение задней стенки горла.Стрептококковая ангина очень заразна, инкубационный период составляет от двух до пяти дней. Его можно диагностировать при физикальном осмотре и посеве из горла. Стрептококковая ангина лечится антибиотиками и обычно проходит через три-семь дней, хотя время заживления может составлять до двух недель. Важно поставить диагноз фарингита и как можно скорее начать лечение, чтобы предотвратить его распространение среди других людей.
Симптомы включают внезапную сильную боль в горле, боль при глотании, лихорадку выше 101 ° F, опухшие миндалины и лимфатические узлы, а также белые или желтые пятна или покраснение задней стенки горла.Стрептококковая ангина очень заразна, инкубационный период составляет от двух до пяти дней. Его можно диагностировать при физикальном осмотре и посеве из горла. Стрептококковая ангина лечится антибиотиками и обычно проходит через три-семь дней, хотя время заживления может составлять до двух недель. Важно поставить диагноз фарингита и как можно скорее начать лечение, чтобы предотвратить его распространение среди других людей.
Воспаленные миндалины и аденоиды
Тонзиллит — это воспаление миндалин, расположенных в задней части глотки с обеих сторон языка.Миндалины являются частью естественной иммунной системы организма. Эта ткань захватывает бактерии и вирусы, чтобы либо предотвратить их попадание в организм, либо вызвать соответствующий иммунный ответ. Задняя стенка глотки может казаться красной, опухшей или иметь белый или желтый налет, покрывающий миндалины. Аденоиды (ткань в горле за носом и мягким небом) также могут воспаляться и опухать, затрудняя глотание и / или дыхание. Симптомы включают сильную боль в горле, болезненное или затрудненное глотание, кашель, головную боль, лихорадку, озноб и отек щек и шеи.Тонзиллит также может быть вызван ангины. Для лечения воспаления обычно назначают антибиотики (обычно пенициллин). Тонзиллит обычно проходит через четыре-семь дней, если он вызван вирусом. Хронические случаи повторного тонзиллита могут потребовать хирургического удаления миндалин и / или аденоидов (тонзиллэктомия и аденоидэктомия). Аденоидэктомия также может быть рекомендована детям, страдающим хроническими ушными инфекциями.
Аденоиды (ткань в горле за носом и мягким небом) также могут воспаляться и опухать, затрудняя глотание и / или дыхание. Симптомы включают сильную боль в горле, болезненное или затрудненное глотание, кашель, головную боль, лихорадку, озноб и отек щек и шеи.Тонзиллит также может быть вызван ангины. Для лечения воспаления обычно назначают антибиотики (обычно пенициллин). Тонзиллит обычно проходит через четыре-семь дней, если он вызван вирусом. Хронические случаи повторного тонзиллита могут потребовать хирургического удаления миндалин и / или аденоидов (тонзиллэктомия и аденоидэктомия). Аденоидэктомия также может быть рекомендована детям, страдающим хроническими ушными инфекциями.
Ларингит
Гортань позволяет воздуху входить и выходить из легких, предотвращая попадание твердых веществ (пищи) и жидкостей в легкие.Гортань также способствует производству звука голосовыми связками. Ларингит — это воспаление гортани, верхней части дыхательного горла (трахеи). Для него характерны охриплость голоса, кашель, затрудненное дыхание у некоторых детей и, иногда, потеря голоса.:max_bytes(150000):strip_icc()/173678827-56a8fe713df78cf772a29d7c.jpg) Помимо инфекции, ларингит может быть вызван кислотным рефлюксом, узелками, полипами или повреждением нервов голосовых связок. Ларингит обычно проходит сам по себе в течение двух недель с помощью повышенной влажности воздуха, большого количества жидкости и отдыха голоса.
Помимо инфекции, ларингит может быть вызван кислотным рефлюксом, узелками, полипами или повреждением нервов голосовых связок. Ларингит обычно проходит сам по себе в течение двух недель с помощью повышенной влажности воздуха, большого количества жидкости и отдыха голоса.
Фарингит
Глотка — это ткань, которая находится позади рта и мягкого неба и действует как путь, по которому пища и жидкости попадают в пищевод, а воздух — в легкие. Воспаление глотки называется фарингитом. Болезненное глотание — самый частый симптом. Фарингит также может возникать вместе с ларингитом. Опять же, воспаление обычно проходит само с помощью покоя, жидкости и влажности воздуха.
Эпиглоттит
Надгортанник — это лоскут ткани у основания языка, который не позволяет еде попадать в дыхательное горло при глотании.Эпиглоттит возникает, когда эта ткань воспаляется и заражается. Отек надгортанника может заблокировать язык и вызвать неотложную медицинскую помощь. Помимо инфекций, эпиглоттит может быть вызван химическими веществами (запрещенными препаратами), тяжелым тепловым повреждением (термический эпиглоттит) или травмой.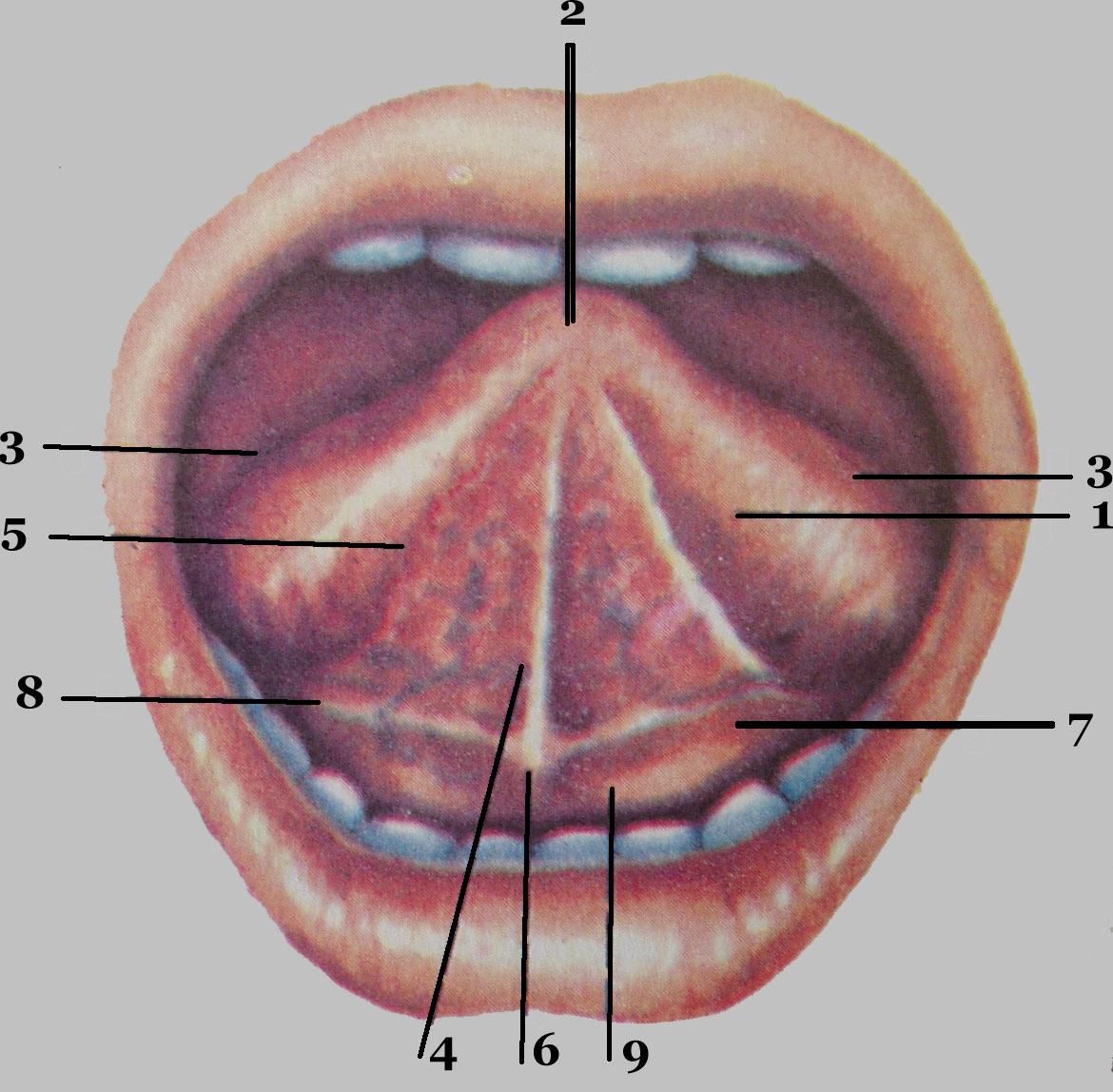 Если вы испытываете боль в горле, которая затрудняет глотание, немедленно обратитесь за медицинской помощью.
Если вы испытываете боль в горле, которая затрудняет глотание, немедленно обратитесь за медицинской помощью.
Если у вас болит горло, которое вызывает боль или не заживает, обратитесь в наш офис и назначьте встречу с одним из наших отоларингологов.
Язвы во рту
Есть множество язв, которые могут возникнуть во рту или вокруг него. Большинство из них доброкачественные, но некоторые могут указывать на рак.
Язвы
Эти маленькие кремово-белые язвы с красной каймой всегда появляются во рту. Язвы могут быть болезненными, но они не заразны. Обычно они заживают в течение одной-двух недель. Лекарства, отпускаемые по рецепту, и местные средства, отпускаемые без рецепта, могут помочь уменьшить боль.
Герпес
Герпес — это волдыри, наполненные жидкостью, которые образуются на губах или вокруг рта.Герпес обычно вызывается вирусом простого герпеса и одновременно является заразным и болезненным. Спровоцировать их появление могут жар, солнечные ожоги, травмы, гормональные изменения или эмоциональное расстройство. Хотя в настоящее время нет лекарства, герпес можно лечить с помощью рецептурных мазей, которые облегчают боль. Также важно часто мыть руки и избегать совместного использования личных вещей, чтобы предотвратить распространение инфекции среди других людей.
Хотя в настоящее время нет лекарства, герпес можно лечить с помощью рецептурных мазей, которые облегчают боль. Также важно часто мыть руки и избегать совместного использования личных вещей, чтобы предотвратить распространение инфекции среди других людей.
Кандидоз
Эта язва во рту, также известная как оральный молочница, вызвана грибковой инфекцией.На влажных участках рта образуются болезненные пятна красного и кремового цвета. Кандидоз может вызывать трудности с глотанием и вкусовыми ощущениями. Чаще всего это наблюдается у тех, кто носит зубные протезы или у людей с проблемами иммунной системы. Иногда это происходит в результате несвязанного лечения антибиотиками, которые могут снизить нормальное развитие бактерий во рту. Заменители слюны и противогрибковые кремы используются для лечения кандидоза.
Белые пятна
Хронические раздражения во рту, такие как жевание щеки, протезы или подтяжки, иногда вызывают образование доброкачественных белых пятен во рту. Лечение должно облегчить раздражение и обеспечить естественное заживление.
Лечение должно облегчить раздражение и обеспечить естественное заживление.
Рак полости рта / горла
Рак полости рта проявляется в виде красных или белых пятен на ткани рта или небольших язв, которые выглядят как язвы, но безболезненны. Рак полости рта обычно формируется на языке или дне рта, но может возникать на любой ткани во рту и вокруг него. Это включает рак миндалин, аденоидов, язычка (мягкого неба), неба (твердого неба), внутренней поверхности щек, десен, зубов, губ, области за зубами мудрости и слюнных желез.Некоторые из этих поражений могут быть доброкачественными, другие — злокачественными, а третьи — предраковыми. Наиболее распространенный тип предраковых клеток во рту:
- Лейкоплакии: Лейкоплакии состоят из толстых белых поражений, которые чаще всего образуются под языком, щеками или деснами или вокруг них. Эти язвы во рту чаще всего наблюдаются у курильщиков. Лейкоплакии безболезненны, но со временем могут стать злокачественными.
- Эритроплакия: эти поражения выглядят как красная приподнятая область во рту и чаще становятся злокачественными, чем лейкоплакии.

Биопсия часто необходима для диагностики лейкоплакии и эритроплакии.
Плоскоклеточный рак — наиболее распространенный тип рака полости рта. Реже встречаются лимфома и рак слюнных желез. Большинство случаев рака полости рта встречается у людей в возрасте 45 лет и старше. Когда рак ротовой полости дает метастазы, он, скорее всего, распространяется на лимфатические узлы на шее.
Если у вас не заживает язва во рту, обратитесь в наш офис и назначьте встречу с одним из наших отоларингологов.
Ларингофарингеальный рефлюкс
Когда мы что-то едим, пища попадает в желудок по мышечной трубке, называемой пищеводом. Как только пища попадает в желудок, кислота и пепсин (пищеварительный фермент) помогают переваривать пищу. Пищевод имеет два сфинктера (группы мышечных волокон, которые закрывают трубку), которые помогают удерживать содержимое желудка на своем месте. Один сфинктер находится в верхней части пищевода (на стыке с верхней частью глотки), а другой — в нижней части пищевода (на стыке с желудком). Термин REFLUX означает «обратный или возвратный поток» и обычно относится к обратному потоку содержимого желудка вверх через сфинктеры в пищевод или горло.
Термин REFLUX означает «обратный или возвратный поток» и обычно относится к обратному потоку содержимого желудка вверх через сфинктеры в пищевод или горло.
Узлы голосовых связок
Голосовые связки — это две полосы ткани, расположенные в гортани (голосовой ящик). Гортань расположена на шее в верхней части трахеи (дыхательного горла). Голосовые связки воспроизводят звук вашего голоса за счет вибрации, когда воздух проходит через связки из легких. Звук, производимый голосовыми связками, затем проходит через горло, нос и рот, создавая «резонанс» звука.Звук каждого отдельного голоса определяется размером и формой голосовых связок, а также размером и формой горла, носа и рта.
Расстройства голосовых связок часто вызваны злоупотреблением или неправильным использованием голоса, например чрезмерным использованием голоса при пении, разговоре, курении, кашле, крике или вдыхании раздражителей. Некоторые из наиболее распространенных заболеваний голосовых связок включают ларингит, узелки голосовых связок и полипы голосовых связок.
Узелки голосовых связок — это незлокачественные образования на голосовых связках, вызванные злоупотреблением голосом.Узелки голосовых связок — частая проблема профессиональных певцов. Узелки маленькие и мозолистые, обычно растут парами — по одному на каждой пуповине. Узелки обычно образуются на участках голосовых связок, которые испытывают наибольшее давление, когда связки соединяются и вибрируют, подобно образованию мозолей. Узлы голосовых связок делают голос хриплым, низким и хриплым.
Справочник по желтым образованиям слизистой оболочки полости рта: этиология и патология
Head Neck Pathol.2019 Март; 13 (1): 33–46.
1 и 2Дуэйн Р. Шафер
1 Университет Теннесси Центр медицинских наук Колледж стоматологии, Мемфис, Теннесси, США
Сара Х. Гласс
2 Школа Университета Содружества Вирджинии Стоматология, Ричмонд, Вирджиния, США
1 Университет Теннесси Центр медицинских наук, Стоматологический колледж, Мемфис, Теннесси, США
2 Школа стоматологии Университета Содружества Вирджинии, Ричмонд, штат Вирджиния, США
Автор, отвечающий за переписку.
Поступило 28.09.2018 г .; Принято 17 октября 2018 г.
Copyright © Springer Science + Business Media, LLC, часть Springer Nature 2019 Эта статья цитируется в других статьях в PMC.Abstract
Столкнувшись с неопределенным клиническим патологическим состоянием полости рта, определение цвета поражения слизистой оболочки помогает сузить дифференциальный диагноз. Хотя желтые поражения встречаются реже, чем красные и белые поражения, они охватывают небольшую группу отдельных патологических образований слизистой оболочки.Жировая ткань, лимфоидная ткань и сальные железы являются естественными желтыми составляющими ротовой полости и становятся очевидными при сопутствующих онтогенетических или неопластических поражениях. Реактивные и воспалительные поражения могут иметь желтый оттенок из-за гнойности, некроза и кальцификации. Известно, что при некоторых системных заболеваниях желтые побочные продукты, такие как амилоид или билирубин, откладываются на слизистой оболочке полости рта больного человека, и хотя не всегда желтые, необычные образования, такие как бородавчатая ксантома и гранулярно-клеточная опухоль, попадают под зонтик желтых поражений, учитывая их случайные склонность к демонстрации цвета. Эта глава направлена на изучение уникальной группы желтых поражений слизистой оболочки полости рта.
Эта глава направлена на изучение уникальной группы желтых поражений слизистой оболочки полости рта.
Ключевые слова: Полость рта, желтый цвет, слизистая оболочка, рот, оральные проявления, системные заболевания
Введение
В слизистой оболочке полости рта поражения желтого оттенка составляют небольшую, но разнообразную группу патологических образований с этиологией, которая новообразования, пороки развития, реактивные / воспалительные состояния, кальцинированные образования и проявления системных заболеваний.С физиологической точки зрения, жировая ткань, лимфоидная ткань и сальные железы являются основными типами тканей с нормальным желтым оттенком. Естественно распределенные по ротовой полости жировая и лимфоидная ткани становятся клинически очевидными в результате клеточной гиперплазии и часто представлены в виде не изъязвленных, гладких, куполообразных или выпуклых масс, которые ослабляют вышележащий эпителий полости рта. Сальные железы обычно находятся в тесной связи с волосяными фолликулами, но их аномальное присутствие в полости рта часто обнаруживается и считается отклонением от нормы. Желтые поражения в полости рта также могут быть результатом отложения побочных продуктов распада крови, воспаления и некроза. В этом подмножестве поражений поверхность слизистой оболочки может выглядеть архитектурно неизменной, за исключением изменения цвета, слегка приподнятой с изъязвлением или без него, или даже с трещинами и местом скопления инородного материала. Наконец, в редких случаях желтые поражения могут указывать на наличие системного заболевания. В этом обзоре будут представлены и обсуждены желтые образования слизистой оболочки полости рта на основе их общепринятой этиологии (таблица).
Желтые поражения в полости рта также могут быть результатом отложения побочных продуктов распада крови, воспаления и некроза. В этом подмножестве поражений поверхность слизистой оболочки может выглядеть архитектурно неизменной, за исключением изменения цвета, слегка приподнятой с изъязвлением или без него, или даже с трещинами и местом скопления инородного материала. Наконец, в редких случаях желтые поражения могут указывать на наличие системного заболевания. В этом обзоре будут представлены и обсуждены желтые образования слизистой оболочки полости рта на основе их общепринятой этиологии (таблица).
Таблица 1
Желтые образования слизистой оболочки полости рта
| Развитие | Реактивное воспалительное заболевание | Неопластические | Оральные проявления системного заболевания |
|---|---|---|---|
| 414144 Гранулы Фордайса | x|||
| Лимфоэпителиальная киста | Абсцесс | Зернисто-клеточная опухоль | Вегетативный пиостоматит |
| Дермоидная киста | Сиалолит и тонзиллит | Амилоидная полость |

Одно желтое поражение ротовой полости, выходящее за рамки вышеприведенного определения, — это гранулы Фордайса (FG). Впервые описанные Джоном Аддисоном Фордайсом в 1896 году, эти эктопические сальные железы могут быть обнаружены внутри слизистой оболочки полости рта и губ, а также на гениталиях [1]. Слизистая оболочка щеки и красная кайма верхней губы являются наиболее частыми участками головы и шеи [2], также сообщается об изолированном поражении передних столбов миндалин и ретромолярных подушечек. Клинически описываемые как папулы желтого или кремового цвета, FG выглядят как отдельные скопления гранулярных клеток, которые могут придавать поверхностной слизистой оболочке ощущение неровности (рис.а). Поскольку распространенность приближается к выявлению у 80% взрослого населения, [3] ФГ считаются вариантом нормы. Гиперлипидемия напрямую связана с пациентами с более высокой плотностью ФГ, и повышенный фактор риска сердечно-сосудистых заболеваний требует обследования [4]. Поскольку ФГ не является истинной патологией [5], биопсия проводится нечасто. Если представлена ткань, микроскопическая оценка выявляет дольчатую совокупность ацинарных единиц сальных желез непосредственно под эпителием слизистой оболочки (рис.б). Волосяные фолликулы предположительно отсутствуют, и может наблюдаться протоковое сообщение с поверхностью (рис. C). Сальные доли состоят из крупных бледно окрашенных клеток с центральным ядром и пенистой цитоплазмой, богатой липидами (рис. D). Азеведо и его коллеги оценили экспрессию Ki-67 и количество долек сальных желез в FG и установили гистологическое отличие от гиперплазии сальных желез и аденомы сальных желез на основании значительного уменьшения количества долек и снижения скорости пролиферации Ki-67 в FG [6].Это различие между сальными образованиями может иметь значение для раннего выявления и первоначальной диагностики синдрома Мьюра-Торре, фенотипического подтипа синдрома Линча [7]. Синдром Линча, также известный как синдром наследственного неполипоза колоректального рака, демонстрирует наследственные дефекты в генах восстановления несоответствия ДНК (MMR) и ассоциацию с гиперплазией сальных желез и аденомой сальных желез [8].
Если представлена ткань, микроскопическая оценка выявляет дольчатую совокупность ацинарных единиц сальных желез непосредственно под эпителием слизистой оболочки (рис.б). Волосяные фолликулы предположительно отсутствуют, и может наблюдаться протоковое сообщение с поверхностью (рис. C). Сальные доли состоят из крупных бледно окрашенных клеток с центральным ядром и пенистой цитоплазмой, богатой липидами (рис. D). Азеведо и его коллеги оценили экспрессию Ki-67 и количество долек сальных желез в FG и установили гистологическое отличие от гиперплазии сальных желез и аденомы сальных желез на основании значительного уменьшения количества долек и снижения скорости пролиферации Ki-67 в FG [6].Это различие между сальными образованиями может иметь значение для раннего выявления и первоначальной диагностики синдрома Мьюра-Торре, фенотипического подтипа синдрома Линча [7]. Синдром Линча, также известный как синдром наследственного неполипоза колоректального рака, демонстрирует наследственные дефекты в генах восстановления несоответствия ДНК (MMR) и ассоциацию с гиперплазией сальных желез и аденомой сальных желез [8]. По крайней мере, два исследования также подтвердили клиническую корреляцию между FG и синдромом наследственного неполипоза колоректального рака [9, 10], однако мутации генов MMR в зародышевой линии еще предстоит продемонстрировать в FG [8].Наконец, хотя лечение ФГ обычно не показано, в Интернете полно гомеопатических лекарств для тех, кто хочет удалить из косметических средств.
По крайней мере, два исследования также подтвердили клиническую корреляцию между FG и синдромом наследственного неполипоза колоректального рака [9, 10], однако мутации генов MMR в зародышевой линии еще предстоит продемонстрировать в FG [8].Наконец, хотя лечение ФГ обычно не показано, в Интернете полно гомеопатических лекарств для тех, кто хочет удалить из косметических средств.
Гранулы Фордайса. a Внематочные сальные железы, расположенные вдоль слизистой оболочки щеки; b дольчатый агрегат сальных ацинарных единиц непосредственно под эпителием слизистой оболочки; c интимная ассоциация долек с элементами протока; d большие яйцевидные сальные клетки с липидно заполненными вакуолями и центрально расположенным ядром
Первоначально названная Голдом в 1962 году внутриротовой жаберной кистой [11] лимфоэпителиальная киста полости рта (OLC) является доброкачественным поражением развития с тенденцией к возникновение в дне рта и вентрально-боковом языке [12]. Внутри ротовой полости скопления лимфоидной ткани естественным образом присутствуют в области кольца Вальдейера, особенно в язычных, глоточных и небных миндалинах. Добавочная ткань миндалин полости рта и лимфоидные агрегаты иногда обнаруживаются на дне рта и вентральной поверхности языка [2]. Хотя существует несколько теорий патогенеза OLC, плоский эпителий либо инвагинирует, либо имплантируется в лимфоидную ткань, подвергается кистозной дилатации и приводит к клинически обнаруживаемой куполообразной опухоли от желтого до желто-белого цвета (рис.а). OLC, редко превышающие 1 см в наибольшем измерении, часто обнаруживаются в течение третьего и четвертого десятилетия жизни пациента. Сообщалось также о повышенном предрасположении у женщин [13, 14]. Гистологическое исследование выявляет преимущественно паракератинизированную выстилку плоского эпителия кисты, полностью или частично окруженную гиперпластической лимфоидной тканью, часто в фолликулярной структуре, содержащей зародышевые центры (рис.
Внутри ротовой полости скопления лимфоидной ткани естественным образом присутствуют в области кольца Вальдейера, особенно в язычных, глоточных и небных миндалинах. Добавочная ткань миндалин полости рта и лимфоидные агрегаты иногда обнаруживаются на дне рта и вентральной поверхности языка [2]. Хотя существует несколько теорий патогенеза OLC, плоский эпителий либо инвагинирует, либо имплантируется в лимфоидную ткань, подвергается кистозной дилатации и приводит к клинически обнаруживаемой куполообразной опухоли от желтого до желто-белого цвета (рис.а). OLC, редко превышающие 1 см в наибольшем измерении, часто обнаруживаются в течение третьего и четвертого десятилетия жизни пациента. Сообщалось также о повышенном предрасположении у женщин [13, 14]. Гистологическое исследование выявляет преимущественно паракератинизированную выстилку плоского эпителия кисты, полностью или частично окруженную гиперпластической лимфоидной тканью, часто в фолликулярной структуре, содержащей зародышевые центры (рис. B). Слущенный эпителий обычно заполняет просвет кисты (рис. C), а лимфоидная ткань примыкает к слизистой оболочке кисты (рис.г). Редко фолликулярная лимфома может стать диагностической проблемой, но, если ее принять, лимфоидный зародышевый центр OLC будет содержать митотические фигуры, осязаемые макрофаги тела и окрашивание, сильно положительное на CD20, но демонстрирующее слабое или отрицательное окрашивание с CD10 и постоянно отрицательную иммунореактивность BCL-2 [ 15–17]. Этот более поздний результат резко контрастирует с фолликулярной лимфомой, особенно с лимфомой 1 и 2 степени. Консервативная эксцизионная биопсия считается адекватным лечением.
B). Слущенный эпителий обычно заполняет просвет кисты (рис. C), а лимфоидная ткань примыкает к слизистой оболочке кисты (рис.г). Редко фолликулярная лимфома может стать диагностической проблемой, но, если ее принять, лимфоидный зародышевый центр OLC будет содержать митотические фигуры, осязаемые макрофаги тела и окрашивание, сильно положительное на CD20, но демонстрирующее слабое или отрицательное окрашивание с CD10 и постоянно отрицательную иммунореактивность BCL-2 [ 15–17]. Этот более поздний результат резко контрастирует с фолликулярной лимфомой, особенно с лимфомой 1 и 2 степени. Консервативная эксцизионная биопсия считается адекватным лечением.
Лимфоэпителиальная киста полости рта. a Слегка приподнятый желтый узелок, образующийся в столбах миндалин; b Выстилка плоской эпителиальной кисты, окруженная гиперпластической лимфоидной тканью, содержащей фолликулярный узор, содержащий зародышевые центры; c слущенный эпителий и клеточные остатки, заполняющие просвет; d лимфоидная ткань примыкает к слизистой оболочке кисты.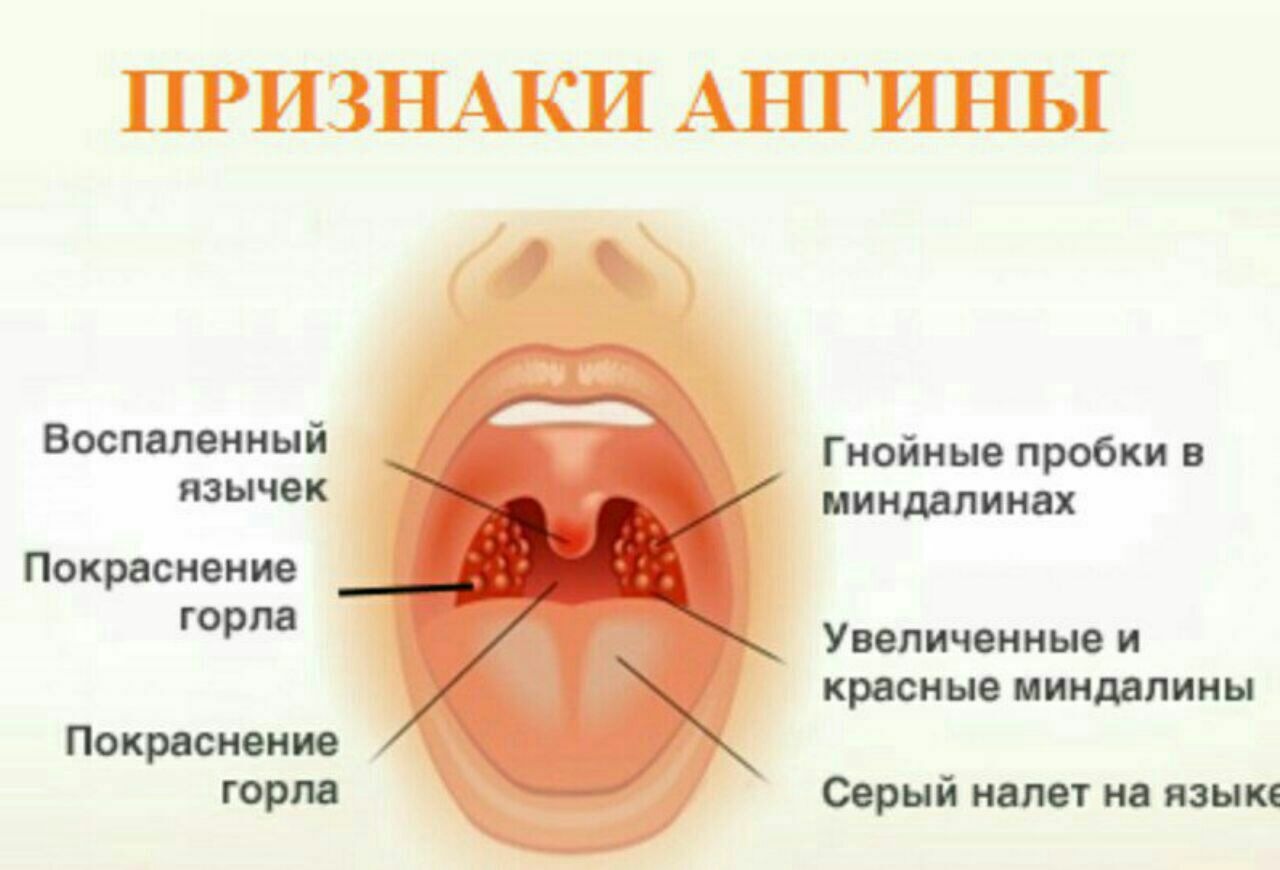
Клиническое фото любезно предоставлено доктором Кристин Макнамара
Термин «дизонтогенетический», предполагающий выраженное дефектное развитие, был использован для классификации группы внутриротовых кист, которые возникают в основном вдоль средней линии дна рта или как внутриязычная припухлость [18] .В эту группу входит дермоидная киста (ДК). Теории происхождения постоянного тока восходят к концу девятнадцатого века [19], когда были сформулированы приобретенные и врожденные модели. Предполагается, что приобретенные поражения возникают из-за травматически имплантированного эпителия и чаще возникают на конечностях [20]. Считается, что врожденные кисты развиваются из захваченной эктодермальной ткани вдоль средней линии тела. Эта теория, по-видимому, лучше всего объясняет внутриротовые ДК, происходящие из аберрантного эпителия во время слияния нижнечелюстных отростков и / или жаберных дуг.Несмотря на то, что диагноз диагностируется в широком возрастном диапазоне, Кинг и его коллеги обнаружили, что самая высокая частота внутриротовых ДК (27,6%) регистрируется в первые пять лет жизни [19]. Клинически поражения будут иметь цвет слизистой оболочки или желтый оттенок. Обычно на момент постановки диагноза протекает бессимптомно, дно ротовой полости и внутриъязыковые кисты могут ухудшать жевание, речь и вызывать затрудненное дыхание [21–23] (рис. A). Для правильного диагноза гистологическое исследование DC должно идентифицировать два слоя зародышевых клеток; как правило, равномерно тонкая ороговевшая выстилка плоского эпителия кисты (рис.б) с сальными железами или волосяными фолликулами, присутствующими в соединительных тканях, тесно связанных с эпителием [20, 21, 23, 24] (рис. c, d). Хирургическое удаление DC является наиболее эффективным методом лечения, но точный подход часто зависит от места операции [23]. В случаях, расположенных вдоль средней линии шеи, те, которые располагаются выше подбородочно-подъязычной мышцы, могут облегчить интраоральный доступ, в то время как те, которые расположены ниже мышцы, часто требуют экстраорального удаления [24].
Клинически поражения будут иметь цвет слизистой оболочки или желтый оттенок. Обычно на момент постановки диагноза протекает бессимптомно, дно ротовой полости и внутриъязыковые кисты могут ухудшать жевание, речь и вызывать затрудненное дыхание [21–23] (рис. A). Для правильного диагноза гистологическое исследование DC должно идентифицировать два слоя зародышевых клеток; как правило, равномерно тонкая ороговевшая выстилка плоского эпителия кисты (рис.б) с сальными железами или волосяными фолликулами, присутствующими в соединительных тканях, тесно связанных с эпителием [20, 21, 23, 24] (рис. c, d). Хирургическое удаление DC является наиболее эффективным методом лечения, но точный подход часто зависит от места операции [23]. В случаях, расположенных вдоль средней линии шеи, те, которые располагаются выше подбородочно-подъязычной мышцы, могут облегчить интраоральный доступ, в то время как те, которые расположены ниже мышцы, часто требуют экстраорального удаления [24].
Дермоидная киста. a Колеблющаяся припухлость по средней линии дна рта; b ортокератинизированная многослойная выстилка плоского эпителия кисты с выраженным слоем гранулярных клеток кератогиалина; c сальных желез в стенке кисты; d элементы дермального придатка, тесно связанные с эпителием
a Колеблющаяся припухлость по средней линии дна рта; b ортокератинизированная многослойная выстилка плоского эпителия кисты с выраженным слоем гранулярных клеток кератогиалина; c сальных желез в стенке кисты; d элементы дермального придатка, тесно связанные с эпителием
Реактивные и воспалительные желтые поражения
Реактивные и воспалительные реакции являются частью защитного механизма организма, который активируется для защиты людей от инфекций и травм.Ответ состоит в увеличении проницаемости соседних кровеносных сосудов с миграцией жидкости, белков, фагоцитарных нейтрофилов и макрофагов к месту повреждения ткани. Компоненты процесса ответа и восстановления часто имеют интраоральный оттенок от бежевого до желтого, частично зависящий от типа встречающегося вещества, наличия гноя или образования очага кальцификации.
В 1971 году Шафер описал бородавчатую ксантому (VX) как доброкачественное поражение полости рта, имея все больше доказательств возникновения локализованного реактивного процесса [25]. В течение следующего десятилетия в литературу пополнились экстраоральные случаи, связанные с кожей и гениталиями. При интраоральном приеме VX, по-видимому, благоприятствует жевательной слизистой оболочке, при этом более 85% зарегистрированных случаев происходят на ороговевших поверхностях [26]. VX, как правило, представляет собой одиночное поражение, он описывается как слегка экзофитный, с галькой или бородавчатой структурой поверхности и может иметь цвет от желтого до красно-коричневого (рис. А). Поражения чаще всего встречаются на пятом и шестом десятилетии жизни и на момент обнаружения были зарегистрированы как бессимптомные.Гистологическое исследование выявляет паракератинизированный гиперпластический эпителий, имеющий бородавчатый вид с равномерно удлиненными ретенционными штифтами (рис. B). Крупные многоугольные, пенистые клетки «ксантомы» заполняют сосочки соединительной ткани и лишь изредка выходят за пределы глубины ретенционных штифтов [27] (рис. C, d). Отдельные клетки ксантомы демонстрируют сильное положительное окрашивание CD68, подтверждая происхождение макрофагов, а окрашивание периодической кислотой-Шиффом показывает реактивность гранулярного содержимого этих пенистых клеток [26].
В течение следующего десятилетия в литературу пополнились экстраоральные случаи, связанные с кожей и гениталиями. При интраоральном приеме VX, по-видимому, благоприятствует жевательной слизистой оболочке, при этом более 85% зарегистрированных случаев происходят на ороговевших поверхностях [26]. VX, как правило, представляет собой одиночное поражение, он описывается как слегка экзофитный, с галькой или бородавчатой структурой поверхности и может иметь цвет от желтого до красно-коричневого (рис. А). Поражения чаще всего встречаются на пятом и шестом десятилетии жизни и на момент обнаружения были зарегистрированы как бессимптомные.Гистологическое исследование выявляет паракератинизированный гиперпластический эпителий, имеющий бородавчатый вид с равномерно удлиненными ретенционными штифтами (рис. B). Крупные многоугольные, пенистые клетки «ксантомы» заполняют сосочки соединительной ткани и лишь изредка выходят за пределы глубины ретенционных штифтов [27] (рис. C, d). Отдельные клетки ксантомы демонстрируют сильное положительное окрашивание CD68, подтверждая происхождение макрофагов, а окрашивание периодической кислотой-Шиффом показывает реактивность гранулярного содержимого этих пенистых клеток [26].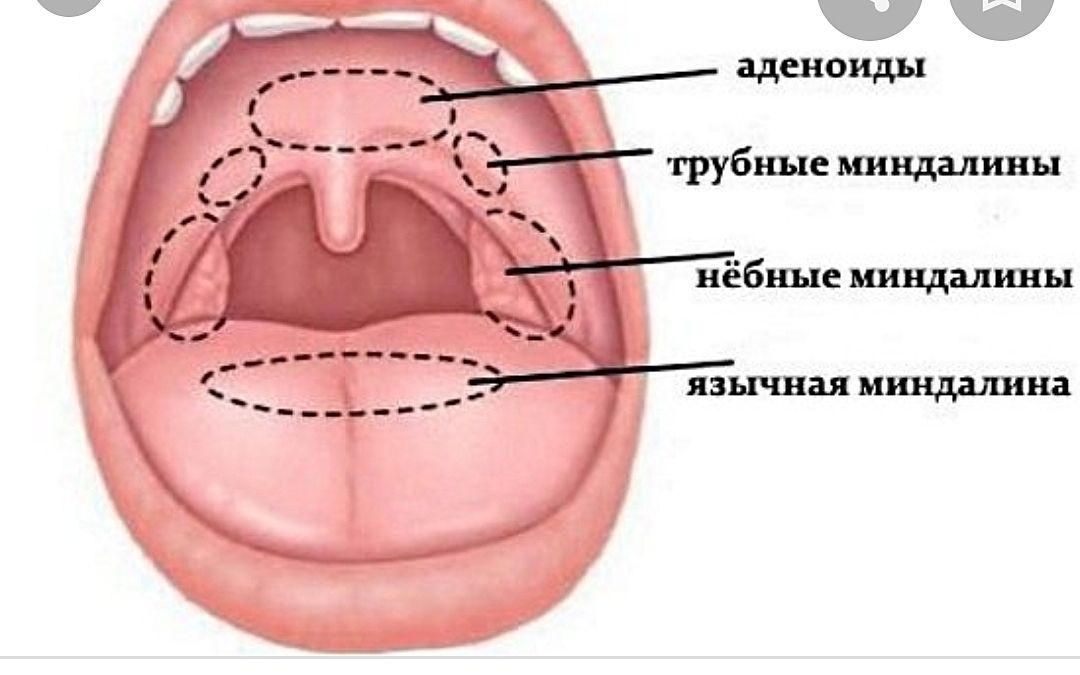 Дальнейшая оценка с использованием зондов антител из субпопуляции макрофагов RM3 / 1, 25F9 и 27E10 помогла продемонстрировать, что большинство клеток ксантомы имеют репаративный и резидентный фенотип, и помогает охарактеризовать VX как хронический реактивный процесс [28]. Хотя он считается чрезвычайно безвредным и требует консервативного хирургического удаления, клиницист должен знать, что VX сообщается в связи с многочисленными воспалительными состояниями, такими как вульгарная пузырчатка и красный плоский лишай, в дополнение к предраковым и злокачественным новообразованиям, включая плоскоклеточный рак [29].
Дальнейшая оценка с использованием зондов антител из субпопуляции макрофагов RM3 / 1, 25F9 и 27E10 помогла продемонстрировать, что большинство клеток ксантомы имеют репаративный и резидентный фенотип, и помогает охарактеризовать VX как хронический реактивный процесс [28]. Хотя он считается чрезвычайно безвредным и требует консервативного хирургического удаления, клиницист должен знать, что VX сообщается в связи с многочисленными воспалительными состояниями, такими как вульгарная пузырчатка и красный плоский лишай, в дополнение к предраковым и злокачественным новообразованиям, включая плоскоклеточный рак [29].
Верруциформная ксантома. a Желто-оранжевая масса вдоль вентральной боковой границы языка; b галечная или бородавчатая структура поверхности слизистой оболочки; c паракератинизированный гиперпластический эпителий с равномерно вытянутыми сетчатыми штифтами; d большие многоугольные, пенистые, «ксантомные» клетки заполняют сосочки соединительной ткани
Образование абсцесса (AB) в полости рта может иметь множество этиологий, включая некроз пульпы, разрушение десны, вызванное бактериями или инородным материалом, или воспаление пародонта, затрагивающее опорную кость зуба. Хотя АБ не считается редкой находкой, при обследовании более 23 000 взрослых пациентов в сообществе он не вошел в список наиболее часто встречающихся поражений полости рта [30]. Кроме того, при гистологическом обзоре 125 периапикальных поражений, леченных периапикальной хирургией, Шульцем и его соавторами было обнаружено только 5% поражений с диагнозом АВ [31]. Кроме того, Herrera и его коллеги при просмотре литературы по пародонтологии отметили низкую частоту возникновения AB в пародонте, подчеркнув важность немедленного распознавания и лечения [32].Клинически АБ часто проявляется кремово-желтым очагом гнойного гноя в центре, окруженным красноватым ореолом. Этот гнойный воспалительный инфильтрат характеризуется скоплением нейтрофилов, некротических клеток и отечной жидкости [33]. Лечение, которое часто является неотложным [34], направлено на устранение причины инфекции с назначением или без назначения антибиотиков [35].
Хотя АБ не считается редкой находкой, при обследовании более 23 000 взрослых пациентов в сообществе он не вошел в список наиболее часто встречающихся поражений полости рта [30]. Кроме того, при гистологическом обзоре 125 периапикальных поражений, леченных периапикальной хирургией, Шульцем и его соавторами было обнаружено только 5% поражений с диагнозом АВ [31]. Кроме того, Herrera и его коллеги при просмотре литературы по пародонтологии отметили низкую частоту возникновения AB в пародонте, подчеркнув важность немедленного распознавания и лечения [32].Клинически АБ часто проявляется кремово-желтым очагом гнойного гноя в центре, окруженным красноватым ореолом. Этот гнойный воспалительный инфильтрат характеризуется скоплением нейтрофилов, некротических клеток и отечной жидкости [33]. Лечение, которое часто является неотложным [34], направлено на устранение причины инфекции с назначением или без назначения антибиотиков [35].
Бактериальное воспаление и остаточное органическое вещество были вовлечены в качестве факторов в образование «камнеобразных» отложений по всему телу [36], и область головы и шеи не исключена.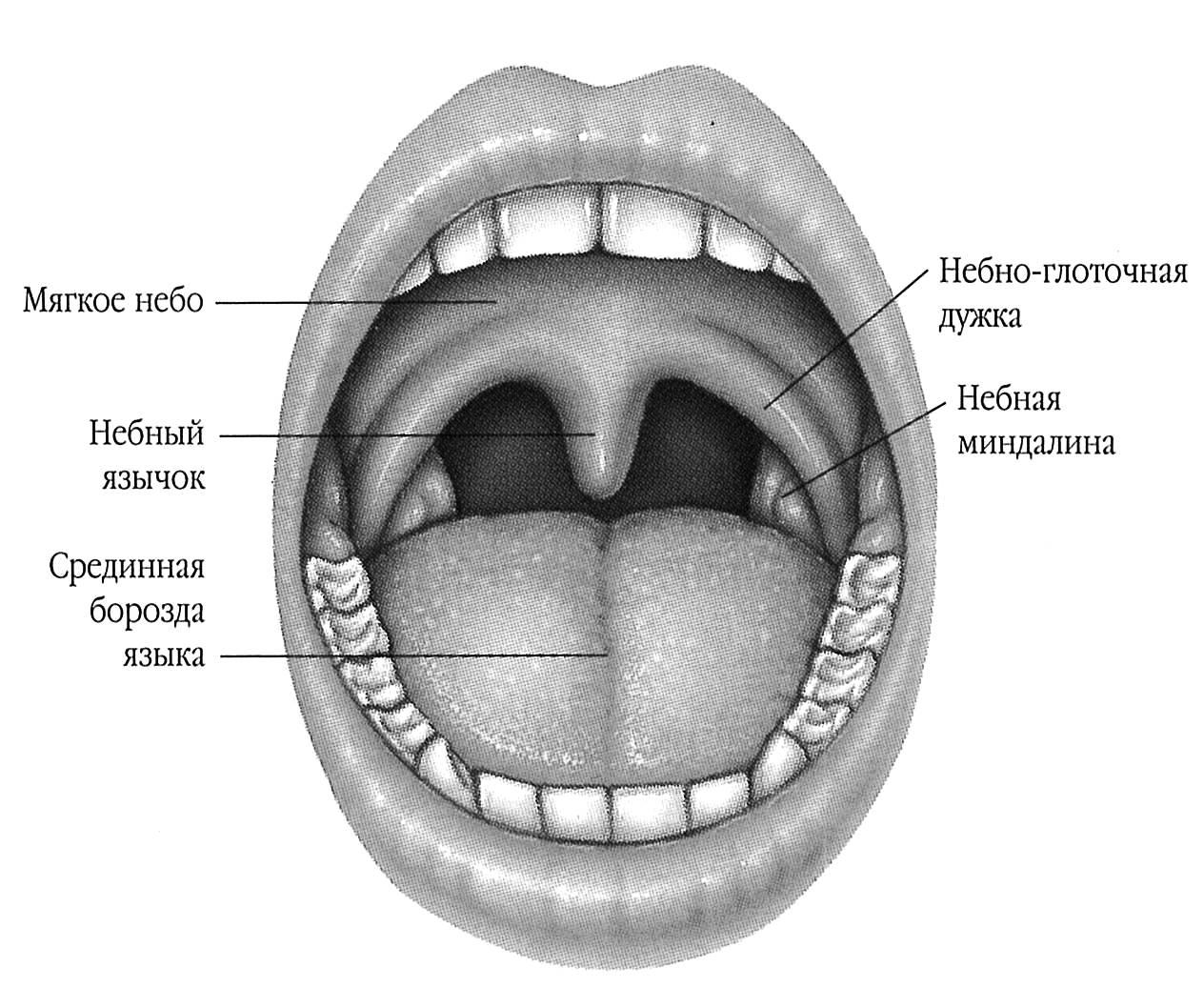 Сиалолиты (SL) и тонзилолиты (TL) являются примерами образования камней, поражающих протоки слюнных желез и крипты миндалин соответственно. В случае SL наиболее часто поражается проток поднижнечелюстной железы с антигравитационным подъемом и извилистым ходом от паренхимы железы к выходу в протоке Уортона. В то время как окружающие ткани могут покраснеть из-за воспаления, SL и связанные с ним бактериальные остатки выглядят желтоватыми, особенно когда они присутствуют на отверстии протока или рядом с ним (рис.а). В дополнение к анатомическим факторам, высокая концентрация кальция в слюне и ретроградная миграция бактерий и мусора через отверстие протока также участвуют в образовании SL [37]. Сам SL представляет собой совокупность различных фосфатов кальция, в основном гидроксиапатита, а также воспалительных клеток и органического материала в просвете выводного протока (рис. B). Кальцинированная масса может давать вид концентрических отложений [36] (рис. C). Пациенты будут регулярно сообщать об эпизодических отеках и боли, часто коррелирующих со временем приема пищи, а рентгенограммы могут быть полезны для подтверждения наличия более крупных поражений (рис.
Сиалолиты (SL) и тонзилолиты (TL) являются примерами образования камней, поражающих протоки слюнных желез и крипты миндалин соответственно. В случае SL наиболее часто поражается проток поднижнечелюстной железы с антигравитационным подъемом и извилистым ходом от паренхимы железы к выходу в протоке Уортона. В то время как окружающие ткани могут покраснеть из-за воспаления, SL и связанные с ним бактериальные остатки выглядят желтоватыми, особенно когда они присутствуют на отверстии протока или рядом с ним (рис.а). В дополнение к анатомическим факторам, высокая концентрация кальция в слюне и ретроградная миграция бактерий и мусора через отверстие протока также участвуют в образовании SL [37]. Сам SL представляет собой совокупность различных фосфатов кальция, в основном гидроксиапатита, а также воспалительных клеток и органического материала в просвете выводного протока (рис. B). Кальцинированная масса может давать вид концентрических отложений [36] (рис. C). Пациенты будут регулярно сообщать об эпизодических отеках и боли, часто коррелирующих со временем приема пищи, а рентгенограммы могут быть полезны для подтверждения наличия более крупных поражений (рис. г). Foletti и его коллеги [38] предложили подход к лечению камней на основе дерева решений, основанный на конкретной задействованной железе, вовлеченной части выводного протока и диаметре SL в надежде предложить более минимально инвазивные методы лечения. Результаты Lustmann et al. предполагают, что пациенты с SL более склонны к развитию нефролитиаза [39]. В других обзорах не удалось выявить корреляционной взаимосвязи между образованием SL у пациентов, дополнительно страдающих камнями в почках или желчных камнях [40, 41].В исследовании «случай-контроль» недавно было обнаружено значительно большее использование антибиотиков у пациентов с формированием SL по сравнению с контрольной популяцией, однако никакой связи с другими системными заболеваниями, курением или употреблением алкоголя обнаружено не было [42].
г). Foletti и его коллеги [38] предложили подход к лечению камней на основе дерева решений, основанный на конкретной задействованной железе, вовлеченной части выводного протока и диаметре SL в надежде предложить более минимально инвазивные методы лечения. Результаты Lustmann et al. предполагают, что пациенты с SL более склонны к развитию нефролитиаза [39]. В других обзорах не удалось выявить корреляционной взаимосвязи между образованием SL у пациентов, дополнительно страдающих камнями в почках или желчных камнях [40, 41].В исследовании «случай-контроль» недавно было обнаружено значительно большее использование антибиотиков у пациентов с формированием SL по сравнению с контрольной популяцией, однако никакой связи с другими системными заболеваниями, курением или употреблением алкоголя обнаружено не было [42].
Сиалолитиаз. a Кальцинированный «камень» в выводном протоке поднижнечелюстной железы; b сиалолит и воспалительный мусор в просвете выводного протока; c кальцинированная масса в виде концентрических отложений; d Рентгенограмма окклюзии подтверждает наличие кальцинированной массы.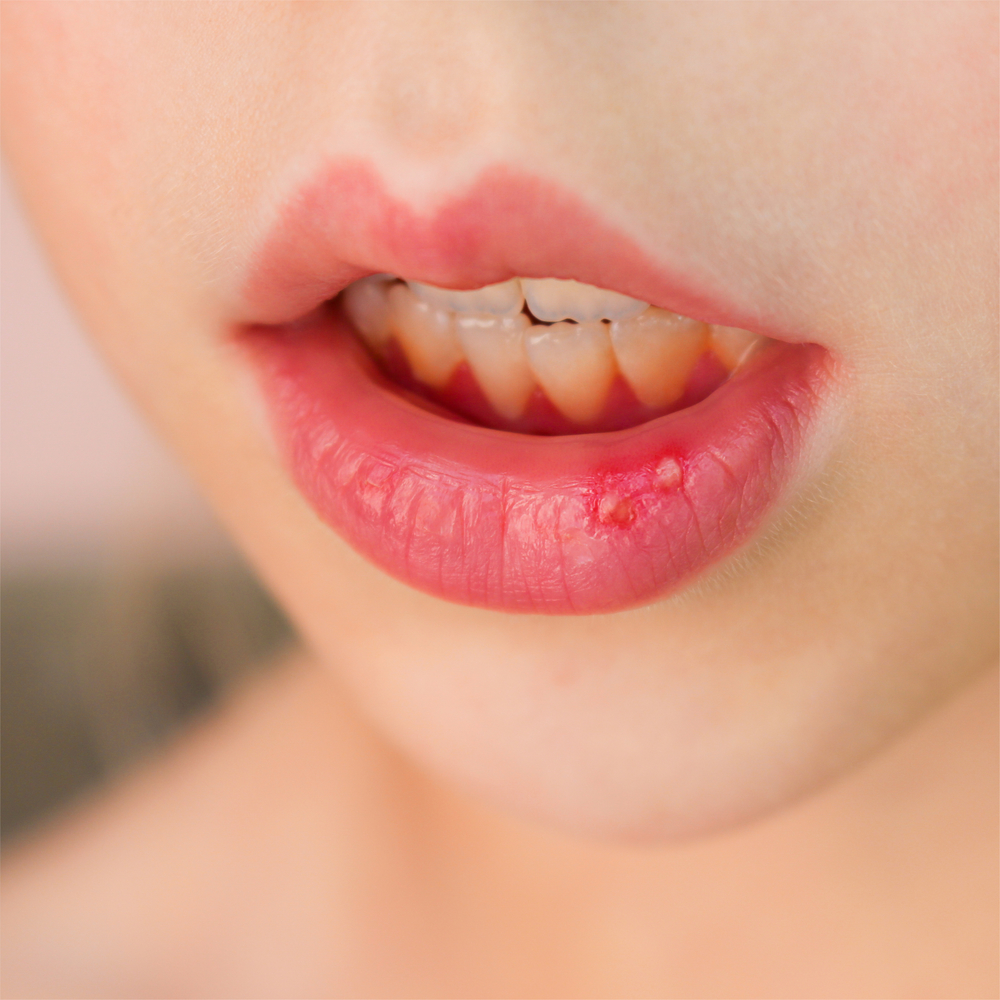
Клиническое фото любезно предоставлено доктором Джерри Буко
Глоточные миндалины с их нерегулярно ветвящимися криптами помогают вводить иммунные клетки хозяина к антигенам из полости рта. Внутри этих крипт накапливаются ороговевшие частицы, инородный материал и бактериальные колонии, которые иногда кальцифицируются с образованием TL [43]. Клинически TL являются обычным явлением, проявляясь в виде белых или желтоватых масс в складках миндалин (рис. А). Хотя TL обычно протекает бессимптомно, случайные недуги включают боль, дисфагию, боль в горле и неприятный запах изо рта.Обзор рентгеновских снимков с простой пленкой в Университете Айовы выявил TL более чем у 8% пациентов [44], в то время как Takahashi и соавторы обнаружили кальцификацию миндалин у 39,9% пациентов с помощью компьютерной томографии [45], частично демонстрируя: повышенная чувствительность 3D-изображения. Способы лечения варьируются от самостоятельных домашних средств до выскабливания или лазерной терапии [46]. Тонзиллэктомия предназначена для симптоматических или рецидивирующих случаев. Исследование представленной хирургической ткани вне рамок общего осмотра продиктовано местной политикой лаборатории патологии [47, 48] и, если оно будет выполнено, обнаружит крипту миндалин, выстланную многослойным плоским эпителием и окруженную реактивной фолликулярной гиперплазией (рис.б). В самой крипте находятся концентрически организованные бактериальные колонии с центральным кальцинированным очагом (рис. C). Обнаружены нитчатые и кокковые формы бактерий (рис. Г).
Тонзилолит. Бело-желтая масса, выступающая из склепа миндалин; b крипта миндалин, выстланная многослойным плоским эпителием и окруженная реактивной фолликулярной гиперплазией; c крипта, содержащая концентрически организованные бактериальные колонии; d центральный кальцинированный очаг, окруженный бактериями и нейтрофилами
Неопластические желтые поражения слизистой оболочки полости рта
Обнаруживаемые изменения морфологии и цвета слизистой оболочки полости рта часто являются начальными признаками неопластических изменений, причем цвет часто используется для классификации различных патологических образований с целью создание дифференциального диагноза.В то время как неоплазия, доброкачественная или злокачественная, не является необычным явлением в области головы и шеи, Medline® при поиске желтых новообразований / опухолей полости рта обычно выявляет только две сущности; липома и гранулярно-клеточная опухоль [49–51].
Считается наиболее часто диагностируемой опухолью мягких тканей в организме, примерно 20% липом (ЛИ) возникают на голове и шее, хотя менее 4,4% составляют внутриротовые случаи [50, 52]. Внутриротовые LI обычно расположены в слизистой оболочке щеки, подчелюстной области, языке и дне рта [53], а при вовлечении поверхностной собственной пластинки LI придают безошибочный желтый клинический вид (рис.а). Микроскопическая оценка демонстрирует хорошо различимую пролиферацию зрелых адипоцитов без цитологической атипии (рис. B). Классический LI включает подавляющее большинство гистологических подтипов, встречающихся с вариантами веретеноводства, хондроида и фибролипомы. Расплывчатый лобулярный вид создается тонкими волокнистыми перегородками из соединительной ткани, содержащими мелкие кровеносные сосуды (рис. C). Отдельные липоциты большие, мало отличаются от нормального жира, с заметной липидной вакуолью и расположенным на периферии ядром (рис.г). Склероз и наличие липобластов должны настораживать на злокачественность. Консервативное хирургическое удаление считается лечебным.
Липома. a Мягкая бугорчатая масса, исходящая из брюшного языка; b четко ограниченная или инкапсулированная пролиферация зрелой жировой ткани; c тонкие волокнистые нити с незаметно разбросанными капиллярами; d большие вакуолизированные клетки с периферически смещенными ядрами.
Клиническое фото любезно предоставлено доктором.Сара Агирре
Гранулярно-клеточная опухоль (GCT), хотя и классифицируется как новообразование мягких тканей, имеет неясный и обсуждаемый гистогенез. Первоначально называемые гранулярно-клеточной миобластомой и опухолью Абрикосова, пухлые гранулярные клетки GCT в какой-то момент постулировали, что они происходят из скелетных мышц. Современные концепции подтверждают, что опухоль имеет нервное происхождение, в частности, шванновские клетки [54–57], хотя некоторые до сих пор спорят о классификации этого поражения как новообразования, утверждая, что они являются продуктом метаболического стресса или травмы [54].GCTs могут возникать в любом месте тела, но большинство из них возникает в области головы и шеи со сродством к спинному языку и пристрастием к женщинам [54-57]. Клинически поражения представляют собой небольшие твердые узелки желтого или розового цвета [57] (рис. А). Вышележивающий эпителий обычно не изъязвлен и примерно в 50% случаев при гистологическом исследовании выявляется псевдоэпителиоматозная гиперплазия, которую можно принять за плоскоклеточный рак [56] (рис. B). Микроскопическим признаком этого поражения является наличие зернистых клеток, содержащих многочисленные аутофаголизосомы, придающие цитоплазме песчаный вид [54] (рис.г). Эти гранулярные клетки могут казаться синцитиальными или располагаться в виде лент и пластин вокруг фиброзных перегородок или мышц соединительной ткани, часто незаметно сливаясь вдоль эпителиального интерфейса [55] (Рис. C). В то время как сильная иммуногистохимическая экспрессия белка S-100, CD57, CD68 и SOX10 сообщается в большинстве опухолей [58], несколько авторов сообщили об отрицательной реактивности S-100 при GCT [59, 60]. Сообщалось о синхронных, метахронных и злокачественных GCT [57]. Хирургическое удаление — это метод выбора.
Гранулярно-клеточная опухоль. a Твердая желтая куполообразная масса на дне рта; b покрывающий эпителий не язвен и демонстрирует псевдоэпителиоматозную гиперплазию; c неинкапсулированные опухолевые клетки, расположенные в виде лент и пластин вокруг волокнистых соединительнотканных перегородок и мышц; d большие полигональные клетки, содержащие многочисленные аутофаголизосомы, придающие цитоплазме шероховатый вид.
Клиническое фото любезно предоставлено доктором.Кристин Харрингтон
Желтые оральные проявления системных заболеваний
Оральные проявления системных заболеваний могут проявляться по-разному, включая рост костей и мягких тканей, везикуло-изъязвление, отложение побочных продуктов клеток, а также отдельные или общие области внутри- и внутриклеточного пространства. обесцвечивание периорального отдела. Во многих случаях эти устные данные могут предшествовать появлению признаков и симптомов на удаленных участках тела.
Этиология изменения окраски слизистой оболочки может быть патологической или физиологической и часто является прямым результатом эндогенного производства или отложения меланина, гемосидерина или гемоглобина [61].Термин желтуха (JAU) относится к желтому изменению цвета кожи, склеры или слизистой оболочки полости рта, возникающему в результате избытка билирубина и его отложения в дерме или подслизистой основе [62]. При нормальном функционировании печень метаболизирует и выводит билирубин. При таких болезненных состояниях, как цирроз, гепатит или рак поджелудочной железы, печень не может очистить эти отходы. Билирубин проявляет сродство к эластиновым волокнам, и концентрация этого желтовато-оранжевого продукта распада гемоглобина имеет тенденцию накапливаться внутри ротовой полости вдоль мягкого неба и дна рта в непосредственной близости от уздечки языка [62, 63] (рис.а). Внеротовые участки головы и шеи включают склеры (рис. B). Диагностическое обследование JAU обычно включает анализ функции печени в сыворотке крови, и при наличии фиксированной формалином ткани печени отмечается холестаз (рис. C). В периферических тканях могут появляться отложения вдоль эластиновых волокон (рис. D). Окраска билирубина по Холлу будет выделять отложения билирубина, превращая обычно желто-оранжевую пигментированную желчь в оливковую или изумрудно-зеленую. Поскольку серьезность основных причин JAU значительно варьируется, лечение и потенциальные исходы для пациентов также сильно колеблются.
Желтуха. a Диффузное изменение цвета слизистой оболочки желтого цвета вдоль уздечки языка; b Поражение склеры — частая находка; c Внутрипросветная закупорка протоков желчью с просачиванием в окружающие ткани; d Периферические ткани с отложениями вдоль эластиновых волокон.
Клинические фотографии любезно предоставлены доктором Кристофером Филдингом
Термин воспалительное заболевание кишечника (ВЗК) охватывает группу расстройств пищеварения, которые могут вызывать сопутствующие поражения полости рта, включая афтозные язвы, вегетативный пиостоматит (ПВ) и лихеноидный мукозит, вызванный лекарственными средствами [64].Признанный оральным аналогом гангренозной пиодермии, PV продемонстрировал сильную связь с ВЗК, чаще всего с язвенным колитом [65]. Клинически небольшие желто-белые пустулы на эритематозной слизистой оболочке, которые сливаются и разрываются, образуя узор «след улитки», характеризуют поражения [64–66] (Рис. A). Губная десна, мягкое и твердое небо, слизистая оболочка щеки и слизистая оболочка губ являются наиболее частыми местами возникновения поражения языка и дна ротовой полости, которые считаются редкими [64–66].Гистопатологически пораженный эпителий показывает акантоз (рис. B) с интраэпителиальными и субэпителиальными микроабсцессами, состоящими из нейтрофилов и эозинофилов (рис. C, d). Наличие ПВ должно насторожить клинициста, чтобы он направил пациента на обследование к гастроэнтерологу, поскольку поражения могут быть начальным признаком недиагностированной ВЗК. У пациентов, у которых ранее была диагностирована ВЗК, поражения полости рта могут быть индикатором рецидива [65].
Вегетарианский пиостоматит. a Неровные линейные ходы «улитки» вдоль слизистой оболочки альвеол верхней челюсти; b сосочковый, акантотический эпителий с воспалением; c интраэпителиальные микроабсцессы; d выраженная эозинофилия в собственной пластинке.
Клиническое фото любезно предоставлено доктором Полом Фридманом
В полости рта обнаружение отложения внеклеточного амилоида (АК) может представлять собой локализованное явление или быть компонентом широко распространенного системного явления со значительной сопутствующей заболеваемостью и смертностью. Помимо вариабельности представления, патогенез амилоидных фибрилл также может различаться. Белки, связанные с легкой цепью иммуноглобулина, и белки, производные от сывороточного амилоида А, вызываемые воспалением, считаются основными участниками первичного и вторичного амилоидоза, соответственно [67].Хотя наиболее частыми участками поражения головы и шеи являются гортани и подсвязочная область, внутриротовые поражения чаще всего возникают на языке [68]. Представляя собой локализованные узелки или бляшки, или диффузно с результирующей макроглоссией, АА может придавать желтый, оранжевый или даже красный оттенок вышележащей слизистой оболочке (рис. А). Микроскопически ожидается обнаружение узловых агрегатов аморфного эозинофильного материала, замещающего собственную пластинку и подслизистую оболочку покрывающим неповрежденным поверхностным эпителием (рис.б). Амилоид часто приближается к мышцам, родным кровеносным сосудам и иногда окружает прилегающую малую слюнную железу [69] (рис. C). Окрашивание конго красным выделяет АА как бледно-красный при прямой световой микроскопии (рис. D) и придает яблочно-зеленое двулучепреломление отложений в поляризованном свете. Большинство внутриротовых случаев представляют собой локализованный процесс, требующий хирургического вмешательства для диагностики и улучшения функциональных характеристик. Тем не менее, необходима соответствующая работа, чтобы исключить системные факторы.
Амилоидоз. a Плотный узелок на правом вентральном боковом языке; b внеклеточные аморфные отложения эозинофильного материала в соединительных тканях; c сродство к мышцам и мелким сосудам; d выделено красным пятном Конго
Заключение
Хотя, по общему признанию, желтые поражения в полости рта кажутся очень немногими, но те, которые имеют весьма разнообразную и уникальную этиологию. Образование желтого цвета в этих поражениях может быть результатом разрастания нормальных тканей, таких как жировые или сальные элементы, побочного продукта воспаления и кальцинированного мусора или редких отложений в тканях, связанных с системными состояниями.Несмотря на это различие, все же существуют обоснованные условия, которые требуют раннего выявления, и из-за ограниченного количества существующих желтых поражений и отличительных характеристик их идентификация неизвестного орального объекта как желтого повышает точность дифференциальной диагностики поставщика медицинских услуг.
Примечания
Конфликт интересов
Все авторы заявляют об отсутствии конфликта интересов.
Этическое одобрение
Эта статья не содержит исследований с участием людей или животных, выполненных кем-либо из авторов.
Информированное согласие
Поскольку в исследовании не участвовали люди, информированное согласие не требовалось.
Список литературы
1. Fordyce JA. Своеобразное поражение слизистых оболочек губ и полости рта. Дж. Кутан Генито-Урин Дис. 1896; 14: 413–419. [Google Scholar] 2. Невилл Б.В., Дамм Д.Д., Аллен С.М., Чи А.С. Пороки развития ротовой и челюстно-лицевой области. Патология полости рта и челюстно-лицевой области. 4. Сент-Луис: Эльзевьер; 2016. С. 1–48. [Google Scholar] 3.Батсакис Дж. Г., Эль-Наггар А. К.. Сальное поражение слюнных желез и полости рта. Анн Отол Ринол Ларингол. 1990; 99: 414–418. [PubMed] [Google Scholar] 4. Габаллах К.Ю., Рахими И. и др. Может ли наличие оральных гранул Фордайса служить маркером гиперлипидемии. Дент Рес Дж. 2014; 11: 553–558. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Антонио Н. Слизистая оболочка полости рта. Устная гистология Тен Кейт. 9. Сент-Луис: Эльзевьер; 2017. С. 260–288. [Google Scholar] 6. Азеведо Р.С., Алмейда О.П., Нетто JNS, Миранда А.М. и др.Сравнительное клинико-патологическое исследование внутриротовой гиперплазии сальных желез и аденомы сальных желез. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009; 107: 100–104. DOI: 10.1016 / j.tripleo.2008.09.027. [PubMed] [CrossRef] [Google Scholar] 7. Бхайджи Ф, Браун А.С. Синдром Мюира-Торре. Arch Pathol Lab Med. 2014. 138: 1685–1689. DOI: 10.5858 / arpa.2013-0301-RS. [PubMed] [CrossRef] [Google Scholar] 8. Фернандес-Флорес А, Перальто JLR. Экспрессия белка репарации несоответствия в гранулах Фордайса. Appl Immunohistochem Mol Morphol.2017; 25: 209–212. DOI: 10.1097 / PAI.0000000000000339. [PubMed] [CrossRef] [Google Scholar] 9. Де Феличе С., Паррини С., Читано Дж., Джентиле М. и др. Гранулы Фордайса и синдром наследственного неполипозного колоректального рака. Кишечник. 2005; 54: 1279–1282. DOI: 10.1136 / gut.2005.064881. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 10. Понти Дж., Мешиери А., Поллио А., Руини С. и др. Гранулы Фордайса и гиперпластические сальные железы слизистой оболочки как отличительные стигматы у пациентов с синдромом Мьюра-Торре: характеристика с помощью отражательной конфокальной микроскопии.J Oral Pathol Med. 2015; 44: 552–557. DOI: 10.1111 / jop.12256. [PubMed] [CrossRef] [Google Scholar] 11. Gold C. Жаберная щель-киста, расположенная на дне рта. Отчет о случае. Oral Surg Oral Med Oral Pathol. 1962; 15: 1118–1120. DOI: 10.1016 / 0030-4220 (62)-0. [PubMed] [CrossRef] [Google Scholar] 12. Leite RB, Severo MLB, Oliveira PT, Medeiros AMC и др. Лимфоэпителиальная киста на языке: случай необычного расположения. J Bras Patol Med Lab. 2017; 53: 273–275. DOI: 10.5935 / 1676-2444.20170043.[CrossRef] [Google Scholar] 13. Sykara M, Ntovas P, Kalogirou EM, Tosios KI, et al. Лимфоэпителиальная киста полости рта: клинико-патологическое исследование 26 случаев и обзор литературы. J Clin Exp Dent. 2017; 9: e1035 – e1043. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Ян Х, Ой А., Чжан С.П., Ван Л. и др. Клинический анализ 120 случаев внутриротовой лимфоэпителиальной кисты. Oral Surg Oral Med Oral Pathol Oral Radiol. 2012; 113: 448–452. DOI: 10.1016 / j.tripleo.2011.02.051. [PubMed] [CrossRef] [Google Scholar] 15.Hanemann JAC, de Carli ML, Dendena ER, Filho CE и др. Сообщение о редком случае агрессивной фолликулярной лимфоидной гиперплазии верхней челюсти. Oral Maxillofac Surg. 2017; 21: 475–481. DOI: 10.1007 / s10006-017-0661-у. [PubMed] [CrossRef] [Google Scholar] 16. Стейси Р.К., Якобек Ф.А., Шонфилд Л., Сингх А.Д. Унифокальная и мультифокальная реактивная лимфоидная гиперплазия по сравнению с фолликулярной лимфомой придатков глаза. Am J Ophthalmol. 2010; 150: 412–426. DOI: 10.1016 / j.ajo.2010.04.007. [PubMed] [CrossRef] [Google Scholar] 17. Jham BC, Binmadi NO, Scheper MA, Zhao XF и др.Фолликулярная лимфоидная гиперплазия неба: отчет о болезни и обзор литературы. J Cranio-Maxillofac Surg. 2009. 37: 79–82. DOI: 10.1016 / j.jcms.2008.11.007. [PubMed] [CrossRef] [Google Scholar] 18. Мейер И. Дермоидные кисты (дермоиды) дна ротовой полости. Oral Surg Oral Med Oral Pathol. 1955; 8: 1149–1164. DOI: 10.1016 / 0030-4220 (55)-7. [PubMed] [CrossRef] [Google Scholar] 19. Король Р.К., Смит Б.Р., Бурк Дж.Л. Дермоидная киста дна полости рта: обзор литературы и клинических случаев. Oral Surg Oral Med Oral Pathol.1994; 78: 567–576. DOI: 10.1016 / 0030-4220 (94)
-9. [CrossRef] [Google Scholar] 21. Димтсас С., Теологи-Лигидакис Н., Ятру И. Интралингвальная дермоидная киста у младенца с затрудненным глотанием и сном. J Clin Pediatr Dent. 2010. 34: 335–338. DOI: 10.17796 / jcpd.34.4.jhxtw61076u8150t. [PubMed] [CrossRef] [Google Scholar] 22. MacNeil SD, Moxham JP.Осмотр пола ротовой полости дизонтогенными кистами. Анн Отол Ринол Ларингол. 2010. 119: 165–173. DOI: 10,1177 / 000348941011
4. [PubMed] [CrossRef] [Google Scholar] 23. Прайор С.Г., Льюис Дж. Э., Уивер А.Л., Орвида Л.Дж. Детские дермоидные кисты головы и шеи. Otolaryngol Head Neck Surg. 2005; 132: 938–942. DOI: 10.1016 / j.otohns.2005.03.005. [PubMed] [CrossRef] [Google Scholar] 25. Shafer WG. Бородавчатая ксантома. Oral Surg Oral Med Oral Pathol. 1971; 31: 784–789. DOI: 10.1016 / 0030-4220 (71)
предупреждающих знаков рака полости рта
Рак полости рта, который включает рак губ, щек, языка, дна, твердого и мягкого неба, горла и носовых пазух, может проявляться в виде новообразования или болячка, которая не уйдет. Рак полости рта может быть опасным для жизни, если его не диагностировать и не лечить на ранней стадии. Чтобы провести самопроверку, обратите внимание, гладкий ли рот кораллово-розового цвета, что является нормой для внутренней части рта. Изменения цвета и текстуры вашего рта могут быть ранним предупреждающим знаком. Ежемесячный самообследование рака полости ртаРаз в месяц проверяйте всю полость рта и горла на наличие подозрительных шишек или язв. Используйте яркий свет и зеркало, чтобы осмотреть свои губы и десны, наклоните голову назад, чтобы посмотреть на нёбо, и осмотрите подкладку щёк, язык, дно рта и горло. Проверьте лимфатические узлы на наличие шишек с обеих сторон шеи и под нижней челюстью. Признаками злокачественного новообразования также могут быть:
- Красные пятна, называемые эритроплазией, или легионами, которые не проходят.
- Белые пятна, лейкоплакия или легионы, которые не проходят.
- Язва, которая легко кровоточит и медленно заживает.
- Утолщение на коже внутри ротовой полости или необычная шишка.
- Хроническая охриплость или постоянная боль в горле.
- Затрудненное или болезненное движение челюсти или языка.
- Затруднение при жевании или глотании или ощущение, что что-то застряло в горле.
Боль обычно не возникает при раке полости рта и, на самом деле, редко бывает связана с раком полости рта.Если у вас болит лицо или рот без очевидной причины, вам следует подумать о том, чтобы обратиться к хирургу-стоматологу, чтобы оценить факторы риска.
Профилактика рака полости рта- Попросите стоматолога провести стоматологический осмотр на следующем приеме.
- Избегайте всех табачных изделий.
- Пейте алкоголь в умеренных количествах и не злоупотребляйте алкоголем.
- Соблюдайте сбалансированную диету.
- Ограничьте пребывание на солнце и используйте солнцезащитный лосьон, блокирующий УФ-А / В, на губах, особенно на нижней губе.
Раннее выявление рака полости рта может повысить шансы на успешное лечение. Лучшая профилактика — это осведомленность о здоровье своего рта и челюсти. Изменения тканей рта, челюсти или шеи обычно можно легко увидеть и почувствовать. Кисты и опухоли во рту и челюсти могут быть доброкачественными, но они могут медленно увеличиваться и вызывать локальные разрушения челюстей и окружающих структур. Свяжитесь с нами сегодня, если у вас есть вопросы или опасения по поводу рака полости рта.
Информация и содержимое нашего веб-сайта не должны использоваться вместо лечения или совета вашего врача.
Болит на крыше рта? Четыре возможных причины
Язвы во рту — не редкость, но появление язвы на нёбе всё равно может вас беспокоить. Тем не менее, у местоположения этой язвы во рту есть много возможных источников, поэтому не стоит сразу предполагать худшее. Фактически, если у вас болит ткань неба, у вас может быть одно из следующих четырех состояний:
1. Ожоги
Шишки на небе иногда являются просто ожогом, особенно после горячей еды.Это явление известно как « вкус пиццы, », потому что свежие кусочки пиццы обычно являются причиной раздражения в этой части рта. Однако пицца — не единственная еда, от которой можно обжечься; Любая горячая пища может иметь такой эффект. Горячие напитки, такие как кофе или чай, могут привести к аналогичным ожогам.
Обожженное небо обычно проходит само в течение трех-семи дней. Тем временем, чтобы облегчить дискомфорт, придерживайтесь мягких продуктов и прохладительных напитков. Если боль сильная, ваш стоматолог может порекомендовать использовать продукт, чтобы облегчить ощущение в ваших язвах и ускорить заживление.Если через семь дней эта область все еще болит, обратитесь к стоматологу.
2. Язвы язвы
Язвы всегда могут развиться на внутренней стороне щек, но не удивляйтесь, если почувствуете их и на небе. Язвы язвы представляют собой круглые чувствительные образования, происхождение которых зависит от конкретного случая. Исследователи считают, что эти язвы могут быть вызваны проблемами с иммунной системой и, следовательно, вызваны такими факторами, как стресс, определенные продукты питания и гормональные изменения.
Обычно люди получают от одной до трех язв за один раз, но у некоторых может развиться до 10 или более язв за один раз. Эти язвы обычно болят чуть больше недели, а затем полностью исчезают через две недели. Пока вы ждете, пока заживет ваш рот, вам может быть полезно есть мягкую пищу, чтобы не раздражать ваши язвы. Конечно, ваш стоматолог может также прописать вам обезболивающий гель, который вы будете наносить на ваши язвы в процессе выздоровления. Если по прошествии этих двух недель ваши язвы не зажили, их следует проверить у стоматолога.
3. Герпес
Язвы на небе — особенно те, которые не проходят сразу, — в конечном итоге могут быть герпесом. Обычный рост, вызванный вирусом простого герпеса, герпес обычно обнаруживается на губах, но их также можно найти на твердом небе. Эти язвы представляют собой болезненные пузыри, заполненные жидкостью; волдыри позже лопаются и покрываются коркой, превращаясь в менее болезненные поражения.
Герпес обычно становится более твердым в течение четырех дней после появления и полностью заживает через восемь-десять дней.Пока они заживают, не прикасайтесь к ним и не ковыряйте их, как при струпье. Если язвочки не проходят сами по себе, как вы знаете, стоматолог с радостью вам поможет.
4. Рак полости рта
Хотя некоторые язвы, образующиеся на небе, безвредны, не все из них лучше оставить в покое. Язвы на небе иногда могут быть симптомом рака полости рта . И если у вас есть язва на небе, которая не зажила через две недели, вам нужно как можно скорее обратиться к стоматологу для обследования.Рак полости рта лучше всего поддается лечению, когда он обнаружен на ранней стадии, поэтому важно сразу же обратить внимание стоматолога на подозрительные язвы.
Если ваш стоматолог подозревает, что рана злокачественная, он или она отправит вас к хирургу-стоматологу для осмотра полости рта и проведения биопсии ткани. Если рак обнаружен, лечение можно начать так же быстро. Это лечение часто включает хирургическое удаление раковой язвы, а затем лучевую или химиотерапию, чтобы убедиться, что она не влияет на другие клетки.
Если у вас возникла язва в тканях неба, нет необходимости предполагать, что причина находится вне вашего контроля. У этих язв может быть много факторов, от безвредных до более агрессивных. Многие из них проходят сами по себе, но язва на небе, которая не заживает в течение двух недель, является прекрасной причиной для посещения стоматолога для обследования — и регулярного осмотра.
Что означает шишка на крыше вашего рта?
- Жемчуг Эпштейна (киста десны)
Обнаруживаемый примерно у 60–85 процентов новорожденных, жемчуг Эпштейна представляет собой небольшие белые или желтоватые бугорки на нёбе или вдоль линии десен.Поскольку они безвредны и имеют тенденцию исчезать в течение недели или двух, никакого лечения не требуется, за исключением случаев, когда они вызывают боль или раздражительность. Однако было высказано предположение, что часть кистозного эпителия может оставаться неактивной даже в десне взрослого человека.
Легкий ожог от горячей пищи или напитков может повредить тонкую чувствительную ткань, выстилающую нёбо. На травмированном участке образуется волдырь, наполненный жидкостью, который со временем сжимается и заживает. В настоящее время просто придерживайтесь холодных напитков, соблюдайте гигиену полости рта и избегайте употребления твердой, хрустящей или раздражающей пищи.
Нежная слизистая оболочка, покрывающая небо рта, восприимчива к порезам, синякам и другим ранам, которые иногда опухают или образуют комок. Большинство мелких травм заживают примерно за неделю. Полоскание рта теплой водой или разбавленной перекисью водорода ускоряет процесс.
- Кандидоз (молочница полости рта)
Кандидоз, также известный как кандидоз полости рта, представляет собой грибковое разрастание, которое создает белые кремообразные образования на нёбе, внутренней стороне щек и языке.Они могут сопровождаться болезненностью, покраснением, кровотечением и затруднением еды или глотания. Это состояние обычно наблюдается у младенцев и взрослых с ослабленной иммунной системой. Более предрасположены к нему люди с вирусом иммунодефицита человека (ВИЧ), расстройствами первичного иммунодефицита или люди, принимающие определенные лекарства (например, ингаляторы от бронхиальной астмы).
Это безболезненное незлокачественное образование, вызванное вирусом папилломы человека (ВПЧ). Белая или розовая мясистая масса, напоминающая цветную капусту, образуется на нёбе или других местах.Он прогрессирует медленно и, как правило, безвреден, но может быть удален хирургическим путем, если возникнет проблема.
Хотя в основном рак рта или губ, в редких случаях рак ротовой полости может поражать слюнные железы и вызывать язвы на небе. Общие симптомы включают кровоточащие язвы, незаживающие язвы, толстую слизистую оболочку, белые или красные пятна и боль в челюсти. Лечение зависит от места его расположения и стадии развития. Потребители табака, которые заметили во рту уплотнение или язву, должны как можно скорее проконсультироваться с врачом.
Отек неба иногда является признаком электролитного дисбаланса и обезвоживания, возможно, из-за употребления алкоголя. Во рту может появиться ощущение сухости, болезненности и / или опухоли. Было обнаружено, что тонзиллит имеет аналогичные симптомы.
Красные пятна на нёбе: причины и другие симптомы
У большинства людей в какой-то момент возникают красные бугорки или пятна на нёбе. Общие причины включают раздражение от еды, зубных протезов или инфекцию рта или горла.
Красные пятна на нёбе могут вызывать раздражение, но обычно они безвредны и должны исчезнуть сами по себе. Люди могут обратиться к врачу, если они обеспокоены или не знают, что вызывает пятна, поскольку это также может быть признаком чего-то более серьезного.
В этой статье мы рассмотрим факторы, которые могут вызвать появление красных пятен на небе, изображения, которые помогут определить причину, и способы предотвращения.
Стрептококковая ангина — это инфекция, поражающая горло и миндалины.Группа бактерий под названием Streptococcus ответственна за эту инфекцию.
Крошечные красные пятна, называемые петехиями, на нёбе — частый симптом стрептококковой инфекции горла.
Другие симптомы фарингита включают:
- лихорадку
- боль при глотании
- красные и опухшие миндалины
- опухшие лимфатические узлы на шее
Если человек подозревает, что у него фарингит, он должен обратиться к врачу или специалист по ушам, носу и горлу.Лечение обычно включает курс антибиотиков, обильное питье и отдых.
Одной из наиболее частых причин появления красного пятна или язвы на нёбе является внезапная травма, например порез или ожог. Это может произойти из-за слишком горячего питья или из-за еды, которая вызывает синяки от укусов или жевания.
Другие состояния, которые могут привести к физическим травмам или синякам во рту:
- зубные протезы, которые больше не подходят по размеру
- край сломанного зуба
- неровные зубные пломбы или сломанные коронки или мосты
- чувствительность или аллергическая реакция к определенным ингредиентам в некоторых зубных пастах или жидкостях для полоскания рта
Американская стоматологическая ассоциация рекомендует подождать 2 недели, пока поврежденные ткани не заживут.Если красные пятна не исчезают, рекомендуется обратиться к стоматологу для диагностики состояния.
Также известный как кандидоз, молочница полости рта представляет собой дрожжевую инфекцию, которую вызывает грибок Candida .
Почти у каждого человека в пищеварительном тракте или на коже присутствует Candida , но при определенных условиях грибки размножаются и вызывают инфекцию.
Некоторые специфические факторы повышают риск возникновения молочницы во рту, например:
Общие симптомы молочницы включают:
- белые или красные пятна на внутренней стороне щек, языка, неба и горла
- красный болезненные пятна
- потеря вкуса
- ощущение ватности во рту
- боль во время еды и глотания
Если человек подозревает, что у него молочница во рту, он может проконсультироваться со своим врачом или стоматологом по поводу своих симптомов.Медицинский работник обычно может диагностировать молочницу полости рта, осмотрев ротовую полость. В некоторых случаях они могут попросить взять мазок изо рта или горла, чтобы посмотреть на него под микроскопом.
Язвы во рту — это язвы, возникающие во рту. Они вызывают дискомфорт и могут затруднить прием пищи и питья.
Язвы во рту, как правило, проходят через 2–4 недели, но в некоторых случаях они могут сохраняться, кровоточить или инфицироваться.
Некоторые общие факторы, способствующие возникновению язв во рту:
- обезвоживание
- плохой уход за полостью рта или гигиена полости рта
- сильное употребление алкоголя
- употребление табака
- недостаток диетического белка
- дефицит витаминов
- определенные лекарства или методы лечения , например, лучевая терапия
Употребляя мягкую, безвкусную пищу и выпивая теплую воду, люди могут получить некоторое облегчение от язв во рту.Человек может также захотеть избегать грубых, соленых или кислых продуктов, пока язвы не исчезнут, поскольку они могут раздражать пораженный участок и увеличивать дискомфорт.
Заболевания рук, ног и рта (HFMD) — это распространенная вирусная инфекция. Обычно он поражает детей младше 5 лет, хотя дети старшего возраста и взрослые также могут заразиться вирусом.
Первым признаком HFMD часто бывает лихорадка. Через 1-2 дня во рту могут образоваться болезненные язвы. Врачи называют это герпангинами.Язвы обычно начинаются с маленьких красных пятен, которые обычно появляются в задней части рта. Эти пятна могут покрыться волдырями и быть болезненными.
HFMD также часто вызывает сыпь на ладонях рук и подошвах ног, а иногда и на коленях, локтях и гениталиях. В большинстве случаев заболевание протекает в легкой форме, а у некоторых людей HMFD может протекать бессимптомно.
Не существует лечения HFMD, хотя люди могут использовать безрецептурные препараты, чтобы уменьшить боль и жар. Средства для полоскания рта и спреи для полости рта могут помочь облегчить боль во рту.
Вирус простого герпеса (ВПГ) вызывает герпес, который является вирусной инфекцией. Этот вирус вызывает открытые язвы, также называемые герпесом или волдырями при лихорадке, во рту или вокруг него.
Герпес чаще всего встречается на краях губ, но они также могут появляться внутри рта, включая нёбо. Они часто выглядят как белые открытые язвы, хотя они также могут выглядеть как красные пятна, особенно когда они только начинают формироваться и когда заживают.
Более половины американцев в возрасте от 14 до 49 лет переносят ВПГ.Люди могут заметить, что герпес появляется, когда их иммунная система ослаблена, например, в холодную погоду, после другой инфекции или болезни.
Герпес обычно проходит самостоятельно в течение 2 недель. В этот период людям следует избегать тесного физического контакта с другими людьми и избегать совместного использования личных вещей, таких как бритвы, зубные щетки, бальзамы для губ и полотенца, чтобы предотвратить передачу вируса.
Язвы — это небольшие язвы, которые образуются на крыше или внутри ротовой полости.Раны выглядят как язвы с серым, желтым или белым центром и плоской красной каймой. Они начинаются с красного пятна или шишки и имеют тенденцию увеличиваться в размере за несколько дней.
Точная причина язвы остается неизвестной, но некоторые факторы риска включают:
- генетика
- усталость
- эмоциональный стресс
- определенные продукты, вызывающие раздражение
В отличие от герпеса, вызываемого оральным герпесом, язвы представляют собой язвы. не заразен и заживает через 7–10 дней.В это время люди могут уменьшить дискомфорт, используя безрецептурные кремы, гели и антимикробные ополаскиватели для рта.
Эритроплакия — это красное пятно или пятно, которое обычно наблюдается на дне или по бокам рта. Врачи не до конца понимают причины эритроплакии, но она чаще встречается у людей, злоупотребляющих табаком или алкоголем.
Характеристики эритроплакии включают следующее:
- гладкие, бархатистые очаги, которые кажутся мягкими на ощупь
- очаги, окруженные четко очерченным краем
- болезненное жжение
- металлический привкус во рту
По данным Международного агентства по изучению рака, эритроплакия часто является ранним признаком рака полости рта.
Людям с подозрением на эритроплакию следует обратиться к врачу. В некоторых случаях врач может порекомендовать удалить ткань хирургическим путем или лазерным лечением, чтобы предотвратить развитие раковой ткани.
Вот несколько простых советов по улучшению общей гигиены полости рта и снижению риска заболеваний полости рта:
- Поддерживайте здоровье полости рта, чистя зубы два раза в день
- используйте жидкость для полоскания рта или полоскание не реже одного раза в неделю
- не используйте табак продукты
- если какое-либо лекарство вызывает сухость во рту, пейте много воды, жуйте жевательную резинку без сахара и ограничьте употребление алкоголя
- регулярно посещайте стоматолога
Многие состояния могут вызывать красные пятна во рту, некоторые из которых безвредны и исчезают на их собственный.
Некоторые красные пятна могут указывать на инфекцию полости рта. Если симптомы длятся дольше недели или очень болезненны, лучше проконсультироваться с врачом.
Лечение зависит от основной причины состояния и может включать гели и бальзамы для полости рта, полоскания для рта и антибиотики.
Стоит ли беспокоиться о белом пятне во рту
Herrick Dental | 22.08.19Мы все были там.У вас болит рот; это больно, кажется, ты не можешь перестать кусать его, как бы ты ни старался, и ты не совсем понимаешь, что это такое. Всякий раз, когда я их получаю, все, что я знаю, это то, что я хочу, чтобы они ушли как можно быстрее.
Белое пятно во рту — это просто язва, или вы имеете дело с чем-то более серьезным?
Что мы делаем с
Если у вас язва во рту, скорее всего, это язвенная болезнь. Язвы бывают белого или желтого цвета с ярко-красной областью вокруг них.В редких случаях может даже подняться температура или увеличиться лимфатические узлы.
К сожалению, их нелегко избежать. Они могут появиться как реакция на ослабленную иммунную систему организма, укус за щеку, недостаток витаминов или даже стресс.
Язвы могут быть и в вашей семье, и женщины более восприимчивы к ним, чем мужчины.
Откуда берутся язвы?Язвы могут случиться с кем угодно, но чаще всего они встречаются у подростков и подростков.Иногда на здоровье полости рта влияют более системные проблемы, такие как дефицит витаминов. Дефицит B-12 является частой причиной повторяющихся язв при язве, и его легко купить без рецепта. Другие исследования показали, что низкие уровни фолиевой кислоты, цинка и железа также могут вызывать появление язв.
Иногда язвы во рту появляются из-за слишком сильной чистки зубов! Частой причиной появления белых язв может быть любой стресс или травма в этой области рта. Это могут быть плохо подогнанные зубные протезы, скобы или даже слишком сильная чистка зубов.
Многие цитрусовые с высоким содержанием кислоты также могут вызывать или усугублять язвы. Если у вас образовалась язвенная болезнь, вам следует избегать фруктов с высоким содержанием кислоты.
Как мне заставить его уйти ?!
Обычно язвы заживают от одной до трех недель. Вы можете ожидать, что боль при язве уменьшится через пару дней, а остальные симптомы исчезнут вскоре после этого.
Безрецептурные лекарства, такие как Advil или Orajel, помогают справиться с болью, и вы также можете прополоскать рот либо мягким ополаскивателем для рта, либо соленой водой, чтобы облегчить боль и ускорить процесс.
Также следует избегать острой или кислой пищи, так как они могут усугубить боль.
Когда боль больше, чем боль
Хотя большинство язв — это просто язвы, есть вероятность чего-то более серьезного, например, рака полости рта.
Важное различие между язвой при язве и раком рта состоит в том, что язвенная болезнь обычно имеет вогнутую форму и выглядит как язва. С другой стороны, патч, демонстрирующий аномальный рост клеток, указывающий на рак, обычно плоский.
Рак рта может появиться в любом месте мягких тканей во рту, включая язык, губы, щеки и десны.Рак может появиться даже на миндалинах или слюнных железах.
Если у вас была язва во рту, которая либо не проходит, либо усиливается после более чем двух недель домашнего лечения, возможно, что-то не так.
Когда пора звонить в Doc
Хотя большинство язвы безвредны, есть причина обратиться к медицинскому работнику.
Свяжитесь с нами в Herrick, если у вас появятся следующие симптомы:
- Большие или повторяющиеся язвы
- Язвы, которые не проходят через несколько недель
- Необычная боль, с которой невозможно справиться домашними средствами / лекарствами, отпускаемыми без рецепта
- Язвы, которые простираются от десен или языка к губам
- Утолщение кожи на белом пятне
- Боль при глотании
Хотя при решении медицинской проблемы легко попасть в наихудший сценарий, важно знать, что язвы — обычное явление, и их легко лечить.
Мужчины старше 40 лет, употребляющие табачные изделия, с наибольшей вероятностью заболеют раком полости рта. Шансы в вашу пользу, что с вами все будет в порядке, и если вещи делают кажутся необычными, вы теперь обучены определять признаки того, что что-то может быть не так.
Итак, в следующий раз, когда вы обнаружите у себя неприятное белое пятно, которое вызывает раздражающую боль, наберите немного соленой воды и солдат. Вы должны пройти через это всего за несколько коротких (хотя они могут показаться долгими) дней.Запланируйте плановое обследование, на котором один из наших стоматологов проведет плановый скрининг на рак полости рта.
«Вернуться в блог .

 Иногда эти стоматологические заболевания также вызывают жжение во рту.
Иногда эти стоматологические заболевания также вызывают жжение во рту.

