Актуальная антибиотикотерапия в пародонтологии | Орехова
1. Лукичев М. М., Ермолаева Л. А. Современные представления о роли микрофлоры в патогенезе заболеваний пародонта. Институт стоматологии. 2018;1(78):92-94. https://www.elibrary.ru/item.asp?id=34964799.
2. K. S. Kornman, W. V. Giannobile, G. W. Duff. Quo vadis: what is the future of periodontics? How will we get there? Periodontology 2000. 2017;75(1):353-371. http://doi.org/10.1111/prd.12217.
3. Орехова Л. Ю., Кудрявцева Т. В., Лобода Е. С., Нейзберг Д. М. Причинно-следственная связь возникновения рецессии десны. Антибактериальный и противовоспалительный компоненты в ее комплексном лечении и профилактике. Пародонтология. 2017;22(4):20-23. https://www.elibrary.ru/item.asp?id=32619739.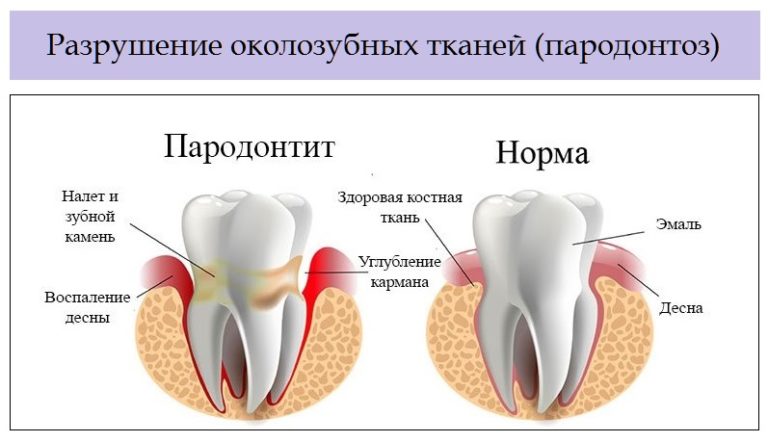
4. P. Papapanou, M. Sanz, N. Buduneli, T. Dietrich. Periodontitis: Consensus report of workgroup 2 of the 2017 World Workshop on the Classification of Periodontal and Peri-Implant Diseases and Conditions. J of Clinical Periodontal and Peri-Implant Diseases and Conditions. J of Clinical Periodontology. 2018;45:162-170. http://doi.org/10.1111/jcpe.12946.
5. Царев В. Н., Ипполитов Е. В., Николаева Е. Н. Распространение генетических маркеров резистентности к антибиотикам у биопленко-формирующих штам-мов облигатных и факультативных анаэробов. Журнал микробиол., эпидемиол. и иммунобиол. 2017;2:74-80. http://doi.org/10.36233/0372-9311-2017-2-74-80.
6. L. J. Heitz-Mayfield. Systemic antibiotics in periodontal therapy. Aust Dent J. 2009;54:96-101. https://doi. org/10.1111/j.1834-7819.2009.01147.x.
org/10.1111/j.1834-7819.2009.01147.x.
7. A. Kapoor, R. Malhotra, V. Grover, D. Grover. Systemic antibiotic therapy in periodontics. Dental research journal. 2012;9(5):505-515. http://doi.org/10.1016/j.micpath.2017.11.001.
8. A. Prakasam, S. S. Elavarasu, R.K. Natarajan. Antibiotics in the management of aggressive periodontitis. J Pharm Bioall Sci. 2012;4:252-255. http://doi.org/10.4103/0975-7406.100226.
9. C. Pablo Garcia. Effectiveness of systemic antimicrobial therapy in combination with scaling and root planing in the treatment of periodontitis. The Journal of the American Dental Association. 2015;3(146):150-163. https://doi.org/10.1016/j.adaj.2014.12.015.
 Pormohammad, H. Eslami, B. Shokouhi, V. Fakhrzadeh, H. Kafil. Oral pathogenesis of Aggregatibacter actinomycetemcomitans. Microbial Pathogenesis. 2017; 113: 303-311. https://doi.org/10.1016/j.micpath.2017.11.001.
Pormohammad, H. Eslami, B. Shokouhi, V. Fakhrzadeh, H. Kafil. Oral pathogenesis of Aggregatibacter actinomycetemcomitans. Microbial Pathogenesis. 2017; 113: 303-311. https://doi.org/10.1016/j.micpath.2017.11.001.11. I. Karaiskos, S. Lagou, K. Pontikis, V. Rapti, G. Poulakou. The “Old” and the “New” Antibiotics for MDR Gram-Negative Pathogens: For Whom, When, and How. Front. Public Health. 2019;7:151. https://doi.org/10.3389/fpubh.2019.00151.
12. Артюшенко Н. К., Гирина М. Б., Шалак О. В., Монастыренко А. А., Ахлакова Р. М., Егоркина А. А. Ультразвуковая допплерография сосудов макрои микроциркуляторного русла тканей полости рта, лица и шеи. (Учебное пособие). Санкт-Петербург: Издательство ООО «СП Минимакс». 2016:57.
Парадонтит — способы лечения. Жми!
Пародонтитом называют воспалительный процесс десен, при котором происходит разрушение тканей пародонта (десны), сопровождающееся расшатыванием и выпадением зубов.
Наиболее частой причиной возникновения пародонтита являются зубные отложения. В них происходит развитие микроорганизмов, которые разрушающе воздействуют на десна, зубы и костную структуру. Вследствие этого и возникает пародонтит.
Учитывая неприятные последствия этой болезни, которая приводит к расшатыванию зубов, многие интересуются, как лечить пародонтит. И особенности лечения, в данном случае, зависят от степени развития заболевания.
Как лечить пародонтит?В первую очередь для того, чтобы понять необходимо ли вам лечение
- Зуд.
- Неприятный запах изо рта.
- Кровоточивость десен, что в особенности проявляется при чистке зубов.

- Опухание и периодическое воспаление десен. Могут появляться небольшие зазоры между деснами и зубами.
Перечисленные симптомы пародонтита способны через некоторое время пропасть, однако это не говорит о том, что заболевание то же ушло само собой. Как правило, через время оно вновь дает о себе знать. Очень многие пациенты, наблюдая, как симптомы пародонтита то появляются, то исчезают, со временем просто перестают обращать внимание на свой недуг. И это является самой большой ошибкой, ведь в запущенном состоянии пародонтит может привести к частичной или даже полной потере зубов.
Достаточно лишь взглянуть на фото пародонтита, чтобы удостовериться в том, что с этим заболеванием шутить не стоит. Современная стоматология способна эффективно лечить данное инфекционное заболевание, поэтому при появлении первых симптомов пародонтита, вам следует немедленно обратиться к врачу.
Лечение пародонтита может осуществляться двумя способами: хирургическим и нехирургическим.
Если же должного лечения не было проведено, то десны могут недостаточно плотно прилегать к зубам, после чего происходит разрушение и десен и челюстных костей. Это приводит к образованию десневых карманов, которые выступают в качестве сред для развития бактерий. Если же заболевание находилось на запущенной стадии, то в этом случае приходится прибегать к чистке корней и хирургическому вмешательству, а также к использованию антибиотиков.
Лечение с использованием антибиотиков
Теперь рассмотрим, как лечить пародонтит при помощи антибиотиков. Данное заболевание нередко лечится фармацевтическими препаратами, и антибиотики – это уже крайняя мера, когда другие методы оказались безрезультатными. Перед их назначением осуществляется обработка десен специальными антисептическими препаратами. При этом необходимо также проводить регулярную гигиену ротовой полости, что позволит остановить дальнейшее развитие воспалительного процесса.
Перед их назначением осуществляется обработка десен специальными антисептическими препаратами. При этом необходимо также проводить регулярную гигиену ротовой полости, что позволит остановить дальнейшее развитие воспалительного процесса.
Если же предварительный комплекс мер не помог, то назначаются антибиотики. Их применение целесообразно при обострении заболевания, когда начинает появляться гной, абсцесс тканей, а также наблюдается крайне быстрое развитие пародонтита.
Для того чтобы подготовить ротовую полость к хирургическому лечению пародонтита применяются антибиотики широкого спектра действия. И задачей стоматолога на данном этапе является правильный выбор препарата. Идеальный вариант должен быть не только эффективным, но и наиболее безопасным для человека, организм должен хорошо переносить все его компоненты. При использовании антибиотиков очень важным является осуществление постоянного контроля за пациентом и течением заболевания.
Рассмотрим, какие именно антибиотики чаще всего применяются при лечении пародонтита:
- В большинстве случаев для лечения антибиотиками применяется тетрациклин.
 Также, может использоваться рондомицин и доксициклин.
Также, может использоваться рондомицин и доксициклин. - В качестве антибиотиков широкого спектра действия могут применяться линкомицин, клиндамицин или рулид.
- Вследствие огромного значения анаэробных организмов целесообразно ввести в курс лечения препараты группы 5-нитроимидазола, к которым относится метронидазол (клион, флагил, трихопол), а также орнидазол. Чтобы параллельно с этим проводить профилактику дисбактериоза, назначаются противогрибковые препараты, представленные леворином или нистатином.
- Также высокоэффективными препаратами являются бактрим (бисептол), а также сульфадиметоксин.
Видео: лечение парадонтита
youtube.com/embed/MMOVvz1Cm7Y?feature=oembed» frameborder=»0″ allowfullscreen=»»/>
Пародонтит. Лечение в домашних условиях
Многим знаком пародонтит, лечение в домашних условиях которого актуально лишь на начальной стадии его развития. Когда же наблюдается острое заболевание – необходимо обязательно обратиться к специалисту. Стоматология «Ортодент» имеет в своей команде десятерых стоматологов, которые помогут вам сохранить свои зубы здоровыми. Восемь из них имеют опыт работы более двадцати лет, один специалист является кандидатом медицинских наук, еще один стоматолог – член-корреспондент Международной Академии развития здравоохранения и медицинских наук, а также один из стоматологов является терапевтом высшей категории.
Рассмотрим, как вылечить пародонтит в домашних условиях. Сегодня снять воспаление могут многие лекарственные растения, однако о целесообразности их использования необходимо посоветоваться со стоматологом. Из трав могут быть изготовлены настои для полоскания рта, которые завариваются кипятком.
Если вас интересует, чем лечить пародонтит в домашних условиях, то вам следует знать, что очень эффективными в лечении являются цветы календулы, липы, дубовая кора, ромашка, зверобой, шалфей, хвощ. Также высокой эффективностью обладают и спиртовые настои корня аира. Многими также с успехом используется и черный чай, в который может добавляться предварительно измельченный чеснок.
Народные лекари рекомендуют применять также компрессы из облепихового или пихтового масла, а также натирание десен мелкой йодированной солью. Помимо местного лечения уделите особое внимание и поддержанию общего состояния организма. Для этого в вашем рационе должны присутствовать продукты, содержащие в больших количествах витамин С, ягоды, цитрусовые и т. д.
д.
Пародонт может иметь две формы, главным отличием которых является наличие воспалительного процесса: при пародонтите воспаление присутствует, а при пародонтозе – отсутствует. Идеальными условиями для возникновения данного недуга являются простуды, переохлаждение и пр. Очень часто люди путают пародонтоз и пародонтит, отличие которых известно, как правило, лишь специалистам.
Пародонтоз протекает, обычно, весьма медленно, а значит, разрушительные процессы пародонта длятся десятки лет. Следует отметить, что полноценное комплексное лечение позволяет сохранить зубы на более долгий срок, чем, если лечение отсутствует вовсе.
Поражение пародонтозом распространяется, как правило, и на верхние и на нижние зубы. Протекать недуг может с разной активностью в разных областях ротовой полости. За счет весьма медленного развития болезни считается, что пародонтоз не так опасен, как пародонтит.
Кровоточивость при пародонтозе появляется лишь тогда, когда начинается воспаление. В противном случае, ни во время принятия пищи, ни во время проведения процедур, направленных на уход за ротовой полостью, кровоточивость не проявляется.
В противном случае, ни во время принятия пищи, ни во время проведения процедур, направленных на уход за ротовой полостью, кровоточивость не проявляется.
С развитием заболевания, когда пародонт поражается на 3/4, начинает проявляться подвижность зубов, а это довольно поздно в сравнении с пародонтитом. Характерным отличием данного заболевания является то, что патологические карманы отсутствуют или же являются совсем небольшими. Таким образом, особенного внимания они не требуют, кроме того, они должны быть нетронуты зубным налетом или камнем.
Для пародонтоза не характерен оттек, но его появление возможно при обострении заболевания. Как правило, данное заболевание отличается образованием на зубах дефектов, которые способствуют высокой чувствительности, проявляющейся при приеме кислой и холодной пищи.
На противовес пародонтозу заболевание пародонтитом отличается своей агрессивностью и в некоторых случаях высокой скоростью развития, на фоне чего пациент может утратить все зубы лишь за 2-3 года. Такой недуг может носить локальный характер (к примеру, поражается только один зуб). Причиной этому может стать неаккуратная пломбировка, травма зуба.
Такой недуг может носить локальный характер (к примеру, поражается только один зуб). Причиной этому может стать неаккуратная пломбировка, травма зуба.
Пародонтит характеризуется кровоточивостью (если этот симптом отсутствует, то заболевание находится на стадии ремиссии), поэтому если квалифицированная помощь при таком заболевании отсутствует, то зубов можно лишиться за пару лет.
Довольно быстро проявляется подвижность зубов при пародонтите (еще на начальной стадии). Тем не менее, данную проблему можно устранить при условии своевременной квалифицированной помощи.
Поскольку недуг возникает глубоко в пародонтальных карманах, произвести их чистку сложно даже опытным пародонтологам. Именно поэтому обязательно проводить постоянное наблюдение за состоянием пародонтальных карманов и поддерживать их в чистоте. Также, пародонтит характеризуется грануляцией – разрастанием десны в кармане. Бороться с этим проявлением следует в обязательном порядке.
Помимо этого, у пациентов наблюдается незначительный или сильный оттек, а также развитие кариозных полостей. Лечение направлено на устранение воспалительных процессов и воздействия заболевания на пародонт.
Лечение направлено на устранение воспалительных процессов и воздействия заболевания на пародонт.
Заключение
Если вы заметили у себя симптомы пародонтита, то лучше не затягивать с визитом к врачу. Стоматология «Ортодент» поможет вам справиться с этой и другими проблемами ротовой полости, сохранив зубы красивыми и здоровыми.
*имеются противопоказания, необходима консультация специалистаПародонтит — лечение и профилактика пародонтита
Пародонтит — лечение и профилактика пародонтита
Пародонтит – это воспаление пародонта. Пародонт включает в себя периодонт (ткани, окружающие корень зуба), костную ткань альвеолы и десну. Следовательно, если в патологический процесс вовлекаются перечисленные ткани, то развивается пародонтит.
На начальной стадии заболевания пародонтит может проявляться лишь легкой ранимостью или кровоточивостью десен, а на поздних – выпадением зубов. К причинам, вызывающим пародонтит относят нарушение нормального питания (кровоснабжения и обмена веществ) в тканях пародонта. Причины пародонтита можно разделить на внутренние и внешние.
К причинам, вызывающим пародонтит относят нарушение нормального питания (кровоснабжения и обмена веществ) в тканях пародонта. Причины пародонтита можно разделить на внутренние и внешние.
Одной из наиболее существенных внутренних причин называют склероз сосудов, питающих пародонт. К другим причинам относят нейрососудистые изменения, т.е. изменение нервной регуляции. Нарушение нервной и сосудистой регуляции питания пародонта постепенно приводит к атрофии составляющих ее элементов. Способствуют процессу снижение иммунитета, гиповитаминоз и эндокринная патология. К значимым внешним причинам развития пародонтита относят микроорганизмы, живущие в полости рта и развитие зубного камня.
Лечение парадонтита
Ткань десны должна плотно обхватывать шейку зуба. Но при парадонтите происходит разрушение поддерживающей костной ткани и десны, в результате чего десневые карманы расширяются и становятся резервуаром бактерий. Со временем эти карманы углубляются, что приводит к дальнейшему разрушению ткани кости и десны. Вследствие этого, цель лечения парадонтита – это тщательная очистка десневых карманов от бактерий и предупреждение дальнейшего разрушения. Большинство больных парадонтитом прекрасно поддается неинвазивному лечению соблюдении гигиены полости рта это единственное, что Вам может потребоваться. Кюретаж позволяет удалить зубной камень с бактериями с поверхности зуба и под деснами. Это может быть проведено с помощью инструментов или ультразвука. Стоматолог может прописать антибиотики или другие препараты, которые подавляют рост бактерий. В настоящее время существуют местные антибиотики, которые снижают потребность в системных антибиотиках, и, следовательно, уменьшается риск побочных эффектов. При более тяжелых формах парадонтита, когда глубина десневого кармана превышает 5 мм, требуется уже хирургическое вмешательство:
Вследствие этого, цель лечения парадонтита – это тщательная очистка десневых карманов от бактерий и предупреждение дальнейшего разрушения. Большинство больных парадонтитом прекрасно поддается неинвазивному лечению соблюдении гигиены полости рта это единственное, что Вам может потребоваться. Кюретаж позволяет удалить зубной камень с бактериями с поверхности зуба и под деснами. Это может быть проведено с помощью инструментов или ультразвука. Стоматолог может прописать антибиотики или другие препараты, которые подавляют рост бактерий. В настоящее время существуют местные антибиотики, которые снижают потребность в системных антибиотиках, и, следовательно, уменьшается риск побочных эффектов. При более тяжелых формах парадонтита, когда глубина десневого кармана превышает 5 мм, требуется уже хирургическое вмешательство:
· Лоскутная операция (операция, направленная на уменьшение десневого кармана). Эта операция заключается в небольшом разрезе в области десны, таким образом участок десны приподнимается, при этом оголяется корень зуба, который очищается от камня
· Костный трансплантат. Данная процедура проводится при значительном разрушении костной ткани, которая окружает корень зуба и удерживает зуб на своем месте. Этот трансплантат может быть изготовлен как из собственной костной ткани пациента, так и из синтетического материала.
Данная процедура проводится при значительном разрушении костной ткани, которая окружает корень зуба и удерживает зуб на своем месте. Этот трансплантат может быть изготовлен как из собственной костной ткани пациента, так и из синтетического материала.
· Профилактика парадонтита
Самым лучшим способом профилактики парадонтита является соблюдение гигиены полости рта в течение всей жизни. Это означает, что необходимо чистить зубы два раза в день и хотя бы раз в день пользоваться зубной нитью. Лучше всего чистить зубы после каждого приема пищи, как рекомендуют стоматологи. Время, которое должна занимать чистка зубов, должно составлять от трех до пяти минут. Кроме того, следуйте этим советам:
· Выберите подходящую зубную щетку. Зубную щетку следует менять каждые три – четыре месяца. Чистите зубы так, как будто от этого бы зависело их состояние. Чистка зубов не принесет никакого положительного результата, если она выполняется неправильно. чистки межзубных промежутков держите зубную щетку под углом 45 градусов.
· Пользуйтесь зубной нитью. Это один из важных моментов гигиены полости рта. Обращайте внимание на чистку зубов, а не на тип зубной пасты. В рекламе зубных паст часто утверждается, что они удаляют зубной налет и зубной камень или уничтожают бактерии, которые приводят к этим явлениям. На самом деле все зубные пасты могут эффективно бороться с данными явлениями, просто необходимо правильно чистить зубы. Также, ни одно средство не может удалить зубной камень под деснами, хотя зубные пасты с определенными свойствами могут помочь в профилактике образования зубного камня.
Средства от пародонтоза: антибиотики, мазь, трихопол, полоскание
Стоматологии, в которых лечат парадонтоз
Содержание:
Пародонтоз – это тяжелое системное заболевание десен, которое с большим трудом поддается лечению. Существует множество лекарственных средств, которые помогают победить пародонтоз, однако без дополнительной терапии они малоэффективны. Тем не менее, их имеет смысл применять для облегчения симптомов и ускорения лечения.
Пародонтоз
Стоит сказать, что универсального лекарства от пародонтоза нет – требуется применять в комплексе различные препараты, чтобы достичь нужного эффекта.
Антибиотики
В основе лечения пародонтоза всегда лежит противомикробный метод, так что прием антибиотиков при этом заболевании неизбежен. Чаще всего при пародонтозе прописываются антибиотики широкого спектра действия – они уничтожают максимальное количество болезнетворных бактерий.
Перед началом лечения антибиотиками пациент обязательно должен сделать специальный бактериальный анализ – так станет понятно, насколько бактерии в организме человека чувствительны к антибиотику.
Если пациент плохо переносит лечение антибиотиками, то придется подобрать другие лекарства. По этой же причине самому себе прописывать антибиотики категорически запрещено, так как вы можете не переносить какой-нибудь антибиотик, и тогда лечение принесет только вред.
Пародонтоз
Антибиотики сегодня выпускают в разных лекарственных формах:
- Таблетках для приема внутрь;
- Капсулах для системного лечения;
- Гелях для местного применения;
- Специальных растворах для полоскания ротовой полости.

Из всего этого разнообразия лучше всего остановиться на капсулах и таблетках для приема внутрь, так как именно в этом случае антибиотики влияют на весь организм, оказывая максимальное воздействие.
ВАЖНО: Стоит сказать, что универсального лекарства от пародонтоза нет – требуется применять в комплексе различные препараты, чтобы достичь нужного эффекта.
Средства от пародонтоза
Линкомицин
В последнее время из антибиотиков для лечения пародонтоза наибольшей популярностью пользуется линкомицин. Это противомикробное средство нового поколения имеет весьма широкий спектр действия и эффективно уничтожает множество вредоносных бактерий.
Лечебная доза линкомицина устанавливается врачом, в зависимости от того, в каком состоянии находится пациент и насколько тяжело протекает пародонтоз. Чаще всего лекарство принимают курсом в две недели, хотя иногда длительность приема продлевается.
Назначать себе самому линкомицин категорически запрещено! Так можно легко заработать себе дисбактериоз, а в худшем случает серьезно повредить печень и почки.
Трихопол
Еще один антибиотик, который достаточно часто прописывают при пародонтозе – это трихопол. Он является препаратом широкого спектра действия и активно используется не только в стоматологии, но и в других областях медицины. Этот антибиотик обладает весьма широким спектром действия, и активно уничтожает все бактерии, принимающие участие в возникновении пародонтоза. Его также категорически запрещено прописывать себе самостоятельно, так как это может стать причиной серьезных сбоев в работе организма.
Мазь
Достаточно часто для лечения пародонтоза применяются мази, нормализующие кровоток сосудов и оказывающие эпителизирующее и противовоспалительное действие. Наиболее популярным средством от пародонтоза является гепариновая мазь. Ее основной компонент, гепарин – это антикоагулянт, который влияет на экссудативные воспалительные фазы. За счет этого мазь оказывает очень хорошее противовоспалительное действие и улучшает состояние десен.
За счет этого мазь оказывает очень хорошее противовоспалительное действие и улучшает состояние десен.
Также нередко при пародонтозе применяется гомеопатическая мазь «Траумель С», обладающая противовоспалительным действием. Минеральные и растительные компоненты в ее составе уменьшают воспаление, уплотняют стенки сосудов, улучшают микроциркуляцию и активизируют как общий, так и местный иммунитет. Поскольку средство гомеопатическое, оно не оказывает выраженного терапевтического действия, но способно поддерживать ткани десен в более-менее здоровом состоянии, не допуская дальнейшего развития воспалительных процессов.
Пародонтоз
Полоскания
Простым и одновременно весьма действенным методом лечения пародонтоза являются полоскания специальными средствами. Лучше всего для этого использовать теплые отвары листьев брусники, цветов фиалки или календулы, репейника и коры дуба – такие полоскания уменьшают боль и снимают воспаление. Если же десна кровоточат, то рот полезно будет полоскать горячими настоями листьев ежевики, зверобоя, кровохлебки, песчаной осоки и герани кроваво-красной. Единственное условие такого лечения – полоскать рот нужно обязательно каждые три часа, перед этим тщательно почистив зубы. Без этого лечение полосканиями будет неэффективным.
Если же десна кровоточат, то рот полезно будет полоскать горячими настоями листьев ежевики, зверобоя, кровохлебки, песчаной осоки и герани кроваво-красной. Единственное условие такого лечения – полоскать рот нужно обязательно каждые три часа, перед этим тщательно почистив зубы. Без этого лечение полосканиями будет неэффективным.
Мумие
Мумие – это весьма эффективное народное средство, которое с успехом применяется при стоматите, гингивите, пародонтите и, конечно же, пародонтозе. В последнем случае его рекомендуется использовать для полоскания полости рта, растворяя 2 грамма мумие в ста граммах кипяченой воды. Этим раствором нужно полоскать рот два раза в день, после чистки зубов. Полезно также принимать внутрь по чайной ложке этого раствора раз в день.
Перед лечением пародонтоза различными средствами рекомендуется проконсультироваться со специалистом.
ВАЖНО: Наиболее популярным средством от пародонтоза является гепариновая мазь. Ее основной компонент, гепарин – это антикоагулянт, который влияет на экссудативные воспалительные фазы. За счет этого мазь оказывает очень хорошее противовоспалительное действие и улучшает состояние десен.
За счет этого мазь оказывает очень хорошее противовоспалительное действие и улучшает состояние десен.
Средства от пародонтоза
Полезная статья?
Сохрани, чтобы не потерять!
Отказ от ответственности: Этот материал не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Данная информация не должна рассматриваться в качестве замены консультации с врачом.
Читайте также
Нужна стоматология? Стоматологии СамарыВыберите метроРоссийскаяМосковскаяГагаринскаяСпортивнаяСоветскаяПобедаБезымянкаКировскаяЮнгородокАлабинская
Посмотрите стоматологии Самары с услугой «Лечение пародонтоза»
Возле метроРоссийскаяМосковскаяГагаринскаяСпортивнаяСоветскаяПобедаБезымянкаКировскаяЮнгородокАлабинская
Антибиотики в современной пародонтологической практике
Восемь основных видов антибиотиков были широко изучены и описаны для лечения заболеваний пародонта: тетрациклин, миноциклин, доксициклин, эритромицин, клиндамицин, ампициллин, амоксициллин и метронидазол.
1. Тетрациклин
Фармакология
1. Производится естественным путем из определенных видов Streptomyces или полусинтетических производных.
2. Бактериостатические препараты, эффективнее против быстро размножающихся бактерий и грамположительных бактерий, чем против грамотрицательных бактерий.
3. Концентрация в десневой борозде в 2-10 раз больше, чем в сыворотке.
4. Обладают уникальными не-антибактериальными характеристиками — ингибированием коллагеназы, ингибированием хемотаксиса нейтрофилов, противовоспалительным эффектом, ингибированием микробной адгезии.
Механизм действия
Действуют путем ингибирования синтеза белка путем связывания с 30 S рибосомами в восприимчивом организме.
Клиническое использование
1. Вспомогательный препаратпри лечении локализованного агрессивного пародонтита.
2. Останавливает потерю кости и подавляет уровни A. actinomycetemcomitans в сочетании с скейлингом и сглаживанием корней.
Тетрациклин, миноциклин и доксициклин являются полусинтетическими членами группы тетрациклина, которые использовались при терапии пародонта.
Режим дозирования — 250 мг четыре раза в день.
2.Миноциклин
1. Эффективен против широкого спектра микроорганизмов.
2. Подавляет спирохеты и подвижные палочки так же эффективно, как скейлинг и сглаживание корней, с подавлением до 3 месяцев после терапии.
3. Можно принимать два раза в день, что облегчает соблюдение правил приема.
4. Хотя сопровождается меньшей фототоксичностью и почечной токсичностью, чем тетрациклин, может вызвать обратимое головокружение.
5. Увеличивает уровень препарата десневой жидкости в 5 раз.
6. За исключением влияния миноциклина на актиномицеты, ни один из тетрациклинов по существу не ингибирует рост оральных грамположительных организмов путем системной доставки.
3. Доксициклин
1. Тот же спектр активности, что и у миноциклина.
2. Удобен в приеме, поскольку его необходимо принимать один раз в день, абсорбция из желудочно-кишечного тракта лишь слегка может быть изменена кальцием, ионами металлов или антацидами.
3. Рекомендуемая доза составляет 100 мг 2 раза в день в первый день, затем 100 мг. Чтобы уменьшить желудочно-кишечные расстройства, 50 мг можно принять 2 раза в день.
Сравнение биологических эффектов, пиковых концентраций тетрациклинов после системного введения в обычной дозе для взрослых показано в таблице 1.
4. Метронидазол
Фармакология
1. Синтетическое нитроимидазольное соединение с бактерицидными эффектами в основном применяются против облигатных грамположительных и грамотрицательных анаэробов. Campylobacterrectus является единственным факультативным анаэробным и вероятным пародонтальным возбудителем, который восприимчив к низким концентрациям метронидазола.
2. Спектр активности препарата : превосходное лечение инфекций, вызванных Fusobacterium и Selenomonas , лучший препарат, воздействующий на инфекции Peptostreptococcus , средняя эффективность воздействия на инфекции, вызванные P. gingivalis, Pintermedia и C. rectus , низкая эффективность воздействия на инфекции, вызванные A. actinomycetemcomitans и инфекций E. corrodens , существенно не влияет на подавление роста полезных видов бактерий
actinomycetemcomitans и инфекций E. corrodens , существенно не влияет на подавление роста полезных видов бактерий
3. Концентрации, измеренные в десневой жидкости, обычно немного меньше, чем в плазме.
Способ действия
Метронидазол действует путем ингибирования синтеза ДНК.
Клиническое использование
1. Для лечения гингивита, острого некротического язвенного гингивита, хронического периодонтита и агрессивного пародонтита.
2. В качестве монотерапии метронидазол является не эффективным, его следует использовать в сочетании с обработкой поверхности корня, хирургическим вмешательством или с другими антибиотиками. Наиболее часто назначаемый режим составляет 250 мг трижды в день в течение 7 дней.
3. В исследовании, проведенном Haffajee et al обследовались пациенты с глубиной кармана ≥6 мм. Пациенты, получавших метронидазол или азитромицин, показали значительно большее уменьшение глубины кармана и большее усиление прикрепления , чем пациенты, получавше доксициклин.
5. Пенициллин
Пенициллин
Фармакология
1. Природные и полусинтетические производные бульонных культур Penicillium mould.
2. Узкий спектр и бактерицидный характер. Основная активность в грамположительном спектре. Только широкого спектра пенициллины, такие как ампициллин и амоксициллин, обладают значительной антибактериальной антимикробной активностью для грамотрицательных видов.
Способ действия
Вмешивается в синтез клеточной стенки бактерий, ингибируют транспептидазы, так что перекрёстное сшивание не происходит.
Клиническое использование
1. В лечении пациентов с агрессивным пародонтитом, как в локализованных, так и в генерализованных формах. Рекомендуемая доза составляет 500 мг трижды в день в течение 8 дней.
2. Показывает высокую антимикробную активность по отношению к бактериям, которые встречаются в зубодесневой жидкости, за исключением E. corrodens, S. sputigena и Peptostreptococcus, ингибирует рост грамположительных факультативных анаэробов.
Исследования показывают, что более 60% взрослых пациентов с пародонтитом, у которых брали пробы на анализ пародонтльной бляшки, проявили β-лактамазную активность. По этой причине введение чувствительных к β-лактамазе пенициллинов, включая один амоксициллин, обычно не рекомендуется, а в некоторых случаях может ускорять разрушение пародонта.
По этой причине введение чувствительных к β-лактамазе пенициллинов, включая один амоксициллин, обычно не рекомендуется, а в некоторых случаях может ускорять разрушение пародонта.
Амоксициллин-клавуланат (Augmentin). Общепринятой стратегией является введение амоксициллина с ингибитором бета-лактамазы, такой как клавулановая кислота. Аугментин может быть полезен при лечении пациентов с невосприимчивым или локализованным агрессивным пародонтитом.
При направленной тканевой регенерации систематическая терапия амоксициллин-клавулановой кислотой использовалась для подавления пародонтальных патогенов и увеличения усиления клинического прикрепления.
6.Цефалоспорины
Фармакология
1. Используется против инфекций, которых в противном случае можно было бы лечить с помощью пенциллина.
2. Устойчив к ряду β-лактамаз, обычно активных против пенициллина.
Способ действия
Тот же способ действия, что и у пенициллинов, т. е. ингибирование синтеза клеточной стенки бактерий. Однако они связываются с другими белками, чем те, с которыми связываются пенициллины.
Однако они связываются с другими белками, чем те, с которыми связываются пенициллины.
Клиническое использование
Цефалексин является цефалоспорином, доступным для введения в пероральной лекарственной форме.
1. Достигает высоких концентраций в зубодесневой жидкости.
2. Эффективно тормозит рост грамотрицательных облигатных анаэробов, не препятствует грамотрицательным факультативным анаэробам.
3. Более новые цефалоспорины с повышенной грамотрицательной эффективностью могут быть полезны при лечении заболеваний пародонта.
7.Клиндамицин
Фармакология
Эффективен против анаэробных бактерий и у пациентов, имеющих аллергию на пенициллин.
Способ действия
Ингибирование синтеза белка путем связывания с 50 S рибосомой.
Клиническое использование
1. Клиндамицин достигает более высоких уровней антимикробной активности, чем другие антибиотики.
2. Gordon и соавторы наблюдали средний прирост клинического прикрепления 1,5 мм и снижение активности болезни у пациентов через 24 месяца после дополнительной терапии клиндамицином.
3. Walker и соаворы показали, что клиндамицин помогает в стабилизации процесса у трудноподдающихся лечению пациентов. Дозировка составляла 150 мг 4р./день в течение 10 дней.
4. Jorgensen и соавторы рекомендовали режим 300 мг 2р./день в течение 8 дней
8.Ципрофлоксацин
Фармакология
1. Фторхинолоновый антибиотик, доступный для перорального введения.
2. Мощный ингибитор грамположительных бактерий (все факультативные и некоторые анаэробные предполагаемые пародонтальные патогены), включая Pseudomonas aeruginosa , с величинами MIC 90 в диапазоне от 0,2 до 2 мкг / мл.
Способ действия
Ингибирование репликации и транскрипции бактериальной ДНК путем ингибирования фермента ДНК-гиразы, фермента, уникального для прокариотических клеток .
Клиническое использование
1. Способствует созданию микрофлоры, связанной с пародонтальным здоровьем, с минимальным воздействием на виды стрептококков, которые связаны с пародонтальным здоровьем.
2. В настоящее время ципрофлоксацин является единственным антибиотиком в пародонтальной терапии, к которому чувствительны все штаммы A. actinomycetemcomitans .
actinomycetemcomitans .
3. Также используется в сочетании с нитроимидазолами (метронидазолом и тинидазолом).
9.Макролиды
Фармакология
1. Содержит полилактонное кольцо, к которому прикреплены один или несколько дезоксисахаров.
2. Может быть бактериостатическим или бактерицидным, в зависимости от концентрации препарата и природы микроорганизма.
3. Макролидные антибиотики, используемые для лечения пародонта, включают эритромицин, спирамицин и азитромицин.
4. Основным ограничением эритромицина является его плохая абсорбция тканями. Препараты для системного введения доступны в качестве пролекарств (эритромицинэстолат, стеарат эритромицина или этилсукцинат эритромицина) для облегчения абсорбции. Пролекарство обладает незначительной антибактериальной активностью до тех пор, пока не будет гидролизовано эстеразами в сыворотке.
Способ действия
Ингибирование синтеза белка путем связывания с 50 S рибосомными субъединицами чувствительных микроорганизмов и препятствование трансляции.
Эритромицин
Клиническое использование
1. Очень безопасный препарат, который часто рекомендуется в качестве альтернативы пенициллину для пациентов с аллергией.
2. Уровни десневой жидкости указывают на то, что лишь небольшая часть достигает пародонтального кармана оральным путем.
Спирамицин
Он выводится с высокой концентрацией через слюну . Результаты различных клинических испытаний показали хорошую эффективность спирамицина в лечении пародонтита, и метаанализ этих исследований показал высокие уровни доказательств, подтверждающих его эффективность . Было показано, что он уменьшает количество зубодесневой жидкости, глубину кармана и спирохет на поддесневом уровне. Herrera и соавторы в мета-анализе, оценивающем спирамицин, амоксициллин совместно с метронидазолом, и метрамидазол показали статистически значимый дополнительный эффект спирамицина по сравнению с другими антибиотиками в отношении уменьшения глубины зондирования кармана для участков с начальной глубиной зондирования более 6 мм
Клиническое использование
Эффективен против грамположительных организмов, оказывает минимальное влияние на увеличение уровня прикрепления.
Азитромицин
Клиническое использование
1. Эффективен против анаэробов и грамотрицательных палочек.
2. После пероральной дозы 500 мг в течение 3 дней в большинстве тканей в течение 7-10 дней могут быть обнаружены значительные уровни азитромицина.
3. Было высказано предположение, что азитромицин проникает в фибробласты и фагоциты в концентрациях, в 100-200 раз превышающих концентрации внеклеточного компартмента. Азитромицин активно переносится в места воспаления фагоцитами, а затем непосредственно высвобождается в местах воспаления как разрыв фагоцитов при фагоцитозе .
4. Терапевтическое применение требует разовой дозы 250 мг / день в течение 5 дней после начальной загрузочной дозы 500 мг.
10.Аминогликозиды
1. Ингибируют синтез белка путем связывания необратимым с конкретным белком или белками 30 S-рибосомной субъединицы.
2. Неактивны в анаэробных условиях, потому что внутриклеточный перенос сильно нарушен в отсутствие кислорода. Поэтому все анаэробные бактерии очень устойчивы, хотя они содержат рибосомы, чувствительные к этим антибиотикам.
Поэтому все анаэробные бактерии очень устойчивы, хотя они содержат рибосомы, чувствительные к этим антибиотикам.
Особенности начального этапа лечения пациентов с тяжелым пародонтитом
Т. В. Закиров
к. м. н., доцент кафедры стоматологии детского возраста и ортодонтии УГМУ
Пародонтит относится к числу заболеваний со слабовыраженной симптоматикой на начальных этапах своего развития. Обычно единственным симптомом легкого пародонтита является кровоточивость десен при чистке зубов. Со временем этот симптом исчезает, и долгое время заболевание не проявляет себя.
К моменту развития тяжелого пародонтита у пациента накапливается целый комплекс проблем в виде выраженной утраты опорно-удерживающих тканей пародонта, патологической подвижности и смещения зубов, развиваются эндопародонтальные поражения, пародонтально измененный прикус, нарушается окклюзия зубных рядов [2, 7].
Состояние усугубляется наличием у пациентов сопутствующих соматических заболеваний. К врачу эти больные обращаются обычно в стадии выраженного обострения воспалительного процесса в пародонте с наличием таких симптомов, как гноетечение из пародонтальных карманов, иногда абсцедирование, сильно выраженная подвижность зубов, неприятный запах изо рта и т. д. (рис. 1, 2).
К врачу эти больные обращаются обычно в стадии выраженного обострения воспалительного процесса в пародонте с наличием таких симптомов, как гноетечение из пародонтальных карманов, иногда абсцедирование, сильно выраженная подвижность зубов, неприятный запах изо рта и т. д. (рис. 1, 2).
- рис. 1. Полость рта пациентки, 30 лет, с обострением тяжелого пародонтита.
- рис. 2. ОПТГ той же пациентки, выраженная резорбция альвеолярной костной ткани.
От правильной тактики врача-стоматолога именно на этом первом этапе часто зависит дальнейший прогноз в отношении всей зубочелюстной системы человека. К сожалению, в клинической практике выбор врача часто занимает одну из маргинальных позиций: либо тотальное удаление зубов с последующими проблемами при протезировании, либо, наоборот, сохранение зубов при отсутствии пародонтологического лечения как такового. Усугубляет ситуацию то, что при лечении таких пациентов необходимо участие практически всех специалистов стоматологического профиля, а выраженность существующих проблем требует высокой квалификации врачей. В большинстве случаев на первом этапе проводится поверхностная чистка зубных отложений.
В большинстве случаев на первом этапе проводится поверхностная чистка зубных отложений.
Зачастую эту манипуляцию проводит гигиенист клиники со средним медицинским образованием. Нужно отметить, что в случае тяжелого пародонтита такая тактика недопустима, ибо неизбежно ведет к низкой эффективности проведенного лечения, увеличивает вероятность возникновения местных и общих осложнений, затрудняет планирование дальнейшего комплекса лечебных мероприятий. Пациенты, не видя существенного улучшения состояния своих десен, теряют доверие к команде специалистов, отказываются от рекомендуемых лечебных мероприятий (рис. 3, 4). Поэтому знание особенностей ведения пациентов с воспалительными заболеваниями пародонта тяжелой степени играет чрезвычайно важную роль как в достижении клинического успеха на начальном этапе лечения, так и при планировании дальнейшей комплексной стоматологической реабилитации.
- рис. 3. Сохранение воспаления десны через 1 месяц после профессиональной гигиены в другой клинике, вид справа.

- рис. 4. Полость рта той же пациентки, вид слева.
Начинать первый этап лечения больных с заболеваниями пародонта следует с подробной беседы. В этот период врач должен получить исчерпывающую информацию о состоянии здоровья пациента, приеме им лекарственных препаратов, особенностях питания и гигиены полости рта. Особое внимание уделяют аллергическим заболеваниям, болезням системы крови с нарушенным свертыванием, скорости заживления ран (регенерация может быть угнетена на фоне сахарного диабета, приема цитостатиков, иммунодепрессантов, гормонов; резко повышен риск возникновения некроза челюсти при приеме медикаментов из группы бифосфонатов и др.). Несмотря на банальность этого этапа, нужно помнить, что только самое подробное информирование врача о состоянии здоровья пациента поможет в дальнейшем предотвратить возникновение серьезных осложнений в виде непредвиденного кровотечения, нагноения или обширного некроза тканей пародонта (рис. 5).
При обследовании пациента проводится заполнение пародонтальной карты с подробным указанием глубины пародонтальных карманов, степени рецессии десны, подвижности зубов, степени поражения фуркаций и др. Оцениваются гигиенические и пародонтальные индексы, а также по возможности индекс кровоточивости десен. Лучше провести фотографирование полости рта пациента до лечения и на этапах комплексной терапии. Учитывая постоянное повышение юридической грамотности пациентов, участившиеся случаи отстаивания своих прав в судебном порядке и дороговизну стоматологического лечения, данный этап имеет особенное значение.
Оцениваются гигиенические и пародонтальные индексы, а также по возможности индекс кровоточивости десен. Лучше провести фотографирование полости рта пациента до лечения и на этапах комплексной терапии. Учитывая постоянное повышение юридической грамотности пациентов, участившиеся случаи отстаивания своих прав в судебном порядке и дороговизну стоматологического лечения, данный этап имеет особенное значение.
Дело в том, что некоторые результаты лечения пародонтита среднетяжелой степени пациенты и врачи оценивают совершенно по-разному. Если врач обратит внимание на уменьшение глубины пародонтальных карманов, снижение отека десны и уменьшение экссудации, то для пациента ведущим симптомом после проведенного лечения будет оголение корней, расшатывание зубов и повышенная чувствительность (рис. 6, 7).
- рис. 5. Некроз десны после профессиональной гигиены на фоне 10-летнего приема метотрексата.
- рис. 6. Вид десен до лечения при тяжелом агрессивном пародонтите.

- рис. 7. Генерализованная рецессия десны через 1 месяц после первого этапа лечения.
Естественно, что эти симптомы оцениваются больными резко негативно, поэтому об их развитии пациент должен быть предупрежден заранее во время подписания информированного согласия. При этом следует делать акцент на временном характере возникающих изменений. Повышенная чувствительность постепенно проходит, патологическая подвижность зубов также уменьшается, а десневые сосочки полностью либо частично восстанавливаются при сохранении расстояния от контактного пункта до альвеолярного гребня в пределах 5—7 мм [8]. При тяжелом пародонтите эти изменения необратимы, однако врач должен акцентировать внимание на их причине (запущенный пародонтит и утрата большого объема тканей в результате длительного воспалительного процесса в пародонте), а также на возможности полного устранения или нивелирования этих симптомов на последующих этапах лечения (шинирование зубов, реставрации и др. ). Иными словами, предупрежден — значит вооружен.
). Иными словами, предупрежден — значит вооружен.
Собственно лечение пациента с тяжелым пародонтитом необходимо начинать с эмпирической антибиотикотерапии. Для выраженной стадии воспалительного заболевания пародонта характерна глубокая массированная инвазия агрессивных анаэробных бактерий не только в ткани пародонтального комплекса и другие органы и ткани полости рта (например, пародонтопатогенные микроорганизмы обнаруживаются в складках языка, криптах миндалин, эпителиоцитах слизистой оболочки), но и в отдаленные регионы человеческого организма (эндокард, атеросклеротические бляшки сосудов и др.).
Кроме того, после проведения профессиональной гигиены при тяжелом пародонтите в кровь выбрасывается достаточно большое количество микроорганизмов — возникает явление транзиторной бактериемии [3]. И если у большинства пациентов это сопровождается чувством разбитости, недомогания и незначительным повышением температуры тела, то у пациентов группы риска (протезированные клапаны сердца и суставы, врожденные или приобретенные дефекты эндокарда и др. ) это может привести к возникновению таких грозных осложнений, как бактериальный эндокардит или даже сепсис [4].
) это может привести к возникновению таких грозных осложнений, как бактериальный эндокардит или даже сепсис [4].
Поэтому только системная антибиотикотерапия позволит подавить основное количество патогенных микробов в составе биопленки на поверхности корней, значительно повысит эффективность лечения, улучшит течение периода заживления после стоматологического вмешательства и предупредит возникновение местных и общих осложнений [6].
К препаратам выбора можно отнести такие антибиотики, как цифран СТ (комбинация ципрофлоксацина и тинидазола) по 1 таб. 2 раза в день, амоксиклав (амоксициллин и клавулановая кислота) 375 мг по 1 таб. 3 раза в день, доксициклин по 100 мг 2 раза в день. Обычно на этапе обострения достаточно назначения препаратов на 5—7 дней. Для пациентов, настороженно относящихся к антибиотикотерапии, можно рекомендовать более современные препараты с приемом 1 раз в день, например сумамед (азитромицин) по 500 мг в течение 3 дней или авелокс (моксифлоксацин) по 400 мг в течение 5 дней. При этом в течение недели в организме пациента будет поддерживаться минимальная подавляющая концентрация антибактериального препарата.
При этом в течение недели в организме пациента будет поддерживаться минимальная подавляющая концентрация антибактериального препарата.
Начинать антибиотикотерапию необходимо за 1—2 дня до проведения профессиональной гигиены полости рта. Ключевой момент: основная обработка пародонтальных карманов, даже если она разделена на несколько этапов, должна приходиться на прием антибиотиков. Важно акцентировать внимание пациента на необходимости приема антибиотика, для повышения мотивации можно показать ему гноетечение из карманов путем пальцевого давления на десну.
Безусловно, антибиотикотерапия относится к серьезному медицинскому вмешательству в организм человека, поэтому она должна проводиться с соблюдением всех основных требований химиотерапии, с учетом состояния здоровья пациента, показаний и противопоказаний и под постоянным контролем врача. Для минимизации побочных действий антибактериальных препаратов необходимо назначить параллельно прием эубиотиков в течение 2 недель (линекс, бифиформ, аципол и др. ).
).
Обработку пародонтальных карманов лучше проводить в 2 посещения, отдельно верхнюю и нижнюю челюсти, хотя при определенных условиях (небольшое количество зубов, отдаленное место жительства пациента) всю работу можно провести в одно посещение. Перед приемом пациент должен прополоскать полость рта антисептиком, например 0,2%-ным хлоргексидином, что уменьшит обсемененность бактериального аэрозоля, образующегося при работе ультразвуковыми аппаратами.
Обязательным условием проведения эффективной работы в карманах у подавляющего большинства пациентов является адекватное обезболивание. Априори невозможно обработать поверхности корней на всю глубину при использовании аппликационной анестезии. Для повышения эффективности анестезии в боковых участках нижней челюсти инъекции анестетика проводят не в области переходной складки, а в области прикрепленной десны. Это способствует лучшему депонированию анестетика и его проникновению сквозь кортикальную пластинку челюсти.
Учитывая количество инъекций, периодически необходимо проводить замену иглы для уменьшения травматичности и болезненности при проколе слизистой оболочки. В случае особенно массивных челюстей и значительного разрушения костной ткани в области межзубных перегородок методом выбора может быть проводниковая анестезия.
В случае особенно массивных челюстей и значительного разрушения костной ткани в области межзубных перегородок методом выбора может быть проводниковая анестезия.
Обработка пародонтальных карманов на первом этапе лечения пародонтита должна включать не только удаление зубных отложений над и под десной, но и сглаживание поверхности корней, коррекцию нависающих пломб на контактных участках, удаление грануляций, промывание антисептиками и при необходимости, в особенно проблемных участках, должна завершаться внесением локальных антибактериальных препаратов в дополнение к системной антибиотикотерапии. Нужно отметить, что вопреки мнению многих врачей удаление отложений далеко не единственная цель данной процедуры. При агрессивном пародонтите, например, твердые зубные отложения вообще могут отсутствовать, однако, несмотря на это, патологический процесс характеризуется сильно выраженным деструктивным воздействием на ткани пародонта, быстрым прогрессированием и низкой эффективностью лечения [1].
Нередки случаи, когда пациентам проводится вектор-терапия 4 раза в год, но это не приводит к сколько-нибудь выраженному улучшению состояния, а иногда (например, при одновременном ортодонтическом перемещении зубов) и вовсе заканчивается катастрофически (рис. 8, 9).
- рис. 8. Выраженное воспаление десны при неэффективной регулярной вектор-терапии.
- рис. 9. Прогрессирующая резорбция костной ткани как итог ортодонтического лечения.
Гораздо более важной целью работы в пародонтальных карманах является удаление большого количества воспалительной грануляционной ткани, подавление активности пародонтопатогенной микрофлоры и смещение биоценоза пародонтальных карманов в сторону менее агрессивных сапрофитных видов. Начинать работу необходимо с ультразвуковых аппаратов, которыми удаляется основной массив зубных отложений. Не останавливаясь на принципах работы этих устройств, необходимо заметить, что обработка должна проводиться на всю глубину пародонтального кармана. При этом происходит частичное отделение грануляционной ткани, и ее потом легче убрать ручными инструментами. В обязательный набор инструментов при обработке карманов входят не только ультразвуковые аппараты, но и пародонтальные боры и кюреты (рис. 10, 11).
При этом происходит частичное отделение грануляционной ткани, и ее потом легче убрать ручными инструментами. В обязательный набор инструментов при обработке карманов входят не только ультразвуковые аппараты, но и пародонтальные боры и кюреты (рис. 10, 11).
- рис. 10. Боры для работы в пародонтальных карманах.
- рис. 11. Сравнение рабочих частей скалера, универсальной кюреты и кюреты Грейси.
Без ручных инструментов во всем мире обработка пародонтальных карманов не проводится, хотя выбор конкретного набора инструментов остается на усмотрение специалиста [5]. Основной характеристикой таких инструментов является закругленный неагрессивный кончик (для работы в поддесневой области) и острота рабочих граней. Сегодня достаточно возможностей для регулярной заточки кюрет, которая может проводиться как в специализированных центрах, так и самостоятельно в условиях стоматологической клиники (рис. 12, 13).
- рис.
 12. Прибор для заточки пародонтологических кюрет.
12. Прибор для заточки пародонтологических кюрет.
- рис. 13. Проверка остроты ручного инструмента.
При работе ручными инструментами возможно невольное рассечение десневых сосочков в межзубной области. В большинстве случаев это не требует ушивания: в условиях, когда не проводится отслаивание слизисто-надкостничного лоскута, сосочки после окончания процедуры и наступления гемостаза занимают свое исходное положение и послеоперационный период протекает без каких-либо осложнений. Также мы не рекомендуем накладывать пародонтальные повязки. В условиях воспаления они только мешают процессу заживления — сдавливают отечные ткани десны, затрудняют свободную эвакуацию содержимого пародонтальных карманов, вновь создают условия для роста анаэробной микрофлоры.
Несмотря на то что современные приборы иногда имеют встроенные методы детекции твердых зубных отложений, лучшим методом их диагностики остается зондирование поверхности корней пародонтальным зондом.
Элементы кюретажа подразумевают наличие определенных навыков, и данная процедура может проводиться врачом с высшим медицинским образованием вне зависимости от его профиля — это может сделать как терапевт или стоматолог-хирург, специализирующиеся на лечении заболеваний пародонта, так и врач-пародонтолог клиники (напомню, что специальности врач-пародонтолог в России не существует). Ввиду повышенной инвазивности недопустимо поручать проведение данного лечебного мероприятия гигиенисту: это будет не только неэффективно, но и в некоторых случаях опасно для здоровья и жизни пациента.
Итогом правильно проведенного первого этапа лечения пародонтита является значительное улучшение состояния тканей пародонта. Вне зависимости от степени тяжести заболевания десна приобретает бледно-розовую окраску, прекращается активная экссудация и гноетечение из пародонтальных карманов, уменьшается подвижность зубов, исчезает запах изо рта (рис. 14, 15).
- рис. 14. Тяжелый пародонтит в стадии обострения у пациентки.

- рис. 15. Вид через 1 месяц после начального этапа лечения, купирование воспаления.
Пациенты обычно отмечают улучшение своего состояния. Необходимо отметить, что иногда при особенно глубоких пародонтальных карманах и сильной кровоточивости десен нет возможности провести полноценную обработку за одно посещение. В этом случае остатки зубных отложений и грануляций можно убрать через 3—4 недели в условиях лучшего обзора, после стихания воспалительных явлений. Единственное условие — необходимо вовремя оценить тяжесть заболевания, количество отложений на зубах и предупредить пациента о необходимости двухэтапной процедуры.
Через месяц можно провести повторное фотографирование полости рта и собрать консилиум специалистов для выработки дальнейшего плана лечения. Очевидно, что в условиях купирования острого воспалительного процесса в пародонте врачам легче оценить текущую клиническую ситуацию, истинную подвижность зубов, итоговую рецессию десны. По опыту можно отметить, что даже при проведении в дальнейшем хирургического лечения с использованием современных остеопластических материалов и мембран рецессия если и увеличивается, то очень незначительно, а в некоторых случаях степень оголения корней можно даже уменьшить, проведя ортодонтическое лечение или приблизив контактный пункт к десневому сосочку (рис. 16, 17).
По опыту можно отметить, что даже при проведении в дальнейшем хирургического лечения с использованием современных остеопластических материалов и мембран рецессия если и увеличивается, то очень незначительно, а в некоторых случаях степень оголения корней можно даже уменьшить, проведя ортодонтическое лечение или приблизив контактный пункт к десневому сосочку (рис. 16, 17).
- рис. 16. Выраженная рецессия десны при аномальном положении зубов на фоне пародонтита.
- рис. 17. Уменьшение рецессии десны после ортодонтического лечения.
Только при достижении ремиссии воспалительного процесса в пародонте можно принять правильное обоснованное решение о дальнейших лечебных мероприятиях [9]. Так, ортодонт сможет оценить возможность перемещения зубов, а стоматолог-ортопед — возможность использования зубов в качестве опоры для несъемных протезов. Иногда эффективность глубокой чистки десен настолько высока, что отпадает необходимость проведения хирургических вмешательств с откидыванием лоскутов и значительно сокращаются сроки комплексной реабилитации зубочелюстной системы человека. Эффективность следующих этапов лечения также повышается.
Эффективность следующих этапов лечения также повышается.
Например, даже в случае проведения хирургического вмешательства с откидыванием лоскута хирург не будет тратить дополнительное время на удаление зубных отложений, что в условиях генерализованного поражения, безусловно, значительно сократит время операции. Вне зависимости от сохранения зуба процедура регенерации костной ткани или сохранения объема лунки будет более эффективна, так как образование кости будет протекать в отсутствие воспалительного процесса, удерживающая функция швов также повысится вследствие восстановления исходной плотности десны (рис. 18—22).
Таким образом, правильно проведенный первый этап лечения пародонтита среднетяжелой степени формирует условия для повышения эффективности комплексной стоматологической реабилитации, снижает вероятность возникновения осложнений и повышает доверие пациентов к команде специалистов.
Сведения об авторе
Закиров Тарас Валерьевич, к. м. н., доцент кафедры стоматологии детского возраста и ортодонтии УГМУ (Екатеринбург)
м. н., доцент кафедры стоматологии детского возраста и ортодонтии УГМУ (Екатеринбург)
Zakirov T.V., Ph.D., Assistant, Department of Pediatric Dentistry and Orthodontics, UGMA
Features of the initial stage of treatment of patients with severe periodontitis
Аннотация. Пародонтит относится к числу заболеваний со слабовыраженной симптоматикой на начальных этапах своего развития. Обычно единственным симптомом легкого пародонтита является кровоточивость десен при чистке зубов. Со временем этот симптом исчезает, и долгое время заболевание не проявляет себя.
К моменту развития тяжелого пародонтита у пациента накапливается целый комплекс проблем в виде выраженной утраты опорно-удерживающих тканей пародонта, патологической подвижности и смещения зубов, развиваются эндопародонтальные поражения, пародонтально измененный прикус, нарушается окклюзия зубных рядов.
Annotation. Periodontitis is one of the diseases with mild symptoms at the initial stages of its development. Usually the only symptom of mild periodontitis is bleeding gums when brushing your teeth. Over time, this symptom disappears, and for a long time the disease does not manifest itself.
Usually the only symptom of mild periodontitis is bleeding gums when brushing your teeth. Over time, this symptom disappears, and for a long time the disease does not manifest itself.
By the time severe periodontitis develops, the patient has accumulated a whole range of problems in the form of pronounced loss of periodontal supporting and retaining tissues, pathological mobility and tooth dislocation, endoperiodontal lesions, periodontal malocclusion develop, and occlusion of the dentition is impaired.
Ключевые слова: пародонтит, эмпирическая антибиотикотерапия, пародонтальный карман, грануляционная ткань
Keywords: periodontitis, empirical antibiotic therapy, periodontal pocket, granulation tissue
Лечение пародонтоза, пародонтита.
Кровоточивость десен при чистке зубов и приеме пищи, неприятный запах из за рта, обнажение шеек и корней зубов (рецессии десны), подвижность зубов это частые жалобы с которыми пациент обращается к стоматологу.
Основными причинами перечисленных симптомов являются: плохая гигиена полости рта или наоборот чрезмерно агрессивная, неправильная чистка зубов; заболевания пародонта; неправильно подобранные средства гигиены, некорректные зубные протезы; наличие вирусной или грибковой инфекции в полости рта; общие заболевания организма.
После тщательного обследования и постановки диагноза врач пародонтолог назначает комплексное лечение включающее нормализацию гигиены полости рта, профессиональную чистку зубов. В ходе данной процедуры врач удаляет мягкие и твердые зубные отложения. Профессиональная гигиена должна проводиться не реже 1 раза в 6 месяцев.
Лечение пародонтита должно подбираться индивидуально с учетом стадии развития воспалительного процесса и общего состояния пациента. Терапия должна выполняться комплексно, включая различные медикаментозные препараты, физиотерапевтические методы и, при необходимости, хирургическое лечение.
Консервативная терапия пародонтита- Удаление мягких и твердых зубных отложений может быть проведено механическим методом (при помощи набора специальных крючков) или ультразвуком.
 Эта процедура является основополагающей для начала лечения воспалительных заболеваний пародонта, поскольку основной причиной их развития специалисты считают низкий уровень гигиены ротовой полости.
Эта процедура является основополагающей для начала лечения воспалительных заболеваний пародонта, поскольку основной причиной их развития специалисты считают низкий уровень гигиены ротовой полости. - Местное лечение — противовоспалительные препараты в лечении пародонтита используются для купирования воспалительной симптоматики и подавления активности патогенных микроорганизмов.
- Общее лечение — при котором применяются антибиотики в виде курса, поливитамины.
Санация ротовой полости при лечении пародонтита является обязательным условием для получения положительных результатов от проводимой терапии. Во время ее проведения необходимо вылечить все больные зубы, удалить те которые уже не подлежат лечению, провести запланированный объем протезирования (при необходимости). Возможно, потребуется шинирование подвижных зубов, которое можно сделать при помощи стекловолокна, коронок или бюгельных протезов. Выбор методики шинирования осуществляет врач.
Хирургические методы лечения пародонтитаПри помощи оперативного лечения можно радикально остановить развитие пародонтита. К методам хирургического лечения относят:
К методам хирургического лечения относят:
- метод закрытого кюретажа пародонтальных карманов;
- метод открытого кюретажа;
- лоскутная операция.
Целью оперативного лечения является устранение поддесневых отложений, грануляций, ликвидация пародонтальных карманов и стимуляция восстановления кости.
Рецессия — это патологическое изменение уровня поверхности десны относительно зуба. В результате этого процесса происходит непосредственное оголение шеек и корней зубов.
Заболевание влечет за собой не только эстетические проблемы, но и развитие различного рода патологий. К их числу относятся повышенная чувствительность эмали, клиновидные дефекты, кариес, зуб становится чувствительным к перепадам температуры еды и напитков.
Устранение рецессии десны проводится хирургическим путем. Заключается он в закрытие обнаженной части корня тканями слизистой оболочки десны.
Антибиотики в лечении агрессивного пародонтита
J Pharm Bioallied Sci. 2012 Авг; 4 (Дополнение 2): S252 – S255.
2012 Авг; 4 (Дополнение 2): S252 – S255.
Abinaya Prakasam
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия
С. Сугумари Элаварасу
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия 1 Отделение пародонтологии, Стоматологический колледж и больница Тагора, Вандалур, Ченнаи, Тамилнад, Индия
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия
1 Отделение пародонтологии, Стоматологический колледж и больница Тагора, Вандалур, Ченнаи, Тамилнад, Индия
Получено 1 декабря 2011 г .; Пересмотрено 2 января 2012 г .; Принята в печать 26 января 2012 г.
Авторские права: © Journal of Pharmacy and Bioallied Sciences Это статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа правильно цитируется.
Abstract
Агрессивный пародонтит, хотя и встречается не редко, но является довольно неизвестным заболеванием. Мало что известно о его оптимальном управлении.В то время как большинство пациентов с распространенными формами заболеваний пародонта предсказуемо хорошо реагируют на традиционную терапию (инструкции по гигиене полости рта (OHI), безоперационная обработка раны, хирургия и поддерживающая пародонтальная терапия (SPT)), пациенты с диагнозом агрессивной формы пародонтоза часто делают это. не отвечает предсказуемо / благоприятно на традиционную терапию из-за ее сложной многофакторной этиологии. Протоколы лечения агрессивного пародонтита в значительной степени эмпирически. Существуют убедительные доказательства того, что дополнительное лечение антибиотиками часто приводит к более благоприятному клиническому ответу, чем обычная терапия.В этой статье основное внимание уделяется роли дополнительного использования фармакологических средств в улучшении прогноза и результатов лечения пациентов с агрессивным пародонтитом.
КЛЮЧЕВЫЕ СЛОВА: Антибиотики, агрессивный пародонтит, дополнительное применение системных антибиотиков, модуляция хозяина
Агрессивный пародонтит, по определению, вызывает быстрое разрушение пародонтального прикрепительного аппарата и поддерживающей альвеолярной кости. Он может быть локализованным или обобщенным.Двумя общими чертами обеих форм являются (1) быстрая потеря прикрепления и разрушение кости у клинически здорового пациента и (2) семейная агрегация [1]. Эти пациенты часто имеют ограниченные микробные отложения, которые кажутся несовместимыми с серьезностью разрушения тканей. Однако присутствующие отложения часто имеют повышенные уровни Aggregatibacter (ранее Actinobacillus ), actinomycetemcomitans , [2] или Porphyromonas gingivalis .Эти пациенты могут также иметь аномалии фагоцитов и гиперчувствительный фенотип моноцитов / макрофагов. Эти клинические, микробиологические и иммунологические особенности предполагают, что пациенты с диагнозом агрессивный пародонтит будут иметь плохой прогноз. Чувствительность агрессивного пародонтита к традиционному лечению пародонта непредсказуема, и общий прогноз для этих пациентов хуже, чем для пациентов с хроническим пародонтитом.
Чувствительность агрессивного пародонтита к традиционному лечению пародонта непредсказуема, и общий прогноз для этих пациентов хуже, чем для пациентов с хроническим пародонтитом.
Однако при определении прогноза клиницист должен учитывать дополнительные особенности локализованной формы заболевания.Локализованный агрессивный пародонтит обычно возникает примерно в возрасте полового созревания и локализуется на первых молярах и резцах [3]. Пациент часто демонстрирует сильный ответ сывороточных антител на инфекционные агенты, что может способствовать локализации поражений. При ранней диагностике их можно лечить консервативно с помощью ОГИ и системной антибиотикотерапии, что дает отличный прогноз. При более запущенном заболевании прогноз все еще может быть хорошим, если поражение лечить с помощью хирургической обработки раны, местных и системных антибиотиков и регенеративной терапии.Напротив, пациенты с генерализованной формой заболевания также молоды с генерализованной потерей межзубного прикрепления и плохим ответом антител. Часто присутствуют вторичные факторы, такие как курение сигарет. Эти факторы в сочетании с изменением защиты хозяина, наблюдаемым у многих из этих пациентов, могут привести к тому, что заболевание плохо поддается традиционной пародонтальной терапии (удаление зубного камня с выравниванием корня, инструкция по гигиене полости рта и хирургическое вмешательство). Следовательно, у этих пациентов часто бывает справедливый, плохой или сомнительный прогноз, и следует рассмотреть возможность использования системных антибиотиков для контроля над заболеванием.
Часто присутствуют вторичные факторы, такие как курение сигарет. Эти факторы в сочетании с изменением защиты хозяина, наблюдаемым у многих из этих пациентов, могут привести к тому, что заболевание плохо поддается традиционной пародонтальной терапии (удаление зубного камня с выравниванием корня, инструкция по гигиене полости рта и хирургическое вмешательство). Следовательно, у этих пациентов часто бывает справедливый, плохой или сомнительный прогноз, и следует рассмотреть возможность использования системных антибиотиков для контроля над заболеванием.
Антимикробная терапия
Присутствие пародонтальных патогенов, в частности A. actinomycetemcomitans , считается причиной того, что агрессивный пародонтит не поддается лечению только традиционными методами. Известно, что эти патогены остаются в тканях [4] после терапии и повторно инфицируют карман. Идентификация A. actinomycetemcomitans в качестве основного виновника и открытие того, что этот организм проникает в ткани, открыли другую перспективу патогенеза агрессивного пародонтита и дали новую надежду на терапевтический успех, а именно применение антибиотиков. Считалось, что использование системных антибиотиков необходимо для устранения патогенных бактерий из тканей. [4]
Считалось, что использование системных антибиотиков необходимо для устранения патогенных бактерий из тканей. [4]
Имеются убедительные доказательства того, что дополнительное лечение антибиотиками часто приводит к более благоприятному клиническому ответу, чем только механическая терапия. Действительно, несколько авторов сообщили об успешном лечении агрессивного пародонтита с помощью антибиотиков в качестве дополнения к стандартной терапии.
Сравнение эмпирической терапии с микробиологическим тестированием
Выбор антибиотиков может быть эмпирическим или основываться на информации о природе патогенных микроорганизмов и / или их профиле чувствительности к антибиотикам.В настоящее время нет прямых доказательств того, что микробиологическая диагностика и целенаправленный выбор режима антибиотиков дает дополнительные преимущества по сравнению с эмпирическим использованием [5]. На практике антибиотики часто используются эмпирически без микробиологического тестирования. Исследования, проведенные для оценки эффективности микробного тестирования, пришли к выводу, что полезность микробного тестирования может быть ограничена и что эмпирическое использование антибиотиков, таких как комбинация амоксициллина и метронидазола, может быть более клинически обоснованным и экономически эффективным, чем идентификация бактерий и чувствительность к антибиотикам. тестирование.Использование таких мер может быть рассмотрено всякий раз, когда агрессивный пародонтит не помогает или если деструкция продолжается, несмотря на хорошие терапевтические усилия.
Исследования, проведенные для оценки эффективности микробного тестирования, пришли к выводу, что полезность микробного тестирования может быть ограничена и что эмпирическое использование антибиотиков, таких как комбинация амоксициллина и метронидазола, может быть более клинически обоснованным и экономически эффективным, чем идентификация бактерий и чувствительность к антибиотикам. тестирование.Использование таких мер может быть рассмотрено всякий раз, когда агрессивный пародонтит не помогает или если деструкция продолжается, несмотря на хорошие терапевтические усилия.
Обоснование антибактериальной терапии
Обоснованием использования фармакологических средств для лечения агрессивных форм пародонтоза является устранение инициирующих факторов и пораженных тканей с помощью традиционной терапии и дополнение ее системными фармакологическими средствами для устранения патогенов, оставшихся в тканях.В таких случаях следует подчеркнуть, что использование антибиотиков так же важно, как и традиционная терапия. [6] Механическое лечение может непредсказуемо устранить предполагаемые патогены, такие как A. actinomycetemcomitans , из субдесневой области из-за того, что они недоступны для механического вмешательства, особенно в таких областях, как вогнутости корней, развилки и их способность проникать в ткани пародонта и дентинные канальцы. Устойчивость в недентальных областях, таких как тыльная сторона языка или миндалины, снова является важной проблемой.
[6] Механическое лечение может непредсказуемо устранить предполагаемые патогены, такие как A. actinomycetemcomitans , из субдесневой области из-за того, что они недоступны для механического вмешательства, особенно в таких областях, как вогнутости корней, развилки и их способность проникать в ткани пародонта и дентинные канальцы. Устойчивость в недентальных областях, таких как тыльная сторона языка или миндалины, снова является важной проблемой.
Хотя использование антибиотиков в лечении пародонта, вероятно, всегда будет противоречивым, отчеты Американской академии пародонтологии и Европейской федерации пародонтологии содержат ценные рекомендации по их применению. В обоих этих отчетах после исчерпывающего поиска в литературе было установлено, что пациентам с агрессивным пародонтитом, по-видимому, полезно дополнительное применение системных антибиотиков во время лечения.
Системное введение антибиотиков
Идеальный антибиотик для использования в профилактике и лечении заболеваний пародонта должен быть специфичным для пародонтальных патогенов, аллогенным и нетоксичным, существенным, не используемым для лечения других заболеваний и недорогим. [7] В настоящее время идеального такого антибиотика не существует. [6] Хотя бактерии полости рта чувствительны ко многим антибиотикам, ни один антибиотик в концентрациях, достигаемых в биологических жидкостях, не подавляет все предполагаемые пародонтальные патогены. Действительно, предполагается, что для устранения всех предполагаемых патогенов из некоторых пародонтальных карманов может потребоваться комбинация лекарств.
[7] В настоящее время идеального такого антибиотика не существует. [6] Хотя бактерии полости рта чувствительны ко многим антибиотикам, ни один антибиотик в концентрациях, достигаемых в биологических жидкостях, не подавляет все предполагаемые пародонтальные патогены. Действительно, предполагается, что для устранения всех предполагаемых патогенов из некоторых пародонтальных карманов может потребоваться комбинация лекарств.
Тетрациклины
Тетрациклины широко используются для лечения рефрактерных форм пародонтоза, включая локализованный агрессивный пародонтит.Они обладают способностью концентрироваться в тканях пародонта и подавлять рост A. actinomycetemcomitans . [8] Кроме того, они проявляют антиколлагеназный эффект, который может ингибировать разрушение тканей и способствовать регенерации костей. Механическое удаление зубного камня и зубного налета с поверхности корней может не уничтожить бактерии из тканей пародонта. Системный тетрациклин может уничтожать тканевые бактерии, и было показано, что он останавливает потерю костной массы и снижает уровень микробов в сочетании с масштабированием и строганием корней. [9] Рекомендуемая дозировка составляет 250 мг 4 раза в день (4 раза в день).
[9] Рекомендуемая дозировка составляет 250 мг 4 раза в день (4 раза в день).
Доксициклин
Важность доксициклина проистекает из того факта, что он имеет более высокую доступность в десневой щели по сравнению с другими препаратами, в 7–20 раз больше, чем любой другой препарат [10]. Второй по важности фактор — это двойной механизм действия. В качестве антибиотика он оказывает более значительное действие против A. actinomycetemcomitans , что позволяет использовать его при агрессивном пародонтите [10].
Кроме того, его действие не ограничивается антимикробной активностью, но включает следующие свойства модуляции хозяина:
Антиколлагеназа
Противовоспалительное
Ингибирование резорбции кости
Способствует повторному прикреплению
Химически модифицированный тетрациклин (CMT).
Концепция низких доз доксициклина (LDD)
Поскольку доксициклин можно назначать только один раз в день, это делает его более подходящим для пациентов. Соответствие также приветствуется, поскольку абсорбция из желудочно-кишечного тракта изменяется лишь незначительно. Рекомендуемая доза в качестве противоинфекционного средства составляет 100 мг два раза в день в первый день, а затем 100 мг один раз в день в течение 21 дня.
Соответствие также приветствуется, поскольку абсорбция из желудочно-кишечного тракта изменяется лишь незначительно. Рекомендуемая доза в качестве противоинфекционного средства составляет 100 мг два раза в день в первый день, а затем 100 мг один раз в день в течение 21 дня.
Метронидазол
Метронидазол не является препаратом выбора для лечения инфекций A. actinomycetemcomitans . Однако он эффективен против них при использовании в сочетании с другими антибиотиками.[11] Он также эффективен против анаэробов, таких как P. gingivalis и Prevotella intermedia . [6] Исследования показали, что в сочетании с амоксициллином или амоксициллин-клавуланатом калия метронидазол может быть полезен при лечении пациентов с агрессивный пародонтит.
Амоксициллин
Было обнаружено, что амоксициллин полезен при лечении пациентов с агрессивным пародонтитом как в локальной, так и в генерализованной формах [12]. Рекомендуемая дозировка — 500 мг 3 раза в день в течение 8 дней. [6]
[6]
Амоксициллин – клавуланат калия
Комбинация амоксициллина и клавуланата калия делает антибиотик устойчивым к ферментам пенициллиназы, продуцируемым некоторыми бактериями. Было обнаружено, что он полезен при лечении локальной формы агрессивного пародонтита [11], а также для остановки потери альвеолярной кости.
Ципрофлоксацин
Ципрофлоксацин активен в отношении грамотрицательных палочек, включая все факультативные и некоторые анаэробные предполагаемые патогены пародонта.Поскольку он демонстрирует минимальный эффект на Streptococcus видов, которые связаны со здоровьем пародонта, его введение может способствовать формированию микрофлоры, связанной со здоровьем пародонта. В настоящее время ципрофлоксацин является единственным антибиотиком в пародонтологической терапии, к которому чувствительны все штаммы A. actinomycetemcomitans. Он также использовался в сочетании с метронидазолом. [13]
Макролиды
Азитромицин эффективен против анаэробов и грамотрицательных бактерий. Концентрация азитромицина в образцах тканей из поражений пародонта значительно выше, чем у нормальной десны. [14] Также было высказано предположение, что это лекарство проникает в фибробласты и фагоциты, предполагая, что он активно транспортируется фагоцитами к участкам воспаления, а затем высвобождается непосредственно в участки воспаления, когда фагоциты разрываются во время фагоцитоза. [15]
Концентрация азитромицина в образцах тканей из поражений пародонта значительно выше, чем у нормальной десны. [14] Также было высказано предположение, что это лекарство проникает в фибробласты и фагоциты, предполагая, что он активно транспортируется фагоцитами к участкам воспаления, а затем высвобождается непосредственно в участки воспаления, когда фагоциты разрываются во время фагоцитоза. [15]
Последние данные свидетельствуют о том, что азитромицин может быть эффективной дополнительной терапией для повышения уровня привязанности у пациентов с агрессивным пародонтитом.Лечебная дозировка составляет разовая доза 250 мг / сут в течение 5 дней после начальной ударной дозы 500 мг.
Серийная и комбинированная терапия
Инфекции пародонта содержат большое количество бактерий; следовательно, ни один антибиотик не может быть эффективным против всех предполагаемых патогенов. [16] Эта «смешанная инфекция» может включать множество аэробных, микроаэрофильных и анаэробных бактерий, как грамотрицательных, так и грамположительных. Этот сценарий делает обязательным использование более одного антибиотика либо последовательно, либо в комбинации.[11] Комбинация метронидазол-амоксициллин и метронидазол-амоксициллин-клавуланат калия вызвала отличное уничтожение многих микроорганизмов при локализованном агрессивном пародонтите, который безуспешно лечился тетрациклином и механической обработкой раны [11]. Комбинация метронидазол-ципрофлоксацин эффективна против A. actinomycetemcomitans ; метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин — на факультативные анаэробы. Это очень мощная комбинация против смешанных инфекций.Эта комбинация обеспечивает терапевтический эффект за счет уменьшения или устранения патогенных микроорганизмов и предлагает профилактический эффект, вызывая преимущественно стрептококковую микрофлору. [13]
Этот сценарий делает обязательным использование более одного антибиотика либо последовательно, либо в комбинации.[11] Комбинация метронидазол-амоксициллин и метронидазол-амоксициллин-клавуланат калия вызвала отличное уничтожение многих микроорганизмов при локализованном агрессивном пародонтите, который безуспешно лечился тетрациклином и механической обработкой раны [11]. Комбинация метронидазол-ципрофлоксацин эффективна против A. actinomycetemcomitans ; метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин — на факультативные анаэробы. Это очень мощная комбинация против смешанных инфекций.Эта комбинация обеспечивает терапевтический эффект за счет уменьшения или устранения патогенных микроорганизмов и предлагает профилактический эффект, вызывая преимущественно стрептококковую микрофлору. [13]
Антибиотики, обладающие бактериостатическим действием (например, тетрациклин), обычно требуют быстро делящихся микроорганизмов, чтобы быть эффективными. Они не работают должным образом, если одновременно вводится бактерицидный антибиотик (например, амоксициллин). Когда требуются оба этих препарата, их лучше назначать последовательно, а не в комбинации.
Когда требуются оба этих препарата, их лучше назначать последовательно, а не в комбинации.
Современные подходы
Местная доставка
Использование метода местной доставки для введения антибиотика предлагает новый подход к лечению «локализованных» инфекций пародонта. Основное преимущество заключается в том, что меньшие дозы местных агентов могут быть доставлены внутрь кармана, что позволяет избежать побочных эффектов системных антибактериальных агентов, одновременно увеличивая воздействие на целевые микроорганизмы до более высоких концентраций и, следовательно, более терапевтических уровней лекарства.[17]
Полная дезинфекция полости рта
Другой подход к антимикробной терапии в борьбе с инфекцией, связанной с пародонтитом, — это концепция полной дезинфекции полости рта. Процедура состоит из полной хирургической обработки раны, которая проводится за два приема в течение 24 часов. Помимо удаления зубного камня и выравнивания корня, язык чистят гелем хлоргексидина (1%) в течение 1 мин, полоскание рта раствором хлоргексидина (0,2%) в течение 2 мин и орошение пародонтальных карманов раствором хлоргексидина (1%). .Было отмечено значительное уменьшение глубины кармана и увеличение клинического прикрепления у пациентов с агрессивным пародонтитом в течение 8 месяцев после лечения, а также значительное уменьшение количества патогенов пародонта в течение 8 месяцев после лечения [17].
.Было отмечено значительное уменьшение глубины кармана и увеличение клинического прикрепления у пациентов с агрессивным пародонтитом в течение 8 месяцев после лечения, а также значительное уменьшение количества патогенов пародонта в течение 8 месяцев после лечения [17].
Модуляция хозяина
Новым подходом к лечению агрессивного пародонтита является введение агентов, которые модулируют реакцию хозяина. Использование субантимикробной дозы доксициклина (SDD) [18] может помочь предотвратить разрушение прикрепления пародонта, контролируя активацию матриксных металлопротеиназ, особенно коллагеназы, как из инфильтрирующих клеток, так и из резидентных клеток пародонта, в первую очередь нейтрофилов.SDD, как дополнение к повторной механической санации раны, привело к клиническому улучшению у пациентов с генерализованным агрессивным пародонтитом. Другие агенты, такие как CMT, флубипрофен, индометацин и напроксен, могут снижать выработку медиатора воспаления. Ожидаются дальнейшие исследования использования таких агентов.
План лечения
Лечение агрессивного пародонтита должно начинаться с удаления зубного камня и выравнивания корня в сочетании с системными антибиотиками. Рекомендуется [19], чтобы (i) начало антибиотикотерапии проводилось за 24 часа до начала удаления зубного камня и выравнивания корня и (ii) выравнивание корня выполнялось в течение короткого периода времени, в течение которого назначается антибиотик.
Период переоценки 4–6 недель, по-видимому, действителен для пациента с агрессивным пародонтитом. Если, однако, нет значимого ответа на начальную терапию, врач может выбрать повторное удаление десневого зубного камня с другой схемой приема антибиотиков. Если реакция на начальную терапию способствует переходу к хирургической фазе, следует назначить системный антибиотик и дать пациенту указание начать прием антибиотика примерно за 1 час до операции [20]. Полоскания с хлоргексидином должны быть прописаны и продолжены в течение нескольких недель, чтобы способствовать заживлению и усилению контроля над зубным налетом.
Профилактика пародонта
В конечном счете, успех клинициста в лечении пациентов с агрессивным пародонтитом в основном зависит от программы обслуживания. Рекомендуется ежемесячная поддерживающая терапия в течение первых 6 месяцев после завершения активного лечения, а затем два раза в месяц поддерживающая терапия в течение еще шести месяцев. Если состояние пациента стабильно в течение этого первого года, интервалы обслуживания могут быть увеличены до 3 месяцев. Поддесневое удаление зубного камня в сочетании с местной доставкой антибиотиков является хорошим способом лечения отдельных участков рецидива заболевания, в то время как удаление зубного камня на всю полость рта и системное лечение антибиотиками или терапией модуляции хозяина можно использовать для лечения генерализованного рецидива.[19]
Заключение
Агрессивный пародонтит представляет собой проблему для клинициста, поскольку он встречается нечасто, а предсказуемость успеха лечения варьируется от пациента к пациенту. Эти необычные состояния часто плохо поддаются традиционной терапии из-за сложной природы заболевания. Лучшим лечением для этих пациентов, по-видимому, является сочетание обычного лечения с антимикробной терапией (системное и / или местное введение) и тщательного последующего наблюдения.Модуляция дополнительного хозяина, хотя и только появляющаяся, может оказаться многообещающей при лечении пациентов с агрессивным пародонтитом.
Эти необычные состояния часто плохо поддаются традиционной терапии из-за сложной природы заболевания. Лучшим лечением для этих пациентов, по-видимому, является сочетание обычного лечения с антимикробной терапией (системное и / или местное введение) и тщательного последующего наблюдения.Модуляция дополнительного хозяина, хотя и только появляющаяся, может оказаться многообещающей при лечении пациентов с агрессивным пародонтитом.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
Список литературы
1. Hart Tc. Генетические факторы риска возникновения пародонтита. J Periodontol. 1996; 67: 355. [PubMed] [Google Scholar] 2. Тонетти М.С., Момбелли А. Пародонтит с ранним началом. Летопись Периодонтола.1999; 4: 39. [PubMed] [Google Scholar] 3. Армитаж ГК, Куллинан депутат. Сравнение клинических особенностей хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 12. [PubMed] [Google Scholar] 4.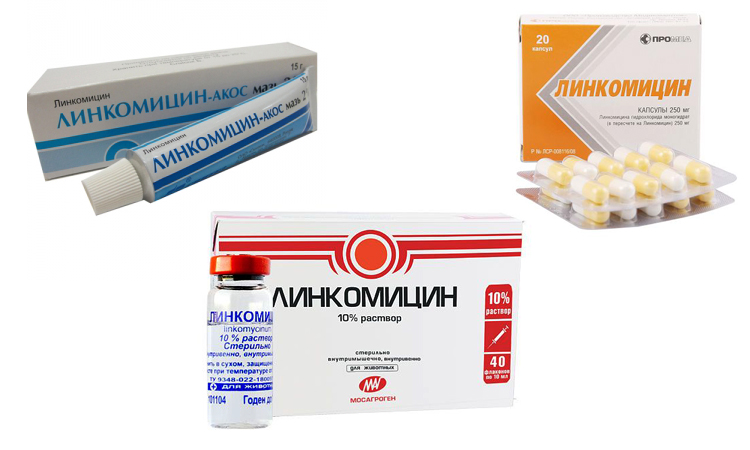 Кристерсон Л.А., Викешо Ю.М., Альбини Б., Замбон Дж.Дж., Дженко Р.Дж. Тканевая локализация Actinobacillus actinomycetemcomitans при пародонтите человека. II. Корреляция между иммунофлуоресценцией и методами культивирования. J Periodontol. 1987; 58: 540. [PubMed] [Google Scholar] 5. Haffajee AD, Socransky SS, Gunsolley JC.Системная противоинфекционная пародонтальная терапия. Систематический обзор. Летопись Периодонтола. 2003; 8: 115. [PubMed] [Google Scholar] 6. Йоргенсен М.Г., Слотс Дж. Практическая антимикробная пародонтальная терапия. Компендируйте Contin Educ Dent. 2000; 21: 111. [PubMed] [Google Scholar] 7. Гибсон В. Антибиотики и заболевания пародонта: выборочный обзор литературы. J Am Dent Assoc. 1982; 104: 213. [PubMed] [Google Scholar] 8. Вайнштейн Л. Противомикробные средства: тетрациклины и хлорамфеникол. В: Гудман Л.С., Гилман А., редакторы.Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 9. Гордон Дж. М., Уокер CB, Мерфи Дж. Концентрация тетрациклина в десневой жидкости человека после однократного приема.
Кристерсон Л.А., Викешо Ю.М., Альбини Б., Замбон Дж.Дж., Дженко Р.Дж. Тканевая локализация Actinobacillus actinomycetemcomitans при пародонтите человека. II. Корреляция между иммунофлуоресценцией и методами культивирования. J Periodontol. 1987; 58: 540. [PubMed] [Google Scholar] 5. Haffajee AD, Socransky SS, Gunsolley JC.Системная противоинфекционная пародонтальная терапия. Систематический обзор. Летопись Периодонтола. 2003; 8: 115. [PubMed] [Google Scholar] 6. Йоргенсен М.Г., Слотс Дж. Практическая антимикробная пародонтальная терапия. Компендируйте Contin Educ Dent. 2000; 21: 111. [PubMed] [Google Scholar] 7. Гибсон В. Антибиотики и заболевания пародонта: выборочный обзор литературы. J Am Dent Assoc. 1982; 104: 213. [PubMed] [Google Scholar] 8. Вайнштейн Л. Противомикробные средства: тетрациклины и хлорамфеникол. В: Гудман Л.С., Гилман А., редакторы.Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 9. Гордон Дж. М., Уокер CB, Мерфи Дж. Концентрация тетрациклина в десневой жидкости человека после однократного приема. J Clin Periodontol. 1981; 8: 117. [PubMed] [Google Scholar] 10. Слоты J, Рамс TE. Антибиотики и пародонтологическая терапия: достоинства и недостатки. J Clin Periodontol. 1990; 17: 479. [PubMed] [Google Scholar] 11. Рамс Т.Е., Слотс Дж. Антибиотики в пародонтологической терапии: обновление. Компендируйте Contin Educ Dent.1992; 13: 1130. [PubMed] [Google Scholar] 12. Вайнштейн Л. Противомикробные средства: пенициллины и цефалоспорины. В: Гудман Л.С., Гилман А., редакторы. Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 13. Рамс Т.Е., Фейк Д., Слотс Дж. Лечение рецидивирующего пародонтита у взрослых ципрофлоксацином / метронидазолом. Абстрактный. J Dent Res. 1992; 71: 319. [Google Scholar] 14. Малиция Т., Техада М.Р., Геларди Э., Сенези С., Габриэле М., Джука М.Р. и др. Распределение азитромицина в тканях пародонта.J Periodontol. 1997; 68: 1206. [PubMed] [Google Scholar] 15. Хёпельман И.М., Шнайдер ММЭ. Азитромицин: первый азалид тканевого селективного действия.
J Clin Periodontol. 1981; 8: 117. [PubMed] [Google Scholar] 10. Слоты J, Рамс TE. Антибиотики и пародонтологическая терапия: достоинства и недостатки. J Clin Periodontol. 1990; 17: 479. [PubMed] [Google Scholar] 11. Рамс Т.Е., Слотс Дж. Антибиотики в пародонтологической терапии: обновление. Компендируйте Contin Educ Dent.1992; 13: 1130. [PubMed] [Google Scholar] 12. Вайнштейн Л. Противомикробные средства: пенициллины и цефалоспорины. В: Гудман Л.С., Гилман А., редакторы. Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 13. Рамс Т.Е., Фейк Д., Слотс Дж. Лечение рецидивирующего пародонтита у взрослых ципрофлоксацином / метронидазолом. Абстрактный. J Dent Res. 1992; 71: 319. [Google Scholar] 14. Малиция Т., Техада М.Р., Геларди Э., Сенези С., Габриэле М., Джука М.Р. и др. Распределение азитромицина в тканях пародонта.J Periodontol. 1997; 68: 1206. [PubMed] [Google Scholar] 15. Хёпельман И.М., Шнайдер ММЭ. Азитромицин: первый азалид тканевого селективного действия. Int J Antimicrob Agents. 1995; 5: 145. [PubMed] [Google Scholar] 16. Уокер CB, Гордон JM, Магнуссон I, Кларк WB. Роль антибиотиков в лечении рефрактерного пародонтита. J Periodontol. 1993; 64: 772. [PubMed] [Google Scholar] 17. Мориера Р.М., Ферес-Филхо Э.Дж. Сравнение между очисткой полости рта и полировкой корня и базовой терапией агрессивного пародонтита по квадрантам: клинические результаты за 6 месяцев.J Periodontol. 2007; 78: 1683. [PubMed] [Google Scholar] 18. Катон Дж., Блейден Т., Чиансио С. Лечение субантимикробной дозой доксициклина улучшает эффективность масштабирования и выравнивания корней у пациентов с пародонтитом взрослых. J Periodontol. 2000; 71: 521. [PubMed] [Google Scholar] 19. Deas DE, Mealey BL. Ответ на лечение хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 154. [PubMed] [Google Scholar] 20. Мили Б.Л., Клоккевольд ПР, Коргель Дж. Учебник клинической пародонтологии Каррансы.Эд 9. Vol. 38. Elsevier Science; 2003. Пародонтологическое лечение пациентов с ограниченными возможностями; п.
Int J Antimicrob Agents. 1995; 5: 145. [PubMed] [Google Scholar] 16. Уокер CB, Гордон JM, Магнуссон I, Кларк WB. Роль антибиотиков в лечении рефрактерного пародонтита. J Periodontol. 1993; 64: 772. [PubMed] [Google Scholar] 17. Мориера Р.М., Ферес-Филхо Э.Дж. Сравнение между очисткой полости рта и полировкой корня и базовой терапией агрессивного пародонтита по квадрантам: клинические результаты за 6 месяцев.J Periodontol. 2007; 78: 1683. [PubMed] [Google Scholar] 18. Катон Дж., Блейден Т., Чиансио С. Лечение субантимикробной дозой доксициклина улучшает эффективность масштабирования и выравнивания корней у пациентов с пародонтитом взрослых. J Periodontol. 2000; 71: 521. [PubMed] [Google Scholar] 19. Deas DE, Mealey BL. Ответ на лечение хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 154. [PubMed] [Google Scholar] 20. Мили Б.Л., Клоккевольд ПР, Коргель Дж. Учебник клинической пародонтологии Каррансы.Эд 9. Vol. 38. Elsevier Science; 2003. Пародонтологическое лечение пациентов с ограниченными возможностями; п. 527. [Google Scholar]
527. [Google Scholar]Антибиотики в лечении агрессивного пародонтита
J Pharm Bioallied Sci. 2012 Авг; 4 (Дополнение 2): S252 – S255.
Abinaya Prakasam
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия
С. Сугумари Элаварасу
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия 1 Отделение пародонтологии, Стоматологический колледж и больница Тагора, Вандалур, Ченнаи, Тамилнад, Индия
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия
1 Отделение пародонтологии, Стоматологический колледж и больница Тагора, Вандалур, Ченнаи, Тамилнад, Индия
Получено 1 декабря 2011 г .; Пересмотрено 2 января 2012 г .; Принята в печать 26 января 2012 г.
Авторские права: © Journal of Pharmacy and Bioallied Sciences Это статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3. 0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа правильно цитируется.
0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа правильно цитируется.
Abstract
Агрессивный пародонтит, хотя и встречается не редко, но является довольно неизвестным заболеванием. Мало что известно о его оптимальном управлении.В то время как большинство пациентов с распространенными формами заболеваний пародонта предсказуемо хорошо реагируют на традиционную терапию (инструкции по гигиене полости рта (OHI), безоперационная обработка раны, хирургия и поддерживающая пародонтальная терапия (SPT)), пациенты с диагнозом агрессивной формы пародонтоза часто делают это. не отвечает предсказуемо / благоприятно на традиционную терапию из-за ее сложной многофакторной этиологии. Протоколы лечения агрессивного пародонтита в значительной степени эмпирически. Существуют убедительные доказательства того, что дополнительное лечение антибиотиками часто приводит к более благоприятному клиническому ответу, чем обычная терапия. В этой статье основное внимание уделяется роли дополнительного использования фармакологических средств в улучшении прогноза и результатов лечения пациентов с агрессивным пародонтитом.
В этой статье основное внимание уделяется роли дополнительного использования фармакологических средств в улучшении прогноза и результатов лечения пациентов с агрессивным пародонтитом.
КЛЮЧЕВЫЕ СЛОВА: Антибиотики, агрессивный пародонтит, дополнительное применение системных антибиотиков, модуляция хозяина
Агрессивный пародонтит, по определению, вызывает быстрое разрушение пародонтального прикрепительного аппарата и поддерживающей альвеолярной кости. Он может быть локализованным или обобщенным.Двумя общими чертами обеих форм являются (1) быстрая потеря прикрепления и разрушение кости у клинически здорового пациента и (2) семейная агрегация [1]. Эти пациенты часто имеют ограниченные микробные отложения, которые кажутся несовместимыми с серьезностью разрушения тканей. Однако присутствующие отложения часто имеют повышенные уровни Aggregatibacter (ранее Actinobacillus ), actinomycetemcomitans , [2] или Porphyromonas gingivalis . Эти пациенты могут также иметь аномалии фагоцитов и гиперчувствительный фенотип моноцитов / макрофагов. Эти клинические, микробиологические и иммунологические особенности предполагают, что пациенты с диагнозом агрессивный пародонтит будут иметь плохой прогноз. Чувствительность агрессивного пародонтита к традиционному лечению пародонта непредсказуема, и общий прогноз для этих пациентов хуже, чем для пациентов с хроническим пародонтитом.
Эти пациенты могут также иметь аномалии фагоцитов и гиперчувствительный фенотип моноцитов / макрофагов. Эти клинические, микробиологические и иммунологические особенности предполагают, что пациенты с диагнозом агрессивный пародонтит будут иметь плохой прогноз. Чувствительность агрессивного пародонтита к традиционному лечению пародонта непредсказуема, и общий прогноз для этих пациентов хуже, чем для пациентов с хроническим пародонтитом.
Однако при определении прогноза клиницист должен учитывать дополнительные особенности локализованной формы заболевания.Локализованный агрессивный пародонтит обычно возникает примерно в возрасте полового созревания и локализуется на первых молярах и резцах [3]. Пациент часто демонстрирует сильный ответ сывороточных антител на инфекционные агенты, что может способствовать локализации поражений. При ранней диагностике их можно лечить консервативно с помощью ОГИ и системной антибиотикотерапии, что дает отличный прогноз. При более запущенном заболевании прогноз все еще может быть хорошим, если поражение лечить с помощью хирургической обработки раны, местных и системных антибиотиков и регенеративной терапии. Напротив, пациенты с генерализованной формой заболевания также молоды с генерализованной потерей межзубного прикрепления и плохим ответом антител. Часто присутствуют вторичные факторы, такие как курение сигарет. Эти факторы в сочетании с изменением защиты хозяина, наблюдаемым у многих из этих пациентов, могут привести к тому, что заболевание плохо поддается традиционной пародонтальной терапии (удаление зубного камня с выравниванием корня, инструкция по гигиене полости рта и хирургическое вмешательство). Следовательно, у этих пациентов часто бывает справедливый, плохой или сомнительный прогноз, и следует рассмотреть возможность использования системных антибиотиков для контроля над заболеванием.
Напротив, пациенты с генерализованной формой заболевания также молоды с генерализованной потерей межзубного прикрепления и плохим ответом антител. Часто присутствуют вторичные факторы, такие как курение сигарет. Эти факторы в сочетании с изменением защиты хозяина, наблюдаемым у многих из этих пациентов, могут привести к тому, что заболевание плохо поддается традиционной пародонтальной терапии (удаление зубного камня с выравниванием корня, инструкция по гигиене полости рта и хирургическое вмешательство). Следовательно, у этих пациентов часто бывает справедливый, плохой или сомнительный прогноз, и следует рассмотреть возможность использования системных антибиотиков для контроля над заболеванием.
Антимикробная терапия
Присутствие пародонтальных патогенов, в частности A. actinomycetemcomitans , считается причиной того, что агрессивный пародонтит не поддается лечению только традиционными методами. Известно, что эти патогены остаются в тканях [4] после терапии и повторно инфицируют карман. Идентификация A. actinomycetemcomitans в качестве основного виновника и открытие того, что этот организм проникает в ткани, открыли другую перспективу патогенеза агрессивного пародонтита и дали новую надежду на терапевтический успех, а именно применение антибиотиков.Считалось, что использование системных антибиотиков необходимо для устранения патогенных бактерий из тканей. [4]
Идентификация A. actinomycetemcomitans в качестве основного виновника и открытие того, что этот организм проникает в ткани, открыли другую перспективу патогенеза агрессивного пародонтита и дали новую надежду на терапевтический успех, а именно применение антибиотиков.Считалось, что использование системных антибиотиков необходимо для устранения патогенных бактерий из тканей. [4]
Имеются убедительные доказательства того, что дополнительное лечение антибиотиками часто приводит к более благоприятному клиническому ответу, чем только механическая терапия. Действительно, несколько авторов сообщили об успешном лечении агрессивного пародонтита с помощью антибиотиков в качестве дополнения к стандартной терапии.
Сравнение эмпирической терапии с микробиологическим тестированием
Выбор антибиотиков может быть эмпирическим или основываться на информации о природе патогенных микроорганизмов и / или их профиле чувствительности к антибиотикам.В настоящее время нет прямых доказательств того, что микробиологическая диагностика и целенаправленный выбор режима антибиотиков дает дополнительные преимущества по сравнению с эмпирическим использованием [5]. На практике антибиотики часто используются эмпирически без микробиологического тестирования. Исследования, проведенные для оценки эффективности микробного тестирования, пришли к выводу, что полезность микробного тестирования может быть ограничена и что эмпирическое использование антибиотиков, таких как комбинация амоксициллина и метронидазола, может быть более клинически обоснованным и экономически эффективным, чем идентификация бактерий и чувствительность к антибиотикам. тестирование.Использование таких мер может быть рассмотрено всякий раз, когда агрессивный пародонтит не помогает или если деструкция продолжается, несмотря на хорошие терапевтические усилия.
На практике антибиотики часто используются эмпирически без микробиологического тестирования. Исследования, проведенные для оценки эффективности микробного тестирования, пришли к выводу, что полезность микробного тестирования может быть ограничена и что эмпирическое использование антибиотиков, таких как комбинация амоксициллина и метронидазола, может быть более клинически обоснованным и экономически эффективным, чем идентификация бактерий и чувствительность к антибиотикам. тестирование.Использование таких мер может быть рассмотрено всякий раз, когда агрессивный пародонтит не помогает или если деструкция продолжается, несмотря на хорошие терапевтические усилия.
Обоснование антибактериальной терапии
Обоснованием использования фармакологических средств для лечения агрессивных форм пародонтоза является устранение инициирующих факторов и пораженных тканей с помощью традиционной терапии и дополнение ее системными фармакологическими средствами для устранения патогенов, оставшихся в тканях. В таких случаях следует подчеркнуть, что использование антибиотиков так же важно, как и традиционная терапия. [6] Механическое лечение может непредсказуемо устранить предполагаемые патогены, такие как A. actinomycetemcomitans , из субдесневой области из-за того, что они недоступны для механического вмешательства, особенно в таких областях, как вогнутости корней, развилки и их способность проникать в ткани пародонта и дентинные канальцы. Устойчивость в недентальных областях, таких как тыльная сторона языка или миндалины, снова является важной проблемой.
В таких случаях следует подчеркнуть, что использование антибиотиков так же важно, как и традиционная терапия. [6] Механическое лечение может непредсказуемо устранить предполагаемые патогены, такие как A. actinomycetemcomitans , из субдесневой области из-за того, что они недоступны для механического вмешательства, особенно в таких областях, как вогнутости корней, развилки и их способность проникать в ткани пародонта и дентинные канальцы. Устойчивость в недентальных областях, таких как тыльная сторона языка или миндалины, снова является важной проблемой.
Хотя использование антибиотиков в лечении пародонта, вероятно, всегда будет противоречивым, отчеты Американской академии пародонтологии и Европейской федерации пародонтологии содержат ценные рекомендации по их применению. В обоих этих отчетах после исчерпывающего поиска в литературе было установлено, что пациентам с агрессивным пародонтитом, по-видимому, полезно дополнительное применение системных антибиотиков во время лечения.
Системное введение антибиотиков
Идеальный антибиотик для использования в профилактике и лечении заболеваний пародонта должен быть специфичным для пародонтальных патогенов, аллогенным и нетоксичным, существенным, не используемым для лечения других заболеваний и недорогим.[7] В настоящее время идеального такого антибиотика не существует. [6] Хотя бактерии полости рта чувствительны ко многим антибиотикам, ни один антибиотик в концентрациях, достигаемых в биологических жидкостях, не подавляет все предполагаемые пародонтальные патогены. Действительно, предполагается, что для устранения всех предполагаемых патогенов из некоторых пародонтальных карманов может потребоваться комбинация лекарств.
Тетрациклины
Тетрациклины широко используются для лечения рефрактерных форм пародонтоза, включая локализованный агрессивный пародонтит.Они обладают способностью концентрироваться в тканях пародонта и подавлять рост A. actinomycetemcomitans . [8] Кроме того, они проявляют антиколлагеназный эффект, который может ингибировать разрушение тканей и способствовать регенерации костей. Механическое удаление зубного камня и зубного налета с поверхности корней может не уничтожить бактерии из тканей пародонта. Системный тетрациклин может уничтожать тканевые бактерии, и было показано, что он останавливает потерю костной массы и снижает уровень микробов в сочетании с масштабированием и строганием корней.[9] Рекомендуемая дозировка составляет 250 мг 4 раза в день (4 раза в день).
Механическое удаление зубного камня и зубного налета с поверхности корней может не уничтожить бактерии из тканей пародонта. Системный тетрациклин может уничтожать тканевые бактерии, и было показано, что он останавливает потерю костной массы и снижает уровень микробов в сочетании с масштабированием и строганием корней.[9] Рекомендуемая дозировка составляет 250 мг 4 раза в день (4 раза в день).
Доксициклин
Важность доксициклина проистекает из того факта, что он имеет более высокую доступность в десневой щели по сравнению с другими препаратами, в 7–20 раз больше, чем любой другой препарат [10]. Второй по важности фактор — это двойной механизм действия. В качестве антибиотика он оказывает более значительное действие против A. actinomycetemcomitans , что позволяет использовать его при агрессивном пародонтите [10].
Кроме того, его действие не ограничивается антимикробной активностью, но включает следующие свойства модуляции хозяина:
Антиколлагеназа
Противовоспалительное
Ингибирование резорбции кости
Способствует повторному прикреплению
Химически модифицированный тетрациклин (CMT).

Концепция низких доз доксициклина (LDD)
Поскольку доксициклин можно назначать только один раз в день, это делает его более подходящим для пациентов. Соответствие также приветствуется, поскольку абсорбция из желудочно-кишечного тракта изменяется лишь незначительно. Рекомендуемая доза в качестве противоинфекционного средства составляет 100 мг два раза в день в первый день, а затем 100 мг один раз в день в течение 21 дня.
Метронидазол
Метронидазол не является препаратом выбора для лечения инфекций A. actinomycetemcomitans . Однако он эффективен против них при использовании в сочетании с другими антибиотиками.[11] Он также эффективен против анаэробов, таких как P. gingivalis и Prevotella intermedia . [6] Исследования показали, что в сочетании с амоксициллином или амоксициллин-клавуланатом калия метронидазол может быть полезен при лечении пациентов с агрессивный пародонтит.
Амоксициллин
Было обнаружено, что амоксициллин полезен при лечении пациентов с агрессивным пародонтитом как в локальной, так и в генерализованной формах [12]. Рекомендуемая дозировка — 500 мг 3 раза в день в течение 8 дней.[6]
Рекомендуемая дозировка — 500 мг 3 раза в день в течение 8 дней.[6]
Амоксициллин – клавуланат калия
Комбинация амоксициллина и клавуланата калия делает антибиотик устойчивым к ферментам пенициллиназы, продуцируемым некоторыми бактериями. Было обнаружено, что он полезен при лечении локальной формы агрессивного пародонтита [11], а также для остановки потери альвеолярной кости.
Ципрофлоксацин
Ципрофлоксацин активен в отношении грамотрицательных палочек, включая все факультативные и некоторые анаэробные предполагаемые патогены пародонта.Поскольку он демонстрирует минимальный эффект на Streptococcus видов, которые связаны со здоровьем пародонта, его введение может способствовать формированию микрофлоры, связанной со здоровьем пародонта. В настоящее время ципрофлоксацин является единственным антибиотиком в пародонтологической терапии, к которому чувствительны все штаммы A. actinomycetemcomitans. Он также использовался в сочетании с метронидазолом. [13]
[13]
Макролиды
Азитромицин эффективен против анаэробов и грамотрицательных бактерий.Концентрация азитромицина в образцах тканей из поражений пародонта значительно выше, чем у нормальной десны. [14] Также было высказано предположение, что это лекарство проникает в фибробласты и фагоциты, предполагая, что он активно транспортируется фагоцитами к участкам воспаления, а затем высвобождается непосредственно в участки воспаления, когда фагоциты разрываются во время фагоцитоза. [15]
Последние данные свидетельствуют о том, что азитромицин может быть эффективной дополнительной терапией для повышения уровня привязанности у пациентов с агрессивным пародонтитом.Лечебная дозировка составляет разовая доза 250 мг / сут в течение 5 дней после начальной ударной дозы 500 мг.
Серийная и комбинированная терапия
Инфекции пародонта содержат большое количество бактерий; следовательно, ни один антибиотик не может быть эффективным против всех предполагаемых патогенов. [16] Эта «смешанная инфекция» может включать множество аэробных, микроаэрофильных и анаэробных бактерий, как грамотрицательных, так и грамположительных. Этот сценарий делает обязательным использование более одного антибиотика либо последовательно, либо в комбинации.[11] Комбинация метронидазол-амоксициллин и метронидазол-амоксициллин-клавуланат калия вызвала отличное уничтожение многих микроорганизмов при локализованном агрессивном пародонтите, который безуспешно лечился тетрациклином и механической обработкой раны [11]. Комбинация метронидазол-ципрофлоксацин эффективна против A. actinomycetemcomitans ; метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин — на факультативные анаэробы. Это очень мощная комбинация против смешанных инфекций.Эта комбинация обеспечивает терапевтический эффект за счет уменьшения или устранения патогенных микроорганизмов и предлагает профилактический эффект, вызывая преимущественно стрептококковую микрофлору. [13]
[16] Эта «смешанная инфекция» может включать множество аэробных, микроаэрофильных и анаэробных бактерий, как грамотрицательных, так и грамположительных. Этот сценарий делает обязательным использование более одного антибиотика либо последовательно, либо в комбинации.[11] Комбинация метронидазол-амоксициллин и метронидазол-амоксициллин-клавуланат калия вызвала отличное уничтожение многих микроорганизмов при локализованном агрессивном пародонтите, который безуспешно лечился тетрациклином и механической обработкой раны [11]. Комбинация метронидазол-ципрофлоксацин эффективна против A. actinomycetemcomitans ; метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин — на факультативные анаэробы. Это очень мощная комбинация против смешанных инфекций.Эта комбинация обеспечивает терапевтический эффект за счет уменьшения или устранения патогенных микроорганизмов и предлагает профилактический эффект, вызывая преимущественно стрептококковую микрофлору. [13]
Антибиотики, обладающие бактериостатическим действием (например, тетрациклин), обычно требуют быстро делящихся микроорганизмов, чтобы быть эффективными. Они не работают должным образом, если одновременно вводится бактерицидный антибиотик (например, амоксициллин). Когда требуются оба этих препарата, их лучше назначать последовательно, а не в комбинации.
Они не работают должным образом, если одновременно вводится бактерицидный антибиотик (например, амоксициллин). Когда требуются оба этих препарата, их лучше назначать последовательно, а не в комбинации.
Современные подходы
Местная доставка
Использование метода местной доставки для введения антибиотика предлагает новый подход к лечению «локализованных» инфекций пародонта. Основное преимущество заключается в том, что меньшие дозы местных агентов могут быть доставлены внутрь кармана, что позволяет избежать побочных эффектов системных антибактериальных агентов, одновременно увеличивая воздействие на целевые микроорганизмы до более высоких концентраций и, следовательно, более терапевтических уровней лекарства.[17]
Полная дезинфекция полости рта
Другой подход к антимикробной терапии в борьбе с инфекцией, связанной с пародонтитом, — это концепция полной дезинфекции полости рта. Процедура состоит из полной хирургической обработки раны, которая проводится за два приема в течение 24 часов. Помимо удаления зубного камня и выравнивания корня, язык чистят гелем хлоргексидина (1%) в течение 1 мин, полоскание рта раствором хлоргексидина (0,2%) в течение 2 мин и орошение пародонтальных карманов раствором хлоргексидина (1%). .Было отмечено значительное уменьшение глубины кармана и увеличение клинического прикрепления у пациентов с агрессивным пародонтитом в течение 8 месяцев после лечения, а также значительное уменьшение количества патогенов пародонта в течение 8 месяцев после лечения [17].
Помимо удаления зубного камня и выравнивания корня, язык чистят гелем хлоргексидина (1%) в течение 1 мин, полоскание рта раствором хлоргексидина (0,2%) в течение 2 мин и орошение пародонтальных карманов раствором хлоргексидина (1%). .Было отмечено значительное уменьшение глубины кармана и увеличение клинического прикрепления у пациентов с агрессивным пародонтитом в течение 8 месяцев после лечения, а также значительное уменьшение количества патогенов пародонта в течение 8 месяцев после лечения [17].
Модуляция хозяина
Новым подходом к лечению агрессивного пародонтита является введение агентов, которые модулируют реакцию хозяина. Использование субантимикробной дозы доксициклина (SDD) [18] может помочь предотвратить разрушение прикрепления пародонта, контролируя активацию матриксных металлопротеиназ, особенно коллагеназы, как из инфильтрирующих клеток, так и из резидентных клеток пародонта, в первую очередь нейтрофилов.SDD, как дополнение к повторной механической санации раны, привело к клиническому улучшению у пациентов с генерализованным агрессивным пародонтитом. Другие агенты, такие как CMT, флубипрофен, индометацин и напроксен, могут снижать выработку медиатора воспаления. Ожидаются дальнейшие исследования использования таких агентов.
Другие агенты, такие как CMT, флубипрофен, индометацин и напроксен, могут снижать выработку медиатора воспаления. Ожидаются дальнейшие исследования использования таких агентов.
План лечения
Лечение агрессивного пародонтита должно начинаться с удаления зубного камня и выравнивания корня в сочетании с системными антибиотиками. Рекомендуется [19], чтобы (i) начало антибиотикотерапии проводилось за 24 часа до начала удаления зубного камня и выравнивания корня и (ii) выравнивание корня выполнялось в течение короткого периода времени, в течение которого назначается антибиотик.
Период переоценки 4–6 недель, по-видимому, действителен для пациента с агрессивным пародонтитом. Если, однако, нет значимого ответа на начальную терапию, врач может выбрать повторное удаление десневого зубного камня с другой схемой приема антибиотиков. Если реакция на начальную терапию способствует переходу к хирургической фазе, следует назначить системный антибиотик и дать пациенту указание начать прием антибиотика примерно за 1 час до операции [20]. Полоскания с хлоргексидином должны быть прописаны и продолжены в течение нескольких недель, чтобы способствовать заживлению и усилению контроля над зубным налетом.
Полоскания с хлоргексидином должны быть прописаны и продолжены в течение нескольких недель, чтобы способствовать заживлению и усилению контроля над зубным налетом.
Профилактика пародонта
В конечном счете, успех клинициста в лечении пациентов с агрессивным пародонтитом в основном зависит от программы обслуживания. Рекомендуется ежемесячная поддерживающая терапия в течение первых 6 месяцев после завершения активного лечения, а затем два раза в месяц поддерживающая терапия в течение еще шести месяцев. Если состояние пациента стабильно в течение этого первого года, интервалы обслуживания могут быть увеличены до 3 месяцев. Поддесневое удаление зубного камня в сочетании с местной доставкой антибиотиков является хорошим способом лечения отдельных участков рецидива заболевания, в то время как удаление зубного камня на всю полость рта и системное лечение антибиотиками или терапией модуляции хозяина можно использовать для лечения генерализованного рецидива.[19]
Заключение
Агрессивный пародонтит представляет собой проблему для клинициста, поскольку он встречается нечасто, а предсказуемость успеха лечения варьируется от пациента к пациенту. Эти необычные состояния часто плохо поддаются традиционной терапии из-за сложной природы заболевания. Лучшим лечением для этих пациентов, по-видимому, является сочетание обычного лечения с антимикробной терапией (системное и / или местное введение) и тщательного последующего наблюдения.Модуляция дополнительного хозяина, хотя и только появляющаяся, может оказаться многообещающей при лечении пациентов с агрессивным пародонтитом.
Эти необычные состояния часто плохо поддаются традиционной терапии из-за сложной природы заболевания. Лучшим лечением для этих пациентов, по-видимому, является сочетание обычного лечения с антимикробной терапией (системное и / или местное введение) и тщательного последующего наблюдения.Модуляция дополнительного хозяина, хотя и только появляющаяся, может оказаться многообещающей при лечении пациентов с агрессивным пародонтитом.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
Список литературы
1. Hart Tc. Генетические факторы риска возникновения пародонтита. J Periodontol. 1996; 67: 355. [PubMed] [Google Scholar] 2. Тонетти М.С., Момбелли А. Пародонтит с ранним началом. Летопись Периодонтола.1999; 4: 39. [PubMed] [Google Scholar] 3. Армитаж ГК, Куллинан депутат. Сравнение клинических особенностей хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 12. [PubMed] [Google Scholar] 4. Кристерсон Л.А., Викешо Ю.М., Альбини Б., Замбон Дж.Дж., Дженко Р.Дж. Тканевая локализация Actinobacillus actinomycetemcomitans при пародонтите человека. II. Корреляция между иммунофлуоресценцией и методами культивирования. J Periodontol. 1987; 58: 540. [PubMed] [Google Scholar] 5. Haffajee AD, Socransky SS, Gunsolley JC.Системная противоинфекционная пародонтальная терапия. Систематический обзор. Летопись Периодонтола. 2003; 8: 115. [PubMed] [Google Scholar] 6. Йоргенсен М.Г., Слотс Дж. Практическая антимикробная пародонтальная терапия. Компендируйте Contin Educ Dent. 2000; 21: 111. [PubMed] [Google Scholar] 7. Гибсон В. Антибиотики и заболевания пародонта: выборочный обзор литературы. J Am Dent Assoc. 1982; 104: 213. [PubMed] [Google Scholar] 8. Вайнштейн Л. Противомикробные средства: тетрациклины и хлорамфеникол. В: Гудман Л.С., Гилман А., редакторы.Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 9. Гордон Дж. М., Уокер CB, Мерфи Дж. Концентрация тетрациклина в десневой жидкости человека после однократного приема.
Кристерсон Л.А., Викешо Ю.М., Альбини Б., Замбон Дж.Дж., Дженко Р.Дж. Тканевая локализация Actinobacillus actinomycetemcomitans при пародонтите человека. II. Корреляция между иммунофлуоресценцией и методами культивирования. J Periodontol. 1987; 58: 540. [PubMed] [Google Scholar] 5. Haffajee AD, Socransky SS, Gunsolley JC.Системная противоинфекционная пародонтальная терапия. Систематический обзор. Летопись Периодонтола. 2003; 8: 115. [PubMed] [Google Scholar] 6. Йоргенсен М.Г., Слотс Дж. Практическая антимикробная пародонтальная терапия. Компендируйте Contin Educ Dent. 2000; 21: 111. [PubMed] [Google Scholar] 7. Гибсон В. Антибиотики и заболевания пародонта: выборочный обзор литературы. J Am Dent Assoc. 1982; 104: 213. [PubMed] [Google Scholar] 8. Вайнштейн Л. Противомикробные средства: тетрациклины и хлорамфеникол. В: Гудман Л.С., Гилман А., редакторы.Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 9. Гордон Дж. М., Уокер CB, Мерфи Дж. Концентрация тетрациклина в десневой жидкости человека после однократного приема. J Clin Periodontol. 1981; 8: 117. [PubMed] [Google Scholar] 10. Слоты J, Рамс TE. Антибиотики и пародонтологическая терапия: достоинства и недостатки. J Clin Periodontol. 1990; 17: 479. [PubMed] [Google Scholar] 11. Рамс Т.Е., Слотс Дж. Антибиотики в пародонтологической терапии: обновление. Компендируйте Contin Educ Dent.1992; 13: 1130. [PubMed] [Google Scholar] 12. Вайнштейн Л. Противомикробные средства: пенициллины и цефалоспорины. В: Гудман Л.С., Гилман А., редакторы. Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 13. Рамс Т.Е., Фейк Д., Слотс Дж. Лечение рецидивирующего пародонтита у взрослых ципрофлоксацином / метронидазолом. Абстрактный. J Dent Res. 1992; 71: 319. [Google Scholar] 14. Малиция Т., Техада М.Р., Геларди Э., Сенези С., Габриэле М., Джука М.Р. и др. Распределение азитромицина в тканях пародонта.J Periodontol. 1997; 68: 1206. [PubMed] [Google Scholar] 15. Хёпельман И.М., Шнайдер ММЭ. Азитромицин: первый азалид тканевого селективного действия.
J Clin Periodontol. 1981; 8: 117. [PubMed] [Google Scholar] 10. Слоты J, Рамс TE. Антибиотики и пародонтологическая терапия: достоинства и недостатки. J Clin Periodontol. 1990; 17: 479. [PubMed] [Google Scholar] 11. Рамс Т.Е., Слотс Дж. Антибиотики в пародонтологической терапии: обновление. Компендируйте Contin Educ Dent.1992; 13: 1130. [PubMed] [Google Scholar] 12. Вайнштейн Л. Противомикробные средства: пенициллины и цефалоспорины. В: Гудман Л.С., Гилман А., редакторы. Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 13. Рамс Т.Е., Фейк Д., Слотс Дж. Лечение рецидивирующего пародонтита у взрослых ципрофлоксацином / метронидазолом. Абстрактный. J Dent Res. 1992; 71: 319. [Google Scholar] 14. Малиция Т., Техада М.Р., Геларди Э., Сенези С., Габриэле М., Джука М.Р. и др. Распределение азитромицина в тканях пародонта.J Periodontol. 1997; 68: 1206. [PubMed] [Google Scholar] 15. Хёпельман И.М., Шнайдер ММЭ. Азитромицин: первый азалид тканевого селективного действия. Int J Antimicrob Agents. 1995; 5: 145. [PubMed] [Google Scholar] 16. Уокер CB, Гордон JM, Магнуссон I, Кларк WB. Роль антибиотиков в лечении рефрактерного пародонтита. J Periodontol. 1993; 64: 772. [PubMed] [Google Scholar] 17. Мориера Р.М., Ферес-Филхо Э.Дж. Сравнение между очисткой полости рта и полировкой корня и базовой терапией агрессивного пародонтита по квадрантам: клинические результаты за 6 месяцев.J Periodontol. 2007; 78: 1683. [PubMed] [Google Scholar] 18. Катон Дж., Блейден Т., Чиансио С. Лечение субантимикробной дозой доксициклина улучшает эффективность масштабирования и выравнивания корней у пациентов с пародонтитом взрослых. J Periodontol. 2000; 71: 521. [PubMed] [Google Scholar] 19. Deas DE, Mealey BL. Ответ на лечение хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 154. [PubMed] [Google Scholar] 20. Мили Б.Л., Клоккевольд ПР, Коргель Дж. Учебник клинической пародонтологии Каррансы.Эд 9. Vol. 38. Elsevier Science; 2003. Пародонтологическое лечение пациентов с ограниченными возможностями; п.
Int J Antimicrob Agents. 1995; 5: 145. [PubMed] [Google Scholar] 16. Уокер CB, Гордон JM, Магнуссон I, Кларк WB. Роль антибиотиков в лечении рефрактерного пародонтита. J Periodontol. 1993; 64: 772. [PubMed] [Google Scholar] 17. Мориера Р.М., Ферес-Филхо Э.Дж. Сравнение между очисткой полости рта и полировкой корня и базовой терапией агрессивного пародонтита по квадрантам: клинические результаты за 6 месяцев.J Periodontol. 2007; 78: 1683. [PubMed] [Google Scholar] 18. Катон Дж., Блейден Т., Чиансио С. Лечение субантимикробной дозой доксициклина улучшает эффективность масштабирования и выравнивания корней у пациентов с пародонтитом взрослых. J Periodontol. 2000; 71: 521. [PubMed] [Google Scholar] 19. Deas DE, Mealey BL. Ответ на лечение хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 154. [PubMed] [Google Scholar] 20. Мили Б.Л., Клоккевольд ПР, Коргель Дж. Учебник клинической пародонтологии Каррансы.Эд 9. Vol. 38. Elsevier Science; 2003. Пародонтологическое лечение пациентов с ограниченными возможностями; п. 527. [Google Scholar]
527. [Google Scholar]Антибиотики в лечении агрессивного пародонтита
J Pharm Bioallied Sci. 2012 Авг; 4 (Дополнение 2): S252 – S255.
Abinaya Prakasam
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия
С. Сугумари Элаварасу
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия 1 Отделение пародонтологии, Стоматологический колледж и больница Тагора, Вандалур, Ченнаи, Тамилнад, Индия
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия
1 Отделение пародонтологии, Стоматологический колледж и больница Тагора, Вандалур, Ченнаи, Тамилнад, Индия
Получено 1 декабря 2011 г .; Пересмотрено 2 января 2012 г .; Принята в печать 26 января 2012 г.
Авторские права: © Journal of Pharmacy and Bioallied Sciences Это статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3. 0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа правильно цитируется.
0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа правильно цитируется.
Abstract
Агрессивный пародонтит, хотя и встречается не редко, но является довольно неизвестным заболеванием. Мало что известно о его оптимальном управлении.В то время как большинство пациентов с распространенными формами заболеваний пародонта предсказуемо хорошо реагируют на традиционную терапию (инструкции по гигиене полости рта (OHI), безоперационная обработка раны, хирургия и поддерживающая пародонтальная терапия (SPT)), пациенты с диагнозом агрессивной формы пародонтоза часто делают это. не отвечает предсказуемо / благоприятно на традиционную терапию из-за ее сложной многофакторной этиологии. Протоколы лечения агрессивного пародонтита в значительной степени эмпирически. Существуют убедительные доказательства того, что дополнительное лечение антибиотиками часто приводит к более благоприятному клиническому ответу, чем обычная терапия. В этой статье основное внимание уделяется роли дополнительного использования фармакологических средств в улучшении прогноза и результатов лечения пациентов с агрессивным пародонтитом.
В этой статье основное внимание уделяется роли дополнительного использования фармакологических средств в улучшении прогноза и результатов лечения пациентов с агрессивным пародонтитом.
КЛЮЧЕВЫЕ СЛОВА: Антибиотики, агрессивный пародонтит, дополнительное применение системных антибиотиков, модуляция хозяина
Агрессивный пародонтит, по определению, вызывает быстрое разрушение пародонтального прикрепительного аппарата и поддерживающей альвеолярной кости. Он может быть локализованным или обобщенным.Двумя общими чертами обеих форм являются (1) быстрая потеря прикрепления и разрушение кости у клинически здорового пациента и (2) семейная агрегация [1]. Эти пациенты часто имеют ограниченные микробные отложения, которые кажутся несовместимыми с серьезностью разрушения тканей. Однако присутствующие отложения часто имеют повышенные уровни Aggregatibacter (ранее Actinobacillus ), actinomycetemcomitans , [2] или Porphyromonas gingivalis . Эти пациенты могут также иметь аномалии фагоцитов и гиперчувствительный фенотип моноцитов / макрофагов. Эти клинические, микробиологические и иммунологические особенности предполагают, что пациенты с диагнозом агрессивный пародонтит будут иметь плохой прогноз. Чувствительность агрессивного пародонтита к традиционному лечению пародонта непредсказуема, и общий прогноз для этих пациентов хуже, чем для пациентов с хроническим пародонтитом.
Эти пациенты могут также иметь аномалии фагоцитов и гиперчувствительный фенотип моноцитов / макрофагов. Эти клинические, микробиологические и иммунологические особенности предполагают, что пациенты с диагнозом агрессивный пародонтит будут иметь плохой прогноз. Чувствительность агрессивного пародонтита к традиционному лечению пародонта непредсказуема, и общий прогноз для этих пациентов хуже, чем для пациентов с хроническим пародонтитом.
Однако при определении прогноза клиницист должен учитывать дополнительные особенности локализованной формы заболевания.Локализованный агрессивный пародонтит обычно возникает примерно в возрасте полового созревания и локализуется на первых молярах и резцах [3]. Пациент часто демонстрирует сильный ответ сывороточных антител на инфекционные агенты, что может способствовать локализации поражений. При ранней диагностике их можно лечить консервативно с помощью ОГИ и системной антибиотикотерапии, что дает отличный прогноз. При более запущенном заболевании прогноз все еще может быть хорошим, если поражение лечить с помощью хирургической обработки раны, местных и системных антибиотиков и регенеративной терапии. Напротив, пациенты с генерализованной формой заболевания также молоды с генерализованной потерей межзубного прикрепления и плохим ответом антител. Часто присутствуют вторичные факторы, такие как курение сигарет. Эти факторы в сочетании с изменением защиты хозяина, наблюдаемым у многих из этих пациентов, могут привести к тому, что заболевание плохо поддается традиционной пародонтальной терапии (удаление зубного камня с выравниванием корня, инструкция по гигиене полости рта и хирургическое вмешательство). Следовательно, у этих пациентов часто бывает справедливый, плохой или сомнительный прогноз, и следует рассмотреть возможность использования системных антибиотиков для контроля над заболеванием.
Напротив, пациенты с генерализованной формой заболевания также молоды с генерализованной потерей межзубного прикрепления и плохим ответом антител. Часто присутствуют вторичные факторы, такие как курение сигарет. Эти факторы в сочетании с изменением защиты хозяина, наблюдаемым у многих из этих пациентов, могут привести к тому, что заболевание плохо поддается традиционной пародонтальной терапии (удаление зубного камня с выравниванием корня, инструкция по гигиене полости рта и хирургическое вмешательство). Следовательно, у этих пациентов часто бывает справедливый, плохой или сомнительный прогноз, и следует рассмотреть возможность использования системных антибиотиков для контроля над заболеванием.
Антимикробная терапия
Присутствие пародонтальных патогенов, в частности A. actinomycetemcomitans , считается причиной того, что агрессивный пародонтит не поддается лечению только традиционными методами. Известно, что эти патогены остаются в тканях [4] после терапии и повторно инфицируют карман. Идентификация A. actinomycetemcomitans в качестве основного виновника и открытие того, что этот организм проникает в ткани, открыли другую перспективу патогенеза агрессивного пародонтита и дали новую надежду на терапевтический успех, а именно применение антибиотиков.Считалось, что использование системных антибиотиков необходимо для устранения патогенных бактерий из тканей. [4]
Идентификация A. actinomycetemcomitans в качестве основного виновника и открытие того, что этот организм проникает в ткани, открыли другую перспективу патогенеза агрессивного пародонтита и дали новую надежду на терапевтический успех, а именно применение антибиотиков.Считалось, что использование системных антибиотиков необходимо для устранения патогенных бактерий из тканей. [4]
Имеются убедительные доказательства того, что дополнительное лечение антибиотиками часто приводит к более благоприятному клиническому ответу, чем только механическая терапия. Действительно, несколько авторов сообщили об успешном лечении агрессивного пародонтита с помощью антибиотиков в качестве дополнения к стандартной терапии.
Сравнение эмпирической терапии с микробиологическим тестированием
Выбор антибиотиков может быть эмпирическим или основываться на информации о природе патогенных микроорганизмов и / или их профиле чувствительности к антибиотикам.В настоящее время нет прямых доказательств того, что микробиологическая диагностика и целенаправленный выбор режима антибиотиков дает дополнительные преимущества по сравнению с эмпирическим использованием [5]. На практике антибиотики часто используются эмпирически без микробиологического тестирования. Исследования, проведенные для оценки эффективности микробного тестирования, пришли к выводу, что полезность микробного тестирования может быть ограничена и что эмпирическое использование антибиотиков, таких как комбинация амоксициллина и метронидазола, может быть более клинически обоснованным и экономически эффективным, чем идентификация бактерий и чувствительность к антибиотикам. тестирование.Использование таких мер может быть рассмотрено всякий раз, когда агрессивный пародонтит не помогает или если деструкция продолжается, несмотря на хорошие терапевтические усилия.
На практике антибиотики часто используются эмпирически без микробиологического тестирования. Исследования, проведенные для оценки эффективности микробного тестирования, пришли к выводу, что полезность микробного тестирования может быть ограничена и что эмпирическое использование антибиотиков, таких как комбинация амоксициллина и метронидазола, может быть более клинически обоснованным и экономически эффективным, чем идентификация бактерий и чувствительность к антибиотикам. тестирование.Использование таких мер может быть рассмотрено всякий раз, когда агрессивный пародонтит не помогает или если деструкция продолжается, несмотря на хорошие терапевтические усилия.
Обоснование антибактериальной терапии
Обоснованием использования фармакологических средств для лечения агрессивных форм пародонтоза является устранение инициирующих факторов и пораженных тканей с помощью традиционной терапии и дополнение ее системными фармакологическими средствами для устранения патогенов, оставшихся в тканях. В таких случаях следует подчеркнуть, что использование антибиотиков так же важно, как и традиционная терапия. [6] Механическое лечение может непредсказуемо устранить предполагаемые патогены, такие как A. actinomycetemcomitans , из субдесневой области из-за того, что они недоступны для механического вмешательства, особенно в таких областях, как вогнутости корней, развилки и их способность проникать в ткани пародонта и дентинные канальцы. Устойчивость в недентальных областях, таких как тыльная сторона языка или миндалины, снова является важной проблемой.
В таких случаях следует подчеркнуть, что использование антибиотиков так же важно, как и традиционная терапия. [6] Механическое лечение может непредсказуемо устранить предполагаемые патогены, такие как A. actinomycetemcomitans , из субдесневой области из-за того, что они недоступны для механического вмешательства, особенно в таких областях, как вогнутости корней, развилки и их способность проникать в ткани пародонта и дентинные канальцы. Устойчивость в недентальных областях, таких как тыльная сторона языка или миндалины, снова является важной проблемой.
Хотя использование антибиотиков в лечении пародонта, вероятно, всегда будет противоречивым, отчеты Американской академии пародонтологии и Европейской федерации пародонтологии содержат ценные рекомендации по их применению. В обоих этих отчетах после исчерпывающего поиска в литературе было установлено, что пациентам с агрессивным пародонтитом, по-видимому, полезно дополнительное применение системных антибиотиков во время лечения.
Системное введение антибиотиков
Идеальный антибиотик для использования в профилактике и лечении заболеваний пародонта должен быть специфичным для пародонтальных патогенов, аллогенным и нетоксичным, существенным, не используемым для лечения других заболеваний и недорогим.[7] В настоящее время идеального такого антибиотика не существует. [6] Хотя бактерии полости рта чувствительны ко многим антибиотикам, ни один антибиотик в концентрациях, достигаемых в биологических жидкостях, не подавляет все предполагаемые пародонтальные патогены. Действительно, предполагается, что для устранения всех предполагаемых патогенов из некоторых пародонтальных карманов может потребоваться комбинация лекарств.
Тетрациклины
Тетрациклины широко используются для лечения рефрактерных форм пародонтоза, включая локализованный агрессивный пародонтит.Они обладают способностью концентрироваться в тканях пародонта и подавлять рост A. actinomycetemcomitans . [8] Кроме того, они проявляют антиколлагеназный эффект, который может ингибировать разрушение тканей и способствовать регенерации костей. Механическое удаление зубного камня и зубного налета с поверхности корней может не уничтожить бактерии из тканей пародонта. Системный тетрациклин может уничтожать тканевые бактерии, и было показано, что он останавливает потерю костной массы и снижает уровень микробов в сочетании с масштабированием и строганием корней.[9] Рекомендуемая дозировка составляет 250 мг 4 раза в день (4 раза в день).
Механическое удаление зубного камня и зубного налета с поверхности корней может не уничтожить бактерии из тканей пародонта. Системный тетрациклин может уничтожать тканевые бактерии, и было показано, что он останавливает потерю костной массы и снижает уровень микробов в сочетании с масштабированием и строганием корней.[9] Рекомендуемая дозировка составляет 250 мг 4 раза в день (4 раза в день).
Доксициклин
Важность доксициклина проистекает из того факта, что он имеет более высокую доступность в десневой щели по сравнению с другими препаратами, в 7–20 раз больше, чем любой другой препарат [10]. Второй по важности фактор — это двойной механизм действия. В качестве антибиотика он оказывает более значительное действие против A. actinomycetemcomitans , что позволяет использовать его при агрессивном пародонтите [10].
Кроме того, его действие не ограничивается антимикробной активностью, но включает следующие свойства модуляции хозяина:
Антиколлагеназа
Противовоспалительное
Ингибирование резорбции кости
Способствует повторному прикреплению
Химически модифицированный тетрациклин (CMT).

Концепция низких доз доксициклина (LDD)
Поскольку доксициклин можно назначать только один раз в день, это делает его более подходящим для пациентов. Соответствие также приветствуется, поскольку абсорбция из желудочно-кишечного тракта изменяется лишь незначительно. Рекомендуемая доза в качестве противоинфекционного средства составляет 100 мг два раза в день в первый день, а затем 100 мг один раз в день в течение 21 дня.
Метронидазол
Метронидазол не является препаратом выбора для лечения инфекций A. actinomycetemcomitans . Однако он эффективен против них при использовании в сочетании с другими антибиотиками.[11] Он также эффективен против анаэробов, таких как P. gingivalis и Prevotella intermedia . [6] Исследования показали, что в сочетании с амоксициллином или амоксициллин-клавуланатом калия метронидазол может быть полезен при лечении пациентов с агрессивный пародонтит.
Амоксициллин
Было обнаружено, что амоксициллин полезен при лечении пациентов с агрессивным пародонтитом как в локальной, так и в генерализованной формах [12]. Рекомендуемая дозировка — 500 мг 3 раза в день в течение 8 дней.[6]
Рекомендуемая дозировка — 500 мг 3 раза в день в течение 8 дней.[6]
Амоксициллин – клавуланат калия
Комбинация амоксициллина и клавуланата калия делает антибиотик устойчивым к ферментам пенициллиназы, продуцируемым некоторыми бактериями. Было обнаружено, что он полезен при лечении локальной формы агрессивного пародонтита [11], а также для остановки потери альвеолярной кости.
Ципрофлоксацин
Ципрофлоксацин активен в отношении грамотрицательных палочек, включая все факультативные и некоторые анаэробные предполагаемые патогены пародонта.Поскольку он демонстрирует минимальный эффект на Streptococcus видов, которые связаны со здоровьем пародонта, его введение может способствовать формированию микрофлоры, связанной со здоровьем пародонта. В настоящее время ципрофлоксацин является единственным антибиотиком в пародонтологической терапии, к которому чувствительны все штаммы A. actinomycetemcomitans. Он также использовался в сочетании с метронидазолом. [13]
[13]
Макролиды
Азитромицин эффективен против анаэробов и грамотрицательных бактерий.Концентрация азитромицина в образцах тканей из поражений пародонта значительно выше, чем у нормальной десны. [14] Также было высказано предположение, что это лекарство проникает в фибробласты и фагоциты, предполагая, что он активно транспортируется фагоцитами к участкам воспаления, а затем высвобождается непосредственно в участки воспаления, когда фагоциты разрываются во время фагоцитоза. [15]
Последние данные свидетельствуют о том, что азитромицин может быть эффективной дополнительной терапией для повышения уровня привязанности у пациентов с агрессивным пародонтитом.Лечебная дозировка составляет разовая доза 250 мг / сут в течение 5 дней после начальной ударной дозы 500 мг.
Серийная и комбинированная терапия
Инфекции пародонта содержат большое количество бактерий; следовательно, ни один антибиотик не может быть эффективным против всех предполагаемых патогенов. [16] Эта «смешанная инфекция» может включать множество аэробных, микроаэрофильных и анаэробных бактерий, как грамотрицательных, так и грамположительных. Этот сценарий делает обязательным использование более одного антибиотика либо последовательно, либо в комбинации.[11] Комбинация метронидазол-амоксициллин и метронидазол-амоксициллин-клавуланат калия вызвала отличное уничтожение многих микроорганизмов при локализованном агрессивном пародонтите, который безуспешно лечился тетрациклином и механической обработкой раны [11]. Комбинация метронидазол-ципрофлоксацин эффективна против A. actinomycetemcomitans ; метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин — на факультативные анаэробы. Это очень мощная комбинация против смешанных инфекций.Эта комбинация обеспечивает терапевтический эффект за счет уменьшения или устранения патогенных микроорганизмов и предлагает профилактический эффект, вызывая преимущественно стрептококковую микрофлору. [13]
[16] Эта «смешанная инфекция» может включать множество аэробных, микроаэрофильных и анаэробных бактерий, как грамотрицательных, так и грамположительных. Этот сценарий делает обязательным использование более одного антибиотика либо последовательно, либо в комбинации.[11] Комбинация метронидазол-амоксициллин и метронидазол-амоксициллин-клавуланат калия вызвала отличное уничтожение многих микроорганизмов при локализованном агрессивном пародонтите, который безуспешно лечился тетрациклином и механической обработкой раны [11]. Комбинация метронидазол-ципрофлоксацин эффективна против A. actinomycetemcomitans ; метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин — на факультативные анаэробы. Это очень мощная комбинация против смешанных инфекций.Эта комбинация обеспечивает терапевтический эффект за счет уменьшения или устранения патогенных микроорганизмов и предлагает профилактический эффект, вызывая преимущественно стрептококковую микрофлору. [13]
Антибиотики, обладающие бактериостатическим действием (например, тетрациклин), обычно требуют быстро делящихся микроорганизмов, чтобы быть эффективными. Они не работают должным образом, если одновременно вводится бактерицидный антибиотик (например, амоксициллин). Когда требуются оба этих препарата, их лучше назначать последовательно, а не в комбинации.
Они не работают должным образом, если одновременно вводится бактерицидный антибиотик (например, амоксициллин). Когда требуются оба этих препарата, их лучше назначать последовательно, а не в комбинации.
Современные подходы
Местная доставка
Использование метода местной доставки для введения антибиотика предлагает новый подход к лечению «локализованных» инфекций пародонта. Основное преимущество заключается в том, что меньшие дозы местных агентов могут быть доставлены внутрь кармана, что позволяет избежать побочных эффектов системных антибактериальных агентов, одновременно увеличивая воздействие на целевые микроорганизмы до более высоких концентраций и, следовательно, более терапевтических уровней лекарства.[17]
Полная дезинфекция полости рта
Другой подход к антимикробной терапии в борьбе с инфекцией, связанной с пародонтитом, — это концепция полной дезинфекции полости рта. Процедура состоит из полной хирургической обработки раны, которая проводится за два приема в течение 24 часов. Помимо удаления зубного камня и выравнивания корня, язык чистят гелем хлоргексидина (1%) в течение 1 мин, полоскание рта раствором хлоргексидина (0,2%) в течение 2 мин и орошение пародонтальных карманов раствором хлоргексидина (1%). .Было отмечено значительное уменьшение глубины кармана и увеличение клинического прикрепления у пациентов с агрессивным пародонтитом в течение 8 месяцев после лечения, а также значительное уменьшение количества патогенов пародонта в течение 8 месяцев после лечения [17].
Помимо удаления зубного камня и выравнивания корня, язык чистят гелем хлоргексидина (1%) в течение 1 мин, полоскание рта раствором хлоргексидина (0,2%) в течение 2 мин и орошение пародонтальных карманов раствором хлоргексидина (1%). .Было отмечено значительное уменьшение глубины кармана и увеличение клинического прикрепления у пациентов с агрессивным пародонтитом в течение 8 месяцев после лечения, а также значительное уменьшение количества патогенов пародонта в течение 8 месяцев после лечения [17].
Модуляция хозяина
Новым подходом к лечению агрессивного пародонтита является введение агентов, которые модулируют реакцию хозяина. Использование субантимикробной дозы доксициклина (SDD) [18] может помочь предотвратить разрушение прикрепления пародонта, контролируя активацию матриксных металлопротеиназ, особенно коллагеназы, как из инфильтрирующих клеток, так и из резидентных клеток пародонта, в первую очередь нейтрофилов.SDD, как дополнение к повторной механической санации раны, привело к клиническому улучшению у пациентов с генерализованным агрессивным пародонтитом. Другие агенты, такие как CMT, флубипрофен, индометацин и напроксен, могут снижать выработку медиатора воспаления. Ожидаются дальнейшие исследования использования таких агентов.
Другие агенты, такие как CMT, флубипрофен, индометацин и напроксен, могут снижать выработку медиатора воспаления. Ожидаются дальнейшие исследования использования таких агентов.
План лечения
Лечение агрессивного пародонтита должно начинаться с удаления зубного камня и выравнивания корня в сочетании с системными антибиотиками. Рекомендуется [19], чтобы (i) начало антибиотикотерапии проводилось за 24 часа до начала удаления зубного камня и выравнивания корня и (ii) выравнивание корня выполнялось в течение короткого периода времени, в течение которого назначается антибиотик.
Период переоценки 4–6 недель, по-видимому, действителен для пациента с агрессивным пародонтитом. Если, однако, нет значимого ответа на начальную терапию, врач может выбрать повторное удаление десневого зубного камня с другой схемой приема антибиотиков. Если реакция на начальную терапию способствует переходу к хирургической фазе, следует назначить системный антибиотик и дать пациенту указание начать прием антибиотика примерно за 1 час до операции [20]. Полоскания с хлоргексидином должны быть прописаны и продолжены в течение нескольких недель, чтобы способствовать заживлению и усилению контроля над зубным налетом.
Полоскания с хлоргексидином должны быть прописаны и продолжены в течение нескольких недель, чтобы способствовать заживлению и усилению контроля над зубным налетом.
Профилактика пародонта
В конечном счете, успех клинициста в лечении пациентов с агрессивным пародонтитом в основном зависит от программы обслуживания. Рекомендуется ежемесячная поддерживающая терапия в течение первых 6 месяцев после завершения активного лечения, а затем два раза в месяц поддерживающая терапия в течение еще шести месяцев. Если состояние пациента стабильно в течение этого первого года, интервалы обслуживания могут быть увеличены до 3 месяцев. Поддесневое удаление зубного камня в сочетании с местной доставкой антибиотиков является хорошим способом лечения отдельных участков рецидива заболевания, в то время как удаление зубного камня на всю полость рта и системное лечение антибиотиками или терапией модуляции хозяина можно использовать для лечения генерализованного рецидива.[19]
Заключение
Агрессивный пародонтит представляет собой проблему для клинициста, поскольку он встречается нечасто, а предсказуемость успеха лечения варьируется от пациента к пациенту. Эти необычные состояния часто плохо поддаются традиционной терапии из-за сложной природы заболевания. Лучшим лечением для этих пациентов, по-видимому, является сочетание обычного лечения с антимикробной терапией (системное и / или местное введение) и тщательного последующего наблюдения.Модуляция дополнительного хозяина, хотя и только появляющаяся, может оказаться многообещающей при лечении пациентов с агрессивным пародонтитом.
Эти необычные состояния часто плохо поддаются традиционной терапии из-за сложной природы заболевания. Лучшим лечением для этих пациентов, по-видимому, является сочетание обычного лечения с антимикробной терапией (системное и / или местное введение) и тщательного последующего наблюдения.Модуляция дополнительного хозяина, хотя и только появляющаяся, может оказаться многообещающей при лечении пациентов с агрессивным пародонтитом.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
Список литературы
1. Hart Tc. Генетические факторы риска возникновения пародонтита. J Periodontol. 1996; 67: 355. [PubMed] [Google Scholar] 2. Тонетти М.С., Момбелли А. Пародонтит с ранним началом. Летопись Периодонтола.1999; 4: 39. [PubMed] [Google Scholar] 3. Армитаж ГК, Куллинан депутат. Сравнение клинических особенностей хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 12. [PubMed] [Google Scholar] 4. Кристерсон Л.А., Викешо Ю.М., Альбини Б., Замбон Дж.Дж., Дженко Р.Дж. Тканевая локализация Actinobacillus actinomycetemcomitans при пародонтите человека. II. Корреляция между иммунофлуоресценцией и методами культивирования. J Periodontol. 1987; 58: 540. [PubMed] [Google Scholar] 5. Haffajee AD, Socransky SS, Gunsolley JC.Системная противоинфекционная пародонтальная терапия. Систематический обзор. Летопись Периодонтола. 2003; 8: 115. [PubMed] [Google Scholar] 6. Йоргенсен М.Г., Слотс Дж. Практическая антимикробная пародонтальная терапия. Компендируйте Contin Educ Dent. 2000; 21: 111. [PubMed] [Google Scholar] 7. Гибсон В. Антибиотики и заболевания пародонта: выборочный обзор литературы. J Am Dent Assoc. 1982; 104: 213. [PubMed] [Google Scholar] 8. Вайнштейн Л. Противомикробные средства: тетрациклины и хлорамфеникол. В: Гудман Л.С., Гилман А., редакторы.Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 9. Гордон Дж. М., Уокер CB, Мерфи Дж. Концентрация тетрациклина в десневой жидкости человека после однократного приема.
Кристерсон Л.А., Викешо Ю.М., Альбини Б., Замбон Дж.Дж., Дженко Р.Дж. Тканевая локализация Actinobacillus actinomycetemcomitans при пародонтите человека. II. Корреляция между иммунофлуоресценцией и методами культивирования. J Periodontol. 1987; 58: 540. [PubMed] [Google Scholar] 5. Haffajee AD, Socransky SS, Gunsolley JC.Системная противоинфекционная пародонтальная терапия. Систематический обзор. Летопись Периодонтола. 2003; 8: 115. [PubMed] [Google Scholar] 6. Йоргенсен М.Г., Слотс Дж. Практическая антимикробная пародонтальная терапия. Компендируйте Contin Educ Dent. 2000; 21: 111. [PubMed] [Google Scholar] 7. Гибсон В. Антибиотики и заболевания пародонта: выборочный обзор литературы. J Am Dent Assoc. 1982; 104: 213. [PubMed] [Google Scholar] 8. Вайнштейн Л. Противомикробные средства: тетрациклины и хлорамфеникол. В: Гудман Л.С., Гилман А., редакторы.Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 9. Гордон Дж. М., Уокер CB, Мерфи Дж. Концентрация тетрациклина в десневой жидкости человека после однократного приема. J Clin Periodontol. 1981; 8: 117. [PubMed] [Google Scholar] 10. Слоты J, Рамс TE. Антибиотики и пародонтологическая терапия: достоинства и недостатки. J Clin Periodontol. 1990; 17: 479. [PubMed] [Google Scholar] 11. Рамс Т.Е., Слотс Дж. Антибиотики в пародонтологической терапии: обновление. Компендируйте Contin Educ Dent.1992; 13: 1130. [PubMed] [Google Scholar] 12. Вайнштейн Л. Противомикробные средства: пенициллины и цефалоспорины. В: Гудман Л.С., Гилман А., редакторы. Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 13. Рамс Т.Е., Фейк Д., Слотс Дж. Лечение рецидивирующего пародонтита у взрослых ципрофлоксацином / метронидазолом. Абстрактный. J Dent Res. 1992; 71: 319. [Google Scholar] 14. Малиция Т., Техада М.Р., Геларди Э., Сенези С., Габриэле М., Джука М.Р. и др. Распределение азитромицина в тканях пародонта.J Periodontol. 1997; 68: 1206. [PubMed] [Google Scholar] 15. Хёпельман И.М., Шнайдер ММЭ. Азитромицин: первый азалид тканевого селективного действия.
J Clin Periodontol. 1981; 8: 117. [PubMed] [Google Scholar] 10. Слоты J, Рамс TE. Антибиотики и пародонтологическая терапия: достоинства и недостатки. J Clin Periodontol. 1990; 17: 479. [PubMed] [Google Scholar] 11. Рамс Т.Е., Слотс Дж. Антибиотики в пародонтологической терапии: обновление. Компендируйте Contin Educ Dent.1992; 13: 1130. [PubMed] [Google Scholar] 12. Вайнштейн Л. Противомикробные средства: пенициллины и цефалоспорины. В: Гудман Л.С., Гилман А., редакторы. Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 13. Рамс Т.Е., Фейк Д., Слотс Дж. Лечение рецидивирующего пародонтита у взрослых ципрофлоксацином / метронидазолом. Абстрактный. J Dent Res. 1992; 71: 319. [Google Scholar] 14. Малиция Т., Техада М.Р., Геларди Э., Сенези С., Габриэле М., Джука М.Р. и др. Распределение азитромицина в тканях пародонта.J Periodontol. 1997; 68: 1206. [PubMed] [Google Scholar] 15. Хёпельман И.М., Шнайдер ММЭ. Азитромицин: первый азалид тканевого селективного действия. Int J Antimicrob Agents. 1995; 5: 145. [PubMed] [Google Scholar] 16. Уокер CB, Гордон JM, Магнуссон I, Кларк WB. Роль антибиотиков в лечении рефрактерного пародонтита. J Periodontol. 1993; 64: 772. [PubMed] [Google Scholar] 17. Мориера Р.М., Ферес-Филхо Э.Дж. Сравнение между очисткой полости рта и полировкой корня и базовой терапией агрессивного пародонтита по квадрантам: клинические результаты за 6 месяцев.J Periodontol. 2007; 78: 1683. [PubMed] [Google Scholar] 18. Катон Дж., Блейден Т., Чиансио С. Лечение субантимикробной дозой доксициклина улучшает эффективность масштабирования и выравнивания корней у пациентов с пародонтитом взрослых. J Periodontol. 2000; 71: 521. [PubMed] [Google Scholar] 19. Deas DE, Mealey BL. Ответ на лечение хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 154. [PubMed] [Google Scholar] 20. Мили Б.Л., Клоккевольд ПР, Коргель Дж. Учебник клинической пародонтологии Каррансы.Эд 9. Vol. 38. Elsevier Science; 2003. Пародонтологическое лечение пациентов с ограниченными возможностями; п.
Int J Antimicrob Agents. 1995; 5: 145. [PubMed] [Google Scholar] 16. Уокер CB, Гордон JM, Магнуссон I, Кларк WB. Роль антибиотиков в лечении рефрактерного пародонтита. J Periodontol. 1993; 64: 772. [PubMed] [Google Scholar] 17. Мориера Р.М., Ферес-Филхо Э.Дж. Сравнение между очисткой полости рта и полировкой корня и базовой терапией агрессивного пародонтита по квадрантам: клинические результаты за 6 месяцев.J Periodontol. 2007; 78: 1683. [PubMed] [Google Scholar] 18. Катон Дж., Блейден Т., Чиансио С. Лечение субантимикробной дозой доксициклина улучшает эффективность масштабирования и выравнивания корней у пациентов с пародонтитом взрослых. J Periodontol. 2000; 71: 521. [PubMed] [Google Scholar] 19. Deas DE, Mealey BL. Ответ на лечение хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 154. [PubMed] [Google Scholar] 20. Мили Б.Л., Клоккевольд ПР, Коргель Дж. Учебник клинической пародонтологии Каррансы.Эд 9. Vol. 38. Elsevier Science; 2003. Пародонтологическое лечение пациентов с ограниченными возможностями; п. 527. [Google Scholar]
527. [Google Scholar]Антибиотики в лечении агрессивного пародонтита
J Pharm Bioallied Sci. 2012 Авг; 4 (Дополнение 2): S252 – S255.
Abinaya Prakasam
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия
С. Сугумари Элаварасу
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия 1 Отделение пародонтологии, Стоматологический колледж и больница Тагора, Вандалур, Ченнаи, Тамилнад, Индия
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия
1 Отделение пародонтологии, Стоматологический колледж и больница Тагора, Вандалур, Ченнаи, Тамилнад, Индия
Получено 1 декабря 2011 г .; Пересмотрено 2 января 2012 г .; Принята в печать 26 января 2012 г.
Авторские права: © Journal of Pharmacy and Bioallied Sciences Это статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3. 0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа правильно цитируется.
0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа правильно цитируется.
Abstract
Агрессивный пародонтит, хотя и встречается не редко, но является довольно неизвестным заболеванием. Мало что известно о его оптимальном управлении.В то время как большинство пациентов с распространенными формами заболеваний пародонта предсказуемо хорошо реагируют на традиционную терапию (инструкции по гигиене полости рта (OHI), безоперационная обработка раны, хирургия и поддерживающая пародонтальная терапия (SPT)), пациенты с диагнозом агрессивной формы пародонтоза часто делают это. не отвечает предсказуемо / благоприятно на традиционную терапию из-за ее сложной многофакторной этиологии. Протоколы лечения агрессивного пародонтита в значительной степени эмпирически. Существуют убедительные доказательства того, что дополнительное лечение антибиотиками часто приводит к более благоприятному клиническому ответу, чем обычная терапия. В этой статье основное внимание уделяется роли дополнительного использования фармакологических средств в улучшении прогноза и результатов лечения пациентов с агрессивным пародонтитом.
В этой статье основное внимание уделяется роли дополнительного использования фармакологических средств в улучшении прогноза и результатов лечения пациентов с агрессивным пародонтитом.
КЛЮЧЕВЫЕ СЛОВА: Антибиотики, агрессивный пародонтит, дополнительное применение системных антибиотиков, модуляция хозяина
Агрессивный пародонтит, по определению, вызывает быстрое разрушение пародонтального прикрепительного аппарата и поддерживающей альвеолярной кости. Он может быть локализованным или обобщенным.Двумя общими чертами обеих форм являются (1) быстрая потеря прикрепления и разрушение кости у клинически здорового пациента и (2) семейная агрегация [1]. Эти пациенты часто имеют ограниченные микробные отложения, которые кажутся несовместимыми с серьезностью разрушения тканей. Однако присутствующие отложения часто имеют повышенные уровни Aggregatibacter (ранее Actinobacillus ), actinomycetemcomitans , [2] или Porphyromonas gingivalis . Эти пациенты могут также иметь аномалии фагоцитов и гиперчувствительный фенотип моноцитов / макрофагов. Эти клинические, микробиологические и иммунологические особенности предполагают, что пациенты с диагнозом агрессивный пародонтит будут иметь плохой прогноз. Чувствительность агрессивного пародонтита к традиционному лечению пародонта непредсказуема, и общий прогноз для этих пациентов хуже, чем для пациентов с хроническим пародонтитом.
Эти пациенты могут также иметь аномалии фагоцитов и гиперчувствительный фенотип моноцитов / макрофагов. Эти клинические, микробиологические и иммунологические особенности предполагают, что пациенты с диагнозом агрессивный пародонтит будут иметь плохой прогноз. Чувствительность агрессивного пародонтита к традиционному лечению пародонта непредсказуема, и общий прогноз для этих пациентов хуже, чем для пациентов с хроническим пародонтитом.
Однако при определении прогноза клиницист должен учитывать дополнительные особенности локализованной формы заболевания.Локализованный агрессивный пародонтит обычно возникает примерно в возрасте полового созревания и локализуется на первых молярах и резцах [3]. Пациент часто демонстрирует сильный ответ сывороточных антител на инфекционные агенты, что может способствовать локализации поражений. При ранней диагностике их можно лечить консервативно с помощью ОГИ и системной антибиотикотерапии, что дает отличный прогноз. При более запущенном заболевании прогноз все еще может быть хорошим, если поражение лечить с помощью хирургической обработки раны, местных и системных антибиотиков и регенеративной терапии. Напротив, пациенты с генерализованной формой заболевания также молоды с генерализованной потерей межзубного прикрепления и плохим ответом антител. Часто присутствуют вторичные факторы, такие как курение сигарет. Эти факторы в сочетании с изменением защиты хозяина, наблюдаемым у многих из этих пациентов, могут привести к тому, что заболевание плохо поддается традиционной пародонтальной терапии (удаление зубного камня с выравниванием корня, инструкция по гигиене полости рта и хирургическое вмешательство). Следовательно, у этих пациентов часто бывает справедливый, плохой или сомнительный прогноз, и следует рассмотреть возможность использования системных антибиотиков для контроля над заболеванием.
Напротив, пациенты с генерализованной формой заболевания также молоды с генерализованной потерей межзубного прикрепления и плохим ответом антител. Часто присутствуют вторичные факторы, такие как курение сигарет. Эти факторы в сочетании с изменением защиты хозяина, наблюдаемым у многих из этих пациентов, могут привести к тому, что заболевание плохо поддается традиционной пародонтальной терапии (удаление зубного камня с выравниванием корня, инструкция по гигиене полости рта и хирургическое вмешательство). Следовательно, у этих пациентов часто бывает справедливый, плохой или сомнительный прогноз, и следует рассмотреть возможность использования системных антибиотиков для контроля над заболеванием.
Антимикробная терапия
Присутствие пародонтальных патогенов, в частности A. actinomycetemcomitans , считается причиной того, что агрессивный пародонтит не поддается лечению только традиционными методами. Известно, что эти патогены остаются в тканях [4] после терапии и повторно инфицируют карман. Идентификация A. actinomycetemcomitans в качестве основного виновника и открытие того, что этот организм проникает в ткани, открыли другую перспективу патогенеза агрессивного пародонтита и дали новую надежду на терапевтический успех, а именно применение антибиотиков.Считалось, что использование системных антибиотиков необходимо для устранения патогенных бактерий из тканей. [4]
Идентификация A. actinomycetemcomitans в качестве основного виновника и открытие того, что этот организм проникает в ткани, открыли другую перспективу патогенеза агрессивного пародонтита и дали новую надежду на терапевтический успех, а именно применение антибиотиков.Считалось, что использование системных антибиотиков необходимо для устранения патогенных бактерий из тканей. [4]
Имеются убедительные доказательства того, что дополнительное лечение антибиотиками часто приводит к более благоприятному клиническому ответу, чем только механическая терапия. Действительно, несколько авторов сообщили об успешном лечении агрессивного пародонтита с помощью антибиотиков в качестве дополнения к стандартной терапии.
Сравнение эмпирической терапии с микробиологическим тестированием
Выбор антибиотиков может быть эмпирическим или основываться на информации о природе патогенных микроорганизмов и / или их профиле чувствительности к антибиотикам.В настоящее время нет прямых доказательств того, что микробиологическая диагностика и целенаправленный выбор режима антибиотиков дает дополнительные преимущества по сравнению с эмпирическим использованием [5]. На практике антибиотики часто используются эмпирически без микробиологического тестирования. Исследования, проведенные для оценки эффективности микробного тестирования, пришли к выводу, что полезность микробного тестирования может быть ограничена и что эмпирическое использование антибиотиков, таких как комбинация амоксициллина и метронидазола, может быть более клинически обоснованным и экономически эффективным, чем идентификация бактерий и чувствительность к антибиотикам. тестирование.Использование таких мер может быть рассмотрено всякий раз, когда агрессивный пародонтит не помогает или если деструкция продолжается, несмотря на хорошие терапевтические усилия.
На практике антибиотики часто используются эмпирически без микробиологического тестирования. Исследования, проведенные для оценки эффективности микробного тестирования, пришли к выводу, что полезность микробного тестирования может быть ограничена и что эмпирическое использование антибиотиков, таких как комбинация амоксициллина и метронидазола, может быть более клинически обоснованным и экономически эффективным, чем идентификация бактерий и чувствительность к антибиотикам. тестирование.Использование таких мер может быть рассмотрено всякий раз, когда агрессивный пародонтит не помогает или если деструкция продолжается, несмотря на хорошие терапевтические усилия.
Обоснование антибактериальной терапии
Обоснованием использования фармакологических средств для лечения агрессивных форм пародонтоза является устранение инициирующих факторов и пораженных тканей с помощью традиционной терапии и дополнение ее системными фармакологическими средствами для устранения патогенов, оставшихся в тканях. В таких случаях следует подчеркнуть, что использование антибиотиков так же важно, как и традиционная терапия. [6] Механическое лечение может непредсказуемо устранить предполагаемые патогены, такие как A. actinomycetemcomitans , из субдесневой области из-за того, что они недоступны для механического вмешательства, особенно в таких областях, как вогнутости корней, развилки и их способность проникать в ткани пародонта и дентинные канальцы. Устойчивость в недентальных областях, таких как тыльная сторона языка или миндалины, снова является важной проблемой.
В таких случаях следует подчеркнуть, что использование антибиотиков так же важно, как и традиционная терапия. [6] Механическое лечение может непредсказуемо устранить предполагаемые патогены, такие как A. actinomycetemcomitans , из субдесневой области из-за того, что они недоступны для механического вмешательства, особенно в таких областях, как вогнутости корней, развилки и их способность проникать в ткани пародонта и дентинные канальцы. Устойчивость в недентальных областях, таких как тыльная сторона языка или миндалины, снова является важной проблемой.
Хотя использование антибиотиков в лечении пародонта, вероятно, всегда будет противоречивым, отчеты Американской академии пародонтологии и Европейской федерации пародонтологии содержат ценные рекомендации по их применению. В обоих этих отчетах после исчерпывающего поиска в литературе было установлено, что пациентам с агрессивным пародонтитом, по-видимому, полезно дополнительное применение системных антибиотиков во время лечения.
Системное введение антибиотиков
Идеальный антибиотик для использования в профилактике и лечении заболеваний пародонта должен быть специфичным для пародонтальных патогенов, аллогенным и нетоксичным, существенным, не используемым для лечения других заболеваний и недорогим.[7] В настоящее время идеального такого антибиотика не существует. [6] Хотя бактерии полости рта чувствительны ко многим антибиотикам, ни один антибиотик в концентрациях, достигаемых в биологических жидкостях, не подавляет все предполагаемые пародонтальные патогены. Действительно, предполагается, что для устранения всех предполагаемых патогенов из некоторых пародонтальных карманов может потребоваться комбинация лекарств.
Тетрациклины
Тетрациклины широко используются для лечения рефрактерных форм пародонтоза, включая локализованный агрессивный пародонтит.Они обладают способностью концентрироваться в тканях пародонта и подавлять рост A. actinomycetemcomitans . [8] Кроме того, они проявляют антиколлагеназный эффект, который может ингибировать разрушение тканей и способствовать регенерации костей. Механическое удаление зубного камня и зубного налета с поверхности корней может не уничтожить бактерии из тканей пародонта. Системный тетрациклин может уничтожать тканевые бактерии, и было показано, что он останавливает потерю костной массы и снижает уровень микробов в сочетании с масштабированием и строганием корней.[9] Рекомендуемая дозировка составляет 250 мг 4 раза в день (4 раза в день).
Доксициклин
Важность доксициклина проистекает из того факта, что он имеет более высокую доступность в десневой щели по сравнению с другими препаратами, в 7–20 раз больше, чем любой другой препарат [10]. Второй по важности фактор — это двойной механизм действия. В качестве антибиотика он оказывает более значительное действие против A. actinomycetemcomitans , что позволяет использовать его при агрессивном пародонтите [10].
Кроме того, его действие не ограничивается антимикробной активностью, но включает следующие свойства модуляции хозяина:
Антиколлагеназа
Противовоспалительное
Ингибирование резорбции кости
Способствует повторному прикреплению
Химически модифицированный тетрациклин (CMT).
Концепция низких доз доксициклина (LDD)
Поскольку доксициклин можно назначать только один раз в день, это делает его более подходящим для пациентов. Соответствие также приветствуется, поскольку абсорбция из желудочно-кишечного тракта изменяется лишь незначительно. Рекомендуемая доза в качестве противоинфекционного средства составляет 100 мг два раза в день в первый день, а затем 100 мг один раз в день в течение 21 дня.
Метронидазол
Метронидазол не является препаратом выбора для лечения инфекций A. actinomycetemcomitans . Однако он эффективен против них при использовании в сочетании с другими антибиотиками.[11] Он также эффективен против анаэробов, таких как P. gingivalis и Prevotella intermedia . [6] Исследования показали, что в сочетании с амоксициллином или амоксициллин-клавуланатом калия метронидазол может быть полезен при лечении пациентов с агрессивный пародонтит.
Амоксициллин
Было обнаружено, что амоксициллин полезен при лечении пациентов с агрессивным пародонтитом как в локальной, так и в генерализованной формах [12]. Рекомендуемая дозировка — 500 мг 3 раза в день в течение 8 дней.[6]
Амоксициллин – клавуланат калия
Комбинация амоксициллина и клавуланата калия делает антибиотик устойчивым к ферментам пенициллиназы, продуцируемым некоторыми бактериями. Было обнаружено, что он полезен при лечении локальной формы агрессивного пародонтита [11], а также для остановки потери альвеолярной кости.
Ципрофлоксацин
Ципрофлоксацин активен в отношении грамотрицательных палочек, включая все факультативные и некоторые анаэробные предполагаемые патогены пародонта.Поскольку он демонстрирует минимальный эффект на Streptococcus видов, которые связаны со здоровьем пародонта, его введение может способствовать формированию микрофлоры, связанной со здоровьем пародонта. В настоящее время ципрофлоксацин является единственным антибиотиком в пародонтологической терапии, к которому чувствительны все штаммы A. actinomycetemcomitans. Он также использовался в сочетании с метронидазолом. [13]
Макролиды
Азитромицин эффективен против анаэробов и грамотрицательных бактерий.Концентрация азитромицина в образцах тканей из поражений пародонта значительно выше, чем у нормальной десны. [14] Также было высказано предположение, что это лекарство проникает в фибробласты и фагоциты, предполагая, что он активно транспортируется фагоцитами к участкам воспаления, а затем высвобождается непосредственно в участки воспаления, когда фагоциты разрываются во время фагоцитоза. [15]
Последние данные свидетельствуют о том, что азитромицин может быть эффективной дополнительной терапией для повышения уровня привязанности у пациентов с агрессивным пародонтитом.Лечебная дозировка составляет разовая доза 250 мг / сут в течение 5 дней после начальной ударной дозы 500 мг.
Серийная и комбинированная терапия
Инфекции пародонта содержат большое количество бактерий; следовательно, ни один антибиотик не может быть эффективным против всех предполагаемых патогенов. [16] Эта «смешанная инфекция» может включать множество аэробных, микроаэрофильных и анаэробных бактерий, как грамотрицательных, так и грамположительных. Этот сценарий делает обязательным использование более одного антибиотика либо последовательно, либо в комбинации.[11] Комбинация метронидазол-амоксициллин и метронидазол-амоксициллин-клавуланат калия вызвала отличное уничтожение многих микроорганизмов при локализованном агрессивном пародонтите, который безуспешно лечился тетрациклином и механической обработкой раны [11]. Комбинация метронидазол-ципрофлоксацин эффективна против A. actinomycetemcomitans ; метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин — на факультативные анаэробы. Это очень мощная комбинация против смешанных инфекций.Эта комбинация обеспечивает терапевтический эффект за счет уменьшения или устранения патогенных микроорганизмов и предлагает профилактический эффект, вызывая преимущественно стрептококковую микрофлору. [13]
Антибиотики, обладающие бактериостатическим действием (например, тетрациклин), обычно требуют быстро делящихся микроорганизмов, чтобы быть эффективными. Они не работают должным образом, если одновременно вводится бактерицидный антибиотик (например, амоксициллин). Когда требуются оба этих препарата, их лучше назначать последовательно, а не в комбинации.
Современные подходы
Местная доставка
Использование метода местной доставки для введения антибиотика предлагает новый подход к лечению «локализованных» инфекций пародонта. Основное преимущество заключается в том, что меньшие дозы местных агентов могут быть доставлены внутрь кармана, что позволяет избежать побочных эффектов системных антибактериальных агентов, одновременно увеличивая воздействие на целевые микроорганизмы до более высоких концентраций и, следовательно, более терапевтических уровней лекарства.[17]
Полная дезинфекция полости рта
Другой подход к антимикробной терапии в борьбе с инфекцией, связанной с пародонтитом, — это концепция полной дезинфекции полости рта. Процедура состоит из полной хирургической обработки раны, которая проводится за два приема в течение 24 часов. Помимо удаления зубного камня и выравнивания корня, язык чистят гелем хлоргексидина (1%) в течение 1 мин, полоскание рта раствором хлоргексидина (0,2%) в течение 2 мин и орошение пародонтальных карманов раствором хлоргексидина (1%). .Было отмечено значительное уменьшение глубины кармана и увеличение клинического прикрепления у пациентов с агрессивным пародонтитом в течение 8 месяцев после лечения, а также значительное уменьшение количества патогенов пародонта в течение 8 месяцев после лечения [17].
Модуляция хозяина
Новым подходом к лечению агрессивного пародонтита является введение агентов, которые модулируют реакцию хозяина. Использование субантимикробной дозы доксициклина (SDD) [18] может помочь предотвратить разрушение прикрепления пародонта, контролируя активацию матриксных металлопротеиназ, особенно коллагеназы, как из инфильтрирующих клеток, так и из резидентных клеток пародонта, в первую очередь нейтрофилов.SDD, как дополнение к повторной механической санации раны, привело к клиническому улучшению у пациентов с генерализованным агрессивным пародонтитом. Другие агенты, такие как CMT, флубипрофен, индометацин и напроксен, могут снижать выработку медиатора воспаления. Ожидаются дальнейшие исследования использования таких агентов.
План лечения
Лечение агрессивного пародонтита должно начинаться с удаления зубного камня и выравнивания корня в сочетании с системными антибиотиками. Рекомендуется [19], чтобы (i) начало антибиотикотерапии проводилось за 24 часа до начала удаления зубного камня и выравнивания корня и (ii) выравнивание корня выполнялось в течение короткого периода времени, в течение которого назначается антибиотик.
Период переоценки 4–6 недель, по-видимому, действителен для пациента с агрессивным пародонтитом. Если, однако, нет значимого ответа на начальную терапию, врач может выбрать повторное удаление десневого зубного камня с другой схемой приема антибиотиков. Если реакция на начальную терапию способствует переходу к хирургической фазе, следует назначить системный антибиотик и дать пациенту указание начать прием антибиотика примерно за 1 час до операции [20]. Полоскания с хлоргексидином должны быть прописаны и продолжены в течение нескольких недель, чтобы способствовать заживлению и усилению контроля над зубным налетом.
Профилактика пародонта
В конечном счете, успех клинициста в лечении пациентов с агрессивным пародонтитом в основном зависит от программы обслуживания. Рекомендуется ежемесячная поддерживающая терапия в течение первых 6 месяцев после завершения активного лечения, а затем два раза в месяц поддерживающая терапия в течение еще шести месяцев. Если состояние пациента стабильно в течение этого первого года, интервалы обслуживания могут быть увеличены до 3 месяцев. Поддесневое удаление зубного камня в сочетании с местной доставкой антибиотиков является хорошим способом лечения отдельных участков рецидива заболевания, в то время как удаление зубного камня на всю полость рта и системное лечение антибиотиками или терапией модуляции хозяина можно использовать для лечения генерализованного рецидива.[19]
Заключение
Агрессивный пародонтит представляет собой проблему для клинициста, поскольку он встречается нечасто, а предсказуемость успеха лечения варьируется от пациента к пациенту. Эти необычные состояния часто плохо поддаются традиционной терапии из-за сложной природы заболевания. Лучшим лечением для этих пациентов, по-видимому, является сочетание обычного лечения с антимикробной терапией (системное и / или местное введение) и тщательного последующего наблюдения.Модуляция дополнительного хозяина, хотя и только появляющаяся, может оказаться многообещающей при лечении пациентов с агрессивным пародонтитом.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
Список литературы
1. Hart Tc. Генетические факторы риска возникновения пародонтита. J Periodontol. 1996; 67: 355. [PubMed] [Google Scholar] 2. Тонетти М.С., Момбелли А. Пародонтит с ранним началом. Летопись Периодонтола.1999; 4: 39. [PubMed] [Google Scholar] 3. Армитаж ГК, Куллинан депутат. Сравнение клинических особенностей хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 12. [PubMed] [Google Scholar] 4. Кристерсон Л.А., Викешо Ю.М., Альбини Б., Замбон Дж.Дж., Дженко Р.Дж. Тканевая локализация Actinobacillus actinomycetemcomitans при пародонтите человека. II. Корреляция между иммунофлуоресценцией и методами культивирования. J Periodontol. 1987; 58: 540. [PubMed] [Google Scholar] 5. Haffajee AD, Socransky SS, Gunsolley JC.Системная противоинфекционная пародонтальная терапия. Систематический обзор. Летопись Периодонтола. 2003; 8: 115. [PubMed] [Google Scholar] 6. Йоргенсен М.Г., Слотс Дж. Практическая антимикробная пародонтальная терапия. Компендируйте Contin Educ Dent. 2000; 21: 111. [PubMed] [Google Scholar] 7. Гибсон В. Антибиотики и заболевания пародонта: выборочный обзор литературы. J Am Dent Assoc. 1982; 104: 213. [PubMed] [Google Scholar] 8. Вайнштейн Л. Противомикробные средства: тетрациклины и хлорамфеникол. В: Гудман Л.С., Гилман А., редакторы.Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 9. Гордон Дж. М., Уокер CB, Мерфи Дж. Концентрация тетрациклина в десневой жидкости человека после однократного приема. J Clin Periodontol. 1981; 8: 117. [PubMed] [Google Scholar] 10. Слоты J, Рамс TE. Антибиотики и пародонтологическая терапия: достоинства и недостатки. J Clin Periodontol. 1990; 17: 479. [PubMed] [Google Scholar] 11. Рамс Т.Е., Слотс Дж. Антибиотики в пародонтологической терапии: обновление. Компендируйте Contin Educ Dent.1992; 13: 1130. [PubMed] [Google Scholar] 12. Вайнштейн Л. Противомикробные средства: пенициллины и цефалоспорины. В: Гудман Л.С., Гилман А., редакторы. Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 13. Рамс Т.Е., Фейк Д., Слотс Дж. Лечение рецидивирующего пародонтита у взрослых ципрофлоксацином / метронидазолом. Абстрактный. J Dent Res. 1992; 71: 319. [Google Scholar] 14. Малиция Т., Техада М.Р., Геларди Э., Сенези С., Габриэле М., Джука М.Р. и др. Распределение азитромицина в тканях пародонта.J Periodontol. 1997; 68: 1206. [PubMed] [Google Scholar] 15. Хёпельман И.М., Шнайдер ММЭ. Азитромицин: первый азалид тканевого селективного действия. Int J Antimicrob Agents. 1995; 5: 145. [PubMed] [Google Scholar] 16. Уокер CB, Гордон JM, Магнуссон I, Кларк WB. Роль антибиотиков в лечении рефрактерного пародонтита. J Periodontol. 1993; 64: 772. [PubMed] [Google Scholar] 17. Мориера Р.М., Ферес-Филхо Э.Дж. Сравнение между очисткой полости рта и полировкой корня и базовой терапией агрессивного пародонтита по квадрантам: клинические результаты за 6 месяцев.J Periodontol. 2007; 78: 1683. [PubMed] [Google Scholar] 18. Катон Дж., Блейден Т., Чиансио С. Лечение субантимикробной дозой доксициклина улучшает эффективность масштабирования и выравнивания корней у пациентов с пародонтитом взрослых. J Periodontol. 2000; 71: 521. [PubMed] [Google Scholar] 19. Deas DE, Mealey BL. Ответ на лечение хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 154. [PubMed] [Google Scholar] 20. Мили Б.Л., Клоккевольд ПР, Коргель Дж. Учебник клинической пародонтологии Каррансы.Эд 9. Vol. 38. Elsevier Science; 2003. Пародонтологическое лечение пациентов с ограниченными возможностями; п. 527. [Google Scholar]Антибиотики в лечении агрессивного пародонтита
J Pharm Bioallied Sci. 2012 Авг; 4 (Дополнение 2): S252 – S255.
Abinaya Prakasam
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия
С. Сугумари Элаварасу
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия 1 Отделение пародонтологии, Стоматологический колледж и больница Тагора, Вандалур, Ченнаи, Тамилнад, Индия
Отделение пародонтологии, Стоматологический колледж и больница JKK Натараджа, Комарапалаям, Индия
1 Отделение пародонтологии, Стоматологический колледж и больница Тагора, Вандалур, Ченнаи, Тамилнад, Индия
Получено 1 декабря 2011 г .; Пересмотрено 2 января 2012 г .; Принята в печать 26 января 2012 г.
Авторские права: © Journal of Pharmacy and Bioallied SciencesЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа правильно цитируется.
Эта статья цитируется в других статьях в PMC.Abstract
Агрессивный пародонтит, хотя и встречается не редко, но является довольно неизвестным заболеванием. Мало что известно о его оптимальном управлении.В то время как большинство пациентов с распространенными формами заболеваний пародонта предсказуемо хорошо реагируют на традиционную терапию (инструкции по гигиене полости рта (OHI), безоперационная обработка раны, хирургия и поддерживающая пародонтальная терапия (SPT)), пациенты с диагнозом агрессивной формы пародонтоза часто делают это. не отвечает предсказуемо / благоприятно на традиционную терапию из-за ее сложной многофакторной этиологии. Протоколы лечения агрессивного пародонтита в значительной степени эмпирически. Существуют убедительные доказательства того, что дополнительное лечение антибиотиками часто приводит к более благоприятному клиническому ответу, чем обычная терапия.В этой статье основное внимание уделяется роли дополнительного использования фармакологических средств в улучшении прогноза и результатов лечения пациентов с агрессивным пародонтитом.
КЛЮЧЕВЫЕ СЛОВА: Антибиотики, агрессивный пародонтит, дополнительное применение системных антибиотиков, модуляция хозяина
Агрессивный пародонтит, по определению, вызывает быстрое разрушение пародонтального прикрепительного аппарата и поддерживающей альвеолярной кости. Он может быть локализованным или обобщенным.Двумя общими чертами обеих форм являются (1) быстрая потеря прикрепления и разрушение кости у клинически здорового пациента и (2) семейная агрегация [1]. Эти пациенты часто имеют ограниченные микробные отложения, которые кажутся несовместимыми с серьезностью разрушения тканей. Однако присутствующие отложения часто имеют повышенные уровни Aggregatibacter (ранее Actinobacillus ), actinomycetemcomitans , [2] или Porphyromonas gingivalis .Эти пациенты могут также иметь аномалии фагоцитов и гиперчувствительный фенотип моноцитов / макрофагов. Эти клинические, микробиологические и иммунологические особенности предполагают, что пациенты с диагнозом агрессивный пародонтит будут иметь плохой прогноз. Чувствительность агрессивного пародонтита к традиционному лечению пародонта непредсказуема, и общий прогноз для этих пациентов хуже, чем для пациентов с хроническим пародонтитом.
Однако при определении прогноза клиницист должен учитывать дополнительные особенности локализованной формы заболевания.Локализованный агрессивный пародонтит обычно возникает примерно в возрасте полового созревания и локализуется на первых молярах и резцах [3]. Пациент часто демонстрирует сильный ответ сывороточных антител на инфекционные агенты, что может способствовать локализации поражений. При ранней диагностике их можно лечить консервативно с помощью ОГИ и системной антибиотикотерапии, что дает отличный прогноз. При более запущенном заболевании прогноз все еще может быть хорошим, если поражение лечить с помощью хирургической обработки раны, местных и системных антибиотиков и регенеративной терапии.Напротив, пациенты с генерализованной формой заболевания также молоды с генерализованной потерей межзубного прикрепления и плохим ответом антител. Часто присутствуют вторичные факторы, такие как курение сигарет. Эти факторы в сочетании с изменением защиты хозяина, наблюдаемым у многих из этих пациентов, могут привести к тому, что заболевание плохо поддается традиционной пародонтальной терапии (удаление зубного камня с выравниванием корня, инструкция по гигиене полости рта и хирургическое вмешательство). Следовательно, у этих пациентов часто бывает справедливый, плохой или сомнительный прогноз, и следует рассмотреть возможность использования системных антибиотиков для контроля над заболеванием.
Антимикробная терапия
Присутствие пародонтальных патогенов, в частности A. actinomycetemcomitans , считается причиной того, что агрессивный пародонтит не поддается лечению только традиционными методами. Известно, что эти патогены остаются в тканях [4] после терапии и повторно инфицируют карман. Идентификация A. actinomycetemcomitans в качестве основного виновника и открытие того, что этот организм проникает в ткани, открыли другую перспективу патогенеза агрессивного пародонтита и дали новую надежду на терапевтический успех, а именно применение антибиотиков.Считалось, что использование системных антибиотиков необходимо для устранения патогенных бактерий из тканей. [4]
Имеются убедительные доказательства того, что дополнительное лечение антибиотиками часто приводит к более благоприятному клиническому ответу, чем только механическая терапия. Действительно, несколько авторов сообщили об успешном лечении агрессивного пародонтита с помощью антибиотиков в качестве дополнения к стандартной терапии.
Сравнение эмпирической терапии с микробиологическим тестированием
Выбор антибиотиков может быть эмпирическим или основываться на информации о природе патогенных микроорганизмов и / или их профиле чувствительности к антибиотикам.В настоящее время нет прямых доказательств того, что микробиологическая диагностика и целенаправленный выбор режима антибиотиков дает дополнительные преимущества по сравнению с эмпирическим использованием [5]. На практике антибиотики часто используются эмпирически без микробиологического тестирования. Исследования, проведенные для оценки эффективности микробного тестирования, пришли к выводу, что полезность микробного тестирования может быть ограничена и что эмпирическое использование антибиотиков, таких как комбинация амоксициллина и метронидазола, может быть более клинически обоснованным и экономически эффективным, чем идентификация бактерий и чувствительность к антибиотикам. тестирование.Использование таких мер может быть рассмотрено всякий раз, когда агрессивный пародонтит не помогает или если деструкция продолжается, несмотря на хорошие терапевтические усилия.
Обоснование антибактериальной терапии
Обоснованием использования фармакологических средств для лечения агрессивных форм пародонтоза является устранение инициирующих факторов и пораженных тканей с помощью традиционной терапии и дополнение ее системными фармакологическими средствами для устранения патогенов, оставшихся в тканях.В таких случаях следует подчеркнуть, что использование антибиотиков так же важно, как и традиционная терапия. [6] Механическое лечение может непредсказуемо устранить предполагаемые патогены, такие как A. actinomycetemcomitans , из субдесневой области из-за того, что они недоступны для механического вмешательства, особенно в таких областях, как вогнутости корней, развилки и их способность проникать в ткани пародонта и дентинные канальцы. Устойчивость в недентальных областях, таких как тыльная сторона языка или миндалины, снова является важной проблемой.
Хотя использование антибиотиков в лечении пародонта, вероятно, всегда будет противоречивым, отчеты Американской академии пародонтологии и Европейской федерации пародонтологии содержат ценные рекомендации по их применению. В обоих этих отчетах после исчерпывающего поиска в литературе было установлено, что пациентам с агрессивным пародонтитом, по-видимому, полезно дополнительное применение системных антибиотиков во время лечения.
Системное введение антибиотиков
Идеальный антибиотик для использования в профилактике и лечении заболеваний пародонта должен быть специфичным для пародонтальных патогенов, аллогенным и нетоксичным, существенным, не используемым для лечения других заболеваний и недорогим.[7] В настоящее время идеального такого антибиотика не существует. [6] Хотя бактерии полости рта чувствительны ко многим антибиотикам, ни один антибиотик в концентрациях, достигаемых в биологических жидкостях, не подавляет все предполагаемые пародонтальные патогены. Действительно, предполагается, что для устранения всех предполагаемых патогенов из некоторых пародонтальных карманов может потребоваться комбинация лекарств.
Тетрациклины
Тетрациклины широко используются для лечения рефрактерных форм пародонтоза, включая локализованный агрессивный пародонтит.Они обладают способностью концентрироваться в тканях пародонта и подавлять рост A. actinomycetemcomitans . [8] Кроме того, они проявляют антиколлагеназный эффект, который может ингибировать разрушение тканей и способствовать регенерации костей. Механическое удаление зубного камня и зубного налета с поверхности корней может не уничтожить бактерии из тканей пародонта. Системный тетрациклин может уничтожать тканевые бактерии, и было показано, что он останавливает потерю костной массы и снижает уровень микробов в сочетании с масштабированием и строганием корней.[9] Рекомендуемая дозировка составляет 250 мг 4 раза в день (4 раза в день).
Доксициклин
Важность доксициклина проистекает из того факта, что он имеет более высокую доступность в десневой щели по сравнению с другими препаратами, в 7–20 раз больше, чем любой другой препарат [10]. Второй по важности фактор — это двойной механизм действия. В качестве антибиотика он оказывает более значительное действие против A. actinomycetemcomitans , что позволяет использовать его при агрессивном пародонтите [10].
Кроме того, его действие не ограничивается антимикробной активностью, но включает следующие свойства модуляции хозяина:
Антиколлагеназа
Противовоспалительное
Ингибирование резорбции кости
Способствует повторному прикреплению
Химически модифицированный тетрациклин (CMT).
Концепция низких доз доксициклина (LDD)
Поскольку доксициклин можно назначать только один раз в день, это делает его более подходящим для пациентов. Соответствие также приветствуется, поскольку абсорбция из желудочно-кишечного тракта изменяется лишь незначительно. Рекомендуемая доза в качестве противоинфекционного средства составляет 100 мг два раза в день в первый день, а затем 100 мг один раз в день в течение 21 дня.
Метронидазол
Метронидазол не является препаратом выбора для лечения инфекций A. actinomycetemcomitans . Однако он эффективен против них при использовании в сочетании с другими антибиотиками.[11] Он также эффективен против анаэробов, таких как P. gingivalis и Prevotella intermedia . [6] Исследования показали, что в сочетании с амоксициллином или амоксициллин-клавуланатом калия метронидазол может быть полезен при лечении пациентов с агрессивный пародонтит.
Амоксициллин
Было обнаружено, что амоксициллин полезен при лечении пациентов с агрессивным пародонтитом как в локальной, так и в генерализованной формах [12]. Рекомендуемая дозировка — 500 мг 3 раза в день в течение 8 дней.[6]
Амоксициллин – клавуланат калия
Комбинация амоксициллина и клавуланата калия делает антибиотик устойчивым к ферментам пенициллиназы, продуцируемым некоторыми бактериями. Было обнаружено, что он полезен при лечении локальной формы агрессивного пародонтита [11], а также для остановки потери альвеолярной кости.
Ципрофлоксацин
Ципрофлоксацин активен в отношении грамотрицательных палочек, включая все факультативные и некоторые анаэробные предполагаемые патогены пародонта.Поскольку он демонстрирует минимальный эффект на Streptococcus видов, которые связаны со здоровьем пародонта, его введение может способствовать формированию микрофлоры, связанной со здоровьем пародонта. В настоящее время ципрофлоксацин является единственным антибиотиком в пародонтологической терапии, к которому чувствительны все штаммы A. actinomycetemcomitans. Он также использовался в сочетании с метронидазолом. [13]
Макролиды
Азитромицин эффективен против анаэробов и грамотрицательных бактерий.Концентрация азитромицина в образцах тканей из поражений пародонта значительно выше, чем у нормальной десны. [14] Также было высказано предположение, что это лекарство проникает в фибробласты и фагоциты, предполагая, что он активно транспортируется фагоцитами к участкам воспаления, а затем высвобождается непосредственно в участки воспаления, когда фагоциты разрываются во время фагоцитоза. [15]
Последние данные свидетельствуют о том, что азитромицин может быть эффективной дополнительной терапией для повышения уровня привязанности у пациентов с агрессивным пародонтитом.Лечебная дозировка составляет разовая доза 250 мг / сут в течение 5 дней после начальной ударной дозы 500 мг.
Серийная и комбинированная терапия
Инфекции пародонта содержат большое количество бактерий; следовательно, ни один антибиотик не может быть эффективным против всех предполагаемых патогенов. [16] Эта «смешанная инфекция» может включать множество аэробных, микроаэрофильных и анаэробных бактерий, как грамотрицательных, так и грамположительных. Этот сценарий делает обязательным использование более одного антибиотика либо последовательно, либо в комбинации.[11] Комбинация метронидазол-амоксициллин и метронидазол-амоксициллин-клавуланат калия вызвала отличное уничтожение многих микроорганизмов при локализованном агрессивном пародонтите, который безуспешно лечился тетрациклином и механической обработкой раны [11]. Комбинация метронидазол-ципрофлоксацин эффективна против A. actinomycetemcomitans ; метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин — на факультативные анаэробы. Это очень мощная комбинация против смешанных инфекций.Эта комбинация обеспечивает терапевтический эффект за счет уменьшения или устранения патогенных микроорганизмов и предлагает профилактический эффект, вызывая преимущественно стрептококковую микрофлору. [13]
Антибиотики, обладающие бактериостатическим действием (например, тетрациклин), обычно требуют быстро делящихся микроорганизмов, чтобы быть эффективными. Они не работают должным образом, если одновременно вводится бактерицидный антибиотик (например, амоксициллин). Когда требуются оба этих препарата, их лучше назначать последовательно, а не в комбинации.
Современные подходы
Местная доставка
Использование метода местной доставки для введения антибиотика предлагает новый подход к лечению «локализованных» инфекций пародонта. Основное преимущество заключается в том, что меньшие дозы местных агентов могут быть доставлены внутрь кармана, что позволяет избежать побочных эффектов системных антибактериальных агентов, одновременно увеличивая воздействие на целевые микроорганизмы до более высоких концентраций и, следовательно, более терапевтических уровней лекарства.[17]
Полная дезинфекция полости рта
Другой подход к антимикробной терапии в борьбе с инфекцией, связанной с пародонтитом, — это концепция полной дезинфекции полости рта. Процедура состоит из полной хирургической обработки раны, которая проводится за два приема в течение 24 часов. Помимо удаления зубного камня и выравнивания корня, язык чистят гелем хлоргексидина (1%) в течение 1 мин, полоскание рта раствором хлоргексидина (0,2%) в течение 2 мин и орошение пародонтальных карманов раствором хлоргексидина (1%). .Было отмечено значительное уменьшение глубины кармана и увеличение клинического прикрепления у пациентов с агрессивным пародонтитом в течение 8 месяцев после лечения, а также значительное уменьшение количества патогенов пародонта в течение 8 месяцев после лечения [17].
Модуляция хозяина
Новым подходом к лечению агрессивного пародонтита является введение агентов, которые модулируют реакцию хозяина. Использование субантимикробной дозы доксициклина (SDD) [18] может помочь предотвратить разрушение прикрепления пародонта, контролируя активацию матриксных металлопротеиназ, особенно коллагеназы, как из инфильтрирующих клеток, так и из резидентных клеток пародонта, в первую очередь нейтрофилов.SDD, как дополнение к повторной механической санации раны, привело к клиническому улучшению у пациентов с генерализованным агрессивным пародонтитом. Другие агенты, такие как CMT, флубипрофен, индометацин и напроксен, могут снижать выработку медиатора воспаления. Ожидаются дальнейшие исследования использования таких агентов.
План лечения
Лечение агрессивного пародонтита должно начинаться с удаления зубного камня и выравнивания корня в сочетании с системными антибиотиками. Рекомендуется [19], чтобы (i) начало антибиотикотерапии проводилось за 24 часа до начала удаления зубного камня и выравнивания корня и (ii) выравнивание корня выполнялось в течение короткого периода времени, в течение которого назначается антибиотик.
Период переоценки 4–6 недель, по-видимому, действителен для пациента с агрессивным пародонтитом. Если, однако, нет значимого ответа на начальную терапию, врач может выбрать повторное удаление десневого зубного камня с другой схемой приема антибиотиков. Если реакция на начальную терапию способствует переходу к хирургической фазе, следует назначить системный антибиотик и дать пациенту указание начать прием антибиотика примерно за 1 час до операции [20]. Полоскания с хлоргексидином должны быть прописаны и продолжены в течение нескольких недель, чтобы способствовать заживлению и усилению контроля над зубным налетом.
Профилактика пародонта
В конечном счете, успех клинициста в лечении пациентов с агрессивным пародонтитом в основном зависит от программы обслуживания. Рекомендуется ежемесячная поддерживающая терапия в течение первых 6 месяцев после завершения активного лечения, а затем два раза в месяц поддерживающая терапия в течение еще шести месяцев. Если состояние пациента стабильно в течение этого первого года, интервалы обслуживания могут быть увеличены до 3 месяцев. Поддесневое удаление зубного камня в сочетании с местной доставкой антибиотиков является хорошим способом лечения отдельных участков рецидива заболевания, в то время как удаление зубного камня на всю полость рта и системное лечение антибиотиками или терапией модуляции хозяина можно использовать для лечения генерализованного рецидива.[19]
Заключение
Агрессивный пародонтит представляет собой проблему для клинициста, поскольку он встречается нечасто, а предсказуемость успеха лечения варьируется от пациента к пациенту. Эти необычные состояния часто плохо поддаются традиционной терапии из-за сложной природы заболевания. Лучшим лечением для этих пациентов, по-видимому, является сочетание обычного лечения с антимикробной терапией (системное и / или местное введение) и тщательного последующего наблюдения.Модуляция дополнительного хозяина, хотя и только появляющаяся, может оказаться многообещающей при лечении пациентов с агрессивным пародонтитом.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
Список литературы
1. Hart Tc. Генетические факторы риска возникновения пародонтита. J Periodontol. 1996; 67: 355. [PubMed] [Google Scholar] 2. Тонетти М.С., Момбелли А. Пародонтит с ранним началом. Летопись Периодонтола.1999; 4: 39. [PubMed] [Google Scholar] 3. Армитаж ГК, Куллинан депутат. Сравнение клинических особенностей хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 12. [PubMed] [Google Scholar] 4. Кристерсон Л.А., Викешо Ю.М., Альбини Б., Замбон Дж.Дж., Дженко Р.Дж. Тканевая локализация Actinobacillus actinomycetemcomitans при пародонтите человека. II. Корреляция между иммунофлуоресценцией и методами культивирования. J Periodontol. 1987; 58: 540. [PubMed] [Google Scholar] 5. Haffajee AD, Socransky SS, Gunsolley JC.Системная противоинфекционная пародонтальная терапия. Систематический обзор. Летопись Периодонтола. 2003; 8: 115. [PubMed] [Google Scholar] 6. Йоргенсен М.Г., Слотс Дж. Практическая антимикробная пародонтальная терапия. Компендируйте Contin Educ Dent. 2000; 21: 111. [PubMed] [Google Scholar] 7. Гибсон В. Антибиотики и заболевания пародонта: выборочный обзор литературы. J Am Dent Assoc. 1982; 104: 213. [PubMed] [Google Scholar] 8. Вайнштейн Л. Противомикробные средства: тетрациклины и хлорамфеникол. В: Гудман Л.С., Гилман А., редакторы.Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 9. Гордон Дж. М., Уокер CB, Мерфи Дж. Концентрация тетрациклина в десневой жидкости человека после однократного приема. J Clin Periodontol. 1981; 8: 117. [PubMed] [Google Scholar] 10. Слоты J, Рамс TE. Антибиотики и пародонтологическая терапия: достоинства и недостатки. J Clin Periodontol. 1990; 17: 479. [PubMed] [Google Scholar] 11. Рамс Т.Е., Слотс Дж. Антибиотики в пародонтологической терапии: обновление. Компендируйте Contin Educ Dent.1992; 13: 1130. [PubMed] [Google Scholar] 12. Вайнштейн Л. Противомикробные средства: пенициллины и цефалоспорины. В: Гудман Л.С., Гилман А., редакторы. Фармакологические основы терапии. 5 изд. Нью-Йорк: Макмиллан; 1975. [Google Scholar] 13. Рамс Т.Е., Фейк Д., Слотс Дж. Лечение рецидивирующего пародонтита у взрослых ципрофлоксацином / метронидазолом. Абстрактный. J Dent Res. 1992; 71: 319. [Google Scholar] 14. Малиция Т., Техада М.Р., Геларди Э., Сенези С., Габриэле М., Джука М.Р. и др. Распределение азитромицина в тканях пародонта.J Periodontol. 1997; 68: 1206. [PubMed] [Google Scholar] 15. Хёпельман И.М., Шнайдер ММЭ. Азитромицин: первый азалид тканевого селективного действия. Int J Antimicrob Agents. 1995; 5: 145. [PubMed] [Google Scholar] 16. Уокер CB, Гордон JM, Магнуссон I, Кларк WB. Роль антибиотиков в лечении рефрактерного пародонтита. J Periodontol. 1993; 64: 772. [PubMed] [Google Scholar] 17. Мориера Р.М., Ферес-Филхо Э.Дж. Сравнение между очисткой полости рта и полировкой корня и базовой терапией агрессивного пародонтита по квадрантам: клинические результаты за 6 месяцев.J Periodontol. 2007; 78: 1683. [PubMed] [Google Scholar] 18. Катон Дж., Блейден Т., Чиансио С. Лечение субантимикробной дозой доксициклина улучшает эффективность масштабирования и выравнивания корней у пациентов с пародонтитом взрослых. J Periodontol. 2000; 71: 521. [PubMed] [Google Scholar] 19. Deas DE, Mealey BL. Ответ на лечение хронического и агрессивного пародонтита. Пародонтология. 2000, 2010; 53: 154. [PubMed] [Google Scholar] 20. Мили Б.Л., Клоккевольд ПР, Коргель Дж. Учебник клинической пародонтологии Каррансы.Эд 9. Vol. 38. Elsevier Science; 2003. Пародонтологическое лечение пациентов с ограниченными возможностями; п. 527. [Google Scholar]Системная антибактериальная терапия в пародонтологии
Dent Res J (Исфахан). 2012 сентябрь-октябрь; 9 (5): 505–515.
Anoop Kapoor
1 Отделение пародонтологии оральной имплантологии, Стоматологический колледж и больница Бходжи, Бадди, Химачал-Прадеш, Индия
Ранжан Малхотра
2 Отделение пародонтологии и стоматологической имплантологии, Национальный колледж и стоматологическая больница Гулабгар. , Дерабасси, р-н.SAS Nagar, Мохали (Пенджаб), Индия
Vishakha Grover
2 Отделение пародонтологии и оральной имплантологии, Национальный стоматологический колледж и больница, Гулабгарх, Дерабасси, р-н. SAS Nagar, Мохали (Пенджаб), Индия
Deepak Grover
2 Отделение пародонтологии и оральной имплантологии, Национальный стоматологический колледж и больница, Гулабгарх, Дерабасси, р-н. SAS Nagar, Мохали (Пенджаб), Индия
1 Отделение пародонтологии оральной имплантологии, Стоматологический колледж и больница Бходжи, Бадди, Химачал-Прадеш, Индия
2 Отделение пародонтологии и оральной имплантологии, Национальный стоматологический колледж и больница, Гулабгарх, Дерабасси, р-н.SAS Nagar, Мохали (Пенджаб), Индия
Адрес для корреспонденции: Д-р Ануп Капур, Отделение пародонтологии и оральной имплантологии, Стоматологический колледж и больница Бходжи, Бадди, Химачал-Прадеш, Индия. Электронная почта: moc.ffider@roopak_poonardПоступила в редакцию января 2012 г .; Принята в печать 2012 г., май.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Системные антибиотики в сочетании со скейлингом и выравниванием корня (SRP) могут предложить дополнительное преимущество по сравнению с одним SRP при лечении периодонтита с точки зрения потери клинического прикрепления (CAL) и изменения глубины кармана, а также снижения риска дополнительных Потеря CAL. Однако антибиотики не безобидные лекарства. Их использование должно быть оправдано на основе четко установленной потребности и не должно заменять адекватное местное лечение.Цель этого обзора — обсудить обоснование, правильный выбор, дозировку и продолжительность антибактериальной терапии, чтобы оптимизировать эффективность лекарственной терапии.
Ключевые слова: Пародонтит, пародонтит, шелушение и выравнивание корней, системная антибактериальная терапия
ВВЕДЕНИЕ
В течение последних двух десятилетий стоматологи и микробиологи использовали пародонтологическую антибактериальную терапию как мощное дополнение к традиционной механической обработке раны для терапевтического лечения заболевания пародонта [1,2], свидетельствующие о бактериальной специфичности пародонтита, накапливаются и усиливаются.Антибиотики — это природные или синтетические органические вещества, которые в низких концентрациях подавляют или убивают селективные микроорганизмы [1].
Концепция пародонтологической терапии антибиотиками сосредоточена на патогенной микробиоте, пациенте и лекарстве. [3] Существует множество антибиотиков, которые можно использовать для лечения пародонтальных инфекций, но часто неясно, какой антибиотик принесет наибольшую пользу пациенту с конкретной пародонтальной инфекцией с минимальными побочными эффектами.
Обсуждение ниже касается обоснования, правильного выбора, дозировки и продолжительности антибактериальной терапии, чтобы оптимизировать эффективность лекарственной терапии.
ОБОСНОВАНИЕ АНТИБИОТИЧЕСКОЙ ТЕРАПИИ
Механическое и хирургическое лечение в сочетании с надлежащими мерами гигиены полости рта может остановить или предотвратить дальнейшую потерю прикрепления пародонта у большинства людей за счет уменьшения общей наддесневой бактериальной массы. [4] Однако, несмотря на тщательное стоматологическое лечение, у некоторых людей по-прежнему наблюдается разрушение пародонта, что может быть связано со способностью основных пародонтальных патогенов, таких как Porphyromonasgingivalis, Aggregatibacteractinomycetemcomitans, Fusobacterium-nucleatum, Treponemadenticola , бактероидов, проникать в ткани пародонта или оставаться в тканях пародонта или оседать в них. другие зубные структуры вне досягаемости пародонтальных инструментов или из-за слабых защитных механизмов организма.[4] Кроме того, предполагаемые патогены пародонта («красный комплекс») имеют тенденцию находиться в части биопленки, прикрепленной к эпителиальной поверхности пародонтального кармана, и пациент не может добраться до этого места во время гигиены полости рта. [5]
Основными кандидатами на системную противомикробную терапию являются пациенты, у которых наблюдается потеря привязанности после кажущейся адекватной традиционной терапии, или пациенты с агрессивными формами пародонтита или связанные с предрасполагающими заболеваниями или рефрактерным пародонтитом.[6] Пациентам с острыми или тяжелыми инфекциями пародонта (пародонтальный абсцесс, острый некротический гингивит / пародонтит) также может помочь терапия антибиотиками. [3]
Системная пародонтальная антибиотикотерапия направлена на усиление механического лечения пародонта и поддержку системы защиты хозяина в преодолении инфекции путем уничтожения поддесневых патогенов, которые остаются после традиционной механической пародонтальной терапии. [4] Восприимчивость бактерий к антибиотикам может быть ключом к эффективности системных антибиотиков при лечении заболеваний пародонта.Некоторые химиотерапевтические агенты также могут уменьшать разрушение коллагена и костей благодаря своей способности ингибировать фермент коллагеназу. Пациенты с гингивитом или стабильным пародонтитом взрослых обычно хорошо реагируют на механическую пародонтологическую терапию и не получают дополнительной пользы от терапии антибиотиками.
РУКОВОДСТВО ПО ПРИМЕНЕНИЮ АНТИБИОТИКОВ ПРИ ПЕРИОДОНТАЛЬНОМ ЗАБОЛЕВАНИИ
Клинический диагноз и ситуация диктуют необходимость возможной антибактериальной терапии в качестве дополнения к борьбе с активным заболеванием пародонта, поскольку диагноз пациента может измениться со временем.[5]
Продолжающаяся активность заболевания является показанием к вмешательству на пародонте и возможному микробиологическому анализу путем отбора образцов зубного налета. Также случаи рефрактерного или агрессивного пародонтита могут указывать на необходимость антимикробной терапии.
При использовании для лечения заболеваний пародонта антибиотики выбираются на основе медицинского и стоматологического статуса пациента, принимаемых лекарств и результатов микробного анализа, если он проводится.
Образцы микробов можно получить из отдельных карманов с недавней активностью заболевания или из объединенных поддесневых участков.Объединенный поддесневой образец может дать хорошее представление о диапазоне пародонтальных патогенов, на которые будет нацелена антибактериальная терапия. [3]
Образец зубного налета может быть выполнен при первичном осмотре, выравнивании корня, повторной оценке или на приеме поддерживающей пародонтальной терапии.
Также было показано, что антибиотики имеют ценность в снижении необходимости хирургического вмешательства на пародонте у пациентов с хроническим пародонтитом.
Системная антибактериальная терапия должна быть дополнением к комплексному плану лечения пародонта.Для эффективности против бактерий, расположенных в биопленках, может потребоваться сила антибиотика, в 500 раз превышающая системную терапевтическую дозу. Следовательно, важно физически разрушить эту биопленку, чтобы антибиотики могли проникнуть в пародонтальные патогены [5].
Slots и др. . [7] описали серию шагов с использованием противоинфекционных агентов для улучшения регенеративного заживления. Они рекомендуют начинать прием антибиотиков за 1-2 дня до операции и продолжать в течение как минимум 8 дней, однако ценность этого режима не подтверждена документально.
Haffajee и др. . [8] пришли к выводу, что данные подтверждают аналогичные эффекты для большинства антибиотиков. Риски и преимущества применения антибиотиков в качестве дополнения к пародонтальной терапии необходимо обсудить с пациентом перед применением антибиотиков.
ВЫБОР АНТИБИОТИКА
Установив необходимость использования антибиотика у пациента, часто бывает трудно решить, какой из множества доступных антибиотиков выбрать. Факторами, определяющими выбор антибиотиков, являются: [9]
Возраст пациента: это может повлиять на фармакокинетику многих антибиотиков e.грамм. тетрациклины накапливаются в развивающихся зубах и костях.
Функция почек и печени: осторожное использование и изменение дозы антибиотика становится необходимым, когда орган его удаления поврежден.
Местные факторы: Условия, преобладающие в очаге инфекции, сильно влияют на действие антибиотиков, например, наличие гноя и выделений, некротического материала и инородного тела, низкий pH.
Лекарственная аллергия: необходимо получить анамнез предыдущего воздействия антибиотика и любых аллергических реакций.
Нарушение защиты хозяина: у человека с нормальной защитой хозяина бактериостатический антибиотик может излечить, тогда как интенсивная терапия бактерицидными препаратами обязательна для людей с нарушенной защитой хозяина.
Беременность: следует избегать приема всех антибиотиков во время беременности из-за риска для развивающегося плода.
Соображения, связанные с организмом: Хотя терапия в большинстве случаев является эмпирической, необходимо учитывать вероятность наиболее вероятного патогена.
Лекарственные факторы: сюда входят специфические свойства антибиотиков, такие как спектр активности (узкий / широкий), тип активности (бактерицидный / бактеристатический), чувствительность организма (значения минимальной ингибирующей концентрации), относительная токсичность, фармакокинетический профиль, способ применения, данные о клинической эффективности и стоимости препарата.
Микробный состав поддесневого налета значительно варьируется от пациента к пациенту.
Описание реакции окрашивания по Граму и анаэробных требований инфекционной микробиоты пародонта стало первым руководством по выбору антимикробной терапии.
Определение типа пародонтальной инфекции (экзогенная / эндогенная) может иметь важное значение при выборе правильной стратегии антимикробной терапии в пародонтологии. [4]
При выборе системного антибиотика для пародонтологической терапии следует особо учитывать два критических фактора: [10] Концентрация десневой жидкости и минимальная ингибирующая концентрация (МИК).
Концентрация десневой жидкости (C GCF ) предоставляет информацию о пиковых уровнях, достигаемых системной доставкой в первичную экологическую нишу для пародонтальных патогенов, пародонтальный карман.
Минимальная ингибирующая концентрация 90% (MIC 90 ) — это определение концентрации in vitro , при которой будет подавляться рост 90% бактериальных штаммов исследуемых видов. Антимикробная активность может быть определена как взаимосвязь между C GCF и MIC 90
100 (C GCF / MIC 90 ) = антимикробная активность, выраженная в процентах для каждого антибиотика и каждого организма.
Антибиотики, которые могут подавлять рост организма на 90%, появляются на линии 100%. Наиболее эффективными антибиотиками для лечения определенного патогена пародонта являются те, которые равны или превышают 100% -ное значение.
Заболевания пародонта, при которых можно применять антибиотики:
Хронический пародонтит: антибиотикотерапия обычно рекомендуется пациентам с прогрессирующим разрушением пародонта даже после традиционного механического лечения, пациентам, не отвечающим на пародонтологическую терапию (рефрактерный пародонтит), и пациентам с рецидивирующим заболеванием. .[1,4] При обзоре соответствующей литературы [2–5] было предложено использование следующих антибиотиков:
Тетрациклин, доксициклин, метронидазол, клиндамицин, амоксициллин + клавулиновая кислота (аугментин), азитромицин, метронидазол + амоксициллин, спирамицин.
Агрессивный пародонтит: Локализованный агрессивный пародонтит (LAP), в основном связанный с Aggregatibacteractinomycetemcomitan scan, можно контролировать или искоренять с помощью системной комбинированной терапии метронидазолом и амоксициллином.[1] При локализованном и генерализованном агрессивном пародонтите рекомендуются следующие антибиотики: [2,3,5]
Тетрациклин, доксициклин, миноциклин, метронидазол, амоксициллин + клавулиновая кислота (аугментин), метронидазол + амоксициллин.
Некротические заболевания пародонта: Пациенты с умеренным или тяжелым НУГ или некротическим язвенным периодонтитом (НЯП), местной лимфаденопатией и системным поражением нуждаются в терапии антибиотиками. Рекомендуются антибиотики амоксициллин, метронидазол и комбинация амоксициллин + метронидазол.[1,3,5]
Пародонтальный абсцесс: Антибактериальная терапия показана при пародонтальных абсцессах с системными проявлениями (лихорадка, недомогание, лимфаденопатия). Антибиотики для лечения абсцессов следует назначать в сочетании с хирургическим разрезом и дренированием [3].
Схемы приема антибиотиков для взрослых пациентов с острыми пародонтальными абсцессами [3]
Амоксициллин: ударная доза 1,0 г с последующей поддерживающей дозой 500 мг / т.я бы. в течение 3 дней с последующим обследованием пациента для определения необходимости дальнейшей антибактериальной терапии или корректировки дозировки.
При аллергии на ß-лактамные препараты: Азитромицин: ударная доза 1,0 г в день 1, затем 500 мг / раз в день. на 2-й и 3-й дни; или Клиндамицин: ударная доза 600 мг в день 1, затем 300 мг / q.i.d. в течение 3 дней.
ПРИНЦИПЫ ДОЗИРОВКИ АНТИБИОТИКОВ [11]
Применяйте высокие дозы в течение короткого времени: Успех антибиотика зависит от поддержания концентрации в крови и тканях выше минимальной ингибирующей концентрации для целевого организма.Высокие концентрации более важны для аминогликозидов, метронидазола и хинолонов (антибиотики, зависящие от концентрации), тогда как длительное воздействие антимикробного агента на организм более критично для бета-лактамов (антибиотиков, зависящих от времени).
Используйте пероральную нагрузочную дозу антибиотика: без ударной дозы для достижения максимального терапевтического уровня в крови и тканях при пероральном введении требуется 6-12 часов.
Достигните уровня антибиотика в крови в 2-8 раз превышающего минимальную ингибирующую концентрацию: такие уровни в крови необходимы для компенсации тканевых барьеров, препятствующих проникновению антибиотика в место инфекции.
Используйте частые интервалы дозирования: это важно для старых бета-лактамных антибиотиков, таких как пенициллин V и цефалоспорины первого поколения (цефалексин, цефрадин), чтобы поддерживать относительно постоянный уровень в крови.
Определите продолжительность терапии по ремиссии заболевания: прием антибиотика прекращается, когда защитные силы пациента-хозяина получили контроль над инфекцией и инфекция, с достаточной степенью уверенности, исчезнет или разрешится.Системно применяемые бактериостатические антибиотики обычно требуют более длительных периодов введения, чтобы быть эффективными по сравнению с их бактерицидными аналогами.
АНТИБИОТИКИ, ОБЫЧНО ИСПОЛЬЗУЕМЫЕ В ПЕРИОДОНТЕ
Восемь основных групп антибиотиков были тщательно изучены для лечения заболеваний пародонта; тетрациклин, миноциклин, доксициклин, эритромицин, клиндамицин, ампициллин, амоксициллин и метронидазол. [10] Ниже приводится краткий обзор этих групп лекарств:
Тетрациклин
Фармакология
Произведено естественным путем из определенных видов Streptomyces или получено полусинтетическим путем.
Бактериостатические препараты, эффективные против быстро размножающихся бактерий и грамположительных бактерий, чем грамотрицательные бактерии.
Концентрация в десневой щели в 2-10 раз выше, чем в сыворотке [5].
Обладают уникальными неантибактериальными характеристиками — ингибированием коллагеназы [12], ингибированием хемотаксиса нейтрофилов, противовоспалительным действием [10], ингибированием прикрепления микробов [13] и кондиционированием поверхности корня [14].
Механизм действия
Действует путем ингибирования синтеза белка путем связывания с 30 S-рибосомами в восприимчивом организме.[9]
Клиническое применение
Вспомогательные вещества при лечении локализованного агрессивного пародонтита (LAP).
Остановить потерю костной массы и подавить уровни A. actinomycetemcomitans в сочетании с масштабированием и строганием корня.
Тетрациклин, миноциклин и доксициклин являются полусинтетическими членами группы тетрациклинов, которые использовались в пародонтологической терапии.
Тетрациклин
Режим дозирования — 250 мг четыре раза в день, недорогой, меньшее соблюдение.
Миноциклин
Эффективен против широкого спектра микроорганизмов.
Подавляет спирохеты и подвижные стержни так же эффективно, как шелушение и выравнивание корня, причем подавление проявляется в течение 3 месяцев после терапии.
Можно давать два раза в день, что способствует соблюдению требований.
Хотя он связан с меньшей фототоксичностью и почечной токсичностью, чем тетрациклин, может вызывать обратимое головокружение.
Повышает уровень десневой жидкости в 5 раз выше уровня в крови.[15]
За исключением действия миноциклина на актиномицетов, ни один из тетрациклинов существенно не ингибирует рост оральных грамположительных организмов путем системной доставки.
Доксициклин
Тот же спектр активности, что и миноциклин.
Соблюдение режима приветствуется, поскольку его следует принимать один раз в день, абсорбция из желудочно-кишечного тракта лишь незначительно изменяется из-за кальция, ионов металлов или антацидов. [5]
Рекомендуемая доза составляет 100 мг 2 раза в день в первый день, затем 100 мг о.d. Чтобы уменьшить расстройство желудочно-кишечного тракта, можно принимать 50 мг два раза в день.
Примечание: сравнение биологических эффектов, пиковых концентраций после системного введения и обычных доз тетрациклинов для взрослых было проиллюстрировано на.
Таблица 1
Сравнение биологических эффектов, пиковых концентраций после системного введения и обычной дозировки тетрациклинов для взрослых (все значения в мкг / мл) [10]
Метронидазол
Фармакология
Синтетическое соединение нитроимидазола с бактерицидным действием в первую очередь воздействуют на облигатные грамположительные и грамотрицательные анаэробы. Campylobacterrectus — единственный факультативный анаэроб и вероятный патоген пародонта, чувствительный к низким концентрациям метронидазола.
Спектр высокоактивного лечения инфекций Fusobacterium и Selenomonas , лучший кандидат для инфекций Peptostreptococcus , приемлемый кандидат для инфекций P. gingivalis, Pintermedia и C. rectus , плохой выбор для A.actinomycetemcomitans и E. разъедает инфекцию , существенно не подавляет рост полезных видов [10].
Концентрации, измеренные в десневой жидкости, обычно немного ниже, чем в плазме.
Механизм действия
Метронидазол действует путем ингибирования синтеза ДНК.
Клиническое применение
Для лечения гингивита, острого язвенно-некротического гингивита, хронического пародонтита и агрессивного пародонтита.
В качестве монотерапии метронидазол менее эффективен, его следует использовать в сочетании с выравниванием корня, хирургическим вмешательством или с другими антибиотиками. Чаще всего назначают по 250 мг три раза в день в течение 7 дней.
В исследовании Haffajee et al. . [16] участки с начальной глубиной кармана ≥6 мм показали значительно большее уменьшение глубины кармана и большее усиление прикрепления у субъектов, получавших метронидазол или азитромицин, чем у субъектов, получавших доксициклин.
Пенициллин
Фармакология
Натуральные и полусинтетические производные бульонных культур плесени пеницилла.
Узкий спектр и бактерицидный характер. Основная активность в грамположительном спектре. Только пенициллины расширенного спектра, такие как ампициллин и амоксициллин, обладают значительной антибактериальной антимикробной активностью в отношении грамотрицательных видов [10].
Механизм действия
Вмешивается в синтез клеточной стенки бактерий, ингибирует транспептидазы, так что перекрестное связывание не происходит.
Клиническое применение
В ведении пациентов с агрессивным пародонтитом как в локальной, так и в генерализованной формах. Рекомендуемая дозировка — 500 мг 3 раза в день в течение 8 дней.
Проявляет высокую антимикробную активность на уровнях, которые встречаются в GCF для всех пародонтальных патогенов, кроме E. corrodens, S. sputigena и Peptostreptococcus, подавляет рост грамположительных факультативных анаэробов. [10]
Исследования показывают, что более 60% взрослых пациентов с пародонтитом, взятых в пробах, содержат зубной налет, который проявляет активность β-лактамазы.По этой причине введение пенициллинов, чувствительных к β-лактамазе, включая только амоксициллин, обычно не рекомендуется и в некоторых случаях может ускорить разрушение пародонта.
Амоксициллин-клавуланат (Аугментин) — общепринятой стратегией является введение амоксициллина с ингибитором бета-лактамазы, таким как клавулановая кислота. Штаммы, продуцирующие бета-лактамазу, обычно чувствительны к этому препарату. Аугментин может быть полезен при лечении пациентов с рефрактерным или локализованным агрессивным пародонтитом.
При управляемой регенерации тканей системная терапия амоксициллин-клавулановой кислотой использовалась для подавления патогенов пародонта и увеличения клинического прикрепления [3].
Цефалоспорины
Фармакология
Используется для инфекций, которые в противном случае можно было бы лечить с помощью пенициллина.
Устойчив к ряду β-лактамаз, обычно активен против пенициллина.
Способ действия
Механизм действия такой же, как у пенициллинов, т.е.е. ингибирование синтеза клеточной стенки бактерий. Однако они связываются с белками, отличными от тех, которые связывают пенициллины. [15]
Клиническое применение
Цефалексин — цефалоспорин, доступный для перорального приема.
Достигает высоких концентраций в GCF.
Эффективно подавляет рост грамотрицательных облигатных анаэробов, не подавляет грамотрицательные факультативные анаэробы. [10]
Новые цефалоспорины с повышенной грамотрицательной эффективностью могут быть полезны при лечении заболеваний пародонта.
Клиндамицин
Фармакология
Эффективен против анаэробных бактерий и у пациентов с аллергией на пенициллин.
Механизм действия
Подавление синтеза белка путем связывания с 50 S рибосомой.
Клиническое применение
Клиндамицин обладает более высоким антимикробным действием, чем другие антибиотики.
Gordon et al . [17] наблюдали среднее увеличение клинического прикрепления на 1.5 мм и снижение активности заболевания у пациентов через 24 месяца после дополнительной терапии клиндамицином.
Walker и др. . [18] показали, что клиндамицин способствует стабилизации рефрактерных пациентов. Дозировка составляла 150 мг 4 раза в день в течение 10 дней.
Jorgensen и Slots [19] рекомендовали режим 300 мг 2 раза в день в течение 8 дней.
Ципрофлоксацин
Фармакология
Фторированный 4-хинолоновый антибиотик, доступный для перорального применения.
Сильный ингибитор грамотрицательных бактерий (все факультативные и некоторые анаэробные предполагаемые пародонтальные патогены), включая Pseudomonas aeruginosa , со значениями MIC 90 в диапазоне от 0,2 до 2 мкг / мл. [10]
Механизм действия
Ингибирование репликации и транскрипции бактериальной ДНК путем ингибирования фермента ДНК-гиразы, фермента, уникального для прокариотических клеток. [9]
Клиническое использование
Облегчает формирование микрофлоры, связанной со здоровьем пародонта, минимальное воздействие на виды стрептококков, которые связаны со здоровьем пародонта.
В настоящее время ципрофлоксацин является единственным антибиотиком в пародонтальной терапии, к которому чувствительны все штаммы A. actinomycetemcomitans .
Также используется в сочетании с нитроимидазолами (метронидазол и тинидазол).
Макролиды
Фармакология
Содержат полилактоновое кольцо, к которому присоединен один или несколько дезоксисахаров.
Может быть бактериостатическим или бактерицидным, в зависимости от концентрации препарата и природы микроорганизма.
Макролидные антибиотики, используемые для лечения пародонта, включают эритромицин, спирамицин и азитромицин.
Принципиальным ограничением эритромицина является его плохая абсорбция тканями. Препараты для системного введения доступны в виде пролекарств (эстолат эритромицина, стеарат эритромицина или этилсукцинат эритромицина) для облегчения абсорбции. Пролекарство имеет слабую антибактериальную активность, пока не будет гидролизовано эстеразами сыворотки крови.
Механизм действия
Подавляет синтез белка путем связывания с 50 S рибосомными субъединицами чувствительных микроорганизмов и препятствует трансляции.
Эритромицин
Клиническое применение
Чрезвычайно безопасный препарат, который часто рекомендуется как альтернатива пенициллину для пациентов с аллергией.
Уровни десневой жидкости предполагают, что только небольшая часть достигает пародонтального кармана оральным путем.
Спирамицин
В высоких концентрациях выделяется со слюной. [5] Результаты различных клинических испытаний показали хорошую эффективность спирамицина при лечении пародонтита, а метаанализ этих исследований выявил высокий уровень доказательств, подтверждающих его эффективность.[2,4,8] Было показано, что он снижает объем жидкости десневой щели, глубину кармана и уровень поддесневых спирохет. [1] Herrera и др. . [6] в амета-анализе, оценивающем спирамицин, амоксициллин плюс метронидазол и метронидазол, показали статистически значимый дополнительный эффект спирамицина по сравнению с другими антибиотиками в отношении уменьшения глубины кармана при зондировании для участков с начальной глубиной зондирования более 6 мм.
Клиническое применение
Эффективен против грамположительных организмов, оказывает минимальное влияние на повышение уровня прикрепления.
Азитромицин
Клиническое применение
Эффективен против анаэробов и грамотрицательных бактерий.
После перорального приема 500 мг 1 раз в день в течение 3 дней значительные уровни азитромицина могут быть обнаружены в большинстве тканей в течение 7-10 дней.
Было высказано предположение, что азитромицин проникает в фибробласты и фагоциты в концентрациях, в 100-200 раз превышающих концентрацию во внеклеточном пространстве. Азитромицин активно транспортируется фагоцитами к участкам воспаления, а затем напрямую высвобождается в участки воспаления по мере разрыва фагоцитов во время фагоцитоза.[5]
Для терапевтического использования требуется однократная доза 250 мг / день в течение 5 дней после начальной ударной дозы 500 мг.
Аминогликозиды
Подавляют синтез белка путем необратимого связывания с конкретным белком или белками 30 S субъединицы рибосомы.
Неактивны в анаэробных условиях, поскольку внутриклеточный транспорт серьезно нарушается в отсутствие кислорода. Следовательно, все анаэробные бактерии заметно устойчивы, даже если они содержат рибосомы, чувствительные к этим антибиотикам.[15]
Примечание: побочные эффекты некоторых антибиотиков, используемых при лечении заболеваний пародонта, описаны в.
Таблица 2
Отдельные побочные эффекты антибиотиков, используемых при лечении заболеваний пародонта [4]
Есть пять серьезных проблем, которые замедляют прогресс антибактериальной терапии: [2]
Заболевания пародонта неоднородны;
Клинический диагноз ставится на основании клинических признаков, а не молекулярной патологии;
Фактический причинный фактор (ы) окончательно не идентифицирован;
Отсутствие микробиологического отбора проб.
Существует множество различных протоколов применения антибиотиков, но мало хорошо спланированных рандомизированных контролируемых испытаний, в которых проверяется эффективность этих протоколов.
Инфекции пародонта можно рассматривать как смешанные инфекции, в которых задействованы различные аэробные, микроаэрофильные и анаэробные бактерии, как грамотрицательные, так и грамположительные, чувствительные к различным лекарствам. Следовательно, в некоторых клинических ситуациях кажется лучше использовать более одного антибиотика, чтобы покрыть все пародонтальные патогены.
Комбинация антибиотиков может помочь [4]
Расширить антимикробный диапазон терапевтического режима за пределы того, который достигается любым отдельным антибиотиком.
Для предотвращения или предупреждения возникновения бактериальной устойчивости с помощью агентов с перекрывающимися антимикробными спектрами.
Для снижения дозы отдельных антибиотиков за счет использования возможного синергизма между двумя лекарствами против целевых организмов.
Недостатками комбинирования антибиотиков являются: [4]
Увеличение побочных реакций
Антагонистические лекарственные взаимодействия с неправильно подобранными антибиотиками.
ПОСЛЕДОВАТЕЛЬНЫЕ СИСТЕМНЫЕ АНТИБИОТИКИ
Антибиотики, обладающие бактериостатическим действием (например, тетрациклин), обычно требуют наличия быстро делящихся микроорганизмов. Они не работают должным образом, если одновременно вводится бактерицидный антибиотик (например, амоксициллин или метронидазол). Когда требуются оба типа лекарств, их лучше вводить последовательно, а не в комбинации, чтобы избежать неблагоприятного взаимодействия, но получить пользу от обоих. [5]
В одном из таких исследований шести пациентам с рецидивирующим прогрессирующим периодонтитом давали обычную для взрослых дозу доксициклина в течение 4 дней, а затем амоксициллин с клавуланатом в течение 5 дней.Пятерым подобным пациентам давали только доксициклин в течение 10 дней. Через 25 недель пациенты, получавшие последовательную комбинацию, имели значительно большее уменьшение глубины кармана, чем пациенты, получавшие только доксициклин. [2]
В другом исследовании все пациенты с рецидивирующим пародонтитом получали регулярные двухмесячные и последовательные дозы доксициклина и метронидазола. В группе комбинированных антибиотиков у 9% наблюдался рецидив периодонтита, тогда как у 42% группы плацебо наблюдались признаки рецидива заболевания.Хотя эти различия кажутся статистически значимыми, через 7 месяцев после приема метронидазола различий в микробиоте между группами обнаружить не удалось [2].
КОМБИНИРОВАННАЯ ТЕРАПИЯ
Было показано, что комбинация метронидазола и амоксициллина (МА) является эффективным антибиотиком для борьбы с инфекциями пародонта, ассоциированными с Aggregatibacter actinomycetemcomitans и Porphyromonas gingivalis [20].
Один важный клинический результат исследования Winkel et al .[21] было наблюдение, что пациенты с поддесневым P. gingivalis на исходном уровне, получавшие метронидазол + амоксициллин, показали примерно половину количества карманов размером> 5 мм после терапии по сравнению с P. gingivalis положительными пациентами, получавшими плацебо. Guerreo и др. . [22] использовали сопоставимый протокол лечения пациентов с агрессивным пародонтитом и показали значительно лучшее улучшение всех пародонтальных параметров у пациентов, получавших антибиотики, по сравнению с пациентами, получавшими плацебо, через 6 месяцев после лечения.
Эти исследования показали, что как при хроническом, так и при агрессивном пародонтите антибиотики приводят к лучшему разрешению воспаления пародонта, большей глубине зондирования и уменьшению потери прикрепления.
Метронидазол и клиндамицин, по-видимому, более эффективны в уничтожении анаэробных пародонтопатических бактерий, чем доксициклин или только механическая терапия. [23]
Комбинация метронидазола и ципрофлоксацина эффективна против A. actinomycetemcomitans .Метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин — на факультативные анаэробы. Это мощная комбинация против смешанных инфекций. Исследования этой комбинации препаратов при лечении рефрактерного пародонтита документально подтвердили заметное клиническое улучшение [24].
МЕДИЦИНСКИЕ УСЛОВИЯ, НЕОБХОДИМЫЕ ПРИМЕНЕНИЕ ПРЕДОПЕРАЦИОННЫХ АНТИБИОТИКОВ
Пациенты с неконтролируемым диабетом, трансплантацией органов, трансплантацией костного мозга, протезированием суставов, лейкемией, нейтропенией, тромбоцитопенией подвергаются большему риску развития инфекции после стоматологических процедур из-за снижения иммуносупрессии иммунных клеток.[25,26] Пациенты с хроническим заболеванием почек также нуждаются в профилактике антибиотиками для предотвращения эндартериита артериовенозной фистулы или шунта. [25] Для профилактики инфекционного эндокардита у пациентов, у которых в анамнезе был инфекционный эндокардит, протезы сердечных клапанов, серьезные врожденные пороки сердца (тетралогия Фалло, транспозиция магистральных артерий, хирургически сконструированные системные легочные шунты или кондуиты), приобретенная клапанная функция (например, ревматическая болезнь сердца) , гипертрофическая кардиомиопатия, пролапс митрального клапана с клапанной регургитацией, утолщение створок или и то, и другое, рекомендуется профилактика антибиотиками.[25]
Пародонтологические процедуры, рассматриваемые как процедуры высокого риска у этих пациентов, включают зондирование, удаление зубного камня, выравнивание корня, поддесневое введение волокон или полоски антибиотика, интралигаментарные местные инъекции анестетика, профилактическую чистку зубов или имплантатов с ожидаемым кровотечением, пародонтологическую операцию, установка зубных имплантатов. [27] Амоксициллин чаще всего используется для антибиотикопрофилактики. Рекомендуемая доза составляет 2 г для взрослых и 50 мг / кг для детей перорально за час до процедуры.Пациентам, которые не могут принимать пероральные препараты, ампициллин вводят внутримышечно или внутривенно в дозе 2,0 г взрослым и 50 мг / кг детям в течение 30 минут до процедуры. У пациентов с аллергией на пенициллин предпочтительными антибиотиками являются клиндамицин (взрослые, 600 мг; дети, 20 мг / кг перорально за час до процедуры), цефалексин или цефадроксил (взрослые, 2,0 г; дети, 50 мг / кг перорально за час до процедуры). ), Азитромицин или кларитромицин (взрослые, 500 мг; дети, 15 мг / кг перорально за час до процедуры).Пациентам с аллергией на пенициллин, которые не могут принимать пероральные препараты, назначают клиндамицин (взрослые, 600 мг; дети, 15 мг / кг внутривенно за час до процедуры) или цефазолин (взрослые, 1,0 г; дети, 25 мг / кг внутримышечно или внутривенно в течение За 30 минут до процедуры). [27]
КЛИНИЧЕСКИЕ ПРИЧИНЫ НЕДОСТАТОЧНОСТИ АНТИБИОТИКА
Клинические причины неэффективности антибиотиков следующие: [11]
Неправильный выбор антибиотика
Появление устойчивых к антибиотикам микроорганизмов
Слишком низкая концентрация в крови антибиотик
Медленный рост микроорганизмов
Нарушение защитных сил хозяина
Несоблюдение пациентом режима
Антагонизм антибиотика
Неспособность антибиотика проникнуть в очаг
Ограниченная васкуляризация или снижение кровотокаНеблагоприятные местные факторы (снижение pH ткани или напряжение кислорода)
Неспособность устранить источник инфекции (отсутствие разреза и дренажа)
РЕЗЮМЕ
Установлено это си стволовые антибиотики могут значительно усилить эффект механической пародонтологической терапии в сочетании с мерами, улучшающими гигиену полости рта.Клинические исследования системной антибактериальной терапии у взрослых пациентов с пародонтитом, рефрактерным пародонтитом, агрессивным пародонтитом представлены в . Как было предложено Herrera и др. . [6] и Haffajee и др. . [8], средний «прирост» прикрепления 0,3-0,4 мм может показаться небольшим, но он был основан на изменении во рту, включая участки с неглубокие глубины зондирования, улучшение которых после терапии можно было бы ожидать умеренно. В качестве ориентира, пациенты с пародонтитом, наблюдаемые после лечения и на поддерживающей пародонтальной терапии в течение примерно 12 лет, испытали только среднегодовую среднюю потерю прикрепления во рту, равную 0.От 042 мм (субъекты с нормальной восприимчивостью) до 0,067 мм (субъекты с высокой восприимчивостью). [28] Таким образом, «прирост» уровня привязанности на 0,3 мм будет эквивалентен обращению вспять 4-7 лет прогрессирования болезни в популяции, получавшей лечение и поддерживающуюся [8].
Таблица 3
Клинические исследования системной антибиотикотерапии у взрослых пациентов с пародонтитом с недавней активностью заболевания до начала антибактериальной терапии [29]
Все антибиотики, используемые в пародонтологической терапии, подавляют рост основных патогенов пародонта P.gingivalis, C. rectus и Capnocytophaga . Напротив, ни один из них не является особенно эффективным в ингибировании E. corrodens (лучше всего миноциклин и доксициклин). Миноциклин, по-видимому, является наиболее эффективным антибиотиком, который достигает уровней, которые должны быть полностью ингибирующими (активность антибиотика = 600%) для большинства патогенов пародонта, но также может подавлять рост полезных видов [10]. Амоксициллин почти так же эффективен, как миноциклин.Тетрациклин, наиболее часто используемый антибиотик, по-видимому, является относительно плохим выбором для лечения инфекций A. actinomycetemcomitans , для которых он использовался наиболее часто. Эритромицин — плохой выбор для лечения любой патогенной инфекции полости рта. Метронидазол уникально эффективен при лечении инфекций Selenomonassputigena и Peptostreptococcus и равен миноциклину при лечении инфекций Fusobacterium .
ЗАКЛЮЧЕНИЕ
Инфекции пародонта могут вовлекать множество патогенов с разной чувствительностью к противомикробным препаратам и разными типами резистентности.При пародонтальных инфекциях тканевые барьеры и биопленки следует удалять механической обработкой до или с помощью антибиотиков. Для успешного лечения пародонта необходимо тщательно определить статус заболевания пародонта и режим антимикробной терапии. Если противомикробные средства против заболеваний пародонта не будут использоваться разумно, мы можем вскоре столкнуться с новой породой оральных микроорганизмов с повышенной защитой, которая обеспечит выживание вида, позволит повысить патогенность и передать генетический материал, кодирующий повышенную вирулентность и устойчивость к антибиотикам, другим оральным микроорганизмам. и неоральные микроорганизмы.
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Слоты Дж., Тинг М. Системные антибиотики в лечении заболеваний пародонта. Периодонтол 2000. 2002; 28: 106–76. [PubMed] [Google Scholar] 2. Эллен Р.П., Маккулок, Калифорния. Доказательства против эмпиризма: рациональное использование системных антимикробных средств для лечения пародонтита. Периодонтол 2000. 1996; 10: 29–44. [PubMed] [Google Scholar] 3.Слотс Дж. Комитет по исследованиям, науке и терапии. Системные антибиотики в пародонтологии. J Periodontol. 2004. 75: 1553–65. [PubMed] [Google Scholar] 4. ван Винкельхофф AJ, Рамс TE, Слотс Дж. Системная антибактериальная терапия в пародонтологии. Периодонтол 2000. 1996; 10: 45–78. [PubMed] [Google Scholar] 5. Жолковский Д.Л., Чианцио С. Химиотерапевтические средства. В: Carranza FA, Newman MG, Takei HH, Klokkevold PR, редакторы. Клиническая пародонтология. 10-е изд. Филадельфия: У. Б. Сондерс; 2006. С. 798–812. [Google Scholar] 6.Herrera D, Sanz M, Jepsen S, Needleman I., Roldan S. Систематический обзор эффекта системных противомикробных препаратов в качестве дополнения к масштабированию и выравниванию корней у пациентов с пародонтитом. J Clin Periodontol. 2002; 29: 136–59. [PubMed] [Google Scholar] 7. Слоты Дж., Макдональд Э.С., Новзари Х. Инфекционные аспекты регенерации пародонта. Периодонтол 2000. 1999; 19: 164–72. [PubMed] [Google Scholar] 8. Haffajee AD, Socransky SS, Gunsolley JC. Системная противоинфекционная терапия пародонта: систематический обзор. Ann Periodontol.2003. 8: 115–81. [PubMed] [Google Scholar] 9. Tripathi KD. Противомикробные препараты: общие соображения. В: Трипати К.Д., редактор. Основы медицинской фармакологии. 5-е изд. Нью-Дели: Jaypee Publishers; 2003. С. 627–40. [Google Scholar] 10. Гудсон Дж. М.. Антимикробные стратегии лечения заболеваний пародонта. Периодонтол 2000. 1994; 5: 142–68. [PubMed] [Google Scholar] 11. Pallasch TJ. Фармакокинетические принципы антимикробной терапии. Периодонтол 2000. 1996; 10: 5–11. [PubMed] [Google Scholar] 12.Голуб Л.М., Рамамурти Н., Макнамара Т.Ф., Гомес Б., Вольф М., Казино А и др. Тетрациклины подавляют активность тканевой коллагеназы. Новый механизм лечения пародонтоза. J Periodontal Res. 1984; 19: 651–5. [PubMed] [Google Scholar] 13. Ланц М.С., Рэй Т., Кришанасами С., Персон Д.Е. Субингибирующие концентрации тетрациклина изменяют связывание фибриногена с помощью Bucferoidesinterrnedius. Антимикробные агенты Chemother. 1987; 31: 1915–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Wikesjö UM, Baker PJ, Christersson LA, Genco RJ, Lyall RM, Hic S и др.Биохимический подход к регенерации пародонта: лечение тетрациклином улучшает состояние поверхности дентина. J Periodont Res. 1986; 21: 322–9. [PubMed] [Google Scholar] 15. Уокер CB. Избранные противомикробные средства: механизмы действия, побочные эффекты и лекарственные взаимодействия. Периодонтол 2000. 1996; 10: 12–28. [PubMed] [Google Scholar] 16. Haffajee AD, Torresyap G, Socransky SS. Клинические изменения после четырех различных пародонтологических методов лечения хронического пародонтита: результаты за 1 год. J Clin Periodontol.2007; 34: 243–53. [PubMed] [Google Scholar] 17. Гордон Дж., Уокер С., Ламстер И., Вест Т., Сокранский С., Сейгер М. и др. Эффективность клиндамицина гидрохлорида при рефрактерном периодонтите — результаты через 12 месяцев. J Periodontol. 1985; 56: 75–80. [PubMed] [Google Scholar] 18. Уокер CB, Гордон JM, Магнуссон I, Кларк WB. Роль антибиотиков в лечении рефрактерного пародонтита. J Periodontol. 1993; 64: 772–81. [PubMed] [Google Scholar] 19. Йоргенсон М.Г., Слотс Дж. Ответственное использование противомикробных препаратов в пародонтологии.J Calif Dent Assoc. 2000. 28: 185–93. [PubMed] [Google Scholar] 20. ван Винкельхофф AJ, Винкель EG. Антибиотики в пародонтологии: правильно или неправильно? J Periodontol. 2009. 80: 1555–8. [PubMed] [Google Scholar] 21. Винкель EG, ван Винкельхофф AJ, Тиммерман MF, Ван дер Фельден U, ван дер Вейден GA. Амоксициллин плюс метронидазол в лечении взрослых пациентов с пародонтитом. Двойное слепое плацебо-контролируемое исследование. J Clin Periodontol. 2001. 28: 296–305. [PubMed] [Google Scholar] 22. Герреро А., Гриффитс Г.С., Нибали Л., Суван Дж., Молес Д.Р., Лорелл Л. и др.Дополнительные преимущества системного амоксициллина и метронидазола при нехирургическом лечении генерализованного агрессивного пародонтита: рандомизированное плацебо-контролируемое клиническое исследование. J Clin Periodontol. 2005. 32: 1096–107. [PubMed] [Google Scholar] 23. Сигуш Б., Байер М., Клингер Г., Пфистер В., Глокманн Э. Двухэтапная безоперационная процедура и системные антибиотики в лечении быстро прогрессирующего пародонтита. J Periodontol. 2001. 72: 275–83. [PubMed] [Google Scholar] 24. Рамс Т.Е., Фейк Д., Слотс Дж. Лечение рецидивирующего пародонтита у взрослых ципрофлоксацином / метронидазолом.J Dent Res. 1992; 71: 319. [Google Scholar] 25. Мили Б.Л., Клоккевольд П.Р., Отомо-Коргель Дж. Пародонтологическое лечение пациентов с нарушениями здоровья. В: Carranza FA, Newman MG, Takei HH, Klokkevold PR, редакторы. Клиническая пародонтология. 10-е изд. Филадельфия: У. Б. Сондерс; 2006. С. 650–64. [Google Scholar] 26. Маленький JW, Фалас Д.А., Миллер С.С., Родус Н.Л. 7-е изд. Сент-Луис: Мосби Эльзевьер; 2008. Стоматологическое лечение пациента с ограниченными возможностями здоровья; С. 1–40. [Google Scholar] 27. Тонг, округ Колумбия, Ротвелл, BR. Антибиотикопрофилактика в стоматологии: обзор и практические рекомендации.J Am Dent Assoc. 2000; 131: 366–74. [PubMed] [Google Scholar] 28. Rosling B, Serino G, Hellstrom MK, Socransky SS, Lindhe J. Продольные изменения тканей пародонта во время поддерживающей терапии. Результаты исследований субъектов с нормальной и высокой предрасположенностью к заболеваниям пародонта. J Clin Periodontol. 2001; 28: 241–9. [PubMed] [Google Scholar]Системная антибактериальная терапия в пародонтологии
Dent Res J (Исфахан). 2012 сентябрь-октябрь; 9 (5): 505–515.
Anoop Kapoor
1 Отделение пародонтологии оральной имплантологии, Стоматологический колледж и больница Бходжи, Бадди, Химачал-Прадеш, Индия
Ранжан Малхотра
2 Отделение пародонтологии и стоматологической имплантологии, Национальный колледж и стоматологическая больница Гулабгар. , Дерабасси, р-н.SAS Nagar, Мохали (Пенджаб), Индия
Vishakha Grover
2 Отделение пародонтологии и оральной имплантологии, Национальный стоматологический колледж и больница, Гулабгарх, Дерабасси, р-н. SAS Nagar, Мохали (Пенджаб), Индия
Deepak Grover
2 Отделение пародонтологии и оральной имплантологии, Национальный стоматологический колледж и больница, Гулабгарх, Дерабасси, р-н. SAS Nagar, Мохали (Пенджаб), Индия
1 Отделение пародонтологии оральной имплантологии, Стоматологический колледж и больница Бходжи, Бадди, Химачал-Прадеш, Индия
2 Отделение пародонтологии и оральной имплантологии, Национальный стоматологический колледж и больница, Гулабгарх, Дерабасси, р-н.SAS Nagar, Мохали (Пенджаб), Индия
Адрес для корреспонденции: Д-р Ануп Капур, Отделение пародонтологии и оральной имплантологии, Стоматологический колледж и больница Бходжи, Бадди, Химачал-Прадеш, Индия. Электронная почта: moc.ffider@roopak_poonardПоступила в редакцию января 2012 г .; Принята в печать 2012 г., май.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Системные антибиотики в сочетании со скейлингом и выравниванием корня (SRP) могут предложить дополнительное преимущество по сравнению с одним SRP при лечении периодонтита с точки зрения потери клинического прикрепления (CAL) и изменения глубины кармана, а также снижения риска дополнительных Потеря CAL. Однако антибиотики не безобидные лекарства. Их использование должно быть оправдано на основе четко установленной потребности и не должно заменять адекватное местное лечение.Цель этого обзора — обсудить обоснование, правильный выбор, дозировку и продолжительность антибактериальной терапии, чтобы оптимизировать эффективность лекарственной терапии.
Ключевые слова: Пародонтит, пародонтит, шелушение и выравнивание корней, системная антибактериальная терапия
ВВЕДЕНИЕ
В течение последних двух десятилетий стоматологи и микробиологи использовали пародонтологическую антибактериальную терапию как мощное дополнение к традиционной механической обработке раны для терапевтического лечения заболевания пародонта [1,2], свидетельствующие о бактериальной специфичности пародонтита, накапливаются и усиливаются.Антибиотики — это природные или синтетические органические вещества, которые в низких концентрациях подавляют или убивают селективные микроорганизмы [1].
Концепция пародонтологической терапии антибиотиками сосредоточена на патогенной микробиоте, пациенте и лекарстве. [3] Существует множество антибиотиков, которые можно использовать для лечения пародонтальных инфекций, но часто неясно, какой антибиотик принесет наибольшую пользу пациенту с конкретной пародонтальной инфекцией с минимальными побочными эффектами.
Обсуждение ниже касается обоснования, правильного выбора, дозировки и продолжительности антибактериальной терапии, чтобы оптимизировать эффективность лекарственной терапии.
ОБОСНОВАНИЕ АНТИБИОТИЧЕСКОЙ ТЕРАПИИ
Механическое и хирургическое лечение в сочетании с надлежащими мерами гигиены полости рта может остановить или предотвратить дальнейшую потерю прикрепления пародонта у большинства людей за счет уменьшения общей наддесневой бактериальной массы. [4] Однако, несмотря на тщательное стоматологическое лечение, у некоторых людей по-прежнему наблюдается разрушение пародонта, что может быть связано со способностью основных пародонтальных патогенов, таких как Porphyromonasgingivalis, Aggregatibacteractinomycetemcomitans, Fusobacterium-nucleatum, Treponemadenticola , бактероидов, проникать в ткани пародонта или оставаться в тканях пародонта или оседать в них. другие зубные структуры вне досягаемости пародонтальных инструментов или из-за слабых защитных механизмов организма.[4] Кроме того, предполагаемые патогены пародонта («красный комплекс») имеют тенденцию находиться в части биопленки, прикрепленной к эпителиальной поверхности пародонтального кармана, и пациент не может добраться до этого места во время гигиены полости рта. [5]
Основными кандидатами на системную противомикробную терапию являются пациенты, у которых наблюдается потеря привязанности после кажущейся адекватной традиционной терапии, или пациенты с агрессивными формами пародонтита или связанные с предрасполагающими заболеваниями или рефрактерным пародонтитом.[6] Пациентам с острыми или тяжелыми инфекциями пародонта (пародонтальный абсцесс, острый некротический гингивит / пародонтит) также может помочь терапия антибиотиками. [3]
Системная пародонтальная антибиотикотерапия направлена на усиление механического лечения пародонта и поддержку системы защиты хозяина в преодолении инфекции путем уничтожения поддесневых патогенов, которые остаются после традиционной механической пародонтальной терапии. [4] Восприимчивость бактерий к антибиотикам может быть ключом к эффективности системных антибиотиков при лечении заболеваний пародонта.Некоторые химиотерапевтические агенты также могут уменьшать разрушение коллагена и костей благодаря своей способности ингибировать фермент коллагеназу. Пациенты с гингивитом или стабильным пародонтитом взрослых обычно хорошо реагируют на механическую пародонтологическую терапию и не получают дополнительной пользы от терапии антибиотиками.
РУКОВОДСТВО ПО ПРИМЕНЕНИЮ АНТИБИОТИКОВ ПРИ ПЕРИОДОНТАЛЬНОМ ЗАБОЛЕВАНИИ
Клинический диагноз и ситуация диктуют необходимость возможной антибактериальной терапии в качестве дополнения к борьбе с активным заболеванием пародонта, поскольку диагноз пациента может измениться со временем.[5]
Продолжающаяся активность заболевания является показанием к вмешательству на пародонте и возможному микробиологическому анализу путем отбора образцов зубного налета. Также случаи рефрактерного или агрессивного пародонтита могут указывать на необходимость антимикробной терапии.
При использовании для лечения заболеваний пародонта антибиотики выбираются на основе медицинского и стоматологического статуса пациента, принимаемых лекарств и результатов микробного анализа, если он проводится.
Образцы микробов можно получить из отдельных карманов с недавней активностью заболевания или из объединенных поддесневых участков.Объединенный поддесневой образец может дать хорошее представление о диапазоне пародонтальных патогенов, на которые будет нацелена антибактериальная терапия. [3]
Образец зубного налета может быть выполнен при первичном осмотре, выравнивании корня, повторной оценке или на приеме поддерживающей пародонтальной терапии.
Также было показано, что антибиотики имеют ценность в снижении необходимости хирургического вмешательства на пародонте у пациентов с хроническим пародонтитом.
Системная антибактериальная терапия должна быть дополнением к комплексному плану лечения пародонта.Для эффективности против бактерий, расположенных в биопленках, может потребоваться сила антибиотика, в 500 раз превышающая системную терапевтическую дозу. Следовательно, важно физически разрушить эту биопленку, чтобы антибиотики могли проникнуть в пародонтальные патогены [5].
Slots и др. . [7] описали серию шагов с использованием противоинфекционных агентов для улучшения регенеративного заживления. Они рекомендуют начинать прием антибиотиков за 1-2 дня до операции и продолжать в течение как минимум 8 дней, однако ценность этого режима не подтверждена документально.
Haffajee и др. . [8] пришли к выводу, что данные подтверждают аналогичные эффекты для большинства антибиотиков. Риски и преимущества применения антибиотиков в качестве дополнения к пародонтальной терапии необходимо обсудить с пациентом перед применением антибиотиков.
ВЫБОР АНТИБИОТИКА
Установив необходимость использования антибиотика у пациента, часто бывает трудно решить, какой из множества доступных антибиотиков выбрать. Факторами, определяющими выбор антибиотиков, являются: [9]
Возраст пациента: это может повлиять на фармакокинетику многих антибиотиков e.грамм. тетрациклины накапливаются в развивающихся зубах и костях.
Функция почек и печени: осторожное использование и изменение дозы антибиотика становится необходимым, когда орган его удаления поврежден.
Местные факторы: Условия, преобладающие в очаге инфекции, сильно влияют на действие антибиотиков, например, наличие гноя и выделений, некротического материала и инородного тела, низкий pH.
Лекарственная аллергия: необходимо получить анамнез предыдущего воздействия антибиотика и любых аллергических реакций.
Нарушение защиты хозяина: у человека с нормальной защитой хозяина бактериостатический антибиотик может излечить, тогда как интенсивная терапия бактерицидными препаратами обязательна для людей с нарушенной защитой хозяина.
Беременность: следует избегать приема всех антибиотиков во время беременности из-за риска для развивающегося плода.
Соображения, связанные с организмом: Хотя терапия в большинстве случаев является эмпирической, необходимо учитывать вероятность наиболее вероятного патогена.
Лекарственные факторы: сюда входят специфические свойства антибиотиков, такие как спектр активности (узкий / широкий), тип активности (бактерицидный / бактеристатический), чувствительность организма (значения минимальной ингибирующей концентрации), относительная токсичность, фармакокинетический профиль, способ применения, данные о клинической эффективности и стоимости препарата.
Микробный состав поддесневого налета значительно варьируется от пациента к пациенту.
Описание реакции окрашивания по Граму и анаэробных требований инфекционной микробиоты пародонта стало первым руководством по выбору антимикробной терапии.
Определение типа пародонтальной инфекции (экзогенная / эндогенная) может иметь важное значение при выборе правильной стратегии антимикробной терапии в пародонтологии. [4]
При выборе системного антибиотика для пародонтологической терапии следует особо учитывать два критических фактора: [10] Концентрация десневой жидкости и минимальная ингибирующая концентрация (МИК).
Концентрация десневой жидкости (C GCF ) предоставляет информацию о пиковых уровнях, достигаемых системной доставкой в первичную экологическую нишу для пародонтальных патогенов, пародонтальный карман.
Минимальная ингибирующая концентрация 90% (MIC 90 ) — это определение концентрации in vitro , при которой будет подавляться рост 90% бактериальных штаммов исследуемых видов. Антимикробная активность может быть определена как взаимосвязь между C GCF и MIC 90
100 (C GCF / MIC 90 ) = антимикробная активность, выраженная в процентах для каждого антибиотика и каждого организма.
Антибиотики, которые могут подавлять рост организма на 90%, появляются на линии 100%. Наиболее эффективными антибиотиками для лечения определенного патогена пародонта являются те, которые равны или превышают 100% -ное значение.
Заболевания пародонта, при которых можно применять антибиотики:
Хронический пародонтит: антибиотикотерапия обычно рекомендуется пациентам с прогрессирующим разрушением пародонта даже после традиционного механического лечения, пациентам, не отвечающим на пародонтологическую терапию (рефрактерный пародонтит), и пациентам с рецидивирующим заболеванием. .[1,4] При обзоре соответствующей литературы [2–5] было предложено использование следующих антибиотиков:
Тетрациклин, доксициклин, метронидазол, клиндамицин, амоксициллин + клавулиновая кислота (аугментин), азитромицин, метронидазол + амоксициллин, спирамицин.
Агрессивный пародонтит: Локализованный агрессивный пародонтит (LAP), в основном связанный с Aggregatibacteractinomycetemcomitan scan, можно контролировать или искоренять с помощью системной комбинированной терапии метронидазолом и амоксициллином.[1] При локализованном и генерализованном агрессивном пародонтите рекомендуются следующие антибиотики: [2,3,5]
Тетрациклин, доксициклин, миноциклин, метронидазол, амоксициллин + клавулиновая кислота (аугментин), метронидазол + амоксициллин.
Некротические заболевания пародонта: Пациенты с умеренным или тяжелым НУГ или некротическим язвенным периодонтитом (НЯП), местной лимфаденопатией и системным поражением нуждаются в терапии антибиотиками. Рекомендуются антибиотики амоксициллин, метронидазол и комбинация амоксициллин + метронидазол.[1,3,5]
Пародонтальный абсцесс: Антибактериальная терапия показана при пародонтальных абсцессах с системными проявлениями (лихорадка, недомогание, лимфаденопатия). Антибиотики для лечения абсцессов следует назначать в сочетании с хирургическим разрезом и дренированием [3].
Схемы приема антибиотиков для взрослых пациентов с острыми пародонтальными абсцессами [3]
Амоксициллин: ударная доза 1,0 г с последующей поддерживающей дозой 500 мг / т.я бы. в течение 3 дней с последующим обследованием пациента для определения необходимости дальнейшей антибактериальной терапии или корректировки дозировки.
При аллергии на ß-лактамные препараты: Азитромицин: ударная доза 1,0 г в день 1, затем 500 мг / раз в день. на 2-й и 3-й дни; или Клиндамицин: ударная доза 600 мг в день 1, затем 300 мг / q.i.d. в течение 3 дней.
ПРИНЦИПЫ ДОЗИРОВКИ АНТИБИОТИКОВ [11]
Применяйте высокие дозы в течение короткого времени: Успех антибиотика зависит от поддержания концентрации в крови и тканях выше минимальной ингибирующей концентрации для целевого организма.Высокие концентрации более важны для аминогликозидов, метронидазола и хинолонов (антибиотики, зависящие от концентрации), тогда как длительное воздействие антимикробного агента на организм более критично для бета-лактамов (антибиотиков, зависящих от времени).
Используйте пероральную нагрузочную дозу антибиотика: без ударной дозы для достижения максимального терапевтического уровня в крови и тканях при пероральном введении требуется 6-12 часов.
Достигните уровня антибиотика в крови в 2-8 раз превышающего минимальную ингибирующую концентрацию: такие уровни в крови необходимы для компенсации тканевых барьеров, препятствующих проникновению антибиотика в место инфекции.
Используйте частые интервалы дозирования: это важно для старых бета-лактамных антибиотиков, таких как пенициллин V и цефалоспорины первого поколения (цефалексин, цефрадин), чтобы поддерживать относительно постоянный уровень в крови.
Определите продолжительность терапии по ремиссии заболевания: прием антибиотика прекращается, когда защитные силы пациента-хозяина получили контроль над инфекцией и инфекция, с достаточной степенью уверенности, исчезнет или разрешится.Системно применяемые бактериостатические антибиотики обычно требуют более длительных периодов введения, чтобы быть эффективными по сравнению с их бактерицидными аналогами.
АНТИБИОТИКИ, ОБЫЧНО ИСПОЛЬЗУЕМЫЕ В ПЕРИОДОНТЕ
Восемь основных групп антибиотиков были тщательно изучены для лечения заболеваний пародонта; тетрациклин, миноциклин, доксициклин, эритромицин, клиндамицин, ампициллин, амоксициллин и метронидазол. [10] Ниже приводится краткий обзор этих групп лекарств:
Тетрациклин
Фармакология
Произведено естественным путем из определенных видов Streptomyces или получено полусинтетическим путем.
Бактериостатические препараты, эффективные против быстро размножающихся бактерий и грамположительных бактерий, чем грамотрицательные бактерии.
Концентрация в десневой щели в 2-10 раз выше, чем в сыворотке [5].
Обладают уникальными неантибактериальными характеристиками — ингибированием коллагеназы [12], ингибированием хемотаксиса нейтрофилов, противовоспалительным действием [10], ингибированием прикрепления микробов [13] и кондиционированием поверхности корня [14].
Механизм действия
Действует путем ингибирования синтеза белка путем связывания с 30 S-рибосомами в восприимчивом организме.[9]
Клиническое применение
Вспомогательные вещества при лечении локализованного агрессивного пародонтита (LAP).
Остановить потерю костной массы и подавить уровни A. actinomycetemcomitans в сочетании с масштабированием и строганием корня.
Тетрациклин, миноциклин и доксициклин являются полусинтетическими членами группы тетрациклинов, которые использовались в пародонтологической терапии.
Тетрациклин
Режим дозирования — 250 мг четыре раза в день, недорогой, меньшее соблюдение.
Миноциклин
Эффективен против широкого спектра микроорганизмов.
Подавляет спирохеты и подвижные стержни так же эффективно, как шелушение и выравнивание корня, причем подавление проявляется в течение 3 месяцев после терапии.
Можно давать два раза в день, что способствует соблюдению требований.
Хотя он связан с меньшей фототоксичностью и почечной токсичностью, чем тетрациклин, может вызывать обратимое головокружение.
Повышает уровень десневой жидкости в 5 раз выше уровня в крови.[15]
За исключением действия миноциклина на актиномицетов, ни один из тетрациклинов существенно не ингибирует рост оральных грамположительных организмов путем системной доставки.
Доксициклин
Тот же спектр активности, что и миноциклин.
Соблюдение режима приветствуется, поскольку его следует принимать один раз в день, абсорбция из желудочно-кишечного тракта лишь незначительно изменяется из-за кальция, ионов металлов или антацидов. [5]
Рекомендуемая доза составляет 100 мг 2 раза в день в первый день, затем 100 мг о.d. Чтобы уменьшить расстройство желудочно-кишечного тракта, можно принимать 50 мг два раза в день.
Примечание: сравнение биологических эффектов, пиковых концентраций после системного введения и обычных доз тетрациклинов для взрослых было проиллюстрировано на.
Таблица 1
Сравнение биологических эффектов, пиковых концентраций после системного введения и обычной дозировки тетрациклинов для взрослых (все значения в мкг / мл) [10]
Метронидазол
Фармакология
Синтетическое соединение нитроимидазола с бактерицидным действием в первую очередь воздействуют на облигатные грамположительные и грамотрицательные анаэробы. Campylobacterrectus — единственный факультативный анаэроб и вероятный патоген пародонта, чувствительный к низким концентрациям метронидазола.
Спектр высокоактивного лечения инфекций Fusobacterium и Selenomonas , лучший кандидат для инфекций Peptostreptococcus , приемлемый кандидат для инфекций P. gingivalis, Pintermedia и C. rectus , плохой выбор для A.actinomycetemcomitans и E. разъедает инфекцию , существенно не подавляет рост полезных видов [10].
Концентрации, измеренные в десневой жидкости, обычно немного ниже, чем в плазме.
Механизм действия
Метронидазол действует путем ингибирования синтеза ДНК.
Клиническое применение
Для лечения гингивита, острого язвенно-некротического гингивита, хронического пародонтита и агрессивного пародонтита.
В качестве монотерапии метронидазол менее эффективен, его следует использовать в сочетании с выравниванием корня, хирургическим вмешательством или с другими антибиотиками. Чаще всего назначают по 250 мг три раза в день в течение 7 дней.
В исследовании Haffajee et al. . [16] участки с начальной глубиной кармана ≥6 мм показали значительно большее уменьшение глубины кармана и большее усиление прикрепления у субъектов, получавших метронидазол или азитромицин, чем у субъектов, получавших доксициклин.
Пенициллин
Фармакология
Натуральные и полусинтетические производные бульонных культур плесени пеницилла.
Узкий спектр и бактерицидный характер. Основная активность в грамположительном спектре. Только пенициллины расширенного спектра, такие как ампициллин и амоксициллин, обладают значительной антибактериальной антимикробной активностью в отношении грамотрицательных видов [10].
Механизм действия
Вмешивается в синтез клеточной стенки бактерий, ингибирует транспептидазы, так что перекрестное связывание не происходит.
Клиническое применение
В ведении пациентов с агрессивным пародонтитом как в локальной, так и в генерализованной формах. Рекомендуемая дозировка — 500 мг 3 раза в день в течение 8 дней.
Проявляет высокую антимикробную активность на уровнях, которые встречаются в GCF для всех пародонтальных патогенов, кроме E. corrodens, S. sputigena и Peptostreptococcus, подавляет рост грамположительных факультативных анаэробов. [10]
Исследования показывают, что более 60% взрослых пациентов с пародонтитом, взятых в пробах, содержат зубной налет, который проявляет активность β-лактамазы.По этой причине введение пенициллинов, чувствительных к β-лактамазе, включая только амоксициллин, обычно не рекомендуется и в некоторых случаях может ускорить разрушение пародонта.
Амоксициллин-клавуланат (Аугментин) — общепринятой стратегией является введение амоксициллина с ингибитором бета-лактамазы, таким как клавулановая кислота. Штаммы, продуцирующие бета-лактамазу, обычно чувствительны к этому препарату. Аугментин может быть полезен при лечении пациентов с рефрактерным или локализованным агрессивным пародонтитом.
При управляемой регенерации тканей системная терапия амоксициллин-клавулановой кислотой использовалась для подавления патогенов пародонта и увеличения клинического прикрепления [3].
Цефалоспорины
Фармакология
Используется для инфекций, которые в противном случае можно было бы лечить с помощью пенициллина.
Устойчив к ряду β-лактамаз, обычно активен против пенициллина.
Способ действия
Механизм действия такой же, как у пенициллинов, т.е.е. ингибирование синтеза клеточной стенки бактерий. Однако они связываются с белками, отличными от тех, которые связывают пенициллины. [15]
Клиническое применение
Цефалексин — цефалоспорин, доступный для перорального приема.
Достигает высоких концентраций в GCF.
Эффективно подавляет рост грамотрицательных облигатных анаэробов, не подавляет грамотрицательные факультативные анаэробы. [10]
Новые цефалоспорины с повышенной грамотрицательной эффективностью могут быть полезны при лечении заболеваний пародонта.
Клиндамицин
Фармакология
Эффективен против анаэробных бактерий и у пациентов с аллергией на пенициллин.
Механизм действия
Подавление синтеза белка путем связывания с 50 S рибосомой.
Клиническое применение
Клиндамицин обладает более высоким антимикробным действием, чем другие антибиотики.
Gordon et al . [17] наблюдали среднее увеличение клинического прикрепления на 1.5 мм и снижение активности заболевания у пациентов через 24 месяца после дополнительной терапии клиндамицином.
Walker и др. . [18] показали, что клиндамицин способствует стабилизации рефрактерных пациентов. Дозировка составляла 150 мг 4 раза в день в течение 10 дней.
Jorgensen и Slots [19] рекомендовали режим 300 мг 2 раза в день в течение 8 дней.
Ципрофлоксацин
Фармакология
Фторированный 4-хинолоновый антибиотик, доступный для перорального применения.
Сильный ингибитор грамотрицательных бактерий (все факультативные и некоторые анаэробные предполагаемые пародонтальные патогены), включая Pseudomonas aeruginosa , со значениями MIC 90 в диапазоне от 0,2 до 2 мкг / мл. [10]
Механизм действия
Ингибирование репликации и транскрипции бактериальной ДНК путем ингибирования фермента ДНК-гиразы, фермента, уникального для прокариотических клеток. [9]
Клиническое использование
Облегчает формирование микрофлоры, связанной со здоровьем пародонта, минимальное воздействие на виды стрептококков, которые связаны со здоровьем пародонта.
В настоящее время ципрофлоксацин является единственным антибиотиком в пародонтальной терапии, к которому чувствительны все штаммы A. actinomycetemcomitans .
Также используется в сочетании с нитроимидазолами (метронидазол и тинидазол).
Макролиды
Фармакология
Содержат полилактоновое кольцо, к которому присоединен один или несколько дезоксисахаров.
Может быть бактериостатическим или бактерицидным, в зависимости от концентрации препарата и природы микроорганизма.
Макролидные антибиотики, используемые для лечения пародонта, включают эритромицин, спирамицин и азитромицин.
Принципиальным ограничением эритромицина является его плохая абсорбция тканями. Препараты для системного введения доступны в виде пролекарств (эстолат эритромицина, стеарат эритромицина или этилсукцинат эритромицина) для облегчения абсорбции. Пролекарство имеет слабую антибактериальную активность, пока не будет гидролизовано эстеразами сыворотки крови.
Механизм действия
Подавляет синтез белка путем связывания с 50 S рибосомными субъединицами чувствительных микроорганизмов и препятствует трансляции.
Эритромицин
Клиническое применение
Чрезвычайно безопасный препарат, который часто рекомендуется как альтернатива пенициллину для пациентов с аллергией.
Уровни десневой жидкости предполагают, что только небольшая часть достигает пародонтального кармана оральным путем.
Спирамицин
В высоких концентрациях выделяется со слюной. [5] Результаты различных клинических испытаний показали хорошую эффективность спирамицина при лечении пародонтита, а метаанализ этих исследований выявил высокий уровень доказательств, подтверждающих его эффективность.[2,4,8] Было показано, что он снижает объем жидкости десневой щели, глубину кармана и уровень поддесневых спирохет. [1] Herrera и др. . [6] в амета-анализе, оценивающем спирамицин, амоксициллин плюс метронидазол и метронидазол, показали статистически значимый дополнительный эффект спирамицина по сравнению с другими антибиотиками в отношении уменьшения глубины кармана при зондировании для участков с начальной глубиной зондирования более 6 мм.
Клиническое применение
Эффективен против грамположительных организмов, оказывает минимальное влияние на повышение уровня прикрепления.
Азитромицин
Клиническое применение
Эффективен против анаэробов и грамотрицательных бактерий.
После перорального приема 500 мг 1 раз в день в течение 3 дней значительные уровни азитромицина могут быть обнаружены в большинстве тканей в течение 7-10 дней.
Было высказано предположение, что азитромицин проникает в фибробласты и фагоциты в концентрациях, в 100-200 раз превышающих концентрацию во внеклеточном пространстве. Азитромицин активно транспортируется фагоцитами к участкам воспаления, а затем напрямую высвобождается в участки воспаления по мере разрыва фагоцитов во время фагоцитоза.[5]
Для терапевтического использования требуется однократная доза 250 мг / день в течение 5 дней после начальной ударной дозы 500 мг.
Аминогликозиды
Подавляют синтез белка путем необратимого связывания с конкретным белком или белками 30 S субъединицы рибосомы.
Неактивны в анаэробных условиях, поскольку внутриклеточный транспорт серьезно нарушается в отсутствие кислорода. Следовательно, все анаэробные бактерии заметно устойчивы, даже если они содержат рибосомы, чувствительные к этим антибиотикам.[15]
Примечание: побочные эффекты некоторых антибиотиков, используемых при лечении заболеваний пародонта, описаны в.
Таблица 2
Отдельные побочные эффекты антибиотиков, используемых при лечении заболеваний пародонта [4]
Есть пять серьезных проблем, которые замедляют прогресс антибактериальной терапии: [2]
Заболевания пародонта неоднородны;
Клинический диагноз ставится на основании клинических признаков, а не молекулярной патологии;
Фактический причинный фактор (ы) окончательно не идентифицирован;
Отсутствие микробиологического отбора проб.
Существует множество различных протоколов применения антибиотиков, но мало хорошо спланированных рандомизированных контролируемых испытаний, в которых проверяется эффективность этих протоколов.
Инфекции пародонта можно рассматривать как смешанные инфекции, в которых задействованы различные аэробные, микроаэрофильные и анаэробные бактерии, как грамотрицательные, так и грамположительные, чувствительные к различным лекарствам. Следовательно, в некоторых клинических ситуациях кажется лучше использовать более одного антибиотика, чтобы покрыть все пародонтальные патогены.
Комбинация антибиотиков может помочь [4]
Расширить антимикробный диапазон терапевтического режима за пределы того, который достигается любым отдельным антибиотиком.
Для предотвращения или предупреждения возникновения бактериальной устойчивости с помощью агентов с перекрывающимися антимикробными спектрами.
Для снижения дозы отдельных антибиотиков за счет использования возможного синергизма между двумя лекарствами против целевых организмов.
Недостатками комбинирования антибиотиков являются: [4]
Увеличение побочных реакций
Антагонистические лекарственные взаимодействия с неправильно подобранными антибиотиками.
ПОСЛЕДОВАТЕЛЬНЫЕ СИСТЕМНЫЕ АНТИБИОТИКИ
Антибиотики, обладающие бактериостатическим действием (например, тетрациклин), обычно требуют наличия быстро делящихся микроорганизмов. Они не работают должным образом, если одновременно вводится бактерицидный антибиотик (например, амоксициллин или метронидазол). Когда требуются оба типа лекарств, их лучше вводить последовательно, а не в комбинации, чтобы избежать неблагоприятного взаимодействия, но получить пользу от обоих. [5]
В одном из таких исследований шести пациентам с рецидивирующим прогрессирующим периодонтитом давали обычную для взрослых дозу доксициклина в течение 4 дней, а затем амоксициллин с клавуланатом в течение 5 дней.Пятерым подобным пациентам давали только доксициклин в течение 10 дней. Через 25 недель пациенты, получавшие последовательную комбинацию, имели значительно большее уменьшение глубины кармана, чем пациенты, получавшие только доксициклин. [2]
В другом исследовании все пациенты с рецидивирующим пародонтитом получали регулярные двухмесячные и последовательные дозы доксициклина и метронидазола. В группе комбинированных антибиотиков у 9% наблюдался рецидив периодонтита, тогда как у 42% группы плацебо наблюдались признаки рецидива заболевания.Хотя эти различия кажутся статистически значимыми, через 7 месяцев после приема метронидазола различий в микробиоте между группами обнаружить не удалось [2].
КОМБИНИРОВАННАЯ ТЕРАПИЯ
Было показано, что комбинация метронидазола и амоксициллина (МА) является эффективным антибиотиком для борьбы с инфекциями пародонта, ассоциированными с Aggregatibacter actinomycetemcomitans и Porphyromonas gingivalis [20].
Один важный клинический результат исследования Winkel et al .[21] было наблюдение, что пациенты с поддесневым P. gingivalis на исходном уровне, получавшие метронидазол + амоксициллин, показали примерно половину количества карманов размером> 5 мм после терапии по сравнению с P. gingivalis положительными пациентами, получавшими плацебо. Guerreo и др. . [22] использовали сопоставимый протокол лечения пациентов с агрессивным пародонтитом и показали значительно лучшее улучшение всех пародонтальных параметров у пациентов, получавших антибиотики, по сравнению с пациентами, получавшими плацебо, через 6 месяцев после лечения.
Эти исследования показали, что как при хроническом, так и при агрессивном пародонтите антибиотики приводят к лучшему разрешению воспаления пародонта, большей глубине зондирования и уменьшению потери прикрепления.
Метронидазол и клиндамицин, по-видимому, более эффективны в уничтожении анаэробных пародонтопатических бактерий, чем доксициклин или только механическая терапия. [23]
Комбинация метронидазола и ципрофлоксацина эффективна против A. actinomycetemcomitans .Метронидазол нацелен на облигатные анаэробы, а ципрофлоксацин — на факультативные анаэробы. Это мощная комбинация против смешанных инфекций. Исследования этой комбинации препаратов при лечении рефрактерного пародонтита документально подтвердили заметное клиническое улучшение [24].
МЕДИЦИНСКИЕ УСЛОВИЯ, НЕОБХОДИМЫЕ ПРИМЕНЕНИЕ ПРЕДОПЕРАЦИОННЫХ АНТИБИОТИКОВ
Пациенты с неконтролируемым диабетом, трансплантацией органов, трансплантацией костного мозга, протезированием суставов, лейкемией, нейтропенией, тромбоцитопенией подвергаются большему риску развития инфекции после стоматологических процедур из-за снижения иммуносупрессии иммунных клеток.[25,26] Пациенты с хроническим заболеванием почек также нуждаются в профилактике антибиотиками для предотвращения эндартериита артериовенозной фистулы или шунта. [25] Для профилактики инфекционного эндокардита у пациентов, у которых в анамнезе был инфекционный эндокардит, протезы сердечных клапанов, серьезные врожденные пороки сердца (тетралогия Фалло, транспозиция магистральных артерий, хирургически сконструированные системные легочные шунты или кондуиты), приобретенная клапанная функция (например, ревматическая болезнь сердца) , гипертрофическая кардиомиопатия, пролапс митрального клапана с клапанной регургитацией, утолщение створок или и то, и другое, рекомендуется профилактика антибиотиками.[25]
Пародонтологические процедуры, рассматриваемые как процедуры высокого риска у этих пациентов, включают зондирование, удаление зубного камня, выравнивание корня, поддесневое введение волокон или полоски антибиотика, интралигаментарные местные инъекции анестетика, профилактическую чистку зубов или имплантатов с ожидаемым кровотечением, пародонтологическую операцию, установка зубных имплантатов. [27] Амоксициллин чаще всего используется для антибиотикопрофилактики. Рекомендуемая доза составляет 2 г для взрослых и 50 мг / кг для детей перорально за час до процедуры.Пациентам, которые не могут принимать пероральные препараты, ампициллин вводят внутримышечно или внутривенно в дозе 2,0 г взрослым и 50 мг / кг детям в течение 30 минут до процедуры. У пациентов с аллергией на пенициллин предпочтительными антибиотиками являются клиндамицин (взрослые, 600 мг; дети, 20 мг / кг перорально за час до процедуры), цефалексин или цефадроксил (взрослые, 2,0 г; дети, 50 мг / кг перорально за час до процедуры). ), Азитромицин или кларитромицин (взрослые, 500 мг; дети, 15 мг / кг перорально за час до процедуры).Пациентам с аллергией на пенициллин, которые не могут принимать пероральные препараты, назначают клиндамицин (взрослые, 600 мг; дети, 15 мг / кг внутривенно за час до процедуры) или цефазолин (взрослые, 1,0 г; дети, 25 мг / кг внутримышечно или внутривенно в течение За 30 минут до процедуры). [27]
КЛИНИЧЕСКИЕ ПРИЧИНЫ НЕДОСТАТОЧНОСТИ АНТИБИОТИКА
Клинические причины неэффективности антибиотиков следующие: [11]
Неправильный выбор антибиотика
Появление устойчивых к антибиотикам микроорганизмов
Слишком низкая концентрация в крови антибиотик
Медленный рост микроорганизмов
Нарушение защитных сил хозяина
Несоблюдение пациентом режима
Антагонизм антибиотика
Неспособность антибиотика проникнуть в очаг
Ограниченная васкуляризация или снижение кровотокаНеблагоприятные местные факторы (снижение pH ткани или напряжение кислорода)
Неспособность устранить источник инфекции (отсутствие разреза и дренажа)
РЕЗЮМЕ
Установлено это си стволовые антибиотики могут значительно усилить эффект механической пародонтологической терапии в сочетании с мерами, улучшающими гигиену полости рта.Клинические исследования системной антибактериальной терапии у взрослых пациентов с пародонтитом, рефрактерным пародонтитом, агрессивным пародонтитом представлены в . Как было предложено Herrera и др. . [6] и Haffajee и др. . [8], средний «прирост» прикрепления 0,3-0,4 мм может показаться небольшим, но он был основан на изменении во рту, включая участки с неглубокие глубины зондирования, улучшение которых после терапии можно было бы ожидать умеренно. В качестве ориентира, пациенты с пародонтитом, наблюдаемые после лечения и на поддерживающей пародонтальной терапии в течение примерно 12 лет, испытали только среднегодовую среднюю потерю прикрепления во рту, равную 0.От 042 мм (субъекты с нормальной восприимчивостью) до 0,067 мм (субъекты с высокой восприимчивостью). [28] Таким образом, «прирост» уровня привязанности на 0,3 мм будет эквивалентен обращению вспять 4-7 лет прогрессирования болезни в популяции, получавшей лечение и поддерживающуюся [8].
Таблица 3
Клинические исследования системной антибиотикотерапии у взрослых пациентов с пародонтитом с недавней активностью заболевания до начала антибактериальной терапии [29]
Все антибиотики, используемые в пародонтологической терапии, подавляют рост основных патогенов пародонта P.gingivalis, C. rectus и Capnocytophaga . Напротив, ни один из них не является особенно эффективным в ингибировании E. corrodens (лучше всего миноциклин и доксициклин). Миноциклин, по-видимому, является наиболее эффективным антибиотиком, который достигает уровней, которые должны быть полностью ингибирующими (активность антибиотика = 600%) для большинства патогенов пародонта, но также может подавлять рост полезных видов [10]. Амоксициллин почти так же эффективен, как миноциклин.Тетрациклин, наиболее часто используемый антибиотик, по-видимому, является относительно плохим выбором для лечения инфекций A. actinomycetemcomitans , для которых он использовался наиболее часто. Эритромицин — плохой выбор для лечения любой патогенной инфекции полости рта. Метронидазол уникально эффективен при лечении инфекций Selenomonassputigena и Peptostreptococcus и равен миноциклину при лечении инфекций Fusobacterium .
ЗАКЛЮЧЕНИЕ
Инфекции пародонта могут вовлекать множество патогенов с разной чувствительностью к противомикробным препаратам и разными типами резистентности.При пародонтальных инфекциях тканевые барьеры и биопленки следует удалять механической обработкой до или с помощью антибиотиков. Для успешного лечения пародонта необходимо тщательно определить статус заболевания пародонта и режим антимикробной терапии. Если противомикробные средства против заболеваний пародонта не будут использоваться разумно, мы можем вскоре столкнуться с новой породой оральных микроорганизмов с повышенной защитой, которая обеспечит выживание вида, позволит повысить патогенность и передать генетический материал, кодирующий повышенную вирулентность и устойчивость к антибиотикам, другим оральным микроорганизмам. и неоральные микроорганизмы.
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.


 Также, может использоваться рондомицин и доксициклин.
Также, может использоваться рондомицин и доксициклин.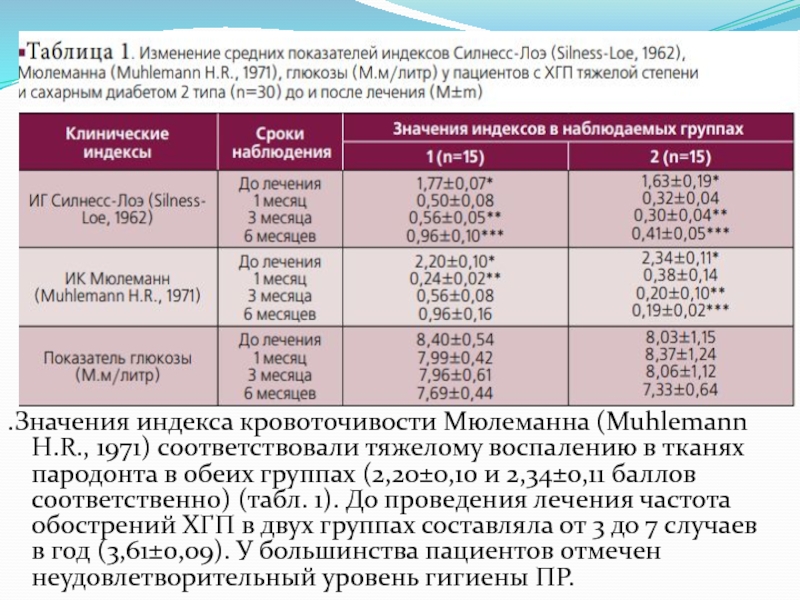


 12. Прибор для заточки пародонтологических кюрет.
12. Прибор для заточки пародонтологических кюрет.
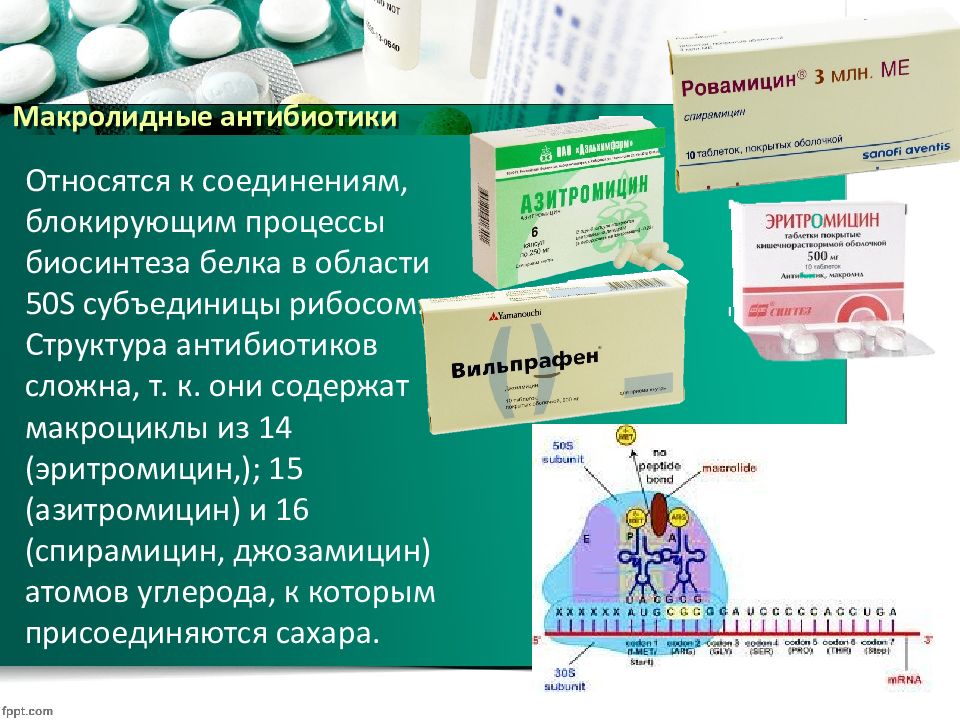 Эта процедура является основополагающей для начала лечения воспалительных заболеваний пародонта, поскольку основной причиной их развития специалисты считают низкий уровень гигиены ротовой полости.
Эта процедура является основополагающей для начала лечения воспалительных заболеваний пародонта, поскольку основной причиной их развития специалисты считают низкий уровень гигиены ротовой полости.
