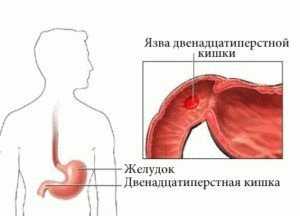
Как лечить язву двенадцатиперстной кишки
По статистике сегодня язвенной болезнью двенадцатиперстной кишки страдает примерно 10% населения. Возникает она, как правило, в 20-30 лет. У мужчин это патология встречается приблизительно вдвое чаще, чем у женщин. А заболеваемость среди жителей мегаполисов в несколько раз выше, чем среди обитателей сел. В этой статье мы расскажем о том, как лечить язву двенадцатиперстной кишки, какие существуют профилактические и диагностические мероприятия.
Язва двенадцатиперстной кишки – хроническая, прогрессирующая болезнь, проявляющаяся образованием дефектов на слизистой оболочке. Ее течение характеризуется чередованием бессимптомных периодов со стадиями обострения, которые обычно приходятся на весну или осень.
Причины язвенной болезни
 Главная причина язвы двенадцатиперстной кишки — бактерия Helicobacter Pylori.
Главная причина язвы двенадцатиперстной кишки — бактерия Helicobacter Pylori.Основным источником заболевания является бактерия Helicobacter Pylori, вырабатывающая вещества, которые повреждают слизистую и вызывают воспаление. Остальные факторы являются предрасполагающими к развитию патологии. К ним относятся:
- Наследственность. Увеличение количества клеток, синтезирующих соляную кислоту или снижение выделения компонентов желудочной слизи, защищающей стенки органа, закладывается на генном уровне;
- Нервно-психические особенности личности. Язва чаще развивается у легковозбудимых людей под влиянием стрессов, негативных эмоций, чрезмерных умственных нагрузок;
- Неправильное питание. Обилие острых, кислых, пересоленных блюд, нерегулярный прием пищи ведут к нарушению выработки желудочного сока;
- Прием медикаментов. Некоторые противовоспалительные нестероидные и обезболивающие препараты имеют раздражающее действие;
- Вредные привычки. Регулярное курение и частый прием алкогольных напитков ведут к повреждению слизистой.
В течение долгого времени язва двенадцатиперстной кишки может иметь незначительные проявления в виде дискомфорта в верхней части живота или легких расстройств пищеварения, которые быстро проходят. Если вовремя не обратить на них внимания и не принять необходимые меры, болезнь прогрессирует и переходит в острую стадию.
Симптомы язвы двенадцатиперстной кишки
- Боль вверху живота посредине или справа. Характер боли может быть разным. Она может быть тупой, ноющей или колющей, режущей. Возникает обычно через 3-5 часов после еды («голодные боли») или ночью. Проходит, если пациент поест или попьет молока;
- Тошнота, ощущение переполненности желудка, вздутие живота, изжога, отрыжка;
- Общая слабость, похудание, снижение работоспособности.
Диагностика
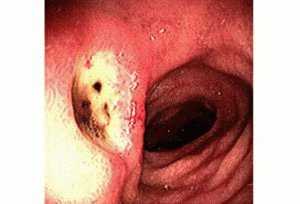
Для постановки диагноза нужно обратиться к врачу-гастроэнтерологу. Наиболее точным обследованием является фиброгастродуоденоскопия. Специалист осматривает слизистую оболочку желудка и двенадцатиперстной кишки с помощью эндоскопа. При обнаружении язвы оценивает ее расположение, размеры, тип, наличие рубцов. Во время процедуры производится забор образца слизистой по краю дефекта для исследования на присутствие хеликобактерий. Также эта методика позволяет исключить наличие полипов или опухолей. Иногда применяется рентгенологическое исследование. На снимке прослеживается язвенная и рубцовая деформация кишки. Клинический анализ крови может косвенно подтвердить наличие язвы.
Лечение язвенной болезни двенадцатиперстной кишки должно быть комплексным и включать в себя не только медикаментозную терапию, но и другие методы лечения, такие как диетотерапия, физиотерапия, лечебная гимнастика и санаторное лечение.
Медикаментозное лечение язвенной болезни двенадцатиперстной кишки
Лечение обострения болезни проводится в стационаре. В остром периоде заболевания для скорейшего рубцевания язвенного дефекта в слизистой оболочке кишки пациенту необходим постельный режим и эмоциональный покой. Со второй недели пребывания в стационаре режим больного расширяется.
Схема лечения заболевания выбирается врачом на основании проведенного обследования. Выбор лечебной тактики зависит от того, обнаружены в слизистой оболочке желудка и двенадцатиперстной кишки Helicobacter pylori или нет. Врачи назначают лечение, руководствуясь определенными стандартами, разработанными ведущими специалистами в области гастроэнтерологии.
В терапии используются несколько групп лекарственных препаратов:
- Антисекреторные препараты – это группа препаратов, действие которых направлено на угнетение желудочной секреции и уменьшение агрессии желудочного сока. Эта группа включает в себя ингибиторы протонной помпы (омепразол, париет, нексиум), блокаторы Н2-гистаминных рецепторов (фамотидин, ранитидин, циметидин), холинолитики (гастроцепин).
- Препараты, содержащие висмут, входят в схему лечения пациентов с язвенной болезнью двенадцатиперстной кишки, ассоциированной с Helicobacter pylori. Препараты угнетают жизнедеятельность бактерий, создают на поверхности слизистой оболочки кишки пленку, защищающую ее от агрессивного воздействия желудочного сока. К этой группе лекарственных средств относятся викалин, де-нол, викаир и др.
- Антибактериальные и противопротозойные препараты назначаются для угнетения жизнедеятельности Helicobacter pylori. Больным назначаются амоксициллин, кларитромицин, метронидазол, тетрациклин и др.
- Прокинетики (тримедат, церукал, мотилиум) – группа препаратов, улучшающих моторику двенадцатиперстной кишки, а также устраняющих тошноту и рвоту. Применение этих препаратов показано при чувстве тяжести и переполнения желудка, изжоге, раннем насыщении.
- Антацидные препараты (альмагель, маалокс, фосфалюгель) принимаются симптоматически при появлении изжоги. Их действие направлено на нейтрализацию агрессивного воздействия соляной кислоты на слизистую оболочку двенадцатиперстной кишки, также они обладают адсорбирующим и вяжущим действием.
- Гастропротекторные средства (вентер) покрывают пораженную слизистую оболочку двенадцатиперстной кишки, препятствуя тем самым агрессивному воздействию на нее соляной кислоты и пищеварительных ферментов.
- Другие группы лекарственных средств, такие как анальгетики (баралгин), спазмолитики (дротаверин), препараты, улучшающие питание слизистой оболочки кишечника (актовегин, витамины группы В).
Диетотерапия
 Человеку, страдающему язвенной болезнью ДПК, очень важно правильно питаться.
Человеку, страдающему язвенной болезнью ДПК, очень важно правильно питаться.Диета при язвенной болезни должна быть щадящей и направлена на защиту органа от химического, механического и термического воздействия. Для больных разработана специальная группа лечебных диет №1, рекомендованных в стадию обострения заболевания.
Диета подразумевает дробное питание (5-6 раз в сутки небольшими порциями) и включает в себя отварное мясо, рыбу, некислые молочные продукты, протертые овощи, не содержащие грубую клетчатку, протертые или проваренные сладкие фрукты и ягоды, разваренные крупяные каши, подсушенный белый хлеб, некрепкий чай, кофе и какао с молоком, отвар шиповника.
Полностью исключаются жареные, маринованные, острые, соленые блюда, копчености, консервы, овощи, содержащие грубую клетчатку, кислые фрукты и ягоды, грибы, кислые молочные продукты, жирные сорта мяса и рыбы, крепкий кофе, газированные напитки, кислые соки.
Физиотерапия
Физиотерапевтическое лечение увеличивает эффективность медикаментозной терапии при язвенной болезни двенадцатиперстной кишки. В стадии обострения заболевания по назначению врача возможно использование следующих методов:
- синусоидальные модулированные токи оказывают обезболивающее, противовоспалительное действие, а также способствуют улучшению кровообращения в органах пищеварительной системы;
- микроволновая, ультразвуковая терапия, электрофорез с лекарственными препаратами (новокаин, папаверина гидрохлорид) оказывают антисекреторное и обезболивающее действие;
- лечение теплом — согревающий полуспиртовой компресс, который можно использовать в домашних условиях, он оказывает согревающее, болеутоляющее действие, а также способствует улучшению кровообращения в слизистой оболочке двенадцатиперстной кишки.
Лечебная физкультура
Занятия лечебной физкультурой способствуют нормализации двигательной и секреторной функций двенадцатиперстной кишки, улучшению кровообращения в органе. Также лечебная гимнастика необходима для профилактики застойных явлений в желудочно-кишечном тракте, особенно в том случае, если какое-то время больной находился на постельном режиме.
Санаторное лечение при язвенной болезни проводится на следующих курортах: Трускавец, Моршин, Ессентуки, Боржоми, Железноводск и др. В домашних условиях возможно питье минеральных вод «Боржоми», «Джермук», «Ессентуки №4», «Смирновская» и др.
Хирургическое лечение
Оперативное лечение показано при перфорации язвы, кишечном кровотечении, выраженном стенозе привратника двенадцатиперстной кишки. Также хирургическая операция может быть рекомендована в том случае, если доброкачественная язва в течение 4 месяцев не имеет тенденции к заживлению, несмотря на проводимую консервативную терапию.
Осложнения язвенной болезни
- Кровотечение. Проявляется рвотой с кровью или наподобие «кофейной гущи», а также черным, дегтеподобным стулом;
- Перфорация (прорыв) язвы. Выражена острой болью по центру или справа под грудиной. Содержимое кишечника попадает в брюшную полость;
- Пенетрация (скрытый прорыв). При разрыве содержимое кишечника попадает в соседние органы из-за возникших раньше спаек. Характеризуется сильными болями, часто отдающими в спину. Описанные выше состояния требуют немедленного хирургического вмешательства, иначе больной может погибнуть. При возникновении симптомов кровотечения пациента нужно уложить на бок, приложить к подложечной области холод, срочно вызвать «скорую помощь». Есть, пить, принимать какие-либо лекарства категорически запрещено;
- Сужение привратника. Возникает из-за рубцов заживающей язвы, мешающих прохождению пищи по просвету кишки. Лечение оперативное.
Профилактикой рецидивов язвенной болезни является правильное питание, отказ от алкоголя и курения, предотвращение стрессов, физиотерапевтические процедуры, применение минеральных вод.
К какому врачу обратиться
Лечение язвенной болезни 12-перстной кишки проводит врач-гастроэнтеролог. Дополнительную помощь окажет диетолог, физиотерапевт, специалист по лечебной физкультуре. При необходимости больного направляют к хирургу.
Загрузка…Посмотрите популярные статьи
myfamilydoctor.ru
медикаментозные препараты и народные средства, хирургическая операция, диета, физиотерапия и лфк, фото
До открытия бактерий Helicobacter pilori язва двенадцатиперстной кишки считалась хронической болезнью. Её лечили симптоматически, устраняя проявления, но не причины. С пониманием роли болезнетворных организмов была разработана эффективная программа терапии язвы, в большинстве случаев оканчивающаяся полным выздоровлением пациента. Для уничтожения возбудителя применяются антибиотики и препараты на основе висмута. В тяжёлых случаях, осложнённых прободением и внутренним кровотечением, приходится прибегать к хирургическим методам лечения.
Язва двенадцатиперстной кишки и её луковицы
Язва двенадцатиперстной кишки (язва ДПК) — дефект слизистой, переходящий на мышечный слой под ней. Это заболевание было впервые описано в 1824 году. Оно встречается в 4 раза чаще язвы желудка. Большинство заболевших — люди младшего и среднего возраста. У мужчин язва возникает в 2 раза чаще, чем у женщин. К группе риска относятся также люди с первой группой крови. Частота обращений к врачу в связи с этой болезнью резко возрастает весной и осенью.
 Язва двенадцатиперстной кишки возникает преимущественно в молодом и зрелом возрасте
Язва двенадцатиперстной кишки возникает преимущественно в молодом и зрелом возрастеБольшинство случаев язвы возникает по причине заражения бактериями Helicobacter pilori (H. pilori). Остальные же происходят от недостаточного выполнения слизистой кишечника функций по защите от агрессивных воздействий. Изъязвления вызывает желудочная кислота, медикаменты (преимущественно аспирин), химикаты и воспалительные процессы.
Психосоматика также провоцирует язвы. Атипичная локализация, множественные ранки и постоянные рецидивы указывают на синдром Золлингера-Эллисона (аденома поджелудочной железы, гастринома).
Язва поражает двенадцатиперстную кишку и её луковицу (шарообразный орган, расположенный сразу на выходе из желудка). Месторасположение делает луковицу подверженной влиянию желудочных соков. Высокий уровень кислотности в этом месте идеально подходит для размножения H. pilori. Поскольку секреция желудка тесно связана с психоэмоциональным состоянием, язва луковицы часто возникает у молодых людей. Этому благоприятствуют стрессы из-за учёбы, поисков работы и проблем в личной жизни.
Симптомы язвы ДПК — видео
Виды язв: острая, хроническая, перфоративная
Язвы двенадцатиперстной кишки делятся на острые и хронические. Они отличаются по симптоматике и требуют разного подхода к лечению. Их характеристика выглядит следующим образом:
- Хроническая. До обнаружения связи язвы и H. pilori составляла подавляющее большинство случаев. Отличается периодами рецидивов и ремиссий. Иногда сопровождается кровотечением и перфорацией. Во время рецидива часто возникает стеноз (сужение прохода из желудка в кишку).
- Острая. Может сопровождаться кровотечением и прободением (возникновением сквозных отверстий). Человек ощущает сильную боль. Необходимо неотложное обращение к врачу.
Перфоративная (прободная) язва — крайне опасное состояние. Изъязвление проникает сквозь слизистую и мышцу, образовывая отверстие. Содержимое кишечника вытекает в брюшную полость. Требуется немедленно прооперировать больного, в противном случае наступает перитонит (воспаление брюшины) и летальный исход. К причинам её появления относят злоупотребление нестероидными противовоспалительными препаратами и курение.
Прободная язва ДПК — видео
Диагностика и лечение язвенной болезни
Язва, вызванная H. pilori, хорошо поддаётся медикаментозному лечению. Антибиотики в сочетании с правильным рационом устраняют возбудителя и среду его обитания. Если же причиной болезни является психосоматика, прописывается курс успокоительных препаратов. Для правильной диагностики следует обратиться к гастроэнтерологу. Он направит пациента на такие тесты:
- Эндоскопия. Врач осматривает внутреннюю поверхности кишки при помощи эндоскопа — длинной гибкой трубки с видеокамерой на конце. Эта процедура неприятна, в современных клиниках предлагают более щадящий вариант. Пациент глотает капсулу с миниатюрной видеокамерой, которая передаёт изображение на экран и выводится из организма естественным образом.
- Исследование на H. pilori. Бактерии можно выявить в образцах кала, мочи или крови. Точное оборудование обнаружит их в дыхании больного. Для анализа подходят и материалы биопсии, берущиеся при эндоскопии.
- УЗИ. Осмотр брюшной полости поможет составить общую картину состояния внутренних органов.
 Эндоскопия позволяет врачу оценить состояние желудка и кишечника
Эндоскопия позволяет врачу оценить состояние желудка и кишечникаЭффективная схема лечения язвы: можно ли избавиться навсегда
Бактерии H. pilori хорошо поддаются лечению антибиотиками и препаратами висмута. При их назначении врач ориентируется на индивидуальные особенности пациента, его возраст и то, принимал ли он ранее антибиотики. Эти препараты дополняются медикаментами адсорбирующей, противоязвенной, успокоительной, регенеративной, обезболивающей, слабительной, антацидной, пробиотической и противовоспалительной групп. Схема лечения язвы состоит из следующих этапов:
- Постановка диагноза и выяснение причины болезни.
- Определение размеров язвы.
- Установление наличия или отсутствия у пациента аллергии на препараты.
- Устранение первопричины заболевания.
- Снятие воспаления двенадцатиперстной кишки.
- Контроль над заживлением язв.
- Приведение в норму работы желудка.
- Нормализация выделения ферментов и соляной кислоты.
Если следовать этим этапам и вовремя принимать назначенные препараты, язву можно вылечить раз и навсегда. Сбои в приеме медикаментов, особенно антибиотиков, могут привести к привыканию бактерии-возбудителя. Терапия перестанет приносить результаты, и болезнь перейдёт в хроническую форму.
Следует избегать медикаментов, имеющих в составе кислоты. К примеру, Кардиомагнил содержит высокую концентрацию ацетилсалициловой кислоты, провоцирующей изъязвление поверхности желудка и двенадцатиперстной кишки. Приём этого препарата может вызвать обострение болезни и прободение кишечника с последующим внутренним кровотечением.
Профилактика и лечение — видео
Какие медикаментозные препараты рекомендуется принимать при язве — таблица
Фотогалерея медикаментов: антибиотики, успокоительные, слабительные и другие лекарства
Оперативное вмешательство: прижигание лазером, квантовая терапия, ушивание
Хирургическая операция назначается при непосредственной угрозе жизни — прободении, непроходящем стенозе и интенсивном кровотечении. В последнее время появились и щадящие методики избавления от язвы. Применяются такие виды вмешательств:
- Лазерное. Внешне напоминает обследование эндоскопом. Через рот пациенту вводится гибкая трубка с видеокамерой и лазерной головкой. Наблюдая за изображением на мониторе, врач подходит к язве и прижигает её. Чтобы достичь результата, проводят от 7 до 10 сеансов. Вероятность рецидива — 24%.
- Квантовое. Действует при помощи инфракрасного излучения и электромагнитного поля, стимулируя выработку белков и подавляя воспалительные процессы. Не назначается при острых состояниях. Для результата требуется до 10 процедур. Вероятность рецидива крайне мала — всего 3%.
- Ушивание. Применяется при прободении язвы и сопутствующей угрозе жизни больного. Имеет высокий уровень осложнений. После вскрытия брюшины локализуется отверстие в кишечнике, которое ушивают и прикрепляют к шву сальник (соединительную ткань).
Практикуется процедура ваготомии, при которой пересекаются нервные окончания в желудке, и резко снижается выработка соляной кислоты. С развитием малоинвазивной хирургии эта операция приобрела большую популярность благодаря невысокой стоимости, безопасности, отсутствию крупных шрамов и эффективности. После её проведения 96 пациентов из 100 получают долговременное избавление от язвы. Всё больше врачей рекомендуют проводить ваготомию до наступления критических симптомов.
 Операция по ушиванию проводится только в критических случаях
Операция по ушиванию проводится только в критических случаяхДиета, помогающая снять воспаление и боль
Важную роль в лечении язвы двенадцатиперстной кишки играет диета. Правильно подобранные продукты повышают эффективность медикаментов и снимают остроту симптомов. Из рациона придётся исключить:
- алкоголь;
- кофе;
- чеснок;
- газированные напитки;
- какао;
- фастфуд;
- острый перец;
- горчицу;
- мясные полуфабрикаты;
- сок томатов и цитрусовых.
Пищу следует принимать небольшими порциями 5–7 раз в день. Это поможет избежать растяжения желудка и излишней выработки кислоты. Нельзя есть позже чем за 2 часа до отхода ко сну. Высокое содержание клетчатки и витамина А в пище способствует заживлению язв. К рекомендованным продуктам относятся:
- печень;
- овёс;
- бобовые;
- семена льна;
- ячменная крупа;
- авокадо;
- свежее мясо;
- речная рыба;
- орехи;
- яблоки;
- морковь;
- брокколи;
- сладкий картофель;
- шпинат;
- белокочанная капуста;
- зелень.
 Продукты с витамином А полезны при язве ДПК
Продукты с витамином А полезны при язве ДПК
Примерное меню для лечения язвы — таблица
Лечебная диета — видео
Можно ли вылечить язву курсом голодания
На ранних стадиях язвенной болезни возможно голодание, но только с разрешения лечащего врача. Если во время воздержания от пищи появляется рвота, следует немедленно прекратить его. Чтобы голодание прошло без вреда для здоровья, нужно соблюдать такие правила:
- находиться в тепле;
- не заниматься физическим трудом;
- гулять на свежем воздухе;
- пить не менее 1,5 л воды.
Лечебное голодание длится около недели. В его ходе могут возникать такие недомогания, как учащение пульса, слабость, тошнота и головокружения. По завершении курса к нормальному рациону следует возвращаться постепенно, готовя привычные блюда минимальными порциями.
 При голодании важно много гулять и пить минимум 1,5 л. воды в день
При голодании важно много гулять и пить минимум 1,5 л. воды в деньМеню для голодания — таблица
Как правильно голодать — видео
Физиолечение при обострении
При обострениях язвы рекомендуются физиотерапевтические процедуры. Их проводят в больнице или санатории. Обычно требуется нахождение больного в стационаре. Практикуются общие процедуры:
- Электросон. Низкочастотные токи воздействуют на мозг, запуская восстановительные процессы. Помогает при нервном происхождении болезни.
- Транскраниальная электроаналгезия. Электрическое воздействие на определённые части головы. Процедура уменьшает боль, оказывает успокоительное и регенеративное воздействие.
- Гальванизация. Воздействие током на воротниковую область. Оказывает успокоительное и сосудорасширяющее действие, снимает болевой синдром. Противопоказана, если в теле пациента есть металлические имплантаты.
- Бальнеотерапия. Применяется в сочетании с экстрактом хвои, хлоридом натрия и кислородным обогащением.
При необходимости местного воздействия больному будут рекомендованы:
- Ультравысокочастотная терапия. Высокочастотное электромагнитное поле оказывает тепловое воздействие в глубину тканей, запуская процесс заживления язв.
- Индуктотермия. Магнитное поле переменной частоты помогает снять воспаление и боль.
- Терапия дециметровыми волнами. Выделяемое ими тепло расширяет сосуды, ускоряя ток крови и снимая спазмы. Заметно снижает болевой синдром.
- Терапия сантиметровыми волнами. Помогает, если очаг болезни расположен близко к поверхности кожи. Снимает воспаление и боль.
- Магнитолазерная терапия. Лазер низкой интенсивности действует в сочетании с магнитным полем. Методика безопасна и оказывает влияние непосредственно на язву, не затрагивая близлежащие ткани.
- Магнитотерапия. Применяются магнитные поля высоких и низких частот. Эффективность магнитотерапии ставится под сомнение из-за отсутствия клинически подтверждённых положительных результатов.
Магнитотерапию в домашних условиях можно проводить аппаратом Алмаг. Этот прибор российского производства создаёт магнитное поле, которое, по утверждению производителя, запускает регенеративные процессы на глубине до 8 см. В результате должен пропасть болевой синдром, воспаление, восстановиться нормальный сон.
 Магнитотерапию в домашних условиях можно проводить аппаратом Алмаг
Магнитотерапию в домашних условиях можно проводить аппаратом АлмагПрименять Алмаг несложно, достаточно подключить аппарат к сети и приложить к поражённой области. Для достижения эффекта процедуру следует проводить дважды в сутки. Следует учесть, что при острой, кровоточивой и прободной язве Алмаг использовать нельзя.
Пользоваться аппаратом Алмаг или нет — каждый решает самостоятельно. В странах Запада магнитотерапию считают псеводонаукой, поскольку реальных подтверждений её эффективности не существует. По мнению ВОЗ, сведений о воздействии магнитотерапии на здоровье людей недостаточно, чтобы делать выводы о её пользе или бесполезности.
Магнитотерапия и её эффективность — видео
ЛФК
Несложные упражнения лечебной гимнастики помогут побороть болезнь естественным способом. Практиковать их следует в периоды ремиссии, при обострении от физической активности нужно отказаться. Оптимальное время для гимнастики — утро. Упражнения выполняются лёжа на спине:
- Положить руки на живот, со вдохом завести их вверх и положить за голову. На выдохе вернуть руки на живот. Повторить 5 раз.
- Практиковать брюшное дыхание. При вдохе мышцы живота втягиваются, при выдохе — расслабляются. Повторить 3 раза.
- Одновременно сжимать пальцы рук и стопы в кулак. Попадать в ритм дыхания. Повторить 10 раз.
- Сгибать ноги на выдохе, не отрывая ступни от мата. Разгибать на вдохе. Повторить 6 раз.
- Разводить руки в стороны на выдохе, сводить на вдохе. Повторить 6 раз.
- Поставить ступни к ягодицам, поднимать таз и опускать его в ритме дыхания. Повторить 4 раза.
- Упражнение завершить расслаблением с закрытыми глазами в течение минуты.
Наибольший эффект ЛФК даёт в сочетании с регулярными прогулками.
 Прогулки значительно повышают эффект от ЛФК
Прогулки значительно повышают эффект от ЛФКНародная медицина
Народная медицина неспособна полностью вылечить язву двенадцатиперстной кишки. Уничтожить бактериального возбудителя болезни она не может, но облегчить болевой синдром ей вполне под силу. Особенно эффективным будет воздействие успокоительных отваров в случае с нервным происхождением язвы. Для лечения применяются такие продукты и травы:
- Барсучий или медвежий жир. Употребляется в растопленном виде трижды в сутки. Курс длится 2 недели. Неприятный вкус можно запить травяным чаем.
- Сок белокочанной капусты. Полстакана свежего сока пьётся трижды в сутки перед едой. Курс составляет 2 месяца.
- Картофельный сок. Пьётся так же, как и капустный.
- Сок свёклы. Свежий сок разводится водой 1:1 и пьётся по полстакана за 30 минут до каждого приёма пищи.
- Семена льна. Четыре столовые ложки засыпаются в литровый термос и заливаются кипятком. Профильтрованный настой принимается четырежды в сутки.
- Топяная сушица и лазоревая синюха. Одна столовая ложка каждой травы заливается стаканом кипятка, после чего прогреваются на пару около получаса. Столовая ложка отвара сушеницы выпивается перед едой, такое же количество синюхи — после еды.
- Ромашковый чай. Можно пить в любое время суток по желанию.
Хороший эффект даёт сочетание картофельного сока, прополиса и облепихового масла. Сначала пьётся картофельный сок, дозировка — дважды в сутки по 100 мл на протяжении недели. В следующие 3 недели употребляется настойка прополиса — 25 капель на стакан воды, через 90 минут после еды трижды в сутки. Курс завершается облепиховым маслом. Оно принимается внутрь трижды в сутки по чайной ложке на протяжении четырёх недель.
Внимание! При язве двенадцатиперстной кишки категорически запрещено употреблять настойки на спирту и пищевую соду. Это приведёт к раздражению язв и ухудшению состояния больного.
Часто встречаются рекомендации относительно применения от язвы ветеринарного препарата АСД. Этот медикамент был создан ещё в СССР, и основной его задачей была защита живых организмов от радиации. Он производится из животных отходов, таких как кости и сухожилия. Вторая фракция препарата АСД-2 и назначается для лечения язв двенадцатиперстной кишки у животных. АСД-2 обладает ранозаживляющими и антисептическими свойствами. Приём этого медикамента может спровоцировать такие побочные эффекты, как тошнота, сильная головная боль и онемение конечностей. Вред от него может быть намного больше ожидаемой пользы.
Народные средства — фотогалерея
Лечение язвы народными средствами — видео
В терапии язвы двенадцатиперстной кишки важно не допустить перехода болезни в хроническую и острую стадии. Если на начальных этапах патология лечится приёмом медикаментов и коррекцией рациона, то тяжёлые случаи требуют сложных хирургических вмешательств и представляют опасность для жизни пациента. Успешность лечения можно повысить, практикуя оздоровительную физкультуру и принимая средства народной медицины. Не рекомендуется экспериментировать со здоровьем, применяя несертифицированные лекарства и аппараты. Традиционная медицина имеет достаточно возможностей для избавления от язвы двенадцатиперстной кишки, и потребности ставить опыты с непроверенными средствами нет.
Оцените статью: Поделитесь с друзьями!lechenie-simptomy.ru
Язва двенадцатиперстной кишки. Острая с прободением (K26.1)
Как правило, перфорация острых язв не имеет «язвенного анамнеза», зато четко связана с причинами симптоматических язв и стрессорными или лекарственными факторами.
В течении типичной прободной язвы выделяют три периода:
1. Период болевого шока.
2. Период мнимого (ложного) благополучия.
Период болевого шока возникает сразу же в момент прободения язвы. Характеризуется внезапным появлением очень сильной, острой, резкой боли в животе («кинжальная» боль). Боль возникает, когда язва прорывается и содержимое желудка или ДПК поступает в брюшную полость. Сначала боль появляется в верхней половине живота, затем распространяется на весь живот, резко усиливаясь при движении или кашле.
Пациент принимает вынужденную позу: лежа на спине или на боку с подтянутыми к животу ногами. Живот втянут, при дыхании не двигается; появляется резко выраженное напряжение мышц живота — живот очень твердый («доскообразное» напряжение). Общее состояние больного тяжелое: резкая бледность кожи, артериальное давление понижено, холодный пот, пульс замедлен. Некоторые пациенты могут быть возбуждены и кричат от боли.
Период болевого шока переходит в период мнимого благополучия спустя 6-7 часов. Боли в животе уменьшаются и могут совсем исчезать у некоторых пациентов. Пациент воспринимает это, как улучшение: напряжение мышц живота уменьшается, но не исчезает. Возникает парез кишечника, проявляющийся метеоризмом (усилением продукции газов в кишечнике). При прослушивании кишечника при помощи фонендоскопа не обнаруживаются нормальные шумы в кишечнике. Появляется сухость губ и языка. Сердцебиение, уреженное до этого, резко учащается, иногда возникают нарушения сердечного ритма. Артериальное давление остается низким. Длительность этого периода — до 10-12 часов.
После этого развивается гнойный перитонит — состояние всегда протекающее тяжело. Возникают жажда, сухость во рту, икота, рвота. Чувство облегчения сменяется заторможенностью, затем может случиться потеря сознания. Температура тела повышается до высоких цифр, кожа становится влажной и липкой с землистым оттенком. Черты лица приобретают характерную заостренность, глаза западают. Такой внешний вид пациента называют – «лицо Гиппократа».
Боли в животе могут уменьшиться, но напряжение брюшной стенки сохраняется. Резко уменьшается количество отделяемой мочи до полного исчезновения.
В редких случаях наблюдаются атипичные формы прободной язвы, когда прорыв язвы осуществляется в забрюшинную клетчатку, отверстие прикрывается большим сальником, или массивный спаечный процесс ограничивает распространение излившегося содержимого желудка или ДПК небольшим участком брюшной полости. То есть имеется в виду прикрытие прободного отверстия прилегающими органами или инородным телом (частицами пищи, слизью и др.). Если такое прикрытие происходит вскоре после перфорации, наступает ограничение процесса и даже его самостоятельное излечение. Прикрытие прободного отверстия может быть кратковременным, продолжительным и постоянным.
Клиническая картина прикрытых прободных язв характеризуется острым началом, типичным для перфорации язвы в свободную брюшную полость. После прикрытия прободного отверстия и ограничения процесса, сразу уменьшаются боли и напряжение брюшной стенки, заметно улучшается общее состояние больного.
diseases.medelement.com
Язва желудка и двенадцатиперстной кишки — Лечение лекарствами | Лекарственное лечение язвы желудка и двенадцатиперстной кишки
Ингибиторы протонного насоса
- Омепразол (син.: зероцид, лосек, омез) назначают по 20 мг 1 или 2 раза в день.
- Париет (син.: рабепразол) назначают по 20 мг 1 или 2 раза в день.
- Эзомепразол (син.: нексиум) назначают по 20 мг 1 или 2 раза в день.
Ингибиторы протонного насоса по сравнению с другими антисекреторными препаратами наиболее сильно уменьшают секрецию желудка и угнетают образование соляной кислоты и выработку пепсина (основного желудочного пищеварительного фермента). Омепразол в дозе 20 мг может снижать суточное образование соляной кислоты на 80%. Кроме того, на фоне действия ингибиторов протонного насоса антибиотики более эффективно подавляют жизнедеятельность Helicobacter pylori. Ингибиторы протонного насоса целесообразно принимать за 40-60 минут до приема пищи.
Блокаторы Н2-гистаминорецепторов
- Ранитидин (син.: гистак, зантак, зоран, ранигаст, ранисан, рантак) назначают по 150 мг 2 раза в день (после завтрака и на ночь) или 1 раз — 300 мг на ночь.
- Фамотидин (син.: блокацид, гастросидин, квамател, ульфамид, ульцерон, фамонит, фамосан) назначают по 20 мг 2 раза в день (после завтрака и на ночь) или 1 раз — 40 мг на ночь.
Блокаторы Н2-гистаминорецепторов угнетают выработку соляной кислоты и пепсина. В настоящее время для лечения язвенной болезни из группы блокаторов Н2-гистаминорецепторов назначают преимущественно ранитидин и фамотидин. Ранитидин в дозе 300 мг может снижать суточное образование соляной кислоты на 60%. Считают, что фамотидин действует длительнее, чем ранитидин. Цимитидин в настоящее время практически не используется из-за побочных эффектов (при длительном применении он может вызвать у мужчин снижение половой потенции). Блокаторы Н2-гистаминорецепторов (как и ингибиторы протонного насоса) создают более благоприятную среду для действия антибиотиков на
[14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27]
M1-холинолитики
Пирензепин (син.: гастроцепин, пирен) назначают обычно по 50 мг 2 раза в день перед едой.
Этот препарат уменьшает секрецию соляной кислоты и пепсина, снижает тонус желудочных мышц. М1-холинолитик платифиллин как самостоятельное средство лечения язвенной болезни в настоящее время не используется.
Препараты, содержащие висмут
- Викалин (1-2 таблетки) растворяют в 1/2 стакана воды и принимают после еды 3 раза в день.
- Викаир принимают по 1-2 таблетки 3 раза в день через 1-1,5 часа после еды.
- Висмута нитрат основной принимают по 1 таблетке 2 раза в день после еды.
- Де-нол (син.: висмута субцитрат) назначают либо 4 раза в день — за 1 час до завтрака, обеда, ужина и на ночь, либо 2 раза в сутки — утром и вечером.
Висмутсодержащие препараты угнетают жизнедеятельность Helicobacter pylori,
Ранитидин висмут цитрат — комплексное средство (содержит ранитидин и препарат висмута), обладает вяжущим и антацидным действием, а также подавляет жизнедеятельность Helicobacter pylori.
Сукральфат (вентер) назначают как самостоятельное средство
Содержащий алюминий противоязвенный препарат сукральфат (син.: вентер) покрывает язву защитным слоем и препятствует разрушающему действию соляной кислоты и пепсина. Кроме того, вентер уменьшает активность пепсина и действует как слабый антацид.
Антибиотики и противопротозойные препараты
- Амоксициллин назначают по 1000 мг 2 раза в день (интервал 12 часов) за полчаса до еды или через 2 часа после еды.
- Кларитромицин (син.: клацид) назначают по 500 мг 2 раза в день (интервал 12 часов) во время еды.
- Метронидазол (син.: трихопол) назначают по 250 мг 4 раза в день (или по 500 мг 2 раза в день). Препарат следует принимать через равные (6 или 12 часов) промежутки времени после еды.
- Тетрациклин назначают по 500 мг 4 раза в день после еды.
- Тинидазол (син.: фазижин) принимают по 500 мг 2 раза в день (интервал 12 часов) после еды.
Антибиотики и противопротозойные препараты назначают для подавления жизнедеятельности Helicobacter pylori.
[28], [29], [30], [31], [32], [33], [34], [35], [36], [37], [38]
Прокинетики
- Координакс (син.: цизаприд) назначают по 5-10 мг 3-4 раза в день до еды.
- Мотилиум (син.: домперидон) назначают по 10 мг 3-4 раза в день за 15-30 минут до еды и на ночь.
- Церукал (син.: метоклопрамид) назначают по 10 мг 3 раза в день за 30 минут до еды.
Прокинетики, улучшая двигательную функцию желудка, устраняют тошноту и рвоту, показаны при изжогечувстве тяжести и переполнения в желудке, раннем насыщении, устраняют дискомфорт. Эти препараты противопоказаны при стенозе (сужении) привратника — выходного отдела желудка. Противоязвенным действием прокинетики не обладают и как самостоятельное средство для лечения язвенной болезни не назначаются.
Антацидные препараты
- Алмагель назначают по 1 чайной ложке 4 раза в день.
- Алмагель А назначают по 1-3 дозированной ложки 3-4 раза в день.
- Алмагель назначают по 1 пакетику или по 2 дозированные ложки 4 раза в день через 1 час после еды и вечером перед сном.
- Гастал назначают 4-6 раз в день через 1 час после еды.
- Гелюсил (гелюсил лак) выпускается в виде суспензии, таблеток, порошка. Гелюсил назначают 3-6 раз в сутки через 1-2 часа после еды и за 1 час перед сном. Суспензию не растворяют, порошок растворяют в небольшом количестве воды, таблетки рассасывают или разжевывают.
- Маалокс назначают по 1-2 пакетика (или по 1-2 таблетки) 4 раза в день через 1-1,5 часа после еды.
- Фосфалюгель назначают по 1-2 пакетика 4 раза в день.
Антациды назначают симптоматически, они довольно быстро ликвидируют изжогу и боль (или уменьшают их интенсивность) за счет нейтрализующего кислоту действия, а также обладают вяжущим и адсорбирующим действием. Антациды могут успешно применяться «по требованию» как средства экстренного устранения изжоги. Более 2 недель подряд принимать эти препараты не следует из-за возможности развития побочных эффектов. Противоязвенным действием антациды не обладают и как самостоятельное средство для лечения язвенной болезни не используются.
Кроме названных выше основных групп лекарств при язвенной болезни могут использоваться некоторые обезболивающие препараты (например, баралгин, кеторол), спазмолитики (например, но-шпа, дроверин), а также препараты, способствующие улучшению питания слизистой оболочки желудка и кишечника (например, такие биогенные препараты, как солкосерил, актовегин, витамины группы В). Эти препараты гастроэнтерологи (или терапевты) назначают по определенным схемам. Схемы лечения разрабатываются и периодически уточняются ведущими специалистами-гастроэнтерологами в виде стандартов. Врачи лечебных учреждений обязаны руководствоваться этими стандартами в повседневной практике.
Медикаментозное лечение язвенной болезни строится в зависимости от того, обнаружены в слизистой оболочке желудка больного Helicobacter pylori или не обнаружены. При их выявлении говорят о язвенной болезни, ассоциированной (от ассоциация — соединять) с Helicobacter pylori, при их отсутствии — о язвенной болезни, не ассоциированной с Helicobacter pylori.
[39], [40], [41], [42], [43], [44], [45], [46], [47], [48], [49], [50], [51], [52]
Лечение язвенной болезни, не ассоциированной с helicobacter pylori
До внедрения в практику ингибиторов протонного насоса (омепразол, париет, эзомепразол и др.) основными средствами лечения язвенной болезни служили блокаторы Н2-гистаминорецепторов (ранитидин, фамотидин и др.). Еще раньше (до изобретения блокаторов Н2-гистаминорецепторов) основой лечения язвенной болезни являлись препараты висмута (викалин, субнитрат висмута).
Базисное, основное лечение язвенной болезни проводится антисекреторными препаратами, препаратами висмута или сукральфатом. Продолжительность лечения противоязвенными антисекреторными препаратами составляет не менее 4-6 недель при язве двенадцатиперстной кишки и не менее 6-8 недель при язве желудка. Антацидные препараты и прокинетики назначают в дополнение к базисной терапии как симптоматические средства для устранения изжоги и боли.
Применение блокаторов Н2-гистаминорецепторов
- Ранитидин принимают по 300 мг в сутки однократно вечером (в 19-20 часов) или по 150 мг 2 раза в день. Дополнительно могут назначаться антацидные препараты (маалокс, фосфалюгель, гастал и др.) или прокинетики (мотилиум и др.) как симптоматические средства.
- Фамотидин принимают по 40 мг в сутки однократно вечером (в 19-20 часов) или по 20 мг 2 раза в день. Дополнительно — антацидный препарат (гастал и др.) или прокинетик (мотилиум и др.).
Применение ингибиторов протонного насоса
- Омепразол (син.: омез) по 20 мг на прием.
- Париет (син.: рабепразол) по 20 мг на прием.
- Эзомепразол (син.: нексиум) по 20 мг на прием.
В качестве базисного средства лечения язвенной болезни также может быть назначен комплексный препарат ранитидин висмут цитрат. Лекарство назначает по 400 мг 2 раза в сутки (при язве двенадцатиперстной кишки прием не менее 4 недель, при язве желудка — 8 недель).
Де-нол, препарат висмута, принимают по двум возможным схемам:
- по 240 мг 2 раза в сутки за 30 мин до еды или через 2 часа после еды;
- по 120 мг 4 раза в сутки — до завтрака, обеда, ужина и перед сном.
Сукральфат (син.: вентер) для лечения язвенной болезни назначают по 1 г 4 раза в сутки — по 1 г за 30 минут или за 1 час до еды (перед завтраком, обедом, ужином) и вечером через 2 часа после еды или перед сном; курс лечения 4 недели, и далее при необходимости продолжают прием препарата по 2 г в сутки в течение 8 недель.
Суточную дозу, продолжительность лечения, необходимость включения в схему лечения антацида (алмагель и др.) или прокинетика (мотилиум и др.) определяет врач.
Комбинированное применение базисных противоязвенных препаратов и антацидов (алмагель, маалокс, рутацид и др.), способных быстро нейтрализовать избыток соляной кислоты в полости желудка, довольно быстро устраняет изжогу и боль. В то же время необходимо знать, что антацидные препараты замедляют всасывание других препаратов, поэтому их следует принимать отдельно: интервал между приемом антацидного и другого препарата должен составлять не менее 2 часов.
Используя ту или иную схему, вполне возможно достичь хороших результатов лечения, однако в том и состоит искусство врача, чтобы назначать индивидуальную терапию каждому пациенту для достижения наилучших результатов с наименьшими потерями (добиться быстрой и стойкой ремиссии при минимуме побочных эффектов и минимуме финансовых затрат).
Ингибиторы протонного насоса (омепразол и др.) являются сегодня наиболее мощными средствами подавления факторов желудочной агрессии. В то же время установлено, что не всегда следует максимально снижать уровень соляной кислоты и пепсина в желудке. Во многих случаях достаточно использовать ранитидин или фамотидин (они дешевле омепразола и париета). При необходимости врач может на 3-4 дня увеличить дозу ранитидина или фамотидина, что ускоряет заживление язвенного дефекта, но самостоятельно менять схему лечения нельзя из-за увеличения риска возникновения побочных действий. Возможно сочетанное применение омепразола с ранитидином или фамотидином, однако такую схему может назначить лишь опытный специалист.
При назначении медикаментозной терапии имеет значение размер язвенного дефекта: если размеры язвы двенадцатиперстной кишки превышают 9 мм, а размеры язвы желудка превышают 7 мм, то лучше применять более сильные лекарственные средства (омепразол и др.).
Хороший эффект может быть получен также при использовании препаратов висмута или при приеме сукральфата. Де-нол (коллоидный субцитрат висмута) можно назначать по двум схемам: или 2 раза в сутки по 240 мг (интервал 12 часов) за 30 минут до завтрака и ужина; или 4 раза в сутки по 120 мг — перед завтраком, обедом, ужином и перед сном.
Сукральфат (вентер) принимают 4 раза в сутки: по 1 г перед завтраком, обедом, ужином и на ночь. Лечение де-нолом или вентером целесообразно проводить при небольших по размерам, неосложненных язвах, при нерезко выраженных симптомах (прежде всего боли и изжоги). В то же время при более выраженных симптомах — боль, изжога — или более значительных размерах язвенного дефекта де-нол и вентер рекомендуется сочетать с ранитидином (или фамотидином).
При лечении пожилых пациентов учитывают возрастные нарушения циркуляции крови в стенках желудка. Для улучшения кровообращения в мелких кровеносных сосудах желудка из противоязвенных препаратов показан прием коллоидного субцитрата висмута (де-нол). Дополнительно лицам пожилого возраста целесообразно принимать актовегин, улучшающий обменные процессы в тканях организма, и солкосерил, обладающий ранозаживляющим действием.
Лечение язвенной болезни, ассоциированной с helicobacter pylori
При язве желудка Helicobacter pylori обнаруживаются в 80-85% случаев, а при язве двенадцатиперстной кишки — в 90-95% случаев. При инфицировании слизистой оболочки желудка больного Helicobacter pylori проводится курс эрадикационной терапии — так называется лечение по освобождению слизистой оболочки от геликобактерий. Проведение эрадикационной терапии должно проводиться независимо от фазы язвенной болезни — обострение или ремиссия, однако на практике вне обострения язвенной болезни обследование слизистой оболочки желудка на наличие Helicobacter pylori чаще всего не проводится.
Показанием для проведения эрадикационной терапии (при наличии H. pylori)выступает язвенная болезнь желудка или двенадцатиперстной кишки в фазе обострения или ремиссии, включая осложнённую язвенную болезнь.
В настоящее время, в соответствии с решениями согласительного совещания «Маастрихт-3» (2005), в качестве терапии первой линии рекомендована стандартизованная комбинация трёх лекарственных средств — наиболее эффективная схема эрадикации.
Ингибитор протонного насоса в удвоенной дозе (рабепразол — 20 мг 2 раза в сутки, или омепразол в дозе 20 мг 2 раза в сутки, или эзомепразол в дозе 40 мг 2 раза в сутки, или лансопразол — 30 мг 2 раза в сутки, или пантопразол — 40 мг 2 раза в сутки).
- Кларитромицин — 500 мг 2 раза в день.
- Амоксициллин — 1000 мг 2 раза в день.
Эта схема назначается только в том случае, если показатели резистентности штаммов Н. pylori к кларитромицину в данном регионе не превышают 20%. Эффективность 14-дневного курса эрадикаиии на 9-12% выше, чем 7-дневного.
При неосложнённой язвенной болезни двенадцатиперстной кишки нет необходимости продолжать антисекреторную терапию после проведения курса эрадикации. При обострении язвенной болезни желудка, а также при обострении протекающей на фоне сопутствующих заболеваний или с осложнениями язвенной болезни двенадцатиперстной кишки рекомендуют продолжить антисекреторную терапию с использованием одного из антисекреторных препаратов (более эффективные ингибиторы протонного насоса или блокаторы Н2-рецепторов гистамина) в течение 2-5 нед для эффективного заживления язвы.
Протокол эрадикационной терапии предполагает обязательный контроль её эффективности, который проводят через 4-6 нед после окончания приёма антибактериальных препаратов и ингибиторов протонного насоса.Оптимальный метод диагностики инфекции H. pyloriна данном этапе — дыхательный тест, однако при его отсутствии можно воспользоваться другими методами диагностики.
При неэффективности терапии первой линии рекомендуется назначение терапии второй линии (квадротерапии), включающей:
ингибитор протонного насоса (омепразол, или лансопразол, или рабепразол, или эзомепразол, или пантопразол) в стандартной дозе 2 раза в день;
- висмута субсалицилат/субцитрат — 120 мг 4 раза в день;
- тетрациклин — 500 мг 4 раза в день;
- метронидазол (500 мг 3 раза в день) или фуразолидон (50-150 мг 4 раза в день) в течение как минимум 7 дней.
Кроме того, в качестве резервных схем эрадикации могут назначаться комбинация амоксициллина (750 мг 4 раза в сутки) с блокаторами протонного насоса, рифабутином (300 мг/сут) или левофлоксацином (500 мг/сут).
При отсутствии Н. pylori больным язвенной болезнью желудка назначают базисную терапию ингибиторами протонного насоса, которые предпочтительны по сравнению с блокаторами Н2-рецепторов гистамина. Различные представители группы блокаторов протонного насоса одинаково эффективные. Применяют следующие препараты:
- рабепразол в дозе 20 мг/сут;
- омепразол в дозе 20-40 мг/сут;
- эзомепразол в дозе 40 мг/сут;
- лансопразол в дозе 30-60 мг/сут;
- пантопразол в дозе 40 мг/сут.
Продолжительность курсового лечения составляет обычно 2-4 нед, при необходимости — 8 нед (вплоть до исчезновения симптоматики и заживления язвы).
Лансопразол (ЭПИКУР®)
В мире лансопразол — один из наиболее широко известных и применяемых ингибиторов протонного насоса с мощным антикислотным действием. Доверие к этому препарату базируется на многочисленных и достоверных данных о фармакодинамике и фармакокинетике, о хорошо изученном антисекреторном действии. Во всех сравнительных исследованиях омепразола, пантопразола, лансопразола и рабепразола (по значению интрагастрального рН и времени рН > 4) лучшие показатели оказываются у рабепразола и лансопразола по сравнению с пантопразолом и омепразолом. Препарат отличает раннее наступление антисекреторного эффекта. Доказана антихеликобактерная активность. В связи с хорошей переносимостью и безопасностью лансопразол может быть рекомендован для длительного применения.
Показания, способ применения и дозы: При язвенной болезни желудка и эрозивно-язвенном эзофагите — по 30 мг/сут в течение 4-8 нед; при необходимости — 60 мг/сут. При рефлюкс-эзофагите — 30 мг/сут в течение 4 нед. Неязвенная диспепсия: 15-30 мг/сут в течение 2-4 нед. Для эрадикации Нр — в соответствии с настоящими клиническими рекомендациями.
Противопоказания: стандартные для ИПП.
Упаковка: ЭПИКУР® — капсулы по 30 мг №14 содержат микросферы, имеющее кислотоустойчивое покрытие, препятствующее разрушению в желудке. ЭПИКУР® относится к категории доступных по цене ЛС.
Блокаторы Н2-рецепторов гистамина менее эффективны по сравнению с ингибиторами протонного насоса. Назначают следующие препараты:
- ранитидин в дозе 150 мг 2 раза в сутки или 300 мг на ночь;
- фамотидин в дозе 20 мг 2 раза в сутки или 40 мг на ночь.
Антацидные препараты (алюминиево-магниевые антациды или алюминиево-магниевые с добавлением кальция алгината через 1,5-2 ч после еды или по требованию, или алюминиево-магниевый антацид с добавлением симетикона и БАВ (порошок корней солодки голой), усиливающий антацидный эффект и слизеобразование) применяют дополнительно в качестве симптоматических средств.
Для профилактики обострений (особенно если пациент имеет высокий риск рецидива язвы: например, при необходимости постоянного приёма НПВП) показан поддерживающий приём антисекреторных препаратов в половинных суточных дозах на протяжении длительного времени (1-2 года).
ilive.com.ua
Прободная (перфоративная) язва двенадцатиперстной кишки: симптомы и лечение
Перфоративная язва желудка и двенадцатиперстной кишки – острое хирургическое патологическое состояние. Язвенная болезнь желудка и двенадцатиперстной кишки протекает хронически и характеризуется весенними и осенними обострениями. Наиболее часто обострения хронического заболевания приходятся на осенний и весенний периоды. Нелеченная язва двенадцатиперстной кишки может перфорировать, и содержимое кишечника изливается в брюшную полость.
Лечение прободения язвы двенадцатиперстной кишки требует оперативного вмешательства. После операции в обязательном порядке назначается строгая диета и восстановительное консервативное лечение.
Как происходит перфорация
Прободная язва двенадцатиперстной кишки возникает в результате неэффективной консервативной терапии либо при неудачном формировании рубцового заживления. В результате вместо заживления в двенадцатиперстной кишке образуется сквозное отверстие.
Чаще прободению двенадцатиперстной кишки подвержены молодые мужчины в возрасте до 40 лет, продолжительность язвенной болезни у которых составляет более 3 лет.
Язва двенадцатиперстной кишки
Содержимое двенадцатиперстной кишки проникает через перфоративное отверстие в брюшную полость, вызывая воспалительный процесс брюшины. Перфорированное отверстие окружено фибринозными отложениями. В ряде случаев прободение сопровождается кровотечением из язвы двенадцатиперстной кишки.
Наиболее частой локализацией служит область луковицы двенадцатиперстной кишки.
В 10% случаев происходит прободение в забрюшинную область или подпечёночное пространство. Подобная атипичная перфорация носит название прикрытой. В дальнейшем в этом месте формируется подпечёночный либо забрюшинный абсцесс.
Клинические проявления
При перфорации двенадцатиперстной кишки симптомы развиваются стремительно. Обычно при появлении клинических симптомов счёт идёт на часы. Различают три стадии течения заболевания.
Первая стадия
Острая прободная язва 12-перстной кишки характеризуется появлением острой боли. Обычно пациенты описывают ощущения как мучительные режущие боли.
- Клиническая картина первой стадии сопровождается развитием шока: у пациента резко бледнеет кожа, он покрывается холодным потом, снижается артериальное давление.
- При пальпации выявляется резкое напряжение мышц брюшной стенки.
- Пациент жалуется на боль, затруднения при дыхании.
Перитонит при перфорации язвы двенадцатиперстной кишки развивается медленее по сравнению с прободением язвы желудка. Для этого периода не характерна рвота, однако иногда состояние может проявляться перед болью.
Характерно вынужденное положение пациента – лёжа на правом боку с прижатыми к животу ногами. Реже пациент лежит на спине.
Вторая стадия
Для второй стадии прободения характерно некоторое субъективное облегчение состояния.
- Уменьшается интенсивность боли, пациенту становится гораздо легче дышать.
- Цвет лица становится нормальным.
- Уменьшается мышечный дефанс передней стенки брюшной полости.
В описанном периоде заболевания пациенты чувствуют облегчение и считают, что скоро выздоровеют. По этой причине происходит частый отказ больных от оперативного лечения.
Продолжительность периода достигает 6 часов. Происходит распространение содержимого двенадцатиперстной кишки по брюшной полости и развитие воспалительного процесса.
Третья стадия
До наступления третьего этапа проходит 12 часов, состояние пациента вновь значительно ухудшается. Появляется повторная рвота. Кожа становится сухой и приобретает сероватый оттенок. Температура тела резко повышается. Постепенно нарастает интоксикация организма. Дыхание пациента становится частым и поверхностным, частота сердечных сокращений увеличивается.
При пальпации определяется болезненность брюшной стенки во всех участках. Язык пересыхает, покрывается беловатым налётом. Развивается клиническая картина разлитого перитонита с характерными признаками раздражения брюшины, позволяющими верифицировать диагноз.
Болезненность в брюшной области
Атипичное течение
Около 5% случаев перфорации язвы двенадцатиперстной кишки происходит по атипичному сценарию. Подобное связано с необычной локализацией язвы – на задней стенке двенадцатиперстной кишки.
Клинические проявления также нетипичные. Боль носит умеренный характер, локализацию определить достаточно сложно. Образуется локализованный абсцесс, при вскрытии обнаруживается перфоративное отверстие.
Прикрытая перфорация
Прикрытая форма перфорации – такая перфорация язвы двенадцатиперстной кишки, когда после кратковременного истечения кишечного содержимого отверстие прикрывается сальником либо стенкой прилежащего органа. Это может оказаться кишечник, печень.
Прикрытая язва встречается в 15% всех случаев перфорации. Для образования такой формы перфорации необходимо наличие условий:
- Перфоративное отверстие в двенадцатиперстной кишке должно иметь малые размеры.
- Во время перфорации желудочно-кишечный тракт должен быть мало наполнен.
- Перфорационное отверстие должно локализоваться близко к петлям кишечника, сальнику или печени.
В клинике прикрытой перфорации различают три стадии.
Прободение
Первая фаза прободения язвы начинается стремительно, сопровождается резкой болью, напоминающей удар кинжала, возможно развитие острого коллапса. Развивается локализованный мышечный дефанс в вместе прободения. Боль распространяется в верхней части эпигастральной области.

Разрастание прободения язвы
Затихание клинической симптоматики
Перфорационное отверстие в двенадцатиперстной кишке прикрывается, острые клинические явления постепенно уменьшаются, напряжение мышц передней стенки живота также спадает. Свободного газа в полости живота не отмечается. Болевой синдром в брюшной полости сохраняется, интенсивность становится значительно меньше.
Фаза осложнений
В последней стадии прободная язва 12-перстной кишки осложняется гнойными процессами. Наиболее часто обнаруживаются локализованные абсцессы. Крайне редко развивается картина разлитого перитонита.
Часто картина прикрытой перфорации напоминает обычное обострение язвенной болезни, что является причиной диагностических ошибок.
Принципы лечения
При таком остром заболевании, как прободная язва желудка, лечение должно носить оперативный характер. Консервативное лечение применяется исключительно в крайних случаях.
На догоспитальном этапе при подозрении на перфорацию язвы двенадцатиперстной кишки первостепенной задачей является госпитализация пациента в стационар хирургического профиля.
Если больной находится в крайне тяжёлом состоянии, срочно назначается инфузионная терапия, даются ингаляции кислорода. Не следует давать пациенту анальгетики, тем более наркотические – они могут смазать картину заболевания и дезориентировать врачей.
Результат лечения язвы
Хирургическое лечение
Для лечения прободения язвы двенадцатиперстной кишки осуществляется лапаротомия. Операцию проводят под общим обезболиванием. Проводится продольный разрез мышц брюшной стенки. При рассечении листков брюшины из полости может выйти небольшое количество воздуха с характерным звуком. В брюшной полости обнаруживается некоторое количество зеленоватой мутной жидкости. Экссудат извлекают из полости с помощью электрического отсоса.
На стенке двенадцатиперстной кишки можно обнаружить инфильтрированный участок белого цвета диаметром до 3 сантиметров. В центре инфильтрата можно обнаружить небольшое, диаметром до 0,5 см округлое отверстие с ровными краями. Если в брюшной полости выражен спаечный процесс, поиск места перфорации сильно осложняется. Если невозможно провести визуальную оценку операционного поля, хирург проводит пальцевую оценку двенадцатиперстной кишки и обнаруживает место перфорации.
Метод операции
Способ оперативного вмешательства выбирается хирургом в зависимости от локализации и размера перфорации, возраста и общего состояния пациента. Учитывается наличие и степень выраженности перитонита, наличие сопутствующих заболеваний. В большинстве случаев речь идёт об ушивании перфорированной язвы.
Ушивание язвы
Показаниями к ушиванию перфорированной язвы являются разлитой перитонит, большая степень риска при проведении операции, наличие стрессовой язвы у молодого человека без длительного язвенного анамнеза.
У молодых людей ушивание язвы и проведение послеоперационного курса лечения приводит к тому, что язва хорошо заживает и больше не рецидивирует. Прогноз благоприятный, частота рецидивов минимальная. У пожилых пациентов язвы часто бывают склонны к малигнизации, желательно проведение резекции желудка.
Язву двенадцатиперстной кишки зашивают однорядным швом в поперечном направлении, не захватывая слизистую оболочку. Такой метод ушивания позволит предотвратить стеноз кишечника. Если ткани двенадцатиперстной кишки рыхлые и прорезаются при ушивании, используются прилежащие листки сальника или связки.
Послеоперационный уход
В послеоперационном периоде пациенту в индивидуальном порядке подбирается специальное щадящее питание. Диета после операции при язве двенадцатиперстной кишки должна быть строгой и щадящей.
Питание должно быть дробным. Во избежание чрезмерной нагрузки необходимо принимать пищу через каждые 3 часа небольшими порциями. Диета после язвы двенадцатиперстной кишки включает в себя отварные или запечённые блюда.
Каждый диетический продукт необходимо измельчать с помощью блендера. Соли в пище должно быть минимальное количество. Диета после прободной язвы двенадцатиперстной кишки должна содержать такие продукты, которые не станут раздражать слизистую желудка и кишечника.
Противопоказаны слишком горячие или холодные блюда, алкоголь, газированные напитки, наваристые бульоны, грубая растительная клетчатка.
gastrotract.ru

 Продукты с витамином А полезны при язве ДПК
Продукты с витамином А полезны при язве ДПК