Лечение воспаления лимфоузлов народными средствами
Воспаление лимфоузлов является естественным процессом. Это связано с тем, что лимфатические узлы занимаются фильтрацией всех компонентов, попадающих в кровеносную систему. Во время попадания в лимфатический узел любого патогенного организма, в нём начинается работа лимфоцитов. Лимфоциты уничтожают все вредные бактерии и вирусы.В таких случаях лимфатические узлы могут воспалиться. Данное заболевание имеет название лимфаденит. Такая болезнь может быть острой и хронической. Лимфаденит может быть спровоцирован различными микроорганизмами, которые выбрасывают токсины в организм, а также другие продукты распада.
Лечение лимфоузлов народными средствами Для того чтобы вылечить лимфоузлы при помощи народных средств, необходимо устранить основную причину заболевания, которой является лимфаденит. Для того чтобы избавится от лимфаденита, необходимо применять противовоспалительные сборы. 1 противовоспалительный сбор. Для того чтобы приготовить данный сбор, необходимо приобрести траву клевера, корень аира и зверобой по две части, а также, семена подорожника, полынь, трёхцветная фиалка – по одной части.

Хронический тонзиллит
Хронический тонзиллит – это хроническое воспаление нёбных миндалин (гланд).
Нёбные миндалины – важный орган иммунной системы. Поэтому запускать хронический тонзиллит ни в коем случае нельзя.
Поэтому запускать хронический тонзиллит ни в коем случае нельзя.
Зачастую от лор-врача или терапевта можно услышать в шутку, что не бывает людей, у которых нет хронического тонзиллита. Доля правды в этих словах, конечно, есть – во рту, глотке и на миндалинах живёт большое количество разнообразных бактерий, с которыми легко могут справиться здоровые миндалины, но не имеют возможности больные.
Существует несколько причин возникновения хронического тонзиллита:
- Самая частая причина хронического тонзиллита – неправильное или неполное лечение острого тонзиллита (ангины). Зачастую при уменьшении боли в горле и снижении температуры пациенты резко заканчивают лечение антибиотиками, чего делать категорически нельзя, т.к. в таком случае антибиотики бактерий не победили, а только подразнили – бактерии быстро и легко формируют устойчивость к антибиотикам. Для того, чтобы хронический тонзиллит не стал злейшим врагом, ангину нужно правильно лечить, не забывая после лечения заниматься восстановлением иммунитета.

- Другая причина развития хронического тонзиллита – частые вирусные фарингиты, на которые как пациенты, так и врачи не обращают должного внимания, т.к. даже без лечения острые вирусные фарингиты проходят за 5-7 дней. Но если воспалительный процесс не остановить вовремя, то он пойдёт дальше. Достаточно небольшого снижения иммунитета, чтобы бактерии, живущие на миндалинах, начали бесконтрольно размножаться. Поэтому любой острый вирусный фарингит необходимо долечивать до конца – это гораздо легче, чем затем заниматься лечением хронического тонзиллита.
- Ещё одна частая причина хронического тонзиллита –заболевания зубов и дёсен. Необходимо тщательно следить за гигиеной зубов и состоянием пародонта, не забывая вовремя лечить кариозные зубы. Появившаяся в ротовой полости инфекция очень легко «переселяется» и на миндалины.
- Также способствовать развитию хронического тонзиллита могут хронические очаги инфекции в носу и околоносовых пазухах – хронические риниты, синуситы, полипы и даже периодически возникающий аллергический насморк.

Существует 2 формы хронического тонзиллита: компенсированная и декомпенсированная.
При компенсированной форме тонзиллита миндалины восполняют состояние воспаления и ещё как-то могут справляться со своими функциями. Обычно эта форма проявляется в виде постоянного небольшого воспаления, периодической болью в горле и никак не влияет на общее состояние организма.
Если миндалины уже не в состоянии справляться со своими функциями, когда воспаление сопровождается не только болью в горле, но и частыми ангинами и даже паратонзиллитами, заболеванием других органов (сердце, почки, суставы), то речь идёт о декомпенсированной форме.
Основные симптомы хронического тонзиллита:
- Периодические боли в горле;
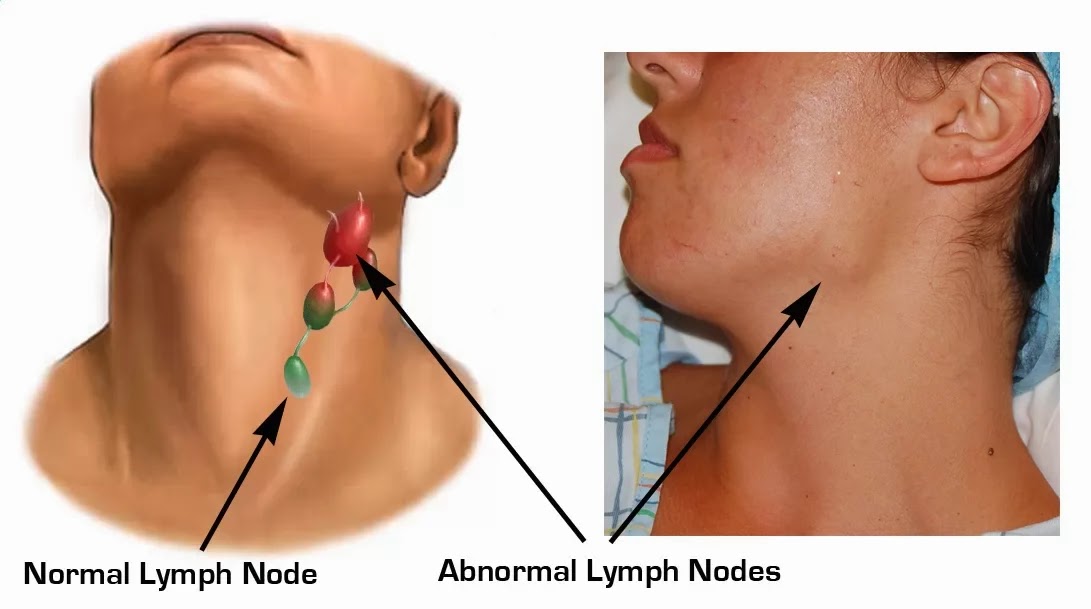
- Увеличение шейных и подчелюстных лимфоузлов;
- Неприятный запах изо рта;
- Симптомы интоксикация – длительная небольшая температура тела, головные боли, боли в суставах, быстрая утомляемость и т.д.
При осмотре горла мы увидим:
- Нёбные миндалины увеличены в размерах, рыхлые;
- Дужки нёбных миндалин отёчные, красные;
- Скопление в ткани нёбных миндалин «пробок» (беловатые творожистые массы с резким неприятным запахом, которые иногда самостоятельно выделяются из миндалин).

Лор-отделение 11 городской клинической больницы предлагает обследование и лечение пациентов с хроническим тонзиллитом.
Обследование пациентов с хроническим тонзиллитом:
- Консультация лор-врача;
- Полный спектр лабораторного обследования;
- Консультация врача-ревматолога при наличии сопутствующей патологии со стороны сердца, почек и суставов;
- Консультации врачей смежных специальностей при необходимости;
- Определение тактики лечения и профилактики хронического тонзиллита;
- Подбор препаратов для лечения хронического тонзиллита и профилактики обострений.
Хирургическое лечение хронического тонзиллита – удаление нёбных миндалин (тонзиллэктомия) выполняется под общим наркозом или местной анестезией с госпитализацией в лор-отделение.
Существуют строгие показания к тонзиллэктомии, которыми руководствуется лор-врач при назначении операции. Следует понимать, что в состоянии хронического воспаления миндалины уже не выполняют свою защитную функцию, становясь постоянным очагом инфекции в организме. Хронический тонзиллит – это заболевание, которое опасно своими осложнениями, такими как паратонзиллиты, паратонзиллярные абсцессы и ревматические заболевания.
Хронический тонзиллит – это заболевание, которое опасно своими осложнениями, такими как паратонзиллиты, паратонзиллярные абсцессы и ревматические заболевания.
Как правило, после удаления небных миндалин, пациенты начинают болеть реже, а также снижается вероятность развития ревматических заболеваний, ведь вместе с миндалинами удаляется хронический очаг инфекции.
Когда болят зубы. Что делать и как снять зубную боль
Наверное, одна из самых страшных болей, бывающих у человека — это зубная. Когда болит зуб, практически невозможно терпеть, и тогда даже самый ярый нелюбитель стоматологов идет «сдаваться» врачу. Но далеко не все знают, отчего болят зубы, и как можно избежать этих неприятных ощущений. Вместе со стоматологом-терапевтом клиники «СтильДент» Еленой Геннадьевной ЗИБНИЦКОЙ разберемся с самыми частыми причинами зубной боли.
Самые распространенные причины зубной боли — это кариес, пульпит, периодонтит и перикоронит.
Кариес
Это заболевание твердых тканей зуба, ведущее к разрушению эмали и дентина. В первую очередь кариес поражает естественные углубления на зубах (фиссуры), а также участки, где в большом количестве накапливается налет, — это межзубные промежутки и придесневая область. При кариесе твердые ткани зуба деминерализуются и размягчаются, и впоследствии на зубе образуется дефект в виде полости.
В первую очередь кариес поражает естественные углубления на зубах (фиссуры), а также участки, где в большом количестве накапливается налет, — это межзубные промежутки и придесневая область. При кариесе твердые ткани зуба деминерализуются и размягчаются, и впоследствии на зубе образуется дефект в виде полости.
Кариес имеет несколько стадий, процесс бывает начальный, поверхностный, средний и глубокий. Поначалу кариес протекает практически бессимптомно — основное неудобство, которое испытывает человек, связано с застреванием пищи в кариозных полостях. Еще одним симптомом кариеса, на который обычно не обращают особого внимания, является кратковременная боль от химических, механических, температурных раздражителей. Проще говоря, поврежденная эмаль уже не защищает зуб от воздействия горячего чая или ледяной воды или от механического воздействия, и мы в этот момент испытываем боль. Но поскольку она длится всего несколько секунд, обычно мы не воспринимаем ее всерьез.
Когда же процесс доходит до последней стадии — глубокого кариеса, то неприятные ощущения уже становится сложно игнорировать. При глубоком кариесе пациент испытывает боль при попадании пищи и жидкости в поврежденную область, боль при чистке зубов (раздражение от попадания пасты и щетки), боль от любых внешних раздражителей, температурных, химических, механических. После того, как раздражитель удален, боль утихает — до следующего эпизода. На этой стадии уже качество жизни существенно снижается. Но если человек продолжает упорно терпеть и не идет к врачу, постепенно в воспалительный процесс вовлекается нерв зуба (пульпа), и начинается пульпит.
При глубоком кариесе пациент испытывает боль при попадании пищи и жидкости в поврежденную область, боль при чистке зубов (раздражение от попадания пасты и щетки), боль от любых внешних раздражителей, температурных, химических, механических. После того, как раздражитель удален, боль утихает — до следующего эпизода. На этой стадии уже качество жизни существенно снижается. Но если человек продолжает упорно терпеть и не идет к врачу, постепенно в воспалительный процесс вовлекается нерв зуба (пульпа), и начинается пульпит.
Пульпит
Это воспаление пульпы (нерва) зуба, процесс обычно сопровождается острой болью. Пульпит возникает как реакция на постоянное воздействие раздражителей, попадающих на пульпу через кариозную полость, а также — вследствие влияния микроорганизмов и токсинов на нерв зуба. Раздражение пульпы приводит к изменению кровотока, что провоцирует повышенное давление на нервные волокна.
На начальной стадии пульпит проявляется слабой болью, которая проходит при устранении раздражителя. На этой стадии воспаление проходит само, если убрать раздражитель — то есть вылечить кариес и запломбировать зуб, изолировав пульпу от внешнего воздействия.
На этой стадии воспаление проходит само, если убрать раздражитель — то есть вылечить кариес и запломбировать зуб, изолировав пульпу от внешнего воздействия.
Если же ничего не делать, постепенно воспаление усиливается, а боль нарастает. Наступает стадия острого пульпита, в пульпе проходят необратимые изменения. Боль легко вызывается любым раздражителем. Вариант «не есть, не пить, держать рот закрытым» не спасает от боли. Очень часто зубная боль обостряется ночью.
Боль при остром пульпите может быть очень разной:
-
Острой или тупой
-
Пульсирующей или постоянной
-
Локализованной или разлитой
-
Кратковременной или длительной
Если же вы продолжите игнорировать ваше состояние и не обратитесь к стоматологу, то следующий этап — осложнения, которые, скорее всего, разовьются при остром пульпите, в том числе — гнойный пульпит.
Гнойный пульпит
Это наиболее тяжелая форма пульпита, чаще всего, она завершается некрозом пульпы. При гнойном пульпите боль становится особенно нестерпимой и резкой, ночью она зачастую усиливается. Боль отдает в височную область, в ухо, в глазницу, в другие зубы — нередко в таком состоянии человеку кажется, что у него болят уже все зубы.
Хронический пульпит
У самых терпеливых больных острый пульпит может перейти в хронический. Боль становится не такой острой и постоянной, иногда затихает надолго. Если кариозная полость труднодоступна для раздражителей, хронический пульпит может протекать практически безболезненно.
Симптомы хронического пульпита
-
Боль на холод
-
Боль при приеме горячей пищи
-
Боль при перепадах температур (например, когда выходишь из дома на холодную улицу)
-
Длительная ноющая боль, если кариозная полость забита остатками пищи
Хронический пульпит в любой момент может обостриться и подарить вам все незабываемые ощущения пульпита острого.
Если хронический пульпит не лечить, он может перейти в периодонтит.
Острый периодонтит
Периодонтит — это воспалительный процесс в периодонтальных (околозубных) тканях в области верхушки корня зуба. Зачастую воспаление захватывает цемент и дентин корня зуба, а также альвеолярную кость. Периодонтит в большинстве случаев возникает вследствие повреждения пульпы, то есть пульпита.
Симптомы
-
Боль постоянная, пульсирующая, с четкой локализацией
-
Боль усиливается от любого прикосновения к зубу, в том числе при жевании
-
Боль может распространяться на часть лица
-
Головная боль
-
Общая слабость
-
Повышение температуры
-
Отек щеки
-
Боль в десне, покраснение и отек в ней
-
Увеличиваются подчелюстные и подбородочные лимфоузлы
-
Возможно выделение гноя из корневого канала
Хронический периодонтит
Хронический периодонтит иногда развивается бессимптомно или в эту стадию может перейти острый периодонтит. Хронический периодонтит развивается, когда отмирает пульпа, а в зубе создаются благоприятные условия для развития микроорганизмов. Иногда хронический периодонтит может появиться после травмы зуба.
Хронический периодонтит развивается, когда отмирает пульпа, а в зубе создаются благоприятные условия для развития микроорганизмов. Иногда хронический периодонтит может появиться после травмы зуба.
Симптомы
-
Изменение цвета зубной эмали
-
Наличие свища на десне
-
Болезненные ощущения при пережевывании твердой пищи
Хронический периодонтит может иметь множество очень серьезных осложнений: гранулема, корневая киста, патологический перелом нижней челюсти, периапикальный абсцесс, флегмона и другие.
Перикоронит
Это затрудненное прорезывание зубов мудрости (восьмерок). В случае, когда зуб не может нормально прорезаться, начинается воспаление окружающих его мягких тканей и надкостницы позади зубной ямки. Воспаленная десна постоянно травмируется при жевании, что еще более усугубляет процесс.
Воспалительный процесс постепенно может привести к развитию гнойного перикоронита.
Симптомы:
-
Постоянная боль, усиливающаяся при жевании
-
Боль отдает в ухо и височную область
-
Болезненность при открывании рта
-
Увеличение и болезненность в поднижнечелюстных лимфатических узлах
-
Резкая боль при надавливании на десну, возможны гнойные выделения
-
Повышение температуры тела
В дальнейшем боль продолжает усиливаться, температура тела повышаться. Самочувствие больного значительно ухудшается, и возможно развитие позадимолярного периостита.
Как избежать зубной боли?
На самом деле всё очень просто.
На общем состоянии зубов сказывается и общее состояние организма, и образ жизни человека. Если человек ведет здоровый образ жизни, сбалансировано питается, внимательно относится к гигиене полости рта, то шансов сохранить зубы в полном порядке у него значительно больше.
Если человек ведет здоровый образ жизни, сбалансировано питается, внимательно относится к гигиене полости рта, то шансов сохранить зубы в полном порядке у него значительно больше.
Регулярно посещайте стоматолога — профилактические осмотры желательно проводить один–два раза в год, в идеале стоит их совмещать с профессиональной гигиенической чисткой зубов с последующим фторированием и укреплением эмали.
Врач поможет вам подобрать подходящие зубную пасту и щетку, покажет, как правильно чистить зубы. Обязательно пользуйтесь зубной нитью и ополаскивателем для полости рта.
Обратите внимание: некоторые очень серьезные заболевания зубов могут протекать абсолютно бессимптомно! И обнаружить их возможно только на стадии, когда уже невозможно спасти зуб. Поэтому регулярные профилактические посещения стоматолога необходимы каждому!
Опубликовано: 13.11.2019
Лечение шейных лимфоузлов народными средствами
Если у вас воспалились шейные лимфоузлы, вам поможет следующее народное средство лечения: возьмите чистотел, промойте его, подождите, пока он высохнет, затем измельчите его, чтобы вышел сок, и в этот сок добавьте спирт из расчета на одну столовую ложку сока – одну столовую ложку спирта.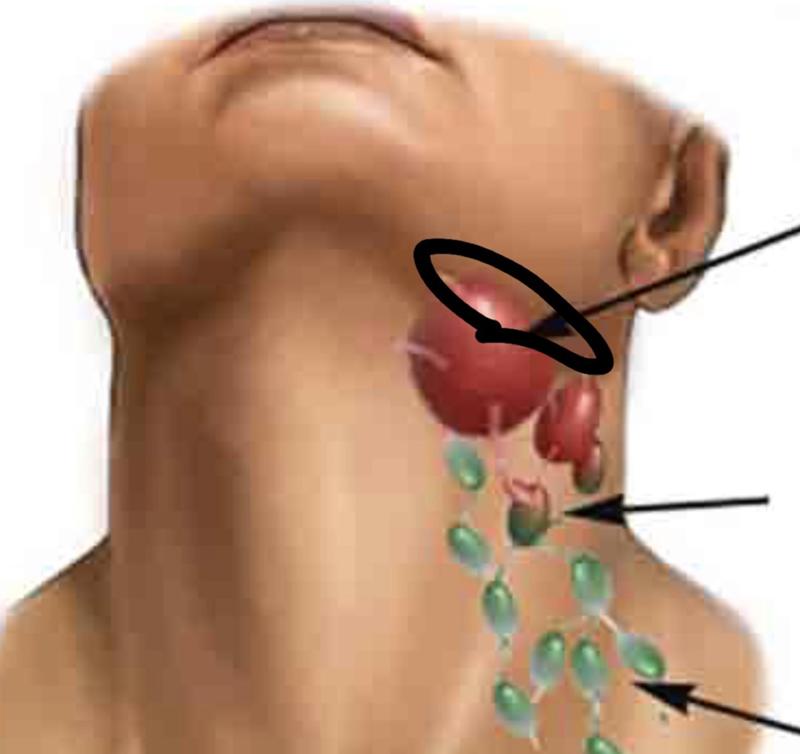
Возьмите марлю, намочите ее в горячей воде, окуните в полученную настойку и этой марлей обвяжите шею. Поверх повяжите платок, чтобы утеплить шею. Такой компресс делается перед сном. Этот же народный метод от лимфоузлов поможет вам вылечить и ангину.
Также можно воспользоваться еще одним способом: возьмите одну столовую ложку измельченных листьев и коры обыкновенной лещины. Залейте этот состав кипятком (один стакан) и дайте настояться в течение получаса. Принимается такой отвар три раза в день по ¼ части стакана до приема пищи.Лечение воспаления лимфоузлов сбором травВозьмите три части ежевичных листьев, две части березовых листьев (повислой березы), одну часть корневищ пырея, одну часть травы будры, одну часть цветков бессмертника, две части зеленых стеблей ржи. Смешайте все ингредиенты и две столовых ложки состава залейте полулитром воды. Кипятите отвар в течение двух часов на медленном огне. Затем состав процедите и пейте по одной третьей части стакана после приема пищи по три раза в день.
Длительность этого курса народного лечения лимфоузлов составляет двенадцать дней. При этом ваше горло будет быстро выздоравливать, но вы проделайте процедуры до последнего дня. Потом необходимо сделать перерыв и повторить двенадцатидневный курс лечения, чтобы окончательно убить болезнь.
Лечение воспаления лимфоузлов луком и маслом
Возьмите техническую канифоль, растопите ее кусочек.Затем возьмите небольшую луковицу и пожарьте ее на растительном масле, после чего измельчите на терке мыло. Канифоль должна быть горячей, всыпьте в нее измельченное мыло и луковицу. Перемешайте все ингредиенты, чтобы получилась масса консистенции сметаны. Делайте с этой массой компрессы на пораженные болезнью места, когда ложитесь спать.
Также используйте следующий народный метод лечения лимфоузлов. Возьмите листья орехов, траву тысячелистника, траву омелы, траву душицы. Всё надо взять в равных пропорциях, перемешать и проварить. Потом возьмите тряпку из льна и смочите ее в этом отваре, немного отожмите и положите ее как компресс на больное место. Курс лечения длится до тех пор, пока полностью не вылечите лимфоузлы.
Курс лечения длится до тех пор, пока полностью не вылечите лимфоузлы.
Увеличение лимфоузлов
Возьмите сто граммов смолы, пятьдесят граммов машинного масла, одну чайную ложку медного купороса, сто граммов пчелиного воска, пятьдесят граммов земляничного мыла. Всё смешайте и положите в эмалированную кастрюлю, проварите на водяной бане в течение десяти минут на слабом огне, пока состав полностью не раствориться. После этого масса должна остыть.
У вас получится состав черного цвета, который необходимо класть на больные места, поверх положить полиэтилен и повязать всё бинтом. Так держите компресс в течение суток, а затем снимите и повторите процедуру. Этот компресс делается в течение четырнадцати дней, при этом каждый день нужно прикладывать новую смесь.
Есть и еще один рецепт народной медицины для лечения лимфоузлов. Возьмите листья ореха,ромашку и омелу, всё в равных пропорциях. Заварите, а сырье отожмите и потом приложите к больным лимфоузлам, пока оно еще теплое.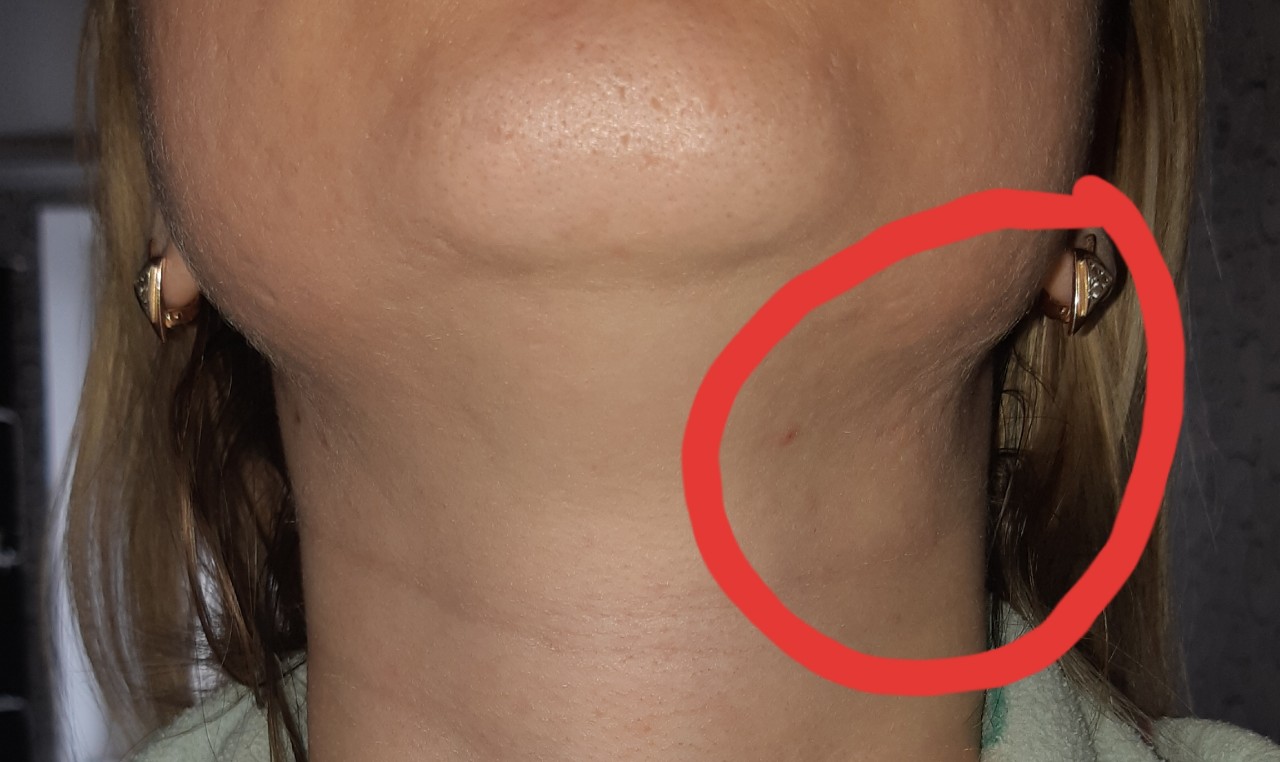 Такой компресс держится в течение двух часов.
Такой компресс держится в течение двух часов.
Опухоли шейных лимфоузлов
Возьмите один литр белого виноградного вина, одну столовую ложку кислого щавеля, всё это прокипятите в эмалированной кастрюле в течение пяти минут, а затем уберите посуду с огня и пусть состав настаивается в течение получаса. Процеживать состав не надо, просто приложите компрессом к лимфоузлам.
Ты еще не подписан на наш Telegram? Быстро жми!
Воспаление лимфоузлов из-за кариеса: как связаны два заболевания
Увеличение лимфатических узлов на шее говорит об их воспалении — лимфадените. Он может возникнуть по разным причинам, но зачастую развивается на фоне стоматологических болезней и их осложнений. В список этих патологий входит и кариес. В статье расскажем, что такое лимфаденит и какую роль в его развитии играет кариозный процесс.
Лимфатические узлы выполняют в организме функцию фильтра. Они накапливают в себе вредные вещества и обезвреживают их, не пропуская их в другие части организма.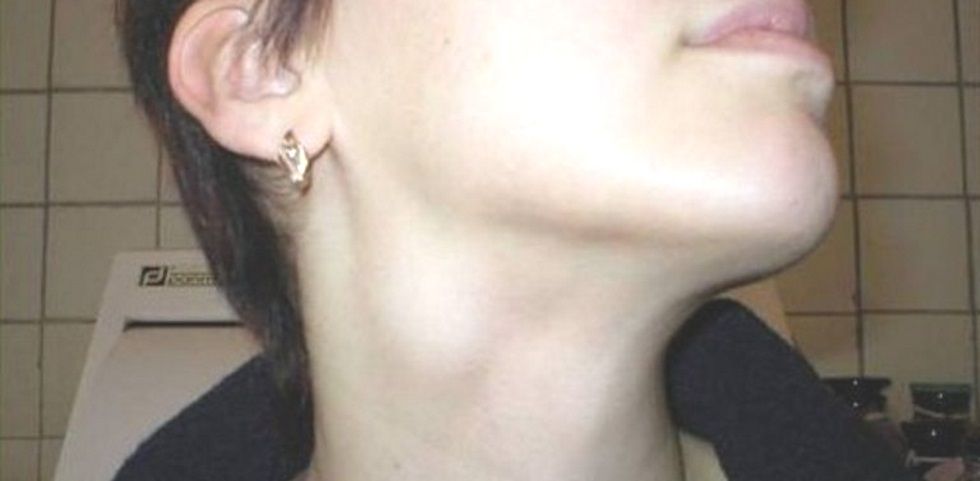 Лимфоузлы расположены в различных частях человеческого тела: на руках, ногах, шее, за ушами и пр. Увеличение лимфоузла в размере свидетельствует о наличии какого-то заболевания или патологического процесса. При наличии воспаления возникают болевые ощущения, наблюдается покраснение кожи, отечность и другие симптомы. С их помощью этот небольшой периферический орган лимфатической системы дает сигнал о необходимости проверить свое здоровье.
Лимфоузлы расположены в различных частях человеческого тела: на руках, ногах, шее, за ушами и пр. Увеличение лимфоузла в размере свидетельствует о наличии какого-то заболевания или патологического процесса. При наличии воспаления возникают болевые ощущения, наблюдается покраснение кожи, отечность и другие симптомы. С их помощью этот небольшой периферический орган лимфатической системы дает сигнал о необходимости проверить свое здоровье.
Часто воспалительный процесс, зарождающийся в лимфатических узлах, является следствием инфекционных болезней. Спровоцировать его могут и другие причины, например, кариес и другие стоматологические недуги: пародонтит, пародонтоз, гингивит и пр. Чтобы понять, как это происходит и почему нельзя оставлять кариозное поражение без лечения, расскажем об основных его особенностях.
Что такое кариес и почему он возникает
Кариес — медленно прогрессирующее заболевание, при котором происходит разрушение зубной эмали и дентина. Возникает оно вследствие воздействия на зубы кариесогенных микробов и продуктов их жизнедеятельности. Бактерии питаются углеводами, а выделяют вредные кислоты, которые нарушают баланс минералов в ротовой жидкости и эмали, постепенно разъедая ее и вымывая из нее кальций, фтор и другие микроэлементы.
Бактерии питаются углеводами, а выделяют вредные кислоты, которые нарушают баланс минералов в ротовой жидкости и эмали, постепенно разъедая ее и вымывая из нее кальций, фтор и другие микроэлементы.
Она становится мягкой, рыхлой и пористой, в результате чего не может полноценно противостоять микроорганизмам.
- Кариесогенные микробы обитают в полости рта почти каждого человека. Но кариес возникает только при определенных условиях. К ним относятся:
- Плохая гигиена. Застревающие между зубов остатки пищи, налет и зубной камень являются благоприятными факторами для распространения бактерий.
- Анатомические особенности зубов и челюсти: неправильный прикус, глубокие и узкие фиссуры, скученность зубов и пр. Из-за этого сложнее проводить гигиенические процедуры.
- Наличие брекетов или других ортодонтических конструкций. Они также осложняют гигиену: между зубами и брекетами застревают остатки еды, которыми питаются бактерии.

- Нарушения выработки слюны. Она нейтрализует кислоты, выделяемые кариесогенными микробами и поддерживает pH ротовой жидкости. Если слюна вырабатывается в недостаточном количестве, нарушается баланс минералов, что делает эмаль уязвимой перед внешними факторами.
- Злоупотребление сладостями. Бактерии, вызывающие кариозный процесс, живут за счет углеводов, точнее — сахарозы. Она в большом количестве содержится в кондитерских изделиях. Люди, которые едят много сладкой пищи, чаще страдают от кариеса.
Это основные факторы, которые повышают риск возникновения кариозного процесса. Однако данный перечень нельзя назвать исчерпывающим, в него можно также включить плохую экологию, генетическую предрасположенность к заболеваниям зубов, истираемость эмали, употребление воды с низким содержанием минералов и пр. Гораздо важнее при диагностике кариеса определить его стадию, от которой зависит метод лечения.
Воспаление лимфоузлов при кариозном поражении наблюдается далеко не всегда.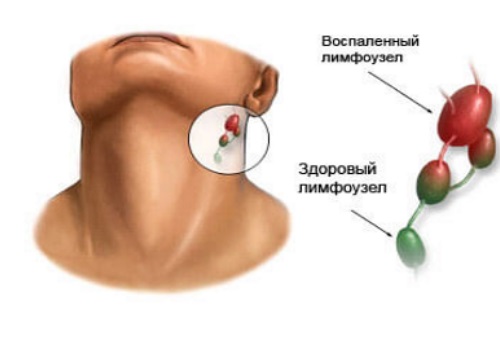 Зачастую они воспаляются при запущенном кариесе. Расскажем, как протекает эта патология и почему она становится причиной других болезней, которые напрямую не связаны с зубами, в том числе лимфаденита.
Зачастую они воспаляются при запущенном кариесе. Расскажем, как протекает эта патология и почему она становится причиной других болезней, которые напрямую не связаны с зубами, в том числе лимфаденита.
Стадии кариеса
Выделяют 4 стадии кариозного поражения, каждая из которых отличается количеством и интенсивностью симптомов. Первая (начальная) называется стадией мелового (или белого) пятна, при которой на зубной поверхности образуется участок деминерализации. Внешне он выглядит как белое пятнышко, лишенное блеска. Под микроскопом можно заметить, что в этой области эмаль шероховатая, рыхлая и пористая. Однако кариозной полости еще нет, поэтому есть возможность вылечить зуб без пломбирования. Человека не беспокоят никакие симптомы. Выявить кариес на начальном этапе можно только в ходе осмотра.
На второй (поверхностной) стадии кариозный процесс проникает в глубокие слои эмали, но остается в ее пределах, не распространяясь на дентин. Белое пятно темнеет и становится коричневатым. Патологию уже можно заметить самостоятельно, если она развивается на внешней стороне зуба или фиссурах. Появляются жалобы: повышается чувствительность зуба к сладкому, иногда — горячему и холодному, беспокоит дискомфорт при пережевывании пищи. Однако он исчезает, как только устраняется раздражающий фактор.
Патологию уже можно заметить самостоятельно, если она развивается на внешней стороне зуба или фиссурах. Появляются жалобы: повышается чувствительность зуба к сладкому, иногда — горячему и холодному, беспокоит дискомфорт при пережевывании пищи. Однако он исчезает, как только устраняется раздражающий фактор.
Третья (средняя) стадия кариеса характеризуется проникновением кариозного процесса в дентин. Образуется полость коричневого или темно-желтого цвета, которую легко заметить невооруженным глазом. Дискомфорт во время еды беспокоит почти постоянно, особенно при взаимодействии больного зуба с кислой или сладкой пищей. Также повышается чувствительность зубных тканей к перепадам температур. В патологический процесс еще не вовлечена пульпа, но данную стадию кариеса уже можно считать сложной. На этом этапе не удастся избежать препарирования и пломбирования. Появляется риск развития осложнений, возможно воспаление лимфатических узлов.
Четвертая (глубокая) стадия кариеса считается запущенной формой болезни, при которой кариозная полость охватывает почти половину зуба. Обычно она выглядит как черная дыра с острыми краями. Боль возникает не только во время еды, при чистке зубов или перепадах температур, но и в состоянии покоя. Вероятность того, что кариес распространится на нервные ткани и спровоцирует пульпит, достаточно высокая. Более того, зуб может расколоться на несколько частей, в результате чего придется его удалить. Такое происходит в тех случаях, когда отсутствует лечение заболевания.
Обычно она выглядит как черная дыра с острыми краями. Боль возникает не только во время еды, при чистке зубов или перепадах температур, но и в состоянии покоя. Вероятность того, что кариес распространится на нервные ткани и спровоцирует пульпит, достаточно высокая. Более того, зуб может расколоться на несколько частей, в результате чего придется его удалить. Такое происходит в тех случаях, когда отсутствует лечение заболевания.
Вылечить кариес и сохранить зуб можно на любом этапе. Но его утрата является не единственным осложнением кариозного процесса. Есть риск развития других патологий, которые не относятся к стоматологическим.
Кариес и другие заболевания
При кариесе, особенно запущенном, в ротовой полости активно размножаются кариесогенные микробы. Существует несколько их видов, многие из них опасны не только потому, что вызывают развитие кариозного процесса. Эти бактерии могут оказаться на миндалинах, попасть в лимфоузлы, в мягкие ткани, пульпу и пр. Кариес может осложниться пульпитом, периодонтитом, пародонтозом, менингитом и хроническим тонзиллитом.
Кариес может осложниться пульпитом, периодонтитом, пародонтозом, менингитом и хроническим тонзиллитом.
Подобному стечению обстоятельств способствуют такие факторы, как слабый иммунитет и высокая восприимчивость к тем или иным патологиям. Так, например, люди с хроническим тонзиллитом, которые не лечат кариес, чаще болеют ангиной. Существуют и другие закономерности, которые обусловлены взаимосвязанностью всех процессов, происходящих в организме.
В ряде случаев, например, при сахарном диабете, сердечно-сосудистых болезнях и проблемах с пищеварительной системой лечения одного только кариеса недостаточно. Кариозное поражение и другие заболевания полости рта будут постоянно рецидивировать. По этой причине требуется комплексный подход к лечению. Конечно, осложнения кариес дает нечасто, но лучше максимально снизить вероятность их появления, чем потом заниматься терапией нескольких патологий.
Перейдем к следующему вопросу и узнаем, почему происходит воспаление лимфоузлов, какую роль в этом играют болезни зубов, в том числе кариес.
Кариес и лимфоузлы подчелюстные — какая связь
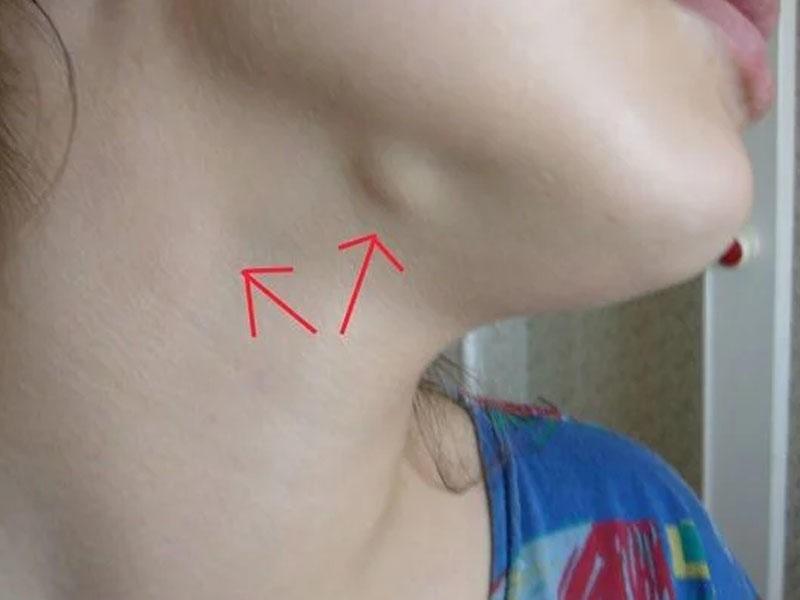
Основной функцией, которую выполняют лимфоузлы, является фильтрация и защита человека от вредных микробов, которые проникают в организм из внешней среды. Попавший в него вирус вызывает реакцию со стороны иммунной системы, а она начинает сопротивляться натиску болезнетворного агента, вырабатывая большое количество лимфы. Из-за этого изменяются размеры лимфатических узлов. В нормальном состоянии разглядеть их или прощупать почти невозможно, они по размеру — не больше горошины. В воспаленном состоянии лимфоузлы можно почувствовать при пальпации. К тому же они начинают болеть. Если речь идет о подчелюстных лимфоузлах, то боль возникает при сглатывании, как при ангине.
Но воспаление подчелюстных лимфоузлов развивается не только из-за вирусов. Существует множество болезней, которые также сопровождаются воспалительным процессом на лимфоузлах, то есть лимфаденитом. В их число входит и кариес. Узлы при кариозном поражении, особенно глубоком, воспаляются под челюстью и за ушами.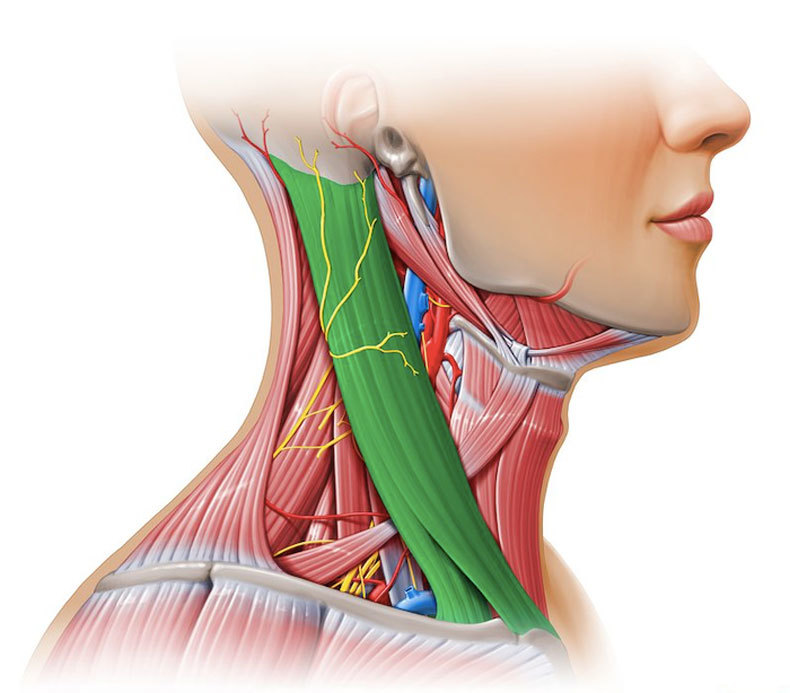 Если кариозный процесс развивается с правой стороны, то и лимфоузел начинает увеличиваться в размере тоже справа.
Если кариозный процесс развивается с правой стороны, то и лимфоузел начинает увеличиваться в размере тоже справа.
Таким образом, лимфаденит, который не является самостоятельным заболеванием, сообщает человеку, что начинает развиваться патология и ему нужно пройти обследование. Многие больные поступают неправильно, когда начинают тереть, массировать, прогревать и смазывать кожу в области воспаленных лимфоузлов. Это может привести к еще большему распространению бактерий и усилению воспаления. Чтобы принимать меры по лечению, нужно сначала точно определить причину лимфаденита.
Воспаление подчелюстных лимфоузлов и болезни ротовой полости
Если воспалился подчелюстной лимфоузел, вероятнее всего, лимфаденит является следствием болезней зубов, десен и других областей ротовой полости. Помимо кариеса, его могут спровоцировать следующие заболевания:
- гингивит;
- периодонтит;
- пульпит;
- стоматит;
- гнойный абсцесс зуба.

Кратко рассмотрим симптоматику каждой патологии.
Гингивит и лимфоузлы
Гингивит — это воспалительное заболевание десен, возникающее вследствие образования налета на зубах и распространения микробов. Зачастую он развивается у людей, которые плохо следят за гигиеной ротовой полости. Типичные симптомы гингивита — зуд и кровоточивость десен, отечность, болезненные ощущения, особенно при контактировании мягких тканей с твердыми предметами, например, зубной щеткой.
Данная патология может протекать в различных формах. Если воспалился лимфоузел, возможно, речь идет о язвенно-некротическом гингивите. Другими его признаками являются:
- сильная боль;
- обильное выделение слюны;
- образование язв;
- повышение температуры тела;
- потеря аппетита;
- головные боли.
Одно из осложнений гингивита, если оставить его без лечения, — периодонтит.
Периодонтит и лимфатические узлы
Периодонтит — это воспаление соединительной ткани между корнем зуба и пластинкой альвеолы. Одна из основных причин развития этой патологии — невылеченный кариес. Если и периодонтит не лечится, он принимает гнойную форму, которая сопровождается повышением температуры тела до 38 градусов, сильной болью в зубе и образованием гнойника, из которого может вытекать гной прямо из челюсти. Также характерными признаками гнойного периодонтита являются увеличение в размерах лимфатических узлов и болезненные ощущения под челюстью при пальпации.
Одна из основных причин развития этой патологии — невылеченный кариес. Если и периодонтит не лечится, он принимает гнойную форму, которая сопровождается повышением температуры тела до 38 градусов, сильной болью в зубе и образованием гнойника, из которого может вытекать гной прямо из челюсти. Также характерными признаками гнойного периодонтита являются увеличение в размерах лимфатических узлов и болезненные ощущения под челюстью при пальпации.
Пульпит и воспаление лимфоузлов
Пульпит — это воспаление пульпы — нервных тканей внутри зуба. Зачастую оно возникает у людей с запущенным кариесом на глубокой стадии. Для пульпита характерны следующие симптомы:
- Острые боли, которые возникают как в состоянии покоя, так и при воздействии на зуб различных раздражителей: еды, щетки, воды и пр. После устранения фактора, спровоцировавшего болевые ощущения, симптом какое-то время сохраняется, но постепенно стихает. Боль обычно резкая, интенсивная; ее не удается устранить анальгетиками.

- Головные боли, болезненность в области уха со стороны больного зуба, общее недомогание и повышенная утомляемость. Боль может иррадиировать в висок и бровь.
- Повышение местной и общей температуры. У взрослых она может подняться до 38°С, а у детей еще выше.
- Опухание подчелюстных лимфоузлов, боль при сглатывании и пережевывании пищи.
При пульпите, как правило, приходится удалять больной нерв, после чего зуб становится мертвым и заметно темнеет.
Стоматит и воспаление лимфоузлов
Стоматит — это воспаление слизистой полости рта, возникающее на фоне инфекционных заболеваний, после ожогов, в результате травм, вследствие аллергической реакции и пр. Зачастую диагностируется травматический стоматит, например, при травмировании слизистой коронками или брекетами.
После травмы в ранку попадают бактерии и вызывают воспаление, которое сопровождается:
- болезненными ощущениями;
- появлением высыпаний и язвочек на слизистой;
- выделением полупрозрачного экссудата;
- образованием на поверхности раны белой пленки;
- воспалением лимфоузлов;
- высокой температурой, ознобом и жаром;
- гиперемией и отечностью десен.

Как правило, стоматит проходит без последствий. Однако он может осложниться из-за слабого иммунитета, алкоголизма или табакокурения. Есть риск, что заболевание станет причиной воспаления лимфатической системы.
Гнойный абсцесс зуба и лимфоузлы
Абсцесс зуба — это гнойное воспаление, которое локализуется внутри зуба после удаления пульпы, в области периодонта или под десной. Для этой патологии характерны стреляющие, пульсирующие боли, которые усиливаются при надавливании и воздействии тепла на зуб. Возможно воспаление лимфатических узлов под челюстью, которое иногда даже заметно со стороны: у больного развивается небольшой отек на шее. В редких случаях абсцесс переходит на костную ткань и вызывает отечность на лице. Некоторые жалуются на мигрень. Болезнь осложняется при наличии других стоматологических заболеваний, например, кариеса.
Другие причины воспаления подчелюстных лимфоузлов
Лимфатический узел — важная составляющая всей лимфатической системы, которая выполняет множество различных функций. Она участвует в поддержании иммунитета, защищает от патогенных микроорганизмов, переносит питательные вещества, выводит из организма вредные компоненты, например, погибшие эритроциты и бактерии. Лимфатические узлы реагируют на многие изменения, которые происходят в человеческом организме. Практически любая патология или ее осложнения могут спровоцировать лимфаденит. Перечислим распространенные причины воспаления лимфоузлов:
Она участвует в поддержании иммунитета, защищает от патогенных микроорганизмов, переносит питательные вещества, выводит из организма вредные компоненты, например, погибшие эритроциты и бактерии. Лимфатические узлы реагируют на многие изменения, которые происходят в человеческом организме. Практически любая патология или ее осложнения могут спровоцировать лимфаденит. Перечислим распространенные причины воспаления лимфоузлов:
- Инфекционные болезни: хронический тонзиллит и ангина, отит, гайморит, свинка, альвеолит, стрептококковые инфекции.
- Патологии, которые сильно отражаются на состоянии иммунной системы: волчанка, ВИЧ и СПИД, лейкемия, артрит, туберкулез.
- Токсоплазмоз — паразитарное заболевание, которое зачастую протекает в хронической форме и сопровождается такими симптомами, как субфебрильная температура, увеличение лимфоузлов, снижение работоспособности из-за быстрой утомляемости, головная боль и др.
- Болезни, которые обычно возникают в детском возрасте: ветрянка, корь, свинка.
 Они отражаются на состоянии всей лимфатической системы.
Они отражаются на состоянии всей лимфатической системы. - Опухоли. Если лимфоузел воспалился, но при этом человек не замечает никаких других симптомов, не получал травм и не страдает от хронических заболеваний, то необходимо пройти системное обследование. Лимфаденит может быть начальным симптомом онкологии.
Если у Вас воспалился лимфоузел, не пытайтесь устранить воспаление с помощью народных средств. Так, воспалительный процесс может быть следствием развития бактериальной инфекции, которую нужно лечить с помощью антибиотиков. Многие люди прикладывают к опухшему месту холод или, напротив, горячие примочки, а это вызывает еще более активное размножение бактерий. В результате могут развиться осложнения. Причин возникновения лимфаденита множество, поэтому принимать решение о самостоятельном лечении опасно.
Какие симптомы бывают при воспалении лимфоузлов
Подчелюстные лимфоузлы воспаляются на фоне других патологий, для каждой из которых характерны свои специфические симптомы.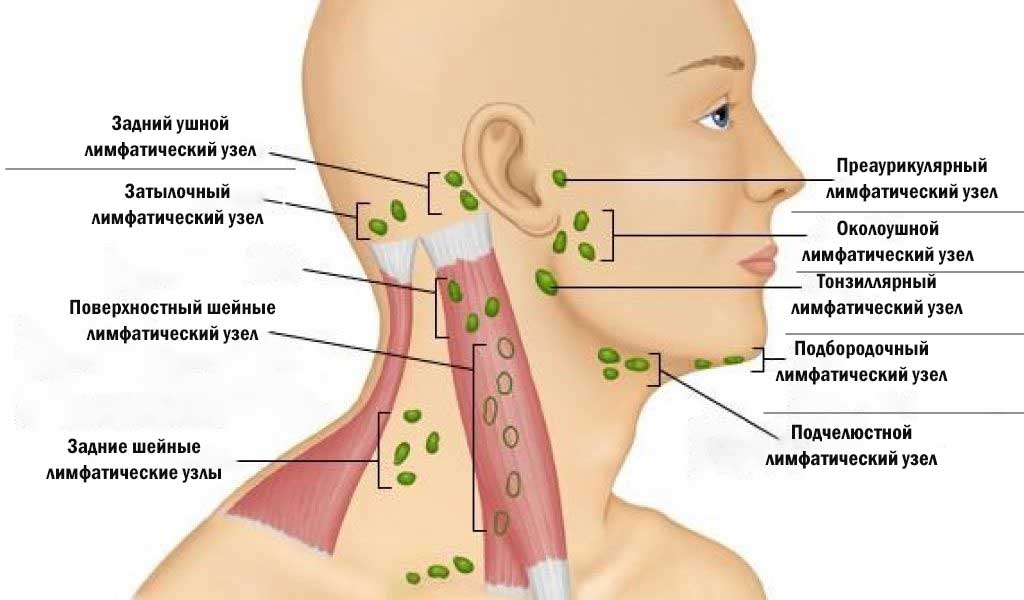 Перечислим самые распространенные признаки лимфаденита:
Перечислим самые распространенные признаки лимфаденита:
- внезапное увеличение лимфоузлов под нижней челюстью, их болезненность при надавливании и отвердевание;
- сначала незначительное, а затем — сильное покраснение воспалившихся областей, они становятся бордовыми, а иногда — синюшными;
- отечность в месте воспаления с одной или обеих сторон в зависимости от этиологии лимфаденита;
- резкие и краткосрочные приступы боли, которая отдает в ухо, висок или бровь;
- дискомфорт при пережевывании пищи, усиление болезненных ощущений во время проглатывания;
- воспаление слизистой оболочки полости рта, которое сопровождается покраснением и повышенной чувствительностью;
- повышение температуры тела, общая слабость, нарушение сна, быстрая утомляемость.
Для постановки диагноза важно определить не только причину, но и разновидность лимфаденита, так как клиническая картина каждой из них может быть разной.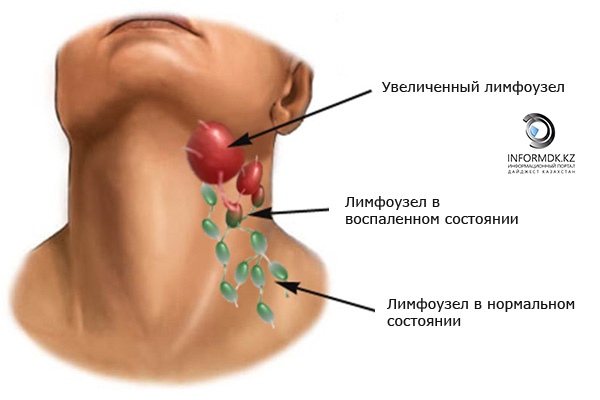
Виды и формы подчелюстного лимфаденита
Воспаление лимфоузлов протекает в острой или хронической форме. Первая характеризуется высокой интенсивностью симптомов, болезнь развивается быстро, а игнорировать ее практически невозможно. Больного мучает боль, температура и другие признаки. Требуется незамедлительное вмешательство врача, особенно при усилении болевых ощущений, от которых не удается избавиться с помощью обезболивающих препаратов.
Хронический подчелюстной лимфаденит отличается продолжительным инкубационным периодом, в течение которого человека могут не беспокоить никакие симптомы. В таких случаях он обычно не обращается к врачу, что позволяет патологии прогрессировать. В любой момент может произойти обострение, которое потребует срочной диагностики и лечения.
В зависимости от характера содержимого лимфатических узлов воспаление может быть гнойным и негнойным. Первый протекает с большими осложнениями и сопровождается повышением температуры, второй — в более мягкой форме. Исходя из причин воспаления, его разделяют на простой, гиперпластический и деструктивный. Простой сопровождается классическими симптомами и имеет склонность к перетеканию в хроническую форму.
Исходя из причин воспаления, его разделяют на простой, гиперпластический и деструктивный. Простой сопровождается классическими симптомами и имеет склонность к перетеканию в хроническую форму.
Гиперпластический подчелюстной лимфаденит — более сложная разновидность воспалительного процесса, которая сопровождается покраснением кожи и значительным увеличением лимфоузлов. Патология охватывает не только узел, но и окружающие его ткани.
Деструктивный лимфаденит характеризуется разрушением лимфатических узлов, а также прилегающих тканей, что происходит на фоне гнойного процесса. Это самый опасный вид заболевания, требующий срочного лечения.
В большинстве случаев вид и форму воспаления лимфоузлов определяют этиологические факторы и состояние здоровья пациента, его иммунитет. Рассмотрим, каким образом удается выявить причину воспалительного процесса в лимфатических узлах.
Диагностика подчелюстного лимфаденита
Определить, что началось воспаление подчелюстных лимфоузлов, можно и самостоятельно. Достаточно просто прощупать области шеи непосредственно под нижней челюстью, ближе к ушам. В норме узлы практически невозможно прощупать, они маленькие, имеют плотную структуру, не болят и легко передвигаются под пальцами. Если Вы заметили изменение структуры лимфоузлов, ощутили дискомфорт или боль при пальпации, необходимо обратиться к врачу. Самостоятельно выявить причину воспаления невозможно.
Достаточно просто прощупать области шеи непосредственно под нижней челюстью, ближе к ушам. В норме узлы практически невозможно прощупать, они маленькие, имеют плотную структуру, не болят и легко передвигаются под пальцами. Если Вы заметили изменение структуры лимфоузлов, ощутили дискомфорт или боль при пальпации, необходимо обратиться к врачу. Самостоятельно выявить причину воспаления невозможно.
Сначала можно отправиться к терапевту. После первичного обследования, которое включает в себя осмотр и сбор анализов, он направит к другому специалисту: отоларингологу, фтизиатру, хирургу, инфекционисту, иммунологу или стоматологу. При подозрении на кариес врач проведет диагностику с использованием следующих методов:
- Окрашивание. На зубную эмаль наносится раствор, который окрашивает участки деминерализации в фиолетовый цвет.
- Рентгенографию. Выполняются снимки зубов или всей челюсти, по которым можно определить локализацию и масштаб распространения кариозного процесса.

- Лазерную диагностику. Данный метод является самым современным. Он позволяет максимально точно выявить степень распространения патологии.
По результатам обследования назначают лечение. Сначала опишем общие особенности терапии подчелюстного лимфаденита, после чего расскажем, что делать, если лимфоузлы воспаляются из-за кариеса.
Основные направления лечения подчелюстного лимфаденита
Направление лечения определяется этиологией воспалительного процесса. При инфекционной природе заболевания назначаются антибиотики, противогрибковые и противовоспалительные препараты, спреи и мази. Гнойные воспаления лечат оперативно под местной анестезией. Врач очищает лимфоузел от гнойных масс и устанавливает дренаж. После этого пациенту назначают соответствующие лекарства.
Зачастую после устранения основной патологии, которая привела к воспалению лимфатических узлов, исчезают и все ее симптомы, включая лимфаденит. Если же этого не произошло, больной проходит курс физиотерапии. Может потребоваться терапия, укрепляющая иммунитет. Пациенту нужно отказаться от курения, начать правильно питаться и принимать витамины.
Может потребоваться терапия, укрепляющая иммунитет. Пациенту нужно отказаться от курения, начать правильно питаться и принимать витамины.
Лечение подчелюстного лимфаденита при кариесе
Кариес лечится различными методами в зависимости от стадии. На первой, при которой нужно только устранить белое пятно, проводится реминерализация зубной поверхности. С помощью специальных препаратов эмаль насыщают минералами — кальцием и фтором. Терапия назначается курсом длительностью 5-15 процедур. Для домашнего использования пациенту прописывают средства гигиены, которые помогают восстановить эмаль и баланс микроэлементов в ротовой жидкости. К таким средствам относятся:
Если на зубе образовалась кариозная полость, то реминерализация не поможет, необходимо проводить пломбирование. Сначала стоматолог очищает лунку от некротических тканей и остатков еды, после чего ставит защитную прокладку и заливает полость пломбировочным материалом. Если кариес осложняется пульпитом, приходится удалять нерв.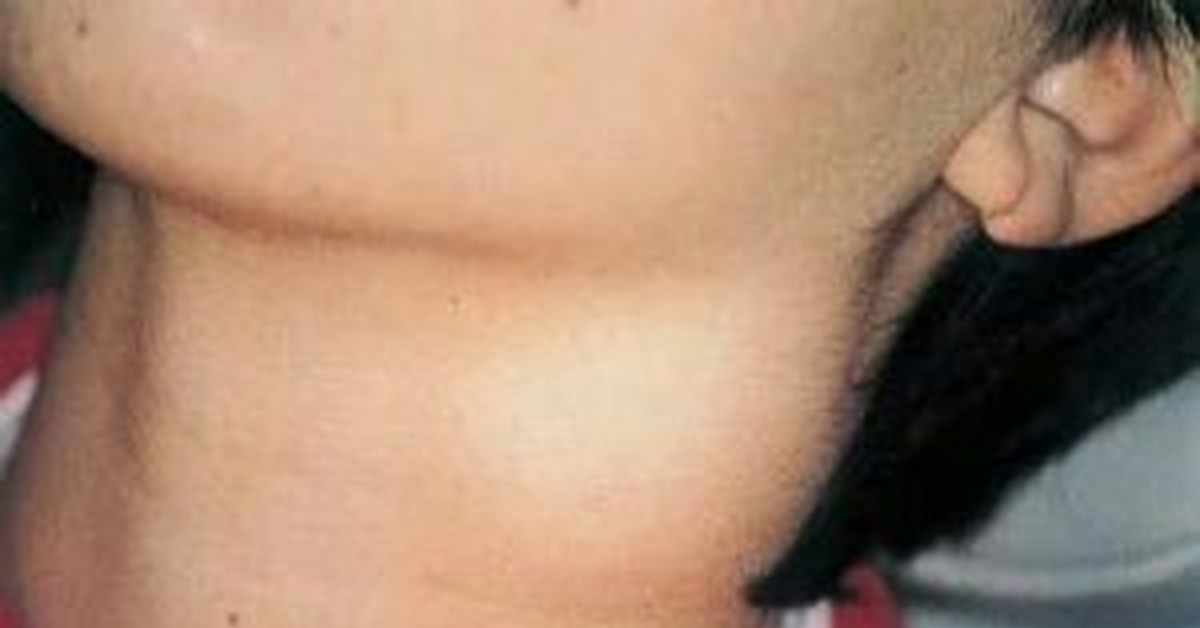
После лечения кариозного процесса воспаленный лимфоузел должен прийти в норму. Если этого не произошло, необходимо провести повторную диагностику. Возможно, воспаление является следствием не кариеса, а другого заболевания.
Чаще подчелюстные лимфоузлы воспаляются при хроническом течении кариозного процесса, при котором наблюдается медленное разрушение зуба. Оно не сопровождается выраженными симптомами, но при обострениях или наличии определенных факторов, происходит воспаление лимфатических узлов.
Что нельзя делать при воспалении лимфоузлов
С одной стороны, лимфатические узлы воспаляются достаточно часто, и нередко воспаление проходит самостоятельно без какого-либо лечения, поэтому многие люди относятся к этой проблеме несерьезно. В большинстве случаев она действительно не вызывает никаких последствий.
С другой стороны, подчелюстные лимфоузлы могут давать о себе знать при тяжелых патологиях, которые нельзя оставлять без лечения. Врачи рекомендуют не тянуть с визитом в больницу, если воспаление и боль не проходят в течение 2-х дней или возникают систематически. Также специалисты советуют:
Также специалисты советуют:
- Не пытаться вылечить воспаление самостоятельно. Узнать, что послужило его причиной в домашних условиях не представляется возможным. В ряде случаев это не всегда удается сделать быстро и в лечебном учреждении, в результате чего пациент проходит множество обследований. Попытки вылечить воспаление народными средствами могут привести к развитию осложнений.
- Не прогревать воспаленные лимфатические узлы. Их нельзя греть даже при отсутствии повышенной температуры. Прогревание может усилить отечность и болевой синдром. При бактериальной природе лимфаденита тепло стимулирует размножение бактерий и вызывает распространение инфекции по лимфатической системе.
- Не прикладывать к больному месту лед. Холод противопоказан при воспалительных и инфекционных процессах, так как переохлаждение может сильно усугубить ситуацию и привести к еще более сильному воспалению.
Однако определенные меры человек может принять самостоятельно. Нужно перейти на правильное питание, отказаться от курения и алкоголя и записаться на прием к врачу. Чтобы снизить риск развития воспаления лимфоузлов, вовремя лечите все заболевания, каждые полгода посещайте стоматолога, занимайтесь спортом и тщательно соблюдайте правила гигиены.
Нужно перейти на правильное питание, отказаться от курения и алкоголя и записаться на прием к врачу. Чтобы снизить риск развития воспаления лимфоузлов, вовремя лечите все заболевания, каждые полгода посещайте стоматолога, занимайтесь спортом и тщательно соблюдайте правила гигиены.
Источники:
- limfouzel.ru
- zabolevanija.net
- createsmile.ru
- dentoland-com.turbopages.org
- prostudailor.ru
- vrachataj.ru
- bblight.ru
- teeth-doctor.ru
Лимфаденит: 9 натуральных антибиотиков и противовирусных препаратов
Знаете ли вы, что в организме человека около 600 лимфатических узлов? Все эти маленькие узлы лимфатической системы работают, чтобы защитить нас от болезней и разрушительных, вызывающих болезни воспалений. Но иногда вы можете заметить, что ваши лимфатические узлы опухшие, болезненные и даже болезненные при прикосновении. Это состояние, называемое лимфаденитом, обычно является признаком бактериальной инфекции где-то в организме.
Это состояние, называемое лимфаденитом, обычно является признаком бактериальной инфекции где-то в организме.
Это правда, что антибиотики и даже хирургическое вмешательство могут помочь в лечении лимфаденита.Иногда эти варианты необходимы, но более естественный подход, такой как использование антибактериальных эфирных масел , также очень эффективен. Кроме того, естественные методы лечения лимфаденита не увеличивают риск развития устойчивости к антибиотикам и не приводят к повреждению желудочно-кишечного тракта.
Что такое лимфаденит?
Лимфаденит возникает, когда один или несколько ваших лимфатических узлов увеличены, обычно из-за инфекции. Фактически, лимфатические узлы являются важной частью иммунной системы.Они содержат лейкоциты, называемые лимфоцитами. Лейкоциты борются с инфекциями, производя белки, которые захватывают и борются с захватчиками, такими как вирусы и другие микробы.
Эти лимфатические узлы (или железы) представляют собой небольшие бобовидные структуры, расположенные вдоль лимфатических сосудов. Лимфатические сосуды соединяются друг с другом в лимфатические цепи по всему телу, как и кровеносные сосуды. Лимфа отвечает за отток жидкости из тканей и транспортировку ее к лимфатическим узлам, которые затем уничтожают бактерии и другие вредные вещества.После того, как лимфатические узлы очищают жидкость, она возвращается в главную вену, называемую верхней полой веной, где она попадает в кровоток. (1)
Лимфатические сосуды соединяются друг с другом в лимфатические цепи по всему телу, как и кровеносные сосуды. Лимфа отвечает за отток жидкости из тканей и транспортировку ее к лимфатическим узлам, которые затем уничтожают бактерии и другие вредные вещества.После того, как лимфатические узлы очищают жидкость, она возвращается в главную вену, называемую верхней полой веной, где она попадает в кровоток. (1)
Инфекция лимфатических узлов обычно является результатом инфекции или воспаления, начавшегося где-то в другом месте тела.
Общие признаки и симптомы
Основной симптом лимфаденита — увеличенные или увеличенные лимфатические узлы. Как правило, лимфатический узел нормального размера меньше одного сантиметра в диаметре; однако есть исключения в лимфатических узлах в разных частях тела.Кроме того, у детей обычно больше лимфатических узлов в возрасте от 2 до 10 лет. (2)
Симптомы инфицированного лимфатического узла или группы инфицированных лимфатических узлов могут включать:
- Увеличение лимфатических узлов, увеличивающееся от 0,5 до 1 см, в зависимости от местоположения
- твердые лимфатические узлы
- лимфатические узлы, вызывающие боль и болезненность при прикосновении
- покраснение и болезненность кожи над лимфатическими узлами
- Лимфатические узлы, заполненные гноем (так называемый абсцесс), которые могут казаться эластичными
В тяжелых случаях осложнения нелеченого лимфаденита могут привести к образованию абсцесса, который необходимо дренировать хирургическим путем, целлюлиту (кожная инфекция), сепсису (инфекция кровотока) или свищам, которые могут развиться при туберкулезном лимфадените.
Типы лимфаденита
Существует два типа лимфаденита: наиболее распространенный локализованный лимфаденит и генерализованный лимфаденит. Локализованный лимфаденит включает только один или несколько узлов, расположенных близко к инфицированной области; например, если миндалины инфицированы, соседние лимфатические узлы заметно увеличатся. В 75 процентах всех случаев увеличенные лимфатические узлы локализованы, причем более 50 процентов расположены в области головы и шеи.(3)
Генерализованный лимфаденит — это инфекция лимфатических узлов, которая возникает в двух или более группах лимфатических узлов. Инфекция, которая распространяется через кровоток, или другое заболевание, поражающее все тело, обычно вызывает лимфаденит. (4)
Причины и факторы риска
Лимфаденит возникает, когда лимфатические узлы набухают и увеличиваются. Это часто является реакцией на бактерии, вирусы или грибки в окружающих областях тела, таких как кожа, ухо, нос или глаза. Часто это осложнение определенных бактериальных инфекций, вызванных такими бактериями, как стрептококк (который вызывает стрептококк ) или стафилококк .
Часто это осложнение определенных бактериальных инфекций, вызванных такими бактериями, как стрептококк (который вызывает стрептококк ) или стафилококк .
В некоторых случаях лимфаденит вызывается другими инфекциями, такими как туберкулез, болезнь кошачьих царапин или мононуклеоз. Туберкулез — инфекционное заболевание, которое обычно поражает легкие. Вы можете испытывать постепенно увеличивающийся безболезненный отек в одном или нескольких лимфатических узлах. В более тяжелых случаях туберкулезный лимфаденит может также вызывать систематические симптомы, такие как лихорадка , потеря веса, усталость и ночная потливость.(5)
Болезнь кошачьих царапин — это бактериальная инфекция, распространяемая кошками, инфицированными Bartonella henselae , бактериями, которые появляются в результате укусов блох или попадания блошиного помета в их раны. У людей с болезнью кошачьих царапин может развиться увеличенный лимфатический узел в области подмышек, а также боль, покраснение и припухлости в инфицированной области.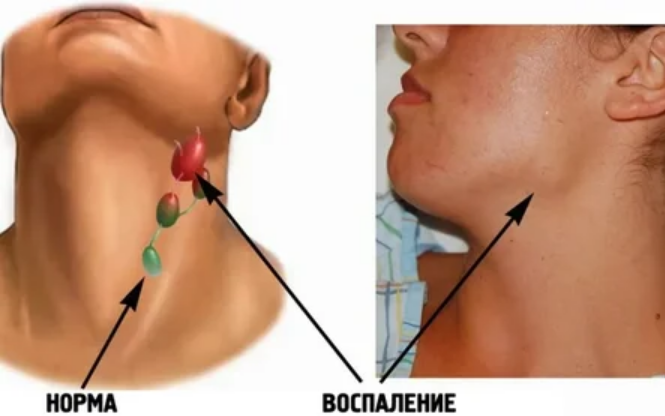
Вирус Эпштейна-Барра чаще всего вызывает моно. Это может привести к увеличению лимфатических узлов на шее и подмышечных впадинах, а также к другим моносимптомам , таким как крайняя усталость, боль в горле и ломота в теле.
Традиционное лечение
Лечение лимфаденита зависит от того, какой тип инфекции распространился на ваши лимфатические узлы. Очень важно быстрое лечение инфекции. Как только инфекция распространилась на некоторые лимфатические узлы, она может быстро распространиться на другие узлы и другие части вашего тела.
Первая линия традиционного лечения лимфаденита — это антибиотика . Согласно исследованию, опубликованному в « Current Infectious Disease Reports », антибиотикотерапия часто бывает успешной на ранних стадиях развития болезни.Однако растущее распространение устойчивых к антибиотикам бактерий, особенно устойчивых к метициллину S. aureus , привело к необходимости выбора других антибиотиков, которые показали меньшую устойчивость, или других форм лечения.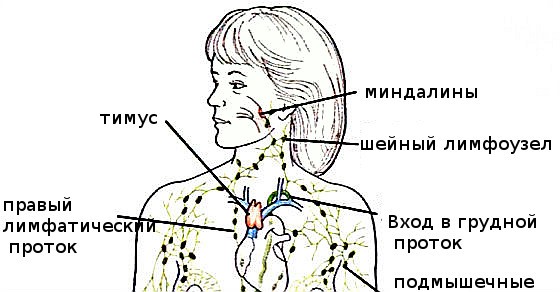 (6)
(6)
Анальгетики, являющиеся обезболивающими, иногда используются для уменьшения боли в лимфатических узлах. Обычными анальгетиками являются парацетамол и НПВП, которые используются для уменьшения воспаления. Я уже говорил об опасности НПВП , потому что они увеличивают риск сердечной недостаточности, поражения желудочно-кишечного тракта и серьезных аллергических реакций, среди других проблем со здоровьем.Есть и другие, более естественные и безопасные способы уменьшить боль и воспаление, особенно если вы знаете причину проблемы.
В некоторых случаях может потребоваться операция по дренированию лимфатического узла, наполненного гноем, который называется абсцессом. Исследование, опубликованное в журнале « Clinical Infectious Diseases », показывает, что хирургическое вмешательство может быть полезным, при этом показатели излечения варьируются от 81 до 92 процентов у детей с лимфаденитом, поражающим шею и лицо. Но риск паралича лицевого нерва и чрезмерного рубцевания — главный недостаток хирургического лечения.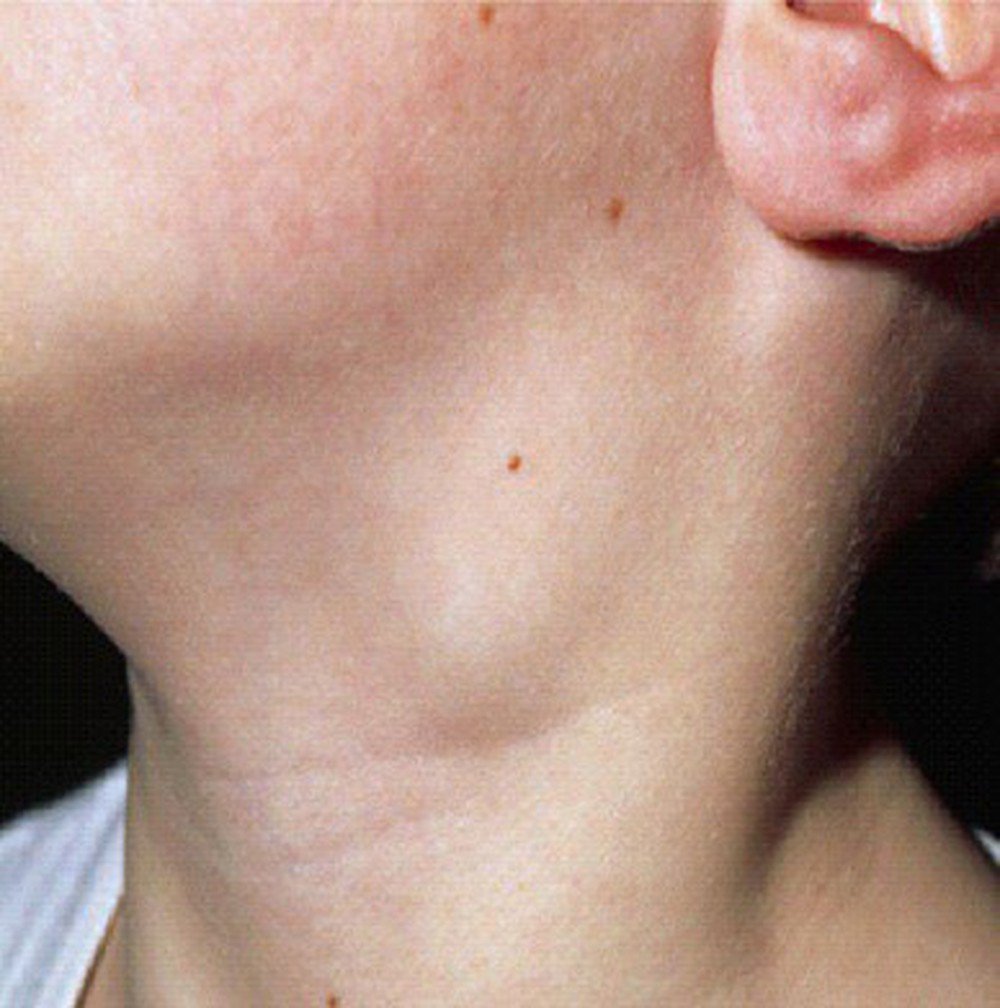 (7)
(7)
9 Натуральные методы лечения лимфаденита
1. Сырой чеснок
Исследования показывают, что сырого чеснока , особенно химические соединения, содержащиеся в чесноке, такие как аллицин, очень эффективны при уничтожении бесчисленных микроорганизмов, которые вызывают как общие, так и редкие инфекции. Противомикробные, противовирусные и противогрибковые свойства чеснока могут помочь облегчить инфекции, которые приводят к лимфадениту. Раздавите и ешьте 2-3 зубчика сырого чеснока каждый день, пока инфекция не пройдет.Измельчение чеснока активирует ферменты аллиназы в клетках чеснока, которые вырабатывают аллицин, который помогает лечить инфекции. (8)
2. Манука Мед
Мед манука проявляет значительную бактерицидную активность против устойчивых к антибиотикам бактерий, вызывающих серьезные инфекции, согласно исследованию, опубликованному в журнале Asian Pacific Journal of Tropical Biomedicine . Исследователи предполагают, что, поскольку мед манука и даже сырой мед имеет низкий уровень pH и высокое содержание сахара, он может препятствовать росту микробов.В частности, мед манука может остановить рост бактерий по всему телу и помочь в лечении бактериальных инфекций, вызывающих увеличение лимфатических узлов. (9)
Исследователи предполагают, что, поскольку мед манука и даже сырой мед имеет низкий уровень pH и высокое содержание сахара, он может препятствовать росту микробов.В частности, мед манука может остановить рост бактерий по всему телу и помочь в лечении бактериальных инфекций, вызывающих увеличение лимфатических узлов. (9)
Ищите настоящий мед манука UMF (уникальный фактор манука), имеющий рейтинг UMF10 или выше. Этот рейтинг гарантирует, что мед обладает значительной антибактериальной активностью и признан лицензированной компанией Новой Зеландии. Рейтинг UMF на самом деле проверяет антибактериальные свойства меда и сравнивает его с фенолом, дезинфицирующим средством.
3. Коллоидное серебро
Вы можете использовать коллоидное серебро как натуральное средство от лимфаденита. Он прикрепляется непосредственно к мембранам клеток бактерий и оказывает эффект блокирования дыхания. В отличие от антибиотиков, коллоидное серебро не создает устойчивости или иммунитета у организмов, которые им уничтожаются.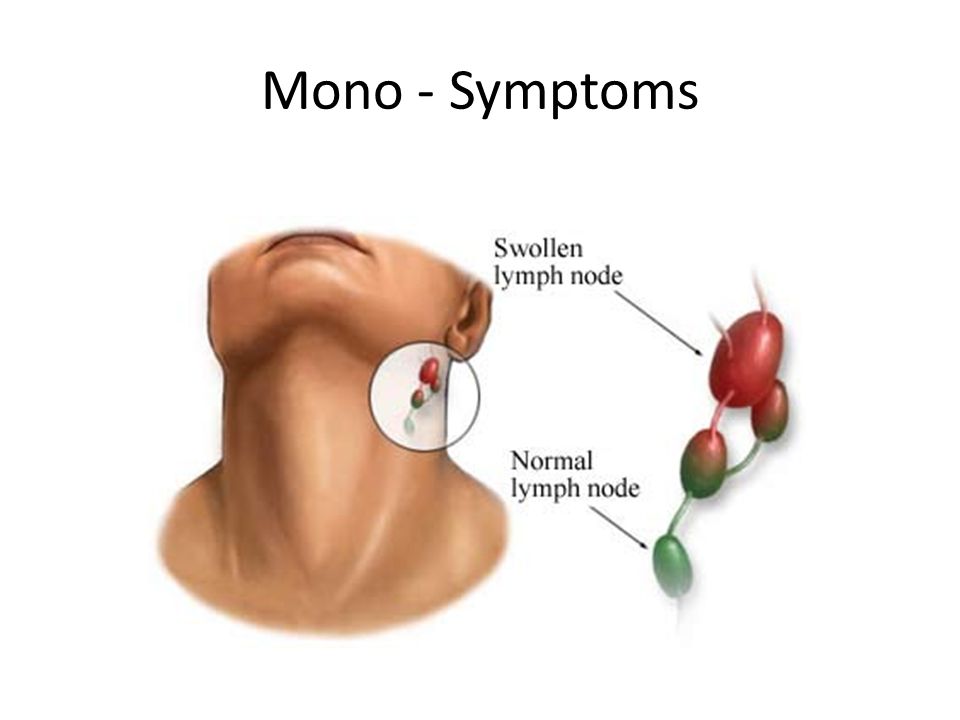
Коллоидное серебро также проявляет противовоспалительную активность и может помочь уменьшить боль и отек, связанные с лимфаденитом.Возьмите одну каплю коллоидного серебра внутрь или добавьте пять капель в нети-пот для лечения инфекции. Имейте в виду, вы не должны использовать его более 14 дней подряд.
4. Яблочный уксус
Уксусная кислота в яблочном уксусе обладает уникальной способностью убивать опасные бактерии, одновременно способствуя росту полезных бактерий. Это делает яблочный уксус естественным антибиотиком, который помогает лечить инфекции и укрепляет иммунную систему.(11)
Яблочный уксус можно использовать в качестве лимфатического тоника, который помогает выводить токсины из организма и способствует лимфодренажу. Это поможет лимфатическим узлам выполнять свою работу, защищая организм от болезней и борясь с бактериями.
Для лечения инфекций, которые могут привести к симптомам лимфаденита, принимайте 2 столовые ложки яблочного уксуса на один стакан воды три раза в день. Вы также можете попробовать смочить чистую тряпку в яблочном уксусе и приложить ее к воспаленному лимфатическому узлу.
Вы также можете попробовать смочить чистую тряпку в яблочном уксусе и приложить ее к воспаленному лимфатическому узлу.
5. Витамин C
Витамин C может помочь улучшить иммунную систему, которая борется с инфекцией. Он играет важную роль в защите организма. Это также снижает вероятность развития осложнений от инфекций, таких как лимфаденит. (12)
Поскольку увеличение лимфатических узлов является признаком уже существующей в организме инфекции, примите мега-дозу витамина С, которая составляет 4000 миллиграммов для взрослых, и ешьте продуктов с витамином С , таких как ананас, капуста, грейпфрут, клубника, апельсины. и папайя.
6. Корень астрагала
Корень астрагала помогает увеличивать лимфатические узлы, вызванные вирусной инфекцией, например моно. Это потому, что он обладает мощными противовирусными, противомикробными и противовоспалительными свойствами. Астрагал обычно используется в традиционной китайской медицине для лечения широкого спектра заболеваний и расстройств организма из-за его иммуностимулирующего действия. (13)
(13)
Вы можете принять астрагала в виде настойки или капсулы или купить сушеный и добавить в горячую воду.
7. Эфирное масло орегано
Исследование 2016 года, опубликованное в журнале « Frontiers in Microbiology », показывает, что масло орегано обладает мощной антибактериальной активностью в отношении некоторых устойчивых к антибиотикам штаммов бактерий. Масло орегано показало бактерицидное действие против всех 17 протестированных штаммов. (14) Масло орегано также эффективно против вирусных и грибковых инфекций.
Преимущества масла орегано превосходит антибиотики, отпускаемые по рецепту, потому что, в отличие от антибиотиков, использование масла орегано для лечения инфекций не имеет вредных побочных эффектов, таких как избавление кишечника от здоровых бактерий и повышение шансов развития расстройств пищеварения.
Для лечения инфекции, вызывающей увеличение лимфатических узлов, принимайте масло орегано внутрь в течение максимум двух недель. При приеме внутрь разбавьте его водой или смешайте с кокосовым маслом.
При приеме внутрь разбавьте его водой или смешайте с кокосовым маслом.
8. Эфирное масло чайного дерева
Исследования, проведенные в Индии, показывают, что масло чайного дерева эффективно против бактерий и может помочь в борьбе с инфекциями. Исследования показывают, что при применении масла чайного дерева сразу же наблюдался эффект, за которым следует эффект медленного высвобождения в течение 24 часов.Это означает, что после использования масла чайного дерева происходит первоначальный клеточный ответ. Затем масло продолжает работать в организме, борясь с инфекцией. (15)
Масло чайного дерева не для внутреннего применения. Вы можете распылить его дома, вдохнуть прямо из флакона или нанести местно на проблемную область. При нанесении на кожу чайного дерева используйте всего несколько капель и разбавьте его равными частями кокосового масла .
9. Cool Compress
Наложение холодного компресса на воспаленный участок может уменьшить боль и отек. Делайте это в течение 10-15 минут несколько раз в день, пока опухоль не спадет. Добавление 1-2 капель масла чайного дерева в компресс также поможет бороться с инфекцией, вызывающей лимфаденит. Вы также можете приподнять пораженную часть тела, чтобы уменьшить отек и боль.
Делайте это в течение 10-15 минут несколько раз в день, пока опухоль не спадет. Добавление 1-2 капель масла чайного дерева в компресс также поможет бороться с инфекцией, вызывающей лимфаденит. Вы также можете приподнять пораженную часть тела, чтобы уменьшить отек и боль.
Меры предосторожности
Если вы пробуете натуральные средства от лимфаденита, для получения результатов может потребоваться несколько дней. Если симптомы ухудшатся или у вас появятся новые симптомы, позвоните своему врачу, чтобы обсудить варианты лечения.
Последние мысли о лимфадените
- Лимфаденит — это увеличение одного или нескольких лимфатических узлов, обычно вызванное инфекцией.
- Основной симптом лимфаденита — увеличение или увеличение лимфатических узлов. Другие общие симптомы включают твердые лимфатические узлы, покраснение и болезненность кожи над узлами и лимфатическими узлами, заполненными гноем.
- Лимфаденит возникает, когда лимфатические узлы набухают и увеличиваются.
 Это часто является реакцией на бактерии, вирусы или грибки в окружающих областях тела, таких как кожа, ухо, нос или глаза.
Это часто является реакцией на бактерии, вирусы или грибки в окружающих областях тела, таких как кожа, ухо, нос или глаза. - Лечение лимфаденита зависит от того, какой тип инфекции распространился на ваши лимфатические узлы. В традиционной медицине часто используются антибиотики и обезболивающие.
- Природные методы лечения лимфаденита включают антибактериальные и противовирусные средства, такие как сырой чеснок, мед манука, корень астрагала, коллоидное серебро и эфирное масло орегано.
Причины, типы, симптомы и лечение
Люди заражаются инфекциями слюнных желез, когда бактерии или вирусы попадают в слюнные железы, которые представляют собой группу желез в области головы и шеи.
Инфекции слюнных желез чаще всего развиваются в двух основных железах, которые расположены в передней части уха (околоушная железа) и под подбородком (поднижнечелюстная железа).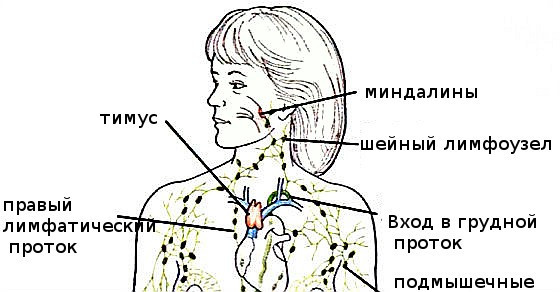
Инфекция слюнных желез, также называемая сиаладенитом, может вызывать закупорку слюнных протоков из-за воспаления. Это может вызвать боль, болезненность и отек.
В этой статье мы обсуждаем типы, причины и методы лечения инфекций слюнных желез.
Инфекция слюнных желез возникает, когда бактерии или вирусы заражают железу, вырабатывающую слюну.
Люди могут получить инфекцию слюнных желез из-за:
- пониженного слюноотделения из-за заболеваний, таких как сухость во рту
- плохая гигиена полости рта, которая увеличивает рост бактерий, таких как золотистый стафилококк или гемофилис influenzae
- закупорка слюнных желез из-за опухоли, абсцесса или камня слюнной железы
- сильное обезвоживание, которое может быть вызвано болезнью или операцией
Закупорка слюнных желез может вызвать воспаление, делая железы более уязвимыми к инфекции.
Кроме того, воспаленные слюнные железы, как правило, вырабатывают меньше слюны, которая течет медленнее, чем обычно. В результате слюна иногда скапливается в железах, что способствует увеличению концентрации бактерий или вирусов в слюне.
В результате слюна иногда скапливается в железах, что способствует увеличению концентрации бактерий или вирусов в слюне.
Некоторые из наиболее частых причин обструкции слюнных желез включают:
- Камни слюнных желез
- перегибы слюнных протоков
- опухоли
- аномально сформированные слюнные железы
Бактерии вызывают больше инфекций слюнных желез, чем вирусы .Но некоторые из наиболее распространенных вирусов, вызывающих инфекции слюнных желез, включают:
Инфекции слюнных желез могут развиваться у людей всех возрастов, включая новорожденных. Они особенно часто встречаются у пожилых людей и людей с хроническими заболеваниями.
Есть три пары основных слюнных желез, по одной из каждой пары, расположенной с обеих сторон лица. В любой из этих шести желез может развиться инфекция. Основными слюнными железами являются:
- Околоушные железы , которые находятся внутри щеки и простираются от верхней части уха до челюсти.
 Это самые большие слюнные железы.
Это самые большие слюнные железы. - Поднижнечелюстные железы , которые находятся за линией нижней челюсти под языком и подбородком. Это вторые по величине слюнные железы.
- Подъязычные железы , которые находятся по обе стороны от языка глубоко под дном рта. Это самые маленькие из крупных слюнных желез.
Чаще всего инфицируются околоушные и подчелюстные железы.
Большинство инфекций слюнных желез являются острыми или развиваются внезапно.Со временем могут развиться инфекции, связанные с закупоркой или сужением трубок.
Большинство симптомов инфекции слюнных желез длятся всего около недели, хотя небольшая припухлость может сохраняться в течение нескольких недель.
Острые инфекции слюнных желез редко вызывают дополнительные осложнения.
Специфические симптомы инфекции слюнных желез могут различаться у разных людей и зависят от их местоположения и степени тяжести.
Симптомы обычно поражают части головы или шеи и могут вызывать:
- боль
- покраснение кожи
- постепенное отек вокруг области
- болезненность
- гной во рту
- ужасный привкус во рту, который делает не уйти при хорошей гигиене полости рта
- проблемы или боль при открывании рта, жевании или глотании
- лихорадке
- ознобе
У многих людей симптомы ухудшаются после еды.
У людей с опухолями, вызывающими непроходимость, в пораженной области может образоваться твердое, твердое, неподвижное уплотнение.
Обратитесь за неотложной медицинской помощью, если симптомы:
- очень тяжелые
- мешают есть, пить, глотать или дышать
- очень болезненны
- длятся дольше двух недель
- не поправляются при первичной помощи , например, гидратация и хорошая гигиена полости рта
Многие инфекции слюнных желез проходят сами по себе, без использования лекарств.
Лучший способ лечения инфекции слюнных желез зависит от причины.
Людям с бактериальными инфекциями обычно необходимо принимать антибиотики.
Не существует специальных противовирусных препаратов, но есть лекарства, которые могут помочь уменьшить или облегчить симптомы герпеса, гриппа и ВИЧ.
Когда закупорки, такие как камни или опухоли, вызывают инфекцию слюнных желез, врач может порекомендовать хирургическое вмешательство для решения проблемы.
Людям может также потребоваться операция по устранению перегибов или суженных трубок, которые влияют на отток слюны.
Людям с инфекциями слюнных желез, вызванными основными заболеваниями, потребуется дополнительное специализированное лечение.
Если у человека инфекция, вызванная большим абсцессом, врачу может потребоваться вскрытие и дренирование абсцесса.
Людям, принимающим лекарства, связанные с инфекциями слюнных желез, врачу может потребоваться изменить прием лекарств или дозировку.
Помимо лекарств, существует множество домашних средств, которые могут помочь организму избавиться от инфекций слюнных желез.Люди могут попробовать:
- увеличить потребление жидкости для лечения обезвоживания
- массировать пораженную область несколько раз в день, если она вызвана препятствием, чтобы стимулировать отток слюны
- сосать леденцы без сахара или кислые леденцы для стимуляции образования слюны
- употребление кислых продуктов и напитков, способствующих выработке слюны, таких как лимонад, соленые огурцы или квашеная капуста
- прикладывание теплого компресса к пораженному участку несколько раз в день на 10-15 минут
- с использованием полосканий для рта и слюны заменитель
Чтобы диагностировать инфекцию слюнных желез, врач часто задает человеку вопросы об их симптомах, просматривает историю болезни и проводит физический осмотр местности.
Если опухоль или новообразование вызвали инфекцию, врач также может взять образец для отправки в лабораторию для анализа.
Если есть закупорка слюнной железы, врач может также назначить визуализационные тесты, чтобы лучше рассмотреть область, например:
- УЗИ
- Компьютерная томография (КТ)
- Магнитно-резонансная томография ( МРТ) сканирование
- Эндоскопия слюнной железы (сиалоэндоскопия)
- Сиалография включает введение красителя в слюнные железы, который выявляется на рентгеновских снимках.
. слюны и вызывают инфекции слюнных желез, такие как:
Во многих случаях не существует конкретных способов полностью предотвратить инфицирование слюнных желез.
Однако несколько советов по образу жизни могут помочь снизить риск формирования инфекций. К ним относятся:
- поддержание водного баланса и питье жидкости в течение дня
- чистка зубов два раза в день
- ежедневная чистка зубной нитью
- полоскание рта водой после еды или употребления подслащенных или газированных напитков или продуктов
- получение стоматологической помощи чистка каждые шесть месяцев
- жевание жевательной резинки без сахара или сосание леденцов без сахара
- ограничение употребления алкоголя
- отказ от табачных изделий
- употребление пищи небольшими кусочками для стимулирования образования слюны
В целом перспективы инфекций слюнных желез отличные. большинство случаев.
большинство случаев.
Большинство инфекций слюнных желез проходят самостоятельно или с помощью лекарств, самолечения или домашних средств.
Людям с тяжелыми или хроническими инфекциями слюнных желез потребуется постоянная медицинская помощь, особенно если инфекция связана с основными заболеваниями.
Всегда говорите с врачом о любых симптомах в области головы и шеи, которые являются серьезными, длятся более двух недель, не реагируют на первичную медицинскую помощь или мешают открывать и закрывать рот.
Причины, факторы риска и симптомы
Что такое инфекция слюнной железы?
Инфекция слюнной железы возникает, когда бактериальная или вирусная инфекция поражает слюнную железу или проток. Инфекция может возникнуть в результате снижения слюноотделения, что может быть связано с закупоркой или воспалением слюнного протока. Состояние называется сиаладенит.
Слюна помогает пищеварению, расщепляет пищу и поддерживает чистоту рта. Он смывает бактерии и частицы пищи.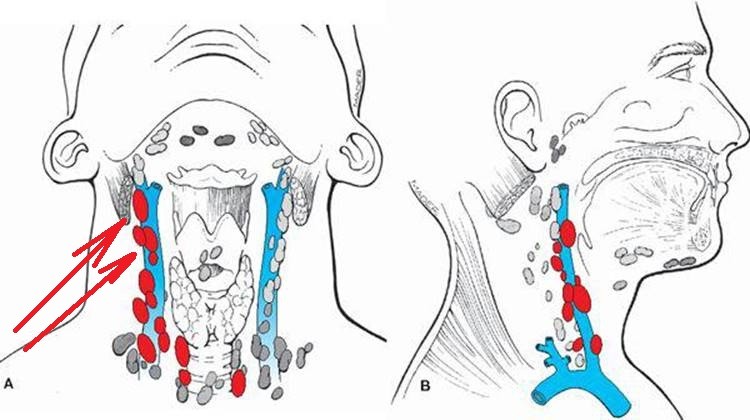 Это также помогает контролировать количество хороших и вредных бактерий во рту. Когда слюна не проходит по рту, смывается меньше бактерий и частиц пищи. Это может привести к заражению.
Это также помогает контролировать количество хороших и вредных бактерий во рту. Когда слюна не проходит по рту, смывается меньше бактерий и частиц пищи. Это может привести к заражению.
У вас три пары больших (главных) слюнных желез. Они расположены по бокам вашего лица. Самые большие околоушные железы находятся внутри каждой щеки. Они располагаются над вашей челюстью перед вашими ушами. Когда одна или несколько из этих желез инфицированы, это называется паротитом.
Инфекция слюнных желез обычно вызывается бактериальной инфекцией. Золотистый стафилококк — наиболее частая причина инфекции слюнных желез. Другие причины инфекции слюнных желез включают:
Эти инфекции возникают в результате снижения выработки слюны. Часто это вызвано закупоркой или воспалением протока слюнной железы. Вирусы и другие заболевания также могут снизить выработку слюны, в том числе:
Следующие факторы могут сделать вас более восприимчивыми к инфекции слюнных желез:
- возраст старше 65 лет
- отсутствие надлежащей гигиены полости рта
- отсутствие вакцинации против эпидемического паротита
Следующие хронические состояния также могут повысить ваш риск развития инфекции:
Следующий список симптомов может указывать на инфекцию слюнной железы. Вам следует проконсультироваться с врачом для точного диагноза. Симптомы инфекции слюнных желез могут имитировать симптомы других заболеваний. Симптомы включают:
Вам следует проконсультироваться с врачом для точного диагноза. Симптомы инфекции слюнных желез могут имитировать симптомы других заболеваний. Симптомы включают:
Немедленно обратитесь к врачу, если у вас инфекция слюнных желез и у вас высокая температура, затрудненное дыхание или глотание или ухудшение симптомов. Ваши симптомы могут потребовать неотложной помощи.
Осложнения инфекции слюнных желез встречаются редко. Если не лечить инфекцию слюнной железы, гной может скапливаться и образовывать абсцесс в слюнной железе.
Инфекция слюнных желез, вызванная доброкачественной опухолью, может вызвать их увеличение. Злокачественные (раковые) опухоли могут быстро расти и вызывать потерю подвижности пораженной стороны лица. Это может повредить часть или всю область.
При повторном возникновении паротита сильный отек шеи может разрушить пораженные железы.
У вас также могут возникнуть осложнения, если первоначальная бактериальная инфекция распространяется из слюнной железы на другие части тела. Это может включать бактериальную инфекцию кожи, называемую целлюлитом или стенокардией Людвига, которая представляет собой форму целлюлита, возникающего в нижней части рта.
Это может включать бактериальную инфекцию кожи, называемую целлюлитом или стенокардией Людвига, которая представляет собой форму целлюлита, возникающего в нижней части рта.
Ваш врач может диагностировать инфекцию слюнных желез с помощью визуального осмотра. Гной или боль в пораженной железе могут указывать на бактериальную инфекцию.
Если ваш врач подозревает инфекцию слюнной железы, вам может потребоваться дополнительное обследование для подтверждения диагноза и определения основной причины. Для дальнейшего анализа инфекции слюнных желез, вызванной абсцессом, слюнным камнем или опухолью, можно использовать следующие визуализационные тесты:
Ваш врач может также выполнить биопсию пораженных слюнных желез и протоков для проверки ткани или жидкости на наличие бактерий или вирусов. .
Лечение зависит от серьезности инфекции, основной причины и любых дополнительных симптомов, например отека или боли.
Антибиотики можно использовать для лечения бактериальной инфекции, гноя или лихорадки. Для дренирования абсцесса можно использовать тонкую иглу.
Для дренирования абсцесса можно использовать тонкую иглу.
Домашние процедуры включают:
- Ежедневное питье от 8 до 10 стаканов воды с лимоном для стимуляции слюноотделения и поддержания чистоты желез
- массаж пораженной железы
- прикладывание теплых компрессов к пораженной железе
- полоскание рта теплой соленой водой
- сосание кислых лимонов или лимонных конфет без сахара для стимулирования слюноотделения и уменьшения отеков
Большинство инфекций слюнных желез не требуют хирургического вмешательства.Однако это может быть необходимо в случае хронических или повторяющихся инфекций. В редких случаях хирургическое лечение может включать удаление части или всей околоушной слюнной железы или удаление поднижнечелюстной слюнной железы.
Большинство инфекций слюнных желез невозможно предотвратить. Лучший способ снизить риск развития инфекции — пить много жидкости и соблюдать гигиену полости рта. Это включает чистку зубов щеткой и зубной нитью два раза в день.
Заболевания слюны и слюнных желез
Вернуться наверхОбзор
Слюнные железы расположены во рту.Есть три пары больших слюнных желез. Околоушные железы находятся перед каждым ухом и чуть ниже него. Подчелюстные железы находятся ниже челюсти. Под языком находятся подъязычные железы. Есть также сотни более мелких желез. Эти железы производят слюну (слюну) и выводят ее в рот через отверстия, называемые протоками. Слюна делает пищу влажной, что способствует пережевыванию, глотанию и перевариванию пищи. Слюна также сохраняет полость рта чистой и здоровой, поскольку содержит антитела, убивающие микробы.
Если слюнные железы повреждены или не вырабатывают достаточного количества слюны, это может повлиять на вкус, затруднить жевание и глотание и увеличить риск кариеса, потери зубов и инфекций во рту.
Вернуться наверхПричины
Препятствие: Маленькие камни, образующиеся в протоках железы, могут препятствовать оттоку слюны. Железа может набухать, становиться болезненной и инфицированной. Небольшие сужения или перекосы в системе протоков больших слюнных желез также могут уменьшить слюноотделение.
Железа может набухать, становиться болезненной и инфицированной. Небольшие сужения или перекосы в системе протоков больших слюнных желез также могут уменьшить слюноотделение.
Инфекция: Когда слюна собирается за препятствием в протоке, железа может инфицироваться. Инфекция лимфатических узлов от боли в горле или простуды также может вызвать вторичную инфекцию слюнных желез.
Опухоли: Опухоли обычно проявляются в виде безболезненных увеличений в одной из слюнных желез. Злокачественные (раковые) опухоли часто растут быстро, могут быть или не быть болезненными и могут вызывать потерю подвижности на пораженной стороне лица.
Другие заболевания: Заболевания, такие как ВИЧ-СПИД, и аутоиммунные расстройства, такие как синдром Шегрена и ревматоидный артрит, могут вызывать воспаление и болезненность слюнных желез.Диабет также может вызвать увеличение слюнных желез. У алкоголиков может наблюдаться отек слюнных желез, обычно с обеих сторон.
Симптомы
Проблемы со слюнными железами могут вызывать их раздражение и опухание. У вас могут быть такие симптомы, как:
- неприятный привкус во рту
- Трудно открыть рот
- сухость во рту
- Боль в лице или во рту
- Отек лица или шеи или под языком
Диагноз
Врач использует вашу историю болезни, медицинский осмотр и лабораторные исследования, чтобы поставить диагноз нарушения слюнной функции.
Если ваш врач подозревает, что ваша боль и воспаление являются результатом закупорки одной из желез, он или она может назначить рентгеновское или ультразвуковое исследование, чтобы определить, где находится препятствие и что может быть его причиной.
Если в слюнной железе обнаружено образование, врач порекомендует сделать компьютерную томографию или МРТ, чтобы лучше понять проблему. Ваш врач может также использовать тонкоигольную аспирационную биопсию для дальнейшего исследования. Биопсия губы малых слюнных желез может потребоваться для выявления определенных аутоиммунных заболеваний, таких как синдром Шегрена.
Биопсия губы малых слюнных желез может потребоваться для выявления определенных аутоиммунных заболеваний, таких как синдром Шегрена.
Лечение
Заболевания слюнной железы лечатся в зависимости от того, что их вызывает, с помощью медицинских или хирургических методов лечения. Если нарушение слюнной функции вызвано системным заболеванием (заболеванием, поражающим все тело), то в первую очередь лечат эту проблему. Для этого может потребоваться визит к специалисту. Если проблема связана с обструкцией слюнных желез, ваш врач может использовать местный анестетик, чтобы обезболить эту область, чтобы зондировать и расширить проток, чтобы удалить закупоривающий камень.
Если в слюнной железе образовалась опухоль, врач может порекомендовать ее удаление. Вас могут направить к отоларингологу (обычно называемому врачом по уши, носу и горлу), который проводит операцию. Большинство опухолей околоушной железы доброкачественные (доброкачественные). Если опухоль злокачественная, ее удаляют хирургическим путем, а затем обрабатывают область лучевой терапией.
Полезные советы
Удаление слюнной железы не влияет на общее производство слюны, но лучевая терапия часто вызывает сухость во рту, что может увеличить риск полостей и инфекций ротовой полости.Вот несколько советов, как сохранить влажность во рту:
- Пейте много жидкости в течение дня и берите с собой бутылку с водой, куда бы вы ни пошли.
- Держите рот в чистоте. Полощите рот до и после еды простой водой и чистите зубы после еды.
- Избегайте продуктов, прилипающих к небу, например арахисового масла или мягкого хлеба.
- Ешьте небольшие кусочки и хорошо пережевывайте пищу.
- Пососите леденец без сахара или жуйте жевательную резинку без сахара, чтобы стимулировать слюноотделение.
- Избегайте коммерческих жидкостей для полоскания рта, алкогольных и кислых напитков и табака.
- Используйте безрецептурные заменители слюны, чтобы увлажнить рот.
Дополнительные ресурсы
Вернуться наверх Вернуться наверхОпухшие железы, грыжи и другие образования под кожей | Кардиоваскулярный центр Frankel
Беспокоят ли вас опухшие железы или другие уплотнения под кожей?
Да
Обеспокоенность по поводу опухших желез или шишек под кожей
Нет
Обеспокоенность по поводу опухших желез или шишек под кожей
Сколько вам лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.

- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Вы чувствуете комок в шее или горле?
Да
Комок в горле или шее
Появился ли ком быстро (в течение нескольких часов)?
Да
Комок на шее или в горле быстро развился
Нет
Комок на шее или горле образовался быстро
Есть ли у вас проблемы с дыханием (больше, чем заложенный нос)?Да
Затрудненное дыхание больше, чем заложенный нос
Нет
Затрудненное дыхание больше, чем заложенный нос
У вас проблемы с глотанием?
Можете ли вы вообще глотать пищу или жидкость?
Да
Способен глотать пищу или жидкости
Нет
Не может проглотить пищу или жидкости
Ваш голос хриплый по непонятной причине?
Да
Необъяснимая охриплость
Есть ли у вас симптомы гипертиреоза или гипотиреоза? Щитовидная железа находится на шее перед дыхательным горлом.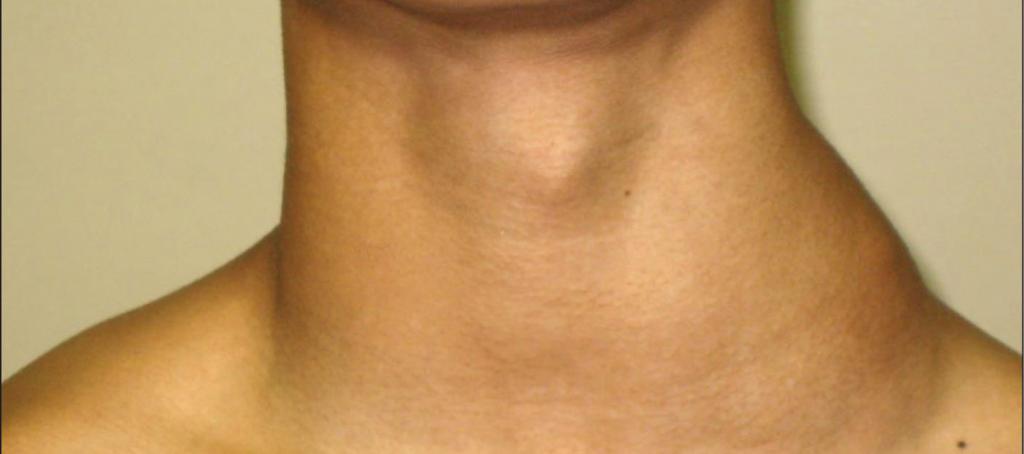 Если он не работает должным образом, он может опухнуть.
Если он не работает должным образом, он может опухнуть.
Да
Симптомы гипертиреоза или гипотиреоза
Нет
Симптомы гипертиреоза или гипотиреоза
Есть ли красные полосы, отходящие от этой области, или вытекающий из нее гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или любое хирургическое оборудование в этом районе?«Аппаратное обеспечение» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной зоне
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Как вы думаете, у вас может быть лихорадка ?
Насколько сильна боль по шкале от 0 до 10, если 0 — это отсутствие боли, а 10 — наихудшая боль, которую вы можете себе представить?от 8 до 10: сильная боль
сильная боль
от 5 до 7: умеренная боль
умеренная боль
от 1 до 4: слабая боль
легкая боль
Продолжалась ли боль более 3 дней?
Да
Боль более 3 дней
Нет
Боль более 3 дней
Это мягкая шишка возле пупка, паха или в месте перенесенной операции?
Шишка этого типа может быть грыжей.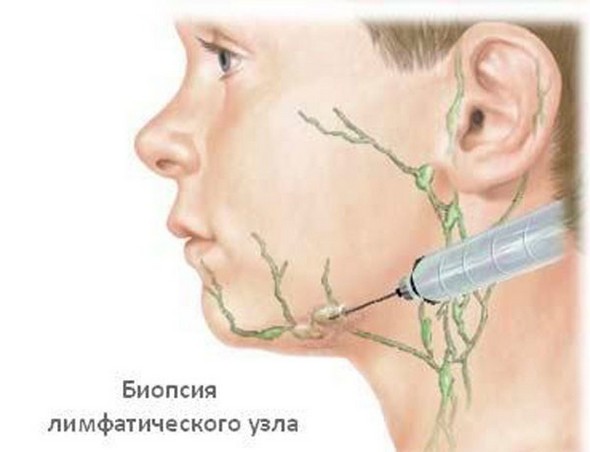
Да
Мягкое уплотнение возле пупка, паха или места операции
Нет
Мягкое уплотнение возле пупка, паха или места операции
Уходит ли боль, когда вы нажимаете на опухоль?
Да
Боль уходит при надавливании на шишку
Нет
Боль уходит при надавливании на шишку
Было ли у вас шишка или опухшая железа более 2 недель?
Да
Набухание железы или уплотнение более 2 недель
Нет
Распухание железы или уплотнение более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди обычно заболевают быстрее.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете .
 Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или ухудшать их.
Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или ухудшать их. - Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваше здоровье и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, сексуальный анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте лечение в домашних условиях, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может понадобиться помощь раньше.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делайте что-нибудь еще, кроме сосредоточения на боли.

- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями.Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : Вы замечаете боль, но она не настолько сильная, чтобы нарушать ваш сон или деятельность.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной вытекает из области.
- Лихорадка.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями.Вот некоторые примеры для взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.

- Химиотерапия и лучевая терапия рака.
- Другие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
Гипертиреоз возникает, когда в вашем организме слишком много гормона щитовидной железы.
Симптомы гипертиреоза могут включать:
- Усталость.
- Мышечная слабость.
- Похудание.
- Потоотделение и непереносимость высоких температур.
- Быстрый пульс.
- Чувство раздражительности или беспокойства.
- Увеличенная щитовидная железа (щитовидная железа находится на шее).
Гипотиреоз возникает, когда щитовидная железа не вырабатывает достаточно гормона щитовидной железы.
Симптомы гипотиреоза могут включать:
- Усталость и слабость.
- Увеличение веса.
- Депрессия.
- Проблемы с памятью.
- Запор.
- Сухая кожа, ломкие ногти и грубые истонченные волосы.

- Неспособность переносить низкие температуры.
Мягкая шишка в одной из этих областей (пупок, пах, место после операции) может быть грыжей . Грыжа может возникнуть, когда мышечная стенка ослабляется, и часть внутреннего органа (часто часть кишечника) прорывается наружу.
При грыже шишка может исчезнуть, когда вы надавите на нее или ложитесь, и она может ухудшиться при кашле.Это может быть, а может и не быть болезненным.
Симптомы затрудненного дыхания могут варьироваться от легких до тяжелых. Например:
- Вы можете немного запыхаться, но все еще можете говорить (легкое затруднение дыхания), или вы можете настолько запыхаться, что совсем не можете говорить (тяжелое дыхание).
- Возможно, вам становится трудно дышать при активности (легкое затруднение дыхания), или вам, возможно, придется очень много работать, чтобы дышать, даже когда вы находитесь в состоянии покоя (серьезное затруднение дыхания).
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшатся, скорее обратитесь за помощью.
Обратитесь за медицинской помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь .Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.

- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
Назначить встречу
Судя по вашим ответам, проблема может не исчезнуть без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может понадобиться помощь раньше.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить.Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Заболевания слюнных желез — Заболевания уха, носа и горла
При сухости во рту, соблюдении правил гигиены полости рта и иногда лекарствах
Для камней, болеутоляющих, жидкостей, физических мер или иногда удаления
Для инфекций, антибиотиков и физических мер
Для лечения отека, различные методы лечения, возможно, включая хирургическое вмешательство
При сухости во рту человек должны
Избегайте препаратов, уменьшающих выработку слюны
Выпивать жидкости в течение дня
Регулярно чистите щеткой и нитью
Посещать стоматолога для осмотра и чистки каждые 3-4 месяца
Иногда заменитель слюны, содержащий карбоксиметилцеллюлозу, в качестве жидкости для полоскания рта
Иногда жевать жевательную резинку без сахара или рассасывать леденцы с ксилитом
Некоторые стоматологи рекомендуют носить на ночь пластиковые покрытия для зубов, заполненные фторидным гелем, чтобы предотвратить кариес из-за сухости во рту. Иногда препараты, увеличивающие выработку слюны, такие как цевимелин или пилокарпин, помогают облегчить симптомы. Такие препараты могут не помочь, если слюнные железы повреждены радиацией.
Иногда препараты, увеличивающие выработку слюны, такие как цевимелин или пилокарпин, помогают облегчить симптомы. Такие препараты могут не помочь, если слюнные железы повреждены радиацией.
Для камней в слюнных железах человек могут принимать обезболивающие (анальгетики), пить дополнительную жидкость, массировать железы, прикладывать теплые компрессы и вызывать выделение слюны с помощью лимонного сока или дольки, кислых конфет или их комбинации. Если камень не проходит сам по себе, стоматолог иногда может вытолкнуть камень, нажав на обе стороны протока.Если это не удается, можно использовать инструмент с тонкой проволокой wire, чтобы вытащить камень. В крайнем случае камень можно удалить хирургическим путем или с помощью эндоскопа.
При инфекции слюнных желез врачи назначают антибиотики и заставляют людей массировать железы и прикладывать теплые компрессы. Слюнный абсцесс необходимо вскрыть и дренировать. Также важно поддерживать водный баланс, вызывать слюноотделение с помощью лимонного сока и леденцов, а также соблюдать гигиену полости рта.
Набухание слюнных желез Лечение зависит от причины.Мукоцеле, которое не исчезает само по себе, можно удалить хирургическим путем, если оно становится надоедливым. Точно так же доброкачественные и раковые опухоли слюнных желез обычно можно удалить хирургическим путем.
Домашние средства от опухших желез на шее
Монарх на эхинацеи Изображение RebeccaM с Fotolia.comУ опухших шейных лимфоузлов может быть множество причин, от гриппа, мононуклеоза, абсцесса зуба или инфекции слюнной железы. Независимо от причины опухшие железы обычно болезненны.Использование домашних средств для уменьшения отека и боли может быть полезно в определенных условиях. Некоторые лечебные травы могут вызывать побочные эффекты. Перед тем, как пробовать лечебные травы, следует поговорить со своим врачом.
Эхинацея
Травники используют эхинацею для очистки крови и укрепления иммунной системы. Научные данные неоднозначны; однако, по данным Медицинского центра Университета Мэриленда, есть сообщения о том, что эхинацея помогает сократить продолжительность простуды. Травники, практикующие как западную, так и восточную медицину, прописали эхинацею для уменьшения отека желез и лечения простуды и гриппа.
Травники, практикующие как западную, так и восточную медицину, прописали эхинацею для уменьшения отека желез и лечения простуды и гриппа.
Эхинацею можно принимать в виде порошка в капсулах или путем добавления жидкого экстракта в сок. По данным Медицинского центра Университета Мэриленда, рекомендуемая доза составляет 300 мг три раза в день. Средство следует употреблять только во время болезни и не более семи дней после нее. Кормящим матерям и тем, кто принимает препараты, подавляющие иммунитет, следует избегать эхинацеи.Перед применением эхинацеи людям следует поговорить со своими врачами.
Panax Ginseng
Женьшень — древнее средство, используемое в китайской и индийской культурах для лечения различных заболеваний, включая лечение простуды и гриппа, сопровождающихся увеличением желез. Медицинский центр Университета Мэриленда отмечает, что американский женьшень может быть полезен для предотвращения простуды и может уменьшить интенсивность таких симптомов, как лихорадка и опухшие железы.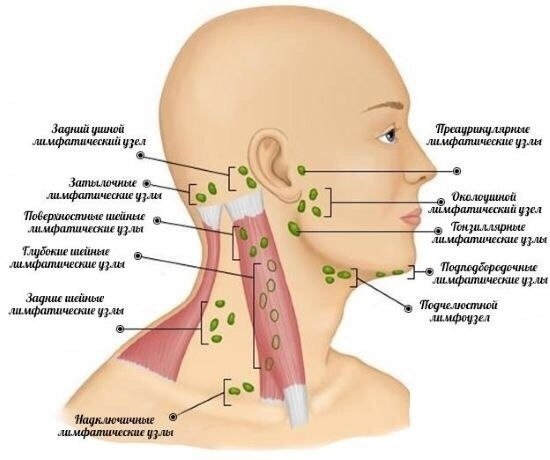
Женьшень выпускается в порошкообразной форме в капсулах, а также в виде жидкого экстракта.Рекомендуемая доза составляет 400 мг в сутки. Женьшень обычно считается безопасным для использования при лечении острых заболеваний; однако следует проконсультироваться с врачом, чтобы убедиться, что это правильное лекарство.
Соленая вода
Полоскание с соленой водой может помочь уменьшить воспаление и ускорить выздоровление в некоторых случаях опухших желез и боли в горле, согласно MedlinePlus. Люди должны распылить 1/2 чайной ложки. соль с 1 стаканом теплой воды. После растворения соли пациенту следует полоскать горло смесью несколько раз в день.«Краткая энциклопедия продуктов питания и питания» добавляет, что соль может уменьшить боль в горле. В случае увеличения слюнных желез полоскание с соленой водой может быть особенно полезным для уменьшения отека и уменьшения размеров желез.
Куркума
Куркуму можно использовать для полоскания горла, запивая 1 стаканом теплой воды, смешанной с 1/2 чайной ложки. или одна капсула порошка куркумы, предлагает «Справочник по травам зеленой аптеки». Куркума известна своими антисептическими и противовоспалительными свойствами.Куркуму также можно употреблять в виде добавок или чая для лечения простуды, гриппа и других инфекционных состояний, вызывающих опухание желез.
или одна капсула порошка куркумы, предлагает «Справочник по травам зеленой аптеки». Куркума известна своими антисептическими и противовоспалительными свойствами.Куркуму также можно употреблять в виде добавок или чая для лечения простуды, гриппа и других инфекционных состояний, вызывающих опухание желез.
Для приготовления чая корень куркумы можно нарезать кусочком размером 2,5 см и залить 2 стаканами кипящей воды в течение 15 минут. Корень куркумы следует удалить, и человек может пить чай в течение дня. Куркума может разжижать кровь, поэтому людям, принимающим разжижающие кровь лекарства, следует избегать употребления этой травы. При использовании турмерика следует соблюдать осторожность.
Гомеопатическое средство Mercurius Solubilis
Гомеопатическое средство Mercurius solubilis может быть полезным при лечении состояний, при которых возникают опухшие железы, согласно «Материи Медики гомеопатических лекарств». У человека, нуждающегося в Mercurius, может быть высокая температура, пот, повышенное слюноотделение и сильный неприятный запах изо рта.


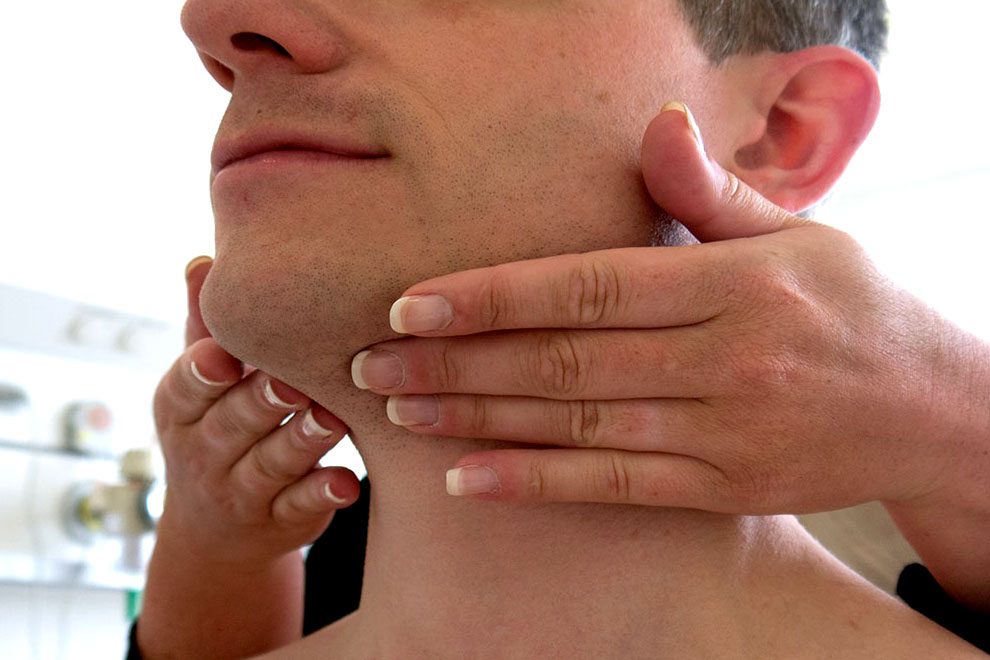
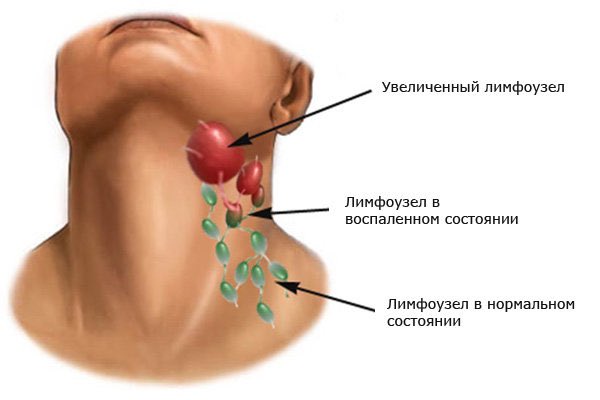
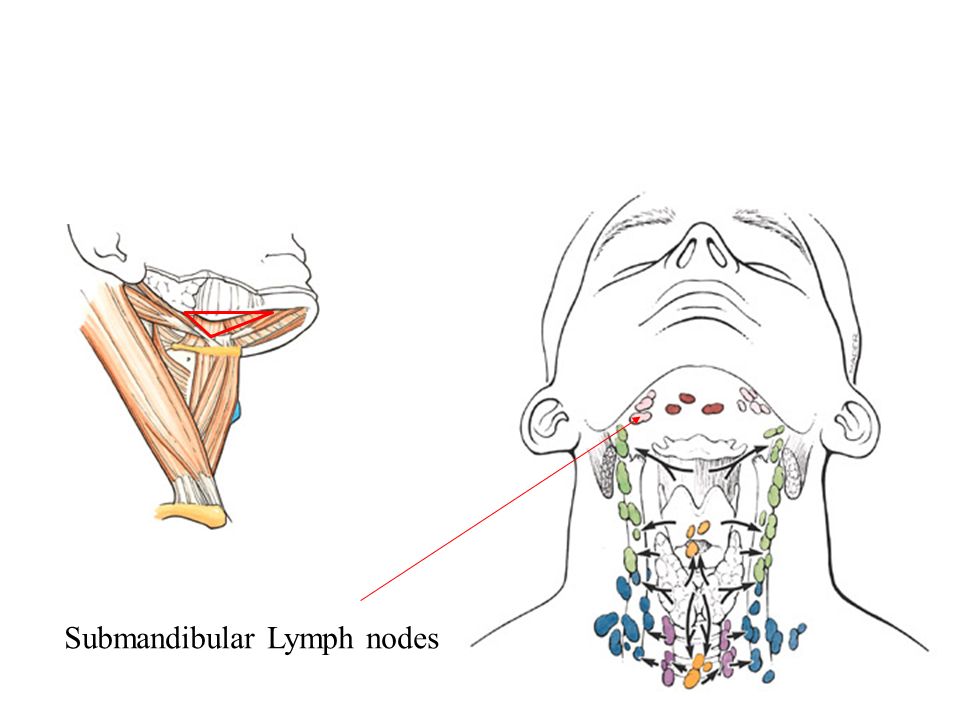
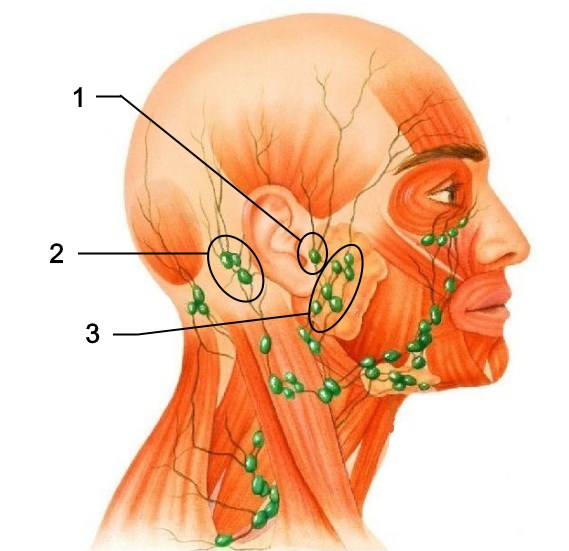


 Они отражаются на состоянии всей лимфатической системы.
Они отражаются на состоянии всей лимфатической системы.
 Это часто является реакцией на бактерии, вирусы или грибки в окружающих областях тела, таких как кожа, ухо, нос или глаза.
Это часто является реакцией на бактерии, вирусы или грибки в окружающих областях тела, таких как кожа, ухо, нос или глаза. Это самые большие слюнные железы.
Это самые большие слюнные железы.
 Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или ухудшать их.
Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или ухудшать их.

