Лечение системного васкулита 🌟 Поликлиника №1 РАН
Системные васкулиты – это разнородная группа воспалительных заболеваний, которые объединяет общий морфологический субстрат – поражение сосудов, однако клиническая картина болезни зависит от типа воспаления, выраженность процесса, калибра пораженных сосудов и их локализации.
К группе системных васкулитов в зависимости от калибра пораженных сосудов относятся: артериит Такаясу и болезнь Хортона поражают крупные сосуды, сосуды среднего калибра – болезнь Кавасаки и узелковый периартериит, мелкие – группа васкулитов с антинейтрофильными цитоплазматическими антителами (АНЦА) — гранулематоз Вегенера (с полиангиитом), микроскопический полиангиит и эозинофильный гранулематоз (Черджа-Строс). Отдельно выделяют васкулиты при системных аутоиммунных заболеваниях – системной красной волчанке, склеродермии, ревматоидном васкулите.
Васкулит с полиангиитом (Вегенера) характеризуется некротическим гранулематозным поражением мелких сосудов преимущественно дыхательной системы – развивается язвенно-некротический ринит, синусит, поражение легочной ткани и почек, но в отличие от микроскопического полиангиита течение болезни менее агрессивное. При васкулите Черджа-Строс появляются симптомы бронхиальной астмы, аллергического ринита, геморрагическая сыпь, поражается нервная и сердечно-сосудистая система, орган зрения. Симптомы поражения мелких сосудов могут быть многочисленными (кровохарканье, поражение слизистой дыхательных путей, невриты, нефритический или нефротический синдром неясной этиологии), и для постановки правильного диагноза необходимо выявить в сыворотке крови специфические антинейтрофильные цитоплазматические антитела и провести гистологическое исследование пораженных участков для выявления характерного воспаления.
Для узелкового полиартиериита характерны такие проявления, как потеря веса, потливость, сетчатое ливедо (сетчатый кожный рисунок на нижних и верхних конечностях), боли, слабость в нижних конечностях, боли в животе, артериальная гипертензия, диффузные аневризматические изменения сосудов. Для диагностики проводят УЗИ сосудов, гистологическое исследование биоптата измененной кожи, маркером болезни часто выступает определение в крови HbsAg.
Для диагностики проводят УЗИ сосудов, гистологическое исследование биоптата измененной кожи, маркером болезни часто выступает определение в крови HbsAg.
Геморрагический васкулит или пурпура Шенляйна-Геноха характеризуется появлением характерных петехиальных высыпаний, которые сопровождаются зудом и распространяются снизу вверх по конечностям. Могут также отмечаться боли в суставах, в животе, поражение почек с потерей белка и крови с мочой. Для диагностики используют определения иммуноглобулина А в сыворотке крови и биопсию почек.
Артериит Такаясу поражает крупные сосуды: при поражении плече-головных артерий отмечается боль и слабость в мышцах верхних конечностей, при поражении коронарных сосудов отмечается клиника стенокардии (одышка, боли за грудиной), при поражении сонных артерий отмечаются эпизоды потери сознания. Для диагностики используют инструментальные методы обследования, позволяющие выявить расширение или сужение сосуда – УЗИ, допплерография, КТ, МРТ.
Заподозрить данные заболевания может врач любой специальности, потому что клиническая картина может имитировать любое другое заболевание, однако лечением системных васкулитов должны только врачи-ревматологи. По показаниям назначаются консультации других специалистов в зависимости от пораженного органа (нефрологи, невролога, кардиологи, дерматологи).
Лечение васкулитов в первую очередь должно быть патогенетическим, что значит направленным на подавление активности иммунного воспаления. На первом этапе с помощью активного лечения стараются достигать клинической ремиссии, затем переходят на длительную поддерживающую терапию. Для профилактики рецидивов всем пациентам рекомендуют избегать таких провоцирующих факторов, как чрезмерная инсоляция, психофизическое перенапряжение, инфекции, прием лекарственных препаратов без показаний и многих других.
В основе патогенетической терапии лежит использование иммуносупрессивных препаратов как в усиленном режиме (пульс-терапия), так и в более щадящем режиме. С этой целью используются глюкокортикостероиды, цитостатики, генно-инженерные препараты, иммуноглобулин человека и многие другие. Симптоматически могут использоваться такие группы препаратов, как противовирусные, антибактериальные, фунгицидные, антипротозойные, антиагреганты и антикоагулянты, сосудистые препараты и другие.
С этой целью используются глюкокортикостероиды, цитостатики, генно-инженерные препараты, иммуноглобулин человека и многие другие. Симптоматически могут использоваться такие группы препаратов, как противовирусные, антибактериальные, фунгицидные, антипротозойные, антиагреганты и антикоагулянты, сосудистые препараты и другие.
На фоне терапии необходимо проводить мониторинг эффективности и безопасности используемых препаратов, поэтому все пациенты должны находиться под наблюдением врача-ревматолога и регулярно проходить необходимые обследования.
Лечение васкулита. Список клиник, рейтинг, отзывы, цены
О заболевании
Васкулит — это состояние, которое развивается при воспалении кровеносных сосудов. В результате этого воспаления кровеносные сосуды становятся слабее. Они также могут растягиваться, что может привести к увеличению или уменьшению размера кровеносных сосудов.
Существует много видов васкулита. Некоторые из них влияют сразу на несколько внутренних органов, тогда как другие влияют только на мозг, глаза или один из внутренних органов. Проявления васкулита зависят от степени тяжести этого заболевания. В некоторых слабых случаях человек может даже не знать, что у него васкулит, в то время как в других он может сильно влиять на здоровье человека.
Точная причина васкулита еще не была определена. Есть много факторов, которые могут способствовать развитию этого состояния. Васкулит может появиться в результате перенесенной инфекции. Или же, он появляется как реакция иммунной системы, которая начинает атаковать кровеносные сосуды в определенном месте или в нескольких местах одновременно. У человека, возможно, была инфекция давным-давно, и развился васкулит как ее осложнение, когда инфекция не была вылечена полностью. Неизвестно, почему это происходит.
Кроме того, васкулит может обостряться и уходить. Во многих случаях он исчезает сам по себе, в то время как в других он прогрессирует в течение определенного периода времени. Люди с диагнозом ревматоидный артрит или волчанка могут страдать от васкулита как ненормального ответ иммунной системы.
Люди с диагнозом ревматоидный артрит или волчанка могут страдать от васкулита как ненормального ответ иммунной системы.
В большинстве случаев васкулит является вторичным состоянием. Он не появляется, если не было определенного толчка. Симптомы васкулита в основном зависят от того, какая часть тела была затронута. Если затронуты кровеносные сосуды головного мозга, существует высокий риск инсульта, если на сердце — существует риск сердечного приступа, и если васкулит атаковал кожу, у человека может появиться сыпь.
Симптомы
- Мышечная слабость, если были затронуты мышцы
- Онемение, если были затронуты мышцы
- Сыпь, ели была поражена кожа
- Головокружение, если был поражен головной мозг
- Тошнота, если был поражен головной мозг
- Высокое кровяное давление, если было поражено сердце
Диагностика
- Во время общего обследования врач спрашивает, не было ли каких-либо инфекций у пациента в последнее время. Врач также спросит, были ли у человека диагностированы аутоиммунные заболевания.
- Анализ крови используется для определения наличия каких-либо воспалительных процессов в организме. Он также может обнаружить источник воспаления и исключить инфекции, которые могут вызывать подобные симптомы.
- В зависимости от органа, который был затронут, врач может использовать визуализационные тесты для изучения внутреннего органа или общие тесты для осмотра кожи или глаз человека.
- Рентгеновская ангиография используется для исследования кровеносных сосудов и определения наличия воспаления. Метод показывает, что кровеносные сосуды стали больше или меньше, чем обычно.
- Биопсию иногда можно использовать для исследования кровеносного сосуда в лаборатории.
Виды лечения
- Пациенту могут назначить кортикостероиды для уменьшения воспаления, вызванного васкулитом.
- Важно проверить орган, который был затронут васкулитом, и лечить любые отклонения от нормы, если они появляются.

- Химиотерапия и иммунодепрессанты могут использоваться для снижения реакции иммунной системы и нормализации функции кровеносных сосудов.
Автор: Доктор Сергей Пащенко
Васкулит кровеносных сосудов
Как добраться в медицинский центр
1-й Нагатинский проезд, дом 14.
от метро Нагатинская:
Из метро выход №4, автобусная остановка «Метро Нагатинская». Автобус 142 до остановки 1-й Нагатинский проезд. Перейти дорогу, идти вдоль Почты и Вестерн Юнион по Проектируемому проезду. Выйти к 1-му Нагатинскому проезду. Слева будет большое красное здание с балконом, подняться на балкон, там будет вывеска «ЭльКлиник».
от метро Пражская:
От м. Пражская доехать до м. Нагатинская.
Из метро выход №5. Трамваи: 3, 16 до остановки 1-й Нагатинский проезд.
Из метро выход № 4, автобусная остановка «Метро Нагатинская», автобус т8 до остановки 1-й Нагатинский проезд.
от метро Анино:
Из метро выход №4. Дойти до автобусной остановки «Метро Анино», сесть на автобус т40 до остановки 1-й Нагатинский проезд.
метро Южная:
От метро Южная доехать до метро Нагатинская.
Из метро выход №4, к автобусу т8, или выход №5 к трамваям 3, 16. До остановки 1-й Нагатинский проезд.
от метро Варшавская:
От метро пройти к автобусной остановке и автобусам т40, 142, т8 до остановки «1-й Нагатинский проезд».
от метро Нагорная:
От метро Нагорная доехать до метро Нагатинская. Выход №4 к автобусам т8, 142, н8(ночной), т40, или выход №5 к трамваям 3, 16 до остановки «1-й Нагатинский проезд».
от метро Тульская:
Из метро выход №2, перейти Большой Староданиловский переулок, слева будет аптека «Ригла» и сеть магазинов. Пройти через парк к Даниловской часовне, повернуть направо и выйти к трамвайной остановке «Серпуховская застава». Сесть на 3-й трамвай, доехать до остановки «1-й Нагатинский проезд».
Сесть на 3-й трамвай, доехать до остановки «1-й Нагатинский проезд».
от метро Царицыно:
От Царицыно доехать до метро Каширская, дойти до автобусной остановки. Сесть на автобус т71, Доехать до остановки «1-й Нагатинский проезд».
от метро Орехово:
От метро Орехово доехать до метро Каширская, выход №4, повернуть направо, пройти памятник Г.К. Жукову, дойти до автобусной остановки. Сесть на автобус т71, Доехать до остановки «1-й Нагатинский проезд».
от метро Домодедовская:
Из метро выход №12, слева будет автобусная остановка. Сесть на автобус т71. Доехать до остановки «1-й Нагатинский проезд».
от ж/д станция Чертаново:
От станции перейти дорогу, пройти вдоль Проектируемого проезда к Дорожной улице, повернуть налево, идти к автобусной остановке «Центр боевых искусство». Автобусы: 683, 225, 241. Доехать до остановки «Метро Варшавская». Перейти дорогу, пройти к автобусной остановке и автобусам т40, 142. Доехать до остановки 1-й Нагатинский проезд.
от метро Коломенская:
Из метро перейти дорогу и пройти Билайн и Юнистрим к остановке «Метро Коломенская». Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
Из метро выход №7, к автобусной остановке «Метро Коломенская». Автобусы: 751, 351. Доехать до остановки «Нагатинская набережная, 10». Пройти вдоль набережной до автозаправки «Татнефть» и шлагбаум. Пройти до жилого дома и повернуть налево. Выйти на 1-й Нагатинский проезд. Пройти кофейню «Глафира» до светофора. Перейти дорогу. Пройти вперед и выйти к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
Из метро выход №5, справа будет автобусная остановка. Автобусы: 901, 299, 608, т71. Доехать до остановки «1-й Нагатинский проезд». Пройти Пятерочку (будет слева), повернуть налево к Почте и Вестерн Юнион, идти прямо по Проектируемому проезду. Выйти к 1-вому Нагатинскому проезду. Слева будет большое красное здание с балконом, подняться на балкон, там будет вывеска «ЭльКлиник».
от метро Технопарк:
От Технопарка доехать до метро Коломенская, выход №1, пройти «Французскую выпечку», выйти к трамвайной остановке. Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
от метро Автозаводская:
От метро Автозаводская доехать до метро Коломенская, выход №1, пройти «Французскую выпечку», выйти к трамвайной остановке. Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
Васкулит системный геморрагический, симптомы — Лечение васкулита в ОН КЛИНИК Рязань, цена
Под одним общим названием «Васкулит» специалисты-ревматологи обычно подразумевают различные заболевания, которые приводят к разрушению стенок кровеносных сосудов вследствие их длительного воспаления. Это приводит к нарушению кровоснабжения различных органов и систем организма, что способно спровоцировать перебои в их функционировании.
Если не обращаться к представителям традиционной медицины для лечения геморрагического васкулита ног или любой другой разновидности этого заболевания, то это может привести к различным тяжким последствиям. Это может быть отказ почек и других внутренних органов, а также появление внутри кровеносных органов тромбов, внутренние кровотечения, инфаркты и т.д. Ни в коем случае не стоит игнорировать симптомы васкулита – ведь это заболевание способно привести к инвалидизации пациента и даже к его смерти.
Это может быть отказ почек и других внутренних органов, а также появление внутри кровеносных органов тромбов, внутренние кровотечения, инфаркты и т.д. Ни в коем случае не стоит игнорировать симптомы васкулита – ведь это заболевание способно привести к инвалидизации пациента и даже к его смерти.
Формы васкулита
Прежде всего, различают системный васкулит и его изолированную форму. Вторая разновидность этого заболевания характеризуется тем, что патологические изменения проявляются исключительно на кожных покровах пациента. Системный васкулит же означает поражение различных органов и систем организма.
Чаще всего врачи-ревматологи выявляют у пациентов геморрагический васкулит, который также нередко называют васкулитом Шелейна-Геноха. Чаще всего это заболевание поражает детей; впрочем, порой оно встречается и у пациентов трудоспособного и пожилого возраста. Чаще всего данное заболевание распространяется на кровеносные сосуды кожных покровов, а также почек, органов ЖКТ – в частности, различных отделов кишечника – и суставов.
Кроме того, нередко встречается и такая форма этого заболевания, как так называемый васкулит ног. Дело в том, что проявления болезни – а именно, пятна ярко-пурпурного оттенка – локализованы на нижних конечностях пациента. Пациент страдает от вялости и общего недомогания, что усугубляется стремительным развитием у него ревматоидного артрита.
Впервые столкнувшись с этой напастью, большинство людей вполне резонно задается вопросом о том, заразна ли эта болезнь. Первичный системный васкулит не передается от человека к человеку, но в тех случаях, когда разрушение кровеносных сосудов является следствием какого-либо инфекционного заболевания – менингита, например – он может быть заразным.
Симптомы васкулита и причины его развития
То, как проявляется это заболевание у каждого конкретного пациента, зависит от множества различных факторов – например, от формы васкулита, а также от того, насколько сильно выражено основное заболевание. Тем не менее, существует ряд признаков, которые с различной интенсивностью проявляются у большинства больных:
Тем не менее, существует ряд признаков, которые с различной интенсивностью проявляются у большинства больных:
- сыпь на коже багрового оттенка;
- повышенная температура тела;
- анемия;
- общая и мышечная слабость;
- похудение – подчас очень сильное, граничащее с истощением;
- онемение конечностей;
- утрата аппетита и т.д.
Что касается причин развития этого заболевания, то они пока еще не изучены полностью. Впрочем, специалисты-ревматологи сходятся во мнениях касательно того, что спровоцировать развитие первичного васкулита может аллергия, некоторые аутоиммунные патологии, чрезмерное пребывание на солнце или, напротив, сильное переохлаждение организма, а также его интоксикация или последствия травм. Вторичная же разновидность васкулита на ногах и иных частях тела всегда является следствием перенесенной инфекции.
Лечение васкулита в «ОН КЛИНИК в Рязани»
Если пациент обращается к врачу на ранней стадии болезни и придерживается всех указаний специалиста, то шансы на благоприятный исход заболевания очень высоки. Наши ревматологи подбирают индивидуальную схему лечения для каждого пациента. Она может предусматривать прием по предписанной лечащим врачом схеме иммуносупрессоров и противовоспалительных, разжижающих кровь и гормональных препаратов. Кроме того, цикл процедур плазмофереза позволяет вывести токсины из организма пациента и существенно улучшить его состояние.
Вас интересует цена лечения васкулита в Рязани в нашей семейной клинике? Позвоните нам, и наши администраторы запишут Вас на прием на любое удобное время!
Лечение криоглобулинемического васкулита, ассоциированного с вирусом гепатита C
В чем суть проблемы?
В настоящее время, второй наиболее частой хронической вирусной инфекцией в мире является инфекция, вызванная вирусом гепатита С (ВГС), до появления новых противовирусных средств прямого действия. ВГС вызывает хроническое заболевание печени, а также вне-печеночные симптомы, из которых одним из наиболее распространенных является смешанная криоглобулинемия. Иммуноглобулины, которые осаждаются при низкой температуре (ниже 4ºC) и повторно растворяются после согревания до 37ºC, называются криоглобулины («крио» происходит от греческого слова «холод»). Криоглобулины вызывают повреждение органов двумя основными путями: синдром гипервязкости и иммунно-опосредованные механизмы. Это вызывает криоглобулинемический васкулит, который является проявлением воспаления малых и средних сосудов, производимого патогенным белком под названием IgM с ревматоидным фактором активности, порожденным распространением B-клеток. Иммунные комплексы осаждаются в основном в коже, суставах, почках и периферических нервных волокнах. Мы хотели оценить эффекты любого лечения повреждений кожи, суставов, почек или периферических нервных волокон, происходящих при инфекции ВГС.
ВГС вызывает хроническое заболевание печени, а также вне-печеночные симптомы, из которых одним из наиболее распространенных является смешанная криоглобулинемия. Иммуноглобулины, которые осаждаются при низкой температуре (ниже 4ºC) и повторно растворяются после согревания до 37ºC, называются криоглобулины («крио» происходит от греческого слова «холод»). Криоглобулины вызывают повреждение органов двумя основными путями: синдром гипервязкости и иммунно-опосредованные механизмы. Это вызывает криоглобулинемический васкулит, который является проявлением воспаления малых и средних сосудов, производимого патогенным белком под названием IgM с ревматоидным фактором активности, порожденным распространением B-клеток. Иммунные комплексы осаждаются в основном в коже, суставах, почках и периферических нервных волокнах. Мы хотели оценить эффекты любого лечения повреждений кожи, суставов, почек или периферических нервных волокон, происходящих при инфекции ВГС.
Что мы сделали?
Мы выявили 10 рандомизированных контролируемых испытаний (РКИ) с участием 394 человек, соответствующих нашим критериям включения. В этом обзоре были приведены три возможные стратегии борьбы с заболеванием и исследовались их влияния на краткосрочные и долгосрочные исходы: устранение инфекции ВГС с помощью интерферона или новых противовирусных средств прямого действия, удаление криобглобулинов с помощью иммуноадсорбционного афереза или прекращение клонального распространения B-клеток с помощью ритуксимаба. Эти стратегии могут быть использованы у взрослых, как правило, в сочетании с противовирусными средствами.
Что мы нашли?
Принимая во внимание ограничения, связанные с отсутствием исследований с применением новых противовирусных средств прямого действия, некоторая польза в отношении заболеваний кожи, нервов или почек была выявлена при использовании ритуксимаба, противовирусного лечения с помощью интерферонов или иммуноадсорбционного афереза, по сравнению с использованием других иммунодепрессивных лекарств. Не было прямых сравнений этих трёх вмешательств.
Не было прямых сравнений этих трёх вмешательств.
Выводы
Для лечения ВГС-ассоциированной смешанной криоглобулинемии всегда рекомендуется устранения инфекции ВГС с помощью любого противовирусного лечения (в этом обзоре мы оценивали только лечение интерфероном,поскольку отсутствуют опубликованные РКИ, оценивающие новые противовирусные средства при этом заболевании). В зависимости от распространения смешанной криоглобулинемии, связанной с инфекцией ВГС, рекомендуется сочетать противовирусное лечение с прекращением клонального распространения B-клеток с помощью ритуксимаба или с удалением криоглобулинов с помощью иммуноадсорбции для быстрого и более длительного улучшения при поражениях кожи, суставов, почек или периферических нервных волокон. Для рекомендаций по лечению срочно требуются исследования с новыми противовирусными средствами.
Васкулиты | Санатории Кисловодска
Я, субъект персональных данных, в соответствии с Федеральным законом от 27 июля 2006 года № 152 «О персональных данных» предоставляю владельцам сайта «Санатории Кисловодска» данные которого указаны в разделе сайта Контакты (далее — Оператор), согласие на обработку персональных данных, указанных мной в форме веб-чата и/или в форме заказа обратного звонка на сайте sanatorii-kislovodska.ru в сети «Интернет», владельцем которого является Оператор.
- Состав предоставляемых мной персональных данных является следующим: ФИО, адрес электронной почты и номер телефона.
- Целями обработки моих персональных данных являются: обеспечение обмена короткими текстовыми сообщениями в режиме онлайн-диалога и обеспечение функционирования обратного звонка.
- Согласие предоставляется на совершение следующих действий (операций) с указанными в настоящем согласии персональными данными: сбор, систематизацию, накопление, хранение, уточнение (обновление, изменение), использование, передачу (предоставление, доступ), блокирование, удаление, уничтожение, осуществляемых как с использованием средств автоматизации (автоматизированная обработка), так и без использования таких средств (неавтоматизированная обработка).

- Я понимаю и соглашаюсь с тем, что предоставление Оператору какой-либо информации о себе, не являющейся контактной и не относящейся к целям настоящего согласия, а равно предоставление информации, относящейся к государственной, банковской и/или коммерческой тайне, информации о расовой и/или национальной принадлежности, политических взглядах, религиозных или философских убеждениях, состоянии здоровья, интимной жизни запрещено.
- В случае принятия мной решения о предоставлении Оператору какой-либо информации (каких-либо данных), я обязуюсь предоставлять исключительно достоверную и актуальную информацию и не вправе вводить Оператора в заблуждение в отношении своей личности, сообщать ложную или недостоверную информацию о себе.
- Я понимаю и соглашаюсь с тем, что Оператор не проверяет достоверность персональных данных, предоставляемых мной, и не имеет возможности оценивать мою дееспособность и исходит из того, что я предоставляю достоверные персональные данные и поддерживаю такие данные в актуальном состоянии.
- Согласие действует по достижении целей обработки или в случае утраты необходимости в достижении этих целей, если иное не предусмотрено федеральным законом.
- Согласие может быть отозвано мною в любое время на основании моего письменного заявления.
Васкулит — причины, симптомы, лечение, реабилитация в Днепре
Васкулит: причины развития и лечение болезни
Если человек столкнулся с аутоиммунным воспалением кровеносных сосудов, то речь идет о васкулите. При нарушении работы иммунной системы поражаются стенки сосудов, которые находятся ближе к дерме, а также более глубокие сосуды.
Распространенные причины васкулита
Одним из распространенных вопросов относительно васкулита является то, каковы причины его возникновения. В первую очередь, болезнь связана с аллергическими агентами длительного воздействия. Речь может идти как о пухе или пыльце, так и различных медицинских препаратах. Также проблема может быть вызвана хроническими инфекционными болезнями, например, поражением зубов, микозом, отитом. У детей болезнь развивается как реакция на вакцину.
Также проблема может быть вызвана хроническими инфекционными болезнями, например, поражением зубов, микозом, отитом. У детей болезнь развивается как реакция на вакцину.
Еще одной причиной может стать наследственный иммунодефицит, который сложно диагностировать в молодом возрасте. Длительное воздействие агента приводит к воспалительному процессу, поражающему стенки сосудов. Реабилитационный центр кинезитерапии «Здоровье нации» обладает многолетним опытом лечения самых сложных заболеваний, в чем вы можете удостовериться лично. Мы подберем реабилитационный курс, который поможет избавиться от воспаления сосудов.
Чтобы определиться с симптомами, необходимо точно знать, о какой разновидности заболевания идет речь. На первых этапах развития болезни проявления похожи на большинство кожных воспалительных заболеваний (высокая температура, слабость, головная боль и болевой синдром, затрагивающий мускулатуру).
Виды и классификация васкулитов
На сегодняшний день васкулит относится к наиболее серьезным заболеваниям. Воспаление поражает мелкие сосуды, включая венулы и капилляры, крупные ветви и аорту. Расположение кровеносных сосудов не играет большой роли. Они могут находиться как ближе к поверхности дермы, так и во внутренних органах. Виды васкулита при системном развитии болезни представлены следующим образом:
- Первичное заболевание. Такой васкулит является самостоятельным, а при его развитии воспаление затрагивает непосредственно сосуды.
- Вторичная болезнь. Данная разновидность васкулита проявляется как следствие других заболеваний.
Васкулит может поражать мелкие, средние и крупные сосуды, что позволяет подразделить его на несколько категорий. В случае с первичным васкулитом не приходится переживать о собственной безопасности, поскольку данная форма болезни не является опасной. Вторичный васкулит вызывают инфекционные заболевания, например, менингит, поэтому такая форма может представлять опасность для человека. Необходимо понимать, что несвоевременное лечение заболевания при беременности чревато самыми разными последствиями, включая задержку в развитии или даже выкидыш.
Необходимо понимать, что несвоевременное лечение заболевания при беременности чревато самыми разными последствиями, включая задержку в развитии или даже выкидыш.
Распространенной формой болезни является кожный васкулит. Данное заболевание поражает сосуды малого и среднего диаметра, но не касается сосудов, расположенных во внутренних органах. Для диагностики используется биопсия, так как по внешним проявлениям болезнь напоминает другие заболеваниями:
- капиллярные излияния;
- повреждения капилляров;
- крапивница;
- сетчатое леведо.
Лечение кожного васкулита следует начинать как можно раньше, поскольку болезнь может приводить к высокой температуре тела, болям в суставах и другим неприятным явлениям. Наш центр заслужил высокую репутацию среди пациентов благодаря внимательному отношению к каждому заболеванию. Мы тщательно изучим проблему и подберем тот комплекс кинезитерапии, который позволит вернуться к нормальному образу жизни.
Диагностика васкулита: Центр васкулита Джонса Хопкинса
Как диагностировать васкулит?
Пациенты с васкулитом узнают, что поставить диагноз иногда бывает довольно сложно. Многие переживают многочисленные визиты к врачам, анализы и госпитализации, прежде чем собрать все кусочки пазла. Для диагностики васкулита обычно требуется биопсия пораженного органа (кожи, почки, легкого, нерва, височной артерии). Это позволяет нам «увидеть» васкулит, глядя под микроскопом, чтобы увидеть воспалительные иммунные клетки в стенке кровеносного сосуда.Хотя постановка диагноза васкулита может быть довольно сложной задачей, это очень важно по двум основным причинам:
# ONE : Васкулит имеет множество MIMICKERS (других заболеваний, которые имеют схожие черты, но требуют другого лечения). Важно исключить другие причины сосудистого воспаления, кроме первичного аутоиммунного заболевания, поскольку лечение может быть другим.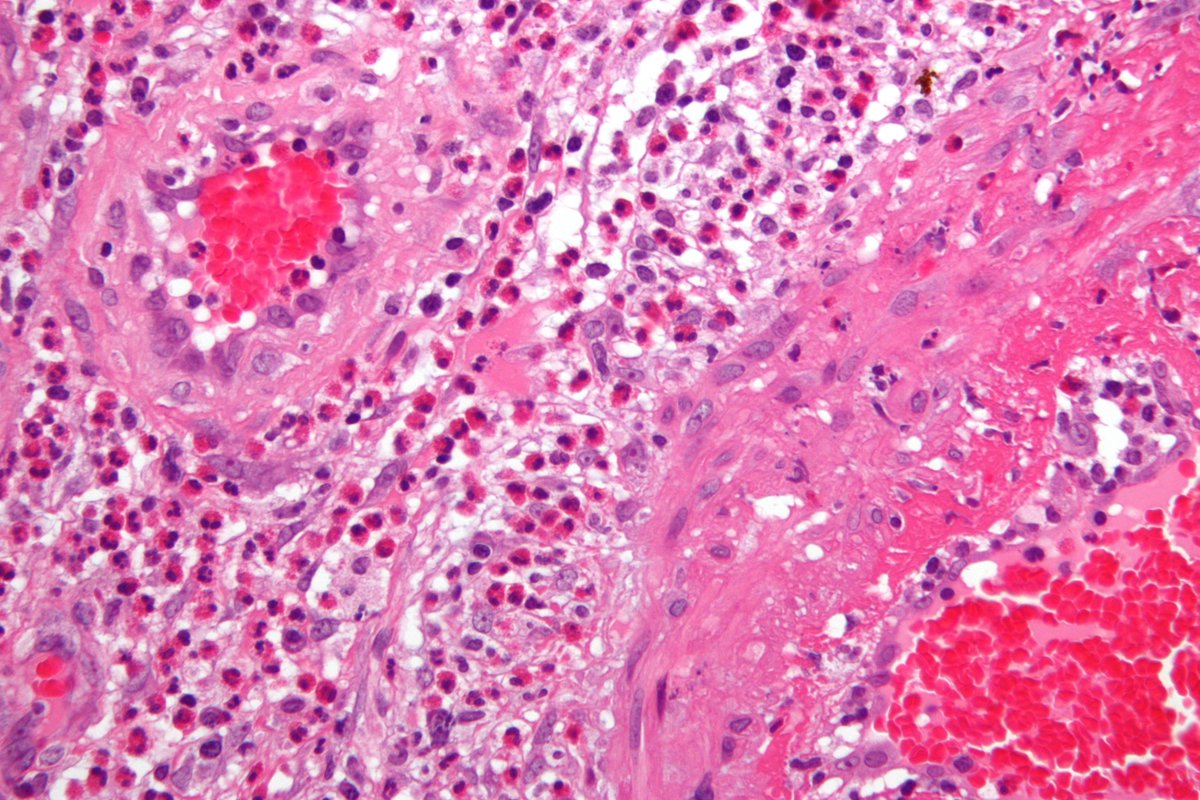
# TWO : Само лечение васкулита связано со значительным риском.Ни один врач не должен назначать такое лечение, не приложив всех усилий для постановки точного диагноза.
Анализы крови, рентгеновские снимки и другие исследования могут предложить диагноз васкулит, но часто единственный способ подтвердить диагноз — это провести биопсию пораженной ткани, исследовать ткань под микроскопом при консультации с патологом (в идеале один, имеющий опыт исследования биопсии при васкулите), и найти патологические признаки болезни.
Если симптомы пациента, физикальное обследование и диагностические исследования предполагают поражение определенного органа, для подтверждения (или исключения) диагноза васкулит можно использовать одну из следующих процедур:
1.Биопсия кожи: Один из наименее инвазивных способов постановки диагноза. Незначительная процедура, проводимая под местной анестезией. Рану закрывают 1-2 швами, которые снимают через 7-10 дней.
Патологическая биопсия кожи, показывающая лейкоцитокластический васкулит. Белый овал — это подкожные жировые клетки под дермой.
Пример неадекватной биопсии кожи.
Правильный диагноз PAN (узелковый полиартериит) не был подтвержден этой биопсией, потому что биопсия была недостаточно глубокой.Образец биопсии содержит только эпидермис и поверхностную дерму. PAN обычно поражает артерии среднего размера, расположенные в глубоких слоях дермы.
В отличие от приведенной выше биопсии, биопсия кожи ниже была достаточно глубокой, чтобы охватить глубокий слой дермы, а также немного подкожного жира.
Белые участки овальной формы представляют собой жировые дольки. Поверхностно от подкожно-жировой клетчатки, в глубине дермы, виден воспаленный сосуд среднего размера.
Более близкий вид сосуда представлен на следующем рисунке, который обеспечивает вид с большим увеличением на васкулитную артерию, лежащую на стыке дермы и подкожно-жировой клетчатки.
2. Биопсия почки: Биопсия почки будет выполнена, если есть доказательства поражения почек васкулитом (например, эритроциты или белок в моче). Эта процедура проводится под местной анестезией, а почки визуализируются с помощью ультразвука. Из-за небольшого, но значительного риска кровотечения после этой процедуры пациенты обычно наблюдаются в больнице в течение 24 часов после биопсии.
На этой биопсии виден «серп» в клубочке, характерный для гломерулонефрита, который можно увидеть при ANCA-ассоциированном васкулите (GPA или MPA).
3. Биопсия икроножного нерва: икроножный нерв — это сенсорный нерв на боковой поверхности стопы. Под местной анестезией в операционной хирург удаляет небольшой отрезок нерва, обычно вместе с отрезком прилегающей мышцы (икроножной мышцы). Поскольку икроножный нерв не иннервирует мышцы (помните: это сенсорный нерв , , а не двигательный нерв), пациент не теряет силы со стороны стопы и голени. Однако может быть некоторое остаточное онемение сбоку стопы.Пациенты обычно хорошо переносят это онемение (если васкулит поражает нерв достаточно серьезно, у некоторых пациентов онемение в этой области уже наблюдается).
Ниже представлен хирургический участок биопсии икроножной и икроножной нервов через неделю после процедуры: несколько швов и тонкий, хорошо заживающий рубец.
4. Биопсия височной артерии: Выполняется для диагностики гигантоклеточного артериита, также известного как височный артериит, поскольку часто поражается височная артерия.Височная артерия идет вверх по вискам прямо перед ушами. Биопсия, проводимая под местной анестезией, выполняется путем небольшого разреза чуть выше линии роста волос (иногда требуется сбрить небольшой участок волос). Процедура очень хорошо переносится пациентами. В течение нескольких недель, как правило, нет никаких признаков того, что биопсия была сделана. Осложнения при биопсии височной артерии возникают крайне редко. Иногда, чтобы увеличить диагностическую ценность, обе височные артерии (т. Е., те, что с каждой стороны головы) биопсируются.
Иногда, чтобы увеличить диагностическую ценность, обе височные артерии (т. Е., те, что с каждой стороны головы) биопсируются.
5. Биопсия легкого : Часто лучший способ поставить диагноз васкулита, поражающего легкие, например гранулематоза с полиангиитом (болезнь Вегенера). Биопсия легкого может быть выполнена одним из двух способов: 1) открытая биопсия легкого — масштабная хирургическая процедура; или 2) торакоскопическая биопсия легкого, менее инвазивная, но все же значимая процедура. Даже торакоскопическая биопсия обычно требует по крайней мере 48 часов пребывания в больнице и временного размещения дренажной трубки, чтобы легкое снова расширилось.
6. Биопсия головного мозга: Часто требуется для подтверждения диагноза васкулита центральной нервной системы (ЦНС). Обычно это выполняется на недоминантной части мозга пациента (то есть, если пациент правша — и, следовательно, «левое полушарие» — биопсия выполняется на правом полушарии головного мозга). Биопсия оболочки головного мозга, как правило, выполняется одновременно.
7. Ангиограмма / ангиография: Ангиография полезна в диагностике узелкового полиартериита (PAN).Подобно катетеризации сердца, после введения катетера в большую артерию ноги и продвижения катетера в аорту рентгенографический краситель вводится в кровеносные сосуды, снабжающие желудочно-кишечный тракт. В надлежащих клинических условиях обнаружение аневризм (небольших выступов стенок кровеносных сосудов) является диагностикой PAN. Это дает точную картину просветной (внутренней) анатомии кровеносных сосудов.
8. Ангиограмма центральной нервной системы Часто является частью «обследования» васкулита ЦНС.Процедура идентична абдоминальной ангиограмме, за исключением того, что катетер продвигается до крупных сосудов, кровоснабжающих голову и шею (например, сонных артерий). На ангиографии васкулит ЦНС характеризуется «вздутием живота» (расширенные участки чередуются с сужением кровеносных сосудов). Совершенно ненормальная ангиограмма может устранить необходимость в биопсии головного мозга.
Совершенно ненормальная ангиограмма может устранить необходимость в биопсии головного мозга.
На изображенной ангиограмме видны заметные расширения артерий, видимые в нескольких местах во внутримозговой области.
9. Другие полезные тесты: Есть много других тестов, которые полезны при диагностике васкулита или оценке активности болезни:
Скорость оседания эритроцитов (СОЭ): Для краткости также известна как «скорость седиментации». Это старый, но полезный тест, впервые использованный древними греками в качестве теста на беременность. Важно отметить, что существует несколько факторов, влияющих на СОЭ, таких как анемия и гипергаммаглобулинемия, которые могут не иметь ничего общего с воспалительным состоянием.
C-реактивный белок (CRP): CRP — это белок, вырабатываемый печенью в ответ на воспаление в организме.
Общий анализ мочи: Многие формы васкулита поражают почки. Простой способ определить, поражены ли почки, — это выполнить анализ мочи. Выполняя проверку нескольких индикаторов воспаления в моче пациента, врач может определить, присутствует ли воспаление в почках. К таким показателям относятся:
- Белок («протеинурия»)
- Эритроциты («гематурия»)
- Сгустки эритроцитов («цилиндры»)
На рисунке ниже представлен образец мочи пациента с гранулематозом Вегенера и гломерулонефритом (воспаление в почки).
Это вид образца, исследованного под микроскопом, на котором видны цилиндрические «слепки», состоящие из эритроцитов. Это открытие убедительно указывает на васкулит в почках.
В анализе мочи другого пациента с гранулематозом Вегенера «пузырьки» (обозначенные белыми стрелками) выступают из поверхности красных кровяных телец, которые были повреждены при прохождении через почки.
Поскольку воспаленные почки истекают кровью, в моче появляются красные кровяные тельца, хотя они и являются дисморфными.
Компьютерная томография (компьютерная томография или компьютерная томография) — тип радиологического теста, который позволяет получить неинвазивный вид в разрезе анатомии пациента. На приведенном ниже рисунке (компьютерная томография грудной клетки пациента с GPA) вид с по (если смотреть в сторону головы пациента с его или ее ступней). Сердце — это белый округлый объект в верхнем центре изображения. Черные области — это легкие пациента. Большое пятно в левом легком (соответствующее правому легкому пациента) представляет собой узелок, вызванный GPA.Также видны другие более мелкие узелки.
МРТ / МРА: МРТ — еще один метод визуализации, который может быть полезен для диагностики и лечения системного васкулита; особенно васкулит крупных сосудов. МРТ позволяет визуализировать стенку сосуда. При васкулите стенка сосуда может быть утолщенной или отечной.
Тесты ANCA — ANCA — это аббревиатура (акроним) для цитоплазматических антител против нейтрофилов. Эти антитела обнаруживаются в крови пациентов с несколькими различными типами васкулита, включая гранулематоз Вегенера, микроскопический полиангиит и синдром Чарджа-Стросса.ANCA и их связь с васкулитом были признаны в середине 1980-х годов, а с 1990-х годов их использование становится все более распространенным. ANCA обнаруживаются с помощью простого анализа крови. Эти антитела направлены против цитоплазмы (неядерной части) белых кровяных телец. Их точная роль в процессе болезни остается неясной, но представляет значительный исследовательский интерес. ANCA бывают двух основных форм: 1) C – ANCA [ C обозначает c итоплазматический] и 2) P – ANCA [ P обозначает p эринуклеар].C – ANCA имеют особенно сильную связь с гранулематозом Вегенера (до 80% пациентов — и, возможно, больше пациентов с активным заболеванием — имеют эти антитела). Когда C – ANCA присутствуют в крови пациента с симптомами или признаками, указывающими на болезнь Вегенера, вероятность диагноза значительно возрастает. Однако из-за длинного списка других состояний, которые иногда связаны с ANCA, в большинстве случаев по-прежнему ОЧЕНЬ ВАЖНО провести биопсию органа, пораженного васкулитом, для подтверждения диагноза.
Вся информация, содержащаяся на веб-сайте Центра васкулита Джонса Хопкинса, предназначена только для образовательных целей. Посетителям рекомендуется ознакомиться с другими источниками и подтвердить информацию, содержащуюся на этом сайте. Потребители никогда не должны игнорировать медицинский совет или откладывать его обращение из-за того, что они, возможно, прочитали на этом веб-сайте.
Гранулематоз с полиангиитом (GPA) — Центр васкулита Джонса Хопкинса
Кто заболевает гранулематозом и полиангиитом?
Гранулематоз с полиангиитом почти одинаково распространен между полами, с небольшим преобладанием мужчин.Гранулематоз с полиангиитом обычно возникает в среднем возрасте, но встречается у людей всех возрастов. Хотя гранулематоз с полиангиитом возникает в детстве, это не является необычным для пациента, страдающего гранулематозом с полиангиитом, на момент постановки диагноза в возрасте 70 или даже 80 лет.
На фото ниже — рентген грудной клетки, показывающий двусторонние узелки в легких у 27-летнего индийского мужчины с гранулематозом с полиангиитом.
На рисунке ниже — компьютерная томография того же пациента.Изображение представляет собой поперечный разрез легких пациента. Компьютерная томография не только позволяет лучше оценить размер поражений, но и выявляет больше поражений.
Гранулематоз с полиангиитом может поражать практически любой участок тела, но имеет предрасположенность к определенным органам. Классическими органами, участвующими в гранулематозе с полиангиитом, являются верхние дыхательные пути (пазухи, нос, уши и трахея [«дыхательное горло»]), легкие и почки. Ниже перечислены органы, обычно участвующие в гранулематозе с полиангиитом, и конкретные проявления заболевания в каждом органе.
Ухо
Ушные инфекции, которые медленно проходят. Рецидивирующий средний отит. Снижение слуха.
Глаз
Воспаление может возникать в разных частях глаза. Воспаление белой части глаза известно как склера («склерит»). «Увеит» — это воспаление глаза. Воспаление за глазом известно как «псевдоопухоль орбиты». Псевдоопухоль орбиты, например, вызванная гранулематозом с полиангиитом, может вызывать «проптоз» или выпячивание одного глаза.
На фото ниже — компьютерная томография (CAT) глаза пациента с ретроорбитальной массой (массой за глазом) мужчины с гранулематозом с полиангиитом. Подобные образования иногда вызывают резкую потерю зрения из-за растяжения или сжатия зрительного нерва, который входит в заднюю часть глаза.
Нос
Могут образовываться корки в носу и частые носовые кровотечения. Эрозия и перфорация перегородки носа. Переносица может разрушиться, что приведет к «седловидной деформации носа». На фото ниже — пример этой деформации до и после косметической операции. Это произошло в результате разрушения носовой перегородки, вызванного воспалением хряща. У этого пациента гранулематоз с полиангиитом, но идентичное поражение может возникнуть при рецидивирующем полихондрите.
Пазухи
Хроническое воспаление носовых пазух, которое иногда приводит к разрушению тканей вокруг носовых пазух.
Трахея
Характерное осложнение дыхательных путей при гранулематозе с полиангиитом: сужение «дыхательного горла» чуть ниже голосовых связок, состояние, называемое «стеноз подсвязочного канала».Это сужение, вызванное воспалением и рубцеванием, вызывает затруднение дыхания и может после подострого прогрессирования потребовать экстренной трахеостомии. На рисунке ниже показаны две цифры, которые показывают стеноз подсвязочного канала до (слева) и после (справа) операции, выполненной специалистом по уху, носу и горлу. После операции резко улучшилось дыхание пациента.
Легкие
Синдром, похожий на пневмонию, с «инфильтратами» легких можно увидеть на рентгенограмме грудной клетки.Может возникнуть кровотечение из легких.
Почки
Воспаление может возникать в почках, что приводит к небольшому (или, в редких случаях, большому) количеству крови и белка в моче. Это состояние называется гломерулонефритом. Если не лечить агрессивно, гранулематоз с поражением почек полиангиитом может привести к почечной недостаточности. Почечные образования могут возникать, но очень необычны при этом заболевании.
Изображение ниже является результатом анализа мочи пациента с воспалением почек.Когда гранулематоз с полиангиитом активен, красные кровяные тельца образуют комок или «слепок» (в белых скобках) в канальцах воспаленных почек. Эти «цилиндры» проходят через почечную систему и могут просматриваться под микроскопом в моче пациента.
Кожа
Гранулематоз с полиангиитом может вызывать многие виды кожной сыпи. Чаще всего сыпь возникает в виде маленьких пурпурных или красных точек на нижних конечностях (известная как «пальпируемая пурпура»). Недостаточный приток крови к пальцам рук и ног может привести к феномену Рейно (чрезмерная чувствительность пальцев к холоду) и даже к инфарктам кончиков пальцев рук и ног с развитием гангрены.
Соединения
Может возникнуть артрит с опуханием суставов и болью.
Нервы
Поражение периферических нервов приводит к онемению, покалыванию, стреляющей боли в конечностях, а иногда и к слабости в ступне, руке, руке или ноге.
Разное
Описан гранулематоз с полиангиитом, поражающим почти все органы, включая мозговые оболочки (слои защитной ткани вокруг головного и спинного мозга), предстательную железу и мочеполовые пути.Помимо поражения определенных органов, гранулематоз с полиангиитом также часто приводит к генерализованным симптомам усталости, субфебрильной температуре и потере веса.
Причина гранулематоза с полиангиитом неизвестна. По сравнению с заболеваниями с очевидной генетической предрасположенностью, генетика играет относительно небольшую роль в этиологии гранулематоза с полиангиитом. Очень редко гранулематоз с полиангиитом возникает у двух человек в одной семье.(Однако возможно, что существуют менее очевидные генетические факторы риска, например гены, которые могут предрасполагать пациента к инфицированию этиологическим организмом). Некоторое время подозревали, что инфекция вызывает (или, по крайней мере, способствует) гранулематоз с полиангиитом, но не было выявлено конкретной инфекции (бактериальной, вирусной, грибковой или другой).
Как диагностируется гранулематоз при полиангиите?
По возможности, важно подтвердить диагноз гранулематоза и полиангиита путем биопсии пораженного органа и выявления патологических признаков этого заболевания под микроскопом.Поскольку многие заболевания могут имитировать гранулематоз с полиангиитом (и наоборот), перед началом схемы лечения важно быть как можно более уверенным в диагнозе. Мы обсуждаем некоторые из конкретных процедур биопсии, используемых для диагностики гранулематоза с полиангиитом, в разделе этого веб-сайта «Что такое васкулит: диагноз?».
Поскольку гранулематоз с полиангиитом очень часто поражает верхние дыхательные пути (носовые пазухи, нос, уши и трахею [«дыхательное горло»]), и поскольку биопсия этих тканей является относительно неинвазивной процедурой , то эти участки часто биопсируются у пациентов. подозревается на гранулематоз с полиангиитом.К сожалению, количество биопсий из этих участков довольно низкое: вероятно, менее 50%. Поэтому иногда для постановки диагноза требуются более инвазивные процедуры.
Биопсия легкого (открытая или торакоскопическая) часто является лучшим способом диагностики гранулематоза с полиангиитом. Достаточное количество ткани, получаемой с помощью этих процедур, обычно позволяет подтвердить гранулематоз с диагнозом полиангиит. Точно так же, хотя количество ткани, полученной при биопсии почки, обычно намного меньше, обнаружение определенных патологических особенностей в контексте общих симптомов, признаков и лабораторных тестов пациента часто является диагностическим.
С 1982 года, когда были впервые описаны ANCA (антинейтрофильные цитоплазматические антитела), роль этих антител в диагностике гранулематоза с полиангиитом возросла. Тестирование ANCA, которое включает в себя выполнение простого анализа крови, стало широко доступным в 1990-х годах. Это и хорошо, и плохо: использование тестов ANCA во многих случаях привело к более ранней постановке диагноза и более быстрому назначению соответствующего лечения, но также привело к неправильному диагнозу и неправильному лечению, когда тесты не выполняются или интерпретируются неправильно.
Как следует из их названия, ANCA направлены против цитоплазмы (неядерной части) белых кровяных телец. Их точная роль в процессе болезни остается неясной, но представляет значительный исследовательский интерес. ANCA бывают двух основных форм: 1) C – ANCA [C означает цитоплазматический] и 2) P – ANCA [P означает перинуклеарный]. C – ANCA имеют особенно сильную связь с гранулематозом с полиангиитом (до 80% пациентов — и, возможно, больше пациентов с активным заболеванием — имеют эти антитела).Когда C – ANCA присутствуют в крови пациента, симптомы или признаки которого указывают на гранулематоз с полиангиитом, вероятность диагноза значительно возрастает. Однако в большинстве случаев ОЧЕНЬ ВАЖНО провести биопсию пораженного органа для подтверждения диагноза.
Лечение и курс гранулематоза с полиангиитом
До 1970-х годов гранулематоз с полиангиитом почти всегда был смертельным заболеванием. Использование преднизона и других стероидов помогло продлить жизнь пациентам, но большинство пациентов в конечном итоге умерли от болезни в течение нескольких месяцев или лет.Первое применение циклофосфамида в конце 1960-х годов изменило ужасный прогноз этого заболевания. Используя комбинацию циклофосфамида и преднизона, более 90% пациентов с тяжелым заболеванием реагируют на лечение, а 75% могут достичь ремиссии заболевания. К сожалению, гранулематоз с полиангиитом — заболевание, при котором часто возникают рецидивы. Примерно половина всех пациентов, достигших ремиссии болезни, в конечном итоге страдают рецидивами («обострениями»). Обострения гранулематоза с полиангиитом обычно поддаются лечению, вызвавшему ремиссию, но иногда требуется его интенсификация (например, переход на более мощные лекарства).
В 1990-е годы врачи все чаще использовали комбинацию метотрексата и преднизона, а не циклофосфамида и преднизона для лечения гранулематоза у пациентов с полиангиитом, у которых нет немедленного опасного для жизни заболевания (особенно заболевания, которое не поражает почки серьезно) из-за частоты серьезных побочных эффектов, связанных с последним режимом.
Бактрим (или Септра), комбинация двух антибиотиков (триметоприма и сульфаметоксазола) также может быть полезной при лечении гранулематоза с полиангиитом, особенно у пациентов, заболевание которых ограничено в основном верхними дыхательными путями.Большое многоцентровое исследование показало, что Бактрим полезен для предотвращения обострений гранулематоза с полиангиитом в верхних дыхательных путях.
Что нового при гранулематозе с полиангиитом?
За последние несколько лет были достигнуты значительные успехи в понимании гранулематоза и полиангиита, хотя многие важные вопросы остаются. В дополнение к лучшему пониманию того, как использовать имеющиеся в настоящее время лекарства от гранулематоза и полиангиита, вполне вероятно, что в ближайшие несколько лет будут разработаны новые лекарства от этого заболевания.Научные открытия могут привести к разработке более специфических модуляторов иммунной системы, которые принесут большую пользу пациентам с гранулематозом и полиангиитом.
С медицинской точки зрения, Дэвид Хеллманн, доктор медицины
Обсуждение гранулематоза с полиангиитом, написанное в медицинских терминах Дэвидом Хеллманном, доктором медицины (FACP), Центр васкулита Джонса Хопкинса, для отдела ревматологии Программы самооценки медицинских знаний, опубликованное и защищенное авторским правом Американского колледжа врачей (издание 11, 1998).Американский колледж врачей дал нам разрешение сделать эту информацию доступной для пациентов, обращающихся к нашему веб-сайту
Гранулематоз с полиангиитом — это заболевание, включающее гранулематозное воспаление, некроз и васкулит, которое чаще всего поражает верхние дыхательные пути, нижние дыхательные пути и почки. Хотя гранулематоз с полиангиитом может начаться в любом возрасте, средний возраст возникновения составляет около 40 лет. Другие органы, часто поражаемые гранулематозом с гранулематозом полиангиита, включают глаз (проптоз и двоение в глазах из-за ретроорбитальной псевдоопухоли, склерит), кожу (язвы, пурпура).или периферический нерв (множественный мононеврит). Гранулематоз с полиангиитом может быть ограничен одним местом в течение многих месяцев или лет до распространения. Системные симптомы (лихорадка, утомляемость, потеря веса) также нередки. Анемия, легкий лейкоцитоз и повышенная скорость оседания эритроцитов (СОЭ) являются неспецифическими лабораторными данными. Рентгенограммы грудной клетки часто показывают инфильтраты, узелки, образования или полости; только внутригрудная лимфаденопатия несовместима с диагнозом гранулематоз с полиангиитом. КТ грудной клетки более чувствительна, чем рентгенография грудной клетки, и может быть ненормальной при отрицательной рентгенограмме грудной клетки.Гломерулонефрит вызывает гематурию, цилиндры эритроцитов и протеинурию.
Новая группа аутоантител, ANCA, помогает в диагностике гранулематоза, полиангиита и родственных форм васкулита и дает представление о патогенезе этих заболеваний. ANCA направлены против ферментов, содержащихся в первичных гранулах нейтрофилов и моноцитов. Различают два основных типа ANCA. C-ANCA направлены против сериновой протеиназы 3 и относительно чувствительны и высокоспецифичны для гранулематоза с полиангиитом.P-ANCA направлены против миелопероксидазы и других антигенов и не являются специфичными для какой-либо отдельной формы васкулита, но были замечены у некоторых пациентов с гранулематозом с полиангиитом, узловым полиартериитом, васкулитом Чарджа-Стросса и некоторыми формами слабого иммунного гломерулонефрита. (так называемый микроскопический узелковый полиартериит). Некоторые пациенты с легочно-почечными синдромами, которые могут не соответствовать критериям гранулематоза с полиангиитом, также являются серопозитивными по отношению к ANCA. Некоторые пациенты с воспалительным заболеванием кишечника, ревматоидным артритом или СКВ могут иметь атипичные результаты теста P-ANCA, основанные на аутоантителах, направленных против других компонентов нейтрофилов, таких как лактоферрин.
ANCA могут быть не только маркерами гранулематоза с полиангиитом и родственными заболеваниями, но они также могут быть участниками патогенеза. Исследования показывают, что когда нейтрофилы подвергаются воздействию цитокинов, таких как фактор некроза опухоли, небольшие количества сериновой протеиназы и миелопероксидазы, мишени для ANCA, экспрессируются на поверхности нейтрофилов. Добавление ANCA к этим цитокин-примированным нейтрофилам заставляет их генерировать кислородные радикалы и высвобождать ферменты, способные повредить кровеносные сосуды.
Диагноз гранулематоза и полиангиита наиболее надежно устанавливается с помощью биоптатов, показывающих триаду васкулита, гранулем и обширных участков некроза (известного как географический некроз) с примесью клеток острого и хронического воспаления. Только большие срезы легочной ткани, полученные с помощью торакоскопической или открытой биопсии легких, вероятно, покажут все гистологические особенности. Однако более легко получаемые образцы биопсии носа или носовых пазух могут показать некоторые изменения, которые сильно указывают на гранулематоз с полиангиитом.Такой образец биопсии в сочетании с совместимой клинической картиной и серопозитивностью на C-ANCA должен быть достаточным для подтверждения диагноза. Серопозитивность только на C-ANCA недостаточно специфична для установления диагноза гранулематоза с полиангиитом.
Не леченный гранулематоз с полиангиитом приводит к летальному исходу. Преднизон может замедлить прогрессирование болезни, но сам по себе недостаточен для купирования болезни. Заболевание дыхательных путей обычно прогрессирует медленно, но заболевание почек может прогрессировать быстро и поэтому требует срочного обследования и лечения.При традиционном лечении преднизоном (начальное с 1 мг / кг в день в течение 1-2 месяцев, затем с постепенным снижением) и циклофосфамидом (2 мг / кг в день в течение как минимум 12 месяцев) более чем у 90% пациентов улучшается состояние, а у 75% наступает ремиссия. Однако у 50% пациентов, у которых позже наступает рецидив, также наблюдаются рецидивы, и ежедневный пероральный прием циклофосфамида вызывает серьезную токсичность. Кратковременная токсичность включает цитопению, инфекцию и геморрагический цистит. Длительное применение циклофосфамида у пациентов с гранулематозом и полиангиитом более чем вдвое увеличивает риск рака в целом, увеличивает риск рака мочевого пузыря в 33 раза и риск лимфомы в 11 раз.Ежемесячное внутривенное введение циклофосфамида менее токсично, но также менее эффективно. Еженедельно метотрексат является эффективной альтернативой гранулематозу с полиангиитом, который не представляет непосредственной угрозы для жизни, а также полезен для поддержания ремиссии. Роль триметоприм-сульфаметоксазола в лечении активного заболевания спорна: одни считают его эффективным при гранулематозе с полиангиитом, ограниченным респираторным трактом, а другие — нет. У пациентов, достигших ремиссии, триметоприм-сульфаметоксазол снижает частоту рецидивов.
Симптомы, причины, типы, диагностика и лечение
Что такое васкулит?
Вернуться наверхВаскулит — это термин, используемый для описания нескольких состояний, вызывающих воспаление кровеносных сосудов. Состояние вызывает изменения стенок кровеносных сосудов — утолщение, сужение, рубцевание или ослабление барьеров. Эти изменения могут вызывать различные осложнения, но ограничение кровотока является наиболее распространенным. В некоторых случаях это может привести к повреждению тканей и органов.
Это редкое заболевание, но существует много типов васкулита. Некоторые из них краткосрочные или острые; другие носят длительный или хронический характер. Васкулит чаще всего возникает, когда иммунная система организма по ошибке атакует кровеносные сосуды. Это может произойти как реакция на конкретное лекарство, инфекцию или основное заболевание. Во многих случаях точная причина неизвестна.
Из-за этого многие думают, что васкулит — это аутоиммунное заболевание. Однако точная причина заболевания остается неизвестной, поэтому только некоторые формы заболевания классифицируются как аутоиммунные.Васкулит также может быть частью уже существующих аутоиммунных и ревматических заболеваний, таких как ревматоидный артрит и склеродермия.
Каковы симптомы васкулита?
Вернуться наверхВаскулит описывает множество состояний, что означает, что симптомы бывает трудно классифицировать. Некоторые формы заболевания имеют локализованные симптомы, другие носят более системный характер. Во многих случаях пораженный орган будет лучшим местом для наблюдения за симптомами васкулита.Состояние может возникать в одном или нескольких органах, поэтому важно знать, какие симптомы характерны для каких частей тела.
- Суставы : Васкулит суставов может варьироваться от болей и болей, иногда без явного отека, до полномасштабного артрита. Симптомы могут включать боль в суставах и отек и часто сопровождаются кожной сыпью.
- Легкие : Васкулит в легких лучше всего идентифицировать по постоянному кашлю, который часто сопровождается кровью, одышкой и похожими на пневмонию проявлениями на рентгеновском снимке грудной клетки пациента.
- Кожа : Самый простой для наблюдения симптом кожного васкулита — это состояние, называемое пальпируемой пурпурой, которая представляет собой кожную сыпь, состоящую из пурпурных пятен, возникающую в результате внутреннего разрыва и кровотечения мелких кровеносных сосудов. Врач обычно прощупывает эти пятна кончиками пальцев, и чаще всего они находятся на ногах.
- Глаза : Васкулит может вызвать проблемы со зрением и слепоту из-за поражения глазных кровеносных сосудов.
- Мозг: Васкулит центральной нервной системы может вызывать инсульты, умственную отсталость, головные боли и нарушение координации.
Как можно заболеть васкулитом?
Вернуться наверхПричина васкулита до конца не выяснена. Многие исследователи считают, что некоторые формы этого заболевания связаны с происхождением и генетической структурой человека. Другие типы васкулита являются результатом реакции иммунной системы. Если ваш васкулит связан с иммунной системой, он мог быть вызван одной из следующих причин:
- Реакция на определенный препарат
- Определенные инфекции, такие как гепатит B и гепатит C
- Рак крови
Другие болезни иммунной системы, такие как волчанка, склеродермия и ревматоидный артрит, также могут вызывать васкулит в различных частях тела.
Какие бывают типы васкулита?
Вернуться наверхСуществует несколько типов васкулита, каждый со своим набором симптомов и рисков. Однако легче рассматривать типы васкулита как системные или ограниченные. Некоторые формы состояния локализуются в определенной части тела, а другие распространяются на кровеносные сосуды в нескольких органах. Тип васкулита у человека будет определяться основной причиной, расположением пораженных кровеносных сосудов и типом или размером пораженных кровеносных сосудов.
Существует около десятка типов васкулитов:
- Болезнь Бехчета , характеризующаяся язвой во рту и гениталиях, а также воспалением глаз.
- Болезнь Бюргера , также известная как облитерирующий тромбангиит, которая обычно поражает курильщиков и может влиять на кровоток в руках и ногах.
- Эозинофильный гранулематоз с полиангиитом , который связан с носовыми полипами, синуситом, астмой и повышенным количеством эозинофилов.Обычно поражаются периферические нервы, кожа, почки, сердце и легкие.
- Криоглобулинемия , которая может быть связана с инфекцией вируса гепатита С или парапротеинемией. Для него характерны повторяющиеся красные точки на нижних конечностях.
- Гигантоклеточный артериит, известный ранее как височный артериит, является наиболее распространенным типом васкулита в Северной Америке. Характеризуется лихорадкой, болями в челюсти и черепе, а также головной болью, поражает крупные кровеносные сосуды и чаще всего поражает людей старше 50 лет.
- Пурпура Шенлейна-Геноха, , которая часто вызывается инфекцией верхних дыхательных путей.
- Микроскопический полиангиит, — системный васкулит, поражающий кровеносные сосуды малого и среднего размера.
- Узелковый полиартериит, , который затрагивает несколько различных систем органов, но часто фокусируется на артериях среднего размера.
- Ревматическая полимиалгия, — болезненный синдром, характеризующийся локализацией скованности и дискомфортом в плечах и бедрах.Обычно это происходит вместе с гигантоклеточным артериитом.
- Ревматоидный васкулит , вызванный ревматоидным артритом.
- Артериит Такаясу, — васкулит крупных сосудов, поражающий аорту и ее основные ветви.
- Гранулематоз с полиангиитом , поражающим легкие, верхние дыхательные пути и почки.
Как диагностируется васкулит?
Вернуться наверхДиагноз васкулита обычно начинается со сбора вашей личной истории болезни и медицинского осмотра.Если врач подозревает развитие васкулита, вам могут сделать анализ крови, мочи, различные визуализационные тесты, биопсию и / или ангиографию.
Во время медицинского осмотра врач, скорее всего, обсудит Бирмингемский показатель активности васкулита или BVAS. Этот инструмент предназначен для оценки заболевания у пациентов, у которых могут быть разные формы васкулита. Хотя эти вопросы должен задавать только врач, пациенты могут получить представление о процессе с помощью онлайн-инструментов.
Как лечится васкулит?
Вернуться наверхНет никакого известного лекарства от этого состояния, что означает, что лечение васкулита сосредоточено на смягчении симптомов и контроле воспаления.Однако, прежде чем рекомендовать лечение, ваш врач проведет различные диагностические тесты, чтобы лучше понять основную причину заболевания. Зная о вашем васкулите, врач сможет более эффективно назначить лечение.
Большинство методов лечения васкулита включают в себя лекарства, такие как кортикостероиды, которые могут помочь контролировать воспаление. В некоторых случаях врач может порекомендовать операцию по поводу выпуклостей и новообразований, вызванных васкулитом. Кроме того, закупорка артерий обычно требует хирургического лечения.
Каково это жить с васкулитом?
Вернуться наверхЧеловек, живущий с васкулитом, может иметь очень личный опыт. Некоторые формы состояния исчезают со временем, а другие остаются на всю оставшуюся жизнь человека. В большинстве случаев пациенты должны понимать, что многие лекарства для лечения васкулита могут вызывать побочные эффекты, включая увеличение веса, потерю веса, подавление иммунной системы и сильную усталость.Создание надежной сети поддержки, ведение здорового образа жизни и понимание своего состояния могут помочь улучшить качество жизни после диагностики васкулита.
Однако важно соблюдать предписанный план лечения. Если у вас возникли проблемы с приемом каких-либо лекарств, поговорите со своим врачом о дальнейшем лечении или изменении стратегии. Если ваше тело хорошо реагирует на лечение васкулита, состояние может перейти в ремиссию.
Лечение и причины васкулита — Бригам и женская больница
Васкулит относится к группе необычных заболеваний, которые все характеризуются воспалением кровеносных сосудов.Некоторые типы васкулита являются острыми (краткосрочными), а другие — хроническими (длительными). В настоящее время нет лекарства от васкулита, но ранняя диагностика и лечение имеют решающее значение для облегчения симптомов и предотвращения прогрессирования заболевания.
Типы васкулита включают:
- Гигантоклеточный артериит
- Криоглобулинемия
- Гранулематоз с полиангиитом (ранее известный как гранулематоз Вегенера)
- Микроскопический полиангиит
- Эозинофильный гранулематоз с полиангиитом (ранее известный как синдром Черга-Штрауса)
- Узелковый полиартериит
- Болезнь Бехчета
- Артериит Такаясу
Все наши ревматологи обучены и имеют опыт лечения васкулитов.В зависимости от типа к лечению пациентов с васкулитами часто привлекаются и другие специалисты.
Причины и факторы риска
Воспаление кровеносных сосудов (васкулит) может возникать в крупных кровеносных сосудах, кровеносных сосудах среднего размера или мелких кровеносных сосудах (например, капиллярах).
В некоторых случаях васкулит возникает из-за основного состояния, которое называется вторичным васкулитом. Вторичный васкулит может быть вызван:
- Инфекции — большинство случаев криоглобулинемии вызвано инфекцией вируса гепатита С, а инфекция вируса гепатита В может вызвать узелковый полиартериит.
- Заболевания иммунной системы — ревматоидный артрит, волчанка и склеродермия могут привести к васкулиту.
- Аллергические реакции — аллергическая реакция на лекарство может вызвать васкулит.
- Рак клеток крови — лейкемия и лимфома могут вызывать васкулит.
- Воздействие химикатов / лекарств.
Симптомы
Симптомы васкулита различаются в зависимости от поражения кровеносных сосудов и систем органов. Симптомы, с которыми сталкиваются многие люди с васкулитом, включают:
- Лихорадка
- Усталость
- Похудание
- Головные боли
- Внезапная потеря зрения
- Боль в мышцах и суставах
- Сыпь болезненная
- Онемение конечностей
Диагностика
Чтобы диагностировать васкулит, ваш врач обычно начинает с изучения вашей истории болезни и проведения тщательного медицинского осмотра.Тесты и процедуры, которые могут использоваться для диагностики васкулита, включают:
- Анализы крови для определения уровней воспаления в организме, которые высоки при васкулите, и для поиска определенных антител, которые могут атаковать здоровые клетки
- Анализы мочи для выявления признаков повреждения почек, которое может возникнуть при васкулите
- Неинвазивная визуализация, такая как рентген, ультразвук, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ)
- Ангиограмма (рентген сосудов) для определения состояния вены или артерии
- Биопсия Если другой тест предполагает наличие васкулита, ваш врач может назначить биопсию кровеносного сосуда или пораженного органа для установления окончательного диагноза.
Лечение
Лечение васкулита зависит от тяжести заболевания и пораженных органов. Варианты лечения васкулита включают использование следующих видов медикаментов:
- Кортикостероиды
- Иммунодепрессанты
Свяжитесь с нами
Чтобы узнать больше о наших услугах или записаться на прием к ревматологу Brigham and Women’s Hospital, свяжитесь с одним из наших квалифицированных координаторов по телефону 1-800-294-9999, чтобы связаться с врачом, который лучше всего соответствует вашим потребностям.
Васкулит — Harvard Health
Васкулит означает воспаление кровеносных сосудов. Это воспаление может повредить слизистую оболочку сосуда и иногда уменьшить кровоток или полностью заблокировать его.
Хотя причины большинства типов васкулита неизвестны, аутоиммунное заболевание может сыграть свою роль. Это когда иммунная система по ошибке атакует собственные ткани организма. Аллергические реакции, заражение вирусом или даже повреждение кровеносных сосудов солнечным излучением могут вызвать васкулит.
Есть несколько типов васкулита. Каждый из них отличается размером вовлеченных кровеносных сосудов, вовлеченных органов и наличием антител, называемых антинейтрофильными цитоплазматическими антителами (ANCA).
Артериит Такаясу поражает почти исключительно женщин в возрасте до 40 лет. Воспаление возникает в крупных кровеносных сосудах, таких как артерия, выходящая из сердца (аорта). Люди с этим типом артериита могут чувствовать слабость, головокружение и головокружение, а также испытывать сильную мышечную боль.Артерии рук и ног могут стать настолько суженными из-за артериита, что будет невозможно почувствовать пульс на руках или ногах, несмотря на нормальное кровяное давление.
Височный артериит поражает средние и крупные сосуды, кровоснабжающие голову. Когда воспаление поражает артерии шеи, верхней части тела и рук, это называется гигантоклеточным артериитом.
Узелковый полиартериит поражает артерии малого и среднего размера. Может быть поражено несколько групп кровеносных сосудов, включая артерии, обслуживающие почки, кишечник и сердце.Воздействие вируса гепатита В явным образом считается причиной узелкового полиартериита у некоторых людей. Узелковый полиартериит — одно из немногих заболеваний иммунной системы, от которого страдают больше мужчин, чем женщин.
Гранулематоз Вегенера — редкая форма васкулита, при которой воспаление поражает кровеносные сосуды легких, носовых пазух и почек. Симптомы включают кашель, кровянистые выделения из носа, затрудненное дыхание, боль в груди и кровь в моче.Результат теста ANCA часто бывает положительным.
Симптомы
Повреждение стенок кровеносных сосудов вызывает замедление доставки крови и кислорода к тканям, которые эти сосуды снабжают. Это вредит этим тканям и поддерживаемым ими системам организма. Следовательно, симптомы васкулита сильно различаются. Симптомы могут включать:
- Боль в мышцах и суставах
- лихорадка
- потеря аппетита
- повреждение нерва или мышечная слабость
- высокое кровяное давление
- кожные язвы
- тошнота
- рвота
- Боль в животе
- понос
- кровь в стуле.
Диагностика
Ваш врач может диагностировать узелковый полиартериит, выполнив биопсию или ангиографию, при которой краситель вводится в кровеносные сосуды, чтобы любые отклонения можно было увидеть на рентгеновских снимках.
Варианты лечения
Лечение зависит от размера, протяженности и расположения пораженных кровеносных сосудов. Первый шаг — выявить и удалить вещи, которые могут вызывать иммунную реакцию, например новое лекарство. В некоторых случаях васкулит проходит без лечения.
Большинство типов артериита хорошо поддаются лечению кортикостероидными препаратами и иммунодепрессантами. Другие методы лечения включают:
- Иммуносупрессивные препараты для лечения гранулематоза Вегенера
- Противовирусные препараты для лечения узелкового полиартериита, вызванного гепатитом В
- Операция по лечению запущенных форм артериита Такаясу
- антибиотических препаратов для лечения кожного васкулита, вызванного бактериями.
Поделиться страницей:
Заявление об ограничении ответственности:
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного содержимого.Обратите внимание на дату последнего обзора или обновления всех статей. Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Тихоокеанский медицинский центр ревматологии: ревматологи
Васкулит может не быть распространенной проблемой со здоровьем, но он может поразить любого человека в любом возрасте. А ранняя диагностика помогает облегчить симптомы, перевести болезнь в ремиссию и предотвратить серьезные осложнения.
Однако, чтобы начать лечение на раннем этапе, вы должны сначала заметить предупреждающие знаки. Мы составили этот список симптомов, чтобы вы знали, когда нужно пройти обследование у Бехнама Халеги, доктора медицины, в Тихоокеанском медицинском центре ревматологии.
Васкулит — это большое семейство болезней
Васкулит — это воспаление кровеносных сосудов, заболевание, которое может поражать любую артерию или вену в вашем теле, от мелких капилляров до крупных сосудов, таких как аорта. Длительное воспаление повреждает пораженные кровеносные сосуды.Они могут стать утолщенными, ослабленными, суженными или покрытыми рубцами, и все это может ухудшить функцию кровеносных сосудов и заблокировать кровоток.
По мере прогрессирования васкулита симптомы, которые возникают у вас, зависят от того, какой орган или часть тела поражены. Исследователи выявили не менее 30 типов васкулита, поэтому это несколько примеров, иллюстрирующих широкое влияние васкулита на ваш организм.
Гигантоклеточный артериит
Гигантоклеточный артериит — наиболее распространенный тип васкулита крупных сосудов у взрослых.Он поражает артерии, обслуживающие ваше лицо и кожу головы, особенно область вокруг висков. Этот тип артериита также может поражать аорту и ее ветви.
Узелковый полиартериит
Узелковый полиартериит поражает кровеносные сосуды среднего размера, снабжающие кожу, суставы, нервную систему, сердце, желудочно-кишечный тракт и другие органы. Этот тип васкулита может поражать один орган или несколько систем органов.
Болезнь Бюргера
Болезнь Бюргера вызывает свертывание крови в артериях и венах, обслуживающих конечности, что ограничивает кровоснабжение и приводит к проблемам в руках и ногах.
Ревматическая полимиалгия
Этот тип васкулита вызывает воспаление крупных суставов и структур суставов. Ревматическая полимиалгия может поражать любой сустав вашего тела, но часто развивается в плечах, бедрах и шее.
Крапивница васкулит
Крапивный васкулит поражает кожу, вызывая отек мелких кровеносных сосудов и приводя к появлению красных пятен или крапивницы.
Предупреждающие признаки васкулита
Хотя васкулит сложен, некоторые общие симптомы, как правило, проявляются при всех типах артериита в дополнение к симптомам, связанным с каждым типом.
У многих пациентов самый ранний признак васкулита — это плохое самочувствие. Вы можете испытывать такие симптомы, как:
- Лихорадка
- Усталость
- Головная боль
- Сыпь на коже
- Боли в теле
- Потеря аппетита
- Необъяснимая потеря веса
- Проблемы с нервом (боль, покалывание, онемение)
Вам также следует знать о более специфических симптомах, которые развиваются при наиболее распространенных типах васкулита по мере прогрессирования болезни:
Уши и нос:
- Инфекции носовых пазух
- Хроническая заложенность носа
- Головокружение
- Звон в ушах
- Потеря слуха
Проблемы с глазами:
- Красный, горящие глаза
- Изменения зрения
- Потеря зрения на один глаз
Желудочно-кишечный тракт:
- Боль в животе
- Диарея
- Рвота
- Язвы во рту
- Кровянистая или темная моча
- Отек во рту, губах или языке
Сердце и легкие
- Учащенное сердцебиение
- Одышка
- Кашель
Ширина корпуса:
- Боль в суставах
- Ушиб
- Язвы или язвы
- Боль в ноге
- Красные или пурпурные пятна на коже
- Отек, боль или онемение в руках или ногах
Раннее лечение защищает вас от осложнений, которые развиваются при васкулите, таких как повреждение органов, сгустки крови, потеря зрения, сердечный приступ и общесистемные инфекции.
Если у вас есть какие-либо тревожные симптомы, обратитесь в Тихоокеанский ревматологический медицинский центр, чтобы мы могли записаться на прием и определить, связаны ли ваши симптомы с васкулитом или другими заболеваниями.
Кожный васкулит мелких сосудов | DermNet NZ
Автор: на основе статьи доктора Эми Стэнвей о кожном васкулите, 2003 г. Отредактировано A / профессором Амандой Окли, дерматологом, Гамильтон, Новая Зеландия, январь 2016 г.
Что такое васкулит?
Васкулит — это заболевание, при котором воспаляются кровеносные сосуды.Они могут включать капилляры, артериолы, венулы и лимфатические сосуды.
- Существует большое разнообразие клинических проявлений.
- Существует несколько типов кожного васкулита.
- Кожный васкулит у меньшинства пациентов связан с системным васкулитом.
Что такое васкулит мелких сосудов?
Васкулит мелких сосудов — наиболее распространенная форма васкулита, поражающая артериолы и венулы.
- На коже васкулит мелких сосудов проявляется пальпируемой пурпурой.
- Кожный васкулит мелких сосудов может быть идиопатическим / первичным или вторичным по отношению к инфекции, лекарству или заболеванию.
- По гистопатологическим данным он может быть нейтрофильным, лимфоцитарным или гранулематозным.
Васкулит мелких сосудов также называется иммунокомплексным васкулитом мелких сосудов. Термин гиперчувствительный васкулит используется для обозначения кожного васкулита мелких сосудов, вызванного известным лекарством или инфекцией.
Существуют определенные типы васкулита мелких сосудов, которые проявляются схожими кожными признаками и должны учитываться при дифференциальной диагностике.
Кто заболевает кожным васкулитом мелких сосудов?
Кожный васкулит мелких сосудов поражает в основном взрослых всех рас в возрасте старше 16 лет. Дети более склонны к пурпуре Геноха-Шенлейна, характерному васкулитному синдрому, связанному с отложениями IgA в коже и почках.
Вторичный кожный васкулит мелких сосудов часто поражает пожилых людей, потому что они с большей вероятностью имеют болезни и лекарства (по отдельности или в комбинации), которые являются потенциальными причинами васкулита.
Что вызывает васкулит мелких сосудов?
Многие различные инсульты могут вызывать идентичный воспалительный ответ в стенке кровеносного сосуда. Предлагаются три основных механизма.
- Прямое повреждение стенки сосуда бактериями или вирусами
- Непрямое повреждение активацией антител
- Непрямое повреждение в результате активации комплемента, группы белков в крови и тканевых жидкостях, которые атакуют инфекции и инородные тела.
Васкулит может быть вызван одним или несколькими факторами.В прошлом это часто наблюдалось при введении антисывороток (сывороточная болезнь), но теперь это чаще происходит из-за лекарств, инфекций и болезней. В большинстве случаев первопричина не обнаружена.
Лекарства
Лекарства часто вызывают кожный васкулит мелких сосудов, особенно связанный с инфекцией, злокачественными новообразованиями или аутоиммунными заболеваниями. Начало васкулита часто происходит через 7–10 дней после введения нового лекарства, например:
Пищевые продукты и пищевые добавки, например тартразин, являются редкими причинами васкулита.
Инфекция
Примеры инфекций, связанных с кожным васкулитом мелких сосудов, включают:
Заболевания
Рак обнаруживается менее чем у 5% пациентов с кожным васкулитом мелких сосудов. Считается, что злокачественная опухоль приводит к большему количеству циркулирующих антител и вязких белков, которые могут оседать в мелких кровеносных сосудах.
Аутоиммунные заболевания, такие как системная красная волчанка (СКВ), дерматомиозит и ревматоидный артрит, характеризуются циркулирующими антителами, которые нацелены на ткани человека.Некоторые из этих антител могут поражать кровеносные сосуды, что приводит к васкулиту.
Почему при васкулите мелких сосудов лучше голени?
Основная причина, по которой васкулит поражает голень, заключается в снижении кровотока, поскольку это приводит к отложению медиаторов воспаления на стенке кровеносных сосудов. Способствующие факторы включают:
- Стазис: гравитационное накопление и замедление кровотока в нижних конечностях
- Повышенное содержание жира в бедрах и ягодицах по сравнению с более поджарыми зонами
- Сосудосуживающие препараты, такие как бета-адреноблокаторы
- Варикозное расширение вен
- Недостаточное артериальное кровоснабжение ног (заболевание периферических сосудов)
- Холодная погода
- Высокая вязкость крови, вызывающая оседание клеток крови
- Осаждение криоглобулинов
- Отложение фибрина, блокирующее кровеносные сосуды.
Каковы клинические признаки васкулита мелких сосудов?
Клинические признаки гиперчувствительного васкулита включают:
- Заметное поражение нижних конечностей с меньшим количеством поражений на проксимальных участках
- Пальпируемая пурпура (пурпурные, небледнеющие папулы и бляшки)
- Иногда петехии и экхимозы
- Непурпурные эритематозные или похожие на крапивницу волдыри, пятна и папулы
- Геморрагические пузыри, некрозы и поверхностные изъязвления
- Местный кожный зуд, жгучая боль и припухлость
- Различные системные симптомы с лихорадкой, болями в суставах, лимфаденопатией и желудочно-кишечными расстройствами.
Первоначальная острая сыпь при васкулите мелких сосудов обычно проходит в течение 2–3 недель, но посевы поражений могут повторяться в течение нескольких недель или нескольких месяцев, а гиперчувствительный васкулит может редко становиться рецидивирующим или хроническим.
Кожный васкулит мелких сосудов
Осложнения васкулита мелких сосудов
Наиболее серьезные осложнения васкулита мелких сосудов наблюдаются при его системных формах, таких как заболевание почек, связанное с пурпурой Геноха-Шенлейна.
Местное изъязвление в результате кожного васкулита мелких сосудов может привести к:
Как диагностируется кожный васкулит мелких сосудов?
Клинический диагноз острого кожного васкулита мелких сосудов обычно прост.
Тщательный анамнез и обследование необходимы, чтобы определить, ограничены ли симптомы и признаки кожными покровами или могут иметь место системное поражение, и установить причину.
Кожный васкулит мелких сосудов подтверждается пункционной биопсией 4 мм ранней пурпурной папулы, в идеале присутствующей в течение 24–48 часов.Гистопатология выявляет нейтрофилы вокруг артериол и венул, а также фибриноидный некроз (фибрин внутри или внутри стенки сосуда). Могут быть экстравазированные эритроциты, лейкоцитоклаз (разрушенные нейтрофилы в стенке сосуда) и признаки основного заболевания.
Прямая иммунофлюоресценция (DIF) очага возрастом менее 24 часов часто выявляет иммуноглобулины и комплемент.
Скрининговые тесты необходимы для выявления любой первопричины и определения степени поражения внутренних органов.Об этом могут свидетельствовать анамнез и симптомы. Пациенты должны иметь:
- Общий анализ мочи, поиск белка, крови и цилиндров клубочков
- Общий анализ крови, функции печени и почек
Дополнительные тесты могут включать:
- Антиядерные антитела (ANA), профиль экстрагируемого ядерного антигена (ENA)
- Антистрептококковые антитела, вирус иммунодефицита человека (ВИЧ), серология на гепатиты B и C
- Уровни дополнения в сыворотке
- Электрофорез белков и иммуноглобулинов
- Криоглобулины
- Антинейтрофильные цитоплазматические антитела (ANCA)
- Рентген грудной клетки, если симптомы указывают на заболевание легких
Если начальный экран указывает на отклонение от нормы или есть клиническое подозрение на более распространенный васкулитный процесс, потребуются дальнейшие исследования.Большинство пациентов с пальпируемой пурпурой имеют первичный кожный васкулит мелких сосудов, и, несмотря на обширные исследования, первопричина не обнаружена.
Как лечится кожный васкулит мелких сосудов?
У большинства пациентов с первым эпизодом острого кожного васкулита мелких сосудов необходимы общие меры, чтобы пациент чувствовал себя комфортно до тех пор, пока сыпь не исчезнет спонтанно.
- Если обнаружена основная причина, удалите пусковой механизм (например, отмените прием препарата) и вылечите сопутствующее заболевание (я)
- Отдых — упражнения часто вызывают новые поражения
- Применить компрессию и приподнять пораженную конечность (и)
- Используйте простые анальгетики и НПВП от боли
- Защитить нежную кожу от травм
- Применять смягчающие средства для снятия сухости и зуда
- Язвы платья
- Лечить вторичную бактериальную инфекцию
Тяжелый, рецидивирующий или хронический кожный васкулит мелких сосудов
Лекарства, используемые для лечения кожного васкулита, не подвергались рандомизированным испытаниям.Их рекомендуют при остром васкулите с изъязвлением, а также при симптоматическом рецидиве или хроническом заболевании. К ним относятся:
Другие методы лечения, которые, как сообщается, были эффективными, по крайней мере, в некоторых случаях, включают:
Если кожный васкулит является проявлением системного васкулита, требуется лечение системного заболевания.
Как можно предотвратить кожный васкулит мелких сосудов?
Обострения кожного васкулита мелких сосудов можно свести к минимуму путем покоя, сжатия и подъема голеней.
После того, как лекарство определено как причина васкулита мелких сосудов, пациенту следует избегать его на протяжении всей жизни. Обычно невозможно предотвратить другие формы васкулита.
Каковы перспективы васкулита мелких сосудов?
Идиопатический / первичный кожный васкулит мелких сосудов проходит самостоятельно. Большинство случаев разрешаются в течение недель или месяцев. Если причиной является основное заболевание, васкулит может рецидивировать с различными интервалами после первоначального приступа.


