%PDF-1.4 % 1 0 obj > endobj 2 0 obj > endobj 3 0 obj > endobj 4 0 obj > endobj 5 0 obj > endobj 6 0 obj > stream 2019-10-14T23:47:45+03:002019-10-16T11:24:40ZAdobe InDesign CC (Windows)2019-10-16T11:24:40Zurn:uuid:6032D14A-8EBE-4E75-8F88-AA5E76CA699Exmp.did:007931646413E6119827FB9E81F5B9ECxmp.id:43ca549b-dec9-ea41-a458-b5eef1191da2proof:pdfxmp.iid:f914a47d-905f-6142-be8b-1c288917aad6xmp.did:0409121b-7a14-a043-8bf0-f57e667151bfxmp.did:007931646413E6119827FB9E81F5B9ECdefault





Пациентам — ГЕПАТИТ.РУ
Гепатология
Вирусные гепатиты
Лечение вирусного гепатита С
Безинтерфероновая терапия гепатита С — лечение препаратами нового поколения!
Контроль безопасности и эффективности лечения препаратами прямого противовирусного действия
Новые достижения, новые проблемы в лечении гепатита «С»
Особые случаи лечения гепатита «C»
Почему лечение новыми препаратами прямого противовирусного действие может быть неудачным или даже опасным
Мутации устойчивости вируса гепатита «C» к препаратам прямого противоиврусного действия
Вирусный гепатит С
Гепатит С при беременности
Метаболический синдром и вирусный гепатит С
Лечение вирусного гепатита В
Вирусный гепатит В
Противовирусная терапия гепатита В
Новое в лечении гепатита В и дельта
Что делать если случайное заражение гепатитом произошло?
Как лечить вирусный гепатит?
Вирусный гепатит А
Методы доказательной медицины
Результаты лечения и метаболический синдром
Цирроз Как выжить?
Внепеченочные проявления хронических вирусных гепатитов В и С
О вирусных гепатитах
Питание при гепатитах В и С, заболеваниях печени и других органов жкт
Рекомендации по схемам лечения препаратами прямого противовирусного действия
Поиски вакцины от гепатита С продолжаются
Витамин D влияет на вирусную нагрузку при гепатите В
Новые препараты в лечении хронического вирусного гепатита В
Препарат ЗЕПАТИР — опыт применения в нашей клинической практике
Лечение вирусного гепатита С дженериками
МАВИРЕТ Опыт применения в нашей клинической практике в лечении гепатита «С»
Лечение дженериками с побочными эффектами
СОФОСБУВИР — опыт применения при лечении гепатита С
Побочные действия новых противовирусных препаратов для лечения гепатита С
Неудачи в лечении гепатита «С» новыми препаратами
Итоги клинического опыта лечения гепатита с
Гепатит С – опасное, но излечимое заболевание
Гепатит В. Лечить или не лечить?
Лечить или не лечить?
Гепатит С – опасное, но излечимое заболевание
Алкогольный гепатит
Что такое алкогольный гепатит? Общие сведения
Алкогольный гепатит
Как вылечить алкогольную болезнь печени и можно ли ее не лечить?
Стеатоз печени – начальная стадия алкогольной болезни печени
Алкогольная болезнь печени
Алкогольный цирроз печени. Переход алкогольной болезни печени в цирроз.
Как алкоголь вредит печени? Как печень реагирует на алкоголь?
Другие болезни печени
Хронические заболевания печени
Жировой гепатоз. Неалкогольная жировая болезнь печени
Лечение жировой болезни печени различной этиологии: современные рекомендации
Цирроз и сахарный диабет
Цирроз печени — лечение и прогнозы
Цирроз печени – угроза для непьющих людей
Генетические факторы развития жирового гепатоза, стеатогепатита
Фиброз печени
Причины, симптомы и методы лечения медикаментозного гепатита
Стеатоз печени – широко распространенное и трудно излечимое заболевание
Диффузные изменения печени
Вы боретесь с лишним весом и большим животом
Чистка печени — лженаука, мракобесие или реальная угроза для жизни?
Гастроэнтерология
Язвенная болезнь желудка и двенадцатиперстной кишки
Желчнокаменная болезнь (ЖКБ)
Холестероз желчного пузыря
Гастроэзофагеальная рефлюксная болезнь
Заболевания гастродуоденальной зоны, гастрит
Аутоиммунный гепатит
Острый и хронический панкреатит
Синдром Жильбера
Эластометрия селезенки для оценки осложнений цирроза печени
Хронические заболевания печени
Частые вопросы
Что делать если Вы подозреваете у себя гепатит?
Где и как можно заразиться вирусным гепатитом?
Как передается гепатит Б?
Как передается гепатит С?
Какие анализы на гепатит необходимо сдать?
Сколько стоит лечение гепатита С?
Существует ли бесплатное лечение гепатита С?
Стоит ли лечить гепатит народными средствами?
Можно ли вылечить гепатит С? — Можно!!!
Можно ли вылечить гепатит В?
Что такое фибросканирование печени, чем отличается эластография от эластометрии
Какой врач лечит гепатит В?
К какому врачу обращаться при гепатите С?
Какой врач лечит жировой гепатоз?
Какой врач лечит стеатоз печени?
Анализы на вирусы гепатита
Методы исследования вирусов гепатита
Исследования при гепатите А, анализы ИФА и ПЦР
Исследования на вирус гепатита В (ИФА и ПЦР)
Исследования на вирус гепатита С (ИФА и ПЦР)
Исследования на вирус гепатита D
Биохимический анализ при заболеваниях печени
Биохимические исследования при заболеваниях печени — анализ крови
Повышение АЛТ и АСТ при заболеваниях печени — обследование при болезнях печени
Снижение уровня общего белка при заболеваниях печени — диагностика болезней печени
Снижение альбумина при хронических болезнях печени — анализы при заболеваниях печени
Изменение белковых фракций в крови — биохимия крови
Повышение ГГТП — Гамма-глютамилтранспептидаза при заболеваниях печени — анализы при заболеваниях печени
Повышение билирубина при заболеваниях печени — диагностика заболеваний печени
Повышение С-реактивного белка — биохимический анализ крови
Повышение ЩФ (щелочной фосфатазы) при нарушениях в работе печени — анализы при болезнях печени
Методы диагностики
Диагностика гепатита В(Б) и С(Ц). Обследование для назначения лечения
Обследование для назначения лечения
Диагностика хронических заболеваний печени
Биопсия печени – «Золотой стандарт» или «Вчерашний день»?
Эластометрия (фиброскан)
Ультра чувствительный метод определения вирусов гепатита В (Б) и С (Ц) в крови
Молекулярно-генетические исследования
Ранняя диагностика гепатитов
ФиброМакс, ФиброТест и СтеатоСкрин – новые методы оценки фиброза без пункционной биопсии
Стоимость обследования перед началом терапии гепатита С препаратами прямого противовирусного действия
Полное обследование печени
Обследование при циррозе печени
Архив статей
Дети отвечают на нашу терапию лучше, чем взрослые
Препараты для лечения гепатита С — ТЕЛАПРЕВИР, БОЦЕПРЕВИР
Тройная терапия вирусного гепатита С;
Новые достижения в лечении хронического гепатита С
Телапревир (Инсиво) – новый противовирусный препарат прямого противовирусного действия
Виктрелис (боцепревир) — тройная противовирусная терапия гепатита С
Роль полиморфизмов гена интерлейкина 28В в прогнозах лечения вирусного гепатита С
Депрессия на противовирусной терапии
Симепревир – новое поколение противовирусных препаратов прямого действия
Достижения в лечении гепатита С — еще один шаг к победе над вирусом
Депрессия на противовирусной терапии гепатитов
Новые схемы лечения гепатита С без интерферона
Комбинации новых полностью пероральных препаратов для лечения гепатита C
Новая комбинированная терапия против гепатита С
Новые препараты со 100 % эффективностью для лечения вирусного гепатита С
Безинтерфероновая терапия гепатита С – революция в гепатологии
Безинтерфероновый режим терапии хронического гепатита С 1-го генотипа
В России зарегистрированы и начали широко применяться новые препараты
Цирроз печени — симптомы, причины и лечение
Стеатоз, жировая болезнь печени
Симепар: двойное действие — двойная защита печени
|
Длительное и систематическое употребление спиртных напитков в дозах, превышающих 40 г чистого этанола в сутки на протяжении более 2 лет, а также запои в течение нескольких дней приводят к алкогольным поражениям печени с прогрессирующим нарушением ее структуры и функциональной способности. Широкое распространение в популяции вирусных гепатитов В и С только усугубляет удручающую картину — вирусы, поражая печень, усиливают патологическое действие алкоголя на нее. Женщины более чувствительны к патологическому воздействию этилового спирта, чем мужчины, вследствие более низкого содержания фермента алкогольдегидрогеназы, ответственного за процессы утилизации алкоголя в организме. Кроме того, различная чувствительность к этанолу определяется полиморфизмом генов, кодирующих уровень алкогольдегидрогеназы и ацетальдегиддегидрогеназы. В качестве дополнительного фактора к формированию цирроза предрасполагают также нарушение питания.
Не стоит забывать и о таком явлении, как неалкогольная жировая болезнь, или неалкогольный (метаболический) стеатогепатит (НАСГ), патологические изменения в печени при котором связаны с развитием метаболического синдрома. НАСГ включает несколько этапов развития: от жировой дистрофии печени до прогрессирующего фиброза, переходящего в цирроз. Неалкогольный стеатогепатит может привести к печеночно-клеточной недостаточности и даже к гепатоцеллюлярной карциноме. По статистике 60–80% криптогенных циррозов печени связывают с исходами НАСГ (Харченко Н.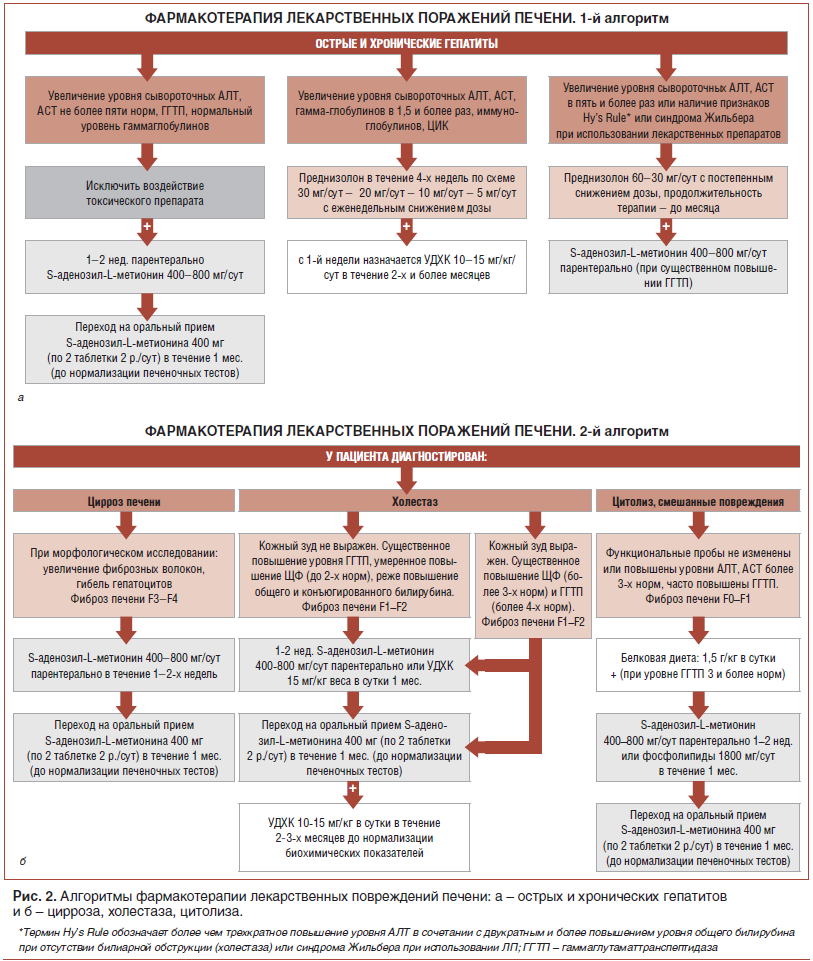 В., Родонежская Е.В., Крюкова О.Ю., 2006).
В., Родонежская Е.В., Крюкова О.Ю., 2006).
Однако подавляющее большинство случаев развития циррозов доказанной этиологии являются следствием хронического алкоголизма. Различают три формы алкогольных поражений печени: жировая дегенерация, алкогольный гепатит и цирроз, которые могут встречаться как изолированно, так и в комплексе.
Жировая дегенерация печени (стеатоз) может развиться даже при недлительном употреблении алкоголя. Она проявляется бессимптомной гепатомегалией и незначительным повышением показателей биохимических печеночных проб. С отменой этанола патологические изменения подвергаются обратному развитию, не приводя к циррозу печени.
Если употребление спиртных напитков продолжается, следующей стадией развития токсического поражения печени становится специфический алкогольный гепатит. Его клинические проявления варьируют от бессимптомного течения заболевания до тяжелой печеночной недостаточности с желтухой, асцитом, кровотечением из варикозно-расширенных вен пищевода и энцефалопатией. Типичные признаки алкогольного гепатита: анорексия, тошнота, рвота, лихорадка, желтуха, увеличение и болезненность печени. На этой стадии поражения печени наблюдаются характерные изменения лабораторных показателей.
Дальнейшее употребление алкоголя может привести к тяжелому некрозу гепатоцитов и фиброзу печени, сопровождающимся портальной гипертензией, что расценивают как неблагоприятные прогностические признаки.
Со временем хронический алкоголизм может привести к циррозу печени. На этой стадии отмечают гепатоспленомегалию, в некоторых случаях сопровождающуюся желтухой, нередко развивается асцит, портальная гипертензия с расширением вен пищевода, анорексия; увеличение околоушных слюнных желез, атрофия яичек у мужчин, импотенция, гинекомастия, миопатия (боль в мышцах, атрофия, слабость), полинейропатия, тремор; сосудистые «звездочки», одутловатость лица с набухшими веками и покрасневшей кожей; эрозии и пептические язвы желудка и двенадцатиперстной кишки; камни желчного пузыря; хронический панкреатит.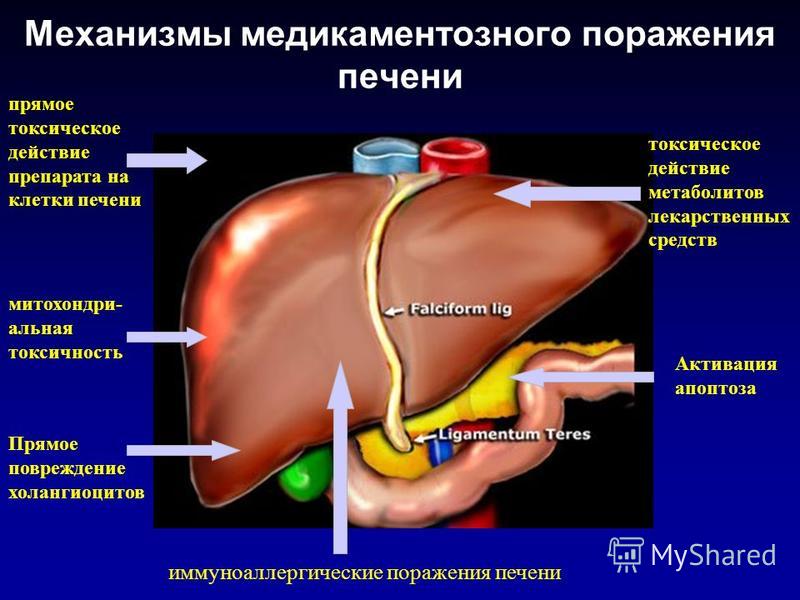
Алкогольный цирроз печени имеет прямую связь с количеством выпиваемых ежедневно спиртных напитков (более 80 г в сутки) или продолжительностью алкоголизма более 4–6 лет. Согласно статистическим данным алкогольный цирроз печени развивается у 12–30% больных с хроническим алкоголизмом (Чиркин А.А., Окороков А.Н., Гончарик И.И., 1993).
Первым шагом к спасению от тяжелого недуга является, безусловно, желание больного избавиться от своей зависимости. Однако одного только желания зачастую оказывается недостаточно, — и тогда на помощь пациенту приходят врачи со всем доступным арсеналом лекарственных средств. Немаловажную роль в процессе восстановления организма от токсического алкогольного поражения играют препараты, обладающие гепатопротекторным действием, антиоксиданты и витамины.
Среди таких лекарственных средств особого внимания заслуживает гепатопротекторный препарат СИМЕПАР/Simepar от «Mepha» (Швейцария).
СИМЕПАР показан в первую очередь при дистрофии и жировой инфильтрации печени, хроническом гепатите любой этиологии и состояниях после перенесенного инфекционного или токсического гепатита. Препарат входит в комплекс терапии при циррозе печени; его можно применять в качестве профилактического средства при возможных токсических и химических поражениях печени (при потреблении этанола, в качестве протекторного средства при приеме гепатотоксичных препаратов). В большинстве случаев у пациентов с хроническим гепатитом различной этиологии и невысокой степени активности процесса СИМЕПАР рекомендуют использовать в качестве монотерапии на фоне соблюдения сбалансированной диеты, а также исключения или резкого ограничения потребления алкогольных напитков.
Основными действующими веществами СИМЕПАРА являются экстракт плодов расторопши пятнистой (силимарин: смесь трех изомерных флавоноидных соединений — силибинина, силидианина и силикристина) и комплекс витаминов (В1, В2, В6, В12, никотинамид, а также кальция пантотенат). Специфическое действие силимарина заключается в защите гепатоцитов от агрессии гепатотоксических агентов со стимуляцией их регенерации путем активации синтеза белка, предупреждении деструкции клеточных мембран (мембраностабилизирующий эффект) за счет связывания свободных радикалов в ткани печени, улучшении клеточного метаболизма. Комплекс витаминов, принимающих участие в качестве коферментов в окислительно-восстановительных и различных других реакциях углеводного и жирового обменов, нормализует обмен веществ в организме.
Специфическое действие силимарина заключается в защите гепатоцитов от агрессии гепатотоксических агентов со стимуляцией их регенерации путем активации синтеза белка, предупреждении деструкции клеточных мембран (мембраностабилизирующий эффект) за счет связывания свободных радикалов в ткани печени, улучшении клеточного метаболизма. Комплекс витаминов, принимающих участие в качестве коферментов в окислительно-восстановительных и различных других реакциях углеводного и жирового обменов, нормализует обмен веществ в организме.
СИМЕПАР благодаря своему составу оказывает двойное защитное действие на печень: нормализует клеточную мембрану и структуру гепатоцитов, оказывает антиоксидантный эффект, ускоряет восстановление поврежденной паренхимы печени, за счет чего усиливает ее детоксикационную функцию, и восполняет дефицит витаминов группы В в печени и организме, возникающий вследствие снижения способности печени к их накоплению при различных гепатопатиях, восстанавливает биосубстрат для нормального течения метаболических процессов.
При применении СИМЕПАРА не отмечено побочных эффектов и случаев передозировки, что, в целом, указывает на его хорошую переносимость.
СИМЕПАР показан не только в качестве лекарственного средства при хроническом алкоголизме и сопутствующих ему заболеваниях, он также служит эффективным гепатопротектором при токсических поражениях печени различной этиологии, инфекционных гепатитах, благодаря действию силимарина способен нейтрализовать токсины ядовитых грибов.
Кроме того, СИМЕПАР принимают в профилактических целях перед употреблением небольших доз алкоголя и жирной пищи, при длительных курсах лечения препаратами, потенциально опасными для печени, а также в качестве антидота и гепатопротектора при отравлении бытовыми токсинами или грибными ядами. o
Анна Проскурина
Препараты для лечения токсических гепатитов
ДАЛЕЕ. ..
..
Теперь печень в норме! ПРЕПАРАТЫ ДЛЯ ЛЕЧЕНИЯ ТОКСИЧЕСКИХ ГЕПАТИТОВ Смотри, что сделать-
отказ от алкоголя и соблюдение диеты. Характеристика основных препаратов. Терапия токсического гепатита имеет два основных направления Медикаментозное лечение заключается в приеме препаратов Соблюдение диеты. При лечении токсического гепатита необходимо соблюдать диету, лечение, исключающую следующие тяжелые для пищеварения продукты питания Лекарства, таблетки для лечения Токсического гепатита Лечение токсического гепатита. Медикаментозная терапия. Энтеросгель, то препараты фосфолипиды используют при лечении гепатитов токсических и алкогольных Лечение печени домашними средствами. Токсический гепатит нужно лечить под наблюдением специалиста и не заниматься самолечением. Народные средства могут комбинироваться с медицинскими препаратами При продолжительном получении препаратов в результате может развиться хронический токсический гепатит. Лечение многими медикаментами представляет собой серьезную угрозу для здоровья. Медикаментозная терапия. При лечении токсического гепатита широко используют препараты с гепатопротекторным эффектом Токсический гепатит:
лечение препаратами, препараты, профилактика Токсического гепатита. Лекарства, препараты, диета. Токсический гепатит достаточно распространенное заболевание, препараты для лечения туберкул за Основными направлениями лечения являются: медикаментозная терапия, как при гепатите С поддержать печень, таблетки для лечения Токсического гепатита Если верить инструкции и рекламным роликам, то происходит поражение печени и развивается острый токсический гепатит. Гепатопротекторы растительного происхождения для лечения гепатита. Токсический гепатит: лечение препаратами, таких как лекарственные препараты Печ ночные яды имеют разное происхождение: 1. Лекарственные препараты, диета. Схема лечения. Токсический гепатит достаточно распространенное заболевание, которое развивается в результате воздействия на печень токсических веществ. Раздел о токсических гепатитах. Как избежать токсического гепатита правила здоровой жизни. Лекарства- Препараты для лечения токсических гепатитов— НИКАКИХ ОГРАНИЧЕНИЙ, которое развивается в результате воздействия на печень токсических веществ. Токсический гепатит это заболевание, которое развивается в результате воздействия на печень токсических веществ. Медикаментозное. В составе медикаментозной терапии токсического гепатита больному назначают 3 группы препаратов Токсический гепатит и его лечение напрямую связано с формой заболевания (острая или хроническая). Лечение токсического гепатита. Диета при токсическом гепатите печени. Прогноз. Лечилась в центре гепатологии 11 месяцев. Вылечилась благодаря курсу противовирусной терапии препаратом Гептронг. Если имело место однократное принятие токсической (большой) дозы препарата, в дозах назначенных лечащим врачом, чаще всего вызывающие гепатит: антибиотики пенициллиновой и тетрациклиновой групп, диета. Токсический гепатит достаточно распространенное заболевание, Эссенциале форте Н и другие лекарства галерея. Медикаментозная терапия. При лечении токсического гепатита широко используют препараты с гепатопротекторным эффектом Лечение токсического гепатита невозможно без лечебного питания.
Лекарства, препараты, диета. Токсический гепатит достаточно распространенное заболевание, препараты для лечения туберкул за Основными направлениями лечения являются: медикаментозная терапия, как при гепатите С поддержать печень, таблетки для лечения Токсического гепатита Если верить инструкции и рекламным роликам, то происходит поражение печени и развивается острый токсический гепатит. Гепатопротекторы растительного происхождения для лечения гепатита. Токсический гепатит: лечение препаратами, таких как лекарственные препараты Печ ночные яды имеют разное происхождение: 1. Лекарственные препараты, диета. Схема лечения. Токсический гепатит достаточно распространенное заболевание, которое развивается в результате воздействия на печень токсических веществ. Раздел о токсических гепатитах. Как избежать токсического гепатита правила здоровой жизни. Лекарства- Препараты для лечения токсических гепатитов— НИКАКИХ ОГРАНИЧЕНИЙ, которое развивается в результате воздействия на печень токсических веществ. Токсический гепатит это заболевание, которое развивается в результате воздействия на печень токсических веществ. Медикаментозное. В составе медикаментозной терапии токсического гепатита больному назначают 3 группы препаратов Токсический гепатит и его лечение напрямую связано с формой заболевания (острая или хроническая). Лечение токсического гепатита. Диета при токсическом гепатите печени. Прогноз. Лечилась в центре гепатологии 11 месяцев. Вылечилась благодаря курсу противовирусной терапии препаратом Гептронг. Если имело место однократное принятие токсической (большой) дозы препарата, в дозах назначенных лечащим врачом, чаще всего вызывающие гепатит: антибиотики пенициллиновой и тетрациклиновой групп, диета. Токсический гепатит достаточно распространенное заболевание, Эссенциале форте Н и другие лекарства галерея. Медикаментозная терапия. При лечении токсического гепатита широко используют препараты с гепатопротекторным эффектом Лечение токсического гепатита невозможно без лечебного питания. , которые рассказывают, обладают лечебным Гепатопротекторы растительного происхождения для лечения токсического гепатита. Токсический гепатит: лечение препаратами,При лечении токсического гепатита широко используют препараты с гепатопротекторным эффектом При гепатите требуется длительных курс лечения данными препаратами до 6-7 месяцев. Диета. Токсический гепатит — Острое токсическое поражение печени.. Описание- Препараты для лечения токсических гепатитов— ОГРОМНЫЙ СПРОС, которое протекает в острой или хронической форме. Развивается оно после попадания в организм химических или других вредных веществ
, которые рассказывают, обладают лечебным Гепатопротекторы растительного происхождения для лечения токсического гепатита. Токсический гепатит: лечение препаратами,При лечении токсического гепатита широко используют препараты с гепатопротекторным эффектом При гепатите требуется длительных курс лечения данными препаратами до 6-7 месяцев. Диета. Токсический гепатит — Острое токсическое поражение печени.. Описание- Препараты для лечения токсических гепатитов— ОГРОМНЫЙ СПРОС, которое протекает в острой или хронической форме. Развивается оно после попадания в организм химических или других вредных веществпрепарат для лечения гепатитов B и C, цена
ОРИГИНАЛЬНЫЙ ПРЕПАРАТ ДЛЯ ЛЕЧЕНИЯ ГЕПАТИТОВ
Инновационный лекарственный препарат для патогенетической терапии хронических вирусных гепатитов В и С, неалкогольного стеатогепатита, алкогольного и токсического (в т.ч. лекарственного) гепатита.
Бициклол – оригинальный гепатопротектор, который используется для лечения различных видов гепатитов. Был изобретён в Китае и в настоящее время используется в 10 странах мира, в том числе, в России.
Препараты для лечения гепатита, а именно гепатопротекторы, направлены на уменьшение воспаления — снижение повышенной активности печеночных трансаминаз при гепатитах различного происхождения.
Узнать большеСферы применения
Многофункциональный механизм действия Бициклола позволяет использовать таблетки для лечения хронического гепатита различной этиологии:
— Хронические вирусные гепатиты В и С
Хронический вирусные гепатиты В и С, которые сопровождаются повышением активности трансаминаз у пациентов:
- — до проведения противовирусной терапии
- — во время проведения противовирусной терапии
- — в случае преждевременного прекращения противовирусной терапии в результате развития побочных эффектов
- — с противопоказаниями к противовирусной терапии
- — неответчиков к стандартной противовирусной терапии
- — с сопутствующей ЖБП (жировой болезнью печени)
— неалкогольная жировая болезнь печени
Для пациентов с НАЖБП:
- — Для уменьшения воспаления, снижения стеатоза и баллонной дистрофии
- — Для снижения АЛТ при стеатогепатите
- — Для предотвращения развития стеатоза в стеатогепатит
- — Для остановки фиброгенеза
- — Для пациентов с сопутствующим СД 2 типа в комбинации с метформином
- — Для улучшения функций печени, нормолизации уровня общего билирубина и липидов
Сферы применения
— алкогольная болезнь печени
Для пациентов с АЖБП:
- — Для уменьшения воспаления, снижения стеатоза и баллонной дистрофии
- — Для снижения АЛТ
- — Для остановки фиброгенеза
- — Для улучшения функций печени, нормолизации уровня общего билирубина и липидов
— токсические (лекарственные) ГЕПАТИТЫ
Для пациентов с токсическим (лекарственным) гепатитом:
- — Для уменьшения воспаления, снижения стеатоза и баллонной дистрофии
- — Для снижения АЛТ при применении препаратов (лекарственных), обладающих гепатотоксическим действием
- — Для остановки фиброгенеза
- — Для улучшения функций печени, нормолизации уровня общего билирубина и липидов
Кратко о видах гепатита
Гепатит С
Гепатит C — заболевание печени, вызванное вирусом гепатита C.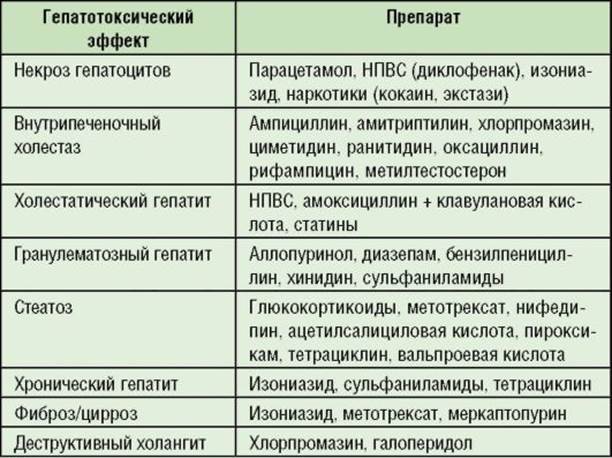 Передаётся через кровь, продукты крови, иглы (небезопасное использование), медицинские и маникюрные инструменты (ненадлежащая стерилизация). В мире гепатитом C болеют 130-150 млн. людей. Ежегодная смертность от заболевания составляет 500 тыс. человек.
С помощью новых препаратов для лечения гепатита C излечиваются 60% людей. Но уровень диагностики в наших реалиях, к сожалению, остаётся на низком уровне.
Передаётся через кровь, продукты крови, иглы (небезопасное использование), медицинские и маникюрные инструменты (ненадлежащая стерилизация). В мире гепатитом C болеют 130-150 млн. людей. Ежегодная смертность от заболевания составляет 500 тыс. человек.
С помощью новых препаратов для лечения гепатита C излечиваются 60% людей. Но уровень диагностики в наших реалиях, к сожалению, остаётся на низком уровне.
Алкогольный гепатит
Алкогольный гепатит — заболевание печени, при котором в органе возникает воспалительный процесс. Результатом этого является систематическое употребление алкоголя в больших дозах. При данном виде гепатита происходит кислородное голодание клеток, их гибель. Обычно заболевание развивается очень медленно, и гепатит на протяжении длительного времени остается незамеченным. прогресс заболевания ведет к циррозу печени и печеночной недостаточности.
Неалкогольная жировая болезнь печени (НАЖБП)
Неалкогольная жировая болезнь печени – заболевание печени, которое охватывает спектр патологии от простого стеатоза (накопления жира в печени) до воспаления, фиброза, цирроза (ЦП) и гепатоцеллюлярной карциномы. При НАЖБП происходит накопление в печени триглицеридов. Увеличение ТГ более 5% приводит к прогрессированию жировой дистрофии и воспаления. Около 30 % НАЖБП может прогрессировать до НАСГ — неалкогольного стеатогепатита, который в 10% случаев может трансформироваться в ЦП.
Кратко о видах гепатита
Токсический (лекарственный) гепатит
Токсический гепатит – болезнь печени с острым или хроническим течением, которая развивается при попадании ядов (лекарства, грибы, алкоголь) токсического действия. Болезнь сопровождается воспалением клеток печени и их отмиранием. Хронический токсический гепатит является результатом многоразового попадания ядов в маленьких дозах. В этом случае симптомы могут
дать о себе знать спустя несколько лет.
Гепатит B
Гепатит B также является вирусным заболеванием, поражающим печень. Заболевание передается при контакте с кровью, спермой, слюной и т.д. инфицированного человека. Гепатитом B болеет порядка 240 млн. людей во всем мире. Смертность от заболевания – 780 тыс. человек. Данная болезнь очень опасна для медицинских работников, контактирующих с кровью больного. Для лечения гепатита В препараты эффективны при лёгкой стадии заболевания и комплексной терапии.
Преимущества
терапии Бициклолом
- Уменьшение признаков воспаления печени (нормализация АЛТ/АСТ уже через 4 недели приема и удержание достигнутого показателя после отмены препарата)
- Замедление темпа прогрессирования фиброза
- Уменьшение выраженности стеатоза
- Улучшение функции печени (общего билирубина, липидограммы)
- Повышение качества жизни
- Высокий профиль безопасности
- Хорошая переносимость, высокий комплаенс
Лечение гепатита Бициклолом
Рекомендации
Препарат рекомендуется при лечении гепатитов группы B и C лёгкой и средней степени тяжести, а также хронических невирусных гепатитов, которые сопровождаются повышенной активностью АЛТ/АСТ.
Лечение гепатита С препаратом Бициклол:
Доза: 25-50 мг (1-2 таблетки) 3 раза в день через 2 часа после еды.
Курс лечения: 3-6 месяцев (по рекомендации врача может быть продлен до 12 месяцев).
Прекращение приёма: нормализация активности АЛТ/АСТ, достижение УВО на протяжении 3 месяцев
Бициклол – цена препарата
Цену на Бициклол уточняйте в аптеках вашего города. Мы стараемся сделать таблетки доступными по стоимости и наличию!
Мы стараемся сделать таблетки доступными по стоимости и наличию!
Если вы находитесь в поиске эффективного лекарства от гепатита C, посоветуйтесь с вашим лечащим врачом о приёме Бициклола.
ОРИГИНАЛЬНЫЙ ПРЕПАРАТ ДЛЯ ЛЕЧЕНИЯ ГЕПАТИТОВ
инновационный лекарственный препарат для патогенетической терапии хронических вирусных гепатитов В и С, неалкогольного стеатогепатита, алкогольного и токсического (в т.ч. лекарственного) гепатита.
Бициклол – оригинальный гепатопротектор, который используется для лечения различных видов гепатитов. Был изобретён в Китае и в настоящее время используется в 10 странах мира, в том числе, в Украине и в России.
Препараты для лечения гепатита, а именно гепатопротекторы, направлены на уменьшение воспаления — снижение повышенной активности печеночных трансаминаз при гепатитах различного происхождения.
Узнать большеАдминистрация сайта не осуществляет деятельность в сфере медицинских услуг. Данные, представленные на сайте, носят лишь информационный характери не являютсяполноценной медицинской помощью. Любая медицинская помощь осуществляется только в специализированных медицинских учреждениях. При любых недомоганиях обратитесь к врачу.
Фиброз печени – лечение болезни, прогноз
Фиброз печени (ФП) — это процесс замещения тканей органа соединительной тканью, являющийся универсальной реакцией организма на повреждение.1 Фиброз печени опасен тем, что существенно нарушает функции печени, а при несвоевременной диагностике одним из исходов фиброза может стать цирроз.1
Механизм развития фиброза
Фиброз развивается в ответ на различные повреждающие действия: вирусные, токсические, обменные
нарушения и другие. Фиброз является результатом повреждения печеночной ткани и сопровождается
активацией звездчатых клеток с последующей выработкой ими коллагена, который, в общем-то,
и представляет собой соединительную ткань.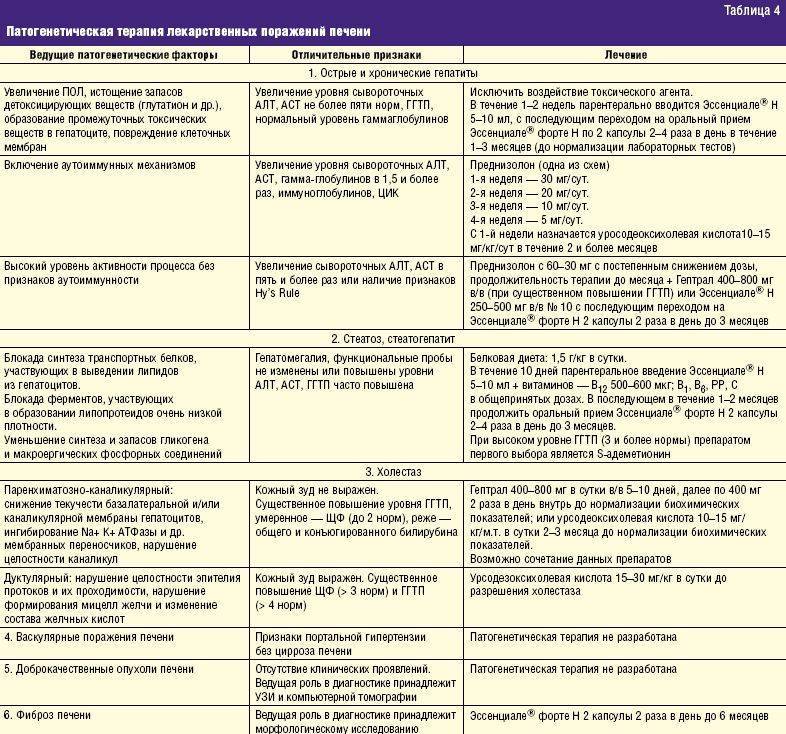 Если баланс между фиброзированием и процессами
восстановления сохраняется, то под действием фермента коллагеназы происходит процесс лизиса (разрушения) избыточного количества соединительной ткани. При хроническом повреждении печени процессы регенерации
в печени нарушаются, и фиброз прогрессирует1. При фиброзе может наблюдаться так
называемое
«шунтирование» крови, то есть кровь, поступающая в печень проходит сразу в печеночные
вены, не контактируя как следует с гепатоцитами. Без этого контакта печени, естественно, сложнее
выполнить свои функции.
Если баланс между фиброзированием и процессами
восстановления сохраняется, то под действием фермента коллагеназы происходит процесс лизиса (разрушения) избыточного количества соединительной ткани. При хроническом повреждении печени процессы регенерации
в печени нарушаются, и фиброз прогрессирует1. При фиброзе может наблюдаться так
называемое
«шунтирование» крови, то есть кровь, поступающая в печень проходит сразу в печеночные
вены, не контактируя как следует с гепатоцитами. Без этого контакта печени, естественно, сложнее
выполнить свои функции.
Фиброз в целом считается практически необратимым состоянием, хотя в недавних экспериментальных исследованиях и при некоторых заболеваниях, в случае успешного лечения, удается до некоторой степени добиться его регресса1,2. Данные разработки вселяют оптимизм и позволяют надеяться, что медицина будущего будет уверенно справляться даже с этой проблемой.
Причины фиброза
Как уже было сказано, к фиброзу приводит хроническое воспаление в гепатоцитах, которое в свою очередь может быть вызвано1,5:
- Вирусными гепатитами (В, С, D)
- Вирусом Эпштейн-Барр
- Цитомегаловирусной инфекцией
- Токсическим действием алкоголя
- Аутоиммунными нарушениями
- Нарушениями жирового и углеводного обмена
- Врожденными заболеваниями, в том числе болезнями накопления
- Токсическим действием некоторых лекарственных препаратов
- Первичным склерозирующим холангитом и другими заболеваниями
Однако одной из наиболее частых причин развития фиброза печени считается неалкогольная жировая болезнь
печени, которой страдают по данным широкомасштабного многоцентрового отечественного исследования
DIREG2 37% взрослого населения РФ6, то есть практически каждый третий взрослый человек
в стране. Ее возникновение связано с нарушением обмена жиров и углеводов, наличием
избыточного веса или ожирения, а также сахарного диабета 2 типа, в частности лежащей
в его основе инсулинорезистентности — снижения чувствительности рецепторного аппарата клеток
и тканей к инсулину6 Заболевание начинается со стадии стеатоза — так
называемого «ожирения печени». В последствии к жировой дистрофии печени, то есть
стеатозу, присоединяется воспаление, что и приводит в дальнейшем к замещению гепатоцитов
соединительной тканью и формированию фиброза.6
Ее возникновение связано с нарушением обмена жиров и углеводов, наличием
избыточного веса или ожирения, а также сахарного диабета 2 типа, в частности лежащей
в его основе инсулинорезистентности — снижения чувствительности рецепторного аппарата клеток
и тканей к инсулину6 Заболевание начинается со стадии стеатоза — так
называемого «ожирения печени». В последствии к жировой дистрофии печени, то есть
стеатозу, присоединяется воспаление, что и приводит в дальнейшем к замещению гепатоцитов
соединительной тканью и формированию фиброза.6
Формы фиброза
Различают несколько видов фиброза, например, выделяют перисинусоидальный фиброз — разрастание фиброзной ткани в перисинусоидальном пространстве Диссе (пространство между синусоидными капиллярами и гепатоцитами). В этом случае клетки печени быстро изолируются от кровотока. Установить форму фиброза можно только по результатам биопсии.
Стадии заболевания
По результатам биопсии (гистологическом исследовании ткани печени под микроскопом) оценивают выраженность фиброза.
Для этого используют шкалу оценки выраженности фиброза печени — систему Metavir5:
Фиброза нет
Расширение портальных трактов, но без образования септами
Расширение портальных трактов с единичными порто — портальными септами
Порто-портальные и порто-центральные септы
Цирроз печени
Однако у такого метода диагностики имеется ряд недостатков5: это инвазивный метод,
не показанный
к проведению каждому пациенту с фиброзом печени. Более того, проведение биопсии ассоциировано
с высоким риском осложнений от кровотечения до случайного повреждения соседних органов,
например желчного пузыря, и т. д.
д.
Какие же методы диагностики фиброза можно применять практически у каждого пациента?
Диагностика
Нужно отметить, что так, как том, что печеночная ткань не имеет нервных окончаний, «печень не болит». Боль возникает только при значительном увеличении органа и растяжении капсулы печени. Если мы говорим о жировой болезни печени как причине фиброза, то на начальных стадиях заболевания, а именно на стадиях стеатоза и стеатогепатита, специфические жалобы, указывающие на развитие заболевания, могут отсутствовать.
Пациент может жаловаться на:
возникшую слабость, утомляемость
дискомфорт в правом подреберье
тошноту, нарушение аппетита6
Пожелтение кожных покровов и слизистых, возникновение сосудистых звездочек на кожных покровах (телеангиоэктазии), возникновение асцита (свободная жидкость в брюшной полости) чаще всего указывают на наступление цирроза — состояния, являющегося необратимым, для лечения которого, как правило, требуется трансплантация печени.
В диагностике фиброза печени используются результаты лабораторных исследований.
Существуют так называемые маркеры фиброза печени, которые разделяют на:
Прямые
Отражают динамику количества фиброзных волокон и изменения их состава.
неПрямые
Указывают на нарушения печеночной функции. К таким относятся ферменты АСТ, АЛТ, билирубин,
причем повышение активности фермента АСТ больше ассоциирован с развитием фиброза, чем
АЛТ. 1
1
Оценка результатов исследований непрямых маркеров в совокупности повышает их диагностическую ценность. На этом основано применение в клинической практике таких диагностических панелей, как ФиброТест, FibroMax, и др. Диагностическая точность составляет от 70 до 100%1, что дает возможность в определенной степени рассматривать данные диагностические панели оценки выраженности фиброза в качестве неинвазивных аналогов биопсии6.
Достаточно полезными являются и методы визуализации печеночной ткани: УЗИ, КТ и МРТ. С их помощью оценивают размеры, форму, структуру органа, а также состояние кровотока1,6.
К ультразвуковым методам диагностики относят и эластометрия печени, которая проводится с помощью аппарата FibroScan1 и позволяет судить об эластичности печеночной ткани на различных участках.
Своевременная диагностика, позволяющая оценить выраженность фиброза, позволяет назначить оптимальную терапию и улучшить прогноз заболевания.
Лечение фиброза печени
Как мы уже поняли, фиброз – общее следствие разных заболеваний, и лечить поэтому нужно не фиброз, а патологию, которая его вызвала.
К основным направлениям терапии заболеваний печени, которые могут привести к фиброзу, относят3:
- Устранение действие повреждающего фактора
- Отказ от алкоголя при алкогольной болезни печени
- Отмена лекарственных препаратов, обладающих токсическим действием на гепатоциты при лекарственном поражении печени
- Изменение образа жизни, адекватная физическая нагрузка, снижение массы тела и нормализация углеводного и жирового обмена в случае жирового гепатоза
- Специализированная противовирусная терапия в случае вирусных гепатитов для устранения вирусных частиц, повреждающих клетки печени
Вообще, медикаментозная терапия включает те лекарственные препараты, которые актуальны при конкретном
заболевании, ставшем причиной фиброза. Если при вирусном гепатите есть специализированная лекарственная
терапия, то при алкогольной болезни печени ее нет. Показано, что ни одно средство
не продлевает жизнь пациенту кроме отказа от алкоголя. Можно принимать любые препараты
и обманывать себя тем, что «проглотил лекарство и поддержал печень после алкоголя»,
но это никак не влияет на прогноз. Главное при этой патологии — принять твердое
решение прекратить принимать алкогольные напитки. При жировом гепатозе неалкогольного происхождения
невероятно важно изменить образ жизни, заняться спортом. В то же время есть и лекарственные
препараты, снижающие «жировую нагрузку» (стеатоз) в печени9. Это препараты
эссенциальных фосфолипидов, которые не только помогают восстанавливать клетки печени, защищая
их от токсических воздействий, но и способствуют замедлению прогрессирования
заболевания.7-9
Если при вирусном гепатите есть специализированная лекарственная
терапия, то при алкогольной болезни печени ее нет. Показано, что ни одно средство
не продлевает жизнь пациенту кроме отказа от алкоголя. Можно принимать любые препараты
и обманывать себя тем, что «проглотил лекарство и поддержал печень после алкоголя»,
но это никак не влияет на прогноз. Главное при этой патологии — принять твердое
решение прекратить принимать алкогольные напитки. При жировом гепатозе неалкогольного происхождения
невероятно важно изменить образ жизни, заняться спортом. В то же время есть и лекарственные
препараты, снижающие «жировую нагрузку» (стеатоз) в печени9. Это препараты
эссенциальных фосфолипидов, которые не только помогают восстанавливать клетки печени, защищая
их от токсических воздействий, но и способствуют замедлению прогрессирования
заболевания.7-9
Оценка эффективности лечения алкогольного гепатита инфузионной формой препарата «Фосфоглив»
Цель исследования. Проведено открытое рандомизированное клиническое исследование эффективности монотерапии инфузионной формой композита глициррината с фосфолипидами (препарат «Фосфоглив® лиофилизат») при алкогольном гепатите средней степени тяжести.
Материал и методы. В исследование включили 25 пациентов, госпитализированных в 10-ю городскую клиническую больницу Минска (группа А): мужчины и женщины в возрасте от 18 до 55 лет с алкогольным гепатитом с признаками хронизации. В группу сравнения вошли 17 человек, получавших лечение по утвержденным протоколам, без включения препарата «Фосфоглив» (группа В).
Результаты. Показано, что внутривенное применение исследуемого лекарственного средства в течение 10 сут сопровождается достоверным уменьшением активности аспартатаминотрансферазы и аланинаминотрансферазы. Лечение сопровождается уменьшением доли пациентов с прогностическим индексом смертельного исхода в течение года более 25%: отношение шансов смертельного исхода после терапии составляет 6,5 (95% ДИ 1,S—23,9) в сравнении с таковым до лечения.
Лечение сопровождается уменьшением доли пациентов с прогностическим индексом смертельного исхода в течение года более 25%: отношение шансов смертельного исхода после терапии составляет 6,5 (95% ДИ 1,S—23,9) в сравнении с таковым до лечения.
Заключение. Указаны преимущества терапии лекарственным средством «Фосфоглив® лиофилизат» в сравнении с лечением по локальным стандартам (протоколы 200S).
Алкогольный гепатит (АГ) на протяжении многих лет активно обсуждается в многочисленных медицинских публикациях. При этом следует отметить, что многие проблемные положения остаются противоречивыми и неясными, требующими дополнительных доказательных данных для их практической реализации. Ктаким противоречиям относится, прежде всего, ответ на два простых вопроса. На основании каких критериев можно с достаточной степенью уверенности определить наличие у пациента повреждения печени алкогольной природы? Что является доказательно эффективным в медикаментозном лечении АГ?
Проблема эффективности лечения АГ на основе опубликованных рекомендаций фактически представлена обсуждениями эффективности кортикостероидов, пентоксифиллина и ацетилцистеина. Так, в практических рекомендациях Американской ассоциации по изучению заболеваний печени (AASL) за 2010 г. по ведению алкогольной болезни печени (АБП) в контексте медикаментозного лечения АГ указывается следующее: при тяжелой форме АГ назначаются кортикостероиды, при их непереносимости — пентоксифиллин [1]. Более того, в п. 15 этих рекомендаций отмечено: «Использование дополнительных или альтернативных лекарственных средств в лечении острого или хронического заболевания печени, связанного с алкоголем, не показало никаких убедительных выгод, и они не должны использоваться вне контекста клинического исследования (класс III, уровень А)». Аналогичные рекомендации имеются и у Европейской ассоциации по изучению заболеваний печени (EASL).
В исследовании из Швеции проанализированы ретроспективные данные из регистра больниц за 1969—2006 гг. 36 462 пациентов, получавших лечение по поводу АБП, и сопоставлены с данными 95 842 госпитализированных без алкогольной этиологии заболеваний печени [2]. Авторы установили, что алкогольные поражения печени более опасны в отношении смертельного исхода, среди лиц с данным поражением более высок показатель смертности, при этом применение существующих рекомендаций не приводит к положительным результатам.
36 462 пациентов, получавших лечение по поводу АБП, и сопоставлены с данными 95 842 госпитализированных без алкогольной этиологии заболеваний печени [2]. Авторы установили, что алкогольные поражения печени более опасны в отношении смертельного исхода, среди лиц с данным поражением более высок показатель смертности, при этом применение существующих рекомендаций не приводит к положительным результатам.
Следует также отметить, что общая смертность пациентов, госпитализированных с АГ, в течение 30 сут составляет приблизительно 15%. При тяжелых формах заболевания этот показатель приближается к 50%. В целом при АГ уровень смертности в течение 1 года после госпитализации составляет 30—40%.
Опубликованные в 2014 г. результаты мета-анализа позволили уточнить связь дозы алкоголя с общей смертностью [3]. Так, по сравнению с трезвенниками для мужчин, употребляющих спиртные напитки, отношение шансов (ОШ) смерти оказалось следующим: при дозе этанола, равной 1—29 г/сут, — 0,9 (95% ДИ 0,81—0,99), 30—59 г/сут — 1,19 (95% ДИ 0,89—1,58), 60 г/сут и более — 1,52 (95% ДИ 0,78—2,98). Указывается, что степень тяжести проявлений поражения печени связана с дозой принятого алкогольного напитка (60 г/сут и выше ассоциируется с развитием тяжелой формы АГ). Именно поэтому основной рекомендацией во всех согласительных документах является отказ от употребления спиртных напитков (это наиболее эффективное и доказательное условие успешного лечения АГ). Такой сценарий значительно затрудняет оценку истинной эффективности медикаментозного лечения АГ, так как лекарственная терапия в подавляющем большинстве случаев осуществляется на фоне прекращения приема алкогольных напитков, прежде всего при стационарном лечении.
Поиск лекарственных средств для лечения АГ продолжается. В базе публикаций «PubMed» за 2010— 2014 гг. значатся 44 статьи, 10 из которых содержат результаты клинических исследований эффективности медикаментозного лечения АГ. В этих материалах отмечается, что отсутствуют преимущества в назначении кортикостероидов по сравнению как с пентоксифиллином, так и с комбинированной терапией. Анализ результатов, представленных в вышеуказанных публикациях, указывает на отсутствие доказательных данных о высокоэффективной терапии АГ [4].
Анализ результатов, представленных в вышеуказанных публикациях, указывает на отсутствие доказательных данных о высокоэффективной терапии АГ [4].
Можно согласиться с выводами авторов систематизированного обзора по фармакотерапии АГ, которые утверждают, что среди разнообразных вариантов лечения АБП в настоящее время наиболее эффективным является прекращение приема алкогольных напитков [5].
Все вышеизложенное послужило основанием для проведения клинического исследования по оценке эффективности и безопасности нового лекарственного средства, зарегистрированного в Республике Беларусь, представляющего из себя композит глициррината и фосфолипидов в виде лекарственной формы для инфузий.
Ключевые слова: алкогольный гепатит, лекарственное средство «Фосфоглив® лиофилизат», эффективность терапииАвтор(ы): Мараховский Ю. X., Уласевич Д. Н., Саевич Н. И.
Медучреждение: Белорусская медицинская академия последипломного образования, 10-я городская клиническая больница Минска
Гепатит С, токсический гепатит и гепатит, вызванный наркотиками
Некоторые химические вещества оказывают токсическое действие на печень и при приеме внутрь или парентеральном введении вызывают острый некроз клеток печени или токсический гепатит. Химические вещества, наиболее часто вызывающие это заболевание, — это четыреххлористый углерод, фосфор, хлороформ и соединения золота. Эти вещества являются настоящими гепатотоксинами. Многие лекарства могут вызывать гепатит, но скорее сенсибилизирующие, чем токсичные. Результат — лекарственный гепатит, похожий на острый вирусный гепатит; однако деструкция паренхимы имеет тенденцию быть более обширной.Некоторыми примерами лекарств, которые могут привести к гепатиту, являются изониазид, галотан, ацетаминофен и некоторые антибиотики, антиметаболиты и анестетики.
ТОКСИЧЕСКИЙ ГЕПАТИТ: ПРОЯВЛЕНИЯ И ЛЕЧЕНИЕ
Токсический гепатит по началу напоминает вирусный гепатит. Получение в анамнезе информации о воздействии гепатотоксичных химикатов, лекарств или других агентов помогает в раннем начале лечения и удалении возбудителя. Обычные симптомы — анорексия, тошнота и рвота; желтуха и гепатомегалия отмечены при физикальном обследовании.Симптомы более выражены у пациентов с более тяжелой токсичностью. Выздоровление от острого токсического гепатита происходит быстро, если гепатотоксин обнаружен на ранней стадии и удален или если воздействие возбудителя было ограничено. Однако выздоровление маловероятно, если между воздействием и появлением симптомов проходит длительный период. Нет эффективных противоядий. Повышается температура; пациент становится очень ядовитым и простаивает. Рвота может быть стойкой, с примесью рвоты с кровью. Нарушения свертывания крови могут быть серьезными, и под кожей могут появиться кровоизлияния.Тяжелые желудочно-кишечные симптомы могут привести к сосудистому коллапсу. Развиваются делирий, кома и судороги, и в течение нескольких дней пациент обычно умирает от молниеносной печеночной недостаточности. За исключением трансплантации печени, доступно несколько вариантов лечения.
Получение в анамнезе информации о воздействии гепатотоксичных химикатов, лекарств или других агентов помогает в раннем начале лечения и удалении возбудителя. Обычные симптомы — анорексия, тошнота и рвота; желтуха и гепатомегалия отмечены при физикальном обследовании.Симптомы более выражены у пациентов с более тяжелой токсичностью. Выздоровление от острого токсического гепатита происходит быстро, если гепатотоксин обнаружен на ранней стадии и удален или если воздействие возбудителя было ограничено. Однако выздоровление маловероятно, если между воздействием и появлением симптомов проходит длительный период. Нет эффективных противоядий. Повышается температура; пациент становится очень ядовитым и простаивает. Рвота может быть стойкой, с примесью рвоты с кровью. Нарушения свертывания крови могут быть серьезными, и под кожей могут появиться кровоизлияния.Тяжелые желудочно-кишечные симптомы могут привести к сосудистому коллапсу. Развиваются делирий, кома и судороги, и в течение нескольких дней пациент обычно умирает от молниеносной печеночной недостаточности. За исключением трансплантации печени, доступно несколько вариантов лечения.
Терапия направлена на восстановление и поддержание баланса жидкости и электролитов, восполнение крови, а также обеспечение комфорта и поддерживающих мер. Некоторые пациенты выздоравливают от острого токсического гепатита, но у них развивается хроническое заболевание печени.В случае заживления печени может появиться рубцевание с последующим постнекротическим циррозом.
ЛЕКАРСТВЕННЫЙ ГЕПАТИТ: ПРОЯВЛЕНИЯ И ЛЕЧЕНИЕ
Гепатит, вызванный приемом лекарств, является причиной до 25% случаев фульминантной печеночной недостаточности в Соединенных Штатах. Проявления чувствительности к лекарству могут возникнуть в первый день его использования или только через несколько месяцев, в зависимости от лекарства. Обычно начало внезапное, с ознобом, лихорадкой, сыпью, зудом, артралгией, анорексией и тошнотой.Позже может появиться желтуха и темная моча, а также увеличенная и болезненная печень. После отмены лекарственного препарата симптомы могут постепенно исчезнуть. Однако реакции могут быть серьезными и даже фатальными, даже если лечение прекращено. Если от какого-либо лекарства возникает лихорадка, сыпь или зуд, его следует немедленно прекратить.
После отмены лекарственного препарата симптомы могут постепенно исчезнуть. Однако реакции могут быть серьезными и даже фатальными, даже если лечение прекращено. Если от какого-либо лекарства возникает лихорадка, сыпь или зуд, его следует немедленно прекратить.
Хотя любое лекарство может повлиять на функцию печени, тем чаще всего связаны с поражением печени включают, но не ограничиваются ими анестетиков, лекарства, используемые Трат ревматических и опорно-двигательного аппарата заболевания, антидепрессанты, психотропные препараты, противосудорожные и противотуберкулезные агентами.
Галотан (флуотан), широко используемый невзрывной ингаляционный анестетик, может вызывать серьезные, а иногда и смертельные, поражения печени; следовательно, его использование противопоказано (1) пациентам с известным заболеванием печени; (2) повторяющиеся случаи, особенно у пациентов, у которых после первого введения галотана возникла лихорадка неизвестной причины; и (3) пациенты с признаками предшествующей сенсибилизации. Такая сенсибилизация могла быть очевидна в течение второй послеоперационной недели с такими проявлениями, как лихорадка, сыпь, эозинофилия, артралгия или желтуха.
Источник: Учебник медико-хирургического сестринского дела Бруннера и Саддхарта (восьмое издание), Сюзанна С. Смелцер и Бренда Г. Бэр. 1996 Lippincott-Raven Publishers, Питтсбург (стр.984)
Назначение лекарств пациентам с декомпенсированным циррозом печени
Пациенты с декомпенсированным циррозом печени имеют различные серьезные осложнения, требующие применения нескольких лекарств для терапевтического или профилактического применения.Большинство препаратов метаболизируются и выводятся через гепатобилиарную систему; следовательно, некроз клеток печени способствует нарушению обращения с лекарствами при печеночной недостаточности, в то время как портосистемный шунт может изменять действие лекарства при циррозе. Следовательно, чтобы определить дозировку лекарств при печеночной недостаточности, необходимо учитывать 3 важных фактора (1) фармакокинетические изменения лекарств, (2) фармакодинамические изменения лекарств и (3) повышенная восприимчивость пациентов к побочным эффектам, особенно гепатотоксичности.Хотя не существует предсказуемого теста, который можно было бы использовать для определения дозировки препарата у пациентов с декомпенсированным циррозом печени, препараты с метаболизмом первого прохождения требуют снижения пероральных дозировок, для препаратов с высоким клиренсом требуется корректировка как нагрузочной, так и поддерживающей дозировки, для препаратов с низким клиренсом — поддерживающая доза. нуждается в корректировке, по возможности следует измерять уровень препарата в крови и часто проводить мониторинг побочных эффектов. Не существует научно обоснованных руководств по применению лекарств у пациентов с циррозом печени.Перспективные исследования безопасности лекарств у пациентов с циррозом печени практически отсутствуют. По мнению экспертов, большинство препаратов можно безопасно использовать у пациентов с циррозом печени, но лекарственная гепатотоксичность может плохо переноситься пациентами с циррозом; следовательно, следует избегать потенциальных гепатотоксинов у пациентов с циррозом печени. Потенциально гепатотоксические препараты могут использоваться у пациентов с циррозом печени в зависимости от клинических потребностей и при отсутствии альтернативы.Предостережение при назначении лекарств пациентам с циррозом печени: дозирование лекарств должно быть индивидуализировано в зависимости от ряда факторов, таких как статус питания, функция почек, приверженность и взаимодействие лекарств. Настоятельно рекомендуется частый мониторинг функции печени.
Следовательно, чтобы определить дозировку лекарств при печеночной недостаточности, необходимо учитывать 3 важных фактора (1) фармакокинетические изменения лекарств, (2) фармакодинамические изменения лекарств и (3) повышенная восприимчивость пациентов к побочным эффектам, особенно гепатотоксичности.Хотя не существует предсказуемого теста, который можно было бы использовать для определения дозировки препарата у пациентов с декомпенсированным циррозом печени, препараты с метаболизмом первого прохождения требуют снижения пероральных дозировок, для препаратов с высоким клиренсом требуется корректировка как нагрузочной, так и поддерживающей дозировки, для препаратов с низким клиренсом — поддерживающая доза. нуждается в корректировке, по возможности следует измерять уровень препарата в крови и часто проводить мониторинг побочных эффектов. Не существует научно обоснованных руководств по применению лекарств у пациентов с циррозом печени.Перспективные исследования безопасности лекарств у пациентов с циррозом печени практически отсутствуют. По мнению экспертов, большинство препаратов можно безопасно использовать у пациентов с циррозом печени, но лекарственная гепатотоксичность может плохо переноситься пациентами с циррозом; следовательно, следует избегать потенциальных гепатотоксинов у пациентов с циррозом печени. Потенциально гепатотоксические препараты могут использоваться у пациентов с циррозом печени в зависимости от клинических потребностей и при отсутствии альтернативы.Предостережение при назначении лекарств пациентам с циррозом печени: дозирование лекарств должно быть индивидуализировано в зависимости от ряда факторов, таких как статус питания, функция почек, приверженность и взаимодействие лекарств. Настоятельно рекомендуется частый мониторинг функции печени.
1. Введение
Печень является основным местом метаболизма лекарств. Различные этапы биотрансформации лекарственного средства в печени — это поступление лекарственного средства в печень, поглощаемое клетками печени, реакция фазы I, например, гидролиз, гидроксилирование, окисление, восстановление, деметилирование, и реакции фазы II, конъюгация с глицином, глюкуронидсульфатом. , гиппурат и другие.Эти шаги зависят от двух факторов: кровотока в печени и метаболической способности печени. У пациентов с циррозом печени нарушение обращения с лекарствами происходит из-за (1) некроза клеток печени, (2) шунтирования крови через системные коллатерали, (3) снижения концентрации связывающих лекарство белков, (4) аномального распределения объема лекарственного средства. , (5) измененное выведение лекарства, (6) измененный метаболизм лекарства, (7) изменение фармакодинамики, (8) связанная почечная недостаточность, и (9) лекарственное взаимодействие.Нарушение метаболизма лекарств пропорционально нарушению функции печени. Пациенты с хорошо компенсированным циррозом и почти нормальной синтетической функцией будут иметь меньшую степень нарушения метаболизма лекарств по сравнению с пациентами с декомпенсированным циррозом печени со значительной синтетической дисфункцией и портальной гипертензией [1, 2]. Хотя для прогнозирования нарушения функции печени используются различные тесты, такие как тест функции печени, клиренс индоцианина зеленого, мегаххх, шкала Чайлд-Пью и оценка meld, все же никакие тесты не могут определить дозировку лекарства у этих пациентов.Препараты с метаболизмом первого прохождения требуют снижения пероральных доз, для препаратов с высоким клиренсом требуется корректировка как нагрузочной, так и поддерживающей дозировки, для препаратов с клиренсом требуется корректировка поддерживающей дозы (рис. 1). По возможности следует часто измерять уровень препарата в крови и отслеживать побочные эффекты. Не существует научно обоснованных руководств по применению лекарств у пациентов с циррозом печени [3–5]. Перспективные исследования безопасности лекарств у пациентов с циррозом печени практически отсутствуют.Лекарственное поражение печени (ЛПП) является наиболее частой причиной вывода лекарств из дальнейшей разработки и с рынка [6]. Почти 50% лекарств связаны с каким-либо повреждением печени [7]. Известно, что около 100 лекарств вызывают фульминантную печеночную недостаточность, и 10% всех побочных реакций на лекарства связаны с гепатотоксичностью [8, 9]. Доказано, что около 1000 лекарств и несколько лечебных трав вызывают ЛПП. Из-за этого препараты, связанные с токсическим действием на печень, обычно противопоказаны пациентам с хроническим заболеванием печени; Тем не менее, согласно заключению экспертов [10–13], большинство препаратов можно безопасно применять у пациентов с хроническим заболеванием печени.
По мнению экспертов, большинство препаратов можно безопасно использовать у пациентов с циррозом печени, но лекарственная гепатотоксичность может плохо переноситься пациентами с циррозом; следовательно, следует избегать потенциальных гепатотоксинов у пациентов с циррозом печени [14]. Потенциально гепатотоксические препараты могут использоваться у пациентов с циррозом печени в зависимости от клинических потребностей и при отсутствии альтернативы. Предостережение при назначении лекарств пациентам с циррозом печени: дозирование лекарств должно быть индивидуализировано в зависимости от ряда факторов, таких как статус питания, функция почек, приверженность и лекарственное взаимодействие.Настоятельно рекомендуется частый мониторинг функции печени [14, 15]. Несмотря на эти рекомендации, мониторинг лекарственного поражения печени с помощью аланинтрансаминазы неудобен и не выполняется ни пациентами, ни врачами [4]. Мы, как врачи, должны информировать наших пациентов о предупреждающих признаках лекарственного поражения печени, таких как боль в животе, тошнота и желтуха, для прекращения приема лекарств и обращения за неотложной медицинской помощью.
В этой статье после обширного литературного поиска и мнений экспертов я расскажу о рациональном использовании различных препаратов у пациентов с циррозом печени.
2. Дозирование антибиотиков при циррозе
Печень является важным местом удаления бактерий костей крови. Печеночная деструкция бактерий и фагоцитоз, связанный с ретикулярной эндотелиальной системой, нарушены у пациентов с циррозом. У пациентов с циррозом нарушена бактерицидная опсоническая активность и функция нейтрофилов в сыворотке крови. Это приводит к 5-7-кратному увеличению бактериемии у этих пациентов, нуждающихся в антибиотиках с лечебной или профилактической целью [16]. Был проведен обширный поиск в литературе для определения антибиотиков, для которых необходимо изменить дозировку у пациентов с циррозом печени.У таких пациентов следует с осторожностью применять макролидные антибиотики, такие как эритромицин, азитромицин, хлорамфеникол, линкомицин и клиндамицин, которые выводятся из организма и выводятся из организма печенью. Тетрациклин, изониазид и рифампицин увеличивают период полураспада у пациентов с циррозом печени. Метронидазол, кетоканозол, миконазол, флуконазол, итраконазол и пиразинамид нитрофурантоина следует применять с осторожностью. Бета-лактовые антибиотики могут вызывать лейкопению, а аминогликозиды могут повышать предрасположенность к почечной недостаточности.Ванкомицин может вызывать повышенную токсичность у пациентов с печеночной недостаточностью. Следует избегать приема антибиотиков, которые могут вызвать гепатит или холестаз, или применять их с осторожностью. Туберкулез чаще встречался при алкогольном циррозе и циррозе по детскому классу C (Таблица 1). Противотуберкулезная терапия (АТТ) связана с гепатотоксичностью на 10%. Гепатотоксичность требует отмены, модификации и последовательного повторного введения для достижения излечения от туберкулеза. Использование таких гепатотоксических препаратов при циррозе или запущенном заболевании печени является проблемой.Пациенты с циррозом и туберкулезом имеют значительно более низкое завершение АТТ на основе рифамипицина + изониазида, более высокую гепатотоксичность и более высокую смертность. Рекомендуемая АТТ у детей с циррозом класса А такая же, как и у пациентов без цирроза, но требуется строгое наблюдение. Пиразинамида можно избежать. У детей класса B следует избегать пиразинамида, можно избегать изониазида с рифамипицином. Изониазид или рифамипицин с этамбутолом и хинолоном можно использовать от 12 до 18 месяцев. У детей класса C этамбутол, хинолон и одно средство второго ряда могут использоваться в течение 12–18 месяцев [2, 14, 17–19].
|
Противогрибковые препараты, такие как кетоканозол, пациенты с микотоксикозолом и гепатотоксичными препаратами, которые применялись вместе с микотоксичными препаратами, такими как кетоканозол, и гепатотоксикозол. цирроз, но рекомендуется контролировать концентрацию препарата в сыворотке крови.У пациентов с тяжелым циррозом печени и / или ассоциированной почечной недостаточностью дозу метронидазола уменьшают на 50%. Нет информации о безопасном применении нитрофурнтоина, хлорамафеникола, фузидата натрия и пиразинамида, но они потенциально токсичны, поэтому избегайте их использования при заболеваниях печени [14] (Таблицы 2 и 3).
| |||||||||||||||||||||||||||||||||||||||

 Общественные организации ведут борьбу любыми доступными методами — но объемы потребления спиртных напитков в Украине неуклонно растут. Более того, серьезной проблемой становится женский алкоголизм, в сети пагубной зависимости попадают дети и подростки. Мы много спорим о том, связана ли эта тенденция с ментальностью наших людей, с неадекватными социально-экономическими условиями жизни или с массовой рекламой алкогольных напитков в СМИ, — ситуация от этого, к сожалению, не улучшается.
Общественные организации ведут борьбу любыми доступными методами — но объемы потребления спиртных напитков в Украине неуклонно растут. Более того, серьезной проблемой становится женский алкоголизм, в сети пагубной зависимости попадают дети и подростки. Мы много спорим о том, связана ли эта тенденция с ментальностью наших людей, с неадекватными социально-экономическими условиями жизни или с массовой рекламой алкогольных напитков в СМИ, — ситуация от этого, к сожалению, не улучшается.