Болезнь Крона — диагностика и лечение | Многопрофильная частная клиника «Оберіг»
ПРЕИМУЩЕСТВА ДИАГНОСТИКИ И ЛЕЧЕНИЯ БОЛЕЗНИ КРОНА В УНИВЕРСАЛЬНОЙ КЛИНИКЕ «ОБЕРІГ»
- Увеличительная колоноскопия с использованием хромоскопии и узкоспектрального освещения слизистой оболочки белым светом (NBI — хромоскопия). Только при сочетании этих методов исследования можно увидеть участки предраковых изменений кишечника, которые часто встречаются у пациентов с болезнью Крона.
- Собственный патогистологический центр с опытным гистологом, что позволяет правильно диагностировать изменения слизистой оболочки кишечника, выбрать оптимальную тактику наблюдения (число и время колоноскопий, гистологических исследований), а также адекватную стратегию лечения.
- Высокоспециализированные радиологические методы (МРТ, МСКТ), с помощью которых диагностируют различные изменения стенки кишки, осложнения болезни Крона (абсцессы, свищи и т.д.). Возможность осмотра тонкой кишки при контрастировании per os (пероральный прием контраста).

- Высокопрофессиональная команда специалистов (клиницисты, эндоскописты, гистологи, радиологи), которые своевременно и быстро выбирают тактику лечения.
Болезнь Крона – это хроническое рецидивирующее воспалительное заболевание кишечника. На протяжении всей желудочно-кишечной трубки пищеварительной системы наблюдается отек, образование язв, абсцессы и свищи, рубцевание и сужение просвета кишки.
Причины болезни Крона остаются до сих пор неизвестными. Существует несколько гипотез. Согласно одной из них иммунная система неадекватно реагирует на нормальную микрофлору кишечника, вызывая воспаление. Некоторые ученые считают, что причина заболевания – бактериальная или вирусная инфекция. Болезнь Крона имеет генетическую предрасположенность. Человек имеет повышенный риск, если у него есть близкий родственник, страдающий этим заболеванием. Болезнь Крона может развиться в любом возрасте, но чаще всего возникает у пациентов в возрасте 15-40 лет.
СИМПТОМЫ И ПРИЗНАКИ БОЛЕЗНИ КРОНА
Основные симптомы болезни Крона – боль в животе и диарея (иногда с примесью крови). Некоторые пациенты опорожняют кишечник до 10-20 раз в день. Еще один признак болезни Крона – потеря веса. Другие проявления болезни Крона включают язвы во рту, стриктуры (сужение кишечника), анальные трещины и свищи между органами. У некоторых пациентов заболевание протекает маловыраженно. Бывают длительные периоды без симптомов (ремиссия). Обострение может быть вызвано инфекциями, гормональными изменениями и курением. Острое течение болезни Крона сопровождается сильной болью в животе, лихорадкой, рвотой, тахикардией.
Некоторые пациенты опорожняют кишечник до 10-20 раз в день. Еще один признак болезни Крона – потеря веса. Другие проявления болезни Крона включают язвы во рту, стриктуры (сужение кишечника), анальные трещины и свищи между органами. У некоторых пациентов заболевание протекает маловыраженно. Бывают длительные периоды без симптомов (ремиссия). Обострение может быть вызвано инфекциями, гормональными изменениями и курением. Острое течение болезни Крона сопровождается сильной болью в животе, лихорадкой, рвотой, тахикардией.
Заболевание ухудшает усвояемость питательных веществ в кишечнике. Поэтому пациенты часто испытывают нехватку витамина B12, фолиевой кислоты и т.д. Некоторые из них страдают анемией из-за кровотечения и воспаления кишечника.
Поскольку болезнь Крона связана с нарушениями работы иммунной системы, могут возникать симптомы за пределами желудочно-кишечного тракта, например, боли в суставах, поражения глаз (ирит, увеит, эписклерит) и др.
ДИАГНОСТИКА БОЛЕЗНИ КРОНА
Обследование при подозрении на болезнь Крона включает колоноскопию с обязательной биопсией измененных участков кишечника. Полученный материал отправляется на гистологическое исследование, по результатам которого может быть поставлен точный диагноз.
Полученный материал отправляется на гистологическое исследование, по результатам которого может быть поставлен точный диагноз.
Эндоскопические исследования наиболее информативны при диагностике этого заболевания. Для определения сужения просвета кишечника, изменений кишечной стенки, свищей и абсцессов используется радиологическое исследование с применением контраста.
Врач назначает лабораторные анализы кала для выявления крови и признаков воспаления, общий анализ крови. Задача дифференциальной диагностики болезни Крона – исключить заболевания с похожими симптомами, например, язвенный колит и дивертикулит.
Длительное течение болезни Крона (более 8 лет) повышает риск рака кишечника. Поэтому пациентам необходимо проходить регулярный скрининг, чтобы выявить злокачественную опухоль на ранней стадии, когда она хорошо поддается лечению.
Диагноз «болезнь Крона» меняет жизнь человека. Поэтому для него чрезвычайно важна поддержка близких, общение с другими людьми, страдающими этим заболеванием. Хотя болезнь Крона – неизлечима, при адекватной врачебной помощи пациенты могут вести нормальный образ жизни, работать, учиться, путешествовать, заводить семью и детей.
Хотя болезнь Крона – неизлечима, при адекватной врачебной помощи пациенты могут вести нормальный образ жизни, работать, учиться, путешествовать, заводить семью и детей.
ЛЕЧЕНИЕ БОЛЕЗНИ КРОНА
Задача терапии болезни Крона – остановить воспаление кишечника и предотвратить обострения, продлевая ремиссию. При заболевании средней тяжести используют аминосалицилаты и другие препараты для снижения воспаления.
Если болезнь Крона протекает тяжело, подключают глюкокортикоиды, иммуносупрессоры, биопрепараты – новейший класс лекарственных средств, которые содержат антитела к определенным молекулам, вызывающим воспаление.
Когда состояние пациента стабилизируется, назначается лечение для профилактики обострений болезни Крона. Это позволяет держать заболевание под контролем и достичь длительной ремиссии. Кроме того, пациент должен обязательно бросить курить, придерживаться правильного питания и заниматься физической активностью. При лечении болезни Крона хирургия задействуется, когда препараты не помогают, или возникают осложнения (кишечная непроходимость, стриктуры, свищи, абсцессы, перфорация стенки кишечника с развитием перитонита).
Операция – не панацея, после удаления пораженного участка кишечника заболевание может рецидивировать. Тем не менее, некоторым пациентам хирургическое вмешательство позволяет значительно улучшить качество жизни, уменьшить необходимость постоянного приема лекарств.
Для диагностики и лечения болезни Крона обращайтесь к специалистам Гастроцентра Универсальной клиники «Оберіг». В отделении эндоскопии и малоинвазивной хирургии имеется оборудование для проведения илеоколоноскопии, которая позволяет осмотреть от 5 до 100 см тонкой кишки.
Часто этот отдел кишечника остается необследованным. Но, в большинстве случаев, именно в нижней части тонкой кишки начинает развиваться болезнь Крона. Поэтому проведение илеоколоноскопии очень важно. Процедура обязательно сопровождается биопсией, после которой можно поставить окончательный диагноз.
Берегите свое здоровье! Запишитесь на прием в Гастроцентр Универсальной клиники «Оберіг», позвонив по телефону:
(044) 521 30 03
(PDF) Болезнь Крона у детей и подростков (клиническая лекция)
489
«Педиатрия. Восточная Европа» 2017, том 5, № 4
Восточная Европа» 2017, том 5, № 4
Обзоры. Лекции
ЛИТЕРАТУРА
1. Forbs A., Misievich Dzh., Kompton K., Levin M., Kuraishi M., Rubin S., Tuluvat P. (eds.) (2010) Atlas klinicheskoi
gastroenterologii [Atlas of clinical gastroenterology]. M.: Rid Elsiver, 392 p. (in Russian)
2. (2010) Bolezn’ Krona u detei i podrostkov [Crohn’s disease in children and adolescents]. Klinicheskie rekomendatsii
po diagnostike i lecheniyu [Clinical practice guidelines for the diagnosis and treatment of]. M., 15 p.
3. Vodilova O., Kurohtina N., Lebedeva S., Mazanova L. (2005) Vozrastnie osobennosti klinicheskih proyavlenii
bolezni Krona u detei [Age peculiarities of clinical manifestation of Crohn’s disease in children]. RMZH,
vol.13, no 3, pp.173–181.
4. Livzan M., Makeikina M. (2010) Vospalitel’nie zabolevaniya kishechnika: sovremennie aspekti diagnostiki i
lecheniya [In ammatory bowel disease: current aspects of diagnosis and treatment]. Gastroenterologiya,
Gastroenterologiya,
no2, pp.14–19.
5. Grigor’eva G., Meshalkina N. (2007) Bolezn’ Krona [Crohn’s Disease]. M.: Izdatel’stvo «Meditsina», 184 p.
(in Russian)
6. Grona V., Litovka V., Gun’kin A. (2009) Ob osobennostyah kliniki i diagnostiki bolezni Krona u detei. Zdorov’e
rebenka, vol. 2, no17, pp.7–15.
7. Denisova M., Chernega N., Muzika N., Diba M., Zadorozhnaya T., Archakova T. (2013) Klinicheskie osobennosti
i e ektivnost’ patogeneticheskoi terapii bolezni Krona u detei [Clinical peculiarities and the e ectiveness of
pathogenetic therapy of Crohn’s disease in children]. Suchasna gastroenterologіya, vol. 1, no69, pp.66–71.
8. Vorob’ev G. (2008) Nespetsi cheskie vospalitel’nie zabolevaniya kishechnika [Nonspeci c in ammatory bowel
disease]. M.: Miklosh, 400 p. (in Russian)
9. Denisova M., Chernega N., Beba Yu. (2012) Novie vozmozhnosti v lechenii hronicheskih nespetsi cheskih
zabolevanii kishechnika u detei. Sovremennaya pediatriya, vol. 4, no44, pp.153–155.
Sovremennaya pediatriya, vol. 4, no44, pp.153–155.
10. Zaharova I., Korovina N., Kopeikin V. (2009) Sovremennie predstavleniya o hronicheskih vospalitel’nih
zabolevaniyah tolstoi kishki u detei. Chast’ 1 [Modern understanding of chronic in ammatory diseases of
the colon in children. Part 1]. Vopr praktich pediatrii, vol.4, no1, pp.39–45.
11. Lizvan M., Makeikina M. (2012) Vospalitel’nie zabolevaniya kishechnika: sovremennie aspekti diagnostiki i
lecheniya [In ammatory bowel disease: current aspects of diagnosis and treatment]. Gastroenterologiya,
no 2, pp.4–9.
12. Mazankova L., Halif I., Vodilova O. (2008) Bolezn’ Krona u detei. Monogra ya [Crohn’s disease in children.
Monograph]. 96p. (in Russian)
13. Mak D., Lenton S., Map. (2007) Laboratornie pokazateli u detei s vpervie ustanovlennim diagnozom
vospalitel’nih zabolevanii kishechnika [Laboratory parameters in children with newly diagnosed
in ammatory bowel disease]. Pediatriya, vol. 119, no6, pp.11–13.
Pediatriya, vol. 119, no6, pp.11–13.
14. Maidannik V., Korneichuk V., Haitovich N., Saltikova G. (2009) Zabolevaniya kishechnika u detei [Bowel
disease in children]. K.: VB «Avanpost-Prim», 487 p. (in Ukrainian)
15. (2009) Prakticheskie rekomendatsii Vsemirnoi gastroenterologicheskoi organizatsii. Vospalitel’naya bolezn’
kishechnika: global’nie perspektivi [Practical guidelines the world gastroenterology organization.
In ammatory bowel disease: a global perspective]. 21p.
16. Rachkova N., Havkin A. (2005) Bolezn’ Krona [Crohn’s disease]. RMZH, vol.13, no 18, pp.1202–1208.
17. Rivkin V., Kapuller L. (2012) Spornie i nereshennie voprosi di erentsirovki yazvennogo kolita i bolezni
Krona [Controversial and unresolved issues, di erentiation of ulcerative colitis and Crohn’s disease].
Gastroenterologiya, no 1, pp.18–23.
18. Tat’yanina O., Potapov A., Namazova L. (2008) Markeri kishechnogo vospaleniya pri zabolevaniyah
kishechnika. Obzor literaturi [Markers of intestinal in ammation in bowel diseases. A review]. Pediatrich.
Obzor literaturi [Markers of intestinal in ammation in bowel diseases. A review]. Pediatrich.
farmakol., vol.5, no3, pp.39–45.
19. Kornienko E., Lomakina E., Zaletova N., Fadina S. (2010) Topicheskie steroidi v lechenii vospalitel’nihzabolevanii
kishechnika u detei [Topical steroids in the treatment of in ammatory bowel diseases in children].
Gastroenterologiya Sankt-Peterburga, no1, pp.2–6.
20. Halif I., Loranskaya I. (2004) Vospalitel’nie zabolevaniya kishechnika (nespetsi cheskii yazvennii kolit i bolezn’
Krona): klinika, diagnostika i lechenie [In ammatory bowel disease (ulcerative colitis and Crohn’s disease):
clinical features, diagnosis and treatment]. M.: Miklosh, 88p. (in Russian)
21. Zagorskii S., Belyaeva L. (2007) Hronicheskie vospalitel’nie zabolevaniya kishechnika u detei i podrostkov
(sovremennii podhod k diagnostike, lecheniyu i reabilitatsii): Uchebno-metodicheskoe posobie [Chronic
in ammatory bowel disease in children and adolescents (a modern approach to the diagnosis, treatment
and rehabilitation): textbook]. Minsk: BelMAPO, 29p. (in Russian)
Minsk: BelMAPO, 29p. (in Russian)
Болезнь Крона: Причины болезни Крона,Иммунологическая теория,Влияние внешней среды
Болезнь Крона считается редким заболеванием, поэтому его диагностировать достаточно трудно, часто врачи принимают его за язвенный колит. Болезнь поражает толстую и тонкую кишку, а также другие отделы пищеварительной системы. При данном диагнозе происходит острое воспаление тканей в полости кишечника и образование язв, рубцов и других повреждений.
По историческим данным эта болезнь была тщательно исследована врачом Б.Б. Кроном, окончательные медицинские данные, когда крона болезнь стала известна, это 1932 год. Гранулематозный колит, энтерит, эзофагит, гастрит, илеит, проктит, сигмоидит – это группа наименований относятся к болезни Крона. К сожалению, этиологический фактор не установлен, что осложняет процесс лечения.
Известно, что в тесном контакте или параллельно развивается с воспалительными болезнями типа неспецифического язвенного колита. В процессе вовлекается иммунологическая система – вырабатываются антиген антитела агрессивного порядка. Они и создают патологическую картину с множеством гранулематозных язв, сопровождающихся кровотечением. Ремиссии и рецидивы – две составляющие болезни Крона.
В процессе вовлекается иммунологическая система – вырабатываются антиген антитела агрессивного порядка. Они и создают патологическую картину с множеством гранулематозных язв, сопровождающихся кровотечением. Ремиссии и рецидивы – две составляющие болезни Крона.
Регион распространенности по статистическим данным особой границы не имеет и болезнью крона может болеть всякий человек имеющий предрасположенность к этому. Поражает болезнь взрослое население и детей. Обычно патология начинает проявляться в возрасте 20 – 35 лет или же 50 – 65 лет. В детском возрасте болезнь Крона протекает тяжело и с большими осложнениями. По континентному распространению, первое место занимает Африка и восточные страны. Не миновала патология Крона и Соединенные Штаты Америки, а также Европу.
Причины болезни Крона
Учеными до сих пор не установлены причины болезни Крона, существует несколько предположений на этот счет. Данное явление может быть вызвано инфекцией, так как антибактериальное лечение помогает при данном диагнозе. Другая версия предполагает, что болезнь Крона развивается из-за неправильной работы иммунной системы организма. Происходят аутоиммунные процессы, провоцирующие выработку антител против тканей органов пищеварительной системы, нарушаются защитные механизмы иммунитета, в результате чего развивается болезнь. Большую роль играет наследственный фактор. В семье, где были случаи данного заболевания, велика вероятность ее возникновения у прямых и дальних родственников.
Другая версия предполагает, что болезнь Крона развивается из-за неправильной работы иммунной системы организма. Происходят аутоиммунные процессы, провоцирующие выработку антител против тканей органов пищеварительной системы, нарушаются защитные механизмы иммунитета, в результате чего развивается болезнь. Большую роль играет наследственный фактор. В семье, где были случаи данного заболевания, велика вероятность ее возникновения у прямых и дальних родственников.
Среди косвенных причин болезни Крона выделяют:
- хронические заболевания пищеварительной системы;
- вирусные инфекционные заболевания;
- аллергия на продукты питания;
- стрессы и постоянные психические нагрузки;
- регулярное курение.
По мере исследования патологии были выдвинуты три главных научных гипотезы:
Иммунологическая теория
Бактерии, вирусы и грибковая инфекция, поражая желудочно-кишечный тракт, активируют макрофаги, которые в свою очередь уничтожают все эти патогенные факторы вызывающие болезнь.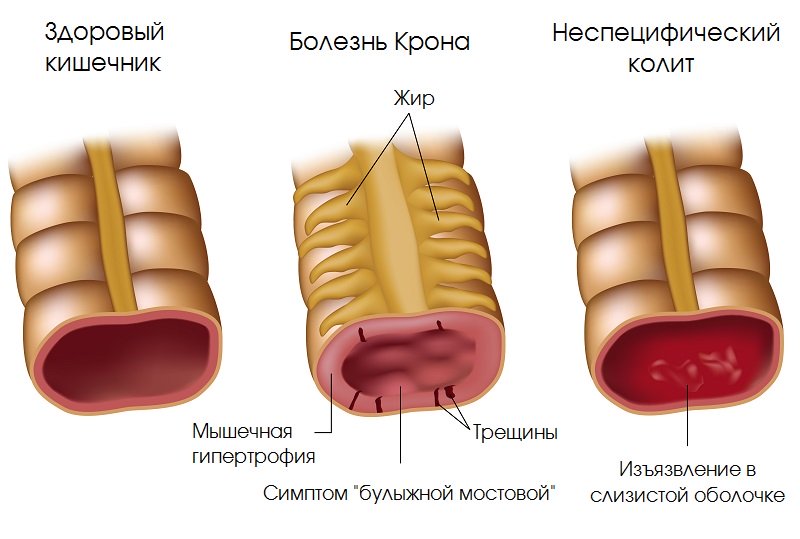
Наследственная теория
При долголетнем исследовании болезни Крона были найдены повреждения на генетическом уровне, эти гены способны самостоятельно решать какие из микробов, вирусов и бактерий предстоит уничтожению. В случае мутациоонности этих генов ситуация усугубляется и они способствуют развитию воспалительных болезней кишечника и гранулематозной патологии Крона. Этот процесс является наследственным, а это значит, что передается из поколения в поколение.
Влияние внешней среды
Внешние факторы поступают как провокация или импульс к запуску болезни Крона. В список этих факторов входят:
В список этих факторов входят:
- продукты;
- возбудители инфекционно-воспалительного процесса;
- долгое употребление лекарственных веществ;
- алкоголь, никотин и наркотические средства;
- отравление тяжелыми металлами и химическими веществами;
- радиация.
Симптомы болезни Крона
Симптомы болезни Крона у взрослых и в детском периоде могут проявляться по-разному в зависимости от развития заболевания. К ним относят боли в желудке, расстройство кишечника, кровотечения. Часто возникают анальные и перианальные трещины, стриктуры отделов кишечника, наружные и внутренние свищи, абсцессы в брюшной полости. Заболевание может приводить к осложнениям из-за поражения полости кишечника, к которым относят разрушение тканей толстой кишки, обширное кровотечение кишечника.
На начальном этапе среди симптомов болезни Крона выделяют повышение температуры, слабость, резкое снижение веса, так как в кишечнике происходит воспалительный процесс и нарушается иммунная система.
При болезни Крона человек сильно худеет, так как снижается аппетит, возникают боли в животе, нарушается процесс всасывания питательных веществ и их переработки. При этом могут наблюдаться различные нарушения обмена веществ в виде анемии, повышенного выделения жира при естественном процессе, авитаминоза, гипокальциемии, нехватке других микроэлементов.
Характерным симптомом болезни Крона является боль в животе и наблюдается в 85-90% случаев. Воспаление при заболевании происходит в терминальной части подвздошной кишки, поэтому у человека возникает регулярная боль в нижнем правом отделе живота, поэтому часто бывает похожа на острый аппендицит или непроходимость кишечника. У некоторых пациентов боль может проявляться умеренно, при этом ощущается дискомфорт, тяжесть и вздутие живота, умеренная боль в виде схваток, нарастающая при неправильном питании.
Не менее важным признаком болезни Крона выступает диарея, встречающаяся в 90% случаев. Она проявляется не так выражено, как во время язвенного колита. Стул может наблюдаться 5 раз в течение дня, при колитах он доходит до 10 раз в день. Кал может быть кашицеобразным. Если же воспалительные процессы происходят только в тонкой кишке, стул бывает жидким и водянистым. При более тяжелом воспалительном процессе и поражении возникает тяжелая диарея.
Для болезни Крона характерно образование анальных трещин и свищей. Язвы и трещины анального канала могут проявляться сами, так и вместе с поражением кишечника, особенно толстой кишки. Анальные трещины во время данного заболевания медленно и болезненно заживают. Свищи образуются в прямой кишке из-за вскрытия перианальных или ишиоректальных гнойных процессов.
Диагностика болезни Крона
Чтобы подтвердить симптомы болезни Крона и назначить лечение, необходимо провести обследование. Диагностика болезни Крона включает множество методов, чаще рентген и эндоскопическое исследование с биопсией. Они позволяют выявить воспалительный процесс в одной или нескольких частях пищеварительного тракта, который может затрагивать все слои стенок кишечника. Современная медицина предлагает проведение теста на болезнь Крона, представляющего собой выявление антител к Saccharomycescerevisiae, которые подтверждают диагноз заболевания.
Они позволяют выявить воспалительный процесс в одной или нескольких частях пищеварительного тракта, который может затрагивать все слои стенок кишечника. Современная медицина предлагает проведение теста на болезнь Крона, представляющего собой выявление антител к Saccharomycescerevisiae, которые подтверждают диагноз заболевания.
Пациенту проводят анализ кала, чтобы обнаружить наличие лейкоцитов. Если они обнаружены, значит в кишечнике происходит воспалительный процесс. При диарее могут исследовать кал на наличие кишечных инфекций, яиц гельминтов и клостридий, простейших. В диагностику болезни Крона включают рентген с контрастным веществом, позволяющий точно определить локализацию воспалительного процесса. Тонкая кишка исследуется с помощью бария, который вводится с помощью зонда в двенадцатиперстную кишку.
Методы исследования болезни Крона включают сцинтиграфию с мечеными лейкоцитами, которая отличает воспалительный процесс от невоспалительного. Она применяется в том случае, если рентген не позволяет определить причину заболевания. Диагностика с помощью эндоскопии верхнего или нижнего отдела желудочно-кишечного тракта позволяет подтвердить наличие болезни Крона и определить место поражения. Метод колоноскопии позволяет определить у пациентов после операции состояние анастомозов, вероятность повторного заболевания и эффективность лечения. Болезнь Крона можно подтвердить с помощью биопсии, она позволяет
Диагностика с помощью эндоскопии верхнего или нижнего отдела желудочно-кишечного тракта позволяет подтвердить наличие болезни Крона и определить место поражения. Метод колоноскопии позволяет определить у пациентов после операции состояние анастомозов, вероятность повторного заболевания и эффективность лечения. Болезнь Крона можно подтвердить с помощью биопсии, она позволяет
Лечение болезни Крона
Специальных лекарств при болезни Крона на сегодняшний день не разработано. Лечение болезни Крона направлено на устранение неприятных симптомов и на предупреждение возможных осложнений. Чаще всего оно бывает комплексным и может включать различные методы. Как можно лечить болезнь Крона:
- Поддержание правильного питания. Роль диеты в лечении заболевания достаточно велика, так как от нее зависит состояние пищеварительной системы. При болезни Крона наблюдается высокая непереносимость лактозы, поэтому пациент должен исключить молоко, а молочно-кислые продукты употреблять полезно.
 При поражении толстой кишки назначается диета, включающая большое количество растительных волокон (овощи, зерновые). При риске развития кишечной непроходимости такое питание запрещается. После удаления части тонкой кишки снижается правильное переваривание жиров. В данном случае питание должно исключать цельные жиры.
При поражении толстой кишки назначается диета, включающая большое количество растительных волокон (овощи, зерновые). При риске развития кишечной непроходимости такое питание запрещается. После удаления части тонкой кишки снижается правильное переваривание жиров. В данном случае питание должно исключать цельные жиры. - Противовоспалительные препараты. В лечении болезни Крона широко применяют производные 5-аминосалициловой кислоты. Препараты этой группы обладают противовоспалительным эффектом и успешно применяются при поражениях толстого и тонкого кишечника. Для исключения рецидива болезни в терапии применяются кортикостероидные препараты. При болезни Крона может проводиться лечение народными средствами. Оно включает в себя прием травяных сборов, снимающих воспаление в кишечнике и желудке: ромашки, зверобоя, подорожника, девясила и других.
- Лечение симптомов. Пациенту могут назначаться препараты от диареи, чтобы улучшить состояние и в некоторых случаях снизить развитие заболевания.
 При острой диарее питание не должно содержать клетчатки, продуктов, вызывающих брожение в кишечнике. Также назначаются препараты, регулирующие нормальный стул.
При острой диарее питание не должно содержать клетчатки, продуктов, вызывающих брожение в кишечнике. Также назначаются препараты, регулирующие нормальный стул. - При длительном лечении болезни Крона больному выписываются иммуномодулирующие средства. Данные препараты необходимы для снижения активности клеток иммуннитета и торможения развития воспаления в полости кишечника.
- При осложнениях и неэффективном лечении противовоспалительными препаратами при болезни Крона применяется хирургическое вмешательство. С помощью операции удаляется пораженный участок кишечника или осложнение после воспалительного процесса: стенозы, фистулы, участки скопления гноя. После хирургического вмешательства важно придерживаться строгого питания, принимать препараты для улучшения состояния, чтобы исключить рецидив заболевания.
Прогнозы при болезни Крона могут быть разными. При правильном лечении и достижении длительной ремиссии пациент может жить нормальной жизнью, женщина может планировать беременность, постоянно придерживаясь рекомендаций. Болезнь Крона полностью не вылечивается, поэтому важно соблюдать все советы врача. При тяжелых осложнениях состояние больного зависит от обширности поражения пищеварительной системы и возможности их вылечить.
Болезнь Крона полностью не вылечивается, поэтому важно соблюдать все советы врача. При тяжелых осложнениях состояние больного зависит от обширности поражения пищеварительной системы и возможности их вылечить.
Наша вкладка «Аптека» на сайте предназначена для поиска лекарств в аптеках Киева, в том числе и для лечения данного заболевания. Однако перед бронированием препаратов важно проконсультироваться в лечащим врачом.
Лечение болезни Крона у детей
- Главная >Детская больница >Детская гастроэнтерология >Болезнь Крона
Профессор Рон Шауль
Специалист в области детской гастроэнтерологии
Специализация:
ДЕТСКАЯ ГАСТРОЭНТЕРОЛОГИЯ гастроэнтерология
Что такое болезнь Крона?
При выборе протокола лечения болезни Крона у детей в клинике Рамбам всегда используют индивидуальный подход, позволяющий подобрать максимально эффективную схему лечения для каждого конкретного ребёнка./crohns-disease-symptoms-5b310ede0e23d90036925980.png) Особое внимание оказывается специфике работы с детьми и каждой возрастной группой, ведь положительные эмоции во многом помогают в борьбе с недугом. В совокупности с высокоточной современной аппаратурой, повышающей возможности ранней диагностики и высокой квалификацией израильских специалистов, в отделении детской гастроэнтерологии клиники Рамбам достигнуты одни из лучших показателей в лечении болезни Крона у детей, позволяющие значительно улучшить качества жизни пациентов и добиться максимальных сроков периода ремиссии.
Особое внимание оказывается специфике работы с детьми и каждой возрастной группой, ведь положительные эмоции во многом помогают в борьбе с недугом. В совокупности с высокоточной современной аппаратурой, повышающей возможности ранней диагностики и высокой квалификацией израильских специалистов, в отделении детской гастроэнтерологии клиники Рамбам достигнуты одни из лучших показателей в лечении болезни Крона у детей, позволяющие значительно улучшить качества жизни пациентов и добиться максимальных сроков периода ремиссии.
Симптомы болезни Крона у детей
Болезнь Крона — это прогрессирующее неспецифическое воспалительное заболевание слизистой оболочки пищеварительного тракта, которое может развиваться в самых разных отделах ЖКТ. У детей болезнь Крона встречается в любом возрасте, но наиболее часто с 13 до 20 лет.
Клиническая картина может варьировать от легкой до тяжелой формы, с постепенным или резким молниеносным началом. Часто болезнь имеет волнообразный характер течения с периодами ремиссии и рецидивов.
В период обострения могут быть следующие симптомы:
- Различной интенсивности боли или спазмы в животе.
- Диарея или жидкий стул.
- Кровь в стуле может быть ярко алой, тёмной или скрытой.
- Язвенная болезнь Крона — одна из форм проявления недуга. Начинается с маленьких язвочек кишечника, которые в конечном итоге разрастаются и объединяются в одну большую. В тяжелых случаях может быть прободение язвы. Иногда изъязвления могут появляться во рту.
- Потеря аппетита и истощение являются результатом болей в животе, поноса и плохой работы кишечника.
- Неспецифические симптомы: лихорадка, утомляемость, задержка развития ребёнка, артрит, конъюнктивит, воспаление желчных протоков и печени.
Диагностика болезни Крона у детей
В Израиле для диагностики болезни Крона используют самое современное оборудование и новейшие технологии, позволяющие точно определить тип, характер и локализацию поражённого участка.
- Колоноскопия — позволяет детально исследовать слизистую толстой кишки.
 Наличие гранулём позволяет дифференцировать болезнь Крона от неспецифического язвенного колита.
Наличие гранулём позволяет дифференцировать болезнь Крона от неспецифического язвенного колита. - Гибкая ректороманоскопия — позволяет исследовать сигмовидный отдел кишечника.
- Биопсия — гистологическое исследование материала, взятого из зоны поражения. Исследование позволяет точно определить тип заболевания и дифференцировать с раком.
- Эндоскопия — исследование верхних отделов ЖКТ при помощи гибкого эндоскопа.
- Капсульная эндоскопия — это новый метод исследования, при котором пациенту предлагают проглотить небольшую капсулу, снабжённую мини-камерой. Проходя по пищеварительному тракту, камера делает множество снимков и передаёт их на небольшой аппарат, прикреплённый на поясе пациента. Капсула выходит из организма естественным путём.
- Двухбаллонная эндоскопии — ещё один новейший метод исследования ЖКТ в труднодоступных местах, позволяющий более детально изучить область поражения и взять материал для биопсии. В Израиле двухбаллонная эндоскопия проводится в специальных эндоскопических центрах.

- КТ и МРТ — метод детального исследования организма, позволяющий получить информацию не только о ткани кишечника, но и за её пределами.
- Анализ кала на скрытую кровь.
- Анализ крови помогает определить наличие и степень выраженности анемии.
- Определение в крови ASCA (специфических антител IgG и IgA) — на сегодня используется редко, поскольку наличие этих антител не всегда указывает на болезнь Крона, как и отрицательный анализ на отсутствие этого заболевания.
Многие процедуры детям понадобиться пройти неоднократно, что часто вызывает у них страх, подавленность и массу других негативных эмоций. Лечение без боли – мечта каждого ребёнка и родителя. Клиника Рамбам является одной из немногих, работающей под девизом «Больница без боли» .
Лечение болезни Крона у детей
К сожалению, на сегодня нет терапии, позволяющей гарантировать сто процентное избавление от болезни Крона, как и универсального, подходящего для всех лечения. Целью терапии является снижение воспаления, снятие симптомов, улучшение долгосрочного прогноза и недопущение развития осложнений.
Консервативное лечение
Медикаментозная терапия является основным методом лечения болезни Крона. Выбор препаратов и курс приёма зависит от многих факторов.
- Противовоспалительные средства, как правило, назначают в первую очередь.
- Иммуннодепресанты могут быть использованы для подавления иммунного ответа с целью снижения воспаления.
- Кортикостероиды из-за большого количества серьёзных осложнений применяют только в стадии обострения или тяжёлых формах болезни.
- Антибиотики, хоть на сегодня и не имеется убедительных доказательств их эффективности при болезни Крона, тем не менее, отмечается улучшение состояния при наличии свищей и абсцессов.
- Другие лекарства для симптоматической помощи (антидиарейные, слабительные, обезболивающие, витамины, препараты железа и так далее).
Щадящая диета назначается практически всем пациентам с болезнью Крона, так как правильная система питания — это уже 50% лечения.
Хирургическое лечение
Оперативное лечение назначают в случае неэффективности других консервативных методов терапии. Обычно израильские специалисты стараются у детей проводить операции мини-инвазивными методами. Как правило, во время манипуляции удаляется часть с очагом воспаления, а образовавшиеся концы соединяются. В других случаях операция выполняются с целью дренажа абсцесса или ушивания свищей. Эффект от хирургического лечения носит временный характер, поэтому для снижения риска развития рецидива желательно сочетать лекарственную и оперативную терапии.
Обычно израильские специалисты стараются у детей проводить операции мини-инвазивными методами. Как правило, во время манипуляции удаляется часть с очагом воспаления, а образовавшиеся концы соединяются. В других случаях операция выполняются с целью дренажа абсцесса или ушивания свищей. Эффект от хирургического лечения носит временный характер, поэтому для снижения риска развития рецидива желательно сочетать лекарственную и оперативную терапии.
Ранние признаки дисбактериоза при болезни Крона, отсроченные симптомы дисбактериоза при язвенном колите
Международная группа ученых выдвинула гипотезу об этиологии хронических воспалительных заболеваний кишечника (ХВЗК): дисбактериоз кишечника у новорожденных приводит к болезни Крона, а развитие язвенного колита связано с регулярным нарушением баланса микробиоты.
Болезнь Крона и язвенный колит проявляются в подростковом или раннем юношеском периоде и могут быть обусловлены аберрантной иммунной реакцией, связанной с дисбактериозом кишечника, у субъектов с генетической предрасположенностью. У пациентов с ХВЗК наблюдается изменение соотношения микробных популяций, в частности при болезни Крона снижение разнообразия и численности бактерий Faecalibacterium prausnitzii (оказывающих противовоспалительное действие), а также повышение содержания Proteobacteria.
У пациентов с ХВЗК наблюдается изменение соотношения микробных популяций, в частности при болезни Крона снижение разнообразия и численности бактерий Faecalibacterium prausnitzii (оказывающих противовоспалительное действие), а также повышение содержания Proteobacteria.
Заболевания, обусловленные «западной» диетой
Клиническая картина двух ХВЗК указывает на то, что эти похожие заболевания имеют разную этиологию. Так, по результатам эпидемиологического наблюдения международная группа ученых выдвинула следующую гипотезу: воздействие на субъектов, ранее не получавших лечение, внешних факторов, которые способствуют развитию заболеваний кишечника («западная» диета), приводит к раннему началу язвенного колита, в то время как первые симптомы болезни Крона появляются лишь спустя годы.
Временные особенности дисбактериоза
Ученые считают, что риск развития болезни Крона связан с ранним нарушением состояния кишечной микробиоты. Дисбактериоз, возникший в перинатальном периоде в результате родов путем кесарева сечения, слишком частого купания или приема антибиотиков, нарушает механизмы формирования иммунной системы ребенка и тем самым создает условия для развития заболевания. Язвенный колит в свою очередь – это воспалительная реакция на постоянные нарушения баланса микробиоты при воздействии таких внешних факторов, как диета, антибиотикотерапия, отказ от курения, загрязнение…
Язвенный колит в свою очередь – это воспалительная реакция на постоянные нарушения баланса микробиоты при воздействии таких внешних факторов, как диета, антибиотикотерапия, отказ от курения, загрязнение…
Метаанализ для подтверждения гипотезы
Метаанализ подтвердил гипотезу ученых о высокой корреляции между родоразрешением путем кесарева сечения, чрезмерной гигиеной в младенческом возрасте, приемом антибиотиков и болезнью Крона, но связь между этими факторами риска и язвенным колитом установить не удалось. И все же данный вывод необходимо проверить. В этой связи целесообразно проводить проспективные исследования на выборке детей, которые были усыновлены из незападных стран, или пар, которые живут в условиях, предрасполагающих к CIBD. Если гипотеза верна, то в обеих группах будет выявлено больше случаев язвенного колита, чем болезни Крона.
Источники :
L. Beaugerie, E. Langhol, N. Nyboe-Andersen, et al. Differences in epidemiological features between ulcerative colitis and Crohn’s disease: The early life-programmed versus late dysbiosis hypothesis. Medical Hypotheses 115 (2018) 19–21.
Medical Hypotheses 115 (2018) 19–21.
ДИАГНОСТИКА И ЛЕЧЕНИЕ болезни Крона и язвенного колита | #05-06/01
Как провести дифференциальный диагноз болезни Крона, язвенного колита и синдрома раздраженной кишки?
Какие исследования должен провести врач общей практики?
Какие препараты следует использовать для лечения этих заболеваний?
| Рисунок 1. Воспаленная стенка кишечника при болезни Крона. После Второй мировой войны заболеваемость ею во многих регионах резко возросла. |
Лечение воспалительных заболеваний кишечника (ВЗК), как правило, приносит хорошие результаты, хотя их хроническая природа время от времени неизбежно вызывает замешательство и разочарование как больных, так и врачей.
Сейчас все шире используются иммуносупрессоры, что сопровождается повышением частоты осложнений, и появляются новые виды лечения, поэтому представляется целесообразным, чтобы значительная часть таких больных получала терапию под контролем гастроэнтеролога.
Врач общей практики должен уметь распознавать, в каких случаях тяжелого колита требуется экстренная госпитализация, так как это может спасти жизнь больного.
Многие пациенты с ВЗК, особенно с легким течением заболевания, получают лечение исключительно у врача общей практики, однако часто наилучшим подходом представляется совместное ведение таких больных с участием специалистов гастроэнтерологической клиники.
Внедрение более активного лекарственного и хирургического лечения позволило снизить смертность при этих заболеваниях. Однако еще предстоит доказать, насколько оправдают первоначальные надежды новые препараты, основанные на лучшем понимании иммунологических медиаторов воспаления кишечника.
В понятие ВЗК обычно включаются язвенный колит (ЯК) и болезнь Крона (БК), хотя под этим термином иногда подразумеваются и такие менее известные заболевания, как коллагенозный колит и эозинофильный колит.
ЯК и БК — это болезни северных стран, и они более распространены среди городского населения [1]. Однако за последние десятилетия заболеваемость ими возросла в Японии и в Южной Европе — параллельно повышению жизненного уровня.
Однако за последние десятилетия заболеваемость ими возросла в Японии и в Южной Европе — параллельно повышению жизненного уровня.
Влияние пола проявляется слабо: мужчины немного более предрасположены к ЯК, а женщины — к БК.
Наблюдается два пика заболеваемости: в возрасте 15–25 лет и 50–80 лет. У детей до 10 лет БК встречается редко, в то время как ЯК может наблюдаться в раннем младенческом возрасте. В Северной Европе приблизительные показатели заболеваемости ЯК и БК соответственно составляют 10 (распространенность 140) и 6 (распространенность 65) на 100 000 населения.
Эпидемиология ВЗК свидетельствует о том, что ЯК и БК являются отдельными патологическими состояниями с общим этиологическим фактором в виде обусловленной генетически, повышенной восприимчивости к некоему фактору окружающей среды. У родственников больного с ВЗК выше вероятность развития подобного заболевания (но не обязательно того же типа), и исследования монозиготных близнецов подтверждают существование генетического фактора.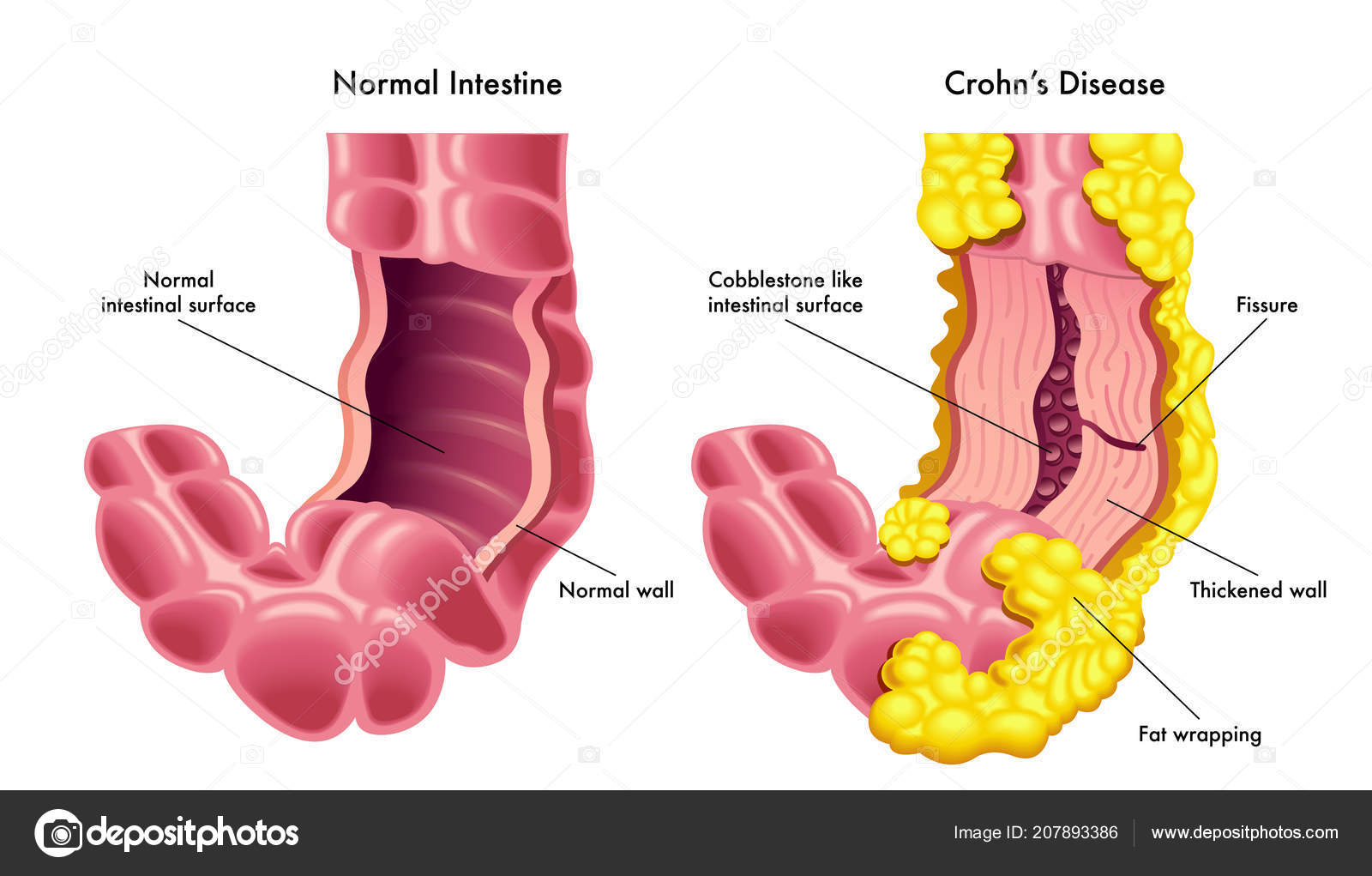
В настоящее время в Оксфорде и в других центрах проводятся исследования по выявлению в геноме различных локусов, обусловливающих такую воприимчивость. Выдвигались гипотезы о роли многих этиологических факторов в развитии ВЗК (в том числе табачного дыма, газированных напитков, зубных паст, оральных контрацептивов, кори и M. paratuberculosis), однако ни одна из них не получила широкого признания.
Представляется, что при таких заболеваниях по какой-то причине утрачивается толерантность слизистой кишечника к множеству бактериальных и пищевых антигенов и развивается неконтролируемый воспалительный процесс.
Симптомы и данные клинического обследования
| Рисунок 2. Язвенный колит. |
Проявления ЯК и БК отражают степень активности патологического процесса. При ЯК слизистая прямой и толстой кишки воспалена, покрыта поверхностными изъязвлениями, что вызывает боль в животе (нередко — левостороннюю), примеси крови и слизи в кале, диарею, часто сопровождаемую болями при дефекации и иногда — тенезмами.
Кроме того, часто наблюдаются общее недомогание, потеря аппетита и похудание. При пальпации весь живот может быть умеренно болезненным, ректальное исследование также нередко причиняет боли, при этом на перчатке остается кровь.
БК может вызывать колит и проявляться его симптомами (приблизительно в 30% случаев), но чаще она поражает дистальные отделы тонкого кишечника — либо в сочетании с колитом, либо без него.
В отличие от ЯК, БК способна поражать любой отдел желудочно-кишечного тракта — от рта до ануса, вызывая трансмуральное воспаление, ведущее к таким серьезным осложнениям, как стриктуры и свищи.
Если язвы заживают и оставляют после себя фиброзный стеноз, то появляются симптомы обструкции. Пациенты нередко указывают на определенное место, где временами возникают припухлость и боль. В правой подвздошной ямке может пальпироваться болезненное образование.
Абсцессы нередко приводят к формированию свищевых ходов между петлями кишечника или между кишкой и другими органами, такими как влагалище или мочевой пузырь. Состояние таких больных зачастую плачевное, так как они страдают от постоянных болей и системных симптомов, и заболевание у них течет более агрессивно. Часто наблюдаются анорексия, похудание и перемежающаяся лихорадка.
Состояние таких больных зачастую плачевное, так как они страдают от постоянных болей и системных симптомов, и заболевание у них течет более агрессивно. Часто наблюдаются анорексия, похудание и перемежающаяся лихорадка.
ВЗК обычно то обостряются, то затухают, с чередованием периодов ремиссии и рецидивов. Течение ЯК определяется, главным образом, распространенностью и тяжестью патологического процесса за первый год после постановки диагноза. У больных, у которых пять лет наблюдается слабовыраженный перемежающийся проктит, скорее всего, данное заболевание и дальше будет протекать подобным же образом.
И наоборот, риск колостомии наиболее высок в первый год, когда больные еще не успевают свыкнуться с мыслью, что у них ЯК, и тем большим шоком для них становится илеостомия.
Прогноз ЯК в настоящее время очень хороший. В недалеком прошлом смертность составляла 55 % за 15 лет, в настоящее же время за счет активного современного лечения, как медикаментозного, так и хирургического, этот показатель лишь немного превышает смертность в общей популяции.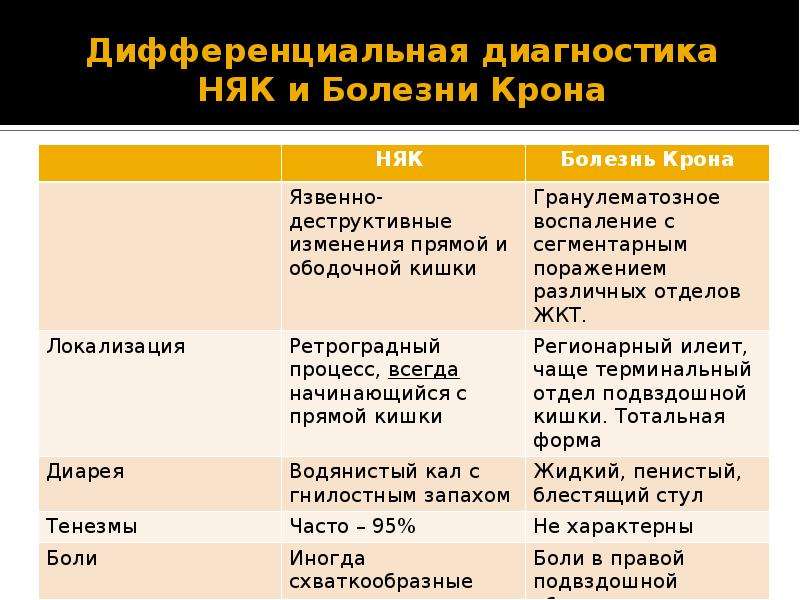 Однако в возрастной группе старше 60 лет прогноз менее благоприятен.
Однако в возрастной группе старше 60 лет прогноз менее благоприятен.
БК течет более тяжело и непредсказуемо, тем не менее соблюдается верным правило, что у большинства пациентов тип и тяжесть заболевания остаются такими же, как и при постановке диагноза.
При развитии фиброзных стриктур течение патологического процесса чаще доброкачественное, а при формировании абсцессов и свищей наблюдается тенденция к большей его агрессивности. У 1/2-2/3 больных с БК в конце концов возникает необходимость хирургического лечения, при этом частота повторных операций достигает 50%. Около 6% пациентов с БК погибают непосредственно от осложнений данной болезни [2].
Дифференциальная диагностика и методы исследования
У больных, поступающих с типичными проявлениями ВЗК, прежде всего следует исключать энтероколит инфекционной природы. Необходимо исследовать кал на наличие возбудителей родов Salmonella, Shigella, Campylobacter и Yersinia, а также на яйца глистов, цисты и паразиты.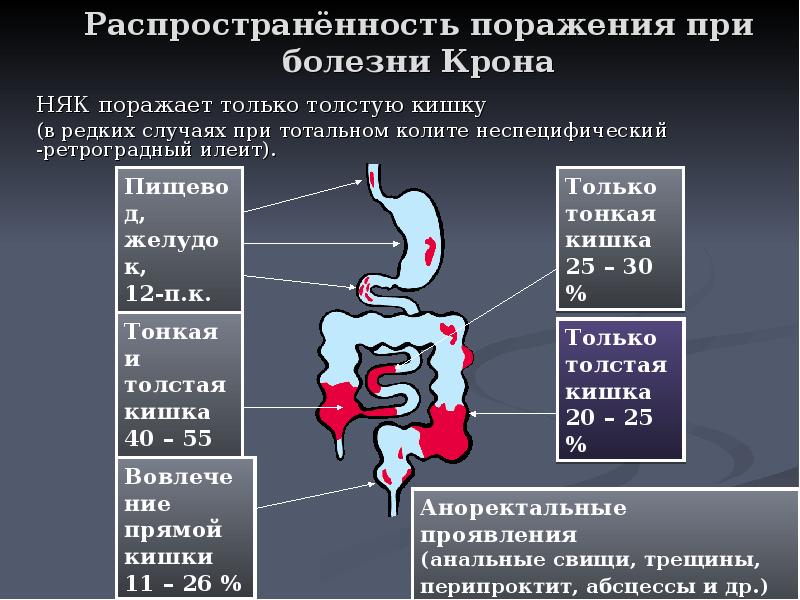 Псевдомембранозный колит, вызываемый Clostridium difficile, исключается тестом кала на токсин этого возбудителя.
Псевдомембранозный колит, вызываемый Clostridium difficile, исключается тестом кала на токсин этого возбудителя.
Тем не менее ВЗК может сосуществовать с кишечными инфекциями и даже провоцироваться ими, поэтому, если симптомы не купируются за две недели, необходимы дальнейшие исследования.
Иногда за ВЗК, особенно за БК можно принять ишемический колит либо острый или хронический лучевой колит. Лимфома, туберкулез кишечника и рак также входят в дифференциально-диагностический ряд.
У многих пациентов с синдромом раздраженной кишки (СРК) в конце концов приходится выполнять колоноскопию для исключения ВЗК — у этих двух патологических состояний имеются некоторые общие признаки. Конечно, примесь крови в кале не характерна для СРК. Другой, полезный для дифферециации признак — это наличие ночных симптомов, которые при СРК встречаются очень редко.
Ректороманоскопию и биопсию задней стенки прямой кишки необходимо проводить как можно раньше (в идеале — при первом обращении больного к врачу общей практики), так как в этом случае эффективное лечение может быть начато своевременно. Большинство пациентов, напуганных своим заболеванием и встревоженных кровотечением из прямой кишки, приходится успокаивать и убеждать в необходимости тщательного обследования, несмотря на то, что некоторые из применяемых диагностических методик крайне непривлекательны. Анализы крови важны для исключения анемии и для слежения за развитием заболевания, но они не способны существенно помочь в постановке самого диагноза. Тем не менее при болях в животе и поносе патологические изменения в этом анализе могут с большей вероятностью указывать на ВЗК, а не на СРК. Вполне достаточно провести общий анализ крови, определить СОЭ или С-реактивный белок, электролиты и показатели функции печени.
Большинство пациентов, напуганных своим заболеванием и встревоженных кровотечением из прямой кишки, приходится успокаивать и убеждать в необходимости тщательного обследования, несмотря на то, что некоторые из применяемых диагностических методик крайне непривлекательны. Анализы крови важны для исключения анемии и для слежения за развитием заболевания, но они не способны существенно помочь в постановке самого диагноза. Тем не менее при болях в животе и поносе патологические изменения в этом анализе могут с большей вероятностью указывать на ВЗК, а не на СРК. Вполне достаточно провести общий анализ крови, определить СОЭ или С-реактивный белок, электролиты и показатели функции печени.
При ЯК распространенность и тяжесть заболевания наиболее точно оцениваются при колоноскопии с биопсиями, которые берут для гистологического исследования из каждого отдела толстой кишки. Илиоколоноскопия также является хорошим методом диагностики БК и позволяет подтвердить этот диагноз гистологически; это единственный способ выявления на ранней стадии поражения подвздошной или толстой кишки при этом заболевании.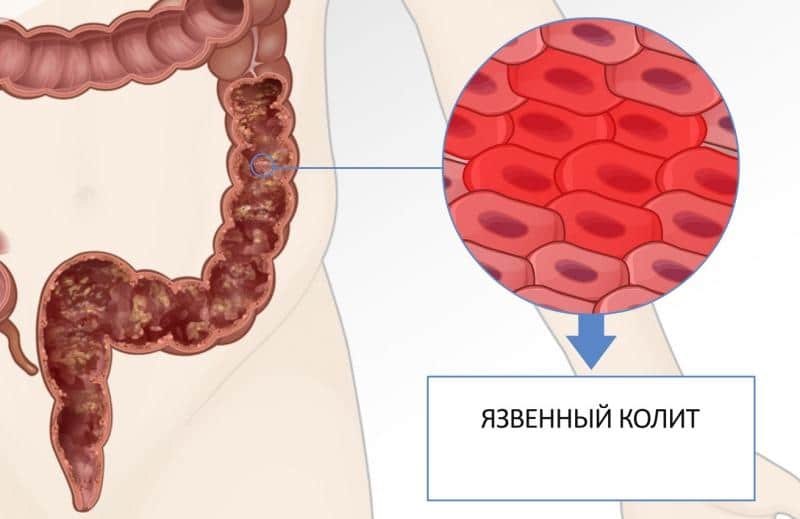 Рентгенологическое исследование с приемом внутрь сульфата бария в динамике помогает выявлять стриктуры тонкого кишечника и свищевые ходы при БК. Для выявления поражения толстой кишки все еще используется иригоскопия, но этот метод менее чувствителен, чем колоноскопия, особенно при слабо выраженном заболевании. Сканирование с использованием лейкоцитов, меченых технецием, — информативный метод оценки активности патологического процесса при динамическом наблюдении.
Рентгенологическое исследование с приемом внутрь сульфата бария в динамике помогает выявлять стриктуры тонкого кишечника и свищевые ходы при БК. Для выявления поражения толстой кишки все еще используется иригоскопия, но этот метод менее чувствителен, чем колоноскопия, особенно при слабо выраженном заболевании. Сканирование с использованием лейкоцитов, меченых технецием, — информативный метод оценки активности патологического процесса при динамическом наблюдении.
Отличить ЯК от БК не всегда просто. Их проявления по ряду признаков совпадают, поэтому БК, ограниченная прямой и сигмовидной кишкой, может напоминать ЯК. Иногда гистологическое исследование не позволяет поставить окончательный диагноз, и приблизительно в 10-15% случаев диагноз остается неуточненным, по крайней мере на какое-то время. Во многих из таких случаев при последующем наблюдении оказывается, что у больного БК.
Лечение
Учитывая вышесказанное, ситуацию облегчает то, что лечение ЯК и БК очень похоже, но в то же время этот факт может просто отражать ограниченность наших средств борьбы с этими заболеваниями.
Возможно, следующее поколение лекарственных препаратов позволит более дифференцированно подходить к лечению этих двух заболеваний.
Цель терапии при ВЗК состоит в облегчении симптомов, в индукции ремиссии и предотвращении рецидивов. В настоящее время медикаментозное лечение назначается по ступенчатой схеме.
Сульфасалазин и 5-аминосалицилаты (5-АСА)
Это противовоспалительные препараты, которые используются для лечения ВЗК слабой или умеренной активности, но более широкое распространение они нашли для поддержания ремиссии.
Они оказывают разностороннее действие на иммунную систему, в частности подавляют воспаление — как на поверхности эпителиальных клеток, так и на уровне метаболизма внутри них.
Сульфасалазин был впервые применен 50 лет назад, и он позволяет достичь ремиссию у 35-80% больных. При его использовании часто (у 20% пациентов) наблюдаются побочные эффекты, главным образом тошнота, рвота, головные боли и потеря аппетита, но этот препарат весьма дешев.
Нет нужды использовать новые препараты 5-АСА у остальных 80% больных, у которых при применении сульфасалазина не возникает существенных побочных действий. Исключение составляют, пожалуй, только молодые мужчины, так как сульфасалазин ухyдшает показатели спермограммы.
Сульфасалазин под действием бактерий расщепляется на сульфапиридин (который обусловливает большинство побочных действий) и активный компонент 5-АСА (месалазин — mesalazine), и поэтому высвобождается в толстой кишке.
Асакол (asacol) — заключенная в особую оболочку лекарственная форма месалазина, которая высвобождается при рН>7, и олсалазин (olsalazine) — димерная форма 5-АСА, расщепляемая бактериями, также действуют в дистальных отделах кишечного тракта.
Пентаса (pentasa) — микрогранулярная лекарственная форма месалазина — высвобождается на протяжении тонкого кишечника и толстой кишки; поэтому она более эффективна при БК с поражением подвздошной кишки. На практике пентаса может оказаться также наилучшим средством при ЯК с диареей, поскольку такие больные нередко отмечают выделение с калом неизмененных таблеток асакола.
На практике пентаса может оказаться также наилучшим средством при ЯК с диареей, поскольку такие больные нередко отмечают выделение с калом неизмененных таблеток асакола.
Балсалазид (balsalazide) — другое производное 5-АСА, которое оказалось эффективным при остром (умеренно тяжелом или тяжелом) ЯК и переносится лучше, чем месалазин [3]. Какой бы препарат ни выбрать, весь накопленный опыт показывает, что для подавления активного заболевания требуются значительные дозы (а именно 3,2-4,8 г в сутки).
Ректальные препараты месалазина дороги, но играют значительную роль в лечении упорного проктоколита. Наконец, препараты 5-АСА не лишены побочных эффектов: иногда они усиливают боль в животе и диарею; кроме того, в литературе имеется ряд сообщений о возникновении миокардита, нейропатии, панкреатита и нефротоксичности.
Кортикостероиды
При ЯК и БК кортикостероиды позволяют достичь ремиссии, однако они менее эффективны в ее поддержании.
При умеренно выраженном заболевании применяется преднизолон в дозах 30-40 мг, которые затем при положительном эффекте постепенно снижаются примерно до 10 мг. Затем еще более осторожно производится отмена этого препарата.
Длительная терапия кортикостероидами нежелательна, особенно у молодых пациентов. Это объясняется известными их системными эффектами, но эти недостатки могут быть в некоторой степени преодолены с помощью местно действующих препаратов при поражении дистальных отделов кишечника.
Другим способом ограничения системной токсичности является применение будесонида (budesonide), преимущество которого заключается в высоком сродстве к глюкокортикоидным рецепторам и в расщеплении значительного его количества при первом же прохождении через печень. Он выпускается в виде таблеток для постепенного высвобождения в подвздошной и слепой кишке.
Иммуносупрессоры
Азатиоприн (azathioprine) и в США — 6-меркаптопурин очень эффективны при хронических активных ВЗК, при которых не достигается ремиссии с помощью кортикостероидов, или при частых рецидивах.
Однако до наступления эффекта проходит значительное время (в среднем 12 недель), и примерно у 10% больных лечение приходится прекращать из-за таких побочных проявлений, как тошнота или рвота, панкреатит и угнетение кроветворения.
Имеется также повышенный риск инфекции (но не выше, чем при лечении стероидами) и небольшая вероятность развития риска новообразований.
Тем не менее азатиоприн в настоящее время все шире применяется для поддерживающей терапии при БК. В исследовании были получены обнадеживающие результаты: в группе, получавшей этот препарат, частота ремиссии составила 42%, а в группе, принимавшей плацебо, — всего 7%. Однако для такого эффекта требуются достаточные дозы (2 мг/кг в сутки). Преимущество применения циклоспорина состоит в быстром наступлении эффекта. Поэтому он используется по следующим показаниям: как средство быстрой помощи при острых, тяжелых формах БК и ЯК, при отсутствии облегчения от высоких доз кортикостероидов. И все же нефротоксичность этого препарата ограничивает его использование в других ситуациях.
И все же нефротоксичность этого препарата ограничивает его использование в других ситуациях.
В настоящее время несколько новых методик лечения проходят различные фазы клинических испытаний. Эти методики заключаются в применении моноклональных антител против отдельных цитокинов (таких, как IL-12, TNF-α и против рекомбинантных цитокинов (IL-10). Предварительные результаты показывают, что действие антител против TNF-α при БК может привести к достижению ремиссии длительностью несколько месяцев. Однако их применение ограничено необходимостью вводить препарат внутривенно и его высокой стоимостью. Талидомид — сильный ингибитор TNF-α — успешно применялся в лечении ВЗК. В настоящее время начинаются клинические испытания его новых аналогов, которые, как сообщается, не оказывают такого тяжелого действия, характерного для талидомида, как токсичность в отношении плода.
Другие подходы к лечению
Некоторые гастроэнтерологи в качестве препаратов первой линии лечения БК используют метронидазол и ципрофлоксацин. Часто достигаются ремиссии, но рецидивы наступают раньше. Питание элементными смесями оказалось успешным при ВЗК у детей, оно позволяет достигать ремиссии с той же частотой, что и при лечении кортикостероидами. Кембриджская исследовательская группа недавно сообщила о своих предварительных результатах, свидетельствующих об эффективности лечения БК с помощью элементных смесей. При этом в рацион постепенно вводят отдельные виды пищи, пока не обнаруживается тот продукт, который вызывает обострение заболевания. По некоторым данным, у ряда больных этим методом удалось добиться излечения. К сожалению, исключающие диеты редко приносят пользу при ВЗК, кроме тех немногих случаев, когда диета без молока и молочных продуктов может помочь при ЯК.
Часто достигаются ремиссии, но рецидивы наступают раньше. Питание элементными смесями оказалось успешным при ВЗК у детей, оно позволяет достигать ремиссии с той же частотой, что и при лечении кортикостероидами. Кембриджская исследовательская группа недавно сообщила о своих предварительных результатах, свидетельствующих об эффективности лечения БК с помощью элементных смесей. При этом в рацион постепенно вводят отдельные виды пищи, пока не обнаруживается тот продукт, который вызывает обострение заболевания. По некоторым данным, у ряда больных этим методом удалось добиться излечения. К сожалению, исключающие диеты редко приносят пользу при ВЗК, кроме тех немногих случаев, когда диета без молока и молочных продуктов может помочь при ЯК.
Важно обращать внимание на образ жизни больного. Очень трудно добиться того, чтобы у него стало меньше стрессов, но следует помнить, что стресс может играть значительную роль в развитии рецидивов как ЯК, так и БК. Представляется, что курение обладает защитным действием при ЯК, однако оно значительно ухудшает прогноз при БК, поэтому при этом заболевании больным надо настоятельно советовать бросить курить. Нестероидные противовоспалительные препараты часто вызывают рецидивы, и по возможности их следует избегать.
Нестероидные противовоспалительные препараты часто вызывают рецидивы, и по возможности их следует избегать.
Хирургическое лечение
Оперативное вмешательство показано при ЯК в тех случаях, когда колит носит молниеносный характер или если при длительном течении заболевания ремиссия не достигается, несмотря на применение лучших лекарственных средств. При БК, когда развиваются стеноз и обструкция, иногда приходится проводить стриктуропластику или резекцию. При этом заболевании хирургическое лечение может также заключаться в дренировании абсцессов или в наложении анастомозов в обход воспалительных масс или свищей.
Когда необходима госпитализация
Острый, тяжелый колит является показанием к немедленной госпитализации, к постельному режиму и к внутривенному введению кортикостероидов. Это означает, что госпитализировать следует любого больного с диагнозом язвенного колита, проявляющегося частым кровавым поносом (6 или более раз в день) и лихорадкой (более 37°С ) или тахикардией (более 90 в минуту). Анемия (гемоглобин менее 100 г/л), СОЭ более 30 мм/ч или альбумин менее 35 г/л считаются ценными дополнительными показателями тяжести приступа.
Анемия (гемоглобин менее 100 г/л), СОЭ более 30 мм/ч или альбумин менее 35 г/л считаются ценными дополнительными показателями тяжести приступа.
При умеренно выраженном заболевании лечение должно заключаться в оральном приеме кортикостероидов. Таких больных необходимо неотложно направлять в поликлинику при больнице. Легкие случаи следует лечить препаратами 5-АСА и/или ректальными препаратами стероидов (или ректальными формами 5-АСА).
В большинстве гастроэнтерологических клиник охотно консультируют также и легкие случаи, последующее же длительное наблюдение обычно ложится на плечи врачей общей практики. БК, кроме самых слабовыраженных ее форм, в идеале необходимо лечить в клинике, где имеется гастроэнтерологическая и хирургическая служба.
Литература
1. Shivananda S., Lennard-Jones J., Logan R., Fear N., Price A., Carpenter L., van Blankenstein M. Incidence of inflammatory bowel disease across Europe: is there a difference between north and south Results of the European Collaborative Study of Inflammatory Bowel Disease (EC-IBD). Gut, 1996; 39 (5): 690-697.
Gut, 1996; 39 (5): 690-697.
2. Inflammatory Bowel Disease, Allan, RN et al (eds). London: Churchill Livingstone, 1997.
3. Green J. R., Lobo A. J., Holdsworth C. D., Leicester R. J., Gibson J. A., Kerr G. D., Hodgson H. J., Parkins K. J. and Taylor M. D. Balsalazide is more effective and better tolerated than mesalamine in the treatment of acute ulcerative colitis. The Abacus Investigator Group. Gastroenterology 1998; 114 (1): 15–22.
Обратите внимание!
- Эпидемиология ВЗК свидетельствует о том, что ЯК и БК являются отдельными патологическими состояниями с общим этиологическим фактором в виде обусловленной генетически, повышенной восприимчивости к некоему фактору окружающей среды.
- Язвенный колит вызывает боль в животе (часто левостороннюю), примеси крови и слизи в кале, диарею, часто сопровождающуюся болями и иногда — тенезмами. Кроме того, нередко наблюдаются такие симптомы, как общее недомогание, потеря аппетита и похудание.

- Болезнь Крона может вызывать колит и проявляться его симптомами (приблизительно в 30% случаев), но чаще она поражает дистальные отделы тонкого кишечника — либо в сочетании с колитом, либо без него. В отличие от язвенного колита, болезнь Крона может поражать любой отдел желудочно-кишечного тракта — от рта до ануса, вызывая трансмуральное воспаление с двумя важными последствиями: стриктурами и свищами. Если язвы заживают и оставляют после себя фиброзный стеноз, то появляются симптомы обструкции. Пациенты нередко указывают на определенное место, где временами возникают припухлость и боль. В правой подвздошной ямке может пальпироваться болезненное образование.
- Воспалительные заболевания кишечника обычно то обостряются, то затухают, с чередованием периодов ремиссии и рецидивов.
- У многих пациентов с синдромом раздраженной кишки (СРК) в конце концов приходится выполнять колоноскопию для исключения воспалительных заболеваний кишечника — у этих двух патологических состояний имеются некоторые общие признаки.
 Конечно, примесь крови в кале не характерна для СРК. Другой, полезный для дифференциации признак — это наличие ночных симптомов, которые весьма редки при СРК.
Конечно, примесь крови в кале не характерна для СРК. Другой, полезный для дифференциации признак — это наличие ночных симптомов, которые весьма редки при СРК. - Ректороманоскопию и биопсию задней стенки прямой кишки необходимо выполнять как можно раньше (в идеале — при первом обращении больного к врачу), так как в этом случае эффективное лечение может быть начато безотлагательно.
- Лечение ЯК и БК во многом одинаково. Цель терапии при ВЗК состоит в облегчении симптомов, в индукции ремиссии и предотвращении рецидива. В настоящее время лекарственная терапия часто назначается по ступенчатой схеме.
Что сказать больному?
- У вас заболевание, которое будет продолжаться всю жизнь и которое пока невозможно полностью излечить.
- Иногда воспаление будет отступать, и вас при этом не будут беспокоить проявления заболевания. Такие периоды называются «ремиссиями». Наша задача состоит в том, чтобы ремиссии максимально продлить.

- Время от времени, иногда довольно долго, вам придется принимать противовоспалительные лекарства, чтобы достичь ремиссии и предотвратить рецидивы заболевания.
- Для женщин детородного возраста нет причин, по которым вам нельзя было бы забеременеть и иметь здорового ребенка.
- У некоторых больных беременность может привести к обострению заболевания, у других она, наоборот, улучшает состояние. Если возможно, заранее информируйте нас о планируемой беременности, чтобы мы могли подобрать безопасные для плода препараты.
- Последние несколько лет болезнь у вас протекала в мягкой форме, поэтому весьма вероятно, что она будет носить такой же характер и в будущем. Разумеется, мы будем продолжать тщательно наблюдать за ее течением, чтобы удостовериться в этом.
- У нас есть несколько листовок для больных, в которых вы можете найти более подробную информацию. Если у вас возникнут какие-либо вопросы, мы охотно ответим на них.
Больные с язвенным колитом
- В большинстве случаев заболевание протекает в легкой форме, для лечения которой достаточно приема таблеток.

- Приходится признать, что у небольшого числа больных язвенный колит приобретает тяжелую форму, из-за чего иногда приходится удалять толстую кишку. Это может означать, что у больного на кожу живота будет выведена подвздошная кишка (с калоприемником), но у таких пациентов позднее обычно удается восстановить непрерывность кишечника и естественное прохождение кишечного содержимого.
- При правильном лечении вам станет лучше, и вы сможете продолжать вести полноценную и активную жизнь.
- Если заболевание поражает всю толстую кишку, то приблизительно через 8-10 лет вам надо будет регулярно проводить колоноскопии — раз в год или раз в два года. Это делается для того, чтобы не пропустить редкие случаи развития раковых изменений на фоне длительного воспаления.
Пациенты с болезнью Крона
- Болезнь Крона у некоторых пациентов протекает довольно легко, в редких случаях — весьма тяжело, между этими двумя крайностями могут быть все оттенки «спектра» степени тяжести.

- В настоящее время с помощью лекарств и операций удается добиваться гораздо больших результатов лечения, чем раньше. Проводятся исследования по новым методикам терапии, которые позволят достичь дальнейших успехов.
- В газетах и по телевизору появляются сообщения о связи между болезнью Крона и корью, а также рассказы о роли бактерий, проникающих из организма коровы в молочные продукты. Эти сообщения представляют определенный интерес и активно проверяются учеными. Однако до сих пор нет убедительных доказательств, что эти факторы действительно вызывают болезнь Крона.
Очень важно, чтобы мы не теряли вас из поля зрения. Даже если проявления болезни вас сильно не беспокоят, вам нужно будет продолжать регулярно посещать врача.
Болезнь Крона побеждают профессионалы — ACIBADEM HEALTHCARE SERVICES
Болезнь Крона
входит в число сложных и опасных заболеваний желудочно-кишечного тракта. Хроническое
течение, атипичные, возникающие в любом сегменте пищеварительного тракта
воспалительные процессы, глубокие язвы, утолщения в слоях слизистой желудка –
далеко неполный перечень неприятностей, которые несет это заболевание.
Воспалительный процесс может возникнуть в любом отделе ЖКТ, но в большинстве случаев поражению подвержены тонкий и толстый кишечник. Однако иногда могут быть затронуты и другие органы – суставы, кожа, глаза, кровеносные сосуды. Заболевание может принять настолько острый характер, что больной будет нуждаться в постельном режиме или же пребывании в стационаре.
Болезнь Крона тяжело поддается лечению, особенно в запущенной стадии. Но, как сообщила профессор гастроэнтерологии Центра болезней и колитов Крона клиники Acıbadem Fulya Хюля Хамзаоглу, в настоящее время появились новые препараты, которые успешно с ней справляются. В частности, доктор подчеркнула: «Эта группа новых лекарств позволяет избежать длительной терапии кортикостероидами, которые опасны нежелательными последствиями. Важную роль играет ранняя диагностика – помогает уйти от многих неприятных, характерных для болезни Крона проблем».
Типичные признаки – боль в животе и диарея
Профессор гастроэнтерологии Хюля Хамзаоглу рассказала, что болезнь Крона сопровождается болевыми ощущениями в районе или пониже пупка. Обычно эти неприятные симптомы проявляются после принятия пищи. При стенозе кишечника у пациента наблюдаются сильные боли, рвота, запор. Кровь в стуле говорит о том, что болезнью затронута толстая кишка.
При обострении заболевания больной ощущает сильную усталость, могут быть приступы лихорадки. Снижение аппетита, потеря веса – также входят в перечень признаков болезни Крона. Если затрагивается анальное отверстие, то возможно образование трещины, свища, абсцесса. Но в ряде случаев болезнь может заявлять о себе абсолютно иными, не связанными с болью в животе и диареей симптомами.
Точная причина не известна…
Точные причины развития болезни Крона до сих пор не обнаружены. Одним из основных факторов считается генетический – часто страдают близкие родственники.
Важную роль играет иммунитет. У многих пациентов присутствуют аутоиммунные реакции, то есть иммунная система неправильно реагирует на микрофлору кишечника, воспринимает поступающую в него пищу как чужеродную, направляет на борьбу лейкоциты. Это приводит к воспалению кишечника, появлению эрозий и язв на слизистой. Есть предположения, что заболевание может иметь вирусную природу, а также быть спровоцировано неблагоприятной экологической обстановкой.
Профессор гастроэнтерологии Хюля Хамзаоглу делает акцент на здоровом образе жизни: «Отказ от курения не менее эффективен, чем медикаментозное лечение». Специалист рекомендует с осторожностью относиться к приему аспирина, антибиотиков, некоторых болеутоляющих и противозачаточных средств.
Успех зависит от качества лечения
Для каждого пациента курс лечения подбирается индивидуально, зависит от степени тяжести болезни, области поражения. Профессор гастроэнтерологии клиники Acıbadem Fulya Хюля Хамзаоглу объясняет: «Терапия обычно начинается с применения проверенных лекарственных препаратов. Если нет положительной динамики, то постепенно вводят новые лекарства. Вариант хирургического вмешательства рассматривается при отсутствии реакции на длительное медикаментозное лечение и проводится в случае крайней необходимости».
Отдавайте предпочтение здоровой пище Снижение аппетита, нарушение всасывания в кишечнике, диарея приводят к обезвоживанию, дефициту витаминов и минералов. Поэтому, считает профессор Хюля Хамзаоглу, важно питаться правильно. Не следует злоупотреблять мясными продуктами, особенно подвергшимися переработке – колбасы, полуфабрикаты. Не стоит увлекаться приготовленным на гриле мясом – увеличивает риск развития колоректального рака. При диарее рекомендуется ограничивать прием пищи с высоким содержанием клетчатки. В тоже время специалист подчеркивает, что при болезни Крона строгая диета не требуется.
Симптомы, причины, лечение и лечение
Обзор
Что такое болезнь Крона?
Болезнь Крона, также называемая региональным энтеритом или илеитом, представляет собой пожизненную форму воспалительного заболевания кишечника (ВЗК). Состояние вызывает воспаление и раздражение пищеварительного тракта, особенно тонкого и толстого кишечника.Болезнь Крона может вызвать диарею и спазмы желудка. Периодические обострения болезни — обычное дело.
Болезнь Крона получила свое название от американского гастроэнтеролога доктора Беррилла Крона (1884–1983). Он был одним из первых врачей, описавших болезнь в 1932 году. Язвенный колит — еще один часто диагностируемый ВЗК.
Насколько распространена болезнь Крона?
Примерно полмиллиона американцев больны болезнью Крона. Это могут быть мужчины, женщины и дети.
Кто может заразиться болезнью Крона?
Болезнь Крона обычно проявляется у молодых людей — часто в подростковом возрасте, от 20 до 30 лет. Однако это состояние может возникнуть в любом возрасте. Это одинаково часто встречается у мужчин и женщин. Болезнь Крона также наблюдается у маленьких детей.
Если вы курите сигареты, риск болезни Крона может быть выше, чем у некурящих.
Какие типы болезни Крона?
Болезнь Крона может поражать разные отделы пищеварительного тракта.Типы болезни Крона включают:
- Илеоколит: Воспаление возникает в тонкой кишке и части толстой кишки или толстой кишки. Илеоколит — наиболее распространенный тип болезни Крона.
- Илеит: В тонкой кишке (подвздошной кишке) развивается опухоль и воспаление.
- Гастродуоденально: Воспаление и раздражение поражает желудок и верхнюю часть тонкой кишки (двенадцатиперстную кишку).
- Еюноилеит: В верхней половине тонкой кишки (тощей кишке) появляются очаги воспаления.
Симптомы и причины
Что вызывает болезнь Крона?
Причина болезни Крона неизвестна. Определенные факторы могут увеличить риск развития этого состояния, в том числе:
- Аутоиммунное заболевание : Бактерии в пищеварительном тракте могут заставить иммунную систему организма атаковать ваши здоровые клетки.
- Гены : Воспалительное заболевание кишечника (ВЗК) часто передается в семье. Если у вас есть родитель, брат или сестра или другой член семьи с болезнью Крона, вы также можете подвергаться повышенному риску заболеть ею. В ваших генах есть несколько специфических мутаций (изменений), которые могут предрасполагать людей к развитию болезни Крона.
- Курение : Курение сигарет может удвоить риск болезни Крона.
Каковы симптомы болезни Крона?
Люди с болезнью Крона могут испытывать периоды тяжелых симптомов (обострения), за которыми следуют периоды отсутствия или очень легкие симптомы (ремиссия).Ремиссия может длиться недели и даже годы. Невозможно предсказать, когда произойдут обострения.
Если у вас болезнь Крона, у вас могут быть следующие симптомы:
Диагностика и тесты
Как диагностируется болезнь Крона?
Большинство людей с болезнью Крона впервые обращаются к врачу из-за продолжающейся диареи, спазмов в животе или необъяснимой потери веса.Если у вас есть ребенок, который испытывал симптомы болезни Крона, обратитесь к педиатру.
Чтобы определить причину ваших симптомов, ваш лечащий врач может назначить один или несколько из следующих тестов:
- Анализ крови: Анализ крови проверяет наличие большого количества лейкоцитов, которые могут указывать на воспаление или инфекцию. Тест также проверяет низкое количество эритроцитов или анемию. Примерно каждый третий человек с болезнью Крона страдает анемией.
- Тест стула: Этот тест исследует образец стула на наличие бактерий или паразитов. Это может исключить инфекции, вызывающие хроническую диарею.
- Колоноскопия: Во время колоноскопии ваш врач использует эндоскоп (тонкую трубку с подключенной лампой и камерой) для исследования внутренней части толстой кишки. Ваш врач может взять образец ткани (биопсию) толстой кишки, чтобы проверить наличие признаков воспаления.
- Компьютерная томография (КТ): При компьютерной томографии создаются изображения пищеварительного тракта.Он сообщает вашему лечащему врачу, насколько серьезным является воспаление кишечника.
- Эндоскопия верхних отделов желудочно-кишечного тракта (ЖКТ): Врач продет через ваш рот в горло длинную тонкую трубку, называемую эндоскопом. Прикрепленная камера позволяет врачу заглянуть внутрь. Во время эндоскопии верхних отделов врач может также взять образцы тканей.
- Обследование верхних отделов желудочно-кишечного тракта (ЖКТ): Рентгеновские снимки, используемые во время обследования верхних отделов желудочно-кишечного тракта, позволяют врачу наблюдать, как проглоченная бариевая жидкость движется по пищеварительному тракту.
Ведение и лечение
Как лечится или лечится болезнь Крона?
Лечение болезни Крона варьируется в зависимости от того, что вызывает у вас симптомы и насколько они серьезны для вас. У детей цель лечения — вызвать ремиссию (время между обострениями симптомов), поддерживать ремиссию и управлять любыми осложнениями болезни Крона с течением времени.
Ваш лечащий врач может порекомендовать одно или несколько из следующих методов лечения болезни Крона:
- Антибиотики: Антибиотики могут предотвращать или лечить инфекции. Тяжелые инфекции могут привести к абсцессам (очагам гноя). Или они могут вызвать свищи (отверстия или туннели, соединяющие два органа, которые обычно не соединяются).
- Противодиарейные препараты: Лекарства, отпускаемые по рецепту, такие как лоперамид (Имодиум A-D®), могут остановить тяжелую диарею.
- Biologics: Эти лекарства содержат моноклональные антитела для подавления иммунного ответа.
- Покой кишечника: Чтобы дать кишечнику шанс на заживление, врач может порекомендовать воздерживаться от еды и питья в течение нескольких дней или дольше. Чтобы получить необходимое питание, вы можете получать внутривенное (парентеральное) питание. Пейте только предписанную жидкость или используйте зонд для кормления в это время.
- Кортикостероиды: Кортизон, преднизон и другие кортикостероиды облегчают воспаление, вызванное аутоиммунным заболеванием.
- Иммуномодуляторы: Эти препараты успокаивают воспаление, подавляя сверхактивную иммунную систему.К ним относятся азатиоприн и циклоспорин.
- Операция: Операция не вылечит болезнь Крона, но может помочь в лечении осложнений. Вам может потребоваться операция для исправления перфорации (отверстий) кишечника, закупорки или кровотечения.
Каковы осложнения болезни Крона?
Болезнь Крона может привести к серьезным осложнениям, в том числе:
- Абсцессы: Зараженные карманы, заполненные гноем, образуются в пищеварительном тракте или брюшной полости.
- Трещины заднего прохода: Небольшие разрывы заднего прохода (трещины заднего прохода) могут вызывать боль, зуд и кровотечение.
- Непроходимость кишечника: Рубцовая ткань от воспаления, свищей или сужения кишечника может частично или полностью заблокировать кишечник. Накапливаются отходы и газы. Закупорка тонкой или толстой кишки требует хирургического вмешательства.
- Рак толстой кишки: Болезнь Крона в толстой кишке увеличивает риск рака толстой кишки.
- Свищи: ВЗК может вызывать образование аномальных туннельных отверстий, называемых свищами, в стенках кишечника.Эти свищи иногда заражаются.
- Недоедание: Хроническая диарея может затруднить усвоение организмом питательных веществ. Одной из распространенных проблем у людей с болезнью Крона является недостаток железа. Недостаток железа может привести к анемии (низкому количеству эритроцитов), когда ваши органы не могут получать достаточно кислорода.
- Язвы: Открытые язвы, называемые язвами, могут образовываться во рту, желудке или прямой кишке.
Как болезнь Крона влияет на беременность?
Женщины с болезнью Крона могут и обычно имеют нормальную беременность.Ваш лечащий врач может порекомендовать попытаться зачать ребенка, пока болезнь находится в стадии ремиссии. Обострения во время беременности могут увеличить риск:
- Выкидыш (прерывание беременности до полного развития ребенка).
- Преждевременные роды (роды до 37 недели беременности).
- Низкий вес при рождении (вес новорожденного менее 5 фунтов 8 унций).
Профилактика
Как предотвратить болезнь Крона?
Невозможно предотвратить болезнь Крона.Эти изменения в здоровом образе жизни могут облегчить симптомы и уменьшить обострения:
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с болезнью Крона?
Большинство людей с болезнью Крона ведут здоровый и активный образ жизни. Хотя от болезни Крона нет лекарства, лечение и изменение образа жизни могут удерживать болезнь в стадии ремиссии и предотвращать осложнения.
Изменения образа жизни могут включать изменения в вашем питании. Людям с болезнью Крона часто необходимо адаптировать свой рацион, чтобы получать достаточно калорий каждый день. Непереносимость лактозы также может быть проблемой для людей с болезнью Крона. Возможно, вам придется избегать некоторых молочных продуктов, если вы обнаружите, что у вас проблемы с пищевой непереносимостью. Вам также следует избегать курения, если у вас болезнь Крона. Курение может только ухудшить ваше состояние.
Ваш лечащий врач может порекомендовать вам пройти профилактическую колоноскопию после того, как вам поставят диагноз болезни Крона.Поговорите со своим врачом о том, как часто вам следует делать колоноскопию и каковы ваши риски для других заболеваний.
Жить с
Когда мне следует позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Кровь в стуле.
- Запор.
- Чрезвычайная потеря веса.
- Лихорадка.
- Неспособность пропускать газ.
- Тошнота и рвота.
- Сильная боль в животе.
- Признаки вспышки болезни.
- Неконтролируемая диарея.
- Слабость или утомляемость, которые могут быть признаками анемии.
Какие вопросы я должен задать своему врачу?
Если у вас болезнь Крона, вы можете спросить своего врача:
- Почему я заболел болезнью Крона?
- Какая у меня форма болезни Крона?
- Как лучше всего лечить этот тип болезни?
- Как предотвратить обострения?
- Если у меня есть генетическая форма, какие шаги могут предпринять члены моей семьи, чтобы снизить риск болезни Крона?
- Следует ли мне вносить какие-либо изменения в диету?
- Каких лекарств мне следует избегать?
- Следует ли мне принимать добавки?
- Следует ли мне сдавать анализ на анемию?
- Мне нужно отказаться от алкоголя?
- Следует ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Вспышки болезни Крона непредсказуемы и могут нарушить вашу повседневную жизнь.Поговорите со своим врачом о шагах, которые вы можете предпринять, чтобы держать болезнь под контролем. При правильном лечении и изменении образа жизни вы можете управлять симптомами, избегать осложнений и вести активный образ жизни.
Ресурсы
Подкасты клиники Кливленда
Посетите нашу страницу подкастов Butts & Guts, чтобы узнать больше о состояниях пищеварения и вариантах лечения от экспертов Cleveland Clinic.
Где я могу получить дополнительную информацию?
Следующие организации могут предоставить дополнительную информацию о болезни Крона:
Американский фонд Крона и колита, Центр помощи по ВЗК.
ClinicalTrials.gov
стадий болезни Крона: симптомы, лечение и многое другое
Болезнь Крона — это тип воспалительного заболевания кишечника (ВЗК). Это хроническое заболевание, а это значит, что оно будет длиться всю жизнь.Точная причина болезни Крона неизвестна. Чаще всего развивается в подростковом возрасте или в возрасте 20 лет.
Болезнь Крона характеризуется воспалением желудочно-кишечного тракта. Воспаление может появиться в любом месте желудочно-кишечного тракта от рта до заднего прохода.
Люди с этим заболеванием часто испытывают взлеты и падения. У них могут даже быть периоды ремиссии.
Однако болезнь Крона — прогрессирующее заболевание, которое начинается с легких симптомов и постепенно ухудшается.
Стадии болезни Крона варьируются от легкой до средней и тяжелой. Чем раньше вы начнете лечить и лечить болезнь Крона, тем выше вероятность, что вы снизите риск развития серьезных симптомов.
При болезни Крона от легкой до умеренной вы можете испытывать диарею или боль в животе, но у вас не будет других симптомов или осложнений.
Вы можете двигаться, есть и пить как обычно, и болезнь оказывает минимальное влияние на качество вашей жизни. В некоторых случаях вам даже не потребуется лечение.
Если у вас болезнь Крона от средней до тяжелой, у вас могут возникнуть диарея или боль в животе, а также дополнительные симптомы и осложнения. Они могут включать лихорадку или анемию. Лечение, предназначенное для людей с заболеваниями легкой и средней степени тяжести, например противодиарейные, не облегчит симптомы.
Тяжелая стадия болезни Крона характеризуется симптомами, которые нарушают вашу повседневную жизнь. Вы можете испытывать постоянную боль и дискомфорт, и вам, возможно, придется часто пользоваться ванной. На этом этапе часто возникает воспаление, и ткани вашего тела подвержены риску необратимого повреждения.
При болезни Крона здоровые клетки желудочно-кишечного тракта атакуют сами себя, вызывая воспаление. В результате вы, вероятно, испытаете ряд симптомов.
К ранним признакам болезни Крона относятся:
- частые спазмы
- продолжающаяся боль в животе
- частая диарея
- кровянистый стул
- непреднамеренная потеря веса
По мере прогрессирования болезни вы можете почувствовать усталость и даже развить анемию. Вы также можете испытывать тошноту от постоянного раздражения желудочно-кишечного тракта.
Кроме того, у вас могут появиться симптомы за пределами желудочно-кишечного тракта. Эти симптомы включают:
Ранняя диагностика важна для предотвращения повреждения кишечника.
Если вы испытываете эти симптомы и у вас есть семейная история болезни Крона, вам следует обратиться к врачу за тестом.
Помимо медицинского осмотра, ваш врач может также назначить:
- лабораторные анализы
- эндоскопию кишечника
- компьютерную томографию желудочно-кишечного тракта
Лекарства могут лечить воспаление и не дать вашему организму атаковать собственные клетки.Варианты лечения включают:
- аминосалицилаты, предотвращающие воспаление
- иммуномодуляторы, предотвращающие воспаление
- биологические методы лечения, снижающие риск воспаления
- кортикостероиды, снижающие активность иммунной системы
По мере прогрессирования симптомов ваш гастроэнтеролог может также рекомендуют периодический отдых кишечника. Однако не все врачи согласны с этой мерой.
Покой кишечника включает в себя строгую диету, состоящую только из жидкости в течение нескольких дней.Цель состоит в том, чтобы позволить желудочно-кишечному тракту зажить от воспаления и, по сути, сделать перерыв. Чтобы предотвратить недоедание, вам может потребоваться внутривенное введение.
Проконсультируйтесь с врачом перед переходом на жидкую диету.
Диета и пищевые добавки
Хотя любая стадия болезни Крона может повлиять на ваш рацион, риск недоедания на более поздних стадиях еще более высок.
На этом этапе ваш врач может порекомендовать добавки. Возможные добавки:
- кальций
- железо, особенно если вы предрасположены к анемии
- поливитамины
- витамин B12
- витамин D
- белок
Для предотвращения кишечной непроходимости может быть рекомендована диета с низким содержанием клетчатки.Это также может помочь уменьшить частую диарею.
Обезболивающие
Если вы начнете испытывать симптомы за пределами желудочно-кишечного тракта, вам могут потребоваться дополнительные лекарства для лечения этих симптомов.
Следует избегать приема нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен (Адвил, Мотрин), так как они могут ухудшить состояние Крона. Вместо этого спросите своего врача, можно ли вам безопасно принимать ацетаминофен (тайленол).
Хирургия
Несмотря на постоянное лечение, вам может потребоваться операция, если ваши симптомы станут опасными для жизни.По данным Crohn’s & Colitis Foundation, от 67 до 75 процентов всех людей с болезнью Крона в конечном итоге потребуются операции.
Хирургическое вмешательство не излечивает болезнь, но может помочь восстановить сильно поврежденные ткани и удалить закупорки.
Тяжелые стадии болезни Крона могут подвергнуть вас риску рака толстой кишки.
Постоянное воспаление и связанное с ним повреждение тканей могут также привести к другим осложнениям, таким как:
- свищи или аномальные туннели между двумя органами
- непроходимость кишечника
- трещины заднего прохода или небольшие разрывы в слизистой оболочке заднего прохода
- язвы
- недоедание
- обезвоживание
- остеопороз
- воспаление и заболевание печени
- заболевание желчного пузыря
- частые инфекции от приема иммунодепрессантов
У вас повышенный риск развития болезни Крона, если вы:
- имеете члена семьи с Крона
- имеют в семейном анамнезе аутоиммунные заболевания, даже те, кто не относится к дыму Крона
- , страдают ожирением
- придерживаются диеты с высоким содержанием жиров
- живут в городской или промышленной зоне
Нет лекарства от болезни Крона, но лекарства и изменения образа жизни могут помочь справиться с этим состоянием .Вот почему так важно выявлять болезнь на ранних стадиях.
Без лечения болезнь Крона может привести к дальнейшим осложнениям со стороны желудочно-кишечного тракта, некоторые из которых могут стать необратимыми.
Причины, симптомы, диагностика и многое другое
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое болезнь Крона?
Болезнь Крона — это воспалительное заболевание кишечника.По данным Фонда Крона и колита (CCF), этим заболеванием страдают 780 000 американцев.
Необходимы дополнительные исследования болезни Крона. Исследователи не уверены, с чего это начинается, кто, скорее всего, его разработает и как лучше с этим справиться. Несмотря на значительные достижения в области лечения за последние три десятилетия, лекарства пока нет.
Болезнь Крона чаще всего возникает в тонком и толстом кишечнике. Это может повлиять на любую часть вашего желудочно-кишечного тракта, от рта до заднего прохода.Он может включать одни части желудочно-кишечного тракта и пропускать другие части.
Болезнь Крона по степени тяжести варьируется от легкой до изнурительной. Симптомы различаются и могут измениться со временем. В тяжелых случаях заболевание может привести к опасным для жизни обострениям и осложнениям.
Получите более полное представление об основах болезни Крона.
Неясно, что вызывает болезнь Крона. Однако следующие факторы могут повлиять на то, заболели ли вы:
- ваша иммунная система
- ваши гены
- ваше окружение
До 20 процентов людей с болезнью Крона также имеют родителей, детей или братьев и сестер с этой болезнью. , по данным Фонда Крона и Колита.
Согласно исследованию 2012 года, некоторые факторы могут повлиять на тяжесть ваших симптомов. К ним относятся:
- , курите ли вы
- ваш возраст
- независимо от того, вовлечена ли прямая кишка
- продолжительность вашего заболевания
Люди с болезнью Крона также более склонны к развитию кишечных инфекций, вызванных бактериями, вирусы, паразиты и грибки. Это может повлиять на тяжесть симптомов и вызвать осложнения.
Болезнь Крона и ее методы лечения также могут влиять на иммунную систему, усугубляя эти типы инфекций.
Дрожжевые инфекции распространены при болезни Крона и могут поражать как легкие, так и кишечник. Важно диагностировать эти инфекции и правильно лечить противогрибковыми препаратами, чтобы предотвратить дальнейшие осложнения.
Узнайте больше о причинах болезни Крона.
Симптомы болезни Крона часто развиваются постепенно. Некоторые симптомы со временем могут ухудшиться. Хотя это возможно, симптомы редко развиваются внезапно и резко.Самые ранние симптомы болезни Крона могут включать:
Иногда можно принять эти симптомы за симптомы другого состояния, например пищевого отравления, расстройства желудка или аллергии. Вам следует обратиться к врачу, если какой-либо из этих симптомов не исчезнет.
Симптомы могут усиливаться по мере прогрессирования болезни. Более неприятные симптомы могут включать:
- перианальный свищ, вызывающий боль и дренаж около ануса
- язвы, которые могут возникать в любом месте от рта до ануса
- воспаление суставов и кожи
- одышка или снижение способности выполнять упражнения из-за анемии
Раннее выявление и диагностика могут помочь вам избежать серьезных осложнений и позволить вам начать лечение на ранней стадии.
Узнайте больше о симптомах болезни Крона.
Вашему врачу недостаточно одного результата теста для диагностики болезни Крона. Они начнут с устранения любых других возможных причин ваших симптомов. Диагностика болезни Крона — это процесс устранения.
Ваш врач может использовать несколько типов тестов для постановки диагноза:
- Анализы крови могут помочь вашему врачу найти определенные индикаторы потенциальных проблем, таких как анемия и воспаление.
- Анализ стула может помочь вашему врачу обнаружить кровь в вашем желудочно-кишечном тракте.
- Ваш врач может запросить эндоскопию, чтобы получить лучшее изображение внутренней части верхних отделов желудочно-кишечного тракта.
- Ваш врач может запросить колоноскопию для исследования толстой кишки.
- Визуализирующие обследования, такие как компьютерная томография и МРТ, дают вашему врачу более подробную информацию, чем обычный рентгеновский снимок. Оба теста позволяют вашему врачу увидеть определенные области ваших тканей и органов.
- Ваш врач, скорее всего, возьмет образец ткани или биопсию, взятую во время эндоскопии или колоноскопии, чтобы более внимательно изучить ткань вашего кишечного тракта.
После того, как ваш врач завершит рассмотрение всех необходимых анализов и исключит другие возможные причины ваших симптомов, он может сделать вывод, что у вас болезнь Крона.
Ваш врач может запросить эти тесты еще несколько раз, чтобы найти больные ткани и определить, как болезнь прогрессирует.
Узнайте больше о тестах, используемых для диагностики болезни Крона.
Лекарства от болезни Крона в настоящее время нет, но с этой болезнью можно хорошо справиться.Существуют различные варианты лечения, которые могут уменьшить тяжесть и частоту ваших симптомов.
Лекарства
Для лечения болезни Крона доступно несколько типов лекарств. Обычно используются противодиарейные и противовоспалительные препараты. Более продвинутые варианты включают биопрепараты, которые используют иммунную систему организма для лечения болезни.
Какие лекарства или комбинация лекарств вам нужны, зависит от ваших симптомов, истории вашего заболевания, тяжести вашего состояния и того, как вы реагируете на лечение.
Противовоспалительные препараты
Два основных типа противовоспалительных препаратов, которые врачи используют для лечения болезни Крона, — это пероральные 5-аминосалицилаты и кортикостероиды. Противовоспалительные препараты часто являются первыми лекарствами, которые вы принимаете для лечения болезни Крона.
Обычно вы принимаете эти препараты при легких симптомах с нечастыми обострениями болезни. Кортикостероиды используются при более серьезных симптомах, но их следует принимать только в течение короткого времени.
Иммуномодуляторы
Сверхактивная иммунная система вызывает воспаление, которое приводит к симптомам болезни Крона.Лекарства, влияющие на иммунную систему, называемые иммуномодуляторами, могут уменьшить воспалительную реакцию и ограничить реакцию вашей иммунной системы.
Антибиотики
Некоторые врачи считают, что антибиотики могут помочь уменьшить некоторые симптомы болезни Крона и некоторые из возможных триггеров этой болезни.
Например, антибиотики могут уменьшить дренаж и излечить свищи, которые представляют собой аномальные связи между тканями, которые могут вызывать болезнь Крона. Антибиотики также могут убить любые чужеродные или «плохие» бактерии, присутствующие в кишечнике, которые могут способствовать воспалению и инфекции.
Узнайте больше об антибиотиках при болезни Крона.
Биологические методы лечения
Если у вас тяжелая форма болезни Крона, ваш врач может попробовать один из ряда биологических методов лечения воспаления и осложнений, которые могут возникнуть в результате этого заболевания. Биологические препараты могут блокировать определенные белки, которые могут вызвать воспаление.
Узнайте больше о лекарствах от болезни Крона.
Изменения в рационе питания
Пища не вызывает болезнь Крона, но может вызвать обострения.
После постановки диагноза Крона ваш врач, скорее всего, порекомендует записаться на прием к зарегистрированному диетологу (RD). RD поможет вам понять, как еда может повлиять на ваши симптомы и какие изменения в диете могут вам помочь.
Сначала они могут попросить вас вести дневник питания. Этот дневник питания подробно расскажет, что вы ели и что это заставило вас чувствовать.
Используя эту информацию, RD поможет вам составить рекомендации по питанию. Эти диетические изменения должны помочь вам усвоить больше питательных веществ из пищи, которую вы едите, а также ограничить любые негативные побочные эффекты, которые может вызывать еда.Читайте подробнее о диете в следующем разделе.
Хирургия
Если менее инвазивные методы лечения и изменения образа жизни не улучшают ваши симптомы, может потребоваться операция. В конечном счете, по данным Crohn’s & Colitis Foundation, около 75% людей с болезнью Крона в какой-то момент жизни потребуют хирургического вмешательства.
Некоторые виды операций по поводу болезни Крона включают удаление поврежденных частей пищеварительного тракта и восстановление соединения здоровых частей. Другие процедуры восстанавливают поврежденную ткань, управляют рубцовой тканью или лечат глубокие инфекции.
Узнайте больше об операции при болезни Крона.
Диета, подходящая для одного человека с болезнью Крона, может не сработать для другого. Это связано с тем, что заболевание может поражать разные области желудочно-кишечного тракта у разных людей.
Важно выяснить, что лучше всего подходит для вас. Это можно сделать, отслеживая свои симптомы по мере того, как вы добавляете или удаляете определенные продукты из своего рациона. Изменения в образе жизни и диете могут помочь вам уменьшить повторение симптомов и уменьшить их тяжесть.
Вам может потребоваться:
Скорректировать потребление клетчатки
Некоторым людям нужна диета с высоким содержанием клетчатки и белка. По мнению других, наличие дополнительных пищевых остатков из продуктов с высоким содержанием клетчатки, таких как фрукты и овощи, может ухудшить работу желудочно-кишечного тракта. В этом случае вам, возможно, придется перейти на диету с низким содержанием остатков.
Ограничьте потребление жиров
Болезнь Крона может повлиять на способность вашего организма расщеплять и поглощать жир. Этот лишний жир перейдет из тонкой кишки в толстую кишку, что может вызвать диарею.
Ограничьте потребление молочных продуктов
Раньше у вас не было непереносимости лактозы, но у вашего организма могут возникнуть трудности с перевариванием некоторых молочных продуктов при болезни Крона. Употребление молочных продуктов у некоторых людей может вызвать расстройство желудка, спазмы в животе и диарею.
Пейте воду
Болезнь Крона может повлиять на способность вашего организма поглощать воду из пищеварительного тракта. Это может привести к обезвоживанию. Риск обезвоживания особенно высок, если у вас диарея или кровотечение.
Рассмотрите альтернативные источники витаминов и минералов
Болезнь Крона может повлиять на способность вашего кишечника правильно усваивать другие питательные вещества из пищи. Употребления продуктов с высоким содержанием питательных веществ может быть недостаточно. Поговорите со своим врачом о приеме поливитаминов, чтобы узнать, подходит ли это вам.
Посоветуйтесь со своим врачом, чтобы выяснить, что лучше всего соответствует вашим потребностям. Они могут направить вас к терапевту или диетологу. Вместе вы сможете определить свои диетические ограничения и составить рекомендации по сбалансированному питанию.
Узнайте больше из этого руководства по питанию при болезни Крона.
Многие люди используют дополнительную и альтернативную медицину (САМ) для лечения различных состояний и заболеваний, включая болезнь Крона. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США не одобрило эти лекарства для лечения, но многие люди используют их в дополнение к основным лекарствам.
Поговорите со своим врачом, если вы хотите попробовать какое-либо из этих методов лечения вместе с вашим текущим режимом.
Популярные альтернативные методы лечения болезни Крона включают следующее:
- Пробиотики .Это живые бактерии, которые могут помочь вам заменить и восстановить полезные бактерии в кишечном тракте. Пробиотики также могут помочь предотвратить нарушение естественного баланса кишечника микроорганизмами и вызвать обострение болезни Крона.
Научные данные об эффективности ограничены. Вы можете найти широкий выбор пробиотических добавок в Интернете.
- Пребиотики . Это потенциально полезные вещества, содержащиеся в растениях, такие как спаржа, бананы, артишоки и лук-порей, которые помогают питать полезные бактерии в кишечнике и увеличивают их количество.Пребиотики также можно купить в виде добавок.
- Рыбий жир . Рыбий жир богат омега-3. Согласно исследованию 2017 года, исследование возможного лечения болезни Крона продолжается. Жирная рыба, такая как лосось и скумбрия, богата омега-3. Вы также можете попробовать добавки с рыбьим жиром, которые можно приобрести в Интернете.
- Дополнения . Многие люди считают, что определенные травы, витамины и минералы облегчают симптомы различных заболеваний, включая воспаление, связанное с болезнью Крона.Продолжаются исследования, какие добавки могут быть полезны.
Алоэ вера . Люди считают, что растение алоэ вера обладает противовоспалительными свойствами. Поскольку воспаление является одним из ключевых компонентов болезни Крона, люди часто используют его как естественное противовоспалительное средство. Однако в настоящее время нет исследований, подтверждающих, что алоэ вера помогает при болезни Крона. Если вам интересно, вы можете найти в Интернете выбор гелей, кремов, соков и многого другого из алоэ вера.
- Иглоукалывание .Это практика стратегического втыкания игл в кожу, чтобы стимулировать различные точки на теле. Одна из теорий заключается в том, что иглоукалывание может заставить мозг выделять эндорфины, химические вещества, которые блокируют боль и укрепляют иммунную систему.
- Исследование, проведенное в 2014 году, показало, что иглоукалывание в сочетании с прижиганием — типом традиционной китайской медицины, который включает сжигание сушеных лекарственных трав на коже или рядом с ней — улучшает симптомы болезни Крона. Люди с активной болезнью Крона сообщали об уменьшении боли в животе, диареи и воспалений после иглоукалывания.
Сообщите своему врачу, если вы используете какие-либо методы лечения CAM или лекарства, отпускаемые без рецепта. Некоторые из этих веществ могут влиять на эффективность лекарств или других методов лечения. В некоторых случаях взаимодействие или побочный эффект могут быть опасными, даже опасными для жизни.
Узнайте больше о доступных естественных методах лечения болезни Крона.
Операция по поводу болезни Крона считается крайней мерой лечения, но три четверти людей с этой болезнью Крона в конечном итоге нуждаются в хирургическом вмешательстве для облегчения симптомов или осложнений.
Когда лекарства перестают работать или побочные эффекты становятся слишком серьезными, чтобы их лечить, ваш врач может рассмотреть возможность одной из следующих операций.
- Пластика стриктуры расширяет и укорачивает кишечник, пытаясь уменьшить последствия рубцевания или повреждения тканей.
- Во время резекции кишечника удаляются части поврежденного кишечника. Здоровый кишечник сшивается для его реформирования.
- Стома создает отверстие, через которое ваше тело может выводить отходы.Обычно они выполняются при удалении части тонкой или толстой кишки. Они могут быть постоянными или временными, если врач хочет дать вашему кишечнику время на заживление.
- Колэктомия удаляет больные или поврежденные участки толстой кишки.
- A Проктоколэктомия — операция по удалению толстой и прямой кишки. Если вам сделают эту операцию, вам также понадобится колостома (отверстие в толстой кишке для удаления отходов).
Операция при болезни Крона помогает облегчить симптомы, но не лишена рисков.
Подробнее о хирургии болезни Крона.
Существует шесть разновидностей болезни Крона, все в зависимости от местоположения. Это:
- Гастродуоденальная болезнь Крона в основном поражает желудок и двенадцатиперстную кишку, которая является первой частью тонкой кишки. Около 5 процентов людей с болезнью Крона имеют этот тип.
- Еюноилеит возникает во второй части кишечника, называемой тощей кишкой. Подобно гастродуоденальной болезни Крона, этот вариант встречается реже.
- Илеит — воспаление последней части тонкой кишки или подвздошной кишки. Около 30 процентов людей с болезнью Крона страдают в этом месте.
- Илеоколит поражает подвздошную и толстую кишку и является наиболее частой разновидностью болезни Крона. Примерно 50 процентов людей с болезнью Крона имеют эту вариацию.
- Колит Крона обнаруживается примерно у 20 процентов людей с болезнью Крона. Поражает только толстую кишку.И язвенный колит, и колит Крона поражают только толстую кишку, но колит Крона может поражать более глубокие слои слизистой оболочки кишечника.
- Перианальная болезнь поражает около 30 процентов людей с болезнью Крона. Это изменение часто включает свищи или аномальные связи между тканями, инфекции глубоких тканей, а также язвы и язвы на внешней коже вокруг ануса.
Узнайте больше о различных типах болезни Крона.
Болезнь Крона и язвенный колит (ЯК) — это два типа ВЗК.У них много одинаковых характеристик. Вы можете принять их друг за друга.
У них есть следующие общие характеристики:
- Первые признаки и симптомы болезни Крона и ЯК очень похожи. Они могут включать диарею, боль и спазмы в животе, ректальное кровотечение, потерю веса и утомляемость.
- И ЯК, и болезнь Крона чаще встречаются у людей в возрасте от 15 до 35 лет и у людей с семейным анамнезом обоих типов ВЗК.
- В целом ВЗК имеет тенденцию одинаково поражать мужчин и женщин, но это может варьироваться в зависимости от возраста.
- Несмотря на десятилетия исследований, ученые до сих пор не знают, что вызывает ту или иную болезнь. В обоих случаях вероятной причиной является сверхактивная иммунная система, но, вероятно, играют роль и другие факторы.
Вот чем они отличаются:
- UC влияет только на толстую кишку. Болезнь Крона может поражать любую часть вашего желудочно-кишечного тракта, от рта до ануса.
- ЯК влияет только на самый внешний слой ткани, выстилающий толстую кишку, называемый слизистой оболочкой. Болезнь Крона может поражать все слои кишечной ткани от поверхностного до глубокого.
ЯК — это всего лишь один из типов воспаления толстой кишки. Существует несколько других типов колита. Не все формы колита вызывают тот же тип воспаления и поражения кишечника, что и ЯК.
Узнайте больше о болезни Крона, язвенном колите и ВЗК.
CCF и Центры по контролю и профилактике заболеваний (CDC) сообщают следующую статистику:
- В общей сложности 3 миллиона американцев страдают той или иной формой ВЗК. В это число входят более 780 000 американцев, страдающих болезнью Крона.
- У курильщиков вдвое выше вероятность получить диагноз болезни Крона.
- Если заболевание лечится — медикаментозно или хирургически — 50 процентов людей с болезнью Крона выйдут в ремиссию или испытают лишь легкие симптомы в течение пяти лет после постановки диагноза.
- Около 11 процентов людей, страдающих болезнью Крона, страдают хронически активным заболеванием.
CCF также сообщает следующее:
- В 2004 году 1,1 миллиона обращений к врачам были направлены на лечение и уход за болезнью Крона.
- В 2010 г. с болезнью Крона было госпитализировано 187 000 человек.
- Согласно данным о страховых выплатах в США за 2003–04 годы, средний человек с болезнью Крона тратит от 8 265 до 18 963 долларов в год на лечение или ведение своего заболевания.
По данным на 2016 год:
- Болезнь Крона у мужчин встречается примерно так же часто, как и у женщин.
- У двух из трех человек с болезнью Крона будет диагностирована болезнь Крона в возрасте до 40 лет.
Ознакомьтесь с дополнительной статистикой о болезни Крона.
Встречи с другими членами сообщества Крона могут быть чрезвычайно полезными. IBD Healthline — это бесплатное приложение, которое связывает вас с другими людьми, которые понимают, что вы переживаете, посредством обмена сообщениями один на один, групповых дискуссий в режиме реального времени и одобренной экспертами информации по управлению ВБК. Загрузите приложение для iPhone или Android.
Болезнь Крона может нарушить вашу работу и личную жизнь. Это также может вызвать финансовый стресс. Если у вас нет медицинской страховки, а иногда и она есть, ваши личные расходы могут составить несколько тысяч долларов в год.
Если болезнь становится настолько серьезной, что оказывает значительное влияние на вашу повседневную жизнь, подумайте о подаче заявления об инвалидности.
Если вы сможете доказать, что ваше состояние мешает вам работать или мешало вам работать в течение последнего года, вы можете иметь право на получение дохода по инвалидности. Социальное страхование по инвалидности или Социальный доход могут предоставить этот вид помощи.
К сожалению, подача заявления об инвалидности может быть долгим и утомительным процессом.Это требует множества посещений врача. Если у вас нет страховки, возможно, вам придется заплатить за несколько визитов к врачу. Вам нужно будет взять отпуск на работу, если вы в настоящее время работаете.
Имейте в виду, что вы можете столкнуться с множеством взлетов и падений в процессе работы. Возможно, вам даже откажут, и вам придется начинать весь процесс заново. Если вы считаете, что это правильный выбор, вы можете начать процесс подачи заявления на социальное обеспечение, выполнив одно из следующих действий:
- Подайте заявку онлайн.
- Позвоните на бесплатную горячую линию Управления социального обеспечения по телефону 1-800-772-1213 с понедельника по пятницу с 7:00 до 19:00.
- Найдите ближайший офис социального обеспечения и посетите его.
Узнайте больше о пособиях по болезни Крона и по инвалидности.
Большинство людей с болезнью Крона диагностируются в возрасте от 20 до 30 лет, но ВЗК может развиваться и у детей. Согласно обзору 2016 года, примерно у каждого четвертого человека с ВЗК симптомы проявляются в возрасте до 20 лет.
Болезнь Крона, поражающая только толстую кишку, часто встречается у детей и подростков.Это означает, что отличить болезнь Крона от ЯК трудно, пока у ребенка не начнут проявляться другие симптомы.
Правильное лечение болезни Крона у детей очень важно, поскольку невылеченная болезнь Крона может привести к задержке роста и ослаблению костей. На этом этапе жизни это также может вызвать серьезные эмоциональные переживания. Лечение включает:
- антибиотики
- аминосалицилаты
- биопрепараты
- иммуномодуляторы
- стероиды
- изменения диеты
Лекарства Крона могут иметь серьезные побочные эффекты на детей.Очень важно, чтобы вы работали в тесном сотрудничестве с лечащим врачом вашего ребенка, чтобы найти правильные варианты.
Подробнее о симптомах и лечении болезни Крона у детей.
Болезнь Крона | MedlinePlus
Что такое болезнь Крона?
Болезнь Крона — хроническое заболевание, вызывающее воспаление пищеварительного тракта. Это может повлиять на любую часть вашего пищеварительного тракта, которая проходит от вашего рта до ануса. Но обычно это поражает тонкую кишку и начало толстой кишки.
Болезнь Крона — воспалительное заболевание кишечника (ВЗК). Язвенный колит и микроскопический колит — другие распространенные типы ВЗК.
Что вызывает болезнь Крона?
Причина болезни Крона неизвестна. Исследователи считают, что одной из причин может быть аутоиммунная реакция. Аутоиммунная реакция возникает, когда ваша иммунная система атакует здоровые клетки вашего тела. Генетика также может играть роль, поскольку болезнь Крона может передаваться по наследству.
Стресс и употребление определенных продуктов питания не вызывают заболевания, но могут усугубить симптомы.
Кто подвержен риску болезни Крона?
Есть определенные факторы, которые могут повысить риск болезни Крона:
- Семейный анамнез заболевания. Наличие заболевшего родителя, ребенка или брата или сестры подвергает вас повышенному риску.
- Курение. Это может удвоить риск развития болезни Крона.
- Некоторые лекарства , такие как антибиотики, противозачаточные таблетки и нестероидные противовоспалительные препараты (НПВП), такие как аспирин или ибупрофен.Это может немного увеличить ваши шансы на развитие болезни Крона.
- Диета с высоким содержанием жиров. Это также может немного увеличить риск болезни Крона.
Каковы симптомы болезни Крона?
Симптомы болезни Крона могут различаться в зависимости от того, где и насколько серьезно ваше воспаление. Наиболее частые симптомы включают
Некоторые другие возможные симптомы:
- Анемия, состояние, при котором у вас меньше эритроцитов, чем обычно
- Покраснение или боль в глазах
- Усталость
- Лихорадка
- Боль в суставах или болезненные ощущения
- Тошнота или потеря аппетита
- Кожные изменения с появлением красных болезненных бугорков под кожей
Стресс и употребление определенных продуктов, таких как газированные напитки и продукты с высоким содержанием клетчатки, могут ухудшить симптомы у некоторых людей.
Какие еще проблемы могут вызывать болезнь Крона?
Болезнь Крона может вызывать другие проблемы, в том числе
- Кишечная непроходимость, непроходимость кишечника
- Свищи, аномальные соединения между двумя частями внутри тела
- Абсцессы, инфекционные карманы, заполненные гноем
- Анальные трещины, небольшие разрывы в анусе, которые могут вызывать зуд, боль или кровотечение
- Язвы, открытые язвы во рту, кишечнике, анусе или промежности
- Недоедание, когда ваше тело не получает нужного количества витаминов, минералов и питательных веществ, в которых оно нуждается
- Воспаление других частей тела, например суставов, глаз и кожи
Как диагностируется болезнь Крона?
Чтобы поставить диагноз, обратитесь к врачу
- Спросит о вашей семейной истории и истории болезни
- Спросит о ваших симптомах
- Проведет медицинский осмотр, включая
- Проверка на вздутие живота
- Прослушивание звуков внутри живота с помощью стетоскопа
- Постучать по животу, чтобы проверить, нет ли болезненности и болезненности, а также проверить, не увеличена ли ваша печень или селезенка или нет
- Может проводить различные тесты, в том числе
- Анализы крови и кала
- Колоноскопия
- Эндоскопия верхних отделов желудочно-кишечного тракта, процедура, при которой ваш врач использует зонд для осмотра вашего рта, пищевода, желудка и тонкой кишки
- Диагностические визуализационные тесты, такие как компьютерная томография или исследование верхних отделов желудочно-кишечного тракта.В серии верхних отделов ЖКТ используется специальная жидкость, называемая барием, и рентгеновские лучи. Употребление бария сделает ваш верхний отдел желудочно-кишечного тракта более заметным на рентгеновском снимке.
Какие методы лечения болезни Крона?
Болезнь Крона неизлечима, но лечение может уменьшить воспаление в кишечнике, облегчить симптомы и предотвратить осложнения. Лечение включает в себя лекарства, покой кишечника и хирургическое вмешательство. Ни один метод лечения не подходит для всех. Вы и ваш лечащий врач можете работать вместе, чтобы выяснить, какое лечение лучше всего для вас:
- Лекарства от болезни Крона включают различные лекарства, уменьшающие воспаление.Некоторые из этих лекарств делают это за счет снижения активности вашей иммунной системы. Лекарства, такие как нестероидные противовоспалительные и противодиарейные препараты, также могут помочь при симптомах или осложнениях. Если болезнь Крона вызывает инфекцию, вам могут потребоваться антибиотики.
- Остаток кишечника означает употребление только определенных жидкостей или отказ от еды и питья. Это позволит вашему кишечнику отдохнуть. Вам может потребоваться это сделать, если симптомы болезни Крона серьезны. Вы получаете питательные вещества через питьевую жидкость, через зонд для кормления или внутривенный (IV) зонд.Вам может потребоваться отдых кишечника в больнице или вы сможете сделать это дома. Это продлится от нескольких дней до нескольких недель.
- Хирургия может лечить осложнения и уменьшать симптомы, когда другие методы лечения не помогают. Операция будет включать удаление поврежденной части пищеварительного тракта для лечения.
- Свищи
- Кровотечение, опасное для жизни
- Кишечная непроходимость
- Побочные эффекты от лекарств, когда они угрожают вашему здоровью
- Симптомы, когда лекарства не улучшают ваше состояние
Изменение диеты может помочь уменьшить симптомы.Ваш врач может порекомендовать вам внести изменения в свой рацион, например,
.- Отказ от газированных напитков
- Избегайте попкорна, кожуры овощей, орехов и других продуктов с высоким содержанием клетчатки
- Выпивать больше жидкости
- Ешьте небольшими порциями чаще
- Ведение дневника питания для выявления продуктов, вызывающих проблемы
Некоторым людям также необходимо соблюдать специальную диету, например, диету с низким содержанием клетчатки.
Национальный институт диабета, болезней органов пищеварения и почек
Лечение болезни Крона — практический подход
1.Калкинс Б.М., Мендельов А.И. Эпидемиология воспалительного заболевания кишечника. Epidemiol Rev . 1986; 8: 60–91 ….
2. Эверс Б.М., Таунсенд С.М. младший, Томпсон Дж. Тонкая кишка. В: Schwartz SI, et al., Eds. Принципы хирургии. 7-е изд. Нью-Йорк: Макгроу-Хилл, 1999: 1229–34.
3. Воспалительные заболевания кишечника. В: Yamada T, Alpers DH, et al., Eds. Учебник гастроэнтерологии. 3-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс, 1999: 1776–8.
4.Стена GC, Хейнеман С, Pfanner TP. Медицинские варианты лечения болезни Крона у взрослых: основное внимание уделяется химерному моноклональному антителу противоопухолевого фактора некроза альфа. Фармакотерапия . 1999; 19: 1138–52.
5. Hanauer SB, Сэндборн В. Лечение болезни Крона у взрослых. Ам Дж. Гастроэнтерол . 2001; 96: 635–43.
6. Гликман Р.М. Воспалительные заболевания кишечника: язвенный колит и болезнь Крона. В: Fauci AS, et al., ред. Учебник внутренней медицины Харрисона. 14-е изд. Нью-Йорк: Макгроу-Хилл, 1998: 1633–45.
7. Тромм А, Грига Т, Мэй Б. Пероральный месалазин для лечения болезни Крона: клиническая эффективность в отношении фармакокинетических свойств. Гепатогастроэнтерология . 1999; 46: 3124–35.
8. Прантера С, Хлопок M, Паллоне Ф, Аннезе V, Франце А, Cerutti R, и другие. Месаламин в лечении активного илеита Крона легкой и средней степени тяжести: результаты рандомизированного многоцентрового исследования. Гастроэнтерология . 1999; 116: 521–6.
9. Саммерс RW, Switz DM, Сессии JT Jr, Бектель Дж. М., Лучший WR, Керн Ф. младший, и другие. Национальное совместное исследование болезни Крона: результаты медикаментозного лечения. Гастроэнтерология . 1979; 774 Pt 2: 847–69.
10. Camma C, Джунта М, Росселли М, Коттон М. Месаламин в поддерживающем лечении болезни Крона: метаанализ с поправкой на смешивающие переменные. Гастроэнтерология . 1997; 113: 1465–73.
11. Sutherland L, Синглтон Дж, Сессии J, Ханауэр С, Кравитт Э, Ранкин Г, и другие. Двойное слепое плацебо-контролируемое исследование метронидазола при болезни Крона. Кишечник . 1991; 32: 1071–5.
12. Полковник Дж. Ф., Леманн М, Кассаньу М, Бухник Ю., Duclos B, Dupas JL, и другие. Контролируемое испытание по сравнению ципрофлоксацина с месалазином для лечения активной болезни Крона.Groupe d’Etudes Therapeutiques des Affections Inflammatoires Digestives (GETAID). Ам Дж. Гастроэнтерол . 1999; 94: 674–8.
13. Прантера С, Заннони Ф, Scribano ML, Берто Э, Андреоли А, Кон А, и другие. Схема приема антибиотиков для лечения активной болезни Крона: рандомизированное контролируемое клиническое испытание метронидазола и ципрофлоксацина. Ам Дж. Гастроэнтерол . 1996. 91: 328–32.
14.Hanauer SB. Воспалительное заболевание кишечника. N Engl J Med . 1996; 334: 841–8.
15. Campieri M, Фергюсон А, Доу В, Перссон Т, Nilsson LG. Пероральный будесонид так же эффективен, как пероральный преднизолон при активной болезни Крона. Глобальная исследовательская группа будесонида. Кишечник . 1997; 41: 209–14.
16. Rutgeerts P, Лофберг Р, Мальхов H, Ламерс C, Олейсон Г, Джуэлл Д, и другие.Сравнение будесонида и преднизолона при активной болезни Крона. N Engl J Med . 1994; 331: 842–5.
17. Томсен О.О., Корто А, Джуэлл Д, Райт JP, Зима Т, Велосо FT, и другие. Сравнение будесонида и месаламина при активной болезни Крона. Международная исследовательская группа будесонида-месаламина. N Engl J Med . 1998. 339: 370–4.
18. Вкладыш в комплект Entocort EC.По состоянию на 9 мая 2003 г., по адресу: www.entocort.com.
19. Бухник Ю., Леманн М, Мэри JY, Шемама G, Тай Р, Матучанский Ц, и другие. Долгосрочное наблюдение за пациентами с болезнью Крона, получавшими азатиоприн или 6-меркаптопурин. Ланцет . 1996; 347: 215–9.
20. Sandborn W, Сазерленд L, Пирсон Д., Май G, Модильяни Р, Прантера К. Азатиоприн или 6-меркаптопурин для индукции ремиссии при болезни Крона. Кокрановская база данных Syst Rev . 2002; (4): CD000545.
21. Корелиц Б.И., Мирский Ф.Ю., Флейшер М.Р., Варман Д.И., Виш Н, Gleim GW. Злокачественные новообразования после лечения воспалительного заболевания кишечника 6-меркаптопурином. Ам Дж. Гастроэнтерол . 1999; 94: 3248–53.
22. Ким П.С., Златанич Дж., Корелиц Б.И., Gleim GW. Оптимальная продолжительность лечения 6-меркаптопурином при болезни Крона. Ам Дж. Гастроэнтерол . 1999; 94: 3254–7.
23. Корелиц Б.И., Присутствует DH. Метотрексат при болезни Крона. N Engl J Med . 1995; 333: 600–1.
24. Фиган Б.Г., Рочон Дж., Федорак Р.Н., Ирвин Э.Дж., Дикий G, Сазерленд L, и другие. Метотрексат для лечения болезни Крона. Исследования Североамериканской исследовательской группы Крона. N Engl J Med . 1995; 332: 292–7.
25. Феллерманн К, Людвиг Д, Шталь М, Дэвид-Валек Т, Штанге Э.Ф. Острые приступы воспалительного заболевания кишечника, нечувствительные к стероидам: иммуномодуляция такролимусом (FK506). Ам Дж. Гастроэнтерол . 1998. 93: 1860–6.
26. Тарган СР, Ханауэр С.Б., Ван Девентер SJ, Майер Л, Присутствует DH, Браакман Т, и другие. Краткосрочное исследование химерного моноклонального антитела cA2 к фактору некроза опухоли альфа при болезни Крона.Группа изучения болезни Крона cA2. N Engl J Med . 1997; 337: 1029–35.
27. Rutgeerts P, D’Haens G, Тарган С, Василяускас Э, Ханауэр С.Б., Присутствует DH, и другие. Эффективность и безопасность повторного лечения антителом против фактора некроза опухоли (инфликсимаб) для поддержания ремиссии болезни Крона. Гастроэнтерология . 1999; 117: 761–9.
28. Hanauer SB, Фиган Б.Г., Лихтенштейн Г.Р., Майер Л.Ф., Шрайбер С, Полковник JF, и другие.Поддерживающий инфликсимаб при болезни Крона: рандомизированное исследование ACCENT I. Ланцет . 2002; 359: 1541–9.
29. D’Haens G, Ван Девентер С, Ван Хогезанд Р, Чалмерс Д., Kothe C, Баерт Ф, и другие. Эндоскопическое и гистологическое заживление с помощью антител к фактору некроза опухолей инфликсимаба при болезни Крона: европейское многоцентровое исследование. Гастроэнтерология . 1999; 116: 1029–34.
30.Баерт Ф.Дж., Д’Анс Г.Р., Пеэтерс М, Хиле М.И., Шайбл ТФ, Шили Д, и другие. Терапия антителом к фактору некроза опухоли (инфликсимаб) значительно подавляет воспаление при илеоколите Крона. Гастроэнтерология . 1999; 116: 22–8.
31. Паромная ГД. Качество жизни при воспалительном заболевании кишечника: предпосылки и определения. J Педиатр Гастроэнтерол Нутр . 1999; 28: S15–8.
32.Грин BR, Бланшар Э.Б., Ван СК. Долгосрочный мониторинг психосоциального стресса и симптоматики воспалительного заболевания кишечника. Behav Res Ther . 1994; 32: 217–26.
33. Янчек Г, Zeitz M, Притч М, Wirsching M, Klor HU, Studt HH, и другие. Влияние психотерапии на течение болезни Крона. Результаты немецкого проспективного многоцентрового исследования психотерапевтического лечения болезни Крона.Немецкая исследовательская группа по психосоциальному вмешательству при болезни Крона. Сканд Дж Гастроэнтерол . 1998. 33: 1289–96.
34. Лаудон CP, Корролл V, Мясник J, Русторн П., Bernstein CN. Влияние физических упражнений на пациентов с болезнью Крона. Ам Дж. Гастроэнтерол . 1999; 94: 697–703.
35. Робинсон Р.Дж., Кшивицкий Т, Миндаль L, аль-Аззави Ф, Абрамс К, Икбал SJ, и другие.Влияние программы упражнений с низкой нагрузкой на минеральную плотность костей при болезни Крона: рандомизированное контролируемое исследование. Гастроэнтерология . 1998. 115: 36–41.
36. Ненсей Ю.М., Арлоу FL, Маджумдар А.П. Старение. Повышенная чувствительность слизистой оболочки толстой кишки к стимуляции канцерогенов и защитная роль фолиевой кислоты. Dig Dis Sci . 1995; 40: 396–401.
Симптомы и причины болезни Крона
Каковы симптомы болезни Крона?
Наиболее частые симптомы болезни Крона:
Другие симптомы включают
- анемия
- Покраснение или боль в глазах
- чувство усталости
- лихорадка
- Боль или болезненность в суставах
- тошнота или потеря аппетита
- кожных изменений с появлением красных болезненных бугорков под кожей
Ваши симптомы могут различаться в зависимости от локализации и тяжести воспаления.
Некоторые исследования показывают, что стресс, в том числе стресс от жизни с болезнью Крона, может усугубить симптомы. Кроме того, некоторые люди могут обнаружить, что определенные продукты могут вызвать или усугубить их симптомы.
Что вызывает болезнь Крона?
Врачи не уверены, что вызывает болезнь Крона. Эксперты считают, что следующие факторы могут играть роль в возникновении болезни Крона.
Аутоиммунная реакция
Одной из причин болезни Крона может быть аутоиммунная реакция, когда ваша иммунная система атакует здоровые клетки вашего тела.Эксперты считают, что бактерии в пищеварительном тракте могут по ошибке вызвать срабатывание иммунной системы. Этот ответ иммунной системы вызывает воспаление, что приводит к симптомам болезни Крона.
Гены
Болезнь Крона иногда передается по наследству. Исследования показали, что если у вас есть родитель или брат или сестра с болезнью Крона, у вас может быть больше шансов заболеть этой болезнью. Специалисты продолжают изучать связь между генами и болезнью Крона.
Прочие факторы
Некоторые исследования показывают, что другие факторы могут увеличить вероятность развития болезни Крона:
- Курение может удвоить вероятность развития болезни Крона. 4
- Нестероидные противовоспалительные препараты (НПВП), такие как аспирин или ибупрофен, антибиотики 5 , 6 и противозачаточные таблетки 6 , могут немного повысить вероятность развития болезни Крона.
- Диета с высоким содержанием жиров также может немного повысить вероятность заболевания болезнью Крона. 7
Стресс и употребление определенных продуктов питания не вызывают болезнь Крона.
Список литературы
[4] Ghazi LJ.Болезнь Крона. Сайт Medscape. http://emedicine.medscape.com. Обновлено 26 февраля 2015 г. Проверено 6 мая 2016 г.
[5] Анантакришнан А.Н., Хигучи Л.М., Хуанг Е.С. и др. Аспирин, нестероидные противовоспалительные препараты и риск развития болезни Крона и язвенного колита: когортное исследование. Анналы внутренней медицины. 2012; 156 (5): 350–359.
[6] Ко Й, Мясник Р., Леонг Р. У. Эпидемиологические исследования миграционных и экологических факторов риска воспалительных заболеваний кишечника. Всемирный журнал гастроэнтерологии. 2014; 20 (5): 1238–1247.
[7] Хоу Дж. К., Абрахам Б., Эль-Сераг Х. Диетическое потребление и риск развития воспалительного заболевания кишечника: систематический обзор литературы. Американский журнал гастроэнтерологии. 2011; 106 (4): 563–573.
Стадии болезни Крона: симптомы, осложнения и лечение
Болезнь Крона — это хроническое заболевание, которое вызывает воспаление в пищеварительном тракте. Врачи не разделяют болезнь Крона на разные стадии, потому что симптомы могут значительно меняться с течением времени, что может сделать ее непредсказуемой.
Болезнь Крона — это воспалительное заболевание кишечника. Это прогрессирующее состояние, а это означает, что оно имеет тенденцию к постепенному ухудшению. Но иногда симптомы могут исчезать на несколько недель или даже лет.
В этой статье мы рассмотрим, что такое болезнь Крона, ее стадии и прогрессирование. Мы также освещаем симптомы, осложнения и лечение.
Болезнь Крона поражает желудочно-кишечный тракт, который проходит от рта до ануса и включает желудок и кишечник.Роль желудочно-кишечного тракта — расщеплять пищу, которую ест человек, и поглощать питательные вещества в кровоток. В конце этого процесса остается продукт жизнедеятельности, который выделяется организмом в виде стула.
Болезнь Крона вызывает воспаление желудочно-кишечного тракта. Существует пять различных форм болезни Крона, каждая из которых поражает разные части желудочно-кишечного тракта:
- Гастродуоденальная болезнь Крона поражает желудок и начало тонкой кишки.
- Еюноилеит поражает верхнюю половину тонкой кишки, обычно участками.
- Илеит поражает конец тонкой кишки.
- Илеоколит поражает конец тонкого и толстого кишечника.
- Колит Крона , или гранулематозный колит, поражает толстую кишку.
Симптомы различаются в зависимости от пораженной части желудочно-кишечного тракта и степени тяжести воспаления.Илеоколит — наиболее частая форма болезни Крона.
Болезнь Крона является хронической, что означает, что это длительное и часто пожизненное заболевание. Он также может быть прогрессирующим, что означает, что со временем симптомы могут ухудшиться, но это не всегда так.
Болезнь Крона со временем может ухудшиться, поскольку длительное воспаление может повредить желудочно-кишечный тракт.
Врачи могут лечить и контролировать заболевание, чтобы остановить или уменьшить воспаление. Ранняя диагностика и лечение болезни Крона жизненно важны для замедления прогрессирования и предотвращения новых повреждений.
Болезнь Крона обычно не развивается по установленной схеме. Как правило, не существует распознаваемых стадий, через которые проходит заболевание, и не всегда можно предсказать, как оно будет развиваться.
У человека с болезнью Крона обычно бывают обострения и периоды ремиссии. Обострение — это внезапное усиление или ухудшение симптомов. Ремиссия — это когда у них мало или совсем нет симптомов.
Врач поможет пациенту контролировать симптомы и при необходимости посоветует, как лечить и вести себя.
Симптомы болезни Крона варьируются от человека к человеку и могут варьироваться от легких до тяжелых. Симптомы также меняются со временем и зависят от тяжести и локализации воспаления.
Общие симптомы болезни Крона включают:
- диарею
- боль в животе и спазмы
- непреднамеренное похудание
- кровянистый стул
Другие возможные симптомы могут включать:
У человека могут быть не все эти симптомы, но симптомы могут усиливаться или ухудшаться, особенно если их не лечить.Болезнь Крона также может привести к осложнениям.
Болезнь Крона может со временем повредить желудочно-кишечный тракт, что может привести к:
- свищам, когда две части кишечника соединяются, образуя туннель
- кишечные абсцессы
- кишечные закупорки
- внутреннее кровотечение из разрывов или отверстий в стенка кишечника
В некоторых случаях человеку может потребоваться операция для восстановления или удаления поврежденного участка желудочно-кишечного тракта. Согласно исследованию 2012 года, почти 60% людей с болезнью Крона нуждались в операции после 20 лет заболевания.Некоторым людям требовалась операция более одного раза.
Болезнь Крона также может влиять на то, насколько хорошо организм человека усваивает питательные вещества из пищи, которую он ест, что может привести к дефициту витаминов или минералов. Общие дефициты у людей с болезнью Крона включают витамин B-12, витамин D и железо. Прием добавок может помочь восполнить эти питательные вещества.
Воспаление от болезни Крона может иногда распространяться на другие участки тела, приводя к:
- болезненным суставам
- покраснению или боли в глазах
- язвам во рту
- волдырям, язвам или отекам на коже, часто на коже. ноги
- воспаление печени
Болезнь Крона увеличивает риск развития рака толстой кишки.Этот риск начинается через 8–10 лет заболевания и также зависит от тяжести воспаления в толстой кишке.
Ранние симптомы рака толстой кишки могут быть похожи на симптомы Крона и могут включать:
- кровь в стуле
- изменение привычек кишечника, которое сохраняется более нескольких дней
- длительное чувство потребности в дефекации
- Боль в животе и спазмы
- Потеря веса
Людям, болеющим болезнью Крона более 8 лет, врач может порекомендовать ежегодный скрининг на рак толстой кишки.
Поделиться в PinterestВрач может прописать лекарства для лечения симптомов болезни Крона.Лечение болезни Крона у всех разное и направлено на:
- уменьшение воспаления в кишечнике
- облегчение симптомов
- предотвращение обострений
- достижение и поддержание ремиссии
Лечение может со временем измениться, и это очень важно обратиться за медицинской помощью при обострениях.
Существуют различные лекарства для лечения людей с болезнью Крона.Врач назначит лекарства в зависимости от того, насколько серьезны симптомы у человека и какой тип болезни Крона у него.
Медикаментозное лечение включает:
- Аминосалицилаты , которые врачи используют для лечения людей с легкими или умеренными симптомами. Эти препараты помогают уменьшить воспаление в кишечнике.
- Кортикостероиды уменьшают воспаление, подавляя иммунную систему. Врачи назначают эти препараты при умеренных и тяжелых симптомах.
- Антибиотики могут лечить инфекции или осложнения, возникающие при болезни Крона.
- Иммуномодуляторы уменьшают воспаление за счет подавления иммунной системы, но для начала работы может потребоваться несколько недель или больше. Врач может прописать их, если симптомы человека не поддаются лечению другими лекарствами.
- Biologics — это препараты, нацеленные на иммунную систему и подавляющие ее. Врачи обычно назначают эти препараты только в том случае, если другие методы лечения оказались неэффективными.
Человеку может потребоваться операция для лечения осложнений болезни Крона.Типы операций могут включать:
- Резекция тонкой кишки . Здесь хирург удаляет часть тонкой кишки, а затем снова соединяет два конца.
- Резекция толстой кишки . Также известная как субтотальная колэктомия, при этом хирург удаляет часть толстой кишки, а затем повторно соединяет два конца.
- Проктоколэктомия . В этой операции хирург удаляет всю толстую и прямую кишку. После этого человеку нужно будет использовать мешочек для стомы, чтобы собрать стул через небольшое отверстие в брюшной полости.
Лекарства, отпускаемые без рецепта, такие как болеутоляющие и витаминные добавки, также могут помочь при симптомах. Человек должен принимать их в дополнение к лекарствам, отпускаемым по рецепту.
Диета — важный способ лечения симптомов болезни Крона. Человек часто хуже усваивает питательные вещества из пищи и напитков. Здоровая диета имеет хороший баланс белков, витаминов, минералов, жиров и клетчатки. Это может помочь человеку получить необходимые питательные вещества и поддерживать хороший уровень энергии.
Некоторые люди могут обнаружить, что определенные продукты или напитки вызывают или усугубляют их симптомы. Общие примеры включают острую пищу или молочные продукты. Ведение дневника питания может помочь человеку определить возможные триггеры.
Людям с болезнью Крона следует обратиться за медицинской помощью, прежде чем вносить серьезные изменения в свой рацион.


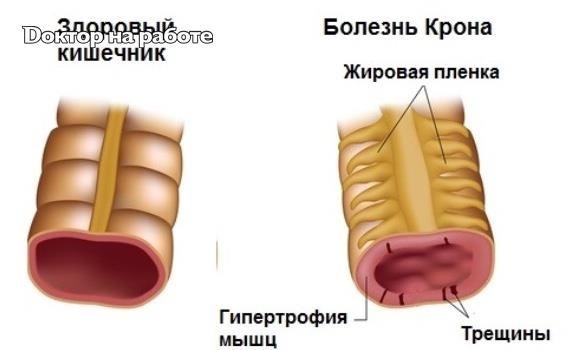 При поражении толстой кишки назначается диета, включающая большое количество растительных волокон (овощи, зерновые). При риске развития кишечной непроходимости такое питание запрещается. После удаления части тонкой кишки снижается правильное переваривание жиров. В данном случае питание должно исключать цельные жиры.
При поражении толстой кишки назначается диета, включающая большое количество растительных волокон (овощи, зерновые). При риске развития кишечной непроходимости такое питание запрещается. После удаления части тонкой кишки снижается правильное переваривание жиров. В данном случае питание должно исключать цельные жиры.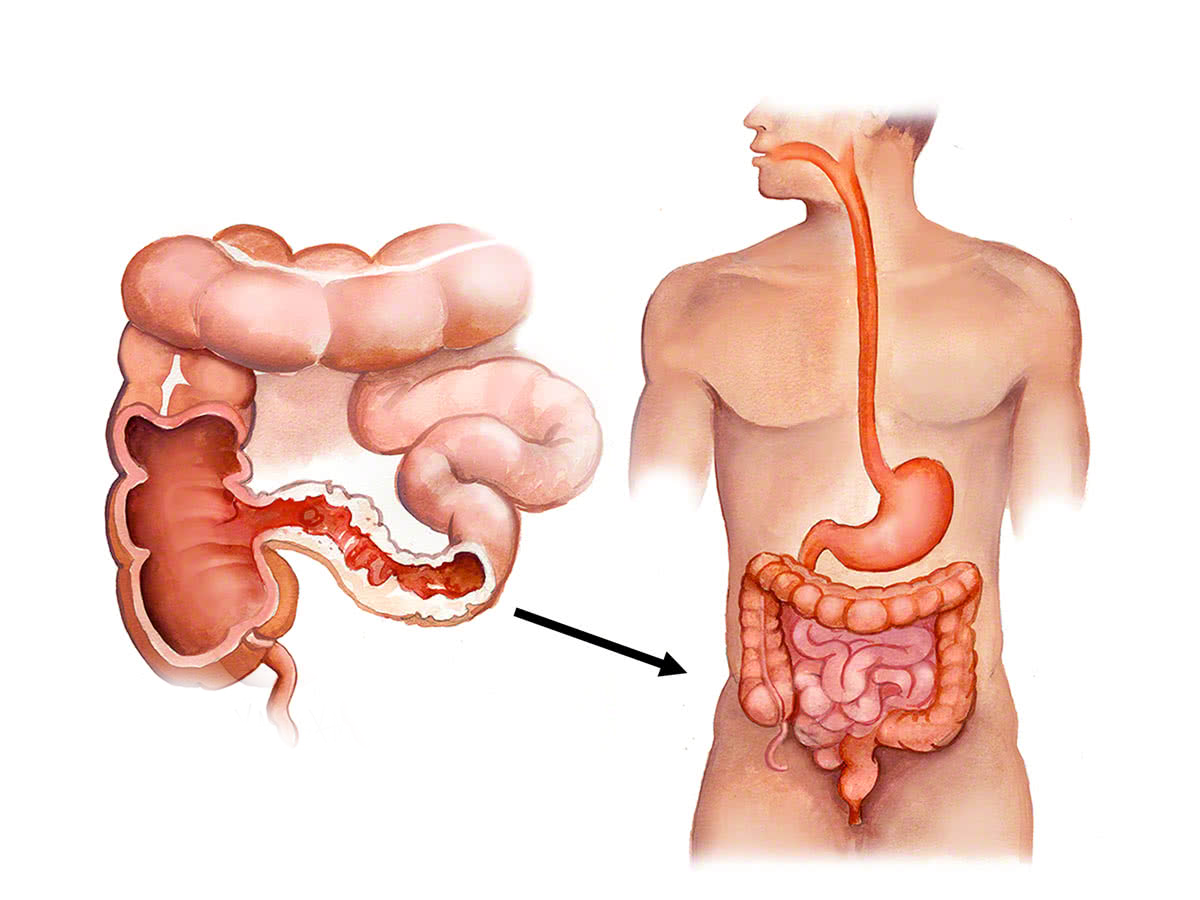 При острой диарее питание не должно содержать клетчатки, продуктов, вызывающих брожение в кишечнике. Также назначаются препараты, регулирующие нормальный стул.
При острой диарее питание не должно содержать клетчатки, продуктов, вызывающих брожение в кишечнике. Также назначаются препараты, регулирующие нормальный стул. Наличие гранулём позволяет дифференцировать болезнь Крона от неспецифического язвенного колита.
Наличие гранулём позволяет дифференцировать болезнь Крона от неспецифического язвенного колита.

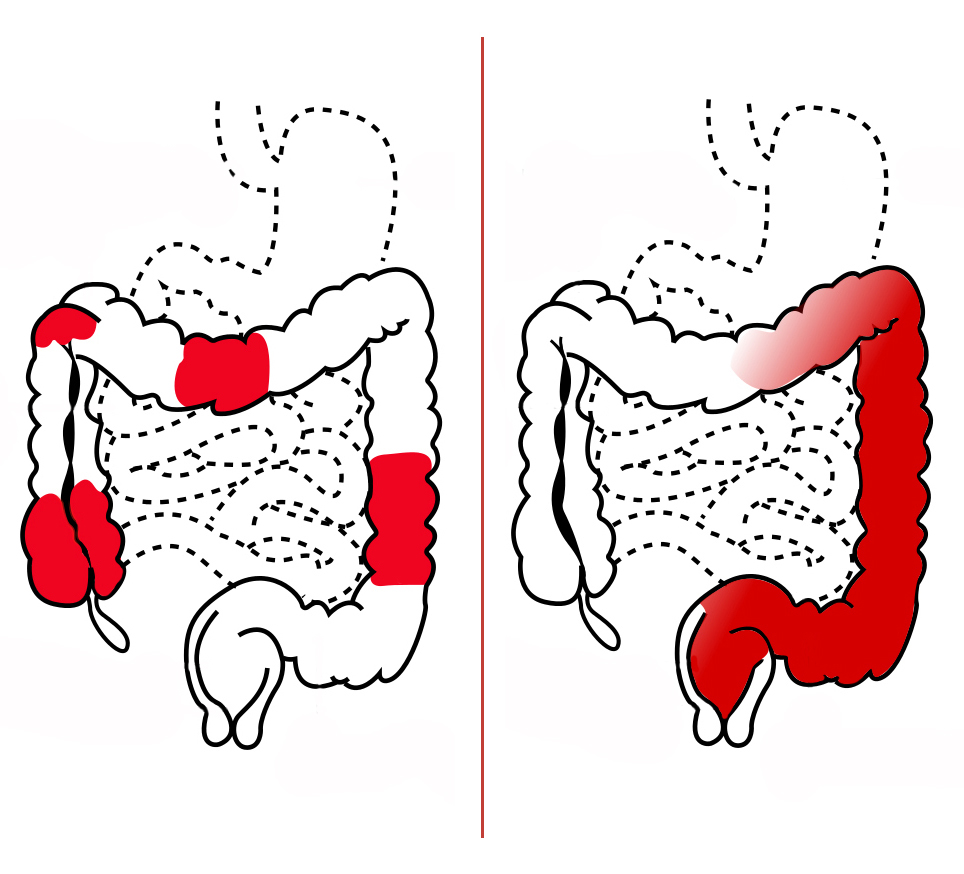 Конечно, примесь крови в кале не характерна для СРК. Другой, полезный для дифференциации признак — это наличие ночных симптомов, которые весьма редки при СРК.
Конечно, примесь крови в кале не характерна для СРК. Другой, полезный для дифференциации признак — это наличие ночных симптомов, которые весьма редки при СРК.

