Заболевания щитовидной железы / Заболевания / Клиника ЭКСПЕРТ
Общие представления о щитовидной железе и ее функции
Щитовидная железа (ЩЖ) – это эндокринный орган, располагающийся на передней поверхности шеи. Железа отделена от кожи только тонкими фасциями («пластинами» из соединительной ткани), поэтому находится практически под кожей. За счет своего расположения она хорошо доступна пальпации (ощупыванию в ходе осмотра), а при значительном увеличении хорошо заметна «на глаз», деформируя контур шеи. ЩЖ в норме состоит из двух долей, соединенных перешейком. Такое строение напоминает бабочку.
Основная задача щитовидной железы – продукция специфических веществ — тиреоидных гормонов. Происходит этот процесс при обязательном участии йода. ЩЖ единственная железа, захватывающая йод из кровотока и только при адекватном его поступлении способна синтезировать гормоны.
Гормоны ЩЖ оказывают влияние на весь организм. Если описать одной фразой действие «щитовидных» гормонов – они регулируют обмен веществ.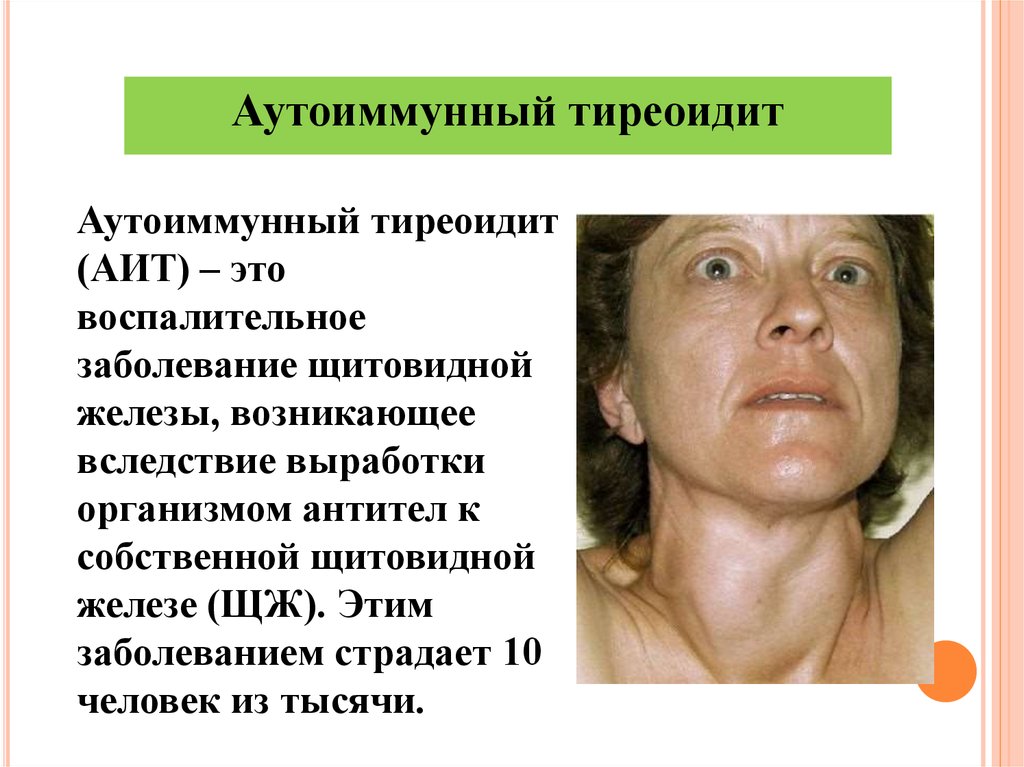 При нормальном содержании тиреоидных гормонов в крови все процессы в организме протекают в физиологическом ритме. Механизм выработки гормонов у взрослых не зависит от пола и возраста.
При нормальном содержании тиреоидных гормонов в крови все процессы в организме протекают в физиологическом ритме. Механизм выработки гормонов у взрослых не зависит от пола и возраста.
Причины
Определенно, существует наследственная предрасположенность к болезням щитовидной железы. Давно замечено, что такими заболеваниями чаще страдают в одной семье. Обычно пациенты уже на первом приеме сообщают, что ближайшие кровные родственники имели проблемы со «щитовидкой». Женщины более подвержены заболеваниям ЩЖ, (в 10 раз чаще мужчин).
Отмечается связь между началом заболевания щитовидной железы и:
- перенесенным стрессом
- инфекцией
- интенсивным пребыванием на солнце
- неблагоприятными экологическими условиями
На фоне генетической предрасположенности, провоцирующие внешние факторы запускают патологический механизм, результатом которого становится заболевание щитовидной железы.
Заболевания щитовидной железы
Все заболевания щитовидной железы протекают или с нарушением выработки гормонов ЩЖ, или без таковых.
В свою очередь, нарушение работы ЩЖ происходит в сторону
- уменьшения — гипофункция, гипотиреоз
- увеличения — гиперфункция, гипертиреоз.
Гипотиреоз
Причинами первичного гипотиреоза могут быть:
- аутоиммунный тиреоидит
- удаление ЩЖ при операции (послеоперационный гипотиреоз)
- разрушение ЩЖ под влиянием радиоактивных веществ (пострадиационный гипотиреоз)
Аутоиммунный тиреоидит (АИТ)
Заболевание, относящееся к разряду аутоиммунных, когда собственная иммунная система вырабатывает антитела, влияющие на работу ЩЖ.
Типичными для АИТа являются антитела к тиреопероксидазе (ат к ТПО) — более специфичные по заболеванию и антитела к тиреоглобулину (ат к ТГ). При иммунной агрессии этими антителами развивается постепенное снижение работы ЩЖ, т.е. возникает гипотиреоз — одно из закономерных проявлений АИТа.
Происходящий в щитовидной железе патологический процесс способен изменить не только функцию, но и ее структуру. При УЗИ щитовидной железы определяются специфические для АИТа изменения. Поскольку АИТ приводит к гипотиреозу, то лечение заболевания сводится к назначению гормона ЩЖ (тироксина) для восполнения дефицита гормонов в организме.
При УЗИ щитовидной железы определяются специфические для АИТа изменения. Поскольку АИТ приводит к гипотиреозу, то лечение заболевания сводится к назначению гормона ЩЖ (тироксина) для восполнения дефицита гормонов в организме.
Лечение назначается только при снижении работы ЩЖ. Если у пациента только определяется в крови повышенный уровень антител, но функция ЩЖ нормальна, лечения не назначают. Функцию ЩЖ оставляют на ежегодный контроль и более частый контроль у женщин во время беременности. Считается также, что наличие аутоиммунного заболевания одного органа способно сочетаться с другими аутоиммунными заболеваниями (других органов). Поэтому обнаружение АИТа нередко влечет за собой обследование других эндокринных желез.
Для установления диагноза «Аутоиммунный тиреоидит» необходимо выявление не менее двух из трех показателей (сниженная работа ЩЖ (гипотиреоз), наличие антител к ЩЖ, специфическая картина структуры ЩЖ при УЗИ).
Если присутствует только один параметр, то диагноз выставляется «под вопросом» и берется на контроль.
Послеоперационный и пострадиационный гипотиреоз(АИТ)
В результате частичного или полного удаления/разрушения щитовидной железы (операция или лечение радиоактивным йодом) организм оказывается в условиях дефицита тиреоидных гормонов. Заболевание выявляется сразу после лечения (при полном удалении ЩЖ) или спустя непродолжительное время (при неполном удалении органа или после радиойодтерапии). Единственное лечение – восполнение гормонов ЩЖ приемом тироксина.
Причины вторичного гипотиреоза
Редкой причиной снижения работы щитовидной железы является патология регулирующих ее функцию органов (гипофиза и гипоталамуса). Это значит, что поражена не сама щитовидная железа, а «начальники» над ней. Причиной патологии гипофиза и гипоталамуса могут явиться опухоли, травмы, кисты этой области. Очень редко гипофиз может производить «недействующий» гормон ТТГ, который не способен стимулировать ЩЖ к выработке гормонов.
Гипертиреоз
Заболевания, протекающие с повышением работы щитовидной железы
Диффузный токсический зоб (ДТЗ, болезнь Грейвса, Базедова болезнь)
Это аутоиммунное заболевание ЩЖ, когда иммунной системой вырабатываются специфические антитела, стимулирующие работу ЩЖ (тиреостимулирующие антитела, антитела к рецептору ТТГ). Продукция гормонов в ЩЖ становится патологически повышенной, клинически проявляется тиреотоксикозом (реакцией различных тканей организма на большое количество тиреоидных гормонов ЩЖ), а лабораторно — повышенной концентрацией Т3 и Т4 в крови и сниженным показателем ТТГ. Нередко ДТЗ сочетается с аутоиммунной эндокринной офтальмопатией (специфическим поражением глаз). Эти два заболевания имеют общие аутоиммунные корни, поэтому нередким бывает их сочетание. Существует три варианта лечения этого заболевания:
Продукция гормонов в ЩЖ становится патологически повышенной, клинически проявляется тиреотоксикозом (реакцией различных тканей организма на большое количество тиреоидных гормонов ЩЖ), а лабораторно — повышенной концентрацией Т3 и Т4 в крови и сниженным показателем ТТГ. Нередко ДТЗ сочетается с аутоиммунной эндокринной офтальмопатией (специфическим поражением глаз). Эти два заболевания имеют общие аутоиммунные корни, поэтому нередким бывает их сочетание. Существует три варианта лечения этого заболевания:
- консервативная терапия (таблетками) в течение 1-1,5 лет
- операция по удалению щитовидной железы
- лечение радиоактивным йодом (радиойодтерапия).
Успех от таблетированной терапии наименее стоек (заболевание может давать в 30—70% случаев рецидив).
Чаще болезнь Грейвса встречается у молодых пациентов, чаще у женщин.
Узловой (и многоузловой) токсический зоб (УТЗ, МУТЗ)
Заболевание такое же, как узловой нетоксический зоб: по неустановленной причине в структуре щитовидной железы образуются узловые образования, но они (узлы) патологически активны и способны вырабатывать высокое количество тиреоидных гормонов с развитием клинической картины тиреотоксикоза. Часто заболевание сопровождается нарушением сердечного ритма. Помимо рутинного определения уровня тиреоидных гормонов (они будут как при болезни Грейвса), заболевание подтверждается еще сцинтиграфией ЩЖ для определения автономности узла. Лечение — операция или радиойодтерапия после медикаментозной подготовки пациента.
Часто заболевание сопровождается нарушением сердечного ритма. Помимо рутинного определения уровня тиреоидных гормонов (они будут как при болезни Грейвса), заболевание подтверждается еще сцинтиграфией ЩЖ для определения автономности узла. Лечение — операция или радиойодтерапия после медикаментозной подготовки пациента.
Заболевания, протекающие без нарушения функции щитовидной железы:
Узловой (и многоузловой) нетоксический зоб (УНЗ, МНЗ)
Заболевание неуточненной этиологии (причины), когда в ткани ЩЖ формируются узловые образования. В большинстве случаев узлы имеют небольшой размер (от 1 см до 2,5-3 см), являются доброкачественными по клеточному составу, не нарушают функцию ЩЖ и не требуют никакого лечения. Осуществляется наблюдение, выполняется ежегодное динамическое обследование.
Диффузный нетоксический зоб (ДНЗ)
Этим термином описывают диффузное увеличение щитовидной железы в размерах при неизмененной функции органа, отсутствии лабораторных и ультразвуковых данных за аутоиммунный процесс. Чаще всего увеличение ЩЖ связано с дефицитом йода. При устранении данного факта размеры ЩЖ возвращаются к норме.
Чаще всего увеличение ЩЖ связано с дефицитом йода. При устранении данного факта размеры ЩЖ возвращаются к норме.
Злокачественные заболевания
Это отдельная группа онкологических заболеваний ЩЖ. Различают папиллярный рак, фолликулярный рак, медуллярный рак, анапластический рак ЩЖ. Они отличаются по клеточному составу, каждый имеет особенности диагностики, лечения и наблюдения. Наиболее частые варианты рака ЩЖ (папиллярный и фолликулярный) успешно подвергаются лечению, соответственно у пациентов есть хороший шанс на излечение и прогноз для жизни. Более агрессивный рак – медуллярный и анапластический — имеет свои диагностические и лечебные особенности, дает худший прогноз на лечение и выживаемость. Пациенты с онкологическим заболеванием ЩЖ наблюдаются онкологом и эндокринологом, которые составляют индивидуальный план лечения и наблюдения.
Симптомы заболеваний щитовидной железы
Наиболее типичные проявления заболеваний щитовидной железы:
- общая и мышечная слабость
- неконтролируемое снижение веса при повышенном аппетите или, наоборот, мало поддающийся контролю набор массы тела
- нарушение памяти, внимания, апатия, депрессия
- нервозность, гневливость, повышенная эмоциональность, плаксивость, снижение работоспособности
- малая продуктивность работы, отсутствие «сил на работу»
- распространенные отеки (лицо, руки, ноги, передняя брюшная стенка, язык)
- нарушение стула (запоры или поносы)
- нарушение сердечного ритма (особенно у пожилых пациентов)
- анемия, трудно поддающаяся лечению
- постоянное чувство внутренней дрожи, беспокойства, дрожание рук (вплоть до изменения почерка и невозможности выполнять мелкие движения)
- изменения со стороны глаз (пучеглазие, изменение взгляда, отечность век, слезотечение, особенно от яркого света)
- наконец, больной может пожаловаться на увеличение передней поверхности шеи в размерах, деформацию контура шеи.

Симптомы заболеваний щитовидной железы не всегда специфичны. Совершенно не обязательно, что все эти симптомы наблюдаются одновременно. Если у Вас есть хотя бы один из перечисленных симптомов, необходимо проверить функцию ЩЖ. На эти жалобы обязательно обратит внимание и врач эндокринолог при беседе и осмотре пациента.
Диагностика
Поскольку влияние гормонов ЩЖ на организм очень значимо и разнообразно, ее заболевания, несомненно, будут отражаться на функции всех органов, поэтому важна своевременная диагностика.
Обследование простое и весьма доступное.
Первый шаг – это прием врача эндокринолога, который включает беседу и осмотр. Как правило, при расспросе пациента можно выявить некоторые беспокоящие симптомы, которые заставляют думать о нарушении работы ЩЖ. Эти симптомы в большинстве своем неспецифичны и могут наблюдаться у многих больных, а иногда и здоровых в условиях стресса, усталости.
Вторым шагом, при обоснованном подозрении на нарушение функции или структуры ЩЖ является направление пациента на анализ крови для определения содержания тиреоидных гормонов.
- в крови определяют уровень Т4, Т3 (гормоны ЩЖ) и ТТГ (гормон гипофиза)
- нередко исследование дополняется определением в крови уровня различных антител к ЩЖ
При снижении работы самой ЩЖ — гормоны Т4 (в большей степени) и Т3 оказываются сниженными, а «гормон-начальник» (ТТГ) — повышен. Наоборот, при увеличенной продукции гормонов щитовидной железой, уровень Т4 и Т3 повышен, но ТТГ снижен.
Третьим шагом в диагностике необходимо визуализировать ЩЖ.
Самый простой, доступный и информативный метод — ультразвуковое исследование (УЗИ) ЩЖ, при котором определяется размер и структура ткани органа.
При этом, одно исследование не заменяет другое исследование. Осмотр, лабораторные и инструментальные обследования – три ключевых момента в диагностике заболеваний ЩЖ.
Врачи Клиники ЭКСПЕРТ составили перечень всех необходимых исследований, необходимых для базового обследования щитовидной железы.
Существуют и более специализированные, нужные только в некоторых случаях, исследования:
Сцинтиграфия ЩЖ — использующийся метод при подозрении на активно функционирующие узловые образования в ЩЖ. Также может использоваться для дифференциальной диагностики в условиях тиреотоксикоза для подтверждения/исключения деструктивного тиреоидита.
Также может использоваться для дифференциальной диагностики в условиях тиреотоксикоза для подтверждения/исключения деструктивного тиреоидита.
Другие инструментальные методы обследования (МРТ, СКТ, ПЭТ) в рутинной клинической практике используются гораздо реже. Для дополнительного проведения этих методов обследования нужны веские основания.
Особенную важность представляет оценка функционального состояния щитовидной железы у беременной женщины в связи с тем, что развитие ребенка – в особенности, его нервной системы – зависит от уровня тироксина (основной формы тиреоидных гормонов) у будущей матери.
Лечение заболеваний щитовидной железы
Лечение зависит от конкретной патологии и нарушения функции ЩЖ.
Лечение всех форм гипотиреоза одинаково – назначение препарата тироксина. Лечение хорошо переносится и полностью восполняет дефицит гормонов в организме.
Лечение гипертиреоза – более сложное. Требуется целый ряд препаратов: одни снижают избыточную работу ЩЖ, другие нормализуют работу сердца, кишечника. Зачастую требуется участие в лечении не только врача эндокринолога, но и других специалистов (кардиолога, гастроэнтеролога).
Зачастую требуется участие в лечении не только врача эндокринолога, но и других специалистов (кардиолога, гастроэнтеролога).
При отсутствии нарушений функций ЩЖ чаще всего ограничиваются наблюдением за патологией.
Прогноз
Любые заболевания ЩЖ поддаются лечению. Чаще всего удается добиться хорошего ответа на медикаментозную (таблетированную) терапию с достойным шансом на полное излечение. Лечение некоторых заболеваний ЩЖ позволяет перевести их в длительную ремиссию (заболевание не проявляется активно, не прогрессирует и не нарушает качества жизни пациента, а соответственно, не требует постоянного лечения). Болезни ЩЖ, протекающие со стойким гипотиреозом, также можно успешно компенсировать медикаментозно, когда приходится постоянно (всю жизнь) принимать таблетированные препараты для восполнения утраченной функции ЩЖ. В данном случае лечение абсолютно безопасно, т. к. при назначении с целью лечения препаратов тиреоидных гормонов побочных эффектов от лечения не возникает.
Если заболевание не удается компенсировать (или излечить) таблетированными средствами (это, в основном, касается патологий, протекающих с тиреотоксикозом; при больших размерах ЩЖ и узлов в ней; онкологических заболеваний ЩЖ), то операция на ЩЖ позволяет в подавляющем большинстве случаев решить проблему болезни.
Грамотное и своевременное лечение заболеваний щитовидной железы позволит не допустить осложнений болезни со стороны других систем в организме: сердечно-сосудистой, пищеварительной, костной и т.д.
Отсутствие лечения в течение длительного времени со временем вызовет изменения в жизненно важных органах. Они могут оказаться необратимыми — даже при начале терапии!
Профилактика и рекомендации
Как таковой профилактики заболеваний ЩЖ не существует. Поэтому высокую степень важности приобретает периодическое профилактическое обследование (осмотр врача эндокринолога, УЗИ щитовидной железы, анализы крови), особенно для групп риска (к ним относят при наличии факторов наследственности, неблагоприятной экологии места проживания, профессиональной вредности, частых стрессов).
Ведение здорового образа жизни, охранительное отношение к своей нервной системе, физиологическое потребление продуктов, содержащих йод и т. д. выступят лучшей профилактикой патологии этого эндокринного органа.
Часто задаваемые вопросы
У близких родственников выявлено заболевание щитовидной железы, есть ли риск заболеть?
Заболевания ЩЖ не являются «заразными», но существует генетическая предрасположенность к патологии ЩЖ. Зачастую (но совсем не в 100%), в одной семье у нескольких человек наблюдается заболевание ЩЖ. Не обязательно патология ЩЖ должна быть одинаковой у всех, это могут быть совершенно различные варианты заболеваний ЩЖ.
Единственное тяжелое заболевание ЩЖ — медуллярный рак — обязательно уточняется у всех ближайших кровных родственников больного этой патологией, т.к. встречаются генетические варианты болезни, поражающие родных со 100% вероятностью.
Ничего не беспокоит, но при лабораторном обследовании в крови выявлены очень высокие показатели антител к ЩЖ, что дальше?
Примерно у 15-20% здоровых людей в крови выявляются антитела (АТ) к различным структурам ЩЖ (как правило, это антитела к ТПО и ТГ, реже к рецептору ТТГ).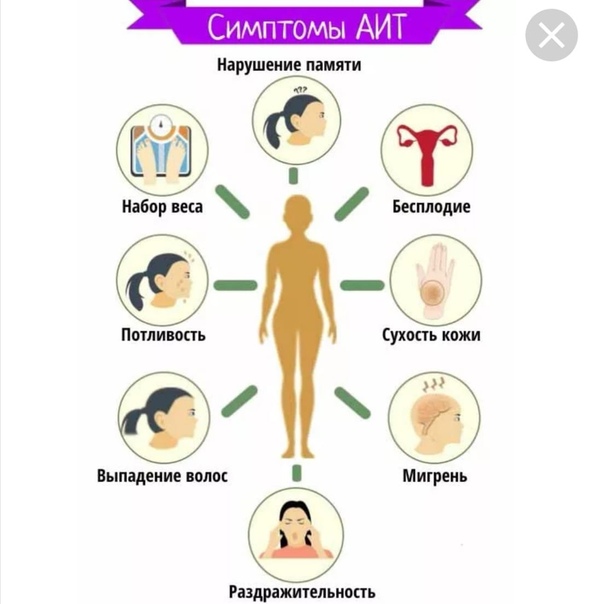 Если функция ЩЖ не нарушена, то клинического значения факт наличия антител иметь не будет, назовем это «индивидуальной особенностью». Разумеется, только лишь факт наличия антител не будет подвергаться лечению, какой бы их уровень не регистрировался в крови. При нарушении функции ЩЖ или при увеличении в размерах ЩЖ определение наличия антител (в большей степени АТ к ТПО) будет сообщать о причине нарушений в железе. Сочетание нарушенной функции ЩЖ и высокий титр АТ к ЩЖ позволяет установить диагноз аутоиммунного поражения ЩЖ. Еще наличие антител к ЩЖ будет диктовать необходимость более частой оценки функции щитовидной железы в условиях приема препаратов с большим (нефизиологическим) количеством йода и препаратов лития, а также при беременности, поскольку могут отмечаться особенности в функционировании ЩЖ на этом фоне. Отметим, что само по себе присутствие антител в крови на самочувствие влияния не оказывает. В большинстве случаев, пациента больше пугает «цифра» антител в лабораторном бланке, иногда превышающая в сотни раз верхнюю границу нормы.
Если функция ЩЖ не нарушена, то клинического значения факт наличия антител иметь не будет, назовем это «индивидуальной особенностью». Разумеется, только лишь факт наличия антител не будет подвергаться лечению, какой бы их уровень не регистрировался в крови. При нарушении функции ЩЖ или при увеличении в размерах ЩЖ определение наличия антител (в большей степени АТ к ТПО) будет сообщать о причине нарушений в железе. Сочетание нарушенной функции ЩЖ и высокий титр АТ к ЩЖ позволяет установить диагноз аутоиммунного поражения ЩЖ. Еще наличие антител к ЩЖ будет диктовать необходимость более частой оценки функции щитовидной железы в условиях приема препаратов с большим (нефизиологическим) количеством йода и препаратов лития, а также при беременности, поскольку могут отмечаться особенности в функционировании ЩЖ на этом фоне. Отметим, что само по себе присутствие антител в крови на самочувствие влияния не оказывает. В большинстве случаев, пациента больше пугает «цифра» антител в лабораторном бланке, иногда превышающая в сотни раз верхнюю границу нормы. Лечить «уровень антител в крови» не нужно.
Лечить «уровень антител в крови» не нужно.
Что можно сделать, чтобы снизить риск заболевания?
Оказать влияние на генетическую предрасположенность к болезни мы не в состоянии. Она дана нам от рождения. Пусковым моментом в реализации патологической наследственной предрасположенности могут явиться стрессы, тяжелые инфекционные заболевания, прием некоторых медикаментов и т.д. Поэтому выполнение общих рекомендаций по здоровому образу жизни в какой-то степени предостережет от манифестации болезни.
Чтобы исключить нарушение функции ЩЖ, какой анализ нужно сдать?
Первым (а иногда единственным) анализом, который нужно выполнить при подозрении на нарушение функции ЩЖ – это тиреотропный гормон (ТТГ). Если этот показатель в норме, то ни одно нарушение в самочувствии пациента не может быть связано с ЩЖ. Справедливости ради нужно сказать, что есть очень редкие заболевания эндокринной системы, при которых ТТГ остается нормальным, но есть нарушение выработки гормонов. Определение показаний к расширению обследования — прерогатива врача эндокринолога, осуществляющего осмотр пациента. Иногда сами пациенты просят врача выдать направление на исследование «всех гормонов ЩЖ», объясняя такое желание «нелюбовью» к забору крови на анализ, но это не всегда оправдано. Подробная беседа, объяснение, когда может потребоваться углубленное обследование функции ЩЖ, поможет пациенту не тратить «лишнего», но и не пропустить «нужного».
Иногда сами пациенты просят врача выдать направление на исследование «всех гормонов ЩЖ», объясняя такое желание «нелюбовью» к забору крови на анализ, но это не всегда оправдано. Подробная беседа, объяснение, когда может потребоваться углубленное обследование функции ЩЖ, поможет пациенту не тратить «лишнего», но и не пропустить «нужного».
Анализ крови на тиреоидные гормоны выполняется в первую половину дня, натощак. У женщин — вне зависимости от дня менструального цикла.
Впервые выявлены изменения в уровне ТТГ, нужно ли сразу лечить?
Чаще всего, выявляется очень умеренное (до 10 Мед/л) увеличение уровня ТТГ при нормальных показателях Т4. Такая ситуация сначала требует повторного контроля через 2-3 месяца. Если это повышение стойкое, т.е. не произошло самостоятельной нормализации уровня гормонов, то далее индивидуально с пациентом, при тщательной оценке сопутствующей патологии, врачом эндокринологом решается вопрос о необходимости назначения лечения. Возможно, что ситуация просто будет «взята на карандаш». Единственная категория наших пациенток, для которых повышение уровня ТТГ не требует дополнительной перепроверки – это беременные. В этом случае терапия тироксином назначается сразу, т.к. «нет времени» перепроверять через несколько месяцев.
Единственная категория наших пациенток, для которых повышение уровня ТТГ не требует дополнительной перепроверки – это беременные. В этом случае терапия тироксином назначается сразу, т.к. «нет времени» перепроверять через несколько месяцев.
Поставлен диагноз «аутоиммунный тиреоидит», что делать?
При установлении такого диагноза и назначении заместительной терапии препаратами тироксина, подбор дозы препарата происходит под контролем уровня ТТГ. В начале болезни, снижение функции собственной ЩЖ может быть не тотальным, т.е. для восполнения нехватки тироксина требуется небольшая доза гормона. С течением времени болезни, все новые клетки ЩЖ захватываются патологическим процессом и для восполнения утраченного требуется соответствующее повышение дозы тироксина, доходящее со временем до индивидуальной суточной потребности. Пациенты, зачастую, делают из этого факта «свои» выводы: «Прием препарата прекратил работу моей щитовидной железы, теперь я буду «зависеть от гормонов». Это обывательское представление абсолютно не верно. Не прием препарата, а сама ЩЖ постепенно снизила и наконец, прекратила свою работу. Это вполне закономерное течение аутоиммунного тиреоидита, когда с течением времени болезни повышается потребность в тироксине.
Не прием препарата, а сама ЩЖ постепенно снизила и наконец, прекратила свою работу. Это вполне закономерное течение аутоиммунного тиреоидита, когда с течением времени болезни повышается потребность в тироксине.
Как часто нужно контролировать функцию ЩЖ?
Существуют более распространенные и менее распространенные заболевания ЩЖ.
При аутоиммунном тиреоидите и подобранной дозе тироксина достаточно контролировать уровень ТТГ 1 раз в год. Исключение – беременность, когда контроль осуществляется 1 раз в месяц. Необходимость к коррекции терапии обсуждается с врачом после получения результатов.
При болезни Грейвса контроль тиреоидных гормонов осуществляется гораздо чаще. Сначала ежемесячно, а при хорошем ответе на лечение, в дальнейшем 1 раз в 2 месяца. Обязателен осмотр врача, т.к. возможна коррекция терапии.
При узловом зобе с подтвержденной доброкачественной структурой узла в ЩЖ контроль гормонов ЩЖ осуществляется 1 раз в год.
Другие, более редкие заболевания, требуют составления врачом эндокринологом индивидуального планадинамического обследования и наблюдения.
Какие параметры, кроме тиреоидных гормонов, нужно контролировать?
При некоторых болезнях ЩЖ периодического контроля требует УЗИ ЩЖ. В большей степени это касается узлового нетоксического зоба, когда оцениваются в динамике размеры узловых образований в ЩЖ. Также, динамическое УЗИ ЩЖ выполняется при диффузном увеличении ЩЖ, когда необходимо оценить динамику размеров ЩЖ на фоне лечения или без терапии. УЗИ ложа удаленной ЩЖ и лимфатических узлов необходимо после радикального лечения рака ЩЖ.
Необходимости динамического выполнения УЗИ ЩЖ при наблюдении пациента с аутоиммунным тиреоидитом, как правило, нет.
Другие специальные методы динамического обследования (сцинтиграфия, компьютерная томография, МРТ шеи) назначаются редко, только при наличии специальных к тому показаний.
Материал подготовлен с использованием данных из «Клинических рекомендаций Российской Ассоциации Эндокринологов по диагностике и лечению аутоиммунного тиреоидита у взрослых»; «Клинических рекомендаций Российской Ассоциации Эндокринологов по диагностике и лечению узлового зоба»
Истории лечения
Узловой зоб
Пациентка В. , 45 лет. Обратилась в Клинику ЭКСПЕРТ с данными УЗИ щитовидной железы. Жалоб на самочувствие не было. Пошла обследоваться «за компанию» с подругой. В семье пациентки родственников, страдающих патологией щитовидной железы, нет. При первом УЗИ были выявлены множественные очень мелкие изменения в ткани железы 3-6 мм в диаметре, описанные УЗ-специалистом как «множественные узлы». Пациентка выполнила исследование крови на гормоны щитовидной железы, отклонений в данных лабораторного обследования не обнаружилось. Пациентке было предложено динамическое наблюдение (контроль УЗИ) каждые полгода, что пациентка и делала. На прием пришла с пятью УЗ-заключениями, в которых изменений в размерах очагов в щитовидной железе не выявлено. Тем не менее, динамическое обследование рекомендовалось УЗ-специалистом.
, 45 лет. Обратилась в Клинику ЭКСПЕРТ с данными УЗИ щитовидной железы. Жалоб на самочувствие не было. Пошла обследоваться «за компанию» с подругой. В семье пациентки родственников, страдающих патологией щитовидной железы, нет. При первом УЗИ были выявлены множественные очень мелкие изменения в ткани железы 3-6 мм в диаметре, описанные УЗ-специалистом как «множественные узлы». Пациентка выполнила исследование крови на гормоны щитовидной железы, отклонений в данных лабораторного обследования не обнаружилось. Пациентке было предложено динамическое наблюдение (контроль УЗИ) каждые полгода, что пациентка и делала. На прием пришла с пятью УЗ-заключениями, в которых изменений в размерах очагов в щитовидной железе не выявлено. Тем не менее, динамическое обследование рекомендовалось УЗ-специалистом.
Важно! Выявленные у данной пациентки «узлы» в щитовидной железе, не имеющие отрицательной динамики, вообще не требуют какого-либо лечения и наблюдения в динамике. Это случайные находки, которые клинического значения не имеют.
Пациентка И., 32 года. На самочувствие не жаловалась. Направлена к эндокринологу после диспансерного осмотра, в ходе которого терапевтом заподозрен узел в щитовидной железе. При обследовании узловой зоб был подтвержден – узел 12 мм в диаметре с нечеткими контурами и повышенным кровотоком внутри. Гормональная функция железы не нарушалась. Была выполнена биопсия узла, по итогам которой выявлено подозрение на рак щитовидной железы. Пациентка была прооперирована (удалена железа и частично лимфоузлы на шее). При последующем гистологическом исследовании диагноз рака подтвержден, дополнительно выявлены метастазы в лимфоузлы. Пациентке потребовалось дальнейшее лечение – радиойодтерапия. В настоящее время пациентка получает лечение и находится под динамическим контролем эндокринолога и онколога. Данных о прогрессировании и возврата болезни спустя 2 года нет.
Впоследствии (через 3 года), убедившись в том, что болезнь не вернулась, пациентка планирует беременность.
Важно! Своевременная диагностика и лечение позволяют адекватно лечить больного, предоставляя ему хорошие шансы на выздоровление.
Гипотиреоз
Пациентка М., 20 лет. В течение 3 лет постепенно неуклонно набирает вес. Отмечает отеки на лице, на кистях рук, на ногах, на животе. В течение всего этого времени беспокоят непрекращающиеся запоры. Кожа стала бледной, с желтоватым оттенком. Пациентка учится в институте на III курсе. Стала хуже учиться, т.к. ухудшились внимания и способность запоминать, стало трудно усваивать большой объем информации, хотя раньше учеба давалась легко. Пыталась больше заниматься. Все описанные жалобы – в особенности изменение веса, отеки и запоры – связывала с тем, что ведет преимущественно сидячий образ жизни. Старалась применять «различные диеты» для снижения веса. Значительного эффекта они не приносили. Для нормализации стула использовала слабительные, клизмы. Обратилась в студенческую поликлинику. При обследовании был выявлен сниженный уровень гемоглобина. Назначены препараты железа, витаминные препараты, но значительного эффекта от лечения не было.
Обратилась в Клинику ЭКСПЕРТ. При обследовании был выявлен гипотиреоз на фоне аутоиммунного тиреоидита. Пациентке назначено лечение, все симптомы болезни прошли в течение 3 месяцев.
При обследовании был выявлен гипотиреоз на фоне аутоиммунного тиреоидита. Пациентке назначено лечение, все симптомы болезни прошли в течение 3 месяцев.
Важно! Гипотиреоз у взрослых, чаще всего возникающий на фоне аутоиммунного поражения щитовидной железы – нередкое заболевание. Его несложно диагностировать и просто лечить. Главное вовремя поставить диагноз и правильно подобрать лечение. От этого будет зависеть качество жизни пациента.
Диффузный токсический зоб
Пациентка Н., 32 года. Обратилась в Клинику ЭКСПЕРТ с жалобами на плаксивость, неустойчивость настроения, повышенную раздражительность. Стала конфликтной в отношении домочадцев и коллег по работе. Беспокоила повышенная потливость, дрожание рук – как при нервной нагрузке, так и в состоянии покоя. Стала отмечать частый жидкий стул; снижение массы тела. Все эти изменения возникли за 3-4 месяца. Сама больная указала, что самочувствие нарушилось вскоре после психотравмирующей ситуации в семье.
С вышеописанными жалобами пациентка обратилась к терапевту поликлиники, где был установлен диагноз «расстройство вегетативной нервной системы» и «синдром раздраженной кишки».
Обратилась к гастроэнтерологу, затем к врачу неврологу Клиники ЭКСПЕРТ. При осмотре сразу была заподозрена возможная патология щитовидной железы. При обследовании был выявлен впервые и подтвержден гипертиреоз (болезнь Грейвса).
На фоне своевременного лечения самочувствие пациентки полностью нормализовалось. Гастроэнтерологическое и неврологическое лечение даже не потребовалось. В настоящее время пациентка продолжает лечение, чувствует себя хорошо. Находится под наблюдением врача эндокринолога (куратора), проводящего коррекцию лечения. Пациентка довольна кураторством, возможностью посоветоваться и получить консультацию при любых настораживающих изменениях в самочувствии, имеет полную информацию о лечении и прогнозе своего заболевания.
Важно! Своевременная диагностика заболевания ЩЖ позволяет в кратчайшие сроки назначить лечение, не дожидаясь выраженного влияния на другие системы организма.
Аутоиммунный тиреоидит | ЧУЗ «КБ «РЖД-Медицина» г.Воронеж»
Аутоиммунный тиреоидит— хроническое воспалительное заболевание щитовидной железы аутоиммунного генеза.
Патогенетические механизмы аутоиммунного тиреоидита до конца не выяснены.
Причина болезни — частичный генетический дефект иммунной системы, в результате в клетках эндокринных желез происходят специфические морфологические изменения различной степени выраженности (от лимфоплазмоцитарной инфильтрации до фиброзного замещения ткани щитовидной железы).
Развивается постепенно — по мере нарастания деструктивных изменений ткани щитовидной железы возможно развитие гипотиреоза
Этиология и патогенез заболевания:
Антитела, вырабатываемые иммунной системой, начинают принимать клетки щитовидной железы за чужеродные. Воздействуя на гормональноактивные клетки щитовидной железы, антитела вызывают деструктивные изменения в тиреоцитах.
Аутоиммунный тиреоидит считается наследственным заболеванием, что подтверждается данными о частых случаях возникновения болезни у близких родственников. Пациенты с аутоиммунным тиреоидитом нередко страдают и другими аутоиммунными заболеваниями соматического и эндокринного генеза: диффузным токсическим зобом, миастенией, инфильтративной (аутоиммунной) офтальмопатией, синдромом Шагрена, аллопецией, витилиго, коллагенозами, лимфоидно-клеточным гипофизитом.
Возникновению заболевания могут предшествовать любые воздействия, приводящие к нарушению целостности структуры щитовидной железы и проникновению тиреоидных антигенов в кровоток (различные инфекционные заболевания, воспалительные процессы, реже травма щитовидной железы или операция на щитовидной железе. Факторами, которые могут спровоцировать аутоиммунный тиреоидит также могут быть: ухудшение экологической обстановки; дефицит или избыток йода; радиоактивное загрязнение и так далее).
Факторами, которые могут спровоцировать аутоиммунный тиреоидит также могут быть: ухудшение экологической обстановки; дефицит или избыток йода; радиоактивное загрязнение и так далее).
Клиническая картина аутоиммунного тиреоидита:
Клиническими симптомами аутоиммунного тиреоидита выступают значительная локальная либо диффузная (чаще всего симметричная) плотность щитовидной железы, при пальпации определяется «узловатость». Пациенты могут испытывать чувство затруднения при глотании, затруднение дыхания, нередко умеренные боли в области щитовидной железы. При гипертрофической форме аутоиммунного тиреоидита щитовидная железа увеличена, а при атрофической форме размеры щитовидной железы в норме или даже уменьшены. Снижение функции щитовидной железы характерно для обеих форм аутоиммунного тиреоидита.
Аутоиммунный тиреоидит, как правило, развивается постепенно. Иногда сначала проявляются признаки тиреотоксикоза, который или появляется вследствие разрушения фолликулов, или объясняется сочетанием аутоиммунного тиреоидита и диффузного токсического зоба. Часто позднее развивается гипотиреоз.
Лечение аутоиммунного тиреоидита:
осуществляется в индивидуальном порядке после консультации врача-эндокринолога нашей больницы.
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
22232425262728
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Мар
Апр
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
для слабовидящих
Шесть способов справиться с аутоиммунным тиреоидитом естественным путем — Блог
Автор: Винес Рамос, врач
В этой статье:
Если вы боретесь с усталостью или неожиданным набором веса, вероятно, вас посещала мысль о том, что причиной недомоганий может быть проблема с щитовидной железой. На самом деле, это далеко не все симптомы, которые бывают при гипотиреозе, указывающем на недостаточную активность щитовидой железы.
На самом деле, это далеко не все симптомы, которые бывают при гипотиреозе, указывающем на недостаточную активность щитовидой железы.
Но щитовидная железа не может быть основной причиной ваших симптомов. Подсчитано, что 90% больных с диагностированным гипотиреозом на самом деле страдают тиреоидитом Хашимото, который также называют хроническим лимфоцитарным тиреоидитом. При этом аутоиммунном заболевании организм ошибочно атакует собственные ткани.
В случае тиреоидита Хашимото иммунная система инфильтрирует и повреждает щитовидную железу — небольшую, напоминающую по форме бабочку железу в передней части шеи. В частности, иммунные клетки производят белки, называемые антителами, которые захватывают и нейтрализуют вещества, необходимые для выработки гормона щитовидной железы. Сниженный в результате этого уровень гормона щитовидной железы приводит к развитию широкого спектра возможных симптомов.
Поначалу симптомы могут быть легкими и едва заметными. Но со временем становятся все более очевидными. В целом заболевание предполагает медленное и прогрессирующее разрушение щитовидной железы. Однако возможны перемежающиеся периоды, в течение которых симптомы меняются, поскольку щитовидная железа, по-видимому, восстанавливает свою функцию. Эти изменения могут даже вызывать временную гиперактивность щитовидной железы.
Но со временем становятся все более очевидными. В целом заболевание предполагает медленное и прогрессирующее разрушение щитовидной железы. Однако возможны перемежающиеся периоды, в течение которых симптомы меняются, поскольку щитовидная железа, по-видимому, восстанавливает свою функцию. Эти изменения могут даже вызывать временную гиперактивность щитовидной железы.
- Беспричинный набор веса
- Одутловатое лицо
- Бессонница
- Забывчивость
- Тревога и депрессия
- Гипертония
- Периодическая потливость, потеря веса и раздражительность
- Боль в горле
- Увеличение языка
- Затрудненное глотание
- Отек в передней части шеи
- Акне
- Сыпь
- Головная боль
- Вздутие живота
- Запор
- Сухая, бледная кожа
- Ломкость ногтей
- Выпадение волос
- Повышенная чувствительность к холоду
- Боли и скованность в суставах
- Мышечные спазмы
- Жесткие и слабые мышцы
- Высокий уровень холестерина
- Женское бесплодие
- Чрезмерное и продолжительное менструальное кровотечение
Точная причина неизвестна, но, по-видимому, определенную роль в развитии аутоимунного тиреиоидита играют генетические факторы. Возникновению этой болезни также может способствовать сочетание таких факторов, как возраст, пол, аутоиммунные или эндокринные нарушения. Гены, конечно, не изменишь, но все же можно кое-что сделать для устранения возможных триггеров аутоиммунного ответа. В этом и заключается ключ к правильному лечению аутоимунного тиреоидита.
Возникновению этой болезни также может способствовать сочетание таких факторов, как возраст, пол, аутоиммунные или эндокринные нарушения. Гены, конечно, не изменишь, но все же можно кое-что сделать для устранения возможных триггеров аутоиммунного ответа. В этом и заключается ключ к правильному лечению аутоимунного тиреоидита.
Обычные препараты от заболеваний щитовидной железы могут улучшить уровень гормонов щитовидной железы и помогают облегчить симптомы, но не решают истинную проблему — дисфункцию иммунной системы. Если вы сможете определить, какие факторы ответственны за аутоиммунный ответ, то вы сможете и естественным образом бороться с болезнью, удаляя эти триггеры.
Перечислю шесть факторов, на которые нужно обратить внимание, если вы хотите снизить аутоиммунный ответ с помощью естественных решений.
1. Дефицит питательных веществ
Для нормальной работы щитовидной железы и иммунной системы необходимо много разных питательных веществ. Когда таких веществ организму не хватает, может возрасти предрасположенность к развитию аутоиммунных заболеваний, таких как аутоимунный тиреоидит.
Когда таких веществ организму не хватает, может возрасти предрасположенность к развитию аутоиммунных заболеваний, таких как аутоимунный тиреоидит.
- Селен необходим для преобразования Т4 (неактивная форма гормона щитовидной железы) в Т3 (активная форма). Без достаточного количества селена гормон щитовидной железы остается неактивным, вследствие чего могут развиться симптомы аутоимунного тиреоидита. Кроме того, как показывают исследования, при приеме селена у больных аутоимунным тиреоидиом снижается уровень антител к щитовидной железе. Обычная начальная доза — 200 мкг. Но существует узкое окно между эффективной и токсичной дозировкой. Поэтому разумно обратиться за помощью к врачу, чтобы подобрать нужную дозировку.
- Цинк: низкий уровень цинка ставит под угрозу выработку Т3, потому что цинк также влияет на ферментативное преобразование Т4 в Т3. При нехватке цинка гипоталамус испытывает трудности с измерением уровня гормонов щитовидной железы. Это ухудшает способность оганизма надлежащим образом сигнализировать о выработке гормонов щитовидной железы, когда их уровень становится низким.
 Рекомендуется принимать не более 30 мг цинка в день, кроме тех случаев, когда более высокая доза назначена врачом.
Рекомендуется принимать не более 30 мг цинка в день, кроме тех случаев, когда более высокая доза назначена врачом. - Дефицит витамина D связан с наличием антител к щитовидной железе. Все больные аутоимунным тиреоидитом должны ежегодно проходить проверку уровня 25-гидрокси витамина D. Согласно данным исследований, для оптимального функционирования щитовидной железы и иммунной системы этот уровень должен составлять 60-80 нг/мл. Что касается приема пищевых добавок с целью повышения уровня витамина D, лучше выбирать витамин D3, а не D2. Начальная дозировка обычно находится в диапазоне от 2000 до 5000 МЕ с корректировкой под контролем врача после повторной проверки уровня витамина D через три месяца.
- Железо играет ключевую роль в процессе выработки гормонов щитовидной железы. Оно тоже необходимо для преобразования T4 в T3. Чтобы определить, действительно ли вы страдаете дефицитом железа и нуждаетесь в приеме добавки с железом, вам необходимо сдать анализы на выявление: уровня ферритина, сывороточного железа, а также на степень насыщения трансферрином и общую железосвязывающую способность.
 Ваш лечащий врач может помочь вам интерпретировать результаты и посоветовать нужную дозировку железа.
Ваш лечащий врач может помочь вам интерпретировать результаты и посоветовать нужную дозировку железа.
При выборе добавки с железом обратите внимание, что бис-глицинат железа — это форма, которая обычно лучше усваивается и меньше крепит по сравнению с другими видами таблетированного железа. Если вы пьете лекарства от заболеваний щитовидной железы, не принимайте добавку железа в течение двух часов после приема лекарств, потому что железо может помешать всасыванию лекарства.
Повысить содержание железа в организме можно и за счет употребления в пищу таких продуктов, как красное мясо, птица, фасоль и темно-зеленые листовые овощи. Но имейте в виду, что железо из растительных источников усваивается хуже, чем из животных. Если вы выбираете растительные источники железа, витамин C может помочь улучшить усвояемость железа.
2. Уменьшение потребления продуктов, вызывающих воспаление
Уменьшение воспаления в организме — цель лечения аутоимунного тиреоидита. Поэтому имеет смысл исключить из своего рациона те продукты, которые могут вызывать воспаление. У разных людей возникает пищевая аллергия на разные продукты. Больше других развитию воспаления способствуют следующие продукты:
Поэтому имеет смысл исключить из своего рациона те продукты, которые могут вызывать воспаление. У разных людей возникает пищевая аллергия на разные продукты. Больше других развитию воспаления способствуют следующие продукты:
- Глютен
- Сахар
- Насыщенные жиры
- Искусственные подсластители или консерванты
- Некоторые компоненты молочных продуктов (например, лактоза или A1 бета-казеиновый белок)
- Соевые, кукурузные, подсолнечные, хлопковые, сафлоровые и смешанные растительные масла
Ваш лечащий врач может направить вас сдать кровь на пищевую аллергию. Вы можете использовать эту информацию, чтобы отказаться от продуктов, к которым у вас повышенная чувствительность. Узнать, на какую еду у вас аллергия, можно и самостоятельно при помощи безаллергеновой/провокационной диеты.
При соблюдении этой диеты следует вывести из употребления одну категорию продуктов на три недели. Затем нужно снова добавить продукт в рацион на три дня и оценить свою реакцию. Отслеживайте любые симптомы пищевой аллергии, такие как вздутие живота, усталость, головная боль, боль в суставах, жидкий стул, запор, бессонница или изменения кожи.
Затем нужно снова добавить продукт в рацион на три дня и оценить свою реакцию. Отслеживайте любые симптомы пищевой аллергии, такие как вздутие живота, усталость, головная боль, боль в суставах, жидкий стул, запор, бессонница или изменения кожи.
Проверить можно следующие категории продуктов:
- Глютен
- Кукуруза
- Другие безглютеновые крупы
- Молочные продукты
- Соя
- Яйца
- Орехи
- Бобовые
- Моллюски
- Пасленовые (распространенные пасленовые овощи включают перец, картофель, помидоры и баклажаны)
Есть более быстрая разновидность безаллергеновой диеты: исключить из рациона все указанные категории продуктов на три недели. Затем повторно вводить в употребление каждую категорию продуктов по очереди каждые три дня. Если при повторном введении пищи никаких симптомов не возникает, то вы можете оставить продукт в своем рационе. Если симптомы все же появятся, снова исключите этот продукт.
Если симптомы все же появятся, снова исключите этот продукт.
3. Улучшение работы кишечника
Около 70-80% клеток иммунной системы находятся в кишечнике. Поэтому, улучшая работу кишечника, вы укрепляете и иммунитет.
Большинство больных аутоимунным тиреоидитом имеют пониженную кислотность желудочнго сока. При пониженной кислотности кишечник хуже всасывает питательные вещества. Бактерии и другие микрорганизмы тоже легче выживают, когда проходят через желудок в менее кислой среде. Это позволяет им закрепиться в других частях тела и вызвать инфекцию.
Бетаин HCl (гидрохлорид) — это добавка, которая может помочь повысить кислотность желудочнго сока до оптимального уровня. Ее стоит принимать с пищеварительным ферментом пепсином после употребления пищи с высоким содержанием белка. Такой подход поможет организму более полно расщеплять белки, чтобы они также не действовали как иммунный триггер.
В кишечной микрофлоре у многих больных аутоимунным тиреоидитом наблюдается дисбактериоз — дисбаланс полезных и вредных бактерий. Обычно так происходит потому, что дефицит гормона щитовидной железы замедляет перистальтику кишечника. Принимая качественный пробиотик, вы можете восстановить количество благотворных бактерий до уровня, при котором они будут держать вредные бактерии под контролем.
Обычно так происходит потому, что дефицит гормона щитовидной железы замедляет перистальтику кишечника. Принимая качественный пробиотик, вы можете восстановить количество благотворных бактерий до уровня, при котором они будут держать вредные бактерии под контролем.
4. Учитывайте влияние инфекций
Существует два возможных объяснения того, как инфекция может заставить иммунную систему атаковать щитовидную железу.
- Бактерии или другие микробы, очень похожие на клетки щитовидной железы, подвержены молекулярной мимикрии. Когда иммунная система вырабатывает антитела для уничтожения инфекционных микробов, антитела также атакуют похожие на них клетки щитовидной железы.
- Теорию о том, как микробы проникают в клетки щитовидной железы, можно описать как эффект «свидетеля». В процессе уничтожения микробов иммунная система также атакует клетки, которые их содержат.
Инфекции, которые чаще всего ассоцируют с аутоимунным тиреоидитом, включают кандиду, микоплазму и вирус Эпштейна-Барра. Стоит проверить наличие в организме инфекций любой локализации и как следует пролечить их.
Стоит проверить наличие в организме инфекций любой локализации и как следует пролечить их.
5. Снижение нагрузки надпочечников
Когда вы находитесь в состоянии стресса, ваши надпочечники выделяют кортизол, который сигнализирует о снижении выработки гормонов щитовидной железы. Поэтому все схемы лечения аутоимунного тиреоидита должны включать в себя меры по управлению стрессом, такие как йога, медитация или дыхательные упражнения.
Адаптогены — это природные вещества, которые также могут помогать вам надлежащим образом справляться со стрессом. Адаптоген обладает способностью стимулировать ослабленный иммунитет и смягчать гиперактивную реакцию. Таким образом, адаптоген помогает организму адаптироваться к стрессу, чтобы любым подходящим способом нормализовать работу всех систем и органов. Примеры адаптогенов: рейши, элеутерококк, лимонник и ашваганда.
6. Избегайте токсинов
В окружающей среде присутствует много токсичных химических веществ, которые могут нанести вред вашему организму самыми разными способами, – вызывая воспаление, нарушая гормональный фон и увеличивая риск развития аутоиммунного ответа. Избавиться от всех токсинов трудно. Но можно кое-что сделать, чтобы уменьшить их влияние на щитовидную железу:
Избавиться от всех токсинов трудно. Но можно кое-что сделать, чтобы уменьшить их влияние на щитовидную железу:
- избегайте химических веществ, которые разрушают гормоны. Экологическая рабочая группа (Environmental Working Group, EWG) составила список химических веществ, которые могут негативно повлиять на эндокринную систему человека. Избегайте продуктов, которые содержат в своем составе: свинец, диоксин, атразин, фталаты, перхлорат, антипирены (полибромированные дифениловые эфиры), мышьяк, ртуть, гликолевые эфиры, перфторированные химические вещества (ПФУ), фосфорорганические пестициды, бисфенол А (BPA или заменители бисфенола А, такие как BPF и BPS).
- Пользуйтесь чистыми средствами личной гигиены. Многие косметические средства для лица и тела содержат вредные химические вещества, которые могут нарушить работу вашей эндокринной (гормональной) системы. Читайте состав средства и делайте выбор в пользу максимально натуральных средств. Посмотрите составленный EWG список химических веществ, которых следует избегать.

- Очищайте воздух, которым дышите, особенно если вы живете в промышленном регионе. Подумайте об установке фильтра HEPA (high-efficiency particulate air, высокоэффективное удержание частиц) дома и на работе.
- Старайтесь не использовать пластмассу для пищевых целей, избегайте контакта пластмассы с едой или напитками. Пластмасса часто содержит бисфенол А или заменители бисфенола. Будьте осторожны и с консервами. Консервные банки часто содержат бисфенол A (хотя некоторые компании испольуют банки без BPA и информируют об этом потребителей).
- Очищайте воду. Установите фторидный фильтр для питьевой воды и насадки для душа.
- Потоотделение! Потоотделение – один из лучших механизмов выведения токсинов из организма. Занятия спортом или даже сауна могут помочь вам активизировать процесс потоотделения. Никогда не помешает обратиться за консультацией к врачу, прежде чем менять степень физической активности или посещать сауну, особенно если у вас есть проблемы с сердцем.

Конечно, некоторым больным не удастся полностью отказаться от лекарственной терапии заболеваний щитовидной железы, но есть и множество естественных способов справиться с аутоимунным тиреоидитом, которые могут помочь вам почувствовать себя лучше или даже уменьшить дозировку лекарств. Если есть такая возможность, найдите практикующего врача, имеющего опыт лечения заболеваний щитовидной железы с использованием как народных средств, так и методов традиционной медицины. Прежде чем менять дозировку лекарств или вводить в рацион новые добавки, всегда консультируйтесь с врачом.
Эта статья была написана врачом Винас Рамос, лицензированным специалистом по «Физической медицине и реабилитации», который получил медицинское образование в Йельском университете, Университете Майами и Калифорнийском Университете в Ирвайне. Она является владельцем успешной медицинской клиники в Южной Калифорнии, и принимает участие в соревнованиях уже на протяжении 20 лет как спортсмен на национальном уровне.
 Винас Рамос также работает тренером по фитнесу и помогает в этой области всем, начиная от одиноких мам до профессиональных спортсменов и даже звезд кинофильмов. Она предлагает читателям БЕСПЛАТНУЮ программу из 7 степеней, чтобы хорошо выглядеть и любить жизнь всего за 25 минут в день на doctorvenus.com.
Винас Рамос также работает тренером по фитнесу и помогает в этой области всем, начиная от одиноких мам до профессиональных спортсменов и даже звезд кинофильмов. Она предлагает читателям БЕСПЛАТНУЮ программу из 7 степеней, чтобы хорошо выглядеть и любить жизнь всего за 25 минут в день на doctorvenus.com.
Продукция, представленная в статье
Поделиться этой статьей
Тиреоидит Риделя. Наблюдение из практики | Покровская
Актуальность
Тиреоидит Риделя (fibrosing thyroiditis, Riedel's thyroiditis) является чрезвычайно редкой формой тиреоидита, характеризующейся замещением паренхимы щитовидной железы соединительной тканью. Наиболее частыми клиническими проявлениями являются “деревянистая” плотность железы, несмещаемость при пальпации, сдавление соседних структур (трахея, пищевод, сосуды и нервы) [1, 2]. Это заболевание названо в честь немецкого хирурга Риделя, который сообщил о нескольких случаях тиреоидита с выраженным фиброзом на международном конгрессе хирургии в 1894 г. Распространенность в популяции составляет 1,06 случая на 100 000 человек и 0,05–0,06% от всех обращений по поводу заболеваний щитовидной железы. Тиреоидит Риделя чаще встречается у женщин и манифестирует в возрасте старше 50 лет [3, 4].
Это заболевание названо в честь немецкого хирурга Риделя, который сообщил о нескольких случаях тиреоидита с выраженным фиброзом на международном конгрессе хирургии в 1894 г. Распространенность в популяции составляет 1,06 случая на 100 000 человек и 0,05–0,06% от всех обращений по поводу заболеваний щитовидной железы. Тиреоидит Риделя чаще встречается у женщин и манифестирует в возрасте старше 50 лет [3, 4].
Предложено несколько теорий возникновения тиреоидита Риделя. Существуют мнения, что тиреоидит Риделя может быть исходом подострого тиреоидита, тиреоидита Хашимото или лекарственно индуцированным заболеванием. Отмечены семейные формы множественных фибросклеротических поражений, включающих тиреоидит Риделя, однако этиология по-прежнему неизвестна [4, 5]. По данным [1, 6], тиреоидит Риделя рассматривается как IgG4-ассоциированное заболевание, объединяющее группу фиброзно-воспалительных изменений в различных органах (болезнь Микулича, опухоль Кюттнера, аутоиммунный панкреатит, болезнь Ормонда и др. ).
).
Тиреоидит Риделя не имеет острого начала, за короткий промежуток времени (до нескольких недель) фиброзная ткань полностью замещает ткань щитовидной железы, вызывая ее уплотнение, затем процесс переходит на близлежащие органы, что обусловливает характерные жалобы: увеличение области шеи, одышка, осиплость голоса, связанная с нарушением подвижности голосовых связок, кашель, затруднение дыхания. Выраженность и степень обструкции трахеи в большинстве случаев определяют клиническую картину. По функциональной активности может наблюдаться как эутиреоз, так и тиреотоксикоз, с последующим полным замещением ткани щитовидной железы соединительной тканью и развитием гипотиреоза. Наиболее характерным признаком заболевания является каменистая плотность щитовидной железы, распространяющаяся на окружающие структуры. Лимфатические узлы обычно не увеличены [7].
Несмотря на наличие множества современных методов диагностики, постановка диагноза до гистологического и, что крайне важно, до иммуногистохимического (ИГХ) исследования операционного материала невозможна. При проведении ультразвукового исследования (УЗИ) визуализируется увеличение щитовидной железы и уплотнение ее структуры. При компьютерной томографии (КТ) возможно подтверждение компрессионного синдрома. Пункционная биопсия подтверждает доброкачественность образования, наличие фиброза. Радиоизотопное исследование характеризуется снижением захвата радиофармпрепарата [2]. Все перечисленные методы не позволяют доказать наличие именно этого заболевания. Тиреоидит Риделя трудно отличить от агрессивных типов злокачественных опухолей щитовидной железы (саркома, анапластический рак, лимфома щитовидной железы), поэтому окончательный диагноз может быть поставлен только после морфологического и ИГХ-исследования послеоперационного материала. Морфологическими признаками тиреоидита Риделя являются: воспалительная инфильтрация в щитовидной железе с распространением на окружающие ткани, представленная смешанной популяцией лимфоцитов, плазматических клеток, эозинофилов, отсутствие гранулем и элементов злокачественного новообразования.
При проведении ультразвукового исследования (УЗИ) визуализируется увеличение щитовидной железы и уплотнение ее структуры. При компьютерной томографии (КТ) возможно подтверждение компрессионного синдрома. Пункционная биопсия подтверждает доброкачественность образования, наличие фиброза. Радиоизотопное исследование характеризуется снижением захвата радиофармпрепарата [2]. Все перечисленные методы не позволяют доказать наличие именно этого заболевания. Тиреоидит Риделя трудно отличить от агрессивных типов злокачественных опухолей щитовидной железы (саркома, анапластический рак, лимфома щитовидной железы), поэтому окончательный диагноз может быть поставлен только после морфологического и ИГХ-исследования послеоперационного материала. Морфологическими признаками тиреоидита Риделя являются: воспалительная инфильтрация в щитовидной железе с распространением на окружающие ткани, представленная смешанной популяцией лимфоцитов, плазматических клеток, эозинофилов, отсутствие гранулем и элементов злокачественного новообразования. Особенностью также является поражение средних и мелких вен в тканях железы, что приводит к облитерирующему флебиту. Современные данные предлагают в качестве дифференциальной диагностики тиреоидита Риделя с другими формами тиреоидитов проведение ИГХ-исследования, по данным которого в послеоперационном материале выявляется большое количество IgG4+ плазматических клеток как очередное подтверждение IgG4+-ассоциированного характера заболевания [3, 8].
Особенностью также является поражение средних и мелких вен в тканях железы, что приводит к облитерирующему флебиту. Современные данные предлагают в качестве дифференциальной диагностики тиреоидита Риделя с другими формами тиреоидитов проведение ИГХ-исследования, по данным которого в послеоперационном материале выявляется большое количество IgG4+ плазматических клеток как очередное подтверждение IgG4+-ассоциированного характера заболевания [3, 8].
Консервативное лечение включает в себя прием глюкокортикоидов для устранения воспалительной реакции (преднизолон 15–100 мг/сут) или же тамоксифена (10–20 мг/сут). Механизм действия последнего до конца неизвестен, но считается, что эффект связан с ингибированием пролиферации фибробластов. У пациентов с рефрактерностью к терапии глюкокортикоидами и тамоксифеном возможно применение ритуксимаба. Появились данные о положительном влиянии добавления к терапии преднизолоном микофенолата мофетина, обладающего антифиброзирующими свойствами [1, 8].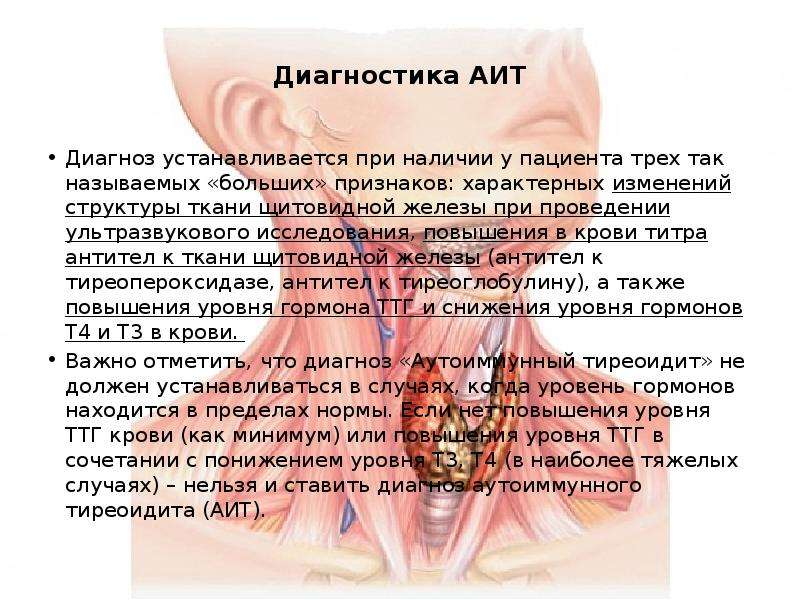 При наличии жизнеугрожающих симптомов и неэффективности медикаментозного лечения тиреоидита Риделя показано хирургическое вмешательство – тиреоидэктомия. Однако в части случаев оперативное лечение является проблематичным вследствие плотной инфильтрации щитовидной железы и окружающих тканей. Иногда для устранения симптомов компрессии ограничиваются рассечением перешейка, удалением перешейка, гемитиреоидэктомией. Частота послеоперационных осложнений (паралич возвратного гортанного нерва, послеоперационный гипопаратиреоз) достигает 30% [8].
При наличии жизнеугрожающих симптомов и неэффективности медикаментозного лечения тиреоидита Риделя показано хирургическое вмешательство – тиреоидэктомия. Однако в части случаев оперативное лечение является проблематичным вследствие плотной инфильтрации щитовидной железы и окружающих тканей. Иногда для устранения симптомов компрессии ограничиваются рассечением перешейка, удалением перешейка, гемитиреоидэктомией. Частота послеоперационных осложнений (паралич возвратного гортанного нерва, послеоперационный гипопаратиреоз) достигает 30% [8].
Таким образом, тиреоидит Риделя является достаточно редким заболеванием щитовидной железы с неустановленной этиологией, трудно дифференцируемым на дохирургическом этапе от злокачественных новообразований и требующим тщательного выбора метода лечения. Необходимо отметить, что в достаточно большом числе наблюдений предполагаемого тиреоидита Риделя после постановки послеоперационного морфологического (!) диагноза в ближайшие сроки отмечаются клинические проявления прогрессирования злокачественного новообразования щитовидной железы, что делает диагностическую ошибку очевидной.
Представленный клинический случай описывает течение тиреоидита Риделя, сопровождающегося субфебрильной лихорадкой, лейкоцитозом и повышением уровня СОЭ, разрешившимися после проведения хирургического лечения.
Описание случая
Пациент Е. 52 лет в сентябре 2018 г. госпитализирован в отделение хирургии с диагнозом: “Гипотиреоз в исходе аутоиммунного тиреоидита, гипертрофическая форма (Vщ.ж. – 150 мл). Синдром компрессии трахеи. Лихорадка неясного генеза”. При поступлении пациент предъявлял жалобы на объемное образование в области шеи, чувство “комка в горле”, ежедневное повышение температуры тела до 38 °С в течение последних 6 мес (как правило, во второй половине дня), обильное, преимущественно ночное профузное потоотделение.
Из анамнеза известно, что около 10 лет назад при УЗИ органов шеи было выявлено увеличение щитовидной железы, при гормональном исследовании – тиреотоксикоз, была назначена терапия тиреостатиками и бета-блокаторами (сцинтиграфия и определение антител к рецептору ТТГ не выполнялись). В последующем развился гипотиреоз, с этого времени принимает левотироксин натрия в дозе 50 мкг/сут.
В последующем развился гипотиреоз, с этого времени принимает левотироксин натрия в дозе 50 мкг/сут.
С апреля 2018 г. отмечает повышение температуры тела до 38,6 °С (в среднем 37,2–38,0 °С), с этого же времени отмечает быстрый рост образования в области шеи. По данным УЗИ щитовидной железы ее структура соответствует аутоиммунному тиреоидиту, объем 98 см: правая доля 34 × 40 × 86 мм, перешеек 19 мм, левая доля 27 × 36 × 90 мм. Контуры нечеткие, неровные, эхогенность резко снижена. Структура неоднородная с фиброзной тяжистостью. По верхнему контуру перешейка несколько гипоэхогенных узлов до 11 мм. По данным гормонального исследования: ТТГ – 15 мМЕ/л, в связи с чем доза левотироксина натрия увеличена до 100 мкг/сут. По поводу повышения температуры тела в связи с рекомендацией специалистов по месту жительства в течение 2 мес принимал препараты глюкокортикоидов (преднизолон 5 мг в день с последующим увеличением до 10 мг в день) с временным положительным эффектом и дальнейшей отменой препарата. На момент поступления принимает по 1–3 таблетки НПВС в сутки с временным положительным эффектом.
На момент поступления принимает по 1–3 таблетки НПВС в сутки с временным положительным эффектом.
Результаты физикального, лабораторного и инструментального исследования
При поступлении в отделение состояние пациента относительно удовлетворительное, АД 150/100 мм рт.ст., ЧСС 76 уд/мин. Температура тела 37,7 °С. При осмотре передняя поверхность шеи деформирована, при пальпации щитовидная железа значительно увеличена в объеме, плотной, каменистой консистенции, смещаемая при глотании (рис. 1).
Рис. 1. Внешний вид шеи пациента.
Проведена КТ органов шеи: КТ-картина диффузного зоба, объем железы 151 мл. Умеренная деформация просвета трахеи (менее 1/3). Увеличение лимфоузлов средостения (верхняя, пре- и паратрахеальная группы) (рис. 2, 3).
Данные лабораторных исследований, полученные во время предоперационного обследования, представлены в таблице.
Рис. 2. МСКТ органов грудной клетки в продольном разрезе.
Рис. 3. МСКТ органов грудной клетки в поперечном разрезе.
3. МСКТ органов грудной клетки в поперечном разрезе.
Таблица. Данные лабораторных исследований при поступлении
Показатели | Результат | Референсные интервалы |
Лейкоциты, 109 кл/л | 12,4 | 3,9–10,0 |
Гемоглобин, г/л | 129 | 132–172 |
Тромбоциты, 109 кл/л | 637 | 148–339 |
Скорость оседания эритроцитов, мм/ч | 105 | 2–15 |
С-реактивный белок, мг/л | 122,8 | 0,10–5,00 |
Тиреотропный гормон, мМЕ/л | 2,87 | 0,25–3,5 |
В связи с длительно текущей лихорадкой неясного генеза с повышением температуры тела до 38 °C, признаками воспалительного процесса по данным лабораторных исследований проводился диагностический поиск для выяснения ее возможных причин. Обследован на предмет хронических инфекций: ВИЧ, гепатиты В, С, сифилис, малярия, сальмонеллез, сыпной тиф – отрицательные.
Обследован на предмет хронических инфекций: ВИЧ, гепатиты В, С, сифилис, малярия, сальмонеллез, сыпной тиф – отрицательные.
Общий анализ мочи – отсутствие воспалительных изменений.
Для исключения инфекционного эндокардита выполнена ЭхоКГ: ФВ ЛЖ – 66%. Камеры сердца не расширены. Миокард желудочков не утолщен. Зон асинергии миокарда ЛЖ не обнаружено. Глобальная систолическая функция миокарда ЛЖ не нарушена. Клапанный аппарат не изменен.
Для исключения лимфопролиферативных, воспалительных, онкологических заболеваний выполнена КТ органов грудной клетки и брюшной полости: очаговых и инфильтративных изменений грудной клетки, брюшной полости не выявлено. По данным рентгенографии пазух черепа и последующего осмотра оториноларингологом диагностирован хронический полисинусит, назначена антибактериальная, противовоспалительная терапия – в динамике без положительного эффекта (температура тела в течение суток сохраняется 37,2–37,7 °C, ОАК – лейкоцитоз 16 × 109 кл/л, СОЭ 114 мм/ч).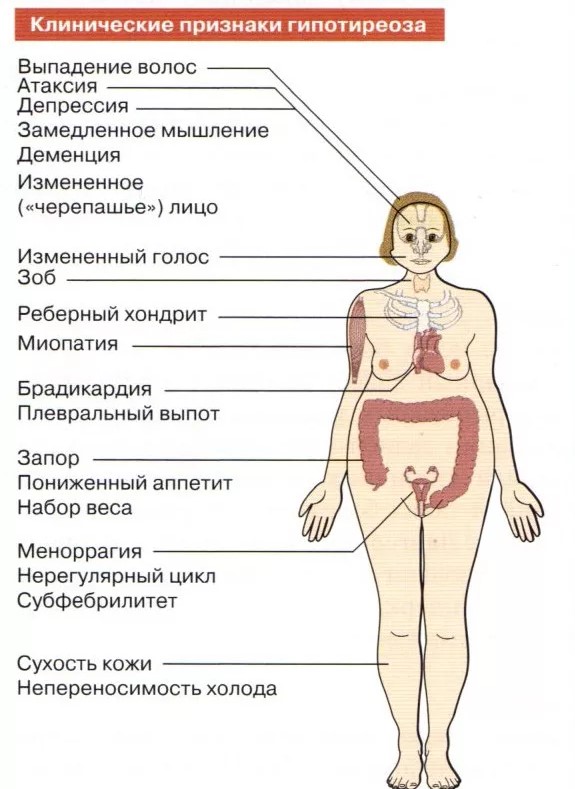
По результатам пункционной биопсии щитовидной железы, проведенной в НМИЦ эндокринологии: в двух препаратах получена цитологическая картина хронического аутоиммунного тиреоидита с выраженным фиброзным компонентом. В соответствии с классификацией Bethesda – II диагностическая категория.
Пациенту проведена операция: тиреоидэктомия под контролем нейромонитора Inomed (амплитуда сигналов при контрольных определениях V1, R1, V2, R2 – адекватные). При выделении отмечены выраженные технические сложности, связанные не столько с увеличением щитовидной железы за счет обеих долей, сколько за счет ее каменистой плотности, стекловидного отека и неподвижного плотного спаяния с трахеей и претиреоидными мышцами (рис. 4). Адекватную визуализацию околощитовидных желез выполнить не получилось.
Рис. 4. Послеоперационный препарат щитовидной железы.
Гистологическое исследование обеих долей с перешейком и пирамидальной долей установило хронический лимфоцитарный тиреоидит с исходом в диффузный фиброз стромы щитовидной железы по типу фиброзного тиреоидита Риделя (рис. 5). Паренхима щитовидной железы замещена лимфоцитарным воспалительным инфильтратом и диффузным фиброзом. Фолликулярный эпителий щитовидной железы практически отсутствует. Единичные резидуальные клетки фолликулярного эпителия атрофичны и с трудом распознаются. В удаленном единым блоком материале околощитовидных желез (ОЩЖ) не обнаружено.
5). Паренхима щитовидной железы замещена лимфоцитарным воспалительным инфильтратом и диффузным фиброзом. Фолликулярный эпителий щитовидной железы практически отсутствует. Единичные резидуальные клетки фолликулярного эпителия атрофичны и с трудом распознаются. В удаленном единым блоком материале околощитовидных желез (ОЩЖ) не обнаружено.
Рис. 5. Гистологическая картина послеоперационного материала щитовидной железы.
Послеоперационный материал был пересмотрен независимым морфологом с проведением ИГХ-исследования. Гистологически: ткань щитовидной железы прослеживается с трудом за счет грубого фиброза с выраженным сториформным (муаровым) рисунком и умеренно выраженной диффузной лимфоплазмоклеточной инфильтрацией с преобладанием в инфильтрате плазматических клеток с незначительной примесью эозинофилов. Фолликулярная ткань железы на большем протяжении атрофирована, сохранены лишь немногочисленные фолликулы. Границы железы стерты за счет распространения фиброзно-воспалительных изменений на прилежащие мягкие ткани. Некроза нет. Отмечается увеличенное количество сосудов с воспалительной инфильтрацией стенок, облитерацией просвета вен (облитерирующий флебит) (рис. 6).
Некроза нет. Отмечается увеличенное количество сосудов с воспалительной инфильтрацией стенок, облитерацией просвета вен (облитерирующий флебит) (рис. 6).
Рис. 6. Облитерирующий флебит (окраска гематоксилин-эозином).
При ИГХ-исследовании с антителами к CD138 (B-A38) и IgG4 (MRQ-44) подтверждается наличие в инфильтрате большого количества CD138+ плазматических клеток, большая часть из которых экспрессирует IgG4. Соотношение CD138+/IgG4+ более 60%. Выявляется более 100 IgG4+ плазматических клеток в одном поле зрения при увеличении ×400 (рис. 7). Заключение: морфологические и иммуногистохимические изменения соответствуют IgG4-связанному тиреоидиту.
Рис. 7. IgG4+ плазматические клетки при проведении ИГХ-исследования.
На вторые сутки после проведения операции сохранялся лейкоцитоз до 11 × 109 кл/л, СОЭ 106 мм/ч. Со вторых суток после операции стойкая нормализация температуры тела. Кашлевой толчок эффективный, положительный симптом Хвостека. Предъявляет жалобы на охриплость голоса (видеоларингоскопия на 3-и сутки – полная подвижность голосовых связок), покалывания в пальцах рук, онемение в области носогубных складок. В связи с гипокальциемией, низким уровнем ПТГ (1 пг/мл) начата заместительная терапия препаратами кальция, препаратами активной формы витамина D. Назначен левотироксин в дозе 137 мкг/сут.
Предъявляет жалобы на охриплость голоса (видеоларингоскопия на 3-и сутки – полная подвижность голосовых связок), покалывания в пальцах рук, онемение в области носогубных складок. В связи с гипокальциемией, низким уровнем ПТГ (1 пг/мл) начата заместительная терапия препаратами кальция, препаратами активной формы витамина D. Назначен левотироксин в дозе 137 мкг/сут.
При контрольном обследовании через 1, 3 и 6 мес после операции пациент отмечает нормализацию температуры тела (36,5–36,8 °C при неоднократном измерении), по данным контрольного ОАК отсутствие лейкоцитоза, нормализация СОЭ, значительное улучшение общего самочувствия. УЗИ через 6 мес после операции – состояние после тиреоидэктомии, лимфаденопатии нет. Сохраняется огрубление голоса, уровень ПТГ низкий, уровень общего Са крови на фоне приема 1 мкг альфакальцидола и 1,5 г карбоната кальция низконормальный, уровень Р на верхней границе нормы. Клинических проявлений гипокальциемии нет.
Обсуждение
В данном клиническом примере продемонстрирована сложность диагностики и лечения тиреоидита Риделя. Особенностью данного наблюдения является четкая связь повышения температуры тела с дебютом увеличения и уплотнения щитовидной железы в апреле 2018 г. и ее регресс на следующий день после удаления щитовидной железы, что говорит о неслучайности такого совпадения. Однако в доступной нам литературе мы не нашли описаний повышения температуры тела при данном заболевании.
Особенностью данного наблюдения является четкая связь повышения температуры тела с дебютом увеличения и уплотнения щитовидной железы в апреле 2018 г. и ее регресс на следующий день после удаления щитовидной железы, что говорит о неслучайности такого совпадения. Однако в доступной нам литературе мы не нашли описаний повышения температуры тела при данном заболевании.
Необходимо отметить, что лечение глюкокортикоидами проводилось в недостаточной дозировке, принятой для лечения тиреоидита Риделя (применяли 10 мг в день в течение месяца без эффекта, возможно применение до 60–100 мг в день). Однако отсутствие точного диагноза, который возможен на основании гистологического и ИГХ-исследования, неадекватность цитологического исследования (ограниченная по объективным причинам возможностей метода) делают такое лечение сомнительным.
Также следует обратить внимание на полученную картину при проведении ИГХ-исследования – большое количество IgG4+ плазматических клеток, что сопоставимо с данными современной литературы о принадлежности тиреоидита Риделя к группе IgG4+-ассоциированных заболеваний. Ретроспективно мы понимаем, что была бы интересна оценка IgG4 в плазме крови пациента перед операцией, а также проведение комплексного обследования для поиска возможных проявлений системного фиброза.
Ретроспективно мы понимаем, что была бы интересна оценка IgG4 в плазме крови пациента перед операцией, а также проведение комплексного обследования для поиска возможных проявлений системного фиброза.
Особое внимание необходимо уделить техническим аспектам операции, сложность которых выше в связи со специфическим характером болезни.
Стекловидный отек прилежащих тканей и их выраженная инфильтрация во время операции должны заставить особенно щепетильно отнестись к объему оперативного лечения. В данном случае особенно важна возможность применения интраоперационного мониторинга иннервации гортани, что позволяет осуществлять профилактику двустороннего паралича гортани. При потере сигнала с возвратного гортанного нерва после гемитиреоидэктомии необходимо ограничиться этим объемом операции в день операции, так как он снимает основную клиническую проблему – синдром компрессии трахеи. В нашем наблюдении при использовании нейромонитора потери сигнала не произошло, что позволило продолжить операцию до объема тиреоидэктомии. Огрубление голоса, сохраняющееся длительное время при отсутствии нарушения подвижности голосовых связок (данные послеоперационной ларингоскопии), клинически свидетельствует о повреждении наружной ветви верхнего гортанного нерва.
Огрубление голоса, сохраняющееся длительное время при отсутствии нарушения подвижности голосовых связок (данные послеоперационной ларингоскопии), клинически свидетельствует о повреждении наружной ветви верхнего гортанного нерва.
К сожалению, причина персистирующего гипопаратиреоза зачастую остается неясной (при хирургической мобилизации ОЩЖ не определялись, в макропрепарате не выявлены). Очевидным является нарушение их кровообращения. В этой ситуации сложно переоценить возможность применения интраоперационных флюоресцентов (аласенс, индоциан зеленый), которые позволяют идентифицировать ОЩЖ и в некоторых наблюдениях оценить их жизнеспособность и решить вопрос об аутотрансплантации в мышцу ОЩЖ, лишенных трофики.
Заключение
Особенность наблюдения за пациентами с тиреоидитом Риделя – необходимость контроля возможных опухолевых проявлений в течение как минимум полугода. Это связано, как мы указывали выше, со сложностью морфологической оценки и гиподиагностикой агрессивных форм рака щитовидной железы. Приведенное нами наблюдение отправлено в печать через 11 мес послеоперационного наблюдения за больным.
Приведенное нами наблюдение отправлено в печать через 11 мес послеоперационного наблюдения за больным.
Дополнительная информация
Согласие пациента. Медицинские данные опубликованы с письменного согласия пациента.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Участие авторов: все авторы принимали непосредственное участие в лечении пациента, внесли существенный вклад в подготовку статьи, прочли и одобрили финальную версию до публикации.
Аутоиммунный тиреоидит: симптомы, лечение | МРТ Эксперт
Когда иммунная система «ополчается» против нормальных органов, тканей организма, говорят об аутоиммунном заболевании. Одной из таких патологий является аутоиммунный тиреоидит. О нём мы побеседовали с врачом-эндокринологом «Клиника Эксперт» Ростов-на-Дону Аидой Низамовной Гюльмагомедовой.
— Аида Низамовна, что такое аутоиммунный тиреоидит?
— Это специфическое воспаление щитовидной железы. При этом заболевании в организме обнаруживаются антитела к железе. Приведу некоторые сведения о ней.
При этом заболевании в организме обнаруживаются антитела к железе. Приведу некоторые сведения о ней.
Сама по себе щитовидная железа невелика, но при этом представляет собой самую крупную эндокринную железу нашего организма. Она состоит из двух долей и перешейка и по форме напоминает бабочку. Правда, иногда встречается дополнительная, пирамидальная, доля. Размер каждой из долей примерно с ногтевую фалангу большого пальца человека. В среднем объём щитовидной железы у женщин не превышает 18 миллилитров, у мужчин — не более 25. Важно отметить, что нижней границы её размера на сегодняшний день не существует: она может быть совсем небольшой, но при этом исправно выполнять свои функции — в достаточном количестве вырабатывать гормоны.
Аутоиммунный тиреоидит был впервые описан японским врачом Хашимото в 1912 году, поэтому у болезни есть ещё и другое название — тиреоидит Хашимото.
При аутоиммунном тиреоидите в организме обнаруживаются антитела к щитовидной железе.
— Как часто встречается аутоиммунный тиреоидит у россиян и в мире?
— Распространённость носительства антител к щитовидной железе достигает до 26 % у женщин и 9 % у мужчин. Что, однако, не означает, что все эти люди больны аутоиммунным тиреоидитом. В Великобритании было проведено исследование, в котором приняли участие около трёх тысяч человек, и вот что выяснилось. Например, у женщин риск развития заболевания составил всего 2 %. То есть из 100 носительниц повышенного содержания антител к щитовидной железе нарушение её функции развивалось только у двух.
— Каковы причины аутоиммунного тиреоидита? Почему он возникает?
— Это достаточно сложное заболевание. По каким-то до сих пор не вполне понятным причинам наша иммунная система начинает воспринимать щитовидную железу как чужеродный орган и вырабатывает к ней антитела. Они повреждают клетки, образующие тиреоидные гормоны. В результате количество гормонов уменьшается и развивается состояние, которое называют «гипотиреоз» (простыми словами — снижение функции щитовидной железы).
Подробнее о гипотиреозе можно прочитать в нашей статье
— Каковы симптомы аутоиммунного тиреоидита?
— Их выраженность может варьировать от полного отсутствия жалоб до тяжёлых последствий, опасных для жизни пациента. При снижении функции щитовидной железы страдают практически все органы. Наиболее типичными проявлениями болезни можно считать наличие таких симптомов:
- общая слабость;
- утомляемость;
- прибавка веса;
- ощущение холода без видимых причин;
- снижение аппетита;
- отёчность;
- появление хриплости голоса;
- сухость кожи;
- повышенная ломкость и выпадение волос;
- ломкость ногтей.
Со стороны нервной системы это такие жалобы, как сонливость, ухудшение памяти, концентрации внимания, невозможность сосредоточиться, в отдельных случаях депрессия.
Что касается сердечно-сосудистой системы: может быть замедленный пульс, повышение диастолического (нижнего) артериального давления.
Желудочно-кишечный тракт: имеется склонность к хроническим запорам.
Половая система: у женщин отмечается нарушение менструального цикла, бесплодие, в отдельных случаях возможно прерывание беременности; у мужчин — нарушение эрекции.
Уровень холестерина в крови может быть повышенным.
Читайте материалы по теме:
Запоры у взрослых: ищем причины и избавляемся
Мужчины, выход есть! Как вернуть былую силу?
Анализ крови на холестерин: часто задаваемые вопросы
— Как проводится диагностика этого заболевания? Есть ли какие-то анализы, которые помогут выявить аутоиммунный тиреоидит?
— Подтвердить или опровергнуть диагноз достаточно просто. Для этого надо определить уровень тиреотропного гормона (ТТГ) — это самый важный и необходимый тест при любых нарушениях функции щитовидной железы, а также антитела к ТПО (тиреоидной пероксидазе). При нормальных показателях ТТГ можно практически полностью исключить патологию этого органа. При гипотиреозе на фоне аутоиммунного тиреоидита уровень ТТГ будет повышенным, а свободный тироксин (гормон щитовидной железы) снижен, по принципу обратной связи. Так работает у нас в организме большая часть гормонов. Что это значит? Когда количество тиреоидных гормонов в крови уменьшается, гипофиз, в определённых клетках которого образуется ТТГ, «узнаёт» об этом в первую очередь. «Уловив» снижение уровня гормонов, клетки гипофиза начинают в большем количестве вырабатывать ТТГ, чтобы «подстегнуть», простимулировать работу щитовидной железы. Поэтому, если в этот период взять кровь и измерить уровень ТТГ, он будет повышен.
При гипотиреозе на фоне аутоиммунного тиреоидита уровень ТТГ будет повышенным, а свободный тироксин (гормон щитовидной железы) снижен, по принципу обратной связи. Так работает у нас в организме большая часть гормонов. Что это значит? Когда количество тиреоидных гормонов в крови уменьшается, гипофиз, в определённых клетках которого образуется ТТГ, «узнаёт» об этом в первую очередь. «Уловив» снижение уровня гормонов, клетки гипофиза начинают в большем количестве вырабатывать ТТГ, чтобы «подстегнуть», простимулировать работу щитовидной железы. Поэтому, если в этот период взять кровь и измерить уровень ТТГ, он будет повышен.
Анализ выглядит достаточно привычно для всех — это сдача крови из вены натощак.
— Может ли быть поставлен диагноз «аутоиммунный тиреоидит» при нормальных гормонах?
— В настоящее время этот диагноз при нормальном значении гормонов не правомочен.
— А если при этом был также сделан анализ и на антитела к щитовидной железе, и они были выявлены?
— Далеко не всегда обнаружение этих антител свидетельствует о наличии аутоиммунного тиреоидита. Само по себе их носительство не является заболеванием. Практически у 20 % здоровых людей в крови могут обнаруживаться антитела к щитовидной железе. К примеру, в зарубежной научной литературе аутоиммунный тиреоидит как самостоятельная клиническая проблема практически не рассматривается. Лечить это нужно только в случае развития гипотиреоза, то есть снижения функции щитовидной железы.
Само по себе их носительство не является заболеванием. Практически у 20 % здоровых людей в крови могут обнаруживаться антитела к щитовидной железе. К примеру, в зарубежной научной литературе аутоиммунный тиреоидит как самостоятельная клиническая проблема практически не рассматривается. Лечить это нужно только в случае развития гипотиреоза, то есть снижения функции щитовидной железы.
— Как проводится лечение аутоиммунного тиреоидита?
— Лечение заключается в возмещении недостатка тиреоидных гормонов в организме. Это называется заместительной терапией. Человеку надо дать то, чего ему не хватает — в данном случае недостающий тироксин (основная форма тиреоидных гормонов щитовидной железы). Пациент ежедневно должен принимать современные препараты на основе тироксина. По своей структуре они совершенно не отличаются от нашего собственного гормона, который при нормальных условиях производит щитовидная железа. Правильно подобранная дозировка этих препаратов предотвращает все возможные неблагоприятные последствия дефицита гормонов.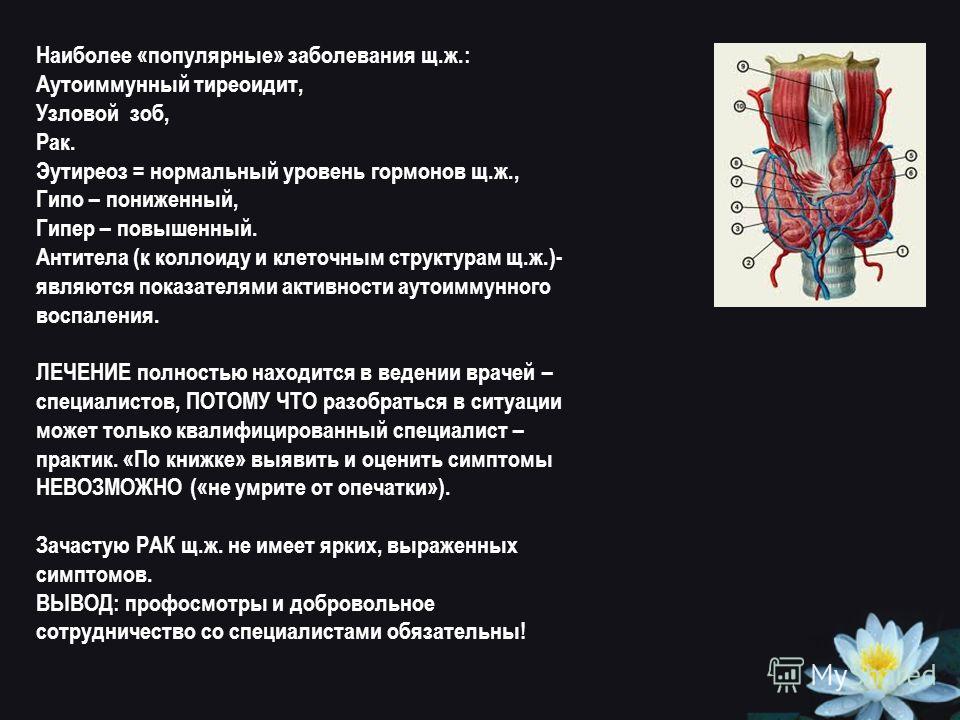 Госпитализация при этом не требуется. Но заместительная терапия в случаях заболевания проводится пожизненно, поскольку сама по себе нормальная работа щитовидной железы восстановиться не может.
Госпитализация при этом не требуется. Но заместительная терапия в случаях заболевания проводится пожизненно, поскольку сама по себе нормальная работа щитовидной железы восстановиться не может.
— Насколько эффективно применение БАДов при аутоиммунном тиреоидите?
— При лечении не только этого, но и других заболеваний места БАДам нет. Любой добросовестный современный врач должен придерживаться принципов доказательной медицины. Иными словами, подход к профилактике, диагностике и лечению заболеваний щитовидной железы применяется, исходя из имеющихся доказательств эффективности и безопасности препаратов. БАДы же для лечения применяться не могут. Это положение регламентировано во всех странах.
БАДы для лечения аутоиммунного тиреоидита применяться не могут
— Если этот недуг обнаружен у женщины репродуктивного возраста, которая планирует беременность, возникает вопрос: а можно ли забеременеть при аутоиммунном тиреоидите?
— Напомню: носительство антител — это не заболевание и, соответственно, не выступает в роли препятствия для наступления беременности. Однако если у женщины, которая хочет родить ребёнка, выявлено нарушение функции щитовидной железы, то оно может помешать наступлению беременности и вынашиванию плода. Если женщина страдает гипотиреозом, то ребёнок при рождении может иметь различные отклонения и дефекты (это и нарушение умственного развития, и проблемы роста). В том числе у ребёнка может быть и врождённый гипотиреоз. Поэтому крайне важно выявление и лечение болезни заранее.
Однако если у женщины, которая хочет родить ребёнка, выявлено нарушение функции щитовидной железы, то оно может помешать наступлению беременности и вынашиванию плода. Если женщина страдает гипотиреозом, то ребёнок при рождении может иметь различные отклонения и дефекты (это и нарушение умственного развития, и проблемы роста). В том числе у ребёнка может быть и врождённый гипотиреоз. Поэтому крайне важно выявление и лечение болезни заранее.
Записаться на приём к врачу-эндокринологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует
Мифы и правда о заболеваниях щитовидной железы
Узелок завяжется, узелок развяжется. Насколько опасны узлы щитовидной железы?
Если щитовидная железа «разбушевалась»: что такое гипертиреоз?
Как определить, что организму не хватает йода?
Когда УЗИ щитовидной железы — необходимость?
Для справки
Гюльмагомедова Аида Низамовна
Врач-эндокринолог, диетолог.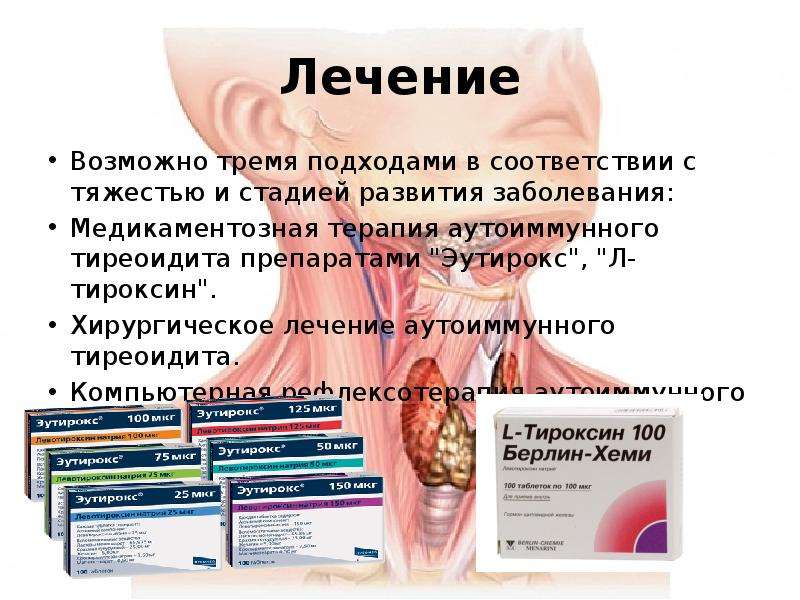
Член Российской Ассоциации эндокринологов, член Ассоциации эндокринологов Ростовской области.
Общий стаж работы более 10 лет.
Опыт ведения «Школы диабета 1 и 2 типа».
Опыт ведения Школы «Правильного питания и снижения веса».
Автор около 20 печатных работ в научных журналах.
Принимает по адресу: г. Ростов-на-Дону, ул. Красноармейская, 262.
Лечение гипотиреоза | «УРО-ПРО» Екатеринбург
Симптомы гипотиреоза
Выраженность симптомов зависит от степени нарушения функции щитовидной железы. Основные проявления гипотиреоза:
- ожирение, снижение температуры тела, зябкость — постоянное чувство холода из-за замедления обмена веществ, желтушность кожи, гиперхолестеринемия, ранний атеросклероз;
- микседематозный отек: отеки вокруг глаз, отпечатки зубов на языке, затруднение носового дыхания и снижение слуха (отек слизистых носа и слуховой трубы), хриплость голоса;
- сонливость, замедленность психических процессов (мышления, речи, эмоциональных реакций), снижение памяти, полинейропатия;
- одышка при ходьбе и резких движениях, боль в области сердца и за грудиной, микседематозное сердце (сердечные сокращения становятся более редкими, размеры сердца увеличиваются), гипотония;
- склонность к запорам, тошнота, метеоризм, увеличение размеров печени, дискинезия желчных путей, желчно-каменная болезнь;
- анемия;
- сухость, ломкость и выпадение волос, ногти ломкие с поперечными и продольными бороздками;
- нарушения менструального цикла у женщин;
- нарушение эректильной функции у мужчин;
- бесплодие мужское и женское.

В течение болезни внешний вид больных меняется, движения становятся замедленными, взгляд безразличный, лицо округлое, одутловатое, отечное, особенно в области нижних век, губы синюшные, на бледном лице легкий румянец также с синюшным оттенком. Кожа иногда с желтоватым оттенком из-за повышенного количества каротина в крови, холодная на ощупь, сухая, грубая, утолщенная, шелушится. Шелушение кожи нередко наиболее выражено на передней поверхности голеней. Характерно чрезмерное ороговение и утолщение поверхностный слоев кожи на коленях и локтях.
Диагностика гипотиреоза
Врач-эндокринолог может предположить наличие гипотиреоза по характерным жалобам. Для подтверждения диагноза он назначает определенные диагностические тесты:
- Анализ крови на тиреоидные гормоны.
- УЗИ щитовидной железы (подробнее).
Лечение гипотиреоза
Современная эндокринология имеет эффективный способ лечения гипотиреоза у любого пола и в любом возрасте. Терапия проводится путем замены недостающих в организме тиреоидных гормонов их синтетическим аналогом — левотироксином (L-тироксином).
Терапия проводится путем замены недостающих в организме тиреоидных гормонов их синтетическим аналогом — левотироксином (L-тироксином).
По возможности необходимо устранить причину, вызвавшую развитие приобретенного гипотиреоза, например:
- отменить препараты, вызывающие снижение активности тиреоидных гормонов,
- пролечить тиреоидит (острый, подострый, лекарственный и т.п.),
- нормализовать поступление йода в пищу.
Манифестный (клинический) гипотиреоз требует назначения заместительной терапии независимо от возраста пациента и сопутствующей патологии. Индивидуально назначается вариант начала лечения, исходная доза препарата и дальнейшая коррекция.
Преимущества лечения гипотиреоза в международном медицинском центре «УРО-ПРО»
Во время первого приема врач проведет УЗИ щитовидной железы. УЗИ заключение щитовидной железы содержит описание характеристик узлов и кровотока в них, а также вероятность их злокачественности по критериям TIRADS. Эндокринолог медицинского центра «УРО-ПРО» – один из немногих специалистов Уральского региона, кто использует данный критерий во время обследования пациента. Благодаря этому способу врач подробно изучает все характеристики узла щитовидной железы и может поставить наиболее точный диагноз и составить индивидуальный план эффективного лечения. При необходимости специалист «УРО-ПРО» назначит и проведет пункцию щитовидной железы.
Эндокринолог медицинского центра «УРО-ПРО» – один из немногих специалистов Уральского региона, кто использует данный критерий во время обследования пациента. Благодаря этому способу врач подробно изучает все характеристики узла щитовидной железы и может поставить наиболее точный диагноз и составить индивидуальный план эффективного лечения. При необходимости специалист «УРО-ПРО» назначит и проведет пункцию щитовидной железы.
Пациенты с гипотиреозом обязательно должны находиться под наблюдением врача-эндокринолога. Адекватно подобранное и своевременно проведенное лечение позволяет быстрее восстановить хорошее самочувствие и предупредить развитие осложнений. Необходимо начинать лечение сразу после постановки диагноза, категорически нельзя не заниматься самолечением.
ПРИХОДИТЕ НА ПРИЕМ К ЭНДОКРИНОЛОГУ И ПОЛУЧИТЕ СКИДКУ 40% НА УЗИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ!
Болезнь Хашимото | NIDDK
На этой странице:
Болезнь Хашимото
Болезнь Хашимото — это аутоиммунное заболевание, которое может вызывать гипотиреоз или недостаточную активность щитовидной железы. При этом заболевании ваша иммунная система атакует вашу щитовидную железу. Щитовидная железа повреждается и не может производить достаточное количество гормонов щитовидной железы.
При этом заболевании ваша иммунная система атакует вашу щитовидную железу. Щитовидная железа повреждается и не может производить достаточное количество гормонов щитовидной железы.
Щитовидная железа — это небольшая железа в форме бабочки в передней части шеи. Гормоны щитовидной железы контролируют то, как ваше тело использует энергию, поэтому они влияют почти на все органы вашего тела — даже на то, как ваше сердце бьется.Без достаточного количества гормонов щитовидной железы многие функции вашего тела замедляются.
Щитовидная железа — это небольшая железа на шее, вырабатывающая гормоны щитовидной железы.Есть ли у болезни Хашимото другое название?
Болезнь Хашимото также называется тиреоидитом Хашимото, хроническим лимфоцитарным тиреоидитом или аутоиммунным тиреоидитом.
Насколько распространена болезнь Хашимото?
Болезнь Хашимото — самая частая причина гипотиреоза в Соединенных Штатах, ей страдают около 5 человек из 100. 1
У кого больше шансов заболеть болезнью Хашимото?
Болезнь Хашимото как минимум в 8 раз чаще встречается у женщин, чем у мужчин.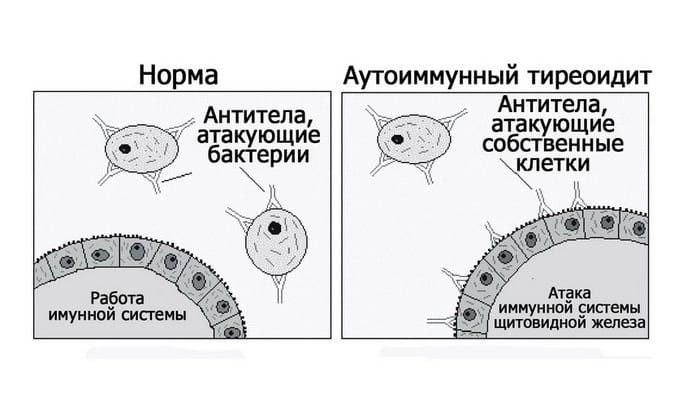 2 Хотя заболевание может возникать у подростков или молодых женщин, оно чаще возникает в возрасте от 40 до 60 лет. 2 Ваш шанс развития болезни Хашимото увеличивается, если другие члены семьи болеют этим заболеванием.
2 Хотя заболевание может возникать у подростков или молодых женщин, оно чаще возникает в возрасте от 40 до 60 лет. 2 Ваш шанс развития болезни Хашимото увеличивается, если другие члены семьи болеют этим заболеванием.
Вероятность развития болезни Хашимото выше, если у вас есть другие аутоиммунные заболевания. Состояния, связанные с болезнью Хашимото, включают
- Болезнь Аддисона, гормональное нарушение
- аутоиммунный гепатит, заболевание, при котором иммунная система атакует печень
- глютеновая болезнь, расстройство пищеварения
- Волчанка, хроническое или длительное заболевание, которое может поражать многие части вашего тела
- злокачественная анемия, заболевание, вызванное дефицитом витамина B12
- Ревматоидный артрит, заболевание, поражающее суставы, а иногда и другие системы организма
- Синдром Шегрена, заболевание, вызывающее сухость в глазах и во рту
- Диабет 1 типа, заболевание, которое возникает, когда уровень глюкозы в крови, также называемый сахаром в крови, слишком высок
- витилиго, состояние, при котором некоторые участки кожи не пигментированы
Какие еще проблемы со здоровьем могут быть у меня из-за болезни Хашимото?
У многих людей с болезнью Хашимото развивается гипотиреоз. Низкий уровень гормонов щитовидной железы может способствовать повышению холестерина, что может привести к сердечным заболеваниям. В редких случаях тяжелый нелеченый гипотиреоз может привести к микседемной коме, крайней форме гипотиреоза, при которой функции организма замедляются до такой степени, что становится опасной для жизни. Кома микседема требует неотложной медицинской помощи.
Низкий уровень гормонов щитовидной железы может способствовать повышению холестерина, что может привести к сердечным заболеваниям. В редких случаях тяжелый нелеченый гипотиреоз может привести к микседемной коме, крайней форме гипотиреоза, при которой функции организма замедляются до такой степени, что становится опасной для жизни. Кома микседема требует неотложной медицинской помощи.
Является ли болезнь Хашимото проблемой во время беременности?
Без лечения гипотиреоз может вызвать проблемы как у матери, так и у ребенка. Однако лекарства для щитовидной железы могут помочь предотвратить проблемы, и их безопасно принимать во время беременности.Узнайте больше о причинах, осложнениях, диагностике и лечении гипотиреоза во время беременности. Многие женщины, принимающие гормоны щитовидной железы, нуждаются в более высоких дозах во время беременности, поэтому вам следует немедленно обратиться к врачу, если вы обнаружите, что беременны.
Каковы симптомы болезни Хашимото?
Многие люди с болезнью Хашимото сначала не имеют симптомов. По мере того как болезнь прогрессирует медленно, щитовидная железа обычно увеличивается в размерах, что может привести к опуханию передней части шеи.Увеличенная щитовидная железа, называемая зобом, может вызывать чувство переполнения в горле, хотя обычно это не вызывает боли. По прошествии многих лет или даже десятилетий повреждение щитовидной железы приводит к ее сокращению и исчезновению зоба.
По мере того как болезнь прогрессирует медленно, щитовидная железа обычно увеличивается в размерах, что может привести к опуханию передней части шеи.Увеличенная щитовидная железа, называемая зобом, может вызывать чувство переполнения в горле, хотя обычно это не вызывает боли. По прошествии многих лет или даже десятилетий повреждение щитовидной железы приводит к ее сокращению и исчезновению зоба.
Гипотиреоз при болезни Хашимото часто носит субклинический характер — легкий и бессимптомный, особенно на ранних стадиях болезни. По мере прогрессирования гипотиреоза у вас могут появиться один или несколько из следующих симптомов:
- усталость
- прибавка в весе
- Проблемы с переносимостью холода
- Боль в суставах и мышцах
- запор
- Сухие, редеющие волосы
- обильные или нерегулярные менструации и проблемы с беременностью
- депрессия
- проблемы с памятью
- замедленное сердцебиение
Что вызывает болезнь Хашимото?
Исследователи не уверены, почему у некоторых людей развиваются аутоиммунные расстройства, такие как болезнь Хашимото. Эти расстройства, вероятно, являются результатом комбинации генов и внешнего триггера, например вируса.
Эти расстройства, вероятно, являются результатом комбинации генов и внешнего триггера, например вируса.
При болезни Хашимото ваша иммунная система вырабатывает антитела, которые атакуют щитовидную железу. В щитовидной железе накапливается большое количество лейкоцитов, называемых лимфоцитами, которые являются частью иммунной системы. Лимфоциты вырабатывают антитела, запускающие аутоиммунный процесс.
Как врачи диагностируют болезнь Хашимото?
Ваш врач начнет с истории болезни и медицинского осмотра и назначит один или несколько анализов крови, чтобы определить, есть ли у вас гипотиреоз.У вас может быть зоб, который часто встречается при болезни Хашимото. Ваш врач назначит дополнительные анализы крови для поиска антитиреоидных антител, известных как антитела к тиреопероксидазе (ТПО), которые есть почти у всех людей с болезнью Хашимото.
Вам, вероятно, не понадобятся другие тесты, чтобы подтвердить, что у вас болезнь Хашимото. Однако, если ваш врач подозревает болезнь Хашимото, но у вас нет антител в крови, вы можете пройти УЗИ щитовидной железы. Изображения, сделанные с помощью ультразвука, могут показать размер вашей щитовидной железы и другие признаки болезни Хашимото.Ультразвук также может исключить другие причины увеличения щитовидной железы, такие как узелки щитовидной железы — небольшие образования в щитовидной железе.
Изображения, сделанные с помощью ультразвука, могут показать размер вашей щитовидной железы и другие признаки болезни Хашимото.Ультразвук также может исключить другие причины увеличения щитовидной железы, такие как узелки щитовидной железы — небольшие образования в щитовидной железе.
Узнайте больше о тестах на щитовидную железу.
Как врачи лечат болезнь Хашимото?
Лечение обычно зависит от того, достаточно ли повреждена ваша щитовидная железа, чтобы вызвать гипотиреоз. Если у вас нет гипотиреоза, врач может просто наблюдать за вами, чтобы увидеть, ухудшится ли ваше заболевание.
Гипотиреоз лечится путем замены гормона, который ваша собственная щитовидная железа больше не может производить.Вы примете левотироксин, лекарство от гормона щитовидной железы, которое идентично гормону, который обычно вырабатывается щитовидной железой. Ваш врач может порекомендовать вам принимать лекарство утром перед едой.
Вы примете левотироксин, чтобы заменить гормон, который ваша щитовидная железа больше не производит.
Ваш врач сдаст вам анализ крови примерно через 6-8 недель после начала приема гормонов щитовидной железы и при необходимости скорректирует дозу. Каждый раз, когда вы меняете дозу, у вас будет повторный анализ крови. После того, как вы наберете подходящую для вас дозу, врач, вероятно, будет повторять анализ крови через 6 месяцев, а затем раз в год.
Ваш гипотиреоз, скорее всего, можно полностью контролировать с помощью гормонов щитовидной железы, если вы принимаете предписанную дозу в соответствии с инструкциями. Никогда не прекращайте принимать лекарство, не посоветовавшись предварительно с врачом.
Чего мне следует избегать при болезни Хашимото?
Щитовидная железа использует йод, минерал, содержащийся в некоторых продуктах, для выработки гормонов щитовидной железы. Однако люди с болезнью Хашимото или другими типами аутоиммунных заболеваний щитовидной железы могут быть чувствительны к вредным побочным эффектам йода.Употребление в пищу продуктов, содержащих большое количество йода, таких как ламинария, дульсе или другие виды морских водорослей, может вызвать гипотиреоз или усугубить его. Такой же эффект может иметь прием добавок йода.
Такой же эффект может иметь прием добавок йода.
Поговорите со своим врачом о том, какие продукты следует ограничивать или избегать. Сообщите ему или ей, если вы принимаете добавки йода. Кроме того, поделитесь информацией о любых сиропах от кашля, которые вы принимаете, поскольку они могут содержать йод.
Беременным женщинам требуется немного больше йода, потому что ребенок получает йод из рациона матери.Однако слишком много йода также может вызвать проблемы, такие как зоб у ребенка. Если вы беременны, поговорите со своим врачом о том, сколько йода вам нужно.
Список литературы
[1] Гарбер Дж. Р., Кобин Р. Х., Гариб Н. и др. Руководство по клинической практике гипотиреоза у взрослых: при поддержке Американской ассоциации клинических эндокринологов и Американской тироидной ассоциации. Эндокринная практика . 2012. 18 (6): 988–1028.
[2] Caturegli P, DeRemigis A, Rose NR.Тиреоидит Хашимото: клинико-диагностические критерии. Обзоры аутоиммунитета . 2014; 13 (4-5): 391–397.
2014; 13 (4-5): 391–397.
Симптомов обострения Хашимото: плюс причины и лечение
Тиреоидит Хашимото — это аутоиммунное заболевание, при котором ваша иммунная система атакует здоровые клетки щитовидной железы.
Это наиболее частая причина гипотиреоза, когда щитовидная железа не вырабатывает достаточного количества гормонов щитовидной железы.
Обычное лечение гипотиреоза, в том числе тиреоидита Хашимото, заключается в использовании лекарства под названием левотироксин для восполнения недостающего гормона щитовидной железы.Левотироксин — синтетическая версия гормона щитовидной железы.
Иногда такие факторы, как стресс и прием других лекарств, могут влиять на функцию вашей щитовидной железы или абсорбцию левотироксина. Это может вызвать обострение симптомов гипотиреоза.
Прочтите, чтобы узнать о вспышках болезни Хашимото, их потенциальных причинах и многом другом.
Когда тиреоидит Хашимото обостряется, вы можете почувствовать некоторые из симптомов гипотиреоза. Сюда могут входить такие вещи, как:
Сюда могут входить такие вещи, как:
Существует множество факторов, которые могут вызвать обострение тиреоидита Хашимото.Они могут включать следующие факторы.
Определенные питательные вещества
Определенные питательные вещества и минералы могут влиять на людей с тиреоидитом Хашимото. К ним относятся:
- Йод. Йод важен для функции щитовидной железы, поэтому важно следить за тем, чтобы в вашем рационе было достаточное количество.
- Селен. Селен также важен для щитовидной железы, и его дефицит может повлиять на функцию щитовидной железы. Однако, как правило, вы можете получать достаточно селена из своего рациона, поэтому дополнительные добавки могут не потребоваться.
- Цинк. Дефицит цинка также связан с гипотиреозом. Одно исследование показало, что после приема цинка уровень гормонов щитовидной железы улучшился у людей с зобом.
- Витамины. У людей с тиреоидитом Хашимото наблюдалась нехватка витамина D и витамина B12.
 Убедитесь, что вы получаете достаточно этих витаминов.
Убедитесь, что вы получаете достаточно этих витаминов.
Лекарства и добавки
Некоторые лекарства и добавки могут влиять на лечение щитовидной железы.Когда это происходит, возможно, вы не получаете правильную дозу левотироксина, и у вас может возникнуть обострение.
Поговорите со своим врачом, если вы принимаете какие-либо из следующих лекарств или пищевых добавок. Возможно, вам придется принимать их в другое время дня, чем левотироксин, или изменить дозировку левотироксина.
Стресс
Все мы время от времени испытываем стресс. Однако стресс может повлиять на вашу иммунную систему, потенциально усугубляя аутоиммунные состояния, такие как болезнь Грейвса.
Болезнь Грейвса вызывает гиперактивность щитовидной железы, тогда как болезнь Хашимото вызывает ее недостаточную активность. Сам по себе стресс не вызывает заболевания щитовидной железы, но может ухудшить его.
Стресс может влиять на щитовидную железу, замедляя обмен веществ в организме. Когда функция щитовидной железы замедляется во время стресса, уровни гормонов трийодтиронина (Т3) и тироксина (Т4) падают.
Когда функция щитовидной железы замедляется во время стресса, уровни гормонов трийодтиронина (Т3) и тироксина (Т4) падают.
Также может не произойти превращение гормона Т4 в Т3, что приведет к более высокому уровню обратного Т3.
Стресс может включать в себя множество вещей, в том числе:
- эмоциональные стрессы, например связанные с отношениями, работой или вашим здоровьем
- физические стрессы, такие как болезнь, травма или операция
- жизнь изменения, включая такие вещи, как беременность и менопауза
Тиреоидит Хашимото, вызывающий гипотиреоз, лечится с помощью лекарства под названием левотироксин.Это синтетическая версия гормона щитовидной железы, которая помогает заменять гормоны, которые ваша щитовидная железа не производит.
Правильная доза левотироксина у всех разная. Если вы принимаете правильную дозу левотироксина, у вас не должно возникнуть обострения.
Поскольку на вашу щитовидную железу, а также на эффективность левотироксина может влиять множество факторов, важно регулярно проверять уровень щитовидной железы. Эти факторы включают:
Эти факторы включают:
Вам следует проверять уровень щитовидной железы один или два раза в год.
Если вы принимаете левотироксин и начинаете испытывать симптомы обострения Хашимото, запишитесь на прием к врачу. Возможно, им потребуется скорректировать дозировку.
Ваш врач может проверить ваш уровень гормона щитовидной железы, чтобы убедиться, что вы получаете то, что вам нужно, из текущей дозировки левотироксина. Затем они могут использовать результаты теста, чтобы решить, нужно ли им корректировать дозировку.
Иногда вы принимаете правильную дозу левотироксина, но симптомы все еще возникают.В этом случае ваши симптомы могут быть вызваны чем-то другим. Ваш врач может вместе с вами определить, что это может быть.
Тиреоидит Хашимото — это аутоиммунное заболевание, которое может вызывать гипотиреоз. Его лечат препаратом левотироксин, который помогает восполнить недостающий гормон щитовидной железы.
Есть несколько факторов, в том числе определенные продукты, питательные вещества или лекарства, которые могут повлиять на эффективность левотироксина.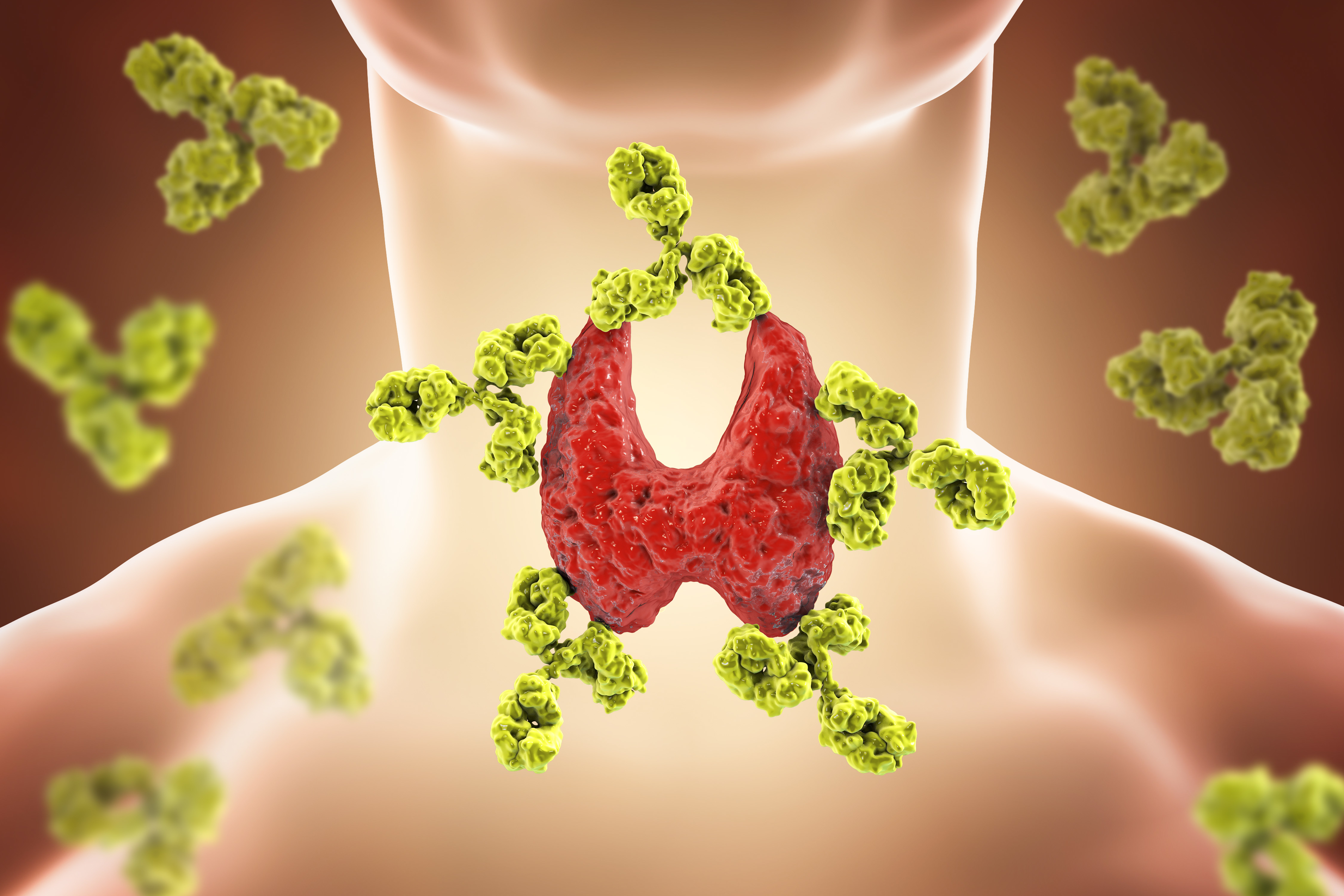 Это может привести к обострению симптомов гипотиреоза.
Это может привести к обострению симптомов гипотиреоза.
Обязательно обратитесь к врачу, если вы в настоящее время принимаете левотироксин и испытываете симптомы гипотиреоза. Они могут проверить уровень гормонов щитовидной железы, чтобы узнать, нужно ли изменить дозировку левотироксина.
10 пунктов, которые пациенты с волчанкой должны знать о заболеваниях щитовидной железы
1. Что такое аутоиммунное заболевание щитовидной железы?
Аутоиммунные заболевания щитовидной железы, включая болезнь Грейвса, тиреоидит Хашимото (также известный как хронический лимфоцитарный тиреоидит и болезнь Хашимото), послеродовой тиреоидит и атрофический аутоиммунный гипотиреоз, представляют собой комплексные аутоиммунные заболевания, специфичные для органа, которые возникают из-за взаимодействия экологических и генетических факторов.
У пациентов с аутоиммунными заболеваниями щитовидной железы аутоантитела связываются с щитовидной железой, что приводит к воспалению, дисфункции щитовидной железы и другим клиническим проявлениям.
- Болезнь Грейвса — приводит к неконтролируемой выработке гормона щитовидной железы и гипертиреозу (усиление функции щитовидной железы).
- Тиреоидит Хашимото — , характеризующийся потерей клеток щитовидной железы, которые отвечают за выработку и секрецию гормонов щитовидной железы, что в конечном итоге приводит к гипотиреозу (снижению функции щитовидной железы).
- Послеродовой тиреоидит — возникает вскоре после родов у женщины и может повториться после последующих беременностей; обычно проявляется гипертиреозом, за которым следует гипотиреоз.
- Атрофический аутоиммунный гипотиреоз — редкое состояние, характеризующееся аутоантителами и функциональным гипотиреозом (также известным как субклинический гипотиреоз).
2. Каковы симптомы аутоиммунных заболеваний щитовидной железы?
Симптомы гипертиреоза включают потерю веса, несмотря на нормальный аппетит, аномальные менструальные циклы, непереносимость тепла (ощущение жара, когда этого не делают другие люди в той же комнате), повышенное потоотделение, сердцебиение, тремор, беспокойство, учащенное опорожнение кишечника и нервозность.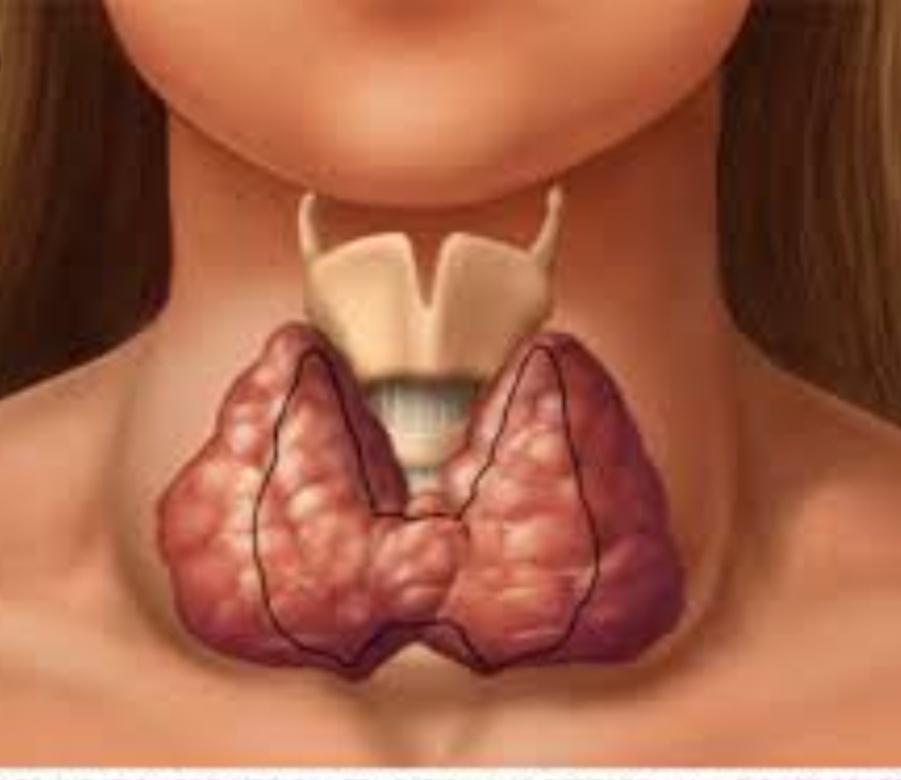
Симптомы гипотиреоза включают увеличение веса, слабость, сухость кожи, нарушение памяти, непереносимость холода (чувство холода, когда другие люди в той же комнате этого не делают), аномальные менструальные циклы, выпадение волос, запоры и депрессию.
Пациенты с гипертиреозом и гипотиреозом могут испытывать сильную усталость. У некоторых пациентов с заболеванием щитовидной железы могут отсутствовать клинические симптомы или симптомы могут быть настолько легкими, что могут остаться незамеченными. Также важно понимать, что многие симптомы заболеваний щитовидной железы неспецифичны, то есть они могут быть вызваны множеством состояний.
3. Какие тесты помогают нам диагностировать аутоиммунные заболевания щитовидной железы?
Наиболее часто используемые тесты для диагностики аутоиммунных заболеваний щитовидной железы:
- Тиреотропный гормон (ТТГ) — , используемый для выявления дисфункций щитовидной железы
- Уровни гормонов щитовидной железы — общий тироксин (T4), общий трийодтиронин (T3), свободный T4 и свободный T3
- Аутоантитела щитовидной железы — антитела к тиреопероксидазе (ТПО), антитела к тиреоглобулину (ТГ) и к рецепторам ТТГ
При болезни Грейвса уровень ТТГ обычно ниже нормы, тогда как гормоны щитовидной железы повышены.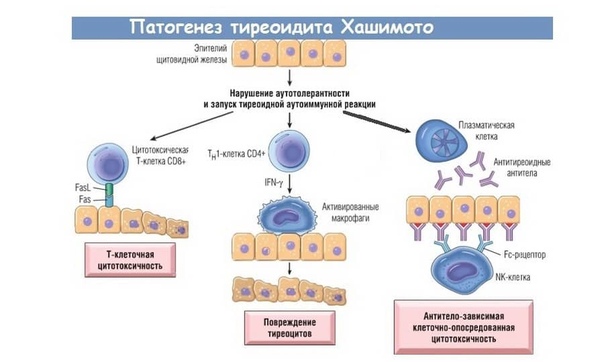 Антитела к тиреопероксидазе и анти-ТГ обычно положительны. Антитела к рецепторам тиреотропного гормона (ТТГ-R) также обычно положительны.
Антитела к тиреопероксидазе и анти-ТГ обычно положительны. Антитела к рецепторам тиреотропного гормона (ТТГ-R) также обычно положительны.
При тиреоидите Хашимото уровень ТТГ повышен, тогда как гормоны щитовидной железы понижены. Антитела к тиреопероксидазе и анти-ТГ обычно положительны.
4. Какие типы аутоиммунных заболеваний щитовидной железы встречаются у пациентов с системной красной волчанкой (СКВ)?
Первый зарегистрированный случай сосуществования аутоиммунного заболевания щитовидной железы и СКВ был опубликован в 1961 году, после чего были проведены крупномасштабные контролируемые исследования, которые продемонстрировали повышенную заболеваемость тиреоидитом Хашимото и болезнью Грейвса у пациентов с волчанкой по сравнению с населением в целом.
Кроме того, как антитела против ТГ, так и против ТПО обнаруживаются с большей частотой у людей с СКВ (от 15% до 50%), чем в общей популяции, даже у пациентов с волчанкой, у которых нет клинических проявлений заболевания щитовидной железы.
5. У всех ли больных волчанкой с положительной реакцией на аутоантитела развивается клиническое заболевание щитовидной железы?
У многих пациентов есть аутоантитела к щитовидной железе, но нормальные анализы крови щитовидной железы и отсутствие признаков или симптомов заболевания щитовидной железы. У пациентов с антителами со временем может развиться клиническое заболевание щитовидной железы, но у многих этого не произойдет.Это похоже на то, что наблюдается в общей популяции, у большинства пациентов с положительными антителами к ТПО и ТГ симптомы отсутствуют, и у них не развивается аутоиммунное заболевание щитовидной железы.
Также важно отметить, что антинуклеарные антитела (АНА) иногда обнаруживаются у пациентов с аутоиммунными заболеваниями щитовидной железы. Положительный тест на АНА не всегда указывает на системное аутоиммунное заболевание, такое как волчанка; это может быть связано с рядом заболеваний, включая тиреоидит Хашимото или болезнь Грейвса.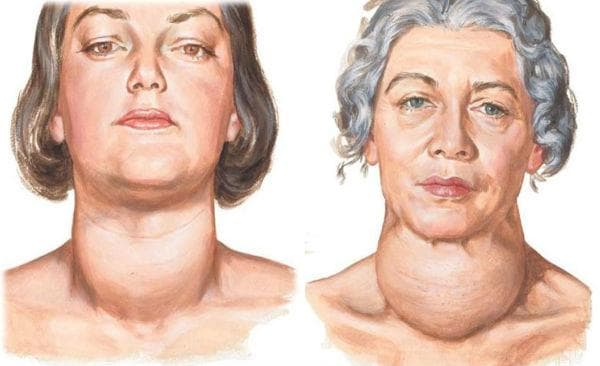
6. Какова частота аутоиммунных заболеваний щитовидной железы при системной красной волчанке?
Частота гипертиреоза и гипотиреоза в общей популяции колеблется от 1% до 2% и от 4% до 5%, соответственно. Для сравнения: от 0% до 11% и от 4% до 24% пациентов с волчанкой страдают гипертиреозом и гипотиреозом соответственно. Эти широко варьирующие частоты гипертиреоза и гипотиреоза у пациентов с волчанкой, вероятно, связаны с различиями в дизайне клинических исследований, размерах выборок и периодах наблюдения.
Согласно последним исследованиям, примерно 0,03% и 0,015% населения в целом страдают тиреоидитом Хашимото и болезнью Грейвса, соответственно. Для сравнения: от 2% до 3% и от 1% до 3% пациентов с волчанкой страдают тиреоидитом Хашимото и болезнью Грейвса соответственно.
7. Почему аутоиммунные заболевания щитовидной железы чаще встречаются у пациентов с системной красной волчанкой?
Были предложены различные механизмы для объяснения связи между аутоиммунными заболеваниями щитовидной железы и волчанкой:
- Общие демографические характеристики — Женщины молодого и среднего возраста более подвержены аутоиммунным заболеваниям, чем мужчины, включая аутоиммунные заболевания щитовидной железы и волчанку.
 Тем не менее, все еще остается предметом обсуждения, является ли СКВ независимым фактором риска аутоиммунных заболеваний щитовидной железы или это случайное открытие, потому что группа, наиболее подверженная СКВ, является точно такой же группой риска аутоиммунных заболеваний щитовидной железы.
Тем не менее, все еще остается предметом обсуждения, является ли СКВ независимым фактором риска аутоиммунных заболеваний щитовидной железы или это случайное открытие, потому что группа, наиболее подверженная СКВ, является точно такой же группой риска аутоиммунных заболеваний щитовидной железы. - Полиаутоиммунитет — Это относится к одному пациенту, страдающему более чем одним аутоиммунным заболеванием. Пациенты с одним аутоиммунным заболеванием подвержены более высокому риску других аутоиммунных состояний. Учитывая, что щитовидная железа может быть мишенью для некоторых аутоантител к волчанке, было высказано предположение, что могут иметь место перекрестные реакции между антителами к волчанке и антигенами щитовидной железы.
- Генетика — Подобные механизмы аутоиммунных заболеваний стимулировали поиск общих генетических корней. Есть некоторые генетические факторы, которые чаще встречаются как у пациентов с волчанкой, так и у пациентов с аутоиммунным заболеванием щитовидной железы, чем в общей популяции.
- Лечение болезни Грейвса — Лечение гипертиреоза Грейвса лекарствами, такими как метамизол или пропилтиоурацил (ПТУ), может вызывать волчаночноподобное заболевание, то есть сыпь или боль в суставах.
8.Следует ли нам следить за пациентами с системной красной волчанкой на предмет развития аутоиммунного заболевания щитовидной железы?
Учитывая, что пациенты с волчанкой предрасположены к развитию аутоиммунных заболеваний щитовидной железы, можно рассмотреть возможность проведения скрининга пациентов с волчанкой на аутоиммунные заболевания щитовидной железы. Кроме того, некоторые из неспецифических жалоб на аутоиммунные заболевания щитовидной железы, такие как усталость, выпадение волос и боли в суставах, могут быть связаны с СКВ. По этой причине периодический скрининг на заболевания щитовидной железы может быть оправдан для исключения субклинических и клинических аутоиммунных заболеваний щитовидной железы.
В 2004 году группа экспертов, спонсируемая Американской ассоциацией клинических эндокринологов (AACE), Американскими ассоциациями тиреоидов (ATA) и эндокринным обществом, выступала за скрининг заболеваний щитовидной железы у пациентов с аутоиммунными заболеваниями, включая волчанку. Однако это не была сильная рекомендация, поскольку количество и качество исследований, посвященных этому вопросу, были ограниченными.
Беременные женщины, страдающие волчанкой, а также заболеванием щитовидной железы, могут иметь более высокий риск осложнений беременности, поэтому женщины, планирующие беременность, должны пройти обследование.
9. Существует ли риск развития рака щитовидной железы у пациентов с системной красной волчанкой?
Пожизненный риск рака щитовидной железы среди населения в целом составляет примерно 1%. Частота рака щитовидной железы выше у пациентов с аутоиммунными заболеваниями щитовидной железы, включая пациентов с волчанкой, по сравнению с таковой среди населения в целом. Согласно метаанализу (комбинированному анализу) недавних исследований, риск рака щитовидной железы у пациентов с волчанкой вдвое выше, чем у населения в целом.
Предполагаемый механизм этой ассоциации, возможно, связан с основными дефектами функции иммунной системы пациентов с волчанкой, что приводит к нарушению регуляции иммунитета. Эти дефекты могут быть созданы или увеличены иммуносупрессивной терапией, увеличивая риск рака.
Как и все население, пациенты с волчанкой с аутоиммунными заболеваниями щитовидной железы должны быть проверены на рак щитовидной железы, если у них развиваются узелки щитовидной железы. Пациенты с аутоиммунным заболеванием щитовидной железы также подвержены повышенному риску развития лимфомы.
10. Какие лекарства обычно используются для лечения аутоиммунного заболевания щитовидной железы?
Лечение болезни Хашимото может включать наблюдение или прием лекарств. Если щитовидная железа функционирует нормально, рекомендуется наблюдение. Однако, если болезнь Хашимото вызывает дефицит гормонов щитовидной железы, пациентам потребуется заместительная терапия гормонами щитовидной железы. Обычно для этого используется синтетическая форма тироксина (Т4), которая представляет собой левотироксин.Лечение левотироксином обычно продолжается всю жизнь, не вызывает побочных эффектов при использовании в соответствующей дозе, а также безопасно во время беременности.
Целью лечения болезни Грейвса является подавление выработки гормонов щитовидной железы. Некоторые виды лечения включают:
- Радиоактивная йодная терапия
- Антитроидные препараты, такие как пропилтиоурацил (ПТУ) и метимазол
- Бета-адреноблокаторы (следует отметить, что эти препараты могут вызывать похолодание рук и ног, что может быть особенно проблематичным для пациентов с волчанкой, страдающих феноменом Рейно)
- Хирургия щитовидной железы
Ссылки
- Биро Э, Секанец З., Циряк Л. и др.Ассоциация системных и аутоиммунных заболеваний щитовидной железы. Clin Rheumatol 2006; 25: 240-245.
- Блох DB. Обучение пациентов: антинуклеарные антитела (ANA) (Beyond the Basics). 2018. https://www.uptodate.com/contents/antinuclear-antibodies-ana-beyond-the-basics. Доступ 7 мая 2018 г.
- Бои М.Л., Фонг П., Ли АО и др. Аутоиммунные заболевания щитовидной железы при СКВ в Сингапуре. Волчанка 1993; 2: 51-54.
- Брента Г., Вайсман М., Сгарби Дж. А. и др. Целевая группа по гипотиреозу Латиноамериканского тироидного общества (LATS).Arq Bras Endocrinol Metabol 2013; 57: 265-291.
- Buyon JP, Уоллес DJ. Использование экзогенных эстрогенов, эндокринной системы и урогенитального тракта. В: Dubois ’Erythematosus. Редакторы: Уоллес DJ, Hahn BH. Филадельфия: Липпинкотт Уильямс и Уилкинс, 2002, стр: 821-841.
- Байрон М.А., Mowat AG. Заболевания щитовидной железы при системной красной волчанке. Энн Рум Дис 1987; 4: 174-175.
- Cortes S, Jeronimo A, Isenberg D. Системная красная волчанка и эндокринные заболевания. В: Справочник по системным аутоиммунным заболеваниям: эндокринные проявления системных аутоиммунных заболеваний.Редакторы: Walker SE, Jara LJ. Оксфорд: Эльзевир, 2008, стр: 173-184.
- Ferrari SM, Elia G, Virili C и др. Системная красная волчанка и аутоиммунитет щитовидной железы. Фронт эндокринол 2017; 8: 138.
- Hollowell JG, Staehling NW, Flanders WD и др. Сывороточные ТТГ, Т4 и антитела к щитовидной железе у населения Соединенных Штатов (1988-1994 гг.): Национальное исследование здоровья и питания (NHANES III). J. Clin Endocrinol Metab 2002; 87: 489-499.
- Noone AM, Howlader N, Krapcho M и др.Обзор статистики рака SEER, 1975-2015 гг., Национальный институт рака. 2018. https://seer.cancer.gov/statfacts/html/thyro.html. Доступ 9 мая 2018 г.
- Pyne D, Isenberg DA. Аутоиммунное заболевание щитовидной железы при системной красной волчанке. Энн Рум Дис 2002; 61: 70-72.
- Суэйн М., Суэйн Т, Моханти, Б.К. Аутоиммунные заболевания щитовидной железы — обновление. Indian J Clinic Biochem 2017; 20: 9-17.
- Тоццоли Р., Вильялта Д., Биццаро Н. и др. Лабораторная диагностика аутоиммунных заболеваний щитовидной железы.Recenti Prog Med 2001; 92: 609-617.
- Юн Дж. С., Бэ Дж. М., Ким К. Дж. И др. Повышенный риск заболеваний щитовидной железы у пациентов с системной красной волчанкой: общенациональное популяционное исследование в Корее. PLoS ONE 2017; 12: e0179088.
- Zhang M, Li XM, Wang GS и др. Рак щитовидной железы при системной красной волчанке: метаанализ. Int J Clin Exp Pathol 2014; 7: 6270-6273.
Авторы
Zeynep Belce Erton
Студент-медик, академический посетитель, Госпиталь специальной хирургии
Младший лечащий врач, Госпиталь специальной хирургии
Младший научный сотрудник, Госпиталь специальной хирургии
Доцент лечащего ревматолога, Госпиталь специальной хирургии
Доцент медицины, Медицинский колледж Вейл Корнелл
Тиреоидит — NHS
Тиреоидит — опухоль (воспаление) щитовидной железы.Это вызывает либо необычно высокий, либо низкий уровень гормонов щитовидной железы в крови.
Щитовидная железа — это железа на шее в форме бабочки. Он производит гормоны, контролирующие рост и обмен веществ в организме.
Эти гормоны влияют на такие процессы, как частота сердечных сокращений и температура тела, и превращают пищу в энергию, чтобы поддерживать жизнедеятельность тела.
Существует несколько типов тиреоидита.
Тиреоидит Хашимото
Тиреоидит Хашимото вызывается иммунной системой, которая атакует щитовидную железу, которая повреждает ее и заставляет опухать.
Поскольку щитовидная железа со временем разрушается, она не может производить достаточно гормона щитовидной железы. Это приводит к симптомам недостаточной активности щитовидной железы (гипотиреоз), таким как усталость, увеличение веса и сухость кожи.
Увеличенная щитовидная железа может также вызвать образование зоба (шишки) в горле.
Для выявления состояния могут потребоваться месяцы или даже годы, поскольку оно очень медленно прогрессирует.
Непонятно, что заставляет иммунную систему атаковать щитовидную железу.Тиреоидит Хашимото гораздо чаще встречается у женщин, чем у мужчин. Симптомы обычно появляются впервые в возрасте от 30 до 50 лет, и иногда заболевание передается по наследству.
Тиреоидит Хашимото нельзя вылечить, но его симптомы можно лечить с помощью лекарства под названием левотироксин. Левотироксин принимают для восполнения недостающего гормона щитовидной железы. Если у вас тиреоидит Хашимото, возможно, вам придется принимать левотироксин до конца жизни.
Хирургическое вмешательство требуется редко — например, если ваш зоб вызывает особые неудобства или есть подозрение на рак.
Прочтите о лечении недостаточной активности щитовидной железы и лечении зоба.
(подострый) тиреоидит Де Кервена
(подострый) тиреоидит Де Кервена — болезненное опухание щитовидной железы, которое, как считается, вызвано вирусной инфекцией, такой как эпидемический паротит или грипп.
Чаще всего встречается у женщин в возрасте от 20 до 50 лет.
Обычно вызывает высокую температуру и боль в шее, челюсти или ухе. Щитовидная железа также может выделять в кровь слишком много гормонов щитовидной железы (тиреотоксикоз), что приводит к симптомам гиперактивности щитовидной железы (гипертиреоз).
Эти симптомы проходят через несколько дней. Симптомы недостаточной активности щитовидной железы часто возникают в течение нескольких недель или месяцев, прежде чем железа полностью выздоравливает.
Сердцебиение и дрожь, связанные с тиреотоксикозом, можно лечить с помощью бета-блокаторов.
Вы можете принимать обезболивающие, например ибупрофен, чтобы облегчить боль. Если эти лекарства не действуют, могут быть назначены стероиды (противовоспалительные препараты).
Иногда тиреоидит Де Кервена может возвращаться, или низкий уровень гормонов щитовидной железы может быть постоянным.Если это произойдет, вам может потребоваться длительный прием левотироксина (или аналогичного лекарства).
Послеродовой тиреоидит
Послеродовой тиреоидит — необычное заболевание, которое может поражать недавно родивших женщин.
Чаще всего встречается у женщин с сахарным диабетом 1 типа и перенесшим послеродовой тиреоидит в анамнезе.
При послеродовом тиреоидите иммунная система атакует щитовидную железу в течение примерно 6 месяцев после родов.Это вызывает временное повышение уровня гормонов щитовидной железы (тиреотоксикоз) и симптомы гиперактивности щитовидной железы.
Затем, через несколько недель, в железе истощается гормон щитовидной железы. Это приводит к снижению уровня гормонов щитовидной железы и симптомам недостаточной активности щитовидной железы.
Однако не каждая женщина с послеродовым тиреоидитом проходит через обе эти фазы.
Если низкий уровень гормонов щитовидной железы вызывает тяжелые симптомы, может потребоваться лекарство до улучшения состояния.
Если симптомы вызывают повышенное содержание гормонов щитовидной железы, бета-адреноблокаторы могут помочь.
У большинства женщин функция щитовидной железы возвращается к норме в течение 12 месяцев после рождения, хотя низкий уровень гормонов щитовидной железы иногда может быть постоянным.
Тихий (безболезненный) тиреоидит
Тихий тиреоидит очень похож на послеродовой тиреоидит, но может поражать мужчин и женщин и не связан с родами.
Как и при послеродовом тиреоидите, может быть фаза высокого уровня гормонов щитовидной железы (тиреотоксикоз), вызывающая симптомы сверхактивной щитовидной железы.За этим могут последовать симптомы недостаточной активности щитовидной железы, прежде чем симптомы исчезнут через 12–18 месяцев.
Если низкий уровень гормонов щитовидной железы вызывает тяжелые симптомы, могут потребоваться лекарства, пока состояние не улучшится. Иногда низкий уровень щитовидной железы может быть постоянным.
Медикаментозный тиреоидит
Некоторые лекарства могут повредить щитовидную железу и вызвать симптомы гиперактивности щитовидной железы или симптомы ее недостаточной активности.
Примеры включают:
- интерфероны (используемые для лечения рака)
- амиодарон (при нарушениях сердечного ритма)
- литий (при биполярном расстройстве)
Симптомы обычно кратковременны и могут исчезнуть после прекращения приема препарата. лекарство.
Однако вам не следует прекращать прием прописанных лекарств, не посоветовавшись с врачом.
Медикаментозный тиреоидит может вызывать боль в области щитовидной железы. Это можно облегчить с помощью обезболивающих, таких как ибупрофен, хотя иногда могут потребоваться стероиды (противовоспалительные препараты).
Лучевой тиреоидит
Щитовидная железа иногда может быть повреждена лучевой терапией или лечением радиоактивным йодом, применяемым для сверхактивной щитовидной железы.
Это может привести либо к симптомам гиперактивности щитовидной железы, либо к симптомам недостаточной активности щитовидной железы.
Низкий уровень гормонов щитовидной железы обычно является постоянным, поэтому вам может потребоваться длительный прием лекарств.
Острый или инфекционный тиреоидит
Острый или инфекционный тиреоидит обычно вызывается бактериальной инфекцией.Это редко и связано с ослабленной иммунной системой или, у детей, с проблемами развития щитовидной железы.
Симптомы могут включать боль в горле, плохое самочувствие, отек щитовидной железы и, иногда, симптомы гиперактивности щитовидной железы или симптомы недостаточной активности щитовидной железы.
Симптомы обычно проходят, когда инфекция лечится антибиотиками.
Боль в щитовидной железе можно купировать с помощью обезболивающих, таких как ибупрофен.
Если симптомы тяжелые с признаками инфекции, может потребоваться ультразвуковое сканирование щитовидной железы для выявления других проблем.
Детям обычно требуется операция по удалению аномальной части щитовидной железы.
Последняя проверка страницы: 24 сентября 2020 г.
Срок следующей проверки: 24 сентября 2023 г.
Тиреоидит Хашимото: симптомы, причины и диагностика
Тиреоидит Хашимото — аутоиммунное заболевание, при котором иммунная система атакует щитовидную железу. Это приводит к пониженной активности щитовидной железы или гипотиреозу.
Тиреоидит Хашимото, или болезнь Хашимото, является наиболее частой причиной гипотиреоза в Соединенных Штатах, от которой страдает около 5% населения.
Чаще всего встречается у взрослых женщин и имеет тенденцию развиваться в возрасте от 40 до 60 лет. У женщин поражается как минимум в 8 раз чаще, чем у мужчин. При этом тиреоидит Хашимото может развиться у любого человека в любом возрасте.
Ниже мы даем обзор состояния, включая его симптомы, причины и методы лечения.
Эту проблему иногда называют болезнью Хашимото, аутоиммунным тиреоидитом или хроническим лимфоцитарным тиреоидитом. Слово «тиреоидит» означает воспаление щитовидной железы.
Он заставляет иммунную систему атаковать щитовидную железу, маленькую железу в форме бабочки на шее. Железа вырабатывает гормоны T3 и T4, которые регулируют использование энергии организмом.
Атака иммунной системы препятствует выработке железой достаточного количества этих гормонов. Врач может описать проблему как недостаточную активность щитовидной железы или гипотиреоз.
Гормоны щитовидной железы влияют практически на все органы в организме, а гипотиреоз может привести к проблемам с сердечным ритмом, функцией мозга и метаболизмом — процессом превращения пищи в энергию.
Тиреоидит Хашимото может иногда также влиять на уровень общего холестерина, натрия в сыворотке и пролактина в организме. Признаки этого могут быть обнаружены в анализе, который называется полным анализом крови.
Многие люди с тиреоидитом Хашимото поначалу не имеют никаких симптомов. Заболевание постепенно развивается в течение нескольких лет, вызывая прогрессирующее повреждение и снижая выработку гормонов щитовидной железы в организме.
У человека может развиться зоб, доброкачественное увеличение щитовидной железы, из-за которого передняя часть шеи может выглядеть опухшей.
Когда щитовидная железа не может производить достаточно гормонов, это заставляет гипофиз в головном мозге секретировать больше тиреотропного гормона (ТТГ). Это вызывает рост щитовидной железы, что приводит к зобу.
Когда тиреоидит Хашимото является причиной гипотиреоза, симптомы сначала слабо выражены, а со временем становятся более значительными.
Эти симптомы включают:
- усталость или утомление
- прибавка в весе
- чувствительность к холоду
- боль в суставах или мышцах
- запор
- обильные или нерегулярные менструации
- проблемы с беременностью
- проблемы с памятью
- депрессия
- отек или отечность лица
- хриплый голос
Некоторые виды тиреоидита или воспаления щитовидной железы возникают в результате инфекции.Тиреоидита Хашимото нет — это аутоиммунное заболевание.
Работа иммунной системы состоит в том, чтобы атаковать и удалять вредных захватчиков, таких как бактерии, вирусы и токсины. При тиреоидите Хашимото иммунная система ошибочно атакует клетки щитовидной железы, как если бы они были вредными.
Причины этого неясны, но генетические факторы, похоже, играют роль. Если у человека есть член семьи, страдающий этим заболеванием, у него также больше шансов заболеть.
Однако, даже принимая во внимание генетику, у человека может не развиться гипотиреоз, если он не подвергнется воздействию триггера, например:
Кроме того, люди, потребляющие слишком много или слишком мало йода, могут быть более восприимчивыми к тиреоидиту.
Тиреоидит Хашимото может проявляться по-разному, и ранние симптомы могут быть неспецифическими. В результате человеку может поставить ошибочный диагноз.
Состояния, которые можно спутать с Хашимото, включают:
Врач может провести медицинский осмотр для выявления зоба и других характерных симптомов гипотиреоза.
Есть и другие диагностические тесты. Обычно первым шагом является проверка уровня ТТГ в сыворотке. Высокий уровень ТТГ в сыворотке крови указывает на гипотиреоз.
Гипофиз головного мозга вырабатывает ТТГ. Уровень ТТГ в крови повышается, когда щитовидная железа не производит достаточного количества гормона Т4, иногда называемого тироксином.
Анализы на антитела к щитовидной железе могут указывать на тиреоидит Хашимото. У некоторых людей с гипотиреозом этих антител нет.
Если врач диагностирует тиреоидит Хашимото, но уровень гормонов щитовидной железы в норме и зоб отсутствует, обычной рекомендацией является осторожное ожидание.
Врачи лечат гипотиреоз путем восполнения недостающего гормона щитовидной железы.
Лечение включает в себя прием препарата левотироксин, синтетической версии гормона. Это может полностью контролировать тиреоидит Хашимото.
Обычно человек принимает одну таблетку левотироксина каждый день. Необходимая дозировка будет зависеть от человека:
- возраст
- вес
- тяжесть состояния
- любые другие проблемы со здоровьем
- любые другие лекарства
Люди обычно принимают таблетку утром, перед едой.Для улучшения симптомов может потребоваться несколько недель.
Пожилые люди и люди с сердечными заболеваниями сначала принимают низкую дозу, которую врач постепенно увеличивает по мере необходимости.
Медицинские работники будут периодически проверять кровь человека, чтобы определить, требуется ли корректировка дозировки. Организм очень чувствителен даже к небольшим изменениям уровня гормонов щитовидной железы.
Некоторые лекарства и добавки могут нарушать абсорбцию левотироксина. Некоторые продукты также могут иметь такой эффект, в том числе соевые продукты и продукты с очень высоким содержанием клетчатки.
Лекарства и добавки, которые могут влиять на абсорбцию левотироксина, включают:
- антациды, содержащие гидроксид алюминия
- добавки кальция
- добавки железа и многие поливитамины, содержащие железо
- некоторые препараты, снижающие уровень холестерина, такие как холестирамин (квестран)
- полистиролсульфонат натрия, который используется для лечения высокого уровня калия в крови
Без лечения тиреоидит Хашимото может привести к ряду осложнений.К ним относятся:
- высокий холестерин
- бесплодие
- потеря беременности
- отклонения от нормы при рождении
Кроме того, без лечения тяжелый тиреоидит Хашимото может привести к сердечной недостаточности, судорогам или коме, а также к летальному исходу.
Проблема может быть связана с энцефалитом Хашимото, воспалением мозга, которое вызывает спутанность сознания, судороги и подергивание мышц. Однако неясно, существует ли прямая связь и как они могут быть связаны.
Исследования не предполагают, что диетические изменения могут вылечить или предотвратить тиреоидит Хашимото.
Однако одно аутоиммунное заболевание часто возникает одновременно с другим. По некоторым данным, тиреоидит связан с глютеновой болезнью. Другие исследования связывают тиреоидит с непереносимостью лактозы.
Если у человека с тиреоидитом есть одно из этих других аутоиммунных состояний, отказ от глютена или молочных продуктов также может помочь его симптомам, связанным с щитовидной железой.
Если возможно, сообщите врачу о любых изменениях в диете или новых добавках.
Тиреоидит Хашимото — это аутоиммунное заболевание, которое приводит к гипотиреозу. Чаще всего встречается у взрослых женщин, но развиться может любой.
Лечение включает ежедневный прием лекарств для восполнения дефицита гормона щитовидной железы в организме.
Как лечат болезнь Хашимото
Болезнь Хашимото, также известная как тиреоидит Хашимото, представляет собой аутоиммунное заболевание, которое поражает вашу щитовидную железу, часто приводя к недостаточной активности щитовидной железы (гипотиреоз).Взаимодействие с другими людьми
Лечение этого состояния зависит от того, прогрессировал ли он до умеренного гипотиреоза, известного как субклинический гипотиреоз или явного гипотиреоза. Стандартное лечение — это ежедневная замена гормонов щитовидной железы, а также изменение образа жизни, добавки и альтернативные варианты медицины, которые также следует учитывать.
Веривелл / Эллен ЛинднерСоображения
Болезнь Хашимото может вызывать два типа гипотиреоза — явный и субклинический, и у большинства людей с любым из этих типов есть болезнь Хашимото.Наличие у вас явного или субклинического гипотиреоза, скорее всего, повлияет на ваш план лечения.
Явный гипотиреоз
У вас диагностирован явный гипотиреоз, когда уровень тиреотропного гормона (ТТГ) повышен (обычно выше 4,5 мМЕ / л, в зависимости от лаборатории), а уровень свободного тироксина (Т4) низкий (ниже 0,8 нг / дл). Явный гипотиреоз обычно сопровождается такими симптомами, как чувствительность к холоду, увеличение веса, увеличение щитовидной железы и сухость кожи.Когда ваш уровень ТТГ превышает 10 мМЕ / л, требуется заместительная терапия гормоном щитовидной железы. Если ваш ТТГ составляет от 4,5 до 10, важно обсудить с врачом, будет ли вам полезна заместительная терапия гормоном щитовидной железы.
Субклинический гипотиреоз
Субклинический гипотиреоз может вызывать легкие симптомы, но у многих людей симптомы отсутствуют. Он диагностируется, когда уровень ТТГ выше нормы, но уровень свободного Т4 в норме.
Веривелл / Эмили РобертсЛечение субклинического гипотиреоза — спорная тема, потому что эксперты не согласны с тем, что влечет за собой верхний предел «нормального» уровня ТТГ.Если ваш уровень ТТГ составляет 10,0 мМЕ / л или выше, большинство экспертов сходятся во мнении, что лечение необходимо. Когда уровень ТТГ выше нормы (обычно около 4,6), но ниже 10,0 мМЕ / л, становится труднее классифицировать.
Болезнь Хашимото без гипотиреоза
Болезнь Хашимото не всегда вызывает гипотиреоз, но у большинства людей с этим заболеванием в крови присутствуют антитела к тироидной пероксидазе (ТПО). У вас могут быть антитела к ТПО с нормальным уровнем ТТГ и свободным Т4, что показывает, что ваша щитовидная железа функционирует должным образом.Наличие этих антител указывает на то, что у вас может быть болезнь Хашимото, но у вас нет гипотиреоза.
В этом случае лечение гормоном щитовидной железы не требуется, но есть вещи, которые, как мы надеемся, можно сделать, чтобы улучшить основное аутоиммунное состояние щитовидной железы, например, минимизировать или исключить потребление глютена, избегать никотина (даже вторичного воздействия), употреблять 100-200 мкг селена в день, увеличивая потребление омега-3 жирных кислот и поддерживая уровень витамина D в нормальном диапазоне.
Рецепты
Стандартным лечением гипотиреоза является синтетический тироксин (Т4), но есть и другие варианты для конкретных ситуаций.
Левотироксин (T4)
Синтетический тироксин (Т4), обычно известный как левотироксин под торговыми марками Synthroid, Tirosint, Levothroid, Levo-T, Levoxyl и Unithroid, обычно является единственным необходимым средством лечения гипотиреоза.
Это лекарство обычно принимают один раз в день, каждый день, как правило, на всю оставшуюся жизнь, чтобы восполнить неспособность вашей щитовидной железы вырабатывать достаточное количество гормонов и положить конец симптомам гипотиреоза.Чтобы подобрать подходящую дозу, может потребоваться метод проб и ошибок.
Субклинический гипотиреоз
Рекомендации по лечению субклинического гипотиреоза различаются в зависимости от уровня ТТГ, возраста и других факторов. Помните, что при субклиническом гипотиреозе уровень свободного Т4 в норме.
ТТГ 10,0 мМЕ / л или больше
Людям с уровнем ТТГ 10,0 мМЕ / л или выше лечение левотироксином рекомендуется большинством экспертов, включая Американскую тироидную ассоциацию (ATA), по нескольким причинам, в том числе:
- Исследования показали, что от 33% до 55% людей с субклиническим гипотиреозом развивают явный гипотиреоз.Ваши шансы на явный гипотиреоз увеличиваются, когда ваш уровень ТТГ превышает 12,0–15,0 мМЕ / л, а также присутствуют антитела к ТПО, что свидетельствует о болезни Хашимото.
- Субклинический гипотиреоз может быть связан с более высоким риском сердечных заболеваний, таких как сердечный приступ, сердечная недостаточность, ишемическая болезнь сердца, инсульт и атеросклероз, состояние, при котором бляшки накапливаются и затвердевают в ваших артериях. даже выше, когда ваш уровень ТТГ выше 10,0 мМЕ / л.
Прием левотироксина может замедлить или остановить любое возможное прогрессирование явного гипотиреоза, а также снизить риск сердечных заболеваний.
На данный момент исследования показали, что лечение субклинического гипотиреоза у пациентов с ТТГ ниже 10,0 мМЕ / л не улучшает никаких симптомов гипотиреоза, которые у них могут быть. Тем не менее, похоже, что это помогает снизить риск сердечных заболеваний и общую смертность у людей в возрасте до 65 лет.
ТТХ из 7.От 0 до 9,9 мМЕ / л
Лечение левотироксином может быть подходящим для людей в возрасте до 65 лет с уровнем ТТГ в этом диапазоне, особенно с учетом потенциальной связи между субклиническим гипотиреозом и сердечными заболеваниями. Пациентам в возрасте 65 лет и старше левотироксин обычно назначают только рассматривается, когда у них также есть симптомы гипотиреоза.
ТТГ от 4,5 до 6,9 мМЕ / л
Опять же, верхний предел нормального диапазона ТТГ зависит как от испытательной лаборатории, так и от того, с каким экспертом вы разговариваете, но обычно составляет около 4.5 мМЕ / л. Людям в возрасте до 65 лет, у которых ТТГ находится в этом диапазоне, лечение левотироксином может быть полезным, если у них также есть симптомы гипотиреоза, увеличения щитовидной железы (зоба) и / или высоких уровней антител к ТПО.
Лечение обычно не требуется для людей в возрасте 65 лет и старше, поскольку уровень ТТГ имеет тенденцию повышаться с возрастом даже у людей с нормальной функцией щитовидной железы.
Не леченные пациенты
Для людей с субклиническим гипотиреозом, у которых уровень ТТГ падает до 4.Диапазон от 5 до 9,9 мМЕ / л, но тем, кто не нуждается в левотироксине, ATA рекомендует проводить тщательный мониторинг для регулярной проверки уровня ТТГ и свободного Т4 (обычно ежегодно).
Попытка беременности
Для женщин с субклиническим гипотиреозом, у которых есть проблемы с бесплодием и / или которые пытаются забеременеть, ATA рекомендует лечение левотироксином, если ваш ТТГ выше 2,5.
Лиотиронин (T3)
Большинство людей хорошо реагируют на левотироксин, поэтому ATA не рекомендует людям регулярно добавлять трийодтиронин (Т3), называемый цитомелом (лиотиронин), к суточной дозе Т4.Однако добавление Т3 может быть полезно для людей, у которых все еще есть симптомы гипотиреоза при приеме Т4, например:
- Те, у кого была удалена часть или вся щитовидная железа, известная как тиреоидэктомия
- Люди, у которых щитовидная железа была пролечена радиоактивной йодной терапией
- Те, у кого уровень Т3 находится на уровне или ниже нормального диапазона
Экстракт высушенной щитовидной железы
Высушенный экстракт щитовидной железы, полученный из щитовидной железы свиней, представляет собой естественную комбинацию Т4 и Т3, а не синтетическую, как другие варианты.Он выпускается под торговыми марками Armor Thyroid, Nature-Throid, NP Thyroid и WP Thyroid и доступен только по рецепту. Соотношение Т4 к Т3 составляет 4: 1.
Иссушенная щитовидная железа — это старое лечение, которое использовалось десятилетиями до того, как появился левотироксин. Это не рекомендуется ATA, но некоторые эксперты считают, что это хорошая альтернатива для людей, которые плохо реагируют на только левотироксин или комбинацию синтетических T4 и T3.
Необходимость пристального наблюдения
Основной частью вашего плана лечения будет регулярное наблюдение у врача для проверки вашего ТТГ и свободного Т4, чтобы убедиться, что принимаемые вами лекарства поддерживают уровень гормонов щитовидной железы в пределах нормы и что ваши симптомы хорошо контролируются.
Дополнения
Обеспечение адекватного уровня различных питательных веществ может помочь в лечении симптомов гипотиреоза. Но прежде чем вы начнете принимать добавки, важно знать о возможных взаимодействиях и передозировках.
Если вы принимаете добавки самостоятельно или по рекомендации врача, вашему врачу, скорее всего, потребуется более пристально следить за уровнем гормонов щитовидной железы, поскольку прием определенных типов гормонов может снизить потребность в замене гормонов щитовидной железы.
С осторожностью относитесь к добавкам, которые утверждают, что они поддерживают функцию щитовидной железы, таким как ламинария, экстракты бычьей щитовидной железы и травяные препараты, поскольку они могут взаимодействовать с вашим лекарством.
Селен
Хотя дефицит селена в Соединенных Штатах встречается редко из-за нашей богатой селеном почвы, он все же возможен, особенно если у вас есть проблемы с пищеварением, вирус иммунодефицита человека (ВИЧ), вы проходите диализ почек или у вас шунтирование желудка. Так как дефицит селена, по всей видимости, усугубляет аутоиммунное заболевание щитовидной железы, вы можете попросить врача проверить ваш уровень, если это еще не было сделано.
Что такое селен и как он работает?
Официальной рекомендации по добавлению селена людям с аутоиммунным заболеванием щитовидной железы нет, но исследования показали, что он снижает уровень антител к ТПО. Добавки селена также могут помочь беременным женщинам с антителами к ТПО избежать развития тиреоидита в послеродовом периоде.
Хотя добавки селена могут быть полезны при низком уровне селена, если он нормальный или высокий, прием добавок селена может привести к перегрузке.
Эта токсичность имеет целый ряд неприятных симптомов, начиная от запаха чеснока изо рта и заканчивая выпадением волос и ногтей, а также поражениями кожи, поэтому врач должен проверить уровень селена, прежде чем начинать принимать добавки с селеном.
Йод
Как и селен, у большинства людей, живущих в США, дефицита йода нет. Однако у некоторых это может быть из-за ограничений в питании, дефицита железа или приема лекарств. Если ваш врач считает, что у вас может быть дефицит йода, вам, скорее всего, нужно будет сделать анализ мочи, чтобы проверить это.Ваш врач может назначить вам добавки с йодом в течение короткого периода времени, если вы обнаружите дефицит йода, поскольку это вызывает дисфункцию щитовидной железы.
Добавка йода должна составлять 100 мкг в день или 250 мкг в день во время беременности.
Обязательно посоветуйтесь со своим врачом, прежде чем принимать добавки йода. Слишком много йода за короткий промежуток времени, когда у вас гипотиреоз, может фактически привести к гиперактивности щитовидной железы (гипертиреоз) и / или ухудшить ваше состояние, поэтому важно, чтобы вы принимали их только с одобрения врача.
Утюг
Научные исследования показали, что более низкие уровни железа связаны с повышенной распространенностью субклинического гипотиреоза и более низкими уровнями Т4 и Т3. Поскольку болезнь Хашимото является аутоиммунным заболеванием, вы также подвержены более высокому риску развития других аутоиммунных состояний, в том числе глютеновая болезнь и аутоиммунный гастрит, оба из которых могут нарушить всасывание железа.
Низкий уровень железа связан со стойкими симптомами у людей, которые лечатся от гипотиреоза, и несколько исследований показали, что добавление добавок железа к лечению левотироксином может более эффективно помочь облегчить симптомы.Добавки железа следует принимать не менее чем за 4 часа до приема лекарств для щитовидной железы, чтобы избежать взаимодействий. Поговорите со своим врачом о проверке уровня железа, если он еще не был проверен.
Витамин D
Исследования показали, что дефицит витамина D чаще встречается у людей с аутоиммунным заболеванием щитовидной железы — болезнью Хашимото или болезнью Грейвса — и даже может способствовать развитию этих заболеваний. Исследования также показали, что добавки витамина D могут значительно снизить количество антител к ТПО и антител к тиреоглобулину (ТГ).Взаимодействие с другими людьми
Как и все добавки, обсуждаемые здесь, исследования влияния витамина D на щитовидную железу не являются окончательными, а его избыток в организме может привести к токсичности. Поговорите со своим врачом о проверке уровня витамина D, чтобы узнать, есть ли у вас дефицит и нужно ли принимать добавки или увеличивать потребление продуктов, богатых витамином D.
Витамин B12
Также может быть связь между дефицитом витамина B12 и аутоиммунным заболеванием щитовидной железы, поэтому поговорите со своим врачом о проверке уровня B12 и о приеме добавок, если это необходимо.Взаимодействие с другими людьми
Примечание о приеме поливитаминов или добавок комплекса B: обязательно избегайте биотина (который иногда содержится в поливитаминах) в течение как минимум трех дней перед любыми анализами крови щитовидной железы, поскольку биотин может повлиять на анализ щитовидной железы.
Пробиотики
Поскольку гипотиреоз замедляет работу пищеварительной системы, что может привести к запорам, диарее, газам и вздутию живота, добавление пробиотиков может быть неплохой идеей. Пробиотики содержатся в продуктах питания и добавках и содержат полезные бактерии или дрожжи, которые помочь сбалансировать вашу пищеварительную систему и укрепить вашу иммунную систему.Они не влияют на уровень гормонов щитовидной железы, но на всякий случай проконсультируйтесь с врачом перед тем, как начать их использовать.
Дополнительная альтернативная медицина
Дополнительную альтернативную медицину (CAM) никогда не следует использовать как единственное средство для лечения недостаточной активности щитовидной железы, но ее можно использовать вместе с лекарствами, чтобы облегчить симптомы.
Иглоукалывание
Использование иглоукалывания для лечения различных заболеваний имеет доказательства по крайней мере некоторой эффективности для 117 различных заболеваний и от умеренных до сильных доказательств для 46 из этих состояний.Эти доказательства получены из сводки почти 1000 систематических обзоров акупунктуры, проведенных в 2017 году Проектом Acupuncture Evidence Project.
Иглоукалывание считается безопасной процедурой, если вы обращаетесь к квалифицированному специалисту. Оно может помочь с некоторыми симптомами гипотиреоза, такими как запор, бессонница и депрессия.
Йога
В небольшом исследовании 2016 года изучались 22 женщины, принимавшие левотироксин от гипотиреоза, которые занимались йогой в течение часа четыре раза в неделю в течение шести месяцев.Исследователи обнаружили, что в конце испытательного периода уровень холестерина у женщин был значительно ниже, их уровень ТТГ был немного ниже, и что йога, возможно, уменьшила количество левотироксина, необходимое женщинам.
Хотя необходимо провести дополнительные исследования эффективности йоги при гипотиреозе, не помешает попробовать йогу, если у вас нет никаких медицинских условий, которые мешают вам это делать. По крайней мере, йога может улучшить ваше настроение, улучшить сон и помочь вам расслабиться.
Привлекайте своего врача
Жизненно важно, чтобы вы поговорили со своим врачом, если вы используете или планируете использовать CAM или добавки, даже если вы думаете, что они безопасны.
Некоторые из этих методов не только могут повлиять на эффективность вашего лечения, но многие из них не регулируются государством, как стандартные методы лечения. Ваш врач может помочь вам ориентироваться в воде и ответить на вопросы, которые могут у вас возникнуть о CAM и пищевых добавках.
Домашние средства и образ жизни
Наряду с приемом лекарств, регулирующих уровень гормонов щитовидной железы, вы можете внести некоторые изменения в образ жизни, которые могут помочь вам предотвратить другие заболевания, снизить уровень стресса, сбросить или сохранить вес и чувствовать себя лучше.
Здоровое питание
Практически всем рекомендуется употреблять в пищу много фруктов, овощей и цельнозерновых продуктов для улучшения общего состояния здоровья, и люди с гипотиреозом не являются исключением.
Тем не менее, вам нужно быть осторожным, когда речь идет о продуктах, содержащих гойтрогены, большинство из которых — это крестоцветные овощи, такие как брокколи, цветная капуста, капуста и капуста. Регулярное употребление большого количества гойтрогенов может замедлить работу щитовидной железы и / или вызвать отек, называемый зобом.Взаимодействие с другими людьми
Также поговорите со своим врачом о связи между глютеном и проблемами щитовидной железы — отказ от глютена может быть полезен в некоторых ситуациях.
Упражнение
Регулярные упражнения не только улучшают ваше общее состояние здоровья, но также могут помочь облегчить симптомы гипотиреоза, такие как усталость, недостаток энергии, проблемы со сном, плохое настроение, вялый обмен веществ и потеря костной массы. Это также может снизить риск развития сердечных заболеваний, что важно, поскольку гипотиреоз увеличивает риск.Взаимодействие с другими людьми
Управление стрессом
Стресс может усугубить симптомы гипотиреоза, поэтому важно найти здоровые способы справиться со стрессом и минимизировать его. Найдите время для занятий, которые вам нравятся. Обратитесь за помощью, если она вам нужна. Когда вы чувствуете стресс, попробуйте медитировать, вести дневник, рисовать, слушать музыку, глубоко дышать, принимать ванну с пеной, позвонить другу или отправиться на прогулку.
Слово от Verywell
Существует огромное количество вариантов лечения гипотиреоза, который часто является следствием болезни Хашимото, а также лечения симптомов, которые ее сопровождают.Обязательно поговорите со своим врачом о любых методах лечения, которые, по вашему мнению, не рекомендуются, чтобы убедиться, что вы не нанесете вред вместо пользы. И если вы не чувствуете, что можете вести такой разговор со своим врачом, возможно, пришло время найти нового, с которым вы сможете быть открытыми и честными.
Тиреоидит Хашимото | Johns Hopkins Medicine
Что такое тиреоидит Хашимото?
Тиреоидит — это раздражение щитовидной железы.Тиреоидит Хашимото — наиболее распространенный тип этой проблемы со здоровьем. Это аутоиммунное заболевание. Это происходит, когда ваше тело вырабатывает антитела, которые атакуют клетки щитовидной железы. В таком случае щитовидная железа не может производить достаточное количество гормона щитовидной железы. Многие люди с этой проблемой имеют недостаточную активность щитовидной железы. Это также известно как гипотиреоз. Им нужно принимать лекарства, чтобы поддерживать нормальный уровень гормонов щитовидной железы.
Какова причина тиреоидита Хашимото?
Тиреоидит Хашимото — аутоиммунное заболевание.Обычно ваша аутоиммунная система защищает ваше тело, атакуя бактерии и вирусы. Но при этом заболевании ваша иммунная система по ошибке атакует вашу щитовидную железу. Ваша щитовидная железа не может производить достаточное количество гормонов щитовидной железы, поэтому ваше тело тоже не может работать.
Кто подвержен риску заболевания тиреоидитом Хашимото?
Факторы, которые могут повысить вероятность заболевания тиреоидитом Хашимото:
- Быть женщиной. Женщины в 7 раз чаще болеют этим заболеванием.Тиреоидит Хашимото иногда начинается во время беременности.
- Средний возраст. Большинство случаев происходит в возрасте от 40 до 60 лет. Но это было замечено у молодых людей.
- Наследственность. Болезнь имеет тенденцию передаваться по наследству. Но не было найдено ни одного гена, несущего его.
- Аутоиммунные заболевания. Эти проблемы со здоровьем повышают риск для человека. Некоторые примеры — ревматоидный артрит и диабет 1 типа. Этот тип тиреоидита повышает риск других аутоиммунных заболеваний.
Каковы симптомы тиреоидита Хашимото?
Симптомы у каждого человека могут отличаться. Симптомы могут включать:
Зоб
Это увеличение щитовидной железы. Это вызывает выпуклость на шее. Это не рак. Но это может вызвать такие проблемы, как боль или проблемы с глотанием, дыханием или речью.
Сниженная активность щитовидной железы
Когда ваша щитовидная железа не вырабатывает достаточное количество гормонов щитовидной железы, это может вызвать следующие симптомы:
- Усталость
- Слабость мышц
- Увеличение веса
- Тебя беспокоит холод
- Депрессия
- Изменения волос и кожи
Сверхактивная щитовидная железа
Когда щитовидная железа поражена антителами, она может сначала вырабатывать больше гормона щитовидной железы.Это называется гашитоксикозом. Не со всеми бывает. Но может вызвать такие симптомы:
- Быть горячим беспокоит
- Учащенное сердцебиение
- Потливость
- Похудание
- Тремор
- Беспокойство
Эти симптомы могут быть похожи на другие проблемы со здоровьем. Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется тиреоидит Хашимото?
Ваш лечащий врач спросит о вашей истории болезни и проведет медицинский осмотр.У вас также будут анализы крови. Они могут измерить уровень гормонов щитовидной железы и проверить наличие некоторых антител к белкам в щитовидной железе.
Как лечится тиреоидит Хашимото?
Ваш лечащий врач подберет для вас лучшее лечение на основе:
- Ваш возраст, общее состояние здоровья и история болезни
- Как вы больны
- Насколько хорошо вы справляетесь с определенными лекарствами, методами лечения или терапии
- Если ожидается ухудшение вашего состояния
- Ваше мнение или предпочтение
Вам не потребуется лечение, если уровень гормонов щитовидной железы в норме.Но тиреоидит Хашимото часто выглядит как недостаточная активность щитовидной железы. Если да, то это можно лечить лекарствами. Лекарство заменяет потерянный гормон щитовидной железы. Это должно остановить ваши симптомы. Он также может облегчить зоб, если он у вас есть. Зоб может вызывать такие проблемы, как боль или проблемы с глотанием, дыханием или речью. Если эти симптомы не исчезнут, вам может потребоваться операция по удалению зоба.
Когда мне следует позвонить своему врачу?
Сообщите своему врачу, если симптомы ухудшатся или появятся новые.
Основные сведения о тиреоидите Хашимото
- Тиреоидит Хашимото может привести к тому, что ваша щитовидная железа не вырабатывает достаточное количество гормонов щитовидной железы.
- Это аутоиммунное заболевание. Это происходит, когда ваше тело вырабатывает антитела, которые атакуют клетки щитовидной железы.
- Симптомы могут включать увеличение щитовидной железы (зоб), усталость, увеличение веса и мышечную слабость.
- Если уровень гормонов щитовидной железы в норме, лечение не требуется. Если у вас малоактивная щитовидная железа, могут помочь лекарства.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.




 Рекомендуется принимать не более 30 мг цинка в день, кроме тех случаев, когда более высокая доза назначена врачом.
Рекомендуется принимать не более 30 мг цинка в день, кроме тех случаев, когда более высокая доза назначена врачом. 


 Убедитесь, что вы получаете достаточно этих витаминов.
Убедитесь, что вы получаете достаточно этих витаминов. Тем не менее, все еще остается предметом обсуждения, является ли СКВ независимым фактором риска аутоиммунных заболеваний щитовидной железы или это случайное открытие, потому что группа, наиболее подверженная СКВ, является точно такой же группой риска аутоиммунных заболеваний щитовидной железы.
Тем не менее, все еще остается предметом обсуждения, является ли СКВ независимым фактором риска аутоиммунных заболеваний щитовидной железы или это случайное открытие, потому что группа, наиболее подверженная СКВ, является точно такой же группой риска аутоиммунных заболеваний щитовидной железы.