Как проявляется розовый лишай на теле | Ваш Дерматолог
Когда на теле человека появляется розовое пятно, которое потом обрастает бляшками такого же цвета, диагностируется «болезнь Жибера». В международной классификации (по МКБ-10) она имеет код Е80.4. В народе недуг называют розовым лишаем. Чаще всего подобная аллергическая реакция развивается после перенесенных простудных или вирусных заболеваний, когда иммунная система человека ослаблена. Заболевание имеет сезонный характер, пики регистрируются в зимне-весенний период. Чаще страдают дети старше десяти лет и взрослые до сорока.
Симптомы и диагностика
Обычно розовый лишай у человека имеет симптомы, которые похожи на простуду. Сначала возникает слабость, легкая сонливость, потом на теле появляется одна материнская бляшка – крупное розовое пятно диаметром 5 см.
Его края слегка возвышаются над дермой и делают бляшку похожей на медальон или кратер вулкана. Через неделю вокруг нее появляются высыпания меньшего размера. Они отчетливо видны на фоне здоровой кожи. Пятна поменьше могут группироваться и объединяться. Слившись вместе, высыпания становятся похожими на очертания наряженной елки. Часто подобная аллергическая реакция сопровождается легким зудом. Жаловаться на выраженный зуд могут люди с повышенной эмоциональной лабильностью.
Они отчетливо видны на фоне здоровой кожи. Пятна поменьше могут группироваться и объединяться. Слившись вместе, высыпания становятся похожими на очертания наряженной елки. Часто подобная аллергическая реакция сопровождается легким зудом. Жаловаться на выраженный зуд могут люди с повышенной эмоциональной лабильностью.
Еще через неделю цвет бляшек меняется. В центре высыпание приобретает бурый оттенок, но края продолжают быть розовыми. В середине кратера со временем появляются желтоватые чешуйки, которые держатся недолго. Между ними и кожей образуется полое пространство. Воздух высушивает тонкие чешуйки, поэтому они со временем трескаются и опадают.
В острый период розовый лишай Жибера активно «цветет». Процесс сопровождается незначительным повышением температуры. Через два месяца описываемые симптомы исчезают, на месте кратеров остаются покраснения. Болезнь проходит сама собой. Ее симптомы окончательно исчезают через полгода. Хронический период не возникает. Но лечить лишай все равно нужно. Болезнь не приводит к смерти, но в редких случаях описываемые аллергические высыпания способны вызвать гидраденит, фолликулит, стрептококковое импетиго. Развитие этих недугов ухудшает качество жизни человека. Для предупреждения рисков осложнений важно проконсультироваться с дерматологом.
Болезнь не приводит к смерти, но в редких случаях описываемые аллергические высыпания способны вызвать гидраденит, фолликулит, стрептококковое импетиго. Развитие этих недугов ухудшает качество жизни человека. Для предупреждения рисков осложнений важно проконсультироваться с дерматологом.
На первом этапе врач внимательно осмотрит пораженный участок, выслушает и запишет жалобы, произведет соскоб с бляшки и отправит материал на лабораторный анализ. Диагностировать раздраженный розовый лишай по симптомам трудно: схожие признаки имеет токсидермия, инфекционная экзантема и парапсориаз. Однако существует три ключевых момента, позволяющих идентифицировать болезнь.
- Обычно розовый лишай Жибера приводит к появлению кожных высыпаний, расположенных строго по линиям Лангера (они идут по ходу естественных складок, там, где находятся пучки коллагеновых волокон). Каждое пятно имеет правильную овальную форму. Кожа шелушится строго по центру пятна.
- Высыпания на коже появляются не сразу, а поэтапно.
 Постепенно они со спины переходят на шею, руки и ноги.
Постепенно они со спины переходят на шею, руки и ноги. - Одновременно на коже можно увидеть пятна разной зрелости: розовые и чистые, красные, покрытые белым налетом чешуек.
Со временем бляшки исчезают. У больных на их месте остаются чистые участки кожи с темными или светлыми пятнами. Постепенно цвет дермы выравнивается, и от болезни не остается даже следа.
Обратите внимание! Нельзя по прочитанному описанию ставить себе диагноз. У плоского и розового лишая есть общие симптомы. Схожая клиническая картина и у опасных инфекционных болезней: кори, краснухи, сифилиса. Поэтому для уточнения диагноза важно обращаться за консультацией к дерматологу.
У простудного розового лишая, в отличие от бородавок, нет конкретного возбудителя. Лабораторный анализ соскоба не информативен. Однако он помогает дифференцировать болезнь и исключить парапсориаз и отрубевидный лишай. Нелишним считается проведение RPR-теста, позволяющего выявить вторичный сифилис.
Причины заболевания
Диагностика не дает точного ответа на вопрос, почему появился розовый лишай.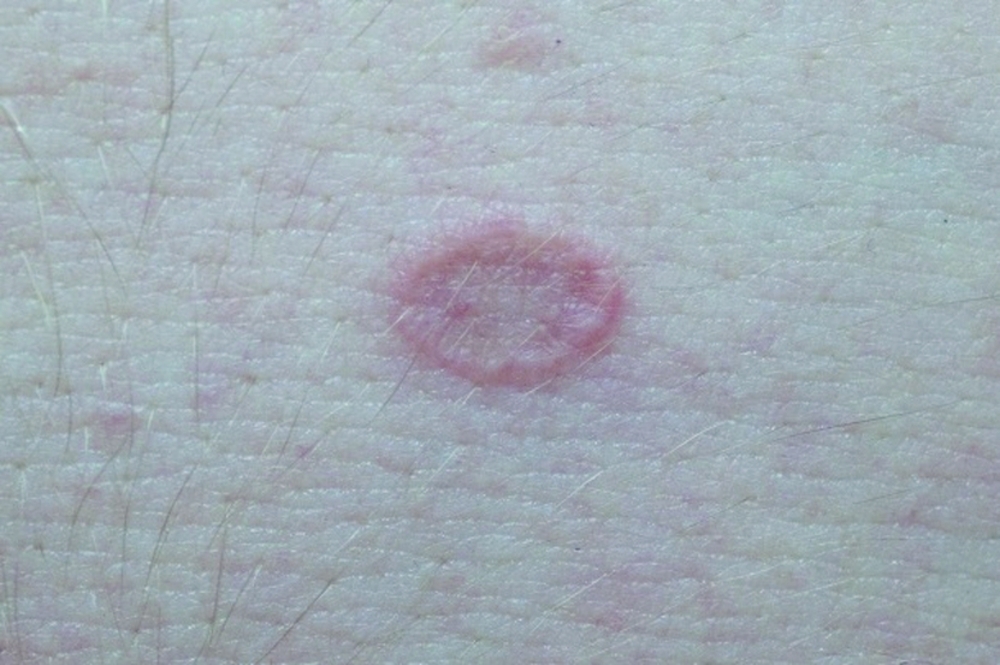 Науке пока неизвестны факторы-провокаторы, поэтому сказать точно, отчего появляются красные высыпания на теле, нельзя. Однако существует четыре версии этиологии розового лишая:
Науке пока неизвестны факторы-провокаторы, поэтому сказать точно, отчего появляются красные высыпания на теле, нельзя. Однако существует четыре версии этиологии розового лишая:
- Некоторые ученые предполагают, что спровоцировать описываемые симптомы способны герпевирусы шестого и седьмого штамма. В качестве аргумента приводится клиника предшествующих состояний. Некоторые больные жалуются на недомогание, похожее на грипп или простуду – реакцию организма на атаку вирусов.
- Вторая версия гласит, что причиной появления красных пятен на теле можно считать инфекционно-аллергическую реакцию. Подтверждение этой теории –положительная реакция на введение под кожу больного человека стрептококковой вакцины.
- Приверженцы третьей версии думают, что описываемое дерматологическое заболевание является реакцией организма на переохлаждение. Резкое падение иммунитета приводит к вспышке простуды кожи.
- Есть и такие, кто считает, что толчком к появлению красных бляшек на теле становятся стресс, психологический срыв или эмоциональное потрясение.

Также остается открытым вопрос о способах передачи. Никто не знает, откуда берется болезнь. Нет единого мнения и по поводу того, заразны ли пятна после цветения розового лишая. Доподлинно известно, что у человека с крепким иммунитетом после простуды подобных кожных аллергических высыпаний не возникает. Дети болеют так же, как и взрослые.
Как лечить
Трудности в определении причин возникновения недомогания приводят к тому, что лечение розового лишая носит исключительно симптоматический характер. Медики советуют сочетать средства традиционной и народной медицины.
Медикаментозное лечение
Терапевтическая схема разрабатывается на основе жалоб пациента.
- Если наблюдается выраженный кожный зуд, прописываются антигистаминные препараты («Цетрин», «Супрастин»).
- Для обработки кожи рекомендуют использовать масла (облепиховое, персиковое, зверобойное). Они смягчают эпидермис.
- Для предотвращения проникновения инфекции можно обрабатывать пораженные участки антисептиками («Сангвиритрин», «Хлорофиллипт»).

- Для укрепления иммунитета в протокол лечения включаются поливитаминные комплексы («Витрум», «Биомакс»), а также иммуностимуляторы.
- Улучшить общее состояние, снять проявления аллергии и интоксикации помогает активированный уголь.
Обратите внимание! Использование гормональных мазей способствует достижению быстрого эффекта. Однако подобные препараты обладают побочными действиями: приводят к истончению кожи, вызывают ее атрофию, стимулируя появления дерматитов.
Даже если болезнь не лечить, ее проявления исчезнут сами собой через полгода. Приведенные выше препараты призваны улучшить состояние больного и приблизить его выздоровление. Для предотвращения появления осложнений рекомендуем соблюдать следующие правила:
- Нельзя обрабатывать появившиеся красные пятна йодом, мазями, содержащими салициловую кислоту и серу. Эти средства раздражают и сушат кожу, а значит, усугубляют течение болезни.
- Нельзя принимать горячую ванну, посещать сауны и бани, распаривать пораженные участки.
 Тепло и вода способствуют распространению очагов поражения. Медики советуют не мочить бляшки, при приеме душа не пользоваться жесткими мочалками, после водных процедур не растирать тело полотенцем. После купания важно обработать кожу средствами местного действия.
Тепло и вода способствуют распространению очагов поражения. Медики советуют не мочить бляшки, при приеме душа не пользоваться жесткими мочалками, после водных процедур не растирать тело полотенцем. После купания важно обработать кожу средствами местного действия. - Ультрафиолетовые лучи способны ухудшить состояние кожи, поэтому длительное пребывание на солнце под запретом.
- Усугубить воспалительный процесс способно ношение синтетического белья и одежды.
- Замечено, что высокая концентрация пота усиливает зуд, поэтому в период острого течения болезни не стоит заниматься спортом.
Обязательным считается соблюдение диеты. В её основе должны лежать продукты, которые не способны вызвать аллергию. Из рациона стоит исключить шоколад, мед, яйца, орехи, цитрусовые, алкоголь. Последний усугубляет течение любых воспалительных процессов.
Для предотвращения повторных заражений полезно закаливаться, больше гулять на свежем воздухе, делать зарядку.
Лечение народными средствами
Применение народных средств может способствовать эффективному лечению болезни Жебера. Выбирать такой способ нужно тогда, когда площадь поражения небольшая. Перечислим самые популярные рецепты:
Выбирать такой способ нужно тогда, когда площадь поражения небольшая. Перечислим самые популярные рецепты:
- Заменить синтетические антисептики способен яблочный уксус. Он используется в чистом виде. Пораженные участки кожи обрабатываются три раза в день. Положительный эффект будет заметен через неделю.
- Таким же эффектом обладает настойка чистотела. Для ее приготовления берется емкость, сделанная из темного стекла. В нее погружаются листья и стебли целебного растения и заливаются водкой. Лекарство настаивается две недели. Перед применением оно разбавляется водой в пропорциях 1х5. Принимать нужно и внутрь (по 15 капель раствора до еды трижды в день), и наружу (бляшки обрабатываются смоченным в растворе ватным тампоном).
- Если на чистотел есть аллергия, подойдет настойка бузины. Для ее приготовления одно соцветие заливается стаканом кипятка и настаивается полчаса. Средство принимается внутрь по 3 ст.л. перед едой три раза в день.
- Хорошо снимает зуд белокочанная капуста.
 Перед использованием листья вымачиваются в сметане,прикладываются к больному участку и оставляются на полчаса.
Перед использованием листья вымачиваются в сметане,прикладываются к больному участку и оставляются на полчаса. - Предупредить распространение кожных высыпаний способна мазь из дегтя. За основу берется сливочное масло, которое в равных пропорциях перемешивается с березовым дегтем и прикладывается на ночь как компресс. Лишай проходит через 10 дней.
- Снять воспаление и восстановить кожу можно при помощи мази, приготовленной из оксида цинка, глицерина и талька (все по 2 ст.л.). Ингредиенты перемешиваются и наносятся на кожу дважды в день. Курс лечения – 6 недель.
Несмотря на то что эффективность народной медицины доказана, отдельные средства могут не подойти конкретному человеку. Поэтому полезно проводить экспресс-тесты на аллергическую реакцию. Для этого немного выбранного средства наносится на запястье. Через двадцать минут можно анализировать результат. Тест считается отрицательным, если отсутствует покраснение.
Опасен ли розовый лишай для беременных женщин?
Еще совсем недавно возникновение розового лишая во время беременности и родов считалось неопасным.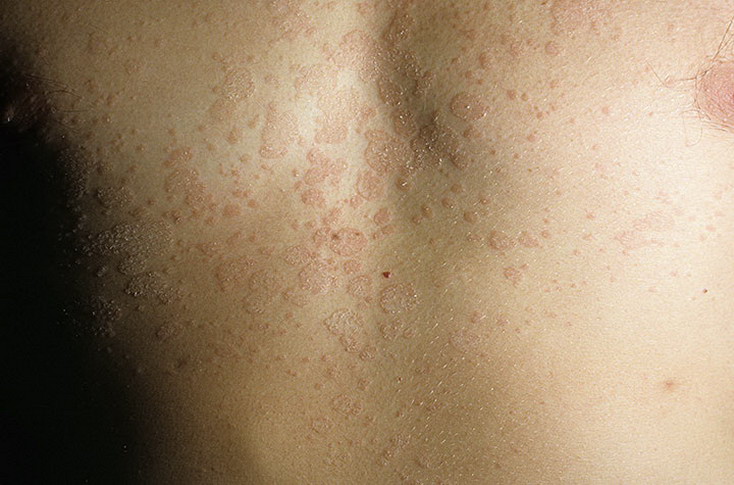 Но последние исследования показали, что это не так. Многое зависит от того, в каком триместре появилось заболевание. Если это произошло в начале беременности (до 15 недели), увеличивается риск выкидыша или аномалий в утробном развитии.
Но последние исследования показали, что это не так. Многое зависит от того, в каком триместре появилось заболевание. Если это произошло в начале беременности (до 15 недели), увеличивается риск выкидыша или аномалий в утробном развитии.
Иммунитет у женщин, ждущих ребёнка, снижается, поэтому длительность заболевания растягивается. Симптомы усугубляются, зуд становится ярко выраженным. Расчесывание приводит к инфицированию кожи. Из-за наличия ряда противопоказаний такие состояния лечатся сложно.
Если появление розового лишая произошло во втором или третьем триместре, оно не представляет угрозы для будущей мамы и ребёнка. Для устранения проблемы будут подобраны методы и способы лечения, которые не навредят здоровью и развитию малыша. Как правило, беременной женщине назначается витаминная терапия и местное лечение.
Жизнь после лечения
При соблюдении рекомендаций, описанных выше, прогнозы всегда благоприятные. Однако нужно помнить, что в любой момент способны возникнуть осложнения (например, в виде гнойного поражения кожи).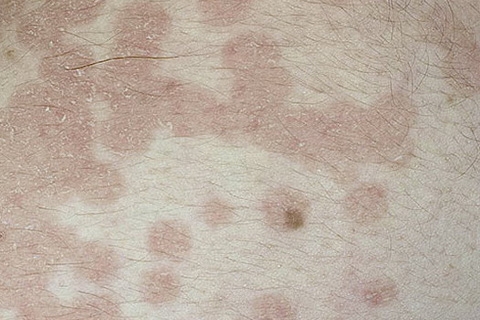 В этом случае прогнозы будут зависеть от тяжести течения сопутствующих патологий.
В этом случае прогнозы будут зависеть от тяжести течения сопутствующих патологий.
Профилактика розового лишая
Несмотря на то что болезнь Жербера не передается от человека к человеку, главное правило профилактики – предотвращать контактное общение с зараженным. Необходимо избегать переохлаждения организма, беречь себя от стрессов, физических и психологических перегрузок, переутомления. Важно постоянно поддерживать иммунитет. В период обострения простудных заболеваний рекомендуем пропивать курсы поливитаминов, закаливаться, вести активный образ жизни. Полезно отказываться от вредных привычек, строже соблюдать правила личной гигиены. Врачи советуют вовремя лечить хронические болезни, не допуская возникновения рецидивов.
Зная, как выглядит кожная болезнь, какие таблетки и мази помогают сократить время «цветения», какие меры предупреждают повторные заражения, можно сохранить здоровье.
https://dermatologiya.su/virusnye/simptomy-i-lechenie-rozovogo-lishaya
Розовый лишай лечение 🌟 Поликлиника №1 РАН
Острое воспалительное заболевание кожи, которое проявляется характерными множественными округлыми пятнисто-папулезными (бляшковидными) и пятнисто-шелушашимися элементами с «материнской» наиболее крупной бляшкой, причины которого в настоящее время до конца не изучены. Розовый лишай имеет много синонимов – болезнь Жибера, розеола шелушашаяся, и многие другие, но с грибковой этиологией (о которой обычно думают, когда слышат название «лишай») заболевание не имеет никакой связи. Данное название связано в большей степени с внешними проявлениями болезни. Заболевание не склонно к повторному возникновению, обычно проходит самостоятельно и не приводит к развитию осложнений. В некоторых случаях возможно тяжелое течение с распространением бляшек по всему телу, выраженными воспалительными изменениями(отечность, присоединение «экзематозных» изменений), появлением зуда и общих аллергических симптомов.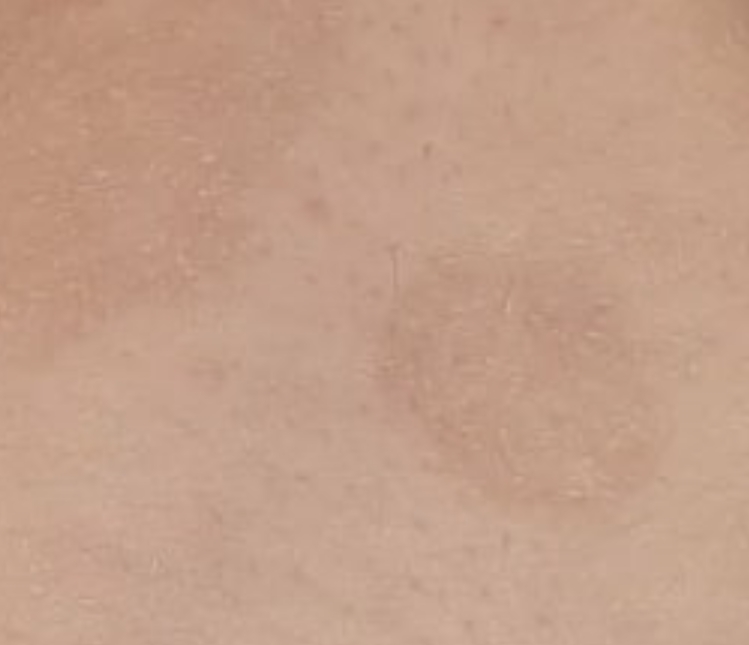
Развитие заболевания обычно связывают с предшествующей инфекцией вирусной этиологии (высказывались также предположения о стрептококковой этиологии, когда заболевание развивалось после бактериального тонзиллита). В настоящее время особенно выделяют роль вируса герпеса определенного типа (6-го и 7-го). Доказанной причины возникновения заболевания до сих пор нет. Об инфекционно-аллергическом механизме развития болезни Жибера позволяет говорить то, что заболевание подвержено сезонным колебаниям (как и инфекционные), у большинства заболевших отмечаются предшествующие кожным проявлениям симптомы общей интоксикации – головные боли, боли в суставах, увеличение лимфоузлов, подъем температуры). Острое течение заболевания с самопроизвольным излечением, редкие рецидивы – также признаки наличия определенного фактора (микробного), к которому развивается иммунитет. Пик заболеваемости приходится на возраст 20-30 лет, а у лиц пожилого возраста и детей розовый лишай практически не встречается.
Клиническая картина заболевания достаточно специфична, однако иногда встречаются стертые и атипичные формы.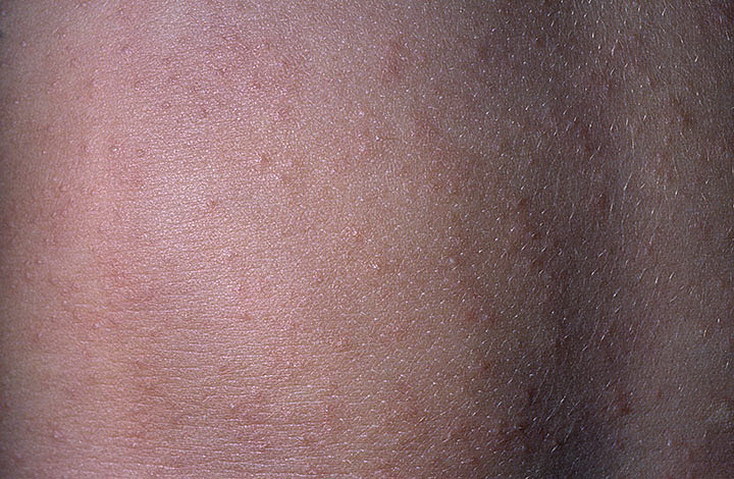 К особенностям кожных проявлений при развитии розового лишая относят: появление «материнской» бляшки – яркое, округлое пятно (которое может несколько приподниматься над уровнем кожи) крупных размеров – в среднем 3-5 см, которая обычно локализуется на туловище и сопровождается небольшим шелушением в центральной части; появлением спустя несколько дней или недель дочерних множественных элементов, которые имеют меньшие размеры по сравнению с «материнской», представлены отечными шелушащимися пятнами. Пятна могут появляться в течение какого-то времени, поэтому внешне могут отличаться (полиморфизм высыпаний). Центральные отделы у пятен могут иметь характерный вид нежной складчатой кожицы, слегка темнее окружающих отделов. Боковые отделы имеют «бахромчатый» вид за счет шелушения. Постепенно элементы высыпаний начинают шелушиться от центральной части к боковой, бледнеют. Постепенно сыпь исчезает, и оставляет зону пониженной пигментации (на месте бывших высыпаний остается бледное пятно). Зуд не считают характерным проявлением для розового лишая, однако в некоторых случаях он может возникать (например при частом раздражении мест высыпаний).
К особенностям кожных проявлений при развитии розового лишая относят: появление «материнской» бляшки – яркое, округлое пятно (которое может несколько приподниматься над уровнем кожи) крупных размеров – в среднем 3-5 см, которая обычно локализуется на туловище и сопровождается небольшим шелушением в центральной части; появлением спустя несколько дней или недель дочерних множественных элементов, которые имеют меньшие размеры по сравнению с «материнской», представлены отечными шелушащимися пятнами. Пятна могут появляться в течение какого-то времени, поэтому внешне могут отличаться (полиморфизм высыпаний). Центральные отделы у пятен могут иметь характерный вид нежной складчатой кожицы, слегка темнее окружающих отделов. Боковые отделы имеют «бахромчатый» вид за счет шелушения. Постепенно элементы высыпаний начинают шелушиться от центральной части к боковой, бледнеют. Постепенно сыпь исчезает, и оставляет зону пониженной пигментации (на месте бывших высыпаний остается бледное пятно). Зуд не считают характерным проявлением для розового лишая, однако в некоторых случаях он может возникать (например при частом раздражении мест высыпаний).
Диагностикой и лечением розового лишая занимается врач-дерматовенеролог. Дифференциальную диагностику проводят с экземой, псориазом, сифилисом, микозами (грибковыми поражениями кожи).
Диагностика не представляет особых трудностей в случае классического течения заболевания. Предшествующая инфекция или переохлаждение, появление «материнской» бляшки и дочерних элементов на туловище в проекции линий Лангера достаточно для предположения диагноза болезни Жибера. Используют также микроскопическое исследование соскоба с места поражения для исключения грибковой этиологии. Дополнительно назначают общий анализ крови и мочи, а также исследование антител к некоторым вирусным агентам и бледной трепонеме (исключение сифилиса).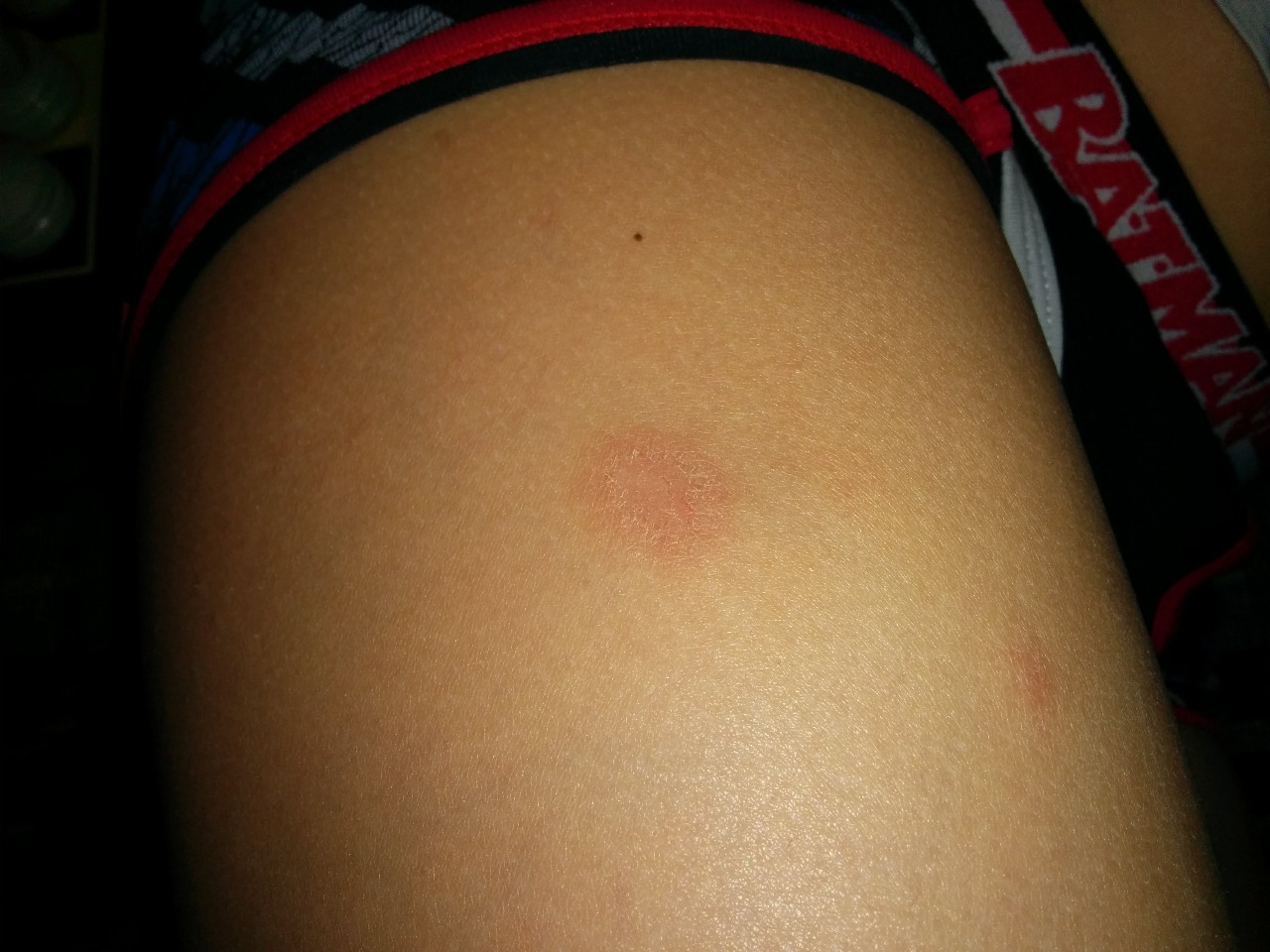
Прогноз во всех случаях благоприятный.
Розовый лишай Жибера
Розовый лишай Жибера – это инфекционно-аллергический дерматоз, этиология которого остается до конца неясной.
Фактором риска заболевания является иммунодефицитное состояние, в том числе после перенесенного ОРВИ. Болезнь манифестирует чаще всего в осенний или весенний период, после перенесенных простудных заболеваний. Часто возникает после стрессов.
Нужно отметить, что розовый лишай Жибера не заразен. Заболевание протекает от 4 недель до 2-3-х месяцев. Заболеванию одинаково подвержены как женщины, так и мужчины в любом возрасте, чаще от 20 до 40 лет. При этом на коже туловища образуется единичное, шелушащееся, розовое с бледным центром пятно, более 2 см в диаметре («материнская бляшка»). При отшелушивании центра пятна формируется бледно-розовое пятно с ярко- красной каймой (медальон).
Через 3-7 дней после появления первичного очага на коже живота, спины, конечностей появляются множественные пятна овальной формы, розового цвета, до 1 см в диаметре. Высыпания расположены по линиям Лангера (линии натяжения кожи, которые направлены перпендикулярно оси движения мышц), иногда сопровождаются зудом.
Высыпания расположены по линиям Лангера (линии натяжения кожи, которые направлены перпендикулярно оси движения мышц), иногда сопровождаются зудом.
Исход данного заболевания благоприятный. Симптомы исчезают без лечения, как правило, через 2-4 недели (в редких случаях через 4–6 месяцев). Рецидивы для данного заболевания не характерны, что связывают с развитием стойкого иммунитета.
Почему нужно обращаться к врачу?
1.Необходимо произвести дифференциальную диагностику с такими заболеваниями как псориаз, парапсориаз, грибковое поражение кожи, сифилис, микоз гладкой кожи.
- Чтобы избежать осложнений заболевания. Они возникают редко и, в основном, они связаны с неправильным лечением. В этом случае возможно распространение высыпаний, их инфицирование, появление длительного, нестерпимого зуда, пигментация кожи после разрешения процесса.
Лечение заболевания. В большинстве случаев не требуется. При подтверждении диагноза неосложненного розового лишая Жибера, необходимо и достаточно соблюдение определенного режима: исключение раздражения кожи (не мыть, не тереть мочалкой), ограничение фических нагрузок; отказ от ношения шерстяных и синтетических вещей до полного разрешения патологического процесса.
В большинстве случаев не требуется. При подтверждении диагноза неосложненного розового лишая Жибера, необходимо и достаточно соблюдение определенного режима: исключение раздражения кожи (не мыть, не тереть мочалкой), ограничение фических нагрузок; отказ от ношения шерстяных и синтетических вещей до полного разрешения патологического процесса.
Диагноз розового лишая Жибера должен подтвердить врач- дерматовенеролог. В случае затянувшегося процесса, появления осложнений он может назначить дополнительную терапию: препараты для укрепления сосудистой стенки, антигистаминные препараты, кортикостероидные мази.
Помните: самолечение может осложнить изначально благоприятное течение процесса и обусловить появление осложнений.
Врач-дерматовенеролог
УЗ «Минский областной кожно-
венерологический диспансер»
Л.
Розовый лишай Жибера — Новости (Здоровье) / Sibnovosti.ru
Лишай розовый Жибера – распространенное папуло-сквамозное, самостоятельно разрешающееся заболевание кожи, характеризующееся пятнистыми высыпаниями.
Этиология и патогенез. Предполагается инфекционная этиология болезни на основании положительных внутрикожных реакций со стрептококковой вакциной, не исключается вирусный генез. Заболевание часто проявляется на фоне ОРВИ – многие пациенты сообщают о слабых продромальных симптомах или о заболевании верхних дыхательных путей за месяц до начала заболевания.
Клиническая картина.
 Первый очаг, или «материнская бляшка», чаще всего появляется на туловище. Для него характерны крупные размеры (около 3-5 см) и яркая розовая окраска. Спустя 7-10 дней появляются генерализованные высыпания. Через несколько дней после их возникновения кожа в центральной части элементов приобретает желтоватый оттенок, а роговой слой сморщивается и растрескивается на мелкие чешуйки. После отшелушивания чешуек остается узкий «воротничок» рогового слоя, окаймляющий центральную буровато-желтую часть пятна. По периферии пятен сохраняется их изначальный розовый цвет. «Материнская бляшка» характеризуется шелушением по всей поверхности. На месте разрешившейся сыпи могут остаться пигментированные или депигментированные пятна (псевдолейкодерма), которые затем исчезают без следа. В ряде случаев диссеминированные высыпания могут иметь пятнисто-папулезный или пятнисто-уртикарный характер. Течение заболевания при этом значительно затягивается. Первоначально высыпания локализуются чаше всего на груди, затем они распространяются на живот, паховые складки, бедра, шею, плечи.
Первый очаг, или «материнская бляшка», чаще всего появляется на туловище. Для него характерны крупные размеры (около 3-5 см) и яркая розовая окраска. Спустя 7-10 дней появляются генерализованные высыпания. Через несколько дней после их возникновения кожа в центральной части элементов приобретает желтоватый оттенок, а роговой слой сморщивается и растрескивается на мелкие чешуйки. После отшелушивания чешуек остается узкий «воротничок» рогового слоя, окаймляющий центральную буровато-желтую часть пятна. По периферии пятен сохраняется их изначальный розовый цвет. «Материнская бляшка» характеризуется шелушением по всей поверхности. На месте разрешившейся сыпи могут остаться пигментированные или депигментированные пятна (псевдолейкодерма), которые затем исчезают без следа. В ряде случаев диссеминированные высыпания могут иметь пятнисто-папулезный или пятнисто-уртикарный характер. Течение заболевания при этом значительно затягивается. Первоначально высыпания локализуются чаше всего на груди, затем они распространяются на живот, паховые складки, бедра, шею, плечи.
Элементы розового лишая своим длинным диаметром располагаются вдоль линий Лангера (линий натяжения кожи), что создает своеобразную картину и служит одним из важных диагностических признаков заболевания. Весь цикл эволюции морфологического элемента при розовом лишае продолжается в среднем 2-3 недели. Эволюционный полиморфизм пятнистых высыпаний обусловлен толчкообразным течением процесса.
В период высыпания свежих элементов иногда отмечаются небольшое недомогание и незначительное повышение температуры тела, могут увеличиться шейные и поднижнечелюстные лимфатические узлы. Дерматоз протекает циклически, в первые 2-3 недели его существования отмечается несколько вспышек новых высыпаний. Затем развитие процесса прекращается, и через 6-8 недели он самопроизвольно и, как правило, бесследно разрешается. Субъективные ощущения при розовом лишае в большинстве случаев отсутствуют. Зуд отмечается у невропатических личностей или при воздействии раздражающих кожу факторов. Рецидивов заболевания, как правило, не отмечается. После него остается довольно стойкий иммунитет. Раздражающие кожу внешние факторы (мытье, трение и давление, УФ-лучи, нерациональная местная терапия препаратами, содержащими серу, деготь и другие редуцирующие вещества) могут привести не только к распространению розового лишая на другие участки, но и к развитию ряда осложнений: экзематизации очагов поражения, инфицированию с развитием пиодермии (фолликулитов, импетиго, гидраденита).
После него остается довольно стойкий иммунитет. Раздражающие кожу внешние факторы (мытье, трение и давление, УФ-лучи, нерациональная местная терапия препаратами, содержащими серу, деготь и другие редуцирующие вещества) могут привести не только к распространению розового лишая на другие участки, но и к развитию ряда осложнений: экзематизации очагов поражения, инфицированию с развитием пиодермии (фолликулитов, импетиго, гидраденита).
У детей часто бывают многочисленные очаги, имеющие различные морфологические характеристики: высыпания в виде пурпуры, везикулезные и папулезные высыпания. Очаги у детей бывают преимущественно в паховой области, на локтях и коленях.
Диагноз основывается на клинических данных.
Лабораторная диагностика. Биопсия обычно не требуется, но может помочь в атипичных случаях. При соответствующих клинических признаках рекомендуется серологический тест на сифилис, особенно если очаги присутствуют на ладонях и подошвах.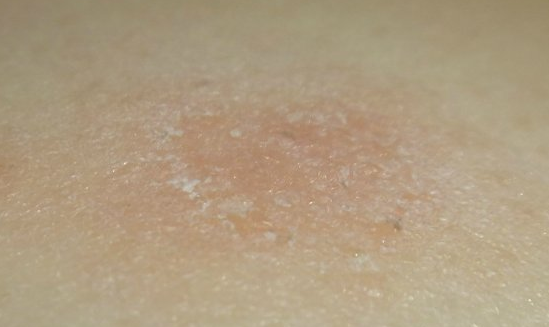
Дифференциальный диагноз проводят с себорейной экземой, псориазом, поверхностной трихофитией, вторичным сифилисом, корью, краснухой.
Лечение: неосложненное течение розового лишая, активного лечения не требует. Больным рекомендуют соблюдать гипоаллергенную диету (исключить раздражающую пищу: алкоголь, копчености, соленые и маринованные продукты, кофе, шоколад, крепкий чай и др.), ограничить прием водных процедур (запретить мытье в бане, пользование мочалкой, растирание жестким полотенцем), исключить ношение шерстяного и синтетического белья. При обострении розового лишая и генерализации процесса назначают антибиотики широкого спектра действия в среднетерапевтических дозах в сочетании с десенсибилизирующими средствами. Местно рекомендуются масляные и водные взбалтываемые взвеси, кортикостероидные кремы.
Литература:
1. Кожные и венерические болезни. Справочник под редакцией О.Л. Иванова, 1997.
2. Кожные болезни. Диагностика и лечение. Т.П. Хэбиф, 2006.
Диагностика и лечение. Т.П. Хэбиф, 2006.
фото, симптомы и лечение лишая Жибера у человека
Причины
Розовый лишай Жибера – это второе название розового лишая. Болезнь Жибера названа в честь французского дерматолога, который описал изменения, которые происходят в организме во время розового лишая
Возникает розовый лишай чаше всего в холодное время года(весной и осенью), после переохлаждения, перенесенных инфекционных болезней, расстройств кишечника или вакцинации. Розовый лишай чаше всего встречается у взрослых, чем у детей.
Причины возникновения:
- Переохлаждение организма или перегрев
- Стресс
- Аллергические реакции
- Инфекционные заболевания
- Нарушение или ослабление иммунной системы
- Укусы насекомых (вшей, клопов, блох): существует мнение, что розовый лишай могут переносить блохи, клопы, вши. На месте их укуса и образуется материнское пятно
- Авитаминоз
Еще одной причиной болезни являются респираторные заболевания, например, грипп. Инфекция запускает развитие болезни, после чего к ней присоединяется аллергическая реакция организма.
Инфекция запускает развитие болезни, после чего к ней присоединяется аллергическая реакция организма.
Почему появляются лишайные высыпания
Основными провокаторами развития лишая Жибера врачи считают иммунологические проблемы. Подтверждает гипотезу сезонность учащенной диагностики заболевания. Патологию чаще выявляют осенью и весной. В это время человеческий организм страдает от перемены климата, инфекционных атак. Розовым лишаем чаще заболевают после перенесенного ОРВИ.
Пятна розового лишая
Защитные силы могут ослабевать в условиях повышенных физических и психоэмоциональных нагрузок, метаболических нарушений, длительного пребывания в стрессовой ситуации, истощения запасов питательных веществ в организме.
Существует инфекционно-аллергическая теория развития лишая Жибера. Согласно ей, некоторые вирусные и бактериальные инфекции активизируют выработку специфических антител, которые ошибочно воспринимают клетки собственной кожи в качестве чужеродных агентов.
Атака антител провоцирует обратимые нарушения в работе эпидермиса. После распада защитных клеток проявления лишая начинают ослабевать.
Дерматологи связывают розовый лишай с состоянием интоксикации. Патологию чаще выявляют у работоспособных людей, которые в силу профессии контактируют с химическими веществами. Лишай может быть спровоцирован вредными привычками, поражениями печени, регулярными нарушениями в режиме питания больного.
Отдельным фактором считаются метаболические и эндокринологические заболевания. Нарушения баланса гормонов и сбои в обмене веществ негативно сказываются на состоянии всего организма (в том числе на работе иммунитета). У пациентов с диагностированным лишаем Жибера нередко выявляют хронические заболевания сердечно-сосудистой системы.
Склонность к розовому лишаю предопределяет регулярное раздражение кожи. Активизировать заболевание способно регулярное использование абразивных скрабов, жестких мочалок, частое посещение солярия и усиленное очищение кожи во время гигиенических процедур.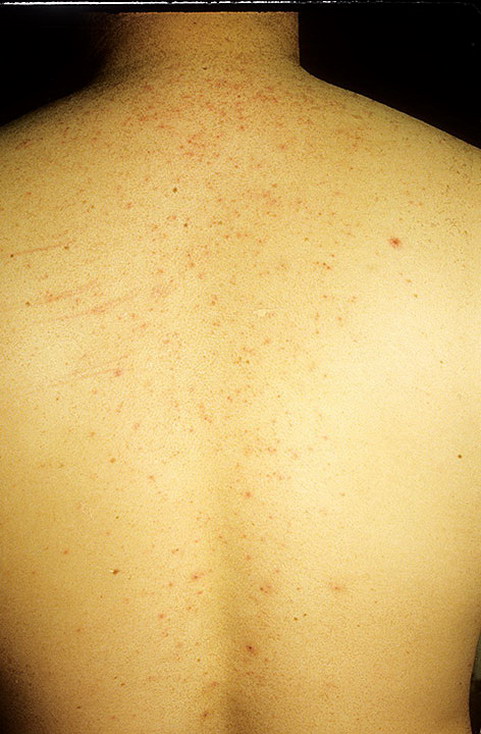
Заразен ли розовый лишай
Розовый лишай передается не всегда и в основном людям с ослабленными защитными функциями организма. Заражение может произойти при тесном телесном контакте, использовании предметов гигиены (мочалки, полотенца, расчески, белья). Если у кого-то в семье возникло заболевание Жибера, стоит ограничивать тесный контакт.
В настоящее время установлено, что чаще всего эта болезнь развивается у ослабленных хроническими заболеваниями людей, а также после вирусных инфекций, переохлаждения организма.
Считается, что инкубационный период вируса, вызывающего проявления розового лишая, составляет 2-21 день.
При беременности
Если ранее считалось, что лишай Жибера никак не влияет на беременность, то сейчас появляются исследования, утверждающие обратное. Поэтому беременность стоит планировать тогда, когда болезнь уже побеждена, тем более что рецидивы появляться не будут.
Лишай Жибера опасен только на первых месяцах беременности, поскольку может вызвать выкидыш и другие проблемы. Во втором и третьем триместре болезнь не угрожает ребенку, но лечить ее стоит. При этом важно обращаться к врачам, поскольку не все препараты разрешены во время беременности. В частности, антибиотики употреблять запрещено.
Во втором и третьем триместре болезнь не угрожает ребенку, но лечить ее стоит. При этом важно обращаться к врачам, поскольку не все препараты разрешены во время беременности. В частности, антибиотики употреблять запрещено.
Симптомы розового лишая
В основном заболевание встречается у людей в возрасте от 20 до 40 лет. Оно всегда протекает хронически, причем периоды обострений и улучшения состояния довольно четко связаны с сезонами года.
Обычно лишай проявляется у человека однократно. В редких случаях при иммунодефицитных состояниях заболевание может давать один или несколько рецидивов (возобновлений).
Первые симптомы розового лишая Жибера становятся заметны во время или сразу после простуды, гриппа. На теле, в зоне туловища, появляется одно большое пятно (диаметром более 2-х см) светло-красного цвета. Его называют материнской бляшкой. Оно довольно крупное, имеет желто-розовый оттенок, покрыто чешуйками, после отшелушивания которых можно увидеть «ободок». Он окаймляет центральную область пятна, имеющую желто-буроватый цвет.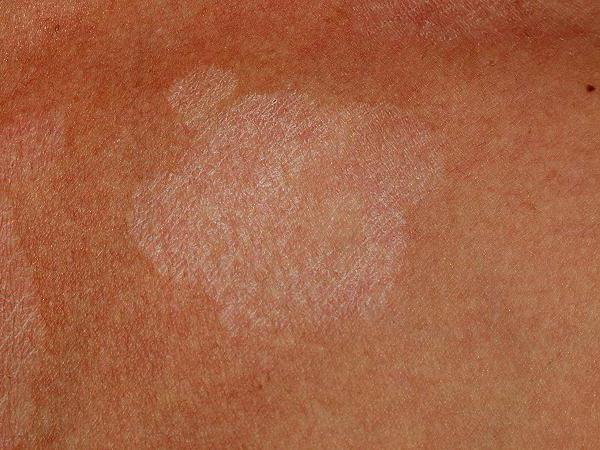 Таким образом, эти места поражения можно сравнить с медальонами.
Таким образом, эти места поражения можно сравнить с медальонами.
Затем, через неделю или более, число пораженных участков начинает разрастаться, но сами пятна более мелкие и имеют розовый, с легкой желтизной, цвет.
Симптомы проявления розового лишая:
- Место локализации пятна ориентировано чаще всего в области груди, шеи и спины, зато кисть руки, Лицо и ступни розовый лишай обычно обходит стороной;
- второстепенные пятна группируются в форму фигуры, напоминающую новогоднюю елку. Они слегка шелушатся, а границы пятен четко выражены.
- На коже больного можно заметить разные по степени зрелости элементы сыпи. Одни из них розовые и чистые, без чешуек – они самые свежие. Другие более зрелые – покрытые налетом.
За время болезни у пациента происходит в среднем до вспышек новых высыпаний. Далее новых высыпаний нет, а старые самопроизвольно проходят по истечении 6-8 недель. На месте бывших очагов поражения следы не остаются, и наступает выздоровление.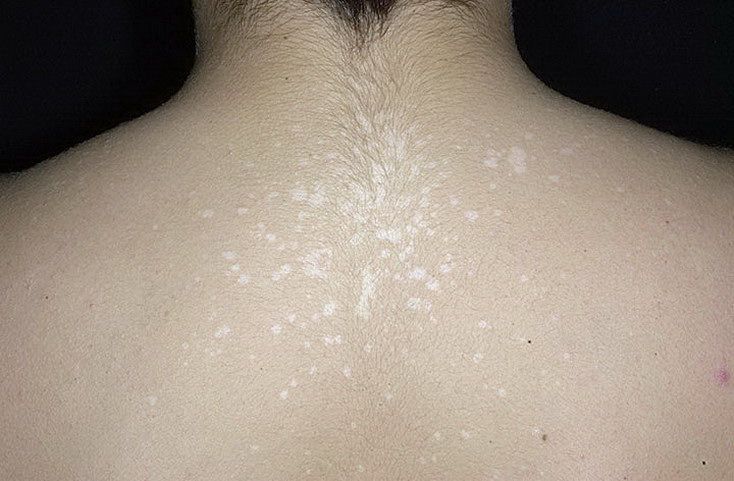
Во время болезни пациенты жалоб никаких не предъявляют. Но у тех людей, которые страдают расстройствами нервной системы, в результате воздействия на кожу разных раздражителей может возникать зуд.
Выделяют нетипичные формы розового лишая, при которых высыпания проявляются в виде пузырьковой, точечной или сливной сыпи. В таких случаях количество высыпаний на теле может быть небольшим, но размер каждого пятна может достигать 8 см в диаметре.
Розовый лишай обычно длится от 4 до 8 недель. После ее завершения остается лейкодерма или гиперпигментация.
Только врач после тщательной диагностики может дифференцировать розовый лишай от следующих заболеваний, симптомы которых схожи с признаками розового лишая, а лечение совершенно разное.
Мази от красного плоского лишая
Схема лечения красного лишая зависит от степени и формы недуга. Данный вид заболевания поражает не только кожные покровы, он может охватывать слизистые оболочки ротовой полости и половых органов. Симптоматика, проявляющаяся на кожных покровах, должна лечиться комплексно.
Симптоматика, проявляющаяся на кожных покровах, должна лечиться комплексно.
Для наружного применения показано использование гормональных мазей. Лечение дополняется приемом витаминных комплексов, биологически активных добавок и препаратов для повышения иммунной защиты.
Флуцинар
Действенное средство начинают применять при первых признаках недуга. Чтобы устранить всю симптоматику, мазь наносят дважды в день.
Длительность терапии – около 2 недель. Лекарство разрешено с 2-летнего возраста. Имеются побочные эффекты, о которых подробно написано в инструкции.
Фторокорт
Эффективная мазь часто назначается от лишая, возникшего на коже у человека. Она безопасна, поэтому разрешена к применению в любом возрасте.
Длительность терапии не превышает 12 дней. При необходимости доктор составляет индивидуальную схему лечения.
Преднизолон
Мазь, помогающая от лишая на коже у человека, относится к кортикостероидным лекарствам.
Чаще всего средство используется при патологиях аутоиммунного типа. Чтобы справиться с недугом, состав наносится на очаг поражения трижды в день.
После применения мази запрещено прогревать и накладывать повязки на повреждённые ткани. Курс длится 1—2 недели.
Синафлан
Гормональное средство быстро устраняет все признаки заболевания. Препарат после первого применения снимает отёчность, воспаление и зуд.
Чтобы справиться с лишаём, средство наносится трижды в день курсом полмесяца. Нельзя пользоваться лекарством на обширных участках. Мазь противопоказана во время вынашивания плода.
Настало время узнать, какие лучшие мази от красного плоского лишая у человека существуют на фармацевтическом рынке.
Адвантан
Данный крем для местного применения борется с воспалительными и аллергическими проявлениями при многих кожных болезнях. Средство должно применяться в течение трех месяцев у взрослых, а у детей один месяц. Лекарство, как правило, пациентами хорошо переносится, но имеет несколько противопоказаний (например, туберкулез, дети до четырех месяцев и так далее).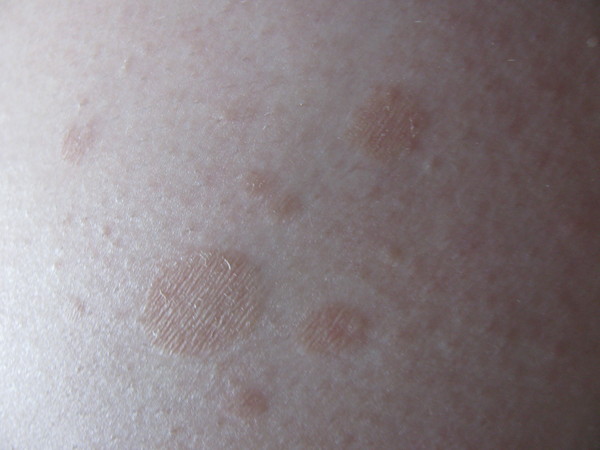
Флуметазон
Данный препарат зарекомендовал себя, как противовоспалительное, антигистаминное лекарство, устраняющие симптомы патологии при дерматологических заболеваниях. Дозировка определяется врачом индивидуально. Имеет целый ряд побочных реакций и противопоказаний, поэтому средство нельзя использовать без назначения доктора.
Мощное изделие против лишайных поражений снимает воспалительные процессы, являясь противомикробным и противоаллергенным средством. Применение в сутки допускается до трех раз, а длительность терапии определяется врачом. Запрещен препарат к применению при инфекционных патологиях, а также в некоторых случаях вызывает побочные реакции.
Триамцинолон
Препарат с международным именем применяется с огромным списком дерматологических поражений, является гормональным средством, оказывает иммунодепрессивное, противовоспалительное действие в пораженных клетках. Имеет противопоказания, в том числе детский возраст до 6 лет, бактериальные и вирусные инфекции, беременность, период лактации. Срок применения определяется лечащим доктором в зависимости от формы недуга.
Срок применения определяется лечащим доктором в зависимости от формы недуга.
Флуцинар
Продукт обладает антибактериальным, антигистаминным действием, применяется при кожных патологиях. Он снимает зуд, жжение и останавливает воспалительный процесс внутри инфицированных клеток кожи. Высокий терапевтический состав связан с уникальным составом, который уничтожает патогенные грибки.
Синафлан
Противогрибковое средство обладает высокой терапевтической активностью в отношении болезнетворных грибков, приводящее к уменьшению воспаления, регенерации клеток эпидермиса. Назначается пациентам любого возраста, начиная с двух лет.
Возникновение у детей
У детей розовый лишай встречается редко. Но большинство таких случаев приходится на возраст 4-12 лет. Данное детское заболевание считается инфекционным, хотя сегодня точных сведений о причинах его появления нет.
Через 5-10 дней после возникновения материнской бляшки на теле у ребенка появляется обильная сыпь. Она представлена в виде розовых или красных с желтым оттенком пятен с нечеткими овальными очертаниями. Высыпания располагаются по линиям расщепления кожи, зачастую поражая плечи, бедра и боковые поверхности туловища.
Она представлена в виде розовых или красных с желтым оттенком пятен с нечеткими овальными очертаниями. Высыпания располагаются по линиям расщепления кожи, зачастую поражая плечи, бедра и боковые поверхности туловища.
Хоть большой опасности заболевание не несет, начинать борьбу с недугом нужно сразу же. Лечение розового лишая у детей в основном заключается в поднятии иммунитета. Для этого врачи назначают «Аскорутин» – таблетки, содержащие витамины С и Р, которые являются мощными антиоксидантами, или другую витаминотерапию.
Внешний вид сыпи
Как выглядит розовый лишай, как отличить его от других кожных дерматитов и дерматозов? Пятна имеют характерную четкость и округлость формы, самое первое пятно довольно крупного размера (от 2 до 5 см), желтовато-розового цвета, с шелушением в центре и плотным валиком по краю пятна. Через неделю – полторы после появления «материнской» бляшки, на коже появляются мелкие многочисленные высыпания, которые постепенно увеличиваются, этот период продолжается до 3 недель.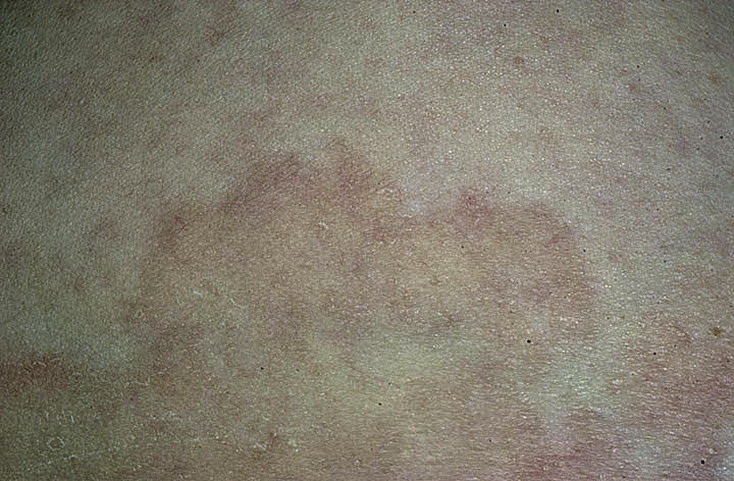
Со временем кожа в центре бляшки отшелушивается и бледнеет, оставляя только плотный валик, которой обесцвечивается и сходит медленнее. Некоторое время на месте высыпаний могут оставаться неравномерно окрашенные участки (более светлые или темные), но потом они приобретают нормальный цвет.
Диагностика
Опасно самостоятельно ставить диагноз на основе описаний и фотографий. Болезнь довольно трудно отличить от кори, краснухи, вторичного сифилиса, псориаза, а особенно отрубевидного (разноцветного) лишая.
Розовый лишай диагностируют в основном при осмотре пациента, так как пятна имеют характерные особенности. Если этого недостаточно в кожно-венерологическом диспансере берут соскоб.
- При тяжелом течении заболевания может быть рекомендовано выполнение общего клинического анализа крови. Особое внимание уделяется показателям эозинофилов и лейкоцитов, зачастую находящихся выше нормы.
- При поражении кожи бактериальной или грибковой инфекцией проводится исследование материалов, полученных при соскобе с кожных покровов.

- Чтобы убедится, что за симптомами розового лишая не скрывается отрубевидный лишай, возможно выполнение люминесцентной диагностики и выполнение соскоба кожи на предмет обнаружения в нем грибков. RPR-тест на сифилис выполняют для исключения вторичного сифилиса.
Особенности протекания заболевания у беременных
Будущие мамы болеют розовым лишаем чаще, чем другие категории людей. Ученые провели изучение 38 случаев питириаза у беременных женщин. В ходе исследования специалисты пришли к выводу, что перенесенный розовый лишай на ранних сроках беременности повышает риск самопроизвольного аборта и оказывает негативное влияние на развитие плода. Нередко у будущие мамы, страдающие питириазом, жалуются на необычные для этого заболевания симптомы:
- сильные головные боли;
- бессонница;
- ухудшение аппетита;
- повышенная утомляемость.
- Лечение лишая в домашних условиях у ребенка и взрослого
- Лишай на ноге у ребенка и взрослого — причины возникновения, разновидности заболевания и симптомы, диагностика
- Разноцветный лишай — лечение мазями, таблетками, диетой и народными средствами
Лечение розового лишая Жибера
Типичный розовый лишай не требует активного лечения, так как в большинстве случаев он проходит самостоятельно.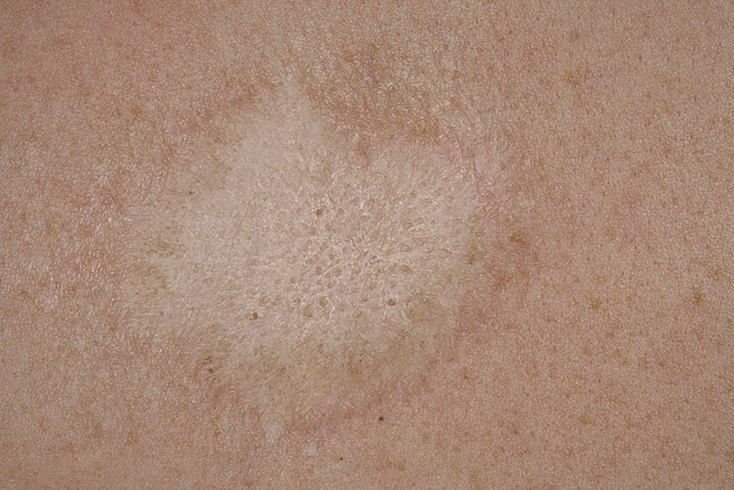 В это время лучше исключить из рациона продукты питания, содержащие аллергические вещества, не употреблять пищу, которая может раздражать желудочно-кишечный тракт (алкоголь, кофе, копчености, соленые и маринованные продукты и т. д.).
В это время лучше исключить из рациона продукты питания, содержащие аллергические вещества, не употреблять пищу, которая может раздражать желудочно-кишечный тракт (алкоголь, кофе, копчености, соленые и маринованные продукты и т. д.).
В первую очередь, важно запомнить, что кожу не следует пересушивать и лишний раз подвергать раздражению.
Поэтому ни в коем случае не следует наносить на воспаленные участки кожи такие средства, как:
- Любые мази или иные составы, содержащие серу;
- Йод;
- Салициловую кислоту;
- Спирт.
Не стоит использовать мази, которые могут оказывать раздражающее действие на кожу. Также нельзя самостоятельно применять мази, содержащие кортикостероидные средства, их может назначить только врач при выраженном зуде.
При розовом лишае можно смягчать кожу с помощью облепихового, шиповникового, персикового масел, с помощью масла расторопши и зверобоя. Это не оказывает влияния на скорость выздоровления, но способствует устранению зуда и сухости кожи.
Местное лечение участков кожи, затронутых розовым лишаем, заключается в применении кремов, лосьонов и мазей:
- При зуде – кортикостероиды местного действия (преднизолоновая мазь, медрол, акловат, гидрокортизоновая мазь).
- Противозудные, антигистаминные средства – фенистил, гистан.
- Дерматотропные средства (например, циндол).
Если розовый лишай долго не проходит, значит, вам нужны комплексные меры. Без правильного питания этот вопрос не решить. Диета, которую назначают при розовом лишае, похожа на диету для аллергиков.
Рекомендуется ограничить или вовсе исключить следующие продукты:
- Цитрусовые и фрукты с красным пигментом;
- Яйца;
- Чай, кофе и крепкие напитки;
- Орехи;
- Шоколад;
- Острые блюда.
Как лечить розовый лишай народными средствами
Существуют народные способы лечения но к ним следует отнестись с осторожностью и все вопросы согласовывать с лечащим врачом.
Чтобы устранить ощущение сухости, стянутости кожи, ее смазывают гипоаллергенными увлажняющими кремами или лосьонами.
Как лечить розовый лишай в домашних условиях:
- Сухие цветки бузины требуется залить 200 мл кипятка, дать им простоять 20-30 минут, процедить. Приниматьпо 4 столовых ложки 3 раза в день.
- Втирать в пораженные участки пшеничную муку от края пятна к центру, повторять 3-5 раз в день – так кожа скорее подсохнет и приобретет нормальный цвет.
- Во избежании проникновения инфекции на пораженную кожу, можно обрабатывать сыпь антисептиками — Сангвиритрином, Хлорофиллиптом, мазью «Ромазулан», также можно обрабатывать кожу натуральным яблочным уксусом до 7 раз в день.
- В течение дня розовый лишай Жибера смазывают облепиховым маслом. Это позволяет смягчить кожу в пораженном месте и не даст распространиться инфекции через отшелушивание чешуек с поверхности лишая.
- Лечить розовый лишай можно с помощью 5 ст. ложек свежих листьев ежевики необходимо смешать с 1 ч. ложкой порошка стевии, залить 200 мл кипятка. Настоять 2–3 минуты, процедить. Накладывать горячие примочки на воспаленную кожу.

Осложнения
В результате неправильно подобранного лечения, потливости, механических повреждений и частого мытья в острый период, могут возникать бактериальные инфекции с развитием следующих осложнений:
- пиодермии;
- стрептококкового импетиго;
- гидраденита;
- фолликулита и остиофолликулита;
- экземы или эритемы.
В некоторых случаях фиксируются атипичные случаи заболевания, они характеризуются отсутствием «материнского» медальона, высыпаниями в области лица и шеи. Еще одна атипичная форма — раздраженный розовый лишай, в виде сильно зудящих, мишеневидных бляшек. Причинами розового лишая Жибера такой разновидности являются механическое раздражение и трение воспаленной кожи.
Рекомендации
- Во время болезни следует отказаться от принятия ванны, лучше пользоваться только душем, а для мытья использовать мягкие моющие средства, которые не пересушивают кожу.
- Необходимо отказаться от ношения синтетической одежды, особенно нательного белья, а также одежды из материалов, содержащих натуральную шерсть.

- Исключить, или хотя бы ограничить пребывание на солнце.
- Наружно использовать только те средства, которые рекомендовал дерматолог.
- Женщинам нельзя наносить косметику на протяжении 3-5 недель, пока лишай не прошел.
- Средства народной медицины для лечения розового лишая рекомендуют использовать в случаях появления сильного зуда, боли и других неприятных симптомов.
Средства, рекомендованные для лечения
Лекарственные препараты, которые рекомендуют для лечения розового лишая и его разновидностей:
- Эритромицин — препарат относится к группе антибактериальных, его назначают для лечения в течение первых дней, для того, чтобы остановить распространение высыпаний и предотвратить бактериальное осложнение процесса. Назначение на более поздних стадиях нецелесообразно;
- Ацикловир — препарат, который относится к группе противовирусных. Он подавляет процесс репликации вирусов на клеточном уровне, стимулирует иммунитет. Некоторые специалисты считают, что комплексная терапия противовирусными и антибактериальными средствами помогает облегчить проявления клинических симптомов заболевания и ускорить процесс восстановления;
- Супрастин — антигистаминный препарат, который снимает зуд, отечность, гиперемию и другие клинические проявления розового лишая.

Конкретного протокола лечения заболевания нет, так как часто оно проходит само и не требует никакого лечения, за исключением случаев осложнения бактериальной микрофлорой. Люди могут его лечить или нет, особенной разницы не будет. Чтобы предотвратить инфицирование лишая применяют различные антисептические мази и болтушки.
Для наружного применения
Чтобы локализовать количество высыпаний, снять воспаление и унять зуд назначают следующие наружные препараты:
- Лоринден — гормональная противовоспалительная мазь, которую назначают для лечения бактериальных, вирусных и грибковых заболеваний кожи, она хорошо снимает воспаление, увлажняет излишне сухую кожу, способствует быстрому отшелушиванию элементов бляшки, снимает покраснение;
- Флуцинар — гормональная мазь на основе синтетического кортикостероида, применяется для лечения сухих дерматитов кожи. Гормональные мази такого типа хорошо снимают воспаление, увлажняют кожу и обладают противоаллергическим действием;
- салициловая мазь назначается для наружного применения, как антисептическое, отшелушивающее, противовоспалительное средство.
 Мази с салициловой кислотой помогают снять проявление клинических симптомов, в том числе и сильного зуда, предотвратить присоединение вторичной бактериальной инфекции;
Мази с салициловой кислотой помогают снять проявление клинических симптомов, в том числе и сильного зуда, предотвратить присоединение вторичной бактериальной инфекции;
- цинковая мазь от лишая применяется, как антисептическое, противовоспалительное, противозудное средство, которое обладает подсушивающим и ранозаживляющим действием. Применение цинксодержащих средств помогает предотвратить присоединение вторичной бактериальной инфекции.
Вопросом, как быстро вылечить розовый лишай, задаются все, у кого появляются характерные высыпания на коже. К сожалению, заболевание характерно определенным периодом протекания (от месяца до двух), раньше этого срока симптомы заболевания не исчезнут. В этот период нужно постараться не допустить инфицирования бляшек и присоединения вторичной бактериальной флоры, чтобы не вызвать осложнений.
Профилактика
Чтобы не допустить развития болезни необходимо избегать переохлаждения, инфекций и стрессовых ситуаций.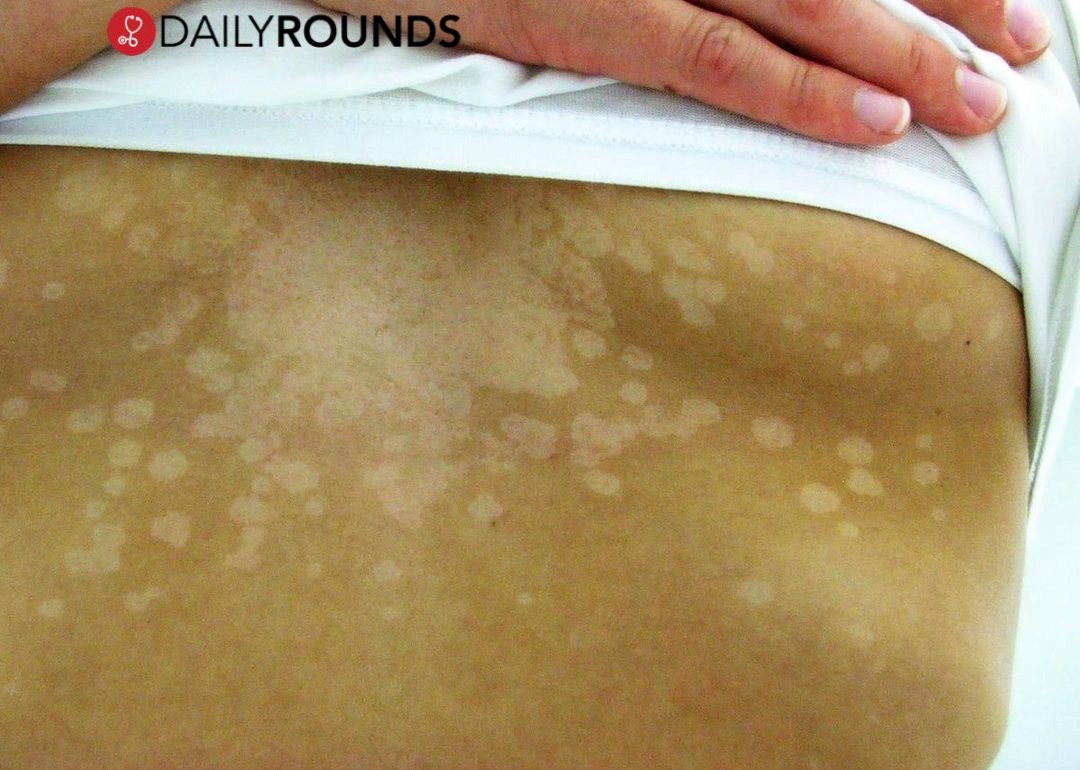 Поддерживайте иммунитет белковой пищей и витаминами. Это особенно важно в осенне-зимний период. Закаляйтесь и ведите активный образ жизни. В этом случае вам удастся избежать розового лишая и других, еще более опасных заболеваний.
Поддерживайте иммунитет белковой пищей и витаминами. Это особенно важно в осенне-зимний период. Закаляйтесь и ведите активный образ жизни. В этом случае вам удастся избежать розового лишая и других, еще более опасных заболеваний.
Обычно, после полного выздоровления кожа приходит в норму и рецидивов заболевания не отмечается. Однако рекомендуется принимать витамины, вести здоровый образ жизни и укреплять иммунитет.
Розовый лишай у человека: лечение, фото, симптомы
Определение
Розовый лишай – заболевание, характеризующееся диссеминированными высыпаниями вдоль линий растяжения кожи розеол, шелушащихся в центре.
Синонимы
pityriasis rosea, болезнь Жибера, розеола шелушащаяся.
Эпидемиология
Возраст: любой, но чаще встречается в 10-50 лет.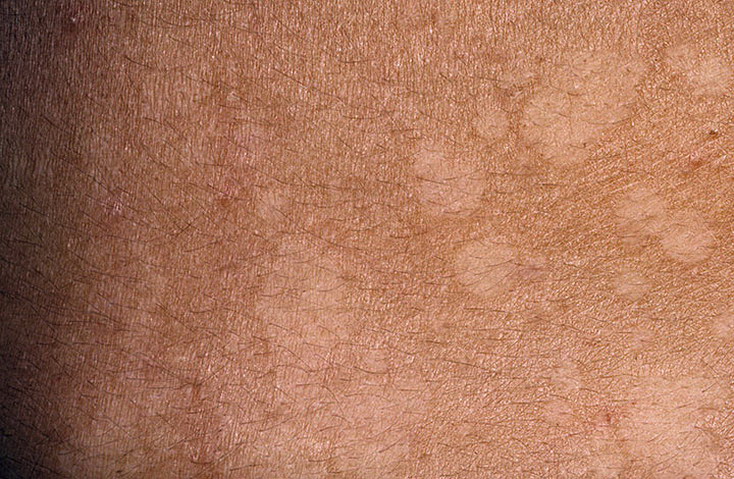 Пол: женщины болеют несколько чаще мужчин (соотношение 2:1).
Пол: женщины болеют несколько чаще мужчин (соотношение 2:1).
Анамнез
У большинства больных за 1-2 недели до появления распространенных высыпаний появляется одиночное воспалительное пятно, которое шелушится по всей поверхности и может сопровождаться симптомами общей интоксикации (повышением температуры, ознобом, общей слабостью и недомоганием). Затем, главным образом, на коже туловища появляются высыпания розовых пятен, располагающихся вдоль линий растяжения кожи (Лангера), центральная часть пятен впоследствии становится буроватой и шелушится с образованием элементов, напоминающих медальон. Подсыпание свежих пятен происходит в течение нескольких дней, придавая клинической картине пёстрый вид. Высыпания разрешаются бесследно в течение 6-12 недель и заболевание, как правило, больше не рецидивирует.
Течение
розовый лишай, начавшись остро или подостро, бесследно разрешается в течение 6-12 недель, иногда (при раздражении кожи) может трансформироваться в эритродермию.
Этиология
не установлена, предполагают вирусную природу заболевания и рассматривают герпес-вирусы 6 и/или 7 типов в качестве возможных этиологических факторов.
Жалобы
На распространённые, иногда зудящие высыпания. Изредка пациенты отмечают озноб, общую слабость, боли и ломоту в суставах и мышцах, субфебрилитет.
Дерматологический статус
процесс поражения кожи носит распространённый и, как правило, симметричный характер, элементы сыпи располагаются фокусно, не сливаясь друг с другом, и своей длинной осью ориентированы вдоль линий растяжения кожи.
Локализация
чаще всего — на туловище и проксимальных отделах конечностей. Редко поражается всё тело (при развитии эритродермии).
Дифференциальный диагноз
Сифилитическая розеола, пятнистая токсикодермия, пятнисный псориаз, отрубевидный лишай, дерматомикоз гладкой кожи.
Диагноз
Обычно достаточно клинической картины и данных Анамнеза, в редких случаях прибегают к гистологическому исследованию.
Розовый лишай у человека: фото, симптомы и лечение
Содержание:
Болезнь Жибера (pityriasis rosea) входит, в обширную группу поли этиологических (результат множественных причин) кожных лишайных заболеваний, объединенных единым термином.
Иначе называется – питириаз (розовый лишай). Относится к классификации эритематозно-сквамозных дерматозов инфекционно-аллергического характера. Проявляется шелушащимися розовыми высыпаниями на поверхности кожи. Возникает преимущественно у женщин. Характеризуется сезонностью проявления.
Причины и механизм развития
Как ни странно, даже на сегодня, к четкому определению причины образования заболевания, ученые так и не пришли.
Существуют лишь версии предположительного характера, отдающие прерогативу развитию патологических процессов определенным факторам:
- Инфекциям – бактериальным и вирусным. Данная теория подтверждена тестами – внутрикожное введение вакцины с возбудителем дает ответную аллергическую реакцию, свидетельствующую о присутствии возбудителя в организме.
- ОРЗ, вызванными штаммами вируса гриппа.
- Действию папиллома вирусной инфекции седьмого типа.
Инфекционное влияние играет решающую роль при начальном патологическом процессе, дальнейшее развитие идет при присоединении аллергии. Именно аллергическому влиянию обязано проявление большей части кожных проявлений.
Можно ли заразиться?
Передача заболевания очень маловероятна, даже если постоянно контактировать с больным и жить с ним в одном доме.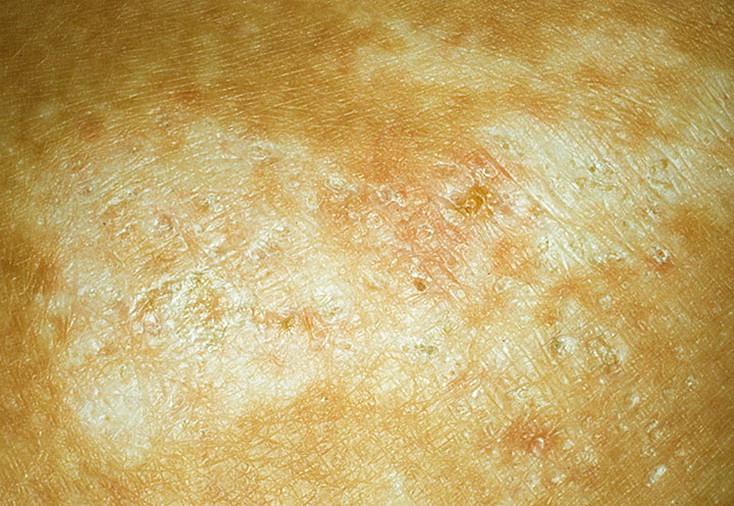 Да, инфекции являются одной из причин (и то предположительно), но кроме этого, реакция иммунной системы играет определяющую роль.
Да, инфекции являются одной из причин (и то предположительно), но кроме этого, реакция иммунной системы играет определяющую роль.
Признаки и формы клинического проявления
Лишай Жибера отличается хроническим клиническим течением с сезонными обострениями и периодами неполной ремиссии. Обострение заболевания происходит в осенне-весенний сезон. Проявляется множественными очагами поражения кожи, в виде мелких, постепенно увеличивающихся (до 2 см.), розовых пятен различной формы.
Почти у половины заболевших на коже появляется большое (до 5 см.) ярко-красное пятно – «мамка». Отсевы от него, к концу второй недели болезни, покрывают всю кожу заболевшего. В течение небольшого промежутка в центральной части пятен цвет изменяется, становится желтого окраса, кожа покрывается трещинами и множественными чешуйчатыми пластинками.
Фото
[su_spoiler title=»Внимание! Контент может оказаться неприятным для просмотра»]
[/su_spoiler]
В результате осыпания пластин чешуи, вокруг очага образуется кайма не опавших чешуек, в виде воротничка. Края очага остаются розовыми, а серединка приобретает буро-желтый окрас, напоминая медальоны. Зажившие очаги оставляют после себя светлые или темные пигментные пятна. С течением времени они совершенно пропадают, не оставляя следов.
Края очага остаются розовыми, а серединка приобретает буро-желтый окрас, напоминая медальоны. Зажившие очаги оставляют после себя светлые или темные пигментные пятна. С течением времени они совершенно пропадают, не оставляя следов.
При другом варианте развития, розовый лишай проявляется волдырями или узелковыми образованиями, в дополнение к розовым пятнам. Течение болезни мягче. В начальной стадии болезни локализация пятен находится на грудной поверхности кожи. Постепенно распространяясь:
- поражает кожу живота;
- область паха и бедер;
- кожный покров плеч и шеи.
Характерная особенность, диагностирующая лишай Жибера с первого взгляда – расположение овальных образований по характерным линиям Лангера (проходящих по естественным ходам кожных складочек). В период болезни на теле находятся сразу несколько очагов с различной стадией развития. Цикличность болезни обусловлена множественными новыми образованиями (до 10 вспышек) в течение одного месяца. В этот период отмечается ухудшение общего состояния пациента:
- отмечается слабость и вялость;
- перепады гипертермии;
- увеличение лимфатических узлов в зоне челюсти и шеи.

Через два месяца состояние нормализуется, пятна самопроизвольно исчезают. Переболевшим, повторное заболевание не грозит, иммунная система, в период болезни, вырабатывает стойкую иммунную защиту.
Клинические формы заболевания
Клинические формы болезни разделяют по особенностям собственной симптоматики.
- При уртикарной форме розового лишая отмечается развитие на поверхности пятна волдырей с псориатическими микроабсцессами. Относится к группе инфекционных эритем, с затяжным хроническим течением. Может существовать до полугода.
- Везикулярный лишай Жибера начинает свое развитие с небольших пузырьков, заполненных жидкостью.
- Папулезный лишай характеризуется бесполосными образованиями сыпи, возвышающейся над кожей. Такая форма лишая оставляет после себя пигментированные следы, исчезнувших папул.
- Раздраженная форма розового лишая относится к атипичному виду патологии. Характерная особенность – отсутствие материнского пятна.
 Клиника болезни проявляется у пациентов с расстройством ЦНС, может отмечаться симптоматикой сильного зуда, как реакция на внешние раздражители:
Клиника болезни проявляется у пациентов с расстройством ЦНС, может отмечаться симптоматикой сильного зуда, как реакция на внешние раздражители:- Водные процедуры;
- Трение одежды;
- Воздействие ультрафиолета;
- Неадекватное лечение препаратами на основе пиролиза или минералов серы.
! Другие виды лишая
При этом, возможно разрастание лишая Жибера на чистые кожные участки, развиться осложненные процессы с трансформацией пятен в экзему.
Присоединение инфекции провоцирует гнойно-воспалительные процессы, гнойничковые кожные заболевания или воспалительные процессы в потовых железах.
Обследование
Постановка диагноза основана на визуальном осмотре дерматолога. При затяжном характере болезни проводится дифференцированный диагноз на исключение
Проводятся:
- исследования методом дерматоскопии;
- гистологическое исследование кожной биопсии;
- исследование отделяемого соскоба очага;
- RPR – тест.

Лечение заболевания
При лечении лишая Жибера применяется выжидательная тактика, так как по истечении положенного времени патологические проявления исчезают самостоятельно. Для облегчения состояния больного, предотвращения хронической формы могут быть назначены:
- Антигистаминные («Супрастин», «Эриус», «Тавегил», «Ксизал», «Лоратадин» ) и кортикостероидные препараты, для облегчения зуда.
- Цинковая паста или цинковая мазь, как наиболее щадящий вариант.
- «Циндол» (взбалтываемая взвесь), болтушки с ментолом или анестезином.
- Мази, на основе демидрола, преднизолона или гидрокортизона, для быстрого заживления ран, предотвращения отечности и зуда;
- «Эритромицин» и «Ацикловир», для предотвращения распространения высыпаний и предупреждения осложненных процессов.
- Укрепляющая иммунотерапия.
- Важная составляющая в лечебном процессе – гипоаллергенный рацион.
Устранение раздражающих факторов способствует предотвращению осложнений и хронического течения болезни.
Красный плоский лишай у взрослых: состояние, методы лечения и фотографии — обзор
51858 34 Информация для взрослые люди подпись идет сюда …Изображения красного плоского лишая
Обзор
Красный плоский лишай (LP) — это заболевание кожи и, реже, волосистой части головы, ногтей рук, ног и / или полости рта или половых органов (слизистых оболочек). Красный плоский лишай может исчезнуть самостоятельно без лечения или иметь хронический характер даже при агрессивном лечении.Причина воспаления, которое приводит к появлению красного плоского лишая, неизвестна.
Кто в опасности?
Красный плоский лишай может быть у людей всех возрастов, всех рас и обоих полов. Однако он редко встречается у маленьких детей и пожилых людей, чаще всего у людей в возрасте 30–60 лет.
Хотя причина красного плоского лишая неизвестна, у некоторых людей с этим заболеванием также есть гепатит С — инфекция печени.
У людей, принимающих определенные лекарства, может появиться сыпь, похожая на красный плоский лишай (вызванный лекарствами красный плоский лишай). Эти лекарства включают:
Эти лекарства включают:
- Лекарства от высокого кровяного давления (гипертонии), включая диуретики, ингибиторы АПФ и блокаторы кальциевых каналов
- Лекарства от диабета, в том числе сульфонилмочевины
- Ибупрофен или напроксен
- Противомалярийные препараты
- Золото
- Пеницилламин
- Кетоконазол
Признаки и симптомы
Наиболее частые места расположения красного плоского лишая:
- Внутренние запястья
- Предплечья
- Внутренние лодыжки
- Голени
- Шея
- Туловище
- Внутри рта
- Ногти на руках и ногах
- Скальп
- Гениталии
 Красный плоский лишай на коже обычно вызывает зуд.
Красный плоский лишай на коже обычно вызывает зуд.Новые поражения красного плоского лишая могут быть вызваны травмой (травмой). Этот так называемый феномен Кебнера может проявляться в виде линии плоских выступов от красного до фиолетового цвета на коже.
После заживления поражения красного плоского лишая часто оставляют участки более темной (гиперпигментированной) кожи, которые более выражены у темнокожих людей и которым могут потребоваться месяцы, чтобы вернуться к своему нормальному цвету.
Во рту красный плоский лишай выглядит как белые сетчатые пятна, которые чаще всего видны на внутренней стороне щек. Красный плоский лишай полости рта обычно не вызывает симптомов, хотя при серьезных вспышках во рту могут развиться болезненные язвы и язвы.
Когда красный плоский лишай затрагивает один или несколько ногтей на руках или ногах, он может проявляться в виде утолщения, расщепления, гребней или бороздок. В тяжелых случаях может быть разрушен весь ноготь.
Красный плоский лишай (называемый плоским лишаем) на коже черепа может вызывать покраснение, раздражение и, в некоторых случаях, необратимое выпадение волос.
Красный плоский лишай на половом члене похож на поражения на других участках кожи. В области вульвы или влагалища красный плоский лишай может выглядеть как ярко-красные пятна или язвы. Красный плоский лишай половых органов обычно не вызывает симптомов, но открытые язвы могут быть довольно болезненными.
Рекомендации по уходу за собой
- Нанесите отпускаемый без рецепта крем с гидрокортизоном, чтобы облегчить зуд при мягком плоском лишае.
- Если у вас красный плоский лишай во рту, избегайте употребления алкоголя и табачных изделий.При тяжелых вспышках красного плоского лишая полости рта вероятность развития рака полости рта очень мала, поэтому вам следует посещать стоматолога дважды в год для проверки на наличие рака полости рта.
Когда обращаться за медицинской помощью
Если у вас появилась зудящая неровная сыпь, обратитесь к дерматологу или другому врачу для оценки.
Процедуры, которые может назначить ваш врач
При подозрении на красный плоский лишай врач может назначить биопсию кожи. Процедура включает:
Процедура включает:
- Обезболивание кожи инъекционным анестетиком.
- Взятие пробы с небольшого кусочка кожи с помощью гибкого лезвия бритвы, скальпеля или крошечной формочки для печенья (так называемая «пробойная биопсия»). Если берется пункционная биопсия, может быть наложен шов (шов) или 2, которые необходимо будет снять через 6–14 дней.
- Исследование образца кожи под микроскопом специально обученным врачом (дерматопатологом).
- Крем, лосьон, мазь или гель с кортикостероидами (кортизоном) для местного применения
- Такролимус или пимекролимус для местного применения
- Лосьоны против зуда, содержащие ментол, прамоксин или фенол
- Кортикостероид (кортизон), вводимый непосредственно в толстое поражение
- Пероральные антигистаминные таблетки, такие как дифенгидрамин, лоратадин, цетиризин, фексофенадин, дезлоратадин или гидроксизин от зуда
- Мазь или гель с кортикостероидами (кортизоном) для местного применения
- Раствор циклоспорина для местного применения, используемый в качестве жидкости для полоскания рта
- Лечение ультрафиолетовым светом
- Устные ретиноидные таблетки, такие как изотретиноин или ацитретин
- Устный цикл лоспорин таблетки
- Пероральные таблетки гидроксихлорохина

Надежных ссылок
MedlinePlus: кожные заболеванияКлиническая информация и дифференциальная диагностика красного плоского лишаяСписок литературы
Болонья, Жан Л., изд. Дерматология , стр 175-184. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp.469-471. Нью-Йорк: Макгроу-Хилл, 2003.
.Лечение лишайников на коре дерева
Древесные лишайники появляются на многих деревьях.Их считают либо удачным благословением, либо разочаровывающим вредителем. Лишайники на деревьях уникальны и безвредны, но некоторые могут посчитать их неприглядными. Давайте посмотрим, что означает лишайник на коре дерева и как лечить древесный лишай.
Что такое древесные лишайники?
Лишайники на деревьях — уникальный организм, потому что на самом деле они представляют собой симбиотические отношения между двумя организмами — грибами и водорослями. Грибок растет на дереве и может собирать влагу, в которой нуждаются водоросли. В свою очередь, водоросли могут создавать пищу из энергии солнца, которое питает грибок.
В свою очередь, водоросли могут создавать пищу из энергии солнца, которое питает грибок.
Лишайник на коре дерева совершенно безвреден для самого дерева. Корневища (похожие на корни) позволяют им прикрепляться к ним, но не заходят достаточно глубоко, чтобы каким-либо образом повредить дерево. Многие люди считают, что когда дерево заболевает и у него появляется лишай, причиной болезни являются древесные лишайники. Это невозможно и, скорее всего, лишайник был там задолго до того, как дерево заболело.
Средство от древесного лишая
Хотя лишайник на коре дерева безвреден, некоторые люди считают его не очень красивым и хотели бы узнать, как убить древесный лишайник.
Один из способов — аккуратно протереть кору дерева мыльным раствором. Поскольку лишайник на коре дерева прикрепляется лишь слегка, он должен легко отрываться. Будьте осторожны, чтобы не тереть слишком сильно, так как это может повредить кору дерева и открыть дерево для болезней или вредителей.
Другой метод уничтожения древесных лишайников — опрыскивание дерева медным купоросом. Распыление медного купороса на лишайники на деревьях убивает грибковую часть организма. Используйте сульфат меди для лечения древесных лишайников только с конца весны до начала осени.В прохладную погоду он не подействует.
Вы также можете удалить древесный лишайник известковой серой. Известковая сера также используется для уничтожения грибка, который составляет половину лишайника. Будьте осторожны, чтобы известковая сера не попала ни на корни, ни на листья дерева, так как это может повредить дерево.
Возможно, лучшее лечение древесного лишайника — это изменение среды, в которой растут древесные лишайники. Лишайники на деревьях лучше всего растут в прохладных, частично солнечных и влажных местах. Прорежьте ветви деревьев над головой, чтобы было больше солнечного света и потока воздуха.Кроме того, если вы используете спринклерную систему, убедитесь, что она регулярно не опрыскивает место, где растет лишайник, поскольку вы, по сути, «поливаете» древесный лишайник и помогаете ему выжить.
Лишайник розовый (лишайник Жибера)
Розовый лишайник имеет множество названий в медицине. Это розеола чешуйчатая, болезнь Гиберта, отрубевидный лишай розового цвета. Заболевание относится к категории инфекционно-аллергических дерматозов, носит острый воспалительный характер с появлением пятнистых, папулезных, эритематозно-плоскоклеточных очагов.Они располагаются в основном на теле и на поверхности конечностей. Чаще всего диагноз розацеа ставится у женщин в возрасте от 20 до 40 лет, а также у подростков. У других возрастных категорий людей заболевание встречается крайне редко. Пик жалоб приходится на весну и осень во время распространения острых респираторных заболеваний.
Информация о розовом лишайнике: причины, симптомы, проявления
Медицине не известны точные причины лишения гиберта у мужчин и женщин.Ведутся исследования в области влияния вирусов герпеса 6 и 7 типа, но однозначного этиологического агента пока не установлено. Причины появления розового лишая продолжают изучаться. Известно лишь, что в любой момент ослабленная иммунная система может стать пусковым механизмом. Причины розового лишая кроются именно в снижении защитных сил организма из-за бактериальных и инфекционных заболеваний.
Известно лишь, что в любой момент ослабленная иммунная система может стать пусковым механизмом. Причины розового лишая кроются именно в снижении защитных сил организма из-за бактериальных и инфекционных заболеваний.
Симптомы и клиника болезни
Из-за простуды, переохлаждения, тяжелого эмоционального состояния, стресса на коже может появиться сыпь.У нее начинают проявляться симптомы розового лишая. Классическая клиническая картина — образование основного очага в виде медальона диаметром от 2 до 10 см. В течение 7-14 дней после появления сыпь распространяется в виде бляшек и папул розового и желто-коричневого цвета. Они меньше основного фокуса — их диаметр может составлять от 0,5 до 2 см. По внешнему виду сыпь можно спутать со стригущим лишаем из-за чешуйчатого края высыпания. Через несколько дней после высыпания пятна бледнеют, сморщиваются и трескается роговой слой.Центральная часть бляшек остается гладкой. Симптомы розового лишая могут сопровождаться зудом, утомляемостью, лихорадкой, общей интоксикацией и увеличением лимфоузлов на шее и подбородке.
Виды болезней
Розовый лишай может иметь классический вид, когда клиническая картина развивается поэтапно в соответствии с общепринятой системой — от появления «материнского» налета до более мелких высыпаний на груди, спине, животе, бедрах, на сгибательных поверхностях. конечностей.В медицинской классификации выделяют еще несколько форм заболевания. Лишить Жиберта бывает:
- крапивница — характеризуется наличием не бляшек, а сыпи в виде волдырей. Сильный зуд. По внешнему виду напоминает крапивницу;
- везикулярный — проявляется генерализованной высыпанием из пузырьков с сильным зудом. Диаметр пузырьков с прозрачной или мутной жидкостью от 2 до 6 мм.Часто они образуют «розетки»;
- папулезный — редко. Для него характерно появление над поверхностью кожи неполостных образований. Маленькие папулы диаметром 1-2 мм;
- геморрагические — возникают точечные кровоизлияния (кровоизлияния), поэтому цвет бляшек темнее обычного;
- фолликулярные — высыпания сгруппированы в округлые бляшки фолликулярных папул, которые могут возникать параллельно с классическими бляшками;
- односторонний;
- гипопигментированный — чаще возникает у людей с темной или темной кожей.
 Для обратного лишая характерны высыпания в подмышечной и паховой областях и в подколенной ямке;
Для обратного лишая характерны высыпания в подмышечной и паховой областях и в подколенной ямке; - асбест — встречается крайне редко, проявляется на коже черепа в виде бляшек серого цвета;
- Гигантский розовый лишай Дарье — образование бляшек большого диаметра от 5-7 см. В тяжелых случаях они достигают размеров ладони пациента;
- Кольцеобразный розовый лишай Видаля с кольцами имеет нетипичное расположение — в основном в паховой или подмышечной области.Сыпь имеет вид кольца.
Половозрастные характеристики
Начало розового лишая поражает женщин, подростков и детей. Различные формы болезни поражают определенные группы людей. Например, везикулярная форма чаще диагностируется у детей и подростков. Папулезная форма диагностируется в большинстве случаев у беременных и маленьких детей. Односторонний — одинаково встречается у взрослых и детей.
Как передается болезнь
Исследования не дали однозначного ответа на вопрос о загрязнении. Теоретически розацеа передается через тактильный контакт, но это происходит крайне редко. Для заражения должны быть провоцирующие факторы. Речь идет о пониженном иммунитете, перенесенных вирусных и инфекционных заболеваниях, простудных заболеваниях. Рецидив возможен у людей с ВИЧ, онкологическими заболеваниями и болезнями крови.
Теоретически розацеа передается через тактильный контакт, но это происходит крайне редко. Для заражения должны быть провоцирующие факторы. Речь идет о пониженном иммунитете, перенесенных вирусных и инфекционных заболеваниях, простудных заболеваниях. Рецидив возможен у людей с ВИЧ, онкологическими заболеваниями и болезнями крови.
Что нужно знать о диагностике и лечении
Диагноз розового лишая основывается на анамнезе пациента. Для подтверждения или опровержения, для анализа сложных случаев назначается ряд лабораторных исследований.Они включают клиническое исследование крови и мочи. Необходимо исключить сифилис и микоз, поэтому проводятся дополнительные серологические и микроскопические исследования. Если эти методы не предоставляют достаточно информации для подтверждения диагноза, пациента направляют на биопсию (гистологическая биопсия).
Лечение розового лишая требуется не всегда. Заболевание склонно к добровольному самолечению в течение 5 недель. Однако считать дерматоз безвредным не стоит. В первую очередь требуется противозудная терапия.Для этого наружно применяют глюкокортикостероидные препараты местного действия, антигистаминные препараты. Мази, гели, пасты нельзя использовать без назначения дерматолога. В противном случае сыпь может усилить поражение кожи и распространиться на новые участки. Из медикаментов могут быть назначены антибиотики и противовирусные средства в зависимости от определения показаний. Хороший эффект дает ультрафиолетовая терапия.
В первую очередь требуется противозудная терапия.Для этого наружно применяют глюкокортикостероидные препараты местного действия, антигистаминные препараты. Мази, гели, пасты нельзя использовать без назначения дерматолога. В противном случае сыпь может усилить поражение кожи и распространиться на новые участки. Из медикаментов могут быть назначены антибиотики и противовирусные средства в зависимости от определения показаний. Хороший эффект дает ультрафиолетовая терапия.
Помощь дерматолога в Москве
Диагностика и лечение розового лишая — сфера деятельности дерматолога.В зависимости от формы заболевания, масштаба поражения кожи пациенту выдаются рекомендации. При депривации важен эмоциональный и психологический фон человека, поэтому своевременная установка правильного диагноза позволяет быстро побороть болезнь.
Записаться на прием к дерматологу в ЗАО «Медицина» (клиника академика Ройтберга) можно по телефону +7 (495) 995-00-33. Не занимайтесь самолечением.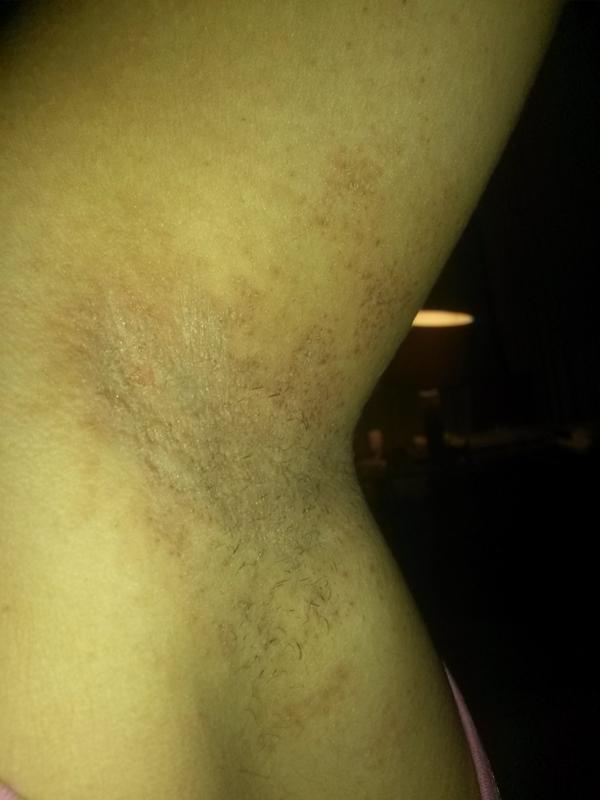 Причина в том, что по внешним признакам кожные высыпания могут оказаться дифференциальными заболеваниями, например, токсидермией, псориазом, микозом, вторичным сифилисом.В этих случаях требуется назначение другой терапии с учетом конкретной клинической картины и анамнеза пациента.
Причина в том, что по внешним признакам кожные высыпания могут оказаться дифференциальными заболеваниями, например, токсидермией, псориазом, микозом, вторичным сифилисом.В этих случаях требуется назначение другой терапии с учетом конкретной клинической картины и анамнеза пациента.
Часто задаваемые вопросы пациентов
Что вызывает розацеа, лишайник?
На этот вопрос нет однозначного ответа. Исследования продолжаются. Предположительно причиной может быть герпесвирус 6 или 7 типа. При снижении иммунитета он активируется, что запускает процесс высыпаний разного типа (бляшки, пузырьки, волдыри).Спровоцировать болезнь могут стресс, плохая экология, гормональные скачки, хронические заболевания.
Заразен ли розацеа, лишайник?
Розовый лишай у человека считается неинфекционным, но известны редкие случаи заболевания целыми семьями. Многое зависит от состояния иммунитета и защитных сил организма, способных противостоять вирусам, бактериям и инфекциям.
Можно ли загорать при розовом лишайнике?
Одним из видов терапии этого дерматологического заболевания является световая терапия. Умеренное воздействие ультрафиолета положительно влияет на состояние кожи, стимулируя ее регенерацию.Не допускать возгорания. Это приведет к усилению зуда в области пятен.
Человеческая нога с кольцевидной гранулемой или розовым лишайником. Заболевание кожи. Фотография, картинки, изображения и сток-фотография без роялти. Image 139492391.
Человеческая нога с кольцевой гранулемой или розовым лишайником. Заболевание кожи. Фотография, картинки, изображения и сток-фотография без роялти. Изображение 139492391. Нога человека с кольцевидной гранулемой или розовым лишаем.Заболевание кожи. Медицина и здоровье Концепция Кожа человека, дерматит или дерматит заболевание. Глюкоза и кольцевой лишай, покраснение и зуд на ноге, белый фон, медицинское лечение. Инфекция, вызванная розовым кольцевидным лихеном или вирусом гранулемы, царапающая человеческую ногу для защиты кожи от аллергической мази и повреждения кровью. Концепция медицины и здравоохранения.
Концепция медицины и здравоохранения.
Таблица размеров
| Размер изображения | Идеально подходит для |
| S | Интернет и блоги, социальные сети и мобильные приложения. |
| M | Брошюры и каталоги, журналы и открытки. |
| л | Плакаты и баннеры для дома и улицы. |
| XL | Фоны, рекламные щиты и цифровые экраны. |
Используете это изображение на предмете перепродажи или шаблоне?
Распечатать Электронный Всесторонний
4912 x 3264 пикселей | 41.6 см x 27,6 см | 300 точек на дюйм | JPG
Масштабирование до любого размера • EPS
4912 x 3264 пикселей | 41,6 см x 27,6 см | 300 точек на дюйм | JPG
Скачать
Купить одиночное изображение
6 кредитов
Самая низкая цена
с планом подписки
- Попробовать 1 месяц на 2209 pyб
- Загрузите 10 фотографий или векторов.

- Нет дневного лимита загрузок, неиспользованные загрузки переносятся на следующий месяц
221 pyб
за изображение любой размер
Цена денег
Ключевые слова
Похожие изображения
Нужна помощь? Свяжитесь со своим персональным менеджером по работе с клиентами
@ +7 499 938-68-54
Мы используем файлы cookie, чтобы вам было удобнее. Используя наш веб-сайт, вы соглашаетесь на использование файлов cookie, как описано в нашей Политике использования файлов cookie
Используя наш веб-сайт, вы соглашаетесь на использование файлов cookie, как описано в нашей Политике использования файлов cookie
Лихеноидный кератоз (лихеноидный кератоз, плоский лишайоподобный кератоз)
Лихеноидный кератоз (LK) — распространенное доброкачественное новообразование кожи, которое обычно представляет собой развивающуюся одиночную дискретную папулу на туловище или верхних конечностях взрослых (рис. 1). ЛК почти всегда проявляется в виде одиночного разрастания кожи; однако иногда могут присутствовать два или три поражения.Примерно у 8% пациентов с LK будут два отдельных поражения, у 1% — три; более трех повреждений чрезвычайно редки.
LK может иметь размер от 3 до 20 мм в диаметре и иметь множество вариаций цвета. Чаще всего встречается от розового до красного, но некоторые могут быть пигментированы слегка коричневым (рис. 2). Лихеноидные кератозы могут быть гладкими, чешуйчатыми или бородавчатыми по внешнему виду.
Дерматоскопические признаки лихеноидного кератоза различаются в зависимости от стадии поражения и характера основного роста. Обычно они красновато-коричневого цвета с локализованным или диффузным коричневато-серым зернистым рисунком.
Обычно они красновато-коричневого цвета с локализованным или диффузным коричневато-серым зернистым рисунком.
Клинически лихеноидный кератоз чаще всего диагностируется как воспаленный себорейный кератоз или базальноклеточная карцинома. Другие поражения, имитирующие LK, — это болезнь Боуэна, воспаленные лентиго и актинические кератозы. Клиническое различие может быть практически невозможным, и для достоверного диагноза требуется патологическая оценка.
Гистопатологический анализ покажет выраженный лихеноидный воспалительный инфильтрат, который почти идентичен таковому при красном плоском лишае.В эпидермисе часто наблюдаются апоптотические кератиноциты, эпидермальный акантоз, гипергранулез и гиперкератоз. Некоторые гистологические особенности, которые могут присутствовать для дифференциации лихеноидного кератоза от красного плоского лишая, включают паракератоз и воспалительный инфильтрат, содержащий разбросанные эозинофилы и плазматические клетки. Все эти находки можно увидеть в сочетании с прилегающим эпидермальным очагом лентиго (рис. 3).
3).
Важно понимать, что меланома in situ с лихеноидной регрессией может гистологически имитировать лихеноидный кератоз.Также очень важно знать, что почти любой гистологически лихеноидный процесс может имитировать лихеноидный кератоз, включая плоский лишай, кожную волчанку и грибовидный микоз. В этих случаях критически важно, чтобы история болезни, представленная патологу, была полной и точной.
Например, в некоторых случаях при гистологической оценке лихеноидного кератоза нельзя отличить ЛК от красного плоского лишая. Только с соответствующей исторической информацией патолог может поставить окончательный диагноз.
Для постановки диагноза ЛК не требуются серологические, генетические или визуализирующие исследования. Это клинический патологический диагноз.
LK встречается у взрослых, как правило, начиная с четвертого десятилетия жизни, а большинство случаев проявляется в пятом-шестом десятилетии жизни. По неизвестным причинам LK в три раза чаще встречаются у женщин, чем у мужчин. Кроме того, этот рост чаще всего наблюдается у кавказцев.
Кроме того, этот рост чаще всего наблюдается у кавказцев.
Предполагается, что патофизиология связана с хронической воспалительной инволюцией ранее существовавшего эпидермального поражения.Воспалительная реакция, как полагают, является типом клеточно-опосредованного иммунного отторжения вышележащего эпидермального роста. Стимул, вызывающий эту воспалительную реакцию, неизвестен. Эпидермальные разрастания, которые чаще всего рассматриваются как предшественники поражения ЛК, включают солнечный лентиго и себорейный кератоз. Сообщается также о крупноклеточных акантомах и вирусных бородавках.
Нет системных последствий. Необходимо обязательно обследовать человека с множественными лихеноидными кератозами для диагностики красного плоского лишая.Считается, что лихеноидный кератоз не обладает потенциалом злокачественной трансформации.
Варианты лечения ЛК приведены в таблице I.
Таблица I.
| Медицинский | Хирургический | Физические параметры |
| Симптоматическое лечение можно получить с помощью местных кортикостероидов любой силы | Пункционная биопсия | Криотерапия |
| Симптоматическое лечение можно попробовать с помощью местных противозудных средств, таких как прамоксин и дифенгидрамин | Биопсия бритья | Кюретаж, прижигание можно использовать для остановки кровотечения. Его не следует использовать для иссушения всей базы удаленного ЛК. Его не следует использовать для иссушения всей базы удаленного ЛК. |
| Эксцизионная биопсия |
Оптимальный подход к лечению этого заболевания
Существует два основных подхода к лечению, основанных на достоверности клинического диагноза.
Во-первых, если диагноз клинически не ясен на 100%, абсолютно необходима биопсия. Если биопсия выявляет ЛК, пациента следует проинформировать о доброкачественном характере поражения.Если биопсия не удалила поражение полностью, для его удаления можно использовать различные деструктивные методы. Самый лучший и простой метод — криотерапия жидким азотом. Криотерапия с последующим световым кюретажем является еще одним разумным подходом, как и световой кюретаж после анестезии области. В этих случаях использование прижигания не требуется, но может быть добавлено для гемостаза.
Наблюдение — еще один вполне подходящий вариант. Если пациента не беспокоит поражение, а врач на 100% уверен в диагнозе, это разумный вариант.
Если кто-то уверен в диагнозе клинически на основании клинических и дерматоскопических особенностей, можно провести криотерапию или кюретаж. Если поражение не исчезло, при повторном осмотре необходимо провести биопсию, чтобы точно установить диагноз.
Наиболее частым симптомом, который вызывает у пациентов ЛК, является зуд и легкая болезненность или раздражение. Зуд можно лечить с помощью местных кортикостероидов. Практически любой местный кортикостероид поможет, и я начинаю с нанесения 2,5% крема гидрокортизона два раза в день или триамцинолона 0.Крем 1% наносить дважды в день. Кортикостероиды по большей части помогают только при зуде и отчасти при покраснении. Они бесполезны для нежности.
Управление пациентами
Пациенты должны наблюдаться для разрешения ЛК с течением времени. Обычно пациенты звонят мне, если поражение не рассосалось после криотерапии. В таких случаях я прошу их вернуться на терапевтическую биопсию после бритья, чтобы попытаться удалить все поражение в диагностических и терапевтических целях.
Обычно пациенты звонят мне, если поражение не рассосалось после криотерапии. В таких случаях я прошу их вернуться на терапевтическую биопсию после бритья, чтобы попытаться удалить все поражение в диагностических и терапевтических целях.
Если у пациента начинает развиваться множественное поражение, необходимо пересмотреть диагноз красного плоского лишая, особенно если пораженные области включают изгибы, слизистые оболочки и при обнаружении ногтей. Лихеноидный кератоз не поражает ногтевое ложе или слизистые оболочки.
Необычные клинические сценарии, которые следует учитывать при ведении пациентов
Есть важные сценарии, которые следует учитывать в отношении ЛК, которые подчеркивают важность клинико-патологической корреляции для постановки правильного диагноза.
Первый сценарий, который следует рассмотреть, — это когда часть более крупного пигментного поражения подвергается биопсии, и отчет о патологии возвращается в виде LK. В некоторых случаях это может быть неправильный диагноз из-за ошибки выборки или того факта, что некоторые меланоцитарные поражения с регрессией лихеноидов могут гистологически имитировать LK. Это может произойти при меланоме, при которой реакция лихеноидной ткани может разрушить или скрыть гнезда меланоцитов в участках поражений. Если результаты отчета о биопсии LK не соответствуют клиническому анамнезу до биопсии и внешнему виду, необходимо рассмотреть возможность повторной биопсии.
В некоторых случаях это может быть неправильный диагноз из-за ошибки выборки или того факта, что некоторые меланоцитарные поражения с регрессией лихеноидов могут гистологически имитировать LK. Это может произойти при меланоме, при которой реакция лихеноидной ткани может разрушить или скрыть гнезда меланоцитов в участках поражений. Если результаты отчета о биопсии LK не соответствуют клиническому анамнезу до биопсии и внешнему виду, необходимо рассмотреть возможность повторной биопсии.
Следующим необычным случаем, который следует рассмотреть, является случай, когда клинически проявляется LK или другой лихеноидный дерматоз, а отчет о патологии возвращается как меланома in situ или инвазивная меланома. В контексте хронической поврежденной солнцем кожи с лежащей в основе лихеноидной тканевой реакцией наличие увеличенного количества меланоцитов и псевдомеланоцитарных гнезд, которые могут давать положительный результат на мелан-А, может привести к неправильной диагностике меланомы. Этот момент подчеркивает важность истории болезни и описания, а также потребность в дерматопатологе.Чтобы определить, являются ли эти гнезда меланоцитарными клетками, следует использовать краситель S-100.
Этот момент подчеркивает важность истории болезни и описания, а также потребность в дерматопатологе.Чтобы определить, являются ли эти гнезда меланоцитарными клетками, следует использовать краситель S-100.
Третья проблема — в некоторых случаях трудно гистологически отличить ЛК от красного плоского лишая. Некоторые ключевые гистологические особенности, на которые следует обратить внимание, — это переменное количество плазматических клеток, эозинофилов и нейтрофилов, присутствующих в LK. Кроме того, LK демонстрирует паракератоз, который обычно отсутствует при красном плоском лишае. Клинико-патологическая корреляция всегда необходима и является наиболее чувствительным и специфическим методом дифференциации лихеноидного кератоза от красного плоского лишая.Пациенты с лихеноидным кератозом не будут иметь никаких повреждений слизистой оболочки, ногтей или поражения волосяных фоллицилов, как это иногда наблюдается при красном плоском лишае. Лихеноидный кератоз в природе бывает единичным или редким, тогда как красный плоский лишай почти всегда имеет несколько участков поражения.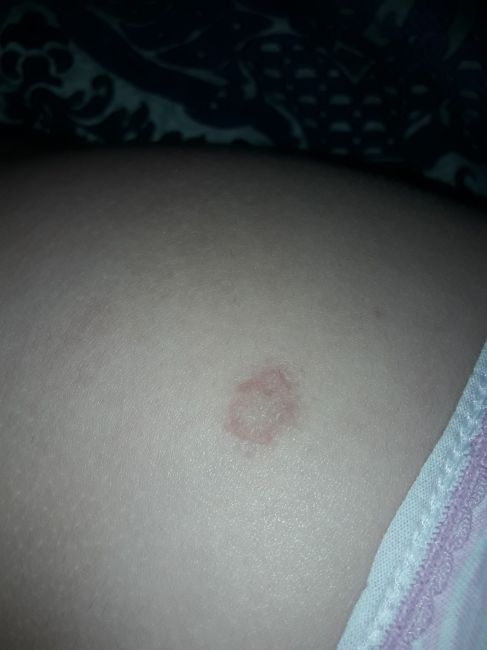
Последний необычный сценарий, о котором нужно знать, — это то, что LK может гистологически имитировать другие типы лихеноидных дерматозов. Например, раннее кожное поражение красной волчанки (LE) может быть неверно истолковано как LK, и наоборот.Также сообщалось, что могут быть гистологические паттерны лихеноидного кератоза, подобные грибовидным микозам. В любом поражении с лихеноидным инфильтратом необходима клиническая патологическая корреляция, чтобы отличить ЛК от других образований.
Фактически, приведенные выше сценарии LK привели к одному сообщению, в котором говорится, что LK следует классифицировать как 1) связанный с изменениями эпителия, 2) связанный с меланоцитарными изменениями и 3) разный (красный плоский лишай, лекарственная сыпь, кожная волчанка и грибовидный микоз).
Какие есть доказательства?
Абдулла Ф., Мутасим Д. «Множественный лихеноидный кератоз». J Am Acad Dermatol. т. 62. 2010. С. 900-1. (Обсуждение случая пациента с множественными лихеноидными кератозами.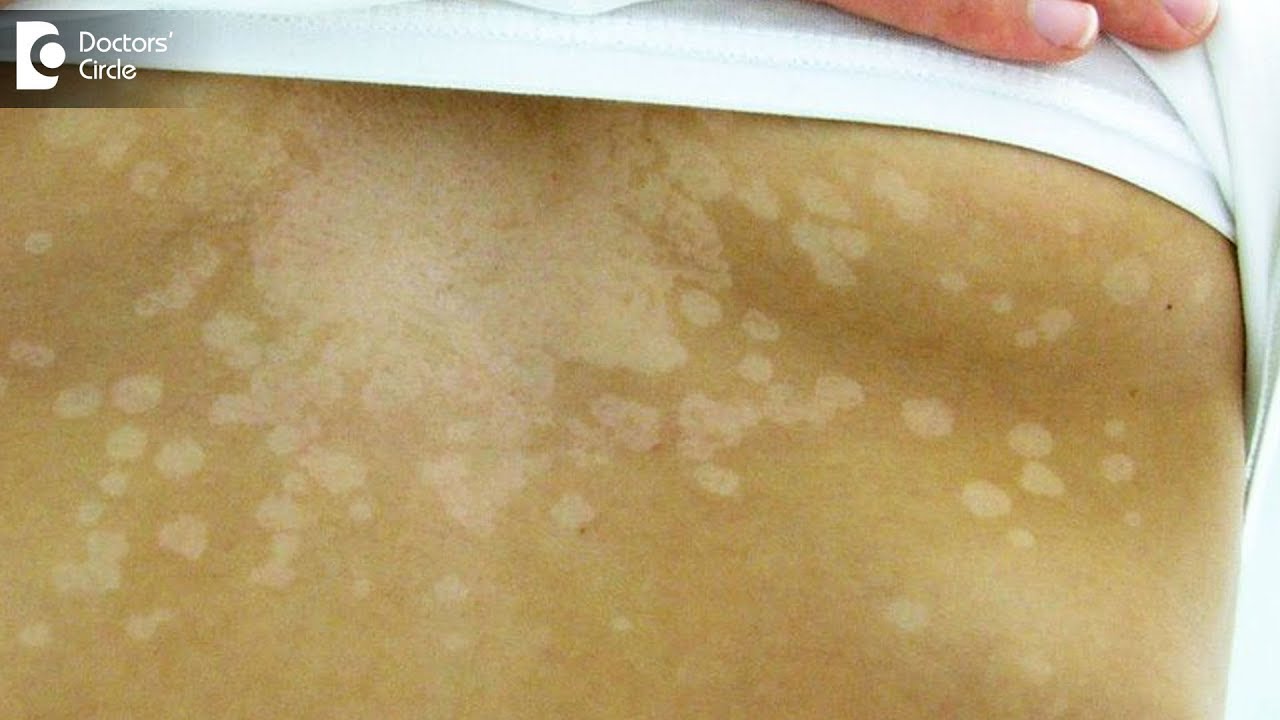 )
)
Al-Hiqail, IA, Кроуфорд, Род-Айленд. «Доброкачественный лихеноидный кератоз с гистологическими признаками грибовидного микоза: клинико-патологическое описание клинически значимой гистологической картины». J Cutan Pathol. т. 29. 2002. С. 291-4.(Описано пятнадцать случаев, в которых наблюдалась грибовидная микозоподобная картина лихеноидного кератоза.)
Beltraminelli, H, Shabrawi-Caelen, LE, Kerl, H, Cerroni, L. «Мелан-A-позитивные« псевдомеланоцитарные гнезда »: ловушка в гистопатологической и иммуногистохимической диагностике пигментных поражений на поврежденной солнцем коже». Am J. Dermatopathol. vol. 31. 2009. pp. 305-8. (Обсуждение случаев, в которых лихеноидный кератоз был клинически заподозрен и имел место; однако был сделан неправильный диагноз меланомы.)
Бугатий, Л., Филоса, Г. «Дерматоскопия красного плоского лишая кератоза: модель воспалительной регрессии». J Eur Acad Dermatol Venereol. т. 21. 2007. С. 1392-7. (Обсуждение корреляции между клиническими, гистологическими и дерматоскопическими аспектами красного плоского лишая кератоза в зависимости от стадии воспалительной регрессии. )
)
Далтон, С. Р., Филман, Е. П., Альтман, К. Э., Гарднер, Т. Л., Дэвис, Т. Л., Бастиан, Британская Колумбия. «Атипичные соединительные меланоцитарные пролиферации при доброкачественном лихеноидном кератозе». Патология человека. т. 34. 2003. С. 706-9. (Обзор случаев, включающих биопсию более крупных пигментных поражений, которые имели гистологический вид, похожий на лихеноидный кератоз.)
Митева, М., Цимер, М. «Лихеноидный кератоз — клинико-патологическое заболевание с признаками, напоминающими красную волчанку?». J Cutan Pathol. т. 34. 2007. С. 209-10. (Описан случай, который клинически проявился как лихеноидный кератоз, который оказался ранним поражением кожной красной волчанки.)
Морган, МБ, Стивенс, Дж., Свитлик, С. «Доброкачественный лихеноидный кератоз: клиническая и патологическая переоценка 1040 случаев». Am J Dermatopathol. т. 27. 2005. С. 387–92. (Обзор эпидемиологических, клинических и патологических особенностей 1040 случаев лихеноидного кератоза. Наиболее полный из имеющихся обзоров.)
Наиболее полный из имеющихся обзоров.)
Прието, В., Касал, М., МакНатт, штат Нью-Йорк. «Кератоз, похожий на красный плоский лишай: клиническое и гистологическое исследование». Am J Surg Pathol. т.17. 1993. С. 259–63. (Клинико-гистологический обзор 100 случаев кератоза, напоминающего красный плоский лишай.)
Рассел С.Г., Датта Б., Хелм К. «Предлагаемая новая система классификации лихеноидного кератоза». J Am Acad Dermatol. т. 35. 1996. pp. 772-4. (Предлагаемая система классификации лихеноидного кератоза изложена авторами, обосновывая необходимость такой классификации.)
Weedon, D. Кератоз, напоминающий красный плоский лишай. Кожная патология Уидона. 2002. С. 47-8. (Выдающийся обзор гистопатологии лихеноидных кератозов, а также краткое клиническое описание фонового кератоза, напоминающего плоский лишай.)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Лицензионный контент является собственностью DSM и защищен авторским правом.
О процедуре фототерапии | Мемориальный онкологический центр им. Слоана Кеттеринга
В этой информации объясняется, что такое фототерапия и чего ожидать до, во время и после процедуры.
Цель фототерапии — уменьшить рост клеток кожи и лечить основное воспаление кожи. Фототерапия, также известная как световая терапия, делает это путем воздействия ультрафиолетового (УФ) света на вашу кожу.
Фототерапия может использоваться для лечения нескольких кожных заболеваний, в том числе:
- Псориаз (выступающие красные чешуйчатые пятна на коже)
- Витилиго (потеря цвета участков кожи)
- Экзема (состояние, вызывающее покраснение и зуд кожи)
- Красный плоский лишай (небольшие бугорки на коже)
- Кожная Т-клеточная лимфома (тип лимфомы, которая проявляется в виде пятен или чешуйчатых участков на коже)
- Зуд кожи
Как работает фототерапия
Фототерапия использует ультрафиолетовый свет, который также присутствует в солнечном свете. Фототерапию также можно использовать в сочетании с другими местными (наносимыми на кожу) методами лечения.
Фототерапию также можно использовать в сочетании с другими местными (наносимыми на кожу) методами лечения.
Фототерапия может проводиться на определенном участке тела или на всем теле, если поражено более 5% кожи.
Существует 2 основных вида фототерапии:
- Ультрафиолет B (UVB)
- Существует 2 типа фототерапии UVB, включая широкополосную и узкополосную (NB-UVB). Разница в том, что NB-UVB излучает более короткую длину волны УФ-света.
- Псорален-УФ-А (ПУВА)
- В этом типе терапии используется УФА-свет и пероральное (внутрь) лекарство под названием псорален, которое делает вашу кожу более чувствительной к свету.
Перед фототерапией
Ваш врач определит, безопасна ли для вас фототерапия. Для этого они:
- Проведите полный осмотр кожи тела, осмотрев всю кожу. Они также спросят о вашей реакции на солнечный свет.
- Спросить вас о вашем личном и семейном анамнезе рака кожи и фотосенсибилизирующих расстройств (расстройств, которые делают вашу кожу более чувствительной к солнцу).

- Спросите, беременны ли вы или кормите грудью.
Сообщите врачу, какие лекарства вы принимаете, в том числе пластыри, кремы, травяные добавки и лекарства, отпускаемые без рецепта (лекарства, которые вы получаете без рецепта). Некоторые лекарства, такие как ретиноиды (включая третиноин), определенные антибиотики, лекарства от рака и другие, могут сделать вашу кожу более чувствительной к ультрафиолетовому излучению.
Если вы проходите ПУВА-светотерапию, вам нужно будет обратиться к офтальмологу (глазному врачу), чтобы он прошел обследование, прежде чем начать.
Вернуться наверхПланирование фототерапии
Фототерапия проводится в офисе вашего местного дерматолога (кожного врача), но если вам потребуется длительная терапия, вы можете поговорить со своим местным дерматологом о проведении фототерапии дома.
Фототерапия в кабинете дерматолога
Memorial Sloan Kettering (MSK) в настоящее время не выполняет эту процедуру.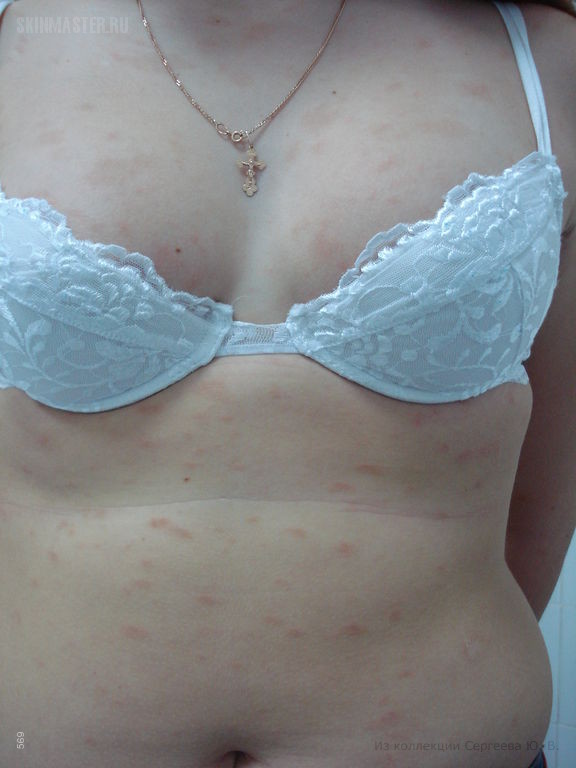 Если вы проходите фототерапию в кабинете врача, вам нужно будет найти местного дерматолога, который сделает это в качестве процедуры в офисе.
Если вы проходите фототерапию в кабинете врача, вам нужно будет найти местного дерматолога, который сделает это в качестве процедуры в офисе.
Мы можем порекомендовать дерматолога (ов), но если они не принимают вашу страховку, вы можете найти дерматолога по адресу: www.psoriasis.org/health-care-providers/physICAL-directory или www.aad.org/for -публика. Ваш лечащий врач также может предоставить вам список дерматологов, которые проводят фототерапию в своем офисе, на веб-сайте www.aad.org.
Ваш дерматолог объяснит, что вам нужно делать и как долго вы будете получать фототерапию.
Сообщите дерматологу MSK информацию о местном дерматологе, отправив ему сообщение на портале или позвонив в его офис.
Фототерапия в домашних условиях
Если вы проходите фототерапию дома, вам понадобится домашний фототерапевтический аппарат. Офис вашего врача отправит информацию в компанию, которая отправит вам аппарат и инструкции по его использованию.
Более подробную информацию о домашних фототерапевтических установках и компаниях, которые их поставляют, можно найти на сайте: www. psoriasis.org/about-psoriasis/treatments/phototherapy/uvb/home-equipment.
psoriasis.org/about-psoriasis/treatments/phototherapy/uvb/home-equipment.
В зависимости от типа домашнего фототерапевтического аппарата, который вы используете, вам потребуется:
- Заполните форму заказа пациента на фототерапию на дому и другие необходимые формы. Их вам даст врач, назначивший вам фототерапию.
- Получите рецепт от врача с указанием типа терапии и дозы.
Вы будете получать фототерапию дома примерно _____ раз в течение _______ недель.
Вернуться наверхФототерапия в домашних условиях
- Не наносите лосьон или увлажняющий крем за 24 часа перед каждой процедурой.
- Для каждой процедуры вам понадобятся:
- Очки защитные. Вы получите их от компании, поставляющей ваш аппарат для фототерапии.
- Аппарат для фототерапии в домашних условиях.
- Если вы проводите фототерапию только определенных участков тела, убедитесь, что все остальные области закрыты.
 Вы можете прикрыть их одеждой или солнцезащитным кремом. Это предохранит вашу кожу от ожогов. Если у вас есть какие-либо вопросы о прикрытии своего тела, спросите своего врача.
Вы можете прикрыть их одеждой или солнцезащитным кремом. Это предохранит вашу кожу от ожогов. Если у вас есть какие-либо вопросы о прикрытии своего тела, спросите своего врача. - Во время каждого сеанса лечения надевайте защитные очки в соответствии с указаниями врача. Ношение очков поможет предотвратить повреждение зрения.
- Если обрабатываемой областью являются веки, не нужно носить очки, но обязательно держите глаза закрытыми на протяжении всего лечения.
- Доза фототерапии будет откалибрована (предварительно установлена) для вас компанией, производящей аппарат.
- Во время лечения держитесь на правильном расстоянии от аппарата в соответствии с указаниями врача или инструкциями домашнего фототерапевтического аппарата.
- Облучите пораженную кожу светом для фототерапии в соответствии с указаниями врача.
После фототерапии
- После фототерапии у вас может появиться покраснение, зуд или жжение.
 Все это нормальные побочные эффекты этой терапии.
Все это нормальные побочные эффекты этой терапии. - Фототерапия может высушить кожу.Увлажняйте кожу увлажняющим кремом без отдушек, например Aquaphor ® или Cetaphil ® , по крайней мере, один раз в день.
- Может пройти от 6 до 8 процедур, прежде чем ваша кожа начнет улучшаться. Некоторым людям может потребоваться 2 месяца, чтобы увидеть улучшение.
Продолжение
- Возможно, вам потребуется наблюдение у дерматолога, который занимается лечением вашей кожи, у офтальмолога и у врача в MSK.
- Спросите своих врачей, когда вам следует записаться на эти встречи.
Когда звонить своему поставщику медицинских услуг
Позвоните своему врачу, если у вас есть следующее:
- Температура 100,4 ° F (38 ° C) или выше
- Озноб
- Волдыри, трещины, выделения или сыпь на коже
- Одно или несколько новых очагов поражения (кожные новообразования или пятна, которые не похожи на кожу вокруг них) на пораженном участке после лечения
- Гриппоподобные симптомы, такие как:
- Головная боль или ломота в теле
- Усталость (чувство большей усталости или слабости, чем обычно)
- Тошнота (ощущение, будто вас вот-вот вырвет)
- Рвота (рвота)
- Диарея (жидкий или водянистый стул)
- Кашель
- Боль в горле
- Насморк или заложенность носа
- Любые открытые участки на коже, включая порезы, разрывы, волдыри, ожоги или язвы
- Покраснение обработанной кожи, продолжающееся более 24 часов
ресурсов
Американская академия дерматологии
www. aad.org
aad.org
Национальный фонд псориаза
www.psoriasis.org/about-psoriasis/treatments/phototherapy/uvb/home-equipment
www.psoriasis.org/about-psoriasis/treatments/statement-on-tanning-beds
лишайников на ваших деревьях: хорошо или плохо? — LAM Tree Service
Возможно, вы заметили серое, зеленое или даже желтое, покрытое мхом вещество, растущее на ваших деревьях. Однако лишайник — это не мох и даже не растение.
Итак, что такое лишайник, что он делает на вашем дереве и вредит ли дереву, на котором он растет?
Что такое лишайник?
Лишайник необычен тем, что представляет собой симбиотическую связь между грибком и водорослью или цианобактериями, плюс, как правило, еще один организм, добавленный для хорошей меры.
Поскольку лишайник является самоподдерживающимся, ему не нужно забирать питательные вещества с дерева, на котором он находится, и поэтому он не вредит дереву.
Лишайник также встречается на камнях, земле, даже на надгробиях и статуях.Ему просто нужно место для роста. Лишайник не является растением, поэтому у него нет корней. Он не зарывается в ваше дерево, а скорее остается на поверхности коры. Он получает все необходимые питательные вещества из дождя и окружающего воздуха.
Лишайник обычно является первым типом организмов, который появляется после стихийного бедствия, например пожара. Он может выжить, когда растения не могут, и может расти на неровных поверхностях, таких как камни или старые заборы.
Почему лишайник на вашем дереве?
Что ж, есть хорошие новости и плохие новости.Хорошая новость в том, что лишайник не вредит вашему дереву. Плохая новость заключается в том, что если на вашем дереве внезапно появляется пятно лишайника, вероятно, оно уже в упадке. Лишайник редко встречается на здоровых сильнорослых деревьях.
Лишайник любит солнечный свет и влагу, поэтому часто встречается на солнечных влажных местах. Если у вашего дерева внезапно выпали листья или ветви, это означает, что больше света может достигнуть поверхности, где находится лишайник.
Если у вашего дерева внезапно выпали листья или ветви, это означает, что больше света может достигнуть поверхности, где находится лишайник.
Повторяю: лишайник никоим образом не вредит вашему дереву, но присутствие лишайника может указывать на нездоровое или умирающее дерево (вызванное другими причинами, такими как вредители или болезнь).Посмотрите на это как на индикатор того, что пора поручить сертифицированному лесоводу осмотреть ваше дерево, чтобы увидеть, что не так и что с этим можно сделать.
Лишайник часто растет на деревьях, которые уже находятся в упадке, а не на здоровых деревьях. И его часто можно найти на деревьях, на коре которых также есть мох.
Есть ли польза от лишайника?
Удивительно, но лишайник действительно может принести пользу. Это естественный индикатор качества воздуха, поскольку он поглощает все, что есть в окружающей среде, но процветает только тогда, когда качество воздуха чистое.Фактически, ученые используют лишайник как меру качества воздуха в различных областях. Лишайник также превращает углекислый газ в кислород и поглощает любые загрязняющие вещества, находящиеся в этом районе.
Лишайник также превращает углекислый газ в кислород и поглощает любые загрязняющие вещества, находящиеся в этом районе.
Лишайник использовался для красок (есть несколько очень ярких видов лишайников!), Для одежды, украшения и даже для использования в качестве антибиотиков — например, вы можете найти его в составе дезодоранта или зубной пасты!
Животные тоже любят лишайник — олени используют его как источник пищи, он служит защитным укрытием для некоторых полезных насекомых, а такие птицы, как колибри, используют его в своих гнездах.Другим существам, например лягушкам, он нравится в качестве закуски.
Лишайник — это то же самое, что мох?
Лишайник часто путают с мхом, отчасти потому, что некоторые лишайники очень похожи на некоторые мхи, а отчасти потому, что они часто растут рядом со мхом. Эти двое хорошо сосуществуют вместе, хотя мох любит тенистые места, а лишайник любит солнце.
Кроме того, «мох северного оленя» или «мох карибу» на самом деле является лишайником и является популярным источником пищи для карибу.
Следует ли удалять лишайник с деревьев?
Лишайник не следует удалять с деревьев, так как его удаление приносит больше вреда, чем пользы.Лишайник не вредит дереву, поэтому удалять его незачем. Фактически, вы, вероятно, повредите кору, пытаясь удалить лишайник, что в конечном итоге приведет к повреждению дерева и предоставит проходы для болезней и вредителей.
Если, однако, вам действительно не нравится внешний вид лишайника, лучший метод — профилактика. Следите за тем, чтобы ваши деревья оставались здоровыми, правильно обрезаны и правильно поливались.
Есть ли обычные колорадские лишайники?
По оценкам, лишайниками покрыто более 6% поверхности Земли.Существует более 20 000 различных видов, и они бывают самых разных цветов и форм. Они встречаются на всех континентах, от влажных лесов до замороженных территорий и песков пустынь.
Здесь, в Колорадо, есть сотни видов лишайников, которые существуют практически в любой вообразимой среде, в том числе некоторые с интересными общими названиями, такими как конский волосяной лишай с бледными ногами, блестящий камуфляжный лишай, соленый каменный рубец и шкура без прожилок (хотя они и не имеют) т вообще растут на деревьях).

 Постепенно они со спины переходят на шею, руки и ноги.
Постепенно они со спины переходят на шею, руки и ноги.
 Тепло и вода способствуют распространению очагов поражения. Медики советуют не мочить бляшки, при приеме душа не пользоваться жесткими мочалками, после водных процедур не растирать тело полотенцем. После купания важно обработать кожу средствами местного действия.
Тепло и вода способствуют распространению очагов поражения. Медики советуют не мочить бляшки, при приеме душа не пользоваться жесткими мочалками, после водных процедур не растирать тело полотенцем. После купания важно обработать кожу средствами местного действия. Перед использованием листья вымачиваются в сметане,прикладываются к больному участку и оставляются на полчаса.
Перед использованием листья вымачиваются в сметане,прикладываются к больному участку и оставляются на полчаса. Атака антител провоцирует обратимые нарушения в работе эпидермиса. После распада защитных клеток проявления лишая начинают ослабевать.
Атака антител провоцирует обратимые нарушения в работе эпидермиса. После распада защитных клеток проявления лишая начинают ослабевать. Чаще всего средство используется при патологиях аутоиммунного типа. Чтобы справиться с недугом, состав наносится на очаг поражения трижды в день.
Чаще всего средство используется при патологиях аутоиммунного типа. Чтобы справиться с недугом, состав наносится на очаг поражения трижды в день.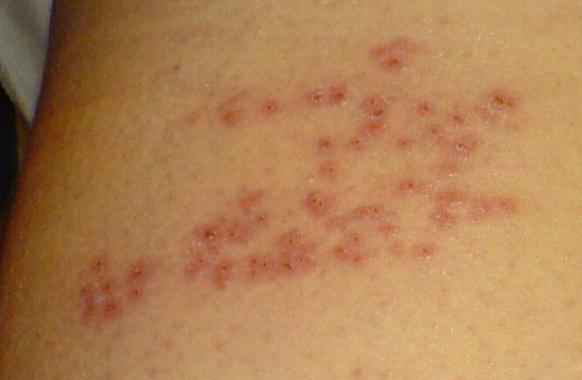
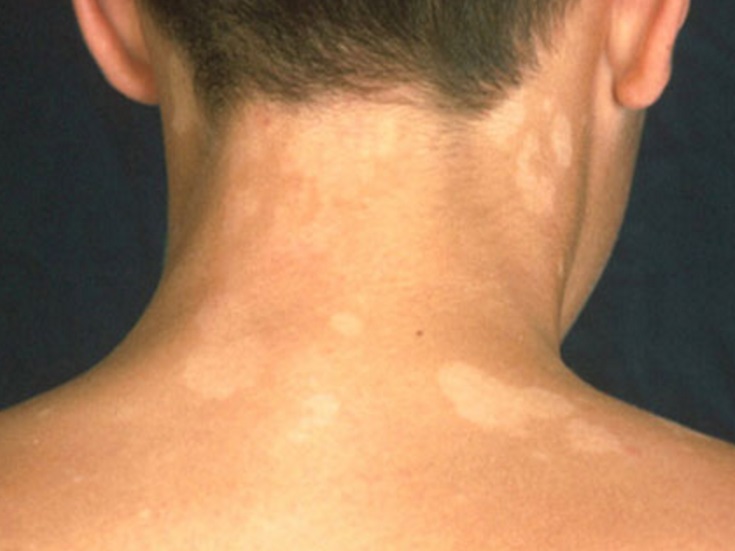
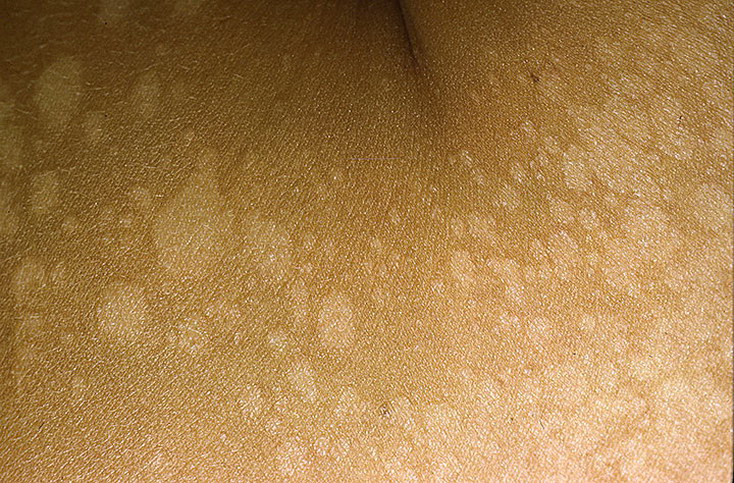
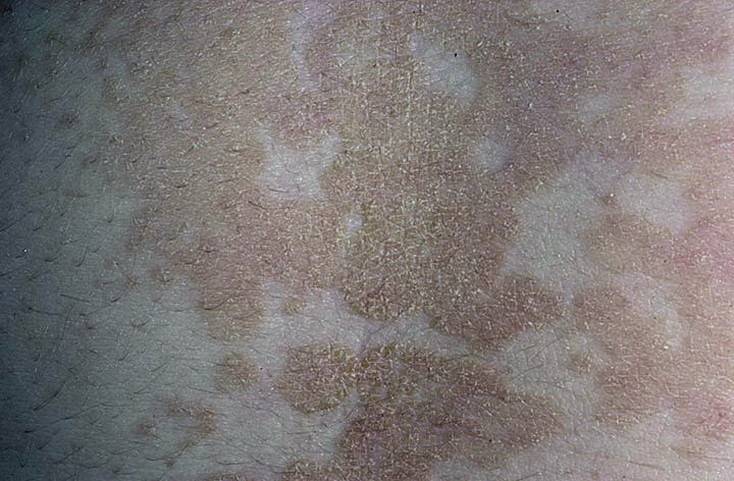
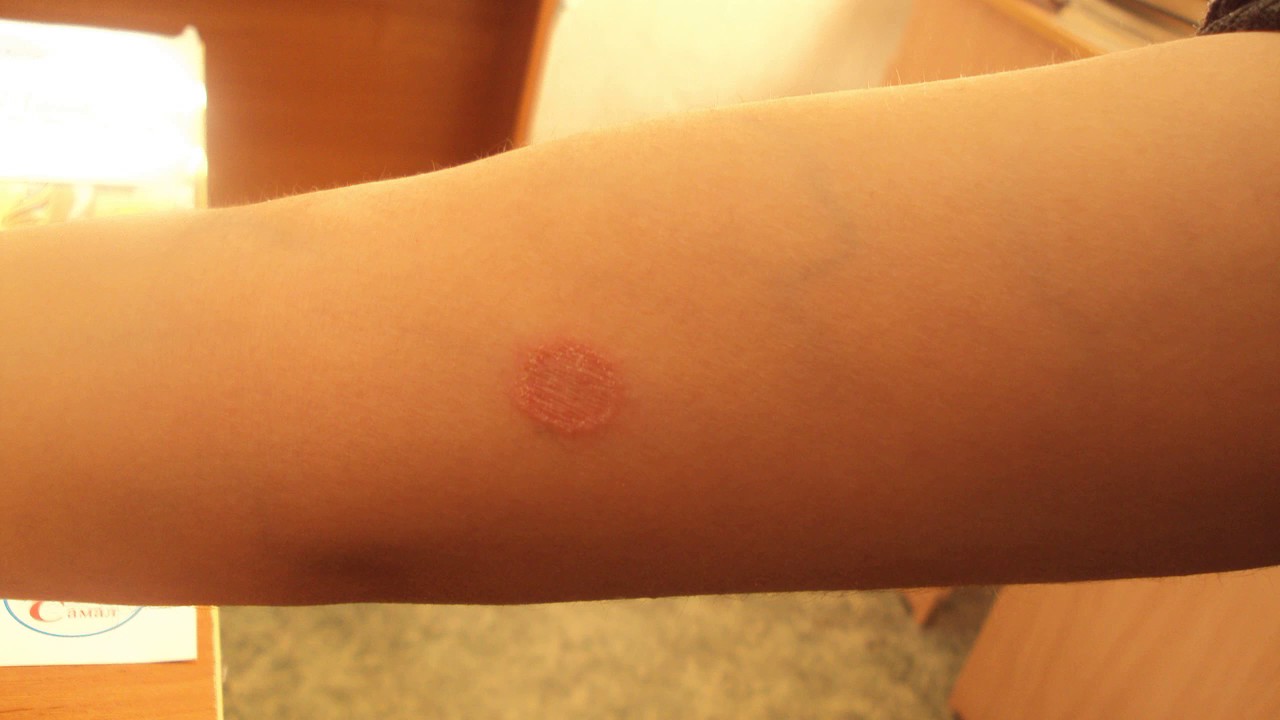 Мази с салициловой кислотой помогают снять проявление клинических симптомов, в том числе и сильного зуда, предотвратить присоединение вторичной бактериальной инфекции;
Мази с салициловой кислотой помогают снять проявление клинических симптомов, в том числе и сильного зуда, предотвратить присоединение вторичной бактериальной инфекции;
 Клиника болезни проявляется у пациентов с расстройством ЦНС, может отмечаться симптоматикой сильного зуда, как реакция на внешние раздражители:
Клиника болезни проявляется у пациентов с расстройством ЦНС, может отмечаться симптоматикой сильного зуда, как реакция на внешние раздражители:


 Вы можете прикрыть их одеждой или солнцезащитным кремом. Это предохранит вашу кожу от ожогов. Если у вас есть какие-либо вопросы о прикрытии своего тела, спросите своего врача.
Вы можете прикрыть их одеждой или солнцезащитным кремом. Это предохранит вашу кожу от ожогов. Если у вас есть какие-либо вопросы о прикрытии своего тела, спросите своего врача. Все это нормальные побочные эффекты этой терапии.
Все это нормальные побочные эффекты этой терапии.