лечение и диагностика причин, симптомов в Москве
Общее описание
Гастрит – это воспаление слизистого оболочки желудка, приводящее к нарушению его функции, в особенности секреторной. При наличии у человека гастрита, поступающая пища плохо перерабатывается, что приводит к нарушению всасываемости полезных веществ для организма человека.
Хроническим гастритом болеют около 60-85% населения планеты, особенно в молодом возрасте от 18 до 35 лет. В связи с современным темпом урбанизации гастрит стал возникать чаще у детей от 8 до 13 лет.
Так же гастрит делится по отношению секреции соляной кислоты на:
- Гастрит с пониженной кислотностью желудка
- Гастрит с нормальной кислотностью желудка
- Гастрит с повышенной кислотностью желудка
Из-за наличия у человека определенного вида гастрита будут назначаться разные группы препаратов.
Причины возникновения гастрита желудка
По причине возникновения разделяют: острый и хронический гастрит.
Острый гастрит — это остро возникшее воспаление слизистой оболочки желудка при воздействие раздражителя, т.е попадание в желудок химически активных веществ (кислоты, щелочи), прием лекарственных препаратов (НПВС), отравление некачественной пищей и/или обсемененная зараженными микроорганизмами.
На появление и развитие хронического гастрита влияет множество факторов. Основные из них — экзогенные.
Экзогенными факторами являются:
- Наличие в желудке таких бактерий как Helicobacter pylori, которые являются основным этиологическим фактором возникновения хронического гастрита. Влияние других бактерий не доказано
- Нарушение режима питания
- Злоупотребление алкогольными напитками и табакокурением
- Длительный прием препаратов, влияющие на слизистую оболочку желудка, основные из их: НПВС и глюкокортикостероиды (преднизолон)
- Эмоциональное перенапряжение, стрессы
Наровне с экзогенными факторами существуют также внутренние факторы (эндогенные), способствующие возникновению хронического гастрита:
- Генетическая предрасположенность
- Дуоденогастральный рефлюкс
- Эндогенные интоксикации
- Хронические инфекционные заболевания
- Нарушения обмена веществ
- Гипоавитаминоз
- При других заболеваниях желудочно-кишечного тракта, например, хроническом панкреатите, хроническом холецистите, которые рефлекторно влияют на слизистую оболочку желудка
Симптомы гастрита
- Ноющие или схваткообразные боли слабоинтенсивные в эпигастральной области, чаще возникают натощак или непосредственно после еды
- Постоянная изжога особенно в ночные и утренние часы, отрыжка кислым
- Тошнота, редко рвота желудочным содержимым
- Отрыжка воздух, кислым или горьким привкусом
- Тяжесть в эпигастральной области после приема пищи, чувство быстрого наполнения желудка
- Неприятный привкус во рту, горечь
- Снижение аппетита
Диагностика
- Общий клинический анализ крови, мочи
- Анализ кала на копрограмму
- Биохимический анализ крови (печеночные пробы, холестерин, щелочная фосфатаза)
- ЭКГ
- Рентгенография органов грудной клетки в 2-х проекциях
- Рентгенография пищевода, желудка с бариевой смесью
- УЗИ гепатобилиарной системы
- Суточное мониторирование рН в нижней части пищевода и желудка
- ЭГДС
- Неинвазивные тесты для определения Helicobacter pylori(дыхательный)
Лечение гастрита
Основное лечение при хроническом гастрите состоит из соблюдения здорового образа жизни и правильного рационального питания.
Ведение здорового образа жизни и правильное рациональное питание заключается в:
- Отказе от употребления алкогольных, сильногазированных напитков
- Снижении массы тела при ожирении
- Отказе от курения
- Исключении приема пищи в больших количествах и в поздние часы
Если такие методы немедикаментозного лечение не приносят облегчение, применяются лекарственные препараты.
Рекомендуется начинать лечение уже при первых признаках воспаления в желудке.
Применятся следующие препараты:
- Прокенетики (способствуют ускорению продвижения пищевого комка от пищевода в желудок, в дальнейшем в двенадцатиперстную кишку, повышение тонуса нижнего пищеводного сфинктера) — Домперидон (Мотилак, Мотилиум), Итоприд ( Ганатон)
- Антисекреторные препараты (способствуют подавлению секреции соляной кислоты) — ингибиторы протонной помпы (Омепразол, Пантопразол, Эзомепразол, Рабепразол)
- Антациды (Фосфолюгель, Альмагель, Гевискон)
- Отрыжка воздухом, кислым или горьким привкусом
При обнаруженной контаминации слизистой оболочки желудка H.
Схема лечения подбирается индивидуально в соответствии состояния пациента и сопутствующих заболеваний.
Существует несколько стандартных схем лечения:
- Антибиотики (пенициллиного ряда: амоксицилин, макролиды- кларитромицин).
- Ингибиторы протонной помпы (омепразол, рабепразол, эзомепразол, пантопразол)
- Препараты висмута (новобисмол, де-нол)
Дуоденит, симптомы, диагностика и лечение | Альфа
Дуоденит: симптомы, лечение, диета

Причины болезни
Первичный дуоденит возникает на фоне плохого питания и вредных привычек. Кислые, острые, жареные продукты, алкоголь стимулируют выделение гиперацидного желудочного сока, который попадает с пищей в кишку и повреждает ее стенку.
Первичный дуоденит встречается редко. Чаще диагностируют вторичную форму болезни, когда признаки воспаления двенадцатиперстной кишки появляются по следующим причинам:
- Инфицирование Хеликобактер пилори.
- Хронический гастрит и другие заболевания ЖКТ.
- Нарушение кровоснабжения 12-перстной кишки, например, после операции.
- Расстройства пищеварения.
- Спаечные процессы в кишечнике.
- Компрессионная непроходимость кишки.
Различают также специфические формы дуоденита, когда причиной воспаления двенадцатиперстной кишки является болезнь Крона, туберкулез, иммунодефицит, болезнь Уиппла и другие патологии.
Симптомы дуоденита
Признаки болезни неспецифические. При локализации патологических очагов в верхних отделах симптомы воспаления двенадцатиперстной кишки часто путают с язвой желудка. Поражение нижних отделов имеет признаки холецистита или панкреатита.
Существует классификация симптомов воспаления двенадцатиперстной кишки по тому, где болит и какими проявлениями сопровождается:
- Язвенноподобный дуоденит. Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога.
- Гастритоподобный дуоденит. Желудок начинает болеть через 15-20 минут после еды. Признаки дуоденита: метеоризм, ослабление стула, урчание в животе, тошнота, снижение аппетита.
-
Панкреатоподобный и холецистоподобный дуоденит. Боль острая, возникает в подреберье по типу желчной колики. Наблюдаются расстройства стула и пищеварения.

- Нейровегетативный дуоденит. Пациент заболевает на фоне хронических стрессов, следствием которых становятся нарушения гормонального баланса, различные вегетативные расстройства внутренних органов и систем.
- Дуоденит смешанной формы. Присутствуют клинические признаки заболеваний нескольких типов.
- Бессимптомный дуоденит. Заболевание диагностируют у взрослых и пожилых людей во время обследования по другим жалобам.
Хронический дуоденит в периоды обострения проявляется ночными болями. Пациенты также жалуются на слабость, нервозность, головные боли, тахикардию, одышку. Симптоматика связана с тем, что при воспалении двенадцатиперстной кишки нарушается ее гормональная функция.
Диагностика дуоденита
Основным методом диагностики является гастроскопия. На основании эндоскопической картины врач может уверенно говорить о развитии дуоденита и определять его форму.
В рамках доказательной медицины для постановки диагноза воспаления требуется взять гистологию.
Для уточнения диагноза назначают:
- Рентген желудка и двенадцатиперстной кишки с контрастом.
- рН-метрию пищеварительного сока.
- Анализ крови общий и биохимический.
- Дуоденальное зондирование, в ходе которого берут пробы желудочного сока.
- Копрограмму.
- Биопсию при подозрении на озлокачествление дефектов слизистой.
Лечение дуоденита
Лечение воспаления двенадцатиперстной кишки подбирается индивидуально с учетом клинической формы заболевания.
Дуоденит инфекционной природы требует приема антибиотиков – препарат подбирают индивидуально для снятия воспалительного процесса. Врач также назначает лекарства для снижения выработки желудочного сока и обволакивающие препараты для защиты слизистой. Восстановить пищеварение помогают ферменты.
Лечение дуоденита с энтеритом основано на строгой диете. Больному рекомендуют исключить из рациона злаки, молоко, другую еду, которая плохо переваривается. Для поддержания работы ЖКТ врач назначает пробиотики. Сбалансированное питание при дуодените должно стать привычным – это единственная эффективная мера профилактики обострений. Рекомендуется исключить из рациона пряности, свежую выпечку, соленые, острые, жареные блюда, алкоголь. Мясо, овощи и рыбу лучше готовить на пару или отваривать.
Больному рекомендуют исключить из рациона злаки, молоко, другую еду, которая плохо переваривается. Для поддержания работы ЖКТ врач назначает пробиотики. Сбалансированное питание при дуодените должно стать привычным – это единственная эффективная мера профилактики обострений. Рекомендуется исключить из рациона пряности, свежую выпечку, соленые, острые, жареные блюда, алкоголь. Мясо, овощи и рыбу лучше готовить на пару или отваривать.
Воспаление на фоне дуоденостаза требует выяснения причины непроходимости кишки. Больному назначают диету, рекомендуют питаться малыми порциями. В зависимости от конкретной клинической картины врач может назначить лекарства, усиливающие перистальтику кишечника, связывающие желчь. Хороший результат дает зондирование двенадцатиперстной кишки с промыванием.
В сложных случаях показано хирургическое лечение. В ходе операции врач устраняет спайки, механические преграды, восстанавливается проходимость кишки. Постепенно симптомы дуоденита ослабевают и проходят. Лечение проводится в стационарных условиях. После операции больному предписано постоянное соблюдение диеты.
Лечение проводится в стационарных условиях. После операции больному предписано постоянное соблюдение диеты.
Для профилактики дуоденита, помимо диеты, пациентам рекомендуют отказаться от вредных привычек, соблюдать режим дня, избегать стрессов. Любые заболевания органов пищеварения и паразитарные инвазии необходимо своевременно лечить.
Диагностика и лечение дуоденита в Нижнем Новгороде
Записаться на прием к врачу-гастроэнтерологу можно на сайте клиники «Альфа-Центр Здоровья». Консультации проводятся в удобное для пациента время. В нашей клинике вы сможете сдать необходимые анализы, пройти комплексное обследование, получить квалифицированное лечение. Позвоните нам, чтобы выбрать время приема.
хронический у взрослых, признаки гастродуоденита, повышенная кислотность желудка
При первых симптомах гастрита следует обратиться к гастроэнтерологу Воспаление слизистой желудка встречается у 80 процентов населения. Если поставлен диагноз гастрит, симптомы, лечение нужно знать и проводить своевременно. Воспаленный орган плохо перерабатывает пищу, в результате чего нарушается поступление необходимых витаминов. Хроническая патология может привести к язве желудка и спровоцировать рак.
Если поставлен диагноз гастрит, симптомы, лечение нужно знать и проводить своевременно. Воспаленный орган плохо перерабатывает пищу, в результате чего нарушается поступление необходимых витаминов. Хроническая патология может привести к язве желудка и спровоцировать рак.
Симптомы гастрита: острая и хроническая формы
Гастрит развивается по разнообразным причинам и имеет различную симптоматику. Страдать от заболевания могут как женщины, так и мужчины. В медицине принято разделять заболевание на 2 группы: острое и хроническое течение болезни.
Острое состояние развивается бурно и имеет тяжелое течение с характерными симптомами:
- Интоксикация организма;
- Нарушение пищеварения;
- Тошнота и рвота;
- Боли в желудке;
- Высокая температура.
Хронический гастрит протекает длительно, при этом происходят патологические изменения в слизистых желудка. Поврежденная слизистая заменяется атрофированными клетками, что может вызвать гастроуоденит, язвы и онкологию желудка.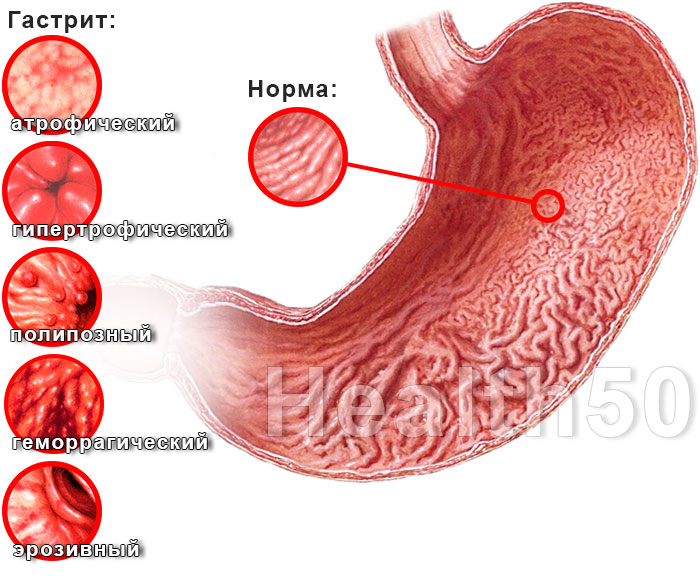
Хронические формы разделяют по типу патогенеза, но все имеют общие признаки:
- Жжение в горле;
- Бурчание в животе;
- Отрыгивание воздухом;
- Диспепсия;
- Общая усталость;
- Головные боли;
- Жжение и неприятный вкус во рту.
При гастрите человек ощущает слабость и боль в области живота
При возникновении любой симптоматики нужно пройти диагностику и адекватное лечение.
Лечение гастрита: устранение причин патологии
Перед лечением заболевания доктор проводит осмотр пациента, пытается узнать о симптомах и назначает дополнительные исследования, которые помогут составить полную картину и характер протекания болезни. Проводят биохимический анализ крови, эндоскопическое обследование, дыхательную диагностику. Важным моментом является правильно определить кислотность желудка. Лечение направлено на устранение факторов, вызывающих патологию.
Причин может быть много:
- Бактерия Helicobacted pylori, которая поражает слизистую желудка;
- Спиртосодержащие, кислотные и щелочные напитки;
- Лекарственные и противовоспалительные медикаменты при длительном их употреблении;
- Проглатывание химических веществ.

Диета и отказ от вредных привычек является главным условием. Лечение гастрита включает в себя медикаментозную терапию, диету и меры профилактики при рецидивах.
Хелекобактерию уничтожают антибиотиками, дозировку которых назначает врач. При у пациента повышенная кислотность, рекомендуют пить препараты, угнетающие ферменты и запускающие синтез соляной кислоты.
Пациентам назначают препараты висмута, который широко применяется для устранения изжоги и воспаления. Лекарство активизирует защитную функцию слизистой желудка и защищает от воздействия солей.
Виды гастрита: симптомы и лечение у взрослых
Острый гастрит у взрослых может затрагивать всю слизистую желудка или только ее часть.
По специфическим показателям патология подразделяется на несколько видов:
- Банальный гастрит, развивается в большинстве случаев. Обострение сопровождается отеком слизистой ЖКТ и появлением эрозийного поражения.
 При аллергическом варианте к общим симптомам добавятся кожные высыпания.
При аллергическом варианте к общим симптомам добавятся кожные высыпания. - Дифтерический гастрит является последствием инфекционного заболевания;
- Некротическая патология связана с попаданием в желудок веществ химического происхождения, вызывает омертвление некоторых участков органа.
- Гнойный гастрит вызывается травмами, язвой желудка. Его особенностью являются сильные боли в районе солнечного сплетения, повышение температуры тела. Такое состояния требует немедленного лечения, в противном случае заболевание может перейти в перитонит.
Обострение проявляется уже пару часов после воздействия негативного фактора. Первые симптомы заболевания начинаются с расстройства пищеварения.
Признаки диспепсии:
- Отрыжка с неприятным запахом;
- Тошнота и рвотный рефлекс;
- Неспецифичный привкус во рту.
Далее происходит урчание и вздутие живота, открывается диарея, наступает слабость и обезвоживание организма. Острое воспаление требует срочной медицинской помощи. В условиях стационара проводится очищение желудка. Болевые ощущения снимают антацидами и спазмолитиками, при инфекционных формах назначают антибиотики. Водный и солевой баланс корректируется физрастворами и препаратами калия. После выписки из стационара пациенту необходимо раз в год посещать поликлинику, контролируя состояние желудка.
Острое воспаление требует срочной медицинской помощи. В условиях стационара проводится очищение желудка. Болевые ощущения снимают антацидами и спазмолитиками, при инфекционных формах назначают антибиотики. Водный и солевой баланс корректируется физрастворами и препаратами калия. После выписки из стационара пациенту необходимо раз в год посещать поликлинику, контролируя состояние желудка.
Хронический гастрит: причины болезни
Длительное воспаление желудка провоцирует развитие хронического гастрита. В результате происходит дегенерация тканей, и они замещаются патогенными клетками. В начале заболевания симптомы слабо выражены, на поздних стадиях их проявление усиливается.
При хроническом гастрите следует соблюдать диету
Хронические воспаления делят на типы:
- Аутоиммунный или тип А. Воспаление дня желудка.
- Тип В – бактериальной, связан с размножением бактерий.
- Тип С – химический гастрит, развивается из-за заброса желчи из лизолецитина в желудок.

Есть специфические гастриты хронической формы: радиационный, аллергический, гранулематозный.
Почему возникает гастрит: причины заболевания:
- Неправильное питание, редкие перекусы, голодание и большой прием жареной и жирной пищи;
- Употребление спиртосодержащих напитков;
- Слабая жевательная функция, связанная со стоматологическими проблемами;
- Длительный прием лекарственных препаратов;
- Работа, связанная с вредным производством;
- Нарушение работы эндокринной системы;
- Воспаления верхних дыхательных путей и полости рта;
- Снижение иммунитета.
Длительное хроническое состояние может привести к язве, анорексии, опухоли лимфоидной ткани.
Признаки гастрита: общие симптомы
Симптомы заболевания могут меняться в зависимости от протекания и формы болезни. На начальном этапе кислотность секреции желез может незначительно снижаться или повышаться. С развитием заболевания она начинает уменьшаться.
С развитием заболевания она начинает уменьшаться.
Описание признаков хронического гастрита:
- Чувство тяжести;
- Боли в области эпигастрии;
- Частая отрыжка и жжение желудка;
- Язык покрывается белым или желтым налетом;
- Отсутствует аппетит и происходит снижение веса, тошнит после еды;
- Часто бывает запор или понос;
- Возникают головокружения и слабость организма;
- Нарушается сердечная работа.
При прогрессировании заболевания возникает общее ослабление организма, появляются неврологические отклонения. Диагностировать болезнь самостоятельно сложно, так как признаки часто совпадают с другими заболеваниями желудочно-кишечного тракта.
Гастродуоденит: симптомы и лечение у взрослых
Гастродуоденит – это сочетание воспалений слизистых и желудка и 12 перстной кишки, которая находится под ним. Заболевание может развиться на фоне хронического гастрита типа А и В. Первые симптомы патологии стерты и поэтому заболевание постепенно приобретает хронический характер. Основным фактором, провоцирующим болезнь, считается Хелекобактерия, которая повреждает слизистую ЖКТ.
Первые симптомы патологии стерты и поэтому заболевание постепенно приобретает хронический характер. Основным фактором, провоцирующим болезнь, считается Хелекобактерия, которая повреждает слизистую ЖКТ.
В зависимости от воспаления гастродуоденит подразделяется на следующие виды:
- Поверхностный, воспалительный процесс утолщает стенки слизистой;
- Гипертрофический, к утолщению добавляются мелкие кровоизлияния;
- Смешанный, сочетает в себе первые 2 вида;
- Эрозивный, поверхность выглядит испещренной мелкой эрозией с белым налетом;
- Атрофический, с уменьшением желудочных желез.
При проведении диагностики различают легкую, среднюю и тяжелую стадии. Острая форма заболевания сопровождается резкими болями в верхней области живота. Появляются неприятные ощущения из-за возникновения дискинезии, когда происходит выброс желчи из 12 перстной кишки в желудок. Гастралгия сопровождается тошнотой, рвотой, отрыжкой с неприятным запахом.
Гастродуоденит лечится комплексно: медикаментами, диетой и физиотерапией. Пациент принимает пищу 5-6 раз в день небольшими порциями.
Из лекарственных препаратов назначают блокаторы кислотности, антацидные препараты и спазмолитики, для снятия болевого синдрома и устранения воспалительного процесса. Во время обострения необходим психологический покой.
Препараты при хроническом течении гастродуоденита:
- Антибиотики;
- Ингибиторы протонного насоса;
- Препараты висмута;
- Таблетки, нормализующие кислотность
В период ремиссии пациентам назначают курс физиотерапии для исключения рецидивов.
Повышенная кислотность желудка: симптомы и лечение
Желудочный сок является неотъемлемой частью пищеварения. При нормальной кислотности происходит защита органа от патогенной микрофлоры и хорошее пищеварение. В результате негативных факторов кислотность желудка может уменьшиться или повыситься. Оба состояния ведут к развитию ряда заболеваний. Кислотность определяется на голодный желудок. Нормальная цифра составляет 1,5-2,0 рН. Высокая выработка соляной кислоты ведет к агрессивной реакции при переваривании пищи и повреждению оболочки желудка человека.
Оба состояния ведут к развитию ряда заболеваний. Кислотность определяется на голодный желудок. Нормальная цифра составляет 1,5-2,0 рН. Высокая выработка соляной кислоты ведет к агрессивной реакции при переваривании пищи и повреждению оболочки желудка человека.
Повышенную кислотность желудка можно устранить с помощью различных медикаментов
Распознать заболевания можно по характерным симптомам:
- Тупые ощущения под ложечкой после приема пищи;
- Жжение, подходящее к горлу;
- Отрыжка с кислым содержимым;
- Белый налет на языке.
Постоянное состояние может вызвать, гастрит, колит, воспаление кишечника, а при отсутствии лечения, перейти в хронические формы заболеваний. Избавиться от симптомов повышенной кислотности можно препаратами: Смекта, Маалокс, Гастал. Профилактика заключается в устранении причины заболевания и соблюдения диеты.
Главные симптомы гастрита желудка у взрослых: пониженная кислотность
Пониженная кислотность так же негативно влияет на стенки желудка и ЖКТ. Антацидный гастрит или нулевая кислотность, развивается на фоне снижения секреторной функции слизистой желудка. Низкая кислотность вызывает проблемы с пищеварением и усвоением необходимых элементов. Пища плохо переваривается, вызывая процессы брожения.
Антацидный гастрит или нулевая кислотность, развивается на фоне снижения секреторной функции слизистой желудка. Низкая кислотность вызывает проблемы с пищеварением и усвоением необходимых элементов. Пища плохо переваривается, вызывая процессы брожения.
Патогенез и характерные синдромы:
- Вздутие живота;
- Метеоризм;
- Боли после приема пищи;
- Запор и проблемы с дефекацией.
Пониженная секреция вызывает плохую моторику кишечника. Антацидный гастрит опасен для здоровья человека, так как провоцирует формирование опухолей. Иногда больной не может понять картинки появления болезни из-за латентного ее течения. Отличается низкая кислотность специфическим запахом и металлическим привкусом во рту. Появляется слизь в ротовой полости и вязкость слюны, в ходе перестройки ее состава. Анацидный с признаками эрозивного лечится медикаментозно.
При появлении первых признаков необходимо получить консультацию специалиста и начать лечить заболевания, чтобы избежать дальнейших проблем.
Основным методом терапии становится прием препаратов, влияющих на выработку соляной кислоты. Назначают пить Мезим, Фестал. Если часто возникает приступ тошноты, прописывают Церукал и спазмолитики.
Что такое гастрит: симптомы и лечение (видео)
Делать какие-либо попытки самостоятельного лечения врачи не рекомендуют. Во время лечения необходимо соблюдать прием медикаментов, придерживаться рекомендуемой диеты и вести здоровый образ жизни.
Добавить комментарий
Гастрит и язвенная болезнь желудка и двенадцатиперстной кишки | Публикации
Гастрит и язвенная болезнь желудка и двенадцатиперстной кишки — это заболевания желудочно-кишечного тракта, характеризующиеся обострениями в осенне-весенний период.
Гастрит — это довольно распространенное заболевание, которое характеризуется воспалением слизистой оболочки желудка. Чаще всего причиной гастрита является бактерия Helicobacter pylori, однако способствовать развитию гастрита может неправильное питание, постоянный стресс, курение, алкоголизм.
Чаще всего причиной гастрита является бактерия Helicobacter pylori, однако способствовать развитию гастрита может неправильное питание, постоянный стресс, курение, алкоголизм.
Очень часто причиной гастрита служит неправильный режим питания, поспешная еда и плохо разжеванная пища или еда «в сухомятку» травмируют слизистую оболочку механически. Употребление в пищу слишком горячей или слишком холодной пищи вызывает гастрит за счет термического повреждения слизистой желудка. Употребление в пищу острой и соленой пищи раздражает слизистую желудка, аналогично действию едких химических веществ.
С точки зрения течения болезни гастрит может быть острым и хроническим.
Острый гастрит чаще всего развивается в считанные часы или дни и является следствием массивного заражения Helicobacter pylori, или другими бактериями (пищевая токсикоинфекция), а также приема химических веществ обладающих повреждающим действием на слизистую оболочку желудка (кислоты, щелочи, спирты). Такие агрессивные вещества, в конечном итоге, могут привести даже к язве и прободению желудка.
Такие агрессивные вещества, в конечном итоге, могут привести даже к язве и прободению желудка.
Хронический гастрит развивается как следствие острого гастрита или как самостоятельное заболевание. Хронический гастрит длительное время может протекать бессимптомно. При хроническом гастрите слизистая оболочка желудка поражается значительно глубже и обширнее, чем при остром гастрите. В развитии болезни, как правило, отмечаются периоды обострения и ремиссии. В периоды обострения хронического гастрита могут появляться кратковременные приступы боли, дискомфорт, чувство тяжести, тошнота после еды, изжога, которая говорит о нарушении функции естественных «клапанов» желудка и забросе кислого содержимого желудка в пищевод. Также могут появиться признаки нарушения переваривания пищи в кишечнике: эпизоды запора или поноса, вздутие живота (метеоризм).
Инфекция Helicobacter pylori, паразитирующая в желудке, нарушает процессы обновления слизистой оболочки; таким образом, когда погибают старые клетки, новые не могут образовываться. Это приводит к постепенной деградации слизистой оболочки желудка с потерей функции желез, продуцирующих желудочный сок.
Это приводит к постепенной деградации слизистой оболочки желудка с потерей функции желез, продуцирующих желудочный сок.
Часто, описанные выше нарушения процесса пищеварения, ведут к потере веса, выраженной слабости, сонливости, раздражительности человека.
Как уже было сказано, хронический гастрит протекает с периодическими обострениями и ремиссиями. Во время ремиссии симптомы болезни практически исчезают, однако вновь появляются в период обострения болезни. Обострение хронического гастрита может носить сезонный характер (например, весной и осенью), а также может провоцироваться нарушением режима питания, курением, алкоголем, употреблением некоторых лекарств.
Рано или поздно, гастрит дает начало опасным осложнениям: язвенная болезнь желудка и двенадцатиперстной кишки, рак желудка.
Диагноз основывается на данных анамнеза, клинической картины, результатах осмотра, лабораторного и инструментального исследований.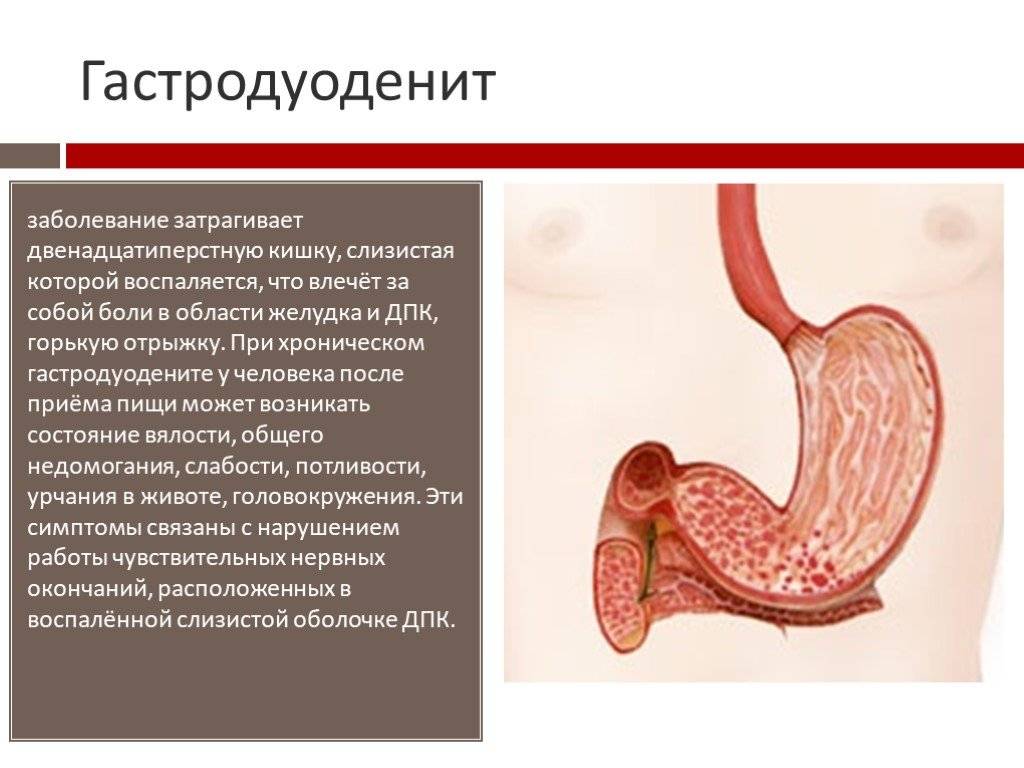
В настоящее время основным методом диагностики гастрита является фиброгастродуоденоэндоскопия (ФГДС) – осмотр слизистой желудка посредством зонда.
Лечение гастрита направлено на устранение факторов, провоцирующих развитие или обострение болезни (инфекция, неправильное питание), стимуляцию восстановительных процессов в слизистой оболочке желудка и профилактике новых эпизодов болезни (обострений). Схема лечения гастрита зависит от формы болезни. В целом лечение гастрита включает следующие компоненты: диета, медикаментозное лечение, меры профилактики обострений.
Питание при гастрите зависит от формы и течения болезни. При остром гастрите и обострении хронического показана строгая диета, в фазе ремиссии хронического гастрита рацион питания можно расширить.
Что можно есть при гастрите?
Нежирные сорта мяса в вареном виде: курятина, крольчатина. Мясо рекомендуется несколько раз пропустить через мясорубку или тщательно и не спеша разжевывать.
Нежирные сорта рыбы: треска, хек, горбуша.
Овощные пюре, протертые овощи: картофель, морковь, свекла, молодой горошек, фруктовые пюре, кисель, компоты, каши, хорошо разваривающиеся в воде (манная, овсяная, рисовая), молоко, свежий нежирный творог. Прием пищи осуществляют малыми порциями через определенные промежутки времени (5-6 раз в день).
Лечебное питание соблюдают еще 2-3 месяца после обострения. Больной должен находиться в спокойной обстановке, с условиями для хорошего отдыха и сна. Рекомендуется прием витаминно-минеральных препаратов.
ЯЗВЕННАЯ БОЛЕЗНЬ — хроническое рецидивирующее заболевание, основным признаком которого является образование дефекта (язвы) в стенке желудка или двенадцатиперстной кишки.
Язвы двенадцатиперстной кишки встречаются значительно чаще, чем язвы желудка. Люди молодого возраста и особенно мужчины наиболее подвержены язвенной болезни. Как правило, их работа которых связана с нервно-психическим напряжением в сочетании с нерегулярным питанием.
Не стоит забывать о наследственных факторах.
Спровоцировать развитие язвенной болезни может длительный прием лекарственных препаратов, неблагоприятно воздействующих на слизистую оболочку желудка и двенадцатиперстной кишки.
Ведущим симптомом язвенной болезни являются боли, нередко иррадиирующие в левую половину грудной клетки, грудной или поясничный отдел позвоночника. Боли обычно четко связаны с приемом пищи. Так, при язвах тела желудка они появляются, как правило, через 30 — 60 мин после еды, а также натощак.
Язвенная болезнь обычно протекает с чередованием обострений и ремиссий. Обострения нередко носят сезонный характер, возникая преимущественно весной и осенью; продолжительность их от 3 — 4 до 6 — 8 недель и более. Ремиссии могут длиться от нескольких месяцев до нескольких лет.
Диагноз основывается на данных анамнеза, клинической картины, результатах осмотра, лабораторного и инструментального исследований.
Ведущую роль в диагностике язвенной болезни и ее осложнений играет эндоскопическое исследование. Оно позволяет подтвердить или отвергнуть диагноз, точно определить локализацию, форму, глубину и размеры язвенного дефекта.
Больным с неосложненным течением язвенной болезни в большинстве случаев проводится консервативная терапия. Питание должно быть дробным (5 — 6 раз в сутки), пища — механически и химически щадящей. Из рациона питания традиционно исключают жареные блюда, сырые овощи и фрукты, содержащие грубую растительную клетчатку (капусту, груши, персики и др.), маринады, соления, копчености, крепкие бульоны, специи, газированные напитки, кофе, какао.
Пища должна содержать достаточное количество белка и витаминов. Наиболее предпочтительны молоко и молочные продукты, по утрам яйцо всмятку и овсяная или манная каша. Мясо и рыбу употребляют в виде блюд, приготовленных на пару.
Специалисты семейной поликлиники «АЛЬТЕРНАТИВА ПЛЮС» помогут Вам в лечении заболеваний желудочно-кишечного тракта, предупредят сезонные обострения.
Для решения этих задач в поликлинике есть штат высококвалифицированных гастроэнтерологов, в том числе, детского гастроэнтеролога, терапевтов.
Поликлиника оснащена современным оборудованием, располагает широким спектром лабораторных исследований, что позволяет правильно поставить диагноз и составить грамотный план лечения индивидуальный, для каждого, пациента.
Желаем вам крепкого здоровья!
Гастрит — симптомы лечение диета — все о болезни / НВ
23 сентября 2019, 03:09
Цей матеріал також доступний українською С приходом осени обостряется множество хронических заболеваний, среди которых и гастрит.
Осенью световой день становится короче, организм перестраивается на новый режим дня и питания, иммунитет снижается. Гастрит может возникнуть очень внезапно и не все могут его распознать.
Считается, что больше половины населения мира болеют гастритом и с возрастом частота заболеваемости только увеличивается.
Что такое гастрит? Гастрит — это воспаление слизистой оболочки желудка. Гастрит, как и цистит, бывает острым и хроническим.
Острый гастрит развивается из-за попадания в желудок химических веществ, некоторых лекарств, а также некачественной еды. Также острый гастрит может возникнуть на фоне других болезней — при острых инфекциях и нарушениях обмена веществ. Если острый гастрит неправильно лечить, он может перейти в хронический.
Хронический гастрит можно разделить на три основные группы: гастрит аутоиммунный, гастрит бактериальный (встречается в 90% хронического гастрита) и рефлюкс-гастрит.
Гастрит хронический может развиться на фоне многих факторов: неправильное питание, зараженность желудка бактериями Helicobacter pylori, курение и употребление алкоголя, длительный прием медикаментов, хронический стресс, а также недостаток витаминов, генетическая предрасположенность и нарушения обмена веществ.
Гастрит: симптомы
- тяжесть в желудке
- тошнота
- неприятный привкус во рту
- изжога
- слабость
- боль и жжение во рту
- потеря аппетита
Гастрит: лечение
Лечение хронического гастрита проводится амбулаторно, основная задача — успокоить раздраженную стенку желудка. Для лечения заболевания применяются антисекреторные лекарственные вещества, лекарства для подавления секреции соляной кислоты в желудке, а также различные витамины. Также врач обязательно назначает больному щадящую диету.
Для лечения заболевания применяются антисекреторные лекарственные вещества, лекарства для подавления секреции соляной кислоты в желудке, а также различные витамины. Также врач обязательно назначает больному щадящую диету.
Диета при гастрите
При обострении гастрита больным назначается специальная диета — никакого шоколада, кофе, алкоголя, специй, консервов, газировки, также запрещена жирная, жареная и копченая еда, сырой лук и чеснок.
Кроме того, рекомендуется придерживаться дробного питания до 6 раз в сутки, пища всегда должна быть только теплой. При гастрите рекомендуется употреблять овощные бульоны, каши, овощи и фрукты.
Диагноз «гастрит» может поставить только врач после изучения результатов анализов больного. При появлении любых симптомов заболевания, обратитесь к врачу за квалифицированной помощью. Самолечение может привести к значительному усугублению болезни!
Неприятный запах изо рта из-за нарушения работы желудка
Неприятный запах изо рта могут вызывать несколько причин, но известно ли вам, что одной из причин может служить нарушение работы желудка? Неприятный запах изо рта приблизительно у половины населения обусловлен действием иных факторов, нежели потребляемая пища, напитки или курение. Из числа таких людей лишь приблизительно у 10 процентов причиной заключается в наличии других заболеваний, таких как диабет, заболевания печени и почек. Людей, страдающих от неприятного запаха изо рта вследствие нарушения работы желудка, еще меньше. Однако, очевидно, это не облегчает их положения.
Из числа таких людей лишь приблизительно у 10 процентов причиной заключается в наличии других заболеваний, таких как диабет, заболевания печени и почек. Людей, страдающих от неприятного запаха изо рта вследствие нарушения работы желудка, еще меньше. Однако, очевидно, это не облегчает их положения.
Ниже описано, каким образом состояние здоровья желудка может вызывать неприятный запах изо рта, а также изложены меры по устранению таких последствий.
Язвы
В некоторых случаях причиной неприятного запаха изо рта могут быть язвы, образующиеся под действием бактерий. Исследователи в статье, опубликованной на интернет-сайте ScienceDaily, подтверждают, что бактерии, которые являются наиболее распространенным возбудителем язвенной болезни желудка и известны под именем Helicobacter pylori (H. pylori), способны вызывать и неприятный запах изо рта. К счастью, антибиотики представляют собой эффективный метод борьбы с такими бактериями.
Имеется в целом противоречивая информация о том, что язвы сами по себе вызывают неприятный запах изо рта, хотя отдельно взятые бактерии H. pylori не испускают неприятного запаха. Однако упомянутое выше исследование показало, что у пациентов, зараженных бактерией H. pylori, также обнаруживались бактерии Prevotella intermedia – один из основных возбудителей заболеваний пародонта. Если вы одновременно страдаете неприятным запахом изо рта и язвой желудка, пройдите обследование, чтобы проверить их возможную связь.
pylori не испускают неприятного запаха. Однако упомянутое выше исследование показало, что у пациентов, зараженных бактерией H. pylori, также обнаруживались бактерии Prevotella intermedia – один из основных возбудителей заболеваний пародонта. Если вы одновременно страдаете неприятным запахом изо рта и язвой желудка, пройдите обследование, чтобы проверить их возможную связь.
Рефлюкс
Другой причиной неприятного запаха изо рта, связанной с нарушением работы желудка, может служить гастроэзофагеальная рефлюксная болезнь или ГЭРБ. Такое состояние сопровождается забросом желудочного сока в пищевод, вызывая чувство жжения в грудной клетке или горле. Согласно данным некоммерческой организации «Немурз» (Nemours) одним из симптомов ГЭРБ является неприятный запах изо рта. Кроме того, при ГЭРБ кислота попадает из желудка в ротовую полость и ослабляет здоровье зубов, в частности может способствовать эрозии эмали зубов. Поражение структуры горла и ротовой полости также может способствовать размножению в ротовой полости определенных видов бактерий.
У пациентов с ГЭРБ будут наблюдаться и другие симптомы, и им следует проходить лечение вне зависимости от поражений полости рта. Пациенты с подозрением на ГЭРБ должны пройти осмотр и обследование на рефлюкс. При правильном лечении с неприятным запахом изо рта обычно удается распрощаться.
Действительно ли запах столь неприятен?
У многих людей, которые считают, что имеют неприятный запах изо рта, в действительности он отсутствует. Хотя вы можете пройти анализ на содержание серы, обычно стоматолог проводит оценку по пробе на запах. Если неприятный запах подтверждается, пройдите осмотр на наличие кариозных полостей и заболеваний десен – лечение таких заболеваний часто устраняет неприятный запах изо рта.
При отсутствии кариеса зубов и заболеваний пародонта неприятный запах изо рта может обусловливаться скоплением бактерий на поверхности языка. В таком случае полезно чистить язык, для этого можно использовать зубную щетку Colgate® 360 , оснащенную скребком для языка на обратной стороне щетины. Также можно начать применение ополаскивателя для полости рта, например Colgate® Total, который поможет быстро предотвращать размножение бактерий в течение дня.
Также можно начать применение ополаскивателя для полости рта, например Colgate® Total, который поможет быстро предотвращать размножение бактерий в течение дня.
Неприятный запах изо рта является третьей по распространенности – после кариеса и заболеваний десен – причиной обращения за стоматологической помощью. Если вы ощущаете неприятный запах изо рта, пройдите тщательный стоматологический осмотр. Если у вас имеются нарушения работы верхних отделов желудочно-кишечного тракта, например боль или изжога, также потребуется пройти медицинский осмотр. Не стоит вынуждать себя жить с неприятным запахом изо рта, вызванным такими нарушениями.
Дополнительную информацию о причинах неприятного запаха изо рта можно найти в Центре здоровья зубов и полости рта Colgate.
Информация об авторе: Джеймс Бёрк Файн – д-р стоматологии, помощник декана по постдокторским исследовательским программам, профессор клинической стоматологии и заведующий отделением магистерской подготовки в области пародонтологии в Стоматологическом колледже при Колумбийском университете, Нью-Йорк. Занимал должность исследователя и соисследователя в финансируемых исследовательских проектах. Является автором и соавтором множества статей, разделов и рефератов, посвященных заболеваниям пародонта, в том числе соавтором Клинического руководства по пародонтологии. Кроме того, д-р Файн участвовал в лекциях и семинарах в качестве приглашенного докладчика. Он ведет практику, ограниченную сферой пародонтологии, в г. Хобокене штата Нью-Джерси, а также на факультете клинической практики в Колумбийском университете.
Занимал должность исследователя и соисследователя в финансируемых исследовательских проектах. Является автором и соавтором множества статей, разделов и рефератов, посвященных заболеваниям пародонта, в том числе соавтором Клинического руководства по пародонтологии. Кроме того, д-р Файн участвовал в лекциях и семинарах в качестве приглашенного докладчика. Он ведет практику, ограниченную сферой пародонтологии, в г. Хобокене штата Нью-Джерси, а также на факультете клинической практики в Колумбийском университете.
Гастрит желудка и кишечника: симптомы, как лечить гастрит у взрослых
Что такое гастрит
Постоянный рост заболеваний пищеварительной системы — следствие развития цивилизации, связанное с возможностью производить еду в больших объемах. Обилие заведений быстрого питания, заманчиво сияющие витрины с готовыми продуктами в супермаркетах, избавляющие от необходимости тратить время на приготовление пищи дома, — всё это в отсутствии контроля может быстро обернуться серьезными проблемами со здоровьем.
Поэтому слово гастрит знакомо практически каждому жителю современного города. Это собирательный диагноз, обозначающий воспалительный процесс на слизистой оболочке желудка, который приводит к ее дистрофическим изменениям. Причины воспаления могут быть разными.
Воспаление слизистой желудка, например, вследствие неправильного питания, считается первичным гастритом. Вторичный гастрит развивается на фоне общей интоксикации организма или инфекционных заболеваний.
Следствие длительного патологического процесса на слизистой оболочке желудка — нарушение его основных функций:
- секреторной — воспаление нарушает механизм выработки желудочного сока, его ферменты не только расщепляют пищу, но и защищают слизистую от физических и химических повреждений;
- моторной — затрудняется работа гладкой мускулатуры, обеспечивающей продвижение переваренной пищи из желудка в двенадцатиперстную кишку;
- инкреторной — нарушается процесс выработки гормонов, регулирующих работу органов пищеварения.

Гастритом страдает больше половины населения планеты. Только в России за пятилетний период с 2013 по 2018 годы заболеваемость выросла на 7% — с 3,8 до 4,1 млн человек или 20806 случаев на 100 тыс. населения.
В настоящее время клинически доказано, что в большинстве наблюдений причина гастрита — инфицирование Helicobacter pylori. Эта бактерия колонизирует слизистую оболочку желудка. H.pylory инфицировано более 50% населения Земли, но у большинства зараженных бактерия никак не проявляется. Однако, у некоторых людей бактерия провоцирует развитие атрофического гастрита, рака желудка и двенадцатиперстной кишки.
Риск появления гастрита увеличивается с возрастом: большинство заболевших — люди старше 60 лет. Также в группу риска входят люди с повышенной или пониженной кислотностью желудка, к которой приводят:
- любовь к острой и жирной пище;
- большое количество цитрусовых в рационе;
- злоупотребление алкоголем, кокаиновая зависимость.

В группе риска также люди с ослабленным иммунитетом на фоне перенесенных инфекционных заболеваний и имеющие различные системные патологии внутренних органов.
Воспаление слизистой желудка может быть следствием приема некоторых антибиотиков, нестероидных противовоспалительных средств, глюкокортикоидов, определенных сердечных препаратов.
Виды гастрита
Классификации гастрита разрабатывались учеными разных стран. В клинической практике российских медицинских учреждений используют Хьюстоновскую классификацию, разработанную на основе клинических и морфологических критериев. В ней гастриты различаются по нескольким признакам:
- Характер течения заболевания. Основные виды гастрита — острый и хронический. Выделяются также особые разновидности патологии — аллергический гастрит, гранулематозный, гипертрофический и некоторые другие.
- Область воспаления. Патологический процесс может затрагивать слизистую оболочку одного из отделов желудка.
 При воспалении слизистой оболочки всего желудка ставится диагноз пангастрит.
При воспалении слизистой оболочки всего желудка ставится диагноз пангастрит. - Причины воспаления. По этому критерию различают 3 типа гастрита: аутоиммунный (А), вызванный бактерией H.pylory (В), и воспаление вследствие химико-токсического воздействия (С). Гастрит может быть вызван и совокупностью нескольких причин.
- Особенности процесса и характер изменений слизистой. Гастрит может проявляться эрозиями на слизистой, диффузными гнойными поражениями, участками атрофии тканей.
- Концентрация соляной кислоты в желудочном соке. Кислотность желудка при гастрите может оставаться в норме, повышаться или понижаться.
По другим распространенным классификациям гастриты разделяются по степени и активности воспаления, по фазам — обострения и ремиссии, по последующим осложнениям и т.д.
Рисунок 1. H.pylory в желудке при гастрите. Источник: verywellhealth.comГастрит (воспаление слизистой желудка)
Гастрит ограничен только слизистой оболочкой этого важного органа пищеварительной системы. Для понимания особенностей этого вида патологии нужно представлять строение желудка и его эпителия.
Для понимания особенностей этого вида патологии нужно представлять строение желудка и его эпителия.
Желудок — полый мышечный орган, внутренний слой которого защищает мышечную стенку от агрессивного воздействия вырабатываемой в процессе пищеварения соляной кислоты. В нормальном состоянии слизистая оболочка сохраняет свою целостность и способность к быстрой регенерации клеток, за счет чего она хорошо всасывает воду.
Клетки здоровой слизистой оболочки желудка обновляются очень быстро — за 4-5 дней. При длительном воздействии негативных факторов клетки эпителия теряют защитную функцию, и в слизистой начинаются патологические изменения. В результате этого процесса развивается гастрит.
В зависимости от длительности влияния негативных факторов и интенсивности воздействия различают две формы гастрита:
- Острый — возникает внезапно из-за сильной аллергической реакции, переедания, большого количества выпитого алкоголя и других причин. Проявляется сильными болями после приема пищи, изжогой, тошнотой.
 При своевременном правильном лечении проявления острого гастрита проходят в течение недели.
При своевременном правильном лечении проявления острого гастрита проходят в течение недели. - Хронический — возникает при отсутствии терапии острого гастрита или как самостоятельная патология. Симптомы воспаления выражены не так ярко, как при острой форме, или совсем отсутствуют. В отличие от острого гастрита хроническое заболевание характеризуется более обширным поражением слизистой желудка.
Гастрит в своем развитии проходит несколько стадий:
- покраснение и отек слизистой желудка как ответ на провоцирующие воспаление факторы;
- утолщение и хроническое воспаление слизистой и изменение эпителия желудка;
- истончение и атрофия слизистой с заменой клеток эпителия рубцовой тканью;
- появление на слизистой оболочке эрозий и язв.
Важно! Своевременное обращение к врачу-гастроэнтерологу при первых симптомах гастрита поможет определить причину воспаления и предотвратить дальнейшее развитие патологического процесса.
Дуоденит (воспаление слизистой двенадцатиперстной кишки)
Воспалительный процесс может развиваться и в других отделах пищеварительной системы. Дуоденит — поражение слизистой оболочки двенадцатиперстной кишки — органа, следующего сразу за желудком.
Функция двенадцатиперстной кишки — “обработка” пищи, попавшей в нее из желудка, входящими в состав сока поджелудочной железы ферментами и подготовка пищевого комка к всасыванию в кишечнике.
Воспалительный процесс ведет к дисфункции этого органа и развитию серьезных патологий.
Причина воспаления так же, как и при желудочном гастрите, в 90% наблюдений — Helicobacter pylori. К развитию заболевания может привести хронический гастрит и другие системные патологии Среди них: панкреатит, холецистит, злокачественные новообразования органов пищеварительной системы и другие. В подавляющем большинстве наблюдений дуоденит — вторичное заболевание, оно протекает в острой или хронической форме.
Дуоденит чаще развивается у детей, так как их эндокринная система еще не сформировалась окончательно. У взрослых в группу риска попадают люди, страдающие пищевой аллергией, злоупотребляющие алкоголем, работники вредных производств, а также люди, которые питаются несбалансированно.
У взрослых в группу риска попадают люди, страдающие пищевой аллергией, злоупотребляющие алкоголем, работники вредных производств, а также люди, которые питаются несбалансированно.
Причины возникновения
Источник: graphicube/DepositphotosНесмотря на то, что гастрит — самое распространенное заболевание пищеварительной системы, истинные причины его возникновения были установлены относительно недавно.
Переворот в гастроэнтерологии произошел в 2005 году, когда австралийские ученые получили Нобелевскую премию за открытие Helicobacter pylori и разработку принципиально новых подходов к диагностике и терапии гастрита.
Большинство патогенных бактерий погибает в желудке под действием соляной кислоты, но Helicobacter pylori выделяют уреазу — особый фермент, нейтрализующий действие кислоты. Бактерия попадает в организм контактно-бытовым путем и с зараженной водой и пищей. Добравшись по пищеварительному тракту до желудка, она начинает активно размножаться на слизистой оболочке. Колонии вредоносных микроорганизмов разрушают эпителий, вызывая воспаление.
Колонии вредоносных микроорганизмов разрушают эпителий, вызывая воспаление.
Хотя бактериальное поражение слизистой оболочки желудка или двенадцатиперстной кишки — основная причина возникновения и развития гастрита, но не единственная. Среди других факторов выделяют:
- Рефлюкс. При некоторых заболеваниях органов пищеварения содержимое кишечника забрасывается в желудок. Одновременно на его слизистую раздражающе действует желчь. Совокупность этих негативных моментов вызывает воспаление слизистой и ее последующее разрушение.
- Химическое и радиационное воздействие. Воспаление слизистой может быть спровоцировано попаданием в желудок солей тяжелых металлов, солей, щелочей и других агрессивных веществ. Повреждение слизистой может произойти при радиационном поражении в пределах 15 Гр.
- Неправильное питание. Пищевые привычки в значительной степени влияют и на кислотность желудка.Воспаление слизистой оболочки желудка может быть спровоцировано излишне горячей или холодной пищей, чрезмерно острыми приправами, плохо пережеванной, твёрдой пищей, злоупотреблением сладкими газированными напитками.

- Злоупотребление алкоголем и курение. Этиловый спирт — сильный раздражитель слизистой оболочки желудка. Систематическое употребление алкогольных напитков — один из главных факторов риска развития острого и хронического гастрита. Воспаление вызывает и никотин, так как обладает выраженным сосудосуживающим действием. Нарушение кровоснабжения слизистой приводит к возникновению очагов воспаления.
- Измененная реактивность из-за образования антител. Аутоиммунный гастрит часто возникает на фоне некоторых заболеваний, например, инсулинозависимого сахарного диабета.
У людей старшего возраста гастрит часто возникает при различных хронических заболеваниях: патологиях сердечно-сосудистой и нервной систем, злокачественных опухолях, сепсисе. Воспаление также может быть следствием возрастных фиброзно-жировых изменений слизистой оболочки желудка.
Симптомы
Симптомы гастрита разнообразны, их выраженность зависит от формы и характера течения заболевания. Для хронического течения характерна периодическая боль в желудке, изжога. Период обострения сменяется длительной и кратковременной ремиссией, когда человека не беспокоит дискомфорт в желудке, и он не спешит обращаться к врачу.
Для хронического течения характерна периодическая боль в желудке, изжога. Период обострения сменяется длительной и кратковременной ремиссией, когда человека не беспокоит дискомфорт в желудке, и он не спешит обращаться к врачу.
Первые признаки гастрита
Зачастую первые признаки воспаления слизистой оболочки желудка не вызывают у человека особых опасений, и он может списать их на некачественную пищу или общее переутомление.
Важно! Прием обезболивающих препаратов при приступах гастрита только на короткое время улучшит состояние. Длительное использование анальгетиков приведет к усилению воспаления и быстрому распространению патологического процесса.
На какие симптомы следует обратить внимание в первую очередь:
- Чувство тяжести в верхней части живота через 20-30 минут после любого приема пищи.
- Изжога — жжение под грудиной, поднимающееся к глотке. Изжога характерна для гастрита с повышенной кислотностью желудка.
- Тошнота сразу после еды или при большом перерыве между приемами пищи.
 Состояние может сопровождаться приступами рвоты с остатками еды.
Состояние может сопровождаться приступами рвоты с остатками еды. - Металлический привкус во рту, отрыжка с неприятным запахом.
- Белый налёт на языке.
- Ухудшение аппетита.
- Тянущая боль в области пупка, отдающая в спину. Это может быть сигналом о проблемах с поджелудочной железой.
В периоды обострений возможно повышение температуры до субфебрильных значений (37,2 — 37,5), общая слабость, озноб, головокружение.
Симптомы могут проявляться комплексно или по отдельности, но каждый из них — повод для обращения к врачу-гастроэнтерологу.
Важно! Широко известные средства от изжоги и боли в желудке, могут нанести непоправимый вред здоровью и дать противоположный результат.
Существуют и неспецифические признаки гастрита, которые также требуют внимательного отношения. К этим симптомам относятся: трещины в уголках губ, повышенная потливость, ломкость ногтей, секущиеся волосы, излишняя сухость кожи.
Более поздние признаки
Если игнорировать первые симптомы болезни и не лечить ее на начальной стадии, гастрит переходит в более тяжелые формы. Значительное поражение слизистой оболочки желудка сопровождается симптомами, требующими экстренной медицинской помощи:
- постоянная острая боль в желудке, жжение в верхней части живота, отдающая в другие органы;
- рвота с примесью гноя или крови — признак избыточного выделения кислоты и тяжелого изъязвления слизистой;
- стул черного цвета из-за желудочно-кишечного кровотечения;
- рвота, похожая по цвету на кофейную гущу — признак разрушения слизистой и кровотечения.
Потеря времени при обращении за экстренной помощью грозит серьезными осложнениями, вплоть до летального исхода.
Рисунок 2. Памятка — на что обратить внимание и заподозрить гастрит. Источник: macrovector/DepositphotosДиагностика заболевания
Врач может определить заболевание по ряду характерных симптомов. Чтобы выяснить причины патологии, необходимо комплексное лабораторное и инструментальное обследование, от этого зависит характер и состав дальнейшего лечения.
Чтобы выяснить причины патологии, необходимо комплексное лабораторное и инструментальное обследование, от этого зависит характер и состав дальнейшего лечения.
Основные виды исследований при гастрите:
- Эзофагогастродуоденоскопия — исследование состояния внутренней стенки желудка при помощи аппарата с зондом, оборудованным видеокамерой. Анализ помогает выявить участки пораженного эпителия и наличие язв и эрозий на слизистой.
- Рентген с контрастированием для выявления узлов и эрозий.
- Внутрижелудочная рН-метрия — определение кислотности желудка для назначения специфического лечения.
- Дыхательный тест на хеликобактер — современный и высокоинформативный метод определения наличия в организме Helicobacter pylori путем анализа концентрации углерода в выдыхаемом воздухе.
- Исследование желудочного сока для оценки секреторной функции желудка.
Обязательные лабораторные анализы — общий и биохимический анализ крови, анализ кала.
Лечение гастрита
Терапия должна проводиться системно с учетом особенностей и характера заболевания, причин воспаления, наличия сопутствующих патологий и данных комплексного обследования.
Схему лечения назначает только врач-гастроэнтеролог, любое самолечение категорически исключено.
Диета при гастрите
Строгое соблюдение назначенной врачом диеты — важная составляющая эффективного лечения гастрита. Диета назначается в зависимости от кислотности желудка.
При пониженной кислотности врач поможет разработать индивидуальный стиль питания. Продукты, входящие в рацион, должны умеренно стимулировать секреторную функцию желудка. Основные компоненты диеты:
- супы на обезжиренном мясном или рыбном бульоне;
- каши на воде;
- блюда из вареных и тушеных овощей, свежие овощи и фрукты;
- кисломолочные продукты.
При пониженной кислотности не рекомендуют употреблять соленые огурцы, квашеную капусту, маринованные продукты. Из рациона следует исключить белый хлеб и сдобную выпечку, консервы, копчености, блюда из любых бобовых, чеснок.
Из рациона следует исключить белый хлеб и сдобную выпечку, консервы, копчености, блюда из любых бобовых, чеснок.
Острые продукты и приправы не являются причиной гастрита, но раздражают слизистую желудка, усиливая воспаление.
При повышенной кислотности рацион предусматривает частое дробное питание. Исключается острая маринованная пища, жирное мясо и другие продукты, раздражающие слизистую. Составить диету в любом случае поможет врач-диетолог или врач-гастроэнтеролог.
Допускается только варка и тушение блюд, жареные продукты категорически запрещены.
Народные средства
Средства нетрадиционной медицины могут использоваться только как компонент комплексной терапии и приниматься после согласования с лечащим врачом. Рецепты народной медицины способны облегчить общее состояния и снизить выраженность симптомов, но ликвидировать причину патологии они не в состоянии.
Фитотерапия
Лекарственные травы также можно использовать в лечении гастрита только как вспомогательное средство и после обязательного одобрения лечащим врачом.
В народной медицине для снятия симптомов гастрита используются отвары и настои полыни, подорожника, душицы, корня солодки и других лекарственных растений.
Готовые сборы лекарственных трав лучше приобретать в аптеках после согласования с врачом.
Медикаментозное лечение
Выбор лекарственных средств обусловлен видом гастрита и причиной его возникновения. Основные компоненты комплексной медикаментозной терапии:
- Антибактериальные препараты в зависимости от возбудителя воспаления. При наличии Helicobacter pylori назначаются макролиды, тетрациклины и другие группы антибиотиков в сочетании с препаратами висмута. Выбор препаратов при обнаружении других возбудителей зависит от их резистентности к антибактериальным средствам.
- Для нормализации секреторной функции используются ингибиторы протонной помпы для снижения выработки соляной кислоты или препараты с пептином для усиления.
- Гастропротекторы назначаются для защиты слизистой желудка от факторов негативного воздействия и сохранения целостности эпителия.

Для облегчения состояния пациента назначаются сорбенты, по показаниям — гормональные препараты, седативные средства, спазмолитики и другие.
Гастрит у детей
В период обострения детям назначается постельный режим с воздержанием от любой еды хотя бы полдня. Показано частое питье небольшими порциями, промывание желудка или клизма.
Любое из проявлений гастрита у детей требует незамедлительной консультации с педиатром и строгого соблюдения его рекомендаций.
Антибиотики, абсорбенты и антирефлюксные средства назначаются после выявления причин воспаления с учетом общего состояния ребенка и индивидуальных особенностей его организма.
Осложнения гастрита
Источник: lacheev/DepositphotosПренебрежение врачебными рекомендациями и отсутствие своевременного лечения грозит серьезными осложнениями, среди которых:
- возникновение язвы желудка и двенадцатиперстной кишки;
- истончение слизистой оболочки желудка и ее атрофия;
- внутреннее кровотечение и анемия;
- злокачественные образования в органах пищеварительной системы.

Гастрит существенно снижает качество жизни, поэтому своевременная постановка диагноза и правильное лечение должно быть в приоритете при первых признаках болезни.
Образ жизни при гастрите
Рекомендации по коррекции образа жизни даются лечащим врачом, но соблюдение общих простых правил позволит значительно улучшить состояние и избежать обострений:
- Важно ограничить потребление алкоголя, лучше бросить курить. Бокал вина за ужином, конечно, не приведет к гастриту, но любые спиртные напитки в излишнем количестве — прямой путь к болезни.
- Отдайте предпочтение простым продуктам с минимальной обработкой. Продукты из переработанного мяса, вроде колбас и сосисок лучше исключить совсем.
- Пейте больше простой чистой воды. Это поможет нормализовать кислотность желудка в перерывах между приемами пищи.
- Выработайте здоровые пищевые привычки, во время еды лучше пообщаться с друзьями и близкими, а не смотреть телевизор или листать новости.

- Последний прием пищи должен быть не менее, чем за 4 часа до сна.
И еще одна важная рекомендация: не следует терпеть боль! При первых приступах обострения обращайтесь к врачу.
Прогноз выздоровления
При своевременном обращении к врачу на начальной стадии гастрита и строгом соблюдении назначений врача прогноз выздоровления благоприятный.
Профилактика
Предотвратить возникновение и развития гастрита, как и любого заболевания органов пищеварительной системы, поможет здоровый образ жизни и рациональное сбалансированное питание.
Отказ от алкоголя, курения, жирной и жаренной пищи, большого количества острых приправ и маринованных продуктов сохранит здоровье желудка и высокое качество жизни.
Заключение
Постоянные клинические исследования причин появления гастрита, совершенствование методов диагностики и появление новых лекарственных препаратов позволяют говорить о значительных успехах современной медицины в лечении гастрита. Но важную роль в успехе играет здоровый образ жизни, отказ от вредных привычек и доверие к лечащему врачу.
Но важную роль в успехе играет здоровый образ жизни, отказ от вредных привычек и доверие к лечащему врачу.
Источники
- Гастрит и язва. Эффективные схемы лечения и профилактики. — М.: Вектор, 2020. — 160 c.
- Литовский, Игорь Анатольевич Гастродуоденальные язвы и хронический гастрит (гастродуоденит). Дискуссионные вопросы патогенеза, диагностики, лечения / Литовский Игорь Анатольевич. — М.: СпецЛит, 2017.
Какие симптомы острого гастрита?
Автор
Сара Эль-Накип, доктор медицины Адъюнкт-профессор, отделение гастроэнтрологии и гепатологии, отделение внутренней медицины, медицинский факультет, Университет Айн-Шамс, Египет
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу. для: Medscape.
для: Medscape.
Главный редактор
BS Ананд, доктор медицины Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии , Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие: Ничего не раскрывать.
Дополнительные участники
Винсент В. Янг, доктор медицины, доктор философии Р. Брюс Лог, профессор, директор отделения болезней органов пищеварения, медицинский факультет, профессор гематологии и онкологии, Институт рака Уиншип, Медицинский факультет Университета Эмори
Винсент В. Ян, доктор медицины, доктор философии является членом следующих медицинских обществ: Alpha Omega Alpha, Ассоциация американских врачей, Американская гастроэнтерологическая ассоциация, Американское общество клинических исследований
Раскрытие информации: не раскрывать.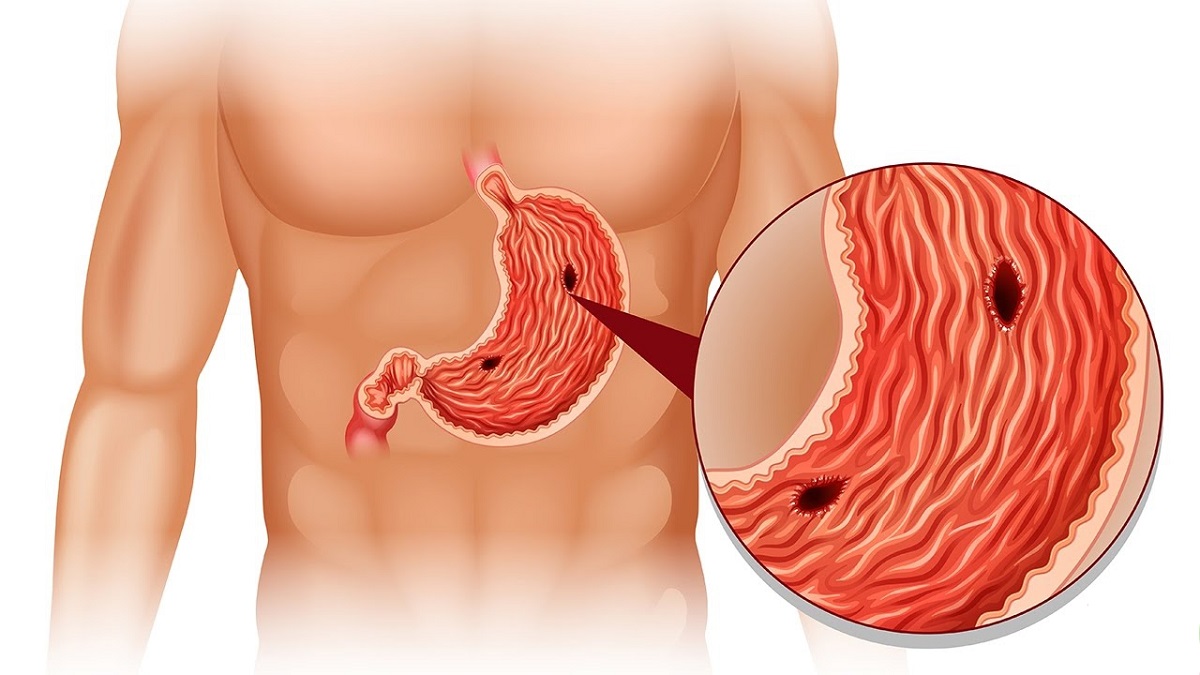
Вакар А. Куреши, доктор медицинских наук, FRCP (Великобритания), FACP, FACG, FASGE Профессор медицины, заведующий эндоскопией, отделение внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
Вакар А. Куреши, доктор медицины, FRCP ( UK), FACP, FACG, FASGE является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации, Американского общества гастроэнтерологической эндоскопии
Раскрытие информации: не раскрывать.
Gwendolyn Sarver
Раскрытие информации: раскрывать нечего.
Мохаммад Вехби, доктор медицины Адъюнкт-профессор медицины, младший директор программы, отделение гастроэнтерологии, Медицинский факультет Университета Эмори; Заведующий отделением гастроэнтерологии, Медицинский центр по делам ветеранов Атланты
Мохаммад Вехби, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей, Американской гастроэнтерологической ассоциации, Американской медицинской ассоциации
Раскрытие информации: не раскрывать.
Камил Обидин, доктор медицины Доцент медицины, Отделение болезней органов пищеварения, Медицинский факультет Университета Эмори; Консультант отдела эндоскопии желудочно-кишечного тракта, Медицинский центр по делам ветеранов Атланты
Камил Обидин, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американской гастроэнтерологической ассоциации, Американского общества гастроэнтерологической эндоскопии
Раскрытие информации: раскрывать нечего.
Сунил Дача, MBBS, MD Персонал дома, Отделение болезней пищеварения, Медицинская школа Университета Эмори
Сунил Дача, MBBS, MD является членом следующих медицинских обществ: Американский колледж гастроэнтерологии, Американский колледж врачей Гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие: Ничего не разглашать.
Благодарности
webmd.com»> Николь М. Григлионе, доктор медицины Научный сотрудник отделения гастроэнтерологии медицинского факультета Университета ЭмориНиколь М. Григлионе, доктор медицины, является членом следующих медицинских обществ: Американской медицинской ассоциации и Медицинского общества штата Иллинойс.
Раскрытие: Ничего не раскрывать.
Ричард Х. Снайдер, доктор медицины , заместитель председателя, программный директор, департамент медицины, больница общего профиля Норфолка; Доцент кафедры внутренней медицины Медицинской школы Восточной Вирджинии
Ричард Снайдер, доктор медицины, является членом следующих медицинских обществ: Американский колледж врачей
Раскрытие: Ничего не раскрывать.
Испытание антител против сиглек-8 показывает перспективность лечения эозинофильного гастрита и дуоденита
Evan Dellon, MD, MPH Эозинофильный гастрит и дуоденит — это воспалительные заболевания, характеризующиеся высоким уровнем эозинофилов и тучных клеток (клеток иммунной системы) в желудке и двенадцатиперстной кишке. Эти расстройства часто не диагностируются, а симптомы включают хроническую боль в животе и спазмы, тошноту, вздутие живота, потерю аппетита, рвоту и диарею. Текущий стандарт лечения включает кортикостероиды, исключение из рациона питания или и то, и другое. Однако ни один из них не является оптимально эффективным для примерно 50 000 человек, страдающих этими состояниями.
Эти расстройства часто не диагностируются, а симптомы включают хроническую боль в животе и спазмы, тошноту, вздутие живота, потерю аппетита, рвоту и диарею. Текущий стандарт лечения включает кортикостероиды, исключение из рациона питания или и то, и другое. Однако ни один из них не является оптимально эффективным для примерно 50 000 человек, страдающих этими состояниями.
Испытание фазы 2, проведенное совместно с Эваном С. Деллоном, доктором медицины, магистром здравоохранения, профессором медицины в отделе гастроэнтерологии, гепатологии и эпидемиологии, показало, что новое гуманизированное моноклональное антитело, известное как AK002 (лирентелимаб), может нацеливаться на сиглек- 8, который является высокоспецифичным для эозинофилов и тучных клеток, и впоследствии истощает эозинофилы и ингибирует тучные клетки.Исследование было опубликовано в Медицинском журнале Новой Англии.
«Это исследование важно по нескольким причинам, — сказал Деллон. «Это первое рандомизированное исследование эозинофильного гастрита / дуоденита, которые являются малоизученными состояниями, при которых существует острая необходимость в новых методах лечения пациентов. Во-вторых, у лекарства есть новый механизм действия через рецептор сиглек-8, и теперь это исследование демонстрирует доказательство полезности воздействия на этот путь при эозинофильных желудочно-кишечных заболеваниях (EGID).Наконец, результаты демонстрируют эффективность. У пациентов не только было заметное снижение количества эозинофилов в тканях, но также наблюдалось значительное улучшение симптомов по сравнению с плацебо. Учитывая многообещающие результаты, лекарство перешло в исследование фазы 3 в EG / EoD и исследование фазы 2/3 при эозинофильном эзофагите (EoE) ».
Во-вторых, у лекарства есть новый механизм действия через рецептор сиглек-8, и теперь это исследование демонстрирует доказательство полезности воздействия на этот путь при эозинофильных желудочно-кишечных заболеваниях (EGID).Наконец, результаты демонстрируют эффективность. У пациентов не только было заметное снижение количества эозинофилов в тканях, но также наблюдалось значительное улучшение симптомов по сравнению с плацебо. Учитывая многообещающие результаты, лекарство перешло в исследование фазы 3 в EG / EoD и исследование фазы 2/3 при эозинофильном эзофагите (EoE) ».
В исследовании фазы 2 случайным образом были распределены взрослые с симптоматическим эозинофильным гастритом, эозинофильным дуоденитом или обоими состояниями в соотношении 1: 1: 1 для четырех ежемесячных инфузий AK002 в низких дозах, AK002 в высоких дозах или плацебо.Из 65 пациентов, прошедших рандомизацию, 43 получали AK002, а 22 — плацебо.
AK002 был более эффективным, чем плацебо, в отношении всех предварительно определенных первичных и вторичных конечных точек. У пациентов, получавших низкие или высокие дозы AK002, наблюдалось значительное снижение количества эозинофилов в тканях, сопровождающееся значительным уменьшением симптомов, независимо от того, оценивалось ли это в предварительно определенном анализе для протокола или в анализе намерения лечить. Лечение AK002 уменьшало нагрузку на эозинофилы желудочно-кишечного тракта и приводило к уменьшению симптомов у взрослых пациентов с эозинофильным гастритом, эозинофильным дуоденитом или обоими состояниями по сравнению с плацебо.
У пациентов, получавших низкие или высокие дозы AK002, наблюдалось значительное снижение количества эозинофилов в тканях, сопровождающееся значительным уменьшением симптомов, независимо от того, оценивалось ли это в предварительно определенном анализе для протокола или в анализе намерения лечить. Лечение AK002 уменьшало нагрузку на эозинофилы желудочно-кишечного тракта и приводило к уменьшению симптомов у взрослых пациентов с эозинофильным гастритом, эозинофильным дуоденитом или обоими состояниями по сравнению с плацебо.
Другие достопримечательности: Университет штата Юта, Солт-Лейк-Сити; Клиника Мэйо Рочестер, Рочестер, Миннесота; Медицинский факультет Перельмана Пенсильванского университета, Филадельфия; Северо-Западный университет, Чикаго; Медицинская школа Икана на горе Синай, Нью-Йорк; Медицинский колледж Бейлора, Хьюстон; Университет Тафтса, Бостон; Национальный институт аллергии и инфекционных заболеваний, Национальные институты здоровья, Бетесда, Мэриленд; Ventura Clinical Trials, Ventura и Allakos, Redwood City, оба в Калифорнии; Университет Вандербильта, Нашвилл, Теннесси; отделение аллергии и иммунологии детской больницы Цинциннати, Медицинский колледж Университета Цинциннати, Цинциннати; и Pharma Data Associates, Пискатауэй, штат Нью-Джерси.
Финансирование исследования было предоставлено Allakos, Отделом внутренних исследований, Национальным институтом аллергии и инфекционных заболеваний, Национальным институтом здравоохранения и Национальным центром развития трансляционных наук.
Гастрит | патология | Britannica
Гастрит , острое или хроническое воспаление слизистых оболочек желудка. Острый гастрит может быть вызван чрезмерным употреблением алкоголя, приемом раздражающих препаратов, пищевым отравлением и инфекционными заболеваниями.Основными симптомами являются сильная боль в верхней части живота, тошнота, рвота, потеря аппетита, жажда и диарея; болезнь развивается внезапно и быстро проходит. Единственное необходимое лечение — это временный отказ от еды с последующим соблюдением нераздражающей диеты, седативных и спазмолитических средств; редко может потребоваться внутривенная инъекция жидкости. Проглатывание едких веществ (кислот, щелочей) вызывает тяжелый химический гастрит, требующий немедленного опорожнения и тщательного промывания желудка.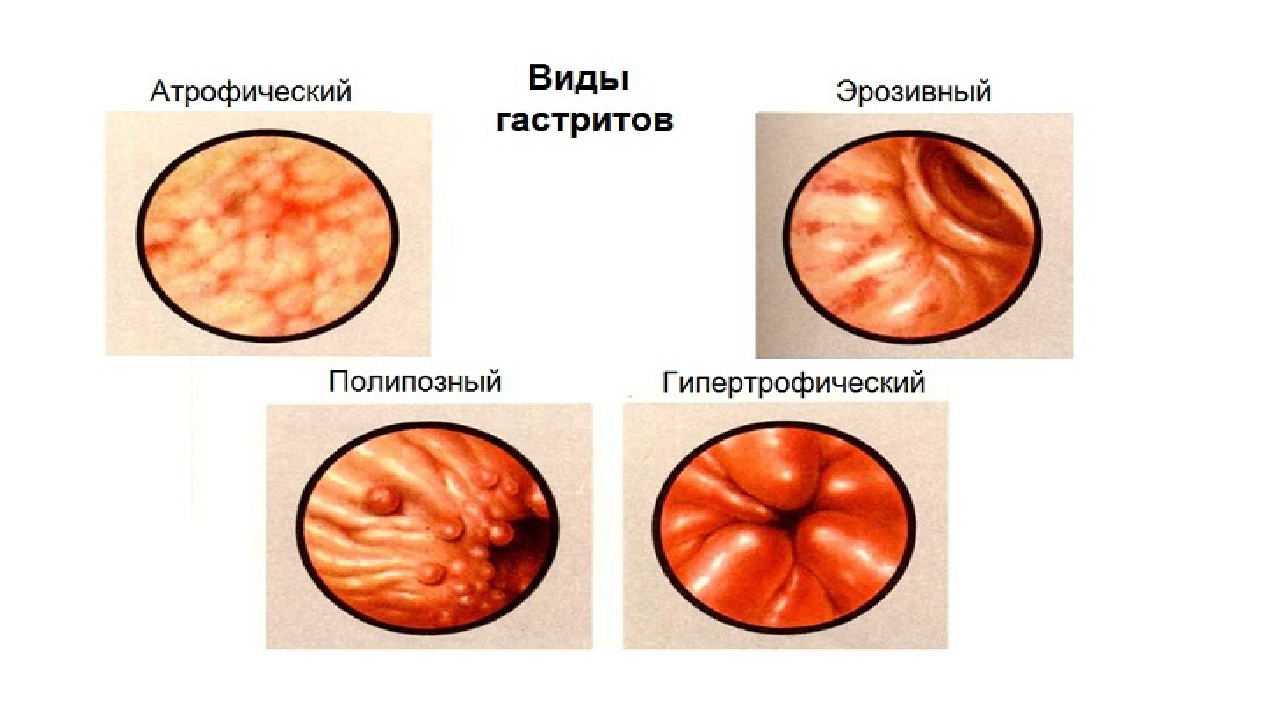
Британская викторина
44 вопроса из самых популярных викторин «Британника» о здоровье и медицине
Что вы знаете об анатомии человека? Как насчет медицинских условий? Мозг? Вам нужно будет много знать, чтобы ответить на 44 самых сложных вопроса из самых популярных викторин Britannica о здоровье и медицине.
Хронический гастрит может быть вызван длительным приемом аспирина или нестероидных противовоспалительных препаратов (НПВП), инфекцией Helicobacter pylori или пернициозной анемией. Симптомы неопределенные и часто напоминают функциональные расстройства пищеварения. Симптомы могут включать дискомфорт, ощущение полноты или боль в верхней части живота, а также плохой аппетит. Лечение хронического гастрита зависит от его причины; антациды обычно устраняют симптомы и способствуют заживлению.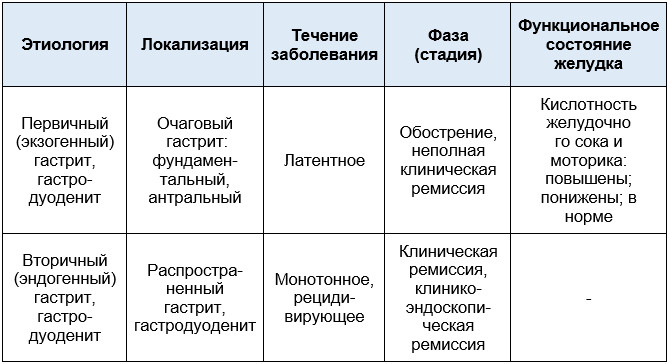 Антибиотики используются для лечения хронического гастрита, вызванного инфекцией H. pylori . Хронический гастрит, вызванный злокачественной анемией, лечится витамином B 12 . Раздражающие препараты, вызывающие заболевание, прекращаются.
Антибиотики используются для лечения хронического гастрита, вызванного инфекцией H. pylori . Хронический гастрит, вызванный злокачественной анемией, лечится витамином B 12 . Раздражающие препараты, вызывающие заболевание, прекращаются.
Эозинофильные желудочно-кишечные заболевания | Общество желудочно-кишечного тракта
Щелкните здесь, чтобы загрузить эту информацию в формате PDF.
Эозинофилы (e-o-sin-o-fills) представляют собой тип лейкоцитов, которые циркулируют в крови и являются нормальной частью иммунной системы.Когда это вызвано аллергией или инфекцией, количество эозинофилов увеличивается и они становятся активными. В краткосрочной перспективе этот ответ важен и эффективен для очищения организма от патогенов. Определенные ткани и органы по всему телу привыкли к эозинофилам, включая некоторые части желудочно-кишечного тракта. Однако болезненное состояние может возникать, когда эозинофилы присутствуют в областях, где они обычно не встречаются на постоянной основе, что приводит к хроническому воспалению. Эта длительная инфильтрация тканей и воспаление могут в конечном итоге повлиять на функцию этого органа.
Эта длительная инфильтрация тканей и воспаление могут в конечном итоге повлиять на функцию этого органа.
В последние годы врачи все чаще диагностируют редкое состояние неизвестной причины, называемое эозинофильным желудочно-кишечным заболеванием (EGID), у детей и взрослых. EGID характеризуется хроническим воспалением желудочно-кишечного тракта, вызванным более высоким, чем обычно, количеством эозинофилов без доказательств других причин (например, инфекции, аллергия).
Врачи классифицируют болезнь в соответствии с тканями тела, в которых накапливаются эозинофилы.Каждый вид болезни требует наблюдения. В настоящее время лекарства от EGID не существует.
- Эозинофильный эзофагит (EoE) — наиболее распространенный тип EGID, при котором большое количество эозинофилов обнаруживается в пищеводе, где обычно эозинофилов нет. Пищевод — это трубка, по которой пища переносится изо рта в желудок.
- Эозинофильный гастроэнтерит (EG) поражает желудок и / или тонкий кишечник.

- Эозинофильный колит (EC) является самой редкой формой заболевания и описывает возникновение высоких уровней эозинофилов в толстом кишечнике.
EGID может поражать людей любого возраста и этнического происхождения, хотя, по всей видимости, с этим заболеванием связаны пол и генетические факторы. Исследования показали, что 75% людей с EoE — мужчины, а у 70-80% есть связанные с ними аллергические расстройства, такие как астма, экзема и сезонная и / или пищевая аллергия. Большая часть литературы основана на EoE, а доказательная база для вмешательств для EG и / или EC скудна и часто адаптирована из исследований EoE.
Симптомы / Диагностика
Симптомы эозинофильного эзофагита (EoE) различаются для каждого человека и могут включать затруднение глотания твердых веществ (часто мясо, рис, более сухие продукты, такие как хлеб), чувство застревания пищи после еды, рвоту, рефлюкс, брюшную полость и / или грудная боль.Более тонкие симптомы включают медленное есть, чрезмерное пережевывание пищи и употребление воды или других жидкостей во время еды, чтобы помочь вам проглотить кусочки пищи. У детей младшего возраста могут наблюдаться замедленный рост, рвота, отказ от еды и трудности с переходом на более твердую пищу.
У детей младшего возраста могут наблюдаться замедленный рост, рвота, отказ от еды и трудности с переходом на более твердую пищу.
Симптомы ЭГ еще более неспецифичны, но могут включать диарею, отек (отек) и / или железодефицитную анемию. Симптомы ЭК обычно включают кровавый стул и диарею.
К сожалению, многие люди с EGID могут годами жить без надлежащего диагноза, поскольку симптомы EoE похожи на другие известные заболевания ЖКТ, такие как гастроэзофагеальная рефлюксная болезнь (GERD), а симптомы EG и EC аналогичны болезни Крона. , язвенный колит и глютеновая болезнь.EGID — это относительно новое заболевание, о котором мало кто знает, и диагноз не всегда прост. Не следует начинать лечение до консультации с гастроэнтерологом, который сможет диагностировать эти состояния.
В настоящее время единственный способ диагностировать EGID — это биопсия при эндоскопии и / или колоноскопии. Во время эндоскопии врач вводит через рот гибкую трубку с источником света и крошечной камерой на конце (эндоскоп), чтобы исследовать пищевод, желудок и первую часть тонкой кишки. Для колоноскопии врач использует длинную гибкую трубку (колоноскоп), вводимую через задний проход, чтобы видеть внутреннюю часть толстой кишки. Для биопсии врач извлекает крошечный кусочек ткани для исследования под мощным микроскопом. Патолог, исследующий образцы биопсии, будет искать характерные особенности EGID, но также подсчитывает количество эозинофилов. Сочетание соответствующих симптомов и высокого количества эозинофилов приведет к диагностике EGID.
Для колоноскопии врач использует длинную гибкую трубку (колоноскоп), вводимую через задний проход, чтобы видеть внутреннюю часть толстой кишки. Для биопсии врач извлекает крошечный кусочек ткани для исследования под мощным микроскопом. Патолог, исследующий образцы биопсии, будет искать характерные особенности EGID, но также подсчитывает количество эозинофилов. Сочетание соответствующих симптомов и высокого количества эозинофилов приведет к диагностике EGID.
Лечение
Лечение будет зависеть от пораженной части желудочно-кишечного тракта, но обычно включает прием лекарств и корректировку диеты после всестороннего обследования у вашего гастроэнтеролога.Может оказаться полезным многопрофильный вклад диетолога и аллерголога (если вы страдаете аллергией). Цель лечения — уменьшить ваши симптомы, а также продемонстрировать улучшенную гистологию, что означает уменьшение, а в идеале — устранение количества эозинофилов в пораженной ткани. Лечение должно быть индивидуальным, поскольку то, что работает для одного человека, может не работать для другого.
Диетотерапия
Диетотерапия — один из основных методов лечения.Они могут быть эффективны независимо от того, есть ли у вас ранее диагностированное состояние аллергического типа.
Хотя это и не интуитивно понятно, устранение наиболее распространенных пищевых аллергенов более эффективно, чем тестирование и удаление продуктов на основе тестирования (так называемое целевое устранение). Основная причина этого в том, что используемое тестирование предназначено для выявления немедленных аллергических реакций, но симптомы в EGID вызваны долгосрочным воздействием триггера.
Доступны различные варианты диетической терапии.Наиболее распространенные аллергены составляют шесть категорий пищевых продуктов: молочные продукты, пшеница, яйца, соя, арахис / орехи и рыба / моллюски.
Предыдущие рекомендации включали удаление всех шести групп продуктов питания и постепенное добавление продуктов обратно, если диета эффективна (после анализа биопсии), но данные показывают, что начало с меньшего количества продуктов может быть достаточным и более устойчивым. Однако важно отметить, что вы должны отказаться от продуктов на некоторое время, обычно 8 недель, чтобы знать, эффективно ли это.Некоторые наборы исключают отдельные группы продуктов, такие как молочные продукты или пшеница, в качестве первого вмешательства. Другой подход получил название «постепенная элиминационная диета 2–4–6». Повышающая терапия включает удаление двух наиболее аллергенных продуктов (молочные продукты и пшеница), а затем, если этого недостаточно, удаление четырех наиболее аллергенных продуктов (молочные продукты, пшеница, яйца и соя), и если это все еще не приносит облегчения, удаление всех шести.
Однако важно отметить, что вы должны отказаться от продуктов на некоторое время, обычно 8 недель, чтобы знать, эффективно ли это.Некоторые наборы исключают отдельные группы продуктов, такие как молочные продукты или пшеница, в качестве первого вмешательства. Другой подход получил название «постепенная элиминационная диета 2–4–6». Повышающая терапия включает удаление двух наиболее аллергенных продуктов (молочные продукты и пшеница), а затем, если этого недостаточно, удаление четырех наиболее аллергенных продуктов (молочные продукты, пшеница, яйца и соя), и если это все еще не приносит облегчения, удаление всех шести.
Несмотря на то, что не существует идеального способа избавления от пищи, необходимо провести пробное устранение пищи с последующей эндоскопией и биопсией.
Самый эффективный диетический подход — это элементарная диета, которая предполагает употребление только специальной сбалансированной смеси, не содержащей неповрежденных белков. Этот вариант является ограничительным, и его трудно соблюдать, поскольку он предполагает получение питания на основе аминокислотной формулы вместо употребления пищи. Большинству людей потребуется зонд для кормления, поскольку большинству людей не нравится вкус смеси. К тому же это очень дорого. Элементарная терапия не предназначена для длительного лечения и проводится в исключительных обстоятельствах.
Большинству людей потребуется зонд для кормления, поскольку большинству людей не нравится вкус смеси. К тому же это очень дорого. Элементарная терапия не предназначена для длительного лечения и проводится в исключительных обстоятельствах.
Хотя диетический подход может быть привлекательным, поскольку он потенциально предлагает эффективное лечение без лекарств, существуют важные факторы, такие как доступность и стоимость, которые следует учитывать тем, кто пострадал от EGID. Врачи не рекомендуют отказываться от продуктов, выходящих за рамки шести указанных выше групп, поскольку это может привести к плохому питанию. Отсутствие возможности посещать диетолога или необходимость платить за формулу элементарной диеты могут быть финансово трудными в зависимости от вашего плана медицинского обслуживания.
Консультации диетолога в Канаде могут быстро стать огромными расходами для людей, нуждающихся в постоянных консультациях. Поскольку число людей, страдающих этим заболеванием, продолжает расти, важно будет решить проблемы с доступом к финансируемой государством поддержке диетологов, чтобы гарантировать, что пациенты получают адекватное питание.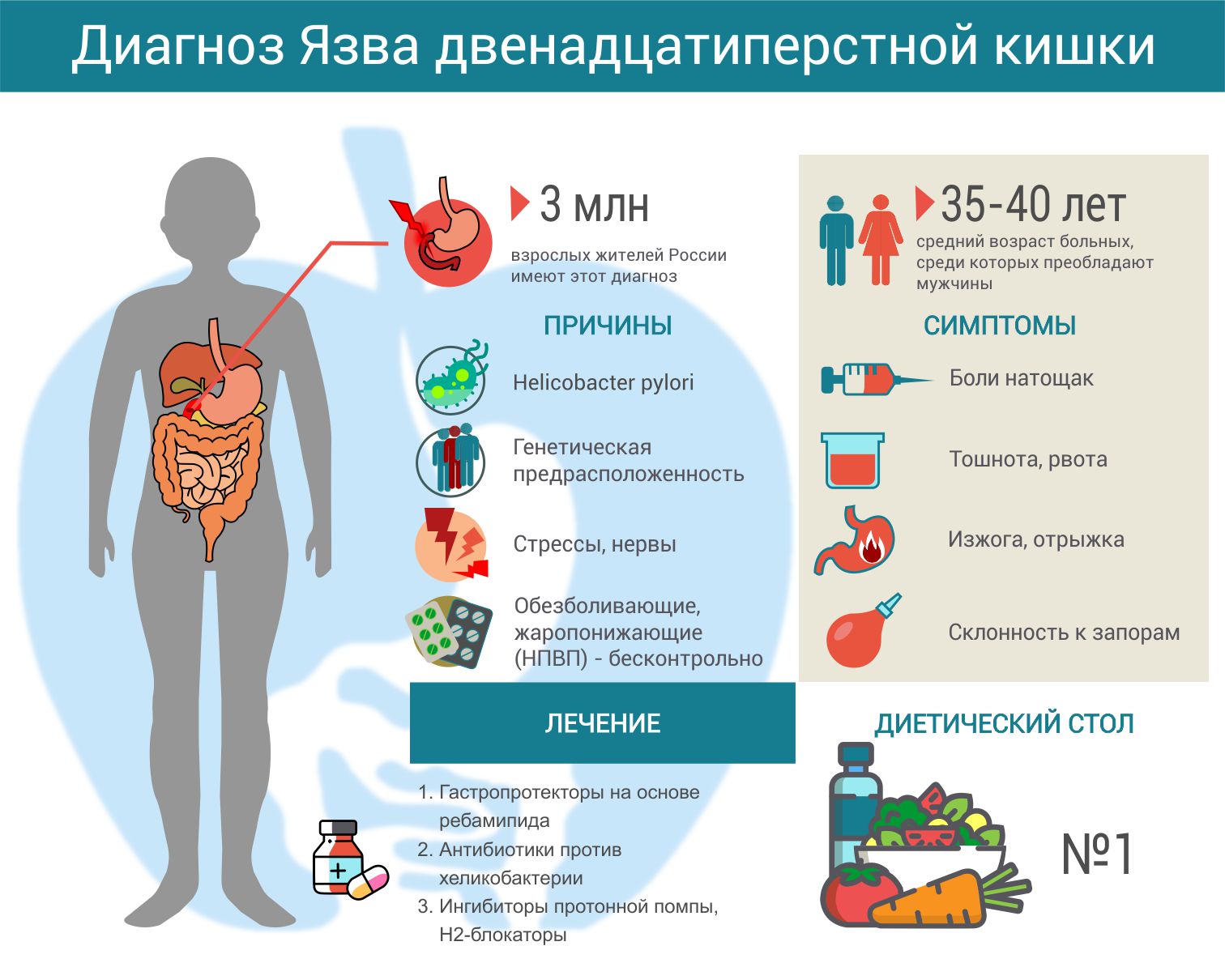 Правительствам провинций следует также пересмотреть свои критерии приемлемости для публичного освещения всех лечебных лечебных формул, таких как элементарная формула. Например, люди, проживающие в Онтарио, не имеют права на это покрытие, если они могут переносить твердую пищу.
Правительствам провинций следует также пересмотреть свои критерии приемлемости для публичного освещения всех лечебных лечебных формул, таких как элементарная формула. Например, люди, проживающие в Онтарио, не имеют права на это покрытие, если они могут переносить твердую пищу.
Лекарство
В настоящее время нет лекарств, специально одобренных Министерством здравоохранения Канады для лечения этого заболевания. Однако некоторые лекарства могут снизить количество эозинофилов и улучшить симптомы.
Для лиц с EoE используются ингибиторы протонной помпы (PPI), такие как омепразол (Losec®), лансопразол (Prevacid®), пантопразол натрия (Pantoloc®), эзомепразол (Nexium®), рабепразол (Pariet®), пантопразол® магния (Tecta®). ) и декслансопразол (Дексилант®) могут оказаться эффективными.В прошлом врачи использовали ИПП, чтобы исключить диагноз ЭоЕ, так как считали, что положительный ответ на ИПП означал, что симптомы были результатом гастроэзофагеальной рефлюксной болезни (ГЭРБ), а не ЭоЭ. Однако новое исследование показывает, что ИПП также могут лечить EoE. Для этого существует множество потенциальных механизмов, в том числе противовоспалительное действие ИПП или уменьшение повреждения пищевода у пациентов с ГЭРБ и ЭоЭ.
Однако новое исследование показывает, что ИПП также могут лечить EoE. Для этого существует множество потенциальных механизмов, в том числе противовоспалительное действие ИПП или уменьшение повреждения пищевода у пациентов с ГЭРБ и ЭоЭ.
Проглоченные (местные) стероиды были заимствованы из одобренных методов лечения астмы и адаптированы для доставки в желудочно-кишечный тракт для лечения EGID.Их проглатывают, а не вдыхают. Доступны различные формы стероидов для местного применения, включая флутиказон (Flovent®) и будесонид (Pulmicort®). Люди вводят флутиказон через дозированный ингалятор, вдыхая лекарство в рот и затем глотая. Для тех, кто использует будесонид, фармацевт может смешать его для вас, в противном случае вы можете смешать его дома. Как правило, вы открываете небольшой герметичный контейнер (ампулу) с лекарством и смешиваете его с несколькими упаковками заменителя сахара, такого как Splenda®, а затем проглатываете.Доказана эффективность альтернатив Splenda®, включая Neocate® Nutra, гипоаллергенную пищевую добавку, которая чаще встречается в пищевых продуктах, таких как яблочный соус, мед или кленовый сироп.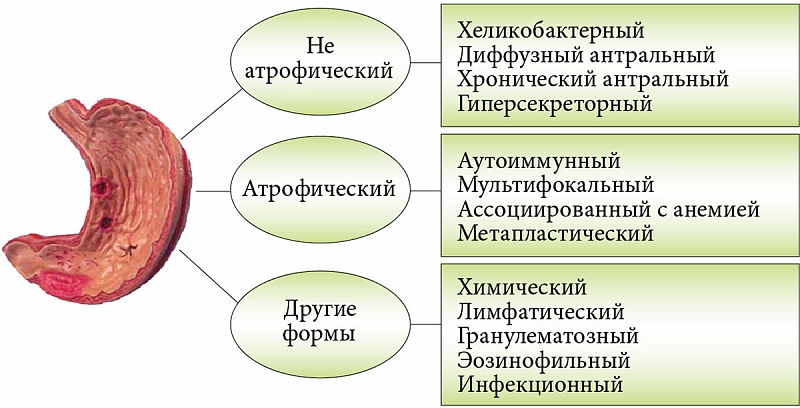
Молочница во рту — частый побочный эффект проглатываемых кортикостероидов, поэтому после приема лекарств лучше всего прополоскать рот и сплюнуть. Чтобы лекарство подействовало максимально эффективно, важно не есть и не пить в течение как минимум получаса после приема лекарства.
Пероральные стероиды, такие как преднизон, могут успешно снижать количество эозинофилов.Однако есть опасения по поводу этого типа нецелевого лечения и его широко распространенных побочных эффектов, включая иммуносупрессию. Их следует использовать только в течение коротких периодов времени, если вы не реагируете на другие методы лечения и у вас серьезные симптомы.
Другие менее изученные лекарства, такие как антигистаминные препараты (например, кетотифен), которые часто используются при таких состояниях, как сенная лихорадка, астма и экзема, также применялись для облегчения симптомов EGID, останавливая организм от реакции на аллергены.
Независимо от того, может ли человек контролировать болезнь с помощью диеты и / или лекарств, важно отметить, что симптомы часто возвращаются после прекращения лечения. Нет ничего правильного или неправильного в выборе лекарств или их исключения из рациона, и ваш личный вклад очень важен.
Нет ничего правильного или неправильного в выборе лекарств или их исключения из рациона, и ваш личный вклад очень важен.
Outlook
Людям с EGID требуется постоянный уход, включая вероятность дополнительных эндоскопий для оценки реакции пищеварительного тракта на конкретное лечение.Отсутствие лечения EGID может привести к недоеданию, плохому росту и анемии. У некоторых людей EoE осложняется развитием сужения пищевода (стриктуры), что может вызвать дополнительные проблемы с глотанием и удушьем. Неясно, сколько времени должно существовать EoE, прежде чем сформируются стриктуры, но, как правило, это происходит постепенно, с годами неконтролируемого воспаления.
Общий принцип заключается в том, чтобы контролировать воспаление для предотвращения таких осложнений, как стриктуры. Если стриктуры присутствуют и человек проходил эффективное лечение (обычно медикаментозное лечение), может быть показано расширение пищевода (растяжение с помощью баллона или расширителя). Важно помнить, что дилатация не лечит основное воспалительное состояние, а, скорее, помогает уменьшить симптомы и дополнительный риск застревания пищи.
Важно помнить, что дилатация не лечит основное воспалительное состояние, а, скорее, помогает уменьшить симптомы и дополнительный риск застревания пищи.
Забегая вперед, исследователи изучают новые потенциальные методы лечения EGID. Несколько биопрепаратов проходят активные клинические испытания, результаты которых ожидаются в ближайшие пару лет. Дупилумаб (Dupixent ™) — это моноклональные антитела (биологические препараты), которые в настоящее время используются для лечения некоторых аллергических заболеваний.Ранние исследования показывают, что это потенциальный вариант лечения EGID. Исследования показали, что он эффективен, хорошо переносится и может даже улучшить функцию пищевода у людей с EoE.
Долгосрочный прогноз неясен, и требуется много работы, чтобы найти лекарство, включая множество исследований. Нам необходимо повышать осведомленность об этом состоянии, которое до сих пор не является обычным явлением на уровне первичной медико-санитарной помощи, чтобы своевременно диагностировать людей.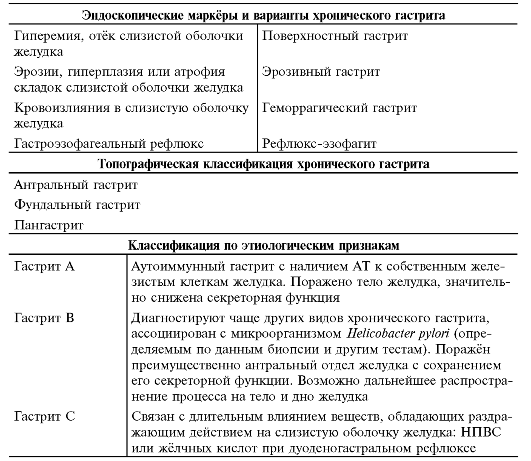 После постановки диагноза канадское руководство и рекомендации относительно диагностических и терапевтических алгоритмов как для детей, так и для взрослых могут принести большую пользу, потому что каждый гастроэнтеролог должен быть компетентным в лечении этого состояния.
После постановки диагноза канадское руководство и рекомендации относительно диагностических и терапевтических алгоритмов как для детей, так и для взрослых могут принести большую пользу, потому что каждый гастроэнтеролог должен быть компетентным в лечении этого состояния.
Источники изображений: © bigstockphoto.com/Toeytoey, © bigstockphoto.com/Eraxion
Гастрит, дуоденит и язвы — Nobel Medical Group
Гастрит, дуоденит и язвыГастрит — это воспаление желудка. Это может быть связано с инфекцией или чрезмерным воздействием кислоты в желудке.
Дуоденит — это воспаление двенадцатиперстной кишки, короткого сегмента тонкой кишки, непосредственно соединенного с желудком.Пища попадает в двенадцатиперстную кишку из желудка, а затем проходит по тонкому кишечнику.
Воспаление двенадцатиперстной кишки и желудка может быть легким или тяжелым. Легкие случаи — это просто покраснение слизистой оболочки желудка и двенадцатиперстной кишки, в то время как тяжелые случаи могут проявляться в виде эрозий с кровотечением и изъязвлением.
Симптомы
Гастрит и дуоденит могут проявляться следующими симптомами:
- Боль в верхней части живота — часто располагается в центре в левой верхней части.
- Боль, связанная с приемом пищи (лучше или хуже от еды)
- Боль, которая облегчается желудочными препаратами и антацидами
- Отрыжка и вздутие живота
- Расстройство желудка во время еды
- Потеря аппетита и похудание
Язвы в желудке и двенадцатиперстной кишке могут проявляться кровотечением и анемией (низкий уровень эритроцитов). В редких случаях язвы могут образовывать отверстие в желудке или двенадцатиперстной кишке (перфорацию), что приводит к сильной боли в животе и лихорадке.Это опасное для жизни осложнение, требующее срочного хирургического вмешательства и приема антибиотиков.
Диагностика
Единственный способ проверить желудок — это выполнить эндоскопию. Эта процедура известна как гастроскопия или эзофагогастродуоденоскопия (OGD). Сканирование не позволяет визуализировать желудок и не обнаруживает полипов и язв.
Сканирование не позволяет визуализировать желудок и не обнаруживает полипов и язв.
Гастроскопия (OGD) — это процедура, при которой гибкая трубка с видеокамерой на конце используется для исследования желудка и двенадцатиперстной кишки.Это устройство вводится в рот и в глотку. Седация обычно применяется, чтобы пациенты могли оставаться расслабленными и спать.
Желудок и двенадцатиперстная кишка исследуются на предмет воспаления и язв. Воспаление проявляется в виде покраснения пищеварительного тракта. Биопсия проводится для проверки на Helicobacter pylori, распространенную бактериальную инфекцию.
Иногда необходимо обследовать и другие органы, такие как толстая кишка, поджелудочная железа, печень и желчный пузырь. Это включает в себя выполнение таких тестов, как колоноскопия, ультразвуковое сканирование или компьютерная томография брюшной полости.
Лечение
Проблемы с желудком лечат тремя видами лекарств:
- Лекарства, подавляющие кислотность желудочного сока (например, ингибиторы протонной помпы)
- Лекарства для нейтрализации кислоты желудочного сока (антациды)
- Лекарства для снятия вздутия живота (прокинетики, например домперидон)
Если присутствует H. pylori, бактериальная инфекция желудка, назначают антибиотики. Ликвидация H.pylori требуется 2 антибиотика и желудочная таблетка. Обычно все они принимаются дважды в день в течение 7–14 дней.
pylori, бактериальная инфекция желудка, назначают антибиотики. Ликвидация H.pylori требуется 2 антибиотика и желудочная таблетка. Обычно все они принимаются дважды в день в течение 7–14 дней.
Изменение образа жизни и диеты может облегчить симптомы желудочной боли. Если вздутие живота является проблемой, то предпочтительнее есть небольшие частые приемы пищи, а не три больших приема пищи в день. Курение и алкоголь вредны для желудка, и их следует избегать. Перец чили и острая пища могут вызвать боль в желудке. Этого также следует избегать.
В гастроэнтерологическом центре Nobel мы лечим многих людей с гастритами, дуоденитами и заболеваниями, связанными с язвой.Многие наши пациенты излечиваются лекарствами. В редких случаях вместо этого мы можем обнаружить рак желудка. Если у вас есть какие-либо из вышеперечисленных симптомов, вам следует рассмотреть возможность обследования, особенно если симптомы не проходят.
Доктор Эрик Ви,
Консультант гастроэнтеролог и гепатолог,
Нобелевский гастроэнтерологический центр
Запишитесь на прием сегодня!
Frontiers | Поздний рецидив пурпуры Шенлейна-Геноха у подростка, проявляющийся как тяжелый гастродуоденит
Фон
Пурпура Геноха-Шенлейна (HSP) — системный васкулит мелких сосудов, обычно поражающий детей.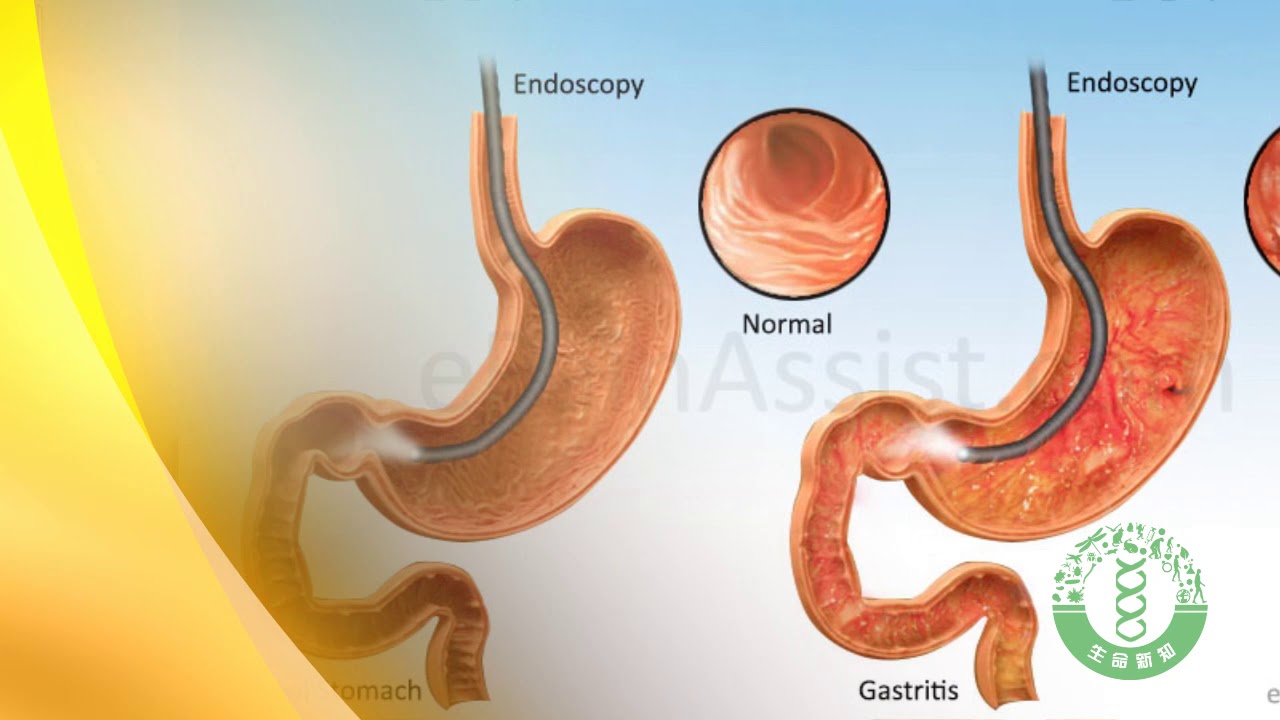 Желудочно-кишечные (ЖКТ) проявления являются частыми и обычно затрагивают тонкий кишечник. Дуоденоейюнит может быть основным клиническим проявлением HSP и примерно в 20% случаев может появиться до поражения кожи во время первого эпизода (1). При отсутствии пальпируемой пурпуры может быть трудно диагностировать HSP, основываясь только на симптомах со стороны ЖКТ. Рецидивы HSP являются обычным явлением и обычно проявляются в виде нового обострения кожных поражений, за которым следует желудочно-кишечная или почечная недостаточность.
Желудочно-кишечные (ЖКТ) проявления являются частыми и обычно затрагивают тонкий кишечник. Дуоденоейюнит может быть основным клиническим проявлением HSP и примерно в 20% случаев может появиться до поражения кожи во время первого эпизода (1). При отсутствии пальпируемой пурпуры может быть трудно диагностировать HSP, основываясь только на симптомах со стороны ЖКТ. Рецидивы HSP являются обычным явлением и обычно проявляются в виде нового обострения кожных поражений, за которым следует желудочно-кишечная или почечная недостаточность.
В настоящем отчете описан необычный поздний рецидив HSP с гастродуоденитом, диагностированный с помощью эндоскопии.
Кейс-презентация
Обеспокоенность
Девушка 17 лет поступила в местную больницу с острыми абдоминальными симптомами. В анамнезе у нее был HSP с типичными кожными и суставными проявлениями и хороший ответ на терапию пероральными стероидами в возрасте 12 лет. Через десять месяцев после первого появления HSP у нее случился рецидив с теми же клиническими признаками. Поражение почек всегда отсутствовало. В 16 лет у нее развилась узловатая эритема, которую успешно лечили пероральными стероидами.
Поражение почек всегда отсутствовало. В 16 лет у нее развилась узловатая эритема, которую успешно лечили пероральными стероидами.
При поступлении в местную больницу у нее были жар, рвота, диарея и боли в эпигастрии. Симптомы появились 5 дней назад и постепенно ухудшились. Она не принимала никаких лекарств и не сообщала о недавних инфекциях. При физикальном обследовании не было замечено, за исключением боли в животе при глубокой пальпации, особенно в эпигастральной области, без гепатомегалии или спленомегалии; Признаки Блюмберга и Мерфи были отрицательными. При поступлении кожных высыпаний не было.
Лабораторный анализ показал незначительное повышение С-реактивного белка (CRP) (2.3 мг / дл, нормальное значение <0,29 мг / дл). Во время госпитализации симптомы со стороны желудочно-кишечного тракта ухудшились, несмотря на внутривенное (IV) введение ингибитора протонной помпы и эмпирическое лечение антибиотиками. Через три дня после поступления на руках и ногах появилось несколько петехий. Таким образом, пациент был переведен в нашу больницу.
Таким образом, пациент был переведен в нашу больницу.
Клинические результаты
По прибытии у нее была лихорадка и непрерывная рвота. Жизненные параметры были в норме, за исключением легкой тахикардии (140 ударов в минуту). На предплечьях, кистях и стопах было немного петехиальных поражений.Обследование легких и сердца без особенностей. Живот был диффузно болезненным и болезненным, особенно в верхних квадрантах, без отскока болезненности или органегалии. Ректальное исследование не показало кровотечений, трещин заднего прохода, язв, абсцессов, свищей или рубцов. Скелетно-мышечное обследование также было нормальным.
Диагностика и оценка
Анализы крови без особенностей, за исключением легкого лейкоцитоза (лейкоциты 18 120 / мм 3 ) и повышенного СРБ (4,36 мг / дл).Скорость оседания эритроцитов (СОЭ), прокальцитонин (ПКТ), трансаминазы, общий и прямой билирубин, амилаза, липаза, профиль коагуляции были в пределах нормы. Посев кала, тестирование на ротавирус и аденовирус, токсин и антиген Clostridium difficilis были отрицательными. Hemoccult был положительным на трех образцах стула. Общий анализ мочи не показал значительных отклонений. Анти- Saccharomyces cerevisiae антитела (ASCA) и антинейтрофильные цитоплазматические антитела (ANCA) были выполнены во время тренировки при воспалительных заболеваниях кишечника и дали отрицательный результат.С другой стороны, доза фекального кальпротектина была увеличена (> 300 мг / кг, нормальное значение: <50 мг / кг). Иммунологические лабораторные тесты (уровни IgG, IgA, IgM, подклассы IgG и субпопуляции лимфоцитов) были нормальными.
Hemoccult был положительным на трех образцах стула. Общий анализ мочи не показал значительных отклонений. Анти- Saccharomyces cerevisiae антитела (ASCA) и антинейтрофильные цитоплазматические антитела (ANCA) были выполнены во время тренировки при воспалительных заболеваниях кишечника и дали отрицательный результат.С другой стороны, доза фекального кальпротектина была увеличена (> 300 мг / кг, нормальное значение: <50 мг / кг). Иммунологические лабораторные тесты (уровни IgG, IgA, IgM, подклассы IgG и субпопуляции лимфоцитов) были нормальными.
УЗИ брюшной полости показало недостаточную перистальтику, легкий асцит, гиперваскуляризацию и утолщение стенки привратника и второй части двенадцатиперстной кишки. Рентгенологическое исследование брюшной полости и компьютерная томография не выявили существенных отклонений от нормы.
При сохранении болей в животе была проведена эзофагогастродуоденоскопия, которая выявила отек привратника, множественные гиперемированные и геморрагические очаги округлой формы в луковице двенадцатиперстной кишки и нисходящей двенадцатиперстной кишке, некоторые из них изъязвлены (рисунки 1, 2). Гистологическое исследование показало активное, но неспецифическое воспаление с эозинофильным компонентом и отложением IgA (рис. 3).
Гистологическое исследование показало активное, но неспецифическое воспаление с эозинофильным компонентом и отложением IgA (рис. 3).
Рисунок 1 . Эзофагогастродуоденоскопия свидетельствует о множественных гиперемированных и геморрагических очагах округлой формы в дистальном отделе двенадцатиперстной кишки.
Рисунок 2 . Детали поражения двенадцатиперстной кишки (визуализация PENTAX i-scan).
Рисунок 3 . Гистопатология слизистой оболочки желудка показывает активное воспаление (окрашивание гематоксилином и эозином, 20-кратное увеличение).
В целом, клинические проявления, результаты лабораторных анализов, макроскопические и гистопатологические аспекты привратника и двенадцатиперстной кишки позволили поставить диагноз рецидива HSP с начальным поражением ЖКТ.
Терапевтическая направленность и оценка
При поступлении пациенту было начато полное парентеральное питание и внутривенное лечение антибиотиками цефтазидимом (150 мг / кг / день внутривенно в три приема) и метронидазолом (40 мг / кг / день внутривенно в три приема).
После эндоскопии было начато введение высоких доз метилпреднизолона внутривенно (30 мг / кг / день) в течение 3 дней с последующим пероральным приемом стероидов (преднизон 1 мг / кг / день) с резким улучшением желудочно-кишечных и кожных симптомов, которые исчезли в течение недели. . Постепенно возобновили энтеральное питание, выписали преднизолон внутрь.
Последующие действия и результаты
Четыре недели спустя ультразвуковое исследование брюшной полости не показало никаких отклонений. Периодический анализ мочи и анализы кала на скрытую кровь были нормальными.Через 6 недель пероральная стероидная терапия постепенно снижалась.
Через год наблюдения у пациента не было симптомов, рецидивов кожной сыпи или желудочно-кишечных симптомов не наблюдалось.
Письменное информированное согласие было получено от родителей пациента для публикации этого описания случая. Поскольку возраст пациентки был 17 лет, мы также получили ее информированное согласие.
Обсуждение
HSP — наиболее распространенный системный васкулит в детском возрасте. Средний возраст обращения составляет 6 лет, в большинстве случаев у детей до 10 лет (2).
Диагноз HSP ставится у пациента с пальпируемой пурпурой (обязательный критерий), не связанной с тромбоцитопенией, с преобладанием нижних конечностей, при наличии хотя бы одного из следующих признаков: диффузная абдоминальная боль; любая биопсия, показывающая типичный лейкоцитокластический васкулит с преобладающим отложением IgA или пролиферативный гломерулонефрит с преобладающим отложением IgA; артрит или артралгия; поражение почек (гематурия и / или протеинурия). Для пурпуры с атипичным распределением требуется демонстрация отложения IgA с помощью биопсии (3).
HSP — лейкоцитокластический васкулит, сопровождающийся иммунными комплексами IgA в пораженных органах; Преобладающими типами клеток воспалительного инфильтрата являются нейтрофилы (4). Его патогенез до сих пор неясен, но считается сложным заболеванием, которому способствуют несколько генетических факторов и факторов окружающей среды. Подтвержденных генетических локусов не обнаружено, хотя в некоторых исследованиях описана связь с некоторыми полиморфизмами HLA, цитокинами и молекулами адгезии, ренин-ангиотензиновой системой, ß-1,3-галактозилтрансферазой (5).IgA, основной компонент иммунных отложений в HSP, может активировать комплемент через маннан-связывающий лектин и альтернативные пути, и он может связывать и активировать несколько рецепторов (рецептор трансферрина, растворимый рецептор и трансмембранный рецептор IgA), участвующих в патогенезе HSP (6). Недавно было высказано предположение, что аберрантное гликозилирование IgA1 (наиболее представленные подклассы IgA) является важным механизмом в патогенезе HSP и нефропатии IgA. Что касается триггеров HSP, то большинство случаев HSP в педиатрии связано с бактериальной или вирусной инфекцией, а инфекции верхних дыхательных путей встречаются у 35–52% пациентов.Также сообщалось о связи между HSP и вакцинами, лекарствами и злокачественными новообразованиями, последние два случая особенно у взрослых (4).
Подтвержденных генетических локусов не обнаружено, хотя в некоторых исследованиях описана связь с некоторыми полиморфизмами HLA, цитокинами и молекулами адгезии, ренин-ангиотензиновой системой, ß-1,3-галактозилтрансферазой (5).IgA, основной компонент иммунных отложений в HSP, может активировать комплемент через маннан-связывающий лектин и альтернативные пути, и он может связывать и активировать несколько рецепторов (рецептор трансферрина, растворимый рецептор и трансмембранный рецептор IgA), участвующих в патогенезе HSP (6). Недавно было высказано предположение, что аберрантное гликозилирование IgA1 (наиболее представленные подклассы IgA) является важным механизмом в патогенезе HSP и нефропатии IgA. Что касается триггеров HSP, то большинство случаев HSP в педиатрии связано с бактериальной или вирусной инфекцией, а инфекции верхних дыхательных путей встречаются у 35–52% пациентов.Также сообщалось о связи между HSP и вакцинами, лекарствами и злокачественными новообразованиями, последние два случая особенно у взрослых (4). В нашем случае не сообщалось о недавних инфекциях, об использовании лекарств и иммунодефицитных / иммунодисрегуляционных заболеваниях, которые были исключены нормальной иммунологической тренировкой.
В нашем случае не сообщалось о недавних инфекциях, об использовании лекарств и иммунодефицитных / иммунодисрегуляционных заболеваниях, которые были исключены нормальной иммунологической тренировкой.
Желудочно-кишечные симптомы встречаются у 50–75% детей с HSP (1). Эти проявления возникают в результате подслизистых кровоизлияний и отека стенки кишечника, вызванных лежащим в основе васкулитом (2).Тонкая кишка — наиболее часто поражаемый участок желудочно-кишечного тракта. Вторая часть двенадцатиперстной кишки поражается чаще, чем луковица, с преобладанием двенадцатиперстной кишки и ее воспаления (4). Боль в животе является наиболее частым симптомом HSP и встречается у 60–65% пациентов (7). Боль, как правило, носит колический характер и локализуется в околопупочной и эпигастральной областях и усиливается после еды, имитируя стенокардию кишечника или ишемию. Живот может быть болезненным или напоминать острый живот, что часто приводит к ненужному хирургическому вмешательству.Рвота и желудочно-кишечные кровотечения (макроскопическая или скрытая кровь в прямую кишку) наблюдаются примерно у одной трети педиатрических пациентов (1, 4, 7).
Редко может развиться инвагинация кишечника (подвздошно-подвздошная кишка), ишемический некроз стенки кишечника, перфорация кишечника, острый бескаменный холецистит, геморрагический асцит с серозитом, панкреатит и билиарный цирроз печени (4, 7).
Эндоскопические, радиологические и ультразвуковые исследования используются в диагностике желудочно-кишечных осложнений при HSP. УЗИ брюшной полости считается первоначальным тестом и выявляет утолщение стенки кишечника, снижение перистальтики и расширение петель кишечника; кроме того, это может исключить хирургические осложнения, такие как инвагинация или перфорация.Радиологические обследования второй линии включают компьютерную томографию и МРТ (8).
Что касается нашего случая, эндоскопия может предоставить окончательный диагноз, особенно когда абдоминальные симптомы предшествуют кожным поражениям (9). Эндоскопические данные включают покраснение, отек, петехии, подслизистое кровоизлияние, пурпуру, эрозии и изъязвления слизистой оболочки. Несколько исследований демонстрируют роль эндоскопии в желудочно-кишечных проявлениях васкулита. Gong et al. (10) продемонстрировали наличие эрозий, петехий, подслизистых кровоизлияний или язв у 95 пациентов.У 9% пациентов был диагностирован первичный васкулит с поражением верхних отделов желудочно-кишечного тракта, причем наиболее часто поражалась вторая часть двенадцатиперстной кишки. Авторы приходят к выводу, что объединение результатов эндоскопии с клиническими и рентгенологическими признаками может облегчить диагностику васкулита с поражением верхних отделов желудочно-кишечного тракта. Кишикава и др. (11) описали двух взрослых пациентов с острым предлежанием желудочно-кишечного тракта, чьи эндоскопические исследования (колоноскопия, капсульная эндоскопия, энтероскопия с одним баллоном) показали круглые красноватые очаги, некоторые из которых изъязвлены, и позволили поставить диагноз HSP.Авторы предполагают, что эти поражения являются характеристикой HSP в желудочно-кишечном тракте, включая тонкий кишечник.
Несколько исследований демонстрируют роль эндоскопии в желудочно-кишечных проявлениях васкулита. Gong et al. (10) продемонстрировали наличие эрозий, петехий, подслизистых кровоизлияний или язв у 95 пациентов.У 9% пациентов был диагностирован первичный васкулит с поражением верхних отделов желудочно-кишечного тракта, причем наиболее часто поражалась вторая часть двенадцатиперстной кишки. Авторы приходят к выводу, что объединение результатов эндоскопии с клиническими и рентгенологическими признаками может облегчить диагностику васкулита с поражением верхних отделов желудочно-кишечного тракта. Кишикава и др. (11) описали двух взрослых пациентов с острым предлежанием желудочно-кишечного тракта, чьи эндоскопические исследования (колоноскопия, капсульная эндоскопия, энтероскопия с одним баллоном) показали круглые красноватые очаги, некоторые из которых изъязвлены, и позволили поставить диагноз HSP.Авторы предполагают, что эти поражения являются характеристикой HSP в желудочно-кишечном тракте, включая тонкий кишечник.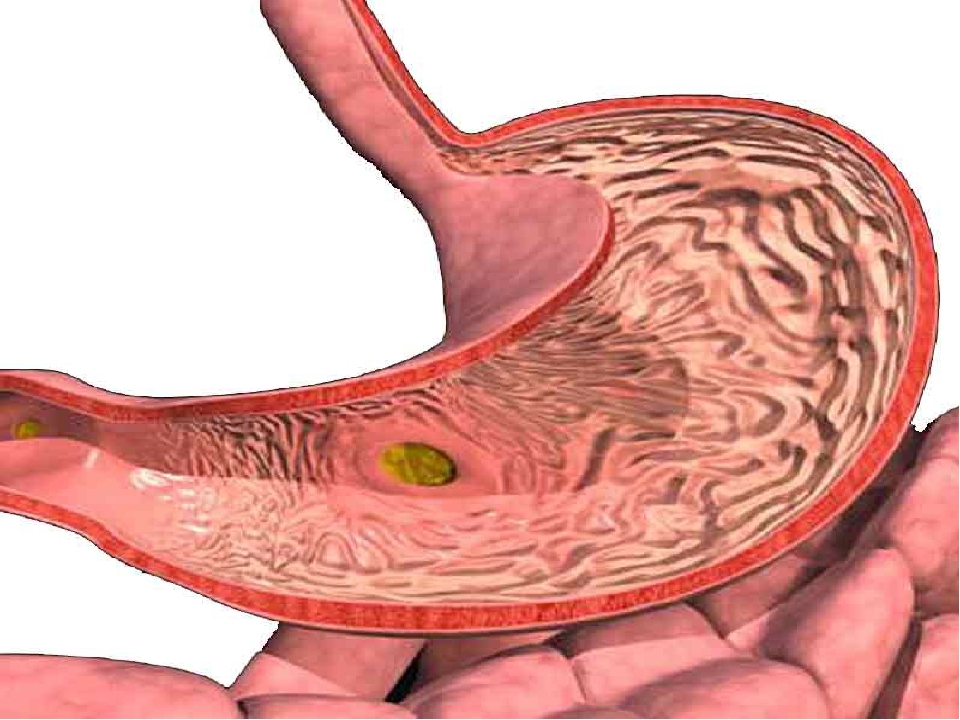
Биопсия кишечника показывает отложения IgA у 64% пациентов, а васкулит может быть обнаружен в подслизистых сосудах кишечника (4). Гистологические данные варьируются от неспецифического воспаления до изъязвления, отека, кровотечения и закупорки сосудов (4). Некоторые исследования показывают, что эндоскопическая биопсия имеет низкую чувствительность для диагностики васкулита, поскольку большинство биопсий ограничиваются поверхностной слизистой оболочкой и не достигают более глубоких сосудов.Однако биопсия слизистой может иметь важное значение для исключения других заболеваний, таких как воспалительные заболевания кишечника. В исследовании Gong et al. (10), только 5,4% из 124 биопсий, взятых из верхних отделов желудочно-кишечного тракта, показали наличие васкулита. Zhang et al. (12) проанализировали эндоскопические биопсии 54 пациентов с HSP и желудочно-кишечными симптомами: все биопсии продемонстрировали неспецифическое воспаление. Биопсия нашего пациента не выявила лейкоцитокластического васкулита, но показала отложение IgA. Также выявлено активное воспаление с эозинофильным компонентом.Присутствие эозинофильного инфильтрата при дуодените HSP было также описано Louie et al. в трех из 16 биопсий двенадцатиперстной кишки у пациентов с HSP (13).
Также выявлено активное воспаление с эозинофильным компонентом.Присутствие эозинофильного инфильтрата при дуодените HSP было также описано Louie et al. в трех из 16 биопсий двенадцатиперстной кишки у пациентов с HSP (13).
При наличии тяжелых желудочно-кишечных симптомов при дифференциальной диагностике следует учитывать инфекционный гастроэнтерит, эозинофильный гастроэнтерит, болезнь Крона, язвенный колит, микроскопический полиангиит, гранулематоз Вегенера и иммунодефицит (14). Иммунодефицитность следует учитывать в случаях часто рецидивирующих желудочно-кишечных симптомов, особенно в случаях с ранним началом и в связи с частыми инфекциями и гематологическими изменениями.Отличить HSP с дебютом желудочно-кишечного тракта от болезни Крона может быть непросто. В нашем случае возраст пациента, наличие узловатой эритемы в анамнезе, острое проявление желудочно-кишечного тракта и повышение фекального кальпротектина могут указывать на начало болезни Крона. С другой стороны, предыдущий эпизод HSP, серьезное гастродуоденальное поражение и последующее появление петехий ориентировали нас на GI HSP.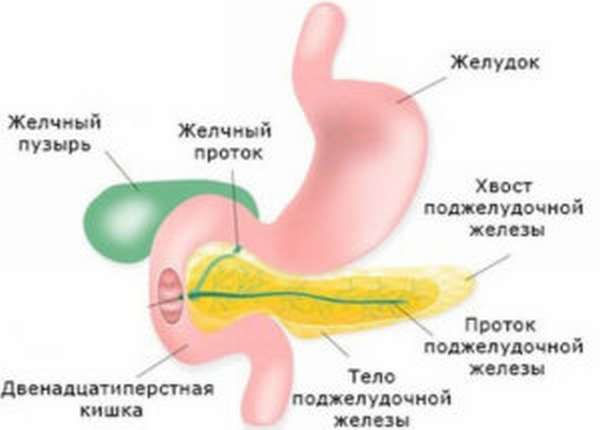 В этих случаях эндоскопия необходима для дифференциальной диагностики. По сравнению с HSP, болезнь Крона редко поражает двенадцатиперстную кишку и тощую кишку, более вероятно, приводит к образованию фиброза и стриктуры, обычно не проявляется в виде отека и интрамурального кровоизлияния и не имеет отложений IgA (4).
В этих случаях эндоскопия необходима для дифференциальной диагностики. По сравнению с HSP, болезнь Крона редко поражает двенадцатиперстную кишку и тощую кишку, более вероятно, приводит к образованию фиброза и стриктуры, обычно не проявляется в виде отека и интрамурального кровоизлияния и не имеет отложений IgA (4).
Как и в нашем случае, недавние исследования демонстрируют, что уровень кальпротектина в кале может повышаться в острых фазах вовлечения желудочно-кишечного тракта в HSP. Поэтому он был предложен в качестве маркера для ранней диагностики вовлечения ЖКТ в HSP (15, 16).
Хорошо известно, что желудочно-кишечные симптомы могут предшествовать пурпуре на срок до 2 недель примерно у 20% детей с первым эпизодом HSP (1, 14), при этом кожная сыпь обычно появляется примерно через 1 неделю (в среднем 6,6 дня) после появление болей в животе (17).Однако нет данных о клинических проявлениях желудочно-кишечного тракта без кожных повреждений во время рецидивов.
У большинства пациентов HSP имеет отличный прогноз со спонтанным исчезновением симптомов. Рецидивы возникают примерно у одной трети пациентов через интервал от 4 месяцев до 1 года с момента первичного обращения (18). Lei et al. (18) определили рецидив как второй диагноз HSP, по крайней мере, через 3 месяца после первого эпизода: определение этого интервала было основано на результатах нескольких эпидемиологических исследований.Однако, согласно предыдущим исследованиям (8, 19), время между началом и рецидивом определяется как 1 месяц. Клинические признаки во время рецидивов напоминают симптомы при диагностике заболевания, и в большинстве случаев последующие эпизоды более легкие и короткие (2, 19).
Рецидивы возникают примерно у одной трети пациентов через интервал от 4 месяцев до 1 года с момента первичного обращения (18). Lei et al. (18) определили рецидив как второй диагноз HSP, по крайней мере, через 3 месяца после первого эпизода: определение этого интервала было основано на результатах нескольких эпидемиологических исследований.Однако, согласно предыдущим исследованиям (8, 19), время между началом и рецидивом определяется как 1 месяц. Клинические признаки во время рецидивов напоминают симптомы при диагностике заболевания, и в большинстве случаев последующие эпизоды более легкие и короткие (2, 19).
Факторы риска, влияющие на рецидивы, окончательно не установлены из-за большой вариабельности в различных исследованиях. Lei et al. обнаружили, что поражение почек, лежащий в основе аллергический ринит и лечение стероидами, продолжающееся более 10 дней, являются факторами риска рецидива HSP у детей (18).Однако результаты о долгосрочных эффектах использования стероидов при HSP противоречивы, и взаимосвязь между применением стероидов и рецидивом не установлена (19–21). Поэтому эти препараты следует применять с осторожностью при HSP. В условиях стационара раннее применение кортикостероидов связано с положительным эффектом для нескольких клинически значимых исходов HSP, особенно тех, которые связаны с желудочно-кишечными проявлениями (22). Таким образом, как и в нашем случае, тяжелые проявления со стороны ЖКТ являются частым показанием для лечения стероидами.
Поэтому эти препараты следует применять с осторожностью при HSP. В условиях стационара раннее применение кортикостероидов связано с положительным эффектом для нескольких клинически значимых исходов HSP, особенно тех, которые связаны с желудочно-кишечными проявлениями (22). Таким образом, как и в нашем случае, тяжелые проявления со стороны ЖКТ являются частым показанием для лечения стероидами.
Мы представляем случай 17-летней девочки, доставленной в нашу больницу с постоянной рвотой и болями в эпигастрии. Неотложные хирургические вмешательства исключены. Чтобы дифференцировать рецидив БТШ в брюшной полости и болезнь Крона, была проведена эзофагогастродуоденоскопия с биопсией, результаты позволили предположить, что БТШ.
В литературе есть предыдущие сообщения, описывающие проявления HSP с дуоденитом у детей и взрослых, диагностика которых была возможна благодаря высокому индексу подозрительности перед острыми проявлениями желудочно-кишечного тракта и результатами эзофагогастродуоденоскопии (7, 14, 23–26).
По нашему мнению, представленный нами случай добавляет несколько интересных моментов по сравнению с ранее опубликованными случаями. Прежде всего, необычны возраст пациента и 5-летний период между первым эпизодом HSP и рецидивом. Кроме того, клинические проявления рецидива не похожи на черты первоначального эпизода и являются более тяжелыми.
В литературе есть только один случай, описывающий пациента с геморрагико-эрозивным дуоденитом как первым признаком рецидива HSP (27).Однако у пациента был типичный возраст для HSP (7 лет), типичный интервал между началом заболевания и рецидивом (13 месяцев) и те же клинические признаки в 2 эпизодах. Таким образом, по сравнению с указанным случаем, у нашего пациента все еще есть несколько нетипичных аспектов.
Таким образом, воспаление двенадцатиперстной кишки следует рассматривать как первичное проявление HSP не только во время начального эпизода, но и при рецидивах. Эндоскопия может помочь в диагностике поражения желудочно-кишечного тракта при HSP, особенно у пациентов без типичной кожной сыпи, как в первом, так и в рецидивирующем эпизоде заболевания.
Необходимы дальнейшие исследования для оценки факторов риска рецидива HSP и возможной роли фекального кальпротектина как раннего маркера поражения ЖКТ.
Заключительные замечания
Диагностика HSP может быть сложной задачей, особенно когда абдоминальные симптомы предшествуют характерной пальпируемой пурпуре и в атипичных клинических случаях. HSP следует учитывать при дифференциальной диагностике пациентов с болями в животе и кишечным кровотечением, даже при отсутствии начального поражения кожи.Типичные эндоскопические данные могут побудить гастроэнтерологов задуматься об этом заболевании.
Авторские взносы
CR и ST внесли существенный вклад в концепцию и дизайн изделия. МП участвовал в сборе данных. CR и ST составили рукопись; MP, PL и MR критически пересмотрели его. Все авторы окончательно одобрили эту рукопись и соглашаются нести ответственность за все аспекты работы, обеспечивая целостность и точность.
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось в отсутствие каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Список литературы
3. Озен С., Писторио А., Юсан С.М., Баккалоглу А., Херлин Т., Брик Р. и др. Критерии EULAR / PRINTO / PRES для пурпуры Геноха-Шонлейна, узелкового полиартериита у детей, гранулематоза Вегенера в детстве и артериита Такаясу в детстве: Анкара, 2008. Часть II: критерии окончательной классификации. Ann Rheum Dis. (2010) 69: 798–806. DOI: 10.1136 / ard.2009.116657
PubMed Аннотация | CrossRef Полный текст | Google Scholar
5. Пак С.Дж., Сух Дж. С., Ли Дж. Х., Ли Дж. У., Ким Ш., Хан К. Х. и др.Прогресс в нашем понимании патогенеза пурпуры Геноха-Шенлейна и последствий для улучшения ее диагностики. Expert Rev Clin Immunol. (2013) 9: 1223–38. DOI: 10.1586 / 1744666X.2013.850028
PubMed Аннотация | CrossRef Полный текст | Google Scholar
6. Хайнеке М.Х., Балеринг А.В., Жамин А., Бен Мкаддем С., Монтейро Р.С., Ван Эгмонд. М. Новые взгляды на патогенез иммуноглобулинового васкулита (пурпура Геноха-Шенлейна). Аутоиммунитет Rev. (2017) 16: 1246–53. DOI: 10.1016 / j.autrev.2017.10.009
Аутоиммунитет Rev. (2017) 16: 1246–53. DOI: 10.1016 / j.autrev.2017.10.009
CrossRef Полный текст | Google Scholar
8. Ли Ю.Л., Ким Ю.Б., Ку Дж.В., Чанг Дж.Й. Пурпура Геноха-Шонлейна у детей, госпитализированных в специализированную больницу в 2004-2015 гг. В Корее: эпидемиология и клиническое ведение. Педиатр Гастроэнтерол Hepatol Nutr. (2016) 19: 175–85. DOI: 10.5223 / pghn.2016.19.3.175
PubMed Аннотация | CrossRef Полный текст | Google Scholar
9. Эсаки М., Мацумото Т., Накамура С., Кавасаки М., Иваи К., Хиракава К. и др.Участие желудочно-кишечного тракта в пурпуре Шенлейна-Геноха. Gastrointest Endosc. (2002) 56: 920–3. DOI: 10.1016 / S0016-5107 (02) 70376-3
PubMed Аннотация | CrossRef Полный текст | Google Scholar
10. Гонг Э.Дж., Ким до Х., Чун Дж. Х., Ан Дж.Й., Чой К.С., Юнг К.В. и др. Эндоскопические данные о поражении верхних отделов желудочно-кишечного тракта при первичном васкулите. Кишечная печень (2016) 10: 542–8. DOI: 10.5009 / gnl15198
DOI: 10.5009 / gnl15198
PubMed Аннотация | CrossRef Полный текст | Google Scholar
11.Кишикава Х., Нисида Дж., Такарабе С., Арахата К., Ито А., Миёси Дж. И др. «Круговые красноватые поражения»: возможно, характерная эндоскопическая находка при пурпуре Геноха-Шенлейна. Эндоскопия (2013) 45 (Дополнение 2) UCTN: E33–4. DOI: 10.1055 / с-0032-1325886
CrossRef Полный текст | Google Scholar
13. Луи С.Й., Гомес А.Дж., Сибли Р.К., Басс Д., Лонгакр Т.А. Гистологические особенности биопсии желудочно-кишечного тракта при iga васкулите (пурпура Геноха-Шенлейна). Am J Surg Pathol. (2018) 42: 529–33. DOI: 10.1097 / PAS.0000000000001036
PubMed Аннотация | CrossRef Полный текст | Google Scholar
14. Кан Х.С., Чанг Х.С., Кан К.С., Хан К.Х. Пульс-терапия высокими дозами метилпреднизолона для лечения рефрактерного поражения кишечника, вызванного пурпурой Геноха – Шенлейна: клинический случай. J Med Case Rep. (2015) 9:65. DOI: 10.1186 / s13256-015-0545-4
DOI: 10.1186 / s13256-015-0545-4
PubMed Аннотация | CrossRef Полный текст | Google Scholar
15. Каник А., Баран М., Инче Ф.Д., Чебечи О., Бозкурт М., Чавушоглу Д. и др.Уровни кальпротектина в фекалиях у детей с пурпурой Шенлейна-Геноха: является ли это новым маркером поражения желудочно-кишечного тракта? Eur J Gastroenterol Hepatol. (2015) 27: 254–8. DOI: 10.1097 / MEG.0000000000000284
PubMed Аннотация | CrossRef Полный текст | Google Scholar
16. Teng X, Gao C, Sun M, Wu J. Клиническое значение фекального кальпротектина для ранней диагностики абдоминальной пурпуры Геноха-Шонлейна у детей. J Clin Rheumatol. (2018) 37: 1667–73.DOI: 10.1007 / s10067-017-3864-6
PubMed Аннотация | CrossRef Полный текст | Google Scholar
17. Гровер Н., Санкхян Н., Бишт Дж. П. Пятилетний обзор клинического профиля HSP. J Nepal Med Assoc. (2007) 46: 62–5.
PubMed Аннотация | Google Scholar
18. Лей В.Т., Цай П. Л., Чу С.Х., Као Ю.Х., Линь С.Й., Фанг Л.С. и др. Заболеваемость и факторы риска рецидива пурпуры Геноха-Шонлейна у детей из 16-летней общенациональной базы данных. Pediatr Rheumatol Online J. (2018) 16:25. DOI: 10.1186 / s12969-018-0247-8
Л., Чу С.Х., Као Ю.Х., Линь С.Й., Фанг Л.С. и др. Заболеваемость и факторы риска рецидива пурпуры Геноха-Шонлейна у детей из 16-летней общенациональной базы данных. Pediatr Rheumatol Online J. (2018) 16:25. DOI: 10.1186 / s12969-018-0247-8
PubMed Аннотация | CrossRef Полный текст | Google Scholar
19. Кальво-Рио В., Эрнандес Дж. Л., Ортис-Санхуан Ф., Лорисера Дж., Палму-Фонтана Н., Гонсалес-Вела М.С. и др. Рецидивы у пациентов с пурпурой Геноха-Шенлейна: анализ 417 пациентов из одного центра. Медицина (2016) 95: e4217. DOI: 10.1097 / MD.0000000000004217
PubMed Аннотация | CrossRef Полный текст | Google Scholar
20. Трапани С., Микели А., Гризолия Ф., Рести М., Чиаппини Э., Фальчини Ф. и др.Геноховая пурпура Шонлейна в детстве: эпидемиологический и клинический анализ 150 случаев за 5-летний период и обзор литературы. Semin Arthritis Rheum. (2005) 35: 143–53. DOI: 10.1016 / j.semarthrit.2005.08.007
PubMed Аннотация | CrossRef Полный текст | Google Scholar
21. Яухола О., Ронкайнен Дж., Коскимиес О., Ала-Хоухала М., Арикоски П., Хёлтта Т. и др. Клиническое течение внепочечных симптомов при пурпуре Геноха – Шенлейна: проспективное исследование за 6 месяцев. Arch Dis Child. (2010) 95: 871–6. DOI: 10.1136 / adc.2009.167874
PubMed Аннотация | CrossRef Полный текст | Google Scholar
22. Weiss PF, Klink AJ, Localio R, Hall M, Hexem K, Burnham JM, et al. Кортикостероиды могут улучшить клинические исходы во время госпитализации по поводу пурпуры Геноха-Шенлейна. Педиатрия (2010) 126: 674–81. DOI: 10.1542 / педс.2009-3348
PubMed Аннотация | CrossRef Полный текст | Google Scholar
23. Джарасварапарн С., Лертудомфонванит С., Пироджсакул К., Воравичавонг С., Ангкатуньякул Н., Трепонгкаруна С.Генох-Шенлейн без пурпуры: отчет о болезни и обзор литературы. J Med Assoc Thai (2016) 99: 441–5.
PubMed Аннотация | Google Scholar
24. Sohagia AB, Gunturu SG, Tong TR, Hertan HI. Henoch-Schonlein Purpura — отчет о болезни и обзор литературы. Gastroenterology Res Pract. (2010) 2010: 597648. DOI: 10.1155 / 2010/597648
PubMed Аннотация | CrossRef Полный текст | Google Scholar
25. Поссенти И., Борали Е., Лонгаретти П., Басси Л.А., Каттанео Ф., Бианки Л. и др.Девочка 10 лет с желудочно-кишечным кровотечением. Pediatric Ann. (2015) 44: 97–9. DOI: 10.3928 / 00
1-20150313-05PubMed Аннотация | CrossRef Полный текст | Google Scholar
26. Karnsakul W, Fallon KB, Swart S. Экссудативный геморрагический дуоденит как первичное событие у ребенка с пурпурой Геноха-Шенлейна. Clin Gastroenterol Hepatol. (2008) 6: A24. DOI: 10.1016 / j.cgh.2008.02.019
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Инвагинация кишечника у взрослых: клинические случаи и обзор литературы
Инвагинация — это телескопирование одного сегмента желудочно-кишечного тракта в соседний. 1 Это состояние редко встречается у взрослых, от двух до трех случаев встречается в популяции 1 000 000 в год 2 и составляет менее 0,1% от всех госпитализаций взрослых. 3, 4
Диагноз у взрослых обычно ставится при лапаротомии, так как у большинства пациентов возникает неотложная кишечная непроходимость. У пациентов, не требующих неотложной помощи, диагноз может быть затруднен, поскольку симптомы включают периодическую боль в животе, которая часто проходит сравнительно быстро. 5 Клинические обследования и исследования часто бывают отрицательными, и эти пациенты, вероятно, будут признаны страдающими синдромом раздраженного кишечника. Хотя хирургическое лечение в большинстве случаев несложно, у некоторых пациентов, особенно с гастродуоденальной и колоанальной инвагинацией, операционный аспект может быть затруднен.
Мы представляем четыре клинических случая с последующим обзором литературы.
ОТЧЕТЫ О ПРАКТИКЕ
Корпус 1
Мужчина 42 лет был направлен терапевтом с трехдневной историей мелены.Ранее он был обследован на предмет железодефицитной анемии, причина которой не была обнаружена. Его гемоглобин был 86 г / л с картиной дефицита железа. Эндоскопия верхних отделов желудочно-кишечного тракта (ЖКТ) показала минимальный эзофагит. Он остановился на консервативном лечении, и ему сделали обычную бариевую клизму.
При последующем осмотре в клинике он сообщил об эпизодическом дискомфорте в левом верхнем квадранте. Несмотря на прием препаратов железа, он оставался анемичным (гемоглобин 98 г / л) и не имел явной кровопотери.
Последующая обработка бариевой муки показала искажение терминального отдела подвздошной кишки; Считается, что это внешнее сжатие сигмовидной кишки. Последующая компьютерная томография показала аномальную область утолщенной подвздошной кишки с целевым внешним видом (рис. 1) и внутрипросветным жиром, что соответствует инвагинации подвздошно-подвздошной кишки.
Рисунок 1Компьютерная томограмма брюшной полости, показывающая классическое целевое поражение, предполагающее инвагинацию подвздошно-подвздошной кишки.
При лапаротомии рентгенологические данные подтвердились.Произведена резекция тонкой кишки без уменьшения инвагинации. Послеоперационное выздоровление прошло без осложнений. Патология показала, что ведущей точкой был дивертикул Меккеля (рис. 2) с травматической язвой.
Рисунок 2Резецированный образец показывает инвагинацию дивертикула Меккеля.
Корпус 2
71-летняя женщина поступила в неотложную медицинскую помощь с рвотой кофейной гущей и периодическими коликами в животе.В течение последних 18 месяцев ее обследовали на предмет симптомов перемежающейся боли в центральном и левом верхнем квадранте живота, рвоты, запора, потери веса и анорексии. Эндоскопия верхних отделов желудочно-кишечного тракта в двух случаях выявила признаки дистального эзофагита, скользящей грыжи пищеводного отверстия диафрагмы и дуоденита с положительным результатом на Helicobacter pylori в одном случае. Последующая бариевая клизма, УЗИ брюшной полости и последующее обследование тонкой кишки были нормальными, и в связи с этим считалось, что у нее синдром раздраженного кишечника.
В течение первых 24 часов после приема у нее произошло значительное снижение концентрации гемоглобина, что потребовало переливания крови. Повторная эндоскопия верхних отделов ЖКТ и последующее обследование с барием снова не помогли. Она остановилась на консервативном лечении. Проведено амбулаторное обследование тонкой кишки, также в норме. Затем была получена компьютерная томограмма ее живота, которая показала утолщение слизистой оболочки тощей кишки и образование мягких тканей, напоминающее пончик в левой подвздошной ямке.Внешний вид был подозрительным в отношении инвагинации тонкой кишки, и был рассмотрен дифференциальный диагноз лимфомы или карциномы.
При лапаротомии обнаружена инвагинационная опухоль средней и тонкой кишки. Обнаружен обширный фиброз соседней брыжейки, который, как полагают, может быть связан с повторяющимися эпизодами инвагинации. Была произведена резекция тонкой кишки (без попытки репозиции).
После операции выздоровление прошло без осложнений.Патология резецированного препарата показала доброкачественную тубуловиллярную аденому 30 мм с легкой дисплазией.
Корпус 3
Мужчина 48 лет поступил в хирургическую поликлинику с трехлетней историей изжоги, вздутия живота и срыгивания. Его история болезни включала лечение Helicobacter pylori . Абдоминальное обследование без особенностей, за исключением ожирения.
Первоначальная эндоскопия верхних отделов желудочно-кишечного тракта показала большую скользящую грыжу пищеводного отверстия диафрагмы, но обследование было неполным из-за больших остатков пищи.При предварительном диагнозе стеноза привратника была получена последующая бариевая мука, которая показала большой дефект наполнения во второй части двенадцатиперстной кишки с очень небольшим контрастом, выходящим за пределы. Компьютерная томография брюшной полости показала четко очерченное образование двенадцатиперстной кишки диаметром 6 см, почти полностью состоящее из жира с некоторыми внутренними перегородками. Дальнейшая эндоскопия верхних отделов ЖКТ подтвердила наличие большого гладкого полипа, закрывающего просвет двенадцатиперстной кишки. Биопсия показала только нормальную слизистую двенадцатиперстной кишки.
При лапаротомии было обнаружено большое нередуцируемое образование антрального отдела, которое инвагинально проникло в двенадцатиперстную кишку. Вторая часть двенадцатиперстной кишки открыта продольно; и масса была разорвана. Дуоденотомия ушита в два слоя. В послеоперационном периоде пациентка выздоровела без осложнений. Отчет о патологии подтвердил, что поражение представляет собой простую липому.
Корпус 4
84-летняя женщина, проживающая в доме престарелых, обратилась с жалобой на растущее замешательство и выпадение массы через анальный канал.За последний год у нее в анамнезе повторялись эпизоды неспецифической боли в животе и вздутие живота, которые были непродолжительными и не требовали госпитализации.
Обследование ее живота показало небольшое вздутие с минимальной болезненностью. Никаких масс не было ощутимо. В промежности обнаружено выпадение кишечника с нерегулярным новообразованием на верхушке. Более тщательный осмотр подтвердил, что это был инвагинация, а не пролапс, и что предполагалось, что это пролапс опухоли сигмовидной кишки.
Инвагинация была уменьшена вручную. После соответствующей реанимации была выполнена лапаротомия по средней линии, и слепая кишка оказалась инвагинацией. Попытки уменьшить это оказались невозможными, так как слепая кишка не могла быть выведена из прямой кишки. Была открыта передняя стенка прямой кишки и резектирована кишечная инвагинация. После удаления массы два конца кишечника (подвздошная кишка и поперечная ободочная кишка) могли затем быть редуцированы, и после обрезки концов кишечника был сформирован функциональный анастомоз конец в конец между подвздошной кишкой и поперечной ободочной кишкой.Восстановлена передняя стенка прямой кишки.
Она благополучно поправилась. Отчет о патологии подтвердил, что поражение, вызвавшее инвагинацию, было большой ворсинчатой аденомой слепой кишки.
ОБСУЖДЕНИЕ И ОБЗОР ЛИТЕРАТУРЫ
Первое сообщение об инвагинации кишечника было сделано в 1674 году Барбеттой из Амстердама. 6 Инвагинация, или «интросусепция», как ее тогда называли, была дополнительно подробно описана в 1789 году Джоном Хантером. 7 В 1871 году сэр Джонатан Хатчинсон был первым, кто успешно прооперировал ребенка с инвагинацией кишечника. 8
Инвагинация у взрослых отличается от таковой у детей во многих аспектах (таблица 1). 9– 13 У взрослых 90% приходится на тонкую или толстую кишку, а остальные 10% — на желудок или хирургически созданную стому. 14 Самым частым участком является тонкий кишечник. Инвагинация толстой кишки встречается редко и обычно возникает при доброкачественной или злокачественной опухоли, 15 , причем 50% случаев приходится на злокачественное поражение.Важно отличить это от выпадения прямой кишки, что можно сделать путем тщательного клинического обследования. При выпадении прямой кишки можно пальпировать непрерывность между перианальной / анальной тканью и выступающей тканью, тогда как при инвагинации целостности нет, и палец может свободно проходить между аноректальной стенкой и выпадением по окружности. Гастродуоденальная инвагинация, наименее частая из всех, обычно вызывается пролапсом доброкачественной опухоли желудка в двенадцатиперстную кишку с последующей инвагинацией части стенки желудка. 16
Таблица 1Различия между инвагинацией кишечника у взрослых и детей
Ведущие точки для инвагинации могут быть отнесены к доброкачественным, злокачественным или идиопатическим причинам. 13, 14 Хотя у всех наших четырех пациентов была доброкачественная патология, первичные или вторичные злокачественные образования могут составлять от 6% до 30% всех случаев. В обзоре Felix et al , 17 инвагинации, связанные с опухолью, были отмечены в 63% случаев.
Инвагинация отмечена также у пациентов с тропической спру / целиакией, 17 травмами живота, 18 и в послеоперационном периоде. 19 Кроме того, это состояние все чаще отмечается среди пациентов с заболеванием кишечника, связанным со СПИДом, что требует тщательного рассмотрения. 20, 21 Идиопатическая инвагинация тонкой кишки составляет от 8% до 20% всех случаев. 9, 17
Обычные инвагинации были классифицированы на четыре категории в зависимости от места происхождения: кишечные, подвздошно-кишечные, илеоцекальные и толстые. 22 Кишечные и толстые кишки — это те, которые ограничены тонкой и толстой кишкой соответственно. В то время как илеоколическая инвагинация — это инвагинация с выпадением подвздошной кишки в толстую кишку через илеоцекальный клапан, илеоцекальная инвагинация возникает, когда илеоцекальный клапан действует как ведущая точка. Однако в клинической практике трудно отличить илеоколическую инвагинацию от илеоцекальной инвагинации.
Симптомы, которые проявляются у взрослых пациентов с инвагинацией кишечника, неспецифичны и часто имеют длительный характер.Большинство исследований сообщают о боли как о наиболее частом симптоме, присутствующем у 71–90% пациентов, с рвотой и кровотечением из прямой кишки в качестве следующих наиболее частых симптомов. 13 Наиболее важной характеристикой боли является ее периодический, прерывистый характер, что делает диагноз труднодостижимым и объясняет задержку постановки диагноза: только половина случаев диагностируется до операции. 13 Масса брюшной полости отмечается в 24–42% случаев. 9, 14
В обзорной статье Azar et al , 9 средняя продолжительность симптомов между началом и проявлением составила 37.4 дня (диапазон 1–365 дней). Продолжительность симптомов была больше у пациентов с доброкачественными и кишечными поражениями по сравнению с пациентами со злокачественными поражениями и поражениями толстой кишки.
Компьютерная томография кажется наиболее надежным исследованием для предоперационной диагностики, особенно у тех пациентов с неспецифической болью в животе, у которых диагноз может быть неуловимым. 1, 24 Появление инвагинации является характерным (таблица 2) и подтверждено как на экспериментальных моделях, так и в клинических ситуациях. 1, 25, 26 Интересно, что недавний опыт компьютерной томографии / магнитно-резонансной томографии позволил выявить сосудистые нарушения 27 , а также было высказано предположение, что поражения, обнаруженные этими исследованиями, с большей вероятностью не имеют неопластические причины. 28 Точность компьютерной томографии подтверждена при эксплуатации некоторыми исследованиями. 1, 29 В нашем исследовании компьютерная томография была проведена у трех пациентов, а диагностическая — у двух.У третьего пациента (гастродуоденальная инвагинация) было обнаружено образование, указывающее на липому.
Таблица 2Основные результаты компьютерной томографии у пациентов с инвагинацией кишечника у взрослых
Другие исследования, такие как УЗИ, 30, 31 бариевая клизма, 9, 10 колоноскопия или гибкая сигмоидоскопия, 32 серия верхних отделов ЖКТ, 33 могут быть использованы в зависимости от клинической ситуации.
Инвагинация взрослого требует лапаротомии, а не попыток гидростатической редукции ввиду высокой частоты лежащих в основе аномалий. 9, 23 Остается спорным вопрос о том, следует ли пытаться репрессировать инвагинацию во время операции. В ранних сообщениях предлагалось уменьшить инвагинацию перед резекцией. 3, 4 Воспринимаемый недостаток этого заключается в том, что во время процесса могут распространяться злокачественные клетки, несмотря на отсутствие четких доказательств по этому поводу.С другой стороны, преимущества уменьшения инвагинации, особенно при поражении тонкой кишки, заключаются в том, что можно сохранить значительную длину кишечника и тем самым предотвратить развитие синдрома короткой кишки.
Begos et al 23 предлагают резекцию без попытки сокращения, когда кишечник воспален, ишемизирован или рыхлый, а также при явной кишечной кишечной инвагинации (учитывая высокую вероятность злокачественного новообразования). Во всех остальных случаях всегда следует сначала пытаться уменьшить.Однако Азар и др. 8 предположили, что хирургическая резекция без репозиции является предпочтительным лечением у взрослых, поскольку почти 50% инвагинаций кишечника и кишечника связаны со злокачественными новообразованиями. Однако простое сокращение допустимо при посттравматических и идиопатических инвагинациях, когда в кишечнике обычно нет патологической причины. 32
Лечение гастродуоденальной инвагинации обычно влечет за собой уменьшение инвагинации и хирургическое иссечение ведущей точки эндоскопически или посредством формальной лапаротомии. 16 При кишечной инвагинации предпочтительным подходом является уменьшение инвагинации перед резекцией. Это может привести к операции по сохранению сфинктера по сравнению с абдоминоперинеальной резекцией. 16 Однако не всегда легко уменьшить инвагинацию, и существует риск распространения раковых клеток. Резекция брюшной полости является предпочтительным методом, но также были опробованы перинеальные подходы. Наш опыт с колоанальными и гастродуоденальными случаями показывает, что оперативная процедура может потребовать инновационных методов и может быть сложной, особенно с первой.
Ключевые точкиИнвагинация у взрослых — нечастая причина кишечной непроходимости.
Предоперационная диагностика сложна, поскольку симптомы могут быть прерывистыми и продолжительными.
Более частое использование компьютерной томографии при недиагностированной боли в животе увеличивает скорость обследования.
Хирургическое лечение требуется всем пациентам, и в большинстве случаев делается упор на резекцию без репозиции.
При инвагинации желудочно-кишечного тракта и кишечника могут потребоваться инновационные хирургические методы.
ВЫВОДЫ
Инвагинация у взрослых — нечастая проблема. Диагностика этого состояния может быть трудной, поскольку симптомы часто неспецифичны и эпизодичны. Важно иметь высокий индекс подозрительности. Самое полезное исследование — компьютерная томография брюшной полости.Лечение требует резекции пораженной кишки без попытки уменьшения поражений толстой кишки и в случаях, когда кишечник нежизнеспособен или есть подозрение на злокачественное новообразование. При гастродуоденальной и колоанальной инвагинации хирургическая техника может нуждаться в модификации в зависимости от ситуации и может быть сложной.
ССЫЛКИ
- ↵
Gayer G , Apter S, Hofmann C, et al. Инвагинация у взрослых: КТ-диагностика.Clin Radiol 1998; 53: 53–7.
- ↵
Carter CR , Morton AL. Инвагинация взрослых в Глазго, Великобритания. Br J Surg1989; 76: 727.
- ↵
Donhauser DL , Kelly EC. Инвагинация у взрослых. Am J Surg1950; 79: 673–7.
- ↵
Брайтон Д. , Норрис ВДж. Инвагинация у взрослых. Am J Surg1954; 88: 32–43.
- ↵
Gordon RS , O’Dell KB, Namon AJ, et al. Инвагинация у взрослых — редкое заболевание. J Emerg Med1991; 9: 337–42.
- ↵
Барбетта П . Ouevres Chirurgiques at Anatomiques. Женева: Francois Miege, 1674.
- ↵
Хантер Дж. . Об интросускации (прочтите 18 августа 1789 г.). В: Палмер Дж. Ф., изд.Работы Джона Хантера, ФРС Лондона. Лондон: Лонгман, Рис, Орм, Браун, Грин, Лонгман, 1837: 587–93.
- ↵
Хатчинсон Дж. . Удачный случай абдоминального разреза при инвагинации. Proc R Med Chir Soc 1873; 7: 195–8.
- ↵
Азар Т , Бергер DL. Инвагинация у взрослых. Энн Сург 1997; 226: 134–8.
- ↵
Nagomey DM , Sarr MG, McIlrath DC.Хирургическое лечение инвагинации у взрослых. Энн Сург 1981; 193: 230–6.
Ага ФП . Инвагинация у взрослых. Am J Roentgenol 1986; 146: 527–31.
Adebamowo CA , Akang EE, Pindiga HU, et al. Изменение клинико-патологического профиля инвагинации кишечника в Нигерии — 20-летний обзор. Гепатогастроэнтерология 2000; 47: 437–40.
- ↵
Reijnen HA , Joosten HJ, De Boer HH.Диагностика и лечение инвагинации у взрослых. Am J Surg1989; 158: 25–8.
- ↵
Stubenord WT , Thorblamarson B. Intussusception у взрослых. Энн Сург 1970; 172: 306–10.
- ↵
Nesbakken A , Haffner J. Колоректально-анальная инвагинация: клинический случай. Acta Chir Scand1989; 155: 201–4.
- ↵
Лин Ф , Сетя В., синьор В.Гастродуоденальная инвагинация, вторичная по отношению к липоме желудка: описание случая и обзор литературы. Am Surg1992; 58: 772–4.
- ↵
Felix EL , Cohen MH, Bernstein AD, et al. Инвагинация у взрослых: случай рецидива инвагинации и обзор литературы. Am J Surg 1976; 131: 758–61.
- ↵
Brooks A , Bebington BD, Lucas S, et al. Инвагинация, вызванная тупой травмой живота. J Trauma1999; 47: 156–7.
- ↵
Eke N , Adotey JM. Послеоперационная инвагинация, причинная или случайная связь? Int Surg2000; 85: 303–8.
- ↵
Даннин Дж. С. , Маккарти М., Кокер Р. Отчет о болезни: Лимфома, вызывающая инвагинацию тонкой кишки у пациента с синдромом приобретенного иммунодефицита. Clin Radiol, 1992; 46: 350–1.
- ↵
Мейерсон S , Десаи Т.К., Полидори Г, и др. Случай инвагинации и лимфоидной гиперплазии у больного СПИДом. Am J Gastroenterol1993; 88: 303–6.
- ↵
Weilbaecher D , Bolin JA, Hearn D, et al. Инвагинация у взрослых: обзор 160 случаев. Am J Surg1971; 121: 531–5.
- ↵
Begos DG , Sandor A, Modlin IM.Диагностика и лечение инвагинации у взрослых. Am J Surg1997; 73: 88–94.
- ↵
Takeuchi K , Tsuzuki Y, Ando T, et al. Диагностика и лечение инвагинации у взрослых. Дж. Клин Гастроэнтерол, 2003; 36: 18–21.
- ↵
Bar-Ziv J , Solomon A. Компьютерная томография при инвагинации кишечника у взрослых. Gastrointest Radiol1991; 16: 264–6.
- ↵
Gayer G , Zissin R, Apter S, et al. Графический обзор: инвагинация кишечника у взрослых — диагноз компьютерной томографии. Br J Radiol, 2002; 75: 185–90.
- ↵
Fujimoto T , Fukuda T, Uetani M, et al. Неулучшенные результаты компьютерной томографии сосудистых нарушений в связи с инвагинацией кишечника у взрослых. Am J Roentgenol, 2001; 176: 1167–71.
- ↵
Warshauer DM , Lee JK. Инвагинация у взрослых, обнаруженная при КТ или МРТ: клиническая корреляция с визуализацией.Радиология, 1999; 212: 853–60.
- ↵
Barbiera F , Cusma S, Di Giacomo D, et al. Инвагинация кишечника у взрослых: взаимосвязь хирургии и компьютерной томографии. Радиол Мед2001; 102: 37–42.
- ↵
Бойл М.Дж. , Аркелл Л.Дж., Уильямс Дж.Т. Ультразвуковая диагностика инвагинации у взрослых. Am J Gastroenterol1993; 88: 617–18.
- ↵
Lim JH , Ko JT, Lee DH, et al. Определение места и причин обструкции толстой кишки с помощью сонографии.



 При аллергическом варианте к общим симптомам добавятся кожные высыпания.
При аллергическом варианте к общим симптомам добавятся кожные высыпания.



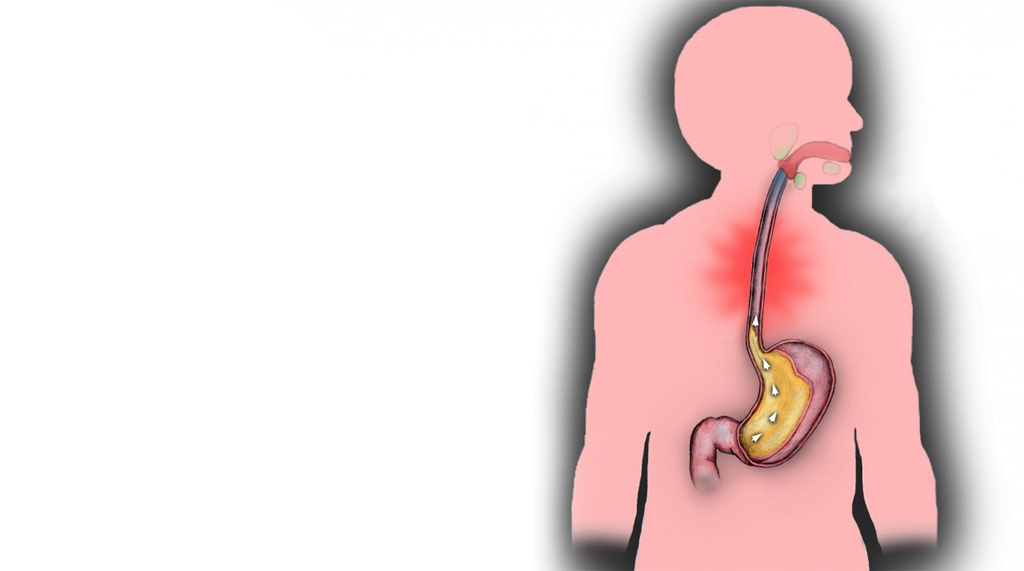 При воспалении слизистой оболочки всего желудка ставится диагноз пангастрит.
При воспалении слизистой оболочки всего желудка ставится диагноз пангастрит.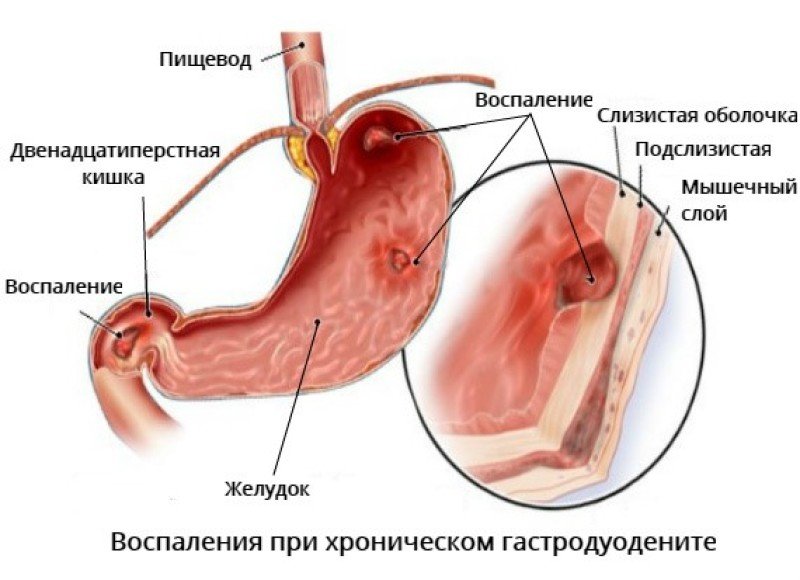 При своевременном правильном лечении проявления острого гастрита проходят в течение недели.
При своевременном правильном лечении проявления острого гастрита проходят в течение недели.
 Состояние может сопровождаться приступами рвоты с остатками еды.
Состояние может сопровождаться приступами рвоты с остатками еды.


