лечение, симптомы, причины — Медиленд
Случилась беда в виде парапроктита? Процесс лечения парапроктита всегда предполагает выполнение хирургического вмешательства. При лечении парапроктита врачи проктологи клиники «Mediland» применяют самые современные методики, направленные на скорейшее и безболезненное выздоровление наших пациентов, а именно лазерные и плазменные коагуляторы.
Лечение у проктологов клиники «Медиленд» будет не только безболезненным, но и самым эффективным. Почему это важно? Именно потому, что только при правильном вскрытии гнойника после выздоровления можно избежать формирования параректального свища. Свища, при лечении которого даже у лучших врачей в лучших клиниках отмечается значительный процент рецидивов.
Помните о важности фактора времени. Чем раньше будет удален гной из клетчаточного пространства прямой кишки, тем лучше результат лечения. Поэтому, если вы отмечаете у себя симптомы парапроктита – незамедлительно обращайтесь за помощью к врачам проктологам Клиники «Медиленд».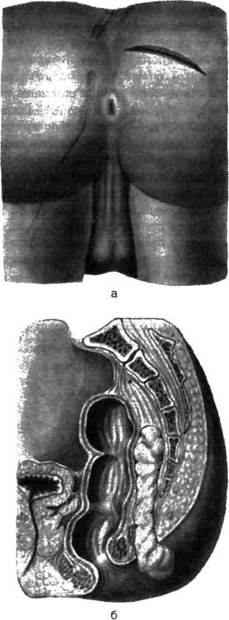
Если есть подозрение на парапроктит в нерабочее время – звоните на ☎ +380443555537 и дежурный персонал в кратчайшие сроки свяжет вас с квалифицированным проктологом.
Как мы лечим?
Врачи проктологи МЦ «Медиленд»
Мищенко Михаил Владимирович
Проктолог высшей категории, хирург, к.м.н., доцент, состоит в ESCP, IPS
Желтоножская Юлия Борисовна
Хирург, проктолог
Бахтизин Максим Андреевич
Хирург, проктолог
Методы лечения парапроктита в Клинике «Медиленд»
Операция Габриеля с применением лазеров
Методика применима при поверхностных формах парапроктита. Суть операции заключается в иссечении гнойника на всем его протяжении под кожей и под слизистой оболочкой кишки. После такого лечения болезнь может уже никогда не побеспокоить пациента. Для максимального сохранения мышц сфинктера прямой кишки, остановка кровотечения и удаление нежизнеспособных тканей во время операции выполняется при помощи диодного лазера или холодной плазмы
Операция выполняется под внутривенной или спинальной анестезией. При этом, после беседы, анестезиолог учитывает желание пациента выбрать тот или иной вид обезболивания.
При этом, после беседы, анестезиолог учитывает желание пациента выбрать тот или иной вид обезболивания.
Сроки госпитализации 1-2 дня.
Сроки нетрудоспособности 5-10 дней, что связано с необходимостью ухода послеоперационной раной в анальном канале и на коже, в месте иссечения.
На весь период нетрудоспособности врачами клиники выдается больничный лист.
Послеоперационный период протекает безболезненно.
Вскрытие, лазерное иссечение и дренирование глубоких парапроктитов
Методика используется при глубоких формах парапроктита, ее результативность зависит от опыта хирурга.
Суть операции заключается в рассечении кожи и эвакуации гноя из глубоких тканей. От мастерства исполнения операции, качества дренирования гнойника и применения современных лазерных и плазменных коагуляторов в ходе операции зависит возможность самостоятельного закрытия свищевого хода в мышцах прямой кишки. Это, при благоприятных обстоятельствах, с высокой степенью вероятности, в последующем, приводит к полному излечению без формирования параректального свища.
Операция выполняется под внутривенной или спинальной анестезией, с учетом пожеланий пациента и полностью безболезненна.
Сроки госпитализации 1–3 дня.
Сроки нетрудоспособности 8–15 дней, что связано с необходимостью ухода за послеоперационной раной на коже.
На весь период нетрудоспособности врачами клиники выдается больничный лист.
Послеоперационный период протекает безболезненно.
Ориентировочную стоимость оперативного лечения парапроктита вы можете узнать на странице ЦЕНЫ в разделе «Проктология». Точную цену операции при парапроктите вам может сказать только врач после осмотра и диагностики.
Важно знать:
Парапроктит или абсцесс параректального пространства – это воспаление тканей с образованием гнойников, которое приводит к последующему их расплавлению и гниению, как и все гнойно-воспалительные процессы.
Парапроктит на сегодняшний день занимает одно из первых мест по распространенности среди заболеваний прямой кишки.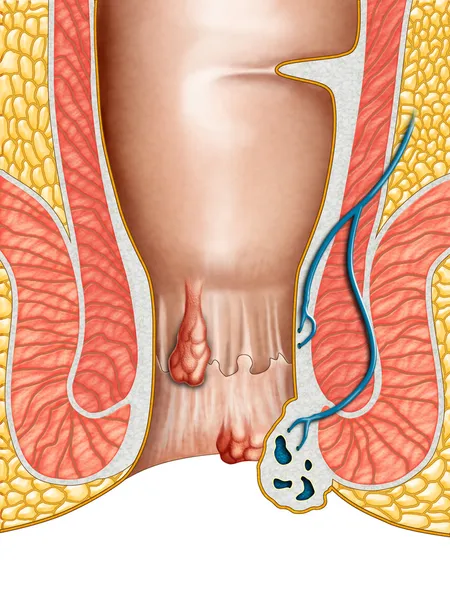
Причинами развития парапроктита могут служить:
- травматические повреждения прямой кишки и перианальной области,
- наличие геморроидальных узлов или трещин анального хода,
- не соблюдение элементарных правил гигиены,
- ослабленный иммунитет.
При поверхностных формах болезни и правильно проведенном лечении парапроктит не рецидивирует. Однако при глубоких гнойниках, формирование свищей наблюдается более чем в половине клинических случаев. Это связано с невозможностью ликвидировать дефект прямой кишки, через который проникла инфекция на фоне острого гнойного воспаления.
Проявляется парапроктит такими симптомами:
- острой болью в области ануса, а также внизу живота, которая появляется при попытке акта дефекации,
- расстройства и невозможность совершать мочеиспускание и дефекацию,
- частые позывы, которые продолжаются длительное время.

Так как парапроктит – это гнойное воспаление, то он всегда сопровождается сильными симптомами интоксикации (то есть отравления) организма. Среди этих симптомов высокая температура до 40 градусов, головная боль, головокружение, слабость, потеря трудоспособности и резкое отсутствие аппетита.
Хотя симптоматика парапроктита довольно точная, но правильный диагноз сможет поставить только врач проктолог, к которому стоит обратиться при наличии вышеперечисленных симптомов. Стоит помнить, что гнойное воспаление вредит организму изнутри и чем больше его игнорировать, тем хуже станет состояние.
Процесс лечения парапроктита всегда предполагает выполнение хирургического вмешательства. Если это острый парапроктит, операция выполняется как можно скорее, врачи проводят рассечение и дренирование гнойника и полностью очищают полость, в которой он находился. Если же абсцесс уже достиг хронической стадии и появился свищ, то операция должна быть плановой и учитывать все особенности состояния пациента.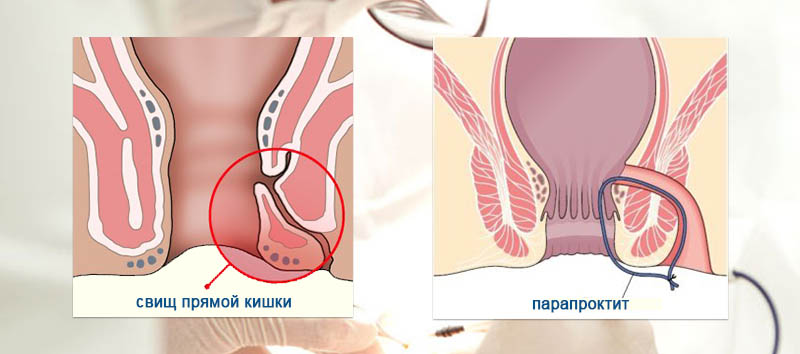
Тип оперативного вмешательства выбирает исключительно врач проктолог. Вместе с хирургическим лечением назначают антибактериальную терапию и препараты, укрепляющие иммунитет.
Парапроктит | УНИклиника — Медицинский центр в Уфе
Парапроктит – это гнойное воспаление тканей возле прямой кишки. Заболевание весьма неприятно, оно приносит пациенту значимый дискомфорт, как в физическом, так и в моральном плане. Многие люди спешат избавиться от проблемы самостоятельно, считая свою болезнь слишком интимной, чтобы обратиться за квалифицированной помощью. Такой подход крайне неверный. Лечение народными средствами или сомнительными препаратами только усугубит ситуацию.
Парапроктит: симптомы и лечение
К появлению симптомов парапроктита может привести неправильная личная гигиена, травмы, геморрой. Зарегистрированы случаи, когда болезнь начинала прогрессировать без видимых причин. На начальной стадии пациент замечает боль в области промежности и прямой кишки, общее недомогание, которое иногда сопровождается повышением температуры тела. При более близком рассмотрении заметны покраснения. Если не принять меры вовремя, то всего за несколько дней боль станет невыносимой, появится лихорадка. В подавляющем большинстве случаев парапроктит вызывает задержку стула и мочеиспускания.
При более близком рассмотрении заметны покраснения. Если не принять меры вовремя, то всего за несколько дней боль станет невыносимой, появится лихорадка. В подавляющем большинстве случаев парапроктит вызывает задержку стула и мочеиспускания.
Нужно вовремя принять меры
Чтобы избежать осложнений, острый парапроктит нужно правильно диагностировать и начать незамедлительное лечение. Самостоятельно невозможно установить диагноз. Страдающий от боли человек спешит принять обезболивающие и надеется, что проблема решится сама собой. Но если устранить только симптомы, то болезнь продолжит развиваться.
Квалифицированное лечение парапроктита предлагает пациентам «Униклиника». Здесь всех больных ждет:
- осмотр профильного специалиста;
- грамотная консультация;
- назначение эффективного лечения;
- правильный послеоперационный уход.
Эта организация соблюдает политику конфиденциальности, поэтому каждый пациент абсолютно уверен, что никто кроме врача не узнает причину посещения клиники.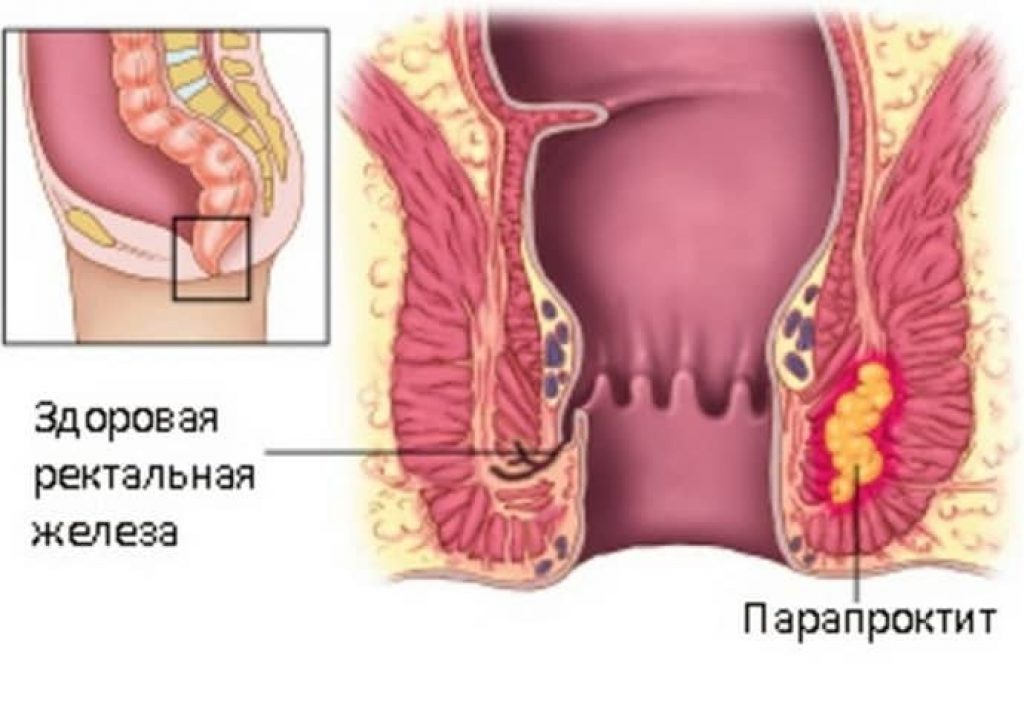
Опасен ли парапроктит?
Это серьезный недуг, именно поэтому после установления диагноза сразу будет назначена операция. Заболевание можно устранить исключительно хирургическим путем. Пациенту дают наркоз – процедура проходит безболезненно. После устранения абсцесса лечение продолжается антибиотиками, общеукрепляющими препаратами, назначаются компрессы, перевязки.
В стенах медицинского центра «Униклиника» пациента полностью избавят от его болезни. Лечение симптомов парапроктита требует времени, но без вмешательства опытного специалиста не обойтись, поэтому не стоит оттягивать посещение врача.
Парапроктит: причины, симптомы, диагностика, лечение и профилактика — МедОбоз,- последние новости здоровья
Проктологическое заболевание, характеризующееся воспалительным процессом гнойного характера в области прямой кишки.
Послужить причиной развития парапроктита могут разные факторы, патогенная кишечная микрофлора, некоторые инфекционные заболевания, передаваемые половым путем, частые запоры или понос, воспаление геморроидальных вен прямой кишки, оперативные вмешательства на прямой кишке, травмы прямой кишки, образование анальных трещин, в особенности, без проведения адекватного лечения.
Симптомы парапроктитаПри данной патологии у больного возникают болевые ощущения разной интенсивности в области прямой кишки и органов малого таза, усиливающиеся при опорожнении. Характерно появление симптомов общей интоксикации: общая слабость, сонливость, отсутствие аппетита, боль в голове, повышение температуры тела. Также, при локации гнойника под кожей в области анального отверстия отмечается припухлость, покраснение и острая болезненность около анального отверстия.
Диагностика парапроктитаВрач-проктолог проводит осмотр пациента, анализ анамнеза жизни, выполняется общий анализ крови, фистулография, ультразвуковое исследование области промежности, также необходима консультация хирурга.
Лечение болезни возможно только хирургическим путем. После выполнения хирургического вмешательства больному назначаются антибиотики и обезболивающие препараты. В целях симптоматического лечения и для снятия дискомфортных и болевых ощущений, назначают прием медицинских препаратов. В ходе вспомогательного медикаментозного лечения, применяют такие препараты: Глицериновые свечи, Нео-Анузол, Ультрапрокт.
Профилактика парапроктитаСоблюдение правил интимной гигиены: регулярное подмывание после акта дефекации, правильное выполнение клизм, при необходимости. Правильное и безотлагательное лечение запоров и анальных трещин, в случае их возникновения. Рекомендовано наладить сбалансированное питание и питьевой режим, исключить употребление острой, жирной и жаренной пищи, включить в рацион больше овощей и фруктов, а также продуктов питания, богатых клетчаткой. В случае развития острого парапроктита, своевременно проводить лечения с целью избегания хронитизации процесса.
статьи о ветеринарии «Свой Доктор»
Параанальные синусы — это парные органы округлой формы, находящиеся в соединительной ткани на латеральной поверхности каудальной части прямой кишки у места перехода ее в анус. Они расположены между гладкой внутренней мышцей заднего прохода и поперечно-полосатой мышцей наружного анального сфинктера. Каждый мешочек имеет проток, открывающийся на латеральной поверхности ануса на уровне слизисто-кожного перехода. В 80% случаев синусы находятся на 4 и 8 часов от ануса.
Параанальный синус является резервуаром для секрета апокриновых желез, которые через извитые канальцы впадают в его полость. Сальные железы своими протоками соединяются непосредственно с протоком параанального мешка. Объем полости последнего в норме составляет от 0,25 до 1 мл, в зависимости от размера собаки. Полость мешочка регулярно заполняется продуктами жизнедеятельности апокриновых желез. Анализ секрета показал, что последний состоит на 87,8% из воды, а сухой остаток — на 96,1% из органических и на 3,9% из неорганических веществ (Halnan. 1978). В норме анальные мешки не должны быть раздуты, так как водянистая консистенция его содержимого позволяет легко выводить последний во время сокращения наружного сфинктера ануса при дефекации.
1978). В норме анальные мешки не должны быть раздуты, так как водянистая консистенция его содержимого позволяет легко выводить последний во время сокращения наружного сфинктера ануса при дефекации.
У домашних собак железы опорожняются в норме при дефекации, но могут «выстрелить» также при активных движениях или при стрессовых ситуациях.
Парапроктит — воспаление соединительной ткани вокруг прямой кишки и заднего прохода. Параанальный синусит — воспаление параанальных синусов (желез). Эти заболевания часто связаны между собой этиологией и патогенезом.
Этиология и патогенез В большинстве случаев пусковым фактором является застой секрета. Застой может возникать в случае, когда секрет становится настолько вязким, что не может легко проходить через протоки анальных мешков; когда протоки закупориваются хлопьевидной или зернистой субстанцией; при размягчении стула; в случае недостаточного тонуса мышцы наружного анального сфинктера. Во всех этих случаях нарушается нормальная компрессия анальных мешков. В начальной стадии заболевания воспаление отсутствует, но переполненные параанальные синусы вызывают вследствие повышенной чувствительности ануса болезненную реакцию.
Во всех этих случаях нарушается нормальная компрессия анальных мешков. В начальной стадии заболевания воспаление отсутствует, но переполненные параанальные синусы вызывают вследствие повышенной чувствительности ануса болезненную реакцию.
В дальнейшем кишечная микрофлора вызывает воспалительный процесс, который может переходить на слизистую оболочку прямой кишки, а также сопровождаться образованием абсцесса или флегмоны параанальной клетчатки. В редких случаях парапроктит и проктит не связаны с патологией параанальных синусов, а возникают вследствие микротравм и заноса инфекции из толстого отдела кишечника. Микрофлора анальных мешков в норме сходна с таковой прямой кишки (Е. coli,, Streptococcus faecolis, Clostridium welchii, некоторые виды Staphylococcus, Proteus и Pseudomonas) (Andersen, 1984).
Инфекционный процесс может ограничиваться просветом анального мешка, распространяться на анальные железы, выстилающие стенки мешка или на окружающие ткани. При вовлечении в воспалительный процесс всех перечисленных структур образуется свищ.
Симптомы . Классическая жалоба — животное часто резко вскакивает, «ездит задом» по земле или полу. Такое поведение иногда помогает собаке освободить анальные мешки от содержимого и получить облегчение. К другим проявлениям относятся постоянное лизание области заднего прохода, тенезмы (позывы к дефекации), болезненность при дефекации, «охота» за собственным хвостом, зуд (проявляющийся кусанием и лизанием) в латеральных и пояснично-крестцовой областях, дискомфорт при сидячем положении, трение спиной о различные предметы (Scarff, 1998). Помимо этих явлений могут отмечаться такие изменения в поведении как агрессивность по отношению к кому-либо, кто прикасается к каудальной части туловища, внезапная реакция испуга, следующая за лизанием или кусанием каудальной части и периодическое оглядывание на анальную область.
Клинический осмотр. Во время осмотра, при ректальном исследовании устанавливают увеличение анальных мешков и болезненность при их пальпации.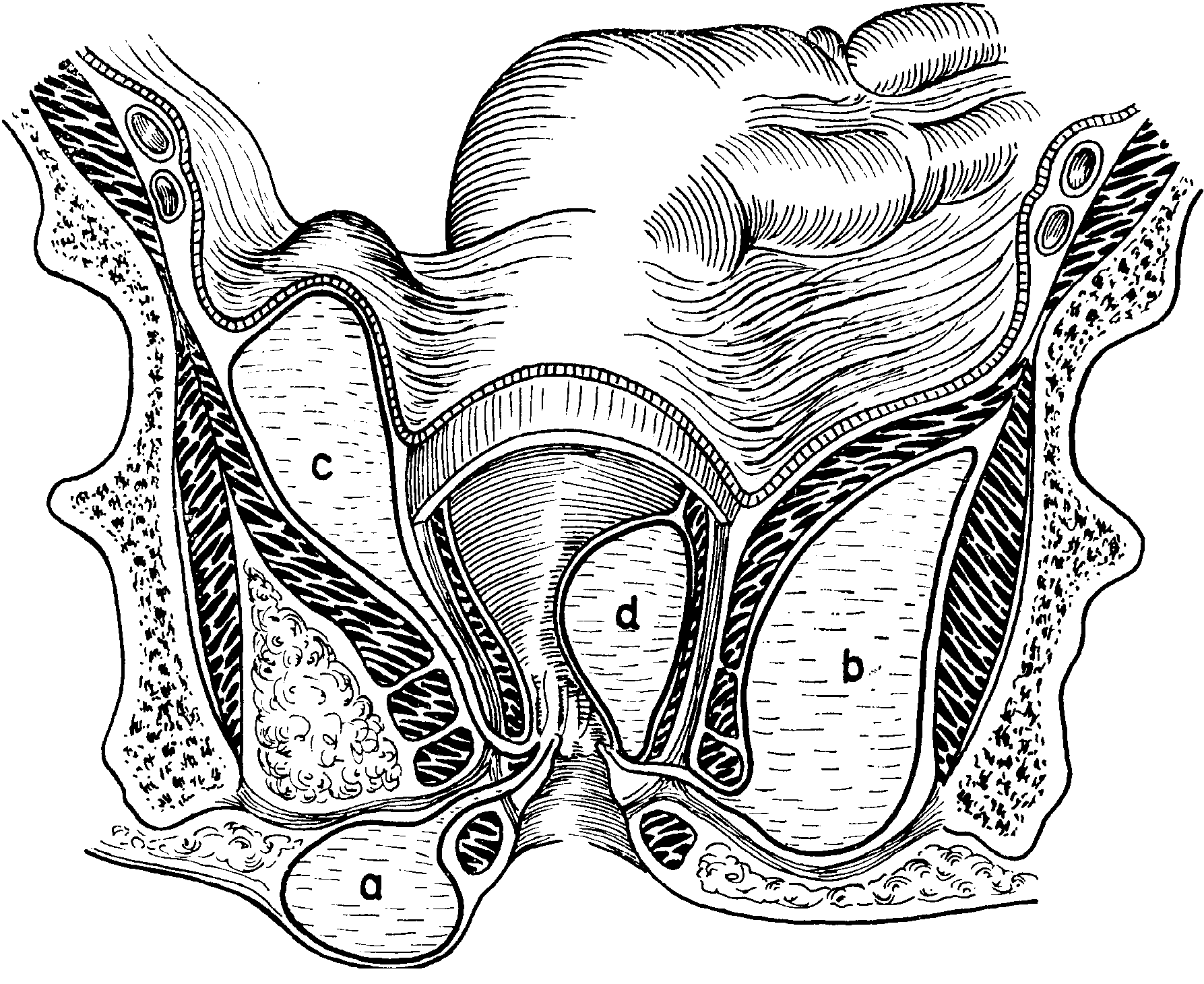 Оценка размеров анального мешка — тест субъективный, однако анальный мешок можно считать увеличенным, если он легко пальпируется через кожу заднепроходной области. Увеличение размеров обоих анальных мешков часто предполагает закупорку или саккулит, тогда как одностороннее увеличение анального мешка может быть связано с абсцессом или опухолью.
Оценка размеров анального мешка — тест субъективный, однако анальный мешок можно считать увеличенным, если он легко пальпируется через кожу заднепроходной области. Увеличение размеров обоих анальных мешков часто предполагает закупорку или саккулит, тогда как одностороннее увеличение анального мешка может быть связано с абсцессом или опухолью.
Над патологически измененным анальным мешком может отмечаться очаг острого мокнущего дерматита, возникающего вследствие постоянного лизания. При наличии сформированного, но не вскрывшегося абсцесса кожа может иметь некротизированный, временами отечный вид. При самопроизвольном вскрытии абсцесса анального мешка обнаруживается свищ с серозно-кровянистым или слизисто-гнойным отделяемым. Микроскопическое исследование секрета инфицированных анальных желез выявляет значительное количество лейкоцитов и бактерий, тогда как секрет нормальных анальных мешков содержит небольшое количество этих клеток.
Рост бактерий на питательных средах при культуральных исследованиях секрета анальных мешков не подтверждает инфекционную этиологию заболевания, так как бактерии обнаруживаются в содержимом мешков и в норме. Однако культуральные исследования полезны при оценке патогенности выделенных микроорганизмов, а тест на чувствительность может помочь при подборе наиболее эффективного антибиотика.
Лечение.В случаях закупорки или умеренного по выраженности инфекционного процесса мануальное высвобождение содержимого анальных мешков является необходимой и достаточной для лечения процедурой. Эту манипуляцию нужно проводить несколько раз с недельными интервалами до тех пор, пока не нормализуется функция желез, и секрет не приобретет нормальные свойства. У некоторых собак бывает необходимым периодическое мануальное высвобождение мешков в качестве профилактической меры. При неэффектирности консервативной терапии прибегают к хирургическому вмешательствуАбсцессы анальных мешков лечат по классической схеме, принятой в ветеринарной хирургии, с промываниями антисептическими растворами и дренированием. Применения прижигающих веществ, таких как нитрат серебра или фенол, необходимо избегать, так как они способны вызвать обширный некроз тканей и замедлить процесс заживления. Системный курс антибиотикотерапии в течение 10-14 дней также показан при лечении абсцессов анальных мешков. В идеале антибактериальная терапия должна основываться на результатах проведения тестов на чувствительность, однако эмпирически можно применять ампициллин и амоксициллин.
Хирургическое удаление анальных мешков целесообразно проводить при часто повторяющихся рецидивах указанных выше заболеваний, а также при образовании свищей (фистул).
Что такое парапроктит и как его лечить
Фото: wofwom.com
Прямую кишку окружает небольшое количество жировой ткани — околопрямокишечной клетчатки. Ее воспаление инфекционного характера называют парапроктит. Парапроктит бывает острый и хронический, пишет Lady.tochka.net.
Острый парапроктит – крайне неприятное заболевание, возникающее при развитии воспалительного процесса и нагноения в тканях, окружающих прямую кишку. Попадание в них инфекции происходит через анальные железы из просвета прямой кишки. Возникновению парапроктита чаще всего способствует снижение иммунитета, расстройства стула (диарея или запоры), такие заболевания, как геморрой, анальная трещина, проктит.
Хронический парапроктит проявляется в виде свищей околопрямокишечной клетчатки при нелечении острого заболевания.
Парапроктит развивается после проникновения различных видов микроорганизмов и грибов в околопрямокишечную клетчатку. Как правило, инфицирование происходит несколькими видами возбудителей, но главным «дирижером» этого оркестра выступают микробы, которые размножаются в условиях полного отсутствия кислорода (анаэробы).
Через особенные железы, расположенные в области заднего прохода, инфекция из просвета прямой кишки проникает в окружающие ткани. Развивается воспаление, формируется гнойник. Поэтому простое вскрытие гнойников снаружи, без санации внутреннего воспаленного участка, не приводит к стойкому выздоровлению.
Симптомы острого парапроктита яркие и появляются одновременно, иногда после 2−3 дней незначительной слабости и повышения температуры тела до 37°С. Проявляется острый парапроктит повышением температуры тела (38−39°С), ознобом, сильными болями в области прямой кишки без связи с дефекацией. Частые симптомы острого парапроктита — расстройства мочеиспускания, безрезультатные позывы к дефекации и задержка стула.
Хронический парапроктит является результатом недолеченного острого парапроктита, поэтому симптоматика его чаще всего повторяет таковую острого парапроктита, однако их выраженность обычно меньше. При хроническом парапроктите зачастую развивается параректальный свищ, который проявляется выделениями в область промежности сукровицы или гноя. Постоянные выделения способствуют раздражению кожи промежности и возникновению зуда.
Острый парапроктит — это показание для оперативного лечения, причем в срочном порядке. Образующемуся в околопрямокишечной клетчатке гною некуда выйти, поэтому гнойник будет распространяться все дальше и дальше. Непосредственно сама операция производиться сразу после диагноза. Во время операции делается наркоз. Во время операции вскрывается гнойник и удаляется весь гной. После проведения операции врачом назначаются специальные антибиотики, витамины, а также средства, которые повышают иммунитет. Чаще всего возникают повторные нагноения. Но врачи сразу предупреждают о том, что, скорее всего, понадобится вторая, так называемая радикальная операция. Именно она, выполненная после того, как гнойник полностью зажил, гарантирует уже полное излечение от этой неприятной болезни.
При несвоевременном хирургическом лечении острого парапроктита возможно развитие осложнений.
Читайте последние новости Украины и мира на канале УНИАН в Telegram
Если вы заметили ошибку, выделите ее мышкой и нажмите Ctrl+Enter
Парапроктит у детей — причины, симптомы, диагностика и лечение
Парапроктит у детей — это острое или хроническое воспаление клетчатки вокруг прямой кишки, возникающее в ответ на проникновение болезнетворных микроорганизмов. Заболевание проявляется интоксикационным синдромом, болью в тазу, прямой кишке, усиливающейся при дефекации. У младенцев преобладают неспецифические симптомы: вялость, отказ от кормления, постоянный монотонный крик. При осмотре выявляют покраснение и отечность зоны вокруг ануса. Диагностика включает физикальное обследование, сонографию перианальной области, лабораторные анализы. Для лечения парапроктита проводят хирургическое вскрытие и дренирование гнойника.
Общие сведения
Парапроктит встречается, по разным данным, у 1-7% детей, находящихся в хирургическом стационаре по поводу гнойных инфекций. Заболевание в 60% случаев поражает младенцев в возрасте до года, мальчики болеют чаще девочек. Актуальность проблемы обусловлена быстрым распространением воспаления из-за незрелости иммунных реакций в детском возрасте, что создает предпосылки для хронизации процесса и развития осложнений. Хотя детские хирурги часто сталкиваются с парапроктитом, его этиопатогенетические особенности недостаточно изучены.
Парапроктит у детей
Причины
Основной этиологический фактор парапроктита у детей — кишечная палочка, которая составляет до 49% случаев инфицирования. Частые возбудители воспаления — клебсиелла, протей, стафилококки и стрептококки. Иногда высеивается смешанная микрофлора. Для развития воспалительного процесса необходимо наличие предрасполагающих факторов, к которым относят:
- Дисбиоз кишечника. Преобладание патогенной микрофлоры (стафилококков, некоторых штаммов кишечной палочки) наблюдается у младенцев до 1 года, у которых пока не сформировалась нормальная микробиота. В толстой и прямой кишке усиленно размножаются болезнетворные бактерии, вызывающие тяжелое гнойное воспаление.
- Недостаточность иммунитета. У детей клеточные и гуморальные звенья иммунной системы работают не так активно, а местные защитные факторы кишечника еще не до конца сформированы. Это повышает риск распространения процесса из просвета и стенки кишечника в параректальную зону.
- Сопутствующие болезни. Наличие инфекционных или соматических патологий снижает защитные силы организма ребенка и делает его более уязвимым по отношению к бактериям. В такой ситуации вероятность развития парапроктита в 2,2 раза выше, если присутствуют другие факторы риска.
Патогенез
У детей инфицирование параректальной клетчатки в основном происходит через аномально глубокие крипты и синусы, в которых скапливаются бактерии. Реже микроорганизмы попадают в окружающие ткани через поврежденную слизистую прямой кишки или кожу вокруг анального отверстия. Иногда болезнь становится результатом генерализованного септического процесса, что больше характерно для новорожденных.
Острый парапроктит начинается с поражения анальных крипт и желез с дальнейшим распространением по жировой клетчатке. При взаимодействии бактерий с иммунными клетками развиваются альтерация и экссудация, в тканях накапливается гной, формируется абсцесс. В дополнение к местным изменениям возникает эндогенная интоксикация организма, которая усугубляет состояние ребенка.
Классификация
По течению выделяют острый парапроктит и его хроническую форму (свищи прямой кишки). В зависимости от расположения гнойного очага бывает подкожный и подслизистый вид заболевания — самые частые варианты у детей, реже встречается ишиоректальный и пельвиоректальный варианты. Большое практическое значение в детской хирургии имеет классификация парапроктита по этиопатогенезу, согласно которой выделяют 3 разновидности воспаления:
- Банальный (простой) парапроктит. Воспаление спровоцировано неспецифическими микроорганизмами, живущими в просвете толстого кишечника. Основной вариант патологии у детей.
- Специфический парапроктит. Он вызван клостридиями, актиномицетами или туберкулезной палочкой. В педиатрической практике встречается редко, составляет не более 1% от всех случаев болезни.
- Посттравматический парапроктит. Развивается при механическом повреждении перианальной зоны либо как осложнение инвазивных медицинских манипуляций и хирургических операций. Чаще диагностируется у детей старшего возраста.
Возможно, здесь скрыты откровенные изображения половых органов
Вам исполнилось 18 лет?
Парапроктит у грудного ребенка
Симптомы
У новорожденных и детей раннего возраста вследствие отсутствия жалоб ориентируются на объективные признаки болезни. Родители замечают припухлость и сильное покраснение вокруг заднепроходного отверстия, кожа горячая на ощупь. При крупном очаге парапроктита отмечается деформация ануса, удается прощупать участки размягчения тканей. При этом ребенок становится вялым и сонливым, отказывается от груди или приема пищи, у него повышается температура.
В старшем возрасте характерны те же объективные симптомы, но они дополняются жалобами. Ребенок сообщает о боли внизу живота, в пояснице или области заднего прохода. Неприятные ощущения усиливаются при опорожнении кишечника, из-за чего дети могут подавлять позывы к дефекации. Возможны проявления интоксикационного синдрома: ломота в теле, головные боли, чувство жара или озноба. Температура повышается до фебрильных цифр.
Осложнения
Наиболее распространенное последствие вовремя не вылеченного парапроктита — хронизация процесса с образованием прямокишечных свищей, которые протекают с периодами обострения гнойного воспаления. Осложнение встречается в 8-20% случаев и выявляется у детей любого возраста. Реже наблюдается деформация прямой кишки и ануса, что затрудняет дефекацию, способствует хроническим запорам.
Гнойники при парапроктите расположены вблизи тазовой брюшины, поэтому при распространении инфекции развивается перитонит. Если гной прорывается в забрюшинное пространство, начинается флегмона. Самое опасное осложнение болезни — сепсис, обусловленный попаданием патогенных микроорганизмов в сосудистое русло. Генерализация воспаления возникает преимущественно у ослабленных детей.
Диагностика
При обследовании ребенка с предполагаемым парапроктитом не применяются типичные методы проктологии (пальцевое ректальное исследование и аноскопия) ввиду их болезненности. Врач проводит визуальный осмотр перианальной области, выполняет физикальную диагностику. Для выявления парапроктита зачастую достаточно клинических симптомов. Дополнительно назначается комплекс лабораторно-инструментальных исследований:
- УЗИ перианальной зоны. При сонографии более точно устанавливаются локализация гнойного воспаления и размеры пораженной области. На УЗИ очаг парапроктита визуализируется как округлое образование неоднородной структуры с пониженной эхогенностью, кровоток в нем не определяется.
- Гемограмма. В клиническом анализе крови обращает на себя внимание высокий лейкоцитоз со сдвигом влево и повышение СОЭ. Прогностически неблагоприятным признаком считается появление метамиелоцитов и других ранних форм лейкоцитов, что указывает на прогрессирование эндогенной интоксикации.
- Бактериологическое исследование. Необязательный компонент диагностического поиска, который необходим для уточнения причины парапроктита. Рекомендован посев кала на дисбактериоз, а для целенаправленного подбора антибиотикотерапии исследуют образец гноя, полученного из абсцесса.
Лечение
Хирургическое лечение
Парапроктит требует оперативного вмешательства, проводимого в кратчайшие сроки, чтобы не допустить осложненного течения. У детей применяется метод Габриэля, при котором не только дренируют гнойник в параректальной клетчатке, но и предупреждают развитие хронического парапроктита благодаря иссечению причинной анальной крипты. В течение 2-4 дней после вмешательства производится тампонада раны и накладываются лечебные повязки.
Перед хирургическим вмешательством и в послеоперационном периоде показана массивная антибиотикотерапия для профилактики генерализации инфекции. Важную роль в ведении ребенка после операции играет ликвидация дисбактериоза путем назначения пробиотиков и пребиотиков. Медикаментозные мероприятия нужны для предотвращения рецидива парапроктита.
Прогноз и профилактика
Острый воспалительный процесс хорошо поддается хирургическому лечению. При правильном выполнении операции рецидивы не возникают. Внушают опасения распространенные формы гнойного процесса, сопровождающиеся массивной интоксикацией и сепсисом. Профилактика парапроктита включает неспецифические мероприятия: повышение местного и общего иммунитета, санацию хронических очагов инфекции, устранение кишечного дисбиоза.
фото, симптомы, причины возникновения, видео операции, диагностика и профилактика парапроктита
Классификация
Первым делом стоит обратиться к сведениям, обозначенным в МКБ-10. Парапроктит, согласно международной классификации болезней, относится к перечню заболеваний под кодом K61. Этот класс – «Абсцесс области заднего прохода и прямой кишки».
Слово abscessus переводится с латыни как «нарыв». Абсцесс – это и есть гнойное воспаление тканей. И согласно МКБ-10, парапроктит бывает следующих видов:
- Заднепроходный (анальный) — К61.0.
- Ректальный — К61.1.
- Аноректальный — К61.2.
- Ишиоректальный — К61.З.
- Интрасфинктерный — К61.4.
В классификации отмечается, что абсцесс может быть как со свищом (полый канал между проходом и прямой кишкой), так и без него.
Причины
Как правило, острый гнойный парапроктит возникает вследствие заражения человека микроорганизмами патогенного происхождения.
Чаще всего это кишечная палочка. Она практически беспрепятственно проникает в жировую клетчатку либо из прямокишечной области, либо через гнойники и раны. Также недуг может возникнуть вследствие заражения клостридиями, энтерококками, анаэробными бактериями и стафилококками.
Следует оговориться, что микроорганизмы могут проникнуть практически в любую часть подкожной жировой клетчатки. Но как правило, они поражают прослойку или тазово-прямокишечную область.
В редких случаях причиной острого гнойного парапроктита является воспаление предстательной железы бактериального характера.
Если говорить о группах риска, то сильнее всего подвержены этому заболеванию мужчины, страдающие сахарным диабетом, геморроем или атеросклеротическим поражением сосудов. Кроме этого, к предрасполагающим факторам относят анальный секс, возникающие вследствие него трещины, а также слабый иммунитет.
Подкожный парапроктит
Данная форма заболевания характеризуется расположением гнойного очага в жировой клетчатке под кожей непосредственно.
При визуальном осмотре вокруг анального канала заметна припухлость характерного красного цвета. Любое прикосновение, а также попытка сесть или совершить дефекацию вызывает резкую боль пульсирующего характера. Кроме этого, пациент жалуется на симптомы общей интоксикации, а именно:
- Температура, достигающая 39 °С.
- Озноб.
- Плохое самочувствие.
- Ухудшение аппетита.
- Боли в мышцах, суставах и костях.
Поскольку данная проблема доставляет сильнейший дискомфорт и в прямом смысле слова мешает нормально жить, большинство мужчин сразу же обращаются к врачу. Постановка диагноза не вызывает трудностей – достаточно опроса, визуального осмотра и пальпации.
Если болезнь запустить
Хронический парапроктит имеет один очень характерный симптом – это образование на коже параректального, неестественного канала (свища). Через этот канал (если у него хорошая проходимость) выходит наружу скопившийся гнойный экссудат. При недостаточно свободном оттоке гнойного экссудата, по ходу образовавшегося канала появляются новые свищи.
Запущенное состояние (хронический парапроктит) характеризуется волнообразным появлением симптомов, когда обостренные состояния сменяются ремиссией. Во время спокойной, не острой фазы, пациента тревожат лишь сукровично-гнойные выделения из свищевых отверстий. Боль, в этот период, как правило, не ощущается. Выделения кожу в промежности раздражают, она воспаляется и зудит.
Если свищевой выход закупоривается отмершими клетками тканей и гнойными выделениями, то снова развивается острый парапроктит, со свойственной ему симптоматикой. Самостоятельное заживление свища обычно не происходит, поэтому даже когда стадия ремиссии длится достаточно долго, поход к врачу является обязательным. Хронический парапроктитчасто требует больше времени для полного излечения.
Ишиоректальный парапроктит
Заболевание этой формы диагностируется в том случае, если очаг воспаления локализован в седалищно-прямокишечной ямке.
Специфика недуга заключается в том, что патологический процесс в данном случае затрагивает и мышцу, которая поднимает анус. Потому пациента и одолевают боли в малом тазу при попытке совершить дефекацию, кашлянуть или чихнуть.
Если сразу не обратиться к специалисту, ишиоректальный парапроктит начнет прогрессировать. Спустя несколько дней анус станет отечным и гиперемированным, а еще появятся следующие симптомы:
- Температура 37,5-38 °С, но иногда и выше.
- Учащенное дыхание.
- Увеличение частоты сердечных сокращений.
- Боли в прямой кишке.
- Отечность одной из ягодиц.
- Сглаженность анальных складок на стороне поражения.
В данном случае может понадобиться пальцевое обследование прямой кишки, которое поможет определить болезненность стенки и определить точное нахождение инфильтрата.
Некоторые особенности и специфические признаки болезни
При подкожном парапроктите, кроме общих признаков этого проктологического заболевания, отмечается болезненная уплотненность тканей в области анального отверстия, а также покраснение кожи вокруг него. При пальпации места воспаления и попытки сесть больного беспокоит острая боль пульсирующего характера. Процесс опорожнения кишечника больному приносит сильные боли и с каждым днем он становится все более не выносимым.
Подслизистый абсцесс имеет практически такие симптомы, что и подкожный, но сопровождается менее интенсивными и сильными болями. Ишиоректальный острый парапроктит, как правило, проявляется только общими симптомами, свойственными всем типам этого воспалительного процесса. Дело в том, что гнойник располагается настолько глубоко, что местные симптомы почти не выражены. Именно в этом и заключается опасность болезни, ведь человек предполагает, что у него развивается простуда и занимается самолечением. Нередко бывает так, что состояние больного значительно улучшается. Однако это не говорит о наступлении выздоровлении, улучшение самочувствия лишь временное и связано оно с более глубоким проникновением гнойника в область прямой кишки или во влагалище, что грозит больному сильной интоксикацией и даже сепсисом.
Наиболее редко встречаются такие формы воспалительного процесса, как ретроректальная и антеректальная, которые являются наименее опасными для человека. Вначале развития воспалительного процесса наблюдаются общие симптомы, которые проявляются при любой из существующих форм болезни. Однако на 10-12 день к ним присоединяется задержка мочи и стула, возникают сильные болевые ощущения.
Хронический парапроктит, как правило, не сопровождается сильными болями. Основным признаком заболевания является образование гноя и выделение его вместе с калом. Эта форма воспаления может вызывать множество опасных осложнений, среди которых даже злокачественные опухолевые образования.
Пельвиоректальный парапроктит
Это особо тяжелый случай, поскольку патологический процесс не просто распространяется на тазово-прямокишечное пространство – он затрагивает границу брюшной полости. Острый гнойный парапроктит данной формы опасен тем, что он себя практически никак не проявляет, поскольку очаг расположен глубоко.
Симптомы тоже неспецифичны. Вот что обычно беспокоит человека:
- Головная боль.
- Лихорадка и озноб.
- Симптомы ярко выраженной интоксикации.
- Запоры, дизурия.
- Боли в нижней части живота тупого характера. С течением времени ощущения локализуются, и больной начинает отчетливо чувствовать их в прямой кишке и в области таза.
Чтобы диагностировать пельвиоректальный острый гнойный парапроктит, необходимо пальцевое исследование прямой кишки. Но для подтверждения диагноза врач обычно направляет пациента еще на ректороманоскопию и ультрасонографию.
Подслизистый парапроктит
О специфике данной формы можно догадаться по названию. В данном случае гнойный процесс локализуется под слизистой оболочкой дистального отдела кишечника. Поэтому пациенты жалуются на боли в ректальной области.
В процессе пальпации врач находит участок с уплотнением. Малейшее прикосновение не только вызывает мучительную боль, но еще и нередко провоцирует прорыв очага. Если это происходит, то его содержимое выходит в просвет кишки, а после этого выделяется через анальное отверстие.
Факторы развития патологии
Парапроктит — воспалительный процесс, поражающий жировую клетчатку прямой кишки. Развитие патологии происходит на фоне атаки патогенных агентов, попадающих в организм следующим путем:
- трещины в анальном отверстии;
- повреждения слизистой оболочки прямой кишки;
- попадание инфекции в организм через кровь;
- лимфатические узлы, капилляры, кровеносные сосуды, протоки.
Внимание! По статистике, парапроктит встречается у 0,5% населения. Патология чаще возникает у взрослых. У детей заболевание возникает редко.
Клиническая картина парапроктита
Ретроректальный парапроктит
Данный случай также является сложным, поскольку очаг инфекции возникает позади прямой кишки. Он не проявляет себя в течение долгого времени. Могут быть лишь симптомы интоксикации. Некоторые пациенты жалуются на боли, идущие по ходу седалищного нерва. В таких случаях клиническая картина имеет неврологическую симптоматику.
Из специфических признаков можно отметить то, что при данном заболевании боли иррадиируют в промежность и область бедер. Еще иногда присутствует легкая кровоточивость слизистой оболочки в области ампулы и гиперемия.
Следует отметить, что лишь у 1.5-2.5 % пациентов, страдающих острым гнойным парапроктитом, в истории болезни указана ретроректальная форма. Это действительно очень редкий случай. Но вполне излечимый. После проведения пальцевого обследования и ректороманоскопии врач назначает терапию, которая поможет быстро излечиться.
Основные методы лечения парапроктита
Хирурги-проктологи полагают, что обойтись без операции при парапроктите невозможно. Условия для развития воспаления в параректальной клетчатке благоприятствуют нагноению и распространению в соседние ткани и органы. «Пополнение» инфекции поступает из прямой кишки с калом, закупоренных желез анального сфинктера, при хроническом воспалении из мочеполовых органов (у мужчин — из простаты, у — женщин из влагалища и яичников, мочевого пузыря).
При остром парапроктите из-за быстрого развития патологии, склонности к переходу в сепсис, расплавления кишечника с перитонитом главный способ лечения — неотложная операция. Только с помощью дренирования полости гнойника, очищения можно добиться выздоровления.
Хроническое течение болезни позволяет сформироваться абсцессу в околоректальной зоне. Он залегает ближе к поверхности или глубоко в области крестца. Самостоятельное вскрытие ненадолго облегчает состояние пациента, но не убирает сложившиеся пути распространения гноя. Применяются одномоментный способ иссечения или поэтапное устранение сначала полости, затем свища. Выздоровление идет медленно. Необходимо добиться полного закрытия сообщения с кишечником, прекращения воспалительного процесса. После операции больные нуждаются в комплексном применении антибактериальных препаратов внутрь, внутримышечно, местно в свечах и мазях.
Современным способом лазерной коагуляции свищевого выхода удается воспользоваться в случаях полного очищения полости. Убедиться в этом без вскрытия канала невозможно. Метод подходит для пациентов с ослабленным иммунитетом (особенно при сахарном диабете), в пожилом возрасте при невозможности операции. Острая симптоматика проходит, но риск рецидива остается высоким.
Медикаментозная терапия показана для подготовки детей и взрослых к хирургическому вмешательству. Она помогает активизировать местный иммунитет, укрепить капсулу абсцесса, снизить массивность инфекции.
Важно! Применять консервативные средства следует только по согласованию с врачом. При закрытии свищевого отверстия без предварительного очищения полости и уничтожения источника воспаления болезнь повторяется в ближайшее время.
Медикаментозная терапия
Теперь можно вкратце рассказать о том, как лечить парапроктит. Как правило, проктолог назначает следующие препараты:
- Мазь Вишневского. Комбинированное лекарство, которое дезинфицирует, устраняет воспаление, а также способствует регенерации поврежденных участков.
- «Проктоседил». Мазь с кортикостероидными гормонами. Она блокирует воспалительный процесс, оказывает обезболивающее и противоотечное действие.
- «Локакортен-Н». Противовоспалительное средство с глюкокортикостероидами, которое быстро снимает воспаление, не допускает развития инфекции и насыщает кожу полезными веществами, возвращая ей эластичность.
- «Постеризан». Очень эффективные свечи, оказывающие иммуностимулирующее и противовоспалительное действие. Уменьшают экссудацию при воспалении, зуд, отек и гиперемию, улучшают тонус кровеносных сосудов, а также способствуют регенерации.
И конечно же, рассказывая о том, как лечить парапроктит, нельзя не упомянуть о свечах с прополисом. Это гомеопатическое средство натурального происхождения, которое оказывает противомикробное и восстанавливающее действие.
Примочки и наложение компрессов
При помощи аппликаций обеспечивается проникновение целебных веществ непосредственно в воспаленный очаг. Основное условие получения положительного эффекта — грамотное прикладывание компресса. Сверху главного активного компонента необходимо намотать пищевую пленку и тщательно закутать махровым полотенцем. Все слои обязаны накладываться поверх на предыдущие на 1,5−2 см. Эти нехитрые правила смогут обеспечить организацию требуемой температуры, вследствие этого целебные вещества попадут вглубь эпидермиса, оказывая положительное действие.
Для примочек и прикладывания компрессов применяются такие эффективные рецепты:
Примочки из пастушьей сумки и корневища бадана. Нужно перемешать все эти компоненты в количестве 15 г, добавить один стакан кипятка и дать настояться на протяжении 3 часов. В составе намочить кусок ткани и наложить на воспаленный гнойник. Продолжительность использования составляет около 2 часов. Во время высыхания ткани ее необходимо регулярно увлажнять в составе.- Картошка. Имеет лечебный эффект, при помощи которого вполне возможно достичь быстро снижения болевых ощущений и воспалительного процесса. Чтобы сделать компресс, картофель необходимо натереть и замотать массу в марлю. Наложить на пораженный участок в форме аппликации и оставить на один час.
- Зверобой. Залить 4 ст. л. сырья стаканом воды. Варить в течение 20 минут и чуть охладить. Затем состав сцедить, мякоть переложить на пищевую пленку. Больному нужно сесть пораженным местом на кашицу и находиться в этом состоянии до остывания состава. Оставшуюся жидкость можно применять для подмывания воспаленного участка.
Лечение парапроктита в домашних условиях надо производить непременно после консультации с врачом, чтобы согласовать использование способов народной медицины, так как определенные целебные растения могут привести к появлению аллергии и к иным осложнениям.
Помимо этого, во время отсутствия должного эффекта от лечения может потребоваться вскрытие гнойничка.
Заболевание у детей
Необходимо отметить, что очень часто встречается парапроктит у грудничков (в возрасте до 6 месяцев). Причина все та же – попадание в организм патогенный микробов. У младенцев иммунитет очень слабый, поэтому у них риск заразиться в десятки раз выше, чем у взрослых.
Парапроктит у грудничков сложно заметить. Сначала формируется небольшая киста, которая потом развивается в абсцесс. Часто он выходит наружу и прорывается. Если остается внутри, начинается процесс образования свища (не во всех случаях, но в большинстве). Это опасно – если гной попадет в брюшную полость, возможен перитонит.
Поэтому очень важно регулярно проводить обследования. Тревожными симптомами является повышенная температура, неугомонная капризность ребенка, отказ малыша от еды, апатичность и ухудшение реакций, а также сопровождение дефекации плачем.
Использование ванночек при парапроктите
Лечение в домашних условиях можно производить при помощи сидячих ванночек. Благодаря им можно добиться противовоспалительного и обезболивающего эффекта. Для терапии парапроктита применяются проверенные временем ингредиенты, которые имеют выраженный положительный результат.
Основное условие эффективного использования ванночек — состав обязан быть не очень горячим, то есть комфортным для человека, так как повышенная температура может провоцировать активность воспаления.
Соль и пищевая сода
Наиболее распространенный рецепт — добавление соли и пищевой соды для применения ванночек. Целебный состав делается из расчета по 3 ч. л. каждого компонента на 6 л воды. Сочетание соли с пищевой содой имеет «вытягивающий» эффект, за счет этого гнойник быстрее созревает, он со временем рассасывается, кожа становится мягче. Продолжительность процедур должна составлять не меньше 20 минут. Ванночки используются один раз ежедневно в течение 14 дней.
Мумие при подкожном абсцессе
При терапии хронической формы заболевания хорошо себя показали ванночки с мумие. Основным достоинством этого способа считается то, что помимо противовоспалительного и анальгезирующего эффекта, состав имеет способность активировать местную иммунную систему. Чтобы приготовить это средство, необходимо измельчить 10 таблеток и добавить в них теплую воду. Продолжительность выполнения процедуры приблизительно полчаса (пока вода не остынет). Длительность терапии — до 20 процедур.
Добавление чеснока и молока
Для приготовления ванн можно применять такой состав — довести до кипения 3 л молока, затем положить 3 небольшие луковицы, 5 зубков чеснока и варить около 5 минут. Этот состав применять для процедур, но перед этим его необходимо чуть охладить до приемлемой температуры. Для улучшения целебного эффекта пациента нужно укутать теплым одеялом. Это даст возможность дольше сохранить необходимую температуру, в результате этого можно максимально быстро добиться положительного эффекта.
Так как сидячие ванночки для многих людей не всегда комфортны, то можно применить альтернативный метод. Использование обычной ванны с добавлением целебных ингредиентов.
- Хороший противовоспалительный эффект имеет простая смола из фруктовых деревьев. В теплую ванну нужно добавить лечебное средство. Для того чтобы его приготовить, необходимо в 80 г золы добавить 8 л воды, довести до кипения и держать на медленном огне на протяжении получаса. После охлаждения состав необходимо сцедить и перелить в ванну. Длительность процедуры составляет приблизительно полчаса. Курс лечебной терапии составляет около 8−12 сеансов (пока состояние пациента не улучшится).
- Сильный противовоспалительный и обезболивающий эффект имеют такие растения: тысячелистник, зверобой, корневища аира, дубовая кора, календула. Для того чтобы приготовить настойку, все ингредиенты нужно перемешать в одинаковых частях, взять 100 г сбора и добавить 1 л воды. Установить кастрюлю на плиту, дать закипеть и варить еще в течение получаса. Лечебный состав сцедить и перелить в ванну. Человек обязан находиться в ванне не меньше 30 минут.
Операция
Операция показана только в том случае, если у пациента в ходе обследования был обнаружен свищевой ход. Хирургическое вмешательство направлено именно на его устранение.
Свищ может быть удален различными способами – рассечением, иссечением, лигатурным методом, посредством пластики, облитерацией лазером или коллагеновой нитью.
Ликвидация полого канала необходима. Если есть свищ, то в него постоянно будут попадать инфекции. А это чревато регулярными рецидивами воспаления. Говоря простым языком, парапроктит станет хроническим. И дискомфорт будет сопровождать человека постоянно.
После операции парапроктит отступит. Но потребуется длительная реабилитация. Пациенту нужно будет принимать антибиотики и обезболивающие, ежедневно выполнять перевязки, а еще соблюдать бесшлаковую диету – есть рисовые и манные каши на воде, отварную рыбу, паровые тефтели и омлеты. Также потребуется задержка стула на 2-3 дня.
Рана заживает через 3-4 недели. Но на полную реабилитацию требуется 2-3 месяца.
Средства для приема внутрь
Большинство лечебных растений и трав имеют обволакивающие, противовоспалительные, обезболивающие, регенерирующие, антисептические, противоотечные и иные положительные свойства. При помощи различных сборов можно облегчить симптомы парапроктита при хронической или острой его форме, а также в период после операции.
Наиболее простые, доступные и популярные рецепты для лечения парапроктита народными средствами:
- Лекарственный состав из каменного масла. Чтобы его приготовить, нужно 4 г масла залить 3,5 литра теплой воды и дать настояться на протяжении нескольких дней. По завершении этого времени состав нужно сцедить и употреблять внутрь по 250 мл после еды дважды в день. Так как лекарственное средство может провоцировать появление аллергии или иные побочные явления, то начинать его использование необходимо с маленьких доз, со временем повышая количество. Этот настой можно также применять для микроклизм или использования тампонов.
- Отвар из лечебных растений. Нужно перемешать по 4 ст. л. зверобоя, чистотела, японской софоры, березовых листьев и базилика. Переложить смесь целебных трав в емкость, добавить 1 л воды и установить на небольшой огонь. Довести лечебный состав до кипения и убрать с плиты. Отвару нужно дать настояться на протяжении часа и затем сцедить. Средство употребляют по 100 мл дважды в день. Для того чтобы настой сохранил лечебные свойства, его необходимо хранить в холодильнике. Это лекарственное средство можно применять не только внутрь, но и делать микроклизмы.
- Сбор трав. Для того чтобы приготовить настойку, необходимо перемешать 150 г корневищ алтея и листьев подорожника, и 80 г тысячелистника. На две большие ложки сбора добавить 0,5 л кипятка и дать настояться одни сутки. Затем сцедить и употреблять по 120 мл трижды в день. Лучше всего использовать средство за полчаса до еды.
- Калина имеет противовоспалительный и антибактериальный эффект. Из ягод нужно выжать сок и употреблять по 40 мл 2 раза ежедневно до еды. Мякоть применяют для лечения с помощью компрессов. Ягоды можно использовать и свежем виде и в замороженном. Чтобы приготовить лечебный напиток, нужно в 3 ст. л. ягод добавить 500 мл кипятка и употреблять в течение дня. Для улучшения вкуса можно добавить немного меда.
Что такое парапроктит? Симптомы болезни
Парапроктит — довольно распространенное заболевание, проявляющееся в виде воспалительных процессов параректальной ткани около прямой кишки. Обычно встречается у взрослых.
Причины заболевания
Парапроктит возникает при параректальной ткани возбудителя — кишечной палочки, золотистого и белого стафилококка. Возможна также смешанная микрофлора. Обычно развитию болезни способствуют геморрой, трещины и царапины кожи вокруг заднего прохода, поражение слизистой оболочки прямой кишки, гематомы промежности.
Бывают случаи, когда парапроктит возникает как осложнение язвенного колита, как следствие травм прямой кишки или болезни Крона.
Парапроктит, симптомы
Возможна острая форма заболевания и хроническая. По сути, это одно и то же заболевание, но в двух стадиях развития. Если острая форма заболевания не лечится, она перерастает в хронический парапроктит. Инфекция в этом случае может долгие годы находиться в неактивном состоянии в местах старых рубцов.Как только у человека ослабевает иммунитет, обостряется парапроктит, симптомы которого перетекают в гнойные инфильтраты.
Заболевание характеризуется инфильтрацией пораженной клетчатки и выраженным отеком.
Заболевание начинается остро. Парапроктит, симптомы которого выражаются в слабости, ознобе, головной боли и повышении температуры тела, характеризуется появлением болезненных ощущений в прямой кишке.
Формы заболевания
В связи с наличием абсцессов и форм парапроктиты делятся на:
— седалищный и ректальный;
— подкожный;
— тазово-ректальный;
Подслизистый;
— за прямой кишкой.
Сиделито-ректальный парапроктит, симптомы которого могут не беспокоить в начальной фазе, локализуется в области седалищно-ректальных полостей и распространяется на клетчатку таза.
Подкожный парапроктит концентрируется под слоем кожи вокруг заднего прохода. Пациент страдает болями, особенно при дефекации. Кожа воспалена, в очаге поражения наблюдается припухлость.
Тазово-прямой кишечный парапроктит считается самой тяжелой формой, но также и самой редкой. Воспаление находится выше тазового дна, что не позволяет выявить его при пальцевом исследовании на начальной стадии.
Подслизистый парапроктит располагается в подслизистом слое клетчатки. Пальцевое исследование прямой кишки выявляет это заболевание. Такие симптомы парапроктита проявляются в виде боли в области прямой кишки, но не такой интенсивной, как подкожная форма.
За ректальной формой заболевания есть только одна отличительная особенность. Первоначально абсцесс располагается в клетчатке за прямой кишкой, но гной может попасть в седалищную и ректальную области.
Лечение
Начальная стадия болезни хорошо ликвидируется.путем консервативного лечения. Это: комплексное лечение антибиотиками, сидячие теплые ванны с добавлением марганцовки, УВЧ-терапия. Но в большинстве случаев парапроктит требует хирургического вмешательства. На операции абсцесс вскрывают, удаляют омертвевшие ткани, обеспечивают отток гноя. Послеоперационное лечение состоит из наблюдения врача и строгого постельного режима.
Что такое парапроктит? Симптомы болезни
Парапроктит — довольно распространенное заболевание, проявляющееся в виде воспалительных процессов параректальной ткани около прямой кишки.Обычно встречается у взрослых.
Причины заболевания
Парапроктит возникает при параректальной ткани возбудителя — кишечной палочки, золотистого и белого стафилококка. Возможна также смешанная микрофлора. Обычно развитию болезни способствуют геморрой, трещины и царапины кожи вокруг заднего прохода, поражение слизистой оболочки прямой кишки, гематомы промежности.
Бывают случаи, когда парапроктит возникает как осложнение язвенного колита, как следствие травм прямой кишки или болезни Крона.
Парапроктит, симптомы
Возможна острая форма заболевания и хроническая. По сути, это одно и то же заболевание, но в двух стадиях развития. Если острая форма заболевания не лечится, она перерастает в хронический парапроктит. Инфекция в этом случае может долгие годы находиться в неактивном состоянии в местах старых рубцов. Как только иммунитет человека ослабевает, обостряется парапроктит, симптомы которого перетекают в гнойные инфильтраты.
Заболевание характеризуется инфильтрацией пораженной клетчатки и выраженным отеком.
Заболевание начинается остро. Парапроктит, симптомы которого выражаются в слабости, ознобе, головной боли и повышении температуры тела, характеризуется появлением болезненных ощущений в прямой кишке.
Формы заболевания
В связи с наличием абсцессов и форм парапроктиты делятся на:
— седалищный и ректальный;
— подкожный;
— тазово-ректальный;
Подслизистый;
— за прямой кишкой.
Сиделито-ректальный парапроктит, симптомы которого в начальной фазе могут не беспокоить, располагается в области седалищно-ректальных полостей и распространяется на тазовую клетчатку.
Подкожный парапроктит концентрируется под слоем кожи вокруг заднего прохода. Пациент страдает болями, особенно при дефекации. Кожа воспалена, в очаге поражения наблюдается припухлость.
Тазово-прямой кишечный парапроктит считается самой тяжелой формой, но также и самой редкой. Воспаление находится выше тазового дна, что не позволяет выявить его при пальцевом исследовании на начальной стадии.
Подслизистый парапроктит располагается в подслизистом слое клетчатки. Пальцевое исследование прямой кишки выявляет это заболевание. Такие симптомы парапроктита проявляются в виде боли в области прямой кишки, но не такой интенсивной, как подкожная форма.
За ректальной формой заболевания есть только одна отличительная особенность. Первоначально абсцесс располагается в клетчатке за прямой кишкой, но гной может попасть в седалищную и ректальную области.
Лечение
Начальная стадия заболевания хорошо устраняется консервативным лечением.Это: комплексное лечение антибиотиками, сидячие теплые ванны с добавлением марганцовки, УВЧ-терапия. Но в большинстве случаев парапроктит требует хирургического вмешательства. При операции вскрывают гнойник, удаляют отмершие ткани, обеспечивают отток гноя. Послеоперационное лечение заключается в наблюдении врача и строгом постельном режиме.
p >>Фотографии симптомов и прогрессирования
Псориатический артрит — это разновидность псориатического заболевания.Это воспалительное состояние, которое проявляется болью и припухлостью суставов на одной или обеих сторонах тела, а также может привести к усталости. Псориатический артрит возникает из-за проблем в иммунной системе.
Люди с тяжелыми симптомами псориатического артрита (ПсА) часто обнаруживают, что они со временем ухудшаются, особенно без лечения.
Существует риск необратимого повреждения суставов. Однако раннее начало лечения может предотвратить или замедлить прогрессирование ПсА.
Люди с легкими симптомами могут продолжать их испытывать без значительного ухудшения этих симптомов.
По данным Фонда артрита, примерно у 30% людей с псориазом развивается ПсА.
ПсА влияет на людей по-разному, в зависимости от следующих факторов:
- какие симптомы развиваются
- тяжесть симптомов
- стадия прогрессирования
- индивидуум
Ниже приведены симптомы ПА, которые могут возникнуть.
ПсА вызывает боль, отек и ощущение тепла в суставах. Крупные суставы могут опухать, что снижает диапазон движений человека.
Человек может также испытывать другие симптомы, в том числе:
Боль в пояснице : Воспаление может развиться в суставах между костями позвоночника и в тазу. Боль в пояснице является частым ранним признаком этого.
Опухшие пальцы рук и ног: Это отличительный признак ПсА, который может вызывать болезненный отек, из-за которого пальцы рук и ног напоминают сосиски. Отеки и деформации могут появиться на руках и ногах до появления серьезных суставных симптомов.
Проблемы с глазами : Воспаление может вызвать покраснение и раздражение глаз.
Боль в стопе : ПсА может поражать связки и сухожилия, прикрепленные к костям стопы, что приводит к боли и отеку, особенно по направлению к задней части пятки и подошве.
Как ПсА влияет на стопы? Узнайте больше здесь.
Факторы риска
Эксперты точно не знают, что вызывает ПсА, но, вероятно, он является результатом сочетания генетических факторов и факторов окружающей среды.
Даже если человек имеет генетическую предрасположенность, у него может не развиться псориатическая болезнь, если он не подвергается воздействию другого фактора риска.
Некоторые из этих факторов включают:
Личный или семейный анамнез псориаза : Любой из этих факторов может увеличить риск развития ПсА. Кроме того, у людей с псориазом на ногтях выше вероятность развития ПсА.
Возраст : ПсА чаще развивается в возрасте от 30 до 50 лет, но это может произойти в любом возрасте.
Инфекция : Контакт с инфекцией, такой как ангина, может вызвать появление симптомов.
Ожирение : есть доказательства связи между ожирением и ПсА. Обе проблемы со здоровьем связаны с воспалением, а ожирение может вызвать псориатическую реакцию, создавая дополнительную нагрузку на суставы. Однако неясно, вызывает ли одно условие другое.
Курение : Ученые отметили, что курение более распространено среди людей с псориазом, чем среди людей без этого заболевания.Однако они пока не определили точную ссылку.
Алкоголь : Есть доказательства связи между чрезмерным употреблением алкоголя и ПсА.
Стресс : Это может сначала вызвать псориатическое заболевание, включая ПсА, или ухудшение существующих симптомов.
Травма : Удар по суставу может вызвать начальную вспышку или усугубить существующие симптомы.
Узнайте больше о причинах и факторах риска ПсА.
Любому больному псориазом следует спросить врача о возможности развития ПсА, особенно если в семейном анамнезе есть псориаз или ПсА, симптомы, влияющие на ногти, или их сочетание.
ПсА может быть трудно диагностировать, так как он может напоминать другие состояния. Тем не менее, такие подсказки, как семейный анамнез или существующий псориаз, могут помочь врачу определить PsA.
ПсА влияет на людей по-разному. У некоторых симптомы остаются легкими. Другие могут ощутить значительные изменения в своем самочувствии и повседневной жизни в результате этого состояния.
Однако новые формы лечения могут помочь предотвратить обострение симптомов.
Врач будет искать:
- опухшие и болезненные суставы
- изменения кожи и ногтей, типичные для псориаза
- паттерны артрита, характерные для псориаза
Кроме того, они могут использовать:
Рентгеновские снимки : Эти может обнаружить повреждение суставов и помочь контролировать прогрессирование ПсА.Однако повреждение тканей происходит до повреждения суставов, и это может быть не видно на рентгеновском снимке.
Другие типы изображений : МРТ, УЗИ или компьютерная томография могут дать более подробную картину прогрессирования ПсА.
Анализы крови : они могут помочь исключить другие типы артрита, имеющие аналогичные признаки и симптомы.
Биопсия кожи : Это может подтвердить наличие кожного псориаза, серьезного фактора риска ПА.
Лечение будет зависеть, среди прочего, от тяжести симптомов.
Лекарства длительного действия
Текущие руководства рекомендуют использовать биологические препараты, называемые ингибиторами фактора некроза опухолей. Эти препараты действуют, воздействуя на определенные части иммунной системы. Они могут замедлить прогрессирование заболевания и снизить риск обострения и общую тяжесть симптомов.
Примеры включают:
Однако, поскольку эти лекарства влияют на иммунную систему, могут быть некоторые побочные эффекты, и они могут не подойти всем.
Если человек не может использовать биологический препарат, врач порекомендует другой вариант для долгосрочного лечения.Это может быть пероральный низкомолекулярный препарат, такой как тофацитиниб (Xeljanz).
Модифицирующие заболевание противоревматические препараты — еще один вариант долгосрочного лечения, который может замедлить прогрессирование заболевания и помочь защитить суставы и связки от необратимых повреждений.
Лечение обострений
Дополнительные методы лечения могут помочь при обострении симптомов.
К ним относятся:
- нестероидные противовоспалительные препараты, такие как ибупрофен и напроксен
- инъекции кортикостероидов, которые могут уменьшить боль и отек
Врач может порекомендовать комбинацию лекарств.
ПсА может быть легкой или тяжелой. Тяжелые случаи могут со временем ухудшиться и привести к необратимому повреждению суставов. Однако новые методы лечения обещают остановить или замедлить прогрессирование ПА.
Узнайте больше о долгосрочной перспективе PsA.
Любой, кто в семейном или личном анамнезе страдает псориазом, должен спросить своего врача о возможности развития ПсА, особенно если у него также есть изменения ногтей и боли в суставах.
Q:
У меня была легкая форма ПсА в течение 2 лет, и мне сейчас 35 лет.Должен ли я рассчитывать на использование инвалидной коляски через несколько лет?
A:
Симптомы ПсА обычно сменяются циклами ухудшения и улучшения. Следование рекомендациям врача поможет избежать периодов обострения.
Кроме того, недавние биологические препараты должны помочь вам взять под контроль свой ПсА и замедлить или остановить прогрессирование заболевания. Принимая их в сочетании с регулярными осмотрами, трудотерапией и принятием мер по уменьшению воспаления, вы сможете уменьшить тяжесть повреждения суставов.
Дебра Салливан, PhD, MSN, RN, CNE, COI Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Мы выбрали связанные элементы, основываясь на качестве продуктов, и перечислили плюсы и минусы каждого, чтобы помочь вам определить, какой из них лучше всего подойдет вам. Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
причины, симптомы, лечение и профилактика заболевания
Острый парапроктит — тяжелое заболевание, требующее грамотной врачебной тактики.
В противном случае болезнь может перейти в хроническую форму. Это заболевание представляет собой гнойное воспаление, которое образуется в жировой клетчатке в области прямой кишки.
Парапрокитомия — воспаление околопаточной ткани.Отметим, что заболевание чаще всего встречается у взрослых, а у детей выявляется гораздо реже.Симптомы и причины заболевания различаются в зависимости от формы заболевания.
Парапроктит после геморроя можно считать наиболее частым проктологическим заболеванием. Возникает именно в области прямой кишки.
Острый гнойный парапроктит — наиболее опасная форма
Заболевание этого типа характеризуется неожиданным появлением и проявляется различными клиническими симптомами.
Эти проявления зависят от локализации основного очага проблемы, от размера, а также от характеристик основного возбудителя.
Обратите внимание, что сопротивление организма влияет на развитие болезни. Гнойный парапроктит может протекать как в острой, так и в хронической форме.
В частности, острый тип заболевания заключается в образовании абсцессов соответствующей жировой ткани, а хроническая гнойная форма развивается в виде парацетальных свищей, которые образуются после острого парапроктита.
Острая форма гнойного парапроктита — гнойное воспаление тканей, окружающих прямую кишку.
Что провоцирует болезнь
Причины острого парапроктита могут быть самыми разными. В формировании этого заболевания огромную роль играет инфекция.
Заболевание вызывается следующими возбудителями:
- стафилококки; ,
- стрептококки;
- proteus и др.
Напомним, что инфекционные микробы могут попадать в клеточные пространства исключительно из прямой кишки.
Резкий старт, острый. ..
Заболевание начинается остро.У больного наблюдается недомогание, слабость, головная боль, иногда тошнота, а также периодические боли в прямой кишке. Но нередко иррадирует боль в животе.
Симптомами болезни также может быть высокая температура. В самом начале заболевание может сопровождаться плохим самочувствием, тупыми болями как в тазу, так и в прямой кишке, гиперемией кожи и т. Д.
Обратите внимание, что локализация воспалительного процесса зависит от степени выраженности основных симптомов. .
Лечение заболеваний Пациенты, страдающие первичным парапроктитом, могут облегчить свое состояние дома.Пациенту необходимо отдать предпочтение применению теплых ванн, применению специальных компрессов с ихтиолом. Для компресса часто используется также мазь Вишневского.
Но если болезнь острая, то лечить ее можно только хирургическим вмешательством. После установления диагноза следует немедленно начать лечение.
Во время операции врач использует внутривенную анестезию или крестцовую анестезию. Местная анестезия в этом случае будет неуместна.
Операция при остром парапроктите может проводиться по следующей схеме:
- вскрытие и дренирование абсцесса, удаление инфицированного крипты, гнойное отделяемое в просвете кишечника;
- криптография и сфинктеротомия;
- лигатуры проводящие;
- движение лоскута слизистой оболочки кишечника.
Время на хирургическом столе. ..
Парапроктит — это заболевание, лечение которого не следует доводить до дальнего предела. Пациенту нужно пройти полное обезболивание и только после этого приступать к хирургическому вмешательству. В основном врачи используют анестезию с маской или крестцовую анестезию.
При лечении острого парапроктизма нецелесообразно использовать местную анестезию, так как это заболевание очень опасно и быстро распространяется. С помощью радикальной операции необходимо вскрыть гнойник, что поможет быстро его устранить.
Оперативное вмешательство должно производиться в специальных колопроктологических отделениях, полностью исключающих гнойное течение.
Если лечение происходит в неспециализированном стационаре, то проводится только вскрытие и дренирование абсцесса. Такой подход может привести к рецидиву заболевания, что может закончиться фистулой.
загрузка. ..
Основная цель хирургического вмешательства — полностью ликвидировать гнойное течение, раз и навсегда лишить пациента неприятного недуга.Перед лечением нужно начинать сразу после постановки диагноза, чтобы заболевание не перешло в хроническое состояние.
После вскрытия оптики, через три-четыре дня нужно сделать специальный маяк из латекса. Эта процедура оказывает давление на ткань и обеспечивает полное и успешное лечение и восстановление.
Благодаря этому методу можно добиться эффективного результата и, в то же время, не потерять функции мышц компрессионного заднего прохода.
Как протекает острый парапроктит — осторожно, натуралистическое видео:
Послеоперационный период и реабилитация
После операции следует внимательно следить за состоянием своего здоровья. И пациенту, и врачу следует внимательно следить за состоянием на этапе реабилитации. Дело в том, что после операции болезнь может полностью исчезнуть.
На фото расположение язв при остром парапроктите
Чтобы не допустить рецидива, необходимо грамотно вести себя в послеоперационном периоде.В некоторых случаях в нескольких случаях приходится прибегать к хирургическому вмешательству.
Даже после успешной операции пациент часто чувствует себя плохо и постоянно нуждается в особом внимании. Поэтому необходимо привыкнуть к долгому и терпеливому выздоровлению после операции.
В первую очередь нужно следить за гигиеной анальной области. Кроме того, после операции необходимо продолжить лечение парапроктита с помощью медикаментов и диетических препаратов.
Возможные осложнения из
Если у пациента диагностирована острая форма парапроктита, могут возникнуть следующие осложнения:
- самопроизвольное угнетение абсцесса;
- воспаление тазовых органов;
- общий инфекционный процесс и др.
В основном осложнение заболевания связано с развитием рубцовой ткани, что приводит к деформации анального канала. Кроме того, в тяжелых случаях наблюдается деформация сфинктера прямой кишки.
Наиболее опасным осложнением является распространение воспаления в клетчаточных пространствах таза.
Но, часто, это также связано с расплавлением стенки прямой кишки аноректильной линии. В таких случаях увеличивается риск распространения инфекции.
Профилактические мероприятия
Для предупреждения заболевания или предотвращения рецидивов следует избегать переохлаждения, а также своевременно проводить соответствующую терапию на начальной стадии заболевания.
В профилактических целях врачи также советуют тщательно следить за гигиеной анальной области, а при возникновении запора незамедлительно обратиться к специалисту. При первом подозрении следует срочно обратиться за медицинской помощью!
При необходимости операцию нельзя откладывать, так как это может привести к более тяжелым последствиям.
Диета и основы питания
Пациентам с таким диагнозом следует назначать полусыпь без лакрицы, полусыпь на основе лакричной диеты, которая облегчит состояние пациента. Благодаря такой диете исключите запоры и диарею, способствующие возникновению болезни.
Полное и окончательное выздоровление возможно только после операции, но всегда стоит следить за собственной гигиеной.
Кроме того, пациенту необходимо придерживаться правильного режима питания, придерживаться правильного режима питания, не допускать запоров и заболеваний грудной клетки.Важно надолго укрепить иммунитет.
Перед лечением необходимо со всей серьезностью подойти к делу и обратиться к профессиональному специалисту в этой области.

