Немеют пальцы на руках? Нейрохирург рассказал, в чем причина и опасность
Онемение рук может быть сигналом опасного заболевания.
SOS от позвоночника
Есть много причин, когда руки могут онеметь. Например, после сна в неудобном положении или после долгого пребывания на морозе. В этих случаях такие симптомы безобидны.
Другое дело, если онемения регулярны, если покалывания или слабость в руках и пальцах случаются без видимой на то причины.
— Подобные неврологические расстройства могут быть признаком серьезных заболеваний шейного отдела позвоночника, — предупредил специалист в области нейрохирургии из Берлина Мунтер Сабарини.
По его словам, шейный отдел позвоночника, состоящий из семи позвонков, особенно склонен к появлению признаков износа, грыжи межпозвоночных дисков, повреждению нервной ткани в спинном мозге.
У каждого пальца свой позвонок
Во многих случаях опытные врачи могут догадаться по симптомам онемения конечностей, какой шейный позвонок беспокоит.
Например, шестой позвонок часто является причиной онемения больших и указательных пальцев, а седьмой — средних пальцев. Если эти признаки сопровождаются головокружением, головной болью и болью в шее, которые отдают в конечности, пора бить тревогу.
Основываясь на вышеназванных признаках, с помощью МРТ можно выяснить, есть ли грыжа межпозвоночного диска, сужение шейного отдела, синдром запястного канала или нарушения кровообращения, доставляющие дискомфорт.
При своевременном обращении к врачу, эти неприятности можно исправить малоинвазивными методами лечения.
Советы для сильной шеи
Если вы последуете этим советам, то сможете поддержать в тонусе шейные позвонки самостоятельно.
-
Даже легкое вращение плечами или подтягивание их вверх и вниз эффективно помогает расслабить мышцы шеи. При выполнении этого упражнения важно держать спину прямо.
-
Людям, которые много времени проводят сидя, рекомендуется регулярно менять положение и делать разминку.

-
Кроме того, не надо зажимать сотовый телефон или телефонную трубку между ухом и плечом, так как это приводит к напряжению шейного отдела.
Ранее «Кубанские новости» рассказали, как согреть руки.
Онемение пальцев, боли в ребрах и изменения запахов — это от нервов или все серьёзнее? Говорим неврологом | 161.ru
Проблема № 8. Трясущиеся руки без видимых причин
Первопричина изменений
Причиной дрожания в руках могут быть заболевания нервной системы, такие как эссенциальный тремор, болезнь Паркинсона, рассеянный склероз, повреждения мозжечка (часть головного мозга, отвечающая за равновесие. — Прим. авт.), приобретенное слабоумие (деменция), алкоголизм, последствия клещевого энцефалита, травма периферического нерва и некоторые другие. Также данное состояние может наблюдаться при патологии эндокринной системы (тиреотоксикоз, сахарный диабет), отравлении токсическими веществами, чрезмерном употреблении кофе, недостатке витамина В12, стрессе, чрезмерном физическом перенапряжении.
Степень проявления в пределах нормы
Нормой можно считать, если тремор возникает при волнении (если это не мешает человеку в его профессиональной и личной жизни) или после чрезмерных физических нагрузок.
Склонность к проблеме
Надо не забывать, что тремор может проявляться у людей, злоупотребляющих алкоголем. Склонность к эссенциальному тремору передается по наследству.
Решение
Выяснить причину, по возможности устранить провоцирующий фактор, принимать медикаменты, назначенные врачом.
Куда идти?
Если вас беспокоит эта проблема, обратитесь к неврологу. Иногда с проблемой может справиться терапевт, если причина не в патологии нервной системы.
Проблема № 9. «Звёзды» или цветные точки, появляющиеся перед глазами без видимых причин
Первопричина изменений
Это может быть глаукома и другие заболевания глаз, повышение или понижение артериального давления, атеросклероз сосудов, которые питают сетчатку глаза и сосуды шеи, нарушение мозгового кровообращения (инсульт), отравление некоторыми лекарственными веществами, нехватка микроэлементов (например, железа, витамина В12 и фолиевой кислоты при развитии анемии).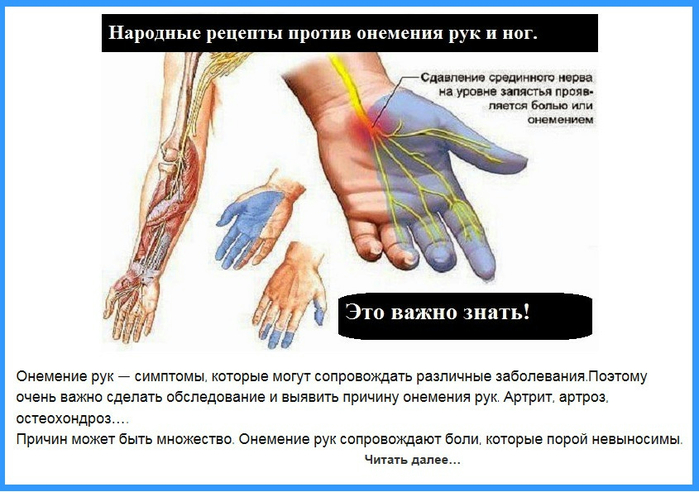 А также резкое вставание из положения лежа или сидя.
А также резкое вставание из положения лежа или сидя.
Степень проявления в пределах нормы
Если данное состояние возникает при резкой смене положения и нет никаких других беспокоящих человека симптомов, лечения оно не требует. В остальных случаях необходимо искать и устранять причину.
Склонность к проблеме
Возможно данное состояние при переутомлении глаз вследствие длительного пребывания за компьютером.
Решение
Самое главное — правильно организовать рабочее место, расслаблять глаза — в перерывах смотреть в окно, а не в телефон. Если не помогает — бежим к врачу.
Куда идти?
Окулист, невролог.
Проблема № 10. Головокружение при подъеме со стула
Первопричина изменений
Такое происходит при ортостатической гипотензии — перераспределении крови от головы к нижним конечностям.
Степень проявления в пределах нормы
Это может быть нормой и патологией. Норма — если человек сидел и резко вскочил, особенно к данному состоянию склонны высокие и худые люди. При заболеваниях эндокринной системы, а также у пожилых это является дополнительным фактором падений и требует лечения. Такое состояние могут вызывать лекарственные препараты.
Норма — если человек сидел и резко вскочил, особенно к данному состоянию склонны высокие и худые люди. При заболеваниях эндокринной системы, а также у пожилых это является дополнительным фактором падений и требует лечения. Такое состояние могут вызывать лекарственные препараты.
Склонность к проблеме
Такая проблема чаще возникает у пожилых, а также высоких и худых людей (за счет того, что кровь быстро не успевает перераспределиться по сосудам).
Решение
Врач рекомендует контролировать свои действия и стараться резко не вставать. Если всё же голова закружилась, то примите удобное положение — сядьте обратно либо прилягте и приподнимите ноги под углом 45 градусов.
Куда идти?
Если проблема возникает часто, то ваш специалист — кардиолог, при необходимости и исключении кардиологической патологии он перенаправит вас к неврологу.
Проблема № 11. Резкие головные боли, возникающие без видимой причины или при повышенной умственной нагрузке
Первопричина изменений
Выделяют два типа головных болей — первичные и вторичные. Первичные возникают при отсутствии заболеваний, способных вызвать головные боли, — гипертонической болезни, опухолей в головном мозге, инфекционных заболеваний, болезней сердца, сахарного диабета, болезней легких, патологии височно-нижнечелюстного сустава и других. К первичным головным болям относят мигрень (пульсирующая односторонняя головная боль), головную боль напряжения (спазм мышц, когда голову будто сдавливает обруч), кластерную головную боль (стреляющая боль в области глаза, слезотечение) и некоторые другие.
Первичные возникают при отсутствии заболеваний, способных вызвать головные боли, — гипертонической болезни, опухолей в головном мозге, инфекционных заболеваний, болезней сердца, сахарного диабета, болезней легких, патологии височно-нижнечелюстного сустава и других. К первичным головным болям относят мигрень (пульсирующая односторонняя головная боль), головную боль напряжения (спазм мышц, когда голову будто сдавливает обруч), кластерную головную боль (стреляющая боль в области глаза, слезотечение) и некоторые другие.
Склонность к проблеме
Мигренями чаще страдают женщины, кластерными головными болями — в основном мужчины, головные боли напряжения возникают при физическом и умственном перенапряжении, проблемах в шейном отделе позвоночника, после черепно-мозговых травм. Провоцировать головные боли могут некоторые продукты питания, алкоголь, недосыпание или, наоборот, переизбыток сна, стресс, смена погоды.
Решение
Онемение конечностей рук, ног, пальцев: симптомы, диагностика и лечение
Онемение – это физиологическое состояние, которое возникает при продолжительном передавливании кровеносных сосудов, обычно в конечностях. С этим явлением сталкивался каждый человек. При онемении в народе говорят «ногу отсидел» или «руку отлежал», тем самым подчёркивая, что состояние возникает вследствие длительного статического положения конечности, часто неудобного, в ходе которого частично блокируется проходимость сосудов.
С этим явлением сталкивался каждый человек. При онемении в народе говорят «ногу отсидел» или «руку отлежал», тем самым подчёркивая, что состояние возникает вследствие длительного статического положения конечности, часто неудобного, в ходе которого частично блокируется проходимость сосудов.
Когда онемение – это норма?
Обычно онемение включает в себя ряд особенностей:
- полная потеря кожной чувствительности конечности,
- иногда может сопровождаться болезненной гиперчувствительностью,
- ощущение руки/ноги, как ватной, не принадлежащей конкретному человеку и не связанной с ним,
- двигательная функция сохранена, но существенно нарушена (человеку кажется, что он управляет конечностью исключительно силой мысли),
- потеря мышечного тонуса, например, невозможность перенести вес на онемевшую ногу,
- состояние проходит после смены позиции, при восстановлении нормального кровообращения,
- появление «мурашек» на коже, когда кровь снова начинает притекать в онемевшую зону,
- по мере восстановления кровотока может возникать сильная боль и жжение, которые проходят, как только кровообращение в онемевшем участке возвращается в норму.

Когда стоит обратиться к врачу?
Чаще всего онемение – состояние преходящее и быстро проходящее. Тем не менее, стоит насторожиться, если такие ощущения повторяются слишком часто (например, каждую ночь затекает рука или каждый раз при продолжительном сидении немеет нога) либо кажутся неадекватными ситуации (нет никакого механического сдавливания, а онемение есть). В первом случае, возможно, достаточно сменить неудобную мебель на более эргономичную и ортопедическую, но лучше обратиться за консультацией к неврологу, так как онемение может оказаться симптомом серьёзного заболевания нервной и сердечно-сосудистой системы.
Причины онемения рук и пальцев на руках
- Спонтанно немеет одна рука (реже – обе): остеохондроз, спондилолистез позвонков, грыжи межпозвоночных дисков. Часто сопровождается болями в шее и плечах, головокружением и шумом в ушах.
- Онемение с нарушением двигательной функции – полинейропатия.
- Симметричное онемение: интоксикация организма, острое инфекционное заболевание, диабет, алкоголизм.

- Немеет одна конечность: рассеянный склероз, нарушение мозгового кровообращения, инсульт, опухоли мозга.
- Немеют и белеют (реже принимают синюшный оттенок) пальцы рук: болезнь Рейно (нарушение работы мелких сосудов), склеродермия.
- Немеют все пальцы кроме мизинца: синдром запястного сустава, травмы кисти, артрит, гипотиреоз.
- Немеет мизинец (иногда вовлекается безымянный палец), наружная сторона кисти: неврит локтевого нерва, ишемическая болезнь сердца.
- Онемение большого пальца руки: гемангиома, нейрофиброма.
Причины онемения ног (голеней, бёдер, ягодиц) и пальцев на ногах
- Боли в пояснице, ягодицах и ногах, онемение поясницы и задней поверхности бедра: поясничный остеохондроз, листез позвонков поясничного отдела, грыжа межпозвоночного диска, защемление седалищного нерва (ишиаз), атеросклероз бедренных кровеносных сосудов, синдром конского хвоста.
- Онемение с нарушением двигательной функции: полинейропатия, рассеянный склероз, туннельный синдром, артрит.

- Немеют пальцы на ногах: артрит большого пальца стопы, радикулоневрит, подозрения на опухоли либо туберкулёз позвоночника.
Причины онемения туловища
- Онемение крестцово-поясничного отдела: остеохондроз, спондилолистез, радикулит, растяжения или дистрофия мышц спины, почечная недостаточность, беременность, заболевания внутренних половых органов женщины, болезни предстательной железы у мужчин, опухоли внутренних органов.
- Онемение середины спины, лопаток, плечевых суставов, сопровождаются болями: болезни позвоночника (остеохондроз, листез, спондилез, спондилоартроз, кифоз), плечелопаточный периартрит, ишемическая болезнь сердца, межрёберная невралгия, болезнь Шпренгеля.

Причины онемения головы, лица, губ
- Немеет кожа на определённом участке лица: невралгия тройничного нерва, опоясывающий герпес, паралич Белла (сопровождается болью за ушами и обострением слуха).
- Онемение всей головы со снижением тонуса мышц и нарушением движения мышц лица и гортани: инсульт.
- Онемение головы: мигрень, гипертонический криз, остеохондроз шейного отдела позвоночника, сахарный диабет, рассеянный склероз, опухоли головного мозга.
- Онемение губ и языка: аллергическая реакция на продукты, последствия случайного приёма химикатов внутрь (кислота, щёлочь), травмы и патологии развития челюсти, невралгия языкоглоточного нерва (с иррадиацией в горло и ухо), инсульт, транзиторная ишемическая атака, опухоль мозга, грибковые поражения ротовой полости, дефицит витамина B12 (B-дефицитная анемия), длительное употребление гормональных стероидов, активное курение.
Диагностика и лечение онемения
С жалобами на онемение необходимо в первую очередь обратиться к неврологу либо травматологу (если ощущения объективно связаны с недавней травмой).
- рентгенографию соответствующего отдела позвоночника или головы, суставов
- электроэнцефалографию
- реоэнцефалографию
- КТ или МРТ головного мозга, спинного мозга, внутренних органов
- УЗИ внутренних органов, матки и яичников, сердца
- допплерографию сосудов, питающих головной мозг или конечность
- реовазографию
- электронейромиографию
- электрокардиографию
- общий анализ крови, анализ крови на сахар и холестерин, биохимию крови, исследования на гормоны и онкомаркеры
После диагностики причин онемения больной направляется на лечение к соответствующему специалисту: неврологу, кардиологу, нефрологу, гастроэнтерологу, гинекологу, инфекционисту, хирургу либо онкологу (или к другим более узким специалистам). Далее проводится лечение не конкретно онемения, а основного заболевания, поэтому медикаментозные курсы, хирургические вмешательства и физиотерапевтические мероприятия могут кардинально отличаться. Также в разных ситуациях лечение может проводиться по рекомендациям врача в домашних условиях либо в стационаре. В отдельных случаях (последствия серьёзной травмы, рассеянный склероз), может потребоваться восстановительный курс в центре реабилитации.
Также в разных ситуациях лечение может проводиться по рекомендациям врача в домашних условиях либо в стационаре. В отдельных случаях (последствия серьёзной травмы, рассеянный склероз), может потребоваться восстановительный курс в центре реабилитации.
Для профилактики онемения достаточно соблюдать основное правило: организм должен получать достаточное количество кислорода и полезных веществ. Это легче всего реализовать, соблюдая здоровый образ жизни:
- ежедневные прогулки на свежем воздухе, желательно, пробежки, чтобы насытить кровь кислородом,
- регулярная физическая разминка, чтобы поддерживать мышцы в тонусе и возвращать их в нормальное положение после длительной неудобной позы (для предотвращения зажима сосудов или нервных окончаний),
- полноценное питание, богатое витаминами и прочими необходимыми организму веществами,
- борьба с лишним весом,
- отказ от курения (спазм артериол – типичная болезнь курильщиков),
- регулярные курсы терапии хронических заболеваний.

Областной кожно-венерологический диспансер г. Липецка
У вас появляются неприятные ощущения в кончиках пальцев, напоминающие ползание мурашек или попросту говоря, немеют пальцы?
Причин такого состояния несколько. Самым простым объяснением онемения пальцев по утрам служит неправильная поза во сне, когда мы отлеживаете руку. Состояние быстро нормализуется после пары минут физических упражнений.
Кроме того, онемение пальцев возможно в тех случаях, когда вы сильно замерзли. Все пройдет, как только вы согреетесь или разотрете конечности.
Стоит начать беспокоиться, если эпизоды онемения повторяются. Это может быть симптомом самых различных заболеваний.
Прежде всего, частой причиной одностороннего онемения пальцев рук (либо справа, либо слева), является остеохондроз шейного отдела позвоночника.
Обычно заболеваний также сопровождается болями в шее и головными болями. Диагноз устанавливает невропатолог, на основании клинического осмотра и дополнительных методов исследования (УЗДГ сосудов шеи, рентгенография шейного отдела).
Обычно симптомы проходят после курса физиотерапевтических процедур, сосудистых препаратов, массажа. Хорошо помогает мануальная терапия и иглорефлексотерапия.
Более серьезной причиной таких онемений могут быть полиневропатии различного генеза (инфекционные, аллергические, токсические, вследствие дефицита витаминов и т.д.) По ряду причин происходит органическое повреждение нервных волокон.
При данной патологии онемении и покалывании может быть первым симптомом заболевания. В дальнейшем заболевание может прогрессировать, вплоть до развития парезов и параличей.
При синдроме карпального канала также будет ощущаться покалывание и онемение кончиков пальцев. Однако кроме этих симптомов будут еще и болевые ощущения в пальцах. При данной патологии, относящейся к туннельным синдромам, происходит защемление нерва (в данном случае лучевого) в костно-мышечном канале.
Это происходит вследствие отека, травмы, разрастания соединительной ткани. Ряд проффессий предрасполагают к развитию синдрома карпального канала. Часто это сидячая работа, связанная с компьютером, когда рука находится длительное время в вынужденном положении.
Ряд проффессий предрасполагают к развитию синдрома карпального канала. Часто это сидячая работа, связанная с компьютером, когда рука находится длительное время в вынужденном положении.
Лечением занимаются неврологи. Назначаются противовоспалительные препараты и физиотерапевтические процедуры. На время накладывают фиксирующую лангету.
Синдром Рейно относится к системным заболеваниям, связанным с нарушением кровотока по мелким сосудам вследствие спазма.
Основным проявлением его является онемение и болезненные ощущения в кончиках пальцах. Такие пациенты не переносят холодной воды и сильного мороза, руки резко белеют, появляются сильные боли.
Не стоит забывать и о транзиторных ишемических атаках. Закупорка или спазм сосудов головного мозга может вызвать ишемию участка, ответственного за чувствительность конечностей. Если онемение сохраняется в течение 30 минут, немедленно обращайтесь к врачу, а лучше вызвать скорую помощь.
Современная диагностическая аппаратура позволяет найти даже мельчайший участок тромбоза и ишемии. Своевременная терапия в ранний период предотвращает развитие инсульта и его тяжелых последствий (параличей, афазии).
Своевременная терапия в ранний период предотвращает развитие инсульта и его тяжелых последствий (параличей, афазии).
Существует также большое количество заболеваний суставов ревматического генеза, эндокринной патологии (сахарный диабет) при которой одним из симптомов является онемение кончиков пальцев.
Не откладывайте визит к врачу. Точную причину вашего состояния может установить только специалист. Для этого ему понадобятся дополнительные анализы и исследования. В ряде случаев требуется лечение сопутствующей хронической патологии (сахарный диабет, В12 дефицитная анемия, ревматизм).
От онемения рук до инвалидности. К чему может привести остеохондроз | ЗДОРОВЬЕ: Здоровая жизнь | ЗДОРОВЬЕ
По статистике, у 70% людей после сорока лет есть шейный остеохондроз, который при определенном развитии может привести к инвалидности. От чего возникает эта болезнь, как ее лечат и к каким осложнениям она может привести, «АиФ-Воронеж» рассказала заведующая неврологическим отделением Воронежской областной клинической больницы №1, врач высшей категории Вера Севостьянова.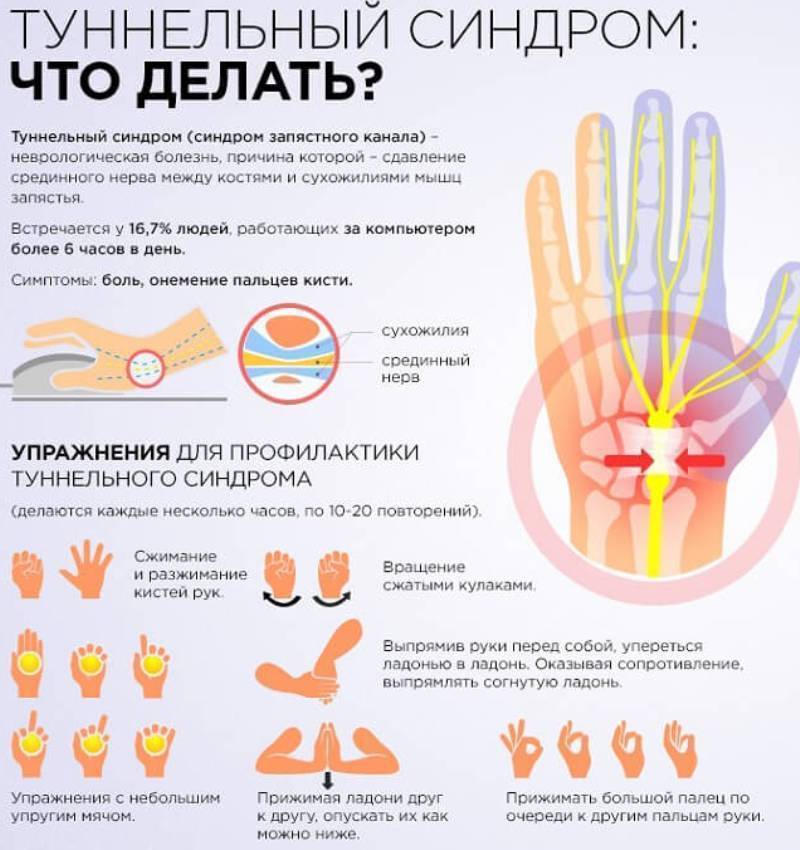
Без резких движений
Анастасия Ходыкина, «АиФ-Воронеж»: Вера Викторовна, при болят в шее часто можно услышать диагноз остеохондроз. Что это такое, и из-за чего он может возникнуть?
Вера Севостьянова: Двигательный сегмент состоит из двух позвонков и диска между ними, который выполняет функцию амортизатора, чтобы позвонки не стирались и не подвергались разрушению. Он дает возможность шее поворачиваться и наклоняться. При остеохондрозе этот диск изменяется и разрушается.
Остеохондроз может возникнуть вследствие травм. Шейный отдел – один из самых подвижных и подвержен травматизации. Причем травма может возникнуть не только вследствие удара, но и при резком движении. Например, при внезапном торможении автомобиля.
Мышцы вокруг диска него напрягаются, возникает острый болевой синдром. В этом остром периоде заболевания нужно снизить подвижность, для этого надевают ортопедический воротник.
Вторая, более частая причина – дегенеративные изменения. Возникают они из-за того, что нарушается обмен веществ в диске. Это может быть связано с общим нарушением обмена веществ, например, из-за сахарного диабета или заболеваний щитовидной железы или почек. Но чаще изменения происходят в связи с хронической гиподинамией — недостатком движения. Ведь чтобы питать диск, нужен «мышечный насос», который закачивает в него питательные вещества, то есть мышцы должны работать. Если же человек долгое время прибывает в одном положении, этого не происходит.
Возникают они из-за того, что нарушается обмен веществ в диске. Это может быть связано с общим нарушением обмена веществ, например, из-за сахарного диабета или заболеваний щитовидной железы или почек. Но чаще изменения происходят в связи с хронической гиподинамией — недостатком движения. Ведь чтобы питать диск, нужен «мышечный насос», который закачивает в него питательные вещества, то есть мышцы должны работать. Если же человек долгое время прибывает в одном положении, этого не происходит.
Из-за длительной неподвижности шейного отдела перенапрягаются мышцы, возникает болевой синдром, ухудшается кровообращение и нормальный обмен веществ в двигательных сегментах, это приводит к тому, что развиваются хронические дегенеративные изменения. Так как у хрящевого корсета нет хорошей прочной структуры, он может легко травмироваться. Например, резким подъемом головы или чиханием.
Мурашки, онемение, инвалидность
— Как человек может понять, что у него остеохондроз?
— Присутствует резкий или хронический болевой синдром, ощущается напряжение мышц шеи. Оно не всегда может быть болезненным, может выражаться в виде ограничения движения в позвоночнике.
Оно не всегда может быть болезненным, может выражаться в виде ограничения движения в позвоночнике.
Если процесс затрагивает неврологические структуры, то болезнь может проявляться онемением рук и кончиков пальцев. Если хрящевая основа позвонка разрывается, даже небольшое нажатие на эту область проявляется болями, покалываниями и мурашками, а в более сильной форме — слабостью в руке.
— Влияет ли болезнь на работу головной мозга?
— Многие ошибочно считают, что из-за остеохондроза шейного отдела может развиваться гипертония, происходить изменения с памятью. Но это не так.
Бывает, из-за перенапряжения мышц возникает головная боль. Это происходит из-за того, что человек длительное время находился в ограниченной позе, например, сидел за рулем. Когда он прекратил это занятие, почувствовал головную боль. Это связано не с повреждением сосудов, а с перенапряжением мышц. В этом случае помогает массаж этой зоны.
— Каковы осложнения от остеохондроза?
— Остеохондроз нарушает функцию самого позвоночника и верхних конечностей. Это проблема позвонков, дисков, связок, мелких суставчиков. В редких случаях он затрагивает верхние шейные отделы – там, головной мозг переходит в спинной. Одно из проявлений – вдавление спинного мозга грыжевым выпячиванием. Оно может проявляться слабостью в руках и ногах, нарушением мочеиспускания, а также, в зависимости от величины выпячивания, привести к обездвиженности человека. Это не жизнеугрожающая ситуация, но стать глубоким инвалидом можно. Но надо отметить, что неврологические осложнения остеохондроза появляются редко. При этом, по статистике, шейный остеохондроз встречается у 70% населения старше 40 лет. Часто человек живет и не знает о своем заболевании.
Это проблема позвонков, дисков, связок, мелких суставчиков. В редких случаях он затрагивает верхние шейные отделы – там, головной мозг переходит в спинной. Одно из проявлений – вдавление спинного мозга грыжевым выпячиванием. Оно может проявляться слабостью в руках и ногах, нарушением мочеиспускания, а также, в зависимости от величины выпячивания, привести к обездвиженности человека. Это не жизнеугрожающая ситуация, но стать глубоким инвалидом можно. Но надо отметить, что неврологические осложнения остеохондроза появляются редко. При этом, по статистике, шейный остеохондроз встречается у 70% населения старше 40 лет. Часто человек живет и не знает о своем заболевании.
Остеохондроз не вылечивается
— Как лечат шейный остеохондроз?
— Лечение остеохондроза проводят тогда, когда есть симптомы в виде болей, онемечения, слабости. Тогда назначают медицинские препараты, физиолечение, в какой-то степени помогает иглотерапия. Массаж проводится в только в периоды между острыми приступами — он улучшает кровообращение.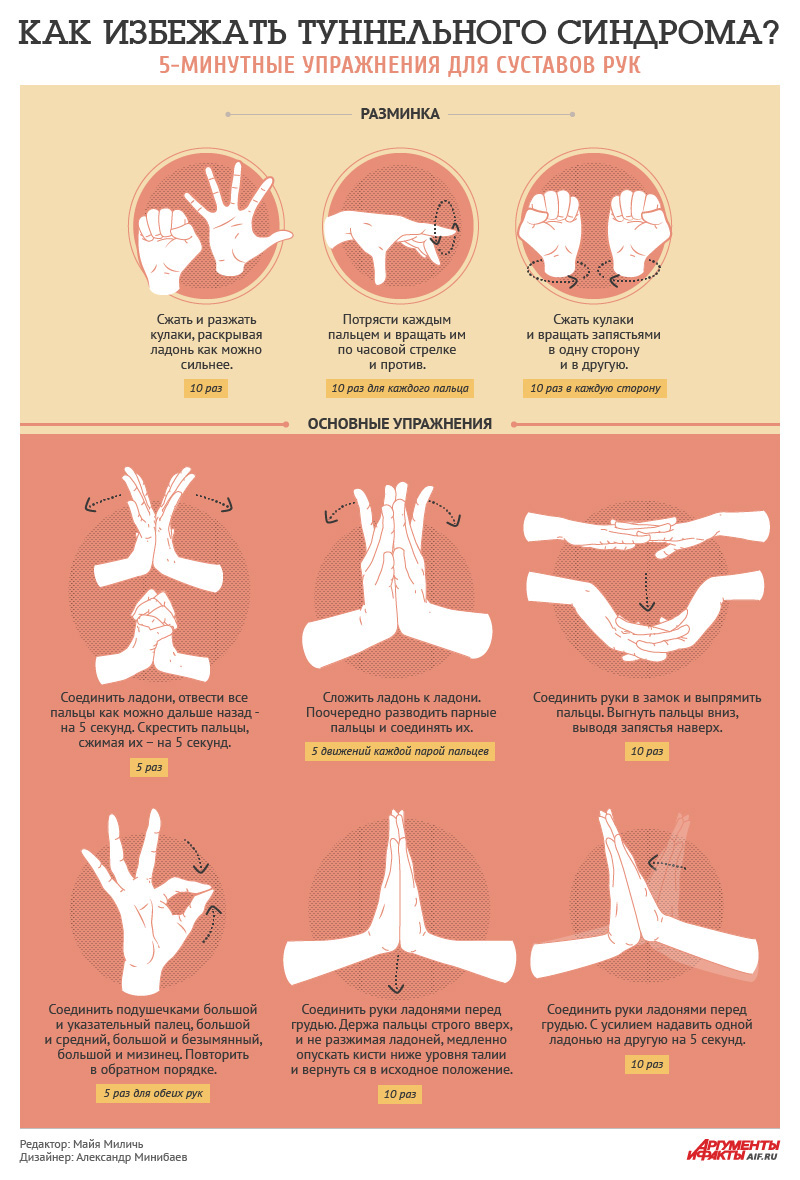 Сам остеохондроз не вылечивается, снимается лишь болевой синдром. Да, есть препараты, улучшающие обмен веществ в хрящевой ткани – хондропротекторы, но их применение не всегда помогает и не всегда нужно. Назначать ли их, решает врач.
Сам остеохондроз не вылечивается, снимается лишь болевой синдром. Да, есть препараты, улучшающие обмен веществ в хрящевой ткани – хондропротекторы, но их применение не всегда помогает и не всегда нужно. Назначать ли их, решает врач.
После снятия острой боли нужно заниматься укреплением мышечного корсета, чтобы заболевание не прогрессировало. Оперативное вмешательство проводится лишь тогда, когда есть серьезные осложнения, например, грыжа.
— Необходима ли специальная ортопедическая подушка?
— У кого-то болевые проявления возникают после ночного сна из-за того, что неправильно подобрана подушка. Но не всем подходят ортопедические подушки. Иногда бывает достаточно модернизировать свою подушку, чуть-чуть загнув края в виде валика под шею, чтобы было комфортно. Подушка должна немного приподнимать голову, не должна быть высокой, слишком мягкой или жесткой. И без подушки тоже спать не рекомендуется, так как нарушается венозный отток.
Больше двигайтесь
— Какую профилактику остеохондроза порекомендуете?
— Для профилактики обострений и развития заболевания важно выполнять определенные физические упражнения и бороться с гиподинамией.
Если человек посидел 20-30 минут в одном положении, он должен походить, размяться, чтобы привести в нормальное состояние мышцы, которые были напряжены. Например, можно отнести документы в другой кабинет.
Рабочее место должно быть правильно оборудовано. Обратите внимание на высоту стула: если голова слишком низко опущена, это уже неправильно. Правильнее сделать так: человек, сидя на рабочем месте, должен закрыть глаза, физиологически выбирать место, как бы было удобно его голове, открыть глаза. Как раз на этом уровне и должен быть ваш рабочий монитор. Вредно сидеть за рабочим местом вполоборота — это провоцирует перенапряженость мышц и болевой синдром. Компьютер должен стоят перед человеком, который за ним сидит, а не сбоку.
— Какие упражнения вы посоветуете выполнять тем, у кого сидячая работа?
— Физические упражнения для шеи нужно выполнять плавно и медленно и не круговыми движениями. Наклоните голову в сторону, потом в другую, затем немного вперед.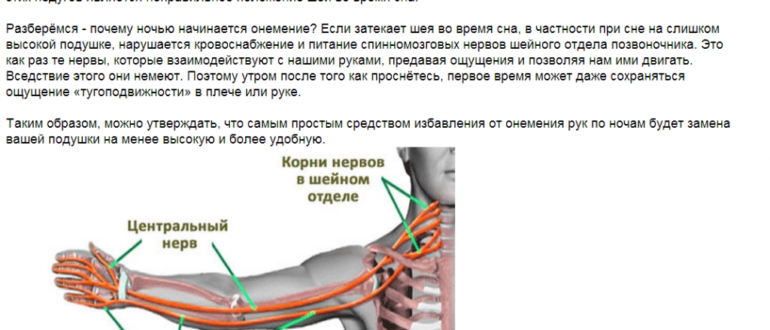 Мышцы напрягаются, расслабляются и снова напрягаются. Затем добавьте ряд упражнений на растяжение: медленно разворачивайте голову с растяжением мышц шеи, потом затем повторите это в другую сторону. Встаньте у стены, приставив к ней плотно пятки, лопатки и затылок, и постойте так в течение пяти минут. Это разгрузочный маневр для позвоночника.
Мышцы напрягаются, расслабляются и снова напрягаются. Затем добавьте ряд упражнений на растяжение: медленно разворачивайте голову с растяжением мышц шеи, потом затем повторите это в другую сторону. Встаньте у стены, приставив к ней плотно пятки, лопатки и затылок, и постойте так в течение пяти минут. Это разгрузочный маневр для позвоночника.
|
Слабость (онемение) в одной или обеих руках может возникнуть внезапно, например, утром после пробуждения. Чаще это связано с неудобным положением во время сна: высокая или, наоборот, низкая подушка, крепкий длительный сон с подвёрнутой под себя рукой, засыпание с облокачиванием локтями на узкую неподвижную подставку (например, спинку стула). При таких обстоятельствах происходит длительное сдавление мягких тканей, сосудов и нервных стволов руки или шеи, что приводит к парезу (слабости) части или всей руки. Если слабость руки (онемение, парез) развивается в течение какого-то времени (неделя, месяц, год), это может быть связано с поражением головного и спинного мозга, нервных сплетений, нервных стволов и самих мышц. Слабость (онемение) одной руки может сопровождаться болью в шее, болью на протяжении плеча, предплечья. В этом случае необходимо исключить травму опорно-двигательного аппарата (позвоночника, межпозвонковых дисков, костей плечевого пояса, предплечья, связок, мышц). Важно знать, что пациент, возможно, недооценивает серьёзность травмы, полученной давно, или вообще не знает о ней.
Нельзя забывать ещё об одном серьёзном состоянии, приводящем к слабости (онемению, парезу) одновременно и руки и ноги — мы говорим об инсульте. Инсульт — острое нарушение мозгового кровообращения (ОНМК). Это внезапное нарушение кровоснабжения участка головного мозга, возникающее вследствие различных причин. Если кровоснабжение прекратилось в результате нарушения целостности сосуда головного мозга и произошло излитие крови в вещество мозга или полость черепа — говорят о геморрагическом инсульте. Если нарушение мозгового кровообращения произошло по причине прекращения поступления крови в какой-либо сосуд головного мозга — говорят об ишемическом инсульте. ОНМК чаще возникает у пожилых людей на фоне резкого подъёма артериального давления, на фоне патологии сердца (например, различные варианты аритмий), на фоне закупорки сосуда головного мозга тромбом, на фоне атеросклеротического поражения сосудистого русла (так называемые «холестериновые бляшки»). Но чаще имеет место сочетание этих факторов. Пожалуйста, помните: внезапное появление у Вас или Ваших близких слабости (онемения) руки или ноги на одной стороне тела (справа или слева), головокружения, головной боли — может быть признаком поражения головного мозга. В таком случае следует немедленно обратиться к врачу! Врачи-неврологи Клиники доктора Войта помогут Вам разобраться с причиной появления пареза и устранить её. Не забывайте о том, что любое заболевание гораздо легче поддаётся лечению на ранней стадии возникновения. В этой статье мы постарались ответить на Ваши вопросы:
Подробнее о связанных заболеваниях и симптомах:
| Комплексные программы: Также на эту тему: |
Диабетическая нейропатия — это опасное и самое распространенное осложнение сахарного диабета
Что такое диабетическая нейропатия?
Диабетическая нейропатия — это опасное и самое распространенное осложнение сахарного диабета.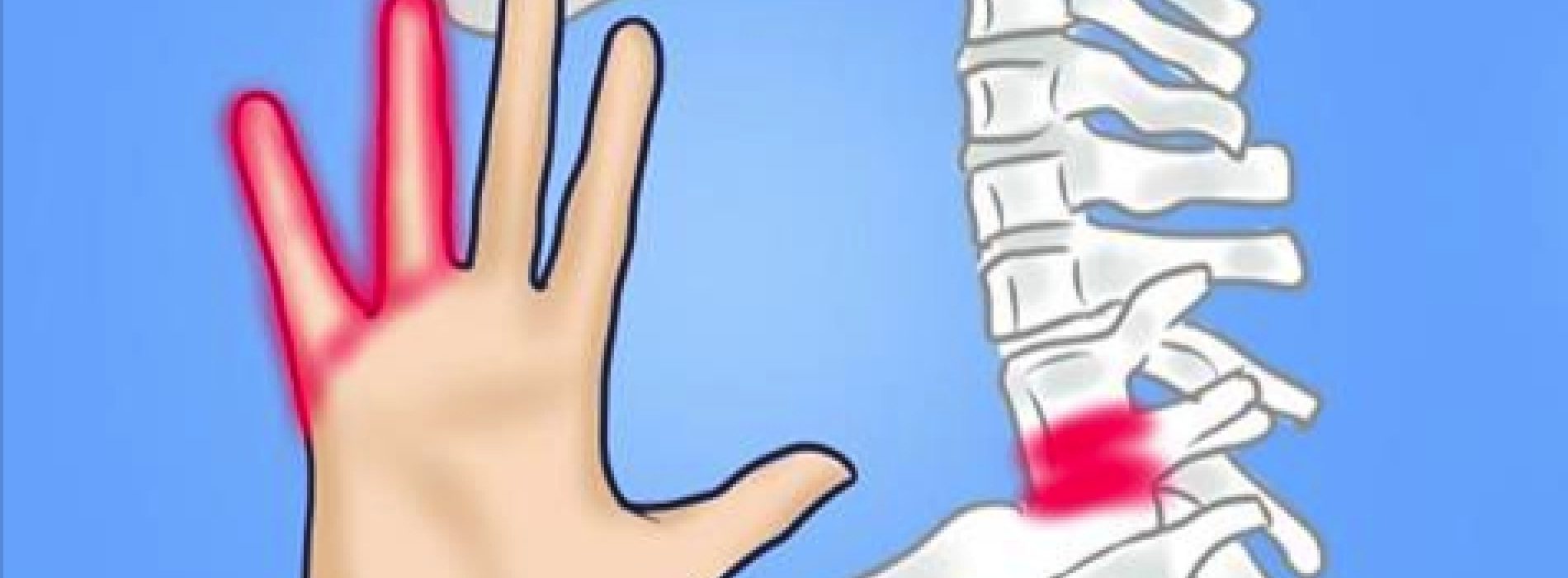
Первые симптомы заболевания — это чувство покалывания, мурашки, онемение, боли в ногах, реже — в руках. В далеко зашедшей стадии больной не чувствует свои стопы или ноги и поэтому не замечает травм, отеков, мозолей.
Прогрессирование нейропатии чревато появлением целого ряда серьезных состояний, угрожающих не только работоспособности, но и жизни больных. Диабетическая нейропатия захватывает практически все отделы периферической нервной системы, что и объясняет многообразие проявлений заболевания: мононейропатия, полинейропатия, атрофия мышц, автономная (вегетативная) нейропатия (например, атония желудка, кишечника, мочевого пузыря, диарея). У части больных сахарным диабетом наблюдается ортостатическая гипотония (снижение артериального давления при смене горизонтального положения на вертикальное), которая проявляется головокружением, потемнением в глазах и даже легким обмороком.
В результате мелких травм кожи при диабетической нейропатии возможно инфицирование ран или трещин на стопах, развитие язв, в дальнейшем развитие так называемой диабетической стопы, нарушение питания тканей, отек и цианоз (посинение пораженных участков стопы, чаще пальцев).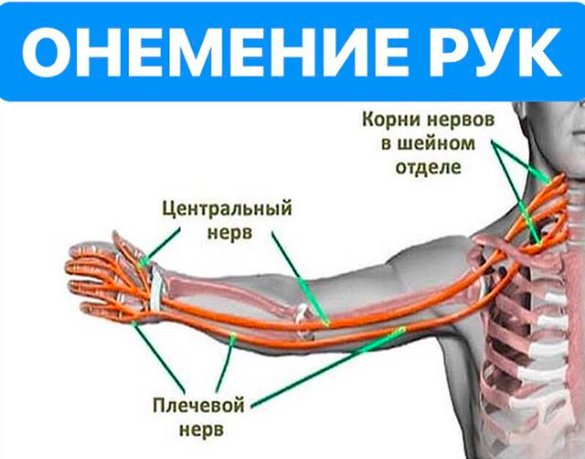 Не исключается развитие сухой гангрены, протекающей с минимальным болевым синдромом или без него.
Не исключается развитие сухой гангрены, протекающей с минимальным болевым синдромом или без него.
1. Старайтесь двигаться много и регулярно!
2. Держите ноги в тепле и сухости!
Ежедневно меняйте свежие хлопчатобумажные или шерстяные носки, избегайте потения ног, не допускайте появления ран и грибка.
Не покупайте обувь из синтетических материалов. Старайтесь выбирать обувь из мягкой натуральной кожи. Летом обувь должна пропускать воздух, а зимой иметь теплую прокладку.
3. Носите удобную обувь!
При сниженной чувствительности Вы можете не почувствовать, что обувь Вам тесна. Проверьте, подходит ли Вам та обувь, которую Вы надеваете каждый день. Для этого: встаньте босиком на белый лист бумаги и обведите контур своей стопы. Вырежьте полученный контур ножницами, вставьте его в обувь и посмотрите, что стало с листом бумаги: если края бумаги загнулись по бокам, то обувь тесна Вам по ширине, если же спереди или сзади, — то обувь мала по длине. Используйте имеющийся контур стопы и для выбора новой обуви.
Используйте имеющийся контур стопы и для выбора новой обуви.
Обращайте внимание на высоту и ширину каблука. Модельная обувь может быть красивой, но может повредить Ваши стопы (она не для ежедневной носки). Если Вы не входите в группу высокого риска и у Вас сохранена чувствительность, Вы можете надевать обувь на высоком каблуке и с узким носком. Но носить такую обувь надо недолго и только в тех случаях, когда без праздничной обуви не обойтись (например, прием, презентация и т.п., т.е. события, которые случаются не каждый день).
При покупке обуви рекомендуется примерять ее на носок или чулок и обязательно после полудня. Это необходимо для того, чтобы быть уверенным, что впоследствии обувь будет впору (утром стопа меньше в размере).
После того, как Вы выбрали обувь, наденьте и постарайтесь походить в ней в магазине 5-10 минут. Затем снимите и посмотрите, нет ли на боковых поверхностях ноги следов от сдавления. Если есть, то следует хорошо подумать, стоит ли покупать именно это модель обуви.
Не надевайте новую обувь сразу на длительный срок. Разнашивайте ее дома каждый день по 10-15 минут до тех пор, пока Ваша стопа не «привыкнет» к этой обуви. Можно также попросить кого-нибудь из родных походить в Вашей обуви, чтобы разносить ее.
Если у Вас есть деформации стоп (выраженное плоскостопие, деформации пальцев, ампутации пальцев стоп), Вам необходима специальная обувь и/или ортопедические корректоры, позволяющие исправить имеющуюся деформацию.
4. Тщательно ухаживайте за стопами и ногтями!
Ежедневно мойте ноги в теплой воде, используя только мягкое нейтральное мыло. Перед мытьем убедитесь, что вода не слишком горячая.
Будьте осторожны, подстригая ногти! При уходе за ногтями никогда не пользуйтесь ножницами с острыми концами. Ногти на стопах нужно обрезать, по возможности, прямо. Важно закруглять концы срезанного ногтя, стачивая специальной пилочкой, чтобы не травмировать пальцы при ходьбе.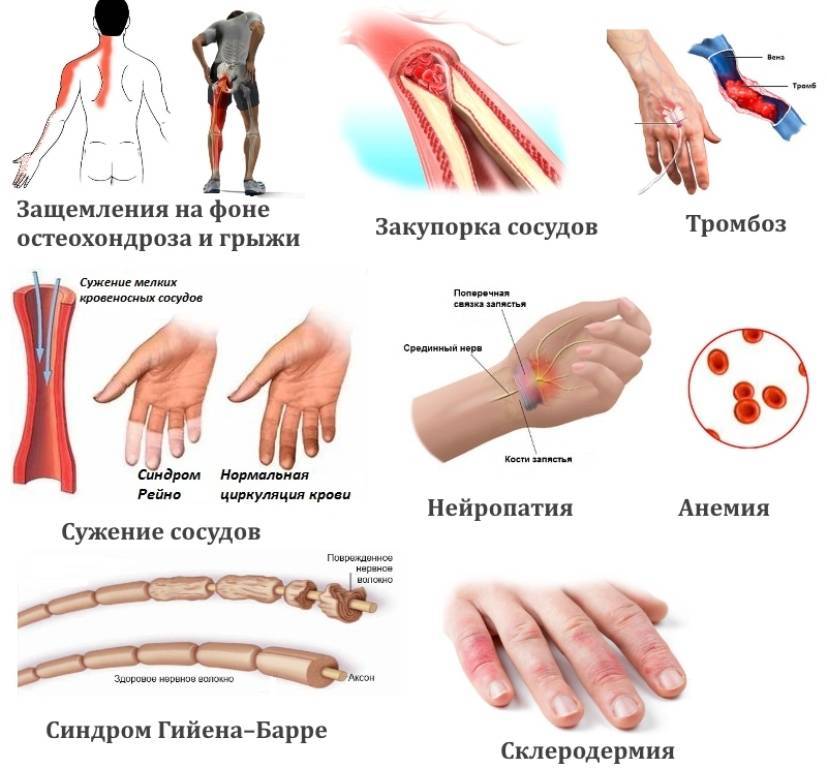
Во избежание врастания ногтя не стачивайте его слишком коротко.
5. Не ходите босиком — опасность ранения!
6. Избегайте прямого воздействия сильного тепла! (Грелка, горячие ножные, а также термальные и грязевые ванны.)
7. Регулярно проверяйте свои стопы!
Ежедневно осматривайте подошвы и кожу между пальцами, чтобы вовремя заметить повреждения: покраснения или изменения цвета кожи, образование волдырей и мозолей, врастание ногтя в мягкие ткани. Для такой проверки Вы можете использовать зеркало.
8. Следите за обувью!
Из-за нарушений чувствительности вследствие диабетической нейропатии Вы можете не заметить предметы, которые могут быть в обуви. Поэтому, прежде чем обуться, проведите рукой по внутренней поверхности обуви: нет ли там грубых швов, свернувшейся стельки или посторонних предметов (монет, бумаги и т.п.), так как все это может вести к повреждениям, ранам с последующим инфицированием и развитием диабетических язв.
Старайтесь иметь несколько пар обуви: обязательно переобувайтесь на работе в сменные туфли.
Домашние тапочки должны быть мягкими и глубокими, желательно с закрытой пяткой, так как в шлепанцах нагрузка распределена неравномерно (пальцы нагружаются больше, чем остальные отделы стопы).
9. При появлении раны на ноге сразу обращайтесь к врачу!
Обязательно проконсультируйтесь с лечащим врачом, если у Вас появились настораживающие симптомы, описанные выше.
10. Профилактика всех осложнений сахарного диабета
заключается в постоянной компенсации углеводного обмена. Этому способствует правильная диетотерапия, регулярное применение физических нагрузок, постоянный контроль содержания глюкозы в крови и моче.
Крайне важно вовремя поставить диагноз и начать своевременное лечение диабетической нейропатии: на ранних стадиях возможно восстановление структуры и функции нерва. При выраженной нейропатии можно восстановить только часть нервных волокон или улучшить их состояние.
Врач-терапевт (заведующий)
отделения профилактики
Десятник Елена Мирославовна
Просыпание с онемевшими руками: причины, диагностика и лечение
Просыпание с онемевшими руками обычно является признаком нарушения кровообращения или нервов в руках. Когда причина проста, например, засыпание на руках или с руками в неудобном положении, этот симптом должен исчезнуть, если человек изменит свое положение для сна.
Реже просыпание с онемевшими руками может быть признаком основного заболевания, например синдрома запястного канала или одной из форм повреждения нервов.
Диагностика обычно включает тесты для проверки функции нерва. Если врач подозревает конкретную первопричину, он может также назначить другие тесты, специфичные для нее. Тип лечения будет зависеть от диагноза.
Продолжайте читать, чтобы узнать больше о причинах пробуждения с онемевшими руками, а также о диагностике и лечении.
Онемение в руках обычно означает сжатие или отсутствие сигнала в одном из нервов, управляющих руками.
Три основных нерва, ведущих к руке, — это локтевой, срединный и лучевой нервы. Сдавление этих нервов может вызвать боль и онемение в одной или нескольких областях руки.
Проблемы, которые прерывают кровообращение в этой области, могут также вызывать онемение рук, наряду с другими симптомами, такими как нервная боль.
Нервная боль — обычная проблема в США. В статье в журнале Journal of Pain Research говорится, что 7–10% людей страдают той или иной формой невропатической боли.Существует несколько краткосрочных и хронических состояний, которые потенциально могут вызывать такие симптомы, как онемение рук, в том числе следующие:
Поза во сне
Плохая осанка во время сна — простая и частая причина просыпаться с онемевшими руками. Люди могли спать на руках или в странном положении рук.
Сон в необычной позе может временно оказать давление на нервы или замедлить кровообращение в определенной области, например, в руках. Это давление и отсутствие кровотока могут легко вызвать симптомы, например, онемение или покалывание.
Это давление и отсутствие кровотока могут легко вызвать симптомы, например, онемение или покалывание.
Если поза во сне вызывает онемение рук при пробуждении, изменение положения тела для снятия давления должно помочь устранить этот симптом. Избегание сна на руках или с руками над или под головой также может помочь предотвратить онемение рук при пробуждении.
Синдром запястного канала
Синдром запястного канала может также вызывать онемение или покалывание в руках и запястьях.Синдром запястного канала возникает, когда срединный нерв в руке сжимается, как правило, из-за воспаления из-за чрезмерного использования.
Синдром запястного канала может вызывать такие симптомы, как боль, покалывание и снижение силы рук. Люди, которые делают более повторяющиеся движения, такие как использование кассового аппарата или длительный набор текста на клавиатуре, могут с большей вероятностью развить или испытать синдром запястного канала.
Узнайте больше о синдроме запястного канала здесь.
Диабет
Диабет — это хроническое заболевание, которое возникает, когда организм не может производить или использовать инсулин должным образом.Это вызывает высокий уровень сахара в крови, что может привести к другим осложнениям.
Проблемы с нервной системой часто встречаются у людей с диабетом. Американская диабетическая ассоциация отмечает, что «около половины всех людей с диабетом имеют ту или иную форму повреждения нервов».
Эти нервные расстройства чаще встречаются у людей, страдающих этим заболеванием в течение многих лет. Тщательный контроль уровня сахара в крови может помочь предотвратить или отсрочить повреждение нервов.
Периферическая невропатия
Периферическая нервная система передает нервные сигналы между центральной нервной системой и остальным телом.Существуют разные типы периферической невропатии, многие из которых вызывают похожие симптомы, такие как онемение, покалывание или болезненные ощущения в нервах.
Врачи могут использовать визуализационные тесты, чтобы проверить, оказывает ли что-либо внутри тела давление на нервы. Нервные тесты, такие как электромиография и исследования нервной проводимости, могут помочь врачам определить ложные нервные сигналы в мышцах, что может позволить им подтвердить диагноз.
Нервные тесты, такие как электромиография и исследования нервной проводимости, могут помочь врачам определить ложные нервные сигналы в мышцах, что может позволить им подтвердить диагноз.
Узнайте больше о периферической невропатии здесь.
защемление нерва
Иногда онемение рук может быть признаком защемления нерва.
Если воспаление или травма заставляют ткани тела оказывать давление на нерв, нерв может посылать ложные сигналы. Эти ошибочные сигналы могут вызывать различные симптомы, такие как боль, слабость и онемение в мышцах пораженного участка.
Шейный спондилез
Шейный спондилез или артрит шеи — это заболевание, которое возникает при износе дисков позвоночника.Эта дегенерация может возникнуть из-за травмы в этой области, но обычно это происходит с возрастом и общим износом.
Спондилез может привести к истончению пространства между позвонками на шее, что может оказывать давление на нервы. Если это произойдет, это может вызвать такие симптомы, как онемение и покалывание в кистях и руках. Эти симптомы могут также влиять на другие части тела, включая ноги и ступни.
Эти симптомы могут также влиять на другие части тела, включая ноги и ступни.
Визуализирующие обследования шеи могут помочь врачам выявить признаки остеоартрита или шейного спондилеза.
Расстройство, связанное с употреблением алкоголя
Употребление слишком большого количества алкоголя в течение длительного времени также может вызвать некоторые симптомы повреждения нервов, поскольку чрезмерное количество алкоголя может повредить нервную ткань. Люди, которые очень сильно употребляют алкоголь, могут иметь и другие проблемы, например, дефицит питательных веществ из-за неправильного питания.
При сочетании этих факторов люди с тяжелым алкогольным расстройством нередко испытывают онемение, боль или покалывание в конечностях.
Неврологические состояния
Некоторые неврологические состояния, такие как рассеянный склероз (РС), могут привести к онемению рук и кистей рук.Человек с неврологическим заболеванием может заметить другие симптомы, такие как затруднения при ходьбе, изменения зрения, онемение или боль в других областях, таких как ноги и ступни.
Анализы крови могут помочь устранить другие возможные состояния и проверить наличие маркеров РС. Визуализирующие обследования, такие как МРТ, могут выявить любые поврежденные участки мозга, вызывающие симптомы.
Другие состояния
Различные другие проблемы могут вызывать аналогичные симптомы со стороны нервов. Другие возможные причины включают:
- Синдром Шегрена
- сифилис
- волчанка
- ревматоидный артрит
- Синдром Рейно
- гипертиреоз
- Синдром Гийена-Барре
- энцефалит 2
- встряхнуть руку
- согнуть руку
- массировать руку
- лидокаин
- бензокаин
- ментол
- капсаицин
- трициклические антидепрессанты
- блокаторы кальциевых каналов
- ингибиторы обратного захвата серотонин-норадреналина (SNRIs)
- опиоидные препараты
- слабость в мышцах или внезапная потеря силы захвата
- онемение, которое распространяется на руки, плечи или спину
- боль или онемение, которое длится дольше, чем первые несколько минут после пробуждения
- спутанность сознания или проблемы с концентрацией внимания
- трудности с речью или формированием слов
- внезапные мигрени
- слабость или паралич одной стороны тела
- потеря равновесия или головокружение
- боль или дискомфорт в груди
- одышку
- головокружение
- холодный пот
- Засыпание в неудобном положении с давлением на ногу или руку
- Длительное сидение или стояние в одном положении
- Обтягивающая одежда
- Чувство сохраняется или повторяется.
- Вы испытываете такие симптомы, как головокружение, нарушение равновесия и слабость.

- Это происходит не только в одной части тела.
- Вы не можете понять причину.
- Проблемы с щитовидной железой
- Дисбаланс калия или натрия
- Инфекция вокруг нервов
- Опухоли
- Инфекции, такие как ВИЧ, сифилис или болезнь Лайма
- Гепатит
- электромиография, исследования нервной проводимости и количественные сенсорные тесты для дальнейшего изучения функции периферических нервов
- лабораторные анализы для выявления нарушений обмена веществ и дефицита питательных веществ
- визуализационные тесты для поиска других возможных причин повреждения нервов
0 опухоли в головном мозге или шее также проявляется как побочный эффект некоторых лекарств, таких как химиотерапевтические или сердечно-сосудистые препараты.
Если человек просыпается с онемевшими руками, ему следует потратить несколько минут, пытаясь разбудить руку, прежде чем обращаться за медицинской помощью. При этом они могут быть уверены, что проблема не только в давлении после сна в странном положении или в руке.
Чтобы разбудить руку, человек должен попробовать:
Если онемение проходит, это, вероятно, показатель того, что онемение было вызвано просто давление, а не основное состояние.
Любому, кто подозревает, что его симптомы вызывает основное заболевание, следует обратиться к врачу для постановки диагноза. Большинство диагнозов будет включать визуальные тесты, такие как рентген, компьютерная томография или магнитно-резонансная томография, чтобы искать признаки в теле или мозге.
Нервные пробы также помогут врачам оценить функцию нервов и подтвердить диагноз.
Во многих случаях врачи направляют человека к неврологу, который может поставить более точный диагноз и составить соответствующий план лечения.
Упражнение
При некоторых проблемах, таких как синдром запястного канала или артрит, упражнения могут помочь укрепить мышцы вокруг запястий, потенциально улучшая симптомы.
Упражнения для рук и запястий могут помочь растянуть и укрепить мышцы в этой области, чтобы уменьшить давление на суставы. Людям с шейным спондилезом также могут помочь некоторые упражнения для осанки.
Кремы для местного применения
Некоторые лекарства для местного применения могут помочь уменьшить такие симптомы, как боль или покалывание в пораженных областях.Следующие препараты и ингредиенты могут быть эффективными:
Врачи могут порекомендовать кремы для местного применения для облегчения симптомов нервной боли у людей с периферической или диабетической невропатией.
Защита запястья
Шины или защита запястья помогают защитить запястье и уменьшить давление в этой области тела.
Люди с синдромом запястного канала могут найти облегчение, надев защитные приспособления для запястий при выполнении повторяющихся задач или в периоды, когда обычно проявляются симптомы. Некоторым людям также может быть полезно носить их во время сна.
Некоторым людям также может быть полезно носить их во время сна.
Лекарства
Лечение будет зависеть от серьезности симптомов и состояния здоровья человека. Некоторые возможные методы лечения включают:
Любой, кто просыпается с онемевшими руками и также испытывает тревожные симптомы, должен немедленно обратиться к врачу. .Примеры этих симптомов:
Иногда онемение может быть признаком неотложной медицинской помощи, например, инсульта или сердечного приступа. В этой ситуации человеку потребуется неотложная помощь, и у него могут появиться другие симптомы.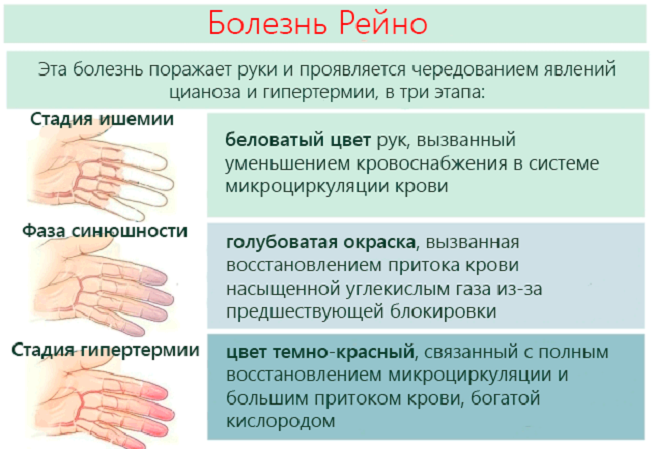
В случае инсульта они могут включать:
Если человек испытывает онемение левой руки и челюсти из-за сердечного приступа, он также может испытывать:
Любой, кто испытывает онемение в их руки рядом с любым из этих других симптомов должны обращаться за неотложной медицинской помощью.
Онемение рук указывает на то, что что-то сдавливает нервы кисти или запястья.
Это сжатие может происходить из-за простых проблем, таких как сон на руке. Однако это может быть признаком основного заболевания, кратковременного или хронического.
Врачи могут назначить несколько тестов для проверки нервов и подтверждения диагноза.
Лечение будет зависеть от основной проблемы или состояния. Некоторые состояния могут потребовать длительного лечения, чтобы справиться с симптомами.
Каковы общие страшные симптомы сонного паралича?
Сонный паралич, или «старая карга», как его иногда называют, — довольно распространенное явление, но оно все равно может быть чрезвычайно пугающим, если вы не знаете, что это такое. Каковы некоторые из распространенных пугающих симптомов паралича сна?
Узнайте о его особенностях и о том, как неспособность двигаться, галлюцинации и страх возникают, когда переход между наполненным сновидениями сном с быстрым движением глаз (REM) и бодрствованием фрагментирован.
Веривелл / Брианна ГилмартинПричины сонного паралича
Во-первых, важно понять, что представляет собой сонный паралич. Говоря простым языком, сонный паралич — это наличие или сохранение особенностей сна с быстрым движением глаз (REM) во время перехода в сон или выхода из него.
Это может произойти, когда вы впервые засыпаете (гипнагогика) или когда просыпаетесь (гипнопомпический). По оценкам, это происходит примерно у 20% здоровых людей.Большинство людей испытывают просто сонный паралич, но он также может возникать вместе с другими симптомами как часть нарколепсии.
Во время быстрого сна ваш разум активен, и вы можете ярко представлять себе образы, звуки и другие чувства как часть сна. Вы можете даже бояться, как в кошмаре.
В то же время ваше тело парализовано, и вы не реализуете свои сны (это называется мышечной атонией). Когда эти особенности проявляются во время бодрствования, вы испытываете сонный паралич.
Общие особенности и симптомы
Сонный паралич часто характеризуется преходящей неспособностью двигаться или говорить во время переходов во сне. Это может длиться несколько минут.
В целом способность двигать глазами сохраняется. Некоторые люди пытаются кричать или звать на помощь, но это может проявляться только в тихой вокализации. Например, вы можете только шептать, визжать, хрюкать, стонать или хныкать.
Например, вы можете только шептать, визжать, хрюкать, стонать или хныкать.
Многие люди испытывают чувство удушья или одышки во время сонного паралича, что, вероятно, связано с ограниченными мышцами, которые активны, чтобы помочь вам дышать.Во время быстрого сна диафрагма действует как сильфон, помогая вам надуть легкие и дышать, но некоторые другие вспомогательные мышцы (например, грудная клетка) дыхания активны.
Некоторые люди испытывают ограничение дыхательной мускулатуры во время паралича сна в виде сдавливания в груди или как будто кто-то стоит или сидит на их груди.
Уровень осознанности во время сонного паралича варьируется. Некоторые люди настаивают, что они полностью бодрствуют и осознают свое окружение, в то время как другие описывают лишь частичное осознание.
Нечасто люди могут испытывать внетелесный опыт, веру в то, что они находятся вне своего тела, например, парящие над кроватью и смотрящие на себя.
Галлюцинации
Частью этого опыта могут быть яркие галлюцинации. Другими словами, вы воспринимаете переживание чего-то, чего нет. Это похоже на сон, когда вы бодрствуете. В широком смысле галлюцинации, связанные с параличом сна, можно разделить на четыре категории: зрительные, слуховые, обонятельные и тактильные переживания.Взаимодействие с другими людьми
Другими словами, вы воспринимаете переживание чего-то, чего нет. Это похоже на сон, когда вы бодрствуете. В широком смысле галлюцинации, связанные с параличом сна, можно разделить на четыре категории: зрительные, слуховые, обонятельные и тактильные переживания.Взаимодействие с другими людьми
Зрительные галлюцинации
Визуальный опыт может быть довольно глубоким. Многие люди сообщают, что видели человеческую фигуру, которую часто описывают как темную фигуру, тень или призрак. Эта фигура может стоять у постели, на краю поля вашего зрения. Некоторые люди сообщают, что видели в комнате несколько человек.
Другие сообщают, что видят вспышки, яркие цвета или свет. Иногда зрительная галлюцинация может быть довольно сложной. Например, некоторые сообщили, что видели бестелесную руку, горгулью, жуков или даже кошку.
В других случаях видения расплывчаты, описываются как размытые или мерцающие, или просто создается ощущение, что вещи в комнате плывут.
Слуховые галлюцинации
Точно так же слуховые галлюцинации при сонном параличе могут варьироваться от рутинных до причудливых. Многие слышат разные шумы. Чаще всего люди слышат голоса. Используемый язык может показаться иностранным. Может возникнуть ощущение шепота, крика и смеха.
Многие слышат разные шумы. Чаще всего люди слышат голоса. Используемый язык может показаться иностранным. Может возникнуть ощущение шепота, крика и смеха.
Почти так же часто сообщается о громком жужжании или статическом шуме, очень похожем на звук радио, которое включено, но не настроено на радиостанцию. Некоторые люди слышат дыхание, шаги, стук или звон.
Могут быть слышны даже необычные звуки, такие как карета или рычание. Иногда звуки, слышимые во время сонного паралича, неспецифичны, их трудно охарактеризовать или плохо запомнить.
Тактильные галлюцинации
Одним из наиболее часто встречающихся явлений сонного паралича является тактильная галлюцинация, переживание прикосновения, когда вас нет.Многие люди описывают чувство давления или контакта, часто ощущаемое так, как будто что-то (или кто-то) их сдерживает.
Некоторые люди с параличом сна описывают покалывание, онемение или ощущение вибрации. Другие описывают чувство полета, полета или падения. Некоторые люди сообщают, что им холодно или мерзнуть.
Некоторые люди сообщают, что им холодно или мерзнуть.
Реже может даже возникнуть ощущение, что вас физически перемещают или тащат с кровати. Некоторые люди сообщают о сексуальном контакте, в том числе о физических ощущениях, связанных с гениталиями, или даже об изнасиловании.
Сообщалось также о других физических переживаниях, включая чувство укуса, ползание насекомых по коже, дыхание в ухе или неконтролируемое чувство улыбки.
Обонятельные галлюцинации
Наименее распространенная галлюцинация при сонном параличе имеет обонятельную природу, связанную с обонянием. Как и в случае с другими типами галлюцинаций, вы можете представить себе ряд возможных воображаемых запахов, которые вы можете испытать.
Эмоциональные компоненты
Помимо описанных выше переживаний, одним из наиболее важных и длительных элементов паралича сна является эмоциональный компонент.
Для многих сонный паралич — это кошмар наяву. Воспринимаемая темная фигура в комнате кажется злом, намеревающимся причинить реальный вред. Незнакомец, стоящий над вами или сидящий на вас, никуда не годится.
Незнакомец, стоящий над вами или сидящий на вас, никуда не годится.
Подавляющее большинство людей, испытывающих сонный паралич, описывают его как пугающий опыт (пугающий, ужасающий, ужасающий, пугающий и т. Д.). Это часто связано с галлюцинациями о присутствии незнакомца. У некоторых людей есть чувство надвигающейся гибели, то есть у них есть ощущение, что с ними вот-вот случится реальный вред или смерть.
Когда вы впервые испытываете сонный паралич, вам может казаться, что у вас был инсульт, который привел к синдрому блокировки, или что вы умерли.
Многие описывают, как все кажется реальным, когда это происходит. Люди нередко используют слова «странный» и «странный» для описания своего опыта.
Есть множество других дескрипторов, которые люди используют для описания своего паралича сна, в том числе беспомощность, шок, беспокойство, гнев и отвращение.В редких случаях этот опыт может утешить людей.
Лучшее понимание общих симптомов сонного паралича поможет вам успокоиться, зная, что с вами происходит. Некоторым людям этого достаточно, чтобы мириться с такими нечастыми явлениями.
Некоторым людям этого достаточно, чтобы мириться с такими нечастыми явлениями.
Для других это знание может помочь устранить триггеры паралича сна. Для тех, кто считает эти эпизоды особенно тревожными, доступны эффективные варианты лечения.
Слово Verywell
Сонный паралич может возникать нечасто.Однажды поняв, о нем можно забыть. Если он постоянно повторяется, подумайте, как улучшить сон. Убедитесь, что вы высыпаетесь в обычном режиме сна. Избегайте употребления алкоголя за несколько часов до сна. Также может быть полезно попытаться спать на боку как можно дольше.
В некоторых случаях может потребоваться исследование сна для выявления других причин фрагментации сна, например, апноэ во сне. Если вам нужна помощь, рассмотрите возможность консультации с сертифицированным врачом по вопросам сна, чтобы оценить проблемы.
Симптомы | Нарколепсия
Симптомы нарколепсии у разных людей различаются. У некоторых они мягкие и могут вызывать только надоедливую сонливость, которая облегчается периодическим сном. В других случаях симптомы могут быть серьезными и влиять на многие аспекты жизни. Симптомы включают:
В других случаях симптомы могут быть серьезными и влиять на многие аспекты жизни. Симптомы включают:
Сонливость
У всех пациентов с нарколепсией наблюдается дневная сонливость, но степень сонливости у разных людей разная. У многих она настолько сильна, что они часто и непреднамеренно засыпают, сидя в классе, катаясь в машине или смотря фильм.Многие люди с нарколепсией сообщают, что их сонливость аналогична ощущениям, которые испытывают другие после бодрствования всю ночь.
Эта сильная и стойкая сонливость часто приводит к невнимательности и сонливости. Иногда люди с нарколепсией могут иметь «автоматическое поведение», при котором они продолжают какую-либо деятельность, такую как вождение автомобиля или делать заметки в классе, не осознавая этого.
У детей младшего возраста сонливость может проявляться иначе. Ребенок может быть раздражительным, гиперактивным или иметь проблемы с вниманием в школе.Дети школьного возраста могут вернуться к привычке дремать с более раннего возраста, и сон может быть долгим и не освежающим.
Многие другие нарушения сна, такие как обструктивное апноэ во сне, приводят как к плохому качеству, так и к недостаточному ночному сну. В результате люди с апноэ часто не чувствуют себя отдохнувшими, когда просыпаются, и сонливы в течение дня. Напротив, люди с нарколепсией обычно чувствуют бодрость после пробуждения, но затем чувствуют сонливость в течение большей части дня, даже если у них был хороший качественный и полноценный ночной сон.
Точно так же большинство людей с нарколепсией обнаруживают, что короткий 15-20-минутный сон существенно улучшает их бдительность в течение следующих 1-2 часов. Это говорит о том, что сонливость при нарколепсии вызвана проблемами с мозговыми цепями, которые обычно способствуют полной бдительности, а не плохим или недостаточным сном.
Миф о приступах сна при нарколепсии (0:27)Доктор Скаммелл обращается к мифу о «приступах сна» при нарколепсии.
Катаплексия
Около половины всех людей с нарколепсией страдают катаплексией: эпизодами мышечной слабости, которые обычно вызываются сильными эмоциями.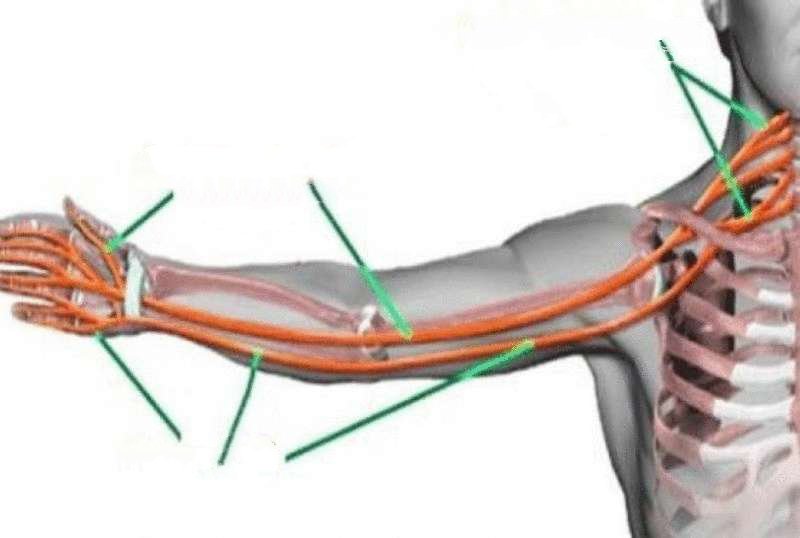 Слабость обычно нарастает в течение нескольких секунд, а затем длится до одной или двух минут. У некоторых людей за всю жизнь случается только один или два эпизода катаплексии; в других случаях катаплексия может происходить до 20 раз в день. Катаплексия обычно развивается через несколько месяцев после начала сонливости, хотя иногда первый эпизод катаплексии возникает через много лет после начала сонливости. 1
Слабость обычно нарастает в течение нескольких секунд, а затем длится до одной или двух минут. У некоторых людей за всю жизнь случается только один или два эпизода катаплексии; в других случаях катаплексия может происходить до 20 раз в день. Катаплексия обычно развивается через несколько месяцев после начала сонливости, хотя иногда первый эпизод катаплексии возникает через много лет после начала сонливости. 1
В тяжелой форме катаплексия может вызывать слабость лица, конечностей и туловища, в результате чего человек падает на землю, просыпается, но не может говорить или двигаться в течение одной или двух минут. Чаще эпизоды менее тяжелые и могут просто вызвать невнятную речь и слабость в лице, шее или руках. Эти более легкие эпизоды известны как частичная катаплексия.
В отличие от обморока или засыпания, при катаплексии сознание полностью сохраняется.При более длительных эпизодах, которые случаются редко, у некоторых людей могут быть галлюцинации, похожие на сновидения.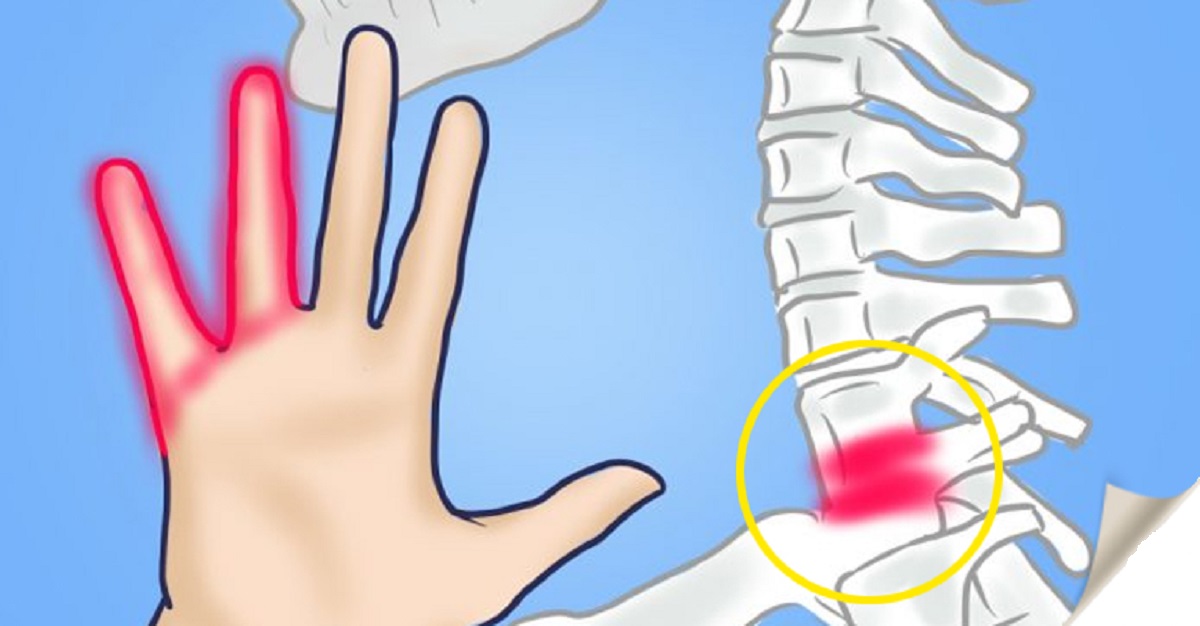
Довольно часто приступы катаплексии вызываются положительными эмоциями, связанными с искренним смехом, шуткой или неожиданным сюрпризом, например неожиданной встречей с другом 2 . Реже катаплексия может возникать при негативных эмоциях, таких как сильное разочарование или гнев. Эти триггеры различаются у разных людей, и люди с нарколепсией часто начинают распознавать условия, которые с наибольшей вероятностью могут вызвать их приступы.
У детей младшего возраста катаплексия часто вызывается положительными эмоциями, такими как чувство возбуждения во время игры в видеоигру. Характеристики катаплексии у детей могут быть разными. В дополнение к кратковременной мышечной слабости, которая может возникнуть, легкая слабость может длиться часами, с вялым лицом, полузакрытыми глазами и шаткой, неустойчивой походкой 3 . По неясным причинам некоторые дети могут немного высунуть язык во время эпизода.
В ответ на Cataplexy (0:29) Dr. Скаммелл объясняет, как реагировать на человека, испытывающего приступ катаплексии.
Скаммелл объясняет, как реагировать на человека, испытывающего приступ катаплексии.
Галлюцинации и яркие сны
Многие люди, страдающие нарколепсией, испытывают галлюцинации, похожие на сновидения, когда они засыпают или просыпаются. (Галлюцинации при засыпании известны как гипнагогические; при пробуждении — гипнопомпические.) Эти галлюцинации могут быть довольно яркими и пугающими, например ощущение угрожающего незнакомца или опасного животного в комнате.После пробуждения может потребоваться несколько минут, чтобы избавиться от страха и понять, что это всего лишь галлюцинация. Скорее всего, эти галлюцинации представляют собой сны, похожие на сны с быстрым движением глаз (REM), возникающие, когда человек находится только в полусне.
Точно так же многие люди с нарколепсией видят очень яркие и интенсивные сны и кошмары во время сна. На самом деле, некоторые сны настолько реалистичны, что их сложно отличить от реальности. Для маленьких детей, страдающих нарколепсией, особенно трудно отличить яркие сны от реальности.
Для маленьких детей, страдающих нарколепсией, особенно трудно отличить яркие сны от реальности.
Сонный паралич
Сонный паралич — это неспособность двигаться на грани сна. Это может произойти, когда кто-то засыпает или просыпается, и обычно длится не более минуты. Когда впервые возникает сонный паралич, он может быть довольно пугающим, особенно потому, что иногда он включает в себя ощущение затрудненного дыхания. Скорее всего, это вызвано вторжением в бодрствование нормального паралича, возникающего во время быстрого сна.
Фрагментарный сон и бессонница
Люди, страдающие нарколепсией, очень сонливы днем, но у многих возникают проблемы со сном по ночам.У них может быть фрагментарный сон — они просыпаются несколько раз каждую ночь по 10–20 минут, что может усугубить дневную сонливость.
Парасомния: определение и виды
Что такое парасомния?
Парасомнии — это типы тревожных расстройств, которые могут возникнуть незадолго до того, как вы засыпаете, когда вы спите или просыпаетесь.
Парасомнии включают:
Кошмары
Кошмары — это яркие сны, которые могут вызывать страх, ужас и беспокойство. Они могут заставить вас внезапно проснуться и с трудом снова заснуть.Вы, наверное, запомните этот эпизод в деталях. Многие вещи могут вызывать кошмары, включая болезнь, беспокойство, потерю любимого человека или реакции на лекарства. Поговорите со своим врачом, если вам снятся кошмары чаще, чем раз в неделю или если они мешают вам выспаться в течение длительного времени.
Ночные ужасы
Ночные ужасы, также называемые ужасами сна, похожи на кошмары, но обычно случаются во время глубокого сна. Они заставляют вас внезапно просыпаться, чувствуя ужас и замешательство.Вы не можете говорить и не отвечаете на голоса. Вам может показаться, что вы не полностью проснулись.
Эпизоды этой парасомнии длятся около 15 минут, а затем вы, вероятно, снова уснете. На следующее утро обычно не вспоминаешь.
Продолжение
Люди, страдающие ночным страхом, могут представлять опасность для себя или других людей из-за движений тела, которые они не могут контролировать. Эта парасомния довольно часто встречается у детей, в основном в возрасте от 3 до 8 лет.
Эта парасомния довольно часто встречается у детей, в основном в возрасте от 3 до 8 лет.
Взрослые также могут испытывать ночные кошмары, и они могут передаваться семьями.Сильный эмоциональный стресс и употребление алкоголя могут повысить вероятность их возникновения у взрослых.
Лунатизм
Лунатизм — это когда вы двигаетесь и выглядите бодрым, но на самом деле спите. На следующий день ты этого не вспомнишь. Лунатизм наиболее распространен во время фазы, называемой глубоким медленным сном (не-REM) рано ночью. Это также может произойти во время быстрого сна ранним утром. Эта парасомния чаще всего встречается у детей в возрасте от 5 до 12 лет. Она имеет тенденцию прекращаться, когда дети достигают подросткового возраста.
Лунатизм обычно передается по наследству. Разбудить лунатика не опасно, но, проснувшись, он может запутаться. Само по себе лунатизм может быть рискованным, потому что человек не осознает, где находится, и может упасть или столкнуться с предметами.
Конфузионное возбуждение
Конфузное возбуждение обычно случается, когда вы просыпаетесь от глубокого сна в первой половине ночи. Эта парасомния, которая также известна как чрезмерная инерция сна или опьянение во сне, заставляет вас очень медленно просыпаться.Вы медленно реагируете на команды и можете плохо понимать, когда кто-то задает вам вопрос. Вы, вероятно, не вспомните это событие на следующий день.
Расстройство ритмических движений
Расстройство ритмических движений чаще встречается у детей в возрасте до 1 года, часто непосредственно перед тем, как они уснут. Ребенок может лечь ровно, приподнять голову или верхнюю часть тела, а затем с силой удариться головой о подушку. Эта парасомния, которую врачи также называют тряской головой, также может включать в себя такие движения, как раскачивание на руках и коленях.
Разговор во сне
Разговор во сне — это переходное расстройство сна и бодрствования. Эта парасомния обычно не опасна, но может беспокоить партнеров по постели или членов семьи. Разговор во сне может включать простые короткие звуки или длинные речи. Говорящий, вероятно, не вспомнит об этом. Такие вещи, как жар, эмоциональный стресс или другие нарушения сна, могут вызывать разговоры во сне.
Разговор во сне может включать простые короткие звуки или длинные речи. Говорящий, вероятно, не вспомнит об этом. Такие вещи, как жар, эмоциональный стресс или другие нарушения сна, могут вызывать разговоры во сне.
Ночные судороги ног
Ночные судороги ног — это внезапные неконтролируемые сокращения мышц во время отдыха.Обычно они возникают у икры. Ощущение спазма может длиться от нескольких секунд до 10 минут, но боль может сохраняться.
Ночные лагеря ног часто случаются у людей среднего и старшего возраста, но их может получить каждый. Они отличаются от синдрома беспокойных ног, который обычно не сопровождается спазмами или болью.
Иногда нет четкого триггера для этих судорог. В других случаях они связаны с долгим сидением, обезвоживанием, переутомлением мышц или физическими проблемами, такими как плоскостопие.
Сонный паралич
Когда у вас сонный паралич, вы не можете двигаться, засыпая или просыпаясь. Паралич может быть частичным или полным. Сонный паралич может передаваться по наследству, но эксперты не уверены, что его вызывает.
Сонный паралич может передаваться по наследству, но эксперты не уверены, что его вызывает.
Эта парасомния не опасна. Это может быть страшно, если ты не знаешь, что происходит. Звук или прикосновение могут закончить серию, и вы снова сможете двигаться в течение нескольких минут. У одних оно бывает только один раз, у других — снова и снова.
Нарушение эрекции, связанной со сном
Мужчины обычно имеют эрекцию как часть фазы быстрого сна.Эта парасомния возникает у мужчин, которые во время сна не могут поддерживать эрегированный пенис, который был бы достаточно жестким для секса. Нарушение эрекции, связанной со сном, может означать, что у вас эректильная дисфункция.
Болезненные эрекции, связанные со сном
В редких случаях мужская эрекция бывает настолько болезненной, что они просыпаются.
Нерегулярные сердечные ритмы
Сердечная аритмия — это медицинский термин, обозначающий неравномерное сердцебиение. Люди с ишемической болезнью сердца, у которых понижен уровень кислорода в крови из-за проблем с дыханием во сне, могут иметь больше шансов иметь аритмию, которая возникает во время быстрого сна. Постоянное положительное давление в дыхательных путях (CPAP) может снизить этот риск.
Постоянное положительное давление в дыхательных путях (CPAP) может снизить этот риск.
Расстройство поведения во время быстрого сна (RBD)
Быстрый сон обычно включает сонный паралич, но люди с этой парасомнией во время этой стадии сна разыгрывают драматические или жестокие сны. RBD обычно возникает у мужчин от 50 лет и старше. Это отличается от лунатизма и ужасов во сне, потому что человека с RBD легко разбудить, и он может вспомнить яркие детали своего сна.
Сонный бруксизм (скрежетание зубами)
Бруксизм — это когда вы сильно скрипите зубами или стискиваете их во время сна.Это может произойти вместе с другими нарушениями сна. Эта парасомния может вызвать проблемы с зубами, включая необычный износ зубов или дискомфорт в мышцах челюсти. Ваш стоматолог, вероятно, может дать вам ночную защиту, которую вы надеваете на зубы, пока вы спите, чтобы они не касались друг друга.
Энурез (ночное недержание мочи)
Люди с этой парасомнией не могут контролировать свой мочевой пузырь во время сна. Обычно это бывает у детей. Есть два вида энуреза. В начальной форме ребенок никогда не контролировал свой мочевой пузырь ночью.Это происходит в семьях. При вторичном энурезе человек теряет контроль над мочевым пузырем после его ранее перенесенного. Заболевания (например, диабет, инфекции мочевыводящих путей и апноэ во сне) или психические расстройства могут вызывать энурез.
Обычно это бывает у детей. Есть два вида энуреза. В начальной форме ребенок никогда не контролировал свой мочевой пузырь ночью.Это происходит в семьях. При вторичном энурезе человек теряет контроль над мочевым пузырем после его ранее перенесенного. Заболевания (например, диабет, инфекции мочевыводящих путей и апноэ во сне) или психические расстройства могут вызывать энурез.
Синдром взрывающейся головы
Людям с этой парасомнией кажется, что они слышат громкий шум, такой как хлопок или взрыв, непосредственно перед тем, как уснуть или проснуться. Некоторые могут подумать, что у них инсульт. Больше сна может помочь предотвратить это.
Ночная пароксизмальная дистония (NPD)
Эта парасомния может быть формой эпилепсии.Это может вызвать приступы припадков во время медленного сна, иногда несколько раз за ночь.
Расстройство пищевого поведения, связанное со сном (SRED)
Люди, страдающие этой парасомнией, едят во сне, часто необычную пищу, такую как сырое мясо или смесь для выпечки.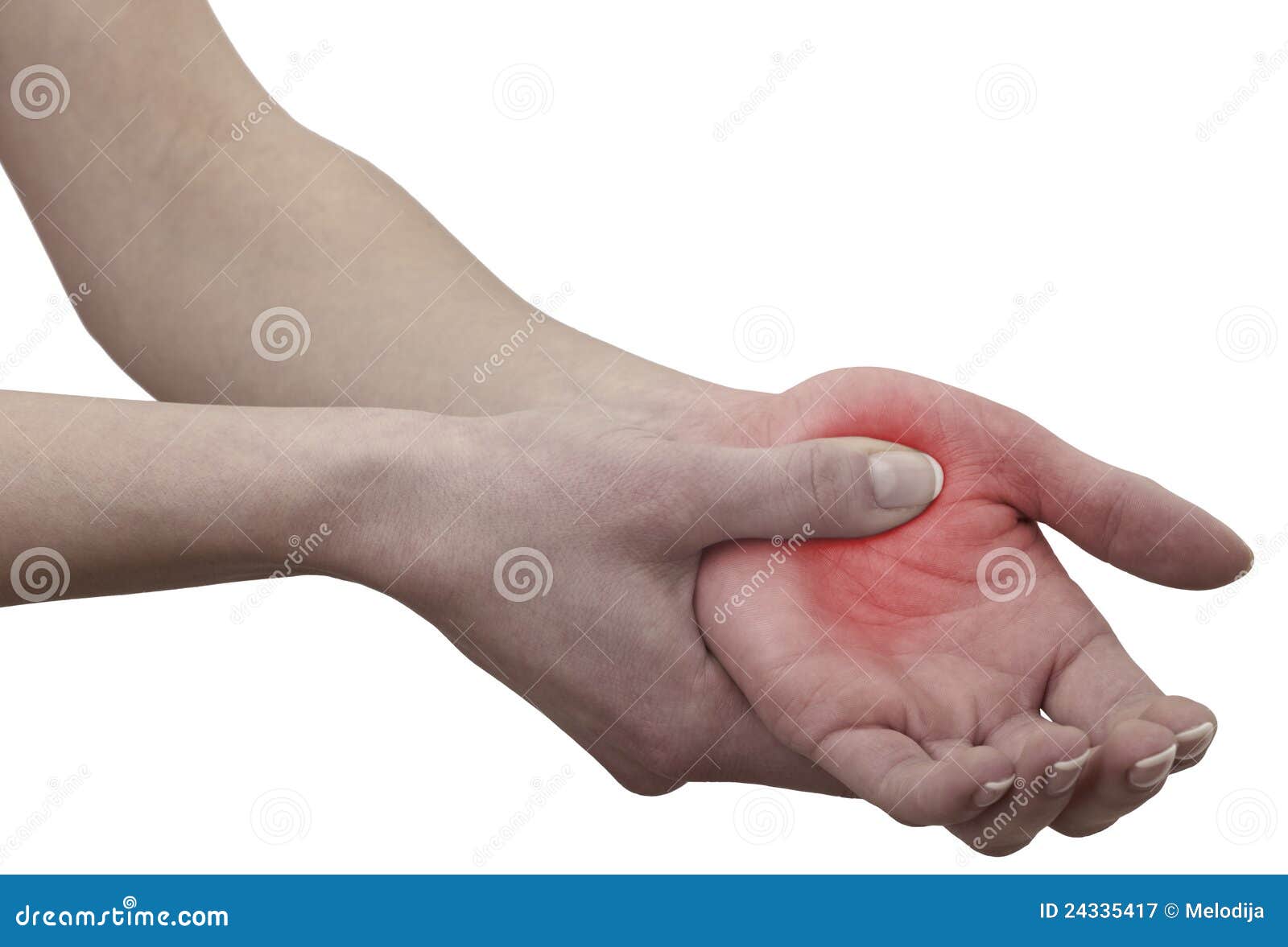 Когда они просыпаются, они помнят только фрагменты или совсем ничего. Это происходит из-за смеси бодрствования и медленного сна.
Когда они просыпаются, они помнят только фрагменты или совсем ничего. Это происходит из-за смеси бодрствования и медленного сна.
Что означает онемение рук и ног?
Засыпание в неудобной позе может вызвать неприятное, но безобидное ощущение иголки.Наши тела делают разные странные вещи. Как узнать, когда что-то игнорировать, а когда нужно как можно скорее обратиться к врачу? Мы разбираем, что нормально, а что нет в этой эпизодической серии.
Большинство из нас испытывали чувство иголки. Может быть, вы спали на руке, или вы втиснулись в неудобное положение в крошечном кресле самолета, и ваша нога заснула. Следующее, что вы знаете, — это покалывание в конечности, как будто она пульсирует изнутри, и вы действительно ничего не можете с этим поделать.
Что вызывает чувство иголки?
Любое покалывание или онемение указывает на проблемы с вашими нервами. «Нервы похожи на электрические провода, соединяющие каждую часть вашего тела с мозгом», — объясняет Эндрю Чанг, доктор медицины, врач первичной медико-санитарной помощи в Medical Associates of Louisa. Если вы сжимаете нервы, например, когда засыпаете на руке, нервы не могут так эффективно посылать сигналы в ваш мозг.
Если вы сжимаете нервы, например, когда засыпаете на руке, нервы не могут так эффективно посылать сигналы в ваш мозг.
Обычно причину легко выяснить:
В большинстве случаев булавки и иглы действуют непродолжительное время и не причиняют длительного вреда.Но время от времени это ощущение сигнализирует о чем-то более серьезном.
Странные симптомы?
Запишитесь на прием к лечащему врачу UVA.
Когда покалывание требует медицинской помощи
Если вы можете легко определить причину появления булавок и игл или онемения, и оно длится всего несколько секунд, не о чем беспокоиться. Но обратитесь к врачу, если:
Что могут означать иголки?
Ощущение «иголки» может быть вызвано несколькими причинами.
Диабет, например, , вызывает повреждение нервов из-за воспаления сосудов и нервов. Когда воспаление поражает кровеносные сосуды, нервы не получают достаточно крови, объясняет Чанг.
Дефицит витаминов , с другой стороны, разрушает миелин, покрывающий и защищающий нервы.Если серьезное, повреждение может длиться навсегда.
Покалывание и онемение в запястьях и кистях рук может сигнализировать о синдроме запястного канала, распространенном нервном заболевании кисти.
Есть много веских причин избегать чрезмерного употребления алкоголя, но вот еще одна: если вы пьяны, у вас может развиться лучевая невропатия, также известная как Паралич субботней ночи . Это происходит, когда кто-то засыпает, свесив руку за край стула, дивана или кровати. Трезвый человек вскоре понимает, что это неудобно, и приспосабливается к нему, но пьяный человек может так долго спать.
Трезвый человек вскоре понимает, что это неудобно, и приспосабливается к нему, но пьяный человек может так долго спать.
В серьезных случаях прекращается кровоснабжение, вызывая серьезное и необратимое повреждение нервов. В результате у вас возникнут проблемы с ощущением и движением части руки. К счастью, это случается редко, — говорит Чанг.
Другие состояния, которые проверит врач:
Если ваш анализ крови и уровень витаминов в норме, Чанг говорит, что ваш врач направит вас к неврологу для проверки нервов.
Можете ли вы почувствовать боль во сне?
Сумерки наполняют каждый уголок странного дома. Я стою в конце длинного пустого зала. Нет окон и входов в другие помещения. Только белые стены и дверь в противоположном конце. Мое сердцебиение перехватывает горло. Мне нужно , чтобы уйти.
Только белые стены и дверь в противоположном конце. Мое сердцебиение перехватывает горло. Мне нужно , чтобы уйти.
Это может показаться знакомым сном. То, что у многих из нас было в то или иное время. Кроме того, у моей мечты есть поворот сюжета: физическая боль.
Я бегу по коридору, но с каждым шагом дверь ускользает все дальше и дальше. Я бегаю быстрее, сосредоточен, пытаюсь пройти ту запутанную игру, в которую меня заставляют играть. Я не подозреваю, что что-то остается в тени, пока не станет слишком поздно. Он хватает меня за лодыжку, и я падаю на пол. Мягкое вечернее сияние растворяется в звездной тьме, и мучительная боль пронизывает мою голову. Я чувствую каждую волну агонии, пронизывающую мои нервы, пронзая и разрывая их. Что-то теплое стекает по моему лицу. Кровь. Я просыпаюсь, не в силах отдышаться и подавленный эмоциями. Но это еще не все. Я все еще чувствую боль.
Мой опыт — чувство физической боли во время сна — не является обычным явлением (или, по крайней мере, о нем часто сообщают), — говорит Бенджамин Бэрд, исследователь Центра сна и сознания Университета Висконсин-Мэдисон. Ощущение боли после пробуждения встречается еще реже, но бывает. Один из пользователей Reddit, PiroLargo, описывает сон, в котором их зубы выпадают на куски.«Я чувствовал покалывание и тягу, когда они выпадали. Я тоже чувствовал жар темно-красной крови, льющейся из моего рта », — написали они в ветке о снах. Несколько других пользователей рассказали о собственном опыте ощущения боли во сне, которая сохранялась после того, как они проснулись.
Ощущение боли после пробуждения встречается еще реже, но бывает. Один из пользователей Reddit, PiroLargo, описывает сон, в котором их зубы выпадают на куски.«Я чувствовал покалывание и тягу, когда они выпадали. Я тоже чувствовал жар темно-красной крови, льющейся из моего рта », — написали они в ветке о снах. Несколько других пользователей рассказали о собственном опыте ощущения боли во сне, которая сохранялась после того, как они проснулись.
«Однажды мне приснилось, что рой пчел или ос напал на мои ноги. Когда я проснулся, мои ноги горели и покалывали. Это было очень болезненно », — прокомментировала Пайпер Эндрюс, известная под именем пользователя Reddit SpiderWifey.
Очень мало известно о частоте и характере боли во сне. Одно исследование 1998 года попросило выборку из 185 участников записывать свои сны в течение двух недель подряд. В журналах домашних снов было зарегистрировано в общей сложности 3045 снов. Восемнадцать из этих снов содержали недвусмысленные ссылки на субъект, испытывающий боль.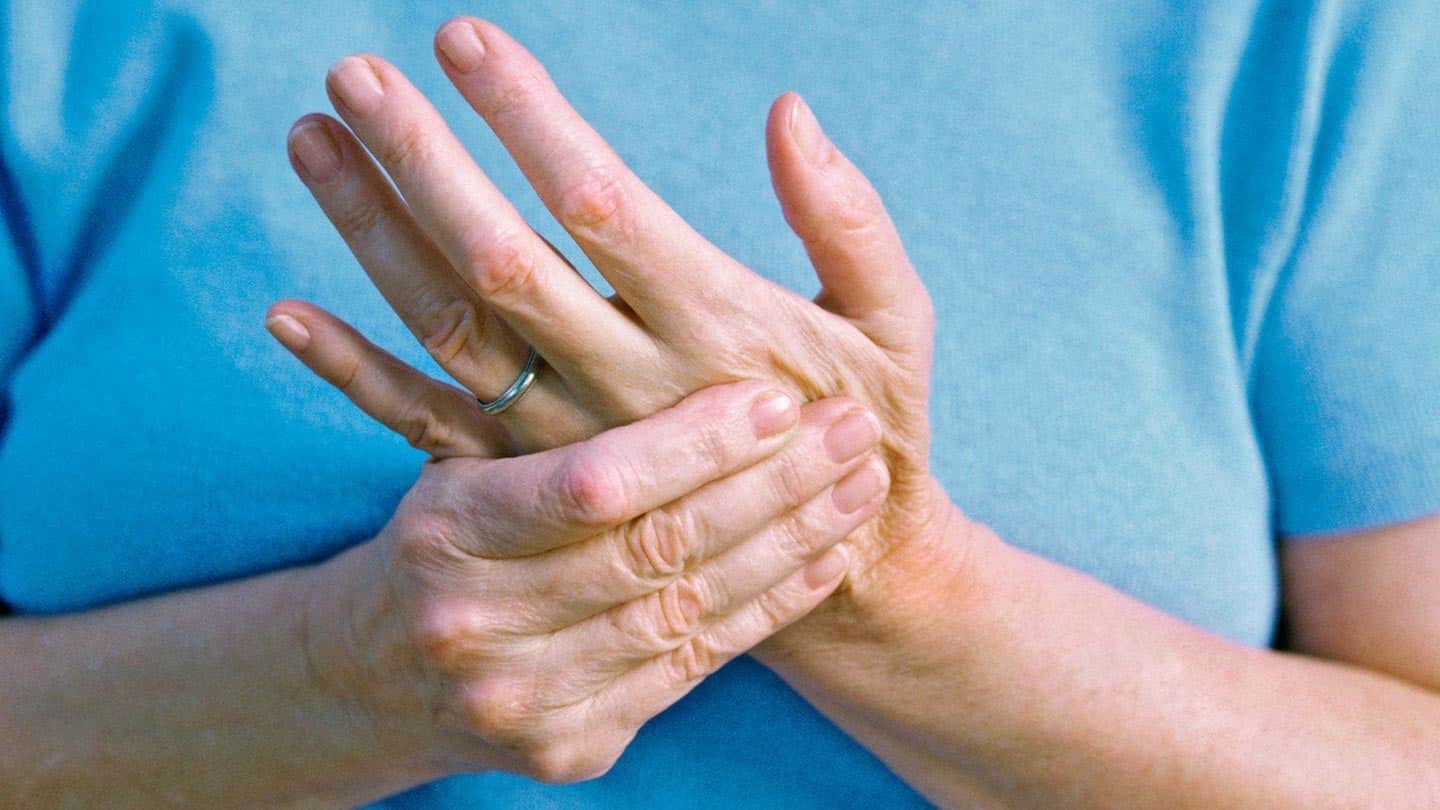 Боль, которую чувствовали участники, описывалась как интенсивная, реалистичная, локализованная в определенной области тела и часто являющаяся результатом столкновения с другим «персонажем».
Боль, которую чувствовали участники, описывалась как интенсивная, реалистичная, локализованная в определенной области тела и часто являющаяся результатом столкновения с другим «персонажем».
Итак, реальна ли боль, которую мы чувствуем во сне, или все это в наших головах?
«Я утверждаю, что даже« настоящая »боль — это как бы все в вашей голове», — говорит Эрин Вамсли, доцент кафедры психологии Университета Фурмана в Южной Каролине. Вамсли объясняет, что сознательное переживание боли возникает, когда связанные с болью области коры головного мозга — внешний слой вашего мозга, отвечающий за сознание и высшие мыслительные процессы, — становятся активными. Когда вы просыпаетесь и получаете травму, например, ушиб ногу, это обычно происходит из-за активации болевых рецепторов в периферической нервной системе.Другими словами, вы чувствуете боль в мозгу, а не в пальце ноги. По словам Вамсли, пока вы спите, сенсорные области мозга активируются без постороннего вмешательства. «Вот почему во время сна вы можете« видеть »без фактического визуального ввода в сетчатку и« слышать »без реальных звуковых волн, попадающих в ухо», — говорит Вамсли. С этой точки зрения совсем не удивительно, что люди сообщают о чувстве боли во сне.
С этой точки зрения совсем не удивительно, что люди сообщают о чувстве боли во сне.
Хотя считается, что переживание боли, как в бодрствовании, так и во сне, вызывается мозгом, это серая область, которую никто еще полностью не понимает.По словам Бэрда, специалисты называют это «трудной проблемой» сознания. «Считается, и наши недавние исследования соответствуют этой идее, что нервная активность, связанная с чувством или переживанием боли во сне, может быть идентична или, по крайней мере, очень похожа на нейронную активность, связанную с чувством боли во время сна. бодрствования, — говорит Бэрд. Ключевое различие между ними, указывает он, заключается в том, что во сне вы на самом деле не ударяете ногой ногой, и, следовательно, нет никакого физического повреждения (в отличие от того, если вы ударили ногу ногой во время бодрствования).
Но почему одни люди видят такие яркие сны, в том числе те, в которых они испытывают боль, а другие вообще не помнят сны? Вамсли говорит, что никто точно не знает, почему одни сны более яркие, чем другие, но есть некоторые факторы, которые влияют на переживание сновидений, включая время ночи, стадию сна и историю сна. Сны поздно ночью, чаще к утру и сны во время сна с быстрым движением глаз (REM), как правило, более яркими. Сны во время восстановительного сна после периода недосыпания также могут быть особенно интенсивными.«Эти факторы могут быть связаны вместе, что указывает на то, что периоды сна, когда в коре головного мозга наблюдается большая активность, связаны с более яркими сновидениями», — говорит Вамсли.
Сны поздно ночью, чаще к утру и сны во время сна с быстрым движением глаз (REM), как правило, более яркими. Сны во время восстановительного сна после периода недосыпания также могут быть особенно интенсивными.«Эти факторы могут быть связаны вместе, что указывает на то, что периоды сна, когда в коре головного мозга наблюдается большая активность, связаны с более яркими сновидениями», — говорит Вамсли.
Для меня повторяющееся ощущение боли во время кошмаров (которое иногда сохраняется после того, как я просыпаюсь) создало чувство тревоги и страха. Бывают ночи, когда мой разум суетится, и я чувствую стеснение в груди. Я паникую по поводу того, что произойдет, когда я засну. Этот сон также мучает меня, время от времени, когда я бодрствую.
Смотрите это из VICE:
Гарднер Иден, автор книги Lucid: Awake in the World and Dream , много писал о том, как повторяющиеся сны могут повлиять на наше эмоциональное здоровье, на собственном опыте и для тех, с кем он говорил по этой теме. «Опыт во сне определенно может заставить ваше тело испытать правильные реакции. Вы когда-нибудь просыпались от кошмара, и у вас бешено колотится сердце или вы потеете? » — спрашивает он, — утверждает он, — эти физические ощущения могут варьироваться от человека к человеку.
«Опыт во сне определенно может заставить ваше тело испытать правильные реакции. Вы когда-нибудь просыпались от кошмара, и у вас бешено колотится сердце или вы потеете? » — спрашивает он, — утверждает он, — эти физические ощущения могут варьироваться от человека к человеку.
Боль, которую я чувствую, когда я падаю на пол во сне, чрезвычайно сильна и очень похожа на жизнь. Это начинается как мучительный удар и продолжается до тех пор, пока я не просыпаюсь в полном отчаянии. Иногда я все еще чувствую пульсацию во лбу в течение примерно получаса после того, как просыпаюсь. Психические мучения от приступа и замешательство, вызванное травмой во сне, сохраняющиеся после пробуждения, расстраивают больше, чем сама боль.
Когнитивно-поведенческая терапия (КПТ), распространенный тип разговорной терапии, показала многообещающие результаты в лечении хронических кошмаров, говорит Бэрд.Например, образная репетиционная терапия (IRT), когнитивно-поведенческое лечение, при котором вы переосмысливаете свои кошмары с другими, менее пугающими результатами, может облегчить различные формы кошмаров и связанных с ними страданий.
Вне клинических условий — и аналогично IRT — Иден предлагает использовать технику, которая сработала для него и других: взять под контроль переживания с помощью техник осознанных сновидений. В осознанном сновидении вы осознаете, что спите, и можете манипулировать и изменять свое окружение.«Представьте себя в темном доме, но сделайте его светлым. Что-то тянется. Лови его, шлепай, кричи на него. Представьте, что это могло бы быть на самом деле, и дайте ему гримасу. Не падай. Стойте твердо и противодействуйте этому. Измени это. Убедите себя, что он не властен над вами, — говорит Иден.
Хотя переживание боли, как внутри, так и вне состояния сна, скорее всего, находится в моей голове, я с облегчением узнаю, что мои эмоциональные и физические реакции действительны и реальны. Также приятно знать, что есть и другие, которые также ищут способы борьбы с этим.Боль — это всегда неприятный и неприятный опыт. Я просто хочу, чтобы мой не переплетался с образами, достойными Стивена Кинга.
Подпишитесь на нашу рассылку новостей , чтобы получать все самое лучшее от Тоника, доставленного на ваш почтовый ящик.
Управление периферической нейропатией, вызванной химиотерапией, после лечения рака
Сводка
Периферическая невропатия — нервное заболевание, которое может вызывать слабость, онемение, покалывание и боль — часто встречающийся побочный эффект химиотерапии.Доступны процедуры, которые помогут улучшить качество вашей жизни.
ВИДЕО | 12:00
Эксперты по реабилитации Memorial Sloan Kettering описывают методы лечения, направленные на уменьшение симптомов и предотвращение травм от периферической невропатии, вызванной химиотерапией.
Детали видео Хотя врачи и исследователи постоянно работают над усовершенствованием методов лечения рака, методы лечения этого заболевания могут иметь побочные эффекты.Химиотерапия часто используется как стратегия для уничтожения раковых клеток, но она также может повлиять на нервы, которые соединяют спинной мозг с мышцами, кожей и внутренними органами. Это состояние известно как периферическая невропатия.
Это состояние известно как периферическая невропатия.
«Вероятность того, что у человека разовьется невропатия после лечения рака, сильно различается и во многом зависит от того, какие виды химиотерапевтических препаратов были назначены и использованная дозировка», — говорит физиотерапевт Memorial Sloan Kettering Ларисса Буонето.
Симптомы невропатии
Конкретные симптомы невропатии у человека также могут различаться в зависимости от типа и дозировки принимаемых лекарств.Некоторые виды химиотерапии влияют на мелкие сенсорные нервы в стопах и руках, вызывая такие симптомы, как онемение, покалывание и боль в пальцах рук и ног. Лечение химиотерапией также может вызвать слабость, мышечные судороги и мышечную усталость.
Реже химиотерапия может воздействовать на нервы, которые контролируют движения и вегетативные (внутренние) функции. Люди с поражением вегетативных нервов могут испытывать головокружение, сидя или вставая, или могут испытывать симптомы мочеиспускания или кишечника, изменения артериального давления или нерегулярное сердцебиение.
«Люди, которые испытывают какие-либо из этих симптомов во время или после лечения от рака, должны обсудить их со своим врачом», — говорит г-жа Буонето. «Эти симптомы распространены после лечения рака, но могут иметь и другие причины».
Вернуться наверхДиагностика периферической невропатии
Центр нейромодуляции онкологической боли
Мы — единственный центр в регионе трех штатов, специализирующийся исключительно на облегчении боли, вызванной раком, и его лечении.Узнайте, чем наши специалисты могут помочь.
Узнать больше Первым шагом в диагностике нейропатии является встреча с онкологом для обсуждения режима химиотерапии, симптомов и любого ранее существовавшего заболевания, которое может вызывать аналогичные симптомы. Ваш онколог может направить вас к физиотерапевту (врачу, специализирующемуся на реабилитации), физиотерапевту или эрготерапевту для обследования и лечения.
При обычном осмотре вас обследуют на предмет порезов и травм, которые могут возникнуть из-за пониженной чувствительности кожи, и оценивают вашу реакцию на легкое прикосновение, чувствительность к резким и тупым раздражениям, силу мышц пальцев, рефлексы, равновесие. , и вегетативные симптомы.
Вы также можете пройти нейрофизиологические тесты, например:
«Эти тесты также могут помочь вашему врачу или терапевту составить план лечения в соответствии с вашими потребностями и оценить прогресс, чтобы увидеть, работает ли лечение», — говорит терапевт по трудоустройству Memorial Sloan Kettering Габриэль Мисковиц.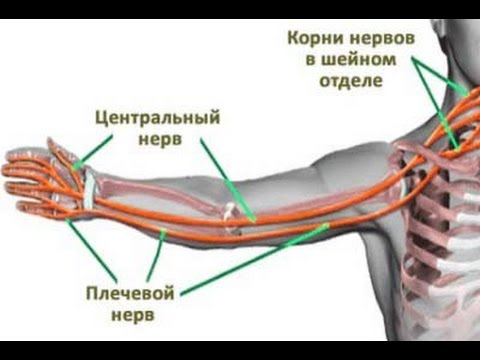 «Во время обследования физиотерапевт или терапевт попросит вас подумать о ваших целях. Психотерапевт поможет вам максимально повысить вашу безопасность, снизить риск травм и улучшить качество вашей жизни ».
«Во время обследования физиотерапевт или терапевт попросит вас подумать о ваших целях. Психотерапевт поможет вам максимально повысить вашу безопасность, снизить риск травм и улучшить качество вашей жизни ».
Лечение последствий невропатии
Доступны лекарства для уменьшения боли и сенсорных симптомов, связанных с периферической невропатией, вызванной химиотерапией. Служба интегративной медицины Memorial Sloan Kettering также предлагает различные дополнительные методы лечения, такие как иглоукалывание, ручной лимфодренаж и другие методы лечения, чтобы облегчить ваши симптомы.
Кроме того, физиотерапия и профессиональная терапия могут помочь людям с невропатией улучшить равновесие и походку, мелкую моторику, ловкость и координацию. Многие методы лечения направлены на снижение риска падений и травм, которые могут возникнуть в результате невропатии.
Чтобы узнать больше о диагностике и лечении периферической невропатии, вызванной химиотерапией, посмотрите видео с участием миссис Буонето и миссис Мисковиц.




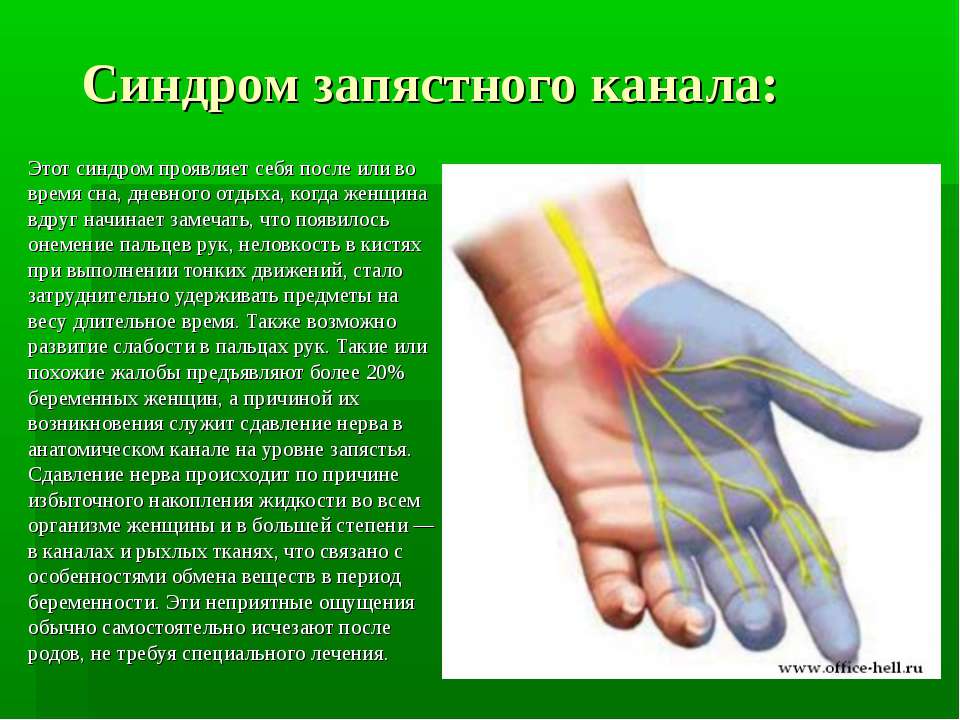

 Кроме того, причиной инсульта может послужить длительно протекающий, осложнённый остеохондроз шейного иили грудного отделов позвоночника.
Кроме того, причиной инсульта может послужить длительно протекающий, осложнённый остеохондроз шейного иили грудного отделов позвоночника.