Мультифолликулярные яичники: причины и лечение
Яичники — это важный орган репродуктивной системы женщины. Любые сбои в его работе приводят к дисфункции половых желез, нарушению цикла, невозможности зачать ребенка. Поэтому при появлении начальных признаков расстройства необходимо сразу приступать к лечению. Одной из серьезных патологий, требующих пристального внимания со стороны врачей, является синдром мультифолликулярных яичников (МФЯ). О причинах и методах его лечения речь пойдет в сегодняшней статье.
Представление о менструальном цикле
Женский организм имеет некоторый запас зародышей яйцеклеток. Они формируются у плода еще в эмбриональном периоде. Незрелая половая клетка располагается в специальном мешочке — фолликуле. В каждом менструальном цикле созревает несколько таких зародышей. В норме активизируется только 4-7 из них. Еще некоторое время они развиваются одновременно. Затем одна или две «лидирующих» клетки обгоняют остальных, притормаживая их рост. Это так называемые доминантные фолликулы. С одним из них произойдет овуляция в текущем цикле.
В этот момент стенки мешочка разрываются. Из него появляется готовая к оплодотворению яйцеклетка. Некоторое время она остается в брюшной полости, а затем проникает в фаллопиеву трубу. Лопнувший доминантный фолликул продолжает активное развитие. На его месте формируется желтое тело. Это временная эндокринная железа, которая отвечает за контроль ожидаемой беременности. Если в течение 2-3 суток зачатие не случается, яйцеклетка умирает. Желтое тело полностью разрушается за несколько дней до даты предполагаемой менструации.
Мультифолликулярные яичники — что это значит?
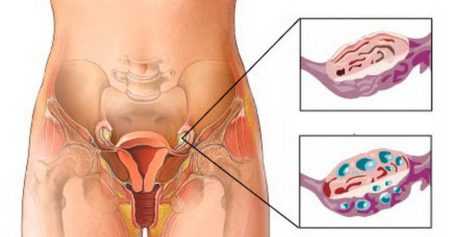
Иногда в яичниках созревает одновременно более восьми фолликулов, причем доминантный экземпляр отсутствует. Они имеют увеличенный размер и хорошо просматриваются во время ультразвукового исследования, что позволяет врачу поставить соответствующий диагноз.
Необходимо заметить, что данное состояние не всегда требует незамедлительного лечения. Мультифолликулярные яичники в некоторые периоды женского цикла являются вариантом нормы. Речь идет о первой фазе. В это время активизируются и одновременно пускаются в рост сразу несколько фолликулов. К середине цикла все приходит в норму.
Однако диагностированная патология требует внимания со стороны врачей. Неправильное расходование детородного материала способствует появлению кистозных образований, затрудняет возможность иметь детей.
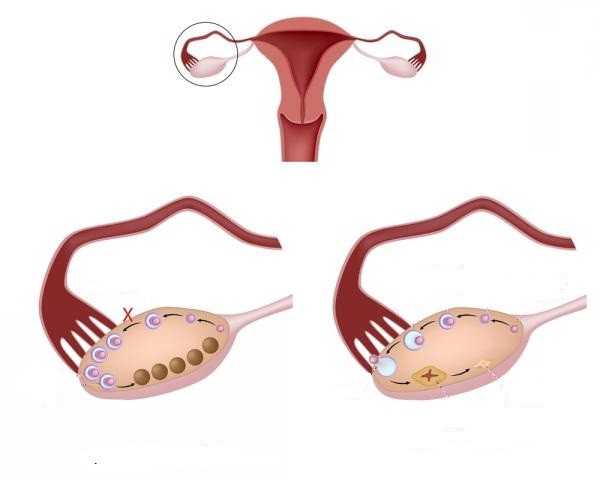
МФЯ и синдром поликистозных яичников (СПКЯ)
Пациентки, которым пришлось столкнуться с бесплодием, вынуждены регулярно проходить осмотры у гинеколога. По результатам обследования один врач может поставить диагноз «поликистоз», а другой — «МФЯ». Существует отдельная категория докторов, убежденных в идентичности этих патологий, поэтому попросту их не разделяют. Подобные заключения могут дезориентировать пациентку и спровоцировать неграмотное лечение.
Чтобы избежать таких ситуаций, необходимо выбирать УЗИ-диагноста, который является по совместительству гинекологом. Как правило, подобные специалисты обладают большей компетентностью в вопросе. В чем же различие между двумя диагнозами?
Если сравнивать проявления МФЯ и СПКЯ, то во втором случае у яичников наблюдаются следующие отличительные особенности:
- более 10 единиц фолликулов;
- размеры пузырьков превышают 10 мм;
- капсула существенно утолщена;
- периферическое расположение;
- увеличение в размерах самих яичников.
Поликистоз — это серьезное нарушение, которое сопровождается образованием множественных кист. Происходит это по причине изменения структуры тканей, которая уплотняется и не позволяет фолликулами разрываться. Однако сами пузырьки остаются на месте, наполняются жидкостью и трансформируются в кисты. Если при МФЯ терапия требуется не всегда, то поликистоз нужно обязательно лечить.
Основные причины
Чаще всего мультифолликулярные яичники выявляются на фоне гормонального дисбаланса. С таким нарушением знакомы многие девушки в период полового созревания. Данное явление считается вариантом нормы.
В зрелом возрасте расстройство гормонального фона может быть обусловлено следующими причинами:
- Частые аборты в анамнезе.
- Резкое похудание или набор массы тела. Присутствие оптимального количества жировой ткани — важное условие для полноценной секреции половых гормонов. Ее дефицит или переизбыток способствует нарушению концентрации эстрогенов.
- Использование оральных контрацептивов. Действие препаратов изначально направлено на подавление естественной овуляции. Поэтому в яичниках сохраняются целые фолликулы. После отмены медикамента в течение нескольких месяцев ситуация, как правило, стабилизируется.
- Период беременности и лактации. Во время грудного вскармливания в организме женщины наблюдается повышенная выработка гормона пролактина. Он стимулирует продукцию молока, но одновременно с этим подавляет овуляцию.
- Эндокринные патологии. Заболевания щитовидки и поджелудочной железы вызывают дисфункцию половых желез.
- Психоэмоциональные перегрузки. Стрессовые ситуации часто сопровождаются гормональным дисбалансом.
Ученые выяснили, что синдром МФЯ имеет способность передаваться по наследству. Если у женщины ежемесячно вырастает более 8 фолликулов, вероятность повторения патологии у ее дочери довольно высока.

Клиническая картина
У каждой четвертой дамы детородного возраста во время УЗИ-диагностики врачи выявляют мультифолликулярную структуру яичников. Фолликулы нормальных размеров и с неизменной капсулой хорошо просматриваются в ходе процедуры. Их диаметр может варьироваться от 4 до 8 мм, а общее число не превышает 10 единиц. Патологические изменения могут затрагивать один или одновременно оба яичника. Однако исключительно одного ультразвукового обследования недостаточно для постановки диагноза и назначения обследования. Доктору важно изучить анамнез пациентки и сопутствующие жалобы.
Признаки мультифолликулярных яичников проявляются, прежде всего, нарушением маточного цикла. Ниже перечислены физиологические симптомы этого состояния:
- Ановуляторные циклы (отсутствие овуляции до 5 раз в год). Основными причинами дисфункции выступают кистозные образования или невызревание доминантного фолликула.
- Нерегулярные месячные на фоне неправильной работы яичников. При этом продолжительность первой фазы цикла составляет от 30 до 40 дней вместо положенных 12-14. Последняя или лютеиновая фаза очень короткая. Она продолжается всего 8-10 дней вместо 14.
- Длительно отсутствие месячных.
- Бесплодие.
Мультифолликулярные яичники не следует воспринимать как окончательный диагноз. Это просто заключение ультразвукового обследования. Если данному состоянию не сопутствует нарушение цикла и отсутствие овуляции, оно признается нормой. Поэтому не требует специфической терапии. В противном случае доктор должен назначить дополнительные анализы с целью уточнения диагноза.

Возможна ли беременность?
Многие женщины полагают, что мультифолликулярные яичники и беременность — это несовместимые вещи. На самом деле все не так сложно. Если беременность уже наступила, МФЯ не влияют на процесс вынашивания. В этом случае не требуется коррекции гормонального фона медикаментозными средствами.
Основная сложность состоит в процессе зачатия. Достаточно трудно добиться ежемесячной овуляции, чтобы иметь возможность зачать малыша в каждом цикле. Устранить подобную проблему можно только одним способом — отрегулировать гормональный статус для роста доминантного фолликула и эндометрия. Если и этот вариант оказывается неэффективным, паре необходимо обратиться к гинекологу-репродуктологу. Специалист назначит стимуляцию овуляции. При мультифолликулярных яичниках данный процесс осуществляется посредством периодических инъекций препаратов. Одновременно с этим раз в два дня необходимо делать УЗИ-диагностику для оценки лечения.
Когда размер доминантного фолликула достигант своего пика, женщине делают инъекцию ХГЧ для нарушения целостности капсулы. При этом у яйцеклетки появляется возможность выйти и проникнуть в фаллопиеву трубу для последующего оплодотворения.
Медицинское обследование
Наиболее информативным методом диагностики считается УЗИ. Квалифицированный специалист при проведении обследования без труда может определить мультифолликулярные яичники. Признаками патологии выступают:
- незначительное увеличение в размерах яичников;
- меньшая эхогенность по сравнению с маткой;
- наличие множественных (более 20) антральных фолликулов и их диффузное расположение;
- у доминантного фолликула нет утолщенной капсулы.
Для уточнения диагноза УЗИ назначают трижды: в начале, середине и конце менструального цикла. Такой подход позволяет проследить количество созревающих фолликулов в динамике. Для назначения грамотного лечения может потребоваться анализ крови на половые гормоны.
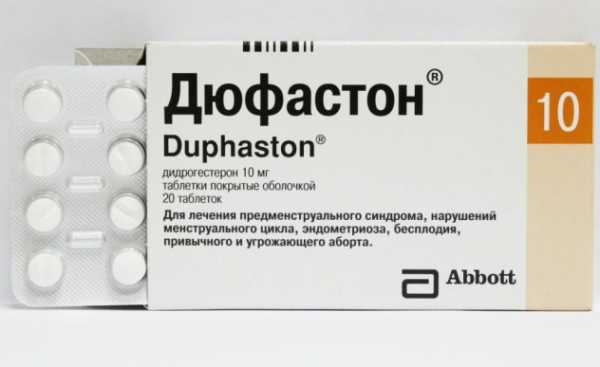
Особенности терапии
Специфическое лечение мультифолликулярных яичников обычно не требуется. Гинеколог-эндокринолог после обследования может назначить препараты для коррекции гормонального фона и обеспечения созревающим фолликулам способность к овуляции. Нормализация женского цикла, возможность успешного зачатия и вынашивания беременности — вот основные цели, которые преследует терапия при данной патологии. Медикаментозное лечение мультифолликулярных яичников подразумевает под собой прием следующих средств:
- Комбинированные оральные контрацептивы с низким содержанием гормона эстрогена. К этой группе относятся «Логест», «Джес» и «Ярина». Эти препараты сокращают уровень андрогенов в крови, делая клетки менее чувствительными к их воздействию. Минимальный курс прием составляет три месяца. В подростковом возрасте альтернативой КОК служат гомеопатические препараты. Например, «Циклодинон».
- «Дюфастон». Препарат назначается при дефиците гормонов лютеиновой фазы. «Дюфастон» не воздействует на овуляцию, но способствует нормализации цикла и гормонального статуса. Он является своеобразным пусковым механизмом для определенных процессов в эндометрии, подготавливая тем самым матку к беременности. Средство не влияет на метаболические процессы. Его дозировку определяет врач. Курс лечения продолжается от 3 до 6 месяцев. При наступлении беременности «Дюфастон» нельзя резко отменять, поскольку возрастает вероятность выкидыша.
- Витаминотерапия. Вне зависимости от причины мультифолликулярных изменений в яичниках в ходе лечения рекомендуется принимать минеральные комплексы. Необходимо, чтобы в их составе содержалось большое количество витаминов Е и В.
Если причиной МФЯ выступает стресс, обязательно следует пройти беседу с психологом. В особо серьезных случаях может потребоваться прием транквилизаторов и антидепрессантов.
Помощь народной медицины
Травы с фитогормонами позволяют нормализовать здоровье женщины с мультифолликулярными яичниками. Отзывы представительниц прекрасного пола также говорят о том, что рецепты народных лекарей способствуют созданию в организме благоприятных условий для созревания яйцеклеток и повышают шансы зачать ребенка. Ниже перечислены наиболее популярные варианты лечения.
- Авраамово дерево повышает концентрацию лютеинизирующего гормона в крови. Потребуется 10 г высушенных плодов залить стаканом кипятка, дать настояться. Принимать средство рекомендуется в качестве чая по утрам и вечерам. Можно вприкуску использовать мед. Курс приема составляет 3 месяца.
- Прострел луговой нормализует женский цикл. Необходимо 5 столовых ложек сухих побегов залить 0,5 л крепленого вина, предварительно разогретого на водяной бане. В отвар затем следует добавить 2 ложки сахара и оставить его на 3 недели в темном месте. Принимают получившееся лекарство по 25 мл дважды в сутки. В случае заболеваний ЖКТ употреблять его рекомендуется после приема пищи.
- Борщевик восстанавливает естественный процесс созревания яйцеклетки. Примерно 100 г травы настаивают на красном вине. После этого литр напитка нужно довести до кипения, добавить несколько соцветий гвоздики, пару ложек меда. Настаивать рекомендуется в темном месте, но не более трех суток. Принимают средство по 50 мл перед сном. В дни месячных от такого лечения лучше отказаться.
Рецепты нетрадиционной медицины, если сравнивать их с терапией аптечными препаратами, практически не обладают побочными эффектами. Однако перед тем, как лечить мультифолликулярные яичники, необходимо проконсультироваться с гинекологом.

Способы профилактики
Женская репродуктивная система достаточно чутко реагирует на все изменения, случающиеся в организме. Поэтому при наличии предрасположенности к мультифолликулярным изменениям в яичнике необходимо регулярно проходить ультразвуковое обследование для своевременного обнаружения патологии. Кроме того, в профилактических целях врачи рекомендуют:
- Контролировать массу тела. Резкое похудание или набор веса могут спровоцировать гормональный дисбаланс.
- Физическая нагрузка должна быть в разумных пределах.
- Не следует употреблять гормональные препараты или оральные средства контрацепции без назначения гинеколога.
- Любой дискомфорт в области органов малого таза — повод для обращения к врачу.
Левый или правый яичник с мультифолликулярной функцией считается нормой, если они не наносят вреда репродуктивной системе. С таким явлением можно полноценно жить и без медикаментозных вмешательств.
fb.ru
Мультифолликулярные яичники — норма или патология, эхопризнаки на УЗИ, возможность овуляции и лечение
Репродуктивное здоровье женщины зависит от полноценного функционирования яичников. Они являются железами смешанной секреции – для выработки половых гормонов и формирования яйцеклеток. В течение каждого менструального цикла происходит созревание женской клетки для оплодотворения. Незрелые яйцеклетки находятся в фолликулах. Их в течение месяца образуется от 4 до 7, из них только 1-2 становятся доминантными. Фолликул лопается, когда женская половая клетка готова к оплодотворению. Яйцеклетка попадает в маточную трубу, где происходит ее слияние со сперматозоидом.
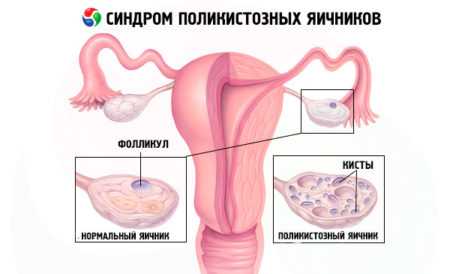
Что такое мультифолликулярные яичники
Созревание у женщины более 8 фолликулов является как нормой, так и патологией. Это состояние называется «мультифолликулярные яичники». При его выявлении врач назначает дополнительное обследование. Оно проводится, чтобы исключить наличие патологии – поликистоза яичников. При гормональном дисбалансе созревание многочисленных фолликулов – частое явление. Для девочек-подростков, женщин репродуктивного возраста, которые длительно принимают гормональные противозачаточные средства, многофолликулярные яичники – это физиологическая норма.
Причины
Отзывы пациенток свидетельствуют, что женщинам не стоит паниковать, если обнаружено более 8 созревающих фолликулов. На детородной функции и овариальном резерве это не скажется. Дополнительное обследование поможет выявить причины мультифолликулярных яичников:
- Прием гормональных контрацептивов. Лекарственные средства направлены на подавление овуляции, поэтому в яичниках остаются нелопнувшие фолликулы. В течение нескольких месяцев после отмены препарата наблюдается многофолликулярность, в дальнейшем состояние яичников нормализуется.
- Наследственность. В некоторых случаях многофолликулярность является генетической особенностью организма женщины. При этом данное явление наблюдается на фоне нормальной овуляции.
- Недостаточная секреция лютеинизирующего гормона передней частью гипофиза. При недостатке активного вещества в яичниках скапливаются недозревшие фолликулы.
- Психоэмоциональные нагрузки. Стрессовые ситуации вызывают гормональный дисбаланс, который тормозит процесс созревания фолликулов.
- Эндокринные нарушения. Патологии щитовидной, поджелудочной железы, коры надпочечников и заболевания, связанные с эндокринными нарушениями (ожирение, сахарный диабет) вызывают дисфункцию половых желез.
- Резкое изменение массы тела. Наличие оптимального количества жировой ткани – обязательное условие для секреции женских половых гормонов. Ее недостаток или избыток вызывают нарушение концентрации эстрогенов.
- Лактация. Период кормления грудью характеризуется высокой концентрацией пролактина (гормона, который стимулирует выработку молока). Он подавляет овуляцию, поэтому у рожениц увеличенное количество созревающих фолликулов.

Признаки
У каждой четвертой женщины детородного возраста при ультразвуковом исследовании специалисты диагностируют мультифолликулярные яичники (МФЯ). Фолликулы нормальных размеров с неизмененной капсулой хорошо просматриваются во время процедуры. Их диаметр 4-8 мм, а количество не превышает 10. Изменения затрагивают один или оба яичника. Для точного диагноза важны результаты УЗИ и жалобы пациентки.
Одновременно с мультифолликулярностью происходит нарушение маточного цикла. Физиологические признаки этого состояния:
- Отсутствие овуляции (ановуляторные циклы) до 5 раз в году. Невызревание доминантного фолликула или фолликулярная киста – основные причины дисфункции.
- Нерегулярные месячные связаны с неправильной работой яичников. Первая фаза менструального цикла (фолликулярная) длинная. Ее продолжительность 30-40 дней вместо 12-14. Последняя фаза цикла (лютеиновая или фаза желтого тела) короткая. Она длится 8-10 дней вместо 14. Менструальных цикл при мультифолликулярных яичниках 40-50 дней вместо 20-35.
- Длительное отсутствие месячных (аменорея).
- Бесплодие. Отсутствие зачатия связано с частыми ановуляторными циклами.
Нарушение менструального цикла происходит и при поликистозе. Наблюдаются внеплановые скудные кровотечения, аменорея. Это серьезная патология, при которой овуляция не наступает и пациентке диагностируют бесплодие. Ткань яичника уплотняется, фолликулы утрачивают способность растягиваться, поэтому разрыв фолликулярных пузырьков невозможен. Фолликулы трансформируются в кисты. При гинекологическом осмотре врач фиксирует оволосение по мужскому типу, угревую сыпь, изменение голоса. Это связано с увеличением содержания андрогенов и других гормонов.
Овуляция при мультифолликулярных яичниках
Синдром МФЯ характеризуется ановуляторным циклом. Созревание яйцеклетки происходит 1 раз в 3 месяца – это нужно учитывать при планировании беременности. Гинекологи не рассматривают эту особенность как серьезное заболевание, если оно не сопровождается гормональным дисбалансом. В этом случае многофолликулярность яичников является причиной отсутствия овуляции.
При одновременном созревании сразу нескольких фолликулов повышается концентрация эстрогенов, они задерживают физиологический переход в овуляторную фазу маточного цикла. Еще одной причиной отсутствия созревшей яйцеклетки является недостаток лютеинизирующего гормона, который обеспечивает ее выход из фолликулярной капсулы. Нарушение гормонального фона приводит к бесплодию по причине отсутствия женской половой клетки.
Эхопризнаки
Квалифицированный специалист при проведении ультразвукового обследования без труда определяет мультифолликулярность яичников. Их основные признаки:
- размер яичников незначительно превышает норму;
- эхогенность (способность ткани по-своему отражать ультразвуки) у яичников меньше, чем у матки;
- множественные (более 20) антральные фолликулы (структуры с высокой вероятностью дозревания), их размер не превышает 9 мм;
- доминантный фолликул не имеет утолщенной капсулы;
- расположение антральных фолликулов диффузное (разбросанное).
 Статьи по теме
Статьи по темеМультифолликулярные яичники и беременность
Женщина с МФЯ имеет все шансы зачать, выносить и родить здорового ребенка. При отсутствии гормональных нарушений она считается здоровой. Риск проблем с зачатием и беременностью минимальный. При гормональной дисфункции (недостаток лютеинизирующего гормона) уменьшается количество менструальных циклов с овуляцией.
При МФЯ чаще возникают проблемы не с зачатием, а с вынашиванием ребенка. Диагностированная во время беременности мультифолликулярная структура яичников требует дополнительного обследования гормонального фона. Это состояние связано с недостатком прогестерона. В период формирования плаценты его синтезирует желтое тело (временная железа, которая образуется в лютеиновую фазу на месте лопнувшего фолликула). Количество прогестерона определяет течение и исход беременности. Анализ крови поможет своевременно выявить и устранить гормональные нарушения.
Риск преждевременного прерывания беременности при недостатке прогестерона на фоне МФЯ снижается, когда плацента полностью сформировалась. Она вместо желтого тела начинает секретировать главный гормон беременности. По данным медицинской статистики у подавляющего большинства пациенток с многофолликулярными яичниками период вынашивания и рождение ребенка протекают без осложнений.
Особенности диагностики
Ультразвуковое обследование легко выявляет мультифолликулярность яичников. Нюансы:
- Для уточнения диагноза врач назначает процедуру трижды: в начале, середине и в конце менструального цикла. Только так можно отследить количество созревающих фолликулярных структур, проанализировать его в динамике.
- Основанием для серии УЗИ является выявление более 8 фолликулов при обычном обследовании пациентки.
- Достоверным считается заключение, подтвержденное неоднократно в ходе нескольких циклов.
Лечение
Специальное лечение для устранения многофолликулярности яичников не проводится. Врач гинеколог и эндокринолог назначают препараты для гормональной коррекции, чтобы обеспечить созревающим фолликулярным структурам способность к овуляции. Нормализация цикла, возможность зачатия, сохранение беременности – основные задачи такого терапевтического курса. Он проводится с помощью препаратов Логест, Марвелон, Жанин и других гормональных лекарственных средств. Какие отклонения гормонального фона наблюдаются при МФЯ:
- пониженный эстрадиол;
- пониженный прогестерон;
- высокий тестостерон.
Наступление беременности при мультифолликулярных яичниках затруднено из-за отсутствия овуляции в каждом цикле. Прием препаратов с искусственными аналогами эстрадиола в первую фазу цикла стимулирует рост доминантного фолликула и развитие эндометрия. Количество прогестерона под действием его синтетических аналогов нормализуется быстро. Этот гормон прописывается во вторую фазу. Медленно реагирует на лечение повышенный тестостерон. Его снижают сильными препаратами, которые подбираются индивидуальн
Стимуляция яичников предполагает регулярное проведение УЗИ. Для обеспечения роста фолликулов практикуют единоразовый укол ХГЧ (это хорионический гонадотропин человека – гормон, который в большом количестве вырабатывается при беременности). Терапевтические мероприятия включают прием народных средств, витаминов. Комплексное лечение помогает достичь овуляции уже в первом менструальном цикле.

Лечение народными средствами
Травы с фитогормонами помогают стабилизировать состояние женщины, у которой выявлена мультифолликулярная структура яичников. Они помогают создать в организме условия для нормального созревания яйцеклетки и повышают шансы забеременеть. В отличие от аптечных гормональных препаратов такие составы почти не имеют побочных действий. Травы для приготовления лекарственных средств:
- Прутняк (или Авраамово дерево) – увеличивает концентрацию лютеинизирующего гормона. 10 г высушенных плодов растения заливают стаканом кипятка, дают немного настояться. Пьют утром и вечером в качестве чая вприкуску с медом, плоды съедают. Курс приема не менее 3 месяцев.
- Прострел луговой – нормализует менструальный цикл. 5 столовых ложек сухих побегов растения засыпают в стеклянную банку, заливают 0,5 л красного крепленого вина, доведенного до кипения, добавляют 2 столовые ложки сахара. Состав выдерживают 3 недели в темном месте, процеживают. Принимают по 25 мл 2 раза в день за час до еды. При болезнях желудка снадобье употребляют после приема пищи. Курс лечения 2 недели.
- Манжетка – стимулирует выработку лютеинизирующего гормона. Снадобье принимают длительно. Горсть травы помещают в стеклянную банку, заливают 1 л водки, плотно закрывают, настаивают 10 дней в темном месте, процеживают. Принимают по 1 чайной ложке настойки утром и вечером, закусывают медом или небольшим кусочком черного хлеба. Принимают до появления и восстановления месячных.
- Борщевик – нормализует созревание яйцеклетки. 100 г травы настаивают на красном вине. 1 л напитка доводят до кипения, добавляют немного гвоздики. Смесь готовят в стеклянной посуде. В теплый настой добавляют несколько ложек меда. Настаивают 3 дня в темном месте, процеживают, хранят в холодильнике. Принимают 50 мл перед сном, кроме дней месячных кровотечений. Снадобье принимают до наступления беременности.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
vrachmedik.ru
МФЯ (мультифолликулярные яичники) — что это, как забеременеть?
Что это такое?
В норме каждый яичник женщины в начале цикла должен продуцировать несколько антральных фолликулов (не более 10 штук). Под воздействием гормонов один из них становится доминантным, его капсула разрывается и происходит овуляция.
Таким образом овариальный резерв женщины расходуется экономно и способность забеременеть теоретически у нее сохраняется до 45 – 48 лет.
При неправильной работе коры надпочечников продуцирование и созревание антральных фолликулов дестабилизируется, и в большинстве случаев возникает два варианта патологических нарушений: мультифолликулярные яичники (МФЯ) и поликистозные яичники (СПКЯ).
И то, и другое заболевание предполагает неэкономное расходование овариального резерва женщины, провоцирует развитие фолликулярных кист и затрудняет способность забеременеть. Давайте рассмотрим мультифолликулярные яичники, что это такое, как влияют на беременность и чем отличаются от поликистозных.
МФЯ и СПКЯ: в чем различие?
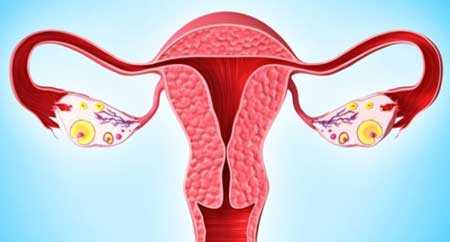
Пациентки, страдающие бесплодием и вынужденные часто посещать УЗИ в разных клиниках, иногда сталкиваются с тем, что один врач ставит им по результатам обследования диагноз СПКЯ, а другой врач убежден, что у женщины именно МФЯ, а не поликистоз.
Существует также категория специалистов, которые убеждены в том, что оба этих диагноза идентичны и разделять их не стоит. Подобные умозаключения и разнящиеся диагнозы могут совершенно дезориентировать пациентку и спровоцировать врача-гинеколога назначить неправильное лечение по результатам УЗИ.
Чтобы избежать подобных ситуаций лучше выбирать такого УЗИ-диагноста, который по совместительству является гинекологом, или того, чья практическая деятельность включает в себя только исследования органов женской репродуктивной системы.
Как правило, именно такие специалисты делают УЗИ яичников профессионально и с гораздо большей компетенцией, нежели врачи общего профиля. Различие между этими двумя диагнозами состоит в следующем:
- Эхогенность – определяет плотность ткани исследуемого органа. При МФЯ эхогенность яичников не превышает эхогенность матки. При СПКЯ она намного выше, ткани яичника намного плотнее тканей матки.
- Размер яичников – при МФЯ яичники в объеме чуть больше нормы. Часто значения бывают на отметках 34 – 37 мм длина и 18 – 22 ширина. При СПКЯ длина яичника всегда составляет больше 40 мм, опытный узист в таком случае даже до замеров определит, что они сильно увеличены.
- Гормоны ДЭГА и 17-OH прогестерон – это мужские гормоны, продуцируемые корой надпочечников. При МФЯ их значения сохраняются в пределах нормы (допустимо даже если они на верхней границе нормы). При СПКЯ уровень этих гормонов всегда повышен.
- Размеры фолликулов – оба диагноза предполагают множественные фолликулы в яичниках, но при МФЯ их диаметр не превышает 9 мм. При СПКЯ многие из этих фолликулов достигают больших размеров, но при этом ни один не может совулировать.
- Толщина капсулы фолликула – при СПКЯ капсула фолликула всегда сильно утолщена. Поэтому даже если в нем и созревает яйцеклетка, то она не имеет возможности выйти наружу даже в том случае, если в организме женщины при этом вырабатывается достаточное количество гормона ЛГ. Таким образом образуется фолликулярная киста. При МФЯ такие кисты тоже бывают, но гораздо реже (не более 2 раз в год).
- Расположение фолликулов – на аппарате УЗИ отчетливо видно где локализуется фолликулярный аппарат. При МФЯ антральные фолликулы расположены диффузно. При СПКЯ они почти всегда расположены по периферии, в форме ожерелья.
Важно, чтобы врач узи-диагност смог правильно определить диагноз, ведь схемы лечения мультифолликулярной структуры яичников и поликистоза разные, требуют разных подходов и методик.
Признаки мультифолликулярных яичников, результаты УЗИ
Симптомы МФЯ могут быть как косвенными, так и прямыми, выявляемыми при ультразвуковом исследовании. Для того, чтобы поставить диагноз, гинеколог ориентируется и на жалобы пациентки, и на результаты УЗИ.
Проявления синдрома мультифолликулярных яичников:
- Ановуляторные циклы – могут присутствовать до 5 раз в году. Причинами их становятся либо невызревание доминантного фолликула, либо появление фолликулярной кисты. Отсутствие овуляции должно быть подтверждено результатом фолликулометрий, а не являться выводом женщины, основанном на ведении графика БТ и использовании тестов на овуляцию.
- Бесплодие – является следствием частых ановуляторных циклов. Однако в случае с МФЯ супругам достаточно с помощью УЗИ подловить момент, когда произойдет овуляция и предпринять попытки к зачатию. Тогда как при СПКЯ такая тактика не помогла бы – поликистоз обусловливает постоянное отсутствие овуляций.
- Нерегулярные менструации – являются следствием неправильной работы яичников, в результате которой первая фаза цикла становится долгой, и вместо положенных 12-14 дней растягивается на 30-40 дней. Затем начинается вторая фаза, которая при мультифолликулярных яичниках длится, в среднем, 8 – 10 дней. Таким образом выходит, что менструальный цикл женщины при МФЯ нередко растягивается на 40 – 50 дней.
Признаки МФЯ по УЗИ:
- Яичники немного увеличены и незначительно превышают норму.
- Эхогенность яичников меньше эхогенности тела матки.
- Множественные антральные фолликулы (более 20), размером, не превышающим 9 мм в диаметре.
- Капсула доминантного фолликула не утолщена.
- Антральные фолликулы имеют диффузное расположение в строме.
Грамотный специалист обнаружит признаки мультифолликулярных яичников уже при первом посещении УЗИ, даже если предварительно в течении нескольких циклов не было произведено фолликулометрий для определения наличия овуляций.
Беременность и мультифолликулярные яичники

Если зачатие ребенка уже состоялось, то МФЯ никак не влияет на вынашивание. Этот диагноз не провоцирует повышенную выработку гормонов ДЭГА и 17-OH прогестерона, которые являлись бы угрозой для плода и требовали бы постоянной коррекции в начале беременности.
Основная сложность того, как забеременеть при мультифолликулярных яичниках заключается в том, что парам трудно добиться регулярной овуляции, чтобы иметь возможность пробовать зачать ребенка в каждом цикле.
- Путь для этого есть только один: устранить гормональный сбой, который обусловил отсутствие роста доминантного фолликула и эндометрия.
Если коррекция гормонов не помогает — пара должна обратиться к гинекологу-репродуктологу, который назначит стимуляцию овуляции. С начала цикла женщине будут периодически делать инъекцию препаратов, стимулирующих рост фолликула.
Один раз в 2 дня будет осуществляться УЗИ-мониторинг, с помощью которого врач понаблюдает за тем, как яичники пациентки реагируют на введение препаратов.
Когда диаметр доминантного фолликула достигнет пика, женщине сделают укол ХГЧ, чтобы целостность его капсулы нарушилась, а яйцеклетка имела возможность выйти наружу и попасть в фаллопиеву трубу.
Однако при стимуляции овуляции нужно учесть:
- во-первых, доминантных фолликулов может созреть несколько и все они в течении суток способны совулировать.
- во-вторых, доминантные фолликулы могут зреть не в одном, а сразу в двух яичниках, и яичники могут начать овулировать вместе. Поэтому перед началом процедуры врач обязан предупредить пациентку о высоком риске многоплодной беременности.
Лечение МФЯ — коррекция гормонального фона
Вылечить мультифолликулярные яичники полностью невозможно. Однако при помощи гормональной коррекции можно добиться того, что несмотря на продуцирование большого количества антральных фолликулов яичники в каждом цикле стабильно будут способны к овуляции.
Это, во-первых, нормализует цикл, а во-вторых – даст женщине нормальную возможность забеременеть.
Лечением гормонального фона должен заняться врач гинеколог-эндокринолог, в задачу которого будет входить воздействие на каждый гормон, участвующий в процессе созревания яйцеклетки и сохранения беременности. Женщины с МФЯ, как правило, имеют схожие проблемы с гормонами:
- Пониженный эстрадиол – корректируется препаратами, содержащими синтетический аналог эстрогенов, либо травами-фитоэстрогенами. Этот гормон способен быстро реагировать на лечение и результаты терапии могут стать заметными уже в том цикле, в котором она была начата. При МФЯ, даже при затянувшейся первой фазе, во время приема препаратов, повышающих эстрадиол, может начать расти доминантный фолликул и утолщаться слой эндометрия.
- Пониженный прогестерон – также способен быстро реагировать на терапию. Повышается при помощи синтетических аналогов гормона, которые прописываются во вторую фазу цикла.
- Высокий тестостерон – на лечение реагирует медленно, поэтому потребуется несколько месяцев, чтобы привести этот гормон в норму. Натуральными средствами понизить его практически невозможно, поэтому врачи вынуждены прописывать женщинам сильнодействующие препараты, дозировки которых должны подбираться очень осторожно.
Если врачам удается стабилизировать гормональный фон, то при наличии мультифолликулярных яичников можно забеременеть и благополучно выносить ребенка.
После родов женщину вновь могут начать преследовать ановуляторные циклы — но, если она соберется планировать еще одну беременность, гормоны можно снова на какое-то время привести в норму и произвести зачатие.
medknsltant.com
лечение, причины, симптомы и профилактика
Такое явление, как мультифолликулярные яичники, диагностируется с помощью ультразвукового исследования. Эта патология не всегда угрожает здоровью женщины, поэтому довольно часто такому нарушению не уделяется должного внимания.
Суть явления состоит в том, что при нормальном функционировании этого органа в момент созревания яйцеклетки должно формироваться 4-7 фолликулов, один из которых впоследствии становится доминантным. Если яичники имеют мультифолликулярные свойства, то доминировать может сразу несколько фолликулов. В случае гормонального сбоя женщине может быть диагностирован синдром поликистозных яичников. А это уже более серьёзная проблема, которая требует незамедлительного лечения.
Причина появления генетического сбоя
Термин мультифолликулярные яичники (МФЯ) используется при описании особенностей структуры органа. Само по себе это явление не является сигналом к терапевтическому лечению. Причиной мультифолликулярных яичников чаще всего служит генетический сбой, который может быть вызван различными факторами:
- стрессовой ситуацией;
- длительным приёмом гормональных контрацептивов, а также резким прекращением предохранения;
- значительным колебанием массы тела, в результате чего снижается выработка лютеинизирующего гормона;
- наследственной предрасположенностью организма к чрезмерному образованию фолликулов в период созревания яйцеклетки;
- ранним периодом полового созревания девушки;
- нарушением работы щитовидной железы и эндокринной системы;
- лактационным периодом, во время которого происходит подавление овуляции за счёт активизации пролактина.
Эхопризнаки мультифолликулярных яичников могут сопровождаться тревожными клиническими симптомами, в этом случае женщине потребуется дополнительная диагностика.
Признаки МФЯ
При ультразвуковом исследовании могут быть выявлены прямые и косвенные симптомы мультифолликулярных яичников. При проведении первичной диагностики гинеколог в первую очередь ориентируется на тревожные ощущения пациентки, которые могут проявляться по-разному:
- В виде нарушения менструального цикла по причине невызревания доминантного фолликула или образования кистозной полости;
- Отсутствие беременности вследствие сбоя ановуляторного цикла. Момент овуляции может сдвигаться на несколько недель, поэтому для зачатия понадобится дополнительное УЗИ.
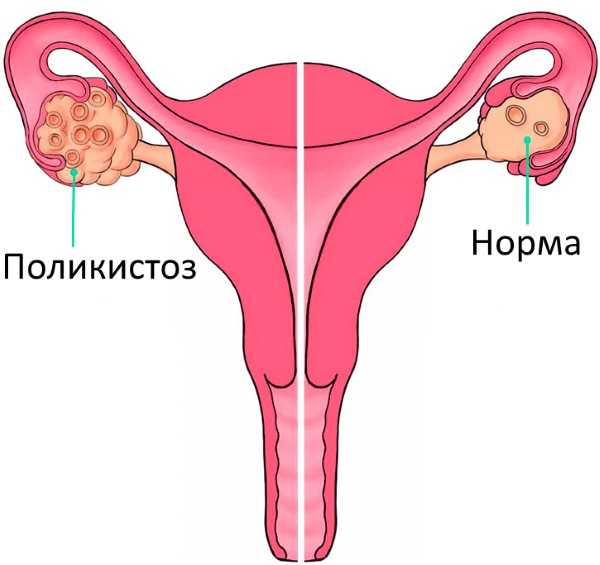
При изучении признаков мультифолликулярных яичников можно столкнуться с похожим явлением, которое называется поликистоз. Найти различия между такими патологиями довольно сложно, поэтому при малейшем подозрении на ту или иную проблему необходимо провести динамическое обследование всей половой системы.
В каком случае может потребоваться лечение
Мультифолликулярные свойства яичников в гинекологической практике встречаются довольно часто. Этот синдром в большинстве своём носит временный характер, особенно, если это происходит в период полового созревания девушки. После нормализации гормонального фона такое явление пропадает самостоятельно без терапевтического вмешательства. В том случае, когда обнаруженное отклонение негативно влияет на регулярность менструального цикла или препятствует зачатию ребёнка, женщине рекомендуется пройти дополнительное обследование для построения тактики лечения.
Отклонением от нормы считается тот факт, когда в течение пяти менструальных циклов фолликулометрия не подтверждает наличия овуляционного процесса. При подтверждении диагноза, тактика лечения мультифолликулярных яичников в первую очередь должна быть направлена на нормализацию работы эндокринной системы. Для этого в период обследования необходимо проконсультироваться с эндокринологом.
Причиной патологии чаще всего является низкий уровень лютеинизирующего гормона, который оказывает влияние на работу репродуктивной системы и отвечает за формирование процесса овуляции. Для восстановления гормонального баланса и стимуляции своевременного созревания яйцеклетки, пациентке подбираются эндокринные препараты, имеющие подходящее соотношение гормонов. В каждом отдельном случае дозировка и продолжительность лечения назначаются индивидуально на основании показаний лабораторных анализов.
Мультифолликулярный симптом, диагностированный на фоне приёма гормональной контрацепции, считается нормальным физиологическим явлением. Восстановление природного процесса формирования фолликулов, после прекращения приёма, произойдёт самостоятельно через три менструальных цикла.
Довольно часто, в связи с неправильным диагнозом, происходит затягивание лечебного процесса кистозных образовааний. В результате безобидное явление МФЯ превращается в опасную патологию. Терапевтическое лечение поликистозных проявлений может потребовать продолжительного времени. На разных этапах развития поликистозных новообразований происходит вовлечение в проблему других органов половой системы, в связи с этим необходимо как можно раньше приступить к решению такой проблемы. В комплекс медикаментозной коррекции гормонального фона могут быть включены такие процедуры, как:
- Подбор диетического питания, в соответствии со степенью запущенности заболевания;
- Разработка индивидуального графика физической нагрузки;
- Коррекция веса тела до нормальных показателей.
Эффективность лечения зачастую зависит от того, насколько внимательно пациент относится ко всем назначениям. Данную проблему ни в коем случае нельзя пытаться устранить самостоятельно, руководствуясь советами друзей. Также не стоит особо полагаться на народные методы медицины. Лечение травами нужно использовать как дополнительные средства к медикаментозным препаратам. Многие растения довольно хорошо действуют на органы половой системы и одновременно укрепляют иммунитет женщины. Среди наиболее популярных средств можно отметить траву боровой матки, пион уклоняющийся, крапиву.
К сожалению, такое патологическое нарушение, как поликистоз, имеет обыкновение возвращаться, несмотря на положительный терапевтический эффект. Полноценную работу репродуктивной системы во многих случаях восстановить не удаётся.
Профилактические меры
Репродуктивная система довольно чутко реагирует на все изменения, происходящие в организме, поэтому вполне возможно повторное обнаружение отклонения. Женщина, которая имеет предрасположенность к такому явлению, должна регулярно проходить ультразвуковое исследование с целью своевременного предупреждения негативных последствий.

Кроме того, необходимо соблюдать определённые правила жизни:
- Следить за изменениями веса тела. Резкое похудение или склонность к полноте могут спровоцировать сбой в работе гормональной системы.
- Физическая нагрузка должна быть в разумных пределах. Начинать заниматься спортом нужно с минимальной загруженности.
- Нельзя употреблять гормональные контрацептивы и другие эндокринные препараты без назначения врача.
- Любое недомогание в области органов малого таза должно стать причиной для обращения к гинекологу.
Яичники с мильтифолликулярной функцией являются нормой в том случае, если они не наносят вреда репродуктивной системе женщины. С таким явлением вполне можно жить без каких-либо медикаментозных вмешательств. Единственное, что требуется от женщины, это держать под контролем такое явление.
Вероятность наступления беременности при МФЯ
Изменения, происходящие в яичниках в результате гормональной дисфункции, в большинстве случаев никак не влияют на процесс зачатия. Эхопризнаки мультифолликулярности также не являются противопоказанием при планировании беременности и не влияют на процесс вынашивания ребёнка. В некоторых случаях недостаток лютеинизируещего гормона снижает количество овуляторных циклов. Такое нарушение корректируется медикаментозными препаратами, в результате чего способность к зачатию довольно быстро восстанавливается.
Сложность зачатия при МФЯ может быть связана с тем, что партнёрам трудно рассчитывать момент овуляции в каждом последующем цикле. В таком случае было бы правильно устранить гормональный сбой, который подавляет развитие доминантного фолликула.
Если терапевтический метод не дал ожидаемого результата, то паре необходимо обратиться за помощью к гинекологу, который занимается непосредственно восстановлением репродуктивной функции. В рамках лечения женщине будет назначена стимуляция овуляции при мультифолликулярных яичниках, которая осуществляется путём инъекции специального препарата, вводимого в начале каждого цикла. Такая процедура оказывает стимулирующий эффект на рост фолликула в период созревания яйцеклетки.
Параллельно женщина должна проходить регулярный УЗИ-мониторинг, с помощью которого можно определить степень реакции репродуктивной системы на препарат. Если всё идёт по намеченному плану, то в момент достижения максимального размера фолликула делается инъекция ХЧГ. Этот гормон приводит к разрыву оболочки созревшего фолликула, и яйцеклетка имеет возможность беспрепятственно попасть в маточную трубу.
При проведении стимулирующей терапии следует учесть некоторый момент. Созревание яйцеклеток может произойти сразу в двух яичниках, в связи с чем появляется возможность многоплодной беременности. Гинеколог должен заранее предупредить женщину о таком факте.
Довольно часто мультифолликулярное явление сопровождается поликистозными образованиями. Такое заболевание тормозит процесс овуляции и снижает вероятность наступления беременности вплоть до полного бесплодия. Если же зачатие всё-таки произошло, то у женщины появляется большой риск преждевременного прерывания. В связи с такими явлениями рекомендуется как можно тщательнее провести диагностические исследования до наступления беременности.
Наиболее часто при мультифулликулярных нарушениях во время вынашивания плода организм испытывает недостаток прогестерона. Иными слова, жёлтое тело, отвечающее за формирование плаценты на раннем этапе, недостаточно синтезирует необходимый гормон. В результате до того момента пока плацента примет эстафету и начнёт развиваться самостоятельно, сохраняется риск патологических нарушений.
Растущее плодное яйцо может быть воспринято маточной тканью как инородное тело, в связи с этим начнётся процесс отторжения. Прогестерон подавляет способность мышечной ткани к сокращению, в результате риск прерывания беременности снижается.
Анализируя вышесказанное можно сделать вывод, что гормональная дисфункция, вызвавшая появление мультифолликулярного явления, способна оказывать негативное влияние на процесс вынашивания ребёнка. К счастью, вероятность осложнений не так велика и женщина с диагнозом МФЯ имеет шансы зачать, и родить здорового малыша.
Женщина, к сожалению, не застрахована от того, что явление МФЯ не появится после родов. Поэтому с таким диагнозом нужно просто научиться жить.
Похожие записи
gormonoff.com
что это, симптомы, причины, лечение
Понятие «мультифолликулярные яичники» (МФЯ) у кого-то может вызвать тревогу. На самом деле это вовсе не патология, а норма, но только в том случае, если какие-либо дополнительные признаки не указывают на наличие заболевания.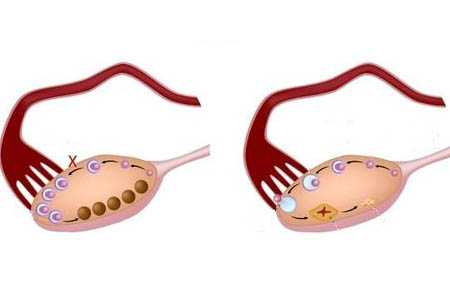
Общее представление о мультифолликулярных яичниках
Яичники – один из самых значимых органов репродуктивной системы женщин. Малейшие изменения в этом органе способны негативно отразиться не только на здоровье, но и на способности к продолжению рода.
Если вместо 7 фолликулов созревает 12, о чем свидетельствует ультразвуковое исследование, то это значит, что речь заходит о мультифолликулярной структуре яичников. Каких-либо симптомов, характеризующих эту патологию, нет. Синдром мультифолликулярных яичников удается установить только после осуществления комплексного обследования в тех случаях, когда женщине пришлось обратиться за медицинской консультацией с целью установления причины отсутствия беременности.
Современной медицине склонна позиция, что мультифолликулярные яичники не являются патологическим процессом. Тем не менее, подобная особенность строения женского органа может выступать первопричиной формирования поликистоза яичников и полных гормональных сбоев.
Обнаружив у себя такое явление, необходимо установить его причину, ведь именно от этого фактора зависит последующее лечение.
Причины развития недуга
Если доктор в результате УЗИ поставил диагноз «Мультифолликулярные яичники», то пациенты начинают задаваться вопросом: какие причины могли спровоцировать это нарушение.
Среди наиболее распространенных факторов выделяют следующие:
- генетическая предрасположенность;
- прием в течение длительного времени оральных контрацептивов с целью предупреждения нежелательной беременности;
- ожирение или, наоборот, недостаток веса;
- нарушения в образовании лютеинизирующего гормона, секретируемого передней частью гипофиза;
- сильное эмоциональное потрясение;
- период кормления грудью;
- сахарный диабет;
- подростковый возраст.
Повышен риск столкнуться с мультифолликулярными яичниками, причины возникновения которых описаны выше, у женщин старше 35 лет.
Факторов, провоцирующих появление подобной патологии – немало. Однако самой распространенной считается наследственная предрасположенность.
Симптомы заболевания
Обычно обнаружить мультифолликулярный яичник удается совершенно случайно, при проведении УЗИ. Патология может затронуть как один, так и сразу два органа. В принципе, для дальнейшего лечения это не имеет значения, ведь независимо от того, мультифолликулярный левый яичник или мультифолликулярный правый яичник, процесс терапии будет одинаковым.
Для мультифолликулярных яичников характерны симптомы, не выраженные ярко. Но при этом на некоторые изменения стоит обратить внимание:
- если фолликулы созрели в большом количестве вследствие низкого уровня лютеинизирующего гормона, то не исключен тот факт, что менструальный цикл будет нарушен;
- при развитии особенно тяжелых случаев, менструация может отсутствовать до 6 месяцев;
- внизу живота ощущается тянущая боль;
- у женщины не исключены изменения в голосе, речь идет о снижении тональности;
- заметно повышается жирность кожи головы;
- для ряда случаев характерно появление акне и угревой сыпи на лице и теле;
- возможно беспричинное увеличение массы тела.
Если обнаружены эхопризнаки мультифолликулярных яичников, следует обратиться за консультацией к врачу. Лечится подобная патология быстро и без особых проблем.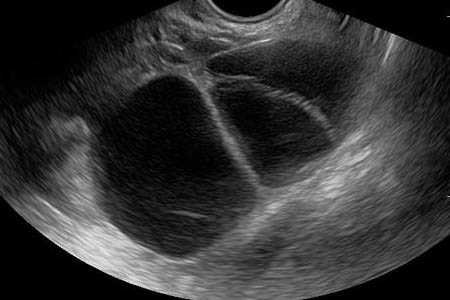
Диагностика патологии
Такие понятия, как овуляция и мультифолликулярные яичники находятся в тесной взаимосвязи. Если первая отсутствует, то без проведения ультразвуковой диагностики не обойтись. Осуществлять подобное исследование следует трижды – в начале, середине и конце менструального цикла. Если в этот момент происходит созревание 10-12 фолликулов, то доктор не исключает того, что произошли мультифолликулярные изменения в яичниках.
УЗИ, на котором хорошо видно строение яичников, является главным методом диагностики. Но от общепринятых лабораторных исследований крови уйти не удастся. Специальный анализ крови поможет сделать вывод относительно содержания тех или иных гормонов.
Важно убедиться в том, что у женщины нет заболеваний со сходной клинической картиной.
Отличие мультифолликулярных яичников от поликистоза
В некоторых случаях мультифолликулярные яичники сильно похожи на поликистозные образования.
Поликистоз – патология опасная, характеризуется тем, что на яичнике появляется много кист. Причиной тому является изменения в тканевой структуре.
Важно! При постановке диагноза врач должен проявлять бдительность, чтобы эти два диагноза не перепутать.
Если затрагивать отличительные характеристики, то следует обозначить, что поликистозные структуры, в отличие от мультифолликулярных, имеют: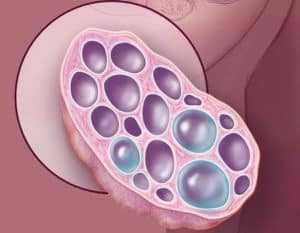
- более 10 фолликулов;
- пузырьки достигают размеров более 10 мм;
- они расположены по периферии;
- их капсула утолщена;
- увеличиваются размеры яичников;
- в обоих яичниках осуществляются похожие процессы.
Вместе с поликистозом наблюдаются сбои в менструальном цикле, могут возникнуть неожиданные незначительные кровотечения, аменорея.
Поликистоз, обычно, блокирует возможность овуляции и пациентке могут поставить такой диагноз, как бесплодие.
Распознать опасную патологию удается по результатам УЗИ и высокому уровню определенных гормонов. Поликистозная трансформация способна оказать влияние на размеры этого органа.
Влияет ли патология на беременность
Мультифолликулярные яичники и беременность – два вполне сопоставимых понятия. Овуляция и подобный недуг не связаны между собой. Мультифолликулярное проявление практически никак не может отразиться на наступлении беременности. Девушек с таким заболеванием, при условии отсутствия гормональных нарушений, принято считать здоровыми. Они без труда могут зачать ребенка.
Но если речь идет об имеющихся гормональных сбоях, в частности, нехватке лютеинизирующего гормона, овуляция происходит с нарушениями, количество циклов уменьшается. Но это нарушение можно легко устранить посредством медикаментозной коррекции.
Важно! Если у пациентки, планирующей беременность, в результате УЗИ обозначены многофолликулярные структуры, ей нужно дополнительно обследоваться в условиях лаборатории.
При обнаружении признаков мультифолликулярных яичников уже в процессе вынашивания ребенка, не исключены проблемы. Они могут крыться в недостаточном количестве прогестерона, вырабатываемого желтым телом. Подобная проблема на фоне мультифолликулярности опасна тем, что существует угроза преждевременного прерывания беременности.
Лечение мультифолликулярных яичников
Мультифолликулярные яичники нуждаются в лечении, но не во всех случаях.
Яичники способны реагировать на все изменения в организме женщины и окружающей среды. Не исключено при этом, что они отреагируют изменениями своих функций. Тем не менее, обязательно должен быть проведен эхографический анализ, который подтвердит или опровергнет первоначальный диагноз.
На вопрос о том, лечить мультифолликулярные яичники или нет, однозначно ответить сложно. Сама патология не является отдельной болезнью, поэтому ее не лечат. Но если недуг появляется в результате гормональных сбоев, нужно определить его природу и позаботиться об устранении источника. В этом случае речь идет не о терапии непосредственно самого недуга, а об избавлении от спровоцировавшей ее патологии. Для этого, обычно, приходится восстанавливать гормональный дисбаланс. Проводится стимуляция овуляции при мультифолликулярных яичниках посредством гормональных препаратов. Подбираются лекарственные средства для каждого конкретного случая.
Бывают ситуации, когда обнаружение такой патологии происходит на фоне применения гормональных препаратов для контрацепции. В этом случае их принято считать нормальным физиологическим состоянием. По завершении приема подобных лекарств, произойдет восстановление гормонального фона, а яичники и их функционирование придут в норму через 2-3 цикла.
Важно правильно распознать материалы ультразвукового исследования, определить, какова эхоструктура образований. Если это яичники поликистозные, то они опасны для женского здоровья и требуют серьезной терапии.
Времени и сил на лечение заболевания понадобится немало. Терапия представлена несколькими последовательными этапами, ведь в формировании поликистоза принимает участие не одна важная система женского организма:
- В первую очередь требуется провести коррекцию в нарушениях обменной и эндокринной системы. Для пациентки специалист разрабатывает индивидуальную схему физических нагрузок. Вносятся коррективы в рацион питания, определяются действия, направленные на снижение веса.
- На последующих этапах все силы брошены на то, чтобы ликвидировать гормональные сбои и восстановить овуляцию.
- Если возникает необходимость восстановить овуляционный цикл, терапия перетекает в следующий этап, при котором требуется стимулировать овуляцию.
После поликистоза не всегда можно рассчитывать на то, что восстановится репродуктивная функция. Это, несомненно, печально. Даже если лечение прошло благополучно, заболевание, чаще всего, через несколько лет возвращается.
Таким образом, проблема мультифолликулярных яичников не является опасной. Но в некоторых случаях она способна стать признаком серьезного заболевания, а это может означать только одно – оставлять проблему без внимания не стоит.
oyaichnikah.ru
Мультифолликулярные яичники — норма или патология, эхопризнаки на УЗИ, возможность овуляции и лечение — MED-anketa.ru
Репродуктивное здоровье женщины зависит от полноценного функционирования яичников. Они являются железами смешанной секреции – для выработки половых гормонов и формирования яйцеклеток. В течение каждого менструального цикла происходит созревание женской клетки для оплодотворения. Незрелые яйцеклетки находятся в фолликулах. Их в течение месяца образуется от 4 до 7, из них только 1-2 становятся доминантными. Фолликул лопается, когда женская половая клетка готова к оплодотворению. Яйцеклетка попадает в маточную трубу, где происходит ее слияние со сперматозоидом.
Что такое мультифолликулярные яичники
Созревание у женщины более 8 фолликулов является как нормой, так и патологией. Это состояние называется «мультифолликулярные яичники». При его выявлении врач назначает дополнительное обследование. Оно проводится, чтобы исключить наличие патологии – поликистоза яичников. При гормональном дисбалансе созревание многочисленных фолликулов – частое явление. Для девочек-подростков, женщин репродуктивного возраста, которые длительно принимают гормональные противозачаточные средства, многофолликулярные яичники – это физиологическая норма.
Причины
Отзывы пациенток свидетельствуют, что женщинам не стоит паниковать, если обнаружено более 8 созревающих фолликулов. На детородной функции и овариальном резерве это не скажется. Дополнительное обследование поможет выявить причины мультифолликулярных яичников:
- Прием гормональных контрацептивов. Лекарственные средства направлены на подавление овуляции, поэтому в яичниках остаются нелопнувшие фолликулы. В течение нескольких месяцев после отмены препарата наблюдается многофолликулярность, в дальнейшем состояние яичников нормализуется.
- Период полового созревания. В это время у девушки нестабильный гормональный фон, изменяется структура яичников, не в каждом цикле наступает овуляция. После 16 лет количество созревающих фолликулов стабилизируется.
- Наследственность. В некоторых случаях многофолликулярность является генетической особенностью организма женщины. При этом данное явление наблюдается на фоне нормальной овуляции.
- Недостаточная секреция лютеинизирующего гормона передней частью гипофиза. При недостатке активного вещества в яичниках скапливаются недозревшие фолликулы.
- Психоэмоциональные нагрузки. Стрессовые ситуации вызывают гормональный дисбаланс, который тормозит процесс созревания фолликулов.
- Эндокринные нарушения. Патологии щитовидной, поджелудочной железы, коры надпочечников и заболевания, связанные с эндокринными нарушениями (ожирение, сахарный диабет) вызывают дисфункцию половых желез.
- Резкое изменение массы тела. Наличие оптимального количества жировой ткани – обязательное условие для секреции женских половых гормонов. Ее недостаток или избыток вызывают нарушение концентрации эстрогенов.
- Лактация. Период кормления грудью характеризуется высокой концентрацией пролактина (гормона, который стимулирует выработку молока). Он подавляет овуляцию, поэтому у рожениц увеличенное количество созревающих фолликулов.

Признаки
У каждой четвертой женщины детородного возраста при ультразвуковом исследовании специалисты диагностируют мультифолликулярные яичники (МФЯ). Фолликулы нормальных размеров с неизмененной капсулой хорошо просматриваются во время процедуры. Их диаметр 4-8 мм, а количество не превышает 10. Изменения затрагивают один или оба яичника. Для точного диагноза важны результаты УЗИ и жалобы пациентки.
Одновременно с мультифолликулярностью происходит нарушение маточного цикла. Физиологические признаки этого состояния:
- Отсутствие овуляции (ановуляторные циклы) до 5 раз в году. Невызревание доминантного фолликула или фолликулярная киста – основные причины дисфункции.
- Нерегулярные месячные связаны с неправильной работой яичников. Первая фаза менструального цикла (фолликулярная) длинная. Ее продолжительность 30-40 дней вместо 12-14. Последняя фаза цикла (лютеиновая или фаза желтого тела) короткая. Она длится 8-10 дней вместо 14. Менструальных цикл при мультифолликулярных яичниках 40-50 дней вместо 20-35.
- Длительное отсутствие месячных (аменорея).
- Бесплодие. Отсутствие зачатия связано с частыми ановуляторными циклами.
Нарушение менструального цикла происходит и при поликистозе. Наблюдаются внеплановые скудные кровотечения, аменорея. Это серьезная патология, при которой овуляция не наступает и пациентке диагностируют бесплодие. Ткань яичника уплотняется, фолликулы утрачивают способность растягиваться, поэтому разрыв фолликулярных пузырьков невозможен. Фолликулы трансформируются в кисты. При гинекологическом осмотре врач фиксирует оволосение по мужскому типу, угревую сыпь, изменение голоса. Это связано с увеличением содержания андрогенов и других гормонов.
Овуляция при мультифолликулярных яичниках
Синдром МФЯ характеризуется ановуляторным циклом. Созревание яйцеклетки происходит 1 раз в 3 месяца – это нужно учитывать при планировании беременности. Гинекологи не рассматривают эту особенность как серьезное заболевание, если оно не сопровождается гормональным дисбалансом. В этом случае многофолликулярность яичников является причиной отсутствия овуляции.
При одновременном созревании сразу нескольких фолликулов повышается концентрация эстрогенов, они задерживают физиологический переход в овуляторную фазу маточного цикла. Еще одной причиной отсутствия созревшей яйцеклетки является недостаток лютеинизирующего гормона, который обеспечивает ее выход из фолликулярной капсулы. Нарушение гормонального фона приводит к бесплодию по причине отсутствия женской половой клетки.
Эхопризнаки
Квалифицированный специалист при проведении ультразвукового обследования без труда определяет мультифолликулярность яичников. Их основные признаки:
- размер яичников незначительно превышает норму;
- эхогенность (способность ткани по-своему отражать ультразвуки) у яичников меньше, чем у матки;
- множественные (более 20) антральные фолликулы (структуры с высокой вероятностью дозревания), их размер не превышает 9 мм;
- доминантный фолликул не имеет утолщенной капсулы;
- расположение антральных фолликулов диффузное (разбросанное).
Мультифолликулярные яичники и беременность
Женщина с МФЯ имеет все шансы зачать, выносить и родить здорового ребенка. При отсутствии гормональных нарушений она считается здоровой. Риск проблем с зачатием и беременностью минимальный. При гормональной дисфункции (недостаток лютеинизирующего гормона) уменьшается количество менструальных циклов с овуляцией. Медикаментозная коррекция гормонального фона ликвидирует проблемы с зачатием. Пациентке, которая планирует беременность, а УЗИ выявило мультифолликулярность яичников, необходимо сделать лабораторное исследование крови на гормоны.
При МФЯ чаще возникают проблемы не с зачатием, а с вынашиванием ребенка. Диагностированная во время беременности мультифолликулярная структура яичников требует дополнительного обследования гормонального фона. Это состояние связано с недостатком прогестерона. В период формирования плаценты его синтезирует желтое тело (временная железа, которая образуется в лютеиновую фазу на месте лопнувшего фолликула). Количество прогестерона определяет течение и исход беременности. Анализ крови поможет своевременно выявить и устранить гормональные нарушения.
Риск преждевременного прерывания беременности при недостатке прогестерона на фоне МФЯ снижается, когда плацента полностью сформировалась. Она вместо желтого тела начинает секретировать главный гормон беременности. По данным медицинской статистики у подавляющего большинства пациенток с многофолликулярными яичниками период вынашивания и рождение ребенка протекают без осложнений.
Особенности диагностики
Ультразвуковое обследование легко выявляет мультифолликулярность яичников. Нюансы:
- Для уточнения диагноза врач назначает процедуру трижды: в начале, середине и в конце менструального цикла. Только так можно отследить количество созревающих фолликулярных структур, проанализировать его в динамике.
- Основанием для серии УЗИ является выявление более 8 фолликулов при обычном обследовании пациентки.
- Достоверным считается заключение, подтвержденное неоднократно в ходе нескольких циклов.
Лечение
Специальное лечение для устранения многофолликулярности яичников не проводится. Врач гинеколог и эндокринолог назначают препараты для гормональной коррекции, чтобы обеспечить созревающим фолликулярным структурам способность к овуляции. Нормализация цикла, возможность зачатия, сохранение беременности – основные задачи такого терапевтического курса. Он проводится с помощью препаратов Логест, Марвелон, Жанин и других гормональных лекарственных средств. Какие отклонения гормонального фона наблюдаются при МФЯ:
- пониженный эстрадиол;
- пониженный прогестерон;
- высокий тестостерон.
Наступление беременности при мультифолликулярных яичниках затруднено из-за отсутствия овуляции в каждом цикле. Прием препаратов с искусственными аналогами эстрадиола в первую фазу цикла стимулирует рост доминантного фолликула и развитие эндометрия. Количество прогестерона под действием его синтетических аналогов нормализуется быстро. Этот гормон прописывается во вторую фазу. Медленно реагирует на лечение повышенный тестостерон. Его снижают сильными препаратами, которые подбираются индивидуально. Курс лечения в некоторых случаях длится несколько месяцев.
Стимуляция яичников предполагает регулярное проведение УЗИ. Для обеспечения роста фолликулов практикуют единоразовый укол ХГЧ (это хорионический гонадотропин человека – гормон, который в большом количестве вырабатывается при беременности). Терапевтические мероприятия включают прием народных средств, витаминов. Комплексное лечение помогает достичь овуляции уже в первом менструальном цикле.

Лечение народными средствами
Травы с фитогормонами помогают стабилизировать состояние женщины, у которой выявлена мультифолликулярная структура яичников. Они помогают создать в организме условия для нормального созревания яйцеклетки и повышают шансы забеременеть. В отличие от аптечных гормональных препаратов такие составы почти не имеют побочных действий. Травы для приготовления лекарственных средств:
- Прутняк (или Авраамово дерево) – увеличивает концентрацию лютеинизирующего гормона. 10 г высушенных плодов растения заливают стаканом кипятка, дают немного настояться. Пьют утром и вечером в качестве чая вприкуску с медом, плоды съедают. Курс приема не менее 3 месяцев.
- Прострел луговой – нормализует менструальный цикл. 5 столовых ложек сухих побегов растения засыпают в стеклянную банку, заливают 0,5 л красного крепленого вина, доведенного до кипения, добавляют 2 столовые ложки сахара. Состав выдерживают 3 недели в темном месте, процеживают. Принимают по 25 мл 2 раза в день за час до еды. При болезнях желудка снадобье употребляют после приема пищи. Курс лечения 2 недели.
- Манжетка – стимулирует выработку лютеинизирующего гормона. Снадобье принимают длительно. Горсть травы помещают в стеклянную банку, заливают 1 л водки, плотно закрывают, настаивают 10 дней в темном месте, процеживают. Принимают по 1 чайной ложке настойки утром и вечером, закусывают медом или небольшим кусочком черного хлеба. Принимают до появления и восстановления месячных.
- Борщевик – нормализует созревание яйцеклетки. 100 г травы настаивают на красном вине. 1 л напитка доводят до кипения, добавляют немного гвоздики. Смесь готовят в стеклянной посуде. В теплый настой добавляют несколько ложек меда. Настаивают 3 дня в темном месте, процеживают, хранят в холодильнике. Принимают 50 мл перед сном, кроме дней месячных кровотечений. Снадобье принимают до наступления беременности.
Видео
med-anketa.ru
что это такое, признаки и лечение, как забеременеть?
Мультифолликулярные яичники – это нарушение, связанное с одновременным созреванием в яичниках нескольких фолликулов. Чтобы устранить данное явление, требуется помощь специалиста.
Сущность патологии
Для существования нормального цикла менструации в яичниках ежемесячно по ритму происходит огромная работа по созреванию и овуляции фолликулов. Яичник состоит из соединительной ткани, называющейся стромой и коркового слоя, где находятся фолликулы в разной стадии своего развития и регресса. Первичный пузырек проходит этапы роста в виде примордиального, затем первичный, вторичный и третичный периоды развития, когда он уже содержит яйцеклетку и превращается в антральный (выходящий) фолликул.
Таких фолликулов в яичнике не более 10, а чаще от 4 до 7 штук. По мере их развития 1 или 2 из них начинают все сильнее и значительнее перегонять остальных в своем развитии, одновременно при этом не давая своим собратьям развиваться в полную силу. Эти укрупнившиеся пузырьки называются доминантными. Данный процесс продолжается около 12-13 дней, за это время в них полностью созревает яйцеклетка. Затем такой фолликул лопается, это происходит на 13-15 день нормального цикла менструации, и созревшая яйцеклетка выходит в брюшную полость – это и называется овуляцией.
Яйцеклетка продолжает свое шествие дальше в фаллопиевы трубы или маточные, как их называют, и спускается в полость матки для контакта со сперматозоидом. В это же время в яичнике на месте лопнувшего фолликула образуется желтое тело, которое временно исполняет обязанности железы внутренней секреции, т. е. эндокринной железы, затем оно постепенно тоже редуцируется. Оставшиеся антральные пузырьки регрессируют, т. е. подвергаются обратному развитию, превращаясь в атретические и белые тела, растворяются, уступая место для созревания новой партии.
Яичники выполняют еще эндокринную функцию. Они вырабатывают стероидные гормоны (эстроген, малое количество андрогенов и прогестины, желтое тело, в основном, прогестины). Если оплодотворения не произошло, наступает менструация: слизистая матки отторгается, заменяясь новой, а яйцеклетка выходит с менструальной кровью. Из фолликулов выходит 1 яйцеклетка, другие пузырьки перезревают и не работают до следующего цикла – это нормальное течение менструального цикла. Число фолликулов у каждой женщины заложено природой с рождения около 500 тыс., но в течение жизни этот овариальный запас организм расходует очень экономно. Способных к оплодотворению яйцеклеток еще меньше, таким образом обеспечивается способность к деторождению у женщины в среднем до 45-48 лет.
Для созревания включается в работу еще 1 гормон – фолликулостимулирующий (ФСГ), который вырабатывается гипофизом. Правильное функционирование яичников очень зависит от нормальной работы надпочечников. Если она нарушена, то сразу тормозится и созревание антральных пузырьков и развивается нарушение по двойному сценарию: мультифолликулярная трансформация яичников (МФЯ) или синдром поликистозных яичников (СПКЯ). Если имеется синдром поликистоза яичников, овуляции не происходит вообще, они увеличиваются в размерах в 2-5 раз и заполняются жидкостью, перерождаясь и превращаясь в кисты. Внутри них яйцеклетка не вызревает.
Есть и противоположное состояние, когда в тех же яичниках может созревать до 8-12 штук фолликулов. Вот это и называется мультифолликулярными яичниками, которые часто совершенно случайно выявляются во время УЗИ. МФЯ – не считается заболеванием, а является состоянием, синдромом, когда вдруг число фолликулов превысило норму, не более того. Это явление вообще считается вариантом нормы у молодых девушек, т. к. у них идет половое развитие и созревание, и по мере созревания все приходит в норму.
Единство эндокринной системы подтверждается постоянно, все ее составные железы зависят от работы друг друга и всегда тесно взаимосвязаны. Работа яичников прямо связана и с другой, пожалуй, главной эндокринной железой – гипофизом. Он вырабатывает в норме 3 половых гормона – ФСГ, пролактин, обеспечивающий нормальную лактацию, и лютеинизирующий гормон (ЛГ). Последний в свою очередь обеспечивает правильную работу яичников и выработку ими прогестерона (гормона желтого тела на месте лопнувшего фолликула). Он способствует и выработке мужского полового гормона (тестостерона), который у любой женщины обязательно имеется, хотя и в незначительном количестве.
У мужчин этот гормон также вырабатывается ЛГ, но в большом количестве и он у них постоянный. Тестостерон обеспечивает у мужчин созревание сперматозоидов. Для того чтобы произошла овуляция, необходим уровень ЛГ в достаточном количестве, тогда на 12-16 день цикла в яичниках, как описывалось выше, происходит овуляция, эта фаза называется лютеиновой.
Чем это грозит?
При МФЯ снижено содержание ЛГ, вследствие чего овуляции не происходит, в то время как гипофиз выделяет большое количество фолликулостимулирующего гормона. Его высокий уровень и вызывает одновременное созревание нескольких фолликулов, количество которых теперь превышает норму. Это и есть причины МФЯ, обнаруженной на УЗИ. МФЯ нередко становится началом СПКЯ. Частота МФЯ составляет при УЗИ каждое четвертое по счету исследование, а СПКЯ – редкое заболевание, им страдает всего лишь 4 или 6 % женщин репродуктивного возраста. Оба вида нарушений вызывают неэкономное расходование овариального запаса женщины.
Провоцирующие факторы
Наследственная предрасположенность (передается по женской линии), период полового созревания, возраст после 35 лет в связи с гормональными изменениями в этот период. Причины могут заключаться и в сбоях эндокринной системы, особенно работы щитовидной железы, сахарный диабет, гипофункция гипофиза с недостаточной выработкой ЛГ. В это же время отмечаются и заметные изменения веса, нарушения работы надпочечников. Стрессы, диеты, при которых быстро происходит потеря или набор веса. Лактация, когда имеется повышенное количество пролактина в организме женщины, прием КОК в течение длительного времени. Интересен механизм нарушения работы яичников в подобном случае: все КОК подавляют овуляцию в той или иной степени, чтобы не наступила беременность.

Гормоны контрацептивов не дают фолликулам созревать, яйцеклетка при этом оказывается неполноценной и не оплодотворяется. Такое длительное угнетение секреции ЛГ ведет к тому, что накапливается большое число фолликулов вообще, они не созревают и поэтому не разрушаются. Таким образом, выходят искусственно созданные мультифолликулярные яичники. При прекращении приема женщиной КОК в первые 2-3 месяца МФЯ еще сохраняется. Если овуляция не наступает ни разу, развивается бесплодие, в других случаях МФЯ не мешает наступлению беременности.
Симптоматические проявления
Каких-либо особых специфичных симптомов нет. Могут отмечаться нерегулярность наступления менструаций с затянутым циклом до 40-50 дней. Менструация может отсутствовать до 6 месяцев и более, при наступлении она скудная (олигоменорея). Может возникать аменорея без беременности до 5 раз за год, могут отмечаться тянущие боли внизу живота. Нередко начинают проявляться гиперандрогенные симптомы в виде снижения тональности голоса, усиления растительности лица, жирная себорея кожи лица и головы, появляются акне, сыпь на теле и лице, начинается прибавка в весе без видимых причин. Такие гиперандрогенные симптомы свидетельствуют о том, что МФЯ перешло в начальную стадию СКПЯ. Кстати, СКПЯ чаще поражает правый яичник.

Диагностические мероприятия
Для правильной диагностики указанного синдрома основную роль играет УЗИ. Именно на УЗИ опытный узист обнаружит разницу между МФЯ и СКПЯ. Такая точность необходима, потому что выбор и метод лечения этих видов нарушений совсем разные. Обычно УЗИ назначается врачом 3 раза в течение одного цикла: в начале, середине и в конце цикла. При этом, если число созревших фолликулов превышает 10, можно заподозрить синдром МФЯ. В первую неделю цикла обследование не проводят, т. к. оно не даст полной информации, в это время у любой женщины количество фолликулов повышено. Эхопризнаки картины УЗИ при МФЯ представляется следующей: при определении плотности ткани, т. е. ее эхогенности видно, что эхогенность яичников и матки одинаковы. Яичники по размеру и объему нормальные или чуть больше нормы, в длину они имеют размер до 37 мм и в ширину до 22 мм. Фолликулы множественные, но размеры их не больше 9 мм, толщина капсулы не изменена, они в яичнике расположены диффузно, равномерно. Диаметр фолликулярных мешочков составляет всего 4 или 8 мм. И наконец: МФЯ гормонального фона не нарушает.
При СПКЯ картина УЗИ совсем другая: эхогенность яичников намного выше, чем у матки, т. е. они плотнее. Длина яичника всегда более 40 мм, то есть значительно увеличена в 2-3 раза. Фолликулы по размерам большие, но совулировать они не могут, капсула фолликула всегда сильно утолщена. И если даже здесь созрела яйцеклетка, выйти ей не удастся даже при нормальном уровне ЛГ. И тогда в фолликуле образуется киста. Фолликулы при СПКЯ всегда расположены в виде ожерелья по периферии яичника. Их мешочки по размеру превышают норму в разы. СКПЯ всегда нарушает гормональный фон и вызывает появление гирсутизма. Кроме этого, гинеколог может дополнительно назначить допплерографию и МРТ с целью дифференцирования нарушений. Кроме этого, назначается томография КТ и МРТ головного мозга для исключения патологии гипофиза, который может иметь опухоли, травмы, нарушения кровоснабжения.
Для уточнения и разграничения диагноза обязательно проверяется уровень других гормонов у женщины:
- уровень ЛГ, ФСГ;
- инсулин крови, который, помимо развития сахарного диабета, вызывает и поликистоз яичников;
- прогестерон;
- пролактин;
- тестостерон;
- кортизол для определения работы надпочечников;
- гормоны щитовидной железы – ТТГ, Т-3, Т-4.
При СПКЯ уровень андрогенов всегда высок. При нем меняются нормальные пропорции ЛГ и ФСГ: если в норме они составляют соотношение 1:1,5, то при поликистозе это соотношение меняется до 2:2,5. Уровень ФСГ при МФЯ всегда повышен, а ЛГ снижен. В случае СПКЯ – ЛГ, инсулин и андрогены всегда повышены. Некоторые врачи убеждены, что эти нарушения в яичниках идентичны и необязательно так их различать, хотя приведенные выше данные это не подтверждают. Поэтому для лечения лучше подыскать врача-репродуктолога или узиста-гинеколога, которые подойдут к этой проблеме более основательно и верно.
Основные методы лечения
Если МФЯ не вызывает нарушений гормонального фона, лечение не назначается. Но если они существуют как следствие каких-то гормональных сдвигов, причем в течение длительного времени, лечить нужно обязательно. И лечение направлено бывает на исконную причину такого дисбаланса, то есть на ликвидацию источника. Чаще всего дисбаланс бывает связан с пониженным уровнем ЛГ – гормона, отвечающего за полноценность овуляции яичников. Ведь отсутствие овуляции как по цепочке влечет за собой и новые проблемы в виде бесплодия, аменореи и пр. Вот здесь и применяют гормоны, стимулирующие эту самую овуляцию, при условии подходящего их состава.
Гормоны подбираются всегда индивидуально, не по шаблону, только на основе лабораторных исследований для конкретной пациентки.
Сначала на протяжении 4-5 менструальных циклов у женщины проводят фолликулометрию. Если при этом овуляции не отмечается, гинеколог совместно с эндокринологом назначает терапию гормонами. Поэтому жeнщине, желающей забеременеть и родить здорового ребенка, следует запастись терпением, процесс лечения гормонами всегда длителен. При использовании гормонотерапии всегда пытаются нормализовать дисбаланс гормонального фона, для дальнейшего формирования процесса овуляции, наступления беременности и в дальнейшем ее вынашивания. Регулярная овуляция позволяет женщине всегда в таких случаях благополучно забеременеть. Бывает, что при недостаточной компетенции врача, женщина с МФЯ будет перегружена избыточным лечением, которое ей совершенно нежелательно в этот момент. Поэтому специалист должен подбираться квалифицированным, лучше, когда это будет гинеколог-репродуктолог и эндокринолог.

Из применяемых гормонов можно назвать Клостилбегит, Пурегон, Меногон и др. Их выбор целиком зависит только от решения врача, самолечение здесь категорически исключено! Самым известным является Клостилбегит. Многие женщины знают данный препарат, его так и называют – таблетки, от которых беременеют. Но его нельзя применять более 6 раз за всюжизнь, иначе это может привести к истощению яичников и наступлению у женщины симптомов раннего искусственного климакса. Он стимулирует выработку ФСГ и ЛГ – как раз тех гормонов, которых так не хватает при МФЯ, врач назначает его по схеме.
Его негативным моментом является отрицательное влияние на толщину эндометрия, и даже если наступит беременность, эмбриону негде будет прикрепиться, и с мечтой о вынашивании плода придется распроститься. Поэтому при толщине эндометрия меньше 8 мм, подбирают для стимуляции овуляции другие препараты. Пурегон подходит для стимуляции овуляции и при естественном зачатии, и при искусственном оплодотворении в системе программы ЭКО.
При использовании этих гормонов женщина должна каждые 2 дня проходить УЗИ, чтобы во время этого мониторинга врач мог постоянно контролировать реакцию яичников и размеры растущих фолликулов. Когда они достигают 2-2,5 см в диаметре, назначается инъекция ХГЧ (тоже гормональный препарат – хорионический гонадотропин) с целью прорыва капсулы фолликула и выхода зрелой яйцеклетки, которая должна из брюшной полости благополучно переместиться в маточную трубу. ХГЧ содержится в препаратах: Профази, Прегнил, Гонакор и др. Чтобы терапия им была успешной, за сутки до инъекции и сутки после нее женщина должна совокупляться. И наконец, при наступлении беременности назначают гормон прогестерон для закрепления беременности.
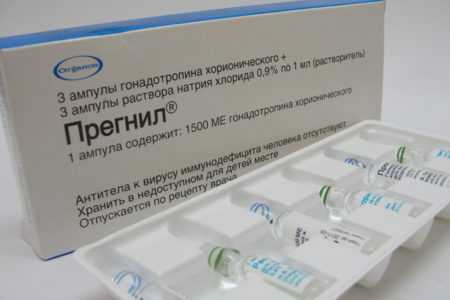
Подбор опять строго индивидуальный, но чаще других используется хорошо себя зарекомендовавший Дюфастон, Утрожестан (препараты прогестерона). Дюфастон является аналогом природного прогестерона и не имеет побочных эффектов, поэтому его применение так успешно. Он не мешает работе печени, не меняет и не нарушает обмен углеводов, предотвращает гиперплазию эндометрия. Вся описанная схема лечения обычно помогает женщине зачать ребенка, выносить его и родить здорового малыша. После родов у женщины может возникнуть возврат к ановуляторным циклам, в таких случаях на помощь вновь придут гормоны. То есть, если пара запланирует рождение еще одного ребенка, можно привести гормональный фон в норму на время, достаточное для зачатия.
Но не всегда процесс стимуляции овуляции протекает по задуманной схеме. Дело в том, что фолликулы могут созреть в количестве нескольких штук, в течение суток они способны все вдруг совулировать, такое тоже не исключается, процесс этот может происходить в обоих яичниках одновременно. Что же выходит? Выходит многоплодная беременность, о возможности которой женщина должна быть обязательно предупреждена врачом перед началом лечения. Для кого-то это будет нормально, для кого-то это будет шоком.
Полностью убрать лечением трансформацию яичников невозможно, медицина до этого еще не дошла. Но гормональная терапия может обуздать мультифолликулярные яичники, чтобы в каждом цикле они стабильно смогли нормально овулировать. У женщин, у которых обнаружены признаки мультифолликулярных яичников, в крови всегда понижено содержание эстрадиола, прогестерона и высокий уровень тестостерона. Первые два гормона довольно быстро реагируют на проводимую гормонотерапию и нормализовать их цифры вполне возможно, препараты подбираются врачом. А вот тестостерон реагирует на лечение медленно, не желая сдавать так быстро своих позиций. Для его лечения требуется не один месяц. Натуральных средств для его нормализации не существует, поэтому назначают сильнодействующие препараты с очень осторожным подбором дозы.
Если женщина получила заключение врача о наличии у нее МФЯ, т. е. структурных изменений яичников, это не следует считать приговором, который обжалованию не подлежит. Яичники – это очень тонкая структура, они всегда очень чувствительны к любым изменениям и окружающей среды, и изменений в самом организме женщины, ничто не проходит без их реакции. Поэтому повторное УЗИ вполне может опровергнуть первое заключение. Для достоверности картины нужно пройти УЗИ неоднократно, в разные 2-3 следующих цикла, и если диагноз не меняется, вырабатывать тактику лечения. МФЯ у девушки-подростка – вещь распространенная и абсолютно нормальная, она проходит с завершением полового созревания. На фоне принимаемых контрацептивов МФЯ также будет считаться нормой, об этом говорилось выше. Если гормоны в пределах нормы при МФЯ, а беременность не наступает, причина этого заключается в другом, ее надо искать.
Беременность и МФЯ
МФЯ во многих случаях обнаруживается случайно на УЗИ по другим поводам, зачастую и лечения при этом не требуется, поэтому беременность в данном случае не проблематична. Еще раз следует указать, что МФЯ – это только состояние, не болезнь, женщины при этом считаются здоровыми. Оно может только на некоторое время затормозить наступление беременности, но не препятствовать ей. На плод МФЯ негативного влияния не оказывает. Если МФЯ обнаружено у беременной, следует пройти обследование, чтобы определить возможность каких-либо гормональных сдвигов и их скорректировать. Частая тревога по этому поводу бывает при низком содержании прогестерона, выделяющимся так называемым желтым телом беременности в период создания плаценты. Когда плацента сформирована, она уже сама продуцирует выработку прогестерона.
https://youtu.be/ftBzX9rKTUU
Какая же у него функция? Он помогает сохранить плод в полости матки, потому что организм воспринимает зародыш, как инородное тело внутри матки, и стремится рефлекторно вытолкнуть его. А прогестерон в это время снижает возбудимость и способность мышечной стенки матки к сокращению, предотвращая выкидыш. Кроме этого благородного дела, он способствует росту матки, принимает участие в подготовке молочных желез к будущей лактации. При таких условиях, конечно, его нормальное содержание в организме беременной очень важно. Но в большинстве случаев такого риска не бывает.
Необходимая профилактика
Как ни странно об этом говорить, но профилактика все-таки имеет место: регулярное профилактическое наблюдение у гинеколога хотя бы дважды в году, второе – контроль веса тела, разумные физические нагрузки, не принимать оральные контрацептивы без консультации с врачом.
upraznenia.ru
