Современное состояние вопросов диагностики и лечения механической желтухи (обзор литературы) Текст научной статьи по специальности «Клиническая медицина»
26. Ротькин Е.А., Крылов Ю.М., Другое А.С. Лечение вентральных грыж у больных с ожирением // Политравма, 2009. № 1.
27. Срукова А.Х., Благовестнов Д.А. Хирургия первичных срединных грыж живота (обзор литературы) // Вестник новых медицинских технологий, 2011. Т. 18. № 1.
28. Тешаев О.Р. и др. Абдоминопластика послеоперационных вентральных грыж у больных с ожирением III-IV степени. // Проблемы биологии и медицины, 2011. № 3 (66). С. 124-128.
29. Унанян Д.А. Симультанные операции (история вопроса, дефиниции, классификация). // Медицинская наука Армении НАН РА т. LVI. № 1, 2016. С. 34-42.
30. Тимербулатов М.В. и др. Выбор метода хирургического лечения при пупочных грыжах // Медицинский вестник Башкортостана, 2015. Т. 10. № 6 (60).
1Эгамбердиев Абдукаххор Абдукодирович — ассистент;
2Шамсиев Жасур Зафарович — студент, кафедра хирургических болезней № 1, Самаркандский государственный медицинский институт, г. Самарканд, Республика Узбекистан
Аннотация: в статье представлен научный обзор патогенеза, диагностики и лечения механической желтухи. Подробно описаны миниинвазивные декомпрессия желчных путей, экстракорпоральные методы детоксикации при механической желтухе.
Ключевые слова: механическая желтуха, диагностика, билиарная декомпрессия, детоксикация, плазмаферез.
Механическая желтуха — это симтомокомплекс клинических и морфологических проявлений, развивающихся при нарушении проходимости желчных путей и прекращении поступления желчи в кишечник, встречающийся примерно в 45-50% случаев всех видов желтух [4, 11]. Нарушение оттока желчи в кишечник вызывается как доброкачественными заболеваниями, так и опухолями гепатопанкреатодуоденальной зоны. Непроходимость желчевыводящих путей неопухолевой этиологии диагностируется у 45-55% больных. Причиной её возникновения является: желчнокаменная болезнь — 61,3(73,6%) больных, стеноз большого дуоденального соска — 15(30%), панкреатит — 5,4(20%), рубцовое сужение внепеченочных желчевыводящих протоков — 11,8(15%), паразитарные заболевания печени — 4(6%) больных [8]. Практически все хирурги, занимающиеся проблемой диагностики и лечения заболеваний гепатобилиопанкреатодуоденальной зоны считают диагностическим скрининг методом ультразвуковую эхолокацию, позволяющую достаточно полно оценить состояние желчного пузыря, печени и поджелудочной железы, а также получить определенную информацию о состоянии внутри- и внепеченочных желчных протоков. Метод отличается практически полным отсутствием противопоказаний, возможностью выполнения в любое время суток. Исследование безболезненно, сравнительно кратковременно (3-5 мин.), не требует специальной подготовки больного [19]. Информативность УЗИ при механической желтухе в зависимости от поставленных задач колеблется от 39 до 74,3% [3, 9]. Наиболее достоверную информацию о состоянии желчных протоков дают прямые методы их контрастирования [10]: ретроградная панкреатохолангиография и
чрескожно-чреспеченочная холангиография. При определении показаний к различным методам предоперационной подготовки, сроков оперативного вмешательства многие авторы ориентируются по классификации степени печеночной недостаточности [7]. Однако, следует отметить, что само понятие печеночной недостаточности ещё не получило окончательного определения, а многообразие функций печени затрудняет выбор критериев оценки ее недостаточности [20].
Современный этап в хирургии желчных путей является историческим, поскольку знаменует смену тактики [2]. Первым, а нередко и окончательным этапом лечения механической желтухи признаны эндоскопические методы желчной декомпрессии [9]. Они позволяют значительно снизить опасность послеоперационной печеночно -почечной недостаточности и тромбогеморрагических осложнений [8, 20]. Альтернативой ЭПСТ являются чреспеченочные эндобилиарные вмешательства. Чрескожная чреспеченочная холангиостомия показана при наличии блока оттоку желчи или высокой стриктуре гепатикохоледоха [16]. Гепатохолангиостому выполняют под контролем УЗИ сканера или рентгентелевизионной установки стилет — катетером, что предупреждает попадание крови и желчи мимо струны проводника после удаления пункционной иглы. Осложнения ЧЧХС наблюдается в 2,9 — 6,4% случаев. Чаще всего это крово- и желчеистечение в свободную брюшную полость, гемобилия, субкапсулярные гематомы, повреждение кишечника [7]. Условием выполнения декомпрессии через желчный пузырь являются хорошая визуализация его во время лапароскопии или УЗИ, проходимость пузырного протока и наличие блока дистальнее уровня слияния пузырного протока с общим печеночным протоком [17]. Под контролем лапароскопии и УЗИ может быть выполнено чрескожно-чреспеченочное дренирование желчного пузыря или сформирование микрохолецистостомы. Пути улучшения результатов лечения механической желтухи намечаются не только за счет совершенствования технических средств оперативного пособия, но также преодолением основной причины осложнений и летальности -холемической и воспалительной интоксикации с помощью методов экстракорпоральной и интракорпоральной детоксикации. Несмотря на успехи, достигнутые в понимании патогенеза заболеваний гепатобилиарной системы, разработку новых методов диагностики, совершенствование хирургических методов лечения, летальность после операций, направленных на восстановление оттока желчи у больных с непроходимостью желчевыводящих протоков и механической желтухой, продолжает оставаться высокой — 10,6-45% [9].
гемосорбции в клинической практике, являлось несовершенство имеющихся сорбентов. Наиболее широкое применение в практике нашли углеродные и углеволокнистые сорбенты, обладающие хорошей сорбционной емкостью по отношению широкого спектра метаболитов. Это же качество служит и ограничением к их применению. Поскольку одновременно с токсическими веществами из крови элиминируются и нетоксичные компоненты, в том числе и биологически активные субстанции, в том числе, белки, гормоны, ферменты, форменные элементы крови и другие, необходимые для организма вещества.
Следует отметить, что между перечисленными путями воздействия плазмафереза существует вполне определенные причино-следственные связи, возможность реализации которых создается не только благодаря эксфузии плазмы, содержащей патологические ингредиенты, но и выполнением одновременной целенаправленной инфузионно-трансфузионной программы [18]. Так однократный сеанс плазмафереза с замещением в среднем 1,5л плазмы у больных с гнойно-септическими осложнениями острого панкреатита и холецистита позволил снизить токсичность крови на 45-65% [8]. С тяжестью клинического состояния при синдроме эндотоксикоза коррелирует уровень пептидов средне молекулярной массы, содержание которых у больных при тяжелых гнойно-септических осложнениях под влиянием плазмафереза значительно уменьшалось и уже после двух сеансов процедуры стойко нормализовалось [14].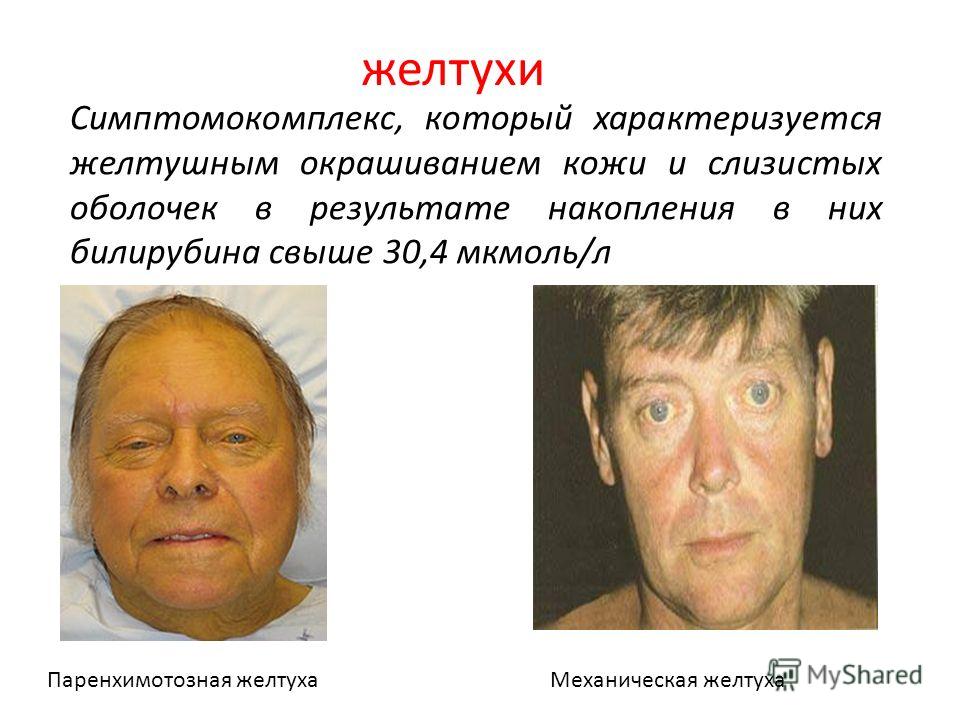 Однако, для проведения эффективного плазмафереза необходимо большое количество донорской плазмы и замещающей жидкости (реополиглюкина, желатинола, гипериммунных препаратов, альбумина, протеина), что в свою очередь повышает опасность возникновения биологической несовместимости (пирогенные реакции, ознобы, гипотония). При плазмаферезе происходит также удаление из внутренних сред организма биологически активных компонентов [11].
Однако, для проведения эффективного плазмафереза необходимо большое количество донорской плазмы и замещающей жидкости (реополиглюкина, желатинола, гипериммунных препаратов, альбумина, протеина), что в свою очередь повышает опасность возникновения биологической несовместимости (пирогенные реакции, ознобы, гипотония). При плазмаферезе происходит также удаление из внутренних сред организма биологически активных компонентов [11].
Обобщая имеющиеся литературные данные, можно заключить, что механическая желтуха нередкое и тяжелое заболевание, неоднородное по этиологии, но единое по патогенетическим механизмам. Зачастую сопряжено с развитием тяжелых осложнений, основной причиной которых является эндогенная интоксикация. Это обусловливает вовлечение в патологический процесс важнейших органов и систем, требующих комплексного подхода к лечению. Недостаточное внимание уделено роли и месту разных методов детоксикации в коррекции основных показателей гомеостаза, недостаточно разработаны показания к выбору метода детоксикации, не до конца изучены возможности их комплексирования, не выработана тактика комплексного использования оперативного лечения с применением миниинвазивных методов желчной декомпрессии и детоксикационной терапии.
Список литературы
1. Ахаладзе Г.Г. Гнойный холангит: вопросы патофизиологии и лечения // Consilium medicum, 2003. Т. 5. № 4. С. 15-17.
2. Гальперин Э.И. Механическая желтуха: состояние «мнимой стабильности», последствия «второго удара», принципы лечения // Анналы хирургической гепатологии. 2011. Т. 16. № 3. С. 16-25.
3. Гальперин Э.И. Классификация тяжести механической желтухи // Хирургия. Журнал им. Н.И. Пирогова, 2014. № 1. С. 5-9.
4. Давлатов С.С. Дифференцированный подход к лечению больных острым холангитом, осложненным билиарным сепсисом // Вюник наукових дослвджень, 2017. № 1. С. 72-76.
Давлатов С.С. Дифференцированный подход к лечению больных острым холангитом, осложненным билиарным сепсисом // Вюник наукових дослвджень, 2017. № 1. С. 72-76.
5. Давлатов С.С. и др. Эффективность миниинвазивных методов хирургического лечения больных с острым деструктивным холециститом // Academy, 2017. № 7. С. 92-94.
6. Давлатов С.С. Новый метод детоксикации организма в лечении больных гнойным холангитом // Журнал МедиАль, 2013. № 3 (8).
7. Давлатов С.С. Новый метод детоксикации плазмы путем плазмафереза в лечении холемического эндотоксикоза // Бюллетень Северного Государственного медицинского университета, 2013. Т. 1. С. 6-7.
8. Курбаниязов З.Б. и др. Хирургическое лечение больных с синдромом Мириззи // Врач-аспирант, 2012. Т. 51. № 2.1. С. 135-138.
9. Курбаниязов З.Б. и др. Хирургический подход к лечению больных со «свежими» повреждениями магистральных желчных протоков // Академический журнал Западной Сибири, 2013. Т. 9. № 2. С. 14-15.
10. Курбаниязов З.Б. и др. Эффективность использования миниинвазивных методов хирургического лечения больных с острым деструктивным холециститом // Академический журнал Западной Сибири, 2013. Т. 9. № 4. С. 56-57.
11. Назыров Ф.Г. и др. Повреждения магистральных желчных протоков (частота причины повреждений, классификация, диагностика и лечение) // Хирургия Узбекистана, 2011. № 4. С. 66-73.
12. Саидмурадов К.Б. и др. Хирургическое лечение больных с посттравматическими рубцовыми стриктурами магистральных желчных протоков // Академический журнал Западной Сибири, 2013. Т. 9. № 1. С. 27-28.
13. Davlatov S.S. et al. Plasmopheresis in the treatment of cholemic endotoxicosis // Академический журнал Западной Сибири, 2013. Т. 9. № 1. С. 30-31.
Davlatov S.S. et al. Plasmopheresis in the treatment of cholemic endotoxicosis // Академический журнал Западной Сибири, 2013. Т. 9. № 1. С. 30-31.
14. Davlatov S.S. et al. A New method of detoxification plasma by plasmapheresis in the treatment of endotoxemia with purulent cholangitis //Академический журнал западной Сибири, 2013. Т. 9. № 2. С. 19-20.
15. Rakhmanov K.E. et al. The treatment of patients with major bile duct injuries // Академический журнал Западной Сибири, 2013. Т. 9. № 1. С. 33-34.
16. Kasimov S. et al. Haemosorption In Complex Management Of Hepatargia // The International Journal of Artificial Organs, 2013. Т. 36. № 8. С. 548.
17. Kasimov S.Z. et al. Efficacy of modified hemosorbents user for treatment of patients with multi-organ insufficiency // Академический журнал Западной Сибири, 2013. Т. 9. № 3. С. 44-46.
18. Kurbaniyazov Z. et al. Improvement of surgical treatment of intraoperative injuries of magistral bile ducts // Medical and Health Science Journal, 2012. Т. 10. С. 41-47.
19. Saydullayev Z.Y. et al. Evaluating the effectiveness of minimally invasive surgical treatment of patients with acute destructive cholecystitis // The First European Conference on Biology and Medical Sciences, 2014. С. 101-107.
20. Ueda J., Ueda M, Jarigi J. et al. // Therapeutic Plasmapheresis. Stuttgtart, 1985. Р. 261-277.
| Выпуск | Название | |
| Том 175, № 4 (2016) | НАПРАВЛЕННАЯ ЦИТОКИНОТЕРАПИЯ В КОМПЛЕКСНОМ ЛЕЧЕНИИ БОЛЬНЫХ С МЕХАНИЧЕСКОЙ ЖЕЛТУХОЙ ЖЕЛЧНОКАМЕННОГО ГЕНЕЗА | Аннотация PDF (Rus) похожие документы |
Д. Н. Гаджиев, Э. Г. Тагиев, Н. Д. Гаджиев Н. Гаджиев, Э. Г. Тагиев, Н. Д. Гаджиев | ||
| Том 177, № 1 (2018) | МЕТОДЫ МИНИИНВАЗИВНОЙ ДЕКОМПРЕССИИ ЖЕЛЧНЫХ ПУТЕЙ ПРИ МЕХАНИЧЕСКОЙ ЖЕЛТУХЕ | Аннотация PDF (Rus) похожие документы |
| К. М. Курбонов, К. Р. Назирбоев | ||
| «… ЦЕЛЬ ИССЛЕДОВАНИЯ – улучшить результаты лечения больных механической желтухой. МАТЕРИАЛ И МЕТОДЫ …» | ||
| Том 176, № 4 (2017) | РЕТРОДУОДЕНАЛЬНАЯ ПЕРФОРАЦИЯ КАК ОСЛОЖНЕНИЕ ЭНДОСКОПИЧЕСКИХ ВМЕШАТЕЛЬСТВ ПРИ МЕХАНИЧЕСКОЙ ЖЕЛТУХЕ | Аннотация PDF (Rus) похожие документы |
| М. П. Королёв, Л. Е. Федотов, Р. Г. Аванесян, А. Л. Оглоблин, Б. Л. Федотов | ||
| «… ретродуоденальных перфораций у пациентов с холедохолитиазом, осложненным механической желтухой. МАТЕРИАЛ И МЕТОДЫ …» | ||
| Том 178, № 3 (2019) | ГИБРИДНЫЕ ХИРУРГИЧЕСКИЕ ВМЕШАТЕЛЬСТВА В ЛЕЧЕНИИ ХОЛАНГИТА И БИЛИАРНОГО СЕПСИСА НА ФОНЕ ХОЛЕЦИСТОХОЛЕДОХОЛИТИАЗА | Аннотация PDF (Rus) похожие документы |
| Д. Н. Попов, А. О. Танцев, Т. О. Никитина, А. Ю. Корольков | ||
| Том 178, № 2 (2019) | Особенности хирургического лечения хронического панкреатита, осложненного синдромом механической желтухи | Аннотация PDF (Rus) похожие документы |
| С. В. Тарасенко, А. А. Натальский, О. Д. Песков, Т. С. Рахмаев, И. В. Баконина, А. Ю. Богомолов | ||
| «… механической желтухой. Материал и методы. В основу работы положены результаты ретроспективного анализа данных …» | ||
| Том 175, № 3 (2016) | ДИАГНОСТИКА И ЛЕЧЕНИЕ МЕХАНИЧЕСКОЙ ЖЕЛТУХИ ПРИ ХРОНИЧЕСКОМ ОПИСТОРХОЗЕ | Аннотация PDF (Rus) похожие документы |
| А. Я. Ильканич, В. В. Дарвин, Н. В. Климова, Т. С. Варданян | ||
| Том 176, № 6 (2017) | ЭНДОСКОПИЧЕСКИЕ ЧРЕСПАПИЛЛЯРНЫЕ ВМЕШАТЕЛЬСТВА В ЛЕЧЕНИИ ПАЦИЕНТОВ С БИЛИАРНОЙ ГИПЕРТЕНЗИЕЙ РАЗЛИЧНОГО ГЕНЕЗА | Аннотация PDF (Rus) похожие документы |
| В. М. Дурлештер, С. А. Габриэль, А. Я. Гучетль, В. Ю. Дынько | ||
| «… лечении пациентов с механической желтухой различной этиологии. МАТЕРИАЛ И МЕТОДЫ. Проанализирована …» | ||
| Том 179, № 3 (2020) | Особенности течения механической желтухи, обусловленной осложнениями желчнокаменной болезни | Аннотация PDF (Rus) похожие документы |
| В. Э. Федоров, Б. С. Харитонов, В. В. Масляков, О. Е. Логвина, М. С. Нарыжная | ||
| «… ЦЕЛЬ. Улучшение результатов диагностики и оценки степени тяжести пациентов с механической желтухой …» | ||
| Том 179, № 4 (2020) | Опухоль Клатскина, осложненная механической желтухой и холангитом, в реальной практике: нерезектабельная опухоль или инкурабельный пациент? | Аннотация PDF (Rus) похожие документы |
| Д. Ан. Гранов, А. А. Поликарпов, П. Г. Таразов, И. Вл. Тимергалин, В. Н. Полысалов | ||
| «… месту жительства. У 45 (78 %) больных из-за некупированного холангита и (или) механической желтухи …» | ||
| Том 172, № 2 (2013) | СИСТЕМНЫЙ И РЕГИОНАРНЫЙ НАПРАВЛЕННЫЙ ТРАНСПОРТ АУТОЛОГИЧНЫХ МОДИФИЦИРОВАННЫХ ЛЕЙКОЦИТОВ ПРИ КОРРЕКЦИИ ПЕЧЁНОЧНОЙ НЕДОСТАТОЧНОСТИ И СИСТЕМНОЙ ВОСПАЛИТЕЛЬНОЙ РЕАКЦИИ У ПАЦИЕНТОВ С МЕХАНИЧЕСКОЙ ЖЕЛТУХОЙ | Аннотация PDF (Rus) похожие документы |
| Нонна Энриковна Заркуа | ||
| Том 179, № 5 (2020) | Особенности клиники у больных с неопухолевой механической желтухой, имеющих сопутствующую патологию | Аннотация PDF (Rus) PDF (Rus) похожие документы |
| В. Э. Федоров, Б. С. Харитонов, В. В. Масляков, А. Д. Асланов, О. Е. Логвина, М. А. Нарыжная | ||
| «… болезни, протекающими в виде механической желтухи, на фоне коморбидности. Методы и материалы. В клинике …» | ||
| Том 173, № 2 (2014) | ЭНДОБИЛИАРНОЕ СТЕНТИРОВАНИЕ С ЛАПАРОСКОПИЧЕСКОЙ АССИСТЕНЦИЕЙ — ГИБРИДНЫЕ ТЕХНОЛОГИИ В СЛОЖНОЙ КЛИНИЧЕСКОЙ СИТУАЦИИ | Аннотация PDF (Rus) похожие документы |
| Сергей Александрович Алентьев, Богдан Николаевич Котив, Сергей Ярославович Ивануса, Александр Александрович Молчанов, Далер Эркенович Усманов, Александр Петрович Чуприна, Максим Витальевич Лазуткин, Антон Леонидович Мужаровский | ||
| Том 172, № 2 (2013) | МНОГОУРОВНЕВОЕ ДРЕНИРОВАНИЕ ЖЕЛЧНЫХ ПУТЕЙ ПРИ МЕХАНИЧЕСКОЙ ЖЕЛТУХЕ И ХОЛАНГИТЕ | Аннотация PDF (Rus) похожие документы |
| Нонна Энриковна Заркуа | ||
| Том 172, № 1 (2013) | ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИЧЕСКАЯ ТАКТИКА ПРИ МЕХАНИЧЕСКОЙ ЖЕЛТУХЕ | Аннотация PDF (Rus) похожие документы |
| Нонна Энриковна Заркуа | ||
| 1 — 14 из 14 результатов | ||
Лечение механической желтухи: дренирование и стентирование
Механическая желтуха возникает в случае нарушения оттока желчи от печени в двенадцатиперстную кишку.
В результате составные части желчи (главным образом билирубин и желчные кислоты) поступают в кровь. Этот процесс оказывает токсическое влияние на весь организм, формируется печеночная недостаточность.
Причины и симптомы механической желтухи
У 40–67% пациентов механическую желтуху провоцируют опухоли. Нарушение оттока желчи вызывают:
- образования, расположенные рядом с желчевыводящими путями, которые сдавливают их снаружи;
- метастазы рака в печень, сдавливающие вне- или внутрипеченочные протоки;
- новообразования в самих желчных протоках.
В основном это злокачественные опухоли, которые обнаруживают себя достаточно поздно, их отличает способность проникать сквозь тканевые барьеры и рецидивировать.
Механическая желтуха при опухолях проявляется желтым окрашиванием кожи, склер глаз и слизистых оболочек, зудом кожи, тупыми болями в подложечной области, обесцвечиванием стула и темной окраской мочи.
Главную опасность при желтухе представляет попадающий в кровь билирубин, который нарушает практически все биохимические процессы в организме. Высокий уровень билирубина делает невозможным проведение химиотерапии или радикальной операции по удалению опухоли.
Подходы к лечению механической желтухи
Консервативное лечение при опухолевом происхождении механической желтухи неэффективно, так как при это не устраняется главная ее причина. Более того, желтуха может прогрессировать, так как со временем проходимость желчевыводящих путей становится все хуже. Инфузионная терапия может снизить содержание билирубина в крови, но первоочередная задача при лечении опухолей печени — восстановление оттока желчи.
Так как пациенты с уже сформировавшейся механической желтухой поступают на лечение довольно поздно, то лечение разделяют на 2 этапа — временное желчеотведение с дальнейшим проведением радикальной операции. Такой подход позволяет снизить смертность и количество послеоперационных осложнений.
Хирургические методики позволяют не только избавиться от механической желтухи, но и подготовиться к радикальной операции по удалению опухоли. Разработано несколько подходов — эндоскопический, чрескожный, интраоперационный (во время проведения другой операции). Перед проведением любого вмешательства проводится тщательная визуализация поражения с помощью ультразвука и рентгенологических методик.
Эндоскопические методы лечения механической желтухи
Дренирование с помощью специального катетера помогает хорошо разгрузить желчевыводящие протоки, а также промыть их, что необходимо при гнойном воспалении. Катетер представляет собой полиэтиленовую трубку со множеством отверстий на конце. Такой дренаж хорошо переносится пациентами и может быть установлен на срок до нескольких недель. Из минусов его можно отметить достаточную сложность установки катетера, невозможность катетеризации при поражении внутрипеченочных протоков и в месте их раздвоения, а также необходимость ежедневного контроля проходимости трубки.
При поражении опухолью внепеченочных протоков, когда выполнить радикальную операцию невозможно, пациенту выполняется стентирование — установка тонкой упругой трубки, поддерживающей желчный проток в расправленном состоянии. Таким образом, стент позволяет желчи свободно выходить из печени. Его заводят по проводнику после эндоскопического обследования пациента.
Стентирование проводят после ликвидации воспаления. Стенты сохраняют проходимость от 3 до 6 месяцев (металлические — дольше), после чего требуют замены. К минусам пластиковых протезов относят возможность перемещения их в кишечник, а также забивание просвета желчью или прорастание опухолью.
Чрескожное чреспеченочное дренирование
Чрескожное дренирование (то есть обеспечение оттока желчи) может быть:
- наружным;
- наружно-внутренним;
- выполненным при помощи техник эндопротезирования.
Наружное дренирование обеспечивает отхождение желчи по катетеру из организма. При этом, однако, потери желчи приводят к расстройствам работы желудочно-кишечного тракта, поэтому выделенную желчь направляют, как правило, обратно в систему пищеварения. Наружное дренирование используется в крайних случаях, когда невозможно завести катетер дальше опухолевого сужения. Уже в начале 60-х годов прошлого века наружное дренирование применялось как этап подготовки к операции, а также как способ улучшения состояния неоперабельных больных.
При наружно-внутреннем дренировании пациенту на несколько дней устанавливают наружный катетер, за это время отек в зоне сужения спадает, благодаря чему катетер удается провести дальше — в двенадцатиперстную кишку. Таким образом, желчь направляется в ЖКТ, где выполняет свою функцию.
При чрескожном эндопротезировании желчных протоков в место их сужения опухолью вставляется пластиковый протез, замещающий часть их стенки. К недостаткам методики можно отнести высокую травматичность при проведении через печень, возможность миграции протеза в кишечник, быструю закупорку.
Интраоперационные методы
В половине случаев радикальная операция при механической желтухе заканчивается формированием отверстия для отвода желчи в ЖКТ или дренированием протоков. При формировании отверстия для отвода желчи желчный пузырь чаще всего соединяют с тонким кишечником.
Специалисты стараются отдавать предпочтение малоинвазивным способам коррекции механической желтухи в онкологии, в каждом случае выбор того или иного метода операции совершается индивидуально.
Механическая желтуха > Клинические протоколы МЗ РК
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения
Немедикаментозное лечение:
· режим – постельный первые сутки;
· 1-е сутки после операции — стол 0;
· в послеоперационном периоде — раннее зондовое энтеральное питание;
· ранняя активизация больных (на следующий день после операции;
· комплекс лечебной физкультуры и дыхательной гимнастики возможно в более ранние сроки после вмешательства;
Медикаментозное лечение:
Перечень основных лекарственных средств;
Базовый комплекс интенсивной терапии:
· болеутоление ненаркотическими анальгетиками;
· внутримышечное или внутривенное введение спазмолитиков (Дротаверин и др.), спазмоанальгетиков (Метамизол натрий и его аналоги) и холинолитиков;
· инфузионная терапия, ориентированная на купирование водно-электролитных расстройств в объёме 40 мл на 1 кг массы тела пациента;
· коррекция коагулопатии – этамзилат, менадион;
· форсированный диурез, сеансовый с достижением темпа диуреза не менее 2 мл/кг массы тела больного/ч на протяжении первых 24-48 ч сеанса;
· антибактериальная терапия при наличии холангита;
· блокаторы желудочной секреции (квамател, омепразол, париет).
Перечень дополнительных лекарственных средств:
· СЗП по показаниям;
· компоненты крови (по показаниям).
Таблица сравнения препаратов:
| название МНН | доза | Количество (амп, фл и т.д.) | способ введения | Продолжитель ность лечения | примечание | УД | |||
| Наркотические анальгетики (1-2 сутки после операции) | |||||||||
| 1 морфина гидрохлорид или | 1%-1 мл | 6 | в/м | 1-2 дня | для обезболивания в послеоперационном периоде | А | |||
| тримеперидин | раствор для инъекций 2% — 1 мл | 6 | в/м | 1-2 дня | А | ||||
| Опиоидный наркотический анальгетик | |||||||||
| трамадол | 100 мг — 2 мл | 10 | в/м | в течение 2-3 дней | Анальгетик смешанного типа действия — в послеоперационном периоде | А | |||
| Ненаркотические анальгетики (1-3 сутки после операции) | |||||||||
| кеторолак | разовая доза 1030 мг, | 10 | в/м, в/в, | в/м или в/в в течение не более 5 дней. | Дозу подбирают индивидуально | С | |||
| Антибактериальная терапия | |||||||||
| цефазолин натриевая соль или | по 1 гр | 15 | цефалоспориновый антибиотик II поколения | В | |||||
| цефтазидим или | по 0,5-2 г | 15 | в/м, в/в | 7 дней и более | цефалоспориновый антибиотик III поколения | А | |||
| цефтриаксон или | средняя суточная доза составляет 1-2 г. 1 раз в сутки или 0,5-1 г каждые 12 ч. | 15 | в/м, в/в | 7 дней и более | цефалоспориновый антибиотик III поколения | А | |||
| метронидазол | разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения — 5 мл/мин. | 15 | в/в | 5 дн | В | ||||
| Альтернативный режим: | |||||||||
| цефотаксим или | 1 г через каждые 12 ч,в тяжелых случаях дозу увеличивают до 3 или 4 г в день | 15 | в/м, в/в | 7 дней и более | цефалоспориновый антибиотик III поколения | А | |||
| цефепим или | 0,5-1 г (при тяжелых инфекциях до 2 гр | 7 | в/м, в/в | 7 дней и более | цефалоспоринов IV поколения | А | |||
| центамицин или | разовая доза — 0,4 мг/кг, суточная — до 1,2 мг/кг. | 15 | в/в, в/м | 7 дней и более | аминогликозиды | В | |||
| амикацин или | 10-15 мг/кг. | 15 | в/в, в/м | при в/в введении — 3-7 дней. | аминогликозиды | А | |||
| ципрофлоксацин или | 250мг-500мг | 15 | в/в, в/м | 7 дней и более | фторхинолон II поколения | В | |||
| левофлоксацин или | в/в: капельно медленно 250 мг каждые 24 ч | 7 | в/в | 7 дней и более | фторхинолон | В | |||
| меропенем или | 500 мг, при внутрибольничных инфекциях 1 г | 7 | в/в | 7 дней и более | из группы карбапенемов | А | |||
| Противогрибковые по показаниям | |||||||||
| флуконазол | 2 мг/мл — 100мл | 3 | однократно | противогрибковые средства | В | ||||
| Антисекреторные препараты — лечения язв и (применяются для снижения желудочной секреции профилактики стресс-язв, назначается один из нижеследующих препаратов) | |||||||||
| пантопрозол или | 40 мг/сут | 10 | в/м | 2-4 недели | В | ||||
| фамотидин | по 40 мг/сут | 10 | в/м | 4-8 нед | h3-антигистаминные средства | В | |||
| Антиагрегант (применяется для улучшения микроциркуляции) | |||||||||
| пентоксифиллин | 600 мг/сут | 7 | внутрь, в/м, в/в | 2-3 нед | ингибиторы протонного насоса | В | |||
| Ингибитор протеолиза | |||||||||
| апротинин | 100 000 КИЕ/сут | 7 | в/в медленно | до нормализации клинической картины заболевания и показателей лабораторных анализов. | Ингибитор протеолиза | С | |||
| Диуретик (применяется для стимуляции диуреза) | |||||||||
| фуросемид | 20- 80 мг/сут | 10 | в/в, внутрь | по показаниям | диуретик В | ||||
| Спазмолитик миотропного действия | |||||||||
| дротаверин | 40 мг | 15 | по показаниям | спазмолитик | В | ||||
| Средства для стимуляции кишечного тракта при парезе | |||||||||
| метоклопрамид | 10 мг 3 раза в сутки до еды; в/м или в/в — 10 мг; максимальная разовая доза | 10 | в/м, в/в | по показаниям | В | ||||
| Антисептики | |||||||||
| хлоргексидин или | 0,05% водный раствор | 1 | наружно | по показаниям | антисептик | В | |||
| этанол или | раствор 70%; | 1 | наружно | по показаниям | антисептик | А | |||
| перекись водорода | 3% раствор | 1 | наружно | по мере необходимости | антисептик | В | |||
| повидон – йод | неразбавленным 10% раствором смазывают, промывают инфицированные кожные покровы и слизистые оболочки; | 1 | наружно | по мере необходимости | антисептик | В | |||
| натрия хлорид | 0,9% — 400мл | 10 | в/в капельно | в зависимости от показания | А | ||||
| глюкоза | 5%, — 400 мл, | 10 | в/в капельно | в зависимости от показания | В | ||||
| декстроза моногидрат | 10%- 400 мл, | 5 | в/в капельно | в зависимости от показания | В | ||||
| раствор Рингера | 10 | в/в капельно | в зависимости от показания | С | |||||
| аланин,аргинин,глицин,аспарагиновая кислота | 500 мл | 7 | в/в капельно | гипопротейнемия | С | ||||
| нифедипин 12,5% — 2 мл | 250 мг | 10 | в/м | по показаниям | С | ||||
| Компоненты крови | |||||||||
| СЗП | 2 дозы | 500мл | в/в | Коагулопатия | По показаниям | А | |||
| эритроцитар ная масса | 2 дозы | 500мл | в/в | анемия | А | ||||
Хирургическое вмешательство, с указанием показаний для оперативного вмешательства, согласно приложения 1 к настоящему КП.
ЛЕЧЕНИЕ МЕХАНИЧЕСКОЙ ЖЕЛТУХИ
Хирургическая тактика лечения МЖ зависит от степени тяжести механической желтухи и наличия сопутствующих патологий [7)].
Главные задачи лечения механической желтухи:
— Ликвидация холестаза;
— Профилактика и лечение печеночно-почечной недостаточности.
Учитывая высокую летальность на высоте желтухи, целесообразно хирургическое лечение проводить в два этапа (схема 3).
Хирургическая тактика при холедохолитиазе в зависимости от степени печеночной недостаточности.
Первый этап: малоинвазивные методы, направленные на ликвидацию холестаза, в сочетании с комплексной консервативной терапией. В случае отсутствия эффекта и нарастания желтухи необходимо выполнять срочные декомпрессионные вмешательства в течение 2–3 суток с момента госпитализации.
Второй этап: по мере разрешения желтухи при более благоприятных обстоятельствах проводят радикальные хирургические операции, если малоинвазивные вмешательства не явились окончательным способом лечения.
Оптимальные схемы (варианты хирургической тактики) лечения механической желтухи при различных заболеваниях [27].
| Холедохолитиаз: · ЭРХПГ – ЭПСТ – литострипсия, литоэкстракция, дренирование – плановая холецистэктомия. · Реже ЧЧХГ – ЧЧХС – литоэкстракция через наружный дренаж – холецистэктомия. · При неэффективности и высоком риске осложнений ЭРХПГ (протяженные стриктуры, большие камни): ЧЧХГ – ЧЧХС – разрешение желтухи – лапароскопическое или открытое вмешательство на протоках (литоэкстракция, анастомозы). |
| Стриктуры протоков: · ЭРХПГ – бужирование – стентирование (протяженность менее 2 см – ограниченные) · ЧЧХГ – ЧЧХС – стентирование (протяженность менее 2 см – ограниченные) · ЧЧХГ – ЧЧХС – наложение анастомоза (протяженность более 2 см – тубулярные) |
| Воспалительное заболевание с желтухой (панкреатит, холецистит): · ЭРХПГ – ЭПСТ – дренирование – лечение воспаления · ЧЧХГ – ЧЧХС – дренирование – лечение воспаления |
| Опухоль: · ЭРХПГ – ЭПСТ – стентирование – лечение опухоли · ЧЧХГ – ЧЧХС – наложение соустья |
Малоинвазивные инструментальные методы лечения МЖ
Известно, что у пациентов старше 70-80 лет показатели смертности при открытой операции и ревизии ОЖП составляет около 4-10%, и может достигать 20% [1)21)-1)23)]. Поэтому, как и при любом хирургическом вмешательстве, оценка операционного риска должна быть оценена. Там, где этот риск высокий, эндоскопическую терапию следует рассматривать в качестве альтернативы.
Учитывая высокую летальность при операциях на высоте желтухи, при наличии тяжелой сопутствующей патологии пациентам легкой, средней, особенно тяжелой степени тяжести МЖ целесообразно начинать с ЭПСТ, экстракции конкрементов, как первый этап операции. При наличии противопоказаний к радикальной операции (второй этап), эндоскопическую методику дренирования желчных путей у таких пациентов можно применить как альтернативный метод лечения МЖ [2),17)-20)].
Эндоскопическая папиллосфинктеротомия (ЭПСТ) и литоэкстракция
ЭРХПГ с ЭПСТ на протяжении многих лет остается основным методом эндоскопического лечения холедохолитиаза. Этот метод позволяет в 85-90% случаев удалять конкременты из общего желчного протока и восстанавливать желчеотток.
ЭПСТ является методом выбора устранения механической желтухи, обусловленной холедохолитиазом, сужением БДС (стенозирующий папиллит), особенно при гнойном холангите. Эта процедура возможна даже у пациентов старших возрастных групп с тяжелыми сопутствующими заболеваниями.
Показания к выполнению метода и прогнозирование его результативности основываются на точном представлении о характере препятствия для желчеоттока (размеры конкрементов, их расположение, количество, состояние устья общего желчного протока). Если размеры конкрементов не превышают диаметра общего печеночного протока, их можно удалить с помощью этой эндоскопической манипуляции и тем самым восстановить пассаж желчи в ДПК.
Местная литотрипсия с литоэктсракцией
В случае наличия крупных конкрементов в холедохе (более 10 мм), перед извлечением их необходимо фрагметировать. Эффективность механической литотрипсии (разрушение камней в желчном протоке) достигает 80–90%. Жесткие корзины предпочтительны в случаях, когда диаметр камня сопоставим с диаметром терминального отдела холедоха. Баллонные катетеры и мягкие корзины целесообразно применять при мелких камнях, особенно при флотирующих конкрементах. Литоэкстракция показана пациентам с отягощенным анамнезом, когда нежелательно проведение повторных контрольных исследований, при опасности вклинения камней в терминальном отделе холедоха при их спонтанном отхождении, при сочетании холедохолитиаза и холангита, при множественных мелких конкрементах.
Эндопротезирование желчных протоков (бужирование и стентирование)
Необходимость во временном эндопротезировании гепатикохоледоха вызвана наличием у пациентов выраженной желтухи и холангита в условиях, когда санация гепатикохоледоха оказалась неполной и желчеотток не был окончательно восстановлен.
При невозможности удалить конкремент из ОЖП эндоскопическим путем, в качестве временной меры необходимо использовать билиарный стент [2)].
Назобилиарное дренирование
У больных, с высоким риском холестаза, после удаления камней, либо при невозможности удаления их эндоскопическим путем проводится назобилиарное дренирование для декомпрессии и санации желчных протоков [2)].
Назобилиарное дренирование в этих случаях помимо желчеотведения позволяет также промывать желчные пути растворами антибиотиков, что способствует быстрой ликвидации холангита и дает возможность выполнять рентгеноконтрастные исследования для контроля за отхождением фрагментов разрушенного камня и мелких конкрементов.
ЭПСТ и эндоскопическое извлечение конкремента рекомендуется в качестве основной формы лечения пациента с холедохолитиазом после холецистэктомии. (УД — IV, СР — С) [1)].
Однако, при применении ЭПСТ высокочастотным током существует опасность развития тяжелых постманипуляционных осложнений, частота которых, по данным ряда авторов, составляет до 10,5% случаев, летальность — до 2,3% [1,1)24)]. Применение тока высокой частоты в монополярном режиме при ЭПСТ в 0,8-6,5% случаев приводит к возникновению кровотечений и в 9% случаев к острым панкреатитам [1)25)]. Это связанно с тем, что при данном способе ток проходит не только в зоне разреза-коагуляции, но и во все стороны вокруг, повреждая окружающие ткани обратно пропорционально их электрическому сопротивлению [1)26)]. Для снижение осложнении после ЭПСТ большинство авторов применяет смешанный ток с преобладанием резки (30W коагуляционного и 30W режущего тока в пропорции 1/3 к 2/3).
Умеренный билиарный панкреатит после эндоскопических вмешательств не требует какой-либо терапии, только при возникновении острого панкреатита необходимо лечение. (Уровень доказательства Ib. СР — А) [1)1)].
После регрессирования признаков острого панкреатита холецистэктомию можно выполнить через 2-6 недели. В этом случае не нужно проводить повторную ЭРХПГ, вместе него для обследование ОЖП необходимо ИОХ (МРТ). (УД — Ib. СР — А.) [2),8),9)].
Пациенты с острым холангитом, которым антибиотикотерапия не эффективна, или имеют признаки септического шока требуют срочную декомпрессию билиарного тракта — ЭПСТ, дополненное стентированием или удалением камней. Чрескожное дренирование можно рассматривать в качестве альтернативы ЭРХПГ, но открытой хирургии следует воздержатся (УД — Ib. СР — А) [2)].
При невозможности произвести удаление крупных камней через БДС или протяженной стриктуре ТОХ открытое хирургическое вмешательство остается единственным способом лечения (УД — III, СР — B) [1)].
Чрескожное дренирование, удаление камней билиарных путей предложена как альтернатива или дополнения к существующим способам. При неэффективности или невозможности выполнить эндоскопические или хирургические доступы к желчным путям рекомендуется чрескожный доступ (УД — III. СР — B). [1)1)].
Пациентам при блоке ТОХ, неэффективности (невозможности) эндоскопического доступа чреспузырный доступ для декомпрессии билиарного тракта под контролем УЗИ (КТ) является оптимальным методом для тяжелых больных, что позволит боле тщательно подготовить к радикальной операции [1)1),1)2)].
Радикальные хирургические операции, направленные на восстановление проходимости желчных путей
Минилапаротомия, холецистэктомия, холедохолитотомия, фиброхолангиоскопия/ИОХ (традиционная ревизия холедоха) с наружным дренированием ВПЖП.
Разрез поперечный (продольный) в правом подреберье до 6-7 см, трансректально без пересечения мышц вскрывает брюшную полость. Техника холецистэктомии, холедохотомии, инструментальной ревизии желчных путей проводится традиционно. Однако, ревизия и удаление камней из ОЖП желательно с помощью фиброхолангиоскопа, что значительно снижает вероятность травмы холедоха и постравматические стриктуры [1,2]. Операцию заканчивают дренированием ОЖП одним из способов наружного дренирования. В случае возникновения «технической сложности» данный разрез можно расширить до оптимального размера.
При легкой, степени тяжести МЖ и отсутствии тяжелой сопутствующей патологии хирургическое лечение пациентов с верифицированными камнями ОЖП можно выполнить в один этап [2),10)]. Последние несколько лет в Казахстане разработан и с успехом применяется минилапаротомный доступ (МЛТ) при механической желтухе [8),9)] (схема 3).
В качестве альтернативного способа минилапаротомный доступ можно применить как второй этап операции, после успешной экстракции конкремента эндоскопическим методам при наличии противопоказании для лапароскопической холецистэктомии. Кроме того, минилапаротомный доступ у больных холедохолитиазом можно применить вместе традиционной лапаротомии при неэффективности малоинвазивной технологии декомпрессии билиарного тракта.
Лапароскопическая холедохотомия, фиброхолангиоскопия, наружное дренирование холедоха.
Лапароскопическая холецистэктомия, как второй этап операции после эндоскопической санации холедоха остается основным оперативным вмешательством.
По данным различных авторов лапароскопическая холедохотомия и фиброхолангиоскопическое удаление камней холедоха стали применятся широко в клинической практике [11),12)]. После удаления конкрементов из ОЖП, холедох дренируются через холедохотомический доступ или через пузырный проток с ушиванием раны холедоха рассасывающим шовным материалом (викрил/PSD) [1,2]. После удаления всех камней под контролем фиброхолангиоскопа, хорошей проходимости сфинктера Одди операцию можно закончить «глухим» швом холедоха [13].
Лапароскопическая холедохотомия с ревизией и удалением камней ОЖП позволяет за одну процедуру произвести и холецистэтомию. Это может привести к снижению длительности лечения пациента по сравнению с двухэтапным подходом: ЭРХПГ и лапароскопической холецистэктомии [11),12)].Осложнения после лапароскопической ревизии ОЖП главным образом связаны с холедохотомией – истечение желчи, перемещение Т-образной трубки, а так же такое осложнение как панкреатит встречается редко [13)]. Учитывая техническую сложность лапароскопической операции на желчных путях данную вмешательству необходимо рассматривать как альтернативу к открытой операции.
Пациентам с холедохолитиазом показано лапароскопическая холецистэктомия с интраоперационной фиброхоангиоскопией или до-, послеоперационное эндоскопическое удаление камней. Эти оба метода лечения считаются равноценными, и необходимо поощрять обучение хирургов к лапароскопическим технологиям. (УД — Ib. СР — B.) [1),14)-16)].
Лапаротомный доступ все еще остается основным доступом, когда не возможен удаление камней эндоскопическим методам. Особенно данный доступ актуален, когда возникают технические трудности из МЛТ и при лапароскопических операциях.
Наложение обходных билиодигестивных анастомозов.
Обычно применяются при опухолевых поражениях панкреатодуоденальной зоны либо при протяженных рубцовых сужениях протоков.
При высоких рубцовых стриктурах желчных протоков выполняют сложные реконструктивные операции, направленные на восстановление оттока желчи. Среди них наибольшее распространение получили билиодигестивные соустья на различных уровнях желчных протоков с петлей тонкой кишки, выключенной по Ру (холедохоеюностомия).
Холедоходуоденоанастомоз (ХДА) формируется при мегахоледохе (более 2 см) и множественном холедохолитиазе.
Двойное внутреннее дренирование холедоха применяется при тех же показаниях, что ХДА и вклиненном конкременте ТОХ.
Другие виды лечения;
· плазмаферез;
· гемодиафильтрация;
· гемосорбция;
· физиолечение.
Показания для консультации специалистов:
· Консультация онколога для уточнения тактики (схемы) лечения пациентов с опухолью;
· Консультация анестезиолога при подготовке к операции;
· Консультация реаниматолога, терапевта и других узких специалистов – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
· МЖ тяжелой степени в сочетании с тяжелой сопутствующей патологией;
· холангит;
· полиорганная недостаточность;
· нарушение витальных функций;
Индикаторы эффективности лечения;
· Устранение (регресс) симптомов механической желтухи;
· Заживление операционной раны первичным натяжением, отсутствие признаков воспаления послеоперационной раны в раннем послеоперационном периоде;
· При нагноении послеоперационной раны – гранулирующая рана с положительной динамикой.
· Положительная динамика, снижение показателей ОАК и печеночной пробы или отсутствие желтухи, лихорадки, болевого и других симптомов, указывающих на осложненное течение послеоперационного периода.
Дальнейшее ведение – при эффективной малоинвазивной технологии (эндоскопического метода или транспеченочных доступов) и нормальном течении послеоперационного периода, выписка из стационара с рекомендациями дальнейшего лечения по месту жительства под наблюдением хирурга, гастроэнтеролога и других специалистов (при наличии сопутствующих заболеваний). Плановую холецистэктомию проводят через 4-6 недель после эндоскопической экстракции конкремента из холедоха [1,2]. После успешной декомпрессии желчных путей пациента с злокачественным новообразованием направляет на дальнейшее к онкологу.
Современный подход к лечению пациентов с синдромом механической желтухи
Библиографическое описание:Розен, В. В. Современный подход к лечению пациентов с синдромом механической желтухи / В. В. Розен, А. В. Герасимов. — Текст : непосредственный // Новые задачи современной медицины : материалы I Междунар. науч. конф. (г. Пермь, январь 2012 г.). — Пермь : Меркурий, 2012. — С. 79-82. — URL: https://moluch.ru/conf/med/archive/51/1599/ (дата обращения: 17.03.2021).
Одной из актуальных проблем современной абдоминальной хирургии является подход к лечению синдрома механической желтухи. Опухоли гепатопанкреатодуоденальной зоны (ГПДЗ), а так же холедохолитиаз ввиду анатомических особенностей часто осложняются развитием механической желтухи, которая наблюдается в 75–95% случаев в зависимости от локализации поражения [1]. Длительная механическая желтуха приводит к печеночно-почечной недостаточности, нарушениям в системе коагуляции крови, снижению иммунологического статуса больного, что является следствием угнетения функции гепатоцитов. Кроме того, создаются предпосылки для развития инфекции в желчных протоках.
Хирургические вмешательства на высоте механической желтухи увеличивают число послеоперационных осложнений и летальность, которая достигает 50%, в то время как у больных, подвергшихся радикальной операции после купирования желтухи, осложнения наблюдаются значительно реже.
Операбельность при раке ГПДЗ, несмотря на успехи хирургии последних лет, остается невысокой и составляет, по данным разных авторов, 5–23% [2–5].
Поскольку предполагаемый срок средней продолжительности жизни у неоперабельных больных составляет около 12 месяцев, то основной целью является улучшение качества жизни пациентов путем ликвидации механической желтухи и последующей симптоматической терапии.
Определенные достижения в диагностике и лечении больных раком органов ГПДЗ или холедохолитиазом, осложненными механической желтухой, связаны с активным внедрением в широкую клиническую практику новых (либо совершенствованием известных) методов диагностики, применением современных миниинвазивных технологий – лапаро- и эндоскопических, ультразвуковых, рентгенотелевизионных, а также их сочетаний [6-10]. В современной абдоминальной хирургии используются 3 основных способа лечения пациентов с данной патологией: трансабдоминальные вмешательства, трансдуоденальные эндоскопические ретроградные манипуляции и чрескожные чреспеченочные вмешательства.
Цель работы: выбор методов и сроков билиарной декомпрессии у пациентов с синдромом механической желтухи в зависимости от данных клинико-лабораторных и инструментальных методов исследования.
Материал и методы исследования: В Пензенской областной клинической больнице им. Н.Н. Бурденко за период 2010 – 2011 года пролечено 98 пациентов с синдромом механической желтухи, возраст пациентов – от 24 до 83лет, средний возраст составил 53,5 года, 50 женщин (47,5%) и 45 мужчин ( 42,75%), 89 человек (85%) возраст пациентов был от 54 до 83 лет. При поступлении больных разделяли на две группы: первая – пациенты предположительно с осложнением желчнокаменной болезни; вторая – больные со стриктурами дистального отдела холедоха. Данное разделение имело условный характер и определяло тактику дальнейшего лечения. Разделение на группы проводили, используя минимальное обследование – на основании жалоб, анамнеза, объективного статуса, данных биохимического обследования и УЗИ. Условное различие групп позволяло определить временные рамки использования малоинвазивных вмешательств.
Пациентам первой группы (52 человека) после предоперационной подготовки в течение 3 – 5 суток, старались выполнить двухэтапное хирургическое вмешательство – эндоскопическую ретроградную холангиопанкреатографию (РХПГ) и по показаниям эндоскопическую папилосфинктеротомию (ЭПСТ). В случае позитивного эффекта процедуры, спустя 5 – 7 суток, по показаниям выполняли холецистэктомию одним из малоинвазивных способов (лапроскопически, либо из мини-доступа). В случае противопоказания к РХПГ, в те же сроки выполняли традиционное хирургическое вмешательство – лапаротомию, холецистэктомию, супрадуоденальную холедохолитотомию. Обязательным условием завершения операции при холедохолитиазе считали формирование холедоходуоденоанастомоза, со страховочным наружным дренированием по Холстеду-Пиковскому.
Больные второй группы (46 человек), не имели возможности длительной предоперационной подготовки, в связи с чем выполнялась ранняя декомпрессия желчных протоков – чрескожное чреспеченочное дренирование в течение 24 часов с момента поступления в стационар.
В данной ситуации одним из важнейших показателей является уровень МНО. Так если протромбиновый индекс у пациентов был менее 70% – это считаем относительным противопоказанием к чреспеченочным эндобилиарным вмешательствам, поскольку неразрешенная холемия не позволит надеяться на успешную коррекцию нарушений гемостаза консервативными мероприятиями.
Манипуляцию выполняли под обязательным контролем УЗИ и рентгеноскопии (С–дуга). С помощью УЗИ датчика целенаправленно визуализировали желчный проток и с использованием адаптера выполняли его пункцию. Оптимальным доступом к освоению желчного дерева считали восьмое межреберье по средней подмышечной линии. После контрастирования желчных протоков в обязательном порядке выполняли попытку пройти место препятствия и визуализировать стриктуру. При проникновении в двенадцатиперстную кишку первым этапом устанавливали наружно-внутренний дренаж (20 человек). В случае невозможности пройти за место стриктуры устанавливали наружный дренаж типа пигтейл максимально близко к блоку (16 человек). У некоторых пациентов данная манипуляция явилась безальтернативной. После выполненной декомпрессии, проводили обследование пациента и определение дальнейшей тактики лечения. При отсутствии противопоказаний к оперативному вмешательству старались выполнить радикальные хирургические вмешательства по онкологической настороженности. При невозможности выполнения радикальной операции использовали малоинвазивные способы лечения стриктур желчных протоков – стентирование нитиоловыми конструкциями (6 человек). В случае отказа от малоинвазивных технологий, больным выполнялось классическое хирургическое вмешательство. Предпочтение отдавали гепатикоеюностомии на Ру петле.
Результаты и обсуждение:
Такие симптомы механической желтухи, как желтушность склер и кожного покрова, ахоличный кал, выявлены у всех пациентов. Кожный зуд с характерными расчесами на теле наблюдался у 96,1% больных, незначительная боль в эпигастрии только у 9% больных. В биохимических параметрах крови отмечали выраженные изменения, свидетельствующие о печеночной недостаточности. Минимальный уровень билирубина – 81 ммоль/л, максимальный – 830 ммоль/л. Соответственно, страдали и другие функции печени.
При слабовыраженной степени интоксикации, умеренно дилятированных желчных протоках считали наилучшей тактику, при которой проводилась предоперационная подготовка в течение 3 – 5 суток, с последующим двухэтапным хирургическим вмешательством – РХПГ и по показаниям ЭПСТ.
При невозможности длительной подготовки применялась тактика с использованием чрескожной чреспечёночной холангиостомии. Принципиально существуют 3 способа желчеотведения: наружный, наружно-внутренний и внутренний. Наиболее часто (как этап дезинтоксикации, подготовка к радикальной операции или стентированию желчных протоков) выполняют наружное желчеотведение. Нами на первом этапе наружное дренирование выполнено у 16 больных, наружно-внутреннее – у 20 пациентов, стентирование – у 6 пациентов.
Рис.1 Наружное дренирование общего желчного протока пациента с раком головки поджелудочной железы. «Pigtail» в проксимальном отделе холедоха.
Рис.2 Наружно-внутреннее дренирование желчных протоков у пациентки с раком тела поджелудочной железы. Наружно-внутренний дренаж низведен в ДПК, «рigtail» в двенадцатиперстной кишке.
Рис.3 Постановка нитиолового стента у пациентки со стриктурой терминального отдела холедоха. Метки стента, расправление нитиолового стента.
Объем сбрасываемой желчи при наружном дренировании составил 300–600 мл, при наружно-внутреннем – 200–300 мл. В 1 – 2-е сутки как правило отмечали ухудшение состояния, соответствующее 3–6 баллам по шкале APACHE II, что наблюдали практически у всех пациентов. И только начиная с 4 – 5-х суток, отмечали постепенное улучшение состояния и восстановление функции печени. Причинами этого, по нашему мнению, были: травматичность вмешательства, опухоли III – IV стадии, более длительное течение желтухи и, соответственно, меньшие компенсаторные возможности пациентов.
При выполнении малоинвазивных технологий встречались следующие осложнения: острый панкреатит – 1, гемобилия – 1. Повреждение внепечёночной части общего желчного протока – 1, миграция дренажа – 2. Все осложнения купированы консервативными мероприятиями.
- Заключение
Механическая желтуха требует уточнения причин ее развития. Билиарная декомпрессия у больных с синдромом механической желтухи возможна либо с помощью ЧЧХС, либо эндоскопическим трансдуоденальным способом, выбор способа билиарной декомпрессии во многом зависит от общего состояния пациента. Выбор способа дренирования следует основывать на локализации стеноза или опухоли, топографо-анатомических особенностях билиарной системы. Радикальные операции или стентирование протоков выполняют после полной нормализации функций печени.
Малоинвазивное стентирование желчевыводящих протоков является альтернативой хирургическому вмешательству (билиодигестивному анастомозу).
Литература:
Rosermurgy A.S., Burnett C.M., Wasselle J.A. A comparison of choledochoenteric bypass and cholecystoenteric bypass in patients with biliary obstruction due to pancreatic cancer // Am. Surg. 1989. V. 55. P. 55–60.
Ходаков В.В., Желнина Т.Н. Непосредственные результаты хирургического лечения панкреатодуоденального рака // Хирургия. 1994. № 11. С. 14–16.
Henne_Bruns D., Vogel L. Diagnostik und therapie des pankreaskarzinoms // Dtsch. med. Wochenschr. 1994. Bd. 119. № 4. S. 109–112.
Henson D.E., Albores_Saavedra J., Corle D. Carcinoma of the extra_hepatic bile ducts: histologic types, stage of disease, grade, and survival rates // Cancer. 1992. V. 70. P. 1498–1501.
Speer A.G., Cotton P.B., Russell R.C.G. et al. Randomized trial of endoscopic versus percutaneous stent insertion in malignant obstructive jaundice // Lancet. 1987. V. 57. P. 629.
Ившин В.Г., Якунин А.Ю., Лукичев О.Д. Малоинвазивные методы декомпрессии желчных путей у больных механической желтухой. Тула, 2003.
Дадвани С.А., Ветшев П.С., Шулутко А.М., Прудков М.И. Желчнокаменная болезнь. М.: Видар, 2000.
Мумладзе Р.Б., Чеченин Г.М., Эминов М.З. и др. Возможности чрескожных эндобилиарных вмешательств у больных с механической желтухой // Хирургия. 2005. № 5. С. 23–27.
Охотников О.И. Перкутанная диапевтика в неотложной хирургии органов панкреатобилиарной зоны: Автореф. дис. докт. мед. наук. Воронеж: Изд. ВГМА, 1998. С. 39.
Тулин А.И., Зеравс Н., Купчс К. Эндоскопическое и чрескожное чреспеченочное стентирование желчных протоков // Анн. хирург. гепатол. 2007. Т. 12, № 1. С. 53–61.
Основные термины (генерируются автоматически): механическая желтуха, пациент, хирургическое вмешательство, больной, наружное дренирование, проток, радикальная операция, двенадцатиперстная кишка, наружно-внутренний дренаж, общий желчный проток.
Похожие статьи
Аномалии развития
общего желчного протока | Статья в журнале…механическая желтуха, хирургическое вмешательство, пациент, наружное дренирование, радикальная операция, больной, проток, двенадцатиперстная кишка, наружно—внутренний дренаж, общий желчный проток.
Результаты эндоскопической папиллотомии у
больных…механическая желтуха, хирургическое вмешательство, пациент, наружное дренирование, радикальная операция, больной, проток, двенадцатиперстная кишка, наружно—внутренний дренаж, общий желчный проток.
Этиология синдрома
механической желтухи у пациентов…больной, пациент, общий желчный проток, острый панкреатит, терминальный отдел, группа больных, брюшная полость, двенадцатиперстная кишка, наружное дренирование, Япония.
Холангиокарцинома проксимальных внепеченочных
протоков…двенадцатиперстная кишка, общий желчный проток, ребенок, пузырный проток, проток, общий печеночный проток, воротная вена, панкреатический проток, поджелудочная железа, пузырь.
Вариантная анатомия формы печени,
желчного пузыря…общий желчный проток, проток, двенадцатиперстная кишка, хирургическое лечение, атрезия, аномалия развития, III, клиническая картина, выходное отверстие, повышение температуры тела.
Особенности клинических проявлений внутрибрюшных…
Алтыев Б. К. Диагностика и лечение повреждений, посттравматических стриктур и наружных свищей желчных протоков: Дис….д-ра мед. наук. Ташкент, 1999. Алтыев Б. К. Миниинвазивные вмешательства при желчнокаменной болезни, осложненной механической желтухой…
Фасциолез как причина обструктивного холестаза у ребенка…
Заболевания печени, желчного пузыря и желчевыводящих протоков занимают одно из ведущих мест в абдоминальной хирургии
Аномалии развития общего желчного протока | Статья в журнале…
Актуальность хирургического лечения больных ЖКБ старческого…
Панкреатодуоденальная резекция в лечении опухолей…
опухолевый процесс, операция, оперативное вмешательство, хирургическая техника, радикальное лечение больных, рак головки, больной, пациент.
Первые результаты транслюминального
дренирования…Выделяют три основных варианта хирургического лечения кист ПЖ: резекция с удалением части поджелудочной железы или цистэктомия в изолированном варианте, наружное или внутреннее дренирование [9]. Все эти опреации достаточно травматичны…
Онкология
ГАУЗ «Межрегиональный клинико-диагностический центр МЗ РТ», Казань
Реферат. Цель работы — оценка результатов эндоскопического лечения больных с механической желтухой злокачественного генеза.
Материалы и методы исследования: В период с 2008 по 2012 г. для выполнения эндоскопических транспапиллярных вмешательств было направлено 136 больных с механической желтухой в возрасте от 54 до 88 лет. Обструкцию желчевыво-дящих путей злокачественного генеза имели 24 больных (17,7%).
Результаты: Успешность ретроградного доступа и выполнение поставленной задачи по декомпрессии желчных путей у больных с механической желтухой злокачественного генеза была достигнута у 20 из 24 больных. У 4 из 24 больных (16.7%) выполнить ретроградное вмешательство не удалось. Серьезное осложнение диагностировали в 1 из 37 выполненных ретроградных вмешательств, что составило 2,7%. Летальный исход от острой сердечно-сосудистой недостаточности наступил у пациентки 88 лет на 7-е сутки после вмешательства (4,1%).
Вывод: Эффективная эндоскопическая декомпрессия билиарного тракта у больных с механической желтухой злокачественного генеза была достигнута в 83,3%.
Ключевые слова: механическая желтуха, транспапиллярные вмешательства, злокачественная патология панкреатобили-арной области
Введение
В общей структуре злокачественных опухолей, сопровождающихся механической желтухой, наиболее часто встречается поражение поджелудочной железы (47%), рак желчных протоков (20%), а также рак большого дуоденального сосочка (БДС) и рак желчного пузыря (около 15%) [1]. Осложнениями механической желтухи являются гнойный холангит, множественные абсцессы печени, сепсис, печеночнопочечная недостаточность, которые усугубляют течение заболевания и увеличивают летальность [7].
Общепринятой тактикой лечения больных с механической желтухой является двухэтапный подход. На первом этапе выполняется ранняя декомпрессия би-лиарного тракта с использованием малоинвазивных методов лечения (эндоскопические транспапиллярные вмешательства, чрескожно-чреспеченочная хо-лангиостомия, дренирование желчного пузыря под контролем ультразвукового исследования).
Коррекция билиарной гипертензии, вызванной злокачественными опухолями, является важным фактором, способствующим улучшению и стабилизации состояния пациентов накануне выполнения радикальных оперативных вмешательств. Однако развитие механической желтухи обычно свидетельствует о больших размерах опухоли и ее значительной распространенности, что обоснованно вызывает сомнения в возможности выполнения радикальной операции.
В работах, основанных на большом клиническом материале, показано, что возможность выполнения радикальных хирургических вмешательств у больных механической желтухой опухолевого происхождения не превышает 2,3% [5]. Поэтому на втором этапе лечения больных с механической желтухой злокачественного генеза ставится задача улучшения качества жизни и продления жизни больного с использованием паллиативных малоинвазивных, в том числе эндоскопических, операций или, при возможности, выполнения традиционного оперативного лечения [3, 4].
Эндоскопическое лечение (назобилиарное дренирование и стентирование желчных путей) механической желтухи на любом этапе требует минимального набора современных технологий и оценки тяжести больного перед проведением ретроградного вмешательства [2]. Это связано с тем, что, несмотря на малоинвазивность транспапиллярных вмешательств, встречаются осложнения, характерные для эндоскопического этапа, такие как кровотечения из папиллотомического разреза, острый панкреатит, холангит, ретродуоденальная перфорация, синдром Меллори-Вейсса, миграция эндопротезов [9, 10, 11]. При соответствующей материально-технической базе, накоплении опыта, соблюдении профилактических мероприятий использование эндоскопического метода лечения механической желтухи сопровождается невысокой частотой осложнений и непродолжительной госпитализацией [6,8].
Цель исследования: оценить результаты эндоскопического лечения больных с механической желтухой злокачественного генеза.
Материалы и методы
В период с 2008 по 2012 г. для выполнения эндоскопических транспапиллярных вмешательств было направлено 136 больных с механической желтухой в возрасте от 54 до 88 лет. Обструкцию желчевыводящих путей злокачественного генеза имели 24 больных (17,7%). В данной группе больные по полу распределились следующим образом: мужчины — 9 (37,5%), женщины — 15 (62,5%). Уровень общего билирубина находился в пределах 58—570 мкмоль/л. У 2 больных (8,3%) больных имелась клиника гнойного холангита.
Причинами нарушения желчеоттока у больных с патологией панкреатобилиарной области злокачественного генеза стали опухоль головки поджелудочной железы, желчных протоков и большого дуоденального сосочка (табл. 1).
Среди причин механической желтухи злокачественного генеза наиболее часто диагностировалась опухоль головки поджелудочной железы (у 12 из 24 больных, в 50% случаев).
Перед проведением ретроградного вмешательства проводились ультразвуковое исследование органов брюшной полости, эзофагогастродуоденоскопия, эндоскопическая ультрасонография, эндоскопическая ретроградная холангиография, компьютерная томография органов брюшной полости, электрокардиография, рентгенография органов грудной клетки, общий анализ крови и мочи, функциональные пробы печени, консультация кардиолога.
Для проведения эндоскопической ультрасоногра-фии панкреатобилиарной области использовали ви-деоэхогастроскоп GF-UM160 компании Olympus.
Для проведения ретроградного транспапиллярного вмешательства использовали оборудование и инструменты Olympus:
— эндоскопическую видеосистему V-70 с терапевтическим видеодуоденоскопом TJF-V70 с диаметром инструментального канала 4,2 мм;
— пластиковые билиарные стенты диаметром от 2,5 до 3,3 мм и назобилиарные дренажи;
— вмешательства выполнялись под рентгенологическим контролем с использованием цифрового сте-носкопа 6000 CCD (General Electric).
Результаты
У 4 из 24 больных (16,6%) со злокачественной патологией панкреатобилиарной области выполнить ретроградное вмешательство не удалось. Причинами неудач стали: опухоль головки поджелудочной железы с компрессией опухолью стенки двенадцатиперстной кишки (3 больных), инвазия опухолью большого дуоденального сосочка (1 больной). Успешный ретроградный доступ и выполнение поставленной задачи по декомпрессии желчных путей были достигнуты у 20 больных, что составило 83,3%. Им было выполнено 37 транспапиллярных вмешательств. В один сеанс операцию удалось завершить у 13 больных (в 35,1% случаев). В остальных случаях выполнялось от двух до трех транспапиллярных вмешательств (табл. 2).
Более одного вмешательства выполняли у больных с опухолью головки поджелудочной железы и большого дуоденального сосочка, а также у пожилых больных с тяжелой сопутствующей соматической патологией. Для больных пожилого возраста при первичном вмешательстве проводилось «тестирование» больного, целью которого являлась оценка переносимости операции без привлечения анестезиологов. В этих случаях первый этап лечебного вмешательства был непродолжительным (до 30—40 минут).
Лечебное ретроградное вмешательство включало один или несколько отдельных видов операций (табл. 3). Наиболее часто выполнялась папиллос-финктеротомия, в 15 из 37 вмешательств (40,5% случаев). До выделения устья холедоха и возможности его ревизии, у одного и того же больного, могло быть выполнено до 2—3 папиллосфинктеротомий. Связано это было как с техническими трудностями, особенно у больных с интраампулярной опухолью, и при высоком риске холемических кровотечений.
Назобилиарное дренирование выполняли при наличии гнойного холангита (5,4% случаев). Выбор в пользу наружного дренирования желчных путей был продиктован необходимостью полной санации холедоха перед выполнением билиодуоденального протезирования для исключения обтурации стента.
Стентирование желчных протоков на высоте механической желтухи выполняли после папиллос-финктеротомии, сразу или через несколько дней после нее, а также у больных после ликвидации холан-гита и удаления назобилиарного дренажа (рис. 1).
У одного больного с неоперабельной опухолью большого дуоденального сосочка дважды выполнялось рестентирование через каждые 4—5 месяцев. Эффективность ретроградного стентирования желчных протоков была достигнута у 20 из 24 больных со злокачественной патологией панкреатобилиарной области. После ликвидации клиники механической желтухи, для проведения дальнейшего лечения, больные были направлены в специализированное учреждение.
При злокачественной патологии панкреатобили-арной области серьезное осложнение наблюдали в 1 из 37 выполненных ретроградных вмешательств, что составило 2,7%. Была диагностирована ретроградная перфорация у больного с интраампулярной опухолью после проведения двух этапов атипичной папиллосфинктеротомии. Сформировавшийся абсцесс забрюшинного пространства был излечен пункционным методом под контролем ультразвукового исследования.
Наблюдавшиеся в 13,5% случаев (в 5 из 37 вмешательств) кровотечения 1—2-й степени из папил-лотомического разреза мы не относили к серьезным осложнениям, так как во всех случаях был выполнен инфильтрационный гемостаз с последующим продолжением транспапиллярного вмешательства. В одном случае наблюдали острый холангит, вследствие обтурации дистального конца стента потребовавший одного сеанса санации стента и холедоха раствором диоксидина без установки назобилиар-ного дренажа. Миграций стента в холедох у больных с механической желтухой со злокачественной патологией панкреатобилиарной области мы не наблюдали.
Острая сердечно-сосудистая недостаточность с летальным исходом развилась в 2007 году у пациентки 88 лет с опухолью головки поджелудочной железы на 7-е сутки после папиллосфинктеротомии. Для предупреждения возникновения в последующем аналогичных осложнений нами был разработан алгоритм ведения больного на всех этапах госпитализации, требующий обязательного осмотра врача-кардиолога перед вмешательством, проведения более частых, непродолжительных сеансов, особенно, у больных пожилого возраста.
Вывод
Эффективная эндоскопическая декомпрессия би-лиарного тракта у больных с механической желтухой злокачественного генеза была достигнута в 83,3%. Частота серьезных осложнений эндоскопического лечения у больных с механической желтухой при использовании профилактических мероприятий снижена до 2,7%.
Литература
1. Борисов А.Е. Рак желчного пузыря и внепеченоч-ных желчных протоков / А.Е. Борисов, Е.А. Берез-никова, Л.А. Левин; под ред. А.Е. Борисова // Руководство по хирургии печени и желчевыводящих путей. — СПб.: Скифия, 2003. — Т. 2. — С. 51—84.
2. Бурдюков М.С. Оценка тяжести состояния больных, обусловленной механической желтухой опухолевой природы, в прогнозе развития осложнений ЭРХПГ и эндоскопической ретроградной билиарной декомпрессии / М.С. Бурдюков, А.М. Нечипай, И.Н. Юричев // Экспер. и клин. гастроэн-терол.— 2010. — № 4. — С. 78—85.
3. Гудимов Б.С. Оперативные методы лечения различных форм механической желтухи / Б.С. Гуди-мов // Механическая желтуха. Межрегиональная конференция хирургов. — М., 1993. — 23 c.
4. Заруцкая Н.В. Хирургическое лечение больных желчнокаменной болезнью, осложненное механической желтухой / Н.В. Заруцкая, В.В. Бедин, В.И. Подолужный // Сибирский медицинский журнал. — 2007. — № 2. — С. 11—14.
5. Земляной В.П. Билиарная декомпрессия при механической желтухе опухолевого генеза / В.П. Земляной, С.Л. Непомнящая, А. К. Рыбкин // Практическая онкология. — 2004. — Т. 5. — № 2. — С. 83—95.
6. Карпачев А.А. Эндоскопические рентгенэндо-билиарные вмешательства при механической желтухе, вызванной раком панкреатобилиарной зоны / А.А. Карпачев, И.П. Парфенов, В.Д. Полянский // Фундаментальные исследования. — 2011. — № 1. — С. 68—754.
7. Лупальцов В.И. К вопросу хирургической тактики лечения больных с острым холангитом / В.И. Лупальцов, И.А. Сенников, А.Ч. Хаджиев // Анналы хирургической гепатологии. — 1998. — Т. 3. — № 3. — С. 80—81.
8. Шаповальянц С.Г. Возможности эндоскопического билиодуоденального протезирования в лечении опухолевых и рубцовых стриктур внепеченочных желчных протоков / С.Г. Шаповальянц, А.Г. Паньков, А.Г. Мыльников [и др.] // РЖГГК. — 2008. — Т.18. — № 6. — С. 57—66.
9. Cotton P.B. Risk factors for complications after ERCP: a multivariate analysis of 11,497 procedures over 12 years / P.B. Cotton, D.A. Garrow, J. Gallagher [et al.] // Gastrointest. Endosc. — 2009. — Vol. 70. — P. 80.
10. Masci E. Complications of diagnostic and therapeutic ERCP: a prospective multicenter study / E. Masci, G. Toti, A. Mariani [et al.] // Am. J. Gastroenterol. — 2001. — Vol. 96 — P. 417.
11. Mukai H. Early complications of endoscopic sphinc-terotomy / H. Mukai, H. Fujiwara, T. Fujita // Digestiv Endoscopy. — 2002. — V
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ БОЛЬНЫХ ПОЖИЛОГО И СТАРЧЕСКОГО ВОЗРАСТА С ОСТРЫМ ХОЛЕЦИСТИТОМ, ХОЛЕДОХОЛИТИАЗОМ И МЕХАНИЧЕСКОЙ ЖЕЛТУХОЙ | Дибиров
1. Быстров С.А., Жуков Б.Н., Бизярин В.О. Мини-инвазивные операции в лечении желчнокаменной болезни у пациентов с повышенным операционным риском. Хирургия. 2010; 7: 55–59.
2. Захаров О.В. Малоинвазивное лечение калькулезного холецистита у больных с высокой степенью операционно-анестезиологического риска. Диссертация канд.мед.наук. Воронеж. 2011. 108 с.
3. Yasuda H., Takada Т., Kawarada Y., et al. Unusual cases of acute cholecystitis and cholangitis/ JHepatoBiliary Pancreat Surgery. 2007; 14(1): 98–113. PMID: 17252303. DOI: 10.1007/s00534-006-1162-9.
4. Брискин Б.С., Ломидзе О.В. Медико-экономическая оценка различных способов выполнения холецистэктомии. Хирургия. 2005; 6: 24–30.
5. Гостищев В.К., Евсеев М.А. Особенности хирургической тактики при остром холецистите у больных старческого возраста. Хирургия. 2001; 9: 30–34.
6. Horiuchi A., Watanabe Y., Doi T., et al. Delayed laparoscopic subtotal cholecystectomy in acute cholecystitis with severe fibrotic adhesions. Surgical. Endoscopy. 2008; 22(12): 2720–2723. PMID: 18389315. DOI: 10.1007/s00464-008-9879-y.
7. Конаненко Ю.М., Латария Э.Л., Данилов С.А. и др. Выбор метода хирургического лечения холецистохоледохолитиаза. Анналы хирургической гепатологии. 2011; 4: 56–60.
8. Луцевич О.Э. Чрескожные дренирования под ультразвуковым наведением в лечении внутрибрюшных послеоперационных осложнений. В кн.: Чрескожные и эндоскопические внутрипросветные вмешательства в хирургии: науч.-практ. конф. М., 2010: 86–88.
9. Chudnykh S.M., Lisovyy D.E., Kulezneva Yu.V., et al. New minimally invasive methods of treatment of acute cholecystitis with use of modified PVA. 4th International Conference Biomaterials and Naobiomaterials Recent Advances Safety-Toxicology and Ecology Issues. Crete-Greece, Heraklion, 2013: 21.
10. Sajid M.S., Khan M.A., Ray K., et al. Needlescopic versus laparoscopic cholecystectomy: a metaanalysis. ANZ Journal of Surgery. 2009; 79(6): 437–442. PMID: 19566866. DOI: 10.1111/j.1445-2197.2009.04945.x.
11. Хатьков И.Е., Чудных С.М., Кулезнева Ю.В. и др. Новые малоинвазивные методы лечения больных острым холециститом. Эндоскопическая хирургия. 2012; 1: 3–8.
12. Чернов В.Н., Суздальцев И.В. Диагностика и лечение острого холецистита у больных пожилого и старческого возраста. Ростов-на-Дону: Изд-во РГМУ, 2002. 280 с.
журналов поджелудочной железы | Список проиндексированных статей
JOP — это рецензируемый журнал с открытым доступом, который два раза в месяц публикует рукописи по соответствующим темам, включая этиологию, эпидемиологию, профилактику, генетику, патофизиологию, диагностику, хирургическое и медицинское лечение заболеваний поджелудочной железы, включая рак, воспалительные заболевания, сахарный диабет, клиническую практику. панкреатология, внутренние болезни, клинические исследования, желудочно-кишечная хирургия, эндокринология, гепатология, лечение острого панкреатита, диабета, протоковой аденокарциномы поджелудочной железы и ее лечения, хронического панкреатита, нейроэндокринной опухоли, муковисцидоза и других врожденных заболеваний.
Представленные материалы включают оригинальные исследования, тематические исследования, нововведения в разработке программ, научные обзоры, теоретический дискурс и обзоры книг. Кроме того, Журнал поощряет представление ответственных предположений и комментариев. JOP. Журнал поджелудочной железы предоставляет актуальные обзоры и обновления, относящиеся к аномалиям поджелудочной железы и терапии, а также текущие аннотированные обзоры исследований, опубликованные в других местах, что делает журнал уникальным и ценным справочным ресурсом. Редакционная коллегия состоит из международных корифеев, которым поручено предоставлять читателям самую свежую информацию, которая будет иметь большое значение для всех, кто работает в области исследований поджелудочной железы.
The JOP. Journal of Pancreas следует процессу простого слепого рецензирования для проверки качества и ценности каждой полученной рукописи. Рецензирование осуществляется под эгидой членов редакционной коллегии журнала. После первичной проверки качества каждая статья рецензируется сторонними экспертами под руководством назначенного редактора. Утверждение по крайней мере двух независимых рецензентов с последующим одобрением редактора является обязательным для принятия любой заявки.
Цитирование
Журнал индексируется: EBSCO, CNKI, ICMJE, THOMSON REUTERS ESCI (EMERGING SOURCES CITATION INDEX), COSMOS, BRITISH LIBRARY и University of Zurich — UZH
Связано с
Сеть сторонников панкреатита
Греческое общество печени, поджелудочной железы и желчевыводящих путей
Белорусский панкреатический клуб
Заявление об открытом доступе
Это журнал с открытым доступом, который позволяет бесплатно получить весь контент для отдельного пользователя или любого учреждения.Пользователям разрешается читать, скачивать, копировать, распространять, распечатывать, искать или ссылаться на полные тексты статей или использовать их для любых других законных целей без предварительного разрешения издателя или автора при условии, что автор предоставлен должный кредит там, где это необходимо. Это соответствует определению открытого доступа BOAI.
Поджелудочная железа
Поджелудочная железа — это длинная плоская железа, расположенная в брюшной полости за желудком. Он производит несколько важных ферментов, которые попадают в тонкий кишечник и помогают пищеварению.Поджелудочная железа также содержит кластеры клеток, называемые островками. Клетки этих островков вырабатывают гормоны, такие как инсулин и глюкагон, которые помогают контролировать уровень глюкозы (типа сахара) в крови.
Связанные журналы поджелудочной железы
Поджелудочная железа, панкреатология, Журнал гепато-билиарно-панкреатических наук, Международный вестник заболеваний гепатобилиарной и поджелудочной железы
Панкреатит
Панкреатит — это воспаление поджелудочной железы. Поджелудочная железа — это длинный ровный орган, расположенный за животом в верхней части живота.Поджелудочная железа вырабатывает ферменты, которые помогают пищеварению, и гормоны, которые помогают управлять процессом обработки сахара (глюкозы) вашим организмом. Поджелудочная железа может протекать как острый панкреатит, так и хронический панкреатит.
Связанные журналы панкреатита
Панкреатология, Медицинский журнал Новой Англии, Журнал гепато-билиарно-панкреатических наук, Международная организация по гепатобилиарным и панкреатическим заболеваниям
Функция поджелудочной железы
Поджелудочная железа — это две железы, которые тесно перемешаны в один орган.Первый функциональный компонент — «экзокринный», а второй функциональный компонент — «эндокринный». Экзокринные клетки, вырабатывающие ферменты, помогающие переваривать пищу, и эндокринная поджелудочная железа состоит из небольших островков клеток, называемых островками Лангерганса.
Связанные журналы функции поджелудочной железы
Поджелудочная железа, заболевания поджелудочной железы и терапия, панкреатология, гепатобилиарные заболевания и заболевания поджелудочной железы International
Острый панкреатит
Острый панкреатит — это внезапное кратковременное воспаление поджелудочной железы.Другой термин, используемый для обозначения острого панкреатита, — это острый некроз поджелудочной железы. Несмотря на высокий уровень лечения, это может привести к серьезным осложнениям или даже смерти. В тяжелых случаях острый панкреатит приводит к кровотечению в железе, серьезному повреждению тканей, инфекции и образованию кисты. Он также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки. Острый панкреатит диагностируется клинически, но иногда требуется компьютерная томография, полный анализ крови, функциональные тесты почек, визуализация и т. Д.
Связанные журналы острого панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Хронический панкреатит
Хронический панкреатит — это постоянное воспаление поджелудочной железы, которое не излечивает и не улучшает, а изменяет нормальную структуру и функции органа.Обычно это наблюдается после приступа острого панкреатита. Еще одна важная причина — употребление алкоголя в больших количествах. Хронический панкреатит может проявляться как эпизоды сильного воспаления в поврежденной поджелудочной железе или как хроническое поражение с постоянной болью или нарушением всасывания. Диабет — частое осложнение, возникающее из-за хронического поражения поджелудочной железы, и требует лечения инсулином.
Связанные журналы хронического панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Рак поджелудочной железы
Рак поджелудочной железы — злокачественное новообразование, возникающее из трансформированных клеток, возникающих в тканях, образующих поджелудочную железу.Рак поджелудочной железы (рак поджелудочной железы) в основном встречается у людей старше 60 лет. Если он диагностирован на ранней стадии, то операция по удалению рака дает некоторые шансы на излечение. В целом, чем более развит рак (чем больше он разросся и распространился), тем меньше шансов, что лечение будет излечивающим. Как экзокринные, так и эндокринные клетки поджелудочной железы могут образовывать опухоли. Но опухоли, образованные экзокринными клетками, встречаются гораздо чаще. Клетки рака поджелудочной железы не погибают программно, а продолжают расти и делиться.
Связанные журналы рака поджелудочной железы
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Европейский журнал рака, панкреатологии, Американский журнал хирургии
Сахарный диабет
Сахарный диабет — это группа метаболических заболеваний, характеризующихся дефицитом гормона поджелудочной железы инсулина, который возникает в результате нарушения секреции или действия инсулина, либо того и другого. Сахарный диабет Диабет — это хроническое заболевание, а это означает, что, хотя его можно контролировать, он сохраняется на всю жизнь.Существует три основных типа сахарного диабета: 1. СД 1 типа; 2. Тип 2 ДМ; 3. Гестационный диабет.
Связанные журналы сахарного диабета
Исследования и клиническая практика диабета, метаболизм, гастроэнтерология, панкреатология
Хирургия поджелудочной железы
Хирургия поджелудочной железы — сложная процедура и выполняется, когда это единственный вариант, который может привести к длительному выживанию при раке поджелудочной железы и, в некоторых случаях, возможно, имеет потенциальный шанс на излечение.Применяется для лечения хронического панкреатита и других, менее распространенных доброкачественных заболеваний поджелудочной железы. Панкреатодуоденэктомия Уиппла — это операция, наиболее часто выполняемая при опухолях головки поджелудочной железы. Он включает удаление части желудка, всей двенадцатиперстной кишки, части тонкой кишки, головки поджелудочной железы, желчного протока и желчного пузыря, оставляя после себя основные кровеносные сосуды. Основная цель хирургии поджелудочной железы — снятие трудноизлечимых болей и декомпрессия соседних органов.
Связанные журналы хирургии поджелудочной железы
Гастроэнтерология, Эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, Журнал детской хирургии, Панкреатология, Журнал хирургических исследований, Ланцет, Хирургия, Европейский журнал рака, заболеваний пищеварительной системы и печени, Европейский журнал противораковых добавок, Журнал гастроинтестинальной хирургии
Аутоиммунный панкреатит
Аутоиммунный панкреатит (АИП) — это недавно обнаруженный тип хронического панкреатита, который трудно отличить от карциномы поджелудочной железы.Установлено, что аутоиммунный панкреатит (АИП) поддается лечению кортикостероидами, особенно преднизоном. В настоящее время это считается формой гипер-IgG4-болезни. Существует две категории AIP: Тип 1 и Тип 2, каждая с разными клиническими профилями. Пациенты с AIP типа 1, как правило, были старше и имели высокую частоту рецидивов, но пациенты с AIP типа 2 не испытывали рецидивов и, как правило, были моложе. AIP не влияет на долгосрочную выживаемость.
Связанный журнал аутоиммунного панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, панкреатология, заболевания органов пищеварения и печени, клиническая гастроэнтерология и гепатология, Отчет о гастроэнтерологии, Американский журнал рентгенологии, Медицинский журнал Новой Англии
Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы — это заполненный жидкостью мешок в брюшной полости, который иногда также содержит ткани, ферменты и кровь из поджелудочной железы.Псевдокиста поджелудочной железы обычно возникает у пациентов с хроническим панкреатитом. Он также может возникать у людей с травмой поджелудочной железы или после травмы живота. Псевдокиста поджелудочной железы развивается, когда протоки поджелудочной железы повреждены воспалением, возникающим при панкреатите. В отличие от настоящих кист, псевдокисты выстланы не эпителием, а грануляционной тканью. Другие осложнения, возникающие из-за псевдокисты поджелудочной железы, включают инфекцию, кровотечение, непроходимость, разрыв, сдавление мочевыделительной системы, желчевыводящей системы и артериовенозной системы.
Связанный журнал псевдокисты поджелудочной железы
Эндоскопия желудочно-кишечного тракта, гастроэнтерология, Американский журнал хирургии, Журнал детской хирургии, панкреатология
Островковно-клеточная карцинома
Островоклеточная карцинома — это необычный рак эндокринной поджелудочной железы. На его долю приходится примерно 1,3% случаев рака поджелудочной железы. Это также известно как или несидиобластома. Опухоли из островковых клеток поджелудочной железы могут быть доброкачественными и злокачественными. Островковые клетки производят множество различных гормонов; большинство опухолей выделяют только один гормон, который вызывает определенные симптомы.Существуют различные типы островковых опухолей, такие как: гастриномы (синдром Золлингера-Эллисона), глюкагономы, инсулиномы. Опухоли островковых клеток поддаются лечению даже после метастазирования. Симптомы включают потливость, головную боль, голод, беспокойство, двоение в глазах или нечеткое зрение, учащенное сердцебиение, диарею, язвы в желудке и тонкой кишке, рвоту с кровью и т. Д.
Реализованные журналы островково-клеточной карциномы
Гастроэнтерология, Американский журнал хирургии, Ланцет, Патология человека, Американский медицинский журнал
Трансплантация поджелудочной железы
Трансплантация поджелудочной железы — это передача здоровой поджелудочной железы от донора пациентам с диабетом.Поскольку поджелудочная железа является жизненно важным органом, родная поджелудочная железа пациента остается на месте, а пожертвованная поджелудочная железа помещается в другое место. Это делается потому, что в случае отторжения новой поджелудочной железы у пациента разовьется тяжелый диабет, и он не смог бы выжить без сохранившейся родной поджелудочной железы. Здоровая поджелудочная железа поступает от только что умершего донора или от человека с мертвым мозгом. В настоящее время трансплантация поджелудочной железы обычно проводится людям с тяжелым инсулинозависимым диабетом.
Связанные журналы трансплантации поджелудочной железы
Процедуры трансплантации, гастроэнтерология, панкреатология, The Lancet, Американский журнал хирургии, журнал хирургических исследований
Муковисцидоз
Муковисцидоз (МВ) — это аутосомно-рецессивное генетическое заболевание, поражающее легкие, поджелудочную железу, печень и кишечник. Его основная характеристика — нарушенный транспорт хлоридов и натрия через эпителий, что приводит к густым вязким секретам.Он также известен как муковисцидоз. Ненормальное дыхание — самый серьезный симптом, возникающий в результате частых инфекций легких. Муковисцидоз вызывается мутацией сдвига рамки считывания в гене белка трансмембранного регулятора проводимости (CFTR). Название муковисцидоз было дано из-за образования кисты в поджелудочной железе. Густая секреция слизи, возникающая из-за муковисцидоза, блокирует путь пищеварительных и эндокринных ферментов поджелудочной железы, вызывая полное повреждение поджелудочной железы.
Связанные журналы муковисцидоза
Журнал муковисцидоза, Журнал педиатрии, гастроэнтерологии, Ланцет, Журнал детской хирургии, Журнал аллергии и клинической иммунологии, Журнал трансплантации сердца и легких, Американский журнал хирургии, респираторной медицины, Американский журнал медицины
Патофизиология
Патофизиология или физиопатология — это соединение патологии с физиологией. Патология описывает состояния во время болезненного состояния, тогда как физиология — это дисциплина, которая описывает механизмы, действующие в организме.Патология описывает ненормальное состояние, тогда как патофизиология пытается объяснить физиологические процессы, из-за которых такое состояние развивается и прогрессирует. Другими словами, патофизиология определяет функциональные изменения, связанные с заболеванием или травмой.
Связанные журналы патофизиологии
Гастроэнтерология, панкреатология, биологическая психиатрия, журнал Американского колледжа кардиологии, патофизиология
Искусственная поджелудочная железа
Искусственная поджелудочная железа — это технология, разработанная, чтобы помочь людям с диабетом автоматически контролировать уровень глюкозы в крови, обеспечивая замену инсулина здоровой поджелудочной железы.Основная цель искусственной поджелудочной железы — обеспечить эффективную заместительную инсулиновую терапию, чтобы контроль уровня глюкозы в крови был нормальным и не было осложнений гипергликемии. Искусственная поджелудочная железа облегчает лечение инсулинозависимых. Эту систему носят как инсулиновую помпу и называют «искусственной поджелудочной железой», потому что она контролирует и регулирует уровень инсулина так же, как поджелудочная железа у людей без диабета.
Связанные журналы искусственной поджелудочной железы
Гастроэнтерология, панкреатология, Медицинский журнал Новой Англии, Американский журнал хирургии, исследований диабета и клинической практики, метаболизма
Кольцо поджелудочной железы
Кольцо поджелудочной железы — редкое заболевание, при котором часть ткани поджелудочной железы разрастается и окружает двенадцатиперстную кишку.Эта дополнительная ткань возникает из головки поджелудочной железы. Это вызывает сужение двенадцатиперстной кишки, блокируя поступление пищи в оставшуюся часть кишечника. Частота возникновения кольцевидной железы поджелудочной железы составляет 1 случай на 12–15 000 новорожденных. Обычно это происходит из-за аномального или экстраэмбриологического развития. Однако также сообщалось о некоторых случаях заболевания у взрослых. Ранние признаки аномалии включают многоводие, низкий вес при рождении и непереносимость кормления сразу после рождения.
Связанные журналы кольцевидной железы поджелудочной железы
Журнал детской хирургии, Американский журнал хирургии, желудочно-кишечная эндоскопия, ультразвук в медицине и биологии, клиники и исследования в области гепатологии и гастроэнтерологии
Заболевания поджелудочной железы
Поджелудочная железа — это орган, который играет важную роль в пищеварении и производстве гормонов.Заболевания поджелудочной железы включают острый панкреатит, наследственный панкреатит и рак поджелудочной железы. В журнале собрана информация о заболеваниях поджелудочной железы, методах выявления, различных методах лечения и передовых методах лечения заболеваний поджелудочной железы.
Связанные журналы заболеваний поджелудочной железы
Pancreatic Disorders & Therapy, Journal of Hepato-Bili-Pancreatic Sciences, Международный журнал гепатобилиарных и панкреатических заболеваний, Журнал гастроэнтерологии, панкреатологии и заболеваний печени
Лечение механической желтухи
Нет примечаний к слайду
Среди пациентов с заболеванием желчного пузыря точная частота и распространенность холедохолитиаза неизвестны, но было подсчитано, что от 5 до 20 процентов пациентов страдают холедохолитиазом во время холецистэктомии, причем заболеваемость увеличивается с возрастом
Каждый год 1-3 У% людей развиваются камни в желчном пузыре, и примерно у 1-3% людей появляются симптомы.
Ежегодно в Соединенных Штатах примерно у 500 000 человек появляются симптомы или осложнения, связанные с камнями в желчном пузыре, требующие холецистэктомии.
Желчнокаменная болезнь является причиной около 10 000 смертей в год в Соединенных Штатах. Около 7000 случаев смерти связаны с острыми желчнокаменными осложнениями, такими как острый панкреатит.
Заболеваемость камнями в желчном пузыре у женщин в 2-3 раза выше, чем у мужчин. Разница, по-видимому, объясняется главным образом эстрогеном, который увеличивает секрецию холестерина желчи.
Среди лиц, перенесших холецистэктомию по поводу симптоматической желчнокаменной болезни, 8-15% пациентов моложе 60 лет имеют камни общего желчного протока по сравнению с 15-60% пациентов старше 60 лет.
Abstract
ИСТОРИЯ ВОПРОСА:
Этот одноименный «закон», известный как закон Курвуазье, знак или даже желчный пузырь, был преподан медикам. студентов с момента публикации трактата Курвуазье в 1890 году.
МЕТОДЫ:
Мы рассмотрели оригинальный «закон» Курвуазье, современные заблуждения, окружающие его, и современные доказательства, подтверждающие и объясняющие его наблюдения.
РЕЗУЛЬТАТЫ:
Курвуазье никогда не формулировал «закон» в отношении пациента с желтухой и пальпируемым желчным пузырем. Он описал 187 случаев обструкции общего желчного протока, отметив, что расширение желчного пузыря редко происходило при закупорке желчного протока камнями. Классическое объяснение открытия Курвуазье основано на лежащем в основе патологическом процессе.Наличие камней в желчном пузыре сопровождается повторными эпизодами инфекции и последующим фиброзом желчного пузыря. В том случае, если желчный камень вызывает обструкцию, желчный пузырь сокращается из-за фиброза и вряд ли станет растяжимым и, следовательно, пальпируемым. При других причинах непроходимости желчный пузырь расширяется в результате противодавления из-за затрудненного оттока желчи. Однако недавние эксперименты показывают, что желчный пузырь одинаково растягивается in vitro, независимо от патологии, что позволяет предположить, что ключом является хроническая непроходимость.Хронически повышенное внутрипротоковое давление с большей вероятностью разовьется при злокачественной обструкции из-за прогрессирующего характера заболевания. Камни в желчном пузыре периодически вызывают обструкцию, которая, как правило, недостаточно постоянна, чтобы вызвать такое хроническое повышение давления.
ВЫВОД:
Мы надеемся, что напоминание клиницистам о фактических наблюдениях Курвуазье восстановит полезность этого клинического признака так, как он задумал.
Плохая прогностическая ценность.
высокая отрицательная прогностическая ценность.
Вторичный билиарный цирроз обратим при хроническом панкреатите и кистах холедоха. но обратимость при холидохолитиазе неизвестна.
TAUS: чувствительность для холедохолитиаза 20-90%, а в метаанализе 5 исследований чувствительность для обнаружения камней CBD составляет 73%, а специфичность — 91%.
TAUS: имеет низкую чувствительность к камням в дистальном отделе общего желчного протока, поскольку дистальный общий желчный проток часто закрыт кишечным газом в поле визуализации.
Отсечка в 6 мм часто используется для классификации протока как расширенного. Однако при использовании обрезки 6 мм можно пропустить камни.
Одно исследование 870 пациентов, перенесших холецистэктомию, показало, что камни часто выявлялись у пациентов, чьи протоки были бы классифицированы как «недилатированные», используя границу 6 мм [27]. Кроме того, вероятность образования камня в общем желчном протоке увеличивалась с увеличением диаметра общего желчного протока: от
0 до 4 мм: 3.9 процентов
от 4,1 до 6 мм: 9,4 процента
от 6,1 до 8 мм: 28 процентов
от 8,1 до 10 мм: 32 процента
> 10 мм: 50 процентов
И наоборот, поскольку диаметр общего желчного протока увеличивается с возрастом, старше у взрослых может быть нормальный проток диаметром> 6 мм.
MRCP и EUS в значительной степени заменили ERCP для диагностики холедохолитиаза у пациентов с промежуточным риском холедохолитиаза.
Оба теста очень чувствительны и специфичны для холедохолитиаза. Решение о том, какой тест следует провести в первую очередь, зависит от различных факторов, таких как доступность, стоимость, факторы, связанные с пациентом, и подозрение на небольшой камень.
Метаанализ 27 исследований с 2673 пациентами показал, что EUS имеет чувствительность 94% и специфичность 95%.
Обзор 13 исследований показал, что MRCP имеет медианную чувствительность 93 процента и медианную специфичность 94 процента.
В объединенном анализе 301 пациента из пяти рандомизированных исследований, в которых EUS сравнивали с MRCP, не было статистически значимой разницы в агрегированной чувствительности (93 против 85 процентов) или специфичности (96 против 93 процентов)
Это демонстрирует превосходную чувствительность EUS для небольших камней желчных протоков.
A) MRCP показывает расширенный желчный проток без видимого камня, случайную поджелудочную железу.
B) EUS у того же пациента с очень маленьким камнем желчного протока (<5 мм) (стрелка).
C) ERCP у того же пациента с расширенным общим желчным протоком без видимых камней.
D) Эндоскопический вид извлеченного камня после билиарной сфинктеротомии (стрелка).
позволяет очертить анатомию желчевыводящих путей,
уменьшает и идентифицирует повреждения желчных протоков, а
идентифицирует бессимптомный холедохолитиаз.
Противники утверждают, что:
увеличивает время и затраты на процедуру.
, что бессимптомные камни общего желчного протока могут выходить спонтанно и / или иметь низкий потенциал для возникновения осложнений,
так, что их идентификация может привести к ненужному исследованию общего желчного протока и / или преобразованию в открытую операцию
требует технических знаний и связана с такими осложнениями, как панкреатит, кровотечение и перфорация
Пациент с симптомами, клинические подозрения, лабораторные исследования предполагают, начать с трансабдоминального УЗИ.
Лечение механической желтухи | BMJ
Я с интересом следил за этим случаем, но очень удивлен, что из пяти «Комментариев» по делу
ни один не принадлежит хирургу.Это большой позор для
, потому что есть несколько важных уроков, которые нужно усвоить, и возможность сделать это сейчас, возможно, была упущена.
Не говоря уже об аномальном проявлении, которое было хорошо изучено
, когда у пациента возникла желтуха, диагностика должна была быть намного проще
. Во-первых, это результаты проверки функции печени. Какой бы ни была «активность фермента»
(стр.100), я не могу поверить, что упомянутые «другие аномалии»
не включали значительно повышенную щелочную фосфатазу,
, что должно было указывать на то, что это была обструктивная, а не гепатогенная
желтуха.Как это было упущено? Во-вторых, безболезненная механическая желтуха
является показанием к срочному обследованию и по праву следующим шагом
является УЗИ. Чтобы избежать долгого ожидания этого, терапевт
позвонил местному консультанту-гастроэнтерологу. То, что, по-видимому, произошло потом
, я считаю необъяснимым, и то, что пациенту пришлось пройти частное ультразвуковое исследование
в экстренной ситуации, для меня непростительно. Хуже того,
, как только сканирование показало расширенный общий желчный проток, содержащий камни.
было показано срочное госпитализация из-за риска сепсиса от
восходящего холангита, а не с задержкой на 9 дней!
Безболезненная механическая желтуха чаще всего возникает либо из-за камней
в общем желчном протоке, либо из-за рака головки поджелудочной железы.Другие
причин встречаются редко. Рак поджелудочной железы встречается гораздо реже, чем желчные камни, и опыт
показывает, что по крайней мере столько же пациентов с безболезненной механической желтухой
имеют закупорку желчных протоков камнями, как и рак поджелудочной железы.
Когда в протоке появляются камни, желчный пузырь часто фиброзирован, и
нефункционирующий желчный пузырь не может вызвать желчную колику. Хотя в некоторых случаях боль возникает из-за сопутствующего панкреатита, как часто показывает повышенный уровень амилазы в сыворотке крови
, во многих из этих случаев боль отсутствует.
Внешний вид паренхимы печени при сканировании, по-видимому, привлек внимание врачей
, а не более важной обструкцией желчных протоков
. Случайное совпадение рака печени и непроходимости желчных протоков
камнем должно происходить крайне редко. Единственная возможность, о которой я могу думать, — это рак желчного пузыря
, который сам по себе очень редок, но имеет связь
с хроническим холециститом.
В этом случае сканирование подтвердило обструкцию желчного протока.Очевидно, что это была причина желтухи
и требовалась срочная операция по «следующему операционному списку»
или эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) и сфинктеротомия
. Какая форма лечения была наиболее подходящей? Сфинктеротомия ERCP и
является хорошей процедурой, особенно для пациентов с мелким / средним камнем в протоковом канале
или несколькими мелкими камнями, и позволяет избежать
открытой операции. Однако, используемый для лечения пациентов с крупными поврежденными камнями
, он имеет гораздо более высокую частоту неудач.Большой ретинированный камень
часто занимает мешочек в дистальном конце протока, где он не поддается баллонному извлечению или удалению с помощью ERCP. Кроме того,
, выполняющее широкую сфинктеротомию, как здесь, несет в себе риск кровотечения
, которое может быть серьезным, и его трудно остановить. Преимущество открытой операции
с холецистэктомией, исследованием общего желчного протока и удалением камней
, со сфинктеротомией или без нее, заключается в почти гарантированном излечении
с очень низкой смертностью в руках опытного хирурга.Однако из-за задержек, сепсиса и других осложнений смертность
возрастает, особенно
предыдущих неудачных мер! В этом случае ранняя открытая операция также позволила бы
успокоить призрак рака, избегая при этом беспокойства
пациентки и ее родственников по поводу двух неудачных «операций» и стрессовой неуверенности в
по поводу третьей.
Спустя примерно 11 лет после выхода на пенсию я надеялся, что задержки с постановкой диагноза
и неотложным хирургическим лечением пациентов с механической желтухой
, с которыми я сталкивался, остались в прошлом.Видно и
, к сожалению, похоже, нет!
Конкурирующие интересы:
Не заявлены
Дилемма лечения и высокая смертность
Введение . Неходжкинская лимфома (НХЛ), проявляющаяся механической желтухой, встречается редко. Из-за редкости комбинации его редко учитывают при дифференциальной диагностике пациентов с механической желтухой. Он считается излечимым из-за химиочувствительной природы заболевания и последних достижений в химиотерапии. Корпус серии . Мы представляем серию случаев из 2 пациентов с НХЛ с механической желтухой в качестве начального проявления. У обоих пациентов была механическая желтуха, и им был поставлен диагноз биопсии печени под контролем КТ. Один пациент умер от сепсиса и полиорганной недостаточности до начала химиотерапии, а второй пациент не выбрал химиотерапию. Заключение . Обструкция желчных путей — признак плохого прогноза. У пациентов с обструкцией желчевыводящих путей необходимо учитывать диагноз НХЛ.Это может быть связано с высокой смертностью и создает дилемму лечения.
1. Введение
Лимфомы — это злокачественное лимфопролиферативное заболевание, которое подразделяется на Ходжкина и неходжкинские лимфомы (НХЛ). НХЛ имеет узловое и экстра узловое происхождение. Лимфомы, связанные с печенью, могут быть первичными, а не метастатическими. Механическая желтуха обычно является поздним проявлением НХЛ; однако это может быть отличительной чертой НХЛ. Заболеваемость механической желтухой как первичным проявлением НХЛ наблюдается только у 1-2% пациентов [1].Из-за редкости этого объекта необходима тщательная оценка пациентов.
Мы представляем серию случаев неходжкинской лимфомы, проявляющейся механической желтухой и связанной с высокой смертностью.
2. Случай 1
63-летний мужчина с хроническим гепатитом С и злоупотреблением алкоголем в анамнезе поступил в терапевтическое отделение с 4-дневным анамнезом тошноты, диффузной боли в животе и желтухи. При медицинском осмотре у него была желтуха с желтухой склеры.Живот был диффузно болезненным с охраной. Лабораторные данные показали: общий билирубин 16,9 мг / дл (норма: <1,0), щелочная фосфатаза 243 МЕ / л, аспартаттрансаминаза (AST) 97 МЕ / л (норма: <35), аланинтрансаминаза (ALT) 69 МЕ / л (норма) : <35), альфа-белок плода: 3,0 МЕ / мл, лактатдегидрогеназа (ЛДГ) 267 МЕ / л, альбумин 2,7 г / дл (в норме: 3,2–4,6), общий белок 5,7 г / дл (в норме: 6,4–8,3) , азот мочевины крови (АМК) 14 мг / дл (норма: 8–23), креатинин 0,85 мг / дл (норма: 0,80–1,30). Общий анализ крови показал количество лейкоцитов (WBC): 6.3 K / мк л (нормальный: 5–10,2), гемоглобин 13,7 г / дл (нормальный: 13,5–17,5) и тромбоциты 117 K / мк л (нормальный: 150–450). Ультразвук печени показал массоподобную структуру вокруг ямки желчного пузыря, а диаметр общего желчного протока (CBD) составлял 6 мм. Компьютерная томография (КТ) брюшной полости и таза показала большое образование неправильной формы в воротах печени. Магнитно-резонансная холангиопанкреатография (MRCP) выявила массу в сантиметрах и дилатацию желчных протоков из-за внешней компрессии (рис. 1). Патология тонкоигольной биопсии массы (рис. 2) показала диффузную крупноклеточную В-клеточную лимфому, положительную на CD20, BCL2, BCL6, CD79a и PAX5 и отрицательную на CD3, CD5, CD10, CD23, CD138, циклин D1, CK7, CK20, и стр. 63.Позитронно-эмиссионная томография (ПЭТ) показала множественные поражения печени и узелок правой нижней части легкого без вовлечения лимфатических узлов средостения или брюшины. Биопсия костного мозга дала отрицательный результат на лимфому. Эндоскопическая ретроградная холангиография (ERC) была выполнена для декомпрессии желчных протоков, но канюлирование CBD не удалось, а ограниченная холангиограмма показала дистальную стриктуру CBD. Чрескожная чреспеченочная холангиография (ЧЧХ) была выполнена с успешным размещением внутреннего и внешнего желчных дренажей (рис. 3).Его оценка ECOG (Восточная кооперативная онкологическая группа) была 3, и была запланирована химиотерапия. Через несколько дней он был повторно госпитализирован с острой почечной недостаточностью (BUN / Cr: 100 / 4,1), лейкоцитами 25,1 K / мк л, общим билирубином 6,4 мг / дл, трудноизлечимой тошнотой и рвотой и гипотонией с полиорганной недостаточностью. У него был септический шок. Пациент умер еще до начала химиотерапии.
3. Случай 2
Жительница дома престарелых А-80 лет поступила в терапевтическую службу с диффузной болью в животе продолжительностью 2-3 дня, плохим приемом внутрь, тошнотой и темнотой моча.PMHx был значимым для деменции, гипертонии и гипотиреоза. Ей сделали холецистэктомию в 55 лет. В анамнезе она не злоупотребляла табаком или алкоголем. При физикальном обследовании выявлена желтуха конъюнктивы, спутанность сознания, болезненность в правом подреберье и эпигастрии. Лимфаденопатия или гепатоспленомегалия не оценивались. Первоначальные лабораторные данные: общий билирубин 12,0 мг / дл, алк фос 659 МЕ / л, AST 112 МЕ / л, ALT 86 МЕ / л, аммиак 35 μ моль / л, LDH 650 МЕ / л, АМК 10 мг / дл , креатинин 0.68 мг / дл, натрий 130 ммоль / л, хлорид 98 ммоль / л, альбумин 2,4 г / дл, общий белок 6,4 г / дл, протромбиновое время 12,7 с, INR 1,1, частичное тромбопластиновое время 31 с и лейкоциты 15 K / μ L. Панель вирусного гепатита, альфа-фетопротеин и карциноэмбриональный антиген были отрицательными. КТ брюшной полости была проведена, выявляя инфильтрирующую массу печени, включая портальное слияние, с внутрипеченочной дилатацией желчных протоков, поражением селезенки и отсутствием лимфаденопатии (Рисунок 4). Пациенту была сделана чрескожная холангиограмма, показавшая выраженное сужение желчного дерева и безуспешную попытку вставить дренаж.Ей была сделана эндоскопическая ретроградная холангиопанкреатография (ERCP), которая показала стриктуру дистального общего желчного протока, вторичную по отношению к внешней компрессии с расширением CBD до 15 мм и внутрипеченочной дилатацией протока. Выполнена билиарная сфинктеротомия и установлен пластиковый стент для декомпрессии желчевыводящих путей. При биопсии ядра печени под контролем КТ (рис. 5) сообщается о диффузной крупноклеточной В-клеточной лимфоме с положительными окрасками на CD20 и CD79a и отрицательными на CD10, циклин D1, CD138, цитокератин AE1 / AE3 и белок S100.По шкале ECOG 4 балла. Химиотерапия не проводилась из-за плохого общего состояния. Семья пациентки решила, что ей будет комфортно в хосписе, и она скончалась в течение 3 месяцев после постановки диагноза.
4. Обсуждение
Диффузная В-крупноклеточная лимфома (DLBCL) является наиболее распространенной формой НХЛ. Большинство пациентов с DLBCL диагностируются на седьмом или восьмом десятилетии жизни с соотношением мужчин и женщин [2] 1,3: 1. Желтуха у пациентов с лимфомой может быть вторичной по отношению к прямому поражению печени [3], непроходимости внепеченочных желчных протоков из-за увеличения лимфатические узлы [4], внутрипеченочный холестаз, токсический гепатит, вызванный медикаментозным лечением, или гемолиз, связанный с опухолью [5].Наиболее частой причиной желтухи при НХЛ является обструкция внепеченочных желчных путей, вызванная опухолевыми причинами [3]. Среди всех причин злокачественной обструкции желчных путей на НХЛ приходится 1-2% случаев [1].
Хотя желтуха является поздним проявлением НХЛ, она редко может возникать как начальное проявление. Розенберг и др. в 1961 г. зарегистрировано 1269 больных, из которых 159 страдали желтухой во время течения болезни [5]. У трех пациентов из этих 159 изначально была механическая желтуха [5].Ретроспективное исследование Ravindra et al. выявили 9 пациентов (6 взрослых и 3 детей) с НХЛ с механической желтухой [6]. В исследовании Ödemiş et al. в 2007 г. выявлено 7 пациентов с механической желтухой с НХЛ среди 1123 пациентов со злокачественной обструкцией желчевыводящих путей за 6-летний период [1]. Из-за необычной ассоциации НХЛ редко рассматривается при дифференциальной диагностике пациентов с механической желтухой. Желчная система может быть сдавлена лимфомой в любом месте тракта, но обычными местами обструкции желчных путей являются ворота печени или перипанкреатическая область головки.Выясненный механизм обструкции — снижение подвижности желчного протока в этих областях, что делает его уязвимым для давления в результате неопластического процесса [3].
Хотя компьютерная томография может помочь определить положение и степень тяжести внутрибрюшной массы, для постановки точного диагноза требуется биопсия ткани. Улучшение методов визуализации повысило безопасность процедуры игольной биопсии под визуальным контролем поражения корня или поджелудочной железы. У пациентов с поражением ворот печени могут помочь минимально инвазивные методы, такие как массовая биопсия под контролем КТ или эндоскопическая чистка зубов при ЭРХПГ [6].Равиндра и др. сообщили о серии из 9 пациентов с НХЛ, 2 из которых прошли биопсию под контролем КТ и смогли избежать хирургического вмешательства [6]. Тонкоигольная аспирация под эндоскопическим ультразвуковым контролем (EUS-FNA) обеспечивает морфологический анализ внутрибрюшных поражений в различных местах, например, вблизи желудочно-кишечного тракта и забрюшинных новообразований [7, 8]. Ретроспективное исследование Erickson и Tertjak на 18 пациентах с поражением забрюшинного пространства, которым проводилась EUS, показало 15 пациентов с успешным EUS-FNA с диагнозом лимфомы у 4 пациентов [8].EUS-FNA не свободен от таких осложнений, как инфекция, кровотечение и риск посева опухоли вдоль следа иглы.
Поскольку НХЛ редко проявляется как механическая желтуха, лечение основано на нескольких зарегистрированных случаях. В литературе нет стандартных рекомендаций, что создает дилемму в ведении таких пациентов. Из-за химиочувствительной природы лимфомы и поздней стадии заболевания, когда присутствует обструкция желчных путей, химиотерапия является основой лечения [6, 9].Исследование, проведенное Dudgeon и Brower, показало, что пять пациентов с НХЛ и механической желтухой прошли курс химиотерапии без предшествующей декомпрессии желчевыводящих путей и разрешения желтухи в течение 2-59 дней, и имели полную ремиссию у 2 пациентов и частичную ремиссию у 3 пациентов [10]. В ретроспективном анализе Ravindra et al. у 9 пациентов с 1995 по 2001 год с НХЛ и механической желтухой химиотерапия была лечением выбора [6]. Полная ремиссия была достигнута у 4 пациентов, частичная ремиссия — у 3 и отсутствие ответа у одного пациента [6].В этой серии пять пациентов лечились от желтухи перед назначением химиотерапии, но ретроспективно авторы сочли это ненужным [6].
Схема химиотерапии, содержащая доксорубицин, считается стандартной при лечении пациентов с лимфомой. Однако, поскольку доксорубицин выводится с желчью, его использование у пациентов с обструкцией желчевыводящих путей неясно. Исследование Fidias et al. показали, что 6 из 7 пациентов в серии получали начальную химиотерапию без доксорубицина, а один пациент в серии, у которых был установлен стент с нормализацией билирубина на момент начала химиотерапии, получил химиотерапию на основе доксорубицина [9].У пациентов с НХЛ с механической желтухой кажется безопасным отложить прием доксорубицина на 1-2 цикла [9]. Однако страх перед повышением токсичности может быть причиной нерешительности в отношении использования химиотерапии у пациентов с аномальными ферментами печени.
Необходимость дренирования желчевыводящих путей для лечения желтухи перед назначением химиотерапии таким пациентам неясна. Многим пациентам с механической желтухой выполнялась декомпрессия желчевыводящих путей с наружно-внутренним дренажем, установкой стента или лапаротомией [10].Эти методы лечения облегчают непроходимость и симптомы, но не излечивают основное заболевание; с другой стороны, они могут отложить окончательное введение лечения. Стентирование желчных протоков рекомендуется пациентам с сопутствующими симптомами обструкции или инфекционными осложнениями обструкции, такими как холангит [9]. Ретроспективный анализ Ross et al. в онкологическом центре им. доктора медицины Андерсона у 35 пациентов с лимфомой с механической желтухой, перенесших ERCP / PBD в период с 2002 по 2008 год, после установки билиарного стента или чрескожного дренажа нормализация билирубина была выявлена в 29 из 33 случаев и полное разрешение стриктуры в 12 случаях [11].В нашей серии случаев у обоих пациентов был желчный дренаж из-за сильной боли в животе в случае 1 и опасения холангита в случае 2.
Bairey et al. недавно опубликованное ретроспективное исследование 92 пациентов, показывающее распространенность ранней смерти у 7% пациентов с НХЛ [12]. Пациенты в группе ранней смерти имели неблагоприятные прогностические факторы, такие как продвинутая стадия заболевания, пожилой возраст, агрессивный характер лимфомы, плохая работоспособность, повышенный уровень ЛДГ, экстранодальное заболевание и симптомы B [12]. Основываясь на этом исследовании, основной причиной ранней смерти был сепсис, а другими причинами были прогрессирование заболевания, тяжелое основное заболевание и перфорация желудочно-кишечного тракта [12].Стриктура желчных протоков и механическая желтуха считаются признаком плохого прогноза у больных лимфомой [6]. На основании ранее опубликованных исследований Ravindra et al. и Fidias et al., похоже, что пациенты с начальной или ранней желтухой, как правило, имеют лучшую выживаемость по сравнению с пациентами с поздним проявлением желтухи [6, 9].
Однако в нашей серии случаев, несмотря на то, что у обоих пациентов изначально была механическая желтуха, оба пациента умерли в течение 3 месяцев после постановки диагноза.Повышенная смертность в нашей серии случаев имеет несколько возможных объяснений. Нашим пациентам в начальном течении болезни был проведен дренаж желчевыводящих путей. Повлияло ли это на течение их болезни из-за отсрочки раннего начала химиотерапии — вопрос. У пациента 1 развился сепсис с полиорганной недостаточностью, что не позволило ему пройти курс химиотерапии. Хотя в случае 2 не была выбрана химиотерапия, ее преклонный возраст и плохая успеваемость могли быть ограничивающими факторами для положительного эффекта химиотерапии.Кроме того, в обоих случаях DLBCL высокой степени злокачественности на момент постановки диагноза с экстранодальным поражением, симптомами B и объемным заболеванием наряду с гепатитом C в случае 1 и низкой эффективностью в случае 2 могли сыграть роль в ранней смертности. Ранняя смерть была вторичной по отношению к сепсису в случае 1 и прогрессированию заболевания в случае 2.
5. Заключение
Механическая желтуха является редким проявлением НХЛ. Несмотря на редкость случаев, НХЛ необходимо учитывать при дифференциальной диагностике при лечении пациентов с механической желтухой.Лечение обструкции желчевыводящих путей, вызванной лимфомой, является спорным в отношении одной химиотерапии по сравнению с дренажом желчевыводящих путей перед химиотерапией. Дренаж желчевыводящих путей рекомендуется пациентам с инфекционными осложнениями. В связи с увеличением числа доказательств наличия механической желтухи в НХЛ требуется более четкая формулировка рекомендаций по лечению.
Конфликт интересов
Авторы не заявляют о конфликте интересов.
Благодарности
Авторы благодарны доктору Р.Андреа Орвик из патологоанатомического отделения патологоанатомического профиля на обоих пациентах.
Проблемы диагностики и лечения
Желтуха является проявлением повышенного уровня билирубина в сыворотке крови и может иметь множество причин, некоторые из которых могут быть опасными для жизни. Эта проблема поможет врачу скорой помощи сузить диапазон дифференциального диагноза, определить причину и быстро принять решение:
Повышен ли билирубин из-за повышенной продукции, нарушения поглощения, нарушения конъюгации, обструкции, гепатоцеллюлярного повреждения или наследственного заболевания?
Какие лабораторные анализы вам необходимо провести, чтобы выявить причину?
Какое визуализационное исследование следует заказать в первую очередь?
Какие виды сканирования могут предложить терапевтические методы, а также методы визуализации?
Каковы основные индикаторы опасных для жизни причин желтухи: передозировка парацетамолом, восходящий холангит, новообразование поджелудочной железы и гемолиз?
Каков критический интервал времени для лечения повреждения печени, вызванного ацетаминофеном?
Как узнать, когда желтуха новорожденных опасна для жизни?
Каковы признаки желтухи у беременной пациентки?
Как следует вести себя пациенту с трансплантацией печени?
- Абстракция
- Презентации кейсов
- Введение
- Критическая оценка литературы
- Избранные сокращения
- Этиология и патофизиология
- Состояния, вызывающие непрямую гипербилирубинемию
- Повышение выработки билирубина
- Нарушение захвата билирубина в печени
- Нарушение / пониженная конъюгация
- Состояния, вызывающие прямую гипербилирубинемию
- Внепеченочная обструкция желчных путей
- Внутрипеченочный холестаз
- Состояния, вызывающие непрямую гипербилирубинемию
- Дифференциальная диагностика
- Догоспитальная помощь
- Оценка отделения неотложной помощи
- Начальная стабилизация
- История
- Медицинский осмотр
- Диагностические исследования
- Лабораторные испытания
- Комплексное метаболическое панельное тестирование
- Функциональные пробы печени
- Панель химии
- Полный анализ клеток крови
- Исследования коагуляции
- Другие тесты
- Резюме лабораторных исследований
- Комплексное метаболическое панельное тестирование
- Визуальные исследования
- Ультразвук
- Компьютерная томография
- Сканирование гепатобилиарной иминодиуксусной кислоты
- Эндоскопическая ретроградная холангиопанкреатография
- Магнитно-резонансная холангиопанкреатография
- Чрескожная чреспеченочная холангиография
- Какой метод визуализации подходит моему пациенту?
- Лабораторные испытания
- Уход
- Гемолиз
- Внепеченочная непроходимость
- Гепатоцеллюлярная травма
- Управление энцефалопатией
- Управление коагулопатией
- Введение антибиотиков
- Рассмотрение трансплантации
- Травма печени, вызванная ацетаминофеном
- Особые обстоятельства
- Педиатрические пациенты
- Желтуха при беременности
- Гиперемезис беременных
- Внутрипеченочный холестаз беременности
- Инфекционные причины
- Острая жирная печень при беременности
- Больные после трансплантации
- Споры и передовая кромка
- Распоряжение
- Резюме
- Подводные камни управления рисками при желтухе в отделении неотложной помощи
- Выводы по делу
- Клинический путь лечения желтухи в отделении неотложной помощи
- Таблицы и рисунки
- Таблица 1.Опубликованное руководство по желтухе
- Таблица 2. Причины непрямой гипербилирубинемии
- Таблица 3. Причины гемолиза
- Таблица 4. Причины прямой гипербилирубинемии
- Таблица 5. Причины внепеченочного холестаза
- Таблица 6. Причины внутрипеченочного холестаза
- Таблица 7. Дифференциальная диагностика гепатоцеллюлярной желтухи
- Таблица 8.Опасные для жизни состояния, проявляющиеся желтухой
- Таблица 9. Исторические факторы желтухи
- Таблица 10. Клинические синдромы, предложенные в анамнезе
- Таблица 11. Стадии печеночной энцефалопатии
- Таблица 12. Результаты периферического мазка
- Таблица 13. Дозы антибиотиков для внутривенного введения при восходящем холангите
- Таблица 14. Причины неонатальной гипербилирубинемии
- Таблица 15.Факторы риска тяжелой неонатальной гипербилирубинемии
- Таблица 16. Рекомендации Американской педиатрической академии по началу лечения гипербилирубинемии
- Рисунок 1. Камни в желчном пузыре, показанные на УЗИ
- Рис. 2. Компьютерная томография новообразований поджелудочной железы, перекрывающих общий желчный проток и проток поджелудочной железы
- Список литературы
Аннотация
Ежегодно отделения неотложной помощи посещают около 52 000 пациентов с желтухой.Хотя у многих из этих пациентов нет патологии, угрожающей жизни, крайне важно, чтобы врач неотложной помощи понимал патофизиологию желтухи, поскольку это поможет провести соответствующее обследование для выявления критических диагнозов. Пациентам с желтухой могут потребоваться внутривенные антибиотики, неотложная операция и, в тяжелых случаях, трансплантация органов. В этом выпуске основное внимание будет уделено проблеме оценки и лечения пациента с желтухой в отделении неотложной помощи с использованием наилучших имеющихся данных из литературы.
Презентация кейса
Вы находитесь в середине загруженной дневной смены понедельника в ED. В главной жалобе на табло просто указано «другая жалоба», но один взгляд на пациента говорит вам, почему он здесь. Пациент — мужчина средних лет без предшествующей истории болезни, который утверждает, что его семья говорила ему в течение последних 2-3 недель, что его глаза желтые. Он также признает, что время от времени у него возникали тошнота, рвота, плохой аппетит, потеря веса и диффузный зуд.В анамнезе нет лихорадки, болей в животе, сильного употребления алкоголя или недавнего приема парацетамола. Ваш медицинский осмотр выявил желтушность склер, желтуху лица и верхней части груди, а также легкую безболезненную гепатомегалию. Вы хотите заказать визуализацию в дополнение к лабораторным исследованиям, но задаетесь вопросом, что лучше: КТ или УЗИ?
Вторая пациентка, молодая женщина, обратилась в службу неотложной помощи. Медики утверждают, что их вызвали в дом с измененным психическим состоянием. В доме не было никого, кто мог бы предоставить дополнительную информацию, но они заметили множество пустых бутылочек с лекарствами, хотя и не были уверены, что это за лекарства.Пациент реагирует только на болезненные раздражители. В остальном жизненно важные признаки стабильны, но при осмотре можно заметить желтуху склеры, диффузную желтуху и петехии. Вы, очевидно, обеспокоены проглатыванием, но задаетесь вопросом, стоит ли начинать терапию N-ацетил-цистеином эмпирически.
Наконец, ваш коллега из соседней капсулы вызывает вас, чтобы узнать второе мнение о 10-дневном младенце. Мать утверждает, что ей сказали, что у ребенка желтуха грудного молока, и спрашивает, нужно ли ей что-нибудь делать.Она утверждает, что ребенок здоров, правильно питается и набирает вес. Ваш коллега спрашивает, есть ли что-нибудь, что ему нужно сделать для этого младенца, и что он должен сказать матери.
Введение
Желтуха — это не диагноз, а физическое проявление повышенного билирубина в сыворотке крови. Это не обычная основная основная жалоба. Вместо этого у пациента с желтухой часто наблюдаются симптомы, связанные с основной патологией, такие как боль в животе, зуд, рвота или прием веществ.Неконъюгированная гипербилирубинемия может быть нейротоксичной для новорожденных, вызывая энцефалопатию (ядерную желтуху) и смерть. Однако у взрослых желтуха служит маркером потенциально серьезной гематологической или гепатобилиарной дисфункции, такой как массивный гемолиз, фульминантная печеночная недостаточность или восходящий холангит. К счастью, у большинства пациентов с желтухой протекает более вялотекущее течение.
Частота и этиология желтухи варьируются в зависимости от исследуемой популяции. 1 Национальное обследование амбулаторной медицинской помощи больниц (NHAMCS) собирает данные об использовании услуг амбулаторной помощи, включая посещения отделений неотложной помощи (ED).Анализ приблизительно 1,2 миллиарда посещений отделения неотложной помощи с 2003 по 2012 год через базу данных NHAMCS показал, что у 530 000 пациентов была основная жалоба или окончательный диагноз желтухи, в среднем 52 500 посещений в год. 2 Эти данные недооценивают истинное число, так как они не учитывают пациентов с желтухой при физикальном обследовании, но имевших альтернативный окончательный диагноз. Например, голландское исследование 702 взрослых, страдающих желтухой в течение 2-летнего периода, показало, что 20% связаны с карциномой поджелудочной железы или желчных путей, 13% — с камнями в желчном пузыре и 10% — с алкогольным циррозом. 3 Исследование 732 пациентов в США показало, что ишемическое повреждение печени (из-за сепсиса или других причин гипотонии) было наиболее частой причиной впервые возникшей желтухи — 22%. Острое заболевание печени, вторичное по отношению к неалкогольным причинам, встречалось у 13% пациентов; вирусный гепатит встречался в 9%; а лекарственное повреждение печени произошло в 4%. 4 Большинство случаев, связанных с приемом лекарств, были вызваны токсичностью парацетамола. 4
В этом выпуске журнала Emergency Medicine Practice основное внимание уделяется патофизиологии, оценке и лечению пациентов с желтухой в отделении неотложной помощи с использованием наилучших имеющихся данных из литературы.
Критическая оценка литературы
Поиск в PubMed был выполнен с использованием термина желтуха, ограниченного основным термином. Дополнительные ограничения были использованы для включения статей только на английском языке, предметов для взрослых и ограничения по времени за последние 10 лет. Было отобрано более 700 статей, которые послужили основой для дальнейшего рассмотрения. Также были проведены консультации с Кокрановской базой данных систематических обзоров и Национальным центром обмена информацией. Таблица 1, перечисляет рекомендации, касающиеся желтухи, которые могут быть полезны практикующему врачу неотложной помощи.
Поскольку клинические проявления желтухи могут иметь очень много этиологий, результаты были обширными. Таким образом, итоговые источники, собранные из самых разных дисциплин, различаются по силе и типу.
Подводные камни управления рисками при желтухе в отделении неотложной помощи
4.«На днях, когда я видел ее, у пациентки не было энцефалопатии; теперь она вернулась и потеряла сознание ».
Начальные стадии печеночной энцефалопатии могут быть незаметными. Добавьте к этому тот факт, что некоторые пациенты могут недооценивать свои симптомы или иметь депрессивную неврологическую базу, а начальные стадии печеночной энцефалопатии бывает трудно диагностировать. Опрос семьи или опекуна о поведении пациента может помочь обнаружить ранние признаки печеночной энцефалопатии. Следует госпитализировать всех пациентов с желтухой и печеночной энцефалопатией.
5. «У пациента не было болезненных ощущений в животе, поэтому я не рассматривал возможность холангита».
Только от 50% до 75% пациентов с острым холангитом проявляется триада Шарко (лихорадка, желтуха, болезненность правого подреберьера). Эти признаки могут отсутствовать, особенно у пожилых людей и людей с ослабленным иммунитетом. Следует поддерживать высокий индекс подозрительности у всех пациентов с лихорадкой и желтухой.
7. «Я ждал, чтобы позвонить в хирургическую больницу с восходящим холангитом.”
Восходящий холангит — потенциально смертельная причина желтухи. Многие пациенты выздоравливают с помощью антибиотиков и поддерживающих мер; однако некоторым пациентам потребуется дренаж желчевыводящих путей. Сразу после постановки диагноза следует обратиться к хирургу, чтобы оценить дренаж желчевыводящих путей.
Таблицы и рисунки
Список литературы
Доказательная медицина требует критической оценки литературы, основанной на методологии исследования и количестве предметов.Не все ссылки одинаково надежны. Результаты большого проспективного рандомизированного слепого исследования должны иметь больший вес, чем описание случая.
Чтобы помочь читателю оценить силу каждой ссылки, соответствующая информация об исследовании, такая как тип исследования и количество пациентов в исследовании, выделена жирным шрифтом после ссылок, если таковые имеются. Кроме того, выделены наиболее информативные ссылки, цитируемые в этой статье, по мнению автора.
- Рой-Чоудхури Н. Классификация и причины желтухи или бессимптомной гипербилирубинемии. до даты ® . Последнее обновление 14 ноября 2016 г. (Обзор)
- Центры по контролю и профилактике заболеваний Национальный центр статистики здравоохранения. Обследование услуг амбулаторного медицинского центра Национальной больницы. 2017; https://www.cdc.gov/nchs/ahcd/. (гос. Данные)
- Reisman Y, Gips CH, Lavelle SM, et al.Клинические проявления (субклинической) желтухи — проект Euricterus в Нидерландах. Объединенные голландские больницы и группа управления проектами Euricterus. Гепатогастроэнтерология . 1996; 43 (11): 1190-1195. (проспект; 700 пациентов)
- Вуппаланчи Р., Лянпунсакул С., Чаласани Н. Этиология впервые возникшей желтухи: как часто она вызывается идиосинкразическим лекарственным поражением печени в Соединенных Штатах? Am J Gastroenterol. 2007; 102 (3): 558-562. (ретроспектива; 732 пациента)
- Лалани Т., Коуто С.А., Розен М.П. и др. Критерии соответствия ACR желтуха. J Am Coll Radiol. 2013; 10 (6): 402-409. (Заявление о консенсусе)
- Комитет по стандартам практики ASGE, Maple JT, Ben-Menachem T, et al. Роль эндоскопии в оценке подозрения на холекохолитиаз. Gastrointest Endosc. 2010; 71 (1): 1-9. (Директива)
- Комитет по стандартам практики ASGE, Чатади К.В., Чандрасекхара В. и др.Роль ЭРХПГ при доброкачественных заболеваниях желчевыводящих путей. Gastrointest Endosc. 2015; 81 (4): 795-803. (Консенсус)
- Хейлперн К., Квест, Т. Желтуха. В: Розен, изд. Неотложная медицина Розена: концепции и клиническая практика. Том 6. Нью-Йорк: Мосби; 2006. (Глава учебника)
- Фридман LS. Клинические аспекты сывороточного билирубина. до даты 2016; 8 апреля 2016 г .: http: //www.uptodate.ru / contents / Clin-аспекты-определения-билирубина-сыворотки. (Обзор)
- Strassburg CP. Синдромы гипербилирубинемии (синдром Гилберта-Меуленграхта, Криглера-Наджара, Дубина-Джонсона и синдром Ротора). Best Practices Clin Gastroenterol. 2010; 24 (5): 555-571. (Обзор)
- Траунер М., Мейер П.Дж., Бойер Дж.Л. Молекулярный патогенез холестаза. N Engl J Med. 1998; 339 (17): 1217-1227. (Обзор)
- Виолончель JP.Синдром приобретенного иммунодефицита, холангиопатия: спектр заболеваний. Am J Med. 1989; 86 (5): 539-546. (проспект; 26 пациентов)
- Пасанен П.А., Пиккарайнен П., Альхава Э. и др. Оценка компьютерной диагностической системы баллов в диагностике желтухи и холестаза. Сканд Дж Гастроэнтерол. 1993; 28 (8): 732-736. (проспект; 220 пациентов)
- Роллстон Х. Заболевания печени, желчного пузыря и желчных протоков. Филадельфия, Пенсильвания: W.B. Сондерс и компания; 1905. (Учебник)
- Крамер Л.И. Развитие кожной желтухи у новорожденных с желтухой. Am J Dis Child. 1969; 118 (3): 454-458. (Обзор)
- Мадлон-Кей DJ. Распознавание наличия и степени тяжести желтухи новорожденных родителями, медсестрами, врачами и желтухометром. Педиатрия. 1997; 100 (3): E3. (проспективное обсервационное; 171 пациент)
- Мойер В.А., Ан С, Снид С.Точность клинической оценки желтухи новорожденных. Arch Pediatr Adolesc Med. 2000; 154 (4): 391-394. (проспективное обсервационное; 122 пациента)
- Diamond I, Schmid R. Экспериментальная билирубиновая энцефалопатия. Режим поступления билирубина-14С в центральную нервную систему. J Clin Invest. 1966; 45 (5): 678-689. (Исследование на животных)
- Томпсон H, Wyatt, BL. Экспериментально индуцированная желтуха (гипербилирубинемия): отчеты об экспериментах на животных и о физиологическом эффекте желтухи у пациентов с атрофическим артритом. Arch Intern Med. 1938; 61: 481. (Исследование на животных)
- Раймонд Г.Д., Галамбос Дж. Т.. Хранение и выведение билирубина в печени у человека. Am J Gastroenterol. 1971; 55 (2): 135-144. (Обзор)
- Пратт Д.С., Каплан ММ. Оценка аномального уровня ферментов печени приводит к бессимптомным пациентам. N Engl J Med. 2000; 342 (17): 1266-1271. (Обзор)
- Коннелл, доктор медицины, Динвуди, AJ.Диагностическое использование изоферментов щелочной фосфатазы и 5-нуклеотидазы сыворотки. Clin Chim Acta. 1970; 30 (2): 235-241. (проспект; 114 пациентов)
- Иванов Э., Аджаров Д., Этарская М. и др. Повышенный уровень гамма-глутамилтрансферазы печени у хронических алкоголиков. Фермент. 1980; 25 (5): 304-308. (проспективный; контролируемый; 36 пациентов)
- Баруки Р., Чоберт М.Н., Финидори Дж. И др. Эффекты этанола в клеточной линии гепатомы крысы: индукция гамма-глутамилтрансферазы. Гепатология. 1983; 3 (3): 323-329. (исследование in vitro)
- Консенсусная конференция Американского колледжа грудных врачей / Общества реаниматологов: определения сепсиса и органной недостаточности и руководящие принципы использования инновационных методов лечения сепсиса. Crit Care Med. , 1992; 20 (6): 864-874. (Консенсус)
- Cooperberg PL, Burhenne HJ. Ультрасонография в реальном времени. Диагностический метод выбора при калькулезной болезни желчного пузыря. N Engl J Med. 1980; 302 (23): 1277-1279. (проспективный; 313 пациентов)
- Педерсен О.М., Нордгард К., Квиннсланд С. Значение сонографии при механической желтухе. Ограничение калибра желчного протока как показатель обструкции. Сканд Дж Гастроэнтерол. 1987; 22 (8): 975-981. (проспект; 176 пациентов)
- Laing FC, Джеффри РБ, Wing VW. Улучшенная визуализация холедохолитиаза с помощью сонографии. AJR Am J Roentgenol. 1984; 143 (5): 949-952. (проспект; 26 пациентов)
- Пасанен П.А., Партанен К.П., Пиккарайнен П.Х. и др. Сравнение ультразвукового исследования, компьютерной томографии и эндоскопической ретроградной холангиопанкреатографии в дифференциальной диагностике доброкачественной и злокачественной желтухи и холестаза. Eur J Surg. 1993; 159 (1): 23-29. (проспект; 220 пациентов)
- Ши Дж. А., Берлин Дж. А., Эскарс Дж. Дж. И др. Пересмотренные оценки чувствительности и специфичности диагностических тестов при подозрении на заболевание желчных путей. Arch Intern Med. 1994; 154 (22): 2573-2581. (Обзор)
- Алобайди М., Гупта Р., Джафри С.З. и др. Современные тенденции визуализации острого холецистита. Emerg Radiol. 2004; 10 (5): 256-258. (ретроспектива; 117 пациентов)
- Дизи Н. П., Вендон Дж., Мейре Х. Б. и др. Значение серийного ультразвукового допплера как предиктора клинического исхода и необходимости трансплантации при молниеносной и тяжелой острой печеночной недостаточности. Br J Radiol. 1999; 72 (854): 134-143. (проспект; 18 пациентов)
- Гулливер Д. Д., Бейкер М. Э., Ченг Калифорния и др. Злокачественная обструкция желчных путей: эффективность динамической КТ тонких срезов в определении резектабельности. AJR Am J Roentgenol. , 1992; 159 (3): 503-507. (ретроспектива; 380 пациентов)
- Шакил А.О., Джонс BC, Ли Р.Г. и др. Прогностическое значение КТ брюшной полости и гистопатологии печени у пациентов с острой печеночной недостаточностью. Dig Dis Sci. 2000; 45 (2): 334-339. (ретроспектива; 177 пациентов)
- Kiewiet JJ, Leeuwenburgh MM, Bipat S, et al. Систематический обзор и метаанализ диагностической эффективности изображений при остром холецистите. Радиология. 2012; 264 (3): 708-720. (Обзор)
- Сайни С. Визуализация гепатобилиарного тракта. N Engl J Med. 1997; 336 (26): 1889-1894. (Обзор)
- Цзе Ф, Юань Ю.Ранняя рутинная эндоскопическая ретроградная холангиопанкреатография в сравнении с ранней консервативной стратегией лечения острого желчнокаменного панкреатита. Кокрановская база данных Syst Rev. 2012 (5): CD009779. (Обзор, консенсусное заявление; 5 испытаний, 644 участника)
- Гриффин Н., Вастл М.Л., Данн В.К. и др. Магнитно-резонансная холангиопанкреатография в сравнении с эндоскопической ретроградной холангиопанкреатографией в диагностике холедохолитиаза. Eur J Gastroenterol Hepatol. 2003; 15 (7): 809-813. (проспект; 133 пациента)
- Рой-Чоудхури Н. Диагностический подход к взрослым с желтухой или бессимптомной гипербилирубинемией. до даты 2016; http://www.uptodate.com/contents/diagnostic-approach-to-the-adult-with-jaundice-or-asymptomatic-hyperbilirubinemia. (Обзор)
- Варгезе Дж. К., Фаррелл М. А., Кортни Дж. И др. Роль МР-холангиопанкреатографии у пациентов с неэффективной или неадекватной ЭРХПГ. AJR Am J Roentgenol. 1999; 173 (6): 1527-1533. (проспект; 58 пациентов)
- Soto JA, Yucel EK, Barish MA, et al. МР-холангиопанкреатография после неудачной или неполной ЭРХПГ. Радиология. 1996; 199 (1): 91-98. (проспект; 37 пациентов)
- Шарма С.К., Ларсон К.А., Адлер З. и др. Роль эндоскопической ретроградной холангиопанкреатографии в лечении подозрения на холедохолитиаз. Эндоскопическая хирургия. 2003; 17 (6): 868-871. (ретроспектива; 200 пациентов)
- Rijna H, Kemps WG, Eijsbouts Q и др. Предоперационная ERCP подход к камням общего желчного протока: результаты селективной политики. Dig Surg. 2000; 17 (3): 229-233. (ретроспектива; 328 пациентов)
- Фулчер А.С., Тернер М.А., Кэппс Г.В. и др. Полуфурье РЕДКАЯ МР-холангиопанкреатография: опыт 300 пациентов. Радиология. 1998; 207 (1): 21-32. (проспективный, контролируемый; 300 пациентов)
- Чан Ю.Л., Чан А.С., Лам У.В. и др.Холедохолитиаз: сравнение МР-холангиографии и эндоскопической ретроградной холангиографии. Радиология . 1996; 200 (1): 85-89. (проспект; 47 пациентов)
- Schwartz LH, Coakley FV, Sun Y и др. Неопластическая обструкция панкреатобилиарного протока: оценка с помощью МР-холангиопанкреатографии с задержкой дыхания. AJR Am J Roentgenol. 1998; 170 (6): 1491-1495. (проспект; 32 пациента)
- Yeh TS, Jan YY, Tseng JH и др.Злокачественная перихилярная билиарная непроходимость: результаты магнитно-резонансной холангиопанкреатографии. Am J Gastroenterol. 2000; 95 (2): 432-440. (проспект; 40 пациентов)
- Hintze RE, Abou-Rebyeh H, Adler A, et al. Установка одностороннего эндоскопического стента при опухолях Клацкина под контролем магнитно-резонансной холангиопанкреатографии. Gastrointest Endosc. 2001; 53 (1): 40-46. (проспект; 37 пациентов)
- Gold RP, Casarella WJ, Stern G и др.Чреспеченочная холангиография: радиологический метод выбора при подозрении на механическую желтуху. Радиология. 1979; 133 (1): 39-44. (проспект; 25 пациентов)
- Дом MG, Йео Си Джей, Кэмерон Дж. Л. и др. Прогнозирование резектабельности периампулярного рака с помощью трехмерной компьютерной томографии. J Gastrointest Surg. 2004; 8 (3): 280-288. (проспект; 140 пациентов)
- Уильямс Э.Дж., Грин Дж., Бекингем И. и др.Рекомендации по лечению камней общего желчного протока (CBDS). Gut. , 2008; 57 (7): 1004-1021. (Консенсус)
- Эйзен Г.М., Доминиц Дж. А., Файгель Д. О. и др. Аннотированный алгоритм оценки холедохолитиаза. Gastrointest Endosc. 2001; 53 (7): 864-866. (Консенсус)
- Заявление NIH о состоянии науки об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) для диагностики и лечения. NIH Consens State Sci Statements. 2002; 19 (1): 1-26. (Консенсус)
- Барон Р.Л. Камни общего желчного протока: переоценка критериев КТ-диагностики. Радиология. 1987; 162 (2): 419-424. (ретроспективный, контролируемый; 38 пациентов)
- Маршанд А., Гален Р.С., Ван Ленте Ф. Прогностическая ценность сывороточного гаптоглобина при гемолитической болезни. JAMA . 1980; 243 (19): 1909-1911. (ретроспектива; 100 пациентов)
- Сайк Р.Спектр холангита. Am J Surg. 1975; 130 (2): 143-150. (Обзор)
- Жиго Дж. Ф., Лиз Т., Дереме Т. и др. Острый холангит. Многомерный анализ факторов риска. Ann Surg. 1989; 209 (4): 435-438. (ретроспектива; 449 пациентов)
- Миура Ф., Такада Т., Страсберг С.М. и др. Блок-схема TG13 для лечения острого холангита и холецистита. J Hepatobiliar Pancreat Sci. 2013; 20 (1): 47-54. (Консенсус)
- de Groen PC, Gores GJ, LaRusso NF и др. Рак желчных путей. N Engl J Med. 1999; 341 (18): 1368-1378. (Обзор)
- Хокинс В.Г., ДеМаттео Р.П., Ярнагин В.Р. и др. Желтуха позволяет прогнозировать запущенное заболевание и раннюю смертность у пациентов с раком желчного пузыря. Ann Surg Oncol. 2004; 11 (3): 310-315. (проспект; 240 пациентов)
- Лау В., Леунг К., Люн Т.В. и др.Логичный подход к гепатоцеллюлярной карциноме с желтухой. Ann Surg. 1997; 225 (3): 281-285. (проспективно; 2095 пациентов)
- Цинь LX, Тан З.Ы. Гепатоцеллюлярная карцинома с механической желтухой: диагностика, лечение и прогноз. World J Gastroenterol. 2003; 9 (3): 385-391. (Обзор)
- Sewnath ME, Karsten TM, Prins MH, et al. Метаанализ эффективности предоперационного дренирования желчевыводящих путей при опухолях, вызывающих механическую желтуху. Ann Surg. 2002; 236 (1): 17-27. (Систематический обзор; 5 рандомизированных контролируемых исследований, 302 пациента)
- Падильо Дж., Пуэнте Дж., Гомес М. и др. Улучшение сердечной функции у пациентов с механической желтухой после внутреннего дренирования желчевыводящих путей: гемодинамическая и гормональная оценка. Ann Surg. 2001; 234 (5): 652-656. (проспект; 13 пациентов)
- Падилло Ф.Дж., Андикоберри Б., Наранхо А. и др. Анорексия и влияние внутреннего дренажа желчевыводящих путей на прием пищи у пациентов с механической желтухой. J Am Coll Surg. 2001; 192 (5): 584-590. (проспект; 62 пациента)
- Schneeweiss B, Pammer J, Ratheiser K и др. Энергетический обмен при острой печеночной недостаточности. Гастроэнтерология . 1993; 105 (5): 1515-1521. (проспективный контроль; 34 пациента)
- Шарма BC, Шарма П., Луниа М.К. и др. Рандомизированное двойное слепое контролируемое исследование, сравнивающее рифаксимин плюс лактулоза с одной лактулозой при лечении явной печеночной энцефалопатии. Am J Gastroenterol. 2013; 108 (9): 1458-1463. (Рандомизированный ретроспективный контроль; 120 пациентов)
- Мозг в молниеносной печеночной недостаточности. Ланцет. , 1991; 338 (8760): 156-157. (редакционная)
- Мерфи Н., Озингер Дж., Бернел В. и др. Влияние гипертонического натрия хлорида на внутричерепное давление у пациентов с острой печеночной недостаточностью. Гепатология. 2004; 39 (2): 464-470. (проспективный рандомизированный контроль; 30 пациентов)
- Каналезе Дж., Гимсон А.Е., Дэвис С. и др.Контролируемое испытание дексаметазона и маннита при отеке мозга при молниеносной печеночной недостаточности. Gut. 1982; 23 (7): 625-629. (проспективный рандомизированный контроль; 34 пациента)
- Эде Р.Дж., Гимсон А.Е., Бихари Д. и др. Контролируемая гипервентиляция в профилактике отека мозга при молниеносной печеночной недостаточности. J Hepatol. 1986; 2 (1): 43-51. (проспективный рандомизированный контроль; 55 пациентов)
- Перейра Л.М., Лэнгли П.Г., Хайллар К.М. и др.Фактор свертывания крови V и соотношение VIII / V как предикторы исхода при фульминантной печеночной недостаточности, вызванной парацетамолом: связь с другими прогностическими показателями. Кишечник . 1992; 33 (1): 98-102. (проспект; 27 пациентов)
- Престон Ф. Геморрагический диатез и борьба с ним. В: WR H, ed. Острая печеночная недостаточность: лучшее понимание и лучшая терапия. Лондон: Mitre Press; 199: 36-39. (Глава учебника)
- Французский CJ, Белломо Р., Ангус П.Криопреципитат для коррекции коагулопатии, связанной с заболеванием печени. Anaesth Intensive Care. 2003; 31 (4): 357-361. (проспективный рандомизированный контроль; 11 пациентов)
- Лоренц Р., Киенаст Дж., Отто У. и др. Эффективность и безопасность концентрата протромбинового комплекса с двумя этапами инактивации вируса у пациентов с тяжелым поражением печени. Eur J Gastroenterol Hepatol. 2003; 15 (1): 15-20. (проспект; 22 пациента)
- Шами В.М., Колдуэлл С.Х., Геспенхейд Э.Е. и др.Рекомбинантный активированный фактор VII при коагулопатии при молниеносной печеночной недостаточности по сравнению с традиционной терапией. Транспл. Печени. 2003; 9 (2): 138-143. (проспективный контроль; 15 пациентов)
- Бихари Д., Гимсон А.Е., Уотерсон М. и др. Гипоксия тканей при молниеносной печеночной недостаточности. Crit Care Med. 1985; 13 (12): 1034-1039. (проспект; 32 пациента)
- Остапович Г., Фонтана Р. Дж., Шиодт Ф. В. и др. Результаты проспективного исследования острой печеночной недостаточности в 17 центрах третичной медицинской помощи в США. Ann Intern Med. 2002; 137 (12): 947-954. (проспект; 308 пациентов)
- Смилкштейн М.Дж., Кнапп Г.Л., Кулиг К.В. и др. Эффективность перорального приема N-ацетилцистеина при лечении передозировки ацетаминофена. Анализ национального многоцентрового исследования (1976-1985 гг.). N Engl J Med. 1988; 319 (24): 1557-1562. (ретроспектива; 2540 пациентов)
- Вольф С.Дж., Херд К., Слоан Е.П. и др. Клиническая политика: важные вопросы ведения пациентов, поступающих в отделение неотложной помощи с передозировкой парацетамола. Ann Emerg Med. 2007; 50 (3): 292-313. (Практическое руководство)
- Риггс Б.С., Бронштейн А.С., Кулиг К. и др. Острая передозировка парацетамолом при беременности. Obstet Gynecol. 1989; 74 (2): 247-253. (под наблюдением; 113 пациентов)
- Бравман П., Эгертер С., Перл М. и др. Проблемы, связанные с ранней выпиской новорожденных. Ранняя выписка новорожденных и мам: критический обзор литературы. Педиатрия. 1995; 96 (4 Pt 1): 716-726. (Обзор)
- Бриттон Дж. Р., Бриттон Х. Л., Биби С.А. Ранняя выписка доношенного новорожденного: сохраняющаяся дилемма. Педиатрия. 1994; 94 (3): 291-295. (Обзор)
- Подкомитет Американской академии педиатрии по неонатальной гипербилирубинемии. Желтуха и ядерная желтуха новорожденных. Педиатрия. 2001; 108 (3): 763-765. (Практическое руководство)
- Деннери П.А., Сейдман Д.С., Стивенсон Д.К.Неонатальная гипербилирубинемия. N Engl J Med. 2001; 344 (8): 581-590. (Обзор)
- Миллс Дж. Ф., Тудехоп Д. Фиброоптическая фототерапия желтухи новорожденных. Кокрановская база данных Syst Rev. 2001 (1): CD002060. (Систематический обзор; 24 исследования)
- Подкомитет Американской академии педиатрии по гипербилирубинемии. Лечение гипербилирубинемии у новорожденного на сроке 35 недель и более. Педиатрия. 2004; 114 (1): 297-316. (Практическое руководство)
- Сквайрс Р. Х. младший, Шнейдер Б. Л., Букувалас Дж. И др. Острая печеночная недостаточность у детей: первые 348 пациентов в педиатрической группе исследования острой печеночной недостаточности. J Pediatr. , 2006; 148 (5): 652-658. (проспект; 348 пациентов)
- Нокс Т.А., Оланс Л.Б. Заболевание печени при беременности. N Engl J Med. 1996; 335 (8): 569-576. (Обзор)
- Ларри Д., Рюфф Б., Фельдманн Г. и др.Рецидивирующая желтуха, вызванная повторяющейся гиперемезисом беременных. Gut. 1984; 25 (12): 1414-1415. (Отчет о болезни)
- Адамс Р. Х., Гордон Дж., Комбес Б. Гиперемезис беременных. I. Свидетельства нарушения функции печени. Obstet Gynecol. 1968; 31 (5): 659-664. (Обзор)
- Рид Р., Айви К.Дж., Ренкорет Р.Х. и др. Осложнения акушерского холестаза у плода. Br Med J. 1976; 1 (6014): 870-872. (ретроспектива; 56 случаев)
- Американский колледж акушеров и гинекологов.Практический бюллетень ACOG № 86: Вирусный гепатит у беременных. Obstet Gynecol. 2007; 110 (4): 941-956. (Практическое руководство)
- Покрос П.Дж., Петерс Р.Л., Рейнольдс ТБ. Идиопатическая жировая дистрофия печени при беременности: обнаружено в десяти случаях. Медицина (Балтимор). 1984; 63 (1): 1-11. (Отчет о болезни)
- Riely CA. Острая жировая дистрофия печени при беременности. Semin Liver Dis. 1987; 7 (1): 47-54. (Обзор)
- Джоши Д., Джеймс А., Квалья А. и др.Заболевание печени при беременности. Ланцет. 2010; 375 (9714): 594-605. (Обзор)
- Окнер С.А., Брант Э.М., Кон С.М. и др. Фульминантная печеночная недостаточность, вызванная острым ожирением печени при беременности, леченным ортотопической трансплантацией печени. Гепатология. 1990; 11 (1): 59-64. (Отчет о болезни)
- Киди MT LD. Пациент с трансплантацией твердых органов. В: Розен, изд. Неотложная медицина Розена: концепции и клиническая практика. Том 6-й. Нью-Йорк: Мосби; 2006: 2846-2854. (Глава учебника)
- Stockmann HB, Hiemstra CA, Marquet RL, et al. Экстракорпоральная перфузия для лечения острой печеночной недостаточности. Ann Surg. 2000; 231 (4): 460-470. (Обзор)
- Статчфилд Б.М., Симпсон К., Вигмор С.Дж. Систематический обзор и метаанализ выживаемости после экстракорпоральной поддержки печени. Br J Surg. 2011; 98 (5): 623-631. (Обзор и метаанализ; 74 исследования)
- Ли ВМ.Острая печеночная недостаточность. N Engl J Med. 1993; 329 (25): 1862-1872. (Обзор)
Надеемся, вам понравился бесплатный предварительный просмотр.
Чтобы узнать больше по этой теме и заработать кредит CME,
Очки и жемчуг Отрывок
- Желтуха имеет широкий дифференциал. Это может быть результатом множества печеночных и гематологических патологий, включая обструктивный процесс, гепатоцеллюлярный процесс или гемолитический / гематопоэтический процесс.
- Сбор анамнеза и физикальное обследование особенно важны для сужения дифференциации желтухи.
- Исследования показали, что клинические оценки уровня билирубина в сыворотке показали низкую взаимосвязь достоверности. Одного лишь осмотра кожи недостаточно для определения уровня билирубина в сыворотке крови.
Важнейшие ссылки
- Лалани Т., Коуто С.А., Розен М.П. и др. Критерии соответствия ACR желтуха.J Am Coll Radiol. 2013; 10 (6): 402-409. (Заявление о консенсусе) DOI: https://doi.org/10.1016/j.jacr.2013.02.020
- Пасанен П.А., Партанен К.П., Пиккарайнен П.Х. и др. Сравнение ультразвукового исследования, компьютерной томографии и эндоскопической ретроградной холангиопанкреатографии в дифференциальной диагностике доброкачественной и злокачественной желтухи и холестаза. Eur J Surg. 1993; 159 (1): 23-29. (Предполагаемый; 220 пациентов) https://inis.iaea.org/search/search.aspx?orig_q=RN:25018170
- Kiewiet JJ, Leeuwenburgh MM, Bipat S, et al.Систематический обзор и метаанализ диагностической эффективности изображений при остром холецистите. Радиология. 2012; 264 (3): 708-720. (Обзор) DOI: https://doi.org/10.1148/radiol.12111561
- Уильямс Э.Дж., Грин Дж., Бекингем И. и др. Рекомендации по лечению камней общего желчного протока (CBDS). Кишечник. 2008; 57 (7): 1004-1021. (Консенсус) DOI: http://dx.doi.org/10.1136/gut.2007.121657
- Смилкштейн М.Дж., Кнапп Г.Л., Кулиг К.В. и др. Эффективность перорального приема N-ацетилцистеина при лечении передозировки ацетаминофена.Анализ национального многоцентрового исследования (1976-1985 гг.). N Engl J Med. 1988; 319 (24): 1557-1562. (Ретроспектива; 2540 пациентов) DOI: http://dx.doi.org/10.1056/NEJM1988121531
- Вольф С.Дж., Херд К., Слоан Е.П. и др. Клиническая политика: важные вопросы ведения пациентов, поступающих в отделение неотложной помощи с передозировкой парацетамола. Ann Emerg Med. 2007; 50 (3): 292-313. (Практическое руководство) DOI: https://doi.org/10.1016/j.jen.2008.02.004
- Нокс Т.А., Оланс Л.Б.Заболевание печени при беременности. N Engl J Med. 1996; 335 (8): 569-576. (Обзор) DOI: https://doi.org/10.1056/NEJM199608223350807
- Ли ВМ. Острая печеночная недостаточность. N Engl J Med. 1993; 329 (25): 1862-1872. (Обзор) DOI: https://doi.org/10.1056/NEJM1993121632
Чтобы прочитать сопутствующую статью:
Чтобы прочитать сопутствующую статью:
Чтобы прочитать сопутствующую статью:
Эпизод 15
Желтуха в отделении неотложной помощи: решения проблем диагностики и лечения
Дата: 01.04.2018 | Продолжительность: 31:35
Показать примечания
Заявление об ограничении ответственности: это неотредактированная стенограмма подкаста.Извините за возможные опечатки.Джефф : Добро пожаловать обратно в EMplify , подкаст, являющийся продолжением практики экстренной медицины EB Medicine . Меня зовут Джефф Нусбаум , и я снова вернулся со своим соведущим, Начи Гупта . Мы познакомим вас с апрельским выпуском журнала Emergency Medicine: Желтуха в отделении неотложной помощи: решения проблем диагностики и лечения за апрель 2018 г.
Nachi : Это огромное изменение темпа по сравнению с двумя нашими последними эпизодами — о травмах дыхания и термических ожогах — но определенно важная тема, особенно в нашем центре лечения печени.
Джефф : Да, определенно важно для печеночного центра, но давайте не будем вести себя так, будто желтуха характерна только для крупных академических центров, так как пациенты с желтухой посещают около 52 000 отделений в год.
Важнейшие ссылки
5. * Лалани Т., Коуто С.А., Розен М.П. и др. Критерии соответствия ACR желтуха. Дж. Ам Колл Радиол . 2013; 10 (6): 402-409. (Заявление о консенсусе)
29. * Пасанен П.А., Партанен К.П., Пиккарайнен П.Х. и др. Сравнение ультразвукового исследования, компьютерной томографии и эндоскопической ретроградной холангиопанкреатографии в дифференциальной диагностике доброкачественной и злокачественной желтухи и холестаза. Eur J Surg . 1993; 159 (1): 23-29. (проспект; 220 пациентов)
35. * Kiewiet JJ, Leeuwenburgh MM, Bipat S, et al. Систематический обзор и метаанализ диагностической эффективности изображений при остром холецистите. Радиология . 2012; 264 (3): 708-720. (Обзор)
51. * Williams EJ, Green J, Beckingham I, et al. Рекомендации по лечению камней общего желчного протока (CBDS). Кишечник . 2008; 57 (7): 1004-1021. (Консенсусное руководство)
79. * Смилкштейн MJ, Knapp GL, Kulig KW, et al. Эффективность перорального приема N-ацетилцистеина при лечении передозировки ацетаминофена. Анализ национального многоцентрового исследования (1976-1985 гг.). N Engl J Med . 1988; 319 (24): 1557-1562. (ретроспектива; 2540 пациентов)
80. * Вольф С.Дж., Херд К., Слоан Е.П. и др. Клиническая политика: важные вопросы ведения пациентов, поступающих в отделение неотложной помощи с передозировкой парацетамола. Энн Эмерг Мед . 2007; 50 (3): 292-313. (Практическое руководство)
89. * Нокс Т.А., Оланс Л.Б. Заболевание печени при беременности. N Engl J Med . 1996; 335 (8): 569-576. (Обзор)
101. * Ли WM. Острая печеночная недостаточность. N Engl J Med . 1993; 329 (25): 1862-1872. (Обзор)
О подкасте
Получайте краткие обзоры горячих тем в неотложной медицине. EMplify объединяет основанные на фактах обзоры в ежемесячном подкасте. Основные результаты последних исследований, опубликованные в рецензируемых журналах EB Medicine, обучают и вооружают вас для жизни в ED.
Чтобы прочитать сопутствующую статью:
Чтобы прочитать сопутствующую статью:
Чтобы прочитать сопутствующую статью:
Критерии Королевского колледжа по токсичности ацетаминофена
Введение
Критерии Королевского колледжа токсичности ацетаминофена рекомендуют, каких пациентов следует немедленно направить для трансплантации печени.
- Критерии Королевского колледжа (KCC) были разработаны, чтобы определить, каких пациентов с фульминантной печеночной недостаточностью (FHF) следует направлять на трансплантацию печени.
- KCC можно применять при приеме парацетамола в любой прием (острый или хронический) с признаками тяжелого острого повреждения печени.
- Не существует всемирных стандартных критериев трансплантации, но наиболее широко применяются КСС.
- Индикаторы KCC предсказывают плохой прогноз и выбирают пациентов, которым с наибольшей вероятностью поможет немедленное направление на пересадку печени.
- Этиология острой печеночной недостаточности важна для определения показателей плохого прогноза (прием парацетамола по сравнению с другими причинами).
- Только метаболический ацидоз ИЛИ комбинация печеночной энцефалопатии (HE) степени III или IV, протромбиновое время (PT)> 100 секунд и уровень креатинина> 3.4 мг / дл предсказывали 77% всех случаев смерти (O’Grady, 1989).
О чем следует помнить:
- KCC критикуют за предсказание смертности, когда пациенты слишком больны для трансплантации.
- Использование пролонгированной терапии N-ацетилцистеином, которая не была стандартной при создании KCC, значительно снизило частоту осложнений и потребность в трансплантации.
- Значения PT часто несопоставимы для разных лабораторий из-за использования разных реагентов.
- Лактат сыворотки (маркер повреждения печени) и фосфат (маркер регенерации печени) использовались в качестве альтернативных ранних прогностических индикаторов или добавок к KCC.
- KCC специфичен, но не чувствителен; то есть, хотя выполнение критериев имеет плохой прогноз, невыполнение может иметь неблагоприятный прогноз.
Почему и когда использовать, и дальнейшие действия
Зачем использовать Отравление ацетаминофеном — наиболее частая причина острой печеночной недостаточности в США, Великобритании и многих других странах.Единственный вариант лечения, радикально улучшающий исход острой печеночной недостаточности, — это экстренная трансплантация печени. Поэтому правильное определение пациентов, которых следует направить и перевести, имеет решающее значение. Кроме того, подходящие кандидаты на трансплантацию должны быть идентифицированы как можно раньше, чтобы обеспечить реалистичное окно для того, чтобы трансплантат стал доступным. Когда использовать
Следующие шаги
|
Калькулятор Обзор Автор
Винсент Нгуен, MD
Отделение неотложной медицины
Медицинский центр Якоби, Медицинский колледж Альберта Эйнштейна
Бронкс, Нью-Йорк
Критические действия
Пациентов с острой печеночной недостаточностью следует лечить в центрах, специализирующихся на уходе за этими пациентами.Сюда входят пациенты, которые еще не выглядят серьезно больными, поскольку перевод пациентов на более позднее время может быть опасен.
Оценка доказательств
KCC были получены из ретроспективного обзора 588 пациентов с СГН в течение 13 лет (O’Grady, 1989). Предикторы немного различаются в зависимости от этиологии FHF (парацетамол по сравнению с другими причинами). Предикторы артериального pH, HE, PT и креатинина были получены от 310 пациентов с ацетаминофен-индуцированной FHF и ретроспективно проверены на отдельной группе из 121 пациента с ацетаминофен-индуцированной FHF (O’Grady 1989).
Критерии хорошо подтверждены и отражают степень полиорганной дисфункции. Кроме того, критерии специфичны, но не чувствительны; выполнение критериев предполагает плохой прогноз, но пациенты, которые не соответствуют критериям, также могут иметь плохой прогноз.
В исследовании пациенты были переведены в больницу Кингс-Колледжа на относительно поздней стадии (среднее время 51 час после приема парацетамола) и были наиболее тяжелыми (большинство пациентов были госпитализированы с HE стадии III или IV).Это могло повлиять на прогнозные значения критериев тестирования.
В систематическом обзоре 14 подходящих исследований (Bailey 2003) оценочная общая чувствительность и специфичность KCC для прогнозирования смертности составляли 58% и 95% соответственно. Поиск более ранних прогностических показателей с более высокой чувствительностью к плохому прогнозу привел к исследованиям альфа-фетопротеина, фактора свертывания крови V, соотношения кетоновых тел, лактата и фосфата. Первоначально было обнаружено, что концентрации лактата и фосфата улучшают прогностическую способность по сравнению с KCC, но последующие исследования показали несколько худшую прогностическую способность.Добавление лактата или фосфата к KCC может улучшить чувствительность и отрицательную прогностическую ценность.
Калькулятор Создатель
Джон О’Грейди, Мэриленд
Узнать больше о Докторе О’Грейди
Список литературы
Оригинальный / основной номер
Проверка
Прочие ссылки
Авторские права © MDCalc • Печатается с разрешения.
Передозировка ацетаминофена и дозировка N-ацетилцистеина (NAC)
Введение
При передозировке ацетаминофена и N-ацетилцистеина рассчитывается дозировка N-ацетилцистеина для перорального и внутривенного введения при передозировке ацетаминофена и определяется 4-часовой уровень токсичности с использованием номограммы Румака-Мэтью.
- Концентрация парацетамола, полученная до 4 часов после приема внутрь, не может быть нанесена на номограмму Румака-Мэтью и подтверждает только воздействие парацетамола, но не токсичность.
- Важно получить точное время приема внутрь, так как номограмма Румака-Мэтью полностью зависит от знания времени приема.
- Начните лечение N-ацетилцистеином (NAC) в течение 8 часов после приема внутрь, чтобы снизить риск гепатотоксичности (аспартаттрансаминаза [AST] или аланинтрансаминаза [ALT]> 1000 МЕ / л).
- Пациентам, поступившим через 8–24 часа после приема пищи, начните NAC, ожидая концентрации ацетаминофена; NAC может быть продолжен или прекращен в зависимости от уровня, когда доступен результат.
Почему и когда использовать, и дальнейшие действия
Зачем использовать НАК является противоядием от токсичности парацетамола. Номограмма Румака-Мэтью — наиболее чувствительный инструмент прогнозирования риска в медицинской токсикологии. Он определяет пациентов с очень низким риском развития гепатотоксичности после передозировки ацетаминофена и которым не требуется НАК. Все пациенты, график которых находится выше линии лечения на номограмме, должны получать НАК, чтобы снизить риск развития гепатотоксичности. Когда использовать Используйте инструмент «Передозировка ацетаминофена и дозировка N-ацетилцистеина» для расчета однократных однократных приемов парацетамола (когда весь прием происходит в течение 8-часового периода) с помощью:
См. Раздел « Следующие шаги », если время приема неизвестно, принимался ли препарат с пролонгированным высвобождением или имел место совместный прием. Следующие шаги Если время приема известно:
Если время приема неизвестно:
Если пациент принимал составы с пролонгированным высвобождением или одновременно принимал опиоиды, холинолитики или другие лекарства, замедляющие перистальтику кишечника:
В случае хронического приема парацетамола:
|
Калькулятор Обзор Автор
Скотт Люсик, Мэриленд
Отделение неотложной медицины
Университет Калгари, Калгари, Альберта, Канада
Информационная служба по ядам и наркотикам (PADIS)
Alberta Health Services, Калгари, Альберта, Канада
Критические действия
Концентрация ацетаминофена в сыворотке должна быть получена у всех пациентов, поступивших с умышленной передозировкой, или у тех, кто употреблял чрезмерное количество продуктов, содержащих ацетаминофен.Лечение NAC следует начинать в течение 8 часов после приема, чтобы снизить риск гепатотоксичности.
Совет
- Раннее введение НАК (<8 часов после приема внутрь) жизненно важно для снижения риска гепатотоксичности; ацетаминофен является ведущей причиной лекарственного поражения печени.
- Ацетаминофен широко доступен в виде лекарств, отпускаемых по рецепту и без рецепта, либо в виде одного агента, либо в виде комбинированных продуктов (например, декстрометорфан, опиоиды, дифенгидрамин).
- Поддерживайте сильный индекс подозрения на токсичность ацетаминофена у всех пациентов с преднамеренной передозировкой препарата и у пациентов с неудачными терапевтическими действиями (например, при приеме чрезмерного количества одного продукта или использовании рекомендуемых доз нескольких различных продуктов, содержащих парацетамол).
Оценка доказательств
В 1981 году Румак и др. Опубликовали результаты своего общенационального мультиклинического открытого исследования, которое было начато в 1976 году в Центре отравления Скалистых гор в Денвере.Исследование проводилось для оценки эффективности перорального приема ацетилцистеина в предотвращении гепатотоксичности у пациентов с передозировкой ацетаминофена в течение 24 часов после приема внутрь. В когорту вошли 662 последовательных пациента с передозировкой парацетамола. Частота гепатотоксичности и время до лечения пациентов с концентрацией ацетаминофена в вероятном токсическом диапазоне (линия, пересекающая 200 мкг / мл [1324 мкмоль / л] через 4 часа и 50 мкг / мл [331 мкмоль / л] через 12 часов. ) составляли 7% при лечении в течение 10 часов после приема внутрь, 29% при лечении в течение 10–16 часов после приема внутрь и 62% при лечении в течение 16–24 часов после приема внутрь.
Прескотт и др. (1979) изучили 100 пациентов с отравлением ацетаминофеном, получавших внутривенное введение НАК. Были измерены концентрации ацетаминофена в сыворотке над линией, пересекающей 200 мкг / мл (1323 мкмоль / л) через 4 часа и 30 мкг / мл (199 мкмоль / л) через 15 часов, и частота гепатотоксичности была следующей: 0 из 40 пациентов получали лечение в течение 8 часов после приема внутрь, 1 из 62 пациентов (1,6%) получали лечение в течение 10 часов после приема внутрь и 20 из 38 пациентов (53%) получали лечение в течение 10–24 часов после приема внутрь.Ретроспективный анализ 57 пациентов, получавших только поддерживающую терапию (без внутривенного введения NAC), показал частоту гепатотоксичности 58% (33 из 57 пациентов).
Другое исследование 11 195 случаев предполагаемой передозировки ацетаминофена (Smilkstein 1988) описало результаты 2540 пациентов, которые лечились 72-часовым пероральным NAC. Среди пациентов с вероятным риском гепатотоксичности (концентрация ацетаминофена выше линии, пересекающей 200 мкг / мл [1323 мкмоль / л] через 4 часа и 50 мкг / мл [331 мкмоль / л] через 12 часов, и ниже линии, пересекающей 300 мкг / л). мл [1985 мкмоль / л] через 4 часа и 75 мкг / мл [496 мкмоль / л] через 12 часов), 6.У 1% развилась гепатотоксичность, когда NAC была начата в течение 10 часов после приема внутрь, и у 26,4% развилась гепатотоксичность, когда NAC была начата в течение 10-24 часов после приема.
Калькулятор Создатель
Барри Х. Румак, Мэриленд
Узнайте больше о докторе Румаке.
Список литературы
Оригинальный / основной номер
Проверка Ссылки
Авторские права © MDCalc • Печатается с разрешения.
Чтобы прочитать сопутствующую статью:
Чтобы прочитать сопутствующую статью:
Чтобы прочитать сопутствующую статью:
Презентация, Этиология и лечение механической желтухи: проспективное исследование
Абстрактные
Введение: Механическая желтуха вызывается нарушением транспорта конъюгированного билирубина из клеток печени во вторую часть двенадцатиперстной кишки. Сам по себе это не диагноз, и механическая желтуха может быть причиной различной этиологии.Важно диагностировать причину механической желтухи, потому что несвоевременная постановка диагноза может вызвать необратимые патологические изменения. Диагноз механической желтухи обычно ставится с помощью биохимических тестов, визуализации и в некоторых случаях гистопатологии. Лечение зависит от этиологии. Многие случаи внепеченочной обструкции желчных путей поддаются хирургическому вмешательству при своевременной диагностике. Мы провели это исследование, чтобы узнать этиологию, клиническую картину и результаты лечения пациентов с механической желтухой.
Материалы и методы: Это проспективное исследование, проведенное в отделении хирургии медицинского колледжа третичного уровня, расположенного в городской местности. Пациенты старше 18 лет, у которых была диагностирована механическая желтуха, были включены в это исследование в зависимости от заранее определенных критериев включения и исключения. Диагноз был подтвержден визуализацией. Ультрасонография проводилась во всех случаях. В отдельных случаях проводились компьютерная томография, MRCP, ERCP и биопсия.Во всех случаях отмечен исход лечения и осложнения. Данные анализировали с помощью программного обеспечения SSPE 16. Значение P менее 0,05 считалось значимым для статистических целей.
Результаты : В исследовании участвовали 106 пациентов с механической желтухой, из которых пациентов мужского пола составляли человек, 58 (54,71%) и женщины — 48 человек (45,28%). Соотношение мужчин и женщин составляло 1,2: 1. Заболеваемость механической желтухой была самой высокой в возрастной группе из 51-60 лет.наиболее частым симптомом была желтуха, которая присутствовала у всех 106 пациентов (100%). Другими частыми симптомами были боль в животе (68,86%), потеря аппетита (59,43%), потеря веса (57,54%) и зуд (41,50%). Наиболее частым признаком была желтуха (100%), за которой следовали болезненность живота (50,94%), зуд (41,50%) и пальпируемый желчный пузырь (39,62%). Наиболее частым обнаружением при УЗИ и КТ было расширение общего желчного протока. Холедохолитиаз оказался наиболее частой доброкачественной причиной механической желтухи (32.07%), в то время как наиболее частым злокачественным новообразованием, вызывающим механическую желтуху, была карцинома головки поджелудочной железы (29,24%). Вмешательства включали исследование общего желчного протока, стентирование и холецистоеюностомию. Хирургическое шунтирование и эндоскопическое стентирование выполнено 33 и 16 пациентам соответственно. Наиболее частым послеоперационным осложнением в изученных случаях была раневая инфекция (5,66%), за которой следовали холангит (3,77%) и сепсис (2,83%).
Заключение: Механическая желтуха — одна из частых причин желтухи, поддающейся хирургическому вмешательству.Его этиология разнообразна, и диагноз обычно зависит от соответствующей визуализации. Необходимы надлежащий диагноз и лечение, поскольку задержка с постановкой диагноза может вызвать необратимые патологические изменения, вызывающие повышение заболеваемости и смертности.
Ключевые слова: Механическая желтуха, визуализация, хирургические вмешательства, осложнения.
Список литературы
- Lischen RN, Gibson RN, Carr DH et al. Оценка дифференциальной диагностики желтухи. Хирургия 1964 г .; 55: 473
- AIRD I.Соучастник в хирургических исследованиях — второе издание E&S Livingstone Ltd, Эдинбург и Лондон.
- Коенрад Дж. Мортеле и Пабло Р. Рос. Анатомические варианты МР холангиографии желчного дерева и клиническое применение. Американский журнал рентгенологии. 2001; 177: 389-394.
- Ламах М. Анатомические вариации внепеченочного желчного дерева: Обзор мировой литературы. Клиническая анатомия 2001; 14: 167-172.
- Рубин Г.Д. и соавт. Трехмерная визуализация с помощью MDCT.Европейский журнал радиологии, 2003; 45 (дополнение I): S37-S41S.
- Smits N, Reeders J. Текущая применимость дуплексной допплерографии при злокачественных новообразованиях головки поджелудочной железы и желчных протоков. Клиническая гастроэнтерология Байе: диагностическая визуализация желудочно-кишечного тракта, часть II. Байер Тинделл, Лондон, 153–172.
- Бенджамин IS. Обструкция желчных путей Хирургическая гастроэнтерология 1983; 2: 105-120.
- Desmet VJ. Холестаз: внепеченочная непроходимость и вторичный билиарный цирроз.Патология печени, Черчилль Ливингстон, 1979, Лондон, глава 13.
- Fletcher DR, et al. осложнения холецистэктомии; риск лапароскопического доступа и защитный эффект оперативной холангиографии. Анналы хирургии, 1999; 229: 449-457
- Girard RM, 2000: камни в общем протоке велосипеда: хирургические доступы. В Blumgart LH, Fong Y (eds): Surgery of the Liver, Bilily tract and pancreas, 3-е изд. Philadelphia, Saunders, p 737.
- Золлингер В.Сахарные аспекты желтухи. Хирургия 1956; 39: 1016.
- Blumgart LH. Хирургия печени, желчевыводящих путей и поджелудочной железы. 4 -е издание .
- Hawkins WG, et al. Желтуха позволяет прогнозировать запущенное заболевание и раннюю смертность у пациентов с раком желчного пузыря. Анналы хирургической онкологии, 2004; 11; 310-315.
- Мехрдад Могими, Сейед Али Мараши, Мохаммад Таги Салехиан и Мехрдад Шейхватан. Механическая желтуха в Иране: факторы, влияющие на ранний исход.Международная организация по гепатобилиарным заболеваниям поджелудочной железы, 2008 г .; 7: 515-519.
- Phillipo L Chalya1, Emmanuel S Kanumba et al. Этиологический спектр и исход лечения механической желтухи в университетской клинике на северо-западе Танзании: диагностические и терапевтические проблемы. BMC Research Notes 2011, 4: 147.
- Miller JR, Aggenstoss AH, Comfort AH. Злокачественная механическая желтуха. Рак, 1951; 4: 233.
- Блюмгарт Л. Х., Хаджис Н. С., Бенджамин И. С., Бизли Р. М..Хирургические доступы к холангиокарциноме при впадении печеночных протоков. Lancet, 1984; 14: 66-70.
- Харви Р.Т., Милер В.Т. Острое заболевание желчевыводящих путей: начальная КТ и последующая УЗИ по сравнению с первоначальной УЗИ и последующей КТ. Радиология, 1999; 213: 831-836.
- Barloon T et al. Диагностическая визуализация для выявления причины желтухи. Американский семейный врач, 1996 год; 54: 556-562.
- Ishiguchi T. et al. КТ и МРТ рака поджелудочной железы. Гепатогастроэнтерология, 2001; 48: 923-927.
- Johnson PT et al. Многорядная компьютерная томография с трехмерной объемной визуализацией рака поджелудочной железы: полный инструмент предоперационного определения стадии, использующий компьютерную томографическую ангиографию и холангиопанкреатографию с визуализацией объема. Журнал компьютерной томографии, 2003; 27: 347-353.
- Vaishali MD et al. Магнитно-резонансная холангиопанкреатография при механической желтухе. Журнал клинической гастроэнтерологии, 2004; 38: 839-840.
- Кристенсен М.Осложнения ERCP: проспективное исследование. Эндоскопия желудочно-кишечного тракта, 2004 г .; 60: 721-731.
- Эдвина Н Скотт, Джузеппе Гарсиа, Хелена Дукас. Хирургическое шунтирование против эндоскопического стентирования при аденокарциноме протока поджелудочной железы. Е.П.Б. (Оксфорд). 2009 March; 11 (2): 118–124.
- Grönroos JM, Gullichsen R, Laine S, Salminen P. Эндоскопическое паллиативное лечение злокачественной механической желтухи у очень пожилых пациентов: достаточно пластикового стента. Минимально инвазивная технология Ther Allied Technol. 2010 Апрель; 19 (2): 122-124.
Автор, ответственный за переписку
Д-р Санджай Д. Дахор
Доцент кафедры хирургии
Государственный медицинский колледж и больница Нагпур, Махараштра, Индия
|
