Профилактика малярии | ГБУЗ Инфекционная больница №4, г. Армавир
Малярия: профилактика, симптомы и лечение малярии
Малярия — инфекционная болезнь, вызываемая малярийными плазмодиями; характеризуется периодическими приступами лихорадки, увеличением печени и селезенки, анемией, рецидивирующим течением. Распространение малярии ограничено ареалом переносчиков — комаров рода Anopheles и температурой окружающей среды, обеспечивающей завершение развития возбудителя в организме комара, т. е. 64° северной и 33° южной широты; заболевание распространено в странах Африки, Юго-Восточной Азии и Южной Америки. В России регистрируются главным образом завозные случаи.
Возбудители малярии — простейшие рода плазмодиев. У человека паразитируют плазмодии 4 видов: Plasmodium vivax, P. oyale, P. malariae, P. falciparum. Наиболее широко распространен Р. vivax, так как он способен развиваться в переносчике при более низкой температуре, чем плазмодии других видов.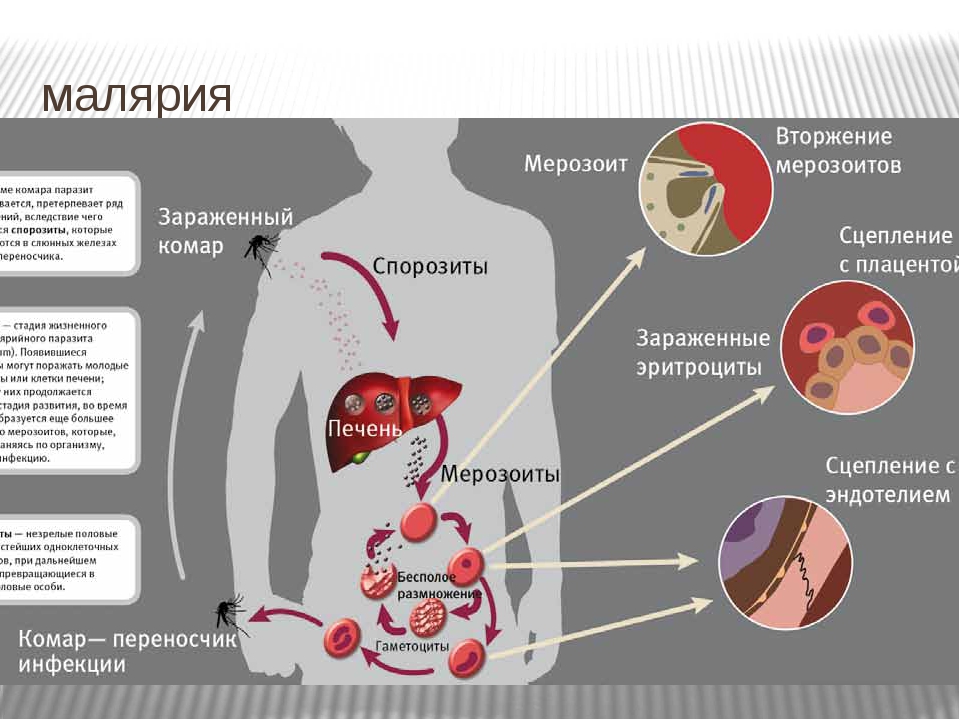

Источником возбудителей является больной человек или паразитоноситель, в крови которого имеются гаметоциты. Переносчики возбудителя — самки комара рода Anopheles. Возможно внутриутробное заражение плода через плаценту или в процессе родов, а также заражение при переливании крови, полученной от паразитоносителей.
Клиническая картина болезни в значительной степени обусловлена видом возбудителя, поэтому различают четыре формы малярии: трехдневную, вызываемую P. vivax; овале-малярию, возбудителем которой является P. ovale; четырехдневную, обусловленную P. malariae; тропическую, возбудитель — P. falciparum. Однако ряд клинических проявлений болезни свойствен всем формам. Длительность инкубационного периода зависит от вида возбудителя. При тропической малярии он составляет 6—16 дней, при трехдневной с коротким инкубационным периодом — 7 — 21 день (при длинной инкубации — 8-14 мес), при овале-малярии — 7—20 дней (в ряде случаев 8 — 14 мес), четырехдневной — 14 — 42 дня.
Первый период может быть выражен в различной степени: от легкого познабливания до потрясающего озноба. Лицо и конечности становятся холодными, синюшными. Пульс учащен, дыхание поверхностное. Продолжительность озноба от 30 — 60 мин до 2 — 3 ч. В период жара, продолжающегося от нескольких часов до 1 сут и больше в зависимости от вида возбудителя, общее состояние больных ухудшается. Температура достигает высоких цифр (40—41 °С), лицо краснеет, появляются одышка, возбуждение, нередко рвота. Головная боль усиливается. Иногда возникает бред, спутанность сознания, коллапс. Возможны поносы. Окончание приступа характеризуется снижением температуры до нормальных или субнормальных цифр и усиленным потоотделением (третий период), продолжающимся 2 — 5 ч.

Трехдневная малярия обычно протекает доброкачественно. Приступ начинается днем с внезапного подъема температуры и озноба. Приступы возникают через один день. Возможны и ежедневные приступы.
Овале-малярия сходна с трехдневной, вызванной P. vivax, но протекает легче. Приступы возникают чаще в вечерние часы.
Четырехдневная малярия, как правило, не имеет продромального периода. Болезнь начинается сразу с приступов, возникающих через 2 дня на третий или продолжается два дня подряд с одним безлихорадочным днем. Ознобы выражены слабо.
Тропическая малярия характеризуется наиболее тяжелым течением, чаще начинается с продромальных явлений: за 2 — 3 дня до приступа могут появиться головная боль, артралгии, миалгии, боль в пояснице, тошнота, рвота, понос. В течение нескольких дней лихорадка может иметь постоянный или неправильный характер. У жителей эндемичных районов при тропической малярии температура чаще носит перемежающийся характер. В отличие от других форм малярии при этой форме озноб менее выражен, а лихорадочный период более продолжительный —12 — 24 и даже 36 ч.
Осложнения
Осложнения наиболее часто наблюдаются при тропической малярии; они развиваются у неиммунных лиц и в большинстве случаев связаны с высокой паразитемией (более 100 тыс в 1 мкл крови). К ним относятся церебральная форма болезни (малярийная кома), инфекционно-токсический шок, острая почечная недостаточность, отек легких, гемоглобинурийная лихорадка.
Диагноз
Диагноз устанавливают на основании клинической картины (появление характерных малярийных приступов) и данных эпидемиологического анамнеза (например, пребывание в местности, неблагополучной по малярии в последние 2 года).
Лечение
Лечение проводится в стационаре. Больных госпитализируют в палаты, защищенные от комаров. Для ликвидации приступов малярии назначают гематошизотропные препараты, которые губительно действуют на бесполые эритроцитарные стадии плазмодия. К ним относятся хлорохин дифосфат и его аналоги из группы 4-аминохинолинов (хингамин, делагил, резохин и др.), а также плаквенил, хинин, бигумаль, хлоридин, мефлохин. Чаще применяют хлорохин (делагил). Указанные средства обеспечивают радикальное излечение только тропической и четырехдневной малярии. После ликвидации приступов трехдневной и овале-малярии необходимо провести противорецидивное лечение примахином и хиноцидом.
К ним относятся хлорохин дифосфат и его аналоги из группы 4-аминохинолинов (хингамин, делагил, резохин и др.), а также плаквенил, хинин, бигумаль, хлоридин, мефлохин. Чаще применяют хлорохин (делагил). Указанные средства обеспечивают радикальное излечение только тропической и четырехдневной малярии. После ликвидации приступов трехдневной и овале-малярии необходимо провести противорецидивное лечение примахином и хиноцидом.
Прогноз при своевременном лечении благоприятный. При осложненных формах тропической малярии наблюдаются летальные исходы, особенно часто у детей и беременных.
Профилактика
Профилактика направлена на раннее выявление и радикальное лечение больных и паразитоносителей, а также на борьбу с комарами — переносчиками возбудителя малярии. Для раннего Выявления больных и паразитоносителей обязательно исследование крови у всех лихорадящих больных, прибывших из неблагоприятных по малярии местностей. В этих местностях необходимо пользоваться репеллентами, которые наносят на открытые части тела, предохранять жилища от комаров с помощью защитных сеток на окнах и дверях, применять защитные пологи над постелями.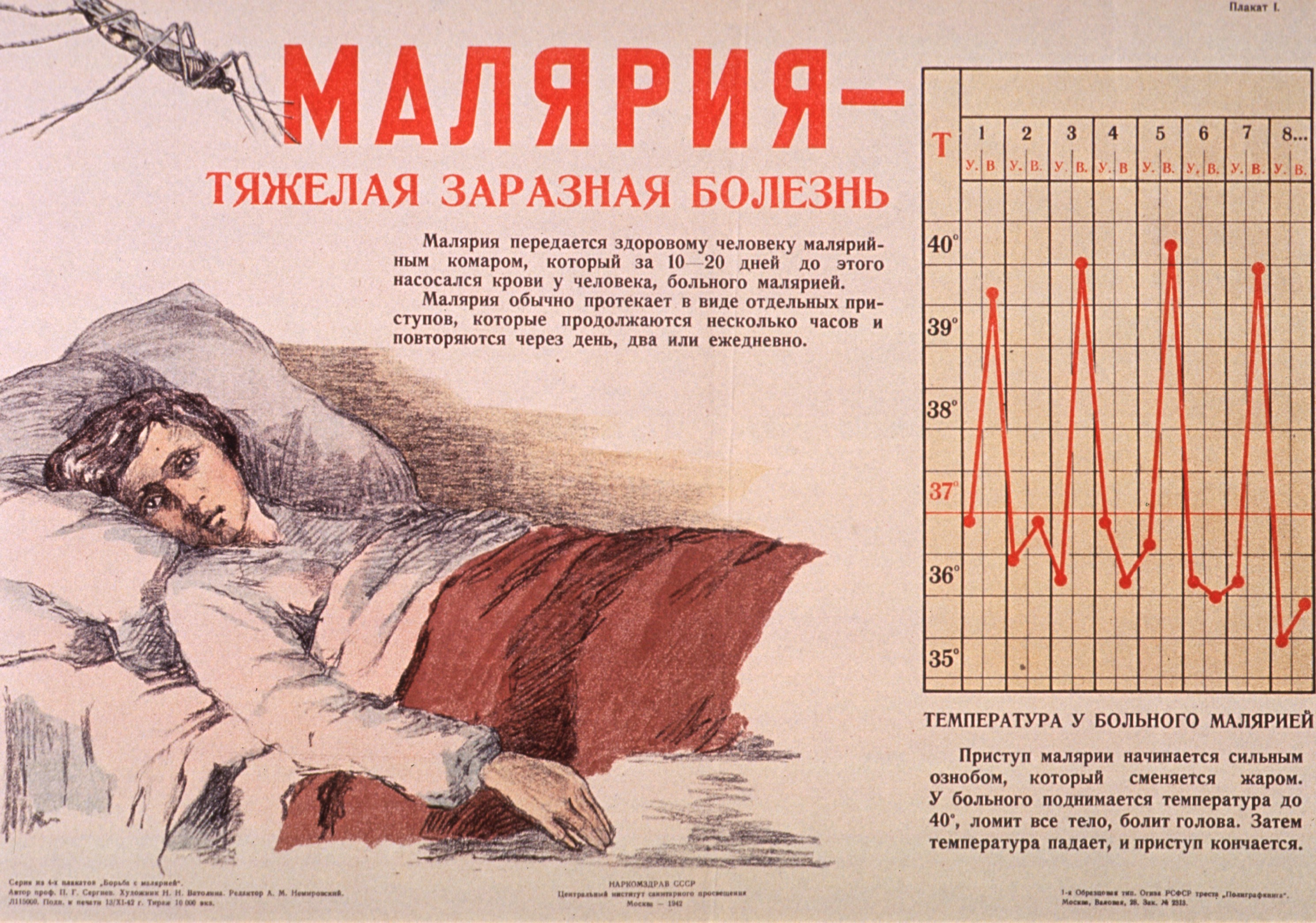 Большое значение в борьбе с комарами имеет ликвидация мест их выплода, благоустройство хозяйственно-полезных водоемов.
Большое значение в борьбе с комарами имеет ликвидация мест их выплода, благоустройство хозяйственно-полезных водоемов.
Лицам, выезжающим в эндемичные по малярии районы, проводят личную химиопрофилактику. За неделю до выезда в очаг малярии дают делагил (или хингамин) по 0,25 г 2 раза. Затем препарат принимают в той же дозе в течение всего времени пребывания в очаге и 4 — 6 нед после возвращения 1 раз в неделю.
Переболевшие малярией в течение 2 лет находятся под диспансерным наблюдением, которое включает клиническое наблюдение и обследование на носительство плазмодиев.
Малярия у детей
Что такое Малярия у детей
Малярия — инфекционная болезнь, которая длится долго, проявляется периодическими приступами лихорадки, провоцирует увеличение печени, селезенки и прогрессирующую анемия.
Малярия, вызванная Plasmodium falciparum, может протекать с церебральными осложнениями или без них.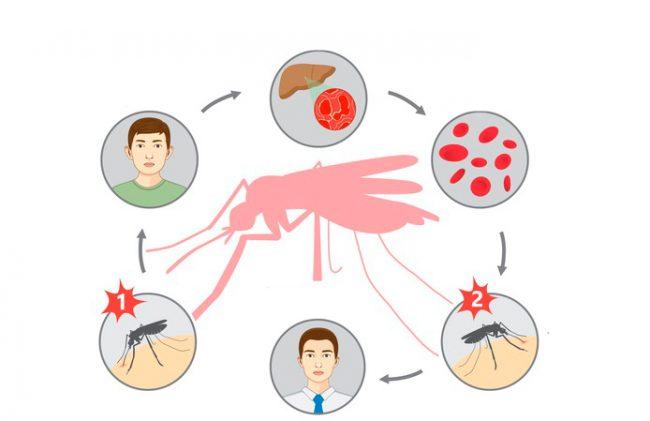 Салярия, вызванная Plasmodium vivax, может привести к разрыву селезенки или иным осложнениям, а также может проходить без осложнений.Малярия, вызванная Plasmodium malariae, может проходить с нефропатией, с другими осложнениями или без них. Также болезнь может быть вызвана Plasmodium ovale.
Салярия, вызванная Plasmodium vivax, может привести к разрыву селезенки или иным осложнениям, а также может проходить без осложнений.Малярия, вызванная Plasmodium malariae, может проходить с нефропатией, с другими осложнениями или без них. Также болезнь может быть вызвана Plasmodium ovale.
Человек является источником инфекции. Среди детей широко распространено паразитоносительство в очагах инфекции. От человека человеку малярия передается самками комара рода Anopheles. Ребенок может заразиться, находясь в утробе больной матери. Редкие случаи, когда люди заражаются при переливании крови от человека, который является носителем инфекции. В эндемических очагах заражаются в основном дети. Новорожденные невосприимчивы, если в организме матери есть иммунитет.
Длительность пассивного иммунитета, полученного младенцем в утробе, длится от 5 до 8 месяцев. Относительно устойчивы к заболеванию дети с генетически обусловленной недостаточностью некоторых ферментов эритроцитов и коренные жители природных очагов малярии.
Малярией больше всего заболевают летом и осенью, поскольку именно в этот сезон комары активны. Зимой возбудитель живет в человеческом организме. В странах, где преобладает тропический климат, малярия является одним из самых распространенных инфекционных заболеваний. В нашей стране малярия практически не встречается, почти все случаи – болезнь детей, которые приехали из стран с тропическим климатом.
Что провоцирует Малярия у детей:
Возбудитель — малярийный плазмодий — относится к типу простейших, роду плазмодиев. Существует 4 вида возбудителей малярии у ребенка: P. malariae, P. vivax, P. falciparum, P. ovale.
Плазмодий бесполо развивается в человеческих организмах, далее происходит половое развитие в организме самок комаров рода Anopheles. Ребенок заражается, когда его кусает комар, занося со слюной возбудитель. Изначально спорозоиты с кровью попадают в печеночные клетки, где образуются мерозоиты на тканевой фазе развития. Фаза длится около 8 дней при трехдневной малярии, около 6 дней при тропической малярии, 15 дней при четырехдневной. После данной фазы мерозоиты попадают в кровь и эритроциты, начинается эритроцитарная шизогония. В итоге получается разрыв эритроцитов, что приводит к высвобождению подвижных паразитов. Они из плазмы крови вновь внедряются в другие эритроциты, и такой цикл может повторяться 3-4 раза. Далее в крови ребенка появляются женские и мужские половые клетки, которые дальше могут попасть в комариный желудок и там оплодотворяться, что приводит к образованию из гаметоцитов гамет, что называется половым циклом. Конечная форма данного цикла – спорозоиты, которые проникают в гемолимфу комара, а затем в его слюнные железы. Так комар уже опасен для человека с точки зрения возможности заражения малярией.
Фаза длится около 8 дней при трехдневной малярии, около 6 дней при тропической малярии, 15 дней при четырехдневной. После данной фазы мерозоиты попадают в кровь и эритроциты, начинается эритроцитарная шизогония. В итоге получается разрыв эритроцитов, что приводит к высвобождению подвижных паразитов. Они из плазмы крови вновь внедряются в другие эритроциты, и такой цикл может повторяться 3-4 раза. Далее в крови ребенка появляются женские и мужские половые клетки, которые дальше могут попасть в комариный желудок и там оплодотворяться, что приводит к образованию из гаметоцитов гамет, что называется половым циклом. Конечная форма данного цикла – спорозоиты, которые проникают в гемолимфу комара, а затем в его слюнные железы. Так комар уже опасен для человека с точки зрения возможности заражения малярией.
Патогенез (что происходит?) во время Малярии у детей:
Приступы заболевания обусловлены эритроцитарной фазой развития малярийных плазмодиев. Приступ начинается, когда зараженные эритроциты распадаются, и в кровь выходят мерозоиты, свободный гемоглобин, продукты обмена возбудителя, обломки эритроцитов с пирогенными субстанциями и т. д. Они оказывают влияние на терморегуляционный центр, что вызывает пирогенную реакцию. Также они оказывают общетоксическое действие.
д. Они оказывают влияние на терморегуляционный центр, что вызывает пирогенную реакцию. Также они оказывают общетоксическое действие.
Ответом на выше описанный процесс является гиперплазия ретикулоэндотелиальных и лимфоидных элементов печени и селезенки и явления сенсибилизации с возможными реакциями гиперергического типа.
Патоморфология.
При заболевании малярией во многих органах откладывается коричневый пигмент. Наибольшее его количество – в печени,костном мозге и селезенке. Это приводит к тому, что внутренние органы окрашиваются в соответствующий оттенок. Фиксируется резкое увеличение печени и селезенки. При длительном течении малярии в паренхиматозных органах формируются участки склероза, что перемежаются с очагами анемических инфарктов. Наблюдается полнокровие внутренних органов больного малярией ребенка.
Симптомы Малярии у детей:
Длительность инкубации зависит от иммунореактивности ребенка и вида возбудителя, попавшего в организм. Инкубационный период при 3-дневной малярии составляет от 1 до 3 недель, при 4-дневной – от 2 до 5 недель, при тропической – меньше 2-х недель. Также его длительность зависит от климата, в котором живет ребенок, применения химиопрепаратов в целях профилактики и т. д. Чем теплее климат, тем короче инкубационный период.
Инкубационный период при 3-дневной малярии составляет от 1 до 3 недель, при 4-дневной – от 2 до 5 недель, при тропической – меньше 2-х недель. Также его длительность зависит от климата, в котором живет ребенок, применения химиопрепаратов в целях профилактики и т. д. Чем теплее климат, тем короче инкубационный период.
Симптоматика, наблюдаемая во время болезни, в значительной мере зависит от возраста больного. Если ребенок старше 3 лет, то у него проявляется та же клиническая картина, что и у взрослых при заболевании малярией. Перед первыми симптомами возникают иногда головные боли, недомогание, температура тела незначительно повышается.
Начало болезни острое, озноб сильный, температура тела может быть незначительно повышена. Кожа становится прохладной и шероховатой. Конечности становятся особенно холодными, проявляются небольшой цианоз кончика носа и пальцев на руках, сильная головная боль, одышка. Есть вероятность мышечных болей и рвоты.
Озноб спустя 1-2 часа сменяется чувством жара, параллельно температура поднимается до уровня 40-41 ˚С. Лицо краснеет,больной хочет пить, появляются икота и рвота. Ребенок возбужден, мечется, возможны потеря сознания, бредовые явления, судороги. Пульс ослабевает, становится частым, понижается артериальное давление. Наблюдается увеличение и болезненность печени и селезенки.
Лицо краснеет,больной хочет пить, появляются икота и рвота. Ребенок возбужден, мечется, возможны потеря сознания, бредовые явления, судороги. Пульс ослабевает, становится частым, понижается артериальное давление. Наблюдается увеличение и болезненность печени и селезенки.
Приступ длится 1-15 часов, заканчивается проливным потом. Температура сильно снижается, ребенок ощущает сильную слабость, которая быстро проходит, и состояние становится удовлетворительным. Частота и последовательность приступов зависят от вида малярии, возраста ребенка и сроков заболевания. Приступы более цикличны, чем старше ребенок.
При длительном течении болезни развивается анемия гемолитического типа, печень и селезенка могут быть очень увеличены. Также в частых случаях фиксируют на губах и крыльях носа высыпания герпетического типа, субиктеричность кожи и склер при неизмененной окраске мочи и кала.
Анализ крови в начале болезни показывает лейкоцитоз и нейтрофилез. На пике приступа количество лейкоцитов в крови уменьшается, в периоде апирексии с большим постоянством обнаруживается лейкопения с нейтропенией и относительным лимфоцитозом. Почти во всех случаях СОЭ выше нормы. При тяжелых формах малярии у детей сильно снижено количество эритроцитов и гемоглобина.
На пике приступа количество лейкоцитов в крови уменьшается, в периоде апирексии с большим постоянством обнаруживается лейкопения с нейтропенией и относительным лимфоцитозом. Почти во всех случаях СОЭ выше нормы. При тяжелых формах малярии у детей сильно снижено количество эритроцитов и гемоглобина.
Течение. Если своевременно проведены лечебные мероприятия, заболевание оканчивается после 1— 2 приступов. Если лечение не проведено, приступы могут повторяться 10 раз и больше, также они спонтанно прекращаются, но это не означает конец заболевания. Латентный период (когда кажется, что болезнь окончилась) может длиться несколько недель (как минимум) и даже год при 4-дневной малярии у детей. Ранние рецидивы заболевания случаются в первые 2-3 месяца данного периода. По симптоматике они такие же, как и острый период малярии у ребенка. Они объясняются усиленным размножением эритроцитарных форм паразита. Но есть вероятность паразитарных рецидивов, во время которых в крови вновь обнаруживаются паразиты при полном отсутствии клинических симптомов болезни.
Поздние рецидивы случаются после 5-9 месяцев и более от начала заболевания. Приступы при этом более легкие, чем в начале малярии или при ранних рецидивах. Возникновение поздних рецидивов, предположительно, связано связывают с выходом в кровь из печени тканевых форм малярийных плазмодиев.
Если не было проведено лечение, болезнь может длиться около 2 лет при 3-дневной малярии, около 1 года при тропической, а при 4-дневной – многие годы.
Осложнения. Самыми сложными осложнениями малярии у детей считаются:
малярийная кома,
отек мозга,
малярийный алгид,
острая почечная недосточность,
психические расстройства.
Малярийная кома, как правило, возникает у детей от 5 до 12 лет при тропической малярии. Причиной являются тяжелые нарушения церебральной гемодинамики после заполнения почти всей капиллярной сети эритроцитами, зараженными шизонтами.
У больных в таких случаях доминируют такие симптомы:
расстройство сознания,
оглушенность,
менингеальные симптомы,
судороги,
исчезновение кожных, а затем и сухожильных рефлексов,
клонус стоп,
расстройства функции почек, легких и пр.,
нарастание сердечно-сосудистых нарушений,
самопроизвольное отхождение испражнений и мочи.
Если вовремя не проведено необходимое лечение, болезнь может закончиться смертью.
Малярийный алгид – это редкое осложнение тропической малярии. Появляется коллаптоидное состояние. Больной безучастен, но сознание сохраняется, кожные покровы бледны и цианотичны, черты лица заострены, кожа покрыта холодным потом, артериальное давление и температура тела понижены, пульс нитевидный, не вызываются сухожильные рефлексы, случаются поносы, возможна дегидратация.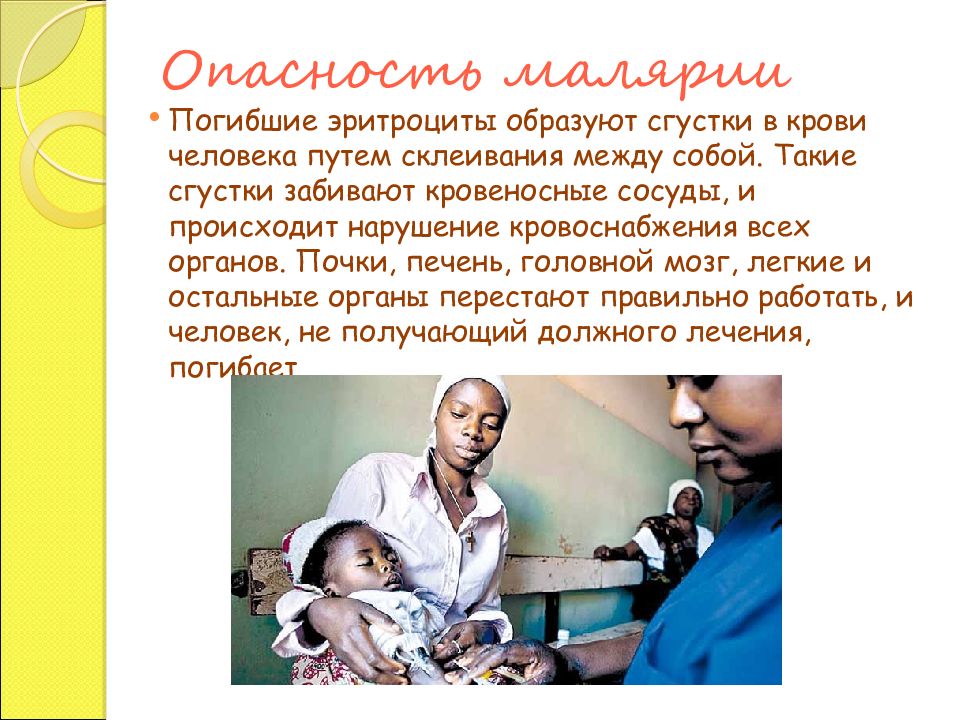
Острая почечная недостаточность при малярии у детей появляется по причине интенсивного гемолиза эритроцитов, выраженной гемоглобинурии, нарушения почечной микроциркуляции.
Психические расстройства при малярии проявляются двигательным возбуждением, галлюцинациями, помрачнениями сознания и т. д. Это осложнение почти всегда появляется при тропической малярии (гораздо чаще, чем при других видах болезни).
Отек мозга знаменует злокачественную, молниеносную форму заболевания. На высоте одного из приступов внезапно появляются такие симптомы как судороги, сильная головная боль, пена изо рта, потеря сознания. Вскоре остро развиваются отек и набухание мозга, что приводит к смерти.
Малярия у детей до 12-ти месяцев. Типичные приступы малярии у младенцев до 1 года встречаются редко. Озноба нет. Типичной периодичности приступов нет. Проявляются похолодание конечностей, приступы цианоза, есть вероятность повторной рвоты, судорог, менингеальных симптомов. Часты такие симптомы как расстройство сна, отказ от груди, беспокойство. Также часто с первых дней заболевания температура тела становится очень высокой, далее температурная кривая становится неправильной формы, часто субфебрильной.
Часты такие симптомы как расстройство сна, отказ от груди, беспокойство. Также часто с первых дней заболевания температура тела становится очень высокой, далее температурная кривая становится неправильной формы, часто субфебрильной.
Младенцы до 1 года при заболевании малярией почти никогда не потеют, но кожа головы и торса может быть увлажнена. Аппетит сильно снижен, может быть анорексия, срыгивания, порой рвота, в особенности после еды. Характерны такие симптомы как жидкий стул и боли в животе. Упорные диспепсические расстройства могут привести к дегидратации. Анемия быстро развивается, печень и селезенка увеличены.
Малярия у детей до 1 года часто протекает тяжело, токсикоз выражен, отмечается поражение ЦНС, резко выражен гепатолиенальный синдром, тяжелая анемия и дистрофия. У ребенка до 12-ти месяцев малярия может протекать без приступов, но в определенное время появляется икота. При этом нет повышения температуры, потов и озноба. Но в таких случаях всегда увеличены печень и селезенка, фиксируется прогрессирующая анемия.
Врожденная малярия у детей. Ребенок может заразиться, находясь в утробе матери, если повреждается плацента. Если плод инфицирован в первой половине беременности, может произойти выкидыш. Если плод заражается малярией во второй половине беременности, дети рождаются в большинстве случаев слабыми, недоношенными, с проявлениями внутриутробной гипотрофии и анемии.
Врожденная малярия характеризуется цианозом, приступами беспокойства, токсико-клоническими судорогами, срыгиваниями и расстройствами желудка. Лихорадка нередко отсутствует, температурная реакция неправильного типа. Характерны явления гипохромной анемии, гепатолиенальный синдром, дистрофия. Если младенец заражается в процессе рождения, масса тела после родов нормальная, симптомы малярии не проявляются. Проходит инкубационный период, болезнь начинается и проявляется теми же клиническими симптомами, что и у детей до 12 месяцев.
Диагностика Малярии у детей:
Лечение Малярии у детей:
Самый простой вариант диагностики – когда у ребенка периодически повторяются приступы (с ознобом, потами и жаром), приступы гипохромной анемии, увеличены печень и селезенка, появляется субиктеричность кожи и склер.
Диагностика малярии у младенцев затруднена. Врачу важно знать о пребывании больного малыша в эндемическом очаге малярии. Для окончательного диагноза необходимы лабораторные исследования – в периферической крови обнаруживают возбудителя малярии. Кровь для исследования лучше брать во время приступа, но можно и во внеприступном периоде.
Для серологической диагностики используют РИФ (чаще всего), РНГА и реакцию энзиммеченных антител (РЭМА). В качестве антигенов в РИФ берут препараты крови, содержащие много шизонтов. РИФ становится положительной на 2 неделе эритроцитарной шизогонии.
Малярию при диагностике дифференцируют с возвратным тифом, бруцеллезом, гемолитической желтухой, висцеральным лейшманиозом, сепсисом, лейкозом, циррозом печени, туберкулезом и т. д. Малярийную кому дифференцируют с коматозными состояниями, возникающими при брюшном тифе, вирусном гепатите В, менингоэнцефалите, реже при гнойном менингите.
Для лечения применяют препараты, влияющие на бесполые эритроцитарные формы плазмодиев, на половые формы, находящиеся в крови, и тканевые, что находятся в гепатоцитах.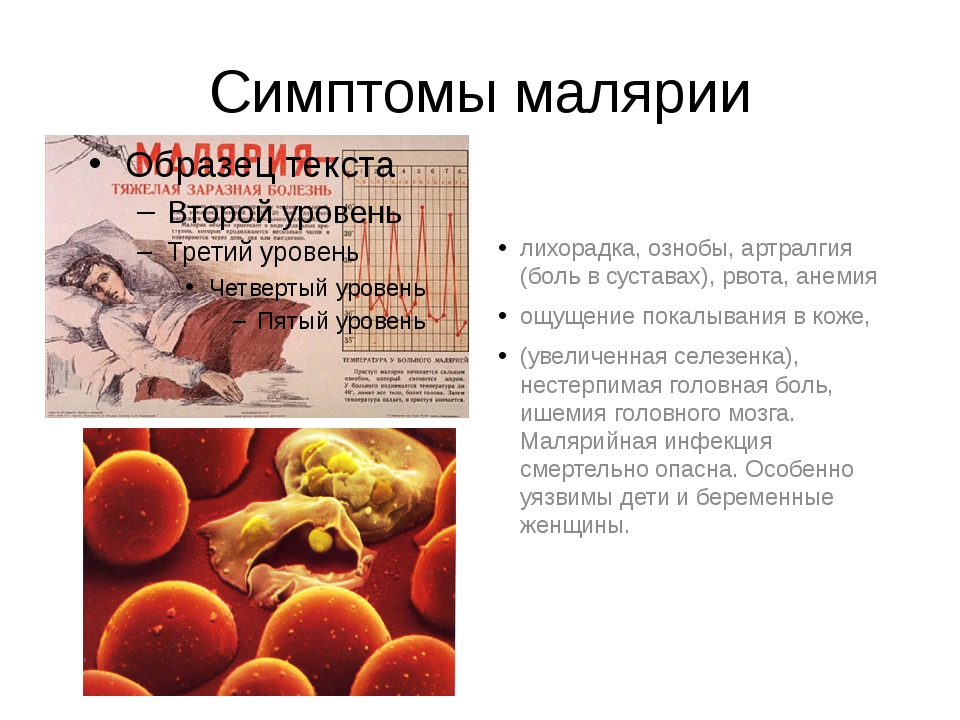 Часто применяют хингамин (резохин, делагил, хлорохин).
Часто применяют хингамин (резохин, делагил, хлорохин).
Если есть соответствующие показания, при тропической малярии курс лечения хингамином может быть удлинен до 5 дней. Одновременно в течение этого срока назначают примахин или хиноцид. При 3- и 4-дневной малярии после трехдневного курса хингамина необходимо принимать 10 суток примахин или хиноцид для подавления тканевых форм паразитов.
Применяют также иные схемы лечения малярии у ребенка. При устойчивости плазмодиев к хингамину назначают хинина сульфат в дозе, соответствующей возрасту, курс составляет 2 недели. В некоторых случаях сочетают хинин с сульфаниламидными препаратами.
Для младенцев и дошкольников необходимо общеукрепляющее и симптоматическое лечение.
Профилактика Малярии у детей:
Необходимо обезвреживать источники инфекции, уничтожать переносчика, предохранять взрослых и детей от от нападения комаров, рационально использовать индивидуальную химиопрофилактику по строгим показаниям.
За переболевшими малярией и паразитоносителями необходимо наблюдение на протяжении 2,5 лет при трехдневной малярии и на протяжении 1,5 лет при тропической. На протяжении данного срока периодически исследуют кровь на малярийные плазмодии.
В эндемичных по малярии районах широко используется комплекс мероприятий, направленных на борьбу с окрыленными комарами и их личинками. Следует тщательно выполнять рекомендации по защите жилья от залета комаров и использовать индивидуальные средства защиты, такие как кремы, мази, защитные сетки и проч.
Дети, выезжающие в эндемичные по малярии страны, должны получать индивидуальную химиопрофилактику.
Проводят активную профилактику рядом вакцин, приготовленных на основе аттенуированных штаммов эритроцитарных плазмодиев.
симптомы и лечение – чем опасна малярия
Малярия – это одно из самых опасных инфекционных заболеваний в мире. Оно чаще всего передается в организм человека через укус комаров и часто приводит к летальному исходу.
Малярия: история, статистика и распространение
Малярия или «болотная лихорадка» – это инфекционное заболевание, которое передается человеку при укусах так называемых малярийных комаров» (Anopheles). 80-90% пациентов, которые подхватили тропическую малярию, умирают.
К теме Гепатиты А, В и С: симптомы, лечение, профилактика
По мнению медиков, малярия является одной из самых опасных болезней человечества. В истории она становилась причиной упадка крупных стран, народов и даже «решала» результаты войн.
Именно от малярии умерли такие известные люди, как Чингисхан, Александр Македонский, король гуннов Аттила, святой Августин, Данте Алигьери, Христофор Колумб, Оливер Кромвель, лорд Байрон и многие другие.
Исследователи считают, что малярия появилась в Западной и Центральной Африке и развивалась вместе с человечеством. Археологи нашли старейшие окаменелости комаров с остатками малярийных паразитов, возраст которых составляет 30 миллионов лет.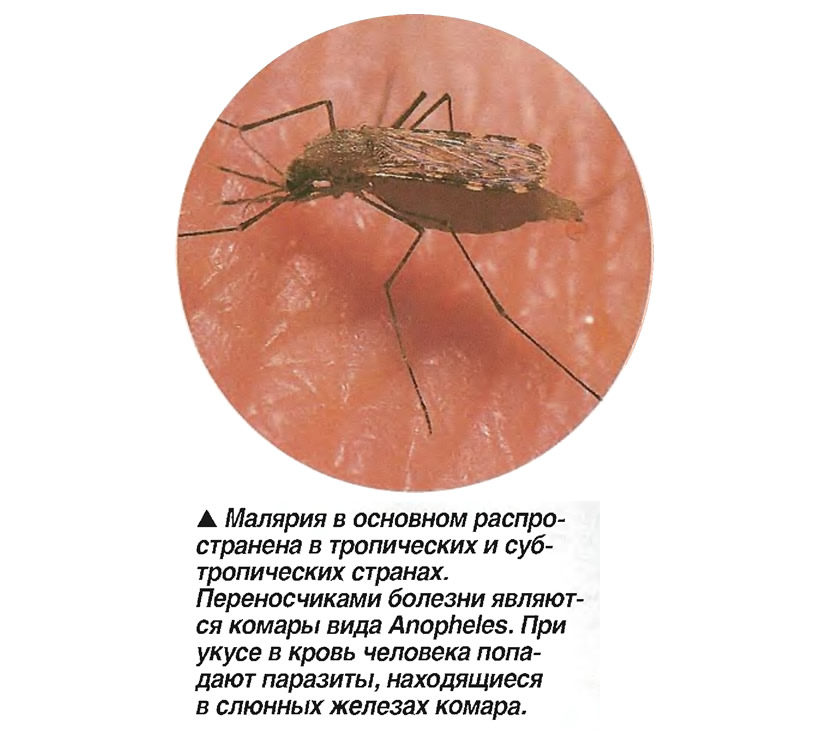
Особенно малярия распространяется в Субсахарской Африке, Бразилии, Шри-Ланке, Индии, Вьетнаме и Колумбии. В общем в местах, где есть малярийные комары, проживает 2,4 миллиарда человек (около 40% населения мира)
Малярия: география опасных районов
По данным ВОЗ, по состоянию на 2018 год малярией заболело 228 миллионов человек, свыше 405 тысяч из которых умерли. Труднее всего малярию переносят дети до 5 лет и 67% от всех летальных случаев из-за малярии составляют именно они.
Количество ежегодных летальных случаев из-за малярии больше, чем из-за пневмонии и туберкулеза.
Малярия: заражение и симптомы
Малярия попадает в кровь человека через укус самки малярийного комара. Также она может передаваться внутриутробно от зараженной матери ребенку, при переливании зараженной крови или при инъекции шприцем.
Важно Все о сахарном диабете: первые симптомы, профилактика и факторы риска
Когда кровь доставляет паразита в печень, – он там вызревает и размножается, в результате чего разрушает красные кровяные клетки нашего тела (эритроциты).
После того, как какая-то клетка печени разрушается, паразиты попадают в организм и поражают эритроциты инфицированного лица, где продолжают размножаться. Впоследствии краснокровцы разрушаются и паразиты высвобождаются из них и поражают следующие эритроциты.
Когда клетка печени разрушается и освобождает паразитов, они начинают поражать эритроциты
Симптомы малярии могут возникнуть через 1-4 недели после заражения и проходят достаточно тяжело.
Малярия – симптомы
Обычно появляются через 10-15 дней после укуса инфицированного комара. Первые симптомы – лихорадка, головная боль, сильное потоотделение, слабость – могут проявляться слабо, что затрудняет выявление малярии. Необходимо помнить, что ранние проявления малярии схожи с первыми признаками других заболеваний.
Обычно малярия протекает циклически – обострение заболевания длится от 6 до 10 часов. После этого температура тела снижается, но происходит сильное потоотделение и наступает глубокий сон (от 2 до 5 часов). Повторное обострение симптомов наступает через 48-72 часа.
Повторное обострение симптомов наступает через 48-72 часа.
Малярия лечится только стационарно под пристальным контролем медиков. Проблема в том, что у малярийных паразитов развилась устойчивость к некоторым антибиотикам, в результате чего лечить это заболевание становится все труднее.
Почему малярия так опасна: симптомы, профилактика и лечение / инфографика 24 канала
Малярия: профилактика заболевания
Если вы собираетесь в страны, где распространена малярия, единственный способ избежать заражения – вакцинация, которую назначают за две недели до поездки.
Выбирайте квартиру с антимоскитными сетками, кондиционерами или вентиляторами (если эти приборы включены, они могут отпугивать насекомых). Не забывайте пользоваться спреями против комаров и носите на улице закрытую одежду светлого цвета.
Читайте также: Чем так опасна дифтерия: симптомы, профилактика и лечение
Избегайте кустарников, ведь это любимые места для роения опасных комаров. Также очень опасными являются места с застойной водой – здесь насекомые размножаются.
Также очень опасными являются места с застойной водой – здесь насекомые размножаются.
Не стоит пренебрегать и антимоскитными сетками над кроватями – они должны быть цельными, без дырок и обработанными инсектицидами (химические препараты для защиты растений от вредных насекомых). Впрочем, в некоторых районах малярийные комары уже выработали устойчивость к инсектицидам.
Если вы заметили у себя симптомы заболевания, немедленно обратитесь к врачу.
Красные кровяные тельца человека, заражены паразитом вида Plasmodium vivax
Малярия в Украине
В Украине не циркулирует возбудитель малярии. Подавляющее большинство случаев завезено из других стран.
В 2016 году в Украине зарегистрировали 43 завезенных случая малярии, один из пострадавших умер. В 2017 году в Украине зарегистрировано 45 завезенных случаев малярии (в 28 случаях малярией заболели граждане Украины, в 17 – иностранцы), трое пострадавших умерли.
В 2018 году в Украине зарегистрировано 19 завезенных случаев малярии, в том числе 3 летальных случая.
В 2019 году в Украину завезено 38 случаев малярии, из них двое больных умерло.
Последние случаи в 2020 году, о которых известно:
- 8 июля во Львове у 46-летнего мужчины, который длительное время работал в Африке, обнаружили самый тяжелый вид малярии – тропическую малярию.
- 22-летний студент приехал в Украину для учебы в харьковском вузе 3 сентября прошлого года. Первые симптомы появились еще 9 мая: студент почувствовал слабость, боль в горле, температура тела повысилась до 37°C.
симптомы, причины появления, диагностика, лечение
Известная в широких кругах как «болотная лихорадка», малярия является группой, состоящей из заболеваний, которые передаются через укус анофелесов – малярийных комаров, переносящие специфические плазмодии. Сопровождается эта ужасная болезнь, как ясно из второго названия, лихорадкой, а также спазмами кожных сосудов. Из более опасных симптомов: малокровие (анемия), гепатомегалия и спленомегалия.
Своевременное и надёжное лечение зависит в первую очередь от того, насколько вовремя болезнь была диагностирована, и ставит перед собой цель не только по возможности уберечь пациента от как можно большего вреда здоровью, но и для безопасности окружающих, ведь больной воспринимается так же, как источник инфекции, особенно в сезоны большого количества заражённых комаров.
Диагностика малярии сама по себе невозможна без паразитологического подтверждения, ведь при его отсутствии все анализы не будут хоть сколько-то достоверными. Госпитализация в определённый стационар обязательна при условии обнаружения или даже подозрения на малярию. После этого варианты лечения могут быть разными, ведь всё зависит от цели.
Предварительное лечение (та же вакцинация) применяется при подозрении на наличие в крови тех самых протистов сразу же после взятия крови на анализ, и необходимо для предупреждения заражения или ослабления проявления малярии.
Для прекращения размножения паразитов в организме человека применяют клиническое лечение. Такие вещества, как хинин или прочие шизондоциды применяются при особенно выразительных проявлениях паразита в красных кровяных тельцах. Однако бывают случаи, когда из-за специфических штаммов, из обширного количества кровяных шизондоцидов выбирают именно мефлохин и хинин. Различные острые подвиды малярии лечатся преимущественно с помощью включения таблеток делагила в повседневный рацион.
Такие вещества, как хинин или прочие шизондоциды применяются при особенно выразительных проявлениях паразита в красных кровяных тельцах. Однако бывают случаи, когда из-за специфических штаммов, из обширного количества кровяных шизондоцидов выбирают именно мефлохин и хинин. Различные острые подвиды малярии лечатся преимущественно с помощью включения таблеток делагила в повседневный рацион.
При радикальном лечении, помимо кровяных, нередко применяются ещё и тканевые шизондоциды и ставится цель уничтожения возбудителя в организме. Лечение осложнённых форм малярии проводится исключительно в условиях стационара, зависящего от назначений врача, и дополнительно включает в себя патогенетическую терапию, состоящую из различных средств для улучшения транспорта биологических жидкостей на тканевом уровне. В отдельных случаях дополнительно к основному лечению применяют люмбальную пункцию, антиконвульсанты, гистаминновые блокаторы и т.д.
Получить консультацию
врача-эндокринолога
Малярия и ее профилактика
Малярия и ее профилактика
Малярия – инфекционное заболевание, возбудителями которого являются паразиты (плазмодии малярии), которые передаются от больного к здоровому человеку через укусы малярийных комаров.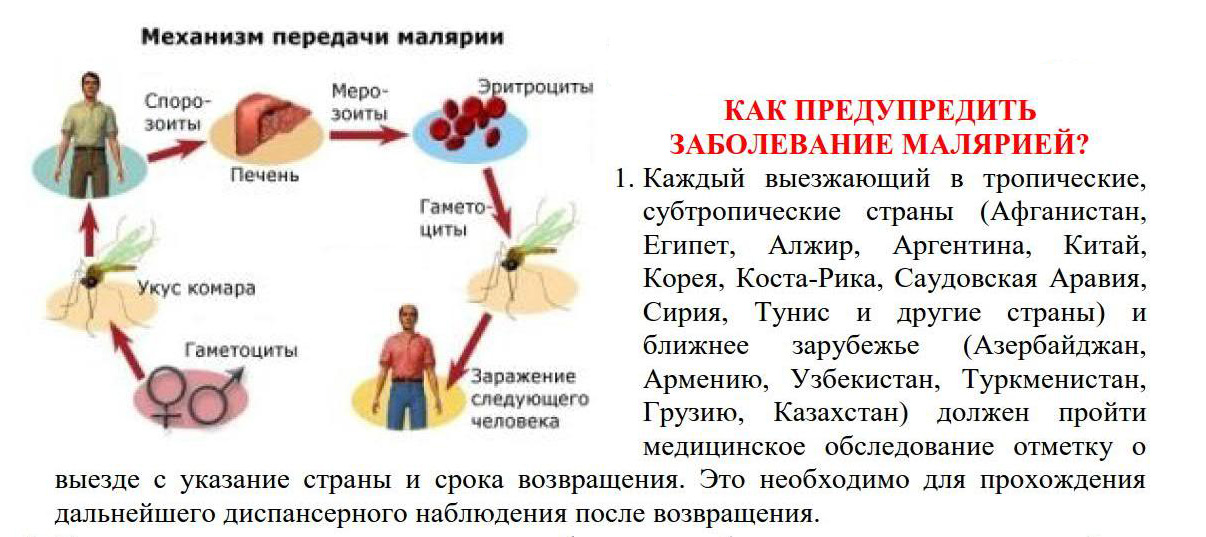 Болезнь наиболее распространена в странах с тропическим климатом.
Болезнь наиболее распространена в странах с тропическим климатом.
Заболевание начинается с недомогания, слабости, головной боли, боли в мышцах, суставах, пояснице, сухости во рту, затем – приступы резкого повышения температуры, рвота, расстройства пищеварения, кашель, нарушения со стороны нервной и других систем организма. Без вовремя начатого лечения болезнь может закончиться смертью.
Современная эпидемическая ситуация
В районах распространения малярии проживает 2,4 миллиарда человек или 40% населения мира.
Ежегодно от 300 до 600 миллионов человек заражается малярией, и, согласно ВОЗ, эта цифра ежегодно возрастает на 16%. Ежегодно от 1,5 до 3 миллионов человек умирает от малярии (в 15 раз больше, чем от СПИДа). За последнее десятилетие с третьего места по числу смертельных случаев за год (после пневмонии и туберкулеза) малярия вышла на первое среди инфекционных заболеваний.
Более 100 стран, половина из которых находится в Африке, являются неблагополучными по малярии. Другие очаги массового заболевания – Индия, Бразилия, Шри-Ланка, Вьетнам и Колумбия.
Другие очаги массового заболевания – Индия, Бразилия, Шри-Ланка, Вьетнам и Колумбия.
Ежегодно на территории России регистрируются завозные случаи малярии из стран ближнего (СНГ) и дальнего (Азия, Африка) зарубежья, где активно действуют очаги малярии.
Следует отметить, что при наличии завозных случаев возникает риск появления и местных очагов этого заболевания. Местные очаги регистрировались на территориях г. Москвы, Московской, Ростовской, Самарской, Оренбургской, Нижегородской и Рязанской областей, Республике Татарстан, Красноярском крае. На территории Пермского края также имеются условия для формирования местного малярийного очага. В 2015 году малярия диагностирована у трех жителей Перми – мужчины, работавшего в Анголе и у двух женщин, вернувшихся после отдыха из Индии. В 2016 году уже зарегистрировано 3 случая малярии, в том числе 2 случая у жителей Березников, вернувшихся после отдыха из Индии и 1 случай у мужчины вернувшегося из командировки в ЦАР.
Возбудитель малярии и его развитие
Источником возбудителя малярии является больной человек или паразитоноситель, а переносчиком – комары рода Anopheles. В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые, при кровососании комара попадают сначала в кровеносное русло, затем в клетки печени человека.
В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые, при кровососании комара попадают сначала в кровеносное русло, затем в клетки печени человека.
У человека встречается пять форм малярии, вызываемой соответствующим видом малярийного плазмодия.
Клинические проявления малярии
Все виды малярии характеризуются повторяющимися приступами лихорадки с высокими подъемами температуры, ознобом, общим недомоганием, головной болью, анемией, увеличением печени и селезенки. Тяжесть течения обусловлена видом возбудителя, количеством паразитов в крови, возрастом больного (дети младших возрастов болеют наиболее тяжело), состоянием иммунной системы (беременные, ВИЧ-инфицированные являются группой риска), генетическими особенностями.
Симптомы болезни появляются через 7 или более дней (в среднем через 10-15 дней) после укуса инфицированного комара. В ряде случаев симптомы могут задержаться до 5-12 месяцев. В этот период времени происходит процесс преобразования и накопления паразита в клетках печени. Остановить весь процесс заболевания могут только специфические противомалярийные препараты.
В этот период времени происходит процесс преобразования и накопления паразита в клетках печени. Остановить весь процесс заболевания могут только специфические противомалярийные препараты.
Диагностика малярии
Основной метод диагностики малярии паразитологический – обнаружение малярийных плазмодиев в периферической крови (из пальца). Исследование крови на малярию у лихорадящих больных можно проводить независимо от стадии развития заболевания.
Лечение
Лечение больного малярией должно осуществляется только в условиях стационара противомалярийными препаратами, под строгим наблюдением врача. Если не начать лечение в течение первых 24 часов, малярия может развиться в тяжелую болезнь, часто заканчивающуюся смертельным исходом.
Профилактика малярии
Борьба с комарами, обработка помещения инсектицидами, профилактика укусов комаров.
Защита от укусов комаров должна быть предусмотрена как во время пребывания в помещении, так и вне его. В целях максимальной защиты открытых поверхностей тела от укусов комаров рекомендуется в вечернее время носить одежду с длинными рукавами, брюки, длинное платье. На открытые части тела, следует наносить репелленты.
В целях максимальной защиты открытых поверхностей тела от укусов комаров рекомендуется в вечернее время носить одежду с длинными рукавами, брюки, длинное платье. На открытые части тела, следует наносить репелленты.
После наступления сумерек рекомендуется находиться в помещениях, недоступных для залета комаров.
Спать следует под специальными сетками, обработанными инсектицидом длительного действия.
С целью предупреждения развития малярии может потребоваться прием профилактических медицинских препаратов (химиопрофилактика) до поездки, во время нее и после возвращения. Препарат и схема приема назначаются индивидуально врачом, в зависимости от показаний и страны, куда направляется турист.
По возвращении из путешествия следует обратить внимание на состояние здоровья. Внести в амбулаторную карту информацию о посещении эндемичной по малярии зоны. При появлении каких-либо жалоб, и прежде всего подъема температуры, следует немедленно обратиться к врачу и обследоваться на малярию.
Рекомендации врачей — Инфекционная больница Павловского
Суббота, 25 Апрель 2015
Малярию вызывают паразиты Plasmodium. Эти паразиты передаются людям при укусах инфицированных комаров Anopheles, называемых переносчиками малярии, которые кусают, главным образом, в темное время суток.
Передача инфекции. Малярия передается исключительно через укусы комаров Anopheles. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, инфицированным человеком и окружающей средой. Так, например, некоторые виды комаров предпочитают мелководные пресные водоемы, такие как лужи, рисовые поля и следы от копыт. Более интенсивная передача инфекции происходит в местах с более длительной продолжительностью жизни комаров (при которой паразит имеет достаточно времени для завершения своего развития в организме комара) и там, где переносчик предпочитает кусать людей, а не животных. Так, например, длительная продолжительность жизни африканских видов переносчиков и тот факт, что они устойчиво предпочитают кусать людей, являются основными причинами того, что примерно 90% всех случаев смерти от малярии происходит в Африке. Передача инфекции зависит также от климатических условий, которые могут влиять на численность и выживаемость комаров – это режим распределения осадков, температура и влажность. Во многих местах передача инфекции носит сезонный характер и достигает пика во время сезонов дождей и сразу же после них. Другим важным фактором является иммунитет человека, особенно среди взрослых людей в районах с умеренной или интенсивной передачей инфекции. Частичный иммунитет вырабатывается под воздействием инфекции на протяжении целого ряда лет, и, несмотря на то, что он никогда не обеспечивает полной защиты, риск развития тяжелой болезни в случае малярийной инфекции снижается. По этой причине большинство случаев смерти от малярии в Африке происходит среди детей раннего возраста, тогда как в районах с менее интенсивной передачей и низким иммунитетом риску подвергаются все возрастные группы.
Так, например, длительная продолжительность жизни африканских видов переносчиков и тот факт, что они устойчиво предпочитают кусать людей, являются основными причинами того, что примерно 90% всех случаев смерти от малярии происходит в Африке. Передача инфекции зависит также от климатических условий, которые могут влиять на численность и выживаемость комаров – это режим распределения осадков, температура и влажность. Во многих местах передача инфекции носит сезонный характер и достигает пика во время сезонов дождей и сразу же после них. Другим важным фактором является иммунитет человека, особенно среди взрослых людей в районах с умеренной или интенсивной передачей инфекции. Частичный иммунитет вырабатывается под воздействием инфекции на протяжении целого ряда лет, и, несмотря на то, что он никогда не обеспечивает полной защиты, риск развития тяжелой болезни в случае малярийной инфекции снижается. По этой причине большинство случаев смерти от малярии в Африке происходит среди детей раннего возраста, тогда как в районах с менее интенсивной передачей и низким иммунитетом риску подвергаются все возрастные группы. Симптомы. Малярия — это острая лихорадочная болезнь. У человека, не имеющего иммунитета, симптомы появляются через 7 или более дней (обычно через 10-15 дней) после укуса инфицированного комара. Первые симптомы – лихорадка, головная боль, озноб и рвота — могут быть слабовыраженными, что затрудняет выявление малярии. Если не начать лечение в течение первых 24 часов, малярия P. falciparum может развиться в тяжелую болезнь, часто заканчивающуюся смертельным исходом. Кто подвергается риску? Риску заболевания малярией подвергается примерно половина всего населения мира. Большинство случаев заболевания малярией и смерти от нее происходит в Африке к югу от Сахары. Однако Азия, Латинская Америка и, в меньшей степени, Ближний Восток и отдельные части Европы также охвачены этой болезнью. В 2014 году передача малярии продолжалась в 97 странах и территориях.
Симптомы. Малярия — это острая лихорадочная болезнь. У человека, не имеющего иммунитета, симптомы появляются через 7 или более дней (обычно через 10-15 дней) после укуса инфицированного комара. Первые симптомы – лихорадка, головная боль, озноб и рвота — могут быть слабовыраженными, что затрудняет выявление малярии. Если не начать лечение в течение первых 24 часов, малярия P. falciparum может развиться в тяжелую болезнь, часто заканчивающуюся смертельным исходом. Кто подвергается риску? Риску заболевания малярией подвергается примерно половина всего населения мира. Большинство случаев заболевания малярией и смерти от нее происходит в Африке к югу от Сахары. Однако Азия, Латинская Америка и, в меньшей степени, Ближний Восток и отдельные части Европы также охвачены этой болезнью. В 2014 году передача малярии продолжалась в 97 странах и территориях.
Группы населения особого риска включают следующие:
· Дети раннего возраста: в районах устойчивой передачи инфекции, дети, у которых еще не развился защитный иммунитет против самых тяжелых форм этой болезни.
· Не имеющие иммунитета беременные женщины: в связи с тем, что малярия приводит к большому числу выкидышей и может приводить к материнской смерти.
· Частично иммунизированные беременные женщины: в районах с высоким уровнем передачи инфекции малярия может приводить к выкидышам и рождению детей с низкой массой тела, особенно в случаях первой и второй беременностей.
· Люди с ВИЧ/СПИДом.
· Лица, совершающие международные поездки из неэндемичных районов в связи с отсутствием у них иммунитета.
Диагностика и лечение. Раннее диагностирование и лечение малярии способствуют ослаблению тяжести болезни и предотвращению смерти. Это также способствует снижению уровня передачи малярии. Профилактика. Борьба с переносчиками является основным способом снижения уровня передачи малярии на уровне отдельных сообществ. Это единственное мероприятие, которое может снизить передачу малярии с очень высоких уровней практически до нуля.
В области личной профилактики малярии первой линией обороны является индивидуальная защита от укусов комаров.
Для профилактики малярии могут также использоваться противомалярийные препараты. Профилактику малярии среди людей, совершающих поездки, можно осуществлять с помощью химиотерапии, которая подавляет стадию малярийной инфекции в крови, предотвращая тем самым развитие болезни.
Ликвидация малярии определяется как прерывание местной передачи комарами малярии в пределах определенной географической области, то есть нулевая заболеваемость в результате местного инфицирования. Искоренение малярии определяется как постоянное сведение к нулю глобальной заболеваемости малярией, вызываемой конкретным возбудителем, то есть применительно к особым видам малярийных паразитов.По последним данным 2013 года, 55 стран находятся на пути снижения уровня заболеваемости малярией на 75% в соответствии с целями, поставленными Всемирной ассамблеей здравоохранения на 2015 год. Благодаря широкомасштабному проведению рекомендуемых ВОЗ стратегий, использованию имеющихся в настоящее время методик, сильной национальной приверженности и координированным усилиям партнеров все большее число стран, особенно стран с низким и неустойчивым уровнем передачи малярии, сможет добиться успехов на пути снижения заболеваемости и ликвидации малярии.
Благодаря широкомасштабному проведению рекомендуемых ВОЗ стратегий, использованию имеющихся в настоящее время методик, сильной национальной приверженности и координированным усилиям партнеров все большее число стран, особенно стран с низким и неустойчивым уровнем передачи малярии, сможет добиться успехов на пути снижения заболеваемости и ликвидации малярии.
За последние годы 4 страны были сертифицированы Генеральным директором ВОЗ как страны, ликвидировавшие малярию: Объединенные Арабские Эмираты (2007 г.), Марокко (2010 г.), Туркменистан (2010 г.) и Армения (2011 г.).
Вакцины против малярии. В настоящее время лицензированных вакцин против малярии или против каких-либо других паразитов человека нет.
Малярия
Основные факты
- Малярия — это угрожающее жизни заболевание, вызываемое паразитами и передаваемое людям в результате укусов инфицированных самок комаров вида Anopheles.
- В 2015 году передача малярии продолжалась в 91 стране и территориях.

- Малярия поддается профилактике и лечению, и более активные усилия значительно уменьшают бремя малярии во многих местах.
- В период между 2010 и 2015 гг. заболеваемость малярией среди групп риска (частота новых случаев) упала во всем мире на 21%. За этот же период смертность от малярии среди групп риска снизилась на 29% во всем мире во всех возрастных группах и на 35% среди детей в возрасте до пяти лет.
- На страны Африки, расположенные к югу от Сахары, приходится диспропорционально высокая доля глобального бремени малярии. В 2015 году в этом регионе произошло 90% случаев заболевания малярией и 92% случаев смерти от малярии.
Малярия вызывается паразитами рода Plasmodium. Эти паразиты передаются людям через укусы инфицированных самок комаров вида Anopheles, называемых «переносчиками малярии». Существует пять видов паразитов, которые вызывают малярию у человека, и два таких вида – P. falciparum и P.vivax – создают наибольшую угрозу.
- P. falciparum является наиболее распространенным малярийным паразитом на африканском континенте. Он вызывает наибольшее случаев смерти, связанных с малярией, во всем мире.
- P.vivax преобладает в большинстве стран за пределами стран Африки, расположенных к югу от Сахары.
Симптомы
Малярия — это острая лихорадочная болезнь. У человека, не имеющего иммунитета, симптомы появляются через 7 или более дней (обычно через 10-15 дней) после укуса инфицированного комара. Первые симптомы – лихорадка, головная боль, озноб и рвота — могут быть слабовыраженными, что затрудняет выявление малярии. Если не начать лечение в течение первых 24 часов, малярия P. falciparum может развиться в тяжелую болезнь, часто заканчивающуюся летальным исходом.
У детей с тяжелой малярией часто развивается один или более из следующих симптомов: тяжелая анемия, дыхательная недостаточность в связи с метаболическим ацидозом или церебральная малярия. У взрослых людей также часто наблюдается поражение нескольких органов. В эндемичных по малярии районах у людей может развиваться частичный иммунитет, при котором инфекции протекают без симптомов.
У взрослых людей также часто наблюдается поражение нескольких органов. В эндемичных по малярии районах у людей может развиваться частичный иммунитет, при котором инфекции протекают без симптомов.
Кто подвергается риску?
В 2015 году риску малярии подвергалась почти половина населения в мире. Большинство случаев заболевания малярией и смерти от нее происходит в Африке к югу от Сахары. Однако Юго-Восточная Азия, Латинская Америка и Ближний Восток также подвергаются риску. В 2015 году передача малярии продолжалась в 91 странах и территориях.
Некоторые группы населения подвергаются значительно более высокому риску заражения малярией и развития тяжелой болезни, чем другие. Они включают младенцев, детей в возрасте до пяти лет, беременных женщин и людей с ВИЧ/СПИДом, а также не имеющих иммунитета мигрантов, мобильные группы населения и лиц, совершающих поездки. Необходимо, чтобы национальные программы борьбы с малярией приняли специальные меры для защиты этих групп населения от малярийной инфекции, учитывая их специфические обстоятельства.
Бремя болезни
Согласно самым последним оценкам ВОЗ, выпущенным в декабре 2016 года, в этом году произошло 212 миллионов случаев заболевания малярией и 429 000 случаев смерти от нее.
В период между 2010 и 2015 гг. заболеваемость малярией упала во всем мире на 21%; за этот же период смертность от малярии снизилась на 29%. Согласно оценке, с 2001 года во всем мире было предотвращено 6,8 миллиона случаев смерти от малярии.
На страны Африки к югу от Сахары по-прежнему приходится диспропорционально высокая доля глобального бремени малярии. В 2015 году в этом регионе произошло 90% случаев заболевания малярией и 92% случаев смерти от малярии. Приблизительно на 13 стран, главным образом в Африке к югу от Сахары, приходится 76% всех случаев заболевания и 75% всех случаев смерти от малярии в мире.
В районах с высокой передачей малярии дети в возрасте до пяти лет особенно уязвимы для инфекции, болезни и смерти; более двух третей (70%) всех случаев смерти от малярии происходит в этой возрастной группе. В период между 2010 и 2015 гг. смертность от малярии среди детей в возрасте до пяти лет во всем мире снизилась на 29%. Вместе с тем, малярия остается основной причиной смерти детей в возрасте до пяти лет, унося детскую жизнь каждые две минуты.
В период между 2010 и 2015 гг. смертность от малярии среди детей в возрасте до пяти лет во всем мире снизилась на 29%. Вместе с тем, малярия остается основной причиной смерти детей в возрасте до пяти лет, унося детскую жизнь каждые две минуты.
Передача инфекции
В большинстве случаев малярия передается через укусы самок комаров Anopheles. Существует более 400 различных видов комаров Anopheles; около 30 являются значимыми переносчиками малярии. Все значимые виды переносчиков кусают в сумерках и на рассвете. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, организмом человека-хозяина и окружающей средой.
Комары Anopheles откладывают в воду яйца, из них выводятся личинки, которые в конечном счете превращаются во взрослых комаров. Самкам комаров кровь необходима для откладывания яиц. Каждый вид комаров Anopheles имеет свою водную среду обитания; некоторые, например, предпочитают небольшие, мелкие скопления пресной воды, такие как лужи и следы от копыт, которые в дождливые сезоны в тропических странах имеются в изобилии.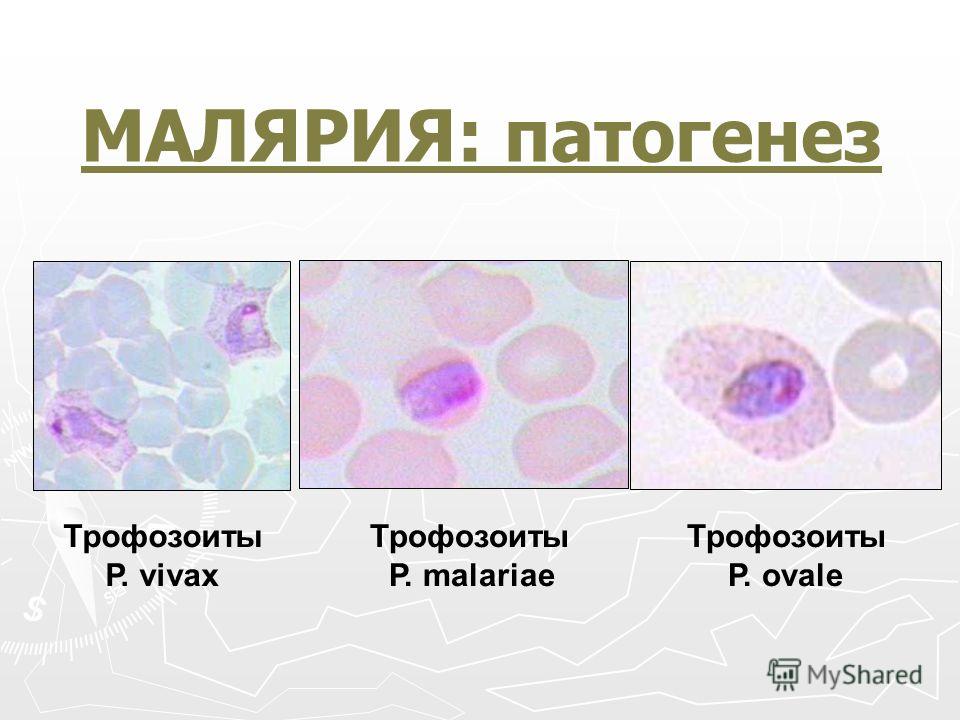
Более интенсивная передача инфекции происходит в местах с более длительной продолжительностью жизни комаров (при которой паразит имеет достаточно времени для завершения своего развития в организме комара) и там, где переносчик предпочитает кусать скорее людей, чем животных. Так например, длительная продолжительность жизни африканских видов переносчиков и тот факт, что они стабильно предпочитают кусать людей, являются основными причинами того, что примерно 90% всех случаев смерти от малярии происходит в Африке.
Передача инфекции зависит также от климатических условий, которые могут влиять на численность и выживание комаров, таких как режим распределения осадков, температура и влажность. Во многих местах передача инфекции является сезонной и достигает пика во время сезонов дождей и сразу же после них. Эпидемии малярии могут происходить в случаях, когда климатические и другие условия внезапно становятся благоприятными для передачи инфекции в районах, где люди имеют слабый иммунитет к малярии или не имеют его. Кроме того, эпидемии могут происходить, когда люди со слабым иммунитетом попадают в районы с интенсивной передачей малярии, например, в поисках работы или в качестве беженцев.
Кроме того, эпидемии могут происходить, когда люди со слабым иммунитетом попадают в районы с интенсивной передачей малярии, например, в поисках работы или в качестве беженцев.
Другим важным фактором является иммунитет человека, особенно среди взрослых людей в районах с умеренной или интенсивной передачей инфекции. Частичный иммунитет вырабатывается за несколько лет воздействия, и, несмотря на то, что он никогда не обеспечивает полной защиты, он уменьшает риск развития тяжелой болезни в случае малярийной инфекции. По этой причине большинство случаев смерти от малярии в Африке происходит среди детей раннего возраста, тогда как в районах с менее интенсивной передачей и низким иммунитетом риску подвергаются все возрастные группы.
Профилактика
Борьба с переносчиками является основным способом профилактики и уменьшения передачи малярии. Если охват мерами борьбы с переносчиками в конкретном районе является достаточно высоким, то меры защиты распространятся на всю общину.
ВОЗ рекомендует защищать всех людей, подвергающихся риску малярии, с помощью эффективных мер борьбы с переносчиками. Два вида борьбы с переносчиками являются эффективными в самых разных условиях – обработанные инсектицидом противомоскитные сетки и распыление инсектицидов остаточного действия внутри помещений.
Обработанные инсектицидом противомоскитные сетки (ОИС)
Сетки, обработанные инсектицидом длительного действия (СОИДД), являются предпочтительным видом ОИС для программ общественного здравоохранения. В большинстве мест ВОЗ рекомендует обеспечивать охват СОИДД всех людей, подвергающихся риску. Самым эффективным с точки зрения затрат способом достижения этой цели является бесплатное предоставление СОИДД для всех. Параллельно этому, необходимо применять эффективные коммуникационные стратегии, направленные на изменение поведения, чтобы все подвергающиеся риску люди спали под СОИДД каждую ночь и чтобы эти сетки правильно использовались.
Распыление внутри помещений инсектицидов остаточного действия
Распыление инсектицидов остаточного действия внутри помещений (РИОДВП) является эффективным способом быстрого сокращения передачи малярии. Его полный потенциал реализуется при условии, что распыление производится по меньшей мере в 80% домов в целевых районах. Распыление внутри помещений эффективно в течение 3-6 месяцев, в зависимости от используемого инсектицида и типа поверхностей, на которые производится распыление. В некоторых местах для защиты населения в течение всего малярийного сезона необходимо неоднократное распыление.
Противомалярийные препараты
Для профилактики малярии могут также использоваться противомалярийные препараты. Профилактику малярии среди людей, совершающих поездки, можно осуществлять с помощью химиопрофилактики, которая подавляет стадию малярийной инфекции в крови, предотвращая тем самым развитие болезни.
Кроме того, ВОЗ рекомендует проводить интермиттирующую профилактическую терапию сульфадоксином-пириметамином среди беременных женщин, живущих в районах от умеренной до высокой передачи инфекции, во время каждого планового дородового посещения врача после первых трех месяцев беременности.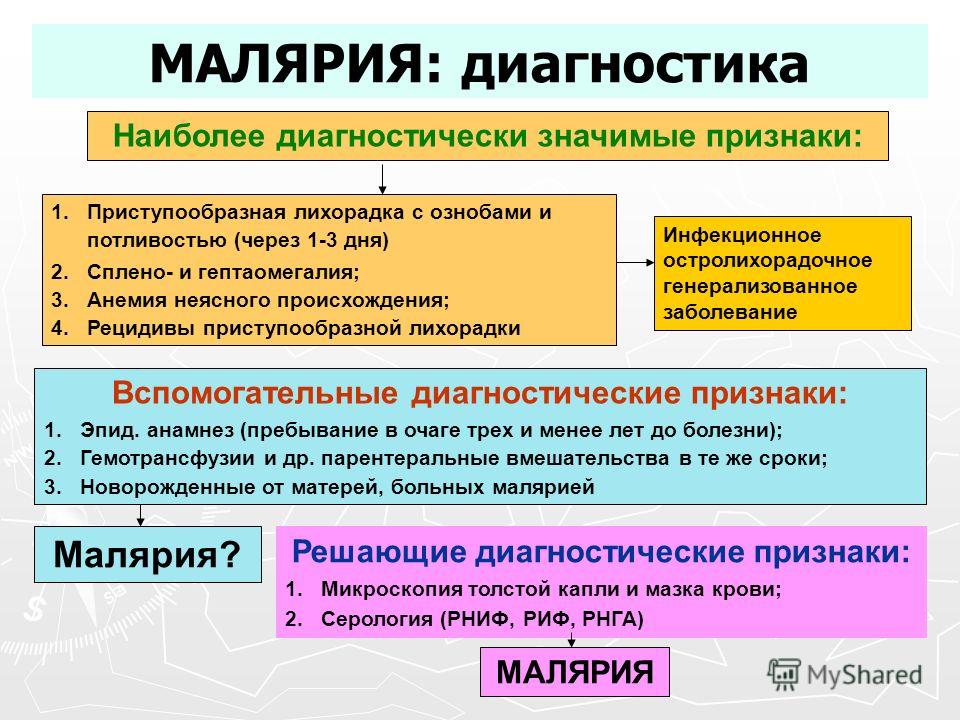 Аналогично этому, детям грудного возраста, живущим в районах Африки с высокой передачей инфекции, также рекомендуется предоставлять три дозы интермиттирующей профилактической терапии сульфадоксином-пириметамином в рамках регулярной вакцинации.
Аналогично этому, детям грудного возраста, живущим в районах Африки с высокой передачей инфекции, также рекомендуется предоставлять три дозы интермиттирующей профилактической терапии сульфадоксином-пириметамином в рамках регулярной вакцинации.
В 2012 году в качестве дополнительной стратегии профилактики малярии в районах африканского субрегиона Сахели ВОЗ рекомендовала проводить Сезонную химиопрофилактику малярии (СХПМ). Эта стратегия включает проведение месячных курсов терапии амодиахином плюс сульфадоксином-пириметамином среди всех детей в возрасте до пяти лет во время сезона высокого уровня передачи.
Устойчивость к инсектицидам
Значительная часть успеха в борьбе с малярией достигнута благодаря борьбе с переносчиками. Борьба с переносчиками в значительной мере зависит от использования пиретроидов, которые являются единственным классом инсектицидов, рекомендуемых в настоящее время для ОИС и СОИДД.
В последние годы во многих странах появилась устойчивость комаров к пиретроидам. В некоторых районах выявлена устойчивость ко всем 4 классам инсектицидов, используемых в общественном здравоохранении. К счастью, такая устойчивость лишь в редких случаях была связана с уменьшением эффективности СОИДД, которые продолжают обеспечивать значительный уровень защиты во многих местах. Попеременное использование различных классов инсектицидов для РИОДВП рекомендуется в качестве наиболее эффективного способа преодоления устойчивости к инсектицидам.
В некоторых районах выявлена устойчивость ко всем 4 классам инсектицидов, используемых в общественном здравоохранении. К счастью, такая устойчивость лишь в редких случаях была связана с уменьшением эффективности СОИДД, которые продолжают обеспечивать значительный уровень защиты во многих местах. Попеременное использование различных классов инсектицидов для РИОДВП рекомендуется в качестве наиболее эффективного способа преодоления устойчивости к инсектицидам.
Однако эндемичные по малярии страны Африки к югу от Сахары и Индия вызывают значительное беспокойство из-за высоких уровней передачи малярии и широкого распространения сообщений об устойчивости к инсектицидам. Использование для противомоскитной сетки двух различных инсектицидов является одной из возможностей уменьшить риск развития и распространения устойчивости к инсектицидам; создание таких новых сеток является приоритетом. В настоящее время разрабатывается ряд перспективных продуктов как для распыления, так и для обработки сеток.
Выявление устойчивости к инсектицидам должно быть важным компонентом всех национальных усилий по борьбе с малярией, направленных на обеспечение применения самых эффективных методов борьбы с переносчиками. Выбор инсектицида для РИОДВП должен быть всегда основан на недавних местных данных о чувствительности целевых переносчиков.
Для обеспечения своевременных и координированных глобальных ответных мер на угрозу развития устойчивости к инсектицидам ВОЗ сотрудничала со многими заинтересованными сторонами в разработке «Глобального плана решения проблемы устойчивости переносчиков малярии к инсектицидам» (ГПУУИ), который был принят в мае 2012 года.
Диагностика и лечение
Ранняя диагностика и лечение малярии способствуют уменьшению тяжести болезни и предотвращению смерти. Это также способствует снижению уровня передачи малярии. Наилучшим имеющимся лечением, особенно в случае малярии P. falciparum, является основанная на артемизинине комбинированная терапия (АКТ).
ВОЗ рекомендует, чтобы все предполагаемые случаи малярии подтверждались диагностическим тестированием (либо микроскопией, либо диагностическим экспресс-тестом), основанным на выявлении паразита, до предоставления лечения. Результаты паразитологического подтверждения могут быть получены за 30 минут или менее. Лечение на основании одних лишь симптомов необходимо предоставлять только в тех случаях, когда паразитологический диагноз невозможен. Более детальные рекомендации имеются в третьем издании «Руководящих принципов по лечению малярии» опубликованном в апреле 2015 года.
Устойчивость к противомалярийным препаратам
Устойчивость к противомалярийным препаратам продолжает оставаться проблемой. Устойчивость P. falciparum к предыдущим поколениям лекарств, таким как хлорохин и сульфадоксин-пириметамин), широко распространилась в 1950-х-1960-х годах, подрывая усилия по борьбе с малярией и сводя на нет завоевания в области выживания детей.
ВОЗ рекомендует проводить регулярный мониторинг за устойчивостью к противомалярийным препаратам и поддерживает страны в укреплении их усилий в этой важной области работы.
Артемизинин-комбинированная терапия содержит как артемизинин, так и «партнерское» лекарство. В последние годы устойчивость переносчиков к артемизинину была обнаружена в 5 странах субрегиона Большого Меконга: Камбодже, Лаосской Народно-Демократической Республике, Мьянме, Таиланде и Вьетнаме. Исследования подтвердили, что устойчивость к артемизинину возникла независимо во многих местах этого субрегиона.
В 2013 г. ВОЗ ввела в действие Чрезвычайный план реагирования на устойчивость к артемизинину (ЧПРУА) в субрегионе Большого Меконга, план наступления высокого уровня для сдерживания распространения лекарственно устойчивых паразитов и обеспечения необходимых для спасения жизни средств для всех групп населения, подвергающихся риску заболевания малярией. Но несмотря на прилагаемые усилия в этой области, новые очаги устойчивости возникли независимо в других географических областях этого субрегиона. Параллельно поступали сообщения о возросшей устойчивости к «партнерским» лекарствам АКТ в некоторых районах. В связи с изменяющейся ситуацией в области малярии возникла необходимость в другом подходе.
В связи с изменяющейся ситуацией в области малярии возникла необходимость в другом подходе.
Поэтому Консультативный комитет ВОЗ по политике в отношении малярии в сентябре 2014 г. рекомендовал поставить цель ликвидации малярии P.falciparum в этом субрегионе к 2030 году. На сессии Всемирной ассамблеи здравоохранения в мае 2015 г. ВОЗ приняла Стратегию ликвидации малярии в субрегионе Большого Меконга (2015-2030 гг.), которая была одобрена всеми странами этого субрегиона. На основе технического руководства ВОЗ все страны субрегиона разработали национальные планы элиминации малярии. Вместе с партнерами ВОЗ будет продолжать оказывать поддержку страновым усилиям по элиминации с помощью новой инициативы по элиминации малярии, которая заменит бывший ЧПРУА.
Эпиднадзор
Эпиднадзор требует слежения за болезнью и программных ответных действий, а также принятия мер на основе полученных данных. В настоящее время многие страны с высоким бременем малярии имеют слабые системы эпиднадзора и не могут оценивать распределение и тенденции этой болезни, что затрудняет оптимизацию ответных мер и реагирования на вспышки.
Эффективный эпиднадзор необходим во всех точках пути по направлению к ликвидации малярии. Сильный эпиднадзор за малярией дает возможность программам оптимизировать свои операции, предоставляя программам полномочия для:
- привлечения инвестиций из внутренних и международных источников, соразмерных бремени малярии в стране или на субнациональном уровне;
- привлечения ресурсов для наиболее нуждающихся групп населения и для наиболее эффективных мероприятий, чтобы добиться максимально возможного воздействия для общественного здравоохранения;
- регулярной оценки выполнения планов в соответствии с намеченным или необходимости корректировки масштабов или сочетания мероприятий;
- учета воздействия полученного финансирования и предоставления населению, его представителям и донорам возможности определять соотношение цены/качества;
- оценки достижения целей программы и определения того, каким образом можно разработать более эффективные и действенные программы.

Более сильные программы эпиднадзора за малярией срочно необходимы для того, чтобы принять своевременные и эффективные меры в ответ на малярию в эндемичных районах, предотвратить вспышки и повторное появление болезни, следить за прогрессом и обеспечивать подотчетность правительств и глобального сообщества борьбы с малярией.
Ликвидация
Элиминация малярии определяется как прерывание местной передачи конкретного вида малярийного паразита в пределах определенного географического района, обычно страны в результате преднамеренных усилий. Для предотвращения восстановления передачи инфекции необходимо продолжать принимать меры.
Искоренение малярии определяется как постоянное поддержание на нулевой отметке глобальной заболеваемости малярией, вызываемой малярийными паразитами человека, в результате преднамеренных усилий. По достижении искоренения в дальнейших мероприятиях необходимости не будет.
Темпы прогресса в разных странах будут зависеть от прочности их национальных систем здравоохранения, уровня инвестиций в борьбу с малярией и ряда других факторов, включая биологические детерминанты, окружающую среду и социальные, демографические, политические и экономические условия в странах. В странах с высокими или умеренными уровнями передачи малярии целью национальных программ по борьбе с малярией является максимальное уменьшение числа случаев заболевания малярией и смерти от нее.
По мере приближения стран к элиминации усиленные системы эпиднадзора могут способствовать обеспечению выявления, лечения и сообщения в национальный реестр малярии в отношении каждого случая инфицирования. Пациенты, у которых диагностирована малярия, должны безотлагательно получать лечение эффективными противомалярийными препаратами в интересах их собственного здоровья и для предотвращения дальнейшей передачи этой болезни в сообществе.
Страны, в которых в течение, как минимум, 3 последовательных лет не было зарегистрировано ни одного местного случая малярии, соответствуют критериям для подачи заявки в ВОЗ на сертификацию элиминации малярии. В последние годы Генеральный директор ВОЗ сертифицировала 7 стран в качестве стран, элиминировавших малярию: Объединенные Арабские Эмираты (2007 г.), Марокко (2010 г.), Туркменистан (2010 г.), Армения (2011 г.), Мальдивские Острова (2015 г.), Шри-Ланка (2016 г.) и Кыргызстан (2016 г.).
В последние годы Генеральный директор ВОЗ сертифицировала 7 стран в качестве стран, элиминировавших малярию: Объединенные Арабские Эмираты (2007 г.), Марокко (2010 г.), Туркменистан (2010 г.), Армения (2011 г.), Мальдивские Острова (2015 г.), Шри-Ланка (2016 г.) и Кыргызстан (2016 г.).
Вакцины против малярии
В настоящее время нет лицензированных вакцин против малярии или против каких-либо других паразитов человека. На наиболее продвинутой стадии находится вакцина против P.falciparum, известная как RTS,S/AS01. Эта вакцина проходила проверку в ходе крупномасштабных клинических испытаний в 7 странах Африки и в июле 2015 г. получила положительную оценку Европейского агентства по лекарственным средствам.
В октябре 2015 года две консультативные группы ВОЗ рекомендовали пилотное применение RTS,S в ограниченном числе африканских стран. ВОЗ приняла эти рекомендации и решительно поддерживает необходимость продолжения пилотного применения в качестве следующего шага к первой вакцине от малярии в мире. Эти пилотные проекты могут проложить путь для более широкого применения вакцин через 3-5 лет в случае, если их безопасность и эффективность будет признана приемлемой.
Эти пилотные проекты могут проложить путь для более широкого применения вакцин через 3-5 лет в случае, если их безопасность и эффективность будет признана приемлемой.
В ноябре 2016 г. ВОЗ объявила о развертывании пилотных проектов по использованию вакцины RTS,S в 3 странах Африки к югу от Сахары. К настоящему времени мобилизованы финансовые средства для начальной стадии осуществления этой программы, и вакцинацию планируется начать в 2018 году. Эти пилотные проекты могут проложить путь для более широкого применения вакцины в случае, если ее безопасность и эффективность будут признаны допустимыми.
Деятельность ВОЗ
Глобальная техническая стратегия ВОЗ борьбы с малярией на 2016-2030 гг., принятая Всемирной ассамблеей здравоохранения в мае 2015 г., обеспечивает технические рамки для всех стран, эндемичных по малярии. Она предназначена для руководства региональными и страновыми программами и оказания им поддержки в их работе по борьбе с малярией и ее элиминации.
Эта стратегия ставит далеко идущие, но достижимые глобальные задачи, включая:
- сокращение не менее чем на 90% показателей заболеваемости малярией к 2030 году;
- сокращение не менее чем на 90% показателей смертности от малярии к 2030 году;
- элиминацию малярии не менее чем в 35 странах к 2030 году;
- предупреждение повторного появления малярии во всех свободных от малярии странах.
Эта стратегия явилась результатом широкого консультативного процесса, продолжавшегося два года, в котором приняли участие более чем 400 технических экспертов из 70 государств-членов. Она основана на трех основных элементах:
- обеспечение всеобщего доступа к профилактике, диагностике и лечению малярии;
- активизация усилий по элиминации и достижению статуса освобождения от малярии; и
- преобразование эпиднадзора за малярией в основное мероприятие.
Глобальная программа ВОЗ по борьбе с малярией (ГПМ) координирует усилия ВОЗ во всем мире по борьбе с малярией и ее элиминации посредством:
- разработки, информирования и содействия принятию норм, стандартов, политики, технических стратегий и руководящих принципов;
- независимой оценки глобального прогресса;
- разработки подходов для создания потенциала, укрепления систем и проведения эпиднадзора;
- выявления угроз для борьбы с малярией и ее ликвидации, а также новых направлений деятельности.

Поддержку и консультативную помощь ГПМ оказывает Консультативный комитет по политике в отношении малярии (ККПМ), состоящий из 15 экспертов по малярии, назначенных в результате открытого процесса предложения кандидатур. ККПМ, который собирается два раза в год, оказывает ВОЗ независимую консультативную помощь в отношении разработки политических рекомендаций для борьбы с малярией и ее элиминации. Полномочия ККПМ состоят в предоставлении стратегических рекомендаций и технического вклада и распространяются на все аспекты борьбы с малярией и ее элиминации, в качестве части транспарентного, гибко реагирующего и авторитетного процесса разработки политики.
Малярия | Симптомы и лечение
Что такое малярия?
Малярия — серьезная инфекция. Это распространено в тропических странах, таких как части Африки, Азии и Южной Америки. Это вызвано паразитом, называемым плазмодием. Паразит — это организм, который живет на животном и питается им. Паразит передается человеку от укуса комара.
Паразит передается человеку от укуса комара.
Существует пять основных типов плазмодиев, вызывающих заболевание. Они называются Plasmodium falciparum , Plasmodium vivax , Plasmodium ovale , Plasmodium malariae и Plasmodium knowlesi . Plasmodium falciparum обычно является наиболее серьезным заболеванием. Иногда люди заражаются более чем одним типом инфекции.
Симптомы малярии
Симптомы могут включать:
- Очень высокую температуру (лихорадку). Может появиться пот или дрожь. Это частый симптом, но нормальная температура не исключает возможности малярии.
- Головные боли.
- Усталость.
- Потеря аппетита.
- Расстройства живота, такие как чувство или тошнота, диарея или боли в животе.
- Ангина.
- Кашель.
- Чувство затрудненного дыхания.
- Боли в суставах или мышцах.
- Путаница.
Симптомы обычно возникают в период от одной до восьми недель после первого укуса комара. (Это инкубационный период.) Однако в некоторых случаях, в зависимости от типа плазмодия, вызывающего инфекцию, может пройти до года, прежде чем начнут проявляться какие-либо симптомы. Заболевание может начаться с неспецифических гриппоподобных симптомов.
(Это инкубационный период.) Однако в некоторых случаях, в зависимости от типа плазмодия, вызывающего инфекцию, может пройти до года, прежде чем начнут проявляться какие-либо симптомы. Заболевание может начаться с неспецифических гриппоподобных симптомов.
Есть два основных типа малярии: неосложненная и тяжелая (осложненная).Тяжелая или осложненная малярия более серьезна и трудна для лечения, и с большей вероятностью может быть опасна для жизни.
Неосложненная малярия
Может проявиться любой из вышеперечисленных симптомов. У большинства людей лихорадка не имеет определенного характера и может проявляться через 1-2 дня после появления симптомов. Если малярийная инфекция устанавливается, симптомы могут проявляться циклически, каждые 2-3 дня.
Тяжелая (осложненная) малярия
Более тяжелое состояние возникает при развитии осложнений.Чаще всего вызывается Plasmodium falciparum . Обычно она начинается с симптомов, аналогичных неосложненной малярии, но развиваются серьезные проблемы в различных органах или системах организма, в том числе:
- Церебральная малярия: поражается мозг или нервная система.
 Могут быть пониженные уровни сознания, кома или припадки (припадки).
Могут быть пониженные уровни сознания, кома или припадки (припадки). - Проблемы с почками или печенью.
- Серьезные проблемы с дыханием.
- Низкий уровень сахара.
- Очень низкое артериальное давление.
- Сепсис.
- Анемия.
- Нарушения свертывания крови.
Примечание : беременные женщины подвергаются особому риску серьезных симптомов и в идеале не должны посещать зоны риска. Это потому, что ваша иммунная система может быть слабее во время беременности. Если вы беременны и больны малярией, вы можете передать инфекцию своему ребенку.
Другие люди, у которых более высокая вероятность получить тяжелую форму заболевания, включают пожилых людей, детей, людей с ВИЧ / СПИДом и других людей, чья иммунная система не работает нормально.
Насколько распространена малярия?
По оценкам, в 2017 году во всем мире было зарегистрировано 219 миллионов случаев малярии и 435 000 случаев смерти от малярии.
Заболевание необычно для Великобритании. «Заразиться» малярией в Великобритании очень редко, так как комары, передающие ее, не могут процветать в британском климате. Люди, которые болеют или заболевают малярией в Великобритании, обычно были укушены инфицированным комаром в другой стране. Это называется завозной малярией. Большинство инфекций, диагностированных в Великобритании, происходит у путешественников, возвращающихся в Великобританию (а не у посетителей, приезжающих в Великобританию).В 2017 году в Великобритании было зарегистрировано 1792 случая завезенной малярии (и шесть случаев смерти от этой инфекции). Большинство случаев были вызваны Plasmodium falciparum .
Районы, где распространена малярия, находятся в тропических или субтропических частях мира. Это включает большую часть Африки, Азии и значительную часть Южной Америки. Как правило, это не риск в Западной Европе, США, Австралии или Новой Зеландии.
Риск заболевания наиболее высок, если вы не принимаете противомалярийные препараты или не принимаете их должным образом. Было показано, что люди, которые берут отпуск в последнюю минуту, а также те, кто навещает друзей или родственников за границей, с наименьшей вероятностью принимают противомалярийные препараты.
Было показано, что люди, которые берут отпуск в последнюю минуту, а также те, кто навещает друзей или родственников за границей, с наименьшей вероятностью принимают противомалярийные препараты.
Примечание : малярия может очень быстро убивать людей, если ее не диагностировать вовремя. Если вы плохо себя чувствуете и недавно побывали в районе, о котором известно, что оно поражено, вам следует обратиться за за медицинской помощью, даже если вы правильно приняли противомалярийные препараты.
Как передается малярия?
Паразит плазмодия обычно передается особым видом комара, которым является комар Anopheles.Если самка комара Anopheles укусит человека, инфицированного малярией, инфицированный комар может переносить паразита плазмодия и распространять его среди других, когда кусает и питается кровью других людей.
Когда паразит плазмодий попадает в вашу кровь, он попадает в вашу печень, а затем снова попадает в кровоток, где он может проникнуть в ваши эритроциты. В конце концов, эти инфицированные эритроциты лопаются, что приводит к выпуску еще большего количества крошечных паразитов в вашу кровь.Эти инфицированные эритроциты, как правило, лопаются каждые 48-72 часа. Каждый раз, когда они лопаются, вы можете испытывать приступ озноба, высокой температуры (лихорадки) и потоотделения.
В конце концов, эти инфицированные эритроциты лопаются, что приводит к выпуску еще большего количества крошечных паразитов в вашу кровь.Эти инфицированные эритроциты, как правило, лопаются каждые 48-72 часа. Каждый раз, когда они лопаются, вы можете испытывать приступ озноба, высокой температуры (лихорадки) и потоотделения.
Как диагностируется малярия?
Если вы подозреваете, что у вас малярия, вам необходимо незамедлительно обратиться за медицинской помощью. Если вы побывали в районе, где есть малярия в прошлом году, вы можете подвергаться риску этого заболевания, даже если вы принимали противомалярийные препараты, когда были за границей. Обычно ваш врач немедленно направляет вас в больницу или отделение инфекционных заболеваний для быстрого тестирования, если это подозреваемый диагноз.
Ваш врач сделает анализ крови. Образец крови будет отправлен в лабораторию и будет исследован на наличие паразита плазмодия. Также будет определен тип плазмодия, вызывающего инфекцию. Если первый анализ крови отрицательный, но ваш врач подозревает, что у вас малярия, вас могут попросить сдать еще один анализ крови через пару дней.
Если первый анализ крови отрицательный, но ваш врач подозревает, что у вас малярия, вас могут попросить сдать еще один анализ крови через пару дней.
Лечение малярии
Если малярию своевременно диагностировать и лечить, большинство людей полностью выздоравливает.Лечение проводится противомалярийными препаратами. Доступно несколько из них, в том числе:
Тип прописываемого лекарства и продолжительность лечения могут варьироваться от человека к человеку. Это зависит от различных факторов, таких как:
- Тип заражения плазмодием, который у вас есть.
- Если вы принимали какие-либо противомалярийные препараты во время путешествия.
- Серьезность ваших симптомов.
Если ваши симптомы легкие, вас будут лечить дома.Однако, если у вас есть тип Plasmodium falciparum или вы беременны, весьма вероятно, что вас будут лечить и наблюдать в больнице. Это также может понадобиться при осложнениях, детям или пожилым людям.
Некоторым людям назначают более одного типа лекарств или альтернативные лекарства, если у них развиваются побочные эффекты от лекарства. Устойчивость к противомалярийным препаратам стала проблемой. Это означает, что могут быть назначены более новые лекарства или комбинация лекарств.
Устойчивость к противомалярийным препаратам стала проблемой. Это означает, что могут быть назначены более новые лекарства или комбинация лекарств.
Если первое назначенное вам противомалярийное лекарство не улучшило ваши симптомы, вам, возможно, придется попробовать ряд других лекарств в рамках вашего лечения. Вы можете обнаружить, что после лечения малярии вы чувствуете себя очень слабым и усталым в течение нескольких недель.
Другой совет после постановки диагноза малярии:
- О вашей инфекции будет сообщено в Службу общественного здравоохранения Англии, поскольку это заболевание, подлежащее регистрации, то есть врачи обязаны сообщать обо всех случаях.
- Вам следует предупредить всех, кто был с вами (если вы заразились малярией во время путешествия), чтобы они срочно сообщали о любых симптомах болезни медицинскому работнику.
- После лечения возможен рецидив. Если это произойдет, вам может потребоваться дальнейшее лечение.
- Перенесение малярии не дает вам иммунитета от повторного заражения, поэтому вам все равно придется принимать меры предосторожности, если вы путешествуете в районы, где, как известно, встречается малярия.

- Вы не можете сдавать кровь в течение некоторого времени после этого заболевания.Если вы регулярно сдаете кровь, сообщите о своем диагнозе в службу сдачи крови.
Как можно предотвратить малярию?
Dr Sarah Jarvis MBE
Есть ряд вещей, которые могут защитить вас от малярии. См. Отдельную брошюру «Профилактика малярии».
Малярия | PeaceHealth
Обзор темы
Что такое малярия?
Малярия — серьезное заболевание, вызывающее жар и другие симптомы гриппа.Заразиться можно от укуса инфицированного комара. Малярия в Соединенных Штатах встречается редко. Он встречается более чем в 90 странах мира, в основном в Африке, Азии, Океании, Южной Америке и Центральной Америке. Риск малярии наиболее высок в некоторых частях Океании и в Африке к югу от Сахары.
Риск малярии наиболее высок в некоторых частях Океании и в Африке к югу от Сахары.
Что вызывает малярию?
Малярия вызывается укусом комара, зараженного паразитами. Вы не можете заразиться малярией, просто находясь рядом с больным.
Каковы симптомы?
Большинство малярийных инфекций вызывают жар и симптомы гриппа, такие как озноб и мышечные боли.Симптомы могут появляться и исчезать циклически. Некоторые виды малярии могут вызывать более серьезные проблемы, такие как поражение сердца, легких, почек или мозга. Эти типы могут быть смертельными.
Как диагностируется малярия?
Ваш врач назначит анализы крови для проверки на малярию.
Как лечится?
Лекарства обычно лечат болезнь. Но некоторые паразиты малярии могут выжить, потому что они находятся в вашей печени или устойчивы к лекарствам.
Как предотвратить малярию?
Вы можете предотвратить малярию, принимая лекарства до, во время и после поездки в район, где присутствует малярия.Но не всегда удается предотвратить малярию с помощью лекарств. Отчасти это происходит из-за того, что паразиты в некоторых частях мира обладают устойчивостью к некоторым лекарствам. Использование репеллентов от насекомых и москитных сеток также помогает предотвратить малярию.
Причина
Укус инфицированного паразитом комара вызывает малярию. Есть пять видов паразитов, заражающих людей. Серьезность инфекции может варьироваться в зависимости от типа паразита, которому вы подвержены. А некоторые виды паразитов устойчивы к каким-либо противомалярийным препаратам.Ваш врач может сказать вам, какие виды животных обитают в регионе, куда вы направляетесь, и ваш уровень риска.
Есть пять видов паразитов, заражающих людей. Серьезность инфекции может варьироваться в зависимости от типа паразита, которому вы подвержены. А некоторые виды паразитов устойчивы к каким-либо противомалярийным препаратам.Ваш врач может сказать вам, какие виды животных обитают в регионе, куда вы направляетесь, и ваш уровень риска.
Как распространяется болезнь
Малярия распространяется когда инфицированный комар Anopheles кусает человека. Это единственный вид комаров, которые могут распространять малярию. Комар заражается, кусая инфицированного человека и набирая кровь, содержащую паразита. Когда этот комар кусает другого человека, он заражается.
Симптомы
Когда появляются симптомы
Малярия может начаться с симптомов, похожих на грипп, и лихорадка является наиболее частым симптомом. Если у вас поднялась температура в течение года после поездки в страну, где присутствует малярия, обратитесь к врачу.
Если у вас поднялась температура в течение года после поездки в страну, где присутствует малярия, обратитесь к врачу.
Время от первоначального заражения малярией до появления симптомов (инкубационный период) обычно составляет от 7 до 30 дней. Но при инфекциях, вызванных некоторыми видами паразитов, признаки болезни могут не проявляться в течение многих месяцев после заражения.
Инкубационный период также может быть дольше, если вы принимаете лекарства для предотвращения инфекции. Если у вас есть иммунитет из-за предыдущих инфекций, ваши симптомы могут быть менее серьезными или у вас может не быть никаких симптомов.
Разнообразие симптомов
В регионах, где присутствует малярия, люди, которые заражаются много раз, могут болеть этим заболеванием, но проявлять мало симптомов или вовсе не проявлять их. Кроме того, степень выраженности симптомов малярии может варьироваться в зависимости от вашего возраста, общего состояния здоровья и вида малярийного паразита, который у вас есть.
Кроме того, степень выраженности симптомов малярии может варьироваться в зависимости от вашего возраста, общего состояния здоровья и вида малярийного паразита, который у вас есть.
Общие симптомы малярии
На ранних стадиях симптомы малярии иногда сходны с симптомами многих других инфекций, вызываемых бактериями, вирусами или паразитами. Симптомы могут включать:
- Лихорадка.
- Озноб.
- Головная боль.
- Пот.
- Усталость.
- Тошнота и рвота.
- Боли в теле.
- В целом плохое самочувствие.
Симптомы могут проявляться циклически. Время между приступами лихорадки и другими симптомами зависит от конкретной паразитарной инфекции.
В редких случаях малярия может привести к нарушению функции головного или спинного мозга, судорогам или потере сознания. Наиболее серьезные виды малярийной инфекции могут быть опасными для жизни.
Существуют и другие состояния с симптомами, похожими на малярийную инфекцию. Важно, чтобы вы обратились к врачу, чтобы выяснить причину ваших симптомов.
What Happens
Когда вас укусил зараженный малярией комар, паразиты, вызывающие малярию, попадают в вашу кровь и заражают клетки печени. Паразит размножается в клетках печени, которые затем лопаются. Это позволяет тысячам новых паразитов проникать в кровоток и заражать эритроциты. Паразиты снова размножаются в клетках крови, убивают клетки крови, а затем переходят к другим неинфицированным клеткам крови. Этот жизненный цикл малярийных паразитов может вызывать появление и исчезновение симптомов.
Этот жизненный цикл малярийных паразитов может вызывать появление и исчезновение симптомов.
Вы можете выздороветь в течение недели или месяца (или дольше) после заражения некоторыми видами паразитов, даже без лечения. Но другие виды паразита могут вызвать опасные для жизни осложнения.
Малярия может быть очень серьезной болезнью для любого. Но это может быть особенно серьезно для беременной женщины и ее развивающегося плода, для маленьких детей и для людей с определенными заболеваниями. Выбор лекарства ограничен для беременной женщины или ребенка. Заражение некоторыми паразитами малярии может привести к смерти беременной женщины и ее плода.
Чтобы узнать, является ли малярия проблемой в стране, куда вы собираетесь путешествовать, и как вы можете снизить риск заражения малярией, посетите веб-сайт CDC www.cdc.gov/malaria/travelers/index. html.
html.
Что увеличивает ваш риск
Риск заражения малярией может сильно различаться в зависимости от региона и населения. Ваш врач может сказать вам, каков ваш уровень риска.
Факторы, повышающие риск заражения малярией, включают:
- Проживание или путешествие в стране или регионе, где присутствует малярия.
- Путешествие в районы, где распространена малярия, и:
- Непринятие лекарств для предотвращения малярии до, во время и после путешествия или неправильный прием лекарств.
- Находиться на открытом воздухе, особенно в сельской местности, после захода солнца. В это время наиболее активны комары, переносящие малярию.
- Непринятие мер для защиты от укусов комаров.
Ваш риск заражения малярией зависит от вашего возраста, истории контакта с малярией и того, беременны ли вы. Большинство взрослых, живущих в районах, где распространена малярия, выработали частичный иммунитет к малярии из-за перенесенных ранее инфекций. Но маленькие дети, которые живут в этих районах и путешествуют в эти районы, особенно подвержены риску заражения малярией, потому что у них не развился этот иммунитет. А люди, покидающие районы, где распространена малярия, могут постепенно потерять выработанный иммунитет.
Большинство взрослых, живущих в районах, где распространена малярия, выработали частичный иммунитет к малярии из-за перенесенных ранее инфекций. Но маленькие дети, которые живут в этих районах и путешествуют в эти районы, особенно подвержены риску заражения малярией, потому что у них не развился этот иммунитет. А люди, покидающие районы, где распространена малярия, могут постепенно потерять выработанный иммунитет.
Поскольку иммунная система подавляется во время беременности, у беременных женщин больше шансов заболеть тяжелой малярией, чем у небеременных.Заболевание малярией во время беременности увеличивает риск выкидыша и мертворождения. сноска 1
Кроме того, у беременных женщин, маленьких детей, пожилых людей и людей с другими проблемами со здоровьем больше шансов получить серьезные осложнения в случае заражения малярией. Малярия более серьезна у людей, которым удалили селезенку (спленэктомия).
Вы можете принять меры по снижению риска малярии, если вы живете в районах, где присутствует заболевание, или если вы путешествуете по этим местам.
Когда вам следует позвонить своему врачу?
Немедленно вызовите врача , если у вас поднялась температура и в прошлом году вы были в районе, где присутствует малярия. Обязательно расскажите врачу о своих путешествиях.
Бдительное ожидание
Бдительное ожидание не подходит большинству путешественников. Если у вас есть вопросы о симптомах или если вы подозреваете, что у вас малярия, позвоните своему врачу.
Обследования и анализы
Врач может использовать мазок крови для проверки на малярию.![]() Во время этого теста образец крови помещается на предметное стекло, готовится и исследуется под микроскопом.
Во время этого теста образец крови помещается на предметное стекло, готовится и исследуется под микроскопом.
Анализ мазка крови может помочь диагностировать малярию. Это также может помочь врачу узнать, какой у вас тип малярийного паразита и сколько паразитов в вашей крови. Это может помочь в принятии решения о лечении.
Если первый мазок крови не показывает малярию, ваш врач может назначить дополнительные анализы каждые 12–24 часа.
Также доступен анализ крови, позволяющий быстро диагностировать малярию.Если этот экспресс-тест указывает на малярию, результаты обычно подтверждаются мазком крови.
Другие тесты
Другие полезные тесты, которые могут быть выполнены, включают:
- Полный анализ крови (CBC), чтобы проверить наличие анемии или признаков других возможных инфекций. Анемия иногда развивается у людей с малярией, потому что паразиты повреждают эритроциты.
- Тест на уровень глюкозы в крови, чтобы измерить количество сахара, называемого глюкозой, в вашей крови.
Новые тесты, позволяющие быстро диагностировать малярию, доступны в некоторых частях мира. Тестирование показало, что они надежны и просты в использовании.
Обзор лечения
Лекарства могут предотвратить малярию и необходимы для лечения болезни. На выбор лекарства влияют несколько факторов, в том числе:
- Используется ли лекарство для профилактики или лечения малярии.
- Ваше состояние (например, ваш возраст, состояние здоровья или беременность).
- Как вы больны малярией.
- Может ли малярийный паразит быть устойчивым к определенным лекарствам.
- Побочные действия лекарства.
Малярия в США встречается редко. Но он широко распространен в других частях света. Узнайте о риске заражения малярией до того, как отправиться за границу. Наиболее точную информацию о риске малярии и устойчивости к лекарствам в конкретных странах предоставляют Центры по контролю и профилактике заболеваний (CDC) и Всемирная организация здравоохранения (ВОЗ).
Если вы были в районе, где распространена малярия, и у вас поднялась температура в течение одного года после возвращения, ваш врач может проверить вас на малярию. Если тесты не показывают малярию, вам могут потребоваться дополнительные тесты, чтобы убедиться, что у вас нет малярийной инфекции. Во время лечения тесты повторяются, чтобы проследить за течением инфекции и убедиться, что лечение работает.
Ваш возраст и состояние здоровья являются важными факторами при выборе лекарства для профилактики или лечения малярии.Особого внимания требуют беременные женщины, дети, пожилые люди, люди, имеющие другие проблемы со здоровьем, а также те, кто не принимал лекарства для предотвращения заражения малярией.
Профилактика
Профилактика малярии включает защиту от укусов комаров и прием противомалярийных препаратов. Но официальные лица здравоохранения настоятельно рекомендуют маленьким детям, беременным женщинам и людям без селезенки избегать поездок в районы, где распространена малярия.
Самую свежую информацию о малярии можно получить в Центрах по контролю и профилактике заболеваний (CDC) и Всемирной организации здравоохранения (ВОЗ). Если вы планируете поездку за границу, вы можете узнать о риске малярии в этой географической зоне и о лекарствах, рекомендуемых для предотвращения инфекции, обратившись по телефону:
- CDC по бесплатному телефону (1-855-856-4713). или по адресу www.cdc.gov/malaria/travelers/index.html.
- Ваш врач или местный отдел здравоохранения.
Предотвращение укусов комаров
Чтобы предотвратить укусы комаров, следуйте этим рекомендациям:
- Оставайтесь внутри, когда на улице темно, предпочтительно в закрытом помещении или в помещении с кондиционером.
- Носите защитную одежду (длинные брюки и рубашки с длинными рукавами).
- Используйте средство от насекомых с ДЭТА.
- Используйте надкроватные сетки (москитные сетки). Сетки, обработанные инсектицидом, таким как перметрин или дельтаметрин, являются предпочтительными.
- Используйте спрей от летающих насекомых в помещении вокруг спальных зон.
- Избегайте мест, где есть малярия и комары, если вы подвержены более высокому риску (например, если вы беременны, очень молоды, очень стары или имеете другие проблемы со здоровьем).
Другие меры, которые могут быть полезны для снижения риска малярии, включают ношение защитной одежды, использование аэрозольных инсектицидов в вашем доме и прием определенных противомалярийных лекарств.
Лекарства для профилактики малярии
Выбор лекарств для профилактики малярии зависит от географического региона, в котором вы можете подвергнуться воздействию малярии, и вашего состояния здоровья (например, беременность, пожилой или молодой возраст, болезнь, иммунитет или сопротивление малярии, аллергии или чувствительности к лекарствам).
Очень важно принимать профилактические препараты и соблюдать правильный график их приема. Большинство людей, инфицированных малярией, не принимают профилактические лекарства от малярии или не соблюдают правильный режим дозирования.
- Лекарства от малярии наиболее эффективны, если вы принимаете рекомендованную дозу точно в соответствии с предписаниями и в течение необходимого периода времени.
- Если вы собираетесь принимать лекарство один раз в неделю, принимайте его в один и тот же день недели.
- По возвращении из района, где присутствует малярия, продолжайте прием лекарства в течение рекомендованного периода времени, чтобы убедиться, что все паразиты исчезли из вашего тела. Вам нужно будет принимать лекарство в течение 1–4 недель после возвращения.
Лекарства для предотвращения малярии нужны не во всех частях мира. Обратитесь к врачу или в отдел здравоохранения, чтобы узнать, нужно ли вам принимать лекарства от малярии.
Вакцины против малярии
Ученые изучают вакцины против малярии, чтобы выяснить, эффективно ли вакцины предотвращают заражение малярией.Но вакцина для предотвращения малярии не одобрена. сноска 2 Продолжается работа по совершенствованию вакцин для профилактики малярии.
Домашнее лечение
Если вы планируете поездку в отдаленные районы, где присутствует малярия, очень важно принимать профилактические лекарства и соблюдать правильный график их приема. Большинство людей, инфицированных малярией, не принимали профилактические лекарства от малярии или не соблюдали правильный режим дозирования.
Если вы собираетесь в районы, где нет медицинской помощи, вы можете получить лекарство перед отъездом и носить его с собой во время путешествия. Ваш врач даст вам инструкции о том, как использовать лекарство, если у вас появятся симптомы малярии. Это временная мера, пока вы не получите медицинскую помощь. Обратитесь за медицинской помощью как можно скорее (в идеале в течение 24 часов).
Самая свежая информация о профилактике и лечении малярии поступает из Центров по контролю и профилактике заболеваний (CDC) и Всемирной организации здравоохранения (ВОЗ).Свяжитесь с CDC по бесплатному телефону (1-855-856-4713) или по адресу www.cdc.gov/malaria. Или свяжитесь с ВОЗ по адресу www.who.int/malaria.
Лекарства
Вы можете принимать лекарства, называемые противомалярийными, для профилактики и лечения малярии. Малярия — очень серьезное заболевание, о котором хорошо известно во многих регионах мира. Поэтому, если вы путешествуете в район, где присутствует малярия, важно снизить риск заражения, принимая лекарства перед поездкой, во время вашего пребывания в этом районе и после возвращения домой.В зависимости от того, какое лекарство вы принимаете, зависит:
- Страна или регионы, в которые вы будете путешествовать.
- Тип малярийного паразита в районе вашего путешествия.
- Устойчивость малярийных паразитов к определенным лекарствам в районе вашего путешествия.
- Состояние вашего здоровья (например, беременны ли вы, пожилые или молодые, больны, имеете ли иммунитет или устойчивость к малярии).
Во время лечения малярии ваш врач может ежедневно брать мазок крови, чтобы следить за течением инфекции.Большинство лекарств от малярии — это те, которые вы принимаете внутрь. Но вы можете получить внутривенные (IV) лекарства, если инфекция серьезная.
Используемые лекарства могут измениться по мере развития у малярийных паразитов устойчивости и разработки новых лекарств.
Лекарства для предотвращения малярии
Врач или местный отдел здравоохранения могут проконсультироваться с CDC для получения конкретных рекомендаций по лечению в пункте назначения. Стандартные лекарства для профилактики малярии включают:
- Хлорохин.
- Доксициклин. (Беременным женщинам и детям младше 9 лет не следует принимать это лекарство.)
- Маларон.
- Мефлохин. Не принимайте мефлохин, если у вас в анамнезе была активная или недавняя депрессия или другое психическое заболевание, судороги или некоторые типы нарушений сердечного ритма.
- Primaquine.
Лекарства для лечения инфекций
Лекарства, используемые для лечения малярии, включают следующие:
- Хлорохин
- Маларон
- Coartem
- Хинин
- Хинидин
- Доксициклин с хинином
- Клиндамицин с хинином
Лекарства для лечения устойчивых инфекций
Если малярийная инфекция вызвана устойчивыми штаммами малярийного паразита, лечение может быть более трудным.Лекарство, используемое для лечения вашей инфекции, будет зависеть от типа паразита, который у вас есть.
Противомалярийные препараты для предотвращения рецидивов
У некоторых людей появляются повторяющиеся гриппоподобные симптомы в течение многих лет после первоначального заражения малярией. Примахин может предотвратить рецидивы малярии. Но беременным женщинам и людям с дефицитом определенных ферментов нельзя принимать примахин. Спросите своего врача, безопасен ли для вас примахин.
Что думать
- Дети, беременные женщины и люди с ослабленной иммунной системой имеют более высокий риск заражения малярией и серьезных проблем, связанных с малярией.Людям из этих групп особенно важно обратиться к врачу перед поездкой в районы, где присутствует малярия.
- Насколько эффективны лекарства для профилактики и лечения малярии, зависит от лекарственной устойчивости паразитов в географическом месте, где происходит заражение малярией.
- Если вы собираетесь в место, где присутствует малярия, очень важно принимать профилактические лекарства и соблюдать правильный график их приема.Большинство людей, инфицированных малярией, не принимали профилактические лекарства от малярии или не соблюдали правильный режим дозирования.
Другое лечение
Обменные переливания крови
Обменные переливания крови могут рассматриваться для лечения тяжелых случаев малярии.
Обменное переливание крови — самый быстрый способ избавиться от паразитов. Эта процедура включает в себя забор крови у вас одновременно с введением донорской крови.Во время этого обмена количество крови в вашем теле остается постоянным. Также дается лекарство для лечения инфекции.
Список литературы
Цитаты
- Центры США по контролю и профилактике заболеваний (2011 г.). Рекомендации по лечению малярии в США. Доступно в Интернете: http://www.cdc.gov/malaria/resources/pdf/treatmenttable.pdf.
- Suh KN, et al.(2004). Малярия. Журнал Канадской медицинской ассоциации , 170 (11): 1693–1702.
Консультации по другим работам
- День N (2008 г.). Малярия. В M Eddleston et al., Eds., Oxford Handbook of Tropical Medicine, 3-е изд., Стр. 31–65. Оксфорд: Издательство Оксфордского университета.
- Freedman DO (2008). Профилактика малярии у краткосрочных путешественников. Медицинский журнал Новой Англии, 359 (6): 603–612.
Кредиты
Текущий по состоянию на: 23 сентября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, врач-терапевт,
Адам Хусни, врач, семейная медицина,
, Элизабет Т. Руссо, врач-терапевт,
В. Дэвид Колби, IV, Магистр, доктор медицинских наук, FRCPC, инфекционное заболевание,
Признаков малярии | Ада
Что такое малярия?
Малярия — серьезное заболевание, которое встречается почти исключительно в тропиках и субтропиках. Это вызвано заражением паразитом под названием Plasmodium, который распространяется через укусы самок комаров, которые его переносят.
Всемирная организация здравоохранения (ВОЗ) заявила, что в 2016 году риску подвергалась около половины населения мира. Большинство случаев малярии происходит у тех, кто живет в странах Африки к югу от Сахары и Юго-Восточной Азии или посещал их. Однако Восточное Средиземноморье, Океания и Америка также являются зонами риска.
В США Центры по контролю и профилактике заболеваний (CDC) ежегодно регистрируют около 1700 случаев малярии.
Основными симптомами малярии являются лихорадка и гриппоподобное заболевание. Если человек испытывает симптомы малярии после поездки в пораженный район (см. Карту пораженных районов, ему следует как можно скорее проконсультироваться с практикующим врачом. Попробуйте приложение Ada для бесплатной первоначальной оценки симптомов.
При отсутствии лечения малярия может вызвать серьезные осложнения, приводящие к плохому прогнозу и высокой смертности. Тем не менее, у него отличный прогноз, если его диагностировать на ранней стадии и правильно лечить.
Малярию обычно можно предотвратить с помощью противомалярийных препаратов, когда человек посещает эндемичные районы.В ночное время следует использовать репелленты от комаров и сетки от насекомых, поскольку комары, передающие малярию, укусывают в основном ночью.
Симптомы обычно появляются в течение пары недель после заражения, но иногда могут длиться намного дольше. Этот период может варьироваться в зависимости от факторов-хозяев и видов, вызывающих заболевание, поэтому малярию следует рассматривать как возможный диагноз во всех случаях лихорадки в течение года после посещения пораженной территории.
Симптомы
Симптомы малярии обычно проявляются в течение нескольких недель после заражения, хотя предыдущий контакт хозяина или иммунитет к малярии влияют на их симптомы и инкубационный период.В некоторых случаях паразит может находиться в спящем состоянии и не вызывать симптомов в течение многих месяцев, даже до года после путешествия по местности, где присутствует малярия.
Основные симптомы малярии
Обычно признаки и симптомы малярии включают:
- Пики очень высокой температуры
- Озноб
- Толстовки
Пароксизмы — внезапные рецидивы или приступы лихорадки, озноб и потливость вместе — происходят каждые 24, 48 или 72 часа, в зависимости от вида паразита. Каждый пароксизм длится приблизительно один-два часа и происходит в три последовательных стадии. Для первого характерны дрожь и чувство холода. За этим следует приступ высокой температуры. После того, как пациент испытывает чрезмерное потоотделение до необычной степени, температура возвращается к норме или даже ниже нормы. Иногда на ранних стадиях заражения пациенты этого не испытывают, но в течение дня у них может быть несколько приступов лихорадки.
- Головная боль
- Кашель
- Усталость
- Артралгия (болезненные суставы)
- Мышечная боль
Менее распространенные симптомы малярии
В некоторых случаях человек может также испытать:
- Боль в животе
- Вялость, означающая бессонницу или глубокую невосприимчивость и бездеятельность
- Тошнота
- Рвота
- Диарея, особенно у детей
- Анемия
- Желтуха
- Одышка
- Потеря аппетита
Опасные для жизни осложнения могут быть вызваны малярией, если ее не лечить, или если это злокачественная малярия, вызванная Plasmodium falciparum.Это может включать респираторный дистресс, печеночную недостаточность, почечную недостаточность и шок, а также очень серьезные проблемы с мозгом и центральной нервной системой.
Часто боли в животе возникают в первую или две недели малярии. В основном это вызвано воспалением печени и селезенки. Большое количество красных кровяных телец задерживается в печени и селезенке, а также в других основных органах. Если селезенка сильно увеличивается, она может разорваться, вызывая массивное внутреннее кровотечение, требующее неотложной помощи.
Причины
Человеческая малярия — возбудителей, вызываемых паразитом, известным как Plasmodium, а именно видами P. falciparum, P. malariae, P. ovale, P. vivax и P. knowlesi, который обычно передается через укус инфицированного комара. Всего один укус инфицированного комара может привести к малярии.
Только самки комаров Anopheles могут передавать малярию. Когда комар кусает инфицированного человека, он забирает небольшое количество крови, в которой содержатся микроскопические паразиты малярии.Примерно через неделю, когда комар принимает следующую пищу с кровью, эти паразиты смешиваются со слюной комара и вводятся в укушенного человека.
Не каждый укус заразного комара приводит к малярии. Количество паразитов, которые несет каждый комар, влияет на вероятность успешного заражения малярией. Некоторые комары могут быть сильно инфицированы, что делает их особенно вероятными для передачи болезни.
Малярия, передаваемая комарами, также зависит от определенных климатических особенностей, таких как достаточно высокие температура и влажность, чтобы комары Anopheles могли размножаться и выжить.Вот почему малярия возникает в более теплых тропических регионах.
Жаркая погода также способствует поведению людей, которое может усилить контакт с комарами Anopheles в период между закатом и рассветом, когда в основном кусаются комары, вызывающие малярию. Примеры включают занятия на свежем воздухе, такие как кемпинг, сон на улице, а также ношение легкой и короткой одежды, которая приводит к тому, что большая часть кожи обнажается и больше подвержена возможному укусу комара.
В редких случаях передача малярии может происходить от человека к человеку, не проходя через комара.Это может произойти только через кровь, например, в следующих сценариях:
- Пересадка органов
- Переливания крови
- Совместное использование игл
- От матери к будущему ребенку при врожденной малярии
Случаи вторичного заражения при переливании инфицированной крови крайне редки.
Типы малярии
Для каждого вида малярии характерный период времени после укуса инфекционного комара до появления симптомов различается.Паразиты могут оставаться, расти и размножаться в клетках печени в течение нескольких месяцев, прежде чем они попадут в красные кровяные тельца. Это называется инкубационным периодом.
Попадая в кровь, каждый вид малярийных паразитов различается по длине своего типичного цикла репликации, во время которого вновь реплицированные паразиты вырываются из красных кровяных телец. Это приводит к регулярным скачкам температуры, известным как цикл лихорадки.
Некоторые виды Plasmodium могут вызывать рецидивы, потому что у них есть стадии покоя в печени, известные как гипнозоиты, которые могут активироваться и проникать в кровь через несколько месяцев или лет после укуса инфекционного комара.
Малярия также делится на два основных типа: доброкачественная малярия и злокачественная малярия. Доброкачественная малярия обычно протекает легче и легче поддается лечению.
Пять основных видов паразитов Plasmodium, вызывающих малярию у людей:
P. falciparum: Это злокачественная форма малярии, которая может быть очень тяжелой, а иногда и смертельной. Обычно инкубационный период составляет от 7 до 14 дней, но может длиться до одного дня. Цикл лихорадки сначала нерегулярный и обычно ежедневный.Примерно через неделю лихорадка возвращается каждые три дня. Этот вид малярии не вызывает рецидивов.
P. Vivax: В большинстве случаев доброкачественные. Обычно инкубационный период составляет около 12-17 дней, после чего температура повторяется каждые три дня. Этот вид может вызвать рецидив.
P. ovale: В основном доброкачественные. Обычно инкубационный период составляет около 15-18 дней, после чего каждые три дня следует повышение температуры тела. Этот вид может вызвать рецидив.
стр.malariae: В основном доброкачественные. Обычно инкубационный период составляет около 18-40 дней, после чего наблюдается повышение температуры, которое повторяется каждый четвертый день. При отсутствии лечения этот вид может оставаться в организме, вызывая симптомы в течение многих лет.
P. knowlesi: Это злокачественная форма малярии, которая может быть очень тяжелой, а иногда и смертельной. Обычно инкубационный период составляет около 9–12 дней, после чего следует повышение температуры, которое повторяется каждый день. этот вид малярии не вызывает рецидивов.
Полезно знать: Plasmodium knowlesi часто ошибочно диагностируется под микроскопом как Plasmodium malariae.Однако он может быть более серьезным, иногда вызывая злокачественную малярию, и имеет относительно высокий риск смерти.
Диагностика
Поскольку нет никаких симптомов, специфичных для болезни, важно, чтобы человек обратился к врачу и упомянул о возможности заболевания малярией, если у него поднимется температура в течение года после посещения пораженного участка.
Другие инфекции могут иметь сходные симптомы, такие как брюшной тиф, ВИЧ, лихорадка денге, менингит / энцефалит или вирусные геморрагические лихорадки, при которых разрываются кровеносные сосуды.Большинство пропущенных малярийных инфекций ошибочно диагностируются как неспецифические вирусные инфекции, грипп, гастроэнтерит или гепатит. Попробуйте приложение Ada для бесплатной оценки симптомов.
Врач обычно просматривает историю болезни человека и спрашивает о недавних поездках в тропический климат. Также будет проведен физический осмотр, чтобы определить, увеличена ли селезенка или печень.
Для подтверждения диагноза может быть сделан анализ крови. После исследования в лаборатории образцы крови обычно могут показать:
- При наличии малярии
- Какой тип малярии присутствует
- Если инфекция вызвана разновидностью паразита, который устойчив к определенным видам лекарств
- Если инфекция вызвала анемию
- Если инфекция поразила жизненно важные органы
Важна точная диагностика наличия малярии и типа инфекции Plasmodium:
- Для обеспечения надлежащего лечения для достижения наилучшего результата
- Из-за опасений по поводу роста лекарственной устойчивости, которая широко распространена в эндемичных по малярии районах
Иногда малярия не выявляется сразу в анализе крови.Это происходит особенно у беременных, где паразит может присутствовать в большом количестве в плаценте, не проявляясь в остальной части тела. Если в образце крови не обнаружено малярии, через пару дней можно сделать еще один анализ крови.
Лечение
При легких симптомах малярию можно лечить дома. Однако, если инфекция вызвана Plasmodium falciparum или есть какие-либо осложнения, человеку, как правило, требуется лечение и наблюдение в больнице.
При своевременной диагностике и лечении большинство людей полностью излечиваются от малярии. Однако лечение может вызвать у человека слабость и усталость в течение нескольких недель после того, как инфекция исчезнет.
Существуют различные виды противомалярийных препаратов. Какие лекарства назначают для лечения малярии, будет зависеть от:
- Подтип паразита плазмодия, вызывающий его
- Принимались ли во время путешествия какие-либо противомалярийные препараты
- Степень тяжести симптомов
Можно дать более одного типа лекарств или альтернативы, если человек испытывает побочные эффекты или если инфекционный паразит проявляет устойчивость к определенному лекарству.
Многие из тех же лекарств, которые используются для предотвращения малярии, также могут использоваться для лечения этой болезни. Однако, если вы приняли определенную таблетку от малярии для предотвращения малярии, вам не следует принимать ту же таблетку для ее лечения.
Определенные типы малярии, такие как Plasmodium vivax и Plasmodium ovale, имеют стадии жизненного цикла малярии, когда паразит может жить в спящем состоянии в печени в течение нескольких месяцев, даже лет и повторно активироваться позже, вызывая рецидив малярии. При обнаружении одного из этих типов малярии человеку обычно назначают лекарства для предотвращения рецидива.
Можно получить неотложную медицинскую помощь, которую можно взять с собой, если вы путешествуете в отдаленные места, и использовать ее для лечения подозрения на малярию до тех пор, пока не станет доступна медицинская помощь.
Профилактика
Профилактика малярии — это профилактическое лечение малярии. Основные способы предотвращения малярии — это прием таблеток от малярии, известных как химиопрофилактика, и предотвращение укусов комаров.
В настоящее время вакцины против малярии нет, хотя усилия по разработке нескольких вакцин от малярии продолжаются.
Всемирная организация здравоохранения (ВОЗ) рекомендует пять принципов, известных как ABCDE профилактики малярии:
- A Вещность. Путешествуя в район, пораженный малярией, помните о риске малярии, инкубационном периоде малярии, возможности отсроченного начала и основных симптомах.
- B итерирование. Во время сна используйте эффективные репелленты от комаров, такие как диэтилтолуамид (ДЭТА), и противомоскитные сетки.
- C гемопрофилактика.При необходимости принимайте противомалярийные препараты, по крайней мере, за две недели до попадания в малярийную зону и соблюдая дневной или еженедельный интервал между приемами препарата.
- D Диагностика. Немедленно обратитесь за диагностикой и лечением, если лихорадка развивается через неделю или более после входа в зону, где существует риск малярии, и в течение трех месяцев или даже позже, после отъезда из зоны риска, хотя симптомы редко возникают спустя более трех месяцев.
- E Окружающая среда.Избегайте нахождения в местах размножения комаров, таких как болота или болотистые районы, или поблизости от них, особенно поздним вечером и ночью.
Чаще всего путешественники заболевают малярией из-за неправильного приема противомалярийных препаратов либо из-за пропуска некоторых доз, либо из-за того, что таблетки не принимались в течение рекомендованного периода времени до въезда или после выезда из зоны, пораженной малярией.
Препараты для профилактики малярии обычно хорошо переносятся, но у некоторых людей могут вызывать побочные эффекты. Наиболее частые побочные эффекты включают тошноту и диарею. Некоторые противомалярийные препараты могут повышать чувствительность к солнцу, поэтому важно использовать солнцезащитный крем с более высоким фактором, в то время как другие могут вызывать проблемы со сном и головные боли.
Противомалярийные препараты не всегда эффективны на 100 процентов, поэтому важно практиковать профилактику укусов в эндемичных по малярии районах. Диэтилтолуамид (ДЭТА) является наиболее эффективным средством от насекомых, и если продукт содержит от 10 до 30% ДЭТА, его можно использовать для младенцев и детей старше двух месяцев, а также при грудном вскармливании.. Что касается взрослых, более высокие концентрации ДЭТА могут иметь более длительный репеллентный эффект. Однако концентрации более 50% не обеспечивают дополнительной защиты.
Другие виды поведения, снижающие риск укуса человека, включают:
Использование противомоскитных сеток во время сна, особенно обработанных инсектицидами, чтобы в них не было дыр.
Закрывание любой голой кожи на улице после захода солнца.
Спать в комнате с кондиционером, так как пониженная температура отпугивает комаров.
Установка сеток на двери, окна и другие возможные пути проникновения комаров.
Обработка спальни инсектицидом перед сном, чтобы убить комаров, которые могли проникнуть в нее в течение дня.
Использование устройства с электрическим нагревом для испарения таблетки, содержащей инсектицид пиретроид, в комнате ночью.
Полезно знать: Травяные и гомеопатические средства не доказали свою эффективность для профилактики или лечения малярии и не рекомендуются.
Часто задаваемые вопросы
В: Заразна ли малярия?
A: Нет, передача малярии не может происходить так же, как простуда или грипп, потому что малярийный паразит не обнаруживается в слюне инфицированного человека. И половым путем он не передается. Малярия может передаваться от одного человека к другому только через кровь, например, при переливании крови, трансплантации органов, совместном использовании игл или если она передается еще не родившимся ребенку от матери. В противном случае малярия обычно передается при укусе самки комара Anopheles, инфицированного через предыдущий прием крови, взятой у инфицированного человека.
В: Есть ли вакцина против малярии?
A: Первая в мире вакцина против малярии, известная как RTS, S, пилотируется в Гане, Кении и Малави, начиная с 2018 года. Однако в других случаях она пока недоступна. Несмотря на многие десятилетия исследований и разработок, в настоящее время нет коммерчески доступной вакцины против малярии. Сложность малярийного паразита, Plasmodium, очень затрудняет разработку противомалярийной вакцины.
В: Может ли человек приобрести иммунитет к малярии в результате заражения?
A: После повторных приступов малярии у человека может развиться полуиммунитет.Такой человек часто все еще может быть инфицирован малярийными паразитами, но у него может не развиться тяжелая болезнь. По прошествии времени, проведенного вдали от эндемичных по малярии районов, этот приобретенный иммунитет постепенно исчезнет. Многие случаи малярии у путешественников передаются людям, которые переехали в районы, где нет малярии, посетили районы, пораженные малярией, где они выросли, и не принимали противомалярийные таблетки, поскольку считали, что у них все еще есть иммунитет.
В: Причина малярии — вирус или бактерия?
A: Малярия не вызывается вирусами или бактериями.Малярия вызывается паразитом, известным как плазмодий, который обычно передается через инфицированных комаров. Комар питается кровью инфицированного человека и принимает плазмодии, которые находятся в крови. Примерно через неделю комар принимает еще одну кровяную муку и вводит плазмодия в тело другого человека, распространяя малярию.
Что такое малярия? Симптомы, причины, диагностика, лечение и профилактика
Малярия возникает, когда паразитические простейшие из рода Plasmodium попадают в ваш кровоток.Обычно малярия попадает в вашу кровь через слюну самки комара Anopheles после того, как насекомое поедает кого-то, кто болеет этим заболеванием.
В редких случаях малярия также может передаваться от матери к ее ребенку во время беременности, при переливании крови или трансплантации органов или через общие иглы. Паразиты, вызывающие малярию Известно пять видов паразитов, вызывающих малярию у людей. Некоторые из них более опасны, чем другие, но все они потенциально могут вызвать серьезные заболевания и смерть:P.falciparum Этот вид встречается в тропических и субтропических регионах по всему миру, но особенно распространен в Африке.
Малярия Falciparum — самая смертоносная форма малярии, поскольку она быстро размножается, разрушая эритроциты. Эти поврежденные клетки могут закупоривать мелкие кровеносные сосуды, в том числе в головном мозге.
P. vivax Этот вид встречается в основном в Азии, Латинской Америке и некоторых частях Африки.
P. vivax находится в стадии покоя в печени.В результате он может проникнуть в вашу кровь в течение двух лет после укуса инфекционного комара, вызывая повторное заболевание.
Эти отсроченные инфекции (рецидивы) могут также повторно занести малярию в районы мира, где она была ранее ликвидирована.
P. ovale Этот вид встречается в основном в Африке и на островах западной части Тихого океана. Как и P. vivax, может оставаться в печени в спящем состоянии и вызывать рецидивы спустя месяцы или годы.
П.malariae Этот вид встречается во всем мире. Если не лечить, это может вызвать хроническую пожизненную инфекцию или серьезные осложнения, такие как нефротический синдром, серьезное заболевание почек.
P. knowlesi Этот вид встречается у макак по всей Юго-Восточной Азии. Он также может инфицировать людей и быстро прогрессировать до тяжелой формы инфекции.
Факторы риска малярииВ США не было постоянной передачи малярии с начала 1950-х годов.Заболевание было эффективно ликвидировано за счет сочетания управления водными ресурсами, инсектицидов и других лечебных и профилактических мероприятий.
Но каждый год происходит множество случаев, когда путешественники покидают Соединенные Штаты, заражаются и возвращаются в страну.
Иногда в Соединенных Штатах случаются небольшие вспышки малярии, когда местные комары передают болезнь от инфицированного путешественника. До сих пор эти эпизоды эффективно сдерживались, и малярия не представляла постоянной угрозы.
Основные факторы риска малярии у путешественников включают особенности места назначения и определенные черты путешественника.Факторы риска, связанные с местом назначения, включают:
Географический регион Районы мира, где малярия является эндемической (широко распространенной), как правило, являются тропическими, субтропическими или низинными.
Это связано с тем, что для созревания паразита в комарах необходимы высокие температуры.
Центры по контролю и профилактике заболеваний имеют таблицу с информацией о малярии по странам, чтобы узнать, есть ли в пункте назначения эндемическая малярия.
В целом, ваш риск выше, если вы путешествуете в Африку к югу от Сахары, чем в большинство регионов Азии или Америки.
Тип жилья Жилье с оконными перегородками или кондиционером представляет меньший риск малярии, чем жилые помещения под открытым небом или в палатках.
Вы также подвергаетесь большему риску, если ваш маршрут включает обеды на свежем воздухе или развлечения, особенно в вечернее время.
Сезон Более жаркое и влажное время года, как правило, связано с большей передачей малярии.
Одна из причин этого заключается в том, что дожди могут создавать скопления воды, способствуя размножению комаров, являющихся переносчиками малярии.
Возможно, что в более прохладное время года вам не нужно будет принимать столько профилактических мер, если вы путешествуете в определенные районы, где малярия является эндемичной.
Факторы риска, связанные с типом путешественника, включают:
Беременность Если возможно, поездку в район, где передается малярия, следует отложить до момента после родов.Если отложить поездку невозможно, необходимо принять лекарство, которое поможет предотвратить малярию.
Малярия во время беременности повышает риск выкидыша, преждевременных родов и низкой массы тела при рождении, что снижает шансы на выживание ребенка.
Посещение друзей и родственников Люди, которые родом из эндемичного региона, но переехали, а затем возвращаются в гости, являются группой высокого риска малярии в Соединенных Штатах.
Многие из этих людей не знают, что им нужно принимать лекарства для предотвращения малярии.Некоторые могут считать, что у них есть иммунитет от роста в зоне, подверженной малярии, но такой иммунитет носит временный характер и быстро теряется, когда кто-то уезжает.
Люди, которые навещают друзей и родственников, в отличие от туристов или деловых путешественников, также, вероятно, будут проводить больше времени в стране назначения и останавливаться в частных резиденциях, а не в отелях.
Диагностика и лечение малярии у детей | Клинические инфекционные болезни
Аннотация
Малярия продолжает оставаться проблемой для детей, возвращающихся или иммигрирующих в промышленно развитые страны из тропических регионов.Правильный диагноз начинается с клинического подозрения. У детей без иммунитета малярия обычно проявляется высокой температурой, которая может сопровождаться ознобом и головной болью. Симптомы и признаки могут быть более незаметными у детей с частичным иммунитетом, также могут присутствовать анемия и гепатоспленомегалия. У детей может быть респираторный дистресс и / или быстро прогрессирующая церебральная малярия, которая проявляется изменением сенсориума и, иногда, судорогами. Толстые мазки крови помогают определить наличие инфекции, но одного мазка без паразитов недостаточно, чтобы исключить малярию.Тонкие мазки крови помогают определить вид паразита. Лечение должно включать тщательную поддерживающую терапию, и для лечения детей с осложненной малярией Plasmodium falciparum должны быть доступны меры интенсивной терапии. Лечебные схемы могут включать мефлохин, атоваквон-прогуанил, сульфадоксин-пириметамин, хинин или хинидин, клиндамицин, доксициклин, хлорохин и примахин.
Малярия — это разрушительная инфекция, от которой ежегодно страдают> 300 миллионов человек во всем мире, что приводит к более чем 3000 детской смертности в день [1–3].Фактически, малярия является ведущей причиной смертности среди детей младше 5 лет в Африке и является причиной примерно 20% смертности от всех причин в этой возрастной группе [1]. Несмотря на наличие хороших профилактических мер [4], в 1985–2001 гг. Среди гражданских лиц, совершающих поездки в США, было зарегистрировано> 10 000 случаев малярии [5]. Более того, примерно 20% случаев завоза малярии в США и Европу происходят у пациентов моложе 18 лет [6–9]. В регионах, где малярия не является эндемической, практикующие врачи часто не знакомы с этой болезнью, и задержки с диагностикой и лечением являются обычным явлением [10–12].Учитывая опасный для жизни потенциал этого заболевания, необходимы повышенная осведомленность и знания о правильном лечении. Здесь мы даем краткий обзор современного подхода к диагностике и лечению малярии, уделяя особое внимание лечению пациентов, которые после недавнего путешествия или миграции заболели малярией в районе, где малярия не является эндемичной.
Жизненный цикл и эпидемиология малярийных паразитов
4 Plasmodium видов, которые инфицируют людей (Plasmodium falciparum, vivax, ovale и malariae) обычно передаются анофелиновыми комарами.И P. vivax , и P. ovale могут бездействовать в печени, образуя гипнозоиты, которые могут появиться через месяцы или годы после первоначального заражения и вызвать заболевание. Инфекция, вызванная P. falciparum , связана с наибольшей заболеваемостью и смертностью. Клиническая тяжесть малярии P. falciparum в значительной степени зависит от специфического малярийного иммунного статуса инфицированного человека.
Клиническая презентация
Сообщается, что> 60% малярии диагностируется неправильно при первичном обращении в районах, где малярия не является эндемической [11].Более того, до 80% смертей, связанных с малярией, в США считались предотвратимыми и были связаны с ненадлежащей химиопрофилактикой, задержкой постановки диагноза или ненадлежащим лечением [7]. Клиницисты должны регулярно получать соответствующую историю поездок от лиц, осуществляющих уход за любым больным ребенком. Однако малярия иногда передается комарами в районах, где она не эндемична [13], а также при переливании крови [14] или трансплацентарно [15], и отсутствие истории поездок в районы, где малярия является эндемическим заболеванием, действительно не исключаю диагноз.
Общая презентация
Пациенты с малярией P. falciparum обращаются с высокой температурой, которая может сопровождаться ознобом, ознобом, потливостью и головной болью. Другие общие симптомы включают общую слабость, боли в спине, миалгии, рвоту и бледность. У детей эти симптомы напоминают и часто ошибочно принимаются за вирусный синдром или острый гастроэнтерит. Дети с частичным иммунитетом (например, недавно прибывшие иммигранты или беженцы из районов, где малярия является высокоэндемичной) часто проявляют такие симптомы, как гепатоспленомегалия, анемия и желтуха.Для этих пациентов нередко проявляются минимальные симптомы, такие как анорексия или снижение активности, или даже бессимптомно. Недавнее исследование либерийских детей, иммигрирующих в Миннесоту, показало, что мазки крови 28 из 43 пациентов были положительными на паразитов малярии. У одной трети детей с положительными результатами анализов симптомы не наблюдались, а спленомегалия была единственным проявлением болезни у одной трети [16].
Помимо специальных тестов на малярию, у пациентов с этим заболеванием часто встречаются некоторые другие неспецифические лабораторные отклонения, такие как повышенный уровень С-реактивного белка, повышенный уровень прокальцитонина, тромбоцитопения, нейтропения и повышенный уровень ферментов печени.Хотя это необычно для путешественников, у частично иммунного пациента при поступлении могут быть дополнительные лабораторные отклонения, такие как анемия, гипоальбуминемия и гематурия. Гипонатриемия и гипогликемия заслуживают особого упоминания, поскольку они связаны с более тяжелой заболеваемостью и чаще встречаются у детей, чем у взрослых [17].
Хотя P. falciparum обычно проявляется через несколько дней или недель после первоначального воздействия, P. vivax и P. ovale , которые имеют стадию печеночного гипнозоита, могут появиться намного позже.У пациентов с инфекцией P. vivax обычно наблюдаются приступообразные лихорадки, озноб, головные боли и миалгии. У хронически инфицированных детей часто наблюдаются анемия и гиперспленизм. Разрыв селезенки — серьезное осложнение у детей с гиперспленизмом. P. malariae и P. ovale обычно вызывают лихорадку, но не токсичны. У некоторых людей P. malariae могут сосуществовать как комменсальный организм, вызывая инфекцию, но не вызывая клинического заболевания.
Малярия часто встречается у пациентов, которые недавно или постоянно принимали химиопрофилактические средства против малярии.Это может быть связано с несколькими факторами, такими как лекарственная устойчивость, несоблюдение режима лечения или неадекватное или несоответствующее введение (особенно у детей из-за трудностей с приемом горьких лекарств). У этих детей может быть очень сложно диагностировать малярию, потому что у них могут быть минимальные симптомы, а мазки крови от малярии часто бывают ложноотрицательными. В этих обстоятельствах следует учитывать малярию и тщательно проводить диагностику.
Сложное
стр.Falciparum МалярияМногие факторы влияют на риск развития тяжелой малярии у пациента, особенно вид малярийного паразита и иммунный статус пациента, который зависит от предыдущего контакта с малярией. Как уже отмечалось, P. falciparum является наиболее вирулентным из плазмодиев. Осложнения инфекции P. falciparum являются результатом высвобождения цитокинов и уникальной способности паразита заставлять паразитированные эритроциты прикрепляться к эндотелию сосудов и вызывать секвестрацию эритроцитов, изменение кровотока и ишемию.Иммунный статус пациента также сильно влияет на проявления малярии. В группах населения, происходящих из районов с постоянной интенсивной передачей малярии, наибольшая смертность приходится на детей младшего возраста в результате тяжелой анемии. В одних и тех же группах инфицированные взрослые и дети старшего возраста могут иметь минимальные симптомы или протекать бессимптомно [18].
И наоборот, в регионах, где малярия менее распространена, частичный иммунитет может не развиться или он может развиться в более старшем возрасте. В этих случаях, как и в случае путешественников без иммунитета, основной причиной смертности является церебральная малярия.Головная боль, спутанность сознания и раздражительность могут предшествовать церебральной малярии, но состояние неиммунного ребенка может резко ухудшиться от нормального сенсориума до комы в течение нескольких часов [19]. Приступы являются обычным явлением, и у детей, в отличие от взрослых, часто наблюдается повышенное внутричерепное давление [20, 21]. Другие типичные находки включают декортикационную или децеребрационную позу, нистагм, дисконъюгированный взгляд, отек диска зрительного нерва, кровоизлияния в сетчатку и нарушение дыхания [20]. Результаты исследования ЦСЖ обычно без особенностей (количество лейкоцитов <20 клеток / мкл, слегка повышенный уровень белка и нормальный уровень глюкозы).Визуальные исследования могут выявить неспецифические результаты, которые соответствуют отеку мозга или ишемии. Прежде чем можно будет поставить окончательный диагноз церебральной малярии, необходимо исключить другие причины неврологического ухудшения, даже если обнаружена паразитемия P. falciparum [18, 20].
Гипогликемия, важное осложнение тяжелой формы малярии у детей, возникает в результате паразитарного подавления глюконеогенеза в печени и индукции секреции инсулина поджелудочной железой.Избыточная секреция инсулина усиливается после начала лечения хинином и может привести к разрушительным неврологическим последствиям. Дыхательная недостаточность — еще одно частое осложнение у детей, но, в отличие от взрослых, оно редко является в первую очередь результатом отека легких или респираторного дистресс-синдрома, а обычно является следствием тяжелого ацидоза. Черная водная лихорадка (тяжелый гемолиз, гемоглобинурия и почечная недостаточность) и водорослевая малярия (сосудистый коллапс, шок и гипотермия) — редкие проявления у детей.
Диагностика
Методы диагностики . Диагностические тесты на малярию включают стандартные толстые и жидкие мазки крови, экспресс-тесты на определение антигенов, ПЦР и тесты на антитела. Толстые и жидкие мазки крови остаются наиболее широко доступными и используемыми тестами, особенно в Соединенных Штатах. Густые мазки крови проверяют наличие или отсутствие паразитов, а жидкие мазки крови позволяют проводить видообразование и количественную оценку. Чувствительность и специфичность мазков крови сильно различаются и зависят от многих факторов, таких как лабораторные навыки, время и качество сбора мазков, а также уровень паразитемии [22, 23].Наиболее квалифицированный лабораторный персонал может определять уровень паразитов всего около 50 паразитов / мкл крови. Одного набора отрицательных мазков толстой и тонкой крови никогда не бывает достаточно для исключения малярии, даже если они подготовлены самыми опытными руками, но 3 набора отрицательных мазков крови обычно считаются достаточными, хотя в некоторых случаях могут потребоваться дополнительные мазки.
Многие экспресс-тесты на антигены доступны за пределами США. Большинство этих тестов позволяют дифференцировать P. falciparum и nonfalciparum инфекции путем обнаружения белков, богатых гистидином, и / или паразитарной лактатдегидрогеназы.Эти тесты показали смешанные результаты в нескольких испытаниях, но некоторые из них, по-видимому, выгодно отличаются от результатов анализа мазков крови, выполненных обученным персоналом в лабораторных условиях [24, 25].
ПЦР-тесты считаются не менее чувствительными и специфичными, чем традиционный мазок крови [26,27–29], и могут определять уровень паразитов ≤1 паразита / мкл. В Соединенных Штатах использование ПЦР клинически ограничено, поскольку тесты, как правило, доступны только в специализированных лабораториях, спонсируемых государством.Кроме того, результаты ПЦР могут оставаться положительными в течение> 1 недели после лечения из-за персистенции антигена в сыворотке. В настоящее время ПЦР используется в основном для подтверждения положительных результатов мазков крови и является ценным средством идентификации видов малярии, особенно когда результаты мазков не являются окончательными или имеется смешанная инфекция.
Обнаружение антител бесполезно при диагностике острой малярии, и в Соединенных Штатах такой тест можно получить только в Центрах США по контролю и профилактике заболеваний при особых обстоятельствах.Этот тест используется в двух распространенных сценариях. Во-первых, обнаружение антител используется, когда пациент является недавно прибывшим иммигрантом или беженцем с тропической спленомегалией (гиперактивной малярийной спленомегалией). «Тропическая спленомегалия» — это термин, который традиционно использовался для описания людей с большой селезенкой, подозреваемых в хронической малярии и имеющих несколько отрицательных мазков крови на малярийных паразитов. В этой когорте уровни антител (IgM) заметно повышены, а уровни IgM и спленомегалия уменьшаются после предполагаемого противомалярийного лечения.Во-вторых, обнаружение антител используется, когда пациент является возвращающимся путешественником с историей диагностики и лечения малярии во время недавних поездок и желательно серологическое подтверждение. Интересно отметить, что данные свидетельствуют о том, что путешественникам, которым поставили диагноз малярия в тропиках, часто ставили неправильный диагноз [30].
Диагностический подход к пациенту . При обследовании нетоксичного ребенка с подозрением на малярию врач должен ответить на 2 вопроса.Во-первых, находился ли пациент в районе, где P. falciparum является эндемическим заболеванием малярии? Ребенок с нетоксичным внешним видом, который подвергается воздействию только малярии nonfalciparum, может пройти амбулаторное обследование, если не подозревается никакая другая серьезная инфекция. Во-вторых, если пациент подвергся воздействию малярии falciparum, имеет ли он или она частичный иммунитет? Для клинических целей дети могут считаться частично иммунными, если они старше 6 лет, болеют малярией и недавно проживали в районе, где малярия является высокоэндемичной.Такие дети обычно являются новыми иммигрантами или беженцами. Требуется быстрое и тщательное обследование, но амбулаторного обследования и лечения может быть достаточно, если лица, осуществляющие уход, считаются надежными и ребенок не выглядит токсичным. Неиммунный ребенок с лихорадкой, который, возможно, подвергся воздействию P. falciparum , представляет собой неотложную медицинскую помощь; Следует проводить агрессивное стационарное обследование независимо от внешнего вида ребенка (рис. 1).
Рисунок 1
Клинический подход к пациентам с подозрением на малярию.* Пациент должен считаться частично невосприимчивым, если ему или ей больше 6 лет, если он болел малярией в анамнезе и недавно (менее 2 лет до обращения) проживал в районе, где малярия является высокоэндемичной. ** Экспресс-тест может стать полезным дополнением к диагностике. ICU, отделение интенсивной терапии.
Рисунок 1
Клинический подход к пациентам с подозрением на малярию. * Пациент должен считаться частично невосприимчивым, если ему или ей больше 6 лет, если он болел малярией в анамнезе и недавно (менее 2 лет до обращения) проживал в районе, где малярия является высокоэндемичной.** Экспресс-тест может стать полезным дополнением к диагностике. ICU, отделение интенсивной терапии.
Ребенок с токсической внешностью, в анамнезе перенесший малярию, должен быть госпитализирован в отделение интенсивной терапии, и ему следует проводить агрессивную диагностику и лечение. Должны быть выполнены соответствующие лабораторные работы, включая мазки крови на малярийных паразитов, и должна быть начата эмпирическая парентеральная противомалярийная терапия. Если в начальных мазках паразитов не обнаружено, последующие мазки следует собирать каждые 8 часов, если сохраняется опасение по поводу малярии.Ребенок, который эмигрирует из голоэндемичного малярийного района, имеет значительный шанс получить положительный результат мазка крови, и наличие малярийной паразитемии не исключает возможности других сопутствующих заболеваний.
Лечение
Лечение малярии должно выбираться на основе вида Plasmodium , тяжести заболевания, лекарственной чувствительности паразитов, а также наличия лекарств и ресурсов.Тяжесть заболевания будет влиять на выбранный препарат и способ введения (рис. 2).
Рисунок 2
Подходы к лечению пациентов с лабораторно подтвержденной малярией. * У детей старше 7 лет. ** Если Plasmodium vivax приобретен в районе с высокой устойчивостью к хлорохину (например, Новая Гвинея), может потребоваться альтернативная терапия. G6PD, глюкозо-6-дегидрогеназа; ICU, отделение интенсивной терапии; ИД, инфекционные заболевания; СП, сульфадоксин-пириметамин.
Рисунок 2
Подходы к лечению пациентов с лабораторно подтвержденной малярией. * У детей старше 7 лет. ** Если Plasmodium vivax приобретен в районе с высокой устойчивостью к хлорохину (например, Новая Гвинея), может потребоваться альтернативная терапия. G6PD, глюкозо-6-дегидрогеназа; ICU, отделение интенсивной терапии; ИД, инфекционные заболевания; СП, сульфадоксин-пириметамин.
Лечение
P. falciparum Маляриястр.falciparum малярию можно классифицировать как неосложненную или осложненную. Осложненную малярию можно заподозрить, если у пациента с риском малярии наблюдается измененное психическое состояние, респираторный дистресс, признаки или симптомы шока, судороги, макрогематурия или серьезные лабораторные отклонения, включая ацидемию, глубокую анемию, признаки диссеминированного внутрисосудистого свертывания крови или гиперпаразитемия (на основе процента инфицированных эритроцитов:> 2% у детей без иммунитета и> 10% у детей с частичным иммунитетом).Следует проявлять осторожность, особенно в Соединенных Штатах, когда клиницист получает уведомление о гиперпаразитемии у внешне хорошо выглядящего ребенка. Хотя эта находка может наблюдаться у детей с частично иммунным иммунитетом, чаще она является результатом лабораторной ошибки.
Лечение неосложненной P. falciparum малярия . Пероральный хинин (или хинидин, если хинидин более доступен) плюс сульфадоксин-пириметамин был предложен в качестве первой линии терапии неосложненной хлорохин-резистентной P.falciparum , малярия у детей (таблицы 1 и 2) [31]. Разумной альтернативой является пероральный прием хинина с клиндамицином или, для детей старшего возраста (> 7 лет), хинин / хинидин плюс доксициклин [32]. Было показано, что атоваквон-прогуанил эффективен, безопасен и хорошо переносится в качестве единственного средства у детей с массой тела> 11 кг с неосложненной устойчивой к хлорохину малярией P. falciparum . Недавно результаты 2 клинических испытаний показали, что атоваквон-прогуанил также эффективен и безопасен у детей с массой тела 5–11 кг [33, 34].Когда атоваквон-прогуанил станет доступным, его можно будет считать препаратом выбора при неосложненной хлорохин-устойчивой малярии P. falciparum из-за его относительно простой дозировки, эффективности, переносимости и широкого терапевтического окна, а также отсутствия устойчивости к этому препарату. . Хотя либо атоваквон, либо прогуанил по отдельности вызывают быструю резистентность, есть надежда, что комбинация предотвратит появление лекарственной устойчивости. К сожалению, за пару лет широкого использования появилось несколько сообщений о случаях резистентности [35, 36].
Таблица 1
Лекарства, используемые для лечения малярии.
Таблица 1
Лекарства, используемые для лечения малярии.
Таблица 2
Составы лекарств от малярии, доступные в США.
Таблица 2
Составы лекарств от малярии, доступные в США.
Другие альтернативы включают мефлохин, люмефантрин, галофантрин и соединения артемизинина.Мефлохин продолжает оставаться эффективным единственным средством, хотя он может вызывать значительные желудочно-кишечные и неврологические побочные эффекты. Галофантрин требует интенсивного наблюдения за пациентом, поскольку он связан с потенциально серьезными побочными эффектами со стороны сердца, включая удлинение интервала QT, и его никогда не следует использовать у пациентов, которые недавно получали мефлохин, поскольку комбинация может вызвать тяжелые аритмии. Хотя производные артемизинина недоступны во многих областях, они являются чрезвычайно эффективными и недорогими противомалярийными препаратами.Однако их необходимо использовать в сочетании с препаратами длительного действия, чтобы предотвратить рецидив заболевания.
Чувствительный к хлорохину P. falciparum в настоящее время встречается редко, за исключением Гаити. Можно предположить чувствительность к хлорохину и рассмотреть вопрос о лечении, если пациент подвергся воздействию P. falciparum в Центральной Америке, к западу от Панамского канала; Аргентина; Египет; Гаити; Доминиканская республика; и некоторые страны Ближнего Востока.
Управление сложным P.falciparum малярия . Пациентам с осложненной малярией требуется немедленное парентеральное введение противомалярийных препаратов и агрессивная поддерживающая терапия. Хинидин является предпочтительным парентеральным противомалярийным средством в Соединенных Штатах, а хинин и соединения артемизинина доступны за пределами Соединенных Штатов. При приеме производных хинина следует использовать кардиомонитор и часто измерять артериальное давление. Эти агенты следует вводить постепенно внутривенно, чтобы избежать острых сердечно-сосудистых осложнений, особенно гипотонии.Скорость инфузии следует уменьшить, если интервал QT удлиняется более чем на 25% от исходного значения. Хинидин становится все более редким в больничных аптеках США, но его можно приобрести непосредственно у производителя, Eli Lilly. Если получение хинидина задерживается, можно начинать парентеральное введение клиндамицина до тех пор, пока хинидин не станет доступным. Пероральную терапию начинают, как только она переносится пациентом. Следует отметить, что второй агент (т. Е. Сульфадоксин-пириметамин или доксициклин) должен использоваться в сочетании с хинином, хинидином или, особенно, соединениями артемизинина, потому что, когда эти агенты используются отдельно, наблюдаются чрезмерные скорости рецидива.
Тщательный мониторинг и поддерживающая терапия необходимы для хорошего результата. Первоначальную гипогликемию следует лечить быстрой инфузией 25% (для младенцев и маленьких детей) или 50% декстрозы. Чтобы предотвратить и контролировать гиперинсулинемическую гипогликемию, введение 5% или 10% раствора декстрозы следует начинать, когда начинается лечение производными хинина, и следует часто проверять уровень глюкозы в крови. (Гипогликемия, вызванная хинином, может развиться через несколько дней после начала лечения [19].) Гиповолемию и лактоацидоз необходимо лечить с помощью внутривенных кристаллоидов или коллоидов, иногда необходимы вазопрессоры и бикарбонат. При тяжелой анемии может потребоваться переливание крови. Приступы можно быстро лечить бензодиазепинами, и другие противосудорожные средства можно вводить, когда припадки повторяются или продолжаются. Может развиться почечная недостаточность; В таком случае необходима корректировка доз препарата.
Для контроля терапевтического успеха необходимо сделать несколько мазков с определением количества паразитов.Очень высокий уровень паразитемии или отсутствие ответа на лечение может указывать на первичную лекарственную неэффективность / резистентность, поэтому следует скорректировать терапию и рассмотреть возможность обменного переливания. Из-за отсутствия объективных данных обсуждается, насколько обменное переливание крови эффективно и безопасно, а точные критерии для начала терапии неясны. Некоторые авторитетные источники предполагают, что обменное переливание крови может быть полезным для любого тяжелобольного пациента с паразитемией> 15% или для любого пациента с паразитемией 5-15%, у которого есть признаки плохого прогноза (таблица 3) [37, 38].Клинические испытания не демонстрируют эффективность других вспомогательных методов лечения, включая антицитокиновые агенты, хелатирующие агенты, кортикостероиды, маннитол, декстран, гепарин и гипериммуноглобулин малярии [18, 19]. При ведении тяжелого случая малярии следует проконсультироваться с опытным специалистом по инфекционным заболеваниям или тропической медициной, а дополнительную поддержку можно получить по горячей линии Центров по контролю и профилактике заболеваний малярии (770-488-7788).
Таблица 3
Плохие прогностические критерии для пациентов с тяжелой формой малярии Plasmodium falciparum .
Таблица 3
Плохие прогностические критерии для пациентов с тяжелой малярией Plasmodium falciparum .
Лечение малярии Nonfalciparum
P. vivax и P. ovale обычно чувствительны к хлорохину. Недавние исключения из этого правила были зарегистрированы для P. vivax из Южной Америки и Океании, особенно из Новой Гвинеи. У пациентов с вероятностью устойчивости к хлорохину P.vivax является высоким, можно использовать мефлохин или хинин / хинидин плюс доксициклин (для пациентов старше 7 лет) [28, 30]. У пациентов с малярией P. vivax или P. ovale после начальной схемы лечения следует проводить лечение примахином («радикальное излечение»). Примахин эффективен против экзоэритроцитарной фазы печени и применяется для предотвращения рецидивов, но иногда рецидивы могут возникать, несмотря на назначение соответствующей терапии. Уровни глюкозо-6-дегидрогеназы следует измерять у всех пациентов, получающих примахин, до начала терапии, поскольку тяжелая гемолитическая анемия может возникнуть у пациентов с дефицитом этого фермента.Пациентам с дефицитом глюкозо-6-дегидрогеназы примахин не следует применять, а каждый последующий рецидив следует лечить хлорохином или приемлемой альтернативой. Примахин не следует применять для лечения новорожденных. Дети, заразившиеся малярией трансплацентарно или при переливании крови, не болеют гипнозоитными формами малярии и не нуждаются в лечении примахином.
P. malariae чувствителен к хлорохину, который является препаратом выбора. Этот паразит не обладает способностью образовывать гипнозоит в печени, поэтому радикальное лечение примахином не требуется.
Заключение
Малярийные паразиты продолжают заражать детей во всем мире. При должном внимании к возможности малярии и надлежащему использованию лабораторных тестов можно избежать поздней диагностики. По мере того, как становятся все более доступными новые диагностические и терапевтические инструменты и методы, появляется все больше возможностей для предотвращения тяжелых заболеваний и смертности, связанных с малярией. В конечном счете, необходима эффективная и безопасная вакцина, чтобы предотвратить огромные страдания и преждевременную смерть миллионов детей каждый год, которые связаны с этим заболеванием.
Список литературы
1Всемирная организация здравоохранения (ВОЗ)
.Глобальная ситуация с малярией: современные средства профилактики и борьбы
,55-я сессия Всемирной ассамблеи здравоохранения. Глобальный фонд борьбы со СПИДом. Туберкулез и малярия. Документ ВОЗ № A55 / INF.DOC. / 6
2,.Малярия в 2002 г.
,Nature
,2002
, т.415
(стр.670
—2
) 3,.Обратить малярию вспять
,Sci Am
,2000
, vol.282
(стр.104
—5
) 4,.Профилактика малярии у детей
,Clin Infect Dis
,2002
, vol.34
(стр.493
—8
) 5Центры по контролю и профилактике заболеваний
. ,Медицинская информация для международных поездок 2003–2004 гг.
,2003
Атланта
Департамент здравоохранения и социальных служб США, Служба общественного здравоохранения
6,,, et al.Эпиднадзор за малярией — США, 1998 г.
,MMWR Morb Mortal Wkly Rep
,2001
, vol.50
(SS-05)
(стр.1
—20
) 7,.Особые проблемы профилактики и лечения малярии у детей
,Curr Infect Dis Rep
,2003
, vol.5
(стр.43
—52
) 8,.Завозная малярия у детей в Великобритании
,Arch Dis Child
,1997
, vol.77
(стр.76
—81
) 9,,,,,.Le paludisme pediatrique d’importation a Marseille
,Arch Pediatr
,1999
, vol.6
(стр.935
—43
) 10,,,.Завозная малярия: клинические проявления и обследование лиц, путешествующих с симптомами
,Arch Intern Med
,1995
, vol.155
(стр.861
—8
) 11,,,.Завозная малярия: проспективный анализ проблем диагностики и лечения
,Clin Infect Dis
,1998
, vol.27
(стр.142
—9
) 12,.Малярия, завезенная педиатрами в Нью-Йорке: отложенный диагноз
,Clin Pediatr
,1999
, vol.38
(стр.333
—7
) 13Центры по контролю и профилактике заболеваний
.Местная передача Plasmodium vivax малярия — Вирджиния 2002
,JAMA
,2002
, vol.288
(стр.2113
—4
) 14,,,.Малярия, передаваемая через кровь, в США с 1963 по 1999 год
,N Engl J Med
,2001
, vol.344
(стр.1973
—8
) 15.Малярия и новорожденные
,J Trop Pediatr
,2003
, vol.49
(стр.132
—4
) 16,.Бессимптомная малярия у либерийских детей
,Pediatr Res
,2002
, vol.51
стр.193
17,,,,,.Гипонатриемия и обезвоживание при тяжелой форме малярии
,Arch Dis Child
,1996
, vol.74
(стр.201
—5
) 18Всемирная организация здравоохранения
.Тяжелая малярия falciparum
,Trans R Soc Trop Med Hyg
,2000
, vol.94
(Дополнение 1)
(стр.1
—90
) 19.Ведение тяжелой малярии
,Parassitologia
,1999
, vol.41
(стр.287
—94
) 20,.Паразитарные болезни: церебральная малярия у детей
,Infect Med
,2003
, vol.20
(стр.53
—8
) 21« и др.Внутричерепная гипертензия у африканцев с церебральной малярией
,Arch Dis Child
,1997
, vol.76
(стр.219
—26
) 22,,,,.Влияние ошибки микроскопии на оценку защитной эффективности в испытаниях по профилактике малярии
,J Infect Dis
,2002
, vol.186
(стр.540
—6
) 23« и др.Сравнение полевой и лабораторной микроскопии для активного наблюдения за бессимптомным течением Plasmodium falciparum и Plasmodium vivax в западном Таиланде
,Am J Trop Med Hyg
,2002
, vol.67
(стр.141
—4
) 24.Экспресс-тесты для выявления малярийных паразитов
,Clin Microbiol Rev
,2002
, vol.15
(стр.66
—78
) 25« и др.Полевая и лабораторная сравнительная оценка десяти экспресс-тестов для диагностики малярии
,Trans R Soc Trop Med Hyg
,2002
, vol.96
(стр.258
—65
) 26« и др.Диагностика малярии: стандартизация полимеразной цепной реакции для обнаружения паразитов Plasmodium falciparum у лиц с паразитемией низкой степени злокачественности
,Parasitol Res
,1996
, vol.82
(стр.612
—6
) 27,,.Сравнение толстых мазков, малярии QBC, ПЦР и PATH falciparum malaria test в Plasmodium falciparum диагноз
,Parasite
,1999
, vol.6
(стр.273
—5
) 28,.Насколько полезна ПЦР в диагностике малярии?
,Trends Parasitol
,2002
, т.18
(стр.395
—8
) 29,,,.Годичный опыт использования полимеразной цепной реакции в качестве рутинного метода диагностики завозной малярии
,Am J Trop Med Hyg
,2002
, vol.66
(стр.503
—8
) 30« и др.Уровни антител к малярии и мефлохина в войсках Организации Объединенных Наций в Анголе
,J Travel Med
,2001
, vol.8
(стр.113
—6
) 31,,. ,Руководство Sanford по антимикробной терапии
,2002
Hyde Park, VT
Antimicrobial Therapy
32.,,.Малярия
,Тропические инфекционные болезни: принципы, патогены и практика
,1999
Филадельфия
Черчилль Ливингстон
(стр.736
—66
) 33« и др.Маларон (атоваквон и прогуанила гидрохлорид): обзор его клинических разработок для лечения малярии. Группа по изучению клинических испытаний маларона
,Am J Trop Med Hyg
,1999
, vol.60
(стр.533
—41
) 34,,,,,.Атоваквон и прогуанил в сравнении с амодиахином в лечении неосложненной Plasmodium falciparum малярии у детей с массой тела ≥ 5 и <11 кг в Габоне [плакат 813]
,Программа и отрывки 50-го ежегодного собрания Американского общества тропической медицины и Гигиена (Атланта)
,2001
Нортбрук, Иллинойс
Американское общество тропической медицины и гигиены
стр.432
35,,,,.Неудача лечения малароном и подтверждение in vitro устойчивости изолята Plasmodium falciparum из Лагоса, Нигерия
,Malar J
,2002
, vol.1
стр.1
36« и др.Свидетельства Plasmodium falciparum малярии, устойчивой к атоваквону и прогуанила гидрохлориду: отчеты о случаях
,BMJ
,2003
, vol.326
(стр.628
—9
) 37.Лечение малярии
,N Engl J Med
,1996
, vol.335
(стр.800
—6
) 38,,, et al.Показатели опасной для жизни малярии у африканских детей
,N Engl J Med
,1995
, vol.332
(стр.1399
—404
)© 2003 Американского общества инфекционистов
малярия | Причины, симптомы, лечение и профилактика
Малярия , серьезная рецидивирующая инфекция у людей, характеризующаяся периодическими приступами озноба и лихорадки, анемией, спленомегалией (увеличение селезенки) и часто фатальными осложнениями.Это вызвано одноклеточными паразитами из рода Plasmodium , которые передаются человеку при укусе комаров Anopheles . Малярия может возникать в регионах с умеренным климатом, но наиболее распространена в тропиках и субтропиках. Во многих частях Африки к югу от Сахары целые группы населения заражаются более или менее постоянно. Малярия также распространена в Центральной Америке, северной половине Южной Америки, а также в Южной и Юго-Восточной Азии. Заболевание также встречается в странах, граничащих со Средиземноморьем, на Ближнем Востоке и в Восточной Азии.В Европе, Северной Америке и развитых странах Восточной Азии малярия все еще встречается у путешественников, прибывающих или возвращающихся из пораженных тропических зон.
Британская викторина
Медицинские термины и викторина для первопроходцев
Кто открыл основные группы крови? Что вызывает заболевание крови талассемией? Проверьте, что вы знаете о медицине, пройдя этот тест.
В начале 21 века заболеваемость малярией и количество смертей, вызванных этой болезнью, по-видимому, снижались. Например, Всемирная организация здравоохранения (ВОЗ) подсчитала, что в 2000 году во всем мире было зарегистрировано 233 миллиона случаев малярии, что привело к примерно 985 000 смертей, в основном среди детей раннего возраста в Африке. В 2010 году было зарегистрировано 216 миллионов случаев заболевания и 655 000 смертей. К 2018 году число случаев заболевания во всем мире увеличилось до 228 миллионов, хотя количество смертей продолжало снижаться, составив около 405000 в том году.
Течение болезни
Малярия у людей вызывается пятью родственными простейшими (одноклеточными) паразитами: Plasmodium falciparum , P. vivax , P. ovale , P. malariae и . P. knowlesi . Наиболее распространенным в мире является P. vivax . Самый смертоносный — P. falciparum . В 2008 году P. knowlesi , который, как считалось, заражал в основном обезьян Старого Света и редко встречался у людей, был определен как основная причина малярии у людей в Юго-Восточной Азии, на которую в некоторых странах приходилось до 70 процентов случаев. области.При микроскопическом исследовании было обнаружено, что P. knowlesi легко спутать с P. malariae , в результате чего многие случаи были отнесены к P. malariae , хотя на самом деле они могли быть вызваны P. knowlesi .
Паразиты Plasmodium распространяются через укусы инфицированных самок комаров Anopheles , которые питаются кровью человека, чтобы прокормить свои собственные яйца. Во время еды (обычно между закатом и рассветом) инфицированный комар вводит незрелые формы паразита, называемые спорозоитами, в кровоток человека.Спорозоиты переносятся с кровью в печень, где превращаются в формы, известные как шизонты. В течение следующих одной-двух недель каждый шизонт умножается на тысячи других форм, известных как мерозоиты. Мерозоиты выходят из печени и снова попадают в кровоток, где они проникают в эритроциты, растут и делятся дальше, разрушая при этом клетки крови. Интервал между инвазией клетки крови и разрывом этой клетки следующим поколением мерозоитов составляет около 48 часов для P.falciparum , P. vivax и P. ovale . У P. malariae цикл длится 72 часа. P. knowlesi имеет самый короткий жизненный цикл — 24 часа — из известных патогенов человека Plasmodium , и поэтому паразиты ежедневно отрываются от инфицированных клеток крови.
комар: переносчик малярииКомар ( Anopheles minimus ) питается человеком. A. minimus — главный переносчик малярии в Азии.
Джеймс Гэтани / CDC Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту.Подпишитесь сейчасБольшинство мерозоитов размножаются бесполым путем, то есть путем создания идентичных копий самих себя, а не путем смешивания генетического материала своих родителей. Однако некоторые из них перерастают в половую стадию, известную как гаметоцит. Они спариваются только тогда, когда попадают в кишечник другого комара, укусившего инфицированного человека. Спаривание между гаметоцитами дает эмбриональные формы, называемые оокинетами; они внедряются в кишечник комара, где через 9–14 дней созревают в ооцисты, которые, в свою очередь, открываются и выделяют тысячи спорозоитов, которые мигрируют в слюнные железы насекомого, готовые заразить следующего человека в цикле.
комар Anophelesкомар Anopheles , переносчик малярийного паразита.
© Razvan Cornel Constantin / Dreamstime.comКак правило, жертвы, укушенные малярийными комарами, не испытывают никаких симптомов в течение 10–28 дней после заражения. Первыми клиническими признаками могут быть любые комбинации озноба, лихорадки, головной боли, боли в мышцах, тошноты, рвоты, диареи и спазмов в животе. Озноб и лихорадка возникают при периодических приступах; они длятся от 4 до 10 часов и состоят сначала из стадии дрожи и озноба, затем стадии лихорадки и сильной головной боли и, наконец, стадии обильного потоотделения, во время которой температура возвращается к норме.Между приступами температура может быть нормальной или ниже нормы. Классические циклы приступов, повторяющиеся с интервалом в 48 часов (при так называемой третичной малярии) или 72 часа (четверная малярия), совпадают с синхронизированным высвобождением каждого нового поколения мерозоитов в кровоток. Часто, однако, жертва может быть инфицирована разными видами паразитов одновременно или могут иметь разные поколения одного и того же вида, выпущенные не синхронно — и в этом случае классический двух- или трехдневный паттерн может быть заменен несколькими другими видами паразитов. частые озноб, лихорадка и потливость.Паразиты продолжают размножаться — если жертва не лечится соответствующими лекарствами или не умирает за это время.
Помимо приступов, люди с малярией обычно страдают анемией (из-за разрушения эритроцитов паразитами), увеличением селезенки (органа, отвечающего за избавление тела от дегенерированных эритроцитов), общей слабостью и слабостью. Инфекции, вызываемые P. falciparum , на сегодняшний день являются наиболее опасными. Состояние жертв этой «злокачественной третичной» формы болезни может быстро ухудшиться от легких симптомов до комы и смерти, если им не поставить диагноз и не лечить быстро и должным образом.Более высокая вирулентность P. falciparum связана с его тенденцией инфицировать большую часть эритроцитов; пациенты, инфицированные этим видом, будут иметь в десять раз больше паразитов на кубический миллиметр крови, чем пациенты, инфицированные тремя другими видами малярии. Кроме того, эритроциты, инфицированные P. falciparum , имеют особую тенденцию прилипать к стенкам мельчайших кровеносных сосудов или капилляров. Это приводит к затруднению кровотока в различных органах, но последствия наиболее серьезны, когда поражаются капилляры в головном мозге, как это часто бывает.Это последнее осложнение, известное как церебральная малярия и проявляющееся в спутанности сознания, судорогах и коме, часто приводит к гибели жертв малярии P. falciparum . Было разработано несколько штаммов P. falciparum , устойчивых к некоторым лекарствам, используемым для лечения или профилактики малярии.
Инфекции, вызванные P. vivax и P. ovale , отличаются от двух других типов малярии тем, что некоторые спорозоиты могут оставаться в состоянии покоя в печени в стадии «гипнозоитов» в течение месяцев или даже лет, прежде чем перейти к атаке. эритроциты и вызывают рецидив болезни.
Малярия — причины, симптомы, лечение, диагностика
Факты
Малярия — это паразитарная инфекция, переносимая комарами, которая распространяется москитами Anopheles. Паразит Plasmodium , вызывающий малярию, не является ни вирусом, ни бактерией — это одноклеточный паразит, размножающийся в красных кровяных тельцах человека, а также в кишечнике комара.
Когда самка комара питается инфицированным человеком, мужские и женские формы паразита попадают в организм вместе с человеческой кровью.Мужская и женская формы паразита встречаются и спариваются в кишечнике комара, а инфекционные формы передаются другому человеку, когда комар снова питается.
Малярия — серьезная глобальная проблема. В 2015 году во всем мире было зарегистрировано 214 миллионов случаев заболевания, в результате чего погибло около 438 000 человек. Малярия распространена в Африке, Азии, Ближнем Востоке, Центральной Южной Америке, Эспаньоле (Гаити и Доминиканская Республика) и Океании (Папуа-Новая Гвинея, Ириан-Джая и Соломоновы Острова).В Канаде малярия чаще всего вызывается поездками в эндемичные районы и обратно.
Каждый год до 1 миллиона канадцев путешествуют в эндемичные по малярии районы. Это приводит к от 350 до 1000 случаев малярии в Канаде и от 1 до 2 смертей в год.
Паразит постепенно развивал устойчивость ко многим противомалярийным препаратам, а в некоторых регионах мира, особенно в Юго-Восточной Азии, сообщалось о резистентности ко всем противомалярийным препаратам.
Существует 4 вида паразита Plasmodium , который может вызывать малярию у человека: P.falciparum, P. vivax, P. ovale, и P. malariae. Первые 2 типа являются наиболее распространенными. Plasmodium falciparum — самый опасный из этих паразитов; заражение им может быстро убить (в течение нескольких дней), тогда как другие виды вызывают болезнь, но обычно не смерть. Falciparum Малярия особенно часто встречается в странах Африки к югу от Сахары и Океании.
Причины
Вы можете заразиться малярией, только если вас укусил инфицированный комар или если вы получили зараженную кровь от кого-то во время переливания крови. Малярия также может передаваться от матери к плоду во время беременности.
Комары, являющиеся переносчиками паразитов Plasmodium , получают его от укусов уже инфицированного человека или животного. Затем паразит претерпевает различные изменения, которые позволяют ему заразить следующее существо, укушенное комаром. Попав в вас, он размножается в печени и снова изменяется, готовясь заразить следующего укуса комара. Затем он попадает в кровоток и вторгается в эритроциты.В конце концов, инфицированные эритроциты лопаются. Это разносит паразитов по всему телу и вызывает симптомы малярии.
Малярия существует с нами достаточно долго, чтобы изменить наши гены. Причина, по которой многие люди африканского происхождения страдают заболеванием крови серповидно-клеточной анемией , заключается в том, что ген, вызывающий ее, также дает определенный иммунитет к малярии. В Африке люди с геном серповидных клеток с большей вероятностью выживут и родят детей. То же самое и с талассемией, наследственным заболеванием, которое встречается у людей средиземноморского, азиатского или афроамериканского происхождения.(См. Статью «Анемия» для получения дополнительной информации.)
Симптомы и осложнения
Симптомы обычно появляются через 1-3 недели после заражения. У людей с малярией будет много, но не все из следующих симптомов:
- Боль в животе
- озноб и потливость
- диарея, тошнота и рвота (эти симптомы появляются только иногда)
- головная боль
- высокая температура
- низкое кровяное давление, вызывающее головокружение при переходе из положения лежа или сидя в положение стоя (также называемое ортостатическая гипотензия )
- мышечные боли
- плохой аппетит
У людей, инфицированных P.falciparum, могут также наблюдаться следующие симптомы:
- анемия, вызванная разрушением инфицированных эритроцитов
- крайняя усталость, делирий, потеря сознания, судороги и кома
- почечная недостаточность
- Отек легких (серьезное заболевание, при котором в легких скапливается жидкость, что может привести к серьезным проблемам с дыханием)
P. vivax и P. ovale может бездействовать в печени до года, прежде чем вызвать симптомы.Затем они могут снова оставаться в спящем состоянии в печени и вызывать более поздние рецидивы. P. vivax — наиболее распространенный вид в Северной Америке.
Выполнение диагностики
Вы можете заразиться малярией, если у вас поднялась температура во время или после поездки в регионы с малярией. Скорее обратитесь к врачу и сделайте анализ крови, чтобы проверить, присутствует ли паразит. Врач также проверит, нет ли у вас увеличенной селезенки, которая иногда сопровождает лихорадку при малярии.Не ждите, чтобы вернуться домой на лечение, если вы заразились малярией за границей.
Plasmodium паразиты в крови обычно видны под микроскопом. Существуют также простые тесты с помощью масляных щупов (выполняемые путем погружения в кровь листа бумаги с химическими веществами), которые можно использовать для определения P. falciparum. Анализы крови, а также функциональные пробы печени и почек будут выполнены, чтобы проверить влияние паразита на ваше тело.
Лечение и профилактика
При раннем выявлении малярийную инфекцию можно полностью вылечить. В зависимости от тяжести симптомов вас могут лечить амбулаторно. Лекарство, которое выберет ваш врач, зависит от:
- тип малярии (знание вида паразита поможет вашему врачу выбрать наиболее подходящее для вас лекарство или определить необходимость госпитализации)
- область, в которую вы ездили или посещали, когда заразились малярией (врач должен знать это, потому что в определенных географических точках малярия устойчива к некоторым лекарствам)
- Степень тяжести болезни
- ваша история болезни
- для беременных
Лечение обычно длится от 3 до 7 дней, в зависимости от типа лекарства. Чтобы избавиться от паразита, важно принимать лекарство в течение всего предписанного периода времени — не прекращайте прием лекарства, даже если вы чувствуете себя лучше. Если вы испытываете какие-либо побочные эффекты, ваш врач может порекомендовать способы их устранения или может назначить вам другое лекарство.
Если вы едете в малярийный регион, вам следует пройти курс профилактического лечения. Лекарства, аналогичные тем, которые используются для лечения малярии, могут предотвратить ее, если их принимать до, во время и после поездки.Очень важно принимать лекарства в соответствии с предписаниями даже после того, как вы вернетесь домой.
Перед поездкой посоветуйтесь со своим врачом или в туристической клинике о статусе малярии в регионе. Риск заражения также зависит от:
- высота (на низких высотах риск выше)
- Кемпинг по сравнению с проживанием в отеле
- продолжительность пребывания
- сельские районы по сравнению с городскими (сельские районы имеют более высокий риск)
- сезон (заражение чаще встречается в сезон дождей)
- время суток (ночь хуже)
Поскольку комары питаются ночью, держитесь подальше от опасных зон — особенно полей, лесов и болот — от заката до рассвета, чтобы избежать укусов.Во время сна используйте противомоскитную сетку, пропитанную перметрином. Использование противомоскитных спиралей и инсектицидов в аэрозольной форме, содержащих пиретроиды, также может помочь улучшить защиту в это время.
Носите длинные рукава и брюки, а также светлую одежду. Нанесите репеллент от комаров, содержащий ДЭТА, на открытые участки кожи. Используйте продукты, содержащие до 30% ДЭТА, для взрослых и детей старше 12 лет — более высокие концентрации могут иметь серьезные побочные эффекты, особенно у детей. Детям в возрасте 12 лет и младше следует использовать продукты, содержащие 10% ДЭТА или меньше.Не наносите детям от 2 до 12 лет более 3 раз в день. Детям в возрасте от 6 месяцев до 2 лет применять продукт, содержащий 10% или менее ДЭТА, не чаще одного раза в день. Комбинации ДЭТА и солнцезащитных кремов не рекомендуются. Если требуется солнцезащитный крем, сначала нанесите солнцезащитный крем, подождите 20 минут, а затем нанесите ДЭТА.
Авторские права на все материалы принадлежат MediResource Inc.




 Могут быть пониженные уровни сознания, кома или припадки (припадки).
Могут быть пониженные уровни сознания, кома или припадки (припадки).