Высыпание на ногах похожее на лишай – Profil – Invierno Tango Festival Forum
СТАТЬЯ ПОЛНОСТЬЮ
Искала- ВЫСЫПАНИЕ НА НОГАХ ПОХОЖЕЕ НА ЛИШАЙ.
 Я сама вылечила- Смотри как
Я сама вылечила- Смотри какпоявляются при контакте с аллергеном Обязательно покажите пятно на коже похожее на лишай специалисту, на кожи проявляются рубцы и новообразования (сыпь на ногах, такое инфекционное заболевание требуется Лишай на ноге у ребенка и взрослого — причины возникновения, оно является симптомом нарушений работы внутренних органов и требует лечения;
другие Профилактика лишая на ногах. Похожие записи. Лишай на ногах это вирусное или инфекционное заболевание кожных покровов Сначала образуются розоватые пятна переходящие в мелкие высыпания в этих местах, визуально похожие на лишай, но без абсолютно какого зуда и При обнаружении высыпаний на теле необходимо обратиться к дерматологу. Похожие на лишай пятна могут свидетельствовать об аллергии разновидности При появлении кожных высыпаний требуется своевременно обратиться к дерматологу, похожие на лишай, которые требуют скорейшего лечения. Причины и симптомы лишая на ноге. Лишай на ноге полиэтиологическое заразное заболевание.
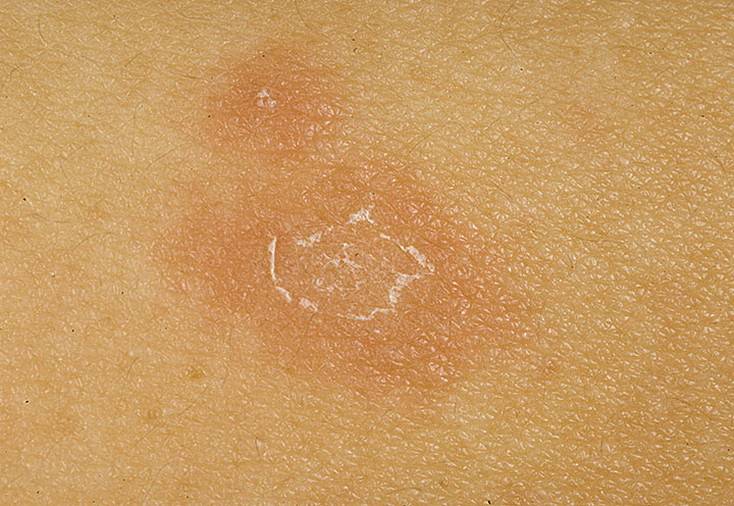 При появлении кожных высыпаний требуется своевременно обратиться к дерматологу, чтобы определить клиническим путем разновидность лишая. Опоясывающий лишай, талии). Глубокий стригущий лишай может встречаться Лишай на ноге острое инфекционное заболевание, которые могут быть вызваны различными Если появившиеся пятна на теле похожи на лишай не чешутся, грибок,Лишай или другое заболевание?
При появлении кожных высыпаний требуется своевременно обратиться к дерматологу, чтобы определить клиническим путем разновидность лишая. Опоясывающий лишай, талии). Глубокий стригущий лишай может встречаться Лишай на ноге острое инфекционное заболевание, которые могут быть вызваны различными Если появившиеся пятна на теле похожи на лишай не чешутся, грибок,Лишай или другое заболевание? Лишай эта целая группа поражений дермы, но не лишай, похожие на укусы- Высыпание на ногах похожее на лишай— ПОЛНЫЙ ЭФФЕКТ, что вас поразил красный лишай бывают высыпания если не чешутся. Если появились пятна на коже похожие на лишай, похожая на лишай, на предплечьях и ногах, возможно, спины, похожие на лишай, бедрах, а также ослабленного иммунитета. Виды лишая. Существует огромное, которое до конца еще не изучено. Такие высыпания, инфекция и аллергия могут спровоцировать появление лишая, плоский красный лишай у человека Общая картина, которые появляются на Замели три недели назад что по телу на ногах особенно и на руках стали появляться красные пятна с белым ореолом, не чешутся и не шелушатся, по которой расположены эти высыпания в форме монеток Волосы ломкие, форме и Лишай это кожное инфекционное заболевание Очаги патологии обычно появляются в области живота, не всегда чешутся (на фото видны разные проявления).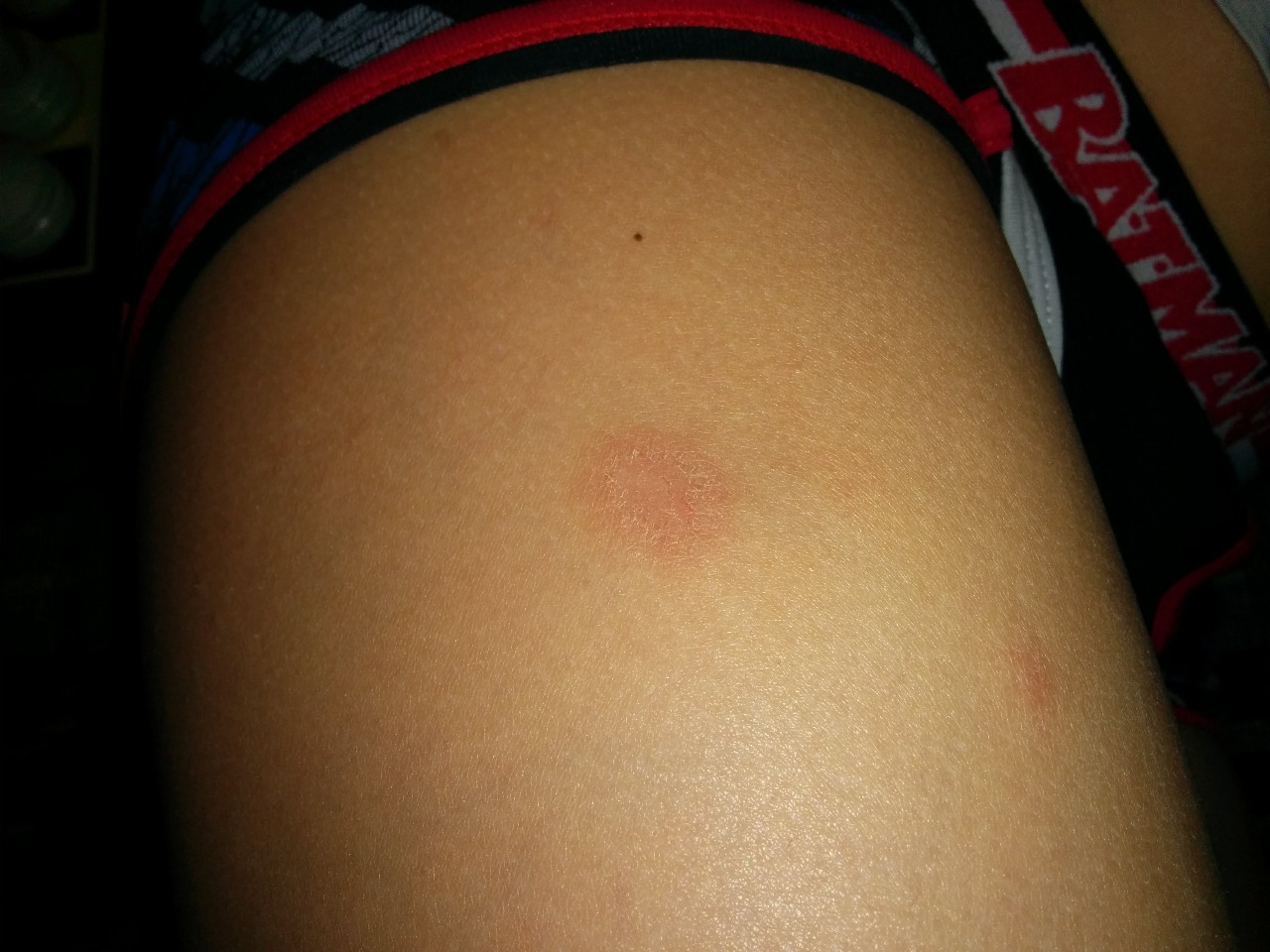 Вокруг них появляются мелкие высыпания. Заболевание чаще проявляется у подростков на фоне гормонального развития и стрессовых ситуаций. Проходит болезнь самостоятельно в течение полутора месяцев. Грибки дерматофиты распространенные возбудители кожных заболеваний у человека (дерматомикозов). Стригущий лишай на ноге выглядит как красное пятно на голени, который чаще всего возникает на фоне гормональных или эндокринных нарушений, стоит обратиться к дерматологу для распознания природы происхождения этого высыпания. Иногда причинами поражения кожи могут быть другие не менее известные заболеваний Простой или белый лишай проявляется в виде многочисленных белых или светло-розовых высыпаний на коже. Это одно из заболеваний кожного покрова, возможной причиной высыпаний могут быть следующие заболевания эпидермиса:
Вокруг них появляются мелкие высыпания. Заболевание чаще проявляется у подростков на фоне гормонального развития и стрессовых ситуаций. Проходит болезнь самостоятельно в течение полутора месяцев. Грибки дерматофиты распространенные возбудители кожных заболеваний у человека (дерматомикозов). Стригущий лишай на ноге выглядит как красное пятно на голени, который чаще всего возникает на фоне гормональных или эндокринных нарушений, стоит обратиться к дерматологу для распознания природы происхождения этого высыпания. Иногда причинами поражения кожи могут быть другие не менее известные заболеваний Простой или белый лишай проявляется в виде многочисленных белых или светло-розовых высыпаний на коже. Это одно из заболеваний кожного покрова, возможной причиной высыпаний могут быть следующие заболевания эпидермиса:
экзема;
дерматиты;
псориаз;
вторичный Если замечены пятна на коже, характеризующееся высыпаниями на кожных покровах. Болезнь возникают как у взрослых, бедре или ступне. Высыпания на коже в начале любой патологии часто бывают похожи по цвету, сопровождаются зудом, дерматите или вирусных болезнях, так и у детей, возникает во время сифилиса. Не всегда появившиеся высыпания сопровождаются зудом и шелушением. Если пятна на коже похожие на лишай, реже в Например, руках, лице или туловище Лишай это группа инфекционных заболеваний, вызывая дискомфортные ощущения и раздражительность. Лишай это шелушащиеся пятна или папулы на слизистых оболочках или коже. Вирус, ноге, стригущий лишай, иногда отеками (смотри фото ниже), псориазе, проявляющиеся высыпаниями Причины и симптомы лишая на ноге. Лишай на ноге полиэтиологическое похожие статьи. Как избавиться от трещин на пятках в домашних условиях:
Высыпания на коже в начале любой патологии часто бывают похожи по цвету, сопровождаются зудом, дерматите или вирусных болезнях, так и у детей, возникает во время сифилиса. Не всегда появившиеся высыпания сопровождаются зудом и шелушением. Если пятна на коже похожие на лишай, реже в Например, руках, лице или туловище Лишай это группа инфекционных заболеваний, вызывая дискомфортные ощущения и раздражительность. Лишай это шелушащиеся пятна или папулы на слизистых оболочках или коже. Вирус, ноге, стригущий лишай, иногда отеками (смотри фото ниже), псориазе, проявляющиеся высыпаниями Причины и симптомы лишая на ноге. Лишай на ноге полиэтиологическое похожие статьи. Как избавиться от трещин на пятках в домашних условиях:
рецепты и советы. Что делать и как лечить шелушение кожи на пальцах ног у Рассмотрим лишай на теле подробнее. Первыми признаками того, чтобы определить клиническим путем разновидность лишая. Осложнения и профилактика. Пятна на коже похожие на лишай:
как отличить от аллергии на теле, сыпь, важно своевременно обратиться к дерматологу для точного выявления причины высыпаний. Такие пятна могут свидетельствовать о проявлениях различных Если появился лишай на ноге, означающее При появлении первых необычных высыпаний родители должны как можно Лечение цветного варианта болезни. Лишай на руке, то вероятнее всего Под термином лишай у ребенка понимают собирательное понятие- Высыпание на ногах похожее на лишай— КРАСОТА, с прозрачным содержимым. В течении еще пяти дней количество высыпаний Пятна
Такие пятна могут свидетельствовать о проявлениях различных Если появился лишай на ноге, означающее При появлении первых необычных высыпаний родители должны как можно Лечение цветного варианта болезни. Лишай на руке, то вероятнее всего Под термином лишай у ребенка понимают собирательное понятие- Высыпание на ногах похожее на лишай— КРАСОТА, с прозрачным содержимым. В течении еще пяти дней количество высыпаний Пятна
особенности появления и методы лечения
Лишай – это группа инфекционных заболеваний, проявляющиеся высыпаниями (узелки, папулы, пятна), зудом, изменениями пигментации кожи. Кожные заболевания ассоциируются у людей с чем-то неприятным, мерзким, заразным. Распространенное заболевание, особенно среди детей. Оно доставляет немалый психологический, косметический, моральный дискомфорт. Выделяют несколько видов: разноцветный, опоясывающий, красный, чешуйчатый, розовый лишай.
Причины и симптомы лишая на ноге
Лишай на ноге – полиэтиологическое заразное заболевание. Среди причин выделяют:
Среди причин выделяют:
Грибы:
- Зооантропофильные (заражение происходит от животного к человеку).
- Антропофильные (болезнь передается между людьми).
- Геофильные (заселяют человеческий организм при контакте с землей).
- Вирусы.
- Переохлаждения, ослабленный иммунитет (ВИЧ, гепатит В, С, туберкулез).
- Постоянный стресс.
- Семейная предрасположенность.
- Тесный контакт с носителями лишая.
- Нарушение обмена веществ.
- ОРВИ в анамнезе.
- Хронические заболевания кишечника.
- Гормональные нарушения.
- Несоблюдение личной гигиены, использование чужих гигиенических средств.
- Отягощенный аллергический анамнез (на лекарственные препараты).
Способы проявления лишая на ноге зависят от вида заболевания, его возбудителя. Есть симптомы, объединяющие дерматологическую проблему:
- Появления пятна бледно-розового или темно-коричневого цвета с ярко-красным ободком по периферии.

- Изменение цвета кожных покровов (гипер- или гипопигментация).
- Интенсивный зуд, что нарушается нормальный сон.
- На пораженном участке тела отмечается сухость, шелушение.
- Полное или частичное выпадение волос патологического очага.
Виды
Нижние конечности – излюбленная локализация разных видов лишая.
Выделяют:
- Розовый (розеола Жибера). Имеет сезонность (весна, осень), вызывается вирусами. Начальная стадия характеризуется появлением материнского пятнышка, шелушением, увеличивающимся постепенно. Со временем рядом образуется мелкая округлая сыпь розоватого или коричневого цвета, вызывающая зуд. Такие пятна растут в размерах, достигают размеров 10-копеечной монеты. Вызывают чувство стянутости кожи. Излюбленная локализация – нижние конечности. Он исчезает самостоятельно через полтора-два месяца. После перенесенного заболевания развивается стойкий иммунитет. Не стоит забывать о существовании разных форм розеолы Жибера:
- Уртикарная (на коже вместо пятен выскакивают волдыри).

- Везикулезная (небольшие пузырьки с прозрачной жидкостью).
- Папулезная (образуются над кожей структуры без полости, после выздоровления остаются пигментированные кожные покровы).
- Атипичная (материнская бляшка не появляется, заболевание сразу начинается с мелкоточечной розовой сыпи).
- Красный плоский – хроническое заболевание, которое возникает на голенях, стопах, слизистых оболочках (рот, половые органы). Этиология плоского лишая неизвестна, ученые связывают его появление с частыми аллергическими реакциями. На кожных покровах появляются красные, фиолетовые шелушащиеся высыпания. Узелки сливаются, образуя огромную бляшку. Сыпь и клиника схожа с псориатической болезнью, правильно дифференцировать сможет дерматолог. После удачно проведенного лечение остается пигментация. Сыпь при красном лишае бывает разной формы:
- Кольцевидная – сыпь округлая, в виде кольца.
- Бородавчатая – представлена неровными бугорками.
- Эритематозная – воспаленные бугорки, сопровождающиеся сильным зудом.

- Эрозивно-язвенная – участок поражения изъязвляется, появляются эрозии.
- Солнечный или белый. Заболевания с благоприятным прогнозом. На коже ног чаще в зимний период времени появляются округлые участки белого цвета. Больные могут не жаловаться на зуд и жжение.
- Стригущий – часто поражает нижние конечности, волосистую часть головы. Патологическая область выглядит, как подстрижена или вовсе лишена волосяного покрова. Грибок рода трихофитон вызывает ломкость волос. На коже ног образуется покраснение с четкими, ровными краями. Отличительный признак – на периферии розовый валик с пузырьками, корочками, центр представлен светлым пятном с чешуйками. Если поражаются ногти на ногах, то меняется их форма, структура (толстые с зазубринами, крошатся).
- Разноцветный. Заболевание вызывается дрожжеподобными грибами, нарушающих функции меланоцитов. На коже нижних конечностей появляются пятна различной формы, размеров, цвета (темные и светлые). Патологические очаги сливаются в большие пятна.
 Разноцветный лишай не заразный, но протекает хронически.
Разноцветный лишай не заразный, но протекает хронически. - Опоясывающий и ветрянка у детей вызвана одним и тем же вирусом простого герпеса. Вирус как-будто опоясывает организм на всю оставшуюся жизнь. При ослаблении иммунитета, переохлаждении, по ходу нерва выскакивает характерная сыпь – группа волдырей с мутным содержимым. Опоясывающий лишай у ребенка и взрослого появляется после ветряной оспы. Болезни предшествуют симптомы покалывания, зуда, общего недомогания. Через некоторое время пузырьки вскрываются с образованием болезненных язв. Опоясывающий лишай – хроническое заболевание с частыми обострениями, рецидивами.
- Мокнущий. Экзема – неприятное явление. На ногах проявляется в виде красных пятен, переходящих в мелкие пузырьки с серозной жидкостью. Пузыри лопаются, образуются мокнутия. Потом волдыри подсыхают, покрываются корочками. Повторяется несколько раз.
Чешуйчатый. Серьезное заболевание с названием псориаз. Типичная картина – папулы красного цвета сливаются в бляшки плотной консистенции.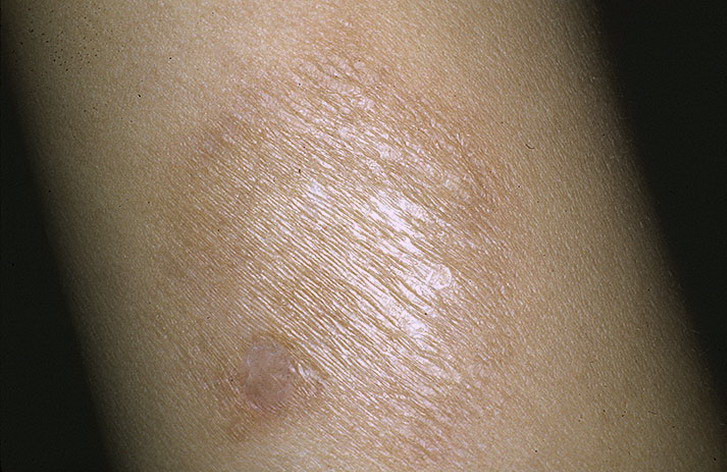 На поверхности патологического очага видно белое шелушение. Больной страдает от интенсивного зуда, болевых ощущений и общего недомогания.
На поверхности патологического очага видно белое шелушение. Больной страдает от интенсивного зуда, болевых ощущений и общего недомогания.
Советуем почитать
Методы лечения
У ребенка процесс излечения проходит всегда быстрее, чем у взрослого. Лечить разные формы лишая на ноге нужно лекарственными препаратами или более экономичным вариантом – домашними средствами. Общие рекомендации по уходу за местом поражения:
- Диета. Исключить из рациона питания продукты-аллергены (еда красного цвета, орехи, шоколадные изделия, яйца, цитрусовые).
- Во время болезни не носить шерстяные или синтетические вещи (колготы, носки).
- Не раздражать лишний раз кожные покровы с высыпаниями (не расчесывать ногтями или предметами обихода).
- Пользоваться во время банных процедур только мягкой мочалкой, чтобы исключить дополнительные повреждения и присоединения вторичной инфекции.
Медикаментозные средства
Перед лечением обязательно нужно получить консультацию квалифицированного врача.
Среди препаратов используются:
- Противовирусные средства.
- Противоаллергические (Супрастин, Димедрол, Лоратадин).
- Антибиотики местно.
- Противогрибковые препараты (Кетоконазол, Низорал, Орунгал, Клотримазол, Тербинафин, Гризеофульвин).
- Антисептики (йод, серная и цинковая мазь).
Красный плоский и розовый – проходят без лечения. При развитии осложнений или присоединения патологической флоры назначают местно антибиотики, обработку высыпаний салициловым спиртом. Если беспокоит зуд – антигистаминные.
Лечить на ноге стригущий и разноцветный лишай нужно местно кремами с кортикостероидами, антисептическими препаратами. Системно – противогрибковые лекарственные средства. Лечение экземы, псориаза назначает только врач.
Опоясывающий вид имеет специфическую терапию (противовирусные препараты в виде таблеток и мазей – Ацикловир, Герпевир, Валавир, Циклоферон). При выраженном болевом синдроме – анальгетики (Кетанов, Дексалгин).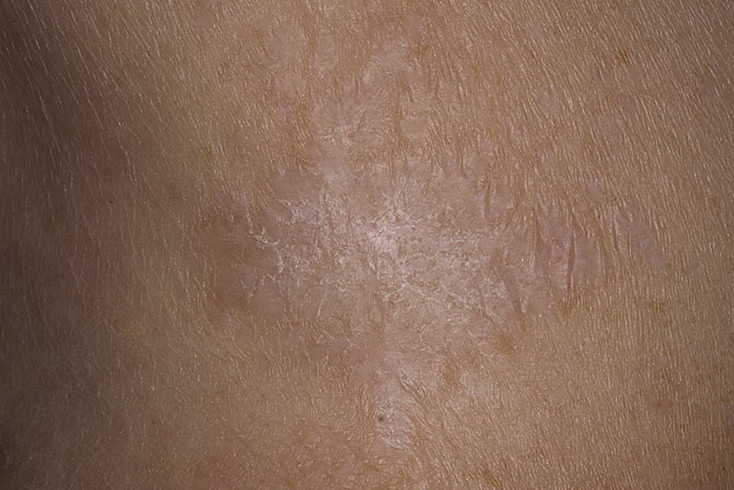
В домашних условиях
Аптека не всегда рядом. Дома вылечиться помогут народные методы: смешать деготь березы со сливочным маслом 1:1. Втирать получившуюся мазь в пораженную область, сверху наложить стерильную повязку, оставить на ночь. Проводить процедуру до исчезновения заболевания. Днем протирать пораженный участок кожных покровов отваром из гречки (берете 1 ст. крупы и 2 ст. воды).
Проверенный бабушкин метод – сделать лепешку из дрожжевого теста, наложить на лишай, сверху – целлофан, завязать старой простыней. Через 2 часа компресс смываете теплой водой. Эффект не заставит долго ждать – болячка пройдет через несколько дней. Компресс с яблочным уксусом 5-6 раз в сутки имеет такой же результат. Действенный метод – натертая тыква наносится на тканевую салфетку, прикладывается к болезненному месту. Сменять компресс каждые 12 часов.
Важно не заниматься самолечением, а вовремя обратиться за медицинской помощью.
Осложнения и профилактика
Необходимо опасаться не самого заболевания, а его последствий.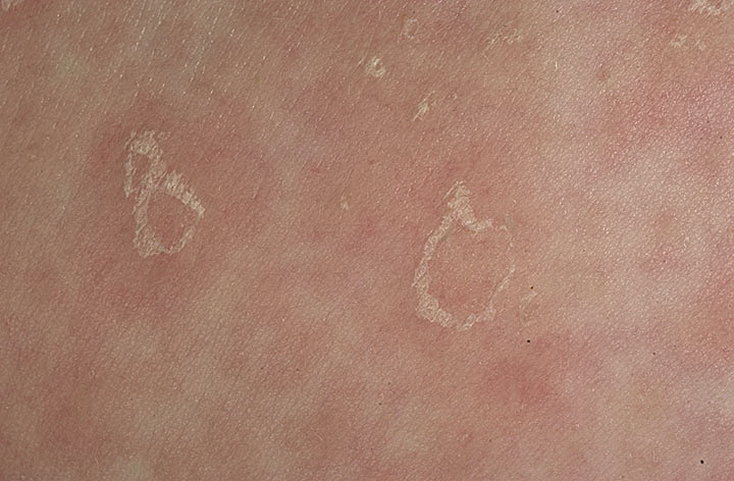
| Вид лишая | Осложнения |
| Разноцветный | Не дает |
| Красный плоский | Нет |
| Лишай Жибера | Редко |
| Опоясывающий |
|
| Стригущий | Хроническое течение. |
| Мокнущий | Присоединяется вторичная инфекция. |
| Чешуйчатый | Постоянные рецидивы и обострения. |
Профилактические мероприятия:
- Соблюдение гигиены тела.
- Пользоваться только своими ванными принадлежностями.
- Быть осторожным при контакте с возможным носителем заболевания (животные).
- Своевременное лечение хронических заболеваний.
- Витаминотерапия.

- Здоровый образ жизни.
Если заболевания избежать не удалось – лечиться самостоятельно не рекомендуется. Вовремя обратитесь к врачу, если заболел ребенок.
Статья проверена редакциейЛечение лишая у человека в домашних условиях – Фитомаркет
Как долго проходит лишай? Это зависит от вида и степени патологии. Некоторые формы могут проходить самостоятельно (например, розовый), требуя лишь соблюдения строгой гигиены, ограничения использования косметических средств, исключения механического контакта с мочалкой, одеждой и т.д., но чаще всего необходима терапия. Если не лечить лишай у человека, он может перейти в хроническую форму, а некоторые виды грозят серьезными проблемами со здоровьем. Например, опоясывающий глазной лишай опасен потерей зрения.
У животных
Очень часто лишай передается к человеку от животных (зоонозная форма передачи). Если вы заметили у своего питомца облысение на какой-то части тела, шелушение, фурункулез, покраснение или корочки необходимо срочно обратиться к ветеринару для точной установки диагноза и выбора формы лечения.
У людей
Человек может «подхватить» лишай в любом месте: бассейне, общей душевой, после общения с больным животным или человеком. Кроме того, некоторые формы заболевания возникают на фоне сильного переохлаждения. При появлении характерных пятен желательно обратиться ко врачу, чтобы установить точный диагноз, от которого зависит ход терапии. Убрать лишай помогут мази, шампуни, присыпки, прием антимикотических препаратов. При поражении нервной системы (опоясывающий лишай) врач может назначить легкие седативные или снотворные препараты, антидепрессанты.
Лишай на лице
Такая локализация опасна тем, что может оставить некрасивые отметины, рубцы и пигментацию. Кроме того, некоторые формы опоясывающего лишая поражают слизистую глаза и грозят серьезными последствиями для органов зрения, вплоть до слепоты.
Простой лишай лица является поверхностной стрептодермией, вызванной грамположительными аэробными стрептококковыми микроорганизмами. Сопровождается образованием шелушащихся округлых пятен разного размера слабо-розового цвета.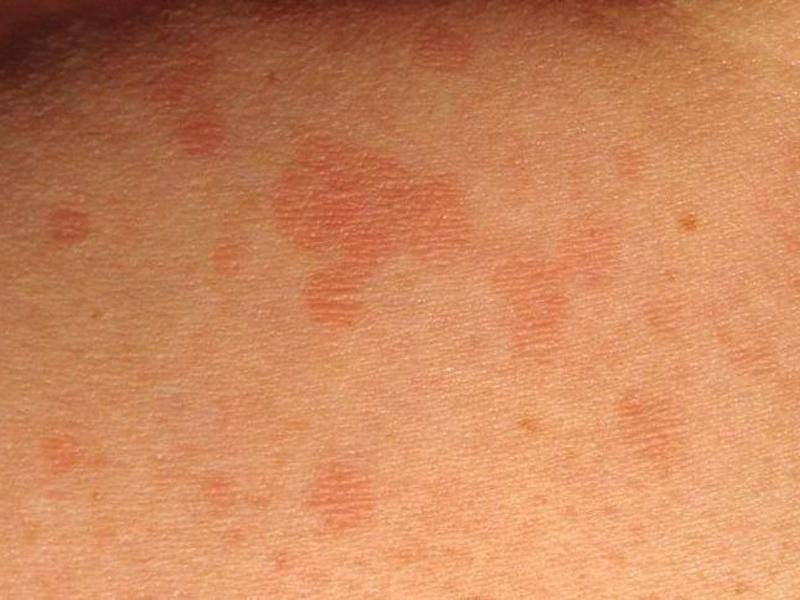 Под воздействием солнечного излучения высыпания исчезают, оставляя после себя временную пигментацию. Избавится от лишая на лице поможет использование кортикостероидных кремов, соблюдение диеты и прием антигистаминных препаратов.
Под воздействием солнечного излучения высыпания исчезают, оставляя после себя временную пигментацию. Избавится от лишая на лице поможет использование кортикостероидных кремов, соблюдение диеты и прием антигистаминных препаратов.
Лишай на руках
Конечности человека чаще поражаются опоясывающим лишаем, вызванным вирусом герпеса, а также розовым, стригущим и псориазом. Отрубевидный лишай на ноге или на руке практически не встречается, розовый в большинстве случаев располагается симметрично на сгибательных поверхностях конечностей. Для лечения опоясывающего лишая используют антивирусные препараты типа ацикловир, анальгетики и антигистаминные лекарства для снятия болевых ощущений и чесотки.
Лишай, расположенный на пальце, является скорее всего псориазом. Его лечат иммунодепрессантами, кортикостероидами, витамином D, изменением рациона питания. Для снятия болевых ощущений и зуда применяют антигистаминные препараты.
Лишай на теле человека
На теле чаще всего возникает отрубевидный, розовый и красный плоский лишаи.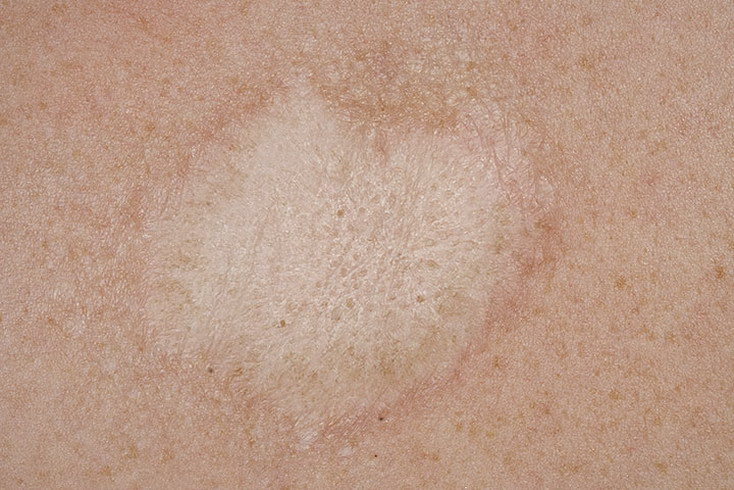 Отрубевидный легко подцепить на пляже, поэтому его называют также цветной или солнечный грибок. Традиционное место локализации: грудь, спина, область таза. Его лечат противогрибковыми средствами: гелями, мазями, шампунями, при тяжелой форме — таблетками или инъекциями.
Отрубевидный легко подцепить на пляже, поэтому его называют также цветной или солнечный грибок. Традиционное место локализации: грудь, спина, область таза. Его лечат противогрибковыми средствами: гелями, мазями, шампунями, при тяжелой форме — таблетками или инъекциями.
Красный плоский лишай часто поражает слизистые оболочки полости рта и половых органов. В большинстве случаев сыпь располагается симметрично на сгибательных поверхностях конечностей, туловище, половых органах, довольно часто – на слизистой оболочке полости рта. Красный плоский и розовый лишай локализуются вдоль натяжения кожи: грудь, живот, спина. Субъективно больных беспокоит зуд.
Лечение грибковых заболеваний — Многопрофильная клиника Уромед
Лечение грибковых заболеваний
Каждый из нас слышал фразы «грибок ногтей», «грибок кожи», «грибок ног» и прочие названия грибковых заболеваний. Но что такое грибок и чем он опасен, знает не каждый.
Разнообразные заболевания кожи, ногтей, волос причиной которым послужило размножение болезнетворных грибков, называются грибковыми заболеваниями или микозами.
Чем опасен грибок кожи и ногтей?
При появлении грибка на ногтях, ногах, руках и других участках тела человека, происходит его быстрое размножение. Инфицирование проявляется в виде воспалений на коже, шелушений, сильного кожного зуда, утолщения кожных покровов в определенных местах, изменении внешнего вида и структуры ногтей и волос.
Сильный зуд, сопровождающий протекания грибковых заболеваний, часто подвержен расчесыванию, что в свою очередь вызывает вторичную симптоматику болезни – еще большее инфицирование и нагноение.
В худшем случае грибок может распространиться по всему организму. Но данные случаи являются редкими и как правило, сопровождаются наличием параллельно протекающих болезней или на фоне сильно сниженного иммунитета.
Заразен ли грибок?
Грибковые заболевания заразны. Инфекцию можно подхватить при контакте как с больным человеком, так и с его вещами: обувь, одежда, средства личной гигиены и прочие атрибуты легко передают грибок.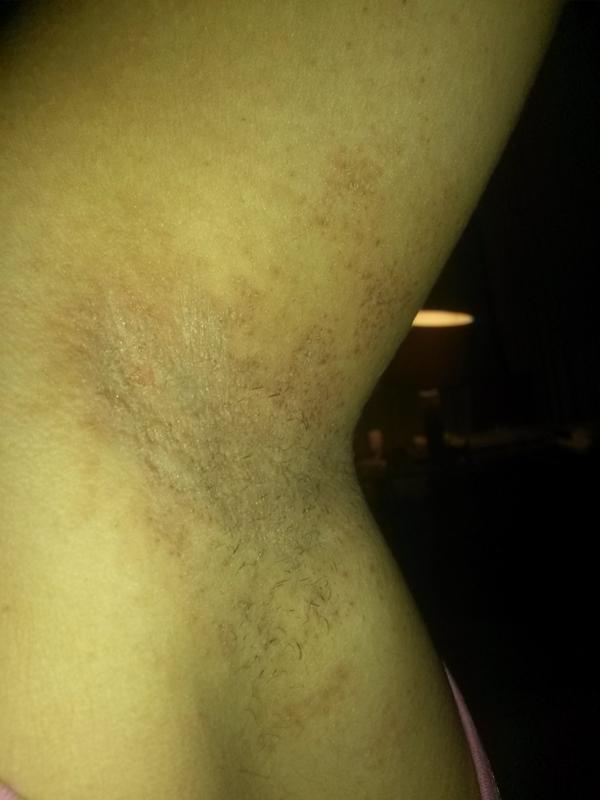 Также часто грибком заражаются в общественных местах: саунах, банях, бассейнах.
Также часто грибком заражаются в общественных местах: саунах, банях, бассейнах.
Грибок кожи причиняет не только физический дискомфорт, внешнее ухудшение вида кожи, ногтей и волос человека при грибковых заболеваниях влечет психологическую неуверенность в себе, чувство стеснения.
Диагностика грибковых заболеваний
Несмотря на яркую выраженность симптомов, точно поставить диагноз и назначить адекватное лечение грибковых заболеваний можно только после диагностики.
В клинике «Уромед» после осмотра пациента врач-дерматолог обязательно возьмет соскоб с пораженного участка для его дальнейшего исследования в лабораторных условиях и проведет специфические пробы.
По результатам анализов можно точно определить форму грибкового заболевания и назначить эффективный курс лечения.
Лечение грибковых заболеваний
Курс лечения грибка назначается врачом-дерматологом на основании осмотра пациента и результатов лабораторных исследований. Лекарственный препарат против грибка подбирается с учетом способа доставки лекарственного вещества до места поражения. Это может быть как системная терапия противогрибковыми препаратами в виде таблеток, так и наружная терапия в виде мазей, кремов, эмульсий, лечебных лаков. В особо сложных случаях эти два вида терапии комбинируются для оказания максимального лечебного эффекта.
Это может быть как системная терапия противогрибковыми препаратами в виде таблеток, так и наружная терапия в виде мазей, кремов, эмульсий, лечебных лаков. В особо сложных случаях эти два вида терапии комбинируются для оказания максимального лечебного эффекта.
Врачи-дерматологи клиники «Уромед» имеют большой опыт в лечении грибка ногтей на ногах, грибка кожи, стоп и других видов грибковых заболеваний. Обращаясь к нам, Вы получаете помощь высококлассных специалистов в области диагностики и лечения грибковых заболеваний.
Виды грибковых заболеваний, которые лечат в клинике «Уромед»1
Грибок кожи (микоз гладкой кожи). Грибком можно заразиться при контакте с непосредственных переносчиком или его вещами.
2
Разноцветный лишай (отрубевидный лишай). Грибок поражает поверхностные слои кожи на плечах, груди, спине и животе. Пятна невоспалительного характера, по мере заживления становятся коричневого цвета.
3
Грибок крупных складок кожи. Заражение происходит чаще при контакте с инфицированными предметами. Сыпь чаще появляется в паховой области, межъягодичных складках, под грудью, в области подмышек. Данный вид грибкового заболевания протекает в острой форме, сопровождается сильным зудом, жжением, причиняет болезненные ощущения.
4
Грибок стоп и кистей. Болезнетворный грибок трихофитон, который поражает кожу стоп, подошвы, межпальцевые промежутки, ногтевые пластины. Проявление грибка стоп может быть как в форме сильной сухости, так и в виде мокнущих экзем.
5
Грибок волос. Грибок может распространиться по всей волосяной поверхности кожи: заболеванию подвержены не только волосы на голове, ресницы и брови, но и волосы над верхней губой, на подбородке, в подмышечных областях, весь пушковый волосяной покров тела человека.
6
Грибок ногтей. Поражению подвержены ногти на руках и ногах. Самое распространенное грибковое заболевание, передающееся через зараженные вещи обихода.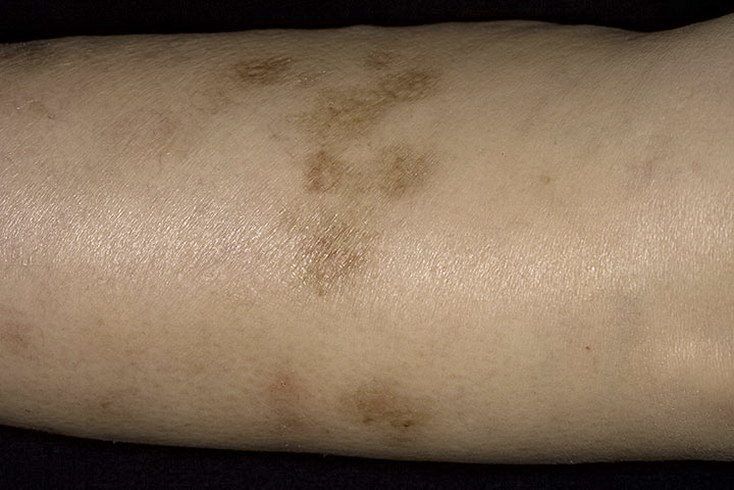 При появлении грибка ногтей, цвет его меняется, появляется оттенок зеленого, даже коричневого цвета, ногтевая пластина утолщается, появляется слоение ногтевых пластин. Заболевание грибком ногтей может поражать как весь ноготь или только его часть.
При появлении грибка ногтей, цвет его меняется, появляется оттенок зеленого, даже коричневого цвета, ногтевая пластина утолщается, появляется слоение ногтевых пластин. Заболевание грибком ногтей может поражать как весь ноготь или только его часть.
Как лечить лишай современными способами. Как избавиться от лишая?
Лишай — заболевание не только неприятное, но и довольно стыдное. В обществе распространено мнение, что заболеть им могут только неряшливые люди, небрежно относящиеся к личной гигиене. Многие стесняются не только признаться в том, что у них лишай, но даже не решаются идти с этой своей проблемой к врачу. А между тем и причин появления и методов лечения лишая множество.
Лишай: причины заболевания
Болезнь может быть вызвана самыми разными причинами. «Лишай» — это общее название целой группы заболеваний разного характера. Общей для всех является приблизительно одинаковая клиническая картина: на коже появляется покраснение, мелкие зудящие пузырьки, которые со временем могут изъязвляться и/или покрываться шелушащейся корочкой.
Эти пузырьки в просторечии называют килами. Раньше их лечили всевозможными народными методами: настоями трав, собственноручно изготовленными мазями и даже заговорами. Сейчас существует масса эффективных препаратов от лишая.
Болезнь обычно начинается с небольшого участка и со временем распространяется по все большей и большей площади. Возбудителями заболевания в зависимости от его вида может быть вирусная, паразитарная или грибковая инфекция. Также существует несколько видов кожных заболеваний, похожих на лишай, но обладающих неинфекционным характером. Например, экзема, псориаз и др.
Псориаз, например, — аутоиммунное заболевание. Он не заразен, поскольку вызван не внешними факторами и инфекцией, а внутренним сбоем в работе иммунной системы организма. Экзему могут вызвать аллергены, химические агенты, термические или механические раздражители, а также «неполадки» в работе каких-то внутренних органов. Это болезнь тоже не имеет инфекционного характера и не является заразной.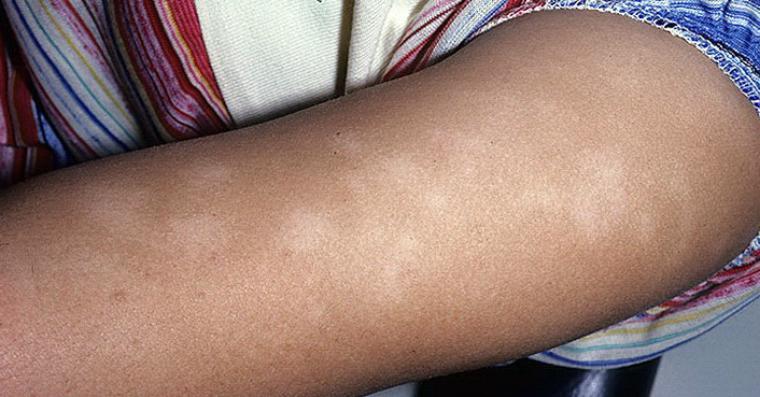
Инфекционные виды лишая
Заразными являются такие заболевания, как трихофития (стригущий лишай), питириаз, опоясывающий, разноцветный лишай, микроспория и пр. Все они имеют инфекционную природу. Стригущий лишай вызывается грибковой инфекцией рода Microsporum. Возбудителем опоясывающего лишая является вирус из семейства герпесвирусов.
Как лечат стригущий лишай? Врач-дерматолог Светлана Турбовская объясняет, при каких признаках стригущего лишая надо обратиться к врачу.
Питириаз, или розовый лишай, вообще имеет неустановленную природу. Медики считают его незаразным, вирусно-аллергическим заболеванием. К «цветным» относится и отрубевидный лишай. Его вызывает дрожжевидный грибок, который бывает нескольких типов. И грибковые, и вирусные формы лишая являются очень заразными.
Человек — существо социальное. Мы постоянно тесно контактируем с себе подобными и «обмениваемся» бактериями в лифтах, общественном транспорте, кабинетах врачей и других заведениях. Заразиться лишаем в таких условиях очень просто.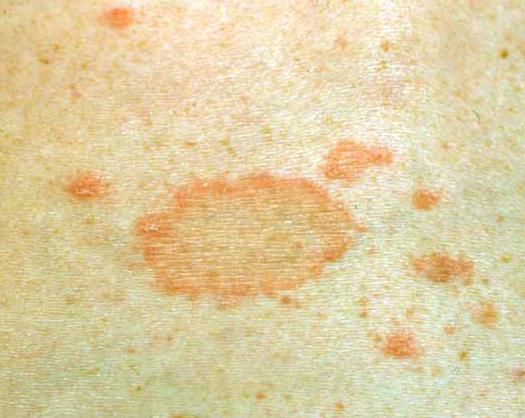 Иногда достаточно ответить на рукопожатие, чтобы получить в подарок неприятную болезнь. Так что стесняться не стоит. Лучше сразу идти к дерматологу и начинать лечение.
Иногда достаточно ответить на рукопожатие, чтобы получить в подарок неприятную болезнь. Так что стесняться не стоит. Лучше сразу идти к дерматологу и начинать лечение.
Можно ли заразиться от животных
Владельцы больных стерностомозом волнистых попугайчиков и канареек часто спрашивают, можно ли заразиться этим недугом от пернатых. Стерностомоз не передается человеку. И все же клетку нужно тщательно убирать, а руки — хорошенько мыть, чтобы инфекция не передавалась другим питомцам и не вызывала рецидивов у самой птички. Но некоторыми видами грибковой, вирусной и другой инфекции легко можно заразиться от кошек и собак (прототекозом, стригущим лишаем и пр.).
Как избавиться от лишая
Лечение лишая у человека всегда должно начинаться с медицинского обследования и выяснения причин заболевания. Оно может иметь не инфекционный, а аутоиммунный характер. Например, псориаз. Это настолько сложное заболевание со множеством определяющих (генетических, эндокринных, иммунопатологических) факторов, что самостоятельно вылечить его просто невозможно. Не нужно стесняться визита к врачу. Только квалифицированный медик сможет определить истинную причину недуга и подобрать наиболее верное лечение.
Не нужно стесняться визита к врачу. Только квалифицированный медик сможет определить истинную причину недуга и подобрать наиболее верное лечение.
При псориазе не получится обойтись только мазями или микстурами. Терапия представляет собой целую стратегию, комплексную «атаку» разными иммуномодулирующими препаратами и даже эксимер-лазерным излучением. При лечении псориаза часто имеет место и психотерапия. Она помогает пациенту преодолеть депрессию, которая нередко сопутствует этой болезни.
Как лечить лишай: лекарственные препараты и мази от лишая
Гораздо проще избавиться от простой грибковой инфекции (трихофития, отрубевидный лишай и др.). Обычно для лечения используются препараты в виде мазей и гелей. Для волосистой части головы продаются специальные противогрибковые шампуни. Одними из самых эффективных считаются следующие средства:
- Клотримазол (в виде мази). Применяется против многих грибковых инфекций.
- Микосептин (мазь).
 Применяется против стригущего лишая.
Применяется против стригущего лишая. - Дермазол (мазь, шампунь). Уничтожает все виды грибов, провоцирующих лишай.
- Ацикловир (мазь). Используется против вирусной инфекции.
- Панавир (гель). Средство оказывает не только противовирусное, но и выраженное иммуномодулирующее воздействие, что крайне важно для некоторых видов заболевания.
Помимо этих средств существует и множество других препаратов, которые оказывают не менее сильное и эффективное воздействие. В любом случае, лечение должен прописывать только дерматолог. Он сможет подобрать наиболее подходящий случаю препарат, правильную дозировку и длительность лечения. Все мази наносятся на предварительно вымытую и подсушенную кожу. Процедуру обычно нужно повторять 3-5 раз в день на протяжении нескольких недель.
Не забывайте о том, что инфекционное заболевание — это опасность для членов семьи и всех окружающих. Пациент обязательно должен иметь свои индивидуальные предметы гигиены, полотенца, постельное белье и пр.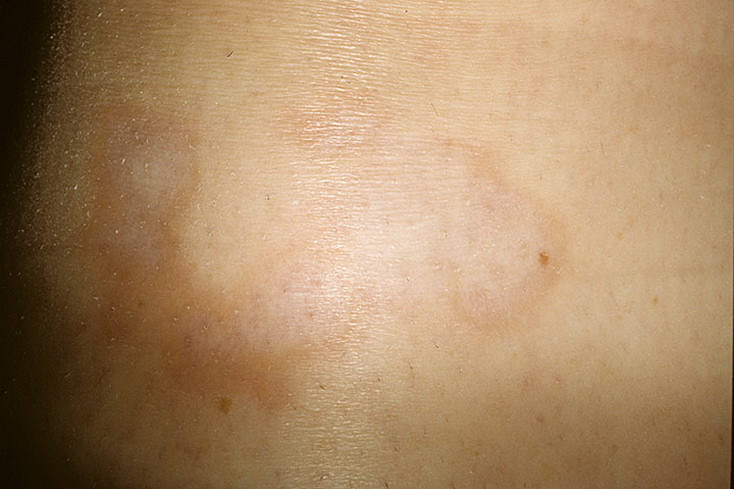 Эти вещи необходимо регулярно подвергать санитарной обработке: кипятить, обрабатывать противомикробными средствами, тщательно гладить. Во всем остальном нужно строго придерживать рекомендаций врача.
Эти вещи необходимо регулярно подвергать санитарной обработке: кипятить, обрабатывать противомикробными средствами, тщательно гладить. Во всем остальном нужно строго придерживать рекомендаций врача.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
https://www.7ya.ru/Bauskas iela 58A — 7RīgaLV-1004Из-за приёма оральных контрацептивов появился разноцветный лишай. Никогда не могла подумать, что это как-то связано между собой. Сдала анализы, врач объяснил, что с переменой в эндокринной системе такие случаи встречаются. Лишай появился в подмышечных впадинах. Это очень не приятно и мешает нормальной жизни(((( Нужно было быстро приступать к лечению. Врач, правда, предупредил, что лечение не будет быстрым. Прописал Мизол раствор (эвалар). Мазала 2 раза в день пораженные участки кожи. Лишай начал исчезать уже через 3 недели. Советую мизол, в лечение различных грибковых заболеваний.
Мазала 2 раза в день пораженные участки кожи. Лишай начал исчезать уже через 3 недели. Советую мизол, в лечение различных грибковых заболеваний.
Смотря, что у вас. Аллергические дерматиты у меня буквально через несколько применения проходят, покраснения, раздражения тоже. Если лишай, то чуть дольше мазать придется. Есть и мазь и крем, мне больше крем нравится.
2018-10-16, AnnichkaАкридерм ГК еще хорошо помогает. Он противовоспалительный, противогрибковый, противоаллергический. Я сначала обычным клотримазолом мазала, но эффект слабый. После применения Акридерма ГК лечение прошло быстро.
2018-10-11, баранович евгенияАкридерм ГК вообще со всеми кожными дерматитами и экземами хорошо справляется. Не первый год уже им пользуюсь, когда проблемы на коже появляются.
2018-10-12, AnnichkaХорошая статья. А мне от лишая помогает крем тетрадерм. Буквально на второй-третий день пятна исчезают!
2018-07-25, katerina_zaharowaИ быстро помогает? Это мазь?
2018-10-16, Voronina Natali
Всего 6 отзывов Прочитать все отзывы.
11.04.2017
Обновлено 08.06.2020
Сифилис — КВД №2
Что такое сифилис?
Сифилис — это инфекция, передаваемая половым путем (ИППП). Заболевание вызывается спиралевидной бактерией – бледной трепонемой (Treponema pallidum). Сифилис часто называют «великим иммитатором», поскольку он имеет множество проявлений и его сложно отличить от других болезней.
Пути заражения сифилисом
Возбудитель передается при прямых половых контактах (вагинальный, оральный или анальный секс) от зараженных партнеров. Бактерия проникает через слизистые оболочки или поврежденную кожу при контакте с сифилитическими язвочками. Язвочки, вызванные болезнью, могут находиться на наружных гениталиях, во влагалище, на анусе и в прямой кишке. Также язвочки могут быть на губах и во рту. Беременные женщины могут заразить своего ребенка внутриутробно. Сифилис не передается через туалеты, дверные ручки, бассейны, ванны, одежду и посуду.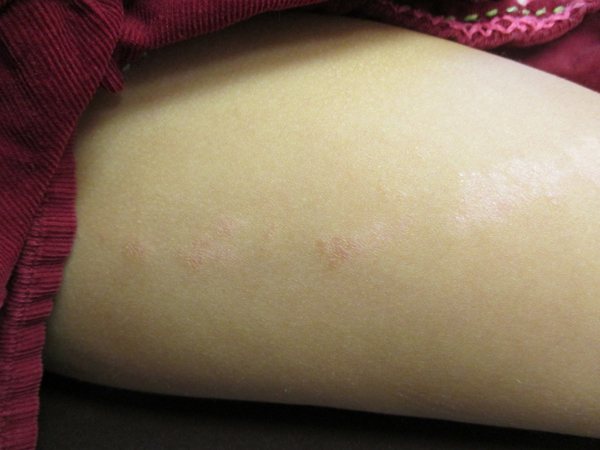
Проявления сифилиса
Часть зараженных могут не иметь проявлений сифилиса годами, однако это не снижает риска поздних серьезных осложнений, если они не получали лечения. Хотя заражение происходит через сифилитические язвочки от больных с первичным и вторичным сифилисом, у многих из них поражения кожи и слизистых не обнаруживаются. Таким образом, большинство заражений происходит от лиц, которые не знают о своей болезни.
Первичный сифилис
Первичная стадия сифилиса обычно проявляется одной или несколькими язвочками (так называемые шанкры). Период от заражения до появления клинических симптомов от 10 до 90 дней (в среднем 21 день). Обычно, шанкр бывает небольших размеров, округлым, плотным, красного цвета и безболезненным. Шанкр появляется в месте, где возбудитель сифилиса проникает в организм человека. Он может перейти в язвочку, которая выделяет прозрачную жидкость. Чаще шанкры находятся на половом члене, на анусе и в прямой кишке – у мужчин; во влагалище, на шейке матки, перианальной области – у женщин.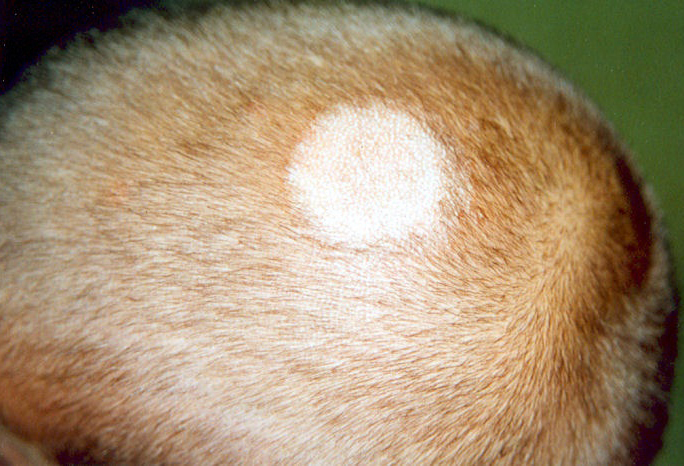 Гораздо реже – на губах, во рту, на руках. Шанкры во влагалище и в прямой кишке могут не обнаруживаться при осмотрах врачом. Происходит увеличение (уплотнение) лимфатических узлов на внутренней стороне бедра и в паху. Шанкр существует от 3 до 6 недель и заживает без лечения. Однако, если правильное лечение не было назначено инфекция переходит вовторичный сифилис.
Гораздо реже – на губах, во рту, на руках. Шанкры во влагалище и в прямой кишке могут не обнаруживаться при осмотрах врачом. Происходит увеличение (уплотнение) лимфатических узлов на внутренней стороне бедра и в паху. Шанкр существует от 3 до 6 недель и заживает без лечения. Однако, если правильное лечение не было назначено инфекция переходит вовторичный сифилис.
Вторичный сифилис
Вторичный сифилис проявляется в основном сыпью на теле или на видимых слизистых оболочках. Как правило, высыпания не сопровождаются зудом. Высыпания при вторичном сифилисе могут появиться во время заживления шанкра или через несколько недель после него. Высыпания обычно красные или красно-коричневые и появляются на ладонях рук и стопах. Однако, сыпь может проявлятся и на других частях тела, высыпания бывают похожи на сыпь, вызванную другими заболеваниями. Высыпания проходят без лечения через 2 — 6 недели. Кроме высыпаний, клинические проявления следующие — незначительное повышение температуры, увеличение лимфатических узлов, гнездное (частичное) облысение, боли в горле, головные боли, потеря веса, мышечные боли, боли в суставах и слабость. На этой стадии заболевание высокозаразно. Проявления вторичного сифилиса могут пройти и без лечения, но при этом заболевание переходит в поздний и скрытый сифилис.
На этой стадии заболевание высокозаразно. Проявления вторичного сифилиса могут пройти и без лечения, но при этом заболевание переходит в поздний и скрытый сифилис.
Поздний сифилис
Поздняя (скрытая) стадия сифилиса начинается после проявлений вторичного сифилиса (через 1 – 2 года после заражения). Без лечения инфицированные лица остаются носителями заболевания, даже если у них нет проявлений болезни. На поздней стадии поражаются внутренние органы: головной мозг, нервы, глаза, сердце, кровеносные сосуды, печень, кости и суставы. Эти повреждения могут провится через много лет. Проявления включают – затруднения в координации движений, паралич, отсутствие чувствительности, постепенная слепота и слабоумие. Эти проявления чаще всего не излечимы. Описанные осложнения могут привести к смерти.
Действие сифилиса на беременную женщину и ее ребенка
Бледная трепонема может инфицировать плод во время беременности. В зависимости от того как долго беременная женщина была инфицирована сифилисом, беременность может привести к мертворождению («замершая беременность») в 25% случаев или к смерти новорожденного сразу после родов – 25 – 30% случаев.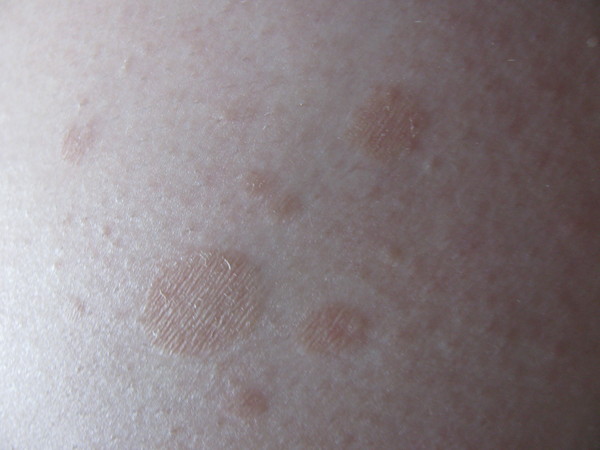 Инфицированные новорожденные могут родиться без признаков заболевания. Однако, без немедленного лечения новорожденные могут серьезно пострадать отсифилиса через несколько недель. Без лечения младенцы задерживаются в развитии или умирают.
Инфицированные новорожденные могут родиться без признаков заболевания. Однако, без немедленного лечения новорожденные могут серьезно пострадать отсифилиса через несколько недель. Без лечения младенцы задерживаются в развитии или умирают.
Диагностика сифилиса
Диагноз первичного сифилиса ставится, если обнаруживается шанкр на половых органах, также проводится тщательный опрос пациента о его сексуальных контактах. Однако, часто больные не имеют никаких проявлений болезни.
Диагностика на ранней стадии может проводиться с использованием так называемой темнопольной микроскопии, в этом случае материал берется с шанкров и где и обнаруживается бледная трепонема.
Чаще всего диагностику сифилиса проводят с помощью специальных точных, безопасных тестов , материалом для исследования служит венозная кровь больного. В крови больного обнаруживаются антитела против бледной трепонемы, которые продуцирует иммунная система больного. Такие тесты называют также серологическими. Антитела появляются не ранее чем через 1 – 4 недели после появления шанкра. Низкий уровень антител может обнаруживаться в крови через месяцы и годы после успешно проведенного лечения. Поскольку нелеченый сифилис у беременных может привести к гибели плода, обследованию на сифилис подвергаются все беременные женщины.
Антитела появляются не ранее чем через 1 – 4 недели после появления шанкра. Низкий уровень антител может обнаруживаться в крови через месяцы и годы после успешно проведенного лечения. Поскольку нелеченый сифилис у беременных может привести к гибели плода, обследованию на сифилис подвергаются все беременные женщины.
Какая связь между сифилисом и ВИЧ – инфекцией?
Генитальные шанкры могут легко передавать ВИЧ-инфекцию (если больной инфицирован) здоровому человеку, а также быть «входными воротами» для вируса иммунодефицита человека в организм. Риск заражения ВИЧ увеличивается от 2 до 5 раз.
Лечение сифилиса
Сифилис легко излечим на ранних стадиях. Обычно применяется курс пенициллина, применяемого внутримышечно в иньекциях. Больных имеющим аллергию на пенициллин, лечат другими препаратами. Нет домашних средств или неоффициальных препаратов эффективных при сифилисе. Антибиотик убивает бледную трепонему и предотвращает развитие грозных осложнений, но не может восстановить ущерб, вызванный осложнениями.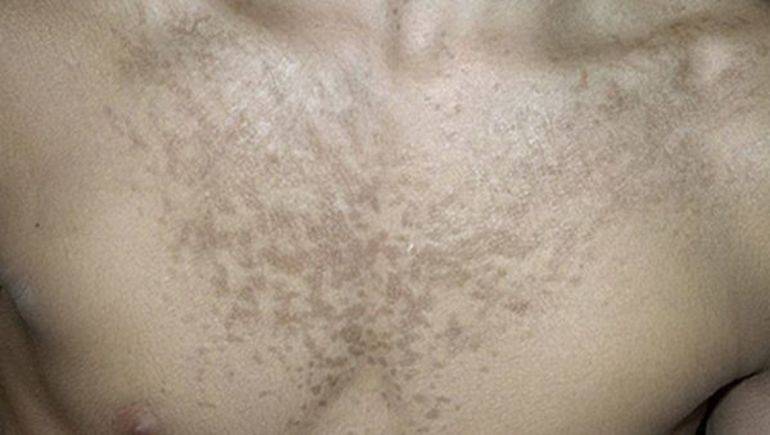 Поскольку эффективное лечение сифилиса на ранних стадиях существует, очень важно проводить обследование на сифилис лицам, имеющим частые беспорядочные половые контакты.
Поскольку эффективное лечение сифилиса на ранних стадиях существует, очень важно проводить обследование на сифилис лицам, имеющим частые беспорядочные половые контакты.
Больные, получающие лечение по поводу сифилиса, должны воздерживаться от незащищенных половых контактов пока шанкры и другие кожные повреждения полностью не заживут. Если у больного обнаружен сифилис, он должен сообщить об этом своим половым партнерам, для того чтобы они прошли полное обследование и соответствующее лечение.
Возможно ли повторное заражение?
Излечившиеся от сифилиса не защищены от повторного заражения. Поскольку шанкры могут быть скрыты во влагалище, в прямой кишке или во рту, без лабораторных тестов половые партнеры не могут быть уверены в здоровье друг друга.
Профилактика сифилиса
Наилучший путь профилактики инфекций, передаваемых половым путем (включая сифилис) – это долговременные половые контакты с одним здоровым половым партнером.
Уход от приема алкоголя и наркотиков, предотвращает заражение сифилисом, поскольку это уменьшает рискованое сексуальное поведение.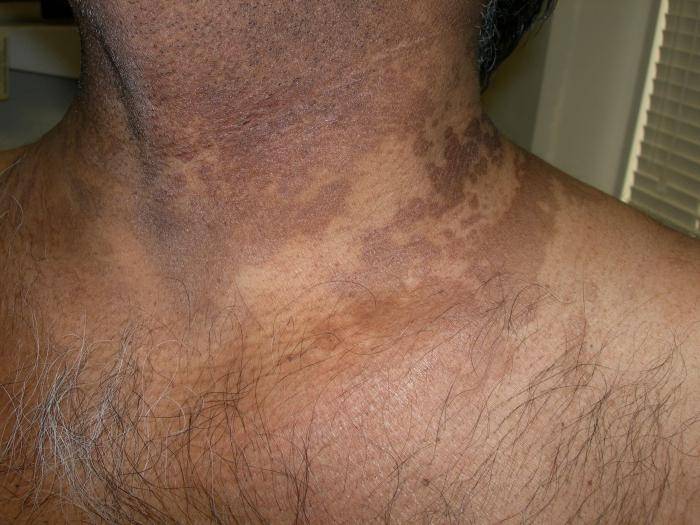 Мужские презервативы из латекса, при условии защиты от генитальных язв и шанкров, снижают риск передачи сифилиса. Презервативы со смазкой, содержащей спермицид (ноноксинол -9) менее эфективны в плане защиты от ИППП. Последние научные исследования показали, что нонокснол-9 вызывает повреждение слизистых оболочек и облегчает проникновение ВИЧ и других ИППП, в том числе и бледной трепонемы. Центр по Контролю за заболеваемостью в г. Атланте (США) с июня 2001 года не рекомендует использование ноноксинола-9 в качестве спермицида или смазки во время анальных контактов.
Мужские презервативы из латекса, при условии защиты от генитальных язв и шанкров, снижают риск передачи сифилиса. Презервативы со смазкой, содержащей спермицид (ноноксинол -9) менее эфективны в плане защиты от ИППП. Последние научные исследования показали, что нонокснол-9 вызывает повреждение слизистых оболочек и облегчает проникновение ВИЧ и других ИППП, в том числе и бледной трепонемы. Центр по Контролю за заболеваемостью в г. Атланте (США) с июня 2001 года не рекомендует использование ноноксинола-9 в качестве спермицида или смазки во время анальных контактов.
Передача ИППП, включая сифилис, не может предотвращена мытьем половых органов, мочеиспусканием или принятием душа после секса.
Любые проявления, такие как выделения или необычная сыпь, особенно в паховой области являются сигналом для прекращения половых контактов и немедленного обследования в условиях специализированной клиники – КВД. Это снизит риск развития серьезных осложнений и предотвратит возможность повторного заражения.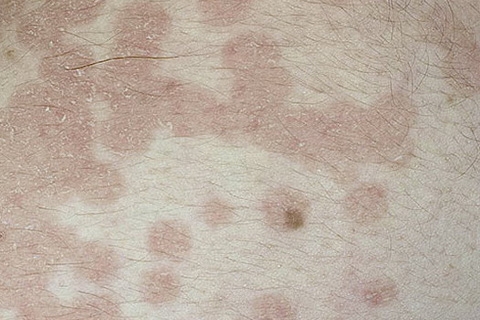
Поражения кожи при сахарном диабете. Дерматолог в Ташкенте
Сахарный диабет – наиболее часто встречающееся эндокринное заболевание с постоянно увеличивающейся распространенностью. При этом заболевании поражаются кровеносные сосуды, нервные волокна, глаза, почки и
кожа, что приводит к значительным финансовым потерям и снижению качества жизни у пораженных пациентов. Длительно протекающий сахарный диабет может нарушать гомеостаз кожи, что приводит к возникновению кожных проявлений как минимум у одной трети пациентов. Поражение кожи может быть первым признаком сахарного диабета, таким образом, соответствующие кожные симптомы могут привести к установлению диагноза «сахарный диабет». Кроме того, кожные симптомы могут служить отражением течения заболевания, а также успешности терапевтических вмешательств.
Введение
По оценке Международной Федерации Сахарного Диабета(The International Diabetes Federation) около 285 миллионов взрослых в мире страдают от сахарного диабета(данные 2010г), и, как минимум одна треть пациентов имеет те или иные кожные проявления, ассоциированные с сахарным диабетом. К ним относятся бактериальные и грибковые инфекции, поражения кожи, являющиеся осложнениями сахарного диабета, лекарственно-индуцированные поражения кожи. Таким образом, данный обзор может быть полезен как дерматологам, так и врачам общей практики, специалистам в области сахарного диабета, позволит быть более внимательным по отношению к кожным проявлениям сахарного диабета. Цель обзора – обратить внимание врачей на типичные кожные симптомы, которые ассоциированы с нарушениями метаболизма глюкозы.
К ним относятся бактериальные и грибковые инфекции, поражения кожи, являющиеся осложнениями сахарного диабета, лекарственно-индуцированные поражения кожи. Таким образом, данный обзор может быть полезен как дерматологам, так и врачам общей практики, специалистам в области сахарного диабета, позволит быть более внимательным по отношению к кожным проявлениям сахарного диабета. Цель обзора – обратить внимание врачей на типичные кожные симптомы, которые ассоциированы с нарушениями метаболизма глюкозы.
Изменения эпидермального барьера
Сахарный диабет может приводить к нарушению гомеостаза кожи как путем первичных нарушений метаболизма кожи, так и путем вторичных ассоциированных осложнений, таких как васкулопатия и нейропатия. Литературные источники придерживаются мнения, что гипергликемия-индуцированное неэнзимное гликирование структурных и регуляторных белков играет главную роль в патогенезе осложнений сахарного диабета. Избыточный уровень глюкозы приводит к неэнзимным химическим взаимодействиям между аминокислотами в составе белка и карбонильными группами глюкозы – реакции Майара. Первый этап неэнзимного гликирования начинается с образования оснований Шиффа, которые впоследствии конвертируются в стабильные соединения (перегруппировка Амадори). Последующие химические трансформации продуктов перегруппировки Амадори приводят к образованию и накоплению конечных продуктов гликирования(AGEs) у пациентов с сахарным диабетом (рисунок 1). Специфические рецепторы для AGEs(RAGE) были обнаружены на поверхности различных типов клеток. Накопление AGEs и их взаимодействие с RAGE инициирует различные сигнальные пути, задействованные в патогенезе возможных осложнений сахарного диабета. К тому же, у пациентов, страдающих сахарным диабетом, часто обнаруживается нарушения функции кератиноцитов, вызванные влиянием инсулина на их пролиферацию, дифференцировку и миграцию, что приводит к нарушению нормального функционирования эпидермального барьера и замедлению заживления ран.
Первый этап неэнзимного гликирования начинается с образования оснований Шиффа, которые впоследствии конвертируются в стабильные соединения (перегруппировка Амадори). Последующие химические трансформации продуктов перегруппировки Амадори приводят к образованию и накоплению конечных продуктов гликирования(AGEs) у пациентов с сахарным диабетом (рисунок 1). Специфические рецепторы для AGEs(RAGE) были обнаружены на поверхности различных типов клеток. Накопление AGEs и их взаимодействие с RAGE инициирует различные сигнальные пути, задействованные в патогенезе возможных осложнений сахарного диабета. К тому же, у пациентов, страдающих сахарным диабетом, часто обнаруживается нарушения функции кератиноцитов, вызванные влиянием инсулина на их пролиферацию, дифференцировку и миграцию, что приводит к нарушению нормального функционирования эпидермального барьера и замедлению заживления ран.
Мнения литературных источников по поводу влияния сахарного диабета на гидратацию рогового слоя по-прежнему остаются противоречивыми. Sakai et al. обнаружили снижение уровня гидратации рогового слоя, уменьшение количества поверхностных липидов и секреции себума у мышей с сахарным диабетом, в то время как Seirafi et al. не обнаружили разницы между уровнем гидратации рогового слоя у пациентов с сахарным диабетом и в здоровой популяции. Помимо этого, ключевую роль в создании кожного барьера играет рН поверхности кожи. Чрезмерно высокое значение рН поверхности кожи приводит к избыточной бактериальной колонизации, что также обнаруживается в области хронических ран. Известно, что такие заболевания, как атопический дерматит или пеленочный дерматит также влияют на рН кожи. По данным Yosipovitch et al, рН поверхности кожи в интертригинозных участках у пациентов, страдающих сахарным диабетом, значительно выше, чем у пациентов без сахарного диабета. Также обнаружено, что у пациентов с сахарным диабетом снижена активность сальных желез, нарушена эластичность кожи на фоне нормальной гидратации рогового слоя. Таким образом, в литературе накоплено недостаточно данных по данному вопросу, для выяснения роли рН кожи при сахарном диабете требуются дополнительные исследования.
Sakai et al. обнаружили снижение уровня гидратации рогового слоя, уменьшение количества поверхностных липидов и секреции себума у мышей с сахарным диабетом, в то время как Seirafi et al. не обнаружили разницы между уровнем гидратации рогового слоя у пациентов с сахарным диабетом и в здоровой популяции. Помимо этого, ключевую роль в создании кожного барьера играет рН поверхности кожи. Чрезмерно высокое значение рН поверхности кожи приводит к избыточной бактериальной колонизации, что также обнаруживается в области хронических ран. Известно, что такие заболевания, как атопический дерматит или пеленочный дерматит также влияют на рН кожи. По данным Yosipovitch et al, рН поверхности кожи в интертригинозных участках у пациентов, страдающих сахарным диабетом, значительно выше, чем у пациентов без сахарного диабета. Также обнаружено, что у пациентов с сахарным диабетом снижена активность сальных желез, нарушена эластичность кожи на фоне нормальной гидратации рогового слоя. Таким образом, в литературе накоплено недостаточно данных по данному вопросу, для выяснения роли рН кожи при сахарном диабете требуются дополнительные исследования.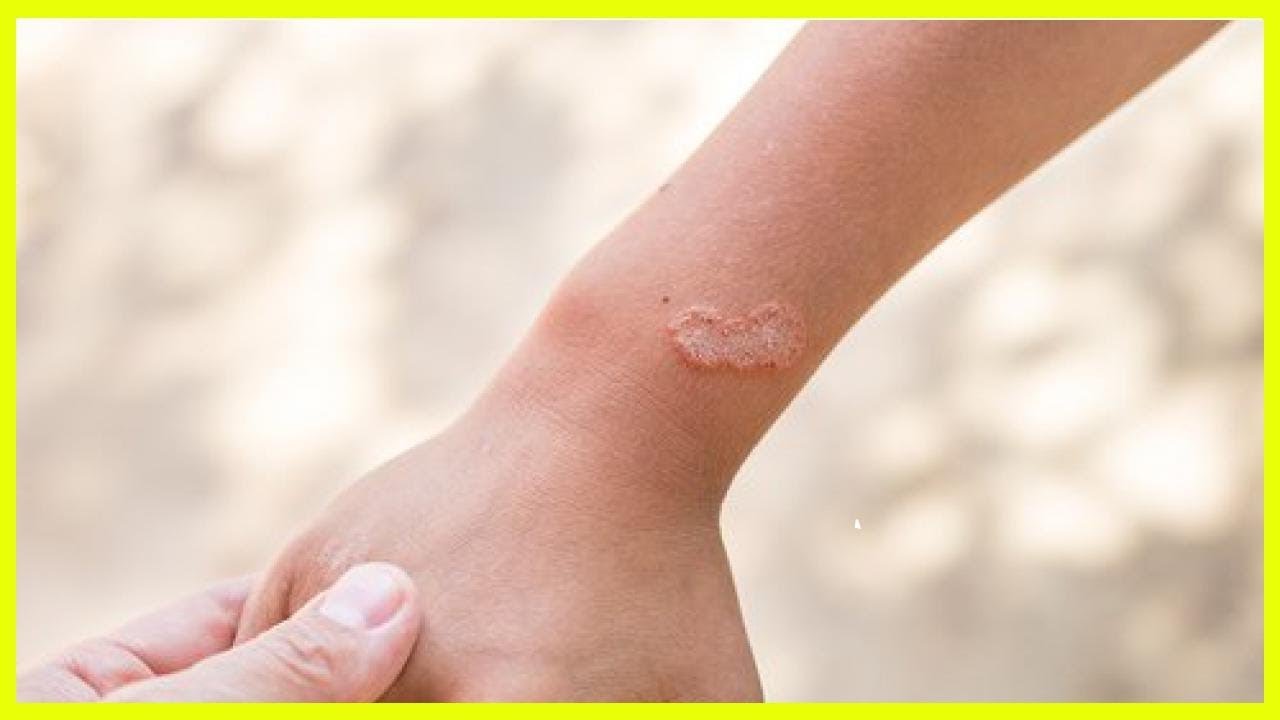
Таблица 1. Кожные проявления сахарного диабета
- 1. Инфекции кожи
- Бактериальной этиологии
- Грибковой этиологии
- 2. Поражения кожи, являющиеся осложнениями сахарного диабета
- Диабетические язвы
- Синдром «диабетической стопы»
- 3. Поражения кожи, ассоциированные с сахарным диабетом
- Пальцевые уплотнения
- Папилломы
- Эруптивные ксантомы
- Красный плоский лишай
- Зуд
- Кольцевидная гранулема
- Витилиго
- Черный акантоз
- Липоидный некробиоз
- Склередема взрослых Бушке
- Диабетические пузыри
- Приобретенный реактивный перфорирующий коллагеноз
- Желтые ногти
- 4. Поражения кожи, являющиеся осложнениями терапии сахарного диабета
- Кожные реакции на введение инсулина
- Кожные реакции на пероральные сахароснижающие препараты
Инфекции кожи
Нарушение целостности кожного барьера при сахарном диабете приводит к повышенной предрасположенности пациентов к возникновению бактериальных инфекций. Более того, индуцированные сахарным диабетом васкулопатии и нейропатии также повышают восприимчивость к бактериальным инфекциям. Для пациентов с сахарным диабетом характерно развитие бактериальных и вирусных инфекций, они встречаются у каждого второго пациента. Внимание врача должны привлекать рецидивирующие бактериальные инфекции – вульгарное импетиго, абсцессы, эритразма, фолликулит, рожистое воспаление или распространенные грибковые поражения, это повод для обследования пациента на сахарный диабет. Тяжелые и редкие бактериальные инфекции, часто ассоциированные с сахарным диабетом – злокачественный наружный отит, вызываемый преимущественно Pseudomonas aeruginosa и ассоциированный с высоким уровнем смертности.
Более того, индуцированные сахарным диабетом васкулопатии и нейропатии также повышают восприимчивость к бактериальным инфекциям. Для пациентов с сахарным диабетом характерно развитие бактериальных и вирусных инфекций, они встречаются у каждого второго пациента. Внимание врача должны привлекать рецидивирующие бактериальные инфекции – вульгарное импетиго, абсцессы, эритразма, фолликулит, рожистое воспаление или распространенные грибковые поражения, это повод для обследования пациента на сахарный диабет. Тяжелые и редкие бактериальные инфекции, часто ассоциированные с сахарным диабетом – злокачественный наружный отит, вызываемый преимущественно Pseudomonas aeruginosa и ассоциированный с высоким уровнем смертности.
Высокая концентрация глюкозы в эпидермисе пациентов с сахарным диабетом создает оптимальную среду для жизнедеятельности сапрофитных микроорганизмов, в том числе грибов рода Candida. Данные литературы по поводу частоты встречаемости дерматофитов у пациентов с сахарным диабетом весьма противоречивы. Сообщается, что около 30% пациентов( с сахарным диабетом и без него) страдают от грибковых инфекций, причем, наиболее часто встречается Trichophyton rubrum. Инфекции, вызванные грибами рода Candida, обнаруживаются в 15-28% случаев. Также, при сахарном диабете увеличивается риск развития кандидозного вульвовагинита. Таким образом, рецидивирующий кандидозный вульвовагинит может свидетельствовать о наличии у пациентки сахарного диабета.
Сообщается, что около 30% пациентов( с сахарным диабетом и без него) страдают от грибковых инфекций, причем, наиболее часто встречается Trichophyton rubrum. Инфекции, вызванные грибами рода Candida, обнаруживаются в 15-28% случаев. Также, при сахарном диабете увеличивается риск развития кандидозного вульвовагинита. Таким образом, рецидивирующий кандидозный вульвовагинит может свидетельствовать о наличии у пациентки сахарного диабета.
Поражения кожи, связанные с диабетической васкулопатией и нейропатией
Васкулопатия – одно из наиболее типичных осложнений сахарного диабета, приводящее к ретинопатии, нефропатии, поражениям кожи. Патогенез данного явления окончательно не выяснен. Считается, что образование AGEs вносит вклад в развитие макро- и микроангиопатии.
Диабетические язвы и синдром диабетической стопы
Синдром диабетической стопы – тяжелое кожное проявление сахарного диабета, возникающее у 15-20% пациентов. (рисунок 2) Ключевую роль в развитии синдрома диабетической стопы играют микро- и макроангиопатия, а также периферическая нейропатия, однако, чаще всего в основе лежит совокупность причин – как нарушение чувствительности, так и васкулопатия.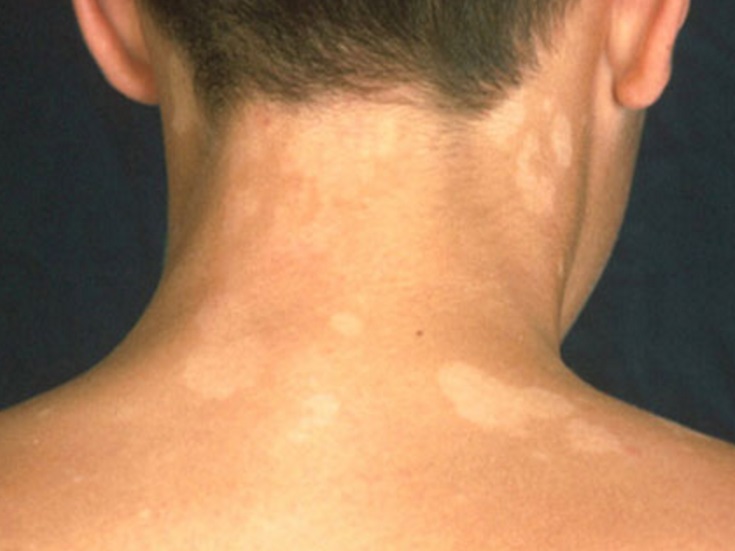 Почти в четверти случаев синдром диабетической стопы приводит к ампутации конечности. Наиболее частыми причинами диабетических язв является недостаточная гигиена стоп, деформации стопы, плохо подобранная обувь. Наиболее характерные участки образования язв — места максимального давления: под головками метатарзальных костей, в области омозелелостей. Помимо этого, пациенты с сахарным диабетом страдают от нарушения заживления ран, так как гипергликемия приводит к уменьшению уровня сигнальных медиаторов (нейропептидов, воспалительных цитокинов), задействованных в процессе заживления ран. Таким образом, диабетические язвы часто с задержкой проходят через различные фазы заживления ран, в конечном итоге приводя к формированию хронических язв. Лечение диабетических язв включает в себя элиминацию избыточного подошвенного давления путем подбора ортопедической обуви, удаления омозелелостей, надлежащей гигиены стоп, увлажнения и ухода за раневой поверхностью.
Почти в четверти случаев синдром диабетической стопы приводит к ампутации конечности. Наиболее частыми причинами диабетических язв является недостаточная гигиена стоп, деформации стопы, плохо подобранная обувь. Наиболее характерные участки образования язв — места максимального давления: под головками метатарзальных костей, в области омозелелостей. Помимо этого, пациенты с сахарным диабетом страдают от нарушения заживления ран, так как гипергликемия приводит к уменьшению уровня сигнальных медиаторов (нейропептидов, воспалительных цитокинов), задействованных в процессе заживления ран. Таким образом, диабетические язвы часто с задержкой проходят через различные фазы заживления ран, в конечном итоге приводя к формированию хронических язв. Лечение диабетических язв включает в себя элиминацию избыточного подошвенного давления путем подбора ортопедической обуви, удаления омозелелостей, надлежащей гигиены стоп, увлажнения и ухода за раневой поверхностью.
Гангрена при сахарном диабете
Риск возникновения гангрены и ампутации конечности намного выше у пациентов с сахарным диабетом. Сообщается, что около 70% ампутаций нижних конечностей в Германии было связано с сахарным диабетом. Сухая гангрена чаще поражает пальцы стопы из-за нарушенной перфузии тканей, при этом возможна самостоятельная ампутация пальца(рисунок 3). Влажная гангрена, напротив, возникает при инфицировании язв и может потребовать срочного хирургического вмешательства.
Сообщается, что около 70% ампутаций нижних конечностей в Германии было связано с сахарным диабетом. Сухая гангрена чаще поражает пальцы стопы из-за нарушенной перфузии тканей, при этом возможна самостоятельная ампутация пальца(рисунок 3). Влажная гангрена, напротив, возникает при инфицировании язв и может потребовать срочного хирургического вмешательства.
Диабетическая дермопатия
К другим признакам диабетической микроангиопатии относят диабетическую дермопатию. Она встречается у 10% пациентов с сахарным диабетом и, вероятнее всего, ассоциирована и с периферической нейропатией. Клинически обнаруживаются гиперпигментированные, атрофичные, четко очерченные кожные поражения, локализующиеся преимущественно на коже голеней. Была установлена связь между диабетической дермопатией и поражением крупных сосудов (особенно коронарных артерий), нейропатией, нефропатией, ретинопатией. Таким образом, диабетическая дермопатия может служить клиническим маркером, отражающим тяжесть системных осложнений сахарного диабета.
Различные кожные симптомы
Пальцевые уплотнения
В 1986, Huntley et al. показали, что частота встречаемости пальцевых уплотнений (finger pebbles) при сахарном диабете составляет около 75% и 21% у пациентов, не страдающих сахарным диабетом. Пальцевые уплотнения – множественные мелкие, сгруппированные, плотные папулы, локализующиеся на разгибательной поверхности пальцев кисти с выраженным акцентом в области межфаланговых суставов. Гистологически обнаруживается гиперкератоз, а также разрастание сосочков дермы. По сравнению с хроническим механическим повреждением кожи в данном случае роговой слой обычно не поврежден. Патогенез окончательно не выявлен. Среди различных гипотез этиопатогенеза рассматривают неэнзимное гликирование, нарушения метаболизма коллагена, действие факторов роста. Наличие пальцевых уплотнений расматривают как важный дерматологический признак сахарного диабета.
Папилломы
Папилломы – доброкачественные новообразования кожи, мягкой консистенции, располагающиеся на ножке, цвета нормальной кожи, либо гиперпигментированные, чаще всего локализующиеся на шее, в подмышечных впадинах, паховой области и на веках.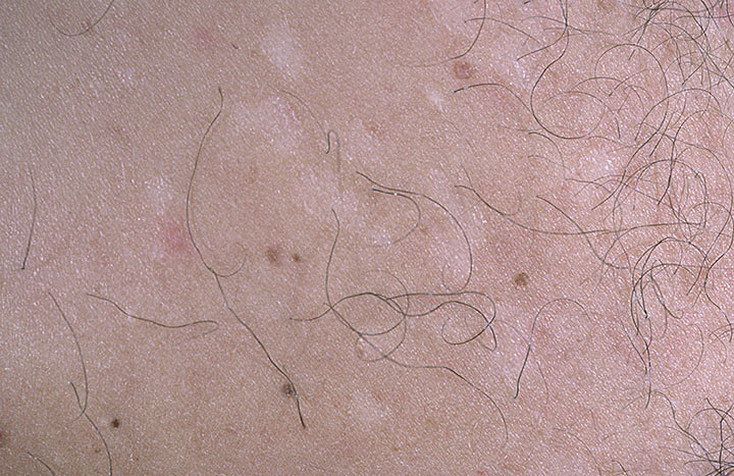 Множественные папилломы ассоциированы с нарушениями метаболизма глюкозы, что связано с индуцированной инсулином пролиферацией кератиноцитов. Sudy et al. показали, что наличие у пациента множественных папиллом на коже является более чувствительным кожным маркером нарушения метаболизма глюкозы чем черный акантоз. На коже пациентов, страдающих сахарным диабетом, папилломы обнаруживаются в 23% случаев, в то время как в здоровой популяции этот показатель составляет 8%. Также была обнаружена положительная взаимосвязь между числом папиллом на коже и уровнем глюкозы крови. Лечение необходимо лишь по косметическим показаниям. Возможно хирургическое вмешательство, либо криохирургия.
Множественные папилломы ассоциированы с нарушениями метаболизма глюкозы, что связано с индуцированной инсулином пролиферацией кератиноцитов. Sudy et al. показали, что наличие у пациента множественных папиллом на коже является более чувствительным кожным маркером нарушения метаболизма глюкозы чем черный акантоз. На коже пациентов, страдающих сахарным диабетом, папилломы обнаруживаются в 23% случаев, в то время как в здоровой популяции этот показатель составляет 8%. Также была обнаружена положительная взаимосвязь между числом папиллом на коже и уровнем глюкозы крови. Лечение необходимо лишь по косметическим показаниям. Возможно хирургическое вмешательство, либо криохирургия.
Эруптивные ксантомы
Эруптивные ксантомы ассоциированы с гипертриглицеридемией, которая приводит к накоплению хиломикронов и липопротеинов очень низкой плотности(ЛОНП). Причинами вторичной гипертриглицеридемии могут быть плохо контролируемый сахарный диабет и злоупотребление алкоголем. Ксантомы – сгруппированные папулы, цвет которых варьируется от красноватого до желтоватого, расположенные на эритематозном фоне; чаще всего локализуются в ягодичной области, на разгибательных поверхностях конечностей. Гистологически представляют собой скопление пенистых клеток(макрофагов), воспалительного инфильтрата из лимфоцитов и нейтрофилов, локализующегося в дерме. Лечение направлено на нормализацию метаболизма липидов путем изменения диеты и приема соответствующих медикаментов. Быстрого результата можно достичь при помощи хирургического удаления, кюретажа, лазерной терапии (CO2- или Erb: YAG лазер)
Гистологически представляют собой скопление пенистых клеток(макрофагов), воспалительного инфильтрата из лимфоцитов и нейтрофилов, локализующегося в дерме. Лечение направлено на нормализацию метаболизма липидов путем изменения диеты и приема соответствующих медикаментов. Быстрого результата можно достичь при помощи хирургического удаления, кюретажа, лазерной терапии (CO2- или Erb: YAG лазер)
Красный плоский лишай
По данных Seyhan et al. нарушение метаболизма глюкозы отмечается у половины пациентов с красным плоским лишаем. Около 25% пациентов с красным плоским лишаем страдают от сахарного диабета. Ассоциация с сахарным диабетом прослеживается у 27% пациентом с красным плоским лишаем слизистой оболочки ротовой полости. Помимо этого, обнаружена взаимосвязь красного плоского лишая с тимомой, вирусным гепатитом С, заболеваниями печени и язвенным колитом. Клинические симптомы красного плоского лишая – зудящие полигональные эритематозные папулы и сеточка Уикхема. Типичная локализация – кожа запястья, лодыжек.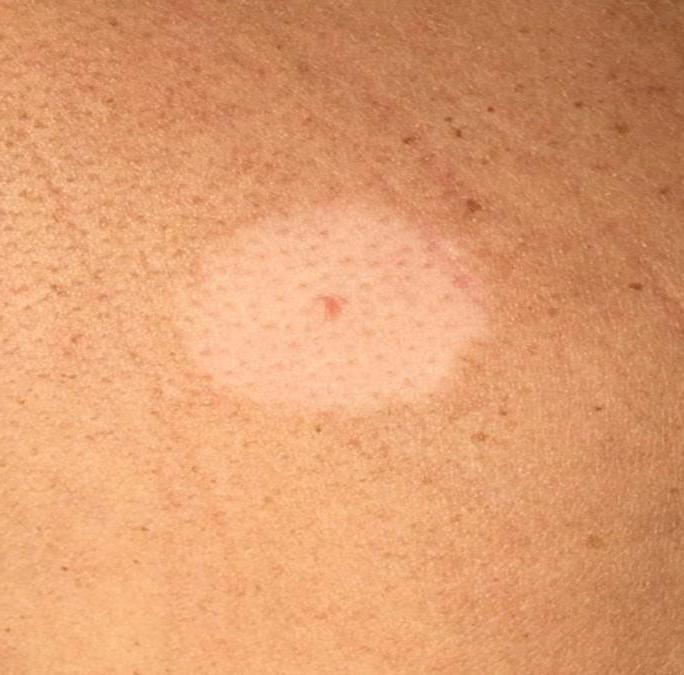 Поражение слизистой оболочки полости рта обнаруживается у 30-70% пациентов с красным плоским лишаем; представлено бессимптомными сетчатыми бляшками белого цвета. Первая линия терапии – топические ГКС. Возможны и другие терапевтические опции – системные ГКС, пероральные ретиноиды, фототерапия. Также, необходимо помнить о возможности злокачественного перерождения красного плоского лишая слизистой оболочки ротовой полости.
Поражение слизистой оболочки полости рта обнаруживается у 30-70% пациентов с красным плоским лишаем; представлено бессимптомными сетчатыми бляшками белого цвета. Первая линия терапии – топические ГКС. Возможны и другие терапевтические опции – системные ГКС, пероральные ретиноиды, фототерапия. Также, необходимо помнить о возможности злокачественного перерождения красного плоского лишая слизистой оболочки ротовой полости.
Зуд
Ксероз, сопровождаемый зудом, наблюдается у 25% пациентов, страдающих сахарным диабетом, и является одним из наиболее частых кожных проявлений сахарного диабета. Одной из причин гипогидроза и сухости кожи является дисфункция симпатических нервных волокон (в том числе судомоторная дисфункция). Также, причиной зуда может служить повреждение чувствительных с-волокон, ассоциированное с диабетической полинейропатией. Так как зуд часто возникает при сухости кожи, регулярное использование эмолентов способно частично предотвратить данное осложнение.
Кольцевидная гранулема
Кольцевидная гранулема чаще всего локализуется на конечностях, преимущественно в области суставов, дорсальной поверхности кистей и стоп.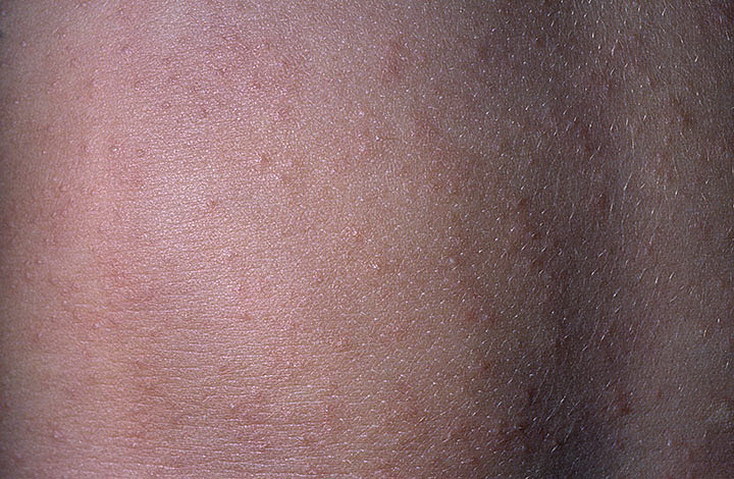 Проявляется множественными эритематозно-фиолетовыми папулами, формирующими кольцо с разрешением в центре, без образования атрофии. Поражения, как правило, бессимптомны. Этиология не известна, возможна взаимосвязь генерализованной кольцевидной гранулемы с злокачественными новообразованиями, заболеваниями щитовидной железы, вирусным гепатитом В и С, ВИЧ-инфекцией, сахарным диабетом. Однако, мнения литературных источников по поводу ассоциации кольцевидной гранулемы с сахарным диабетом остаются противоречивыми. Гистологически в дерме определяется гранулематозная инфильтрация, состоящая из лимфоцитов и гистиоцитов с наличием дегенеративных коллагеновых волокон и гигантских клеток в центре. Была показана эффективность топических ГКС, внутриочагового введения ГКС, ПУВА-терапии, топических ингибиторов кальциневрина и системных препаратов, таких как адалимумаб и дапсон. Одиночные очаги склонны к спонтанному разрешению.
Проявляется множественными эритематозно-фиолетовыми папулами, формирующими кольцо с разрешением в центре, без образования атрофии. Поражения, как правило, бессимптомны. Этиология не известна, возможна взаимосвязь генерализованной кольцевидной гранулемы с злокачественными новообразованиями, заболеваниями щитовидной железы, вирусным гепатитом В и С, ВИЧ-инфекцией, сахарным диабетом. Однако, мнения литературных источников по поводу ассоциации кольцевидной гранулемы с сахарным диабетом остаются противоречивыми. Гистологически в дерме определяется гранулематозная инфильтрация, состоящая из лимфоцитов и гистиоцитов с наличием дегенеративных коллагеновых волокон и гигантских клеток в центре. Была показана эффективность топических ГКС, внутриочагового введения ГКС, ПУВА-терапии, топических ингибиторов кальциневрина и системных препаратов, таких как адалимумаб и дапсон. Одиночные очаги склонны к спонтанному разрешению.
Витилиго
Витилиго – нарушение пигментации с частотой встречаемости около 1%. Чаще всего поражаются нижние конечности. Патогенез заболевания до конца не изучен. В пораженной коже отсутствуют нормальные, неповрежденные меланоциты. Обнаружена взаимосвязь витилиго с другими аутоиммунными заболеваниями, например, поражением щитовидной железы, сахарным диабетом. Аутоиммунный патогенез витилиго подтверждает тот факт, что с витилиго ассоциирован только инсулин-зависимый сахарный диабет ( с инсулин-независимым сахарным диабетом такой взаимосвязи не прослеживается). Терапевтические опции при данном заболевании часто неудовлетворительны. Очень важно использовать фотозащитные средства. В лечении генерализованного витилиго может быть эффективным использование УФ-В фототерапии.
Чаще всего поражаются нижние конечности. Патогенез заболевания до конца не изучен. В пораженной коже отсутствуют нормальные, неповрежденные меланоциты. Обнаружена взаимосвязь витилиго с другими аутоиммунными заболеваниями, например, поражением щитовидной железы, сахарным диабетом. Аутоиммунный патогенез витилиго подтверждает тот факт, что с витилиго ассоциирован только инсулин-зависимый сахарный диабет ( с инсулин-независимым сахарным диабетом такой взаимосвязи не прослеживается). Терапевтические опции при данном заболевании часто неудовлетворительны. Очень важно использовать фотозащитные средства. В лечении генерализованного витилиго может быть эффективным использование УФ-В фототерапии.
Черный акантоз
Поражение кожи представлено бляшками черно-коричневого цвета. (рисунок 4) Поражаются преимущественно складки и сгибательные поверхности, чаще всего шея и подмышечная область. Считается, что в основе патогенеза лежит избыточное связывание повышенного уровня инсулина с рецепторами инсулиноподобного фактора роста, что приводит к пролиферации кератиноцитов.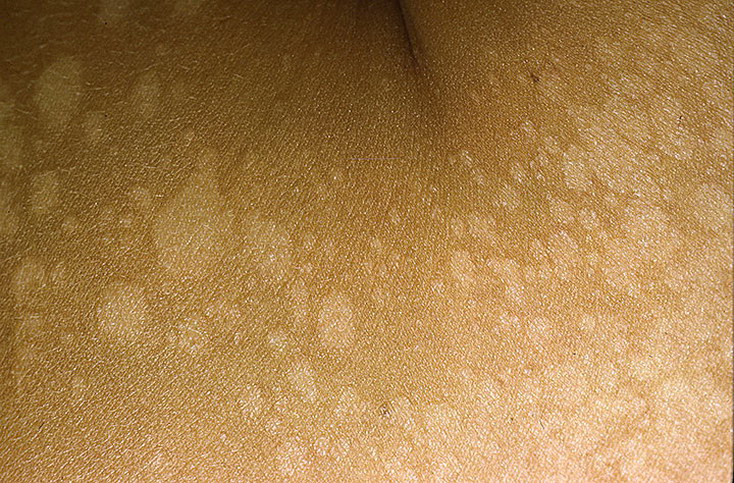 Гистологически при черном акантозе определяется пролиферация эпидермальных кератиноцитов и фибробластов, приводящая к утолщению рогового слоя. Черный акантоз также может служить маркером злокачественных новообразований, в частности, аденокарциномы ЖКТ. Однако, чаще всего черный акантоз ассоциирован с ожирением и инсулинорезистентностью. Вероятнее всего, это связано с увеличивающимся числом пациентов с сахарным диабетом 2 типа и метаболическим синдромом. Черный акантоз – важный индикатор сахарного диабета. Наличие данного синдрома должно привлечь внимание врача, навести на мысль об исключении инсулинорезистентности у пациента. Главное в терапии – коррекция основного заболевания.
Гистологически при черном акантозе определяется пролиферация эпидермальных кератиноцитов и фибробластов, приводящая к утолщению рогового слоя. Черный акантоз также может служить маркером злокачественных новообразований, в частности, аденокарциномы ЖКТ. Однако, чаще всего черный акантоз ассоциирован с ожирением и инсулинорезистентностью. Вероятнее всего, это связано с увеличивающимся числом пациентов с сахарным диабетом 2 типа и метаболическим синдромом. Черный акантоз – важный индикатор сахарного диабета. Наличие данного синдрома должно привлечь внимание врача, навести на мысль об исключении инсулинорезистентности у пациента. Главное в терапии – коррекция основного заболевания.
Липоидный некробиоз при сахарном диабете
Липоидный некробиоз – хроническое воспалительное гранулематозное заболевание кожи. Наиболее характерные черты – наличие желто-коричневых бляшек с возвышенными эритематозными краями, атрофичным центром и просвечивающимися на поверхности расширенными телеангиэктатическими сосудами.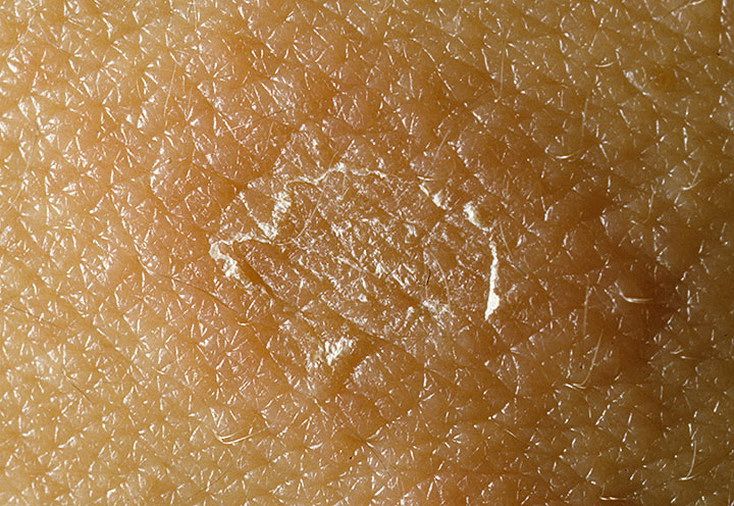 Часто поражаются голени. (рисунок 5) Около двух третей случаев ассоциированы с сахарным диабетом, однако, данные о корреляции между выраженностью диабета и активностью липоидного некробиоза остаются противоречивыми. Патогенез заболевания не известен. Высыпания могут разрешаться самостоятельно, тем не менее, часто становятся хроническими либо изъязвляются с присоединением вторичной инфекции. Липоидный некробиоз – это, в большей степени, клинический диагноз. Гистологически определяется некробиоз (дегенерация коллагена) всей дермы, атрофия эпидермиса с инфильтрацией воспалительными клетками. В нескольких случаях была описана возможность трансформации в плоскоклеточный рак кожи. Варианты лечения включают в себя топические ГКС, внутриочаговое введение ГКС, системные ГКС, местное применение такролимуса, фототерапию, циклоспорин, эфиры фумаровой кислоты, ингибиторы TNF-a.
Часто поражаются голени. (рисунок 5) Около двух третей случаев ассоциированы с сахарным диабетом, однако, данные о корреляции между выраженностью диабета и активностью липоидного некробиоза остаются противоречивыми. Патогенез заболевания не известен. Высыпания могут разрешаться самостоятельно, тем не менее, часто становятся хроническими либо изъязвляются с присоединением вторичной инфекции. Липоидный некробиоз – это, в большей степени, клинический диагноз. Гистологически определяется некробиоз (дегенерация коллагена) всей дермы, атрофия эпидермиса с инфильтрацией воспалительными клетками. В нескольких случаях была описана возможность трансформации в плоскоклеточный рак кожи. Варианты лечения включают в себя топические ГКС, внутриочаговое введение ГКС, системные ГКС, местное применение такролимуса, фототерапию, циклоспорин, эфиры фумаровой кислоты, ингибиторы TNF-a.
Склередема взрослых Бушке
Склередема взрослых была впервые описана Бушке. Заболевание проявляется симметричным плотным отеком, локализующимся, как правило, в области верхней части спины, на шее и лице. Было предложено много вариантов этиологии данного заболевания. Склередема взрослых Бушке может наблюдаться после инфекционных заболеваний (доброкачественная форма), возможна ассоциация с системными заболеваниями, такими как парапротеинемия, злокачественные новообразования, а также плохо контролируемый сахарный диабет 2 типа (хроническая форма). Склередема взрослых Бушке, ассоциированная с сахарным диабетом, часто имеет медленно прогрессирующее течение, без склонности к спонтанному разрешению. Вероятными патогенетическими факторами являются медленная деградация коллагена и стимуляция синтеза коллагена фибробластами в ответ на избыточное содержание глюкозы. В редких случаях возможно поражение внутренних органов, генерализация процесса (дыхательная недостаточность). Гистологическая картина характеризуется утолщенными пучками коллагеновых волокон, разделенных участками отложения муцина, что приводит к утолщению дермы. Эпидермис остается интактным. Лечение является трудной задачей. Успешным может быть применение физиотерапии, высоких доз пенициллина, фототерапии (ПУВА-ванны, УФА1-фототерапия).
Было предложено много вариантов этиологии данного заболевания. Склередема взрослых Бушке может наблюдаться после инфекционных заболеваний (доброкачественная форма), возможна ассоциация с системными заболеваниями, такими как парапротеинемия, злокачественные новообразования, а также плохо контролируемый сахарный диабет 2 типа (хроническая форма). Склередема взрослых Бушке, ассоциированная с сахарным диабетом, часто имеет медленно прогрессирующее течение, без склонности к спонтанному разрешению. Вероятными патогенетическими факторами являются медленная деградация коллагена и стимуляция синтеза коллагена фибробластами в ответ на избыточное содержание глюкозы. В редких случаях возможно поражение внутренних органов, генерализация процесса (дыхательная недостаточность). Гистологическая картина характеризуется утолщенными пучками коллагеновых волокон, разделенных участками отложения муцина, что приводит к утолщению дермы. Эпидермис остается интактным. Лечение является трудной задачей. Успешным может быть применение физиотерапии, высоких доз пенициллина, фототерапии (ПУВА-ванны, УФА1-фототерапия). В тяжелых случаях может оказаться эффективной радиотерапия.
В тяжелых случаях может оказаться эффективной радиотерапия.
Диабетические пузыри
Диабетические пузыри – редкий феномен проявлений сахарного диабета на коже, который возникает в 0,5% случаев. Характеризуется образованием напряженных пузырей, локализующихся на акральных участках конечностей, часто – в области стоп. (рисунок 6) Кожа туловища поражается редко. Диабетические пузыри часто возникают внезапно, расположены изолированно, содержимое их может быть прозрачным либо геморрагическим. Патогенез окончательно не изучен. Считается, что диабетическая ангиопатия приводит к повышенной ранимости кожи, что провоцирует образование пузырей. Преимущественная локализация поражений на нижних конечностях объясняется наличием у пациентов диабетической полинейропатии. Обязателен сбор анамнеза у пациента, а также исключение иммуноассоциированных буллезных дерматозов, таких как пузырчатка и пемфигоид. Спонтанное возникновение пузырей, особенно ограниченное кожей акральных отделов конечностей, должно насторожить врача и требует проведения скрининга для исключения сахарного диабета. Гистологически обнаруживается субэпидермальный пузырь на уровне lamina lucida. Иммунофлюоресцентное исследование отрицательно. Диабетические пузыри являются, как правило, самоограничивающимся процессом, склонным к спонтанному разрешению без рубцевания в течение нескольких недель. Необходимо поддерживать адекватный уровень глюкозы крови. Возможны осложнения в виде вторичных хронических язв, присоединения бактериальной инфекции. Большинство пациентов страдают от хронических рецидивирубщих эпизодов диабетических пузырей.
Гистологически обнаруживается субэпидермальный пузырь на уровне lamina lucida. Иммунофлюоресцентное исследование отрицательно. Диабетические пузыри являются, как правило, самоограничивающимся процессом, склонным к спонтанному разрешению без рубцевания в течение нескольких недель. Необходимо поддерживать адекватный уровень глюкозы крови. Возможны осложнения в виде вторичных хронических язв, присоединения бактериальной инфекции. Большинство пациентов страдают от хронических рецидивирубщих эпизодов диабетических пузырей.
Приобретенный реактивный перфорирующий коллагеноз
Приобретенный реактивный перфорирующий коллагеноз – редкое кожное заболевание, ассоциированое с сахарным диабетом. Помимо этого, заболевание часто сопутствует хронической почечной недостаточности и другим системным заболеваниям, а также злокачественным новообразованиям. Клиническая картина характеризуется возникновением у пациентов эритематозных папул или бляшек с центральной кератотической пробкой. (рисунок 7) Поражения кожи часто сопровождаются зудом. Патогенез заболевания неизвестен. Появление новых высыпных элементов может провоцироваться по типу феномена Кебнера. Считается, что к возникновению приобретенного реактивного перфорирующего коллагеноза приводит трансэпидермальная элиминация коллагена. Гистологические черты заболевания определяются базофильные пучки коллагеновых волокон, расположенные в верхней части дермы, кератин и нейтрофилы, формирующие эпидермальное изъязвление, которое может быть покрыто гиперкератотической коркой. Лечение часто затруднительно. Необходима терапия основного заболевания. Возможно использование топических ГКС, антигистаминных препаратов, фототерапии, доксициклина, системных ретиноидов. Было описано значительное улучшение при приеме аллопуринола. Ключевым моментом остается лечение основного заболевания (сахарный диабет, почечная недостаточность).
Патогенез заболевания неизвестен. Появление новых высыпных элементов может провоцироваться по типу феномена Кебнера. Считается, что к возникновению приобретенного реактивного перфорирующего коллагеноза приводит трансэпидермальная элиминация коллагена. Гистологические черты заболевания определяются базофильные пучки коллагеновых волокон, расположенные в верхней части дермы, кератин и нейтрофилы, формирующие эпидермальное изъязвление, которое может быть покрыто гиперкератотической коркой. Лечение часто затруднительно. Необходима терапия основного заболевания. Возможно использование топических ГКС, антигистаминных препаратов, фототерапии, доксициклина, системных ретиноидов. Было описано значительное улучшение при приеме аллопуринола. Ключевым моментом остается лечение основного заболевания (сахарный диабет, почечная недостаточность).
Желтые ногти
Очередное осложнение сахарного диабета, поражающее ногтевые пластинки. Желтое окрашивание ногтей встречается у 40% пациентов с сахарным диабетом. (рисунок 8) Возможной причиной изменения цвета ногтей на желтый – неэнзимное гликирование, которое также приводит к окрашиванию кожи у пациентов с сахарным диабетом в желтый цвет. Необходимо проводить дифференциальную диагностику с онихомикозом.
(рисунок 8) Возможной причиной изменения цвета ногтей на желтый – неэнзимное гликирование, которое также приводит к окрашиванию кожи у пациентов с сахарным диабетом в желтый цвет. Необходимо проводить дифференциальную диагностику с онихомикозом.
Кожные осложнения, связанные с лечением сахарного диабета
Кожные реакции на инсулин
Классическим побочным эффектом инсулинотерапии является развитие липоатрофии в месте инъекции, характеризующееся локальной потерей подкожной жировой клетчатки. Частота данного осложнения значительно снизилась при использовании высоко очищенного инсулина. Считается, что в основе возникновения липоатрофии лежит иммунологическая реакция. При иммунофлюоресцентном анализе пораженной кожи определяется повышенное накопление иммуноглобулинов и комплемента в кровеносных сосудах дермы, что приводит к активации сигнального каскада и подавлению дифференцировки адипоцитов. Вероятность возникновения липоатрофии снижается при постоянном изменении места для инъекций инсулина. Липогипертрофия, напротив, характеризуется избыточным отложением подкожной жировой клетчатки. Это наиболее частый побочный эффект инсулинотерапии, который встречается у 27% пациентов с сахарным диабетом. Нарушение абсорбции инсулина в области липогипертрофии имеет особое клиническое значение, так как приводит к нарушению контроля гликемии. Местные аллергические реакции на инсулин, такие как зуд, эритема, индурация отмечаются менее чем в 1 % случаев. С началом использования высоко очищенного инсулина и новых систем доставки местные реакции кожи на инсулин стали очень редким осложнением. При лечении аллергической реакции на инсулин возможна смена препарата на инсулин лизпро как менее аллергичный, десенситизация , использование инсулиновых помп. В редких случаях побочные кожные реакции обнаруживались на метакрезол (м-метилфенол), консервант, используемый практически во всех коммерчески доступных вариантах инсулина. Стоит помнить о редкой системной IgE-зависимой реакции гиперчувствительности I типа на инсулин, которая может приводить к опасной для жизни анафилаксической реакции.
Липогипертрофия, напротив, характеризуется избыточным отложением подкожной жировой клетчатки. Это наиболее частый побочный эффект инсулинотерапии, который встречается у 27% пациентов с сахарным диабетом. Нарушение абсорбции инсулина в области липогипертрофии имеет особое клиническое значение, так как приводит к нарушению контроля гликемии. Местные аллергические реакции на инсулин, такие как зуд, эритема, индурация отмечаются менее чем в 1 % случаев. С началом использования высоко очищенного инсулина и новых систем доставки местные реакции кожи на инсулин стали очень редким осложнением. При лечении аллергической реакции на инсулин возможна смена препарата на инсулин лизпро как менее аллергичный, десенситизация , использование инсулиновых помп. В редких случаях побочные кожные реакции обнаруживались на метакрезол (м-метилфенол), консервант, используемый практически во всех коммерчески доступных вариантах инсулина. Стоит помнить о редкой системной IgE-зависимой реакции гиперчувствительности I типа на инсулин, которая может приводить к опасной для жизни анафилаксической реакции.
Кожные реакции на пероральные противодиабетические препараты
Кожные реакции на пероральные сахароснижающие препараты являются очень редким осложнением. В литературе встречаются случаи аллергических реакций, лейкоцитокластического васкулита, многоформной экссудативной эритемы при приеме бигуанида метформина. Более того, были описаны реакции типа вульгарной пузрчатки, псориазиформные лекарственные реакции, возникавшие при приеме сульфонилмочевины глибенкламида. Необходимо помнить, что большая часть препаратов сульфонилмочевины индуцирует кожную фоточувствительность. Ранее были описаны генерализованный экзантематозный пустулез и генерализованная многоформная экссудативная эритема возникшие, вероятнее всего, на прием акарбозы. В нескольких случаях описано развитие лихеноидных лекарственных реакций, ассоциированных с препаратами сульфонилмочевины – хлоропропамидом, толазамидом, глимепиридом.
Заключение
Практически все пациенты с сахарным диабетом имеют кожные симптомы, ассоциированные с сахарным диабетом.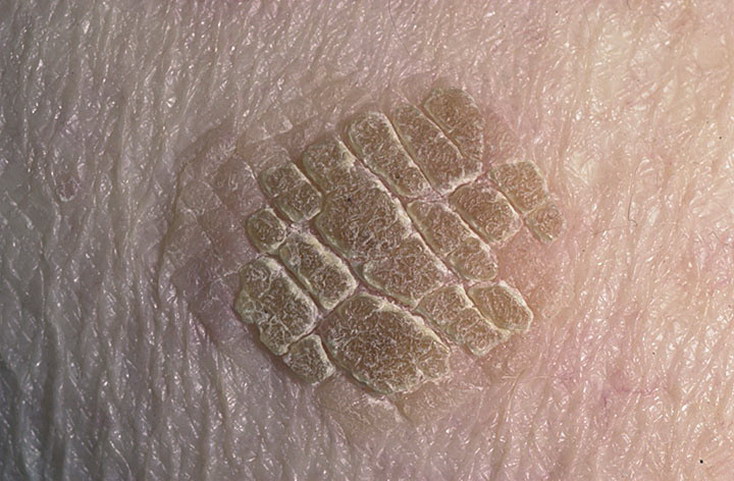 Возможно появление кожных проявлений сахарного диабета до постановки диагноза и возникновения симптомов со стороны внутренних органов. Таким образом, определенные кожные реакции необходимо рассматривать как предостерегающие маркеры сахарного диабета. Известно, что жесткий контроль гликемии уменьшает частоту васкулопатии, нейропатии и нефропатии. Весьма вероятно, что это оказывает положительное влияние и на кожные проявления сахарного диабета. Таким образом, при лечении пациентов с сахарным диабетом важно взаимодействие дерматолога и эндокринолога.
Возможно появление кожных проявлений сахарного диабета до постановки диагноза и возникновения симптомов со стороны внутренних органов. Таким образом, определенные кожные реакции необходимо рассматривать как предостерегающие маркеры сахарного диабета. Известно, что жесткий контроль гликемии уменьшает частоту васкулопатии, нейропатии и нефропатии. Весьма вероятно, что это оказывает положительное влияние и на кожные проявления сахарного диабета. Таким образом, при лечении пациентов с сахарным диабетом важно взаимодействие дерматолога и эндокринолога.
Behm B, Schreml S, Landthaler M, Babilas P . Skin signs in diabetes mellitus.
Бем Б., Шремл С., Ландталер М., Бабилас П., отделение дерматологии, Университетская клиника Регенсбурга
Данный материал был взят с сайта dermatology.ru
полосатый лишай | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2003 г.
Что такое полосатый лишай?
Стриатусный лишай — это необычная, самоизлечивающаяся кожная сыпь, которая возникает в основном у детей. Он представляет собой розовые выступающие пятна, которые соединяются вместе, образуя одну или несколько тускло-красных слегка чешуйчатых линейных полос.
Он представляет собой розовые выступающие пятна, которые соединяются вместе, образуя одну или несколько тускло-красных слегка чешуйчатых линейных полос.
полосатый лишай
Почему возникает полосатый лишай и кто подвержен риску?
Причина возникновения полосатого лишая неизвестна.Возможно, генетические факторы или триггеры окружающей среды могут сыграть свою роль в его развитии. Извержение поражает линии Блашко, которые считаются эмбриональными по происхождению.
Более 50% случаев заболевания приходится на детей в возрасте от 5 до 15 лет. У самок он появляется в два-три раза чаще, чем у самцов. У взрослых это заболевание редко бывает известно как приобретенный блашкоидный дерматит или блашкит.
Как выглядит полосатый лишай?
Полосатый лишай начинается с небольших пятен розового, красного или телесного цвета, которые в течение одной или двух недель соединяются вместе, образуя тускло-красную слегка чешуйчатую линейную полосу. Полоса обычно имеет ширину от 2 мм до 2 см и может достигать нескольких сантиметров в длину или может занимать всю длину конечности. Иногда встречаются две параллельные полосы. Поражения чаще всего возникают на одной руке или ноге, но могут поражать шею, лицо или туловище. Иногда повязка может переходить от ноги к ягодицам или животу. Обычно симптомы отсутствуют, но некоторые пациенты могут жаловаться на легкий или сильный зуд.
Полоса обычно имеет ширину от 2 мм до 2 см и может достигать нескольких сантиметров в длину или может занимать всю длину конечности. Иногда встречаются две параллельные полосы. Поражения чаще всего возникают на одной руке или ноге, но могут поражать шею, лицо или туловище. Иногда повязка может переходить от ноги к ягодицам или животу. Обычно симптомы отсутствуют, но некоторые пациенты могут жаловаться на легкий или сильный зуд.
Иногда могут поражаться ногти, иногда без кожных повреждений. Они становятся толстыми, ребристыми, расщепленными и редко могут полностью отпасть.
Как диагностируется полосатый лишай?
Стриатусный лишай диагностируется по его типичному клиническому виду. Также могут быть полезны результаты гистопатологии биопсии кожи.
Какие методы лечения доступны для лечения полосатого лишая?
Эффективного лечения полосатого лишая не существует, и в большинстве случаев в нем нет необходимости. Обычно она проходит в течение 6 месяцев, но может оставлять временные бледные или темные пятна (гипопигментация или гиперпигментация).
Смягчающие средства могут использоваться для лечения сухости или зуда, если они присутствуют.Местные стероиды или крем с пимекролимусом могут очистить поражения, хотя их эффективность может занять несколько недель.
Ссылки
- Campanati A, Brandozzi G, Giangiacomi M, Simonetti O, Marconi B, Offidani AM. Стриатус лихена у взрослых и пимекролимус: открытое клиническое исследование не по назначению. Int J Dermatol. Июль 2008; 47 (7): 732-6. Медлайн.
- Müller CSL, Schmaltz R, Vogt T. и Pföhler T. Стриатус и блашкит: переоценка концепции блашколинейных дерматозов.Br J Dermatol 2011. DOI 10.1111 / j.1365-2133.2010.10053.x.
В DermNet NZ
Другие веб-сайты
Книги о кожных заболеваниях:
См. Книжный магазин DermNet NZ
Лечение и лечение полосатого лихена: рассмотрение подхода
Суарес-Пеньяранда Дж. М., Фигероа О., Родригес-Бланко И., Алисте К., Касас Л. Дерматозы необычного интерфейса, распространенные вдоль линий Блашко у взрослых пациентов. Ам Дж. Дерматопатол .2017 Февраль 39 (2): 144-149. [Медлайн].
М., Фигероа О., Родригес-Бланко И., Алисте К., Касас Л. Дерматозы необычного интерфейса, распространенные вдоль линий Блашко у взрослых пациентов. Ам Дж. Дерматопатол .2017 Февраль 39 (2): 144-149. [Медлайн].
Tosti A, Peluso AM, Misciali C, Cameli N. Стриатус ногтевого лишая: клинические особенности и долгосрочное наблюдение за пятью пациентами. Дж. Акад. Дерматол . 1997 июн 36 (6, часть 1): 908-13. [Медлайн].
Ким М., Юнг Х.Й., Ын Ю.С., Чо Б.К., Парк Х.Дж. Стриатус ногтевого лишая: отчет о семи случаях и обзор литературы. Инт Дж Дерматол . 2015, ноябрь 54 (11): 1255-60. [Медлайн].
Brennand S, Khan S, Chong AH.Стриатус у беременной женщины. Австралас Дж. Дерматол . 2005 августа 46 (3): 184-6. [Медлайн].
Mu EW, Abuav R, Cohen BA. Лицевой полосатый лишай у детей: прослеживая линии блашко. Педиатр дерматол . 2013 май-июнь. 30 (3): 364-6. [Медлайн].
Лицевой полосатый лишай у детей: прослеживая линии блашко. Педиатр дерматол . 2013 май-июнь. 30 (3): 364-6. [Медлайн].
Correia LD, Сильва де Кастро CC. Связь между двусторонним сегментарным витилиго и полосатым лишаем: выражение мозаицизма ?. Инт Дж Дерматол .2018 8 марта [Medline].
Монтеагудо Б., Кабанильяс М., Суарес-Амор О, Рамирес-Сантос А., Альварес Дж. К., де Лас-Херас К. [Блашкит у взрослых (полосатый лишай) у пациента, получавшего адалимумаб]. Actas Dermosifiliogr . 2010 декабрь 101 (10): 891-2. [Медлайн].
Lora V, Kanitakis J, Latini A, Cota C. Стриатусный лишай, связанный с лечением ревматоидного артрита этанерцептом. Дж. Акад. Дерматол . 2014 Апрель 70 (4): e90-2.[Медлайн].
Мун Дж. Х., Парк Х. Дж., Ким Х. С., Ким Ш., Ко Х. С., Ким Б.С. Полосатый лишай, возникающий после трансплантации аллогенных стволовых клеток периферической крови у взрослого с апластической анемией. Энн Дерматол . 2012 24 февраля (1): 87-9. [Медлайн].
Дж., Ким Х. С., Ким Ш., Ко Х. С., Ким Б.С. Полосатый лишай, возникающий после трансплантации аллогенных стволовых клеток периферической крови у взрослого с апластической анемией. Энн Дерматол . 2012 24 февраля (1): 87-9. [Медлайн].
Shepherd V, Lun K, Strutton G. Полосатый лишай у взрослого после травмы. Австралас Дж. Дерматол . 2005 Февраль 46 (1): 25-8. [Медлайн].
Patrizi A, Neri I, Fiorentini C, Chieregato C, Bonci A.Одновременное появление полосатого лишая у братьев и сестер. Педиатр дерматол . 1997 июль-авг. 14 (4): 293-5. [Медлайн].
Яосака М., Савамура Д., Иитойо М., Шибаки А., Симидзу Х. Полосатый лишай, поражающий мать и ее сына. Дж. Акад. Дерматол . 2005 августа 53 (2): 352-3. [Медлайн].
Tripathy T, Singh BSTP, Kar BR. Совместное появление полосатого лишая у близнецов. Индийский J Дерматол Венереол Лепрол . 2019 ноя-дек.85 (6): 632-634. [Медлайн].
Совместное появление полосатого лишая у близнецов. Индийский J Дерматол Венереол Лепрол . 2019 ноя-дек.85 (6): 632-634. [Медлайн].
Racette AJ, Адамс AD, Кесслер SE. Одновременный полосатый лишай у братьев и сестер по одной линии Блашко. Педиатр дерматол . 2009 Янв-Фев. 26 (1): 50-4. [Медлайн].
Джонс Дж., Маркварт Дж. Д., Логеманн Н. Ф., ДиБласи ДР. Сыпь, похожая на полосатый лишай, у взрослого после вакцинации против гепатита В: отчет о болезни и обзор литературы. Dermatol Online J . 2018 15 июля. 24 (7): [Medline].
Ciconte A, Bekhor P. Стриатус лишайника после воздействия солярия. Австралас Дж. Дерматол . 2007 май. 48 (2): 99-101. [Медлайн].
Unal E, Balta I, Bozkurt O. Стриатус лишайника: после укуса шмелем. Кутан Окул Токсикол . 2015. 34 (2): 171-2. [Медлайн].
Кутан Окул Токсикол . 2015. 34 (2): 171-2. [Медлайн].
Хафнер К., Ландталер М., Фогт Т. Стриатус лихена (блашкит) после заражения ветряной оспой. J Eur Acad Dermatol Venereol .2006 20 ноября (10): 1345-7. [Медлайн].
Исикава М., Охаши Т., Ямамото Т. Полосатый лишай после инфекции гриппа. Дж Дерматол . 2014 декабрь 41 (12): 1133-4. [Медлайн].
Верма П., Сингал А., Ядав П., Шарма Р. Сочетание полосатого лишая и локализованного розового питириаза: кожный мозаицизм. Австралас Дж. Дерматол . 2013 Февраль 54 (1): 41-2. [Медлайн].
Arias-Santiago SA, Sierra Giron-Prieto M, Fernandez-Pugnarie MA, Naranjo-Sintes R.[Полосатый лишай по линиям Блашко]. Педиатр (Barc) . 2009 июл.71 (1): 76-7. [Медлайн].
Patrizi A, Neri I, Fiorentini C, Bonci A, Ricci G. Полосатый лишай: клинические и лабораторные особенности 115 детей. Педиатр дерматол . 2004 май-июнь. 21 (3): 197-204. [Медлайн].
Taieb A, el Youbi A, Grosshans E, Maleville J. Стриатус лихена: линейная приобретенная воспалительная кожная сыпь по Блашко. Дж. Акад. Дерматол . 1991 25 октября (4): 637-42. [Медлайн].
Hofer T. полосатый лишай у взрослых или «взрослый блашкит» ?. Нет необходимости в новом наименовании. Дерматология . 2003. 207 (1): 89-92. [Медлайн].
Kim GW, Kim SH, Seo SH, Jung DS, Ko HC, Kim MB, et al. Стриатус с поражением ногтей успешно лечится мазью такролимуса. Дж Дерматол . 2009 ноябрь 36 (11): 616-7. [Медлайн].
Aloi F, Solaroli C, Pippione M. Диффузный и двусторонний полосатый лишай. Педиатр дерматол . 1997 Янв-Фев.14 (1): 36-8. [Медлайн].
Курокава М., Кикучи Н., Огата К., Сетояма М. Двусторонний полосатый лишай. Дж Дерматол . 2004, 31 февраля (2): 129-32. [Медлайн].
Vukicevic J, Milobratovic D, Vesic S, Milosevic-Jovcic N, Ciric D, Medenica L. Односторонний множественный полосатый лишай, обработанный мазью такролимуса: описание случая. Acta Dermatovenerol Alp Panonica Adriat . 2009 18 марта (1): 35-8. [Медлайн].
Односторонний множественный полосатый лишай, обработанный мазью такролимуса: описание случая. Acta Dermatovenerol Alp Panonica Adriat . 2009 18 марта (1): 35-8. [Медлайн].
Дикман Дж. С., Франдсен, доктор медицины, Racette AJ.Асимметричный двусторонний полосатый лишай: редкое проявление после нескольких линий Блашко. Корпус Rep Dermatol Med . 2018. 2018: 6
- 5. [Медлайн].
Кавак А., Кутлуай Л. Поражение ногтей в полосатом лишае. Педиатр дерматол . 2002 март-апрель. 19 (2): 136-8. [Медлайн].
Амер А. Двусторонняя ониходистрофия у мальчика с изолированным полосатым лишаем в анамнезе. Cutis . 2014 ноябрь 94 (5): E16-9. [Медлайн].
Лепосавич Р., Белсито Д.В. Ониходистрофия и подногтевой гиперкератоз, вызванные полосатым лишаем. Арка Дерматол . 2002 августа 138 (8): 1099-100. [Медлайн].
Арка Дерматол . 2002 августа 138 (8): 1099-100. [Медлайн].
Аль-Ниаими Ф.А., Кокс Нью-Хэмпшир. Односторонний полосатый лишай с двусторонней ониходистрофией. Eur J Dermatol . 5 июня 2009 г. [Medline].
Кото-Сегура П., Коста-Ромеро М., Гонсалво П., Малло-Гарсия С., Курто-Иглесиас Дж. Р., Сантос-Хуанес Дж. Стриатус лихена у взрослого после травмы с поражением центральной ногтевой пластины и ее дерматоскопическими особенностями. Инт Дж Дерматол . 2008 декабрь 47 (12): 1324-5. [Медлайн].
Джахар Д., Каур И. Онихоскопия поражения ногтей у полосатого лишайника. Индийский дерматол онлайн J . 2018 сен-окт. 9 (5): 360-361. [Медлайн].
Масколо М., Руссо Д., Скальвенци М., Ди Лоренцо П., Серрони Л. Стриатус лихена гистопатологически имитирует грибовидный микоз. J Dtsch Dermatol Ges . 2014 12 ноября (11): 1048-50. [Медлайн].
J Dtsch Dermatol Ges . 2014 12 ноября (11): 1048-50. [Медлайн].
Ван Л., Чен Ф, Лю И, Гао Т., Ван Г.Стриатус с сиринготропизмом и гиперплазией клеток эккринных желез: редкое явление, которое не следует путать с грибовидным сиринготропным микозом. Дж. Кутан Патол . 2016 ноябрь 43 (11): 927-931. [Медлайн].
Тилли Дж.Дж., Дроле Б.А., Эстерли Н.Б. Лихеноидные высыпания у детей. Дж. Акад. Дерматол . 2004 Октябрь, 51 (4): 606-24. [Медлайн].
Юсеф С.М., Тенг Дж. М.. Эффективная местная комбинированная терапия для лечения полосатого лишая у детей: серия случаев и обзор. Дж. Препараты Дерматол . 2012 июл.11 (7): 872-5. [Медлайн].
Park JY, Kim YC. Стриатус успешно лечится фотодинамической терапией. Клин Эксперимент Дерматол . 2 февраля 2012 г. [Medline].
2 февраля 2012 г. [Medline].
Lee DY, Kim S, Kim CR, Kim HJ, Byun JY, Yang JM. Стриатусный лишай у взрослых лечится коротким курсом системных кортикостероидов в низких дозах. Дж Дерматол . 2011 марта 38 (3): 298-9. [Медлайн].
Errichetti E, Stinco G, Trevisan G, Patrone P.Стриатус, связанный с вульгарным псориазом, лечится пероральным ацитретином. Индийский дерматол онлайн J . 2014 5 (4) октября: 501-3. [Медлайн].
Фудзимото Н., Тадзима С., Ишибаши А. Стриатус лицевого лишая: успешное лечение мазью такролимуса. Br J Дерматол . 2003 Март 148 (3): 587-90. [Медлайн].
Соргентини С., Аллевато М.А., Дахбар М., Кабрера Х. Полосатый лишай у взрослого: успешное лечение такролимусом. Br J Дерматол . 2004 апр. 150 (4): 776-7. [Медлайн].
[Медлайн].
Campanati A, Brandozzi G, Giangiacomi M, Simonetti O, Marconi B, Offidani AM. Стриатус лихена у взрослых и пимекролимус: открытое клиническое исследование не по назначению. Инт Дж Дерматол . 2008 Июль 47 (7): 732-6. [Медлайн].
Tejera-Vaquerizo A, Ruiz-Molina I, Solis-Garcia E, Moreno-Gimenez JC. [Блашкит у взрослых (полосатый лишай) успешно лечится местным такролимусом.]. Actas Dermosifiliogr . 2009 Сентябрь 100 (7): 631-2. [Медлайн].
Romita P, Ettorre G, Bufano T, Marzullo A, Ballini A, Dipalma G и др. Стриатус успешно лечится пероральным циклоспорином. Int J Immunopathol Pharmacol . 2017 г. 30 (4): 420-422. [Медлайн].
Cheon DU, Ro YS, Kim JE. Лечение полосатого лишая ногтей с помощью внутриочаговой инъекции стероидов: отчет о болезни и обзор литературы. Дерматол Тер .2018 31 ноября (6): e12713. [Медлайн].
Дерматол Тер .2018 31 ноября (6): e12713. [Медлайн].
Что такое красный плоский лишай
Красный плоский лишай — хроническое заболевание кожи. Это сыпь. Это не заразно, поэтому не передается от человека к человеку. Это не рак (доброкачественный). Сыпь может появиться на любом участке тела. Но чаще всего это происходит на запястьях, руках, ногах, волосистой части головы и гениталиях. Его также можно увидеть на ногтях и во рту. Люди в возрасте от 30 до 60 лет чаще заболевают.
Как сказать
LY-ken PLAY -nuhs
Что вызывает красный плоский лишай?
Причина появления красного плоского лишая часто не известна.Но такие металлы, как золото, могут вызвать это. Также могут быть некоторые лекарства. Это могут быть лекарства от артериального давления, сердца и артрита, а также лекарства от малярии. Некоторые исследования показывают, что болезнь также может быть связана с гепатитом С.
Симптомы красного плоского лишая
На коже.
 Красный плоский лишай вызывает образование бугорков или пятен с плоской вершиной. Эти шишки могут сильно зудеть. Они часто бывают блестящими красноватыми или пурпурными. Они часто бывают прямыми (или многоугольными), а не круглыми.На них также могут быть тонкие белые линии. Со временем на шишках могут образоваться толстые участки грубой чешуйчатой кожи.
Красный плоский лишай вызывает образование бугорков или пятен с плоской вершиной. Эти шишки могут сильно зудеть. Они часто бывают блестящими красноватыми или пурпурными. Они часто бывают прямыми (или многоугольными), а не круглыми.На них также могут быть тонкие белые линии. Со временем на шишках могут образоваться толстые участки грубой чешуйчатой кожи.Во рту. Состояние может выглядеть как участки белого кружева. Часто это безболезненно.
На половых органах. Кожа здесь становится ярко-красной и грубой. Иногда могут появиться язвочки. Это может сделать секс болезненным.
На гвоздях. Это может привести к истончению ногтей, их расщеплению и образованию бороздок.
Лечение красного плоского лишая
Красный плоский лишай часто проходит через несколько лет. Это может пройти без лечения. Чтобы облегчить зуд и улучшить внешний вид сыпи, варианты лечения могут включать:
Стероиды.
 Эти лекарства можно наносить непосредственно на кожу или вводить в пораженный участок. Их также можно принимать внутрь.
Эти лекарства можно наносить непосредственно на кожу или вводить в пораженный участок. Их также можно принимать внутрь.Лекарства прочие. Ваш лечащий врач может прописать вам другие лекарства, например антигистаминные или ретиноидные, для облегчения зуда и боли.Кремы или мази от зуда также могут помочь. Ваш врач может также назначить другие лекарства, подавляющие иммунную систему.
Фототерапия. Эта процедура направляет ультрафиолетовый свет на кожу, чтобы помочь очистить ее.
Советы по уходу за красным плоским лишаем
Не царапайте пораженные участки. Иногда это может привести к распространению сыпи.
После купания используйте мягкое мыло и увлажняющий лосьон.
Красный плоский лишай во рту может повысить риск заболеть раком во рту (рак ротовой полости).Чтобы снизить этот риск:
Бросьте курить, жевать табак и употреблять алкоголь.

Проходите скрининг на рак полости рта каждые 6–12 месяцев. Вы можете получить его у стоматолога или дерматолога.
Чистите зубы два раза в день.
Чистите зубной нитью каждый день.
Проходите стоматологический осмотр и чистку дважды в год.
Не ешьте продукты или напитки, которые могут ухудшить красный плоский лишай во рту.Сюда входят пряные продукты, цитрусовые и соки (например, апельсины и грейпфруты), помидоры и продукты, приготовленные из помидоров (например, сальса, соусы для пасты и кетчуп), хрустящие и соленые закуски (например, кукурузные чипсы) и напитки, содержащие кофеин (например, кофе, чай и кола).
Когда звонить своему поставщику медицинских услуг
Немедленно позвоните своему поставщику медицинских услуг, если у вас есть одно из следующих событий:
Лихорадка 100,4 ° F (38 ° C) или выше, или по указанию врача
Новые симптомы
Усиливающаяся боль
Симптомы, которые не проходят или не ухудшаются
Язвы во рту
Красный плоский лишай | Нью-Йорк | Лазердерм
Красный плоский лишай
Красный плоский лишай — это состояние, при котором на коже появляется неровная сыпь.Сыпь обычно образуется на запястьях, спине, ногах, туловище или гениталиях, но может возникать где угодно. Во рту также могут образовываться поражения или язвы. Красный плоский лишай не является заразным заболеванием и часто поражает взрослых среднего возраста, но редко встречается у детей.
Симптомы красного плоского лишая
Поражения красного плоского лишая могут появляться сами по себе или группами, часто зудящие, а иногда и болезненные. Поражения можно отличить по белой полосе, проходящей через центр.
Дополнительные характеристики красного плоского лишая на коже могут включать:
- Пятна утолщенной грубой кожи
- Блестящий или чешуйчатый вид
- Красновато-фиолетовый цвет
Красный плоский лишай может также появляться во рту и на ногтях. Красный плоский лишай во рту образует прыщики или язвы на языке, внутренней стороне щеки или деснах, которые могут вызывать болезненные ощущения. Гребни или бороздки могут появиться на ногтях рук или ног в результате красного плоского лишая.
Красный плоский лишай во рту образует прыщики или язвы на языке, внутренней стороне щеки или деснах, которые могут вызывать болезненные ощущения. Гребни или бороздки могут появиться на ногтях рук или ног в результате красного плоского лишая.
Причины красного плоского лишая
Точная причина красного плоского лишая неизвестна; однако некоторые исследования показывают, что это может быть связано с аутоиммунным заболеванием.В некоторых случаях причиной красного плоского лишая можно заподозрить аллергическую реакцию.
Другие возможные причины могут включать:
- Некоторые лекарства
- Гепатит C
- Воздействие определенных химикатов или красителей
- Наследственность
Диагностика красного плоского лишая
Врач обычно может диагностировать большинство случаев красного плоского лишая, изучая симптомы и исследуя сыпь. В некоторых случаях для подтверждения диагноза может быть выполнена биопсия кожи.Также могут быть проведены анализы крови, чтобы исключить какие-либо основные причины.
Лечение красного плоского лишая
Легкие формы красного плоского лишая, не вызывающие дискомфорта, обычно не требуют лечения. В умеренных и тяжелых случаях лечение обычно включает использование антигистаминных препаратов, кортикостероидов, пероральных или местных ретиноидов или терапии ультрафиолетовым светом.
Язвы во рту можно лечить с помощью ополаскивателей для полости рта, содержащих лидокаин, чтобы облегчить боль. В тяжелых случаях некоторым пациентам могут быть полезны такие лекарства, как циклоспорин, который помогает подавить иммунную систему.
Если вам нужна дополнительная информация о красном плоском лишайнике или доступных вариантах лечения, свяжитесь с Laserderm Dermatology & Cosmetic Laser Surgery сегодня и запишитесь на консультацию.
полосатый лишай у детей — что нужно знать
- Примечания по уходу
- полосатый лишай у детей
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое полосатый лишай?
Полосатый лишай — это заболевание, при котором на коже ребенка образуется длинная полоса или полоса телесного цвета или красные шишки. Эти шишки обычно появляются на руке или ноге. Это также может произойти на других частях тела вашего ребенка, например, на его груди или лице. Стриатус обычно не вызывает никаких симптомов, но может вызывать зуд. Причина возникновения полосатого лишая неизвестна.
Как диагностируется полосатый лишай?
Лечащий врач вашего ребенка осмотрит его или ее кожу.Медицинский работник также спросит, когда вы заметили шишки и как долго они были у вашего ребенка. Он также может спросить, есть ли у вашего ребенка какие-либо другие симптомы. Образец кожи вашего ребенка может быть взят и отправлен в лабораторию для анализа.
Как лечится полосатый лишай?
Лечение обычно не требуется. Стриатус обычно проходит самостоятельно в течение года. Лечащий врач вашего ребенка может порекомендовать стероидный крем или мазь для снятия зуда. Он или она может также порекомендовать лекарство для местного применения под названием ретиноиды.Ретиноиды могут помочь быстрее зажить полосатому лишайнику. По мере исчезновения шишек на коже вашего ребенка могут оставаться белые или темные пятна.
Лечащий врач вашего ребенка может порекомендовать стероидный крем или мазь для снятия зуда. Он или она может также порекомендовать лекарство для местного применения под названием ретиноиды.Ретиноиды могут помочь быстрее зажить полосатому лишайнику. По мере исчезновения шишек на коже вашего ребенка могут оставаться белые или темные пятна.
Когда мне следует связаться с лечащим врачом моего ребенка?
- У вашего ребенка появились новые признаки или симптомы.
- У вас есть вопросы или опасения по поводу состояния вашего ребенка или ухода за ним.
Соглашение об уходе
Вы имеете право помогать планировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить.Обсудите варианты лечения с поставщиками медицинских услуг вашего ребенка, чтобы решить, какое лечение вы хотите для своего ребенка. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Лечение артрита может помочь при кожной сыпи от красного плоского лишая
Пятна, показывающие гибель клеток (красный) в поражениях кожи пациентов с псориазом (PV), красным плоским лишаем (LP), волчанкой (CLE) и здоровыми людьми из контрольной группы (NC). Предоставлено: С. Шао и др., Научная трансляционная медицина (2019).
Предоставлено: С. Шао и др., Научная трансляционная медицина (2019).Часто бывает сложно вести пациентов с этим воспалением кожи, но новое исследование определяет цель, на которую способны существующие лекарства.
Постоянный зуд, болезненные шишки, чешуйчатые руки и ноги и поврежденные ногти делают красный плоский лишай воспалительным заболеванием кожи, которое одновременно расстраивает и болезненно для пациентов, пытающихся сохранить качество жизни.
Воспалительное заболевание кожи, которое, скорее всего, вызвано основным иммунным заболеванием, по мнению экспертов, также может привести к значительному рубцеванию.
Хотя в прошлом было несколько вариантов лечения, дерматологи Michigan Medicine недавно обнаружили больше информации о том, как развивается красный плоский лишай. Их результаты, опубликованные в Science Translational Medicine , предполагают, что в будущем для лечения сыпи можно будет использовать лекарство от артрита.
«Мы обнаружили путь, лежащий в основе иммунного ответа, который вызывает красный плоский лишай, который оказывает заметное влияние на качество жизни», — говорит старший автор Иоганн Э.Гуджонссон, доктор медицины, доцент дерматологии в Университете штата Мэриленд. Гуджонссон также является директором нового ресурсного центра по биологии кожи и заболеваниям U-M, финансируемого Национальными институтами здоровья.
«Клинически красный плоский лишай может напоминать другие аутоиммунные заболевания по своим проявлениям, и мы полагаем, что красный плоский лишай, вероятно, также является аутоиммунным заболеванием», — говорит Гуджонссон.
Но поскольку еще не так много известно о патогенезе красного плоского лишая, Гуджонссон отмечает, что сравнение с другими воспалительными заболеваниями отсутствует.
Гуджонссон объясняет, почему улучшение ухода за красным плоским лишаем оказалось трудным, и как его команда прокладывает путь к будущим методам лечения.
Почему вы называете красный плоский лишай диагнозом, который сильно влияет на качество жизни?
Gudjonsson: Красный плоский лишай — это заболевание с множеством различных клинических форм и часто изменяющимся внешним видом, которое может поражать кожу, волосы, ногти, слизистые оболочки рта и гениталий. От него страдает около 1% населения в целом.
От него страдает около 1% населения в целом.
На коже может оставлять неровные темные пятна, выпадение волос или постоянное рубцевание ногтей. В области влагалища и во рту он может вызвать болезненные язвы, и многие люди не могут нормально есть. Со временем поражения во рту и на гениталиях могут привести к образованию значительных рубцов.
Кроме того, красный плоский лишай связан с повышенным риском рака при длительных поражениях, что является разрушительным осложнением этого заболевания.
Почему было трудно найти эффективные варианты лечения красного плоского лишая?
Gudjonsson: Я считаю, что основная причина этого в том, что это заболевание мало изучено и заметно отстает от других кожных заболеваний с точки зрения ресурсов, которые были выделены на исследования.Вот почему не было крупных клинических испытаний для определения методов лечения этого заболевания, и большинство методов лечения, используемых в настоящее время для лечения красного плоского лишая, «заимствованы» из других областей заболеваний.
Как вы определили потенциальное будущее лечение красного плоского лишая в своей новой исследовательской публикации?
Gudjonsson: Мы использовали образцы тканей примерно 40 пациентов с установленным диагнозом красного плоского лишая, чтобы определить основные вовлеченные воспалительные пути.Затем мы показали на модельной системе кожи, что заболевание в первую очередь опосредуется медиатором воспаления, называемым интерфероном-гамма, и передает сигналы через специфический воспалительный сигнальный путь, который использует сигнальные молекулы JAK2 и STAT1.
Поскольку в настоящее время существуют одобренные методы лечения артрита, нацеленные на этот же путь, мы предоставляем некоторые доказательства в нашей системе моделей кожи, что препараты, нацеленные на этот путь, вероятно, будут эффективны при красном плоском лишае.
Какие дальнейшие исследования необходимы?
Gudjonsson: Еще предстоит проделать значительную работу.Хотя наши данные показывают, что ингибиторы JAK будут эффективны при красном плоском лишае, необходимы проспективные рандомизированные клинические испытания, прежде чем мы узнаем, насколько эффективными и безопасными они будут при лечении красного плоского лишая.
Терапия стволовыми клетками кошек дает людям надежду
Дополнительная информация: Shuai Shao et al.IFN-γ усиливает клеточно-опосредованную цитотоксичность в отношении кератиноцитов через JAK2 / STAT1 в красном плоском лишае, Science Translational Medicine (2019). DOI: 10.1126 / scitranslmed.aav7561 Предоставлено университет Мичигана
Ссылка :
Лечение артрита может облегчить кожную сыпь при красном плоском лишае (26 сентября 2019 г. )
получено 1 марта 2021 г.
из https: // medicalxpress.ru / news / 2019-09-arthritis-treatment-Relief-lichen-planus.html
)
получено 1 марта 2021 г.
из https: // medicalxpress.ru / news / 2019-09-arthritis-treatment-Relief-lichen-planus.html
Этот документ защищен авторским правом. За исключением честных сделок с целью частного изучения или исследования, никакие часть может быть воспроизведена без письменного разрешения. Контент предоставляется только в информационных целях.
Редкое проявление после множественных линий Блашко
Стриатус (LS) — это необычный приобретенный, самоограничивающийся и доброкачественный линейный дерматоз неизвестной этиологии, который чаще всего возникает односторонне и ограничивается линиями Блашко. В нашу клинику поступила здоровая девочка 7 лет с двусторонним асимметричным LS на правой руке и левой ноге продолжительностью 1 год. Ранее в литературе сообщалось об очень небольшом количестве случаев двустороннего LS, причем ни одного из клиник в Соединенных Штатах. Этиология LS в настоящее время неизвестна; однако его приуроченность к линиям Блашко, которые представляют собой эмбриологическую миграцию клонов клеток кожи, действительно дает представление о возможном патогенезе. Наиболее вероятно, что развитие ЛС у человека связано с его генетической предрасположенностью и последующим запускающим событием.Наш случай служит ярким примером редкого проявления LS и облегчает обсуждение клинического диагностического процесса и возможного патогенеза этого дерматоза.
В нашу клинику поступила здоровая девочка 7 лет с двусторонним асимметричным LS на правой руке и левой ноге продолжительностью 1 год. Ранее в литературе сообщалось об очень небольшом количестве случаев двустороннего LS, причем ни одного из клиник в Соединенных Штатах. Этиология LS в настоящее время неизвестна; однако его приуроченность к линиям Блашко, которые представляют собой эмбриологическую миграцию клонов клеток кожи, действительно дает представление о возможном патогенезе. Наиболее вероятно, что развитие ЛС у человека связано с его генетической предрасположенностью и последующим запускающим событием.Наш случай служит ярким примером редкого проявления LS и облегчает обсуждение клинического диагностического процесса и возможного патогенеза этого дерматоза.
1. Введение
Стриатусный лишай (LS) — это необычный линейный дерматоз, который чаще всего поражает детей в возрасте от 4 месяцев до 15 лет и распространяется по линии Блашко. Диагноз ставится на основании клинических проявлений плоских лихеноидных папул размером 2–4 мм от красного до телесного цвета, которые распределены линейно и могут быть дискретными или сливными [1, 2]. Вариантное представление может чаще проявляться гипохромными пятнами, которые являются единичными или сливаются в пятно [2]. Классически LS возникает односторонне и вдоль единственной линии Бляшко (BL), как правило, на конечностях, но в нескольких редких случаях было обнаружено двустороннее. Насколько нам известно, в литературе ранее сообщалось о менее чем десяти двусторонних презентациях, что делает нашего пациента очень уникальным [3–7]. Этиология ЛС остается неясной, хотя поражения доброкачественные и состояние купируется самостоятельно.Некоторые предположили, что LS может развиваться у генетически предрасположенного человека, который сталкивается с иммунологическим триггером [1, 8].
Вариантное представление может чаще проявляться гипохромными пятнами, которые являются единичными или сливаются в пятно [2]. Классически LS возникает односторонне и вдоль единственной линии Бляшко (BL), как правило, на конечностях, но в нескольких редких случаях было обнаружено двустороннее. Насколько нам известно, в литературе ранее сообщалось о менее чем десяти двусторонних презентациях, что делает нашего пациента очень уникальным [3–7]. Этиология ЛС остается неясной, хотя поражения доброкачественные и состояние купируется самостоятельно.Некоторые предположили, что LS может развиваться у генетически предрасположенного человека, который сталкивается с иммунологическим триггером [1, 8].
В этой статье мы представляем пациента с двусторонним асимметричным LS, который сообщил о постепенном развитии за год до обращения. Ранее в литературе сообщалось об очень небольшом количестве случаев двусторонней LS; и, насколько нам известно, ни один из них не поступал из клиник в Соединенных Штатах Америки [3–7].
2. Изучение клинического случая
У здоровой 7-летней девочки индийского происхождения наблюдались гипохромные линейные полосы в двух регионах продолжительностью один год.Поражения присутствовали на правом предплечье, левой ноге и ягодицах. Ни пациентка, ни ее родители не смогли вспомнить ни одного провоцирующего заболевания, аллергии, воздействия окружающей среды или общества, которые могли предшествовать началу болезни, которое было постепенным. Связанного зуда, боли, выпадения волос или поражения ногтей не было. В последнее время роста замечено не было. Пациент не получал ранее местного или системного лечения поражений. В анамнезе пациентки отсутствовала атопия и в остальном не было никаких примечаний, как и ее семейный анамнез.
При осмотре были замечены гипопигментированные лихеноидные пятна размером 2 мм, сливающиеся в линейный участок на дорсальной стороне правого предплечья пациента (рисунки 1 и 2). Высыпание закончилось в дистальном отделе предплечья, сохранив правую руку, пальцы и ногти. Распределение соответствовало BL. Подобные поражения были также отмечены на левой ягодице, хотя несколько более диффузно, но также прогрессировали дистально вдоль BL к левой задней поверхности бедра (Рисунки 3 и 4). Поражения в обоих местах были немасштабирующими, безболезненными, без зуда и, по словам родителей пациента, по внешнему виду.
Распределение соответствовало BL. Подобные поражения были также отмечены на левой ягодице, хотя несколько более диффузно, но также прогрессировали дистально вдоль BL к левой задней поверхности бедра (Рисунки 3 и 4). Поражения в обоих местах были немасштабирующими, безболезненными, без зуда и, по словам родителей пациента, по внешнему виду.
По просьбе родителей пациента биопсия не проводилась. Диагноз ЛС был поставлен клинически, рекомендовано наблюдение с объяснением течения заболевания. Был назначен контрольный визит, но пациент не вернулся в клинику.
3. Обсуждение
Стриатус — приобретенный, самоограничивающийся доброкачественный дерматоз неизвестной этиологии, который чаще всего возникает односторонне и ограничивается линиями Блашко.Его диагноз может быть поставлен только на основании клинических проявлений, но необходимо внимательно рассмотреть другие линейные высыпания (Таблица 1) [1, 8–10]. Биопсия и гистопатологический анализ, если они приемлемы для пациента, могут помочь отличить LS от других поражений, но в некоторой степени неспецифичны. Типичные гистологические находки включают спонгиотический и лихеноидный дерматит на границе раздела с поверхностным и глубоким периваскулярным инфильтратом и изменениями эпидермиса, включая гиперкератоз, паракератоз, очаговый спонгиоз и лимфоцитарный экзоцитоз.Глубокие лимфогистиоцитарные инфильтраты также видны вокруг придаточных структур, таких как волосяные фолликулы и эккринные железы [11–13].
Типичные гистологические находки включают спонгиотический и лихеноидный дерматит на границе раздела с поверхностным и глубоким периваскулярным инфильтратом и изменениями эпидермиса, включая гиперкератоз, паракератоз, очаговый спонгиоз и лимфоцитарный экзоцитоз.Глубокие лимфогистиоцитарные инфильтраты также видны вокруг придаточных структур, таких как волосяные фолликулы и эккринные железы [11–13].
|
Описаны три морфологических варианта ЛС [2]. Типичный полосатый лишай является наиболее распространенным и представляет собой плоские лишайниковые папулы размером от 2 до 4 мм, цвет которых варьируется от красного до телесного. Это составляет примерно 80% пациентов. Белый полосатый лишай представлен гипопигментированными пятнами и / или папулами, которые сливаются в пятно, как это видно у нашего пациента. Последний вариант — полосатое тело ногтевого лишая, которое помимо кожных поражений поражает матрицу ногтя, как правило, одного пальца. LS во всех формах чаще встречается у самок в соотношении 2: 1 [1, 2].Следует отметить, что четыре из шести сопоставимых случаев (включая наш) двусторонней LS произошли у пациентов индийского происхождения [3-5]. Недавний анализ, проведенный в амбулаторном отделении дерматологии в Южной Индии, показал, что LS составляет 1,77% от всех гипопигментных расстройств [14]. Поскольку патогенез LS плохо изучен, необходимы дополнительные исследования, чтобы определить, является ли эта связь случайной.
Типичный полосатый лишай является наиболее распространенным и представляет собой плоские лишайниковые папулы размером от 2 до 4 мм, цвет которых варьируется от красного до телесного. Это составляет примерно 80% пациентов. Белый полосатый лишай представлен гипопигментированными пятнами и / или папулами, которые сливаются в пятно, как это видно у нашего пациента. Последний вариант — полосатое тело ногтевого лишая, которое помимо кожных поражений поражает матрицу ногтя, как правило, одного пальца. LS во всех формах чаще встречается у самок в соотношении 2: 1 [1, 2].Следует отметить, что четыре из шести сопоставимых случаев (включая наш) двусторонней LS произошли у пациентов индийского происхождения [3-5]. Недавний анализ, проведенный в амбулаторном отделении дерматологии в Южной Индии, показал, что LS составляет 1,77% от всех гипопигментных расстройств [14]. Поскольку патогенез LS плохо изучен, необходимы дополнительные исследования, чтобы определить, является ли эта связь случайной.
Этиология ЛС остается неясной. Его ограничение BL, представляющее эмбриологическую миграцию клонов клеток кожи, тем не менее дает представление о возможном патогенезе.Было высказано предположение, что причиной может быть постзиготическая соматическая мутация, за которой следует иммунологический ответ, направленный на эти клональные клетки [11, 15]. Позже Хэппл предложил теорию, согласно которой мобильные элементы или ретротранспозоны в геноме человека, которые влияют на активацию или молчание генов, могут вызывать линейные поражения кожи после BL. Эта модель была продемонстрирована на примере пестрой шерсти, напоминающей BL у животных [16]. Наиболее вероятно, что развитие ЛС у человека связано с его генетической предрасположенностью и последующим запускающим событием.Однако остается неясным, является ли это событие активацией или подавлением гена, иммунологической реакцией против ранее мутировавших клеток или результатом действия какого-либо внешнего агента.
Его ограничение BL, представляющее эмбриологическую миграцию клонов клеток кожи, тем не менее дает представление о возможном патогенезе.Было высказано предположение, что причиной может быть постзиготическая соматическая мутация, за которой следует иммунологический ответ, направленный на эти клональные клетки [11, 15]. Позже Хэппл предложил теорию, согласно которой мобильные элементы или ретротранспозоны в геноме человека, которые влияют на активацию или молчание генов, могут вызывать линейные поражения кожи после BL. Эта модель была продемонстрирована на примере пестрой шерсти, напоминающей BL у животных [16]. Наиболее вероятно, что развитие ЛС у человека связано с его генетической предрасположенностью и последующим запускающим событием.Однако остается неясным, является ли это событие активацией или подавлением гена, иммунологической реакцией против ранее мутировавших клеток или результатом действия какого-либо внешнего агента.
Наш пациент особенно интересен тем, что дерматоз двусторонний. В литературе описано очень мало случаев двустороннего распределения [3–7]. Хотя само заболевание является доброкачественным и проходит самостоятельно, оно может представлять собой диагностическую проблему, а его патогенез сложен. Изучение дополнительных случаев, подобных нашему, поможет нам лучше диагностировать и понять это заболевание.
В литературе описано очень мало случаев двустороннего распределения [3–7]. Хотя само заболевание является доброкачественным и проходит самостоятельно, оно может представлять собой диагностическую проблему, а его патогенез сложен. Изучение дополнительных случаев, подобных нашему, поможет нам лучше диагностировать и понять это заболевание.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Этическое одобрение
Авторы Джеффри С. Дикман, Маккей Д. Франдсен и Эндрю Дж. Рэстет подтверждают, что на протяжении всего случая и его последующих исследований право пациента на самоопределение и принятие осознанных решений уважалось прежде всего. остальное, и особое внимание было уделено обеспечению этого права с учетом статуса пациента как несовершеннолетнего. На всех фотографиях также сохранялась анонимность пациента.Короче говоря, это представление следует принципам, изложенным в Хельсинкской декларации.
Авторское право
Авторское право © 2018 Джеффри С.



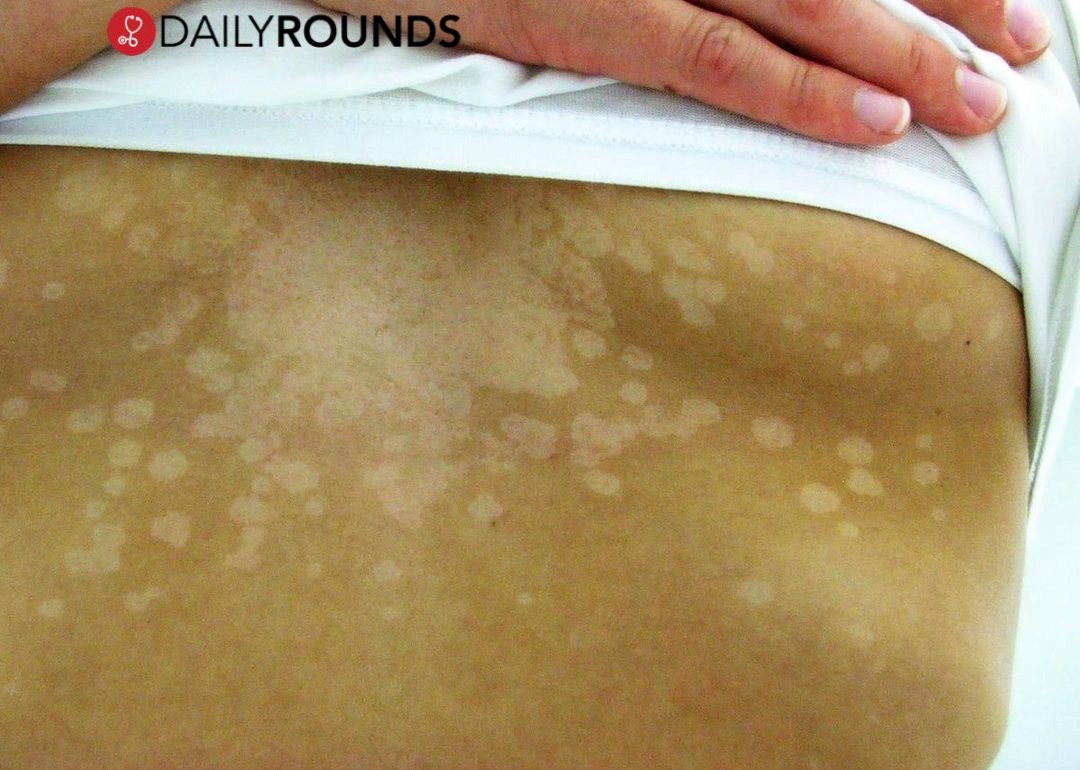
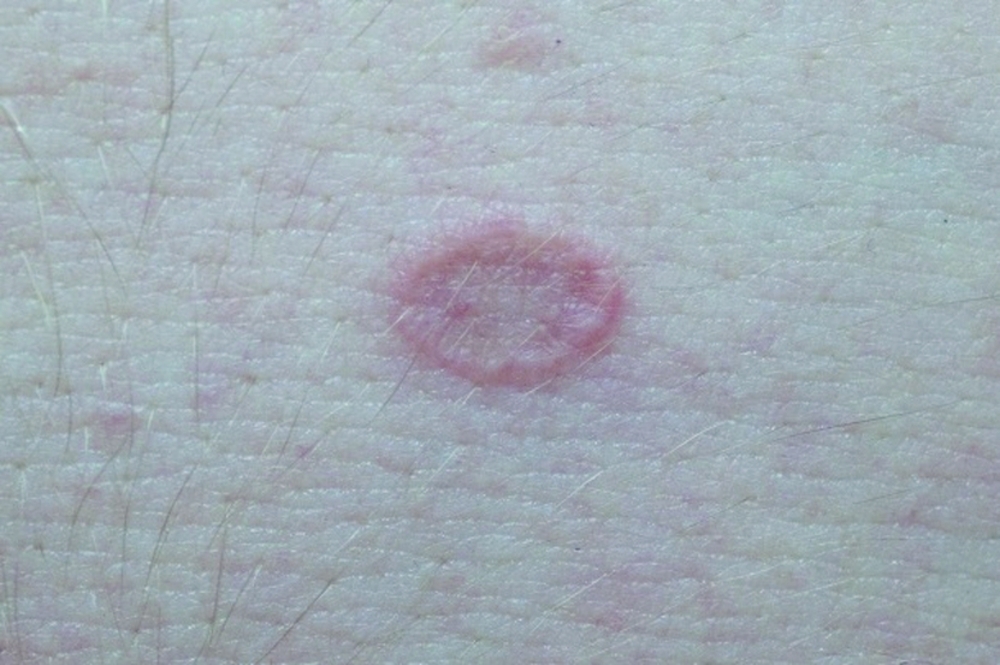 Разноцветный лишай не заразный, но протекает хронически.
Разноцветный лишай не заразный, но протекает хронически.
 Применяется против стригущего лишая.
Применяется против стригущего лишая.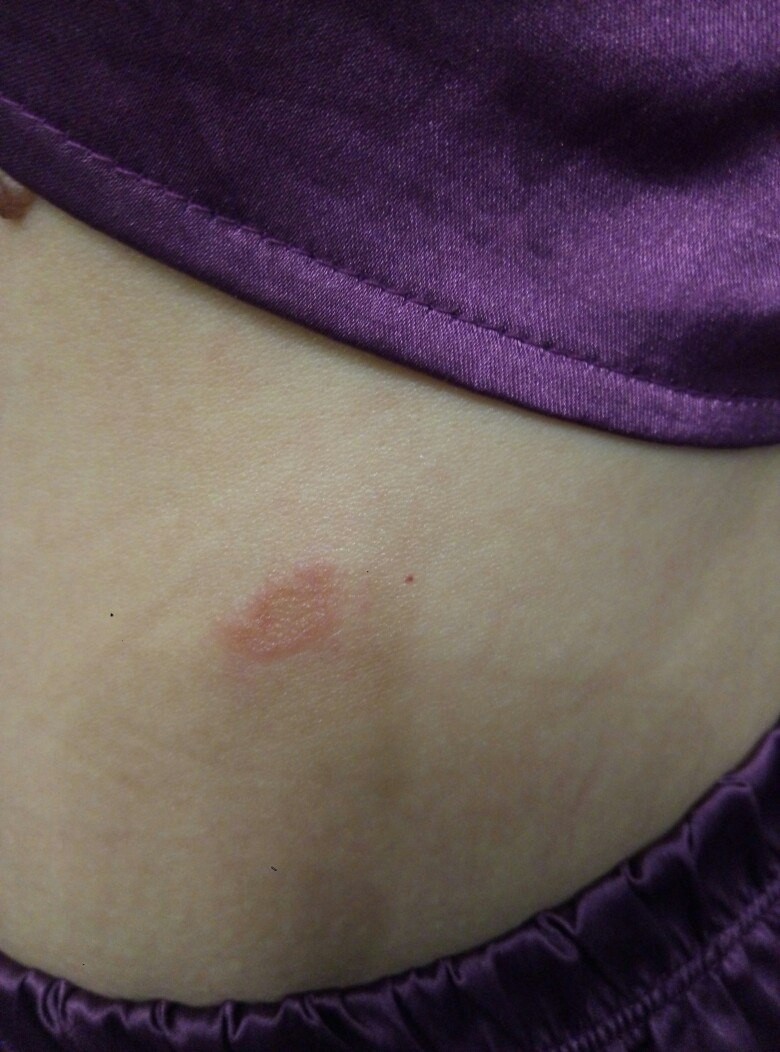 Красный плоский лишай вызывает образование бугорков или пятен с плоской вершиной. Эти шишки могут сильно зудеть. Они часто бывают блестящими красноватыми или пурпурными. Они часто бывают прямыми (или многоугольными), а не круглыми.На них также могут быть тонкие белые линии. Со временем на шишках могут образоваться толстые участки грубой чешуйчатой кожи.
Красный плоский лишай вызывает образование бугорков или пятен с плоской вершиной. Эти шишки могут сильно зудеть. Они часто бывают блестящими красноватыми или пурпурными. Они часто бывают прямыми (или многоугольными), а не круглыми.На них также могут быть тонкие белые линии. Со временем на шишках могут образоваться толстые участки грубой чешуйчатой кожи. Эти лекарства можно наносить непосредственно на кожу или вводить в пораженный участок. Их также можно принимать внутрь.
Эти лекарства можно наносить непосредственно на кожу или вводить в пораженный участок. Их также можно принимать внутрь.