какие назначают для лечения в гинекологии
Лечение цервицита комплексное, включает, как правило, несколько лекарств – для приема внутрь и для местной санации. Показания к назначению антибиотиков:
- если обнаружены абсолютные патогены – хламидии, мико- и уреаплазмы, трихомонады, гонококки;
- если причиной стала активация собственной условно-патогенной микрофлоры;
- накануне и после хирургического лечения – для профилактики осложнений.
Если воспаление не выраженное, то антибактериальные препараты или лекарства с противомикробным действием применяются только местно. Если же идентифицирована причина воспаления, например, вирусы, то лечение цервицита не требует антибиотиков.
Наиболее правильно и рационально назначать антибиотики при цервиците с учетом чувствительности высеянной из влагалища микрофлоры. Для этого необходимо:
- пройти обследование на ИППП не только методом ПЦР, но и посева;
- сдать мазок на посев всей влагалищной микрофлоры.
Макролиды –это одна из популярных групп препаратов по нескольким причинам:
- курсы их приема часто короткие, некоторые применяют однократно;
- широкий спектр действия;
- хорошо переносятся;
- многие разрешены во время беременности — Азитромицин, Джозамицин, Ровамицин.
Курс лечения (схемы, дозы, продолжительност) устанавливает врач. Стандартные назначения:
| Препарат | Схема применения |
| Азитромицин | по 1 г однократно или по 500 мг в течение 5-7 дней внутрь; |
Джозамицин (Вильпрафен) | по 500-750 мг два раза в сутки в течение 10-14 дней; |
| Мидекамецин (Макропен) | 400 мг три раза в сутки внутрь в течение 10-14 дней; |
Кларитромицин (Клацид) | 250-500 мг два раза в сутки внутрь в течение 10-14 дней; |
| Ровамицин (спирамицин) | по 3 млн единиц три раза в сутки на протяжении 10-14 дней. |
Тетрациклины не менее часто назначаются. Типичным и наиболее популярным представителем группы является Доксициклин (Юнидокс и другие аналоги). В последнее время этот антибиотик используется часто, так как к нему регистрируется высокая чувствительность патогенов и в редких случаях наблюдается устойчивость, осложнения.
Еще одним представителем тетрациклинов является одноименный препарат – Тетрациклин. Однако высокая частота аллергических реакций на него, а также неудобный режим дозирования (до 4-х раз в день) привели к редкому использованию лекарства.
Из пенициллинов чаще других используются Амоксициллин, Ампициллин, Азлоциллин. Однако спектр их чувствительности не распространяется на специфических патогенов, например, на хламидий, микоплазм.
Обычно данная группа лекарств хорошо переносится. Выпускаются формы с «защитой» от приобретения бактериями устойчивости – в препараты добавляется клавулановая кислота. Режим дозирования обычно следующий:
- Ампициллин – по 250 мг четыре раза в день в течение 7-14 дней;
- Амоксициллин+клавулановая кислота
Цефалоспорины имеют пять поколений препаратов. Используются для лечения неспецифических цервицитов. Активны по отношению к кишечной палочке, практически всем видам стафилококков и стрептококков, энтеробактера, гонококка. Большинство препаратов применяются внутримышечно. Лишь некоторые существуют для приема внутрь. Представители — Цефазолин, Цефексим, Цефепим, Цефуроксим и другие. Чаще используются в стационарах.
Фторхинолоны – препараты резерва, используются при устойчивости к другим основным препаратам, а также при микст-инфекциях, рецидивах. Антибиотики этой группы активны по отношению к неспецифическим патогенам, а также к хламидиям. Примеры препаратов:
- Ципрофлоксацин – по 500-750 мг дважды в сутки в течение 14 дней;
- Норфлоксацин – 400 мг дважды в сутки в течение 10-14 дней;
- Офлоксацин – по 200 мг два раза в сутки или по 400 мг один раз в сутки в течение 9 дней.
Противопоказания к приему антибиотиков:
- нарушение работы печени и почек;
- заболевания крови;
- индивидуальная непереносимость компонентов лекарства.
Среди частых побочных реакций можно отметить следующие:
- диспепсические расстройства — тошнота, рвота, боли в желудке и т.п.;
- кандидозные поражение кишечника и слизистой влагалища — с этой целью необходимо еще во время приема антибиотиков начинать прием противогрибковых средств.
Читайте подробнее в нашей статье об антибиотиках при цервиците.
Читайте в этой статье
Основные принципы терапии цервицита
Воспаление в шейке матки может развиваться по разным причинам. Чаще всего виновниками являются половые инфекции, поэтому широкое применение находят антибактериальные препараты. Лечение комплексное, включает, как правило, несколько лекарств — для приема внутрь и для местной санации. Основные принципы терапии включают следующее:
Для уточнения природы воспалительного процесса необходимо выявить точных возбудителей, а для этого следует пройти комплексное обследование на ИППП — хламидии, микоплазмы, уреаплазмы, трихмонады, гонококков, вирусы (папилломы человека и простого герпеса). Если патогенов не обнаруживается, значит воспаление носит неспецифический характер, что несколько упрощает лечение.
- Местное лечение. Считается, что лечение будет более эффективным, если наряду с приемом лекарств внутрь (например, антибиотиков), будут использоваться свечи, спринцевания, лекарственные тампоны. Так препарат может поступать непосредственно в очаг воспаления.
- Гормональные препараты. Как правило, используются для лечения неспецифических цервицитов у женщин в менопаузе. Причиной воспаления у них служит активация собственной условно-патогенной микрофлоры на фоне дефицита лактобактерий и недостаточности эстрогенов, из-за чего слизистая очень ранимая и подвержена инфицированию. Используются свечи с небольшим содержанием эстриола.
 Радиоволновая конизация шейки матки
Радиоволновая конизация шейки матки- Восстановление биоценоза влагалища. После основного курса терапии необходимо пройти курс для стабилизации уровня лактобактерий на слизистой влагалища. С этой целью используются различные препараты с ними — Бифидумбактерин и подобные. Иначе высока вероятность рецидива за счет активации собственной условно-патогенной флоры.
- Санация полового партнера. Если обнаружены абсолютные патогены (хламидии, трихомонады, гонококки и т.п.) в обязательном порядке необходимо лечение мужчины. Идеально, если он также при этом пройдет комплексное обследование.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
Иногда причина хронического воспаления в цервикальном канале — соматические заболевания, особенно эндокринного характера, например, сахарный диабет. Поэтому женщинам при наличии подобных необходимо более тщательно и регулярно посещать врача для выявления нарушений и в процессе лечения проводить коррекцию основного заболевания (например, стабилизировать показатели глюкозы крови при диабете).
Показания к назначению антибиотиков
Антибактериальные препараты при цервицитах назначаются практически всегда. Основные показания для использования следующие:
- если обнаружены абсолютные патогены — хламидии, мико- и уреаплазмы, трихомонады, гонококки;
- если причиной стала активация собственной условно-патогенной микрофлоры — например, выявлена кишечная палочка и другие микробы;
- накануне и после хирургического лечения — для профилактики осложнений.
 Мазок на онкоцитологию
Мазок на онкоцитологиюЕсли воспаление не выраженное, то антибактериальные препараты или лекарства с противомикробным действием применяются только местно. Если же идентифицирована причина воспаления, например, вирусы, то лечение цервицита не требует антибиотиков.
Какие антибиотики выписывают для лечения в гинекологии
Наиболее правильно и рационально назначать антибиотики при цервиците с учетом чувствительности высеянной из влагалища микрофлоры. Для этого необходимо:
- пройти обследование на ИППП не только методом ПЦР, но и посева — для уреаплазмы, микоплазмы;
- сдать мазок на посев всей влагалищной микрофлоры — определяет весь микробный пейзаж, особенно актуален в случае отсутствия абсолютного патогена.
В результатах указано, количество каких микробов во влагалищной флоре превышает допустимые уровни и к каким антибиотикам они чувствительны. Это поможет избежать лечения неэффективными препаратами, сократить стоимость и длительность терапии.
При необходимости в схеме лечения могут комбинироваться два антибиотика, например, короткого и длительного действия. При микс-инфекциях (обнаружении сразу нескольких вредных микробов) такие сочетания дают более надежный эффект.
Макролиды
Это одна из популярных групп препаратов по нескольким причинам:
- курсы их приема часто короткие — например, для Азитромицина необходимо выпить всего таблетки однократно;
- широкий спектр действия — они действуют как собственную условно-патогенную флору, так и на абсолютных патогенов — хламидий, мико- и уреаплазм;
- хорошо переносятся — обычно выраженность побочных эффектов минимальная;
- многие разрешены во время беременности — Азитромицин, Джозамицин, Ровамицин.
Курс лечения (схемы, дозы, продолжительност) устанавливает врач в индивидуальном порядке. Стандартные назначения включают в себя следующее:
| Препарат | Схема применения |
| Азитромицин | по 1 г однократно или по 500 мг в течение 5-7 дней внутрь; |
| Джозамицин (Вильпрафен) | по 500-750 мг два раза в сутки в течение 10-14 дней; |
| Мидекамецин (Макропен) | 400 мг три раза в сутки внутрь в течение 10-14 дней; |
| Кларитромицин (Клацид) | 250-500 мг два раза в сутки внутрь в течение 10-14 дней; |
| Ровамицин (спирамицин) | по 3 млн единиц три раза в сутки на протяжении 10-14 дней. |
Тетрациклины
Типичным и наиболее популярным представителем группы является Доксициклин (Юнидокс и другие аналоги). В последнее время этот антибиотик используется часто, так как к нему регистрируется высокая чувствительность патогенов и в редких случаях наблюдается устойчивость.
 Схемы приема обычно включают прием по 100 мг два раза в сутки на протяжении 10-14 дней.
Схемы приема обычно включают прием по 100 мг два раза в сутки на протяжении 10-14 дней.Препарат эффективен по отношению не только к неспецифическим возбудителям воспаления, но и губителен для хламидий, микоплазм, уреаплазм и некоторых других специфических микробов.
Доксициклин чаще хорошо переносится, но в ряде случаев вызывает побочные эффекты — тошноту, рвоту, боли в области желудка.
Еще одним представителем тетрациклинов является одноименный препарат -Тетрациклин. Однако высокая частота аллергических реакций на него, а также неудобный режим дозирования (до 4-х раз в день) привели к редкому использованию лекарства.
Пенициллины
Чаще других используются Амоксициллин, Ампициллин, Азлоциллин. Однако спектр их чувствительности не распространяется на специфических патогенов, например, на хламидий, микоплазм. Они используются при неспецифическом воспалении, связанном с активацией условно-патогенной собственной флоры.
Обычно данная группа лекарств хорошо переносится. Выпускатся формы с «защитой» от приобретения бактериями устойчивости — в препараты добавляется клавулановая кислота. Режим дозирования обычно следующий:
- Ампициллин — по 250 мг четыре раза в день в течение 7-14 дней;
- Амоксициллин+клавулановая кислота — 0,5 г три раза в сутки в течение 10-14 дней.
Цефалоспорины
Имеют пять поколений препаратов. Используются для лечения неспецифических цервицитов, так как не оказывают свое действие против таких патогенов как хламидии, уреа- и микоплазмы. Активны по отношению к кишечной палочке, практически всем видам стафилококков и стрептококков, энтеробактера, гонококка.
Большинство препаратов применяются внутримышечно. Лишь некоторые существуют для приема внутрь. Представители — Цефазолин, Цефексим, Цефепим, Цефуроксим и другие. Чаще используются в стационарах.
Фторхинолоны
Это препараты резерва — используются при устойчивости к другим основным препаратам, а также при микст-инфекциях, рецидивах. Антибиотики этой группы активны по отношению к неспецифическим патогенам, а также к хламидиям. Однако по отношению к последним эффективность их несколько ниже.
Примеры препаратов:
- Ципрофлоксацин — по 500-750 мг дважды в сутки в течение 14 дней;
- Норфлоксацин — 400 мг дважды в сутки в течение 10-14 дней;
- Офлоксацин по 200 мг два раза в сутки или по 400 мг один раз в сутки в течение 9 дней.
Противопоказания
То, какие антибиотики при цервиците выбрать, должен выбирать врач. Каждое лекарственное средство потенциально моет нести угрозу здоровью женщины. Перед использованием лекарства следует учитывать противопоказания к конкретному препарату. В большинстве из них значится недопустимость использования при:
- нарушение работы печени и почек;
- заболевания крови;
- индивидуальная непереносимость компонентов лекарства.
В период беременности и грудного вскармливания также следует отдавать предпочтение только разрешенным препаратам.
Также необходимо учитывать сочетание препаратов в случае, если женщина принимает сразу несколько, например, по поводу соматической патологии.
Возможные осложнения после
Все антибактериальные препараты метаболизируются в печени и выводятся вместе с желчными кислотами через кишечник и мочой через почки. Соответственно, нагрузка на эти органы максимальная. При несоблюдение показаний и противопоказаний возможны серьезные нарушения работы этих органов.
Также с осторожностью следует относиться к назначению препаратов женщинам со склонностью к аллергическим реакциям. При необходимости можно предварительно проверять индивидуальную чувствительность к препарату.
Среди частых побочных реакций можно отметить следующие:
- диспепсические расстройства — тошнота, рвота, боли в желудке и т.п.;
- кандидозные поражение кишечника и слизистой влагалища — с этой целью необходимо еще во время приема антибиотиков начинать прием противогрибковых средств.
Перечень побочных реакций для любого препарата широкий. В случае, если женщина отмечает ухудшение общего самочувствия, следует обратиться за медицинской помощью для решения вопроса о замене препарата.
Рекомендуем прочитать о причинах возникновения и лечении хронического цервицита. Из статьи вы узнаете о видах хронического цервицита, симптомах патологии, методах диагностики и терапии.А здесь подробнее о том, когда можно применять народные средства в лечении цервицита.
Антибиотики широко используются для лечения цервицита в гинекологии. Наиболее подходящий препарат может подобрать только врач с учетом комплексного обследования. Для наиболее эффективного лечения следует сдать анализы на посев и чувствительность микрофлоры цервикального канала и влагалища. При необходимости проводится лечение полового партнера.
Полезное видео
Смотрите в этом видео о симптомах, диагностике и лечении хронического цервицита:
Похожие статьи
-

Хронический цервицит: варианты — умеренный, очаговый…
Довольно неприятен и опасен для женского здоровья хронический цервицит. Он может быть умеренный, очаговый, активные и неактивные, вирусный, с метаплазией. К сожалению, беременность до его его лечения практически невозможна. -

Острый цервицит: причины, симптомы, лечение…
Практически незаметный, острый цервицит может наделать немало бед. Причины кроются в инфекциях, ослабленном иммунитете, а также несоблюдении правил гигиены. Симптомы появляются, если цервицит — отражение другого заболевания. Лечение комплексное.
ginekologiya.online
Лечение цервицита шейки матки
Цервицит является одним из самых часто диагностируемых фоновых заболеваний в области гинекологии. Несмотря на то, что эта патология не несёт угрозу жизни, она способна существенно ухудшить качество жизни женщины.
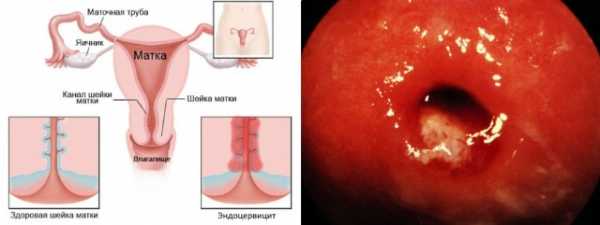
Цервицит представляется собой воспалительный процесс, который развивается во влагалищной части шейки матки. Заболевание не всегда проявляется выраженными симптомами, что способствует переходу активной фазы в хроническое течение. Длительный вялотекущий цервицит может приводить к формированию эктопии и гипертрофии шеечной части матки. К тому же хронический цервицит нередко приводит к развитию аднексита и других воспалительных процессов в репродуктивной сфере у женщин.
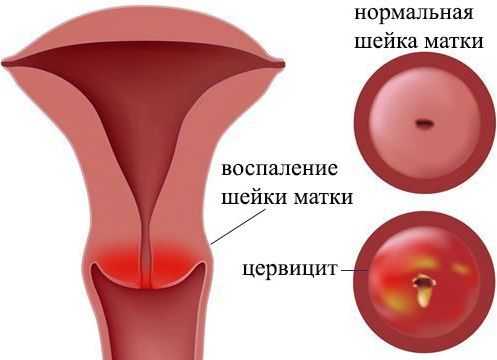
Шейка матки напоминает узкую цилиндрическую трубку длиной до четырёх сантиметров и шириной около двух сантиметров. Она соединяет между собой маточное тело и влагалище благодаря цервикальному каналу, который проходит в её центре. Шеечный канал является достаточно узким и содержит железы, продуцирующие слизь. Эта слизь помогает шейке матки осуществлять защитную функцию и предотвращать распространение инфекции по восходящему пути из влагалища.
В отличие от влагалища, полость матки является стерильной. Проникновение инфекции может вызвать различные воспалительные процессы и бесплодие.
Под воздействием неблагоприятных факторов защитная функция шейки матки нарушается. В результате патогенная флора проникает в цервикальный канал, вызывая развитие эндоцервицита. Если воспаление наблюдается во влагалищном сегменте, говорят о развитии экзоцервицита.
Цервицит может протекать в разных видах. В зависимости от активности патологического процесса и выраженности его симптомов в течении определённого времени различают цервицит:
- острый;
- хронический.
Хроническая форма цервицита является следствием нелеченного острого воспаления и сложно поддаётся лечению. В некоторых случаях врачи лечат такую патологию хирургическим путём.
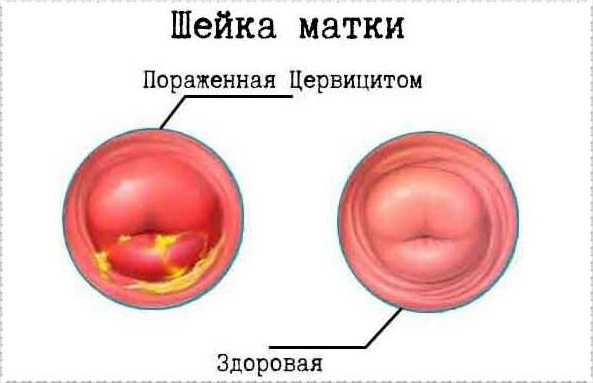
Цервицит развивается из-за поражения ткани шейки матки различными патогенными микроорганизмами. В зависимости от характера микрофлоры, приводящей к воспалению шейки матки, выделяют две разновидности цервицита.
- Неспецифический. Такая разновидность заболевания вызвана условно-патогенной микрофлорой шейки матки. Наиболее часто при неспецифическом цервиците выявляются такие микроорганизмы, как стафилококк, стрептококк, грибы Кандида, кишечная палочка, которые попадают в область шейки матки вместе с кровью и лимфой.
Такая микрофлора относится к условно-патогенной в связи с тем, что нередко присутствует на слизистых в незначительных количествах. Однако при неблагоприятных условиях условно-патогенные микроорганизмы активизируются, вызывая выраженную симптоматику воспаления.
- Специфический. К этому виду микроорганизмов относят хламидии, уреаплазмы и микоплазмы, ВПЧ, герпес, ЦМВ, гонококки. Заражение происходит преимущественно половым путём.
По степени возникшего поражения слизистой выделяют цервицит:
- очаговый;
- диффузный.
Цервицит нуждается в своевременном лечении, которое назначается в зависимости от конкретного возбудителя, вызвавшего заболевание.
Причины и факторы возникновения
Цервицит возникает при активизации условно-патогенной и специфической микрофлоры. Однако, чтобы развился воспалительный процесс, необходимо влияние следующих негативных факторов:
- травматизация тканей шейки матки в процессе абортов, выскабливаний, родов, установки внутриматочной спирали и пессария;
- новообразования шеечной части, которые имеют доброкачественный характер;
- ослабление защитных сил организма;
- сопутствующие гинекологические патологии, например, эктопия, вагинит или бартолинит;
- беспорядочная половая жизнь;
- длительное использование средств местной контрацепции.
Большинство женщин с диагностированным цервицитом находятся в репродуктивном возрасте. Тем не менее не исключено развития заболевания и у представительниц после менопаузы. Если лечение болезни отсутствует, возможно возникновение полипов, эктопии и аднексита.
Лечение патологии имеет особое значение при беременности. Этот период характеризуется физиологическим снижением иммунитета, что нередко приводит к обострению многих заболеваний, в том числе, цервицита. Врачи обязательно лечат цервицит у беременных женщин в связи с риском заражения околоплодных оболочек, самого плода, угрозой выкидыша, преждевременных родов.
Клинические проявления
Симптоматика при цервиците зачастую отсутствует. В целом на интенсивность проявлений болезни влияет форма течения цервицита, которая может быть как острой, так и хронической.
Острый цервицит протекает с выраженными симптомами.
- Выделения патологического характера. Нередко женщин беспокоят обильные слизистые или гнойные выделения, которые могут иметь неприятный запах.
- Болевые ощущения. При острой форме может присутствовать тупая боль в нижней части живота. При поражении инфекциями мочевого пузыря может развиваться уретрит и цистит.
- Чувство дискомфорта. Нередко у женщины наблюдается зуд, покалывание во влагалище.
Среди визуальных признаков острой формы цервицита можно выделить:
- отечность тканей;
- гиперемия снаружи цервикального канала;
- припухлость слизистой;
- участки с кровоизлиянием или изъязвлением.
Если женщины своевременно не лечат болезнь, острая форма переходит в хроническую.
При хроническом состоянии симптомы имеют стёртый характер, обостряясь при воздействии неблагоприятных факторов. Систематически могут наблюдаться необычные выделения, болезненное учащённое мочеиспускание и лёгкий дискомфорт в области половых органов. Во время гинекологического осмотра диагностируется незначительная отёчность и разрастание ткани слизистой шейки матки, а также замещение эпителия.
Проявления при цервиците непосредственно зависят от возбудителя, который вызвал заболевание. Например, гонорея всегда сопровождается острыми симптомами, в то время как хламидиоз имеет скрытое течение. При заражении вирусом полового герпеса шейка матки покрыта характерными язвами, а ВПЧ способствует формированию образований на слизистой.

Симптомы цервицита схожи с признаками многих гинекологических патологий. Для постановки правильного диагноза и назначения адекватного лечения женщине следует обратиться к гинекологу.
Методы диагностики
Поскольку цервицит отличается бессимптомным прогрессированием зачастую болезнь выявляется в хронической стадии. Лечение в таких случаях часто оказывается неэффективным. Обнаружение цервицита в начале заболевания чаще всего происходит случайно. Диагностика болезни направлена не только на постановку конкретного диагноза, но и на определение причин воспалительного процесса.
Выявить цервицит можно при помощи основных методов диагностики.
- Визуального осмотра гинекологом на кресле. В процессе гинекологического осмотра врач использует гинекологическое зеркало, позволяющее увидеть характерные для болезни изменения: припухлость, обильные выделения, выраженный окрас, разрастания и образования шейки матки.
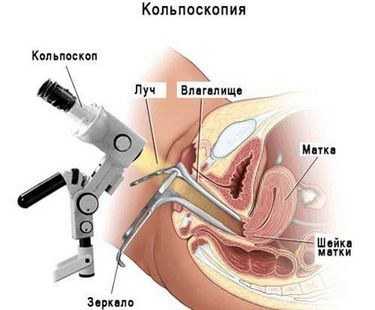
- Кольпоскопии. Это дополнительный метод исследования, который рекомендован при наличии структурных изменений слизистой. Для диагностики фоновых и предраковых заболеваний проводится расширенная разновидность кольпоскопии с использованием специальных растворов. Эти вещества наносятся на шейку матки с целью получения кольпоскопической картины определённых патологий.
- Онкоцитологии. Такое исследование представляет собой мазок для определения атипичных клеток и воспалительного процесса. О хроническом процессе говорит изменение формы цилиндрических клеток.
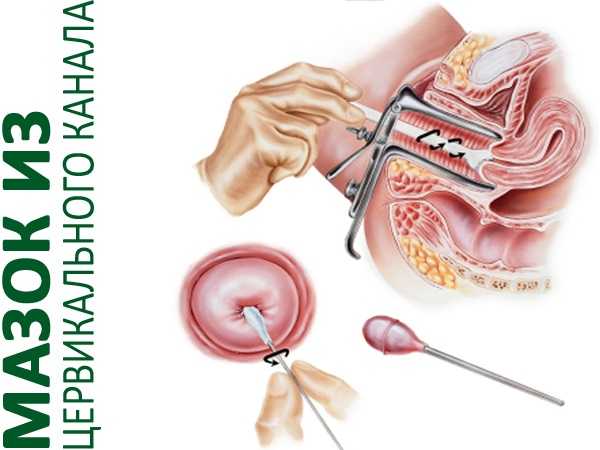
- Общего мазка. Лабораторный метод относится к базовой диагностике и выполняется для оценки влагалищной микрофлоры. При острой разновидности патологии наблюдается повышенная концентрация лимфоцитов, которая составляет от 30 единиц.
- Бактериального посева. Анализ подразумевает развёрнутый тип мазка для диагностики микроорганизмов, населяющих влагалище.
- ПЦР – исследования. Эта диагностика необходима для выявления патогенной микрофлоры, которая вызывает специфический цервицит.
Врачи лечат инфекции различными антибактериальными препаратами. Для того чтобы лечение было эффективным и подходило под конкретный штамм микроорганизма, желательно выполнить анализ на чувствительность к антибиотикам.
- УЗИ вагинальным датчиком. Диагностика позволяет визуализировать структурные изменения шейки матки, которые наблюдаются при патологии.
Обследование назначается в индивидуальном порядке в зависимости от анамнеза, клинической картины и жалоб пациентки.
Лечение
В современной гинекологии цервицит лечат разными тактиками. Лечение направлено на устранение провоцирующего воспаление фактора и сопутствующих болезней инфекционной природы.
Патологию лечат:
- консервативно;
- хирургически.
Консервативная терапия подразумевает приём различных медикаментозных препаратов и процедур. Цервицит лечат:
- антибактериальными средствами;
- противовирусными лекарствами;
- противогрибковыми препаратами;
- иммуностимуляторами и иммуномодуляторами;
- витамино-минеральными комплексами;
- гормональной терапией;
- антисептиками;
- физиотерапией.
Консервативное лечение предполагает комплексный подход. Особое значение имеет одновременное лечение обоих половых партнёров, соблюдение всех рекомендаций врача.
Цервицит появляется из-за снижения иммунитета, в связи с этим, патологию также лечат при помощи полноценного питания и умеренной физической активности. После проведённого лечения необходимо восстановить микрофлору влагалища специальными препаратами.
Хронические цервициты зачастую лечат хирургическим способом.
- Диатермокоагуляцей. Метод применяется в основном у рожавших пациенток и подразумевает использование электрического тока.
- Криотерапией. Вмешательство осуществляется при помощи жидкого азота, который промораживает патологические ткани.
- Лазеротерапией. Лечение подразумевает применение дозированного лазерного луча у женщин разных возрастных групп.
Хирургическое лечение проводят после медикаментозной терапии. Женщину не лечат хирургически при выявлении активного воспалительного процесса и половых инфекций. Через месяц после лечения осуществляется контроль его эффективности. Пациентке рекомендовано выполнить лабораторное исследование, пройти кольпоскопию и общий гинекологический осмотр.
Чтобы избежать рецидивов, необходимо соблюдать меры профилактики:
- соблюдать правила интимной гигиены;
- использовать барьерный способ предохранения;
- избегать случайных половых связей и хирургических вмешательств;
- своевременно лечить инфекции половых органов.
При возникновении симптомов гинекологического заболевания следует своевременно обращаться к врачу с целью прохождения необходимого обследования.
ginekola.ru
Как лечить хронический и острый цервицит с помощью лекарств
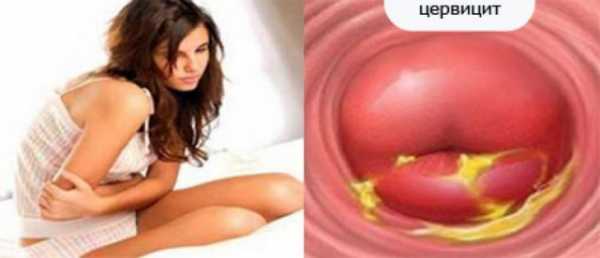
 Цервицитом называют нарушение функционирования женской половой системы, проявляющееся в виде воспаления шейки матки.
Цервицитом называют нарушение функционирования женской половой системы, проявляющееся в виде воспаления шейки матки.
Главные причины развития у женщины этого заболевания: различные инфекционные заболевания, передающиеся при половом акте, недуги, вызванные вирусными организмами, а также физическое воздействие негативного характера.
Вконтакте
Google+
Мой мир
Виды заболевания и причины возникновения
- Существует несколько
видов цервицита шейки матки
- , они могут отличаться некоторыми симптомами. а также лечением.
- Цервицит делится на инфекционный и неинфекционный. Наиболее распространена инфекционная его форма, вызванная заболеваниями, передающимися половым путем.
Неинфекционный цервицит появляется у женщины вследствие повреждений шейки матки, образования воспалений, а также влияния химических веществ или радиации.
- В зависимости от того, в каких органах происходит воспалительный процесс, болезнь подразделяют на эндоцервитит и экзоцервицит. В первом случае воспаляется слизистая оболочка цервикального канальца. Во втором — влагалищный сегмент шейки.
- По течению заболевания цервицит делят на острый и хронический. Хроническая форма развивается при несвоевременно начатом лечении.
Возбудитель воспаления позволяет определить, специфическая форма болезни у определенной женщины или неспецифическая.
Причины возникновения
Причин возникновения цервицита может быть несколько:
- Основной причиной появления воспалительного процесса в женской половой системе являются болезни, передающиеся посредством полового акта. Во время развития заболевания секрет, находящийся на слизистой оболочке, постепенно разжижается. Слизистая иссыхает, начинается воспалительный процесс. Инфекция быстро распространяется по всей шейке матки, а следом переходит на придатки, мочевой пузырь, почки и далее по организму. Все это может привести к страшным последствиям, возможно появление перитонита.
- Еще один вариант — венерические заболевания. Врачи выделяют несколько факторов риска: герпес, вирус папилломы человека.
- Начало половой жизни.
- Физическое или химическое воздействие противозачаточных средств или гигиенических элементов.
- Индивидуальная непереносимость латекса или любой составляющей принимаемого противозачаточного средства.
- Пониженный иммунитет.
- Травмирование шейки матки при прерывании беременности или в процессе родов.
- Опущение матки.
- Период климакса.
Рекомендуем прочитать: опсоменорея — что это такое?
Как лечить хронический цервицит
Хроническая форма заболевания может развиться из-за попадания в половую систему микробов, грибков или вирусных инфекций. Заражение слизистой происходит вследствие опущения матки, ошибочного приема оральных контрацептивов, большого количества половых партнеров или из-за неграмотно проводящихся гигиенических процедур.
Главными синдромами являются:
- Отеки, значительный прилив крови к шейке матки.
- Немного белых выделений.
- Тянущие болевые ощущения в области низа живота.
- Навязчивый зуд, покраснение и раздражение влагалища.
- Дискомфорт во время отхода мочи.
Хронический цервицит часто вызывает сильную эрозию. В качестве диагностики следует регулярно обследовать шейку матки. Далее обязательно назначают процедуру кольпоскопии и берут определенный материл на анализ.
Лечение хронического цервицита зависит от причины болезни. В основном, оно проводится с помощью антибиотиков, а также очень полезна будет радиоволновая терапия в амбулаторных условиях. Если случай считается особо сложным, может применяться лазер, а также такие процедуры как криотерапия и диатермокоагуляция.
Чем лечат цервицит шейки матки
Терапия от цервицита основана на медикаментозном лечении.
Первостепенной ее целью является устранение возбудителя болезни.
- Специфический цервицит подразумевает лечение определенной группой препаратов.
- Если виновниками болезни являются трихомонада или бактерии, то врач выписывает антибиотики по индивидуальной схеме.
Вторым шагом необходимо восстановить убитую микрофлору кишечника. В качестве лекарств выписываются свечи Лактобактерин, Бификол, Вагилак и Ацилакт. При этом обязателен прием комплекса витаминов, который бы поддержал организм.
Кроме медикаментозного в редких случаях возможно проведение различных терапий: криотерапии, работы лазером, электрокоагуляции. Они осуществляются исключительно под местным наркозом. Лечащий врач назначает эти процедуры только при часто повторяющихся рецидивах болезни. Тогда целесообразно удалить навсегда атипичные клетки.
Если хронический цервицит выявлен у женщин, репродуктивная функция которых больше не работает, то ей назначаются гормональные средства. Обычно такое лечение цервицита проводится вагинальными свечами и мазями.
Также необходимо производить санацию слизистой стенки матки. Инструментом будут являться ватные тампоны, вымоченные в фурацилине, растворе нитрата серебра или в хлорофиллипте. Это увеличивает процент защиты от бактерий.
Контрольные анализы помогут определить, приносит ли лечение результат.
Мы расскажем о самых лучших лекарствах от молочницы для женщин.
Cимптомы и лечение атрофического кольпита у женщин узнайте в нашей статье.
Как делают кольпоскопию шейки матки: http://venerolog-ginekolog.ru/gynecology/kolposkopia/vazhnyie-voprosy-o-kolposkopii-sheyki-matki.html
Особенности лечения
Наряду с обычным лечением, становятся популярными лечение цервицита народными средствами. Вот некоторые рецепты:
- К измельченным сухим листьям адониса и полыни добавляют в одинаковых пропорциях высушенные листья малины, чабреца, мяты или можжевельника. Всю смесь трав вымачивают в полулитре кипятка и выпивают за сутки, делают это в несколько приемов. На следующий день необходимо готовить свежий отвар. Остатки старого хранить нельзя.
- Еще один рецепт отвара: сухие листочки земляники и полыни, соцветья черемухи, кору дуба и ягоды шиповника засыпают в литр кипящей воды. Настой оставляют на восемь-девять часов, после чего он сцеживается. Готовый отвар пьют по 150 мл трижды в сутки. Курс приема длится тридцать дней.
- Делают сухую смесь из березовой листвы, побегов малины, хвоща, полыни, мяты перечной и зверобоя. Берут по пять граммов каждого из компонентов, заливают стаканом кипящей воды, нагревают на водяной бане в течение десяти минут. Получившийся отвар оставляют на час. Настоявшуюся жидкость процеживают и пьют в теплом виде по 80 граммов до приема пищи утром, днем и перед сном.
Нельзя народные методы лечения использовать как основные. Они должны лишь дополнять терапию. Консультация с лечащим врачом обязательна.
Подведем итоги:
- Цервицит может являться следствием болезней, предающихся при половом акте.
- Чтобы избежать проблем со здоровьем, нужно аккуратно относиться к выбору оральных контрацептивов и средств гигиены.
- Лечение цервицита обычно проводится с помощью антибиотиков, реже — оперативным вмешательством.
- Народные средства дают отличный результат.
venerolog-ginekolog.ru
что это такое? Диагностика, причины, лечение
Современный темп жизни не позволяет уделять достаточно внимания собственному здоровью. Часто человек просто не замечает сигналов организма о нарушениях в работе систем и органов. Вследствие этого медицинская статистика предоставляет с каждым годом все менее утешительные факты о состоянии здоровья современных людей, в частности женщин: растет уровень воспалительных и инфекционных заболеваний, все большее количество представительниц прекрасного пола репродуктивного возраста страдают бесплодием или сталкиваются с проблемами вынашивания ребенка. Одним из таких распространенных заболеваний стал цервицит. Что это такое, какие симптомы заболевания и каким образом его излечить — рассмотрим подробно в нашей статье.
Что такое цервицит?
Цервицит – это процесс воспаления слизистой оболочки шейки матки. Причинами такого состояния могут стать различные инфекционные заболевания репродуктивной системы, хронические проблемы половой системы, механические травмы и повреждения слизистой.

Чем опасно заболевание?
Цервицит — что это такое и чем опасно данное заболевание? Шейка матки — это мышечный орган, который расположен между влагалищем и маткой. Основной ее функцией является защита матки от попадания и распространения различных инфекций половых путей. В период беременности шейка матки защищает плод от инфицирования и механически поддерживает растущий орган в малом тазу, раскрываясь непосредственно лишь в период родовой деятельности для нормального родоразрешения.
Очаги воспаления в шейке матки нарушают ее защитные функции, что, соответственно, приводит к распространению патогенной и условно-патогенной микрофлоры в организме. Особенно опасным является цервицит при беременности, так как плод становится подвержен инфицированию различными заболеваниями, а также возникает опасность преждевременных родов или выкидыша. Кроме того, способствуют развитию осложнений первопричины возникновения проблемы, а именно — бактериальные и вирусные инфекции.
Цервициты у женщин вызывают неприятные симптомы, а также способствуют развитию сопутствующих заболеваний, таких как эрозия, полипы и атрофия слизистой оболочки шейки матки. На фоне общего ослабления защитных функций систем и органов возможно присоединение одной или нескольких вторичных инфекций, что осложняет диагностику и лечение заболевания.
Виды цервицита
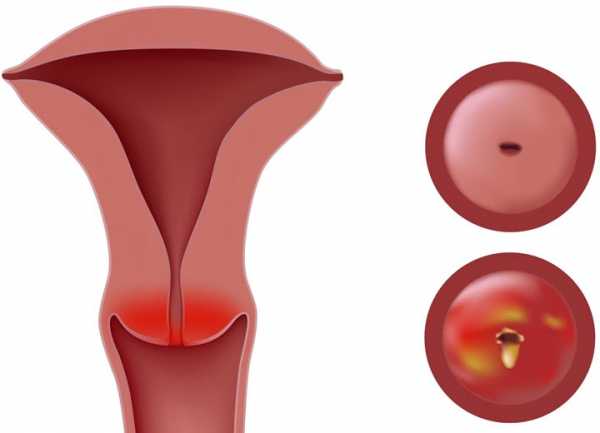
В зависимости от того, в какой области шейки матки образовался воспалительный очаг, цервицит делят на два вида:
- Экзоцервицит – это заболевание, при котором возникает воспаление во влагалищной области шейки матки. Такую проблему возможно обнаружить при стандартном гинекологическом осмотре.
- Воспаление канала шейки матки, который обозначается медицинским термином «эндоцервикс», называется «эндоцервицитом». Такой вид заболевания достаточно сложно обнаружить при обычном осмотре. Необходимы дополнительные анализы и наблюдение характерных симптомов.
- Отдельно необходимо выделить хронический цервицит. Что это такое? Это длительный воспалительный процесс в шейке матки, который характеризуется развитием обострения во время возникновения неблагоприятных внешних факторов (ослабление иммунитета, гормональные нарушения, инфекция). Часто сопровождается атрофией слизистой оболочки.
Причины возникновения заболевания
Причины воспаления слизистой оболочки шейки матки самые разные: от распространенной молочницы (кандидоза) до неправильного ведения родов. Поэтому крайне важно для каждой женщины проходить регулярные профилактические осмотры у гинеколога как минимум дважды в год. А при наличии каких-либо жалоб следует незамедлительно обратиться к специалисту за консультацией, так как предотвратить развитие осложнений и хронических форм заболевания гораздо легче на ранних стадиях распространения очага воспаления.
Классифицировать причины возникновения цервицита можно следующим образом:
- инфекции, которые передаются половым путем (ЗППП), такие как урогенитальный микоплазмоз, хламидиоз, трихомоноз, гонорея, кандидоз, вагиноз и другие;
- вирусные заболевания: герпес, папилломавирус человека;
- попадание в шейку матки неспецифической условно-патогенной микрофлоры: кишечной палочки, грибов, стафилококков;
- гормональные нарушения;
- механические повреждения слизистой: родовые травмы, последствия аборта и хирургического вмешательства;
- раздражение химическими веществами: контрацептивами, средствами личной гигиены, бесконтрольным спринцеванием.
Кроме того, воспалительные процессы, новообразования шейки матки, рубцы, снижение иммунитета приводят к тому, что развиваются цервициты. Как лечить воспаление — рассмотрим ниже.
Симптомы цервицита
Часто цервицит не имеет выраженных симптомов. Обнаруживается заболевание в таком случае лишь во время прохождения планового медосмотра. У женщины могут возникать тянущие ощущения внизу живота, происходят изменения в цвете и консистенции половых выделений. На такие симптомы обращают внимание не сразу, а тем временем заболевание прогрессирует и поражает все большую область шейки матки, появляются дополнительные симптомы.
Симптоматика цервицита достаточно разнообразна и зависит от первопричины развития воспалительного процесса. Следует обратить внимание на следующие признаки, которые могут говорить о развитии воспалительного процесса в шейке матки:
- Изменение выделений из половых путей. Так, при цервиците, вызванном бактерией рода кандида, появляются творожистые выделения. Если первопричиной воспаления шейки матки является гонорея, то замечают гнойные, желтоватого цвета выделения. При урогенитальном микоплазмозе и хламидиозе – прозрачные, трихомоноз характеризуется пенистыми выделениями из половых органов.
- Тянущие боли внизу живота, чаще ноющие и тупые, напоминающие менструальные. Реже боль бывает острой, резкой. Может отдавать в поясницу, крестец.
- Кровянистые выделения в середине цикла или во время полового акта.
- Неприятные ощущения во время интимных отношений, снижение либидо.
- Частое мочеиспускание или ложные позывы.
- Дополнительным симптомом является подтвержденный кольпит. Цервицит в таком случае часто является сопутствующим заболеванием.

Диагностика заболевания
Диагностировать цервицит может гинеколог после осмотра с использованием гинекологических зеркал. При заболевании шейка матки имеет отечность, покраснение, возможно обнаружение кровоизлияний и эрозий. Если причиной развития воспаления послужила инфекция половых путей, гинеколог заметит отличающиеся от нормы выделения: изменение цвета, количества, консистенции, запаха.
Гинеколог, учитывая результаты осмотра, анамнез и симптоматику пациентки, порекомендует пройти ряд лабораторных исследований:
- микроскопию урогенитального мазка, которая определит количество лейкоцитов (при цервиците показатели превышают 30), лимфоцитов, гистиоцитов, наличие морфологических повреждений цилиндрического и плоского эпителия;
- бактериальный посев на патогенную микрофлору выявит возбудителя;
- ПЦР-диагностика и ИФА обнаружат папилломавирус человека, гонорею, герпес, микоплазмоз и другие инфекции даже при наличии в организме единичной патогенной микрофлоры;
- чувствительность выявленного патогенного микроорганизма к антибактериальным препаратам для назначения эффективного средства;
- цитоморфологическое исследование укажет врачу на клеточные повреждения и поможет следить за процессом лечения в динамике.

Широко применяют колькоскопию для подтверждения диагноза «цервицит». Что это такое и как происходит процедура? Проводится она с помощью введения специального аппарата — колькоскопа, который выводит на экран полученное изображение. Таким образом врач может оценить состояние эпителия шейки матки, обнаружить очаг воспаления, полипы, новообразования, эрозии. По показаниям возможно проведение процедуры с применением различных тестов, например, йодного или уксусного, пробы Хробака. Обычно при колькоскопии берут мазок и биопсию для последующего лабораторного исследования.
Препараты для лечения инфекционного цервицита
Воспаление шейки матки, вызванное бактериальной инфекцией, предполагает лечение антибактериальными препаратами. Для того чтобы определить действующее на выявленный патогенный микроорганизм вещество, проводят анализ на чувствительность к антибиотикам. На основе полученных результатов врач назначает необходимое лечение. Для того чтобы вылечить инфекционный цервицит, препараты применяют следующие:
- «Цефтриаксон»;
- «Азитромицин»;
- «Эритромицин»;
- «Доксициклин»;
- «Офлоксацин»;
- «Флагил»;
- «Тинидазол»;
- «Пенициллин»;
- «Азитромицин».
Параллельно с приемом антибиотиков врач выпишет препараты для нормализации местной микрофлоры и снятия отечности, например, свечи «Ливарол». Кроме приема антибактериальных средств, гинеколог даст рекомендации о воздержании от интимных отношений, лечении сексуального партнера и напомнит о правилах личной гигиены: частой смене белья, подмываниях, использовании индивидуальных полотенец.

После приема курса антибиотиков врач при необходимости назначит хирургические методы удаления папиллом, прижигания эрозии и другие.
Лечение цервицита вирусного происхождения
Вирусные цервициты как лечить? Для этого назначаются противовирусные препараты, например, «Ацикловир» и его аналоги. Обычно длительность курса составляет 5 дней. Так же, как и при инфекционном заражении, гинеколог даст рекомендации о соблюдении правил личной гигиены и предложит лечение лазером, криохирургию или другие методы хирургического лечения осложнений воспалительного процесса.
Лечение неспецифического и хронического цервицита
При лечении цервицита, вызванного условно-патогенной микрофлорой или механическим повреждением, применяют следующие препараты:
- Антибиотики: «Ломефлоксацин», «Кларитромицин» и их аналоги.
- Антипротозийные лекарства: «Метронидазол», «Атрикан».
- Антимикотические средства: «Дифлюкан», «Микофлюкан».
- Местную терапию: свечи «Нео-пенотран форте», «Гексикон», «Тержинан».
- Препараты для восстановления микрофлоры: «Бифидумбактерин», «Гинофлорэ», «Ацилакт».
- Иммуннокоррекционную терапию: «Иммунал», «Иммуномакс».

Хронический цервицит шейки матки, который вызвал атрофию тканей, лечат гормональными местными препаратами: кремами, мазями, свечами. Самым распространенным считается препарат «Овестин». Отзывы говорят о его высокой эффективности и безопасности.
Физиотерапия
Для лечения цервицитов различных происхождений параллельно с приемом медикаментозных препаратов применяют методы физиотерапии. С их помощью эффективно лечатся доброкачественные образования шейки матки, кольпит, эктопия. Цервицит имеет особенность к распространению — физиотерапевтические методы способствуют уменьшению области очага воспаления и снятию отечности. Применяют следующие виды терапии:
- магнитотерапия;
- электрофорез;
- лечение ультразвуковыми волнами;
- облучение ультрафиолетовыми лучами.
Хирургические методы лечения
В современной медицине лечат хирургическими методами цервицит. Отзывы о таких методах неоднозначные. Врачи говорят о высокой эффективности хирургического вмешательства при воспалительном процессе шейки матки. Но процедуры часто болезненные, имеют ряд противопоказаний и побочных реакций. Для лечения цервицита используют следующие методы:
- Криохирургия – это прижигание поврежденных тканей жидким азотом. Процедура обычно безболезненная, проводится без анестезии буквально в течение 10 минут. Но после процедуры в течение 3 недель возможно проявление различных побочных реакций: наличие необычных выделений, кровотечений, в редких случаях встречаются судороги, инфицирование, рубцевание.
- Термотерапия – это прижигание больных тканей с помощью термодатчика. Иногда процедура вызывает болевые ощущения, поэтому возможно применение анестетиков. В послеоперационный период также возможны кровотечения, изменение выделений, рубцевание.
- Удаляют поврежденные болезнью ткани и с помощью лазерного луча. Проводят процедуру с применением анестезии. В восстановительный период необходимо обратиться к врачу при появлении кровотечения, неприятного запаха выделений, болей в пояснице, тазу и в нижней области живота.

Цервицит: народные средства
Воспаление слизистой оболочки шейки матки – это заболевание серьезное и опасное осложнениями, поэтому самолечением заниматься не рекомендуется. А вот воспользоваться полезными свойствами растений как дополнительным средством лечения, не забывая выполнять все рекомендации врача, будет полезным. Предлагаем такие народные рецепты от цервицита:
- Выжмите сок из нескольких зубчиков чеснока. Разведите его в чайной ложке яблочного уксуса. Затем добавьте столовую ложку меда. Смочите ватный тампон в полученной смеси и вставьте во влагалище на час. Это средство нельзя использовать при наличии эрозии слизистой оболочки.
- Паровая сидячая ванночка с добавлением нескольких капель масла чайного дерева помогает при цервиците, вызванном кандидозом. Длительность сеанса должна составлять 15 минут.
- Готовые сборы для лечения гинекологических проблем можно приобрести в аптеке и проводить с их помощью процедуру спринцевания. Чтобы самостоятельно приготовить травяной сбор, понадобятся такие растения: листья подорожника, цветы сирени, корень цикория, листья шалфея – все в равных пропорциях. Необходимо залить 2 ложки измельченных растений литром кипятка и варить на медленном огне 15 минут. После чего нужно процедить и остудить до температуры 38 градусов. С помощью резиновой груши выполнить процедуру спринцевания. Применять такое средство можно в течение недели один раз в день, желательно перед сном. Лечение хронического цервицита не обходится без спринцевания отварами лекарственных трав.
Внимательно относитесь к своему здоровью: следите за питанием, не забывайте о правилах личной гигиены, ответственно выбирайте полового партнера и средства защиты от ИППП. При первых симптомах заболевания обязательно проконсультируйтесь с врачом.
fb.ru
причины и симптомы, лечение и отзывы
Автор Мария Семенова На чтение 17 мин. Опубликовано
Воспаление шейки матки также имеет название цервицит — это воспалительное заболевание, которое локализуется в шейке матки. Может встречаться на всем протяжении, так и затрагивающее определенный участок. Проблема распространена в современном мире, это одна из самых частых причин, по которым женщина обращается на прием к акушеру гинекологу.

Наиболее часто встречается у женщин молодого возраста, которые ведут активную половую жизнь. Чаще всего затрагивает он только слизистую оболочку шейки матки. Требует обязательного лечения, при отсутствии его может приводить к развитию серьезных последствий для организма и репродуктивной системы в частности.
Этиология
Всегда причиной развития цервицита является инфекция.
Она может быть двух видов:
- Неспецифическая. В норме во влагалище содержится определенное количество бактериальной флоры, состав ее различен. Все они относятся к неактивным условно-патогенным микроорганизмам, т.е. при определенных условиях вызывают развитие воспалительного процесса. Самыми распространенными из них являются кишечная палочка, стафилококки, мицелий дрожжевого грибка, а также другие как Гр -, так и Гр + бактерии.
- Специфическая. Это микроорганизмы, которые в норме не входят в состав микрофлоры влагалища. Но при попадании в организм вызывают воспалительный процесс, не всегда органом-мишенью будет выступать шейка матки. Самыми распространенными из них являются трихомонады, гонококки, хламидии, гарднереллы и другие.
Для воспалительного процесса не всегда достаточно воздействия только микроорганизма, требуется и сочетание с провоцирующими факторами, такими как:
 Наличие сопутствующего воспалительного процесса во влагалище или мочевом пузыре. Очень часто именно цистит и уретрит способствуют развитию инфекционного поражения, это связано с тесной анатомической связью уретры и полости влагалища и шейки матки. Изолированный цервицит встречается редко, обычно он сочетается с вагинитом или эндометритом.
Наличие сопутствующего воспалительного процесса во влагалище или мочевом пузыре. Очень часто именно цистит и уретрит способствуют развитию инфекционного поражения, это связано с тесной анатомической связью уретры и полости влагалища и шейки матки. Изолированный цервицит встречается редко, обычно он сочетается с вагинитом или эндометритом.- Травматическое воздействие на шейку матки. Самыми распространенными из них являются послеродовые разрывы, бужирование во время прерывания беременности. Редко это могут быть разрывы из-за насильственных действий. После нарушения целостности слизистой микроорганизмы спокойно проникают в незащищенные нижележащие слои.
- Спринцевание различными химическими средствами, такими как раствор марганцевого калия или йода. Во-первых они могут нарушать нармальный микробиоценоз полости, но кроме того при неправильной концентрации способны вызвать поражение слизистой в виде ожога, в том числе и на поверхности шейки матки.
- Провоцирующим фактором в некоторых случаях выступает эрозия, особенно если она сопряжена с вирусом папилломы человека. Слизистая в данном случае особенно уязвима к действию различных факторов.
- Опущение половых органов. Кроме нарушения нормальной архитектоники происходит нарушение трофики тканей, а также снижение местного иммунитета. В результате условно-патогенная флора начинает проявлять свою активность.
- Применение контрацептивных средств. Это могут барьерные методы, которые имеют не гладкую стенку, а также средства из группы спермицидов. Они вызывают повреждение стенки из входящих в состав агрессивных химических веществ.
- Нарушения гормонального фона приводят к изменениям на уровне тканей шейки матки. Поскольку она является гормонально зависимым органом, то при изменении соотношения гормонов нарушается и защитная функция слизистой оболочки. Особенно часто данная проблема возникает при наступлении периода менопаузы, в котором наблюдается недостаточный уровень эстрогенов, а следовательно присоединяется сухость и зуд в области влагалища и шейки матки. Слизистая при контакте может легко кровоточить, в последствии присоединяя инфекцию.
- Изменения обмена веществ могут также выступать провоцирующими факторами. Самым распространенным заболеванием из них является сахарный диабет, так как провоцирует рост гриба рода Candida.
- К данной группе следует отнести и несоблюдение правил личной гигиены. Это подмывание агрессивными средствами, длительное ношение прокладок, на которых скапливаются микроорганизмы. Большой проблемой в пожилом возрасте является использование памперсов.
Цервицит при беременности
Воспаление шейки матки представляет серьезную проблему для женщины в период беременности, так как оно не только негативно воздействует на организм, но и может причинить угрозу для жизни плода.
Во время беременности происходят серьезные изменения в организме, основная часть из который это гормональная перестройка. Различное содержание гормонов влияет на состояние бактериальной флоры влагалища, и в норме условно-патогенные микроорганизмы могут проявить свои негативные свойства.
Поэтому, не всегда цервицит при беременности может быть вызван воздействием специфической инфекции.
Опасность цервицита:
 На ранних сроках воспаление шейки, из-за тесного контакта с полостью матки, может вызвать переход воспаления на вышележащие отделы. В результате происходит заражение хориона, а иногда и самого зародыша.
На ранних сроках воспаление шейки, из-за тесного контакта с полостью матки, может вызвать переход воспаления на вышележащие отделы. В результате происходит заражение хориона, а иногда и самого зародыша.- Очень часто при нарушении инфекцией защитного барьера, который вызывается наличием плотной слизистой пробки, происходит развитие слабовыраженного воспаления. Плацента начинает развиваться неправильно, в последствии это приводит к ее недостаточности. Инфицирование зародыша или уже плода повышает частоту возникновения эмбриопатий.
- Самыми серьезными осложнениями являются риск самопроизвольного выкидыша, а также возникновения замершей беременности. У многих женщин возникает цервикальная недотаточность.
- На поздних стадиях впервые возникший цервицит влияет на состояние плаценты и околоплодных вод. Может развиться плацентит или же многоводие.
- При длительно существующем нелеченном процессе диагностируется задержка роста и развития плода. Самым опасным осложнением является поражение нервной и сердечно-сосудистой системы. Некоторые дети получают внутриутробную пневмонию.
Женщина и врач всегда должны помнить, что цервицит является фактором в развитии недонашивания плода и преждевременных родов.
В рождении ребенка естественным путем есть высокая вероятность разрывов шейки матки, так как воспаленные структуры снижают возможность растяжения и поддержания эластичности тканей. При проведении оперативного вмешательства путем операции кесарево сечения повышается частота инфицирования матки и послеоперационного шва.
Чем опасно заболевание?
Данное, казалось бы не тяжелое заболевание, как воспаление шейки матки может стать серьезной проблемой для женщины. В первую очередь, в последнее время большое внимание акцентируется на сочетании воспаления с присутствием в организме вируса папилломы человека.
Типов данного возбудителя много, но особенно опасными являются 16 и 18 типы, они считаются высокоонкогенными. Т.е. при отсутствии лечения и персистенции вируса есть большая вероятность в последствии заболеть раком шейки матки.
А данный тип рака занимает одно из первых мест в злокачественных новообразованиях женского организма и половых органов в частности. Тем более, что группа риска это молодые женщины.
Кроме того, длительное воспаление шейки матки может быть одним из факторов риска развития бесплодия, не вынашивания, преждевременных родов, а также инфицирования плода.
Может ли циревицит проходить без симптомов?
Такое течение процесса возможно, часто это связано с теми инфекциями, которые характеризуются стертым течением. В данном случае диагноз может быть выставлен только после осмотра женщины гинекологом.
Диагностика воспаления шейки матки
- Начинается диагностика с беседы с акушером-гинекологом. Врач тщательно расспрашивает о жалобах, симптомах, которые могут беспокоить пациентку. Большое значение уделяется времени и условиям возникновения патологической реакции, уточняется наличие незащищенных половых актов, применение препаратов, а также случаи других заболеваний.
- После этого, врачом проводится осмотр женщины. Начинается он с наружных половых органов, далее следует оценка состояния влагалища и шейки матки. Проводится он с помощью влагалищных зеркал. Обращают внимание на цвет слизистой, наличие или отсутствие дефектов на ее поверхности. Особое внимание следует уделять появлению на поверхности шейки матки язв, участков кровоизлияний. Выраженный сосудистый рисунок также должен насторожить врача. Кроме того, определяется наличие или отсутствие отека.
- После визуального осмотра приступают к пальпации шейки матки. Определяются предположительные ее размеры, подвижность, консистенция. Она должна быть плотно эластичной консистенции, легко смещаемой при движении, безболезненной.
Кроме того, длительное воспаление шейки матки может быть одним из факторов риска развития бесплодия, невынашивания, преждевременных родов, а также инфицирования плода.
Лабораторные методы
На протяжении длительного периода времени оставались единственными способами подтверждения диагноза.
В настоящее время существует множество способов оценки содержимого влагалища и цервикального канала:
 Самый популярный, экономически выгодный способ — это микроскопия содержимого мазка. Оценивается содержание в секрете количества эпителиальных клеток, эритроцитов, лейкоцитов а также других микроорганизмов. Подтверждает диагноз присутствие в мазке большого количества лейкоцитов, а также специфических возбудителей.
Самый популярный, экономически выгодный способ — это микроскопия содержимого мазка. Оценивается содержание в секрете количества эпителиальных клеток, эритроцитов, лейкоцитов а также других микроорганизмов. Подтверждает диагноз присутствие в мазке большого количества лейкоцитов, а также специфических возбудителей.- Бактериологическое исследование с определением чувствительности к антибиотикам. В данном случае с помощью специальных красителей производят определение бактерий, какой у них тип. Также ведется подсчет их количества. Для удобства дальнейшего лечения проводится определение чувствительности их к определенным средствам. Это позволяет подобрать наиболее эффективное средство.
- Метод полимеразной цепной реакции или иммуно флюоресцентного анализа позволяет более точно оценить возбудителей, а также их количество. В настоящее время этот метод наиболее предпочтителен и эффективен, но он более дорогой, поэтому доступен не во всех учреждениях. Одной из разновидностей является жидкостная цитология, способ забора материала новой цитощеткой, которую опускают в специальную среду для исследования.
- Цитологический мазок. Является сейчас скрининговым, и выполняется забор материала всем женщинам на приеме у врача. При тщательном исследовании клеточного содержимого можно выявить появление клеточных нарушений, вызванных воспалением.
Инструментальные методы
- Основным инструментальным методом является кольпоскопия. Суть ее заключается в осмотре влагалищной части шейки матки под микроскопом, благодаря увеличению гораздо легче увидеть изменения на слизистой.
- Кроме того, для более точной установки состояния эпителия применяют различные пробы с нанесением химических веществ. Самыми популярными среди них являются уксусная кислота и раствор йода. В первом случае воспаленные расширенные сосуды должны быстро измениться, и окраска слизистой становится менее интенсивной. Проба с йодом проводит дифференциальную диагностику с онкологическими заболеваниями, сифилитическим поражением и т.д. Используемая концентрация не вызывает ожога. Метод является популярным еще и потому, что он неинвазивный и безболезненный.
Виды цервицита
В зависимости от природы агента вызвавшего воспаление шейки матки выделяют несколько видов:
 Гнойный цервицит. Самый частый вид воспаления среди молодых женщин. Связан он с воздействием бактерий различных групп. Наиболее распространенным возбудителем является гонококк. При осмотре визуализируется гной в цервикальном канале и также полости влагалища. Клиника достаточно выражена, поэтому женщины часто отмечают появление обильных выделений из половых путей, а также симптомов общего недомогания.
Гнойный цервицит. Самый частый вид воспаления среди молодых женщин. Связан он с воздействием бактерий различных групп. Наиболее распространенным возбудителем является гонококк. При осмотре визуализируется гной в цервикальном канале и также полости влагалища. Клиника достаточно выражена, поэтому женщины часто отмечают появление обильных выделений из половых путей, а также симптомов общего недомогания.- Вирусный. Наиболее специфичное воспаление шейки матки. Возбудителей не так и много, самыми распространенными могут быть вирус простого герпеса, папилломавирусная инфекция, а также вирус иммунодефицита человека. Симптоматика достаточно специфична, поэтому сразу же настораживает женщину и врача.
- Бактериальный. Возбудитель воспаления сходный с первым типом, но в данном случае клиника имеет более стертый характер, женщина может длительное время оставаться без лечения, потому что симптомы ее не беспокоят. Диагностируется чаще уже после проведения тестов лабораторной диагностики.
- Кандидозный. Данное воспаление шейки матки вызывает условно-патогенный представитель влагалища женщины гриб рода Candida.
- Атрофический. Воспаление шейки матки, которое чаще всего встречается у женщин пожилого возраста. Обычно связан с недостаточной гормональной регуляцией в организме, особенно женских половых гормонов-эстрогенов. Иногда в данную группу входят женщины после оперативного удаления яичников, химической кастрации.
Кроме этого, воспаление шейки матки подразделяют по анатомической части:
- Экзоцервицит. Воспаление наружной, влагалищной части шейки матки. Женщина в данном случае предъявляет симптомы.
- Эндоцервицит. Поражение внутренней, маточной части шейки матки. Обычно вызывается как осложнение родов, метроэндометрита, после прерывания беременности.
По течению процесса воспаление шейки матки делят на два вида:
- Острый процесс. Воспаление шейки матки в данном случае почти всегда вызывается впервые, на фоне здоровья. Клинические проявления ярко выражены, обычно легко поддается лечению. Шейка матки имеет отчетливые признаки поражения.
- Хронический цервицит. Возникает в результате длительно текущего воспаления, когда острый процесс стихает, клиника уменьшается, но шейка матки по-прежнему остается пораженной.
Симптомы
В зависимости от типа возбудителя, анатомического поражения, а также течения процесса выделяют определенные симптомы. Но иногда воспаление шейки матки может протекать абсолютно бессиптомно и выявляется только после осмотра акушером-гинекологом.
Симптомы острого воспаления шейки матки
Чаще всего именно с данным видом воспаления женщины обращаются за помощью испугавшись своего самочувствия.
Обычно симптомы достаточно ярко выражены:
 Первое, на что обращают внимание женщины это выделения из половых путей. Характер их может быть различным. Цвет варьируется от белого до зеленого и желтого, при повреждении покрова встречаются прожилки крови или коричневые сгустки. Консистенция бывает от водянисто-жидкой, до густой, почти творожистой. Выделяющиеся не каплями, а отдельными кусками.
Первое, на что обращают внимание женщины это выделения из половых путей. Характер их может быть различным. Цвет варьируется от белого до зеленого и желтого, при повреждении покрова встречаются прожилки крови или коричневые сгустки. Консистенция бывает от водянисто-жидкой, до густой, почти творожистой. Выделяющиеся не каплями, а отдельными кусками.- Боль также осложняет течение процесса. Она может быть острой, очаговой, возникающей после полового акта, мочеиспускания, так и умеренной тупой, которая беспокоит женщину в повседневной жизни. Боль усиливается при изменении положении тела, занятиях спортом и физической работой. Чаще всего вызвана вовлечением в патологический процесс внутренних половых органов.
- Если воспаление шейки матки сочетается с наличием эрозии, то часто можно обнаружить кровь, выделяющуюся после полового акта или с выделениями.
- Температура тела повышается редко, обычно повышается в сочетании цервицита с аднекситом, острым эндомтеритом, а также параметритом. Редко подобные симптомы возникают при сочетании с циститом. Высоких цифр она почти никогда не достигает, колеблется от субфебрильных, до фебрильных цифр. Лихорадка может быть связана с развитием перитонита.
- Редко появляется изменение мочеиспускания. Оно выражается учащением, императивными позывами, болью во время акта. В данном случае сложно выделить первоначальную причину симптомов, это может быть цистит, вызвавший воспаление влагалища, так и наоборот.
Иногда клиника может быть абсолютно специфичной и постановка диагноза не вызывает затруднений:
- Появление пузырьков на поверхности шейки говорит о герпетической природе воспаления.
- Ярко-красная шейка матки в сочетании с большим количеством изъязвлений, похожих на поверхность клубники говорит о трихомонадной природе.
- Желтые пятна, напоминающие просо, обычно характеризуют поражение актиномицетой.
- Обильные выделения как во влагалище, так и цервикальном канале имеющие явно гнойный характер, разрыхленная поверхность шейки матки, которая легко дает кровотечение при контакте обычно характеризует гонорейную природу воспаления.
- Вирус папилломы человека обычно не изменяет общего самочувствия, лишь при осмотре можно отметить единичные или множественные кондиломы, выступающие над поверхностью слизистой, могут также наблюдаться единичные изъязвления на шейке матки.
Симптомы хронического воспаления шейки матки
В данном случае симптомы почти полностью отсутствуют и женщину данная проблема не беспокоит.
Но при осмотре врач может диагностировать заболевание:
 При визуализации шейки отмечается небольшое количество выделений из цервикального канала, характер их уже почти всегда слизистый, а цвет может колебаться от прозрачного до мутного. Редко, когда выделения имеют специфическое окрашивание.
При визуализации шейки отмечается небольшое количество выделений из цервикального канала, характер их уже почти всегда слизистый, а цвет может колебаться от прозрачного до мутного. Редко, когда выделения имеют специфическое окрашивание.- Сильной боли, как правило, пациентка не отмечает, но при тщательном расспросе выясняется, что ранее болевой синдром присутствовал, но по истечению времени прекратился.
- На поверхности слизистой шейки видна эрозия, иногда она приобретает характер псевдоэрозии.
- Слизистая оболочка из-за длительного воспаления становится наиболее плотной, нарушается выделение своего секрета железами эпителия. В результате можно увидеть наличие кист наботовых желез, которые не могут лопнуть.
- При пальпации шейка становится более плотной, иногда может хуже смещаться, вследствие развития спаечного процесса в органах малого таза.
Лечение воспаления шейки матки
Лечение воспалений шейки матки всегда должно быть комплексным. При выявлении специфической инфекции лечение проводят для обоих партнеров.
Местное лечение воспаления шейки матки
Системные препараты при лечении цервицита применяют достаточно редко, обычно возникает при необходимости в уничтожении специфической инфекции, а также тяжелого соматического состояния.
Флюкостат Ацикловир Тержинан ОвестинОсновным способом местного лечения является назначение средств этиотропный терапии:
- Хламидийное воспаление шейки матки лечат препаратами тетрациклинового ряда, такими как Доксициклин, а также микролидов (Эритромицина) и азалидов (Азитромицина).
- Грибковое поражение лечат соответствующими препаратами на основе миконазола и нистатина.Самыми популярными препаратами являются Флюкостат и Миконазол.
- Вирусное поражение обычно вызывает большую проблему для врача. Так как вирус очень тяжело уходит из организма, для его уничтожения иногда требуется несколько курсов противовирусной терапии. К данным препаратам относятся Ацикловир и Зовиракс.
- Для удаления вируса папилломы человека назначаются цитостатические препараты, одним из самых популярных является группа Фторурацила.
- Если воспаление шейки матки вызвано недостатком гормонов, то проводится заместительная терапия местными препаратами. Известным эстрогенсодержащим препаратом является крем Овестин.
- В качестве дезинфицирующих средств можно применять спринцевание раствором Димексида или Хлорфиллипта. С осторожностью можно использовать раствор соды или борной кислоты для полосканий. Подобным действием обладает и Гексикон, он содержит в своём составе хлоргексидин. На фармацевтическом рынке представлены и комбинированные средства в форме свечей или вагинальных таблеток, к ним относят Тержинан и Полижинакс.
Лечение народными средствами
Наряду с лекарственными методами большое внимание уделяется народным методам лечения:
 Хорошим и эффективным средством является ромашка. Она обладает противовоспалительным действием. Применяют его в виде отвара, для этого сухую аптечную ромашку запаривают кипятком. Полученной смеси дают настояться в течение часа, после чего остужают. Тампон, смоченный в полученном отваре помещают во влагалище и оставляют на ночь. Тампоны должны быть стерильными и каждый раз новыми. Иногда можно оставлять на несколько минут, но тогда частота использования увеличивается до 3 раз в день.
Хорошим и эффективным средством является ромашка. Она обладает противовоспалительным действием. Применяют его в виде отвара, для этого сухую аптечную ромашку запаривают кипятком. Полученной смеси дают настояться в течение часа, после чего остужают. Тампон, смоченный в полученном отваре помещают во влагалище и оставляют на ночь. Тампоны должны быть стерильными и каждый раз новыми. Иногда можно оставлять на несколько минут, но тогда частота использования увеличивается до 3 раз в день.- Походим действием обладает и шалфей, он оказывает модное противовоспалительное действие, а также подходит людям, склонным к аллергическим заболеваниям. В данном случае траву шалфея запаривают в кипятке, можно варить на водяной бане в течение 10 минут. После приготовления отвару дают остыть. Разбавляют полученную смесь дважды. Способ применения это спринцевания трижды в сутки.
- Вместо ромашки или шалфея можно использовать календулу. Ее используют как для спринцеваний, так и с введением тампонов.
- Противовоспалительное действие оказывает и отвар дубовой коры. Тёплый раствор используют для спринцеваний влагалища. Курс лечения обычно составляет 7-10 дней. Вводить рекомендуется не больше 5 мл однократно.
Профилактика цервицита
В гинекологии ей уделяется достаточно мало внимания.
Но именно соблюдение некоторых правил позволяет улучшить состояние женского здоровья:
 В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.
В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.- Нельзя использовать презервативы с различными приспособлениями, такими как пупырышки или усы. Так как травмирующее воздействие делает шейку наиболее уязвимой.
- Нужно соблюдать правила личной гигиены. В качестве гигиенических средств следует использовать средства специализированного назначения или детское мыло. Частые спринцевания должны быть исключены.
- Всем женщинам необходимо регулярно проверятся на наличие инфекций передающихся половым путем, а также посещать врача акушера-гинеколога и выполнять его рекомендации. Частота посещений обычно составляет не менее 2 раз в год.
- При выявлении воспалительных заболеваний, а также специфических инфекций нужно не затягивать с лечением. После проведения курса терапии нужно восстановить влагалищную микрофлору и пройти курсы реабилитации.
- Женщины любого возраста должны избегать переохлаждения и снижения иммунитета. Для последнего следует проводить курсы витаминотерапии и иммуностимуляторов.
- Гормональные сбои должны быть по возможности предотвращены.
woman-centre.com
Цервицит шейки матки: лечение народными средствами
Цервицит занимает одно из лидирующих мест по степени распространенности среди всех гинекологических заболеваний. Недуг сопровождается воспалением сегментов маточной шейки. При отсутствии терапии развиваются обширные очаги эрозии, провоцирующие изменения в структуре органа. Инфицирование в дальнейшем может стать причиной бесплодия и других негативных последствий. Поэтому крайне важно осуществлять лечение цервицита шейки матки своевременно.
Причины болезни
Ткани, образующие матку и ее придатки, крайне чувствительны к неблагоприятному воздействию. Именно поэтому гинекологические заболевания у женщин характеризуются высокой распространенностью.
Цервицит возникает преимущественно по причине попадания и размножения патогенных микроорганизмов в шейке матки. В качестве возбудителей выступают стафилококковые и стрептококковые бактерии, кишечные палочки. Реже болезнь диагностируется на фоне венерических проблем – трихомониаза или гонореи.
Провоцирующие факторы
В норме бактерии всегда присутствуют во влагалище, являясь частью естественной микрофлоры. Они выполняют ряд функций и при этом не вызывают какие-либо заболевания. Патологические изменения возникают при влиянии факторов, способствующих бактериальному дисбалансу, на фоне которого развивается воспаление.
В число провоцирующих факторов входят:
- заболевания мочевыделительной системы;
- травмы;
- вирусы папилломы или герпеса;
- снижение общего иммунитета;
- гормональные нарушения;
- лечение антибиотиками;
- врожденные аномалии развития матки и ее придатков;
- венерические заболевания.
Описанные факторы повышают чувствительность тканей к патогенным микроорганизмам, ввиду чего возникает рассматриваемое заболевание.
Клинические проявления
Симптомы цервицита разнообразны и зависят от характера течения, стадии патологии, ее возбудителя. Заболевание может протекать в острой форме, а при отсутствии эффективного лечения переходить в хроническую. Выраженной клинической картиной характеризуется цервицит, вызванный гонококковой инфекцией. Симптоматические проявления могут быть стертыми, например, при поражении хламидиями.
Признаки острого цервицита
Данная форма патологии отличается интенсивным проявлением симптомов. У женщины возникают сильный зуд и чувство жжения внутри влагалища, которые усиливаются при мочеиспускании. Отмечаются боли в нижней части живота, в том числе во время полового акта и после него.
Другие признаки острой формы:
- повышенная температура;
- кровотечения;
- гнойные выделения;
- болезненные менструации.
При визуальном осмотре в гинекологическом кабинете отмечают изменение цвета тканей стенки матки в области воспаления. Это место сильно краснеет, приобретает блеск, иногда покрыто слизистым веществом. При поражении вирусом герпеса или папилломы возможно развитие язв или кондилом (фото представлено на сайте).
Хроническая форма
Возникает при условии отсутствия адекватной медицинской помощи. Хронический цервицит сопровождается симптомами, характерными для острой формы, однако их интенсивность и выраженность значительно ниже.
У пациенток отмечают мутные выделения, содержащие слизь. Внутри маточной стенки происходит замещение эпителиальной ткани цилиндрическими клетками, вследствие чего развивается псевдоэрозия.
Цервицит при беременности
Возникновение болезни в период вынашивания ребенка – редкое явление. Однако оно представляет серьезную опасность, особенно на поздних сроках. Традиционные методы терапии в период беременности использовать запрещено, чтобы не навредить ребенку, а потому применяют альтернативное лечение цервицита у женщин.
Возможные осложнения:
- инфицирование полости матки;
- плацентарная недостаточность;
- задержка внутриутробного развития плода;
- внутриутробное инфицирование.
В наиболее тяжелых случаях на фоне цервицита происходит замирание беременности, что часто заканчивается прерыванием и выкидышем.
Таким образом, цервицит у женщин в положении представляет серьезную опасность для будущего ребенка.
Методы лечения
Терапия цервицита направлена на устранение первопричины патологии. В это же время осуществляется симптоматическое лечение, выполняются общеукрепляющие процедуры.
Медикаментозная терапия
В целях подавления цервицита активно используются препараты, оказывающие антибактериальное или противовирусное действие. При поражении гонококковой или стрептококковой инфекцией целесообразен прием антибиотиков. Это позволяет устранить возбудителей патологии, остановив развитие воспалительного процесса.
Для лечения активно применяются противовирусные препараты. Они эффективны при цервиците, вызванном герпесом или вирусом папилломы.
Одним из наиболее популярных средств для лечения является препарат «Тержинан». Он выпускается в форме вагинальных свечей. Применение суппозиториев оказывает местное воздействие на пораженные ткани, за счет чего терапевтический эффект многократно усиливается.
При лечении важно соблюдать рекомендации специалиста, придерживаться общих правил и схемы приема.
Физиотерапевтические процедуры и хирургия
Назначаются одновременно с медикаментозной терапией. Эффективность мероприятий зависит от характера заболевания и ее возбудителей. Физиотерапия способствует уменьшению воспалительного очага, ускорению регенерации поврежденных тканей, улучшению кровообращения в пораженной области.
Применяются такие методы:
- грязевые процедуры;
- терапия лазером;
- электрофорез;
- УВЧ-терапия.
К хирургическому лечению прибегают преимущественно при хроническом цервиците. При такой форме патологии консервативные методы малоэффективны. Манипуляции могут осуществляться с применением жидкого азота, сфокусированного лазера, электрического тока.
Народные методы
Нетрадиционные способы терапии дополняют медикаментозное или хирургическое лечение. Использовать народные методы советуют после предварительной консультации с врачом. Самостоятельное лечение цервицита народными средствами категорически запрещается при наличии симптомов осложнений.
Методы терапии:
- Настой ромашки. Для приготовления 2 ложки высушенных цветков заливают 0,5 л только что закипевшей воды. Емкость с жидкостью накрывают крышкой и настаивают средство 20–30 минут. После этого лекарство рекомендуется процедить. Настоем следует намочить тампон, ввести его во влагалище на 15 минут. Повторять процедуру разрешено не более 3 раз в сутки.
- Шалфей. Настой на основе данной травы используется для спринцевания. Для приготовления 2 ложки высушенного шалфея заливаются 400 мл кипятка. Заваривать лекарство лучше в термосе на ночь. Готовое средство процеживается и разводится теплой водой в соотношении 1:1. Процедура выполняется 4 раза в сутки.
- Отвар из коры дуба. Представленное лекарство характеризуется выраженным антибактериальным и противовоспалительным действием. Измельченную кору (1 ложка) заливают 0,5 л кипятка и варят 15 минут на медленном огне. После этого лекарство процеживают, остужают. Применяется для спринцевания 3 раза в день.
- Травяной отвар. Для приготовления смешиваются в одинаковом количестве шалфей, плоды можжевельника, цветки пижмы. Смесь дополняется листьями эвкалипта, тысячелистником, шишками ольхи. 2 ложки полученного растительного сырья заливается 250 мл кипятка и варится 10 минут. После этого состав остужают, процеживают и ежедневно выпивают по 1 стакану в несколько равномерных приемов. Для улучшения вкусовых качеств советуют добавлять мед.
- Отвар календулы. Лекарство характеризуется выраженным противовоспалительным действием. Средство применяется для спринцевания. Для приготовления жидкости 3 ложки цветков заливаются 0,5 л кипятка. Состав должен настояться несколько часов, после чего его разводят таким же количеством чистой воды.
- Таким образом, лечение цервицита осуществляется с использованием разных методов, выбор которых зависит от особенностей течения болезни у конкретного пациента.
Описанные способы используются для лечения в домашних условиях.
Профилактика
После устранения цервицита очень важно соблюдать ряд правил, предотвращающих повторное развитие болезни. Риск рецидивов значительно повышается при невыполнении профилактических мероприятий. Соблюдение описанных ниже рекомендаций позволяет не только предотвратить повторное развитие цервицита, но и существенно снизить риск других гинекологических болезней.
Профилактические меры:
- регулярный осмотр у гинеколога;
- предотвращение абортов и хирургических операций на репродуктивных органах;
- применение немедикаментозных методов контрацепции;
- уменьшение числа половых партнеров;
- повышение иммунитета;
- регулярные физические нагрузки;
- полноценное питание;
- своевременное лечение инфекционных заболеваний;
- соблюдение норм интимной гигиены.
Профилактика цервицита обязательна при хронической форме или при наличии подозрений на онкологические заболевания.
semtrav.ru
Симптомы и лечение цервицита — Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
medside.ru



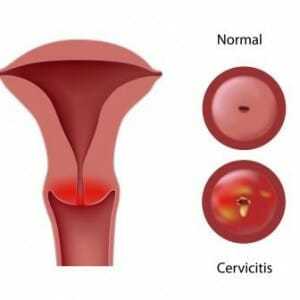 Наличие сопутствующего воспалительного процесса во влагалище или мочевом пузыре. Очень часто именно цистит и уретрит способствуют развитию инфекционного поражения, это связано с тесной анатомической связью уретры и полости влагалища и шейки матки. Изолированный цервицит встречается редко, обычно он сочетается с вагинитом или эндометритом.
Наличие сопутствующего воспалительного процесса во влагалище или мочевом пузыре. Очень часто именно цистит и уретрит способствуют развитию инфекционного поражения, это связано с тесной анатомической связью уретры и полости влагалища и шейки матки. Изолированный цервицит встречается редко, обычно он сочетается с вагинитом или эндометритом. На ранних сроках воспаление шейки, из-за тесного контакта с полостью матки, может вызвать переход воспаления на вышележащие отделы. В результате происходит заражение хориона, а иногда и самого зародыша.
На ранних сроках воспаление шейки, из-за тесного контакта с полостью матки, может вызвать переход воспаления на вышележащие отделы. В результате происходит заражение хориона, а иногда и самого зародыша. Самый популярный, экономически выгодный способ — это микроскопия содержимого мазка. Оценивается содержание в секрете количества эпителиальных клеток, эритроцитов, лейкоцитов а также других микроорганизмов. Подтверждает диагноз присутствие в мазке большого количества лейкоцитов, а также специфических возбудителей.
Самый популярный, экономически выгодный способ — это микроскопия содержимого мазка. Оценивается содержание в секрете количества эпителиальных клеток, эритроцитов, лейкоцитов а также других микроорганизмов. Подтверждает диагноз присутствие в мазке большого количества лейкоцитов, а также специфических возбудителей. Гнойный цервицит. Самый частый вид воспаления среди молодых женщин. Связан он с воздействием бактерий различных групп. Наиболее распространенным возбудителем является гонококк. При осмотре визуализируется гной в цервикальном канале и также полости влагалища. Клиника достаточно выражена, поэтому женщины часто отмечают появление обильных выделений из половых путей, а также симптомов общего недомогания.
Гнойный цервицит. Самый частый вид воспаления среди молодых женщин. Связан он с воздействием бактерий различных групп. Наиболее распространенным возбудителем является гонококк. При осмотре визуализируется гной в цервикальном канале и также полости влагалища. Клиника достаточно выражена, поэтому женщины часто отмечают появление обильных выделений из половых путей, а также симптомов общего недомогания. Первое, на что обращают внимание женщины это выделения из половых путей. Характер их может быть различным. Цвет варьируется от белого до зеленого и желтого, при повреждении покрова встречаются прожилки крови или коричневые сгустки. Консистенция бывает от водянисто-жидкой, до густой, почти творожистой. Выделяющиеся не каплями, а отдельными кусками.
Первое, на что обращают внимание женщины это выделения из половых путей. Характер их может быть различным. Цвет варьируется от белого до зеленого и желтого, при повреждении покрова встречаются прожилки крови или коричневые сгустки. Консистенция бывает от водянисто-жидкой, до густой, почти творожистой. Выделяющиеся не каплями, а отдельными кусками. При визуализации шейки отмечается небольшое количество выделений из цервикального канала, характер их уже почти всегда слизистый, а цвет может колебаться от прозрачного до мутного. Редко, когда выделения имеют специфическое окрашивание.
При визуализации шейки отмечается небольшое количество выделений из цервикального канала, характер их уже почти всегда слизистый, а цвет может колебаться от прозрачного до мутного. Редко, когда выделения имеют специфическое окрашивание. Хорошим и эффективным средством является ромашка. Она обладает противовоспалительным действием. Применяют его в виде отвара, для этого сухую аптечную ромашку запаривают кипятком. Полученной смеси дают настояться в течение часа, после чего остужают. Тампон, смоченный в полученном отваре помещают во влагалище и оставляют на ночь. Тампоны должны быть стерильными и каждый раз новыми. Иногда можно оставлять на несколько минут, но тогда частота использования увеличивается до 3 раз в день.
Хорошим и эффективным средством является ромашка. Она обладает противовоспалительным действием. Применяют его в виде отвара, для этого сухую аптечную ромашку запаривают кипятком. Полученной смеси дают настояться в течение часа, после чего остужают. Тампон, смоченный в полученном отваре помещают во влагалище и оставляют на ночь. Тампоны должны быть стерильными и каждый раз новыми. Иногда можно оставлять на несколько минут, но тогда частота использования увеличивается до 3 раз в день. В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.
В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.
