Лечить или не лечить бактериальный вагиноз у беременных женщин?
Актуальность
Практически всем беременным женщинам проводят скрининг на бактериальный вагиноз. При этом целесообразность такого исследования и последующего лечения вагиноза полностью не доказана.
Исследователи из Франции поставили перед собой задачу оценить пользу от скрининга и последующего лечения бактериального вагиноза у асимптомных беременных женщин. Результаты их исследования представлены в журнале Lancet в октябре.
Методы
Исследователи провели в течение 5 лет скрининг у 84 530 женщин на наличие бактериального вагиноза до 14 недели гестации. Из них у 5630 было диагностировано заболевание и 3105 женщин были непосредственно включены в контролируемое исследование PREMEVA.
В последующем 2869 женщин с низким риском преждевременных родов были рандомизированы в одну из 3 групп 943 человека получали однократный курс клиндамицина, 968 — трехкратный курс клиндамицина и 958 — плацебо.
Первичной конечной точкой исследования являлся комбинированный показатель, включающий поздний выкидыш (16-21 неделя) и спонтанные преждевременные роды (22-32 неделя).
Результаты
- Среди женщин низкого риска первичная точка исследования была достигнута у 1,2% беременных, получавших клиндамицин, и у 1,0% женщин, получавших плацебо (относительный риск, 1,10; p=0,82).
- В группе высокого риска, первичной конечной точки достигли 4,4% беременных женщин из группы трехкратного курса антибиотика и 6,0% женщин на фоне однократного курса терапии (относительный риск, 0,67; p=0,47).
- Нежелательные явления встречались значительно чаще на фоне клиндамицина, по сравнению с плацебо (3,0% vs. 1,3%; p=0,0035). Наиболее частым побочным эффектом была диарея. При этом ни в одной группе не отмечено серьезных побочных эффектов.

- Частота фетальных и неонатальных неблагоприятных исходов была схожей в двух группах высокого риска.
Заключение
Таким образом, асимптомные беременные без указания в анамнезе на преждевременные роды не нуждаются в скрининге и лечении бактериального вагиноза.
Источник: Dessein et al. The Lancet, published online October 12 2018.
Бактериальный вагиноз — информационный бюллетень центра по контролю и профилактике заболеваний
Любая женщина может заболеть бактериальным вагинозом. Бактериальный вагиноз может увеличить вероятность развития заболевания, передающегося половым путем.
Что такое бактериальный вагиноз?
Бактериальный вагиноз (БВ)(https://www.cdc.gov/std/bv/default.htm) — это заболевание, при котором во влагалище скапливается большое количество определенных бактерий. При этом меняется микрофлора влагалища.
Насколько распространен бактериальный вагиноз?
Бактериальный вагиноз является наиболее частой вагинальной инфекцией у женщин в возрасте 15-44 лет.
Как распространяется бактериальный вагиноз?
Исследователи не знают причин БВ или того, как он возникает у некоторых женщин. Однако мы точно знаем, что заболеванием часто страдают сексуально активные женщины. БВ связан с дисбалансом «хороших» и «вредных» бактерий, которые в норме находятся в женском влагалище. Появление нового сексуального партнера или нескольких сексуальных партнеров, а также спринцевание могут нарушить баланс бактерий во влагалище. Это подвергает женщину высокому риску заболевания БВ.
Мы также не знаем, каким образом половая активность способствует развитию БВ. Нет данных исследований, которые подтвердили бы, что лечение сексуального партнера влияет на возникновение БВ у женщины. БВ может увеличить риск возникновения других ЗППП.
БВ редко возникает у женщин, которые никогда не вступали в половую связь.
БВ не может развиться от контакта с сидениями для унитаза, постельным бельем или от посещения плавательных бассейнов.
Каким образом я могу избежать бактериального вагиноза?
Ни врачи, ни ученые не знают наверняка, как распространяется БВ. Не существует известных способов его предотвращения.
Следующие простые профилактические меры могут помочь снизить риск развития БВ:
- воздержание от секса,
- ограничение количества половых партнеров, и
- отказ от спринцевания.
Я беременна. Каким образом бактериальный вагиноз влияет на моего ребенка?
Беременная женщина может заболеть бактериальным вагинозом. У беременных женщин с БВ существует более высокая вероятность преждевременного (досрочного) рождения ребенка с низкой массой тела при рождении, чем у женщин, не страдающих БВ. Под низкой массой тела при рождении подразумевается масса тела ребенка при рождении менее 2,5 кг.
Лечение особенно важно для беременных женщин.(https://www.cdc.gov/std/bv/default.htm)
Каким образом я могу узнать, есть ли у меня бактериальный вагиноз?
У многих женщин с БВ нет симптомов. Однако, если у вас имеются симптомы, вы можете отмечать:
Однако, если у вас имеются симптомы, вы можете отмечать:
- водянистые выделения из влагалища белого или серого цвета;
- боль, зуд или жжение во влагалище;
- сильный запах, похожий на запах рыбы, особенно после полового акта;
- жжение во время мочеиспускания;
- зуд снаружи влагалища.
Каким образом мой врач узнает, есть ли у меня бактериальный вагиноз?
Медицинский работник осмотрит ваше влагалище на наличие признаков выделения. Ваш врач также может провести ряд лабораторных тестов, взяв образец влагалищной жидкости, для выявления БВ.
Можно ли вылечить бактериальный вагиноз?
Иногда БВ может исчезнуть без лечения. Но если у вас есть симптомы БВ, вам необходимо обследоваться и пройти курс лечения. Важно, чтобы вы принимали все предписанные вам лекарственные средства, даже если имевшиеся у вас симптомы исчезли. Медицинский работник может лечить БВ антибиотиками, но даже после лечения БВ может повториться.
Мужчины-половые партнеры женщин, которым поставлен диагноз БВ, в общем не нуждаются в лечении. БВ может передаваться между половыми партнершами.
Что произойдет, если я не буду лечиться?
БВ может вызвать некоторые серьезные риски для здоровья, в том числе:
- повысить вероятность того, что вы заболеете ВИЧ(https://www.cdc.gov/std/hiv/default.htm), если у вас был половой акт с человеком, инфицированным ВИЧ;
- если вы ВИЧ-положительны, это может повысить вероятность передачи ВИЧ вашему половому партнеру;
- если БВ у вас протекает во время беременности, это может повысить вероятность преждевременных родов;
- повысить вероятность заболевания другими ЗППП, такими как хламидиоз(https://www.cdc.gov/std/chlamydia/default.htm) или гонорея(https://www.cdc.gov/std/gonorrhea/default.htm). Эти бактерии иногда могут вызвать воспалительное заболевание органов малого таза (ВЗОМТ)(https://www.
 cdc.gov/std/pid/stdfact-pid.htm), что может привести к тому, что вам будет трудно или невозможно иметь детей.
cdc.gov/std/pid/stdfact-pid.htm), что может привести к тому, что вам будет трудно или невозможно иметь детей.
Лечение Бактериального Вагиноза (гарднереллез) в Калининграде
Бактериальный вагиноз — это патологический процесс, который характеризуется изменением микрофлоры влагалища. Проще говоря, патогенные микроорганизмы начинают активно расти и размножаться. Это происходит из-за значительного снижения лактобацилл — грамположительных анаэробных молочнокислых бактерий, которые способствуют поддержанию нормальной микрофлоры.
В медицинской клинике «Альзория» работают опытные врачи-гинекологи, которые проведут необходимые виды диагностики, точно определят диагноз и степень его тяжести, а также помогут быстро устранить неприятные признаки бактериального вагиноза.
Степени заболевания
В медицинской практике бактериальный вагиноз подразделяют на три степени:
- Компенсированный. Наблюдается полное отсутствие микрофлоры в биологическом материале, при этом эпителиоциты неизмененные.

- Субкомпенсированный. При диагностике наблюдаются «плохие» бактерии, при этом наблюдается снижение «хороших».
- Декомпенсированный. Симптомы заболевания выражены ярко, наблюдается множество патогенных микроорганизмов, лактобациллы отсутствуют.
Причины возникновения
Развитие данного заболевания может быть связано с различными факторами, например:
- Резкое изменение гормонального фона (менопауза, беременность, эндокринные нарушения).
- Сопутствующие заболевания органов малого таза.
- Незащищенный половой акт.
- Бесконтрольный прием антибиотиков.
- Частые стрессовые ситуации.
- Отсутствие регулярной интимной гигиены.
- Частые спринцевания.
- Дисбактериоз кишечника.
Чаще всего бактериальный вагиноз у женщин возникает на фоне сниженного иммунитета.
Симптомы заболевания
Рассмотрим основные признаки бактериального вагиноза у женщин:
- Влагалищные выделения становятся слишком обильными.
 К тому же, они приобретают несвойственный запах и зеленоватый оттенок.
К тому же, они приобретают несвойственный запах и зеленоватый оттенок. - Во время полового акта наблюдается болезненность и неприятные ощущения. Боль может сохраняться даже после завершения интимной близости.
- При попытке мочеиспускания наблюдается жжение.
- Иногда у женщин болит внизу живота, ощущения примерно такие же, как во время месячных.
Особенности бактериального вагиноза при беременности
Бактериальный вагиноз при вынашивании ребенка — это довольно-таки частое явление. Причиной служит резкое изменение гормонального фона. Сложность терапии заключается в том, что беременным запрещено большинство препаратов, которые применяются при лечении бактериального вагиноза. Врач подбирает индивидуальные препараты, которые не навредит плоду. В целом течение болезни при беременности не отличается от «стандартного». Патология на начальных стадиях намного проще поддается лечению, поэтому рекомендуется обращаться к врачу сразу, как тревожащие симптомы дали о себе знать.
Диагностика вагиноза
Для диагностики бактериального вагиноза берут мазок из влагалища. Для постановки диагноза проводят несколько разных тестов, чтобы выявить возбудителя заболевания, тяжесть патологического процесса и т.д. Дополнительно могут потребоваться иные метод диагностики.
Обратите внимание, что лечение данного заболевание возможно только под врачебным контролем. Самолечение может обернуться рядом неприятностей.
Ход лечения
Основная задача в лечении бактериального вагиноза — это нормализации микрофлоры влагалища и устранение патогенных микроорганизмов. Как правило, данное заболевание лечат при помощи медикаментозных препаратов. Пациенту могут быть назначены антибактериальные препараты, эубиотики и другие медикаментозные препараты. Длительность терапии составляет не менее двух недель, после чего необходимо пройти диагностику повторно, чтобы отследить динамику лечения.
Необходимо ли лечение партнера при данном заболевании у женщины
Мужчины в большинстве случае являются носителями возбудителя бактериального вагиноза, однако это не означает, что в лечении нуждаются оба партнёра.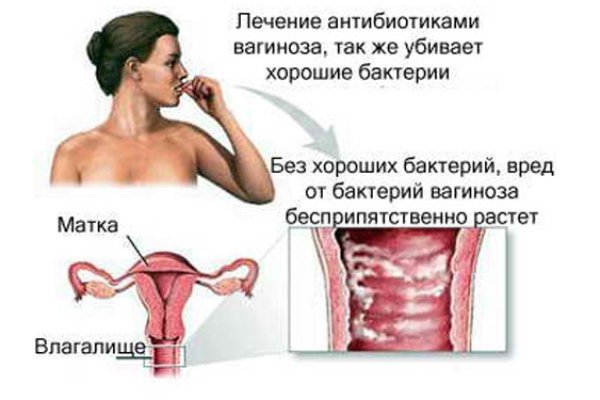 Лечение мужчины актуально в том случае, когда у женщины наблюдаются постоянные рецидивы, или же причиной развития вагиноза является заболевание, передающееся половым путем.
Лечение мужчины актуально в том случае, когда у женщины наблюдаются постоянные рецидивы, или же причиной развития вагиноза является заболевание, передающееся половым путем.
Возможные осложнения
Если своевременно не начать лечение данного патологического процесса, это может быть чревато рядом последствий, например:
- После хирургических вмешательств в области малого таза повышается вероятность развития осложнений.
- Если бактериальный вагиноз наблюдается у беременной женщины, это может привести к преждевременным родам.
- Повышается вероятность развития воспалительных процессов органов или инфекционных заболеваний женской репродуктивной системы.
Профилактика
Чтобы избежать рецидива и больше никогда не столкнуться с данной патологий рекомендуется соблюдать следующие правила:
- Питайтесь сбалансированно.
- Повышайте иммунитет.
- Посещайте гинеколога и сдавайте анализы 2 раза в год.

- Регулярно уделяйте внимание интимной гигиене.
- Принимайте медикаментозные препараты только по назначению врача.
- При отсутствии постоянного полового партнера используйте барьерные контрацептивы.
- Своевременно лечите сопутствующие заболевания.
В медицинском центре «Альзория» отделения гинекологии работают врачи с многолетним стажем работы и высокой квалификацией. Запишитесь на приём к врачу, чтобы избавиться от заболевания быстро и безболезненно. Для записи свяжитесь с нами по номеру телефона +7 (4012) 20-12-68. Мы находимся в городе Калининград, улица Пролетарская 79. Будьте здоровы!
Бактериальный вагиноз при беременности. Второй этап терапии Текст научной статьи по специальности «Клиническая медицина»
В ПОМОЩЬ ПРАКТИКУЮЩЕМУ ВРАЧУ
Бактериальный вагиноз при беременности. Второй этап терапии
С. И. Роговская1, Т.Н. Бебнева2
И. Роговская1, Т.Н. Бебнева2
1 ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздрава России, Москва
2 ФГБОУ ВПО «Российский университет дружбы народов», Москва
Бактериальный вагиноз (БВ) широко распространен у женщин любого возраста и, в частности, при беременности. При БВ возрастает вероятность развития досрочного родоразре-шения и повышается риск развития акушерских, послеродовых и перинатальных осложнений.
В связи с этим целесообразно проводить обследование беременных на его наличие и проводить терапию БВ в случае его выявления. В данной статье рассмотрены факторы риска развития БВ, его осложнения у беременных и виды лечения.
Ключевые слова:
бактериальный вагиноз, беременность, роды, лечение
Bacterial vaginosis during pregnancy. Second-stage treatment
Second-stage treatment
S.I. Rogovskaya1, T.N. Bebneva2
1 Russian Medical Academy of Post-Graduate Education, Moscow 2 Peoples’ Friendship University of Russia, Moscow
Bacterial vaginosis (BV) is widespread in women of any age and, in particular, during pregnancy. BV is a risk factor of early delivery and obstetric, postpartum and perinatal complications. Therefore it is
advisable to examine the patients and treat them in case of BV detection. This article represent BV risk factors, its complications in pregnancy and treatment options.
Key words:
bacterial vaginosis, pregnancy, childbirth, treatment
Бактериальный вагиноз (БВ) как пограничное состояние микробиоценоза влагалища заслуживает особого внимания ввиду широкого распространения данной проблемы у женщин любого возраста и, в частности, при беременности. Его определяют как инфекционный невоспалительный синдром, сопровождаемый чрезмерно высокой концентрацией облигатных и факультативно-анаэробных условно-патогенных микроорганизмов во влагалище при резком снижении количества — вплоть до полного исчезновения — молочнокислых бактерий, продуцирующих перекись водорода. При этом количество лейкоцитов не увеличено, что означает отсутствие воспалительной реакции.
Его определяют как инфекционный невоспалительный синдром, сопровождаемый чрезмерно высокой концентрацией облигатных и факультативно-анаэробных условно-патогенных микроорганизмов во влагалище при резком снижении количества — вплоть до полного исчезновения — молочнокислых бактерий, продуцирующих перекись водорода. При этом количество лейкоцитов не увеличено, что означает отсутствие воспалительной реакции.
Доля БВ среди всех вульвовагинальных инфекций составляет, по данным разных авторов, от 12 до 80% (столь широкий разброс обусловлен в первую очередь этническими различиями, а также экологическими факторами). В ряде отечественных и зарубежных работ было показано, что частота этого заболевания во многом зависит от контингента обследуемых женщин:
■ 17-19% — в группах планирования семьи;
■ 24-37% — среди больных венерическими заболеваниями;
100 Журь
■ 61-87% — у пациенток с патологическими белями;
■ 62% — у жительниц территорий с повышенным радиационным фоном [1].
Нарушение биоценоза влагалища диагностируют у 37-42,4% беременных. При этом важно, что БВ и бактериальный вагинит значительно повышают риск травмы промежности при родах: разрывы происходят в основном при Ш-1У степени чистоты влагалища (реже при I или II степени). Кроме того, на фоне ятрогенных дисбиозов полового тракта резко возрастает вероятность развития послеродовых инфекционно-воспалительных осложнений (послеродовой эндометрит и субинволюция матки, как его возможное последствие, регистрируют соответственно в 2 и 1,5 раза чаще после проведения агрессивной антибиотикоте-рапии). Без такого рода вмешательства частота их развития не превышает средний показатель для популяции [2].
Доказано, что БВ может быть причиной развития различных нарушений течения беременности (преждевременных родов, послеродовых осложнений) и гистологически связан с подтвержденным хориоамнионитом, послеродовым эндометритом, инфицированием раневой поверхности после операции кесарева сечения, а также манифестацией других
5м окне
Р 11
У
1
Солюцио
др чдф^шимрк*«’ НШ-ИК11 —МЧИ
Сонри^т Ш1Ш
_
ияшт
Гель
Г/огод/л
СРЕДСТВА ДЛЯ НОРМАЛИЗАЦИИ ВАГИНАЛЬНОГО БИОЦЕНОЗА
Помогает восстановить биоценоз вагинальной экосистемы до физиологического уровня на фоне бактериального вагиноза, вульвовагинального кандидоза, инфекционных заболеваний нижних отделов мочеполового тракта, а также во время беременности и в период лактации.
ФАОРАГИН. Содержит лизаты лактобактерий
• Помогает быстро восстановить биоценоз вагинальной экосистемы, стимулируя рост собственной микрофлоры, за счет содержания лизатов лактобактерий, молочной кислоты и витамина С1
• Помогает быстро восстановить физиологическое состояние вагинального эпителия
за счет содержания витамина А, гликозидов ростков пшеницы и экстракта ламинарии морской
• Оказывает выраженное антисептическое и антибактериальное действие на «Гр+» и «Гр-» бактериальную флору за счет содержания хлоргексидина2
• Может быть использован на фоне вульвовагинального кандидоза
• Рекомендован для использования при беременности и в период лактации.
ФАОРАГИН рекомендован к применению1 для:
• Восстановления вагинального биоценоза на фоне или после основной терапии « Профилактики рецидивов заболевания.
Произведен в Италии
С более подробной информацией можно ознакомиться на сайте www.floragin.ru
1 Инструкция к изделию медицинского назначения МОРАГИ . РУ: № ФСЗ 2012/12895 от 25.09.2012 г. Инструкция к изделию медицинского назначения М ‘АГИНI . РУ: № ФСЗ 2012/12894 от 25.09.2012 г. Инструкция к изделию медицинского назначения ФАОРАГИН Ов/ли. РУ: № ФСЗ 2012/12892 от 25.09.2012 г.
2 — хлоргексидина биглюконат 20% 0,01 г. РЛОРАГИН Гель — хлоргексидин 20% (0.01%) 4,5 мг.
ИППП как во время беременности, так и в ее отсутствие.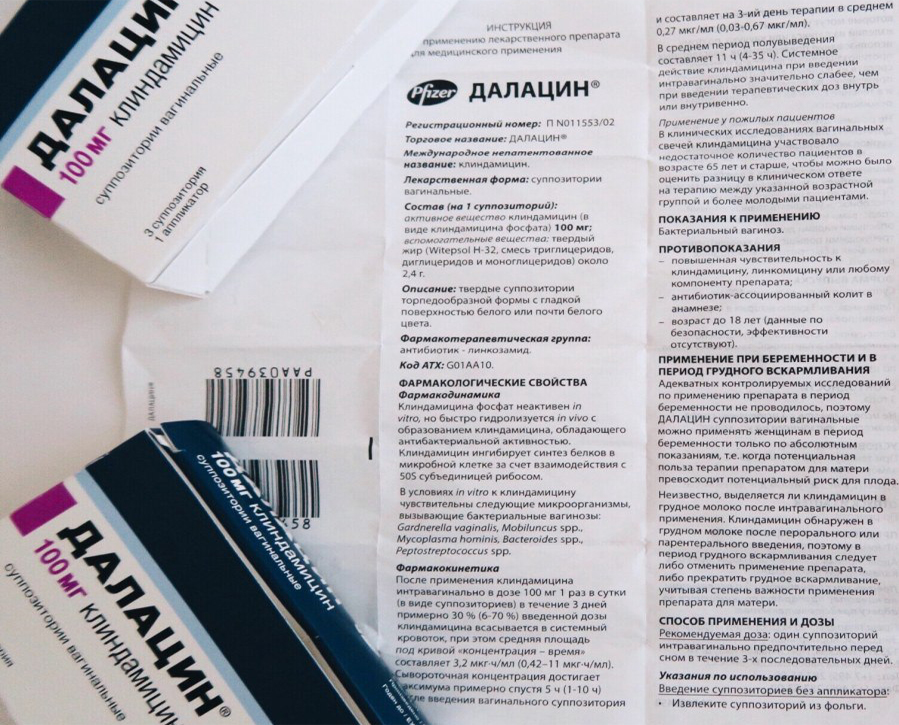 В недавнем метаанализе выявлено повышение относительного риска развития ВПЧ-инфекции (а следовательно, развития неоплазии шейки матки) у женщин с БВ в 1,5 раза [3].
В недавнем метаанализе выявлено повышение относительного риска развития ВПЧ-инфекции (а следовательно, развития неоплазии шейки матки) у женщин с БВ в 1,5 раза [3].
У беременных отмечены следующие факторы риска развития БВ: дисбактериоз кишечника, перенесенные острые и хронические инфекции половых органов, желудочно-кишечного тракта, мочевыводящих путей, вторичный иммунодефицит, аллергические заболевания, стресс, неполноценное питание, загрязненность окружающей среды и др.
Опасность БВ при беременности наглядно продемонстрирована масштабным метаанализом «Бактериальный вагиноз как фактор риска преждевременных родов», опубликованным в 2003 г. и объединившим результаты 18 клинических исследований 23 242 преждевременно родивших женщин. Согласно заключению авторов метаанализа, БВ увеличивает риск досрочного родоразрешения более чем в 2 раза. Чрезвычайно важен срок гестации, на котором был выявлен БВ. При диагностировании БВ на сроке до 16 нед общий риск преждевременных родов превышал таковой у беременных без БВ более чем в 7 раз (1400 случаев диагностирования БВ на сроке до 16 нед; ОР=7,55; 95% ДИ 1,8-31,65). При диагностировании БВ на сроке беременности менее 20 нед риск преждевременных родов увеличивался более чем в 4 раза (n=2763; 0Р=4,20; 95% ДИ 2,11-8,39). И даже на сроке 20-37 нед БВ увеличивал риск преждевременных родов на 53% (ОР=1,52; 95% ДИ 1,29-1,82). Кроме того, БВ снижает риск наступления беременности при выполнении экстракорпорального оплодотворения (ЭКО) и переносе эмбрионов. На фоне воспалительных реакций в эндометрии число имплантированных эмбрионов в ходе выполнения ЭКО и переноса эмбрионов было достоверно ниже у пациенток с БВ (5,7%), чем у женщин с нормальным биоценозом (10,2%). Кроме того, снижается частота диагностирования прогрессирующей беременности (14,3% против 26%) [4].
При диагностировании БВ на сроке до 16 нед общий риск преждевременных родов превышал таковой у беременных без БВ более чем в 7 раз (1400 случаев диагностирования БВ на сроке до 16 нед; ОР=7,55; 95% ДИ 1,8-31,65). При диагностировании БВ на сроке беременности менее 20 нед риск преждевременных родов увеличивался более чем в 4 раза (n=2763; 0Р=4,20; 95% ДИ 2,11-8,39). И даже на сроке 20-37 нед БВ увеличивал риск преждевременных родов на 53% (ОР=1,52; 95% ДИ 1,29-1,82). Кроме того, БВ снижает риск наступления беременности при выполнении экстракорпорального оплодотворения (ЭКО) и переносе эмбрионов. На фоне воспалительных реакций в эндометрии число имплантированных эмбрионов в ходе выполнения ЭКО и переноса эмбрионов было достоверно ниже у пациенток с БВ (5,7%), чем у женщин с нормальным биоценозом (10,2%). Кроме того, снижается частота диагностирования прогрессирующей беременности (14,3% против 26%) [4].
Таким образом, доказано, что беременность, протекающая в условиях аномального биоценоза, сопровождается более высоким риском развития акушерских и перинатальных осложнений.
Дискуссии о целесообразности лечения манифестирующего БВ при беременности следует считать закрытыми. В соответствии с рекомендациями CDC 2010 г., при наличии симптоматики необходимо проводить лечение БВ вплоть до исчезновения его клинических проявлений даже у беременных с низким риском преждевременных родов (отсутствуют в анамнезе). Лечение бессимптомного БВ у беременных с высоким риском преждевременных родов (присутствуют в анамнезе) может снизить риск досрочного прерывания гестации. В связи с этим целесообразно обследовать таких пациенток и проводить терапию в случае диагностированного БВ. Скрининг на БВ и его терапию проводят в начале II или III триместра гестации [5].
Американские клинические рекомендации в отношении терапии БВ настаивают на позиции невмешательства при условии отсутствия со стороны пациентки жалоб. Однако современная ситуация в российской службе родовспоможения, существующая с 1 марта 2012 г. в условиях новых
в условиях новых
критериев живорождения, диктует необходимость лечения бессимптомного БВ.
Несмотря на многочисленные исследования по коррекции микробиоценоза влагалища, терапия БВ во время беременности остается сложной проблемой из-за возможного неблагоприятного воздействия дезинфектантов на плод. В I триместре беременности допустимо применение только местных средств. Назначение метронидазола перорально в мировой практике приводит к нежелательным побочным эффектам. В России этот препарат запрещен к назначению во время I триместра и лактации, во II и III триместрах его назначение возможно только по жизненным показаниям. Назначение вагинального крема клиндамицин также ограничено во время беременности (в I триместре — только когда ожидаемая польза для матери превышает риск для плода, во II и III триместрах — без ограничений, по данным РЛС).
Международные клинические протоколы отличаются гораздо большей гибкостью; в частности это касается схем терапии, рекомендованных для беременных CDC (2010). Они предполагают использование как метронидазола, так и клиндамицина:
Они предполагают использование как метронидазола, так и клиндамицина:
■ клиндамицин 300 мг перорально дважды в день в течение 7 дней, или
■ метронидазол 500 мг перорально дважды в день в течение 7 дней, или
■ метронидазол 250 мг перорально трижды в день в течение 7 дней, или
■ клиндамицин 300 мг перорально дважды в день в течение 7 дней [6].
Во время второго этапа терапии для восстановления нарушенного микробного равновесия влагалища беременным назначают средства для коррекции рН и восстановления нормальной микрофлоры. Метаанализ (2013) продемонстрировал, что такие препараты могут достоверно снижать частоту рецидивов БВ [7].
На сегодняшний день безопасными для беременных можно считать средства на основе лизатов лактобактерий (перечень побочных эффектов и противопоказаний довольно узок), в частности Флорагин Солюцио, Флорагин Гель и Флорагин Овули. Все они предназначены для интра-вагинального назначения независимо от формы выпуска (раствор, гель, суппозитории). Лизаты бактерий являются биотехнологическим продуктом лизиса клеточных стенок пробиотических микроорганизмов (например, лактобак-терий, бифидобактерий), а также продуктами их метаболизма в молочной сыворотке и выступают субстратом для роста полезных бактерий. По сути лизаты лактобактерий -это питательная среда для роста и размножения полезных бактерий, стимулирующая восстановление собственной микрофлоры. При этом рост патогенной микрофлоры не наблюдается.
Все они предназначены для интра-вагинального назначения независимо от формы выпуска (раствор, гель, суппозитории). Лизаты бактерий являются биотехнологическим продуктом лизиса клеточных стенок пробиотических микроорганизмов (например, лактобак-терий, бифидобактерий), а также продуктами их метаболизма в молочной сыворотке и выступают субстратом для роста полезных бактерий. По сути лизаты лактобактерий -это питательная среда для роста и размножения полезных бактерий, стимулирующая восстановление собственной микрофлоры. При этом рост патогенной микрофлоры не наблюдается.
Лизаты содержат короткоцепочные пептиды, свободные аминокислоты, моносахариды (глюкоза, галактоза), некоторое количество летучих жирных кислот, большое количество витаминов — группы В, витамины С, РР, фолиевую кислоту и сами бактерии, расщепленные под действием гидролиза до мелких фракций цитоплазм и клеточных стенок (пептидогликанов) [8].
102
f
ЭВА КЬЮ
mm»»»’;
Изделие медицинское ректальное для стимуляции опорожнения кишечника «ЭВАКЬЮ®»
Регистрационное удостоверение № ФСЗ 2012/12893 от 25.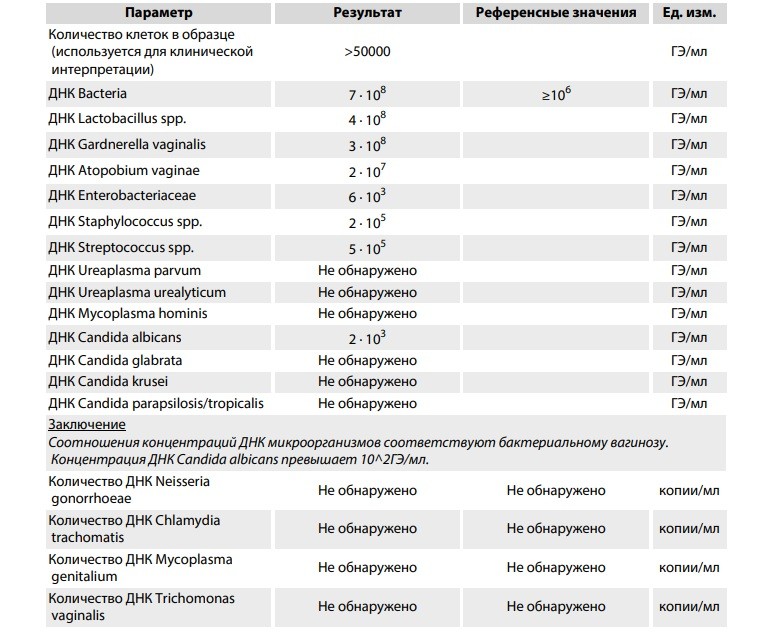 09.2012 г.
09.2012 г.
С более подробной информацией о продукте можно ознакомиться на сайте www.evaqu.ru
1 Не имеет аналогов в России по составу
2 Противопоказание — возраст до 12 лет. Гиперчувствительность к любому из компонентов.
Не имеет аналогов в России1
Способствует восстановлению регулярной дефекации, стимулирует процесс физиологического опорожнения кишечника у беременных женщин и кормящих матерей?
Бережно устранит запор у беременной женщины или кормящей матери, не причиняя ей и ее ребенку никакого вреда
Эффективен при всех видах прямокишечного запора Оказывает действие в течение нескольких минут (5-10 минут)
БЕЗОПАСЕН в использовании — не всасывается и не оказывает системного действия Анальная трещина и геморрой НЕ ЯВЛЯЮТСЯ противопоказанием к применению
С ЭВАКЬЮ® процесс дефекации становится физиологичным
Растягивает стенки прямой кишки Разжижает каловые массы
Обеспечивает естественную перистальтику кишечника Смягчает выведение кишечного пассажа
Произведен в Италии
Кроме того, бактериальный лизат сочетают с регене-рантами — гликозидами пшеничных ростков и экстрактом морской ламинарии (Флорагин Овули), благодаря чему удается ускорить восстановление целостности вагинального эпителия. Чтобы избежать негативных последствий применения метронидазола и клиндамицина, препараты этой линии можно рекомендовать в качестве дополнительной или монотерапии для профилактики
Чтобы избежать негативных последствий применения метронидазола и клиндамицина, препараты этой линии можно рекомендовать в качестве дополнительной или монотерапии для профилактики
и лечения дисбиоза. Следует отметить, что данные средства не противопоказаны при вульвовагинальном канди-дозе. Быстрый и выраженный эффект лизатов лактобак-терий обеспечивается за счет роста только нормальной микрофлоры данной конкретной женщины. Учитывая малый объем побочных эффектов этих средств, их можно использовать как во время гестации, так и в период лактации.
СВЕДЕНИЯ ОБ АВТОРАХ
Роговская Светлана Ивановна — доктор медицинских наук, профессор кафедры акушерства и гинекологии ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздрава России, Москва E-mail: [email protected]
Бебнева Тамара Николаевна — кандидат медицинских наук, доцент кафедры акушерства, гинекологии и репродуктивной медицины ФГБОУ ВПО «Российский университет дружбы народов», Москва E-mail: bebn@mail. ru
ru
ЛИТЕРАТУРА
1. Тихомиров А.Л. Бактериальный вагиноз. Всегда ли и только ли антибиотики? // Consilium Medicum. — 2011. -Т. 13, № 6. — С. 52-55.
2. Радзинский В.Е. Бактериальный вагиноз // Шейка матки, влагалище, вульва. Руководство для практикующих врачей / Под ред. С.И. Роговской, Е.В. Липовой. — М.: Status Praesens, 2014. — 831 с.
3. Rogovskaya S.I., Shabalova I. P., Mikheeva I.V. et al. Human papillomavirus prevalence and type-distribution, cervical cancer screening practices and current status of vaccination implementation in Russian Federation, the Western countries of the former Soviet Union, Caucasus region and Central Asia // Vaccine. — 2013. — Vol. 31S. — P. h56-H58.
4. Leitich H., Bodner-Adler B., Brunbaure M. et al. Bakterial vaginosis as a risk factor for preterm delivery: a meta-analisis // Am. J. Obstet. Gynecol. — 2003. — Vol. 189. — P. 139-147.
Bakterial vaginosis as a risk factor for preterm delivery: a meta-analisis // Am. J. Obstet. Gynecol. — 2003. — Vol. 189. — P. 139-147.
5. Гомберг М.А. Европейские стандарты ведения женщин с ИППП // Шейка матки, влагалище, вульва. Руководство для практикующих врачей / Под ред. С.И. Роговской, Е.В. Липовой. — М., 2014. — 831 с.
6. Huang H. et al. Effects of probiotics for the treatment of bacterial vaginosis in adult women: A meta-analysis of randomized clinical trials // Arch. Gynecol. Obstet. -12.19.2013.
7. BradshawC.S., TabriziS.N., Fairleyetal C.K. The association of Atopobium vaginae and Gardnerella vaginalis with bacterial vaginosis and recurrence after oral metronidazole therapy // J. Infect. Dis. — 2006. — Vol. 194, N 6. — P. 828-836.
8. Молокеев А.В., Зыкова Н.А., Молокеева Н. В. и др. Возможности применения в медицине ферментативных лизатов пробиотических микроорганизмов // Биопрепараты. -2010. — нояб., № 3 [39].
В. и др. Возможности применения в медицине ферментативных лизатов пробиотических микроорганизмов // Биопрепараты. -2010. — нояб., № 3 [39].
104
ФАРМАТЕКА » Лечение бактериального вагиноза в ранние сроки беременности
Исследования последних лет показывают, что бактериальный вагиноз – это заболевание, которое может вызывать серьезные нарушения репродуктивного здоровья женщины и осложнения беременности. Вопрос выбора препарата, особенно в I триместре беременности, когда ограничены возможности применения антибактериальной терапии, по-прежнему актуален. Альтернативным и оптимальным вариантом лечения бактериального вагиноза у беременных в I триместре беременности остается 7-дневный курс лечения местным применением аскорбиновой кислоты, который к концу лечения у 88,9% беременных формирует нормоценоз влагалища.
Бактериальный вагиноз (БВ) представляет собой патологию экосистемы влагалища, вызванную дисбалансом, проявляющимся уменьшением количества ферментирующих лактобактерий с одновременным увеличением количества условно-патогенных микроорганизмов. Бактериальный вагиноз ассоциирован с рядом осложнений беременности, включая ранние и поздние выкидыши, преждевременные роды, преждевременный разрыв плодных оболочек, амнионит, хориоамнионит, послеродовой эндометрит [3, 5].
Бактериальный вагиноз ассоциирован с рядом осложнений беременности, включая ранние и поздние выкидыши, преждевременные роды, преждевременный разрыв плодных оболочек, амнионит, хориоамнионит, послеродовой эндометрит [3, 5].
Безусловно своевременное выявление БВ и проведение санации влагалища могут предотвращать осложненное течение беременности [1, 2, 4]. При этом до сих пор актуальным остается вопрос выбора препарата, особенно в I триместре беременности. В большинстве схем терапии БВ присутствует метронидазол, отсутствие фетотоксического эффекта которого в ранние сроки беременности не доказано.
В доступной нам литературе содержатся ограниченные данные о лечении БВ в I триместре беременности, что связано с недостаточной информацией об отсутствии тератогенного действия этиотропных препаратов на эмбрион.
Таким образом, актуальным остается поиск методов профилактики и лечения БВ у женщин в I триместре беременности, когда ограничены возможности применения антибактериальной терапии.
Цель исследования: оценить эффективность местного применения аскорбиновой кислоты (АСК) для лечения БВ у женщин в ранние сроки гестации.
Материал и методы
Под нашим наблюдением находились 18 женщин со сроком беременности до 12 недель. Основные причины обращения к врачу: наличие патологических выделений из половых путей, зуд и жжение в области влагалища и промежности.
Всем женщинам проведено бактериоскопическое исследование мазков из цервикального канала и влагалища, ПЦР (полимеразная цепная реакция)-диагностику основных заболеваний, передаваемых половым путем (гонорея, хламидиоз, трихомониаз, герпетическая инфекция). Для диагностики БВ проведено определение рН содержимого влагалища и «аминный тест». При микроскопическом исследовании окрашенных по Грамму влагалищных мазков определены лейкоцитарная реакция, общее число микробных клеток и их морфология, наличие «ключевых клеток» – эпителиальных клеток с адгезированными на них грамвариабельными бактериями. При этом качественную оценку микрофлоры провели по морфотипам и тинкториальным свойствам.
Количественную оценку микрофлоры провели путем вычисления среднего числа клеток разных морфотипов в 3 полях зрения микроскопа.
Полученные результаты исследования были подвергнуты статистической обработке с использованием пакетов статистических программ Statistica for Windows с вычислением средней арифметической и ее стандартной ошибки (М±m). Различия между сравниваемыми группами считали достоверными при р≤0,05.
Результаты и обсуждение
Характерные для БВ признаки (положительный аминный тест) наблюдался у всех женщин, значения рН влагалищной среды в диапазоне 4,5–6 – у 66,7% и рН>6 – у 33,3% женщин.
При микроскопическом исследовании влагалищных мазков, окрашенных по Грамму, выявлена следующая картина: лейкоциты единичные (55,5%) и менее 10 в поле зрения (п/зр) (44,5%), эпителиальные клетки в большом (77,7%) количестве, «ключевые клетки» (94,4%), микроорганизмы в большом (102–103 в п/зр) (61,1%) и массивном (>103 в п/зр) (38,9%) количествах. Число лактобактерий в мазках было незначительным, тогда как грамотрицательные палочки доминировали в 72,2%, представители кокковой микрофлоры – в 33,3% мазков. Дрожжеподобные грибы рода Candida обнаружены в 27,8% мазков в виде почкующихся форм – промежуточной фазе вегетации.
Дрожжеподобные грибы рода Candida обнаружены в 27,8% мазков в виде почкующихся форм – промежуточной фазе вегетации.
Препарат АСК применялся интравагинально по 1 таблетке 1 раз в сутки в течение 7 дней. Важным достоинством препарата является возможность его применения на любом сроке беременности и лактации в отличие от препаратов с антианаэробной активностью, использование которых разрешено лишь со II триместра беременности. Дополнительно 27,8% женщин, у которых выявлены грибы рода Candida при микроскопии мазков, назначался местно один из антимикотических препаратов. Повторные исследования проведены через месяц после лечения.
После лечения БВ у женщин выявлено нивелирование критериев R. Amsel: отрицательный аминный тест, рН влагалищной среды ниже 4,5, отсутствие «ключевых» клеток в мазках. Общее количество микроорганизмов снизилось до 102 в п/зр в 83,3% мазков (р<0,001) за счет элиминации грамотрицательных палочек, кокков и грибов. Лактобактерии доминировали в 88,9% мазков.
Выводы
Альтернативным и оптимальным вариантом лечения БВ у беременных в I триместре беременности является 7-дневный курс местного применения АСК, который к концу лечения у 88,9% беременных формирует нормоценоз влагалища. Препараты АСК для местного применения хорошо переносятся, могут применяться в течение длительного времени в лечении и профилактике БВ.
1. Ворошилина Е.С., Тумбинская Л.В., Донни-ков А.Е., Плотко Е.Э., Хаютин Л.В. Биоценоз влагалища с точки зрения количественной ПЦР: изменения и коррекция во время беременности. Инфекции в гинекологии. 2010;68(3):108–11. 2. Мелкумян А.Р., Припутневич Т.В., Анкир-ская А.С., Трофимов Д.Ю., Муравьева В.В., Муллабаева С.М., Завьялова М.Г. Видовой состав лактобактерий при различном состоянии микробиоты влагалища у беременных. Клин. микробиология и антимикробная химиотерапия. 2013;15(1):72–9. 3. Сафронова М.М., Гренкова Ю.М. Нарушение влагалищного микробиоценоза: современные методы коррекции. Клин. дерматология и венерология. 4. Усова М.А. Клинико-диагностические аспекты дисбиоза влагалища и терапия бактериального вагиноза у женщин в ранние сроки беременности. Дисс. канд. мед. наук. Самара, 2010. 5. Roberts C.L., Morris J.M., Rickard K.R., Giles W.B., Simpson J.M., Kotsiou G., Bowen J.R. Protocol for a randomised controlled trial of treatment of asymptomatic candidiasis for the prevention of preterm birth. BMC. Pregnancy Childbirth. 2011;11:19. 2009;6:102–6.
2009;6:102–6.
Автор для связи: М.М. Рахматуллаева – к.м.н., старший преподаватель кафедры акушерства и гинекологии Бухарского медицинского института, Бухара; e-mail: [email protected]
Разумное лечение молочницы и бактериального вагиноза во время беременности: что нужно знать
В связи с гормональными изменениями во время беременности естественная микрофлора ослаблена, а иммунная система женщины подвергается трансформации: подавление специфического ответа, снижение фагоцитарной активности лейкоцитов, угнетение синтеза интерферона и снова по кругу. Именно поэтому беременные женщины более других подвержены высокому риску развития бактериального вагиноза и вагинита.
Именно поэтому беременные женщины более других подвержены высокому риску развития бактериального вагиноза и вагинита.
Бактериальный вагиноз — инфекционный невоспалительный синдром полимикробной этиологии, обусловленный изменением биоценоза влагалища за счет значительного снижения количества или полного отсутствия лактобактерий при увеличении количества условно-патогенных микроорганизмов.
Если заподозрен бактериальный вагиноз, то необходимо немедленно обратиться к врачу-гинекологу для уточнения диагноза и назначения своевременного лечения. Самостоятельно проводить лечение в данном случае не рекомендуется, так как точный диагноз и возбудителей бактериального вагиноза устанавливает только врач-гинеколог.
Бактериальный вагиноз грозит внутриутробным инфицированием плода, может спровоцировать преждевременные роды и влечет за собой нарушения в развитии плода. При бактериальном вагинозе осложнения могут коснуться и женщину: повышается риск гнойных осложнений у рожениц, особенно после кесарева сечения.
При бактериальном вагинозе осложнения могут коснуться и женщину: повышается риск гнойных осложнений у рожениц, особенно после кесарева сечения.
Лечение назначает только врач-гинеколог. Одной из наиболее часто назначаемых комбинаций для местного лечения бактериального вагиноза является метронидазол 500 мг и миконазола нитрат 100 мг — это синергия широкого спектра действия метронидазола против наиболее частых возбудителей бактериального вагиноза и миконазола для профилактики кандидозной суперинфекции 1,2,3. Метронидазол 500 мг + миконазола нитрат 100 мг имеют широкую доказательную базу и положительный опыт применения у практикующих врачей-гинекологов.
Бактериальный вагиноз | Медицинский центр «Президент-Мед»
Бактериальный вагиноз – нарушение нормального состава микрофлоры влагалища. Недуг развивается, когда происходит угнетение лактобактерий, их место в структуре занимают патогенные микроорганизмы (гарднереллы, полимикробные ассоциации анаэробов).
В группе риска развития болезни пациентки 20-45 лет (примерно 75-80% женщин хотя бы раз в жизни испытывали состояние дисбактериоза микрофлоры влагалища). Бактериальный вагиноз считается инфекционным заболеванием, которое не вызывает развитие воспалительного процесса. Мужчины таким недугом не болеют, но могут быть переносчиками патологических микроорганизмов. Кроме того, существуют факторы, способствующие ослаблению иммунитета и развитию нарушений микрофлоры влагалища.
Факторы и первопричины прогрессирования бактериального вагиноза:
- Неправильный рацион питания.
- Синтетическое белье.
- Наличие внутриматочной спирали.
- Тампоны и прокладки с различными ароматизаторами.
- Длительное лечение антибиотиками.
- Болезни кишечника, вызывающие дисбактериоз.
- Патологии органов малого таза, имеющие воспалительную природу.
- Сбои гормонального фона.
- Применение различных контрацептивов, содержащих ноноксинол-9.

- Лейкоплакия, эндоцервицит и другие сопутствующие недуги шейки матки.
Диагностироваться бактериальный вагиноз может и у беременных, поскольку в организме происходят разительные изменения (меняется гормональный баланс и т. д.), защитные функции при этом работают не на полную мощность и не могут противостоять деятельности патогенных микроорганизмов.
Симптомы бактериального вагиноза
Бактериальный вагиноз довольно коварное заболевания, так как оно долгое время может протекать бессимптомно. Выявить патологию помогает лишь лабораторное исследование мазка. Ярко проявляется симптоматика только в острой фазе патологии.
Признаки нарушения состава микрофлоры влагалища:
- Во время мочеиспускания появляются болезненные ощущения.
- Наличие неприятно пахнущих выделений (напоминают запах рыбы).
- Дискомфорт во время соития.
- Образование густых липких и тягучих белей.
- Воспаление кожи промежности и зоны анального отверстия.

- Жжение половых органов и т. п.
Опасности для жизни патология не вызывает, но она оказывает плохое влияние на детородную функцию. Невылеченный вагиноз может стать причиной внутриутробного инфицирования плода, выкидыша, осложнений после родов и т. п.
Диагностика и лечение бактериального вагиноза
Обнаружить вагиноз у пациентки гинеколог может при визуальном осмотре в кресле, однако для уточнения диагноза и определения вида заболевания обязательно назначаются лабораторные анализы. В первую очередь проверяется рН состава микрофлоры влагалища, повышение кислотности свидетельствует о развитии патологии.
Иногда бактериальный вагиноз сочетается с другими инфекционными заболеваниями, например, хламидиозом. Гарднерелла уничтожает лактобактерии и создает оптимальные условия для развития инфекционных недугов, более опасных для организма. Поэтому врач может назначить микроскопию мазка, культурный посев, ПЦР, аминный тест или другие методики исследования, позволяющие определить не только вид возбудителя, но и подобрать эффективное лечение.
Терапия бактериального вагиноза включает в себя два этапа. Сначала с помощью антибактериальных и комбинированных фармакологических средств уничтожают инфекцию. Вторая часть лечения направлена на восстановление нормального состава микрофлоры, для этих целей назначаются биологические препараты и средства местного применения (ванночки, спринцевание, тампоны и т. п.).
И, конечно же, особую роль отводят рациону питания. Пациентке нужно отказаться от вредной пищи, предпочтение лучше отдать здоровой еде. Обязательно в каждодневном меню должны быть йогурты и другие кисломолочные продукты. Для восстановления защитных функций организма назначается витаминотерапия. Курс лечения примерно составляет 7-8 дней, после восстановительных процедур рекомендуется повторно сдать анализы, чтобы убедиться, что микрофлора влагалища полностью пришла в норму.
Записывайтесь на осмотр гинеколога в любой медицинский центр «Президент-Мед» чтобы пройти диагностику и лечение бактериального вагиноза.
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы — 25 лет
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Елена С.
Огромная благодарность доктору-гинекологу Шилениной Е.Н. Много лет мучилась проблемами по гинекологии. До нее все врачи назначали малоэффективные курсы лечения, а Елена Николаевна мало того, что выявила то, о чем я и не догадывалась, но и подобрала хоть и дорогой препарат, но который смог избавить меня от проблем со здоровьем, доставлявшие дискомфорт много лет. Доктор очень…[…]Евгения
Была на приёме у гинеколога Ольги Александровны, была только один раз, но врач показался очень квалифицированный, далее судить буду в процессе лечения, и отпишусь. Клиника платная, но деньги не дерут! Профессионализм на высшем уровне, а цены ниже чем во многих псевдоклиниках. Девушка на телефоне очень приятная и уважительно относится к клиентам, старается помочь и выгодно для…[…]
Девушка на телефоне очень приятная и уважительно относится к клиентам, старается помочь и выгодно для…[…]Пешкова Надежда Сергеевна
Выражаю огромную благодарность врачу-гинекологу Субботину Анатолию Витальевичу. Он настоящий профессионал своего дела! Внимателен, аккуратен и деликатен. С удовольствием посещу его вновь по более радостному событию (по беременности в скором будущем) Большое спасибо клинике \»Президент-Мед\» за вашего сотрудника[…]Анастасия
Спасибо огромнейшее за Вашу работу! Все четко, ясно, понятно и быстро! Без лишних разговоров «о судьбе отечества». Просто невероятно позитивные эмоции после общения![…]Виктория
Спасибо Екатерине Викторовне! У неё большой опыт, понятно ответила на все вопросы, которые возникали в процессе. Спасибо за понимание, чуткость и профессионализм![…]Инна
Прекрасный врач, имеет огромный опыт, может правильно поставить диагноз, все объяснить клиенту. К каждому находит свой подход.[…]Виктория
Спасибо Екатерине Викторовне! У неё большой опыт, понятно ответила на все вопросы, которые возникали в процессе. Спасибо за понимание, чуткость и профессионализм![…]
Спасибо за понимание, чуткость и профессионализм![…]Наталья
Спасибо от меня и всей моей семьи за профессионализм, поддержку, чуткое и внимательное отношение. Это – огромное счастье, что такие компетентные, умелые и талантливые, неравнодушные люди работают именно там, где они больше всего нужны. Ваши терпение, отзывчивость, чуткость, понимание, забота, доброжелательное и внимательное отношение, лечат и успокаивают. Желаю крепкого…[…]Маковченко О.В.
Огромное спасибо за внимание, доброе и высоко профессиональное отношение к пациентам Коробовой Анастасии Сеергеевне. прекрасный врач.[…]Светлана
Хочу выразить огромную благодарность Чулак Ольге Александровне, за внимательность, инд. подход к пациенту, а так же профессионализм, доброжелательность и заботу! А ТАк же клинику Президент-мед и всему персоналу на ресепшн. Ольга Александровна- вы лучшая :)[…]Светлана
Хочу выразить огромную благодарность Чулак Ольге Александровне, за внимательность, инд. подход к пациенту, а так же профессионализм, доброжелательность и заботу! А ТАк же клинику Президент-мед и всему персоналу на ресепшн. Ольга Александровна- вы лучшая :)[…]
подход к пациенту, а так же профессионализм, доброжелательность и заботу! А ТАк же клинику Президент-мед и всему персоналу на ресепшн. Ольга Александровна- вы лучшая :)[…]Екатерина
Добрый день, хочу выразить свое восхищение Екатериной Викторовной, врач высшей категории, с первой секунды располагает пациента, чувствуется высокий профессионализм, очень доброжелательная, внимательная, реально всегда на связи со своими пациентами, что очень важно, так как в наше время мало кто может брать на себя ответственность. Всем советую![…]Бактериальный вагиноз во время беременности :: Американская ассоциация беременных
Приблизительно 10–30% беременных женщин будут иметь b актериальный вагиноз (БВ) во время беременности. БВ характеризуется переходом от здорового микробиома влагалища, в котором преобладают кислотообразующие бактерии (здоровые бактерии, такие как лактобациллы), к влагалищу, в котором преобладают нездоровые бактерии.
Каковы симптомы бактериального вагиноза при беременности?
Самым заметным и часто самым сбивающим с толку симптомом BV является сильный рыбный запах из влагалища, но некоторые женщины с BV также видят увеличенное количество выделений серого цвета.Жжение при мочеиспускании, зуд в области вульвовагинала и боль во время секса — это другие симптомы бактериального вагиноза.
Как диагностируется BV?
Выделения из влагалища проверяются с помощью влажного образца (микроскопический тест на предметное стекло), теста pH (BV часто вызывает уровень pH 4,5 или выше), предметного стекла KOH (микроскопического теста предметного стекла) или теста на запах (смесь, вызывающая сильный рыбный запах. ).
Что вызывает бактериальный вагиноз?
У женщин с БВ снижен уровень амилазы во влагалище — фермента, расщепляющего большие углеводы на более мелкие, называемые гликогеном, которые едят здоровые бактерии.Без этого предпочтительного источника пищи дружественные лактобациллы не могут расти и развиваться. У женщин с BV также снижен уровень антимикробных пептидов (AMP), которые могут бороться с вторжением бактерий. В здоровом влагалище клетки слизистой оболочки влагалища обычно вырабатывают AMP. Он не передается половым путем, но связан с вагинальным сексом. Следовательно, при исследовании он может быть включен в список заболеваний, передающихся половым путем.
У женщин с BV также снижен уровень антимикробных пептидов (AMP), которые могут бороться с вторжением бактерий. В здоровом влагалище клетки слизистой оболочки влагалища обычно вырабатывают AMP. Он не передается половым путем, но связан с вагинальным сексом. Следовательно, при исследовании он может быть включен в список заболеваний, передающихся половым путем.
Вы подвергаетесь повышенному риску, если:
- Завести новых половых партнеров
- Иметь более одного полового партнера
- Душ (используйте воду или другую жидкость для очистки влагалища)
- Беременны
- Афроамериканцы.БВ у афроамериканок встречается в два раза чаще, чем у белых.
- Использовали внутриматочную спираль (также называемую ВМС)
Как это может повлиять на мою беременность?
По оценкам Центров США по контролю и профилактике заболеваний (CDC), 1 миллион беременных женщин заболевает BV ежегодно. Беременные женщины подвергаются повышенному риску развития БВ из-за гормональных изменений, происходящих во время беременности. Гормоны — это химические вещества, вырабатываемые организмом.
Гормоны — это химические вещества, вырабатываемые организмом.
Если у вас БВ во время беременности, ваш ребенок подвержен повышенному риску преждевременных родов и низкой массы тела при рождении.Преждевременные роды — это роды до 37 недели беременности. Низкий вес при рождении — это когда ваш ребенок рождается с весом менее 5 фунтов 8 унций. Слишком раннее или слишком маленькое рождение может вызвать проблемы со здоровьем у вашего ребенка.
BV также может вызывать воспалительные заболевания органов малого таза (также называемые ВЗОМТ). ВЗОМТ — это инфекция в матке, которая может увеличить риск бесплодия (невозможности забеременеть).
Если я беременна, буду ли я проходить обследование на бактериальный вагиноз?
Нет необходимости в обследовании беременных женщин без симптомов на BV.При получении дородового ухода вы обычно не проходите скрининг на бактериальный вагиноз. Важно, чтобы вы обсудили любые опасения, которые могут у вас возникнуть в связи с БВ, со своим врачом.
Почему меня обследуют на бактериальный вагиноз?
CDC рекомендует обследовать и лечить всех беременных с симптомами бактериального вагиноза. CDC также поддерживает скрининг женщин, у которых ранее были преждевременные роды. Решение о скрининге на БВ принимает ваш лечащий врач.
Какие варианты лечения бактериального вагиноза во время беременности?
Часто назначают такие антибиотики, как метронидазол (также известный как Flagyl), клиндамицин и тинидазол, которые уничтожают некоторые бактерии, вызывающие симптомы бактериального вагиноза. Но хорошо известно, что антибиотики убивают полезные бактерии вместе с бактериями, вызывающими инфекцию, что потенциально может иметь тяжелые долгосрочные последствия для здоровья влагалища. В революционном исследовании, опубликованном в журнале Nature , Мартин Блазер из Медицинского центра Лангоне при Нью-Йоркском университете утверждает, что воздействие антибиотиков на дружественные бактерии является постоянным. Блазер утверждает, что последствия этого настолько серьезны, что не следует назначать антибиотики беременным женщинам и маленьким детям.
Блазер утверждает, что последствия этого настолько серьезны, что не следует назначать антибиотики беременным женщинам и маленьким детям.
Поскольку здоровье влагалища зависит от наличия полезных бактерий, антибиотики следует использовать только в случае крайней необходимости. Уничтожение хороших и вредных бактерий может привести к дисбалансу влагалища и повторным случаям БВ. Исследования показали, что более чем у 50 процентов женщин, лечившихся от БВ, в течение 12 месяцев возникают рецидивы.БВ чаще всего повторяется после курса антибиотиков.
Учитывая, что нет простых ответов, когда дело доходит до лечения БВ, лучший курс действий вполне может заключаться в том, чтобы помочь нашему влагалищу излечиться, вернув себе полезные бактерии. Варианты, которые можно попробовать вместо антибиотиков, могут включать вагинальный пробиотик со здоровыми дозами микроэлементов, необходимых для здоровой экосистемы влагалища (таких как железо, цинк и марганец).
Исследование, проведенное в 2004 году McDonald H, Brococklehurst P и Parsons J, предполагает, что лечение антибиотиками может снизить риск преждевременного разрыва плодных оболочек и низкой массы тела при рождении для женщин с преждевременными родами в анамнезе и у которых есть BV. Это исследование не нашло значительных доказательств того, что лечение уменьшает преждевременные роды.
Это исследование не нашло значительных доказательств того, что лечение уменьшает преждевременные роды.
Как я могу предотвратить бактериальный вагиноз?
Здоровые бактерии — лучшая защита от бактериального вагиноза, поэтому все, что вы делаете для стимулирования роста лактобацилл, будет положительным шагом вперед в вашей борьбе с BV. Прежде всего, не спринцуйтесь. Спринцевание смывает все хорошие бактерии с плохими, а многие спринцевания содержат агрессивные химические вещества. Если вы ищете продукты для здоровья влагалища для устранения запаха, поддержания pH или смазки для интимной близости, выбирайте продукты без глицерина (глицерина), масел для покрытий или парабенов.Также важно выбирать продукты, которые изотоничны клеткам влагалища, а это означает, что концентрация соли / ионов в продукте такая же, как и в тканях влагалища. Многие лубриканты и освежающие гели имеют концентрацию солей (ионов) в 4 раза выше, чем во влагалищных жидкостях. Высокий уровень соли выводит воду из клеток и, как было обнаружено, необратимо повреждает клетки слизистой оболочки влагалища и лактобациллы. Никогда не используйте домашние масла, такие как кокосовое масло, во влагалище. Кокосовое масло может содержать токсичные пероксиды и воспалительные химические вещества из-за воздействия света и хранения при комнатной температуре и может покрывать влагалище, тем самым препятствуя самоочищению влагалища.
Никогда не используйте домашние масла, такие как кокосовое масло, во влагалище. Кокосовое масло может содержать токсичные пероксиды и воспалительные химические вещества из-за воздействия света и хранения при комнатной температуре и может покрывать влагалище, тем самым препятствуя самоочищению влагалища.
Несколько дополнительных комментариев о pH: помните, что у здорового влагалища pH кислый, с уровнем pH 4,5. Выбирая продукты для контроля запаха или смазки, обязательно выбирайте продукты с pH не ниже 4 и не выше примерно 5,5.
Для вашего здоровья влагалища Американская ассоциация беременных рекомендует продукты Vaginal Care и Comfort Gel от Fairhaven Health.
Хотите узнать больше?
Источники
1 Blaser MJ.Остановите уничтожение полезных бактерий. Nature 476, 393–394 (25 августа 2011 г.). DOI: 10.1038 / 476393a
2 Bradshaw CS, et al. (2006). «Высокая частота рецидивов бактериального вагиноза в течение 12 месяцев после пероральной терапии метронидазолом и факторы, связанные с рецидивом» J Infect Dis. 2006, 1 июня; 193 (11): 1478-86.
2006, 1 июня; 193 (11): 1478-86.
3 Nasioudis et al. Бактериальный вагиноз: критический анализ современных знаний. BJOG 2017; 124: 61-69
Загрузите приложение Fetal Life для Apple и Android, одобренное Американской ассоциацией беременных.В нем есть рекомендации по питанию, счетчик ударов, отслеживание уровня глюкозы в крови и многое другое.
Бактериальный вагиноз и беременность
Что такое бактериальный вагиноз?
Бактериальный вагиноз (также называемый БВ или вагинитом) — это инфекция, вызываемая слишком большим количеством определенных бактерий во влагалище. Это самая распространенная вагинальная инфекция у женщин в возрасте от 15 до 44 лет.
BV не является инфекцией, передаваемой половым путем (также называемой ИППП, заболеванием, передающимся половым путем или ЗППП), но он часто встречается у сексуально активных женщин и редко случается с женщинами, которые не имели половых контактов.ИППП — это инфекция, которую вы можете получить в результате незащищенного секса или интимного физического контакта с инфицированным человеком. Если у вас БВ, который не лечится, это может повысить риск заражения ИППП. Во время беременности важно лечить любую инфекцию, чтобы защитить вас и вашего ребенка.
Если у вас БВ, который не лечится, это может повысить риск заражения ИППП. Во время беременности важно лечить любую инфекцию, чтобы защитить вас и вашего ребенка.
Что вызывает BV?
Мы не знаем наверняка, что вызывает BV. Любая женщина может заразиться им, но вы подвергаетесь повышенному риску БВ, если вы:
- Завести новых половых партнеров
- Иметь более одного полового партнера
- Душ (используйте воду или другую жидкость для очистки влагалища)
- Беременны
- Афроамериканцы.БВ у афроамериканок встречается в два раза чаще, чем у белых.
- Имейте внутриматочную спираль (также называемую ВМС), особенно если у вас нерегулярное кровотечение. ВМС — это разновидность противозачаточных средств. Это Т-образный кусок пластика, который помещается в матку и помогает предотвратить беременность.
Как БВ может повлиять на беременность?
По оценкам Центров по контролю и профилактике заболеваний (также называемых CDC), 1 миллион беременных женщин заболевает BV ежегодно. Беременные женщины подвергаются повышенному риску развития БВ из-за гормональных изменений, происходящих во время беременности.Гормоны — это химические вещества, вырабатываемые организмом.
Беременные женщины подвергаются повышенному риску развития БВ из-за гормональных изменений, происходящих во время беременности.Гормоны — это химические вещества, вырабатываемые организмом.
Если у вас БВ во время беременности, ваш ребенок подвержен повышенному риску преждевременных родов и низкой массы тела при рождении. Преждевременные роды — это роды до 37 недели беременности. Низкий вес при рождении — это когда ваш ребенок рождается с весом менее 5 фунтов 8 унций. Слишком раннее или слишком маленькое рождение может вызвать проблемы со здоровьем у вашего ребенка.
BV также может вызывать воспалительные заболевания органов малого таза (также называемые ВЗОМТ). ВЗОМТ — это инфекция в матке, которая может увеличить риск бесплодия (невозможности забеременеть).
Как можно снизить риск БВ?
Вот несколько вещей, которые вы можете сделать, чтобы защитить себя от BV:
- Не занимайтесь сексом. BV не является ИППП, но у вас больше шансов заразиться этим, если вы занимаетесь сексом, чем если бы вы этого не делали.

- Ограничьте количество сексуальных партнеров. Занимайтесь сексом только с одним человеком, у которого нет других половых партнеров.
- Используйте презерватив каждый раз, когда занимаетесь сексом. Презервативы — это барьерный метод контроля рождаемости.Барьерные методы помогают предотвратить беременность (и ИППП), блокируя или убивая сперму вашего партнера. Другие виды противозачаточных средств, такие как таблетки и имплантаты, не защищают вас от ИППП.
- Не спринцеваться. Спринцевание может удалить из влагалища нормальные бактерии, которые защитят вас от инфекции.
- Для чистки влагалища снаружи используйте только теплую воду без мыла . Всегда протирайте спереди назад.
Каковы признаки и симптомы БВ?
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете.Симптомы — это то, что вы чувствуете сами, чего не могут видеть другие, например, боль в горле или головокружение. У многих женщин с БВ нет никаких признаков или симптомов, но у вас может быть:
У многих женщин с БВ нет никаких признаков или симптомов, но у вас может быть:
- Тонкие белые или серые выделения из влагалища
- Сильный рыбный запах, особенно после секса
- Боль, зуд или жжение во влагалище
- Зуд вокруг влагалища
- Чувство жжения при мочеиспускании
Если вы подозреваете, что у вас есть BV, немедленно сообщите об этом своему врачу.Ваш врач может проверить ваше влагалище на наличие признаков выделений из влагалища и протестировать образец вагинальной жидкости на наличие бактерий, связанных с БВ.
BV лечится антибиотиками. Антибиотики — это лекарства, убивающие инфекции, вызванные бактериями. Антибиотик может быть пероральным (принимаемым внутрь) либо в виде крема или геля, которые вы вводите во влагалище. Лечение антибиотиками от БВ безопасно для вашего ребенка во время беременности и может помочь снизить риск ИППП.
Если у вас есть BV:
- Принимайте все лекарства точно так, как вам говорит врач.
 Принимайте все, даже если у вас нет никаких признаков или симптомов.
Принимайте все, даже если у вас нет никаких признаков или симптомов. - Если у вас есть половые партнеры-женщины, сообщите им, что у вас есть BV, чтобы они могли пройти обследование и пройти курс лечения.
- Не занимайтесь сексом, пока не закончите курс лечения.
- Сообщите своему врачу, если у вас появятся признаки или симптомы после завершения лечения.
Дополнительная информация
Последняя проверка: январь 2018 г.
Бактериальный вагиноз во время беременности
Бактериальный вагиноз — распространенная инфекция во время беременности, которая ежегодно поражает до 30% беременных женщин.Эта инфекция возникает, когда во влагалище женщины слишком много определенных бактерий. Беременные женщины подвергаются повышенному риску заражения этой инфекцией из-за колебаний гормонов в их организме.
Бактериальный вагиноз не является инфекцией, передаваемой половым путем, вопреки распространенному мнению, но эта инфекция гораздо чаще встречается у сексуально активных женщин. В большинстве случаев бактериальный вагиноз можно вылечить стандартным курсом антибиотиков. Однако исследования предоставили убедительные доказательства того, что нелеченый бактериальный вагиноз может привести к осложнениям беременности.Прочтите ниже, чтобы понять, как эта инфекция может повлиять на вашего ребенка и как предотвратить ее появление.
В большинстве случаев бактериальный вагиноз можно вылечить стандартным курсом антибиотиков. Однако исследования предоставили убедительные доказательства того, что нелеченый бактериальный вагиноз может привести к осложнениям беременности.Прочтите ниже, чтобы понять, как эта инфекция может повлиять на вашего ребенка и как предотвратить ее появление.
Бактериальный вагиноз когда-то назывался гарднереллезным вагинитом. Это из-за убеждения, что это была бактерия, которая привела к BV. Новое название похоже на множество различных видов бактерий, находящихся во влагалище. Обычно с этими бактериями все в порядке. Но если они быстро размножаются, они могут вызвать БВ.
Что такое бактериальный вагиноз? Бактериальный вагиноз — это инфекция, вызывающая воспаление влагалища.Бактерии — это не всегда плохо. Влагалище наполнено естественными бактериями, которые помогают поддерживать баланс pH. Когда происходит чрезмерный рост «плохих» бактерий во влагалище, это нарушает естественный баланс и начинает вызывать проблемы.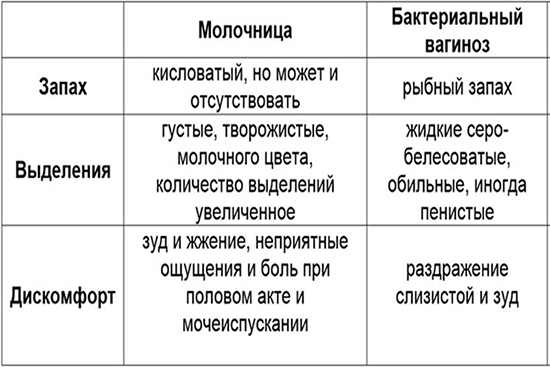
Причина BV еще полностью не выяснена, но связана с сексом или частыми спринцеваниями. Женщины, не занимающиеся сексом, редко заражаются этой инфекцией. Гормоны в организме беременной женщины могут облегчить скопление бактерий во влагалище.Повышенная выработка гормонов и ее колебания затрудняют поддержание баланса pH во влагалище.
Симптомы BVМногие женщины с BV не проявляют никаких симптомов, что может затруднить беременным женщинам определение наличия у них инфекции. Симптомы БВ включают:
- Тонкие выделения из влагалища
- Выделения серого, белого или зеленого цвета
- Зловонный или «рыбный» запах из влагалища
- Зуд во влагалище
- Боль во влагалище
- Жжение при мочеиспускании
- Ощущение жжения во влагалище
Если у вас появились признаки БВ, важно как можно скорее связаться со своим врачом, чтобы предотвратить любые осложнения.
Как БВ влияет на мою беременность? По оценкам, 1 миллион беременных женщин заражаются БВ ежегодно. В большинстве случаев инфекцию можно успешно вылечить, и никаких побочных эффектов для ребенка не наблюдается. БВ, который не обнаружен на ранней стадии или не лечится, увеличивает риск преждевременных родов и низкой массы тела при рождении. Некоторые исследования также показали, что БВ связан с выкидышем и преждевременным разрывом плодных оболочек. Когда ребенок рождается слишком рано или имеет низкий вес при рождении, это подвергает его риску нескольких различных осложнений, включая недоразвитие органов, инфекции, низкие показатели по шкале Апгар, желтуху и кровоизлияние в мозг.Чем более недоношенный ребенок, тем больше вероятность, что у него появятся проблемы после рождения.
В большинстве случаев инфекцию можно успешно вылечить, и никаких побочных эффектов для ребенка не наблюдается. БВ, который не обнаружен на ранней стадии или не лечится, увеличивает риск преждевременных родов и низкой массы тела при рождении. Некоторые исследования также показали, что БВ связан с выкидышем и преждевременным разрывом плодных оболочек. Когда ребенок рождается слишком рано или имеет низкий вес при рождении, это подвергает его риску нескольких различных осложнений, включая недоразвитие органов, инфекции, низкие показатели по шкале Апгар, желтуху и кровоизлияние в мозг.Чем более недоношенный ребенок, тем больше вероятность, что у него появятся проблемы после рождения.
Преждевременный разрыв плодных оболочек (PROM) — это когда амниотический мешок матери разрывается до начала родов. PROM увеличивает риск хориоамнионита (инфицирования тканей плаценты), компрессии пуповины и кесарева сечения. БВ также может привести к воспалительному заболеванию органов малого таза (ВЗОМТ), которое представляет собой инфекцию матки и маточных труб. Известно, что ВЗОМТ вызывает бесплодие.
Известно, что ВЗОМТ вызывает бесплодие.
Если вы подозреваете, что у вас есть BV, врач может диагностировать заболевание разными способами.Во-первых, врач может задать вопросы о вашей истории болезни. Предыдущие вагинальные инфекции, передаваемые половым путем, могут увеличить риск заражения BV. Тазовое обследование обычно проводится для проверки внутренней части влагалища на наличие признаков инфекции. Врач вводит два пальца во влагалище, одновременно нажимая на живот другой рукой, чтобы проверить наличие признаков воспаления или инфекции в органах малого таза.
Во время гинекологического осмотра врач собирает образец вагинального секрета.Секрет исследуется под микроскопом на предмет разрастания бактерий. Наконец, врач может также проверить ваш влагалищный pH или кислотность вашего влагалища. Для этого нужно поместить во влагалище небольшую тест-полоску pH. PH 4,5 или выше указывает на инфекцию.
После подтверждения диагноза назначают антибиотики для лечения БВ. Общие антибиотики, используемые во время лечения, включают метронидазол, клиндамицин и тинидазол. Вам могут дать комбинацию таблеток для приема внутрь и кремов для местного применения.Таблетки используются для избавления от инфекции, а крем местного действия можно использовать внутри и вокруг влагалища, чтобы облегчить некоторые из непосредственных симптомов.
Общие антибиотики, используемые во время лечения, включают метронидазол, клиндамицин и тинидазол. Вам могут дать комбинацию таблеток для приема внутрь и кремов для местного применения.Таблетки используются для избавления от инфекции, а крем местного действия можно использовать внутри и вокруг влагалища, чтобы облегчить некоторые из непосредственных симптомов.
Если у вас есть БВ, обязательно завершите весь курс антибиотиков, даже если у вас больше нет симптомов. Раннее прекращение приема антибиотиков может привести к рецидиву инфекции, которая станет более устойчивой к обычному лечению. Мужчины-партнеры женщин с БВ, как правило, не нуждаются в лечении, но инфекция может передаваться между половыми партнерами-женщинами.Избегайте секса до завершения лечения, чтобы предотвратить дальнейшее раздражение.
У беременных женщин множественные инфекции BV в течение беременности — это нормально. Гормоны будут продолжать расти и колебаться до момента рождения, что приводит к постоянному нарушению естественного баланса бактерий. Это может расстраивать, особенно когда вы испытываете неприятные симптомы, но BV необходимо лечить каждый раз, чтобы обезопасить вашего ребенка.
Это может расстраивать, особенно когда вы испытываете неприятные симптомы, но BV необходимо лечить каждый раз, чтобы обезопасить вашего ребенка.
Помимо беременности, другие факторы риска увеличивают ваши шансы на BV.К ним относятся:
- Наличие нескольких половых партнеров или нового полового партнера: Хотя причина БВ неизвестна, инфекция связана с сексуальной активностью. БВ чаще встречается у женщин, практикующих секс с другими женщинами.
- Спринцевание: Эта практика включает ополаскивание внутренней части влагалища водой или другой очищающей жидкостью, что может нарушить бактериальный баланс и pH влагалища. Известно, что спринцевание увеличивает риск БВ. Женщинам обычно не рекомендуется использовать душ, так как влагалище уже самоочищается.
- Отсутствие определенных бактерий: Организм некоторых женщин не производит достаточного количества «хороших» бактерий во влагалище, что облегчает заражение.

- Афроамериканки: Афроамериканки в два раза чаще заражаются БВ, чем белые. Причина этого до конца не выяснена.
К счастью для беременных, есть способы предотвратить BV.
- Избегайте частых половых контактов
- Избегайте дальнейшего раздражения влагалища
- Ограничьте количество половых партнеров
- Не спринцеваться
- Используйте только теплую воду для очистки внешней части влагалища
- Используйте мягкое мыло без отдушек
- Используйте презерватив во время секса
- Избегайте заражения ИППП
- Регулярно проходите обследование на BV
Даже если вы попробуете все эти методы, некоторые беременные женщины все равно будут иметь дело с рецидивирующими инфекциями BV.К сожалению, инфекции в области малого таза во время беременности очень распространены. БВ может расстраивать, но, как правило, не является поводом для беспокойства при правильном лечении. Раннее выявление и использование антибиотиков может гарантировать отсутствие вреда для вашего ребенка. Если вы начнете испытывать симптомы BV, не ждите, чтобы обратиться к врачу.
Раннее выявление и использование антибиотиков может гарантировать отсутствие вреда для вашего ребенка. Если вы начнете испытывать симптомы BV, не ждите, чтобы обратиться к врачу.
Скрининг бактериального вагиноза во время беременности | Рекомендации | JAMA
Целевая группа профилактических служб США (USPSTF) недавно опубликовала рекомендации по скринингу на бактериальный вагиноз во время беременности.
Что такое бактериальный вагиноз?
Нормальный микробиом влагалища включает множество «хороших» бактерий, в основном из рода Lactobacillus . Бактериальный вагиноз возникает, когда в этом микробиоме происходит сдвиг, в результате чего становится меньше бактерий Lactobacillus и больше других типов бактерий.Эти другие бактерии могут вызывать у некоторых женщин неприятные симптомы, такие как выделения из влагалища и запах.
Многие женщины с бактериальным вагинозом не имеют симптомов и не нуждаются в лечении. У беременных женщин бактериальный вагиноз может увеличить риск преждевременных родов. Неясно, снижает ли скрининг и лечение бактериального вагиноза во время беременности преждевременные роды.
Для беременных или небеременных женщин, у которых действительно есть симптомы бактериального вагиноза, лечение обычно заключается в приеме антибиотиков в виде таблеток или местного нанесения на область влагалища.
Какой тест используется для выявления бактериального вагиноза?
Скрининг на бактериальный вагиноз включает взятие мазка из области влагалища и поиск бактерий, связанных с бактериальным вагинозом. Это можно сделать, посмотрев под микроскопом на наличие этих бактериальных клеток или путем молекулярного тестирования образца на бактериальные компоненты.
Какое население рассматривается при скрининге на бактериальный вагиноз?
Эта рекомендация относится к беременным женщинам, у которых нет признаков или симптомов бактериального вагиноза.
Каковы потенциальные преимущества и вред скрининга на бактериальный вагиноз во время беременности?
Теоретическая выгода от скрининга бактериального вагиноза заключается в обнаружении и лечении беременных женщин, которые не знают, что у них он есть, что снижает риск преждевременных родов.Неизвестно, вызывает ли бактериальный вагиноз повышенный риск преждевременных родов, но похоже, что лечение не помогает предотвратить преждевременные роды у большинства беременных женщин. Скрининг для диагностики бактериального вагиноза у женщин, у которых нет симптомов, потенциально вреден. Вред скрининга включает побочные эффекты лечения антибиотиками, такие как дискомфорт в желудке или вагинальные дрожжевые инфекции.
Скрининг для диагностики бактериального вагиноза у женщин, у которых нет симптомов, потенциально вреден. Вред скрининга включает побочные эффекты лечения антибиотиками, такие как дискомфорт в желудке или вагинальные дрожжевые инфекции.
Насколько сильна рекомендация по скринингу на бактериальный вагиноз?
Учитывая текущие данные, USPSTF заключает с умеренной уверенностью, что скрининг на бактериальный вагиноз у беременных женщин, у которых нет симптомов бактериального вагиноза и которые не подвержены повышенному риску преждевременных родов, не имеет общей пользы.Неизвестно, приносит ли скрининг на бактериальный вагиноз беременных женщин с повышенным риском преждевременных родов в целом: пользу или вред. Повышенный риск преждевременных родов включает преждевременные роды в прошлом, неправильную работу шейки матки, инфекции мочеполовой системы или беременность более чем одним плодом (например, двойней).
Раскрытие информации о конфликте интересов: Не сообщалось.
Источник: Целевая группа превентивных служб США. Скрининг бактериального вагиноза у беременных для предотвращения преждевременных родов: рекомендация рабочей группы США по профилактическим услугам. ЯМА . Опубликовано 7 апреля 2020 г. doi: 10.1001 / jama.2020.2684
Бактериальный вагиноз у беременных: текущие открытия и направления на будущее | Эпидемиологические обзоры
Поступила в печать 6 июня 2002 г .; принята к публикации 19 ноября 2002 г.
ВВЕДЕНИЕ
Бактериальный вагиноз (БВ) — чрезвычайно распространенное заболевание влагалища и причина номер один вагинита как среди беременных, так и среди небеременных женщин (1).Хотя это заболевание не подлежит регистрации, текущие исследования показали, что распространенность БВ среди небеременных женщин колеблется от 15 до 30 процентов; было обнаружено, что до 50 процентов беременных женщин имеют БВ (2–5). Однако в большинстве случаев БВ протекает бессимптомно, не регистрируется и не лечится (3, 6). Ранее считавшийся доброкачественным заболеванием, БВ был связан со многими гинекологическими состояниями и осложнениями беременности, включая воспалительные заболевания органов малого таза, постгистерэктомический целлюлит влагалищной манжеты, эндометрит, инфекцию околоплодных вод, преждевременные роды, преждевременные роды, преждевременный разрыв плодных оболочек и, возможно, самопроизвольный аборт (7–12).Роль бессимптомного, по сравнению с симптоматическим, БВ как в гинекологических состояниях, так и в состояниях, связанных с беременностью, менее изучена, хотя акцент исследований смещается в сторону определения этих независимых взаимосвязей. В лабораторных и клинических исследованиях было показано, что BV поднимается к эндометрию и проникает в плаценту, но полное влияние этой миграции с точки зрения начального и устойчивого развития плаценты и раннего развития плода неясно (13). Целью этой статьи является обзор истории болезни, диагностики и лечения БВ во время беременности; обсудить эпидемиологию и последствия БВ при беременности; и изложить текущие результаты исследований и направления будущих исследований, посвященных исключительно последствиям БВ при беременности.
Однако в большинстве случаев БВ протекает бессимптомно, не регистрируется и не лечится (3, 6). Ранее считавшийся доброкачественным заболеванием, БВ был связан со многими гинекологическими состояниями и осложнениями беременности, включая воспалительные заболевания органов малого таза, постгистерэктомический целлюлит влагалищной манжеты, эндометрит, инфекцию околоплодных вод, преждевременные роды, преждевременные роды, преждевременный разрыв плодных оболочек и, возможно, самопроизвольный аборт (7–12).Роль бессимптомного, по сравнению с симптоматическим, БВ как в гинекологических состояниях, так и в состояниях, связанных с беременностью, менее изучена, хотя акцент исследований смещается в сторону определения этих независимых взаимосвязей. В лабораторных и клинических исследованиях было показано, что BV поднимается к эндометрию и проникает в плаценту, но полное влияние этой миграции с точки зрения начального и устойчивого развития плаценты и раннего развития плода неясно (13). Целью этой статьи является обзор истории болезни, диагностики и лечения БВ во время беременности; обсудить эпидемиологию и последствия БВ при беременности; и изложить текущие результаты исследований и направления будущих исследований, посвященных исключительно последствиям БВ при беременности.
ИСТОРИЯ
BV — это полимикробная поверхностная вагинальная инфекция, проявляющаяся в снижении количества продуцирующих перекись водорода Lactobacillus и чрезмерном росте анаэробных и грамотрицательных или грамотрицательных бактерий (14, 15). Уменьшение количества Lactobacillus способствует чрезмерному росту анаэробных бактерий, включая видов Mycoplasma hominis , Bacteroides видов, видов Mobiluncus и Gardnerella vaginalis (14, 15).Хотя большинство этих организмов присутствует в небольшом количестве в нормальном влагалище, Mobiluncus встречается редко и является чувствительным маркером для диагностики BV (16). С другой стороны, Gardnerella обнаружен почти у 50 процентов женщин без признаков или симптомов БВ; следовательно, обнаружение Gardnerella не является окончательным диагнозом BV (17, 18). Фактически, кажется, что уменьшение количества Lactobacillus , в отличие от увеличения у других организмов, влияет на флору влагалища и может быть наиболее важным предиктором последующего развития БВ (19).
Исследования среди небеременных женщин, собирающие серийные образцы вагинальной флоры, пришли к выводу, что происходят некоторые события (поведенческие, гормональные или экологические), которые способствуют изменению нормальной флоры влагалища. Недавнее исследование, включающее повторные измерения концентрации вагинальной флоры у женщин на протяжении менструального цикла, показало высокую частоту проявления БВ во время фолликулярной фазы менструального цикла и спонтанное разрешение БВ во время лютеиновой фазы.Эти результаты предполагают, что эндогенные половые гормоны могут поддерживать и способствовать поддержанию высоких уровней Lactobacillus и иллюстрируют возможность половых гормонов влиять на организмы, присутствующие во влагалище (6, 20, 21).
В настоящее время нам неизвестны исследования, которые проводились бы среди беременных женщин для описания изменений во влагалищной флоре или распространенности БВ во время беременности. Представляет интерес оценка распространенности БВ по сроку беременности и корреляции между повышением уровня половых гормонов и проявлением БВ. Кроме того, в настоящее время неизвестно, зависит ли соотношение симптоматических и бессимптомных случаев в зависимости от срока беременности. Наличие BV на определенном сроке беременности может быть фактором последующего развития осложнений беременности, и риск заболевания может изменяться в зависимости от положительности BV на разных этапах беременности. Например, риск преждевременных родов из-за БВ в первом триместре во время раннего внутриутробного и плацентарного развития может отличаться от риска преждевременных родов во втором и третьем триместрах при обильном функционировании плаценты.Эти отношения в настоящее время неизвестны.
Кроме того, в настоящее время неизвестно, зависит ли соотношение симптоматических и бессимптомных случаев в зависимости от срока беременности. Наличие BV на определенном сроке беременности может быть фактором последующего развития осложнений беременности, и риск заболевания может изменяться в зависимости от положительности BV на разных этапах беременности. Например, риск преждевременных родов из-за БВ в первом триместре во время раннего внутриутробного и плацентарного развития может отличаться от риска преждевременных родов во втором и третьем триместрах при обильном функционировании плаценты.Эти отношения в настоящее время неизвестны.
ДИАГНОСТИКА
Два диагностических теста обычно используются для BV. Критерии Амселя, тест, наиболее часто используемый в клинических условиях, включают оценку четырех клинических состояний, при наличии трех или более состояний, соответствующих диагнозу BV (рисунок 008F1). Эти условия включают повышенный вагинальный pH (> 4,5), запах амина или рыбы при приготовлении вагинальной жидкости с 10-процентным раствором гидроксида калия (так называемый «тест на запах»), наличие ключевых клеток на влажном образце и гомогенный вагинальный разряд. Вкратце, ключевые клетки — это вагинальные эпителиальные клетки, покрытые бактериями, которые выглядят пятнистыми, а не полупрозрачными, и имеют зубчатые или нечеткие границы из-за прилипших бактерий (22). Обновленные критерии Амселя указывают, что по крайней мере 20 процентов эпителиальных клеток должны быть ключевыми клетками, хотя эти измененные критерии могут снизить чувствительность теста (7). В прошлом критерии Амселя были наиболее распространенным методом определения BV; тем не менее, существуют определенные трудности с каждым из отдельных параметров.Оценка влагалищного рН недостаточно специфична, потому что повышение влагалищного рН может быть следствием многих других состояний нижних отделов половых путей, проведение теста на запах субъективно для каждого отдельного клинициста и не имеет чувствительности, а определение ключевых клеток может варьироваться в зависимости от навыков. и интерпретация микроскописта и качество сбора образцов (11).
Вкратце, ключевые клетки — это вагинальные эпителиальные клетки, покрытые бактериями, которые выглядят пятнистыми, а не полупрозрачными, и имеют зубчатые или нечеткие границы из-за прилипших бактерий (22). Обновленные критерии Амселя указывают, что по крайней мере 20 процентов эпителиальных клеток должны быть ключевыми клетками, хотя эти измененные критерии могут снизить чувствительность теста (7). В прошлом критерии Амселя были наиболее распространенным методом определения BV; тем не менее, существуют определенные трудности с каждым из отдельных параметров.Оценка влагалищного рН недостаточно специфична, потому что повышение влагалищного рН может быть следствием многих других состояний нижних отделов половых путей, проведение теста на запах субъективно для каждого отдельного клинициста и не имеет чувствительности, а определение ключевых клеток может варьироваться в зависимости от навыков. и интерпретация микроскописта и качество сбора образцов (11).
Второй, наиболее часто используемый диагностический тест включает окрашивание по Граму вагинальной жидкости и использование критериев Ньюджента для выявления случая BV (рисунок 008F1).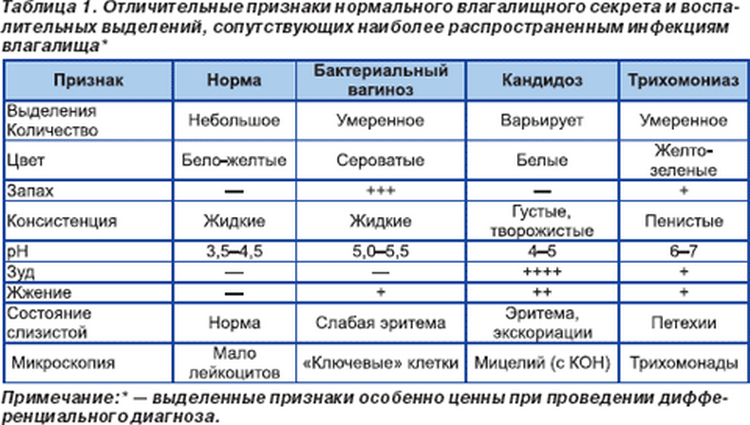 Было показано, что этот метод имеет высокую чувствительность и специфичность по сравнению с критериями Амселя (89 процентов и 83 процента соответственно) (23, 24). Берут вагинальный мазок, наносят на предметное стекло, сушат на воздухе и затем окрашивают по Граму. Количество трех морфотипов оценивается и оценивается: Lactobacillus , Mobiluncus и Gardnerella . Для Lactobacillus баллы варьируются от 0 до 4; 0 означает, что было найдено 30 или более организмов, а 4 означает, что в образце не было обнаружено организмов.Напротив, для Gardnerella оценка 0 означает, что никакие организмы не были обнаружены, а самая высокая оценка, 4, означает, что было обнаружено 30 или более организмов. Для Mobiluncus баллы варьируются от 0 до 2, причем 2 балла указывают на то, что в образце было идентифицировано пять или более организмов. Суммарный балл BV рассчитывается в диапазоне от 0 до 10; этот балл дихотомизирован: значения 7 и выше указывают на случай BV (25).
Было показано, что этот метод имеет высокую чувствительность и специфичность по сравнению с критериями Амселя (89 процентов и 83 процента соответственно) (23, 24). Берут вагинальный мазок, наносят на предметное стекло, сушат на воздухе и затем окрашивают по Граму. Количество трех морфотипов оценивается и оценивается: Lactobacillus , Mobiluncus и Gardnerella . Для Lactobacillus баллы варьируются от 0 до 4; 0 означает, что было найдено 30 или более организмов, а 4 означает, что в образце не было обнаружено организмов.Напротив, для Gardnerella оценка 0 означает, что никакие организмы не были обнаружены, а самая высокая оценка, 4, означает, что было обнаружено 30 или более организмов. Для Mobiluncus баллы варьируются от 0 до 2, причем 2 балла указывают на то, что в образце было идентифицировано пять или более организмов. Суммарный балл BV рассчитывается в диапазоне от 0 до 10; этот балл дихотомизирован: значения 7 и выше указывают на случай BV (25).
Проверялась достоверность диагноза BV с учетом метода взятия мазков (самостоятельно или у поставщика) (26).Использование вагинальных мазков, взятых самостоятельно, может быть особенно привлекательным для эпидемиологических исследований, поскольку этот метод не требует набора участников исследования из клинических учреждений и облегчает повторный отбор образцов для исследований, предназначенных для измерения статуса BV в несколько моментов времени. Два исследования небеременных женщин, оценивающих достоверность самостоятельного сравнения мазков, собранных врачом, для выявления BV, показали отличную достоверность при сравнении этих двух методов (26).
Критерии Ньюджента — это тест, который наиболее часто используется в эпидемиологических исследованиях, таких как крупномасштабные, проводимые сетями материнско-фетальной медицины Национального института здоровья ребенка и развития человека (27, 28).Этот метод имеет несколько преимуществ, в том числе: 1) создание постоянной записи, которую можно впоследствии просмотреть для подтверждения диагноза BV и оценки надежности показаний; 2) отчет о промежуточных стадиях BV, что особенно полезно в продольных исследованиях, исследующих серийные образцы вагинальной жидкости на предмет изменений статуса BV; и 3) количественное определение количества трех отдельных организмов, позволяющее оценить риск заболевания, специфичный для конкретного организма.
В последнее время BV начинают рассматривать как состояние со спектром положительности.В настоящее время случай BV классифицируется как положительный или отрицательный без определения специфического для организма человека или оценки риска заболевания для конкретного организма. Кроме того, насколько нам известно, связь между BV и риском заболевания не оценивалась, учитывая, что сама суммарная оценка BV в диапазоне от 0 до 7 указывает на постоянную степень положительности BV. В будущем исследования должны соотносить риск заболевания «доза-ответ» с индивидуальными показателями BV, а также изучать влияние отдельных организмов на возникновение заболевания.Таким образом, мы находимся на ранних стадиях как выявления и диагностики BV, так и определения связи между BV и неблагоприятными исходами беременности.
ЛЕЧЕНИЕ
Что означает «лечение»? Как правило, лечение от BV связано с устранением симптомов и, возможно, повторным BV-отрицательным скринингом. Из клинических исследований мы знаем, что у BV есть как спонтанное разрешение, так и рецидив, но факторы, способствующие этому разрешению или рецидиву, неизвестны (29). Кроме того, неясны поведенческие, гормональные факторы или факторы окружающей среды, предрасполагающие женщину к множественным повторяющимся случаям БВ.В этом разделе рассматриваются современные методы лечения БВ во время беременности. Важно понимать, что описываемые нами диагностические тесты, которые используются для обнаружения БВ, собирают образцы жидкости из влагалища; однако мы знаем, что БВ поднимается к верхним половым путям. Таким образом, важно выявить факторы, которые предсказывают развитие BV и эффективность лечебных методов лечения инфекций нижних и верхних отделов половых путей. Описанные исследования эффективности относятся к степени излечения для первоначального случая BV и не пытаются следить за пациентом на предмет рецидива.У 30% женщин рецидивы происходят в течение 1 месяца лечения, причем спонтанные рецидивы чаще возникают у женщин, получавших местные антибиотики, по сравнению с системными антибиотиками (29).
Из клинических исследований мы знаем, что у BV есть как спонтанное разрешение, так и рецидив, но факторы, способствующие этому разрешению или рецидиву, неизвестны (29). Кроме того, неясны поведенческие, гормональные факторы или факторы окружающей среды, предрасполагающие женщину к множественным повторяющимся случаям БВ.В этом разделе рассматриваются современные методы лечения БВ во время беременности. Важно понимать, что описываемые нами диагностические тесты, которые используются для обнаружения БВ, собирают образцы жидкости из влагалища; однако мы знаем, что БВ поднимается к верхним половым путям. Таким образом, важно выявить факторы, которые предсказывают развитие BV и эффективность лечебных методов лечения инфекций нижних и верхних отделов половых путей. Описанные исследования эффективности относятся к степени излечения для первоначального случая BV и не пытаются следить за пациентом на предмет рецидива.У 30% женщин рецидивы происходят в течение 1 месяца лечения, причем спонтанные рецидивы чаще возникают у женщин, получавших местные антибиотики, по сравнению с системными антибиотиками (29).
Наиболее распространенным пероральным препаратом для лечения БВ как у беременных, так и у небеременных женщин является метронидазол (30). Показатель индивидуального излечения при 7-дневном курсе по 500 мг метронидазола дважды в день колеблется от 84 до 96 процентов, а показатель излечения при однократном приеме 2 г метронидазола составляет 54–62 процента (31).Ранее высказывались опасения относительно использования метронидазола в первом триместре беременности до завершения органогенеза (32, 33). Однако небольшое исследование, в котором изучались дети, подвергавшиеся внутриутробному воздействию метронидазола, не показало никаких доказательств долгосрочных тератогенных эффектов (34). Хотя это долгое время считалось эффективным средством лечения симптомов, связанных с БВ, недавно в интересной статье сообщалось, что высокие концентрации метронидазола, превышающие 5000 мкг / мл, полностью подавляли рост Lactobacillus и эти концентрации 1000–4000. мкг / мл значительно подавляли рост Lactobacillus (35). Следовательно, доза метронидазола может иметь важное значение для определения как излечения, так и частоты рецидивов.
Следовательно, доза метронидазола может иметь важное значение для определения как излечения, так и частоты рецидивов.
Вторым системным лечением БВ является пероральный клиндамицин. Одно известное клиническое испытание, проведенное с описанием эффективности перорального клиндамицина, показало, что курс клиндамицина по 300 мг два раза в день в течение 7 дней привел к 94% излеченности (31). Следует отметить, что все исследования эффективности проводились среди небеременных женщин с предположением, что частота излечения от БВ среди беременных одинакова.
Два местных препарата для лечения БВ включают 0,75-процентный вагинальный гель метронидазола и 2-процентный вагинальный крем клиндамицина. Сообщалось, что при введении вагинального метронидазола два раза в день в течение 5 дней показатель излечения составил 75–81%, тогда как лечение кремом клиндамицином разрешило 82–96% случаев БВ (36). Было обнаружено, что эффективность 3-дневного лечения и 7-дневного лечения кремом клиндамицина одинаково эффективна и хорошо переносится при лечении BV (37). Опять же, это местное лечение приводит к разрешению инфекции нижних половых путей, но не лечит БВ, возникающую в верхних отделах половых путей.Какова корреляция между разрешением нижних половых путей и разрешением верхних половых путей? В настоящее время ответ неизвестен.
Опять же, это местное лечение приводит к разрешению инфекции нижних половых путей, но не лечит БВ, возникающую в верхних отделах половых путей.Какова корреляция между разрешением нижних половых путей и разрешением верхних половых путей? В настоящее время ответ неизвестен.
ЭПИДЕМИОЛОГИЯ: ФАКТОРЫ РИСКА
Известно много информации о микробиологии и идентификации BV; однако существует ограниченная информация о факторах или поведении, которые увеличивают риск заболевания БВ у женщин во время беременности. Текущие предикторы BV ограничиваются расой, сексуальной активностью, социально-экономическим статусом и, возможно, спринцеванием.Большинство эпидемиологических исследований, проведенных на сегодняшний день для определения факторов риска БВ, сосредоточено на симптоматических случаях и включает результаты, полученные от женщин, обращающихся за помощью в клиники по лечению болезней, передаваемых половым путем, или в акушерские отделения в центре города.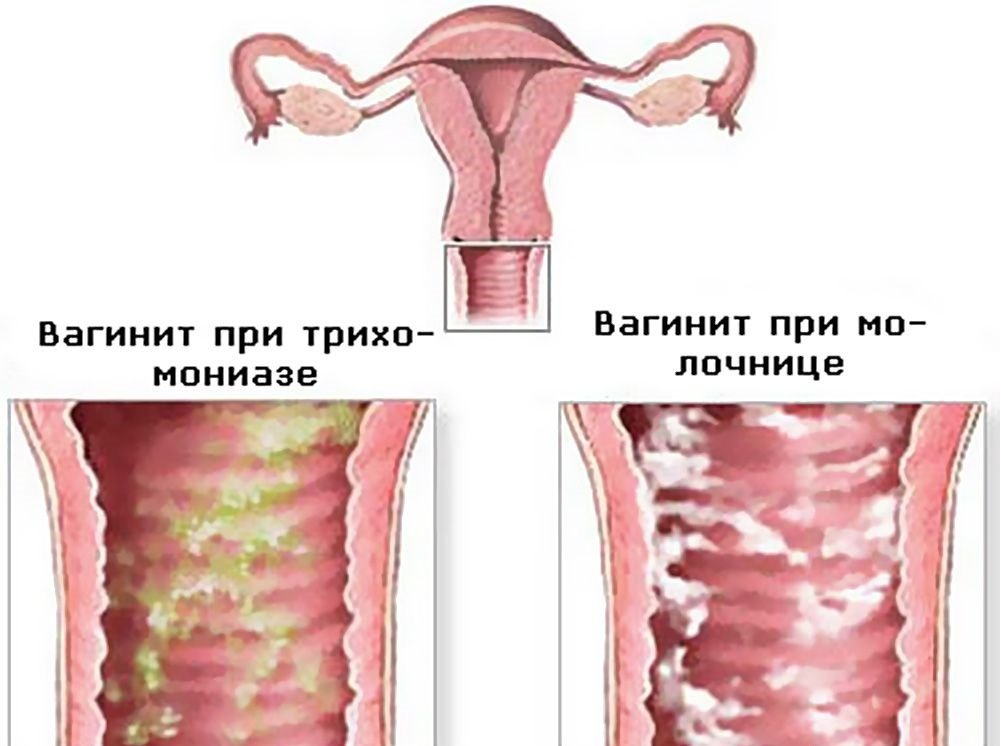 Обобщаемость современной литературы неясна, поскольку бессимптомные случаи не были полностью изучены, и текущие данные представляют только подгруппу женщин репродуктивного возраста. Тем не менее, сообщаемая распространенность БВ среди беременных женщин колеблется от 10 до 35 процентов, причем более высокие показатели наблюдаются среди афроамериканок, женщин с низким доходом или женщин с предшествующими заболеваниями, передающимися половым путем (10, 38, 39).Исследование вагинальных инфекций и недоношенности, в котором измеряли БВ среди беременных женщин на сроке от 23 до 26 недель гестации, обнаружило, что риск БВ у афроамериканцев повышен в 2,0-2,5 раза по сравнению с беременными белыми женщинами (10). Многочисленные исследования подтвердили, по крайней мере, двукратное повышение риска БВ среди афроамериканских женщин, предположительно из-за воздействия окружающей среды / поведения или стрессоров (40, 41).
Обобщаемость современной литературы неясна, поскольку бессимптомные случаи не были полностью изучены, и текущие данные представляют только подгруппу женщин репродуктивного возраста. Тем не менее, сообщаемая распространенность БВ среди беременных женщин колеблется от 10 до 35 процентов, причем более высокие показатели наблюдаются среди афроамериканок, женщин с низким доходом или женщин с предшествующими заболеваниями, передающимися половым путем (10, 38, 39).Исследование вагинальных инфекций и недоношенности, в котором измеряли БВ среди беременных женщин на сроке от 23 до 26 недель гестации, обнаружило, что риск БВ у афроамериканцев повышен в 2,0-2,5 раза по сравнению с беременными белыми женщинами (10). Многочисленные исследования подтвердили, по крайней мере, двукратное повышение риска БВ среди афроамериканских женщин, предположительно из-за воздействия окружающей среды / поведения или стрессоров (40, 41).
Женщины с более низким социально-экономическим статусом и женщины, которые сами сообщают о более высоком уровне психосоциального стресса, также имеют повышенную частоту БВ. В недавних исследованиях среди акушерских групп распространенность БВ варьировалась от 10 процентов среди частных пациентов до 35 процентов среди женщин, сообщающих о низком ежемесячном доходе и низком образовательном уровне, хотя в этих исследованиях не учитывалась расовая принадлежность (42, 43). Калхейн и др. оценили роль хронического материнского стресса, измеренного по шкале воспринимаемого стресса Коэна, и обнаружили, что независимо от социально-демографических и поведенческих факторов хронический материнский стресс остается значимым предиктором БВ среди беременных (44).
В недавних исследованиях среди акушерских групп распространенность БВ варьировалась от 10 процентов среди частных пациентов до 35 процентов среди женщин, сообщающих о низком ежемесячном доходе и низком образовательном уровне, хотя в этих исследованиях не учитывалась расовая принадлежность (42, 43). Калхейн и др. оценили роль хронического материнского стресса, измеренного по шкале воспринимаемого стресса Коэна, и обнаружили, что независимо от социально-демографических и поведенческих факторов хронический материнский стресс остается значимым предиктором БВ среди беременных (44).
Эпидемиологические исследования показали, что ранняя половая жизнь, большое количество половых партнеров на протяжении всей жизни, женщины с новым сексуальным партнером и женщины с ранее перенесенными заболеваниями, передающимися половым путем, также подвержены повышенному риску BV (45–47). БВ чаще встречается у женщин с ранее перенесенным или текущим заболеванием, передающимся половым путем. Однако возникновение БВ может быть прямым следствием воздействия инфекционного патогена, а не сексуального поведения. Фактически, было показано, что многие патогены изменяют микрофлору влагалища, снижая концентрацию Lactobacillus и способствуя пролиферации анаэробных бактерий и последующему развитию BV (29).Хотя венерические заболевания и БВ обычно сосуществуют, особенно трихомониаз и БВ, БВ не считается заболеванием, передающимся половым путем (48–51). Например, исследование, проведенное среди девочек школьного возраста, выявило схожие показатели БВ среди девственниц и девственниц (12 процентов и 15 процентов, соответственно) (49). Более того, хотя анаэробные микроорганизмы в избытке в случаях БВ были культивированы от сексуальных партнеров-мужчин женщин с БВ, лечение половых партнеров-мужчин не является надежным способом уменьшения рецидивов БВ у этих женщин (51).Однако небольшое исследование моногамных женщин-лесбиянок пришло к выводу, что вероятность того, что один партнер будет иметь BV, была в 20 раз выше, если другой партнер был BV-положительным (отношение шансов = 19,7, 95-процентный доверительный интервал: 2,1, 588,0), что подтверждает ранние выводы Gardner и Dukes, что BV передается через прямую инокуляцию вагинального секрета (50, 52).
Фактически, было показано, что многие патогены изменяют микрофлору влагалища, снижая концентрацию Lactobacillus и способствуя пролиферации анаэробных бактерий и последующему развитию BV (29).Хотя венерические заболевания и БВ обычно сосуществуют, особенно трихомониаз и БВ, БВ не считается заболеванием, передающимся половым путем (48–51). Например, исследование, проведенное среди девочек школьного возраста, выявило схожие показатели БВ среди девственниц и девственниц (12 процентов и 15 процентов, соответственно) (49). Более того, хотя анаэробные микроорганизмы в избытке в случаях БВ были культивированы от сексуальных партнеров-мужчин женщин с БВ, лечение половых партнеров-мужчин не является надежным способом уменьшения рецидивов БВ у этих женщин (51).Однако небольшое исследование моногамных женщин-лесбиянок пришло к выводу, что вероятность того, что один партнер будет иметь BV, была в 20 раз выше, если другой партнер был BV-положительным (отношение шансов = 19,7, 95-процентный доверительный интервал: 2,1, 588,0), что подтверждает ранние выводы Gardner и Dukes, что BV передается через прямую инокуляцию вагинального секрета (50, 52).
Некоторые виды поведения, такие как спринцевание, были исследованы как потенциальные факторы риска БВ. Сообщалось, что у небеременных женщин спринцевание по собственному желанию увеличивает риск БВ (53, 54).Holzman et al. обнаружили более чем двукратное повышение риска БВ среди небеременных женщин, которые сами сообщили о вагинальном спринцевании в предыдущие 2 месяца (4). На сегодняшний день не опубликовано никаких известных исследований, посвященных роли спринцевания и развития БВ у беременных. Вагинальное спринцевание может изменить микрофлору влагалища, уменьшить количество Lactobacillus и создать среду, способствующую чрезмерному анаэробному росту; с другой стороны, спринцевание может быть следствием симптомов БВ (т.э., выделения и запах из влагалища) или текущее заболевание, передающееся половым путем (53, 54). В настоящее время проводятся проспективные исследования, чтобы ответить на эти вопросы.
ЭПИДЕМИОЛОГИЯ: НЕЖЕЛАТЕЛЬНЫЕ ИСХОДЫ БЕРЕМЕННОСТИ
BV очень распространен среди женщин репродуктивного возраста, но для общего состояния последующий риск неблагоприятных исходов беременности незначителен (11, 56). Обнаружение относительно низкого риска для различных событий на самом деле может быть связано с неточным определением воздействия.Как уже говорилось ранее, БВ — это синдром со степенью положительности. В современной литературе изучается связь между положительностью на БВ и исходом для здоровья, но в настоящее время нам неизвестны исследования, в которых изучались бы специфические для организма риски заболевания. Кроме того, неясно, является ли BV фактором риска заболевания или воздействие BV или различных микроорганизмов вызывает воспалительные изменения, которые являются необходимым событием для прогнозирования неблагоприятных исходов. Мы действительно знаем, что БВ, диагностированный из нижних отделов половых путей, был связан с 1) повышенным потенциалом доступа других вагинальных патогенов к верхним половым путям, 2) присутствием ферментов, которые снижают способность лейкоцитов уменьшать инфекцию и 3) повышенный уровень эндотоксинов, стимулирующих выработку цитокинов и простагландинов (57–61).
Обнаружение относительно низкого риска для различных событий на самом деле может быть связано с неточным определением воздействия.Как уже говорилось ранее, БВ — это синдром со степенью положительности. В современной литературе изучается связь между положительностью на БВ и исходом для здоровья, но в настоящее время нам неизвестны исследования, в которых изучались бы специфические для организма риски заболевания. Кроме того, неясно, является ли BV фактором риска заболевания или воздействие BV или различных микроорганизмов вызывает воспалительные изменения, которые являются необходимым событием для прогнозирования неблагоприятных исходов. Мы действительно знаем, что БВ, диагностированный из нижних отделов половых путей, был связан с 1) повышенным потенциалом доступа других вагинальных патогенов к верхним половым путям, 2) присутствием ферментов, которые снижают способность лейкоцитов уменьшать инфекцию и 3) повышенный уровень эндотоксинов, стимулирующих выработку цитокинов и простагландинов (57–61). Фактически, Imseis et al. сообщили о более высоких вагинальных уровнях интерлейкина-1 бета, воспалительного цитокина, среди беременных женщин с BV, а Spandorfer et al. обнаружили более высокие уровни цервикального интерлейкина-1 бета и интерлейкина-8 цитокинов среди небеременных женщин с БВ (62, 63). В будущих исследованиях BV следует попытаться определить воздействие BV и очертить воспалительные последствия воздействия BV и риск неблагоприятных исходов беременности. В следующем разделе приводится обзор исследований, проведенных на сегодняшний день по изучению роли БВ и исходов беременности.
Фактически, Imseis et al. сообщили о более высоких вагинальных уровнях интерлейкина-1 бета, воспалительного цитокина, среди беременных женщин с BV, а Spandorfer et al. обнаружили более высокие уровни цервикального интерлейкина-1 бета и интерлейкина-8 цитокинов среди небеременных женщин с БВ (62, 63). В будущих исследованиях BV следует попытаться определить воздействие BV и очертить воспалительные последствия воздействия BV и риск неблагоприятных исходов беременности. В следующем разделе приводится обзор исследований, проведенных на сегодняшний день по изучению роли БВ и исходов беременности.
Подавляющее большинство эпидемиологических исследований, направленных на изучение роли БВ и неблагоприятных исходов беременности, было сосредоточено на риске преждевременных родов, хотя во многих из этих исследований неверно сочетались преждевременные роды и преждевременный разрыв плодных оболочек. В любом случае эти исследования неизменно демонстрируют двукратное повышение риска преждевременных родов у женщин с диагнозом БВ, особенно БВ, диагностированным в начале второго триместра (11, 55, 56). В недавнем метаанализе исследований, посвященных изучению роли БВ и риска преждевременных родов, суммарное отношение шансов было равно 1.6, что указывает на 60-процентный повышенный риск преждевременных родов среди беременных с БВ. В меньшем количестве исследований оценивалась связь между БВ и исходами преждевременных родов, низкой массы тела при рождении и преждевременного разрыва плодных оболочек. В одном исследовании, посвященном нескольким исходам беременности, связанным с БВ, диагностированным в первом триместре беременности, сообщалось о 2,6-кратном увеличении риска преждевременных родов (95-процентный доверительный интервал: 1,3, 4,9), 6,9-кратном увеличении риска преждевременных родов (95-процентная достоверность интервал: 2.5, 18,8), и в 7,3 раза повышенный риск преждевременного, преждевременного разрыва плодных оболочек (95-процентный доверительный интервал: 1,8, 29,4) (11). Другое исследование показало, что BV, диагностированный во втором триместре, был связан с повышенным риском преждевременных родов и преждевременного разрыва плодных оболочек, и что BV составлял 83% риска преждевременных родов (64).
В недавнем метаанализе исследований, посвященных изучению роли БВ и риска преждевременных родов, суммарное отношение шансов было равно 1.6, что указывает на 60-процентный повышенный риск преждевременных родов среди беременных с БВ. В меньшем количестве исследований оценивалась связь между БВ и исходами преждевременных родов, низкой массы тела при рождении и преждевременного разрыва плодных оболочек. В одном исследовании, посвященном нескольким исходам беременности, связанным с БВ, диагностированным в первом триместре беременности, сообщалось о 2,6-кратном увеличении риска преждевременных родов (95-процентный доверительный интервал: 1,3, 4,9), 6,9-кратном увеличении риска преждевременных родов (95-процентная достоверность интервал: 2.5, 18,8), и в 7,3 раза повышенный риск преждевременного, преждевременного разрыва плодных оболочек (95-процентный доверительный интервал: 1,8, 29,4) (11). Другое исследование показало, что BV, диагностированный во втором триместре, был связан с повышенным риском преждевременных родов и преждевременного разрыва плодных оболочек, и что BV составлял 83% риска преждевременных родов (64).
В литературе появляется все больше сведений о повышенном риске самопроизвольного аборта у беременных с БВ (12, 65, 66).В исследованиях сообщается о трех-пятикратном повышении риска самопроизвольного аборта среди беременных с БВ в первом триместре, хотя этим исследованиям препятствовал небольшой размер выборки (12, 65). Два дополнительных исследования среди беременных женщин из группы высокого риска также сообщили об увеличении числа самопроизвольных абортов среди женщин с диагнозом БВ (66, 67). Исследование с участием женщин, проходящих лечение от бесплодия, показало более чем двукратное повышение риска самопроизвольного аборта среди женщин с БВ после поправки на возраст матери, предшествующие роды и самооценку курения сигарет (относительный риск = 2.67, 95-процентный доверительный интервал: 1,26, 5,63) (66).
Многочисленные клинические испытания изучали эффективность перорального и местного лечения БВ для снижения риска преждевременных родов и не обнаружили снижения риска среди беременных женщин, получающих местное лечение БВ (68, 69).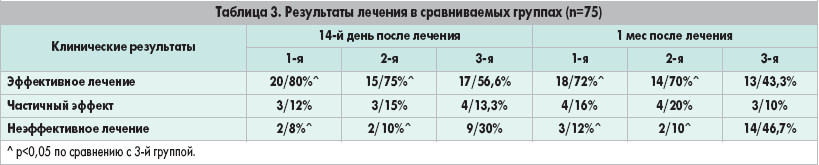 Несмотря на противоречивость, исследования пероральной терапии предложили различные терапевтические подходы для симптоматических, бессимптомных беременных женщин и беременных из группы высокого риска. Беременные женщины с симптомами БВ получают лечение для облегчения симптомов с предотвращением побочных эффектов (т.е., преждевременные роды, преждевременные роды, преждевременный разрыв плодных оболочек) желательны, но недостаточно документированы (31). Лечение бессимптомных BV-положительных беременных женщин и возможное снижение неблагоприятных исходов беременности также неясны. Три отдельных плацебо-контролируемых рандомизированных клинических исследования показали снижение риска преждевременных родов после лечения метронидазолом; однако в двух исследованиях снижение было обнаружено только у небольшой группы бессимптомных беременных из группы высокого риска (70–72).Фактически, метаанализ всех рандомизированных контролируемых исследований БВ у беременных не выявил никакой пользы от лечения БВ у женщин среднего риска при любом исходе беременности (73).
Несмотря на противоречивость, исследования пероральной терапии предложили различные терапевтические подходы для симптоматических, бессимптомных беременных женщин и беременных из группы высокого риска. Беременные женщины с симптомами БВ получают лечение для облегчения симптомов с предотвращением побочных эффектов (т.е., преждевременные роды, преждевременные роды, преждевременный разрыв плодных оболочек) желательны, но недостаточно документированы (31). Лечение бессимптомных BV-положительных беременных женщин и возможное снижение неблагоприятных исходов беременности также неясны. Три отдельных плацебо-контролируемых рандомизированных клинических исследования показали снижение риска преждевременных родов после лечения метронидазолом; однако в двух исследованиях снижение было обнаружено только у небольшой группы бессимптомных беременных из группы высокого риска (70–72).Фактически, метаанализ всех рандомизированных контролируемых исследований БВ у беременных не выявил никакой пользы от лечения БВ у женщин среднего риска при любом исходе беременности (73). Кроме того, недавнее клиническое исследование не обнаружило снижения частоты преждевременных родов среди бессимптомных беременных женщин с высоким или низким риском после лечения пероральным метронидазолом (28). В клинической практике бессимптомные беременные из группы высокого риска обычно проходят скрининг в начале второго триместра и получают пероральный метронидазол, но польза от этой терапии в снижении риска преждевременных родов у женщин остается неясной (74).
Кроме того, недавнее клиническое исследование не обнаружило снижения частоты преждевременных родов среди бессимптомных беременных женщин с высоким или низким риском после лечения пероральным метронидазолом (28). В клинической практике бессимптомные беременные из группы высокого риска обычно проходят скрининг в начале второго триместра и получают пероральный метронидазол, но польза от этой терапии в снижении риска преждевременных родов у женщин остается неясной (74).
ЗАКЛЮЧЕНИЕ
BV представляет собой огромную проблему для общественного здравоохранения, на которую приходится большинство случаев вагинитов и выделений из влагалища в Соединенных Штатах. Хотя симптоматический БВ является чрезвычайно распространенным вагинальным заболеванием среди беременных женщин, его истинная величина неизвестна, поскольку более половины случаев БВ протекает бессимптомно. Были бы полезны исследования, разработанные для количественной оценки распространенности симптоматического и бессимптомного БВ среди беременных женщин и определения того, различается ли БВ в зависимости от гестационного возраста. Учитывая ограниченную информацию о факторах и поведении, повышающих риск развития БВ во время беременности, необходимы также дополнительные исследования в этой области. Важно провести крупномасштабные эпидемиологические исследования для определения поведенческих, гормональных или экологических факторов и / или сопутствующих заболеваний, которые увеличивают риск БВ у женщины во время беременности, и изучить связь расы, социально-экономического статуса, заболеваний, передаваемых половым путем, и спринцеваний. с презентацией BV.
Учитывая ограниченную информацию о факторах и поведении, повышающих риск развития БВ во время беременности, необходимы также дополнительные исследования в этой области. Важно провести крупномасштабные эпидемиологические исследования для определения поведенческих, гормональных или экологических факторов и / или сопутствующих заболеваний, которые увеличивают риск БВ у женщины во время беременности, и изучить связь расы, социально-экономического статуса, заболеваний, передаваемых половым путем, и спринцеваний. с презентацией BV.
Текущие исследования, связывающие BV с неблагоприятными исходами беременности, позволили измерить и классифицировать положительную реакцию на BV из образцов нижних половых путей.Эти измерения BV в нижних половых путях были умеренно связаны с риском неблагоприятных событий, с соответствующим предположением, что в конечном итоге эти организмы проникли в верхние половые пути. Биологические или экологические события, способствующие проникновению бактерий нижних отделов половых путей в верхние отделы половых путей, представляют чрезвычайный интерес, но до сих пор не были должным образом изучены. Кроме того, важны предикторы рецидива BV и спонтанного разрешения BV. Только когда эти микробиологические, эпидемиологические и социологические детерминанты BV будут полностью изучены, мы, как сообщество общественного здравоохранения, начнем понимать и предотвращать возникновение BV во время беременности.
Кроме того, важны предикторы рецидива BV и спонтанного разрешения BV. Только когда эти микробиологические, эпидемиологические и социологические детерминанты BV будут полностью изучены, мы, как сообщество общественного здравоохранения, начнем понимать и предотвращать возникновение BV во время беременности.
Переписка с доктором Деборой Б. Нельсон, Центр клинической эпидемиологии и биостатистики, Медицинский факультет Университета Пенсильвании, 921 Blockley Hall, 423 Guardian Drive, Philadelphia, PA 19104-6021 (электронная почта: [email protected]. upenn.edu).
РИСУНОК 1. Диагностические тесты на бактериальный вагиноз. КОН, гидроксид калия.
РИСУНОК 1. Диагностические тесты для бактериального вагиноза. КОН, гидроксид калия.
Список литературы
1.Рейн М.Ф., Холмс К.К. Неспецифический вагинит, кандидозный вульвовагинит и клинические особенности трихомониаза, диагностика и лечение.
Curr Clin Top Infect Dis
1983
;4
:281
–315. 2.
2.Fleury FS. Вагинит у взрослых.
Clin Obstet Gynecol
1981
;24
:407
–38.3.McGregor JA, французский JI. Бактериальный вагиноз при беременности.
Акушерское гинекологическое обследование
2000
;55 (5 доп. 1)
:1
–19.4.Holzman C, Leventhal JM, Qiu H, et al. Факторы, связанные с бактериальным вагинозом у небеременных женщин.
Am J Public Health
2001
;91
:1664
–70,5.Криштиану Л., Коффетти Н., Далвай Г. и др. Бактериальный вагиноз: распространенность среди амбулаторных больных, связь с некоторыми микроорганизмами и лабораторными показателями.
Genitourin Med
1989
;65
:382
–7.6.Амсель Р., Тоттен, Пенсильвания, Шпигель, Калифорния и др.Неспецифический вагинит: диагностические и микробно-эпидемиологические ассоциации.
Am J Med
1983
;74
:14
–22.7. Эшенбах Д.А., Хиллиер С., Кричлоу С. и др. Диагностика и клинические проявления бактериального вагиноза.
и др. Диагностика и клинические проявления бактериального вагиноза.
Am J Obstet Gynecol
1988
;158
:819
–28.8.Абнер К.П., Хессол Н.А., Падиан Н.С. и др. Факторы риска развития плазматического эндометрита у женщин с шейным Neisseria gonorrhoeae , шейным Chlamydia trachomatis или бактериальным вагинозом.
Am J Obstet Gynecol
1998
;178
:987
–90.9.Мейс П.Дж., Голденбург Р.Л., Мерсер Б. и др. Исследование преждевременного прогноза: значение вагинальных инфекций.
Am J Obstet Gynecol
1995
;173
:1231
–5.10.Хиллер С.Л., Мартиус Дж., Крон М. и др. Исследование случай-контроль хориоамниотической инфекции и гистологического хориоамнионита у недоношенных.
N Engl J Med
1988
;319
:972
–8.11. Курки Т., Сивонен А., Ренконен О.В. и др. Бактериальный вагиноз на ранних сроках беременности и исход беременности.
Obstet Gynecol
1992
;80
:173
–7.12.Hay PE, Ламонт РФ, Тейлор-Робинсон Д. и др. Аномальная бактериальная колонизация половых путей и последующие преждевременные роды и поздний выкидыш.
BMJ
1994
;308
:295
–8,13.Peipert JF, Montagno AG, Cooper AS и др.Бактериальный вагиноз как фактор риска инфекции верхних отделов половых путей.
Am J Obstet Gynecol
1997
;177
:1184
–7.14.Эшенбах Д.А., Дазик П.Р., Уильямс Б.Л. и др. Распространенность продуцента перекиси водорода видов Lactobacillus у здоровых женщин и женщин с бактериальным вагинозом.
J Clin Microbiol
1989
;27
:251
–6.15.Spiegel CA, Амзель Р., Эшенбах Д. и др.Анаэробные бактерии при неспецифическом вагините.
N Engl J Med
1980
;303
:601
–7.16. Hillier SL, Critchlow CW, Stevens CE и др. Микробиологические, эпидемиологические и клинические корреляты колонизации влагалища видами Mobiluncas .
Genitourin Med
1991
;67
:26
–31.17.Hill GB. Микробиология бактериального вагиноза.
Am J Obstet Gynecol
1993
;169 (2 балла 2)
:450
–4.18.Аручева А.А., Симоэс Дж. А., Бехбахт К. и др. Gardnerella vaginalis , выделенная от пациентов с бактериальным вагинозом и от пациентов со здоровыми экосистемами влагалища.
Clin Infect Dis
2001
;33
:1022
–7.19.Klebanoff SJ, Hillier SL, Eschenbach DA и др. Контроль микробной флоры влагалища с помощью лактобацилл, вырабатывающих h302.
J Infect Dis
1991
;164
:94
–100.20.Hay PE, Morgan DJ, Iscon CA, et al. Продольное исследование бактериального вагиноза и других изменений флоры влагалища во время беременности.
Br J Obstet Gynecol
1994
;101
:1048
–53.21. Hay PE, Ugwamadu A, Chowns J. Секс, молочница и бактериальный вагиноз.
Int J STD AIDS
1997
;8
:603
–8.22.Lichtman R, Duran P. Вульва и влагалище. В: Lichtman R, Papera S, eds.Хорошо женщина заботится. Norwalk, CT: Appleton & Lange, 1990.
23.Schwebke JR, Hillier SL, Sobel JD, et al. Достоверность вагинального окрашивания по Граму для диагностики бактериального вагиноза.
Obstet Gynecol
1996
;88
:573
–6,24.Мастробаттиста Дж. М., Епископ К. Д., Ньютон Э. Р.. Мокрый мазок в сравнении с диагностикой бактериального вагиноза окрашиванием по Граму у бессимптомных беременных женщин.
Акушерский гинекол
2000
;96
:504
–6.25.Ньюджент Р.П., Крон М.А., Хиллиер С.Л. Надежность диагностики бактериального вагиноза повышается за счет стандартизированного метода интерпретации окраски по Граму.
J Clin Microbiol
1991
;29
:297
–301.26. Schwebke JR, Morgan SC, Weiss HL. Использование последовательно полученных самостоятельно вагинальных мазков для выявления изменений во влагалищной флоре.
Sex Transm Dis
1997
;24
:236
–9.27.Кэри Дж. С., Клебанофф Массачусетс, Хаут Дж.Метронидазол для предотвращения преждевременных родов у беременных с бессимптомным бактериальным вагинозом.
N Engl J Med
2000
;342
:534
–40.28.Goepfert AR, Goldenberg RL, Andrews WW, et al. Исследование преждевременных родов: связь между концентрацией интерлейкина 6 в шейке матки и спонтанными преждевременными родами. Национальный институт детского здоровья и развития человека. Сеть отделений материнско-фетальной медицины.
Am J Obstet Gynecol
2001
;184
:483
–8.29.Hay PE. Рецидивирующий бактериальный вагиноз.
Sex Transm Dis
1998
;16
:769
–73.30.Joesoef MR, Schmid GP, Hillier SL. Бактериальный вагиноз: обзор вариантов лечения и потенциальных клинических показаний к терапии.
Clin Infect Dis
1999
; 28 (доп. 1)
1)
S57
–S65.31.Гривз В.Л., Чунгафунг Дж., Моррис Б. и др. Клиндамицин по сравнению с метронидазолом в лечении бактериального вагиноза.
Obstet Gynecol
1988
;72
:799
–802.32.Руша М., Швак П. Введение метронидазола в опухоли легких и злокачественные лимфомы у мышей.
J Natl Cancer Inst
1972
;48
:721
–9.33.Кавальере А., Баччи М., Амориси А. и др. Введение метронидазола в опухоли и лимфомы легких у мышей BALB / C.
Тумори
1983
;69
:379
–82.34.Thapa PB, Whitlock JA, Brockman Worell KG, et al. Пренатальное воздействие метронидазола и риск рака у детей: ретроспективное когортное исследование детей младше 5 лет.
Рак
1998
;83
:1461
–8.35.Симоэс Я.А., Аручева А.А., Шотт С. и др. Влияние метронидазола на рост вагинальных Lactobacillus in vitro.
Infect Dis Obstet Gynecol
2001
;9
:41
–5. 36.
36.Феррис Д.Г., Литакер М.С., Вудворд Л. и др. Лечение бактериального вагиноза: сравнение перорального приема метроксидазола, вагинального геля с метротридазолом и вагинального крема с клиндамицином.
J Fam Pract
1995
;41
:443
–9.37.Собел Дж., Пайпер Дж. Ф., МакГрегор Дж. А. и др. Эффективность вагинальной яйцеклетки клиндамицином (3-дневное лечение) по сравнению с вагинальным кремом клиндамицином (7-дневное лечение) при бактериальном вагинозе.
Infect Dis Obstet Gynecol
2001
;9
:9
–15.38.Раух В.А., Калхейн Дж.Ф., Хоган В.К. Бактериальный вагиноз: проблема общественного здравоохранения для женщин.
J Am Med Womens Assoc
2000
;55
:220
–2.39.Schwebke JR. Вагинальные инфекции. В: Goldman MB, Hatch MC, ред. Женщины и здоровье. Сан-Диего, Калифорния: Academic Press, 2000.
40.Schmid GP. Эпидемиология бактериального вагиноза.
Int J Gynaecol Obstet
1999
;67
:S17
–S20. 41.
41.Гольденберг Р.Л., Клебанофф М.А., Ньюджент Р. и др.Бактериальная колонизация влагалища во время беременности у четырех этнических групп: группа исследования вагинальных инфекций и недоношенных.
Am J Obstet Gynecol
1996
;174
:1618
–21.42.Минкофф Х., Грунебаум А., Шварц Р. Факторы риска недоношенности и преждевременного разрыва плодных оболочек: перспективное исследование флоры влагалища во время беременности.
Am J Obstet Gynecol
1984
;150
:965
–72,43.Gardner HJ, Dampeer T, Dukes C.Распространенность вагинита.
Am J Obstet Gynecol
1957
;73
:1080
–7,44.Калхейн Дж. Ф., Раут В., Макколлум К. Ф. и др. Материнский стресс связан с бактериальным вагинозом у человека.
Matern Child Health J
2001
;5
:127
–34,45. Barbone F, Austin H, Louv WC, et al. Последующее исследование методов контрацепции, сексуальной активности и показателей трихомониаза, кандидоза и бактериального вагиноза.
Am J Obstet Gynecol
1990
;163
:510
–14.46.Moi H. Распространенность бактериального вагиноза и его связь с генитальными инфекциями, воспалениями и методами контрацепции у женщин, посещающих клиники, передающиеся половым путем, и поликлиники.
Int J STD AIDS
1990
;1
:86
–94,47.Паавонен Дж., Миеттинен А., Стивенс CE и др. Mycoplasma hominis при неспецифическом вагините.
Sex Transm Dis
1983
;45
:271
–5.48.Франклин Т.Л., Мониф гр. Trichomonas vaginalis и бактериальный вагиноз: сосуществование во влагалищных препаратах для влажных препаратов от беременных женщин.
J Reprod Med
2000
;45
:131
–4,49.Bump RC, Buesching WJ 3rd. Бактериальный вагиноз у девственных и сексуально активных девочек-подростков: доказательства против исключительно половой передачи.
Am J Obstet Gynecol
1988
;158
:935
–9,50.
Бергер Б.Дж., Колтон С., Зенилман Дж. М. и др. Бактериальный вагиноз у лесбиянок: заболевание, передающееся половым путем.
Clin Infect Dis
1995
;21
:1402
–5.51.Моррис MC, Роджерс PA, Kinghorn GR. Бактериальный вагиноз — это инфекция, передающаяся половым путем?
Инфекция, передающаяся половым путем
2001
;77
:63
–8.52.Gardner HL, Dukes CD. Hemophilus vaginalis вагинит.
Am J Obstet Gynecol
1955
;69
:962
–7,53.Merchant JS, Oh MK, Klerman LV. Спринцевание — проблема девочек-подростков и молодых женщин.
Arch Pediatr Adolesc Med
1999
;153
:834
–7,54.Брюс ФК, Фиселла К., Кендрик Дж. С.. Спринцевание и преждевременные роды: интригующая гипотеза.
Med Hypotheses
2000
;54
:448
–42.55. Hillier SL, Nugent RP, Eschenbach DA, et al. Связь между бактериальным вагинозом и преждевременными родами ребенка с низкой массой тела при рождении.
N Engl J Med
1995
;333
:1737
–42. 56.Gratocos E, Figueras F, Barranco M и др. Спонтанное выздоровление от бактериального вагиноза во время беременности не связано с улучшением перинатального исхода.
Acta Obstet Gynecol Scand
1998
;77
:37
–40.57.Briselden M, Moncla B, Stevens C, et al. Сиалидазы (нейраминидазы) при бактериальном вагинозе и микрофлоре, связанной с бактериальным вагинозом.
J Clin Microbiol
1992
;30
:663
–6,58.МакГрегор Дж. А., Френч Дж. И., Джонс В. и др. Бактериальный вагиноз связан с недоношенными и муциназой и сиалидазой из влагалищной жидкости; результаты контролируемого испытания местного крема клиндамицина.
Am J Obstet Gynecol
1994
;170
:1048
–59.59. Platz-Christensen JJ, Mattsby-Baltzer I., Thomsen P, et al. Эндотоксин и интерлейкин-1c в цервикальной слизи и влагалищной жидкости беременных с бактериальным вагинозом.
Am J Obstet Gynecol
1993
;169
:1161
–6.60.Платц-Кристенсен Дж. Дж., Брандберг А., Виквист Н. Повышенные концентрации простагландинов в цервикальной слизи у беременных с бактериальным вагинозом.
Простагландины
1992
;43
:133
–4.61.Cauci S, Monte R, Driussi S, et al. Нарушение иммунной системы слизистых оболочек: расщепление IgA и IgM обнаружено в смывах из влагалища у подгруппы пациентов с бактериальным вагинозом.
J Infect Dis
1998
;178
:1698
–706,62.Imseis HM, Greig PC, Livengood CH 3rd, et al. Характеристика воспалительных цитокинов во влагалище во время беременности и родов, а также при бактериальном вагинозе.
J Soc Gynecol Investig
1997
;4
:90
–4.63. Spandorfer DS, Neuer A, Giraldo PC, et al. Взаимосвязь аномальной флоры влагалища, провоспалительных цитокинов и идиопатического бесплодия у женщин, перенесших ЭКО.
J Reprod Med
2001
;46
:806
–10.64.Purwar M, Ughade S, Bhagat B и др. Бактериальный вагиноз на ранних сроках беременности и неблагоприятный исход беременности.
J Obstet Gynecol Res
2001
;27
:175
–81,65.МакГрегор Дж. А., Френч Дж. Л., Паркер Р. и др.Профилактика преждевременных родов путем скрининга и лечения общих инфекций половых путей: результаты проспективной контролируемой оценки.
Am J Obstet Gynecol
1995
;173
:157
–67,66.Ральф С.Г., Резерфорд AJ, Уилсон JD. Влияние бактериального вагиноза на зачатие и выкидыш в первом триместре: когортное исследование.
BMJ
1999
;319
:220
–3,67.Llahi-Camp JM, Rai R, Ison C, et al.Связь бактериального вагиноза с выкидышем во втором триместре в анамнезе.
Hum Reprod
1996
;11
:1575
–8,68. Куркинен-Раты М., Вуопала С., Коскела М. и др. Рандомизированное контролируемое исследование вагинального клиндамицина для лечения бактериального вагиноза на ранних сроках беременности.
и др. Рандомизированное контролируемое исследование вагинального клиндамицина для лечения бактериального вагиноза на ранних сроках беременности.
BJOG
2000
;107
:1427
–32,69.Кекки М., Курки Т., Пелконен Дж. И др. Вагинальный клиндамицин в профилактике преждевременных родов и перинатальных инфекций у асимптоматических женщин с бактериальным вагинозом: рандомизированное контролируемое исследование.
Obstet Gynecol
2001
;97 (5 пт 1)
:643
–8,70.Hauth JC, Goldenberg RL, Andrews WW, et al. Снижение частоты преждевременных родов при приеме метронидазола и эритромицина у женщин с бактериальным вагинозом.
N Engl J Med
1995
;333
:1732
–6.71.Моралес В.Дж., Шорр С., Олбриттон Дж. Эффект метронидазола у пациенток с преждевременными родами в предшествующей беременности и бактериальным вагинозом: плацебо-контролируемое двойное слепое исследование.
Am J Obstet Gynecol
1994
;171
:345
–7,72.
McDonald HM, O’Loughlin JA, Vigneswaran R, et al. Влияние терапии метронидазолом на преждевременные роды у женщин с флорой бактериального вагиноза ( Gardnerella vaginalis ): рандомизированное плацебо-контролируемое исследование.
Br J Obstet Gynecol
1997
;104
:1391
–7,73.Guise JM, Mahon SM, Aickin M и др. Скрининг бактериального вагиноза при беременности.
Am J Prev Med
2001
;20 (3 доп.)
:62
–72,74.Методические рекомендации по лечению болезней, передающихся половым путем.
MMWR Morb Mortal Wkly Rep
1998
;47 (RR-1)
:1
–118.Заметки автора
1
Центр клинической эпидемиологии и биостатистики, Департамент биостатистики и эпидемиологии, Медицинская школа Университета Пенсильвании, Филадельфия, Пенсильвания.2
Департамент медицины матери и плода, Система здравоохранения Пенсильванского университета, Филадельфия, Пенсильвания.
BV при беременности | Бэбицентр
Что такое бактериальный вагиноз?
Бактериальный вагиноз (широко известный как БВ) — наиболее частая вагинальная инфекция у женщин детородного возраста. Это вызвано дисбалансом бактерий, обитающих во влагалище. Примерно у каждой четвертой женщины эта инфекция возникает на каком-то этапе беременности, хотя оценки сильно различаются.
Обычно «хорошие» бактерии, называемые лактобациллами, находятся в большинстве и сдерживают другие виды бактерий. Когда лактобацилл слишком мало, у вас появляется BV, что позволяет другим бактериям бесконтрольно расти. Никто точно не знает, что вызывает изменение баланса бактерий.
Как BV влияет на мою беременность?
Большинство женщин с БВ имеют совершенно нормальную беременность. И до половины случаев БВ у беременных разрешаются самостоятельно.
Тем не менее, исследования показали, что наличие БВ во время беременности связано с:
- Повышенный риск преждевременных родов и рождения ребенка с низкой массой тела
- Преждевременный разрыв плодных оболочек (ППРОМ)
- Инфекция матки после родов
- Выкидыш во втором триместре
- Послеродовой эндометриоз
Но связь между БВ и осложнениями беременности не совсем ясна.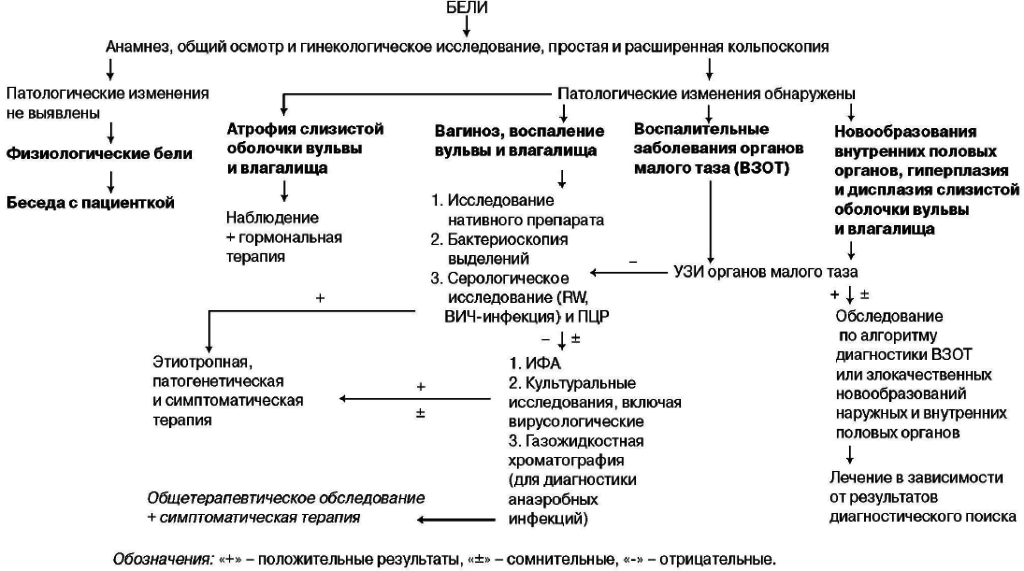 Эксперты пока не знают, почему только некоторые женщины с БВ рожают преждевременно. Они также не знают, вызывает ли BV напрямую такие осложнения, как PPROM, или женщины, которые предрасположены к другим инфекциям или проблемам, которые могут привести к этим осложнениям, также более склонны к BV.
Эксперты пока не знают, почему только некоторые женщины с БВ рожают преждевременно. Они также не знают, вызывает ли BV напрямую такие осложнения, как PPROM, или женщины, которые предрасположены к другим инфекциям или проблемам, которые могут привести к этим осложнениям, также более склонны к BV.
Наличие БВ делает вас более восприимчивыми к определенным инфекциям, передаваемым половым путем (ИППП), таким как генитальный герпес, хламидиоз, гонорея и ВИЧ, если вы подвергаетесь им.
У небеременных женщин BV связан с повышенным риском воспалительных заболеваний органов малого таза (PID) и инфекций после гинекологической операции.(Заболеть ВЗОМТ во время беременности возможно, но это случается редко.)
Каковы симптомы БВ?
По крайней мере, у половины женщин, заболевших БВ, симптомы отсутствуют. Если у вас есть симптомы, вы можете заметить:
- Тонкие белые или серые выделения
- Сильный рыбный запах. Этот запах наиболее заметен после секса, когда выделения смешиваются со спермой.

- Зуд или раздражение в области половых органов
- Жжение при мочеиспускании
Сообщите своему врачу, если у вас есть эти симптомы.Она исследует образец вашей вагинальной жидкости и цервикального секрета, чтобы определить, есть ли у вас BV или другая инфекция, и назначит соответствующие лекарства.
Могу ли я пройти обследование на БВ, если у меня нет симптомов?
Если у вас низкий риск преждевременных родов
Если у вас нет симптомов и у вас низкий риск преждевременных родов, вы не будете обследованы на BV.
Хотя у женщин с БВ вероятность преждевременных родов выше, а антибиотики могут вылечить инфекцию в большинстве случаев, почти все проведенные на сегодняшний день исследования показывают, что лечение бессимптомных случаев БВ у женщин, не имевших ранее преждевременных родов. доставка не снижает их шансы на раннюю доставку.
По этой причине Целевая группа профилактических услуг США (USPSTF), Центры по контролю и профилактике заболеваний (CDC), Американский колледж акушеров и гинекологов (ACOG), Американская академия семейных врачей (AAFP) и ряд других других экспертов пока сходятся во мнении, что скрининг этой группе женщин не стоит.
Если у вас высокий риск преждевременных родов
Если у вас нет симптомов BV, но вы подвержены высокому риску преждевременных родов, ваш опекун может или не может проверить вас при первом дородовом посещении.Эксперты спорят, полезно ли это делать, потому что доказательства противоречивы.
В заявлении от 2020 года USPSTF заключил, что «имеющихся данных недостаточно для оценки баланса пользы и вреда от скрининга на бактериальный вагиноз у беременных с повышенным риском преждевременных родов». Однако есть некоторые специалисты, которые рекомендуют обследовать некоторых женщин из группы высокого риска. Все согласны с тем, что в этой области необходимы дополнительные исследования.
Как лечат БВ во время беременности?
Не пытайтесь лечить инфекцию BV самостоятельно лекарствами, отпускаемыми без рецепта.
Если вам поставили диагноз BV, вам дадут курс антибиотиков, которые считаются безопасными для приема во время беременности.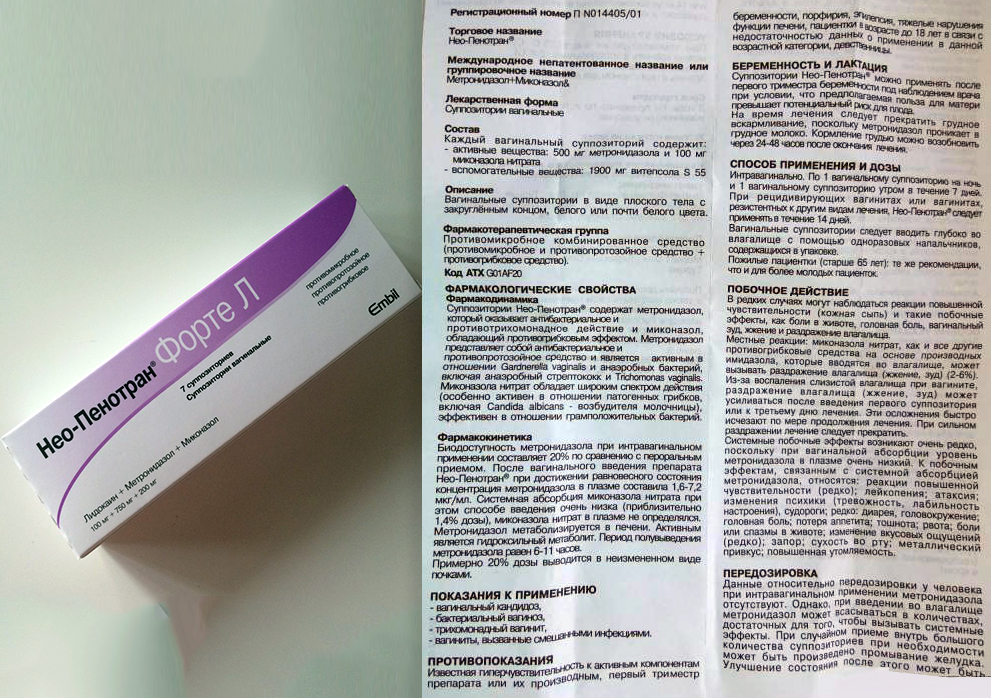 (В отличие от некоторых других инфекций, ваш партнер не получит лечения.)
(В отличие от некоторых других инфекций, ваш партнер не получит лечения.)
Важно принимать все прописанные вам лекарства, даже если какие-либо симптомы исчезли. В большинстве случаев это устранит инфекцию во влагалище и любые симптомы, которые могут у вас возникнуть, хотя, к сожалению, в какой-то момент инфекция может повториться.
Фактически, до 30 процентов женщин снова проявляют симптомы в течение трех месяцев, а более половины женщин имеют рецидив в течение года.Антибиотики обычно убивают большинство бактерий, вызывающих BV, но нет никакого способа заставить «хорошие» бактерии расти быстрее, чтобы они могли сдерживать «плохие» бактерии.
Сообщите своему врачу, если симптомы вернутся. Ваш второй курс лечения может быть более длительным курсом другого лекарства.
Эксперты изучают методы лечения, которые восполняют полезные бактерии у женщин с рецидивирующими случаями БВ. Необходимы дополнительные исследования, но первые результаты выглядят многообещающими.
Как я могу избежать BV?
Поскольку никто не знает, что вызывает этот бактериальный дисбаланс, нет ничего определенного, что вы можете сделать, чтобы защитить себя от бактериального вагиноза. Однако есть несколько способов снизить риск заражения BV:
- Соблюдайте правила безопасного секса, если вы или ваш партнер занимаетесь сексом с другими людьми. Неясно, какую роль сексуальная активность играет в возникновении БВ, но она редко встречается у женщин, которые никогда не занимались сексом, и чаще всего встречается у женщин с несколькими половыми партнерами и новыми половыми партнерами, а также у геев.По возможности накрывайте секс-игрушки презервативами и очищайте их после каждого использования. Если у вашего партнера БВ, используйте зубную прокладку во время орального секса.
- Если вы курите, вот еще одна причина бросить курить: курение сигарет увеличивает риск развития БВ.
- Не спринцовывайте гениталии, не используйте спреи для женской гигиены или душистое мыло.
 Эти продукты могут нарушить хрупкий баланс бактерий во влагалище. (Спринцевание в любом случае небезопасно во время беременности. В очень редких случаях спринцевание может заставить воздух проходить под мембранами амниотического мешка и попадать в кровоток, вызывая воздушную эмболию, которая может быть опасной для жизни.)
Эти продукты могут нарушить хрупкий баланс бактерий во влагалище. (Спринцевание в любом случае небезопасно во время беременности. В очень редких случаях спринцевание может заставить воздух проходить под мембранами амниотического мешка и попадать в кровоток, вызывая воздушную эмболию, которая может быть опасной для жизни.)
BV обычно не является проблемой во время беременности, но полезно знать, когда это может быть и как снизить риск. В этой статье вы узнаете о других инфекциях, которые могут повлиять на беременность.
Подробнее:
Присяжные до сих пор не рассмотрели скрининг на БВ у женщин из группы риска
Недостаточно доказательств, чтобы рекомендовать регулярный скрининг беременных женщин с повышенным риском преждевременных родов на бактериальный вагиноз, U.Целевая группа по профилактическим услугам (USPSTF) сообщила.
Не было достаточно доказательств для определения пользы или вреда от скрининга на бактериальный вагиноз у пациентов с риском преждевременных родов (I утверждение), но рабочая группа продолжала рекомендовать не проводить скрининг беременных женщин с не повышенным риском преждевременных родов на инфекцию. , потому что это не предотвращает преждевременные роды (заявление D).
, потому что это не предотвращает преждевременные роды (заявление D).
Эти проекты рекомендаций были опубликованы на веб-сайте USPSTF.
Целевая группа сообщила, что, хотя бактериальный вагиноз «распространен» у беременных женщин, с распространенностью от 6% до 19%, преждевременные роды также встречаются примерно в 10% беременностей.Тем не менее, инфекция часто протекает бессимптомно и проходит сама по себе без лечения, добавили они.
Chien-Wen Tseng, доктор медицинских наук, USPSTF, сказал, что тема скрининга на бактериальный вагиноз у женщин с повышенным риском преждевременных родов «требует дополнительных доказательств».
«Исследования недостаточно велики, и некоторые из них показали пользу, а другие — нет», — сказала она MedPage Today . «Мы не знаем, вызывает ли бактериальный вагиноз преждевременные роды или это [просто фактор] преждевременных родов.«
Авторы отметили, что такие факторы, как афроамериканская раса, бедность, курение, повышенный ИМТ и определенные сексуальные поведения, такие как отсутствие презервативов или противозачаточных средств, а также сопутствующие инфекции, передаваемые половым путем, связаны с повышенным риском бактериального вагиноза.
Но нет причинно-следственной связи между инфекцией и преждевременными родами, хотя они добавили, что бактериальный вагиноз во время беременности «связан с двукратным увеличением шансов преждевременных родов».«Но другие факторы риска, такие как цервикальная недостаточность, многоплодная беременность, молодой или преклонный возраст матери, могут иметь значение, — сказали они.
В конечном счете, Ценг сказал, что клиницистам придется полагаться на свои клинические суждения, если они имеют дело с пациентом с повышенным риском преждевременных родов в отношении того, проводить ли скрининг на бактериальный вагиноз.
«Посмотрите на беременную женщину, поговорите с ней о факторах риска», — сказала она, добавив, что врачи также должны сообщать пациентам, что доказательства для скрининга неясны.
Авторы отметили, что «не было выявлено исследований, в которых напрямую оценивалась бы польза скрининга [бактериального вагиноза] у бессимптомных беременных в отношении снижения преждевременных родов и связанных с ними заболеваемости и смертности». Они проанализировали данные 13 испытаний и обнаружили, что испытания, нацеленные на акушерскую популяцию в целом, «в значительной степени последовательно сообщали об отсутствии положительных эффектов при различных исходах преждевременных родов», включая сокращение случаев преждевременных родов по всем причинам до 37 недель, низкий вес при рождении, или преждевременный разрыв плодных оболочек.
Но при изучении данных об исходах пяти испытаний, в которых участвовали женщины с преждевременными родами в анамнезе, результаты оказались противоречивыми. По словам авторов, четыре испытания преждевременных родов до 37 недель у женщин с преждевременными родами в анамнезе имели относительный риск от 0,17 до 0,33, хотя в трех исследованиях были «статистически значимые результаты в пользу лечения».
Они отметили, что не было исследований, которые бы непосредственно оценивали вред от скрининга бактериального вагиноза во время беременности, а также «мало сообщений о вреде для матери» лечения и «о вреде для плода в литературе не сообщалось.«Лечение бактериального вагиноза метронидазолом и клиндамицином является стандартным лечением, при этом« на сегодняшний день отсутствуют данные о серьезных побочных эффектах для матери или плода ».
Период общественного обсуждения данной рекомендации продлится до 4 ноября 2019 г.
Раскрытие информации
Члены рабочей группы не раскрыли каких-либо отношений с промышленностью.
.

 cdc.gov/std/pid/stdfact-pid.htm), что может привести к тому, что вам будет трудно или невозможно иметь детей.
cdc.gov/std/pid/stdfact-pid.htm), что может привести к тому, что вам будет трудно или невозможно иметь детей. К тому же, они приобретают несвойственный запах и зеленоватый оттенок.
К тому же, они приобретают несвойственный запах и зеленоватый оттенок.



 Принимайте все, даже если у вас нет никаких признаков или симптомов.
Принимайте все, даже если у вас нет никаких признаков или симптомов.

 Эти продукты могут нарушить хрупкий баланс бактерий во влагалище. (Спринцевание в любом случае небезопасно во время беременности. В очень редких случаях спринцевание может заставить воздух проходить под мембранами амниотического мешка и попадать в кровоток, вызывая воздушную эмболию, которая может быть опасной для жизни.)
Эти продукты могут нарушить хрупкий баланс бактерий во влагалище. (Спринцевание в любом случае небезопасно во время беременности. В очень редких случаях спринцевание может заставить воздух проходить под мембранами амниотического мешка и попадать в кровоток, вызывая воздушную эмболию, которая может быть опасной для жизни.)