Специализированное лечение ревматических болезней
Лечение ревматических болезней в ТРБ № 3
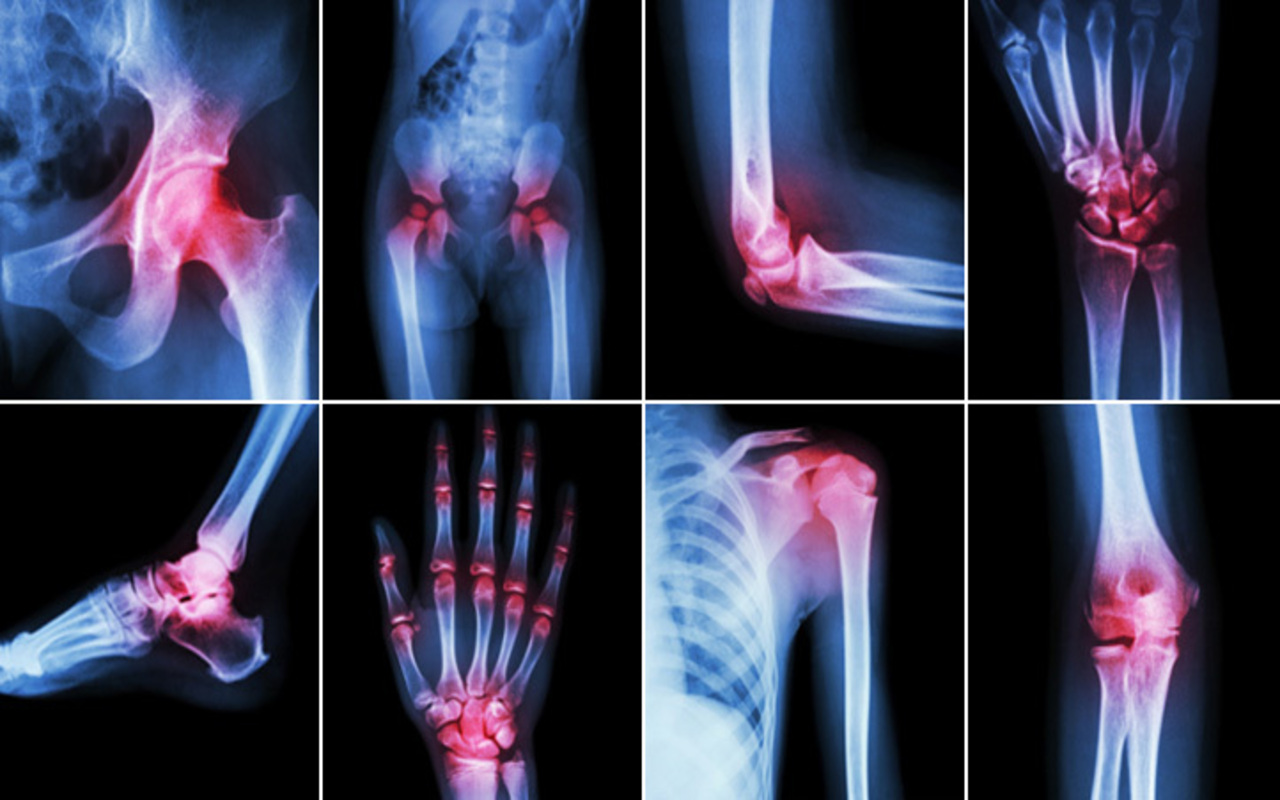
Ревматизм — системное воспалительное заболевание с преимущественной локализацией патологического процесса в оболочках сердца и сосудов, соединительных тканях организма, при котором возникает распространенное и летучее поражение суставов.
В повседневной жизни люди часто понимают под этим термином какие-либо заболевания опорно-двигательного аппарата, но это не отражает саму суть болезни. В настоящее время известно очень большое количество патологий, которые попадают под определение «ревматические болезни».
Ревматизм является заболеванием, при котором совершенно недопустимо самолечение. При первых же признаках заболевания необходимо обращаться к врачу-ревматологу, который выполнит диагностику, разработает стратегию лечения ревматизма. На вооружении у врачей ТМЦ – самые современные методы борьбы с этим недугом, и Вы можете быть уверены, при условии своевременного обращения к врачу и выполнения всех его предписаний – этот коварный недуг излечим.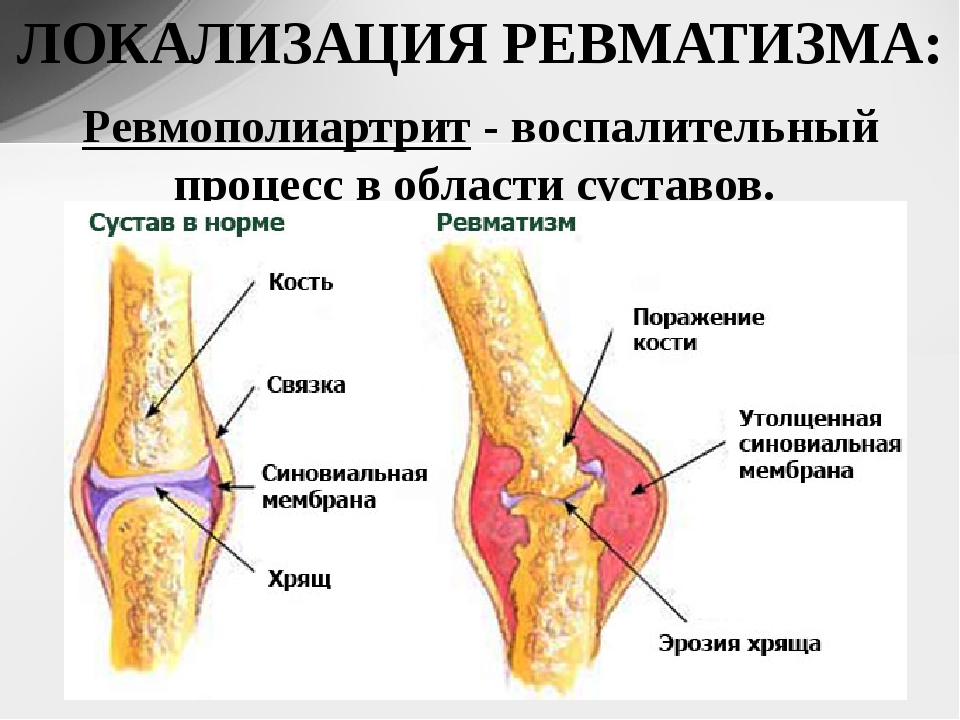
Записаться на прием к врачу-ревматологу ТРБ № 3 можно по телефонам: +7 (86167) 5-77-39, +7 (86167) 5-87-63.
Ревматизм имеет аутоиммунную природу, фактически он возникает вследствие иммунного ответа организма на определенный вид бактерий. Установлено, что таковыми являются особые штаммы стрептококка, проявляющегося в ангине, тонзиллите, фарингите и т. д.
В результате самозащиты организма клетки иммунитета атакуют не только вредоносный организм, но и собственные ткани. Причиной такого поведения являются субстанции, сходные с клетками сердечной ткани, присутствующие у стрептококка.
Можно сказать, что ревматизм является осложнением на стрептококковые заболевания, особенно, недолеченные. Чаще всего развивается в детском и подростковом возрасте, хотя встречается и во взрослом.
В пожилом же возрасте, как правило, проявляются рецидивы заболевания, приобретенного ранее, так как ревматизм часто имееет хронический характер. Особенностью является то, что само протекание болезни достаточно медленное и практически всегда незаметное для пациента.
Особенностью является то, что само протекание болезни достаточно медленное и практически всегда незаметное для пациента.
Длительность протекания ревматологических заболеваний требует систематического лечения и наблюдения у специалиста. Своевременное обращение к врачу – это залог успешного лечения, возможность быстро и качественно оказать помощь, провести необходимые исследования, лечение сопутствующих заболеваний и профилактику возможных осложнений.
Показаниями для обращения к врачу-ревматологу являются:
- боли в суставах;
- боли в спине;
- припухлость в области сустава;
- изменение формы суставов;
- скованность в суставах и в спине после пробуждения;
- хруст в суставах при движении;
- кожные высыпания (подкожные узлы, сетчатый рисунок на теле, изменение окраски кожи конечностей при охлаждении или произвольно, зябкость конечностей).

Часто ревматологические заболевания могут протекать тяжело и длительно, при отсутствии качественной медицинской помощи могут привести к серьезному ухудшению здоровья, сокращению продолжительности и снижению качества жизни.
Поэтому важным фактором является — своевременная диагностика этих заболеваний и раннее начало лечения.
В этом Вам помогут наши врачи.
О других методиках лечения, предлагаемых специалистами Туапсинской районной больницы № 3, Вы можете узнать пройдя по ссылке ниже:
Ревматизм: диагностика и лечение
В нашей клинике можно сдать анализы, пройти рентген, КТ, МРТ, УЗИ суставов, сделать ЭКГ, ЭХО-КГ, то есть провести все необходимые исследования для диагностики ревматизма, уточнения активности заболевания, состояния вовлечённых в патологический процесс органов (сердца, суставов, почек и др.).
Наш ревматолог поможет подобрать эффективное лечение ревматизма, обеспечивающее контролируемое течение заболевания, предупреждающее обострения.
Проводится лечение тонзиллита, при необходимости – удаление миндалин, как самой частой причины ревматизма.
Установление диагноза ревматизма является основанием для госпитализации, особенно при тяжелых формах болезни. Для больных с легким течением возможно лечение в домашних условиях. При этом терапия осуществляется по общим принципам, но гормональные препараты назначают лишь в исключительных случаях и под особым контролем. В первые 7-10 дней больной при легком течении болезни соблюдает полупостельный режим. При выраженной тяжести заболевания в первый период лечения назначают строгий постельный режим (до 15-20 дней). Критерием расширения двигательного режима являются темпы наступления клинического улучшения и нормализации СОЭ и других лабораторных показателей. Ко времени выписки (обычно через 40-50 дней после поступления) больной должен перейти на свободный режим, близкий к санаторному.
В диете больного ревматизмом рекомендуется ограничивать поваренную соль и отчасти углеводы (приблизительно до 300 г в день), поскольку эти вещества а небольшой степени усиливают сенсибилизацию и воспалительные процессы в организме. Количество вводимого жира, по-видимому, не оказывает существенного влияния на течение болезни. Количество белка целесообразно увеличить (до 2 г на 1 кг массы тела), поскольку белковым продуктам приписывается способность повышать стойкость к заболеванию ревматизмом, в том числе к его рецидивам. Это относится к мясу, рыбе, творогу, сыру и особенно к яйцам. Значение последних определяется содержащимися в них производными пальмитиновой кислоты. Важная роль отводится фруктам и овощам в связи с содержанием в них аскорбиновой кислоты, витамина Р и калия.
Основой современного лечения большинства больных активным ревматизмом является раннее сочетанное применение гликокортикоидных гормонов (преднизон, преднизолон, триамцинолон) в постепенно уменьшающихся дозах и одного из таких противовоспалительных средств, как ацетилсалициловая кислота, индометацин, вольтарен, бруфен, бутадион. Начальные суточные дозы преднизона и преднизолона составляют обычно 20-25 мг, триамцинолона — 16-20 мг, дексаметазона- 3-3,5 мг. Первое уменьшение дозы производят после достижения клинического улучшения, но не раньше чем через неделю от начала лечения. В дальнейшем снижение суточных доз продолжается (практически на полтаблетки преднизолона через каждые 5-8 дней). Курсовые дозы преднизолона (преднизона) обычно около 500-800 мг, триамцинолона — 400-500 мг, дексаметазона — 70-80 мг. Следует иметь в виду, что лечебные суточные дозы преднизолона должны быть не меньше 10 мг (или адекватные дозы других гормонов). Меньшие дозы преднизолона используют лишь для постепенности отмены в конце терапевтического курса. Синдрома отмены гормонов при ревматизме практически не бывает, в связи с чем при необходимости (внезапное развитие серьезных осложнений) даже высокую дозу кортикостероидов у больного ревматизмом можно резко уменьшить или отменить. Лучшим стероидным гормоном для лечения ревматизма является преднизолон; у больных с выраженной недостаточностью кровообращения определенные преимущества приобретает триамцинолон, в наименьшей степени задерживающий натрий и воду.
Начальные суточные дозы преднизона и преднизолона составляют обычно 20-25 мг, триамцинолона — 16-20 мг, дексаметазона- 3-3,5 мг. Первое уменьшение дозы производят после достижения клинического улучшения, но не раньше чем через неделю от начала лечения. В дальнейшем снижение суточных доз продолжается (практически на полтаблетки преднизолона через каждые 5-8 дней). Курсовые дозы преднизолона (преднизона) обычно около 500-800 мг, триамцинолона — 400-500 мг, дексаметазона — 70-80 мг. Следует иметь в виду, что лечебные суточные дозы преднизолона должны быть не меньше 10 мг (или адекватные дозы других гормонов). Меньшие дозы преднизолона используют лишь для постепенности отмены в конце терапевтического курса. Синдрома отмены гормонов при ревматизме практически не бывает, в связи с чем при необходимости (внезапное развитие серьезных осложнений) даже высокую дозу кортикостероидов у больного ревматизмом можно резко уменьшить или отменить. Лучшим стероидным гормоном для лечения ревматизма является преднизолон; у больных с выраженной недостаточностью кровообращения определенные преимущества приобретает триамцинолон, в наименьшей степени задерживающий натрий и воду.
Лечебный эффект гликокортикоидов при ревматизме тем значительнее, чем выше активность болезни. Поэтому больным с особенно высокой активностью ревматизма (панкардит, полисерозит и т. п.) начальную дозу гормонов следует увеличить по сравнению с указанной на 40-50% (30-35 мг преднизолона) или еще выше.
Второй компонент лечебного комплекса — один из нестероидных противовоспалительных препаратов — применяют в постоянной, неснижающейся дозе в течение всего времени пребывания больного в стационаре и не менее 1 мес после выписки. Суточная доза ацетилсалициловой кислоты составляет при этом 3-4 г, вольтарена — 100-150 мг, бруфена — 800-1200 мг, бутадиона — 0,45-0,6 г, амидопирина — 1,5-2 г, салицилата натрия — около 4 г, индометацина — 75-100 мг. Среди указанных препаратов лучшим является вольтарен (выпускается в СФРЮ), сочетающий мощное противовоспалительное действие и очень хорошую переносимость. Индометацин обладает выраженным антивоспалительным влиянием, но часто сопровождается побочным действием: головокружение, головная боль, желудочно-кишечные расстройства.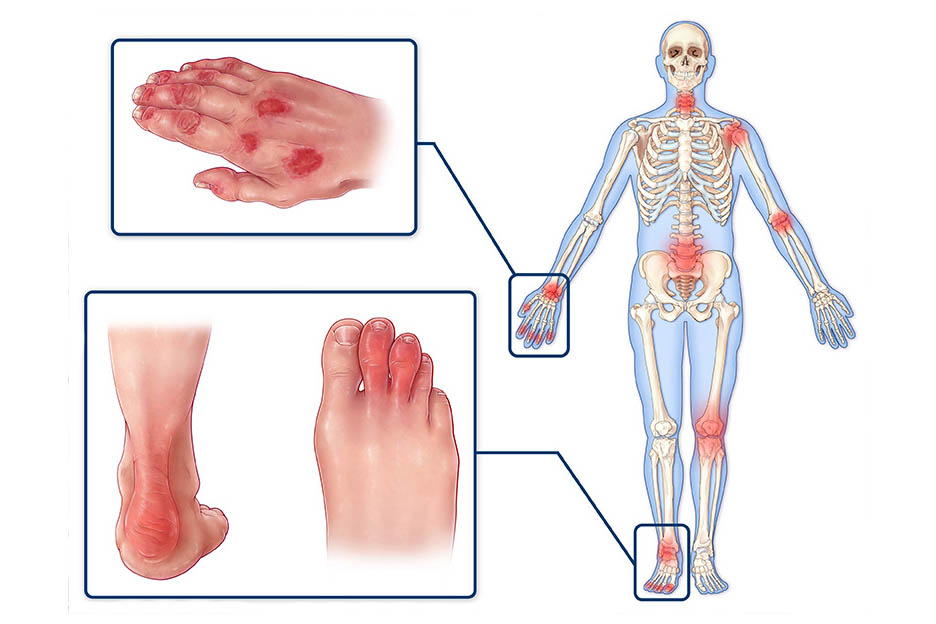
Проводя терапию ревматизма, следует учитывать, что эффективность кортикостероидов нарастает по мере увеличения его активности, салицилатам же свойственны обратные соотношения. Таким образом, при I степени активности ревматизма непосредственный эффект ацетилсалициловой кислоты часто выше, чем преднизолона; при II и III степенях активности преднизолон значительно превосходит ацетилсалициловую кислоту. Таким образом, комплексная гормонально-салициловая терапия оказывается универсально эффективной и при минимальной активности (за счет аспирина) и при более яркой выраженности процесса (за счет стероидов). Вольтарен, индометацин, бутадион и другие новые препараты не обладают столь заметной зависимостью от активности процесса, хотя при нарастании активности их эффективность обнаруживает тенденцию к увеличению.
Вольтарен, индометацин, бутадион и другие новые препараты не обладают столь заметной зависимостью от активности процесса, хотя при нарастании активности их эффективность обнаруживает тенденцию к увеличению.
Использование пенициллина для лечения ревматизма оправдано лишь как вспомогательное мероприятие при конкретных показаниях: наличии явного инфекционного очага, признаках возможной стрептококковой инфекции (отчетливо повышенные титры противострептококковых антител, обнаружение стрептококкового антигена в крови или моче). Длительность курса пенициллинотерапии в таких случаях составляет 7-10 дней. Длительное и не строго обоснованное применение пенициллина или других антибиотиков при ревматизме нерационально, так как они не обладают лечебным действием на собственно ревматический процесс.
К традиционным назначениям относится также длительный прием больших доз аскорбиновой кислоты и других витаминов.
Лучший непосредственный результат достигается при остром и подостром течении ревматизма, особенно в случае гормонально-салицилового лечения. В результате такой терапии за первые 2-3 дня нормализуется температура, исчезает полиартрит, общее состояние резко улучшается, повышается аппетит. Быстро начинается также обратное развитие ревматических поражений серозных оболочек и кожи. У большинства больных за первые 2-4 нед лечения удается устранить основные признаки свежих изменений почек, печени, легких и нервной системы. К концу этого же срока, как правило, резко снижаются или нормализуются основные лабораторные показатели активности процесса. Повышенный уровень у-глобулинов, а также противострептококковых антител сохраняется дольше.
В результате такой терапии за первые 2-3 дня нормализуется температура, исчезает полиартрит, общее состояние резко улучшается, повышается аппетит. Быстро начинается также обратное развитие ревматических поражений серозных оболочек и кожи. У большинства больных за первые 2-4 нед лечения удается устранить основные признаки свежих изменений почек, печени, легких и нервной системы. К концу этого же срока, как правило, резко снижаются или нормализуются основные лабораторные показатели активности процесса. Повышенный уровень у-глобулинов, а также противострептококковых антител сохраняется дольше.
Основным преимуществом гормональной терапии и ее сочетаний с нестероидными противовоспалительными средствами считается большее положительное влияние на признаки кардита, особенно ярко выраженное при перикардите и диффузном миокардите.
При благоприятном течении болезни кортикостероиды следует отменять лишь тогда, когда все признаки активности ревматизма исчезнут (исключение могут составлять лишь такие малодинамические показатели, как уровень про-тивострептококковых антител и ^глобулинов). Следующие 10-15 дней больной получает только нестероидный противовоспалительный препарат. За данный срок необходимо убедиться, что после отмены гормона не произошло обострения ревматизма. После этого может быть проведено радикальное лечение инфекционного очага. Обычно речь идет о тонзиллэктомии, для производства которой больного переводят в ЛОР-отделение. Операция осуществляется на фоне продолжающегося антиревматического лечения; если больной получал ранее салицилаты или бутадион, их следует заменить индометацином, бруфеном или амидопирином, чтобы устранить риск повышенной кровоточивости во время удаления миндалин. За 3 дня до тонзиллэктомии назначают пенициллин (600 000 ЕД в сутки), отменяемый лишь через 7-10 дней после операции. При благоприятном послеоперационном течении целесообразен обратный перевод в терапевтический стационар для решения вопроса о том, не произошло ли после тонзиллэктомии обострения ревматизма. Затем больного выписывают, но признают нетрудоспособным в течение 1-4 нед.
Следующие 10-15 дней больной получает только нестероидный противовоспалительный препарат. За данный срок необходимо убедиться, что после отмены гормона не произошло обострения ревматизма. После этого может быть проведено радикальное лечение инфекционного очага. Обычно речь идет о тонзиллэктомии, для производства которой больного переводят в ЛОР-отделение. Операция осуществляется на фоне продолжающегося антиревматического лечения; если больной получал ранее салицилаты или бутадион, их следует заменить индометацином, бруфеном или амидопирином, чтобы устранить риск повышенной кровоточивости во время удаления миндалин. За 3 дня до тонзиллэктомии назначают пенициллин (600 000 ЕД в сутки), отменяемый лишь через 7-10 дней после операции. При благоприятном послеоперационном течении целесообразен обратный перевод в терапевтический стационар для решения вопроса о том, не произошло ли после тонзиллэктомии обострения ревматизма. Затем больного выписывают, но признают нетрудоспособным в течение 1-4 нед. Лишь при нетяжело протекавшем и хорошо купированном ревматизме этот срок можно сократить. Лиц, занятых тяжелым физическим трудом, необходимо переводить на работу с облегченными условиями труда или на временную инвалидность.
Лишь при нетяжело протекавшем и хорошо купированном ревматизме этот срок можно сократить. Лиц, занятых тяжелым физическим трудом, необходимо переводить на работу с облегченными условиями труда или на временную инвалидность.
У больных с хроническим (затяжным и непрерывно рецидивирующим) течением ревматизма рассмотренные методы лечения, как правило, малоэффективны или безрезультатны. Лучшим методом терапии в таких случаях является длительный (до 1 юда и более) прием хинолиновых препаратов: хлорохина (делагил, резохин)-по 0,25 г в сутки или плаквенила по 0,3-0,2 г в сутки под регулярным врачебным контролем. Эффект этих средств начинает проявляться не ранее чем через 3-6 нед, а достшает максимума через 6-10 мес непрерывного приема. С помощью хинолиновых препаратов удается устранить активность ревматического процесса у 70-75% больных с наиболее торпидными и резистентными формами заболевания. При особенно длительном назначении этих лекарственных средств (более 1 года) их доза может быть уменьшена на 50%, а в летние месяцы возможны перерывы в лечении. Делагил и плаквенил могут комбинироваться с любыми другими антиревматическими лекарствами, которые на фоне назначения хинолиновых средств нередко оказывают более заметное лечебное действие.
Делагил и плаквенил могут комбинироваться с любыми другими антиревматическими лекарствами, которые на фоне назначения хинолиновых средств нередко оказывают более заметное лечебное действие.
Назначение больным с хроническим течением ревматизма цитостатиков (азатиоприн или циклофосфамид, начиная со 100-150 мг в день, либо лейкеран по 6-10 мг в день), а также антилимфоцитарной сыворотки (по 1-3 мл через день или ежедневно) дает некоторый лечебный эффект, но в связи с серьезными осложнениями не может широко рекомендоваться.
При ревматизме, протекающем с недостаточностью кровообращения, назначают сердечные гликозиды. У больных с выраженным ревмокардитом они дают эффект только при одновременном применении противоревматических средств. Если недостаточность кровообращения развивается в связи с активным ревмокардитом, то в лечебный комплекс нужно включать стероидные гормоны, не вызывающие существенной задержки жидкости, т. е. преднизолон и особенно триамцинолон. Дексаметазон в этих случаях не показан./elderly-woman-grasping-arthritic-hands-183841607-5ba51d364cedfd0025343596.jpg) Одновременно строго ограничивают жидкость (до 600-800 мл в сутки) и поваренную соль. При необходимости назначают мочегонные (гипотиазид, урегит, бринальдикс или фуросемид). Декомпенсация — это в большинстве случаев результат прогрессирующей миокардиодистрофии в связи с пороком сердца; удельный вес ревмокардита, если его бесспорные клинико-инструментальные и лабораторные признаки отсутствуют, при этом незначителен. Поэтому у больных с пороками сердца и тяжелыми стадиями недостаточности кровообращения можно получить вполне удовлетворительный лечебный эффект с помощью только сердечных ликозидов и мочегонных средств. Назначение же энергичной антиревматической терапии (особенно кортикостероидов) без явных признаков активного ревматического процесса может в подобных случаях усугубить дистрофию миокарда.
Одновременно строго ограничивают жидкость (до 600-800 мл в сутки) и поваренную соль. При необходимости назначают мочегонные (гипотиазид, урегит, бринальдикс или фуросемид). Декомпенсация — это в большинстве случаев результат прогрессирующей миокардиодистрофии в связи с пороком сердца; удельный вес ревмокардита, если его бесспорные клинико-инструментальные и лабораторные признаки отсутствуют, при этом незначителен. Поэтому у больных с пороками сердца и тяжелыми стадиями недостаточности кровообращения можно получить вполне удовлетворительный лечебный эффект с помощью только сердечных ликозидов и мочегонных средств. Назначение же энергичной антиревматической терапии (особенно кортикостероидов) без явных признаков активного ревматического процесса может в подобных случаях усугубить дистрофию миокарда.
Стероидные гормоны, сердечные гликозиды и мочегонные способствуют выведению из организма калия. Поэтому применение указанных средств следует сочетать с назначением калийных препаратов, в частности панангина либо калия хлорида или ацетата. Эти препараты обладают и умеренным мочегонным действием.
Эти препараты обладают и умеренным мочегонным действием.
После выздоровления от активного ревматизма больных целесообразно направлять в местные санатории, однако все методы физиотерапии при этом исключаются. В течение многих лет в ревматологии существовало правило- не направлять больных ревматизмом на южные курорты ранее чем через 8-12 мес после последнего рецидива. В настоящее время имеется тенденция пересмотреть эти сроки в сторону их значительного сокращения. Считается возможным курортное лечение больных даже с минимальной активностью ревматизма, правда, на фоне продолжающегося лекарственного антиревматического лечения и в специализированных санаториях. При этом больных без пороков сердца либо с недостаточностью митрального или аортального клапана при отсутствии декомпенсации целесообразно направлять в Кисловодск или на Южный берег Крыма (Ялта), а больных с недостаточностью кровообращения I стадии, в том числе с нерезкими митральными стенозами-только в Кисловодск. Противопоказаниями к курортному лечению являются наличие выраженных признаков активного ревматизма (II и III степени), тяжелые комбинированные или сочетанные пороки сердца, недостаточность кровообращения II или III стадии.
Наука: Наука и техника: Lenta.ru
Среди недугов, не связанных с инфекциями и травмами, ревматические заболевания по распространенности в мире уступают только сердечно-сосудистым. Ревматизмом страдают и пожилые, и те, кто в расцвете сил, и даже маленькие дети.
Руководитель клиники ревматологии Группы компаний МЕДСИ Сергей Константинович Соловьев
Клиника ревматических заболеваний МЕДСИ — первая и пока единственная такого профиля в системе негосударственных медицинских учреждений страны. Оснащена в соответствии со стандартами современной мировой медицины, располагает передовыми программами диагностики и инновационными методиками лечения, но главное, что в клинике работают ведущие специалисты России в области ревматологии: профессора Н.В. Бунчук, В.И. Васильев, С.К. Соловьев. Многие ревматические заболевания сегодня можно победить. Даже такие тяжелые, как ревматоидный артрит, васкулиты, системная красная волчанка. Об этом рассказывает руководитель клиники ревматологии Группы компаний МЕДСИ Сергей Константинович Соловьев.
«Ревматических болезней великое множество. На каждый возраст, к сожалению, отыскивается своя собственная. Если для пожилых чаще всего это остеоартроз, остеохондроз (дегенеративные заболевания хряща и подхрящевой кости), то у молодых людей и подростков возникают самые разнообразные заболевания воспалительного и аутоиммунного характера. И наибольшее распространение среди них получил ревматоидный артрит.
Это весьма неприятное и опасное воспалительное заболевание суставов. Потому что нередко оно протекает с системными проявлениями и осложнениями и тогда поражает другие органы и системы организма — кожу, нервную систему, легкие, почки. Классические проявления ревматоидного артрита — воспаление, боль, отечность суставов, скованность в движениях, особенно по утрам. Больной в течении нескольких часов просто не может себя обслужить, взять вилку, ложку, кружку потому, что у него не гнутся пальцы.
Жертвами ревматоидного артрита чаще становятся женщины. Большей частью он появляется и развивается в детородном возрасте, хотя заболеть могут даже дети, причем уже в течение первого года жизни, что очень серьезно, потому что лечить их приходится фактически уже с рождения.
Раньше, не так давно, для лечения применялись гормональные препараты. Достаточно эффективные, однако имеющие, к сожалению, немало побочных эффектов. У больных мог развиваться остеопороз, нарушения зрения и деятельности желудочно-кишечного тракта. Сегодня их уже стараются не использовать: медицинской наукой разработаны лекарственные средства совершенно нового поколения. Это генно-инженерные биологические препараты — антитела, специально синтезируемые против факторов, вызывающих воспалительные процессы.
Препараты эти появились около 15 лет назад и совершенствуются с каждым годом. Это огромный успех, дающий все большие и большие надежды нашим пациентам на полноценную и долгую жизнь. Они позволяют детям нормально расти и развиваться. К сожалению, большинство из них производится за рубежом, хотя и в России сегодня начали появляться аналоги.
Впрочем, у взрослых проблем не меньше. Если болезнь не лечить, то человек в течение короткого периода становится инвалидом. От ревматоидного артрита не умирают. Но смертельными становятся осложнения. Например, нарушения функций деятельности почек. Высок риск появления и других патологий — развития сердечно-сосудистых заболеваний (атеросклероза, инфарктов, инсультов). Частота смерти от этих причин среди больных артритом повышается по сравнению с остальными категориями населения в несколько раз.
Но смертельными становятся осложнения. Например, нарушения функций деятельности почек. Высок риск появления и других патологий — развития сердечно-сосудистых заболеваний (атеросклероза, инфарктов, инсультов). Частота смерти от этих причин среди больных артритом повышается по сравнению с остальными категориями населения в несколько раз.
Другая проблема ревматологов — аутоиммунные ревматические заболевания, в числе которых системная красная волчанка, болезнь Шегрена, системная склеродермия, дерматомиозит (воспалительное заболевание мышц) и другие. Это очень тяжелые болезни и их очень непросто лечить. Наиболее распространенная среди них — системная красная волчанка (СКВ). Поражает она в основном женщин. Причем в самом расцвете сил — от подросткового до детородного возраста. У мужчин шансы заболеть примерно в десять раз ниже. Долгое время заболевание было абсолютно смертельным: в начале ХХ века в течение первых пяти лет после начала болезни умирало больше половины больных. Ситуация стала меняться радикальным образом только после появления эффективных лекарственных препаратов. Вначале гормональных, а затем и генно-инженерных.
Вначале гормональных, а затем и генно-инженерных.
Сегодня в России накоплен большой опыт успешного применения этих лекарственных средств, особенно при лечении тяжелых форм СКВ. Эффективность лечения достигает 85 процентов. Всего три года назад за рубежом был синтезировано лекарственное средство специально для борьбы с системной красной волчанкой. Примерно 2000 больных (в России — 75 человек) получили его в процессе лечения и результаты оказались весьма успешными. И главное его достоинство — предотвращение развития обострений и побочных эффектов применения глюкокортикоидных гормонов, которыми продолжают лечить параллельно.
В результате ситуация резко изменилась. Больные СКВ ведут нормальный образ жизни, женщины могут рожать детей. Современные методики лечения системной красной волчанки внедрены во многих городах России от Владивостока до Калининграда. Более 20 медицинских центров — и, конечно же, наша клиника ревматологии МЕДСИ успешно решают эту серьезнейшую проблему. Главное здесь — ранняя диагностика заболевания. Верный и точный анализ, подтверждающий его наличие, зачастую решает все.
Фото: Наталья Щербакова
На что надо обращать внимание самому пациенту? Если у молодой женщины заболели и начали опухать мелкие суставы на кистях, если одновременно с этим появились пятна на лице, то надо немедленно обращаться не просто к врачу, а именно к ревматологу. Другим проявлением СКВ в самом начале заболевания может быть резкое похудание, обильное выпадение волос, развитие слабости. Но в принципе настораживать должно любое недомогание, связанное с проблемой суставов, особенно если оно беспокоит не один день.
К сожалению, надежных профилактических мер, предупреждающих болезнь, не существует. Однако установлены очевидные факторы, провоцирующие ее появление и развитие. Это чрезмерное ультрафиолетовое облучение в результате неконтролируемого загара (в том числе и в соляриях). Это использование без врачебного назначения и контроля гормональных противозачаточных средств, а также стрессы в тяжелых жизненных ситуациях. К провоцирующим факторам, кроме того, следует отнести любые инфекционные заболевания. Четкой связи тут нет, однако медицинская статистика фиксирует повышение вероятности начала заболевания после перенесенных гриппа, пневмонии, сильной простуды.
Самое главное, что сегодня системная красная волчанка, как и большинство аутоиммунных, ревматоидных заболеваний, вполне поддается контролю и лечению. И успешное сотрудничество пациента и врача-ревматолога в подавляющем большинстве случаев гарантирует больному долгую и полноценную жизнь. Важно лишь начать лечение вовремя.
Ревматизм
Ревматизм
Что такое острый ревматизм?
Острый ревматизм является осложнением инфекции носоглотки. Это заболевание соединительной ткани, характеризующееся преимущественно поражением сердца. Симптомы многообразны, так как при данном заболевании поражаются разные органы. Ревматизм может сопровождаться воспалением суставов (полиартритом), болезнью центральной нервной системы (малой хореей), воспалением сердечных оболочек (кардитом, перикардитом). Чаще острым ревматизмом страдают дети 6-15 лет, взрослые болеют редко.
Симптомы острого ревматизма
- лихорадка,
- подкожные узелки,
- сыпь.
- Полиартрит: боль в суставах, припухлость и покраснение суставов.
- Хорея: непроизвольные движения, гримасы.
- Кардит: сердечная недостаточность, сердечная боль.
Причины острого ревматизма
Ревматизм вызывают стрептококки группы А, хотя почему это происходит неизвестно. На развитие болезни влияет состояние иммунной системы, неблагоприятные рабочие и бытовые условия, несоблюдение личной гигиены, плохое питание. Поэтому эта болезнь широко распространена в неразвитых странах. Еще в XX в. была замечена связь между воспалением горла и ревматическим поражением сердца — ревматизмом заболевали люди, перенесшие тонзиллит, скарлатину.
Лечение острого ревматизма
Непременное условие успешного лечения острого ревматизма — соблюдение постельного режима. Метод и средства лечения могут быть самыми разнообразными. При болях в суставах назначают противовоспалительные и болеутоляющие лекарства. Современные лекарства уменьшают боль и при этом не раздражают слизистую оболочку желудка. Если пациент страдает острым кардитом, то воспаление уменьшают салициловыми препаратами. При сердечной недостаточности назначают глюкокортикоиды. Иногда встречается ревматическое поражение мозга, малая хорея. Специальных лекарств, предназначенных для лечения этой болезни, нет. Против возбудителей стрептококковой инфекции вводят антибиотики (пенициллин). Рекомендуется ограничить употребление соли и жидкости.
Лучшее средство профилактики ревматизма — правильное лечение стрептококковой инфекции. Избежать ревматизма помогает регулярное закаливание и гимнастика.
Острый ревматизм может начаться после перенесения инфекции носоглотки. При резком повышении температуры тела и болях в суставах необходимо обратиться к врачу.
У взрослых диагностировать острый ревматизм довольно сложно, так как они страдают этой болезнью крайне редко, кроме того, ее течение нетипично. Болезнь выявляют по совокупности симптомов, так называемых критериев Джонсона (Jones). Их всего 10.
Критерии Джонсона
Острый ревматизм устанавливается по совокупности симптомов. Диагноз ставится при наличии одного основного и двух второстепенных критериев.
Основные критерии
1. Кардит.
2. Острое воспаление крупных суставов(полиартрит).
3. Узелки в подкожной клетчатке.
4. Хорея.
5. Сыпь.
Побочные критерии
1. Лихорадка.
2. Боль в суставах.
3. Высокая скорость оседания эритроцитов (СОЭ).
4. Наличие в анамнезе стрептококковой инфекции.
5. Наличие в семейном анамнезе ревматизма; порок сердечного клапана.
Течение болезни
Через 2-3 недели после перенесения стрептококковой инфекции возникают симптомы ревматизма — лихорадка и боль в суставах. Часто поражаются суставы. При лечении лихорадка и боль в суставах исчезают примерно через 14 дней. Малая хорея может проявиться только через 6 месяцев. Болезнь развивается постепенно и длится 3-8 месяцев. Характеризуется гримасами, подергиваниями мышц шеи, непроизвольными движениями конечностей, нарушением речи. При активном ревматизме может поражаться сердце.
🧬 Клиника семейной медицины, центр семейной медицины
Семейная медицина
Это возможность получить консультацию и помощь у одного врача для всех членов вашей семьи. В идеале ваш семейный врач знает историю болезни всех родственников, осведомлен об образе жизни каждого, предпочтениях в питании, образе жизни и может дать персональную рекомендацию каждому.Это возможно потому, что семейный врач в отличие от терапевта обладает гораздо более высокой квалификацией. Он сам может решить проблемы со здоровьем своего пациента или направить его к узкому специалисту в случае необходимости. Семейный врач обладает знаниями и умениями, позволяющими ему в большинстве случаев не прибегать к помощи узких специалистов — отоларинголога (взять мазок, сделать риноскопию, отоскопию), травматолога — диагностировать неосложненный перелом и оказать первую помощь, хирурга — зашить простую рану, удалить небольшое кожное образование, провести первичную обработку раны, взять гинекологический мазок, педиатра — проконсультировать по вопросам вакцинации, лечить неосложненные заболевания, эндокринолога — патология щитовидной железы, сахарный диабет 2 типа и многих других. Как правило, 90% пациентов, пришедших к семейному врачу, решают свою проблему без обращения к узким специалистам.
А это прямая экономия и средств, и времени пациентов. Как обычно выглядит путь пациента, если у него нет семейного врача? Например, человек поскользнулся и упал. Он идет в медицинское учреждение, где его принимает терапевт, и выписывает ему направление к невропатологу, чтобы исключить сотрясение головного мозга, и к хирургу, который зашьет повреждения кожных покровов, а еще и к специалисту по вакцинации, чтобы сделать прививку от столбняка. Несложно представить, сколько такое лечение займет времени и сколько будет стоить. Семейный же врач может выполнить все эти манипуляции за один прием, не подключая других специалистов.
Кроме того, семейный врач нашей клиники помогает сохранить общее здоровье семьи, поддерживать его. Он напоминает своим пациентам о контрольных обследованиях и чекапах, делает прививки как детям, так и взрослым, помогает подобрать диету или спортивную нагрузку для каждого члена семьи.
Лечение ревматизма в санатории в Кисловодске
Развитие такого опасного заболевания, как ревматизм, в начальной его стадии протекает практически незаметно, человек не ощущает никаких симптомов. Но прогрессируя, заболевание поражает соединительную ткань во всех органах и системах организма. Постепенно болезнь подбирается к сердцу, сосудам кровеносной системы, суставам. Вот почему так важна своевременная диагностика и квалифицированная врачебная помощь.
Ревматизмом можно заболеть благодаря острым стрептококковым инфекциям, и другим регулярно повторяющимся инфекционным болезням при слабой иммунной системе. Кроме того, есть данные о влиянии плохой наследственности и негативном воздействии на организм определенного типа белка.
Симптоматика заболевания в острой стадии ярко выражена: болят колени, стопы, локти и запястья. Также, появляются значительные проблемы с сердечно-сосудистой системой, которые проявляются в аритмии, болях в сердце, колебаниях частоты пульса. На этом фоне пациент жалуется на невероятную слабость, высокую степень потливости, постоянную одышку. Тяжелое течение болезни характеризуется поражением нервной системы, которое сопровождается выраженным нарушением мышечной активности.
Лечение ревматизма в санатории Виктория
Санаторий «Виктория» обладает самым современным диагностическим оборудованием, которое дает возможность опытным врачам провести тщательную диагностику пациента для назначения последующего эффективного лечения.
Терапевтическая программа лечения такого заболевания, как ревматизм, в том числе, ревматизм с поражением структур сердца, включает в себя определенные процедуры и мероприятия, это:
Санаторий предлагает своим гостям большой выбор водных процедур, но в лечении ревматизма очень хорошо себя зарекомендовали мощным терапевтическим эффектом углекислые и серные ванны. Не менее популярны хвойно-жемчужные, нарзанные, йодо-бромные ванны, гидромассаж и различные виды душей.
В стадии ремиссии не вызывает сомнения благоприятное воздействие грязевых аппликаций, которые накладываются на пораженные суставы. Кроме того, в комплексной терапии успешно используют грязевые ванны. А питьевой курс минеральной воды способен восстановить нарушенный заболеванием метаболизм.
Лечению ревматизма способствует и климатотерапия, благодаря которой у пациента улучшается эмоциональный фон и восстанавливается иммунная система. Укрепление соединительных тканей, уменьшение воспалительных процессов, коррекция метаболических нарушений происходит путем назначения полноценного сбалансированного, легкоусвояемого питания.
Санаторий «Виктория» в Кисловодске, обладает современной лечебной базой, включающей в себя новейшее оборудование. Физиотерапевтические процедуры значительно повышают иммунитет, нормализуют кровообращение, снимают воспаление, устраняют опасные очаги инфекционных заболеваний. У пациентов, которые прошли санаторно-курортное лечение в санатории «Виктории», где лечат заболевания опорно-двигательного аппарата, наблюдается значительное улучшение общего состояния здоровья, нормализуется работа нервной системы, а главное, отмечается продолжительная ремиссия ревматизма.
Лечение ревматизма суставов в Санкт-Петербурге: симптомы, профилактика
Ревматизм представляет собой системный патологический процесс, имеющий воспалительную природу. Данная патология занимает особое место среди всех заболеваний соединительной ткани. Характерным местом расположения очагов поражения являются клапаны и оболочки сердца. В результате подобных изменений формируется сердечная недостаточность.
Причиной развития ревматизма суставов является поражение организма стрептококковой инфекцией. Особому риску подвержены люди, имеющие наследственную предрасположенность к данному заболеванию.
В зависимости от места локализации патологического процесса, ревматизм делится на такие формы:
- Ревмокардит (кардиальная форма). Местом локализации патологического процесса являются оболочки сердца (чаще мышечная).
- Кожная форма.
- Ревмополиартрит (суставная форма). Заболевание поражает крупные и мелкие суставы.
- Легочная форма.
- Ревматическая хорея.
Развитие заболевания
Ревматическое поражение суставов присуще людям всех возрастных групп. Для ревматизма суставов характерна сезонность. Перед тем как воспалительный процесс приобретёт системный характер, в организм человека пронимает стрептококковая инфекция, вызывающая заболевания верхних дыхательных путей.
К сожалению, в организме человека не вырабатывается стойкий иммунитет против стрептококковой инфекции, поэтому повторные случаи инфицирования могут быть чреваты ревматической атакой.
Ревматическое поражение организма протекает в латентной и активной фазе. Латентный ревматизм суставов не позволяет определить признаки воспалительного процесса при лабораторном исследовании.
Активная фаза заболевания характеризуется формированием ревматической атаки. Атака может быть первичной или вторичной (рецидивирующей).
В зависимости от тяжести течения патологического процесса, активная фаза заболевания делится на 3 степени:
- Первая степень (минимальная). Для нее характерно мягкое и благоприятное течение. Симптоматика при 1 степени слабо выражена или полностью отсутствует. Человек сохраняет двигательную активность, температура тела повышается до незначительных показателей, результаты ЭКГ и лабораторной диагностики показывают малозначимые изменения.
- Вторая степень (умеренная). Заболевание приобретает среднетяжёлое течение. У человека наблюдаются слабовыраженные симптомы ревмокардита, хорея, полиартрит. Данные лабораторного исследования определяют наличие воспалительного очага.
- Третья степень (максимальная). Для данной степени характерно тяжёлое течение, появление ревматической лихорадки, ревмокардита, а также нарушение кровообращения. Данные лабораторного исследования указывают на развитие тяжёлого инфекционно-воспалительного процесса в организме.
Специфика ревматизма суставов заключается в том, что для него свойственно хроническое течение, сменяемое рецидивами. Если первичная (активная) фаза заболевания протекала в тяжёлой форме, то риск появления рецидива существенно возрастает.
Признаки и симптомы суставного ревматизма
Первичные признаки и симптомы суставного ревматизма могут проявиться спустя 11-15 дней после перенесенной стрептококковой инфекции (тонзиллит, ангина). В качестве основных симптомов ревматизма суставов выделяют:
- Слабость, общее недомогание, полная или частичная потеря аппетита, а также другие признаки интоксикации организма.
- Повышение температуры тела до 38-38,5 градусов. Если общая температура остаётся в пределах нормы, то её повышение может наблюдаться в области поражённых суставов.
- Появляется отёчность и покраснение кожных покровов в области воспалённых суставов. Для ревматизма характерно двустороннее поражение. Если у человека болит сустав на одной стороне, то спустя 7-10 дней будет затронут второй сустав.
- У человека сильно болят крупные суставы. Также, болят суставы пальцев рук и ног. Эта боль ограничивает амплитуду движений. При поражении нижних конечностей человек не может полноценно ходить, предъявляя жалобы на сильную боль в суставах (чаще коленных).
Ревматическое поражение может затрагивать локтевые, коленные, тазобедренные, голеностопные и плечевые суставы. Нередко болят суставы пальцев рук. При поражении области тазобедренного сустава, человек не может полноценно передвигаться, так как перенос веса на поражённую конечность сопровождается мучительной болью и дискомфортом. Характерные признаки и симптомы суставного ревматизма могут быть индивидуальными для каждого человека.
Скованность движений при ревматизме может спровоцировать растяжение связок коленного сустава, что требует дополнительного лечения. Нередко, боль в области колена может быть расценена именно как растяжение связок коленного сустава, хотя истинной причиной является ревматизм.
Причины развития ревматизма
Основной причиной развития ревматизма суставов является бета-гемолитический стрептококк типа А. Данный возбудитель способен длительное время находиться на поверхности слизистой оболочки ротоглотки и миндалин. Падение местного иммунитета провоцирует активность стрептококка, в результате чего развиваются такие заболевания, как тонзиллит и фарингит.
В ответ на инфекционный процесс в организме человека запускается процесс выработки специфических антител, накопление которых вызывает аутоиммунную реакцию.
Ревматизм при беременности
Несмотря на свою физиологичность, беременность является сложным процессом, который сопровождается снижением уровня защитных сил организма. Активное течение ревматизма суставов затрудняет прогнозы относительно беременности и родов. На фоне активного течения ревматического процесса могут развиваться преждевременные роды, тромбофлебит, инфаркт лёгких и пневмония.
Обострение ревматизма суставов может отразиться на состоянии плаценты, что сказывается на состоянии плода. Нередко у беременной женщины развивается прогрессирующий ревмокардит. Если на протяжении беременности не наблюдалось ухудшение состояния, то после рождения у ребёнка может отмечаться нарушение нервной деятельности и отставание в физическом развитии.
Диагностика ревматизма суставов при беременности затруднена, что обусловлено повышенной выработкой гормонов с кортикостероидным действием. Действие этих гормонов направлено на маскировку характерной симптоматики заболевания.
Когда беременная женщина переживает обострение ревматизма суставов, то её может беспокоить одышка, быстрая утомляемость, боль в суставах, слабость, сердечная боль и учащённое сердцебиение (тахикардия).
Факторы, повышающие вероятность развития ревматизма
В качестве факторов, провоцирующих развитие ревматизма суставов, выделяют:
- Наследственная предрасположенность.
- Снижение защитных сил организма.
- Переохлаждение.
- Недостаточное питание.
- Женский пол.
- Детский возраст.
Наследственная теория ревматизма суставов уже давно имеет право на жизнь. Если родители или близкие родственники человека страдают ревматизмом суставов, то риск развития заболевания повышается в несколько раз. Переохлаждение организма и недостаточное питание, способствуют снижению общего иммунитета, что повышает риски активации стрептококковой инфекции.
Возможные осложнения
Потенциальные осложнения ревматизма суставов зависят от тяжести течения патологического процесса, количества и длительности рецидивов. К основным осложнениям ревматизма суставов относят:
- Пороки сердца.
- Тромбоэмболические осложнения.
- Застойная сердечная недостаточность.
- Инфекционный эндокардит.
- Аритмии (нарушение сердечного ритма).
Частые рецидивы заболевания обуславливают прогрессирование сердечных пороков.
Методы диагностики
Важным звеном диагностики ревматизма суставов является проведение ревматоидных проб, которые включают в себя такие показатели:
- Исследование крови на уровень сеаловых кислот.
- Определение С-реактивного белка крови.
- Анализ на уровень мочевой кислоты.
- Анализ на антистрептолизин – О.
- Анализ на ревматоидный фактор.
- Определение маркеров воспаления (сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
К другим, не менее информативным методам диагностики ревматизма суставов можно отнести:
- Электрокардиография (ЭКГ). Данная методика позволяет обнаружить нарушения ритма.
- Рентгенологическое исследование, позволяющее определить увеличение размеров сердца, снижение сократительной функции, а также изменение сердечной конфигурации.
- Ультразвуковое исследование сердца (эхокардиография). Данная методика позволяет определить функциональное состояние клапанного аппарата сердца.
Кроме того, диагностическое значение имеют клинические симптомы заболевания, а также жалобы человека, страдающего ревматизмом.
Получить бесплатную консультацию
по телефону +7 (812) 323-15-03
Лечение ревматизма
Лечение ревматизма суставов предполагает использование комбинации различных методик, направленных на подавление стрептококковой инфекции и устранение системной воспалительной реакции.
Медикаментозное лечение
В состав противоревматической терапии входит перечень таких групп лекарственных препаратов:
- Анальгезирующие препараты (обезболивающее).
- Кортикостероидные препараты.
- Нестероидные противовоспалительные средства.
- Антибактериальные лекарственные препараты пенициллинового ряда.
- Гамма-глобулины.
- Поливитаминные комплексы и минералы.
- Антигистаминные средства.
- Сердечные гликозиды.
Человеку, страдающему ревматизмом суставов, назначаются несколько лекарственных препаратов одновременно. При развитии тяжёлого воспалительного процесса в суставах, врач назначает внутрисуставное введение лекарственных средств.
Физиотерапия
Физиотерапевтическое воздействие является важным звеном комплексного лечения ревматизма суставов. Физиотерапия используется для купирования острой фазы заболевания, а также с целью восстановления организма после перенесенного ревматизма. Для лечения растяжения связок и ревматизма пациентам назначаются такие методы физиотерапии:
- Электрофорез с использованием растворов лекарственных средств.
- УВЧ.
- Ультрафиолетовое облучение.
- Парафиновые аппликации на область поражённых суставов.
- Прогревание посредством инфракрасного излучения или Соллюкса.
Физиотерапевтические методики эффективны при лечении растяжения связок коленного сустава, сочетанного с ревматизмом.
При активной фазе течения ревматизма суставов показан лечебный массаж, способствующий усилению кровообращения и улучшению подвижности суставов.
Народные средства
Методы народной медицины послужат эффективным дополнением к основной терапии ревматизма суставов, а также помогут лечить растяжение связок, верхних и нижних конечностей. Перед началом приёма таких средств, рекомендовано получить консультацию медицинского специалиста.
С проявлениями ревматизма суставов помогут справиться такие методы:
- Сосновые иголки. При частых рецидивах заболевания рекомендовано принимать настойку из сосновых иголок. Для приготовления настойки используются молодые сосновые иголки и 70% этиловый спирт. В литровую стеклянную банку доверху укладываются сосновые иголки, которые заливаются этиловым спиртом. Настаивать средство необходимо в темном месте в течение 21 дня. Принимать настойку при лечении ревматизма суставов необходимо по 10 капель, разбавленных небольшим количеством воды.
- Омега-3 кислоты. Полиненасыщенные кислоты способствуют снятию воспалительной реакции при ревматизме. Употреблять Омега-3 кислоты рекомендовано в период обострения и ремиссии заболевания.
- Прополис. Лечебные свойства этого компонента остаются вне сомнения. Натуральный прополис обладает бактерицидными и противовоспалительными свойствами. При лечении ревматизма суставов используется мазь на основе прополиса. Для приготовления мази необходимо взять 150 г вазелина, растопить его на водяной бане, и добавить 15 г измельчённого прополиса. Полученное средство варится на водяной бане в течение 5 минут. После этого мазь очищается через марлю, охлаждается, и наносится на область суставов перед сном. Мазь позволяет лечить растяжение связок коленного сустава, которое встречается очень часто.
- Куркума. Активное вещество, входящее в состав данной специи обладает обезболивающим и противовоспалительным эффектом. Регулярное добавление порошка куркумы в пищу, облегчает течение ревматизма.
Диета
Задачей диеты при ревматизме суставов является снижение интенсивности воспалительной реакции. С этой целью показано соблюдение таких рекомендаций:
- Полный отказ от употребления поваренной соли. Альтернативой соли являются пряности.
- Снижение количества потребляемой воды. В сутки рекомендовано выпивать не более 1 л.
- Ограничение потребления простых углеводов (сладости, мёд, сахар). Заменить углеводы можно овощными и фруктовыми соками, ягодными морсами и компотами без добавления сахара.
- Количество употребляемого белка рекомендовано сократить.
- Категорически запрещено употреблять продукты питания, обладающие аллергической активностью (цитрусовые, шоколад, куриные яйца, орехи). Такая пища способствует усугублению патологического процесса.
- Из рациона следует исключить мясные бульоны, копчёности, и продукты, содержащие много жира.
- Употреблять пищу рекомендовано дробно, по 5-6 раз в день небольшими порциями.
Профилактика ревматизма
В основе профилактики ревматического поражения суставов лежит предотвращение попадание стрептококковой инфекции в организм. Первичная профилактика ревматизма предполагает своевременное лечение таких заболеваний, как тонзиллит, фарингит, синусит и холангит. Также, повышенное внимание уделяется лечению кариозных зубов.
Особое значение имеют мероприятия, направленные на повышение сопротивляемости организма инфекционным заболеваниям.
Вторичная профилактика заболевания направлена на предотвращение рецидивов патологии. Вопросом вторичной профилактики занимаются врачи-ревматологи и терапевты. Эти специалисты занимаются и лечением ревматизма суставов различной степени тяжести.
«Медицинский центр Да!» в Санкт-Петербурге специализируется на лечении многих заболеваний, в том числе и ревматизма. Благодаря работе высококвалифицированных специалистов и наличию профессионального оборудования, у каждого человека имеется возможность пройти детальное обследование, а также получить консультацию врача-ревматолога и терапевта.
Важно понимать, что ревматизм является серьёзным заболеванием, которое приводит к нарушению работы сердечно-сосудистой системы. При длительном отсутствии лечения ревматизма, ситуация грозит развитием тяжёлой сердечной недостаточности, вплоть до летального исхода.
Не очень золотой век ревматологической терапии
13 декабря 2019
Читать 6 мин.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].Вернуться в Healio
Варианты лечения ревматоидного артрита радикально изменились за последние 30 лет, но некоторые из сегодняшних ревматологов все еще помнят, как изучали, а реже использовали инъекции золота для лечения РА.Заглянув в историю этого лечения, можно увидеть кладезь интересных идей, которые связали различные методы лечения золотом с ревматологией, несмотря на зачастую токсичные результаты.
«Соли золота были стандартной терапией для пациентов с прогрессирующим ревматоидным артритом, и они были основой терапии в течение 30 лет, по крайней мере, в Соединенных Штатах — возможно, дольше в Европе и других частях мира», Саймон М. Хелфготт, доктор медицины , доцент отделения медицины, ревматологии, иммунологии и аллергии Гарвардской медицинской школы, рассказал Healio Rheumatology .
F irst O ption для J oint P ain
В 1920-х и 1930-х годах РА считался проявлением туберкулеза, поражающего суставы, поэтому в поисках способа облегчить боль у пациентов с артритом, естественно, медицинское сообщество обратилось к наиболее распространенному лечению туберкулеза.
Почти сорок лет назад терапия золотом считалась одним из основных методов лечения ревматоидного артрита.Хотя его противовоспалительные свойства остаются плохо изученными, терапия золотом проложила путь для более эффективных, менее токсичных DMARD и биологических препаратов, используемых сегодня в ревматологии.
Источник: Adobe Stock
«Обильная пища была оригинальным методом лечения туберкулеза», — сказал Хелфготт. «До того, как у нас появились лекарства для лечения туберкулеза, такие как антибиотики, врачи использовали мышьяк, серебро и золото. Особенно казалось, что золото переносится лучше всего — я думаю, лучше, чем мышьяк — и оно действительно помогло некоторым пациентам с туберкулезом перейти в ремиссию », — сказал Хелфготт.«Во Франции было несколько человек, которые продвигали эту теорию, и она распространилась, как лесной пожар, потому что в то время не было ничего другого, кроме аспирина. Слухи разошлись, и очень быстро, в течение 10-15 лет, весь мир стал использовать золото ».
Одним из самых ранних зарегистрированных сообщений об использовании была статья 1932 года в Lancet , в которой французский врач Жак Форестье писал, что начал лечить пациентов с РА солями золота в 1928 году. Форестье отметил, что это лечение использовалось для лечения туберкулеза легких с 1914 года. и сказал, что его вдохновило попробовать лечение РА из-за «определенного сходства между [туберкулезом легких] и ревматоидным артритом — ухудшение общего состояния, анемия, лейкоцитоз и температура.”
До использования солей золота врачи могли только лечить симптомы и предлагать минимальное облегчение салицилатов (предшественников НПВП), анальгетиков и рекомендации по постельному режиму, наложению шин или физиотерапии, согласно статье 2012 года в Rheumatology . Таким образом, золото было одним из первых.
ПЕРЕРЫВ
Алекса Меара
Для пациентов, страдающих от боли, золото было первым решением. «Некоторые боли в суставах были облегчены с помощью золота», — говорит Алекса Меара, доктор медицины , доцент кафедры иммунологии и ревматологии в Медицинском центре Векснера при Университете штата Огайо.Но причина, по которой золото оказало такое влияние, остается в значительной степени загадкой. Как правило, он оказывает противовоспалительное действие, которое может быть вызвано его воздействием на макрофаги, клетки, которые Хелфготт назвал «своего рода сборщиком мусора в иммунной системе».
Инъекции и O ral M edication
Большую часть лечения золотом вводили путем инъекций, причем инъекции вводились еженедельно, постепенно постепенно уменьшаясь и происходя все реже.По словам Клифтона О. Бингема, III, доктора медицины , директора Центра артрита Джонса Хопкинса, процесс был трудным. «Раньше у нас были золотые клиники, куда люди приходили раз в неделю для инъекций, и каждый раз вам делали анализ мочи и анализ крови, прежде чем сделать укол золота. Итак, вы берете кровь, вы ждете, пока вернутся результаты анализа крови, вы ждете, когда снова будет анализ мочи, а затем, если все в порядке, вы вводите укол », — сказал он.
Хельфготт добавил: «Одна из вещей, которой нас всегда учили, заключалась в том, что если золотые выстрелы работают хорошо, вы никогда не должны их останавливать, потому что, если вы остановите их, все может вернуться, и золото не сработает во второй раз. Это действительно был своего рода святой Грааль золотой терапии ».
В 1985 году золото было разработано в форме таблеток, чтобы облегчить доставку лекарств.
«Когда появилась [оральная форма], ревматологи действительно были обеспокоены тем, что это действительно расстроит ситуацию», — сказал Хелфготт.«Считалось, что врачи первичной медико-санитарной помощи вдруг пропишут эти золотые таблетки [и что пациентам] больше не придется приходить к нам за прививками. Некоторые люди действительно были очень обеспокоены тем, что это действительно может помешать шаблонам рефералов ».
Им не о чем беспокоиться. «Это фактически связывало наркотик. Это не сработало и вызвало множество побочных эффектов со стороны желудочно-кишечного тракта », — сказал он. «Он более или менее отошел на второй план около 25 лет назад, и с тех пор я не видел, чтобы он использовался.Если вы собирались дать золото, вам действительно нужно было сделать это с помощью инъекции — другого выхода действительно не было ».
ПЕРЕРЫВ
Осложнения O без веса B enefits
Клифтон О. Бингхэм, III
Ревматологи согласились с тем, что на самом деле существует только одна причина, по которой золото когда-либо использовалось в качестве лечения: отсутствие альтернативы. Хельфготт, обучавшийся лечению золотом во время его стажировки, отметил, что золото достигло пика своего использования в Соединенных Штатах в 1950-х и 1960-х годах, и, наконец, около 30 лет назад его обогнали лучшие лекарства.
Бингхэм, который также обучался терапии золотом, назвал это время в истории «темными днями ревматологии, когда мы в основном лечили с помощью алхимии. В то время это был лучший препарат, который у нас был, потому что некоторые пациенты на него реагировали. Другие возможности в то время для лечения ревматоидного артрита ограничивались сульфасалазином, гидроксихлорохином и пеницилламином, которые на самом деле почти не имели терапевтической эффективности ».
Бингхэм, Хелфготт и Меара отметили, что токсичность золота не стоит того обезболивающего, которое оно может предложить.
«Токсичность может проявиться в любое время, даже среди людей, которые употребляли наркотик в течение многих лет, и токсичность может быть значительной», — сказал Бингхэм. «Были гематологические и почечные токсические эффекты. Кроме того, у пациентов, получавших большие [дозы] золота в течение нескольких лет, кожа начинала приобретать голубоватый оттенок ».
Хелфготт отметил, что исследователи пытались определить общие характеристики пациентов, которые могли бы предрасполагать их либо к эффективной реакции на золото, либо к побочным эффектам токсичности, но так и не продвинулись далеко.
«Некоторая литература, которая вышла позже, показала, что определенные гены HLA связаны с определенными побочными эффектами, такими как нефротоксические побочные эффекты от золотых инъекций, но мы никогда не выявили закономерности, которые могли бы сказать нам, кому будет полезна золотая терапия», — сказал он . Однако он добавил: «Это не отличается от нашей нынешней ситуации; мы все еще находимся в той ситуации, когда есть больше предположений. Вы просто пробуете это, потому что вам больше нечего предложить или вы думаете, что это может сработать для этого пациента, поэтому вы пробуете его и смотрите, работает ли он.”
Выгодные альтернативы, выходите на сцену
Последний похоронный звон для золотой терапии прозвучал с появлением метотрексата, который был одобрен для использования в лечении РА FDA в 1988 году, как сообщает Rheumatology .
«Мир действительно изменился примерно в 1993 году, когда было признано, что более высокие дозы метотрексата — от 15 до 25 мг в неделю — эффективны при лечении ревматоидного артрита, и метотрексат стал стандартом лечения. Бингхэм сказал, добавив: «Наша золотая клиника исчезла из-за метотрексата.”
ПЕРЕРЫВ
Конечным преимуществом метотрексата по сравнению с золотом было заметное снижение токсичности, и ревматологи продолжали лечить пациентов, которые не реагировали на метотрексат, но альтернативы стали появляться все чаще, поскольку область ревматологии начала «по-настоящему понимать патофизиологию [РА]. , включая химию и цитокины, а также понимание различных аспектов клеток », — сказала Меара.
В конце 1990-х появились биологические DMARD.Как отметила Меара, более глубокое понимание клеток позволило ревматологам начать нацеливаться на конкретные медиаторы, участвующие в воспалении, начиная с ингибиторов TNF и заканчивая включением блокатора костимуляции Т-клеток и агента, истощающего В-клетки.
Период времени, начавшийся с одобрения метотрексата и приведший к использованию биопрепаратов, изменил сферу ревматологии, согласно Бингхэму. «Парадигма лечения полностью изменилась», — сказал он. «Метотрексат остается эффективным лекарством для многих пациентов.Теперь, когда у нас появились биопрепараты и целевые синтетические DMARD, у нас есть еще больше возможностей. Для подавляющего большинства пациентов мы можем добиться хороших результатов при ревматоидном артрите ».
Благодаря метотрексату и биологическим альтернативам, сказал Хелфготт, «даже если бы золотые инъекции не были токсичными, основываясь только на эффективности, не было бы никаких показаний для продолжения их использования в настоящее время, потому что у нас есть так много лучших лекарств».
Хельфготт сказал, что возможность работать с золотой терапией и быть частью этой области, пока были открыты новые и эффективные лекарства, действительно сформировала его точку зрения.
«В конце концов, так мало людей действительно извлекли выгоду из золота.Но когда это сработало, это был чудесный наркотик. От трех до пяти процентов пациентов получили действительно огромные преимущества, которые мы никогда не смогли бы воплотить в других, обновленных версиях продукта », — сказал Хелфготт. «Золото было золотом, это было просто волшебство. Однако, как только он упал на обочину, он остался там ». — Аманда Александр
Раскрытие информации : Bingham, Helfgott и Meara не сообщают о раскрытии соответствующей финансовой информации.
Артикул:
- Кертис Дж. Р. и Сингх Дж. А. Клин Тер . 2011; DOI: 10.1016 / j.clinthera.2011.05.044.
- Forestier J. The Lancet , 1932 год; DOI: 10.1016 / S0140-6736 (01) 24417-1.
- Апчерч К.С. и Кей Дж. Ревматология . 2012; DOI: 10.1093 / ревматология / kes278.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].Вернуться в Healio
№ 1 Доктор ревматоидного артрита, лучшие гомеопатические препараты
Лечение ревматоидного артрита в Welling Clinic включает в себя специально разработанное для вас гомеопатическое лечение, направленное на излечение ревматоидного артрита.Протокол лечения ревматоидного артрита был разработан после исчерпывающих внутренних исследований. Наши клиники ежегодно консультируют более 2900 пациентов с ревматоидным артритом во всем мире. Вам также может помочь наш опыт в лечении ревматоидного артрита .
Welling Homeopathy Treatment для ревматоидного артрита может помочь вам выздороветь после
- Боль в суставах,
- Скованность в суставах,
- Нежность и опухоль в суставах,
- Потеря веса,
- Истощение, усталость и крайняя слабость
Что такое ревматоидный артрит?
Ревматоидный артрит (РА) — это аутоиммунное заболевание, при котором иммунная система организма, которая обычно защищает его здоровье, воздействуя на чужеродные вещества, такие как бактерии и вирусы, по ошибке поражает суставы.Это вызывает воспаление, которое приводит к утолщению внутренней поверхности суставов (синовиальной оболочки), что приводит к отеку и боли в суставах и вокруг них. Синовиальная оболочка вырабатывает жидкость, которая смазывает суставы и помогает им плавно двигаться.
Если воспаление не остановить, оно может повредить хрящ, эластичную ткань, покрывающую концы костей в суставе, а также сами кости. Со временем происходит потеря хряща, и расстояние между костями может уменьшаться.Суставы могут стать расшатанными, нестабильными, болезненными и потерять подвижность. Также может возникнуть деформация суставов. Повреждение сустава невозможно обратить вспять, и, поскольку оно может возникнуть на ранней стадии, врачи рекомендуют раннюю диагностику и агрессивное лечение для контроля РА.
Ревматоидный артрит чаще всего поражает суставы кистей, стоп, запястий, локтей, коленей и лодыжек. Совместный эффект обычно симметричный. Это означает, что при поражении одного колена или руки обычно страдает и другое. Поскольку РА также может влиять на системы организма, такие как сердечно-сосудистая или дыхательная системы, это называется системным заболеванием.Системный означает «все тело».
Причины ревматоидного артрита
Ревматоидный артрит — хроническое аутоиммунное заболевание, причины которого до конца не изучены. Это системное заболевание (поражение всего организма), поражающее главным образом синовиальные ткани. Нет никаких доказательств того, что физические и эмоциональные воздействия или стресс могут быть спусковым механизмом для заболевания. Многие отрицательные результаты предполагают, что либо триггер варьируется, либо на самом деле это может быть случайное событие, присущее иммунному ответу.
Считается, что половина риска развития РА является генетической. Он прочно связан с унаследованным типом ткани антигеном главного комплекса гистосовместимости (MHC) HLA-DRB1 (наиболее конкретно с общими эпитопными аллелями, включая * 0401 и * 0404) и генами PTPN22 и PADI4, поэтому семейный анамнез является важным фактором риска. . Было показано, что наследование гена PTPN22 удваивает восприимчивость человека к РА. PADI4 был определен как основной фактор риска у лиц азиатского происхождения, но не у лиц европейского происхождения.Распространенность родственников первой степени родства составляет 2–3%, а генетическая конкордантность заболевания у монозиготных близнецов составляет примерно 15–20%.
Курение представляет собой наиболее значительный негенетический риск, при этом РА в три раза чаще встречается у курильщиков, чем у некурящих, особенно у мужчин, заядлых курильщиков и тех, кто положителен на ревматоидный фактор. Умеренное употребление алкоголя может быть защитным.
Эпидемиологические исследования подтвердили потенциальную связь между РА и двумя инфекциями вируса герпеса: вирусом Эпштейна-Барра (EBV) и вирусом герпеса человека 6 (HHV-6).Люди с РА с большей вероятностью будут демонстрировать аномальный иммунный ответ на ВЭБ и иметь высокий уровень антител против ВЭБ.
Дефицит витамина D чаще встречается у людей с ревматоидным артритом, чем среди населения в целом. Однако остается неясным, является ли дефицит витамина D причиной или следствием заболевания. 1α, 25-дигидроксивитамин D3 (1,25D), активный метаболит витамина D, косвенно влияет на метаболизм костей, контролируя гомеостаз кальция и фосфатов. Взаимодействие между 1,25D и рецептором витамина D (VDR) влияет на выработку RANKL и задерживает остеокластогенез.Некоторые исследования показали снижение риска РА при приеме витамина D, в то время как другие этого не сделали.
Симптомы ревматоидного артрита
На ранних стадиях люди с РА могут изначально не видеть покраснение или припухлость в суставах, но они могут испытывать болезненность и болезненность.
Следующие суставные симптомы указывают на наличие РА:
- Боль в суставах, болезненность, отек или скованность в течение шести недель или дольше
- Утренняя скованность в течение 30 минут или дольше
- Поражено более одного сустава
- Маленькие суставы (запястья) , некоторые суставы кистей и стоп) поражены
- Поражаются одни и те же суставы с обеих сторон тела
Наряду с болью многие люди испытывают усталость, потерю аппетита и субфебрильную температуру.
Симптомы и последствия РА могут появляться и исчезать. Период высокой активности заболевания (усиление воспаления и других симптомов) называется обострением. Вспышка может длиться дни или месяцы.
Постоянное сильное воспаление может вызвать проблемы во всем организме. Вот несколько способов, которыми РА может повлиять на органы и системы организма:
- Сухость, боль, покраснение, чувствительность к свету и нарушение зрения
- Сухость и раздражение или инфекция десен
- Ревматоидные узелки — небольшие образования под кожей над костными областями
- Воспаление и рубцы, которые могут привести к одышке
- Кровеносные сосуды. Воспаление кровеносных сосудов, которое может привести к повреждению нервов, кожи и других органов
- Анемия, более низкое, чем обычно, количество эритроцитов
Диагностика ревматоидного артрита
Врач первичной медико-санитарной помощи может подозревать РА частично по признакам и симптомам человека. Если это так, пациента направят к ревматологу — специалисту со специальной подготовкой и навыками для диагностики и лечения РА. На ранних стадиях РА может напоминать другие формы воспалительного артрита.Ни один тест не может подтвердить RA. Чтобы поставить правильный диагноз, ревматолог задаст вопросы о личной и семейной истории болезни, проведет медицинский осмотр и назначит диагностические тесты.
История болезни
Врач спросит о личном и семейном медицинском анамнезе, а также о недавних и текущих симптомах (боль, болезненность, скованность, затрудненное движение).
Физический осмотр
Врач осмотрит каждый сустав на предмет чувствительности, припухлости, тепла и болезненных или ограниченных движений.Количество и характер пораженных суставов также могут указывать на РА. Например, РА имеет тенденцию поражать суставы с обеих сторон тела. Медицинский осмотр может выявить другие признаки, такие как ревматоидные узелки или субфебрильную температуру.
Анализы крови
Анализы крови будут определять уровни воспаления и искать биомаркеры, такие как антитела (белки крови), связанные с РА.
Воспаление
Скорость оседания эритроцитов (СОЭ, или «скорость седиментации») и уровень С-реактивного белка (СРБ) являются маркерами воспаления.Высокий уровень СОЭ или СРБ неспецифичен для РА, но в сочетании с другими признаками, такими как антитела, помогает поставить диагноз РА.
Антитела
Ревматоидный фактор (RF) — это антитело, обнаруживаемое примерно у 80 процентов людей с РА в течение их болезни. Поскольку RF может возникать при других воспалительных заболеваниях, это не верный признак РА. Но другое антитело — антициклический цитруллинированный пептид (анти-ЦЦП) — встречается в основном у пациентов с РА. Это делает положительный тест на анти-КПК более сильным ключом к РА.Но антитела против CCP обнаруживаются только у 60-70 процентов людей с РА и могут существовать даже до появления симптомов.
Визуальные тесты
Рентгеновское, ультразвуковое или магнитно-резонансное сканирование может быть выполнено для выявления повреждений суставов, таких как эрозии, потеря кости в суставе и сужение суставной щели. Но если визуализирующие тесты не показывают повреждений суставов, это не исключает РА. Это может означать, что болезнь находится на ранней стадии и еще не повредили суставы.
Лечение ревматоидного артрита
Самопомощь или самоконтроль означает активное участие в лечении и поддержание хорошего качества жизни. Вот несколько способов справиться с симптомами РА (наряду с рекомендованными лекарствами) и улучшить общее состояние здоровья.
Противовоспалительная диета и здоровое питание
Хотя специальной «диеты» для РА не существует, исследователи определили определенные продукты, которые богаты антиоксидантами и могут помочь контролировать и уменьшить воспаление.Многие из них являются частью так называемой средиземноморской диеты, в которой особое внимание уделяется рыбе, овощам, фруктам и оливковому маслу, а также прочей здоровой пище. Также важно исключить или значительно сократить переработанные продукты и продукты быстрого приготовления, которые разжигают воспаление.
Уравновешивание с отдыхом
Отдых важен, когда РА активен и суставы болезненны, опухают или сковываются. Отдых помогает уменьшить воспаление и усталость, которые могут сопровождаться обострением. Делайте перерывы в течение дня, чтобы сберечь энергию и защитить суставы.
Физическая активность
Для людей с РА упражнения настолько полезны, что считаются основной частью лечения РА. В программе упражнений особое внимание следует уделять аэробике с малой нагрузкой, укреплению мышц и гибкости. Программа должна быть адаптирована к уровню физической подготовки и возможностям, а также учитывать любые повреждения суставов. Физиотерапевт может помочь составить программу упражнений.
Тепловая и холодная терапия
Тепловые процедуры, такие как грелки или теплые ванны, как правило, лучше всего работают для успокоения жестких суставов и усталых мышц.Холод лучше всего при острой боли. Он может обезболить болезненные участки и уменьшить воспаление.
Местные методы лечения
Эти процедуры наносятся непосредственно на кожу над болезненными мышцами или суставами. Это могут быть кремы или пластыри. В зависимости от используемого типа он может содержать нестероидные противовоспалительные препараты (НПВП), салицилаты или капсаицин, которые помогают уменьшить боль.
Природные и альтернативные методы лечения
Техники релаксации, такие как глубокое дыхание, управляемые образы и визуализация, могут помочь тренировать болезненные мышцы для расслабления.Исследования показывают, что массаж может помочь уменьшить боль при артрите, улучшить работу суставов и уменьшить стресс и беспокойство. Также может помочь иглоукалывание. Это включает в себя введение тонких игл в тело вдоль специальных точек, называемых «меридианами», для облегчения боли. Те, кто боится игл, могут рассмотреть возможность точечного массажа, при котором в этих точках применяется давление вместо игл.
Добавки
Исследования показали, что добавки с куркумой и рыбьим жиром омега-3 могут помочь при боли при ревматоидном артрите и утренней скованности.Тем не менее, проконсультируйтесь с врачом, прежде чем принимать какие-либо добавки, чтобы обсудить побочные эффекты и возможные взаимодействия.
Система позитивного отношения и поддержки
Многие исследования продемонстрировали, что устойчивость, способность «приходить в норму» способствует позитивному мировоззрению. Наличие сети друзей, членов семьи и коллег может помочь оказать эмоциональную поддержку. Это может помочь пациенту с РА справиться с переменами в жизни и болью.
Гомеопатическое лечение ревматоидного артрита
Ревматоидный артрит — системное заболевание, а не местное заболевание суставов.Очевидно, что многочисленные факторы, такие как генетика, системные, эмоциональные, физические факторы и факторы окружающей среды, вызывают ревматоидный артрит за счет дестабилизации иммунной системы.
Лечение ревматоидного артрита может варьироваться от случая к случаю — некоторые требуют краткосрочного лечения, а другие — длительного лечения. Продолжительность лечения зависит от различных факторов, таких как тяжесть, продолжительность и степень заболевания, характер лечения, применяемого для того же самого и общего состояния здоровья пациента.
Познакомьтесь с нашими экспертами сегодня, чтобы узнать больше о лечении ревматоидного артрита и о том, как вы тоже можете жить без боли после лечения ревматоидным артритом Welling Homeopathy.
Общие гомеопатические лекарства от ревматоидного артрита:
Арника: Полезно при хроническом артрите с ощущением синяков и болезненных ощущений. Болезненные части становятся хуже от движения или прикосновения.
Bryonia: Полезен при скованности и воспалении с рвущей или пульсирующей болью, усиливающейся от движения.Состояние могло развиваться постепенно и ухудшаться в холодную и сухую погоду. Дискомфорт усиливается при прикосновении, ударе или любом движении. Облегчение можно получить от давления и от покоя. Человек может захотеть оставаться полностью неподвижным и не мешать ему.
Calcarea carbonica: Полезен при сильно болящем артрите, сопровождающемся образованием узлов вокруг суставов. Воспаление и болезненность усиливаются от холода и сырости, проблемы могут быть сосредоточены на коленях и руках.Общие симптомы: слабость в мышцах, легкая утомляемость от нагрузки, чувство зябкости или вялости. Человек, который получает пользу от Calcarea, часто бывает солидным и ответственным, но имеет тенденцию становиться чрезвычайно тревожным и подавленным, когда болеет или перегружен работой.
Aurum metallicum: Это средство часто назначают при блуждающих болях в мышцах и суставах, которые уменьшаются от движения и тепла и усиливаются ночью. При попытке уснуть человек может испытывать сильную боль в конечностях.Также может ощущаться дискомфорт, который может разбудить человека. Люди, которым требуется это лекарство, склонны впадать в депрессию.
Causticum : Полезен при деформациях суставов, у людей с проблемами сухожилий, мышечной слабостью и контрактурами. Больше всего могут пострадать руки и пальцы. Скованность и боль усиливаются от холода, облегчение может наступить от тепла. Человек часто чувствует себя лучше в дождливую погоду и хуже в ясные и сухие дни.
Calcarea fluorica : Полезен, когда артритные боли уменьшаются от тепла и движения.Суставы увеличиваются и становятся твердыми, развиваются узлы или деформации. Артрит после хронической травмы суставов также поддается лечению Calcarea fluorica.
Dulcamara: Показано, если артрит обостряется в холодную сырую погоду. Человек становится холодным и влажным. Они часто толстые, имеют тенденцию к болям в спине, хронической жесткости мышц и аллергии.
Kali bichromicum: Это полезно, когда боли при артрите чередуются с астмой или желудочными симптомами.Боли могут внезапно приходить и уходить или перемещаться. Дискомфорт и воспаление усиливаются от жары и ухудшаются в теплую погоду.
Kali carbonicum : артрит с сильной скованностью и колющими болями, хуже в ранние утренние часы и хуже от холода и сырости, может поддаваться лечению Kali carbonicum. Суставы могут утолщаться или деформироваться.
Kalmia latiflora : Полезен при сильной артритной боли, которая внезапно обостряется. Проблемы начинаются в более высоких суставах и распространяются на нижние.Боль и воспаление могут начаться в локтях, распространяясь вниз на запястья и руки. Дискомфорт усиливается от движения и часто ночью.
Ledum palustre : Артрит, который начинается в нижних суставах и распространяется на верхние, являются кандидатом для этого лекарства. Боль и воспаление часто начинаются в пальцах ног и распространяются вверх к лодыжкам и коленям. Суставы также могут издавать треск. Ledum настоятельно показан при значительном отеке и облегчается от холодных аппликаций.
Pulsatilla : Применяется, когда боль при ревматоидном артрите меняется по качеству или когда обострения переходят с места на место. Симптомы (и человек) ухудшаются от тепла и улучшаются от свежего воздуха и холодных аппликаций. Может принести пользу эмоциональным и ласковым людям, иногда имеющим слезливое настроение.
Rhododendron : Настоятельно показан, если отек и болезненность усиливаются перед штормом, продолжающимся до прояснения погоды. Симптомы ухудшаются от холода и сырости.Дискомфорт часто усиливается к утру или после слишком долгого простоя.
Rhusxicodendron : полезен при ревматоидном артрите с болью и скованностью, которые усиливаются по утрам и при первом движении, но улучшаются от продолжительного движения. Горячие ванны или душ, а также теплые аппликации улучшают скованность и снимают боль. Состояние ухудшается в холодную сырую погоду. Человек может чувствовать себя очень беспокойным, не может найти удобное положение и ему нужно постоянно двигаться.Продолжительное движение также помогает уменьшить беспокойство.
Ruta graveolens : При артрите с ощущением сильной скованности и хромоты, хуже от холода и сырости и от напряжения, может помочь Ruta graveolens. Сухожилия и капсулы суставов могут быть глубоко поражены или повреждены. Артрит мог развиться после чрезмерного использования, от многократного износа.
Позвоните (+91) 80 80 850 950, чтобы записаться на прием к нашим специалистам-гомеопатам и начать лечение ревматоидного артрита.
Ревматоидный артрит: симптомы и варианты лечения
Медицинский осмотр: Leigh Ann Anderson, PharmD. Последнее обновление 5 января 2021 г.
Обзор | Причины | Факторы риска | Симптомы | Диагностика | Лечение | Осложнения | Уход за собой
Обзор
Ревматоидный артрит — это хроническое аутоиммунное заболевание, вызывающее отек (воспаление) суставов, боль, покраснение, тепло и скованность. Чаще всего поражаются запястья, пальцы, колени, ступни и лодыжки.Причина ревматоидного артрита неизвестна. Ревматоидный артрит обычно одинаково поражает суставы с обеих сторон тела и со временем развивается медленно. Это также может повлиять на другие органы тела. Начало лечения при постановке диагноза может помочь ограничить необратимое разрушение суставов.
Течение ревматоидного артрита у разных людей разное.
- Люди с положительной реакцией на ревматоидный фактор или подкожными узелками (припухлостями под кожей), по-видимому, имеют более тяжелую форму заболевания.
- Люди, у которых ревматоидный артрит развивается в более молодом возрасте, также имеют более быстро прогрессирующее течение.
- Ремиссия (временное уменьшение симптомов) наиболее вероятно в первый год. Вероятность со временем уменьшается. К 10-15 годам после постановки диагноза только у 20% людей наступает ремиссия.
Хотя болезнь носит хронический характер с возможностью серьезных осложнений, использование модифицирующих болезнь биологических препаратов в последние годы значительно улучшило результаты лечения пациентов с ревматоидным артритом.
Ревматоидный артрит отличается от остеоартрита, наиболее распространенного типа артрита, который возникает из-за износа суставов и хрящей с течением времени. Остеоартрит обычно поражает руки, колени, бедра и позвоночник.
Причины ревматоидного артрита
Причина этого явления неизвестна, но могут иметь место изменения в факторах окружающей среды. Дальнейшие исследования продолжаются.
- Ревматоидный артрит считается аутоиммунным заболеванием.
- При аутоиммунном заболевании организм путает здоровые ткани с чужеродными веществами.Когда это происходит, организм по ошибке «атакует» собственные ткани.
- Иммунная система обычно борется с инородными захватчиками, такими как вирусы или бактерии.
Кто в группе риска?
Около 1%, или 1 из 100 человек, страдают ревматоидным артритом. Это может произойти в любом возрасте, но обычно наблюдается у людей в возрасте от 25 до 55 лет. Женщины страдают в три раза больше, чем мужчины.
Наличие определенного типа гена (варианта гена лейкоцитарного антигена человека) также может повысить ваш риск диагностирования этого заболевания; однако это не считается наследственным заболеванием.Инфекция и гормоны также могут способствовать развитию болезни.
Курение сигарет и стрессовые жизненные события (например, травма или горе) также являются факторами риска возникновения ревматоидного артрита. Продолжение курения может увеличить тяжесть заболевания. Если вы курите и у вас диагностирован ревматоидный артрит, вам следует составить план отказа от курения.
Какие симптомы?
Симптомы ревматоидного артрита обычно начинаются постепенно с:
- усталость
- Скованность и боль в суставах (хуже утром или после некоторого неподвижного состояния)
- мышечные боли
- красный, горячий, воспаленный сустав
- потеря аппетита
- потеря веса
- парестезии (онемение или покалывание в пальцах или руках)
- субфебрильная температура
- Проблемы со сном
- слабость.
Часто в первую очередь поражаются суставы пальцев рук и ног. Боль в суставах часто ощущается с обеих сторон тела. Могут быть поражены запястья, локти, плечи, лодыжки, колени, бедра и позвоночник. Хотя обычно поражаются суставы, могут воспаляться другие ткани или органы, такие как глаза, легкие, сердце или нервы.
Когда сустав не используется какое-то время, он может стать теплым, нежным и жестким. Когда слизистая оболочка сустава (синовиальная оболочка) воспаляется, она выделяет больше жидкости, и сустав становится опухшим.
Симптомы могут появляться и исчезать со временем или ухудшаться. Когда симптомы исчезают, это называется ремиссией. У большинства пациентов курс непостоянен и непредсказуем.
Разрушение сустава может произойти в течение 1-2 лет после появления болезни. Могут возникать деформации рук и ног, ограниченный диапазон движений и трудности с нормальной повседневной деятельностью.
Как диагностируется ревматоидный артрит?
Ваш врач проведет физический осмотр на предмет отека и покраснения суставов.Могут быть проверены ваши суставная сила, гибкость и рефлексы. Могут быть заказаны рентгеновские снимки, МРТ или другие методы визуализации. Часто диагностирует ревматолог
- Ревматоидный артрит диагностируется на основании результатов рентгена суставов и теста на ревматоидный фактор (который дает положительный результат примерно у 70% людей с симптомами). Он также может быть обнаружен у людей без ревматоидного артрита, поэтому обычно не используется только для диагностики.
- Также можно заказать более специфический анализ крови, известный как антициклический цитруллинированный пептид (анти-ЦЦП).Люди, положительные на анти-КПК, обычно действительно болеют ревматоидным артритом.
- Скорость оседания эритроцитов (скорость седиментации) может быть повышена, что указывает на воспалительный процесс в организме. Общий анализ крови (ОАК) может показать низкий гематокрит (анемию) или аномальное количество тромбоцитов.
- Тест на С-реактивный белок также может быть положительным у пациентов без обнаруживаемого ревматоидного фактора. Анализ синовиальной жидкости может использоваться для диагностики причины боли и отека в суставах.
Лечение ревматоидного артрита
Не существует известного способа предотвращения развития ревматоидного артрита. Однако правильное раннее лечение может предотвратить дальнейшее повреждение суставов.
Ревматоидный артрит обычно требует пожизненного лечения:
- лекарства
- физиотерапия
- регулярные упражнения
- образование
- Возможное хирургическое вмешательство при терминальной стадии
Ревматоидный артрит — это заболевание с переменным прогнозом, которое может ухудшить качество вашей жизни.Следовательно, раннее агрессивное лечение ревматоидного артрита может отсрочить разрушение суставов и улучшить вашу повседневную активность. За последние несколько десятилетий лечение ревматоидного артрита значительно продвинулось вперед.
После подтверждения диагноза ревматоидный артрит лечение следует начинать как можно скорее, даже если рентгенологические изменения еще не наблюдаются. В дополнение к отдыху, укрепляющим упражнениям и нестероидным противовоспалительным препаратам (НПВП) для снятия боли в настоящее время стандартом лечения является агрессивная терапия противоревматическими препаратами, модифицирующими болезнь (БПВП).
Целью лечения является минимизация повреждений суставов, начало ремиссии заболевания и повышение качества вашей жизни. Этот подход привел к более раннему использованию БПВП, как небиологических, так и биологических агентов. Лечение должно позволить вам поддерживать нормальную повседневную деятельность с минимальным количеством возможных побочных эффектов лекарств.
Лекарства
Полный список лекарств, доз и побочных эффектов можно найти в монографиях по отдельным лекарствам.
Противоревматические препараты, модифицирующие болезнь (DMARD)
- DMARD уменьшают воспаление, уменьшают повреждение суставов и помогают поддерживать их функцию.Небиологические БПВП (такие как метотрексат) обычно являются первым средством, используемым для борьбы с ревматоидным артритом, но все они имеют медленное начало действия. Эти препараты производятся с использованием традиционных технологий производства.
- DMARD часто изначально сочетаются с препаратами из группы НПВП (например, ибупрофен) или глюкокортикоидными противовоспалительными препаратами (например, преднизон) или при более тяжелых симптомах РА, чтобы контролировать острую боль и воспаление. Как только DMARD вступит в силу, эти дополнительные агенты могут быть снижены до более низких доз.
- Пациенты, принимающие БПВП, могут не проявлять ответа в течение 6–12 недель или даже дольше. Однако это зависит от пациента и препарата. Улучшение при приеме метотрексата можно увидеть в течение 4–6 недель, но до 3 месяцев при приеме гидроксихлорохина.
- Доза DMARD титруется настолько, насколько позволяют побочные эффекты. Дополнительный DMARD добавляется, когда достигается максимальная доза, или первоначальный DMARD прекращается и переключается на другой.
- Большинство DMARD требуют лабораторного мониторинга (например, подсчета клеток крови, теста функции печени, определения уровня мочевины и электролитов) для обеспечения безопасности лекарств и контроля эффективности.Многие DMARD могут вызывать токсическое действие на костный мозг или печень.
- Могут потребоваться регулярные анализы крови или мочи, чтобы определить, насколько хорошо действуют ваши лекарства, и выявить побочные эффекты. Побочные эффекты разнообразны, но могут включать повреждение печени, угнетение костного мозга и тяжелые инфекции легких.
Таблица 1: Небиологические DMARD при ревматоидном артрите
Метотрексат — это DMARD первого ряда, который часто используется в сочетании с противовоспалительными НПВП, такими как ибупрофен (мотрин, адвил) или напроксен (алев).
- Метотрексат обычно принимают один раз в неделю внутрь (таблетка или жидкость) или в виде инъекции. Его эффекты заключаются в уменьшении воспаления суставов и сохранении функции суставов.
- Максимальная рекомендуемая недельная доза составляет 20 мг для ограничения токсичности, хотя нормальная доза для РА намного ниже и составляет 7,5 мг в неделю.
- Он препятствует синтезу ДНК и блокирует быстрое деление клеток. Он блокирует дигидрофолатредуктазу (DHFR), фермент, необходимый для синтеза фолиевой кислоты и возможного синтеза белка.
Метотрексат можно сочетать с другим DMARD или биологическим препаратом, если эффекты не оптимальны. Ответ может занять от 3 до 6 недель, и улучшение будет продолжаться еще 12 недель. Он очень доступен по цене от 15 до 25 долларов в месяц в форме обычных таблеток.
Побочные эффекты метотрексата могут включать:
- Расстройство желудка
- язвы во рту или губах
- Низкое количество лейкоцитов
- затуманенное зрение
- головная боль
- головокружение
- чувство усталости
- понос
- Поражение печени (особенно при употреблении алкоголя)
Метотрексат может снизить выработку определенных клеток крови (что приводит к анемии), и это может увеличить риск кровотечения или синяков, лихорадки, озноба, инфекций и увеличения лимфатических узлов.Может быть назначен регулярный мониторинг анализов крови, а фолиевая кислота может использоваться для уменьшения риска определенных побочных эффектов, таких как низкие показатели крови, язвы во рту и нарушение функции печени.
Метотрексат не следует применять при беременности или кормлении грудью. Любая женщина с ревматоидным артритом, планирующая беременность, должна сначала проконсультироваться со своим врачом.
Другие пероральные (небиологические) БПВП включают сульфасалазин, гидроксихлорохин и лефлуномид .
Сульфасалазин можно сочетать с другими DMARD.
- Может уменьшить симптомы и замедлить повреждение суставов. Его принимают от 2 до 4 раз в день в виде таблеток для приема внутрь. При необходимости его можно комбинировать с другими DMARD.
- Побочные эффекты включают: изменение показателей крови, тошноту, рвоту, кожную сыпь, головные боли и оранжево-желтое изменение цвета мочи или кожи.
- Избегайте этого препарата, если у вас аллергия на сульфамидные препараты.
Гидроксихлорохин, противомалярийный препарат, эффективен при лечении ревматоидного артрита.
- Обычно используется в сочетании с метотрексатом и сульфасалазином для получения дополнительных преимуществ. Его также можно сочетать с кортикостероидами или НПВП.
- Принимается в виде таблеток для приема внутрь один-два раза в день.
- Проверка зрения обычно требуется перед началом приема гидроксихлорохина и может потребоваться ежегодно во время его приема, так как это может привести к повреждению сетчатки при приеме высоких доз или в течение длительного периода времени.
Лефлуномид показывает эффективность, аналогичную метотрексату, и может применяться отдельно у пациентов, которые не могут принимать метотрексат.
- Принимается внутрь один раз в день.
- Его также можно использовать с метотрексатом или биологическим препаратом.
- Общие побочные эффекты включают: сыпь, выпадение волос, потерю веса, расстройство желудка, диарею и повреждение печени. Необходим анализ крови.
- Беременность: НЕ принимайте лефлуномид во время беременности, так как это может нанести вред плоду. Перед началом лечения вам необходимо будет сдать отрицательный тест на беременность. Если вы желаете забеременеть после прекращения приема лефлуномида, вам необходимо будет пройти ускоренную процедуру выведения лекарства, чтобы снизить его концентрацию, поскольку для выведения лекарства из организма может потребоваться до 2 лет.Не использовать во время грудного вскармливания.
Азатиоприн и циклоспорин обычно предназначены для пациентов, которые не реагируют на другие методы лечения. Penicillamine или gold сегодня используются гораздо реже, потому что большинство экспертов считают их не такими эффективными или безопасными, как другие варианты DMARD.
Биологические препараты
Биопрепараты, также известные как модификаторы биологической реакции, являются модифицирующим заболевание вариантом ревматоидного артрита и более новы на рынке по сравнению с небиологическими пероральными DMARD.Они сделаны с использованием процессов рекомбинантной ДНК.
Существует несколько типов биопрепаратов, которые нацелены на различные специфические молекулы, чтобы уменьшить воспаление и помочь защитить сустав. Все эти лекарства доступны только в виде инъекций, вводимых подкожно (под кожей) или в вену (внутривенно).
- Большинство поставщиков начинают с небиологического DMARD, такого как метотрексат, чтобы оценить ответ и переносимость. Блокаторы
- TNF могут быть добавлены к пероральным небиологическим БПВП (например, метотрексату) для пациентов с ранним, но тяжелым ревматоидным артритом или у которых неэффективны небиологические БПВП.
- Biologics также можно использовать с НПВП или глюкокортикоидами, такими как преднизон. Использование биопрепаратов обычно позволяет снизить дозу этих препаратов.
- В тяжелых случаях биологический ингибитор ФНО может использоваться первоначально как единственная терапия; однако биологические БПВП обычно наиболее эффективны в сочетании с небиологическими БПВП, такими как метотрексат.
- Биосимиляры доступны для многих из этих агентов (см. Таблицу 3)
Ингибиторы киназ или другие биопрепараты могут использоваться, когда блокаторы TNF неэффективны или не переносятся.
Биопрепараты действуют быстрее, чем пероральные небиологические БПВП, обычно в течение 2-6 недель.
Таблица 2: Биопрепараты для лечения ревматоидного артрита *
* Примечание: Orencia, Olumiant, Rituxan, Kineret, Kevzara, Actemra, Rinvoq и Xeljanz — это биопрепаратов, не содержащих TNF, и нацеленных на другие молекулы иммунной системы; они могут быть рассмотрены для лечения, если терапия блокаторами ФНО неадекватна. Ринвок можно использовать, если метотрексата недостаточно.Ксельянц не считается настоящим биологическим препаратом, поскольку он производится с использованием традиционных технологий производства лекарств, но имеет побочные эффекты, аналогичные биологическим препаратам.
Ингибиторы фактора некроза опухоли (ФНО)
Ингибиторы фактора некроза опухоли (TNF) — это класс биопрепаратов, используемых для лечения аутоиммунных заболеваний, таких как ревматоидный артрит. Хумира (адалимумаб), один из самых продаваемых препаратов в истории, принадлежит к этому классу.
- Фактор некроза опухоли альфа вырабатывается определенными лейкоцитами и действует на многие клетки суставов, других органов и систем организма, вызывая воспаление и повреждение суставов.
- Блокируя TNF-альфа, воспалительный процесс в суставной ткани останавливается или замедляется.
- Метотрексат также можно использовать с ингибиторами ФНО для повышения эффективности терапии ревматоидного артрита.
Меры предосторожности
Ингибиторы ФНО и другие биопрепараты подавляют иммунную систему и могут увеличить риск заражения; Немедленно сообщите врачу о любых признаках инфекции, например о повышении температуры тела. Не принимайте эти препараты, если у вас серьезная инфекция.
- Также сообщайте о любой ночной потливости или потере веса во время лечения.
- Блокаторы TNF не рекомендуются пациентам с лимфомой (тип рака крови) в анамнезе.
- Вам могут потребоваться прививки до или во время лечения биологическими препаратами. Сообщите своему врачу, если у вас в анамнезе была застойная сердечная недостаточность (ЗСН), рак или гепатит.
- Вы также будете проверены на туберкулез (ТБ) перед началом приема определенных биологических агентов, таких как блокаторы TNF.При приеме этих препаратов повышается риск развития туберкулеза.
Биопрепараты, не содержащие TNF
- абатацепт (Orencia) снижает пролиферацию Т-клеток и ингибирует выработку цитокинов фактора некроза опухоли (TNF) альфа, интерферона-γ и интерлейкина-2.
- ритуксимаб (Ритуксан) истощает В-клетки, которые выполняют несколько функций в иммунном ответе. Ритуксимаб уменьшает признаки и симптомы ревматоидного артрита и замедляет разрушение суставов.
- anakinra (Kineret) — это ингибитор интерлейкина-1, синтетический белок, который блокирует воспалительный агент интерлейкин-1. Инъекция анакинры используется для замедления прогрессирования активного ревматоидного артрита от умеренной до тяжелой степени у пациентов, которые не ответили на один или несколько DMARD.
- тоцилизумаб (Actemra) был первым одобренным биологическим препаратом, блокирующим ИЛ-6, воспалительный цитокин. Для лечения РА тоцилизумаб можно использовать отдельно или в комбинации с метотрексатом или другими противоревматическими препаратами, модифицирующими заболевание (DMARD).Его можно вводить внутривенно или подкожно.
- тофацитиниб (Xeljanz, Xeljanz XR) — это первый в своем классе агент, который блокирует фермент, участвующий в воспалении суставов, называемый киназой Януса (JAK). Тофацитиниб доступен как пероральный препарат по сравнению с биологическими препаратами, которые вводятся инъекцией.
- барицитиниб (Olumiant): в июне 2018 года FDA одобрило Olumiant (барицитиниб), пероральное лекарство для приема один раз в день для взрослых с ревматоидным артритом средней и тяжелой степени и неадекватной реакцией на ингибиторы TNF.Как и Xeljanz (тофацитиниб), Olumiant является ингибитором янус-киназы (JAK). Производители сообщают, что Olumiant будет на 60% дешевле, чем ведущий ингибитор TNF.
- сарилумаб (Кевзара): В мае 2017 года FDA одобрило Кевзару, ингибитор ИЛ-6 для лечения пациентов с ревматоидным артритом средней и тяжелой степени, у которых наблюдается неадекватный ответ или которые не могут переносить один или несколько БПВП. Кевзара может использоваться в качестве монотерапии или в комбинации с метотрексатом (MTX) или другими традиционными DMARD.
Биосимиляры
Несколько биосимиляров теперь одобрены и для лечения ревматоидного артрита.
Биоаналог — это биологический продукт, который очень похож на референсный биологический препарат (например, Humira) и для которого нет клинически значимых различий с точки зрения безопасности, чистоты и активности. В биоподобных продуктах допустимы лишь незначительные различия в клинически неактивных компонентах.
Таблица 3: Биоаналоги, одобренные для лечения ревматоидного артрита
Биосимилярымогут быть дешевле эталонных (оригинальных) биологических препаратов, но все же очень дороги.Они должны быть специально назначены вашим врачом. На данный момент фармацевты не могут заменить препарат сравнения в аптеке на биоаналог, если это не предписано вашим врачом. Согласно FDA, никакие продукты не являются взаимозаменяемыми.
Как и биопрепараты, биосимиляры обычно слишком дороги для отдельного пациента без соответствующей страховки. Эти препараты требуют сложной разработки, что значительно увеличивает их стоимость. Большинству пациентов необходимо будет приобрести эти лекарства в специализированной аптеке или записаться в программу помощи пациентам с производителем.
Глюкокортикоиды
Глюкокортикоиды (также называемые стероидами или кортикостероидами) десятилетиями использовались для уменьшения воспаления при ревматоидном артрите. Общие примеры включают триамцинолон и преднизон. Их можно использовать в сочетании с другими лекарствами от ревматоидного артрита в качестве моста, пока эти лекарства действуют, а также для контроля боли в периоды обострений.
Возможные побочные эффекты ограничивают использование пероральных кортикостероидов короткими курсами и низкими дозами, когда это возможно.Цель состоит в том, чтобы в конечном итоге уменьшить дозу кортикостероидов для пациента.
Побочные эффекты могут включать:
- синяк
- психоз
- катаракта
- прибавка в весе
- повышенный риск инфекций
- восприимчивость к диабету
- высокое кровяное давление
- истончение костей (потеря костной массы и остеопороз).
Кальций и витамин D, а также использование определенных лекарств, которые могут уменьшить потерю костной массы, могут быть вариантами, которые помогут уменьшить потерю костной массы, если вам необходимо принимать глюкокортикоиды в течение длительного времени.
Глюкокортикоиды вводятся перорально или инъекционно. Внутрисуставные инъекции стероидов (непосредственно в суставную щель) могут эффективно снимать боль, уменьшать воспаление, увеличивать подвижность и уменьшать деформацию в одном или нескольких суставах. Если требуются повторные инъекции, следует увеличить дозу БПВП.
Таблица 4: Кортикостероиды, обычно используемые при ревматоидном артрите
Обезболивающие
ацетаминофен
Ацетаминофен (торговая марка: Тайленол и другие) полезен при незначительной боли.Это имеет место как на ранних стадиях заболевания при начале лечения БПВП, так и регулярно на более поздних стадиях заболевания.
Большинство людей могут принимать парацетамол без серьезных побочных эффектов, если они не превышают рекомендованную дозу (максимум от 3000 до 4000 миллиграммов за 24 часа). Потребление алкоголя следует сократить, чтобы избежать токсического воздействия на печень, которое также является стороной многих БПВП. Это может помочь уменьшить легкую боль, но не помогает при воспалении или отеке.
Нестероидные противовоспалительные препараты ( НПВП)
Нестероидные противовоспалительные средства (НПВП) также используются для лечения ревматоидного артрита.НПВП также включают ингибиторы циклооксигеназы-2 (ингибиторы ЦОГ-2). НПВП в основном действуют путем ингибирования циклооксигеназы, чтобы снизить выработку простагландинов и тромбоксанов, которые приводят к воспалению.
НПВП, например ибупрофен или напроксен, можно купить без рецепта, или их можно прописать. К НПВП, отпускаемым по рецепту, относятся такие лекарства, как диклофенак, индометацин, флурбипрофен, мелоксикам, оксапрозин, сулиндак и другие.
НПВП могут облегчить боль от легкой до умеренной при ревматоидном артрите; однако они не изменяют течение болезни и не предотвращают разрушение суставов.НПВП обычно принимают в течение нескольких недель для оценки начальной эффективности.
Могут быть значительные различия в индивидуальной реакции пациента и толерантности к различным НПВП. Если первый использованный НПВП не снимает боль должным образом, может быть рекомендовано увеличить дозу или перейти на другой НПВП.
Безопасность НПВП
Хотя НПВП эффективны для многих людей в уменьшении боли и воспаления, они не лишены общих, а иногда и серьезных побочных эффектов.Их использование следует сопоставить с риском нежелательных явлений.
- Наиболее частым побочным эффектом НПВП является раздражение желудка, такое как изжога, запор, диарея, тошнота и рвота. Могут возникнуть язвы или кровотечение, которые могут быть серьезными. НПВП можно принимать во время еды, чтобы предотвратить или минимизировать расстройство желудка, но это не снижает риск кровотечения.
- Прием комбинации НПВП или НПВП и аспирина вместе увеличивает риск язвы желудка или желудочно-кишечного кровотечения.Это может быть особенно серьезным риском для пожилых людей. Не принимайте одновременно два НПВП и не принимайте НПВП с аспирином. Применение
- НПВП также может привести к проблемам с сердцем. В 2005 году FDA попросило производителей НПВП включить предупреждающую этикетку на своей продукции, которая предупреждает пользователей о повышенном риске сердечно-сосудистых событий и желудочно-кишечных кровотечений.
- НПВП могут привести к снижению функции почек у некоторых пациентов. Это может привести к задержке соли и воды, повышению артериального давления и изменению уровня калия в крови.Возможно повреждение печени.
- Хотя многие НПВП принимают каждые четыре-шесть часов, некоторые выпускаются в форме пролонгированного действия или пролонгированного действия, и их можно принимать один или два раза в день.
Используйте только самую низкую дозу НПВП, которая эффективно снимает боль и как можно более короткое время, чтобы уменьшить риск побочных эффектов.
Комбинированные НПВП
Комбинация НПВП с желудочно-защитным (гастропротекторным) агентом, таким как ингибитор протонной помпы (ИПП) или мизопростол (Cytotec), может помочь предотвратить или лечить побочные эффекты желудка, такие как раздражение, изъязвление или кровотечение, которые могут быть вызваны: НПВП.ИПП включают: эзомепразол, омепразол, лансопразол, пантопразол и рабепразол. Мизопростол — синтетический аналог простагландина E1.
Некоторые продукты также коммерчески доступны в комбинации:
Ингибиторы ЦОГ-2
Целекоксиб (Целебрекс) — единственный ингибитор циклооксигеназы-2 (ЦОГ-2), доступный в настоящее время в США после отмены рофекоксиба (Vioxx) в 2004 году и валдекоксиба (Bextra) в 2005 году из-за повышенного риска сердечного приступа. и инсульт.
- Целекоксиб так же эффективен для снятия боли и воспаления, как и другие распространенные НПВП, такие как ибупрофен, напроксен и диклофенак, и может быть более безопасным для желудка.
- Было обнаружено, что более низкие дозы целекоксиба не увеличивают риск сердечного приступа или инсульта по сравнению с напроксеном или ибупрофеном.
- Ингибиторы ЦОГ-2, как и другие НПВП, не задерживают прогрессирование ревматоидного артрита; они обеспечивают только симптоматическое облегчение.
Целекоксиб теперь доступен в виде непатентованного препарата и так же доступен, как и многие другие НПВП, отпускаемые по рецепту.
Употребление опиоидов
Использование опиоидов, таких как гидрокодон (викодин) или оксикодон (оксиконтин), даже в сочетании с ацетаминофеном, в большинстве случаев не рекомендуется из-за хронического характера ревматоидного артрита и риска побочных эффектов, зависимости и привыкания. Хроническое, длительное использование должно контролироваться специалистом по боли.
Прочие опции
Использование местных средств, таких как капсаицин (Zostrix, Zostrix HP, Capzasin-P) или диклофенак для местного применения (Voltaren Gel, Pennsaid), может предложить временное облегчение.
Физиотерапия
Диапазон двигательных упражнений и индивидуальные программы упражнений, предписанные физиотерапевтом, могут отсрочить потерю функции суставов. Также могут быть полезны методы защиты суставов, тепловые и холодные процедуры, шины или ортопедические приспособления для поддержки и выравнивания суставов.
Иногда терапевты используют специальные аппараты для мягкого, глубокого нагрева (ультразвук) или электростимуляции (чрескожная электрическая стимуляция нервов, или TENS), чтобы уменьшить боль и улучшить подвижность суставов.
Эрготерапевты могут также изготовить шины для вашей руки и запястья и научить вас, как лучше всего защитить и использовать ваши суставы, когда они поражены артритом. Они также показывают людям, как лучше справляться с повседневными задачами на работе и дома, несмотря на ограничения, вызванные ревматоидным артритом.
Повышение уровня активности поможет улучшить повседневное функционирование и качество жизни. Рекомендуются периоды отдыха между занятиями, а также не менее 8 часов сна в сутки.
Хирургия
Иногда требуется хирургическое вмешательство для исправления сильно пораженных суставов при терминальной стадии ревматоидного артрита. Хирургия может облегчить боль в суставах, исправить деформации и незначительно улучшить функцию суставов. Обсудите с врачом преимущества и риски любой хирургической процедуры.
Примеры операций, используемых при ревматоидном артрите:
- Синовэктомия : Операция по удалению синовиальной оболочки сустава. Этот тип операции можно проводить на коленях, локтях, запястьях, пальцах и бедрах.
- Ремонт сухожилий : При ревматоидном артрите сухожилия вокруг сустава расшатываются или разрываются и требуют ремонта.
- Замена сустава : Хирург удаляет поврежденные части вашего сустава и вставляет протез (искусственную часть тела) из металла и пластика. Их может потребоваться замена каждые 10 лет или около того.
- Сращивание сустава : Если замена сустава невозможна, слияние сустава хирургическим путем может стабилизировать сустав и облегчить боль, когда замена сустава невозможна.
Дополнительная литература : Совместное усилие: Руководство по ортопедическим вариантам лечения боли
Экстракорпоральная иммуноадсорбция (ECI)
Экстракорпоральная иммуноадсорбция (ECI), также называемая протеиновой иммуноадсорбционной терапией или колонкой Prosorba (от Cypress Bioscience), представляет собой устройство, которое удаляет воспалительные антитела, такие как комплексы IgG и IgM (ревматоидные факторы), и циркулирующие иммунные комплексы. Он используется для лечения ревматоидного артрита от умеренной до тяжелой степени у взрослых с длительным заболеванием, которые не ответили на БПВП или не переносят их.Процедура занимает от 2 до 3 часов и должна выполняться один раз в неделю в течение 12 недель.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило ECI для лечения ревматоидного артрита (RA), но оно не используется в качестве терапии первой линии. Исследования показали, что обострение ревматоидного артрита замедляется или прекращается примерно у одной трети людей, получающих это лечение. Однако в течение нескольких дней после лечения наблюдается обострение боли в суставах.
Побочные эффекты ECI включают:
- анемия
- усталость
- лихорадка
- низкое артериальное давление
- тошнота
- инфекций
Осложнения
Ревматоидный артрит — это не только болезнь поражения суставов.Он может затронуть почти все органы и привести к другим осложнениям.
- Нестабильность шейного отдела позвоночника может быть опасным для жизни осложнением.
- Могут возникнуть глазные осложнения, поэтому пациенты должны проходить регулярные осмотры.
- Если вы курите, важно бросить курить, чтобы предотвратить ухудшение ваших симптомов.
- Ревматоидный васкулит (воспаление кровеносных сосудов) — серьезное, потенциально опасное для жизни осложнение ревматоидного артрита.Это может привести к кожным язвам и инфекциям, кровоточащим язвам желудка и нервным расстройствам. Это может вызвать инсульт, сердечный приступ или сердечную недостаточность.
- Ревматоидный артрит может вызвать набухание внешней оболочки сердца (перикардит) и вызвать сердечные осложнения. Также может развиться воспаление сердечной мышцы, называемое миокардитом. Перикардит и миокардит могут привести к застойной сердечной недостаточности.
- Возможен остеопороз или синдром запястного канала.
Изменение образа жизни и самопомощь
Меры по уходу за собой могут дополнять эффекты лекарственной терапии.
- Программа упражнений : Ежедневные упражнения и поддержание гибкости — ключевой компонент лечения. Ежедневные упражнения также могут помочь со сном. Ходьба — это удобное и легкое упражнение. Попробуйте выполнять упражнения без отягощения, такие как езда на велосипеде или плавание, если ходьба болезненна. Проконсультируйтесь с врачом перед началом любой программы упражнений.
- Тепло и холод : Тепло помогает облегчить боль и расслабить болезненные мышцы и суставы. Холод вызывает онемение и снимает мышечные спазмы.
- Снизьте уровень стресса : Используйте методы, позволяющие снизить уровень стресса и беспокойства в своей жизни. Осознанность, йога, тай-чи, ходьба, управляемые образы и модели дыхания могут снизить повседневный стресс и улучшить мировоззрение.
- Устройства самопомощи : Возможны варианты использования устройств самопомощи, например, легко открываемых бутылочек с рецептами, компрессионного белья и ванн. Доступны специальные инструменты, помогающие на кухне, с одеванием и другими повседневными делами.Посетите веб-сайт Фонда артрита для получения дополнительной информации.
См. Также
Источники
- Purple Book: Списки лицензионных биологических продуктов с эксклюзивностью эталонных продуктов и оценками биоподобия или взаимозаменяемости. FDA. По состоянию на 5 января 2021 г. https://www.fda.gov/drugs/developmentapprovalprocess/howdrugsaredevelopedandapproved/approvalapplications/therapybiologicapplications/biosimilars/ucm411418.htm
- Шур П., Ферст Д., Ромен П.До настоящего времени. Обучение пациентов: модифицирующие болезнь противоревматические препараты (DMARD). Помимо основ.
- Метотрексат [вкладыш в упаковке]. West-Ward Pharmaceuticals Corp. По состоянию на 5 января 2021 г. https://www.drugs.com/pro/methotrexate-injection.html .
- Ингибиторы ФНО. Американский колледж ревматологии. По состоянию на 5 января 2021 г. https://www.rheumatology.org/I-Am-A/Patient-Caregiver/Treatments/TNF-Inhibitors .
- Экстракорпоральная иммуноадсорбция (колонка Prosorba).Aetna. По состоянию на 5 января 2021 г. http://www.aetna.com/cpb/medical/data/300_399/0355.html .
- Felson DT, LaValley MP, Baldassare AR, et al. Колонка Prosorba для лечения рефрактерного ревматоидного артрита. Ревматоидный артрит. 1999; 42 (10): 2153-2159.
- Руководство по добавкам: капсаицин. Фонд артрита. По состоянию на 5 января 2021 г. https://www.arthritis.org/living-with-arthritis/treatments/natural/supplements-herbs/guide/capsaicin.php .
- FDA одобряет Ixifi.Drugs.com. 13 декабря 2017 г. По состоянию на 21 января 2018 г.
- FDA одобряет Renflexis. Drugs.com. По состоянию на 5 января 2021 г. https://www.drugs.com/newdrugs/fda-approves-renflexis-infliximab-abda-biosimilar-remicade-4519.html .
- Venables PJW, O’Dell JR, Romain P. Обучение пациентов: лечение ревматоидного артрита (помимо основ). До настоящего времени. По состоянию на 5 января 2021 г. https://www.uptodate.com/contents/rheumatoid-arthritis-treatment-beyond-the-basics .
- Кевзара. Этикетка продукта.Регенерон. По состоянию на 5 января 2021 г. https://www.regeneron.com/kevzara-injection .
- FDA одобряет Cyltezo. Drugs.com. 21 января 2018 г. Проверено 2 января 2019 г.
- FDA одобряет Amjevita (адалимумаб-атто), биоподобный препарат Humira. Drugs.com. По состоянию на 2 января 2019 г.,
- Singh JA, et al. Руководство Американского колледжа ревматологии по лечению ревматоидного артрита, 2015 г. Arthritis Care & Research 2016; 68: 1-25. http://www.rheumatology.org/Portals/0/Files/ACR%202015%20RA%20Guideline.pdf
- Pfizer. Xeljanz XR Информация о назначении. По состоянию на 5 января 2021 г. http://labeling.pfizer.com/ShowLabeling.aspx?id=959
- Рэвиндер М., Венейблс П., О’Делл Дж. И др. Обучение пациентов: симптомы и диагностика ревматоидного артрита (помимо основ). До настоящего времени. По состоянию на 6 января 2018 г. https://www.uptodate.com/contents/rheumatoid-arthritis-symptoms-and-diagnosis-beyond-the-basics
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
Ridaura Использование, побочные эффекты и предупреждения
Общее название: auranofin (aw RAN oh fin)
Фирменное наименование: Ridaura
Проведено медицинское освидетельствование Drugs.com 17 ноября 2020 г. Автор Cerner Multum.
Что такое Ридаура?
Ридаура — это форма золота, которая снижает некоторые эффекты воспалительного процесса в организме.
Ридаура используется для лечения ревматоидного артрита (РА) у взрослых.
Ридаура обычно назначается только людям, которые не могут использовать другие лекарства от РА, или когда другие методы лечения не работают или перестали работать.
Ridaura не устранит повреждения хрящей или суставов, которые уже произошли в вашем теле.
Ridaura также может использоваться для других целей, не указанных в данном руководстве.
Предупреждения
Вы не должны использовать Ridaura, если у вас когда-либо была тяжелая реакция на терапию золотом, которая повлияла на вашу кожу, легкие, костный мозг, клетки крови или ваш желудок или кишечник.
Ридаура содержит золото, которое может быть токсичным и может вызывать такие симптомы, как сыпь, зуд, язвы во рту, кровь в моче или тяжелую диарею.
Немедленно обратитесь к врачу, если у вас сильная кожная сыпь или зуд, язвы во рту, тяжелая диарея, бледность кожи, необычная усталость, легкие синяки или кровотечения, кровь в моче или стуле или если вы кашляете кровью.
Перед приемом этого лекарства
Вы не должны использовать Ridaura, если у вас аллергия на него, или если у вас когда-либо были проблемы со здоровьем, вызванные использованием терапии золотом, например:
аллергическая кожная реакция;
проблемы с желудком или кишечником;
нарушение дыхания;
заболевание костного мозга; или
— тяжелое заболевание клеток крови.
Сообщите своему врачу, если у вас когда-либо были:
Неизвестно, вредит ли Ридаура нерожденному ребенку. Сообщите своему врачу, если вы беременны или планируете забеременеть.
Вы не должны кормить грудью при использовании Ridaura.
Ridaura не одобрен для использования кем-либо моложе 18 лет.
Как мне взять Ридауру?
Следуйте всем указаниям на этикетке с рецептом и прочтите все руководства по лекарствам или инструкции.Ваш врач может время от времени изменять вашу дозу. Используйте лекарство точно так, как указано.
Принимайте это лекарство, запивая полным стаканом воды.
Может пройти до 6 месяцев использования этого лекарства, прежде чем ваши симптомы улучшатся. Продолжайте использовать лекарство в соответствии с указаниями и сообщите своему врачу, если ваши симптомы не улучшатся после 3 или 4 месяцев лечения.
Ридаура может увеличить риск кровотечения или инфекции. Вам потребуются частые медицинские анализы.
Также может потребоваться проверка функции печени и почек.
Храните Ridaura при комнатной температуре вдали от влаги, тепла и света.
Что произойдет, если я пропущу дозу?
Примите лекарство как можно скорее, но пропустите пропущенную дозу, если уже почти пора принимать следующую дозу. Не принимайте две дозы за один раз.
Что произойдет, если я передозирую?
Обратитесь за неотложной медицинской помощью или позвоните в справочную службу Poison по телефону 1-800-222-1222.
Чего следует избегать при приеме Ridaura?
Ридаура может сделать вашу кожу более чувствительной к солнечному свету, и у вас может появиться сыпь или зуд.Избегайте солнечных лучей и соляриев. Когда вы находитесь на улице, надевайте защитную одежду и используйте солнцезащитный крем (SPF 30 или выше).
Побочные эффекты Ридауры
Получите неотложную медицинскую помощь при наличии признаков аллергической реакции: крапивниц; затрудненное дыхание; отек лица, губ, языка или горла.
Немедленно позвоните своему врачу, если у вас есть:
бледная кожа, легкие синяки, необычное кровотечение (кровотечение из носа, кровоточивость десен), фиолетовые или красные пятна под кожей;
необычная усталость, чувство одышки;
сильная кожная сыпь или зуд;
внезапная боль в груди, хрипы, сухой кашель, ощущение нехватки воздуха;
тяжелая или продолжающаяся диарея, тошнота, рвота или потеря аппетита;
черный, кровянистый или дегтеобразный стул; или
Проблемы с почками — опухшие глаза, отек лодыжек или ступней, кровь в моче, пенистая моча.
Ридаура может вызвать больше побочных эффектов на желудок, чем инъекции золота. Если вы перешли с инъекций золота на капсулы с этим лекарством, сообщите своему врачу, если у вас есть опасения по поводу этих побочных эффектов. Возможно, вам придется принимать это лекарство в течение нескольких месяцев, прежде чем ваши симптомы улучшатся.
Общие побочные эффекты могут включать:
Это не полный список побочных эффектов, которые могут возникнуть. Спросите у своего доктора о побочных эффектах.Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088.
Какие другие лекарства повлияют на Ридауру?
Расскажите своему врачу обо всех других ваших лекарствах, особенно:
Этот список не полный. Другие препараты могут влиять на Ридауру, включая лекарства, отпускаемые по рецепту и без рецепта, витамины и растительные продукты. Здесь перечислены не все возможные лекарственные взаимодействия.
Подробнее о Ридаура (ауранофин)
Профессиональные ресурсы
Сопутствующие лечебные руководства
Дополнительная информация
Помните, храните это и все другие лекарства в недоступном для детей месте, никогда не передавайте свои лекарства другим и используйте это лекарство только по назначению.
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
Copyright 1996-2021 Cerner Multum, Inc. Версия: 5.01.
Краткая история ревматоидного артрита — исследование артрита
16 сентября 2019 г. Болезнь древняя как времяБолее 2300 лет назад отец современной медицины Гиппократ сказал: «Невероятно, как быстро распространяется зло.Говоря это, Гиппократ имел в виду состояние артрита по своей природе, начало которого произошло в середине 30-х годов, сначала поражая руки и ноги, а затем локти и колени. Многие считают, что заболевание, о котором он говорил, было ревматоидным артритом (РА).
РА является наиболее распространенной формой воспалительного артрита, при котором клетки иммунной системы атакуют здоровые суставы. Самая ранняя диагностика и терапевтическое вмешательство могут во многом предотвратить серьезное повреждение суставов.В следующей статье рассматривается долгая история РА и успехи, достигнутые в лечении этого заболевания.
На протяжении всей нашей истории есть примеры РА. Египетские, македонские и греческие останки, обнаруженные в 19 и 20 веках египтологами, имели серьезные суставные поражения с отливом кости, что указывает на РА или анкилозирующий спондилит (АС). Симметричный полиартикулярный эрозивный артрит, соответствующий РА, также был обнаружен в останках коренных американцев, датируемых еще 4500 годом до нашей эры.
Многие врачи древности описывают состояния, похожие на артрит. В аюрведическом медицинском тексте 123 г. н.э. говорится о заболевании, характеризующемся опухшими, болезненными суставами и периодической лихорадкой, по всей вероятности, это было наблюдение РА. Врачи важных исторических персонажей, таких как римский император Клавдий, сделали аналогичные наблюдения, иллюстрирующие долгую историю и значительное влияние РА на протяжении всей истории.
Беспорядки в новом миреСредневековые европейские врачи приписывали заболевания суставов потоку перегруженных жидкостей, полагая, что причиной этих состояний был плохой юмор, капающий в пораженные суставы.Несмотря на большое количество древних свидетельств, указывающих на РА, первое официальное свидетельство РА появилось в 1591 году. Французский врач Гийом де Байю применил старинный термин «ревматизм» к состоянию, характеризующемуся отеком, скованностью и болью. Была выдвинута гипотеза, что в постколумбовой Европе произошло усиление этих состояний. Табако, известный фактор риска развития РА, был представлен европейцам в новом мире коренными американцами. Кроме того, изменения в микробиоме желудочно-кишечного тракта, происходящие, когда разные популяции вступали в контакт друг с другом, теперь также считаются связанными с РА.Предполагается, что эти новые триггеры окружающей среды сыграли роль в определении РА.
Современный взгляд на RAСовременное описание РА было выдвинуто в 19, 9068, 8, веке, Якоб Ландре-Бове (Jacob Landré-Beauvais) описал болезненный воспалительный артрит, поразивший девять пациенток, в результате чего суставы рук были опухшими и деформированными. Он назвал это состояние «астенической подагрой», отличая ее от классической подагры на основании преобладания женщин, полиартикулярного воспаления, характера поражения суставов, а также хронического характера его прогрессирования.
В 1852 году сэр Альфред Гаррод переименовал это состояние в ревматоидный артрит и определил его как отдельное состояние в остеоартрит. Ранее эти два заболевания считались одним заболеванием — деформирующим артритом.
Прогресс в области ревматологии был быстрым, глубокая история потребовала бы большего объема, чем это возможно в этой серии. Однако есть некоторые ключевые открытия, которые заслуживают упоминания. В 1897 году химик Феликс Хоффман, работавший в немецкой компании Bayer, модифицировал горькую на вкус салициловую кислоту (используемую для лечения воспалений) в более приятную форму: ацетилсалициловую кислоту или аспирин, которые быстро стали широко использоваться для лечения различных форм заболеваний. артрит.Были разработаны нестероидные противовоспалительные препараты, которые не подавляют необратимо функцию тромбоцитов, и широко используются для лечения боли, возникающей при артрите.
Золотой стандартИнъекционное золото использовалось как модифицирующее заболевание противоревматическое лекарство (DMARD) в 1930-х годах, и с тех пор было разработано множество других препаратов, выполняющих ту же роль. Золото показало некоторый успех за годы использования и до сих пор является компонентом ряда DMARD, используемых сегодня.Сульфасалазин был разработан в 1930-х годах ревматологом Нанной Сварц в Каролинском институте в Стокгольме, Швеция, а гидроксихлорохин, противомалярийный препарат, начал использоваться в качестве «ремиттирующего агента» при РА в 1940-х годах. В этом десятилетии РА и АС были классифицированы отдельно на основании открытия ревматоидного фактора.
КортикостероидыВ 1950 году Филиппу Хенчу и Эдварду Кендаллу была присуждена Нобелевская премия по физиологии и медицине. Работая в клинике Майо, пара лечила пациентов с РА соединением E, экстрактом надпочечников.Этот кортикостероид привел к резкому исчезновению воспаления суставов и системных симптомов, невиданных ранее. Это лечение имело ряд сопутствующих побочных эффектов, и вскоре у пациентов развились кушингоидные признаки, патологические переломы, гипергликемия, вызванная глюкокортикоидами, и другие побочные эффекты. Важно отметить, что хотя этот препарат давал хорошее симптоматическое облегчение, он не смог предотвратить повреждение суставов.
В 1975 г. была разработана система баллов Sharp для количественной оценки повреждений суставов у пациентов с РА.Это необходимый шаг для получения доступа к эффективности лечения.
Рост числа модифицирующих болезнь антиревматических (БПВП) лекарствВ 1980 г. были достигнуты значительные успехи в лечении РА за счет использования препарата, разработанного для химиотерапии в 1950-х годах — метотрексата. Этот препарат произвел революцию в терапии РА, большинство пациентов, получивших препарат, хорошо отреагировали на лечение воспаления суставов. Это изменило правила игры и привело к значительному сокращению количества пациентов, которым приходится подвергаться замене суставов или другим ортопедическим операциям.Этот препарат до сих пор используется в качестве эффективного средства лечения. БПВП может потребоваться несколько недель, прежде чем они станут эффективными, и поэтому их часто назначают в сочетании с другими методами лечения для быстрого уменьшения воспаления (такими как кортикостероиды или нестероидные противовоспалительные средства) и облегчения симптомов). Использование таких лекарств означало, что лечение эволюционировало от облегчения симптомов до изменения активности самого заболевания.
Логика биопрепаратовТаргетные биологические методы лечения воспалительных заболеваний были впервые применены в 1990-х годах.Новаторская работа, проделанная сэром Равиндером Майни и сэром Марком Фельдманном, привела к первому успешному испытанию препарата, синтезированного из биологического источника. Первые биопрепараты ингибировали связывание TNF-α с его рецепторами, цитокином, активным в защите хозяина от некоторых инфекций и злокачественных новообразований, но дополнительно способствовали воспалению и эрозии костей. Резкое улучшение активности заболевания наблюдалось, когда пациенты с РА принимали инфликсимаб, и пациенты не испытывали различных побочных эффектов, наблюдаемых при применении кортикостероидов.Исследования неизменно показывают, что комбинированный прием метотрексата в сочетании с терапией ингибитором TNF-α приводит к лучшим результатам, чем с любым из этих агентов по отдельности. Это подготовило почву для нынешней эры лечения, в которой основное внимание уделяется использованию этих препаратов.
В недавней истории болезни полногеномные исследования позволили идентифицировать ряд генетических факторов риска аутоиммунных заболеваний, таких как РА, что снова привело к появлению многих потенциальных терапевтических мишеней.
Прошло два тысячелетия с тех пор, как Гиппократ впервые рассмотрел болезнь артрит.В последующие годы был накоплен огромный объем знаний, позволяющих пересмотреть и улучшить лечение РА и других артритов. Достижения, особенно за последние 25 лет, означают, что методы лечения способны значительно облегчить симптомы, давая многим пациентам почти нормальную работоспособность. Прогресс пациентов до серьезной инвалидности больше не является неизбежным. Тем не менее, еще предстоит проделать большую работу, опираясь на опыт врачей и исследователей, которые работали раньше, что, как мы надеемся, приведет не только к лучшему лечению таких состояний, но и, в конечном итоге, к излечению.
Помогите поддержать передовые исследования, сделав пожертвование сегодня!
Ревматоидный артрит шейного отдела позвоночника
Когда вы просыпаетесь от скованности суставов, комплиментов ревматоидного артрита (РА), вы начинаете неприятно осознавать каждое изгибание тела — сустав, колено, запястье и лодыжку, — но когда скованность влияет на атлантоаксиальные и атланто-затылочные суставы в верхней части тела. шеи, шейного отдела позвоночника, болезнь может обернуться опасностью.Эти суставы, которые поворачивают вашу голову, чтобы смотреть вверх, вниз, вправо и влево, разделяют пространство шеи со спинным мозгом и лежат чуть ниже ствола головного мозга. Важно быстро обратиться за помощью, чтобы предотвратить отек в этой области и повреждение этих суставов.
Ревматоидный артрит может поражать суставы шеи, вызывая скованность и боль при движении головой вверх, вниз и / или из стороны в сторону. Источник фото: 123RF.com. Понимание вашего диагноза ревматоидного артрита и вариантов лечения может помочь вам понять планы вашего врача на игру.Получение знаний о том, что можно сделать для лечения болезни, также может рассеять чувство депрессии или изоляции.
Пациенты, которые чувствуют себя лучше всего, смиряются с тем фактом, что РА — это пожизненное заболевание, которое попеременно обостряется и переходит в ремиссию, — говорит Венди Чи, доктор медицины, доцент кафедры ревматологии на горе Синай в Нью-Йорке.
«Я бы сказал, что самое важное, что нужно признать, — это то, что это хроническое заболевание, которое может усиливаться и уменьшаться.Если вам только что поставили диагноз, не расстраивайтесь, если первое лечение вам не поможет. Не думайте, что вы будете вечно испытывать такое количество боли или дискомфорта. Есть варианты лечения и многое другое в разработке ».
Как ревматоидный артрит может повлиять на шейный отдел позвоночника?Ревматоидный артрит — хроническое системное аутоиммунное заболевание, при котором иммунная система, предназначенная для нападения на инородные тела, такие как бактерии и вирусы, по ошибке атакует другие здоровые участки тела, включая фасеточные суставы позвоночника и даже системы органов.Без лечения пораженные суставы могут деформироваться и потерять подвижность.
Когда дело доходит до боли в позвоночнике, диагноз ревматоидного артрита ограничивается шейным отделом позвоночника. У людей могут быть проблемы, такие как артрит фасеточных суставов, в дальнейшем по позвоночнику, но это, скорее всего, не из-за РА. Возможно одновременное заболевание как остеоартритом, так и ревматоидным артритом.
Если у вас РА, вы относитесь к группе из 1,3 миллиона других американцев, страдающих этим заболеванием. 1 Заболевание вызывает утреннюю скованность суставов, которая может длиться от одного до двух часов или в течение всего дня.Обычно он улучшается с движением суставов. Другие признаки и симптомы включают потерю энергии, низкую температуру, потерю аппетита и опухоли в локтях и руках, называемые ревматоидными узелками. Около 75% пациентов с РА — женщины, но поражение шейного отдела позвоночника чаще встречается у пациентов мужского пола и пациентов с положительным ревматоидным фактором.
Когда ревматоидный артрит ослабляет связки, разрушает кости или вызывает утолщение тканей вокруг атлантоаксиального сустава, он может сдавливать спинной мозг и ствол мозга, что может привести к параличу или даже смерти, если шея перемещается в определенных положениях.К счастью, существует множество методов лечения, позволяющих избежать этих результатов.
Подробное изображение структур шейного отдела позвоночника, включая атлантоаксиальный и атланто-затылочный уровни. Источник фото: Shutterstock. com.
Диагноз РА шейки матки осложненВрачи могут проверить, есть ли у вас ревматоидный артрит шейного отдела позвоночника, предварительно выполнив медицинский осмотр. Сгибание, разгибание, а также боковые движения шеи вправо и влево могут быть ограниченными и болезненными, если задействован атлантоаксиальный сустав.
При первоначальной диагностике ревматоидного артрита врачи также могут брать кровь для выявления С-реактивного белка, ревматоидного фактора, антител к цитруллинированному белку, антинуклеарных антител и повышенной скорости оседания эритроцитов. Однако все анализы крови могут оказаться отрицательными, и диагноз ревматоидного артрита все еще может быть поставлен. Ключевые вопросы и тщательный экзамен остаются решающими. «Это область, в которой мы по-прежнему полагаемся на хороший анамнез и медицинское обследование, чтобы поставить диагноз», — сказал доктор.- сказал Чи. «До 20% пациентов могут иметь РА и быть серонегативными».
Чтобы определить повреждение сустава, можно сделать снимки с помощью рентгена, компьютерной томографии или МРТ. Кроме того, сканирование покажет, сместились ли кости, как при атлантоаксиальном подвывихе и миграции зубовидного отростка, или есть ли из суставов шеи или костей странный рост ткани, как в случае зубовидного паннуса. Паннус в переводе с латыни означает «одежда» и означает рост тканей, покрывающих нормальное строение тела. При РА любой вид ткани ревматоидного паннуса повреждает сустав, который она покрывает.Паннус выделяет ферменты, разрушающие хрящи, выделяет кислоты и белки, которые повреждают кости, и производит избыточную жидкость, вызывающую отек и боль. Паннус в шейном отделе позвоночника также может разрушать поперечные, апикальные и крылатые связки шеи.
Цели лечения лекарством от ревматоидного артритаТочное определение того, как подавить сверхактивную иммунную систему, ставило врачей в тупик на протяжении десятилетий. Семьдесят пять лет назад одним из немногих способов лечения ревматоидного артрита для пациентов была еженедельная инъекция золота в ягодичную мышцу.Сегодня существует множество вариантов лечения.
«Современные методы лечения дают большинству пациентов хорошее или превосходное облегчение симптомов и позволяют им продолжать функционировать на нормальном или близком к норме уровне», — сообщается на веб-сайте Американского колледжа ревматологии. 2
Поскольку болезнь неизлечима, цель лечения — уменьшить боль и предотвратить разрушение суставов. «Цель состоит в том, чтобы не только контролировать симптомы, но и предотвратить дальнейшие повреждения и деформации», — сказал доктор Чи.
Многие лекарства для лечения ревматоидного артрита попадают в корзину с маркировкой противоревматических препаратов, модифицирующих болезнь (DMARD).Хотя большинство пациентов получают БПВП в той или иной форме, ни одно лекарство не является гарантированным решением, поскольку пациенты по-разному реагируют на лекарства. Ученые разработали некоторые препараты для борьбы с определенными иммунными клетками, в то время как другие препараты снижают иммунные медиаторы или блокируют функции иммунных клеток. Пациентов можно лечить DMARD в сочетании с нестероидными противовоспалительными препаратами (НПВП) или низкими дозами кортикостероидов, которые уменьшают отек и боль.
Обычные БПВП первой линии включают метотрексат, лефлуномид, гидроксихлорохин и сульфасалазин.
Некоторые антибиотики (миноциклин), другие иммунодепрессанты, иногда используемые в качестве лекарств против отторжения трансплантатов (азатиоприн и циклоспорин), а также вышеупомянутое металлическое золото назначаются редко. Следует отметить, что новое исследование рассматривает золотые имплантаты, поскольку было показано, что ионы золота снижают выработку провоспалительных цитокинов в культуре клеток.
Если препараты первого ряда не работают, ревматологи могут составить список препаратов второго ряда, которые называются модификаторами биологической реакции или «биопрепаратами».”
«Это те, которые все время рекламируют по телевидению», — заявил доктор Чи. Хотя в рекламе используются торговые марки, общие названия 10 распространенных биопрепаратов: абатацепт, адалимумаб, анакинра, цертолизумаб, этанерцепт, голимумаб, инфликсимаб, ритуксимаб, сарилумаб и тоцилизумаб. Также можно использовать два ингибитора киназы Янус (JAK) — тофацитниб или барцитиниб. Часто вышеуказанные препараты принимают в сочетании с метотрексатом.
Ваш врач может сначала выбрать менее сильнодействующее лекарство, потому что слишком резкое медикаментозное подавление иммунной системы может заставить ее перестать бороться с настоящими инфекциями.«Когда вы принимаете какие-либо иммунодепрессанты, важно соблюдать правила гигиены рук и избегать заражения людей», — сказал доктор Чи.
Хорошая новость заключается в том, что в разработке находятся лекарства, которые нацелены на все более специфические части иммунной системы. Например, ингибитор киназы Janus может неспецифически ингибировать все цитокины JAK. «Сейчас проходят испытания те, которые нацелены конкретно на JAK 1 и JAK 2», — сказал доктор Чи.
RA Лекарства и управление микробиомом кишечникаОдна из причин, по которой лекарство может работать на одного пациента, а не на другого, может быть связана с тем, какие бактерии составляют микробиом кишечника каждого человека, по мнению исследователей из Центра микробиома ревматологии и аутоиммунитета Нью-Йоркского университета.Например, некоторые бактерии помогают пациентам с РА превращать пищевые волокна в короткоцепочечные жирные кислоты, которые объединяются с регуляторными Т-клетками для подавления воспалительной реакции. Однако другие бактерии препятствуют всасыванию лекарства. Например, недавнее исследование показало, что некоторые бактерии метаболизируют метотрексат так быстро, что организм не может усвоить лекарство самостоятельно. Выявление общих черт микробиома кишечника у лиц, не принимающих лекарства, а также анализ кишечного дисбиоза (например, расстройства желудка) у пациентов, испытывающих обострения, помогает исследователям выяснить, как они могут манипулировать микробиомом в качестве лечения.
Какова роль диеты в лечении ревматоидного артрита?Пациенты также могут контролировать свой собственный микробиом кишечника, изменяя свой рацион. Доктор Чи сказал, что из-за недостатка достоверных данных и из-за того, что разные люди по-разному реагируют на определенную пищу, Американский колледж ревматологии не продвигает никаких диет, кроме здоровой для сердца, из-за вреда, который может нанести ревматоидный артрит. на сердечно-сосудистую систему организма. В целом считается, что жирные кислоты Омега-3, содержащиеся в жирной рыбе, такой как лосось, обладают противовоспалительным действием, и существует множество анекдотических свидетельств в пользу куркумы, веганской диеты и отказа от фаст-фуда, обработанной пищи, молочных продуктов или глютена.
Доктор Чи заявила, что, хотя она не рекомендует никаких диет, она не удерживает своих пациентов от экспериментов с диетами и добавками, если пациенты получают необходимые им питательные вещества. «Я не отговариваю пациентов пробовать разные диеты. И люди все время спрашивают меня о добавках. Если оно получено из авторитетного источника и потенциально не испорчено чем-то, можно попробовать », — сказала она. Однако следует отметить, что добавки не регулируются FDA или каким-либо другим руководящим органом, поэтому безопасность не может быть гарантирована.
Другие варианты лечения ревматоидного артритаПациенты также могут уменьшить скованность суставов с помощью упражнений с малой ударной нагрузкой, таких как плавание, ходьба или езда на велосипеде, — сказал доктор Чи. «Я обычно предпочитаю слабое воздействие», — заявил доктор Чи. «Чем больше силы вы прикладываете к суставам, тем больше повреждений вы можете нанести хрящам».
Спинальная хирургия тоже может быть лечением. Наиболее важными показаниями к хирургии шейного отдела позвоночника при ревматоидном артрите являются стойкая боль, неврологический дефицит и / или необходимость стабилизации верхнего шейного отдела позвоночника (например, атлантоаксиального сустава) для предотвращения повреждения спинного мозга.
Osteo Vs. Ревматоидный артрит: их много различий
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Оба вызывают скованность и болезненность суставов.Оба типа артрита. Помимо этого, ревматоидный артрит и Остеоартрозы имеют мало общего.
Их различия начинаются с того, что их вызывает. Остеоартрит чаще возникает в более зрелом возрасте, после многих лет механического износа хряща, который выравнивает и смягчает ваши суставы. Ревматоидный артрит, который может возникнуть в любом возрасте, является аутоиммунное заболевание. То есть иммунная система вашего тела атакует ваши суставы.
Доктор Майкл Рааб объясняет различия между остеоартритом и ревматоидным артритом.
Нажмите кнопку воспроизведения, чтобы просмотреть видео или прочитать его стенограмму.
Артрит в общих чертах означает воспаление сустава. Воспаление может быть результатом износа сустава, например, остеоартрита. Или это может быть результатом аутоиммунного ответа на сустав, при котором организм воспринимает сустав как инородное тело и создает воспалительную реакцию против самого сустава.
Вот еще одна важная информация о ключевых различиях между остеоартритом и ревматоидным артритом.
Начало заболевания
Остеоартрит имеет тенденцию к постепенному развитию в течение нескольких лет по мере износа суставного хряща. В конце концов кости ваших суставов трутся друг о друга.
Напротив, боль и скованность при ревматоидном артрите могут развиваться и усиливаться в течение нескольких недель или нескольких месяцев. В некоторых случаях боль в суставах не является первым признаком ревматоидного артрита. Это также может начаться с «гриппоподобных» симптомов, таких как усталость, лихорадка, слабость и незначительные боли в суставах.
Сколько больных
Остеоартрит — наиболее распространенный тип артрита. От него страдают 27 миллионов американцев. Ревматоидный артрит (или РА) поражает примерно одну десятую часть людей.
У женщин РА часто начинается в возрасте от 30 до 60 лет. У мужчин он часто возникает позже.
Жесткость суставов
При остеоартрите легкая жесткость суставов обычна по утрам и после часа или более бездействия в течение дня. По мере того, как суставы начинают работать и больше двигаться, даже через несколько минут, скованность и боль улучшается.
Напротив, для исчезновения утренней скованности ревматоидного артрита может потребоваться час или больше. В некоторых случаях длительная утренняя скованность суставов является первым симптомом ревматоидного артрита.
Симптомы
Симптомы остеоартрита включают:
- Боль в суставах. От ноющих ощущений до жжения и до острой боли. Остеоартрит в первую очередь поражает колени, бедра, позвоночник, руки и ноги, но может возникать и в других суставах.
- Скованность по утрам. Это уходит с движением.
- Слабость мышц вокруг пораженного сустава. Это обычное явление для коленного сустава.
- Деформированные соединения. Особенно при обострении артрита.
- Снижение диапазона движений и потеря суставов. Возникает по мере прогрессирования артрита.
- Трещины и скрипы. Медицинское название «крепитация»
Симптомы ревматоидного артрита включают:
- Боль, скованность и припухлость. Чаще всего в суставах кистей, стоп, запястий, локтей, колен и лодыжек.
- Воспаление. Если не лечить, воспаление может привести к необратимому повреждению суставов.
- Неровности или узелки. В некоторых случаях они образуются на локтях и костяшках пальцев.
Ревматоидный артрит, который считается системным заболеванием, поражает все тело и может поражать обе стороны тела одновременно. Например, в то время как остеоартрит может поражать только правое или левое колено, ревматоидный артрит может одновременно поражать оба колена.
В тяжелых случаях ревматоидный артрит может также поражать глаза, легкие, сердце, нервы или кровеносные сосуды. РА может повысить риск болезни сердца 50 процентов.
Диагноз
Диагноз остеоартрита
При осмотре вас, чтобы исключить другие заболевания, ваш врач спросит вас о ваших симптомах:
- Как вы описываете свою боль? Жжение, боль или острота?
- Есть ли у вас скованность суставов по утрам? Если да, то как долго сохраняется жесткость?
- Отекают ли суставы?
Ваш врач осмотрит вас на предмет болезненности и отека в суставах, а также мышечной слабости, чтобы определить, есть ли у вас артрит.Ваш врач также может назначить рентген для проверки повреждений суставов или анализы крови, чтобы узнать, могут ли другие условия вызывать Ваша боль.
Диагностика ревматоидного артрита
Своевременная диагностика ревматоидного артрита важна. Необратимое повреждение суставов может начаться в течение года после заболевания.
Ваш врач проведет физический осмотр, чтобы проверить ваши суставы на признаки опухания или болезненности, а также спросит о ваших симптомах и истории болезни.
Ваш врач может назначить анализы крови, рентген и другие анализы.
Лечение
Лечение остеоартрита
Лечение варьируется от одного человека к другому. Остеоартрит не обратим, но симптомы можно контролировать. Ваш врач вместе с вами подберет для вас лучшее лечение:
- Лекарство от боли. Легкую боль можно лечить с помощью безрецептурных обезболивающих, таких как: парацетамол и нестероидные противовоспалительные препараты (НПВП). Если они не снимают боль, врач может назначить более сильное лекарство.Некоторым помогают уколы лекарств в сустав. люди.
- Тепло или лед. Тепло может помочь расслабить мышцы вокруг пораженного сустава. Лед может облегчить боль и отек после активности или упражнений. Ваш врач может дать вам гель или крем, чтобы уменьшить боль в суставах.
- Снижение веса при избыточном весе. Похудение помогает снизить нагрузку на суставы. Каждый потерянный фунт веса снимает нагрузку на суставы нижних конечностей.
- Упражнение . Укрепление мышц может снизить нагрузку на суставы за счет разгрузки самого сустава. Движение — лучшее лекарство от остеоартрита. Поговорите со своим врачом о том, какой вид деятельности вам больше всего подходит.
- Хирургия. Если другие методы лечения не уменьшают боль в суставе, например в бедре или колене, врач может порекомендовать операция по замене сустава.
Лечение ревматоидного артрита
Лечение включает в себя лекарства, упражнения и изменение образа жизни, которые должны продолжаться на протяжении всей жизни.Обращение за медицинской помощью на ранней стадии может контролировать состояние и предотвратить его ухудшение.
Многие лекарства от РА имеют побочные эффекты, поэтому важны регулярные осмотры у врача.
Если ваша боль и функция суставов ухудшаются после приема лекарств, физических упражнений и изменения образа жизни, ваш врач может порекомендовать операцию, например полную замену сустава бедра или колена.
Чтобы улучшить свою жизнь при ревматоидном артрите:
- Отдыхайте, когда устаете.
- Используйте шины, трости, ходунки и приспособления. Для Например, специальные кухонные приспособления или дверные ручки для защиты суставов.
- Соблюдайте сбалансированную диету.
- Регулярно занимайтесь спортом.
- Поддерживайте нормальный вес.
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источник:
.