Лечение дискинезии желчевыводящих путей в Израиле
В медицинском центре Топ Ассута лечение дискинезии желчевыводящих путей осуществляют опытные гастроэнтерологи, гепатологи, врачи других специализаций. Для терапии этого заболевания применяются современные и высокоэффективные методы — медикаментозное лечение безопасными препаратами последнего поколения, индивидуально разработанная программа диетотерапии.
Сообщите мне ценыТысячи иностранных пациентов уже прошли лечение дискинезии желчевыводящих путей в Израиле – отзывы таких людей сугубо положительные. В благодарственных письмах, которые приходят на адрес международного отдела клиники Топ Ассута, бывшие пациенты подчеркивают профессионализм наших врачей, высокую эффективность терапии и прекрасную оснащенность клиники современной аппаратурой.
Методы лечения дискинезии желчевыводящих путей в Израиле
Дискинезия представляет собой функциональное нарушение, связанное с аномалиями моторики выводящих желчь путей.
Лечение дискинезии желчевыводящих путей без операции в Израиле проводится системно и заключается в использовании нескольких видов лекарственных препаратов.  Обычно терапия проводится комплексно и включает в себя прием препаратов из других групп — в частности, холеспазмолитиков, способных снижать тонус желчевыводящих путей и купировать спазмы, анальгетиков, которые устраняют болевые ощущения, витаминных комплексов, седативных средств при необходимости.
Обычно терапия проводится комплексно и включает в себя прием препаратов из других групп — в частности, холеспазмолитиков, способных снижать тонус желчевыводящих путей и купировать спазмы, анальгетиков, которые устраняют болевые ощущения, витаминных комплексов, седативных средств при необходимости.
Ряд соматических проявлений заболевания может нейтрализоваться при помощи альтернативных остеопатических методов. Так, в некоторых случаях за счет определенных манипуляций, направленных на расслабление и сокращение мышц, особой техники пальпации и других мануальных методов удается полностью избавиться от боли после первого же сеанса. Далее пациенту в качестве поддерживающей терапии могут прописываться препараты на основе пищеварительных ферментов.
Диетотерапия. Разрабатывается врачами индивидуально. Основные рекомендации – минимальное содержание в пище жиров, исключение продуктов, которые могут усиливать процессы брожения в кишечнике. Нужно употреблять много клетчатки, большое количество жидкости.
Санаторно-курортное лечение. Отличный эффект дает прием минеральных вод, которые подбираются в зависимости от вида патологии.
Рассчитать стоимость лечения
Диагностика дискинезии желчевыводящих путей в Израиле
Диагностика дискинезии и других патологий желчевыводящих путей в Израиле проводится комплексно, при назначении исследований учитывается история болезни, клиническая симптоматика, проводится ряд исследований.
Первый день — консультация
Большинство прибывающих в страну пациентов предпочитают начинать программу диагностики уже в первый день. Специалисты клиники прекрасно понимают это желание и всегда идут навстречу — уже в аэропорту пациента встречает представитель Топ Ассута (куратор-переводчик), в сопровождении которого он приезжает в клинику, на первичную консультацию ведущего гастроэнтеролога.
Второй день — исследования
На следующий день пациент проходит различные диагностические процедуры.
- Лабораторные анализы крови, кала, мочи.
- Ультразвуковое исследование правого верхнего участка брюшной полости для исключения желчнокаменной болезни и прочих патологий, схожих по клиническим проявлениям.
- Фиброгастродуоденоскопия проводится для оценки состояния слизистых оболочек.
- Эндоскопическая холангиопанкреатография — исследование желчевыводящих путей с применением контрастирования.
- Холесцинтиграфия — обследование желчевыводящих путей, основанное на методах ядерной медицины (визуализация с помощью радиоконтрастных препаратов).
- Дуоденальное зондирование выполняется для забора желчи.
Третий день — консилиум
День, завершающий программу исследований, посвящается анализу проведенных тестов. Собирается команда врачей — медицинский консилиум. Специалисты анализируют данные диагностики, устанавливают окончательный диагноз и тщательно подбирают наиболее подходящую методику лечения. Согласно израильскому законодательству, в работе консилиума имеет право принимать участие и сам пациент — он может получать всю информацию касательно своего диагноза и высказывать пожелания по поводу выбора того или иного метода лечения.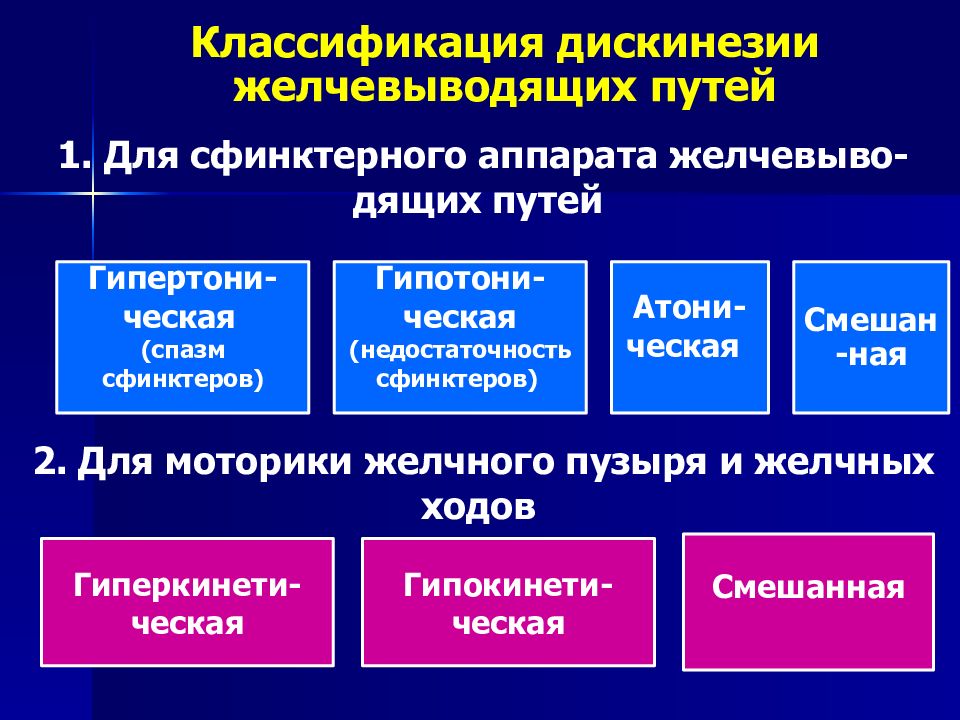
Лечение дискинезии желчевыводящих путей в Израиле — стоимость
Пациенты, хорошо проинформированные об особенностях израильской медицины, знают, что одна из главных причин того, почему популярно лечение дискинезии желчевыводящих путей в Израиле, — цены на процедуры. В клинике Топ Ассута стоимость обследования, медикаментозной терапии на 35-40% дешевле, чем в больницах Германии, Франции, Канады, Великобритании, США.
Рассчитать стоимость леченияПреимущества Топ Ассута
- Врачи с многолетним стажем работы, профессионалы, прекрасно разбирающиеся в классических и современных подходах в терапии патологий выводящих желчь путей.
- Клиника оснащена высокотехнологичным оборудованием, с помощью которого наши специалисты имеют возможность быстро установить точный диагноз.
- Терапия в клинике проводится с применением эффективных и безопасных медикаментозных средств, диетотерапии, санаторно-курортного лечения.
 В ряде случаев применяются экспериментальные остеопатические методики.
В ряде случаев применяются экспериментальные остеопатические методики. - Клиника известна своими высокими стандартами обслуживания пациентов — каждый гость нашего медицинского центра проживает в комфортабельной палате, окружен заботой персонала, находится в центре внимания врачей. Помимо всего прочего, пациенты могут бесплатно пользоваться помощью персонального куратора-переводчика.
- 5
- 4
- 3
- 2
- 1
Дискинезия желчевыводящих путей — Клиника Доктора Артемова В.Г.
Дискинезия желчевыводящих путей (коротко – ДЖВП) – это нарушения в моторике желчевыводящих путей, вызванные органическими или функциональными причинами.Наиболее распространенные причины таких нарушений – это:
- вегетативная дисфункция (основная причина функциональной ДЖВП у детей и взрослых
- патология органов пищеварительной системы, приводящая к нарушению гуморальной и нервной регуляции
- патологии (органические повреждения) желчного пузыря
Дискинезии желчевыводящих путей бывают двух видов:
- гиперкинетическая дискинезия – чрезмерная сократительная функция желчного пузыря
- гипокинетическая дискинезия – пониженная сократительная активность
 Вторая – после 40 лет, а также у пациентов с выраженной астенией, с недостаточной двигательной активностью, с редкими приёмами пищи.
Вторая – после 40 лет, а также у пациентов с выраженной астенией, с недостаточной двигательной активностью, с редкими приёмами пищи.Больные с ДЖВП часто жалуются на:
- боли в правом подреберье разного характера в зависимости от вида дискинезии. Так, при гипокинетической ДЖВП отмечают ноющие боли, которые во многих случаях «отдают» вверх – в правое плечо. При гиперкинетической дискинезии боли острые, схваткообразные, часто ассоциированные с приёмом пищи (особенно обильным) или физической нагрузкой.
- метеоризм, тошнота, рвота
- запоры или диареи
- ощущение горечи во рту
- утомляемость
- расстройства сна
- потеря аппетита
Сама по себе ДЖВП – болезнь не опасная. Однако в ряде случаев она может иметь довольно неприятные последствия, как-то:
- желчнокаменная болезнь
- желчная колика
- острый холецистит (часто с необходимостью экстренного хирургического вмешательства)
- нарушение обменных процессов и вследствие этого развитие полиартрита, мочекаменной болезни и т.
 д.
д.
Стратегия лечения, главным образом, направлена на нормализацию режима питания (5-разовое питание), соблюдение диеты, устранение нервных расстройств.
Медикаментозное лечение возможно только по назначению врача, так как в основе ДЖВП могут быть разные причины. Самодеятельность в этом случае чревата ухудшением состояния и усугублением болезни. В зависимости от вида дискинезии назначают спазмолитики, или, напротив, препараты, стимулирующие сократительную активность желчного пузыря. Терапия может включать и приём желчегонных, ферментных препаратов и нейротропных средств. Увы, медикаментозное лечение оказывает временное воздействие и имеет ряд противопоказаний и побочных эффектов.
Как подтвердить диагноз
Для установления диагноза врач может назначить:
- исследование крови (общий и биохимический анализ)
- УЗИ
- рентгенологическое исследование
- дуоденальное зондирование
- гепатобилиарная сцинтиграфия
Остеопатические методы лечения базируется на глубоких знаниях физиологии, анатомии, биомеханики. Цель остеопата – не устранение симптомов (это приятный «побочный эффект»), а лечение организма как целостной системы. Ведь если болен хоть один орган – значит страдает и весь организм.
Цель остеопата – не устранение симптомов (это приятный «побочный эффект»), а лечение организма как целостной системы. Ведь если болен хоть один орган – значит страдает и весь организм.
Дискинезия желчевыводящих путей хорошо поддаётся остеопатическому лечению. Мягкими ручными воздействиями врач улучшает моторику желчного пузыря и протоков, тем самым восстанавливая нормальную циркуляцию желчи. Кроме того, остеопатическими методами можно:
- снять спазм и ограничения подвижности с желчного пузыря и соседних органов
- вернуть органы в правильное положение при их смещении
- наладить крово- и лимфоток
- обеспечить адекватную иннервацию желчного пузыря
- устранить нарушения в работе вегетативной нервной системы
- наладить выработку специальных гормонов, которые отвечают за работу желчного пузыря (холецистокинин)
 Всё это позволяет справиться с болезнью безмедикаментозно, что особенно важно при лечении дискинезии желчевыводящих путей у детей.
Всё это позволяет справиться с болезнью безмедикаментозно, что особенно важно при лечении дискинезии желчевыводящих путей у детей.Дискинезия желчевыводящих путей (ДЖВП) — Лечение воспаление желчного пузыря
Что такое дискинезия желчевыводящих путей
Дискинезия желчевыводящих путей (ДЖВП)- функциональное заболевание, которое проявляется неправильным функционированием желчного пузыря и желчевыводящих путей.
Дискинезия доставляет пациенту массу беспокойств. Основной симптом заболевания – острая боль в правом подреберье. Этот признак вы пытаетесь устранить самостоятельно. Даже если у вас это получилось, болевые приступы будут давать о себе знать после каждой погрешности в питании или стресса. В дальнейшем состояние ухудшается, начинает беспокоить тошнота и рвота. Эти симптомы проявляются настолько часто, что вы не можете вести полноценный образ жизни.
Отсутствие своевременного лечения дискинезии желчевыводящих путей приводит к развитию серьезных осложнений. Длительный воспалительный процесс может стать причиной калькулезного холецистита. Этот диагноз характеризуется появлением камней в желчном пузыре. Пациенты нуждаются в длительном лечении. Нередко требуется хирургическое вмешательство.
Дискинезия желчевыводящих путей часто возникает на фоне психотравмирующих ситуаций. Нередко заболевание проявляется на фоне общего невроза. Велика роль нервной регуляции работы желчного пузыря и гормонального фона. ДЖВП часто развивается при климаксе, эндокринных нарушениях, в том числе, при сахарном диабете и ожирении. Одновременно с дискинезией желчевыводящих путей часто протекают другие патологии пищеварительной системы: панкреатит, язвенная болезнь, гастрит, воспаление кишечника.
Пациенты испытывают следующие жалобы:
- острая боль в подреберье с правой стороны;
- нарушение стула;
- тошнота и рвота;
- ухудшение сна;
- боль в голове;
- понижение артериального давления;
- учащенное сердцебиение.
Как вылечить дискинезию желчевыводящих путей
Боитесь, что дискинезия станет причиной опасных последствий? У вас есть возможность не допустить этого. В медицинском центре Он Клиник ведет прием высококвалифицированный гастроэнтеролог. После глубокого обследования врач порекомендует вам эффективное лечение ДЖВП. Оно поможет восстановить работу желчевыводящих путей и предотвратить развитие осложнений.
Дискинезия желчевыводящих путей. Лечение в санатории
06. 03.2013
03.2013
Национальный университет физического воспитания и спорта Украины Постановка проблемы. Анализ последних достижений и публикаций. Дискинезия желчевыводящих путей (ДЖВП) предустваляет собой функциональное нарушение моторики желчевыводящий системы, вследствие несвоевременного, недостаточного или чрезмерного их сокращения. Эта патология составляет около 75% всех патологических
состояний билиарной системы [2,4].
В зависимости от происхождения выделяют 2 вида ДЖВП – первичную и вторичную. Развитию первичной дискинезии способствует расстройство нейрогуморальней регуляции деятельности билиарной системы.
Немаловажную роль в развитии первичной ДЖВП играет нарушение двигательного режима (гипер и гипокинезия), а также несоблюдение режима питания: длительные интервалы между приемами пищи, переедание и голодание, злоупотребление жирной и острой пищей, алкоголем. Факторами риска являются также перенесенные инфекционные заболевания: гепатит, холецистит, холангит и др. Развитие вторичной ДЖВП происходит по типу висцеро-высцеральних рефлексов при патологических состояниях других органов системы пищеварения: хронический дуоденит, хронический энтероколит, глистные инвазии [5,6,8].
Развитие вторичной ДЖВП происходит по типу висцеро-высцеральних рефлексов при патологических состояниях других органов системы пищеварения: хронический дуоденит, хронический энтероколит, глистные инвазии [5,6,8].
Соврeменная наука значительно подвинулась вперед в уточнении ряда механизмов развития дискинезии желчных путей, ее диагностики и реабилитации. В современном понимании под ДЖВП понимают доброкачественное заболевание, заключающееся в дисфункции (нарушение функции) свинктера Одди. Нарушение состоит в том,что этот свинктер перестает достаточно раскриватся, и в этом месте возникает препятствие для оттока желчи [3,4,9]. Как известно, сфинктер Одди — это мышца – клапан, закрывающая выход желчного протока и протока поджелудочной железы в кишечник. Функция этого сфинктера состоит в том чтобы открыться, когда необходимо поступление желчи из желчного пузыря и панкреатического сока в кишечник и закрытия, когда такого поступления не требуется [4,5,8]. Таким образом, если сфинктер Одди плохо откривается, то желчь и панкреатический сок не могут свободно изливаться в кишечник. Происходит повышение давления в желчным пузыре и протоке, а также протоке поджелудочной железы. Повышение давления вызывает боли, характерные для дизкинезии желчных путей.
Происходит повышение давления в желчным пузыре и протоке, а также протоке поджелудочной железы. Повышение давления вызывает боли, характерные для дизкинезии желчных путей.
В зависимости от характера нарушения двигательной функции желчного пузыря и тонуса сфинктера Одди, выделяют 2 основные группы дискинезии: гипертонически-гиперкинетическую и гипотонически-гипокинетическую. Первый тип дискинезии в большинстве случаев обусловлен неврозами, вегето- сосудистой дистониий, психосоматическим синдромом. Наблюдается чаще всего у женщин молодого возраста. Второй тип ДЖВП преимущественно возникает у лиц старшего возраста, в основном у женщин, страдающих ожирением, гиподинамией, хроническими заболеваниями органов пищеварения [3,4,6,9].
В литературе основное внимание уделено медикаментозному лечению указанных форм дискинезии и недостаточно, с нашей с точки зрения, освещены немедикоментозные методы восстановительного лечения с учетом характера дисфункций билярного тракта.
Цель роботы – разработать методику физической реабилитации больных с разными формами дискинезии желчевыводящих путей на санаторно-курортном этапе восстановительного лечения и оценить ее эффективность.
Организация и методы исследования. Комплексная физическая реабилитация проведена в санатории «Мармуровий палац» г.Моршин 59 женщинам и 12 мужчинам в возрасте от 23 до 59 лет с дискинезией желчевыводящих путей. Из них 45 было с гипотонически-гипокинетической формой и 26 с гипертонически-гиперкинетической формой дискинезии. Это подтверждалось данными клинических исследований,УЗИ и фракционного дуодеальнного зондирования. Для сравнения результатов исследования обследовали 18 практически здоровых людей соответствующего возраста.
Результаты исследования и их обсуждение. Данные клинико-лабораторных и инструментальных исследований выявили особенности проявления и течения разных форм ДЖВП. При гипертонической-гиперкинетической форме ведущим клиническим синдромом была приступообразная, острая боль в области правого подреберья, нередко иррадиирущая в правое плечо и лопатку. Боль, как правило, появлялась после погрешности в диете (острая, жирная, жаренная, холодная пища, газирование напитки), при высоких физических нагрузках и эмоциональном стрессе. При пальпации – болезненность в точке проекции желчного пузыря (симптом Кера). На УЗИ обьем желчного пузыря был уменьшен на 37-49% от нормы за счет ширины(поперечника). При дуоденальном зондировании–ускорение.
Боль, как правило, появлялась после погрешности в диете (острая, жирная, жаренная, холодная пища, газирование напитки), при высоких физических нагрузках и эмоциональном стрессе. При пальпации – болезненность в точке проекции желчного пузыря (симптом Кера). На УЗИ обьем желчного пузыря был уменьшен на 37-49% от нормы за счет ширины(поперечника). При дуоденальном зондировании–ускорение.
Опорожнения желчного пузыря, опорожнение пузырной желчи было на 39% меньше возрастной нормы, повышена скорость выделения желчи порции «В». При дуоденальном исследовании часто отмечалось боль в животе. При гипотонически-гипокинетической форме ДЖВП боли носили тупой, ноющий характер, были неинтенсивные, с чувством тяжести в правом подреберье. На фоне тупой боли отмечались признаки диспепсии: тошнота, рвота, горечь во рту, снижение аппетита. Пальпаторно выявлялась болезненность при поколачивании ребром ладони по правой реберной духе (симптом Ортнера). На УЗИ желчный пузырь увеличен на 42-58% как за счет ширины(поперечника) так и за счет увеличения длины(длинника). При дуоденальном зондировании – замедление опорожнения желчного пузыря.
При дуоденальном зондировании – замедление опорожнения желчного пузыря.
Желчь порции «В» выделялась медленно и равномерно за счет удлинения IV фазы. Скорость выделения желчи порции «В» была на 58% ниже нормы. После введения второго раздражителя часто вновь выделялась пузырная желчь, вследствие неполного опорожнения желчного пузыря в IV фазе. Таким образом, главным симптомом дисфункции желчного пузыря является, постоянный, ноющий или приступообразный, «билярный тип» боли, а единственной обьектывной характеристикой, получаемой при УЗИ, является ускоренное или замедленное опорожнение желчного пузыря, уменьшение или увеличение его размеров.
Выявленые клинические формы дискинезии обусловливают диффиринцырованый подход к выбору физических упражнений и других средств восстановительного лечения при построении комплексной программы физической реабилитации. Так, при гипертонической (спастической) форме дискинезии использовались упражнения на расслабление, медитивная и релаксационная гимнастика, статические дыхательные упражнения с удлиненным выдохом, расслабляющие приемы массажа (растирание и поглаживание живота). Поглаживание проводилось, без болевого надавливания, в течении 1-2 мин, затем переходили к растиранию. Для растирания кожи и подкожной клетчатки передней брюшной стенке выполняли прямолинейные и спиралевидные движения гребнями пальцев, согнутых в кулак или локтевыми краями кисти, от правого подреберья вниз и вверх. После кинезитерапии ложили на область правого подреберья теплую грелку (37-39°С) на 30-45 минут.
Поглаживание проводилось, без болевого надавливания, в течении 1-2 мин, затем переходили к растиранию. Для растирания кожи и подкожной клетчатки передней брюшной стенке выполняли прямолинейные и спиралевидные движения гребнями пальцев, согнутых в кулак или локтевыми краями кисти, от правого подреберья вниз и вверх. После кинезитерапии ложили на область правого подреберья теплую грелку (37-39°С) на 30-45 минут.
При гипонотической (атонической) форме дискинезии отдавали предпочтение таким приемам массажа, как растирание и сотрясение. Для повышения тонуса желчевыводящих путей применяли кругообразное и/или гребнеобразное разминание мышц живота. Сотрясение (вибрацию) выполняли в положении больного стоя или сидя. Для этого пальцы смыкали в замок и сотрясающими движениями рук поднимали и опускали живот. Лечебную гимнастику назначали после массажа.
Методика проведения специальных упражнений кинезитепарии предусматривала: изменение внутрибрюшного давления за счет сменяемого уменьшения и увеличения емкости брюшной полости, при чередовании напряжения и расслабления мышц брюшного пресса и при движении туловища: перемещения органов брюшной полости в различных направлениях. С этой целью использовались разные исходные положения: стоя, лежа на спине, на груди, на правом боку, сидя, на четвереньках, а также смены их в ходе выполнения упражнений. Применялась ходьба с ускорением и высоким поднимаем колен, подниманием прямой ноги вперед, ходьба на пятках, на носках, скрестым шагом. Большое значение придавали изометрическим физическим нагрузкам и упражнениям с предметами. Необходимым условием комплексного санаторно-курортного восстановительного лечения является санаторный режим: четко регламентирующий распорядок сна, движения, питания, приемы лечебных процедур, развлечения и отдыха. В зависимости от формы ДЖВП санаторный режим был щадяще-тренирующим и тренирующим. Щадящий и щадяще — тренирующий режим назначался лицам с гиперкинеческой формой ДЖВП, а также при наличии сопутствующих заболеваний и возникновении бальнеореакции на тот или другой комплекс лечебных процедур. Тренирующий режим назначался больным с гипокинетической формой дискинезии. Большое значение придавали терренкуру – лечебной дозируваной ходьбе по наклонной местности (маршрут №1-4).
С этой целью использовались разные исходные положения: стоя, лежа на спине, на груди, на правом боку, сидя, на четвереньках, а также смены их в ходе выполнения упражнений. Применялась ходьба с ускорением и высоким поднимаем колен, подниманием прямой ноги вперед, ходьба на пятках, на носках, скрестым шагом. Большое значение придавали изометрическим физическим нагрузкам и упражнениям с предметами. Необходимым условием комплексного санаторно-курортного восстановительного лечения является санаторный режим: четко регламентирующий распорядок сна, движения, питания, приемы лечебных процедур, развлечения и отдыха. В зависимости от формы ДЖВП санаторный режим был щадяще-тренирующим и тренирующим. Щадящий и щадяще — тренирующий режим назначался лицам с гиперкинеческой формой ДЖВП, а также при наличии сопутствующих заболеваний и возникновении бальнеореакции на тот или другой комплекс лечебных процедур. Тренирующий режим назначался больным с гипокинетической формой дискинезии. Большое значение придавали терренкуру – лечебной дозируваной ходьбе по наклонной местности (маршрут №1-4). Лечебной дозируваной ходьбой занимались утром, до завтрака, после приема минеральной воды, до назначения ванн, а также днем, после отдыха или перед ужином. Больным ДЖВП по гипертоническому типу назначался маршрут №1,2, в медленном (50-70шагов/мин) и среднем (70-90 шагов/мин) темпе. Для лиц с ДЖВП по гипотоническому типу рекомендовался маршрут №3,4, в среднем и бистром темпе(90-110шагов/мин).
Лечебной дозируваной ходьбой занимались утром, до завтрака, после приема минеральной воды, до назначения ванн, а также днем, после отдыха или перед ужином. Больным ДЖВП по гипертоническому типу назначался маршрут №1,2, в медленном (50-70шагов/мин) и среднем (70-90 шагов/мин) темпе. Для лиц с ДЖВП по гипотоническому типу рекомендовался маршрут №3,4, в среднем и бистром темпе(90-110шагов/мин).
Для усиления лечебного эффекта кинезитерапия использовали бальнеотерапию – наружное и внутреннее применение уникальных по химическому составу и концетрации Моршинские минеральные воды источников №1 и 6. Для наружного применения минеральных вод виде ванн использувалась высокоминерализована рапа поверхностного слоя источника №1 и скважины №20, которая представляет собой хлоридно-натриевый рассол(рапу), с минерализацией 250-300г/л.
Лицам с ДЖВП по гипернотическому типу пременали Моршинские минеральные ванны с общей минерализацией 10г/л, при температуре 35-42°С, продолжительность 15-20минут, курс лечения 8-10 процедур. Для больных с ДЖВП по гипотоническому типу общая минерализация воды составляла 20-25г/л, температура – 20-25°С, продолжительность 10-15 минут, курс 10-12 процедур.
Для больных с ДЖВП по гипотоническому типу общая минерализация воды составляла 20-25г/л, температура – 20-25°С, продолжительность 10-15 минут, курс 10-12 процедур.
Для внутреннего применения больным с гиперточески-гиперкинетической формой дискинезии ЖВП в качестве гидрохолеретиков назначалась слабогазированная или негазированная минеральная вода источника №1 (сульфатно-хлоридно-магниево-натриевая), малой минерализации (2-5г/л), в теплом виде, по 100-150мл, 3-4 раза в день, за 1час до еды, курс лечения 3-4 недели.
Лицам с гипотонически-гипокинетической формой ДЖВП применяли газированную или сильногазированную минеральную воду источника №6, обладающую холекинетическим действием (хлоридно-сульфатно-магниево-натриевая), средней минерализации(5-15г/л), комнатной температуры, по 150-200мл, 2-3 раза в день, за 30-90минут до еды, курс 3-4 недели. В качестве пелоидотерапии использовали торфяную грязь и озокерит. Исследование показало, что грязелечение целесообразно при обоих типах дискинезии. Основываясь на данных литературы, о способности курса пелоидотерапии уменьшать сократительную реакцию желчного пузыря на желчегонный завтрак [1,3], при гипермоторной ДЖВП применяли грязи более высокой температуры (42-44°С), через день, продолжительность 15 мин, на курс 10 процедур.
Основываясь на данных литературы, о способности курса пелоидотерапии уменьшать сократительную реакцию желчного пузыря на желчегонный завтрак [1,3], при гипермоторной ДЖВП применяли грязи более высокой температуры (42-44°С), через день, продолжительность 15 мин, на курс 10 процедур.
Лицам с гипомоторным типом ДЖВП, исходя из способности грязевой процедуры активизировать сокращение желчного пузыря и нарастание эффекта в ходе лечения [1,7], назначали пелоидотерапию более низкой температуры(26-28°С), через день, продолжительностью 15 минут, на курс — 10 процедур, по общепринятой методике. Грязевые процедуры обычно принимались через 1-2 часа после легкого завтрака или обеда, но не натощак При назначении диеты рекомендовалось дробное питание, 5-6 раз в день, строгое соблюдение режима приема пищи, избегание переедания. Больным с любым типом дизкинезий исключались жаренные, острые блюда, жареные сорта мяса и рыбы, маринады. Лицам с гипертонически-гиперкинетическим типом ДЖВП ограничивали употребление продуктов,
обладающих свойствами механических или химических раздражителей: холодная или очень горячая пища, продукты, содержащее грубую клетчатку, мороженное, Моршинская газированная и сильногазированная минеральная вода. Больным с гипотоничеки-гипокинетической ДЖВП назначали диету, обогащенную продуктами, обладающими холекинетическим действием: богатые растительной клетчаткой – капуста, свекла, морковь, огурцы, сливы, яблока, абрикосы, черный хлеб, а также нерафинированные масла (2-3 ложки в салатах). Рекомендовались также сметана, сливки, не острый сир, яйца всмятку, вечером перед сном стакан кефира, отвар шиповника с ксилитом или сорбитом.
Больным с гипотоничеки-гипокинетической ДЖВП назначали диету, обогащенную продуктами, обладающими холекинетическим действием: богатые растительной клетчаткой – капуста, свекла, морковь, огурцы, сливы, яблока, абрикосы, черный хлеб, а также нерафинированные масла (2-3 ложки в салатах). Рекомендовались также сметана, сливки, не острый сир, яйца всмятку, вечером перед сном стакан кефира, отвар шиповника с ксилитом или сорбитом.
Лабораторно-инструментальное исследование показало, что дифференцированое, разнонаправленное комплексное применение разных способов физической реабилитации у больных с гиперкинетической ДЖВП сопровождалось, по данным фракционного дуоденального зондирования, повышением концентрации желчных кислот, холестерина и билирубина (ЖХБ) в порции «В» на 47,3±10,8%, Р<0.05. При гипокинетической ДЖВП, концентрация ЖХБ, наоборот, снизилась на 57.6±12,6%, Р<0.05, по сравнению с исходными величинами. Показатели двигательной функции желчного пузыря (ПДФ), по данным УЗИ, у больных с гиперкинетической ДЖВП свидетельствовали о замедлении его опорожнения за счет расслабления поперечника, на 59. 3±12,7%, Р<0.05, по сравнению с исходными величинами. А при гипокинетической ДЖВП произошло увеличения ПДФ желчного пузыря на 48,5±11,7%, Р<0.05, в основном, за счет усиления сокращения его поперечника.
3±12,7%, Р<0.05, по сравнению с исходными величинами. А при гипокинетической ДЖВП произошло увеличения ПДФ желчного пузыря на 48,5±11,7%, Р<0.05, в основном, за счет усиления сокращения его поперечника.
Таким образом, результаты исследования показали, что основным принципом физической реабилитации больных с функциональными нарушениями билиарного тракта (дискенезией) является нормализация моторно-эвакуаторной функции желчевыводящих путей и устранение спазма сфинктера Одди. Это достигается дифференцированным, с учетом формы дискенезии, разнонаправленным, взаимодополняющим комплексным применением средств и методов физической терапии.
Выводы:
1. Дискенезия желчевыводящих путей представляет собой функциональное нарушение моторики желчного пузыря и сфинктерного аппарата желчевыводящей системы, вследствие несогласованного, несвоевременного, недостаточного или чрезмерного их сокращения, что подтверждалось, данными УЗИ и фракционного дуоденального зондирования.
2. В основу реабилитации больных с дискинезией желчевыводящих путей должен быть положен принцип разнонаправленного, взаимодополняющего действия средств и методов физической реабилитации:
кинези-, больнео-, пелоидопсихо- и диетотерапии. 3. Необходимым условием комплексного санаторно-курортного восстановительного лечения является строго регламентированный распорядок сна, питания, приема лечебных процедур, развлечений и отдыха.
4. По данным лобораторно-инструментальных исследований, дифференцированные, взаимодополняющие комплексные реабилитационные мероприятия при функциональных нарушениях билиарного тракта
(дискенезии) способствуют нормализации моторно-эвакуаторной функции желчевыводящих путей и устранению спазма сфинктерного аппарата.
Перспективой дальнейших исследований является углубленное изучение влияния Моршинских природных факторов в реабилитации лиц с хроническими заболеваниями гепатобилиарной системы.
Авторы: Иван Пархотик, Ярослав Сельтов
Загрузка. ..
..Лечение дискинезии желчевыводящих путей в Израиле
Высокое качество диагностики, новейшие лекарственные препараты и опытные врачи-гастроэнтерологи, – все это к услугам пациентов, которые приезжают в Израиль с дискинезией желчевыводящих путей (ДЖВП). Врачи клиники Топ Ихилов накопили большой опыт в лечении этого заболевания, ими практикуется индивидуальный подход к каждому человеку, внимательность и чуткость.
Хотя многие склонны игнорировать первые признаки дискинезии, врачи советуют не затягивать с лечением. Вовремя проведенная терапия навсегда избавляет от неприятных симптомов, которые нарушают привычный ритм жизни. А вот запущенная ДЖВП может привести к развитию серьезных заболеваний: панкреатита, холецистита, появлению камней в почках, болезням печени.
Получить ценыМетоды лечения дискинезии желчевыводящих путей в Израиле
Выбор терапии зависит от формы дискинезии (смешанная, гипотоническая или гипертоническая), а также от того, имеются ли сопутствующие заболевания. Ведь аномалия моторики желчевыводящих путей может иметь вторичный характер, и тогда для устранения ДЖВП требуется проводить лечение заболевания, которое его вызвало: гастрит, колит, энтерит, желчнокаменную болезнь, хронический холецистит и так далее.
Ведь аномалия моторики желчевыводящих путей может иметь вторичный характер, и тогда для устранения ДЖВП требуется проводить лечение заболевания, которое его вызвало: гастрит, колит, энтерит, желчнокаменную болезнь, хронический холецистит и так далее.
Лечение дискинезии желчевыводящих путей в Израиле ведется, в основном, консервативными методами: прием лекарственных препаратов, физиотерапевтические процедуры, индивидуально подобранное диетическое питание, санаторно-курортное лечение. Гастроэнтерологи клиники Топ Ихилов проводят максимально щадящие процедуры, которые призваны нормализовать состав желчи, улучшить ее отток, купировать боли и спазмы. Словом, в результате лечения снимаются и причины, и симптомы заболевания.
Гипертоническая форма дискинезии лечится при помощи спазмолитических препаратов, холеретиков (лекарств, увеличивающих концентрацию желчных кислот в желчи), седативных и ферментных препаратов. Поскольку сократительные функции желчного пузыря регулируются вегетативной нервной системой, большое внимание уделяется нормализации психоэмоционального состояния пациента: в клинике Топ Ихилов больным с ДЖВП проводятся сеансы психотерапии.
Гипотоническая форма дискинезии лечится препаратами, которые способствуют улучшению сокращений желчного пузыря. Если при диагностике обнаруживается холестаз (патологический процесс, при котором желчь прекращает поступать в двенадцатиперстную кишку), пациенту назначают слепое зондирование, чтобы облегчить отток желчи.
- Физиотерапия. Показана при любой форме дискинезии, в клинике Топ Ихилов проводится на новейшем современном оборудовании.
- Индуктотермия. Метод электротерапии, при котором осуществляется воздействие на организм высокочастотным магнитным полем. Видимое улучшение наступает уже после первого сеанса: уходят боли, пациент чувствует себя гораздо лучше.
- Дуоденальное зондирование. Используется как в диагностике, так и при лечении ДЖВП. В последнем случае процедура подразумевает промывание желчного пузыря и желчных каналов теплой минеральной водой, которая способствует разжижению желчи.
- Озокеритовые и парафиновые аппликации значительно улучшают состояние больного.
 За счет теплового воздействия уходят боли, повышается иммунитет.
За счет теплового воздействия уходят боли, повышается иммунитет. - Гирудотерапия. Эффективный способ повышения иммунитета, снятия боли и неприятных ощущений при ДЖВП, стимуляции обменных процессов на клеточном уровне.
- Массаж и мануальная терапия. Отличное средство для снятия напряжения в области двенадцатиперстной кишки и печени, улучшения дренажа желчи и кровоснабжения.
- Иглотерапия. Гармонизирует общее состояние, за счет воздействия на акупунктурные точки происходит улучшение работы желчевыводящей системы.
Диетотерапия. Является обязательным условием для полного выздоровления. Даже самые передовые методы лечения дискинезии желчевыводящих путей в Израиле не дадут должного результата, если пациент не пересмотрит свой рацион. Назначение диеты – строго индивидуально: диетолог учитывает форму болезни, общее состояние, возраст больного, сопутствующие заболевания.
Санаторно-курортное лечение. Климат Израиля сам по себе благотворно сказывается на самочувствии человека. Значительно усиливает эффект от лечения прием минеральных вод, лечебная физкультура и принятие специальных ванн.
Значительно усиливает эффект от лечения прием минеральных вод, лечебная физкультура и принятие специальных ванн.
Диагностика дискинезии желчевыводящих путей в Израиле
Симптоматика заболевания такова, что его можно легко спутать с другими болезнями желудочно-кишечного тракта. Поэтому так важно пройти обследование к клинике Топ Ихилов, которое позволит получить объективную картину заболевания. Диагностика дискинезии желчевыводящих путей в Израиле проводится так, чтобы пациент, приехавший из-за границы, чувствовал себя максимально комфортно и как можно скорее получил результаты исследований.
Первый день. Осмотр
По прибытии в страну пациент знакомится с представителем клинки, затем отправляется на первичную консультацию гастроэнетролога.
Второй день. Диагностические мероприятия
Весь день посвящен прохождению обследования.
- Биохимический анализ крови.
- УЗИ печени и желчного пузыря.
- Дуоденальное зондирование.
- Эндоскопическая ретроградная панкреатохолангиография.

- Пероральная холецистография, радиохолецистография, внутривенная холеграфия.
Третий день. Экспертное решение
После получения данных диагностического обследования консилиум профильных врачей (гастроэнтерологов, гепатологов, физиотерапевтов и т. д.) составляют индивидуальный план терапии.
Лечение дискинезии желчевыводящих путей в Израиле: стоимость
Окончательная цена определяется только тогда, когда понятен диагноз и необходимый объем терапии. Если сравнивать ценовую политику, которая существует в европейских и израильских клиниках, лечение дискинезии желчевыводящих путей в Израиле цены имеет на 30-50% ниже при такой же эффективности терапевтических средств.
Запрос ценыПреимущества лечения в клинике Топ Ихилов
- Инновационная диагностика. В центре осуществляются диагностические процедуры, которые помогают со 100% точностью определить не только основную патологию, но и сопутствующие заболевания. Это возможно благодаря новейшему оборудованию, которым оснащен диагностический центр клиники.

- Современные протоколы лечения. Терапия проводится по международным стандартам, что исключает назначение процедур и лекарств, которые уже устарели или показали низкую эффективность. Лучший показатель того, что пациенты остаются довольными, пройдя лечение дискинезии желчевыводящих путей в Израиле, – отзывы тех, кто благодаря Топ Ихилов навсегда забыл о проблеме.
- Возможность совместить отдых и лечение. Израиль – идеальное место для того, чтобы объединить лечение с отдыхом. Целебный климат, отличный сервис, возможность посетить достопримечательности, – все это настраивает на позитивный лад. А при лечении ДЖВП хорошее психоэмоциональное состояние – не последний по значимости фактор.
- 5
- 4
- 3
- 2
- 1
Страница статьи : Клиническая медицина
Гончарик И.И., Малая Т.В. Хронический бескаменный холецистит. Здравоохранение. 2011; 9: 36-41.
Звягинцева Т. Д., Шаргород И.И. Клиника, диагностика и лечение хронического бескаменного холецистита. Новости медицины и фармации. Гастроэнтерология. 2013; 478: 32-7.
Д., Шаргород И.И. Клиника, диагностика и лечение хронического бескаменного холецистита. Новости медицины и фармации. Гастроэнтерология. 2013; 478: 32-7.
Ардатская М.Д. Функциональные расстройства билиарного тракта: проблемы диагностики и лечения. Фарматека. 2012; 2: 71-7.
Анисимова Е.В., Козлова И.В., Волков С.В. Тактика ведения пациентов с хроническим холециститом на фоне ожирения. Медицинская наука и образование Урала. 2013; 1(73): 7-10.
Белоусова Е.А., Никулина Н.В. Место холинолитиков в купировании абдоминальной боли при функциональных расстройствах ЖКТ. Фарматека. 2012; 7: 3-10.
Губергриц Н.Б., Воронин К.А. Целесообразность лечения тримебутином пожилых больных с хроническим бескаменным холециститом в сочетании с функциональными запорами. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2011; 5(Прил. 38): 110.
Vitton V., Ezzedine S., Gonzalez J.M., Gasmi M., Grimaud J.C., Barthet M. Medical treatment for sphincter of oddi dysfunction: can it replace endoscopic sphincterotomy? World J. Gastroenterol. 2012; 18(14): 1610-5.
Gastroenterol. 2012; 18(14): 1610-5.
Brawman-Mintzer O., Durkalski V., Wu Q., Romagnuolo J., Fogel E., Tarnasky P. et al. Psychosocial characteristics and pain burden of patients with suspected sphincter of Oddi dysfunction in the EPISOD multicenter trial. Am. J. Gastroenterol. 2014; 109(3): 436-42.
Durkalski V., Stewart W., MacDougall P., Mauldin P., Romagnuolo J., Brawman-Minzter O. et al. Measuring episodic abdominal pain and disability in suspected sphincter of Oddi dysfunction. World J. Gastroenterol. 2010; 16(35): 4416-21.
Knab L.M., Boller A.M., Mahvi D.M. Cholecystitis. Surg. Clin. North Am. 2014; 94(2): 455-70.
Хацко В.В., Митрошин А.Н., Потапов В.В., Зенин О.К., Пархоменко А.В. Способ лечения гипотонической формы дискинезии желчевыводящих путей и вегетативных расстройств у больных хроническим бескаменным холециститом. Патент на изобретение №2589900, РФ. МПК А61К 31/51; А61К 36/28. Заявл. 02.06.2015, опубл. 10.07.2016. Бюл. №19.
Лях Ю.Е., Гурьянов В. Г., Хоменко В.Н., Панченко О.А. Основы компьютерной биостатистики: анализ информации в биологии, медицине и фармации статистическим пакетом MedStat. Донецк: Папакица Е.К; 2006.
Г., Хоменко В.Н., Панченко О.А. Основы компьютерной биостатистики: анализ информации в биологии, медицине и фармации статистическим пакетом MedStat. Донецк: Папакица Е.К; 2006.
Дискинезия желчевыводящих путей | Клиника восстановительного лечения Sante
Мы рассматриваем организм как единую систему. Причиной заболеваний желудочно-кишечного тракта является нарушение согласованной работы внутренних органов и системы саморегуляции (эндокринной, иммунной, нервной систем).
Эти нарушения могут привести к функциональным расстройствам билиарного тракта: нарушается моторно-тоническая дисфункция желчного пузыря, желчных протоков и сфинктеров, — в результате чего затрудняется отток желчи из общего желчного протока и желчного пузыря в двенадцатиперстную кишку.
Для восстановления здоровья необходимо выявить слабую систему, запустить процесс саморегуляции и самовосстановления, наладить правильную работу внутренних органов.
Методы диагностики и лечения, применяемые в нашей клинике, позволяют выявить причину нарушений и восстановить правильную работу организма.
В основе данного заболевания лежит нарушение работы внутренних органов, поэтому на первом этапе необходимо провести полную ВРТ-диагностику организма, которая позволяет увидеть функциональную слабость одной из систем и причинно-следственные связи данного нарушения.
Зная глубинные причины заболевания у конкретного пациента, доктор выбирает стратегию лечения, подбирает необходимые методики и определяет их последовательность.
В лечении данного заболевания мы не используем лекарственные средства.
Все методики, используемые в нашей клинике, направлены на устранение причин заболевания, а не на снятие симптомов.
Мы не боремся с болезнями, мы восстанавливаем здоровье.
Основной методикой лечения является СКЭНАР-терапия, которая позволяет воздействовать непосредственно на причину заболевания. Метод СКЭНАР-терапии запускает процессы самовосстановления организма, что позволяет восстанавливать работу внутренних органов без каких-либо побочных эффектов.
В зависимости от причин нарушения и индивидуальных особенностей течения заболевания в процесс лечения могут быть включены следующие методики:
Резонансно-частотная терапия
Так как данное заболевание зачастую сопровождается различными паразитарными инфекциями, в лечении может использоваться метод резонансно-частотной терапии. Этот метод терапии осуществляет целенаправленное воздействие на отдельные виды микроорганизмов, не влияя на организм в целом и его микрофлору. Терапия осуществляется путем подведения специфических частот, которые подавляют жизнедеятельность конкретного паразита без риска развития нежелательных побочных эффектов.
Лечебное голодание
Данная методика позволяет восстановить правильную работу органов пищеварения, при лечебном голодании мобилизуются защитные силы организма, происходит внутреннее очищение на клеточном уровне, повышается способность клеток к регенерации, клетки стремительно обновляются.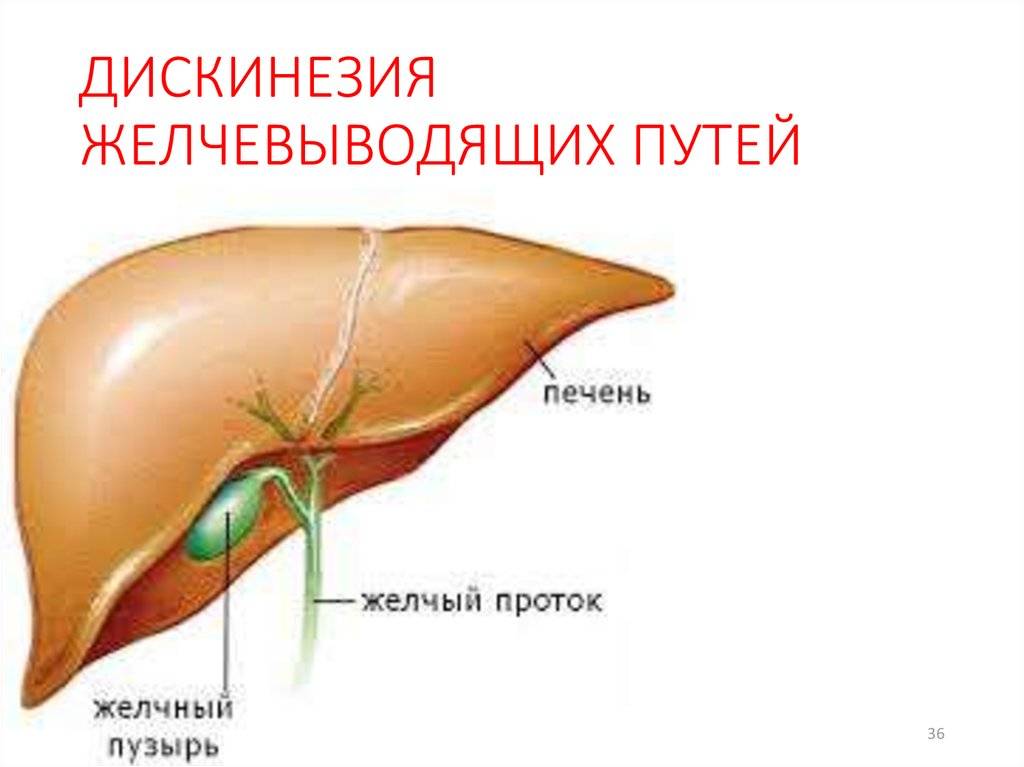
Кишечный лаваж
Процедуры кишечного лаважа способствуют устранению функциональных расстройств желудочно-кишечного тракта, нормализации водно-электролитного и кислотно-основного баланса и обеспечивают детоксикацию организма на клеточном уровне.
Длительность лечения определяется индивидуально в зависимости от степени нарушений и исходного состояния организма.
Лечение дискинезии желчного пузыря на основе симптомов: результаты 2-летнего проспективного нерандомизированного параллельного когортного исследования
Фон: Дискинезия желчного пузыря (ДЖ) является спорным вопросом. Мы стремились определить степень успеха холецистэктомии или наблюдения при лечении пациентов с БГ с помощью решений о вмешательстве, основанных на четко определенных симптомах.
Методы: Девяносто три последовательных пациента с задокументированными БГ были включены в двухлетнее проспективное исследование. На основании имеющихся симптомов, классифицированных как классические для патологии желчного пузыря или атипичные, пациенты перенесли холецистэктомию (классическая) или наблюдение (атипичное). Мы определили дискинезию как стимулированную холецистокинином (ХЦК) фракцию выброса (ФВ) <35% на ядерной холесцинтиграфии и отрицательном УЗИ желчного пузыря.
На основании имеющихся симптомов, классифицированных как классические для патологии желчного пузыря или атипичные, пациенты перенесли холецистэктомию (классическая) или наблюдение (атипичное). Мы определили дискинезию как стимулированную холецистокинином (ХЦК) фракцию выброса (ФВ) <35% на ядерной холесцинтиграфии и отрицательном УЗИ желчного пузыря.
Полученные результаты: Классические симптомы со стороны желчного пузыря были выявлены у 61 пациента, а атипичная картина — у 32 пациентов.EF при стимуляции CCK существенно не различалась между группами (19 +/- 9% против 16 +/- 7%, P = 0,12). Из тех, у кого были атипичные симптомы, у 28% (9 из 32) симптомы исчезли без хирургического вмешательства. Около 72% (23 из 32) имели ухудшение или прогрессирование симптомов, которые не исчезли во время наблюдения, и позже перенесли операцию. Из них у 57% (13 из 23) симптомы исчезли после операции, но у 43% (10 из 23) улучшения не было.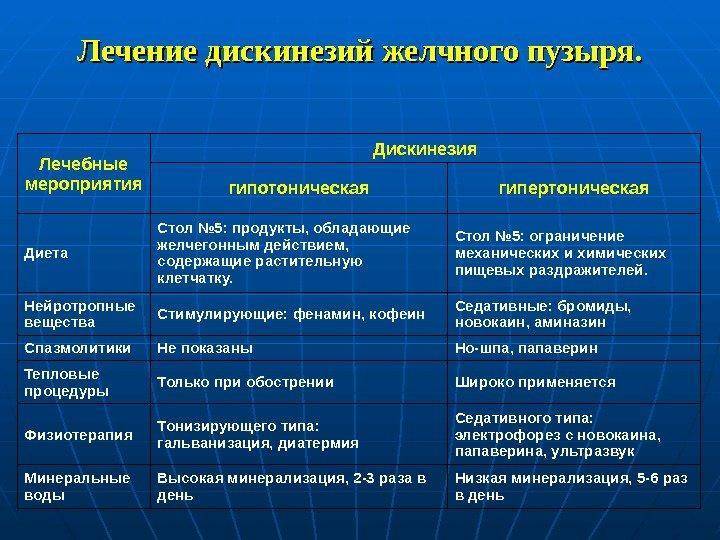 Из пациентов с классическими симптомами 60 пациентам была выполнена лапароскопическая холецистэктомия с исчезновением симптомов у 58 (97%).Пациенты с классическими симптомами имели в 22 раза больше шансов получить облегчение после холецистэктомии (отношение шансов 22,3, P = 0,0002). У восьми пациентов симптомы повторились через более чем 1 год после операции (3 атипичных и 5 классических), так что при долгосрочном наблюдении холецистэктомия помогла только 43% атипичных пациентов и 88% классических пациентов.
Из пациентов с классическими симптомами 60 пациентам была выполнена лапароскопическая холецистэктомия с исчезновением симптомов у 58 (97%).Пациенты с классическими симптомами имели в 22 раза больше шансов получить облегчение после холецистэктомии (отношение шансов 22,3, P = 0,0002). У восьми пациентов симптомы повторились через более чем 1 год после операции (3 атипичных и 5 классических), так что при долгосрочном наблюдении холецистэктомия помогла только 43% атипичных пациентов и 88% классических пациентов.
Выводы: Классические билиарные симптомы более предсказуемы для успеха после холецистэктомии у пациентов с БГ, чем ФВ.Симптомы, которые наиболее предсказывают успех после операции, — это боль в правом подреберье, боль после еды и воспроизведение боли после введения CCK. Пациенты с атипичными симптомами гораздо реже достигают улучшения после операции и должны находиться под наблюдением; однако рецидивирующие или прогрессирующие симптомы требуют вмешательства, если все дополнительные анализы отрицательны.
Испытание лапароскопической холецистэктомии в сравнении с неоперативным лечением дискинезии желчного пузыря — Полный текст
Пациенты, желающие и соответствующие критериям, будут включены в исследование и рандомизированы для хирургического и нехирургического лечения после получения информированного согласия.В течение следующих 18 месяцев будет собрана следующая информация: возраст, раса, пол, исходные и последующие показатели качества жизни в анкете, полная история болезни, включая сопутствующие заболевания, лекарства и хирургический анамнез, а также полная оценка состояния здоровья. симптомы, в том числе специфические симптомы заболевания, против Римских III критериев функционального расстройства желчного пузыря. Пациенты, рандомизированные для операции, будут направлены на немедленную лапароскопическую холецистэктомию. Пациентам в группе нехирургического лечения будут рекомендованы соблюдение диеты с низким содержанием жиров и выписан рецепт на амитриптилин 25 мг один раз в день.
Пациентам со стойкими, невосприимчивыми симптомами, которые не реагируют, по крайней мере, на одну неделю приема амитриптилина, будет разрешено добровольно перейти в группу, подвергшуюся хирургическому лечению.
После рандомизации определенные точки сбора данных будут уникальными для двух групп. Это следующие данные, которые дополняют общие данные, которые будут собираться по обеим группам:
Операционная группа: оперативные / патологоанатомические и оперативные осложнения
Группа безоперационного вмешательства:
Пациентам будет предложено вести дневник питания и дневник симптомов.Пациентов попросят сообщать о любых побочных эффектах, связанных с приемом лекарств.
Обе группы получат телефонный звонок для оценки условий. Группам нехирургического профиля будет предложено сообщать о любых побочных эффектах, связанных с приемом лекарств.
Наблюдение за обеими группами будет продолжаться в течение 18 месяцев. В дополнение к ежемесячным звонкам с пациентами будут связываться каждые три месяца после их первоначального лечения, чтобы заполнить анкету SF-8 и получить оценку симптомов с использованием критериев Рима III.
Причины, симптомы и методы лечения дискинезии желчевыводящих путей
Когда дело доходит до желчного пузыря, одна из самых распространенных проблем связана с образованием или проблемами, вызванными появлением камней в желчном пузыре. Но что произойдет, если ваш желчный пузырь не работает должным образом, а камни в желчном пузыре не являются основной причиной? Это состояние известно как дискинезия желчевыводящих путей или функциональное расстройство желчного пузыря, и оно является предметом сегодняшнего блога.
Причины и симптомы дискинезии желчевыводящих путейДискинезия желчевыводящих путей — это общий термин для обозначения проблемы с желчным пузырем, не вызванной желчными камнями, поэтому точная природа состояния может варьироваться от пациента к пациенту.В зависимости от вашего точного состояния, вы можете столкнуться с некоторыми симптомами:
- Боль в правом верхнем углу живота
- Газы, вздутие живота или отрыжка
- Тошнота
- Низкий выброс желчи при сканировании
- Запор или диарея
Причины этого состояния также варьируются от пациента к пациенту, но частые причины дискинезии желчевыводящих путей включают хроническое воспаление желчного пузыря, чрезмерный стресс или мышечные проблемы с органом. Пациенты, у которых был диагностирован гипотиреоз, также подвержены повышенному риску развития дискинезии желчевыводящих путей.
Пациенты, у которых был диагностирован гипотиреоз, также подвержены повышенному риску развития дискинезии желчевыводящих путей.
Прежде чем мы сможем вылечить это состояние, необходимо поставить точный диагноз. Это можно сделать с помощью визуализационных тестов или анализов крови. Визуальные тесты могут помочь определить, воспален ли ваш желчный пузырь и сколько желчи он выделяет, а анализ крови может определить, могут ли проблемы с щитовидной железой играть роль в вашем состоянии желчного пузыря.Независимо от процедуры тестирования, это быстрый и эффективный способ определить, что происходит с вашим желчным пузырем.
Лечение дискинезии желчевыводящих путей зависит от основной причины этого состояния. Если гипотиреоз усугубляет проблему, то эффективное лечение состояния щитовидной железы с помощью лекарств может помочь контролировать проблемы с желчным пузырем. Миорелаксанты и другие лекарства иногда могут помочь при проблемах с мышцами желчного пузыря или стрессе, но в большинстве случаев, когда дискинезия желчевыводящих путей вызывает умеренные или тяжелые симптомы, выполняется холецистэктомия.
Холецистэктомия — это операция, при которой полностью удаляется желчный пузырь. Вы можете нормально функционировать без желчного пузыря, если внести несколько небольших изменений в образ жизни и диету. Процедура может быть выполнена минимально инвазивной и имеет очень высокие показатели успеха. Щелкните здесь , чтобы узнать больше об операции холецистэктомии и получить дополнительную информацию о дискинезии желчевыводящих путей, обратитесь в офис доктора Кёплина сегодня.
СвязанныеВопросы и ответы по хирургии желчного пузыря
Что такое желчный пузырь?
Желчный пузырь — это полый орган размером с яйцо, в котором хранится желчь, вырабатываемая в печени.На самом деле желчный пузырь частично прикреплен к печени и присоединяется к системе протоков, выходящих из печени.
Где в вашем теле находится желчный пузырь?
Желчный пузырь расположен в правой части верхней части живота.
Может ли оно когда-нибудь находиться где-нибудь еще?
Да. Состояние под названием situs inversus встречается у 1/100 000 человек. В этих ситуациях органы человека находятся на противоположной стороне от нормы. Я сталкивался с этим дважды за свою карьеру.
Состояние под названием situs inversus встречается у 1/100 000 человек. В этих ситуациях органы человека находятся на противоположной стороне от нормы. Я сталкивался с этим дважды за свою карьеру.
Что делает желчный пузырь?
Желчный пузырь предназначен для хранения желчи, а затем ее выброса в кишечник во время еды.
Почему важна желчь?
Желчь действует как моющее средство, расщепляя жирную пищу на более мелкие частицы, которые легче усваиваются.
Вырабатывает ли желчный пузырь желчный пузырь?
Нет. Желчный пузырь хранит только желчь. На самом деле желчь вырабатывается в печени. Система протоков выходит из печени, а небольшой канал между желчным пузырем и этой системой протоков позволяет желчи проходить в желчный пузырь и из него.
Откуда желчный пузырь узнает, что желчь попадает в кишечник?
Датчики в слизистой оболочке желудка активируются молекулами жира, которые вы едите. Эти датчики выделяют в кровоток химическое вещество, называемое ХЦК (холецистокинин).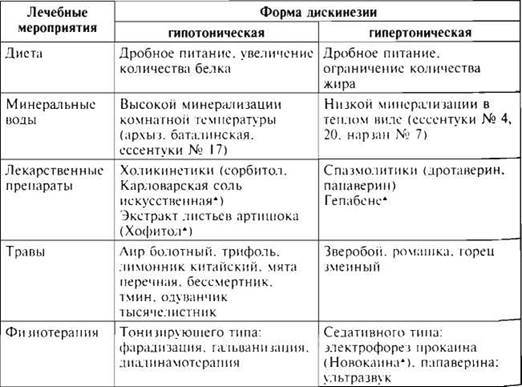 CCK перемещается в желчный пузырь и приказывает ему протолкнуть желчь в систему протоков, которая заканчивается в кишечнике.
CCK перемещается в желчный пузырь и приказывает ему протолкнуть желчь в систему протоков, которая заканчивается в кишечнике.
Что такое камни в желчном пузыре?
Иногда кристаллы образуются внутри желчи желчного пузыря, и медленно растет камень.Это похоже на образование жемчуга внутри устрицы. Камни могут вырасти довольно большими или оставаться маленькими, как песчинки.
Как на вас влияют камни в желчном пузыре?
Иногда эти камни или частицы могут препятствовать выходу желчного пузыря. Если препятствие присутствует во время сокращения желчного пузыря для выброса желчи, человек обычно ощущает резкий приступ боли и, возможно, тошноту и рвоту. Некоторые люди ощущают только тошноту, но не ощущают боли. Эти приступы обычно возникают после еды.
Где находится боль?
Местоположение боли варьируется от пациента к пациенту. Чаще всего боль возникает в середине верхней части живота (эпигастрии). Другие испытывают боль в правой части живота. Некоторые будут относиться к боли из обоих мест. Часто эта боль распространяется в спину или лопатку. Редко боль возникает в правой части нижней части живота или в левой части верхней части живота.
Часто эта боль распространяется в спину или лопатку. Редко боль возникает в правой части нижней части живота или в левой части верхней части живота.
Как долго длится боль?
К счастью, большинство приступов желчного пузыря проходят за несколько минут или часов.Некоторые приступы незначительны, а другие вызывают сильную боль. Если у человека развился приступ желчного пузыря, у него, вероятно, будут дополнительные приступы в будущем.
Могут ли возникнуть более серьезные проблемы?
Иногда желчный пузырь полностью закупоривается до такой степени, что возникает инфекция. Это требует немедленного внимания. В редких случаях желчный пузырь может действительно разорваться.
Как узнать, есть ли у вас камни в желчном пузыре?
Лучший тест для поиска камней в желчном пузыре — УЗИ брюшной полости.При этом не все камни в желчном пузыре обнаруживаются, однако точность ультразвукового исследования составляет около 95%. КТ не так хорошо помогает обнаружить камни в желчном пузыре, как УЗИ, но иногда помогает.
Что делать, если у меня есть симптомы желчного пузыря, но у меня нет желчных камней?
Желчь в желчном пузыре может стать густой, как моторное масло. Когда это происходит, желчному пузырю может быть трудно выбрасывать жидкость через выходное отверстие. Представьте, что вы пытаетесь рассосать густой сироп через трубочку? Желчный пузырь будет посылать вашему мозгу такие же сигналы, как если бы он был заблокирован.
Как узнать, есть ли у вашего желчного пузыря проблемы с выводом желчи?
Тест желчного пузыря, называемый сканированием HIDA, может измерить способность желчного пузыря выбрасывать желчь. Через капельницу вводится специальный индикатор, который накапливается в желчи. Затем через капельницу вводят химический агент, CCK, для стимуляции сокращений желчного пузыря. Сканер будет следить за желчным пузырем и рассчитывать, насколько хорошо он выбрасывает желчь (фракция выброса). В норме фракция выброса составляет 70-90%.Когда фракция выброса приближается к 35%, вполне вероятно, что симптомы вызваны дисфункцией желчного пузыря. Это состояние также известно как дискинезия желчевыводящих путей.
Это состояние также известно как дискинезия желчевыводящих путей.
Как лечить дискинезию желчевыводящих путей?
Единственное лечение — удаление желчного пузыря (холецистэктомия). Дискинезия желчевыводящих путей не опасна для жизни, поэтому человек может решить, что его симптомы недостаточно серьезны, чтобы потребовать хирургического вмешательства. Очень немногие люди готовы добровольно участвовать в исследованиях хирургии желчного пузыря, поэтому научные данные ограничены, а выводы исследований различаются.Мы знаем, что более 90% пациентов почувствуют себя лучше после удаления желчного пузыря. Мы знаем, что многие пациенты будут испытывать неприятные приступы, пока их желчный пузырь не будет удален. Мы также знаем, что некоторые пациенты могут в течение многих лет вести нормальную жизнь в перерывах между приступами. В целом, это зависит от того, насколько плохо человек себя чувствует.
Что делать, если мое сканирование HIDA в норме, но у меня наблюдаются симптомы желчного пузыря?
Если введение CCK воспроизвело симптомы вашего желчного пузыря, то удаление желчного пузыря будет полезным в 90% случаев. Если CCK не воспроизвел ваши симптомы, нам нужно искать другие причины боли, такие как язвы, болезнь Крона, язвенный колит, синдром раздраженного кишечника или более редкие заболевания. В некоторых ситуациях невозможно определить причину симптомов, и этим пациентам помогает удаление желчного пузыря.
Если CCK не воспроизвел ваши симптомы, нам нужно искать другие причины боли, такие как язвы, болезнь Крона, язвенный колит, синдром раздраженного кишечника или более редкие заболевания. В некоторых ситуациях невозможно определить причину симптомов, и этим пациентам помогает удаление желчного пузыря.
Могут ли камни пройти через канал из желчного пузыря?
Да. Это менее распространенная, но более серьезная проблема. После того, как желчные камни покидают желчный пузырь, они могут закупорить протоки между печенью и кишечником.Это может вызвать серьезную опасную для жизни инфекцию, называемую восходящим холангитом.
Могут ли камни в желчном пузыре вызвать панкреатит?
Это правда. Проток поджелудочной железы присоединяется к протоку, который проходит от печени к кишечнику. Когда желчный камень проходит через желчный проток, он может временно заблокировать проток поджелудочной железы и привести к воспалению поджелудочной железы.
Как лечат камни в желчном пузыре?
Поскольку не существует простого способа избавиться от камней в желчном пузыре, предпочтительным методом лечения является операция по удалению желчного пузыря (холецистэктомия). Существует лекарство для растворения камней в желчном пузыре, но оно не работает очень хорошо и предназначено для пациентов, которые не могут безопасно перенести операцию на желчном пузыре.
Существует лекарство для растворения камней в желчном пузыре, но оно не работает очень хорошо и предназначено для пациентов, которые не могут безопасно перенести операцию на желчном пузыре.
Можно ли использовать звуковые волны для разрушения камней в желчном пузыре?
Это полезный метод при некоторых камнях в почках, но более сложный при камнях в желчном пузыре. Во-первых, поскольку желчные камни фрагментированы, они, вероятно, покинут желчный пузырь и сгруппируются в желчном протоке, который проходит между печенью и кишечником. Это препятствие, в свою очередь, может вызвать опасные для жизни осложнения — инфекцию печени или панкреатит.Когда камни в почках фрагментированы, в проходы для мочи помещают стент, чтобы предотвратить закупорку. Стентирование главного желчного протока намного сложнее и сопряжено с определенными рисками. Кроме того, у человека, у которого образуется желчный камень, в будущем может образоваться еще больше камней. Этому пациенту снова придется столкнуться с той же проблемой. Вы когда-нибудь знали человека, который страдал от множественных приступов почечнокаменной болезни?
Вы когда-нибудь знали человека, который страдал от множественных приступов почечнокаменной болезни?
Можно ли установить дренаж в желчный пузырь?
Это может быть полезно, если у кого-то развилась инфекция желчного пузыря и он настолько серьезно болен, что операция небезопасна.После обезболивания брюшной стенки через кожу вводится дренаж в желчный пузырь под контролем врача под рентгеновским или ультразвуковым контролем. Это называется холецистостомической трубкой. Дренаж должен оставаться на месте в течение 6 недель, а затем можно будет провести операцию, когда это будет безопаснее.
Что произойдет, если желчный камень застрял в желчном протоке между печенью и кишечником?
Обычно эти камни можно извлечь с помощью крошечных инструментов, которые проходят через специальную камеру, которая вводится через рот, вниз по пищеводу и желудку в кишечник.Это называется эндоскопической ретроградной холангиопанкреатографией или сокращенно ЭРХПГ. В редких случаях ЭРХПГ невозможна, и доступ к желчному протоку необходимо проводить хирургическим путем.
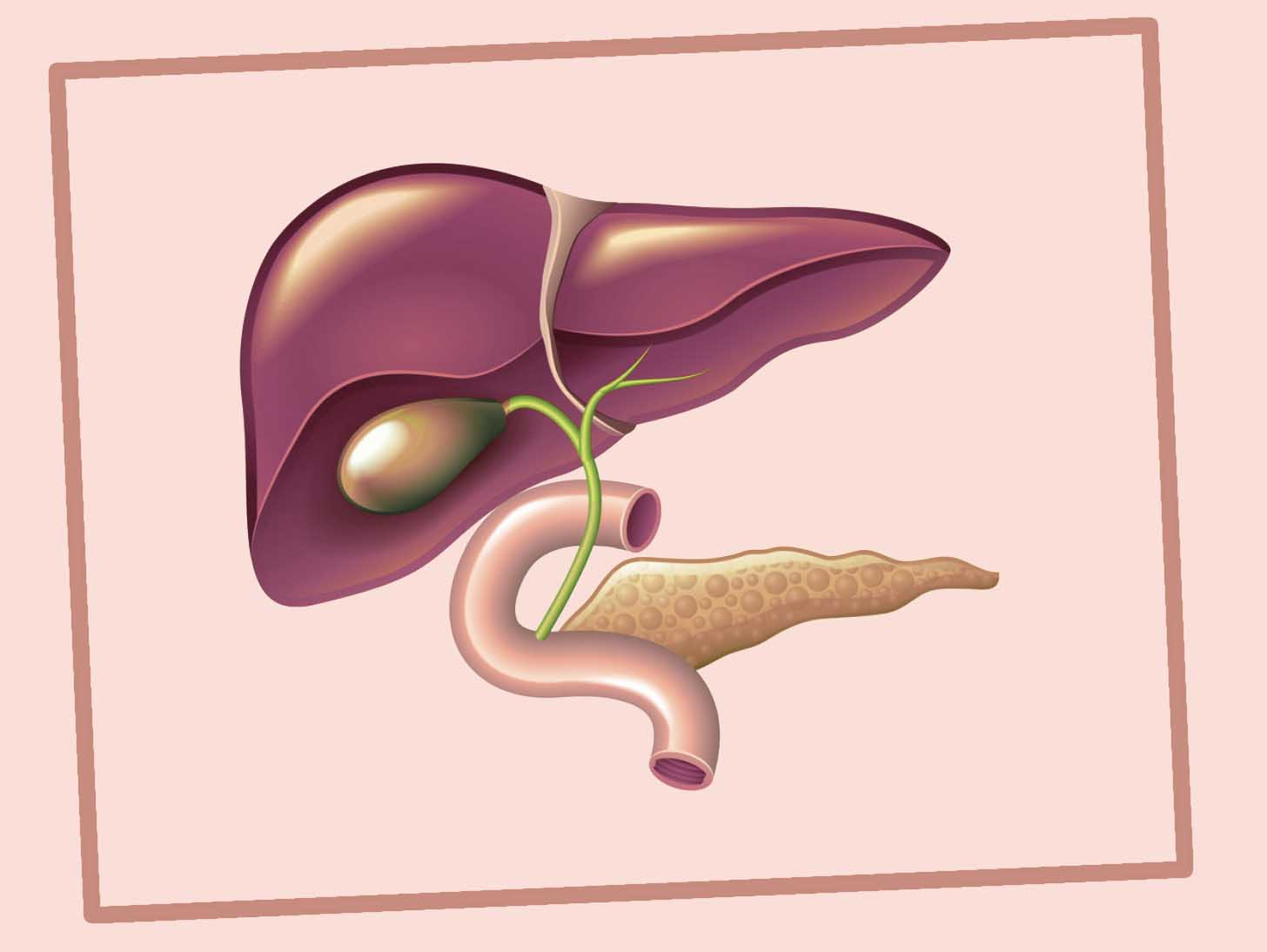
сфинктер дисфункции Одди (SOD) | MUSC Health
Сфинктер Одди — мышечный клапан, окружающий выход желчного протока и протока поджелудочной железы в двенадцатиперстную кишку. Сфинктер обычно закрыт и открывается только в ответ на прием пищи, так что пищеварительные соки могут попадать в двенадцатиперстную кишку и смешиваться с пищей для пищеварения.
Механизм дисфункции сфинктера Одди до конца не известен, но теоретически, когда у человека есть СОД, его / ее сфинктер переходит в «спазм», вызывая временную задержку желчных и панкреатических соков, что приводит к приступам боли в животе. .
Два состояния, которые могут повлиять на сфинктер Одди, — это папиллярный стеноз и дискинезия желчевыводящих путей.
Папиллярный стеноз — это заболевание, возникающее при нарушении механизма раскрытия сфинктера.Когда отверстие слишком узкое, происходит резервирование желчи и сока поджелудочной железы, что может привести к боли в животе и / или желтухе. Кроме того, закупорка отверстия поджелудочной железы может вызвать боль поджелудочной железы или приступы панкреатита.
Кроме того, закупорка отверстия поджелудочной железы может вызвать боль поджелудочной железы или приступы панкреатита.
Дискинезия желчевыводящих путей — это дисфункция желчного пузыря, при которой желчные протоки не сокращаются должным образом и / или происходит снижение скорости опорожнения желчного дерева. Дискинезия желчевыводящих путей часто является симптомом, а не самой болезнью, она может сигнализировать о существовании других расстройств пищеварения, таких как острый панкреатит, хронический панкреатит, хроническое воспаление или камни в желчном пузыре.
Болевые симптомы, вызванные желчными камнями или камнями желчных протоков, очень похожи на симптомы, вызванные дисфункцией сфинктера Одди. Фактически, пациенты, которые ранее перенесли холецистэктомию (удаление желчного пузыря), с большей вероятностью заболеют СОД, чем те, кто этого не сделал.
SOD может быть одним из проявлений других проблем мышечного спазма в различных областях тела, таких как пищевод или толстая кишка. Однако у некоторых пациентов это преобладающая жалоба, требующая немедленного внимания.
Однако у некоторых пациентов это преобладающая жалоба, требующая немедленного внимания.
Симптомы SOD
Симптомы включают:
- боль в животе
- расположен в средней или правой верхней части живота
- также ощущается в спине и плечах
- может длиться от нескольких минут до нескольких часов
- может быть легкой тупой пульсирующей болью или …
- может быть настолько серьезным, что человек станет недееспособным
- желтуха
- Длительная непроходимость может привести к обратному просачиванию желчи в кровоток
- приводит к отклонениям в тестах функции печени
- может привести к желтоватому изменению цвета глаз и кожи
Диагностика SOD
Дисфункция сфинктера обычно рассматривается только у пациентов с тяжелыми приступами боли, сохраняющимися или повторяющимися после операции на желчном пузыре (холецистэктомия), и у которых стандартные тесты не показывают никаких доказательств структурных причин, таких как небольшая опухоль или, возможно, камень.
Первоначальные расследования:
- Кровь берется для проверки тестов печени и поджелудочной железы (особенно щелочной фосфатазы, трансаминаз и амилазы / липазы).
- Стандартные ультразвуковые и компьютерные томограммы используются для поиска структурных причин, но они не являются полностью точными.
- Когда они не обнаруживаются, большинство экспертов рекомендуют другие процедуры визуализации, такие как MRCP и EUS. Один из них следует использовать, прежде чем рассматривать более инвазивные и рискованные процедуры, такие как ERCP.
- Другой тест (сканирование HIDA) иногда используется для выявления плохого опорожнения желчного протока из-за активности сфинктера, а инъекция ботокса в сфинктер рассматривается как тест на чрезмерную активность.
Подозрение на то, что сфинктер может быть гиперактивным и вызывать боль, усиливается, если сканирование и / или анализы крови показывают некоторые признаки обструкции желчного протока. Действительно, СОД делится на два типа.
Действительно, СОД делится на два типа.
Тип I состоит из пациентов с неприятной болью желчного типа, желчным протоком более 9 мм в диаметре и повышенным уровнем печеночных тестов.Пациенты типа II имеют расширенный проток или отклонения от нормы печеночной пробы, но не то и другое вместе. Раньше был тип III — пациенты с болью, но без этих результатов — но недавнее исследование (EPISOD) показало, что такие пациенты не реагируют на разрезание сфинктера.
Пациентам типа I и II обычно рекомендуют пройти ЭРХПГ с измерением давления сфинктера или без него с помощью сфинктера манометрии Одди (SOM) и часто лечат путем разрезания сфинктера (сфинктеротомия).
Пациентам предшествующего типа III («только с болью») не следует предлагать ЭРХПГ, за исключением, возможно, исследовательского исследования с полностью информированным согласием.
Для ERCP (и пока пациент находится под седацией или анестезией) врач вводит специальный гибкий эндоскоп через глотку в двенадцатиперстную кишку. Цель этой процедуры — осмотреть дренажное отверстие желчного протока у сосочка Фатера. Найти сфинктер Одди часто бывает сложно, так как он может быть плотно закрыт и находится в складках двенадцатиперстной кишки. Как только он будет обнаружен, краситель может быть введен в желчный проток и проток поджелудочной железы, чтобы дважды проверить наличие камней и других форм непроходимости.
Цель этой процедуры — осмотреть дренажное отверстие желчного протока у сосочка Фатера. Найти сфинктер Одди часто бывает сложно, так как он может быть плотно закрыт и находится в складках двенадцатиперстной кишки. Как только он будет обнаружен, краситель может быть введен в желчный проток и проток поджелудочной железы, чтобы дважды проверить наличие камней и других форм непроходимости.
Возможность спазма (дисфункции) сфинктера проверяется во время ERCP путем измерения «давления сжатия» в сфинктере. Как и все виды обследования ERCP, существуют риски; особенно шанс перенести приступ панкреатита. По этой причине ERCP в этом контексте обычно выполняется только после того, как были исчерпаны другие более простые тесты.
Лечение СОД
Процедуры могут включать:
- Легкие формы СОД можно лечить с помощью противоспазматических препаратов.
- Когда приступы боли вызывают значительное нарушение жизнедеятельности, необходимо решить, разрезать ли сфинктер (сфинктеротомию) во время ЭРХПГ для удаления камней в протоках или для улучшения дренажа.

- ERCP редко показана, если желчный пузырь не удален.
- Когда манометрия сфинктера Одди подтвердила высокое давление, сфинктеротомия дает хорошее облегчение более чем у половины пациентов.
- Выполнение сфинктеротомии сопряжено с риском осложнений, таких как кровотечение и перфорация, в дополнение к панкреатиту; риск панкреатита достигает 20%.
- Существует также возможность повторения симптомов через несколько месяцев или лет из-за рубцевания сфинктеротомии.
- Иногда возможно дальнейшее разрезание (повторная сфинктеротомия), но есть ограничения; Может потребоваться хирургическое лечение с помощью трансдуоденальной сфинктеропластики — открытой операции, проводимой под общим наркозом, когда разрез делается через первую часть тонкой кишки и поджелудочную железу.
- Трансдуоденальная сфинктеропластика также может быть рекомендована вместо ЭРХПГ пациентам, перенесшим ранее операцию на желудке.

- Трансдуоденальная сфинктеропластика также может быть рекомендована вместо ЭРХПГ пациентам, перенесшим ранее операцию на желудке.
Дисфункция сфинктера Одди — сложное состояние, к которому следует подходить и лечить с большой осторожностью. Пациенты могут потребовать направления в специализированные центры, у которых часто есть специальные протоколы исследований.
Источники
http://en.wikipedia.org/wiki/Sphincter_of_Oddi_dysfunction
http://en.wikipedia.org/wiki/Papillary_stenosis
http://en.wikipedia.org/wiki/Bilary_dyskinesia
Детская дискинезия желчевыводящих путей и дисфункция сфинктера Одди
Взрослые гастроэнтерологи считают дискинезию желчевыводящих путей функциональным расстройством, и новое исследование открыло дверь для сфинктера 3 типа дисфункции Одди, который можно рассматривать как функциональное расстройство.Детским гастроэнтерологам следует последовать примеру наших взрослых коллег и рассмотреть возможность реклассификации дискинезии желчевыводящих путей и сфинктера дисфункции Одди 3 типа как функциональных нарушений.
Дискинезия желчевыводящих путей — это нарушение желчного пузыря на фоне нормального желчного дерева. Взрослые гастроэнтерологи считают это функциональным расстройством, но в педиатрии это не так, поскольку это одно из самых распространенных причины лапароскопической холецистэктомии. Дисфункция сфинктера Одди — нарушение моторики в сокращение сфинктера, ведущее к закупорке желчи или панкреатического сока.1 Новое исследование открыла дверь для сфинктера 3 типа дисфункции Одди, которое можно рассматривать как функциональное расстройство у взрослых гастроэнтерология. Детским гастроэнтерологам следует последовать примеру наших взрослых коллег и рассмотреть реклассификация дискинезии желчевыводящих путей и сфинктера с дисфункцией Одди 3 типа как функциональные нарушения.
Aldo Maspons, MD 1 Richard W. McCallum, MD 2 1 Отделение педиатрии, El Paso Children’s
Больница / Техасский техникум 2 Отделение
Медицина, отделение гастроэнтерологии, Техас
Центр медицинских наук Технического университета,
Пол Л. Фостерская медицинская школа, Эль-Пасо, Техас
Фостерская медицинская школа, Эль-Пасо, Техас
ВСТУПЛЕНИЕ
Детская дискинезия желчевыводящих путей
Дискинезия желчевыводящих путей (ДЖ) — заболевание желчного пузыря на фоне анатомически нормального желчного дерева. Клинические проявления включают эпизодические колики в правом подреберье или боль в эпигастрии, вызванную приемом пищи, связанную с тошнотой и рвотой при отсутствии холилитиаза. Считается, что боль вызвана сокращением сфинктера Одди во время расслабления желчного пузыря.Чаще всего страдают пациенты женского пола и / или пациенты с избыточным весом. 2,3
Педиатрия часто ориентируется на взрослый мир
с точки зрения диагностики и лечения, чтобы уменьшить
любые потенциальные риски для наиболее уязвимых в нашем обществе
граждане. Дискензия желчевыводящих путей (ДБ) является примером
расстройство, впервые описанное у взрослых и пролеченное оперативно
с последующим внедрением в практику в педиатрии. 4 BD
считается функциональным расстройством согласно Риму
III, 5 , но не признается детским функциональным
беспорядок. 6 Несмотря на то, что BD классифицируется как взрослый
функциональное расстройство, лапароскопическая холецистэктомия
полагались в качестве окончательного терапевтического решения. 7
6 Несмотря на то, что BD классифицируется как взрослый
функциональное расстройство, лапароскопическая холецистэктомия
полагались в качестве окончательного терапевтического решения. 7
Диагностически гепатобилиарная иминодиуксусная кислота
(HIDA) сканирование вместе с инъекцией холецистокинина
(CCK) используется для оценки функции желчного пузыря с помощью
оценка экскреции, накопления и выброса желчи
из желчного пузыря. Опорожнение желчного пузыря менее
35% наряду с типичными симптомами, установленными
Римские критерии III устанавливают диагноз BD. 5 Один
исследование обнаружило проблемы с использованием только сканирования HIDA
поставить диагноз БД. Некоторые дети, у которых
аномальные фракции выброса на их первых сканированиях, позже
имели нормальные фракции выброса. 8 Следует соблюдать осторожность
относительно опиатных обезболивающих в фоновом режиме на
время аномального сканирования HIDA. Это один из примеров
проблем, возникающих при экстраполяции взрослых
данные для нужд педиатрических пациентов.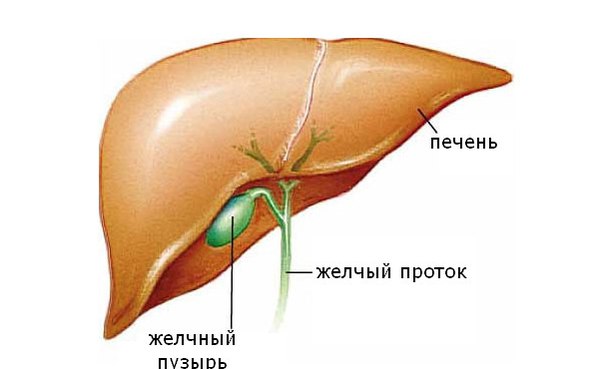 Клиническая
ответ на холецистэктомию впоследствии используется для
подтвердите диагноз BD, если нет рецидива
боль в течение 12 месяцев. 5 Сканы HIDA и фракции выброса
следует рассматривать как только один аспект в решении
процесс изготовления.
Клиническая
ответ на холецистэктомию впоследствии используется для
подтвердите диагноз BD, если нет рецидива
боль в течение 12 месяцев. 5 Сканы HIDA и фракции выброса
следует рассматривать как только один аспект в решении
процесс изготовления.
Число диагнозов BD растет, и это наблюдается в неуклонном росте лапороскопической холецистекомии. Mehta et al. описать тенденцию холецистэктомий в одна из крупнейших детских больниц страны, в которой с 1980-1996 годов не было документально подтвержденных случаев BD, но с 2005-2008 гг. 64 случая, что делает его третьим по распространенности показанием для холецистэктомии, за осложненной обструктивной болезнь, симптоматическая и желчнокаменная болезнь. 2
Их исследование, как и другие, продемонстрировало
что гистологически желчный пузырь имел черты
хронический холецистит. 8-10 Friesen et al. продемонстрировал
что у пациентов с BD было увеличение тучных клеток
плотность, которая параллельна другим функциональным расстройствам. 8 При сравнении различий между пациентами, которые
перенес холецистэктомию из-за камней vs.
BD, пациенты с BD имели больше тучных клеток в пластинке
propria.Дегрануляция тучных клеток и высокий уровень
тучные клетки в собственной пластинке, однако, не
соотносятся с фракцией выброса.
8 При сравнении различий между пациентами, которые
перенес холецистэктомию из-за камней vs.
BD, пациенты с BD имели больше тучных клеток в пластинке
propria.Дегрануляция тучных клеток и высокий уровень
тучные клетки в собственной пластинке, однако, не
соотносятся с фракцией выброса.
То, чего не хватало в исследованиях BD, рандомизировано.
контрольные испытания с большими группами для анализа. В
данные исследований для диагностики и лечения основаны
по ретроспективным исследованиям с небольшими размерами. Время
ответ на операцию также был ограничен и в основном
всего через несколько месяцев после операции. В нескольких исследованиях
изучил долгосрочное наблюдение.Одно такое исследование выглядело
через 2,8 года после операции 3 и продемонстрировали, что 44%
в их когорте не было симптомов после лапороскопической
холекстэктомия. Нельсон и др. Обследовали 55 пациентов.
и сравнили холецистэктомию с детьми, которые сделали
не подвергались операции, а вместо этого наблюдались в
настройка BD. 8 При двухлетнем наблюдении 55%
группы холецистекомии полностью излечились
боли и 55% группы наблюдения также имели
полное разрешение боли. Двадцать шесть процентов
группа холецистэктомии и 20% наблюдения
в группе наблюдалось частичное исчезновение боли.Через два года после
исходное двухлетнее наблюдение, отличий не было
в скорости реакции на боль. В этом исследовании использовались долгосрочные
данные, позволяющие предположить, что неоперативный подход может быть
столь же эффективен, как и оперативный, что последовательно
с отдаленным исходом функциональных нарушений.
8 При двухлетнем наблюдении 55%
группы холецистекомии полностью излечились
боли и 55% группы наблюдения также имели
полное разрешение боли. Двадцать шесть процентов
группа холецистэктомии и 20% наблюдения
в группе наблюдалось частичное исчезновение боли.Через два года после
исходное двухлетнее наблюдение, отличий не было
в скорости реакции на боль. В этом исследовании использовались долгосрочные
данные, позволяющие предположить, что неоперативный подход может быть
столь же эффективен, как и оперативный, что последовательно
с отдаленным исходом функциональных нарушений.
Взаимосвязь педиатрических функциональных
расстройства и заболевания желчного пузыря исследовались
Chumpitazi et al. 11 Они обнаружили, что дети с BD
может также иметь сопутствующий парез желудка, что позволяет предположить
нейроэнтериальная аномалия, затрагивающая как желчные, так и
моторика желудка.Srinath et al. утверждать, что BD — безопасный
диагностика у детей в том, что есть минимально связанные
осложнения. Это следует подчеркнуть, согласно
их, необходимость изучения методов лечения, используемых при лечении BD
как функциональное расстройство, и следует меньше полагаться
о хирургических методах лечения этого расстройства, где
есть осложнения от таких вмешательств. 12
Это следует подчеркнуть, согласно
их, необходимость изучения методов лечения, используемых при лечении BD
как функциональное расстройство, и следует меньше полагаться
о хирургических методах лечения этого расстройства, где
есть осложнения от таких вмешательств. 12
В настоящее время нет установленных функций желчных протоков. расстройства в педиатрии (таблица 1). 13 Дополнительные исследования для консервативное управление начало готовить почву для лечения дискинезии желчевыводящих путей в педиатрии, как другие функциональные расстройства в педиатрии — консервативно, с медицинской точки зрения, возможно, с комбинированной терапией, включающей психологические аспекты лечения. 12
Детский сфинктер дисфункции Одди
Сфинктер oddi (SO) расположен в двенадцатиперстной кишке.
соединение желчных и панкреатических протоков. 5 Сфинктер
нечетной дисфункции (СОД) нарушение моторики
проявляется как аномалия в сокращении
сфинктер oddi (SO) 14 , что приводит к закупорке
желчь или панкреатический сок. 1 Пациенты обычно имеют желчевыводящие пути.
обструктивная боль, не купирующаяся при холецистэктомии.Есть три различных типа SOD. Тип 1 состоит из
пациенты с расширенным желчным протоком и аномальными лабораторными исследованиями печени.
Тип 2 состоит из пациентов, у которых либо
желчный проток или аномальные лабораторные исследования печени, но не то и другое вместе. Тип 3
не иметь ни расширенного протока, ни аномальных лабораторных исследований. 15
1 Пациенты обычно имеют желчевыводящие пути.
обструктивная боль, не купирующаяся при холецистэктомии.Есть три различных типа SOD. Тип 1 состоит из
пациенты с расширенным желчным протоком и аномальными лабораторными исследованиями печени.
Тип 2 состоит из пациентов, у которых либо
желчный проток или аномальные лабораторные исследования печени, но не то и другое вместе. Тип 3
не иметь ни расширенного протока, ни аномальных лабораторных исследований. 15
СОД может проявляться такими симптомами, как:
боль в эпигастрии или боль в правом подреберье с иррадиацией
к спине или правому плечу эпизодически. Это
может проявляться как идиопатический панкреатит, боль билиарного типа
с неповрежденным желчным пузырем и без желчных камней, и в наличии
после холецистэктомии.Кроме того, SOD был
изучена как возможная причина повторяющихся болей в животе
у детей. 16 В настоящее время в литературе для взрослых СОД обозначается
считается функциональным расстройством, 5 , но не так в
педиатрическая литература. 6 В педиатрии данные ограничены
Что касается количества выполненных исследований. Все
исследования представляют собой ретроспективные обзоры диаграмм и количество
больных мала. Brown et al. и Lemmel et al.
обнаружено 3 из 38 детей и 7 из 29 детей с СОД
как причина рецидивирующего панкреатита соответственно. 17,18 Варадараджулу и др. оценили 6 пациентов, 3 типа II,
и три типа III за трехлетний период. 1 Cheng
и другие. в рамках большой серии оценок ERCP, шесть
пациенты с СОД II типа, 35 пациентов с СОД типа
III за десятилетний период. Хроническая боль в животе
и рецидивирующий панкреатит были двумя наиболее распространенными
презентации. Показатели панкреатита после ЭРХПГ
больных колеблется от 21 до 30%. 19 Misra et al. выполнила
ретроспективный обзор диаграммы с телефонным сопровождением
вверх. 16 Двенадцать пациентов, 9 из которых имели СОД III типа,
перенесла SO маноментрию и сфинктертомию по поводу
лечение. Из двенадцати пациентов трое не ответили.
6 В педиатрии данные ограничены
Что касается количества выполненных исследований. Все
исследования представляют собой ретроспективные обзоры диаграмм и количество
больных мала. Brown et al. и Lemmel et al.
обнаружено 3 из 38 детей и 7 из 29 детей с СОД
как причина рецидивирующего панкреатита соответственно. 17,18 Варадараджулу и др. оценили 6 пациентов, 3 типа II,
и три типа III за трехлетний период. 1 Cheng
и другие. в рамках большой серии оценок ERCP, шесть
пациенты с СОД II типа, 35 пациентов с СОД типа
III за десятилетний период. Хроническая боль в животе
и рецидивирующий панкреатит были двумя наиболее распространенными
презентации. Показатели панкреатита после ЭРХПГ
больных колеблется от 21 до 30%. 19 Misra et al. выполнила
ретроспективный обзор диаграммы с телефонным сопровождением
вверх. 16 Двенадцать пациентов, 9 из которых имели СОД III типа,
перенесла SO маноментрию и сфинктертомию по поводу
лечение. Из двенадцати пациентов трое не ответили. Семь пациентов при пятилетнем наблюдении продолжали
быть бессимптомным. Однако телефонные разговоры не дали результатов.
включать стандартизированную шкалу оценки боли.
Семь пациентов при пятилетнем наблюдении продолжали
быть бессимптомным. Однако телефонные разговоры не дали результатов.
включать стандартизированную шкалу оценки боли.
Сфинктер дисфункции Одди сначала подозревают при
вышеупомянутая клиническая картина. Чтобы подтвердить
диагноз, ампула Фатера канюлирована с
эндоскопическая ретроградная холангиопанкреатография
(ERCP).Затем выполняется манометрия сфинктера Одди.
с системой инфузионного насоса с низкой податливостью (рис. 1).
Базальный сфинктер Одди манометрическое давление больше
более 40 мм рт. ст. и более считаются ненормальными и
на основе данных для взрослых. 19 Лечение СОД состоит из
сфинктеротомия, которая выполняется на желчных и / или
панкреатический сфинктер, в зависимости от того, какой из них выше
нормальное значение для взрослых. Нет педиатрических
манометрические значения давления и, следовательно, взрослые
используются значения.Данные для взрослых показывают, что SOD II
с большей вероятностью будет иметь манометрическую доказуемую SOD
55% времени по сравнению с 28% времени в SOD III. 20 Эти
процедуры не лишены риска. Панкреатит после ЭРХПГ
в педиатрии наблюдается до 13% случаев. 21
20 Эти
процедуры не лишены риска. Панкреатит после ЭРХПГ
в педиатрии наблюдается до 13% случаев. 21
Недавно Cotton et al. выполнили первый мультицентр, фиктивно контролируемое рандомизированное контрольное испытание с большим объем пациентов, включая 214 пациентов. 15 Результаты это исследование изменило динамику SOD III.Хлопок и другие. продемонстрировали, что сфинктеротомия не более эффективен, чем фиктивная ЭРХПГ при постхолецистекомии пациенты с СОД III типа. 15 Более того, манометрический результаты, билиарное или панкреатическое давление, не были связанные с исходами сфинктеротомии. Учитывая эти результаты, лечение сфинктеротомией у пациентов с SOD III следует поставить под сомнение, потому что он был продемонстрировали, что сфинктеротомия не обходится без риск — это процедура не лучше плацебо.
Это недавно опубликованное исследование интерпретируется
взрослыми гастроэнтерологами как перемещение СОД в
категория функционального расстройства кишечника, например, раздражительный
синдром кишечника. Следовательно, сцена приглашает SOD III в
детей следует рассматривать как функциональное заболевание с
терапия, которая, по крайней мере, больше не должна включать
инвазивный подход. Необходимы дальнейшие исследования, чтобы
определить патофизиологию боли и медицинское
маршрут терапии. Как и другие функциональные расстройства у детей,
и очень похоже на то, что предлагается для лечения
дискинезия желчевыводящих путей, терапевтическая комбинация, которая
включает неинвазивный подход, следует рассмотреть
в управлении этим заболеванием.Эта комбинация
лечения должны включать психологические методы
справиться с тревогой и висцеральной чувствительностью, которые так
часто является частью детской функциональной боли в животе. 22 дюйм
Мы предполагаем, что в будущем агенты, модифицирующие кишечник и мозг
могут быть достойны лечебных испытаний, например Трициклики. В
Кроме того, лечение холинергической терапией, направленной на
моторика толстой кишки будет иметь значение.
Следовательно, сцена приглашает SOD III в
детей следует рассматривать как функциональное заболевание с
терапия, которая, по крайней мере, больше не должна включать
инвазивный подход. Необходимы дальнейшие исследования, чтобы
определить патофизиологию боли и медицинское
маршрут терапии. Как и другие функциональные расстройства у детей,
и очень похоже на то, что предлагается для лечения
дискинезия желчевыводящих путей, терапевтическая комбинация, которая
включает неинвазивный подход, следует рассмотреть
в управлении этим заболеванием.Эта комбинация
лечения должны включать психологические методы
справиться с тревогой и висцеральной чувствительностью, которые так
часто является частью детской функциональной боли в животе. 22 дюйм
Мы предполагаем, что в будущем агенты, модифицирующие кишечник и мозг
могут быть достойны лечебных испытаний, например Трициклики. В
Кроме того, лечение холинергической терапией, направленной на
моторика толстой кишки будет иметь значение.
Диета также может рассматриваться как еще одна форма терапии
. Этот вид терапии
Этот вид терапии
при синдроме раздраженного кишечника (СРК) уже имеет приоритетное значение для диеты
FODMAPS.Подобно роли кишечной микрофлоры
в СРК, возможно, она также играет роль
в СОД. Изменение микрофлоры кишечника — одна из
многих возможностей лечения заболевания, лечение которого требует дальнейшего изучения
.
Скачать таблицы, изображения и справочные материалы
Что нужно знать о дискинезии желчевыводящих путей
Дискинезия желчевыводящих путей (ДЖ) — это термин, обозначающий плохо функционирующий желчный пузырь, и представляет собой заболевание, характеризующееся неспособностью определенных частей желчевыводящей системы способствовать нормальному оттоку желчи.Билиарный происходит от слова желчь. Дискинезия означает просто нарушение функционирования. Желчь, которая имеет решающее значение для пищеварения и детоксикации нашего организма, вырабатывается в печени, а затем транспортируется в желчный пузырь для хранения и концентрации.
В нормальных условиях прием пищи автоматически посылает сигналы из мозга в билиарную систему, вызывая мышечные сокращения желчного пузыря и перистальтику или мышечную активность желчных протоков. Посредством этих сигналов концентрированная желчь в достаточном количестве выделяется через общий желчный проток в двенадцатиперстную кишку.В идеале желчи достаточно, чтобы помочь в расщеплении принятой пищи и усвоении витаминов и минералов по всему телу. Однако в случае дискинезии желчевыводящих путей происходит нарушение где-то, будь то нервная или гормональная передача сигналов или способность желчного пузыря сокращаться, что приводит к снижению выброса желчи из желчного пузыря.
Дискинезию желчевыводящих путей также называют разными названиями. В некоторых источниках и литературе это называется функциональным расстройством желчного пузыря, спазмом желчного пузыря или бескаменной болезнью желчевыводящих путей.Чаще это симптом такого заболевания, как холецистит, желчный камень или панкреатит, а не сама болезнь. Согласно анализу The American Journal of Surgery, десятилетний отчет о заболеваемости и холецистэктомии по поводу дискинезии желчевыводящих путей показал, что это заболевание гораздо более распространено в США и редко встречается за пределами страны. Даже дети больше не исключены из этой тенденции, возможно, из-за параллельного роста педиатрического ожирения. BD не следует путать с другим нарушением моторики желчевыводящих путей, называемым сфинктером дисфункции Одди, которое может иметь панкреатический или желчный характер.
Согласно анализу The American Journal of Surgery, десятилетний отчет о заболеваемости и холецистэктомии по поводу дискинезии желчевыводящих путей показал, что это заболевание гораздо более распространено в США и редко встречается за пределами страны. Даже дети больше не исключены из этой тенденции, возможно, из-за параллельного роста педиатрического ожирения. BD не следует путать с другим нарушением моторики желчевыводящих путей, называемым сфинктером дисфункции Одди, которое может иметь панкреатический или желчный характер.
Бытует мнение, что низкофункционирующий желчный пузырь — это начало болезни желчного пузыря. Дискинезия желчевыводящих путей может приводить к образованию осадка желчных путей в желчном пузыре, который, в свою очередь, может превращаться в камни. Другими словами, это может быть просто прогрессирование заболевания желчного пузыря. Однако дискинезия желчевыводящих путей не всегда функционирует. Он также может чрезмерно функционировать, вызывая другой набор симптомов.
Дискинезия желчевыводящих путей бывает двух типов — гиперкинетическая и гипокинетическая.
Гиперкинетическая дискинезия желчевыводящих путейЭтот тип, также известный как гипермоторная дискинезия желчевыводящих путей, встречается гораздо реже, чем гипокинетический тип. Гиперкинетическая дискинезия желчевыводящих путей возникает, когда желчный пузырь сокращается слишком часто или слишком сильно, когда сфинктеры не открываются полностью. Это означает, что имеется переизбыток желчи, которая не остается в желчном пузыре достаточно долго для хранения и концентрации. Фракция выброса более 75% классифицируется как желчный гиперкинез.Одна из теорий заключается в том, что у людей с этим заболеванием может быть избыток рецепторов холецистокинина (гормона, вызывающего сокращение желчного пузыря) в желчном пузыре.
Существует всего несколько исследований о гиперкинетическом BD, потому что вероятность его развития значительно снижается по мере взросления, в отличие от гипокинетического типа. Это также не так часто, как гипокинетика. К сожалению, это изнурительное и болезненное состояние. с небольшим предложением помощи, кроме операции, которая не всегда устраняет симптомы.
Это также не так часто, как гипокинетика. К сожалению, это изнурительное и болезненное состояние. с небольшим предложением помощи, кроме операции, которая не всегда устраняет симптомы.
Симптомы гиперкинезии аналогичны проявлениям дискинезии желчевыводящих путей в целом. Однако двумя замечательными характеристиками являются сильная боль и появление боли в сердце . Эта степень боли вызвана внезапным повышением давления в желчном пузыре и гипертоническом сфинктере Одди. Кардиальные проявления заболеваниями желчного пузыря нередки при гиперкинетической дискинезии желчевыводящих путей. У пациентов с этим заболеванием часто наблюдаются такие симптомы, как тахикардия (учащение пульса), гипотония (потеря мышечной силы, которая может повлиять на нервы и нервную систему) и слабость.
Гипокинетическая дискинезия желчевыводящих путей Для этого типа BD доступны дополнительные исследования и соответствующая литература. Это чаще встречается у женщин, и риск его развития увеличивается с возрастом, что делает его распространенным среди людей среднего и пожилого возраста. Гипокинетический BD — это состояние, при котором фракция выброса в желчном пузыре ниже 32%. Хотя соглашения о нормальной скорости выброса различаются, большинство считает, что она находится где-то между 33-42%.
Это чаще встречается у женщин, и риск его развития увеличивается с возрастом, что делает его распространенным среди людей среднего и пожилого возраста. Гипокинетический BD — это состояние, при котором фракция выброса в желчном пузыре ниже 32%. Хотя соглашения о нормальной скорости выброса различаются, большинство считает, что она находится где-то между 33-42%.
- Возраст: люди старшего возраста являются лучшими кандидатами на заболевание желчного пузыря, чем молодые. Однако гипер-дискинезия чаще встречается у детей и молодых людей.
- Пол — женщины, особенно беременные или беременные, принимающие противозачаточные таблетки или в период менопаузы
- Ожирение — у людей с избыточным весом больше шансов иметь дисфункциональный желчный пузырь.
Помимо этих факторов, существуют более конкретные причины, которые, как известно, приводят к неэффективному сокращению желчного пузыря, которое в конечном итоге перерастает в дискинезию желчевыводящих путей:
- Стресс — Стресс может многое сделать с нашим телом.
 Многочисленные исследования показывают, что когнитивное здоровье может значительно влиять на функции организма. Это включает в себя развитие BD. Говорят, что дисфункция дофаминовых рецепторов может вызвать BD. Также считается, что желчный пузырь испытывает трудности с получением сигналов от мозга, запускающих выделение желчи, когда человек находится в состоянии стресса.
Многочисленные исследования показывают, что когнитивное здоровье может значительно влиять на функции организма. Это включает в себя развитие BD. Говорят, что дисфункция дофаминовых рецепторов может вызвать BD. Также считается, что желчный пузырь испытывает трудности с получением сигналов от мозга, запускающих выделение желчи, когда человек находится в состоянии стресса. - Холецистит или воспаление стенки желчного пузыря препятствует его сокращению.
- Нейродегенерация — вегетативная дисфункция, также известная как вегетативная дисфункция, является наиболее широко известной причиной дискинезии желчевыводящих путей.Это форма нейродегенерации. Дегенерация нервных клеток происходит не только со старением, но и с молодыми людьми. Воспаление способствует нейродегенерации, как и инсулинорезистентность или колебания сахара в крови. В частности, на BD влияет блуждающий нерв, поскольку он стимулирует сокращение желчного пузыря, а также напрямую связан с парасимпатическими и симпатическими нервами.

- Пороки развития желчного пузыря и желчевыводящей системы — Иногда нашу анатомию можно обвинить в неспособности желчи течь должным образом.Такие аномалии могут быть врожденными и унаследованными, либо они могут быть вызваны постоянным воспалением в органе.
- Гипотиреоз — уже проведены многочисленные исследования, доказывающие, что гипотиреоз влияет на общее состояние желчного пузыря. Во-первых, это увеличивает вероятность развития камней в общем желчном протоке. Во-вторых, гормон щитовидной железы, более тесно связанный с BD, расслабляет сфинктер Одди, который контролирует сброс желчи в тонкий кишечник. Из-за нехватки тироксина у людей с гипотиреозом в тонкий кишечник попадает меньше желчи.Щитовидная железа также влияет на блуждающий нерв и замедляет пищеварение, включая сокращение желчного пузыря и перистальтические движения пищевода и кишечника.
- Заболевания желудочно-кишечного тракта — Заболевания желудочно-кишечного тракта могут влиять не только на пищеварительный процесс, но и на нормальную функцию органов внутри системы. Как правило, люди с дисфункцией желчного пузыря, скорее всего, имеют другие симптомы, сосуществующие с кишечником, будь то диарея, запор, повышенная кишечная проницаемость, пищевая чувствительность или паразиты.
- Боль в верхней правой боковой области живота, часто возникающая после приема пищи с высоким содержанием жиров и продолжающаяся 30 минут или более
- прерывистые судороги или дискомфорт под ребрами
- Боль, не купирующаяся при отхождении газов, приеме антацидов, приема кишечных препаратов, блокаторов h3 или ингибиторов протеинового насоса
- Боль в спине правой лопатки
- тошнота и рвота
- расстройство желудка
- Вздутие живота и отрыжка
- потеря веса — от неспособности есть или
- прибавка в весе — от неправильного переваривания жиров
- усталость
Дискинезия желчевыводящих путей также может проявляться неопределенным дискомфортом, тупой болью или у многих может протекать полностью бессимптомно.
Тесты и диагностика желчного пузыряСуществует ряд тестов, которые необходимо провести для подтверждения дискинезии желчевыводящих путей.
- Биохимические анализы крови — поскольку желчь не может эффективно покидать желчные протоки и желчный пузырь в случае гипокинетического BD, можно провести анализы крови, чтобы увидеть, есть ли повышение уровня билирубина и щелочной фосфатазы.
- Холецистокинин Гепатобилиарное сканирование (CCK-HIDA) или холесцинтиграфия — эта процедура выполняется путем введения радиоактивного штампа, который следует по пути желчи, исключая желчные камни в желчных протоках и просматривая любые другие закупорки, гарантируя, что желчь попадает в желчный пузырь. .Затем гормон холецистокинин используется в качестве лекарственного средства для стимуляции сокращения желчного пузыря и измеряется количество желчи, выбрасываемой при сокращении. Нормальный — примерно 33-42%. 0% указывает на нефункционирующий желчный пузырь. Симптомы не всегда совпадают с процентом выброса.
- Эзофагастродуоденоскопия (OGD) — это процесс, при котором через пищевод проходит небольшая гибкая трубка для проверки двенадцатиперстной кишки. Во время процедуры можно взять небольшое количество ткани из слизистой оболочки желудочно-кишечного тракта или взять образцы желчи из желчного пузыря.
- Ультразвук. Поскольку основным признаком дискинезии желчевыводящих путей является отсутствие камней в желчном пузыре как причины непроходимости желчных протоков, в первую очередь часто проводят УЗИ. Ультразвук можно улучшить за счет включения гормона секретина, который вызывает увеличение секреции желчи. Если во время визуализации наблюдается снижение фракции выброса, можно рассмотреть вариант BD.
Исследования дискинезии желчевыводящих путей обычно делают вывод о том, что лечение и лечение этого расстройства все еще остаются спорными и сложными.В отличие от камней в желчном пузыре, BD не проста. Многие аспекты функциональных нарушений требуют дальнейшего изучения. Тем не менее, ниже приведены некоторые из различных вариантов, доступных для тех, кто страдает от BD, в том числе новый подход российского врача, который добился успеха с ним:
- Лапароскопическая холецистэктомия — Это менее инвазивное хирургическое удаление желчного пузыря является наиболее распространенным методом лечения пациентов с BD и доказало свою эффективность для многих. Однако это не дает 100% гарантии того, что симптомы больше не вернутся.Если вам действительно необходимо удалить желчный пузырь, убедитесь, что вы поддерживаете здоровый образ жизни, диету и добавки с набором After Gallbladder Removal Kit .
- Неинвазивная остеопатическая манипуляция — поскольку удаление желчного пузыря не гарантирует облегчения симптомов дискинезии желчевыводящих путей; этот вариант следует серьезно рассмотреть. Остеопатия — это форма медицины, которая фокусируется на физических манипуляциях с мышцами и костями. Убедитесь, что вы выбрали доктора остеопатии, специализирующегося на остеопатических манипуляциях, а не на обычных лекарствах.Вы также можете проконсультироваться с хорошим мануальным терапевтом, если он есть в вашем районе.
- Спазмолитики. Спазмолитики также могут быть альтернативным путем лечения, поскольку эти препараты помогают лечить мышечные спазмы желчевыводящей системы. Однако людям с ГЭРБ следует опасаться их приема, поскольку спазмолитики могут ухудшить их состояние.
- Холеретики — эти вещества из пищевых продуктов или добавок помогают стимулировать секрецию желчи, что может помочь улучшить фракцию выброса и предотвратить образование желчного осадка, который может привести к образованию камней в желчном пузыре.Куркума, желчные соли и горечи для желчного пузыря являются примерами холеретиков.
- Снижение стресса. Также стоит подумать о том, как справиться со стрессом в вашей жизни или как ваше тело реагирует на стресс. Желчный пузырь — это мышца, которая должна сокращаться и расслабляться в определенное время, и напряжение в теле может этому препятствовать. Натуральные травяные чаи, включая ромашку и вербену, обладают множеством расслабляющих свойств. Также полезны техники медитации и позы йоги. Adaptogen также помогает организму реагировать на стресс.
- Диета при дискинезии желчевыводящих путей. Необходимо строго соблюдать диету для здорового желчного пузыря, аналогичную диете при любом заболевании желчного пузыря, чтобы предотвратить повторение симптомов и минимизировать боль. Диета с высоким содержанием углеводов и жиров (то есть обычная диета) приводит к жировой инфильтрации органов, вызывая хроническое воспаление и повреждение тканей. Чтобы узнать, что есть, а что нельзя, нажмите здесь .
- Кофейные клизмы — Исследования показали, что кофейные клизмы могут стимулировать блуждающий нерв.Эти нервы играют решающую роль в контроле двигательной активности желчных путей во время голодания и пищеварения. Стимулирование помогает улучшить сокращение желчного пузыря и общую моторику.
- Лечение основных состояний. Если такие состояния, как повышенная чувствительность к пище, гипотиреоз или другие заболевания, вызывают ненормальное функционирование желчного пузыря, их необходимо устранить, прежде чем рассматривать агрессивные альтернативы.
- Управляйте воспалением — Воспаление во многом связано с развитием дискинезии желчевыводящих путей.Прием наших средств против воспаления может помочь свести к минимуму воспаление, а также справиться с сопутствующими ему симптомами.
- Для снятия стресса и поддержки печени попробуйте Premier Max B-ND
- Доктор Турумин из России рекомендует противовоспалительные препараты (ингибиторы ЦОГ-2 в течение 5-7 дней), а затем УДХК в течение 1-2 месяцев. Это необходимо для устранения воспаления в стенках желчного пузыря, которое препятствует оптимальному сокращению. УДХК помогает преобразовать пул солей желчных кислот в менее токсичную форму желчных кислот, которая возникает в результате бездействия желчного пузыря.
- Другие добавки — пероральные добавки с магнием, пищеварительных ферментов и другие предварительно выбранные наборы добавок, такие как The Starter Kit и Stress Support Kit , могут оказаться очень полезными.

 В ряде случаев применяются экспериментальные остеопатические методики.
В ряде случаев применяются экспериментальные остеопатические методики. д.
д. За счет теплового воздействия уходят боли, повышается иммунитет.
За счет теплового воздействия уходят боли, повышается иммунитет.



 Многочисленные исследования показывают, что когнитивное здоровье может значительно влиять на функции организма. Это включает в себя развитие BD. Говорят, что дисфункция дофаминовых рецепторов может вызвать BD. Также считается, что желчный пузырь испытывает трудности с получением сигналов от мозга, запускающих выделение желчи, когда человек находится в состоянии стресса.
Многочисленные исследования показывают, что когнитивное здоровье может значительно влиять на функции организма. Это включает в себя развитие BD. Говорят, что дисфункция дофаминовых рецепторов может вызвать BD. Также считается, что желчный пузырь испытывает трудности с получением сигналов от мозга, запускающих выделение желчи, когда человек находится в состоянии стресса.