Возможности комплексного лечения хронических цервицитов
Цель исследования. Оценить возможность применения тилорона (лавомакса) в комплексном лечении цервицитов, обусловленных хламидийной инфекцией.ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова Минздравсоцразвития России, Москва
Материал и методы. В исследование были включены 30 пациенток в возрасте от 18 до 45 лет (средний возраст 26,2+1,2 года) с клиническими проявлениями и подтвержденным диагнозом урогенитального хламидиоза, по данным клинико-лабораторных методов исследования: I группа – 15 пациенток, которые принимали препарат лавомакс в составе комплексной терапии, II группа – 15 пациенток, которые получали стандартную антибактериальную терапию хламидиоза.
Результаты исследования. Клинические симптомы, которые отмечались до начала терапии и явления цервицита при расширенной кольпоскопии отсутствовали у 93,3% пациенток I группы и 80% пациенток II группы.

Заключение. Применение препарата лавомакс в составе комплексной терапии цервицитов, обусловленных хламидийной инфекцией, приводит к выраженному положительному клиническому эффекту и способствует более полному исчезновению клинических симптомов урогенитального хламидиоза, нежели стандартная терапия антибактериальными препаратами.
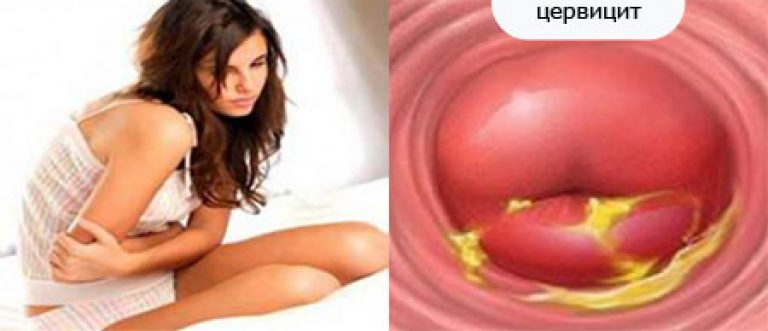
хронический цервицит
хламидиоз
тилорон
индукторы интерферона
1. Белокриницкая Т.Е., Пономарева Ю.Н., Витковский Ю.А. и др. Противовоспалительные цитокины цервикального секрета при цервикальных эпителиальных дисплазиях // Материалы Всероссийского форума «Мать и дитя». – М., 2006.
2. Быковская О.В. Иммуномодулирующая терапия при хронических цервицитах, обусловленных уреа- и микоплазменной инфекцией // Гинекология. – 2007. – Т. 9, № 1. – С. 24–28.
– 2007. – Т. 9, № 1. – С. 24–28.
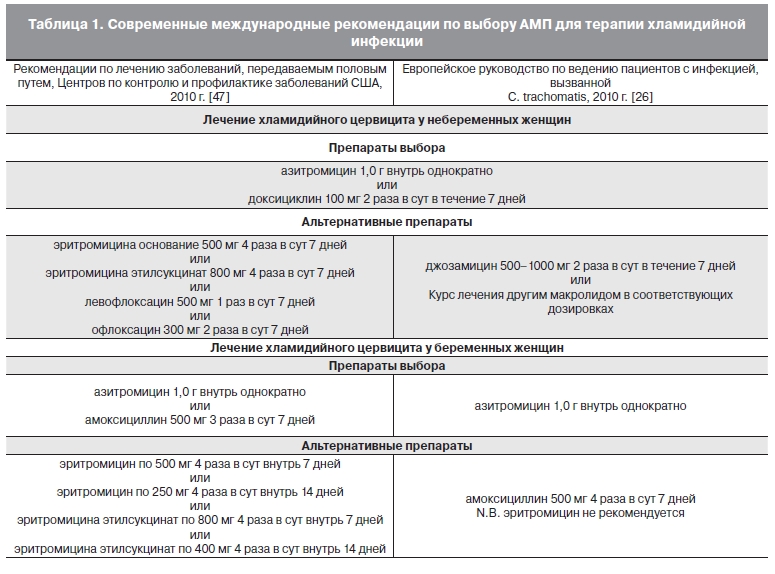
3. Европейские стандарты диагностики и лечения заболеваний, передаваемых половым путем. – М.: Медлит, 2006.
4. Коваленко И.А., Снисаренко Е.А. Опыт применения препарата Лавомакс в комплексном лечении папилломавирусной инфекции // Фарматека. – 2007. – № 10. – С. 72–77.
6. Летяева О.И.,Гизингер О.А. Иммуномодулирующая терапия как способ коррекции иммуномикробиологических нарушений урогенитального тракта при хламидийной инфекции, осложненной бактериальным вагинозом // Гинекология. – 2011. – Т. 13, № 1. – С. 16–21.
7. Медянникова И.В. Эффективность иммунокоррегирующей терапии Лавомаксом при кольпите и цервиците // Акуш. и гин. – 2007. – № 6. – С. 55–58.
 и гин. – 2010. – № 5. – С. 107–110.
и гин. – 2010. – № 5. – С. 107–110. 9. Прилепская В.Н., Голубенко А.Е. Эпидемиология, этиология и факторы риска заболеваний шейки матки // Поликлиническая гинекология / Под ред. В.Н. Прилепской. – М.: Медпресс-информ, 2005.
10. Прилепская В.Н., Назаренко Е.Г. Клинико-морфологические особенности шейки матки. Рецепторы и гормоны // Патология шейки матки. Генитальные инфекции. – 2005. № 1. – С. 3–14.
11. Рудакова Е.Б. Воспалительные заболевания шейки матки и бесплодие // Рудакова Е.Б., Хилькевич Е.Г., Муканова С.А. Генитальные инфекции и патология шейки матки. – М., 2004. – С. 152–154.
13. Gallowitsch-Puerta M., Pavlov V.A. Neuro–immune interactions via the cholinergic anti–inflammatory pathway // Life Sci. – 2007. – Vol. 80, № 24–25. – Р. 2325–2329.
14. Seabrook J.M., Hubbard R.A. Achieving quality reproducible results and maintaining compliance in molecular diagnostic testing of human papillomavirus // Arch.
15. Wilbur, D.C. Cervical cytology automation: an update for 2003. The end of the quest nears? / D. C. Wilbur // Clin-Lab-Med. – 2003. – Vol. 23, № 3. – P. 755–774.Довлетханова Эльмира Робертовна, старший науч. сотр. Научно-поликлинического отделения ФГБУ Научного центра акушерства гинекологии и перинатологии им. В.И. Кулакова Минздравсоцразвития России.
Адрес:117997,Москва, ул. Академика Опарина, д.4
Телефон:
E-mail: [email protected]
Эффективность и приемлемость иммуномодуляторов в лечении хронических цервицитов Текст научной статьи по специальности «Клиническая медицина»
Э.Р. ДОВЛЕТХАНОВА
ФГБУ «Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова» Минздрава России
ИММУНОМОДУЛЯТОРОВ В ЛЕЧЕНИИ ХРОНИЧЕСКИХ ЦЕРВИЦИТОВ
Развитие хронических воспалительных процессов сопровождается изменениями иммунной системы организма, влияющих как на течение, так и исход заболевания. Этот факт является основанием для включения в схемы терапии препаратов, действие которых не только направлено на восстановление нарушенного иммунного статуса человека в целом или же на конкретное звено в иммунной системе, но и оказывающих эффективное терапевтическое воздействие.
Этот факт является основанием для включения в схемы терапии препаратов, действие которых не только направлено на восстановление нарушенного иммунного статуса человека в целом или же на конкретное звено в иммунной системе, но и оказывающих эффективное терапевтическое воздействие.
Ключевые слова: иммунная система, гинекология, хрониче-| ский цервицит, иммуномодуляторы, Галавит
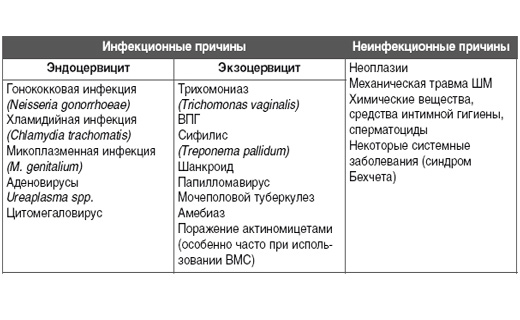
Увеличение частоты воспалительных заболеваний влагалища и шейки матки, в частности экзо- и эндоцерви-цитов, требует необходимости поиска новых методов и схем лечения данного заболевания. Раннее начало половой жизни, ИППП, наличие нескольких половых партнеров, бесконтрольное применение антибактериальных препаратов, приводящих к нарушению биоценоза влагалища, ведет к хро-низации заболевания и частым обострениям. Высокая частота встречаемости хронических цервицитов обусловлена изменением общей реактивности организма в результате нарушения клеточных и гуморальных звеньев иммунной системы [2, 8, 10].
Несмотря на возможности и широкий спектр препаратов, применяемых в лечении цервицитов, не всегда удается добиться элиминации возбудителя, вызвавшего заболевание и ликвидации воспалительного процесса. По данным разных авторов, частота рецидивов заболевания достигает 40% [8, 9].
На фоне хронического цервицита могут сформироваться дистрофические изменения шейки матки с дальнейшим развитием диспластических процессов. Ряд авторов относит больных с хроническим цервицитом специфической и неспецифической этиологии к группе риска в отношении развития рака шейки матки [5, 9]. Наличие цервицита имеет большое значение у беременных, поскольку при этом повышается риск инфицирования амниона, хориона, околоплодных вод и плода, преждевременного прерывания беременности, осложнений в родах, послеродовом периоде, высокой заболеваемости новорожденного [12].
Воспалительный процесс в цервикальном канале считают одним из этиологических факторов бесплодия [2, 11].
Основными повреждающими агентами при развитии воспалительного процесса являются возбудители инфекций. Механизм повреждения тканей может быть различным:
■ возбудители могут входить в контакт или проникать в клетки хозяина и непосредственно вызывать гибель клеток;
■ вырабатываются эндо — и экзотоксины, которые приводят к гибели клеток, находящихся рядом с поврежденными клетками;
■ развиваются иммунные клеточные и гуморальные реакции, направленные против инфекционного агента, способные вызывать дополнительные повреждения ткани;
■ вырабатываются ферменты, повреждающие кровеносные сосуды и вызывающие опосредованно ишемический некроз тканей [5].
Проводимая на ранних этапах развития воспаления антибактериальная терапия с учетом конкретной инфекции и чувствительности к антибиотикам ликвидирует воздействие инфекционного агента на эпителий влагалища и шейки матки и нормализует состояние многослойного плоского эпителия.
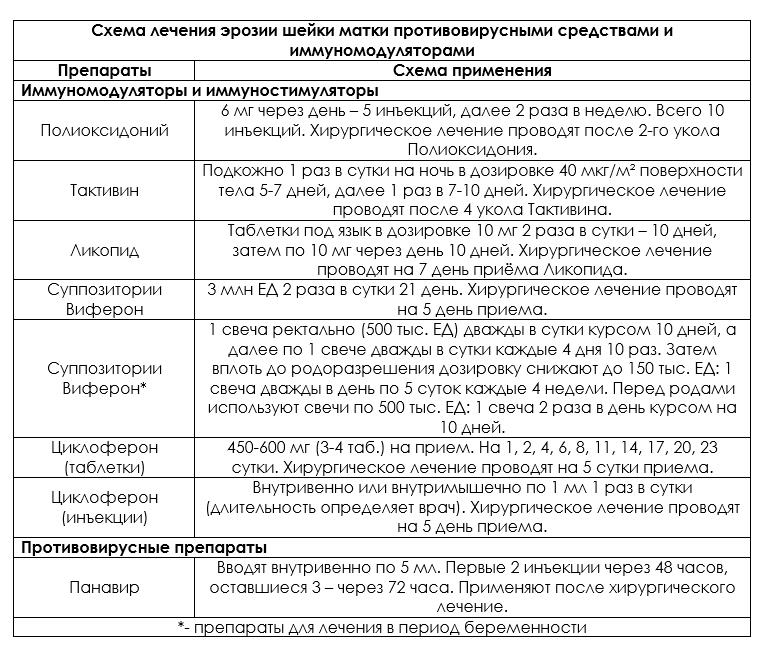
Воспаление повреждает глубокие слои ткани шейки матки, нарушает физиологический процесс метаплазии, способствует появлению атипичных клеток. Кольпоскопически ткань экзоцервикса становится рыхлой, гиперемированной, отечной и за счет этого бугристой — кровоточивость выраженная, сосудистая сеть приобретает вид атипичной (крупные, легко травмирующиеся сосуды, плохо сокращаются на уксусной пробе), наблюдается гипертрофия шейки матки. На пробе Шиллера отмечаются йоднегативные участки с размытыми краями. Цитологически и гистологически может наблюдаться картина цервикальной интраэпителиальной неоплазии. Несмотря на отсутствие инфекционного агента во всех анализах, состояние шейки матки и слизистой оболочки влагалища не улучшается. Проведение на таком фоне коагуляции шейки матки тем или иным методом неэффективно, т. к. эпителизация практически не наступает и это способствует развитию различных осложнений [5]. В достижении эффективности лечения хронических цервицитов используются методики и препараты комплексного действия, лазеро- и рефлексотерапия, различные фитопрепараты, иммуномодуляторы [11].
Цитологически и гистологически может наблюдаться картина цервикальной интраэпителиальной неоплазии. Несмотря на отсутствие инфекционного агента во всех анализах, состояние шейки матки и слизистой оболочки влагалища не улучшается. Проведение на таком фоне коагуляции шейки матки тем или иным методом неэффективно, т. к. эпителизация практически не наступает и это способствует развитию различных осложнений [5]. В достижении эффективности лечения хронических цервицитов используются методики и препараты комплексного действия, лазеро- и рефлексотерапия, различные фитопрепараты, иммуномодуляторы [11].
Развитие хронических воспалительных процессов сопровождается изменениями иммунной системы организма, которые влияют не только на течение, но и исход заболевания. Это служит основанием для разработки и изыскания новых средств и методов, оказывающих эффективное терапевтическое воздействие, направленное на восстановление функции нарушенного иммунного статуса человека в целом или же на конкретное звено в иммунной системе.
Основными показаниями к назначению иммуномодуля-торов является индуцированная или спонтанная вторичная иммунная недостаточность, клинически проявляющаяся следующими особенностями:
■ склонность к активно протекающим инфекционно-воспалительным процессам любой локализации;
■ частые рецидивы и вялое течение;
■ резистентность к лечению традиционными средствами;
■ преобладание в качестве возбудителей оппортунистических или условно патогенных микроорганизмов, а также патогенной флоры с атипичными биологическими свойствами;
■ наличие множественной устойчивости к этиотропным средствам.
Выбор иммуномодуляторов должен быть определен с учетом состояния иммунной системы пациента, цели имму-нофармакотерапии, иммунофармакологических свойств, эффективности и безопасности применяемого препарата, особенностей взаимодействия с другими ЛС.
Ведущая функция в формировании иммунитета принадлежит интерферонам, являющимися важнейшими компонентами врожденной неспецифической защиты организма от инфекций. Интерфероны представляют собой семейство белков местной (аутокринной и паракринной) регуляции, которые способны активировать внутриклеточные процессы и межклеточные взаимодействия, обеспечивающие устойчивость к вирусным инфекциям, усиливающие врожденный и приобретенный иммунные ответы, модулирующие процессы развития и гибели нормальных и опухолевых клеток. Резистентность организма к инфекционным заболеваниям, в т. ч. к вирусным инфекциям, во многом зависит от активности группы генов системы интерферонов.
Эффекты интерферонов непрямые — активация интерфе-ронами специфических рецепторов вызывает каскад клеточных процессов, приводящих к индукции специфических стимулируемых интерферонами генов, кодирующих синтез множества белков, которые и обеспечивают противовирусные эффекты, противоопухолевое и антипролиферативное действие интерферонов. Индуцируемые интерферонами белки включают: ферменты, транскрипционные факторы, клеточные поверхностные гликопротеиды, цитокины, хемо-кины и другие факторы, действие которых продолжают исследовать. Продукция интерферонов клетками является преходящей, временной — «молчащие» в норме гены интер-феронов индуцируются под действием продуктов вирусного и микробного происхождения и химических индукторов.
Индуцируемые интерферонами белки включают: ферменты, транскрипционные факторы, клеточные поверхностные гликопротеиды, цитокины, хемо-кины и другие факторы, действие которых продолжают исследовать. Продукция интерферонов клетками является преходящей, временной — «молчащие» в норме гены интер-феронов индуцируются под действием продуктов вирусного и микробного происхождения и химических индукторов.
Галавит® — синтетическое низкомолекулярное иммуно-модулирующее ЛС с противовоспалительной активностью. Разрешен к клиническому применению с 1997 г. Галавит® —
единственный иммуномодулятор с зарегистрированным противовоспалительным действием (Код АТХ: L03, G02). Является уникальным препаратом, обладающим не только иммуномодулирующим и противовоспалительным действием, но и мембранопротективным, антиоксидантным и репарационным действием.
Обладает рядом преимуществ:
■ максимальная концентрация препарата в крови определяется через 20 мин после введения;
■ при внутримышечном и ректальном путях введения основные фармакологические эффекты препарата наблюдаются в течение 72 ч;
■ не подвергается биотрансформации в печени;
■ биодоступность при в/м и ректальном введении одинакова;
■ выводится из организма в неизмененном виде в основном через почки;
■ не взаимодействует с другими препаратами. Иммуномодулирующий эффект Галавита слагается из
Иммуномодулирующий эффект Галавита слагается из
влияния как на клеточное, так и на гуморальное звенья иммунитета.
■ Высокая частота встречаемости хронических цервицитов обусловлена изменением общей реактивности организма
в результате нарушения клеточных и гуморальных звеньев иммунной системы
Непосредственно воздействует на регуляцию фагоцитарной и пролиферативной активности:
■ макрофагов,
■ нейтрофилов,
■ NK-клеток,
■ Т- лимфоцитов,
■ регулирует синтез эндогенных интерферонов (ИФН-а,у). Опосредованно влияет на продукцию антител (IgM, IgG,
IgA) и их функциональную активность.
Противовоспалительный эффект Галавита: обратимое (на 6-8 ч) ингибирование избыточного синтеза активированными макрофагами провоспалительных цитокинов (ИЛ-1, ФНО-а), индукция синтеза противовоспалительных цитоки-нов (ИЛ-10), приводящие к снижению степени интоксикации, продолжительности и выраженности воспалительного процесса.
Репарационный эффект выражается в увеличении выработки фагоцитарными клетками ростовых факторов; перенос макрофагами в очаг воспаления регенерационной информации и в результате — ускорение процессов репарации.
Антиоксидантный эффект обусловлен обратимым (на 6-8 ч) ингибированием избыточного синтеза активированными макрофагами активных форм кислорода и оксида азота, приводящим к снижению степени оксидантного стресса в клетках и тканях, накоплению продуктов перекисного окисления липидов.
Мембранопротективный эффект проявляется опосредованно, за счет снижения оксидантного стресса вследствие
ингибирования выработки активных форм кислорода фагоцитарными клетками, что приводит к повышению устойчивости клеточных мембран и уменьшению повреждающего действия продуктов перекисного окисления липидов.
Нами было проведено исследование, целью которого явилась возможность применения Галавита в комплексном лечении цервицитов, обусловленных хламидийной инфекцией.
В исследование были включены 30 пациенток в возрасте от 18 до 45 лет (средний возраст 26,2 + 1,2 года) с клиническими проявлениями и подтвержденным диагнозом урогени-тального хламидиоза по данным клинико-лабораторных методов исследования.
■ Галавит® — единственный иммуномодулятор с зарегистрированным противовоспалительным действием (Код АТХ: L03, G02)
Все пациентки были обследованы с применением клинических (анализ анамнестических данных, жалоб пациенток), гинекологических (осмотр вульвы, слизистых влагалища и шейки матки в зеркалах, бимануальное гинекологическое исследование, расширенная кольпоскопия) и лабораторных (ПЦР, ИФА) методов исследования.
Предъявляли жалобы на обильные выделения из влагалища 83,3% пациенток; тянущие боли внизу живота отмечались у 36,7% пациенток; зуд во влагалище и в области наружных половых органов отмечали 13,3% пациенток; жжение в области наружных половых органов отмечалось у 26,7%; 16,7% пациенток не предъявляли жалоб при обращении. При гинекологическом осмотре у всех пациенток отмечались гиперемия слизистой оболочки влагалища, шейки матки и вульвы той или иной степени выраженности. При лабораторном исследовании у 100% пациенток методом ПЦР была выявлена хламидийная инфекция.
При расширенной кольпоскопии у всех пациенток были выявлены отек и гиперемия слизистой шейки матки, расширенные субэпителиальные сосуды. При окраске раствором Люголя отмечались признаки цервицита. При микроскопическом исследовании влагалищного отделяемого у пациенток зарегистрирована III—IV степень чистоты влагалища.
Пациентки перед назначением терапии были разделены на две группы. и были практически одинаковыми и составляли соответственно 1,76 ± 0,15 и 0,48 ± 0,1 оптических единиц в I группе и 1,39 ± 0,13 и 0,59 ± 0,12 оптических единиц во II группе. Также близкими по значению были у них уровни ИНФа и ИНФу — соответственно 20,6 ± 0,4 и 3,1 ± 0,9 в I группе и 20,7 ± 0,5 и 3,2 ± 0,7 во II группе. Эти данные говорят о равнозначности двух исследуемых групп по характеру течения хламидийной инфекции.
и были практически одинаковыми и составляли соответственно 1,76 ± 0,15 и 0,48 ± 0,1 оптических единиц в I группе и 1,39 ± 0,13 и 0,59 ± 0,12 оптических единиц во II группе. Также близкими по значению были у них уровни ИНФа и ИНФу — соответственно 20,6 ± 0,4 и 3,1 ± 0,9 в I группе и 20,7 ± 0,5 и 3,2 ± 0,7 во II группе. Эти данные говорят о равнозначности двух исследуемых групп по характеру течения хламидийной инфекции.
Контроль эффективности лечения проводился через 3 недели после окончания терапии. При оценке эффективности терапии клинические симптомы, которые отмечались до начала терапии и явления цервицита при расширенной коль-поскопии отсутствовали у 93,3% пациенток I группы и 80% пациенток II группы. У 6,7% пациенток I группы и 20% пациенток II группы отмечались незначительные клинические симптомы заболевания (слабо выраженный цервицит). Отсутствие эффекта от проведенной терапии не отмечено ни у одной пациентки обеих групп. При двукратном контрольном исследовании соскоба из цервикального канала методом ПЦР у пациенток обеих групп хламидийная инфекция не обнаружена.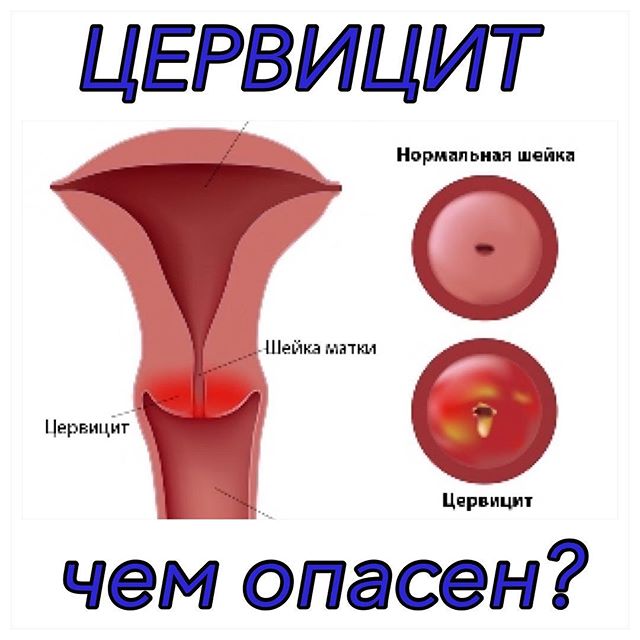 в крови у всех пациентов обеих групп снизилось до уровня отрицательного контроля. При контрольном исследовании после лечения у пациенток II группы уровень ИФНа и ИФНу существенно не изменялся. В то же время у пациенток I группы отмечено увеличение уровня ИФНа почти в полтора раза (среднее значение до лечения — 20,6 ± 0,4, после лечения — 29,2 ± 1,6). Уровень ИФНу у пациенток I группы в среднем повысился почти в 3 раза — до лечения среднее значение в группе было 3,1 ± 0,9, после лечения — 8,1 ± 0,9.
в крови у всех пациентов обеих групп снизилось до уровня отрицательного контроля. При контрольном исследовании после лечения у пациенток II группы уровень ИФНа и ИФНу существенно не изменялся. В то же время у пациенток I группы отмечено увеличение уровня ИФНа почти в полтора раза (среднее значение до лечения — 20,6 ± 0,4, после лечения — 29,2 ± 1,6). Уровень ИФНу у пациенток I группы в среднем повысился почти в 3 раза — до лечения среднее значение в группе было 3,1 ± 0,9, после лечения — 8,1 ± 0,9.
Таким образом, проведенное клинико-лабораторное исследование показало, что применение препарата Галавит в составе комплексной терапии цервицитов, обусловленных хламидийной инфекцией, приводит к выраженному положительному клиническому эффекту и способствует более быстрому исчезновению клинических симптомов урогени-тального хламидиоза, нежели стандартная терапия антибактериальными препаратами. гчл
ЛИТЕРАТУРА
1. Белокриницкая Т.Е. Противовоспалительные цитокины цервикального секрета при цервикальных эпителиальных дисплазиях / Белокриницкая Т.Е., Пономарева Ю.Н., Витковский Ю.А., Мочалова М.Н., Ладыгина Н.М. // Материалы Всероссийского форума «Мать и дитя». М., 2006.
Белокриницкая Т.Е. Противовоспалительные цитокины цервикального секрета при цервикальных эпителиальных дисплазиях / Белокриницкая Т.Е., Пономарева Ю.Н., Витковский Ю.А., Мочалова М.Н., Ладыгина Н.М. // Материалы Всероссийского форума «Мать и дитя». М., 2006.
2. Быковская О.В. Иммуномодулирующая терапия при хронических цервицитах, обусловленных уреа- и микоплазменной инфекцией Гинекология. 2007. Т. 9. №1. С. 24-28.
3. Европейские стандарты диагностики и лечения заболеваний, передаваемых половым путем. М.: Медлит, 2006. С. 90.
Полный список литературы вы можете запросить в редакции.
Возможности Изопринозина в лечении хронических цервицитов и вагинитов
Для цитирования: Прилепская В.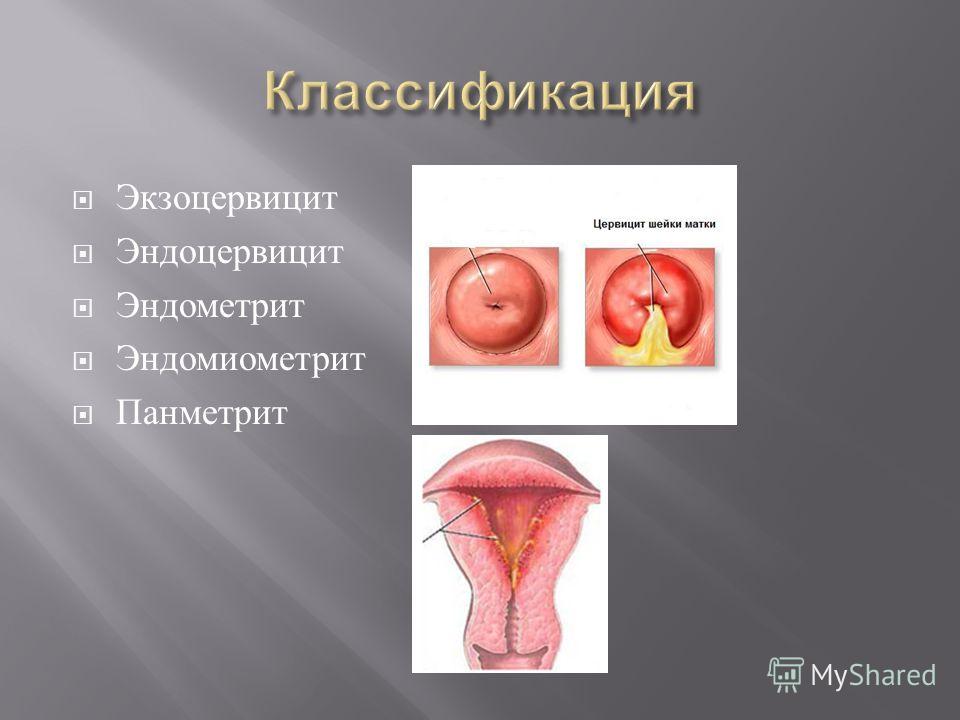 Н., Роговская С.И. Возможности Изопринозина в лечении хронических цервицитов и вагинитов. РМЖ. Медицинское обозрение. 2008;16(1):5.
Н., Роговская С.И. Возможности Изопринозина в лечении хронических цервицитов и вагинитов. РМЖ. Медицинское обозрение. 2008;16(1):5.
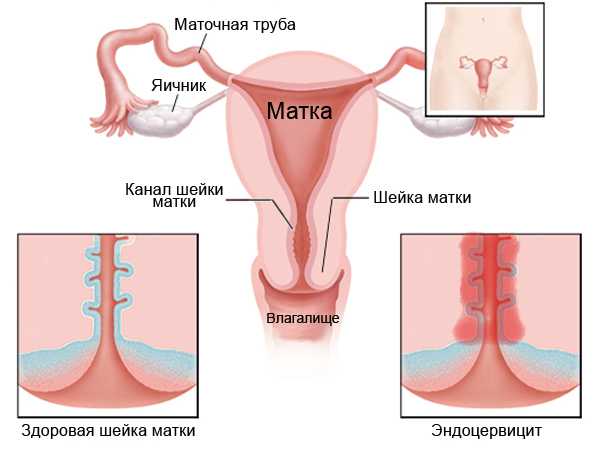
Большую проблему для практического врача представляют собой хронические цервициты и вагиниты. В зарубежной литературе существует особый термин, который объединяет различную патологию, сопровождающуюся основной жалобой – синдром вагинальных выделений. Воспалительные процессы гениталий у женщин представляют собой распространенную патологию, частота которой не имеет тенденции к снижению. Практически при любой вагинальной инфекции в воспалительный процесс вовлекается шейка матки, поэтому под термином «вагинит» нередко подразумевают воспаление влагалища в сочетании с экзоцервицитом и эндоцервицитом, хотя в ряде ситуаций встречаются их локальные поражения. Эндоцервицитом принято считать воспаление слизистой оболочки цервикального канала, экзоцервицитом – наружной порции шейки матки, они нередко являются следствием деформации шейки матки, послеродовых разрывов, вагинита, эндометрита, сальпингоофорита. Симптоматика их даже в острой стадии бывает слабо выраженной.
Симптоматика их даже в острой стадии бывает слабо выраженной.
Лечение хронических воспалительных процессов нижних отделов гениталий нередко малоэффективно и требует от врача и пациентки значительных усилий. Трудность этого обусловлена прежде всего тем, что этиология их различна и однозначно выявить причину удается не всегда, при этом роль вирусов может оставаться завуалированной. Хронические цервициты нередко играют важную роль в генезе рака шейки матки, частота которого, по данным Минздрава РФ, составляет 15,2 на 100 тыс. женского населения (2002) и на протяжении последних десятилетий меняется незначительно.
Инициирующую роль в развитии хронических воспалительных процессов шейки матки могут играть разные специфические и неспецифические микробные и вирусное агенты.
 Первые относятся к инфекциям, передаваемым половым путем (ИППП). В частности, ими могут быть трихомонады, способные вызывать многоочаговые длительные поражения урогенитального тракта как у женщин, так и у мужчин. Актуальной остается гонорея, которая также характеризуется многоочаговостью поражений и часто протекает в виде микстинфекций, но самой распространенной формой поражения у женщин остается гонорейный цервицит.
Первые относятся к инфекциям, передаваемым половым путем (ИППП). В частности, ими могут быть трихомонады, способные вызывать многоочаговые длительные поражения урогенитального тракта как у женщин, так и у мужчин. Актуальной остается гонорея, которая также характеризуется многоочаговостью поражений и часто протекает в виде микстинфекций, но самой распространенной формой поражения у женщин остается гонорейный цервицит. Бактериальный вагиноз при превалировании анаэробной флоры способен вызывать полиморфные жалобы, чаще всего связанные с постоянными выделениями из влагалища, сопровождающимися неприятным запахом. Почти в половине случаев вагиноза имеются ассоциации с другими возбудителями, при этом у 80% женщин диагностируются воспалительные процессы экзоцервикса [Bhalla P, Kaushika A, 1998]. Грибы рода Candida, которые являются аэробами и обладают тропизмом к тканям, богатым гликогеном, часто сапрофитируют на слизистой оболочке влагалища и шейки матки и вызывают сочетанные поражения вульвы, влагалища и экзоцервикса.

Противоречивы данные о роли микоплазм в развитии хронических процессов половых органов у женщин, однако превалирует мнение о том, что данные возбудители в их различных формах представляют собой этиологический фактор развития хронических воспалительных процессов и осложнений течения беременности и родов [Кира Е.Ф., 1996, Скрипкин Ю.К., 1999]. Значительную долю среди ИППП занимает урогенитальный хламидиоз, вызываемый облигатным внутриклеточным паразитом, который часто ассоциируется с вирусом герпеса, уреаплазмой, грибами и т.д. Хламидиям отводится роль кофактора в развитии предраковых и раковых процессов шейки матки, их нередко определяют при цервицитах и другой доброкачественной патологии шейки матки.
За последние годы отмечено увеличение частоты поражений урогенитального тракта вирусом герпеса, при этом основным резервуаром считают слизистую оболочку шейку матки, поскольку вне клинических проявлений там этот вирус обнаруживают у 15% женщин [Скрипкин Ю.К., Мордовцев В.Н., 1999].
 Диагностика и лечение герпесвирусных поражений экзоцервикса трудна, особенно если принять во внимание наличие его атипичных форм [Марченко Л.А., 2000].
Диагностика и лечение герпесвирусных поражений экзоцервикса трудна, особенно если принять во внимание наличие его атипичных форм [Марченко Л.А., 2000]. В генезе хронических цервицитов важную роль может также играть неспецифическая банальная условно–патогенная флора. По данным В.И. Краснопольского (2001), частота вагинитов, обусловленных бактериальным инфицированием, составляет 40–50%, кандидозом – 20–25%, трихомониазом –10–15%, у 15–20% – наблюдается смешанная инфекция. Реже ведущим фактором являются золотистый стафилококк, гемолитический стрептококк, встречаются также вагиниты, обусловленные недостатком эстрогенов и коллагеновыми болезнями. В последние годы этиология изменилась: чаще выявляются грамотрицательные аэробы (кишечная палочка, протей, клебсиелла, энтерококки) и неклостридиальные анаэробы (пептококки, бактероиды). Частота вирусных поражений, по данным разных авторов, колеблется в пределах от 7 до 80% ввиду трудностей в диагностике.
Несомненной на сегодняшний день представляется ведущая роль вируса папилломы человека (ВПЧ) в генезе рака шейки матки.
 ВПЧ также может инициировать и, по–видимому, поддерживать хронические воспалительные процессы нижнего отдела гениталий, поскольку при ВПЧ–индуцированном изменении структуры эпителия создаются предпосылки для манифестации вирусных, бактериальных, протозойных, грибковых и других инфекций. Роль данного вируса в генезе хронических цервицитов продолжает уточняться. Вирусом папилломы является ДНК–содержащий вирус, икосаэдрический по форме, который является строго эпителиотропным, то есть поражает только эпителий кожи и слизистых оболочек гениталий и других органов (гортань, ротовая полость, глаза и др.).
ВПЧ также может инициировать и, по–видимому, поддерживать хронические воспалительные процессы нижнего отдела гениталий, поскольку при ВПЧ–индуцированном изменении структуры эпителия создаются предпосылки для манифестации вирусных, бактериальных, протозойных, грибковых и других инфекций. Роль данного вируса в генезе хронических цервицитов продолжает уточняться. Вирусом папилломы является ДНК–содержащий вирус, икосаэдрический по форме, который является строго эпителиотропным, то есть поражает только эпителий кожи и слизистых оболочек гениталий и других органов (гортань, ротовая полость, глаза и др.). Вирус папилломы способен индуцировать экзофитные кондиломы (бородавки) и субклинические или эндофитные формы, при которых поражение эпителия не сопровождается наружными разрастаниями. Частота последних недооценивается, поскольку они могут маскироваться под личиной других инефкций. По нашим данным, разные формы папилломавирусной инфекции гениталий встречаются у 44,3% пациенток, обращающихся в гинекологическую клинику по различным причинам.
 По данным биопсий шейки матки субклинические формы инфекции выявляются у 8,1% женщин [Роговская С.И., Прилепская В.Н., Кондриков Н.И., Ежова Л.С., 2003].
По данным биопсий шейки матки субклинические формы инфекции выявляются у 8,1% женщин [Роговская С.И., Прилепская В.Н., Кондриков Н.И., Ежова Л.С., 2003].Инфицированность папилломавирусом превалирует в группе молодых женщин 15–25 лет, уменьшаясь с возрастом. Вместе с тем отмечено, что у подростков и молодых женщин происходит более быстрые самопроизвольное очищение (элиминация) от ВПЧ и регрессия имеющейся ВПЧ–ассоциированной патологии по сравнению с женщинами более позднего возраста. Подсчитано, что среднее время элиминации ВПЧ у подростков составляет 8 месяцев (CDC, 1999), по нашим наблюдениям за женщинами 18–25 лет – 1,5–2 года у более половины пациенток. Этот процесс во многом зависит от наличия сопутствующих воспалительных процессов и успешности их лечения.
Как известно, в основе патогенеза любого воспаления, как сосудисто–тканевой (мезенхимальной) защитно–приспособительной реакции организма, лежат несколько основных стадий:
– альтерация ткани с последующим выделением медиаторов;
– сосудистая реакция с последующей экссудацией, нарушением микроциркуляции, миграцией лейкоцитов, выработкой иммунных клеток, простагландинов, ферментов, различных ионов, кининов, изменения Рh тканей;
– пролиферация – репаративная стадия.
Нарушения в структуре соединительной ткани при хроническом вагините неизбежно ведут к появлению дистрофических изменений в клетках многослойного плоского эпителия с последующей вакуолизацией ядер и цитоплазмы и изменению ферментативных процессов, уменьшению и даже полному временному исчезновению гликогена в тканях. При хроническом процессе в большой мере поражается строма: происходит инфильтрация ее клетками, сосуды полнокровны и расширены.
При распространении процесса на подлежащие шеечные железы содержимое их становится гноевидным, на поверхности перерастянутых желез можно наблюдать выраженную сеть варикознорасширеннных сосудов. Пролиферация фиброзной ткани приводит к тому, что шейка при хроническом цервиците нередко выглядит гипертрофированной. Ввиду инфильтрации и утолщения соединительнотканых сосочков на обширных участках слизистой оболочки можно наблюдать мелкие точечные вкрапления и возвышения, продолжавшие существовать длительный период времени, что во многом определяет соответствующую картину при кольпоскопии, которая является одним из ведущих методов диагностики цервицитов.

Репаративный процесс характеризуется регенерацией, которая: по словам Саркисова Д.С. (1987), «в процессе развития во всех своих деталях доведена до совершенства». Однако при воздействии ряда экзо– и эндогенных факторов регенерация может замедляться и извращаться, поэтому полноценного разрешения не происходит, нормальная структура тканей не восстанавливается, остается клеточная инфильтрация, полнокровность капилляров, в результате чего образуются наботовы кисты, капсула которых уплотняется и фиброзируется, вследствие чего создаются значительные затруднения для попадания внутрь антибактериальных средств, что обусловливает неэффективность терапевтических мер.
Поэтому и воспалительные процессы шейки матки и влагалища редко бывают изолированными и часто сочетаются с самыми различными видами патологических процессов (эктопиями, полипами, участками гиперкератоза, дисплазиями и т.д.), что обусловливает наличие порочного круга. Не ликвидировав один процесс, трудно справиться с другим.
 Этот факт рассматривается как причина того, что деструктивные методы лечения также нередко бывают малоэффективными.
Этот факт рассматривается как причина того, что деструктивные методы лечения также нередко бывают малоэффективными.Хронические цервициты нередко беспокоят женщину на протяжении месяцев и даже лет. Клинически они сопровождаются постоянными белями, кратковременным и неполным эффектом противовоспалительной терапии. Такие пациентки нередко обращаются к разным врачам, неоднократно получают антибактериальную терапию, при этом спектр выявляемых возбудителей может изменяться.
Диагностика хронических воспалительных процессов шейки матки сложна. Для этиологической верификации используются бактериоскопический метод (самый доступный и дешевый), микробиологический культуральный метод с подбором антибактериальных средств, серологический, ПЦР. В ряде ситуаций полезной может быть провокация различными методами, аминный тест при вагинозе, ИФА, методы прямой и непрямой флуоресценции, а также кольпоскопия, цитологический метод и другие.
Цитологический метод диагностики позволяет оценить клиническую ситуацию и дифференцировать воспалительный процесс от злокачественного.
 Цитологическое заключение при цервиците может быть разным в зависимости от интенсивности процесса. При слабовыраженном воспалении картина может не отличаться от таковой при норме, может также содержать клетки, отражающие картину некробиоза: клетки плоского эпителия с дистрофическими изменениями ядер, в т.ч. парабазальных (анизонуклеоз, пикноз, кариорексис), и цитоплазмы (слабая эозинофилия, вакуолизация, цитолиз). Могут определяться гистиоциты, лимфоциты, лейкоциты.
Цитологическое заключение при цервиците может быть разным в зависимости от интенсивности процесса. При слабовыраженном воспалении картина может не отличаться от таковой при норме, может также содержать клетки, отражающие картину некробиоза: клетки плоского эпителия с дистрофическими изменениями ядер, в т.ч. парабазальных (анизонуклеоз, пикноз, кариорексис), и цитоплазмы (слабая эозинофилия, вакуолизация, цитолиз). Могут определяться гистиоциты, лимфоциты, лейкоциты. При воспалительном процессе большой давности ячеистые структуры цилиндрического эпителия приобретают расплывчатые контуры, границы клеток становятся нечеткими. Наличие парабазальных клеток с крупными ядрами и ядрышками в мазках и признаки дегенерации цитоплазмы не должны сразу рассматриваться, как неоплазия, поскольку после лечения воспаления клетки с псевдодискариозом исчезают, появляются метапластические клетки. Однако если после противовоспалительной терапии подобные изменения цитологически продолжают определяться, следует производить биопсию из участков с кольпоскопически наиболее выраженной картиной воспаления.

Многочисленными работами показано, что клинические проявления хронического цервицита, сопровождающегося наличием ВПЧ, характеризуются изменениями системного и локального иммунитета, что проявляется, например, снижением выработки фактора некроза опухоли и повышением интерлейкина–10 клетками эпителия, снижением индукции g–интерферона и повышением сывороточного интерферона в периферической крови, а также менее понятными изменениями клеточного иммунитета. Более выраженные изменения наблюдаются при наличии высокоонкогенных типов ВПЧ. Это обусловливает целесообразность выявления последних, обследования системы иммунитета с возможным подбором иммуномодуляторов по чувствительности клеток крови.
Терапия хронических цервицитов должна быть комплексной, поэтапной и принимать во внимание возможность микстинфекции. Но лечение следует назначать только после полноценной постановки диагноза. Деструктивное лечение эндофитных форм папилломавирусной инфекции шейки матки и влагалища нередко бывает малоэффективным и часто сопровождается рецидивами.
 В связи с этим поиски новых более эффективных средств лечения продолжаются.
В связи с этим поиски новых более эффективных средств лечения продолжаются. Первоочередным методом терапии хронических цервицитов представляется этиотропное лечение, основаннное на данных обследования, стандартные схемы которых изложены во многих отечественных и зарубежных клинических рекомендациях. Безусловно, важное значение имеет коррекия биоценоза влагалища и лечение сопутствующих бактериальных инфекций с учетом данных микробиологических исследований. Различные методики коррекции микробиоценоза также широко публикуются. Среди них применяются бифидумбактерин, хилак, флорадофилюс, ацилакт, солкотриховак и другие. Однако при хронизации воспалительных процессов этих средств оказывается недостаточно. В частности, учитывая нарушение микроциркуляции в тканях, пораженных хроническим воспалительным процессом, предлагаются различные методики физитерапии. Поскольку дисбаланс гормонов приводит к выраженным нарушениям в дифференцировке клеточных пластов и дистрофии эпителия, хороший эффект может дать коррекция гормональных нарушений, на фоне которых процесс хронизируется.

Предлагаются методы комбинированного деструктивного лечения эндофитных папилломавирусных поражений шейки матки с одновременным назначением иммунопрепаратов, снижающих активность вируса и повышающих иммунитет. В настоящее время препаратов, избирательно воздействующих на вирус папилломы человека, не существует. Наиболее часто для лечения ВПЧ–инфекции применяют интерфероны и различные иммуномодуляторы. Однако даже длительная интерферонотерапия зачастую не приводит к излечению. Эффективность лечения напрямую зависит от уровня синтеза онкобелка Е7, который нейтрализует противовирусную активность интерферонов.
На российском аптечном рынке представлено множество препаратов–активаторов иммунитета. Мы имеем опыт использования препарата Изопринозин, противовирусного средства (активное вещество – инозиплекс – inosine pranobex), который подавляет репликацию ДНК и РНК вирусов посредством связывания с рибосомой клетки и изменения ее стереохимического строения. Кроме противовирусного действия, препарат обладает и иммуномодулирующим свойством за счет комплекса инозина, что повышает его доступность для лимфоцитов.
 Препарат стимулирует неспецифический иммунитет, усиливает продукцию интерлейкинов, повышая синтез антител, стимулирует хемотаксическую и фагоцитарную активность моноцитов, макрофагов и полиморфно–ядерных клеток. Фармакокинетика препарата хорошо изучена. Максимальная концентрация Изопринозина достигается через 1 ч после приема 1500 мг препарата. Первый период полувыведения (50 мин) связан с образованием мочевой кислоты. Второй период полувыведения 3–5 ч, при этом метаболиты выводятся почками. Во время приема Изопринозина не рекомендуется применять иммунодепрессанты и аналогичные препараты, а также лекарственные средства, обладающие нефротоксическим действием.
Препарат стимулирует неспецифический иммунитет, усиливает продукцию интерлейкинов, повышая синтез антител, стимулирует хемотаксическую и фагоцитарную активность моноцитов, макрофагов и полиморфно–ядерных клеток. Фармакокинетика препарата хорошо изучена. Максимальная концентрация Изопринозина достигается через 1 ч после приема 1500 мг препарата. Первый период полувыведения (50 мин) связан с образованием мочевой кислоты. Второй период полувыведения 3–5 ч, при этом метаболиты выводятся почками. Во время приема Изопринозина не рекомендуется применять иммунодепрессанты и аналогичные препараты, а также лекарственные средства, обладающие нефротоксическим действием. Показаниями для применения Изопринозина являются вирусные инфекции у пациентов с нормальной и ослабленной иммунной системой, в т.ч. заболевания, вызванные вирусами Herpes simplex типов 1 и 2, Varicella zoster (включая ветряную оспу), вирусами кори, паротита, цитомегаловирусом, вирусом Эпштейна–Барра; вирусный бронхит; острые и хронические вирусные гепатиты B и C; заболевания, вызванные вирусом папилломы человека; подострый склерозирующий панэнцефалит; хронические инфекционные заболевания мочевыводящей и дыхательной систем; профилактика инфекций при стрессовых ситуациях и др.
 В литературе имеются данные о его успешном применении при лечении остроконечных кондилом, генитального герпеса, папилломавирусной инфекции шейки матки [Забелев А.В. с соавт, 2005], CIN и даже рака шейки матки. Так, Кедрова А.Г. с соавт, (2005) указывают, что на первом этапе лечения больные по поводу CIN и рака шейки матки должны по показаниям подвергаться электрокоагуляции, криодеструкции, лазеровапаризации, электроконизации. На втором этапе должно обязательно проводиться противовирусное лечение, так как персистенция вируса является ключевым фактором для возникновения рецидива заболевания. По их данным, применение противовирусного препарата Изопринозин до операции (1000 мг 3 раза в сутки в течение 10 дней) сопровождается значительным снижением активности вируса HPV 16 и 18 типов, определяемых при ПЦР–диагностике. Указывают, что уже после первого курса лечения тест на вирус отрицателен у 77,8% больных.
В литературе имеются данные о его успешном применении при лечении остроконечных кондилом, генитального герпеса, папилломавирусной инфекции шейки матки [Забелев А.В. с соавт, 2005], CIN и даже рака шейки матки. Так, Кедрова А.Г. с соавт, (2005) указывают, что на первом этапе лечения больные по поводу CIN и рака шейки матки должны по показаниям подвергаться электрокоагуляции, криодеструкции, лазеровапаризации, электроконизации. На втором этапе должно обязательно проводиться противовирусное лечение, так как персистенция вируса является ключевым фактором для возникновения рецидива заболевания. По их данным, применение противовирусного препарата Изопринозин до операции (1000 мг 3 раза в сутки в течение 10 дней) сопровождается значительным снижением активности вируса HPV 16 и 18 типов, определяемых при ПЦР–диагностике. Указывают, что уже после первого курса лечения тест на вирус отрицателен у 77,8% больных. Эффективность комбинированного лечения (этиотропный препарат, Изопринозин и аблация) была изучена нами в поликлиническом отделении Центра на группе больных (n=64) с гистологически подтвержденными субклиническими формами ПВИ, CIN I (что трактуется в современной литературе, как плоскоклеточное интраэпителиальное поражение низкой степени – LSIL) на фоне хронического цервицита сочетанной этиологии.
 Кольпоскопическая картина у всех пациенток представляла собой низкоатипическую зону трансформации и хронический цервицит. У 8 пациенток был диагностирован хламидиоз, у 2 – гонорея, 19 – кандидоз, 37 – бактериальный вагиноз, микоплазмы были выявлены у 37 женщин, вирус герпеса – у 16, условно–патогенная флора в высоких концентрациях выявлялась у 22 женщин. Следует подчеркнуть, что у 100% женщин данные обследования продемонстрировали наличие микстинфекции, то есть сочетания ВПЧ с другими инфекционными агентами. Этиотропная терапия базировалась на европейских рекомендациях по лечению ИППП и не различалась у двух групп пациенток.
Кольпоскопическая картина у всех пациенток представляла собой низкоатипическую зону трансформации и хронический цервицит. У 8 пациенток был диагностирован хламидиоз, у 2 – гонорея, 19 – кандидоз, 37 – бактериальный вагиноз, микоплазмы были выявлены у 37 женщин, вирус герпеса – у 16, условно–патогенная флора в высоких концентрациях выявлялась у 22 женщин. Следует подчеркнуть, что у 100% женщин данные обследования продемонстрировали наличие микстинфекции, то есть сочетания ВПЧ с другими инфекционными агентами. Этиотропная терапия базировалась на европейских рекомендациях по лечению ИППП и не различалась у двух групп пациенток. Все пациентки были разделены на основную группу, где применялось комбинированное лечение с Изопринозином и этиотропным средством, и контрольную группу, где проводилась только локальная монодеструкция очагов LSIL после курса этиологического лечения. Деструкция проводилась, как правило, сразу после менструации на 5–8–й дни менструального цикла. Изопринозин назначали по 2 таблетки (1000 мг) 3 раза в сутки на протяжении 5 дней за 7–10 дней до деструкции очагов.

Последующее наблюдение за пациентками и полученные нами данные свидетельствуют о том, что эффективность комбинированного лечения с применением Изопринозина была выше и составила 87,5%, в то время как при монодеструкции – 65,6%. Важно, что частота рецидивирования папилломавирусной инфекции к 6–му месяцу наблюдения составила 9,4 и 28,1% соответственно. Симптоматика воспалительного процесса на шейке матки наблюдалась только при рецидиве ВПЧ–инфекции. Кроме того, при комплексной схеме лечения выявили более высокую частоту очищения от ВПЧ через 6 месяцев (65,6 и 46,9% соответственно) и более качественную эпителизацию.
Представляется очевидным, что локальная деструкция очагов субклинического проявления ПВИ на фоне хронического цервицита позволяет воздействовать только на участок эпителия, где произошла клиническая манифестация инфекции. При этом в окружающих тканях остаются резервуары ВПЧ в латентном состоянии или других возбудителей, которые могут являться основой для дальнейшего рецидива цервицита и персистенции инфекции.
 Адекватная иммунотерапия способствует более полной элиминации возбудителей и полноценной эпителизации шейки матки, что и снижает частоту рецидивов и повышает эффективность терапии такой сложной патологии, как хронический цервицит.
Адекватная иммунотерапия способствует более полной элиминации возбудителей и полноценной эпителизации шейки матки, что и снижает частоту рецидивов и повышает эффективность терапии такой сложной патологии, как хронический цервицит.Учитывая высокую стоимость деструктивного лечения шейки матки при LSIL и возможность их спонтанного регресса некоторые зарубежные стандарты ведения пациенток с данной патологией рекомендуют не деструктивное лечение, а наблюдение с регулярным цитологическим контролем. Возможно, в ряде случаев папилломавирусной инфекции это более правильная и менее дорогостоящая тактика. Однако при сочетании хронического цервицита и ВПЧ–инфекции больные, как правило, предъявляют жалобы на постоянные бели и настоятельно требуют помощи.
В связи с этим мы предприняли аналогичную консервативную терапию у 29 женщин с LSIL на фоне хронического цервицита без аблации. Всем пациенткам была рекомендована этиотропная терапия в соответствии с данными обследования в сочетании с Изопринозином по схеме 1000 мг 3 раза в сутки на протяжении 10 дней без аблации.
 У всех пациенток в анамнезе уже были курсы антибактериальной терапии с кратковременным эффектом не более 3 недель. Мы наблюдали данных женщин в течение 3–х и более месяцев и отметили, что после одного курса лечения Изопринозином бели исчезли у 21 больной (72,4%), а тест на ВПЧ стал отрицательным у 19 из них (65,5%). При этом клинически значимых побочных эффектов мы не наблюдали.
У всех пациенток в анамнезе уже были курсы антибактериальной терапии с кратковременным эффектом не более 3 недель. Мы наблюдали данных женщин в течение 3–х и более месяцев и отметили, что после одного курса лечения Изопринозином бели исчезли у 21 больной (72,4%), а тест на ВПЧ стал отрицательным у 19 из них (65,5%). При этом клинически значимых побочных эффектов мы не наблюдали.К настоящему времени нами накоплен значительный опыт использования Изопринозина в лечении неспецифических цервицитов и вагинитов, когда при наличии длительных белей при обследовании не представляется возможным выявить какую–либо специфическую патологию, а при посевах обнаруживается обычная условно–патогенная флора типа стафилококков, стрептококков, и т.д. В курс лечения антибиотиками и физиотерапевтическими средствами мы включали Изопринозин по схеме 1000 мг 3 раза в сутки в течение 10 дней. В сравнении с контрольной группой с аналогичной терапией без иммуномодуляторов эффективность излечения и в последующем частота рецидивов была меньше.
Таким образом, по нашему мнению, включение антивирусного иммуномодулирующего препарата Изопринозин в курс лечения больных хроническими цервицитами и вагинитами можно считать обоснованным и перспективным.
Литература
1. Заболевания шейки матки, влагалища и вульвы. Под редакцией проф. В. Н. Прилепской. МЕДпресс, 1999. Москва
2. Новиков АИ, Кононов АВ, Ваганова ИГИППП и экзоцервикс, Москва, Медицина,2002,174стр.
3. Кедрова АГ, Подистов ЮИ с соавт. Гинекология, 2005, т 7, nh/170–174/
4. Костава МН. Лечение заболеваний шейки матки, обусловленных воспалительными процессами нижнего отдела генитального тракта. Гинекология,2000,т 2, N3, стр. 89/
5. Русакевич ПС Заболевания шейки матки. Минск, «Вышэйшая школа»,2000.
6. Фофанова ИЮ. Роль микоплазменной инфекции в акушерстве и гинекологииГинекология,2000,т.3,N3,стр.70–72.
7. Европейские стандарты диагностики и лечения заболеваний, передаваемых половым путем.–М.Медлит.2004–272с.
8. American Cancer Society Guidline for early detection of cervical neoplasia and cancer./ CA Cancer О Clin 2002,52,342–362
9. Guidelines 2002 for treatment of sexually transmitted diseases. CDC.Alanta.USA.– 400 p.
10. Russomano F, Reis A, Camargo M et al. Efficacy in treatment of subclinical cervical HPV infections without CIN. Systemic review. San Paulo Mtd J // Rev Paul Med.–2000.–Vol.118., N 4.–p.109–115.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Предыдущая статья
Следующая статья
Российский вестник акушера-гинеколога
Договор оферты
При подготовке рукописи авторам следует придерживаться Рекомендаций по проведению, описанию, редактированию и публикации результатов научной работы в медицинских журналах Международного комитета редакторов медицинских журналов (ICMJE).
При рассмотрении статьи редакция может произвести проверку материала с помощью системы Антиплагиат. В случае обнаружения многочисленных заимствований редакция действует в соответствии с правилами COPE
Правила подготовки статей для публикации в журнале «Российский вестник акушера-гинеколога»
Уважаемые коллеги, редколлегия журнала убедительно просит придерживаться следующих правил журнальных публикаций!
1. Редакционная этика и конфликт интересов
Статья должна иметь визу научного руководителя и сопровождаться официальным направлением учреждения с подтверждением того, что ранее она не публиковалась (скачать бланк направления — MS Word .doc). В направлении следует указать, является ли статья фрагментом диссертационной работы.
Статья должна быть подписана всеми авторами.
При представлении рукописи авторы несут ответственность за раскрытие своих финансовых и других конфликтных интересов, способных оказать влияние на их работу.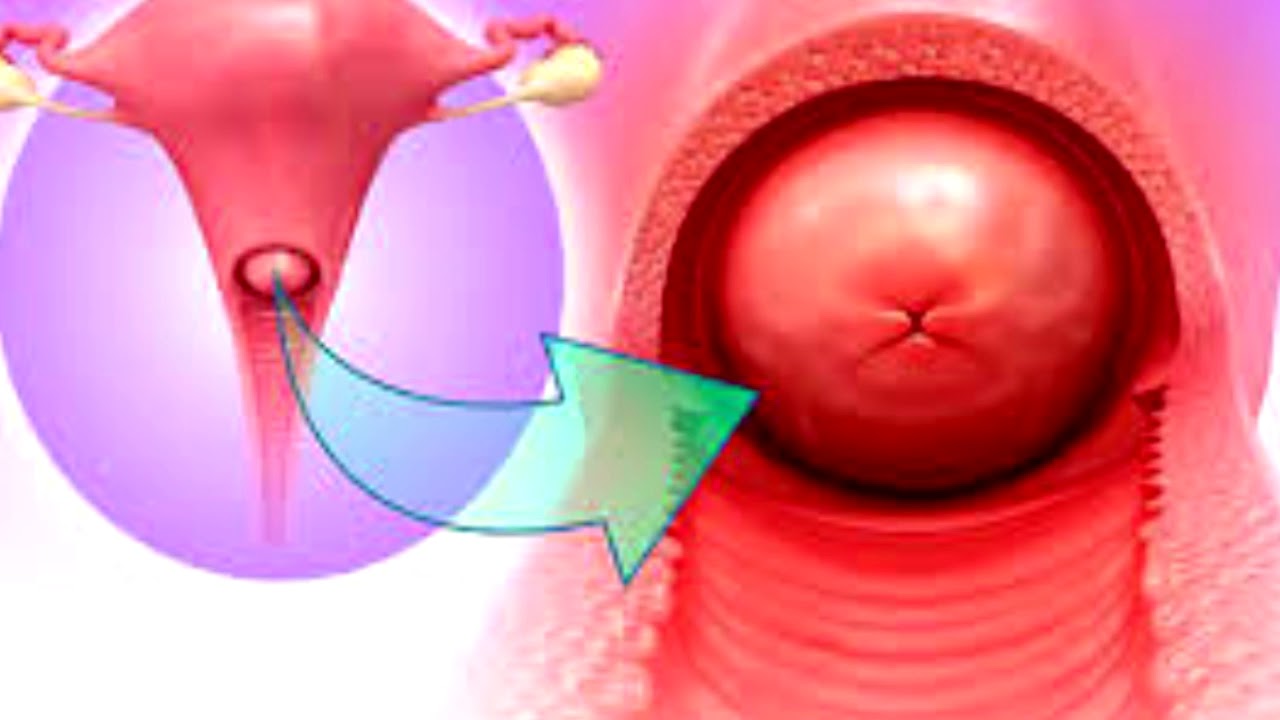
При наличии спонсоров авторы должны указать их роль в определении структуры исследования, сборе, анализе и интерпретации данных, а также в принятии решения опубликовать полученные результаты. Если источники финансирования не участвовали в подобных действиях, это также следует отметить в прилагаемом бланке направления (см.выше).
Информированное согласие.
Запрещается публиковать любую информацию, позволяющую идентифицировать пациентку (указывать ее имя, инициалы, номера историй болезни на фотографиях, при составлении письменных описаний и родословных), за исключением тех случаев, когда такая информация представляет большую научную ценность и пациентка дала на это информированное письменное согласие. При получении согласия об этом следует сообщать в публикуемой статье.
Права человека.
Если в статье имеется описание экспериментов на человеке, необходимо указать, соответствовали ли они стандартам этического комитета (входящего в состав учреждения, в котором выполнялась работа, или регионального) или Хельсинкской декларации 1975 г. и ее пересмотренного варианта 2000 г.
и ее пересмотренного варианта 2000 г.
Авторы несут ответственность за содержание статьи, достоверность материалов таблиц, рисунков и правильность представления библиографических данных: библиографическое описание каждого источника должно быть тщательно выверено.\
2. Редакция оставляет за собой право сокращать и редактировать принятые работы.
Датой регистрации статьи считается время поступления окончательного (переработанного в соответствии с замечаниями редколлегии или рецензента) варианта статьи.
3. Плата с авторов статей, в том числе с аспирантов, за публикацию рукописей не взимается.
4. Требования к оформлению статьи
Статья должна быть напечатана на одной стороне листа шрифтом Times New Roman или Arial, размер шрифта 14, с 1,5 интервалом между строками. Все поля, кроме левого, шириной 2 см, левое поле — 3 см. Все страницы должны быть пронумерованы. Автоматический перенос слов использовать нельзя. В редакцию направляют два экземпляра рукописи, при этом необходимо приложить электронную версию статьи на диске или отправить статью по электронной почте.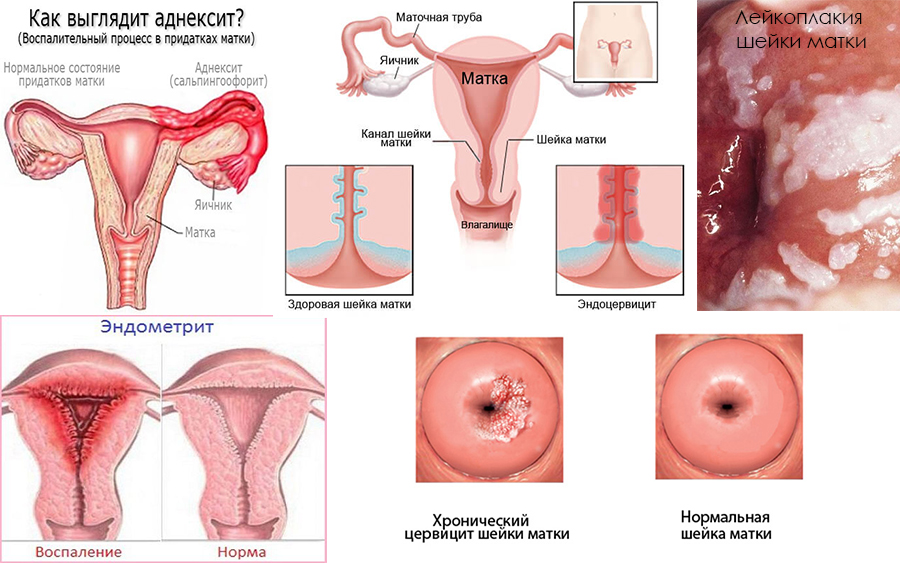 Электронные адреса редакции: [email protected]; [email protected]; [email protected].
Электронные адреса редакции: [email protected]; [email protected]; [email protected].
На первой странице вначале пишут инициалы и фамилию автора, название статьи. С новой строки указывают полное официальное название учреждения и ведомства (ведомственную принадлежность, аббревиатуру перед названием), на базе которых была выполнена работа, фамилию руководителя учреждения, кафедры, город и т.д. Полное официальное название учреждения и ведомства необходимо привести на русском и английском языках, учитывая официально принятый английский вариант названия. Для корректности предоставляемых сведений мы рекомендуем авторам проверять англоязычное написание названия учреждения на сайте https://grid.ac. В конце статьи все авторы сообщают (на русском и английском языках) свою фамилию, имя, отчество, ученое звание, ученую степень, место работы, должность, полностью рабочий адрес с шестизначным индексом, телефон, e-mail, ORCID. При отсутствии номера ORCID его необходимо получить, зарегистрировавшись на сайте https://orcid. org/.
org/.
ORCID — это реестр уникальных идентификаторов ученых и вместе с тем соответствующий метод, связывающий исследовательскую деятельность с этими идентификаторами. На сегодняшний день это единственный способ однозначно идентифицировать личность ученого, особенно в ситуациях с полным совпадением ФИО авторов.
Если авторы из разных учреждений, у каждой фамилии и соответствующего учреждения проставляется цифровой индекс. Если все авторы статьи работают в одном учреждении, указывать место работы каждого автора отдельно не нужно. Фамилии авторов рекомендуется транслитерировать по стандарту BSI (British Standards Institution). Вы можете воспользоваться любым удобным сайтом — http://ru.translit.net/?account=bsi, https://antropophob.ru/translit-bsi, http://translit.tsymbal.su/ или иными.
5. Объем статей
Описывающих оригинальные исследования, не должен превышать 10 страниц (1800 знаков с пробелами на странице), обзоры литературы и статьи разделов «Советы врачу», «Постдипломное обучение» — 15 страниц. В оригинальных статьях материал должен излагаться в соответствии со следующими рубриками: цель исследования, материал и методы, результаты, обсуждение, выводы.
В оригинальных статьях материал должен излагаться в соответствии со следующими рубриками: цель исследования, материал и методы, результаты, обсуждение, выводы.
6. Иллюстративный материал:
Фотографии и рисунки (черно-белые) вставляют в текст статьи, обязательно представляют на электронном носителе и прилагают на бумажном носителе к статье в двух экземплярах. На обороте каждого рисунка ставят его номер, фамилию автора и название статьи, а также обозначают верх и низ рисунка.
Каждый рисунок должен иметь общий заголовок и расшифровку всех сокращений.
Подписи к рисункам, примечания, обозначения на рисунке обязательно присылаются на русском и английском языках.
В подписях к графикам указываются обозначения по осям абсцисс и ординат и единицы измерения, приводятся пояснения по каждой кривой. В подписях к микрофотографиям указываются метод окраски и увеличение.
Все иллюстрации должны быть высокого качества. Фотографии должны иметь достаточное разрешение, а цифровые и буквенные обозначения должны хорошо читаться при том размере, в котором иллюстрация будет напечатана в журнале.
На отдельной странице печатают подписи к рисункам со всеми обозначениями.
7. Таблицы так же, как и рисунки, вставляют в текст статьи, а также представляют отдельно в конце статьи в 2 экземплярах и обязательно на электронном носителе.
Подписи и все текстовые данные обязательно присылаются на русском и английском языках!
Все цифры в таблицах, обозначения единиц Международной системы (СИ) должны быть тщательно выверены автором и соответствовать таковым в тексте.
8. Лекарственные препараты, указанные в статьях (за исключением статей, имеющих рекламный характер), должны иметь международные непатентованные названия и их дозировки должны быть тщательно выверены автором.
9. Недопустимо употребление в статье нерасшифрованных сокращений, за исключением общепринятых (общеизвестных) терминов.
10. Все оригинальные статьи должны иметь структурированный реферат на русском и английском языках объемом от 100 до 250 слов с указанием названия статьи, инициалов и фамилии автора, включающий рубрики: цель исследования, материал и методы, результаты, заключение, в которых предельно кратко должно быть отражено содержание исследования.

К обзорным и обучающим статьям необходимо приложить аннотацию. В конце реферата (аннотации) следует привести ключевые слова (не менее 3). Ключевые слова должны отражать основное содержание статьи, по возможности не повторять термины заглавия, использовать термины из текста статьи, а также термины, определяющие предметную область и включающие другие важные понятия, которые позволят облегчить и расширить возможности нахождения статьи средствами информационно-поисковой системы.
11. К статье прилагается список литературы
(Литература/References), подготовленный с учетом «Единых требований к рукописям, представляемым в биомедицинские журналы» Международного комитета редакторов медицинских журналов (Uniform Requirements for Manuscripts Submitted to Biomedical Journals), и составленный в порядке цитирования авторов в статье, в тексте рукописи указываются номера источников в квадратных скобках. Обязательно в каждой статье должны быть представлены публикации российских исследователей, в то же время авторы должны показать хорошее знание мировой литературы последних 10 лет.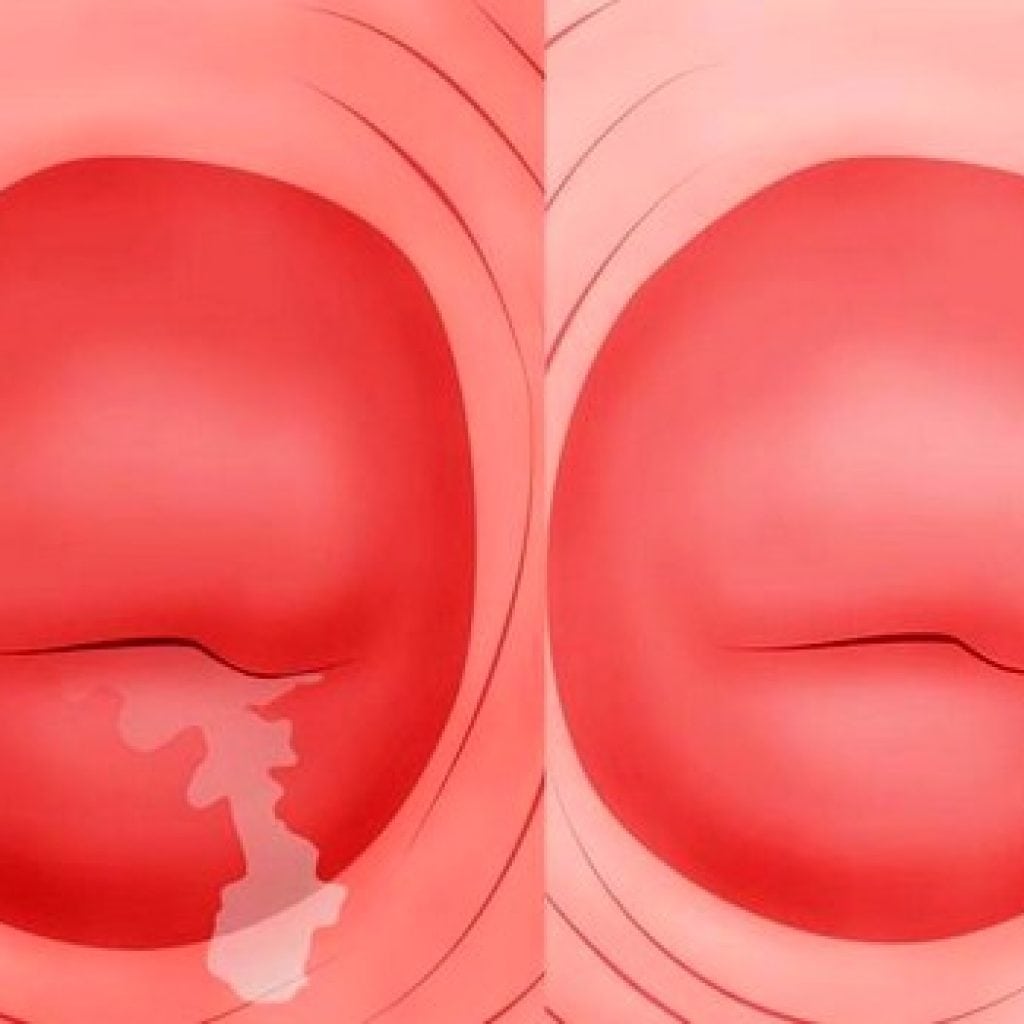 Не следует давать ссылки на авторефераты диссертаций, используя только журнальные статьи с результатами этих работ. Библиографическое описание каждого источника должно быть тщательно выверено автором. В оригинальных статьях следует цитировать не менее 20 источников, в обзорах литературы — не менее 45. Упоминаемые в тексте статьи авторы опубликованных работ должны быть приведены обязательно с инициалами, фамилии иностранных авторов даются в оригинальной транскрипции.
Не следует давать ссылки на авторефераты диссертаций, используя только журнальные статьи с результатами этих работ. Библиографическое описание каждого источника должно быть тщательно выверено автором. В оригинальных статьях следует цитировать не менее 20 источников, в обзорах литературы — не менее 45. Упоминаемые в тексте статьи авторы опубликованных работ должны быть приведены обязательно с инициалами, фамилии иностранных авторов даются в оригинальной транскрипции.
Правильное описание используемых источников в списках литературы является залогом того, что цитируемая публикация будет учтена при оценке публикационных показателей ее авторов и организаций, где они работают.
Библиографическое описание русскоязычных источников должно быть представлено следующим образом.
А. Для журнальных статей: вначале на русском языке даются фамилии, и.о. всех авторов, название статьи, полное название журнала, год издания, том, номер, страницы, ниже этого описания в квадратных скобках в транслитерации (транслитерация — передача русского слова буквами латинского алфавита, т. е. замена букв русского алфавита — кириллицы — на буквы латинского алфавита — латиницы — с помошью рекомендуемого стандарта BSI, http//www.транслитерация.рф) даются фамилии, и.о. всех авторов, затем название статьи на английском языке, название русскоязычного журнала в транслитерации, выделенное курсивом, далее выходные цифровые данные — год, том, номер, страницы. В скобках следует указать, на каком языке опубликована статья (In Russ.). Все ссылки на журнальные публикации должны содержать DOI (Digital Object Identifier, уникальный цифровой идентификатор статьи в системе CrossRef). Проверять наличие DOI статьи следует на сайте http://search.crossref.org/ или https://www.citethisforme.com. Для получения DOI нужно ввести в поисковую строку название статьи на английском языке. Последний сайт, помимо DOI, автоматически генерирует правильно оформленное библиографическое написание статьи на английском языке в стиле цитирования AMA. Подавляющее большинство зарубежных журнальных статей и многие русскоязычные статьи, опубликованные после 2013 года зарегистрированы в системе CrossRef и имеют уникальный DOI.
е. замена букв русского алфавита — кириллицы — на буквы латинского алфавита — латиницы — с помошью рекомендуемого стандарта BSI, http//www.транслитерация.рф) даются фамилии, и.о. всех авторов, затем название статьи на английском языке, название русскоязычного журнала в транслитерации, выделенное курсивом, далее выходные цифровые данные — год, том, номер, страницы. В скобках следует указать, на каком языке опубликована статья (In Russ.). Все ссылки на журнальные публикации должны содержать DOI (Digital Object Identifier, уникальный цифровой идентификатор статьи в системе CrossRef). Проверять наличие DOI статьи следует на сайте http://search.crossref.org/ или https://www.citethisforme.com. Для получения DOI нужно ввести в поисковую строку название статьи на английском языке. Последний сайт, помимо DOI, автоматически генерирует правильно оформленное библиографическое написание статьи на английском языке в стиле цитирования AMA. Подавляющее большинство зарубежных журнальных статей и многие русскоязычные статьи, опубликованные после 2013 года зарегистрированы в системе CrossRef и имеют уникальный DOI.
Пример.
Медведев Б.И., Сюндюкова Е.Г., Сашенков С.Л. Плацентарная экспрессия эритропоэтина при преэклампсии Российский вестник акушера-гинеколога. 2015;15(1):4-8. [Medvedev B.I., Syundyukova E.G., Sashenkov S.L. Placental expression of erythropoietin in preeclampsia. Rossiiskii vestnik akushera-ginekologa. 2015; 15(1):4-8. (In Russ.)]. https://doi.org/10.17116/rosakush30151514-8.
Б. Для книги (монографии, руководства и др.) с несколькими авторами: вначале пишутся на русском языке фамилии, и.о. всех авторов, название работы, место издания (город, издательство), год, страницы, затем в квадратных скобках транслитерированные фамилии авторов, перевод названия на английский язык, название города, принятое в англоязычной литературе (необходимо обращение к справочникам, например, Moscow, а не Moskva), название издательства в транслитерации, если оно имеет собственное название с указанием на английском, что это издательство (например, GEOTAR-Media Publ.), год, количество страниц. Пример:
Пример:
Сидоров С.В., Рогов Б.В., Иванов Ю.И. Принципы профилактики акушерских осложнений. Москва: Медиа 2010; 340. [Sidorov S.V., Rogov B.V., Ivanov Yu.I. Principles in the prevention of obstetric complications. Moscow: Media Publ 2010; 340. (In Russ.)]
Если книга (монография, руководство и др) подготовлена коллективом авторов (то есть «Под ред.»), то библиографическое описание в списке литературы оформляется следующим образом:
Акушерство: Национальное руководство. Под ред. А.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой. М: ГЭОТАР-Медиа 2007; 1200. [Obstetrics: National guidance. Ed. A.K. Ailamazyan, V.I. Kulakov, V.E. Radzinsky, G.M. Saveleva. Moscow: GEOTAR-Media Publ. 2007; 1200. (In Russ.).]
В описании монографий иностранных авторов, изданных на русском языке, авторов следует приводить в оригинальной транскрипции, указывать, с какого языка сделан перевод.
В. Для статей из сборника или материалов конференций: после русскоязычной части в квадратных скобках указываются: фамилии, инициалы авторов — транслитерацией; название статьи — на английском языке; название сборника, материалов конференции — на английском языке, далее указывается место издания, год, страницы.
Просим обратить внимание на единственно правильное оформление ссылки doi:
Пример. https://doi.org/10.5468/ogs.2016.59.1.1
Не допускается использование вариантов с «doi:», «dx.doi.org» и т.п. В теле ссылки используется только знак дефиса.
После doi и URL не ставится точка!
Убедительная просьба — строго соблюдать указанные в примерах правила пунктуации и не допускать при подготовке списка литературы излишних знаков — точек, запятых и т.д.
12. В оригинальных статьях необходимо указать, в каком из этапов создания статьи принимал участие каждый из ее авторов:
- Концепция и дизайн исследования
- Сбор и обработка материала
- Статистическая обработка данных
- Написание текста
- Редактирование
Пример:
Авт. И.И. Иванов, П.П. Петров, С.С. Сидоров
Участие авторов:
- Концепция и дизайн исследования — И.И. Иванов, С.С. Сидоров
- Сбор и обработка материала — П.
 П. Петров
П. Петров - Статистическая обработка — П.П. Петров
- Написание текста — С.С. Сидоров
- Редактирование — И.И. Иванов
Participation of authors:
- Concept and design of the study — I.I. Ivanov, S.S. Sidorov
- Data collection and processing — P.P. Petrov
- Statistical processing of the data— P.P. Petrov
- Text writing — S.S. Sidorov
- Editing — I.I. Ivanov
13. Авторы несут ответственность за содержание статьи и достоверность материалов таблиц, рисунков и списка литературы.
Редакция оставляет за собой право сокращения, исправления полученных материалов и адаптации их к рубрикам журнала.
симптомы, методы диагностики и лечение – статьи о здоровье
Оглавление
В настоящее время выявлено большое количество гинекологических заболеваний у женщин. Практически все они проявляются нарушениями цикла, нехарактерными выделениями и болевым синдромом.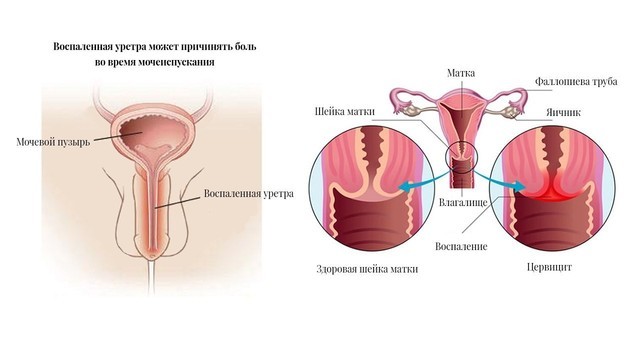 Некоторые из патологий не имеют четкой симптоматики, что приводит к затруднениям при диагностике и назначении адекватного лечения. Для обнаружения и качественной терапии женщине следует обратиться к опытному гинекологу при первых же признаках заболеваний.
Некоторые из патологий не имеют четкой симптоматики, что приводит к затруднениям при диагностике и назначении адекватного лечения. Для обнаружения и качественной терапии женщине следует обратиться к опытному гинекологу при первых же признаках заболеваний.
В клинике МЕДСИ в Санкт-Петербурге существуют все возможности для лечения кандидоза, эндометриоза, миомы матки, бесплодия и иных патологических состояний в гинекологии. Врачи используют современные методики и в совершенстве владеют необходимыми знаниями и навыками.
Воспалительные заболевания
Данные патологии вызываются бактериями и вирусами. Выделяют специфические (сифилис, гонорея и др.) и неспецифические инфекции (аднексит, вагинит и др.). Опасность таких патологических состояний заключается в том, что они могут привести к бесплодию и иным тяжелым последствиям для здоровья.
На начальных стадиях многие из заболеваний не имеют выраженных признаков. Это во много затрудняет диагностику и работу гинеколога. Женщинам очень важно тщательно следить за своим здоровьем и регулярно проходить профилактический осмотр.
Женщинам очень важно тщательно следить за своим здоровьем и регулярно проходить профилактический осмотр.
Внеплановое обращение к гинекологу и диагностика обязательны при таких признаках патологий, как:
- Нехарактерные выделения из половых органов
- Боль в нижней части живота
- Зуд и жжение
- Неприятные ощущения при половых актах
- Сухость влагалища
Гормональные заболевания
Такие патологии провоцируются нарушениями процессов образования гормонов. К факторам, которые увеличивают риски возникновения заболеваний, относят:
- Депрессии и стрессы
- Неконтролируемый прием некоторых препаратов
- Тяжелую беременность
- Осложненную родовую деятельность
Синтез гормонов снижается и в период климакса.
Женщине следует особенно внимательно относиться к своему здоровью при любых гормональных сбоях. Это обусловлено тем, что они могут стать причиной развития эндометритов, опухолей и других опасных осложнений.
Это обусловлено тем, что они могут стать причиной развития эндометритов, опухолей и других опасных осложнений.
Дистрофические заболевания
Сегодня различные добро- и злокачественные образования диагностируются как у молодых, так и у зрелых женщин. К основным факторам риска относят неполноценное питание, вредные привычки и неправильный образ жизни.
Важно! Даже злокачественная опухоль не является приговором. Важно лишь выявить ее на максимально ранней стадии. Чтобы сделать это, нужно регулярно проходить осмотры и лечение у гинеколога. Особенно важным постоянное наблюдение у специалиста является для пациенток с отягощенной наследственностью (когда у близких родственников диагностировали рак шейки матки или яичников).
Диагностика
Важнейшим этапом на пути к успешному лечению болезней в сфере гинекологии является качественное обследование.
Сбор анамнеза
Специалист обязательно уточняет все жалобы, узнает возраст пациентки, особенности ее образа жизни (в том числе половой). При необходимости врач интересуется характером работы и др. Специалист обязательно получает сведения о наличии опухолей, эндокринных или иных расстройств. Важное значение имеет информация о перенесенных оперативных вмешательствах, инфекционных и других заболеваниях. Также врач узнает, делала ли женщина аборты, были ли у нее беременности, сколько из них закончилось рождением ребенка.
При необходимости врач интересуется характером работы и др. Специалист обязательно получает сведения о наличии опухолей, эндокринных или иных расстройств. Важное значение имеет информация о перенесенных оперативных вмешательствах, инфекционных и других заболеваниях. Также врач узнает, делала ли женщина аборты, были ли у нее беременности, сколько из них закончилось рождением ребенка.
Общий осмотр
Он позволяет получить сведения о росте и массе тела, особенностях телосложения, развитии жировой ткани, состоянии кожи, характере оволосения. Врач пальпирует лимфатические узлы, измеряет артериальное давление и частоту пульса, пальпирует молочные железы и живот.
Осмотр на кресле
Специалист сразу же может определить наличие язв, воспалений, варикозное расширение вен, опущение стенок влагалища и матки. С помощью зеркал осматриваются слизистые оболочки, определяется форма шейки матки, выявляются полипы, рубцы и др.
Уже после осмотра и сбора анамнеза врач может поставить предварительный диагноз.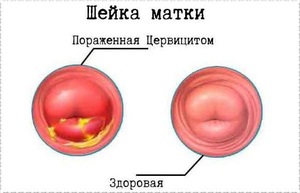 Для его уточнения проводится лабораторная и инструментальная диагностика.
Для его уточнения проводится лабораторная и инструментальная диагностика.
Лабораторное обследование включает:
- Бактериоскопическое исследование. Оно позволяет определить степень чистоты влагалища
- Цитологическую диагностику. Такое исследование позволяет обнаружить злокачественные образования на ранних стадиях
- Исследования крови и мочи. Такая диагностика проводится при подозрении на беременность, а также на различные воспалительные и гормональные патологии
Инструментальная диагностика включает:
- УЗИ. Данное исследование назначается для диагностики заболеваний придатков и матки, обнаружения аномалий развития половых органов, определения овуляции, регистрации толщины эндометрия и др., при подозрении на беременность и в рамках ее ведения
- Кольпоскопия. Этот метод имеет высокую диагностическую ценность. Во время исследования врач может тщательно осмотреть вульву, влагалищную часть шейки матки и стенки влагалища. Специальный прибор — кольпоскоп — позволяет увеличить рассматриваемый объект в 30-50 раз. Проводится исследование с целью выявления ранних форм предопухолевых состояний, подбора участка для биопсии, контроля заживления в период восстановления после оперативных вмешательств и решения целого ряда других задач
- Зондирование матки. Данный метод диагностики позволяет определить проходимость шеечного канала, длину полости матки и ее направление, а также форму, наличие и расположение опухолей и др.
- Биопсия. Такое исследование позволяет поставить диагноз при подозрении на опухолевые процессы
- Гистероскопия. Данная методика позволяет выявлять большое количество внутриматочных патологий. Гистероскопия дает возможность для проведения не только непосредственно диагностики, но и ряда хирургических манипуляций. Назначается обследование при маточных кровотечениях, подозрениях на пороки развития эндометрия, полипы и др.
- Лапароскопия. В рамках этой процедуры врач может осмотреть органы малого таза и брюшной полости. Методика дает возможности для выявления малых форм эндометриоза, определения причин тазовых болей, обнаружения воспалительных процессов. В считанные минуты врач может поставить диагноз внематочной беременности. Также метод незаменим при выявлении опухолей, пороков развития и бесплодия
- Компьютерная томография (КТ). В рамках такого обследования врач может получить точные сведения об исследуемых органах и обнаружить множество патологических процессов. На снимках специалист выявляет аномалии развития, новообразования и метастазы, воспаления и нагноения, последствия травм, свищи, проблемы с сосудами, увеличенные лимфатические узлы. Показаниями к такому исследованию являются резкие боли внизу живота, травмирующие воздействия на органы женской репродуктивной системы, подозрения на добро- и злокачественные образования. Компьютерная томография назначается перед оперативными вмешательствами и с целью контроля эффективности терапии
- Магнитно-резонансная томография (МРТ). Данная методика успешно заменяет такие инвазивные обследования, как гистероскопия и лапароскопия. В рамках обследования врачам удается выявить добро- и злокачественные образования (миому матки, полипы эндометрия, рак тела и шейки матки, кисты яичников и желтого тела), обнаружить патологии маточных труб, воспалительные процессы органов малого таза, пороки развития
Лечение женщин в гинекологии
Современная медицина располагает широкими возможностями для терапии различных патологических состояний. Врачи отделения гинекологии МЕДСИ проводят лечение различных воспалений, молочницы, миомы, эндометриоза и других заболеваний, а также бесплодия.
Консервативная терапия
Для лечения применяются:
- Современные лекарственные препараты. Они позволяют устранить боль и другие симптомы заболеваний, снять воспаление, уничтожить возбудителя заболевания, а также предотвратить риски развития осложнений. Препараты назначаются в виде капсул и таблеток, инъекций и суппозиториев, мазей
- Физиотерапевтические процедуры. Некоторые из современных методик позволяют даже избежать хирургических вмешательств. Криодеструкция (воздействие на ткани низкими температурами), например, зарекомендовала себя при кондиломах, кистах шейки матки, хроническом цервиците и иных заболеваниях. Радиоволновая терапия давно считается эффективной альтернативой хирургическому вмешательству. Она активно применяется при лечении эрозий у женщин, которые в будущем планируют стать матерями. Востребованы и лазерные технологии, позволяющие удалять различные новообразования без проведения серьезных вмешательств
- Витамины. Они назначаются в качестве вспомогательных средств и позволяют восстановить организм при различных гинекологических заболеваниях
Хирургическое лечение
Большая часть вмешательств в сфере гинекологии проводится через проколы в стенке влагалища и брюшной стенке. Благодаря этому после операций пациенту не нужно долго восстанавливаться. Кроме того, современное лечение миомы у гинеколога и других заболеваний не становится причиной осложнений.
Важно! Особенности терапии всегда определяет врач. При этом он ориентируется на индивидуальные особенности пациентки, ее текущее состояние и сопутствующие патологии. Благодаря этому лечение молочницы, бесплодия, эндометриоза и других патологий в кабинете гинеколога проводится качественно, без рисков и достаточно быстро.
Преимущества диагностики, лечения и реабилитации в МЕДСИ
- Высококвалифицированные гинекологи. Наши специалисты регулярно расширяют свои знания и навыки, проходят обучение в ведущих центрах в России и за границей. Это позволяет им проводить диагностику и подбирать оптимальные способы лечения различных гинекологических заболеваний даже в запущенных случаях
- Возможность привлечения к работе других узких специалистов. С женщиной и ее близкими (в том числе с половым партнером) могут работать эндокринологи, психологи и иные врачи. Такое подход обеспечивает достижение желаемого результата в кратчайшие сроки и зачастую предотвращает стрессовые ситуации
- Все виды лечения: консервативная терапия и малоинвазивные хирургические вмешательства. Мы располагаем всеми возможностями для устранения многочисленных патологий
- Операции любой сложности (в том числе в стационаре). Восстановление после вмешательств проходит быстро и без осложнений благодаря использованию современных методик и опыту врачей
- Работа в соответствии с международными протоколами. Благодаря этому повышается вероятность полного избавления пациентов от патологий. При проведении хирургических вмешательств сокращается период реабилитации
Если вы хотите пройти лечение заболевания у гинеколога в нашей клинике в СПб, запишитесь на консультацию по телефону +7 (812) 336-33-33.
Акушерство и Гинекология №4 / 2018 » Библиотека врача
3 мая 2018
Иванова О.О., Стародубцева Н.Л., Шмаков Р.Г.
3 мая 2018
Карапетян А.О., Баева М.О., Баев О.Р.
3 мая 2018
Синчихин С.П., Сарбасова А.Е., Мамиев О.Б., Степанян Л.В.
3 мая 2018
Амирханян А.С., Прилепская В.Н., Байрамова Г.Р., Бурменская О.В., Костава М.Н., Асатурова А.В.
3 мая 2018
Юренева С.В., Ильина Л.М.
3 мая 2018
Кан Н.Е., Тютюнник Н.В., Беднягин Л.А., Харченко Д.К., Долгушина Н.В., Донников А.Е., Тютюнник В.Л.
3 мая 2018
Булатова Ю.С., Тетруашвили Н.К., Вишнякова П.А., Высоких М.Ю., Марей М.В., Бобров М.Ю., Пятаева С.В.
3 мая 2018
Приходько А.М., Баев О.Р., Карапетян А.О., Демура Т.А., Коган Е.А.
3 мая 2018
Шрамко С.В., Гуляева Л.Ф., Баженова Л.Г., Левченко В.Г.
3 мая 2018
Некрасова М.Е., Чаговец В.В., Стародубцева Н.Л., Кононихин А.С., Салимова Д.Ф., Токарева А.О., Лагутин В.В., Наумов В.А., Назарова Н.М., Франкевич В.Е., Сухих Г.Т.
3 мая 2018
Хечумян Л.Р., Калинина Е.А., Бурменская О.В., Донников А.Е., Кулакова Е.В.
3 мая 2018
Бейк Е.П., Коротченко О.Е., Гвоздева А.Д., Сыркашева А.Г., Долгушина Н.В.
3 мая 2018
Стеняева Н.Н., Хритинин Д.Ф., Чаусов А.А., Григорьев В.Ю.
3 мая 2018
Мзарелуа Г.М., Назарова Н.М., Некрасова М.Е., Сычева Е.Г., Бурменская О.В., Стародубцева Н.Л., Асатурова А.В., Хабас Г.Н., Павлович С.В.
3 мая 2018
Оводенко Д.Л., Хабас Г.Н., Макарова А.С., Шешко П.Л., Санникова М.В., Пирогова М.С., Голицына Ю.С., Мамедов Ш.Я., Григорьев В.Ю., Ашрафян Л.А.
3 мая 2018
Баранюк Н.В., Маисеенко Д.А., Егорова А.Т.
3 мая 2018
Сгибнев А.В., Кремлева Е.А., Щетинина Ю.С., Черкасова Ю.И.
3 мая 2018
Уланкина О.Г., Саркисов С.Э.
3 мая 2018
Сычева Е.Г., Назарова Н.М., Прилепская В.Н., Бурменская О.В.
3 мая 2018
Дикке Г.Б.
3 мая 2018
Кузнецова И.В.
3 мая 2018
Сафиуллина С.И., Вуймо Т.А., Илизарова Н.А., Сабирова В.Л., Сигитова О.Н., Пырегов А.В.
3 мая 2018
Маринкин И.О., Феофилов И.В.
Современный алгоритм подхода к выбору метода лечения патологии шейки матки
СОВРЕМЕННЫЙ АЛГОРИТМ ПОДХОДА К ВЫБОРУ МЕТОДА ЛЕЧЕНИЯ ПАТОЛОГИИ ШЕЙКИ МАТКИ
Будаев А.И., Токина И.В., Образцов И.Г., Константинова З.Е., Мураков С.В., Попков С.А.
Совершенствование методов лечения патологии шейки матки, в частности, при ее деформации, является важным направлением развития современной гинекологии (Ячменев Н.П., 2008). Установлено, что каждая вторая обследованная пациентка с рубцовой деформацией шейки матки подвергается длительному, нередко неэффективному лечению (Кузнецова Л.Э., 2004). Восстановление архитектоники цервикального канала не всегда обеспечивает полноценную функциональную активность шейки матки в связи с тем, что хронический неспецифический цервицит у ряда больных приобретает персистирующее течение (Воробьева О.М., 2003). Своевременная диагностика хронического персистирующего эндоцервицита и его адекватное лечение – важное условие восстановления функции шейки матки после успешно выполненной реконструктивно-пластической операции на шейке матки.
Цель исследования: оптимизировать тактику лечения персистирующего эндоцервицита после пластических операций на шейке матки путём ранней диагностики и выбора метода лечения на основании клинических данных, морфологических и иммунологических исследований.
Материалы и методы.
В исследование было включено 134 женщины в возрасте 20-30 лет. Все больные обследованы в соответствии с отраслевыми стандартами для исключения таких инфекций, как сифилис, гонококковая инфекция, трихомониаз, хламидиоз, микоплазмоз, гарднереллёз, ВПЧ, ВПГ-2, ВИЧ, вирусные гепатиты B и C. Работа проводилась в 2 этапа.
На первом этапе для определения прогностических критериев развития хронического персистирующего эндоцервицита после пластических операций на шейке матки было отобрано 70 женщин в возрасте 21-30 лет с деформацией шейки матки. Было изучено послеоперационное течение у данных пациенток с хроническим эндоцервицитом с последующим сопоставлением их с морфологическими и иммунологическими показателями до операции.
На втором этапе нашей работы было отобрано 64 пациентки с хроническим эндоцервицитом вследствие деформации шейки матки, которые после пластической операции находятся в группе риска по развитию персистирующего эндоцервицита. Всем больным была сделана пластическая операция методом этапного расслоения. В послеоперационном периоде больные были разделены на 3 группы. Первая группа женщин (n=20) получала лечение препаратом Иммуномакс по схеме: внутримышечно курсом 7 дней в течение 3 месяцев. Вторая группа женщин (n=20) получала лечение по следующей схеме: с первого дня после операции курс препарата Иммуномакс – 7 дней внутримышечно, затем Гепон через 1 месяц в виде эндоцервикальных инстилляций – курс 7 дней в течение последующих двух месяцев. Третья группа женщин (n=24) получала лечение по следующей схеме: с первого дня после операции курс препарата Иммуномакс (7 дней внутримышечно), через месяц – второй курс препарата Иммуномакс, в начале 3 месяца – модифицированный метод лазеротерапии (патент № 2142747) – курс 7 дней.
Для изучения иммунологических характеристик слизистой пробки шейки матки мы определяли уровень цитокинов с помощью ИФА, используя иммуноферментные тест-системы «Pro Con» (Санкт-Петербург) и «Amersham Pharmacia Biotech» (Букингемшир, Великобритания).
Результаты исследования и их обсуждение.
Данные, полученные на первом этапе работы, демонстрируют, что к развитию хронического персистирующего цервицита после пластических операций на шейке матки в 93% случаев приводит следующее сочетание морфо-иммунологических показателей: (1) выраженные изменения уровня цитокинов воспаления; (2) хронический воспалительный процесс распространяется глубоко в подлежащие ткани.
На втором этапе работы в первой группе из 20 больных полностью вылечились 14 человек (70%), во второй из 20 – 19 (96%), в третьей из 24 человек 23 (97%). При этом у этих больных уровни цитокинов были соизмеримы с аналогичным уровнем у абсолютно здоровых женщин. Даже у пациенток, резистентных к лечению, было отмечено некоторое снижение уровня провоспапительных цитокинов.
Выводы:
- Анализ клинических данных, морфологических исследований и иммунологического материала показал, что сочетание выраженных изменений показателей провоспалительных цитокинов шеечной слизи, хронический воспалительный процесс, распространяющийся глубоко в подлежащие ткани, в 93% случаев приводят к развитию хронического персистирующего эндоцервицита после пластических операций на шейке матки.
- Выявление комплекса критериев развития персистирующего хронического эндоцервицита является показанием для назначения препаратов иммунотерапии или модифицированного метода лазеротерапии.
Цервицит // Middlesex Health
Обзор
Цервицит — это воспаление шейки матки, нижнего узкого конца матки, который открывается во влагалище.
Возможные симптомы цервицита включают кровотечение между менструациями, боль во время полового акта или во время осмотра органов малого таза и аномальные выделения из влагалища. Однако также возможно наличие цервицита без каких-либо признаков или симптомов.
Часто цервицит возникает в результате инфекции, передающейся половым путем, такой как хламидиоз или гонорея.Цервицит может развиться и по неинфекционным причинам. Успешное лечение цервицита предполагает устранение основной причины воспаления.
Яичники, маточные трубы, матка, шейка матки и влагалище составляют женскую репродуктивную систему.
Симптомы
Чаще всего цервицит не имеет признаков и симптомов, и вы можете узнать о своем заболевании только после гинекологического осмотра, проведенного вашим врачом по другой причине. Если у вас есть признаки и симптомы, они могут включать:
- Большое количество необычных выделений из влагалища
- Частое болезненное мочеиспускание
- Боль во время секса
- Кровотечение между менструациями
- Вагинальное кровотечение после полового акта, не связанного с менструацией
Когда обращаться к врачу
Обратитесь к врачу, если у вас есть:
- Стойкие необычные выделения из влагалища
- Неменструальное вагинальное кровотечение
- Боль во время секса
При цервиците, воспалении шейки матки, шейка матки выглядит красной и раздраженной, и могут выделяться гнойные выделения.
Причины
Возможные причины цервицита:
- Инфекции, передающиеся половым путем. Чаще всего бактериальные и вирусные инфекции, вызывающие цервицит, передаются половым путем. Цервицит может быть результатом распространенных инфекций, передаваемых половым путем (ИППП), включая гонорею, хламидиоз, трихомониаз и генитальный герпес.
- Аллергические реакции. Аллергия на противозачаточные спермициды или латекс в презервативах может привести к цервициту.Реакция на средства женской гигиены, такие как спринцевания или женские дезодоранты, также может вызвать цервицит.
- Разрастание бактерий. Чрезмерный рост некоторых бактерий, которые обычно присутствуют во влагалище (бактериальный вагиноз), может привести к цервициту.
Факторы риска
У вас повышенный риск цервицита, если вы:
- Заниматься рискованным сексуальным поведением, например незащищенным сексом, сексом с несколькими партнерами или сексом с кем-то, кто ведет себя рискованно
- Начал половую жизнь в раннем возрасте
- Имеют в анамнезе инфекции, передающиеся половым путем
Осложнения
Шейка матки препятствует проникновению бактерий и вирусов в матку.Когда шейка матки инфицирована, увеличивается риск попадания инфекции в матку.
Цервицит, вызванный гонореей или хламидиозом, может распространяться на слизистую оболочку матки и фаллопиевы трубы, вызывая воспалительное заболевание тазовых органов (ВЗОМТ), инфекцию женских репродуктивных органов, которая при отсутствии лечения может вызвать проблемы с фертильностью.
Цервицит также может увеличить риск заражения ВИЧ от инфицированного полового партнера.
Профилактика
Чтобы снизить риск цервицита от инфекций, передаваемых половым путем, постоянно и правильно используйте презервативы каждый раз, когда занимаетесь сексом.Презервативы очень эффективны против распространения ИППП, таких как гонорея и хламидиоз, которые могут привести к цервициту. Находясь в длительных отношениях, в которых и вы, и ваш неинфицированный партнер настроены заниматься сексом исключительно друг с другом, можете снизить ваши шансы на ИППП.
Диагностика
Чтобы диагностировать цервицит, ваш врач, скорее всего, проведет физический осмотр, который включает:
- Гинекологический осмотр. Во время этого осмотра врач проверяет ваши органы малого таза на предмет отека и болезненности.Он или она может также поместить расширитель во влагалище, чтобы увидеть верхнюю, нижнюю и боковые стенки влагалища и шейку матки.
- Коллекция образцов. В процессе, аналогичном тесту Папаниколау, ваш врач с помощью небольшого ватного тампона или щеточки аккуратно извлекает образец цервикальной и вагинальной жидкости. Ваш врач отправит образец в лабораторию для проверки на инфекции. Лабораторные анализы также могут быть выполнены на образце мочи.
При гинекологическом осмотре врач вводит два пальца в перчатках во влагалище.Одновременно надавливая на ваш живот, он или она может исследовать вашу матку, яичники и другие органы.
Лечение
Вам не понадобится лечение цервицита, вызванного аллергической реакцией на такие продукты, как спермицид или средства женской гигиены. Если у вас цервицит, вызванный инфекцией, передающейся половым путем (ИППП), и вам, и вашему партнеру потребуется лечение, часто с применением антибиотиков. Антибиотики назначают при ИППП , таких как гонорея, хламидиоз или бактериальные инфекции, включая бактериальный вагиноз.
Ваш врач может предложить противовирусные препараты, если у вас генитальный герпес, что помогает уменьшить продолжительность симптомов цервицита. Однако лекарства от герпеса нет. Герпес — это хроническое заболевание, которое может быть передано вашему половому партнеру в любое время.
Ваш врач может также порекомендовать повторное обследование на цервицит, вызванный гонореей или хламидиозом.
Чтобы избежать передачи бактериальной инфекции партнеру, подождите, пока не закончите лечение, рекомендованное врачом.
Подготовка к записи
Цервицит может быть обнаружен случайно во время обычного гинекологического осмотра и может не потребовать лечения, если он не вызван инфекцией. Однако, если вы испытываете необычные вагинальные симптомы, которые заставляют вас записаться на прием, вы, скорее всего, обратитесь к гинекологу или врачу первичной медико-санитарной помощи.
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
- Избегайте использования тампонов.
- Не спринцеваться.
- Знайте имя своего партнера и даты, когда у вас были сексуальные отношения.
- Составьте список всех лекарств или добавок, которые вы принимаете.
- Знайте свою аллергию.
- Запишите вопросы, которые у вас есть.
Некоторые основные вопросы включают:
- Как я получил это состояние?
- Нужно ли мне принимать лекарства?
- Есть ли какие-либо безрецептурные продукты для лечения моего состояния?
- Нужно ли моему партнеру пройти обследование или лечение?
- Что мне делать, если мои симптомы вернулись после лечения?
- Что я могу сделать, чтобы предотвратить цервицит в будущем?
Не стесняйтесь задавать дополнительные вопросы во время приема, если вы думаете о другом.
Чего ожидать от врача
Ваш врач, скорее всего, проведет медицинский осмотр, который может включать тазовый осмотр и мазок Папаниколау. Он или она может взять образец жидкости из влагалища или шейки матки для отправки на анализ.
Ваш врач также может задать вам ряд вопросов о вашем состоянии, например:
- Какие вагинальные симптомы вы испытываете?
- Есть ли у вас проблемы с мочеиспусканием, например боль при мочеиспускании?
- Как давно у вас есть симптомы?
- Вы сексуально активны?
- Были ли у вас или у вашего партнера когда-нибудь инфекция, передающаяся половым путем?
- Вы испытываете боль или кровотечение во время секса?
- Вы принимаете душ или пользуетесь какими-либо средствами женской гигиены?
- Вы беременны?
- Пробовали ли вы какие-либо препараты, отпускаемые без рецепта, для лечения своих симптомов?
© 1998-2021 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия использования
Цервицит — О женщинах акушер-гинеколог
Что такое цервицит?
Цервицит — это раздражение или инфекция шейки матки. Вызвать это может ряд различных организмов. Симптомы цервицита могут проявиться внезапно и быть серьезными. Или это может длиться несколько месяцев или дольше.
Что вызывает цервицит?
Цервицит может быть вызван рядом инфекций, передаваемых половым путем (ИППП), в том числе:
Гонорея
Хламидиоз
Герпес
Трихомониаз
может быть вызван вагинальными инфекциями. , например бактериальный вагиноз.
Часто путают с вагинитом.
Каковы симптомы цервицита?
Симптомы у каждой женщины могут отличаться. Это наиболее частые симптомы цервицита:
Инфекция во влагалище легко передается на шейку матки. Тогда ткань шейки матки может воспалиться и образовать открытую язвочку. Одним из первых признаков этого являются гнойные выделения из влагалища.
Симптомы цервицита могут быть похожи на другие состояния или проблемы со здоровьем. Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется цервицит?
Наряду с полным анамнезом и физическим осмотром и осмотром органов малого таза, вы также можете пройти обследование на ИППП и бактериальный вагиноз. Ваш лечащий врач также проверит наличие воспалительных заболеваний органов малого таза.
Как лечится цервицит?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от тяжести состояния.
Лечение направлено на уменьшение симптомов и предотвращение распространения инфекции.Лечение может включать:
Какие возможные осложнения цервицита?
При отсутствии лечения организмы, вызывающие цервицит, могут проникать в матку и маточные трубы. Это может вызвать воспалительное заболевание органов малого таза (ВЗОМТ). ВЗОМТ может привести к бесплодию и перитониту, опасной для жизни инфекции. Микроорганизмы также могут передаваться половым партнерам, у которых могут быть серьезные осложнения.
Основные сведения о цервиците
Цервицит — это раздражение или инфекция шейки матки.
Это часто вызывается рядом инфекций, передающихся половым путем или вагинальных инфекций, таких как бактериальный вагиноз.
Симптомы могут включать выделения с гноем, боль в области таза, кровотечение между менструациями или после секса или проблемы с мочеиспусканием.
При отсутствии лечения микроорганизмы, вызывающие цервицит, могут проникать в матку и фаллопиевы трубы. Это может вызвать воспалительное заболевание органов малого таза.
Лечение цервицита включает антибиотики.Половых партнеров также необходимо лечить.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего поставщика медицинских услуг:
Знайте причину вашего визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
Во время посещения запишите название нового диагноза и все новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые дает вам ваш провайдер.
Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как вы можете связаться со своим провайдером, если у вас возникнут вопросы.
Шади Хаддадин, доктор медицины, CPE
Рак молочной железы является основной причиной рака у женщин и второй по частоте причиной смерти от рака в Соединенных Штатах. По данным Американского онкологического общества (ACS), в 2020 году предполагаемое количество новых случаев рака груди у женщин в штате Миссури составит 5360 человек, при этом ожидается 850 смертей. Большинство новых случаев диагностируются на ранних стадиях и считаются потенциально излечимыми.
За последние два десятилетия наблюдается устойчивый рост заболеваемости раком груди, что объясняется (по крайней мере частично) продолжающимся снижением коэффициента фертильности, а также увеличением ожирения. Несмотря на это увеличение заболеваемости, уровень смертности за последние 30 лет снизился примерно на 40%. Это можно объяснить улучшением доступных методов лечения и, в некоторой степени, широким распространением скрининговой маммографии.
Большинство случаев рака груди диагностируется в результате скрининговых исследований на предмет отклонений от нормы, но на значительное количество впервые обращает внимание пациентка.В то время как возраст, в котором женщине следует делать первую маммографию, и частота маммографии зависит от нескольких факторов, по общему мнению, женщины не должны начинать обсуждать риски и преимущества скрининговой маммографии со своим врачом не позднее 40 лет.
Хотя это может относиться к большинству женщин, очень важно попытаться определить, подвержен ли кто-либо более высокому риску рака груди. Женщинам с повышенным риском может потребоваться обследование уже в возрасте 18 лет, а также могут потребоваться другие методы обследования, такие как МРТ.Примеры женщин с высоким риском включают: женщин с личным или семейным анамнезом рака груди или яичников, любой генетической предрасположенностью, такой как носитель мутации гена BRCA, или любое предшествующее облучение грудной клетки лучевой терапией.
Скрининг женщин среднего риска
Возраст от 40 до 49: Можно начать обследование после обсуждения рисков и преимуществ с врачом.
Возраст от 50 до 74: Рекомендуется обследование.
Возраст 75 лет и старше: Обследование рекомендуется, если ожидаемая продолжительность жизни составляет не менее 10 лет.
COVID-19 и рак груди
В течение прошлого года, когда страна борется с пандемией COVID-19, многие женщины избегают явки на обычные процедуры скрининга. Центры по контролю и профилактике заболеваний (CDC), ACS и многие поставщики услуг призвали отложить рутинный скрининг на рак. В результате значительно снизилось количество скрининговых обследований на рак по всей стране, особенно в горячих точках на коронавирус. Ожидается, что вторая или непрекращающаяся волна еще больше снизит количество просмотров.
Отсрочка обследования на рак приведет к обнаружению рака на более поздних стадиях, когда это более агрессивное заболевание, требующее более длительного лечения и упущенных возможностей для лечения. Несмотря на это, есть несколько мер, которые можно предпринять, чтобы избежать задержек со скринингом на рак.
Один из способов — связаться с вашим врачом и узнать о безопасности и возможности проведения обследования. Большинство офисов принимают меры предосторожности, чтобы избежать распространения коронавируса. Если посещение клиники невозможно, женщины могут подумать о самостоятельном обследовании груди, которое может выступить в качестве другого инструмента скрининга, хотя и менее эффективного, чем маммография.Любые тревожные признаки, такие как уплотнения, изменение контура соска, изменение цвета кожи, сморщивание кожи или новые выделения из сосков, должны вызывать немедленную медицинскую помощь с врачом или даже посещение телемедицины.
Новое продвижение
Последние несколько лет ознаменовали множество достижений в области лечения рака груди на ранних и поздних стадиях. Наш подход к терапии рака груди определяется тремя основными маркерами: рецепторы эстрогена и прогестерона (ER и PR) и HER2 / neu.Некоторые из этих достижений включают добавление целевых препаратов, которые могут воздействовать на определенные части рака с меньшим воздействием на здоровые клетки.
Еще одно достижение — одна из наиболее агрессивных форм рака молочной железы, в которой отсутствует экспрессия ER, PR и HER2 / neu, иначе известная как тройной негативный рак молочной железы. Ряд исследований показал, что использование иммунной системы «с помощью приспособлений для иммунотерапии» против рака улучшает результаты.
Наконец, существуют тесты, которые могут определять типы генов, экспрессируемых раком, и эти тесты позволили врачам адаптировать терапию к индивидуальным потребностям пациента.Например, при раннем раке груди использование Onco type DX® и MammaPrint® помогает определить риск распространения заболевания у пациента и выбрать лучший план лечения. В частности, эти тесты помогают определить, для каких пациентов лечение химиотерапией с большей вероятностью принесет пользу.
Здоровый образ жизни
За последнее десятилетие возросло понимание роли диеты, веса / ожирения и физической активности в риске рака груди. Пациенты, которые ведут здоровый образ жизни и поддерживают здоровый вес, регулярно занимаются спортом и избегают чрезмерного употребления алкоголя, могут иметь лучшие результаты и могут снизить риск рецидива.
Сегодняшние перспективы для женщин с раком груди никогда не были лучше. Буквально за последние пару лет был достигнут еще больший прогресс в области скрининга, хирургии, лучевой и системной терапии, и было спасено больше жизней. У женщин, сталкивающихся с этим заболеванием сегодня, есть много многообещающих вариантов, которые являются более индивидуальными, менее инвазивными, с меньшими побочными эффектами и лучшими результатами.
Медикаментозное лечение распространенных ЗППП: Часть I. Герпес, сифилис, уретрит, хламидиоз и гонорея
Кэрол Вудворд, PHARM.D., Больницы Университета Западной Вирджинии, Моргантаун, Западная Вирджиния
МЕЛАНИ А. ФИШЕР, MD, M.SC, Университет Западной Вирджинии, Моргантаун, Западная Вирджиния
Am Fam Physician. , 1 октября 1999 г .; 60 (5): 1387-1394.
Это часть I статьи, состоящей из двух частей, о лекарственном лечении распространенных заболеваний, передающихся половым путем. Часть II, «Вагинальные инфекции, воспалительные заболевания органов малого таза и остроконечные кондиломы», будет опубликована в следующем выпуске AFP.
Связанные редакционные
В 1998 году Центры по контролю и профилактике заболеваний выпустили руководящие принципы лечения заболеваний, передающихся половым путем.Со времени публикации предыдущих рекомендаций был достигнут ряд успехов в лечении. В части I этой статьи, состоящей из двух частей, описываются текущие рекомендации по лечению язвы половых органов, уретрита и цервицита. Достижения в области лечения включают эффективные схемы однократного приема многих заболеваний, передаваемых половым путем, и улучшенные методы лечения герпетических инфекций. Две однократные схемы приема 1 г азитромицина перорально и 250 мг цефтриаксона внутримышечно эффективны для лечения шанкроида.Трехдневный курс приема 500 мг ципрофлоксацина перорально два раза в день может использоваться для лечения шанкроида у небеременных пациенток. Пенициллин для парентерального введения продолжает оставаться препаратом выбора для лечения всех стадий сифилиса. Было показано, что три противовирусных препарата обеспечивают клиническую пользу при лечении генитального герпеса: ацикловир, валацикловир и фамцикловир. Валацикловир и фамцикловир пока не рекомендуются к применению во время беременности. Азитромицин в однократной пероральной дозе 1 г в настоящее время является рекомендуемой схемой лечения негонококкового уретрита.
В лечении заболеваний, передающихся половым путем (ЗППП), был достигнут ряд успехов. Эти достижения были включены в «Руководство по лечению заболеваний, передаваемых половым путем» 1998 г., опубликованное Центрами по контролю и профилактике заболеваний (CDC) .1
В настоящее время доступны высокоэффективные пероральные препараты с однократной дозой для лечения наиболее распространенных излечимых ЗППП. . Схемы однократного приема могут использоваться для лечения шанкроида, негонококкового уретрита, неосложненных гонококковых инфекций, бактериального вагиноза, трихомониаза, кандидозного вагинита и хламидийных инфекций.
В настоящее время доступны улучшенные методы лечения генитального герпеса и инфекций, вызванных вирусом папилломы человека (ВПЧ). Были одобрены новые схемы использования ацикловира (зовиракса) при лечении генитального герпеса. Кроме того, два новых противовирусных препарата, валацикловир (Валтрекс) и фамцикловир (Фамвир), были отмечены для лечения генитального герпеса. Теперь для лечения ВПЧ рекомендуются методы лечения, применяемые пациентами.
Новый метод тестирования для диагностики хламидийных инфекций использует чрезвычайно точный анализ мочи, который можно легко включить в программы скрининга.Вакцины против гепатита А и В теперь рекомендованы для всех сексуально активных подростков и молодых людей.
Улучшены методы лечения ЗППП у беременных женщин, вызывая меньше побочных эффектов и уменьшая количество преждевременных родов. В этом журнале недавно были опубликованы руководящие принципы лечения ЗППП у особых групп пациентов, включая беременных женщин.2
Генитальные язвы
Перед лечением язвы половых органов очень важен точный диагноз с соответствующим тестированием.Следует рассмотреть возможность сопутствующего тестирования на инфекцию вируса иммунодефицита человека (ВИЧ).
ШАНКРОИД
Цели терапии шанкроида — вылечить инфекцию, устранить симптомы и предотвратить передачу. Четыре рекомендуемые схемы лечения шанкроида показаны в таблице 1. Две схемы представляют собой однократные дозы, состоящие либо из азитромицина (Зитромакс), либо цефтриаксона (Роцефин). Эритромицин, который по-прежнему рекомендуется для лечения шанкроида, требует семидневного режима дозирования.Ципрофлоксацин (Cipro) был добавлен в рекомендации по лечению шанкроида. Однако ципрофлоксацин противопоказан к применению беременным и кормящим женщинам, а также пациентам в возрасте до 18 лет. Все четыре режима эффективны для лечения шанкроида у пациентов с ВИЧ или без него. Следует отметить, что сообщалось о нескольких изолятах шанкроида с промежуточной устойчивостью к ципрофлоксацину или эритромицину. Пациенты должны быть повторно обследованы в течение трех-семи дней после начала терапии.Если лечение было успешным, следует сообщить о симптоматическом улучшении в течение трех дней.
Просмотреть / распечатать таблицу
ТАБЛИЦА 1Лечение заболеваний, характеризующихся генитальными язвами
| Режимы | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Заболевание | Агент | |||||||||||
| Стоимость | ||||||||||||
Азитромицин (Зитромакс) | 1 г перорально однократно | $ 20.50 (марка) | ||||||||||
Цефтриаксон (роцефин) | 250 мг в / м однократно | 13.00 (торговая марка) | ||||||||||
| 90iplo000 | 24,00 (бренд) | |||||||||||
Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | 6.От 50 до 9,00 (общий) | ||||||||||
Паховая гранулема | ||||||||||||
Рекомендуемый режим | Триметоприм / сульфаметоксазол (Бактрим, Септра) | дважды в день, прием дважды в день 904254,00 (марка) от 14,00 до 25,00 (дженерик) | ||||||||||
или | ||||||||||||
Доксициклин (вибрамицин) | 10025 2 раза в сутки 100 мг6 2 раза в сутки||||||||||||
Альтернативный режим | Ципрофлоксацин | 750 мг перорально два раза в день в течение 21 дня | 168.00 (торговая марка) | |||||||||
Основа эритромицина плюс (во время беременности) | 500 мг перорально четыре раза в день в течение 21 дня | 19,50–27,00 (общий) | ||||||||||
аминогликозид (иминогликозидe., гентамицин) | 1 мг на кг внутривенно три раза в день в течение 21 дня | 337,00 (бренд) 66,00 — 312,00 (общий) | ||||||||||
Венерическая лимфогранулема | 9 Рекомендуемый режим | 9 | Доксициклин | 100 мг перорально два раза в день в течение 21 дня | 80,00 (бренд) 5,50–26,50 (общий) | |||||||
Альтернативный режим (включая беременность) | Ery500 мг перорально четыре раза в день в течение 21 дня | 42.00 (марка) от 20,50 до 27,50 (генерик) | ||||||||||
Вирус простого герпеса | ||||||||||||
Первый эпизод | Ацикловир (Зовиракс) | раз в день по 400 мг перорально ежедневно | 53,00 (торговая марка) от 37,50 до 43,00 (универсальный) | |||||||||
или | ||||||||||||
| 200 мг в день от 7 до 7 раз в сутки | 45.00 (бренд) от 32,00 до 37,00 (общий) | |||||||||||
Фамцикловир (Фамвир) | 250 мг перорально три раза в день в течение 7-10 дней | 70,00 (бренд) | ||||||||||
Валацикловир (Валтрекс) | 1 г перорально два раза в день в течение 7-10 дней | 56,00 (торговая марка) | ||||||||||
Рецидивирующие эпизоды | 90c426 90c42638.00 (марка) от 27,00 до 31,00 (универсальный) | |||||||||||
или | ||||||||||||
200 мг перорально пять раз в день в течение 5 дней в течение 5 дней марка) от 23,00 до 26,50 (универсальный) | ||||||||||||
или | ||||||||||||
800 мг перорально два раза в день в течение 5 дней в течение 5 дней.00 (торговая марка) от 35,00 до 40,00 (универсальная) | ||||||||||||
Фамцикловир | 125 мг перорально два раза в день в течение 5 дней | 28,00 (торговая марка) | ||||||||||
| 22 | 500 мг перорально два раза в день в течение 5 дней | 31.00 (торговая марка) | ||||||||||
Ежедневная супрессивная терапия | Ацикловир | 400 мг перорально два раза в день 25 | 400 (торговая марка) † от 3,50 до 4,00 (универсальная)||||||||||
Фамцикловир | 250 мг перорально два раза в день | 6,50 (торговая марка) | ||||||||||
3,00 (марка) | ||||||||||||
Валацикловир | 1000 мг перорально один раз в день (у пациентов с> 10 эпизодами в год ) | 6.00 (торговая марка) | ||||||||||
Сифилис | ||||||||||||
Первичное и вторичное заболевание | Бензатин пенициллин G | 2,4 миллиона единиц в / м в одной дозе 24 | 904||||||||||
Аллергия на пенициллин | Доксициклин | 100 мг перорально два раза в день в течение 14 дней | 111,00 (торговая марка) от 6.00 до 25.00 (общий) | |||||||||
Тетрациклин | 500 мг перорально четыре раза в день в течение 14 дней | от 3,50 до 6,00 (универсальный) | ||||||||||
2,4 миллиона единиц в / м в разовой дозе | 24,00 (марка) | |||||||||||
Поздняя латентная, неизвестная продолжительность, третичное заболевание | Бензатин пенициллин 4 7. 902 миллиона единиц внутримышечно, разделенные на три еженедельные дозы по 2,4 миллиона единиц каждая | 71,50 (торговая марка) | ||||||||||
Нейросифилис | Водный кристаллический пенициллин G | 18-24 миллиона единиц внутривенно , разделенных на 3–4 миллиона единиц каждые 4 часа в течение 10–14 дней | 12,00 (общий) | |||||||||
Прокаин пенициллин плюс пробенецид | 2.4 миллиона единиц пенициллина в день плюс 500 мг пробенецида перорально четыре раза в день, оба в течение 10-14 дней | 277,00 (дженерик) | ||||||||||
Лечение заболеваний, характерных для генитальных язв
| Схемы | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Болезнь | Агент | Дозировка | Стоимость * | |||||||||
Шанкроид | Азитромицин (Зитромакс, однократно) | долларов США50 (марка)|||||||||||
Цефтриаксон (роцефин) | 250 мг в / м однократно | 13.00 (торговая марка) | ||||||||||
| 90iplo000 | 24,00 (бренд) | |||||||||||
Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | 6.От 50 до 9,00 (общий) | ||||||||||
Паховая гранулема | ||||||||||||
Рекомендуемый режим | Триметоприм / сульфаметоксазол (Бактрим, Септра) | дважды в день, прием дважды в день 904254,00 (марка) от 14,00 до 25,00 (дженерик) | ||||||||||
или | ||||||||||||
Доксициклин (вибрамицин) | 10025 2 раза в сутки 100 мг6 2 раза в сутки||||||||||||
Альтернативный режим | Ципрофлоксацин | 750 мг перорально два раза в день в течение 21 дня | 168.00 (торговая марка) | |||||||||
Основа эритромицина плюс (во время беременности) | 500 мг перорально четыре раза в день в течение 21 дня | 19,50–27,00 (общий) | ||||||||||
аминогликозид (иминогликозидe., гентамицин) | 1 мг на кг внутривенно три раза в день в течение 21 дня | 337,00 (бренд) 66,00 — 312,00 (общий) | ||||||||||
Венерическая лимфогранулема | 9 Рекомендуемый режим | 9 | Доксициклин | 100 мг перорально два раза в день в течение 21 дня | 80,00 (бренд) 5,50–26,50 (общий) | |||||||
Альтернативный режим (включая беременность) | Ery500 мг перорально четыре раза в день в течение 21 дня | 42.00 (марка) от 20,50 до 27,50 (генерик) | ||||||||||
Вирус простого герпеса | ||||||||||||
Первый эпизод | Ацикловир (Зовиракс) | раз в день по 400 мг перорально ежедневно | 53,00 (торговая марка) от 37,50 до 43,00 (универсальный) | |||||||||
или | ||||||||||||
| 200 мг в день от 7 до 7 раз в сутки | 45.00 (бренд) от 32,00 до 37,00 (общий) | |||||||||||
Фамцикловир (Фамвир) | 250 мг перорально три раза в день в течение 7-10 дней | 70,00 (бренд) | ||||||||||
Валацикловир (Валтрекс) | 1 г перорально два раза в день в течение 7-10 дней | 56,00 (торговая марка) | ||||||||||
Рецидивирующие эпизоды | 90c426 90c42638.00 (марка) от 27,00 до 31,00 (универсальный) | |||||||||||
или | ||||||||||||
200 мг перорально пять раз в день в течение 5 дней в течение 5 дней марка) от 23,00 до 26,50 (универсальный) | ||||||||||||
или | ||||||||||||
800 мг перорально два раза в день в течение 5 дней в течение 5 дней.00 (торговая марка) от 35,00 до 40,00 (универсальная) | ||||||||||||
Фамцикловир | 125 мг перорально два раза в день в течение 5 дней | 28,00 (торговая марка) | ||||||||||
| 22 | 500 мг перорально два раза в день в течение 5 дней | 31.00 (торговая марка) | ||||||||||
Ежедневная супрессивная терапия | Ацикловир | 400 мг перорально два раза в день 25 | 400 (торговая марка) † от 3,50 до 4,00 (универсальная)||||||||||
Фамцикловир | 250 мг перорально два раза в день | 6,50 (торговая марка) | ||||||||||
3,00 (марка) | ||||||||||||
Валацикловир | 1000 мг перорально один раз в день (у пациентов с> 10 эпизодами в год ) | 6.00 (торговая марка) | ||||||||||
Сифилис | ||||||||||||
Первичное и вторичное заболевание | Бензатин пенициллин G | 2,4 миллиона единиц в / м в одной дозе 24 | 904||||||||||
Аллергия на пенициллин | Доксициклин | 100 мг перорально два раза в день в течение 14 дней | 111,00 (торговая марка) от 6.00 до 25.00 (общий) | |||||||||
Тетрациклин | 500 мг перорально четыре раза в день в течение 14 дней | от 3,50 до 6,00 (универсальный) | ||||||||||
2,4 миллиона единиц в / м в разовой дозе | 24,00 (марка) | |||||||||||
Поздняя латентная, неизвестная продолжительность, третичное заболевание | Бензатин пенициллин 4 7. 902 миллиона единиц внутримышечно, разделенные на три еженедельные дозы по 2,4 миллиона единиц каждая | 71,50 (торговая марка) | ||||||||||
Нейросифилис | Водный кристаллический пенициллин G | 18-24 миллиона единиц внутривенно , разделенных на 3–4 миллиона единиц каждые 4 часа в течение 10–14 дней | 12,00 (общий) | |||||||||
Прокаин пенициллин плюс пробенецид | 2.4 миллиона единиц пенициллина в день плюс 500 мг пробенецида перорально четыре раза в день, оба в течение 10-14 дней | 277,00 (общий) | ||||||||||
Генитальный герпес
Генитальный герпес — это рецидивирующее неизлечимое вирусное заболевание. Консультации пациента должны включать информацию о повторяющихся эпизодах, бессимптомном выделении вируса, перинатальной передаче и передаче половым путем. Эпизодическая противовирусная терапия во время вспышек может сократить продолжительность поражений, а супрессивная противовирусная терапия может предотвратить рецидивы.
Во время первого клинического эпизода цель системной противовирусной лекарственной терапии — контролировать признаки и симптомы генитального герпеса. Ежедневная супрессивная терапия рекомендуется для пациентов, у которых наблюдается шесть и более рецидивов в год. В ходе рандомизированных исследований было доказано, что три противовирусных препарата обеспечивают клиническую эффективность у пациентов с генитальным герпесом: ацикловир, валацикловир и фамцикловир. Клинический опыт применения системного ацикловира при лечении генитального герпеса обширен.Местная терапия менее эффективна, чем системная, и ее использование не рекомендуется. Двумя новыми противовирусными препаратами являются валацикловир и фамцикловир.3,4 Валацикловир представляет собой валиновый эфир ацикловира с улучшенными абсорбционными свойствами при пероральном применении. Фамцикловир, пролекарство пенцикловира, также имеет высокую биодоступность при приеме внутрь. Безопасность противовирусной терапии у беременных не установлена, но обширный клинический опыт применения ацикловира обнадеживает. Тяжелое или первое заболевание, которое возникает во время беременности, можно лечить ацикловиром.Однако регулярный прием противовирусных препаратов беременным женщинам с неосложненным или рецидивирующим генитальным герпесом не рекомендуется.
SYPHILIS
Сифилис — системное заболевание, вызываемое половым путем передачи Treponema pallidum. Он может проявляться как первичное, вторичное или третичное заболевание. Первичное заболевание проявляется одной или несколькими безболезненными язвами или шанкрами в месте прививки. Вторичные проявления болезни включают сыпь и аденопатию. Сердечные, неврологические, офтальмологические, слуховые или гумматические поражения характеризуют третичные инфекции.Скрытое заболевание может быть обнаружено при серологическом исследовании без наличия признаков и симптомов. Раннее скрытое заболевание определяется как заболевание, приобретенное в течение предшествующего года. Все остальные случаи скрытого сифилиса считаются поздним скрытым заболеванием или болезнью неизвестной продолжительности.
Рекомендуемые схемы лечения не менялись со времени публикации Руководства CDC 1993 года. Пенициллин G для парентерального введения по-прежнему является предпочтительным препаратом для лечения сифилиса на всех стадиях, в том числе у беременных. В таблице 1 представлены различные препараты пенициллина, а также соответствующие дозировки и продолжительность терапии в зависимости от стадии сифилиса на момент обращения к пациенту.Пациентов с ранним заболеванием и аллергией на пенициллин можно сначала десенсибилизировать, а затем лечить пенициллином или лечить по другой рекомендованной схеме. Пациентам с ВИЧ-инфекцией требуется лечение пенициллином на всех стадиях сифилиса. Лечение может быть связано с реакцией Яриша-Герксхаймера. Эта реакция представляет собой острое лихорадочное заболевание, которое может возникнуть в течение первых 24 часов терапии и включает такие симптомы, как головная боль и миалгии. Сопутствующая жаропонижающая терапия может быть полезной.
GRANULOMA INGUINALE И LYMPHOGRANULOMA VENEREUM
Паховая гранулема и венерическая лимфогранулема встречаются редко. Паховая гранулема представляет собой безболезненную язву с сильными сосудами, вызванную Calymmatobacterium granulomatis. Пациенты с венерической лимфогранулемой чаще всего обращаются с регионарной лимфаденопатией; часто это диагноз исключения. Заболевание вызывается штаммами Chlamydia trachomatis серогруппы L. Диагноз обычно ставится клинически и серологически.Схемы лечения этих заболеваний приведены в Таблице 1.
Заболевания, характеризующиеся уретритом и цервицитом
УРЕТРИТ
Уретрит — это инфекция, характеризующаяся слизисто-гнойными или гнойными выделениями и жжением при мочеиспускании. Neisseria gonorrhoeae и C. trachomatis являются наиболее распространенными бактериальными патогенами, вызывающими уретрит. Эмпирическое лечение рекомендуется пациентам из группы высокого риска и тем, кто вряд ли вернется для последующего наблюдения. Рекомендации по лечению приведены в таблице 2.
Посмотреть / распечатать таблицу
ТАБЛИЦА 2Лечение уретрита и цервицита *
| Схемы | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| Болезнь | Агент | ||||||||
| Дозировка 9406 | 9406 | Дозировка 9406 | |||||||
Рекомендуемые схемы | Азитромицин (Зитромакс) | 1 г перорально (разовая доза) | $ 20.50 (марка) | ||||||
Доксициклин (вибрамицин) | 100 мг перорально два раза в день в течение 7 дней | 55,50 (торговая марка) от 2,50 до 19,00 (дженерики) | 9 | Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | от 6,50 до 9,00 (универсальный) | |||
254 | Эритромицина этилсукцинат | 800 мг перорально четыре раза в день в течение 7 дней | 10.00-22,00 (общий) | ||||||
или | |||||||||
Офлоксацин (Floxin) | 2 раза в день 2 раза в день (торговая марка) | ||||||||
Если эритромицин в высоких дозах не переносится: | |||||||||
Эритромицин основа 4 раза в день | 250 1425 250 1425|||||||||
или | |||||||||
Эритромицин этилсукцинат | 4 раза в день | 1425 9 раз в сутки 11,00 (общий)||||||||
Рецидивирующий / персистирующий уретрит | |||||||||
Метронидазол (Flagyl) | 2 г перорально однократно 25 | 904.50 (марка) от 1,50 до 3,00 (универсальный)||||||||
плюс | |||||||||
Эритромицин основа 9000 4 раза в день 7 раз в день 5 | 904от 6,50 до 9,00 (универсальный) | ||||||||
или | |||||||||
Эритромицин этилсукцинат 4 раза в сутки 10.От 00 до 22,00 (общий) | |||||||||
Хламидийная инфекция | |||||||||
Рекомендуемые схемы | Азитромицин | 1 г перорально (однократная доза) 250250 | или | ||||||
Доксициклин | 100 мг перорально два раза в день в течение 7 дней | 55.50 (марка) от 2,50 до 19,00 (дженерик) | |||||||
Альтернативные схемы лечения | Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | 6,50 до 94025 ( | )||||||
или | |||||||||
Эритромицин этилсукцинат | 800 мг 10 перорально четыре раза в день в течение 7 дней | ||||||||
или | |||||||||
Офлоксацин | 300 мг 2 раза в сутки для перорального приема | ||||||||
Гонококковая инфекция | |||||||||
Неосложненные инфекции шейки матки, уретры и прямой кишки | Цефиксим (Suprax) | 25 однократная доза | 25 400 мг перорально50 (торговая марка) | ||||||
или | |||||||||
Цефтриаксон (роцефин) | 5 на одну дозу Флакон мг (марка) | ||||||||
или | |||||||||
Ципрофлоксацин (Cipro) | орально внутрь однократно00 (торговая марка) | ||||||||
или | |||||||||
Офлоксацин | 400 мг 904 9409 для однократного приема внутрь | ||||||||
plus | |||||||||
Азитромицин | 1 г перорально однократно | 20.50 (торговая марка) | |||||||
или | |||||||||
Доксициклин | 100 мг 2 раза в день перорально в течение 7 дней в течение 7 дней 19,00 (общий) | ||||||||
Неосложненная инфекция глотки | Цефтриаксон | 125 мг в / м однократно | 14.00 на флакон 250 мг (марка) | ||||||
или | |||||||||
Ципрофлоксацин | однократно внутрь марка) | ||||||||
или | |||||||||
Офлоксацин | 400 мг перорально в виде однократной дозы 9 904 00 (торговая марка) | ||||||||
плюс | |||||||||
Азитромицин | 1 г для однократного приема внутрь 925 | ||||||||
или | |||||||||
Доксициклин | 100 мг перорально два раза в день в течение 7 дней | 50 (марка) от 2,50 до 19,00 (общий) | |||||||
Лечение уретрита и цервицита *
| Схемы | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| Заболевание | Стоимость агента | ||||||||
| Доза | Негонококковый уретрит | ||||||||
Рекомендуемые схемы | Азитромицин (Зитромакс) | 1 г перорально (разовая доза) | $ 20.50 (марка) | ||||||
Доксициклин (вибрамицин) | 100 мг перорально два раза в день в течение 7 дней | 55,50 (торговая марка) от 2,50 до 19,00 (дженерики) | 9 | Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | от 6,50 до 9,00 (универсальный) | |||
254 | Эритромицина этилсукцинат | 800 мг перорально четыре раза в день в течение 7 дней | 10.00-22,00 (общий) | ||||||
или | |||||||||
Офлоксацин (Floxin) | 2 раза в день 2 раза в день (торговая марка) | ||||||||
Если эритромицин в высоких дозах не переносится: | |||||||||
Эритромицин основа 4 раза в день | 250 1425 250 1425|||||||||
или | |||||||||
Эритромицин этилсукцинат | 4 раза в день | 1425 9 раз в сутки 11,00 (общий)||||||||
Рецидивирующий / персистирующий уретрит | |||||||||
Метронидазол (Flagyl) | 2 г перорально однократно 25 | 904.50 (марка) от 1,50 до 3,00 (универсальный)||||||||
плюс | |||||||||
Эритромицин основа 9000 4 раза в день 7 раз в день 5 | 904от 6,50 до 9,00 (универсальный) | ||||||||
или | |||||||||
Эритромицин этилсукцинат 4 раза в сутки 10.От 00 до 22,00 (общий) | |||||||||
Хламидийная инфекция | |||||||||
Рекомендуемые схемы | Азитромицин | 1 г перорально (однократная доза) 250250 | или | ||||||
Доксициклин | 100 мг перорально два раза в день в течение 7 дней | 55.50 (марка) от 2,50 до 19,00 (дженерик) | |||||||
Альтернативные схемы лечения | Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | 6,50 до 94025 ( | )||||||
или | |||||||||
Эритромицин этилсукцинат | 800 мг 10 перорально четыре раза в день в течение 7 дней | ||||||||
или | |||||||||
Офлоксацин | 300 мг 2 раза в сутки для перорального приема | ||||||||
Гонококковая инфекция | |||||||||
Неосложненные инфекции шейки матки, уретры и прямой кишки | Цефиксим (Suprax) | 25 однократная доза | 25 400 мг перорально50 (торговая марка) | ||||||
или | |||||||||
Цефтриаксон (роцефин) | 5 на одну дозу Флакон мг (марка) | ||||||||
или | |||||||||
Ципрофлоксацин (Cipro) | орально внутрь однократно00 (торговая марка) | ||||||||
или | |||||||||
Офлоксацин | 400 мг 904 9409 для однократного приема внутрь | ||||||||
plus | |||||||||
Азитромицин | 1 г перорально однократно | 20.50 (торговая марка) | |||||||
или | |||||||||
Доксициклин | 100 мг 2 раза в день перорально в течение 7 дней в течение 7 дней 19,00 (общий) | ||||||||
Неосложненная инфекция глотки | Цефтриаксон | 125 мг в / м однократно | 14.00 на флакон 250 мг (марка) | ||||||
или | |||||||||
Ципрофлоксацин | однократно внутрь марка) | ||||||||
или | |||||||||
Офлоксацин | 400 мг перорально в виде однократной дозы 9 904 00 (торговая марка) | ||||||||
плюс | |||||||||
Азитромицин | 1 г для однократного приема внутрь 925 | ||||||||
или | |||||||||
Доксициклин | 100 мг перорально два раза в день в течение 7 дней | 50 (марка) от 2,50 до 19,00 (дженерик) | |||||||
В таблице 2 представлены несколько схем ведения пациентов с негонококковым уретритом. Пероральный азитромицин рекомендуется в качестве однократной терапии. Наблюдать за терапией — преимущества, связанные с режимами однократной дозы.
Слизисто-гнойный цервицит
Слизисто-гнойный цервицит часто протекает бессимптомно. Это может быть обнаружено по наличию гнойного или слизисто-гнойного эндоцервикального экссудата.У некоторых женщин с этим заболеванием наблюдаются аномальные выделения из влагалища, и они сообщают о вагинальном кровотечении после полового акта. C. trachomatis или N. gonorrhoeae обычно вызывают слизисто-гнойный цервицит, но во многих случаях ни один из этих организмов не может быть изолирован. Пациентам с положительными культурами или тестами амплификации нуклеиновых кислот на наличие C. trachomatis или N. gonorrhoeae всегда требуется лечение. Эмпирическая терапия рекомендуется, когда вероятность заражения каким-либо организмом высока или когда пациенты вряд ли вернутся для лечения.Рекомендуемые схемы лечения приведены в таблице 2.
Неосложненные хламидийные и гоноккокальные инфекции
ХЛАМИДИАЛЬНАЯ ИНФЕКЦИЯ
Хламидийные генитальные инфекции распространены среди подростков и молодых людей, ведущих половую жизнь. Инфекция C. trachomatis может быть связана с воспалительными заболеваниями органов малого таза (ВЗОМТ), внематочной беременностью и бесплодием. Поскольку хламидийная инфекция часто протекает бессимптомно, а ее последствия могут быть серьезными, рекомендуется регулярный скрининг на болезнь во время ежегодных обследований.Однодозная терапия азитромицином так же эффективна, как и семидневный курс доксициклина (вибрамицина). Доксициклин дешевле, но азитромицин может быть экономически выгодным, поскольку он обеспечивает однократную дозу под непосредственным наблюдением. Эритромицин и офлоксацин (флоксин) также могут использоваться для лечения C. trachomatis. Эритромицин менее эффективен, чем азитромицин и доксициклин, и его побочные эффекты со стороны желудочно-кишечного тракта могут снизить комплаентность пациента. Офлоксацин так же эффективен, как и рекомендуемые схемы, но не дает никаких преимуществ в дозировке или стоимости.Доксициклин и офлоксацин противопоказаны беременным. Кроме того, безопасность и эффективность азитромицина у беременных не установлены; поэтому в этой группе рекомендуется семидневный курс эритромицина или амоксициллина. Поскольку ни один из режимов не считается высокоэффективным, посев следует повторить через три недели.
ГОНОКОККАЛЬНАЯ ИНФЕКЦИЯ
Мужчины с гонококковой инфекцией испытывают симптомы, требующие лечения, но у женщин часто симптомы не проявляются до тех пор, пока не появятся осложнения инфекции, такие как ВЗОМТ.По этой причине пациентам из группы высокого риска рекомендуется скрининг. Коинфекция C. trachomatis часто встречается у пациентов с гонококковой инфекцией. Стоимость доксициклиновой терапии C. trachomatis менее затратна, чем тестирование на организм, поэтому эмпирическое лечение коинфекции становится рутинным. Кроме того, двойная терапия доксициклином и азитромицином может уменьшить развитие устойчивых к противомикробным препаратам N. gonorrhoeae, поскольку большинство гонококков чувствительно к обоим препаратам. Хинолон-резистентный N.gonorrhoeae был зарегистрирован в Соединенных Штатах и становится все более распространенным в Азии. В настоящее время можно уверенно использовать схемы приема фторхинолонов, но постоянный мониторинг возникающей резистентности будет иметь важное значение.
В таблице 2 представлена терапия гонококковых инфекций. В настоящее время доступны четыре режима однократной дозы для лечения неосложненных гонококковых инфекций шейки матки, уретры и прямой кишки. К ним относятся цефиксим (Супракс), цефтриаксон, ципрофлоксацин и офлоксацин. Цефиксим, ципрофлоксацин и офлоксацин вводят перорально, а цефтриаксон — внутримышечно.Гонококковые инфекции глотки труднее искоренить, но, за исключением цефиксима, рекомендуемая терапия такая же, как при урогенитальных и аноректальных инфекциях, и должна включать сопутствующее лечение хламидийной инфекции.
Воспалительное заболевание тазовых органов (ВЗОМТ) | ACOG
Абсцесс : Гной, обнаруженный в ткани или органе.
Антибиотики : Лекарства для лечения определенных типов инфекций.
Бактерии : Одноклеточные организмы, которые могут вызывать инфекции в организме человека.
Бактериальный вагиноз (БВ): Состояние, при котором нормальный баланс бактерий изменяется из-за чрезмерного роста других бактерий. Симптомы могут включать выделения из влагалища, рыбный запах, боль, зуд и жжение.
Противозачаточные : Устройства или лекарства, используемые для предотвращения беременности.
Шейка матки: Нижний узкий конец матки в верхней части влагалища.
Хламидиоз: Инфекция, передающаяся половым путем, вызываемая бактериями. Эта инфекция может привести к воспалительным заболеваниям органов малого таза и бесплодию.
Хроническая тазовая боль: Боль в тазовой области, длящаяся более 6 месяцев.
Внематочная беременность: Беременность в месте, отличном от матки, обычно в одной из маточных труб.
Яйцо: Женская репродуктивная клетка, произведенная в яичниках и выпущенная из них.Также называется яйцеклеткой.
Биопсия эндометрия: Процедура, при которой небольшое количество ткани, выстилающей матку, удаляется и исследуется под микроскопом.
Фаллопиевы трубы: Трубки, по которым яйцеклетка перемещается из яичника в матку.
Гонорея: Инфекция, передающаяся половым путем, которая может привести к воспалительным заболеваниям органов малого таза, бесплодию и артриту.
Гинекологи: Врачи со специальной подготовкой и образованием в области женского здоровья.
Бесплодие: Невозможность забеременеть после 1 года регулярных половых контактов без использования противозачаточных средств.
Внутривенная (IV) линия: Трубка, вводимая в вену и используемая для доставки лекарств или жидкостей.
Лапароскопия: Хирургическая процедура, при которой тонкий телескоп с подсветкой, называемый лапароскопом, вводится через небольшой разрез (разрез) в брюшной полости. Лапароскоп используется для просмотра органов малого таза.С ним можно использовать другие инструменты для проведения хирургических операций.
Яичники: Органы женщин, которые содержат яйца, необходимые для беременности, и вырабатывают важные гормоны, такие как эстроген, прогестерон и тестостерон.
Осмотр органов малого таза: Осмотр органов малого таза женщины.
Воспалительное заболевание тазовых органов (ВЗОМТ): Инфекция верхних отделов женских половых путей.
Половой акт: Акт проникновения пениса мужчины во влагалище женщины.Также называется «заниматься сексом» или «заниматься любовью».
Инфекции, передаваемые половым путем (ИППП): Инфекции, передающиеся половым путем. Инфекции включают хламидиоз, гонорею, вирус папилломы человека (ВПЧ), герпес, сифилис и вирус иммунодефицита человека (ВИЧ, причина синдрома приобретенного иммунодефицита [СПИД]).
Ультрасонография: Тест, в котором звуковые волны используются для исследования внутренних частей тела. Во время беременности для проверки плода можно использовать ультразвуковое исследование.
Матка: Мышечный орган женского таза. Во время беременности этот орган удерживает и питает плод.
Вагина: Трубчатая структура, окруженная мышцами. Влагалище выходит из матки наружу тела.
Эктропион шейки матки
Шейка матки — это нижняя и плотно закрытая трубчатая часть матки или матки. Он выстлан цилиндрическим эпителием на внутренней стороне канальцевого канала, а часть, которая обращена вниз и простирается в родовой канал, выстлана плоским эпителием.
Когда столбчатый эпителий разрастается вниз на эту обращенную наружу часть шейки матки, которая называется эктоцервиксом, это называется эктропионом шейки матки или эрозивным цервицитом.
Кредит: Magic mine / Shutterstock.com
Причины
Столбчатый эпителий обычно находится в эндоцервиксе у очень молодых женщин, но во время и после полового созревания процесс метаплазии превращает этот эпителий в многослойный плоский эпителий. В некоторых случаях столбчатый эпителий может сохраняться на некоторых участках, и это называется эрозиями шейки матки или эктропионом шейки матки.
Точная этиология эктропиона шейки матки неизвестна, но предполагается, что многие факторы играют роль. В их числе:
- Беременность
- Изменения, связанные с подростковым возрастом
- Оральные контрацептивы, комбинированные или содержащие только прогестерон
Многие врачи считают, что эктропион шейки матки является признаком хронического воспаления шейки матки или хронического цервицита. Другие думают, что это вовсе не болезненное состояние, а просто вариант нормальной физиологии.
Проблема сбивает с толку тот факт, что у многих женщин с эктропионом также наблюдаются такие симптомы, как усиление выделений из влагалища, боль в области таза, кровянистые выделения после полового акта, повторяющиеся приступы воспаления шейки матки или боль во время коитуса. Хотя это может быть совпадением, это причина многих споров относительно точного клинического значения эктропиона.
Десквамативный воспалительный вагинит (DIV) — это состояние, при котором у женщины возникает болезненный половой акт, чувство раздражения влагалища и обильные желтоватые выделения из влагалища, которые содержат много нейтрофилов и парабазальных клеток, выделяемых из более глубоких слоев эпителия влагалища.Выделения довольно кислые.
Предполагается, что причиной является заражение анэробными бактериями или трихомонадная инфекция. Это также может быть связано с красным плоским лишаем, атрофическим вагинитом, дефицитом эстрогена, стафилококковой инфекцией или каким-либо неизвестным иммунным феноменом. Иногда это наблюдается в сочетании с выворотом шейки матки. Эпидемиологические исследования показывают, что хламидийная инфекция и, возможно, ВИЧ-инфекция чаще встречаются у женщин с эктопией шейки матки.
Диагностика
Диагностика эктропиона шейки матки обычно проводится после кольпоскопического исследования с использованием лупы для получения изображений шейки матки, которые можно сохранить в цифровом виде и сравнивать как с другими изображениями, так и с более ранними изображениями той же шейки матки, чтобы оценить прогрессирование поражений с течением времени. или после лечения.Это превосходит субъективную оценку невооруженным глазом.
Лечение
Эрозии шейки матки лечат по-разному в разных регионах мира, в зависимости от клинической значимости, приписываемой их наличию. Таким образом, во многих странах третьего мира часто считается, что симптомы, связанные с репродуктивным трактом, вызваны эрозиями, которые считаются формой хронического цервицита. По этой причине к ним относятся по-разному. К ним относятся:
- Криотерапия (замораживание столбчатого эпителия местным применением жидкого азота)
- Электрокоагуляция (эрозии разрушаются пропусканием через них электрического тока)
- Местное применение ДНК
- Микроволновая коагуляция тканей
- Лазерная абляция
- Применение интерферона-альфа в форме суппозиториев
Важно понимать, что ни одно из проведенных до сих пор испытаний не дало ответа на вопрос о том, следует ли лечить эктропион шейки матки в первую очередь, и если да, то какова конечная точка лечения.В большинстве исследований улучшение внешнего вида шейки матки принималось как свидетельство успеха лечения, а не как степень облегчения симптомов.
Неизвестно, какой процент женщин с эрозиями имел такие симптомы, как слизисто-гнойные выделения или посткоитальное кровотечение. В развитых странах эктропион шейки матки считается нормальным вариантом, и лечение не назначается.
Дополнительная литература
Криотерапия шейки матки | Статьи | Mount Nittany Health System
Назад к жизни и здоровью
Лист здоровья
Криотерапия шейки матки
Криотерапия шейки матки (также называемая криохирургией или криоаблацией) — это процедура, при которой из шейки матки удаляются аномальные клетки.Чаще всего это делается в офисе врача и занимает всего несколько минут. Во время криотерапии ткань, содержащая аномальные клетки, замораживается, тем самым разрушая ее. Ткани, которые отрастают, обычно нормальны. В большинстве случаев все аномальные клетки удаляются всего за одну обработку.
Зачем мне может понадобиться криотерапия шейки матки?
Криотерапия шейки матки может быть проведена, если мазок Папаниколау и кольпоскопия показывают аномальные клетки шейки матки. Вот некоторые из проблем, которые лечит криотерапия шейки матки:
- Дисплазия. Это происходит, когда клетки шейки матки изменяются ненормальным образом. Это часто вызывается вирусом, передающимся половым путем, который называется ВПЧ (вирус папилломы человека).
- Бородавки (кондиломы). Они могут расти на шейке матки. Они также вызваны ВПЧ.
- Хронический цервицит. Это повторяющееся воспаление шейки матки.
Каковы риски криотерапии шейки матки?
Риски криотерапии шейки матки довольно низкие.Они могут включать:
- Кровотечение
- Инфекция
- Рубцевание шейки матки
- Необходимость дальнейшего лечения
Как мне подготовиться к криотерапии шейки матки?
Криотерапия шейки матки — это чаще всего офисная процедура. Он будет назначен на день, когда у вас не будет менструального цикла. Перед процедурой вас могут попросить подписать форму согласия. Вам также могут быть даны особые инструкции, в том числе следующие:
- Избегайте секса, тампонов, спринцеваний, кремов или других вагинальных лекарств за несколько дней до процедуры.
- Примите безрецептурное обезболивающее за час до приема.
- Помочитесь перед процедурой.
Что происходит во время криотерапии шейки матки?
- Вам будет предложено лечь на экзаменационный стол, положив ступни на стремена, как при сдаче мазка Папаниколау.
- Инструмент, называемый расширителем, вводится во влагалище, чтобы удерживать его открытым.
- Для обезболивания шейки матки можно использовать местный анестетик.
- На шейке матки проводится тонкий зонд. Это создает ледяной шар, который замерзает и убивает ткани. Этот шаг можно проделать несколько раз.
- У вас могут возникнуть судороги, когда лед касается шейки матки. Сообщите своему врачу, если судороги доставляют вам дискомфорт.
- Вы можете почувствовать головокружение. Это исчезнет, когда процедура закончится. Вы можете отдыхать на экзаменационном столе, пока не почувствуете себя лучше.
Что происходит после криотерапии шейки матки?
- После лечения у вас будут жидкие водянистые выделения.У вас также может быть небольшое кровотечение.
- Сразу после процедуры используйте прокладки, а не тампоны. Спросите своего врача, когда можно будет снова использовать тампоны.
- Ткань шейки матки может легко кровоточить, когда заживает. Чтобы защитить его, вам могут запретить заниматься сексом, спринцеваться или заниматься физическими упражнениями в течение определенного времени.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если у вас есть:
- Лихорадка 100.4 ° F (38 ° C) или выше, или по указанию поставщика медицинских услуг
- Спазмы в животе или боль в области таза более 24 часов
- Выделения с неприятным запахом
- Сильное вагинальное кровотечение
Последующий уход
Вероятно, вы сможете вернуться к своему обычному распорядку дня сразу после криотерапии шейки матки. Следуйте инструкциям врача, пока шейка матки заживает. Скорее всего, вам назначат контрольный прием через 4-6 недель после лечения, чтобы убедиться, что вы хорошо выздоравливаете.При более позднем посещении может быть проведен еще один мазок Папаниколау или кольпоскопия, чтобы убедиться, что лечение было успешным.
StayWell последний раз просматривал этот образовательный контент 01.02.2020
© 2000-2020 Компания StayWell, LLC. 800 Township Line Road, Yardley, PA 19067. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
.
 П. Петров
П. Петров