Хронический эндоцервицит — признаки заболевания, методы лечения
Содержание
- Хронический эндоцервицит
- Симптомы
- Лечение
- Беременность
Эндоцервицит хронический: что это такое
Хроническое воспаление слизистой цервикального канала наиболее распространенное заболевание среди женщин репродуктивного возраста. Но в гинекологической практике встречаются случаи выявления атрофической формы хронического эндоцервицита.
Причинами развития данного заболевания, как правило, становятся специфические агенты и неспецифические. К специфическим возбудителям относят инфекционные заболевания, которые имеют преимущественно половой путь передачи. Среди всех инфекций наиболее часто причиной становятся хламидии. При попадании их в организм женщины, заболевание проявляется не сразу, что осложняет диагностику и дальнейшее лечение.
Нередко хронический цервицит развивается на фоне условно-патогенной флоры, при которой возбудителями являются стафилококки, стрептококки и грибки рода Candida. Одного возбудителя для дальнейшего развития мало, поэтому хр.эндоцервицит прогрессирует при наличии располагающих факторов.
Поддержанию воспалительного процесса способствует:
- снижение защитных функций иммунной системы организма;
- механическое воздействие на ткани шейки матки;
- неразборчивые интимные отношения;
- постоянное использование спермицидных средств;
- применение агрессивных средств спринцевания;
- пролапс органов малого таза (опущение стенок влагалища, выпадение матки).
Классифицируют хронический эндоцервицит согласно распространенности:
- очаговый вовлечение в процесс отдельных участков цервикального канала;
- диффузный характеризуется вовлечением в процесс всего эпителия цервикального канала.
Кроме того, выделяют по активности клинических проявлений:
- хронический неактивный эндоцервицит (что это?) проявляется вялым течением заболевания без явно выраженных клинических признаков;
- хронический активный эндоцервицит характеризуется появлением ярко выраженных симптомов в стадии ремиссии.
Важной задачей в гинекологии является правильная и своевременная диагностика заболевания. Помимо собранного анамнеза и осмотра в зеркалах необходимо провести ряд лабораторных исследований. Наиболее важным и информативным является цитологический анализ мазка цервикального канала.
В анализе определяются структурные изменения характеризующие хронический эндоцервицит. Что это такое? Это присутствие в мазке лейкоцитов, большое количество эпителия, эритроциты, метаплазия плоскоклеточная, а так же гиперкератоз и дискератоз. Все это говорит о длительном воспалительном процессе слизистой оболочки цервикального канала шейки матки.
Очень часто бывает так, что хронический эндоцервицит-хронический эндометрит, понятия взаимно обратные. Эти две нозологические единицы могут провоцировать развитие друг друга. Например, при наличии провоцирующих факторов, хронический эндоцервицит по восходящим путям поднимается в полость матки, вызывая эндометрит. Ситуация с развитием эндоцервицита при эндометриозе аналогичная.
Симптомы

При отсутствии адекватной терапии острый эндоцервицит переходит в хронический эндоцервицит. Симптомы и лечение зависят от возбудителя и степени течения. Хроническое течение заболевание подразумевает вялотекущее прогрессирование заболевания. В большинстве случаев у женщины выявляется хронический неактивный эндоцервицит, течение которого бессимптомное. При хроническом активном эндоцервиците появляются стертые симптомы, которые не имеют специфического характера.
В гинекологии выделяют общие клинические признаки хронического эндоцервицита:
- выделения, которые имеют слизистый или гнойный характер имеющие мутный оттенок. В большинстве случаев выделяемый секрет характеризуются специфическим неприятным запахом;
- болевой синдром, которому присуща тянущая боль в нижней трети области живота;
- чувство дискомфорта во влагалище, которым сопровождается половой акт;
- чувство жжения и зуда в области половых органов;
- контактные выделения, возникающие после полового акта;
- нарушения мочеиспускания, с чувством жжения.
При осмотре характерным признаком является своеобразный венчик вокруг наружного зева шейки матки, красного цвета.
Лечение
Эндоцервицит хронический: лечение
Лечение хронической формы заболевания представляет комплекс мероприятий направленных на устранение симптомов, а так же причину развития воспалительного процесса.
Как правило, хроническая форма заболевания требует обращения к хирургическим методам лечения. К которым относят такие методы как: лазерная вапоризация, радиоволновая терапия, криодеструкция и диатермокоагуляция. Но перед использованием хирургических методов следует добиться восстановления микрофлоры влагалища, устранения проявлений воспалительного процесса и убрать причину заболевания.
При гормональном нарушении, вызвавшем атрофические изменения шейки матки, назначаются препараты содержащие эстроген.
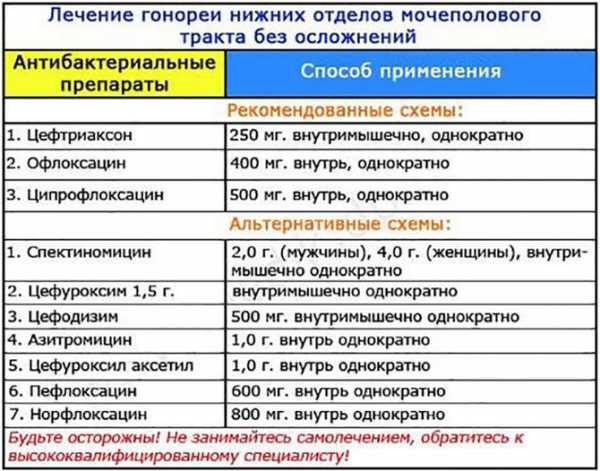
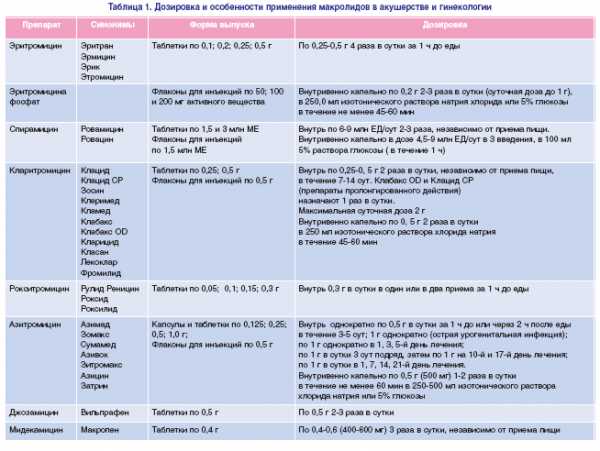
При выявлении инфекционного агента целесообразно применение антибактериальных, противогрибковых препаратов. Так как существуют различные формы лекарственных препаратов, то возникает вопрос, какие уколы при хроническом эндоцервиците разрешены. В инъекционной форме разрешены препараты группы тетрациклинов, макролидов и т.д. Кроме того в уколах прописываются противовоспалительные и обезболивающие препараты.
Для ускорения процесса регенерации тканей шейки матки в составе комплексной терапии рекомендуется проводить некоторые физиотерапевтические процедуры. Кроме того с помощью некоторых физиотерапевтических процедур назначается введение противовоспалительных препаратов.
К вспомогательным мерам относят при диагнозе «хронический эндоцервицит», лечение народными средствами. К ним относят спринцевание с различными растительными отварами. Чаще всего используют отвар календулы, ромашки, чистотела. Широко используется облепиховое масло, как в свечах, так и для смачивания тампона.
Беременность
В настоящее время с учетом существующей экологии и многих других факторов, женщины более тщательно подходят к планированию беременности. Эта процедура подразумевает, прежде всего, гинекологический осмотр, при котором и выявляется хронический эндоцервицит. В некоторых случаях эта патология является причиной отсутствия наступления беременности. Кроме того, отсутствие лечения хронического процесса во время беременности имеет последствия, как для женщины, так и для плода. Это задержка развития плода, внутриутробная инфекция, а также преждевременные роды и послеродовой эндометрит.
Видео : Лечение цервицита
лечение традиционными и народными средствами
Воспалительные процессы во влагалище (вагиниты) встречаются у 70% молодых девушек обратившихся к гинекологу. Часто вместе с ними обнаруживается воспаление в эндоцервиксе — эндоцервицит шейки матки. Причинами этих болезней становятся инфекции разных видов, от неспецифических микроорганизмов до гонореи и трихомоноза, которые нарушают микрофлору во влагалище и дают простор для размножения патогенных организмов.
Шейка матки, созданная чтобы расширятся во время родов состоит из складок, густо застеленных слизистой цервикального канала. Шеечные железы вырабатывают слизь, которая имеет противомикробное действие и препятствует попаданию инфекции в матку. Цервикальный канал защищает ее от внешнего попадания микробов и только если его функция нарушена либо присутствуют повреждения шейки, возможно развитие воспалений в половых путях.

Слизистая влагалища так же поддерживает губительную микрофлору для вредоносных микробов. Лактобактерии поддерживают высокую кислотность, которая препятствует жизнедеятельности и размножению посторонних микроорганизмов. Незначительное наличие патогенов во влагалище – обычное явление, при нормальной микрофлоре они не опасны, однако при нарушении здоровья микробы могут размножаться, что приводит к воспалению.
Эндоцервицит классифицируют по нескольким параметрам:
- В зависимости от характера течения болезни:
— острый – болезнь протекает тяжело, возможны боли, резкое повышение температуры;
— хронический — дискомфорт и жжение проходят через 5-7 дней, а болезнь опускается в слизистую, но со временем опять напоминает о себе. - По объему распространения:
— очаговый – связан непосредственно с воспалением в эндоцервиксе;
— диффузный – воспаление затронуло эндоцервикс, вследствие вагинита, эктропиона, сальпингоофорита или других воспалительных заболеваний. - По характеру возбудителя:
— специфический – вызванный половыми инфекциями;
— неспецифический – вызванный нарушением микрофлоры влагалища, в которой свободно размножаются бактерии.
Причины эндоцервицита связаны с попаданием инфекции в эндоцерквис. Чаще встречаются неспецифические случаи, в которых микробные ассоциации исходят от условно-патогенной микрофлоры влагалища, нарушения его кислотной среды. Половые инфекции также провоцируют воспаление, за которым последует эндоцервицит.
Существуют и сопутствующие причины, благотворно влияющие на развитие болезни:
- воспалительные заболевания половых органов;
- индивидуальное строение шейки матки, опущение влагалища;
- родовые и другие механические повреждения шейки матки;
- неправильное питание, слабый иммунитет;
- беспорядочные половые связи;
- внутриматочная спираль;
- сниженное содержание эстрогенов в результате климакса или менопаузы;
- половые акты во время менструации;
- неправильное использование химических спермицидов, нарушение кислотной среды.
Такое многообразие факторов, способных спровоцировать эндоцервицит, объясняет распространение болезни среди большого количества женщин от 20 до 40 лет.
Симптомы болезни
Чтобы эффективно лечить эндоцервицит, нужно вовремя обратить внимание на его симптомы. В хронической форме их трудно заметить, хотя наносят ощутимый вред женскому организму.
Главные симптомы эндоцервицита:
- выделения из влагалища слизи или гноя белого и желтого цветов;
- зуд и жжение, чувство дискомфорта в половых органах;
- боли внизу живота.
Похожие симптомы связаны и с другими болезнями органов малого таза, которые нужно оперативно лечить.
Диагностировать эндоцервицит поможет гинекологический осмотр с помощью зеркала и ряд анализов направленных на идентификацию возбудителя.

Лечение болезни традиционными способами
В период острой стадии врачи назначают курс антибиотиков, противовирусных и противогрибковых средств. В течение 7 дней неприятные симптомы должны прекратиться, тогда пациент переходит к местному лечению, длительность и составляющие которого зависят от наличия сопутствующих болезней, и не превышает 10 дней. Пациентам в индивидуальном порядке выписывают противогрибковые и антипротозойные средства, тетрациклины. На завершающей стадии назначают прием лактобактерий, для восстановления микрофлоры влагалища и витамины для поднятия иммунитета.
Если симптомы болезни не выявили на начальных стадиях и эндоцервицит перешел в хроническую форму, может понадобиться хирургическое вмешательство.
Рецепты лечения лекарственными травами и растениями
Лечить эндоцервицит можно также народными методами. Терапия средствами, основанными на лекарственных сборах, поможет справиться с недугом на начальном этапе без медикаментозного вмешательства и дополнит восстановительный курс после острой стадии болезни.
Вот рецепты, которые за 10-15 дней помогут справиться с недугом:
- 20% аптечный раствор календулы смешивают с прополисом 50 на 50, добавляют 60 г ланолина и доводят до однородной массы. Смочить марлевый тампон и вложить во влагалище на ночь. Повторить процедуру в течение 10 дней;
- эффективными народными средствами считаются тампоны с облепиховым маслом. Их стоит использовать 12 дней, после чего наступает облегчение и выздоровление;
- 2-3 г мумие растворить в 100 г воды, смочит в эту жидкость тампон, и закладывать на ночь, принимать по 0,3 г мумие перорально;
- столовую ложку коры вяза залить стаканом кипятка и поварить на медленном огне 30 минут. Процедить и развести водой один к одному, спринцеваться настоем перед сном;
- укрепляет иммунитет и имеет противовоспалительное действие настойка из пиона. Пол литра водки размешивают с 5 ст. ложками корня пиона и оставляют на месяц. Принимают перед каждым приемом пищи по 1 ст. ложке на протяжении 40 дней. 3 ст. ложки этой настойки растворяют в 500 мл кипяченой воды и использовать для спринцевания;
- 4 столовых ложки зверобоя залить 2 литрами кипятка, варить на слабом огне около 10 минут, после укутать, дать настоятся. Спринцеваться настоем в теплом виде;
- 3 столовых ложки дубовой коры смешать с 2 ложками тысячелистника и 1 ложкой розмарина и шалфея. Залить это литром кипятка и потомить на огне 20 минут, процедить. Спринцеваться утром и вечером;
- смешивают столовую ложку листьев березы, шалфея, травы сушеницы, дубовой коры, цветков календулы, чайную ложку черемухи, лаванды и полыни, добавляют 2 ст. ложки ромашки. 100 грамм смеси томят 3 часа на слабом огне или в термосе. Спринцеваться два раза в неделю перед сном.
Народными средствами лечат огромное количество болезней, не причиняя вред организму химией и противовирусными препаратами, действие большей части из которых остается не доказанным.
При лечении эндоцервицита стоит внимательно следить за гигиеной, воздержатся от половых контактов, следовать рекомендациям гинеколога и помогать своему исцелению народными средствами.
semtrav.ru
Что такое хронический эндоцервицит
Хронический эндоцервицит является заболеванием, характеризующимся прогрессированием воспалительного процесса в цервикальном канале шейки матки. В отличие от острой стадии, хронический эндоцервицит протекает не менее двух месяцев с периодами ремиссий и обострений. Для патологии характерно возникновение в детородном возрасте.
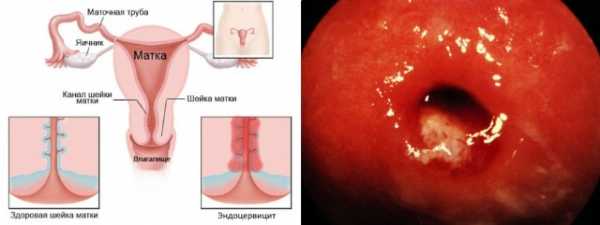
При отсутствии лечения эндоцервицит в хронической форме способствует возникновению:
- эрозии или псевдоэрозии;
- полипов и других доброкачественных новообразований;
- деформации и утолщения эпителия шейки матки;
- изменения клеточных структур шеечной ткани;
- уменьшения количества цервикальной слизи;
- бесплодия;
- злокачественной опухоли.
Воспаление шейки матки в гинекологии относится к цервициту. При поражении цервикального канала говорят о развитии эндоцервицита, а влагалищной части — об экзоцервиците. Хронический экзоцервицит означает прогрессирование патологии влагалищного отдела шейки матки на протяжении более двух месяцев.
Причины возникновения
Хронические формы эндоцервицита и экзоцервицита развиваются из-за проникновения в шейку матки различных инфекционных возбудителей. Учёные выделяют две разновидности воспаления шейки матки.
- Неспецифическая. Инфекционные агенты относятся к условно-патогенной микрофлоре и попадают на шейку матки либо из прямой кишки, либо через кровь и лимфу. К неспецифической флоре относят грибы Кандида, стрептококки, стафилококки.
- Специфическая. Это половые инфекции, которые представлены уреаплазмами, хламидиями, герпесом.
Однако, одного лишь инфицирования для развития хронического эндоцервицита или экзоцервицита недостаточно. Среди факторов, оказывающих влияние на возникновение патологического процесса, специалисты отмечают:
- снижение иммунитета;
- травмы шейки матки в анамнезе;
- опущение половых органов;
- гормональные и эндокринные нарушения;
- сопутствующие гинекологические патологии.
На развитие хронического воспаления шейки матки могут оказывать неблагоприятное воздействие такие заболевания, как аднексит, кольпит или эндометрит.
Симптоматика
Хроническая стадия развивается, если отсутствует своевременное лечение в течение двух месяцев от начала воспалительного процесса.
Обычно острая фаза отличается выраженной клинической картиной, в то время как хроническая форма практически не сопровождается патологическими симптомами.
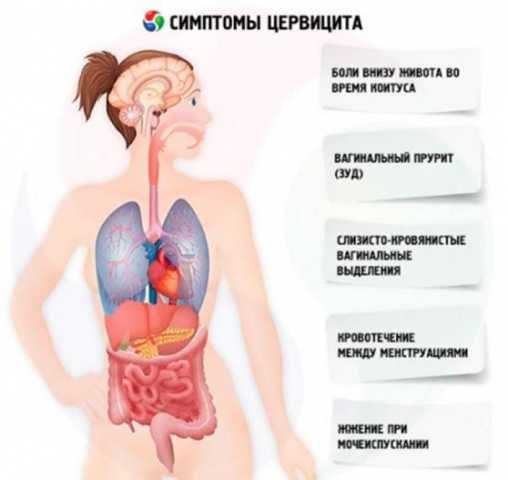
К признакам хронического эндоцервицита и экзоцервицита относят:
- слизистые или гнойные выделения, зачастую обладающие неприятным запахом;
- болезненность внизу живота;
- дискомфорт внутри влагалища, который проявляется зудом и жжением;
- рези во время мочеиспускания;
- контактные выделения и боли.
Хроническую форму экзоцервицита можно определить во время диагностического осмотра. Его главный признак – своеобразный венчик красного цвета рядом с наружным зевом.
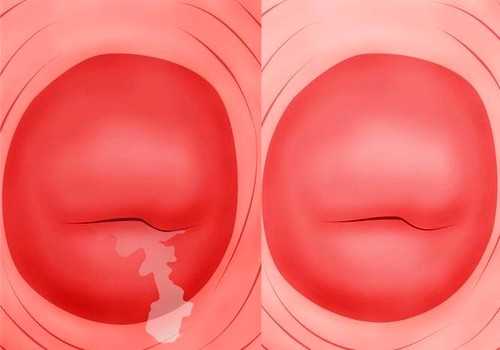
Диагностика и лечение
Такие хронические болезни, как эндоцервицит и экзоцервицит нуждаются в своевременном выявлении. Если лечение отсутствует, могут развиться различные осложнения, например, прогрессирование инфекции по восходящему пути или появление бесплодия.
При беременности заболевание может привести к инфицированию плода или его оболочек, что является угрозой выкидыша, а также преждевременных родов. Соответственно, целесообразно пройти обследование и лечение до планируемой беременности.
В гинекологии используются следующие методы диагностики экзоцервицита и эндоцервицита:
- анализ жалоб и сбор данных анамнеза пациентки;
- визуальный осмотр шейки матки гинекологическим зеркалом;
- простая или расширенная кольпоскопия;
- биопсия при онкологической настороженности;
- мазки из влагалища, уретры и цервикального канала на определение микрофлоры, бакпосев;
- цитологическое исследование;
- ПЦР-исследование не определение половых инфекций;
- общий анализ мочи при расстройстве мочеиспускания;
- УЗИ органов малого таза трансвагинальным и абдоминальным способами.
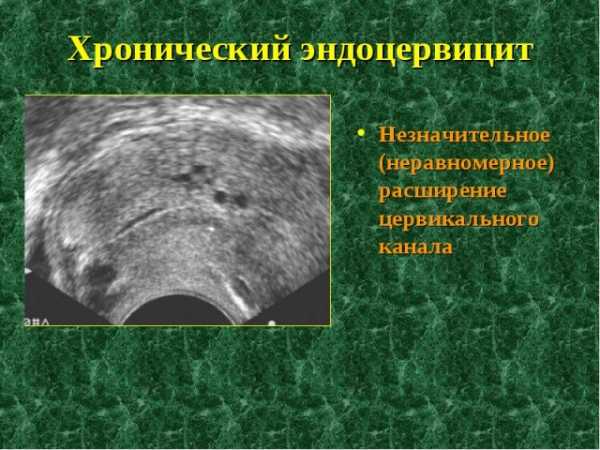
В целом для выявления хронического эндоцервицита или экзоцервицита необходим лишь гинекологический осмотр. Однако для определения причины и сопутствующих патологий, следует проходить дополнительное обследование.
Лечение при эндоцервиците или экзоцервиците может быть как консервативным, так и хирургическим. Выбор метода, с помощью которого осуществляется лечение, зависит от анамнеза женщины, её репродуктивных планов, особенностей течения патологии и вида инфекционного возбудителя.
Для купирования воспалительного процесса назначаются следующие лекарственные группы препаратов:
- антибиотики;
- гормональные лекарства;
- противогрибковые или противовирусные средства;
- комплексные витамины.
Хороший эффект при лечении оказывают спринцевания настоями трав, местная обработка антисептиками и физиотерапия.
Если лечение оказалось неэффективным, врачи прибегают к хирургическому лечению:
- диатермокоагуляции;
- лазерной вапоризации;
- радиоволновому лечению;
- криокоагуляции.

Лечение хирургическими методами при экзоцервиците нежелательно проводить нерожавшим женщинам из-за риска образования рубцов.
Эффективность лечения зависит от своевременной диагностики. Поэтому всем женщинам рекомендовано каждые шесть месяцев посещать врача-гинеколога и проходить необходимое обследование.
ginekola.ru
Схемы лечения эндоцервицита — У истоков здоровья
— Гормональная дисфункция. Слизистая влагалища зависит от циклических изменений содержания эстрогенов. Эстрогены контролируют количественный состав влагалищной микрофлоры. При их дефиците снижается количество лактобактерий и развивается местный дисбиоз влагалища. Вследствие гипоэстрогении у пожилых пациенток развиваются атрофические эндоцервициты, когда на фоне истонченной слизистой появляются воспалительные изменения на шейке матки, поднимающиеся в цервикальный канал.
Слизистая шейки может повреждаться при использовании спермицидов с агрессивным химическим составом.
Нередко на шейке визуализируются очень мелкие (с булавочную головку) серо-желтые округлые кистозные образования – наботовы железы с закупорившимся протоком. Их образование связано с процессами регенерации слизистой после инфекционной агрессии, когда «новые» слизистые клетки, разрастаясь, перекрывают отток секрета из нижерасположенных желез.
Для заболеваний шейки матки боли как правило не характерны. При остром эндоцервиците основной жалобой больных являются слизисто-гнойные выделения, которые изредка сопровождаются тупой болью внизу живота и пояснице. Возникновение других жалоб — боли при мочеиспускании, боли схваткообразного характера и другие — обусловлено преимущественно сопутствующими заболеваниями (уретрит, эндометрит. сальпингоофорит и пр.).
Длительность течения напрямую связана с проникновением возбудителей в разветвленные железы (крипты) слизистой оболочки, где они становятся менее доступными для действия местных лечебных процедур. Воспалительный процесс в шейке матки сопровождается отёком слизистой, образованием инфильтратов в субэпителиальном слое и строме. Инфильтраты состоят из лейкоцитов, лимфоцитов и плазматических клеток. В хронической стадии воспалительная реакция не так выражена, в местах отслоения эпителия постепенно начинается его регенерация. Во время регенерации может произойти метаплазия эпителия и частичное замещение цилиндрического эпителия плоским.
Острый эндоцервицит любого происхождения сопровождают патологические выделения из влагалища. которые в большинстве случаев являются единственным симптомом заболевания. Их количество, цвет и консистенция зависят от возбудителя инфекции и площади поражения слизистой. Специфическое острое воспаление в эндоцервиксе при гонорее или трихомониазе развивается быстро и характеризуется обильными гнойными белями, неприятными субъективными ощущениями (зуд. жжение. боль ) во влагалище, тупыми болями в нижней части живота, расстройством мочеиспускания и лихорадкой.
Характер воспалительной реакции зависит от вирулентности возбудителя и от состояния защитных сил организма, в частности местного иммунитета. Поэтому эндоцервицит может протекать как в острой, так и в хронической форме. Течение заболевания зависит также от характера возбудителя. При хламидийной этиологии процесс первично проходит в стёртой форме со слабо выраженными клиническими признаками, поэтому довольно часто приобретает хроническое течение. Эндоцервициту гонорейной этиологии присуща более чётко выраженная клиническая картина, поэтому его чаще диагностируют в острой фазе. Вовремя не диагностированный и не вылеченный в начальной стадии эндоцервицит переходит в длительный хронический процесс.
Симптомы эндоцервицита не являются специфичными, так как присущи большинству воспалительных гинекологических недугов. Выявить точную локализацию болезни помогает гинекологический осмотр, а причина воспаления устанавливается в процессе лабораторного исследования.
Целями терапии являются купирование воспаления, уменьшение или устранение действия предрасполагающих факторов и лечение сопутствующей патологии. Основная схема лечения, как правило, представлена следующими этапами:
Желательно для этих целей брать нижние листья пятилетнего растения. Отрезанный лист нужно поместить в холодильник на несколько дней, затем отжать с него сок, пропитать соком тампон и вставить во влагалище на ночь.
— мелкие точечные кровоизлияния (петехии ) на шейке матки;
Эндоцервицит — симптомы и лечение эндоцервицита
Согласно степени распространенности воспаления, эндоцервицит может быть локальным или диффузным.
Второй этап лечения хронического эндоцервицита отличается от терапии острого воспалительного процесса. После устранения инфекции приступают к ликвидации эрозии. Используется криотерапия («замораживание»), лечение лазером или электрохирургическое лечение. Выбор метода ликвидации эрозированного участка согласуется с возможностями клиники и текущей клинической ситуацией.
Кроме этого, пациенткам с диагностированным эндоцервицитом обязательно назначают средства местного назначения – суппозитории, таблетки и свечи, которые вводятся непосредственно во влагалище. Подобные средства обладают антибактериальным эффектом и широким спектром действия, из данной группы препаратов можно выделить Гиналгин, Тержинан, Макмирор, Бетадин.
Иногда приходиться слышать, как эндоцервицит называют «эндоцервицит матки» или «эндоцервицит шейки». Диагноз «эндоцервицит» уже указывает на наличие воспаления в эндоцервиксе – внутреннем слизистом слое цервикального канала. Употребляемые пациентками термины «эндоцервицит матки» и «эндоцервицит шейки» не являются правильными.
Для лабораторного исследования забирается влагалищное содержимое, ведь в его состав входит и отделяемое цервикального канала. Для идентификации возбудителя инфекции используются:
Отдельным видом заболевания является атрофический эндоцервицит, который наблюдается в климактерическом периоде и проявляется, кроме воспаления, истончением слизистой цервикального канала.
Кроме лекарственных препаратов, направленных на непосредственные причины возникновения эндоцервицита, комплексное лечение включает другие методы терапии. Так, с целью ускорения выздоровления и снижения вероятности осложнений пациентке могут быть назначены:
Патогенез
Всем пациенткам с внешними признаками воспаления шейки матки проводится кольпоскопия. Является дополнительным методом для диагностики воспалительных изменений слизистой и сопутствующих патологий шейки матки (истинная или ложная эрозия, эктропион ).
В острой стадии заболевания проводят преимущественно антибактериальную терапию, в зависимости от вида возбудителя (гонорея. хламидиоз. трихомоноз). Местные процедуры противопоказаны, поскольку существует риск восходящего распространения инфекции, их проводят после затухания воспалительного процесса. Применяют спринцевания, ванночки с хлоргексидином, рекутаном, димексидом, бализом. Лазеротерапия показана как в острой, так и в хронической стадии эндоцервицита. Применяют гелий-неоновые и полупроводниковые лазеры.
— обильное слизисто-гнойное отделяемое из цервикального канала, при хроническом процессе оно может быть скудным, напоминающим мутную жидкую слизь;
Клиническая картина заболевания может быть неодинаковой, в зависимости от реакции женского организма и от типа бактерий.
Шейка матки, вопреки неверному распространенному среди пациенток мнению, не является отдельным органом. В действительности, она представляет нижний, значительно суженный, сегмент матки, обращенный во влагалище. Слизистая цервикального канала (эндоцервикс), выстилающая его полость, образует многочисленные складки, чтобы шейка во время родов могла растягиваться. Под слоем эпителиальных клеток присутствует большое количество шеечных желез. Они продуцируют цервикальную слизь – прозрачный секрет, способный менять консистенцию согласно фазам цикла и обладающий противомикробным действием.
Утром тампон нужно извлечь. Данную процедуру следует повторять в течение десяти дней. Тампоны можно пропитывать маслом облепихи. Оно известно своими антисептическими и ранозаживляющими свойствами. Эндоцервицит можно лечить соком алоэ.
Если острый эндоцервицит не ликвидируется своевременно либо лечится неверно, он трансформируется в хроническое воспаление. Клинические признаки хронического эндоцервицита не всегда бывают хорошо выражены или могут отсутствовать вовсе, поэтому чаще наличие инфекции в эндоцервиксе обнаруживается только лабораторным путем.
Трихомонадный эндоцирвицит излечивается антипротозойными лекарствами (трихопол). Если имеются сопутствующие заболевания ( как правило, такие заболевания имеются), то одновременно доктор проводит и их терапию. Пациентке обязательно показана коррекция иммунитета специальными иммуномодулирующими средствами.
— Сопутствующие инфекционно-воспалительные процессы в матке (эндометриты), фаллопиевых трубах (сальпингиты), влагалище (вагинит), либо заболевания нижнего отдела мочевыводящих путей (циститы).
Чаще всего рассматриваемое воспалительное заболевание шейки матки возникает на фоне проведенных выскабливающих процедур в матке – аборты, разрывы шейки матки, зондирование матки, диагностические соскобы и другое. Но кроме этого, эндоцервицит может возникнуть и на фоне других патологий женской половой сферы – кольпит (воспаление стенок влагалища), эндометрит (воспаление слизистой внутренней поверхности стенок матки), эктопия шейки матки (псевдоэрозия).
Хроническая стадия дает просто мутные выделения, без гноя.
Причины эндоцервицита (неспецифического) кроются в условно-патогенной флоре. При напряженном иммунитете данная флора не активна. К условно-патогенным бактериям относятся:
Лечение эндоцервицита
Эндоцервицит и беременность являются неблагоприятным сочетанием. Подобный диагноз ставится беременным нечасто. Уровень риска развития осложнений зависит от причины эндоцервицита. Специфические эндоцервициты провоцируют развитие восходящей инфекции, которая крайне опасна для плода.
После завершения антибиотикотерапии приступают ко второму лечебному этапу. После ликвидации инфекции во влагалище необходимо восстановить необходимое равновесие между лактофлорой и прочими микроорганизмами, чтобы избежать рецидива. С этой задач
uzdorovya.ru
