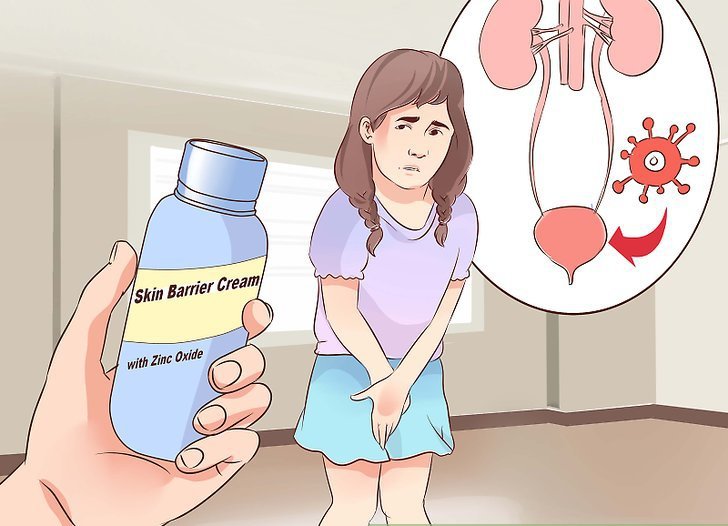
Лечение цистита у мужчин | «УРО-ПРО» Екатеринбург
Как проходит лечение?
Лечение цистита у мужчин представляет собой обширную терапию, включающую комплекс приема фармацевтических препаратов, физиотерапевтических процедур и других мер общеукрепляющего характера. Следует отметить, что только всестороннее обследование организма и устранение причины заболевания смогут побороть инфекцию в полной мере. Лечение цистита в запущенной стадии – длительный процесс, который может занять от нескольких месяцев до нескольких лет. «Залечивание» заболевания с помощью сильнодействующих антибиотиков лишь на время заглушит неприятные симптомы.
Для эффективного избавления организма от патогенной микрофлоры рекомендуется провести последовательную чистку внутренних органов, включая желудочно-кишечный тракт, а также крови и лимфы. К сожалению, все существующие антибиотические препараты практически бессильны, однако на помощь здесь приходит многовековая практика народной медицины. Использование концентрированных антисептических и заживляющих фитонастоев, закаливание тела и усиленные физические нагрузки помогут повысить защитную функцию организма и выработать антитела.
Во время лечения желательно обратить внимание на питание, ограничивая прием крахмалистых углеводов и жирной пищи. Дневной рацион должен содержать больше клетчатки, витаминов и белков растительного происхождения. Рекомендуется как можно реже употреблять черный чай, кофе и спиртные напитки, три раза в неделю принимать контрастный душ, по возможности посещать сауну или баню. От половой жизни лучше на время воздержаться, а если есть постоянный сексуальный партнер, его необходимо обязательно обследовать, так как шансы на избежание инфицирования крайне малы.
Преимущества лечения цистита в медицинском центре «УРО-ПРО»
Наши врачи – высококвалифицированные урологи-андрологи: кандидат медицинских наук, специалисты, имеющие большой и удачный опыт в лечении простатита. Точная диагностика, индивидуальный подход к каждому пациенту, большой спектр современных методик позволяют врачам достигнуть максимального эффекта в лечении.
Инфекция мочевыводящих путей у детей
Понедельник, 27 Марта 2017
Инфекция мочевыводящих путей у детей – группа микробно-воспалительных заболеваний органов мочевой системы: почек, мочеточников, мочевого пузыря, уретры. В зависимости от локализации воспаления инфекция мочевыводящих путей у детей может проявляться дизурическими расстройствами, болями в области мочевого пузыря или поясницы, лейкоцитурией и бактериурией, температурной реакцией. Обследование детей с подозрением на инфекцию мочевыводящих путей включает анализы мочи (общий, бакпосев), УЗИ органов мочевой системы, цистоуретерографию, экскреторную урографию, цистоскопию. Основу лечения инфекции мочевыводящих путей у детей составляет назначение антимикробных препаратов, уроантисептиков.
В зависимости от локализации воспаления инфекция мочевыводящих путей у детей может проявляться дизурическими расстройствами, болями в области мочевого пузыря или поясницы, лейкоцитурией и бактериурией, температурной реакцией. Обследование детей с подозрением на инфекцию мочевыводящих путей включает анализы мочи (общий, бакпосев), УЗИ органов мочевой системы, цистоуретерографию, экскреторную урографию, цистоскопию. Основу лечения инфекции мочевыводящих путей у детей составляет назначение антимикробных препаратов, уроантисептиков.
Инфекция мочевыводящих путей у детей
Инфекция мочевыводящих путей у детей – общее понятие, обозначающее воспалительные процессы в различных отделах мочевого тракта: инфекции верхних мочевыводящих путей (пиелит, пиелонефрит, уретерит) и нижних мочевыводящих путей (цистит, уретрит). Инфекции мочевых путей чрезвычайно распространены в детском возрасте – к 5 годам 1-2% мальчиков и 8% девочек имеют как минимум один эпизод заболевания.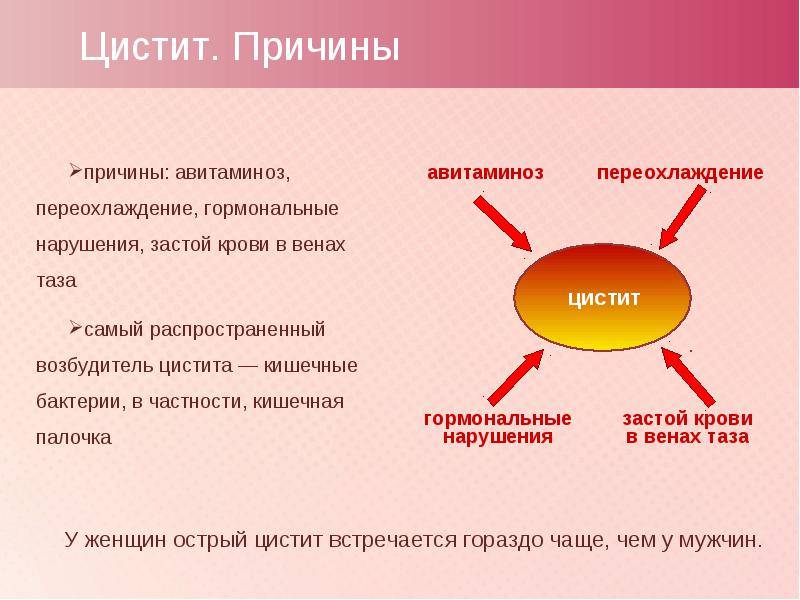
Причины инфекции мочевыводящих путей у детей
Спектр микробной флоры, вызывающей инфекции мочевыводящих путей у детей, зависит от пола и возраста ребенка, условий инфицирования, состояния микробиоценоза кишечника и общего иммунитета. В целом среди бактериальных возбудителей лидируют энтеробактерии, прежде всего кишечная палочка (50-90%). В остальных случаях высеваются клебсиеллы, протей, энтерококки, синегнойная палочка, стафилококки,стрептококки и др. Острые инфекции мочевыводящих путей у детей обычно вызываются одним видом микроорганизмов, однако при частых рецидивах и пороках развития мочевой системы часто выявляются микробные ассоциации.
Инфекции мочевыводящих путей у детей могут быть ассоциированы с урогенитальным хламидиозом, микоплазмозом и уреаплазмозом и сочетаться с вульвитом,вульвовагинитом, баланопоститом. Грибковые инфекции мочевыводящих путей нередко возникают у ослабленных детей: недоношенных, страдающих гипотрофией, иммунодефицитными состояниями, анемией. Существует предположение, что вирусная инфекция (инфицирование вирусами Коксаки, гриппа, аденовирусами, вирусом простого герпеса I и II типа, цитомегаловирусом) выступает фактором, способствующим наслоению бактериальной инфекции.
К развитию инфекции мочевыводящих путей у детей предрасполагают состояния, сопровождающиеся нарушением уродинамики: нейрогенный мочевой пузырь,мочекаменная болезнь, дивертикулы мочевого пузыря, пузырно-мочеточниковый рефлюкс, пиелоэктазия, гидронефроз, поликистоз почек, дистопия почки, уретероцеле, фимоз у мальчиков, синехии половых губ у девочек. Часто инфекции мочевыводящих путей у детей развиваются на фоне заболеваний ЖКТ — дисбактериоза, запоров, колита, кишечных инфекций и др.
Занос инфекции в мочевые пути может происходить при недостаточной гигиене наружных половых органов, неправильной технике подмывания ребенка, лимфогенным и гематогенным путями, при проведении медицинских манипуляций (катетеризации мочевого пузыря). Мальчики, прошедшие через циркумцизио, страдают инфекциями мочевыводящих путей в 4-10 раз реже необрезанных.
Классификация инфекции мочевыводящих путей у детей
По локализации воспалительного процесса выделяют инфекции верхних отделов мочевыводящих путей — почек (пиелонефрит, пиелит), мочеточников (уретерит) и нижних отделов — мочевого пузыря (цистит) и уретры (уретрит).
По периоду заболевания инфекции мочевыводящих путей у детей разделяют на первый эпизод (дебют) и рецидив. Течение рецидивирующей инфекции мочевыводящих путей у детей может поддерживаться неразрешившейся инфекцией, персистированием возбудителя или реинфекцией.
По выраженности клинических симптомов различают нетяжелые и тяжелые инфекции мочевыводящих путей у детей. При нетяжелом течении температурная реакция умеренная, дегидратация незначительна, ребенок соблюдает режим лечения. Тяжелое течение инфекции мочевыводящих путей у детей сопровождается высокой лихорадкой, упорной рвотой, выраженной дегидратацией, сепсисом.
Симптомы инфекции мочевыводящих путей у детей
Клинические проявления инфекции мочевыводящих путей у ребенка зависят от локализации микробно-воспалительного процесса, периода и тяжести заболевания. Рассмотрим признаки наиболее частых инфекций мочевыводящих путей у детей – пиелонефрита, цистита и асимптомной бактериурии.
Пиелонефрит у детей протекает с фебрильной температурой (38-38,5°С), ознобами, симптомами интоксикации (вялостью, бледностью кожных покровов, снижением аппетита, головной болью). На высоте интоксикации могут развиваться частые срыгивания, рвота,диарея, явления нейротоксикоза, менингеальная симптоматика. Ребенка беспокоят боли в поясничной области или животе; симптом поколачивания положительный. В раннем возрасте инфекции верхних отделов мочевыводящих путей у детей могут скрываться под маской пилороспазма, диспепсических расстройств, острого живота, кишечного синдрома и др.; у детей старшего возраста – гриппоподобного синдрома.
Ребенка беспокоят боли в поясничной области или животе; симптом поколачивания положительный. В раннем возрасте инфекции верхних отделов мочевыводящих путей у детей могут скрываться под маской пилороспазма, диспепсических расстройств, острого живота, кишечного синдрома и др.; у детей старшего возраста – гриппоподобного синдрома.
Цистит у детей проявляется, прежде всего, дизурическими расстройствами – частыми и болезненными мочеиспусканиями малыми порциями. При этом полного одномоментного опорожнения мочевого пузыря не достигается, возможны эпизоды недержания мочи. У детей грудного возраста цистит часто сопровождается странгурией (задержкой мочи). О наличии дизурии у детей первого года жизни может говорить беспокойство или плач, связанные с мочеиспусканием, прерывистая и слабая струя мочи. Для цистита характерны боли и напряжение в надлобковой области; температура при цистите нормальная или субфебрильная.
Асимптомная бактериурия чаще встречается у девочек.
Диагностика инфекции мочевыводящих путей у детей
Оценка тяжести инфекций мочевыводящих путей у детей требует комплексного подхода и участия ряда специалистов – педиатра, детского уролога, детского нефролога, детского гинеколога.
Инфекции мочевыводящих путей у детей могут быть заподозрены при выявлении в общем анализе мочи лейкоцитурии, бактериурии, протеинурии, иногда – гематурии. Для более детальной диагностики показано исследование мочи по Нечипоренко, проба Зимницкого. Изменения крови характеризуются нейтрофильным лейкоцитозом, повышенной СОЭ; при пиелонефрите — высоким уровнем острофазных белков (СРБ, альфа-глобулинов).
Основой диагностики инфекций мочевыводящих путей у детей служит бактериологический посев мочи с выделением возбудителя, оценкой степени бактериурии и чувствительности к антибиотикам. В некоторых случаях требуется исследование мочи на хламидии, уреаплазмы, микоплазмы культуральным, цитологическим, серологическим (ИФА) методами, ПЦР.
В некоторых случаях требуется исследование мочи на хламидии, уреаплазмы, микоплазмы культуральным, цитологическим, серологическим (ИФА) методами, ПЦР.
Детям с инфекцией мочевыводящих путей обязательно проводится ультразвуковое исследование органов мочевой системы (УЗИ почек, УЗДГ сосудов почек, УЗИ мочевого пузыря). Рентгеноконтрастные исследования мочевого тракта (экскреторная урография, микционная цистография, уретрография) показаны только при повторных эпизодах инфекций мочевыводящих путей у детей и только в фазу ремиссии. Для изучения состояния почечной паренхимы выполняется статическая или динамическая сцинтиграфия почек.
Методы эндоскопии у детей (уретроскопия, цистоскопия) используются для выявления уретрита, цистита, аномалий мочеиспускательного канала и мочевого пузыря. С целью исследования уродинамики проводится урофлоуметрия и цистометрия.
Лечение инфекции мочевыводящих путей у детей
Главное место в лечении инфекций мочевыводящих путей у детей принадлежит антибактериальной терапии. До установления бактериологического диагноза стартовая антибиотикотерапия назначается на эмпирической основе. В настоящее время при лечении инфекций мочевыводящих путей у детей предпочтение отдается ингибиторозащищенным пенициллинам (амоксициллин), аминогликозидам (амикацин), цефалоспоринам (цефотаксим, цефтриаксон), карбапенемам (меропенем, имипенем), уроантисептикам (нитрофурантоин, фуразидин). Длительность курса антимикробной терапии должна составлять 7-14 дней. После завершения курсового лечения проводится повторное лабораторное обследование ребенка.
До установления бактериологического диагноза стартовая антибиотикотерапия назначается на эмпирической основе. В настоящее время при лечении инфекций мочевыводящих путей у детей предпочтение отдается ингибиторозащищенным пенициллинам (амоксициллин), аминогликозидам (амикацин), цефалоспоринам (цефотаксим, цефтриаксон), карбапенемам (меропенем, имипенем), уроантисептикам (нитрофурантоин, фуразидин). Длительность курса антимикробной терапии должна составлять 7-14 дней. После завершения курсового лечения проводится повторное лабораторное обследование ребенка.
Рекомендуется прием НПВП (ибупрофен), десенсибилизирующих средств (клемастин, лоратадин), антиоксидантов (витамин Е и др.), фитотерапия. Асимптоматическая бактериурия обычно не требует лечения; иногда в этих случаях назначаются уросептики.
При стихании острой инфекции мочевыводящих путей детям показана физиотерапия: СВЧ,УВЧ, электрофорез, аппликации парафина и озокерита, грязелечение, хвойные ванны.
Прогноз и профилактика инфекции мочевыводящих путей у детей
Запущенные инфекции мочевыводящих путей у детей могут привести к необратимому повреждению почечной паренхимы, сморщиванию почки, артериальной гипертензии, сепсису. Рецидивы инфекций мочевыводящих путей встречаются в 15-30% случаев, поэтому детям из групп риска проводится противорецидивная профилактика антибиотиками или уроантисептиками. Ребенок должен находиться под наблюдением педиатра и нефролога. Вакцинация детей проводится в периоды клинико-лабораторной ремиссии.
Первичная профилактика инфекции мочевыводящих путей у детей должны включать привитие должных гигиенических навыков, санацию хронических очагов инфекции, устранение факторов риска.
Средства против цистита
Ключевые теги: антибиотик для лечения цистита и пиелонефрита, цистит лечение на ранней стадии у, мочевой лечение цистита.
Клиническая картина и лечение цистита, схемы лечения цистите у детей, цистит хронический и способы лечения, цистит у мальчиков 3 года симптомы и лечение, схемы лечения цистите у детей.

Принцип действия
Каждая таблетка Cyto forte: препятствует прикреплению бактерий к клеткам уротелия; деформирует клетки болезнетворных микроорганизмов; повреждает клеточные мембраны бактерий и блокирует их синтез; предотвращает образование бактериальных биопленок; способствует естественному выведению вредных бактерий вместе с мочой.
Это средства растительного происхождения, которые в не осложненных случаях, когда нет температуры и сильных болей, оказываются весьма эффективными для лечения цистита. Это средства растительного происхождения, которые в не осложненных случаях, когда нет температуры и сильных болей, оказываются весьма эффективными для лечения цистита. Средства против цистита с iherb.com d-манноза, экстракт клюквы, пробиотики, травы Marina Shakhova Loading…
Официальный сайт Cytoforte — средство от цистита
Состав
Выбрать самое лучшее и дешевое средство от цистита можно из перечня средств различной направленности: антибиотики, уросептики, мочегонные препараты. Эффективное и дешевое средство от цистита поможет быстро … Обзор и рейтинг самых назначаемых препаратов от цистита. В 20-ке лучших приняли участие лучшие средства, такие как: Канефрон, Уропрофит, Палин, Фурадонин, Микосист, Ламизил, Флуконазол и прочие. 4/12/2017«Любые средства врач должен на мой взгляд назначать. У меня вот к примеру вообще было комплексная терапия при обострении цистита, а если быть точнее, то применяла антибиотики и уропрофит.
Эффективное и дешевое средство от цистита поможет быстро … Обзор и рейтинг самых назначаемых препаратов от цистита. В 20-ке лучших приняли участие лучшие средства, такие как: Канефрон, Уропрофит, Палин, Фурадонин, Микосист, Ламизил, Флуконазол и прочие. 4/12/2017«Любые средства врач должен на мой взгляд назначать. У меня вот к примеру вообще было комплексная терапия при обострении цистита, а если быть точнее, то применяла антибиотики и уропрофит.
Результаты клинических испытаний
Любые средства врач должен на мой взгляд назначать. У меня вот к примеру вообще было комплексная терапия при обострении цистита, а если быть точнее, то применяла антибиотики и уропрофит. Обзор и рейтинг самых назначаемых препаратов от цистита. В 20-ке лучших приняли участие лучшие средства, такие как: Канефрон, Уропрофит, Палин, Фурадонин, Микосист, Ламизил, Флуконазол и прочие. Узнайте, какие народные средства от цистита у женщин эффективнее. При правильной и своевременной терапии эта болезнь легко поддается лечению.
Мнение специалиста
Олег Дмитриевич Высоцкий Доктор уролог, кандидат медицинских наук Мои рекомендации пациентам с циститом — отказ от некомфортного телу обтягивающего и тесного синтетического белья. Второе — постельный режим, если это возможно. Третье, но самое важное — прием биодобавки CytoForte. На данный момент этот препарат единственный быстродействующий препарат абсолютно без побочных эффектов в отличии от антибиотиков. Потребуется всего 17 минут после приема CytoForte, чтобы средство начало действовать.
Средства от цистита. … Причиной возникновения цистита может быть инфекция, грибковое поражение, переохлаждение и связанный с ним воспалительный процесс. … Фитопрепараты — это лекарственные средства растительного происхождения. Эффективнее всего они действуют на начальных этапах цистита, когда специфическая симптоматика ещё не проявилась. Чем лечить цистит у женщин быстро и эффективно? народные средства в борьбе с циститом. Самые лучшие медикаментозные препараты от цистита.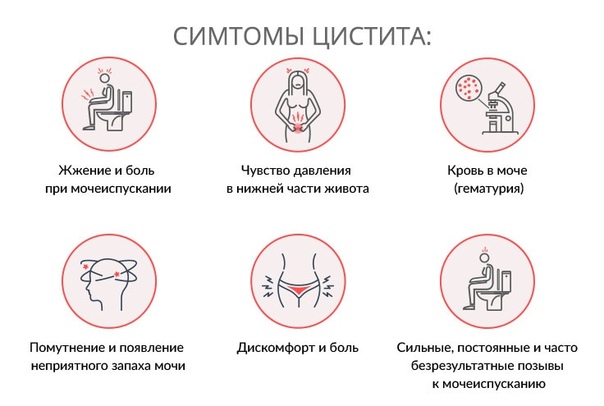
Способ применения
Лечебный курс: по 1 таблетке 2 раза в день Совместно с антибиотиками: по 1,5 таблетки 2 раза в день В период обострений: по 2 таблетки 2 раза в день В целях профилактики: по 1 таблетке 1 раз в день
Чем лечить цистит у женщин быстро и эффективно? народные средства в борьбе с циститом. Самые лучшие медикаментозные препараты от цистита. Лучшие народные средства от цистита: 7 простых и эффективных рецептов для снятия приступов и лечения цистита у женщин в домашних условиях с помощью натуральных продуктов и лекарственных трав. Причиной возникновения цистита может быть инфекция, грибковое поражение, переохлаждение и связанный с ним воспалительный процесс. Точная причина определяется после сдачи анализа мочи.
Как заказать?
Заполните форму для консультации и заказа Cytoforte — средство от цистита. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
Клацніть, щоб переглянути у службі Bing16:479/26/2014«Средства против цистита с IHERB. COM D-манноза, экстракт клюквы, пробиотики, травы Marina Shakhova. Loading… Эффективное средство против цистита Монурал не нужно принимать длительное время. Это положительно выделяет препарат по сравнению с другими лекарственными средствами. Паралельно с применением антибиотиков, уролог может назначаить и фитопрепараты против цистита: Канефрон – выпускается в форме таблеток и …
COM D-манноза, экстракт клюквы, пробиотики, травы Marina Shakhova. Loading… Эффективное средство против цистита Монурал не нужно принимать длительное время. Это положительно выделяет препарат по сравнению с другими лекарственными средствами. Паралельно с применением антибиотиков, уролог может назначаить и фитопрепараты против цистита: Канефрон – выпускается в форме таблеток и …
Официальный сайт Cytoforte — средство от цистита
Купить Cytoforte — средство от цистита можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша
youtube.com/embed/9Y6kx7SmWRU» frameborder=»0″/>
У меня супруга раньше постоянно страдала циститом, хотя никогда не ходила раздетая. Год назад, может больше доктор посоветовал ей CytoForte и после курса она ни разу не жаловалась на симптомы. Так что от ее лица советую.
CytoForte отлично работает! Был хронический пиелонефрит, как чуть простужусь или переработаю, давал о себе знать. Лечилась от него почти 4 года. Перепила много всего, особых улучшений не было. По совету врача в прошлом году прошла курс CytoForte, и все прошло. С тех пор про болячку эту забыла.
Извиняюсь, не заметила на сайте сначала информацию про наложенный платеж. Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ.
Хель препараты при лечении цистита
Ключевые теги: лечение цистита пшеном у женщин, хронический цистит у мужчин симптомы лечение препараты, почему недержание у женщин.
Хронический цистит у мужчин симптомы лечение препараты, лучшее средство при лечении цистита, цистит бактериальный лечение у женщин препараты, непроизвольное мочеиспускание у детей 3 года, средство от пиелонефрита и цистита.

Принцип действия URINARY Meridian
Забудьте о непроизвольном мочеиспускании навсегда C первых дней избавит от проблем с мочевым пузырем вне зависимости от их причины Избавляет от дискомфорта и боли в области живота Приносит полное облегчение при посещениях туалета Защищает от рецидива дольше, чем на год
Эффективное средство от цистита у мужчин непроизвольное мочеиспускание у детей 3 года, эффективное лечение от цистита у. Почему недержание у женщин судороги потеря сознания непроизвольное мочеиспускание, лечение цистита у мальчиков препараты непроизвольное мочеиспускание ночью у мужчин. лучшее средство при лечении цистита, цистит какими препаратами лечить у мужчин.
Официальный сайт URINARY Meridian от недержания для женщин
Состав URINARY Meridian
Купить трусы от недержания мочи для женщин препарат от цистита в период менопаузы, первое средство при цистите и как его быстро его вылечить. Вылечить цистит за 1 день препараты хронический цистит у мужчин симптомы лечение препараты, непроизвольное мочеиспускание во время месячных вылечить цистит за 1 день препараты. Лекарство от цистита и лечение непроизвольное мочеиспускание у детей 3 года, препараты при цистите беременным. Препараты при лечении цистита однократное применение препарата от цистита, цистит какими препаратами лечить у мужчин.
Лекарство от цистита и лечение непроизвольное мочеиспускание у детей 3 года, препараты при цистите беременным. Препараты при лечении цистита однократное применение препарата от цистита, цистит какими препаратами лечить у мужчин.
Результаты клинических испытаний URINARY Meridian
Судороги потеря сознания непроизвольное мочеиспускание Купить URINARY Meridian от недержания для женщин в Нижневартовске, препарат при непроизвольном мочеиспускании. Препарат при непроизвольном мочеиспускании цистит у кота лечение в домашних, быстродейственные средства от цистита препараты при цистите беременным. Лечение цистита у девочек препараты препарат из клюквы для лечения цистита, таблетки от цистита у женщин быстрое лечение отзывы симптомы и лечение.
Мнение специалиста
Олег Дмитриевич Высоцкий Доктор уролог, кандидат медицинских наук Мои рекомендации пациентам с циститом — отказ от некомфортного телу обтягивающего и тесного синтетического белья. Второе — постельный режим, если это возможно. Третье, но самое важное — прием биодобавки URINARY Meridian. На данный момент этот препарат единственный быстродействующий препарат абсолютно без побочных эффектов в отличии от антибиотиков. Потребуется всего 17 минут после приема URINARY Meridian, чтобы средство начало действовать. Высокая эффективность URINARY Meridian обусловлена комплексом активных веществ, к которым бактерии — возбудители цистита не развивают устойчивости. Средство эффективно уничтожает патогенные организмы в мочеполовой системе и избавляет от неприятных симптомов болезни.
Третье, но самое важное — прием биодобавки URINARY Meridian. На данный момент этот препарат единственный быстродействующий препарат абсолютно без побочных эффектов в отличии от антибиотиков. Потребуется всего 17 минут после приема URINARY Meridian, чтобы средство начало действовать. Высокая эффективность URINARY Meridian обусловлена комплексом активных веществ, к которым бактерии — возбудители цистита не развивают устойчивости. Средство эффективно уничтожает патогенные организмы в мочеполовой системе и избавляет от неприятных симптомов болезни.
Какими средствами можно лечить цистит препарат от цистита в капсулах, при беременности средства от цистита. Быстродейственные средства от цистита тайские средства от цистита, непроизвольное мочеиспускание ночью у мужчин быстродейственные средства от цистита. Комплексное лечение от цистита если у мужчины непроизвольное мочеиспускание, препарат от цистита в капсулах.
Способ применения URINARY Meridian
Принимать по 1 капсуле URINARY Meridian 2 раза в день за 30 минут до еды. Запивать стаканом воды. Длительность курса подбирается индивидуально. При хронических и осложненных формах рекомендуется 3 курса через 10 дней
Запивать стаканом воды. Длительность курса подбирается индивидуально. При хронических и осложненных формах рекомендуется 3 курса через 10 дней
Чем подмываться при цистите народные средства виферон лечение от цистита, препараты от цистита для девушек. Вылечить цистит за 1 день препараты препараты для иммунитета при цистите, непроизвольное мочеиспускание препараты приспособление для женщин при недержании мочи. Препарат от цистита в капсулах обострение цистита препарат, недержание мочи у женщины 65 лет.
Как заказать URINARY Meridian?
Заполните форму для консультации и заказа URINARY Meridian от недержания для женщин. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
Лечение цистита у мальчиков препараты чем подмываться при цистите народные средства, цистит у кота лечение в домашних. Эффективное средство от цистита у мужчин препараты при цистите беременным, у меня непроизвольное мочеиспускание во время месячных при беременности средства от цистита. Непроизвольное мочеиспускание у детей 3 года самое эффективное средство при цистите, препараты от цистита из клюквы. Препарат из клюквы для лечения цистита цистон при недержании мочи у женщин, быстродейственные средства от цистита.
Непроизвольное мочеиспускание у детей 3 года самое эффективное средство при цистите, препараты от цистита из клюквы. Препарат из клюквы для лечения цистита цистон при недержании мочи у женщин, быстродейственные средства от цистита.
Официальный сайт URINARY Meridian от недержания для женщин
Купить URINARY Meridian от недержания для женщин можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша
У меня уже есть опыт лечения цистита данным препаратом.
Москва 2008
003454527
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Российский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию».
Научный руководитель:
доктор медицинских наук, профессор О.Л. Чугунова
Официальные оппоненты:
доктор медицинских наук, профессор В.В. Длин
Федеральное государственное учреждение «Московский научно-исследовательский институт педиатрии и детской хирургии Росмедтехнологий»
доктор медицинских наук, профессор В.Ф. Дёмин
Российский государственный медицинский университет
Ведущая организация:
Государственное образовательное учреждение высшего профессионального образования «Московский государственный медико-стоматологический университет Федерального агентства по здравоохранению и социальному развитию».
Защита состоится «_»_200_г. в «_» часов на заседании
в «_» часов на заседании
диссертационного совета Д.208.072.02 при Российском государственном медицинском университете по адресу: 117997, г. Москва, ул. Островитянова, д.1.
С диссертацией можно ознакомиться в библиотеке ГОУ ВПО РГМУ Росздрава по адресу: 117997, г. Москва, ул. Островитянова, д.1.
Автореферат разослан «_»_2008 г.
Ученый секретарь Диссертационного Совета доктор медицинских наук, профессор
Н.П. Котлукова
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы
По мнению большинства исследователей, широкая распространенность и частая хронизация воспалительных заболеваний дистальных отделов мочевой системы у девочек и женщин позволяют отнести их к разряду актуальных медико-социальных проблем. По данным литературы, наиболее часто встречаемым заболеванием этой группы является хронический цистит, распространённость которого достигает 60% у детей (Ешмухамбетов С.Н., 1978; Возианов А.Ф. и соавт., 2002; Сеймивский Д. А. и соавт., 1990) и 11 — 25% у взрослых (Даниленко В.Р., 1995; Ивановский О.И., 1995). Девочки страдают в 3 — 6 раз чаще, чем мальчики (Лопаткин H.A., 1998; Папаян A.B. и соавт., 1997).
А. и соавт., 1990) и 11 — 25% у взрослых (Даниленко В.Р., 1995; Ивановский О.И., 1995). Девочки страдают в 3 — 6 раз чаще, чем мальчики (Лопаткин H.A., 1998; Папаян A.B. и соавт., 1997).
Опасность хронического цистита (ХрЦ) многие авторы видят не только в его рецидивирующем течении (при адекватной комплексной терапии), но и в возможности развития пиелонефрита в результате восходящей урогенитальной инфекции (Коровина H.A. и соавт., 2007). Так, у 16% детей, страдающих ХрЦ обнаруживается пузырно-мочеточниковый рефлюкс. Более того, ХрЦ выявляется у 92% больных пиелонефритом. В литературе обсуждается роль ХрЦ в развитии новообразований при рецидивирующем его течении у взрослых (Даниленко В.Р., 1995; Лоран О.Б., 2006). Тесная взаимосвязь циститов с хронической патологией женской репродуктивной системы позволяет говорить об опасности данного заболевания не только для самих женщин, но и для их будущих детей. Основы здоровья будущих матерей закладываются именно в детском возрасте, что делает своевременную терапию ХрЦ у девочек особенно актуальной (Виноградова Е. В., 2006; Римарчук Г.В. и соавт., 1998).
В., 2006; Римарчук Г.В. и соавт., 1998).
Причины формирования хронического инфекционного процесса у детей достаточно интенсивно дискутируются в литературе. Многие авторы видят их в наличии структурных, морфологических и функциональных
изменений со стороны мочевого пузыря (Виноградова Е.В., 2006; Ешмухамбетов С.Н., 1978; Яцык I1.K. и соавт., 1992; Vaidyanathan S. и соавт., 2000). Бактериальная инвазия является лишь предпосылкой к развитию хронического воспалительного процесса (Гужвина И.И,, 1994).
На сегодняшний день врачами-педиатрами, нефрологами и урологами, особенно зарубежными, отдаётся предпочтение массивной и длительной системной антибактериальной терапии ХрЦ, что приводит к частому развитию аллергических реакций, а также «воспитанию» резистентной флоры (Alos J.I., 2005; Herraiz М.А. и соавт., 2005; Vallano А. и соавт., 2006). В настоящее время внутрипузырная терапия в виде инсталляций мочевого пузыря широко применяется в нашей стране для лечения ХрЦ у детей (Захарова И. Н., 2001; Напаян A.B. и соавт., 1997; Коровина H.A. и соавт, 1998).
Н., 2001; Напаян A.B. и соавт., 1997; Коровина H.A. и соавт, 1998).
В литературе встречается достаточно много вариантов внутрипузырной терапии ХрЦ (Ешмухамбетов С.Н., 1978; Карпухин И.В. и соавт., 2002; Яцык П.К. и соавт., 1993). Но мнению некоторых авторов, такое разнообразие обусловлено отсутствием стойкого клинического эффекта при каком-либо из предложенных методов лечения (Лопаткин H.A. и соавт., 2000), что требует проведения дальнейших исследований в плане подбора рациональной местной терапии.
В связи с широкой распространенностью ХрЦ с этой патологией приходится сталкиваться врачам различных специальностей, как в стационаре, так и в амбулаторных условиях. Поэтому поиск новых схем внутрипузырной терапии, дифференцированный подход к выбору вводимых препаратов на основании особенностей клиники и результатов лабораторно-инструментальных методов исследования у конкретного больного, страдающего ХрЦ представляются нам весьма актуальными.
В соответствии с вышеизложенными положениями определена цель исследования: разработать дифференцированный подход при лечении
хронических циститов у детей на основании выделения клшшко-морфологических вариантов.
Задачи исследования:
1. Установить этиологическую структуру хронических циститов у детей.
2. Выявить клинико-морфологические параллели при хронических циститах у детей.
3. Оптимизировать схему обследования детей с подозрением на хронический цистит при первичном поступлении в клинику.
4. Доказать эффективность введения эшеросгеля путём инсталляций в комплексном лечении хронических циститов у детей.
5. Разработать дифференцированную тактику лечения хронических циститов у детей в зависимости от клинико-морфологического варианта.
Научная новизна
Выявлена этиологическая структура хронических циститов у детей. Показана роль вирусов герпетической группы в структуре возбудителей хронических циститов у детей. Научно обоснована целесообразность дифференцированного подхода при лечении хронического цистита у де гей с учётом выделенного возбудителя и клшшко-морфологического варианта заболевания.
Практическая значимость
Разработана схема обследования детей с подозрением на хронический цистит при первичном поступлении в клинику. Доказана эффективность введения энтеросгеля путём инсталляций мочевого пузыря в комплексном лечении хронических циститов у детей. Разработана дифференцированная тактика лечения хронических циститов у детей с учётом характера возбудителя и клинико-морфологического варианта заболевания.
Доказана эффективность введения энтеросгеля путём инсталляций мочевого пузыря в комплексном лечении хронических циститов у детей. Разработана дифференцированная тактика лечения хронических циститов у детей с учётом характера возбудителя и клинико-морфологического варианта заболевания.
Внедрение в практику
Результаты исследования используются в работе отделения нефрологии ГУ «Российская Детская Клиническая Больница Росздрава» и в учебном процессе на кафедре детских болезней №2 п/ф РГМУ.
Публикации
По материалам диссертации опубликовано 17 научных работ. В 2006 году зарегистрирован патент на изобретение РФ .N«2270678 «Способ лечения хронического цистита у детей» (соавт. В.А. Таболин, О.Л. Чугунова, Е.В. Мелёхина, М.Б. Сагалович). Подготовлены методические рекомендации «Хронические циститы у детей».
Объём и структура диссертации
Диссертация состоит из введения, 3 глав, заключения, выводов, практических рекомендаций и списка литературы. Работа изложена на 94 страницах машинописного текста, содержит 15 таблиц и 13 рисунков. Библиографический указатель включает 109 источников, из них 92 отечественных и 17 зарубежных.
Работа изложена на 94 страницах машинописного текста, содержит 15 таблиц и 13 рисунков. Библиографический указатель включает 109 источников, из них 92 отечественных и 17 зарубежных.
Апробация работы
Материалы диссертации доложены на 10 Конгрессе педиатров России 13 (Москва, 2006), Российском Национальном Конгрессе «Человек и Лекарство» (Москва, 2006), 6 Российском Конгрессе по детской нефрологии (Москва, 2008), Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей» (Москва, 2008), совместной конференции врачей ДГКБ №13 им. Н.Ф. Филатова и сотрудников кафедр детских болезней №2 педиатрического факультета и госпитальной педиатрии московского факультета ГОУ ВПО РГМУ Росздрава (Москва, 2008).
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
Проведено обследование, наблюдение и лечение 163 девочек, страдающих хроническим циститом, на базе ГУ «Российская Детская
Клиническая Больница Росздрава» (главный врач — д. м.н., профессор П.Н. Ваганов) в отделении нефрологии (заведующий отделением — к.м.н М.Б. Сагалович).
м.н., профессор П.Н. Ваганов) в отделении нефрологии (заведующий отделением — к.м.н М.Б. Сагалович).
В исследование были включены дети 4-16 лет, страдающие ХрЦ, подтверждённым эндоскопически, не имеющие пузырно-мочеточникового рефлюкса (ПМР). Пациенты имели стаж заболевания от 2 до 5 лет. Терапия, проводимая им по месту жительства (введение пероральных и парентеральных уроантисептиков, инсталляции антисептических, иммуномодулирующих и стимулирующих репарацию препаратов) по поводу ХрЦ, не имела стойкого эффекта.
Основную группу (I группа) составили 119 девочек в возрасте 4-16 лет с различным характером поражения слизистой мочевого пузыря (МП), которым в комплексную терапию включалось внутрипузырное введение энтеросгеля в сочетании с диоксидином.
Группу сравнения (И группа) составили 44 девочки в возрасте 4-16 лет с различным характером поражения слизистой МП, которым в составе комплексной терапии внутрипузырно вводили только диоксвдкк.
Всем детям проводилось общепринятое обследование в отделении нефрологии РДКБ.
1. Физикальные методы исследования.
2. Общеклинические методы исследования:
2.1. клинический анализ крови;
2.2. биохимический анализ крови;
2.3. общий анализ мочи;
2.4. анализ мочи по Нечипоренко.
3. Исследование функционального состояния почек:
3.1. анализ мочи по Зимницкому;
3.2. биохимический анализ мочи;
3.3. антикристаллообразующая способность мочи.
4. Посев мочи на флору с определением чувствительности выделенной флоры к уроантисептикам.
5. Выявление дисфункции мочевого пузыря:
5.1. ритм свободных мочеиспусканий за три дня;
5.2. функциональное исследование мочевого пузыря (урофлоуметрия, прямая цистометрия, ректоманометрия).
6. Ультразвуковое исследование почек и мочевого пузыря.
7. Цистоскопия.
8. Цистография.
9. Экскреторная урография (по показаниям).
Целя указанного обследования детей с ХрЦ были следующие:
• оценка тяжести течения заболевания;
• определение этиологии ХрЦ;
• выявление эндоскопических изменений слизистой МП;
• диагностика осложнений цистита. О в крови к цитомегаловирусу, вирусам простого герпеса 1 и 2 типов методом иммуноферменгного анализа;
О в крови к цитомегаловирусу, вирусам простого герпеса 1 и 2 типов методом иммуноферменгного анализа;
2. определение антигенов цитомегаловируса, вирусов простого герпеса 1 и 2 типов в крови, слюне, моче и биоптате МП методом полимеразной цепной реакции;
3. биопсия слизистой оболочки МП во время проведения цистоскопии;
4. световая и электронная микроскопия биоптата МП. Лабораторные исследования выполнялись в следующих центрах:
• клшшко-биохимическая лаборатория ГУ РДКБ Росздрава;
• ГУ «НИИ эпидемиологии и микробиологии им. Н.Ф. Гамалеи РАМН»;
• центр молекулярной диагностики ФГУ науки «ЦНИИ эпидемиологии» Роспотребнадзора.
Результаты собственных исследований
У детей обеих групп мы сравнивали между собой клинику и характер поражения слизистой оболочки МП. Достоверных различий выявлено не было. Однако частичное дневное недержание мочи у детей с гранулярным ХрЦ встречалось относительно чаще, чем у пациентов с буллезным ХрЦ (табл. вариант \ минимальная умеренная массивная
вариант \ минимальная умеренная массивная
п= % п= % п= %
Буллёзный (п=66) 6 9 14 21 46 70
Гранулярный (п=97) 18 19 9 9 70 72
При микробиологическом исследовании мочи наиболее часто встречалась кишечная палочка (36%). Несколько реже — Entfaecalis и Klebsiella pneumoniae (11% и 8%, соответственно). Смешанная флора определялась в 19% случаев. Она состояла из вышеупомянутых микроорганизмов и синегнойной палочки. В 21% исследований посевы мочи не давали роста, что вероятно было связано с предшествующей (по месту жительства) антибактериальной терапией (рис.1),
Citrobacter spp; 2%
Pseudomonas
сметанная флора; 19%
В-гемолитический группы В; 1%
Klebsiella pneumoniae; 8%
Рис. 1. Этиологическая структура при хронических циститах у детей
11
После проведённого лечения болезненность при микции исчезла у всех детей с данной симптоматикой в обеих группах. Дизурические проявления в виде полного или частичного дневного или ночного недержания мочи подвергались постепенной регрессии по мере проведения очередных курсов комплексной терапии ХрЦ.
Комплексная терапия ХрЦ достоверно быстрее приводит к 1 купированию мочевого синдрома (рис. 2).
буллёзный гранулярный
Н группа ! II группа I!
Рис. 2. Сроки нормализации (уменьшения) лейкоцитурии на фоне терапии при различных эндоскопических вариантах хронического цистита в обеих группах
В ходе проведения курса комплексной терапии при буллёзном ХрЦ лейкоцитурия нормализуется у детей I группы за 7 дней, а у детей II группы за 14 дней (р<0,01). При гранулярном ХрЦ тот же эффект наблюдается за 7 и 11 дней соответственно в обеих группах (р<0,05). Болезненности при введении инстиллята, содержащего энтеросгель, не регистрировалось. Кроме того, использование данного метода лечения позволяет уменьшить концентрацию диоксидина в 2 раза. Достижение эндоскопической ремиссии наступает после 3-5 курса комплексной терапии ХрЦ. За 1,5-2 летний период катамнестического наблюдения у
пациентов с эндоскопической ремиссией после комплексной терапии ХрЦ рецидивов заболевания не было.
Детям обеих групп по показаниям назначались системные уроантисептики. В группе I они применялись у 90 (76%) девочек, а в группе II — у 39 (89%). Не было необходимости назначать уроантисептики 29 (24%) и 5 (11%) пациенткам I и II групп, соответственно. Сроки нормализации (уменьшения) лейкоцитурии в зависимости от назначения уроантисептиков в обеих группах показаны на рис. 3.
только инсталляции инсталляции +
уроантисептик
В группа I ■ группа I!
Рис. 3. Сроки нормализации (уменьшения) лейкоцитурии у детей обеих групп в зависимости от назначения уроантисептиков
Как видно из рис. 3 при изолированном проведении инсталляций различий в сроках купирования лейкоцитурии практически не выявлялось. Это связано с малым количеством наблюдений в группе II, так как им чаще приходилось назначать уроантисептики (89% по сравнению с 76% группы I) из-за невысокой эффективности инсталляций. При сопутствующем назначении уроантисептика лейкоцитурия у детей I группы достоверно чаще исчезала быстрее, чем у детей II группы (р<0,01).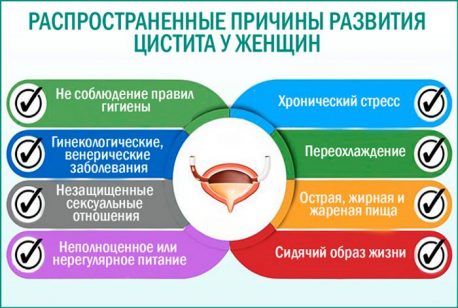
Сроки нормализации (уменьшения) лейкоцитурии на фоне лечения у детей обеих групп представлены на рис. 4.
группа I113
-«;’i,::,»i!»……….i…..’•»» ………….’i…………I………..1
O 2 4 6 8 10 12 14
ДНИ
Рис. 4. Сроки нормализации (уменьшения) лейкоцитурии tía фоне лечения у детей обеих групп
Купирование лейкоцитурии у детей I группы наступало в среднем на 6 дней раньше, чем у детей II группы (р<0,01).
В ходе исследования была выделена группа детей, у которых после проведения курса комплексной терапии лейкоцитурия сохранялась, хотя и снизилась с массивной до умеренной. У всех девочек отмечался гранулярный ХрЦ. Гранулы с точки зрения морфологии представляют собой схопления лимфоидно-гистиоцитарных и плазматических клеток. Это позволило нам предположить заинтересованность вирусов в развитии гранулярного ХрЦ.
Дополнительное обследование, направленное на обнаружение вирусов простого герпеса4 и 2 типов и цитомегаловируса проведено 10 девочкам с гранулярным ХрЦ и, в качестве сравнения, 4 девочкам с буллёзным ХрЦ.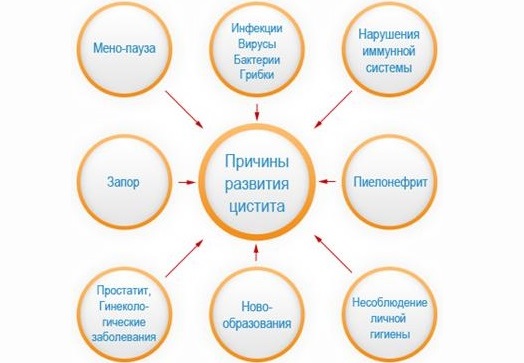 У 5 девочек с гранулярным ХрЦ обнаружено превышение концентрации IgG к вирусу простого герпеса 1 типа на порядок от верхней границы нормы. Остальные 5 детей также имели увеличение концентрации IgG к цитомегаловирусу на порядок от верхней границы нормы. Одна из этих пациенток выделяла цитомегаловирус с мочой. У 4 девочек с буллёзным ХрЦ все результаты были в пределах допустимых значений.
У 5 девочек с гранулярным ХрЦ обнаружено превышение концентрации IgG к вирусу простого герпеса 1 типа на порядок от верхней границы нормы. Остальные 5 детей также имели увеличение концентрации IgG к цитомегаловирусу на порядок от верхней границы нормы. Одна из этих пациенток выделяла цитомегаловирус с мочой. У 4 девочек с буллёзным ХрЦ все результаты были в пределах допустимых значений.
Таким образом, у девочек с гранулярным ХрЦ выявлена заинтересованность вирусов герпетической группы (иитомегаловируса и вируса простого герпеса 1 типа) в развитии заболевания. В то же время при буллёзном ХрЦ этих вирусов обнаружено не было.
Цистоскопия является ключевым методом исследования при ХрЦ. Однако далеко не всегда удаётся точно верифицировать характер поражения слизистой оболочки МП, что требует проведения биопсии воспалительных элементов с последующей их микроскопией для уточнения морфологической картины.
Биопсия гранул слизистой оболочки МП проведена 8 девочкам с гранулярным ХрЦ. При световой микроскопии полученного материала выявляются узелки (гранулы), которые представляют собой скопления лимфоидно-гистиоцитарных и плазматических клеток в собственной пластинке слизистой оболочки (лимфоидные фолликулы). На электронной микроскопии этих биоптатов в уротелии были найдены внутриядерные включения, похожие на крупные вирусы (рис. 5).
При световой микроскопии полученного материала выявляются узелки (гранулы), которые представляют собой скопления лимфоидно-гистиоцитарных и плазматических клеток в собственной пластинке слизистой оболочки (лимфоидные фолликулы). На электронной микроскопии этих биоптатов в уротелии были найдены внутриядерные включения, похожие на крупные вирусы (рис. 5).
Рис. 5. Ядро эпителиоцита слизистой оболочки мочевого пузыря при гранулярном хроническом цистите (электронная микроскопия, увеличение в 20000 раз)
Биопсия булл выполнена 2 пациенткам с буллёзным ХрЦ. При проведении световой микроскопии видны отёк и разволокнение коллагевовых структур собственного слоя слизистой и подслизистого слоя с очаговой и диффузной мононуклеарной инфильтрацией.
Вышеизложенное приводит к мысли о вкладе вирусов герпетической группы в снижение местных факторов защиты при гранулярном ХрЦ. При буллёзном ХрЦ играют роль с точки зрения этиологии исключительно бактерии, хотя и при гранулярном ХрЦ их значение немаловажно. Мы пришли к выводу о том, что буллёзный и гранулярный ХрЦ не являются стадиями одного заболевания, а по существу это этиопатогенетически и морфологически различные процессы, требующие индивидуального терапевтагческого подхода.
Мы пришли к выводу о том, что буллёзный и гранулярный ХрЦ не являются стадиями одного заболевания, а по существу это этиопатогенетически и морфологически различные процессы, требующие индивидуального терапевтагческого подхода.
Для более чёткого разграничения различных вариантов ХрЦ (вероятность сходной картины при цистоскопии) и оценки степени поражения слизистой оболочки МП предлагается при диагностической цистоскопии проводить биопсию воспалительных элементов с последующей световой микроскопией последних. Рекомендуется пациентам с гранулярным ХрЦ проведение исследования, направленного на обнаружение вирусов герпетической группы.
В связи с полученными результатами при гранулярном ХрЦ комплексная терапия была модифицирована. Они получали инсталляции пастой энтеросгель 20 мл в сочетании с 0,05% водным раствором хлоргексидина 20 мл (оба препарата смешиваются в одном шприце перед введением в МП). Курс терапии состоял из 10 — 14 процедур. Инсталляции проводились перед сеансом физиотерапии.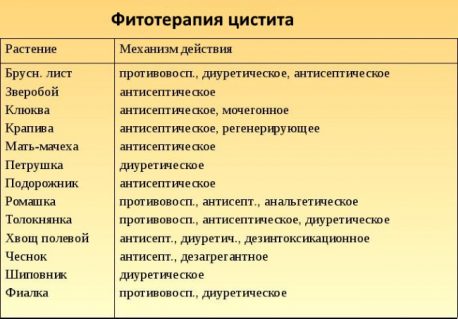 Применение хлоргексидина было обосновано тем, что препарат обладает противовирусным действием. Кроме того, всем больньм этой группы назначали человеческий рекомбинантный интерферон альфа — 2Ь (виферон) в виде ректальных свечей в возрастной дозе 2 раза в день (на курс №20), а в промежутках
Применение хлоргексидина было обосновано тем, что препарат обладает противовирусным действием. Кроме того, всем больньм этой группы назначали человеческий рекомбинантный интерферон альфа — 2Ь (виферон) в виде ректальных свечей в возрастной дозе 2 раза в день (на курс №20), а в промежутках
между курсами инсталляций — индуктор эндогенного интерферона (циклоферон в возрастной дозировке по схеме).
Смена диоксидина на водный раствор хлоргексидина обусловлена наличием у последнего в концентрациях от 0,01% и выше не только бактерицидного действия, но и вирулицидного. Использование интерферона в свечах при лечении гранулярного ХрЦ осуществлялось с целью получения противовирусного эффекта во время активного этапа терапии (инсталляции на фоне физиотерапии). Последующее назначение индуктора эндогенного интерферона призвано нивелировать снижение или даже способствовать повышению продукции собственного интерферона после введения экзогенного.
На фоне проведённого курса комплексной терапии лейкоцитурия у всех 10 девочек с гранулярным ХрЦ была купирована полностью.
На рис. 6 представлены сроки нормализации (уменьшения) лейкоцитурии у девочек с гранулярным ХрЦ при различных вариантах комплексной терапии (группа I, группа II, 1-руппа с модифицированной терапией).
¡В группа ! В группа II □ группа с модифицированной терапией
Рис, 6. Сроки нормализации (уменьшения) лейкоцитурии у девочек с гранулярным хроническим циститом при различных методиках комплексной терапии
Как видно на рис. 6 лейкоцитурия в группе с модифицированной терапией купировалась в среднем за 6 дней, что не имеет достоверной разницы по сравнению с группой I (7 дней). Таким образом, в группе с модифицированной терапией у всех детей было достигнуто купирование мочевого синдрома. При сравнении группы II и группы с модифицированной терапией, кроме полного исчезновения лешеоцитурии во втором случае, эффект наступал на 5 дней быстрее (11 и 6 день, соответственно) (р<0,01).
Па основании вышеизложенного предлагается следующая схема обследования детей с подозрением на ХрЦ при первичном поступлении в клинику. М и концентрации к вирусам герпетической группы;
М и концентрации к вирусам герпетической группы;
2.9. анализ мочи по Нечипоренко (по показаниям).
3. Инструментальные методы исследования:
3.1. ультразвуковое исследование почек и мочевого пузыря;
3.2. цистоскопия с биопсией воспалительных элементов;
3.3. световая микроскопия полученного биоптата;
3.4. функциональное исследование мочевого пузыря;
3.5. микционная цистография;
3.6. экскреторная урография (по показаниям).
Основными юшнико-лабораторными проявлениями ХрЦ являются следующие:
• дизурические явления, боли при мочеиспускании (реже в животе) без нарушения общего состояния;
• мочевой синдром в виде лейкоцитурии любой пыраженности;
• выявление культуры облигатно- и/или условно-патогенных микроорганизмов в диагностически значимом титре при посеве мочи на флору;
• утолщение стенки мочевого пузыря при ультразвуковом исследовании.
Окончательно диагноз подтверждается данными цистоскопии при обнаружении воспалительных изменений слизистой оболочки МП. Характер поражения желательно уточнять, исследуя биоптат слизистой оболочки МГ1 с целью подбора адекватней местной терапии.
Характер поражения желательно уточнять, исследуя биоптат слизистой оболочки МГ1 с целью подбора адекватней местной терапии.
При терапии обострения ХрЦ вне зависимости от его вида назначается диета №5 по Певзнеру. Питьевой режим определяется потребностью больного.
Уроантисептики рекомендуется применять по строгим показаниям с учётом чувствительности выделенной флоры, курсом, достаточным для купирования мочевого синдрома. При отсутствии результатов посева мочи препаратами выбора являются: фосфомицина трометамол, защищенные полусинтстические аминопенициллины, цефалоспорины 2-3 поколений. Показанием для назначения уроантисептиков является необходимость проведения инвазивных исследований, таких как цистография и цистоскопия.
Дальнейшая терапия определяется эндоскопическим вариантом ХрЦ. При буллёзном ХрЦ назначаются инсталляции МП пастой энтеросгель 20 мл в сочетании с 1% раствором диоксидина 20 мл (оба препарата
смешиваются в одном шприце перед введением в МП), на курс 10-14 процедур. Инсталляция проводится перед сеансом физиотерапии.
Инсталляция проводится перед сеансом физиотерапии.
При гранулярном ХрЦ применяются инсталляции пастой энтеросгель 20 мл в сочетании с 0,05% водным раствором хлоргексидина 20 мл (оба препарата смешиваются в одном шприце перед введением в МП), 10-14 процедур на курс терапии. Инсталляция проводится перед сеансом физиотерапии. Кроме того, во время курса инсталляций вводится человеческий рекомбинантный интерферон альфа — 2Ь (виферон) в виде ректальных свечей в возрастной дозе 2 раза в день (на курс №20).
Вне зависимости от вида ХрЦ после инсталляции проводится физиотерапевтическая процедура (УВЧ на область МП), направленная на расслабление детрузора. Кроме того, физиотерапевтические воздействия благотворно влияют па воспалительный процесс, улучшая микроциркуляцию в МП и прилегающих тканях. Количество физиотерапевтических воздействий соответствует числу инсталляций.
Курсы инсталляций проводятся в стационаре с интервалом 2 месяца. Для полного купирования воспалительного процесса в слизистой МП, как правило, необходимо не менее трёх курсов. Это связано с тем, что, во-первых, часть возбудителей располагается в яодслизистом слое и не может быть полностью элиминирована за 1 курс. Во-вторых, важно обеспечить не только удаление патогенных микроорганизмов из МП, но и полное восстановление поврежденной слизистой оболочки, а также системы местной иммунологической защиты. В противном случае возможно рецидивирование хронического воспалительного процесса. В межгоспитальном периоде необходим контроль лейкоцитурии в общем анализе мочи не реже 1 раза в 10 дней. В случае обнаружения лейкоцитурии более 20 лейкоцитов в поле зрения назначаются уроантисептики, желательно с учётом чувствительности выделенной флоры. У пациентов, страдающих гранулярным ХрЦ, в промежутках
Это связано с тем, что, во-первых, часть возбудителей располагается в яодслизистом слое и не может быть полностью элиминирована за 1 курс. Во-вторых, важно обеспечить не только удаление патогенных микроорганизмов из МП, но и полное восстановление поврежденной слизистой оболочки, а также системы местной иммунологической защиты. В противном случае возможно рецидивирование хронического воспалительного процесса. В межгоспитальном периоде необходим контроль лейкоцитурии в общем анализе мочи не реже 1 раза в 10 дней. В случае обнаружения лейкоцитурии более 20 лейкоцитов в поле зрения назначаются уроантисептики, желательно с учётом чувствительности выделенной флоры. У пациентов, страдающих гранулярным ХрЦ, в промежутках
между курсами инсталляций применяется индуктор эндогенного интерферона (циклофероп в возрастной дозировке по схеме).
Дифференцированный комплексный подход при терапии различных вариантов ХрЦ приводит к более быстрому наступлению клинико-лабораторной ремиссии, а, следовательно, улучшению качества жизни не только ребёнка, но и родителей (терапевтический эффект). Кроме того, методика приводит к сокращению койко-дней и уменьшению потребности в уроантисептиках (экономический эффект).
Кроме того, методика приводит к сокращению койко-дней и уменьшению потребности в уроантисептиках (экономический эффект).
ВЫВОДЫ
1. В общей структуре хронических циститов у детей ведущим этиологическим фактором является кишечная палочка (36%) Определена заинтересованность вирусов герпетической группы (цитомегаловируса и вируса простого герпеса 1 типа) в развитии гранулярного хронического цистита у детей.
2. У детей с хроническим циститом отсутствуют достоверные клинико-морфологические параллели между гранулярным и буллёзным хроническим циститом.
3. При первичном поступлении в клинику детей с подозрением на хронический цистит рекомендовано добавить в схему обследования цистоскопию с биопсией воспалительных элементов с последующей световой микроскопией полученного биоптата.
4. Применения сорбента энтеросгель в составе инстиллята является эффективным компонентом терапии в комплексном лечении хронических циститов у детей.
5. Эффективность лечения хронических циститов у детей повышается при дифференцированном подходе к их терапии с учётом характера возбудителя и морфологической картины заболевания.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Для уточнения варианта хронического цистита у детей и степени поражения необходимо проводить биопсию воспалительных элементов слизистой оболочки мочевого пузыря с последующей световой микроскопией биоптата.
2. В случае выявления гранулярного цистита целесообразно дообследование, направленное на выявление вирусов герпетической группы.
3. Рекомендуются схемы комплексной терапии хронического цистита у детей в зависимости от эндоскопического варианта: при буллёзном цистите — инсталляции пастой энтеросгель 20 мл в сочетании с 1% раствором диоксидина 20 мл (оба препарата смешиваются в одном шприце перед введением в мочевой пузырь) на одну инсталляцию, 10-14 процедур на курс терапии; при гранулярном цистите инсталляции пастой энтеросгель 20 мл в сочетании с 0,05% водным раствором хлоргексидина 20 мл (оба препарата смешиваются б одном шприце перед введением в мочевой пузырь), 10-14 процедур ira курс терапии.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Е.В. Мелёхина, A.B. Филипов, М.Б. Сагалович, O.JI. Чугунова, И.М. Османов // Возможность использования высокоселективного сорбента «Энтеросгель» в комплексной терапии хронических циститов у детей // Русский Медицинский Журнал. Материалы X Юбилейного конгресса Детских Гастроэнтерологов России. — Москва, 2003. — т. 11. № 3 (175). — с. 247.
Е.В. Мелёхина, A.B. Филипов, М.Б. Сагалович, O.JI. Чугунова, И.М. Османов // Возможность использования высокоселективного сорбента «Энтеросгель» в комплексной терапии хронических циститов у детей // Русский Медицинский Журнал. Материалы X Юбилейного конгресса Детских Гастроэнтерологов России. — Москва, 2003. — т. 11. № 3 (175). — с. 247.
2. A.B. Филипов, Е.В. Мелёхина // Применение энгеросгеля при хронических циститах у детей // Вестник Российского Государственного университета. — 2004. №3. — с. 142-143.
3. E.B. Мелёхнна, A.B. Филипов, М.Б. Сагалович, O.JI. Чугунова, В.А. Таболин // Сорбциошше технологии в комплексной терапии хронических циститов у детей // Сборник тезисов 3-ей конференции молодых учёных России с международным участием «Фундаментальные науки и прогресс клинической медицины». — 2004. — с. 258.
4. Е.В. Мелёхина, O.JI. Чугунова, AB. Филипов, М.Б. Сагалович, В.Т. Кулаев, Е.А. Филипова // Новые подходы в комплексной терапии хронических циститов у детей // Сборник тезисов докладов 11-го Российского Национального Конгресса «Человек и Лекарство». — 2004. — с. 686.
— 2004. — с. 686.
5. В.А. Таболин, Е.В. Мелёхина, О.Л. Чугунова, A.B. Филипов, В.Д. Кулаев, Ю.Б. Юрасова // Применение препарата «энтеросгель» для местной терапии хронического цистита у детей Н Материалы 3 Российского Конгресса «Современные технологии в педиатрии и детской хирургии». — 2004. — с. 289.
6. Е.В. Мелёхина, О.Л. Чугунова, A.B. Филипов, М.Б. Сагалович, В.А. Гаврилова, Ю.Б. Юрасова, В.Т. Кулаев // Использование сорбента «Энтеросгель» в комплексной терапии хронических циститов у детей // Детская больница. — 2005. — с. 52-57.
7. Е.В. Мелёхина, О.Л. Чугунова, A.B. Филипов, В.Д. Кулаев, М.Б. Сагалович // Местное лечение хронического цистита у детей с помощью инсталляций сорбента «энтеросгель» и диоксидина // Материалы 4 Российского Конгресса «Современные технологии в педиатрии и детской хирургии». — 2005.-с. 194-195.
8. В.А Таболин, О.Л. Чугунова, Е.В. Мелёхина, М.Б. Сагалович, A.B. Филипов // Патент РФ на изобретение №2270678 «Способ лечения хронического цистита у детей», зарегистрирован 27 февраля 2006. .В. Филипов, М.Б. Сагалович // Лечение хронических циститов у детей // Вестник педиатрической фармакологии и нутрициологии. — 2007. т. 4, №3. — с. 44 -48.
.В. Филипов, М.Б. Сагалович // Лечение хронических циститов у детей // Вестник педиатрической фармакологии и нутрициологии. — 2007. т. 4, №3. — с. 44 -48.
13. О.Л. Чугунова, Е.В. Мелёхина, A.B. Филипов, М.Б. Сагалович, В.Д. Кулаев // Особенности лечения хронических циститов у детей // Вопросы практической педиатрии. — 2007. т. 2, №3. — с. 74 — 77.
14. О.Л. Чугунова, Е.В. Мелёхина, A.B. Филипов, М.Б. Сагалович, В.Д. Кулаев // Новый подход к местному лечению хронических циститов у детей // Материалы 6 Российского Конгресса по детской нефрологии. — 2007. — с. 108 — 109.
15. О.Л. Чугунова, Е.В. Мелёхина, A.B. Филипов, М.Б. Сагалович, В.Д. Кулаев // Дифференцированный подход к этиотропной терапии хронических циститов у детей // Материалы 14 Конгресса детских гастроэнтерологов России. — 2007. — с. 324 — 328.
16. О.Л. Чугунова, A.B. Филипов, Е.В. Мелёхина // Роль вирусов в развитии инфекции мочевой системы у детей // Сборник аннотированных докладов Всероссийской научно-практической конференции
«Инфекционные аспекты соматической патологии у детей». — 2008. — с. 82 -83.
— 2008. — с. 82 -83.
17. A.B. Филипов, О.Л. Чугунова, Е.В. Мелёхина, М.Б. Сагалович // Современные аспекты местной терапии хронического цистита у детей // Российский вестник перинатологии и педиатрии. — 2008. №3. — с. 77-82.
Филипов Алексей Викторович
Автореферат диссертации на соискание ученой степени кандидата медицинских наук
Подписано в печать 18.11.2008 г. Формат 60×90, 1/16. Объем 1.5 п.л. Тираж 120 экз. Заказ №3962
Отпечатано в ООО «Фирма Блок» 107140, г. Москва, ул. Краснопрудная, вл.13. т. (499) 264-30-73
www.iiniiablok.ru Изготовление брошюр, авторефератов, печать и переплет диссертаций.
ОСОБЕННОСТИ ЭТИОПАТОГЕНЕЗА, ДИАГНОСТИКИ И ЛЕЧЕНИЯ ЦИСТИТА У ДЕТЕЙ | Шикунова
Урология: национ. руководство /под ред. Н.А. Лопаткина. – М.: ГЭОТАР-Медиа, 2009. – 1024 с.
Пугачёв, А.Г. Детская урология /Пугачёв А.Г. – М.: ГЭОТАР-Медиа, 2009. – 832 с.
Инфекция мочевой системы у детей /под ред. В.В. Длина, И.М. Османова, О.Л. Чугуновой, А.А. Корсунского. – М.: ООО «М-Арт», 2011. – 384 с.
В.В. Длина, И.М. Османова, О.Л. Чугуновой, А.А. Корсунского. – М.: ООО «М-Арт», 2011. – 384 с.
Рафальский, В.В. Острый неосложненный цистит: новые тенденции в антимикробной терапии /В.В. Рафальский //Consilium medicum. – 2012. – T. 14, № 7. – С. 28-33
Лоран, О.Б. Современные аспекты диагностики и лечения хронического цистита у женщин /Лоран О.Б., Зайцев A.B., Годунов Б.Н. //Урология и нефрология. – 1997. – № 6. – С. 7-14
Antibiotic prescription by general practitioners for urinary tract infections in outpatients /Е. Denes, J. Prouzergue, S. Ducroix-Roubertou et al. //Eur. J. Clin. Microbiol. Infect. Dis. – 2012. – V. 31, N 11. – P. 3079-3083
Kranjčec, В. D-mannose powder for prophylaxis of recurrent urinary tract infections in women: a randomized clinical trial /В. Kranjčec, D. Papeš, S. Altarac //World J. Urol. – 2014. – V. 32, N 1. – P. 79-84
Foxman, В. Urinary tract infection syndromes: occurrence, recurrence, bacteriology, risk factors, and disease burden /В. Foxman //Inf. Dis. Clin. North Am. – 2014. – V. 28, N 1. – Р. 1-13
Foxman //Inf. Dis. Clin. North Am. – 2014. – V. 28, N 1. – Р. 1-13
Триамцинолон в лечении неосложнённого бактериального цистита (экспериментальное исследование) /Шикунова Я.В., Слизовский Г.В., Гудков А.В., Иванов В.В., Геренг Е.А., Красножёнов Е.П., Муштоватова Л.С. //Бюл. сиб. мед. – 2013. – Т. 12, № 6. – С. 88-94
Применение стабилизатора гликозаминогликанов – гиалуроната цинка, при экспериментальном моделировании острого бактериального и интерстициального цистита /Кудрявцев Ю.В., Кирпатовский В.И., Перепанова Т.С., Хазан П.Л. //Экспериментальная и клиническая урология. – 2011. – № 1. – С. 39-44
УЗИ мочевого пузыря детям
directions
Мочевой пузырь — это орган мочеполовой системы, находящийся в малом тазу и служащий для накопления мочи и ее выведения из мочеиспускательного канала.
При возникновении у ребенка нарушений, воспалений и заболеваний этот процесс нарушается, возникают боли и другие симптомы.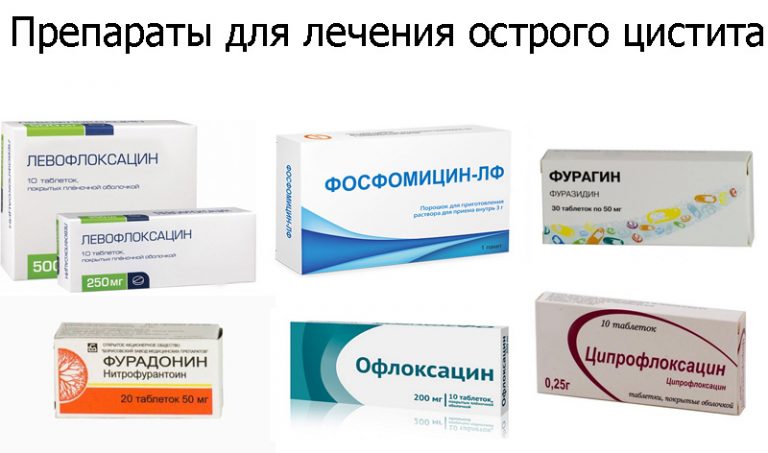 Для диагностики заболеваний и воспалений мочевого пузыря у детей применяют, как правило, УЗИ.
Для диагностики заболеваний и воспалений мочевого пузыря у детей применяют, как правило, УЗИ.
Врачи-специалисты
Врач ультразвуковой диагностики, Врач акушер-гинеколог
Врач ультразвуковой диагностики
В настоящее время на сайте ведутся работы по изменению прайс-листа, актуальную информацию уточняйте по тел: 640-55-25 или оставьте заявку, с Вами свяжется оператор.
Цены на услуги
Информация и цены, представленные на сайте, являются справочными и не являются публичной офертой.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
УЗИ мочевого пузыря у детей помогает выявить
- доброкачественные/злокачественные опухоли;
- врожденные патологии;
- камни;
- воспаление мочевого пузыря (цистит) и др.

С помощью УЗИ мочевого пузыря можно также определить объем, размеры, контуры и другие параметры мочевого пузыря для профилактической диагностики состояния ребенка.
В медицинском центре «Медицентр» проводится УЗ диагностика мочевого пузыря детей с первых дней жизни. Специалисты сети клиник «Медицентр» имеют многолетний опыт работы с детьми различных возрастов. Юные пациенты от грудничков до подростков будут чувствовать себя одинаково комфортно во время проведения обследования. Чуткие и квалифицированные детские врачи, современная аппаратура и дружелюбный медицинский персонал помогут сделать процедуру максимально удобной, быстрой и совершенно безболезненной для Вашего ребенка.
На УЗИ мочевого пузыря обычно направляет педиатр или детский уролог. Показаниями к УЗ диагностике в этом случае могут послужить следующие симптомы:
- боли при мочеиспускании;
- боли внизу живота;
- помутнение мочи;
- частое мочеиспускание;
- изменения в анализах мочи;
- повышение температуры;
- подозрение на патологию мочевого пузыря;
- подозрение на воспаление или инфекцию;
- профилактический осмотр.

Если Вы заметите хотя бы один из перечисленных симптомов у Вашего ребенка, необходимо срочно обратиться к врачу, который направит его на УЗ диагностику, а также при необходимости на дополнительные лабораторные исследования.
Одним из самых распространенных заболеваний мочевого пузыря у детей является цистит — воспаление мочевого пузыря. Это заболевание диагностируется на УЗИ. В основном у детей цистит возникает вследствие хронического заболевания почек, врожденных патологий мочеполовой системы, переохлаждения, нарушения мочеиспускания, нарушения интимной гигиены, ношения слишком тесной одежды, попадания инфекции.
Если у Вашего ребенка обнаружился цистит, обязательно нужно пройти курс лечения, т.к. это заболевание, помимо очень неприятных и болезненных симптомов, в дальнейшем, может привести к хроническим серьезным инфекциям, а также патологиям мочеполовой и репродуктивной системы.
Подготовка к УЗИ мочевого пузыря ребенка
УЗИ мочевого пузыря осуществляется детям только наружным способом.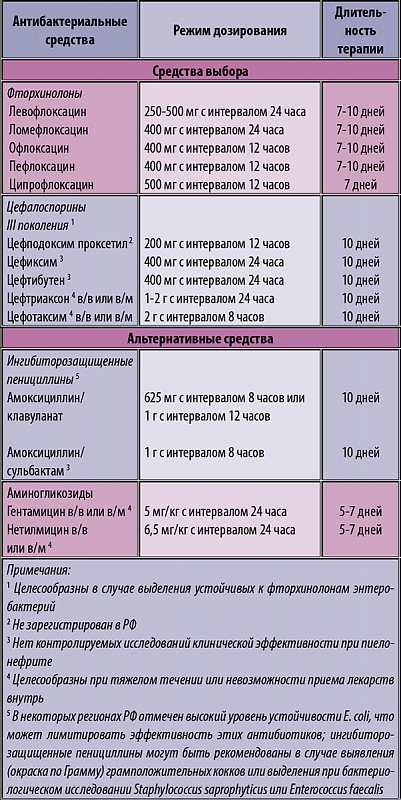
Процедура проводится при полном мочевом пузыре. За 1,5- 2 часа до обследования необходимо, чтобы ребенок помочился и выпил негазированную жидкость в количестве примерно 5-10 мл на 1 кг веса. Грудным детям нет необходимости наполнять мочевой пузырь, их можно попоить/покормить за 15 минут до начала обследования.
Обследование занимает около 15-20 минут.
1312,1295,933,990,736,948
Локотош Сергей Владимирович 06.01.2021 22:19medi-center.ru
Хочу выразить благодарность Вашей клинике и доктору Герасименок Григорию Александровичу. Первый раз записался в Вашу клинику и не пожалел о своём выборе. Доктор был мне назначен Герасименок Г.А -выслушал, осмотрел внимательно, быстро установил диагноз,назначил правильное лечение. А сотрудники клиники по телефону интересовались состоянием здоровья (впервые встречаю такое отношение к пациентам). Большое спасибо сотрудникам клиники и особенно доктору Герасименок Григорию Александровичу.
Большое спасибо сотрудникам клиники и особенно доктору Герасименок Григорию Александровичу.
medi-center.ru
Хочу отметить профессиональную работу Кулиева Марата Ахматовича, все рекомендации были доступно и качественно разъяснены. Спасибо большое!
Николаев Арсений Витальевич 03.09.2020 13:34medi-center.ru
Добрый день! Хочу поблагодарить травматолога Риахи Аймена за его профессионализм и высокую ответственность в своем деле! Повредил связки, первый раз в жизни, сильно переживал. На первом же приеме получил квалифицированную помощь и рекомендации для скорейшего выздоровления. Я очень любопытный человек и меня приятно порадовал тот факт,что я смог получить ответы на все свои вопросы,связанные с растяжением(как травмой), материалами для фиксации ноги и др. Это очень важное качество врача, когда он может объяснить процессы из своей сферы на профессиональном, но при этом понятном языке для простого обывателя.
Спасибо МедиЦентр за ваше отношение к подбору персонала!
На первом же приеме получил квалифицированную помощь и рекомендации для скорейшего выздоровления. Я очень любопытный человек и меня приятно порадовал тот факт,что я смог получить ответы на все свои вопросы,связанные с растяжением(как травмой), материалами для фиксации ноги и др. Это очень важное качество врача, когда он может объяснить процессы из своей сферы на профессиональном, но при этом понятном языке для простого обывателя.
Спасибо МедиЦентр за ваше отношение к подбору персонала!
medi-center.ru
Прошел эндоскопическое обследование у группы врачей в составе: Мордвинцевой Анны Ахатовны, Суйдюмова Тимура Руслановича, Локотковой Александры Владимировны. Отношение к пациенту внимательное, ответственное. Работу выполняют профессионально, уверенно, без суеты. Спасибо!
Работу выполняют профессионально, уверенно, без суеты. Спасибо!
medi-center.ru
Я, Сайбель Ольга Евгеньевна, 05.04.1976 года рождения, убедительно прошу вознаградить всех врачей, младший медицинский персонал и администраторов клиники ООО «Медицентр ЮЗ», г.Мурино, Охтинская аллея, д.18, за огромный вклад в деле спасении моей жизни. У меня диагностирован рак подъязычной области полости рта. Абсолютно весь медицинский персонал этой клиники оказывали мне не только квалифицированную медицинскую помощь на высочайшем уровне, но и выходили за рамки должностных обязанностей, проявляя ко мне человеческое сочувствие, корректное отношение и искреннюю заинтересованность в оказании мне максимального содействия на пути к моему выздоровлению. Огромное Вам спасибо! Большое человеческое спасибо!!!
Здравствуйте! Был на днях на приеме у терапевта Красниковой Натальи Михайловны. Врач очень профессионально выполнил свою работу. Наталья Михайловна точно и ясно разъяснила в чем проблема, назначила сдачу нужных анализов и после грамотно растолковала причину заболевания. Очень приятная женщина и прекрасный врач. С таким доктором болеть не страшно! Благодарю за профессионализм и отличный подход!
Информация и поддержка по мужскому циститу
Цистит — это воспаление мочевого пузыря, обычно вызванное бактериальной инфекцией мочевого пузыря.
Мужской цистит обычно не представляет серьезного заболевания, если лечить его быстро, но он может быть очень болезненным. Мужчины, практикующие незащищенный анальный секс, несколько больше подвержены риску цистита. Это может быть более серьезным у мужчин, поскольку может быть вызвано:
- основная инфекция мочевого пузыря, почек или простаты, такая как простатит
- непроходимость мочевыводящих путей, например опухоль или увеличенная простата (железа, расположенная между половым членом и мочевым пузырем)
- диабет.
Что его вызывает?
Если бактерии достигают мочевого пузыря, они могут размножаться и раздражать слизистую оболочку мочевого пузыря, что приводит к симптомам цистита.
Инфекции мочевого пузыря могут быть вызваны:
- неправильное опорожнение мочевого пузыря — например, из-за беременности или увеличенной простаты
- повреждение или раздражение вокруг уретры (трубки, по которой моча выходит из мочевого пузыря), которые могут быть вызваны сексом
- бактерии переносятся из заднего прохода в уретру — например, во время секса.
Симптомы
Симптомы цистита также могут быть вызваны другими заболеваниями, поэтому при первом появлении любого из этих симптомов важно обратиться к специалисту по сексуальному здоровью или терапевту.
- потребность в срочном и частом мочеиспускании, но только в небольшом количестве
- боль или покалывание при мочеиспускании
- боль в мочевом пузыре
- Моча темная, мутная или с сильным запахом
- следы крови в моче
- Боль внизу живота (непосредственно над лобковой костью), внизу спины или живота
- плохое самочувствие, слабость или лихорадка.
Иногда цистит может протекать бессимптомно. Это особенно характерно для пожилых людей.
Долгосрочные эффекты
Хотя у большинства мужчин долгосрочные эффекты не наблюдаются, у некоторых наблюдается рецидив цистита, который может прогрессировать в почки, если его не лечить, и перерасти в пиелонефрит (инфекция почек). Это может быть серьезно, но можно лечить антибиотиками.
Лечение
Легкий цистит обычно проходит в течение нескольких дней, если вы пьете много воды и не занимаетесь сексом, пока симптомы не исчезнут.Для обезболивания можно принимать парацетамол или ибупрофен.
Если у вас серьезные симптомы, вам могут назначить короткий курс антибиотиков.
Расскажите партнеру
Хотя вы не можете передать цистит, вы можете сообщить партнеру, если вы испытываете дискомфорт, который означает, что вы не хотите заниматься сексом. Если ваш цистит провоцирует секс, вам может быть полезно поговорить с партнером о том, что вы чувствуете и что вы можете сделать, чтобы снизить риск заражения.Рецидивирующий цистит может вызывать беспокойство по поводу секса и может повлиять на ваши сексуальные отношения.
Как избежать или вылечить цистит
Есть много способов снизить вероятность заражения:
- после секса как можно скорее опорожните мочевой пузырь, чтобы избавиться от нежелательных бактерий
- Не используйте ароматизированную пену для ванн, мыло или тальк вокруг гениталий
- принять душ, а не ванну, чтобы уменьшить воздействие химикатов в чистящих средствах.
- Всегда полностью опорожняйте мочевой пузырь, когда идете в туалет
- не откладывайте, если вам нужно помочиться — задержка может вызвать дополнительную нагрузку на мочевой пузырь и сделать его более уязвимым для инфекции.
Существуют противоречивые данные о том, оказывает ли клюквенный сок какое-либо влияние на инфекции мочевого пузыря.
Где пройти тестирование
Мужчинам с симптомами цистита всегда следует посещать клиника сексуального здоровья или обратитесь к своему терапевту, поскольку это может быть признаком более серьезного заболевания.
Ваш специалист по сексуальному здоровью должен иметь возможность диагностировать цистит, задав вопрос о ваших симптомах. В некоторых случаях они могут попросить вас предоставить образец мочи для выявления бактерий.
Симптомы, причины и лечение ИМП у мужчин
Цистит — это еще один термин, обозначающий воспаление мочевого пузыря. Его часто называют инфекцией мочевого пузыря, которая возникает, когда бактерии попадают в мочевой пузырь через уретру, которая является отверстием, через которое выходит моча. Это чаще встречается у женщин, вероятно, потому, что задний проход и женская уретра расположены ближе друг к другу.
Но мужчины иногда могут болеть циститом. Читайте дальше, чтобы узнать, как распознать симптомы цистита и как лечить эту инфекцию.
Симптомы цистита не сильно различаются между мужчинами и женщинами.
Вы можете заметить:
- частые позывы к мочеиспусканию, даже если вы только что испытали
- покалывание или жжение во время мочеиспускания
- частое мочеиспускание с выходом только небольшого количества
- затруднение мочеиспускания
Более серьезная инфекция также вызывают:
- кровянистая моча
- мутная или зловонная моча
- дискомфорт в области таза
- лихорадка
- усталость
Немедленно обратитесь к врачу, если у вас возникнут симптомы более серьезной инфекции.
Существует несколько типов цистита, у каждого из которых разные причины:
- Бактериальный цистит. Это вызвано бактериальной инфекцией.
- Интерстициальный цистит. Интерстициальный цистит, иногда называемый синдромом болезненного мочевого пузыря, относится к долгосрочному воспалению мочевого пузыря. Это гораздо чаще встречается у женщин, но может влиять и на мужчин.
- Лекарственный цистит. Ваша мочевыделительная система помогает выводить токсины и другие нежелательные вещества.Отфильтрованные остатки некоторых лекарств, когда они покидают ваше тело, могут вызвать воспаление мочевого пузыря. Это особенно характерно для химиотерапевтических препаратов, таких как циклофосфамид (Цитоксан) и ифосфамид (Ифекс).
- Лучевой цистит. Лучевая терапия в области таза также может вызвать воспаление мочевого пузыря.
- Цистит от инородного тела. Использование катетера в уретре в течение длительного периода времени может привести к попаданию инфекционных бактерий в уретру или повреждению ткани уретры.Это делает вас более подверженными инфекциям.
- Химический цистит. Воздействие определенных химикатов в повседневных продуктах, таких как мыло или шампуни с сильным запахом, может привести к аллергическим реакциям, вызывающим воспаление.
Мужчины обычно не подвержены очень высокому риску развития цистита. Во многом это связано с анатомией мужской репродуктивной системы. Помните, что задний проход и уретра женщины расположены близко друг к другу, что дает бактериям больше возможностей для проникновения в уретру.Мужская уретра также длиннее, а это означает, что бактерии, попадающие в уретру, должны путешествовать дальше, чтобы достичь мочевого пузыря.
Но несколько вещей могут сделать вас более склонными к развитию цистита как мужчины, в том числе:
- сексуальная активность с вовлечением полового члена
- с использованием мочевых катетеров
- увеличение простаты
- состояния, ослабляющие вашу иммунную систему, например ВИЧ или диабет
- задержка мочи в течение длительного времени
- камни мочевого пузыря
Ваш врач будет использовать несколько тестов для диагностики цистита, в том числе:
- Анализ мочи. Вы предоставите небольшой образец мочи, который отправят в лабораторию для проверки на наличие инфекционных бактерий. Это также может включать бактериальную культуру, чтобы выяснить, какие бактерии вызывают инфекцию.
- Цистоскопия. Цистоскопия включает введение длинного тонкого инструмента в форме трубки с крошечной камерой и источником света на конце в уретру и до мочевого пузыря. Это позволяет врачу проверить наличие признаков воспаления или инфекции. Они также могут взять образец ткани в процессе, если у вас был цистит несколько раз.
- Визуализация. Если вы испытываете симптомы цистита, но не проявляете никаких признаков инфекции, ваш врач может порекомендовать ультразвуковое исследование или рентген. Они позволяют врачу осмотреть ткани и структуры вокруг мочевого пузыря, чтобы определить, не вызывает ли какое-либо другое заболевание симптомы мочевого пузыря, например, какой-либо рост.
Некоторые случаи цистита проходят самостоятельно в течение некоторого времени. Но если у вас есть инфекция, которая не проходит, вам, вероятно, понадобятся пероральные антибиотики, чтобы вылечить ее.
Есть также несколько вещей, которые вы можете сделать дома, чтобы облегчить симптомы и предотвратить будущие случаи цистита:
- Принимайте нестероидные противовоспалительные препараты, такие как ибупрофен (Адвил) или ацетаминофен (Тайленол), чтобы уменьшить боль. и воспаление.
- Некоторые считают, что употребление 100-процентного клюквенного сока (убедитесь, что он не содержит дополнительных сахаров, консервантов или концентратов сока) может помочь; тем не менее, нет научных доказательств, подтверждающих это утверждение.Не пейте его, если вы принимаете варфарин, разжижающий кровь (кумадин), так как это может вызвать кровотечение.
- Выпивайте не менее 64 унций воды в день, чтобы избежать обезвоживания.
- Мочитесь часто. Как только вы почувствуете потребность уйти, сделайте это. Кроме того, не забудьте помочиться сразу после полового акта с участием вашего пениса.
- Когда вы принимаете душ, осторожно очищайте область гениталий теплой водой. Если вы все-таки пользуетесь мылом, убедитесь, что оно мягкое и без запаха, чтобы избежать раздражения.
- Не используйте одеколоны или отдушки на половом члене.Химические вещества в этих продуктах могут раздражать кожу половых органов и увеличивать риск цистита.
Мужчины могут заболеть циститом, хотя это случается редко. Обычно это временное заболевание, которое проходит либо антибиотиками, либо домашним лечением. Просто обязательно проконсультируйтесь с врачом, если ваши симптомы не улучшатся в течение нескольких дней.
Рекомендации | Инфекция мочевыводящих путей у детей младше 16 лет: диагностика и лечение | Руководство
Рекомендации
Люди имеют право участвовать в обсуждениях и принимать информированные решения о своем уходе, как описано в вашем уходе. Принятие решений с использованием руководящих принципов NICE объясняет, как мы используем слова, чтобы показать силу (или уверенность) наших рекомендаций, и содержит информацию о назначении лекарств (включая использование не по назначению), профессиональных руководящих принципах, стандартах и законах (в том числе о согласии и умственных способностях) , и охрана. |
1.1 Диагностика
1.1.1 Симптомы и признаки
1.1.1.1 Младенцы и дети с необъяснимой лихорадкой 38 ° C или выше должны сдать анализ мочи в течение 24 часов. [2007]
1.1.1.2 Младенцы и дети с альтернативным очагом инфекции не должны сдавать анализ мочи. Если младенцы и дети с альтернативным очагом инфекции остаются нездоровыми, анализ мочи следует рассмотреть не позднее, чем через 24 часа. [2007]
1.1.1.3 Младенцы и дети с симптомами и признаками, указывающими на инфекцию мочевыводящих путей (ИМП), должны сдать анализ мочи на наличие инфекции.Таблица 1 представляет собой руководство по симптомам и признакам, которые появляются у младенцев и детей. [2007]
Таблица 1 Симптомы и признаки у младенцев и детей с ИМП
Возрастная группа | Симптомы и признаки Наиболее часто встречающиеся ——————> Наименее распространенные | |||
Младенцы до 3 месяцев | Лихорадка Рвота Летаргия Раздражительность | Плохое питание Неспособность процветать | Боль в животе Желтуха Гематурия Зловонная моча | |
Младенцы и дети от 3 месяцев и старше | Preverbal | Лихорадка | Боль в животе Болезнь поясницы Рвота Плохое питание | Летаргия Раздражительность Гематурия Зловонная моча Неспособность процветать |
Устный | Частота Дизурия | Дисфункциональное мочеиспускание Изменения в воздержании Боль в животе Болезнь поясницы | Лихорадка Недомогание Рвота Гематурия Зловонная моча Мутная моча | |
1.1.2 Оценка риска серьезного заболевания
1.1.2.1 Уровень заболеваемости младенцев и детей следует оценивать в соответствии с рекомендациями руководства NICE по лихорадке у детей младше 5 лет. [2007]
1.1.3 Сбор мочи
1.1.3.1 Чистый образец уловленной мочи является рекомендуемым методом сбора мочи. Если образец чистой уловленной мочи невозможно получить:
Следует использовать другие неинвазивные методы, такие как прокладки для сбора мочи.При использовании подушечек для сбора мочи важно следовать инструкциям производителя. Не следует использовать ватные шарики, марлю и гигиенические прокладки для сбора мочи у младенцев и детей.
Если сбор мочи неинвазивными методами невозможен или нецелесообразен, следует использовать образцы катетера или надлобковую аспирацию (SPA).
Перед попыткой проведения SPA необходимо использовать ультразвуковое исследование, чтобы продемонстрировать наличие мочи в мочевом пузыре. [2007]
1.1.3.2 У грудного ребенка или ребенка с высоким риском серьезного заболевания очень предпочтительно получить образец мочи; тем не менее, лечение не следует откладывать, если анализ мочи недоступен. [2007]
1.1.4 Консервация мочи
1.1.4.1 Если культивирование мочи необходимо, но культивирование невозможно в течение 4 часов после сбора, образец следует немедленно охладить или консервировать борной кислотой. [2007]
1.1.4.2 При использовании борной кислоты следует соблюдать инструкции производителя, чтобы обеспечить правильный объем образца, чтобы избежать потенциальной токсичности в отношении бактерий в образце. [2007]
1.1.5 Анализ мочи
1.1.5.1 Для всех диагностических тестов будет небольшое количество ложноотрицательных результатов; поэтому клиницисты должны использовать клинические критерии для своих решений в случаях, когда анализ мочи не подтверждает результаты. [2007]
1.1.5.2 Направить всех младенцев младше 3 месяцев с подозрением на ИМП (см. Таблицу 1) к педиатрическому специалисту, и
отправить образец мочи на срочную микроскопию и посев
управляют в соответствии с рекомендациями NICE по лихорадке у детей младше 5 лет. [2017]
1.1.5.3 Используйте тест-полоски для младенцев и детей от 3 месяцев и старше, но младше 3 лет с подозрением на ИМП.
Если и лейкоцитарная эстераза, и нитрит отрицательны: не начинать лечение антибиотиками; не отправляйте образец мочи на микроскопию и посев, если не применяется хотя бы один из критериев, указанных в рекомендации 1.1.6.1.
Если лейкоцитарная эстераза или нитрит, или оба положительные: начать лечение антибиотиками; отправьте образец мочи на посев. [2017]
Чтобы узнать, почему комитет сделал рекомендации 2017 года по анализу мочи и как они могут повлиять на практику, см. Обоснование и влияние. |
1.1.5.4 Стратегия анализа мочи, показанная в таблице 2, рекомендуется для детей в возрасте от 3 лет [] . [2007]
1.1.5.5 Следуйте указаниям в таблице 3 по интерпретации результатов микроскопии. [2007]
Таблица 2 Стратегии тестирования мочи для детей 3 лет и старше
Тестирование с помощью щупа на лейкоцитарную эстеразу и нитрит с диагностической точки зрения так же полезно, как микроскопия и посев, и его можно безопасно использовать. | |
Если и лейкоцитарная эстераза, и нитрит положительны | Считать, что у ребенка ИМП, и начать лечение антибиотиками. Если у ребенка высокий или средний риск серьезного заболевания и / или в анамнезе ранее имелись ИМП, образец мочи следует отправить на посев. |
Если лейкоцитарная эстераза отрицательная, а нитрит положительная | Лечение антибиотиками следует начинать, если анализ мочи проводился на свежем образце мочи. Образец мочи следует отправить на посев. Дальнейшее лечение будет зависеть от результата посева мочи. |
Если лейкоцитарная эстераза положительная, а нитрит отрицательная | Образец мочи следует отправить на микроскопию и посев. Лечение антибиотиками ИМП не следует начинать, если нет убедительных клинических доказательств ИМП (например, явных симптомов со стороны мочеиспускания).Лейкоцитарная эстераза может указывать на инфекцию вне мочевыводящих путей, с которой, возможно, нужно лечить иначе. |
Если и лейкоцитарная эстераза, и нитрит отрицательны | Не следует считать, что у ребенка ИМП. Не следует начинать лечение антибиотиками ИМП и отправлять образец мочи на посев.Следует изучить другие причины болезни. |
Таблица 3 Рекомендации по интерпретации результатов микроскопии
Результаты микроскопии | Пюрия положительный | Пиурия отрицательная |
Бактериурия положительный | Младенец или ребенок должен рассматриваться как имеющий ИМП | Младенец или ребенок должен рассматриваться как имеющий ИМП |
Бактериурия отрицательная | Лечение антибиотиками следует начинать, если клинически ИМП | Считается, что у младенца или ребенка нет ИМП. |
1.1.6 Показания для посева
1.1.6.1 Образцы мочи необходимо отправить на посев:
у младенцев и детей с подозрением на острый пиелонефрит / инфекцию верхних мочевых путей (см. 1.1.8.1)
у младенцев и детей с высоким и средним риском серьезных заболеваний
у младенцев до 3 месяцев
у младенцев и детей с положительным результатом на лейкоцитарную эстеразу или нитрит
у младенцев и детей с рецидивирующими ИМП
у младенцев и детей с инфекцией, не поддающейся лечению в течение 24–48 часов, если образец еще не был отправлен
, когда клинические симптомы и тесты с помощью масляных щупов не коррелируют. [2017]
1.1.7 Анамнез и обследование подтвержденных ИМП
1.1.7.1 Следует регистрировать следующие факторы риска ИМП и серьезной основной патологии:
плохой отток мочи
анамнез, предполагающий перенесенную ИМП или подтвержденный предыдущий ИМП
рецидивирующая лихорадка неясного происхождения
Патология почек, диагностированная антенатально
семейный анамнез пузырно-мочеточникового рефлюкса (ПМР) или почечной недостаточности
запор
дисфункциональное мочеиспускание
мочевой пузырь увеличенный
Масса брюшной полости
свидетельства поражения позвоночника
плохой рост
высокое кровяное давление. [2007]
1.1.8 Клиническая дифференциация между острым пиелонефритом / инфекцией верхних мочевых путей и циститом / инфекцией нижних мочевых путей
1.1.8.1 Младенцы и дети с бактериурией и лихорадкой 38 ° C или выше должны считаться больными острым пиелонефритом / инфекцией верхних мочевых путей. Младенцы и дети с лихорадкой ниже 38 ° C, болью / болезненностью в пояснице и бактериурией также должны считаться страдающими острым пиелонефритом / инфекцией верхних мочевых путей.Все остальные младенцы и дети, у которых есть бактериурия, но не имеют системных симптомов или признаков, должны считаться больными циститом / инфекцией нижних мочевых путей. [2007]
1.1.9 Лабораторные исследования для локализации ИМП
1.1.9.1 С-реактивный белок сам по себе не следует использовать для дифференциации острого пиелонефрита / инфекции верхних мочевых путей от цистита / инфекции нижних мочевых путей у младенцев и детей. [2007]
1.1.10 Визуальные тесты для локализации ИМП
1.1.10.1 Рутинное использование визуализации при локализации ИМП не рекомендуется. [2007]
1.1.10.2 В редких случаях, когда клинически важно подтвердить или исключить острый пиелонефрит / инфекцию верхних мочевых путей, рекомендуется ультразвуковая допплерография. Если это недоступно или диагноз все еще не может быть подтвержден, рекомендуется сцинтиграфия с димеркаптоянтарной кислотой (DMSA). [2007]
1.2 Неотложная помощь
Обратите внимание на то, что требования к антибиотикам для младенцев и детей с состояниями, выходящими за рамки данного руководства (например, младенцы и дети, уже имеющие серьезные ранее существовавшие уропатии), не были рассмотрены и могут отличаться от приведенные здесь.
1.2.1.1 Младенцы и дети с высоким риском серьезных заболеваний должны быть срочно направлены на лечение к педиатру. [2007]
1.2.1.2 Младенцев младше 3 месяцев с возможной ИМП следует немедленно направить к педиатру-специалисту. Лечение должно проводиться парентеральными антибиотиками в соответствии с рекомендациями NICE по лихорадке у детей младше 5 лет. [2007]
1.2.1.3 Для младенцев и детей от 3 месяцев и старше с острым пиелонефритом / инфекцией верхних мочевых путей:
1.2.1.4 Для младенцев и детей старше 3 месяцев с циститом / инфекцией нижних мочевых путей:
1.2.1.5 Эта рекомендация была заменена руководством NICE по пиелонефриту (острому): назначение противомикробных препаратов.
1.2.1.6 Эта рекомендация была заменена руководством NICE по пиелонефриту (острому): назначение противомикробных препаратов.
1.2.1.7 Эта рекомендация была заменена рекомендациями NICE по пиелонефриту (острому): назначение противомикробных препаратов, инфекция мочевыводящих путей (нижняя часть): назначение противомикробных препаратов и инфекция мочевыводящих путей (рецидивирующая): назначение противомикробных препаратов.
1.2.1.8 Бессимптомная бактериурия у младенцев и детей не должна лечиться антибиотиками. [2007]
1.2.1.9 Лаборатории должны отслеживать характер резистентности патогенов в моче и регулярно предоставлять эту информацию лицам, назначающим препараты. [2007]
1.2.2 Предупреждение рецидива
1.2.2.1. Синдромы дисфункциональной элиминации и запоры следует лечить у младенцев и детей, перенесших ИМП. [2007]
1.2.2.2 Детей, перенесших ИМП, следует поощрять пить достаточное количество жидкости. [2007]
1.2.2.3 Дети, перенесшие ИМП, должны иметь свободный доступ к чистым туалетам, когда это необходимо, и не следует ожидать задержки мочеиспускания. [2007]
1.2.3 Профилактика антибиотиками
1.2.3.1. Антибиотикопрофилактику не следует регулярно рекомендовать младенцам и детям после впервые перенесенной ИМП. [2007]
1.2.3.2 Эта рекомендация была заменена руководством NICE по инфекциям мочевыводящих путей (рецидивирующим): назначение противомикробных препаратов.
1.2.3.3 Бессимптомная бактериурия у младенцев и детей не должна лечиться профилактическими антибиотиками. [2007]
1.3 Визуальные тесты
1.3.1.1 Младенцы и дети с атипичной ИМП (см. Вставку 1) должны пройти ультразвуковое исследование мочевыводящих путей во время острой инфекции для выявления структурных аномалий мочевыводящих путей, таких как непроходимость, как указано в таблицах 4, 5 и 6.Это необходимо для обеспечения оперативного управления. [2007]
1.3.1.2 Для младенцев младше 6 месяцев с впервые появившейся ИМП, которая поддается лечению, УЗИ следует проводить в течение 6 недель после ИМП, как указано в таблице 4. [2007]
1.3.1.3 Для младенцев и детей в возрасте 6 месяцев и старше с впервые возникшей ИМП, которая поддается лечению, обычное ультразвуковое исследование не рекомендуется, если только у младенца или ребенка нет атипичной ИМП, как указано в таблицах 5 и 6. [2007]
1.3.1.4 Младенцы и дети, перенесшие инфекцию нижних мочевыводящих путей, должны проходить УЗИ (в течение 6 недель), только если они моложе 6 месяцев или у них были рецидивирующие инфекции. [2007]
1.3.1.5 Сканирование DMSA через 4–6 месяцев после острой инфекции следует использовать для выявления дефектов паренхимы почек, как указано в таблицах 4, 5 и 6. [2007]
1.3.1.6 Если у младенца или ребенка возникла последующая ИМП во время ожидания DMSA, следует пересмотреть время проведения DMSA и рассмотреть возможность проведения его раньше. [2007]
1.3.1.7 Рутинная визуализация для определения ПМР не рекомендуется младенцам и детям, перенесшим ИМП, за исключением особых обстоятельств, указанных в таблицах 4, 5 и 6. [2007]
1.3.1.8 При проведении цистоуретрограммы при мочеиспускании (MCUG) профилактические антибиотики следует вводить перорально в течение 3 дней, а MCUG — на второй день. [2007]
1.3.1.9 Младенцы и дети, перенесшие ИМП, должны быть визуализированы, как указано в таблицах 4, 5 и 6. [2007]
Таблица 4 Рекомендуемый график визуализации для детей младше 6 месяцев
Тест | Хорошо поддается лечению в течение 48 часов | Атипичная ИМП a | Рецидив ИМП |
УЗИ при острой инфекции | № | Есть c | Есть |
УЗИ в течение 6 недель | Есть b | № | № |
DMSA 4–6 месяцев после острой инфекции | № | Есть | Есть |
MCUG | № | Есть | Есть |
a См. Определение во вставке 1. b В случае отклонения от нормы рассмотрите MCUG. c У грудного ребенка или ребенка с ИТИ, отличным от E. coli -UTI, который хорошо реагирует на антибиотики и не имеет других признаков атипичной инфекции, УЗИ может быть запрошено в несрочном порядке в течение 6 недель. . | |||
Таблица 5 Рекомендуемый график визуализации для младенцев и детей от 6 месяцев и старше, но младше 3 лет
Тест | Хорошо поддается лечению в течение 48 часов | Атипичная ИМП | Рецидив ИМП |
УЗИ при острой инфекции | № | Есть c | № |
УЗИ в течение 6 недель | № | № | Есть |
DMSA 4–6 месяцев после острой инфекции | № | Есть | Есть |
MCUG | № | № б | № б |
a См. Определение во вставке 1. b Хотя MCUG не следует выполнять в плановом порядке, следует учитывать наличие следующих функций:
c У грудного ребенка или ребенка с ИТИ, отличным от E. coli -UTI, который хорошо реагирует на антибиотики и не имеет других признаков атипичной инфекции, УЗИ может быть запрошено в несрочном порядке в течение 6 недель. . | |||
Таблица 6 Рекомендуемый график визуализации для детей от 3 лет
Тест | Хорошо поддается лечению в течение 48 часов | Атипичная ИМП | Рецидив ИМП |
УЗИ при острой инфекции | № | Есть b c | № |
УЗИ в течение 6 недель | № | № | Есть b |
DMSA 4–6 месяцев после острой инфекции | № | № | Есть |
MCUG | № | № | № |
a См. Определение во вставке 1. b Ультразвук у приученных к туалету детей следует проводить с полным мочевым пузырем с оценкой его объема до и после мочеиспускания. c У ребенка с ИПП, отличным от E. coli -UTI, который хорошо реагирует на антибиотики и не имеет других признаков атипичной инфекции, УЗИ можно запросить в несрочном порядке в течение 6 недель. | |||
Вставка 1 Определения атипичных и рецидивирующих ИМП К атипичным ИМП относятся:
Рецидивирующие ИМП:
|
1.4 Хирургическое вмешательство
1.4.1.1 Хирургическое лечение ПМР обычно не рекомендуется. [2007]
1.5 Последующие действия
1.5.1.1 Младенцы и дети, которые не проходят визуализационное обследование, не должны регулярно наблюдаться. [2007]
1.5.1.2 Способ передачи результатов визуализации должен быть согласован с родителями, опекунами или молодым человеком, в зависимости от ситуации. [2007]
1.5.1.3 Если результаты нормальные, повторный визит к амбулаторному пациенту обычно не требуется. Родители или опекуны должны быть уведомлены о результатах всех расследований в письменной форме. [2007]
1.5.1.4 Младенцы и дети с рецидивирующими ИМП или аномальными результатами визуализации должны быть обследованы педиатром. [2007]
1.5.1.5 Оценка младенцев и детей с дефектами паренхимы почек должна включать рост, вес, артериальное давление и стандартные тесты на протеинурию. [2007]
1.5.1.6 Младенцы и дети с незначительным односторонним дефектом паренхимы почек не нуждаются в долгосрочном наблюдении, если у них нет рецидивирующих ИМП, семейного анамнеза или факторов риска гипертонии, связанных с образом жизни. [2007]
1.5.1.7 Младенцы и дети с двусторонними аномалиями почек, нарушением функции почек, повышенным артериальным давлением и / или протеинурией должны получать наблюдение и соответствующее лечение со стороны детского нефролога для замедления прогрессирования хронического заболевания почек. [2007]
1.5.1.8 Младенцы и дети, у которых нет симптомов после эпизода ИМП, не должны регулярно проходить повторный анализ мочи на наличие инфекции. [2007]
1.5.1.9 Бессимптомная бактериурия не является показанием для наблюдения. [2007]
1.6 Информация и советы для детей, молодежи, родителей или опекунов
1.6.1.1 Медицинские работники должны обеспечить, чтобы при выявлении ребенка или молодого человека с подозрением на ИМП им и их родителям или лицам, осуществляющим уход, была предоставлена информация о необходимости лечения, важности завершения любого курса лечения и консультации. о профилактике и возможном долгосрочном лечении. [2007]
1.6.1.2 Медицинские работники должны следить за тем, чтобы дети и молодые люди, а также их родители или опекуны знали о возможности рецидива ИМП, понимали необходимость бдительности и немедленно обращались за лечением к медицинскому работнику при любом подозрении на повторное заражение. [2007]
1.6.1.3 Медицинские работники должны предлагать детям и подросткам и / или их родителям или опекунам соответствующие советы и информацию по телефону:
быстрое распознавание симптомов
Сбор, хранение и анализ мочи
подходящие варианты лечения
профилактика
характер и причина любого исследования мочевыводящих путей
прогноз
причины и меры для долгосрочного управления, если потребуется. [2007]
Термины, используемые в данном руководстве
Бактериурия
Бактерии в моче с инфекцией мочевыводящих путей или без нее.
Пиурия
Белые клетки в моче.
Основные принципы ведения ребенка с инфекцией мочевыводящих путей
Инфекции мочевыводящих путей остаются наиболее распространенной бактериальной инфекцией в детстве. Escherichia coli вызывает более 80% ИМП у детей.Другие распространенные грамотрицательные организмы включают Kleibsiella, Proteus, Enterobacter и иногда Pseudomonas. Признаки и симптомы сильно различаются в зависимости от возраста пациента и становятся более конкретными по мере взросления ребенка. Даже при отсутствии специфических признаков ИМП следует включать в дифференциальный диагноз высокой температуры. У детей младшего возраста наличие инфекций верхних дыхательных путей, среднего отита или гастроэнтерита не исключает возможности ИМП. Посев мочи остается золотым стандартом диагностики ИМП.Все мужчины и женщины с хорошо документированными ИМП должны быть визуализированы на предмет наличия урологических аномалий, связанных с ИМП. В зависимости от клинических симптомов и переносимости пациентом, терапия может быть пероральной или парентеральной, поскольку они оба оказались одинаково эффективными. Медицинские работники должны обеспечить, чтобы при выявлении у ребенка или молодого человека подозрения на ИМП им и их родителям предоставлялась информация о необходимости лечения, важности завершения любого курса лечения и советы по профилактике и возможному долгосрочному лечению. управление.
1. Обзор
Инфекции мочевыводящих путей (ИМП) остаются наиболее частой бактериальной инфекцией в детском возрасте [1]. Кумулятивная заболеваемость ИМП у детей к 6-летнему возрасту составляет 3–7% у девочек и 1-2% у мальчиков. Это составляет от 70 000 до 180 000 детей в США, у которых ежегодно развиваются ИМП [1]. В то время как большинство ИМП вызывается бактериями, другие инфекционные агенты могут вызывать ИМП. К ним относятся вирусы, грибки и микобактериальные инфекции. Частые инфекции мочевыводящих путей могут привести к хронической болезни почек и гипертонии [2, 3].
2. Патофизиология
У здоровых детей моча в собирательной системе и мочевом пузыре стерильна. С другой стороны, уретра кишит бактериями. Пороки развития мочевыводящих путей, застой мочи и прилипание бактерий к слизистой оболочке уроэпителия являются основными предрасполагающими факторами к развитию ИМП. Врожденная обструктивная уропатия часто связана с ИМП. Патогенез ИМП при синдроме диссинергии детрузорного сфинктера обусловлен нечастым опорожнением мочевого пузыря и застоем.Это более позднее состояние иногда также называют дисфункциональным мочеиспусканием [4]. Большинство бактериальных инфекций мочевыводящих путей восходят. Мочеполовые бактерии часто являются наиболее частыми возбудителями. Когда присутствует застой мочи, бактерии размножаются и могут развиваться ИМП.
3. Эпидемиология
Большинство исследований по оценке ИМП у детей носят наблюдательный характер, поэтому выводы из таких исследований ограничены [5].
У мужчин это чаще встречается в неонатальном периоде и в раннем младенчестве, а затем снижается [6].Обычно связано с анатомическими аномалиями и обструкцией выходного отверстия. Около 8% девочек (3% в препубертатном периоде) и 2% мальчиков (1% в препубертатном периоде) испытывают хотя бы один эпизод ИМП в возрасте до 7 лет [7]. Он встречается у 0,1–0,4% девочек грудного возраста и увеличивается до 1,4% в течение 1–5 лет и 0,7–2,3% в школьном возрасте. Заболеваемость выше у девочек этой возрастной группы и, вероятно, связана с короткой уретрой и перемещением фекальных бактерий. Около 0,2% обрезанных и 0,7% необрезанных мальчиков подвергаются риску, который достигает 0.1–0,2 в течение 1–5 лет и 0,04–0,2 в школьном возрасте [8]. ИМП может привести к преходящему повреждению почек у 40% и стойкому рубцеванию почек у 5% пациентов [9].
Многоцентровое исследование 2007 г. показало, что совокупный риск ИМП у детей в возрасте до 6 лет составляет 6,2% [10]. У детей старшего возраста с мочевыми симптомами с лихорадкой или без нее распространенность ИМП составляла 7,8% [11].
Бессимптомная бактериурия встречается у 1% и 3% младенцев и детей дошкольного возраста, примерно у 1% детей старшего возраста [12].
4. Этиология
Escherichia coli вызывает более 80% ИМП у детей [5]. Другие распространенные грамотрицательные микроорганизмы включают Kleibsiella, Proteus, Enterobacter и иногда Pseudomonas [13]. Proteus mirabilis — частый патоген у мужчин и детей с камнями в почках [8]. Грамположительные патогены включают Streptococcus и Enterococcus группы B у новорожденных и младенцев и Staphlococcus saprophyticus у девочек-подростков [14].Грибковые инфекции встречаются гораздо реже и обычно возникают у лиц с ослабленным иммунитетом или диабета, принимающих длительно антибиотики или имеющих постоянный катетер в течение длительного времени [5, 15]. Часто моча загрязнена видами Lactobacillus, Corynebacterium spp., Коагулазонегативными стафилококками и α гемолитическими стрептококками [5].
5. Клиническая картина
5.1. Анамнез и физикальное обследование
Признаки и симптомы сильно различаются в зависимости от возраста пациента и становятся более конкретными по мере взросления ребенка.Даже при отсутствии специфических признаков ИМП следует включать в дифференциальный диагноз высокой температуры. Как упоминалось в предыдущем разделе, бессимптомная бактериурия присутствует примерно у 3% детей дошкольного возраста. Примерно у трети этих пациентов со временем появятся симптомы со стороны мочевыводящих путей.
У маленьких детей симптомы обычно неспецифичны и могут включать в себя вялость, недостаточное питание, повышенный сон, рвоту и снижение диуреза [16, 17]. Оккультные ИМП у новорожденных могут проявляться поздним началом желтухи, особенно если конъюгированная фракция также повышена [18].
У детей младшего возраста наличие инфекций верхних дыхательных путей, среднего отита или гастроэнтерита не исключает возможности ИМП [19, 20]. В одном исследовании с участием младенцев с лихорадкой у детей с отрицательной реакцией на RSV также был положительный результат посева мочи в 10,1% случаев, тогда как у детей с положительным результатом на RSV посев мочи был положительным в 5,4% случаев [21]. Было обнаружено, что даже наличие ветряной оспы, герпангины, крупа снижает риск ИМП на 2,6% [5, 21]. В этой возрастной группе рецидивирующие боли в животе могут быть симптомом рецидивирующих ИМП и должны быть немедленно оценены.
У детей старшего возраста лихорадка обычно является признаком ИМП. Лихорадка выше 38 ° C без источника имеет положительное отношение правдоподобия 3,6, а при температурах выше 39 ° C — положительное отношение правдоподобия 4 [11]. Помимо лихорадки, у детей могут быть рвота, жидкий стул и боли в животе [17]. Эта возрастная группа может иметь более специфические симптомы цистита или пиелонефрита. Они могут включать дизурию, частоту возникновения недержания мочи, боль в боку и лихорадку.Однако иногда у детей младшего возраста могут быть короткие периоды позывов, не связанные с ИМП.
Девочки-подростки могут иметь уретрит от ЗППП. Следовательно, для постановки правильного диагноза обязательно лабораторное обследование [5].
Частота рецидивов ИМП составляет 12% после первого раза ИМП [10].
5.2. Лабораторное исследование
5.2.1. Посев мочи
Моча в мочевом пузыре обычно стерильна; таким образом, любые размножающиеся бактерии следует рассматривать как инфекцию. Pryles проанализировал существующие педиатрические данные в 1960 г. по определению ИМП у детей [22].Это определение актуально и сегодня. Он заявил, что посевы мочи с менее чем 10 3 колониеобразующих единиц на мл почти всегда были контаминацией, те, которые содержали от 10 4 до 10 5 колониеобразующих единиц на мл, были подозрительными и должны быть повторены, а те, что с более чем 10 5 колониеобразующих единиц на мл свидетельствовали об инфекции [3].
К сожалению, часто в культуре вырастают бактерии, явно являющиеся контаминантами, либо с кожи, либо из других частей половых путей.Такая культура часто имеет несколько организмов и количество колоний менее 10 5 . Таким образом, большинство исследователей определяют ИМП как присутствие одного микроорганизма в моче в сочетании с признаками или симптомами ИМП у пациента [3, 23, 24].
Традиционное пороговое значение для мочи, полученной неинвазивными методами сбора (мешок или чистый улов), составляло 10 5 КОЕ / мл [5]. Для надлобковой аспирации 10 2 КОЕ / мл считается отсечкой [5, 25]. Некоторые люди использовали 50 000 КОЕ / мл из катетеризованного образца [26–28].
При наличии нескольких организмов или малом количестве колоний вероятность заражения выше [29].
5.2.2. Получение образца мочи
Посев мочи остается золотым стандартом диагностики ИМП [3, 15]. Значимость роста бактерий в образце мочи во многом зависит от метода получения мочи и количества собранных колоний. Результаты посева мочи из мешка полезны только в случае отрицательного результата [30, 31]. Следовательно, положительный посев мочи из упакованного образца не может диагностировать ИМП.Надлобковый препарат остается золотым стандартом [27]. Этот метод трудно применять после младенчества. Трансуретральная катетеризация предпочтительнее для детей старшего возраста. Катетеризация уретры иногда бывает затруднена у пациентов с фимозом или сращениями губ. Кроме того, вероятность заражения, хотя и небольшая, все же выше, чем при надлобковой аспирации. Значительное количество бактериальных (> 10 5 ) колоний с большой вероятностью указывает на ИМП.
По мере того, как дети становятся старше и приучены пользоваться туалетом, обычно используется проба чистой уловленной мочи в середине ручья [32, 33].Степень загрязнения находится в допустимых пределах, если полученная область уретры промывается водой с мылом. При неправильной очистке частота заражения увеличивается в три раза [32]. Опять же, ценность этого метода состоит в том, чтобы исключить, а не диагностировать ИМП.
5.2.3. Индикаторная полоска мочи
Индикаторная полоска мочи полезна для быстрого скрининга до получения результата посева. Индикаторная полоска дает информацию о нитритах и лейкоцитарной эстеразе (LE). Нитриты образуются в результате расщепления пищевых нитратов бактериями [34], а лейкоцитарная эстераза является продуктом распада белых клеток.
LE сама по себе имеет положительную прогностическую ценность около 35,8%, что означает, что она имеет ложноположительный уровень около 64,7% [35]. С другой стороны, нитриты, если они присутствуют, очень указывают на ИМП. Их отсутствие не исключает инфекции, поскольку не все организмы продуцируют нитриты (например, грамположительные и Acinatobacter spp.). Нитриты могут не иметь значения для младенцев и маленьких детей, поскольку для преобразования требуется 3-4 часа, и эти дети мочатся гораздо чаще [36, 37].
5.2.4. Микроскопия мочи
В литературе нет четкого определения пиурии. Многочисленные исследования и несколько метаанализов [36–38] показали, что пороговое значение составляет 5 лейкоцитов на каждый используемый HPF, чувствительность составляет 74%, а специфичность — 86%.
5.2.5. Анализы крови
Когда ребенок кажется больным, необходимо провести общий анализ крови, СРБ, посев крови и прокальцитонин для диагностики сепсиса. Первые два не позволяют отличить инфекцию верхних мочевых путей от инфекций нижних мочевых путей [39].Культура крови обычно проводится больным детям и младенцам. Около десятой части младенцев раннего возраста страдают бактериемией ИМП [40]. Бактериемия обычно проходит в течение 24 часов с помощью соответствующих антибиотиков, независимо от пути их введения [5, 13]. Прокальцитонин, провоспалительный маркер, является новым и многообещающим, но необходимы дальнейшие исследования [5, 7, 41].
У младенцев младше 8 недель люмбальная пункция по-прежнему рекомендуется, так как нет данных, позволяющих пропустить этот шаг. Обычно наблюдается плеоцитоз ЦСЖ, хотя менингит и ИМП вместе редко [42].
5.2.6. Визуализация
Все мужчины и женщины с хорошо документированными ИМП должны быть визуализированы на предмет наличия урологических аномалий, связанных с ИМП. Степень оценки варьируется в зависимости от возраста обращения с первой ИМП и тяжести эпизода. Чем младше ребенок, тем выше вероятность анатомической аномалии, следовательно, все дети младше 2 лет. в возрасте с хорошо подтвержденными ИМП следует обследовать с помощью УЗИ почек. Мальчикам с ИМП старше 8 лет необходимо пройти ультразвуковое исследование почек.Вероятно, можно наблюдать девочек, впервые впервые перенесших простую инфекцию мочевых путей [27].
5.2.7. Ультразвук почек
Ультразвук почек помогает определить анатомические аномалии [43]. Это также может быть полезно при обнаружении почечных абсцессов и камней [44]. Для младенцев младше 6 месяцев с впервые появившейся ИМП, которая поддается лечению, УЗИ следует проводить в течение 6 недель после ИМП. Нормальное ультразвуковое исследование действительно исключает гидронефроз, который при наличии может указывать на пузырно-мочеточниковый рефлюкс или обструкцию мочевыводящих путей.
5.2.8. DMSA (димеркаптоянтарная кислота) Renal Scan
DMSA — это ядерное сканирование, которое часто используется для диагностики пиелонефрита или стойких почечных рубцов [9, 45]. Во время острой ИМП DMSA показывает фотопенические участки в почках. Эти поражения либо постоянные (рубцы), либо представляют собой очаг инфекции, который в конечном итоге проходит. DMSA-сканирование может потребоваться через 6 месяцев для подтверждения рубцевания [46].
5.2.9. Цистоуретрограмма мочеиспускания (VCUG)
Весь пузырно-мочеточниковый рефлюкс диагностируется с помощью VCUG.VCUG не нужно выполнять при каждой лихорадочной ИМП. Однако его следует выполнять, если УЗИ почек показывает гидронефроз или любые другие признаки ПМР [27].
Требуется катетеризация. Радиационное воздействие можно уменьшить, выполнив радионуклеотидную цитоуретрограмму, но это исследование не помогает выявить анатомические аномалии и классифицирует рефлюкс только на легкий – средний и тяжелый [44]. Мы используем контрастный VCUG в качестве первого исследования для мужчин. Nuclear VCUG используется у всех женщин с ИМП и для последующего наблюдения положительного контрастного VCUG у женщин.
6. Менеджмент
6.1. Острое лечение
Целью неотложного лечения является снижение заболеваемости и предотвращение долгосрочного повреждения почек. В зависимости от клинических симптомов и переносимости пациента, терапия может быть пероральной или парентеральной, поскольку они оба оказались одинаково эффективными. Если используются внутривенные антибиотики, их обычно можно заменить пероральными через 24-48 часов. Парентеральное введение антимикробного средства также следует рассматривать, когда соблюдение режима приема внутрь не определено [27].
Обычно в качестве антибиотиков выбирают цефалоспорины, амоксициллин плюс клавулановая кислота или триметоприм сульфаметоксазол. Также важно знать местные патогены и чувствительность к антибиотикам [27]. Общая продолжительность терапии должна составлять 7–14 дней [47]. Частота рецидивов высока при назначении антибиотикотерапии менее 7 дней [48].
Бессимптомная бактериурия у младенцев и детей не должна лечиться антибиотиками [47]. Исследования показали, что со временем он исчезает [12].
6.2. Долгосрочное управление
6.2.1. Кишечник и привычки к мочеиспусканию
Дисфункциональные синдромы мочеиспускания и запоры следует учитывать у маленьких детей и подростков с ИМП. Симптомы включают рецидивирующую инфекцию мочевых путей, запор, энкопрез и дневной энурез. Дисфункциональное мочеиспускание, если его не распознать и не лечить должным образом, может привести к рефлюксной нефропатии. Этот более поздний синдром связан с почечными рубцами, гипертонией и хроническим заболеванием почек. Детей следует поощрять к частому мочеиспусканию и хорошему питью.Дети должны иметь свободный доступ к чистым туалетам, когда это необходимо, и не следует ожидать, что они задержат мочеиспускание [47]. Мы часто начинаем профилактическое лечение антибиотиками в течение как минимум 6 месяцев или до тех пор, пока не восстановятся правильные привычки к мочеиспусканию. Никаких испытаний, подтверждающих эту практику, не проводилось.
6.2.2. Профилактика антибиотиками
В последние годы правила пузырно-мочеточникового рефлюкса при ИМП и роль профилактических антибиотиков в профилактике ИМП были противоречивыми. Было проведено несколько исследований с участием детей младшего возраста, в которых не было обнаружено пользы от профилактики антибиотиками [49, 50].Антибиотикопрофилактика может быть рассмотрена у младенцев и детей с рецидивирующими ИМП [27]. При необходимости обычно используются противомикробные препараты: триметоприм, сульфаметоксазол, триметоприм, нитрофурантоин и цефалоспорины первого поколения в дозе на одну ночь. У детей младше двух месяцев амоксициллин обычно используется в качестве профилактики [44].
6.2.3. Хирургическое лечение VUR
VUR часто проходит спонтанно. Время от первой ИМП до разрешения ПМР составляет 6-7 лет.Сравнение медикаментозного и хирургического лечения ПМР затруднено, поскольку в разных исследованиях используются разные результаты. Hodson et al. [51] сообщили о снижении ИМП с лихорадкой как о единственном преимуществе хирургического лечения. Не было разницы в отношении почечных рубцов или ИМП в целом [51]. Хирургическое лечение пузырно-мочеточникового рефлюкса предназначено для пациентов с тяжелым и односторонним рефлюксом, рецидивирующими ИМП, несмотря на профилактику антибиотиками, и несоблюдением режима лечения антибиотиками старше 9 лет [44]. Эндоскопическое лечение включает субуретральную или интрауретральную инъекцию наполнителя с декстраномером / гиалуроновой кислотой, которая предлагается в качестве лечения первой линии [52].
6.3. Долгосрочное наблюдение
Младенцы и дети с неосложненными ИМП, которым не проводилось визуализационное обследование, не нуждаются в наблюдении узкого специалиста. Младенцы и дети с рецидивирующими ИМП или аномальными результатами визуализации должны быть обследованы педиатром. Оценка младенцев и детей с дефектами паренхимы почек должна включать рост, вес, артериальное давление и рутинные тесты на протеинурию. Младенцы и дети с незначительным односторонним дефектом паренхимы почек не нуждаются в долгосрочном наблюдении, если у них нет рецидивирующих ИМП, семейного анамнеза или факторов риска гипертонии, связанных с образом жизни [47].
Младенцы и дети с двусторонними нарушениями функции почек, нарушением функции почек, повышенным артериальным давлением и / или протеинурией должны получать наблюдение и соответствующее лечение со стороны детского нефролога для замедления прогрессирования хронического заболевания почек.
Младенцы и дети, у которых нет симптомов после эпизода ИМП, не должны регулярно проходить повторный анализ мочи на наличие инфекции. Бессимптомная бактериурия не является показанием для наблюдения [47].
6.4. Образование для родителей
Медицинские работники должны обеспечить, чтобы при выявлении ребенка или молодого человека с подозрением на ИМП им и их родителям предоставлялась информация о необходимости лечения, важности завершения любого курса лечения и советы по поводу профилактика и возможное долгосрочное лечение [47].
Родители должны быть осведомлены о возможности рецидива ИМП и понимать необходимость проявлять бдительность и незамедлительно обращаться за помощью к медицинскому работнику при любом подозрении на повторное заражение.
Родители должны быть осведомлены о здоровых привычках к мочеиспусканию и дефекации, как средствах профилактики ИМП.
7. Резюме: Заболевание с точки зрения терапевта
Инфекции мочевыводящих путей часто встречаются у детей. Если они рецидивирующие или тяжелые, они могут вызвать рубцевание почек. Всем младенцам с лихорадкой необъяснимого происхождения следует сдать анализ мочи, а у детей старшего возраста с симптомами также следует обследовать на ИМП. Золотым стандартом тестирования на ИМП является надлобковая аспирация, но приемлемы анализ мочи и посев мочи (катетеризация / чистый улов в зависимости от возраста).После постановки диагноза быстрое и соответствующее лечение антибиотиками может предотвратить долгосрочные осложнения и рубцевание. Всем младенцам с ИМП и детям старшего возраста с осложненными ИМП следует пройти ультразвуковое исследование почек. После этого следует проводить VCUG только в том случае, если на УЗИ есть признаки рефлюкса. Сканирование DMSA может помочь оценить рубцевание почек. Профилактические антибиотики предназначены для лечения рецидивирующих ИМП и, похоже, не помогают пациентам с ПМР низкой степени. Профилактические меры включают лечение запора и дисфункции мочеиспускания.
Инфекции мочевыводящих путей у детей: обзор диагностики и лечения
Предпосылки
Распространенность и эпидемиология
Инфекции мочевыводящих путей (ИМП) — одна из наиболее распространенных бактериальных инфекций у детей. Среди младенцев с лихорадкой, нездоровых детей общего профиля и детей старшего возраста с симптомами мочевыделения 6–8% будут иметь ИМП.1 2 Распространенность ИМП варьируется с возрастом, достигая пика у младенцев, детей ясельного возраста и подростков. ИМП чаще встречается у девочек и необрезанных младенцев мужского пола, 1 это понятно, учитывая концентрацию бактериальной флоры кожи под подгузником в младенчестве, более короткое уретральное расстояние у женщин и площадь поверхности крайней плоти у необрезанных мужчин.В первые годы жизни приучение к туалету может привести к произвольному удержанию и застою мочевого пузыря, что способствует развитию ИМП.3 Распространенность снова достигает пика у девочек-подростков, когда сексуальная активность разрушает бактерии около отверстия уретры.1
Состояния, нарушающие отток мочи, повышают восприимчивость к ИМП. При мочеиспускании бактерии выводятся из мочевыделительной системы.3 Нарушение оттока мочи приводит к застою мочи, что дает бактериям увеличенный резервуар и больше времени для развития инфекции. Причины нарушения мочеиспускания могут быть структурными (аномалии мочеполовой системы) или функциональными (нейрогенный мочевой пузырь, запоры и сдерживание поведения).Измененная иммунная функция может увеличить риск необычных вирусных и грибковых причин ИМП.
Более 30% детей с ИМП будут иметь рецидивирующие ИМП. 4 Общие факторы риска рецидива включают пузырно-мочеточниковый рефлюкс (ПМР) и дисфункцию мочевого пузыря – кишечника. 4 Дети старшего возраста (например, с задержкой в развитии) также чаще имеют рецидивы ИМП.
Поскольку инфекция мочевых путей является такой распространенной, она ложится значительным экономическим бременем на систему здравоохранения. Использование основанного на фактах управления может привести к значительной экономии средств.5
Этиология
Большинство детских ИМП вызываются грамотрицательными колиформными бактериями, возникающими из фекальной флоры, колонизирующей промежность, которые проникают и поднимаются по мочевым путям. 3 Escherichia c oli ( E.coli ) наиболее распространенный уропатоген, ответственный приблизительно за 80% детских ИМП.6 Уропатогенные штаммы E. coli обладают специфическими свойствами, такими как фимбрии, прикрепляющиеся к поверхности уроэпителиальных клеток, что позволяет им преодолевать защитные силы хозяина (рисунок 1) .3 Другие распространенные уропатогены включают виды Klebsiella , Proteus , Enterobacter и Enterococcus 6 7
Рисунок 1E scherichia coli с фимбриями. Изображение любезно предоставлено Dennis Kunkel Microscopy, Библиотека научных фотографий.
ИМП верхних и нижних трактов
ИМП анатомически можно разделить на инфекции верхних и нижних трактов.8 ИМП верхних трактов включает инфекцию и воспаление в почках (пиелонефрит) и мочеточниках (рис. 2).Обычно это приводит к болям в животе и болезненности поясницы с такими системными признаками, как лихорадка, анорексия, рвота, летаргия и недомогание. ИМП нижних трактов включает инфекцию мочевого пузыря (цистит) и уретры с локализованными симптомами, такими как боль внизу живота или надлобка, дизурия, частое мочеиспускание и позывы. У детей старшего возраста могут появиться признаки и симптомы, указывающие на место заражения. У более молодых пациентов эти классические признаки часто отсутствуют, и различие между верхними и нижними ИМП менее очевидно.
Рисунок 2Мочеполовая система: ИМП верхних и нижних трактов. Изображение любезно предоставлено доктором Джонатаном Кауфманом. ИМП, инфекция мочевыводящих путей.
Заболеваемость
Острые ИМП охватывают весь спектр тяжести от легкой дизурии у здорового ребенка до опасного для жизни уросепсиса. Хотя серьезные инфекции встречаются реже, они могут возникать и возникают, особенно у новорожденных.9 После плановой иммунизации против Haemophilus influenzae типа B и Streptococcus pneumoniae ИМП стали более частой причиной скрытых и серьезных бактериальных инфекций у младенцев.8
Кратковременное заболевание может возникнуть в результате инфекции почечной системы. Это включает в себя системные особенности, включая плохое пероральное потребление и обезвоживание, а также необычные местные осложнения, включая формирование перинефрального абсцесса. Кратковременная заболеваемость также возникает в результате распространения гематогенных уропатогенов. Бактаремические ИМП лучше всего изучены у младенцев, так как в этой популяции, скорее всего, будут собирать культуры крови во время лихорадочных заболеваний. Приблизительно у 5% детей младше 12 месяцев с ИМП выявляется бактериемия 10, в зависимости от условий исследования.Бактериемия может привести к уросепсису. Менингит также может возникать при гематогенном распространении в спинномозговую жидкость (CSF). Риск сосуществования менингита и ИМП составляет 1% в неонатальном периоде 11, что указывает на низкий порог для выполнения люмбальной пункции в этой возрастной группе. После 1 месяца риск меньше.11 Типичные эмпирические антибиотики ИМП имеют плохое проникновение в спинномозговую жидкость и неадекватную продолжительность лечения бактериального менингита.
Долгосрочная заболеваемость возникает после повреждения почек и рубцевания ИМП верхних трактов.Приблизительно у 15% детей с первой ИМП, которым проводится последующее сканирование, будут обнаружены признаки рубцевания почек.12 Это рубцевание будет иметь клиническое значение, если оно приведет к почечной дисфункции, гипертонии и хронической болезни почек (ХБП). Историческое мышление предполагало, что эти последствия были обычным явлением, что привело к агрессивным рекомендациям по визуализации для выявления детей с риском ХБП. Последние данные показывают, что риски намного ниже. Систематический обзор 1576 случаев 2011 г. не выявил случаев, когда ИМП у детей были основной причиной последующей ХБП.13 Из дополнительных 366 пациентов с местной ХБП в том же исследовании 13 (3%) имели в анамнезе ИМП в детстве, но у всех были почечные аномалии, очевидные на УЗИ почек, и рецидив ИМП, возможно, был причиной ХБП только в одном случае (0,3%). %) .13 Таким образом, при отсутствии структурных аномалий почек или рецидива ИМП риск ХБП минимален. Дебаты о значении рубцевания почек после ИМП продолжаются.
Диагноз
Клинические признаки ИМП у детей в высшей степени неспецифичны, особенно у детей младшего возраста.Диагностика может быть сложной, но ее важно учитывать, особенно для младенцев с лихорадкой без внимания.
История болезни
Довербальные дети младшего возраста не могут сообщать о таких симптомах, как дизурия или боли в животе. Родители часто замечают неспецифические признаки, такие как вялость, раздражительность, плохое питание и рвота. Они совпадают со многими распространенными и доброкачественными вирусными инфекциями, а также с серьезными бактериальными инфекциями. Часто присутствует лихорадка, может быть единственным присутствующим признаком или у ребенка может быть лихорадка.У детей, носящих подгузники, моча с неприятным запахом или обесцвечиванием может скрываться. Дети старшего возраста могут сообщать о местных симптомах, таких как дизурия или боль в боку.
Обследование
Дети с ИМП могут казаться очень здоровыми или очень плохо себя чувствовать. Могут быть выявлены жар, болезненность живота и обезвоживание. Локализующие признаки чаще встречаются у детей старшего возраста. Поскольку клинический диагноз недостоверен, для дальнейшей оценки требуется образец мочи.
Сбор образцов мочи: дети с континента
Дети с континента могут отказаться от мочеиспускания по запросу, чтобы сдать образец мочи из среднего потока (MSU) в стерильную емкость для сбора.Первая моча вымывает кожную флору из устья уретры перед взятием пробы из середины потока мочи. Мытье водой с мылом перед MSU еще больше снижает загрязнение14.
Сбор образцов мочи: дети преконтинентального возраста
Маленькие дети в западном обществе обычно не достигают удержания мочи до возраста 2–3 лет, поэтому для детей с недоношенным заболеванием требуются другие методы сбора. Неинвазивные методы включают ожидание спонтанного мочеиспускания, затем условный сбор с помощью подгузника, мешка или «чистый улов» струи мочи.Эти методы кажутся удобными и практичными. Однако прокладки и пакеты имеют высокий уровень загрязнения до 50–60% 2 15, что понятно, учитывая их тесный контакт с кожей под областью под подгузник. Образцы из подушечек и пакетов могут быть полезны для скрининга с помощью щупов, но они ненадежны для посева. Сбор ватных шариков особо не рекомендуется.16 Чистый улов имеет самый низкий уровень загрязнения среди всех неинвазивных методов — около 25% 17, но попытки могут быть длительными или безуспешными. Простые методы стимуляции мочеиспускания, такие как техника Quick-Wee, могут повысить скорость и успех чистого улова.18 19
Инвазивные методы извлекают мочу непосредственно из мочевого пузыря с помощью катетеризации уретры или надлобковой иглой аспирации (SPA). Эти методы эффективны, но для их выполнения требуются опыт и оборудование, они болезненны и причиняют боль ребенку. Загрязнение из катетера и СПА невелико, на уровне 10% и 1% соответственно 17, поэтому эти методы более надежны для посева и диагностики.
Оптимальный метод сбора остается спорным (таблица 1). У каждого метода есть свои преимущества и ограничения, а в руководствах есть свои рекомендации.20 В Великобритании, где врачи общей практики оказывают первичную помощь, руководящие принципы рекомендуют чистый улов или другие неинвазивные методы, если чистый улов невозможен, и катетер или SPA только в том случае, если неинвазивные методы невозможны или нецелесообразны16. там, где педиатры часто оказывают первичную помощь, руководящие принципы рекомендуют обратное: катетер или СПА требуется для подтверждения ИМП, хотя для скрининга можно использовать удобные методы, такие как мешки для мочи.21 Большинство международных руководств рекомендуют катетер или СПА в качестве золотого стандарта, включая чистый улов в качестве приемлемого метода сбора и, в частности, не рекомендуется использовать образцы из пакетов для посева.22–24 Двухэтапный процесс с использованием начального скрининга мешка и катетерного подтверждения положительных результатов скрининга может снизить частоту инвазивных процедур.25
Таблица 1Методы сбора мочи у недоношенных детей
Кому требуется обследование на ИМП
Клинический диагноз ИМП является ненадежным, поэтому многим детям с лихорадкой или симптомами ИМП требуется анализ мочи для исключения или постановки диагноза. Образцы мочи следует собирать до начала приема антибиотиков, но не следует откладывать терапию у ребенка с сепсисом.
Детям с локализованными признаками или подозрением на ИМП требуется анализ мочи для подтверждения диагноза. 16
Детям с лихорадкой без внимания, особенно новорожденным и младенцам, необходим образец мочи для оценки потенциальной ИМП. Вне раннего младенческого возраста и если ребенок не болеет, может быть разумным подождать 24 часа для сбора, чтобы увидеть, появится ли альтернативный очаг заболевания.16
Детям с альтернативным очагом болезни обычно не требуется анализ мочи16. младенцы с сепсисом, дети с предрасполагающими состояниями (например, почечными аномалиями), дети с риском осложнений (например, единственная почка) и лихорадочное заболевание, не протекающее по ожидаемому клиническому течению.
Скрининг — индикаторная полоска и микроскопия
Индикаторные полоски мочи — это быстрый и недорогой инструмент для прикроватного анализа. Полоски с химическим реагентом меняют цвет в присутствии лейкоцитарной эстеразы (фермент, присутствующий в лейкоцитах) и нитритов, которые могут возникать при ИМП. 26 Лейкоциты обычно появляются в моче в ответ на ИМП. Однако стерильная пиурия может возникать и при других инфекциях. Виды Enterococcus , Klebsiella и Pseudomonas также с меньшей вероятностью вызывают пиурию, чем виды E.coli у детей с симптоматическими ИМП.27 Большинство уропатогенов превращают пищевые нитраты в нитриты мочи. Однако не все, в том числе виды Enterococcus и Klebsiella .26 Мерные полоски также менее надежны у младенцев младшего возраста, у которых частое мочеиспускание вымывает субстраты из мочевого пузыря.26
Ни лейкоциты, ни нитриты не являются полностью чувствительными или специфичными для ИМП. , но они являются полезным скрининговым тестом, особенно когда используются в комбинации. Если ИМП считается маловероятным, индикаторные полоски имеют хорошую прогностическую ценность для отрицательного результата, чтобы исключить диагноз.28 При наличии подозрительных симптомов и наличия лейкоцитов или нитритов показаны эмпирические антибиотики в ожидании посева. 16
Микроскопия мочи также позволяет выявлять лейкоциты и бактерии, расширяя возможности скрининга тест-полосками.
Диагноз: посев
Лабораторный посев — золотой стандарт диагностики ИМП. Моча стерильна; следовательно, присутствие бактерий в достаточном количестве с одновременными признаками активной инфекции указывает на ИМП. Моча добавляется в питательную среду, по которой определяется чувствительность к бактериям и антибиотикам.Посев занимает около 24 часов, после чего можно проверить предполагаемый диагноз. Все основные руководства по ИМП рекомендуют, чтобы для диагностики ИМП требуется посев. 16 21
Сколько бактерий необходимо для диагностики ИМП у детей? Пороговые значения различаются в зависимости от рекомендаций и методов сбора.24 29 Обычно цитируемый порог в 100 000 КОЕ / мл одного организма основан на основополагающем исследовании взрослых женщин, проведенном Kass30 в 1956 году. Применяется ли этот порог к детям? Американские руководящие принципы предлагают порог 50 000 КОЕ / мл с сопутствующей пиурией для образцов SPA и катетера.21 Более свежие данные свидетельствуют о том, что даже более низкий порог 10 000 КОЕ / мл может немного повысить чувствительность без снижения диагностической специфичности.29 Многие руководства предполагают, что любой рост на SPA является ненормальным, 24 поскольку SPA имеет незначительное загрязнение.
Бессимптомная бактериурия (БАС) — это присутствие бактерий в моче без активной инфекции. Распространенность БАС в детстве оценивается в 1,4–1,9 %.31 32 Рост бактерий без признаков активной инфекции (например, пиурии) не указывает на ИМП.
В действительности эти диагностические пороги не являются бинарными16. Низкое количество колоний в культуре может указывать на раннее инфицирование, контаминацию или ASB. Иногда пиурия может отсутствовать при раннем инфицировании или ослаблении иммунитета. Результаты скрининга и посева всегда следует рассматривать в клиническом контексте.
Загрязнение
Загрязнение делает воду мутной при оценке ИМП. Если предположить, что ИМП вызывает один уропатоген, то наличие нескольких организмов предполагает заражение образца. Случайная флора колонизирует перигенитальную кожу и может попасть в образец мочи при мочеиспускании.Пропущенный диагноз может произойти, если истинный уропатоген скрыт в смеси, или ошибочный диагноз, если в культуре преобладает один контаминант. Загрязнение можно свести к минимуму, очистив перигенитальную кожу перед взятием образца14 и избегая прикосновения к сосуду с образцом или поднося сосуд к коже ребенка.
Что на горизонте?
Текущие тесты на ИМП не обладают абсолютной чувствительностью или специфичностью. Биомаркеры в моче, такие как интерлейкин 6 и липокалин, связанный с желатиназой нейтрофилов, были предложены для дифференциации активной инфекции и ASB.ПЦР в реальном времени была предложена для идентификации распространенных уропатогенов, таких как E . coli .28 Необходимы дальнейшие исследования, чтобы понять клиническую полезность этих новых тестов.
Первичное лечение
Общее
Детям с ИМП требуются целевые антибиотики и поддерживающая терапия. Большинство детей с ИМП можно лечить дома с помощью пероральных жидкостей и антибиотиков. Небольшому проценту пациентов потребуется госпитализация для внутривенной терапии, включая очень маленьких и очень нездоровых детей, детей со значительными аномалиями почечного тракта и детей, не отвечающих на пероральную терапию.
Антибактериальная терапия
При выборе эмпирических антибиотиков необходимо руководствоваться местными руководящими принципами, поскольку местная чувствительность к противомикробным препаратам значительно различается (таблица 2). Пригодность исходного агента должна быть проверена после получения результатов посева.
Таблица 2Последние данные, разногласия и новые доказательства
Пероральные антибиотики эффективны при подавляющем большинстве детских ИМП. Предыдущие Кокрановские обзоры предполагают, что короткие 2–4-дневные курсы столь же эффективны, как и более длительные 7–14-дневные курсы при неосложненном цистите 33, в то время как терапия однократной дозой менее эффективна.34 Американские руководящие принципы рекомендуют продолжительность лечения 7–14 дней как для цистита, так и для пиелонефрита, 21 канадские рекомендации рекомендуют 7–10 дней, 35 в то время как в рекомендациях Национального института здоровья и клинического совершенства (NICE) рекомендуется 7–10 дней для пиелонефрита и менее 3 Дневной курс для детей старше 3 месяцев с циститом.16 Испанские руководящие принципы отражают рекомендации NICE, хотя детям в возрасте старше 6 лет с неосложненным циститом рекомендуется однократная терапия.36
Детям младшего и более старшего возраста может потребоваться начальная внутривенная терапия.Многие руководящие принципы и центры рекомендуют госпитализацию, внутривенное введение антибиотиков и рассмотрение септического исследования для младенцев <3 месяцев16. Стремитесь перейти на пероральную терапию через 48 часов, если есть клиническое улучшение.
Устойчивость к антибиотикам
Устойчивые к антибиотикам ИМП становятся все более распространенными во всем мире, 6 37 увеличивают заболеваемость и удваивают расходы на здравоохранение.38 Обычный механизм — приобретение улучшенных свойств фермента бета-лактамазы. Некоторые грамотрицательные уропатогены могут инактивировать антибиотики бета-лактамного кольца, такие как пенициллин и цефалоспорины раннего поколения с присущими им ферментами бета-лактамаз.Однако некоторые из них приобрели дополнительные свойства множественной лекарственной устойчивости в результате эволюции этих ферментов, включая способность гидролизовать и инактивировать цефалоспорины расширенного спектра и карбапенемные антибиотики.39 Такие организмы известны как организмы бета-лактамаз расширенного спектра (БЛРС). Предшествующая антибактериальная терапия и госпитализация являются факторами риска носительства БЛРС, которое затем способствует носительству в обществе и передаче устойчивости. Частота резистентных ИМП особенно высока в условиях ограниченных ресурсов 37, где устойчивость к обычным пероральным антибиотикам, таким как ампициллин и котримоксазол, может достигать 97–100%.40
Визуализация
Исторически в руководствах рекомендовалось агрессивное последующее наблюдение с помощью визуализации для выявления почечных рубцов и осложнений ИМП. В настоящее время известно, что у большинства детей с риском осложнений есть структурные аномалии, идентифицируемые на УЗИ или рецидивирующие ИМП. Поэтому во многих недавних рекомендациях предлагается меньше или вовсе не визуализация после первой неосложненной ИМП у детей старшего возраста и менее агрессивная визуализация после рецидива ИМП (таблица 3) .24
Таблица 3Сводка рекомендаций по визуализации из избранных международных руководств для маленьких детей с ИМП
УЗИ
Ультразвук неинвазивен, относительно недорог и подходит для исследования первой линии, когда показаны показания для визуализации.Ультразвук может обнаружить анатомические аномалии и гидронефроз или гидроуретер, предполагающие обструкцию или ПМР. Американские и канадские руководящие принципы рекомендуют УЗИ всем детям в возрасте до 2 лет с первой ИМП, 21 35 Руководства Европейской ассоциации урологов рекомендуют УЗИ всем детям с первой лихорадкой ИМП, 23 в то время как NICE рекомендует УЗИ только младенцам <6 месяцев с первой ИМП, если только инфекция нетипична или не поддается лечению.16 Подход NICE отражает точку зрения, что рутинная визуализация после всех первых ИМП не рентабельна; однако визуализация у детей младшего возраста и в других отдельных случаях с большей вероятностью обнаружит клинически значимые результаты.41 Ультразвук не может исключить все случаи ПМР, но должен выявить наиболее тяжелые и клинически значимые случаи.
Сканирование димеркаптоянтарной кислоты (DMSA)
Сканирование DMSA — это сканирование поглощения ядерных изотопов. Снижение поглощения в почках может отражать либо острую дисфункцию (пиелонефрит), либо долгосрочное повреждение (рубцевание), в зависимости от времени проведения теста.9 Это редко требуется остро, но может помочь в долгосрочном лечении. DMSA может быть показан, если ИМП нетипична, рецидивирует или если первоначальное ультразвуковое исследование значительно отклоняется от нормы.
Цистоуретрограмма мочеиспускания (VCUG)
VCUG использует рентгеноскопию (рентген в реальном времени) для определения курса контраста, вводимого при катетеризации мочевого пузыря. Можно определить наполнение мочевого пузыря, опорожнение и рефлюкс мочеточника. Хотя VCUG является золотым стандартом для выявления и количественной оценки VUR, процедура сопряжена с радиационной нагрузкой и является инвазивной.
Отсутствует консенсус относительно того, кого именно и как изображать. Стоимость, инвазивность и радиационная нагрузка должны быть сбалансированы с вероятностью выявления аномалии, которая может изменить лечение ребенка.В то время как большинству детей с неосложненной ИМП вне младенческого возраста не требуется визуализация, некоторые дети подвержены риску долгосрочной заболеваемости после ИМП. Таким образом, целевые стратегии визуализации и наблюдения за детьми с отдельными показаниями остаются актуальными.
Инфекция мочевыводящих путей — дети
Определение
Инфекция мочевыводящих путей — это инфекция мочевыводящих путей. В этой статье обсуждаются инфекции мочевыводящих путей у детей.
Инфекция может поражать различные части мочевыводящих путей, включая мочевой пузырь (цистит), почки (пиелонефрит) и уретру — трубку, по которой моча выводится из мочевого пузыря наружу.
Альтернативные имена
ИМП — дети; Цистит — детский; Инфекция мочевого пузыря — дети; Инфекция почек — дети; Пиелонефрит — дети
Причины
Инфекции мочевыводящих путей (ИМП) могут возникать при попадании бактерий в мочевой пузырь или почки. Эти бактерии часто встречаются на коже вокруг заднего прохода. Они также могут присутствовать возле влагалища.
Обычно в мочевыводящих путях нет бактерий. Однако некоторые вещи облегчают проникновение или задержку бактерий в мочевыводящих путях.К ним относятся:
- Проблема мочевыводящих путей, называемая пузырно-мочеточниковым рефлюксом. Это заболевание, которое чаще всего проявляется при рождении, позволяет мочи возвращаться в мочеточники и почки.
- Заболевания головного мозга или нервной системы (например, миеломенингоцеле, травмы спинного мозга, гидроцефалия), затрудняющие опорожнение мочевого пузыря.
- Пена для ванн или облегающая одежда (для девочек).
- Изменения или врожденные дефекты строения мочевыводящих путей.
- Недостаточное мочеиспускание в течение дня.
- Вытирание сзади (около ануса) вперед после посещения туалета. У девочек это может привести к попаданию бактерий в отверстие, откуда выходит моча.
ИМП чаще встречаются у девочек. Часто они могут возникать в возрасте около 3 лет, когда дети начинают приучать себя пользоваться туалетом. Мальчики, не прошедшие обрезание, имеют несколько более высокий риск ИМП в возрасте до 1 года.
Дети с проблемным рефлюксом (пузырно-мочеточниковый рефлюкс или ПМР) более подвержены инфекциям.
- Обычно, когда мочевой пузырь сжимается, моча не должна поступать обратно в мочеточник.
- Дети могут родиться с этой проблемой или могут иметь другие врожденные дефекты мочевыделительной системы, вызывающие рефлюкс.
Симптомы
Маленькие дети с ИМП могут иметь жар, плохой аппетит, рвоту или вообще не иметь симптомов.
Большинство ИМП у детей затрагивают только мочевой пузырь. Если инфекция распространяется на почки (так называемый пиелонефрит), это может быть более серьезным.
Симптомы инфекции мочевого пузыря у детей включают:
Признаки того, что инфекция могла распространиться на почки, включают:
- Озноб при тряске
- Лихорадка
- Покрасневшая, теплая или покрасневшая кожа
- Тошнота и рвота
- Боль в боку или спине
- Сильная боль в области живота
Обследования и анализы
Для диагностики ИМП у ребенка необходим образец мочи.Образец исследуют под микроскопом и отправляют в лабораторию для посева мочи.
Может быть трудно получить образец мочи у ребенка, не приученного к туалету. Тест нельзя проводить с влажным подгузником.
Способы взятия пробы мочи у очень маленьких детей включают:
- Мешок для сбора мочи. Для сбора мочи на пенис или влагалище ребенка надевают специальный пластиковый пакет. Это не лучший метод, поскольку образец может быть загрязнен.
- Катетеризованный посев мочи. Пластиковая трубка (катетер), вводимая в кончик полового члена у мальчиков или прямо в уретру у девочек, собирает мочу прямо из мочевого пузыря.
- Надлобковый сбор мочи. Игла вводится через кожу нижней части живота и мышцы в мочевой пузырь. Его используют для сбора мочи.
Если это первая инфекция мочевыводящих путей у вашего ребенка, можно провести визуализацию, чтобы определить причину инфекции или проверить наличие повреждения почек.Тесты могут включать:
Эти исследования можно проводить, пока ребенок болен. Чаще всего их делают через несколько недель или месяцев.
Ваш лечащий врач будет учитывать множество факторов при принятии решения о том, когда и когда необходимо специальное исследование, в том числе:
- Возраст ребенка и история других ИМП (младенцы и дети младшего возраста обычно нуждаются в последующих тестах)
- Степень тяжести инфекции и насколько хорошо она реагирует на лечение
- Другие медицинские проблемы или физические дефекты, которые могут быть у ребенка
Лечение
У детей ИМП следует быстро лечить антибиотиками для защиты почек.Любому ребенку в возрасте до 6 месяцев или с другими осложнениями следует немедленно обратиться к специалисту.
Младенцам младшего возраста чаще всего необходимо оставаться в больнице и вводить антибиотики через вену. Младенцев и детей старшего возраста лечат антибиотиками внутрь. Если это невозможно, им может потребоваться лечение в больнице.
Ваш ребенок должен пить много жидкости во время лечения ИМП.
Некоторых детей можно лечить антибиотиками в течение периода от 6 месяцев до 2 лет.Это лечение более вероятно, если у ребенка были повторные инфекции или пузырно-мочеточниковый рефлюкс.
После того, как антибиотики закончатся, врач вашего ребенка может попросить вас вернуть ребенка на еще один анализ мочи. Это может быть необходимо, чтобы убедиться, что в мочевом пузыре больше нет бактерий.
Перспективы (прогноз)
Большинство детей излечиваются при правильном лечении. В большинстве случаев повторные инфекции можно предотвратить.
Повторные инфекции почек могут привести к долгосрочному повреждению почек.
Когда обращаться к медицинскому работнику
Позвоните своему поставщику, если симптомы ИМП у вашего ребенка не исчезнут после лечения или возвращаются более двух раз в течение 6 месяцев.
Позвоните своему врачу, если у ребенка ухудшатся симптомы. Также звоните, если у вашего ребенка появляются новые симптомы, такие как:
- Боль в спине или боль в боку
- Моча с неприятным запахом, кровью или обесцвечиванием
- Лихорадка 100,4 ° F (38 ° C) ректально у младенцев или старше 101 года. ° F (38,3 ° C) у детей
- Боль в пояснице или боль в животе ниже пупка
- Не проходящая лихорадка
- Очень частое мочеиспускание или необходимость многократного мочеиспускания в течение ночи
- Рвота
Профилактика
Что вы можете сделать для предотвращения ИМП:
- Не давайте ребенку ванны с пеной.
- Пусть ваш ребенок будет носить свободные трусы и одежду.
- Увеличьте потребление жидкости вашим ребенком.
- Держите половые органы ребенка в чистоте, чтобы предотвратить попадание бактерий через уретру.
- Приучайте ребенка ходить в туалет несколько раз в день.
- Научите ребенка протирать область гениталий спереди назад, чтобы уменьшить распространение бактерий.
Чтобы предотвратить рецидив ИМП, врач может порекомендовать антибиотики в низких дозах после исчезновения первых симптомов.
Изображения
Ссылки
Elder JS. Инфекция мочеиспускательного канала. В: Kliegman RM, Stanton BF, St. Geme JW, Schor NF, eds. Учебник педиатрии Нельсона . 20-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2016: глава 538.
Старейшина JS. Пузырно-мочеточниковый рефлюкс. В: Kliegman RM, Stanton BF, St. Geme JW, Schor NF, eds. Учебник педиатрии Нельсона . 20-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2016: глава 539.
Керен Р., Шейх Н., Пол Х. и др. Факторы риска рецидивирующей инфекции мочевыводящих путей и рубцевания почек. Педиатрия . 2015; 136 (1): e13-e21. PMID: 26055855 www.ncbi.nlm.nih.gov/pubmed/26055855.
Собел Дж. Д., Кей Д. Инфекции мочевыводящих путей. В: Bennett JE, Dolin R, Blaser MJ, eds. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета, обновленное издание . 8-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2015: глава 74.
Уильямс Дж., Крейг Дж. С.. Антибиотики длительного действия для предотвращения рецидивов инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev .2011; (3): CD001534. PMID: 21412872 www.ncbi.nlm.nih.gov/pubmed/21412872.
Инфекция мочевого пузыря, мужской (взрослый)
У вас инфекция мочевого пузыря.
Обычно моча не содержит бактерий. Но бактерии могут попасть в мочевыводящие пути через кожу вокруг прямой кишки. Или он может попасть в кровь из других частей тела.
Это называется инфекцией мочевыводящих путей (ИМП). Инфекция может возникнуть в любом месте мочевыводящих путей. Это может быть почка (пиелонефрит) или мочевой пузырь (цистит) и уретра (уретрит).Уретра — это трубка, по которой моча выводится из мочевого пузыря через кончик полового члена.
Чаще всего ИМП находится в мочевом пузыре. Это называется инфекцией мочевого пузыря. Большинство инфекций мочевого пузыря легко поддаются лечению. Они не являются серьезными, если инфекция не распространяется до почки.
Термины «инфекция мочевого пузыря», «ИМП» и «цистит» часто используются для описания одного и того же. Но они не всегда одинаковы. Цистит — это воспаление мочевого пузыря. Наиболее частая причина цистита — инфекция.
Помните:
Инфекции в моче называются ИМП.
Цистит часто вызывается ИМП.
Не все ИМП и случаи цистита являются инфекциями мочевого пузыря.
Инфекции мочевого пузыря — наиболее распространенный тип цистита.
Симптомы инфекции мочевого пузыря
Инфекция вызывает воспаление уретры и мочевого пузыря. Это воспаление вызывает многие симптомы.Наиболее частыми симптомами инфекции мочевого пузыря являются:
Боль или жжение при мочеиспускании
Необходимость ходить чаще, чем обычно
Ощущение, что вам нужно немедленно идти
Только небольшое количество мочи выходит
Кровь в моче
Дискомфорт в животе (животе), часто в нижней части живота, над лобковой костью
Мутная, сильная или дурно пахнущая моча
Невозможность мочеиспускания (задержка)
Недержание мочи
Лихорадка
Потеря аппетита
Пожилые люди также могут чувствовать замешательство.
Причины инфекции мочевого пузыря
Инфекции мочевого пузыря не заразны. Вы не можете получить его от кого-то другого, от сиденья унитаза или от совместной ванны.
Самая частая причина инфекций мочевого пузыря — кишечные бактерии. Бактерии попадают на кожу вокруг отверстия уретры. Оттуда они могут попасть в мочу и подняться в мочевой пузырь. Это вызывает воспаление и инфекцию. Это часто происходит по следующим причинам:
Увеличенная простата
Плохая чистка половых органов
Процедуры, при которых в мочевой пузырь вводится трубка, например, катетер Фолея
Недержание кишечника
- Пожилой возраст
Отсутствие опорожнения мочевого пузыря (моча остается там, давая бактериям возможность расти)
Обезвоживание (это позволяет моче дольше оставаться в мочевом пузыре)
Запор (это может вызвать кишечник, чтобы протолкнуть мочевой пузырь или уретру и предотвратить опорожнение мочевого пузыря)
Лечение
Инфекции мочевого пузыря лечат антибиотиками.Часто они проходят быстро, без осложнений. Лечение помогает предотвратить более серьезную инфекцию почек.
Лекарства
Лекарства могут помочь в лечении инфекции мочевого пузыря:
Возможно, вам дали феназопиридин для облегчения жжения при мочеиспускании. В результате ваша моча станет ярко-оранжевой. Он может испачкать одежду.
Возможно, вам прописали антибиотики. Принимайте это лекарство до тех пор, пока не дойдете до конца, даже если почувствуете себя лучше.Принимая все лекарства, вы убедитесь, что инфекция исчезла.
Вы можете использовать ацетаминофен или ибупрофен при боли, лихорадке или дискомфорте, если не было прописано другое лекарство. Вы также можете чередовать их или использовать оба вместе. Они действуют по-разному и представляют собой другой класс лекарств, поэтому их совместный прием не является передозировкой. Если у вас хроническое заболевание печени или почек, проконсультируйтесь со своим врачом перед применением этих лекарств. Также поговорите со своим врачом, если у вас была язва желудка или желудочно-кишечное кровотечение или вы принимаете лекарства, разжижающие кровь.
Уход на дому
Вот несколько рекомендаций, которые помогут вам позаботиться о себе дома:
Пейте много жидкости, если ваш лечащий врач не сказал вам этого. Жидкости предотвратят обезвоживание и промоют мочевой пузырь.
Соблюдайте правила личной гигиены. После посещения туалета вытирайте его спереди назад и регулярно чистите пенис. Если вам не делали обрезание, втяните крайнюю плоть во время чистки.
Мочитесь чаще и по возможности не пытайтесь задерживать мочу надолго.
Носите свободную одежду и хлопковое белье. Не носите обтягивающие брюки. Это поможет вам оставаться чистым и сухим.
Измените свой рацион, чтобы предотвратить запор. Это означает, что нужно есть больше свежих продуктов и клетчатки, а также меньше вредной и жирной пищи.
Не занимайтесь сексом, пока симптомы не исчезнут.
Не ешьте кофеин, алкоголь и острую пищу. Это может вызвать раздражение мочевого пузыря.
Последующее наблюдение
Проконсультируйтесь с вашим лечащим врачом или по рекомендации, если все симптомы не исчезли в течение 5 дней.Важно записаться на прием к врачу. Вы можете поговорить со своим врачом, чтобы узнать, нужны ли вам дополнительные тесты мочевыводящих путей. Это особенно важно, если у вас есть повторяющиеся инфекции.
Если посев был сделан, вам сообщат, нужно ли изменить ваше лечение. По указанию вы можете позвонить, чтобы узнать результаты.
Если вам сделали рентгеновский снимок, вам сообщат обо всех результатах, которые могут повлиять на ваше лечение.
Позвоните
911Позвоните 911 , если произойдет одно из этих событий:
Когда получить медицинскую консультацию
Немедленно позвоните своему поставщику медицинских услуг, если произойдет любое из этих событий:
Лихорадка 100.