Корь — Википедия
Корь (лат. Morbilli) — острое инфекционное вирусное заболевание с очень высоким уровнем заразности, которое характеризуется высокой температурой (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулёзной сыпью кожных покровов, общей интоксикацией.
По оценкам Всемирной организации здравоохранения, в 2017 году в мире от кори погибло около 110 тысяч человек, 92 тысячи из них — дети в возрасте до пяти лет[3].
Корь остается одной из заметных причин детской смертности в развивающихся странах (1.3 % детской смертности на 2016 год)[4][5]
В России заболеваемость корью в 2018 году составила 1,7 случаев на 100 000 человек[6].
Нуклеокапсид вируса кориВозбудителем кори является РНК-вирус рода морбилливирусов семейства парамиксовирусов, имеющий сферическую форму и диаметр 120—230 нм. Вирус состоит из нуклеокапсида — минус-нити РНК, трёх белков и внешней оболочки, образованной матричным белком и двумя поверхностными гликопротеинами: один из них — гемагглютинин, другой — «фьюжен» белок.
Вирус остается активным в воздухе и на поверхностях до 2 часов, он малоустойчив во внешней среде, быстро погибает вне человеческого организма от воздействия различных химических и физических факторов (облучение, кипячение, обработка дезинфицирующими средствами).
Есть гипотеза о происхождении вируса кори от вируса чумы крупного рогатого скота в период возникновения животноводства[7].
Несмотря на нестойкость к воздействию внешней среды, известны случаи распространения вируса на значительные расстояния с потоком воздуха по вентиляционной системе — в холодное время года в одном отдельно взятом здании. Ослабленные штаммы вируса кори используются для производства живой противокоревой вакцины.
Путь передачи инфекции — воздушно-капельный, вирус выделяется во внешнюю среду в большом количестве больным человеком со слизью во время кашля, чихания и т. д. Корь является одной из самых заразных болезней в мире, контагиозность составляет 90 %, то есть каждый больной заражает 9 из 10 контактировавших с ним неиммунных к кори людей[3][8][9].
Источник инфекции — больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (последние 4 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным.
До введения массовой вакцинации против кори, ею болели преимущественно дети в возрасте от двух до пяти лет; значительно реже — взрослые, не переболевшие этим заболеванием в детском возрасте. По данным Европейского центра профилактики и контроля заболеваний, в 2006—2016 годах в Евросоюзе в разные годы 25-50 % всех заболевших корью были в возрасте 1-9 лет, 20-50 % были старше 20 лет, и 5-15 % были младше года[10].
Если мать ранее переболела корью, новорождённые дети имеют врождённый или колостральный (молозивный, от лат. colostrum — молозиво) иммунитет, то есть приобретённый пассивный иммунитет, развивающийся при передаче новорождённому антител внутриутробно или с молозивом от матери. Этот иммунитет сохраняется первые 6-9 месяцев жизни; пассивный иммунитет у детей тех матерей, которые не переболели корью, а были привиты в детстве, сохраняется на более короткий срок
После перенесённого заболевания развивается стойкий иммунитет, повторное заболевание корью человека без сопутствующей патологии иммунной системы сомнительно, хотя и такие случаи описаны. Большинство случаев кори наблюдаются в зимне-весенний период (декабрь-май) с ростом заболеваемости каждые 2-4 года.
В настоящее время в странах, проводящих тотальную вакцинацию против кори, заболевание встречается в виде отдельных вспышек (вспышкой кори, как правило, считается заболевание трех и более человек) и эпидемий, захватывающих несколько десятков или сотен человек. Случаи, когда за сезон корью заболевают более тысячи человек, редки — например, в Европейском регионе ВОЗ в XXI веке в странах с охватом двумя дозами свыше 90 % такие случаи отмечались во время эпидемий кори в Армении в 2004 году, в Азербайджане в 2003 и 2005 годах, в Болгарии в 2009 и 2010 годах (более 20 тысяч случаев), в Германии в 2006, 2011, 2013, 2015 годах, в Испании в 2011 и 2012 годах, в Нидерландах в 2013 году, в России в 2003, 2004, 2006, 2012—2014, 2017 годах, в Румынии в 2005, 2006, 2011 годах (более 5 тысяч случаев)
Патогенез и патологическая анатомия[править | править код]
Проникновение вируса в организм человека происходит через слизистую оболочку верхних дыхательных путей и далее с током крови (первичная виремия) вирус попадает в ретикулоэндотелиальную систему (лимфатические узлы) и поражает все виды белых кровяных клеток. С 3-го дня инкубационного периода в лимфоузлах, миндалинах, селезёнке можно обнаружить типичные гигантские многоядерные клетки Warthin-Finkeldey с включениями в цитоплазме. После размножения в лимфатических узлах вирус снова попадает в кровь, развивается повторная (вторичная) вирусемия, с которой связано начало клинических проявлений болезни. Вирус кори подавляет деятельность иммунной системы (возможно непосредственное поражение Т-лимфоцитов), происходит снижение иммунитета и, как следствие, развитие тяжёлых вторичных, бактериальных осложнений с преимущественной локализацией процессов в органах дыхания. Вирус, возможно, вызывает и временный гиповитаминоз витамина А.
Микроскопическая картина: слизистая дыхательных путей — отёк, полнокровие сосудов, очаги некроза, участки метаплазии эпителия, очаговая лимфогистиоцитарная инфильтрация в подслизистом слое. Ретикулоэндотелиальная система — клетки Warthin-Finkeldey. Кожа — изменения в сосочковом слое дермы в виде отёка, полнокровия сосудов, кровоизлияний с периваскулярной лимфогистиоцитарной инфильтрацией, фокусы некроза в эпидермисе.
Пятна Бельского—Филатова—Коплика на внутренней поверхности щекиОбратное развитие элементов сыпи начинается с 4-го дня высыпаний: температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется на протяжении от одной до 1,5 недели.
При кори возможны осложнения, связанные с работой центральной нервной системы, дыхательной системы и желудочно-кишечного тракта, среди них: ларингит, круп (стеноз гортани), бронхит, трахеит, отит, синусит, первичная коревая пневмония, вторичная бактериальная пневмония, коревой энцефалит, гепатит, лимфаденит, мезентериальный лимфаденит. Довольно редкое позднее осложнение — подострый склерозирующий панэнцефалит
Наблюдается у привитых детей, детей, получавших иммуноглобулин или препараты крови в инкубационный период, протекает легко, стадийность высыпаний нарушена, инкубационный период удлиняется до 21 дня.
Наблюдается у молодых людей, не болевших корью раньше и, как правило, не привитых противокоревой вакциной. Протекает тяжело, часто с коревой пневмонией и бактериальными осложнениями.
У больных ВИЧ имеет тяжёлое течение, часто заканчивается смертью.
Существуют статистические исследования, показывающие, что корь защищает детей от развития аллергии
Лимфопения, лейкопения, в случае бактериальных осложнений — лейкоцитоз, нейтрофилез. При коревом энцефалите — повышенное содержание лимфоцитов в спинномозговой жидкости. Через 1—2 дня после высыпаний повышается специфический IgM. Через 10 дней IgG. Для выявления специфических противокоревых антител используется реакция гемагглютинации. В ранние сроки болезни вирус обнаруживается методом иммунофлюоресценции.
Грипп, вирусная инфекция Коксаки, аденовирусная инфекция — при классической кори всегда определяются пятна Бельского-Филатова-Коплика; краснуха, скарлатина, синдром токсического шока, вызванного стафилококком, аллергическая и медикаментозная сыпь, синдром Кавасаки, синдром Стивенса — Джонсона, инфекционный мононуклеоз и другие болезни, о которых необходимо помнить при диагностике кори.
Препаратов для специфического лечения кори не разработано.
Симптоматическое лечение включает отхаркивающие, муколитики, противовоспалительные аэрозоли для смягчения воспалительных процессов дыхательных путей.
Чтобы уменьшить лихорадку и боль, можно использовать ибупрофен или парацетамол. Детям, болеющим корью, не рекомендуется принимать аспирин, поскольку, согласно результатам некоторых исследований, аспирин может привести к развитию синдрома Рея
Для снятия зуда на коже рекомендуются ежедневные ополаскивания тела и умывания раствором с порошком Деласкин (синтетический танин)[25].
Для промывания глаз во время болезни можно использовать раствор пищевой соды или крепкий чай. При конъюнктивите рекомендуют капли с антибиотиками (левомицетин 0,25 %, альбуцид 20 %).
Ротовую полость можно полоскать, используя настой ромашки, раствор хлоргексидина.
В случае развития пневмонии или других бактериальных осложнений при кори показаны антибиотики, в тяжёлых случаях крупа используются кортикостероиды.
Всемирная организация здравоохранения при заболевании корью рекомендует применение витамина А, что уменьшает риск осложнений на глаза и снижает смертность на 50 %[3][12][26][27][28].
При отсутствии надлежащей медицинской помощи и недостаточном питании заболевание для 10 % заболевших заканчивается смертельным исходом[29]. В индустриальных странах перед введением вакцинации от кори, её летальность составляла 0,02 % — 0,15 %. В настоящее время в индустриально развитых странах смертельные исходы при кори наблюдаются редко[12], в XXI веке в странах Европы при массовых (более тысячи случаев в год) эпидемиях кори смертность составляла 0,004 % — 0,28 %[14][30].
Вакцина против кори была создана в 1963 году. В настоящее время существуют несколько живых вакцин против кори.[12]
Вакцина против кори очень эффективна[31]. После введения одной дозы 85 % детей девятимесячного возраста и 95 % детей двенадцатимесячного возраста получают иммунитет[32]. Почти все, у кого не развивается иммунитет после введения первой дозы, приобретают иммунитет после введения второй дозы[31]. Всемирная организация здравоохранения рекомендует проведение первой вакцинации детям в возрасте девяти месяцев в тех регионах, где это заболевание является распространенным, и в возрасте двенадцати месяцев — в тех регионах, где заболевание встречается редко[31], ранее в развитых странах вакцинация проводилась между 12 и 18 месяцем жизни ребёнка; в случае эпидемии возможно прививать детей начиная с возраста в шесть месяцев[11] (в этом случае прививка не может быть зачтена как первая из двух доз вакцинации).
С 1980-x годов для обеспечения максимально возможного уровня иммунитета, и из-за сдвига возраста вакцинации во многих странах с 12-15 месяцев на 9 месяцев, рекомендуется вакцинация двумя дозами вакцины[33].
Поскольку корь передается только между людьми, может быть уверенно диагностирована, и существующие вакцины достаточно эффективно снижают распространение болезни, корь в принципе может быть полностью искоренена[11]. По современным представлениям, для полного искоренения кори в стране уровень охвата двумя дозами вакцины в каждом из её районов должен быть не менее 95 %[12].
Защитное действие вакцины длится много лет, кроме того, она может защитить от заболевания при введении в течение нескольких дней после заражения. Остаётся неясным, становится ли вакцина менее эффективной в течение длительного времени без естественного бустера, получаемого при контакте с живым вирусом.[31].
Некоторые исследования показывают, что через 10 лет и более после последней вакцинации 30-40 % обследованных не имеют защитного уровня антител; таким образом, для полного искоренения кори может потребоваться ревакцинация взрослых каждые 10 лет[34].
При случае болезни всем непривитым контактным лицам старше 1 года проводится экстренная вакцинопрофилактика, при наличии противопоказаний вводится иммуноглобулин.
С целью создания активного иммунитета проводится плановая вакцинопрофилактика живой коревой вакциной (ЖКВ) в соответствии с календарём прививок, а также детям и взрослым при отсутствии у них противокоревых антител. Комплекс противоэпидемических мероприятий в очаге инфекции включает выявление источника инфекции, контактных, имевших факт безусловного или вероятного общения с больным, для установления границ очага.
Источник инфекции изолируется на весь заразный период (до 4-го дня высыпаний). Бывшие с ним в контакте дети и взрослые, работающие с детьми (за исключением лиц, ранее болевших корью, привитых, серопозитивных с титром противокоревых антител 1:5 и выше), подвергаются разобщению с другими детьми на 17 дней (при введении иммуноглобулина — 21 день).
Экстренная профилактика нормальным иммуноглобулином человека проводится в первые 5 дней после контакта детям от 3 до 12 мес. и беременным.
Желательно дифференцированное серологическое обследование с целью выявления серонегативных лиц с последующей вакцинацией ЖКВ или другими противокоревыми вакцинами.
Лекарственная форма вакцины[править | править код]
Живая вакцина против кори применяется либо в виде моновалентной вакцины, либо в виде вакцины, содержащей коревой компонент (ВСК), в комбинации с вакцинами против краснухи, паротита и ветряной оспы, в составе комбинированных вакцин MMR и MMRV, или других комбинированных вакцин. Вакцина работает одинаково хорошо во всех лекарственных формах. Вакцина производится в виде порошка, который необходимо смешивать непосредственно перед введением подкожно или внутримышечно. Проверка эффективности вакцины осуществляется по анализу крови.[31][12]
Безопасность вакцины[править | править код]
Вакцина, как правило, безопасна, в том числе для пациентов с ВИЧ-инфекцией. Побочные эффекты обычно слабо выражены и быстро проходят. К ним относятся боль в месте инъекции или небольшой жар, В течение 7-12 дней после вакцинации у 5 % привитых отмечается температура свыше 39,4 °C на 1-2 дня, у 2 % — сыпь, у 1 из 3000 развиваются фебрильные судороги (англ. febrile seizure), у одного из 30 000 — тромбоцитопеническая пурпура. Зарегистрирован один случай анафилаксии на примерно сто тысяч вакцинаций. Увеличения случаев синдрома Гийена-Барре, аутизма и воспалительных заболеваний кишечника не выявлено.[12]
Хотя вакцинация от кори производится живым вирусом, передача вакцинного штамма вируса кори среди людей не была зафиксирована[12].
В России[править | править код]
В соответствии с российским национальным календарём прививок, который утверждён приказом Министерства здравоохранения РФ № 125н от 21 марта 2014 г.[35], вакцинация против кори проводится комбинированной живой вакциной от кори, краснухи и паротита одновременно в возрасте 12 месяцев, ревакцинация — в 6 лет.
В соответствии с тем же приказом вакцинация против кори и ревакцинация против кори показана всем детям и взрослым в возрасте от 1 года до 35 лет в том случае, если они не болели, не привиты, привиты однократно против кори или не имеют сведении о прививках против кори. В возрастной категории 36—55 лет при тех же условиях вакцинация от кори показана представителям некоторых профессий — медики и педагоги, работники организаций торговли, транспорта, коммунальной и социальной сферы[36].
В 2002 году в России была принята Национальная программа элиминации кори к 2007-2010 годам[37].
Охват двумя дозами вакцины от кори в России соответствует рекомендованному ВОЗ уровню (свыше 95 %) начиная с 2003 года[38].
До широкого распространения вакцинации, крупные эпидемии кори происходили каждые 2-3 года, более 90 % лиц к 10-летнему возрасту заражались корью, в большинстве случаев с клиническими проявлениями. Заболеваемость циклично колебалась, оставаясь в целом на одном и том же уровне в течение ХХ века (например, в США на 100 000 человек в год — в среднем как в 1910-х, так и в 1958—1962 — около 290—310 случаев, при колебаниях ежегодной заболеваемости от 200 до 700 случаев). В то же время, в развитых странах, благодаря воздействию ряда медицинских и социоэкономических факторов, смертность от кори непрерывно снижалась (так, в США летальность снижалась от 2,1 % в 1910-х до 0,085 % в 1958—1962, в Англии к 1958—1962 летальность снизилась до 0,02 %)[39][40][41].
Вакцина против кори была создана в 1963 году. На то время, уровень популяционного иммунитета, достаточный для прерывания распространения кори в конкретном районе, приблизительно оценивался в 55 %, и предполагалось, что будет достаточно одной дозы вакцины[42].
В СССР кампаниия по вакцинации против кори началась в 1968 году; с 1973 — однократная прививка от кори введена в календарь прививок; с 1996 года в России введена повторная вакцинация. До распространения вакцинации, в период 1950—1968 заболеваемость циклично колебалась от 500 до 1200 случаев на 100 000 человек в год, в одном очаге заболевания было в среднем 30 заболевших, а доля очагов с одним заболевшим составляло 17 %, летальность составляла 0,15 %.[43] С 1995 года в России заболеваемость корью чрезвычайно низка — от 5,4 на 100 тыс. населения в 1996 году до 1,4 в 2001 году[37].
В 1978 году Центр по контролю и профилактике заболеваний США (CDC) поставил цель искоренить корь в США за четыре года; в 1989 году, после ряда вспышек кори среди привитых школьников, была введена повторная вакцинация; в 2000 году было объявлено об искоренении эндемичной кори в США[44] при уровне около 100 случаев кори в год (за 1999—2001 годы).
За 1980-е и 1990-е охват вакцинации в мире возрос с 40 % до 80 %. Стратегия борьбы с корью включала плановую иммунизацию, кампании по срочной иммунизации для отдельных районов и групп населения, обеспечение витамином А, уход за больными и расследование случаев заражения. Количество зарегистрированных случаев кори в мире снизилось с 4 млн в 1983 году до 800 тысяч в 1994 году, оставаясь примерно на этом уровне до 1998 года, однако при зарегистрированных 800 тысяч случаев кори в год, истинная заболеваемость по некоторым моделям оценивалась в 36 млн случаев, а смертность — в 0.9-1 млн случаев, и на корь приходилось 7 % детской смертности[33].
План ВОЗ по глобальной ликвидации кори[править |
ru.wikipedia.org
симптомы, фото, у детей и взрослых, прививка, лечение
Что такое корь
Корь — это острое инфекционное заболевание вызываемое РНК-вирусом семейства парамиксовирусов.
Из-за высокой, приближающейся к 100% восприимчивости к вирусу кори, заболевание весьма распространено — в СНГ ежегодно болеет примерно 65 тысяч человек; преимущественно дети 2-5 лет.
Путь передачи инфекции — воздушно-капельный: через слизь и слюну больного человека, выделяемую при кашле и чихании.
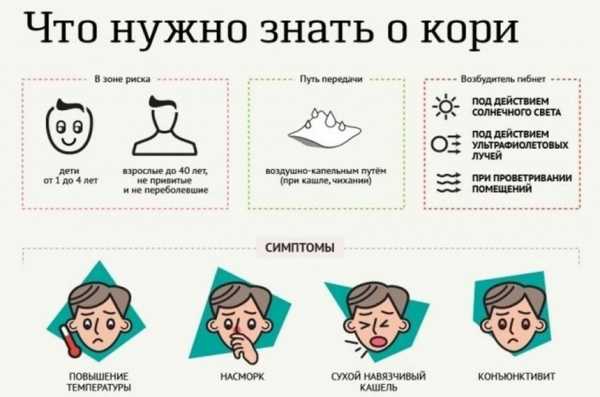
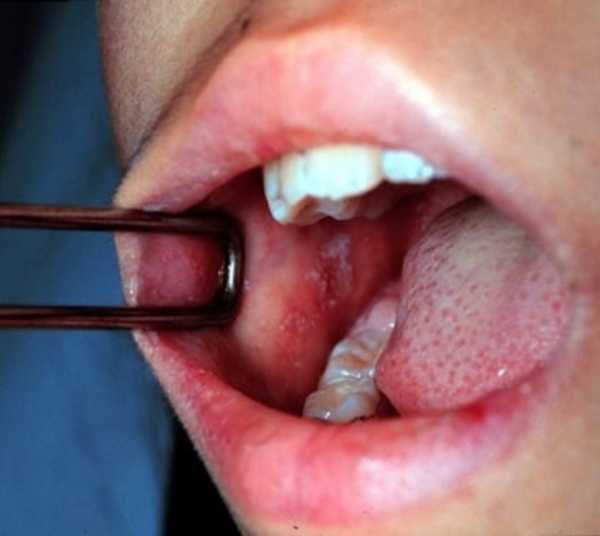
Корь начинается остро: резкий подъем температуры тела до 39-40 градусов, головная боль, отеки век и покраснение конъюнктивы, покраснение зева, красные пятна на твердом, мягком небе (коревая энантема), сухой кашель, насморк, светобоязнь. На 2 день на слизистой оболочки щек в области коренных зубов образуются белесые пятнышки, окаймленные красным венчиком — пятна Бельского-Филатова-Коплика, которые характерны только для кори.
На 4-5 пятый день болезни появляется коревая сыпь в виде зудящих красноватых пятен с узелками (папулами) внутри; пятна склонны к слиянию. Сыпь и температура держатся примерно 4 дня, после чего сыпь темнеет пигментируется и шелушится.
В результате болезни развивается стойкий иммунитет к кори.
Корь диагностирует и лечит педиатр, терапевт, инфекционист на основании опроса и осмотра пациента.
У детей корь протекает легче, чем у взрослых. Без лечения или при несвоевременном лечении в 10% случаев корь осложняется пневмонией (чаще у взрослых пациентов), бронхитом, ларингитом, стенозом гортани, отитом, энцефалитом, менингитом, гепатитом, лимфаденитом, пр.
Специальных лекарств от кори нет. Симптоматическое лечение: противовоспалительные, обезболивающие, жаропонижающие препараты, например, Ибупрофен, противозудные средства, в частности, синтетические танины (Деласкин и пр.), витамин А.
Профилактика кори сводится к прививкам комбинированной живой вакциной от кори, краснухи и паротита. Эффективность прививок приближается к 95%.
Причина кори и пути передачи инфекции
Возбудитель кори — РНК-вирус семейства парамиксовирусов. Люди почти столь же высоко восприимчивы к кори, как и к ветрянке — вероятность заболеть при контакте со страдающим корью человеком приближается к 100%.
Корь передается воздушно капельным путем через слизь и слюну больного человека при кашле, чихании и даже разговоре. Внедрившись в верхние дыхательные пути, вирус с током крови попадает в лимфатические узлы, где размножается в течение 7-14 дней (инкубационный период). Затем вирус вновь попадает кровь и разносится по всему организму, что сопровождается появлением симптомов кори.
Пациент заразен с последних 2 дней инкубационного периода до 4 дня высыпаний.
Симптомы кори
После окончания инкубационного периода болезнь начинается остро — резко повышается температура тела до 39-40 градусов, развивается головная боль, отеки век, покраснение конъюнктивы глаз, светобоязнь, сухой кашель и насморк, покраснение зева, красные пятна на твердом, мягком небе (коревая энантема), увеличиваются затылочные лимфоузлы. На следующий день на слизистой щек в районе коренных зубов появляется характерный только для кори клинический признак: пятна Бельского-Филатова-Коплика — небольшие белесые пятна, окаймленные красным венчиком.
Сыпь при кори появляется на 4-5 день болезни. Коревая сыпь (экзантема) — красноватые склонные к слиянию пятна с узелками (папулами) внутри. Вначале сыпь появляются на лице, за ушами и шее; на следующий день распространяется на туловище и, наконец, переходит на руки и ноги, включая пальцы кистей и стоп.
Сыпь держится 3-4 дня, столько же, сколько повышенная температура тела. Затем элементы сыпи темнеют, пигментируются и шелушаться. Пигментация кожи удерживается до 12 дней.
В 90% случаев корь протекает не очень тяжело и проходит бесследно. Коварство заболевания в том, что инфицирование приводит к ослаблению иммунитета, что в 10% случаев провоцирует бактериальные осложнения: пневмонию, трахеит, бронхит, ларингит, отит, энцефалит, менингит, гепатит, лимфаденит, пр.
У взрослых корь протекает тяжелее, чем у детей; у каждого пятого пациента сопровождается первичной коревой пневмонией.
У пациентов с иммунодефицитом, в частности со СПИД корь протекает очень тяжело и может привести к смерти пациента.
У привитых детей, а также у получавших в течение инкубационного периода иммуноглобулин (для профилактики заболевания после контакта с инфицированным корью) заболевание протекает легко; элементов сыпи немного. Длительность инкубационного периода возрастает в 2-3 раза, достигая 20 дней.
После выздоровления формируется стойкий иммунитет к кори, сохраняемый десятилетиями.
Отличие кори от краснухи
Корь и краснуху вызывают разные вирусы.
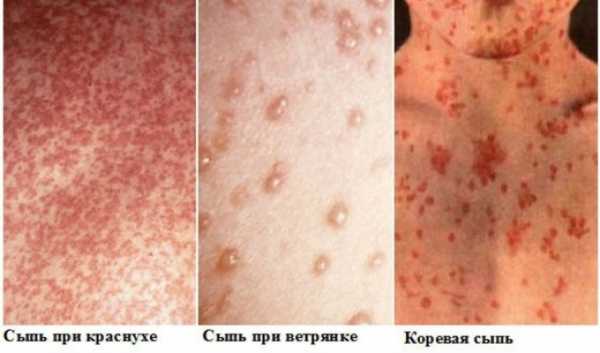
Краснуха протекает легче кори: температура тела не поднимается выше 38 градусов; зато отмечаются боли в мышцах. При краснухе нет характерных для кори белесых пятен Бельского-Филатова-Коплика на слизистой оболочке щек в районе коренных зубов. Сыпь при краснухе не сливаются в отличие от кори; выглядит в виде мелких розовых пятен.
Неприятная особенность краснухи — поражение плода (в т.ч. генетические мутации) при инфицировании матери. Корь, в отличие от краснухи, не вредит беременной женщине.
Диагностика кори
Корь диагностирует педиатр, инфекционист, терапевт. Врач опрашивает пациента (его родителей) на предмет выявления контакта с больным корью; затем осматривает пациента. Большое значение имеет выявление пятен Бельского-Филатова-Коплика, которые характерны только для кори. Анализируют наличие и характер сыпи на теле.
Поскольку заболевание может сопровождаться пневмонией требуется выслушивание легких; при необходимости рентгенография легких. При подозрении на энцефалит, менингит требуется консультация невролога. Корь необходимо отличить от краснухи, скарлатины, ОРВИ, в т.ч. гриппа, инфекционного мононуклеоза, пр.
В крови больных корью со 2-3 дня высыпанию определяют повышение уровня специфического иммуноглобулина М; с 10 дня — иммуноглобулина G.
Лечение кори
Специфического антивирусного лечения кори нет. Применяют симптоматическую терапию.
В качестве противовоспалительного жаропонижающего обезболивающего средства используют Парацетамол и Ибупрофен. Врачи советуют воздержаться от приема Аспирина применительно к детям до 16 лет.
Для разжижения и отхаркивания мокроты применяют муколитики. Кожный зуд снимают с помощью ополаскиванией синтетическими танинами, в частности, раствором с порошком Деласкина. Полоскание рта проводят раствором хлоргексидина, настоем ромашки.
При развитии бактериальных осложнений, в частности, пневмонии, применяют антибиотики.
Профилактика кори, включая прививку
После выявления кори пациента изолируют от окружающих на 17 дней.
Специфическая высокоэффективная профилактика — двукратное введение детям комбинированной (от кори, краснухи и паротита) живой вакцины. Первую прививку от кори проводят в 9-ти месячном возрасте; второе — в 12 месяцев. Cтойкий иммунитет после 2-х прививок достигают у 95% детей.
К какому врачу обратиться
При первых признаках кори обратитесь к педиатру, терапевту, инфекционисту. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Вопросы пациентов – ответы врачей Botkin.pro:
-
Антитела краснухи
Здравствуйте, подскажите пожалуйста, я беременна и отправили сдавать на краснуху на IgG пришли результаты — 250, спустя месяц перездала анализы и они выросли до 497 а авидность 68%. Подскажите считается ли нормальным рост антител.
Не волнуйтесь. При беременности возможен рост антител. У вас высокая авидность, что говорит о ранее перенесенной краснухе. Какой срок беременности?
-
Корь
Добрый день. Помогите, пожалуйста, советом. Живу в общежитии, сегодня был контакт с ребенком больным корью. Девочка говорит, что температуры не и что врачи сказали, что до понедельника она еще заразна. Вопрос, что я могу сделать. Прививки противопоказаны по состоянию здоровья.
Добрый день. Инкубационный период кори — 1-2 недели. В течение этого времени внимательно следите за здоровьем. Помните, что вначале заболевание очень похоже на обычную простуду, поэтому при появлении жалоб немедленно обращайтесь к врачу.
-
Прививка от кори
Здравствуйте, скажите как часто ставится прививка от кори. Мне 39 лет и я не помню ставили мне ее в детстве или нет. Спасибо
Вакцинируем в любом возрасте. Если Вы не знаете привиты или нет, действуем, будто Вы не привиты, т.е. вакцинируем. Всем кто родился до 1980 года, делали только одну из 2х необходимых доз. Поэтому Вас нужно вакцинировать!
-
Корь
Здравствуйте! Муж в лёгкой форме переболел корью- всего три дня, могу ли я заболеть тоже ? Прививка у меня сделана только в 1.5 года. Мне 33 года. Заранее спасибо за ответ!
Можете, т.к. у Вас не полная вакцинация (1 из 2х необходимых доз)
-
Корь и беременность
Здравствуйте, я на 16 неделе беременности, был контакт с больным корью. Сразу сдала анализы на воприимчивость к кори IgG, результат был 1,73, т.е. положительный. Подскажите, это означает, что нет вероятности заразиться?? Заранее спасибо
Это значит что вы болели корью и у вас иммунитет, и вы не заразитесь
-
Корь
Есть ли вероятность заразится от человека, с которым был контакт за день до того, как этот человек заболел корью?
Да, больные могут заражать окружающих за 3-5 дней до появления сыпи.
botkin.pro
симптомы, лечение, осложнения, профилактика, фото
 Современное поколение молодых родителей узнаёт о кори только из буклетов в поликлинике или после общения с педиатром. Благодаря такому достижению науки, как прививки, об этой инфекции вспоминают лишь в моменты случайных вспышек заболевания. И если в каждой стране привить более 95% населения, то о кори забыли бы навсегда.
Современное поколение молодых родителей узнаёт о кори только из буклетов в поликлинике или после общения с педиатром. Благодаря такому достижению науки, как прививки, об этой инфекции вспоминают лишь в моменты случайных вспышек заболевания. И если в каждой стране привить более 95% населения, то о кори забыли бы навсегда.
Что такое корь и как она проявляется? Опасны ли её симптомы? Какие особенности течения заболевания у взрослых и маленьких детей? Есть ли у болезни осложнения? Какие применяют методы лечения и профилактики кори? Что нужно знать об этой, многим незнакомой, инфекции?
Что такое корь
Как вирусам удаётся так долго сохраняться в природе и в окружающей человека среде? Зачастую мы сами способствуем их распространению, игнорируя элементарные гигиенические нормы и советы врачей по профилактике заболеваний, вызванных этими микроорганизмами. Вирус имеет свои особенности, которые помогают ему оставаться активным надолго.
Что такое корь? — это острая инфекция, вызванная вирусом, которая поражает верхние дыхательные пути. Одним из характерных признаков кори является сыпь по всему телу.
Что нужно помнить о кори и его возбудителе?
- Вирус весьма чувствителен практически ко всем моющим средствам, поэтому регулярная влажная уборка с одним из таких веществ поможет предотвратить распространение заболевания среди остальных членов семьи.
- На сухой поверхности микроорганизм остаётся в каплях слизи при температуре от 12 до 15 ºC всего несколько дней. Но этого может быть достаточно для заражения.
- Даже в наше время корь остаётся одним из самых опасных детских заболеваний, которое ежегодно уносит жизни тысяч детей.
- Вирус кори подавляет активность защитных клеток организма, снижая иммунитет.
- Вирус поражает внутренний слой сосудов, что способствует распространению сыпи и заболеваний.
- Корь передаётся только от человека к человеку, но его «братьями» являются возбудители чумки собак и крупного рогатого скота.
- Считается, что корь после перенесённого заболевания вызывает пожизненный иммунитет, но были случаи заражения повторно. Это происходит так как микроорганизм умеет сохраняться в организме человека длительно, поэтому часто возникают осложнения.
- До недавнего времени корь была распространена только среди детей, сейчас инфекция «постарела», бывают вспышки заболевания среди подростков и взрослого населения.
Как передаётся корь
Распространено заболевание только среди людей. Источник — больной человек, который заражает других в последние дни инкубационного периода. Есть несколько вариантов заражения:
 воздушно-капельный или аэрогенный путь посредством кашля, чиханья, во время разговора, крика и даже плача;
воздушно-капельный или аэрогенный путь посредством кашля, чиханья, во время разговора, крика и даже плача;- предположительно можно заразиться корью трансплацентарно — от больной матери, но такие случаи редки.
Восприимчивость человека к вирусу кори очень высока. Считается, что общение с больным в течение суток вызывает заболевание у 40% людей, а трёхдневный контакт — у 80% окружающих.
Инкубационный период кори в среднем составляет 9–11 дней. Но в зависимости от организма человека и его реакции на присутствие вируса, инкубационный период может быть короче либо он удлиняется, то есть бывает от 7 до 28 дней. Встречались случаи бессимптомного заболевания, когда вирус был обнаружен в крови случайно, во время исследования близких людей.
Вспышки заболеваемости возникают с определённой периодичностью, встретиться с инфекцией в некоторых регионах можно приблизительно раз в 8–10 лет, за исключением случаев завозной инфекции. Вспышки или эпидемии кори возникают если есть прослойки восприимчивых к микроорганизму людей. Эпидемии возникают чаще в закрытых дошкольных и школьных учреждениях:
- детские сады;
- детские дома;
- ясли;
- школа, особенно первые классы с продлёнкой;
- дома ребёнка.
Когда вирус более активен? Учитывая, что он длительно сохраняется в окружающей среде при средних температурах — оптимальный период для распространения инфекции — конец весны и начало лета. Классическим временем года для активного размножения вируса раньше считалась зима и весна. Но в связи с массовой вакцинацией вирус кори приспособился и чаще приводит к развитию заболевания в тёплое время года.
Периоды развития болезни
 Выделяют четыре периода развития заболевания:
Выделяют четыре периода развития заболевания:
- инкубационный;
- продромальный;
- период высыпаний или активных заметных проявлений;
- выздоровление.
В большинстве случаев корь именно так и протекает. Но при неправильном или несвоевременном лечении либо, когда вирус вызывает молниеносную инфекцию можно условно выделить ещё один этап — осложнений.
Симптомы кори
До появления привычного всем симптома — сыпи по всему телу, проходит два этапа активного размножения вируса в организме человека.
- Инкубационный период кори протекает без каких-либо клинических проявлений. Это время от момента попадания вируса в организм человека и до появления первых симптомов. Может быть коротким и длительным до четырёх недель. Последние два-три дня этого этапа развития кори и до пятого дня с момента появления сыпи человек считается заразным.
 Так как входными воротами инфекции являются верхние дыхательные пути — то многие проявления продромального периода возникают именно здесь. В это время корь напоминает острое респираторное заболевание. У человека повышается температура иногда до 39 ºC. Необычным является то, что утренняя температура выше вечерней. Возникает сухой навязчивый кашель, слабость, вялость и раздражительность, осиплость голоса. Ухудшается сон, снижается аппетит вплоть до отказа от еды. Воспаляется оболочка глаза (конъюнктивит), корь сопровождается слезотечением и светобоязнью.
Так как входными воротами инфекции являются верхние дыхательные пути — то многие проявления продромального периода возникают именно здесь. В это время корь напоминает острое респираторное заболевание. У человека повышается температура иногда до 39 ºC. Необычным является то, что утренняя температура выше вечерней. Возникает сухой навязчивый кашель, слабость, вялость и раздражительность, осиплость голоса. Ухудшается сон, снижается аппетит вплоть до отказа от еды. Воспаляется оболочка глаза (конъюнктивит), корь сопровождается слезотечением и светобоязнью.- Как ещё проявляется корь? На второй день развития болезни возникает важный диагностический признак заболевания — пятна Бельского-Филатова-Коплика — это различные высыпания на щёках, напоминающие частички манной крупы. Располагаются они напротив малых коренных зубов, а размер их варьирует от мелких до крупных пятнышек, окружённых красным ободком. Это признак заболевания, по которому зачастую и ставят диагноз. В редких случаях эти пятна появлялись в других областях: анальной или на конъюнктиве. Спустя два-три дня, они исчезают, а взамен появляется сыпь по всему телу. Небольшие, красные, немного приподнятые над поверхностью кожи пятна, начинают возникать сначала на голове (сперва на лице и за ушами), затем постепенно спускается вниз (шея и грудь, туловище и поверхность рук, после чего переходит на нижние конечности).
 Одновременно с развитием кори и появлением сыпи увеличиваются лимфатические узлы, которые становятся болезненными при пальпации.
Одновременно с развитием кори и появлением сыпи увеличиваются лимфатические узлы, которые становятся болезненными при пальпации.- При обследовании внутренних органов заметно увеличена в размерах селезёнка, иногда вместе с печенью.
- Увеличивается частота сердечных сокращений.
- Со стороны дыхательной системы усиливаются хрипы, появляется одышка.
- В системе пищеварения тоже нередко наблюдаются изменения, появляется тошнота, рвота, послабление стула.
Самый удачный исход кори — это полное выздоровление без всяких последствий. Но такое случается не в 100% случаев, а намного меньше.
Особенности течения кори у взрослых
Симптомы кори у взрослого всё те же: резкое повышение температуры, появление пятен во рту и на всём теле. Но, кроме этого, в развитии болезни у взрослых есть и некоторые особенности.
- Заболевание протекает намного тяжелее, чем в детском возрасте.
 Температура чаще повышается резко, выражены симптомы интоксикации: рвота, постоянная тошнота, слабость, практически постоянно человека беспокоит головная боль, больной становится крайне раздражительным.
Температура чаще повышается резко, выражены симптомы интоксикации: рвота, постоянная тошнота, слабость, практически постоянно человека беспокоит головная боль, больной становится крайне раздражительным.- Ещё одним симптомом является потеря больным человеком ориентации во времени и пространстве.
- Пятна Бельского-Филатова-Коплика ничем не отличаются, но сыпь на всём теле более выражена, элементы большего размера и нередко сливаются.
- Плохим последствием развития кори у взрослых людей являются многочисленные осложнения.
- Катаральные явления (покраснение и боль в горле, насморк) выражены слабее.
Многие сильные проявления кори зачастую объясняются давностью вакцинации. В некоторых случаях имеет значение присоединение вторичной инфекции, ведь вирус кори значительно ослабляет иммунитет, что способствует росту условно-патогенных заболеваний.
Корь и беременность
Любая, даже, на первый взгляд, самая лёгкая инфекция, опасна для беременной женщины и её будущего малыша. Через плаценту проникают многие вирусы и бактерии, поэтому будущие мамы всегда находятся в группе риска по развитию инфекционных заболеваний.
Но в случае с этой инфекцией мнения медиков разделились. Одни учёные считают, что корь при беременности не представляет угрозы для ребёнка и переносится довольно-таки легко. Другие же утверждают, что заражённый в первые 8 недель беременности малыш подвержен высокому риску появления врождённых пороков развития (практически в 85% случаев). На более поздних сроках до 12 недель эта цифра немного уменьшена и составляет 50% случаев.
Так как были случаи заражения корью малыша ещё до родов — вирус проникает через плаценту, а значит ребёнок не застрахован от тяжёлых последствий, связанных с этим заболеванием. Первые 12 недель беременности сопровождаются закладкой и формированием основных систем и органов ребёнка, то есть в это время он наиболее уязвим.
Поэтому единственная рекомендация беременной женщине — остерегаться контактов с больными корью. Если в семье есть заражённый этим недугом — правильное решение для будущей мамы — это полная изоляция. В случае, когда женщина планирует беременность и со дня последней вакцинации прошло много лет, стоит привиться повторно.
Корь у детей
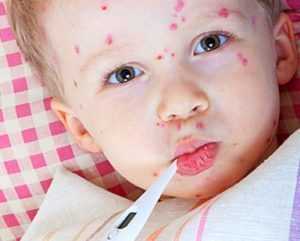 Малыши переносят корь практически так, как описывают в книгах. Классическое развитие болезни у детей следующее.
Малыши переносят корь практически так, как описывают в книгах. Классическое развитие болезни у детей следующее.
- Интоксикация, резкое повышение температуры до 40 ºC, светобоязнь.
- К концу продромального периода, то есть приблизительно на 3 либо 4 день температура тела начинает снижаться, вплоть до нормальной, но на следующий же день она вновь резко возрастает.
- В катаральном периоде кори важным диагностическим признаком является триада симптомов — сухой кашель, насморк и конъюнктивит.
- Признаки кори у ребёнка — это не только типичная сыпь на слизистой щёк, есть ещё некоторые особенности — вместе с этим симптомом на нёбе, миндалинах и задней стенке глотки появляются красные пятна неправильной формы или энантема.
пятна Бельского-Филатова-Коплика
Мелкая сыпь, постепенно сменяющая пятна Бельского-Филатова-Коплика. Возникает обычно на лице и за ушами в первый день, после чего появляется на шее и груди, преимущественно верхней её части. Во второй день высыпания заметны на туловище, бёдрах и руках. Голени и стопы становятся поражены на третий день от момента возникновения сыпи.
- Когда красные пятнышки появляются на стопах — на лице они уже постепенно бледнеют.
- Вдобавок ко всем остальным симптомам во время развития кори у ребёнка пятна могут сливаться, что отличает коревую инфекцию от других похожих.
- Любые высыпания на коже во время кори сопровождаются зудом, спустя несколько дней, пятна приобретают бурый и коричневый цвет с шелушением, сохраняются такие изменения на коже до трёх недель.
Атипичная корь
Есть несколько вариантов нестандартного или непривычного течения кори, что в большинстве случаев связано с иммунитетом человека.
- Митигированная корь. Развивается в результате введения вакцины или иммуноглобулина против вируса в инкубационном периоде развития заболевания. То есть человек привился, когда вирус уже попал в организм. Отличается такой вид инфекции более продолжительным инкубационным периодом; сокращённым, до двух дней при норме от 4 до 8, продромальным периодом. Температура и все начальные проявления заболевания отсутствуют либо слабо выражены. Сыпь при такой кори появляется сразу с пятнами на щеках или практически незаметна. Пигментация после сыпи заметна лишь в течение одной недели.
- Корь у людей с нарушением работы иммунитета. Болезнь протекает крайне тяжело. Практически сразу осложняется многочисленными инфекциями и нередко заканчивается смертью.
Осложнения после кори
Даже лёгкое течение заболевания откладывает свой отпечаток в дальнейшем на здоровье человека. Основная тому причина — угнетение иммунитета.
 К самым частым и опасным осложнениям относятся следующие состояния.
К самым частым и опасным осложнениям относятся следующие состояния.
- Ларингит или ларинготрахеобронхит, воспаление слизистой гортани, трахеи и бронхов. Нередко все эти процессы протекают одновременно, для них характерно осиплость голоса, кашель, хрипы в области груди, стеноз гортани.
- После основных этапов болезни частым её продолжением является пневмония, от лёгкой до тяжёлой в зависимости от организма. Были случаи, когда пневмония заканчивалась абсцессом и плевритом (воспаление плевры).
- Частое осложнение — стоматит, явление, знакомое практически всем. Появление белых пятен на дёснах не проходит просто так, были случаи появления номы (онкологический процесс лица), заканчивающейся смертью больного.
- Очередные тяжёлые осложнения кори — заболевания нервной системы с возникновением энцефалита, менингита и менингоэнцефалита (воспаление головного мозга и его оболочек). Проявляются они на 3–15 дни болезни, течение менингита практически всегда благоприятное и заканчивается выздоровлением, менингоэнцефалит в 10–40% случаев приводит к летальному исходу.
Кроме всех вышеперечисленных заболеваний, после кори встречаются редкие: ангина, отит, пиелонефрит, болезни сердечно-сосудистой системы.
Лечение
В лечении кори есть несколько важных моментов. До настоящего времени не разработан ни один эффективный способ борьбы с вирусом. Поэтому основные этапы лечения кори — это назначение симптоматических препаратов.
 Как лечить корь? Больным рекомендуют следующие мероприятия.
Как лечить корь? Больным рекомендуют следующие мероприятия.
- При лёгком течение заболевания показана домашняя терапия: постельный режим, обильное тёплое питье, щадящая диета, во избежание осложнений назначаются поливитамины.
- Врачи рекомендуют часто полоскать рот тёплой кипячёной водой, отваром ромашки, раствором хлоргексидина.
- В случае развития конъюнктивита в глаза закапывают капли на основе антибактериальных препаратов, кроме этого, для глаз нужен щадящий световой режим, человек находится в комнате с минимальным количеством света.
- Используют жаропонижающие препараты. С этой целью при лечении кори у детей назначают «Ибупрофен» и «Парацетамол».
- Присоединение бактериальной инфекции требует изменения тактики лечения, в этом случае дополнительно применяются антибиотики.
- Дополнительно используют лекарства для поддержки иммунитета.
- Все сложные случаи болезни лечат в больнице.
Лечение инфекции — дело непростое и многое зависит не от своевременно назначенных препаратов, а от ухода за больным человеком.
Профилактика кори
Есть два основных вида профилактики коревой инфекции:
- плановая вакцинация;
- профилактика в очаге развития инфекции.
Вакцинация против кори — это запланированная процедура, которая сопровождается составлением карты прививок на каждого ребёнка с момента его рождения.
Но что делать, если кто-либо из окружающих людей заболел?
- Больного нужно изолировать.
- Всех людей, имевших контакт с заболевшим, разобщают на несколько недель (от двух до трёх в зависимости от ситуации).
- Помещение, где находится больной корью, нужно регулярно проветривать, проводить влажную уборку.
- При необходимости всем контактным лицам (дети от трёх до 12 месяцев и будущие мамы) вводят человеческий иммуноглобулин в первые 5 дней с момента контакта.
 Что нужно знать о плановой вакцинации? Когда делают прививку от кори?
Что нужно знать о плановой вакцинации? Когда делают прививку от кори?
- Введение первой дозы вакцины защищает детей от развития кори в 85% случаев.
- Повторная вакцинация способствует практически 100% защите.
- Благодаря всеобщему охвату прививками удалось снизить смертность в три раза.
- Вакцина защищает от кори надолго, в течение как минимум 20 лет защитные антитела находятся в крови человека.
- Прививают всего два раза. Первая прививка ребёнку от кори делается в 12 месяцев. Ревакцинацию проводят в 6 лет.
- Прививку делают всем контактным лицам до 40 лет, не болевшим корью и не привитым.
- Для защиты используют живую аттенуированную (значительно ослабленную) вакцину.
- Чаще используется трехкомпонентная вакцина, так как график вакцинации совпадает с иммунизацией от краснухи и паротита. Но есть и моновакцины для контактных лиц старшего возраста.
Корь — это не только белые пятнышки на слизистой щёк и красная сыпь по всему телу. Это тяжелейшая инфекция, занимающая одно из первых мест в мире по смертности детей раннего возраста. С корью связаны многочисленные осложнения после перенесённой инфекции, в том числе тяжёлые заболевания нервной системы. Инфекция циркулирует только среди людей, поэтому профилактика должна быть всеобщей.
privivku.ru
фото симптомов, лечение, прививки, профилактика
Корь у детей — типичная инфекция, вызванная вирусом кори. Имеет специфические симптомы (сыпь), по которым заболевание легко выявить. Корь очень заразна, передаётся по воздуху. Инкубационный период длится до нескольких недель.

Почему возникает и как передается
Причины возникновения кори у детей однозначны — заражение происходит через контакт с другим заболевшим ребенком. Корь передаётся воздушно-капельным путём и попадает в организм здорового ребёнка через дыхательную систему. Вирус стремительно погибает во внешней среде. Поэтому опасаться заражения через предметы или третьих лиц, близки[ к больному ребёнку, не стоит.
Период, когда вирус особо заразен — первые пять дней, с момента появления пятен. После заражения пройдёт от шести до двадцати дней (инкубационный период), прежде чем проявятся первые проявления — сыпь, кашель, температура. Вовремя введённая вакцина обеспечит иммунитет против кори у детей до года.
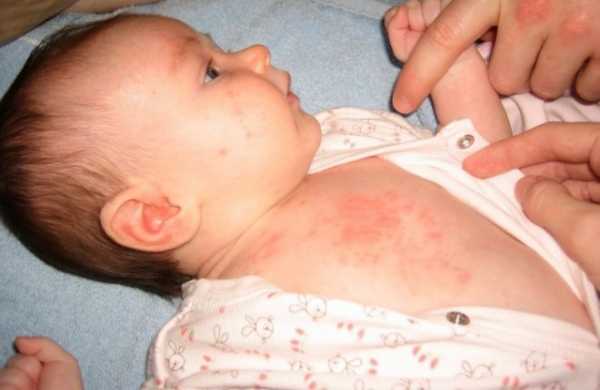
Часто корь путают с другим инфекционным заболеванием — краснухой, которое имеет похожие симптомы.
Симптомы
Специфические симптомы не проявляются первые двадцать дней после контакта с больным, однако вирус уже находится в организме ребёнка. Зараженный ведёт себя как обычно, но болезнь быстро развивается внутри организма.
После того, как закончится инкубационный период, проявляются первичные признаки кори у детей:
- слабость;
- бессонница;
- общее недомогание;
- снижение аппетита;
- головная боль;
- возможна высокая температура.
Через некоторое время возникают специфические симптомы, присущие кори:
- слезоточивость;
- севший голос;
- светобоязнь;
- гнойный конъюнктивит;
- сыпь.
У малышей до года симптомы заболевания такие же, как у более старших детей. Резко поднимается температура, развивается конъюнктивит, кашель, гнойные выделения из носа. Малыш плохо себя чувствует, капризничает, плачет. Такие симптомы, как насморк и сухой кашель могут быть причиной постановки неправильного диагноза, что повлияет на лечение болезни.
Через некоторое время после возникновения первых симптомов появляется главный признак кори — сыпь в ротовой полости, около зубов. Заметить высыпания сложно в силу их небольшого размера и места расположения.
Через пять-шесть суток клиника кори пополняется прочими показателями. Сыпь переходит из ротовой полости на кожные покровы. Высыпания представлены достаточно большими пятнами, диаметром до 10 мм.
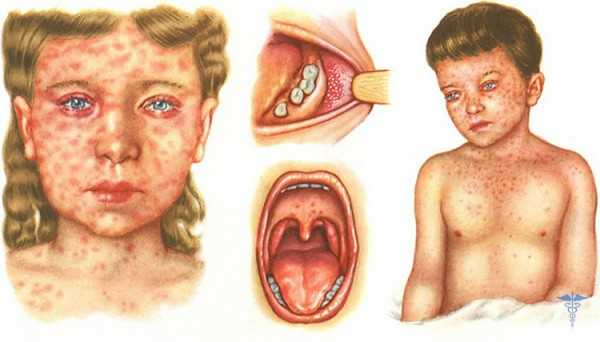
Сыпь начинается за ушной раковиной, после покрывает лоб, затем лицо, шею, туловище, последней появляется сыпь на конечностях.
После того как, тело ребёнка покрылось пятнами от ушей до пяток, высыпания начинают увеличиваться в размере. Спустя ещё три дня, наступает кризисный период, у больного снова поднимается высокая температура.
Отличия от краснухи
Краснуха является инфекционной болезнью, сопровождается сыпью и повышенной температурой. Против краснухи, как и против кори, существует вакцина.
Краснуха отличается от кори тем, что заразна в течение двух недель с момента заражения. Если краснуха врождённая, то больной выделяет инфекционный возбудитель достаточно долго, до нескольких лет. Также корь почти всегда сопровождается конъюнктивитом. А краснуха характеризуется увеличением лимфоузлов, расположенных на затылке.
Одно из главных отличий в том, что сыпь кори красного цвета и склонна к слиянию. Краснуха же даёт более мелкую сыпь розового цвета.
Осложнения
Хоть у маленьких детей корь довольно редкое заболевание, многие случаи сопровождаются тяжелыми осложнениями. Корь является одной из главных причин детской смертности, и дети до года не являются исключением.
У детей до года, возможно, резкое понижение веса. В этом случае лечение будет направлено на восстановление потерянной массы. Лечить маленьких детей стоит только под наблюдением врача. Вовремя введённая вакцина поможет избежать этого недуга.
Корью может послужить причиной возникновения таких болезней, как:

Осложнения могут быть и неявными. Болезнь может спровоцировать появление язв на роговице глаза, привести к слепоте или потере слуха. Корь у детей может дать осложнения на лимфоузлы. Иногда заболевание сопровождается гепатитом, проявляющимся в острой фазе болезни.
Осложнения могут быть и со стороны центральной нервной системы:
- Энцефаломиелит. Клиника которого проявляется уже через шесть суток. Осложнения дают сильную лихорадку, бессонницу и даже кому.
- Прогрессирующий энцефалит. Такое осложнение может дать совокупность факторов: заболевание корью на фоне болезни лимфоузлов и проводящиеся лечение средствами, которые подавляют иммунитет больного. Итогом такого осложнения может стать смерть пациента через полгода после того, как первые симптомы недуга проявили себя.
- Корневой энцефалит, который даёт около десяти процентов летальных исходов, также может возникнуть из-за осложнения кори.
Диагностика
В период, когда инфекция уже в организме, но признаков ещё нет, диагностика невозможна. Диагноз ставится врачом после осмотра пациента и сбора анамнеза. Также доктор может назначить различные анализы. Диагностика проводится на дому, если заболевание протекает в лёгкой или среднетяжелой форме. В случае тяжёлой формы болезни больного госпитализируют.
Лабораторная диагностика:
- анализ крови на выявление антител к вирусу кори;
- анализ слизи из носа.
Лечение
Лечить корь начинают с момента возникновения сыпи. Если ребёнок заболел нужно срочно вызвать врача. В лёгкой форме корь лечат в домашних условиях. Диагностика тяжёлых случаев кори обязывает врача срочно госпитализировать пациента.
Препараты
Лечение, которое назначается пациенту, должно включать:
- витамины групп А и С;
- препараты от кашля;
- капли для носа;
- капли для глаз.
Лечение осложнений и вторичных инфекций проводится только с помощью антибиотиков, которые посоветует врач. Последствия запоздалого лечения могут быть печальными, вплоть до слепоты и глухоты.
Народные средства
Лечение народными средствами, без отрицания традиционных, тоже может помочь.
- Липовый цвет. 2 ст. л. заливаются полулитром кипятка и на несколько часов оставляют настаиваться в термосе. После процеживают и дают больному несколько раз в день.
- Малина. 3 ст. л. заливается 400 мм кипятка. Настаивается в течение часа. Принимается настой три раза в день по целому стакану.
- Ряска. 1 ст. л. заливается 300 мм кипятка и настаивается в течение 10 минут, после процеживается. Дают его больному 4 раза в сутки.
Гигиена
Также могут помочь:
- ежедневная влажная уборка;
- проветривания комнаты, где находится больной;
- свежее постельное белье.
Диета
Лечение может включать в себя диету. Диета должна быть, как можно более щадящей и лёгкой. В меню должны входить:
- кисломолочные продукты;
- супы из овощей;
- паровое протёртое мясо;
- пюре из овощей или фруктов;
- обильное питье обычной воды или морса.
Профилактика
Вакцинация — один из самых эффективных способов против кори. Вакцинация проводится в районных поликлиниках. Профилактика никогда не повредит. Последствия отказа от прививки могут спровоцировать появление болезни в более позднем возрасте. Прививка не гарантирует полной защиты от заражения, но позволяет значительно уменьшить возможность заболеть.
Вакцина против кори содержит в себе ослабленный вирус, поборов который организм получает иммунитет.
Вакцинация проводится в первый год жизни ребёнка, второй раз в шесть-семь лет. Для детей и взрослых, привитых один раз или не делавших прививку вообще, рекомендуется сделать прививку против кори повторно, в независимости от возраста. Так как болезнь распространяется воздушно-капельным путём, без должной защиты заразиться легко.
Вакцинация для большинства детей не имеет никаких пагубных эффектов. Но иногда случается негативная реакция. У ребёнка поднимется температура и в течение нескольких дней, привитый будет чувствовать лёгкое недомогание.
У детей аллергиков вакцинация против кори может вызвать аллергическую реакцию. В течение двух недель после прививки тело ребёнка возможно покроется сыпью.
Для большинства детей вакцинация не имеет никаких осложнений. Реакция проявляется лиш у каждого десятого.
Профилактика также заключается в изъятии непривитых детей из коллектива, где находился больной, в заразный период заболевания — первые несколько дней после высыпания. Сразу же после контакта непривитых против кори детей помещают в карантин до трёх недель.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
lecheniedetej.ru

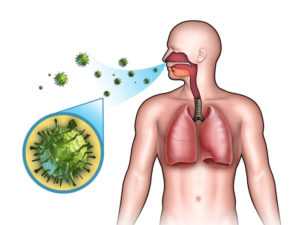 воздушно-капельный или аэрогенный путь посредством кашля, чиханья, во время разговора, крика и даже плача;
воздушно-капельный или аэрогенный путь посредством кашля, чиханья, во время разговора, крика и даже плача; Так как входными воротами инфекции являются верхние дыхательные пути — то многие проявления продромального периода возникают именно здесь. В это время корь напоминает острое респираторное заболевание. У человека повышается температура иногда до 39 ºC. Необычным является то, что утренняя температура выше вечерней. Возникает сухой навязчивый кашель, слабость, вялость и раздражительность, осиплость голоса. Ухудшается сон, снижается аппетит вплоть до отказа от еды. Воспаляется оболочка глаза (конъюнктивит), корь сопровождается слезотечением и светобоязнью.
Так как входными воротами инфекции являются верхние дыхательные пути — то многие проявления продромального периода возникают именно здесь. В это время корь напоминает острое респираторное заболевание. У человека повышается температура иногда до 39 ºC. Необычным является то, что утренняя температура выше вечерней. Возникает сухой навязчивый кашель, слабость, вялость и раздражительность, осиплость голоса. Ухудшается сон, снижается аппетит вплоть до отказа от еды. Воспаляется оболочка глаза (конъюнктивит), корь сопровождается слезотечением и светобоязнью.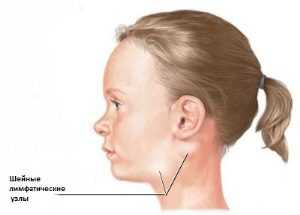 Одновременно с развитием кори и появлением сыпи увеличиваются лимфатические узлы, которые становятся болезненными при пальпации.
Одновременно с развитием кори и появлением сыпи увеличиваются лимфатические узлы, которые становятся болезненными при пальпации. Температура чаще повышается резко, выражены симптомы интоксикации: рвота, постоянная тошнота, слабость, практически постоянно человека беспокоит головная боль, больной становится крайне раздражительным.
Температура чаще повышается резко, выражены симптомы интоксикации: рвота, постоянная тошнота, слабость, практически постоянно человека беспокоит головная боль, больной становится крайне раздражительным.